ગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ
અધ્યયનો ઉદ્દેશ વળતરના સગર્ભાવસ્થાના ગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ (જીડીએમ) ધરાવતી સ્ત્રીઓમાં ગૂંચવણોનું વિશ્લેષણ અને ગર્ભાવસ્થાના પરિણામોનો અભ્યાસ કરવાનો હતો. સગર્ભાવસ્થાના પરિણામો અને ગૂંચવણોનો અભ્યાસ સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ ધરાવતી 50 સગર્ભા સ્ત્રીઓમાં કરવામાં આવ્યો હતો, જે ગર્ભ પર જીડીએમનો પ્રભાવ છે. સગર્ભા સ્ત્રીઓની સરેરાશ ઉંમર (33.7 ± 5.7) વર્ષની હતી. વળતર આપતા જીડીએમ સાથે, સગર્ભાવસ્થા અને પ્લેસેન્ટલ અપૂર્ણતાની ઘટનાઓ% 84%, પોલિહાઇડ્રેમનીઅસ% 36%, ગર્ભની ફેટોપથી% 48% હતી. સમયસર ડિલિવરી% 96% કેસોમાં થાય છે, ગર્ભના વિકૃતિઓની આવર્તન સામાન્ય વસ્તી સૂચકાંકોને અનુલક્ષે છે. તે સ્થાપિત કરવામાં આવ્યું છે કે સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ, ગર્ભાવસ્થા અને પ્લેસન્ટલ અપૂર્ણતાના વિકાસને અસર કરે છે, જ્યારે કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર તેના નિદાનના ક્ષણથી પ્રાપ્ત થાય છે.
સગર્ભા ડાયાબિટીઝ મેલિટસ માં ફરિયાદો અને પ્રીગ્નન્સી ના પરિણામો
અધ્યયનનો ઉદ્દેશ્ય એ હતી કે ગર્ભધારણની સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસવાળા સ્ત્રીઓમાં થતી ગૂંચવણોનું વિશ્લેષણ કરવું અને ગર્ભાવસ્થાના પરિણામોની તપાસ કરવી. અમે સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ ધરાવતી 50 સગર્ભા સ્ત્રીઓમાં ગર્ભાવસ્થાના પરિણામો અને ગૂંચવણોનો અભ્યાસ કર્યો હતો, જે ગર્ભના ગર્ભનિરોધક ડાયાબિટીસના પ્રભાવો છે. સગર્ભા સ્ત્રીઓની સરેરાશ ઉંમર (33.7 ± 5.7) વર્ષની હતી. સગર્ભાવસ્થાના સગર્ભાવસ્થાના ડાયાબિટીસ મેલ્લીટસમાં સગર્ભાવસ્થા અને પ્લેસેન્ટલ અપૂર્ણતાની ઘટનાઓ% 84%, પોલિહાઇડ્રેમનીઅસ% 36%, ગર્ભના ફેરોપેથીમાં% 48% કિસ્સાઓ છે. સમયગાળામાં જન્મ Birth%% કેસોમાં થયો હતો, ગર્ભના વિકૃતિઓની આવર્તન વસ્તી આધારિત સૂચકાંકો સાથે સુસંગત છે. સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ, સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસના નિદાન પછી કાર્બોહાઇડ્રેટ ચયાપચયની વળતર આપતી વખતે પણ, ગર્ભાવસ્થા અને ગર્ભનાશક અપૂર્ણતાના વિકાસને અસર કરે છે.
"સગર્ભાવસ્થા ડાયાબિટીસ મેલ્લીટસમાં ગૂંચવણો અને ગર્ભાવસ્થાના પરિણામો" વિષય પર વૈજ્ scientificાનિક કૃતિનું લખાણ
ઇંટરડિસી ફંડ ફેમિનેટલ ભંડોળની રમતોમાં સંશોધન
સગર્ભાવસ્થાના ડાયાબિટીઝ મેલિટસમાં ફરિયાદ અને પ્રગતિના પરિણામો
બોંડર આઈ.એ., માલિશેવા એ.એસ.
નોવોસિબિર્સ્ક સ્ટેટ મેડિકલ યુનિવર્સિટી, નોવોસિબિર્સ્ક
અધ્યયનનો હેતુ વળતરના સગર્ભાવસ્થાના ગર્ભધારણ ડાયાબિટીસ મેલીટસ (જીડીએમ) ધરાવતી સ્ત્રીઓમાં જટિલતાઓનું વિશ્લેષણ અને ગર્ભાવસ્થાના પરિણામોનો અભ્યાસ કરવાનો હતો.
સગર્ભાવસ્થાના પરિણામો અને ગૂંચવણોનો અભ્યાસ સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ ધરાવતી 50 સગર્ભા સ્ત્રીઓમાં કરવામાં આવ્યો હતો, જે ગર્ભ પર જીડીએમનો પ્રભાવ છે.
સગર્ભા સ્ત્રીઓની સરેરાશ ઉંમર (33.7 ± 5.7) વર્ષની હતી. વળતર આપતા જીડીએમ સાથે, સગર્ભાવસ્થા અને પ્લેસેન્ટલ અપૂર્ણતાની ઘટનાઓ% 84%, પોલિહાઇડ્રેમનીઓસ -% 36%, ગર્ભની ફેટોપથી -% 48% હતી. સમયસર ડિલિવરી% 96% કેસોમાં થાય છે, ગર્ભના વિકૃતિઓની આવર્તન સામાન્ય વસ્તી સૂચકાંકોને અનુલક્ષે છે.
તે સ્થાપિત કરવામાં આવ્યું છે કે સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ, ગર્ભાવસ્થા અને પ્લેસન્ટલ અપૂર્ણતાના વિકાસને અસર કરે છે, જ્યારે કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર તેના નિદાનના ક્ષણથી પ્રાપ્ત થાય છે.
કીબોર્ડ્સ: સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ, ગર્ભાવસ્થાના પરિણામો, સગર્ભાવસ્થા, ગર્ભના ભૌતિકરોગ.
ગર્ભાવસ્થા માટે પૂર્વગ્રહયુક્ત તૈયારી, તેના અભ્યાસક્રમ પહેલાં અને દરમ્યાન કાર્બોહાઇડ્રેટ ચયાપચયનું અપૂરતું નિયંત્રણ.
ડાયાબિટીઝ મેલીટસ (ડીએમ) ગર્ભાવસ્થાના સમયગાળાને અસર કરે છે, તેના પ્રતિકૂળ પરિણામો નક્કી કરે છે. સગર્ભા સ્ત્રીઓમાં ડાયાબિટીસ વેસ્ક્યુલર ગૂંચવણોની પ્રગતિમાં ફાળો આપે છે, હાયપોગ્લાયસીમિયા, કેટોએસિડોસિસ, પોલિહાઇડ્રેમનીઓસ, ધમનીય હાયપરટેન્શન અથવા સગર્ભાવસ્થા, વારંવાર જીની અથવા પેશાબની નળીઓનો વિસ્તાર ચેપ, તેમજ સ્વયંભૂ ગર્ભપાત, જન્મ ઇજા, અને સર્જિકલ ડિલિવરી (કેસો) નો વધુ વારંવાર વિકાસ તરફ દોરી જાય છે. ફોર્સેપ્સ, ગર્ભનું વેક્યૂમ નિષ્કર્ષણ), અકાળ જન્મ 2, 3.
સગર્ભાવસ્થા દરમિયાન ગર્ભધારણ ડાયાબિટીસ મેલીટસ (જીડીએમ) એ એક રોગ છે, જે ગર્ભાવસ્થા દરમિયાન પ્રથમ વખત મળી આવે છે, પરંતુ “મેનિફેસ્ટ” ડાયાબિટીઝના માપદંડને પૂર્ણ કરતો નથી. સામાન્ય વસ્તીમાં જીડીએમની આવર્તન સરેરાશ%% છે. જીડીએમ માતા માટે અનિચ્છનીય ગર્ભાવસ્થાના પરિણામોની આવર્તન અને નવજાતનાં મૃત્યુની વૃદ્ધિમાં વધારો કરે છે, જાડાપણું, પ્રકાર 2 ડાયાબિટીઝ અને માતામાં હૃદય અને રોગોના રોગોના વિકાસ માટેનું જોખમ પરિબળ છે અને ભવિષ્યમાં 1, 8 માં સંતાન છે.
માતૃત્વના ડાયાબિટીસ વળતર અને ડાયાબિટીસ ફેટોપથીની ઘટના, પ્રસૂતિ અને સ્ત્રીરોગવિજ્ complicationsાનની ગૂંચવણો, પેરીનેટલ મૃત્યુદરના કિસ્સાઓ અને વેસ્ક્યુલર ગૂંચવણોની પ્રગતિ વચ્ચે સીધો સંબંધ છે 4, 5.. ગર્ભાવસ્થા દરમિયાન વિકસિત ગૂંચવણો ઘણીવાર આયોજનના અભાવને કારણે થાય છે અને
જીડીએમમાં ગર્ભના મૃત્યુનું જોખમ 3-6% છે, અને ડાયાબિટીઝની ગેરહાજરીમાં - 1-2%, પરંતુ સરભર કરાયેલ ડાયાબિટીસ ગર્ભાવસ્થાના ગૂંચવણોની ગેરહાજરીમાં ગર્ભના મૃત્યુનું જોખમ વધારતું નથી. ઉપરાંત, જીડીએમ સાથે, શ્વસન વિકારના સિન્ડ્રોમમાં વધારો થાય છે - ક્ષણિક ટેકીપ્નીઆ, ઇન્ટ્રાઉટરિન એસિફxક્સિયા, શ્વસન તકલીફ સિન્ડ્રોમ.
અને માલિશેવા અન્ના સર્જેવના, ટેલ. 8-913-740-5541, ઇ-મેઇલ: [email protected]
ગર્ભમાં, ડાયાબિટીસ ફેટોપથીની આવર્તન 10% ની તુલનામાં 27 થી 62% સુધીની હોય છે.
તંદુરસ્ત વસ્તીમાં, અન્ય લેખકોના જણાવ્યા મુજબ, સગર્ભાવસ્થાના ડાયાબિટીસ માટે મેક્રોસોમિયાની આવર્તન 20% થી ગર્ભધારણ પહેલાં વિકસિત ડાયાબિટીસ માટે 35% સુધી બદલાય છે.
અધ્યયનો ઉદ્દેશ, ગર્ભાવસ્થાના ડાયાબિટીઝની ભરપાઇ કરાયેલ સ્ત્રીઓમાં મુશ્કેલીઓનું વિશ્લેષણ અને ગર્ભાવસ્થાના પરિણામોનો અભ્યાસ કરવાનો હતો
સામગ્રી અને પદ્ધતિઓ
20 થી 42 વર્ષની વયની 50 સગર્ભા સ્ત્રીઓ (સરેરાશ વય (34.0 ± 5.7) વર્ષ) વિવિધ સગર્ભાવસ્થાના સમયગાળા દરમિયાન જીડીએમનું નિદાન સ્થાપિત સાથે કરવામાં આવ્યું હતું.
અધ્યયનમાંથી બાકાત રાખવાના માપદંડ આ હતા: પ્રકાર 2 અને પ્રકાર 1 ડાયાબિટીસ ગર્ભાવસ્થા દરમિયાન નિદાન, ગંભીર સહવર્તી રોગવિજ્ .ાન, થાઇરોઇડ ડિસફંક્શન, તીવ્ર બળતરા રોગો અથવા તીવ્ર બળતરા રોગોમાં વધારો, અધ્યયનમાં સમાવેશ પહેલા 2 અઠવાડિયાની અંદર.
તબીબી ઇતિહાસનું વિશ્લેષણ, પ્રસૂતિ અને સ્ત્રીરોગવિજ્ historyાન ઇતિહાસનો ડેટા (રી habitો કસુવાવડ, સ્વયંસ્ફુરિત ગર્ભપાત, ગર્ભ અથવા વિકાસની અસાધારણ ઘટના, મોટા ગર્ભ, ગર્ભના ગંભીર સ્વરૂપો, વારંવાર કોલપાઇટિસ, વારંવાર પેશાબની નળીઓનો વિસ્તાર ચેપ, બહુવિધ ગર્ભાવસ્થા, અગાઉની અને બહુવિધ ગર્ભાવસ્થા આ દરમિયાન અને ) ડાયાબિટીસ, જીડીએમ, ગ્લુકોસુરિયાના વારસાગત ભારની હાજરી, કાર્બોહાઇડ્રેટ ચયાપચયનો ઇતિહાસ બહાર આવ્યો. ગર્ભાવસ્થા પહેલા બોડી માસ ઇન્ડેક્સ (BMI) અને ગર્ભાવસ્થા દરમિયાન શરીરના વજનમાં વધારો, નિદાન દરમિયાન ગ્લાયસીમિયાનું સ્તર અને જીડીએમ માટે ચાલુ ગ્લુકોઝ-લોઅરિંગ થેરેપીનો અંદાજ છે. ગર્ભ પર જીડીએમની અસર (ગર્ભપાત, જન્મની ઇજાની ઘટનાઓ) નો અભ્યાસ કરવામાં આવ્યો હતો. ગેસ્ટોસિસના નિદાન માટે, આઇસીડી -10 વર્ગીકરણનો ઉપયોગ કરવામાં આવ્યો હતો, ગંભીરતા જી.એમ.ના ફેરફારમાં ગોઇક સ્કેલ અનુસાર નક્કી કરવામાં આવી હતી. સેવલીવેવા. જીડીએમના નિદાન માટે, રશિયન રાષ્ટ્રીય સર્વસંમતિ “જીડીએમ: નિદાન, સારવાર, પોસ્ટપાર્ટમ મોનિટરિંગ” (2012) ના ડાયગ્નોસ્ટિક માપદંડ લાગુ કરવામાં આવ્યા હતા.
જીવવિજ્ andાન અને દવા માટે સૂચવવામાં આવેલી ગણતરીની પદ્ધતિઓને ધ્યાનમાં લઈને વિન્ડોઝ માટે સ્ટેટિસ્ટિક 6.0 પ્રોગ્રામનો ઉપયોગ કરીને પરિણામોનું આંકડાકીય વિશ્લેષણ હાથ ધરવામાં આવ્યું હતું. માત્રાત્મક લક્ષણો એમ ± ઓ તરીકે પ્રસ્તુત થાય છે, જ્યાં એમ સરેરાશ મૂલ્ય હોય છે, અને તે પ્રમાણભૂત વિચલન છે. સ્પેરમેન ટેસ્ટ આરનો ઉપયોગ કરીને સુસંગતતા નક્કી કરવામાં આવી હતી, અમે ઉપયોગમાં લેવામાં આવતા ચલો માટે
ચુપ્રોવના સીએનના ટેટ્રાકોરિક સહસંબંધ ગુણાંકનો અભ્યાસ કરવામાં આવ્યો હતો. તફાવતોને આંકડાકીય દૃષ્ટિએ મહત્વપૂર્ણ માનવામાં આવતો હતો. હું તમને જે જોઈએ તે શોધી શકતો નથી? સાહિત્ય પસંદગી સેવાનો પ્રયાસ કરો.
± 0.9) mmol / L, 13:00 - (5.4 ± 1.1) mmol / L, 17:00 - (5.4 ± 0.9) mmol / L, 21:00 - (6, 1 ± 2.6) એમએમઓએલ / એલ, 02:00 વાગ્યે - (4.7 ± 1.6) એમએમઓએલ / એલ.
34 દર્દીઓ (68%), 8 (16%) વધુ વજન (સરેરાશ BMI - (28.4 ± 1.5) કિગ્રા / એમ 2), 8 (16%) - શરીરનું સામાન્ય વજન, 4 ( 8%) - શરીરના વજનની ઉણપ (સરેરાશ BMI - (17.8 ± 1.2) કિગ્રા / એમ 2). ગર્ભાવસ્થા પહેલા સ્થૂળતાવાળા દર્દીઓમાં સરેરાશ બીએમઆઈ (34.3 ± 3.9) કિગ્રા / એમ 2 હતી. 1 લી ડિગ્રીની સ્થૂળતા 20 (40%) દર્દીઓ, 2 જી - 10 (20%), 3 જી ડિગ્રી - 4 (8%) માં જોવા મળી હતી. અન્ય લેખકોના જણાવ્યા મુજબ, સગર્ભા સ્ત્રીઓમાં સ્થૂળતાની આવર્તન 12 થી 28% સુધીની હોય છે અને તેમાં 13, 14 નો ઘટાડો થવાનું વલણ નથી. ગર્ભાવસ્થા માટે વજન 3 થી 20 કિગ્રા જેટલું હતું, સરેરાશ (11.9 ± 5.3) કિલો .
2 (4%) દર્દીઓમાં જેમની પાસે સગર્ભાવસ્થા પહેલા 2 જી ડિગ્રી સ્થૂળતા છે, આહારને લીધે ગર્ભાવસ્થા દરમિયાન શરીરના વજનમાં કોઈ વધારો થયો નથી. પેથોલોજીકલ વજનમાં વધારો 16 કેસો (32%) માં નોંધવામાં આવ્યો હતો: 10 કેસોમાં (20%) સ્થૂળતાવાળા સ્ત્રીઓમાં અને સમાન આવર્તન સાથે (દરેક 2 કેસ)
દવામાં આંતરશાખાકીય મૂળભૂત સંશોધન
ગર્ભાવસ્થા પહેલા સામાન્ય, વધારે વજનવાળા અને ઓછા વજનવાળા સ્ત્રીઓમાં. રોગવિજ્ .ાનવિષયક વજન 50 દર્દીઓમાંથી 16 માં નોંધાયેલું હતું અને સરેરાશ (16.7 ± 1.8) કિલો.
ફક્ત 6 (12%) અભ્યાસના સહભાગીઓમાં ગર્ભાવસ્થાનો ઇતિહાસ નથી, 10 (20%) દર્દીઓમાં ગર્ભાવસ્થાનો ઇતિહાસ હતો, 12 (24%) પાસે 2 ગર્ભાવસ્થા હતી, 22 (44%) પાસે 3 અથવા વધુ હતી. જી.ડી.એમ. ધરાવતી મહિલાઓના બહુમતી (52%) જટિલ bsબ્સ્ટેટ્રિક-ગાયનેકોલોજીકલ ઇતિહાસ ધરાવે છે.
જીડીએમ સાથે વાસ્તવિક ગર્ભાવસ્થાના કોર્સની સૌથી સામાન્ય ગૂંચવણ એ જિસ્ટોસિસ - 84% કેસોનો વિકાસ હતો. સગર્ભા સ્ત્રીઓમાં વિવિધ સ્વરૂપોનો હળવો ગર્ભાવસ્થા 76 76% જોવા મળ્યો હતો: ગર્ભાવસ્થાને લીધે હાયપરટેન્શન વિના એડીમા અને પ્રોટીન્યુરિયા - cases કેસો (%%), નોંધપાત્ર પ્રોટ્યુરિયા વિના હાયપરટેન્શન - ((16%), એડીમા - 6 (12%), 2 ( 4%) - ગર્ભાવસ્થાના જટિલતાને લગતા પૂર્વ-અસ્તિત્વમાં આવશ્યક હાયપરટેન્શન, 18 (36%) - નોંધપાત્ર પ્રોટીન્યુરિયા સાથે ગર્ભાવસ્થા-પ્રેરિત હાયપરટેન્શન. ફક્ત 4% કિસ્સાઓમાં નોંધપાત્ર ગંભીર પ્રોટીન્યુરિયા અને હળવા એડેમાની અવલોકન સાથે ગર્ભાવસ્થાને કારણે હાયપરટેન્શન થયું હતું. જીડીએમ (સીએન = 0.29, પી = 0.002) (ખાલી પેટ પર લઘુત્તમ ગ્લાયસીમિયા સાથે) ના પ્રારંભમાં જિસ્ટોસિસના વિકાસ અને ગ્લાયસીમિયાના સ્તર વચ્ચે નબળા સંબંધો બહાર આવ્યા હતા. સગર્ભાવસ્થા પહેલાં જિસ્ટોસિસના વિકાસ અને વિવિધ ડિગ્રીના મેદસ્વીપણા (જી = 0.4, પી = 0.03) રોગવિજ્ .ાનવિષયક વજનમાં વધારો (જી = 0.4, પી = 0.005) વચ્ચેના સકારાત્મક સંબંધ પણ મળ્યાં છે. 26 (52%) સગર્ભા સ્ત્રીઓ (જી = 0.48, પી = 0.0004) માં ધમની હાયપરટેન્શન (એએચ) ની હાજરી સાથે જિસ્ટોસિસના વિકાસની સાથે હતો. સગર્ભાવસ્થા પહેલાં સ્થૂળતા અને હાયપરટેન્શન (g = 0.4, p = 0.003) ના વિકાસ વચ્ચેનો સંબંધ ગર્ભાવસ્થા દરમિયાન બહાર આવ્યો હતો. ક્રોનિક પાયલોનફાઇટિસ 14 કેસો (28%) માં જોવા મળી હતી. આ દર્દીઓમાં પેશાબના સામાન્ય વિશ્લેષણમાં પ્રોટીન્યુરિયાનું સરેરાશ સ્તર (0.05 ± 0.04) જી / એલ, દૈનિક પ્રોટીન્યુરિયા (0.16 ± 0.14) જી / એલ હતું.
22 કેસો (44%) દરમિયાન હળવાથી મધ્યમ આયર્નની ઉણપ એનિમિયા જટિલ ગર્ભાવસ્થા, સરેરાશ હિમોગ્લોબિન સ્તર (105.6 ± 18.8) જી / એલ. 50 માંથી 6 કિસ્સાઓમાં, સગર્ભાવસ્થામાં હિમેટ્રોજેનસ થ્રોમ્બોફિલિયા અને થ્રોમ્બોસાયટોપેનિઆ હતી.
સગર્ભાવસ્થાના પરિણામોના વિશ્લેષણમાં બતાવવામાં આવ્યું છે કે delivery women% સગર્ભા સ્ત્રીઓમાં શબ્દ વિતરણ થયું હતું, 2 સ્ત્રીઓને અકાળ જન્મ થયો હતો, જે અનુરૂપ છે.
સાઇબેરીયન હની બુલેટિન
તે સગર્ભા સ્ત્રીઓમાં કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર (ટેબલ) વગરના સામાન્ય વસ્તી સૂચકાંકોનું પાલન કરે છે.
સર્વેક્ષણ મુજબ, 76% કેસોમાં, ગર્ભ મુખ્ય પ્રસ્તુતિમાં હતું.
પરિણામ n% સહસંબંધ
ઇમરજન્સી સીઓપી 6 12
સગર્ભાવસ્થા પહેલાં સીઓપી 24 48 સ્થૂળતાની આયોજિત
20 40 માં ડિલિવરી
કુદરતી જન્મ નહેર
પ્રેરિત અરજન્ટ 2 4
મજૂરની નબળાઇ; 6 12 ગર્ભની ફેનોપેથી
r = 0.74, પી = 0.02
નોંધ કેએસ - સિઝેરિયન વિભાગ.
(૨ (% 84%) દર્દીઓમાં, સગર્ભાવસ્થા, ક્રોનિક પ્લેસેન્ટલ અપૂર્ણતા (એફપીએફ) સાથે હતી, જે ઘણીવાર અવલોકન કરાયેલ સબ-કમ્પેન્સિકેટેડ ફોર્મ - 26 (52%), 16 (32%) માં - વળતર આપવામાં આવ્યું છે. 24 (48%) સ્ત્રીઓમાં એફપીઆઈના વિકાસની સાથે ગર્ભાશયની પ્લેસન્ટલ રક્ત પ્રવાહ (1 લી ડિગ્રી - 4 (8%), 1 લી ડિગ્રી - 14 (28%), 1 લી ડિગ્રી - 4 (8%), 2 જી ડીગ્રી - 2 ( 4%)), ધમનીય હાયપરટેન્શનની હાજરી (r = 0.41, p = 0.003) અને ઇન્ટ્રાઉટરિન ચેપ (આર = 0.36, પી = 0.02). અલ્ટ્રાસાઉન્ડ સ્કેન મુજબ, 2 (4%) દર્દીઓમાં પ્લેસેન્ટાનું પ્રારંભિક માળખું હતું, 10 (20%) નીચી પ્લેસન્ટેશન હતી, અને એક માત્ર નાળની ધમની 2 (4%) માં મળી હતી. 20 કેસોમાં (40%), ગર્ભાવસ્થા ઇન્ટ્રાઉટરિન ચેપ અને ક્રોનિક યુરોજેનિટલ ઇન્ફેક્શન (8%) ની હાજરી સાથે હતી.
પોલિહાઇડ્રેમનીઓસ 18 કેસો (36%) માં જોવા મળ્યું, ઓલિગોહાઇડ્રેમનીઓસ શોધી શકાયું નહીં. એમ્નિઓટોમી 4 (8%) સ્ત્રીઓમાં કરવામાં આવી હતી. જી.ડી.એમ. ધરાવતી 8 (16%) સગર્ભા સ્ત્રીઓમાં એમ્નિઅટિક પ્રવાહીના અકાળ સ્રાવ જોવા મળે છે. એમ્નિઅટિક પ્રવાહીનું સરેરાશ વોલ્યુમ 660 મિલી હતું, 6 (12%) માં એમ્નિઅટિક પ્રવાહી (લીલો એમ્નીયોટિક પ્રવાહી) માં ગુણાત્મક ફેરફાર થયો હતો.
નવજાત શિશુઓનું શરીરનું વજન 2,500 થી 4,750 ગ્રામ સુધીનું છે, શરીરનું સરેરાશ વજન (3,862.1 ± 24.1) જી હતું, સરેરાશ heightંચાઇ (53.4 ± 1.6) સે.મી .. ગર્ભની ગર્ભપાત 24 (48 માં નોંધવામાં આવ્યો હતો) નવજાત શિશુઓનું%, સરેરાશ શરીરનું વજન - (36 365 ± 237) જી. 1 જી ત્રિમાસિક ગર્ભ ગર્ભપાતની જીડીએસ ડેબ્યુ ધરાવતી સગર્ભા સ્ત્રીઓમાં 100% કેસો મળી આવ્યા હતા, જ્યારે નવજાત શિશુઓનું સરેરાશ શરીરનું વજન જીડીએસ ડેબ્યુ ધરાવતી સ્ત્રીઓ કરતા વધારે હતું. 2 જી અને 3 જી ત્રિમાસિક ((4525.0 ± 259.8) અને (અનુક્રમે 3828.0 ± 429.8 ગ્રામ). અલ્ટ્રાસાઉન્ડ (અલ્ટ્રાસાઉન્ડ) મુજબ, 8 વાગ્યે
s, 2014, વોલ્યુમ 13, નંબર 2, પી. 5-9 7
કિસ્સાઓમાં (16%) ગર્ભના ક્રોનિક ઇન્ટ્રાઉટરિન હાયપોક્સિયા, 2 કિસ્સાઓમાં (4%) - ગર્ભમાં દ્વિપક્ષી પાયલોક્ટેશિયા. અમારા ડેટા વી.એફ.ના અભ્યાસ સાથે સુસંગત છે. ઓર્ડિંસ્કી, જ્યાં ફેટોપેથીની આવર્તન 49% (અલ્ટ્રાસાઉન્ડ સાથે) સુધી પહોંચે છે.
અપગર સ્કોરનું મૂલ્યાંકન કરતી વખતે, એવું જાણવા મળ્યું કે પ્રથમ રેટિંગ 6 પોઇન્ટ (1 કેસ) થી 8 સુધીનું છે. બીજી રેટિંગ 7 થી 9 પોઇન્ટ સુધીની છે.
2 (4%) નવજાત શિશુઓમાં, ઇન્ટ્રાઉટરિન ખોડખાંપણ જાહેર થયા હતા, જે જન્મ સમયે શ્વસનતંત્રની ગંભીર સ્થિતિ અને ન્યુરોલોજીકલ લક્ષણો દ્વારા પ્રગટ થયા હતા. મજૂરનો માર્ગ ખભાના પેદાશ જન્મથી જટિલ હતો
2 (4%), ખભા દૂર કરવામાં મુશ્કેલી - 2 (4%), ક્લિનિકલી સાંકડી પેલ્વિસનો વિકાસ - 2 (4%).
24 કેસો (48%) માં પ્લેસેન્ટા તેના પોતાના પર મુક્ત કરવામાં આવી હતી, 20 (40%) મહિલાઓ મજૂરમાં, પ્લેસેન્ટા હાથથી અલગ કરવામાં આવી હતી. પ્લેસેન્ટાનું સરેરાશ સમૂહ (760.3 ± 180.2) જી હતું. ફક્ત 2 કેસોમાં (4%) બાળકની જગ્યાની એડમા હતી. નાળની લંબાઈ 30 થી 96 સે.મી., સરેરાશ - (65.5 ± 13.0) સે.મી. સુધી બદલાયેલી હતી. 12 (24%) નવજાત શિશુમાં દોરીની લંબાઈ નોંધવામાં આવી હતી.
પ્રાપ્ત પરિણામો, GDM ના સમયસર નિદાન અને વળતર હોવા છતાં પણ, 84% કેસોમાં gestosis અને પ્લેસેન્ટલ અપૂર્ણતાના વિકાસ પર GDM નો પ્રભાવ સૂચવે છે. જી.ડી.એમ.ના પદાર્પણ સમયે
1 લી ત્રિમાસિકમાં, કાર્બોહાઇડ્રેટ ચયાપચયની વળતરની પૃષ્ઠભૂમિ સામે 100% કેસોમાં ફેનોપેથીનો વિકાસ જોવા મળ્યો હતો.
આમ, જીડીએમ, મેદસ્વીપણું અને રોગવિજ્ .ાનવિષયક વજનના પ્રવેશમાં હાયપરગ્લાયકેમિઆ, જીડીએમનું સમયસર નિદાન અને કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર હોવા છતાં પણ માતા અને ગર્ભ બંને માટે જટિલતાઓને અને પ્રતિકૂળ ગર્ભાવસ્થાના પરિણામોનું જોખમ વધારે છે.
1. ટિસેલકો એ.વી. 7 મી આંતરરાષ્ટ્રીય સિમ્પોઝિયમ "ડાયાબિટીઝ, હાયપરટેન્શન, મેટાબોલિક સિન્ડ્રોમ અને ગર્ભાવસ્થા", 13-16 માર્ચ, 2013, ફ્લોરેન્સ, ઇટાલી // ડાયાબિટીસ. 2013. નંબર 1. એસ. 106-107.
2. હોડ એમ., કેરાપાટો એમ. ડાયાબિટીઝ અને ગર્ભાવસ્થા પુરાવા આધારિત અપડેટ અને માર્ગદર્શિકા (ડાયાબિટીઝ અને ગર્ભાવસ્થા પર કાર્યકારી જૂથ). પ્રાગ, 2006.
3. રશિયન એસોસિએશન Endફ એન્ડોક્રિનોલોજિસ્ટ્સ. ક્લિનિકલ ભલામણો. એન્ડોક્રિનોલોજી: 2 જી એડ. / ઇડી. આઈ.આઈ. ડી-
ડોવા, જી.એ. મેલનિચેન્કો. એમ .: જીયોટાર-મીડિયા, 2012. એસ. 156-157.
4. જોવોનોવિચ એલ., નopપ આર. એચ., કિમ એચ. એટ અલ. પ્રારંભિક સામાન્ય અને ડાયાબિટીક સગર્ભાવસ્થામાં માતાના ગ્લુકોઝની andંચી અને નીચી ચરમસીમાએ એલિવેટેડ ગર્ભાવસ્થાના નુકસાન: ડાયાબિટીઝમાં રક્ષણાત્મક અનુકૂલન માટેના પુરાવા // ડાયાબિટીઝ કેર. 2005. વી. 5. પી. 11131117.
5.ડેમિડોવા આઇ.યુ., અરબત્સકાયા એન.યુ., મેલ્નીકોવા ઇ.પી. ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝને વળતર આપવાની વાસ્તવિક સમસ્યાઓ // ડાયાબિટીઝ. 2009. નંબર 4. પી. 32-36.
6. યાયાયન આર.એમ., ગ્રિગોરિયન ઓ.આર., પેકરેવા ઇ.વી. પેરીનેટલ ગૂંચવણોના વિકાસમાં પ્રકાર 1 ડાયાબિટીસવાળી સગર્ભા સ્ત્રીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયની વળતરની ભૂમિકા // ડાયાબિટીઝ. 2009. નંબર 4. પી. 23-27.
7. ડેડોવ આઈ.આઈ., ક્રિસ્નોપોલ્સ્કી વી.આઇ., સુખીખ.જી.ટી. કાર્યકારી જૂથ વતી. રશિયન રાષ્ટ્રીય સહમતિ "સગર્ભાવસ્થા ડાયાબિટીઝ: નિદાન, ઉપચાર, પોસ્ટપાર્ટમ મોનિટરિંગ" // ડાયાબિટીસ. 2012. નંબર 4. એસ. 4-10.
8.અન્દ્રેવા ઇ.વી., ડોબ્રોખોટોવા યુ.ઇ., યુશીના એમ.વી., હેડર એલ.એ., બોયાર ઇ.એ., ફિલાટોવા એલ.એ., શિખમિર્ઝાએવા ઇ.એસ.એચ. સગર્ભાવસ્થા ડાયાબિટીસ મેલિટસવાળા માતાઓથી નવજાત શિશુઓમાં થાઇરોઇડ ગ્રંથિની કાર્યાત્મક સ્થિતિની કેટલીક લાક્ષણિકતાઓ // પ્રજનનની સમસ્યાઓ. 2008. નંબર 5. એસ. 56-58.
9. પીટર્સ-હર્મેલ ઇ., માતુર આર. ડાયાબિટીઝ મેલિટસ નિદાન અને સારવાર / ઇડી. અનુવાદ એન.એ. ફેડોરોવા. એમ .: પ્રેક્ટિસ, 2008.એસ 329-369.
10. ચેરીફ એ. એટ અલ. પ્રિક્લેમ્પ્સિયા અકાળ શિશુમાં હ્યુઆલિન મેમ્બ્રેન રોગનું જોખમ વધારે છે: એક પૂર્વપ્રાયોજિત નિયંત્રિત અભ્યાસ // જે. ગેનેકોલ. Bsબ્સ્ટેટ બાયોલ. પ્રજનન. 2008. વી. 37 (6). પી. 597-601.
11. ગબ્બે એસ.જી., ગ્રેવ્સ સી. ડાયાબિટીસ મેલીટસનું ગૂંચવણપૂર્ણ ગર્ભાવસ્થાનું સંચાલન // bsબ્સ્ટેટ. ગાયનેકોલ. 2003. વી. 102. પી. 857-868.
12. કેરાપાટો એમ.આર., માર્સેલીનો એફ. ડાયાબિટીસની માતાના શિશુ: નિર્ણાયક વિકાસલક્ષી વિંડોઝ // પ્રારંભિક ગર્ભાવસ્થા. 2001. નંબર 5. આર 57.
13. બેલ્વર જે., મેલો એમ.એ., બોશ ઇ. જાડાપણું અને નબળુ પ્રજનન પરિણામ: એન્ડોમેટ્રીયમની સંભવિત ભૂમિકા // ફર્ટિલ સ્ટરિલ. 2007. વી. 88. પી. 446.
14. ચેન એ., ફેરેસુ એસ.એ., ફર્નાન્ડીઝ સી. માતૃત્વ સ્થૂળતા અને યુનાઇટેડ સ્ટેટ્સમાં શિશુ મૃત્યુનું જોખમ. રોગશાસ્ત્ર 2009, 20:74. દશે જે.એસ., મIકનtireટરી ડી.ડી., ટ્વિક્લર ડી.એમ. અસંગત ગર્ભની અલ્ટ્રાસાઉન્ડ તપાસ પર માતૃત્વ સ્થૂળતાની અસર // bsબ્સ્ટેટ ગાયનેકોલ. 2009.વી. 113. પી. 1001.
15. ઓર્ડિન્સકી વી.એફ. અલ્ટ્રાસાઉન્ડ અભ્યાસ // અલ્ટ્રાસાઉન્ડ અને ફંક્શનલ ડાયગ્નોસ્ટિક્સના પરિણામો અનુસાર ડાયાબિટીઝવાળા સગર્ભા સ્ત્રીઓમાં પ્લેસેન્ટાના બંધારણમાં ફેરફારની સુવિધાઓ. 2005. નંબર 5. પી. 21-22.
24 ડિસેમ્બર, 2013 પ્રાપ્ત, 20 માર્ચ, 2014 ના પ્રકાશન માટે મંજૂરી
બોંડર ઇરિના અરકદેવના - ડ med મેડ. વિજ્encesાન, પ્રોફેસર, વડા. એન્ડોક્રિનોલોજી વિભાગ, નોવોસિબિર્સ્ક સ્ટેટ મેડિકલ યુનિવર્સિટી (નોવોસિબિર્સ્ક). 8 સાઇબેરીયન મેડિસિનનું બુલેટિન, 2014, વોલ્યુમ 13, નંબર 2, પૃષ્ઠ. 5-9
મેડિશેવા અન્ના સેર્ગેવા (I) માં દવામાં આંતરશાખાકીય મૂળભૂત સંશોધન - નોવોસિબિર્સ્ક સ્ટેટ મેડિકલ યુનિવર્સિટી (નોવોસિબિર્સ્ક) ના એન્ડોક્રિનોલોજી વિભાગના સ્નાતક વિદ્યાર્થી. અને માલિશેવા અન્ના સર્જેવના, ટેલ. 8-913-740-5541, ઇ-મેઇલ: [email protected]
સગર્ભા ડાયાબિટીઝ મેલિટસ માં ફરિયાદો અને પ્રીગ્નન્સી ના પરિણામો
બોંડર આઈ.એ., માલિશેવા એ.એસ.
નોવોસિબિર્સ્ક સ્ટેટ મેડિકલ યુનિવર્સિટી, નોવોસિબિર્સ્ક, રશિયન ફેડરેશન એબસ્ટ્રાક્ટ
અધ્યયનનો ઉદ્દેશ્ય એ હતી કે ગર્ભધારણની સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસવાળા સ્ત્રીઓમાં થતી ગૂંચવણોનું વિશ્લેષણ કરવું અને ગર્ભાવસ્થાના પરિણામોની તપાસ કરવી.
અમે સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ ધરાવતી 50 સગર્ભા સ્ત્રીઓમાં ગર્ભાવસ્થાના પરિણામો અને ગૂંચવણોનો અભ્યાસ કર્યો હતો, જે ગર્ભના ગર્ભનિરોધક ડાયાબિટીસના પ્રભાવો છે.
સગર્ભા સ્ત્રીઓની સરેરાશ ઉંમર (33.7 ± 5.7) વર્ષની હતી. સગર્ભાવસ્થાના સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસમાં ચેષ્ટા અને પ્લેસેન્ટલ અપૂર્ણતાની ઘટનાઓ%,%, પોલિહાઇડ્રેમનીઓસ -% 36%, ગર્ભના ફેલોપેથી -% 48% કિસ્સાઓ છે. સમયગાળામાં જન્મ Birth%% કેસોમાં થયો હતો, ગર્ભના વિકૃતિઓની આવર્તન વસ્તી આધારિત સૂચકાંકો સાથે સુસંગત છે.
સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ, સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસના નિદાન પછી કાર્બોહાઇડ્રેટ ચયાપચયની વળતર આપતી વખતે પણ, ગર્ભાવસ્થા અને ગર્ભનાશક અપૂર્ણતાના વિકાસને અસર કરે છે.
કી શબ્દો: સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ, ગર્ભાવસ્થાના પરિણામો, હાવભાવ, ગર્ભ ગર્ભસ્થાન.
બુલેટિન ઓફ સાઇબેરીયન મેડિસિન, 2014, વોલ્યુમ. 13, નં. 2, પીપી. 5-9
1. ટિસેલ'કો એ.વી. ડાયાબિટીઝ મેલીટસ, 2013, નં. 1, પીપી. 106-107 (રશિયનમાં).
2. હોડ એમ., કેરાપાટો એમ. ડાયાબિટીઝ અને ગર્ભાવસ્થા પુરાવા આધારિત અપડેટ અને માર્ગદર્શિકા (ડાયાબિટીઝ અને ગર્ભાવસ્થા પર કાર્યકારી જૂથ). પ્રાગ, 2006.
3. ડેડોવ આઈ.આઈ., મેલ્નેચિન્કો જી.એ. એન્ડો-ક્રાઇનોલોજિસ્ટનું રશિયન એસોસિએશન. ક્લિનિકલ ભલામણો. એન્ડોક્રિનોલોજી. 2 જી એડ. મોસ્કો, જિઓતર-મીડિયા પબ્બ્લ., 2012.335 પૃષ્ઠ.
4. જોવોનોવિચ એલ., નopપ આર. એચ., કિમ એચ. એટ અલ. પ્રારંભિક સામાન્ય અને ડાયાબિટીક સગર્ભાવસ્થામાં માતાના ગ્લુકોઝની andંચી અને નીચી ચરબીમાં એલિવેટેડ ગર્ભાવસ્થાના નુકસાન: ડાયાબિટીઝમાં રક્ષણાત્મક અનુકૂલન માટેના પુરાવા. ડાયાબિટીઝ કેર, 2005, વોલ્યુમ. 5, પીપી. 11131117.
5. ડેમિડોવા આઇ.યુ., અરબત્સકાયા એન.યુ., મેલ્નિકોવા ઇ.પી. ડાયાબિટીઝ મેલીટસ, 2009, નં. 4, પીપી. 32-36 (રશિયનમાં).
6. ઇસાયન આર.એમ., ગ્રિગોરિયન ઓ.આર., પેકરેવા યે.વી. ડાયાબિટીઝ મેલીટસ, 2009, નં. 4, પીપી. 23-27 (રશિયનમાં).
7. ડેડોવ આઇ.આઇ., ક્રિસ્નોપોલનીકી વી.આઈ., સુખીખ જી.ટી. સંશોધન જૂથ વતી. ડાયાબિટીઝ મેલીટસ, 2012, નં. 4, પીપી. 4-10 (રશિયનમાં).
8. આંદ્રેયેવા યે.વી., ડોબ્રોખોટોવા યુ.યુ., યુશીના એમ.વી., ખાયડર એલ.એ., બોયર યે.એ., ફિલાટોવા એલ.એ., શિખમિર્ઝા-
વા યે.એસ.એચ. રશિયન જર્નલ Humanફ હ્યુમન રિપ્રોડક્શન, 2008, નં. 5, પીપી. 56-58 (રશિયનમાં).
9. પીટર્સ-ખર્મેલ ઇ., માતુર આર. ડાયાબિટીઝ મેલીટસ: નિદાન અને સારવાર. મોસ્કો, પ્રેક્ટિસ પબ્લિક., 2008. 500 પી.
10. ચેરીફ એ. એટ અલ. પ્રિક્લેમ્પ્સિયા અકાળ શિશુમાં હ્યુઆલિન મેમ્બ્રેન રોગનું જોખમ વધારે છે: પૂર્વવર્તી નિયંત્રિત અભ્યાસ. જે. ગાયનેકોલ. Bsબ્સ્ટેટ બાયોલ. પ્રજનન., 2008, ભાગ. 37 (6), પીપી. 597-601.
11. ગ Gabબે એસ.જી., ગ્રેવ્સ સી. ડાયાબિટીસ મેલીટસનું ગૂંચવણપૂર્ણ ગર્ભાવસ્થાનું સંચાલન. Bsબ્સ્ટેટ ગાયનેકોલ., 2003, વોલ્યુમ. 102, પીપી. 857-868.
12. કેરાપાટો એમ.આર., માર્સેલીનો એફ. ડાયાબિટીસની માતાના શિશુ: નિર્ણાયક વિકાસલક્ષી વિંડોઝ. પ્રારંભિક ગર્ભાવસ્થા, 2001, ના. 5, પીપી. 57.
13. બેલ્વર જે., મેલો એમ.એ., બોશ ઇ. જાડાપણું અને નબળા પ્રજનન પરિણામ: એન્ડોમેટ્રીયમની સંભવિત ભૂમિકા. ફર્ટિલ સ્ટરિલ., 2007, ભાગ. 88, પીપી. 446 પર રાખવામાં આવી છે.
14. ચેન એ., ફેરેસુ એસ.એ., ફર્નાન્ડીઝ સી. માતૃત્વ સ્થૂળતા અને યુનાઇટેડ સ્ટેટ્સમાં શિશુ મૃત્યુનું જોખમ. રોગશાસ્ત્ર, 2009, 20:74. દશે જે.એસ., મIકનtireટરી ડી.ડી., ટ્વિક્લર ડી.એમ. અસંગત ગર્ભની અલ્ટ્રાસાઉન્ડ તપાસ પર માતૃત્વ સ્થૂળતાની અસર. Bsબ્સ્ટેટ ગાયનેકોલ., 2009, વોલ. 113, પીપી. 1001.
15. ઓર્ડિન્સકી વી.એફ. અલ્ટ્રાસોનિક અને ફંક્શનલ ડાયગ્નોસ્ટિક્સ, 2005, નં. 5, પીપી. 21-22 (રશિયનમાં).
બોંડર ઇરિના એ., નોવોસિબિર્સ્ક સ્ટેટ મેડિકલ યુનિવર્સિટી, નોવોસિબિર્સ્ક, રશિયન ફેડરેશન. માલિશેવા અન્ના એસ. (એચ), નોવોસિબિર્સ્ક સ્ટેટ મેડિકલ યુનિવર્સિટી, નોવોસિબિર્સ્ક, રશિયન ફેડરેશન.
કારણો અને જોખમ પરિબળો
સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસના ઇટીયોપેથોજેનેસિસ સંપૂર્ણપણે સમજી શકાતા નથી. એવું માનવામાં આવે છે કે તેનો વિકાસ વિકાસશીલ ગર્ભના યોગ્ય વિકાસ અને વિકાસ માટે જવાબદાર હોર્મોન્સ દ્વારા પૂરતા પ્રમાણમાં ઇન્સ્યુલિનના ઉત્પાદનને અવરોધિત કરવાને કારણે છે. ગર્ભાવસ્થા દરમિયાન, પ્લેસેન્ટાની રચના સાથે સંકળાયેલ સ્ત્રીના શરીરમાં આંતરસ્ત્રાવીય-જૈવિક ફેરફારો થાય છે, જે માતાના લોહીના પ્રવાહમાં કોરિઓનિક ગોનાડોટ્રોપિન, કોર્ટીકોસ્ટેરોઇડ્સ, એસ્ટ્રોજન, પ્રોજેસ્ટેરોન અને પ્લેસેન્ટલ લેક્ટોજનને સ્ત્રાવ કરે છે. આ હોર્મોન્સ પેરિફેરલ પેશીઓની સંવેદનશીલતાને એન્ડોજેનસ ઇન્સ્યુલિનમાં ઘટાડે છે. એન્ડોજેનસ ઇન્સ્યુલિનનો વિકાસશીલ મેટાબોલિક પ્રતિભાવ, લિપોલિસીસમાં વધારોનું કારણ બને છે, જ્યારે ઇન્સ્યુલિન-સંવેદનશીલ પેશીઓ દ્વારા ગ્લુકોઝનો ઉપયોગ ઓછો થાય છે, જે જોખમનાં પરિબળો હોય તો, ડાયાબિટીઝનું કારણ બની શકે છે.
સ્વયંપ્રતિરક્ષા રોગો સગર્ભાવસ્થા ડાયાબિટીસના વિકાસમાં ફાળો આપે છે, જેમાં સ્વાદુપિંડનો વિનાશ અને પરિણામે, ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો થાય છે. જે મહિલાઓના નજીકના સંબંધીઓ કોઈપણ પ્રકારની ડાયાબિટીઝથી પીડાય છે, ગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ થવાનું જોખમ બમણો થાય છે.
અન્ય જોખમ પરિબળોમાં શામેલ છે:
- આનુવંશિક વલણ
- પ્રારંભિક વાયરલ ચેપ
- રિકરન્ટ કેન્ડિડાયાસીસ
- પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ,
- સ્થિરજન્મ, મોટા ગર્ભનો જન્મ, પોલિહાઇડ્રેમનીઓસનો ઇતિહાસ, સગર્ભાવસ્થાના ગર્ભાવસ્થામાં સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ,
- હાઈ બ્લડ પ્રેશર
- વધારે વજન
- ખરાબ ટેવો
- શારીરિક અથવા માનસિક તાણ
- અસંતુલિત આહાર (ખાસ કરીને, ઝડપી પાચક કાર્બોહાઈડ્રેટની મોટી સંખ્યામાં ઉપયોગ)
સગર્ભાવસ્થા ડાયાબિટીસ મેલિટસના વિકાસને રોકવા માટે, તેની ભલામણ કરવામાં આવે છે: સંતુલિત આહાર, ખરાબ ટેવોને નકારી કા sufficientવી, પૂરતી શારીરિક પ્રવૃત્તિ.
રોગના સ્વરૂપો
સગર્ભા સ્ત્રીઓમાં ડાયાબિટીસ મેલીટસ પૂર્વ-સગર્ભાવસ્થા ડાયાબિટીસમાં વહેંચાયેલું છે, જેમાં ગર્ભાવસ્થા પહેલા સ્ત્રીમાં કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર થાય છે, અને સગર્ભાવસ્થા ખરેખર, જેમાં આ રોગ ગર્ભાવસ્થા દરમિયાન પ્રથમ પોતાને પ્રગટ કરે છે.
સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસને આહાર ઉપચાર દ્વારા વળતર આપવામાં આવે છે અને આહાર સાથે સંયોજનમાં ઇન્સ્યુલિન ઉપચાર દ્વારા વળતર આપવામાં આવે છે. પેથોલોજીના વળતરની ડિગ્રીના આધારે વળતર અને વિઘટનિત સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસને અલગ પાડવામાં આવે છે.
સગર્ભાવસ્થા ડાયાબિટીસના લક્ષણો
સગર્ભાવસ્થાના ડાયાબિટીસ, ગર્ભાવસ્થાના સમયગાળા પર, તેના લક્ષણો પર આધાર રાખે છે, અનિચ્છનીય છે. કેટલાક કિસ્સાઓમાં, આ રોગની કોઈ સ્પષ્ટ તબીબી લાક્ષણિકતાઓ નથી અને તે ફક્ત પ્રયોગશાળા નિદાન દરમિયાન જ મળી આવે છે, જે ગર્ભાવસ્થાના નિરીક્ષણના ભાગ રૂપે હાથ ધરવામાં આવે છે.
સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા દરમિયાનના સગર્ભાવસ્થાના ડાયાબિટીસનું મુખ્ય લક્ષણ એ છે કે ગર્ભાવસ્થા પહેલા સ્ત્રીમાં ડાયાબિટીઝના સંકેતોની ગેરહાજરીમાં, સગર્ભા સ્ત્રીના રક્તમાં ગ્લુકોઝની સાંદ્રતામાં વધારો (સામાન્ય રીતે 20 મી અઠવાડિયા પછી નિદાન થાય છે). સગર્ભાવસ્થાના ડાયાબિટીસના અન્ય અભિવ્યક્તિઓમાં વધુ પડતું વજન વધવું, વારંવાર અને નબળા પેશાબ કરવો, ત્વચાની ખંજવાળ, બાહ્ય જનનાંગોમાં ખંજવાળ, શુષ્ક મોં, સતત તરસ, ભૂખમાં ઘટાડો, નબળાઇ અને થાક શામેલ છે.
ડાયગ્નોસ્ટિક્સ
સગર્ભા સ્ત્રીઓમાં ડાયાબિટીઝના નિદાનના ભાગ રૂપે, તેઓ ફરિયાદો અને એનામેનેસિસ એકત્રિત કરે છે, કુટુંબના ઇતિહાસમાં ડાયાબિટીઝની હાજરી પર વિશેષ ધ્યાન આપે છે.
મુખ્ય પદ્ધતિઓ ગ્લુકોઝ અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન માટે રક્ત પરીક્ષણો છે, તેમજ ગ્લુકોઝ અને કીટોન શરીરના નિર્ધાર સાથે સામાન્ય પેશાબ પરીક્ષણ છે. ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ તમને વિકાસના પ્રારંભિક તબક્કામાં કાર્બોહાઇડ્રેટ ચયાપચયની વિકૃતિઓ શોધવા માટે પરવાનગી આપે છે. સામાન્ય રીતે, ગ્લુકોઝ 75-100 ગ્રામ મૌખિક રીતે લેવામાં આવે છે અને પછી લોહીમાં ગ્લુકોઝનું માપન કરીને એક પ્રમાણભૂત ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરવામાં આવે છે. જો દર્દીને હાયપરગ્લાયકેમિઆ હોય, તો પરીક્ષણ contraindicated છે.
સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસના ઇટીયોપેથોજેનેસિસ સંપૂર્ણપણે સમજી શકાતા નથી.
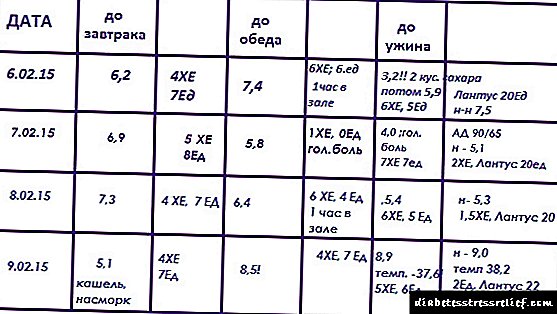
સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસની સારવાર સામાન્ય રીતે બહારના દર્દીઓના આધારે કરવામાં આવે છે. દરરોજ લોહીમાં ગ્લુકોઝનું સ્તર નિયંત્રિત કરવું જરૂરી છે. આ સૂચકનું માપન પ્રથમ ખાલી પેટ પર કરવામાં આવે છે, અને પછી દરેક ભોજન પછી એક કલાક.
સૌ પ્રથમ, દર્દીને આહારની સમીક્ષા કરવાની ભલામણ કરવામાં આવે છે. આ ઉપરાંત, મધ્યમ શારીરિક પ્રવૃત્તિની ભલામણ કરવામાં આવે છે જે વધુ વજન વધારવાનું અટકાવી શકે છે અને શરીરને સારી સ્થિતિમાં જાળવી શકે છે. આ ઉપરાંત, કસરત દરમિયાન, સ્નાયુઓ કે જે ઇન્સ્યુલિન આધારિત ન હોય તેવા ગ્લુકોઝનું સેવન કરે છે, જે ગ્લાયસીમિયા ઘટાડવામાં મદદ કરે છે. શારીરિક પ્રવૃત્તિમાં સગર્ભા સ્ત્રીઓ માટે કસરત, તરવું, ચાલવું શામેલ હોઈ શકે છે. આ કિસ્સામાં, અચાનક હલનચલન, તેમજ અગ્રવર્તી પેટની દિવાલના સ્નાયુઓને કાર્યરત કરવાના કસરતને ટાળવી આવશ્યક છે. લોડ લેવલની પસંદગી ગર્ભાવસ્થા તરફ દોરી રહેલા ડ doctorક્ટર દ્વારા અથવા કસરત ઉપચારના નિષ્ણાત દ્વારા કરવામાં આવે છે.
સગર્ભાવસ્થા ઉપચાર, જો જરૂરી હોય તો, હર્બલ દવા (ફ્લેક્સસીડ, બોર્ડોક રુટ, બ્લુબેરી પાંદડા, વગેરે), હેપેટોપીએટીક અને એન્જીયોપ્રોટેક્ટીવ દવાઓ શામેલ હોઈ શકે છે.
આહારની સકારાત્મક અસરની ગેરહાજરીમાં, ફિઝીયોથેરાપી કસરતોના સમૂહ સાથે સંયોજનમાં, ઇન્સ્યુલિન ઇન્જેક્શન સૂચવવામાં આવે છે. સગર્ભાવસ્થા ડાયાબિટીઝ માટેની અન્ય હાયપોગ્લાયકેમિક દવાઓ શક્ય ટેરોટોજેનિક પ્રભાવોને કારણે બિનસલાહભર્યું છે.
ડિલિવરીની અવધિ, રોગની ગંભીરતા, ગર્ભની સ્થિતિ અને પ્રસૂતિ વિષયક ગૂંચવણોની હાજરીને ધ્યાનમાં રાખીને સ્થાપિત થાય છે. શ્રેષ્ઠ સમયગાળો એ ગર્ભાવસ્થાના 38 મા અઠવાડિયા છે, કારણ કે ગર્ભના ફેફસાં પહેલાથી પરિપક્વ છે અને શ્વસન સંબંધી વિકાર થવાનું જોખમ નથી.
ગંભીર સગર્ભાવસ્થા ડાયાબિટીઝ અને / અથવા ગૂંચવણોના વિકાસમાં, વહેલી વહેંચણીની ભલામણ કરવામાં આવે છે, જેનો શ્રેષ્ઠ સમયગાળો ગર્ભાવસ્થાના 37 મા અઠવાડિયા છે.
સ્ત્રીના નિતંબના સામાન્ય કદ સાથે, ગર્ભનું નાનું કદ અને તેના મુખ્ય પ્રસ્તુતિ સાથે, જન્મ નહેર દ્વારા ડિલિવરી કરવાની ભલામણ કરવામાં આવે છે. સિઝેરિયન વિભાગ દ્વારા ડિલિવરી સામાન્ય રીતે જટિલતાઓને, તેમજ ગર્ભના મોટા કદ સાથે કરવામાં આવે છે.
આ રોગ ગર્ભ માટે હાયપરિન્સ્યુલિનેમિયા વિકસાવવા માટે જોખમી છે, જે બદલામાં, શ્વસન કાર્યને નબળી બનાવી શકે છે.
ગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ માટેનો આહાર
સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થાના ડાયાબિટીસ માટેનો આહાર મુખ્યત્વે લોહીમાં શર્કરાના સ્તરને ઘટાડવાનો છે. 40-45% કાર્બોહાઇડ્રેટ અને 20-25% ચરબીવાળા આહારની ભલામણ કરવામાં આવે છે. પ્રોટીન ખોરાકની માત્રા 1 કિલો વજન દીઠ 2 જી પ્રોટીનના ગુણોત્તરના આધારે ગણવામાં આવે છે. સ્ટાર્ચી શાકભાજી, કન્ફેક્શનરી, ચરબીયુક્ત અને તળેલા ખોરાક, યકૃત, મધ, ઇંડા, ત્વરિત ખોરાક, મેયોનેઝ અને અન્ય industrialદ્યોગિક ચટણીને આહારમાંથી બાકાત રાખવામાં આવે છે. ફળો અને તેનાં રસ ઝરતાં ફળોની મધ્યસ્થતામાં પીવી જોઈએ, ખૂબ મીઠી (કરન્ટસ, ગૂસબેરી, લીલા સફરજન, ચેરી, ક્રેનબriesરી) પસંદ ન કરે. આહારમાં ઓછી ચરબીવાળા માંસ, માછલી અને ચીઝ, અનાજ, સખત જાતોનો પાસ્તા, કોબી, મશરૂમ્સ, ઝુચિની, ઘંટડી મરી, લીલીઓ, ગ્રીન્સનો સમાવેશ કરવાની ભલામણ કરવામાં આવે છે. સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસના દર્દીઓએ ગર્ભના વિકાસ માટે જરૂરી વિટામિન અને ખનિજોની માત્રામાં પૂરતા પ્રમાણમાં વપરાશની ખાતરી કરવી જ જોઇએ.
ખોરાક અપૂર્ણાંક હોવો જોઈએ (નાના ભાગોમાં દરરોજ 6-8 ભોજન). બાફેલી, બેકડ અને બાફેલી ડીશ તેમજ તાજી વનસ્પતિ સલાડને પ્રાધાન્ય આપવું જોઈએ. વધુમાં, દરરોજ ઓછામાં ઓછા 1.5 લિટર પ્રવાહીનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
સગર્ભાવસ્થા પછી સગર્ભાવસ્થા ડાયાબિટીસના દર્દીને થોડા સમય માટે આહારનું પાલન કરવાની અને પ્રકાર 2 ડાયાબિટીઝના જોખમને ઘટાડવા માટે લોહીમાં ગ્લુકોઝના સ્તરનું નિરીક્ષણ કરવાની ભલામણ કરવામાં આવે છે. કાર્બોહાઇડ્રેટ ચયાપચયના સૂચક, એક નિયમ તરીકે, બાળજન્મ પછીના પ્રથમ મહિના દરમિયાન સામાન્ય થાય છે.
શક્ય ગૂંચવણો અને પરિણામો
સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ, ગૂંચવણોનું જોખમ અને ગર્ભવતી અને ગર્ભ બંને માટે પ્રતિકૂળ પરિણામ વધારે છે. આ રોગ ગર્ભ માટે હાયપરિન્સ્યુલિનેમિયા વિકસાવવા માટે જોખમી છે, જે બદલામાં, શ્વસન કાર્યને નબળી બનાવી શકે છે. ઉપરાંત, રોગવિજ્ .ાનવિષયક પ્રક્રિયા ડાયાબિટીસ ફેટોપથીનું કારણ બની શકે છે, જે મેક્રોસોમિયા દ્વારા પ્રગટ થાય છે, જે સિઝેરિયન વિભાગની જરૂરિયાત છે. આ ઉપરાંત, સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ પ્રારંભિક નવજાત સમયગાળામાં નવજાતનાં મરણ અને મૃત્યુનું જોખમ વધારે છે.
સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસના દર્દીઓમાં, યુરોજેનિટલ માર્ગના ચેપી રોગો, પ્રિક્લેમ્પસિયા, એક્લેમ્પસિયા, એમ્નિઅટિક પ્રવાહીના અકાળ સ્રાવ, અકાળ જન્મ, પોસ્ટપાર્ટમ હેમરેજ અને ગર્ભાવસ્થાની અન્ય ગૂંચવણો વધુ જોવા મળે છે.
સમયસર નિદાન અને પર્યાપ્ત ઉપચાર સાથે, સગર્ભા સ્ત્રી અને અજાત બાળક બંને માટે સગર્ભાવસ્થા ડાયાબિટીસનું નિદાન અનુકૂળ છે.
નિવારણ
સગર્ભાવસ્થા ડાયાબિટીસ મેલિટસના વિકાસને રોકવા માટે, તે આગ્રહણીય છે:
- ગર્ભાવસ્થા દરમિયાન સ્ત્રીની સ્થિતિનું નિરીક્ષણ કરવું,
- વધુ વજન સુધારણા,
- સારું પોષણ
- ખરાબ ટેવો છોડી દેવી,
- પર્યાપ્ત શારીરિક પ્રવૃત્તિ.
સગર્ભા ડાયાબિટીસના મુખ્ય લક્ષણો

એચડીનું મુખ્ય સંકેત એ હાઈ બ્લડ સુગર છે. આ રોગ પોતે જ એક અસ્પષ્ટ કોર્સ ધરાવે છે.
કોઈ સ્ત્રીને તરસ લાગે છે, ઝડપથી થાક લાગે છે. ભૂખમાં સુધારો થશે, પરંતુ તે જ સમયે તેનું વજન પણ ઘટશે.
કોઈ સ્ત્રી આવા લક્ષણો તરફ ધ્યાન આપવાની શક્યતા નથી, એમ માનતા કે આ ગર્ભાવસ્થાની અસર છે. અને વ્યર્થ. અસ્વસ્થતાના કોઈપણ અભિવ્યક્તિએ સગર્ભા માતાને ચેતવણી આપવી જોઈએ અને તેમણે તેમના વિશે ડ doctorક્ટરને જાણ કરવી જોઈએ.
રોગના સુપ્ત સ્વરૂપના લક્ષણો
જો રોગ પ્રગતિ કરે છે, તો નીચેના લક્ષણો શક્ય છે:

- સતત સુકા મોં (ઘણા પ્રવાહી નશામાં હોવા છતાં પણ),
- વારંવાર પેશાબ કરવો,
- વધુ અને વધુ હું આરામ કરવા માંગું છું
- દ્રષ્ટિ વધુ ખરાબ થઈ રહી છે
- ભૂખ વધી રહી છે, અને તેની સાથે વજન કિલોગ્રામ છે.
તરસ અને સારી ભૂખમાં ડાયાબિટીઝના સંકેતોને ઓળખવું મુશ્કેલ છે, કારણ કે તંદુરસ્ત સ્ત્રીમાં, બાળકની રાહ જોતી વખતે, આ ઇચ્છાઓ તીવ્ર બને છે. તેથી, નિદાનને સ્પષ્ટ કરવા માટે, ડ doctorક્ટર સગર્ભા માતાને વધારાના અભ્યાસ માટે માર્ગદર્શન આપે છે.
ગર્ભાવસ્થા સારવાર
મોટાભાગના કેસોમાં (70% સુધી) રોગ આહાર દ્વારા સમાયોજિત થાય છે. સગર્ભા સ્ત્રીને ગ્લાયસીમિયા સ્વતંત્ર રીતે નિયંત્રિત કરવા માટે પણ સક્ષમ હોવું જરૂરી છે.
એચડી માટે આહાર ઉપચાર નીચેના સિદ્ધાંતો પર આધારિત છે:

- દૈનિક આહારનું આયોજન કરવામાં આવ્યું છે જેથી તેમાં 40% પ્રોટીન, 40% ચરબી અને 20% કાર્બોહાઇડ્રેટ શામેલ હોય,
- અપૂર્ણાંક ખાવાનું શીખો: 3 કલાકના અંતરાલ સાથે દિવસમાં 5-7 વખત,
- વધારે વજન સાથે, કેલરી સામગ્રીની પણ ગણતરી કરવી જોઈએ: વજન દીઠ 25 કેસીએલથી વધુ નહીં. જો સ્ત્રી પાસે વધારાના પાઉન્ડ ન હોય તો - કિલો દીઠ 35 કેસીએલ. કઠોર પગલાં વિના, ખોરાકની કેલરી સામગ્રીને કાળજીપૂર્વક અને સરળ હોવી જોઈએ,
- મીઠાઈઓ, તેમજ બદામ અને બીજ, આહારમાંથી સંપૂર્ણપણે બાકાત છે. અને જો તમે ખરેખર મીઠાઈ ખાવા માંગતા હો, તો તેને ફળોથી બદલો,
- ફ્રીઝ-સૂકા ખોરાક (નૂડલ્સ, પોર્રીજ, છૂંદેલા બટાકા) ખાશો નહીં,
- બાફેલી અને વરાળની વાનગીઓને પ્રાધાન્ય આપો,
- વધુ પીવો - દિવસમાં 7-8 ગ્લાસ પ્રવાહી,
- તમારા ડ doctorક્ટર સાથે વિટામિન સંકુલ લો, કારણ કે આ દવાઓમાં ગ્લુકોઝ હોય છે,
- ખોરાકમાં ચરબીનું પ્રમાણ ઘટાડવાનો પ્રયાસ કરો, અને પ્રોટીનને પ્રતિ કિગ્રા 1.5 ગ્રામ સુધી ઘટાડો. શાકભાજી સાથે તમારા આહારને સમૃદ્ધ બનાવો.
યાદ રાખો કે તમે અપેક્ષા માતાને સ્પષ્ટ રીતે ભૂખે મરતા નથી, કારણ કે ખાંડ ખોરાકની અછતથી વધી રહી છે.
જો આહાર અપેક્ષિત પરિણામ ન આપે, અને ગ્લુકોઝનું સ્તર highંચું રાખવામાં આવે, અથવા દર્દીને સામાન્ય ખાંડ સાથે પેશાબની નબળી કસોટી હોય, તો ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે.

ડોઝ અને શક્ય અનુગામી ગોઠવણ માત્ર સગર્ભા સ્ત્રીના વજન અને સગર્ભાવસ્થાની વયના આધારે ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે.
એન્ડોક્રિનોલોજિસ્ટ દ્વારા તાલીમ લીધા પછી, ઇન્જેક્શન સ્વતંત્ર રીતે કરી શકાય છે. સામાન્ય રીતે, ડોઝને બે ડોઝમાં વહેંચવામાં આવે છે: સવારમાં (નાસ્તો પહેલાં) અને સાંજે (છેલ્લા ભોજન સુધી).
ઇન્સ્યુલિન ઉપચાર કોઈ પણ રીતે આહારને રદ કરતું નથી, તે ગર્ભાવસ્થાના સમગ્ર સમયગાળા દરમિયાન ચાલુ રહે છે.
પોસ્ટપાર્ટમ અવલોકન
સગર્ભાવસ્થા ડાયાબિટીઝમાં એક લક્ષણ છે: તે ડિલિવરી પછી પણ અદૃશ્ય થતો નથી.
જો કોઈ સગર્ભા સ્ત્રીને એચડી હોય, તો તેના માટે સામાન્ય ડાયાબિટીઝ થવાની સંભાવના 5 ગણો વધી જાય છે.
આ એક ખૂબ મોટું જોખમ છે. તેથી, સ્ત્રીના જન્મ પછી સતત નિરીક્ષણ કરવામાં આવે છે. તેથી 1.5 મહિના પછી, તેણીએ કાર્બોહાઇડ્રેટ ચયાપચયની તપાસ કરવી આવશ્યક છે.
જો પરિણામ સકારાત્મક છે, તો દર ત્રણ વર્ષે વધુ દેખરેખ રાખવામાં આવે છે. પરંતુ જો ગ્લુકોઝ સહિષ્ણુતાના ઉલ્લંઘનને શોધી કા .વામાં આવે, તો વિશેષ આહારનો વિકાસ થાય છે, અને નિરીક્ષણ દર વર્ષે 1 વખત વધે છે.
આ કિસ્સામાં તમામ અનુગામી ગર્ભાવસ્થાઓનું આયોજન કરવું જોઈએ, કારણ કે ડાયાબિટીસ (સામાન્ય રીતે 2 પ્રકારો) જન્મ પછી ઘણા વર્ષો પછી વિકસી શકે છે. શારીરિક પ્રવૃત્તિમાં વધારો થવો જોઈએ.
એચડી વાળા માતાઓમાં નવજાત શિશુ મૃત્યુદર માટે આપમેળે જોખમ જૂથને સોંપવામાં આવે છે અને સતત તબીબી દેખરેખ હેઠળ હોય છે.