ડાયાબિટીઝ મેલીટસ અને કોરોનરી હૃદય રોગ: ઉપાયની શોધ વિશેષતામાં વૈજ્ scientificાનિક લેખનો લખાણ - તબીબી એન્ડોક્રિનોલોજી
ડાયાબિટીઝ મેલિટસ (– .–-––%) દર્દીઓમાં રક્તવાહિનીના રોગોની આવર્તન નોંધપાત્ર પ્રમાણ કરતા વધી જાય છે જે સામાન્ય વસ્તીમાં (૧.––)
- ડી%). 1994 માં મોસ્કોમાં કરાયેલા રોગચાળાના સર્વેના પરિણામો અનુસાર, ડાયાબિટીસના નિદાન પછી 10 વર્ષ પછી એનઆઈડીડીએમવાળા દર્દીઓમાં વ્યાપક પ્રમાણ (આઇએચડી) અને ધમની હાયપરટેન્શન અનુક્રમે 46.7 અને 63.5% હતું. ડાયાબિટીઝના દર્દીઓમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પછીનું પાંચ વર્ષનું અસ્તિત્વ 58% છે, અને ડાયાબિટીઝ વગરના લોકોમાં - 82%. ડાયાબિટીઝના દર્દીઓમાં, ગેંગ્રેનના વિકાસ સાથે નીચલા હાથપગના જખમની ઘટના અને ત્યારબાદના અંગછેદનની ઘટનામાં તીવ્ર વધારો થાય છે. ધમનીય હાયપરટેન્શન નેફ્રોપથી અને રેટિનોપેથીની પ્રગતિમાં પણ ફાળો આપે છે. મૃત્યુદરની સામાન્ય રચનામાં ધમનીય હાયપરટેન્શનથી મૃત્યુ દર 20-50% છે, જ્યારે ડાયાબિટીઝવાળા દર્દીઓમાં આ સૂચક 4-5 ગણા વધારે છે. ડાયાબિટીઝમાં ધમની હાયપરટેન્શનની લાક્ષણિકતા કાર્બોહાઇડ્રેટ અને લિપિડ ચયાપચયનું ઉલ્લંઘન જોખમ વધારે છે અને એથરોસ્ક્લેરોસિસના વિકાસને વેગ આપે છે; આવા દર્દીઓમાં હૃદયના રોગના જોખમનું તેમના જીવનના 10 વર્ષ દરમિયાન 14 ગણો વધારો થાય છે.
ડાયાબિટીઝમાં કોરોનરી ધમનીઓના એથરોસ્ક્લેરોસિસ એ અગાઉના વિકાસ અને ફેલાવાની લાક્ષણિકતા છે. ડાયાબિટીઝવાળા દર્દીઓમાં કોરોનરી હ્રદય રોગ (હાયપરકોલેસ્ટેરોલિયા, ધમની હાયપરટેન્શન, મેદસ્વીતા અને ધૂમ્રપાન) માટે જાણીતા જોખમ પરિબળો સામાન્ય વસ્તી કરતા 3 ગણા વધારે મૃત્યુ પામે છે. આ પરિબળોની ગેરહાજરીમાં પણ, ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસની વધુ આવર્તન અને ઝડપી પ્રગતિ તેના વિકાસ માટે વધારાની પદ્ધતિ સૂચવે છે. ડાયાબિટીઝમાં એથરોસ્ક્લેરોસિસના વિકાસ અને પ્રગતિના જોખમમાં વધારો હાયપરિન્સ્યુલિનમિયા, હાયપરગ્લાયકેમિઆ જેવા પરિબળો સાથે સંકળાયેલ છે, અને લોહીના કોગ્યુલેશન સિસ્ટમનું ઉલ્લંઘન. મોટાભાગનું ધ્યાન લિપિડ મેટાબોલિઝમ ડિસઓર્ડર પર આપવામાં આવે છે. ડિસલિપિડેમિયા અને રક્તવાહિનીના રોગવિજ્ ofાનના વિકાસ, મુખ્યત્વે કોરોનરી હાર્ટ ડિસીઝિસ વચ્ચેના કારક સંબંધની સ્થાપના કરવામાં આવી છે. નીચા ઘનતાવાળા લિપોપ્રોટીન (એલડીએલ) ની સાંદ્રતામાં વધારો એથરોસ્ક્લેરોસિસમાં મુખ્ય રોગકારક પરિબળ માનવામાં આવે છે. તેના પેથોજેનેસિસમાં સમાનરૂપે મહત્વપૂર્ણ કડી એંટીએથોરોજેનિક ગુણધર્મો ધરાવતા ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન (એચડીએલ) ની સામગ્રીમાં ઘટાડો છે.
કોરોનરી હ્રદય રોગના વિકાસમાં ટ્રાઇગ્લાઇસેરાઇડ્સની ભૂમિકાનો ઓછો અભ્યાસ કરવામાં આવે છે. પ્રાથમિક પ્રકાર III હાયપરલિપિડેમિયાના અપવાદ સિવાય, હાયપરટ્રિગ્લાઇસેરિડેમીઆ એ લિપિડ ચયાપચયનું ગૌણ ઉલ્લંઘન માનવામાં આવે છે. જો કે, ડાયાબિટીસમાં ગૌણ હાયપરટિગ્લાઇસેરિડેમીઆ એ હાઈપરકોલેસ્ટેરોલિયા કરતાં એથરોસ્ક્લેરોસિસના વિકાસમાં વધુ મહત્વપૂર્ણ ભૂમિકા ભજવી શકે છે.
ડાયાબિટીઝ મેલીટસમાં લિપિડ ચયાપચયની વિકૃતિઓ ઘણા પરિબળો પર આધારિત છે અને મુખ્યત્વે હાયપરગ્લાયસીમિયા, ઇન્સ્યુલિન પ્રતિકાર, જાડાપણું, માઇક્રોબ્લ્યુબ્યુમિન્યુરિયા, તેમજ પોષણની ડિગ્રી પર આધારિત છે. ડિસલિપિડેમિયાની પ્રકૃતિ ડાયાબિટીઝના પ્રકાર દ્વારા નક્કી કરવામાં આવે છે. આઈડીડીએમ સાથે, ઇન્સ્યુલિનની ઉણપ લિપોપ્રોટીન લિપેઝ પ્રવૃત્તિમાં ઘટાડોનું કારણ બને છે, જે હાઈપરલિપિડેમિયા, હાયપરટ્રિગ્લાઇસેરિડેમીઆ તરફ દોરી જાય છે અને પી-લિપોપ્રોટીનની સાંદ્રતામાં વધારો કરે છે.
આ કિસ્સામાં, એન્ડોથેલિયલ રિલેક્સિંગ પરિબળનું સંશ્લેષણ વિક્ષેપિત થાય છે અને એન્ડોથેલિયમની સપાટી પર લ્યુકોસાઇટ્સનું સંલગ્નતા વધારવામાં આવે છે. માઇક્રોસિરક્યુલેશનના ઉલ્લંઘનમાં મહત્વપૂર્ણ એ છે કે પ્લેટલેટની સંલગ્નતામાં વધારો સાથે સંકળાયેલ લોહીમાં પરિવર્તન અને રેઓલોજિકલ ગુણધર્મો છે. એવું માનવામાં આવે છે કે મુક્ત રેડિકલનું ઉન્નત ઉત્પાદન, એન્ડ્રોથેલિયલ કોષો દ્વારા ઉત્પન્ન કરાયેલ મુખ્ય વાસોોડિલેટર નાઇટ્રિક cellsકસાઈડના વિનાશ તરફ દોરી જાય છે. એન્ડોથેલિયમને નુકસાન, હાયપરટ્રોફીને કારણે વેસ્ક્યુલર દિવાલની જાડાઈ અને સરળ સ્નાયુ કોશિકાઓની હાઈપરપ્લેસિયા, રક્ત વાહિનીઓની પાલન અને અનુકૂલનશીલ ક્ષમતામાં ઘટાડો કરવા માટે ફાળો આપે છે, અને હિમોસ્ટેસિસનું ઉલ્લંઘન એ કોરોનરી વાહિનીઓમાં એથરોસ્ક્લેરોટિક તકતીઓની રચનાને વેગ આપે છે. લાંબા સમય સુધી હાઈપરિન્સ્યુલિનમિયા સ્નાયુ કોશિકાઓની હાઇપરટ્રોફી ઉશ્કેરે છે. આ પરિબળોનું સંયોજન એથરોસ્ક્લેરોસિસના વિકાસને નક્કી કરે છે.
પેથોજેનેસિસ. આઈડીડીએમ અને એનઆઈડીડીએમમાં ધમનીય હાયપરટેન્શનના વિકાસની પદ્ધતિઓ અલગ છે. આઇડીડીએમ સાથે, બ્લડ પ્રેશર રોગની શરૂઆતથી 10-15 વર્ષ પછી સામાન્ય રીતે વધે છે અને તે સામાન્ય રીતે ડાયાબિટીક નેફ્રોપથીને કારણે થાય છે. ફક્ત થોડા ટકા કેસોમાં, બ્લડ પ્રેશરમાં વધારો એ અન્ય રેનલ રોગો સાથે સંકળાયેલ છે. એનઆઈડીડીએમવાળા દર્દીઓમાં, બ્લડ પ્રેશરમાં વધારો ડાયાબિટીસ સાથે સીધો સંબંધ નથી હોતો અને તે ઘણીવાર હાયપરટેન્શન, કિડની સ્ટોન રોગ, ક્રોનિક પાયલોનેફ્રીટીસ, સંધિવા અથવા વધુ દુર્લભ કારણો દ્વારા થાય છે - કિડનીની ગાંઠ, પેરાનોપ્લાસ્ટિક સિન્ડ્રોમ. બ્લડ પ્રેશર વધવાના કારણોમાં એનઆઈડીડીએમવાળા દર્દીઓમાં ડાયાબિટીક નેફ્રોપથી ફક્ત ત્રીજા સ્થાને છે. બ્લડ પ્રેશરમાં આ પ્રકારનો વધારો ડાયાબિટીસ (થાઇરોટોક્સિકોસિસ, એક્રોમેગલી, ઇટસેન્કો-કુશિંગ રોગ અથવા સિન્ડ્રોમ, કોનનું સિન્ડ્રોમ, ફિઓક્રોમોસાયટોમા, વગેરે) સાથેના અન્ય અંતocસ્ત્રાવી રોગોને લીધે હોઈ શકે છે. એરોર્ટાના કોરેક્ટેશન, રેનલ ધમની સ્ટેનોસિસ - જહાજોના અસ્તિત્વ અને વાંધાજનક જખમની સંભાવના ધ્યાનમાં લેવી જરૂરી છે. જ્યારે એનામેનેસિસ એકત્રિત કરતી વખતે, ગર્ભનિરોધક અથવા કોર્ટીકોસ્ટેરોઇડ્સના ઉપયોગ પર ધ્યાન આપવું જરૂરી છે જે બ્લડ પ્રેશરમાં વધારો કરી શકે છે.
ડાયાબિટીઝમાં હાયપરટેન્શનની રોગકારક પદ્ધતિઓમાંની એક, નેફ્રોનમાં સોડિયમ રિબ્સોર્પ્શન પર ઇન્સ્યુલિનની સીધી અસર હોઇ શકે છે, તેમજ સહાનુભૂતિ-એડ્રેનલ અને રેઇનિન-એન્જીયોટેન્સિન-એલ્ડોસ્ટેરોન સિસ્ટમ્સ દ્વારા હોર્મોનની પરોક્ષ ક્રિયા, પ્રેશર એજન્ટો માટે વેસ્ક્યુલર સરળ સ્નાયુઓની સંવેદનશીલતામાં વધારો, અને પરિબળોના ઉત્તેજનાને ઉત્તેજીત કરી શકે છે.
એન્જીયોટેન્સિન કન્વર્ટીંગ એન્ઝાઇમ (એસીઈ), ડિપ્પ્ટિડિલ કાર્બોક્સી પેપ્ટિડેઝ, જેના પ્રભાવ હેઠળ એન્જીયોટેન્સિન I એ સક્રિય ઓક્ટાપેપ્ટાઇડ, એન્જીઓટેન્સિન II માં રૂપાંતરિત થાય છે, રેનિન-એન્જીયોટેન્સિન સિસ્ટમની કામગીરીમાં કિશોર ભૂમિકા ભજવે છે. સેલ મેમ્બ્રેન પર વિશિષ્ટ રીસેપ્ટર્સને બાંધીને, એન્જીયોટેન્સિન II કાર્ડિયાક આઉટપુટમાં વધારો કરે છે, કોરોનરી ધમનીઓના વાસકોન્સ્ટ્રિક્શનનું કારણ બને છે, હાયપરપ્લેસિયા અને સરળ સ્નાયુ કોષોનું હાયપરટ્રોફી, અને કેટોલેમિનાઇઝ્સના પ્રકાશનને પ્રોત્સાહન આપે છે.
સ્થાનિક રીતે રચાયેલ એન્જીયોટેન્સિન II, જેનું ઉત્પાદન લાંબા ગાળાના હાયપરટેન્શનથી વધે છે, તે સ્થાનિક કોરોનરી કન્સ્ટ્રક્ટર તરીકે ocટોક્રાઇન રીતે કાર્ય કરે છે. એસીઇ, એન 0 (એન્ડોથેલિયલ રિલેક્સેશન ફેક્ટર) ઉત્પન્ન કરવાની વેસ્ક્યુલર દિવાલની ક્ષમતા ઘટાડે છે.
તાજેતરના વર્ષોમાં, ધમનીય હાયપરટેન્શનના વિકાસમાં આનુવંશિક વલણનું અસ્તિત્વ સાબિત થયું છે. આ વલણ એસીઇ સંશ્લેષણને નિયંત્રિત કરનારા જિન્સના કેશન્સ અને પymલિમોર્ફિઝમના ટ્રાન્સમેમ્બર ટ્રાન્સપોર્ટમાં આનુવંશિક ખામી સાથે સંકળાયેલું છે.
પેરાઓક્સોનાઝ એન્ઝાઇમ માટે જનીનની પymલિમોર્ફિઝમ અને એનઆઈડીડીએમવાળા દર્દીઓના કોરોનરી વાહિનીઓમાં એથરોસ્ક્લેરોટિક ફેરફારો વચ્ચેનો એક સંબંધ પણ જોવા મળ્યો હતો. એચડીએલમાં પેરોક્સonનેઝ એ એલડીએલમાં લિપિડ પેરોક્સાઇડ્સને નિષ્ક્રિય કરે છે, એક કુદરતી એન્ટી-એથરોજેનિક પરિબળ છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં આઇએચડી એ ડાયાબિટીસ મેક્રોએંજીયોપથીનું અભિવ્યક્તિ છે: તેમની પાસે એરોસ્ક્લેરોસિસ માત્ર કોરોનરી ધમનીઓ જ નથી, પણ મગજની ધમનીઓ, નીચલા હાથપગ અને અન્ય મુખ્ય વાહિનીઓ પણ છે. ડાયાબિટીસ મેલિટસમાં એથરોસ્ક્લેરોસિસની આકારની લાક્ષણિકતાઓ એથેરોમાના સ્થાનિકીકરણની ગુણાકારને આભારી છે.
નિદાન. ઓછામાં ઓછા બે માપમાં બ્લડ પ્રેશરનું સરેરાશ મૂલ્ય નક્કી કરવું જરૂરી છે. બ્લડ પ્રેશર બંને હાથ પર દર્દીઓની સ્થિતિમાં બેસવું અને સૂવું, હાથ અને કફની સાચી સ્થિતિ સાથે માપવા જોઈએ. સહાનુભૂતિશીલ નર્વસ સિસ્ટમના નિષ્ક્રિયતાને કારણે બ્લડ પ્રેશરમાં ઓર્થોસ્ટેટિક ઘટાડો થવાની સંભાવના ધ્યાનમાં લેવી જરૂરી છે.
ડબ્લ્યુએચઓ ભલામણો અનુસાર, સામાન્ય બ્લડ પ્રેશર 145/90 મીમી એચ.જી.થી વધુ ન હોવો જોઈએ. જો કે, યુવાન વયના ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં, માપદંડ (ખાસ કરીને માઇક્રોઆલ્બ્યુમિન્યુરિયાની હાજરીમાં અથવા ફંડસમાં પ્રારંભિક ફેરફારો) વધુ કડક હોવા જોઈએ - 135/85 મીમી એચ.જી. રક્તવાહિનીની ગૂંચવણોને રોકવા માટે બ્લડ પ્રેશરનું સ્તર અને સ્થિરતા વિશેષ મહત્વ છે. 1992 માં, યુનાઇટેડ સ્ટેટ્સની હાઈ બ્લડ પ્રેશરની ઓળખ, મૂલ્યાંકન અને સારવાર માટેની રાષ્ટ્રીય સમિતિએ ૧ 130 and અને mm 85 મીમી એચ.જી., હાયપરટેન્શન - તબક્કો I (હળવો) 140-159 / 90-99 એમએમ એચ.જી., II નો સામાન્ય બ્લડ પ્રેશર ધ્યાનમાં લેવાનો પ્રસ્તાવ મૂક્યો. સ્ટેજ (મધ્યમ) 160–179 / 100–109 મીમી એચ.જી., સ્ટેજ III (ભારે), 180–209 / 110–119 મીમી એચ.જી., સ્ટેજ IV (ખૂબ ભારે), 210/120 મીમી એચ.જી. .
હાયપરટેન્શનનું નિદાન હજી પણ વેસ્ક્યુલર અને અંગના જખમના એકાઉન્ટ પર આધારિત છે, જેનું વર્ગીકરણ જી.એફ. લેંગ અને એ.પી. માયસ્નીકોવના ઉપદેશો પર આધારિત છે.
ક્લિનિકલ ચિત્ર. ડાયાબિટીઝ મેલિટસમાં, હાયપરટેન્શનમાં આ રોગવિજ્ .ાન માટે સામાન્ય અભિવ્યક્તિઓ હોય છે. મોટે ભાગે, હાયપરટેન્શનના "હળવા" સ્વરૂપ સાથે, દર્દીઓ ફરિયાદ કરતા નથી. અન્ય કિસ્સાઓમાં, ત્યાં માથાનો દુખાવો (જે લાંબા સમય સુધી એકમાત્ર લક્ષણ રહે છે), થાક, કામ કરવાની ક્ષમતામાં ઘટાડો, છાતીમાં દુખાવો, "વિક્ષેપો" ની લાગણી વગેરેની ફરિયાદો છે, શારીરિક પરીક્ષા, સાપેક્ષ અને સંપૂર્ણ કાર્ડિયાક નીરસતાની ડાબી તરફ વિસ્તૃતતાને દર્શાવે છે, વધેલું અપિલિક આવેગ, ભાર એરોર્ટા ઉપર II સ્વર.
ક્લિનિકલ લાક્ષણિકતાઓ ઘણીવાર ઇસ્કેમિક હૃદય રોગ, એથરોસ્ક્લેરોસિસ, કોરોનરી અથવા મગજનો જહાજોની હાજરીને કારણે થાય છે. ઇસીજી પર, ડાબા ક્ષેપક હાયપરટ્રોફીના સંકેતો સામાન્ય રીતે દેખાય છે: હૃદયની વિદ્યુત અક્ષની ડાબી તરફ વિચલન, લીડ્સ વી 5-વી 6 માં ક્યુઆરએસ સંકુલના કંપનવિસ્તારમાં વધારો, લાક્ષણિકતા એસટી સેગમેન્ટમાં હતાશા અને ટી વેવનું વિકૃતિ. ફંડસ પેટર્ન સામાન્ય રીતે ધમનીય હાયપરટેન્શન અથવા ડાયાબિટીસ મેટિલિટસિસના ગૂંચવણોના કારણો પર આધારીત છે. ડાયાબિટીક રેટિનોપેથી). હાયપરટેન્શન સાથે, સેલસ-હન ક્રોસઓવર (સીલ કરેલી ધમનીઓ નસોને સંકુચિત કરે છે), ધમનીઓના સ્ક્લેરોસિસ, તેમના કેલિબરની અસમાનતા, રેટિના એડીમા, વગેરેની ઘટના નોંધવામાં આવે છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં હૃદય રોગના લક્ષણો સામાન્ય પેઇન એટેકથી થોડો અલગ હોય છે, પરંતુ ઘણી વાર (કિસ્સાઓમાં 20-30% સુધી) એન્જીના પેક્ટોરિસ અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પીડા વિના થાય છે. ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં 35 થી 50 વર્ષની વયના, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અને અચાનક મૃત્યુ મૃત્યુ દરમાં 35% જેટલો છે.
"સાયલન્ટ" મ્યોકાર્ડિયલ ઇસ્કેમિયા સાથે, ડાબા ક્ષેપકના સમૂહમાં વધારો થવાના સંકેતોની ગેરહાજરીમાં, કોરોનરી અનામતમાં ઘટાડો જોવા મળે છે. ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં આઇએચડી અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના કોર્સની સુવિધાઓ મુખ્યત્વે onટોનોમસ ડાયાબિટીક ન્યુરોપથી સાથે સંકળાયેલ છે, જે મ્યોકાર્ડિયમ અને સેન્ટ્રલ હેમોડાયનેમિક્સના કાર્યાત્મક રાજ્યની નોંધપાત્ર ક્ષતિનું કારણ બને છે, એટલે કે. સ્ટ્રોક અને મિનિટના લોહીના પ્રમાણમાં ઘટાડો, કાર્ડિયાક ઇન્ડેક્સ, ડાબું ક્ષેપક શક્તિ, હૃદયનો દર અને કુલ પેરિફેરલ પ્રતિકારમાં વધારો. સતત ટાકીકાર્ડીઆ (દિવસ અને રાત દર ધબકારામાં તફાવત નથી) પેરાસિમ્પેથેટિક ઇનર્વેશનનું ઉલ્લંઘન સૂચવે છે.
ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં, ઇસ્કેમિક હૃદય રોગ, કાર્ડિયાક ન્યુરોપથી (onટોનોમિક ન્યુરોપથી) નું સંયોજન, કાર્ડિયોમાયોપેથી વારંવાર જોવા મળે છે, આ અંતર્ગત રોગના ક્લિનિકલ ચિત્રમાં નોંધપાત્ર ફેરફાર કરે છે, રક્તવાહિની નિષ્ફળતા તરફ દોરી જાય છે, અને નિદાનને જટિલ બનાવે છે. સ્વાયત ડાયાબિટીક ન્યુરોપથીના વિકાસમાં શરીરની અનુકૂલનશીલ ક્ષમતાઓનું ઉલ્લંઘન થાય છે, કસરત સહનશીલતામાં ઘટાડો.
તાજેતરના વર્ષોમાં, કોરોનરી રિઝર્વ અને મ્યોકાર્ડિયલ ઇસ્કેમિયામાં ઘટાડો થવાના એક કારણ તરીકે "નાના જહાજોના રોગો" એકીકૃત કરવામાં આવ્યા છે. હાયપરટેન્શન, મેદસ્વીપણું, હાયપરટિગ્લાઇસેરિડેમીઆ, ઇન્સ્યુલિન રેઝિસ્ટન્સનું સંયોજન "મેટાબોલિક સિન્ડ્રોમ", અથવા "સિન્ડ્રોમ એક્સ" ની વિભાવના સાથે જોડાયેલું છે. આ સિન્ડ્રોમવાળા દર્દીઓ ખાસ કરીને કોરોનરી હ્રદય રોગ અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના વિકાસ માટે સંવેદનશીલ હોય છે.
એનિમેનેસિસ, દર્દીની ફરિયાદો, ઉદ્દેશ્ય ડેટા અને સામાન્ય ક્લિનિકલ પરીક્ષા પદ્ધતિઓ જટિલ ડાયગ્નોસ્ટિક પદ્ધતિઓનો ઉપયોગ કર્યા વિના, કોરોનરી હ્રદય રોગ અને ડાયાબિટીસમાં ધમની હાયપરટેન્શનનું નિદાન કરવાનું શક્ય બનાવે છે. "સાયલન્ટ" મ્યોકાર્ડિયલ ઇસ્કેમિયા અને સુપ્ત લય વિક્ષેપનું નિદાન હંમેશાં મુશ્કેલ હોય છે, તેથી, જટિલ સંશોધન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે (કસરત દરમિયાન સાયકલ એર્ગોમેટ્રી, ઇસીજી મોનિટરિંગ, મ્યોકાર્ડિયલ સિંટીગ્રાફી અને ડિપાયરિડામોલ સાથે એક પરીક્ષણ). લેબલવાળા થેલિયમ અને એમઆરઆઈ સાથેની રેડિઓનક્લાઇડ વેન્ટ્રિક્યુલોગ્રાફી, મ્યોકાર્ડિયમ, રુધિરકેશિકાઓના પલંગ અને કોરોનરી વાહિનીઓના નુકસાનની પ્રકૃતિ અને ડિગ્રીને સ્પષ્ટ કરી શકે છે.
મુશ્કેલ કેસોમાં, સર્જિકલ સારવારની આગામી પદ્ધતિઓ (કોરોનરી ધમની બાયપાસ કલમ બનાવવી, બલૂન બલૂન પ્લાસ્ટિક સર્જરી) ના જોડાણમાં, કોરોનાગ્રાફીનો ઉપયોગ નુકસાનના સ્થાનિકીકરણને ઓળખવા માટે કરવામાં આવે છે. જો કે, ડાયગ્નોસ્ટિક સાધનોની costંચી કિંમત, આ પ્રકારની પદ્ધતિઓના વ્યાપક ઉપયોગને મર્યાદિત કરે છે. “સાયલન્ટ” ઇસ્કેમિયાના નિદાન માટે સૌથી વધુ ઉપયોગમાં લેવામાં આવતી પદ્ધતિઓમાં હોલ્ટર મોનિટરિંગ છે.
ડાયાબિટીઝવાળા દર્દીઓમાં વેસ્ક્યુલર ગૂંચવણો સાથેના જનીન પોલિમોર્ફિઝમના સંગઠનના અભ્યાસનું જોખમ આકારણી કરશે અને તેમના ક્લિનિકલ લાક્ષણિકતાઓના ઘણા સમય પહેલા આવી જટિલતાઓના વિકાસ અને પ્રગતિની આગાહી કરવામાં આવશે.
સારવાર. ગ્લાયસીમિયા અને લિપેમિઆનું શ્રેષ્ઠ મેટાબોલિક નિયંત્રણ, માઇક્રોસિરિક્યુલેશન રાજ્યના મુખ્ય સૂચકાંકો, ડાયાબિટીસ મેલિટસવાળા દર્દીઓની સારવારના તમામ તબક્કે મૂળભૂત છે. ડાયાબિટીઝ અને હાયપરટેન્શનની ગૂંચવણો અટકાવવા અથવા તેમના વિકાસને ધીમું કરવા માટે બ્લડ પ્રેશર ઘટાડવાનો ઉપચાર થેરાપીનો હેતુ હોવો જોઈએ. વ્યવહારમાં, કોઈએ બ્લડ પ્રેશરને 140/90 મીમી એચ.જી. સુધી ઘટાડવાનો પ્રયત્ન કરવો જોઈએ. વધુ ઘટાડો, ખાસ કરીને વૃદ્ધોમાં, સીએચડીના વધવાના જોખમને વધારે છે. નાની ઉંમરે, માપદંડ વધુ કડક હોઈ શકે છે. બ્લડ પ્રેશરને યોગ્ય રીતે માપવા માટે તે જરૂરી છે: ડાયાબિટીઝના તમામ દર્દીઓની rightભી સ્થિતિ હોતી નથી, કારણ કે બ્લડ પ્રેશરમાં ઓર્થોસ્ટેટિક ઘટાડો ઓટોનોમિક ન્યુરોપથીને કારણે થઈ શકે છે. એન્ટિહાઇપરટેન્સિવ ઉપચાર માટેના સંકેતો વિકસિત કરતી વખતે અને તેના અમલીકરણ દરમિયાન આને પણ ધ્યાનમાં લેવું આવશ્યક છે.
ડ્રગ એન્ટિહાઇપરટેન્સિવ ઉપચાર રોગકારક હોવું જોઈએ, ઘણા વર્ષોથી સતત હાથ ધરવામાં આવે છે. એક ગંભીર સમસ્યા એ છે કે દર્દી હંમેશા વ્યક્તિલક્ષી લક્ષણો અનુભવતા નથી. જો દવાઓ આડઅસરને કારણે થાય છે, તો દવાઓ લેવાની ઇચ્છા ઓછી થાય છે. એન્ટિહાઇપરટેન્સિવ ઉપચાર માટે બ્લડ પ્રેશર સૂચકાંકો ધ્યાનમાં લેવા સાથે, અન્ય પરિબળો ધ્યાનમાં લેવું જોઈએ: જાતિ (પુરુષોને વધુ વખત ફાર્માકોલોજીકલ તૈયારીઓની જરૂર હોય છે), આનુવંશિક લાક્ષણિકતાઓ (કૌટુંબિક ઇતિહાસમાં વેસ્ક્યુલર રોગોની હાજરીમાં, હાયપરટેન્શનની ફાર્માકોથેરાપી શરૂ થાય છે). કોરોનરી હ્રદય રોગ અથવા મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન સાથે, ધમનીય હાયપરટેન્શનની સઘન ઉપચાર જરૂરી છે. ડાયાબિટીઝ મેલીટસ અને કોરોનરી હ્રદય રોગવાળા દર્દીઓમાં, જ્યારે મેદસ્વીપણા, હાયપરલિપ્રોટેનેમિયા અથવા રેનલ નિષ્ફળતા, ડાબી ક્ષેપકની હાયપરટ્રોફી, શારીરિક પ્રવૃત્તિના નીચલા સ્તર સાથે જોડાય છે, બ્લડ પ્રેશરમાં ખાસ કરીને સાવચેતીપૂર્વક ઘટાડો જરૂરી છે. ડાયાબિટીઝના દર્દીઓમાં એન્ટિહિપરટેન્સિવ ડ્રગની સારવાર હળવા હાયપરટેન્શનથી પણ શરૂ કરવી જોઈએ. દવાઓ મગજનો સ્ટ્રોકનું જોખમ ઘટાડે છે. તેથી, સ્વીડિશ
7-2050 ના અધ્યયનમાં બતાવવામાં આવ્યું હતું કે બ્લડ પ્રેશરમાં ઘટાડો ફક્ત 20/8 મીમી એચ.જી. રક્તવાહિનીની ગૂંચવણોની સંભાવનાને 40% ઘટાડે છે.
દવાઓનો પ્રભાવ મોટા પ્રમાણમાં તેમના બિન-ફાર્માકોલોજીકલ એજન્ટો સાથે જોડાણ દ્વારા નક્કી કરવામાં આવે છે. કેટલીક સામાન્ય ભલામણો ધ્યાનમાં લેવી જોઈએ: એન્ટિહાઇપરટેન્સિવ દવાઓની વ્યક્તિગત પસંદગી, ઉપલબ્ધતા, અસરની અવધિ. પ્રિય પ્રિન્ટર્ડ (લાંબા-અભિનય) સ્વરૂપો. ઉપચારની પ્રક્રિયામાં, નેત્રસ્તરીય પરીક્ષાઓ, એક ઇસીજી હાથ ધરવામાં આવે છે, લોહીમાં લિપિડ્સનું સ્તર નક્કી કરવામાં આવે છે, જરૂરી નેફ્રોલોજિકલ પરીક્ષાઓ કરવામાં આવે છે.
મોનોથેરાપી (3-6 મહિના) સાથે સારવાર શરૂ કરવાની સલાહ આપવામાં આવે છે, અને તેની અપૂરતી અસરકારકતા સાથે સંયુક્ત સારવાર સૂચવવામાં આવે છે. મોટાભાગના લેખકો માને છે કે સિમ્પેથોલિટીક દવાઓ (ક્લોનીડીન, ડોપાઇટ, ર raવોલ્ફિયા તૈયારીઓ) સાથેની મોનોથેરાપી ઓછી કાર્યક્ષમતા, મોટી સંખ્યામાં આડઅસરો અને જીવનની ગુણવત્તામાં ઘટાડોને કારણે અનિચ્છનીય છે. . *
આધુનિક એન્ટિહાઇપરટેન્સિવ એજન્ટોને નીચેના જૂથોમાં વહેંચવામાં આવ્યા છે: 1) એસીઇ અવરોધકો, 2) કેલ્શિયમ વિરોધી, 3) પી-એડ્રેનોરેસેપ્ટર બ્લocકર, 4) મૂત્રવર્ધક પદાર્થ.
એસીઇ અવરોધકો એ ઇસ્કેમિક હૃદય રોગ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, હાર્ટ નિષ્ફળતા, ક્ષતિગ્રસ્ત સાઇનસ ફંક્શન, પલ્મોનરી હાયપરટેન્શન અને રાયનાઉડ રોગ સાથે ડાયાબિટીસ મેલિટસ અને ધમની હાયપરટેન્શનના સંયોજન માટે પસંદગીની દવાઓ છે. જ્યારે આ ભંડોળનો ઉપયોગ કરવામાં આવે છે, ત્યાં ડાબા ક્ષેપકની હાયપરટ્રોફીના વિપરીત વિકાસ અને તેના પર્યુઝ્યુશનમાં સુધારણાના સંકેત છે. તેઓ મીટ્રલ અને એઓર્ટિક સ્ટેનોસિસ, કેરોટિડ અને રેનલ ધમનીઓના સ્ટેનોસિસના ગંભીર સ્વરૂપોમાં બિનસલાહભર્યા છે. ગર્ભાવસ્થા અને રેનલ નિષ્ફળતામાં આ જૂથની અનિચ્છનીય દવાઓ. દર્દીઓ દ્વારા ACE અવરોધકો સારી રીતે સહન કરે છે. આડઅસરોમાં સુકા ઉધરસ શામેલ છે. અન્ય એન્ટિહાઇપરટેન્સિવ દવાઓથી વિપરીત, આ દવાઓ કાર્બોહાઇડ્રેટ, લિપિડ અથવા પ્યુરિન ચયાપચય પર પ્રતિકૂળ અસર કરતી નથી, તે મૂત્રવર્ધક પદાર્થ, પી-બ્લocકર, કેલ્શિયમ વિરોધી સાથે જોડાઈ શકે છે. એસીઇ અવરોધકો કાર્બોહાઇડ્રેટ ચયાપચય પર હકારાત્મક અસર કરે છે, ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતા વધારે છે.
કેલ્શિયમ વિરોધીની તુલનામાં આ જૂથની દવાઓની એન્ટિઆંગિનાલ પ્રવૃત્તિ થોડી ઓછી છે. તે જ સમયે, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પછી દર્દીઓમાં એસીઇ અવરોધકોનો લાંબા સમય સુધી ઉપયોગ, પછીના પુન re વિકાસમાં વિલંબ કરવાની મંજૂરી આપે છે. કેપોટેન એ 1 લી પે generationીના એસીઈ અવરોધકોનું છે, જેનો સક્રિય સિદ્ધાંત કેપ્ટોપ્રિલ છે. તેની સામાન્ય દૈનિક માત્રા 2-3 ડોઝમાં 50 મિલિગ્રામ છે. કપોટેન એસીઇ સક્રિય સાઇટ્સને અવરોધિત કરે છે અને એન્જીયોટેન્સિન રચના અટકાવે છે
- જે માનવ શરીરમાં સૌથી શક્તિશાળી વાસોકન્સ્ટ્રિક્ટર છે. કપોટેન પર સીધી વાસોોડિલેટીંગ અસર નથી.
રેમિપ્રિલ (હેહસ્ટ ટ્રાઇટિસ) રેનિન-એન્જીયોટેન્સિન પ્રણાલીને પણ અવરોધે છે, એન્જીયોટેન્સિન II અને એલ્ડોસ્ટેરોનના પ્લાઝ્માના સ્તરમાં ઘટાડો થાય છે, અને બ્રાડિકીનિનની ક્રિયાને સંભવિત કરે છે, જે પેરિફેરલ વેસ્ક્યુલર પ્રતિકારમાં ઘટાડો તરફ દોરી જાય છે. ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે રેમપ્રિલ લખી સલાહ આપવામાં આવે છે, ખાસ કરીને જ્યારે ક્લિનિકલ હેમોડાયનેમિક્સ અને માઇક્રોસિરિક્યુલેશન ડિસઓર્ડર પ્રવર્તે છે, કારણ કે તેની મધ્યમ અને નાના કેલિબર ધમનીઓ, ધમનીઓ અને રુધિરકેશિકાઓના નેટવર્ક પર વધુ સ્પષ્ટ વાસોોડિલેટિંગ અસર હોય છે. મહત્વપૂર્ણ હકારાત્મક
આ દવાની ગુણવત્તા એ છે કે તેના નાના ડોઝ (દરરોજ 1 થી 5 મિલિગ્રામ સુધી) ઉપયોગમાં લેવાની સંભાવના છે.
રેનિટેક (એન્લાપ્રિલ મેલેએટ, એમએસડી) એ એસીઇ અવરોધકનું લાંબો સમય છે. આ દવા ડાયાબિટીસ મેલીટસ અને ઇસ્કેમિક હૃદય રોગવાળા દર્દીઓ માટે સૂચવવામાં આવે છે. તે કાર્ડિયાક આઉટપુટ અને રેનલ લોહીના પ્રવાહમાં વધારો કરવા માટે ફાળો આપે છે, નેફ્રોપ્રોટેક્ટીવ અસર કરે છે, અને પ્લાઝ્મા લિપોપ્રોટીનના સ્પેક્ટ્રમને અનુકૂળ અસર કરે છે. દિવસમાં એક વખત રોગનિવારક માત્રા 5 થી 40 મિલિગ્રામ છે.
એસીઇ અવરોધકોની નવી પે generationીમાં પ્રિસ્ટરીયમ (સર્વર ફાર્માસ્યુટિકલ જૂથ) શામેલ છે, જે સરળ સ્નાયુ કોશિકાઓની હાયપરટ્રોફી ઘટાડવામાં મદદ કરે છે અને વેસ્ક્યુલર દિવાલમાં ઇલાસ્ટિન / કોલેજનનું પ્રમાણ સુધારે છે. તેની કોરોનરી અનામત પર ફાયદાકારક અસર બતાવવામાં આવી છે. દવાની ઉપચારાત્મક માત્રા દરરોજ 4-8 મિલિગ્રામ છે.
તાજેતરનાં વર્ષોમાં, એવું જોવા મળ્યું છે કે એસીઈ અવરોધકો રેનિન-એન્જીયોટેન્સિન સિસ્ટમના સક્રિયકરણની રક્તવાહિની અસરોને આંશિકરૂપે નબળા પાડે છે.
એન્જીયોટેન્સિન II વિરોધી - લોસોર્ટન (કોઝાર) એ એન્ટિહાઇપરટેન્સિવ દવાઓના નવા વર્ગનો પ્રતિનિધિ છે. તે ખાસ કરીને એન્જીયોટેન્સિન II રીસેપ્ટર્સને અવરોધિત કરે છે અને તેની લાંબી અને એકસમાન હાયપોટેંસીય અસર છે. રાસાયણિક બંધારણ દ્વારા, તે ઇમિડાઝોલ ડેરિવેટિવ્ઝનું છે. દિવસમાં એકવાર 25 મિલિગ્રામથી કોઝાર સારવાર શરૂ કરવાની ભલામણ કરવામાં આવે છે, તેની માત્રા 50-100 મિલિગ્રામ / દિવસ સુધી વધારી શકાય છે. આ ડ્રગ અને તેના સક્રિય ચયાપચયને નાબૂદ કરવાની મુખ્ય રીત યકૃત છે, રેનલની નિષ્ફળતામાં ડ્રગ બિનસલાહભર્યું નથી.
એન્ટિએંગિનાલ એજન્ટો કે જે કોરોનરી રક્ત પ્રવાહને સુધારે છે અને પેરિફેરલ વેસ્ક્યુલર પ્રતિકાર ઘટાડે છે, કેલ્શિયમ વિરોધીનો ઉપયોગ થાય છે. આ જૂથની તૈયારીઓ સીઓ 2 + માયોફિબ્રીલ્સમાં પ્રવેશ અટકાવે છે અને માયોફિબ્રીલર સીએ of + ની સક્રિયતા ઘટાડે છે - સક્રિય થયેલ એટીપીઝ. આ દવાઓમાં, વેરાપામિલ, ડિલ્ટિઆઝમ, નિફેડિપિનનું જૂથ અલગ છે. કેલ્શિયમ વિરોધી લોકો ગ્લાયસીમિયામાં વધારો કરતા નથી અને લિપિડ ચયાપચય પર નકારાત્મક અસર કરતા નથી. વેરાપામિલના લાંબા સમય સુધી ઉપયોગ સાથે, મ્યોકાર્ડિયલ પરફ્યુઝનમાં સુધારો નોંધવામાં આવે છે.
તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સાઇનસ બ્રેડીકાર્ડિયા, એટ્રીવોવેન્ટ્રિક્યુલર બ્લ blockક, સાઇનસ નોડની નબળાઇ, હૃદયની નિષ્ફળતાનું સિસ્ટોલિક સ્વરૂપ - આ એવી સ્થિતિઓ છે જેમાં વેરાપામિલ અને ડિલ્ટિએઝમ નહીં, પણ નિફેડિપિન દવાઓનો ઉપયોગ કરવો વધુ સારું છે. નિફેડિપાઇન જૂથના ટૂંકા અભિનયવાળા કેલ્શિયમ વિરોધી સાથેની સારવાર તીવ્ર કોરોનરી અપૂર્ણતા - તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અને અસ્થિર કંઠમાળમાં contraindated છે. લાંબી-અભિનય કરતી દવાઓ (અદાલત) બ્લડ પ્રેશરમાં તીવ્ર ઘટાડાનું કારણ નથી કેટેકોલેમાઇન્સના સ્તરમાં રિફ્લેક્સ વધારો થાય છે, જે નિફેડિપાઇની લાક્ષણિકતા છે. તેઓ દિવસમાં 3 વખત 10 મિલિગ્રામ (1 કેપ્સ્યુલ) અથવા 20 મિલિગ્રામ (ગોળીઓમાં) માં 2 વખત ઉપયોગમાં લેવાય છે.
કેલ્શિયમ વિરોધીના લાંબા સમય સુધી ડોઝ સ્વરૂપો દર્દીની શારીરિક ક્ષમતાઓમાં નોંધપાત્ર વધારો કરે છે. "મૌન" મ્યોકાર્ડિયલ ઇસ્કેમિયા સાથે, તેઓ તમને ઘડિયાળની આસપાસ મ્યોકાર્ડિયમનું "રક્ષણ" કરવાની મંજૂરી આપે છે, જે અચાનક મૃત્યુને રોકવામાં મદદ કરે છે.
ધમનીય હાયપરટેન્શન અને ડાયાબિટીસ મેલીટસ અથવા ક્રોનિક રેનલ ફેઇલર (સીઆરએફ) સાથે સંકળાયેલ પ્રોટીન્યુરિયાવાળા દર્દીઓમાં ડાયહાઇડ્રોપીરાઇડિન જૂથના કેલ્શિયમ વિરોધી, વેરાપામિલ અથવા ડિલ્ટિયાઝમ કરતાં ઓછા અસરકારક છે.
પી-એડ્રેનર્જિક રીસેપ્ટર્સના બ્લocકર્સને પીજી અને પી 2-એડ્રેનર્જિક રીસેપ્ટર્સ પર ક્રિયાની પસંદગીની પસંદગી અનુસાર વિભાજિત કરવામાં આવે છે. ડ્રગ જે આરજી રીસેપ્ટર્સ (tenટેનોલolલ, મેટ્રોપ્રોલોલ, વગેરે) ને પસંદ કરીને અવરોધે છે તેને કાર્ડિયોસેક્ટીવ કહેવામાં આવે છે. અન્ય (પ્રોપ્રolનોલ, અથવા એનાપ્રિલિન, ટિમોલોલ, વગેરે) પીપી અને પી 2 રીસેપ્ટર્સ પર એક સાથે કાર્ય કરે છે.
બીટા-બ્લocકર, કોરોનરી હ્રદય રોગમાં “સાયલન્ટ” અને પીડા એપિસોડની આવર્તન અને અવધિ ઘટાડે છે, અને તેના એન્ટિઆરેધમિક અસરને કારણે જીવનના પૂર્વનિર્ધારણમાં પણ સુધારો કરે છે. આ દવાઓની એન્ટિઆંગિનેશનલ અસર હૃદયના energyર્જા ખર્ચમાં ઘટાડો, તેમજ ઇસ્કેમિક ફોકસમાં કોરોનરી લોહીના પ્રવાહના ફરીથી વિતરણ દ્વારા સમજાવાય છે. એન્ટિહાઇપરટેન્સિવ અસર કાર્ડિયાક આઉટપુટમાં ઘટાડો સાથે સંકળાયેલ છે. આ ઉપરાંત, પી-બ્લocકર ઇન્સ્યુલિન સ્ત્રાવને ઘટાડે છે અને ગ્લુકોઝ સહિષ્ણુતાને નબળી બનાવી શકે છે, સાથે સાથે હાયપોગ્લાયકેમિઆ પ્રત્યેની સિમ્પેથોએડ્રેનલ પ્રતિક્રિયાને અવરોધિત કરી શકે છે. લાંબા સમય સુધી ઉપયોગમાં લેવાતા બિન-પસંદગીયુક્ત પી-બ્લocકર્સ ફ્રી ફેટી એસિડ્સના સ્તરમાં વધારો કરે છે અને યકૃતમાં ટ્રાઇગ્લાઇસેરાઇડ્સના રિસેન્થેસિસને વધારે છે. તે જ સમયે, તેઓ એચડીએલ ઘટાડે છે. આ પ્રતિકૂળ અસરો કાર્ડિયોસેક્ટીવ પી-બ્લocકરની ઓછી લાક્ષણિકતા છે. ગંભીર onટોનોમિક ન્યુરોપથીવાળા દર્દીઓમાં પી-બ્લocકરની નિમણૂક બતાવવામાં આવતી નથી. ક્ષતિગ્રસ્ત રેનલ કાર્યના કિસ્સામાં, તેમની માત્રા ઘટાડવી જોઈએ, કારણ કે તે કિડની દ્વારા વિસર્જન કરે છે. પી-બ્લocકર એ ડાયાબિટીસ મેલિટસ, કાર્ડિયાક એરિથમિયાસ, હાયપરટ્રોફિક કાર્ડિયોમાયોપથી, એઓર્ટિક ઓર્ફિસના સ્ટેનોસિસ સાથેની પસંદગીની સારવાર છે.
આલ્ફા | -એડરેનર્જિક બ્લocકર (પ્રેઝોસિન) ની લિપિડ ચયાપચય પર સકારાત્મક અસર પડે છે. જો કે, onટોનોમિક ન્યુરોપથી સાથે લાંબા સમય સુધી ડાયાબિટીસ મેલીટસ સાથે, તેઓ ખૂબ કાળજીપૂર્વક ઉપયોગ કરવો જોઈએ, કારણ કે તેઓ ઓર્થોસ્ટેટિક પ્રતિક્રિયાઓનું કારણ બને છે.
ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં ધમની હાયપરટેન્શન અને કોરોનરી હ્રદય રોગ માટે મૂત્રવર્ધક પદાર્થ ભાગ્યે જ એકેથેરોપી તરીકે ઉપયોગમાં લેવાય છે, વધુ વખત તેઓ ઉપરોક્ત દવાઓના સંયોજનમાં ઉપયોગમાં લેવાય છે. મૂત્રવર્ધક પદાર્થોના વિવિધ જૂથોમાં (થિઆઝાઇડ, લૂપ, પોટેશિયમ-સ્પેરિંગ, ઓસ્મોટિક), એવી દવાઓનો ઉપયોગ કરવાની સલાહ આપવામાં આવે છે જે ગ્લુકોઝ સહિષ્ણુતા અને લિપિડ ચયાપચયને નબળી પાડતી નથી. ક્ષતિગ્રસ્ત રેનલ ફંક્શનના કિસ્સામાં, પોટેશિયમ-સ્પેરિંગ મૂત્રવર્ધક પદાર્થની નિમણૂક બતાવવામાં આવતી નથી. હાલમાં, લૂપ મૂત્રવર્ધક પદાર્થ (ફ્યુરોસેમાઇડ, ઇથેક્રીલિક એસિડ) ને પ્રાધાન્ય આપવામાં આવે છે, જે કાર્બોહાઇડ્રેટ અને લિપિડ ચયાપચય પર નબળી અસર કરે છે. ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં નવી પે generationીના એરીફોન (ઈન્ડાપેમાઇડ) ની દવા પસંદગીની દવા છે. આ પદાર્થ કોલેસ્ટ્રોલમાં ફેરફાર કરતું નથી, કાર્બોહાઇડ્રેટ ચયાપચયને અસર કરતું નથી અને રેનલ ફંક્શનમાં ખામી નથી લાવતું. દવા દ્વારા સૂચવવામાં આવે છે
- મિલિગ્રામ (1 ટેબ્લેટ) દરરોજ.
ઇસ્કેમિક હૃદય રોગ અને ધમનીય હાયપરટેન્શનવાળા ડાયાબિટીસ મેલીટસવાળા દર્દીઓની જટિલ સારવારમાં, લિપિડ મેટાબોલિઝમના સામાન્યકરણ માટે પ્રયત્ન કરવો જરૂરી છે. રેન્ડમાઇઝ્ડ નિયંત્રિત ટ્રાયલ્સ ભારપૂર્વક સૂચવે છે કે કોરોનરી હાર્ટ ડિસીઝવાળા દર્દીઓમાં કોલેસ્ટ્રોલ ઘટાડવું એ વારંવાર આવતાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનને અટકાવે છે અને કોરોનરી હાર્ટ ડિસીઝ અને અન્ય વેસ્ક્યુલર રોગોથી મૃત્યુદર ઘટાડે છે.
એથરોસ્ક્લેરોસિસના ઉપચાર અને નિવારણના સિદ્ધાંતોમાં આ સ્થિતિ માટેના જોખમ પરિબળોને દૂર કરવા, ઇન્સ્યુલિનની ઉણપ માટે વળતર અને ડ્રગ થેરેપી શામેલ છે. નીચેના પછીના તરીકે ઉપયોગમાં લેવામાં આવે છે: એ) ફાઇબ્રોઇક એસિડ ડેરિવેટિવ્ઝ - વ્યુએલડીએલના હિપેટિક સંશ્લેષણને ઘટાડતા ફાઇબ્રેટ્સ, લિપોપ્રોટીન લિપેઝની પ્રવૃત્તિને ઉત્તેજીત કરે છે, એચડીએલ કોલેસ્ટરોલ અને નીચલા ફાઇબિનોજેન સ્તરમાં વધારો કરે છે, બી) આયન-એક્સચેંજ રેઝિન (કોલેસ્ટ્રાયામિન), જે સંશ્લેષણ, પિત્તનું સંશ્લેષણ કરે છે) એન્ટીoxકિસડન્ટ અસર અને એલડીએલનો વધતો હિપેટિક એલિમિશન, ડી) હાઇડ્રોક્સિમિથાયલ-ગ્લુટેરિયલ-કોએન્ઝાઇમ એ-રીડક્ટેઝ ઇન્હિબિટર્સ (કોલેસ્ટરોલ સંશ્લેષણ માટેનો ઉત્સેચક) - લોવાસ્ટેટિન (મેવાકોર), ઇ) લિપોસ્ટેબિલ (આવશ્યક ફોસ્ફોલિપિડ્સ) ઓ).
કોરોનરી ધમની બિમારીવાળા દર્દીઓમાં રક્તવાહિનીની મુશ્કેલીઓનું નિવારણ મુખ્યત્વે જોખમના પરિબળોને દૂર કરવા અથવા ઘટાડવામાં શામેલ છે. જીવનશૈલીમાં પરિવર્તન અથવા જીવનની ગુણવત્તામાં સુધારો એ દર્દીઓની આ કેટેગરીના સંચાલન માટેના બિન-ફાર્માકોલોજીકલ અભિગમો સાથે સંકળાયેલ છે અને તેમાં બોડી માસ ઇન્ડેક્સ (બીએમઆઈ) માં ઘટાડો અને ટેબલ મીઠું પર પ્રતિદિન 5.5 પ્રતિબંધનો સમાવેશ છે. ઓછી મીઠુંવાળા આહાર, માઇક્રોન્યુટ્રિએન્ટ્સ, મલ્ટિવિટામિન્સ, ડાયેટરી ફાઇબર, શારીરિક પ્રવૃત્તિ, ધૂમ્રપાન બંધ અને આલ્કોહોલનો સમાવેશ પણ એન્ટિહાઇપરટેન્સિવ દવાઓની અસરમાં વધારો થાય છે. કાર્ડિયોવાસ્ક્યુલર નિષ્ફળતાથી સૌથી ઓછો મૃત્યુ દર તે લોકોમાં જોવા મળે છે જેઓ દારૂ પીતા જ નથી. બ્લડ પ્રેશર પર ગર્ભનિરોધક અને બિન-સ્ટીરોઇડ બળતરા વિરોધી દવાઓનો પ્રભાવ ધ્યાનમાં લેવો જોઈએ. ધમનીય હાયપરટેન્શન કોઈપણ રેનલ જખમના પૂર્વસૂચનને નોંધપાત્ર રીતે ખરાબ કરે છે.
જ્યારે ધમનીવાળા હાયપરટેન્શનવાળા ડાયાબિટીસ મેલીટસવાળા દર્દીઓની વાત આવે છે ત્યારે નિવારક દિશાની જરૂરિયાત ખાસ કરીને સ્પષ્ટ થાય છે. ચોક્કસ ઉપચારની અસરકારકતા બ્લડ પ્રેશર નિયંત્રણના મહત્વની સમજ પર આધારિત છે. બ્લડ પ્રેશરના સ્વતંત્ર માપનની કુશળતા દર્દીમાં રોપવી જરૂરી છે, દર્દી સાથે સારવાર, જીવનશૈલી, શરીરનું વજન ઘટાડવાની રીતો વગેરેના તમામ તબક્કાઓ વિશે ચર્ચા કરવી.
યુનાઇટેડ સ્ટેટ્સમાં, બ્લડ પ્રેશરને નિયંત્રિત કરવા માટેનો એક ફેડરલ શૈક્ષણિક કાર્યક્રમ 20 વર્ષથી વધુ સમયથી કાર્યરત છે, જેણે ડાયાબિટીઝની રક્તવાહિનીની ગૂંચવણોમાં 50-70% ઘટાડો કરવામાં ફાળો આપ્યો છે. રશિયામાં યોગ્ય શૈક્ષણિક કાર્યક્રમ એ ડાયાબિટીઝની રક્તવાહિનીની ગૂંચવણોને રોકવા માટે એક મહત્વપૂર્ણ પગલું હશે.
- મ્યોકાર્ડિયલ એડીમા અને ચળવળ દરમિયાન શ્વાસની તકલીફ.
- અસરગ્રસ્ત વિસ્તારમાં પીડા.
- રોગગ્રસ્ત વિસ્તારોના સ્થાનમાં ફેરફાર.
- હૃદય અથવા સાઇનસ ટાકીકાર્ડિયામાં વધેલ સંકોચન. આ સંકોચન બંને શાંત સ્થિતિમાં અને ઉત્તેજિત સ્થિતિમાં થાય છે. સંકોચનની આવર્તન એક મિનિટમાં નેવુંથી એકસો વીસ કોન્ટ્રાક્ટાઇલ હલનચલન છે. ગંભીર કિસ્સાઓમાં, સંખ્યા સો અને ત્રીસ સુધી પહોંચે છે.
- હાર્ટ રેટ શ્વાસ લેવામાં સ્વતંત્ર છે. એક breathંડા શ્વાસ સાથે, તે તંદુરસ્ત વ્યક્તિમાં પ્રસ્થાન કરે છે. દર્દીઓમાં, શ્વાસ બદલાતા નથી. સંકોચનની આવર્તન માટે જવાબદાર પેરાસિમ્પેથેટિક ચેતાના ઉલ્લંઘનને કારણે લક્ષણ પેદા થાય છે.
- પીડા, ડાયાબિટીસના દર્દીઓની લાક્ષણિકતા, જડબામાં થતાં, ક્લેવિકલ અને ગળાના ખભા બ્લેડ, દવાઓની મદદથી તટસ્થ કરવામાં આવે છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી, ગોળીઓ મદદ કરતી નથી.
- અસામાન્ય ઉબકાને કારણે ઉલટી થવી. ખોરાકના ઝેરથી અલગ પાડવું સરળ છે.
- અસામાન્ય શક્તિની છાતીમાં દુખાવો.
- હાર્ટ રેટ બદલાય છે.
- પલ્મોનરી એડીમા.
- કંઠમાળ પેક્ટોરિસ ડાયાબિટીસ મેલિટસથી નહીં, પરંતુ લાંબા સમય સુધી હૃદય રોગ દ્વારા થાય છે.
- ડાયાબિટીઝના દર્દીઓ સામાન્ય રક્ત ખાંડવાળા લોકો કરતા બે વાર એન્જીના થાય છે.
- ડાયાબિટીસના દર્દીઓ તંદુરસ્ત લોકોથી વિપરીત કંઠમાળ પેક્ટોરિસથી થતી પીડા અનુભવતા નથી.
- હૃદય ખોટી રીતે કામ કરવાનું શરૂ કરે છે, સામાન્ય લયનું નિરીક્ષણ કરતા નથી.
ડાયાબિટીઝ સાથે હૃદય રોગ
ડાયાબિટીઝવાળા કોરોનરી હૃદય રોગનું નિદાન હંમેશા મુશ્કેલ હોય છે. બિન-ડ્રગ નિવારક પગલાં, ડાયાબિટીસ મેલીટસ અને કોરોનરી હાર્ટ ડિસીઝના સંયોજન સાથે એન્ટિએંગિનાલ અને એન્ટી ઇસ્કેમિક ઉપચારની પસંદગીમાં પણ ઘણી મહત્વપૂર્ણ સુવિધાઓ છે.
ડાયાબિટીઝ મેલીટસ એ હૃદય રોગ માટેના એક મહત્વપૂર્ણ અને સ્વતંત્ર જોખમનું પરિબળ છે. લગભગ 90% કેસોમાં, ડાયાબિટીસ એ ઇન્સ્યુલિન આધારિત નથી (પ્રકાર 2 ડાયાબિટીસ મેલીટસ). કોરોનરી હ્રદય રોગ સાથે ડાયાબિટીસ મેલિટસનું સંયોજન, ખાસ કરીને અનિયંત્રિત ગ્લાયસીમિયા સાથે, પ્રાગૈતિહાસિક રીતે બિનતરફેણકારી છે.
“ડાયાબિટીઝ મેલીટસ અને કોરોનરી હ્રદય રોગ: સમાધાન શોધવી” વિષય પર વૈજ્ scientificાનિક કાગળનો લખાણ
■ ડાયાબિટીઝ અને કોરોનરી હાર્ટ ડિસીઝ: સોલ્યુશન શોધવી
. એન. એ. એલેક્ઝાન્ડ્રોવ, આઇ.ઝેડ. બોંડારેન્કો, એસ.એસ. કુહારેન્કો,
એમ.એન. યદ્રીખિંસ્કાયા, આઈ.આઈ. માર્ટિનોવા, યુ.યુ. સોલ્ટવર્ક્સ
ઇ.એન. ડ્રોઝ્ડોવા, એ.યુ. મોજરો. ‘
એન્ડોક્રિનોલોજિકલ સાયન્ટિફિક સેન્ટર I * (મેડિકલ સાયન્સના ડોક્ટર - આરએએસના એકેડેમિશિયન અને રેમ્સ II I. ડેડોવ) રેમ્સ, મોસ્કો I નું કાર્ડિયોલોજિકલ ડ્રેસિંગ
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં સારવાર અને રક્તવાહિની રોગોની રોકથામણમાં સતત વધારો થવા છતાં, ટાઇપ 2 ડાયાબિટીઝ મેલીટસ (ડીએમ 2) થી પીડિત લોકોની વસ્તીમાં કોરોનરી હ્રદય રોગથી મૃત્યુદર.
ટાઇપ 2 ડાયાબિટીઝમાં વેસ્ક્યુલર ગૂંચવણોના Aંચા જોખમે અમેરિકન કાર્ડિયોલોજી એસોસિએશનને ડાયાબિટીઝને રક્તવાહિનીના રોગ તરીકે વર્ગીકૃત કરવાનું કારણ આપ્યું હતું.
કાર્ડિયોલોજી વિભાગ, જેનું મુખ્ય લક્ષ્ય ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં રક્તવાહિની મૃત્યુદર ઘટાડવાની રીતો શોધવાનું છે તે 1997 માં ESC રેમ્સમાં બનાવવામાં આવ્યું હતું. ઇએસસી રેમ્સ ઇ. એલ. કિલિન્સ્કી, એલ. સ્લેવિના, ઇ. ના સ્ટાફ દ્વારા મેળવેલો અનુભવ. કાર્ડિયોલોજીના ક્ષેત્રમાં એસ. મયિલિઆનનો સારાંશ 1979 માં "હાર્ટ ઇન એન્ડોક્રાઈન ડિસીઝ" ના મોનોગ્રાફમાં આપવામાં આવ્યો હતો, જે આપણા દેશના વ્યવહારુ ડોકટરોના સંદર્ભ પુસ્તક તરીકે લાંબા સમય સુધી રહ્યો હતો, જેમાં કાર્ડિયાક પેથોલોજીના ક્લિનિકલ કોર્સનું વર્ણન હતું.
રશિયામાં ડાયાબિટીઝની સમસ્યાઓના વિકાસમાં ઇએસસી રેમ્સની અગ્રણી સ્થિતિ એ ડાયાબિટીસ મેલિટસવાળા દર્દીઓના કાર્ડિયાક પેથોલોજીમાં વિશેષતા ધરાવતા આધુનિક કાર્ડિયોલોજી વિભાગના ઇએસસી રેમ્સની રચનામાં પ્રતિબિંબિત થઈ હતી. આ પ્રોજેક્ટના આરંભ કરનાર અનુસાર, એકડ. આરએએસ અને રેમ્સ આઈ.આઈ. તેમ છતાં, વિભાગ બનાવવા માટે વિશાળ આર્થિક અને વહીવટી કર્મચારીઓની સમસ્યાઓ, ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં કોરોનરી હાર્ટ ડિસીઝ (સીએચડી) ની નિદાન અને સારવાર માટે નવી આધુનિક પદ્ધતિઓના અસરકારક વિકાસ દ્વારા ચૂકવણી કરવી જોઈએ.
હાલમાં, તે બધા જાણીતું છે કે ડાયાબિટીઝવાળા દર્દીઓમાં, એન્જીના પેક્ટોરિસ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, કન્જેસ્ટિવ હાર્ટ નિષ્ફળતા અને કોરોનરી એથરોસ્ક્લેરોસિસના અન્ય અભિવ્યક્તિઓ ડાયાબિટીઝ વગરની વ્યક્તિઓ કરતાં ઘણી સામાન્ય છે. 45 વર્ષથી વધુ ઉંમરના લોકોના અધ્યયનમાં, એવું જાણવા મળ્યું છે કે ટાઇપ 1 ડાયાબિટીઝની હાજરીમાં, દર્દીઓમાં આઇએચડી થવાની સંભાવના ડાયાબિટીઝ વગરના દર્દીઓની તુલનામાં 11 ગણો વધી જાય છે.
ડાયાબિટીઝ મેલીટસ હૃદયની સ્થિતિ પર ખૂબ જટિલ અને બહુપક્ષીય અસર ધરાવે છે. ક્લિનિકલ અને પ્રાયોગિક અધ્યયનોએ મ્યોકારમાં energyર્જા ચયાપચયની વિશિષ્ટ વિકારોના રોગના નૈદાનિક ચિત્રની રચનામાં મોટી ભૂમિકા દર્શાવી છે.
ડાયાલિસિસ હૃદયના કોષો. પોઝિટ્રોન એમિશન ટોમોગ્રાફીના ક્લિનિકલ ઉપયોગથી બહાર આવ્યું છે કે ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં કોરોનરી બ્લડ ફ્લો રિઝર્વમાં નોંધપાત્ર ઘટાડો માઇક્રોવાસ્ક્યુલર બેડને નુકસાન સાથે નોંધપાત્ર રીતે સંકળાયેલ છે.
જો કે, પ્રકાર 2 ડાયાબિટીઝમાં કાર્ડિયાક મૃત્યુનું એક ઉચ્ચ સ્તર મુખ્યત્વે હૃદયની મોટી એપિકકાર્ડિયલ કોરોનરી ધમનીઓના એથરોસ્ક્લેરોસિસના ઝડપી વિકાસ સાથે સંકળાયેલું છે. તે બહાર આવ્યું છે કે ડાયાબિટીક ડિસલિપિડેમિયા, જેની મુખ્ય લાક્ષણિકતા હાઈપરટ્રિગ્લાઇસેરિડેમીઆ છે, તે કોરોનરી જહાજોના ઇન્ટિમામાં મોટી સંખ્યામાં સરળતાથી છલકાતા એથરોસ્ક્લેરોટિક તકતીઓની રચનામાં ફાળો આપે છે. કાર્બોહાઇડ્રેટ ચયાપચયની તીવ્ર વિકૃતિઓ સાથે એથરોસ્ક્લેરોટિક પ્રક્રિયાની આ લાક્ષણિકતા લક્ષણને કારણે "વિસ્ફોટક" તકતીઓના રોગ તરીકે ડાયાબિટીસ મેલીટસની રચના થઈ છે. .
અસ્થિર, અશ્રુગ્રસ્ત એથરોસ્ક્લેરોટિક તકતીને હાલમાં અસ્થિર એન્જેના પેક્ટોરિસ અથવા તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના સ્વરૂપમાં તીવ્ર કોરોનરી સિન્ડ્રોમના વિકાસ માટેની ચાવી પદ્ધતિ તરીકે ગણવામાં આવે છે.તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન એ ડાયાબિટીઝના 39% દર્દીઓમાં મૃત્યુનું કારણ છે. પ્રથમ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પછી એક વર્ષમાં મૃત્યુદર 45% ડાયાબિટીઝવાળા પુરુષોમાં અને of%% સ્ત્રીઓમાં પહોંચે છે, જે અનુરૂપ કરતાં નોંધપાત્ર છે.
ફિગ .1. "ડાયાબિટીક" હૃદયના વિકાસનું આકૃતિ.
ડાયાબિટીઝ વગરના વ્યક્તિઓમાં સૂચકાંકો (38% અને 25%). ડાયાબિટીઝ મેલીટસવાળા 55% દર્દીઓ તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પછી 5 વર્ષમાં મૃત્યુ પામે છે, જેની સરખામણીમાં ડાયાબિટીઝ વગરના દર્દીઓમાં 30% થાય છે, અને ડાયાબિટીઝના દર્દીઓમાં વારંવાર હૃદયરોગનો હુમલો 60% વધુ થાય છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પછી ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં, મૃત્યુદર લગભગ 2 ગણો વધારે છે, અને ડાયાબિટીઝ વગરના દર્દીઓની વસ્તીની તુલનામાં હ્રદયની નિષ્ફળતા 3 ગણા વધારે થાય છે.
ડાયાબિટીઝના દર્દીઓમાં કોરોનરી હૃદયરોગના વહેલા નિદાનની જરૂરિયાત તેના અત્યંત ગંભીર અભ્યાસક્રમ દ્વારા અને નિશ્ચિત highંચા મૃત્યુદર દ્વારા નક્કી કરવામાં આવે છે. ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં આઇએચડીના કોર્સમાં ઝડપી બગાડ, ડાયાબિટીઝ મેલીટસવાળા મોટાભાગના દર્દીઓમાં કોરોનરી એથરોસ્ક્લેરોસિસની એસિમ્પ્ટોમેટિક પ્રગતિનો લાંબા સમયગાળો સૂચવે છે. જો કે, ડાયાબિટીઝની સાથે કોરોનરી હ્રદય રોગના પ્રારંભિક નિદાનમાં ઉદ્દેશ્યક મુશ્કેલીઓ હોય છે.
સામાન્ય દર્દીની વસ્તીમાં, કોરોનરી હૃદય રોગના નિદાન માટેની સામાન્ય રીતે સ્વીકૃત યુક્તિઓ પીડાની હાજરી, આવર્તન અને તીવ્રતા પર કેન્દ્રિત છે - કોરોનરી હૃદય રોગની હાજરી અને તીવ્રતા માટેનો મુખ્ય માપદંડ. ઘણા autટોપ્સી, રોગચાળા અને નૈદાનિક અધ્યયનના ડેટાએ પુષ્ટિ આપી છે કે ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં આ યુક્તિ લાગુ નથી. ડાયાબિટીસ મેલિટસમાં, સ્થિર કંઠમાળના સ્ટીરિયોટિપિક હુમલાઓ ઉપરાંત, કોરોનરી એથરોસ્ક્લેરોસિસના કોર્સના નોન ક્લાસિકલ વેરિએન્ટ્સ સામાન્ય છે - પીડારહીત અને આઇએચડીના એટીપીકલ સ્વરૂપો.
ડાયાબિટીઝવાળા દર્દીઓમાં કોરોનરી હ્રદય રોગનો એટીપિકલ કોર્સ શ્વાસની તકલીફ, ઉધરસ, જઠરાંત્રિય ઘટનાઓ (હાર્ટબર્ન, auseબકા), તીવ્ર થાક જેવી કંટાળાને લગતી ફરિયાદોની હાજરી દ્વારા વર્ગીકૃત કરવામાં આવે છે, જેને કંઠમાળ પેક્ટોરિસના સંકેતો અથવા તેના સમકક્ષ માનવામાં આવતું નથી. ડાયાબિટીઝના દર્દીમાં આવી ફરિયાદોનું વિશિષ્ટ નિદાન ખૂબ મુશ્કેલ લાગે છે અને ખાસ નિદાન પરીક્ષણો દ્વારા ચકાસણી દ્વારા જ શક્ય છે.
કોરોનરી હ્રદય રોગના પીડારહિત સ્વરૂપ, જેને ઘણીવાર સાહિત્યમાં "પીડારહિત મ્યોકાર્ડિયલ ઇસ્કેમિયા" તરીકે ઓળખવામાં આવે છે, તે મ્યોકાર્ડિયલ પર્યુઝનનો ઉદ્દેશ્ય રીતે શોધી શકાય તેવું ક્ષણિક વિકાર છે જે એન્જેના પેક્ટોરિસ અથવા તેના સમકક્ષ સાથે હોતું નથી. ,
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં આઇએચડીના વ્યાપક એસિમ્પટમેટિક કોર્સની ઘટનાનું વર્ણન 1963 માં આર.એફ. બ્રેડલી અને જે .0 પાર્ટાર્રિયન, જેમણે, autટોપ્સી અનુસાર, ડાયાબિટીઝના દર્દીઓના નોંધપાત્ર પ્રમાણમાં, જેમણે પ્રથમ તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી મૃત્યુ પામ્યું હતું.
ઓછામાં ઓછા એક અગાઉના મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના સંકેતો.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં પીડારહિત મ્યોકાર્ડિયલ ઇસ્કેમિયાના વ્યાપ પરના સાહિત્યિક ડેટા તદ્દન વિરોધાભાસી છે.
વlerલર એટ અલના એક અધ્યયનમાં. મોર્ફોલોજી અનુસાર, કોરોનરી હ્રદય રોગના આંતરડાકીય અભિવ્યક્તિઓ વગર ડાયાબિટીસ મેલિટસવાળા 31% દર્દીઓએ ઓછામાં ઓછી એક કોરોનરી ધમનીની સ્ટેનોસિસ ઉચ્ચારી હતી. આર.એફ. બ્રેડલી અને જે.ઓ. પાર્ટાર્નિયન લગભગ% 43% opsટોપ્સમાં અગાઉ પીડારહિત મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના સંકેતો જાહેર કર્યા.
નમૂનાના રોગચાળા અને નૈદાનિક અધ્યયન અનુસાર, દર્દીઓની પસંદગીના માપદંડ અને ઉપયોગમાં લેવામાં આવતી નિદાન પદ્ધતિઓની સંવેદનશીલતાને આધારે પીડારહિત ઇસ્કેમિયાની ઘટના 6.4 થી 57% સુધીની હોય છે, સામગ્રીના અભ્યાસ અને પ્રક્રિયાના વિવિધ પદ્ધતિસરના અભિગમોને કારણે.
ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં કોરોનરી હૃદય રોગના પ્રારંભિક નિદાન માટે ઇએસસી રેમ્સના કાર્ડિયોલોજી વિભાગમાં, અમે સ્ટ્રેસ ઇકોકાર્ડિયોગ્રાફી પરીક્ષણનો ઉપયોગ કરીએ છીએ. તે જ સમયે, અમે એનારોબિક લોડ થ્રેશોલ્ડના સીધા ફિક્સેશન માટે સ્પાયરોર્ગોમેટ્રિક સૂચકાંકોની તપાસ કરી રહ્યા છીએ, જે ડાયગ્નોસ્ટિકલી નોંધપાત્ર પરીક્ષણ સ્તરની સિદ્ધિ સૂચવે છે.
અમે જોયું કે ટાઇપ 2 ડાયાબિટીસવાળા દર્દીઓમાં કોરોનરી હ્રદય રોગના diseaseંચા જોખમ સાથે, સ્ટ્રેસ ઇકોકાર્ડિયોગ્રાફી 1.5 વખત (51.4% વિરુદ્ધ 32.4%) માનક તાણ પરીક્ષણની તુલનામાં કોરોનરી હ્રદય રોગના પીડારહિત સ્વરૂપોની તપાસમાં વધારો કરવાની મંજૂરી આપે છે. તાણના ઇકોકાર્ડિયોગ્રાફીનો ઉપયોગ કરીને, અમે તે દર્દીઓમાં પણ કોરોનરી હાર્ટ ડિસીઝ શોધી શક્યા હતા જેમની પાસે કસરતનાં મહત્તમ સ્તરે લાક્ષણિકતા ઇસીજી ફેરફાર નથી. આ ફક્ત ત્યારે જ થઈ શકે છે જો કોઈ કારણોસર ઇસ્કેમિયાની તપાસ અંગે ઇસીજીની સંવેદનશીલતા ઓછી થાય. આ કિસ્સામાં, ઇકોકાર્ડિયોગ્રાફી મદદ કરી શકે છે, જે મ્યોકાર્ડિયમના વ્યક્તિગત ભાગોના ડિસ્કિનેસિયાના દેખાવ સાથે ઇસ્કેમિયાની હાજરીને સુધારે છે. તેથી, ડાયાબિટીસ મેલીટસવાળા 19% દર્દીઓમાં કોરોનરી હ્રદય રોગનું riskંચું જોખમ હોય છે, પરંતુ તેની ક્લિનિકલ લાક્ષણિકતાઓ વિના, કોરોનરી હાર્ટ ડિસીઝ મળી આવી હતી, જે માત્ર પીડારહિત સ્વરૂપમાં આગળ વધી ન હતી, પરંતુ ઇસીજી પર કોઈ નકારાત્મક સંકેતો પણ ન હતા.
આમ, અમારા ડેટા મુજબ, આઇ.એચ.ડી.ના ઇસીજી-નેગેટિવ સ્વરૂપોની ઉચ્ચ આવર્તન એ ડાયાબિટીસ મેલિટસમાં આઇએચડીની સુવિધાઓને આભારી છે. દેખીતી રીતે, આ ડાયાબિટીસ મેલિટસમાં કાર્ડિયોમાયોસાયટ્સમાં ટ્રાંસમેમ્બ્રેન ક્રિયા સંભવિત રચનાની પદ્ધતિના ઉલ્લંઘનને કારણે છે. શારીરિક પરિસ્થિતિઓમાં, ટ્રાંસમેમ્બ્રેન ક્રિયા સંભવિતની રચનાનું મુખ્ય કારણ, સોડિયમ અને પોટેશિયમ આયનોની આંતર-સેલ્યુલર અને એક્સ્ટ્રા સેલ્યુલર સાંદ્રતા વચ્ચેનું સંતુલન બદલવું છે. ડાયાબિટીઝ, મેટાબોલિક ડિસઓર્ડર સાથે
મ્યોકાર્ડિયમમાં ગ્લુકોઝ, મ્યોકાર્ડિયલ સેલના આયનીય હોમિયોસ્ટેસિસના ઉલ્લંઘનમાં ખૂબ ઝડપથી પ્રગટ થાય છે. ડાયાબિટીક મ્યોકાર્ડિયમમાં, સીએ / જોશ-રેટિક્યુલમ સીએ, સીએ + / કે + પંપ, સારકોલેમલ સીએ 3 + પમ્પ અને ના +-સીએ 2 + મેટાબોલિઝમના સીએ 2 + આયન પમ્પનું દમન સતત શોધી શકાય છે, જેના કારણે ડાયાબિટીક મ્યોકાર્ડિયમની અંદર કેલ્શિયમની વધુ માત્રામાં પરિણમે છે.
સુગર-લોઅરિંગ દવાઓ, મુખ્યત્વે સલ્ફોનીલામાઇડ્સ, કાર્ડિયોમાયોસાઇટમાં આયન પ્રવાહમાં પરિવર્તન માટે પણ ફાળો આપે છે. તે જાણીતું છે કે સલ્ફોનીલ્યુરિયા તૈયારીઓ હૃદય સહિત વિવિધ પેશીઓના કોષોના પટલમાં પોટેશિયમ એટીપી આધારિત આયાત કરે છે. હાલમાં, તે જાણીતું છે કે કે + એટીપી-આશ્રિત ચેનલોની પ્રવૃત્તિમાં પરિવર્તન સીધા મ્યોકાર્ડિયલ ઇસ્કેમિયા દરમિયાન સમોચ્ચની ઉપર અથવા નીચે 8 ટી સેગમેન્ટની પાળી સાથે સંબંધિત છે.
ડાયાબિટીસ મેલિટસના વળતરની ડિગ્રી પર ઇસ્કેમિયાના ઇલેક્ટ્રો-કાર્ડિયોગ્રાફિક સંકેતોની પરાધીનતા શોધવા માટે આપણે દૂરસ્થતા છે. 8 ટી સેગમેન્ટમાં હતાશાની depthંડાઈ અને ગ્લાયકેટેડ હિમોગ્લોબિન (જી = -0.385, પી = 0.048) ના સ્તર વચ્ચે નોંધપાત્ર નકારાત્મક સંબંધ જોવા મળ્યો. ખરાબ ડાયાબિટીસની ભરપાઈ કરવામાં આવી હતી, ઇસીજી પર ઓછા લાક્ષણિક ઇસ્કેમિયા ફેરફારો જોવા મળ્યા હતા.
મ્યોકાર્ડિયલ ઇસ્કેમિયાની એસિમ્પ્ટોમેટિક પ્રકૃતિ સાબિત કોરોનરી ધમની બિમારીવાળા ડાયાબિટીસ દર્દીઓમાં 1/3 થી વધુમાં નોંધાયેલી છે, જેણે અમેરિકન હાર્ટ એસોસિએશનની સંકલન સમિતિને ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં કોરોનરી ધમની બિમારીને પ્રથમ ફરજિયાત પગલા તરીકે ઇલેક્ટ્રોકાર્ડિયોગ્રાફિક તણાવ પરીક્ષણની ભલામણ કરવાની મંજૂરી આપી હતી. અમારા મતે, જો ત્યાં એક્ઝેરેશનલ કંઠમાળ અથવા તેના એનાલોગનું ક્લિનિકલ ચિત્ર છે, તો ડાયાબિટીઝવાળા મોટાભાગના દર્દીઓમાં કોરોનરી હ્રદય રોગનું નિદાન ખરેખર પ્રમાણભૂત ઇસીજી સ્ટ્રેસ ટેસ્ટનો ઉપયોગ કરીને પુષ્ટિ કરી શકાય છે. મ્યોકાર્ડિયલ ઇસ્કેમિયાના પ્રારંભિક નિદાન માટે, કોરોનરી હ્રદય રોગના ક્લિનિકલ અને ઇલેક્ટ્રોકાર્ડિયોગ્રાફિક ચિત્રની અભાવ સાથે ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, તણાવ ઇકોકાર્ડિયોગ્રાફીનો ઉપયોગ પરીક્ષાના પહેલા તબક્કે પહેલેથી જ થવો જોઈએ. કોરોનરી હ્રદય રોગના ક્લિનિકલ ચિત્રની ગેરહાજરીમાં ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં આ રોગ પ્રત્યે ડ doctorક્ટરની જાગરૂકતા ઘટાડવી જોઈએ નહીં, કારણ કે કોરોનરી હ્રદય રોગના પીડારહિત સ્વરૂપોને કોરોનરી હ્રદય રોગના બે અથવા વધુ જોખમી પરિબળોવાળા પ્રકાર 2 ડાયાબિટીઝવાળા 34-51% દર્દીઓમાં શોધી શકાય છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં કોરોનરી હ્રદય રોગના નિદાન અને કોર્સ પર હાયપોગ્લાયકેમિક થેરેપીની અસર વિશેના ડેટા કોરોનરી હ્રદયરોગથી પીડાતા ટાઇપ 2 ડાયાબિટીઝના દર્દીઓ માટે સૌથી યોગ્ય દવાઓ પસંદ કરવાનો પ્રશ્ન ઉભા કરે છે. વિશે સંશોધનકારોનું વિશેષ ધ્યાન
સલ્ફોનામાઇડ્સના કાર્ડિયાક ઇફેક્ટ્સ શામેલ કરો. સલ્ફonyનીલ્યુરિયા તૈયારીઓના ઉપયોગના પરિણામો સૂચવે છે કે, દ્રષ્ટિકોણથી, સલ્ફોનામાઇડ્સના રક્તવાહિની અસરોને એકરૂપ જૂથ તરીકે ગણી શકાય નહીં અને તેમના રોગનિવારક ઉપયોગની આગાહી કરતી વખતે આ ધ્યાનમાં લેવી આવશ્યક છે. એ નોંધ્યું છે કે સલ્ફonyનીલ્યુરિયા તૈયારીઓની રક્તવાહિની પ્રવૃત્તિ તેમની ખાંડ-ઘટાડવાની અસરની તીવ્રતા સાથે જરૂરી નથી.
ઇએસસી રેમ્સના કાર્ડિયોલોજી વિભાગનું લક્ષ્ય, કોરોનરી હાર્ટ ડિસીઝવાળા ટાઇપ 2 ડાયાબિટીઝના દર્દીઓમાં ઇસ્કેમિક હાર્ટ ડિસીઝ પર સુગર-લોઅરિંગ સલ્ફોનીલ્યુરિયા તૈયારીઓની નવી પે generationી લેવાની અસરને આકારણી કરવાનો હતો. એવું જાણવા મળ્યું હતું કે ગ્લિમિપીરાઇડ સાથેના મોનોથેરાપીના 30 દિવસ પછી, શારીરિક પ્રવૃત્તિના શિખરે દર્દીઓ દ્વારા પ્રાપ્ત oxygenક્સિજન શોષણ (એમઈટી) નું સ્તર તે લેવાય તે પહેલાં કરતાં નોંધપાત્ર રીતે wasંચું હતું. ડ્રગ ઉપાડ એ પીક .ક્સિજનના વપરાશમાં નોંધપાત્ર ઘટાડો થયો હતો.
ટાઇપ 2 ડાયાબિટીસવાળા દર્દીઓમાં નવી પે generationીના સલ્ફોનામાઇડ્સના પ્રભાવ હેઠળ કોરોનરી હાર્ટ ડિસીઝના દર્દીઓમાં "ઇસ્કેમિક થ્રેશોલ્ડ" નો સુધારો કાર્બોહાઇડ્રેટ મેટાબોલિઝમના વળતરની ડિગ્રીમાં ફેરફાર સાથે સંકળાયેલ નથી. ઇસ્કેમિક હાર્ટ ડિસીઝવાળા ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયની ભરપાઇ માટે સૌથી યોગ્ય પસંદગી તરીકે સલ્ફોનામાઇડ્સના આ જૂથની ભલામણ કરવાની અમને મંજૂરી મળી. 2003 માં, જ્યારે આ સામગ્રીઓ પેરિસમાં 1PO કોંગ્રેસમાં નોંધાઈ હતી, ત્યારે આ દૃષ્ટિકોણ ફક્ત ESC ના કાર્ડિયોલોજી વિભાગની સ્થિતિને પ્રતિબિંબિત કરે છે. એથેન્સમાં 2005 માં પહેલી આઇઓ ક Atંગ્રેસમાં, ગ્રેટ બ્રિટન, ડેનમાર્ક અને અન્ય યુરોપિયન દેશોના અગ્રણી સંશોધકોએ નવી પે generationીના સલ્ફેનિલામાઇડ્સ અંગેના એનાજેસીક દૃષ્ટિકોણ વ્યક્ત કર્યા.
પીડારહિત મ્યોકાર્ડિયલ ઇસ્કેમિયા, ડાયાબિટીસ મેલીટસવાળા દર્દીઓની લાક્ષણિકતા, યોગ્ય ઉપચારની જરૂર છે. છેલ્લા ’સમય સુધી
તમને જે જોઈએ છે તે હું શોધી શકતો નથી? સાહિત્ય પસંદગી સેવાનો પ્રયાસ કરો.
ડાયાબિટીસ અને હ્રદય રોગ વચ્ચેની કડી
તેને લાંબા સમય સુધી પ્રશ્નના જવાબ મળશે. સ્વાદુપિંડનો રોગ અને હ્રદયનું કાર્ય નજીકથી સંબંધિત છે. પચાસ ટકા દર્દીઓમાં હૃદયની સમસ્યા હોય છે. નાની ઉંમરે પણ હાર્ટ એટેકને નકારી શકાય તેમ નથી. ડાયાબિટીક હૃદય રોગ નામનો રોગ છે. ડાયાબિટીઝ હૃદય પર કેવી રીતે અસર કરે છે?
સ્વાદુપિંડ દ્વારા સ્ત્રાવિત ઇન્સ્યુલિન શરીર દ્વારા રક્ત વાહિનીઓમાંથી ગ્લુકોઝને શરીરના પેશીઓમાં સ્થાનાંતરિત કરવા માટે જરૂરી છે. ડાયાબિટીઝ મેલીટસ રક્ત વાહિનીઓમાં ગ્લુકોઝના મોટા પ્રમાણમાં લોકો દ્વારા વર્ગીકૃત થયેલ છે. તેનાથી શરીરમાં સમસ્યાઓ થાય છે. રક્ત વાહિનીઓની સપાટી પર કોલેસ્ટરોલનું પ્રકાશન - - હૃદયની નિષ્ફળતાનું જોખમ વધી રહ્યું છે. એથરોસ્ક્લેરોસિસ થાય છે.
એથરોસ્ક્લેરોસિસ ઇસ્કેમિક રોગોનું કારણ બને છે. શરીરમાં મોટા પ્રમાણમાં ખાંડ હોવાને કારણે, કોઈ રોગગ્રસ્ત અંગના વિસ્તારમાં પીડા સહન કરવી અત્યંત મુશ્કેલ છે. એથરોસ્ક્લેરોસિસ લોહીના ગંઠાવાનું દેખાવ ઉશ્કેરે છે.
ડાયાબિટીઝના દર્દીઓમાં ધમનીનું દબાણ વધારે છે. હાર્ટ એટેક પછી, એઓર્ટિક એન્યુરિઝમના રૂપમાં સમસ્યાઓ શક્ય છે. ઇન્ફાર્ક્શન પછીનો ડાઘ પુન recoverપ્રાપ્ત થઈ શકે છે, હૃદયરોગના હુમલાના વારંવાર હુમલા તરફ દોરી જાય છે.
"ડાયાબિટીક" હૃદયનો અર્થ શું છે?
ડાયાબિટીક કાર્ડિયોમાયોપથી એ એક રોગ છે જે ડાયાબિટીસ મેલીટસના વિકાસના પરિણામે હૃદયની કામગીરીના બગાડમાં વ્યક્ત થાય છે. મ્યોકાર્ડિયલ ડિસફંક્શન થાય છે - હૃદયની સૌથી મોટી પડ. લક્ષણો ગેરહાજર છે. દર્દીઓ સમસ્યાના ક્ષેત્રમાં પીડા અનુભવે છે. ટાકીકાર્ડિયા અને બ્રેડીકાર્ડિયાના કિસ્સાઓ સામાન્ય છે. નિષ્ક્રિયતા સાથે, મ્યોકાર્ડિયમ ક્યારેક ઘટાડો થાય છે. હાર્ટ એટેક આવે છે, જે મૃત્યુ તરફ દોરી જાય છે.
હૃદયનું મુખ્ય કાર્ય રક્ત વાહિનીઓ દ્વારા, પંમ્પિંગ દ્વારા, રક્તનું પરિવહન કરવું છે. ડાયાબિટીક કાર્ડિયોમાયોપથી ચાલુ પ્રક્રિયામાં મુશ્કેલ છે. વધુ પડતા ભારથી હૃદય વોલ્યુમમાં વધે છે.
ધ્યાન! નાની ઉંમરે, લક્ષણો હંમેશાં જોવા મળતા નથી.
ડાયાબિટીક ન્યુરોપથી
ડાયાબિટીસના લાંબા સમય સુધી કોર્સથી ડાયાબિટીક onટોનોમિક ન્યુરોપથી સાથે સંકળાયેલા લક્ષણો થાય છે. હાઈ બ્લડ સુગરને કારણે આ રોગ હૃદયની ચેતાને નુકસાન પહોંચાડે છે. હૃદયની લય અવ્યવસ્થિત છે, લક્ષણો સાથે.
આ રોગને શોધવા માટે હોસ્પિટલ કાર્યાત્મક પરીક્ષણો લે છે. તેઓ રક્તવાહિની તંત્રના ન્યુરોરેગ્યુલેશનની સ્થિતિ નક્કી કરે છે. ડાયાબિટીક ન્યુરોપથીની સારવાર એવી દવાઓ દ્વારા કરવામાં આવે છે જે સહાનુભૂતિશક્તિને ધીમું કરે છે.
નર્વસ સિસ્ટમ વનસ્પતિ અને સોમેટિક સિસ્ટમનો સમાવેશ કરે છે. સોમેટિક માનવ ઇચ્છાઓને આધિન છે. આંતરિક અંગોના કાર્યને સ્વતંત્ર રીતે નિયમનકારી, વનસ્પતિ અલગથી કાર્ય કરે છે.
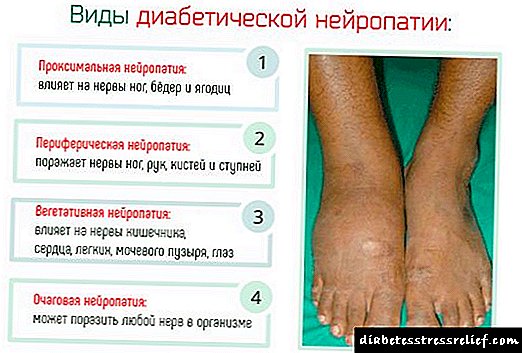
ડાયાબિટીક ન્યુરોપથીના પ્રકાર
Onટોનોમિક નર્વસ સિસ્ટમ સહાનુભૂતિશીલ અને પેરાસિમ્પેથેટિક સિસ્ટમમાં વહેંચાયેલી છે. પ્રથમ હૃદયના કામને વેગ આપે છે, બીજું ધીમું પડે છે. બંને સિસ્ટમો સંતુલિત છે. ડાયાબિટીસ સાથે, પેરાસિમ્પેથેટિક ગાંઠો પીડાય છે. સહાનુભૂતિ પ્રણાલીને કોઈ ધીમું કરતું નથી. આને કારણે, ટાકીકાર્ડિયા થાય છે.
પેરાસિમ્પેથેટિક સિસ્ટમની હારથી ઇસ્કેમિક હૃદય રોગ - કોરોનરી હૃદય રોગ થાય છે. આ રોગમાં દુખાવો નબળાઇ થવાની અથવા સંપૂર્ણ ગેરહાજરીના કિસ્સાઓ છે. પીડારહિત હાર્ટ એટેક આવે છે.
મહત્વપૂર્ણ! પીડાનાં લક્ષણો વિના ઇસ્કેમિયા સુખાકારીની લાગણીનું કારણ બને છે. હ્રદયની નિયમિત ટાકીકાર્ડિયા સાથે, ન્યુરોપથીના વિકાસને રોકવા માટે તાકીદે ડ doctorક્ટરની સલાહ લો.
પેરાસિમ્પેથેટિક સિસ્ટમને સામાન્ય બનાવવા માટે, કામગીરી કરવામાં આવે છે. ઓપરેશન માટે, શરીરમાં માદક દ્રવ્યોની રજૂઆત કરવી જરૂરી છે. ડાયાબિટીઝ સાથે, આવી દવાઓ જોખમી છે. સંભવિત હૃદયસ્તંભતા અને અચાનક મૃત્યુ. નિવારણ એ ડોકટરોનું મુખ્ય કાર્ય છે.
ડાયાબિટીક મ્યોકાર્ડિયલ ડિસ્ટ્રોફી
ડાયાબિટીસમાં મ્યોકાર્ડિયલ ડિસ્ટ્રોફી એ હૃદય દરની વિકાર છે. હૃદયની માંસપેશીઓમાં અપૂરતી ખાંડને કારણે મેટાબોલિઝમ ખલેલ પહોંચે છે. મ્યોકાર્ડિયમ ફેટી એસિડ્સના વિનિમય દ્વારા receivesર્જા મેળવે છે. સેલ એસિડનું idક્સિડાઇઝ કરવામાં અસમર્થ છે, જે કોષમાં ફેટી એસિડ્સના સંચયનું કારણ બને છે. ઇસ્કેમિક રોગ અને મ્યોકાર્ડિયલ ડિસ્ટ્રોફી સાથે, ગૂંચવણો ariseભી થાય છે.
મ્યોકાર્ડિયલ ડિસ્ટ્રોફીના પરિણામે, હૃદયને ખવડાવતા નાના જહાજોને નુકસાન થાય છે, જે હૃદયની લયનું ઉલ્લંઘન કરે છે. ડાયાબિટીઝના દર્દીઓમાં હૃદયરોગની સારવાર બ્લડ સુગરના સામાન્યકરણથી શરૂ થાય છે. આ વિના, ગૂંચવણોનું નિવારણ અશક્ય છે.
મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન
ડાયાબિટીસ માટે કોરોનરી રોગો જોખમી છે. તેઓ હૃદયરોગના હુમલાનું કારણ બને છે જેના પરિણામે મૃત્યુ થાય છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન એ સૌથી ખતરનાક છે. તેમાં સુવિધાઓ છે.
દર્દીઓ ડાયાબિટીઝથી મરી શકતા નથી, પરંતુ તેનાથી થતાં રોગોથી થાય છે. હાર્ટ એટેક પછી કેટલીકવાર લોકોને હોર્મોનલ રોગ થાય છે. તેઓ રક્ત ખાંડની વિશાળ માત્રાને કારણે થાય છે, જે તણાવપૂર્ણ પરિસ્થિતિઓને કારણે રચાય છે.આંતરસ્ત્રાવીય પદાર્થો રક્ત વાહિનીઓમાં મુક્ત થાય છે, જેનાથી કાર્બોહાઇડ્રેટ્સના ચયાપચયનું ઉલ્લંઘન થાય છે, જે ઇન્સ્યુલિનના અપૂરતા સ્ત્રાવ તરફ દોરી જાય છે.
એન્જેના પેક્ટોરિસ
કંઠમાળ પેક્ટોરિસ નબળા શારીરિક સ્વરૂપમાં, શ્વાસની તકલીફ, પરસેવો વધવાની, ધબકારા થવાની લાગણીમાં વ્યક્ત થાય છે. સારવાર માટે, રોગની લાક્ષણિકતાઓ જાણવી મહત્વપૂર્ણ છે.
નિષ્કર્ષ
ડાયાબિટીઝ મેલીટસ એ એક ભયંકર રોગ છે જે રક્તવાહિની તંત્રના ખામીને દોરી જાય છે. હૃદય રોગની રચનાને રોકવા માટે લોહીમાં શર્કરાના સ્તરની સતત દેખરેખ રાખવી મહત્વપૂર્ણ છે. ઘણા રોગોમાં લક્ષણો હોતા નથી, તેથી નિયમિતપણે ડ doctorક્ટરની તપાસ કરાવવી જરૂરી છે.

મારું નામ આન્દ્રે છે, હું 35 વર્ષથી વધુ સમયથી ડાયાબિટીસ છું. મારી સાઇટની મુલાકાત લેવા બદલ આભાર. ડાયાબી ડાયાબિટીઝવાળા લોકોને મદદ કરવા વિશે.
હું વિવિધ રોગો વિશે લેખો લખું છું અને મોસ્કોમાં એવા લોકોને વ્યક્તિગત સલાહ આપું છું કે જેમની મદદની જરૂર હોય, કારણ કે મારા જીવનના ઘણા દાયકાઓથી મેં વ્યક્તિગત અનુભવથી ઘણી બધી વસ્તુઓ જોઈ છે, ઘણા અર્થ અને દવાઓનો પ્રયાસ કર્યો છે. આ વર્ષ 2019 માં, તકનીકો ખૂબ વિકાસશીલ છે, લોકોને ડાયાબિટીઝના આરામદાયક જીવન માટે આ ક્ષણે શોધાયેલ ઘણી વસ્તુઓ વિશે ખબર નથી, તેથી મેં મારું ધ્યેય શોધી કા .્યું અને ડાયાબિટીસવાળા લોકોને મદદ કરી, જ્યાં સુધી શક્ય હોય, સરળ અને સુખી રહે.