પેથોજેનેસિસ અને ડાયાબિટીસના ઇટીઓલોજી
ડાયાબિટીઝ એ આપણા સમયનો સૌથી સામાન્ય નિદાન છે. તે તમામ રાષ્ટ્રીયતા, વય અને વર્ગોના લોકોને અસર કરે છે. પોતાનું રક્ષણ કરવું અથવા તેનાથી પોતાનો વીમો લેવો અશક્ય લાગશે. આ એક અદૃશ્ય બિમારી છે જે અચાનક અને અચાનક જલક થઈ શકે છે. જો કે, હંમેશાં એવું થતું નથી.
આ લેખ ઇટીઓલોજી, પેથોજેનેસિસ અને ડાયાબિટીસ મેલિટસ (ડીએમ) ની ક્લિનિકલ પ્રસ્તુતિને સમર્પિત છે. અમે તેના નિદાન અને સારવારના મુદ્દા પર પણ ટૂંકમાં સંપર્ક કરીશું. તમે જોશો કે આ રોગમાં વિશિષ્ટ ઉશ્કેરણી કરનારાઓ અને કારણો છે, જેને અટકાવવા નિવારક પગલાં વિકસાવી શકાય છે. તમે રોગના મુખ્ય લક્ષણો પણ શોધી શકશો, જે સમયસર તેની ઘટના નક્કી કરવામાં અને સમયસર લાયક સહાય મેળવવામાં મદદ કરશે.
તેથી - ડાયાબિટીઝ મેલીટસ (ઇટીઓલોજી, ક્લિનિક, ઉપચાર નીચે ચર્ચા કરવામાં આવે છે).
રોગ વિશે સંક્ષિપ્તમાં
ડાયાબિટીઝ એ ઇન્સ્યુલિનના ઉત્પાદન સાથે સંકળાયેલ અંતocસ્ત્રાવી પ્રણાલીનો એક લાંબી રોગ છે, જે લોહીમાં વધુ પડતા ગ્લુકોઝમાં પ્રગટ થાય છે. આ રોગ મેટાબોલિક ડિસઓર્ડરને ઉત્તેજિત કરી શકે છે અને હૃદય, કિડની, રક્ત વાહિનીઓ અને તેથી વધુની અન્ય ગંભીર બિમારીઓનું કારણ બની શકે છે.
વર્ગીકરણ
ડાયાબિટીસ મેલિટસના મુખ્ય સંજોગો (ક્લિનિક, સારવાર, નિવારણ આ સામગ્રીમાં રજૂ કરવામાં આવે છે) નો અભ્યાસ કરતા પહેલા, તમારે પોતાને તેના સામાન્ય રીતે માન્યતાવાળા વર્ગીકરણથી પરિચિત કરવું જોઈએ.
તબીબી પદ્ધતિ અનુસાર, આ રોગ આમાં વહેંચાયેલું છે:
- પ્રકાર 1 ડાયાબિટીસ મેલીટસ, જે અંતocસ્ત્રાવી અંગો યોગ્ય હદ સુધી પેદા કરી શકતું નથી તે હકીકતને કારણે ઇન્સ્યુલિનની સંપૂર્ણ અભાવને કારણે થાય છે. પ્રકાર 1 ડાયાબિટીસનું બીજું નામ ઇન્સ્યુલિન આધારિત છે, કારણ કે તેની એકમાત્ર સારવાર ઇન્સ્યુલિનનો નિયમિત નિયમિત વહીવટ છે.
- ટાઇપ 2 ડાયાબિટીસ મેલીટસ એ ઇન્સ્યુલિન અને પેશી કોશિકાઓની અયોગ્ય ક્રિયાપ્રતિક્રિયાનું પરિણામ છે. આ બિમારીને ઇન્સ્યુલિનથી સ્વતંત્ર માનવામાં આવે છે, કારણ કે તેમાં સારવારના હેતુ માટે આ ડ્રગનો ઉપયોગ શામેલ નથી.
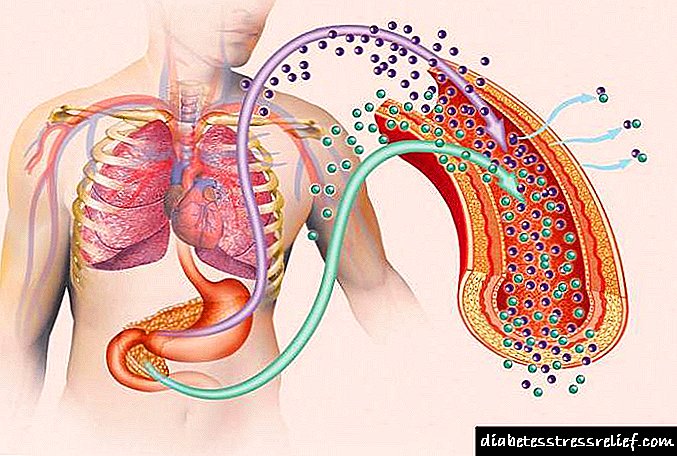
જેમ તમે જોઈ શકો છો, આ રોગોના કારણો એકબીજાથી ખૂબ અલગ છે. તેથી, પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસના ક્લિનિક્સ પણ અલગ હશે. જો કે, અમે આ વિશે થોડી વાર પછી વાત કરીશું.
માંદગી દરમિયાન શરીરમાં શું થાય છે?
રોગના પેથોજેનેસિસ
ડાયાબિટીઝના મૂળ અને વિકાસની પદ્ધતિ બે મુખ્ય ક્ષેત્રોને કારણે છે:
- સ્વાદુપિંડનું ઇન્સ્યુલિનની ઉણપ. સ્વાદુપિંડનો રોગ, વાયરલ ચેપ, તણાવપૂર્ણ પરિસ્થિતિઓ, કેન્સર અને સ્વયંપ્રતિરક્ષા બિમારીઓને લીધે આ અંગના અંતocસ્ત્રાવી કોષોના મોટા વિનાશને કારણે આ થઈ શકે છે.
- પેશી કોશિકાઓ અને ઇન્સ્યુલિન વચ્ચે સામાન્ય પ્રક્રિયાઓની વિસંગતતા. આ સ્થિતિ ઇન્સ્યુલિનની રચનામાં પેથોલોજીકલ ફેરફારો અથવા સેલ્યુલર રીસેપ્ટર્સના ઉલ્લંઘનના પરિણામે થઈ શકે છે.
રોગની ઇટીઓલોજી
તમે નિદાન, ક્લિનિક, ડાયાબિટીઝની સારવારથી પરિચિત થતા પહેલા, તમારે તેની ઘટનાના કારણો વિશે શીખવું જોઈએ.
તે સામાન્ય રીતે સ્વીકારવામાં આવે છે કે ડાયાબિટીસ એ એક ઉત્પત્તિ રોગ છે જે અન્ય ઉશ્કેરણીજનક પરિબળો દ્વારા જટિલ છે.
જો આપણે પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલીટસ વિશે વાત કરીએ, તો રોગનું કારણ વાયરલ ચેપ હોઈ શકે છે જે સ્વાદુપિંડના કોષોને અસર કરે છે (રૂબેલા, ગાલપચોળિયાં, ચિકનપોક્સ).
ટાઇપ 2 ડાયાબિટીસના કિસ્સામાં, મેદસ્વીપણું ઉશ્કેરણી કરનાર હોઈ શકે છે.
ડાયાબિટીસ મેલિટસ ક્લિનિકના અભિવ્યક્તિમાં એક મહત્વપૂર્ણ પરિબળને તણાવપૂર્ણ પરિસ્થિતિઓ તરીકે ગણવું જોઈએ કે જે અંતocસ્ત્રાવી સિસ્ટમ અને ઇન્સ્યુલિનના ઉત્પાદન, તેમજ ખરાબ ટેવો અને બેઠાડુ જીવનશૈલી પર નકારાત્મક અસર કરી શકે છે.

તેથી, અમે ડાયાબિટીઝના ઇટીઓલોજીને શોધી કા .્યા. આ રોગનું ક્લિનિક નીચે ફાઇલ કરવામાં આવશે.
સામાન્ય લક્ષણો
ડાયાબિટીઝના મુખ્ય અભિવ્યક્તિઓ શોધવા માટે તે ખૂબ જ મહત્વપૂર્ણ છે, જેથી સમયસર તેઓની નોંધ લો, નિષ્ણાતની સલાહ લો અને વ્યક્તિગત ઉપચાર શરૂ કરો. ડાયાબિટીસ મેલિટસનું ક્લિનિક (નિદાન, ઉપચાર, નિવારક પગલાંની વિગતવાર ચર્ચા કરવામાં આવશે) તે લક્ષણના સૂચકાંકો સાથે ખૂબ જ જોડાયેલું છે.
આ રોગના મુખ્ય નૈદાનિક ચિહ્નોમાં શામેલ છે:
- વિપુલ પેશાબ, ખાસ કરીને રાત્રે. આ પેશાબમાં ગ્લુકોઝની અતિશય હાજરીને કારણે છે.
- તરસની સતત સંવેદના, પ્રવાહીના મોટા પ્રમાણમાં નુકસાન દ્વારા ઉશ્કેરવામાં આવે છે, તેમજ બ્લડ પ્રેશરમાં વધારો.
- મેડોલિક ડિસઓર્ડર્સના પરિણામે ઉત્તેજક ભૂખ આવે છે.
આ લક્ષણો, જે ઝડપથી અને એક સાથે દેખાય છે તે પ્રકાર 1 ડાયાબિટીસ મેલિટસ ક્લિનિકના લાક્ષણિકતા સૂચકાંકો છે. તેમ છતાં તેઓ સામાન્ય રીતે તમામ પ્રકારના ડાયાબિટીઝના સામાન્ય સંકેતો માનવામાં આવે છે. જો આપણે ઇન્સ્યુલિન આધારીત માંદગી વિશે વાત કરીએ, તો પછી ચરબી અને પ્રોટીનનાં મેટાબોલિક ભંગાણને કારણે થતાં વજનમાં ઘટાડાને ધ્યાનમાં લેવી જોઈએ.
પ્રકાર 2 ડાયાબિટીઝના ક્લિનિકમાં વજનમાં વધારો સહજ છે.

તમામ પ્રકારના ડાયાબિટીસના ગૌણ લક્ષણોમાં શામેલ છે:
- ત્વચા અને મ્યુકોસ મેમ્બ્રેનનું બર્નિંગ સનસનાટીભર્યા,
- સ્નાયુની નબળાઇ
- દ્રષ્ટિની ક્ષતિ
- નબળા ઘા
જેમ તમે જોઈ શકો છો, ડાયાબિટીઝના ક્લિનિકલ અભિવ્યક્તિઓ ઉચ્ચારવામાં આવે છે અને તાત્કાલિક તબીબી સહાયની જરૂર પડે છે.
રોગની ગૂંચવણો
સમયસર સારવાર શરૂ કરવી ખૂબ જ મહત્વપૂર્ણ છે. કારણ કે ડાયાબિટીઝ એથરોસ્ક્લેરોસિસ, હતાશા, ઇસ્કેમિયા, આંચકી, કિડનીને નુકસાન, અલ્સેરેટિવ ફોલ્લીઓ અને દ્રષ્ટિમાં ઘટાડો જેવા ગંભીર રોગોની ઉશ્કેરણી દ્વારા વર્ગીકૃત થયેલ છે.
તદુપરાંત, જો તમે આ બિમારીની સારવાર કરતા નથી અથવા ડ doctorક્ટરની સૂચનાને અવગણશો નહીં, તો પછી કોમા અને મૃત્યુ જેવા અનિચ્છનીય પરિણામો આવી શકે છે.
ડાયાબિટીસનું નિદાન કેવી રીતે થાય છે? રોગના ક્લિનિકમાં ઉપસ્થિત ચિકિત્સકને ચેતવણી આપવી જોઈએ અને તેને સંપૂર્ણ પરીક્ષા લખી આપવા સૂચન કરવું જોઈએ. તેમાં શું શામેલ હશે?
રોગનું નિદાન
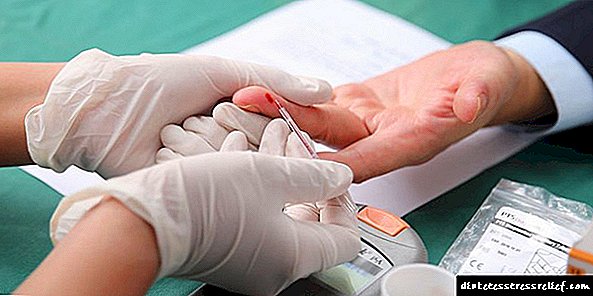
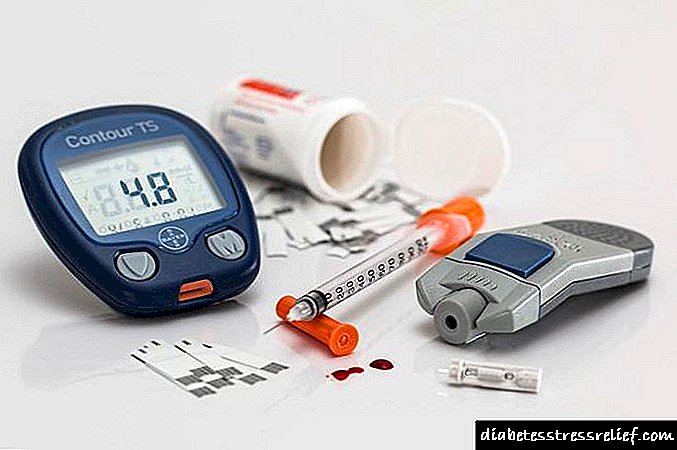
સૌ પ્રથમ, દર્દીને ગ્લુકોઝની સાંદ્રતા માટે રક્ત પરીક્ષણ કરવાનું કહેવામાં આવશે. આ ઉપાયના દસ કલાક પછી, ખાલી પેટ પર થવું આવશ્યક છે. સર્વેમાં તમે કયા સૂચકાંકો પર ધ્યાન આપવું જોઈએ?

ડાયાબિટીઝ મેલીટસ, ધોરણોમાં મોટા પ્રમાણમાં વધારો દ્વારા વર્ગીકૃત થયેલ છે (સામાન્ય રીતે, રોગના સૂચકાંકો 6 એમએમઓએલ / એલ કરતા વધી જશે).
ઉપરાંત, નિષ્ણાત ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરવા માટે જરૂરી વિચારી શકે છે, તે પહેલાં દર્દીને વિશેષ ગ્લુકોઝ સોલ્યુશન પીવાની જરૂર રહેશે. તે પછી, બે કલાકમાં, પ્રયોગશાળા પરીક્ષણો હાથ ધરવામાં આવશે જે શરીરની ગ્લુકોઝ સહિષ્ણુતાને નિર્ધારિત કરે છે. જો સંકેતો 11.0 એમએમઓએલ / એલ કરતા વધી જાય, તો તે ડાયાબિટીઝના નિદાન વિશે વાત કરવા યોગ્ય છે. રોગનું ક્લિનિક આના આબેહૂબ પુરાવા હશે, કારણ કે પાછળથી ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન (જેનું સામાન્ય સૂચક 6.5% ની નીચે ગણાય છે) ની ડિગ્રી તપાસવાની ભલામણ કરવામાં આવી શકે છે.
ઉપરાંત, હાજરી આપતા ચિકિત્સક બાયોમેટ્રાયલમાં ખાંડ અને એસિટોનની હાજરી નક્કી કરવા માટે વિશ્લેષણ કરવા માટે પેશાબ સૂચવી શકે છે.
તેથી, અમે ડાયાબિટીઝના નિદાન અંગે નિર્ણય લીધો. આ રોગની ક્લિનિક અને સારવાર નીચે વર્ણવવામાં આવશે.
પ્રકાર 1 રોગ સારવાર
ડાયાબિટીઝની સારવાર કેવી રીતે કરવી તે તમે જાણો તે પહેલાં, તમારે કોઈ નિદાન શોધી કા .વાની જરૂર છે, એટલે કે, રોગનો પ્રકાર અને તેના તબક્કાને નિર્ધારિત કરો. જેમ તમે જોઈ શકો છો, સારવાર સૂચવતી વખતે સામાન્ય ડાયાબિટીસ ક્લિનિક ખૂબ મહત્વનું છે.
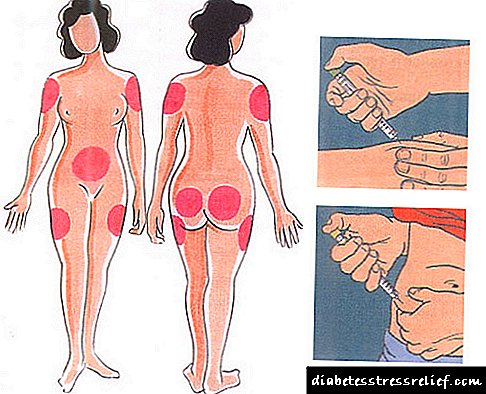
જો આપણે ટાઇપ 1 ડાયાબિટીઝ વિશે વાત કરી રહ્યા છીએ, તો નિષ્ણાત વ્યક્તિગત ઇન્સ્યુલિન ઉપચાર સૂચવે છે, જ્યાં તે દવાની જરૂરી દૈનિક અને એક માત્રાની ગણતરી કરશે. આ પદ્ધતિનો ઉપયોગ બીજા પ્રકારનાં ઇન્સ્યુલિન આધારિત ડાયાબિટીસ માટે પણ થઈ શકે છે.
ઇન્સ્યુલિનની તૈયારી એ વિવિધ પ્રાણીઓ અથવા માણસોના સ્વાદુપિંડના અર્કમાંથી કાractedેલું હોર્મોન છે. મોનોવિડ અને સંયુક્ત ઇન્સ્યુલિન અલગ, ટૂંકા અભિનય અને લાંબી-અભિનય, પરંપરાગત, મોનોપિક અને મોનોકોપોમ્પોન્ટ છે. માનવ ઇન્સ્યુલિનના એનાલોગ પણ છે.
ટૂંકા સિરીંજ અથવા નાના સોય સાથે પેનના રૂપમાં વિશિષ્ટ ડિવાઇસનો ઉપયોગ કરીને, ડ્રગને ચરબીના ગણોમાં ઇન્જેક્ટ કરવામાં આવે છે.

આ મેનિપ્યુલેશન્સ કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનને કારણે થતી વિક્ષેપોને ભરપાઈ કરવામાં મદદ કરશે. કેટલીકવાર દર્દીને ઇન્સ્યુલિન પંપ આપવામાં આવે છે.
ભોજન અને તબીબી પ્રિસ્ક્રિપ્શનના આધારે, દિવસમાં ઘણી વખત દવાને ઘણી વખત ઇન્જેક્શન આપવામાં આવે છે.
પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલીટસના ઉપચાર માટેના અન્ય સિદ્ધાંતો એ ક્લિનિકલ લક્ષણોના તબીબી નાબૂદી, રોગની જટિલતાઓને રોકવા, અને સ્વાદુપિંડનું કાર્ય સુધારણા (એક્ટોવેગિન, ફેસ્ટલ, સાયટોક્રોમ જેવી દવાઓ આનો ઉપયોગ કરી શકાય છે).
ફાર્માકોલોજીકલ સારવારની મહત્તમ અસર પ્રાપ્ત કરવા માટે, દર્દીને આહાર અને મધ્યમ શારીરિક પ્રવૃત્તિની ભલામણ કરવામાં આવશે.
પ્રકાર 2 રોગની સારવાર
ટાઇપ 2 નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસની સારવાર સામાન્ય રીતે આહાર ઉપચાર અને મધ્યમ વ્યાયામ વ્યાયામથી શરૂ થાય છે. તેઓ વજન ઘટાડવા અને ચયાપચય સંતુલન કરવામાં મદદ કરશે.

જો પછીના તબક્કામાં આ રોગનું નિદાન થાય છે, તો પછી ઉપસ્થિત ચિકિત્સક ક્રિયાના આ સ્પેક્ટ્રમ સાથે દવાઓ સૂચવે છે:
- આંતરડા અને યકૃતમાં ગ્લુકોઝનું પ્રમાણ ઘટાડવું, તેમજ પેદા કરેલા ઇન્સ્યુલિન પ્રત્યેની પેશીઓની સંવેદનશીલતામાં સુધારો કરવો (મેટફોર્મિન પર આધારિત: “ફોર્મિન”, “મેટફોગામા”, “ડાયઆફોર્મિન”, “ગ્લિફોર્મિન”), રોઝિગ્લેટાઝોન પર આધારિત: “અવંડિયા”, પિયોગ્લેટાઝોન: “એક્ટosસ” ) લોકો આ ઉપચારને હાઇપોગ્લાયકેમિક કહે છે.
- ઉન્નત ઇન્સ્યુલિન સ્ત્રાવ. આ ફાર્માકોલોજીકલ એજન્ટ્સ, બીજી પે generationીના સલ્ફેનીલ્યુરિયસ ડેરિવેટિવ્ઝ (મનીનીલ, ડાયાબેટોન, ગ્લિમેપીરીડ, ડાયમરીડ, ગ્લિમેક્સ, ગ્લુનેનોર્મ), તેમજ મેગ્લિટીનાઇડ્સ (ડાયગ્લિનાઇડ, સ્ટારલિક્સ) હોઈ શકે છે.
- પાચનતંત્રમાં ગ્લુકોઝનું શોષણ ઘટાડવા માટે આંતરડાની ઉત્સેચકોનો અવરોધ (એકર્બોઝ પર આધારિત દવાઓ).
- કોલેસ્ટેરોલ ઘટાડવું, વેસ્ક્યુલર કોષોમાં રીસેપ્ટર્સને ઉત્તેજીત કરવું, લિપિડ ચયાપચયમાં સુધારો કરવો (દવાઓ જેની સક્રિય ઘટક ફેનોફાઇબ્રેટ છે - ડબ્લ્યુએચઓ દ્વારા ભલામણ કરવામાં આવેલા સક્રિય ઘટકનું આંતરરાષ્ટ્રીય બિન-માલિકીનું નામ).
સામાન્ય ભલામણો
જેમ તમે જોઈ શકો છો, કોઈપણ પ્રકારની ડાયાબિટીઝની સારવારમાં એક મહત્વપૂર્ણ પરિબળ એ કડક આહાર અને નિયમનકારી શારીરિક પ્રવૃત્તિ છે.
તદુપરાંત, ડાયાબિટીક ઉપચારની પ્રક્રિયામાં, તે ધ્યાનમાં લેવું જોઈએ કે આ રોગ ક્રોનિક અને અસાધ્ય છે. તેથી, જીવન અને સખત સમય માટે બધી દવાઓ લેવાની જરૂર રહેશે.
ડાયાબિટીઝની સારવારમાં સ્વયં-નિયંત્રણ પણ મહત્વની ભૂમિકા ભજવે છે - દર્દી તેમના આરોગ્યને જેટલું ગંભીર અને જવાબદાર લે છે, રોગનો ક્લિનિકલ કોર્સ જાય તેટલું સરળ અને ઓછા પીડાદાયક છે.
અને છેવટે
હા, ડાયાબિટીઝ એ એક અપ્રિય અને જટિલ રોગ છે જે ઘણી ગંભીર બીમારીઓ અને બીમારીઓને ઉત્તેજિત કરી શકે છે. ડાયાબિટીઝના ક્લિનિકલ ચિત્રમાં ઉચ્ચારણ લક્ષણો અને ચિહ્નો છે.
સમયસર તબીબી સંભાળ રોગની સારવાર અને દુ painfulખદાયક અભિવ્યક્તિને દૂર કરવામાં મહત્વપૂર્ણ ભૂમિકા નિભાવે છે. જો દર્દી કડક રીતે ડcriptionsક્ટરની સૂચનોનું પાલન કરે છે, આહારનું પાલન કરે છે, સક્રિય જીવનશૈલી તરફ દોરી જાય છે અને સકારાત્મક વલણ જાળવી રાખે છે, તો ડાયાબિટીસના ક્લિનિકલ સૂચકાંકો ઘટાડવામાં આવશે, અને દર્દી સંપૂર્ણ રીતે સ્વસ્થ અને પૂર્ણ વિકાસ માટે અનુભવી શકશે.
પેથોજેનેસિસ અને ડાયાબિટીસના ઇટીઓલોજી. મુખ્ય કારણો
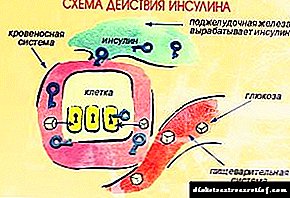
 ડાયાબિટીઝ મેલીટસ એક મેટાબોલિક રોગ છે જે નિરપેક્ષ અથવા સંબંધિત ઇન્સ્યુલિનની ઉણપને કારણે થાય છે. અસરગ્રસ્ત શરીર શારીરિક પરિસ્થિતિઓમાં ગ્લુકોઝનો સામનો કરવા માટે સક્ષમ નથી, જે હાયપરગ્લાયકેમિઆ તરફ દોરી જાય છે.
ડાયાબિટીઝ મેલીટસ એક મેટાબોલિક રોગ છે જે નિરપેક્ષ અથવા સંબંધિત ઇન્સ્યુલિનની ઉણપને કારણે થાય છે. અસરગ્રસ્ત શરીર શારીરિક પરિસ્થિતિઓમાં ગ્લુકોઝનો સામનો કરવા માટે સક્ષમ નથી, જે હાયપરગ્લાયકેમિઆ તરફ દોરી જાય છે.
ડાયાબિટીઝ મેલિટસ જેની ઇટીઓલોજી એકદમ વૈવિધ્યસભર હોય છે, તે રોગ તરફ દોરી રહેલા વિવિધ મિકેનિઝમ્સમાં શામેલ કારણો દ્વારા રજૂ થાય છે, તેથી, તે ક્લિનિકલ એકમ નહીં, પ્રમાણમાં વૈવિધ્યસભર જૂથ છે. રોગના સારને સમજવા માટે, ઇન્સ્યુલિનના સ્ત્રાવ અને ક્રિયાના મૂળ ડેટાનો અભ્યાસ કરવો જરૂરી છે, આ તે ડાયાબિટીસ મેલ્લીટસને નિર્ધારિત કરે છે, જેનો રોગકારક રોગ આ હોર્મોનની ક્રિયાના પદ્ધતિ દ્વારા ચોક્કસપણે રજૂ થાય છે.
લ Lanંગર્હેન્સના સ્વાદુપિંડના આઇલેટ્સના બી કોષોમાં હોર્મોન પોલિપેપ્ટાઇડનું સંશ્લેષણ કરવામાં આવે છે, જે, સિગ્નલ પેપ્ટાઇડના ભંગાણ પછી, પ્રોઇન્સ્યુલિનની જેમ, સિક્રેટરી ગ્રાન્યુલ્સમાં સંગ્રહિત થાય છે.
અહીં તે પરમાણુના ભંગાણની વાત આવે છે, આમ, બી કોષો ઇન્સ્યુલિન પરમાણુઓ મુક્ત કરે છે અને તે જ સમયે, સી-પેપ્ટાઇડની સમતુલ્ય રકમ. લોહીના પ્રવાહ સાથે, બંને પેપ્ટાઇડ્સ યકૃત સુધી પહોંચે છે, જે ફિલ્ટરનું કાર્ય કરે છે, જેમાં લગભગ અડધા ઇન્સ્યુલિન પરમાણુ પહેલા પાસ દરમિયાન એકત્રિત કરવામાં આવે છે.
આ રીતે, શરીર પોતાને ઇન્સ્યુલિનની અતિશય પ્રવૃત્તિથી સુરક્ષિત રાખે છે, જે તીવ્ર અધિકમાં અનિચ્છનીય હાયપોગ્લાયકેમિઆનું કારણ બની શકે છે. યકૃતમાંથી પસાર થયા પછી, મોટા રક્ત પરિભ્રમણ દ્વારા ઇન્સ્યુલિન એડીપોઝ અને સ્નાયુ પેશીઓ સહિતના પેરિફેરલ પેશીઓમાં પ્રવેશ કરે છે.
યકૃત અને ચરબીવાળા કોષો ઉપરાંત, ત્યાં સ્ટ્રાઇટેડ સ્નાયુઓ હોય છે જેની સેલ મેમ્બ્રેન પર ચોક્કસ ઇન્સ્યુલિન રીસેપ્ટર્સ હોય છે. ઇન્સ્યુલિન પરમાણુ રીસેપ્ટર્સના આલ્ફા સબનિટ્સ સાથે જોડાય છે અને તેથી, સાંકળ પ્રતિક્રિયા પેદા કરે છે, જે હોર્મોનની અસર નક્કી કરે છે.
રીસેપ્ટરમાં ઇન્સ્યુલિનના બંધનને લીધે, બીટા સબ્યુનિટ સક્રિય થાય છે, જે તેના અંતtraકોશિક ભાગમાં (એટલે કે, ડોમેન) ઇન્સ્યુલિન રીસેપ્ટરના સબસ્ટ્રેટને સક્રિય કરે છે. હાલમાં, આ પરમાણુઓના ઘણા પ્રકારો છે (આઇઆરએસ -1, આઇઆરએસ -6 ...), જેનાં કાર્યો પહેલાથી જ મોટાભાગે સમજી શકાય છે.
કોષની અંદર થતી અન્ય પ્રતિક્રિયાઓના કાસ્કેડિંગ કંટ્રોલ માટે સબસ્ટ્રેટ્સ આઇઆરએસ -1 અને આઇઆરએસ -2 એ કી અણુ છે. આપણે કહી શકીએ કે ત્યાં બે મુખ્ય રીતો છે: એકમાં, ફોસ્ફેટિલીનોસિટોલ -3-કિનાઝ (પીઆઈ 3-કે) સક્રિય થાય છે, બીજામાં, પ્રોટીન કિનેઝ મિટોજન દ્વારા સક્રિય થાય છે.
પરિણામે, તે સેલમાં ગ્લુકોઝના પરિવહન સુધી પહોંચે છે, જેમાં ઇન્સ્યુલિન આધારિત ગ્લુકોઝ ટ્રાન્સપોર્ટર ભાગ લે છે, વધુમાં, ઇન્સ્યુલિનના મેટાબોલિક અસરો, જે પ્રોટીન, લિપિડ અને ગ્લાયકોજેન, તેમજ તેની વૃદ્ધિ પ્રવૃત્તિના સંશ્લેષણમાં ફાળો આપે છે, લાગુ પડે છે.
અંતિમ અસર વ્યક્તિગત આંશિક પ્રતિક્રિયાઓના સંપૂર્ણ સુમેળ પર આધારિત છે, જે લોહીમાં ગ્લુકોઝનું સ્તર અને મેટાબોલિક પ્રક્રિયાઓ શારીરિક ધોરણમાં જાળવવામાં આવે છે તે હકીકત માટે ફાળો આપે છે. તેના લક્ષ્ય અસર દ્વારા ઇન્સ્યુલિન સિંથેસિસ ચેઇનના કોઈપણ ભાગ સાથે સંકળાયેલ ફેરફારો ગ્લુકોઝ સહિષ્ણુતામાં ખામી તરફ દોરી જાય છે, જેની ઉત્પત્તિ આમ નોંધપાત્ર રીતે વૈવિધ્યપુર્ણ છે.
આ એક જ ડિસઓર્ડર નથી, અને ડાયાબિટીઝ એ એક જ રોગ નથી, પરંતુ રોગોનું એક જૂથ છે કે જેના માટે “સિન્ડ્રોમ” ની વ્યાખ્યા વધુ યોગ્ય છે. ડાયાબિટીઝનું હાલનું વર્ગીકરણ રોગકારક રોગના જ્ .ાનનો ઉપયોગ કરે છે, જે સારવારના ઉપાયો માટે તર્કસંગત અભિગમની મંજૂરી આપે છે.
ડાયાબિટીઝની વ્યાખ્યામાં, શબ્દ "નિરપેક્ષ" અથવા "સંબંધિત" ઇન્સ્યુલિનની ઉણપનો ઉપયોગ થાય છે, જે ડાયાબિટીસ સિન્ડ્રોમ અને તેની સારવાર માટે આકારણી કરવા માટેના રોગકારક અભિગમમાં વ્યક્ત કરવામાં આવે છે. તે બે મુખ્ય પ્રકારનાં ડાયાબિટીસ, પ્રકાર 1 ડાયાબિટીસ અને પ્રકાર 2 ડાયાબિટીઝનું મૂળ લક્ષણ પણ છે.
પ્રકાર 1 ડાયાબિટીસ
 આ પ્રકારના રોગમાં સ્વાદુપિંડનો અંતocસ્ત્રાવી ભાગ ઇન્સ્યુલિન ઉત્પન્ન કરવામાં સમર્થ નથી, જે નિરપેક્ષ અપૂર્ણતા અને કેટોએસિડોસિસ તરફ વલણ તરફ દોરી જાય છે, કેમ કે બંને મુક્ત કરેલા ફેટી એસિડ્સ અને એમિનો એસિડ્સ બંને કીટોન શરીરની રચના માટેનો એક કીટોપ્લાસ્ટીક સબસ્ટ્રેટ છે.
આ પ્રકારના રોગમાં સ્વાદુપિંડનો અંતocસ્ત્રાવી ભાગ ઇન્સ્યુલિન ઉત્પન્ન કરવામાં સમર્થ નથી, જે નિરપેક્ષ અપૂર્ણતા અને કેટોએસિડોસિસ તરફ વલણ તરફ દોરી જાય છે, કેમ કે બંને મુક્ત કરેલા ફેટી એસિડ્સ અને એમિનો એસિડ્સ બંને કીટોન શરીરની રચના માટેનો એક કીટોપ્લાસ્ટીક સબસ્ટ્રેટ છે.
ડાયાબિટીઝ એ બી કોષોના સ્વયંપ્રતિરક્ષા શરતી ક્રમશ અદ્રશ્ય થવાને કારણે થાય છે, જે autoટોન્ટીબોડીઝની હાજરી દ્વારા દર્શાવી શકાય છે.ગ્લutટamicમિક એસિડ ડેકાર્બોક્સિલેઝ અને ટાઇરોસિન ફોસ્ફેટ (આઇએ -2 એબી) સામે એન્ટિબોડીઝની શોધ, પણ ઇન્સ્યુલિન એ પણ પુરાવા છે કે કેટલાક અણુઓ સ્વયંવૃત્તીય બની જાય છે અને તેમની સામે સ્વતmપ્રતિરક્ષા પ્રતિસાદ આપવામાં આવે છે.
ડાયાબિટીસની શરૂઆત પહેલાં એન્ટિબોડીઝ શોધી શકાય છે, એટલે કે, કોઈ પણ વ્યક્તિની ગ્લુકોઝ સહિષ્ણુતા નક્કી થાય તે પહેલાં. એચએલએ સિસ્ટમના બીજા વર્ગમાં હેપ્લોટાઇપ્સમાં ફેરફારને કારણે સ્વયંપ્રતિરક્ષા પ્રક્રિયાના વિકાસને આનુવંશિક વલણની જરૂર પડે છે.
અમે ડીઆર 3, ડીઆર 4 અને ડીક્યુએ 1 અને ડીક્યુબી 1 જનીનોના એલીલ્સ વિશે વાત કરી રહ્યા છીએ, જેના પ્રકાર 1 ડાયાબિટીસ સાથે સંકળાયેલા છે તે વારંવાર દર્શાવવામાં આવ્યા છે. આ જનીનોના કેટલાક એલિલ્સ રોગના વિકાસનું જોખમ વધારે છે (ઉદાહરણ તરીકે, ડીક્યુએ 1-0301, ડીક્યુબી 1-0302, ડીક્યુએ 1-0501, વગેરે), અન્ય, તેનાથી વિરુદ્ધ રક્ષણાત્મક રીતે કામ કરે છે (ડીક્યુએ 1-0102, ડીક્યુબી 1-0602, વગેરે).
ખાસ કરીને, જોખમી એલિલ્સના સંયોજન સાથે, પ્રકાર 1 ડાયાબિટીસ થવાની સંભાવના વધે છે. વિષમલિંગી જીનોટાઇપ ડીઆર 3 / ડીઆર 4 અથવા ડીક્યુએ 1-0501 - ડીક્યુબી 1-0201 - ડીક્યુએ 1-0301 - ડીક્યુબી 1-0,302 માં એક ઉચ્ચ જોખમ નોંધાયું હતું.
ધીમે ધીમે, પ્રકારો 1 ડાયાબિટીસ મેલીટસ સાથે સંકળાયેલા વિવિધ પ્રદેશો અને જનીનો (1 થી 15 ના IDDM માર્કર્સ તરીકે નિયુક્ત) લાક્ષણિકતા લાવવામાં આવી હતી, જેમાંથી સૌથી મહત્વપૂર્ણ, રંગસૂત્ર 6 સાથે જોડાયેલ IDDM-1 માર્કર છે, જે ઉપરોક્ત વર્ગ II HLA જનીનો સાથે સંબંધિત છે , અને આઈડીડીએમ -2, જેમાં રંગસૂત્ર 11 (એટલે કે, વીએનટીઆર પોલિમોર્ફિઝમ) પર ઇન્સ્યુલિન જનીનની લિંક છે.
આનુવંશિક વલણ રોગપ્રતિકારક શક્તિને, સેલ્યુલર અને હ્યુમરલ પ્રતિભાવ બંને સહિત, તેના પોતાના એન્ટિજેન્સ સામે સીધી કાર્યવાહી કરવાની મંજૂરી આપે છે. પરમાણુ સ્તરે, આ પ્રક્રિયા એચ.એલ.એ.ના પરમાણુઓ દ્વારા મધ્યસ્થી કરવામાં આવે છે જે અનુરૂપ પેપ્ટાઇડને બાંધે છે, ત્યાં તેની રજૂઆત અને ટી-લિમ્ફોસાઇટ રીસેપ્ટર્સની માન્યતાને સરળ બનાવે છે.
એચએલએ જનીનને પેપ્ટાઇડ બાંધવા માટે ડીક્યુ 2 અથવા ડીક્યુ 8 અણુઓની બીટા સાંકળની 57 સ્થિતિ પર એમિનો એસિડ સીરીન અથવા એલાનાઇનની હાજરી મહત્વપૂર્ણ છે. પેપ્ટાઇડ બોન્ડની તાકાતમાં ડીક્યુ અણુઓની આલ્ફા ચેઇનની સ્થિતિ 79 પર સ્થિત આર્જિનિન દ્વારા વધારવામાં આવે છે.
જો બીટા સાંકળના 57 સ્થાન પરના ડીક્યુ પરમાણુમાં એસ્પાર્ટિક એસિડ હોય, તો તે પેપ્ટાઇડ બોન્ડ સુધી પહોંચી શકશે નહીં, આમ ટી કોષોમાં તેની રજૂઆતને અટકાવે છે. તેથી, તે સ્પષ્ટ છે કે એચએલએ મધ્યવર્તી પરમાણુઓની ચોક્કસ બંધનકર્તા સાઇટ પર વિવિધ એમિનો એસિડ્સની રજૂઆત તરફ દોરી રહેલા એક સરળ બિંદુ પરિવર્તનથી imટોઇમ્યુન ક્રિયાના વિકાસને અસર થઈ શકે છે.
એક્જોજેનસ પરિબળો, ખાસ કરીને વાયરલ ચેપ, જે સામાન્ય રીતે એન્ટરવાયરસથી થાય છે, તે ટ્રિગર મિકેનિઝમ માનવામાં આવે છે. મોટેભાગે, સાયટોમેગાલોવાયરસ, પેરામીક્સોવાયરસ, કોક્સસીકી વાયરસ અથવા રૂબેલા સાથે એક કડી દર્શાવવામાં આવી છે. આ ઉપરાંત, નાના બાળકોમાં ગાયના દૂધની નકારાત્મક અસર અથવા અમુક ઝેરના સંપર્કમાં રહેવાની ભૂમિકા પણ જાણીતી છે, પરંતુ વિગતવાર આ અસર ઘણી બાબતોમાં અસ્પષ્ટ રહે છે.
આઇલેટ્સના વિનાશમાં લિમ્ફોસાયટીક ઘૂસણખોરી સાથે હોય છે, જે બી-કોષોના લુપ્ત થવાની પ્રક્રિયાની શરૂઆત પહેલાં, ખૂબ શરૂઆતમાં દેખાય છે. આ પ્રક્રિયામાં નિર્ણાયક ભૂમિકા ટી-લિમ્ફોસાઇટ્સ દ્વારા ભજવવામાં આવે છે. ડાયાબિટીઝના વિકાસ માટે, લગભગ 90% બી-કોશિકાઓનો નાશ કરવો જરૂરી છે, આ પ્રક્રિયા, નિયમ તરીકે, ઘણા મહિનાઓ સુધી અથવા સંભવત,, વર્ષો સુધી ચાલે છે.
આ પ્રક્રિયાના સમયગાળાનો ચોક્કસ સમય નક્કી કરવો મુશ્કેલ હોઈ શકે છે, કારણ કે ડાયાબિટીસની શરૂઆત પછી ડ theક્ટર દર્દીને મળે છે. એ હકીકત છે કે સ્વતimપ્રતિરક્ષા પ્રક્રિયા વિવિધ રીતે લાંબો સમય લઈ શકે છે તે એલએડીએ ડાયાબિટીઝના અધ્યયનથી પ્રાપ્ત જ્ theાનને મજબૂત બનાવે છે.
અમે પુખ્ત વયના લોકોમાં સ્વયંપ્રતિરક્ષા પ્રક્રિયાને લીધે ધીમે ધીમે ડાયાબિટીસ વિકસાવવા વિશે વાત કરી રહ્યા છીએ (એટલે કે પુખ્ત વયના લોકોમાં સુપ્ત સ્વયંપ્રતિરક્ષા ડાયાબિટીસ), જેમાં જીએડીએ અથવા આઈએ -2 એબી એન્ટિબોડીઝ દર્શાવવામાં આવે છે.
શરૂઆતમાં, આ રોગનો હળવા કોર્સ હોય છે કે ડાયાબિટીસવાળા પુખ્ત વયના લોકો ઘણીવાર મૌખિક એન્ટિડાયાબિટીક દવાઓથી સારવાર લે છે અથવા રોગને ડાયાબિટીસ 2 ટાઇપ તરીકે ગણવામાં આવે છે. એક ચલ અવધિ પછી, જે ઘણી વખત ઘણા વર્ષો સુધી ચાલે છે, આ ઉપચાર અસરકારકતા બતાવતો નથી (તેથી, આ સ્થિતિ મૌખિક એન્ટિડાયાબેટીક દવાઓની ગૌણ નિષ્ફળતા તરીકે ઓળખાય છે), પરિણામે ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે.
આ તબક્કો તે સમયને અનુરૂપ છે જ્યારે ઇન્સ્યુલિનનું પોતાનું ઉત્પાદન પહેલેથી જ જટિલ છે, અને શરીરને બાહ્ય ઇન્સ્યુલિનની સપ્લાયની જરૂર હોય છે. પહેલેથી પ્રારંભિક તબક્કામાં એન્ટિબોડીઝની પરીક્ષણ બતાવે છે કે આ પ્રકાર 2 ડાયાબિટીસ વિશે નથી, પરંતુ ધીમે ધીમે પ્રગતિશીલ પ્રકાર 1 ડાયાબિટીસ વિશે છે.
આમ, સંવેદનશીલ વ્યક્તિઓમાં સ્વયંપ્રતિરક્ષા પ્રક્રિયા જીવન દરમિયાન કોઈપણ સમયે અને વિવિધ ગતિએ થઈ શકે છે. તેથી, પ્રકાર 1 ડાયાબિટીસ, જે ઇન્સ્યુલિનના બાહ્ય ઇનટેક પર સંપૂર્ણ નિર્ભરતા તરફ દોરી જાય છે, તે પુખ્તવય સહિત તમામ વય જૂથોમાં થઈ શકે છે, અને તેથી, અગાઉ વપરાયેલી શબ્દ “કિશોર ડાયાબિટીસ” સંપૂર્ણપણે બાકાત રાખવામાં આવી છે.
Ageટોઇમ્યુન પ્રક્રિયાનો અભ્યાસક્રમ ઘણી વાર નાની ઉંમરે ઝડપી હોય છે, પરંતુ પુખ્તાવસ્થામાં પણ તમે કેટોએસિડોસિસ સાથે ટાઇપ 1 ડાયાબિટીસની લાક્ષણિક ઝડપી શરૂઆતથી પહોંચી શકો છો. પ્રક્રિયાની ગતિ મોટા ભાગે જોખમ એલીલ્સના સંયોજનની હાજરી પર આધારિત છે, એટલે કે. આનુવંશિક વલણ
એન્ટિબોડીઝની હાજરીવાળા પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીઓના ઉલ્લેખિત જૂથો ઉપરાંત, ઉલ્લેખ એ ડાયાબિટીઝના હોવા જોઈએ, જેમાં એન્ટિબોડીઝ મળી ન હતી. આ દર્દીઓ ઇડિઓપેથીક પ્રકાર 1 ડાયાબિટીસ મેલીટસના જૂથ સાથે સંબંધિત છે, જે હાલમાં તેનું બીજું સબસેટ માનવામાં આવે છે. ડાયાબિટીઝના આ પેટા જૂથમાં રોગના વિકાસ વિશેની વિસ્તૃત માહિતી હજી સુધી આપવામાં આવી નથી.
પ્રકાર 2 ડાયાબિટીસ
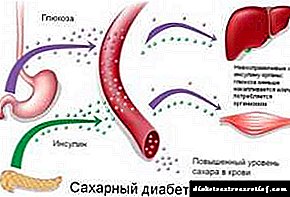 પહેલાનાં જૂથથી વિપરીત, ટાઇપ 2 ડાયાબિટીઝ મેલીટસમાં સંપૂર્ણપણે જુદો પેથોજેનેસિસ છે અને એક સાથે સંબંધિત ઇન્સ્યુલિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ છે. ઇન્સ્યુલિન સંશ્લેષણ જાળવવામાં આવે છે, પરંતુ ગ્લુકોઝ દ્વારા બી કોષોમાંથી સિક્રેટરી ઉત્તેજનામાં હોર્મોનનું પ્રકાશન સામાન્ય નથી.
પહેલાનાં જૂથથી વિપરીત, ટાઇપ 2 ડાયાબિટીઝ મેલીટસમાં સંપૂર્ણપણે જુદો પેથોજેનેસિસ છે અને એક સાથે સંબંધિત ઇન્સ્યુલિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ છે. ઇન્સ્યુલિન સંશ્લેષણ જાળવવામાં આવે છે, પરંતુ ગ્લુકોઝ દ્વારા બી કોષોમાંથી સિક્રેટરી ઉત્તેજનામાં હોર્મોનનું પ્રકાશન સામાન્ય નથી.
ડિસઓર્ડર હોર્મોન સ્ત્રાવના પ્રથમ, ઝડપી તબક્કાને અસર કરે છે, જેનું ઉત્પાદન ઘટે છે અને ધીમે ધીમે અદૃશ્ય થઈ જાય છે. આ અનુગામી ગ્લાયસીમિયાનો માર્ગ બદલી નાખે છે, કારણ કે ઇન્સ્યુલિનનું વિલંબિત સ્ત્રાવ તેને શારીરિક ધોરણમાં રાખતું નથી.
સ્ત્રાવના ઉલ્લંઘન ઉપરાંત, જે અન્ય અસામાન્યતાઓ દ્વારા પણ વર્ગીકૃત થયેલ છે, ત્યાં લક્ષ્ય પેશી (યકૃત, ચરબીયુક્ત અને સ્નાયુ પેશીઓ) પર ઇન્સ્યુલિનની ક્રિયામાં વધારાના ઉલ્લંઘન છે.
એક નિયમ તરીકે, અમે પોસ્ટ-રીસેપ્ટર સ્તર વિશે વાત કરી રહ્યા છીએ. રીસેપ્ટર્સને બંધાયેલા ઇન્સ્યુલિન બંધન સાથે સંકળાયેલી કેટલીક શરતોના સંબંધમાં, જે ડાયાબિટીઝના બીજા જૂથ સાથે સંબંધિત છે, ટાઇપ 2 ડાયાબિટીઝમાં ઇન્સ્યુલિન બંધન અસર કરતું નથી.
તેથી, ખૂબ ધ્યાન પોસ્ટરેસેપ્ટર કાસ્કેડ પ્રતિક્રિયાઓ માટે સમર્પિત છે, જ્યારે કહેવાતા ઉમેદવાર જનીનો કે જે આ હોર્મોન પ્રત્યે ઇન્સ્યુલિન પ્રત્યેની સંવેદનશીલતા અથવા પ્રતિકારની ઘટની હાજરીને સમજાવી શકે છે.
ઇન્સ્યુલિનના સ્ત્રાવમાં વિકારનું એક સાથે સંયોજન અને શરીરના પેશીઓમાં તેની અસરમાં ઘટાડો એ ટાઇપ 2 ડાયાબિટીઝના રોગકારક જીવાણુનું મૂળ છે. બંને સ્તરે, ઉલ્લંઘન જુદા જુદા પ્રમાણમાં કરી શકાય છે, જે અભિવ્યક્તિના નોંધપાત્ર વિપરીતતા તરફ દોરી જાય છે. આ રોગ આનુવંશિક રીતે વિકસિત વ્યક્તિઓમાં વિકસે છે, આનુવંશિક સ્થિતિ, જોકે, પ્રકાર 1 ડાયાબિટીસથી સંપૂર્ણપણે અલગ છે.
એ નોંધવું જોઇએ કે ડાયાબિટીસ વિના ઇન્સ્યુલિન પ્રતિકાર અસ્તિત્વમાં છે, ઉદાહરણ તરીકે, સામાન્ય ગ્લુકોઝ સહિષ્ણુતાવાળા મેદસ્વી લોકોમાં. એડિપોઝ ટીશ્યુ એક "અવરોધ" છે જે ઇન્સ્યુલિનની ક્રિયાને અટકાવે છે, પરંતુ સંભવત the એકમાત્ર કારણ નથી, કારણ કે સ્નાયુઓ અને યકૃતમાં પણ પ્રતિકાર વ્યક્ત કરવામાં આવે છે.
એડિપોઝ પેશીના હોર્મોન્સ (ઉદાહરણ તરીકે, રેઝિસ્ટિન, એડિપોનેક્ટીન) અને અન્ય મધ્યસ્થીઓની ભાગીદારી, જેની નિયમનકારી પદ્ધતિઓ તાજેતરના વર્ષોમાં જ જાણીતી બની છે, જ્યારે અન્ય હજી અજાણ છે, પણ સૂચવવામાં આવે છે. ઇન્સ્યુલિન પ્રતિકાર બી-કોષો માટેની સિક્રેરી આવશ્યકતાઓમાં વધારો કરે છે, પરિણામે હાયપરિન્સ્યુલિનમિયા.
ઇન્સ્યુલિનનો એક એલિવેટેડ સ્તર, પોતે જ, હોર્મોનની અસરને મર્યાદિત કરે છે, જે બદલામાં તેની કામગીરીને વધુ ખરાબ કરે છે. જો કોઈ વ્યક્તિમાં ઇન્સ્યુલિન સ્ત્રાવને નબળાઇ જવા માટે આનુવંશિક વલણ ન હોય તો, ઉત્તેજિત હોર્મોન સ્ત્રાવ સામાન્ય શ્રેણીમાં ગ્લુકોઝ સહિષ્ણુતા રાખે છે અને, નોંધપાત્ર વ્યક્તિગત ઇન્સ્યુલિન પ્રતિકાર હોવા છતાં, તે ડાયાબિટીઝનો વિકાસ કરશે નહીં.
તેથી, તે સ્પષ્ટ છે કે ડાયાબિટીસના અભિવ્યક્તિ માટે હંમેશાં ઇન્સ્યુલિન સ્ત્રાવનું ઉલ્લંઘન હોવું જોઈએ, જ્યારે હોર્મોન પ્રતિકારનું મૂલ્યાંકન વિવિધ રીતે કરી શકાય છે અને ડિસઓર્ડરની ડિગ્રીમાં વધારો કરી શકાય છે.
પાછલા કેટલાક વર્ષોમાં, પ્રાણીઓના અધ્યયનોએ બતાવ્યું છે કે નબળા ઇન્સ્યુલિન સ્ત્રાવ અને તેની ક્ષતિ વચ્ચે આંતરિક સંબંધ છે. આ સંબંધ માનવ શરીરમાં પણ થાય છે કે કેમ તે જોવું રહ્યું.
પ્રકાર 2 ડાયાબિટીક બી-કોશિકાઓ ઇન્સ્યુલિન ઉત્પન્ન કરે છે, જો કે, આ સ્ત્રાવ સામાન્ય વ્યક્તિમાં ગ્લુકોઝનું સ્તર જાળવવા માટે, તંદુરસ્ત વ્યક્તિની જેમ પૂરતું નથી, તેથી, આ કિસ્સામાં, ઇન્સ્યુલિનની સંબંધિત અભાવ છે. આ હોર્મોનની થોડી માત્રામાં પણ કેટોએસિડોસિસના વિકાસને અટકાવી શકાય છે, તેથી, પ્રકાર 2 ડાયાબિટીઝ પ્રકૃતિમાં કેટોસિડોસિસનું જોખમ નથી.
જો કે, ચરબીનું ચયાપચય બદલાય છે, મફત ફેટી એસિડ્સનું સ્તર વધે છે, જે, પોતાને દ્વારા, ઇન્સ્યુલિન પ્રતિકારના વિકાસમાં ફાળો આપે છે. તેમની વધેલી સામગ્રી પણ સ્નાયુઓમાં દર્શાવવામાં આવી છે. ચરબી ચયાપચયની ક્ષતિ એટલી નોંધપાત્ર છે કે ડાયાબિટીસ મેલ-લિપિડસ શબ્દનો ઉપયોગ આ પ્રકારની ડાયાબિટીસને સંદર્ભિત કરવા માટે થાય છે.
કેટલાક નિષ્ણાતોના જણાવ્યા મુજબ, લિપિડ ચયાપચયનું ઉલ્લંઘન એ પ્રાથમિક છે, જ્યારે ગ્લુકોઝ હોમિઓસ્ટેસિસમાં નિષ્ફળતા બીજી વાર થાય છે, તેથી "ડાયાબિટીસ લિપિડસ" શબ્દ રજૂ કરવામાં આવ્યો હતો. ઉપરાંત, રેન્ડલ ચક્ર (ચરબી અને ગ્લુકોઝ oxક્સિડેશનનું ગુણોત્તર) હજી પણ ઇન્સ્યુલિન પ્રતિકારના પેથોજેનેસિસના સંબંધમાં ચર્ચા કરવામાં આવી રહ્યું છે, જોકે મોટા ભાગે તે પ્રાયોગિક પ્રાણીઓની જેમ માનવમાં કામ કરતું નથી.
નિouશંકપણે, જોકે, એ હકીકત છે કે ગ્લુકોઝ અને ચરબીના મેટાબોલિક માર્ગો ખૂબ નજીક છે. તાજેતરમાં, તે બતાવવામાં આવ્યું છે કે મુક્ત ચરબીયુક્ત એસિડ્સ સ્નાયુ કોષોમાં પ્રવેશ કરે છે, જેમાં, પ્રથમ, તેઓ પ્રતિક્રિયાશીલ ઓક્સિજન પ્રજાતિના ઉત્પાદનને સક્રિય કરે છે, અને બીજું, પ્રોટીન કિનાઝ સીને સક્રિય કરીને, તેઓ ઇન્સ્યુલિન રીસેપ્ટરના સબસ્ટ્રેટને અસામાન્ય ફોસ્ફોરીલેશન તરફ દોરી જાય છે, જે દરમિયાન સીરીનનું ફોસ્ફોરીલેશન અને થાઇરોનાઇન બ્લોક્સ સામાન્ય ટાઇરોસિન ફોસ્ફોરીલેશન.
આ કોશિકાઓમાં ગ્લુકોઝ પરિવહનમાં ઘટાડો સહિત સિગ્નલિંગ કાસ્કેડનું અવરોધ તરફ દોરી જાય છે. આ દૃષ્ટિકોણથી, પ્રકાર 2 ડાયાબિટીસ સાથે, મેટાબોલિક ડિસઓર્ડર્સને ગ્લુકોઝના સ્તરના નિયમનમાં સરળ અસામાન્યતા કરતા વધુ .ંડા માનવામાં આવવું જોઈએ. લિપિડ્સની વધેલી સાંદ્રતાવાળા બી-સેલ્સમાં લાંબા ગાળાના સંપર્કમાં ઝેરી અસર થાય છે (એટલે કે લિપોટોક્સિસિટી), જે ઇન્સ્યુલિનના ઘટતા સ્ત્રાવ દ્વારા પ્રગટ થાય છે.
એ જ રીતે, ક્રમિક રીતે એલિવેટેડ ગ્લુકોઝનું સ્તર ખરાબ થતાં બી-સેલ પ્રતિસાદ (ગ્લુકોઝની ગ્લુકોઝ ઝેરી અસર) નું કારણ બને છે. બંને અસરો પછીથી સંયુક્ત થાય છે અને પેરિફેરલ લક્ષ્ય પેશીઓને અસર કરે છે, જ્યાં તેઓ ઇન્સ્યુલિનની ક્રિયાને બગાડે છે અને, આમ, ગ્લુકોઝનો ઉપયોગ ઘટાડે છે. ડાયાગ્રામ એક સાથે હાયપરગ્લાયકેમિઆના વિકાસમાં પ્રાથમિક લિપોટોક્સિસીટી દર્શાવે છે.
પ્રક્રિયાની ગતિશીલતાના દૃષ્ટિકોણથી, એ નોંધવું જોઇએ કે ટાઇપ 2 ડાયાબિટીસ એ એક પ્રગતિશીલ રોગ છે, જે અનુક્રમે મેટાબોલિક અને અંગ વિકાર સાથે, ઇન્સ્યુલિન સ્ત્રાવના ક્ષતિ અને તેની ક્રિયાને ધીમે ધીમે ઠંડક (ગતિ) તરફ દોરી જાય છે.