ડાયાબિટીઝ મેલીટસ: ડાયાબિટીઝનું પ્રયોગશાળા નિદાન
ડાયાબિટીઝ મેલીટસ એ માનવ અંત endસ્ત્રાવી પ્રણાલીની પેથોલોજીકલ સ્થિતિનો સંદર્ભ આપે છે, જ્યારે તે પૂરતા પ્રમાણમાં ઉત્પન્ન થાય છે ત્યારે ઇન્સ્યુલિનના અપૂરતા સંશ્લેષણ અથવા શરીરના કોષોના પ્રતિકાર દ્વારા વર્ગીકૃત કરવામાં આવે છે. પરિણામ એ લોહીમાં ગ્લુકોઝની વધેલી માત્રા છે, જે ચયાપચય, ટ્રોફિક કોશિકાઓ અને પેશીઓ, વેસ્ક્યુલર અને ચેતા પેથોલોજીની પ્રક્રિયામાં વિક્ષેપ તરફ દોરી જાય છે.
ડાયાબિટીઝના દર્દીઓએ જાણવું જ જોઇએ! ખાંડ દરેક માટે સામાન્ય છે .. ભોજન પહેલાં દરરોજ બે કેપ્સ્યુલ્સ લેવાનું પૂરતું છે ... વધુ વિગતો >>
ડાયાબિટીસનું નિદાન પ્રથમ અભિવ્યક્તિઓ પર થવું જોઈએ, જેથી સારવાર પર્યાપ્ત અને સમયસર હોય. લેખમાં બાળકો અને પુખ્ત વયના લોકોમાં પ્રકાર 1 અને ટાઇપ 2 રોગોના વિભેદક નિદાન, નિદાનની પુષ્ટિ કરવા માટે જરૂરી વિશ્લેષણ અને પરિણામોના ડીકોડિંગ વિશે પ્રશ્નોની ચર્ચા કરવામાં આવી છે.
પેથોલોજીના ફોર્મ્સ
પ્રકાર 1 રોગ (ઇન્સ્યુલિન પર આધારીત એક સ્વરૂપ) ઘણીવાર નાની ઉંમરે અને બાળકોમાં જોવા મળે છે, કારણ કે તેના દેખાવના કારણો વારસાગત વલણ સાથે સંયોજનમાં બાહ્ય અને અંતર્જાત પરિબળોની ક્રિયા છે. વાઈરલ અને બેક્ટેરિયલ એજન્ટો, સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ ઇન્સ્યુલિનને સંશ્લેષણ કરતી કોશિકાઓના મૃત્યુને ઉશ્કેરે છે. હોર્મોન જરૂરી માત્રામાં ઉત્પન્ન થતો નથી. આ ફોર્મની સારવાર ઓછી કાર્બ આહાર સાથે જોડાયેલી ઇન્સ્યુલિન ઉપચાર છે.
પ્રકાર 2 પેથોલોજી (ઇન્સ્યુલિનથી સ્વતંત્ર એક સ્વરૂપ) વૃદ્ધ લોકોની લાક્ષણિકતા છે, જેઓ મેદસ્વી છે, બેઠાડુ જીવનશૈલી જીવે છે. સ્વાદુપિંડ પૂરતા પ્રમાણમાં હોર્મોન ઉત્પન્ન કરે છે, કેટલીકવાર તે જરૂરી કરતાં પણ વધારે હોય છે. શરીરની કોષો અને પેશીઓ તેની ક્રિયા પર પ્રતિક્રિયા આપ્યા વિના ઇન્સ્યુલિન પ્રત્યે ઓછી સંવેદનશીલ બને છે. આ ફોર્મનું ક્લિનિક પ્રકાર 1 રોગ જેવા ઉચ્ચારવામાં આવતું નથી. સારવાર એ ઓછી કાર્બ આહાર અને ખાંડ ઘટાડવાની દવાઓ છે.
ડાયાબિટીસનું અભિવ્યક્તિ
લક્ષણો કે જેના દ્વારા તમે રોગના વિકાસ વિશે વિચારી શકો છો તે નીચે મુજબ છે:
- ત્વચા ખંજવાળ,
- વધારો પેશાબ
- સતત તરસ
- શરીરના વજનમાં પરિવર્તન (પ્રારંભિક તબક્કે, વજનમાં તીવ્ર ઘટાડો, પછી વધુ પડતો વધારો),
- મોંમાંથી એસિટોનની ગંધ (પ્રકાર 1 સાથે),
- વાછરડાની માંસપેશીઓમાં આક્રમક હુમલો,
- ફ્યુરનક્યુલોસિસ જેવા ત્વચા ફોલ્લીઓ.
આવા અભિવ્યક્તિઓ ઇન્સ્યુલિન આધારિત ડાયાબિટીસની વધુ લાક્ષણિકતા છે. પ્રકાર 2 લાંબા સમય સુધી અવ્યવસ્થિત હોઈ શકે છે (સુપ્ત, સુપ્ત).
બાળકોમાં, રોગમાં વધુ આબેહૂબ લક્ષણો હોય છે. વધુ પડતી ભૂખની પૃષ્ઠભૂમિ પર ઝડપી થાક, સુસ્તી, ઓછી કાર્યક્ષમતા, વજનમાં ઘટાડો દ્વારા લાક્ષણિકતા.
ભેદ
ડાયાબિટીઝના વિશિષ્ટ નિદાનમાં પ્રયોગશાળા પરીક્ષણો અને તબીબી ઇતિહાસનો સમાવેશ થાય છે. યોગ્ય નિદાન કરવા ઉપરાંત, તેનો આકાર નક્કી કરવો જરૂરી છે. તફાવત કોષ્ટકમાં વર્ણવેલ નીચેની પેથોલોજીકલ પરિસ્થિતિઓ સાથે નિદાન હાથ ધરવામાં આવે છે.
| રોગ | વ્યાખ્યા | ક્લિનિકલ લાક્ષણિકતાઓ |
| ડાયાબિટીઝ ઇન્સિપિડસ | હાયપોથાલેમિક-કફોત્પાદક સિસ્ટમની પેથોલોજી, હોર્મોન વાસોપ્ર્રેસિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ | વિપુલ પ્રમાણમાં પેશાબ, તરસ, ઉબકા, omલટી, શુષ્ક ત્વચા, નિર્જલીકરણ |
| સ્ટેરોઇડ ડાયાબિટીસ | આ રોગ એડ્રેનલ ગ્રંથિ પેથોલોજીના પરિણામે અથવા હોર્મોનલ દવાઓના લાંબા સમય સુધી ઉપયોગ પછી થાય છે | વિપુલ પ્રમાણમાં પેશાબ, મધ્યમ તરસ, નબળાઇ, થાક. લક્ષણો સુસ્ત છે |
| રેનલ ગ્લુકોસ્યુરિયા | લોહીમાં તેના સામાન્ય સ્તરે પેશાબમાં ગ્લુકોઝની હાજરી. તે ક્રોનિક કિડની રોગની પૃષ્ઠભૂમિ સામે થાય છે | નબળાઇ, સતત થાક, ત્વચા શુષ્ક બને છે, પીળો રંગભેદ મેળવે છે. ત્વચાની સતત ખંજવાળ |
| એલિમેન્ટરી ગ્લુકોસુરિયા | ખાદ્યપદાર્થો અને પીણાંમાં કાર્બોહાઇડ્રેટસના નોંધપાત્ર સેવન પછી પેશાબમાં ખાંડની હાજરી | વારંવાર પેશાબ, તરસ, નબળાઇ, કામગીરીમાં ઘટાડો, સુસ્તી |
યુરીનાલિસિસ
મુખ્ય નિદાન પદ્ધતિઓમાંની એક, જેનો ઉપયોગ શરીરની તપાસના ફરજિયાત ભાગ રૂપે થાય છે. તંદુરસ્ત વ્યક્તિને પેશાબમાં ખાંડ હોવી જોઈએ નહીં, કેટલાક કિસ્સાઓમાં 0.8 એમએમઓએલ / એલની હાજરી માન્ય છે. જો ઉપર સૂચકાંકો હોય, તો શબ્દ "ગ્લુકોસુરિયા" નો ઉપયોગ થાય છે.
સંશોધન માટે સામગ્રી એકત્રિત કરવા માટે, તમારે ડ્રાય ક્લીન કન્ટેનર તૈયાર કરવાની અને સ્વચ્છતા પ્રક્રિયાઓ કરવાની જરૂર છે. પેશાબનો પ્રથમ ભાગ ઉપયોગમાં લેવામાં આવતો નથી, મધ્ય કન્ટેનરમાં એકત્રિત કરવામાં આવે છે, અને છેલ્લે પણ શૌચાલયમાં છોડવામાં આવે છે. તેને શક્ય તેટલી વહેલી તકે લેબોરેટરીમાં પહોંચાડવું આવશ્યક છે જેથી પરિણામો સાચા હોય.
કેટોન શરીર
પેશાબમાં એસિટોનનો દેખાવ એ સંકેત છે કે મેટાબોલિક ડિસઓર્ડર લિપિડ અને કાર્બોહાઇડ્રેટ ચયાપચયના સ્તરે થાય છે. કીટોન બ determineડીઝ નક્કી કરવા માટે વિશિષ્ટ પરીક્ષણો આવશ્યક છે. લેબોરેટરી ડાયગ્નોસ્ટિક્સ ઉપરાંત, બાળકો અને પુખ્ત વયના લોકોના પેશાબમાં એસિટોન, પરીક્ષણ સ્ટ્રીપ્સની મદદથી "જોવામાં" આવે છે, જે ફાર્મસીઓમાં હસ્તગત કરવામાં આવે છે.
રક્તની સંપૂર્ણ ગણતરી
લોહી એ જૈવિક પ્રવાહી છે, જેનાં મુખ્ય સૂચક શરીરના અવયવો અને સિસ્ટમોના ઉલ્લંઘન સાથે બદલાય છે. વિશ્લેષણ સમયે નિદાનના માપદંડનું મૂલ્યાંકન:
- આકારના તત્વોના માત્રાત્મક સૂચકાંકો,
- હિમોગ્લોબિન સ્તર
- કોગ્યુલેશન સૂચકાંકો
- હિમેટ્રોકિટ
- એરિથ્રોસાઇટ કાંપ દર.
ગ્લુકોઝ પરીક્ષણ
રુધિરકેશિકા કે શિરાયુક્ત લોહીનો ઉપયોગ કરો. સામગ્રીના સંગ્રહ માટેની તૈયારી નીચે મુજબ છે.
- વિશ્લેષણ પહેલાં સવારે, કંઇ ન ખાઓ, તમે પાણી પી શકો છો,
- છેલ્લા 24 કલાક દરમિયાન દારૂ પીતા નથી,
- સવારે તમારા દાંતને સાફ ન કરો, ચ્યુઇંગમ કા discardી નાખો, કારણ કે તેમાં ખાંડ છે.
બાયોકેમિકલ વિશ્લેષણ
ડાયાબિટીસના વિભેદક નિદાનની ખાતરી નીચેના સૂચકાંકો દ્વારા કરવામાં આવે છે:
- કોલેસ્ટરોલ - ડાયાબિટીઝ સાથે, તેનું સ્તર સામાન્ય કરતા વધારે છે,
- સી-પેપ્ટાઇડ - પ્રકાર 1 રોગ સાથે, સ્તર ઘટાડો થાય છે, પ્રકાર 2 રોગ - સામાન્ય અથવા વધારે
- ફ્રુક્ટosસામિન - સૂચકાંકોમાં તીવ્ર વધારો કરવામાં આવે છે,
- ઇન્સ્યુલિનનું સ્તર - પ્રકાર 1 ની સાથે, ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ સાથે, સામાન્ય અથવા થોડો વધારો, સૂચકાંકો ઘટાડો થાય છે,
- લિપિડ્સ - સ્તર વધ્યો છે.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
વિશ્લેષણ સવારે ખાલી પેટ પર આપવામાં આવે છે. નિદાન માટે લોહી આંગળી અથવા નસમાંથી લેવામાં આવે છે. પ્રયોગશાળા સહાયક દર્દીને ચોક્કસ એકાગ્રતા ધરાવતા ગ્લુકોઝ સોલ્યુશન પીવા માટે આપે છે. 2 કલાક પછી, સામગ્રી પ્રથમ કિસ્સામાંની જેમ જ એકત્રિત કરવામાં આવે છે. એન્ડોક્રિનોલોજિસ્ટ દ્વારા સૂચવ્યા મુજબ, મધ્યવર્તી લોહીના નમૂના લેવા જરૂરી હોઈ શકે છે.
પરિણામોનો અર્થઘટન (એમએમઓએલ / એલ માં):
- ડાયાબિટીઝ નથી: ખાલી પેટ પર - 5.55 સુધી, 2 કલાક પછી - 7.8 સુધી.
- પ્રિડિબાઇટિસ: ખાલી પેટ પર - 7.8 સુધી, 2 કલાક પછી - 11 સુધી.
- ડાયાબિટીઝ: ખાલી પેટ પર - 7.8 થી ઉપર, 2 કલાક પછી - 11 થી ઉપર.
ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન
ડાયાબિટીઝના વિભેદક નિદાન માટે ફરજિયાત પરીક્ષણ. તેનો અમલ તમને છેલ્લા 3 મહિનામાં લોહીમાં ગ્લુકોઝના માત્રાત્મક સૂચકાંકો સ્પષ્ટ કરવા દે છે. સવારથી જમવાનું સોંપો. પરિણામો સમજાવવું:
- ધોરણ -6.-6--6..5% છે,
- પ્રકાર 1 ડાયાબિટીસ - 6.5-7%,
- પ્રકાર 2 ડાયાબિટીસ - 7% અથવા વધુ.
ઉપરોક્ત બધી પ્રવૃત્તિઓ માટે સામગ્રીનો સંગ્રહ અને દર્દીની તૈયારી બહારના દર્દીઓ અને ઇનપેશન્ટ સેટિંગ્સના દર્દીઓની નર્સિંગ કેરનો ભાગ છે.
રોગની ગૂંચવણોનું નિદાન
કેટલાક કિસ્સાઓમાં, "મીઠી રોગ" નું નિદાન એ ગૂંચવણોની પૃષ્ઠભૂમિ સામે સુયોજિત થયેલ છે. જો આ અગાઉ થયું હોય, તો દર્દીએ પ્રારંભિક તબક્કામાં સમસ્યાને ઓળખવા માટે નિયમિતપણે પરીક્ષાઓની શ્રેણીમાંથી પસાર થવું જોઈએ. શહેરો અને પ્રાદેશિક કેન્દ્રોમાં, પરીક્ષા યોજના ઉપસ્થિત એન્ડ્રોક્રિનોલોજિસ્ટ દ્વારા બનાવવામાં આવે છે, અને ગામોમાં આ ભૂમિકા પેરામેડિકની છે.
નમૂના સર્વેક્ષણ યોજના:
- નેત્ર ચિકિત્સક દ્વારા પરામર્શ અને પરીક્ષા. ઓપ્થાલ્મોસ્કોપી, ગોનીસ્કોપી, ફંડસ પરીક્ષા, ઓપ્ટિકલ ટોમોગ્રાફી (ડાયાબિટીક રેટિનોપેથીને બાકાત રાખવા) શામેલ છે.
- કાર્ડિયોલોજિસ્ટ સાથે પરામર્શ, ઇસીજી, ઇકોકાર્ડિઓગ્રાફી, કોરોનરી એન્જીયોગ્રાફી (કાર્ડિયોસ્ક્લેરોસિસની હાજરી નક્કી કરવા માટે, હૃદય રોગ).
- એન્જીયોસર્જન, ડોપ્લર અલ્ટ્રાસોનોગ્રાફી અને નીચલા હાથપગના આર્ટિટોગ્રાફી દ્વારા પરીક્ષા (પગની જહાજોની પેટન્ટન્સીનું મૂલ્યાંકન કરવા માટે, એથરોસ્ક્લેરોસિસના વિકાસને અટકાવવા).
- નેફ્રોલોજિસ્ટની પરામર્શ, રેનલ અલ્ટ્રાસાઉન્ડ, રેનોવાગ્રાફી, રેનલ વેસ્ક્યુલર ડોપ્પ્લેગ્રાફી (ડાયાબિટીક નેફ્રોપથીને બાકાત રાખવા).
- ન્યુરોલોજિસ્ટ દ્વારા પરીક્ષા, સંવેદનશીલતાનો નિર્ણય, રીફ્લેક્સ પ્રવૃત્તિ, મગજના ચુંબકીય રેઝોનન્સ ઇમેજિંગ (ડાયાબિટીક ન્યુરોપથીનો નિશ્ચય, એન્સેફાલોપથી).
સમયસર ડાયગ્નોસ્ટિક પગલાં તમને પ્રારંભિક ઉપચાર શરૂ કરવા, ગંભીર ગૂંચવણોના વિકાસને અટકાવવા અને દર્દી માટે જીવનધોરણનું ઉચ્ચ સ્તર જાળવવા માટે પરવાનગી આપે છે.
ડાયાબિટીઝ એટલે શું?
આ રોગ ઝડપથી ઝડપથી ફેલાતો હોવાથી, અને ઘણા દર્દીઓ ગૂંચવણોથી મરી જાય છે, તેથી તેને 21 મી સદીનો "પ્લેગ" કહેવામાં આવે છે. ડાયાબિટીઝ મેલીટસ (ડીએમ) અથવા "મીઠી માંદગી", જેમ કે તેઓ કહે છે, એક સ્વયંપ્રતિરક્ષા રોગવિજ્ .ાન છે. હાલમાં, ત્યાં રોગના વિવિધ પ્રકારો છે, જેમ કે પ્રકાર 1 અને પ્રકાર 2, તેમજ સગર્ભાવસ્થા ડાયાબિટીઝ. તે બધામાં એક વસ્તુ સામાન્ય છે - ઉચ્ચ ગ્લુકોઝ અથવા હાઇપરગ્લાયકેમિઆ.
પ્રકાર 1 ડાયાબિટીસ એ એક પેથોલોજી છે જેમાં ઇન્સ્યુલિનનું ઉત્પાદન બંધ થાય છે. રોગપ્રતિકારક શક્તિના અવ્યવસ્થાના પરિણામે, તે આઇલેટ ઉપકરણના બીટા કોષોને પ્રતિકૂળ અસર કરવાનું શરૂ કરે છે, જે સુગર-લોઅરિંગ હોર્મોનના ઉત્પાદન માટે જવાબદાર છે.
પરિણામે, ગ્લુકોઝ પેરિફેરલ કોષોમાં પ્રવેશતું નથી અને ધીમે ધીમે લોહીમાં એકઠું થવાનું શરૂ કરે છે. મોટેભાગે, આ રોગ નાની ઉંમરે વિકસે છે, તેથી તેને કિશોર કહેવામાં આવે છે.
રોગની સારવારમાં એક મહત્વપૂર્ણ ઘટક એ ઇન્સ્યુલિન ઉપચાર છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસ એવી સ્થિતિ છે જ્યાં ઇન્સ્યુલિનનું ઉત્પાદન બંધ થતું નથી, પરંતુ હોર્મોન બદલાતા લક્ષ્ય કોષોની સંવેદનશીલતામાં ફેરફાર થાય છે. ટી 2 ડીએમના વિકાસના મુખ્ય કારણોને જાડાપણું અને આનુવંશિકતા માનવામાં આવે છે.
જો આનુવંશિક વલણ વિશે કંઇ કરી શકાતું નથી, તો પછી વધારાના પાઉન્ડ લડવું આવશ્યક છે. આ રોગ 40-45 વર્ષ જૂની પુખ્ત પે generationીને અસર કરે છે.
પેથોલોજીના વિકાસના પ્રારંભિક તબક્કે, તમે હાયપોગ્લાયકેમિક દવાઓ વિના કરી શકો છો, આહારનું નિરીક્ષણ કરી શારીરિક વ્યાયામ કરી શકો છો. પરંતુ સમય જતાં, સ્વાદુપિંડનો અવક્ષય થાય છે, અને ઇન્સ્યુલિનનું ઉત્પાદન ઓછું થાય છે, જેને દવાઓનો ઉપયોગ કરવાની જરૂર છે.
ડાયાબિટીસના પ્રકારો
રોગના સૌથી સામાન્ય પ્રકારો પ્રકાર 1 ડાયાબિટીસ અને પ્રકાર 2 ડાયાબિટીસ છે. પ્રથમ પ્રકારનાં રોગ અથવા ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસમાં દર્દીઓની ઉંમર 0 થી 19 વર્ષ સુધી બદલાય છે, એટલે કે. યુવાન વયના લોકો કે જેમની પાસે સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ હોય છે તે રોગ માટે સંવેદનશીલ હોય છે.
આ એ હકીકતને કારણે છે કે આ હોર્મોનના સંશ્લેષણ માટે જવાબદાર સ્વાદુપિંડના કોષો નાશ પામે છે. વિવિધ વાયરલ ચેપ, તાણ, રોગો જે પ્રતિરક્ષામાં તીવ્ર ઘટાડો કરે છે, વગેરે. શરીરમાં આવી ખામીને ઉત્તેજિત કરી શકે છે.
તે જ સમયે, દર્દીના શરીરમાં ઇન્સ્યુલિનના સ્તરોમાં તીવ્ર ઘટાડોનો અનુભવ થાય છે, અને ડાયાબિટીઝના ક્લાસિક લક્ષણો ચહેરા પર દેખાય છે, અમે વારંવાર અને ભારે પેશાબ, સતત અગમ્ય તરસ અને વજન ઘટાડવાની વાત કરી રહ્યા છીએ. આ પ્રકારના ડાયાબિટીસની સારવાર ફક્ત ઇન્સ્યુલિન તૈયારીઓથી જ શક્ય છે.
બાળપણના ડાયાબિટીસનું નિદાન
મૂળભૂત રીતે, બાળકોમાં ડાયાબિટીસનું નિદાન 5 થી 12 વર્ષની ઉંમરે થાય છે. બાળકની ફરિયાદો પુખ્ત વયના લક્ષણો સાથે સંપૂર્ણપણે સુસંગત છે.
દુર્લભ કિસ્સાઓમાં, ડાયાબિટીસ નવજાત શિશુમાં વિકસે છે. શરૂઆતમાં આ બાળકોમાં પ્રકાર 1 ડાયાબિટીસના નિદાનમાં તેનું નિરીક્ષણ કરવું શામેલ છે. ડાયપર ફોલ્લીઓ શિશુમાં થાય છે, સ્ટૂલ બ્રેકડાઉન થાય છે, પેશાબ ભેજવાળા બને છે, ત્વચા પર બળતરા દેખાય છે.
તેથી બાળકોમાં ડાયાબિટીઝના કારણો માત્ર અસંતુલિત આહાર અને આલ્કોહોલિક પીણાના પ્રારંભિક વપરાશ જ નહીં, પણ માનસિક અને શારીરિક પરિબળો પણ હોઈ શકે છે.
આ પરિબળો છે:
- ભાવનાત્મકતામાં વધારો.
- તણાવ ભાર.
- આંતરસ્ત્રાવીય બદલાવ.
સૈદ્ધાંતિકરૂપે, બાળકોમાં ડાયાબિટીઝનું નિદાન વ્યવહારિક રૂપે પુખ્ત વયના નિદાનથી અલગ નથી. ઘણીવાર, શંકાસ્પદ "મીઠી બીમારી" સાથે નિષ્ણાત બાળકને લોહીની તપાસ માટે રેફરલ સૂચવે છે.
ખાંડનું સ્તર પુખ્ત વયના લોકોથી અલગ છે. તેથી, 2 વર્ષથી ઓછી વયના બાળકોમાં, ધોરણ 2.8 થી 4.4 એમએમઓએલ / એલ છે, 2 થી 6 વર્ષની વયમાં - 3.3 થી 5.0 એમએમઓએલ / એલ, કિશોરાવસ્થામાં, સૂચકાંકો પુખ્ત વયનાને અનુરૂપ છે - 3 થી 3 થી 5.5 એમએમઓએલ / એલ.
સૂચકાંકોના વધારા સાથે, બાળકોમાં ડાયાબિટીસનું નિદાન થાય છે. જો અભ્યાસના પરિણામો 5.6 થી 6.0 એમએમઓએલ / એલ સુધીની હોય, તો ડ theક્ટર વધુમાં ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સૂચવે છે. મીઠા પાણી લીધાના બે કલાક પછી, 7 એમએમઓએલ / એલ સુધીનું સૂચક માનવામાં આવે છે. જ્યારે મૂલ્યો 7.0 થી 11.0 એમએમઓએલ / એલ સુધીની હોય છે, ત્યારે આ પૂર્વસૂચન છે; 11.0 એમએમઓએલ / એલથી વધુ, બાળકોમાં ડાયાબિટીઝ.
અભ્યાસની શ્રેણી પસાર કર્યા પછી, નિષ્ણાત કથિત નિદાનની પુષ્ટિ અથવા રદિયો આપી શકે છે. રોગને નિર્ધારિત કરવા માટે, બાળકોમાં કયા પ્રકારનું, હંમેશાની જેમ, સી-પેપ્ટાઇડ્સનું વિશ્લેષણ હાથ ધરવામાં આવે છે.
બાળકો અને પુખ્ત વયના બંનેમાં ડાયાબિટીસના નિદાન અને સારવારમાં દવા અથવા ઇન્સ્યુલિન થેરેપી લેવી, સંતુલિત આહાર જાળવવા, ગ્લાયસીમિયા અને રમતગમતની સતત દેખરેખ શામેલ છે.
ડાયાબિટીઝનું વહેલું નિદાન થાય તે માટે, માતાપિતાએ, ખાસ કરીને મમ્મીએ બાળકને કાળજીપૂર્વક જોવાની જરૂર છે.
બાળકોમાં ડાયાબિટીસ મેલીટસ માત્ર પ્રથમ પ્રકારનો હોય છે, એટલે કે ઇન્સ્યુલિન આધારિત. રોગ પુખ્ત વયના લોકોની જેમ આગળ વધે છે, અને રોગના વિકાસની પદ્ધતિ સમાન છે.
પરંતુ હજી પણ નોંધપાત્ર તફાવત છે, કારણ કે બાળકનું શરીર વધતું જાય છે, રચના કરે છે અને હજી પણ ખૂબ નબળું છે. નવજાત શિશુનું સ્વાદુપિંડ ખૂબ નાનું છે - ફક્ત 6 સે.મી., પરંતુ 10 વર્ષ સુધી તે લગભગ બમણો થઈ જાય છે, 10-12 સે.મી.ના કદ સુધી પહોંચે છે.
બાળકના સ્વાદુપિંડ અન્ય અવયવોની ખૂબ નજીક છે, તે બધા એકબીજા સાથે જોડાયેલા છે અને એક અંગનું કોઈપણ ઉલ્લંઘન બીજાના પેથોલોજી તરફ દોરી જાય છે. જો બાળકના સ્વાદુપિંડનું ઇન્સ્યુલિન સારી રીતે ઉત્પન્ન થતું નથી, એટલે કે, તેમાં ચોક્કસ રોગવિજ્ .ાન છે, તો પછી દુ painfulખદાયક પ્રક્રિયામાં પેટ, યકૃત, પિત્તાશયને શામેલ કરવાનો ખતરો છે.
સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનનું ઉત્પાદન એ તેના ઇન્ટ્રાસેક્રેટરી કાર્યોમાંનું એક છે, જે આખરે બાળકના જીવનના પાંચમા વર્ષ દ્વારા રચાય છે. તે આ યુગથી અને લગભગ 11 વર્ષ સુધીની છે કે બાળકો ખાસ કરીને ડાયાબિટીઝ માટે સંવેદનશીલ હોય છે. જોકે આ રોગ કોઈ પણ ઉંમરે બાળક દ્વારા મેળવી શકાય છે. બાળકોમાં અંત endસ્ત્રાવી રોગોમાં ડાયાબિટીઝ મેલીટસ પ્રથમ છે.
જો કે, બાળકના બ્લડ સુગરમાં હંગામી ફેરફારો સૂચવતા નથી કે તેને ડાયાબિટીઝ છે. બાળક સતત અને ઝડપથી વિકસે છે અને વિકાસ કરે છે, તેના બધા અવયવો તેની સાથે વિકસે છે.
પરિણામે, બાળકોમાં શરીરમાં બધી મેટાબોલિક પ્રક્રિયાઓ પુખ્ત વયના લોકો કરતા ઘણી ઝડપથી આગળ વધે છે. કાર્બોહાઇડ્રેટ ચયાપચય પણ ઝડપી થાય છે, તેથી બાળકને દરરોજ 1 કિલો વજન દીઠ 10 થી 15 ગ્રામ કાર્બોહાઇડ્રેટનું સેવન કરવાની જરૂર છે.
તેથી જ બધા બાળકોને મીઠાઈનો ખૂબ શોખ છે - આ તેમના શરીરની જરૂર છે. પરંતુ, બાળકો કમનસીબે, તેમના વ્યસનોમાં રોકી શકતા નથી અને કેટલીકવાર તેઓ જરૂરિયાત કરતા ઘણી મોટી માત્રામાં મીઠાઈઓનો ઉપયોગ કરી શકતા નથી.
તેથી, માતાઓએ બાળકોને મીઠાઇથી વંચિત રાખવાની જરૂર નથી, પરંતુ તેમના મધ્યમ વપરાશને નિયંત્રિત કરવાની જરૂર છે.
પુખ્ત ડાયાબિટીઝ નિવારણ
પુખ્ત વયના લોકોમાં ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ તરફ દોરી જતા મુખ્ય કારણો સ્થૂળતા, ધમનીનું હાયપરટેન્શન, હાઈ બ્લડ ઇન્સ્યુલિનનું સ્તર અને થોડા અંશે એક વારસાગત પરિબળ છે, નિવારક પગલાંથી રોગના જોખમને નોંધપાત્ર ઘટાડો કરી શકાય છે.
પુખ્તાવસ્થામાં બિન-ઇન્સ્યુલિન આધારિત પ્રકારનાં ડાયાબિટીસ મેલિટસના વિકાસને રોકવા માટે, તમારે સૌ પ્રથમ, તમારા આહાર અને વજનનું નિરીક્ષણ કરવાની જરૂર છે, બીજું, જીવન પ્રત્યે પ્રતિક્રિયા આપવી, તાણ ટાળવું અને બ્લડ પ્રેશર વધારવું, અને બ્લડ પ્રેશર અને ઇન્સ્યુલિનની સામગ્રીને નિયંત્રિત કરવી. . તમે ઇચ્છો તો ડાયાબિટીઝ વિના જીવી શકો છો.
રોગના ચિન્હો
આ ઉપરાંત, સમયસર નિદાન તમને અસરકારક સારવાર પસંદ કરવાની મંજૂરી આપે છે. દરેક વ્યક્તિએ રોગના સંકેતો પર વિશેષ ધ્યાન આપવું જોઈએ:
- નબળાઇ અને થાક
- સતત તરસ
- વિઝન સમસ્યાઓ
- વજનમાં ફેરફાર
- ખૂજલીવાળું ત્વચા.
લક્ષણો હંમેશાં સ્પષ્ટ રીતે ઉચ્ચારવામાં આવતા નથી, તેથી જોખમ જૂથના દર્દીઓ માટે વાર્ષિક પ્રયોગશાળા નિદાન કરવું તે ખાસ કરીને મહત્વપૂર્ણ છે. પ્રથમ સૂચક એ આંગળી અથવા નસમાંથી લોહી છે. આધુનિક પરીક્ષા પદ્ધતિઓ રોગને પ્રારંભિક તબક્કે ઓળખે છે - પૂર્વસૂચન, તેનો પ્રકાર નક્કી કરે છે - પ્રથમ, બીજું, સગર્ભાવસ્થા.
રોગના લક્ષણો
ડાયાબિટીઝના સંકેતો રોગના પ્રકારને આધારે દેખાય છે. પ્રકાર 1 સમસ્યાઓ સાથે, અસરગ્રસ્ત સ્વાદુપિંડનો આંશિક અથવા સંપૂર્ણપણે હોર્મોનનું ઉત્પાદન બંધ કરે છે. આને કારણે, શરીર ખોરાકમાંથી ગ્લુકોઝનું ચયાપચય કરતું નથી. ડ્રગની સારવાર વિના, રોગના વિકાસને નિયંત્રિત કરી શકાતા નથી.
પ્રકાર 1 ડાયાબિટીસના સંકેતો
પ્રકાર 1 ડાયાબિટીઝથી પીડાતા દર્દીઓ સામાન્ય રીતે 30 વર્ષથી ઓછી ઉંમરના હોય છે. તેઓ પેથોલોજીના નીચેના ચિહ્નોની નોંધ લે છે:
- અચાનક વજન ઘટાડો
- ભૂખ વધારો
- પેશાબમાં એસિટોનની ગંધ,
- અચાનક મૂડ બદલાય છે,
- અતિશય થાક
- સુખાકારીમાં તીવ્ર બગાડ.
ઇન્સ્યુલિનના ઉપયોગ વિના, પ્રકાર 1 ડાયાબિટીસ કીટોસાઇટોસિસ દ્વારા જટિલ હોઈ શકે છે. રોગને લીધે, શરીરમાં ઝેરી સંયોજનો દેખાય છે, જે લિપિડ કોષોના ભંગાણને કારણે રચાય છે.
પ્રકાર 2 ડાયાબિટીઝના સંકેતો
ટાઇપ 2 ડાયાબિટીઝનું નિદાન 35 વર્ષ પછીના લોકોમાં વધુ વખત થાય છે. આ રોગ મેદસ્વી દર્દીઓમાં વધુ રહે છે. આંકડા મુજબ, ડાયાબિટીસ મેલિટસ નિદાન કરનારા 85% લોકો ટાઇપ 2 પેથોલોજીથી પીડાય છે. આ રોગ શરીરમાં ઇન્સ્યુલિનના અતિશય ઉત્પાદન દ્વારા વર્ગીકૃત થયેલ છે. પરંતુ આ કિસ્સામાં, ઇન્સ્યુલિન નકામું બને છે, કારણ કે પેશીઓ આ હોર્મોન પ્રત્યે તેમની સંવેદનશીલતા ગુમાવે છે.
પ્રકાર 2 ડાયાબિટીસ ભાગ્યે જ કીટોસાઇટોસિસ દ્વારા જટિલ હોય છે. નકારાત્મક પરિબળોના પ્રભાવ હેઠળ: તાણ, દવાઓ લેતા, લોહીમાં શર્કરાનું સ્તર લગભગ 50 એમએમઓએલ / એલ સુધી વધી શકે છે. સ્થિતિ નિર્જલીકરણ, ચેતનાના નુકસાનનું કારણ બને છે.
પ્રકાર 1 અને ટાઇપ 2 પેથોલોજી સાથે થતા રોગના સામાન્ય લક્ષણો ફાળવો:
- સતત સૂકા મોં ની લાગણી
- તરસ
- શરીરના વજનમાં તીવ્ર ફેરફાર,
- ત્વચાને નજીવા નુકસાન પહોંચાડ્યા હોવા છતાં, ઘાને નબળી બનાવવું,
- સુસ્તી અને નબળાઇ
- અપંગતા
- સેક્સ ડ્રાઇવ ઘટાડો થયો,
- હાથ અને પગની નિષ્ક્રિયતા
- અંગો માં સંવેદના કળતર
- ફુરન્ક્યુલોસિસ,
- શરીરનું તાપમાન ઓછું કરવું
- ખૂજલીવાળું ત્વચા.
ગૂંચવણોનું નિદાન
ડાયાબિટીસ મેલીટસ નિદાન નિષ્ણાતોએ સંખ્યાબંધ ભલામણો ઘડી કે જેના પર ડાયાબિટીઝના પ્રયોગશાળા નિદાન માટેના માપદંડ આધારિત છે. ડાયાબિટીસ મેલીટસનું નિદાન ત્યારે કરવામાં આવે છે જ્યારે ખાલી પેટ પર લેવામાં આવતી એક જ રક્ત પરીક્ષણમાં, ગ્લુકોઝની સાંદ્રતા લોહીના પ્લાઝ્મામાં ≥7.0 એમએમઓએલ / એલ અથવા આખા લોહીમાં ≥6.1 એમએમઓએલ / એલ હોય છે, અથવા નિયમિત રક્ત પરીક્ષણમાં, ખાલી પેટ પર લીધા પછી, રક્ત પ્લાઝ્મામાં ગ્લુકોઝનું સ્તર બે વાર 11 એમએમઓએલ / એલ અથવા આખા લોહીમાં 10 એમએમઓએલ / એલ કરતા વધી ગયું છે.
નોંધ લો કે કેટલાક દર્દીઓમાં (તેમાંના પ્રમાણમાં ઓછા છે), લોહીમાં ગ્લુકોઝનું પ્રમાણ વધુ પ્રમાણમાં છે (સ્થાપિત સંદર્ભ મૂલ્યોથી ઉપર), પરંતુ આ મૂલ્યો એટલા notંચા નથી કે ડાયાબિટીસ મેલિટસના લક્ષણો દેખાય છે. આવા દર્દીઓને જીટીટી - ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરવાની સલાહ આપવામાં આવે છે.
ડાયાબિટીઝનું વિભેદક નિદાન તમને રોગના પ્રકારને ઓળખવાની મંજૂરી આપે છે. નિષ્ણાત રોગવિજ્ .ાનના સંકેતો તરફ ધ્યાન આકર્ષિત કરે છે, કારણ કે વિવિધ પ્રકારનાં ડાયાબિટીઝ તેમના લક્ષણવાળું ચિત્ર દ્વારા વર્ગીકૃત થયેલ છે. પ્રથમ પ્રકારનાં પેથોલોજી એ ઝડપી શરૂઆત, 2 - ધીમી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે.
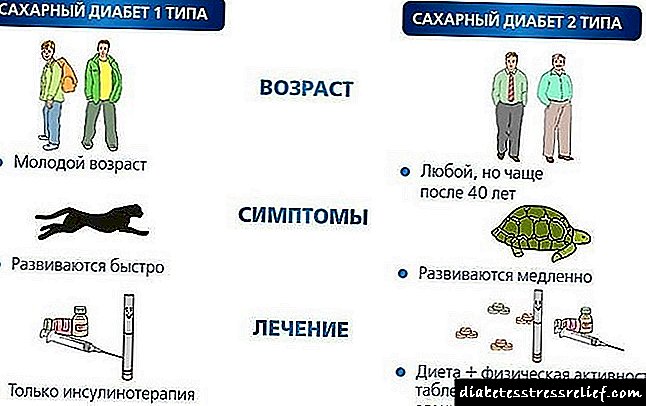
કોષ્ટક વિવિધ પ્રકારના ડાયાબિટીઝના વિભેદક નિદાન માટેના માપદંડ બતાવે છે
| માપદંડ | 1 પ્રકાર | 2 પ્રકાર |
| દર્દીનું વજન | સામાન્ય કરતાં ઓછા | સામાન્ય ઉપર |
| પેથોલોજીની શરૂઆત | તીક્ષ્ણ | ધીમું |
| દર્દીની ઉંમર | તેનું નિદાન 7-14 વર્ષના બાળકોમાં અને 25 વર્ષથી ઓછી વયના પુખ્ત વયના લોકોમાં થાય છે. | 40 વર્ષ પછી નિદાન |
| સિમ્પ્ટોમેટોલોજી | તીક્ષ્ણ | અસ્પષ્ટ |
| ઇન્સ્યુલિન ઇન્ડેક્સ | નીચા | એલિવેટેડ |
| સી પેપ્ટાઇડ સ્કોર | શૂન્ય અથવા ઓછો અંદાજ | એલિવેટેડ |
| Anti-કોષોને એન્ટિબોડીઝ | હાજર છે | ગેરહાજર છે |
| કેટોએસિડોસિસ વિકસાવવાની વૃત્તિ | ઉપલબ્ધ છે | ઓછી સંભાવના |
| ઇન્સ્યુલિન પ્રતિકાર | ચિહ્નિત થયેલ નથી | હંમેશા ઉપલબ્ધ |
| ખાંડ ઘટાડતી દવાઓની અસરકારકતા | નીચા | ઉચ્ચ |
| ઇન્સ્યુલિનની જરૂરિયાત | સતત | રોગના અંતિમ તબક્કામાં દેખાય છે |
| .તુ | તીવ્રતા પાનખર-શિયાળાના સમયગાળામાં થાય છે | મળ્યું નથી |
| પેશાબના વિશ્લેષણમાં ઘટકો | એસિટોન અને ગ્લુકોઝ | ગ્લુકોઝ |
વિભેદક નિદાનનો ઉપયોગ કરીને, તમે ડાયાબિટીઝના પ્રકારોને ઓળખી શકો છો: સુપ્ત, સ્ટીરોઇડ અથવા સગર્ભાવસ્થા.
કેટોએસિટોસિસ. આ રોગ ડાયાબિટીઝવાળા કોઈપણમાં થઈ શકે છે. કિઓસાઇટોસિસના ચિહ્નોમાં આ છે:
- લોહીમાં વધારે ગ્લુકોઝ,
- વારંવાર પેશાબ કરવો,
- ઉબકા
- પેટમાં દુખાવો
- ભારે શ્વાસ
- શુષ્ક ત્વચા
- ચહેરાની લાલાશ.
લક્ષણો તાત્કાલિક તબીબી સહાયનું કારણ બનવું જોઈએ.
હાઈપોગ્લાયકેમિઆ એ બ્લડ સુગરમાં એક મહત્વપૂર્ણ ઘટાડો છે. સ્થિતિ સાથે છે:
- શરીરમાં ધ્રુજારી
- નબળાઇ
- ઉત્તેજના
- સતત ભૂખ લાગણી
- માથાનો દુખાવો.
જો આવા લક્ષણો જોવા મળે છે, તો દર્દીને તાકીદે લોહીમાં ગ્લુકોઝનું સ્તર તપાસવાની જરૂર છે.
રક્તવાહિની પેથોલોજી. ડાયાબિટીઝથી, હૃદય અને રુધિરવાહિનીઓ ઘણીવાર પીડાય છે. હાર્ટ ફેઇલ થવું અથવા હાર્ટ એટેક થવાનું જોખમ રહેલું છે.
રુધિરકેશિકા અને નસોનું રક્તનું નિદાન ડાયાબિટીઝને ઝડપથી ઓળખવામાં મદદ કરે છે, જો કે, આ એકમાત્ર રસ્તો નથી. સૌથી સચોટ પરીક્ષણ એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન પરીક્ષણ છે. તે જ સમયે, તેની નોંધપાત્ર ખામી એ અભ્યાસની અવધિ છે - ત્રણ મહિના સુધી.
પરંપરાગત રક્ત નમૂનાના વિપરીત, જેમાં આ રોગની ખાતરી ઘણાં પરીક્ષણો પછી જ થાય છે, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન માટેનું પરીક્ષણ ડાયાબિટીઝના નિદાનમાં ચોક્કસપણે મદદ કરે છે.
આ ઉપરાંત, રોગના નિદાનમાં દરરોજ પેશાબનું સેવન શામેલ છે. સામાન્ય રીતે, પેશાબમાં ખાંડ સમાયેલ નથી અથવા તે 0.02% ના દરથી વધુ નથી. પેશાબ તેની એસીટોન સામગ્રી માટે પણ તપાસવામાં આવે છે. આવા પદાર્થની હાજરી એ ડાયાબિટીસના લાંબા ગાળાના કોર્સ અને ગૂંચવણોની હાજરી સૂચવે છે.
હાયપરગ્લાયકેમિઆ નક્કી કર્યા પછી, ડ doctorક્ટરને પેથોલોજીનો પ્રકાર શોધવો જોઈએ. ડાયાબિટીસ મેલીટસ પ્રકાર 1 અને 2 નું નિદાન સી-પેપ્ટાઇડ્સના અભ્યાસને આભારી કરવામાં આવે છે. સામાન્ય મૂલ્યો લિંગ અથવા વય પર આધારિત નથી અને 0.9 થી 7.1 એનજી / મિલી સુધીની છે. આ ઉપરાંત, સી-પેપ્ટાઇડ્સ પરના અભ્યાસથી ટાઇપ 1 ડાયાબિટીસના દર્દીઓ ઇન્સ્યુલિનના ઇન્જેક્શનની સાચી માત્રાની ગણતરી કરવામાં મદદ કરે છે.
આવા ડાયગ્નોસ્ટિક પગલાં લેવાથી ડાયાબિટીઝ મેલીટસ અને તેની તીવ્રતાની ચોક્કસ પુષ્ટિ મળે છે.
ડ doctorક્ટર એનામેનેસિસ એકત્રિત કરે છે, જોખમનાં પરિબળો, આનુવંશિકતા ઓળખે છે, ફરિયાદો સાંભળે છે, દર્દીની તપાસ કરે છે, તેનું વજન નક્કી કરે છે.
ડાયાબિટીસનું નિદાન કરતી વખતે ધ્યાનમાં લેવામાં આવતા લક્ષણો:
- મજબૂત તરસ - પોલિડિપ્સિયા,
- વધુ પડતા પેશાબની રચના - પોલીયુરીયા,
- વજનમાં ઘટાડો ભૂખ સાથે - પ્રકાર 1 ડાયાબિટીસ માટે લાક્ષણિક,
- ઝડપી, નોંધપાત્ર વજનમાં વધારો - પ્રકાર 2 ડાયાબિટીસ માટે વિશિષ્ટ,
- પરસેવો, ખાસ કરીને ખાધા પછી,
- સામાન્ય નબળાઇ, થાક,
- ત્વચાની તીવ્ર ખંજવાળ જે કંઇપણથી સંતુષ્ટ થઈ શકતી નથી,
- ઉબકા, omલટી,
- ચેપી રોગવિજ્ologiesાન, જેમ કે પ્યુસ્ટ્યુલર ત્વચા રોગો, મોં અથવા યોનિમાર્ગમાં વારંવાર થ્રશ વગેરે.
તે જરૂરી નથી કે વ્યક્તિમાં બધા પ્રેરિત લક્ષણો હોય, પરંતુ જો તે જ સમયે ઓછામાં ઓછું 2-3 જોવામાં આવે, તો તે પરીક્ષા ચાલુ રાખવા માટે યોગ્ય છે.
ડાયાબિટીસનું નિદાન મુખ્યત્વે લોહી અને પેશાબમાં ખાંડના અભ્યાસમાં છે. છેવટે, તે ખાંડમાં વધારો છે, વધુમાં, અચાનક અને સતત, તે ડાયાબિટીઝનું મુખ્ય સૂચક છે. તે સ્પષ્ટ છે કે ડાયગ્નોસ્ટિક અભ્યાસ શંકામાં ન હોવા જોઈએ, તેથી તેઓ લેબોરેટરીમાં થવું જોઈએ.
નિદાનની સચોટ સ્થાપના કરવા અને રોગના વિકાસના તબક્કાને નિર્ધારિત કરવા માટે, વિવિધ પ્રકારનાં પ્રયોગશાળા પરીક્ષણો હાથ ધરવામાં આવે છે, જેમાં કેશિકા (આંગળીથી) જ નહીં, પણ વેનિસ લોહી પણ લેવામાં આવે છે, અને ગ્લુકોઝ લોડવાળા નમૂનાઓ પણ લેવામાં આવે છે.
કારણ કે ડાયાબિટીઝની તપાસ મોડી સારવારના પરિણામ રૂપે વિલંબિત થઈ શકે છે, તેથી આ સમયગાળા દરમિયાન ડાયાબિટીસ મેલિટસની કેટલીક મુશ્કેલીઓનો વિકાસ થાય છે. સૌ પ્રથમ, મોતિયા અને રેટિનોપેથી બાકાત રાખવામાં આવે છે, આ માટે, નિષ્ણાત ફંડસ અને કોર્નિઆની તપાસ કરે છે.
ઇસીજીની સહાયથી હૃદય રોગનું નિદાન શક્ય છે, અને પેશાબની તપાસમાં ઇનસેપિન્ટ રેનલ નિષ્ફળતા સ્પષ્ટપણે જોવા મળે છે. સામાન્ય સ્થિતિમાં, ગ્લુકોઝ લોડ પછી તરત જ, લોહીમાં શર્કરાની સાંદ્રતા વધે છે, જે ઇન્સ્યુલિનના ઉત્પાદન માટે સંકેત છે. પૂરતી માત્રાના સ્ત્રાવથી લોહીમાં શર્કરામાં ઘટાડો થાય છે. એટલે કે, 2 કલાક પછી, ગ્લુકોઝનું સ્તર મૂળ સૂચક (ખાલી પેટ પર) પર પાછા ફરવું જોઈએ. ટેબલ વર્ણવે છે કે કેવી રીતે ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણનાં પરિણામો ડાયાબિટીઝના નિદાન માટે વપરાય છે. રોગના સૌથી સામાન્ય લક્ષણોને પોલ્યુરિયા (પેશાબની માત્રામાં વધારો), પોલીડિપ્સિયા (સતત તરસ), સ્પષ્ટ કારણોની ગેરહાજરીમાં શરીરના વજનમાં ઘટાડો માનવો જોઇએ. ડાયગ્નોસ્ટિક પદ્ધતિઓ વિશે વાત કરતાં, આના પર ધ્યાન આપો:વિભેદક વિશ્લેષણ
ડાયાબિટીઝના નિદાન માટેનું મુખ્ય માપદંડ
 ડાયાબિટીઝના નિદાન માટે લાંબા સમયથી સ્થાપિત માપદંડ છે, જે ડબ્લ્યુએચઓ દ્વારા ઓળખાય છે. સૌ પ્રથમ, આ રોગવિજ્ .ાનના લક્ષણો છે અને શિરાયુક્ત લોહીના પ્લાઝ્મામાં ગ્લુકોઝના ગુણોત્તરમાં 11.1 એમએમઓલનું પ્રમાણ છે. આ એક નિયમ તરીકે, રેન્ડમ ગણતરીઓમાં ઓળખાય છે, જેનો અર્થ છે કે છેલ્લા ભોજન પછીના સમયગાળાને ધ્યાનમાં લીધા વિના દિવસના કોઈપણ સમયે માપન ગાણિતીક નિયમો.
ડાયાબિટીઝના નિદાન માટે લાંબા સમયથી સ્થાપિત માપદંડ છે, જે ડબ્લ્યુએચઓ દ્વારા ઓળખાય છે. સૌ પ્રથમ, આ રોગવિજ્ .ાનના લક્ષણો છે અને શિરાયુક્ત લોહીના પ્લાઝ્મામાં ગ્લુકોઝના ગુણોત્તરમાં 11.1 એમએમઓલનું પ્રમાણ છે. આ એક નિયમ તરીકે, રેન્ડમ ગણતરીઓમાં ઓળખાય છે, જેનો અર્થ છે કે છેલ્લા ભોજન પછીના સમયગાળાને ધ્યાનમાં લીધા વિના દિવસના કોઈપણ સમયે માપન ગાણિતીક નિયમો.
ડાયાબિટીસ મેલિટસની લાક્ષણિકતા અભિવ્યક્તિની ગેરહાજરીમાં, નિદાનની પુષ્ટિ કરવા માટે, બીજા દિવસે ફરીથી તપાસ કરવાની ભલામણ કરવામાં આવે છે. જો ખાલી પેટ પર અથવા રેન્ડમ માપ સાથે ગ્લાયસીમિયાના સ્તરની પુષ્ટિ કરી શકાતી નથી, તો ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરવામાં આવે છે.
રોગ નક્કી કરવા માટે પ્રયોગશાળા પરીક્ષણો
પ્રકાર 2 ડાયાબિટીસ મેલીટસના નિદાનમાં મૂળભૂત અને વધારાની બંને પદ્ધતિઓ શામેલ છે. પ્રથમની વાત કરીએ તો, તેઓ બ્લડ સુગર રેશિયોના વિશ્લેષણ, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનના ગુણોત્તરની ઓળખ અને ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ પર ધ્યાન આપે છે. કોઈ ઓછી નોંધપાત્ર નિદાન પદ્ધતિઓ નથી જેમ કે પેશાબની ખાંડના સ્તરની તપાસ કરવી, કીટોન શરીરની હાજરી માટે પેશાબ અને લોહીની તપાસ અને તેના ગુણોત્તર.
પ્રયોગશાળા પરીક્ષણો હાથ ધરવામાં, નિષ્ણાત ફ્રુટોઝામિન સ્તરનું નિદાન કરવાનો આગ્રહ કરી શકે છે. વધારાની ડાયગ્નોસ્ટિક પદ્ધતિઓ (નિદાનની સ્પષ્ટતા કરવા માટે જરૂરી) ને લોહીમાં ઇન્સ્યુલિનની હાજરી માટે પરીક્ષણ તરીકે માનવું જોઈએ, સ્વાદુપિંડના બીટા કોષો માટે સ્વચાલિત શરીરની તપાસ જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. પ્રકાર 2 ડાયાબિટીસના પર્યાપ્ત નિદાન માટે પ્રોન્સ્યુલિન પરીક્ષણની જરૂર પડી શકે છે, તેમજ:
- ઘેરેલિન, adડિપોનેક્ટીન, લેપ્ટિન, રેઝિસ્ટિન,
- આઇઆઇએસ પેપ્ટાઇડ પર સંશોધન,
- એચએલએ ટાઇપિંગ.
અગાઉ પ્રસ્તુત પરીક્ષણો પસાર કરવા માટે, તમારે એન્ડોક્રિનોલોજિસ્ટ પાસેથી રેફરલ લેવાની જરૂર રહેશે. તે તે છે જે ડાયાબિટીસને કયા પ્રકારનાં નિદાનમાંથી પસાર થવાની જરૂર છે તે નિર્ધારિત કરવામાં મદદ કરશે, અને વિશ્લેષણનાં પરિણામો પ્રાપ્ત કર્યા પછી, તે સૌથી યોગ્ય પુન recoveryપ્રાપ્તિ તકનીકની પસંદગી કરશે જે પ્રથમ પરિણામો પ્રાપ્ત કરવામાં મદદ કરશે.
તમામ સોંપાયેલ પરીક્ષણોના યોગ્ય પેસેજને 100% સાચી પરિણામ મેળવવા માટે ભારે મહત્વ આપવામાં આવે છે. આ હાંસલ કરવા માટે, નિદાન માટેની તૈયારીથી સંબંધિત ભલામણોનું સખતપણે પાલન કરવું જરૂરી છે. ડાયાબિટીસ મેલિટસ માટે દર્દીની તપાસ કરવાની પ્રક્રિયામાં આ ખાસ કરીને મહત્વનું છે, કારણ કે આ સંશોધન પદ્ધતિઓ તૈયારીની સ્થિતિમાં ન્યૂનતમ ઉલ્લંઘન માટે પણ અત્યંત સંવેદનશીલ હોય છે.
વિશિષ્ટ ડાયગ્નોસ્ટિક પદ્ધતિઓ
 વિભેદક નિદાનમાં પ્રકાર 1 અને 2 વચ્ચેના તફાવત શોધવા અને રોગના ચોક્કસ પ્રકારને નિર્ધારિત કરવાનો સમાવેશ થાય છે. આપણે ભૂલવું ન જોઈએ કે આપણે સગર્ભાવસ્થા ફોર્મ, સુપ્ત અને અન્ય વિશિષ્ટ પરિસ્થિતિઓ વિશે વાત કરી શકીએ છીએ. તે સમજવું જોઈએ કે 10-20% થી વધુ દર્દીઓ પ્રકાર 1 ડાયાબિટીસનો સામનો કરતા નથી, અન્ય તમામમાં ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ છે.
વિભેદક નિદાનમાં પ્રકાર 1 અને 2 વચ્ચેના તફાવત શોધવા અને રોગના ચોક્કસ પ્રકારને નિર્ધારિત કરવાનો સમાવેશ થાય છે. આપણે ભૂલવું ન જોઈએ કે આપણે સગર્ભાવસ્થા ફોર્મ, સુપ્ત અને અન્ય વિશિષ્ટ પરિસ્થિતિઓ વિશે વાત કરી શકીએ છીએ. તે સમજવું જોઈએ કે 10-20% થી વધુ દર્દીઓ પ્રકાર 1 ડાયાબિટીસનો સામનો કરતા નથી, અન્ય તમામમાં ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ છે.
પ્રથમ કિસ્સામાં, લક્ષણોનું મૂલ્યાંકન તીવ્ર તરીકે કરવામાં આવે છે, પેથોલોજીની શરૂઆત એકદમ તીવ્ર હોય છે, અને ત્યાં કોઈ સ્થૂળતા નથી. પ્રકાર 2 ડાયાબિટીસમાં, દર્દીઓ મેદસ્વી હોય છે અને મધ્યમ અથવા વૃદ્ધાવસ્થામાં હોય છે. સામાન્ય રીતે, તેમની સ્થિતિ ઓછી તીવ્ર તરીકે આકારણી કરવામાં આવે છે. પ્રકાર 1 અને 2 રોગોને અલગ પાડવા માટે, નિષ્ણાતો આ પ્રકારની નિદાન પદ્ધતિઓનો ઉપયોગ કરે છે જેમ કે:
- સ્વાદુપિંડ હોર્મોન ઘટક ઉત્પન્ન કરે છે કે કેમ તે નિર્ધારિત કરવા માટે સી-પેપ્ટાઇડ પરીક્ષણ,
- સ્વાદુપિંડના બીટા-સેલ એન્ટિજેન્સની માલિકીની સ્વયંસંચાલિતો - પ્રકાર 1 ડાયાબિટીસના નિદાન માટે આ એક સૌથી લોકપ્રિય પદ્ધતિ છે,
- લોહીમાં કીટોન શરીર,
- આનુવંશિક પરીક્ષા પદ્ધતિઓ.
નિદાન વિશે વધુ વિગતવાર બોલતા, નિષ્ણાતો રોગના પ્રકારો વચ્ચેના નીચેના મૂળભૂત તફાવતો પર ધ્યાન આપે છે. તેથી, પ્રથમ કિસ્સામાં, આ રોગ 30 વર્ષની વયે પહેલાં શરૂ થાય છે, બીજા 40 માં પછી. ઇન્સ્યુલિન આધારિત સ્વરૂપના કિસ્સામાં શરીરના વજનની ખામી તરીકે આકારણી કરવામાં આવે છે, ટાઇપ 2 મેદસ્વીપણાના રોગના કિસ્સામાં તે શોધી કા .વામાં આવે છે. પ્રકાર 1 સાથે રોગની શરૂઆત તીવ્ર છે, 2 સાથે તે ક્રમિક છે.
 આ ઉપરાંત, ટાઇપ 1 ડાયાબિટીસના દર્દીઓમાં કેટોસીડોસિસની તુલનામાં ઉચ્ચ સંવેદનશીલતા હોય છે, જ્યારે પ્રકાર 2 ગેરહાજર હોય છે. આ જ કેટોન બ bodiesડીઝને લાગુ પડે છે, જે ઇન્સ્યુલિન-આધારિત ફોર્મ સાથે લોહીમાં વધારે પ્રમાણમાં હાજર હોય છે. નોંધનીય છે કે ઇન્સ્યુલિન અને સી-પેપ્ટાઇડ છે, પ્રથમ કિસ્સામાં ઘટાડો થયો છે અને બીજામાં એલિવેટેડ અથવા સામાન્ય છે. આઇલેટ બીટા કોષોના એન્ટિબોડીઝ, જે બિન-ઇન્સ્યુલિન-સ્વતંત્ર પેથોલોજીમાં ગેરહાજર છે, તેને અવગણવું જોઈએ નહીં.
આ ઉપરાંત, ટાઇપ 1 ડાયાબિટીસના દર્દીઓમાં કેટોસીડોસિસની તુલનામાં ઉચ્ચ સંવેદનશીલતા હોય છે, જ્યારે પ્રકાર 2 ગેરહાજર હોય છે. આ જ કેટોન બ bodiesડીઝને લાગુ પડે છે, જે ઇન્સ્યુલિન-આધારિત ફોર્મ સાથે લોહીમાં વધારે પ્રમાણમાં હાજર હોય છે. નોંધનીય છે કે ઇન્સ્યુલિન અને સી-પેપ્ટાઇડ છે, પ્રથમ કિસ્સામાં ઘટાડો થયો છે અને બીજામાં એલિવેટેડ અથવા સામાન્ય છે. આઇલેટ બીટા કોષોના એન્ટિબોડીઝ, જે બિન-ઇન્સ્યુલિન-સ્વતંત્ર પેથોલોજીમાં ગેરહાજર છે, તેને અવગણવું જોઈએ નહીં.
સામાન્ય રીતે, નિષ્ણાતો માટે વિભેદક નિદાન મુશ્કેલ નથી. જો કે, અમલીકરણની સમયસરતા અને ચાલુ પ્રવૃત્તિઓની ઉપયોગિતા એ મહત્વનું મહત્વ છે. એન્ડોક્રિનોલોજિસ્ટને અસ્તિત્વમાં રહેલા લક્ષણોનું વિશ્લેષણ કરવું જોઈએ, તેમને પરીક્ષણોના પરિણામો સાથે સરખામણી કરવી જોઈએ અને આના આધારે યોગ્ય નિષ્કર્ષ કા drawવા જોઈએ.
બાળકોમાં રોગનું નિદાન
સુગર પેથોલોજીના નિદાન માટે આધુનિક દવાઓમાં નોંધપાત્ર ઝડપી અને સચોટ પદ્ધતિઓ છે. બાળપણમાં ડાયાબિટીઝના દર્દીઓની પરીક્ષાઓ વિશે વાત કરતા, આ હકીકત પર ધ્યાન આપો:
- મોટેભાગે, પેથોલોજીની તપાસ માટે, લોહીમાં શર્કરાના સ્તરનો અભ્યાસ ખાલી પેટ પર અને ગ્લુકોઝના ઉપયોગના ક્ષણથી 120 મિનિટ પછી કરવામાં આવે છે.
- ગ્લુકોઝનું પ્રમાણ ખાલી પેટમાં સામાન્ય રીતે 3.3 થી .5..5 એમએમઓલનું હોવું જોઈએ. જો ઉપવાસ રક્તમાં 8 એમએમઓલ કરતા વધારે રકમ મળી આવે છે, તો આ ડાયાબિટીઝ મેલીટસની રચના સૂચવે છે,
- રક્ત પરીક્ષણ ઉપરાંત, સુગર લેવલ માટે પેશાબ પરીક્ષણ, તેમજ તેની ચોક્કસ ગુરુત્વાકર્ષણની તપાસ, પૂરતી માહિતીપ્રદ માનવી જોઈએ. બાદમાં ડાયાબિટીઝ સાથે વધે છે.
બાળકોમાં ડાયાબિટીઝના નિદાન માટેની આધુનિક પદ્ધતિઓ બ્લડ સુગરમાં વધારો થાય તે પહેલાં જ પેથોલોજીને ઓળખવાનું શક્ય બનાવે છે. આ હેતુ માટે, એન્ટિબોડીઝથી બીટા કોષો માટે વિશેષ પરિક્ષણોનો ઉપયોગ કરવામાં આવે છે. પ્રસ્તુત કોષો આંતરસ્ત્રાવીય ઘટક ઉત્પન્ન કરે છે, અને એન્ટિબોડીઝના વધેલા ટાઇટર્સ સાથે, અમે ડાયાબિટીઝ મેલિટસના કથિત વિકાસ વિશે વાત કરી શકીએ છીએ.
ઘરે, જો બાળકોમાં પ્રકાર 1 ડાયાબિટીઝની રચનાની આશંકા હોય, તો દિવસભર બ્લડ સુગરનું નિરીક્ષણ કરવામાં આવે છે. તેને ખોરાક લેતા પહેલા અને હોર્મોનલ ઘટકની રજૂઆતના બે કલાક પછી સૂચકાંકોની ચકાસણી પણ જરૂરી છે. શારીરિક પ્રવૃત્તિ પર નિયંત્રણ પણ ઇચ્છનીય છે. ગ્લુકોમીટરનો ઉપયોગ કરીને આ બધું અનુકૂળ રીતે કરવામાં આવશે.
ખાંડમાં વધારા સાથે, ભારપૂર્વક ભલામણ કરવામાં આવે છે કે તમે પરીક્ષા અને સંપૂર્ણ નિદાન માટે નિષ્ણાતની સલાહ લો. તે સમજવું જોઈએ કે ગ્લુકોમીટરનું વાંચન એ ડાયાબિટીસના નિદાન માટે 100% આધાર નથી, પરંતુ તે સમયસર તમામ જરૂરી નિદાનને શક્ય બનાવશે.