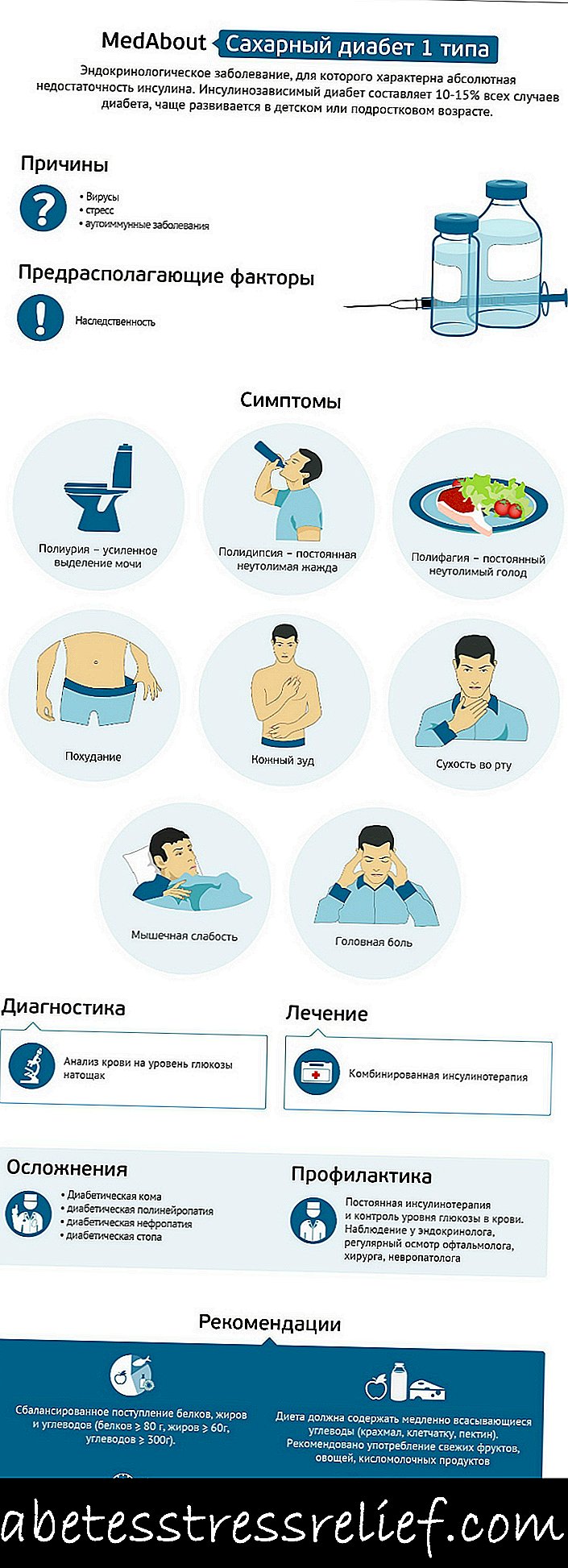
પ્રકાર 1 ડાયાબિટીસ
પ્રકાર 1 ડાયાબિટીસ સામાન્ય રીતે નાની ઉંમરે વિકસે છે, પરંતુ તે પરિપક્વ લોકોમાં પણ થાય છે. આ રોગ એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે, અંત સુધી અજાણ્યા કારણોસર, ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના કોષો તૂટી જવાનું શરૂ કરે છે. ઇન્સ્યુલિનની ઉણપ અથવા અભાવના પરિણામે, ચયાપચય વિક્ષેપિત થાય છે, મુખ્યત્વે કાર્બોહાઇડ્રેટ. લોહીમાં શર્કરાના સ્તરમાં વધારા સાથે ચરબી અને પ્રોટીનનું સંશ્લેષણ ઘટે છે.
જ્યારે બધા β કોષો સંપૂર્ણ નાશ પામે છે અને ઇન્સ્યુલિનનું ઉત્પાદન બંધ થાય છે, ત્યારે રોગના લક્ષણો દેખાય છે. પ્રકાર 1 ડાયાબિટીઝ, જે એક લાંબી બિમારી છે, તેને ઇન્સ્યુલિનનો દૈનિક આજીવન વહીવટ જરૂરી છે. આ હોર્મોનનાં ઇન્જેક્શન્સ આજ સુધીમાં રોગનો સામનો કરવાનો એકમાત્ર રસ્તો છે.
પ્રકાર 1 ડાયાબિટીસના લક્ષણો
રોગનો ઝડપી વિકાસ તે છે જે પ્રકાર 1 ડાયાબિટીસને અલગ પાડે છે. લક્ષણો કે જે મુખ્યત્વે દેખાય છે - તીવ્ર તરસ, શુષ્ક મોં, અતિશય અને વારંવાર પેશાબ, નબળાઇ, ઝડપી થાક, appંચી ભૂખ સાથે અચાનક વજનમાં ઘટાડો.
જો તમે સમયસર ઇન્સ્યુલિનનું સંચાલન કરવાનું પ્રારંભ કરતા નથી, તો ડાયાબિટીક કેટોએસિડોસિસ શરૂ થાય છે - એક તીવ્ર સ્થિતિ, જે સામાન્ય નબળાઇ, ઝડપી અને મુશ્કેલ શ્વાસ, સ્નાયુમાં દુખાવો, ટાકીકાર્ડિયા, માથાનો દુખાવો, લો બ્લડ પ્રેશર, એસિટોનની ગંધ, પેટમાં દુખાવો અને ઉલટી દ્વારા વર્ગીકૃત થયેલ છે. જો આ સ્થિતિને દૂર કરવામાં નહીં આવે, તો ડાયાબિટીસ કોમા થાય છે, જેના સંકેતો આ છે: ઘોંઘાટીયા શ્વાસ, omલટીમાં વધારો, શુષ્ક મ્યુકોસ મેમ્બ્રેન અને ત્વચા, ડાયાબિટીક બ્લશ, સ્નાયુઓના સ્વરમાં ઘટાડો, હાયપોટેન્શન, ચેતનાનું નુકસાન. રોગના પ્રથમ લક્ષણોથી લઈને કોમા સુધી, તે 2 અઠવાડિયાથી ઘણા મહિના સુધીનો સમય લે છે. તે થાય છે કે કેટોસિડોસિસ અને કોમા તીવ્ર તણાવ, ચેપ, operationsપરેશન, ઇજાઓની પૃષ્ઠભૂમિ સામે ઝડપથી વિકાસ પામે છે.
કેટલાક કિસ્સાઓમાં, પ્રકાર 1 ડાયાબિટીસ ખૂબ હિંસક નથી, અને તેના મુખ્ય લક્ષણો, જેમ કે તરસ અને વજન ઘટાડવું, એટલા સ્પષ્ટ નથી. દર્દીઓ, નિયમ મુજબ, થાક, અસ્થિરતા, ખંજવાળ ત્વચા અને અશક્ત જાતીય કાર્યની ફરિયાદ કરે છે.
બધા દર્દીઓમાં cells-કોશિકાઓના મૃત્યુ દર અલગ છે. ખાસ કરીને બાળકોમાં પ્રકાર 1 ડાયાબિટીસ ઝડપથી વિકાસશીલ છે. પરિપક્વ લોકોમાં, પ્રક્રિયા ધીમી થઈ શકે છે, અને ઇન્સ્યુલિનનું અવશેષ ઉત્પાદન લાંબા સમય સુધી ચાલુ રાખી શકે છે.
પ્રકાર 1 ડાયાબિટીસ વેસ્ક્યુલર ડિસઓર્ડર દ્વારા થતી તેની મુશ્કેલીઓ માટે ખતરનાક છે. મોટેભાગે, ડાયાબિટીઝમાં અંધત્વ, રેનલ ક્ષતિ, પગની બિમારી, વિકસિત થવાનું કારણ બને છે.
પ્રકાર 1 ડાયાબિટીસનાં કારણો
સામાન્ય લોકોમાં એવો અભિપ્રાય છે કે મીઠાઇના દુરૂપયોગના પરિણામે ડાયાબિટીસ થાય છે, જે સાચું નથી.
પ્રકાર 1 ડાયાબિટીસનું કારણ એ છે કે ઇન્સ્યુલિનના ઉત્પાદનમાં સમાપ્ત થવું તે કોશિકાઓની રોગપ્રતિકારક શક્તિ દ્વારા વિનાશને કારણે છે જે તેને સંશ્લેષણ કરે છે. રોગપ્રતિકારક શક્તિ-કોષોને વિદેશી તરીકે માને છે અને એન્ટિબોડીઝ ઉત્પન્ન કરે છે તેનું ચોક્કસ કારણ હજી સુધી સ્થાપિત થયું નથી.
એવું માનવામાં આવે છે કે સેલ વિનાશની સ્વયંપ્રતિરક્ષા પ્રક્રિયા તાણ અથવા વાયરલ ચેપ જેવા બાહ્ય પરિબળોના પ્રભાવ હેઠળ શરૂ થાય છે: ઓરી, રૂબેલા, ચિકનપોક્સ અને ગાલપચોળિયાં. આ કિસ્સામાં, આનુવંશિક વલણની હાજરી નોંધવામાં આવે છે. એક નિયમ મુજબ, પ્રકાર 1 ડાયાબિટીસવાળા તમામ દર્દીઓમાં આ રોગથી સંબંધિત એક સંબંધ છે.
પ્રકાર 1 ડાયાબિટીસ સારવાર
જલદી દર્દીને તેના નિદાન વિશે જાણ થાય, તરત જ તેણે ઇન્સ્યુલિનનું સંચાલન કરવાનું શરૂ કરવું જોઈએ. યોગ્ય રીતે સંગઠિત અને સમયસર શરૂ થયેલી ઇન્સ્યુલિન ઉપચાર માટે આભાર, ઘણા દર્દીઓ તેમની સ્થિતિ સુધારવા, રોગને નિયંત્રણમાં રાખે છે, ગૂંચવણોની શરૂઆતથી અટકાવે છે અથવા વિલંબ કરે છે અને સામાન્ય જીવનશૈલી જીવે છે.
આહાર અને કસરત ઇન્સ્યુલિન ઉપચાર ઉપરાંત છે. રિપ્લેસમેન્ટ થેરેપી સાથે, જ્યારે શરીરને ઇન્સ્યુલિનની યોગ્ય માત્રા મળે છે, ત્યારે વિશેષ આહાર નિયંત્રણોની જરૂર નથી. ડાયાબિટીઝ માટેના વ્યાયામ અને રમત માત્ર contraindication જ નહીં, પણ જરૂરી પણ છે, મુખ્ય વસ્તુ એ છે કે લોડની ગણતરી કરવી અને સ્કુબા ડાઇવિંગ, પર્વત ચડતા, પેરાશુટિંગ, વિન્ડસર્ફિંગ, વેઇટ લિફ્ટિંગ જેવી રમતોને બાકાત રાખવી.
રોગના કારણો
ઇન્સ્યુલિનનું ઉત્પાદન બંધ થવાનું કારણ શું છે? તેમ છતાં, લોકો 2,000 થી વધુ વર્ષોથી ડાયાબિટીસનું સંશોધન કરી રહ્યા છે, ઇટીઓલોજી, એટલે કે, આ રોગનું મૂળ કારણ, વિશ્વસનીય રીતે નિર્ધારિત કરવામાં આવ્યું નથી. સાચું, આ વિષય પર વિવિધ સિદ્ધાંતો છે.
સૌ પ્રથમ, તે લાંબા સમયથી સ્થાપિત થયું છે કે ટાઇપ 1 ડાયાબિટીસના ઘણા કિસ્સાઓ સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ દ્વારા થાય છે. આનો અર્થ એ છે કે સ્વાદુપિંડનું કોષો તેમના પોતાના રોગપ્રતિકારક કોશિકાઓ દ્વારા હુમલો કરવામાં આવે છે અને પરિણામે નાશ પામે છે. આવું કેમ થાય છે તેના બે મુખ્ય સંસ્કરણો છે. પ્રથમ મુજબ, લોહી-મગજની અવરોધના ઉલ્લંઘનને લીધે, લિમ્ફોસાઇટ્સ, જેને ટી-સહાયક કહેવામાં આવે છે, ચેતા કોશિકાઓના પ્રોટીન સાથે સંપર્ક કરે છે. વિદેશી પ્રોટીનની માન્યતા પ્રણાલીમાં ખામી હોવાને કારણે, ટી-સહાયકો આ પ્રોટીનને વિદેશી એજન્ટના પ્રોટીન તરીકે સમજવા લાગે છે. દુર્ભાગ્યપૂર્ણ સંયોગને લીધે, સ્વાદુપિંડના બીટા કોષોમાં પણ સમાન પ્રોટીન હોય છે. રોગપ્રતિકારક શક્તિ સ્વાદુપિંડના કોષો પર તેના "ક્રોધ" તરફ વળે છે અને પ્રમાણમાં ટૂંકા સમયમાં તેનો નાશ કરે છે.
વાયરસ થિયરી લીમ્ફોસાઇટ્સ બીટા કોષો પર શા માટે હુમલો કરે છે તેના કારણો - વાઇરસના પ્રભાવોની સરળ વિગત પૂરી પાડે છે. ઘણા વાયરસ સ્વાદુપિંડને ચેપ લગાવી શકે છે, જેમ કે રૂબેલા વાયરસ અને કેટલાક એન્ટોવાયરસ (કોક્સસીકી વાયરસ). સ્વાદુપિંડના બીટા કોષમાં વાયરસ સ્થાયી થયા પછી, કોષ પોતે લિમ્ફોસાઇટ્સનું લક્ષ્ય બને છે અને તેનો નાશ થાય છે.
કદાચ પ્રકાર 1 ડાયાબિટીસ મેલીટસના કેટલાક કિસ્સાઓમાં રોગના વિકાસ માટે એક પદ્ધતિ છે, અને કેટલાક કિસ્સાઓમાં બીજું, અને કદાચ તે બંને ફાળો આપે છે. પરંતુ ઘણીવાર રોગનું મૂળ કારણ સ્થાપિત કરવું અશક્ય છે.
આ ઉપરાંત, વૈજ્ scientistsાનિકોએ શોધી કા .્યું છે કે ડાયાબિટીસ ઘણી વાર આનુવંશિક પરિબળોને કારણે થાય છે, જે રોગની શરૂઆત કરવામાં પણ ફાળો આપે છે. જોકે ટાઇપ 1 ડાયાબિટીઝના કિસ્સામાં વારસાગત પરિબળ ટાઇપ -2 ડાયાબિટીઝના કિસ્સામાં જેટલું સ્પષ્ટ નથી. જો કે, જનીનોની શોધ થઈ છે જેનું નુકસાન પ્રકાર 1 ડાયાબિટીસના વિકાસને ઉત્તેજિત કરી શકે છે.
અન્ય પરિબળો પણ છે જે રોગના વિકાસને અનુકૂળ છે:
- પ્રતિરક્ષા ઘટાડો,
- તણાવ
- કુપોષણ
- અંતocસ્ત્રાવી પ્રણાલીના અન્ય રોગો,
- દુર્બળ શારીરિક
- મદ્યપાન
- ધૂમ્રપાન
કેટલીકવાર ટાઇપ 1 ડાયાબિટીસ સ્વાદુપિંડનું કેન્સર, ઝેરને કારણે થઈ શકે છે.
રોગના તબક્કા અને વિકાસ
પ્રકાર 2 ડાયાબિટીસથી વિપરીત, જે ઘણા વર્ષોથી ધીરે ધીરે વિકસે છે, પ્રકાર 1 ડાયાબિટીસ મેલીટસ એક મહિનામાં, અથવા 2-3 અઠવાડિયામાં પણ ગંભીર ડિગ્રીમાં પસાર થાય છે. અને રોગના સંકેત આપતા પહેલા લક્ષણો સામાન્ય રીતે હિંસક પ્રગટ થાય છે, જેથી તે ચૂકી જવું મુશ્કેલ હોય.
રોગના પ્રારંભિક તબક્કે, જ્યારે રોગપ્રતિકારક કોષો સ્વાદુપિંડ પર હુમલો કરવાનું શરૂ કરે છે, દર્દીઓમાં સામાન્ય રીતે કોઈ સ્પષ્ટ લક્ષણો જોવા મળતા નથી. જ્યારે બીટા કોષોનો 50% નાશ થાય છે, ત્યારે પણ દર્દીને સહેજ હાલાકી સિવાય કંઇપણ ન લાગે. રોગના તમામ લાક્ષણિક લક્ષણો સાથેનો એક વાસ્તવિક અભિવ્યક્તિ ત્યારે જ થાય છે જ્યારે આશરે 90% કોષોનો નાશ થાય છે. રોગની આ ડિગ્રી સાથે, સારવાર સમયસર શરૂ કરવામાં આવે તો પણ, બાકીના કોષોને બચાવવાનું હવે શક્ય નથી.
રોગનો છેલ્લો તબક્કો ઇન્સ્યુલિન ઉત્પાદિત કોષોનો સંપૂર્ણ વિનાશ છે. આ તબક્કે, દર્દી હવે ઇન્સ્યુલિનના ઇન્જેક્શન વિના કરી શકશે નહીં.
પ્રથમ પ્રકારનું ડાયાબિટીસ તેના લક્ષણોમાં મોટા ભાગે ટાઇપ 2 રોગ સમાન છે. માત્ર તફાવત એ છે કે તેમના અભિવ્યક્તિની તીવ્રતા અને રોગની શરૂઆતની તીવ્રતા.
ડાયાબિટીઝનું મુખ્ય લક્ષણ એ તીવ્ર તરસ સાથે મળીને ઝડપી પેશાબ કરવાનું છે. દર્દી ઘણું પાણી પીવે છે, પરંતુ એવું લાગે છે કે તેનામાં પાણી લંબાય નહીં.
બીજો લાક્ષણિક લક્ષણ અચાનક વજન ઘટાડવાનું છે. ખાસ કરીને, દુર્બળ શારીરિક પ્રકારના લોકો પ્રકાર 1 ડાયાબિટીઝથી પીડાય છે, પરંતુ રોગની શરૂઆત પછી, વ્યક્તિ થોડા વધુ પાઉન્ડ ગુમાવી શકે છે.
સૌ પ્રથમ, દર્દીની ભૂખ વધે છે, કારણ કે કોષોમાં lackર્જાનો અભાવ હોય છે. પછી ભૂખ ઓછી થઈ શકે છે, કારણ કે શરીરનો નશો છે.
જો દર્દીને આવા લક્ષણોનો સામનો કરવો પડે છે, તો તેણે તરત જ ડ doctorક્ટરની સલાહ લેવી જોઈએ.
જટિલતાઓને
લોહીમાં ગ્લુકોઝમાં વધારો થાય છે તેને હાઇપરગ્લાયકેમિઆ કહેવામાં આવે છે. હાયપરગ્લાયકેમિઆ એ કિડની, મગજ, સદી, પેરિફેરલ અને મોટા જહાજોની ક્ષતિગ્રસ્ત કામગીરી જેવા ભયંકર પરિણામો આપે છે. બ્લડ કોલેસ્ટરોલનું સ્તર વધી શકે છે. નાના જહાજોની હાર ઘણીવાર અલ્સર, ત્વચાકોપ તરફ દોરી જાય છે. રેટિનોપેથી વિકાસ કરી શકે છે, પરિણામે અંધત્વ બને છે.
પ્રકાર 1 ડાયાબિટીઝની ગંભીર, જીવલેણ ગૂંચવણોમાં શામેલ છે:
કેટોએસિડોસિસ એ એવી સ્થિતિ છે જે કીટોન બોડીઝ, મુખ્યત્વે એસિટોન સાથે ઝેરને લીધે થાય છે. જ્યારે શરીર ચરબીમાંથી energyર્જા કા toવા માટે ચરબીના ભંડારને બાળી નાખવાનું શરૂ કરે છે ત્યારે કેટોન શરીર થાય છે.
જો મુશ્કેલીઓ કોઈ વ્યક્તિને ન મારે, તો પછી તેઓ તેને અક્ષમ કરી શકે છે. જો કે, યોગ્ય સારવાર વિના ટાઇપ 1 ડાયાબિટીસનું નિદાન નબળું છે. મૃત્યુદર 100% સુધી પહોંચે છે, અને દર્દી એક કે બે વર્ષના દમ પર જીવી શકે છે.
હાઈપોગ્લાયકેમિઆ
આ પ્રકાર 1 ડાયાબિટીઝની એક ખતરનાક ગૂંચવણ છે, તે ઇન્સ્યુલિન ઉપચાર કરાવતા દર્દીઓની લાક્ષણિકતા છે. હાઈપોગ્લાયસીમિયા ગ્લુકોઝના સ્તરે 3.3 એમએમઓએલ / એલથી નીચે જોવા મળે છે. જો ત્યાં ખાદ્ય પદાર્થોના સમયપત્રકનું ઉલ્લંઘન હોય, અતિશય અથવા આયોજિત શારીરિક શ્રમ અથવા ઇન્સ્યુલિનની વધુ માત્રા હોય તો તે થઈ શકે છે. ચેપ, કોમા અને મૃત્યુના નુકસાન માટે હાયપોગ્લાયસીમિયા જોખમી છે.
ડાયગ્નોસ્ટિક્સ
સામાન્ય રીતે, રોગના લક્ષણોને કંઇક અન્ય સાથે મૂંઝવણ કરવી મુશ્કેલ હોય છે, તેથી મોટાભાગના કિસ્સાઓમાં ડ doctorક્ટર ડાયાબિટીઝનું નિદાન સરળતાથી કરી શકે છે. જો કે, કેટલીકવાર તેના સમકક્ષ - પ્રકાર 2 ડાયાબિટીઝ સાથે પ્રકાર 1 ડાયાબિટીઝને મૂંઝવણ કરવી શક્ય છે, જેને સારવાર માટે થોડો અલગ અભિગમની જરૂર હોય છે. ત્યાં ડાયાબિટીસના ભાગ્યે જ સરહદરેખાઓ હોય છે, જેમાં પ્રકાર 1 ડાયાબિટીસ અને ટાઇપ 2 ડાયાબિટીસ બંનેના સંકેતો હોય છે.
મુખ્ય ડાયગ્નોસ્ટિક પદ્ધતિ એ ખાંડની સામગ્રી માટે રક્ત પરીક્ષણ છે. લોહી સામાન્ય રીતે વિશ્લેષણ માટે ખાલી પેટ પર લેવામાં આવે છે - આંગળીથી અથવા નસમાંથી. ખાંડની સામગ્રી માટે પેશાબ પરીક્ષણ, ગ્લુકોઝ લોડિંગ પરીક્ષણ અને ગ્લાયકેટેડ હિમોગ્લોબિન વિશ્લેષણ સૂચવવામાં આવી શકે છે. સ્વાદુપિંડનું રાજ્ય નક્કી કરવા માટે, સી-પેપ્ટાઇડ વિશ્લેષણ કરવામાં આવે છે.
ડાયાબિટીઝ ઇન્સ્યુલિન ઉપચાર
ટૂંકા, અલ્ટ્રાશોર્ટ, મધ્યમ અને લાંબી ક્રિયા - ક્રિયાની ગતિના આધારે, ત્યાં ઘણા પ્રકારનાં ઇન્સ્યુલિન છે. ઇન્સ્યુલિન મૂળમાં પણ બદલાય છે. પહેલાં, ઇન્સ્યુલિન મુખ્યત્વે પ્રાણીઓ - ગાય, પિગ પાસેથી મેળવવામાં આવતા હતા. હવે, આનુવંશિક એન્જિનિયરિંગ દ્વારા પ્રાપ્ત ઇન્સ્યુલિન મુખ્યત્વે વિતરિત કરવામાં આવે છે. લાંબા અભિનયવાળા ઇન્સ્યુલિનને દિવસમાં બે વાર અથવા દિવસમાં એક વખત ઇન્જેક્શન આપવું આવશ્યક છે. શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન ભોજન પહેલાં તરત જ આપવામાં આવે છે. ડોઝ દ્વારા ડોઝ પૂછવામાં આવવો જોઈએ, કારણ કે તે દર્દીના વજન અને તેની શારીરિક પ્રવૃત્તિના આધારે ગણવામાં આવે છે.
ઇન્સ્યુલિન દર્દી જાતે અથવા તેના વ્યક્તિ દ્વારા સિરીંજ અથવા પેન સિરીંજનો ઉપયોગ કરીને લોહીમાં ઇન્જેક્ટ કરવામાં આવે છે. હવે એક આશાસ્પદ તકનીક છે - ઇન્સ્યુલિન પમ્પ. આ એક એવી ડિઝાઇન છે જે દર્દીના શરીરને જોડે છે અને મેન્યુઅલ ઇન્સ્યુલિન ડિલિવરીથી છુટકારો મેળવવામાં મદદ કરે છે.
રોગની જટિલતાઓને (એન્જીયોપથી, નેફ્રોપથી, હાયપરટેન્શન, વગેરે) આ રોગો સામે અસરકારક દવાઓ દ્વારા સારવાર આપવામાં આવે છે.
ડાયાબિટીસ માટે આહાર
બીજી સારવાર એ આહાર છે. ઇન્સ્યુલિન આધારિત ડાયાબિટીઝના કિસ્સામાં ઇન્સ્યુલિનના સતત સપ્લાયને લીધે, ટાઇપ -2 ડાયાબિટીઝની જેમ આવા ગંભીર નિયંત્રણોની જરૂર નથી. પરંતુ આનો અર્થ એ નથી કે દર્દી જે ઇચ્છે તે ખાય શકે છે. આહારનો હેતુ રક્ત ખાંડના સ્તરો (બંને ઉપરની બાજુ અને નીચે) માં તીવ્ર વધઘટ ટાળવાનો છે. તે યાદ રાખવું જ જોઇએ કે શરીરમાં પ્રવેશતા કાર્બોહાઇડ્રેટ્સનું પ્રમાણ લોહીમાં ઇન્સ્યુલિનની માત્રાને અનુરૂપ હોવું જોઈએ અને દિવસના સમયના આધારે ઇન્સ્યુલિનની પ્રવૃત્તિમાં થતા ફેરફારોને ધ્યાનમાં લેવું જોઈએ.
પ્રકાર 2 ડાયાબિટીસની જેમ, દર્દીએ ઝડપી કાર્બોહાઇડ્રેટ - રિફાઈન્ડ ખાંડ, કન્ફેક્શનરીવાળા ખોરાકને ટાળવો જોઈએ. કાર્બોહાઈડ્રેટનો કુલ જથ્થો વપરાશમાં લેવાય તે સખત રીતે કરવું જોઈએ. બીજી તરફ, વળતર પ્રાપ્ત ઇન્સ્યુલિન આધારિત ડાયાબિટીસ સાથે, ઇન્સ્યુલિન ઉપચાર સાથે જોડાઈને, તમે ઓછા કાર્બ આહારને થાકતા ન જઇ શકો, ખાસ કરીને કારણ કે કાર્બોહાઈડ્રેટનું વધુ પડતું પ્રતિબંધ હાયપોગ્લાયકેમિઆનું જોખમ વધારે છે - એવી સ્થિતિમાં કે લોહીમાં ગ્લુકોઝનું સ્તર જીવલેણ સ્તરથી નીચે આવે છે.
બાહ્ય પરિબળો
રોગ અને ઘણા જનીનો (બંને મંદ અને પ્રભાવશાળી) વચ્ચે સંબંધ સ્થાપિત થયો છે.
જો માતાપિતામાંથી કોઈ એક આ રોગથી પીડાય છે, તો પ્રકાર 1 ડાયાબિટીસ થવાની સંભાવનામાં 4-10% (સરેરાશ વસ્તીની તુલનામાં) વધારો થાય છે.
બાહ્ય પરિબળો
પ્રકાર 1 ડાયાબિટીસના ઇટીઓલોજીમાં પર્યાવરણીય પરિબળો પણ નોંધપાત્ર ભૂમિકા ભજવે છે.
સમાન જિનોટાઇપ્સવાળા સમાન જોડિયા ફક્ત 30-50% કિસ્સાઓમાં એક સાથે ડાયાબિટીસથી પીડાય છે.
જુદા જુદા દેશોમાં કોકેશિયન જાતિના લોકોમાં રોગનો વ્યાપ દસ ગણો જુદો છે. એવું જોવા મળ્યું છે કે જે લોકો ડાયાબિટીઝની ઓછી ઘટનાઓ ધરાવતા વિસ્તારોમાંથી સ્થળાંતર કરતા હોય છે, તેમના જન્મના દેશમાં રહેતા લોકોમાં ટાઇપ 1 ડાયાબિટીસ વધુ જોવા મળે છે.
પ્રકાર 1 ડાયાબિટીસનું વર્ગીકરણ
1. વળતર માટે
- વળતર એ ડાયાબિટીસની સ્થિતિ છે જેમાં કાર્બોહાઇડ્રેટ મેટાબોલિઝમના સૂચક સ્વસ્થ વ્યક્તિમાં હોય છે.
- પેટા વળતર. હાઈપરગ્લાયકેમિઆ અથવા હાયપોગ્લાયકેમિઆના ટૂંકા ગાળાના એપિસોડ હોઈ શકે છે, નોંધપાત્ર અક્ષમતા વિના.
- વિઘટન. હાઈપોગ્લાયકેમિક અને હાયપરગ્લાયકેમિક સ્થિતિઓ સાથે, પૂર્વકોમા અને કોમાના વિકાસ સુધી, બ્લડ સુગર વ્યાપકપણે બદલાય છે. એસિટોન (કીટોન બોડીઝ) પેશાબમાં દેખાય છે.
2. ગૂંચવણોની હાજરી દ્વારા
- બિનસલાહભર્યું (પ્રારંભિક અભ્યાસક્રમ અથવા સંપૂર્ણ રીતે સરભર કરેલા ડાયાબિટીસ, જેમાં કોઈ ગૂંચવણો નથી, જે નીચે વર્ણવેલ છે),
- જટિલ (ત્યાં વેસ્ક્યુલર ગૂંચવણો અને / અથવા ન્યુરોપેથીઝ છે)
3. મૂળ દ્વારા
- સ્વયંપ્રતિરક્ષા (એન્ટિબોડીઝની માલિકીની એન્ટિબોડીઝ મળી),
- રૂiિપ્રયોગ (કોઈ કારણ ઓળખાયું નથી).
આ વર્ગીકરણ માત્ર વૈજ્ .ાનિક મહત્વનું છે, કારણ કે તેની સારવારની યુક્તિઓ પર કોઈ અસર નથી.
પ્રકાર 1 ડાયાબિટીસનાં લક્ષણો:
1. તરસવું (હાઈ બ્લડ સુગરવાળા શરીરને લોહીનું "પાતળું પડવું" જરૂરી છે, ગ્લાયસીમિયા ઘટાડે છે, આ ભારે પીવાના દ્વારા પ્રાપ્ત થાય છે, જેને પોલિડિપ્સિઆ કહેવામાં આવે છે).
2. વિપુલ પ્રમાણમાં અને વારંવાર પેશાબ કરવો, રાત્રિના સમયે પેશાબ કરવો (પ્રવાહીની મોટી માત્રા, તેમજ પેશાબમાં ગ્લુકોઝનું ઉચ્ચ સ્તર, મોટા, અસામાન્ય ભાગોમાં પેશાબમાં ફાળો આપે છે, જેને પોલીયુરિયા કહેવામાં આવે છે).
3. ભૂખમાં વધારો (ભૂલશો નહીં કે શરીરના કોષ ભૂખે મરતા હોય છે અને તેથી તેમની જરૂરિયાતોને સંકેત આપે છે).
4. વજનમાં ઘટાડો (કોષો, energyર્જા માટે કાર્બોહાઈડ્રેટ ન મળતા, ચરબી અને પ્રોટીનના ખર્ચે ખાવું શરૂ કરો, અનુક્રમે, પેશી બનાવવા અને અપડેટ કરવા માટે કોઈ સામગ્રી બાકી નથી, એક વ્યક્તિ વધતી ભૂખ અને તરસથી વજન ગુમાવે છે).
The. ત્વચા અને મ્યુકોસ મેમ્બ્રેન શુષ્ક હોય છે; ફરિયાદો ઘણીવાર “મો inામાં સુકાઈ જાય છે”.
6.કામ કરવાની ક્ષમતામાં ઘટાડો, નબળાઇ, થાક, સ્નાયુ અને માથાનો દુખાવો (તમામ કોષોની energyર્જા ભૂખમરાને કારણે) ની સામાન્ય સ્થિતિ
7. પરસેવો, ખૂજલીવાળું ત્વચા (સ્ત્રીઓમાં, પેરીનિયમમાં ખંજવાળ હંમેશાં દેખાય છે) ના હુમલાઓ.
8. નિમ્ન ચેપી પ્રતિકાર (ક્રોનિક રોગો, જેમ કે ક્રોનિક કાકડાનો સોજો કે દાહ, થ્રશ દેખાવ, તીવ્ર વાયરલ ચેપ પ્રત્યે સંવેદનશીલતા) ની તીવ્રતા.
9. igબકા, omલટી, પેટમાં દુખાવો એપીગાસ્ટ્રિક પ્રદેશમાં (પેટની નીચે).
10. લાંબા ગાળે, ગૂંચવણોનો દેખાવ: દ્રષ્ટિ ઘટાડો, ક્ષતિગ્રસ્ત રેનલ ફંક્શન, અસ્થિર પોષણ અને નીચલા હાથપગ માટે રક્ત પુરવઠો, અશક્ત મોટર અને અંગોની સંવેદનાત્મક ઇનર્વેશન, અને autટોનોમિક પોલિનોરોપેથીની રચના.
ડાયાબિટીઝ એંજીયોપેથીઝ
પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, લોહીમાં ગ્લુકોઝની .ંચી સાંદ્રતા વેસ્ક્યુલર દિવાલને નુકસાન પહોંચાડે છે, જે માઇક્રોએંજીયોપેથી (નાના વાહિનીઓને નુકસાન) અને મેક્રોએંગિઓપથી (મોટા જહાજોને નુકસાન) ના વિકાસ માટે જરૂરી છે.
માઇક્રોઆંગિઓપેથીમાં રેટિનોપેથી (આંખોના નાના જહાજોને નુકસાન), નેફ્રોપથી (કિડનીના વેસ્ક્યુલર ઉપકરણને નુકસાન) અને અન્ય અવયવોના નાના જહાજોને નુકસાન શામેલ છે. માઇક્રોએંજીયોપેથીના ક્લિનિકલ સંકેતો ટાઇપ 1 ડાયાબિટીસ મેલિટસના 10 થી 15 વર્ષ વચ્ચે દેખાય છે, પરંતુ આંકડામાંથી વિચલનો હોઈ શકે છે. જો ડાયાબિટીસને સારી રીતે વળતર આપવામાં આવે છે અને સમયસર વધારાની સારવાર કરવામાં આવે છે, તો પછી આ ગૂંચવણનો વિકાસ અનિશ્ચિત સમયગાળા માટે "મુલતવી" થઈ શકે છે. રોગની શરૂઆતથી 2 - 3 વર્ષ પછી પહેલેથી જ માઇક્રોએંજીયોપેથીના ખૂબ પ્રારંભિક વિકાસના કિસ્સા પણ છે.
યુવાન દર્દીઓમાં, વેસ્ક્યુલર નુકસાન એ "શુદ્ધ ડાયાબિટીક" છે, અને જૂની પે generationીમાં તેને વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ સાથે જોડવામાં આવે છે, જે રોગના પૂર્વસૂચન અને અભ્યાસક્રમને વધુ ખરાબ કરે છે.
મોર્ફોલોજિકલ રીતે, માઇક્રોએંજીયોપેથી એ બધા અવયવો અને પેશીઓમાં નાના જહાજોનો બહુવિધ જખમ છે. વેસ્ક્યુલર દિવાલ જાડાઇ જાય છે, હાઇલિન થાપણો (ઉચ્ચ ઘનતાવાળા પ્રોટીન પદાર્થ અને વિવિધ પ્રભાવોને પ્રતિરોધક) તેના પર દેખાય છે. આને કારણે, જહાજો તેમની સામાન્ય અભેદ્યતા અને સુગમતા ગુમાવે છે, પોષક તત્ત્વો અને ઓક્સિજન ભાગ્યે જ પેશીઓમાં પ્રવેશ કરે છે, પેશીઓ ખાલી થઈ જાય છે અને ઓક્સિજન અને પોષણના અભાવથી પીડાય છે. આ ઉપરાંત, અસરગ્રસ્ત જહાજો વધુ સંવેદનશીલ અને નાજુક બને છે. ઘણા અંગો અસરગ્રસ્ત છે, પહેલાથી જ કહ્યું છે, પરંતુ સૌથી વધુ તબીબી નોંધપાત્ર કિડની અને રેટિનાને નુકસાન છે.
ડાયાબિટીક નેફ્રોપથી કિડનીના વાહિનીઓને એક ખાસ નુકસાન છે, જે, પ્રગતિ કરે છે, રેનલ નિષ્ફળતાના વિકાસ તરફ દોરી જાય છે.
ડાયાબિટીક રેટિનોપેથી - આ આંખના રેટિના વાહિનીઓને નુકસાન છે, જે ડાયાબિટીઝના 90% દર્દીઓમાં જોવા મળે છે. દર્દીઓની ઉચ્ચ વિકલાંગતા સાથે આ એક ગૂંચવણ છે. અંધત્વ સામાન્ય વસ્તી કરતા 25 ગણા વધુ વિકાસ પામે છે. 1992 થી, ડાયાબિટીસ રેટિનોપેથીનું વર્ગીકરણ અપનાવવામાં આવ્યું છે:
- નોન-પ્રોલિફેરેટિવ (ડાયાબિટીક રેટિનોપેથી I): હેમરેજના વિસ્તારો, રેટિના પર એક્ઝ્યુડેટિવ ફોસી, મોટા જહાજોની સાથે અને ઓપ્ટિક સ્થળના ક્ષેત્રમાં એડીમા.
- પ્રિપ્રોલિએટિવ રેટિનોપેથી (ડાયાબિટીક રેટિનોપેથી II): વેન્યુસ અસંગતતાઓ (ગા thick થવું, કાચબો, રક્ત વાહિનીઓના કેલિબરમાં સ્પષ્ટ તફાવતો), ઘન એક્ઝ્યુડેટ્સ, મલ્ટીપલ હેમરેજિસ.
- પ્રસૂતિશીલ રેટિનોપેથી (ડાયાબિટીક રેટિનોપેથી III): નવા રચાયેલા જહાજો દ્વારા ઓપ્ટિક ચેતા ડિસ્ક (ઓપ્ટિક ડિસ્ક) અને રેટિનાના અન્ય ભાગોનો અંકુરન, વિટ્રેસ શરીરમાં હેમરેજ. નવી રચિત વાસણો રચનામાં અપૂર્ણ છે, તે ખૂબ નાજુક હોય છે અને વારંવાર હેમરેજિસ સાથે રેટિના ટુકડીનું ofંચું જોખમ રહે છે.
મ Macક્રોઆંગિઓપેથીમાં ડાયાબિટીક પગના વિકાસ સુધી નીચલા હાથપગને નુકસાન થાય છે (ડાયાબિટીસ મેલીટસમાં પગના ચોક્કસ નુકસાન, અલ્સરની રચના અને જીવલેણ રુધિરાભિસરણ વિકૃતિઓ દ્વારા વર્ગીકૃત થયેલ છે).
ડાયાબિટીઝમાં મેક્રોઆંગિયોપેથી ધીમે ધીમે, પરંતુ સતત વિકાસ પામે છે. શરૂઆતમાં, દર્દી વ્યક્તિલક્ષી સ્નાયુઓની થાક, અંગોની ઠંડક, નિષ્ક્રિયતા અને અંગોની સંવેદનશીલતામાં ઘટાડો, પરસેવો વધારવા વિશે ચિંતા કરે છે. તે પછી, પહેલેથી જ ચિહ્નિત થયેલ ઠંડક અને અંગોની સુન્નતાની નોંધ લેવામાં આવે છે, નેઇલ નુકસાન નોંધપાત્ર છે (બેક્ટેરિયલ અને ફંગલ ઇન્ફેક્શનના ઉમેરા સાથે કુપોષણ). જ્યારે સ્થિતિ પ્રગતિ થાય છે ત્યારે અનિયંત્રિત સ્નાયુઓમાં દુખાવો, નબળા સંયુક્ત કાર્ય, ચાલવાનો દુખાવો, ખેંચાણ અને તૂટક તૂટક આક્ષેપો ખલેલ પહોંચાડે છે. તેને ડાયાબિટીક પગ કહેવામાં આવે છે. ફક્ત સક્ષમ સારવાર અને સાવચેત સ્વ-નિરીક્ષણ જ આ પ્રક્રિયાને ધીમું કરી શકે છે.

મેક્રોંગિઓયોપેથીની ઘણી ડિગ્રી છે:
સ્તર 0: ત્વચાને કોઈ નુકસાન નહીં.
સ્તર 1: ચામડી પરના નાના ભૂલો, સ્થાનિક સ્થિત છે, તેમાં ઉચ્ચારણ બળતરા પ્રતિક્રિયા હોતી નથી.
સ્તર 2: ત્વચાના સાધારણ deepંડા જખમ, ત્યાં બળતરા પ્રતિક્રિયા છે. Sionંડાઈમાં જખમની પ્રગતિની સંભાવના.
સ્તર 3: અલ્સેરેટિવ ત્વચાના જખમ, નીચલા હાથપગની આંગળીઓ પર તીવ્ર ટ્રોફિક વિકારો, આ સ્તરની જટિલતાઓને તીવ્ર બળતરા પ્રતિક્રિયાઓ સાથે આગળ વધે છે, ચેપ, એડીમા, ફોલ્લાઓની રચના અને teસ્ટિઓમેલિટીસના ફોકિસના ઉમેરા સાથે.
સ્તર 4: એક અથવા ઘણી આંગળીઓના ગેંગ્રેન, ઘણી વખત પ્રક્રિયા આંગળીઓથી શરૂ થતી નથી, પરંતુ પગથી (વધુ વખત તે ક્ષેત્ર કે જે દબાણના સંપર્કમાં આવે છે, અસરગ્રસ્ત થાય છે, રક્ત પરિભ્રમણ વિક્ષેપિત થાય છે અને એક પેશી મૃત્યુ કેન્દ્ર રચાય છે, ઉદાહરણ તરીકે, હીલ વિસ્તાર).
સ્તર 5: ગેંગ્રેન મોટાભાગના પગ અથવા પગને અસર કરે છે.
પરિસ્થિતિ એ હકીકત દ્વારા જટીલ છે કે પોલિન્યુરોપથી લગભગ એક સાથે એન્જીયોપેથી સાથે વિકસે છે. તેથી, દર્દીને ઘણીવાર દુખાવો થતો નથી અને ડ aક્ટરની મોડી સલાહ લે છે. એકમાત્ર, હીલ પરના જખમનું સ્થાન આમાં ફાળો આપે છે, કારણ કે તે સ્પષ્ટ દ્રષ્ટિકોણવાળા સ્થાનિકીકરણ નથી (દર્દી, એક નિયમ તરીકે, જો તે વ્યક્તિલક્ષી પરેશાન ન હોય અને કોઈ દુ isખ ન થાય તો તે કાળજીપૂર્વક તપાસ કરશે નહીં).
ન્યુરોપથી
ડાયાબિટીઝ પેરિફેરલ ચેતાને પણ અસર કરે છે, જે મજ્જાતંતુઓની મોટર અને સંવેદનાત્મક કાર્ય દ્વારા વર્ગીકૃત થયેલ છે.
ડાયાબિટીક પોલિનોરોપથી તેમની પટલના વિનાશને કારણે ચેતાને નુકસાન થાય છે. ચેતા આવરણમાં માયેલિન (મલ્ટિલેયર સેલ પટલ, જેમાં 75% ચરબી જેવા પદાર્થો, 25% પ્રોટીનનો સમાવેશ થાય છે) હોય છે, જે લોહીમાં ગ્લુકોઝની concentંચી સાંદ્રતાના સંપર્કમાં આવે ત્યારે નુકસાન થાય છે. પટલને નુકસાનને કારણે, ચેતા ધીમે ધીમે વિદ્યુત આવેગ કરવાની ક્ષમતા ગુમાવે છે. અને પછી તે બિલકુલ મરી શકે છે.
ડાયાબિટીક પોલિનોરોપથીના વિકાસ અને તીવ્રતા રોગની અવધિ, વળતરનું સ્તર અને સહવર્તી રોગોની હાજરી પર આધારિત છે. 5 વર્ષથી વધુ ડાયાબિટીઝ સાથે, પોલિનોરોપથી ફક્ત 15% વસ્તીમાં થાય છે, અને 30 વર્ષથી વધુ સમયગાળા સાથે, પોલીનેરોપથીના દર્દીઓની સંખ્યા 90% સુધી પહોંચે છે.
ક્લિનિકલી, પોલિનોરોપેથી સંવેદનશીલતા (તાપમાન અને પીડા) ના ઉલ્લંઘન દ્વારા પ્રગટ થાય છે, અને પછી મોટર કાર્ય.
ઓટોનોમિક પોલિનોરોપેથી - આ ડાયાબિટીઝની વિશેષ ગૂંચવણ છે, જે onટોનોમિક ચેતાના નુકસાનને કારણે થાય છે, જે રક્તવાહિની, જીનીટોરીનરી અને જઠરાંત્રિય માર્ગના કાર્યોને નિયંત્રિત કરે છે.
ડાયાબિટીક હૃદયના નુકસાનના કિસ્સામાં, દર્દીને લયની વિક્ષેપ અને ઇસ્કેમિયા (મ્યોકાર્ડિયલ oxygenક્સિજન ભૂખમરો) ની ધમકી આપવામાં આવે છે, જે અણધારી વિકાસ પામે છે. અને, જે ખૂબ જ ખરાબ છે, દર્દી મોટેભાગે હૃદયમાં કોઈ અગવડતા અનુભવતા નથી, કારણ કે સંવેદનશીલતા પણ નબળી પડે છે. ડાયાબિટીઝની આવી જટિલતા અચાનક કાર્ડિયાક મૃત્યુ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનો પીડારહિત કોર્સ અને જીવલેણ એરિથમિયાના વિકાસની ધમકી આપે છે.
ડાયાબિટીક (જેને ડિસ્મેટાબોલિક પણ કહેવામાં આવે છે) પાચનતંત્રને નુકસાન એ ક્ષતિગ્રસ્ત આંતરડાની ગતિ, કબજિયાત, પેટનું ફૂલવું, ખોરાક સ્થિર થાય છે, તેનું શોષણ ધીમું થાય છે, જેના પરિણામે ખાંડને નિયંત્રણમાં રાખવામાં મુશ્કેલીઓ આવે છે.
પેશાબના માર્ગને નુકસાન મૂત્રમાર્ગ અને મૂત્રમાર્ગના સરળ સ્નાયુઓના વિક્ષેપ તરફ દોરી જાય છે, જે અસંયમ તરફ દોરી જાય છે, વારંવાર ચેપ થાય છે અને ઘણીવાર ચેપ કિડનીને અસર કરે છે (ડાયાબિટીસના જખમ ઉપરાંત, પેથોજેનિક ફ્લોરા જોડાય છે).
પુરુષોમાં, ડાયાબિટીઝના લાંબા ઇતિહાસની પૃષ્ઠભૂમિની સામે, સ્ત્રીઓમાં - ડિસપેર્યુનિઆ (પીડાદાયક અને મુશ્કેલ જાતીય સંભોગ), ફૂલેલા અવ્યવસ્થાને અવલોકન કરી શકાય છે.
હજી સુધી, ચેતા નુકસાન અથવા વેસ્ક્યુલર નુકસાનનું પ્રાથમિક કારણ શું છે તે પ્રશ્ન હજી ઉકેલાયો નથી. કેટલાક સંશોધનકારો કહે છે કે વેસ્ક્યુલર અપૂર્ણતા ચેતા ઇસ્કેમિયા તરફ દોરી જાય છે અને આ પોલિનેરોપેથી તરફ દોરી જાય છે. બીજો ભાગ એવો દાવો કરે છે કે રક્ત વાહિનીઓના નિષ્કર્ષણનું ઉલ્લંઘન વેસ્ક્યુલર દિવાલને નુકસાન પહોંચાડે છે. મોટે ભાગે, સત્ય ક્યાંક વચ્ચે છે.
પ્રકાર 1 ડાયાબિટીઝના વિઘટન સાથેનો કોમા 4 પ્રકારો છે:
- હાયપરગ્લાયકેમિક કોમા (નોંધપાત્ર રીતે વધેલા રક્ત ખાંડની પૃષ્ઠભૂમિ સામે ચેતનાનું નુકસાન)
- કેટોએસિડોટિક કોમા (જીવતંત્રમાં કીટોન બોડીઝના સંચયના પરિણામે કોમા)
- લેક્ટાસિડિક કોમા (લેક્ટેટ સાથે શરીરના નશોને કારણે કોમા)
- હાઈપોગ્લાયકેમિક કોમા (બ્લડ સુગરમાં તીવ્ર ઘટાડોની પૃષ્ઠભૂમિ સામે કોમા)
સૂચિબદ્ધ દરેક શરતોને સ્વ-સહાયતા અને પરસ્પર સહાયતાના તબક્કે અને તબીબી હસ્તક્ષેપ બંનેમાં તાકીદની મદદની જરૂર છે. દરેક સ્થિતિની સારવાર અલગ હોય છે અને નિદાન, ઇતિહાસ અને સ્થિતિની તીવ્રતાના આધારે પસંદ કરવામાં આવે છે. પૂર્વસૂચન પણ દરેક સ્થિતિ માટે અલગ છે.
પ્રકાર 1 ડાયાબિટીસ
પ્રકાર 1 ડાયાબિટીઝની સારવાર એ બહારથી ઇન્સ્યુલિનની રજૂઆત છે, એટલે કે બિન-ઉત્પાદિત હોર્મોનનું સંપૂર્ણ રિપ્લેસમેન્ટ.
ઇન્સ્યુલિન ટૂંકી, અલ્ટ્રાશોર્ટ, મધ્યમ લાંબી અને લાંબી ક્રિયા છે. એક નિયમ તરીકે, ટૂંકી / અલ્ટ્રા-શોર્ટ અને વિસ્તૃત / મધ્યમ-લાંબી દવાઓના સંયોજનનો ઉપયોગ થાય છે. ત્યાં સંયોજન દવાઓ પણ છે (એક સિરીંજમાં ટૂંકા અને લાંબા સમય સુધી ઇન્સ્યુલિનનું સંયોજન).
અલ્ટ્રાશોર્ટ દવાઓ (એપીડ્રા, હુમાલોગ, નોવોરાપીડ), 1 થી 20 મિનિટ સુધી કાર્ય કરવાનું શરૂ કરે છે. 1 કલાક પછી મહત્તમ અસર, ક્રિયાનો સમયગાળો 3 થી 5 કલાકનો છે.
ટૂંકી-અભિનય કરતી દવાઓ (ઇન્સુમન, એક્ટ્રેપિડ, હ્યુમ્યુલિનગ્યુલર) અડધા કલાકથી કાર્ય કરવાનું શરૂ કરે છે, 2 - 4 કલાક પછી મહત્તમ અસર થાય છે, ક્રિયાનો સમયગાળો 6 - 8 કલાક છે.
મધ્યમ લાંબા સમયગાળાની દવાઓ (ઇન્સુમન, હ્યુમુલિન એનપીએચ, ઇન્સ્યુલટાર્ડ) લગભગ 1 કલાક પછી તેમની ક્રિયા શરૂ કરે છે, મહત્તમ અસર 4 - 12 કલાક પછી થાય છે, ક્રિયાની અવધિ 16 - 24 કલાક છે.
લાંબી (લાંબા સમય સુધી) ક્રિયાની તૈયારી (લેન્ટસ, લેવેમિર) લગભગ 24 કલાક એકસરખી રીતે કાર્ય કરે છે. તેઓ દિવસમાં 1 અથવા 2 વખત સંચાલિત થાય છે.
સંયુક્ત દવાઓ (ઇન્સુમાનકોમ્બી 25, મિકસ્ટર્ડ 30, હ્યુમુલિન એમ 3, નોવોમિક્સ 30, હુમાલોગમિક્સ 25, હુમાલોગમિક્સ 50) પણ દિવસમાં 1 અથવા 2 વખત આપવામાં આવે છે.
એક નિયમ મુજબ, સારવારના જીવનપદ્ધતિમાં વિવિધ અવધિના બે પ્રકારનાં ઇન્સ્યુલિન જોડવામાં આવે છે. આ સંયોજન દિવસ દરમિયાન ઇન્સ્યુલિનમાં શરીરની બદલાતી જરૂરિયાતોને આવરી લેવા માટે રચાયેલ છે.
લાંબી-અભિનય કરતી દવાઓ તેમના પોતાના ઇન્સ્યુલિનના બેઝલાઇન સ્તરની ફેરબદલ પ્રદાન કરે છે, એટલે કે, તે ખોરાક જે ખોરાકની ગેરહાજરીમાં પણ સામાન્ય રીતે માણસોમાં હાજર હોય છે. દિવસમાં 1 અથવા 2 વખત વિસ્તૃત ઇન્સ્યુલિનના ઇન્જેક્શન કરવામાં આવે છે.
શોર્ટ-એક્ટિંગ દવાઓ ખાવાના સમયે ઇન્સ્યુલિનની જરૂરિયાતને આવરી લેવા માટે બનાવવામાં આવી છે. ભોજન પહેલાં, દિવસમાં સરેરાશ 3 વખત ઇન્જેક્શન કરવામાં આવે છે. પ્રત્યેક પ્રકારના ઇન્સ્યુલિનનું પોતાનું વહીવટ કરવાની રીત હોય છે, કેટલીક દવાઓ 5 મિનિટ પછી કામ કરવાનું શરૂ કરે છે, અન્ય 30 પછી.
દિવસ દરમિયાન ટૂંકા ઇન્સ્યુલિનના વધારાના ઇન્જેક્શન પણ હોઈ શકે છે (તેમને સામાન્ય ભાષણમાં "જબ્સ" કહેવામાં આવે છે). આ જરૂરિયાત wasભી થાય છે જ્યારે ખોટું ભોજન હતું, શારીરિક પ્રવૃત્તિમાં વધારો થયો હતો અથવા જ્યારે આત્મ-નિયંત્રણથી ખાંડનું પ્રમાણ વધ્યું હતું.
ઇન્જેક્શન ક્યાં તો ઇન્સ્યુલિન સિરીંજ અથવા પંપ દ્વારા બનાવવામાં આવે છે. ત્યાં સ્વચાલિત પોર્ટેબલ સંકુલ છે જે કપડા હેઠળ શરીર પર સતત પહેરવામાં આવે છે, રક્ત પરીક્ષણ લે છે અને ઇન્સ્યુલિનની યોગ્ય માત્રામાં ઇન્જેક્ટ કરે છે - આ કહેવાતા "કૃત્રિમ સ્વાદુપિંડ" ઉપકરણો છે.
ડોઝની ગણતરી ડ doctorક્ટર દ્વારા હાથ ધરવામાં આવે છે - એન્ડોક્રિનોલોજિસ્ટ. આ પ્રકારની દવાઓની રજૂઆત એ ખૂબ જ જવાબદાર પ્રક્રિયા છે, કારણ કે અપૂરતું વળતર ઘણી મુશ્કેલીઓનો ખતરો આપે છે, અને ઇન્સ્યુલિનનો વધુ પડતો લોહીમાં શર્કરામાં તીવ્ર ઘટાડો થાય છે, ત્યાં સુધી હાયપોગ્લાયકેમિક કોમા.
ડાયાબિટીઝની સારવારમાં, આહારનો ઉલ્લેખ કરવો અશક્ય છે, કારણ કે કાર્બોહાઇડ્રેટ્સના પ્રતિબંધ વિના રોગ માટે પૂરતું વળતર નહીં મળે, જેનો અર્થ છે કે જીવન માટે તાત્કાલિક ભય છે અને ગૂંચવણોના વિકાસમાં વેગ આવે છે.
પ્રકાર 1 ડાયાબિટીસ આહાર

1. અપૂર્ણાંક પોષણ, દિવસમાં ઓછામાં ઓછા 6 વખત. દિવસમાં બે વાર પ્રોટીનનું ભોજન હોવું જોઈએ.
2. કાર્બોહાઇડ્રેટ્સનું પ્રતિબંધ લગભગ 250 ગ્રામ પ્રતિ દિવસ, સરળ કાર્બોહાઇડ્રેટ સંપૂર્ણપણે બાકાત છે.
3. પ્રોટીન, ચરબી, વિટામિન્સ અને ટ્રેસ તત્વોનું પૂરતું સેવન.
ભલામણ કરેલા ઉત્પાદનો: તાજી શાકભાજી (ગાજર, સલાદ, કોબી, કાકડીઓ, ટામેટાં), તાજી વનસ્પતિ (સુવાદાણા, સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ), લીલીઓ (દાળ, કઠોળ, વટાણા), આખા અનાજ અનાજ (જવ, ભૂરા ચોખા, બિયાં સાથેનો દાણો), કાચા બદામ, તેનાં રસ ઝરતાં ફળોની અને ફળો (મીઠું નથી, ઉદાહરણ તરીકે, પ્લમ, ગ્રેપફ્રૂટ, લીલા સફરજન, ગૂસબેરી, કરન્ટસ), વનસ્પતિ સૂપ, ઓક્રોશકા, ડેરી ઉત્પાદનો, ઓછી ચરબીવાળા માંસ અને માછલી, સીફૂડ (ઝીંગા, શીંગડાઓ), ઇંડા (ચિકન, ક્વેઈલ), બહુઅસંતૃપ્ત તેલ (કોળું અને સૂર્યમુખીના બીજ, ઓલિવ, ઓલિવ તેલ), ખનિજ જળ, અનવેઇટેડ ચા, જંગલી ગુલાબનો સૂપ.
મર્યાદિત માત્રામાં: સૂકા ફળો (તેમને 20 થી 30 મિનિટ સુધી પાણીમાં પલાળવું), તાજા બેરી અને ફળો (દરરોજ 1 કપ કરતા વધુ નહીં) નો રસ, મીઠા ફળો અને તેનાં રસ ઝરતાં ફળોની (કેળા, નાશપતીનો, સ્ટ્રોબેરી, આલૂ અને અન્ય) કેટલાક ભાગોમાં 1 ટુકડો અથવા એક મુઠ્ઠીભર બેરી, અપવાદ દ્રાક્ષ છે, જેમાં શુદ્ધ ગ્લુકોઝ હોય છે અને તરત જ રક્ત ખાંડમાં વધારો થાય છે, તેથી તેનો ઉપયોગ કરવો તે અત્યંત અનિચ્છનીય છે).
પ્રતિબંધિત: મીઠાઈઓ અને કન્ફેક્શનરી (કેક, કૂકીઝ, વેફલ્સ, જામ, મીઠાઈઓ), ચરબીયુક્ત માંસ અને માછલી, ઉચ્ચ ચરબીવાળા ડેરી ઉત્પાદનો, કાર્બોરેટેડ પીણાં અને પેક્ડ જ્યુસ અને અમૃત, પીવામાં માંસ, તૈયાર ખોરાક, સગવડતા ખોરાક, સફેદ બ્રેડ અને માખણ બેકરી ઉત્પાદનો, ચરબીયુક્ત બ્રોથના પ્રથમ અભ્યાસક્રમો અથવા ક્રીમ, ખાટા ક્રીમ, તમામ પ્રકારના આલ્કોહોલ, ગરમ સીઝનિંગ્સ અને મસાલા (સરસવ, હ horseર્સરેડિશ, લાલ મરી), કેચઅપ, મેયોનેઝ અને અન્ય ફેટી ચટણી સાથેના અનુભવો.
પરવાનગી આપેલા ખોરાકનો પણ વિચારપૂર્વક ઉપયોગ કરવો જોઇએ નહીં. પોષણ પ્રણાલીના વિકાસ માટે બ્રેડ યુનિટ્સનું એક ટેબલ બનાવવામાં આવ્યું છે.
બ્રેડ યુનિટ્સ (XE) એ કાર્બોહાઇડ્રેટ્સના સેવન માટેના હિસાબ માટે એક પ્રકારનો “માપ” છે. સાહિત્યમાં, સ્ટાર્ચ એકમો, કાર્બોહાઇડ્રેટ એકમો, રિપ્લેસમેન્ટ એકમોના સંકેતો છે - આ એક અને સમાન છે. 1 XE એ 10 થી 12 ગ્રામ કાર્બોહાઈડ્રેટ હોય છે. 1 XE 25 ગ્રામ વજનવાળા બ્રેડના ટુકડામાં સમાયેલ છે (સામાન્ય રોટલાથી 1 સે.મી. પહોળાઈનો એક સ્તર કાપો અને અડધા ભાગમાં કાપી નાખો, કારણ કે સામાન્ય રીતે ડાઇનિંગ રૂમમાં બ્રેડ કાપવામાં આવે છે). ડાયાબિટીઝના દર્દીઓ માટેના તમામ કાર્બોહાઇડ્રેટ ઉત્પાદનો બ્રેડ એકમોમાં માપવામાં આવે છે, ગણતરી માટે વિશેષ કોષ્ટકો છે (દરેક ઉત્પાદનનું XE માં પોતાનું "વજન" હોય છે). ડાયેબિટીસના દર્દીઓ માટે વિશેષ પોષણવાળા પેકેજો પર XE સૂચવવામાં આવે છે. ઇન્સ્યુલિનની માત્રાની ગણતરી વપરાશમાં લેવાયેલી XE ની માત્રા પર આધારિત છે.
પ્રકાર 1 ડાયાબિટીસની રોકથામ
પ્રકાર 1 ડાયાબિટીસના કિસ્સામાં, દર્દીનું કાર્ય એ જટિલતાઓને અટકાવવાનું છે. ડાયાબિટીસ શાળાઓમાં નિયમિત એન્ડોક્રિનોલોજિસ્ટની સલાહ અને સહભાગીતા તમને આમાં મદદ કરશે. ડાયાબિટીઝ સ્કૂલ એ વિવિધ સુવિધાઓના ડોકટરો દ્વારા હાથ ધરવામાં આવતી પ્રવૃત્તિ છે.એન્ડોક્રિનોલોજિસ્ટ, સર્જન અને ચિકિત્સકો દર્દીઓને બ્રેડ એકમોની ગણતરી, રક્ત ખાંડનું સ્વ-નિરીક્ષણ કરવા, બગાડને ઓળખવા અને સ્વ અને પરસ્પર સહાયતા આપવાનું શીખવે છે, તમારા પગની સંભાળ લે છે (આ એન્જીયોપેથી અને ન્યુરોપથીના વિકાસમાં અત્યંત મહત્વપૂર્ણ છે) અને અન્ય ઉપયોગી કુશળતા.
પ્રકાર 1 ડાયાબિટીસ એ એક રોગ છે જે જીવનનો માર્ગ બને છે. તેણીએ નિયમિત રૂપે ફેરફાર કરે છે, પરંતુ તમારી સફળતા અને જીવન યોજનાઓમાં દખલ કરતું નથી. તમે વ્યાવસાયિક પ્રવૃત્તિ, ચળવળની સ્વતંત્રતા અને બાળકોની ઇચ્છામાં મર્યાદિત નથી. ઘણા પ્રખ્યાત લોકો ડાયાબિટીઝથી જીવે છે, તેમાંથી શેરોન સ્ટોન, હોલી બ્યુરી, હોકી પ્લેયર બોબી ક્લાર્ક અને અન્ય ઘણા લોકો છે. સ્વ-નિરીક્ષણ અને ડ timelyક્ટરની સમયસર પહોંચમાં સફળતાની ચાવી. તમારી સંભાળ લો અને સ્વસ્થ બનો!
સામાન્ય માહિતી
"ડાયાબિટીઝ" શબ્દ ગ્રીક ભાષામાંથી આવ્યો છે અને તેનો અર્થ "વહેતું, વહેતું" છે, તેથી રોગનું નામ તેના મુખ્ય લક્ષણોમાંનું એક વર્ણવે છે - પોલીયુરિયા, પેશાબની વિશાળ માત્રામાં વિસર્જન. પ્રકાર 1 ડાયાબિટીઝને imટોઇમ્યુન, ઇન્સ્યુલિન આધારિત અને જુવેનાઇલ પણ કહેવામાં આવે છે. આ રોગ કોઈ પણ ઉંમરે થઈ શકે છે, પરંતુ ઘણી વાર તે પોતાને બાળકો અને કિશોરોમાં પ્રગટ કરે છે. તાજેતરના દાયકાઓમાં, રોગચાળાના સૂચકાંકોમાં વધારો થયો છે. ડાયાબિટીઝના તમામ સ્વરૂપોનું પ્રમાણ 1-9% છે, પેથોલોજીના ઇન્સ્યુલિન આધારિત આ પ્રકારમાં 5-10% કિસ્સા છે. આ ઘટના દર્દીઓની જાતિ પર આધારિત છે, જે સ્કેન્ડિનેવિયન લોકોમાં સૌથી વધુ છે.

પ્રકાર 1 ડાયાબિટીસનાં કારણો
રોગના વિકાસમાં ફાળો આપનારા પરિબળોની શોધ ચાલુ રહે છે. આજની તારીખમાં, તે સ્થાપિત કરવામાં આવ્યું છે કે પ્રકાર 1 ડાયાબિટીસ મેલીટસ જૈવિક વલણ અને બાહ્ય પ્રતિકૂળ અસરોના સંયોજનથી ઉત્પન્ન થાય છે. સ્વાદુપિંડના નુકસાનના સંભવિત કારણો, ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો શામેલ છે:
- આનુવંશિકતા. ઇન્સ્યુલિન આધારિત ડાયાબિટીસની વૃત્તિ સીધી લાઇનમાં ફેલાય છે - માતાપિતાથી બાળકોમાં. રોગની આગાહી કરતા જીન્સના કેટલાક સંયોજનો ઓળખો. તેઓ યુરોપ અને ઉત્તર અમેરિકાના રહેવાસીઓમાં સૌથી સામાન્ય છે. માંદા માતાપિતાની હાજરીમાં, બાળકની જોખમ સામાન્ય વસ્તીની તુલનામાં 4-10% વધે છે.
- અજાણ્યા બાહ્ય પરિબળો. કેટલાક પર્યાવરણીય પ્રભાવો છે જે પ્રકાર 1 ડાયાબિટીસને ઉશ્કેરે છે. આ તથ્યની પુષ્ટિ એ છે કે સમાન જનીનોના સમાન સમૂહ સાથેના જોડિયા ફક્ત 30-50% કેસોમાં એક સાથે બીમાર પડે છે. એવું પણ જોવા મળ્યું હતું કે જે લોકો ઉચ્ચ રોગચાળો ધરાવતા પ્રદેશમાં ઓછી ઘટનાઓ સાથે પ્રદેશથી સ્થળાંતર કરે છે તેમને સ્થળાંતર કરવાનો ઇનકાર કરતા કરતા ડાયાબિટીઝ થવાની સંભાવના વધારે હોય છે.
- વાયરલ ચેપ. સ્વાદુપિંડના કોષો માટે સ્વયંપ્રતિરક્ષા પ્રતિભાવ વાયરલ ચેપ દ્વારા ઉત્તેજિત કરી શકાય છે. મોટે ભાગે, કોક્સસીકી અને રૂબેલા વાયરસની અસરો.
- રસાયણો, દવાઓ. ઇન્સ્યુલિન ઉત્પન્ન કરતી ગ્રંથિના બીટા કોષોને કેટલાક રાસાયણિક એજન્ટો દ્વારા અસર થઈ શકે છે. આવા સંયોજનોનાં ઉદાહરણો ઉંદરોનું ઝેર અને સ્ટ્રેપ્ટોઝોકિન છે, જે કેન્સરના દર્દીઓ માટેની દવા છે.
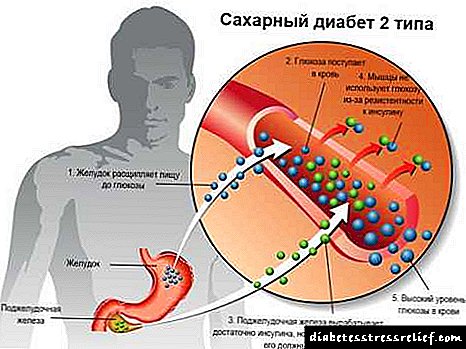
પેથોલોજી લેંગેરેહન્સના સ્વાદુપિંડના આઇલેટ્સના બીટા કોષોમાં હોર્મોન ઇન્સ્યુલિનના ઉત્પાદનની અપૂર્ણતા પર આધારિત છે. ઇન્સ્યુલિન આધારિત આ પેશીઓમાં હિપેટિક, એડિપોઝ અને સ્નાયુનો સમાવેશ થાય છે. ઇન્સ્યુલિન સ્ત્રાવના ઘટાડા સાથે, તેઓ લોહીમાંથી ગ્લુકોઝ લેવાનું બંધ કરે છે. હાઈપરગ્લાયકેમિઆની સ્થિતિ છે - ડાયાબિટીઝનું મુખ્ય સંકેત. લોહીની જાડાઈ, વાહિનીઓમાં લોહીનો પ્રવાહ ખલેલ પહોંચે છે, જે દૃષ્ટિની ક્ષતિ, હાથપગના ટ્રોફિક જખમ દ્વારા પ્રગટ થાય છે.
ઇન્સ્યુલિનની ઉણપ ચરબી અને પ્રોટીનનું ભંગાણ ઉત્તેજીત કરે છે. તેઓ લોહીના પ્રવાહમાં પ્રવેશ કરે છે અને પછી યકૃત દ્વારા કીટોન્સમાં ચયાપચય કરે છે, જે મગજની પેશીઓ સહિત બિન-ઇન્સ્યુલિન આધારિત પેશીઓ માટે energyર્જા સ્ત્રોત બને છે. જ્યારે રક્ત ખાંડની સાંદ્રતા 7-10 એમએમઓએલ / એલ કરતા વધી જાય છે, ત્યારે કિડની દ્વારા ગ્લુકોઝના વિસર્જનનો વૈકલ્પિક માર્ગ સક્રિય થાય છે. ગ્લુકોસુરિયા અને પોલ્યુરિયા વિકસે છે, પરિણામે ડિહાઇડ્રેશન અને ઇલેક્ટ્રોલાઇટની ઉણપનું જોખમ વધારે છે. પાણીના નુકસાનની ભરપાઇ કરવા માટે, તરસની લાગણી વધે છે (પોલિડિપ્સિયા).
પ્રકાર 1 ડાયાબિટીસના લક્ષણો
રોગના અભિવ્યક્તિના મુખ્ય ક્લિનિકલ સંકેતો એ છે કે પોલિરીઆ, પોલિડિપ્સિયા અને વજન ઘટાડવું. પેશાબ કરવાની વિનંતી વધુ વારંવાર થાય છે, દૈનિક પેશાબનું પ્રમાણ 3-4 લિટર સુધી પહોંચે છે, કેટલીકવાર રાત્રે અસંયમ દેખાય છે. દર્દીઓ તરસ્યા હોય છે, મોં શુષ્ક હોય છે, દરરોજ 8-10 લિટર સુધી પાણી પીવે છે. ભૂખ વધે છે, પરંતુ શરીરનું વજન months-૨ મહિનામાં -12-૨૨ કિલોગ્રામ ઘટે છે. વધુમાં, રાત્રે અનિદ્રા અને દિવસ દરમિયાન સુસ્તી, ચક્કર, ચીડિયાપણું અને થાક નોંધવામાં આવે છે. દર્દીઓ સતત થાક અનુભવે છે, સામાન્ય કાર્ય ભાગ્યે જ કરે છે.
ત્વચા અને મ્યુકોસ મેમ્બ્રેન, ફોલ્લીઓ, અલ્સરની ખંજવાળ આવે છે. વાળ અને નખની સ્થિતિ વધુ ખરાબ થાય છે, ઘા અને અન્ય ત્વચાના જખમ લાંબા સમય સુધી મટાડતા નથી. રુધિરકેશિકાઓ અને રુધિરવાહિનીઓમાં લોહીના પ્રવાહમાં ભંગાણને ડાયાબિટીક એન્જીયોપથી કહેવામાં આવે છે. રુધિરકેશિકાઓની હાર દ્રષ્ટિમાં ઘટાડો (ડાયાબિટીક રેટિનોપેથી), એડીમા સાથે રેનલ ફંક્શનની અવરોધ, ધમનીની હાયપરટેન્શન (ડાયાબિટીક નેફ્રોપથી), ગાલ અને રામરામ પર અસમાન બ્લશ દ્વારા પ્રગટ થાય છે. મેક્રોએંગિઓપથી સાથે, જ્યારે નસો અને ધમનીઓ રોગવિજ્ .ાનવિષયક પ્રક્રિયામાં સામેલ થાય છે, ત્યારે હૃદયની નળીઓ અને નીચલા હાથપગના એથરોસ્ક્લેરોસિસ પ્રગતિ કરવાનું શરૂ કરે છે, ગેંગ્રેન વિકસે છે.
અડધા દર્દીઓમાં, ડાયાબિટીક ન્યુરોપથીના લક્ષણો નક્કી કરવામાં આવે છે, જે ઇલેક્ટ્રોલાઇટ અસંતુલન, અપૂરતી રક્ત પુરવઠા અને નર્વસ પેશીઓના એડીમાનું પરિણામ છે. ચેતા તંતુઓની વાહકતા બગડે છે, આંચકા ઉશ્કેરે છે. પેરિફેરલ ન્યુરોપથી સાથે, દર્દીઓ પગમાં બળતરા અને પીડાની ફરિયાદ કરે છે, ખાસ કરીને રાત્રે, "ગૂસબbumમ્સ" ની લાગણી, નિષ્ક્રિયતા આવે છે, અને સ્પર્શની સંવેદનશીલતામાં વધારો થાય છે. Organsટોનોમિક ન્યુરોપથી એ આંતરિક અવયવોના કાર્યોની ખામી દ્વારા વર્ગીકૃત થયેલ છે - ત્યાં પાચક વિકાર, મૂત્રાશયનું પેરેસીસ, જિનેટરીનરી ચેપ, ઇરેક્ટાઇલ ડિસફંક્શન, એન્જેના પેક્ટોરિસના લક્ષણો છે. ફોકલ ન્યુરોપથી સાથે, વિવિધ સ્થાનિકીકરણ અને તીવ્રતાની પીડા બને છે.
પ્રકાર 1 ડાયાબિટીસ સારવાર
ડોકટરોના પ્રયત્નોનો હેતુ ડાયાબિટીઝના ક્લિનિકલ લાક્ષણિકતાઓને દૂર કરવા, તેમજ ગૂંચવણો અટકાવવા, દર્દીઓને સ્વતંત્ર રીતે નોર્મ norગ્લાયકેમિઆ જાળવવા માટે તાલીમ આપવાનો છે. દર્દીઓની સાથે નિષ્ણાતોની પોલિપ્રોફેશનલ ટીમ હોય છે, જેમાં એન્ડોક્રિનોલોજિસ્ટ્સ, ન્યુટ્રિશનિસ્ટ્સ, કસરત પ્રશિક્ષકોનો સમાવેશ થાય છે. સારવારમાં પરામર્શ, દવાઓનો ઉપયોગ, તાલીમ સત્રોનો સમાવેશ થાય છે. મુખ્ય પદ્ધતિઓમાં શામેલ છે:
- ઇન્સ્યુલિન ઉપચાર. મેટાબોલિક ડિસઓર્ડરના મહત્તમ પ્રાપ્ત વળતર માટે ઇન્સ્યુલિનની તૈયારીનો ઉપયોગ કરવો જરૂરી છે, હાઈપરગ્લાયકેમિઆની સ્થિતિને અટકાવે છે. ઇન્જેક્શન મહત્વપૂર્ણ છે. પરિચય યોજના વ્યક્તિગત રીતે સંકલિત કરવામાં આવે છે.
- આહાર કેટોજેનિક આહાર (કેટોન્સ ગ્લુકોઝને બદલે energyર્જા સ્ત્રોત તરીકે સેવા આપે છે) સહિત દર્દીઓને ઓછી કાર્બ આહાર બતાવવામાં આવે છે. આહારનો આધાર શાકભાજી, માંસ, માછલી, ડેરી ઉત્પાદનો છે. મધ્યમ માત્રામાં, જટિલ કાર્બોહાઇડ્રેટ્સના સ્ત્રોતોને મંજૂરી છે - આખા અનાજની બ્રેડ, અનાજ.
- વ્યક્તિગત શારીરિક પ્રવૃત્તિ નકારી. શારીરિક પ્રવૃત્તિ મોટાભાગના દર્દીઓ માટે ઉપયોગી છે જેની પાસે ગંભીર ગૂંચવણો નથી. વર્ગો વ્યાયામ ઉપચાર માટે પ્રશિક્ષક દ્વારા વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે, તે વ્યવસ્થિત રીતે હાથ ધરવામાં આવે છે. નિષ્ણાત દર્દીના સામાન્ય સ્વાસ્થ્ય, ડાયાબિટીઝના વળતરનું સ્તર ધ્યાનમાં લેતા, તાલીમની અવધિ અને તીવ્રતા નક્કી કરે છે. નિયમિત વ walkingકિંગ, એથ્લેટિક્સ, રમતો માટે સોંપેલ. પાવર સ્પોર્ટ, મેરેથોન દોડ વિરોધાભાસી છે.
- આત્મ-નિયંત્રણ તાલીમ. ડાયાબિટીઝની જાળવણીની સારવારની સફળતા દર્દીઓના પ્રેરણાના સ્તર પર આધારિત છે. વિશેષ વર્ગોમાં, તેઓને રોગની પદ્ધતિઓ વિશે, શક્ય વળતર પદ્ધતિઓ, ગૂંચવણો વિશે કહેવામાં આવે છે, ખાંડની માત્રા અને ઇન્સ્યુલિનના ઉપયોગની નિયમિત દેખરેખના મહત્વ પર ભાર મૂકે છે. દર્દીઓ તેમના પોતાના પર ઈંજેક્શન લેવાનું, ખાદ્ય ઉત્પાદનોની પસંદગી અને મેનૂ બનાવવાનું કૌશલ્ય શીખે છે.
- ગૂંચવણો નિવારણ. દવાઓનો ઉપયોગ થાય છે જે ગ્રંથિનીય કોષોના એન્ઝાઇમેટિક કાર્યમાં સુધારો કરે છે. આમાં એવા એજન્ટો શામેલ છે જે પેશી ઓક્સિજનકરણ, ઇમ્યુનોમોડ્યુલેટરી દવાઓને પ્રોત્સાહન આપે છે. પેથોલોજીના વિકાસને વેગ આપતા સંયોજનોને દૂર કરવા માટે ચેપ, હેમોડાયલિસીસ, એન્ટિડોટ થેરાપીની સમયસર સારવાર (થિઆઝાઇડ્સ, કોર્ટીકોસ્ટેરોઇડ્સ) હાથ ધરવામાં આવે છે.
પ્રાયોગિક ઉપચારમાં, BHT-3021 ડીએનએ રસીનો વિકાસ નોંધનીય છે. જે દર્દીઓમાં 12 અઠવાડિયા સુધી ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શન મળ્યા હતા, તેમાં પેનક્રેટિક આઇલેટ સેલ પ્રવૃત્તિના માર્કર સી-પેપ્ટાઇડનું સ્તર વધ્યું હતું. સંશોધનનો બીજો ક્ષેત્ર એ સ્ટેમ સેલ્સનું ગ્રંથિ કોષોમાં રૂપાંતર છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. ઉંદરો પરના પ્રયોગોએ સકારાત્મક પરિણામ આપ્યું, પરંતુ કાર્યવાહીની સલામતી માટેના પુરાવા ક્લિનિકલ પ્રેક્ટિસમાં પદ્ધતિનો ઉપયોગ કરવો જરૂરી છે.
આગાહી અને નિવારણ
ડાયાબિટીસ મેલિટસનું ઇન્સ્યુલિન આધારિત આ રોગ એક લાંબી બિમારી છે, પરંતુ યોગ્ય જાળવણી ઉપચાર દર્દીઓ માટે જીવનની ઉચ્ચ ગુણવત્તા જાળવવામાં મદદ કરે છે. નિવારક પગલાં હજી વિકસાવવામાં આવ્યા નથી, કારણ કે રોગના ચોક્કસ કારણો સ્પષ્ટ થયા નથી. પ્રારંભિક તબક્કે અને સમયસર સારવાર માટે રોગને ઓળખવા માટે હાલમાં જોખમ ધરાવતા તમામ લોકોને વાર્ષિક પરીક્ષાઓ લેવાની ભલામણ કરવામાં આવે છે. આ પગલું તમને સતત હાયપરગ્લાયકેમિઆની રચના ધીમું કરવાની મંજૂરી આપે છે, ગૂંચવણોની સંભાવનાને ઘટાડે છે.
સિમ્પ્ટોમેટોલોજી
તેના ક્રોનિક અભ્યાસક્રમ હોવા છતાં, રોગ, પ્રતિકૂળ પરિબળોના પ્રભાવ હેઠળ, ઝડપી વિકાસ અને તીવ્રતાના એક તબક્કાથી બીજા તબક્કે સંક્રમણ દ્વારા વર્ગીકૃત થયેલ છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસના સૌથી લાક્ષણિક ચિહ્નો પ્રસ્તુત છે:
- સતત તરસ - આ હકીકત તરફ દોરી જાય છે કે વ્યક્તિ દરરોજ દસ લિટર પ્રવાહી પી શકે છે,
- શુષ્ક મોં - વિપુલ પ્રમાણમાં પીવાના શાસનની પૃષ્ઠભૂમિ સામે પણ વ્યક્ત,
- વિપુલ પ્રમાણમાં અને વારંવાર પેશાબ કરવો,
- ભૂખ વધારો
- શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન,
- ત્વચા વગરની ત્વચા ખંજવાળ અને પ્યુર્યુલન્ટ જખમ,
- sleepંઘની ખલેલ
- નબળાઇ અને પ્રભાવમાં ઘટાડો
- નીચલા હાથપગના ખેંચાણ,
- વજન ઘટાડો
- દ્રષ્ટિની ક્ષતિ
- ઉબકા અને vલટી, જે થોડા સમય માટે રાહત આપે છે,
- સતત ભૂખ
- ચીડિયાપણું
- બેડવેટિંગ - બાળકોમાં આ લક્ષણ સૌથી સામાન્ય છે.
આ ઉપરાંત, આવા રોગ દરમિયાન, સ્ત્રીઓ અને પુરુષો ઘણીવાર ખતરનાક પરિસ્થિતિઓ વિકસિત કરે છે જેને તાત્કાલિક લાયક સહાયની જોગવાઈની જરૂર હોય છે. નહિંતર, ગૂંચવણો ariseભી થાય છે જે બાળક અથવા પુખ્ત વયના મૃત્યુ તરફ દોરી જાય છે. આ સ્થિતિમાં હાયપરગ્લાયકેમિઆ શામેલ છે, જે ગ્લુકોઝના સ્તરોમાં નોંધપાત્ર વધારો દ્વારા વર્ગીકૃત થયેલ છે.
ઉપરાંત, રોગના લાંબા સમય સુધી અભ્યાસક્રમ સાથે:
- વાળની માત્રામાં ઘટાડો, તેમની સંપૂર્ણ ગેરહાજરી સુધી, પગ પર
- Xanthomas દેખાવ,
- પુરુષોમાં બેલનપોસ્ટાઇટિસની રચના અને સ્ત્રીઓમાં વલ્વોવોગિનાઇટિસ,
- રોગપ્રતિકારક શક્તિના પ્રતિકારમાં ઘટાડો,
- હાડપિંજર સિસ્ટમને નુકસાન, વ્યક્તિને અસ્થિભંગ માટે વધુ સંવેદનશીલ બનાવે છે.
તે ધ્યાનમાં લેવું પણ યોગ્ય છે - પ્રકાર 1 ડાયાબિટીસ મેલીટસ સાથે ગર્ભાવસ્થા પેથોલોજીના કોર્સને નોંધપાત્ર રીતે જટિલ બનાવે છે.