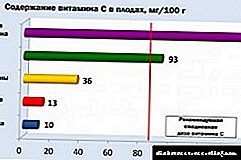
ડાયાબિટીસમાં હાયપરટેન્શન

પ્રકાર ગમે તે હોય, ડાયાબિટીઝના દર્દીઓનું નિદાન હાયપરટેન્શનથી થઈ શકે છે. તે દર્દીની સામાન્ય સ્થિતિને વધારે છે, કાર્ડિયાક પેથોલોજીના વિકાસનું જોખમ વધારે છે. સ્થિતિને દૂર કરવા માટે, તમારે સાબિત દવાઓ લેવાની અને જીવનશૈલી બદલવાની જરૂર છે. ડાયાબિટીઝ મેલિટસમાં હાયપરટેન્શનના દેખાવ, તેના તપાસ અને ઉપચાર માટેની પદ્ધતિઓ શું છે તે વિશે, અમારા લેખમાં આગળ વાંચો.
આ લેખ વાંચો
ડાયાબિટીઝમાં હાયપરટેન્શનના કારણો
આ બંને રોગો નજીકથી સંબંધિત છે, તેઓ એકબીજાને ટેકો આપે છે અને મજબૂત કરે છે. એ ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે હાયપરટેન્શન એ ડાયાબિટીસમાં કિડનીને નુકસાન અથવા એલિવેટેડ બ્લડ સુગરની પૃષ્ઠભૂમિ સામે વિકાસનું પરિણામ છે.
પ્રકાર 1 ડાયાબિટીસમાં, પ્રથમ વિકલ્પ પ્રવર્તે છે. ડાયાબિટીક નેફ્રોપથી કિડની દ્વારા રેઇનિન રચનામાં વધારો તરફ દોરી જાય છે, જે જૈવિક પ્રતિક્રિયાઓની સાંકળને ઉત્તેજિત કરે છે. પરિણામે, વેસ્ક્યુલર સ્વર વધે છે, લોહીમાં સોડિયમનું સ્તર, પ્રવાહી જાળવી રાખવામાં આવે છે.
બીજા પ્રકારનાં રોગમાં, હાયપરટેન્શનનું પ્રાથમિક, આવશ્યક સ્વરૂપ વિકસે છે, જેના માટે ડાયાબિટીઝની પૃષ્ઠભૂમિ છે. તે ડાયાબિટીક મેટાબોલિક ડિસઓર્ડર્સથી પહેલા અથવા પેદા થઈ શકે છે. મુખ્ય કારણ તરીકે, ઇન્સ્યુલિન પ્રતિકાર માનવામાં આવે છે.
દર્દી સામાન્ય માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પરંતુ કોષો તેનો જવાબ આપવાની ક્ષમતા ગુમાવે છે. લોહીમાં ગ્લુકોઝ એલિવેટેડ રહે છે, અને શરીરમાં શક્તિનો અભાવ છે. સ્વાદુપિંડ વળતર આપવા માટે હજી વધુ ઇન્સ્યુલિન ઉત્પન્ન કરે છે.
આ સ્થિતિ ઘણીવાર શરીરના વધુ વજનવાળા દર્દીઓમાં જોવા મળે છે. જોખમનાં પરિબળોમાં શામેલ છે:
- મુખ્યત્વે પેટમાં ચરબીનો જથ્થો,
- વારસાગત વલણ
- શારીરિક પ્રવૃત્તિનું નીચું સ્તર,
- અતિશય આહાર, મેનુમાં વધુ ચરબીયુક્ત માંસ અને ખાંડ,
- બિઅર સહિત દારૂનો દુરૂપયોગ.
એડિપોઝ પેશી જૈવિક સક્રિય સંયોજનો સ્ત્રાવ કરવામાં સક્ષમ છે. તેને એક પ્રકારનું અંતocસ્ત્રાવી અંગ પણ કહેવામાં આવે છે. સૌથી વધુ અભ્યાસ કરેલા છે: એન્જીયોટન્સિનોજેન, લેપ્ટિન, adડિપોનેક્ટીન, પ્રોસ્ટાગ્લાન્ડિન્સ, ઇન્સ્યુલિન જેવા વૃદ્ધિ પરિબળ.
તેઓ એક સાથે ઇન્સ્યુલિન માટે પેશીઓના પ્રતિકારમાં વધારો કરે છે અને રક્ત વાહિનીઓને સંકુચિત કરે છે. તેમની ભાગીદારીથી, એડ્રેનાલિન, કોર્ટિસોલ (તાણ હોર્મોન્સ) ની ધમનીઓની પ્રતિક્રિયા વધે છે, સોડિયમ અને પાણી જાળવવામાં આવે છે, વેસ્ક્યુલર દિવાલમાં સ્નાયુ તંતુઓની સંખ્યા વધે છે, જે તેના આરામથી અટકાવે છે. આ ઇન્સ્યુલિન રેઝિસ્ટન્સ, હાયપરટેન્શન અને મેદસ્વીપણું, વધારે કોલેસ્ટ્રોલના સંયોજનને સમજાવે છે, જેને જીવલેણ ચોકડી કહેવામાં આવે છે.
અને અહીં ટાઇપ 2 ડાયાબિટીઝના આહાર વિશે વધુ છે.
હાઈ બ્લડ પ્રેશરના લક્ષણો
હળવાથી મધ્યમ હાયપરટેન્શન માટે, મુખ્ય ફરિયાદ માથાનો દુખાવો છે. તે ચક્કર, સામાન્ય નબળાઇ, આંખોની સામેના બિંદુઓની ફ્લિરિંગ, ટિનીટસ સાથે જોડાયેલું છે. આમાંના કોઈપણ લક્ષણો વિશિષ્ટ નથી, અને મોટાભાગના દર્દીઓ દબાણમાં વધારો અનુભવતા નથી, ખાસ કરીને લાંબા ગાળાની highંચી સંખ્યા સાથે.
તેથી, કોઈ પણ સંવેદના પર ક્યારેય ધ્યાન કેન્દ્રિત કરી શકતું નથી, પરંતુ સૂચકાંકોનું માપન જરૂરી છે. ડાયાબિટીઝના દર્દીઓ માટે, તેઓ બ્લડ સુગર કરતા ઓછા મહત્વના નથી. ડાયાબિટીસના દર્દીઓમાં વેસ્ક્યુલર સ્વરને નબળું પાડવાનું વલણ હોવાને કારણે, અઠવાડિયામાં ઓછામાં ઓછું એકવાર બ્લડ પ્રેશરનું નિરીક્ષણ કરવું જરૂરી છે - જમ્યાના એક કલાક પહેલાં, સવારે sleepંઘ પછી અને તેના પહેલાંના બે કલાક પહેલાં. દિવસમાં એકવાર, દરેક હાથ પર standingભા રહીને, બેઠા અને સૂતા હો ત્યારે માપન લેવું જોઈએ.
ડાયાબિટીઝ અને હાયપરટેન્શનની પ્રગતિમાં, લક્ષ્યના અવયવોને નુકસાન થાય છે: હૃદયમાં દુખાવો, દબાણ, તાણના નિર્ણાયક વધારાથી તીવ્ર. કંઠમાળ પેક્ટોરિસથી વિપરીત, તેઓ શારીરિક તાણ સાથે સંકળાયેલા નથી અને નાઇટ્રોગ્લિસરિન દ્વારા દૂર કરવામાં આવતાં નથી. હૃદયની નિષ્ફળતા, શ્વાસની તકલીફ, પગમાં સોજો અને ઝડપી ધબકારા તેમનામાં ઉમેરવામાં આવે છે.
સેરેબ્રોવેસ્ક્યુલર અકસ્માત માટે, મેમરીમાં ઘટાડો, ચીડિયાપણું અને અનિદ્રા લાક્ષણિકતા છે. બૌદ્ધિક કાર્ય કરવાની ક્ષમતા ધીરે ધીરે ઓછી થાય છે, સુસ્તી દિવસ દરમિયાન દેખાય છે, ચાલતી વખતે ઉદાસીનતા, હતાશા અને હાથ ધ્રુજતા હોય છે.
વધતા દબાણ સાથે, ધુમ્મસ અથવા પડદો આંખો સામે દેખાય છે. રેટિનામાં સ્પષ્ટ ફેરફારોને લીધે, દ્રષ્ટિ ઓછી થાય છે, ડબલ રૂપરેખા થાય છે, નોંધપાત્ર બગાડ થાય છે અથવા દ્રષ્ટિની ખોટ પણ છે.
ડાયાબિટીઝના દર્દીઓ માટે શક્ય ગૂંચવણો
ડાયાબિટીઝ અને હાઈ બ્લડ પ્રેશરનું સંયોજન ઉદભવ અને ઝડપી પ્રગતિમાં ફાળો આપે છે:
- એથરોસ્ક્લેરોસિસ - મ્યોકાર્ડિયલ ઇસ્કેમિયા (એન્જીના પેક્ટોરિસ, હાર્ટ એટેક), મગજ (ડિસ્ક્રાઇક્યુલેટરી એન્સેફાલોપથી, સ્ટ્રોક), અંગો (વિક્ષેપિત ક્લોડિકેશન સિન્ડ્રોમ સાથેના જખમને કાiteીને)
- ફેફસાં, પિત્તાશયમાં લોહીના સ્થિરતા સાથે હૃદયની નિષ્ફળતા
- રેનલ નિષ્ફળતાના પરિણામ સાથે હાયપરટેન્સિવ અને ડાયાબિટીસ નેફ્રોપથી,
- રેટિનોપેથી (રેટિનાના વાસણોમાં પરિવર્તન), ગ્લુકોમા, રેટિનામાં હેમરેજિસ, દ્રષ્ટિની ખોટ સાથે તેનું એક્સ્ફોલિયેશન,
- પુરુષોમાં જાતીય નબળાઇ, બંને જાતિમાં આકર્ષણ ઘટે છે.
પ્રેશરથી પીવા માટે શું ગોળીઓ
અભ્યાસ મુજબ ડાયાબિટીઝવાળા બ્લડ પ્રેશરના માત્ર ત્રીજા દર્દીઓ જ ઇચ્છિત સ્તર હાંસલ કરે છે. પરિસ્થિતિ એ હકીકતથી વકરી છે કે ફાર્મસી નેટવર્કમાં ઘણા બાયોડેડિટિવ્સ અને ગૌણ મહત્વની દવાઓ છે. હાયપરટેન્શન અને ડાયાબિટીસ સામાન્ય હોવાને કારણે, "ચમત્કાર અર્થ" ની સહાયથી ત્વરિત નિકાલ માટે પૂરતી જાહેરાત offersફર છે.
તે સમજવું મહત્વપૂર્ણ છે કે તમે કોઈપણ ગોળીઓ લઈ શકો છો, પરંતુ થોડા લોકોની સાબિત ઉપચારાત્મક અસર છે. ઉદાહરણ તરીકે, સલ્ફર ધરાવતા એમિનો એસિડ ટૌરિનને ડાયાબિટીસ મેલિટસ, હાયપરટેન્શન અને હાર્ટ નિષ્ફળતામાં ઉપયોગ માટે સૂચવવામાં આવે છે.
દવા ચરબી ચયાપચયને સામાન્ય બનાવે છે, મગજમાં આવેગની વાહકતામાં સુધારો કરે છે, અને એન્ટિકોનવલ્સેન્ટ પ્રવૃત્તિ ધરાવે છે. બ્લડ પ્રેશર પર તેની અસર પણ છે, પરંતુ તે કોઈ હાયપોટેન્શન એજન્ટને આભારી નથી. આરોગ્ય, સ્વ-દવાના તમામ પ્રયોગો જટિલતાઓને સમાપ્ત કરે છે.
એસીઇ અવરોધકો અને એન્જીયોટેન્સિન રીસેપ્ટર વિરોધી
એન્જીયોટેન્સિન-કન્વર્ટીંગ એન્ઝાઇમ (એસીઇ) એન્જીયોટેન્સિન 2 ની રચનાને પ્રોત્સાહન આપે છે. મજબૂત વાસોકોન્સ્ટ્રિક્ટર ગુણધર્મો ધરાવતા આ પદાર્થ, તેના વધતા સ્તરથી બ્લડ પ્રેશર વધે છે. એસીઇ અવરોધકોનું જૂથ આ પ્રતિક્રિયાને અટકાવે છે, અને રીસેપ્ટર વિરોધી પહેલેથી રચાયેલ એન્જીયોટેન્સિન 2 ને તેની અસર પ્રદાન કરવાની મંજૂરી આપતા નથી.
હાયપરટેન્શનવાળા ડાયાબિટીઝની સારવારમાં ડ્રગના આ બે જૂથો સૌથી મહત્વપૂર્ણ છે. આ તે હકીકતને કારણે છે કે તેઓ:
- હાયપરટેન્શનની સારવારને લીધે કિડનીની પેશીઓને વિનાશથી સુરક્ષિત કરો, પણ કિડનીની ધમનીઓ વિસ્તૃત કરો, ગ્લોમેર્યુલસની અંદરનું દબાણ ઓછું કરો, પ્રોટીન ગુમાવો, પેશાબની શુદ્ધિકરણની પ્રક્રિયાને સામાન્ય બનાવો
- રુધિરાભિસરણ નિષ્ફળતા સાથે હૃદય પરનો ભાર ઘટાડવામાં મદદ કરો,
- ઇન્સ્યુલિન માટે પેશી સંવેદનશીલતા સુધારવા.
એન્જીઓટેન્સિન 2 વિરોધી લોકો સારી રીતે સહન કરે છે, કારણ કે તેમના શરીર પર પસંદગીયુક્ત અસર હોય છે, અને ડાબી ક્ષેપકની હૃદયની સ્નાયુઓની જાડાઈ પણ ઘટાડી શકે છે. સૌથી અસરકારક ACE અવરોધકો:
સૌથી અસરકારક રીસેપ્ટર બ્લocકર્સ:
મૂત્રવર્ધક દવા
થાઇઝાઇડ્સના જૂથમાંથી મૂત્રવર્ધક પદાર્થનો ઉપયોગ કરીને સારવાર માટે - નાના ડોઝમાં હાયપોથાઇઝાઇડ. મોટેભાગે, તે સંયુક્ત એન્ટિહાઇપરટેન્સિવ દવાઓના ભાગ રૂપે સૂચવવામાં આવે છે. દરરોજ 25 મિલિગ્રામ સુધીની માત્રામાં, તે ગ્લુકોઝ અને કોલેસ્ટરોલ, પેશાબની સેલ્ટ અને ક્ષારના સંતુલનના વિનિમયને વિક્ષેપિત કરતું નથી. નેફ્રોપેથીમાં બિનસલાહભર્યું. થિયાઝાઇડ જેવી તૈયારીઓ એરીફોન, ઇંડાપામાઇડ સારી રીતે સહન કરે છે અને કિડનીને વિનાશથી સુરક્ષિત કરે છે. ડાયાબિટીસમાં અન્ય મૂત્રવર્ધક પદાર્થોની અસર સાબિત થતી નથી.
બીટા બ્લocકર
હાર્ટ એટેક પછી, સહજ હૃદયની નિષ્ફળતા, કંઠમાળ પેક્ટોરિસ માટે સૂચવાયેલ. તે ધ્યાનમાં લેવું અગત્યનું છે કે તેમના ઉપયોગથી રક્ત ખાંડમાં ઘટાડો થવાના અભિવ્યક્તિને માસ્ક કરે છે. તેથી, ડાયાબિટીસ, ખાસ કરીને પ્રવેશના પહેલા અઠવાડિયામાં, હાઈપોગ્લાયકેમિઆના હુમલાની શરૂઆતને ચૂકી શકે છે. રક્તવાહિની દવાઓ લાભ લે છે. આનો અર્થ એ છે કે તેઓ હૃદયની માંસપેશીઓમાં રીસેપ્ટર્સને અવરોધિત કરે છે અને અન્ય અંગો પર લગભગ કોઈ અસર નથી કરતા.
ડાયાબિટીક કાર્ડિયોમાયોપથી (હૃદયને નુકસાન), નેબિવલ, કાર્વેડિલોલ, સૌથી સલામત છે.
કેલ્શિયમ વિરોધી
તેમના ફાયદા એ ચયાપચયની અસરનો અભાવ છે. ડાયાબિટીઝના દર્દીઓને લાંબા સમયથી ચાલતી દવાઓ બતાવવામાં આવે છે, તેઓ સ્ટ્રોકને રોકવામાં મદદ કરે છે. હાયપરટેન્શનની જટિલ સારવારમાં તેઓ વધુ વખત ઉપયોગમાં લેવાય છે. દર્દીઓ નોર્વાસ્ક, નિમોટોપ, લેર્કામેન, અદલાટ રિટેર્ડ સૂચવવામાં આવે છે. પૂર્વ-ઇન્ફાર્ક્શન સ્થિતિ અથવા હૃદયની નિષ્ફળતામાં, ટૂંકા અભિનયની ગોળીઓ પ્રતિબંધિત છે.
નેફ્રોપથી સાથે, તેઓ મર્યાદિત ઉપયોગમાં લેવાય છે, વધુ વખત સિનારીઝિન અને ડાયકોર્ડિન રિટેર્ડ.
ઇમિડાઝોલિન રીસેપ્ટર્સના એગોનિસ્ટ્સ (ઉત્તેજક)
મગજના સ્ટેમ પરની ક્રિયાને કારણે, સહાનુભૂતિશીલ નર્વસ સિસ્ટમની પ્રવૃત્તિ ઓછી થાય છે: તેઓ વેસ્ક્યુલર દિવાલને આરામ કરે છે, શાંત કરે છે, પલ્સ રેટને સામાન્ય કરે છે. તેઓ ડાયાબિટીઝ માટેનું આશાસ્પદ જૂથ માનવામાં આવે છે, કારણ કે તે ઇન્સ્યુલિન પ્રતિકાર ઘટાડે છે અને ચરબીના ભંગાણને સક્રિય કરે છે. ફિઝિયોટન્સ, આલ્બરેલ સૌથી પ્રખ્યાત દવાઓ છે.
આલ્ફા બ્લocકર
લોહીનું દબાણ ઓછું કરવું, કાર્બોહાઇડ્રેટ અને ચરબીનું ચયાપચય સુધારવું. પરંતુ તેમની પાસે એક મહત્વપૂર્ણ નકારાત્મક સંપત્તિ છે - તેઓ દબાણમાં તીવ્ર ઘટાડો (મૂર્છા, વેસ્ક્યુલર પતન) ઉશ્કેરે છે. તેથી, ડાયાબિટીઝ સાથે, તેનો ઉપયોગ કરવો તે અનિચ્છનીય છે. ન્યુરોપથીની હાજરીમાં, 55 વર્ષ પછી સૂચવવાનું તે ખાસ કરીને ખતરનાક છે. કર્દુરા અને સેટેગિસ સામાન્ય રીતે પ્રોસ્ટેટ ગ્રંથિના કદના સહવર્તી વિસ્તરણ સાથે ભલામણ કરવામાં આવે છે.
કેવી રીતે પોષણ બ્લડ પ્રેશરને અસર કરે છે
જો ડાયાબિટીઝવાળા દર્દીને પ્રથમ વખત દબાણમાં (145-150 / 85-90 મીમી એચ.જી. સુધી) મધ્યમ વધારો થયો હોવાનું જાણવા મળે છે, તો પછી એક મહિના માટે શરીરના વજનમાં ઘટાડો અને આહારમાં મીઠું પ્રતિદિન 3 જી પ્રતિબંધિત કરવાની ભલામણ કરી શકાય છે. આ તે હકીકતને કારણે છે કે મોટેભાગે હાયપરટેન્શનમાં મીઠું આધારીત કોર્સ હોય છે. જો ટાઇપ 2 ડાયાબિટીઝવાળા દર્દી મૂળથી 5% જેટલું વજન ઘટાડવાનું સંચાલન કરે છે, તો પછી તે નીચે મુજબ છે:
- જીવલેણ ગૂંચવણોનું 25% ઓછું જોખમ,
- પ્રેશર સૂચકાંકો સરેરાશ એકમ 10 ની નીચે આવશે,
- બ્લડ ગ્લુકોઝમાં 35-45% અને ગ્લાયકેટેડ હિમોગ્લોબિનમાં 15% ઘટાડો થશે,
- લિપિડ પ્રોફાઇલ સામાન્ય થાય છે.
હાયપરટેન્શન અને ડાયાબિટીસ માટેના આહારના નિયમો
પ્રકાર 1 ડાયાબિટીસમાં, હાયપરટેન્શન નેફ્રોપથી સાથે થાય છે. તેથી, મીઠું વિના રસોઈ તરફ સ્વિચ કરવું મહત્વપૂર્ણ છે, અને મીઠું ચડાવવા માટે દર્દીને તેના હાથમાં 2-3 ગ્રામ આપવામાં આવે છે. મેનૂમાં સમાવેશ માટે ભલામણ કરેલ:
- વનસ્પતિ તેલ સલાડ,
- શાકાહારી પ્રથમ અભ્યાસક્રમો
- બાફેલી માંસ, સૂપ રેડવું જ જોઇએ. ફક્ત ઓછી ચરબીવાળી જાતોની મંજૂરી છે,
- વરાળ અથવા બાફેલી માછલી, માંસબsલ્સ અને બાફેલા માંસબોલ્સ,
- ઓછી ચરબીવાળા કુટીર ચીઝ, લેક્ટિક પીણાં,
- બાફેલી શાકભાજી, કેસરરોલ,
- બિયાં સાથેનો દાણો અને ઓટમીલ
- ફટકો અને તેનાં રસ ઝરતાં ફળોની unsweetened.
આહારમાં તૈયાર કેન, પનીર, ધૂમ્રપાન કરેલા માંસ, સોસેજ, ગરમ મસાલા, કન્ફેક્શનરી ન હોવી જોઈએ.
જાડાપણું અને હાયપરટેન્શન સાથે, ઓછી કેલરીવાળા આહાર સૂચવવામાં આવે છે. કાર્બોહાઇડ્રેટ ખોરાક ઓછા ગ્લાયકેમિક ઇન્ડેક્સ સાથે પસંદ કરવા માટે મહત્વપૂર્ણ છે. ઉપયોગી તાજી અને બાફેલી બિન સ્ટાર્ચ શાકભાજી - કોબી, કાકડી, ઝુચિિની, ટામેટાં, રીંગણા, કચુંબર ગ્રીન્સ. બ્રેડ અને અનાજની માત્રા મર્યાદિત છે. અનાજ અને લીગડાઓનો ઉપયોગ ફક્ત સૂપ માટે થાય છે.
કડક પ્રતિબંધ હેઠળ:
- ખાંડ, મીઠાઈઓ,
- તૈયાર ચટણી, જ્યુસ, સ્વીટ સોડા,
- ફાસ્ટ ફૂડ સીઝનીંગ
- દારૂ
- ચરબીવાળા માંસ, ડેલી માંસ,
- અથાણાં, ધૂમ્રપાન, મરીનેડ્સ,
- છૂંદેલા બટાટા અથવા સૂપ,
- પાસ્તા, સફેદ ચોખા, કૂસકૂસ, બલ્ગુર,
- બાફેલી ગાજર અને બીટ,
- મીઠા ફળ
- 5% ચરબીમાંથી ક્રીમ, કુટીર ચીઝ.
દર્દીની જીવનશૈલી
જો પહેલાં, ધોરણની ઉપલા મર્યાદાને 140/90 મીમી આરટી ગણવામાં આવતી હતી. આર્ટ., પછી 2017 માં, અમેરિકન હાર્ટ એસોસિએશને 130/80 થી 140/90 વચ્ચેના અંતરાલને હાયપરટેન્શનની પ્રથમ ડિગ્રીને આભારી રાખવાનો પ્રસ્તાવ મૂક્યો. ડાયાબિટીઝના દર્દીઓ માટે, તે પહેલાં પણ, 130/80 નું સ્તર ઓળંગવાની ભલામણ કરવામાં આવતી નહોતી. સમય જતાં, કદાચ આ માપદંડ ઘટશે.
આવા ફેરફારો જે સાબિત થયા છે તેના કારણે થાય છે: 120 થી 130 મીમી એચ.જી. વચ્ચેના સિસ્ટોલિક દબાણ સાથે. કલા. વેસ્ક્યુલર ગૂંચવણોનું જોખમ નોંધપાત્ર રીતે ઓછું છે. તેથી, એવી ભલામણ કરવામાં આવે છે કે જે દર્દીઓનું દબાણ સામાન્ય નજીક હોય છે, તેઓ પણ તેમની જીવનશૈલીમાં ફેરફાર કરે. 130/80 મીમીથી વધુ આરટી. કલા. આ નિયમો કડકપણે જરૂરી છે:
- ધૂમ્રપાન અને દારૂના દુરૂપયોગનો સંપૂર્ણ સમાપન,
- ચરબીયુક્ત ખોરાકના આહારમાંથી બાકાત, ખાસ કરીને તેમાં વધારે કોલેસ્ટ્રોલ (ચરબીવાળા માંસ, alફલ, અર્ધ-તૈયાર ઉત્પાદનો), મીઠાઈઓ અને પેસ્ટ્રી, ટેબલ મીઠું 3-5 જી કરતાં વધુ,
- ઓછામાં ઓછા અડધા કલાકની દૈનિક શારીરિક પ્રવૃત્તિ,
- બ્લડ પ્રેશર મોનિટરિંગ
- હાયપરટેન્શનની સારવાર માટે દવાઓનો ઉપયોગ,
- દિવસના શાસનનું પાલન, રાત્રિના કામનો ઇનકાર,
- તાણ હેઠળ રાહતની તકનીકોમાં નિપુણતા (શ્વાસ લેવાની કસરત, યોગ, ધ્યાન, પ્રકૃતિમાં ચાલવું, શાંત સંગીત, સુગંધ, ચિકિત્સા), એક્યુપ્રેશર (ભમરની આંતરિક અંત, ઓસિપુટ હેઠળ મહત્તમ દુખાવોનું સ્થળ, તાજનું કેન્દ્ર).
અને ડાયાબિટીઝ કયા પ્રકારનાં છે તે વિશે અહીં વધુ છે.
ડાયાબિટીઝ અને હાયપરટેન્શન એકબીજાના અભિવ્યક્તિઓને મજબૂત કરે છે. પ્રકાર 1 ડાયાબિટીસમાં, નેફ્રોપથી એ હાઈ બ્લડ પ્રેશરનું કારણ છે, અને પ્રકાર 2 ડાયાબિટીસમાં, મેદસ્વીતા અને ઇન્સ્યુલિન પ્રતિકાર એ કારણ છે. અભિવ્યક્તિઓ ઘણીવાર બિન-વિશિષ્ટ હોય છે, તેથી સૂચકાંકોનું નિયમિતપણે માપવું મહત્વપૂર્ણ છે. ડાયાબિટીસના ઘટાડા માટે એસીઇ અવરોધકો અને એન્જીઓટેન્સિન 2 રીસેપ્ટર વિરોધી, સંયોજન ઉપચાર શ્રેષ્ઠ છે.
આહારમાં ફેરફાર, વજન ઘટાડવાની અને ખરાબ ટેવો છોડી દેવાની પણ ભલામણ કરવામાં આવે છે.
હાયપરટેન્શનના ફોર્મ
ડાયાબિટીઝની સ્થિતિમાં વેસ્ક્યુલર બેડમાં દબાણમાં વધારો સિસ્ટોલિક બ્લડ પ્રેશર defined 140 એમએમએચજી તરીકે વ્યાખ્યાયિત કરવામાં આવે છે. અને ડાયસ્ટોલિક બ્લડ પ્રેશર mm 90 એમએમએચજી ડાયાબિટીસમાં હાઈ બ્લડ પ્રેશર (બીપી) ના બે સ્વરૂપો છે:
- ડાયાબિટીઝની પૃષ્ઠભૂમિ પર એકલતાવાળા હાયપરટેન્શન,
- ડાયાબિટીક નેફ્રોપથીને કારણે હાયપરટેન્શન,
ડાયાબિટીક નેફ્રોપથી એ ડાયાબિટીસ મેલીટસમાં મુખ્ય માઇક્રોવાસ્ક્યુલર સમસ્યાઓમાંની એક છે અને પશ્ચિમી વિશ્વમાં તીવ્ર રેનલ નિષ્ફળતાનું મુખ્ય કારણ છે. તેમજ પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓમાં વિકૃતિકરણ અને મૃત્યુદરનું મુખ્ય ઘટક છે. કિડનીના વાહિનીઓમાં પેથોલોજીના વિકાસને લીધે, હાયપરટેન્શન દ્વારા ટાઇપ 1 ડાયાબિટીસ વારંવાર પ્રગટ થાય છે. ટાઇપ 2 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, કિડનીમાં રોગવિજ્ .ાનવિષયક અભિવ્યક્તિના પ્રાથમિક અભિવ્યક્તિ પહેલાં બ્લડ પ્રેશરમાં ઘણી વખત અસ્તિત્વમાં હોય છે. એક અધ્યયનમાં, નવા નિદાન કરેલા પ્રકાર 2 ડાયાબિટીસ મેલીટસવાળા 70% દર્દીઓમાં પહેલાથી હાયપરટેન્શન હતું.
ડાયાબિટીસમાં હાયપરટેન્શનના કારણો
વિશ્વમાં, લગભગ 970 મિલિયન લોકો હાયપરટેન્શનથી પીડાય છે. ડબ્લ્યુએચઓ વિશ્વમાં અકાળ મૃત્યુના સૌથી મહત્વપૂર્ણ કારણો તરીકે હાયપરટેન્શનને જુએ છે, અને આ સમસ્યા ફેલાઈ રહી છે. 2025 માં, એવો અંદાજ છે કે ત્યાં 1.56 અબજ લોકો હાઈ બ્લડ પ્રેશરથી જીવે છે. સ્વતંત્ર અથવા એક સાથે હાજર એવા મૂળભૂત પરિબળોને કારણે હાયપરટેન્શન વિકસે છે:
- હૃદય વધુ બળથી કામ કરે છે, જહાજો દ્વારા લોહીને પમ્પ કરે છે.
- એસેરોસ્ક્લેરોટિક તકતીઓ સાથે વેસલ્સ (આર્ટિઓરlesલ્સ) સ્પાસmodમોડિક અથવા ભરાયેલા લોહીના પ્રવાહનો પ્રતિકાર કરે છે.
લોહીમાં ગ્લુકોઝ અને હાયપરટેન્શનમાં વધારો એ સામાન્ય રોગકારક જીવાણુઓ છે, જેમ કે સહાનુભૂતિશીલ નર્વસ સિસ્ટમ, રેનિન-એન્જીયોટેન્સિન-એલ્ડોસ્ટેરોન સિસ્ટમ. આ પાથ એકબીજાને ક્રિયાપ્રતિક્રિયા કરે છે અને પ્રભાવિત કરે છે અને એક દુષ્ટ ચક્ર બનાવે છે. હાયપરટેન્શન અને ડાયાબિટીસ એ મેટાબોલિક સિન્ડ્રોમના અંતિમ પરિણામો છે. તેથી, તેઓ એક પછી એક સમાન વ્યક્તિમાં અથવા સ્વતંત્ર રીતે એક બીજાથી વિકાસ કરી શકે છે.
જોખમ પરિબળો અને લક્ષણો
અમેરિકન ડાયાબિટીઝ એસોસિએશન અનુસાર, 2 પેથોલોજીઓનું સંયોજન ખાસ કરીને જીવલેણ છે અને હાર્ટ એટેક અથવા સ્ટ્રોકનું જોખમ નોંધપાત્ર રીતે વધારે છે. ટાઇપ 2 ડાયાબિટીઝ અને ધમનીનું હાયપરટેન્શન પણ અન્ય અવયવો અને સિસ્ટમોને નુકસાનની શક્યતામાં વધારો કરે છે, જેમ કે કિડની નેફ્રોન અને રેટિનોપેથી (આંખના ગુલાબી વાહિનીઓના પેથોલોજી) ને નુકસાન થાય છે. ડાયાબિટીક રેટિનોપેથીમાં 2.6% અંધત્વ થાય છે. અનિયંત્રિત ડાયાબિટીસ એ માત્ર આરોગ્ય પરિબળ નથી જે હાઈ બ્લડ પ્રેશરનું જોખમ વધારે છે. જો નીચેના જોખમોમાંથી એક કરતાં વધુ પરિબળો હોય તો હૃદયના સ્નાયુઓની નેક્રોસિસ અથવા મગજની હેમરેજની સંભાવના ઝડપથી વધે છે:
- તણાવ
- ચરબી, મીઠું,
- બેઠાડુ જીવનશૈલી, એડિનેમિયા,
- અદ્યતન વય
- સ્થૂળતા
- ધૂમ્રપાન
- દારૂ પીવો
- ક્રોનિક રોગો.
 બ્લડ પ્રેશરનું માપન નિયમિતપણે ઇચ્છનીય છે.
બ્લડ પ્રેશરનું માપન નિયમિતપણે ઇચ્છનીય છે.નિયમ પ્રમાણે, હાયપરટેન્શનમાં ચોક્કસ લક્ષણો હોતા નથી અને તેની સાથે માથાનો દુખાવો, ચક્કર અને સોજો આવે છે. તેથી જ તમારે નિયમિતપણે તમારા બ્લડ પ્રેશરની તપાસ કરવાની જરૂર છે. ડ visitક્ટર દરેક મુલાકાતમાં તેને માપશે, અને દરરોજ ઘરે તપાસવાની ભલામણ કરશે. ડાયાબિટીઝના સૌથી સામાન્ય લક્ષણો છે:
- વારંવાર પેશાબ
- તીવ્ર તરસ અને ભૂખ
- વજનમાં વધારો અથવા ઝડપી વજન ઘટાડવું,
- પુરુષ જાતીય તકલીફ,
- હાથ અને પગમાં નિષ્ક્રિયતા આવે છે અને કળતર થાય છે.
દબાણ ઓછું કેવી રીતે કરવું?
સુગરના ઉચ્ચ સ્તરની હાજરીમાં, બ્લડ પ્રેશરને 140/90 મીમી એચ.જી. રાખવાની ભલામણ કરવામાં આવે છે. કલા. અને નીચે. જો પ્રેશરની સંખ્યા વધુ હોય, તો એન્ટિહાઇપરટેન્સિવ દવાઓથી સારવાર શરૂ કરવી જોઈએ. ઉપરાંત, કિડની, આંખોની રોશની અથવા ભૂતકાળમાં સ્ટ્રોકની હાજરીની સમસ્યાઓ એ ઉપચાર માટેના સીધા સંકેતો છે. વય, લાંબી રોગો, રોગના કોર્સ, ડ્રગ પ્રત્યે સહનશીલતાના આધારે હાજરી આપતા ચિકિત્સક દ્વારા ડ્રગની પસંદગી વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે.
એક સાથે કોર્સ સાથે સારવાર માટે ડ્રગ્સ
ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર વ્યાપક હોવી જોઈએ. ફર્સ્ટ લાઇન એન્ટિહાઇપરટેન્સિવ દવાઓમાં 5 જૂથો શામેલ છે. પહેલી દવા જે સહનશીલ ડાયાબિટીસ માટે ઘણીવાર વપરાય છે તે એન્જીયોટન્સિન કન્વર્ટીંગ એન્ઝાઇમ ઇનહિબિટર (એસીઇ ઇન્હિબિટર) ના જૂથની દવા છે. એસીઇ અવરોધકોમાં અસહિષ્ણુતા સાથે, એન્જીયોટેન્સિન 2 રીસેપ્ટર બ્લocકર (સartર્ટન્સ) નું જૂથ સૂચવવામાં આવે છે. કાલ્પનિક (દબાણ ઘટાડીને) અસરો ઉપરાંત, આ દવાઓ ડાયાબિટીઝવાળા લોકોમાં કિડની અને રેટિનાના વાહિનીઓને થતાં નુકસાનને અટકાવી અથવા ધીમું કરી શકે છે. એસીઇ અવરોધકને ઉપચારમાં એન્જીયોટેન્સિન 2 રીસેપ્ટર વિરોધી સાથે જોડવું જોઈએ નહીં. એન્ટિહાઇપરટેન્સિવ દવાઓની અસરમાં સુધારો કરવા માટે, સારવાર માટે મૂત્રવર્ધક પદાર્થ ઉમેરવામાં આવે છે, પરંતુ ફક્ત ઉપસ્થિત ચિકિત્સકની ભલામણથી.
જીવનનો માર્ગ તરીકે આહાર
ડાયાબિટીઝ અને હાયપરટેન્શનના આહાર ઉપચારની ચાવી એ કાર્બોહાઇડ્રેટ્સની માત્રાની ગણતરી, ખાંડનું મર્યાદિત સેવન અને ખાવામાં મીઠાના પ્રમાણમાં ઘટાડો છે. આ ટીપ્સ આ આવશ્યકતાઓનું પાલન કરવામાં મદદ કરશે:
- મીઠું ઓછું એટલે વધુ મસાલા.
- ખોરાકની પ્લેટ ઘડિયાળ જેવી હોય છે. અડધી પ્લેટ શાકભાજી અને ફળોથી બનેલી છે, એક ક્વાર્ટર પ્રોટીન ફૂડ છે અને બાકીની કાર્બોહાઇડ્રેટ (આખા અનાજ) છે.
- તમારા કેફીનની માત્રા મર્યાદિત કરો. તે બ્લડ પ્રેશર વધારે છે અને બ્લડ કોલેસ્ટરોલ વધારે છે.
- વિટામિન, ખનિજો અને રેસામાં વધારે પ્રમાણમાં આખા અનાજ ખાય છે.
- દારૂ ના બોલો. બીઅર, વાઇન, અને નોંધપાત્ર માત્રામાં સોડામાં ખાંડ હોય છે, જે લોહીમાં શર્કરામાં વધારો કરી શકે છે. આલ્કોહોલ ભૂખને ઉત્તેજીત પણ કરે છે અને વધુ પડતો આહાર પેદા કરી શકે છે.
- પકાવવાની નાની ભઠ્ઠી અથવા રસોઇમાં વરાળ ખોરાક. તળેલા ખોરાકનો ઇનકાર કરો.
- "ખરાબ" ચરબી દૂર કરો.
હાયપરટેન્શન અને ડાયાબિટીસની રોકથામ
જીવનશૈલી optimપ્ટિમાઇઝેશન એ ડાયાબિટીઝ અને હાયપરટેન્શનની રોકથામ અને સારવારમાં પાયાનો પથ્થર રહે છે. દરરોજ 30 મિનિટ સુધી મહત્તમ શારીરિક પ્રવૃત્તિ, સંતુલિત આહાર, બ્લડ પ્રેશરનું નિયંત્રણ, ગ્લુકોઝ અને લોહીના લિપિડ્સ, ખરાબ ટેવોનો અસ્વીકાર - ડાયાબિટીઝની હાજરીમાં બ્લડ પ્રેશર વધવાની સંભાવના ઘટાડશે.
લોહીમાં ગ્લુકોઝના સ્તરનું નિરીક્ષણ કરવાથી રક્તવાહિની રોગની સંભાવના 42૨% અને હૃદયરોગના રોગથી હૃદયરોગનો હુમલો, સ્ટ્રોક અથવા મૃત્યુનું જોખમ% 57% સુધી ઘટાડે છે. લોહીમાં લિપિડ્સનું નિયંત્રણ 20-50% દ્વારા રક્તવાહિની રોગની મુશ્કેલીઓને ઘટાડે છે. વજન ઘટાડવું અને જાળવણી, તેમજ તંદુરસ્ત જીવનશૈલી જાળવવાથી ડાયાબિટીઝનો કોર્સ સુધરશે જ, પરંતુ સ્વાસ્થ્યમાં પણ સુધારો થશે.
રોગના સ્વરૂપો
ડાયાબિટીસમાં એલિવેટેડ ગ્લુકોઝનું સ્તર વેસ્ક્યુલર બેડની આંતરિક સપાટીને નુકસાન પહોંચાડે છે. આ તેમાં વાસોોડિલેટિંગ પદાર્થોના ઉત્પાદનનું ઉલ્લંઘન કરે છે, ધમનીઓની સ્થિતિસ્થાપકતા ઘટાડે છે અને હાયપરટેન્શનના વિકાસ તરફ દોરી જાય છે.
કિડનીના વાહિનીઓને નુકસાન સાથે, જે ડાયાબિટીસની લાક્ષણિકતા છે, ડાયાબિટીસ નેફ્રોપથી થાય છે. કિડની ઘણા વાસોકોન્સ્ટ્રિક્ટર પદાર્થો સ્ત્રાવ કરવાનું શરૂ કરે છે જે ગૌણ ધમનીનું હાયપરટેન્શનનું કારણ બને છે.
આવશ્યક (પ્રાથમિક) હાયપરટેન્શન સાથે સંકળાયેલ દબાણમાં વધારો 80% દર્દીઓમાં જોવા મળે છે. બાકીના 20% લોકો ગૌણ હાયપરટેન્શનની અસરોથી પીડાય છે. દર્દીઓના નાના પ્રમાણમાં, દબાણમાં વધારો રેનલ ધમનીઓ, પાયલોનેફ્રીટીસ, ગ્લોમેર્યુલોનફ્રીટીસના સંકુચિતતાને કારણે થાય છે.
ડાયાબિટીક નેફ્રોપથી સાથે સંકળાયેલ ગૌણ હાયપરટેન્શન, પ્રકાર 1 ડાયાબિટીસની પૃષ્ઠભૂમિ સામે વારંવાર થાય છે. આ રોગનો આ પ્રકાર યુવાન લોકોમાં વિકસે છે અને કિડનીની પેશીઓને ઝડપથી નુકસાન પહોંચાડે છે. પેથોલોજીના પ્રવેશ પછીના 10 વર્ષ પછી, આમાંના અડધા દર્દીઓ નોંધપાત્ર રીતે દબાણમાં વધારો કરે છે.
શા માટે ડાયાબિટીઝ હાયપરટેન્શન ખાસ કરીને જોખમી છે
હાઈ બ્લડ પ્રેશર અને પ્રકાર 2 ડાયાબિટીસના સંયોજનથી સ્ટ્રોક અને હાર્ટ એટેકનું જોખમ નોંધપાત્ર રીતે વધે છે. કિડની નિષ્ફળતાની સંભાવના વધે છે. ફંડસ વાહિનીઓને પ્રગતિશીલ નુકસાન અંધત્વ તરફ દોરી શકે છે.
ધમનીવાળા હાયપરટેન્શન અને ડાયાબિટીઝવાળા રેટિનોપેથી ઝડપથી પ્રગતિ કરે છે અને અંધત્વ તરફ દોરી શકે છે
હાયપરટેન્શન એ અલ્ઝાઇમર ડિસીઝ અને ડિમેન્શિયા (સેનાઇલ ડિમેન્શિયા) જેવી વય સંબંધિત જ્ognાનાત્મક ક્ષતિની શરૂઆતને વેગ આપે છે.
આ બંને રોગોના સંયોજનનું જોખમ અન્ય જોખમ પરિબળોની હાજરીમાં ખાસ કરીને મહાન છે:
- નજીકના સંબંધીઓમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના કેસો,
- તણાવ
- ચરબી અને મીઠું સમૃદ્ધ ખોરાક,
- કસરતનો અભાવ
- અદ્યતન વય
- વધારે વજન
- ધૂમ્રપાન
- પોટેશિયમ અથવા વિટામિન ડીનો અભાવ,
- મદ્યપાન
- સહવર્તી કિડની રોગ, અવરોધક સ્લીપ એપનિયા.
કી સારવારના લક્ષ્યો
હાયપરટેન્શન અને ડાયાબિટીઝ એકબીજાને જટિલ બનાવે છે. પેથોલોજીની પ્રગતિ એ ગૂંચવણો (હાર્ટ એટેક, સ્ટ્રોક, હાર્ટ નિષ્ફળતા) અને રેનલ નિષ્ફળતાના વધતા જોખમ સાથે છે.
ડાયાબિટીઝ મેલીટસમાં હાયપરટેન્શનની સારવાર નીચેના મુખ્ય ઉદ્દેશો ધરાવે છે:
- હૃદય અને રુધિરવાહિનીઓથી થતી ગૂંચવણોનું ઓછું જોખમ,
- આ ગૂંચવણોથી મૃત્યુદરમાં ઘટાડો,
- રેનલ નિષ્ફળતા નિવારણ,
- દર્દીના જીવનની ગુણવત્તામાં સુધારો કરવો,
- સામાન્ય રક્ત ગ્લુકોઝ સ્તર જાળવવા (કાર્બોહાઇડ્રેટ ચયાપચય પર તટસ્થ અસર).
દવાઓની પસંદગી
ડાયાબિટીસ મેલ્લીટસમાં હાયપરટેન્શનની સારવાર એંજિઓટન્સિન-કન્વર્ટીંગ એન્ઝાઇમ ઇન્હિબિટર્સ (એસીઈ ઇન્હિબિટર્સ) થી શરૂ થવી જોઈએ. આંતરરાષ્ટ્રીય અધ્યયન દ્વારા તેમની અસરકારકતા સાબિત થઈ છે.
એસીઇ અવરોધકોની અપૂરતી અસરકારકતા સાથે, ઉપચારમાં કેલ્શિયમ વિરોધી (એમ્લોડિપિન, ફેલોડિપિન) ઉમેરવામાં આવે છે. આ સંયોજન હૃદયને વધુ પડતા ગ્લુકોઝના નુકસાનકારક અસરોથી સુરક્ષિત કરે છે.
જો જરૂરી હોય તો, ACE અવરોધકોને મૂત્રવર્ધક પદાર્થ સાથે જોડી શકાય છે. પસંદગી બધા મૂત્રવર્ધક પદાર્થોની સૌથી તટસ્થ દવા તરીકે, ઇંડાપામાઇડને આપવી જોઈએ.
જો ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં ધમનીય હાયપરટેન્શનને કોરોનરી હાર્ટ ડિસીઝ (એન્જેના પેક્ટોરિસ, હાર્ટ એટેક) સાથે જોડવામાં આવે છે, તો બીટા-બ્લocકરને સારવારમાં ઉમેરવી જોઈએ. તમારે તે પસંદ કરવાની જરૂર છે જે કાર્બોહાઇડ્રેટ ચયાપચયને અસર કરતી નથી. આ દવાઓમાં કાર્ડિયોસેક્ટીવ બીટા-બ્લocકર, ખાસ કરીને, બિસોપ્રોલોલ, કાર્વેડિલોલ, નેબિવivોલનો સમાવેશ થાય છે. હાર્ટ એટેક અને અચાનક મૃત્યુને રોકવા માટે આ દવાઓનો ઉપયોગ કરવો આવશ્યક છે.
| ધમનીવાળા હાયપરટેન્શન અને ડાયાબિટીઝવાળા દર્દીઓની સારવારમાં ઉપયોગમાં લેવામાં આવતી મુખ્ય દવાઓના મુખ્ય જૂથો | ડ્રગ નામો |
| ACE અવરોધકો | એન્લાપ્રીલ, લિસિનોપ્રિલ, રેમિપ્રિલ, ફોસિનોપ્રિલ |
| મૂત્રવર્ધક પદાર્થ (મૂત્રવર્ધક દવા) | ઇંડાપામાઇડ, આરિફન |
| કેલ્શિયમ વિરોધી (કેલ્શિયમ ચેનલ બ્લocકર્સ) | અમલોદિપિન, ફેલોડિપાઇન |
| બીટા બ્લocકર | બિસોપ્રોલોલ, કાર્વેડિલોલ, નેબિવolોલ |
| એન્જીયોટેન્સિન -11 રીસેપ્ટર બ્લocકર્સ | વલસર્તન |
દવાની પસંદગી રેનલ ફંક્શન પરની તેની અસર પર પણ આધારિત છે. તે સાબિત થયું છે કે એસીઇ અવરોધકો અને ઇંડાપામાઇડ પેશાબમાં પ્રોટીનના ઉત્સર્જનને ઘટાડે છે અને તેથી રેનલ નિષ્ફળતાના વિકાસને અટકાવે છે, અને કેલ્શિયમ વિરોધી (વેરાપામિલ અને ડિલ્ટિઆઝેમ) સમાન અસર ધરાવે છે. આ દવાઓનો ઉપયોગ ડાયાબિટીઝના હાયપરટેન્શનની જટિલ સારવારમાં પણ થઈ શકે છે. એસીઇ અવરોધકોમાં અસહિષ્ણુતાના કિસ્સામાં, એન્જીયોટેન્સિન II રીસેપ્ટર બ્લocકર - સરટાન્સ (વાલસર્તન) સૂચવવામાં આવે છે.
સામાન્ય સ્થિતિ પર દવાઓની અસર
કેટલીક હાયપરટેન્શન દવાઓ કાર્બોહાઇડ્રેટ ચયાપચય પર પ્રતિકૂળ અસર કરે છે, તેથી તેમને ડાયાબિટીઝના ઉપયોગ માટે આગ્રહણીય નથી. આ થિયાઝાઇડ મૂત્રવર્ધક પદાર્થ અને બીટા-બ્લ blકર પર લાગુ પડે છે.
સૌથી વધુ વપરાયેલ થિઆઝાઇડ મૂત્રવર્ધક પદાર્થ હાયપોથાઇઝાઇડ છે. તે ઉપવાસ રક્ત ગ્લુકોઝ અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનની સાંદ્રતામાં વધારોનું કારણ બની શકે છે. તેના સેવનની પૃષ્ઠભૂમિની સામે, ગ્લુકોઝ સહિષ્ણુતા (સહનશીલતા) વધુ ખરાબ થાય છે. કિસ્સાઓ જાણીતા છે જ્યારે હાયપોથાઇઝાઇડ વહીવટ દરમિયાન નોન-કેટોનેમિક હાયપર hypસ્મોલર કોમા વિકસિત થાય છે. આ ઇન્સ્યુલિન સ્ત્રાવના દમન અને આ હોર્મોનમાં પેશીઓની સંવેદનશીલતામાં ઘટાડોને કારણે છે.
ડાયાબિટીઝ અને બીટા-બ્લocકર પર પ્રતિકૂળ અસરો. આ દવાઓ:
- ઇન્સ્યુલિનના ઉત્પાદનમાં અવરોધ
- પેશી પ્રતિકાર વધારો (ઇન્સ્યુલિન પ્રતિકાર),
- કોષો દ્વારા ખાંડનું શોષણ અટકાવે છે,
- ઇન્સ્યુલિન વિરોધી - વૃદ્ધિ હોર્મોનનું સ્ત્રાવ વધારવું.
પરિણામે, ઉપવાસ ગ્લુકોઝ ખાધા પછી વધે છે. ડાયાબિટીક કોમાના વિકાસના કેસો નોંધાયા છે.
બીટા બ્લocકર્સ લોહીમાં ગ્લુકોઝની અછતનાં લક્ષણોને માસ્ક કરે છે, જેનાથી હાયપોગ્લાયકેમિઆનું નિદાન કરવું મુશ્કેલ બને છે. તેઓ યકૃતમાંથી કાર્બોહાઇડ્રેટ્સના કટોકટીના પ્રકાશનને પણ અટકાવે છે, ઉદાહરણ તરીકે, શારીરિક શ્રમ દરમિયાન. આ હાયપોગ્લાયકેમિક પરિસ્થિતિઓમાં વધુ વારંવાર વિકાસ તરફ દોરી જાય છે.
અધ્યયનોએ બતાવ્યું છે કે થાઇઝાઇડ્સ અને બીટા-બ્લocકર સાથે લાંબા ગાળાની સારવારવાળા સામાન્ય રક્ત ગ્લુકોઝનું સ્તર ધરાવતા લોકોમાં પણ, ડાયાબિટીસ થવાનું જોખમ એસીઈ અવરોધકોની સારવાર કરતા વધારે છે.
ડાયાબિટીઝમાં હાયપરટેન્શનની રોકથામ
આ રોગોની ગંભીર ગૂંચવણો ટાળવા માટે, દર્દીએ ટેબલ મીઠાનું સેવન ઓછું કરવું જોઈએ અને શારીરિક પ્રવૃત્તિમાં વધારો કરવો જોઈએ. દિવસમાં 20 થી 30 મિનિટ, અથવા અઠવાડિયામાં 90 મિનિટ માટે કોઈપણ બાહ્ય પ્રવૃત્તિ માટે ચાલવાની ભલામણ કરવામાં આવે છે. એલિવેટર છોડી દો અને તે કારનો ઉપયોગ કરો જ્યાં તમે ચાલી શકો.
ઓછી કેલરીવાળા આહારનું પાલન કરવું મહત્વપૂર્ણ છે, મીઠું, ખાંડ, માંસ અને ચરબીયુક્ત ડેરી ઉત્પાદનોના આહારમાં પ્રતિબંધ. આ પગલાં સ્થૂળતાના ઉપાયને ધ્યાનમાં રાખીને કરવામાં આવે છે. ડાયાબિટીઝની શરૂઆત અને પ્રગતિમાં વધુ વજન હોવું એ એક મહત્વપૂર્ણ પરિબળ છે. શરીરના વજનના સામાન્યકરણ પેશીઓ દ્વારા ગ્લુકોઝનું શોષણ સુધારે છે અને બ્લડ પ્રેશરમાં નોંધપાત્ર ઘટાડો થાય છે.
હાયપરટેન્શન અને ડાયાબિટીસવાળા દર્દીઓ માટે પોષક ભલામણો:
- વધુ ફળો અને શાકભાજી ખાય છે
- માત્ર ઓછી ચરબીવાળા ડેરી ઉત્પાદનોનો વપરાશ કરો,
- ખારા અને તળેલા ખોરાકને ટાળો, ઘણીવાર બાફવું અથવા પકવવાનો ઉપયોગ કરો,
- આખા અનાજની બ્રેડ, બ્રાઉન રાઇસ, પાસ્તા માત્ર દુરમ ઘઉંમાંથી,
- ખોરાક લેવાનું ઓછું કરો,
- નાસ્તો કરવાની ખાતરી કરો.
ડાયાબિટીઝવાળા લોકોમાં હાયપરટેન્શનનો “માસ્ક” કરવામાં આવે છે, જે દુર્લભ માપ સાથે શોધી કા detectedવામાં આવતું નથી, પરંતુ વાસણોની સ્થિતિ પર તેની ખરાબ અસર પડે છે. તેથી, ડાયાબિટીઝના તમામ દર્દીઓએ બ્લડ પ્રેશરનું નિયમિત નિરીક્ષણ કરવું જોઈએ. સામાન્ય સંખ્યાની થોડી માત્રાથી ડ્રગની સારવાર પહેલાથી શરૂ થવી જોઈએ.
ડાયાબિટીઝ મેલીટસ હંમેશાં હાયપરટેન્શન અથવા ગૌણ ધમની હાયપરટેન્શન દ્વારા જટિલ હોય છે. આ બંને રોગોના સંયોજનથી હૃદય, કિડની, આંખો, મગજ અને અન્ય અવયવોની મુશ્કેલીઓનું જોખમ વધે છે. આને અવગણવા માટે, પ્રવૃત્તિ, પોષણની સ્થિતિનું નિરીક્ષણ કરવું, સમયસર તપાસ કરવી અને તમારા ડ andક્ટર દ્વારા સૂચવેલ દવાઓ લેવી જરૂરી છે.
હાયપરટેન્શન માટે વિટામિન લેવાનું એકદમ વાજબી છે, કારણ કે તે સાબિત થાય છે કે તેઓ બ્લડ પ્રેશર ઘટાડે છે. કયા મુદ્દાઓ પીવા યોગ્ય છે? શું મેગ્નેશિયમ બી 6 અને તેના એનાલોગ મદદ કરશે?
સરટન્સ અને તેમાં સમાવિષ્ટ તૈયારીઓ સૂચવવામાં આવે છે, જો જરૂરી હોય તો, દબાણ ઘટાડવું. દવાઓનું વિશેષ વર્ગીકરણ છે, અને તે જૂથોમાં પણ વહેંચાયેલા છે. તમે સમસ્યાના આધારે સંયુક્ત અથવા નવીનતમ જનરેશન પસંદ કરી શકો છો.
તંદુરસ્ત લોકો માટે એટલું ભયંકર નથી, ડાયાબિટીઝવાળા એરિથિમિયા એ દર્દીઓ માટે ગંભીર જોખમ હોઈ શકે છે. તે ખાસ કરીને ટાઇપ 2 ડાયાબિટીઝ માટે જોખમી છે, કારણ કે તે સ્ટ્રોક અને હાર્ટ એટેક માટે ટ્રિગર બની શકે છે.
તે જ સમયે, ડાયાબિટીસ અને એન્જેના પેક્ટોરિસ આરોગ્ય માટે ગંભીર ગંભીર ખતરો છે. ટાઇપ 2 ડાયાબિટીઝથી કંઠમાળ પેક્ટોરિસની સારવાર કેવી રીતે કરવી? કયા હૃદયની લયમાં ખલેલ આવી શકે છે?
હૃદયરોગના રોગ માટે યોગ્ય આહાર સ્થિતિને સામાન્ય રાખવામાં મદદ કરશે. આરોગ્યપ્રદ ખોરાક અને કંઠમાળ પેક્ટોરિસ અને કાર્ડિયાક ઇસ્કેમિયા માટેનું પોષણ શરીરને ટેકો આપશે.
વૃદ્ધાવસ્થામાં ધમનીય હાયપરટેન્શન જીવનધોરણમાં નોંધપાત્ર બગાડ કરી શકે છે. તેની સાથે વ્યવહાર કરવાની ઘણી અસરકારક રીતો છે.
ડાયાબિટીઝમાં એથરોસ્ક્લેરોસિસના વિકાસને ટાળવા માટે લગભગ કોઈએ વ્યવસ્થાપિત નથી કર્યું. આ બંને પેથોલોજીઓનો ગા close સંબંધ છે, કારણ કે વધેલી ખાંડ રક્ત વાહિનીઓની દિવાલોને નકારાત્મક અસર કરે છે, દર્દીઓમાં નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવાના વિકાસને ઉશ્કેરે છે. સારવાર આહાર સાથે થાય છે.
ડાયાબિટીસના દર્દીઓમાં કાર્ડિયાક પેથોલોજીઓનું જોખમ રહેલું છે. ડાયાબિટીસમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી મૃત્યુ થઈ શકે છે. તીવ્ર હાર્ટ એટેક ઝડપી છે. પ્રકાર 2 સાથે, જોખમ વધારે છે. સારવાર કેવી રીતે ચાલી રહી છે? તેની સુવિધાઓ શું છે? કયા પ્રકારનાં આહારની જરૂર છે?
જો એક્ઝરેશનલ કંઠમાળનું નિદાન સ્થાપિત થાય છે, તો પ્રથમ સમસ્યાના વિકાસના મૂળ કારણ તરફ સારવાર કરવામાં આવશે, ઉદાહરણ તરીકે, કોરોનરી હૃદય રોગ. સ્થિર કંઠમાળ પેક્ટોરિસ માટે દવા એક હોસ્પિટલમાં થાય છે.
પ્રકાર 1 ડાયાબિટીસમાં હાયપરટેન્શનના પેથોજેનેસિસ
પ્રકાર 1 ડાયાબિટીઝમાં, હાયપરટેન્શનની ઉત્પત્તિ 80-90% ડી.એન. ના વિકાસ સાથે સંકળાયેલ છે. તે પ્રકાર 1 ડાયાબિટીસવાળા 35-40% દર્દીઓમાં જોવા મળે છે અને તે ઘણા તબક્કાઓમાંથી પસાર થાય છે: એમએયુનો તબક્કો, પીયુનો તબક્કો અને ક્રોનિક રેનલ નિષ્ફળતાનો તબક્કો. બ્લડ પ્રેશરમાં વધારો (> 130/80 મીમી એચજી) એમએયુવાળા 20% દર્દીઓમાં, પીયુના તબક્કે 70% અને ક્રોનિક રેનલ નિષ્ફળતાના તબક્કે 95-100% માં જોવા મળે છે. અમારા અધ્યયનમાં, પેશાબમાં પ્રોટીનનું વિસર્જનનું સ્તર અને બ્લડ પ્રેશરમાં વધારોની ડિગ્રી વચ્ચે ઉચ્ચ સંબંધ છે. એમએયુ સાથે બ્લડ પ્રેશરનો સહસંબંધ ગુણાંક 0.62 હતો (પી 160/95 મીમી આરટી. આર્ટ.),
- હાઈપર્યુરિસીમિયાવાળા 63% વ્યક્તિઓ (સીરમ યુરિક એસિડ સામગ્રી> પુરુષોમાં 416 olmol / L અને> સ્ત્રીઓમાં 387 olmol / L),
- હાઈપરટ્રિગ્લાઇસેરિડેમીઆ (ટીજી> 2.85 એમએમઓએલ / એલ) સાથેના 84% વ્યક્તિ,
- નીચા એચડીએલ કોલેસ્ટરોલ (7..8 એમએમઓએલ / એલ અને ગ્લુકોઝ લોડ થયાના 2 કલાક પછી> 11.1 એમએમઓએલ / એલ) ના 88% લોકો.
પ્રકાર 2 ડાયાબિટીસ (અથવા એનટીજી) ના ડિસલિપિડેમિયા, હાયપર્યુરિસિમિઆ અને હાયપરટેન્શનના સંયોજન સાથે, એટલે કે, મેટાબોલિક સિન્ડ્રોમના મુખ્ય ઘટકો સાથે, આઈઆરનો શોધવાનો દર 95% હતો. આ સૂચવે છે કે, હકીકતમાં, મેટાબોલિક સિન્ડ્રોમના વિકાસની અગ્રણી પદ્ધતિ આઇ.આર.
પ્રકાર 2 ડાયાબિટીઝના વિકાસમાં આઇઆરની ભૂમિકા
પેરિફેરલ ટીશ્યુ આઇઆર એ પ્રકાર 2 ડાયાબિટીસના વિકાસને આધિન કરે છે. સૌથી મોટો ક્લિનિકલ મહત્વ એ છે કે સ્નાયુઓ, એડિપોઝ અને યકૃતના પેશીઓમાં ઇન્સ્યુલિનની સંવેદનશીલતા ગુમાવવી.રક્તમાંથી મ્યોસાઇટિસમાં ગ્લુકોઝના પ્રવાહમાં ઘટાડો અને સ્નાયુ કોશિકાઓમાં તેનો ઉપયોગ, એડિપોઝ પેશી - સ્નાયુ પેશીઓનો આઈઆર પ્રગટ થાય છે - ઇન્સ્યુલિનના એન્ટિલિપોલિટીક અસર સામે પ્રતિકાર કરે છે, જે મુક્ત ફેટી એસિડ્સ (એફએફએ) અને ગ્લિસરોલના સંચય તરફ દોરી જાય છે. એફએફએ યકૃતમાં પ્રવેશ કરે છે, જ્યાં તેઓ ખૂબ ઓછી ઘનતા (વીએલડીએલ) ના એથરોજેનિક લિપોપ્રોટિન્સની રચનાનો મુખ્ય સ્રોત બની જાય છે. યકૃત પેશી આઇઆર એ ગ્લાયકોજેન ઘટાડેલા ગ્લુકોઝ (ગ્લાયકોજેનોલિસિસ) અને એમિનો એસિડ્સ, લેક્ટેટ, પિરાવેટ, ગ્લાયરોલ (ગ્લુકોનોજેનેસિસ) માંથી ગ્લુકોઝ સંશ્લેષણના વિચ્છેદના સક્રિયકરણ દ્વારા વર્ગીકૃત થયેલ છે, પરિણામે યકૃતમાંથી ગ્લુકોઝ લોહીમાં પ્રવેશ કરે છે. યકૃતમાં આ પ્રક્રિયાઓ ઇન્સ્યુલિન દ્વારા તેમના દમનના અભાવને કારણે સક્રિય થાય છે.
પેરિફેરલ ટીશ્યુ આઇઆર એ ટાઇપ 2 ડાયાબિટીસના વિકાસની શરૂઆત કરે છે અને કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર વિના ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓના તાત્કાલિક પરિવારમાં શોધી શકાય છે. લાંબા સમય સુધી, આઈઆરને સ્વાદુપિંડના excess-કોષો (હાયપરિન્સ્યુલિનમિયા) દ્વારા વધારે ઇન્સ્યુલિન ઉત્પાદન દ્વારા વળતર આપવામાં આવે છે, જે સામાન્ય કાર્બોહાઇડ્રેટ ચયાપચયને ટેકો આપે છે. હાયપરિન્સ્યુલેનેમિયા આઇઆરના માર્કર્સ સાથે સમાન છે અને તેને ટાઇપ 2 ડાયાબિટીસનો હર્બિંગર માનવામાં આવે છે ત્યારબાદ, આઈઆરની ડિગ્રીમાં વધારો થતાં, cells-સેલ્સ વધતા ગ્લુકોઝ લોડનો સામનો કરવાનું બંધ કરે છે, જે ઇન્સ્યુલિન સિક્રેટરી ક્ષમતાની ધીમે ધીમે અવક્ષય તરફ દોરી જાય છે અને ડાયાબિટીસના ક્લિનિકલ અભિવ્યક્તિ તરફ દોરી જાય છે. સૌ પ્રથમ, ઇન્સ્યુલિન સ્ત્રાવના 1 લી તબક્કા (ઝડપી) ખોરાકના ભારને પ્રતિક્રિયા આપે છે, બીજો તબક્કો (બેસલ ઇન્સ્યુલિન સ્ત્રાવના તબક્કામાં) પણ ઘટાડો થવાનું શરૂ થાય છે.
વિકસિત હાયપરગ્લાયકેમિઆ પેરિફેરલ ટીશ્યુ આઇઆરને વધારે છે અને cells-કોષોના ઇન્સ્યુલિન-સિક્રેટરી ફંક્શનને દબાવી દે છે. આ મિકેનિઝમને ગ્લુકોઝ ઝેરી કહેવામાં આવે છે.
એવું માનવામાં આવે છે કે આઇઆરની ઘટનામાં ઉત્ક્રાંતિ દરમિયાન નિશ્ચિત આનુવંશિક આધાર હોય છે. 1962 માં વી. નીલ દ્વારા આગળ મૂકવામાં આવેલી “આર્થિક જીનોટાઇપ” ની પૂર્વધારણા અનુસાર, આઇઆર પ્રતિકૂળ પરિસ્થિતિઓમાં અસ્તિત્વ માટે એક ઉત્ક્રાંતિપૂર્ણ નિશ્ચિત પદ્ધતિ છે, જ્યારે ભૂખના સમયગાળા સાથે વિપુલ પ્રમાણમાં વૈકલ્પિક સમય આવે છે. આઇઆરની હાજરીથી ચરબીના થાપણોના સ્વરૂપમાં energyર્જાના સંચયની ખાતરી કરવામાં આવી હતી, જેનો ભંડાર ભૂખથી બચવા માટે પૂરતા હતા. કુદરતી પસંદગીના સમયગાળામાં, તે જનીનો કે જેમણે આઈઆર અને energyર્જા સંગ્રહ પૂરો પાડ્યો તે સૌથી યોગ્ય તરીકે નિશ્ચિત કરવામાં આવ્યા હતા. પૂર્વધારણાની ખાતરી ઉંદરો પરના પ્રયોગમાં કરવામાં આવી છે જે લાંબા સમય સુધી ભૂખમરાનો ભોગ બને છે. ફક્ત તે ઉંદર જ બચી શક્યા હતા જેણે આનુવંશિક રીતે આઇઆર મધ્યસ્થી કરી હતી. આધુનિક પરિસ્થિતિઓમાં, ઉચ્ચ જીવનશૈલી ધરાવતા દેશોમાં, નિષ્ક્રિયતા અને ઉચ્ચ કેલરીવાળા પોષણ દ્વારા વર્ગીકૃત થયેલ, આનુવંશિક મેમરીમાં સાચવેલ આઇઆરની પદ્ધતિઓ energyર્જા સંગ્રહ પર "કાર્ય" ચાલુ રાખે છે, જે પેટની જાડાપણા, ડિસલિપિડેમિયા, હાયપરટેન્શન તરફ દોરી જાય છે અને, અંતે, ટાઇપ 2 ડાયાબિટીસ.
આજની તારીખમાં, આઇઆર અને તેના સાથી હાયપરિન્સ્યુલિનમિયા એ એરેરોજેનેસિસના પ્રવેગક અને કોરોનરી હૃદય રોગથી mortંચા મૃત્યુદર માટેનું જોખમ પરિબળ છે તે સૂચવવા માટે પૂરતા પુરાવા એકઠા થયા છે. ડાયાબિટીઝ વગરના લોકો અને ટાઇપ 2 ડાયાબિટીઝના દર્દીઓમાં કાર્ડિયોવાસ્ક્યુલર જોખમ પરિબળો IR (ઇન્ટ્રાવેનસ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ દ્વારા નક્કી કરવામાં આવે છે) અને પ્રકાર 2 ડાયાબિટીઝના દર્દીઓ તરીકે હૃદય-જોખમ પરિબળો વચ્ચેના સંબંધનું મૂલ્યાંકન કરવાનો હેતુ તાજેતરમાં એક મોટા પાયે આઇઆરએએસ અભ્યાસ (ઇન્સ્યુલિન રેઝિસ્ટન્ટ એથેરોસ્ક્લેરોસિસ સ્ટડી) પૂર્ણ થયો હતો. જહાજોએ કેરોટિડ ધમનીની દિવાલની જાડાઈ માપવી. આ અધ્યયનમાં આઇઆરની ડિગ્રી અને પેટની જાડાપણની તીવ્રતા, લોહીના લિપિડ સ્પેક્ટ્રમની એથરોજેનિસિટી, કોગ્યુલેશન સિસ્ટમની સક્રિયકરણ, અને ડાયાબિટીઝ વગરના વ્યક્તિઓ અને ટાઇપ 2 ડાયાબિટીઝના દર્દીઓમાં કેરોટિડ ધમનીની દિવાલની જાડાઈ વચ્ચે સ્પષ્ટ સીધો સંબંધ હોવાનું બહાર આવ્યું છે IR ના દરેક એકમ માટે દિવાલની જાડાઈ. કેરોટિડ ધમની 30 માઇક્રોન દ્વારા વધે છે.
ઘણા ક્લિનિકલ પુરાવા છે કે હાયપરિન્સ્યુલિનમિયા એ પ્રકાર 2 ડાયાબિટીઝ વગરના લોકોમાં હૃદય રોગ માટે સ્વતંત્ર જોખમ પરિબળ છે: પેરિસ સંભવિત અભ્યાસ (લગભગ 7000 તપાસવામાં આવે છે), બસસેલ્ટન (1000 થી વધુ તપાસ કરાયેલ) અને હેલસિંકી પોલીસ કર્મચારી (982 પરીક્ષણ) (બી. બલ્કાઉ એટ અલ દ્વારા મેટા-વિશ્લેષણ. ) તાજેતરના વર્ષોમાં, ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં સમાન અવલંબન ઓળખવામાં આવ્યું છે આ ડેટા માટે પ્રાયોગિક પુરાવા છે. આર સ્ટoutટનું કાર્ય સૂચવે છે કે ઇન્સ્યુલિનની રક્ત વાહિનીઓની દિવાલો પર સીધી એથેરોજેનિક અસર હોય છે, જે સ્નાયુઓના સરળ કોષોના પ્રસાર અને સ્થળાંતરનું કારણ બને છે, તેમાં લિપિડનું સંશ્લેષણ, ફાઇબ્રોબ્લાસ્ટ્સનો ફેલાવો, લોહીના કોગ્યુલેશન સિસ્ટમનું સક્રિયકરણ અને ફાઇબિનોલિસીસ પ્રવૃત્તિમાં ઘટાડો.
આમ, બંને વ્યક્તિઓમાં ડાયાબિટીસના વિકાસ માટે અને પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓમાં એથરોસ્ક્લેરોસિસની પ્રગતિમાં આઇઆર અને હાયપરિન્સ્યુલિનમિયા નોંધપાત્ર ફાળો આપે છે.
હાયપરટેન્શનના વિકાસમાં આઈઆરની ભૂમિકા
હાઈપરિન્સ્યુલેનેમિયા (આઈઆરનો માર્કર) અને આવશ્યક હાયપરટેન્શનનો સંબંધ એટલો મજબૂત છે કે દર્દીમાં પ્લાઝ્મા ઇન્સ્યુલિનની concentંચી સાંદ્રતા સાથે, ટૂંકા સમયમાં હાયપરટેન્શનના વિકાસની આગાહી શક્ય છે. તદુપરાંત, સ્થૂળતાવાળા દર્દીઓમાં અને શરીરના સામાન્ય વજનવાળા વ્યક્તિઓમાં પણ આ સંબંધ શોધી શકાય છે.
ઘણી બધી પદ્ધતિઓ છે જે હાયપરિન્સ્યુલિનમિયામાં બ્લડ પ્રેશરના વધારાને સમજાવે છે. ઇન્સ્યુલિન સહાનુભૂતિશીલ નર્વસ સિસ્ટમના સક્રિયકરણને પ્રોત્સાહન આપે છે, રેનલ ટ્યુબ્યુલ્સમાં ના અને ફ્લુઇડ પ્રવાહીમાં વધારો કરે છે, ના અને સીએના ઇન્ટ્રાસેલ્યુલર સંચય, ઇન્સ્યુલિન એક મિટોજેનિક પરિબળ તરીકે વેસ્ક્યુલર સરળ સ્નાયુ કોશિકાઓના પ્રસારને સક્રિય કરે છે, જે વાહિની દિવાલની જાડાઈ તરફ દોરી જાય છે.
હાયપરટેન્શન એટલે શું?
દવામાં, આ રોગને 140/90 મીમી એચ.જી.થી બ્લડ પ્રેશરમાં સતત વધારો તરીકે વ્યાખ્યાયિત કરવામાં આવે છે. કલા. અને ઉપર. આવશ્યક હાયપરટેન્શન લગભગ 90-95% કિસ્સા છે. તે સ્વતંત્ર રોગ તરીકે દેખાય છે અને તે ટાઇપ 2 ડાયાબિટીસની લાક્ષણિકતા છે. 70-80% કેસોમાં હાયપરટેન્શન આ રોગવિજ્ .ાનની પહેલાં છે, અને કિડનીના નુકસાન પછી ફક્ત 30% દર્દીઓ વિકસે છે. ત્યાં ગૌણ હાયપરટેન્શન (રોગનિવારક) છે. તે પ્રકાર 1 ડાયાબિટીસ સાથે વિકસે છે.
ડાયાબિટીઝ માટે હાઈ બ્લડ પ્રેશરના કારણો
હાયપરટેન્શનના વિકાસના કારણો ડાયાબિટીસ મેલિટસના પ્રકારને આધારે નક્કી કરવામાં આવે છે. પ્રકાર 1 માં, ધમનીવાળા હાયપરટેન્શનના 80% કિસ્સાઓ ડાયાબિટીક નેફ્રોપથીને કારણે થાય છે, એટલે કે. કિડનીના નુકસાનને કારણે. ટાઇપ 2 ડાયાબિટીઝના કિસ્સામાં, દબાણ પેદા થાય તે પહેલાં જ વધે છે. તે આ ગંભીર રોગની પહેલાં મેટાબોલિક સિન્ડ્રોમના ભાગ રૂપે કાર્ય કરે છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસ (ડીએમ 1) વચ્ચેનો તફાવત એ દર્દીને ઇન્સ્યુલિનના ઇન્જેક્શનની સતત જરૂરિયાત છે - તે પદાર્થ જે ગ્લુકોઝને કોશિકાઓમાં પ્રવેશવામાં મદદ કરે છે, જે તેમની મહત્વપૂર્ણ પ્રવૃત્તિને સુનિશ્ચિત કરે છે. તે શરીરમાં જ ઉત્પન્ન થવાનું બંધ કરે છે. આ રોગના મોટાભાગના કેસોનું કારણ 90% કરતા વધારે સ્વાદુપિંડના કોશિકાઓનું મૃત્યુ છે. આ પ્રકારની ડાયાબિટીસ ઇન્સ્યુલિન આધારિત, વારસાગત અને જીવન દરમિયાન પ્રાપ્ત થતી નથી. તેની સાથે ધમનીના હાયપરટેન્શનના કારણો પૈકી, નીચેના નોંધવામાં આવે છે:
- અંતocસ્ત્રાવી પ્રણાલીના પેથોલોજી - 1-3%,
- અલગ સિસ્ટોલિક હાયપરટેન્શન - 5-10%,
- આવશ્યક હાયપરટેન્શન - 10%,
- ડાયાબિટીક નેફ્રોપથી અને કિડનીની અન્ય સમસ્યાઓ - 80%.

ઇન્સ્યુલિનથી સ્વતંત્ર પ્રકારની ડાયાબિટીસ (પ્રકાર 2 ડાયાબિટીસ) પણ છે. તે 40 વર્ષ પછી પુખ્ત વયના લોકોમાં સામાન્ય છે, પરંતુ ક્યારેક બાળકોમાં જોવા મળે છે. રોગનું કારણ એ સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન છે. પરિણામે, મેટાબોલિક પ્રક્રિયાઓ સામાન્ય રીતે આગળ વધી શકતી નથી. ટી 2 ડીએમ જીવન દરમિયાન પ્રાપ્ત થાય છે. તે ખાસ કરીને મેદસ્વીપણા અથવા વધારે વજનવાળા દર્દીઓમાં સામાન્ય છે.
આ પ્રકારની ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે હાયપરટેન્શન, પરિણામે વિકસે છે:
- અંતocસ્ત્રાવી પ્રણાલીના પેથોલોજી - 1-3%,
- રેનલ વાહિનીઓ પેટન્ટિ ડિસઓર્ડર - 5-10%,
- ડાયાબિટીક નેફ્રોપથી - 15-20%,
- અલગ સિસ્ટોલિક હાયપરટેન્શન - 40-45%,
- આવશ્યક હાયપરટેન્શન (પ્રારંભિક પ્રકાર) - 30-35%.
ડાયાબિટીસમાં હાઈપરટેન્શન કેવી રીતે પ્રગટ થાય છે
કોઈ પણ પ્રકારની ડાયાબિટીસ સાથે, માનવ શરીરમાં મોટી ધમનીઓ અને નાના વાહણો પ્રભાવિત થાય છે. તેમની સ્થિતિસ્થાપકતામાં ઘટાડો થવાને કારણે, દબાણના ટીપાં શરૂ થાય છે. મોટાભાગના ડાયાબિટીઝના દર્દીઓમાં, હાઈ બ્લડ પ્રેશરના કારણે મગજનો પરિભ્રમણ અવ્યવસ્થિત થાય છે. ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર તેના અભિવ્યક્તિઓ પર આધારિત છે. પ્રકાર 1 ડાયાબિટીસ સાથે, તે ડાયાબિટીક નેફ્રોપથી સાથે જોડાયેલ છે, જે પેરિફેરલ નર્વસ સિસ્ટમની ચેતા અને કિડનીના માળખાકીય એકમોને અસર કરે છે, જેના કારણે:
- આલ્બ્યુમિનના પેશાબમાં દેખાવ માઇક્રોઆલ્બ્યુમિન્યુરિયા છે. હાઈ બ્લડ પ્રેશરના પ્રારંભિક લક્ષણ તરીકે કામ કરે છે.
- પ્રોટીન્યુરિયા કિડનીની શુદ્ધિકરણ ક્ષમતામાં ઘટાડો રજૂ કરે છે. પરિણામ એ છે કે પેશાબમાં કુલ પ્રોટીનનો દેખાવ. પ્રોટીન્યુરિયા સાથે, હાયપરટેન્શન થવાનું જોખમ 70% સુધી વધે છે.
- ક્રોનિક રેનલ નિષ્ફળતા. આ તબક્કે, સંપૂર્ણ રેનલ ડિસફંક્શન અવલોકન કરવામાં આવે છે, જે જીવલેણ હાયપરટેન્શનના વિકાસની 100% બાંયધરી છે.
પ્રકાર 2 ડાયાબિટીસ ઘણીવાર સ્થૂળતાની પૃષ્ઠભૂમિ સામે વિકાસ પામે છે. જો આ રોગ હાયપરટેન્શન સાથે જોડવામાં આવે છે, તો પછી તેની ઘટના ફૂડ કાર્બોહાઇડ્રેટ્સ અથવા લોહીમાં ગ્લુકોઝના ઉચ્ચ સ્તરની અસહિષ્ણુતા સાથે સંકળાયેલ છે. તે શરીરમાં નબળાઇ ગ્લુકોઝ ચયાપચયની ક્રિયા કરે છે. આ સ્થિતિને "મેટાબોલિક સિન્ડ્રોમ" કહેવામાં આવે છે. ઇન્સ્યુલિન પ્રતિકાર સુધારણા ઓછી કાર્બોહાઇડ્રેટ પોષણનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે.

ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર કેવી રીતે કરવી
આવા રોગોવાળા દર્દીઓ માટે વિશેષ સારવારની પસંદગી કરવામાં આવે છે. તેમને બ્લડ પ્રેશરના સામાન્યકરણની જરૂર છે, અન્યથા, કાર્ડિયોલોજિસ્ટ્સ અનુસાર, રક્તવાહિનીની મુશ્કેલીઓ થવાનું જોખમ વધારે છે: કોરોનરી હાર્ટ ડિસીઝ (સીએચડી), હાર્ટ નિષ્ફળતા અને સ્ટ્રોક. એક ખતરનાક પરિણામ એ હાયપરટેન્સિવ કટોકટી છે. સારવાર વ્યાપક છે. તેમાં શામેલ છે:
- લો કાર્બ આહાર. બ્લડ પ્રેશરમાં તીવ્ર વધઘટ ટાળવા માટે, આહારમાં ઓછી ઘનતાવાળા લિપોપ્રોટીન અને ગ્લુકોઝની સામગ્રી ઓછી કરવી જરૂરી છે.
- ડાયાબિટીઝ માટેની પ્રેશર ગોળીઓમાં વિવિધ પ્રકારની કેટેગરીઝ શામેલ છે જે બ્લડ પ્રેશરને ઓછું કરવા માટે અમુક પદ્ધતિઓ પર કાર્ય કરે છે.
- લોક પદ્ધતિઓ. તેઓ ક્ષતિગ્રસ્ત ચયાપચયને પુનર્સ્થાપિત કરે છે, ત્યાં દબાણ ઘટાડે છે. વૈકલ્પિક દવાનો ઉપયોગ કરતા પહેલા, યોગ્ય medicષધીય વનસ્પતિઓ અથવા વાનગીઓની વ્યક્તિગત રૂપે પસંદગી માટે એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જરૂરી છે.
લો કાર્બ આહાર
બ્લડ શુગરને સામાન્ય બનાવવા અને બ્લડ પ્રેશર ઓછું કરવાની મુખ્ય રીતોમાંની એક ઓછી કાર્બ આહાર છે. ઉપયોગમાં લેવાતા તમામ ખાદ્ય ઉત્પાદનો રસોઈ પર નમ્ર હોવા જોઈએ. આ કરવા માટે, રસોઈ, બેકિંગ, સ્ટીવિંગ અને સ્ટીમિંગનો ઉપયોગ કરો. આવી સારવારની પદ્ધતિઓ રક્ત વાહિનીઓની દિવાલોમાં બળતરા કરતી નથી, જે જીવલેણ હાયપરટેન્શનના વિકાસનું જોખમ ઘટાડે છે.
દૈનિક આહારમાં વિટામિન અને ખનિજો શામેલ હોવા જોઈએ જે લક્ષ્ય અંગોમાં રક્ત પરિભ્રમણને સુધારવામાં મદદ કરે છે. મેનૂ બનાવતી વખતે, તમારે માન્ય અને પ્રતિબંધિત ઉત્પાદનોની સૂચિનો ઉપયોગ કરવો આવશ્યક છે. પ્રથમ કેટેગરીમાં શામેલ છે:
- સીફૂડ
- ફળ જેલી
- મલમ ડેરી ઉત્પાદનો,
- હર્બલ ચા
- મુરબ્બો
- આખા રોટલી
- ઇંડા
- દુર્બળ માંસ અને માછલી,
- વનસ્પતિ સૂપ
- ગ્રીન્સ
- સૂકા ફળો
- શાકભાજી.

આ ઉત્પાદનોનો ઉપયોગ ધીમે ધીમે બ્લડ પ્રેશરના સ્તરને સ્થિર કરે છે. હાયપરટેન્શનવાળા પ્રકાર 2 ડાયાબિટીસ માટે યોગ્ય પોષણ સૂચવવામાં આવેલી એન્ટિહિપરિટેન્સિવ દવાઓની સંખ્યા ઘટાડે છે. તમારા આહારમાં તંદુરસ્ત ખોરાકનો સમાવેશ કરવો તે પર્યાપ્ત નથી. સંખ્યાબંધ ઉત્પાદનોનો ત્યાગ કરવો પણ જરૂરી છે:
- મસાલેદાર ચીઝ
- marinades
- દારૂ
- બેકરી ઉત્પાદનો
- ચોકલેટ
- ફેટી બ્રોથ્સ
- કોફી અને કેફિનેટેડ પીણાં,
- ચરબીયુક્ત માંસ અને માછલી,
- અથાણાં
- સોસેજ, પીવામાં માંસ.
ડ્રગ ઉપચાર
ડાયાબિટીઝ મેલ્લીટસમાં હાયપરટેન્શન માટેની વિશિષ્ટ દવા અત્યંત સાવધાની સાથે પસંદ કરવામાં આવે છે, કારણ કે ઘણી દવાઓ માટે આ રોગ એક contraindication છે. દવાઓની મુખ્ય આવશ્યકતાઓ નીચે મુજબ છે:
- ન્યૂનતમ આડઅસરો સાથે બ્લડ પ્રેશર ઘટાડવાની ક્ષમતા,
- લોહીમાં ગ્લુકોઝની માત્રા, "ખરાબ" કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સના સ્તર પર અસરની અભાવ,
- ડાયાબિટીસ અને હાયપરટેન્શનના સંયોજનથી કિડની અને હૃદયને સુરક્ષિત કરવાની અસરની હાજરી.
આજે, દવાઓના ઘણા જૂથો અલગ પાડવામાં આવે છે. તેઓને બે કેટેગરીમાં વહેંચવામાં આવ્યા છે: મુખ્ય અને સહાયક. જ્યારે દર્દીને સંયોજન ઉપચાર સૂચવે ત્યારે વધારાની દવાઓનો ઉપયોગ કરવામાં આવે છે. વપરાયેલ ડ્રગ જૂથોની રચના કોષ્ટકમાં બતાવવામાં આવી છે:
એન્જીયોટેન્સિન II રીસેપ્ટર બ્લocકર્સ
મૂત્રવર્ધક પદાર્થ (મૂત્રવર્ધક પદાર્થ)
કેલ્શિયમ વિરોધી (કેલ્શિયમ ચેનલ બ્લocકર્સ)
ઇમિડાઝોલિન રીસેપ્ટર એગોનિસ્ટ્સ (કેન્દ્રીય અસરવાળી દવાઓ)
રસીલેઝ - રેઇનિનનો સીધો અવરોધક
સારવારની વૈકલ્પિક પદ્ધતિઓ
વૈકલ્પિક દવાના સૂચનોથી શરીર પર હળવી અસર પડે છે, આડઅસરો ઘટાડવામાં અને દવાઓના પ્રભાવોને ઝડપી બનાવવામાં મદદ કરે છે. ફક્ત લોક ઉપાયો પર આધાર રાખશો નહીં, અને તેનો ઉપયોગ કરતા પહેલા, તમારે તમારા ડ doctorક્ટરની સલાહ લેવી જ જોઇએ. હાઈ બ્લડ પ્રેશર સામેની અસરકારક વાનગીઓમાં, નીચે આપેલ :ભા છે:
- સંગ્રહ નંબર 1. 25 ગ્રામ મધરવર્ટ bષધિ, સુવાદાણાના 20 ગ્રામ, હોથોર્ન ફૂલોના 25 ગ્રામ તૈયાર કરો. કોફી ગ્રાઇન્ડરનો સાથે ઘટકોને મિક્સ કરો અને ગ્રાઇન્ડ કરો. Herષધિઓની સૂચવેલ સંખ્યા માટે ઉકળતા પાણીનો 500 મિલી લો. મિશ્રણ ઓછી ગરમી પર લગભગ 15 મિનિટ માટે સણસણવું છે. ઉપયોગ કરતા પહેલા જાળી દ્વારા ફિલ્ટર કરો. 4 દિવસ માટે દિવસમાં 4 થી વધુ ચશ્માનો ઉપયોગ ન કરો.
- સંગ્રહ નંબર 2. ઉકળતા પાણીના 1 લિટર માટે, 30 ગ્રામ કિસમિસ પાંદડા, ઓરેગાનો 20 ગ્રામ અને કેમોલી ફૂલો, માર્શની શ્રેણીની 15 ગ્રામ લો. આ મિશ્રણ 10-15 મિનિટ માટે ઓછી ગરમી પર એકસાથે બનાવવામાં આવે છે. દિવસમાં 3 વખત ભોજન પહેલાં અડધા કલાકનો ઉપયોગ કરો.
- આશરે 100 ગ્રામ હોથોર્ન બેરી ઉકળતા પાણીથી ઉકાળો, તેમને લગભગ એક કલાકના એક ક્વાર્ટર માટે ઓછી ગરમી પર રાંધવા. આગળ, ઓરડાના તાપમાને સૂપને ઠંડુ થવા દો. ઉપયોગ કરતા પહેલા ચીઝક્લોથ દ્વારા તાણ. દિવસ દરમિયાન નિયમિત ચાને બદલે ઉકાળો પીવો.

એન્ટિહાઇપરટેન્સિવ દવાઓ
ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર માટેની પરંપરાગત રીત એંટીહિપરપ્રેસિવ દવાઓ લેવી છે. આવા ભંડોળના વિવિધ પ્રકારો છે. તેમનો તફાવત ક્રિયા કરવાની પદ્ધતિમાં રહેલો છે. ડ doctorક્ટર એક દવા આપી શકે છે, એટલે કે. મોનોથેરપી. વધુ વખત, સારવારનો ઉપયોગ સંયોજન ઉપચારના રૂપમાં થાય છે - એક જ સમયે અમુક અથવા અનેક પ્રકારની ગોળીઓ સાથે. આ સક્રિય ઘટકોની માત્રા ઘટાડવામાં અને આડઅસરોની સંખ્યા ઘટાડવામાં મદદ કરે છે. ઘણી ગોળીઓ હાયપરટેન્શનની વિવિધ પદ્ધતિઓને અસર કરે છે.
બીટા બ્લocકર
આ હાર્ટ રેટને ઘટાડતી દવાઓ છે. હાયપરટેન્શન સાથે, તેઓ હ્રદયરોગનો હુમલો, કંઠમાળ પેક્ટોરિસ અને ક્રોનિક હાર્ટ નિષ્ફળતા પછી સતત એથ્રીલ ફાઇબિલેશન, ટાકીકાર્ડિયા, સૂચવવામાં આવે છે. આ દવાઓનો પ્રભાવ હૃદય અને રુધિરવાહિનીઓ સહિતના વિવિધ અવયવોમાં સ્થિત બીટા-એડ્રેનર્જિક રીસેપ્ટર્સને અવરોધિત કરવાનું છે.
બધા બીટા-બ્લોકરની આડઅસર એ હાયપોગ્લાયકેમિઆના ચિહ્નોનું માસ્કિંગ છે. આ રાજ્યમાંથી બહાર નીકળવાનો રસ્તો ધીમો પડી રહ્યો છે. આ કારણોસર, બીટા-બ્લocકર એ દર્દીઓમાં બિનસલાહભર્યું છે જે હાઈપોગ્લાયકેમિઆના ચિહ્નોની શરૂઆતનો અનુભવ કરે છે. બીટા-બ્લોકરના બધા સક્રિય પદાર્થો "-ol" માં સમાપ્ત થાય છે. આવી દવાઓના ઘણા જૂથો છે: લિપોફિલિક અને હાઇડ્રોફિલિક, આંતરિક સિમ્પેથોમીમેટીક પ્રવૃત્તિ વિના અથવા તેની સાથે. મુખ્ય વર્ગીકરણ અનુસાર, બીટા-બ્લocકર છે:
- બિન-પસંદગીયુક્ત. તેઓ બીટા 1 અને બીટા 2 રીસેપ્ટર્સને અવરોધિત કરે છે, ઇન્સ્યુલિન પ્રતિકાર વધારે છે. રચનામાં પ્રોપ્રolનોલ સાથેની એનિપ્રિલિન દવા અહીં પ્રકાશિત થાય છે.
- પસંદગીયુક્ત. બીટા 2 રીસેપ્ટર્સને અવરોધિત કરવાથી બ્રોન્કોસ્પેઝમ, અસ્થમાના હુમલાઓ, વેસોસ્પેઝમ જેવા અનિચ્છનીય અસરો થાય છે. આ કારણોસર, પસંદગીયુક્ત બીટા બ્લocકર બનાવવામાં આવ્યા છે. તેમને કાર્ડિયોસેક્ટીવ કહેવામાં આવે છે અને ફક્ત બીટા 1 રીસેપ્ટર્સને અવરોધિત કરે છે. સક્રિય પદાર્થો બિસોપ્રોલોલ (કોનકોર), મેટ્રોપ્રોલ, એટેનોલોલ, બીટાક્સોલોલ (લોકરેન) અહીં બહાર આવે છે. તેઓ ઇન્સ્યુલિન પ્રતિકાર પણ વધારે છે.
- વાસોોડિલેટિંગ અસરવાળા બીટા-બ્લocકર. ડાયાબિટીઝના હાયપરટેન્શન માટેની આ વધુ આધુનિક અને સુરક્ષિત ગોળીઓ છે.તે ઓછા આડઅસરો દ્વારા વર્ગીકૃત થયેલ છે, કાર્બોહાઇડ્રેટ અને લિપિડ પ્રોફાઇલ પર ફાયદાકારક અસર કરે છે, અને ઇન્સ્યુલિન પ્રતિકાર ઘટાડે છે. આ જૂથમાં ડાયાબિટીઝના દર્દીઓ માટે સૌથી યોગ્ય દવાઓ છે ડીલાટ્રેંડ (કાર્વેડિલોલ) અને નેબિલેટ (નેબિવivલolલ).

કેલ્શિયમ ચેનલ બ્લocકર્સ
ટૂંકમાં, આ દવાઓ એલબીસી તરીકે ઓળખાય છે. તેઓ રુધિરવાહિનીઓ અને હૃદયના સ્નાયુઓમાં ધીમી ચેનલોને અવરોધિત કરે છે, જે નોરેપીનેફ્રાઇન અને એડ્રેનાલિનના પ્રભાવ હેઠળ ખુલે છે. પરિણામે, આ અવયવોને ઓછા કેલ્શિયમની સપ્લાય કરવામાં આવે છે, એક માઇક્રોઇલેમેન્ટ જે સ્નાયુ કોશિકાઓમાં ઘણી બાયોએનર્જેટીક પ્રક્રિયાઓને સક્રિય કરે છે. આ વાસોડિલેશન તરફ દોરી જાય છે, જે હૃદયના સંકોચનની સંખ્યાને ઘટાડે છે.
કેલ્શિયમ વિરોધી લોકો ક્યારેક માથાનો દુખાવો, ફ્લશિંગ, સોજો અને કબજિયાતનું કારણ બને છે. આ કારણોસર, તેઓ મેગ્નેશિયમની તૈયારીઓથી બદલાઈ ગયા છે. તેઓ માત્ર દબાણ ઘટાડે છે, પણ આંતરડાની કામગીરીમાં સુધારો કરે છે, ચેતાને શાંત પાડે છે. ડાયાબિટીક નેફ્રોપથી સાથે, તમારે પ્રથમ તમારા ડ doctorક્ટરની સલાહ લેવી જ જોઇએ. ચેનલો અવરોધિત છે તેના આધારે એલબીસીના પ્રકારો ફાળવવામાં આવે છે:
- વેરાપામિલ જૂથ. આ દવાઓ રક્ત વાહિનીઓ અને હૃદયના સ્નાયુ કોષોને અસર કરે છે. આમાં ન nonનહાઇડ્રોપાયરિડાઇન્સના જૂથમાંથી દવાઓ શામેલ છે: ફેનીલાલકિલામિનેસ (વેરાપામિલ), બેન્ઝોથિઆઝેપાઇન્સ (ડિલઝિટેમ). લય વિક્ષેપના જોખમને લીધે તેઓને બીટા-બ્લocકર સાથે મળીને ઉપયોગ કરવાની મનાઈ છે. પરિણામ એરીઓવેન્ટ્રિક્યુલર બ્લ blockક અને કાર્ડિયાક અરેસ્ટ હોઈ શકે છે. વીરાપામિલ અને દિલઝિટેમ બીટા બ્લocકર માટે એક સારો વિકલ્પ છે જ્યારે તેઓ contraindication છે પરંતુ જરૂરી છે.
- નિફેડિપાઇન જૂથ અને ડાયહાઇડ્રોપાયરિડિન બીબીકે ("-ડિપિન" સાથે સમાપ્ત થાય છે). આ દવાઓ વ્યવહારિક રૂપે હૃદયની કામગીરીને અસર કરતી નથી, તેથી તેમને બીટા-બ્લocકર સાથે જોડવાની મંજૂરી છે. હૃદયમાં દબાણ ઓછું થાય છે ત્યારે દબાણ જાળવવાની કોશિશ કરતા તેમનો માઈનસ વધતો ધબકારા છે. આ ઉપરાંત, તમામ બીબીકેમાં નેફ્રોપ્રોટેક્ટીવ પ્રવૃત્તિ નથી. ઉપયોગમાં લેવાતા બિનસલાહભર્યું એ હાઇપરગ્લાયકેમિઆ અને અસ્થિર કંઠમાળ છે. આ કેટેગરીમાં, ડાયહાઇડ્રોપિરાઇડિન જૂથની દવાઓના કેટલાક પેટા પ્રકારોને અલગ પાડવામાં આવે છે:
- નિફેડિપાઇન - કોરીનફર, કોરીનફર રેટાર્ડ,
- ફેલોડિપાઇન - અદાલત એસ.એલ., નિમોદિપિન (નિમોટોપ),
- લેર્કેનિડિપિન (લેર્કેમેન), લેસિડિપીન (સકુર), અમલોદિપિન (નોર્વાસ્ક), નિકાર્ડિપીન (બારીઝિન), ઇસરાડિપીન (લોમિર), નાઇટ્રેન્ડિપિન (બાયપ્રેસ).
ડાયાબિટીઝના દર્દીઓમાં, મીઠું પ્રત્યે વધેલી સંવેદનશીલતા અને ફરતા લોહીની માત્રામાં વધારો થાય છે. પરિણામે, બ્લડ પ્રેશર વધે છે. તેને ઘટાડવા માટે, મૂત્રવર્ધક પદાર્થ (મૂત્રવર્ધક પદાર્થ) નો ઉપયોગ કરો. તેઓ શરીરમાંથી અતિશય પ્રવાહી અને મીઠું દૂર કરે છે, ફરતા લોહીનું પ્રમાણ ઘટાડે છે, જે સિસ્ટોલિક અને ડાયસ્ટોલિક દબાણ ઘટાડવામાં મદદ કરે છે.
ડાયાબિટીઝની પૃષ્ઠભૂમિની સામે, મૂત્રવર્ધક પદાર્થ ઘણીવાર બીટા-બ્લ blકર અથવા એસીઈ અવરોધકો સાથે જોડાય છે, કારણ કે મોનોથેરાપીના સ્વરૂપમાં તેઓ તેમની અયોગ્યતા દર્શાવે છે. મૂત્રવર્ધક પદાર્થોના ઘણા જૂથો છે:
મૂત્રવર્ધક પદાર્થનાં જૂથનું નામ
ચયાપચયમાં સુધારો કરવા માટે, જો જરૂરી હોય તો, વાસોડિલેશન. સંધિવા, ડાયાબિટીઝ અને વૃદ્ધાવસ્થા માટે સૂચવવામાં આવે છે.
ટોરેસીમાઇડ, ફ્યુરોસેમાઇડ, ઇથેક્રાઇન એસિડ
રેનલ નિષ્ફળતા સાથે. ગ્લુકોફેજ અને ડાયાબિટીસ માટેની અન્ય દવાઓ સાથે સાવધાની સાથે ઉપયોગ કરો કારણ કે લેક્ટિક એસિડિસિસના લક્ષણોના વિકાસનું જોખમ છે.
ટ્રાયમટેરેન, એમિલિરાઇડ, સ્પિરોનોલેક્ટોન
જ્યારે ડાયાબિટીઝ લાગુ નથી.
ડીએમ આ મૂત્રવર્ધક પદાર્થોના ઉપયોગ માટે વિરોધાભાસી છે, કારણ કે તેઓ એસિડિસિસને વધુ .ંડું કરવામાં સક્ષમ છે.
ACE અવરોધકો
ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર એન્જીયોટન્સિન-કન્વર્ટીંગ એન્ઝાઇમ અવરોધકો વિના સંપૂર્ણ નથી, ખાસ કરીને કિડનીની ગૂંચવણોની હાજરીમાં. તેમના ઉપયોગમાં બિનસલાહભર્યા ગર્ભાવસ્થા, હાયપરક્લેમિયા અને વધેલા સીરમ ક્રિએટિનાઇન છે. પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં, ACE અવરોધકો એ પ્રથમ-લાઇન દવાઓ છે. તેઓ પ્રોટીન્યુરિયા અને માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે સૂચવવામાં આવે છે.
દવાઓની ક્રિયા એ ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતા વધારવાની છે. આ પ્રકાર 2 ડાયાબિટીઝની રોકથામ પૂરી પાડે છે. એસીઇ અવરોધકો રુધિરવાહિનીઓ, અને સોડિયમ અને પાણીને કારણે કરે છે, પેશીઓમાં એકઠું થવાનું બંધ કરે છે. આ બધા દબાણમાં ઘટાડો તરફ દોરી જાય છે. એસીઇ અવરોધકોનાં નામ "-પ્રિલ" માં સમાપ્ત થાય છે. બધી દવાઓ નીચેના જૂથોમાં વહેંચાયેલી છે:
- સલ્ફાઇડ્રાયલ. આમાં બેનેઝેપ્રિલ (પોટેંઝિન), કેપ્પોપ્રિલ (કપોટિન), ઝોફેનોપ્રિલ (ઝોકાર્ડિસ) શામેલ છે.
- કાર્બોક્સિલ. પેરીન્ડોપ્રિલ (પ્રેસ્ટરીયમ, નોલિપ્રેલ), રેમીપ્રિલ (એમ્પ્રિલાન), એન્લાપ્રીલ (બર્લીપ્રિલ) શામેલ છે.
- ફોસ્ફિનિલ. આ જૂથમાં, ફોસીકાર્ડ અને ફોસિનોપ્રિલ standભા છે.

સહાયક દવાઓ
જો દર્દીને કોમ્બિનેશન થેરેપી સૂચવવામાં આવે છે, તો પછી મુખ્ય દવાઓ ઉપરાંત, સહાયક દવાઓનો ઉપયોગ થાય છે. શક્ય આડઅસરોને કારણે તેઓ સાવધાની સાથે ઉપયોગમાં લેવાય છે. સહાયક એજન્ટોની નિમણૂક માટેનો સંકેત એ મૂળભૂત દવાઓ સાથેની સારવારની અશક્યતા છે. ઉદાહરણ તરીકે, ACE અવરોધકોવાળા દર્દીઓમાંથી, કેટલાક દર્દીઓમાં સૂકી ઉધરસ થાય છે. આવી સ્થિતિમાં, લાયક ડ doctorક્ટર દર્દીને એન્જીયોટેન્સિન રીસેપ્ટર વિરોધીઓની ઉપચારમાં સ્થાનાંતરિત કરે છે. દરેક કેસ દર્દીની સ્થિતિના આધારે વ્યક્તિગત રીતે માનવામાં આવે છે.
ડાયરેક્ટ રેઇનિન અવરોધક
રેસીલ્સ એ ઉચ્ચારણ પ્રવૃત્તિ સાથેનો સીધો રેઇનિન અવરોધક છે. ડ્રગની ક્રિયાનો હેતુ એંજિયોટેન્સિનના ફોર્મ 1 થી II ના રૂપાંતરની પ્રક્રિયાને અવરોધિત કરવાનો છે. આ પદાર્થ રક્ત વાહિનીઓને મર્યાદિત કરે છે અને એડ્રેનલ ગ્રંથીઓને હોર્મોન એલ્ડોસ્ટેરોન ઉત્પન્ન કરવાનું કારણ બને છે. લાંબા સમય સુધી રિઇલ્સના ઉપયોગ પછી બ્લડ પ્રેશર ઓછું થાય છે. દવાનો ફાયદો એ છે કે તેની અસરકારકતા દર્દીના વજન અથવા વય પર આધારિત નથી.
ગેરફાયદામાં સગર્ભાવસ્થા દરમિયાન વાપરવાની અસમર્થતા અથવા નજીકના ભવિષ્યમાં તેના આયોજનનો સમાવેશ થાય છે. રેસીલ્સ લીધા પછી આડઅસરોમાં શામેલ છે:
- એનિમિયા
- ઝાડા
- સુકી ઉધરસ
- ત્વચા ફોલ્લીઓ,
- લોહીમાં પોટેશિયમનું સ્તર.
નોંધનીય છે કે રસિલેઝના લાંબા ગાળાના અભ્યાસ હજી સુધી હાથ ધરવામાં આવ્યાં નથી. આ કારણોસર, ડોકટરો ફક્ત સૂચવે છે કે દવા કિડનીને સુરક્ષિત કરવાની અસર કરે છે. રસીલેઝ વધુ વખત એન્જીયોટેન્સિન II રીસેપ્ટર બ્લocકર અને ACE અવરોધકો સાથે જોડાય છે. તેમના સેવનની પૃષ્ઠભૂમિની વિરુદ્ધ, દવા પેશીઓની ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા વધારે છે અને લોહીની સંખ્યામાં સુધારો કરે છે. રસીલેઝ આનાથી વિરોધાભાસી છે:
- રેનોવેસ્ક્યુલર હાયપરટેન્શન
- 18 વર્ષથી ઓછી વયના બાળકો,
- નિયમિત હિમોડાયલિસીસ
- નેફ્રોટિક સિન્ડ્રોમ
- ડ્રગના ઘટકો પ્રત્યે અતિસંવેદનશીલતા,
- ગંભીર યકૃત તકલીફ.
ઇમિડાઝોલિન રીસેપ્ટર એગોનિસ્ટ્સ
આ કેન્દ્રિય અભિનય કરતી દવાઓ માટેનું નામ છે. તેઓ મગજના રીસેપ્ટર્સને અસર કરે છે. એગોનિસ્ટ્સની ક્રિયા સહાનુભૂતિશીલ નર્વસ સિસ્ટમના કામને નબળી પાડવાની છે. પરિણામ હૃદય દર અને દબાણમાં ઘટાડો છે. ઇમિડાઝોલિન રીસેપ્ટર એગોનિસ્ટ્સનાં ઉદાહરણો છે:
- rilmenidine - આલ્બરેલ,
- મોક્સોનિડાઇન - ફિઝિયોટન્સ.
દવાઓની ગેરલાભ એ છે કે હાયપરટેન્શનની તેમની અસરકારકતા માત્ર 50% દર્દીઓમાં સાબિત થાય છે. આ ઉપરાંત, તેમની પાસે ઘણી આડઅસરો છે, જેમ કે:
આવી દવાઓ સાથે ઉપચારનો ફાયદો એ છે કે ઉપાડ અને સહનશીલતા સિન્ડ્રોમની ગેરહાજરી. વૃદ્ધાવસ્થામાં લોકોને સૂચવવામાં આવે તે સૌ પ્રથમ છે, ખાસ કરીને ડાયાબિટીસ સહિત સહવર્તી પેથોલોજી સાથે. ઇમિડાઝોલિન રીસેપ્ટર એગોનિસ્ટ્સ આનાથી વિરોધાભાસી છે:
- અતિસંવેદનશીલતા
- ગંભીર કાર્ડિયાક એરિથમિયા,
- સિનોટ્રિયલ અને એ.વી. વહન II-III ડિગ્રીનું ઉલ્લંઘન,
- બ્રેડીકાર્ડિયા, પ્રતિ મિનિટ 50 કરતા ઓછી ધબકારા કરે છે,
- હૃદય નિષ્ફળતા
- અસ્થિર કંઠમાળ,
- કિડની અને યકૃતના ગંભીર ઉલ્લંઘન,
- ગર્ભાવસ્થા
- ગ્લુકોમા
- હતાશા શરતો
- ક્ષતિગ્રસ્ત પેરિફેરલ પરિભ્રમણ.