ડાયાબિટીક પગ

ડાયાબિટીક પગ - ડાયાબિટીસની ગૂંચવણ, રોગની શરૂઆતથી 10 વર્ષ અથવા વધુ પછી થાય છે. ડાયાબિટીસના અડધા ભાગમાં નીચલા હાથપગને નુકસાન થવાની સંભાવના જોવા મળે છે. જોખમ પરિબળો:
- ન્યુરોપથી (ઇનર્વેશનનું ઉલ્લંઘન),
- પગના વાસણોના એથરોસ્ક્લેરોસિસ,
- પગનું વિરૂપતા, ઉચ્ચ દબાણવાળા વિસ્તારોનો દેખાવ,
- ભૂતકાળમાં ટ્રોફિક અલ્સર, ઇજાઓ,
- ધૂમ્રપાન
- કુપોષણ
- ઓછી શારીરિક પ્રવૃત્તિ
- નીચલા હાથપગના જખમના જોખમ વિશેની માહિતીનો અભાવ,
- અદ્યતન વય
- રક્ત ખાંડને નિયંત્રિત કરવામાં અસમર્થતા,
- ઓછી દ્રષ્ટિ (દર્દી રોગના પ્રારંભિક અભિવ્યક્તિઓને ધ્યાનમાં લેતો નથી),
- ઉચ્ચ ગ્લાયકેટેડ હિમોગ્લોબિન,
- સાંધાવાળા મોજાંવાળા, કદમાં નહીં, ઓર્થોપેડિક ઇન્સોલ વિનાના પગરખાં,
- સ્ટ્રોકનો ઇતિહાસ, અસ્થિર ગાઇટ,
- ઘટાડો સંવેદનશીલતા.
ડાયાબિટીક પગની રચના એન્જીયોપથી (રક્ત વાહિનીઓની દિવાલોને નુકસાન) અને ન્યુરોપથીને ઉશ્કેરે છે. આમાંથી કઈ પ્રક્રિયાઓ પ્રવર્તે છે તેના આધારે, તે થાય છે ઇસ્કેમિક સ્વરૂપોએ (લોહીના પ્રવાહનો અભાવ) અને ન્યુરોપેથિક (ઇનર્વેશનમાં ઘટાડો). જો આ બંને પદ્ધતિઓ હાજર હોય, તો પછી તેમને ડાયાબિટીઝની આ ગૂંચવણમાં મિશ્રિત પ્રકારનો વિકાસ જોવા મળે છે.
પેપ્ટીક અલ્સર મોટાભાગે ત્વચાના નાના નાના જખમ સાથે દેખાય છે જે ત્વચાની સંવેદનશીલતામાં ઘટાડો થવાને કારણે દર્દીનું ધ્યાન નથી લેતા. ટ્રિગર ફેક્ટર છે:
- એક તીવ્ર પદાર્થનું ઇન્જેક્શન, ઉઘાડપગું વ walkingક કરતી વખતે એક નાનો કટ,
- પેશીઓનું સંકોચન અને જૂતા પહેરવાથી પહેરો,
- વ walkingકિંગની વ્યક્તિગત સુવિધાઓ જે વધારે દબાણ બનાવે છે,
- બ aટરી, ગરમ પાણીથી પગને ગરમ કરતી વખતે બળે છે,
- પેડિક્યુર ઈજા.
ત્વચાની આવી ખામીના સ્થાને, અલ્સર ઝડપથી પર્યાપ્ત દેખાય છે, કારણ કે ચામડીના નાના નાના જખમના ઉપચાર પણ નબળા છે.
સિન્ડ્રોમના ઇસ્કેમિક સ્વરૂપ સાથે, વેસ્ક્યુલર નુકસાન પગનું પોષણ ઓછું કરે છે. તે છે પ્રારંભિક તબક્કામાં પ્રગટ થાય છે કસરત સહનશીલતા ઘટાડો, જ્યારે વ walkingકિંગ પીડા પીડા, પગ ઘણીવાર સ્થિર. ત્વચા ઠંડુ થાય છે, સુન્નતા અને કળતરની લાગણી છે, પેશીઓમાં સતત સોજો આવે છે.
ન્યુરોપથી સાથે ડાયાબિટીક પગ અતિશય કેરેટિનાઇઝેશન સાથે શુષ્ક ત્વચા હોય છે. વ્યગ્ર પરસેવો. સંવેદનશીલતામાં ઘટાડો થવાને કારણે દર્દીઓ જ્યારે ચાલતા હોય ત્યારે, ઘણીવાર ઠોકર મારતા હોય ત્યારે પગને ખેંચીને સપાટીની અનિયમિતતાનો અનુભવ કરતા નથી.
મિશ્ર સ્વરૂપમાં ત્યાં ન્યુરોપેથિક અને ઇસ્કેમિક સંકેતો છે.
પ્રગતિનાં લક્ષણો પ્રારંભિક તબક્કે, જાડા, શુષ્ક ત્વચાની પૃષ્ઠભૂમિ પર પગ, મકાઈના વિરૂપતાને શોધવાનું શક્ય છે, પરંતુ અલ્સર પોતે ગેરહાજર છે. ત્વચા ખામીના દેખાવ પછી ડાયાબિટીક ફુટ સિંડ્રોમનો વિકાસ નીચેના તબક્કાઓમાંથી પસાર થાય છે:
- પ્રથમ - અલ્સર સપાટી પર હોય છે, ત્વચા કરતા વધારે rateંડા પ્રવેશતા નથી,
- બીજું - જખમ સબક્યુટેનીય પેશીઓ, સ્નાયુઓને પસાર કરે છે, પરંતુ અસ્થિ સુધી પહોંચતું નથી,
- ત્રીજું હાડકામાં ફેલાયેલું એક deepંડો અલ્સર છે,
- ચોથું મર્યાદિત ક્ષેત્રમાં ગેંગ્રેન છે,
- પાંચમો - વ્યાપક ગેંગ્રેન.
ઇસ્કેમિક સ્વરૂપ સાથે પગ નિસ્તેજ હોય છે, ત્વચામાં ઘણીવાર ઘાટા ફોલ્લીઓ હોય છે (ફોકલ હાઇપરપીગમેન્ટેશન). ધમનીનું ધબકારા ઓછું થાય છે, અને પછી નાડી જરાય શોધી શકાતી નથી. લાક્ષણિક રીતે, પગની ઘૂંટી પર અંગૂઠો અને થોડી આંગળીથી, રાહ પર મકાઈ અને ત્વચાની તિરાડોનો દેખાવ. એન્જીયોપેથીની પ્રગતિ સાથે, અલ્સર તેમની જગ્યાએ રચાય છે. તેઓ પીડાદાયક છે, ભૂરા પોપડાથી coveredંકાયેલ છે, શુષ્ક, લગભગ સ્રાવ નહીં.
જો પ્રારંભિક તબક્કે દર્દી એક કિલોમીટરથી વધુ પસાર કરે છે, તો પછી ભવિષ્યમાં પીડા ટૂંકા અંતરે અને આરામ પર થાય છે.રક્ત પરિભ્રમણમાં તીવ્ર ઘટાડોના તબક્કે, ઇસ્કેમિયા આંગળીઓ, પગના પેશીઓના ગેંગ્રેન દ્વારા બદલવામાં આવે છે અને નીચલા પગ સુધી વિસ્તરે છે.
ન્યુરોપેથિક અલ્સર તે સ્થળોએ રચાય છે જ્યાં પેશીઓ સૌથી વધુ સંકુચિત હોય છે - અંગૂઠો, ફhaલેંજની વચ્ચે, મેટાટાર્સલ હાડકાંના માથા હેઠળ. આ વિસ્તારોમાં ત્વચા જાડું થાય છે, મકાઈની નીચે અલ્સર બને છે. ત્વચા સ્પર્શ માટે હૂંફાળું છે; પગ, ઘર્ષણ, લાલાશ, વિવિધ thsંડાણોની તિરાડો, સોજો અને ત્વચાની લાલાશ સાથેના અલ્સર, જ્યારે સ્પર્શ કરવામાં આવે છે ત્યારે દુ painfulખદાયક હોય છે.
ન્યુરોપથીની મુખ્યતા સાથે ધમનીનું ધબકારા ચાલુ રહે છે, અને મોટર કાર્ય અને ત્વચાની સંવેદનશીલતા નોંધપાત્ર ઘટાડો થાય છે. ડાયાબિટીસના પગના વિકાસના આ સ્વરૂપમાં અસ્થિની ખામી છે. આંગળીઓ ધણ અથવા હૂકની જેમ બને છે, હાડકાંના માથા બહાર નીકળે છે.
હાડકાની ઘનતામાં ઘટાડો થવાને કારણે, અસ્થિભંગ નજીવી ઇજાઓ, સાંધા સોજો અને હલનચલન મુશ્કેલ છે. ત્વચા હેઠળ ઇન્ટર્સ્ટિશલ પ્રવાહીનું નોંધપાત્ર સંચય, વ furtherકિંગને વધુ અવરોધે છે.
રક્ત પરિભ્રમણ, અલ્સર, ઇનર્વેશન ડિસઓર્ડરમાં પરિવર્તન, રૂ conિચુસ્ત ઉપચાર માટે નબળા પ્રતિસાદ આપે છે, ખાસ કરીને જ્યારે પ્રક્રિયા ચાલુ હોય. પરિણામે, ગેંગ્રેનના વિકાસને કારણે દરેક પાંચમા દર્દીને અંગવિચ્છેદનની જરૂર પડે છે.
આ લેખ વાંચો
ડાયાબિટીક ફુટ સિન્ડ્રોમ જોખમ પરિબળો
ડાયાબિટીઝની આ ગૂંચવણ રોગની શરૂઆતથી 10 વર્ષ અથવા વધુ પછી થાય છે. ડાયાબિટીસના અડધા ભાગમાં નીચલા હાથપગને નુકસાન થવાની સંભાવના જોવા મળે છે. ત્યાં જોખમ પરિબળોવાળા દર્દીઓની કેટેગરીઝ છે જેમાં તે ઘણી વાર દેખાય છે:
- ન્યુરોપથી (ઇનર્વેશનનું ઉલ્લંઘન),
- પગના વાસણોના એથરોસ્ક્લેરોસિસ,
- પગનું વિરૂપતા, ઉચ્ચ દબાણવાળા વિસ્તારોનો દેખાવ,
- ભૂતકાળમાં ટ્રોફિક અલ્સર, ઇજાઓ,
- ધૂમ્રપાન
- કુપોષણ
- ઓછી શારીરિક પ્રવૃત્તિ
- નીચલા હાથપગના જખમના જોખમ વિશેની માહિતીનો અભાવ,
- અદ્યતન વય
- રક્ત ખાંડને નિયંત્રિત કરવામાં અસમર્થતા,
- ઓછી દ્રષ્ટિ (હોસ્પિટલો રોગના પ્રારંભિક અભિવ્યક્તિઓ ધ્યાનમાં લેતી નથી),
- ઉચ્ચ ગ્લાયકેટેડ હિમોગ્લોબિન,
- સાંધાવાળા મોજાંવાળા, કદમાં નહીં, ઓર્થોપેડિક ઇન્સોલ વિનાના પગરખાં,
- સ્ટ્રોકનો ઇતિહાસ, અસ્થિર ગાઇટ,
- ઘટાડો સંવેદનશીલતા.
અને ઘરે ડાયાબિટીસના પગની સારવાર વિશે અહીં વધુ છે.
પેથોલોજીના વિકાસના કારણો
ડાયાબિટીક પગની રચના એન્જીયોપથી (રક્ત વાહિનીઓની દિવાલોને નુકસાન) અને ન્યુરોપથીને ઉશ્કેરે છે. આમાંથી કઈ પ્રક્રિયાઓ પ્રવર્તે છે તેના આધારે, ત્યાં ઇસ્કેમિક સ્વરૂપ (લોહીના પ્રવાહનો અભાવ) અને ન્યુરોપેથીક સ્વરૂપ છે (ઇનર્વેશનમાં ઘટાડો). જો આ બંને પદ્ધતિઓ હાજર હોય, તો પછી તેમને ડાયાબિટીઝની આ ગૂંચવણમાં મિશ્રિત પ્રકારનો વિકાસ જોવા મળે છે.
ન્યુરોપથી
મુખ્ય રોગવિજ્ologicalાનવિષયક પ્રક્રિયાઓ જે ન્યુરોપથીના વિકાસ અને પ્રગતિને ઉશ્કેરે છે તે આ છે:
- ઇન્સ્યુલિનનો અભાવ, તેની પ્રત્યે સંવેદનશીલતા ઓછી થઈ,
- વધારે રક્ત ખાંડ
- ચેતા કોષોમાં સોર્બીટોલનું સંચય (ઇન્ટ્રાસેલ્યુલર ગ્લુકોઝની અછત સાથે થાય છે) તેમની પટલના અનુગામી નુકસાન સાથે - ડિમિલિનેશન,
- ચેતા તંતુઓમાં પ્રોટીનનું ગ્લાયકેશન (તેમને ગ્લુકોઝ સાથે જોડવું) તેમની ગુણધર્મોમાં ફેરફાર સાથે,
- નિમ્ન એન્ટીoxકિસડન્ટ સંરક્ષણ, મુક્ત રેડિકલનું સ્તર વધ્યું છે,
- માઇક્રોએજિઓપેથી એ નાના જહાજોનું એક જખમ છે જે ચેતા તંતુઓને ખવડાવે છે.
ન્યુરોપથી ચેતાતંત્રના તંતુઓના ઘણા જૂથોને અસર કરે છે. ડાયાબિટીક ફુટ સિન્ડ્રોમની રચના માટે, નીચેના પ્રકારો અગ્રણી મહત્વના છે:
- સ્વાયત - રુધિરકેશિકાના સ્વરનું વનસ્પતિ ડિસરેગ્યુલેશન અને લોહીના પ્રવાહના વિતરણ, ત્વચાની નસો અને ધમનીઓ વચ્ચે શન્ટ્સ (જોડાણો) દ્વારા લોહીનો પ્રવાહ, તેમજ હાડકાના પેશીઓમાં વધારો. આ હાડકાંથી કેલ્શિયમ લીચિંગ તરફ દોરી જાય છે અને વાસણની દિવાલમાં તેનું સ્થાન, સોજો, કેરાટિનાઇઝેશન, મકાઈઓ અને તિરાડો સાથે ત્વચાના પોષણમાં ઘટાડો થાય છે,
- સંવેદનાત્મક - ઘણીવાર કેટોએસિડોસિસની પૃષ્ઠભૂમિ પર દેખાય છે.તે પીડા, શરદી અને ગરમી, કંપન, સ્પર્શની સંવેદનામાં ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે. પીડારહિત ઈજા થવાનું જોખમ વધે છે,
- મોટર - પગ અને તેના વિકૃતિના સ્નાયુઓના લકવો તરફ દોરી જાય છે. ગાદી ક્ષમતાની ખોટને લીધે, પગના અંગૂઠા અને પગના જોડાણ હેઠળ, રાહ પર ઉચ્ચ દબાણવાળા ઝોન ઉભા થાય છે. આ સ્થળોએ મકાઈ અને અલ્સર દેખાય છે.
એન્જીયોપેથી
ધમનીઓ (માઇક્રોએંજીયોપથી) અને નાના ધમનીઓ, કેશિકા નેટવર્ક (માઇક્રોએંજીયોપથી) ને આવરી લે છે. ધમનીય વાહિનીઓ એથેરોસ્ક્લેરોસિસ, કેલ્શિયમ થાપણો અને આંતરિક પટલના જોડાણશીલ પેશીઓના પ્રસારને કારણે પેટન્ટન્સી ગુમાવે છે. તેમાં થ્રોમ્બી અને કોલેસ્ટરોલ તકતીઓ સરળતાથી રચાય છે. માઇક્રોવાસ્ક્યુલર ફેરફારો સાથે, પેશીઓમાં લોહીનો માર્ગ ઘટાડો થાય છે. એન્જીયોપથીનું પરિણામ ઇસ્કેમિયા અને ત્યારબાદ ગેંગ્રેન છે.
ડાયાબિટીક અલ્સર કેવી રીતે બને છે?
ત્વચાના સંવેદનશીલતામાં ઘટાડો થવાને કારણે દર્દી દ્વારા કોઈનું ધ્યાન ન લેવાય તેવા ત્વચાના નાના જખમ સાથે મોટાભાગે પેપ્ટીક અલ્સર દેખાય છે. ટ્રિગરિંગ પરિબળો છે:
- એક તીવ્ર પદાર્થનું ઇન્જેક્શન, ઉઘાડપગું વ walkingક કરતી વખતે એક નાનો કટ,
- પેશીઓનું સંકોચન અને જૂતા પહેરવાથી પહેરો,
- વ walkingકિંગની વ્યક્તિગત સુવિધાઓ જે વધારે દબાણ બનાવે છે,
- બ aટરી, ગરમ પાણીથી પગને ગરમ કરતી વખતે બળે છે,
- પેડિક્યુર ઈજા.
ત્વચાની આવી ખામીના સ્થાને, અલ્સર ઝડપથી પર્યાપ્ત દેખાય છે, કારણ કે નીચેના કારણોને લીધે ત્વચાના નાના નાના જખમ પણ મટાડવામાં આવે છે:
- થોડું લોહી પેશીઓમાં વહેતું હોય છે (એન્જીયોપથી),
- સોજો, લોહીનું મુશ્કેલ પ્રવાહ,
- ઘાની મોડી તપાસ અને તેની સંભાળનો અભાવ (નુકસાન પ્રત્યે નબળી સંવેદનશીલતા),
- નવી જોડાયેલી પેશીઓની રચનામાં અવરોધ,
- ચેપ જોડવાની વૃત્તિ, બળતરા પ્રતિક્રિયાઓ,
- ચાલુ મિકેનિકલ તાણ (અલ્સર સાથે દર્દી ચાલવાનું ચાલુ રાખે છે, જે ખામીની સીમાઓ વિસ્તૃત કરે છે).
ડાયાબિટીસના પગના સંકેતો પર વિડિઓ જુઓ:
પ્રારંભિક તબક્કાના સંકેતો
સિન્ડ્રોમના ઇસ્કેમિક સ્વરૂપ સાથે, વેસ્ક્યુલર નુકસાનથી પગના પોષણમાં ઘટાડો થાય છે. આ પ્રારંભિક તબક્કામાં શારીરિક શ્રમની સહનશીલતામાં ઘટાડો દ્વારા દર્શાવવામાં આવે છે, જ્યારે ચાલતા હોય ત્યારે પીડા દેખાય છે, પગ ઘણીવાર સ્થિર થાય છે. ત્વચા ઠંડુ થાય છે, સુન્નતા અને કળતરની લાગણી છે, પેશીઓમાં સતત સોજો આવે છે.
ન્યુરોપથીવાળા ડાયાબિટીકના પગમાં અતિશય કેરેટીનાઇઝેશન સાથે ત્વચા શુષ્ક હોય છે. વ્યગ્ર પરસેવો. સંવેદનશીલતામાં ઘટાડો થવાને કારણે દર્દીઓ જ્યારે ચાલતા હોય ત્યારે, ઘણીવાર ઠોકર મારતા હોય ત્યારે પગને ખેંચીને સપાટીની અનિયમિતતાનો અનુભવ કરતા નથી. મિશ્ર સ્વરૂપ સાથે, ત્યાં ન્યુરોપેથિક અને ઇસ્કેમિક સંકેતો છે.
પ્રગતિનાં લક્ષણો
પ્રારંભિક તબક્કે, જાડા, શુષ્ક ત્વચાની પૃષ્ઠભૂમિ પર પગ, મકાઈની ખોડ શોધી કા possibleવી શક્ય છે, પરંતુ અલ્સર પોતે ગેરહાજર છે. ત્વચાની ખામીના દેખાવ પછી, ડાયાબિટીક પગના સિન્ડ્રોમનો વિકાસ નીચેના તબક્કાઓમાંથી પસાર થાય છે:
- પ્રથમ - અલ્સર સપાટી પર હોય છે, ત્વચા કરતા વધારે rateંડા પ્રવેશતા નથી,
- બીજું - જખમ સબક્યુટેનીય પેશીઓ, સ્નાયુઓ સુધી પહોંચે છે, પરંતુ અસ્થિ સુધી પહોંચતું નથી,
- ત્રીજા - હાડકામાં ફેલાતા એક deepંડા અલ્સર,
- ચોથું - મર્યાદિત વિસ્તારમાં ગેંગ્રેન,
- પાંચમો - વ્યાપક ગેંગ્રેન.
પગના ઇસ્કેમિક સ્વરૂપ સાથે, ત્વચા પર નિસ્તેજ ફોલ્લીઓ ઘણીવાર ઘાટા ફોલ્લીઓ (ફોકલ હાઇપરપીગમેન્ટેશન) હોય છે. ધમનીનું ધબકારા ઓછું થાય છે, અને પછી નાડી જરાય શોધી શકાતી નથી. લાક્ષણિક રીતે, પગની ઘૂંટી પર અંગૂઠો અને થોડી આંગળીથી, રાહ પર મકાઈ અને ત્વચાની તિરાડોનો દેખાવ. એન્જીયોપેથીની પ્રગતિ સાથે, અલ્સર તેમની જગ્યાએ રચાય છે. તેઓ પીડાદાયક છે, ભૂરા પોપડાથી coveredંકાયેલ છે, શુષ્ક, લગભગ સ્રાવ નહીં.
જો પ્રારંભિક તબક્કે દર્દી એક કિલોમીટરથી વધુ પસાર કરે છે, તો પછી ભવિષ્યમાં પીડા ટૂંકા અંતરે અને આરામ પર થાય છે. રક્ત પરિભ્રમણમાં તીવ્ર ઘટાડોના તબક્કે, ઇસ્કેમિયા આંગળીઓ, પગના પેશીઓના ગેંગ્રેન દ્વારા બદલવામાં આવે છે અને નીચલા પગ સુધી વિસ્તરે છે.
ન્યુરોપેથિક અલ્સર તે સ્થળોએ રચાય છે જ્યાં પેશીઓ મોટાભાગના સંકુચિત હોય છે - અંગૂઠો, ફhaલેંજની વચ્ચે, મેટાટાર્સલ હાડકાંના માથા હેઠળ. આ વિસ્તારોમાં ત્વચા જાડું થાય છે, મકાઈની નીચે અલ્સર બને છે.
ત્વચાને સ્પર્શ માટે હૂંફાળું હોય છે, પગની તપાસ કર્યા પછી તેઓ જુએ છે:
- સ્કફ્સ, લાલાશ,
- વિવિધ thsંડાણોની તિરાડો,
- ત્વચાને સોજો અને લાલાશ સાથે અલ્સર, જ્યારે સ્પર્શ કરવામાં આવે ત્યારે પીડાદાયક હોય છે.
ન્યુરોપથીની મુખ્યતા સાથે ધમનીનું ધબકારા ચાલુ રહે છે, અને મોટર કાર્ય અને ત્વચાની સંવેદનશીલતા નોંધપાત્ર ઘટાડો થાય છે. ડાયાબિટીસના પગના વિકાસના આ સ્વરૂપમાં અસ્થિની ખામી છે. આંગળીઓ ધણ અથવા હૂકની જેમ બને છે, હાડકાંના માથા બહાર નીકળે છે.
હાડકાની ઘનતામાં ઘટાડો થવાને કારણે, અસ્થિભંગ નજીવી ઇજાઓ, સાંધા સોજો અને હલનચલન મુશ્કેલ છે. ત્વચા હેઠળ ઇન્ટર્સ્ટિશલ પ્રવાહીનું નોંધપાત્ર સંચય, વ furtherકિંગને વધુ અવરોધે છે.
રક્ત પરિભ્રમણમાં ફેરફાર, અલ્સર રચાય છે, ઇનર્વેશન ડિસઓર્ડર રૂ conિચુસ્ત સારવારને નબળી પ્રતિક્રિયા આપે છે, ખાસ કરીને જ્યારે પ્રક્રિયા ચાલુ હોય. પરિણામે, ગેંગ્રેનના વિકાસને કારણે દરેક પાંચમા દર્દીને અંગવિચ્છેદનની જરૂર પડે છે.
અને અહીં ડાયાબિટીઝના પેશાબ વિશ્લેષણ વિશે વધુ છે.
ડાયાબિટીક પગના સિન્ડ્રોમની ઘટના, ક્ષતિગ્રસ્ત રક્ત પરિભ્રમણ અને નીચલા અંગના નિષ્કર્ષણ સાથે સંકળાયેલ છે. લોહીમાં ગ્લુકોઝની અતિશય વધારાની કારણો છે.
તે ઇસ્કેમિક, ન્યુરોપેથીક અને મિશ્રિત સ્વરૂપમાં આગળ વધે છે. પ્રથમ, ઇસ્કેમિયા વધુ સ્પષ્ટ થાય છે - નિસ્તેજ, ઠંડા ત્વચા, ધમનીઓના નબળા ધબકારા, સુકા અલ્સર. ન્યુરોપથી સાથે, ઓછી સંવેદનશીલતા પ્રવર્તે છે, અને ત્વચા ગરમ છે, અલ્સરની આસપાસ પેશીઓમાં લાલાશ અને સોજો આવે છે. પ્રગતિ સાથે, ગેંગ્રેન વિકસે છે, તાત્કાલિક શસ્ત્રક્રિયાની જરૂર પડે છે.
એવું માનવામાં આવે છે કે ડોપામાઇન આનંદ, આનંદનું હોર્મોન છે. સામાન્ય રીતે, આ છે, પરંતુ તેના કાર્યો વધુ વ્યાપક છે, કારણ કે તે હજી પણ ન્યુરોટ્રાન્સમીટર છે. સ્ત્રીઓ અને પુરુષોમાં હોર્મોન શું છે? શા માટે અપગ્રેડ અને નીચું?
એવું માનવામાં આવે છે કે થાઇરોગ્લોબ્યુલિન હોર્મોન એક પ્રકારનું ગાંઠ માર્કર છે. તેના ધોરણ ગર્ભાવસ્થા દરમિયાન, નવજાત શિશુમાં બદલાઈ શકે છે. સ્ત્રીઓ અને પુરુષો માટે શું જવાબદાર છે? શા માટે થાઇરોઇડ હોર્મોન એલિવેટેડ છે?
ડાયાબિટીઝની ગૂંચવણો તેના પ્રકારને ધ્યાનમાં લીધા વિના અટકાવે છે. ગર્ભાવસ્થા દરમિયાન બાળકોમાં તે મહત્વપૂર્ણ છે. પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં પ્રાથમિક અને ગૌણ, તીવ્ર અને અંતમાં મુશ્કેલીઓ છે.
એડ્રેનલ ગ્રંથીઓની સમસ્યાઓ સાથે, કોન સિન્ડ્રોમ અથવા એલ્ડોસ્ટેરોનિઝમ વિકસે છે. સામાન્ય રીતે, સ્ત્રીઓ અને પુરુષોમાં તેના કારણો 100% સ્થાપિત નથી. લક્ષણો ઘણા રોગો જેવા જ છે, તેથી, વિગતવાર નિદાન જરૂરી છે. સારવારમાં શરૂઆતમાં દવાનો સમાવેશ થાય છે, અને પછી અંગ દૂર કરવું.
સૌથી સામાન્ય થાઇરોઇડ સમસ્યાઓમાં એક એ છે સ્થાનિક ગોઇટર. રોગની ઇટીઓલોજી આયોડિનના અભાવ અને નિવાસસ્થાનના ક્ષેત્ર પર આધારિત છે, નુકસાનના લક્ષણો પ્રગતિની ડિગ્રીથી બદલાય છે. પ્રસરેલા ગોઇટરના કારણો પ્રગટ સ્વરૂપ છે. જટિલતાઓને અત્યંત મુશ્કેલ છે.
સંબંધિતતા
ડાયાબિટીક ફુટ સિન્ડ્રોમ એ ડાયાબિટીઝના અંગ કાપવાનું મુખ્ય કારણ છે. ડાયાબિટીઝવાળા લગભગ 8-10% દર્દીઓ અસરગ્રસ્ત છે, અને તેમાંથી 40-50% જોખમ જૂથોમાં સોંપવામાં આવી શકે છે. 10 વખત વધુ વખત, ડાયાબિટીક ફુટ સિન્ડ્રોમ બીજા પ્રકારના ડાયાબિટીસ મેલીટસવાળા લોકોમાં વિકાસ પામે છે. ઓછામાં ઓછા 47% દર્દીઓમાં, સારવાર શક્ય પછીથી શરૂ થાય છે. પરિણામ એ હાથપગના વિચ્છેદન છે, જે દર્દીઓની મૃત્યુદરમાં 2 ગણો વધારો કરે છે અને દર્દીઓની સારવાર અને પુનર્વસનની વધુ કિંમત 3 ગણો વધારે છે. નિદાનની રણનીતિ, ક્લિનિકલ પરીક્ષા, દર્દીઓની સારવારમાં સુધારો દર્દીઓમાં અંગવિચ્છેદનની આવર્તનને 43-85% સુધી ઘટાડી શકે છે.
ડાયાબિટીક ફુટ સિન્ડ્રોમ રોગની શરૂઆતથી 7-10 વર્ષ સુધીમાં, પ્રકાર 1 ડાયાબિટીસવાળા મોટાભાગના દર્દીઓમાં, રોગની શરૂઆતથી, ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં થઈ શકે છે.85% કેસોમાં, તે વિવિધ તીવ્રતાના પગના અલ્સર દ્વારા રજૂ થાય છે. તે ડાયાબિટીઝના દર્દીઓની કુલ સંખ્યાના 4-10% માં મળી આવે છે.
વર્ગીકરણ
ડાયાબિટીસના પગના ઘણા પ્રકારો છે, દર્દીના શરીરમાં થતી વિકારોને આધારે.
- ઇસ્કેમિક ડાયાબિટીક પગ ઇસ્કેમિક ડાયાબિટીક પગ સાથે, તે દર્દીને લોહીની સપ્લાયમાં અવરોધે છે. પગના વાહિનીઓમાં લોહી નબળી રીતે ફરે છે, પરિણામે પગ એડેમાઇઝ થાય છે. પગ પરની ત્વચાનો રંગ બદલાય છે, અને ચાલતી વખતે દર્દીને ભારે પીડા થાય છે. આવા દર્દીના અલ્સરમાં અસમાન ધાર હોય છે. સામાન્ય રીતે, અલ્સર અંગૂઠા પર સ્થિત હોય છે, તેઓ સ્પર્શ કરવા માટે દુ painખદાયક પ્રતિક્રિયા આપે છે, પરંતુ ત્યાં કોઈ લહેર નથી. રુધિરાભિસરણ વિકારોને કારણે, દર્દીઓના પગની ત્વચા નિસ્તેજ હોય છે, અને તે સ્પર્શ માટે ઠંડા હોય છે. અલ્સર મકાઈના વિકાસ સાથે નથી.
- ન્યુરોપેથીક ડાયાબિટીક પગ આ પ્રકારનો પગ દર્દીના પગના ચેતા અંતના ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે. સ્પર્શેન્દ્રિયની સંવેદનશીલતા વધુ ખરાબ થાય છે, ત્વચા તિરાડ અને સૂકવવાનું શરૂ કરે છે. કદાચ સપાટ પગ અને સાથોસાથ ઓર્થોપેડિક રોગોનો વિકાસ. આવા દર્દીના અલ્સરની સરળ ધાર હોય છે. ત્યાં કોઈ દુ painfulખદાયક સંવેદના નથી, પરંતુ ધબકારા સામાન્ય છે. મોટેભાગે, આવા અલ્સર પગના તળિયા પર સ્થિત હોય છે. દર્દીઓમાં, સંવેદનશીલતા ઓછી થાય છે, અને લોહીનો પ્રવાહ વધે છે. રંગ લાલ તરફ બદલાય છે, પગ ગરમ છે પણ સ્પર્શ છે.
- મિશ્ર સ્વરૂપ. તે ન્યુરોપેથિક અને ઇસ્કેમિક સ્વરૂપોના સંકેતોના જોડાણ દ્વારા વર્ગીકૃત થયેલ છે અને ચેતા અને રક્ત નલિકા બંનેને નુકસાન દ્વારા પ્રગટ થાય છે. અગ્રણી લક્ષણો તેના પર આધાર રાખે છે કે કયા રોગકારક રોગની કડી વધુ સ્પષ્ટ છે. રોગનું આ સ્વરૂપ ખાસ કરીને ખતરનાક છે, કારણ કે આ કિસ્સામાં પેઇન સિન્ડ્રોમ નબળુ અથવા એકદમ ગેરહાજર છે - દર્દીઓ હંમેશા મદદ લેવા દોડાવે નથી ("તે નુકસાન પહોંચાડતું નથી") અને ત્યારે જ અલ્સર મોટો થઈ જાય અને પેશીઓમાં વિકસિત થાય ત્યારે જ ડ doctorક્ટરની પાસે આવે છે. ઉલટાવી શકાય તેવું, બિન-દવા-મધ્યસ્થી ફેરફારો.
જોખમ પરિબળો
ડાયાબિટીસના પગમાં વધારો થવાનું જોખમ નીચે મુજબ છે:
- જે દર્દીઓ ભૂતકાળમાં અંગોના અલ્સર અથવા કાપવા પડ્યા હતા. જો ભૂતકાળમાં પગના ક્ષેત્રમાં દર્દીને અલ્સર હોય, તો આ સૂચવે છે કે તેની પાસે લોહીની સપ્લાય અથવા નીચલા હાથપગના અસ્થિભંગની કેટલીક વિકૃતિઓ છે. ડાયાબિટીસ મેલિટસના જોડાણ અથવા પ્રગતિ સાથે, હાલની પેથોલોજીઓ તીવ્ર થઈ શકે છે, જે ડાયાબિટીસના પગના વિકાસને વેગ આપશે.
- પેરિફેરલ પોલિનોરોપેથીથી પીડાતા દર્દીઓ. આ શબ્દ એ પેથોલોજીકલ સ્થિતિનો સંદર્ભ આપે છે જે વિવિધ પેરિફેરલ ચેતાને નુકસાન દ્વારા વર્ગીકૃત કરવામાં આવે છે, ઘણી વખત ઉપલા અને / અથવા નીચલા હાથપગના ચેતા. આ રોગવિજ્ .ાનના વિકાસ માટે ઘણા કારણો હોઈ શકે છે (આઘાત, નશો, ક્રોનિક બળતરા રોગો), પરંતુ તે બધા આખરે સંકળાયેલા વિસ્તારોમાં સંવેદનાત્મક, મોટર અને ટ્રોફિક કાર્યોના ઉલ્લંઘન તરફ દોરી જાય છે. જખમ સામાન્ય રીતે પ્રસરેલું (વ્યાપક) અને પ્રકૃતિમાં સપ્રમાણતાવાળા હોય છે, એટલે કે, એક અંગની હાર સાથે, ટૂંક સમયમાં જ બીજા જખમની અપેક્ષા કરી શકાય છે.
- હાયપરટેન્શનવાળા દર્દીઓ (બ્લડ પ્રેશરમાં તીવ્ર વધારો). બ્લડ પ્રેશરમાં તીવ્ર વધારો એથરોસ્ક્લેરોટિક તકતીઓ સાથે રક્ત વાહિનીઓને વધુ ઝડપી નુકસાનમાં ફાળો આપે છે, જે ડાયાબિટીસની પૃષ્ઠભૂમિ સામે એન્જીયોપેથીના વિકાસને વેગ આપી શકે છે.
હાઈ બ્લડ કોલેસ્ટરોલના દર્દીઓ. રક્તમાં "ખરાબ" કોલેસ્ટરોલનું સ્તર વધવું એ ડાયાબિટીસ મેલિટસમાં રક્ત વાહિનીઓને થતાં નુકસાનને નિર્ધારિત કરવાના મુખ્ય પરિબળોમાંનું એક છે. - તમાકુનો દુરૂપયોગ કરનાર તે વૈજ્ .ાનિક રૂપે સાબિત થયું છે કે નિકોટિન (જે સિગારેટનો ભાગ છે) એથરોસ્ક્લેરોસિસ થવાનું જોખમ વધારે છે, લોહીમાં "ખરાબ" કોલેસ્ટરોલની સાંદ્રતામાં વધારો કરે છે. તે જ સમયે, નિકોટિન વાહિની દિવાલના આંતરિક સ્તરને સીધો નુકસાન પહોંચાડે છે, એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસના કોર્સને વધારે છે.
- 45 થી 64 વર્ષનાં દર્દીઓ. ઘણા અભ્યાસના આધારે, તે તારણ કા .્યું હતું કે આ વય જૂથમાં તે ડાયાબિટીસનો પગ સૌથી સામાન્ય છે. આ તે હકીકતને કારણે છે કે નાની ઉંમરે, વળતર આપવાની પદ્ધતિઓ આવી પ્રચંડ ગૂંચવણના વિકાસને અટકાવે છે.
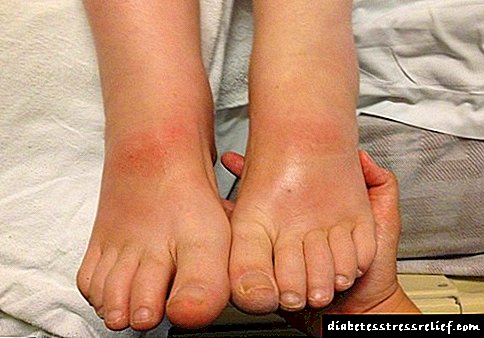
ડાયાબિટીસના પગના લક્ષણો
જો ડાયાબિટીક પગના નીચેના લક્ષણો પ્રારંભિક તબક્કે દેખાય છે, તો દર્દીએ નિષ્ણાતની સલાહ લેવી જોઈએ:
- પગ પર અલ્સર, ફોલ્લાઓની રચના. ડાયાબિટીઝમાં, ત્વચાની અખંડિતતાનું ઉલ્લંઘન એ ગંભીર રોગવિજ્ .ાનમાં ફેરવી શકે છે. મકાઈ અથવા મકાઈનો દેખાવ પગને તીવ્ર નુકસાન સૂચવે છે, પ્યુર્યુલન્ટ સ્રાવ સાથેનો ઘા ચેપ સૂચવે છે,
- ત્વચાની લાલાશ અને સોજો. હાઈપ્રેમિયા અને સોજો એ ડાયાબિટીસના પગના લક્ષણો છે, જે ચેપના જોડાણને સૂચવે છે,
- નેઇલ પ્લેટનું જાડું થવું. ફંગલ નેઇલ ડેમેજ (માયકોસિસ) પ્રતિરક્ષામાં ઘટાડો સૂચવે છે, ગૌણ ચેપના જોડાણને ઉત્તેજિત કરી શકે છે,
- ખંજવાળ અને બર્નિંગ. માયકોઝ સાથેના આ લક્ષણો શુષ્ક ત્વચાને સૂચવે છે,
- ચાલતી વખતે મુશ્કેલી. આ સ્થિતિ સાંધાના રોગ, પગના ગંભીર ચેપી જખમ, ડાયાબિટીસ સંધિવા, ચાર્કોટ teસ્ટિઓઆર્થ્રોપથી,
- પગમાં સુન્નતાની લાગણી. "ગૂસબpsમ્સ" નો દેખાવ ચેતા તંતુઓને નુકસાન સૂચવે છે,
- પીડા અસ્વસ્થતા પગરખાં પહેરીને, પગ, મચકોડ, ચેપ અથવા હિમેટોમાઝ પર તણાવમાં વધારો થાય ત્યારે પીડા થાય છે
- પગની વિકૃતિકરણ. ત્વચા વાદળી, લાલ અથવા કાળા રંગની રંગ લે છે. બાદમાં નેક્રોટિક નુકસાનની વાત કરે છે અને અંગના કાપણીની જરૂર પડે છે,
- સોજો. પગની સોજો - એક બળતરા અથવા ચેપી પ્રક્રિયાના સંકેત, નબળા શિબિર રક્ત પ્રવાહ,
- તાપમાનમાં વધારો. જો લક્ષણ પગ પર અલ્સર સાથે જોડવામાં આવે છે, તો તે ગંભીર ચેપ સૂચવી શકે છે. સ્થિતિ જીવલેણ હોઈ શકે છે. જો ઘાના વિસ્તારમાં સ્થાનિક રીતે તાપમાન વધારવામાં આવે છે, તો પછી આ બળતરા સૂચવે છે, જે ધીરે ધીરે રૂઝ આવે છે.
ન્યુરોપેથીક ડાયાબિટીક પગના લક્ષણો
રોગનું આ સ્વરૂપ 60% થી વધુ કેસોમાં જોવા મળે છે અને પગના નર્વસ સિસ્ટમને નુકસાનની પૃષ્ઠભૂમિ સામે થતાં નીચલા અંગમાં ટ્રોફિક ફેરફારો દ્વારા વર્ગીકૃત થયેલ છે. આ કિસ્સામાં, પેશીઓમાં રક્ત પુરવઠો પ્રમાણમાં સામાન્ય રહે છે, તેમ છતાં, અસ્વસ્થતાના ઉલ્લંઘનને કારણે, સ્નાયુઓ, ત્વચા, હાડકાં અને સાંધાને નુકસાન થાય છે, જે રોગના ક્લિનિકલ લાક્ષણિકતાઓના વિકાસ તરફ દોરી જાય છે.
રોગની ન્યુરોપેથિક પ્રકૃતિ સૂચવી શકે છે:
- સામાન્ય ત્વચા રંગ અને તાપમાન. રોગના આ સ્વરૂપ સાથે, પગના પેશીઓને લોહીનો પુરવઠો ક્ષતિગ્રસ્ત થતો નથી (અથવા થોડો નબળુ થતું નથી), પરિણામે ત્વચાનો રંગ અને તાપમાન સામાન્ય રહે છે.
- શુષ્ક ત્વચા. સ્વાયત્ત (સ્વાયત્ત) નર્વસ સિસ્ટમના નુકસાનના પરિણામે, પરસેવો ગ્રંથીઓનું કાર્ય નબળું પડે છે, પરિણામે શુષ્ક ત્વચા નોંધાય છે.
- ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથી. હાડકાં અને સાંધાઓના વિશિષ્ટ વિરૂપતા મુખ્યત્વે ડાયાબિટીસના પગના ન્યુરોપેથીક સ્વરૂપમાં જોવા મળે છે, જે આ રચનાઓના નિષ્કર્ષણના ઉલ્લંઘનને કારણે છે.
- પીડારહિત ચાંદા આ રોગના ન્યુરોપેથીક સ્વરૂપમાં અલ્સરની રચના ચેતાના નુકસાન અને વિનાશના પરિણામે થાય છે, ટ્રોફિક ત્વચાની પૂર્તિ કરે છે. રોગવિજ્ .ાનવિષયક પ્રક્રિયાના વિકાસના પરિણામે, દુ painfulખદાયક ચેતા અંત પણ અસરગ્રસ્ત છે, પરિણામે ન્યુરોપેથીક અલ્સર પેલેપશન (પેલેપેશન) સાથે પણ પીડારહીત છે.
- સંવેદનશીલતાનું ઉલ્લંઘન. રોગના પ્રારંભિક તબક્કે, ચેતા તંતુઓને વિધેયાત્મક નુકસાનને લીધે, દર્દીઓ પેઇનસ્થેસિયા (ક્રોલિંગ સનસનાટી, સહેજ કળતર) ની ફરિયાદ કરી શકે છે.રોગની વધુ પ્રગતિ સાથે, નિષ્ક્રિયતા આવે છે, તાપમાનમાં ઘટાડો, પીડા અને સ્પર્શેન્દ્રિયની સંવેદનશીલતા (દર્દી ત્વચાને સ્પર્શ અનુભવતા નથી) ની નોંધ કરી શકાય છે.
ઇસ્કેમિક ડાયાબિટીક પગના લક્ષણો
રોગનું ઇસ્કેમિક સ્વરૂપ ફક્ત 5 થી 10% દર્દીઓમાં જોવા મળે છે. આ કિસ્સામાં, પગની પેશીઓને નુકસાન પહોંચાડવાનું મુખ્ય કારણ એ છે કે મોટા અને નાના રુધિરવાહિનીઓને નુકસાન થતાં તેમના રક્ત પુરવઠાનું ઉલ્લંઘન. ઇસ્કેમિક ડાયાબિટીક પગની મુખ્ય લાક્ષણિકતા એ છે કે નીચલા પગ અથવા પગમાં તીવ્ર દુખાવો છે. પીડા કરતી વખતે પીડા isesભી થાય છે અથવા તીવ્ર બને છે અને આરામ દરમિયાન વધુ ખરાબ થાય છે. આ કિસ્સામાં પીડાની પદ્ધતિને ટીશ્યુ ઇસ્કેમિયાના વિકાસ દ્વારા સમજાવવામાં આવે છે, એટલે કે, પેશીઓને અપૂરતી રક્ત પુરવઠો. આ ઉપરાંત, જ્યારે માઇક્રોસિરક્યુલેશન ખલેલ પહોંચે છે, પેશીઓમાં મેટાબોલિક બાય-પ્રોડક્ટ્સનું સંચય, જે પીડાના વિકાસમાં પણ ફાળો આપે છે, તે નોંધવામાં આવે છે.
ભારમાં વૃદ્ધિ દરમિયાન (ઉદાહરણ તરીકે, જ્યારે ચાલવું), ઓક્સિજનમાં પેશીઓ (ખાસ કરીને સ્નાયુઓ) ની જરૂરિયાત વધે છે. લાક્ષણિક રીતે, આ જરૂરિયાત લોહીના પ્રવાહમાં વધારો દ્વારા પૂરી થાય છે, પરંતુ પગની રક્ત વાહિનીઓને નુકસાન સાથે, આ વળતર આપતી પદ્ધતિ બિનઅસરકારક છે, પરિણામે ઇસ્કેમિયા અને પીડા થાય છે. જ્યારે લોડ બંધ થાય છે, સ્નાયુઓમાં oxygenક્સિજનની જરૂરિયાત ઓછી થાય છે, પરિણામે પીડા થોડી ઓછી થાય છે અથવા સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે.
ઇસ્કેમિક ડાયાબિટીક પગના અન્ય અભિવ્યક્તિઓમાં આ શામેલ હોઈ શકે છે:
- ચામડીનો નિસ્તેજ. ત્વચાને સામાન્ય ગુલાબી રંગની રક્ત નાના રક્ત વાહિનીઓ (રુધિરકેશિકાઓ) માં સ્થિત રક્ત દ્વારા આપવામાં આવે છે. રોગના ઇસ્કેમિક સ્વરૂપ સાથે, પગના વાસણોમાં લોહીનો પ્રવાહ ઓછો થાય છે, પરિણામે ત્વચામાં નિસ્તેજ રંગ આવે છે.
- ત્વચાના તાપમાનમાં ઘટાડો. સ્થાનિક તાપમાનમાં ઘટાડો થવાનું કારણ પગમાં લોહીની સપ્લાયનું ઉલ્લંઘન પણ છે (ઓછા ગરમ રક્ત પેશીઓમાં પ્રવેશે છે, પરિણામે તેઓ ઝડપથી ઠંડુ થાય છે).
- ત્વચાની એટ્રોફી (પાતળા). તે લોહીવાળા પોષક તત્ત્વો અને ઓક્સિજનના અપૂરતા સેવનના પરિણામે થાય છે. પગ અથવા નીચલા પગના વિસ્તારમાં વાળ ખરવા પણ થઈ શકે છે.
- દુfulખદાયક ચાંદા રોગના ઇસ્કેમિક સ્વરૂપમાં અલ્સરની એક વિશિષ્ટ સુવિધા એ તીવ્ર પીડા છે. આ તે હકીકત દ્વારા સમજાવવામાં આવ્યું છે કે ચેતા અંતને નુકસાન પહોંચાડ્યું હોવા છતાં, તે તેમ છતાં કાર્ય કરે છે, પરિણામે ત્વચા અને નરમ પેશીઓમાં અલ્સેરેશન સાથે પીડાદાયક ચેતા તંતુઓની બળતરા અને પીડા દેખાય છે.
ન્યુરોસ્કેમિક ડાયાબિટીક પગના લક્ષણો
રોગનું આ સ્વરૂપ પગના નર્વસ અને વેસ્ક્યુલર ઉપકરણોને એક સાથે નુકસાન દ્વારા વર્ગીકૃત થયેલ છે. આના પરિણામે, પેશી ઇસ્કેમિયા (હળવા વ્રણ, પેલ્લર અને ત્વચાના તાપમાનમાં ઘટાડો) અને ન્યુરોપથી (શુષ્ક ત્વચા, હાડકાં અને સાંધાના વિરૂપતા) ના લક્ષણો નોંધવામાં આવી શકે છે.
ન્યુરોઇસ્કેમિક ડાયાબિટીક પગ લગભગ 20% કેસોમાં જોવા મળે છે અને તે ઝડપી, આક્રમક કોર્સ દ્વારા વર્ગીકૃત થયેલ છે. પરિણામી સપાટીના અલ્સર ઝડપથી પ્રગતિ કરે છે, જે ટૂંકા સમયમાં erંડા પેશીઓ (સ્નાયુઓ, અસ્થિબંધન, હાડકાં) ને નુકસાન પહોંચાડે છે અને અંગ કાપવાનું કારણ બને છે.
વિકાસના તબક્કા
ડાયાબિટીક પગનું વેગનર વર્ગીકરણ લોકપ્રિય છે. તેણી આ રોગના 5 (ખરેખર 6) તબક્કાઓ સૂચવે છે:
- 0 - અસ્થિ વિરૂપતા, પૂર્વ-અલ્સેરેટેડ જખમ,
- 1 - સુપરફિસિયલ અલ્સર - ત્વચાને નુકસાન થયું છે, પરંતુ સબક્યુટેનીય પેશીઓ અને સ્નાયુઓ હજી શામેલ નથી,
- 2 - deepંડા અલ્સર - કંડરા, હાડકાં અને સાંધા ઘામાં દેખાય છે,
- - - teસ્ટિઓમેલિટિસ - મોટી માત્રામાં પરુની રચના સાથે, હાડકા, અસ્થિ મજ્જા અને આસપાસના નરમ પેશીઓનું નેક્રોસિસ,
- 4 - ગેંગ્રેન, પગના નાના ભાગનું વિઝ્યુઅલ બ્લેકનીંગ,
- 5 - પગમાં ગેંગ્રેન ફેલાય છે, દર્દીના જીવનને બચાવવા તાત્કાલિક અંગવિચ્છેદન જરૂરી છે.
નિદાન અતિરિક્ત માહિતી પણ સૂચવી શકે છે.ખાસ કરીને, પોલિનોરોપથી એ ચેતા તંતુઓના ડાયાબિટીક જખમ છે. ચેતા સંવેદનશીલતાની ખોટને લીધે, ડાયાબિટીસને ચાલતી વખતે મળતા પગ અને ઇજાઓ અને નુકસાનની નોંધ લેતી નથી. જો ઘાની સારવાર ન કરવામાં આવે તો, પછી તેમાં સૂક્ષ્મજીવાણુઓ ગુણાકાર કરે છે અને ટૂંક સમયમાં તે ગેંગ્રેન આવે છે.

ડાયગ્નોસ્ટિક્સ
સૈદ્ધાંતિકરૂપે, આ નિદાન કરવા માટે, તે ડાયાબિટીઝ મેલીટસવાળા દર્દીના પગની તપાસ કરવા અને ઉપર વર્ણવેલ લાક્ષણિકતાવાળા ફેરફારો શોધવા માટે પૂરતું હોઈ શકે છે. જો કે, નિદાનને સ્પષ્ટ કરવા માટે, નિયમ પ્રમાણે, દર્દીને વધારાની પરીક્ષા પદ્ધતિઓ અને સાંકડી નિષ્ણાતોની સલાહ સૂચવવામાં આવે છે.
નિદાન કરતી વખતે, તેમજ દરેક અનુગામી પરીક્ષા સાથે, દર્દી સૂચવવામાં આવે છે:
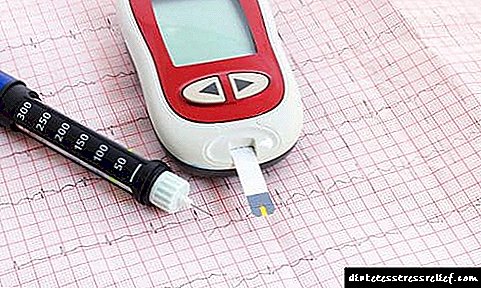
- ગ્લાયકેમિક પ્રોફાઇલ અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનનો નિર્ણય,
- લોહીના લિપિડ્સનું નિર્ધારણ (એલડીએલ, એચડીએલ, કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ),
- પગની ઘૂંટી-બ્રchશિયલ ઇન્ડેક્સનું માપન,
- એન્ડોક્રિનોલોજિસ્ટની સલાહ,
- સર્જનની સલાહ (ન્યુરોલોજીકલ itણપના આકારણી અને સ્પંદન સંવેદનશીલતાના થ્રેશોલ્ડના માપન સાથે),
- ન્યુરોલોજીસ્ટ પરામર્શ,
- નેત્ર ચિકિત્સક સાથે સલાહ (વેસ્ક્યુલર પેથોલોજીને શોધવા માટે આંખના દિવસની ફરજિયાત પરીક્ષા સાથે).
પગની તીવ્ર વિકૃતિઓવાળા દર્દીઓને પગના એક્સ-રે સૂચવવામાં આવે છે, ત્યારબાદ ઓર્થોપેડિક પરામર્શ થાય છે.
પગની પેરિફેરલ ધમનીઓમાં પલ્સની અભાવ અથવા તૂટક તૂટક ક્લicationનિકના ક્લિનિકના દર્દીઓ માટે અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી અને નીચલા અવયવોની ધમનીઓના રંગ ડ્યુપ્લેક્સ મેપિંગ.
પગના ક્ષેત્રમાં હાલના અલ્સરવાળા દર્દીઓ એન્ટિબાયોટિક્સ પ્રત્યેની બીજની સંસ્કૃતિની સંવેદનશીલતાના અનુસરણ સાથે, અલગ પગથી વાવવામાં આવે છે, deepંડા અલ્સરના કિસ્સામાં - પગની રેડિયોગ્રાફી.
આ ફોટામાં તમે જોઈ શકો છો કે પ્રારંભિક તબક્કે ડાયાબિટીસના પગના સિન્ડ્રોમથી પીડાતા પગ કેવી દેખાય છે.

દર્દીઓ માટે ભલામણો
દર્દીઓ માટેની મુખ્ય ભલામણોમાં નીચેના પ્રશ્નોના જવાબો છે:
શું ન કરવું?
- સામાન્ય વિસ્તારોમાં, ખાસ કરીને શેરી પર, ઉઘાડપગું ન ચાલો.
- પગ ઉંચા ન કરો, તેમને ગરમ પાણીથી ધોશો નહીં,
- હીટિંગ પેડનો ઉપયોગ કરશો નહીં,
- મીઠું બાથ ન બનાવો,
- ડ doctorક્ટરની સૂચના વિના મલમ ડ્રેસિંગ્સનો ઉપયોગ કરશો નહીં,
- મકાઈને નરમ કરવા માટે એજન્ટોનો ઉપયોગ કરશો નહીં,
- અન્ય લોકોનાં મોજાં, પગરખાં, જાહેર સ્નાનમાં ભાગ ન લેશો,
- ખુલ્લી જ્વાળાઓ અથવા હીટરની નજીક ન આવો,
- પગને નિયંત્રિત ન કરો, નબળા દ્રષ્ટિથી તમારા પોતાના પર નખ કાપી ન લો,
- સ્વ-ઉપચારમાં રોકશો નહીં. મકાઈઓ, કચરા, મકાઈ, હાયપરકેરેટોઝ, તિરાડોની સ્વતંત્ર રીતે સારવાર ન કરો.
નિષ્ણાતનો સંપર્ક ક્યારે કરવો?
- ઇનગ્રોન નેઇલના વિકાસ સાથે,
- ઉઝરડા, કચરા, બળે,
- આંગળીઓના કાળા થવા સાથે, જ્યારે ચાલતા અને આરામ કરતા હો ત્યારે વાછરડાઓમાં દુખાવો,
- પગની સંવેદનશીલતાના નુકસાન સાથે,
- કોઈપણ કદના ઘા અને કોઈપણ કારણોસર,
- અલ્સર અને સહાયકો સાથે,
- જ્યારે ડાયાબિટીસના પગ વિભાગના ડ doctorક્ટર દ્વારા નક્કી કરેલી અંતિમ તારીખ નજીક આવી છે, અથવા પગ સંબંધિત કોઈ પ્રશ્નો ઉભા થયા છે.
હંમેશા શું કરવું?
- લોહીમાં ગ્લુકોઝના સ્તરને સખત રીતે નિયંત્રિત કરો, સમયસર તમારા એન્ડોક્રિનોલોજિસ્ટ સાથે સલાહ લો,
- ધૂમ્રપાન છોડી દો
- સુતરાઉ અથવા oolનના મોજાં (કૃત્રિમ નહીં), છૂટક ચામડાનાં પગરખાં,
- પગ માટે દૈનિક કસરત, ઓછામાં ઓછા 2 કલાક ચાલો,
- નખના ત્વચારોગ વિજ્ infectionsાનીના ફંગલ ચેપ (ઘાટા, ખીલાના ડિલેમિનેશન) ની સારવાર કરો,
- ડાયાબિટીસના પગ વિભાગમાં દર વર્ષે ઓછામાં ઓછા 1 સમય (અને જો તેમાં ફેરફારો હોય તો - દર મહિને 1 વખત) ની તપાસ કરવી.
દરરોજ શું કરવું?
- નબળા સુલભ ક્ષેત્રો (નબળી દ્રષ્ટિ સાથે, તમારે સંબંધીઓની મદદ લેવાની જરૂર છે) ની તપાસ કરવા માટે, દર્પણનો ઉપયોગ કરીને કાળજીપૂર્વક પગની તપાસ કરો,
- તમારા પગને ગરમ (કોઈ પણ સંજોગોમાં ગરમ નહીં) પાણીથી બાળકના સાબુ અથવા પોટેશિયમ પરમેંગેટના નબળા ગુલાબી દ્રાવણથી ધોઈ શકો છો.
- વ્યક્તિગત ટુવાલથી ત્વચાને સારી રીતે સૂકવી દો, ખાસ કરીને ઇન્ટરડિજિટલ જગ્યાઓ (પલાળી રાખો, ઘસશો નહીં),
- નરમ પડતા (ફોર્ટિફાઇડ, બેક્ટેરિયાનાશક) ક્રીમના નરમ પડ સાથે ત્વચાને લુબ્રિકેટ કરો,
- વોડકાથી ઇન્ટરડિજિટલ જગ્યાઓનો ઉપચાર કરો,
- જો જરૂરી હોય તો, ખૂબ કાળજીપૂર્વક નખ કાપીને, તેમને ખૂબ ટૂંકા નહીં રાખીને, ખીલાને સીધો કાપીને (જો તમારી નજર ઓછી હોય, તો તમારા પોતાના નખ કાપવા પર પ્રતિબંધ છે).

આરામદાયક પગરખાં કેવી રીતે પસંદ કરવા?
ડાયાબિટીઝના પગના ઘણા લક્ષણો ટાળી શકાય છે ડાયાબિટીસ માટેના પગરખાં પસંદ કરવાના નિયમોનો ઉપયોગ કરીને:
- જૂતાના યોગ્ય કદને પસંદ કરવા માટે, તમારે ફક્ત સાંજે જ ખરીદવા જોઈએ (ન તો સવારે અથવા બપોરે), કારણ કે આ સમયે પગ તેના મહત્તમ કદ સુધી પહોંચે છે, જે ઘણા સેન્ટિમીટરથી વધી શકે છે અથવા ઘટાડો કરી શકે છે, અને ડાયાબિટીક પગથી, દરેક સેન્ટીમીટર રમે છે જૂતા પહેરવામાં આરામદાયક ભૂમિકા.
- ખરીદેલા પગરખાં પહેરવાની જરૂર નથી. તે જ છે, જ્યારે કોઈ સ્ટોર પર પ્રયાસ કરી રહ્યા હોય, ત્યારે વ્યક્તિએ શક્ય તેટલી આરામદાયક પગરખાંમાં અનુભવું જોઈએ.
- પોઇન્ટેડ નાક સાથે પગરખાં ખરીદવાની ભલામણ કરવામાં આવતી નથી - પગરખાંના અંગૂઠામાં પૂરતી જગ્યા હોવી જોઈએ.
- પગરખાં ખરીદતી વખતે, thર્થોપેડિક મોડલ્સને પ્રાધાન્ય આપવાનું શ્રેષ્ઠ છે. તેઓ હંમેશા સૌંદર્યલક્ષી આનંદદાયક દેખાતા નથી, પરંતુ તે બાંહેધરી છે કે પગને કોઈ નુકસાન થશે નહીં.
- અંગૂઠાની વચ્ચેના પટ્ટાવાળા સેન્ડલ પહેરવા જોઈએ નહીં, કારણ કે આવા ભાગને ઘસવામાં આવે છે, અને મકાઈઓ સરળતાથી અલ્સર બની શકે છે.
- તમારે દર બીજા દિવસે પગરખાં પહેરવા માટે થોડા જોડી મળવા જોઈએ.
- મહિલાઓએ ચુસ્ત સ્થિતિસ્થાપક બેન્ડ સાથે સ્ટockingકિંગ્સ અને મોજાં ન પહેરવા જોઈએ, કારણ કે આ પગમાં રક્ત પરિભ્રમણને નકામું બનાવે છે.
ડાયાબિટીક પગની સારવાર કેવી રીતે કરવી?
ડાયાબિટીસ મેલીટસથી વહેલા દર્દી નીચલા હાથપગને નુકસાનના લક્ષણોની નોંધ લે છે, ઉપચારના પરિણામની અપેક્ષા વધુ હકારાત્મક છે. પ્રારંભિક તબક્કો સારવાર માટે સરળ છે. લાયક ડ doctorક્ટરની સમયસર પહોંચ સાથે, રક્ત વાહિનીઓ, ચેતા અને નીચલા હાથપગના સાંધાના કાર્યની સંપૂર્ણ પુનorationસ્થાપન શક્ય છે.
ડાયાબિટીસના પગની સારવાર માટેના વ્યાપક પગલામાં આ શામેલ છે:
- સર્જિકલ હસ્તક્ષેપ - ઘાવના મૃત પેશીઓને દૂર કરવા, તેના ડ્રેનેજ,
- એન્ટિસેપ્ટિક્સ, હીલિંગ મલમ, ક્રિમ, ડ્રેસિંગ્સ, સાથે અલ્સેરેટિવ રચનાઓની સારવાર
- અંગ અનલોડિંગ (તે ઓછા ચાલવા, વધુ આરામ કરવા, વજન ઓછું કરવા, આરામદાયક પગરખાં પસંદ કરવાની ભલામણ કરવામાં આવે છે),
- દવાઓ (એન્ટિબાયોટિક્સ, એન્ટિવાયરલ, ઇમ્યુનોમોડ્યુલેટરી, એન્ટિસ્પેસ્મોડિક્સ, બ્લડ પાતળા, બ્લડ પ્રેશર કંટ્રોલ, વિટામિન અને ખનિજ સંકુલ, વગેરે) લેવી,
- બ્લડ સુગરની નિયમિત તપાસ, તેને સામાન્ય મર્યાદામાં રાખીને, સર્જિસને અટકાવવી, ઇન્સ્યુલિન લગાડવી અથવા તેના ડોઝની સમીક્ષા કરવી.
દર્દીને દરરોજ સ્વતંત્ર પગની સંભાળ રાખવાની ભલામણ કરવામાં આવે છે:
- કડક સ્વચ્છતા, પગ સ્નાન,
- એન્ટિમાઇક્રોબાયલ એજન્ટો (મીરામિસ્ટિન, ક્લોરહેક્સિડિન, ડાયોક્સિડિન, આયોડિન અને તેજસ્વી લીલાનો ઉપયોગ પ્રતિબંધિત છે) ની આજુબાજુના ઘા અને ત્વચાની નિયમિત સ્વચ્છતા.
- પટ્ટીઓ ઘણી વાર બદલો જેથી ઘાયલ વિસ્તારને ભીના થવા માટે સમય ન મળે,
- ડ્રેસિંગ કરતી વખતે વંધ્યત્વની સ્થિતિનું અવલોકન કરો.
તે ખૂબ જ મહત્વપૂર્ણ છે કે દર્દી હંમેશાં ખરાબ ટેવો છોડી દે. આલ્કોહોલ પીવું એ ડાયાબિટીસ મેલીટસમાં સ્થિતિને મોટા પ્રમાણમાં વધારે છે, જેનાથી લોહીમાં ગ્લુકોઝના સ્તરમાં તીવ્ર કૂદકા આવે છે. અને ધૂમ્રપાનથી રક્ત વાહિનીઓ પર નિરાશાજનક અસર પડે છે, તેમનું પેટનેસ ઓછું થાય છે, તેમના ભરાયેલા અને લોહીના ગંઠાવાનું ફાળો આપે છે.
ડાયાબિટીક પગની officesફિસો અને કેન્દ્રોમાં સર્જન દ્વારા સૌથી વધુ યોગ્ય સહાય આપવામાં આવે છે. આવા ઓરડાઓ ઘણા મોટા ક્લિનિક્સ અને તબીબી કેન્દ્રોમાં રચાય છે. જો “ડાયાબિટીક પગ” ની વિશિષ્ટ officeફિસમાં જવું શક્ય ન હોય તો તમારે કોઈ સર્જન અથવા એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લેવી જ જોઇએ. માત્ર સમયસર તબીબી સહાયતાથી ડાયાબિટીસની ગૂંચવણોના સૌથી ગંભીર સ્વરૂપો અને પરિણામોને રોકવામાં મદદ મળશે.
પગની ત્વચામાં તમને કોઈ ખામી જણાતાં જ તરત જ ડ doctorક્ટરની સલાહ લેવી જ જોઇએ. સારવારમાં એન્ટિમાઇક્રોબાયલ્સની મદદથી કે જેમાં ટેનિંગ ગુણધર્મો નથી, જેમ કે ક્લોરહેક્સિડિન, ડાયોક્સિડિન, વગેરે આલ્કોહોલ, આયોડિન, "ગ્રીન" અને "પોટેશિયમ પરમેંગેનેટ" બિનસલાહભર્યા છે, કારણ કે તેઓ ટેનિંગ ગુણધર્મોને લીધે હીલિંગ ધીમું કરી શકે છે. આધુનિક ડ્રેસિંગ્સનો ઉપયોગ કરવો મહત્વપૂર્ણ છે કે જે ઘાને વળગી નથી, વ્યાપક જાળીથી વિપરીત. ઘાવની સારવાર કરવી, નિયમિત બિન-વ્યવહારુ પેશીઓને દૂર કરવું જરૂરી છે, આ ડ aક્ટર અથવા નર્સ દ્વારા થવું જોઈએ, મોટેભાગે દર 3-15 દિવસમાં. ચાલતી વખતે લોડમાંથી અલ્સરના રક્ષણ દ્વારા પણ એક મહત્વપૂર્ણ ભૂમિકા ભજવવામાં આવે છે. આ હેતુ માટે, ખાસ અનલોડિંગ ડિવાઇસેસ (અર્ધ જૂતા, અનલોડિંગ બૂટ) નો ઉપયોગ થાય છે.
જો અલ્સર અથવા ખામીનું કારણ લોહીના પરિભ્રમણનું ઉલ્લંઘન છે, તો લોહીના પ્રવાહને પુનoringસ્થાપિત કર્યા વિના સ્થાનિક ઉપચાર બિનઅસરકારક છે. આ હેતુ માટે, પગની ધમનીઓ પર ઓપરેશન કરવામાં આવે છે (બાયપાસ સર્જરી, બલૂન એન્જીયોપ્લાસ્ટી).

લોક ઉપાયો
ઘરે ડાયાબિટીક પગની સારવાર પણ આપી શકાય છે. પરંતુ આ માટે, કેટલીક શરતો પૂરી કરવી આવશ્યક છે: નિષ્ણાતની સતત દેખરેખ ફરજિયાત છે, સિન્ડ્રોમના વિકાસનો તબક્કો કોઈ પણ સંજોગોમાં ગૂંચવણો સાથે સંકળાયેલ ન હોવો જોઈએ. તે આ કિસ્સામાં છે કે લોક ઉપાયો દ્વારા ઉપચાર કરવો તે ખરેખર માન્ય છે.
નીચેના એજન્ટો અને ફોર્મ્યુલેશનનો ઉપયોગ થઈ શકે છે:
- બર્ડોક અથવા બોર્ડોક પાંદડા ડાયાબિટીસના પગનો સામનો કરવામાં પણ મદદ કરશે. તેઓ તાજા અને સૂકા બંને સ્વરૂપમાં સમાન અસરકારક છે. પાંદડાઓમાં સક્રિય ઘટકો શક્તિશાળી ટોનિક અને ઘાના ઉપચારની અસર પ્રદાન કરે છે. તેમાંથી લોશન અથવા કોમ્પ્રેસ બનાવવાનું શ્રેષ્ઠ છે - દિવસમાં ઘણી વખત ઘા પર ચાદર લગાવો. તમે 250 ગ્રામ પાણીમાં 1 ચમચી સુકા મિશ્રણનો ઉકાળો પણ બનાવી શકો છો. પરિણામી સૂપ લસિકાના પ્રવાહને સામાન્ય કરવામાં અને શરીરમાંથી વધુ પ્રવાહીને દૂર કરવામાં મદદ કરશે.
- બ્લુબેરી એક અનન્ય બેરી છે જે ઝડપથી લોહીમાં શર્કરાના સ્તરને સામાન્યમાં લાવી શકે છે. તેના એન્ટીoxકિસડન્ટ્સ તમને રક્ત પ્રવાહ સ્થાપિત કરવા અને ચયાપચયને પુન restoreસ્થાપિત કરવાની મંજૂરી આપે છે. દરેક ભોજન સાથે દરરોજ આ બેરીનો ગ્લાસ ખાવાનો પ્રયત્ન કરો. શિયાળામાં, તમે સ્થિર બેરી અથવા ઉકાળો સૂકા પાંદડા વાપરી શકો છો.
- તમે સામાન્ય કીફિરથી ડાયાબિટીસના પગનો ઇલાજ કરી શકો છો. આ ડેરી પ્રોડક્ટની રચનામાં અનોખા બેક્ટેરિયા છે જે ત્વચામાં પ્રવેશ કરે છે, તેને નરમ પાડે છે અને હીલિંગ પ્રક્રિયાને વેગ આપે છે. શ્રેષ્ઠ અસર હાંસલ કરવા માટે, સૂકા યાર્ન સોયને કેફિરથી સારવારની સપાટી પર છંટકાવ કરવાની ભલામણ કરવામાં આવે છે. આ ત્વચાને ફંગલ ઇન્ફેક્શનથી બચાવવામાં મદદ કરશે.
- લવિંગ તેલ એ એક અનન્ય ઉપાય છે જે પોષક તત્ત્વોનો ભંડાર છે. તે ઘાને ઝડપથી મટાડવામાં, તમામ રોગકારક સુક્ષ્મસજીવોને નષ્ટ કરવા અને કુદરતી રક્ત પરિભ્રમણને પુન restoreસ્થાપિત કરવામાં મદદ કરે છે. જો તમે નિયમિત રૂપે અલ્સરથી તેમની સારવાર કરો છો, તો તે ઝડપથી મટાડશે અને તમને કોઈ અગવડતા લાવવાનું બંધ કરશે.
- કેમોલી, ખીજવવું, ઓક છાલ અને બોરડોકનો ઉકાળો અંગોમાં ટ્રોફિઝમને પુન restoreસ્થાપિત કરવામાં મદદ કરશે. તેને તૈયાર કરવા માટે, આ બધા ઘટકોને સમાન પ્રમાણમાં લો અને સારી રીતે ભળી દો. તે પછી, ઉકળતા પાણીના 1 લિટર દીઠ ઘાસના 3 ચમચી લો અને 2-3 કલાક માટે ક્યાંક માર્ગદર્શક પર જાઓ. પરિણામી સૂપમાંથી લોશન બનાવો, તમે તેની સાથે પગ પર પ્રક્રિયા કરી શકો છો.
ડાયાબિટીસના પગ સાથે ફિઝિયોથેરાપી કસરતો (એલએફકે) અને વિશેષ જિમ્નેસ્ટિક્સની ચોક્કસ હકારાત્મક અસર થઈ શકે છે. આ કિસ્સામાં કસરતનો હેતુ નીચલા અંગના ઇસ્કેમિક પેશીઓમાં રક્ત પુરવઠામાં સુધારો લાવવાનો છે. જો કે, તે યાદ રાખવું યોગ્ય છે કે રોગના ઇસ્કેમિક સ્વરૂપ સાથે, નુકસાનની પદ્ધતિમાં રક્ત વાહિનીઓને અવરોધિત કરવામાં સમાવે છે, જેના દ્વારા રક્ત પેશીઓમાં વહે છે, તેથી વધુ પડતા મોટા ભારથી પીડા અને ગૂંચવણોનો વિકાસ થઈ શકે છે. તેથી જ પગ પર ભાર (વ inકિંગ, રનિંગ, સાયકલિંગ, વેઇટ લિફ્ટિંગ, સ્થાયી સ્થિતિમાં લાંબું રોકાવું, અને તેથી વધુ) સાથે સંકળાયેલ કોઈપણ કસરતો અને પ્રવૃત્તિઓને બાકાત રાખવું તરત જ યોગ્ય છે.
ડાયાબિટીસના પગથી, તમે આ કરી શકો છો:
- કસરત 1. પ્રારંભ કરવાની સ્થિતિ - ખુરશી પર બેસતા પગ નીચેથી નીચે લાવવામાં આવે છે અને સાથે લાવવામાં આવે છે.વૈકલ્પિક રીતે અંગૂઠાને 5 થી 10 વખત વાળવું અને વાળવું, પ્રથમ એક પગ પર અને પછી બીજા.
- વ્યાયામ 2. પ્રારંભિક સ્થિતિ સમાન છે. પ્રથમ, તમારી આંગળીઓને 5 થી 10 સેકંડ સુધી raiseંચી કરો, હીલને ફ્લોર પર દબાવો. પછી આંગળીઓને નીચે લાવવી જોઈએ, અને હીલ raisedંચી થવી જોઈએ (5 - 10 સેકંડ માટે પણ). 3-5 વખત કસરતનું પુનરાવર્તન કરો.
- વ્યાયામ 3. પ્રારંભિક સ્થિતિ સમાન છે. એક પગ 5 થી 10 સે.મી.થી ઉપર ઉંચો કરો અને ગોળાકાર પગની હિલચાલ શરૂ કરો, પ્રથમ એક દિશામાં (3-5 વખત), અને પછી બીજામાં. બીજા પગ સાથે કસરતનું પુનરાવર્તન કરો.
- વ્યાયામ 4. પ્રારંભિક સ્થિતિ સમાન છે. પ્રથમ, તમારે ઘૂંટણમાં એક પગ સીધો કરવો જોઈએ, અને પછી પગની ઘૂંટીના સંયુક્ત ભાગમાં વાળવું, શક્ય તેટલું ઓછું તમારી આંગળીઓને લંબાવવાનો પ્રયાસ કરવો. આ સ્થિતિમાં પગને 5 - 10 સેકંડ સુધી પકડો, પછી તેને નીચે કરો અને બીજા પગથી કસરતનું પુનરાવર્તન કરો.
- વ્યાયામ 5. પ્રારંભિક સ્થિતિ સમાન છે. પગને ઘૂંટણમાં સીધો કરો, અને પછી પગની ઘૂંટીની સાંધામાં વાળવું, જ્યારે તમારી આંગળીઓથી તમારા અંગૂઠા સુધી પહોંચવાનો પ્રયાસ કરો. બીજા પગ સાથે કસરતનું પુનરાવર્તન કરો.
પોષણ અને આહારના સિદ્ધાંતો
ડાયાબિટીસના પગની મુશ્કેલીઓનું જોખમ ઘટાડવા માટે, ઉપસ્થિત ચિકિત્સકો ખાસ આહારની ભલામણ કરે છે. તે હાઈ બ્લડ સુગરથી પીડિત કોઈપણ માટે સૂચવવામાં આવે છે.
| તે અસંભવ છે | કરી શકે છે |
|
|
સૌ પ્રથમ, બધા મીઠા ખોરાક, ઉચ્ચ કેલરી અને હાનિકારક વાનગીઓનો ત્યાગ કરવો જરૂરી છે. બધા ઝડપી કાર્બોહાઇડ્રેટ્સને જટિલ પદાર્થોથી બદલવું આવશ્યક છે જે છોડના આહારમાં હોય છે. જો તમે ખાંડ વિના જીવી ન શકો, તો તેને ફ્રુક્ટોઝથી બદલો.
સર્જિકલ સારવાર
દુર્ભાગ્યવશ, રૂ conિચુસ્ત ઉપચાર હંમેશાં આ બિમારીમાં મદદ કરી શકતું નથી, અને ઘણીવાર આ દર્દીની તબીબી સહાય માટે મોડી અપીલ અથવા અન્ય રોગવિજ્ .ાન દ્વારા સંકુચિત સ્થિતિને કારણે થાય છે.
નીચેના કિસ્સાઓમાં વીડીએસની સર્જિકલ સારવારની ભલામણ કરવામાં આવે છે:
- જો ત્યાં નાના વિસ્તાર પર કબજે કરેલા નેક્રોટિક વિસ્તારોને દૂર કરવાની જરૂર હોય,
- જ્યારે પ્લાસ્ટિક વાહિનીઓ, તેમની દિવાલોને પુનર્સ્થાપિત કરતી વખતે અને તેમના પેટન્ટિસીમાં સુધારો કરવો જરૂરી હોય,
- ક્ષતિગ્રસ્ત જહાજોને બદલવાની જરૂર છે - આ હસ્તક્ષેપને ઓટોવેનસ બાયપાસ કહેવામાં આવે છે,
- જ્યારે જહાજો પર સહાયક જાળીની સ્થાપના કરવી જરૂરી છે - સ્ટેંટિંગ,
- જો નેક્રોટિક પ્રક્રિયાઓ એટલી ફેલાઈ ગઈ હોય કે અસરગ્રસ્ત ટુકડાના અંગવિચ્છેદન જરૂરી છે - એક અથવા વધુ અંગૂઠા,
- ગંભીર કિસ્સાઓમાં, ગેંગરેનસ જખમ પગ, તેના ભાગ અથવા પગના ભાગને દૂર કરવાની જરૂર તરફ દોરી જાય છે, પરંતુ જ્યારે દર્દીના જીવન માટે જોખમો હોય ત્યારે ડ doctorક્ટર આ નિર્ણય લે છે.
ઉપરથી જોઈ શકાય છે, મોટાભાગના કિસ્સાઓમાં, ડાયાબિટીસના પગની સારવાર હજી પણ કરવામાં આવે છે, પરંતુ આ વિવિધ પ્રવૃત્તિઓ સાથે સંકળાયેલી આ લાંબી પ્રક્રિયા છે.
જટિલતાઓને અને નિવારણ
ડાયાબિટીસના પગની ગૂંચવણો મુખ્યત્વે ચેપી હોય છે, સમગ્ર જીવતંત્રના રક્ષણાત્મક ગુણધર્મોમાં ઘટાડો અને ખાસ કરીને અસરગ્રસ્ત પગના નરમ પેશીઓના કારણે.
ડાયાબિટીસ પગ જટિલ હોઈ શકે છે:
- અલ્સરની રચના - તેમની tissueંડાઈ અને નરમ પેશીઓના નુકસાનની તીવ્રતા નોંધપાત્ર રીતે બદલાઈ શકે છે.
- ટીશ્યુ નેક્રોસિસ (મૃત્યુ) - નેક્રોસિસનું કારણ સામાન્ય રીતે પાયજેનિક ચેપનો ફેલાવો છે, પરંતુ રક્ત પુરવઠા અને પેશીઓના નિષ્ક્રિયતા આ ગૂંચવણના વિકાસમાં ફાળો આપી શકે છે.
- Teસ્ટિઓમેલિટીસ એ અસ્થિ પેશીઓનું પ્યુર્યુલન્ટ નેક્રોટિક જખમ છે જે હાલના અલ્સરથી ચેપ ફેલાવવાના પરિણામે વિકસે છે.
- પેથોલોજીકલ હાડકાંનું અસ્થિભંગ - ભારના પ્રભાવ હેઠળ, હાડકાની સામાન્ય શક્તિના ઉલ્લંઘનના પરિણામે પેથોલોજીકલ ફ્રેક્ચર થાય છે, સામાન્ય રીતે કોઈ નુકસાન થતું નથી.
- પગનું વિરૂપતા - આંગળીઓના વળાંકના કરાર (આંગળીઓ વાળવામાં, ટ્વિસ્ટેડ સ્થિતિમાં નિશ્ચિત હોય છે), સ્નાયુઓની કૃશતા (સ્નાયુઓની કદ અને શક્તિમાં ઘટાડો), તેના આઘાત-શોષક કાર્યના ઉલ્લંઘન સાથે પગની કમાનનું વિરૂપતા.
- સેપ્સિસ એ જીવન માટે જોખમી સ્થિતિ છે જે પાયોજેનિક સુક્ષ્મસજીવો અને તેમના ઝેર લોહીના પ્રવાહમાં પ્રવેશ કરે છે ત્યારે વિકસે છે.
ડાયાબિટીસના પગના વિકાસને રોકવા માટેનો મુખ્ય સિદ્ધાંત એ ડાયાબિટીઝની સમયસર અને પર્યાપ્ત સારવાર છે. સામાન્ય મર્યાદામાં રક્ત ખાંડનું સ્તર જાળવવું એ ઘણાં દાયકાઓ સુધી, અને કેટલીકવાર દર્દીના જીવન દરમ્યાન આ ગૂંચવણના વિકાસને અટકાવે છે. જો ડાયાબિટીસનો પગ પહેલાથી જ વિકસિત થયો હોય, તો ઘણા બધા નિયમોનું પાલન કરવું જોઈએ જે રોગના માર્ગને સરળ બનાવવા અને રોગવિજ્ .ાનવિષયક પ્રક્રિયાની વધુ પ્રગતિને રોકવામાં મદદ કરશે.

વ્લાદિમીર એર્મોશોકિન
ડાયાબિટીક પગ એ વધેલા પ્રણાલીગત શિરાયુક્ત દબાણનું પરિણામ છે. તનાવને કારણે વીડી વધે છે અને એબીએ ખોલો + પૂરતા શારીરિક શ્રમની ગેરહાજરીમાં ગુરુત્વાકર્ષણની અસર. પગ અને પેલ્વીસમાં વેનિસ રક્ત બને છે. ધમની અને વેન્યુલ્સ વચ્ચેનો દબાણ તફાવત ખૂબ નાનો બને છે (વેનિસ વાલ્વને નુકસાન થયા પછી). સ્થિર, ગંદા, ઝેરથી સમૃદ્ધ વેનિસ લોહી આંશિક રીતે એકમાત્ર (આપણે પુરુષોમાં દુર્ગંધયુક્ત પગ મેળવીએ છીએ) દ્વારા બહાર નીકળીએ છીએ, આંશિક રીતે બંને બાજુ (નાના ધમનીઓ અને નસો) પર થ્રોમ્બોઝિસ છે. નરમ ખેંચવા યોગ્ય ત્વચા (પુરુષો સાથે સરખામણી )વાળી સ્ત્રીઓમાં, નસો નોંધપાત્ર રીતે વિસ્તરે છે, આંતરસેલિય પ્રવાહીમાં વધારો થાય છે, વજનમાં વધારો થાય છે. અંતે, કેટલાક દર્દીઓને ડાયાબિટીસનો પગ મળે છે અને "અજાણ્યા" (ડોકટરો માટે) પદ્ધતિથી 150 રોગોની ખુશી થાય છે. સીવીડી અને કેન્સરની નવી થિયરી વાંચો. 8 વર્ષ પહેલાં દરેક વસ્તુનું વર્ણન કરવામાં આવ્યું છે, પરંતુ સત્તાવાર દવા આ સિદ્ધાંતને અવરોધે છે.
રોગના દેખાવ અને તબક્કાના કારણો

તબીબી આંકડા અનુસાર, પ્રશ્નમાં પેથોલોજી ડાયાબિટીઝવાળા દરેક દસમા દર્દીમાં થાય છે. તે જ સમયે, લગભગ તમામ ડાયાબિટીસના અડધા લોકોને જોખમ છે.
આ રોગનો 1 લી પ્રકારનો લોકો ગ્લુકોઝ મેટાબોલિઝમની સમસ્યા શોધી કા after્યા પછી 7-8 વર્ષ પછી મોટા ભાગે આ સમસ્યા અનુભવે છે.
ઘટનાની સંભાવના વધારે છે, દર્દી ડ lessક્ટર દ્વારા સૂચવેલ ભલામણોનું ઓછું કરે છે. પ્રકાર 2 રોગ સાથે, ડાયાબિટીઝના પગ ડાયાબિટીઝની તપાસ પછી તરત અથવા તરત જ દેખાઈ શકે છે. રોગવિજ્ ofાનની ઘટનાની સંભાવના 4-10% છે (આ સમયે કોઈ સચોટ ડેટા નથી).
સુસંગત ખામીના વિકાસના મુખ્ય કારણ તરીકે, ઉચ્ચ ખાંડના સ્તરને કારણે ઉદ્ભવતા વાહિનીઓ દ્વારા રક્ત પરિભ્રમણમાં વિક્ષેપ કહેવામાં આવે છે.. બાહ્ય ત્વચાને અપૂરતું પોષણ મળે છે તેના પરિણામે, તેના ઘટક કોષો મરી જવાનું શરૂ કરે છે.
તેમની સાથે, ચેતા અંતને નુકસાન થાય છે, જે પરિસ્થિતિને વધારે છે. જ્યારે તેની ત્વચા પર નુકસાન થાય છે ત્યારે દર્દીને લાગતું નથી. આને કારણે, તે યોગ્ય પગલાં લેતો નથી.

પોતાને દ્વારા, આ ઇજાઓ પહેલાથી ઉપર સૂચવેલ કારણસર ખૂબ જ ધીમેથી મટાડે છે - પર્યાપ્ત પેશીઓના પોષણની અભાવને કારણે. પેથોલોજીના કોર્સથી પણ વધુ તીવ્ર, દર્દીના પગમાં થોડો પરસેવો આવે છે. આને કારણે, તેમના પરની ત્વચા શુષ્ક થઈ જાય છે.
પરિણામે, તે ચેપનો પ્રતિકાર કરવામાં ઓછું સક્ષમ છે, પરંતુ સૌથી અગત્યનું, તે છાલ છોડવાનું શરૂ કરે છે. આ પ્રક્રિયાના સમયગાળા સાથે, પૂરતી deepંડા તિરાડોની રચના થાય છે. બદલામાં, બેક્ટેરિયા તેમાં પ્રવેશ કરે છે.
ડાયાબિટીસના પગના તબક્કાની વાત કરીએ તો વેગનરના વર્ગીકરણ મુજબ, તેમાંના 6 છે:
- શૂન્ય - તેના પર હાડકાંની વિરૂપતા, તેમજ ત્વચાના ખામી અગાઉના અલ્સરને શોધી કા detectવું શક્ય છે,
- પ્રથમ - તે સુપરફિસિયલ અલ્સરના દેખાવ દ્વારા વર્ગીકૃત થયેલ છે,
- બીજું - અલ્સર પૂરતા પ્રમાણમાં deepંડા થઈ જાય છે, અને તેનાથી સંબંધિત જખમમાં સાંધા, રજ્જૂ અને હાડકાં પણ શોધી શકાય છે,
- ત્રીજા - તે પરુ મોટી માત્રા દ્વારા નક્કી થાય છે,
- ચોથું - ગેંગ્રેઇનનો દેખાવ, જેના કારણે સંપૂર્ણપણે મૃત પેશીઓવાળા નાના વિસ્તારો દેખાય છે,
- પાંચમો અને છેલ્લો (કારણ કે અંગવિચ્છેદન કરવામાં આવે છે) - જ્યારે નેક્રોસિસ દ્વારા પગના નોંધપાત્ર ક્ષેત્રને અસર થઈ છે ત્યારે તેઓ તેનું નિદાન કરે છે.
સુધારણાને ધ્યાનમાં રાખીને તાત્કાલિક અને સાચા પગલાઓની અરજી કર્યા વિના સમસ્યાના પાયે વધારો અત્યંત ઝડપથી થાય છે.
ડાયાબિટીઝમાં ડાયાબિટીસના પગના મુખ્ય લક્ષણો અને સંકેતો




આ રોગવિજ્ .ાનના અભિવ્યક્તિઓ ખૂબ તેજસ્વી છે, પરંતુ તેમાંથી મોટાભાગના દ્રશ્ય છે.
આ એ હકીકતને કારણે છે કે નિયુક્ત ખામીવાળા ડાયાબિટીસની સંવેદનશીલતા ઓછી છે, અથવા તે સંપૂર્ણપણે ગેરહાજર હોઈ શકે છે.
રોગના વિકાસના પ્રથમ તબક્કે, પૂરતી મોટી સંખ્યામાં ચેતા અંત સકારાત્મક રહે છે. આને ધ્યાનમાં રાખીને, દર્દી પગમાં બળતરા અને ખંજવાળ અનુભવવા માટે સક્ષમ છે. આ ફક્ત સૂચવે છે કે તે પ્રશ્નમાં ઉલ્લંઘન વિકસાવવાનું શરૂ કરે છે.
તે જ સમયગાળામાં, ઘણા શારીરિક ફેરફારો થાય છે. પ્રથમ, ચામડી નોંધપાત્ર રીતે લાલ થઈ શકે છે, અને તેના બાહ્ય સ્તરનું તાપમાન વધી શકે છે. પગ પોતે દૃષ્ટિની રીતે મોટો થાય છે અને વિકૃત દેખાય છે (એટલે કે, તેણે તેનો આકાર બદલાયો છે).

જેમ જેમ પેથોલોજી વિકસે છે, વિપરીત અસર થાય છે - બાહ્ય ત્વચા નિસ્તેજ થઈ જાય છે અને ઠંડુ થાય છે. લગભગ તે જ ક્ષણે, ત્વચા શુષ્ક અને રૂવર બને છે.
ચેતા અંતના મૃત્યુને લીધે, સંવેદનશીલતામાં ઘટાડો થાય છે, અને દર્દી ફક્ત નિષ્ક્રિયતા આવે છે અને કળતર અનુભવી શકે છે.
અલ્સર, તે સ્વરૂપમાં કે જેમાં મોટાભાગના લોકો તેમની કલ્પના કરે છે, પહેલા તબક્કામાં પહેલેથી જ દેખાવાનું શરૂ કરે છે, જ્યારે બીજામાં તેઓને નજરઅંદાજ કરી શકાતા નથી - તેઓ નોંધપાત્ર વિસ્તારોને અસર કરે છે (સપાટી પર અને bothંડાઈ બંને).
વેસ્ક્યુલર ફાટી જવાથી ઉઝરડા થાય છે. આ જખમ ઘણીવાર પ્રારંભિક તબક્કે રચાય છે, પરંતુ પછીના તબક્કે તે ખાસ કરીને ઉચ્ચારવામાં આવે છે.
સારવારના સિદ્ધાંતો

ડાયાબિટીઝ અગ્નિની જેમ આ ઉપાયથી ભયભીત છે!
તમારે ફક્ત અરજી કરવાની જરૂર છે ...

સૌ પ્રથમ, દર્દીને ગ્લુકોઝ સ્તરને સમાયોજિત કરવાની જરૂર છે. આ માટે, ઇન્સ્યુલિન અને ડાયાબિટીઝ માટે વપરાયેલી અન્ય દવાઓનો ઉપયોગ થાય છે.
ખાસ મલમ અને જેલ્સ સૂચવવામાં આવે છે જે પુનર્જીવનને સુધારે છે, બેક્ટેરિયાના વિકાસને અટકાવે છે, વગેરે.
જો કે, દર્દીના પગની સ્થિતિને આધારે તેમને ડ doctorક્ટર દ્વારા સૂચવવું જોઈએ. આ એ હકીકતને કારણે છે કે અયોગ્ય રીતે પસંદ કરેલી દવા સાથે, અસર વિપરીત હોઈ શકે છે. ડાયાબિટીક પગની સારવારમાં એન્ટિબાયોટિક્સનો ઉપયોગ બળતરા દૂર કરવા માટે થાય છે.
તેઓ વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે, કારણ કે વિવિધ દર્દીઓમાં ચેપનો સ્વભાવ અલગ હોય છે. તેથી, આ દવાઓ સ્વયં લખીને ખૂબ જ નિરાશ કરવામાં આવે છે - તમે તેમની પસંદગી સાથે સરળતાથી ભૂલ કરી શકો છો, જેના કારણે સમય બરબાદ થશે.
સાથોસાથ રોગોની પણ સારવાર કરવામાં આવે છે, તે ફક્ત પગના પેશીઓના વિનાશથી જ નહીં, પણ ડાયાબિટીસ મેલીટસ દ્વારા પણ થાય છે.
શસ્ત્રક્રિયાના ઉપાયોમાં, ડેડ પેશીઓને દૂર કરવાના હેતુવાળા લોકોનો ઉપયોગ મોટેભાગે થાય છે. ખાસ કરીને અદ્યતન કેસોમાં, અંગવિચ્છેદન કરવામાં આવે છે.ચોક્કસ, આને આગળ ન લાવવું વધુ સારું છે, કારણ કે અનુરૂપ ઓપરેશન પછી લગભગ 50% દર્દીઓ 12-24 મહિનાની અંદર મૃત્યુ પામે છે.
શક્ય ગૂંચવણો અને પૂર્વસૂચન
આ રોગવિજ્ologyાન ખેંચે છે તે તમામ નકારાત્મક અસરો પહેલાથી ઉપર સૂચિબદ્ધ કરવામાં આવી છે: deepંડા અલ્સર, નેક્રોસિસ, વગેરેની રચના.
સારવાર અથવા અયોગ્ય ઉપચારની ગેરહાજરીમાં, બદલામાં, પગના અન્ય ભાગોમાં રોટનો ફેલાવો શક્ય છે.
અને વધુ મહત્ત્વની વાત એ છે કે, લોહી અને આંતરિક અવયવોમાં ચેપ લાગે છે. આગાહીની વાત કરીએ તો, મોટાભાગના કિસ્સાઓમાં તે અનુકૂળ છે. રોગનિવારક અભ્યાસક્રમ છ મહિનાથી દો year વર્ષ સુધી ચાલે છે.
તેના અંતમાં, દર્દીનું શરીરનું વજન સામાન્ય પરત આવે છે, અને સડો થવાની પ્રક્રિયાઓને સ્થગિત કરવામાં આવે છે. મુખ્ય વસ્તુ એ છે કે સમસ્યાને સમયસર શોધી કા andવી અને તરત જ તેને રોકવાનો પ્રયાસ કરવો.
સંબંધિત વિડિઓઝ
વિડિઓમાં ડાયાબિટીસના પગના તબક્કા અને લક્ષણો વિશે:
ડાયાબિટીક પગ - એક રોગ કે જે દરેક ડાયાબિટીઝે વિકાસની સંભાવના વિશે વિચારવું જોઇએ. તેથી, દર્દીને વારંવાર પરીક્ષા કરાવવાની ભલામણ કરવામાં આવે છે, અને સૌથી અગત્યનું - તેમના અંગોની સ્થિતિ પર નજર રાખવા માટે, અને જો તેમને કોઈ નુકસાન થાય છે, તો તાત્કાલિક (ઉદાહરણ તરીકે, બીજા દિવસે) ડ doctorક્ટરની સલાહ લો.
એસડીએસ કેવી રીતે વિકસિત થાય છે
ડાયાબિટીસના પગની રચનાના પેથોજેનેસિસ ત્રણ મુખ્ય કારણોને કારણે છે:
- નીચલા હાથપગની રુધિરવાહિનીઓને નુકસાન,
- ડાયાબિટીક ન્યુરોપથી એ ડાયાબિટીઝની સૌથી સામાન્ય ગૂંચવણ છે,
- એક ચેપ જે હંમેશાં પ્રથમ બે પરિબળોની સાથે રહે છે.
અમુક વિકારોનો વ્યાપ: ક્યાં તો ન્યુરોપથીનું ક્લિનિકલ ચિત્ર, અથવા પેરિફેરલ લોહીના પ્રવાહમાં ફેરફાર, ડાયાબિટીસના પગનાં લક્ષણો નક્કી કરે છે, જે પેથોલોજીકલ પ્રક્રિયાના 3 સ્વરૂપો છે. આમ, ફાળવો:
- ન્યુરોપેથિક વેરિઅન્ટ, જે સોમેટિક અને વનસ્પતિ બંને, નર્વસ સિસ્ટમના નુકસાન દ્વારા વર્ગીકૃત થયેલ છે. ડાયાબિટીઝમાં ન્યુરોપથીનું વર્ગીકરણ એકદમ વ્યાપક છે, પરંતુ એસડીએસના વિકાસ માટેનો મુખ્ય ડ્રાઇવિંગ સેન્સરી અને મોટર પેરિફેરલ ચેતામાં ચેતા આવેગની વાહકતામાં ઘટાડો, તેમજ તમામ પ્રકારની સંવેદનશીલતા (કંપન, સ્પર્શેન્દ્રિય, થર્મલ) નું ઉલ્લંઘન માનવામાં આવે છે. ડાયાબિટીક પગના સંકેત તરીકે ન્યુરોપથી, ત્રણ દૃશ્યોમાં થઈ શકે છે: ડાયાબિટીક પગના અલ્સર, ચાર્કોટ સંયુક્તની રચના સાથે teસ્ટિઓઆર્થ્રોપથી અને ન્યુરોપેથિક એડીમા.
- ન્યુરોઇસ્કેમિક અથવા મિશ્ર સ્વરૂપ, નર્વસ સિસ્ટમ અને મુખ્ય વેસ્ક્યુલર બેડને અસર કરતી રોગવિજ્ologicalાનવિષયક પ્રક્રિયાઓના કારણે ન્યુરોપથી અને ઇસ્કેમિક જખમના સંકેતોનો સમાવેશ થાય છે.
- એક ઇસ્કેમિક વિવિધ જે પગની ધમનીની વાહિનીઓની દિવાલોમાં એથરોસ્ક્લેરોટિક ફેરફારોને કારણે વિકસે છે અને મુખ્ય રક્ત પ્રવાહમાં વિક્ષેપ તરફ દોરી જાય છે.
પ્રક્રિયાની શરૂઆત સિવાય, વિશિષ્ટ રીતે ન્યુરોપેથિક અને ઇસ્કેમિક, અલગ સ્વરૂપો ઓછા સામાન્ય છે. એક નિયમ મુજબ, સમય સાથે મિશ્ર સ્વરૂપ રચાય છે: જો એસડીએસ ઇસ્કેમિયાની શરૂઆત કરે છે, તો તે ચેતાની ભાગીદારી વિના કરશે નહીં, અને --લટું - ન્યુરોપથી વહેલા અથવા પછીના વાસણોમાં શામેલ થશે જે ડાયાબિટીસના દર્દીઓમાં ખૂબ ઝડપથી અને ઘણીવાર એથરોસ્ક્લેરોસિસથી પ્રભાવિત હોય છે.
ડાયાબિટીક પગની સારવાર
ડાયાબિટીસના પગના વિકાસના કિસ્સામાં, સારવાર વ્યાપક હોવી જોઈએ, જેમાં ફક્ત અસરગ્રસ્ત અંગમાંથી ક્લિનિકલ લાક્ષણિકતાઓને દૂર કરવી જ નહીં, પણ આ ગૂંચવણના કારણભૂત અંતર્ગત રોગની સુધારણા (એટલે કે ડાયાબિટીસ મેલીટસની સારવાર).
ડાયાબિટીક પગના ન્યુરોપેથીક સ્વરૂપની સારવારમાં શામેલ છે:
- બ્લડ સુગર નોર્મલાઇઝેશન
- બાકીનો પગ,
- ઘાના વિસ્તારના તમામ મૃત પેશીઓને શસ્ત્રક્રિયા દૂર કરવા,
- ગોળીઓ અથવા ઇન્જેક્શનના સ્વરૂપમાં એન્ટિબાયોટિક્સ,
- આધુનિક ડ્રેસિંગનો ઉપયોગ.
ડાયાબિટીસના પગના ઇસ્કેમિક સ્વરૂપમાં સારવાર શામેલ છે:
- બ્લડ સુગર અને કોલેસ્ટરોલનું સામાન્યકરણ,
- ધૂમ્રપાન છોડવું
- હાયપરટેન્શન સારવાર
- વધારે રક્ત સ્નિગ્ધતામાં ઘટાડો (એસ્પિરિન, હેપરિન),
- વેસ્ક્યુલર પેટની સર્જિકલ પુન surgicalસ્થાપના,
- એન્ટિબાયોટિક્સ
ડાયાબિટીક પગના સિન્ડ્રોમની સારવાર પણ એમ્પ્યુટેશન છે. અંગવિચ્છેદન માટેના સંકેતો એ પગના હાડકાંનું પ્યુર્યુલન્ટ ફ્યુઝન છે, પેશીઓને રક્ત પુરવઠામાં નિર્ણાયક ઘટાડો.
રશિયામાં, મોટે ભાગે ઉચ્ચ કાપવામાં આવે છે. જાંઘની મધ્યમાં અથવા ઉપરના ત્રીજા ભાગ પર શસ્ત્રક્રિયા એ સૌથી સામાન્ય છે. આવા હસ્તક્ષેપો પછી, દર્દીને અપંગ માનવામાં આવે છે. ઘરમાં તમારી જાતને સેવા આપો, અને તેથી પણ સંપૂર્ણ રીતે કામ કરવા માટે, તે બનવું ખૂબ મુશ્કેલ બને છે. તેથી, ડાયાબિટીક ફુટ સિન્ડ્રોમ સામેની લડતમાં સૌ પ્રથમ નિવારણ આવે છે.

નવી સારવાર
ડાયાબિટીક ફુટ સિંડ્રોમની સારવાર માટેની નવી પદ્ધતિઓ વિશ્વમાં સતત શોધવામાં આવી રહી છે. આ સંશોધનનાં મુખ્ય ઉદ્દેશ્યો રોગના પરિણામે દેખાતા ઘાને સુધારવાની વધુ અસરકારક અને ઝડપી પદ્ધતિઓ મેળવવાનો છે. નવી પદ્ધતિઓ અંગ કાપવાની જરૂરિયાતને નોંધપાત્ર રીતે ઘટાડે છે, જે આ રોગ માટે એટલી મહાન છે.
જર્મનીમાં, ડાયાબિટીસના પગની સંખ્યાબંધ સારવારની પદ્ધતિઓનો અભ્યાસ થઈ ચૂક્યો છે અને તેને અમલમાં મૂકવામાં આવ્યો છે. વિવિધ ક્લિનિકલ અધ્યયન અને મંજૂરીઓના આધારે, ઉપચારની નવી પદ્ધતિઓનું મૂલ્યાંકન વિશ્વના તબીબી સમુદાય દ્વારા ખૂબ આશાસ્પદ છે.
આમાં શામેલ છે:
- એક્સ્ટ્રાકોર્પોરીઅલ શોક વેવ થેરેપીની પદ્ધતિ,
- ગ્રોથ ફેક્ટર થેરેપી,
- સ્ટેમ સેલ ટ્રીટમેન્ટ,
- પ્લાઝ્મા જેટ ઉપચાર,
- બાયો-મિકેનિકલ પદ્ધતિ,
"ડાયાબિટીક પગ" સાથે શસ્ત્રક્રિયા કેવી રીતે ટાળવી?
દુર્ભાગ્યે, ડાયાબિટીક પગના સિન્ડ્રોમના લગભગ 15-20% કેસોને અંગવિચ્છેદનનો આશરો લેવામાં આવે છે. જો કે મોટાભાગના કિસ્સાઓમાં, જો સારવાર સમયસર અને યોગ્ય રીતે શરૂ કરવામાં આવે તો અંગવિચ્છેદન અટકાવી શકાય છે.
સૌ પ્રથમ, ટ્રોફિક અલ્સરની રચના અટકાવવી જરૂરી છે. જો નુકસાન થાય છે, તો સારવાર શક્ય તેટલી વહેલી તકે શરૂ કરવી જોઈએ. ડાયાબિટીસના પગની વિશેષ કેબિનેટ્સના કામ વિશે તમારા એન્ડોક્રિનોલોજિસ્ટ પાસેથી અગાઉથી શોધવાનું અને સમસ્યાઓ .ભી થાય તો તેમનો સંપર્ક કરવો જરૂરી છે. અંગવિચ્છેદનનું riskંચું જોખમ teસ્ટિઓમેલિટીસ (હાડકાની પેશીઓની સહાયક) જેવી સ્થિતિ દ્વારા રજૂ થાય છે અને ગંભીર અંગ ઇસ્કેમિયા (પગમાં લોહીના પ્રવાહનું ઉલ્લંઘન) ની પૃષ્ઠભૂમિ સામે અલ્સર છે.
Teસ્ટિઓમેલિટિસ સાથે, અંગવિચ્છેદનનો વિકલ્પ એ એન્ટિબાયોટિક્સનો લાંબી (1.5-2 મહિના) કોર્સ હોઈ શકે છે, અને highંચા ડોઝ અને દવાઓના સંયોજનોનો ઉપયોગ કરવો જરૂરી છે. જટિલ ઇસ્કેમિયામાં, સૌથી અસરકારક અર્ધ-સર્જિકલ - બલૂન એન્જીયોપ્લાસ્ટી, અને સર્જિકલ - વેસ્ક્યુલર બાયપાસ, પદ્ધતિઓનો ઉપયોગ છે.
ડાયાબિટીસના પગ માટે ઓર્થોપેડિક જૂતા
ડાયાબિટીસના પગની રોકથામ અને સારવારના મુખ્ય તબક્કાઓમાંથી વિશેષ ઓર્થોપેડિક જૂતા પહેરવા એ છે. આ તે હકીકત દ્વારા સમજાવવામાં આવ્યું છે કે સામાન્ય પગરખાં તંદુરસ્ત લોકો માટે બનાવવામાં આવે છે જેમણે રક્ત પુરવઠા અને / અથવા પગ અને પગને નબળી પાડ્યો નથી. ડાયાબિટીસના પગવાળા દર્દી દ્વારા સમાન જૂતા પહેરવાથી અલ્સર વધુ ઝડપથી વિકસી શકે છે.
ઓર્થોપેડિક જૂતાની મુખ્ય લાક્ષણિકતાઓ આ છે:
- દર્દીના પગ સાથેનું પાલન. સામાન્ય પગરખાં ખરીદતી વખતે તરત જ યોગ્ય કદ શોધવાનું મુશ્કેલ થઈ શકે છે. આ ઉપરાંત, પગની રચનાની વિચિત્રતાને કારણે, નવા પગરખાં કેલકનીય કંડરા, પગની ઘૂંટીઓ અને અંગૂઠાના ક્ષેત્રમાં "ઘસવું" અથવા "ક્રશ" કરી શકે છે. ડાયાબિટીસના પગવાળા દર્દીઓમાં, આવી ઘટના અસ્વીકાર્ય છે, તેથી તેમના માટે બનાવેલા પગરખાં પગના તમામ સ્વરૂપો અને વિકૃતિઓને અનુરૂપ હોવા જોઈએ.
- જૂતાની આંતરિક સપાટી પર મુશ્કેલીઓનો અભાવ. જૂતા અથવા સ્નીકરની અંદર, ત્યાં ટાંકાઓ, પેશીઓના પ્રોટ્ર્યુશન અથવા અન્ય ખામી હોઈ શકે છે જે ડાયાબિટીસના પગથી દર્દીની ત્વચાને ઇજા પહોંચાડી શકે છે. આ કારણોસર, ઓર્થોપેડિક જૂતાની આંતરિક સપાટી સંપૂર્ણપણે સપાટ અને સરળ હોવી જોઈએ.
- રોકર આઉટસોલે.સામાન્ય પરિસ્થિતિઓમાં, ચાલતી વખતે, ભાર એડી અને પગ પર વૈકલ્પિક રીતે વહેંચવામાં આવે છે, જ્યારે પગની કમાનની સ્નાયુઓ શામેલ હોય છે, તેના વ્યક્તિગત ભાગો પરનો ભાર ઘટાડે છે. ડાયાબિટીસના પગમાં, સામાન્ય રીતે આ સ્નાયુઓ અસરગ્રસ્ત થાય છે, પરિણામે પગનો મધ્ય ભાગ (સામાન્ય રીતે ઉપરની તરફ વળાંક) સીધો થઈ જાય છે અને તેની ગાદી ગુણધર્મો ગુમાવે છે. રોકર એકમાત્ર એક કઠોર પ્લેટ છે, જેનો આંતરિક ભાગ (પગની તરફનો ભાગ) સપાટ છે (સામાન્ય રીતે તે દર્દીના પગના આકારને બંધબેસે છે), અને બાહ્યમાં થોડો ગોળાકાર સપાટી અને raisedભા ટો હોય છે. પરિણામે, ચાલતી વખતે, દર્દીનો પગ એડીથી આગળની તરફ “રોલ્સ” થાય છે, અને તેના પરનો ભાર ઘણી વખત ઘટે છે.
- સખત ટોનો અભાવ. લગભગ તમામ સામાન્ય જૂતામાં, પગનો ઉપલા ભાગ સખત સામગ્રીથી બનેલો હોય છે, જે ચાલતી વખતે, આંગળીઓ અથવા પગના ઉપલા ભાગને વળાંક અને દબાવતા હોય છે. કેટલાક કિસ્સાઓમાં, આ તંદુરસ્ત વ્યક્તિમાં પણ મકાઈ અથવા પીડાદાયક સંવેદનાના દેખાવ તરફ દોરી શકે છે, અને ડાયાબિટીસના પગવાળા દર્દીમાં, આવા પગરખાં ચોક્કસપણે અલ્સરનું કારણ બને છે. તેથી જ ઓર્થોપેડિક જૂતાનો આગળનો ભાગ હંમેશા નરમ સામગ્રીથી બનેલો હોય છે.
દર્દીના પગના પરિમાણોનું મૂલ્યાંકન અને માપન કર્યા પછી જ, દરેક કિસ્સામાં વ્યક્તિગત રીતે ઓર્થોપેડિક જૂતા બનાવવામાં આવે છે.

ડાયાબિટીસના પગથી, તમે આ કરી શકો છો:
- કસરત 1. પ્રારંભ કરવાની સ્થિતિ - ખુરશી પર બેસતા પગ નીચેથી નીચે લાવવામાં આવે છે અને સાથે લાવવામાં આવે છે. વૈકલ્પિક રીતે અંગૂઠાને 5 થી 10 વખત વાળવું અને વાળવું, પ્રથમ એક પગ પર અને પછી બીજા.
- વ્યાયામ 2. પ્રારંભિક સ્થિતિ સમાન છે. પ્રથમ, તમારી આંગળીઓને 5 થી 10 સેકંડ સુધી raiseંચી કરો, હીલને ફ્લોર પર દબાવો. પછી આંગળીઓને નીચે લાવવી જોઈએ, અને હીલ raisedંચી થવી જોઈએ (5 - 10 સેકંડ માટે પણ). 3-5 વખત કસરતનું પુનરાવર્તન કરો.
- વ્યાયામ 3. પ્રારંભિક સ્થિતિ સમાન છે. એક પગ 5 થી 10 સે.મી.થી ઉપર ઉંચો કરો અને ગોળાકાર પગની હિલચાલ શરૂ કરો, પ્રથમ એક દિશામાં (3-5 વખત), અને પછી બીજામાં. બીજા પગ સાથે કસરતનું પુનરાવર્તન કરો.
- વ્યાયામ 4. પ્રારંભિક સ્થિતિ સમાન છે. પ્રથમ, તમારે ઘૂંટણમાં એક પગ સીધો કરવો જોઈએ, અને પછી પગની ઘૂંટીના સંયુક્ત ભાગમાં વાળવું, શક્ય તેટલું ઓછું તમારી આંગળીઓને લંબાવવાનો પ્રયાસ કરવો. આ સ્થિતિમાં પગને 5 - 10 સેકંડ સુધી પકડો, પછી તેને નીચે કરો અને બીજા પગથી કસરતનું પુનરાવર્તન કરો.
- વ્યાયામ 5. પ્રારંભિક સ્થિતિ સમાન છે. પગને ઘૂંટણમાં સીધો કરો, અને પછી પગની ઘૂંટીની સાંધામાં વાળવું, જ્યારે તમારી આંગળીઓથી તમારા અંગૂઠા સુધી પહોંચવાનો પ્રયાસ કરો. બીજા પગ સાથે કસરતનું પુનરાવર્તન કરો.
ડાયાબિટીસના પગ સાથે ફિઝિયોથેરાપી કસરતો (એલએફકે) અને વિશેષ જિમ્નેસ્ટિક્સની ચોક્કસ હકારાત્મક અસર થઈ શકે છે. આ કિસ્સામાં કસરતનો હેતુ નીચલા અંગના ઇસ્કેમિક પેશીઓમાં રક્ત પુરવઠામાં સુધારો લાવવાનો છે. જો કે, તે યાદ રાખવું યોગ્ય છે કે રોગના ઇસ્કેમિક સ્વરૂપ સાથે, નુકસાનની પદ્ધતિમાં રક્ત વાહિનીઓને અવરોધિત કરવામાં સમાવે છે, જેના દ્વારા રક્ત પેશીઓમાં વહે છે, તેથી વધુ પડતા મોટા ભારથી પીડા અને ગૂંચવણોનો વિકાસ થઈ શકે છે. તેથી જ પગ પર ભાર (વ inકિંગ, રનિંગ, સાયકલિંગ, વેઇટ લિફ્ટિંગ, સ્થાયી સ્થિતિમાં લાંબું રોકાવું, અને તેથી વધુ) સાથે સંકળાયેલ કોઈપણ કસરતો અને પ્રવૃત્તિઓને બાકાત રાખવું તરત જ યોગ્ય છે.
ડાયાબિટીઝ પગની સંભાળ
ડાયાબિટીક ફુટ સિંડ્રોમના વિકાસને રોકવું એ ઉપચાર કરતા વધુ સરળ છે. ડાયાબિટીઝ એ એક લાંબી બિમારી છે, તેથી પગની કાળજી લેવી એ રોજિંદા ટેવ હોવી જોઈએ. ઘણાં સરળ નિયમો છે, તેનું પાલન જેની સાથે ટ્રોફિક અલ્સરની ઘટનામાં નોંધપાત્ર ઘટાડો થાય છે.
ડાયાબિટીઝના દર્દીની મુખ્ય સમસ્યા જૂતાની પસંદગી છે. સ્પર્શેન્દ્રિયની સંવેદનશીલતામાં ઘટાડો થવાને કારણે, દર્દીઓ વર્ષોથી ચુસ્ત, અસ્વસ્થતા પગરખાં પહેરે છે, જેનાથી ત્વચાને કાયમી નુકસાન થાય છે.ત્યાં સ્પષ્ટ માપદંડ છે કે જેના દ્વારા ડાયાબિટીઝે જૂતા પસંદ કરવા જોઈએ.
- ડ youક્ટરની સલાહ લો જો તમને સહેજ બળતરા પણ આવે છે. સહેજ બળતરા પણ ગંભીર પરિણામો તરફ દોરી શકે છે.
- દરરોજ, કાપ, સ્ક્રેચમુદ્દે, ફોલ્લાઓ, તિરાડો અને અન્ય ઇજાઓ કે જેના દ્વારા ચેપ ઘૂસી શકે છે તે ઓળખવા માટે પગની તપાસ કરો. શૂઝ દર્પણ દ્વારા નિરીક્ષણ કરી શકાય છે. નબળી દ્રષ્ટિના કિસ્સામાં, પરિવારના સભ્યોમાંથી કોઈને આ કરવાનું કહેવું વધુ સારું છે.
- તમારે દરરોજ પગ ધોવા, સહેલાઇથી, ધીમેથી સાફ કરવાની જરૂર છે. ઇન્ટરડિજિટલ જગ્યાઓ વિશે ભૂલશો નહીં - તેમને સારી રીતે ધોવા અને સૂકવવાની પણ જરૂર છે.
- પગરખાંમાં વિદેશી પદાર્થો, ક્ષીણ થઈ ગયેલા ઇન્સોલ, ફાટેલા અસ્તર વગેરેને કારણે થઈ રહેલા મકાઈ અને અન્ય ઇજાઓથી બચવા માટે દરરોજ જૂતાની તપાસ કરો
- તમારા પગને ખૂબ નીચા અથવા ખૂબ highંચા તાપમાને ખુલ્લા કરશો નહીં. જો તમારા પગ ઠંડા હોય, તો મોજાં પહેરવાનું વધુ સારું છે, તમે હીટિંગ પેડ્સનો ઉપયોગ કરી શકતા નથી. બાથરૂમમાં પાણીની તપાસ પહેલા હાથથી કરવી જોઈએ અને ખાતરી કરો કે તે વધુ ગરમ નથી.
- પગરખાં શક્ય તેટલું આરામદાયક હોવા જોઈએ, પગ પર સારી રીતે બેસો, તમે પહેરવાની જરૂર હોય તેવા પગરખાં ખરીદી શકતા નથી. પગના નોંધપાત્ર વિકૃતિ સાથે, ખાસ કરીને ઓર્થોપેડિક જૂતાની જરૂર પડશે. આઉટડોર પગરખાં ખુલ્લા પગ, સેન્ડલ અથવા સેન્ડલ પર ન પહેરવા જોઈએ, જેમાં આંગળીઓ વચ્ચેનો પટ્ટો પસાર થાય છે, તે contraindication છે. તમે ઉઘાડપગું ચાલી શકતા નથી, ખાસ કરીને ગરમ સપાટી પર.
- દરરોજ મોજાં અથવા સ્ટોકિંગ્સ બદલો, ફક્ત યોગ્ય કદમાં પહેરો, ચુસ્ત સ્થિતિસ્થાપક બેન્ડ અને ડાર્ન મોજા ટાળો.
- તમારી ત્વચાને ઈજા ન પહોંચાડો. તૈયારીઓ અને રસાયણોનો ઉપયોગ કરશો નહીં જે મકાઈને નરમ પાડે છે, રેઝર, સ્કેલ્પેલ અથવા અન્ય કટીંગ ટૂલ્સથી મકાઈઓને દૂર કરે છે. પ્યુમિસ અથવા નેઇલ ફાઇલોનો ઉપયોગ કરવો વધુ સારું છે.
- ઇજાઓ સાથે, આયોડિન, આલ્કોહોલ, પોટેશિયમ પરમેંગેનેટ અને ઝેલેન્કા બિનસલાહભર્યા છે - તેમાં ટેનિંગ ગુણધર્મો છે. હાઇડ્રોજન પેરોક્સાઇડના 3% સોલ્યુશન સાથે, અતિશય કેસોમાં - મીરામિસ્ટિન, ક્લોરહેક્સિડિન, ડાયોક્સિડિન, ઘર્ષણ, ખાસ માધ્યમો સાથેના કટનો ઉપચાર કરવો વધુ સારું છે અને જંતુરહિત ડ્રેસિંગ લાગુ કરો.
- જો ત્વચાની ત્વચા શુષ્ક હોય, તો દરરોજ ચરબીયુક્ત ક્રીમ (સમુદ્ર બકથ્રોન, આલૂનું તેલ ધરાવતું) વડે પગને ubંજવું જરૂરી છે, પરંતુ ઇન્ટરડિજિટલ જગ્યાઓ ubંજણ કરી શકાતી નથી. તમે યુરિયા ધરાવતા ક્રિમનો પણ ઉપયોગ કરી શકો છો (બાલ્ઝેડ, ક Callલ્યુસન, વગેરે)
- ગોળાકાર ખૂણા વિના, ફક્ત સીધા નખને ટ્રિમ કરો. ગા thick નખ કાપી નાખો, પણ ફાઇલ કરો. જો તમારી દૃષ્ટિ નબળી છે, તો પરિવારના સભ્યોની સહાયનો ઉપયોગ કરવો વધુ સારું છે.
- ધૂમ્રપાન કરવાનું બંધ કરો, ધૂમ્રપાન કરવાથી અંગવિચ્છેદનનું જોખમ 2.5 ગણો વધી શકે છે.
ડાયાબિટીક પગ + ફોટોનો પ્રારંભિક તબક્કો
ડાયાબિટીસના પગના વિકાસના પ્રારંભિક તબક્કે, પગની ઘૂંટી અને પગના માળખામાં થતા ફેરફારોને ઘણીવાર "ગૌણ સમસ્યા" કહેવામાં આવે છે, તેમ છતાં આવા નાના મોટા ફેરફારો ગંભીર પરિણામો તરફ દોરી જતા વૈશ્વિક સમસ્યાઓનું જોખમ નોંધપાત્ર રીતે વધે છે (ફોટો જુઓ).

ડાયાબિટીક પગના ફોટોનો પ્રારંભિક તબક્કો
 તમારે શું ચેતવવું જોઈએ?
તમારે શું ચેતવવું જોઈએ?
- અંગૂઠા અંગૂઠા. આવી પ્રક્રિયા નેઇલ પ્લેટનાં ખૂણાઓને ખોટી રીતે કાપવા ઉશ્કેરે છે. પરિણામે, નખના ખૂણા પેશીઓમાં વધે છે, જેનાથી પીડાદાયક સહાયક પ્રક્રિયાઓ થાય છે.
- નેઇલ પ્લેટનો ઘાટો. આ કદને બંધબેસતા પસંદ ન કરવાના પગરખાંનું પરિણામ હોઈ શકે છે, જેના દબાણથી નેઇલ પ્લેટ હેઠળ હેમરેજ થાય છે. જો આવી પ્રક્રિયા હેમરેજના વધુ રિસોર્પ્શન સાથે ન હોય તો, તેની જગ્યાએ સહાયક પ્રક્રિયા વિકસે છે.
- ફૂગ દ્વારા નેઇલ નુકસાન. ખીલી અને તેના રંગમાં માળખાકીય ફેરફારો પર ધ્યાન આપીને આ તરત જ ધ્યાનમાં આવી શકે છે. નેઇલ પ્લેટ જાડું થાય છે અને વાદળછાયું બને છે. સહાયક પ્રક્રિયાઓ અસરગ્રસ્ત નેઇલની નીચે અને બાજુના પ્લેટો બંને પર થઈ શકે છે, જાડા, અસરગ્રસ્ત નેઇલના દબાણને કારણે.
- મકાઈ અને ક callલ્યુસની રચના. વરાળ દ્વારા તેમને દૂર કરવા, ખાસ પ્લાસ્ટરને કાપવા અથવા તેનો ઉપયોગ કરીને, મોટાભાગના કિસ્સાઓમાં હેમરેજ અને સપોર્શન સાથે સમાપ્ત થાય છે. આ કિસ્સામાં, ઓર્થોપેડિક ઇનસોલ્સ મદદ કરી શકે છે.
- નખની ત્વચામાં કાપ. પીડા પ્રત્યે ઓછી થતી સંવેદનશીલતા ઘણીવાર મેદસ્વી અને નબળા દર્દીઓને ચામડીના કટનું કારણ બને છે જે હંમેશાં તેમના નખને યોગ્ય રીતે કાપવાનું સંચાલન કરતા નથી. ડાયાબિટીસવાળા કટની જગ્યાઓમાં, લાંબા ગાળાના અને નબળા હીલિંગ અલ્સરની રચના ખૂબ જ સરળતાથી થાય છે.
- ક્રેકીંગ રાહ. રાહમાં તિરાડો શુષ્ક ત્વચાને લીધે થાય છે, જે ખુલ્લી પગ વગર અથવા ખુલ્લા હીલ વગર પગરખાંમાં સરળતાથી તૂટી જાય છે. આવી તિરાડો સરળતાથી સધ્ધર છે, ડાયાબિટીસ અલ્સરની રચનામાં ફાળો આપે છે.
- પગની ચામડીના ફંગલ ચેપ તિરાડોની રચનામાં ફાળો આપે છે અને તેની શુષ્કતાની પૃષ્ઠભૂમિ સામે સમાન પરિણામો તરફ દોરી જાય છે - અલ્સેરેટિવ રચનાઓ.
- ડિસ્ટ્રોફિક આર્ટિક્યુલર વિકૃતિઓ - ધણની આંગળીઓ, અંગૂઠાના પાયામાં અસ્થિ ફેલાયેલી, કોર્પસ કેલોસિટીઝમાં ફાળો આપે છે અને આર્ટિક્યુલર ભાગોને બહાર કા .વામાં ત્વચાને સ્ક્વિઝિંગ કરે છે.
સામાન્ય વ્યક્તિ માટે આવા નજીવા સંકેતો - ડાયાબિટીસ માટે, ડાયાબિટીઝની સૌથી ગંભીર ગૂંચવણમાં ફેરવાઈ શકે છે - ગેંગરેનસ જાતિના ડાયાબિટીસ પગ.
રોગના પ્રારંભિક તબક્કે, આ તમામ વિકારો સાથે થઈ શકે છે:
- પગની ઘૂંટી અને પગના વિસ્તારમાં ત્વચા ઠંડક અને ઠંડક,
- રાત્રે પીડા, અને આરામ સમયે પીડા,
- તૂટક તૂટક
- નિસ્તેજ ત્વચા
- પગની ડોર્સલ ધમનીય વાહિનીઓ પર પલ્સનો અભાવ.
મુખ્ય ચિહ્નો અને લક્ષણો
ડાયાબિટીક પગના સિન્ડ્રોમના રોગનિવારક સંકેતોનું અભિવ્યક્તિ રોગના ખાસ રોગવિજ્ologicalાનવિષયક સ્વરૂપ સાથે સંકળાયેલા જખમની પ્રકૃતિ પર નજીકથી આધારિત છે.
ન્યુરોપેથિક લક્ષણોઅંગોમાં ટ્રોફિક ફેરફારોને કારણે ડાયાબિટીઝના 60% થી વધુ દર્દીઓમાં નિરીક્ષણ કરવામાં આવે છે:
- અંગોની ત્વચા, હાડકાં, સાંધા અને સ્નાયુઓની રચનાને અસર કરતી વખતે ચેતા માળખાંનો પરાગ, ઇનર્વેશનની વિક્ષેપનું કારણ બને છે.
- ઓટોનોમિક પેરિફેરલ જખમ (એએનએસ) નું સિન્ડ્રોમ, પરસેવો ગ્રંથીઓમાં સિક્રેટરી ફંક્શનલ ડિસઓર્ડર તરફ દોરી જાય છે, જેનાથી ત્વચા વધુ પડતી શુષ્ક બને છે.
- ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથી, હાડકાં અને સાંધાના ચોક્કસ વિકૃતિ દ્વારા વર્ગીકૃત કરવામાં આવે છે, જેની ઉપજાવવાની પૃષ્ઠભૂમિ સામે છે.
- અલ્સર્યુસ પીડારહિત રચનાઓ. પીડા પ્રત્યે સંવેદનશીલતા દુ painfulખદાયક નર્વ રીસેપ્ટર્સને નુકસાન અને રક્ત પુરવઠા અને લસિકા (ટ્રોફિક) સાથે પેશીઓ પૂરા પાડતી નર્વ માળખાના વિનાશ અને પગની સંવેદનાને સહેજ પેલેપેશન પર વિક્ષેપિત કરવાને કારણે થાય છે, પગની ઘૂંટી અને પગમાં પેરેસ્થેસિયાના સંકેતો બનાવે છે. રોગના વિકાસની પ્રક્રિયામાં, વિવિધ પ્રકારની સંવેદનશીલતાનું નુકસાન નોંધ્યું છે.
હ Hallલમાર્ક ઇસ્કેમિક પગ છે:
- પેશીઓના ઇસ્કેમિયાના વિકાસને લીધે, પેશીઓના પરિભ્રમણમાં ખલેલને કારણે, અસરગ્રસ્ત વિસ્તારોમાં તીવ્ર પીડા. માઇક્રોક્રિક્યુલર ડિસઓર્ડરને લીધે, પેશીઓમાં ઝેરી મેટાબોલિક બાય-પ્રોડક્ટ્સની વધેલી સાંદ્રતા છે જે તીવ્ર પીડાના વિકાસમાં ફાળો આપે છે.
- લોહી સાથે રક્ત વાહિનીઓનું ભરણ, ચામડીના નિરાશા, સ્થાનિક પ્રકૃતિના તાપમાન સૂચકાંકોમાં ઘટાડો અને એથ્રોફિક પેથોલોજીઝને લીધે ચામડીના પાતળા થવા અને જખમ સ્થળોમાં એલોપેસીયા (ટાલ પડવી) ના ચિન્હોના રૂપમાં નોંધવામાં આવે છે.
- ચેતા રીસેપ્ટર્સની બળતરા અલ્સેરેટેડ ત્વચા અને અડીને પેશીઓમાં તીવ્ર દુoreખાવાનું કારણ બને છે.
મિશ્ર સ્વરૂપના સંકેતો (ન્યુરોઇસ્કેમિક) સંયોજનમાં પ્રગટ થાય છે, પગની વેસ્ક્યુલર અને નર્વસ બંને રચનાઓને અસર કરે છે. પરિણામે, રોગના લક્ષણો ન્યુરોપેથિક પ્રકૃતિના પેશીઓ અને પેથોલોજીઓમાં ઇસ્કેમિક પ્રક્રિયાઓ દ્વારા વર્ગીકૃત થયેલ છે.

રોગવિજ્ .ાનવિષયક પ્રક્રિયાના ચોક્કસ સંકેતોનું અભિવ્યક્તિ સીધા રોગના ક્લિનિકલ કોર્સના તબક્કા સાથે સંબંધિત છે.
- રોગના શૂન્ય તબક્કે, સંકેતો આર્ટિક્યુલર અને હાડકાની વિકૃતિઓની પ્રક્રિયાઓ, હાયપરકેરેટોસિસના વિકાસ અને મકાઈની રચનાને કારણે થાય છે. ત્યાં કોઈ અલ્સેરેટિવ રચના નથી.
- પ્રથમ તબક્કે, ત્વચા દ્વારા મર્યાદિત સુપરફિસિયલ અલ્સર પહેલેથી જ નોંધવામાં આવે છે.
- રોગવિજ્ .ાનવિષયક પ્રક્રિયાના બીજા તબક્કામાં, અલ્સેરેટિવ જખમ દેખાય છે, જે ત્વચાની સપાટીને જ અસર કરે છે, પણ પેશીઓના deepંડા સ્તરો - ફાઇબર, સ્નાયુઓ અને રજ્જૂ, અસ્થિને અસર કર્યા વિના.
- રોગના ત્રીજા તબક્કામાં, પેથોલોજીકલ પ્રક્રિયામાં અસ્થિ પેશીઓની સંડોવણી સાથે અલ્સેરેટિવ પ્રક્રિયા વિકસે છે.
- ચાર તબક્કો મર્યાદિત ગેંગરેનસ પ્રક્રિયાને કારણે છે.
- પેથોલોજીના પાંચમા તબક્કામાં, એક વ્યાપક ગેંગરેનસ પ્રક્રિયાના સંકેતો જોવા મળે છે. જટિલ રુધિરાભિસરણ વિકૃતિઓ અને એનારોબિક ચેપની પૃષ્ઠભૂમિની સામે તે ઝડપથી વિકસે છે. પ્રક્રિયાઓ, મોટે ભાગે, ઉલટાવી શકાય તેવું હોય છે અને ઘણીવાર દર્દીના અંગો અથવા મૃત્યુના અંગોના વિચ્છેદન તરફ દોરી જાય છે.
ડાયાબિટીસના પગની સમયસર સારવાર શસ્ત્રક્રિયા વિના શરૂ કરવાની આ મુખ્ય દલીલ છે, જ્યારે તે હજી પણ શક્ય હોય ત્યારે.
શસ્ત્રક્રિયા
પેથોલોજી અને ચેપી ફેલાવાની પ્રગતિને રોકવા માટે સર્જિકલ હસ્તક્ષેપો જરૂરી છે, જ્યારે ચેપગ્રસ્ત અલ્સર અથવા નેક્રોટિક પેશીઓને દૂર કરવા જરૂરી છે.
પેથોલોજીકલ ફેરફારો અનુસાર સર્જિકલ મેનિપ્યુલેશન્સની પ્રકૃતિ વ્યક્તિગત સૂચકાંકો દ્વારા નક્કી કરવામાં આવે છે. તેમાં શામેલ છે:
- ચેપગ્રસ્ત પ્યુલ્યુલન્ટ ફોસી (સ્વચ્છતા) ની સફાઇ,
- નેક્રોટોમીનો ઉપયોગ કરીને નેક્રોટિક ફ focક્સીના સર્જિકલ એક્ઝેક્શન,
- Opsટોપ્સી અને ડ્રેનેજ કફ,
- પ્લાસ્ટિક સર્જરીની વિવિધ પદ્ધતિઓ જે ઘાના ખામીઓને સુધારે છે.
ડાયાબિટીક ફુટ સિંડ્રોમ નિવારણ
પેથોલોજીનું નિવારણ સરળ નિયમોના પાલનને કારણે છે:
ભૂલશો નહીં કે કોઈપણ સારવાર પદ્ધતિઓની અસરકારકતા તેમની સમયસરતા પર આધારિત છે. આયુર્વેદનો ઉત્તમ આદેશ છે કે કોઈ પણ રોગ તેના વિકાસના કોઈપણ તબક્કે દબાવવામાં આવી શકે છે, આ કિસ્સામાં તે કામ કરી શકશે નહીં.
ડાયાબિટીક પગ શું છે?
 ડાયાબિટીક પગ (ડાયાબિટીક ફુટ સિન્ડ્રોમ) એક પેથોલોજીકલ સ્થિતિ છે જે પૃષ્ઠભૂમિ સામે વિકસે છે ડાયાબિટીસ મેલીટસ (બ્લડ સુગરમાં વધારો થતો રોગ) બીજા શબ્દોમાં કહીએ તો, ડાયાબિટીસનો એક પગ ડાયાબિટીઝની એક જટિલતાઓને છે, જે નીચલા અંગના પેશીઓને સ્રાવ અને લોહીના સપ્લાયના ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે. આ ઉલ્લંઘનના પરિણામે, તેમજ પગ પરના ભારને લીધે, તેમના અનુગામી વિનાશ સાથે આ ક્ષેત્રના નરમ પેશીઓને કાર્યાત્મક અને શરીરરચનાત્મક નુકસાન નોંધ્યું છે.
ડાયાબિટીક પગ (ડાયાબિટીક ફુટ સિન્ડ્રોમ) એક પેથોલોજીકલ સ્થિતિ છે જે પૃષ્ઠભૂમિ સામે વિકસે છે ડાયાબિટીસ મેલીટસ (બ્લડ સુગરમાં વધારો થતો રોગ) બીજા શબ્દોમાં કહીએ તો, ડાયાબિટીસનો એક પગ ડાયાબિટીઝની એક જટિલતાઓને છે, જે નીચલા અંગના પેશીઓને સ્રાવ અને લોહીના સપ્લાયના ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે. આ ઉલ્લંઘનના પરિણામે, તેમજ પગ પરના ભારને લીધે, તેમના અનુગામી વિનાશ સાથે આ ક્ષેત્રના નરમ પેશીઓને કાર્યાત્મક અને શરીરરચનાત્મક નુકસાન નોંધ્યું છે.
ડાયાબિટીસના પગના વિકાસની ગતિ અને તીવ્રતા સંપૂર્ણપણે તેના પર નિર્ભર છે કે દર્દી ડાયાબિટીઝથી કેટલો સમય પીડાય છે અને કઈ સારવાર લઈ રહ્યું છે. કેવી રીતે ગ્લુકોઝમાં વધારો (તે સમજવા માટે)ખાંડ) લોહીમાં આ રોગવિજ્ .ાનના વિકાસ તરફ દોરી જાય છે, શરીરવિજ્ .ાન અને પેથોલોજીકલ ફિઝિયોલોજીનું ચોક્કસ જ્ necessaryાન જરૂરી છે.
ડાયાબિટીઝથી શું થાય છે?
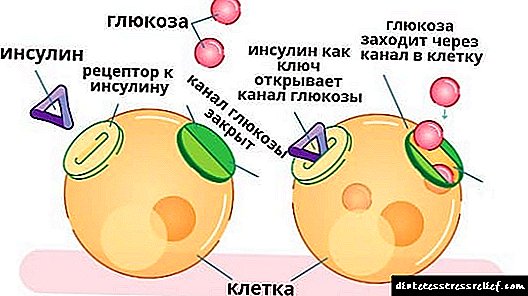
ડાયાબિટીઝ મેલીટસ એ એક લાંબી બિમારી છે જેનો ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચય (ખાસ કરીને ગ્લુકોઝ) શરીરમાં. સામાન્ય સ્થિતિમાં, માનવ શરીરના મોટાભાગના કોષો માટે, ગ્લુકોઝ એ ofર્જાનો મુખ્ય સ્રોત છે. તદુપરાંત, કેટલાક કાપડ માટે (ઉદાહરણ તરીકે, મગજમાં ચેતા કોષો માટે) ગ્લુકોઝ એ શક્તિનો એકમાત્ર સંભવિત સ્રોત છે. લોહીમાં તેના સ્તરમાં ઘટાડો સાથે (જે સામાન્ય રીતે 3.3 થી .5.. એમએમઓએલ / લિટર સુધીની હોય છે) મગજના કાર્યનું ઉલ્લંઘન, ચેતનાનું નુકસાન અને મૃત્યુ પણ હોઈ શકે છે. આ જ કારણે નોર્મogગ્લાયકેમિઆ જાળવવાનું (સામાન્ય રક્ત ગ્લુકોઝ) એ શરીરના મહત્વપૂર્ણ કાર્યોમાંનું એક છે.
સામાન્ય રીતે, કાર્બોહાઇડ્રેટ ખોરાક સાથે શરીરમાં પ્રવેશ કરે છે. વધુ જટિલ કાર્બોહાઇડ્રેટ (સુક્રોઝ, ફ્રુટોઝ) ગ્લુકોઝમાં ફેરવો, જે લોહીના પ્રવાહમાં પ્રવેશ કરે છે. કેટલાક કાપડ (મગજ, આંતરડા, લાલ રક્તકણો) ગ્લુકોઝને લોહીમાંથી સીધા જ શોષી શકે છે, જ્યારે અન્ય (સ્નાયુ, યકૃત અને ચરબીયુક્ત પેશીઓ) આ કરી શકતા નથી. ગ્લુકોઝ પોતે જ તેમાં પ્રવેશ કરી શકતું નથી - આ માટે, તેને ઇન્સ્યુલિન નામના વિશેષ હોર્મોનની જરૂર હોય છે (તેથી જ આ પેશીઓને ઇન્સ્યુલિન આધારિત હોય છે).
ઇન્સ્યુલિન પેનક્રેટિક બી કોષો દ્વારા ઉત્પન્ન થાય છે, જે સંખ્યાબંધ અન્ય હોર્મોન્સ અને પાચક ઉત્સેચકોનું ઉત્પાદન પણ કરે છે. સ્વાદુપિંડમાં સંશ્લેષિત ઇન્સ્યુલિન લોહીના પ્રવાહમાં પ્રવેશ કરે છે અને સમગ્ર શરીરમાં ફેલાય છે. ગ્લુકોઝની જરૂરિયાતવાળા કોષો સુધી પહોંચ્યા પછી, તે તેમના પર રીસેપ્ટર્સ સાથે જોડાય છે. આ કોષ પટલની કાર્યાત્મક પ્રવૃત્તિમાં પરિવર્તન તરફ દોરી જાય છે, પરિણામે ગ્લુકોઝ તેના દ્વારા કોષમાં પસાર થઈ શકે છે, જ્યાં તેનો ઉપયોગ energyર્જા સ્ત્રોત તરીકે થશે. સરળ શબ્દોમાં કહીએ તો, ઇન્સ્યુલિન એ "કી" છે જે ગ્લુકોઝ સેલ માટે "દરવાજો ખોલે છે".
ડાયાબિટીઝ મેલિટસમાં, ગ્લુકોઝ કોશિકાઓમાં પ્રવેશવાની પ્રક્રિયા ખોરવાય છે. આ 5.5 એમએમઓએલ / લિટરથી વધુના લોહીમાં તેના સ્તરમાં વધારો તરફ દોરી જાય છે (આ સ્થિતિને હાઇપરગ્લાયકેમિઆ કહેવામાં આવે છે), અને ઇન્સ્યુલિન આધારિત પેશીઓમાં energyર્જાના અભાવનું કારણ પણ છે.
ડાયાબિટીઝ મેલીટસ આ હોઈ શકે છે:
- ઇન્સ્યુલિન આધારિતપ્રકાર 1 ડાયાબિટીસ). રોગના આ સ્વરૂપના વિકાસનું મુખ્ય કારણ સ્વાદુપિંડના કોષોમાં ઇન્સ્યુલિનની રચનાની પ્રક્રિયાનું ઉલ્લંઘન છે. આ લોહીમાં તેની સાંદ્રતામાં ઘટાડો તરફ દોરી જાય છે, પરિણામે ગ્લુકોઝ કોષોમાં પ્રવેશ કરી શકતું નથી.
- ઇન્સ્યુલિન સ્વતંત્ર (પ્રકાર 2 ડાયાબિટીસ). રોગના આ સ્વરૂપમાં ઇન્સ્યુલિન આધારિત પેશીઓના કોષ પટલમાં સ્થિત ઇન્સ્યુલિન રીસેપ્ટર્સના નુકસાન દ્વારા વર્ગીકૃત થયેલ છે. આ પ્રક્રિયામાં ઉત્પન્ન થયેલ ઇન્સ્યુલિન કોશિકાઓ દ્વારા ગ્લુકોઝના શોષણની ખાતરી કરી શકતું નથી, જે લોહીમાં તેના સ્તરમાં વધારો તરફ દોરી જાય છે.
ડાયાબિટીક પગના વિકાસનું કારણ શું છે?
ડાયાબિટીઝવાળા દર્દીઓમાં ડાયાબિટીસના પગના કારણો લોહીના સપ્લાય અને પગના નિષ્કર્ષણના ઉલ્લંઘનમાં છે. અગાઉ જણાવ્યા મુજબ, ડાયાબિટીઝ સાથે, લોહીમાં ગ્લુકોઝનું પ્રમાણ વધે છે. આ ઇન્સ્યુલિન આધારિત કોષોની energyર્જા ભૂખમરો તરફ દોરી જાય છે, અને આખા શરીરમાં ચરબી અને કાર્બોહાઇડ્રેટ્સના ક્ષતિગ્રસ્ત ચયાપચયમાં ફાળો આપે છે, પરિણામે વિવિધ અવયવો અને પેશીઓને નુકસાન થાય છે.
ડાયાબિટીક પગના વિકાસમાં ફાળો આપે છે:
- ડાયાબિટીક મેક્રોએંગોપથી. આ શબ્દ વેસ્ક્યુલર નુકસાનને સૂચવે છે (ધમનીઓ) મોટા અને મધ્યમ કેલિબર, ડાયાબિટીસના લાંબા સમય સુધી પ્રગતિની પૃષ્ઠભૂમિ સામે વિકાસશીલ. મગજ, હૃદય અને નીચલા હાથપગના વાહિનીઓ મુખ્યત્વે અસર પામે છે. નુકસાનની પદ્ધતિ એ છે કે ડાયાબિટીઝમાં, એથરોસ્ક્લેરોસિસના વિકાસમાં વેગ આવે છે - એક રોગવિજ્ologicalાનવિષયક સ્થિતિ, જે રક્ત વાહિનીઓની દિવાલોમાં "ખરાબ" કોલેસ્ટરોલના જુબાની દ્વારા વર્ગીકૃત થયેલ છે (કહેવાતા નીચા ઘનતાવાળા લિપોપ્રોટીન) શરૂઆતમાં, આ ઇન્ટિમાને નુકસાન પહોંચાડે છે (વેસ્ક્યુલર દિવાલ આંતરિક સ્તર), અને પછી પેથોલોજીકલ પ્રક્રિયા ધમનીઓના erંડા સ્તરો સુધી વિસ્તરે છે. રોગની પ્રગતિના પરિણામે, લાક્ષણિક લિપિડ (ચરબીયુક્ત) તકતીઓ, જે અમુક હદ સુધી જહાજના લ્યુમેનને સંકુચિત કરે છે. સમય જતાં, આ તકતીઓ અલ્સર થઈ શકે છે અને પતન કરી શકે છે, જે વાસણની આંતરિક દિવાલની અખંડિતતાનું ઉલ્લંઘન તરફ દોરી જાય છે અને લોહીના ગંઠાવાનું નિર્માણમાં ફાળો આપે છે (લોહી ગંઠાવાનું) અલ્સેરેશનના ક્ષેત્રમાં. નીચલા અંગના વાસણોમાં રોગવિજ્ologicalાનવિષયક પ્રક્રિયાના વિકાસને આ વિસ્તારના નરમ પેશીઓને રક્ત પુરવઠાના ઉલ્લંઘન દ્વારા વર્ગીકૃત કરવામાં આવે છે, પરિણામે તેમના ઘણા કાર્યોનું ઉલ્લંઘન થાય છે - રક્ષણાત્મક (વિવિધ રોગકારક સુક્ષ્મસજીવો સાથે ચેપનું જોખમ વધ્યું છે), પુન recoveryપ્રાપ્તિ (પુનર્જીવન પ્રક્રિયા, એટલે કે ક્ષતિગ્રસ્ત કોષો અને પેશીઓની પુનorationસ્થાપન, ખલેલ પહોંચાડે છે) અને અન્ય.
- ડાયાબિટીક માઇક્રોએંજીયોપથી. તે નાના રક્ત વાહિનીઓના જખમ દ્વારા વર્ગીકૃત થયેલ છે (ધમની, રુધિરકેશિકાઓ અને રુધિઓ) તેમના નુકસાનનું કારણ પણ ચરબી ચયાપચયનું ઉલ્લંઘન અને લોહીમાં "ખરાબ" કોલેસ્ટરોલની સાંદ્રતામાં વધારો છે. તેમણે (કોલેસ્ટરોલ) રુધિરકેશિકાઓની આંતરિક સપાટી પર રચાય છે (દિવાલ દ્વારા નાના નાના વાહણો, જેની સાથે રક્તકણો અને શરીરના પેશીઓ વચ્ચે ઓક્સિજનની આપલે થાય છે) એક પ્રકારની ફિલ્મ, જેના પરિણામે વાયુઓ અને પોષક તત્વોનું પરિવહન વિક્ષેપિત થાય છે, એટલે કે, ટીશ્યુ હાયપોક્સિયા વિકસે છે (પેશી-સ્તર ઓક્સિજનની ઉણપ) લોહીમાં ગ્લુકોઝમાં વધારો એ માઇક્રોએંજિઓપેથીના વિકાસમાં પણ ભૂમિકા ભજવે છે. હાયપરગ્લાયકેમિઆ રક્ત કોશિકાઓને નુકસાન તરફ દોરી જાય છે, જે લાલ રક્તકણોના પરિવહન કાર્યના ઉલ્લંઘન દ્વારા પ્રગટ થાય છે. વધુમાં, હાઈપરગ્લાયકેમિઆ સાથે, પ્લેટલેટ્સને અસર થાય છે (રક્તસ્ત્રાવ બંધ કરવા માટે રક્ત પ્લેટલેટ જવાબદાર છે), જે લોહીના ગંઠાવાનું નિર્માણમાં ફાળો આપે છે અને ક્ષતિગ્રસ્ત જહાજોની પુન recoveryપ્રાપ્તિ પ્રક્રિયાને વિક્ષેપિત કરે છે.
- ડાયાબિટીક ન્યુરોપથી. ડાયાબિટીઝમાં ચેતા નુકસાન વિવિધ કારણોસર થાય છે. સૌ પ્રથમ, ત્યાં નર્વસ પેશીઓ પૂરી પાડતી નાના રક્ત વાહિનીઓનો પરાજય છે (તેમની હારની પદ્ધતિનું વર્ણન પહેલાં કરવામાં આવ્યું છે) હાઈપરગ્લાયકેમિઆ સાથે, માયેલિનનું સંશ્લેષણ, જે ચેતાના સામાન્ય કાર્ય માટે જરૂરી છે, ક્ષતિગ્રસ્ત છે (માયેલિન એ ચેતા તંતુઓના પટલનો એક ભાગ છે, અને તેમની સાથે ચેતા આવેગનું વહન પણ પ્રદાન કરે છે.) આ બધા અસરગ્રસ્ત વિસ્તારમાં હાયપોક્સિયાના વિકાસ અને ચેતા કોશિકાઓના ધીમે ધીમે વિનાશ તરફ દોરી જાય છે. સંવેદનશીલ, મોટર અને autટોનોમિકના ઉલ્લંઘનના પરિણામે (ગ્રંથીઓ, વેસ્ક્યુલર સ્વર અને તેથી આગળનું કાર્ય પ્રદાન કરવું) ઇનરિવિએશન, તમામ પ્રકારની સંવેદનશીલતા ગુમાવવી, તેમજ ટ્રોફિઝમનું ઉલ્લંઘન (વીજ પુરવઠો) પગના વિસ્તારમાં પેશીઓ, જે ટ્રોફિક અલ્સરની રચનાનું કારણ છે.
- ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથી. ડાયાબિટીસ મેલિટસમાં સાંધા અને હાડકાના નુકસાનનું કારણ એ તેમની નિકંદનનું ઉલ્લંઘન છે. આ ઉપરાંત, સામાન્ય સ્થિતિમાં, અસ્થિ પેશીઓ સતત અપડેટ થાય છે. કેટલાક કોષો (teસ્ટિઓક્લાસ્ટ્સ) અસ્થિનો નાશ કરો, જ્યારે અન્ય (teસ્ટિઓબ્લાસ્ટ્સ) તેને ફરીથી સંશ્લેષણ કરો. ઇન્સ્યુલિનના અભાવ સાથે, teસ્ટિઓક્લાસ્ટ્સના પેથોલોજીકલ સક્રિયકરણ અને teસ્ટિઓબ્લાસ્ટ પ્રવૃત્તિના અવરોધ થાય છે. આનું પરિણામ હાઈ પ્રેશરની જગ્યાએ હાડકાની પેશીઓનો વિનાશ, હાડકાઓની આર્ટિક્યુલર સપાટીઓના વિકૃતિ, રોગવિજ્ologicalાનવિષયક અસ્થિભંગની ઘટના હોઈ શકે છે (આ સ્થિતિમાં, નાના ભાર સાથે સંપર્કમાં આવે ત્યારે હાડકા તૂટી જાય છે) અને તેથી વધુ.
ડાયાબિટીસનો પગ કેટલો સામાન્ય છે?
વિવિધ અભ્યાસ અનુસાર, આજે વિશ્વની લગભગ 6% વસ્તી, એટલે કે લગભગ 420 મિલિયન લોકો ડાયાબિટીઝથી પીડાય છે. તેમાંથી લગભગ 10 - 15 ટકા લોકો સમય જતાં નીચલા હાથપગના વિસ્તારમાં ટ્રોફિક ડિસઓર્ડર પેદા કરી શકે છે, જે ખાસ કરીને તે દર્દીઓ માટે મહત્વપૂર્ણ છે કે જેઓ સારવાર માટે ડ doctorક્ટરની સૂચનાનું પાલન કરતા નથી અથવા તેનું સારવાર જરાય કરવામાં આવતી નથી (સમય, પૈસા અથવા અન્ય કારણોના અભાવને કારણે).
આંકડા અનુસાર, ડાયાબિટીસનું પ્રથમ વખત નિદાન કરાયેલ લગભગ અડધા દર્દીઓમાં પહેલેથી જ રુધિરાભિસરણ વિકૃતિઓ હોય છે અને વિવિધ તીવ્રતાના નીચલા અંગની અંદર પ્રવેશ થાય છે. તે જ સમયે, એ નોંધવું યોગ્ય છે કે વિશ્વભરમાં લગભગ 40-60% પગ કાપવા એ ડાયાબિટીસના પગ અને તેની પ્યુર્યુલન્ટ ગૂંચવણો સાથે ખાસ સંકળાયેલા છે, અને જેટલું વૃદ્ધ દર્દી અને તે લાંબા સમય સુધી ડાયાબિટીઝથી પીડાય છે, તે આ ગૂંચવણોનું જોખમ વધારે છે.
ઉપરાંત, ઘણા અભ્યાસ પછી, તે સ્થાપિત કરવું શક્ય હતું કે ડાયાબિટીસનો પ્રકાર (ઇન્સ્યુલિન આધારિત અથવા બિન-ઇન્સ્યુલિન આધારિત) ડાયાબિટીસના પગના વિકાસની સંભાવનાને વ્યવહારીક અસર કરતી નથી.આ તે હકીકત દ્વારા સમજાવાયું છે કે જેમ જેમ ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ પ્રગતિ કરે છે, લોહીમાં ઇન્સ્યુલિનની સાંદ્રતા પણ ઓછી થાય છે, પરિણામે પેશીઓ અને અવયવોમાં સમાન ફેરફારો ટાઇપ 1 ડાયાબિટીઝની જેમ થાય છે.
ડાયાબિટીકના પગમાં કોણ જોખમ છે?
ડાયાબિટીસના પગના વિકાસનું જોખમ બધામાં અસ્તિત્વમાં છે, અપવાદ વિના, ડાયાબિટીઝ મેલીટસના દર્દીઓ, તેમ છતાં સમયસર સારવાર, જે યોગ્ય રીતે શરૂ કરવામાં આવે છે અને હાથ ધરવામાં આવે છે, તે રોગની પ્રગતિને ધીમું કરી શકે છે. તે જ સમયે, દર્દીઓના કેટલાક જૂથો છે જેઓ આ ગૂંચવણ વિકસિત કરે છે.
ડાયાબિટીસના પગમાં વધારો થવાનું જોખમ નીચે મુજબ છે:
- પેરિફેરલ પોલિનોરોપેથીથી પીડાતા દર્દીઓ. આ શબ્દ એ પેથોલોજીકલ સ્થિતિનો સંદર્ભ આપે છે જે વિવિધ પેરિફેરલ ચેતાને નુકસાન દ્વારા વર્ગીકૃત કરવામાં આવે છે, ઘણી વખત ઉપલા અને / અથવા નીચલા હાથપગના ચેતા. આ રોગવિજ્ologyાનના વિકાસ માટે ઘણા કારણો હોઈ શકે છે (આઘાત, નશો, તીવ્ર બળતરા રોગો), તેમછતાં, તે બધા આખરે સંકળાયેલા વિસ્તારોમાં સંવેદનાત્મક, મોટર અને ટ્રોફિક કાર્યોના ઉલ્લંઘન તરફ દોરી જાય છે. જખમ સામાન્ય રીતે ફેલાય છે (સામાન્ય) અને પ્રકૃતિમાં સપ્રમાણતા, એટલે કે, નજીકના ભવિષ્યમાં એક અંગની હાર સાથે, તમે બીજાની હારની અપેક્ષા કરી શકો છો.
- જે દર્દીઓ ભૂતકાળમાં અંગોના અલ્સર અથવા કાપવા પડ્યા હતા. જો ભૂતકાળમાં પગના ક્ષેત્રમાં દર્દીને અલ્સર હોય, તો આ સૂચવે છે કે તેની પાસે લોહીની સપ્લાય અથવા નીચલા હાથપગના અસ્થિભંગની કેટલીક વિકૃતિઓ છે. ડાયાબિટીસ મેલિટસના જોડાણ અથવા પ્રગતિ સાથે, હાલની પેથોલોજીઓ તીવ્ર થઈ શકે છે, જે ડાયાબિટીસના પગના વિકાસને વેગ આપશે.
- તમાકુનો દુરૂપયોગ કરનાર વૈજ્entiાનિક રૂપે સાબિત થયું કે નિકોટિન (સિગારેટ માં સમાયેલ છે) એથરોસ્ક્લેરોસિસ થવાનું જોખમ વધારે છે, લોહીમાં "ખરાબ" કોલેસ્ટરોલની સાંદ્રતા વધારે છે. તે જ સમયે, નિકોટિન વાહિની દિવાલના આંતરિક સ્તરને સીધો નુકસાન પહોંચાડે છે, એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસના કોર્સને વધારે છે.
- હાયપરટેન્શનવાળા દર્દીઓ (બ્લડ પ્રેશરમાં તીવ્ર વધારો). બ્લડ પ્રેશરમાં તીવ્ર વધારો એથરોસ્ક્લેરોટિક તકતીઓ સાથે રક્ત વાહિનીઓને વધુ ઝડપી નુકસાનમાં ફાળો આપે છે, જે ડાયાબિટીસની પૃષ્ઠભૂમિ સામે એન્જીયોપેથીના વિકાસને વેગ આપી શકે છે.
- હાઈ બ્લડ કોલેસ્ટરોલના દર્દીઓ. રક્તમાં "ખરાબ" કોલેસ્ટરોલનું સ્તર વધવું એ ડાયાબિટીસ મેલિટસમાં રક્ત વાહિનીઓને થતાં નુકસાનને નિર્ધારિત કરવાના મુખ્ય પરિબળોમાંનું એક છે.
- 45 થી 64 વર્ષનાં દર્દીઓ. ઘણા અભ્યાસના આધારે, તે તારણ કા .્યું હતું કે આ વય જૂથમાં તે ડાયાબિટીસનો પગ સૌથી સામાન્ય છે. આ તે હકીકતને કારણે છે કે નાની ઉંમરે, વળતર આપવાની પદ્ધતિઓ આવી પ્રચંડ ગૂંચવણના વિકાસને અટકાવે છે.
ડાયાબિટીક પગના મુખ્ય સ્વરૂપો શું છે?
ઉપરથી નીચે મુજબ, ડાયાબિટીસના પગના વિકાસનું કારણ નર્વસ પેશી અથવા રુધિરાભિસરણ તંત્રને નુકસાન થઈ શકે છે. ક્લિનિકલ પ્રેક્ટિસમાં, આ રોગવિજ્ .ાનના કેટલાક પ્રકારોને અલગ પાડવામાં આવે છે, જે ચેતા અથવા જહાજોના મુખ્ય જખમના આધારે નક્કી કરવામાં આવે છે.
ડાયાબિટીસ પગ હોઈ શકે છે:
- ઇસ્કેમિક - રુધિરવાહિનીઓના મુખ્ય જખમ દ્વારા વર્ગીકૃત થયેલ.
- ન્યુરોપેથિક - નર્વસ પેશીઓના મુખ્ય જખમ દ્વારા વર્ગીકૃત થયેલ.
- ન્યુરોઇસ્કેમિક - રોગના આ સ્વરૂપ સાથે, નર્વસ પેશીઓ અને રક્ત વાહિનીઓને એક સાથે નુકસાન નોંધ્યું છે.
ડાયાબિટીક પગના તબક્કા
ડાયાબિટીક પગનો તબક્કો ત્વચા અને નરમ પેશીઓના જખમની પ્રકૃતિના આધારે નક્કી કરવામાં આવે છે (pathંડા રોગવિજ્ .ાનવિષયક પ્રક્રિયા ફેલાય છે, વધુ પેશીઓ અસરગ્રસ્ત થાય છે).
જખમની depthંડાઈને આધારે, ત્યાં છે:
- સ્ટેજ 0 - ત્વચાને નુકસાન નથી (કોઈ અલ્સર નથી), જો કે, પગના teસ્ટિઓર્ટિક્યુલર ઉપકરણના દૃશ્યમાન વિકૃતિઓ નોંધવામાં આવી શકે છે.
- મંચ 1 - એક અથવા વધુ સુપરફિસિયલ સ્થિત ત્વચા અલ્સર નક્કી કરવામાં આવે છે.
- સ્ટેજ 2 - અલ્સર deepંડા પેશીઓમાં પ્રવેશ કરે છે, કંડરા, હાડકાં, સાંધાને અસર કરે છે.
- સ્ટેજ 3 - પ્યુર્યુલન્ટ-ઇન્ફ્લેમેટરી પ્રક્રિયા અસ્થિ પેશીઓ સુધી વિસ્તરે છે.
- સ્ટેજ 4 - સ્થાનિક (સ્થાનિક) પગના પેશીઓના પ્યુુઅલન્ટ-ઇન્ફ્લેમેટરી જખમ, તેમના નેક્રોસિસ સાથે જોડાયેલા (દૂર કરમાવું).
- તબક્કો 5 - એક વિસ્તૃત પ્યુર્યુલન્ટ-નેક્રોટિક પ્રક્રિયા દ્વારા વર્ગીકૃત થયેલ છે, જેમાં અંગના મોટા ભાગને કાપવાની જરૂર પડે છે.
લેબોરેટરી પરીક્ષણો
ડાયાબિટીઝ મેલીટસની તીવ્રતા, તેમજ ડાયાબિટીસના પગની ચેપી ગૂંચવણોને ઓળખવા માટે, લેબોરેટરી પરીક્ષણો સૂચવી શકાય છે.
ડાયાબિટીસના પગથી, ડ doctorક્ટર લખી શકે છે:
- સામાન્ય રક્ત પરીક્ષણ. તમને પ્યુર્યુલન્ટ ઇન્ફેક્શનના ફેલાવાના સંકેતોને સમયસર ઓળખવાની મંજૂરી આપે છે. લ્યુકોસાઇટ્સની સંખ્યામાં વધારો (રોગકારક સુક્ષ્મસજીવો સામે લડવા માટે જવાબદાર રોગપ્રતિકારક શક્તિના કોષો) 9.0 x 10 9 / l કરતા વધારે, તેમજ કલાક દીઠ 10 - 15 મીમી કરતા વધુના એરિથ્રોસાઇટ અવશેષ દરમાં વધારો. ઉપરાંત, સામાન્ય રક્ત પરીક્ષણ દ્વારા, તમે ખાંડનું સ્તર નક્કી કરી શકો છો. જો કે, એ નોંધવું યોગ્ય છે કે ગ્લાયસીમિયાનો એક નિર્ણય, ડાયાબિટીઝના નિદાનની પુષ્ટિ કરવા માટે પૂરતો નથી.
- દૈનિક ગ્લાયકેમિક પ્રોફાઇલ. આ અભ્યાસનો સાર એ છે કે દિવસ દરમિયાન ઘણી વખત લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવું (સવારે ખાલી પેટ પર, મુખ્ય ભોજન પહેલાં અને તેના બે કલાક પછી, સૂવાનો સમય પહેલાં, મધ્યરાત્રિએ અને સવારે 3 વાગ્યે.) આ તમને ડાયાબિટીઝના નિદાનની પુષ્ટિ કરવા માટે, તેમજ દિવસ દરમિયાન સામાન્ય સ્તરે ગ્લાયસીમિયા જાળવવા માટે જરૂરી ઇન્સ્યુલિનની માત્રાની ગણતરી કરવાની મંજૂરી આપે છે.
- રક્ત કોલેસ્ટરોલનું નિર્ધારણ. અગાઉ સૂચવ્યા મુજબ, કોલેસ્ટરોલ ચયાપચયનું ઉલ્લંઘન એ વેસ્ક્યુલર તકતીઓ અને ડાયાબિટીસ મેલિટસમાં નીચલા હાથપગના રુધિરાભિસરણ વિકારની રચનાનું મુખ્ય કારણ છે. આ મેટાબોલિક ડિસઓર્ડરની હાજરી 5.2 એમએમઓએલ / લિટર કરતા વધુ કોલેસ્ટ્રોલની સાંદ્રતામાં વધારો તેમજ "ખરાબ" કોલેસ્ટરોલની સાંદ્રતામાં વધારો દ્વારા સૂચવવામાં આવી શકે છે.લિપિડ તકતીઓની રચનામાં ફાળો આપે છે) 2.6 એમએમઓએલ / લિટરથી વધુ અને "સારા" કોલેસ્ટરોલની સાંદ્રતામાં ઘટાડો (વેસ્ક્યુલર દિવાલોમાંથી લિપિડ્સના લીચિંગમાં ફાળો આપવો) 1.0 એમએમઓએલ / લિટરથી ઓછી.
- બેક્ટેરિયોલોજીકલ અભ્યાસ. તમને પેથોજેનિક સુક્ષ્મસજીવોના પ્રકારને નિર્ધારિત કરવાની મંજૂરી આપે છે જેણે પ્યુર્યુલન્ટ-ચેપી પ્રક્રિયાના વિકાસને લીધે છે. આ કરવા માટે, વિવિધ સામગ્રીની વાડ ઉત્પન્ન કરો (પરુ અલ્સર, લોહી, વગેરેથી સ્ત્રાવિત ત્વચાની સપાટીમાંથી એક સમીયર) અને સંશોધન માટે પ્રયોગશાળામાં મોકલો. પ્રયોગશાળામાં, જૈવિક પદાર્થોનું વિશિષ્ટ પોષક માધ્યમો પર વાવેતર કરવામાં આવે છે, જ્યાં રોગકારક પેથોજેન્સની વસાહતો થોડા દિવસ અથવા અઠવાડિયામાં રચાય છે (જો કોઈ હોય તો) ઉપરાંત, પ્રયોગશાળા નિદાનની પ્રક્રિયામાં, વિવિધ એન્ટિબાયોટિક્સમાં બેક્ટેરિયાની સંવેદનશીલતા નક્કી કરવામાં આવે છે, જે સારવાર દરમિયાન એન્ટીબેક્ટેરિયલ દવાઓની શ્રેષ્ઠ પસંદગીને મંજૂરી આપે છે.
વાદ્ય સંશોધન
ડાયાબિટીસના પગથી, ડ doctorક્ટર લખી શકે છે:
- અલ્ટ્રાસાઉન્ડ ડોપ્લર. આ અધ્યયનનો સાર એ છે કે અલ્ટ્રાસોનિક તરંગોની મદદથી, રક્ત વાહિનીઓમાં રક્ત પ્રવાહની પ્રકૃતિનું મૂલ્યાંકન કરવામાં આવે છે. ડોપ્લેરોગ્રાફિક અભ્યાસનો ઉપયોગ કરીને, નીચલા હાથપગ સુધી રક્ત પુરવઠાની પર્યાપ્તતા નક્કી કરવી અને ધમનીઓના રોગવિજ્ .ાનવિષયક સંકુચિત થવાના સ્થાનોને ઓળખવું શક્ય છે.
- વિપરીત સાથે ગણતરી કરેલ ટોમોગ્રાફી (સીટી એન્જીયોગ્રાફી). ગણતરી કરેલ ટોમોગ્રાફીનો સાર એ છે કે વિશેષ ઉપકરણની મદદથી, ઘણી બધી એક્સ-રે છબીઓ લેવામાં આવે છે, જે પછી તેઓ એકીકૃત કરવામાં આવે છે અને અભ્યાસ કરેલા વિસ્તારની સ્તરવાળી છબીના રૂપમાં કમ્પ્યુટર મોનિટર પર રજૂ થાય છે.જો કે, સામાન્ય સ્થિતિમાં, રક્ત વાહિનીઓ સીટી પર નબળી દ્રષ્ટિએ જોવા મળે છે, તેથી અભ્યાસ પહેલાં દર્દીને વિશેષ વિપરીત એજન્ટ આપવામાં આવે છે. તે રક્ત વાહિનીઓને ભરે છે, જે સીટી દરમિયાન તેમના વધુ વિગતવાર અભ્યાસની મંજૂરી આપે છે.
- મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ (એમઆરઆઈ). આ અભ્યાસ તમને મોટી રક્ત વાહિનીઓનું વિઝ્યુઅલાઈઝેશન, લિપિડ તકતીઓની રચનાના સ્થાનો ઓળખવા અને સર્જિકલ સારવારની યોજના કરવાની મંજૂરી આપે છે. જો જરૂરી હોય તો, ડ doctorક્ટર તેનાથી વિરુદ્ધ એમઆરઆઈ લખી શકે છે. આ પ્રક્રિયા દરમિયાન, વિરોધાભાસી એજન્ટ દર્દીના લોહીના પ્રવાહમાં પણ રજૂ થાય છે, જે ધમનીઓ દ્વારા ફેલાય છે. આ તમને નાના જહાજોની કલ્પના કરવા અને પગ અને નીચલા પગના પેશીઓમાં લોહીના પ્રવાહના ઉલ્લંઘનની પ્રકૃતિની આકારણી કરવાની મંજૂરી આપે છે.
- ઇલેક્ટ્રોન્યુરોમિગ્રાફી. આ પદ્ધતિનો સાર એ છે કે ચેતા તંતુઓ સાથે ચેતા આવેગના આચરણની પ્રકૃતિનો અભ્યાસ કરવો. પ્રક્રિયા દરમિયાન, ડ doctorક્ટર ચેતા થડના ક્ષેત્રમાં બે ઇલેક્ટ્રોડ સેટ કરે છે (તેઓ ત્વચાની સપાટી પર વેલ્ક્રોના રૂપમાં જોડાયેલા હોય છે અથવા પાતળા સોયના રૂપમાં ઇન્ટ્રામસ્ક્યુલરલી સંચાલિત થાય છે.) તે પછી, અભ્યાસ કરેલા ચેતા સાથે ચેતા આવેગની ગતિ અને સ્નાયુના સંકોચનની પ્રકૃતિ જે આ આવેગના જવાબમાં થાય છે તે માપવામાં આવે છે. ચેતા તંતુઓને નુકસાનના કિસ્સામાં, તેમની સાથે આવેગની ગતિ સામાન્ય કરતા નોંધપાત્ર ઓછી હશે, જે રોગના ન્યુરોપેથિક અથવા ન્યુરોસાયકેમિક સ્વરૂપને જાહેર કરશે.
ડાયાબિટીસના પગની સારવાર કયા ડ doctorક્ટર કરે છે?
ડાયાબિટીસના પગની સારવારમાં કેટલાક નિષ્ણાતો સામાન્ય રીતે સામેલ હોય છે, જો કે, ગંભીર પ્યુર્યુલન્ટ-ચેપી ગૂંચવણોની હાજરીમાં, દર્દીને સર્જરી વિભાગમાં હોસ્પિટલમાં દાખલ કરવામાં આવે છે. સર્જનો દર્દીની સામાન્ય સ્થિતિનું મૂલ્યાંકન કરે છે, તેમજ લોહીના પુરવઠાના ઉલ્લંઘનની પ્રકૃતિ અને નીચલા અંગના નિષ્કર્ષણનું નિરીક્ષણ કરે છે, ત્યારબાદ તેઓ સારવારની વધુ યુક્તિઓ નક્કી કરે છે.
જો જરૂરી હોય તો, સર્જન સલાહ માટે ક callલ કરી શકે છે:
- એન્ડોક્રિનોલોજિસ્ટ - ડાયાબિટીસ મેલિટસના પ્રકાર, ઇન્સ્યુલિન ઉપચારની નિમણૂક અથવા સુધારણા નક્કી કરવા માટે.
- વેસ્ક્યુલર સર્જન - શંકાસ્પદ અવરોધ સાથે (ચોંટી રહેવું) મોટી રુધિરવાહિનીઓ.
- ન્યુરોલોજીસ્ટ - શંકાસ્પદ ન્યુરોપેથીક ડાયાબિટીક પગ સાથે.
- ચેપી રોગ - ગંભીર ચેપી ગૂંચવણોની હાજરીમાં.
- ઓર્થોપેડિસ્ટ - નીચલા હાથપગના અસ્થિવાળું ઉપકરણના ગંભીર વિકૃતિ સાથે.
- ટ્રોમેટોલોજિસ્ટ - રોગવિજ્ .ાનવિષયક અસ્થિભંગ અથવા અવ્યવસ્થાની હાજરીમાં.
- અડધો જૂતા ઉતારવું,
- ઓર્થોપેડિક જૂતા
- ખાસ વિકલાંગ ઇનસોલ્સ,
- એન્ટીબેક્ટેરિયલ દવાઓ
- પેઇનકિલર્સ
- ફિઝીયોથેરાપી કસરતો (વ્યાયામ ઉપચાર),
- હાયુરોથેરાપી (જechચ સારવાર),
- આહાર
- લોક ઉપાયો
- સર્જિકલ સારવાર
- એન્ડોવાસ્ક્યુલર સારવાર
- વિચ્છેદન.
ડાયાબિટીસના પગથી અડધો જૂતા ઉતારવું
અગાઉ સૂચવ્યા મુજબ, ડાયાબિટીસના પગના વિકાસ સાથે, પેશીઓનું નુકસાન મુખ્યત્વે તે સ્થળોએ થાય છે જ્યાં ચાલવું દરમિયાન સૌથી વધુ ભાર આવે છે. અનલોડિંગ હાફ-શૂ એ એક ખાસ ઉપકરણ છે જે પગના "જટિલ" ભાગો પરનો ભાર ઘટાડવા માટે રચાયેલ છે. આવા જૂતાના એકમાત્રનો આગળનો ભાગ સંપૂર્ણપણે ગેરહાજર હોય છે, પરિણામે વ walkingકિંગ દરમિયાનનો સંપૂર્ણ ભાર કેલકેનિયલ પ્રદેશ પર પડે છે. આ તમને અસરગ્રસ્ત વિસ્તારોમાં રક્ત પરિભ્રમણમાં સુધારો કરવા અને રોગવિજ્ .ાનવિષયક પ્રક્રિયાના આગળના વિકાસને રોકવા માટે પરવાનગી આપે છે, અને અલ્સર અથવા અન્ય પ્યુર્યુલન્ટ ગૂંચવણોની સર્જિકલ સારવાર પછી ઘાના ઝડપથી ઉપચાર કરવામાં પણ ફાળો આપે છે.
તે નોંધવું યોગ્ય છે કે અનલોડિંગ જૂતા પહેરવા માટે ક્રutચના ઉપયોગ સાથે જોડાવાની સલાહ આપવામાં આવે છે. આ તંદુરસ્ત અંગ પરના ભારને નોંધપાત્ર રીતે ઘટાડી શકે છે, અલ્સર અને તેના વિકાસને અટકાવી શકે છે.
ડાયાબિટીસના પગ માટે ખાસ ઇનસોલ્સ
સામાન્ય રીતે તે દર્દીઓ માટે ખાસ ઇનસોલ્સ બનાવવામાં આવે છે જેમણે પગની વિરૂપતાને ચિહ્નિત કરી છે. મોટાભાગનાં કિસ્સાઓમાં, ઇનસોલ્સ ઓર્થોપેડિક જૂતામાં સ્થાપિત થાય છે, જે ચાલતી વખતે ભારને વધુ વહેંચવામાં ફાળો આપે છે, અને દર્દીઓને ઘણીવાર પગરખાં બદલવાથી બચાવે છે (રોગની પ્રગતિ અને સારવારના આધારે દર્દીના પગનો આકાર અલગ અલગ હોઈ શકે છે).
ઉપરાંત, વિચ્છેદન પછી દર્દીઓને વિશેષ ઇનસોલ્સ સોંપી શકાય છે (દૂર) એક અથવા વધુ આંગળીઓ અથવા આગળના પગ અને પગના દૂરસ્થ ભાગના સ્થાન પર સામાન્ય રીતે સખત સામગ્રી સ્થિત હોય છે જે ખામીને વળતર આપે છે. ડાયાબિટીસના પગની સારવારમાં આ એક અત્યંત મહત્વનો મુદ્દો છે, કારણ કે એક આંગળીની પણ ગેરહાજરી, ચાલતી વખતે એકમાત્રના ભારના વિતરણમાં નોંધપાત્ર ફેરફાર કરે છે અને ઉચ્ચ દબાણવાળા સ્થળોએ અલ્સરની રચનામાં ફાળો આપે છે.
ડાયાબિટીક પગ એન્ટીબાયોટીક્સ
અગાઉ સૂચવ્યા મુજબ, ડાયાબિટીઝના વિકાસ સાથે, શરીરના વિવિધ રોગકારક સુક્ષ્મસજીવો સામે પ્રતિકાર નોંધપાત્ર ઘટાડો થાય છે. ડાયાબિટીસના પગમાં લોહીના પુરવઠા અને નીચલા હાથપગના પેશીઓના નિષ્કર્ષણના ઉલ્લંઘન દ્વારા આ તીવ્ર બને છે, પરિણામે ચેપી પ્રક્રિયાઓ ખૂબ જ ઝડપથી વિકાસ પામે છે અને સારવાર માટે મુશ્કેલ છે. તેથી જ ડાયાબિટીસના પગના અલ્સરની સારવાર અને પ્યુર્યુલન્ટ-ચેપી ગૂંચવણોને રોકવા માટે એન્ટીબેક્ટેરિયલ દવાઓનો ઉપયોગ એ મુખ્ય તબક્કો છે.
ડાયાબિટીસના પગમાં ચેપના મુખ્ય કારક એજન્ટો પ્યોજેનિક સુક્ષ્મસજીવો છે - સ્ટેફાયલોકોસી, સ્ટ્રેપ્ટોકોસી. પ્યુર્યુલન્ટ પ્રક્રિયાના વિકાસ સાથે, ક્રિયાના વિશાળ સ્પેક્ટ્રમના એન્ટિબાયોટિક્સ પ્રથમ સૂચવવામાં આવે છે, વિવિધ પ્રકારના પેથોજેન્સ સામે સક્રિય. સામગ્રી અને બેક્ટેરિયોલોજીકલ પરીક્ષા લીધા પછી, તે એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે કે જેના માટે આ રોગકારક રોગ સૌથી સંવેદનશીલ હોય છે.