નીચલા હાથપગના એથરોસ્ક્લેરોસિસ - નિદાન અને સારવારની કિંમત
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસની સારવાર કરતી વખતે, દવાઓ અને સર્જિકલની મદદથી બંને રૂ bothિચુસ્ત સારવારનો ઉપયોગ કરી શકાય છે.
તે દવાઓના ઉપયોગથી સકારાત્મક પરિણામની ગેરહાજરી છે જે સર્જિકલ હસ્તક્ષેપના ઉપયોગ માટેનો સંકેત છે.
અંતમાં ગાળામાં સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે, જ્યારે ડ્રગની સારવાર ઇચ્છિત હકારાત્મક પરિણામ લાવતું નથી. રોગના વિકાસના પછીના તબક્કામાં, નરમ પેશીઓ મૃત્યુ પામે છે અને એક ગેંગરેનસ પ્રક્રિયા વિકસે છે.
એક વેસ્ક્યુલર સર્જન, સર્જિકલ હસ્તક્ષેપની પ્રક્રિયામાં, નેક્રોટાઇઝેશન હેઠળની ટીશ્યુ સાઇટ્સનું એક્ઝિશન કરે છે. જે વિસ્તારોમાં શસ્ત્રક્રિયા કરવામાં આવી છે તે ચામડાની ફ્લ .પથી coveredંકાયેલી છે.
પ્રગતિના અંતિમ તબક્કે નીચલા હાથપગના એથરોસ્ક્લેરોસિસની શસ્ત્રક્રિયા દર્દીના સ્વાસ્થ્યની સ્થિતિ અને જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારવામાં મદદ કરી શકે છે.
સર્જિકલ હસ્તક્ષેપની વિવિધ તકનીકીઓ છે. સૌથી સામાન્ય નીચેની પદ્ધતિઓ છે:
- બાયપાસ સર્જરી - ઓપરેશનમાં નુકસાનની જગ્યાની આસપાસ લોહીની હિલચાલ માટે એક વધારાનો રસ્તો બનાવવામાં સમાવેશ થાય છે.
- પ્રક્રિયા દરમિયાન બલૂન એન્જીયોપ્લાસ્ટીનો ઉપયોગ એક ખાસ બલૂન છે જે ધમનીના પાત્રને dilates કરે છે.
- ધમનીવાળું સ્ટેન્ટિંગ - ખાસ સ્ટેન્ટની ધમનીમાં પ્લેસમેન્ટ જે ઇચ્છિત સ્તરે સતત જહાજનો વ્યાસ જાળવે છે.
- એન્ડાર્ટરેક્ટોમી - તેમાં રહેલા એથરોસ્ક્લેરોટિક તકતી સાથે વહાણના ક્ષતિગ્રસ્ત ભાગને દૂર કરવું.
- Odટોોડર્મopપ્લાસ્ટી એ એક પ્રકારની સર્જિકલ હસ્તક્ષેપ છે જેનો ઉપયોગ ટ્રોફિક અલ્સરની સારવારમાં કરવામાં આવે છે, જે દવા સાથે સારવાર માટે મુશ્કેલ છે. ઓપરેશન નીચલા હાથપગના પેશીઓમાં ગેંગરેનસ પ્રક્રિયાના વિકાસને રોકવામાં મદદ કરે છે.
- પ્રોસ્થેટિક્સ - એથેરોસ્ક્લેરોસિસને નાબૂદ કરવાની પ્રગતિના પરિણામે વેસ્ક્યુલર બેડના ભાગ સાથે ઓટોજેનસ અથવા સિન્થેટીક જહાજને બદલવાની પ્રક્રિયા. સર્જિકલ પદ્ધતિ તમને ક્ષતિગ્રસ્ત વિસ્તારમાં રક્ત પુરવઠાને પુન restoreસ્થાપિત કરવાની મંજૂરી આપે છે.
- એમ્પ્ટેશન - પગના નેક્રોટિક ભાગને દૂર કરવાની પ્રક્રિયા, ત્યારબાદ પ્રોસ્થેટીક્સ.
સર્જિકલ હસ્તક્ષેપની પદ્ધતિની પસંદગી અંગના પેશીઓને નુકસાનની ડિગ્રી અને દર્દીના શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે. સારવારની પદ્ધતિની પસંદગી વેસ્ક્યુલર સર્જન દ્વારા હાથ ધરવામાં આવે છે.
શસ્ત્રક્રિયા પછી, દર્દીને પરિચિત જીવનશૈલીને પુનર્સ્થાપિત કરવા માટે પુનર્વસન અને ડ્રગની સારવારનો લાંબો અભ્યાસક્રમ લેવાની જરૂર રહેશે.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસની સારવાર કરતી વખતે, ડ doctorક્ટર, સારવારની પદ્ધતિ પસંદ કરતી વખતે, પ્રક્રિયાના પૂર્વસૂચનને નક્કી કરે છે અને ઓપરેશન દર્દીની સ્થિતિમાં વધારાની હસ્તક્ષેપ તકનીકનો ઉપયોગ કર્યા વિના સુધારવામાં કેટલી મદદ કરે છે તેની સંભાવના નક્કી કરે છે.
વિવિધ પ્રકારની સર્જિકલ સારવારની સુવિધાઓ
બલૂન એન્જીયોપ્લાસ્ટી એ એક સર્જિકલ સારવાર તકનીક છે જેમાં અંતમાં એક ખાસ વિસ્તૃત બલૂન સાથે ખાસ કેથેટરને સાંકડી રાખવાની જગ્યા પર વેસ્ક્યુલર બેડમાં પ્રવેશ કરવો શામેલ છે.
મૂત્રનલિકાની રજૂઆત પછી, બલૂન દબાણના પ્રભાવ હેઠળ ફૂગવાનું શરૂ કરે છે, જે વાહિનીની દિવાલોના વિસ્તરણ અને લોહીના પરિવહન માટેના માર્ગની પુનorationસ્થાપના તરફ દોરી જાય છે.
જો લોહીના પ્રવાહની પુનorationસ્થાપના ન થાય, તો જહાણને નુકસાનના ક્ષેત્રમાં એક ખાસ માળખું રજૂ કરવામાં આવે છે.આ ફ્રેમનું કાર્ય સ્વીકાર્ય સ્તરે નુકસાન સ્થળ પર જહાજના વ્યાસને જાળવવાનું છે. પ્રક્રિયા દરમિયાન પરિચય માટેની ફ્રેમ ખાસ એલોયથી બનેલી છે.
જો ઇચ્છિત પરિણામ પ્રાપ્ત થયું નથી, તો ઉપસ્થિત ચિકિત્સક ખુલ્લી શન્ટ તકનીકના ઉપયોગ અંગે નિર્ણય કરશે.
મોટાભાગના કિસ્સાઓમાં, બલૂન એન્જીયોપ્લાસ્ટીનો ઉપયોગ તમને રક્ત પરિભ્રમણને પુનર્સ્થાપિત કરવાની અને વ્યાપક અને આઘાતજનક દખલનો ઉપયોગ ટાળવાની મંજૂરી આપે છે.
એન્ડોવાસ્ક્યુલર હસ્તક્ષેપોનો ઉપયોગ દર્દીના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારણા માટે લેરીશ સિન્ડ્રોમ જેવા નિદાનની હાજરીમાં શક્ય બનાવે છે. હસ્તક્ષેપ પછી, નીચલા હાથપગના વાહિનીઓમાં લોહીના પ્રવાહની સ્થિતિ નોંધપાત્ર રીતે સુધરે છે.
સુપરફિસિયલ ફેમોરલ ધમનીના વેસ્ક્યુલર બેડ પર કરવામાં આવેલ વેસ્ક્યુલર પ્લાસ્ટિક અને સ્ટેન્ટિંગ, લોહીના ગંઠાવા સાથે વહાણના લ્યુમેનને ભરાઈ જવા પછી થતી વેસ્ક્યુલર અપૂર્ણતાની હાજરીમાં રહેલી અસાધારણ ઘટનાને દૂર કરે છે.
વેસ્ક્યુલર સર્જરીમાં સામેલ વિશ્વના મોટાભાગના અગ્રણી ક્લિનિક્સ, બલૂન એન્જીયોપ્લાસ્ટીની પદ્ધતિને પસંદ કરે છે.
ઘણી વાર, આ તકનીકનો ઉપયોગ પોપલાઇટલ ધમનીઓની પેટન્ટસી પુન restoreસ્થાપિત કરવા માટે થાય છે.
બલૂન એન્જીયોપ્લાસ્ટી પદ્ધતિની તુલના તાજેતરમાં કરવામાં આવી છે.
બલૂન એન્જીયોપ્લાસ્ટી માટે, સપાટી પર ડ્રગ કોટિંગવાળા સિલિન્ડરોનો ઉપયોગ થાય છે.
દવાઓ કે જે બલૂનની દિવાલમાં ઘુસણખોરી કરે છે તે વેસ્ક્યુલર દિવાલમાં સમાઈ જાય છે અને રોગની વધુ પ્રગતિ અટકાવે છે.
નિષ્ણાતની સલાહ
અગ્રણી વેસ્ક્યુલર સર્જનનું રિસેપ્શન (પરામર્શ)
વેસ્ક્યુલર સર્જનની પરામર્શ - ધમનીય અને નસોના રોગોના શંકાસ્પદ દર્દીઓના નિષ્ણાત નિષ્ણાત દ્વારા પરીક્ષણ. વેસ્ક્યુલર સર્જનની સલાહ લેવાની પ્રક્રિયામાં, ધમનીઓ અથવા નસોના અલ્ટ્રાસાઉન્ડના રૂપમાં વધારાની પરીક્ષાઓ કરવી જરૂરી હોઈ શકે છે.
ઇસીજીવાળા કાર્ડિયોલોજિસ્ટનું રિસેપ્શન (પરામર્શ)
વેસ્ક્યુલર સર્જનનું સ્વાગત (પરામર્શ), પ્રાથમિક
ધમનીઓ અને નસોના રોગોનું નિદાન કરવા માટે અને વેસ્ક્યુલર પેથોલોજીની સારવારની પદ્ધતિ પસંદ કરવા માટે વેસ્ક્યુલર સર્જનની સલાહ લેવામાં આવે છે.
વેસ્ક્યુલર સર્જનનું રિસેપ્શન (પરામર્શ), પુનરાવર્તિત
તે સારવાર (રૂ conિચુસ્ત અથવા સર્જિકલ) પછી દર્દીની સ્થિતિનું મૂલ્યાંકન કરવા માટે હાથ ધરવામાં આવે છે. વારંવાર પરામર્શ સાથે, વધારાની ડાયગ્નોસ્ટિક અથવા ઉપચાર પદ્ધતિઓ સૂચવવામાં આવી શકે છે.
અલ્ટ્રાસાઉન્ડ ડાયગ્નોસ્ટિક્સ
ટ્રાંસક્રાનિયલ અલ્ટ્રાસાઉન્ડ સંશોધન
વિશેષ પ્રોગ્રામનો ઉપયોગ કરીને વિશેષ સેન્સર સાથે અલ્ટ્રાસાઉન્ડ સ્કેનરનો ઉપયોગ કરીને મગજનો ધમનીઓ દ્વારા લોહીના પ્રવાહનો અભ્યાસ.
એરોર્ટા અને વિસેરલ ધમનીઓનો અલ્ટ્રાસાઉન્ડ
પેટની એરોર્ટા અને તેની શાખાઓનો અલ્ટ્રાસાઉન્ડ એર્ટીક એન્યુરિઝમ, પેટની એરોટાના અવરોધ, રેનલ અને આંતરડાની ધમનીને શોધવા માટે કરવામાં આવે છે. 55 વર્ષથી વધુ ઉંમરના લોકોમાં, તે એન્યુરિઝમ અને તેની ગૂંચવણોને નકારી કા annવા માટે વાર્ષિક ધોરણે થવું જોઈએ, જેમ કે સ્ક્રીનીંગ પદ્ધતિ.
નીચલા અંગ ધમનીઓનો અલ્ટ્રાસાઉન્ડ
પેટની એરોટા અને નીચલા અંગની ધમનીઓની અલ્ટ્રાસાઉન્ડ એન્જીયોસ્કેનિંગ. તે પગના મોટાભાગના વેસ્ક્યુલર રોગોના પ્રાથમિક નિદાનની એક અત્યંત માહિતીપ્રદ પદ્ધતિ છે. અમારા ક્લિનિકમાં, અનુભવી નિષ્ણાતો દ્વારા સંચાલિત, ઉચ્ચ-સ્તરના ઉપકરણો પર.
માથાની મુખ્ય ધમનીઓનું અલ્ટ્રાસાઉન્ડ
ઇસ્કેમિક સ્ટ્રોકના જોખમી પરિબળોને ઓળખવા માટે કેરોટિડ અને વર્ટીબ્રલ ધમનીઓ (અલ્ટ્રાસાઉન્ડ એમએજી) ની અલ્ટ્રાસાઉન્ડ પરીક્ષા કરવામાં આવે છે. આજે તે પહેલાથી જ સાબિત થયું છે કે આંતરિક કેરોટિડ ધમનીઓના એથરોસ્ક્લેરોટિક સંકુચિતતા મગજનો વાહિનીઓમાં કેરોટિડ ધમની થ્રોમ્બોસિસ અથવા એમ્બોલિઝમ (તકતીના ટુકડાના સ્થાનાંતરણ) ને કારણે સ્ટ્રોકનું જોખમ નોંધપાત્ર રીતે વધારે છે. આ નિવેદન વર્ટીબ્રેલ ધમનીઓ માટે સાચું છે.
હૃદયની અલ્ટ્રાસાઉન્ડ નિદાનની પદ્ધતિ, તેના ખામીઓ, કાર્ય અને પલ્મોનરી ધમનીમાં દબાણ.
રેડિયેશન ડાયગ્નોસ્ટિક્સ
એરોર્ટા અને તેની શાખાઓની એન્જીયોગ્રાફી
માથાની મુખ્ય ધમનીઓની એન્જીયોગ્રાફી
માથાની મુખ્ય ધમનીઓની એન્જીયોગ્રાફીમાં એક્સ-રે એન્જીયોગ્રાફિક એકમનો ઉપયોગ કરીને કેરોટિડ અને વર્ટીબ્રેલ ધમનીઓનો વિરોધાભાસ અભ્યાસ શામેલ છે. તેનો ઉપયોગ એથરોસ્ક્લેરોસિસ અને માથાની મુખ્ય ધમનીઓના પેથોલોજીકલ કાચબો માટે અંતિમ નિદાનની એક પદ્ધતિ તરીકે થાય છે અને કેરોટિડ અથવા વર્ટીબ્રેલ ધમનીઓનું સંકુચિતતા દૂર કરવા માટે એન્ડોવાસ્ક્યુલર શસ્ત્રક્રિયા દરમિયાન.
નીચલા અંગ આર્ટેરોગ્રાફી
પગની પેરિફેરલ ધમનીઓના જખમના નિદાન માટેની મુખ્ય પદ્ધતિ એ છે કે નીચલા હાથપગની આર્ટિઓગ્રાફી (એન્જીયોગ્રાફી). તે હાથ અથવા અન્ય કોઈ પેરિફેરલ ધમની પર રેડિયલ ધમનીમાં પંચર દ્વારા હાથ ધરવામાં આવે છે. પંચર પછી, ધમનીમાં એક ખાસ કેથેટર દાખલ કરવામાં આવે છે, જે રસના ક્ષેત્રમાં કરવામાં આવે છે. મૂત્રનલિકા દાખલ કર્યા પછી, એક વિશિષ્ટ સ્વચાલિત ઇંજેક્ટર જોડાયેલ છે, જેના દ્વારા વિપરીત માધ્યમ speedંચી ઝડપે રજૂ કરવામાં આવે છે અને તે પછી એક્સ-રે મશીન ચાલુ થાય છે અને છબીઓની શ્રેણી લેવામાં આવે છે. વિપરીત માધ્યમ સ્પષ્ટ રૂપે દૃશ્યમાન છે અને તમને વાહિનીઓની પેટન્ટસી અને આંતરિક દિવાલની રચનાનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. એંજીયોગ્રાફી વેસ્ક્યુલર સર્જનો દ્વારા જરૂરી ઘણી મૂલ્યવાન માહિતી પ્રદાન કરે છે.
લોહીના પ્રવાહની શરૂઆત પછી તરત જ પગની ધમનીઓ પર ખુલ્લા શન્ટ operationsપરેશનના પરિણામોનો અભ્યાસ. તમને વેસ્ક્યુલર પુનર્નિર્માણની પર્યાપ્તતાનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે અને જ્યારે દૂરના બેડ અથવા શન્ટ સાથેની સમસ્યાઓ ઓળખવામાં આવે છે ત્યારે પગલાં લે છે.
એરોટા અને નીચલા અંગ ધમનીઓની મલ્ટિસ્પીરલ ગણતરી કરેલ ટોમોગ્રાફી
એરોર્ટા અને નીચલા અંગોની ધમનીઓની ગણતરી કરેલ ટોમોગ્રાફી વિપરીત. પેટ અને પગની ધમનીઓના નિદાન માટે તે એક અત્યંત માહિતીપ્રદ અને સલામત પદ્ધતિ છે.
ફેફસાના પેનોરેમિક રેડિયોગ્રાફી - સીધા પ્રક્ષેપણમાં છાતીની સામાન્ય એક્સ-રે પરીક્ષા. તે તમને શ્વસનતંત્રની સ્થિતિ, હૃદય, ડાયાફ્રેમની સ્થિતિનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. મોટા સર્જિકલ ઓપરેશનની તૈયારીમાં ફેફસાં અને હૃદયની ગંભીર સમસ્યાઓ દૂર કરવા માટે તે સ્ક્રીનીંગ ડાયગ્નોસ્ટિક પદ્ધતિ છે. જો કોઈ રોગવિજ્ .ાનની શંકા હોય તો, એક્સ-રે માટે વધારાના અનુમાન સૂચવવામાં આવે છે.
પસંદગીયુક્ત પેરિફેરલ એન્જીયોગ્રાફી
ડાયગ્નોસ્ટિક કેથેટરની પસંદગીની રજૂઆત અને વ્યક્તિગત નીચલા અંગ ધમનીઓની એન્જીયોગ્રાફી.
ઓપન વેસ્ક્યુલર સર્જરીનો ખર્ચ
એઓર્ટિક-ફેમોરલ બાયપાસ સર્જરી - ભરાયેલા એરોટા અથવા ઇલિયાક ધમનીઓ સાથે લોહીના પ્રવાહ માટે વર્કઆરાઉન્ડ બનાવવી. તે નાભિની ડાબી બાજુ અને જાંઘ પર એક ચીરો દ્વારા કરવામાં આવે છે. શન્ટ - એક કૃત્રિમ જહાજ એઓર્ટાના પેસેજ સાથે અને પછી ફેમોરલ ધમની સાથે જોડાયેલ છે. આ રક્તને અવરોધિત કરવા માટે રક્ત માટે એક કૃત્રિમ માર્ગ બનાવે છે અને પગમાં લોહીનું પરિભ્રમણ પુન isસ્થાપિત થાય છે.
એસોર્ટો-બાયફેમરલ પ્રોસ્થેટિક્સ વિઝેરલ શાખાના પુનlantસ્થાપન સાથે
એસોન્ટો-બાયફેમોરલ પ્રોસ્થેટિક્સ વિસર્લ શાખાઓના પુનર્સ્થાપન સાથે, ભરાયેલા એરોટામાં લોહીના પ્રવાહ માટે વર્કરાઉન્ડની રચના સૂચિત કરે છે. તે નાભિની ડાબી બાજુ અને બંને હિપ્સ પર કાપ દ્વારા કરવામાં આવે છે. શન્ટ - કૃત્રિમ જહાજ એઓર્ટાના પસાર થવા યોગ્ય ક્ષેત્ર સાથે અને પછી ફેમોરલ ધમની સાથે જોડાયેલ છે. આ રક્તને અવરોધિત કરવા માટે રક્ત માટે એક કૃત્રિમ માર્ગ બનાવે છે અને પગમાં લોહીનું પરિભ્રમણ પુન isસ્થાપિત થાય છે. Aંચા એઓર્ટિક અવક્ષય સાથે, આંતરડા અથવા કિડનીને સપ્લાય કરતી ધમનીઓ દ્વારા લોહીનો પ્રવાહ પુન restoreસ્થાપિત કરવો જરૂરી હોઈ શકે છે. આ ધમનીઓ કૃત્રિમ કૃત્રિમ અંગમાં ભળી જાય છે, જેનાથી લોહીનો પ્રવાહ પુનoringસ્થાપિત થાય છે.
એરોટો-બાયફેમરલ બાયપાસ સર્જરી - ભરાયેલા એરોટા અથવા ઇલિયાક ધમનીઓ સાથે લોહીના પ્રવાહ માટે વર્કરાઉન્ડ બનાવવું. તે નાભિની ડાબી બાજુ અને બંને હિપ્સ પર કાપ દ્વારા કરવામાં આવે છે. શન્ટ - કૃત્રિમ જહાજ એઓર્ટાના પેસેબલ વિભાગ સાથે અને પછી બંને પગ પરના ફેમોરલ ધમનીઓ સાથે જોડાયેલ છે. આ રક્તને અવરોધિત કરવા માટે રક્ત માટે એક કૃત્રિમ માર્ગ બનાવે છે અને પગમાં લોહીનું પરિભ્રમણ પુન isસ્થાપિત થાય છે. એનેસ્થેસિયાના ખર્ચ વિના ઓપરેશનની કુલ કિંમત સૂચવવામાં આવે છે.
ફેમોરલ-ફેમોરલ ક્રોસ બાયપાસ
ફેમોરલ-ફેમોરલ બાયપાસ એક પેસેબલ ફેમોરલ ધમની (દાતા ધમની) થી બીજા પગની ધમની સુધીના બાયપાસ શંટ છે. તે પ્યુબિસની ઉપર સબક્યુટ્યુનીલી ઉપર કરવામાં આવે છે. આવા ઓપરેશનના સફળ સમાપ્તિ માટેની મુખ્ય શરત એ દાતાની ધમનીની સારી પેટન્ટન્સી છે. આવા ઓપરેશન્સ સીધા શન્ટ્સ કરતા ઓછા અસરકારક છે, પરંતુ તમને સહવર્તી રોગોથી નબળા દર્દીઓમાં પગ બચાવવા દે છે.
સિચુ ફેમોરલ ડિસ્ટલ પોપલાઇટલ બાયપાસ કલમ બનાવવી
ફેમોરલ ધમનીના અવરોધમાં લોહીના પ્રવાહ માટે વર્કરાઉન્ડ બનાવવું. તે દર્દીની પોતાની નસની મદદથી કરવામાં આવે છે, જે ઉપરથી નીચે લોહીના પ્રવાહની સંભાવના બનાવવા માટે વિશેષ તકનીકનો ઉપયોગ કરીને પ્રક્રિયા કરવામાં આવે છે. આ તકનીક હસ્તક્ષેપને સરળ બનાવે છે અને તેના પરિણામો સુધારે છે.
ફેમોરલ પોપલાઇટલ પ્રોક્સિમલ બાયપાસ
ભરાયેલા ફેમોરલ ધમનીને બાયપાસ કરીને લોહીના પ્રવાહ માટે વર્કરાઉન્ડ બનાવવું. તે ઉપલા અને નીચલા જાંઘમાં 2 કાપથી બનાવવામાં આવે છે. ફેમોરલ ધમનીના પસાર થવા યોગ્ય ક્ષેત્રમાં એક વિશિષ્ટ કૃત્રિમ વાસણ સીવેલું છે, જે જાંઘની નીચેના ત્રીજા ભાગમાં રાખવામાં આવે છે, જ્યાં તે પlપલાઇટલ ધમનીમાં સીવેલું છે. ત્યાંથી, પગ પરની મુખ્ય ધમની પર પેટન્ટસી પુન isસ્થાપિત કરવામાં આવે છે.
ધમનીઓના ડાયગ્નોસ્ટિક રીવીઝન
વેસ્ક્યુલર સર્જરી અથવા ટ્રાયલ વેસ્ક્યુલર સર્જરી કરવાની સંભાવનાનું મૂલ્યાંકન.
વાડ અને oveટોવેનોસ કલમ બનાવવી (સંચાલિત અંગના ક્ષેત્રની બહાર) + ઓપરેશનની કિંમત
નીચલા પગ અથવા પગની ધમનીઓ પર માઇક્રોસર્જિકલ શન્ટિંગ માટેની તૈયારી. તે બહિમાસ વેસ્ક્યુલર હસ્તક્ષેપ માટે યોગ્ય ઓટોવેનસ શન્ટ બનાવવા માટે કોઈ અનિયોરેટેડ પગ અથવા હાથ પર સpફેનસ નસોના સંગ્રહમાં શામેલ છે.
પગની માઇક્રોસર્જિકલ રિવાસ્ક્યુલાઇઝેશન
માઇક્રોસ્કોપ હેઠળ પગની ધમનીઓનું સર્જરી બાયપાસ.
માઇક્રોસર્જિકલ ફાઇબ્યુલર શન્ટ
માઇક્રોસ્કોપ હેઠળ દુર્ગમ ફાઇબ્યુલર ધમનીમાં શન્ટિંગનું .પરેશન.
માઇક્રોસર્જિકલ ટિબિયલ નીચલા પગની અંદર શન્ટિંગ
શન્ટ તરીકે પોતાની નસનો ઉપયોગ કરીને ફાઇબ્રો-ટિબિયલ બાયપાસ. Ofપરેશનનો અર્થ એ છે કે અવરોધિત ધમનીઓને જાંઘથી નીચેના પગ સુધી બાયપાસ કરવું. માઇક્રોસ્કોપ હેઠળ માઇક્રોસર્જિકલ તકનીકનો ઉપયોગ કરીને નીચલા પગની ધમનીઓ તરફ શન્ટ નાખવામાં આવે છે.
નીચલા પગની અંદર ડબલ માઇક્રોસર્જિકલ ટિબિયલ શન્ટિંગ
નીચલા પગની બે ધમનીઓના માઇક્રોસ્કોપ હેઠળ શન્ટિંગ. ધમનીઓની નબળી સ્થિતિમાં તેનો ઉપયોગ થાય છે, જ્યારે ત્યાં ફક્ત થોડા જ ધમનીય ભાગો હોય છે.
માઇક્રોસર્જિકલ તિબિઓપેરોનિયલ બાયપાસ સર્જરી
ફેમોરલ ધમનીથી પગના ઉપરના ત્રીજા ભાગમાં ટિબિઓપેરિઓનલ ટ્રંક સુધી બાયપાસ સર્જરી.
10 સે.મી.થી ઓછી માટે ખુલ્લી અથવા અર્ધ-બંધ arન્ટેરેક્ટોમી અને પ્લાસ્ટિક ધમની
વાહિનીની તાકીદ પુન restoreસ્થાપિત કરવા માટે ધમનીમાંથી એથરોસ્ક્લેરોટિક તકતીને દૂર કરવાની કામગીરી. તે સ્વતંત્ર operationપરેશન તરીકે અથવા લોહીના પ્રવાહને પુન restoreસ્થાપિત કરવા માટેના જટિલ operationપરેશનમાં કરવામાં આવે છે.
ઓપરેશનનો ઉપયોગ બાહ્ય ઇલિયાક ધમનીને અવરોધિત કરવા માટે થાય છે જો એન્ડોવાસ્ક્યુલર હસ્તક્ષેપ (એન્જીયોપ્લાસ્ટી અને સ્ટેન્ટિંગ) કરવું અશક્ય છે. ક્સેસ એ પેટની એરોટાની asક્સેસ સમાન છે. પેટ અને જાંઘ પર ચીરો.
જટિલ ઇસ્કેમિયાવાળા દર્દીઓમાં એઓર્ટા અને ઇલિયાક ધમનીઓના ક્લોગિંગ દરમિયાન બાયપાસ રક્ત પરિભ્રમણ બનાવવાની કામગીરી. તે વૃદ્ધાવસ્થાના ગંભીર દર્દીઓમાં વપરાય છે, અગાઉ સ્થાપિત એઓર્ટો-ફેમોરલ પ્રોસ્થેસિસની સહાયતા સાથે. બે કટ ધારવામાં આવે છે. ક axલેરબoneન હેઠળ એક એક્ષિલરી ધમનીને અલગ કરવા માટે, બીજું જાંઘ પર.
Deepંડા ફેમોરલ ધમનીની પેટન્ટસીને પુનર્સ્થાપિત કરવા માટેનું ઓપરેશન. તેનો ઉપયોગ જટિલ ઇસ્કેમિયાવાળા દર્દીઓમાં થાય છે, ઘણીવાર બાયપાસ સર્જરી સાથે.
માઇક્રોસર્જિકલ તકનીકનો ઉપયોગ કરીને એડવાન્સ્ડ પ્રોફેન્ડપ્લાસ્ટી
ગંભીર એથરોસ્ક્લેરોટિક જખમમાં deepંડા ફેમોરલ ધમની અને તેની શાખાઓની પેટન્ટસી પુન restoreસ્થાપિત કરવા માટેનું ઓપરેશન.માઇક્રોસ્કોપનો ઉપયોગ નાની શાખાઓનો પેટન્ટસી પુન restoreસ્થાપિત કરવા માટે થાય છે.
સંયુક્ત શન્ટ બનાવવું (વેનો-વેનસ એનાસ્ટોમોઝનો ઉપયોગ કરીને autટોલોગસ નસોના ઘણા ભાગો અથવા નસ સાથે શંકુદ્રુપ પીટીએફઇ કૃત્રિમ અંગ) માંથી + ઓપરેશનની કિંમત
શન્ટિંગ માટે યોગ્ય નસની ગેરહાજરીમાં, oveટોવેનસ શન્ટ બનાવવાનું .પરેશન. નસોના વિવિધ વિભાગો લેવામાં આવે છે અને જરૂરી લંબાઈના એક ભાગમાં જોડાયેલા છે.
સપોર્ટીવ એઓર્ટિક વેસ્ક્યુલર પ્રોસ્થેસિસને દૂર કરવું
રક્ત પ્રવાહને પુનhesસ્થાપિત કરવા માટે, પ્યુર્યુલન્ટ ફોકસને દૂર કરવા ઉપરાંત, વેસ્ક્યુલર કૃત્રિમ અંગના પૂરવણીમાં સખત દખલ.
થોરાકો-પેટની એરોટા (થોરાકોફ્રેનોલમ્બotટોમી) ની સર્જિકલ accessક્સેસ
થોરાસિક અને એડ્રેનલ પેટની એરોટાની .ક્સેસ. સબરેનલ એરોટામાં પ્રવેશ કરવો અશક્ય છે ત્યારે આ વિભાગોમાં operationsપરેશન માટે, અથવા એરોટો-બાયફેમરલ બાયપાસ સર્જરી માટે તેનો ઉપયોગ થાય છે. તે ofપરેશનની કિંમત માટે અલગથી ચૂકવવામાં આવે છે.
પ્લાસ્ટિક સર્જરીના પુનર્ગઠનનો ખર્ચ
હિપ વિચ્છેદન ગેંગ્રેન સાથે કરવામાં આવે છે, તે પગના મધ્ય ત્રીજા ભાગમાં ફેલાય છે, જો પગમાં રક્ત પરિભ્રમણને પુનર્સ્થાપિત કરવું અશક્ય છે. કેટલીકવાર આ ઓપરેશન તીવ્ર સ્નાયુઓ અથવા સેપ્સિસ સાથેના એનારોબિક ચેપના મૃત્યુ સાથે તીવ્ર નીચલા પગના ઇસ્કેમિયા માટે તાકીદે હાથ ધરવામાં આવે છે.
ગેંગ્રેનથી નીચલા પગને દૂર કરવાની શસ્ત્રક્રિયા.
લોહીના પરિભ્રમણની પુનorationસ્થાપના પછી જ તેની નેક્રોસિસ (નેક્રોસિસ) સાથે આંગળીના શ્વસનને આગળ વધારી શકાય છે. તે સ્ટમ્પના સમાપન સાથે સમાપ્ત થઈ શકે છે, જો રક્ત પરિભ્રમણ સંપૂર્ણપણે પુન restoredસ્થાપિત થાય છે અને ત્યાં કોઈ ચેપ નથી, અથવા સ્ટમ્પ ખુલ્લું રહે છે અને ધીમે ધીમે પોતાને સાજો કરે છે.
ગ્રિટ્ટી હાડકા-પ્લાસ્ટિક અંગવિચ્છેદન
પેટેલાને સાચવીને અને સપોર્ટ સ્ટમ્પને જ્યારે નીચલા પગ અને ઘૂંટણની સંયુક્તને દૂર કરવાની શસ્ત્રક્રિયા. તેનો ઉપયોગ પગ અને પગના ગેંગ્રેન માટે થાય છે, જાંઘ પર લોહીના સારા પ્રવાહ સાથે. પરંપરાગત હિપ વિચ્છેદન પર એક ફાયદો એ સપોર્ટ સ્ટમ્પ છે, જે દબાણના વ્રણ દ્વારા ભાગ્યે જ જટિલ હોય છે અને વેક્યુમ ધારકો પર આધુનિક પ્રકારના પ્રોસ્થેસિસના ઉપયોગને મંજૂરી આપે છે.
નીચલા પગનો પિરોગોવ osસ્ટિઓપ્લાસ્ટીક અંગવિચ્છેદન
કેલેકનિયસની જાળવણી અને સહાયક સ્ટમ્પની રચના સાથે નીચલા પગનું બહિષ્કાર. તે 19 મી સદીમાં પાછા સૂચવવામાં આવ્યું હતું. ફાયદો એ છે કે કૃત્રિમ અંગ વિના આસપાસ ફરવાની ક્ષમતા. સારા પ્રોસ્થેટિક્સ સાથે તેનું ઉત્તમ કાર્યાત્મક પરિણામ આવે છે.
શિન રિએમ્પ્યુટેશન, સ્ટમ્પ રચના
કટોકટીના અંગવિચ્છેદન "ગિલોટિન" પદ્ધતિ પછી પગના સ્ટમ્પની રચના અને બંધનું કાર્ય.
સ્ટમ્પની રચના સાથે અથવા વગર પગના મૃત ભાગને દૂર કરવું. લોહીના પ્રવાહની પુનorationસ્થાપના પછી ગેંગ્રેન માટે વપરાય છે. નાના અંગવિચ્છેદનનો ઉલ્લેખ કરે છે.
એન્ડોવાસ્ક્યુલર વેસ્ક્યુલર હસ્તક્ષેપની કિંમત
પગની ધમનીઓની એન્જીયોપ્લાસ્ટી અને રેટ્રોગ્રેડ એક્સેસનો ઉપયોગ કરીને પ્લાન્ટર કમાન
વૈકલ્પિક વપરાશ તરીકે ભરાયેલા પગની ધમનીઓના પ્રવેશ સાથે મુશ્કેલીઓ માટે તેનો ઉપયોગ થાય છે. માઇક્રોકatheથર્સ, માઇક્રો-ઇન્સ્ટ્રુમેન્ટ્સ અને વિશેષ હસ્તક્ષેપની તકનીકનો ઉપયોગ કરવામાં આવે છે.
પગ પર એક ધમનીની એન્જીયોપ્લાસ્ટી (1 બલૂનનો ઉપયોગ થાય છે)
એન્જીયોપ્લાસ્ટી એ ધમનીમાં પંચર દ્વારા કરવામાં આવતી એન્ડોવાસ્ક્યુલર હસ્તક્ષેપ છે. પંચર પછી, ધમનીમાં એક વિશેષ સાધન સ્થાપિત થયેલ છે - એક ઇન્ટ્રાડુઝર, જે ટૂંકા કેથેટર છે. તેના દ્વારા, વધુ કાર્ય થાય છે. વિશિષ્ટ વાહક એક ભરાયેલા અથવા સંકુચિત ધમનીમાંથી પસાર થાય છે, જેના દ્વારા સંકુચિત વિસ્તારમાં એક વિશિષ્ટ બલૂન સ્થાપિત થાય છે. આ બલૂનને ફુલાવીને, આ વિસ્તારમાં ધમનીના લ્યુમેનનું ઉદઘાટન અને લોહીના પ્રવાહની પુનorationસ્થાપના પ્રાપ્ત થાય છે.
ઇલિયાક અથવા સુપરફિસિયલ ફેમોરલ ધમનીમાં સ્ટેન્ટ કલમ રોપવું
વહાણ ન્યુરિઝિમને અક્ષમ કરવા માટે વિશેષ ઇન્ટ્રાવાસ્ક્યુલર કૃત્રિમ સ્થાપન.
સમર્થન આપવા માટે વિશેષ કેથેટરનો ઉપયોગ કરીને ટિબિયલ ધમનીની ઘટનાને ફરીથી બનાવવી
નીચલા પગ અથવા જાંઘની ધમનીઓના ક્રોનિક અવ્યવસ્થાના પેસેજ માટે જટિલ તકનીકોનો ઉપયોગ, બિન-માનક અભિગમો.
એક ધમની સ્ટેન્ટિંગ
અંદરથી ધમનીને મજબૂત કરવા માટે ઓપરેશન દરમિયાન ખાસ સ્ટેન્ટ મેશનો ઉપયોગ કરીને, સ્ટેન્ટની કિંમત સેવાના ખર્ચમાં સમાવિષ્ટ છે.
સુપરા સ્ટેન્ટ સાથે પોપલાઇટલ અથવા સામાન્ય ફેમોરલ ધમનીનું સ્ટેટિંગ
પરંપરાગત સ્ટેન્ટ્સ મોટા સાંધાઓના ક્ષેત્રમાં સ્ટેન્ટિંગ માટે યોગ્ય નથી. વારંવાર વળાંકને કારણે, પરંપરાગત સ્ટેન્ટ્સ તૂટી શકે છે અને થ્રોમ્બોઝ થઈ શકે છે. પહેલાં, આ ક્ષેત્રને સ્ટેન્ટિંગ માટે અપ્રાપ્ય માનવામાં આવતું હતું, પરંતુ જ્યારે એબોટથી નવીન સુપર સ્ટેન્ટ્સ વ્યવહારમાં રજૂ કરવામાં આવી ત્યારે બધું બદલાઈ ગયું. અમારું ક્લિનિક રશિયામાં આ સ્ટેન્ટ્સ ઇન્સ્ટોલ કરવા માટેનું પ્રથમ હતું અને અમારા નિષ્ણાતોએ અનુરૂપ પ્રમાણપત્ર પ્રાપ્ત કરનારા પ્રથમ હતા. સુપેરા સ્ટેન્ટ્સ તેમના કાર્ય અને માળખું ગુમાવ્યા વિના સેંકડો હજારો વક્રનો સામનો કરે છે. આ સ્ટેન્ટ્સનો ઉપયોગ પોપલાઇટલ અને સામાન્ય ફેમોરલ ધમનીઓના એન્ડોવાસ્ક્યુલર સારવારની શક્યતાઓને વિસ્તૃત કરવાની મંજૂરી આપે છે.
એનેસ્થેસિયોલોજી અને સઘન સંભાળનો ખર્ચ
કામગીરી દરમિયાન એનેસ્થેસિયા
એનેસ્થેટિક મેનેજમેન્ટના એક કલાકનો ખર્ચ
વ્યવહાર ખર્ચનો 20%
કામગીરી માટે એપિડ્યુરલ એનેસ્થેસિયા
એપિડ્યુરલ એનેસ્થેસિયામાં કરોડરજ્જુમાં પાતળા કેથેટરનો સમાવેશ શામેલ છે, જેના દ્વારા સ્થાનિક એનેસ્થેટિક વહે છે. પરિણામે, પીડા સંવેદનશીલતા ઈન્જેક્શન સાઇટની નીચે બંધ કરવામાં આવે છે. મૂત્રનલિકા એપીડ્યુરલ અવકાશમાં લાંબા સમય સુધી રહી શકે છે અને પોસ્ટ postપરેટિવ પેઇન મેનેજમેન્ટ માટે તેનો ઉપયોગ કરી શકે છે. કલાક દીઠ એનેસ્થેસિયાની કિંમત સૂચવવામાં આવે છે.
એનેસ્થેસિયાના એક કલાકનો ખર્ચ.
સારવારના ધોરણોની અંદાજિત કિંમત
લોહીના પ્રવાહની પુનorationસ્થાપના વિના ગેંગ્રેનની સારવાર
લોહીના પ્રવાહને પુનoringસ્થાપિત કર્યા વિના ગેંગ્રેનની સારવાર માટેનો અંદાજિત ખર્ચ
લોહીના પ્રવાહની પુનorationસ્થાપના સાથે ગેંગ્રેન સારવાર
વ્યક્તિગત આંગળીઓના ગેંગ્રેન સાથે ગંભીર ઇસ્કેમિયાના ઉપચારની અંદાજિત કિંમત.
નીચલા અંગ ધમનીઓના પેથોલોજીની એન્ડોવાસ્ક્યુલર સારવાર
એન્ડોવાસ્ક્યુલર શસ્ત્રક્રિયા દ્વારા નીચલા હાથપગના ધમનીઓના એથરોસ્ક્લેરોટિક જખમની સારવાર માટે વિવિધ પ્રકારની સેવાઓની અંદાજિત કિંમત.
નીચલા હાથપગની ધમનીઓના એથરોસ્ક્લેરોસિસ - કારણો, નિદાન અને ઉપચાર
- ધમનીઓનું એર્ટિરોસ્ક્લેરોસિસ શું છે
- રોગના કારણો
- રોગના મુખ્ય અભિવ્યક્તિઓ
- પેથોલોજી વર્ગીકરણ
- ડાયગ્નોસ્ટિક્સ
- સારવાર
- રૂ Conિચુસ્ત ઉપચારના સિદ્ધાંતો
- ન્યૂનતમ આક્રમક સારવાર
- સર્જિકલ સારવાર
- લોક પદ્ધતિઓનો ઉપયોગ કરવો
અમારા વાચકોએ કોલેસ્ટરોલ ઓછું કરવા એટેરોલનો સફળતાપૂર્વક ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
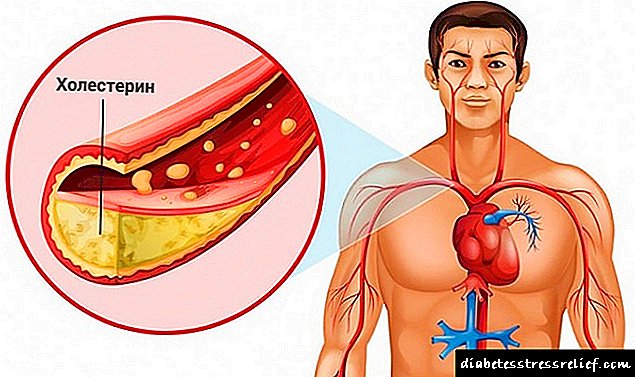
નીચલા હાથપગની ધમનીઓના એથરોસ્ક્લેરોસિસ એ એક ખતરનાક વેસ્ક્યુલર પેથોલોજી છે જે મુખ્યત્વે વૃદ્ધાવસ્થામાં વિકસે છે. પ્રારંભિક તબક્કે, રોગ લાક્ષણિકતાના લક્ષણોને પ્રગટ કરતો નથી, અદ્યતન કેસોમાં, ગંભીર ગૂંચવણોને રોકવા માટે અંગ કાપવાની જરૂર પડી શકે છે.
ધમનીઓના એથરોસ્ક્લેરોસિસના પ્રથમ સંકેતો પર સમયસર તપાસ, ડ theક્ટરને દર્દીને ઉપચારનો અસરકારક રૂ conિચુસ્ત અભ્યાસક્રમ લખી શકે છે.
ધમનીઓનું એર્ટિરોસ્ક્લેરોસિસ શું છે
શરીરના કોઈપણ ભાગની અપરિવર્તિત ધમનીઓમાં આવા લ્યુમેન હોય છે જે અનહિરિત હિલચાલ પ્રદાન કરે છે  રક્ત અને પેશી પોષણ અનુક્રમે.
રક્ત અને પેશી પોષણ અનુક્રમે.
અંગોની મુખ્ય ધમનીનું એથરોસ્ક્લેરોટિક સંકુચિતતા એ આંતરિક દિવાલો પર ચરબીના સંચયનું પરિણામ છે. રચના કરતી તકતીઓ સૌ પ્રથમ ઇન્ટરસેલ્યુલર જગ્યામાં નિશ્ચિત કરવામાં આવે છે, પેથોલોજીના વિકાસના આ તબક્કાને "ચરબીનો ડાઘ" શબ્દ દ્વારા સૂચવવાનો રિવાજ છે.
આ તબક્કે થતા ફેરફારોને હજી પણ રોકી શકાય છે, પરંતુ રક્ત વાહિનીઓની તપાસ કરતી વખતે આવા તકતીઓ મોટે ભાગે તક દ્વારા શોધી કા .વામાં આવે છે.
ધીરે ધીરે, એથરોસ્ક્લેરોટિક તકતીઓ મોટી થાય છે, અને આ તે હકીકત તરફ દોરી જાય છે કે જહાજોનો વ્યાસ નાનો બને છે અને તે મુજબ, શારીરિક રક્ત પુરવઠો ખલેલ પહોંચે છે. ઓક્સિજન અને પોષક તત્ત્વોનો અભાવ અસરગ્રસ્ત જહાજોની સ્થિતિસ્થાપકતામાં ઘટાડો, તેમની વધતી નાજુકતા અને નજીકના પેશીઓમાં ફેરફારનું કારણ બને છે.
ધીરે ધીરે, ચરબીની તકતીની અંદર કેલ્શિયમ એકઠું થાય છે, તે સખત બને છે. એથરોકાલ્સિનોસિસ રક્ત પુરવઠાને નોંધપાત્ર રીતે વિક્ષેપિત કરે છે, હાયપોક્સિયાના પરિણામે, પેશીઓ નેક્રોસિસ થાય છે. થ્રોમ્બસ પ્લેકના અંતિમ ભાગોથી શક્ય અલગ થવાનું જોખમ છે, જે મોટી ધમનીને બંધ કરી શકે છે અને બદલી ન શકાય તેવા પરિવર્તન લાવી શકે છે.
નીચલા હાથપગની ધમનીઓના સ્ટેનોસિંગ એથરોસ્ક્લેરોસિસ 60 વર્ષથી વધુ ઉંમરના વૃદ્ધ દર્દીઓમાં વધુ જોવા મળે છે, પરંતુ 40 વર્ષથી ઓછી ઉંમરના યુવાનોમાં આ રોગ ભાગ્યે જ નિદાન થાય છે. પુરુષો સ્ત્રીઓ કરતા લગભગ 8 ગણા વધારે બીમાર હોય છે, અને લાંબા ગાળાના ધૂમ્રપાન રક્તવાહિનીઓને સંકુચિત કરવામાં અને ધમનીઓમાં તકતી જમા કરવામાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે.
રોગના કારણો
નીચલા હાથપગની મુખ્ય ધમનીઓના સ્ટેનોસિંગ એથરોસ્ક્લેરોસિસ વિવિધ પરિબળોના પ્રભાવ હેઠળ થાય છે જે રોગને ઉશ્કેરે છે.
લોકોમાં પેથોલોજી વિકસિત થવાની સંભાવના:
- વારસાગત વલણ સાથે. જનીનો સાથે, શરીરમાં લિપિડ ચયાપચયની લાક્ષણિકતાઓ, આંતરસ્ત્રાવીય સ્તર, ધમનીની દિવાલની રચના અને રોગપ્રતિકારક શક્તિની વિશિષ્ટતા, જે એથરોસ્ક્લેરોસિસના વિકાસ દરને અસર કરે છે, સંક્રમિત થાય છે.
- ખરાબ ટેવો સાથે. સિગરેટની નિકોટિન એથેરોજેનિક અસરથી સંપન્ન છે, પરંતુ આ ઉપરાંત, ધૂમ્રપાન કરવાથી રક્ત વાહિનીઓનું ઝરણું થાય છે, અને આ તે છે જે રક્ત પ્રવાહને બગડે છે અને ધમનીઓમાં ખરાબ કોલેસ્ટ્રોલ લંબાય છે. આલ્કોહોલ અને ડ્રગ્સ શરીર માટે ઓછું હાનિકારક નથી, તેઓ વેસ્ક્યુલર દિવાલની સામાન્ય કામગીરીમાં પણ ખૂબ જ ઝડપથી ફેરફાર કરે છે. બીજી બાજુ, નાની માત્રામાં ઉચ્ચ ગુણવત્તાવાળા આલ્કોહોલનો ઉપયોગ એ જહાજોની અંદર તકતીના થાપણોનું નિવારણ માનવામાં આવે છે.
- સહવર્તી રોગો સાથે. ડાયાબિટીસ મેલિટસમાં નીચલા હાથપગના એથરોસ્ક્લેરોસિસ મુશ્કેલ છે, આ નિદાન કોલેસ્ટ્રોલ તકતીઓવાળા દર્દીઓ ખૂબ જ ઝડપથી રચાય છે. જોખમ જૂથમાં તે લોકો શામેલ છે જેની પાસે હાયપરટેન્શન અને થાઇરોઇડ હાયપોથાઇરોઇડિઝમનો લાંબો ઇતિહાસ છે.
- સ્થૂળતા.

- અપૂરતી શારીરિક પ્રવૃત્તિ સાથે. હાયપોથાયનેમીઆ નીચલા હાથપગમાં લોહીના સ્થિરતામાં ફાળો આપે છે, એટલે કે, કોલેસ્ટરોલના જુબાની માટે યોગ્ય પરિસ્થિતિઓ બનાવવામાં આવે છે.
- મનો-ભાવનાત્મક લંબાવું અથવા વારંવાર આવનારા તણાવ સાથે.
- મોટી ધમનીઓમાં બળતરા પ્રક્રિયાઓ સાથે.
એથરોસ્ક્લેરોસિસનું જોખમ વય સાથે વધે છે, અને ઉત્તેજક પરિબળો માનવ શરીર પર કાર્ય કરે છે, વેસ્ક્યુલર નુકસાનની સંભાવના વધારે છે.
તે નોંધવામાં આવે છે કે અંગોની ધમનીઓના એથરોસ્ક્લેરોસિસ મોટાભાગે વ્યાપક હિમ લાગવાથી ચામડીનું સૂજવું, ગંભીર ઈજા, પેટની શસ્ત્રક્રિયા પછી વિકસિત થવાનું શરૂ થાય છે.
રોગના મુખ્ય અભિવ્યક્તિઓ
તમારા સ્વાસ્થ્ય પ્રત્યે સાવચેતીપૂર્વક ધ્યાન આપતા, અંગોના એથરોસ્ક્લેરોસિસના પ્રારંભિક લક્ષણો પણ તેમના પોતાના પર શંકાસ્પદ થઈ શકે છે.

જો નીચેના ફેરફારો રેકોર્ડ કરવામાં આવે તો ટૂંકી પરીક્ષા લેવાની ભલામણ કરવામાં આવે છે:
- પગમાં ખંજવાળ અને વિસર્પી. મોટે ભાગે, દર્દીઓ તે લક્ષણોની સમાનતા નક્કી કરે છે જે લાંબા સમય સુધી અંગ કાપ્યા પછી દેખાય છે. પરંતુ એથરોસ્ક્લેરોસિસવાળા પગમાં અસ્વસ્થ સંવેદના સહવર્તી કારણો વિના થાય છે.
- અસરગ્રસ્ત અંગમાં ઠંડીની સંવેદના. આ લક્ષણ વર્ષના ગરમ asonsતુઓમાં જોવા મળે છે.
- ચામડીનો નિસ્તેજ.
- પગ, હિપ્સ, પગ પર શરીરની ચરબી અને સ્નાયુઓમાં ઘટાડો. ટીશ્યુ અધોગતિ એ પોષક તત્ત્વો અને oxygenક્સિજનના અભાવ સાથે સંકળાયેલ છે.
- ચામડીની છાલ, પગમાં તિરાડો, નખની વિકૃતિકરણ. એથરોસ્ક્લેરોસિસની પૃષ્ઠભૂમિની સામે, ફૂગના રોગોનો વારંવાર વિકાસ થાય છે.
- અનુગામી વાળની વૃદ્ધિ વગર પગ પર વાળ ખરવા. આ ફેરફાર ત્વચામાં ડીજનરેટિવ પ્રક્રિયાઓ સાથે પણ સંકળાયેલ છે.
- પીડા શરૂઆતમાં, શારીરિક શ્રમ દરમિયાન દુ painfulખદાયક સંવેદનાઓ પ્રારંભિક તબક્કે “વૈકલ્પિક ક્લોડિકેશન” દેખાય છે. અદ્યતન કેસોમાં, પીડા આરામ કરી શકે છે.
- પગ અને પગની ત્વચા પર અકુદરતી બર્ગન્ડીનો દારૂનો દેખાવ. ડાર્કનીંગ થ્રોમ્બોસિસ સૂચવે છે, અને નેક્રોસિસનું હર્બિંગર છે.
- ટ્રોફિક, હીલિંગ ન કરાવતા પગના અલ્સર, વધુ વખત તેઓ પગના ક્ષેત્રમાં રચાય છે.
- ગેંગ્રેન ટીશ્યુ નેક્રોસિસ એથરોસ્ક્લેરોસિસના અંતિમ તબક્કે થાય છે, ડાયાબિટીઝવાળા લોકોમાં ઝડપી જટિલતા રચાય છે અને સંખ્યાબંધ અન્ય સહવર્તી પેથોલોજીઓ.
પેથોલોજી વર્ગીકરણ
આ રોગની ધમનીઓ અને રોગના લક્ષણોમાં ફેરફાર અનુસાર વર્ગીકૃત કરવામાં આવે છે.
પેથોલોજીના 4 તબક્કા છે:
- પ્રથમ તબક્કો પૂર્વજરૂરી છે. આ તબક્કે, લિપોઇડosisસિસ થાય છે - ચરબીના ચયાપચયમાં કુલ ફેરફાર, જે ધમનીઓમાં ગ્રીસ સ્પોટના દેખાવ દ્વારા પ્રગટ થાય છે. પગમાં દુખાવો ફક્ત લાંબા અંતર સુધી ચાલવા પછી અથવા નીચલા અંગો પર ભાર મૂકતા ગંભીર શારીરિક શ્રમ પછી થાય છે. આરામ કર્યા પછી, પીડા દૂર થાય છે.
- પેથોલોજીના બીજા તબક્કે, પગ પર 250-1000 મીટરની અંતરને કાબૂ કર્યા પછી હાથપગમાં દુ .ખાવો પહેલેથી જ દેખાય છે.
- ત્રીજા તબક્કામાં, ઇસ્કેમિયા એક મહત્વપૂર્ણ મૂલ્ય સુધી પહોંચે છે. અંગોમાં દુખાવો 50-100 મીટરથી આગળ નીકળી ગયા પછી થાય છે.
- ચોથો તબક્કો એ શક્ય અનુગામી ગેંગ્રેન સાથે અલ્સર અને નેક્રોસિસના દેખાવનો તબક્કો છે. કોઈ વ્યક્તિ આરામ દરમિયાન રાત્રે પણ પગમાં તીવ્ર પીડા અને અગવડતા અનુભવે છે.

ડાયગ્નોસ્ટિક્સ
કોઈ અનુભવી ડ doctorક્ટર દર્દીની તપાસ કરતી વખતે પહેલાથી જ નીચલા હાથપગની ધમનીઓને નુકસાનની શંકા કરી શકે છે. ત્વચાના રંગ, પેશીઓની કૃશતા, ધમનીઓના ધબકારા તરફ ધ્યાન આપવામાં આવે છે.
સચોટ નિદાન માટે, નિમણૂક કરો:
- એન્જીયોગ્રાફી. રુધિરવાહિનીઓના ફેરફારોનો અભ્યાસ કરવા માટેની આ સૌથી સચોટ સાધન પદ્ધતિ છે. પ્રથમ, કોન્ટ્રાસ્ટ એજન્ટને ફેમોરલ ધમનીમાં ઇન્જેક્ટ કરવામાં આવે છે અને તે પછી અંગનો એક્સ-રે લેવામાં આવે છે. એન્જીયોગ્રાફી તમને વાસોકન્સ્ટ્રિક્શનના બધા સ્થાનો અને બાયપાસ ધમનીય નેટવર્કની હાજરી નક્કી કરવાની મંજૂરી આપે છે. આ પ્રક્રિયા આક્રમક હોવાથી, તે કિડનીના ગંભીર રોગોથી અને કોન્ટ્રાસ્ટ માધ્યમ (આયોડિન) ની અસહિષ્ણુતા સાથે કરવામાં આવતી નથી.
- અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી - તકનીક તમને 95% કેસોમાં સંકુચિત સાઇટ્સ શોધવાની મંજૂરી આપે છે.
- ગણતરી કરેલ ટોમોગ્રાફી.
- ખરાબ કોલેસ્ટ્રોલ અને લોહીના કોગ્યુલેશન સમયની સામગ્રી નક્કી કરવા માટે રક્ત પરીક્ષણો.
એથરોસ્ક્લેરોટિક જખમનું નિદાન અને ડિગ્રી બધા પરીક્ષાના ડેટાના મૂલ્યાંકન પછી જ બનાવવામાં આવે છે. સારવાર પસંદ કરેલ પેથોલોજીના આધારે પસંદ કરવામાં આવે છે.
જો દર્દી નસીબદાર હોય અને વિકાસના પ્રારંભિક તબક્કે રોગવિજ્ establishedાનની સ્થાપના થાય, તો આગળના ફેરફારોને રોકવા અને હાલના વિકારોને તટસ્થ કરવા માટે, ફક્ત શરીર પર ઉશ્કેરણીજનક પરિબળોના પ્રભાવને બાકાત રાખવાની જરૂર પડી શકે છે.
તે જરૂરી છે:
- સૌ પ્રથમ, ધૂમ્રપાન કરવાનું બંધ કરો
- એવી રીતે ખાય છે કે ખરાબ કોલેસ્ટ્રોલના સ્ત્રોત જેટલું પ્રાણીની ચરબી ઓછી હોય છે,
- જો વધારાનું પાઉન્ડ હોય તો વજન ઓછું કરો,
- 140 મીમી એચ.જી.થી ઉપરના બ્લડ પ્રેશરમાં વધારો અટકાવો. ધો
- શારીરિક પ્રવૃત્તિને મજબૂત બનાવવી. પગના વાસણો માટે, ચાલવું, સાયકલ ચલાવવું, તરવું ઉપયોગી છે, તમે ઘરે કસરત બાઇક કરી શકો છો,
- લાંબી રોગોની સારવાર માટે. જો તમને ડાયાબિટીઝ હોય, તો તમારે સતત લોહીમાં ગ્લુકોઝનું સામાન્ય સ્તર જાળવવું જરૂરી છે.
પેથોલોજીના બીજા અને ત્યારબાદના તબક્કામાં નીચલા હાથપગના ધમનીઓના સ્ટેનોટિક એથરોસ્ક્લેરોસિસની સારવારને રૂ conિચુસ્ત, ન્યૂનતમ આક્રમક અને સર્જિકલમાં વહેંચવામાં આવે છે.
રૂ Conિચુસ્ત ઉપચારના સિદ્ધાંતો
ઉપચારની રૂservિચુસ્ત પદ્ધતિઓમાં દવાઓ અને ફિઝીયોથેરાપી લેવાનું શામેલ છે.પ્રવેશદ્વારના અભ્યાસક્રમો ખાસ કરીને દવાઓમાં જાહેર થયેલા ફેરફારોના આધારે 1.5-2 મહિના માટે રચાયેલ છે, તેમને વર્ષમાં 4 વખત પુનરાવર્તિત કરવાની જરૂર છે.
મુખ્યત્વે વપરાયેલી દવાઓમાંથી:
- અસંતુષ્ટ, એટલે કે, એજન્ટો કે જે લોહીના ગંઠાવાનું નિર્માણ અટકાવે છે. સૌથી પ્રખ્યાત અસંમત એસ્પિરિન છે.

- દવાઓ કે જે લોહીના પ્રવાહના ગુણધર્મોને સુધારે છે. આ રિઓપોલિગ્લ્યુકિન છે (હોસ્પિટલમાં નસોમાં સંચાલિત) અને પેન્ટોક્સિફેલિન.
- એન્ટિસ્પેસમોડિક્સ. આ દવાઓનો પ્રભાવ વાસોકોન્સ્ટ્રિક્શનને ઘટાડવાનો છે, જે લોહીના પ્રવાહમાં સુધારો કરે છે.
- એન્ટિકoગ્યુલેન્ટ્સ વિઘટનના તબક્કે સૂચવવામાં આવે છે.
લોહીમાં કોલેસ્ટરોલના સામાન્યકરણ માટે સ્ટેટિન્સનો હેતુ દર્શાવવામાં આવ્યો છે. એથરોસ્ક્લેરોસિસમાં, એન્ઝાઇમ તૈયારીઓ ઘણીવાર ઉપયોગમાં લેવાય છે, કારણ કે મોટાભાગના કિસ્સાઓમાં રોગ સ્વાદુપિંડમાં પરિવર્તન સાથે આવે છે.
કેટલીક દવાઓ એકવાર નશામાં હોવી જ જોઇએ, અન્ય સમયાંતરે ઉપયોગમાં લેવાય છે, કેટલાક કિસ્સાઓમાં જીવન માટે દવાઓ લેવાની જરૂર રહેશે. ઉપચારની પદ્ધતિની પસંદગીની સુવિધાઓ પેથોલોજી અને સંબંધિત બિમારીઓના તબક્કે આધાર રાખે છે.
ન્યૂનતમ આક્રમક સારવાર
નીચલા હાથપગના એથરોસ્ક્લેરોસિસવાળા દર્દીઓ માટે નવીન સારવાર - બલૂન ડિલેટેશન,  એન્જીયોપ્લાસ્ટી, અસરગ્રસ્ત ધમનીઓની સ્ટેનિંગ. આ નજીવી આક્રમક કાર્યવાહી વ્યાપક શસ્ત્રક્રિયા વિના લોહીના પ્રવાહને પુન restoreસ્થાપિત કરે છે.
એન્જીયોપ્લાસ્ટી, અસરગ્રસ્ત ધમનીઓની સ્ટેનિંગ. આ નજીવી આક્રમક કાર્યવાહી વ્યાપક શસ્ત્રક્રિયા વિના લોહીના પ્રવાહને પુન restoreસ્થાપિત કરે છે.
તેઓ ખાસ સાધનોની મદદથી હાથ ધરવામાં આવે છે, પુનર્વસન સમયગાળો થોડો સમય લે છે અને દર્દી ઘરે સ્વસ્થ થઈ શકે છે.
સર્જિકલ સારવાર
નજીવી આક્રમક તકનીકો હંમેશા ઉપયોગમાં ન આવે. જો વાહિનીઓના ભરાયેલા વિભાગો લાંબા હોય, તો પછી રક્ત પરિભ્રમણને પુનર્સ્થાપિત કરવા માટે સર્જિકલ હસ્તક્ષેપ જરૂરી છે. દર્દીને એક પ્રકારની શસ્ત્રક્રિયા આપવામાં આવે છે:
- કૃત્રિમ સામગ્રીવાળા વાસણના બદલાયેલા ભાગની પ્રોસ્થેટિક્સ.
- બાયપાસ સર્જરી એ કૃત્રિમ ચેનલની રચના છે જે લોહીના રુધિરાભિસરણ માર્ગ દ્વારા રક્ત પરિભ્રમણને જરૂર મુજબ પરવાનગી આપશે.
- થ્રોમ્બેન્ડરટેરેક્ટોમી - વાસણોમાં એથરોસ્ક્લેરોટિક તકતીઓ કાપી.
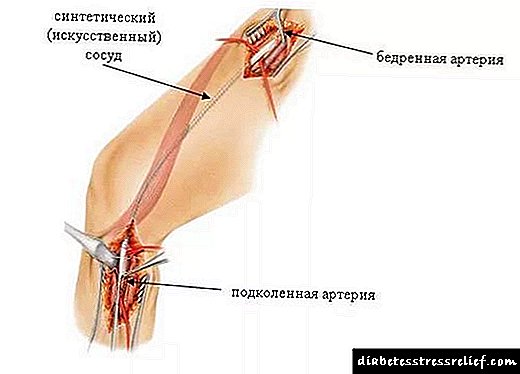
એવા કિસ્સામાં કે જ્યાં ગેંગ્રેઇનનું નિદાન થાય છે અને રક્ત પરિભ્રમણની પુનorationસ્થાપના માટે કોઈ શરતો નથી, અંગનું વિચ્છેદન કરવું જરૂરી છે. આ ઓપરેશન દર્દીના જીવનને બચાવવા માટે સૂચવવામાં આવે છે.
લોક પદ્ધતિઓનો ઉપયોગ કરવો
પરંપરાગત દવાઓના સૂચનો એથરોસ્ક્લેરોસિસ માટે નકામું છે, જો તમે તમારા ડ doctorક્ટર દ્વારા સૂચવેલ દવાઓનો ઉપયોગ ન કરો તો. પરંતુ herષધિઓના વિવિધ ઉકાળો, વિશેષ સ્નાન, ટિંકચર રક્ત વાહિનીઓની સ્થિતિ અને લોહીની રચનામાં સુધારો કરવામાં અને શરીરના એકંદર પ્રતિકારને વધારવામાં મદદ કરે છે.
ભલામણ કરેલ ઉપયોગ:
- ઘોડાના ચેસ્ટનટ, સામાન્ય હોપ્સના ઉકાળો. આ herષધિઓ રક્ત પરિભ્રમણમાં વધારો કરે છે.
- ખીજવવું સ્નાન. તેમના ઉપયોગથી માઇક્રોસિરિક્યુલેશનમાં સુધારો થાય છે અને એથરોસ્ક્લેરોસિસ દરમિયાન અગવડતા ઘટાડવામાં મદદ મળે છે.
- લસણની દવા. લસણના 10 લવિંગને છાલવાળી, કચડી નાખવાની અને એક ગ્લાસ અશુદ્ધ વનસ્પતિ તેલ રેડવાની જરૂર છે. મિશ્રણ એક દિવસ માટે રેડવું જોઈએ, જે પછી તેનો ઉપચાર કરી શકાય છે. સારવાર માટે, લસણનું એક ચમચી તાજી સ્ક્વિઝ્ડ લીંબુનો રસ એક ચમચી સાથે મિશ્રિત કરવામાં આવે છે, દિવસમાં ત્રણ વખત ડ્રગ પીવો.
આહારનું પાલન કરવાની ખાતરી કરો. એથેરોસ્ક્લેરોસિસ ગ્રેપફ્રૂટ, તરબૂચ, વિબુર્નમ, બદામ, ચીઝ અને ચરબીયુક્ત માછલીઓ સાથે વધુ શાકભાજી અને ફળો ખાવાની ભલામણ કરવામાં આવે છે. તે હંમેશાં યાદ રાખવું જોઈએ કે એથરોસ્ક્લેરોસિસ સાથે માખણ, ચરબીયુક્ત માંસ, સોસેજ, પેસ્ટ્સ, alફલ, મફિન, ચરબી મેયોનેઝનો ઉપયોગ લગભગ સંપૂર્ણપણે દૂર થવો જોઈએ.
આહારનું પાલન ફક્ત વાહિનીઓની સ્થિતિસ્થાપકતાને પુન restoreસ્થાપિત કરશે નહીં, પરંતુ સમગ્ર જીવતંત્રની સ્થિતિને હકારાત્મક અસર કરશે. વધુને વધુ પીવું જરૂરી છે, શુદ્ધ પાણી, કોમ્પોટ્સ, લીલી ચા અથવા લીંબુ સાથેની ચા, કેટલાક હર્બલ ઉપાયોના ડેકોક્શન્સનો ઉપયોગ કરવો ઉપયોગી છે.
બલૂન એપ્લિકેશનના ફાયદા
બલૂન પ્લાસ્ટિક સર્જરીના ઉપયોગમાં ફાયદાઓની સંપૂર્ણ સૂચિ છે, જે તેને સર્જિકલ હસ્તક્ષેપના મોટાભાગના કિસ્સાઓમાં સારવાર માટે ઉપયોગમાં લેવાની મંજૂરી આપે છે.
ત્વચાની મોટી આઘાતજનક ચીરો કર્યા વિના સર્જિકલ સારવાર હાથ ધરવામાં આવે છે.
પ્રક્રિયા હાથ ધરવા માટે, ત્વચામાં એક નાનો પંચર બનાવવામાં આવે છે. વિભાગમાં, એક ખાસ ઉપકરણ નિશ્ચિત કરવામાં આવે છે, જેના દ્વારા સાધનોનું ઇનપુટ હાથ ધરવામાં આવે છે, તેમજ જરૂરી મેનીપ્યુલેશન્સ હાથ ધરવામાં આવે છે.
આ ઉપરાંત, બલૂન એન્જીયોપ્લાસ્ટીનો ઉપયોગ નીચેના ફાયદા પૂરા પાડે છે:
- સામાન્ય એનેસ્થેસિયા જરૂરી નથી, એપિડ્યુરલ અથવા સ્થાનિક એનેસ્થેસિયાનો ઉપયોગ થાય છે,
- દર્દીને લાંબા ગાળાના સ્થિર થવું જરૂરી નથી, દર્દી પ્રક્રિયા પછી એક દિવસ પછી andભો થઈ શકે છે,
- ખુલ્લી કાર્યવાહીની તુલનામાં ન્યૂનતમ ગૂંચવણો,
- અન્ય પદ્ધતિઓની તુલનામાં પ્રક્રિયામાં ઓછામાં ઓછો સમય લાગે છે,
વધુમાં, રિવascસ્ક્યુલાઇઝેશન સાથે, ગૌણ ચેપનું જોખમ ઓછું છે.
વાસણના લ્યુમેનમાં બલૂનની રજૂઆત બળતરા પ્રક્રિયાના વિકાસને અટકાવે છે અને વેસ્ક્યુલર દિવાલના એન્ડોથેલિયમના રોગવિજ્ .ાનવિષયક વિકાસને અટકાવે છે.
બલૂન પ્લાસ્ટિક પરિણામો
 ધમનીઓ પર પ્લાસ્ટિક સર્જરી પછી vesselપરેટેડ જહાજ દ્વારા લોહીના પ્રવાહની સામાન્ય પ્રગતિ દર્દીઓની વિશાળ બહુમતીમાં પાંચ વર્ષ સુધી જાળવવામાં આવે છે.
ધમનીઓ પર પ્લાસ્ટિક સર્જરી પછી vesselપરેટેડ જહાજ દ્વારા લોહીના પ્રવાહની સામાન્ય પ્રગતિ દર્દીઓની વિશાળ બહુમતીમાં પાંચ વર્ષ સુધી જાળવવામાં આવે છે.
દર્દીઓના નિરીક્ષણ દરમિયાન મેળવેલા ડેટા, ઉપસ્થિત ચિકિત્સકને આરોગ્યની સ્થિતિમાં વારંવાર બગાડ થવાના પ્રથમ સંકેતોની સમયસર નોંધણી કરવા અને જો જરૂરી હોય તો, તેની સુધારણા હાથ ધરવા સક્ષમ બનાવે છે.
આરોગ્યની સ્થિતિનું નિરીક્ષણ કરવા માટે, દર્દીને વર્ષમાં ઓછામાં ઓછું બે વાર અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફીનો ઉપયોગ કરીને અને વર્ષમાં એક વખત કમ્પ્યુટેડ ટોમોગ્રાફી દ્વારા પરીક્ષા લેવા માટે ભલામણ કરવામાં આવે છે.
જો દર્દી ઉપચારાત્મક દવાઓના સંપર્ક દ્વારા ક્લિનિકલ અવલોકન અને સમયસર તેની સ્વાસ્થ્યની સ્થિતિમાં સુધારણા લઈ રહ્યું હોય, તો દર્દીની ચળવળનું કાર્ય જીવનના સમગ્ર સમયગાળા દરમિયાન જાળવવામાં આવે છે.
બલૂન એન્જીયોપ્લાસ્ટીનો ઉપયોગ કરીને અથવા ફેમોરલ ધમનીઓમાં સ્ટેન્ટિંગ દ્વારા મેળવેલા પરિણામો કૃત્રિમ જહાજ પ્રોસ્થેસિસનો ઉપયોગ કરીને વેસ્ક્યુલર સિસ્ટમના ફેમોરલ-પlપ્લાઇટલ સેગમેન્ટને શન્ટિંગ દ્વારા મેળવેલા પરિણામો સાથે તુલનાત્મક છે.
તબીબી આંકડા મુજબ, પ્લાસ્ટિક શસ્ત્રક્રિયા દ્વારા સંચાલિત patients૦% દર્દીઓમાં, વેસ્ક્યુલર બેડની પેટન્ટસી ઓછામાં ઓછી ત્રણ વર્ષ સુધી જાળવવામાં આવે છે. જો દર્દી નિયમિત રૂપે રોગનિવારક વ walkingકિંગમાં રોકાયેલ હોય, તો ફરીથી પુન forપ્રાપ્તિની જરૂરિયાત .ભી થતી નથી.
પ્લાસ્ટિક સર્જરી પેશીઓ નેક્રોટાઇઝેશન અને મુશ્કેલીઓનું જોખમ દૂર કરે છે. આ પદ્ધતિ ગેંગરેનસ ગૂંચવણોના વિકાસને અટકાવે છે.
એઓર્ટિક ફેમોરલ બાયપાસ સર્જરીનો ઉપયોગ
 એઓર્ટિક-ફેમોરલ બાયપાસ સર્જરીના મુખ્ય સંકેતો એ પેટની એરોટાના પલંગમાં એરોટિક અપૂર્ણતાની શરૂઆત અને વધારો સાથે જોડાણ છે.
એઓર્ટિક-ફેમોરલ બાયપાસ સર્જરીના મુખ્ય સંકેતો એ પેટની એરોટાના પલંગમાં એરોટિક અપૂર્ણતાની શરૂઆત અને વધારો સાથે જોડાણ છે.
આ ઉપરાંત, તકનીકીનો ઉપયોગ દર્દીમાં ઇસીલ ધમની પૂલમાં વેસ્ક્યુલર બેડની અવરોધ શોધવા માટે કરવામાં આવે છે, તે પૂરી પાડવામાં આવેલ છે કે એન્ડોવાસ્ક્યુલર પ્લાસ્ટિક સર્જરી હાથ ધરવી અશક્ય છે.
ઉપરાંત, આ તકનીક પેટની એરોટિક દિવાલના એન્યુરિઝમ્સને ઓળખવામાં ઉપયોગ માટે સૂચવવામાં આવે છે.
એરોટો-ફેમોરલ બાયપાસ સર્જરી એ હાલમાં ડાયાબિટીઝમાં કોરોનરી રોગના ગંભીર સ્વરૂપો અને અંગ કાપવાના વિકાસને અટકાવવાનો સૌથી સામાન્ય અને આમૂલ માર્ગ છે.
હાલના તબીબી આંકડા અનુસાર, અંગોની વેસ્ક્યુલર સિસ્ટમના જખમવાળા દર્દીઓમાં અંગોનું નુકસાન એ બધી રજિસ્ટર્ડ પેથોલોજીકલ પરિસ્થિતિઓમાં આશરે 20% છે.
પેટની એરોટા પર સારી રીતે હાથ ધરાયેલી દખલ સાથે, અંગોના વિચ્છેદન તરફ દોરી જટિલતાઓનું જોખમ 3% કેસમાં મૂલ્યમાં ઘટાડવામાં આવે છે.
હસ્તક્ષેપ તકનીક
 નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટે સર્જિકલ હસ્તક્ષેપનો અર્થ કોલેસ્ટરોલ થાપણોથી પ્રભાવિત વિસ્તારની ઉપર સ્થિત એરોર્ટાના ભાગની ફાળવણીમાં ઘટાડો થાય છે.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટે સર્જિકલ હસ્તક્ષેપનો અર્થ કોલેસ્ટરોલ થાપણોથી પ્રભાવિત વિસ્તારની ઉપર સ્થિત એરોર્ટાના ભાગની ફાળવણીમાં ઘટાડો થાય છે.
પ્રક્રિયા દરમિયાન, પેટની બાજુની સપાટી અને ફેમોરલ પ્રદેશના ઉપરના ભાગ પર એક ચીરો બનાવવામાં આવે છે. આ પછી, એરોર્ટાના એક ભાગની પસંદગી કરવામાં આવે છે જેમાં એથરોસ્ક્લેરોટિક થાપણો શોધી શકાતી નથી. આ ક્ષેત્રમાં, કૃત્રિમ જહાજ એરોટામાં સ્યુચ્યુર થાય છે. વાસણના ઉત્પાદનમાં વપરાતી સામગ્રી જૈવિક તટસ્થ છે અને રોગપ્રતિકારક પ્રતિક્રિયાને ઉશ્કેરતી નથી. ધણવાળી કૃત્રિમ વાહિનીનો મફત અંત એ ફેમોરલ ધમનીઓના મુક્ત કરેલા ભાગોમાં લાવવામાં આવે છે અને તેમને ધૂમ્રપાન કરે છે.
શન્ટિંગ દ્વિપક્ષીય અથવા એકતરફી હોઈ શકે છે.
ધમની ધમની બાયપાસ કલમ બનાવવી એ એક જટિલ પ્રક્રિયા છે. આ એ હકીકતને કારણે છે કે એઓર્ટાની દિવાલોમાં હંમેશાં તીવ્ર ફેરફારો થાય છે, જે પ્રક્રિયા દરમિયાન રક્તસ્રાવના દેખાવને ઉશ્કેરે છે.
એથરોસ્ક્લેરોસિસને દૂર કરવાના ગંભીર સ્વરૂપથી પીડાતા દર્દીમાં એક અંગ જાળવવા માટે રક્ત પુરવઠાને પુનર્સ્થાપિત કરવાનો એક માત્ર રસ્તો છે.
પ્રક્રિયા પછી, દુર્લભ કિસ્સાઓમાં, કૃત્રિમ અંગની સહાયક તરીકે આવી જટિલતાનો વિકાસ શક્ય છે. શું રક્તસ્રાવના દેખાવને ટ્રિગર કરી શકે છે.
બાયપાસ સર્જરી અને એન્જીયોપ્લાસ્ટી એ ઉચ્ચ તકનીકી સર્જિકલ હસ્તક્ષેપ છે; આવી સારવારની કિંમત એક મોટી રકમ છે, જે પ્રક્રિયાની જટિલતા અને સર્જિકલ હસ્તક્ષેપના ક્ષેત્રથી લઇને હોઈ શકે છે.
પગના એથરોસ્ક્લેરોસિસની સારવાર કેવી રીતે કરવી તે આ લેખમાં વિડિઓના નિષ્ણાતને કહેશે.
- લાંબા સમય સુધી ખાંડનું સ્તર સ્થિર કરે છે
- સ્વાદુપિંડનું ઇન્સ્યુલિન ઉત્પાદન પુનoresસ્થાપિત કરે છે
નીચલા હાથપગના વાસણોનું સ્ટેન્ટિંગ - સંકેતો, તૈયારી અને અમલ

પગમાં રક્ત પરિભ્રમણ વિવિધ કારણોસર ખલેલ પહોંચાડે છે, ખાસ કરીને વાસણોમાં એથરોસ્ક્લેરોટિક તકતીઓની રચનાને કારણે. સારવારમાં વિલંબ કરવો એ ગંભીર પરિણામથી ભરપૂર છે, અંગવિચ્છેદન સુધી. જો ડ્રગ થેરેપી પર્યાપ્ત અસરકારક નથી, તો ડોકટરો દર્દીઓ માટે ઓછામાં ઓછી આક્રમક પ્રક્રિયાની ભલામણ કરે છે - નીચલા હાથપગના વાહિનીઓનું સ્ટેન્ટિંગ.
સ્ટેન્ટ ઇન્સ્ટોલેશન operationપરેશનમાં વિસ્તરણ ઉપકરણની રજૂઆત શામેલ છે જે વહાણના કુદરતી લ્યુમેનને સાચવે છે.
શસ્ત્રક્રિયા માટેના સંકેતો
નીચલા હાથપગની સૌથી સામાન્ય પેથોલોજીઓમાંની એક એથરોસ્ક્લેરોટિક જખમ છે.
જ્યારે એથરોસ્ક્લેરોસિસ દેખાય છે, ત્યારે રક્ત વાહિનીઓનું થ્રુપુટ ઓછું થાય છે, એટલે કે, સ્ટેનોસિસ થાય છે (તેમનું લ્યુમેન ઘટે છે). રુધિરાભિસરણ સમસ્યાઓના કારણે, વ્યક્તિને અપ્રિય અભિવ્યક્તિઓનો સામનો કરવો પડે છે.
જો દર્દી કંઇ નહીં કરે, તો રોગ પેશી નેક્રોસિસ અને લોહીના ઝેર તરફ દોરી જશે.
પગમાં રક્ત પરિભ્રમણ એ ડાયાબિટીસમાં ગંભીર રીતે નબળું છે, જે ત્વચાની સપાટી પર અલ્સરના દેખાવમાં વ્યક્ત થાય છે. જો અલ્સેરેટિવ રચનાઓની સમયસર સારવાર કરવામાં નહીં આવે, તો દર્દી એક અંગ ગુમાવશે.
પગમાં થતી કોઈપણ પીડા એ પરીક્ષા માટે અરજી કરવાનાં કારણ તરીકે સેવા આપવી જોઈએ. જ્યારે રોગ પ્રારંભિક તબક્કે છે, ત્યારે ડ્રગ થેરેપીથી તેનો સામનો કરવો શક્ય હશે.
નીચેના હાથપગની ધમનીઓના સ્ટેન્ટિંગ માટેના સંકેતો નીચે મુજબ છે:
- ટ્રોફિક ફેરફારો (અલ્સર, ઘા),
- ખામીયુક્ત અંગો.
સ્ટેન્ટિંગ માટે વિરોધાભાસી છે:
- અસરગ્રસ્ત જહાજનો વ્યાસ ખૂબ નાનો છે (ઓછામાં ઓછા 2.5 મીમીના વ્યાસવાળા વાસણો સ્ટેન્ટિંગ માટે યોગ્ય છે),
- ફેલાવો સ્ટેનોસિસ (જ્યારે ખૂબ જહાજને અસર થાય છે),
- શ્વસન અને રેનલ નિષ્ફળતા,
- રક્તસ્રાવ વિકૃતિઓ
- આયોડિન પ્રત્યે અતિશય સંવેદનશીલતા (વિરોધાભાસી માટે વપરાયેલ પદાર્થ).
સમયસર સર્જિકલ હસ્તક્ષેપ અંગવિચ્છેદનને ટાળશે.
અમલ તકનીક
નીચલા હાથપગનું સ્ટેન્ટિંગ કેટલાક તબક્કામાં થાય છે:
- જહાજનું પંચર બનાવવાની યોજના છે ત્યાં સ્થાનિક એનેસ્થેસિયાનો ઉપયોગ થાય છે.
- મોટેભાગે, ફેમોરલ ધમનીઓનું સ્ટેન્ટિંગ કરવામાં આવે છે.
- વાસણના પંચર પછી, એક ખાસ કેથેટર દાખલ કરવામાં આવે છે, જે અંતમાં એક બલૂન ધરાવે છે. સર્જન ધમનીની ચેનલની બાજુમાં મૂત્રનલિકાને તે ક્ષેત્રમાં લઈ જાય છે જ્યાં જટિલ સંકુચિત છે. બલૂન ફુલાવવાના પરિણામે, ધમનીનું લ્યુમેન પુન isસ્થાપિત થાય છે.
- બીજો કેથેટરનો ઉપયોગ કરવામાં આવે છે, જેની મદદથી સ્ટેન્ટને અસરગ્રસ્ત વિસ્તારમાં કોમ્પ્રેસ કરવામાં આવે છે. ત્યારબાદ, તે પાત્રની દિવાલો પર ફિક્સિંગ કરશે, પુન recoverપ્રાપ્ત થશે. સ્ટેન્ટમાં જાળીદાર સામગ્રીની નળીનો દેખાવ છે.
- ડ doctorક્ટર નિરીક્ષણ કરે છે કે એક્સ-રે ઇમેજિંગની મદદથી શું થઈ રહ્યું છે.
- છેલ્લા તબક્કે, સ્ટેન્ટ સિવાય તમામ દાખલ કરેલી objectsબ્જેક્ટ્સ ફરીથી પ્રાપ્ત થાય છે. હેમરેજને રોકવા માટે, છિદ્ર 10 થી 15 મિનિટ સુધી લપેટાય છે.
મહત્વપૂર્ણ! જો વિકૃત વિભાગ ખૂબ લાંબો છે, તો ઓપરેશન દરમિયાન ઘણા સ્ટેન્ટ્સ ઇન્સ્ટોલ કરેલા છે.
સ્ટેનિંગ ફક્ત ફેમોરલ ધમની પર જ થઈ શકે છે. ઘણામાં, એથરોસ્ક્લેરોટિક જખમ પોપલાઇટલ વાહિનીઓને અસર કરે છે.
પગની વાહિનીઓનું સ્ટેટિંગ, રોગની ડિગ્રીના આધારે, એક કલાકથી ત્રણ સુધી ચાલે છે, જ્યારે દર્દીને કોઈ પીડાદાયક અગવડતા નથી. સ્થાનિક એનેસ્થેસિયાના આભાર, વ્યક્તિ ડોકટરોને તેમની પોતાની લાગણીઓ વિશે જણાવી શકે છે.
વેસ્ક્યુલર લ્યુમેન વધારવા માટે વિવિધ પ્રકારના સ્ટેન્ટ્સનો ઉપયોગ થાય છે. ઉત્પાદનો છે:
- સરળ ધાતુ
- ખાસ કોટિંગ સાથે જે ધીમે ધીમે લોહીમાં દવા છોડે છે.
પદ્ધતિના ફાયદા
સ્ટેન્ટિંગના ફાયદામાં નીચેનાનો સમાવેશ થાય છે:
- ન્યૂનતમ આક્રમક. અન્ય સર્જિકલ પદ્ધતિઓની તુલનામાં, જ્યાં ચોક્કસ વિસ્તારની ચીરો બનાવવી જરૂરી છે, સ્ટેન્ટિંગ દરમિયાન, પછીથી કેથેટર દાખલ કરવા માટે ફક્ત એક પંચર જરૂરી છે.
- સ્થાનિક એનેસ્થેસિયા સામાન્ય એનેસ્થેસિયા સાથે સંકળાયેલા જોખમોને દૂર કરે છે, જે ખાસ કરીને વૃદ્ધ લોકો માટે મહત્વપૂર્ણ છે.
- ટૂંકા પુન recoveryપ્રાપ્તિ અવધિ. શસ્ત્રક્રિયા પછી, દર્દી સામાન્ય રીતે બીજા દિવસે હોસ્પિટલમાંથી નીકળી જાય છે.
- ગૂંચવણોની ન્યૂનતમ સંભાવના.
તૈયારી
નીચલા હાથપગના નસોને ચntingાવતા પહેલાં, દર્દીએ ચોક્કસ રીતે તૈયારી કરવી જોઈએ. જો સર્જિકલ સારવાર માટેના સંકેતો છે, તો તેને પસાર કરવા માટે મોકલવામાં આવશે:
- પેશાબ અને લોહીનું સામાન્ય વિશ્લેષણ,
- કોગ્યુલોગ્રામ્સ
- બાયોકેમિકલ રક્ત પરીક્ષણ,
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ્સ
- ફ્લોરોગ્રાફી
- નીચલા હાથપગના વાહિનીઓનો અલ્ટ્રાસાઉન્ડ ડોપ્લેગ્રાફી,
- એન્જીયોગ્રાફી અને અન્ય અભ્યાસ.
શસ્ત્રક્રિયાના ઓછામાં ઓછા 12 કલાક પહેલાં તે ખોરાક અને પ્રવાહી ખાવા માટે પ્રતિબંધિત છે. એક અઠવાડિયા માટે, ડ doctorક્ટર દવાને સમાયોજિત કરે છે, અને બેથી ત્રણ દિવસ માટે એન્ટિપ્લેટલેટ એજન્ટો સૂચવે છે.
શસ્ત્રક્રિયા પછી જટિલતાઓને
કોઈપણ સર્જિકલ હસ્તક્ષેપ સાથે, ગૂંચવણો બાકાત નથી. સ્ટેંટિંગ પરિણમી શકે છે:
- વેસ્ક્યુલર દિવાલ અથવા તેના ભંગાણનું વિરૂપતા,
- હેમરેજ
- પંચર સાઇટ પર રુધિરાબુર્દ અથવા ગાંઠની રચના,
- ક્ષતિગ્રસ્ત રેનલ ફંક્શન,
- રેસ્ટેનોસિસ (લ્યુમેનની વારંવાર વૃદ્ધિ),
- સ્ટેન્ટ અસ્થિભંગ.
સૂચિબદ્ધ પરિણામો તદ્દન દુર્લભ છે.
પુનoveryપ્રાપ્તિ અવધિ
ડtorsક્ટરો ચેતવણી આપે છે કે સ્ટેન્ટ સ્થાપિત કરવાથી રોગ મટાડશે નહીં. Onlyપરેશન ફક્ત પરિણામને દૂર કરવામાં મદદ કરે છે. પોસ્ટopeપરેટિવ સમયગાળામાં, તમારે નિયમિતપણે તમારા સ્વાસ્થ્ય પર ધ્યાન આપવાની જરૂર રહેશે.
- એન્ટિપ્લેટલેટ અસરથી દવાઓનો નિયમિત વહીવટ. સામાન્ય રીતે, શસ્ત્રક્રિયા પછી ઓછામાં ઓછા 3 મહિના સુધી દવાઓ પીવી જોઈએ. કોર્સનો ડોઝ અને અવધિ વ્યક્તિગત રૂપે સોંપાયેલ છે.
- લિપિડ ઘટાડતા આહારનું પાલન.દર્દીએ એવા ખોરાક ખાવા જોઈએ જે કોલેસ્ટરોલ ઘટાડે છે.
- બ્લડ પ્રેશરનું સતત નિરીક્ષણ. જો સંખ્યા ખૂબ વધારે છે, તો તમારે તમારી જીવનશૈલી બદલવાની જરૂર પડશે. દબાણ દૂર કરવા માટે તમારા ડieveક્ટર દવાઓ આપી શકે છે. મીઠાના સેવનને મર્યાદિત કરવાની ખાતરી કરો.
- એથરોસ્ક્લેરોસિસના વિકાસને ઉત્તેજિત કરનારા પરિબળોનું મહત્તમ નાબૂદી. તમારા વજનને સામાન્ય બનાવવું, નિકોટિનના વ્યસનથી છૂટકારો મેળવવા, દારૂનો દુરૂપયોગ કરવાનું બંધ કરવું, મધ્યમ શારીરિક પ્રવૃત્તિનો આશરો લેવો જરૂરી છે.
ઓપરેશનની કિંમત ઘણા પરિબળોથી પ્રભાવિત થાય છે. મોંઘા સાધનોનો ઉપયોગ કરીને સ્ટેન્ટિંગ કરવામાં આવે છે. બધા જરૂરી મેનિપ્યુલેશન્સ લાયક નિષ્ણાતો દ્વારા હાથ ધરવામાં આવે છે. વધુમાં, કિંમત વપરાયેલી સામગ્રી પર આધારિત છે. એક ડ્રગ કે જે ડ્રગના પદાર્થથી કોટેડ હોય છે તે વધુ ખર્ચાળ હોય છે. 50 હજાર રુબેલ્સથી એક સામાન્ય સ્ટેન્ટની કિંમત.
આવી સારવાર માટે વિવિધ ક્લિનિક્સમાં તેની પોતાની કિંમત હોય છે. રોગની જટિલતાની ડિગ્રી અને શસ્ત્રક્રિયાની જરૂર હોય તેવા જહાજોની સંખ્યાને ધ્યાનમાં લેવામાં આવે છે. સામાન્ય રીતે, સ્ટેન્ટ્સની મદદથી શસ્ત્રક્રિયા દર્દીઓની ઓછામાં ઓછી 80 હજાર રુબેલ્સનો ખર્ચ કરે છે.
તમારે તમારા સ્વાસ્થ્યને બચાવવું જોઈએ નહીં, ખાસ કરીને કારણ કે ઓપરેશન મોટાભાગના દર્દીઓને સામાન્ય જીવનશૈલીમાં પાછા ફરવામાં મદદ કરે છે. લોહીના પ્રવાહના વિકારના પરિણામો તદ્દન જોખમી હોઈ શકે છે. એવા કિસ્સાઓ છે કે જ્યારે નીચલા હાથપગના નુકસાનને કારણે, દર્દીનું મૃત્યુ થાય છે. સ્ટેન્ટિંગની અસરકારકતા તેની કિંમતને યોગ્ય ઠેરવે છે.
સ્ટેન્ટિંગ બદલ આભાર, દર્દીઓ પગમાં થતી અપ્રિય અગવડતાથી છુટકારો મેળવી શકે છે. જો કે, પુનર્વસન સમયગાળા દરમિયાન ડ doctorક્ટરની બધી ભલામણોનું નિરીક્ષણ કર્યા વિના, વાહિનીઓનું વારંવાર સ્ટેનોસિસ શક્ય છે. જો તમે સુખાકારીમાં નકારાત્મક ફેરફારો સમયસર જોશો અને નિષ્ણાતો તરફ વળશો, તો શક્ય ગૂંચવણો અટકાવવાનું શક્ય બનશે.
પગની વાહિનીઓનું શંટિંગ: સંકેતો, આચરણ, પરિણામ, પુનર્વસન, પૂર્વસૂચન

નીચલા હાથપગના વાહિનીઓનું શન્ટિંગ એ એક સર્જિકલ હસ્તક્ષેપ છે જે તમને પગમાં સામાન્ય રક્ત પ્રવાહને પુન restoreસ્થાપિત કરવાની મંજૂરી આપે છે. તે ડિટourર (શંટ) બનાવવા માટેનો સમાવેશ કરે છે જે અસરગ્રસ્ત વિસ્તારને લોહીના પ્રવાહથી બાકાત રાખે છે.
તે સામાન્ય રીતે નીચલા હાથપગની ધમનીઓ પર કરવામાં આવે છે, પરંતુ કેટલાક કિસ્સાઓમાં, નસોમાં દખલ પણ સૂચવવામાં આવે છે.
દર્દીઓની સંપૂર્ણ તપાસ કર્યા પછી, ખાસ ક્લિનિક્સમાં ઉચ્ચ ગુણવત્તાવાળું અને અનુભવી સર્જનો દ્વારા ઓપરેશન વિશેષરૂપે કરવામાં આવે છે, અને આવી પ્રક્રિયાની આવશ્યકતાની પુષ્ટિ થાય છે.
ઉપયોગમાં લેવાતા શન્ટ્સ બે પ્રકારના હોય છે: જૈવિક અને યાંત્રિક:
- જૈવિક અથવા કુદરતી શન્ટ્સ તમારા પોતાના શરીરના સ્વચાલિત - પેશીઓથી બનાવવામાં આવે છે. આ એકદમ ટકાઉ શન્ટ્સ છે જે નાના વિસ્તારમાં ધમનીય રક્ત પ્રવાહને રાખી શકે છે. મૂળ શરીરની પેશીઓનો ઉપયોગ તદ્દન વ્યાપકપણે થાય છે. સર્જનો સ theફousનસ ફેમોરલ નસ, આંતરિક થોરાસિક ધમની, આગળના ભાગની રેડિયલ ધમનીમાંથી ograટોગ્રાફ્ટ્સ પસંદ કરે છે. જો જખમ ક્ષેત્ર મોટું છે, અને વેસ્ક્યુલર દિવાલની સ્થિતિ બિનસલાહભર્યા છે, તો કૃત્રિમ પ્રત્યારોપણનો ઉપયોગ કરવામાં આવે છે.
- મિકેનિકલ અથવા કૃત્રિમ શન્ટ્સ પોલિમરથી બનાવવામાં આવે છે. શક્તિશાળી રક્ત પ્રવાહના દબાણ હેઠળ મોટા જહાજોને શન્ટિંગ કરતી વખતે કૃત્રિમ વેસ્ક્યુલર પ્રોસ્થેસિસનો ઉપયોગ થાય છે.
ત્યાં મલ્ટી-સ્ટોરી શન્ટ્સ છે જેનો ઉપયોગ નોંધપાત્ર અંતરે નબળા પેટેન્સીવાળા ધમનીઓની હાજરીમાં થાય છે. પરિણામી ટૂંકા એનાસ્ટોમોઝ જે તંદુરસ્ત વિસ્તારો સાથે પુલને જોડવાની ભૂમિકા ભજવે છે.
નીચલા હાથપગના વાહિનીઓને નુકસાન અન્ય પેરિફેરલ રાશિઓ કરતા વધુ વખત જોવા મળે છે. રૂ conિચુસ્ત ઉપચારથી રોગનિવારક અસરની ગેરહાજરીમાં દર્દીઓને શન્ટિંગ સૂચવવામાં આવે છે. પગની જહાજોની રચના અને કાર્યો, એન્યુરિઝમ, ધમની બળતરા, કાયમની અતિશય ફૂલેલી નસો, એથરોસ્ક્લેરોસિસ, ગેંગ્રેનથી રોગવિજ્ .ાનવિષયક રૂપે બદલાય છે.
નીચલા હાથપગના બાયપાસ વાહનો
સરળ સપાટીવાળી તંદુરસ્ત ધમનીઓ પર અસર થાય છે, તેમની દિવાલો સખત અને બરડ બની જાય છે, કેલેસીન થઈ જાય છે, કોલેસ્ટરોલ તકતીઓથી coveredંકાયેલ હોય છે, રક્તના લોકાના ગંઠાવાથી ભરાયેલા હોય છે, જે લ્યુમેનને સાંકડી રાખે છે અને રક્ત પ્રવાહને નબળી બનાવે છે.
જો લોહીના પ્રવાહમાં અવરોધ મોટો છે, વાછરડાની માંસપેશીઓમાં લાંબા સમય સુધી દુખાવો દેખાય છે, અંગની ગતિશીલતા ઓછી થાય છે. ચાલતા જતા દર્દીઓ ઝડપથી થાકી જાય છે, ઘણી વખત બંધ થાય છે અને પીડા પસાર થવાની રાહ જોતા હોય છે.
વાહિનીઓના પ્રગતિશીલ વિરૂપતા અને તેમના લ્યુમેનનું સંપૂર્ણ ઓવરલેપ પેશીઓને રક્ત પુરવઠાના ઉલ્લંઘન તરફ દોરી જાય છે, ઇસ્કેમિયા અને નેક્રોસિસના વિકાસ. ડ્રગ થેરેપીની અપેક્ષિત અસરની ગેરહાજરીમાં, તેઓ સર્જરીનો આશરો લે છે.
પેશીઓને ક્ષતિગ્રસ્ત રક્ત પુરવઠો અને ગેંગ્રેનનો વિકાસ
નસોને નુકસાન, બદલામાં, શિરાની દિવાલની નબળાઇ, નસોની કાચબો, તેમનો વિસ્તરણ, લોહીના ગંઠાવાનું નિર્માણ, ટ્રોફિક વિકારોના વિકાસ દ્વારા પ્રગટ થાય છે. ગંભીર ગૂંચવણોના જોખમે, દર્દીઓ ચુસ્ત થવું પણ બતાવી શકે છે.
વેસ્ક્યુલર બાયપાસ સર્જરી હાલમાં મુખ્યત્વે તે દર્દીઓ માટે કરવામાં આવે છે જેમના માટે એન્ડોવાસ્ક્યુલર સર્જરી બિનસલાહભર્યું છે. જહાજ સાથે એક શંટ જોડાયેલું છે, જેનો એક જખમ ઉપરની બાજુ ઉપર છે, અને બીજો નીચે.
આ રોગ દ્વારા અસરગ્રસ્ત રક્ત વાહિનીના ક્ષેત્રની આજુબાજુ એક વર્કઆઉન્ડ બનાવે છે.
શસ્ત્રક્રિયાના દખલ માટે આભાર, ગેંગ્રેનના વિકાસ અને અંગના વિચ્છેદનને ટાળવા માટે, લોહીના પ્રવાહને સંપૂર્ણપણે પુન restoreસ્થાપિત કરવાનું શક્ય છે.
સંકેતો અને વિરોધાભાસી
નીચલા હાથપગને બંધ કરી દેવું એ એક મુશ્કેલ પ્રક્રિયા છે જે કડક સંકેતો અનુસાર થવી આવશ્યક છે. ઓપરેશન નીચેના કેસોમાં એન્જીયોસર્જન દ્વારા કરવામાં આવે છે:
- પેરિફેરલ ધમની એન્યુરિઝમ,
- ધમનીઓના એથરોસ્ક્લેરોટિક જખમ,
- અવશેષો
- પગની ગેંગ્રેન શરૂ કરીને,
- કાયમની અતિશય ફૂલેલી નસો,
- થ્રોમ્બોસિસ અને થ્રોમ્બોફ્લેબિટિસ,
- એન્ડોવાસ્ક્યુલર અને વૈકલ્પિક તકનીકોનો ઉપયોગ કરવામાં અસમર્થતા,
- ડ્રગની સારવારની અસરનો અભાવ.
વેસ્ક્યુલર બાયપાસ સર્જરી સામાન્ય રીતે કરવામાં આવતી નથી જો:
- સફળ એન્જીયોપ્લાસ્ટી માટેની તકો
- દર્દીની અવ્યવસ્થિતતા,
- દર્દીની અસંતોષકારક સામાન્ય સ્થિતિ,
- વિઘટનના તબક્કે આંતરિક અવયવોના રોગો.
સર્જિકલ હસ્તક્ષેપ
પગના વાસણોને શન્ટ કરવું એ એક જટિલ isપરેશન છે જે સર્જનને ખૂબ વ્યાવસાયિક હોવું જરૂરી છે અને કામનો થોડો અનુભવ હોવો જોઈએ. ઓપરેશન સામાન્ય અથવા સ્થાનિક એનેસ્થેસિયા હેઠળ કરવામાં આવે છે, જે તબીબી પરિસ્થિતિઓ અને દર્દીઓની સામાન્ય સ્થિતિને કારણે થાય છે. એપીડ્યુરલ એનેસ્થેસિયાને એનલજેસિયાની આધુનિક અગ્રતા પદ્ધતિ માનવામાં આવે છે, જે ઓપરેશનલ જોખમને નોંધપાત્ર રીતે ઘટાડે છે.
જો ધમની અને શિરાયુક્ત થડની પેટેન્સી નબળી પડી હોય તો બાયપાસ સર્જરી કરવામાં આવે છે, જો તેમની અવરોધ વ્યાસના 50% કરતા વધારે હોય. ઓપરેશન દરમિયાન, અવરોધની શરૂઆતથી અંત સુધી ટ્રાન્સપ્લાન્ટની મદદથી વર્કરાઉન્ડ બનાવવામાં આવે છે. યોગ્ય રીતે કરવામાં આવતી કામગીરી અસરગ્રસ્ત જહાજોમાં લોહીના પ્રવાહની પુનorationસ્થાપનાની ખાતરી આપે છે.
કામગીરીના તબક્કાઓ:
- અસરગ્રસ્ત વિસ્તારની ઉપર અને નીચે ત્વચા અને અંતર્ગત પેશીઓના સ્તર-દ્વારા-સ્તર ડિસેક્શન હાથ ધરવા.
- એક જહાજને અલગ પાડવામાં આવે છે, તપાસ કરવામાં આવે છે અને આગામી શન્ટિંગ માટે તેની યોગ્યતા નક્કી કરવામાં આવે છે.
- જહાજની નીચે જહાજ નાખવામાં આવે છે, એક શન્ટ કાપવામાં આવે છે, અને પછી તે ટોચ પર સુધારેલ છે.
- રોપવાની પ્રામાણિકતા તપાસો.
- લોહીના પ્રવાહ અને ધમનીના ધબકારાની સ્થિતિનું મૂલ્યાંકન કર્યા પછી, deepંડા પેશીઓ અને ત્વચાને કાutવામાં આવે છે.
બાયપાસ સર્જરી માટે ઘણા વિકલ્પો છે. દરેકની પસંદગી અસરગ્રસ્ત વિસ્તારના સ્થાનિકીકરણ દ્વારા નક્કી કરવામાં આવે છે. Afterપરેશન પછી તરત જ, દર્દીને oxygenક્સિજન માસ્ક લગાડવામાં આવે છે અને એનેસ્થેટીક્સ નસોમાં ચલાવવામાં આવે છે.
શસ્ત્રક્રિયા પછીના પ્રથમ બે દિવસ, દર્દીઓને બેડ આરામ બતાવવામાં આવે છે. પછી દર્દીઓને ઓરડા અને કોરિડોરની આસપાસ ફરવાની મંજૂરી છે. 20 મિનિટ સુધી પહોંચાડવામાં આવેલા કોલ્ડ કોમ્પ્રેસિસ, પ્રથમ દિવસ દરમિયાન પીડાને દૂર કરવામાં અને ઇજાગ્રસ્ત પેશીઓની સોજો ઘટાડવામાં મદદ કરશે.
બધા દર્દીઓને થ્રોમ્બોસિસને રોકવા માટે કમ્પ્રેશન સ્ટોકિંગ્સ અને મોજાં પહેરવાની સલાહ આપવામાં આવે છે. ફેફસાના કાર્યમાં સુધારો કરવા માટે, એક ઉત્તેજક સ્પિરોમીટરનો ઉપયોગ થવો જોઈએ. દરરોજ, ડોકટરો સંભવિત ચેપ માટેના ચીરોની તપાસ કરે છે.
ઓપરેશન પછી 10 દિવસની અંદર, નિષ્ણાતો દર્દીની ગતિશીલ દેખરેખ રાખે છે, શરીરના મૂળભૂત મહત્વપૂર્ણ કાર્યોના સૂચકાંકોની તપાસ કરે છે.
વેસ્ક્યુલર બાયપાસ સર્જરી રોગવિજ્ .ાનના ઇટીયોલોજીકલ પરિબળને દૂર કરતું નથી, પરંતુ ફક્ત તેના કોર્સ અને દર્દીઓની સ્થિતિને સરળ બનાવે છે. અંતર્ગત રોગની વ્યાપક સારવારમાં માત્ર શસ્ત્રક્રિયા જ નહીં, પણ જીવનશૈલીમાં પરિવર્તન પણ શામેલ છે જે પેથોલોજીકલ પ્રક્રિયાના વધુ વિકાસને અવરોધે છે.
પોસ્ટઓપરેટિવ સમયગાળો
શસ્ત્રક્રિયા પછી દર્દીનું શરીર પ્રમાણમાં ઝડપથી પુન isસ્થાપિત થાય છે. સાતમા દિવસે, સર્જનો ટાંકા દૂર કરે છે, દર્દીની સામાન્ય સ્થિતિનું મૂલ્યાંકન કરે છે અને તેને 10-14 દિવસ સુધી હોસ્પિટલમાંથી રજા આપે છે.
નિયમો કે જે પોસ્ટopeપરેટિવ અવધિમાં અનુસરવા જોઈએ:
- આહારનું પાલન કરો અને કોલેસ્ટરોલ ધરાવતા ખોરાક ન ખાશો અને વજન વધારવામાં ફાળો આપો.
- થ્રોમ્બોસિસ અને લોહીનું કોલેસ્ટ્રોલ ઓછું થતું અટકાવતું દવાઓ લો.
- ફિઝીયોથેરાપિસ્ટ સાથે કામ કરો.
- ચાલવું, દરરોજ અંતર વધારવું.
- Sleepંઘ દરમિયાન અંગની raisedભી સ્થિતિમાં ઠીક કરો.
- પોસ્ટopeપરેટિવ જખમોની આરોગ્યપ્રદ સારવાર હાથ ધરવી.
- સરળ શારીરિક કસરતો કરો જે પગમાં રક્ત પરિભ્રમણને સુધારે છે.
- શરીરના વજનને સામાન્ય બનાવવું.
- પ્લેટલેટ અને કોલેસ્ટરોલ નક્કી કરવા માટે સમયાંતરે રક્ત પરીક્ષણો લો.
- ધૂમ્રપાન અને દારૂ બંધ કરો.
- સહવર્તી રોગોની સારવાર કરો.
- એન્જીયોસર્જનની ભલામણોને અનુસરો.
- જો siteપરેશન સાઇટ પર સમસ્યાઓ થાય છે, તો તરત જ ડ doctorક્ટરની સલાહ લો.
દર્દીઓમાં, પગ પર કટની સંખ્યા અને કદ શન્ટ્સની સંખ્યા અને જખમની હદ પર આધારિત છે. પગની ઘૂંટીના સાંધા પર શસ્ત્રક્રિયા કર્યા પછી, ઘણીવાર સોજો આવે છે. નસો દૂર કરવાની જગ્યાઓ પર દર્દીઓમાં અપ્રિય સળગતી લાગણી અનુભવાય છે. આ લાગણી સ્થાયી સ્થિતિમાં અને રાત્રે ખાસ કરીને તીવ્ર બને છે.
વેસ્ક્યુલર બાયપાસ સર્જરી પછી, અંગ કાર્યની પુન limસ્થાપના બે મહિનામાં થાય છે, અને દર્દીની સામાન્ય સ્થિતિ લગભગ તરત જ સુધરે છે: પગમાં દુખાવો ઓછો થાય છે અથવા અદૃશ્ય થઈ જાય છે, અને તેની મોટર પ્રવૃત્તિ ધીમે ધીમે ફરી શરૂ થાય છે. આ પ્રક્રિયાને વેગ આપવા અને માંસપેશીઓની શક્તિને પુન restoreસ્થાપિત કરવા માટે, દર્દીએ પ્રયાસ કરવો જોઈએ અને તેમનો વિકાસ કરવો જોઈએ.
વેસ્ક્યુલર બાયપાસ સર્જરી પછી સંપૂર્ણ જીવનનો સમયગાળો દર્દીની ઉંમર, લિંગ, ખરાબ ટેવો અને સંબંધિત રોગોની હાજરી, ડ theક્ટરની ભલામણોનું પાલન પર આધાર રાખે છે.
સામાન્ય રીતે, શસ્ત્રક્રિયા કરાતા દર્દીઓ રક્ત વાહિનીઓના એથરોસ્ક્લેરોસિસના ગંભીર સ્વરૂપથી પીડાય છે. મોટાભાગના કિસ્સાઓમાં, મૃત્યુ મ્યોકાર્ડિયલ ઇસ્કેમિયા અથવા મગજ પેશી (હાર્ટ એટેક, સ્ટ્રોક) દ્વારા થાય છે.
જો પગના વાસણોને બંધ કરી દેવામાં નિષ્ફળ જાય, તો દર્દીને નિષ્ક્રિયતાની પૃષ્ઠભૂમિ પર અંગ કા ampવાની અને મૃત્યુની ધમકી આપવામાં આવે છે.
નીચલા હાથપગના વાસણોનું સ્ટેન્ટિંગ - સંકેતો, તૈયારી અને અમલ

પગમાં રક્ત પરિભ્રમણ વિવિધ કારણોસર ખલેલ પહોંચાડે છે, ખાસ કરીને વાસણોમાં એથરોસ્ક્લેરોટિક તકતીઓની રચનાને કારણે. સારવારમાં વિલંબ કરવો એ ગંભીર પરિણામથી ભરપૂર છે, અંગવિચ્છેદન સુધી. જો ડ્રગ થેરેપી પર્યાપ્ત અસરકારક નથી, તો ડોકટરો દર્દીઓ માટે ઓછામાં ઓછી આક્રમક પ્રક્રિયાની ભલામણ કરે છે - નીચલા હાથપગના વાહિનીઓનું સ્ટેન્ટિંગ.
સ્ટેન્ટ ઇન્સ્ટોલેશન operationપરેશનમાં વિસ્તરણ ઉપકરણની રજૂઆત શામેલ છે જે વહાણના કુદરતી લ્યુમેનને સાચવે છે.
નિવારણ
જો નિયમિત તબીબી તપાસ કરવામાં આવે અને થ્રોમ્બોસિસને રોકવા માટે પગલાં લેવામાં આવે તો શન્ટ્સ સામાન્ય રીતે 5 વર્ષ સામાન્ય રીતે કાર્ય કરી શકે છે.
નિષ્ણાતો દર્દીઓ માટે ભલામણ કરે છે:
- ખરાબ ટેવો સામે લડવું
- શરીરના વજનને સામાન્ય બનાવવું
- ઉચ્ચ કેલરી અને ચરબીયુક્ત ખોરાકને બાદ કરતાં, તમારા આહારનું નિરીક્ષણ કરો.
- શ્રેષ્ઠ સ્તરે શારીરિક પ્રવૃત્તિ જાળવી રાખો,
- દવાઓ લો કે જે થ્રોમ્બોસિસ "એસ્પિરિન કાર્ડિયો", "થ્રોમ્બો એસ", "કાર્ડિયોમેગ્નાઇલ" ના વિકાસને અટકાવે છે,
- એથરોસ્ક્લેરોસિસમાંથી ભંડોળ લો - “લોવાસ્ટેટિન”, “એટરોવાસ્ટેટિન”, “એટ્રોમિડાઇન”, “ક્લોફિબ્રિન”,
- વેસ્ક્યુલર સર્જનની નિયમિત મુલાકાત લો.
ધમની પેથોલોજીના સૌથી વધુ પ્રમાણને લીધે, ધમનીય બાયપાસ સર્જરી હાલમાં શિરાળ કરતા વધુ વખત કરવામાં આવે છે. ધમનીની અપૂર્ણતાના ગંભીર અભિવ્યક્તિઓ સાથે વ્યવહાર કરવાનો આ oftenપરેશન હંમેશાં એકમાત્ર રસ્તો બની જાય છે. સર્જિકલ હસ્તક્ષેપ દર્દીઓના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો કરે છે અને નીચલા હાથપગના ગેંગ્રેનના વિકાસને અટકાવે છે.
કયા હેતુથી પગના વાસણો શન્ટિંગમાંથી પસાર થાય છે?
નસો અને ધમનીઓના રોગો માટે ફરજિયાત માપ એ નીચલા હાથપગના બાયપાસ વાહિનીઓ છે. પ્રારંભિક તબક્કે સારવાર રૂ conિચુસ્ત રીતે હાથ ધરવામાં આવે છે. એથરોસ્ક્લેરોટિક જખમથી પીડાતા દર્દીઓને લિપિડ-લોઅરિંગ દવાઓ (એટરોવાસ્ટેટિન, ફેનોફિબ્રેટ દવાઓ) અને આહાર સૂચવવામાં આવે છે. કાયમની અતિશય ફૂલેલી નસો સાથે, ખાસ સ્થિતિસ્થાપક અન્ડરવેર પહેર્યા, સ્ક્લેરોથેરાપીની ભલામણ કરવામાં આવે છે. નીચલા હાથપગના વાહિનીઓનું શન્ટિંગ ધમની અથવા નસના લ્યુમેનના ઉચ્ચારણ અવરોધ સાથે કરવામાં આવે છે, થ્રોમ્બોસિસનું riskંચું જોખમ અને ગેંગ્રેનનો વિકાસ. આ પ્રક્રિયા એક સર્જિકલ પ્રક્રિયા છે, તે એન્જીયોસર્જન દ્વારા થવી આવશ્યક છે. બાયપાસ સર્જરી એ રોપણી સાથેના જહાજના ભાગની બદલી છે. પરિણામે, રક્ત પુરવઠો પુન isસ્થાપિત થાય છે, અને થ્રોમ્બોસિસનું જોખમ નોંધપાત્ર રીતે ઓછું થાય છે. શન્ટ કૃત્રિમ સામગ્રી અથવા દર્દીની પોતાની પેશીઓથી બનાવી શકાય છે. મોટે ભાગે પડોશી નીચલા અંગ વાહિનીઓ રોપતા તરીકે ઉપયોગમાં લેવાય છે. સામગ્રીની પસંદગી ક્ષતિગ્રસ્ત ધમની અથવા નસના વ્યાસ પર તેમજ પેથોલોજીની લાક્ષણિકતાઓ પર આધારિત છે.

નીચલા હાથપગના બાયપાસ જહાજો વિશેના બધા
અંદરની તંદુરસ્ત અવસ્થામાં માનવ વાહિનીઓ સરળ, સપાટ સપાટી ધરાવે છે.
એથરોસ્ક્લેરોસિસનો દેખાવ એ તકતીઓની રચના દ્વારા વર્ગીકૃત કરવામાં આવે છે જે વાહિનીઓના લ્યુમેનને સંકુચિત કરે છે, જે લોહીના પ્રવાહમાં વિક્ષેપનું કારણ બને છે, અને લ્યુમેનનું અદૃશ્ય થવું પેશીઓમાં લોહીના પુરવઠાને સંપૂર્ણપણે અવરોધે છે, નેક્રોસિસનું કારણ બને છે.
જ્યારે દવાઓ સાથે વેસ્ક્યુલર અવરોધ સામેની લડત બિનઅસરકારક હોય છે, શસ્ત્રક્રિયા આશરો.
ઓપરેશન એટલે શું
વેસ્ક્યુલર બાયપાસ સર્જરી કહેવામાં આવે છે શસ્ત્રક્રિયા શરીરના ચોક્કસ ભાગમાં સામાન્ય રક્ત પુરવઠો પુન restoreસ્થાપિત કરવા માટે. નીચલા હાથપગ માટે, આ વેસ્ક્યુલર પ્રોસ્થેસિસ દ્વારા કરવામાં આવે છે - શન્ટ્સ, અથવા નજીકના વાસણો સાથે જોડાણોની રચના (એનાસ્ટોમોઝ). ઓપરેશનના પ્રકારને લક્ષ્ય દ્વારા પ્રભાવિત કરવામાં આવે છે જે હસ્તક્ષેપના પરિણામે પ્રાપ્ત થવું આવશ્યક છે.
ઉદાહરણ તરીકે, ફેમોરલ-એઓર્ટિક શન્ટિંગ દરમિયાન, ઇન્ટ્રાવાસ્ક્યુલર પ્રોસ્થેસિસની સ્થાપના પસંદ કરવામાં આવે છે, કારણ કે આ વિસ્તારમાં જહાજ મુખ્યત્વે એથરોસ્ક્લેરોટિક જખમનો સંપર્કમાં છે. સમય જતાં પરિણામી સંકુચિતતા એક અથવા બંને અંગોના ગેંગ્રેનનું કારણ બને છે.
આધુનિક oscંડોસ્કોપિક તકનીકીઓ સ્થાનિક એનેસ્થેસિયાની મદદથી ધમની દ્વારા શન્ટ રજૂ કરીને શસ્ત્રક્રિયાની મંજૂરી આપે છે, જે સામાન્ય કરતા વૃદ્ધ અને નબળા લોકો માટે ઓછી હાનિકારક છે.
માટે સંકેતો
નીચલા અંગ બાયપાસ સર્જરી નીચેના કેસોમાં:
- પેરિફેરલ ધમનીઓનું એન્યુરિઝમ.
- સ્ટેન્ટિંગ અથવા એન્જીયોપ્લાસ્ટીના વિરોધાભાસ.
- એથરોસ્ક્લેરોસિસને અવરોધિત કરવું.
- એન્ડેરેટીટીસ.
- પગમાં સતત પીડા સાથે, ગેંગ્રેનની ધમકી અને ડ્રગની સારવારની નિષ્ફળતા.
નીચલા હાથપગને દૂર કરવા માટે, દર્દી જૂઠું ન બોલે. એક સ્થિર વ્યક્તિ ગંભીર રોગવિજ્ologyાનને કારણે કાપવામાં આવે છે જેના કારણે ગેંગ્રેન થાય છે.
પોસ્ટopeપરેટિવ પુનoveryપ્રાપ્તિ
ઓપરેશન 1-3 કલાક સુધી ચાલે છે. તેની સમાપ્તિ પછી, કેટલીકવાર oxygenક્સિજન માસ્ક મૂકવો જરૂરી હોય છે, અને 1-2 દિવસમાં ડ્રોપરનો ઉપયોગ કરીને એનેસ્થેટિક આપવામાં આવે છે. એપિડ્યુરલ એનેસ્થેસિયા સાથે, સોય 3-5 દિવસની બહાર ખેંચાય નહીં. પીડા ઘટાડવા માટે. તેના દૂર કર્યા પછી, પેઇનકિલર્સ તરત જ આપવામાં આવે છે. તબીબી સંસ્થામાં પુનર્વસનના પગલા તરીકે, નીચે આપેલ ઉપયોગ થાય છે.
- સોજો અને પીડા ઘટાડવા માટે 1-2 દિવસની અંદર, 15-20 મિનિટ માટે કોલ્ડ કોમ્પ્રેસ.
- લોહીની ગંઠાઇ જવાથી બચવા માટે ખાસ મોજાં અને બૂટ પહેરવા.
- ઉત્તેજક સ્પિરોમીટરનો ઉપયોગ જે ફેફસાના કાર્યને સુધારે છે.
- ચેપના સંકેતો તપાસવા માટે ચીરોની નિયમિત નિરીક્ષણ.
હોસ્પિટલમાંથી ડિસ્ચાર્જ કર્યા પછી સફળ પુન recoveryપ્રાપ્તિ માટે, નીચેના પગલાં લેવામાં આવે છે:
- ફિઝીયોથેરાપિસ્ટ સાથે કામ કરો.
- દરરોજ અંતરમાં વધારા સાથે સ્વ-વ walkingકિંગ, જે તમારા પગને મજબૂત બનાવશે.
- Sleepંઘ અને બેસવા દરમિયાન, અંગોને પકડી રાખવું જોઈએ.
- પાઉડર અથવા પાવડરનો ઉપયોગ કર્યા વિના પોસ્ટopeપરેટિવ ઘાવને સૂકવી રાખો.
- ચરબીયુક્ત ખોરાક અથવા ધૂમ્રપાન ન ખાઓ.
- ડ doctorક્ટરની સૂચનાનું પાલન કરો અને દૈનિક જીવનમાં પાછા ફરો.
ઇનગ્યુનલ અસ્થિબંધન ઉપરના નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટે ઓપરેશન
એઓર્ટિક-ઇલિયાક સેગમેન્ટમાં હસ્તક્ષેપ મહત્તમ પ્રાથમિક અને લાંબા ગાળાની સફળતા ધરાવે છે, અને પ્રમાણમાં સામાન્ય અંતરવાળા જહાજો સાથે સંયોજનમાં જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારણા થાય છે.
ફેમોરલ-પોપલાઇટલ સેગમેન્ટ પર નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસની શસ્ત્રક્રિયા એ પ્રાથમિક નિષ્ફળતાની સૌથી વધુ આવર્તન અને જહાજોની નબળા લાંબા ગાળાની પેટન્ટિસીસ દ્વારા વર્ગીકૃત થયેલ છે.
આમ, એન્ડોવાસ્ક્યુલર હસ્તક્ષેપોનો ઉપયોગ ફક્ત સ્થાનિક જખમ અને સારા પૂર્વસૂચનવાળા દર્દીઓમાં થવો જોઈએ.
ઇનફ્રેરેનલ એર્ટિક સ્ટેનોસિસના ક્લિનિકલ લાક્ષણિકતાઓ ઘણીવાર સ્ત્રીઓમાં વિકસિત થાય છે, ખાસ કરીને હાયપરલિપિડેમિયા સાથે. સરળ જખમ બલૂન ડિલેટેશન દ્વારા શ્રેષ્ઠ રીતે દૂર કરવામાં આવે છે. આ હસ્તક્ષેપની પ્રાથમિક સફળતા 90% કરતા વધી જાય છે, અને લાંબા ગાળાના સમયગાળામાં (4 વર્ષ) વેસ્ક્યુલર પેટન્ટન્સી 70-90% કિસ્સાઓમાં ચાલુ રહે છે.
Steંચા સ્ટેન્ટિંગ કાર્યક્ષમતા દર્શાવતી કોઈ રેન્ડમાઇઝ્ડ ટ્રાયલ્સ નથી, મોટે ભાગે તે રોગના આ પ્રકારનાં ઓછા પ્રમાણને લીધે નહીં હોય. જો સ્ટેન્ટ એમબોલિઝમને અટકાવે છે, તો પછી તે મોટા અથવા તરંગી સ્ટેનોસિસના ક્ષેત્રમાં સ્થાપિત કરી શકાય છે.
આ ક્ષેત્રમાં સ્ટેન્ટિંગની તકનીકી સફળતા 90-100% છે, અને 4 વર્ષ પછી વહાણની પેટન્ટસી લગભગ 90% જેટલી છે.
ઇલિયાક ધમનીઓની સરળ સ્ટેનોઝ બલૂન ડિલેટેશન દ્વારા પ્રમાણમાં સરળતાથી દૂર કરવામાં આવે છે. પ્રાથમિક સફળતાનો દર સરેરાશ 6.6% ની જટિલતા દર સાથે 88-99% સુધી પહોંચે છે. વહાણની લાંબા ગાળાની પેટન્ટસી 1 વર્ષ પછી 67-95%, 3 વર્ષ પછી 60-80% અને 5 વર્ષ પછી 55-80% છે. જો ટૂંકા ક્ષેત્રને અસર થાય તો વધુ સારા પરિણામોની અપેક્ષા કરી શકાય છે.
ઇલિયાક ધમનીઓના સ્ટેનોસિસ માટે સ્ટેન્ટિંગની તરફેણમાં વિશ્વસનીય ડેટાના અભાવ હોવા છતાં, પદ્ધતિ પરંપરા અનુસાર લાગુ કરવામાં આવે છે.
ક્લિનિકલ પ્રેક્ટિસમાં, એવું માનવામાં આવે છે કે એઓર્ટીક-ઇલિયાક સેગમેન્ટમાં સ્ટેન્ટિંગ એન્જિયોપ્લાસ્ટી નિષ્ફળતાના કિસ્સામાં સૂચવવામાં આવે છે - સ્ટેનોસિસનું પુનરાવર્તન, લોહીના પ્રવાહમાં અવરોધ અથવા અસરગ્રસ્ત વિસ્તારમાં અવશેષ દબાણ ડ્રોપ (જો કે ઇલિયાકમાં દબાણ માપવા પર કયા ફેરફારોને હેમોડાયનેમિકલી મહત્વપૂર્ણ ગણી શકાય તે અંગે કોઈ સંમતિ નથી. ધમનીઓ). જ્યારે પ્રાથમિક નિષ્ફળતા (દા.ત., તરંગી સ્ટેનોસિસ, ક્રોનિક ઇલિયાક ધમની અવરોધ) અથવા ડિસ્ટલ વહાણની એમબોલિઝમનું જોખમ વધારે હોય ત્યારે સ્ટેન્ટ્સનો ઉપયોગ પણ થાય છે. તે બતાવવામાં આવ્યું છે કે ઇલિયાક સ્ટેનોસિસ માટે સ્ટેન્ટ્સની શ્રેણીબદ્ધ સ્ટેન્ડિંગ એ 95-100% કિસ્સાઓમાં પ્રાથમિક તકનીકી સફળતા દ્વારા વર્ગીકૃત કરવામાં આવે છે જેમાં સરેરાશ જટિલતા દર 6.3% છે અને લાંબા ગાળાના વેસ્ક્યુલર પેટન્ટન્સી 1 વર્ષ પછી, 78-95% 3 વર્ષ પછી અને %૨% પછી 5 વર્ષઆ પરિણામો એકલા એન્જીયોપ્લાસ્ટી કરતા થોડા સારા છે, પરંતુ તે રેન્ડમાઇઝ્ડ ટ્રાયલ્સમાં પ્રાપ્ત થયા નથી.
એન્જિયોપ્લાસ્ટીના પરિણામોનું મેટા-વિશ્લેષણ અને એઓર્ટો-ફેમોરલ સેગમેન્ટના એથરોસ્ક્લેરોસિસને નાબૂદ કરવાના સ્ટેન્ટિંગ (મોટાભાગના કિસ્સાઓમાં આ નિરીક્ષણ અભ્યાસ છે) સૂચવે છે કે સ્ટેજીંગ એન્જીયોપ્લાસ્ટી સાથેની તુલનામાં અલગ છે:
- તકનીકી સફળતાની frequencyંચી આવર્તન,
- - સમાન ગૂંચવણોની આવર્તન,
- - લાંબા ગાળે સ્ટેન્ટ નિષ્ફળતાનું જોખમ 39% દ્વારા ઘટાડ્યું.
દરમિયાન, નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટેના ઓપરેશનની રેન્ડમાઇઝ્ડ ટ્રાયલ્સ હાલમાં અપૂરતી છે. જાણીતા રિક્ટર રેન્ડમાઇઝ્ડ ટ્રાયલ પીઅર-સમીક્ષા કરેલા જર્નલમાં સંપૂર્ણરૂપે પ્રકાશિત થતું નથી, ત્યાં ફક્ત તેનો સારાંશ છે.
આમ, ઇલિયાક ધમનીઓના સ્ટેનોસિસવાળા દર્દીઓ એન્જીયોપ્લાસ્ટી અને સ્ટેન્ટિંગના જૂથમાં અવ્યવસ્થિત થયા હતા. સ્ટેન્ટિંગ જૂથમાં, 5 વર્ષ સુધી વાહિનીની પ્રાથમિક સફળતા અને એન્જીયોગ્રાફિક પેટન્ટન્સીની frequencyંચી આવર્તન જોવા મળી હતી (93.6% વિરુદ્ધ 64.6%). એ જ રીતે, સ્ટેન્ટિંગ જૂથમાં, ક્લિનિકલ સફળતાની આવર્તન 5 વર્ષ પછી 69.7 થી 92.7% થઈ.
જો કે, સત્તાવાર પ્રકાશનનો અભાવ આ ડેટાની વિશ્વસનીયતા પર શંકા કરે છે.
ડચ ઇલિયાક સ્ટેન્ટ ટ્રાયલ ગ્રૂપે ઇલેઅલ આર્ટિરોસ્ક્લેરોસિસ ઇમ્વિટ્રેન્સ ધરાવતા દર્દીઓમાં પ્રાથમિક સ્ટેન્ટિંગ વિ સિલેક્ટિવની રેન્ડમાઇઝ્ડ ટ્રાયલ પ્રકાશિત કરી છે.
આ અધ્યયનમાં, એચઆરપી (તૂટક તૂટક ક્લેડીફિકેશન) અને ઇલિયાક ધમનીને નુકસાનવાળા 279 દર્દીઓ (ફક્ત 12 પ્રસંગો સહિત) એન્દ્રિયોપ્લાસ્ટી પછી સરેરાશ સ્ટેન્ટિંગ અથવા સ્ટેન્ટિંગમાં અવ્યવસ્થિત કરવામાં આવ્યા હતા જો સરેરાશ અવશેષ ક્રમાંક 10 એમએમએચજીથી વધુ હોય.
ટૂંકા અને લાંબા ગાળાના ફોલો-અપ બંનેમાં, સંશોધનકારોએ બંને વ્યૂહરચનાઓ વચ્ચે તફાવત શોધી શક્યા નહીં, સિવાય કે પસંદગીના સ્ટેન્ટિંગ પ્રાથમિક સતત સ્ટેન્ટિંગ કરતા સસ્તા હતા.
તેઓએ નિષ્કર્ષ કા .્યો કે એચઆરપી અને ઇલિયાક ધમનીના જખમવાળા દર્દીઓમાં પસંદગીયુક્ત સ્ટેન્ટિંગનો પ્રાથમિક સ્ટેન્ટિંગ કરતા ફાયદો છે. જો કે, આ પરીક્ષા એ ધારણા પર આધારિત હતી કે એન્જીયોપ્લાસ્ટી પછીના અવશેષ દબાણનો gradાળ એક પ્રતિકૂળ પરિણામ માટેનો પૂર્વનિર્ધારણ પરિબળ છે.
દરમિયાન, આ માટે કોઈ ગંભીર વૈજ્ .ાનિક ન્યાય નથી, આ ઉપરાંત, સ્ટેન્ટીંગની શ્રેષ્ઠતા દર્શાવવા માટે નીચલા અંગોના વાહિનીઓ (પસંદગીયુક્ત અથવા અન્યથા) ની herથેરોસ્ક્લેરોસિસ માટે સ્ટેન્ટિંગ સાથે એક એન્જીયોપ્લાસ્ટીની તુલના કરતી કોઈ પ્રકાશિત રેન્ડમાઇઝ્ડ ટ્રાયલ્સ નથી.
આઇલ ધમની સ્ટેનોસિસ સાથેની એન્જીયોપ્લાસ્ટી એ અસરકારક અને સલામત હસ્તક્ષેપ છે. સ્ટેન્ટ્સનો ઉપયોગ ફક્ત સબઓપ્ટિમલ એન્જીયોપ્લાસ્ટી પરિણામો અથવા સ્તરીકરણ માટે થવો જોઈએ જે રક્ત પ્રવાહને અવરોધે છે, જોકે હજી વધુ સંશોધનની જરૂર છે.
ઇલિયાક ધમની અવ્યવસ્થાને બલૂન એન્જીયોપ્લાસ્ટીથી પણ દૂર કરી શકાય છે. ટ્રાંસએટલાન્ટિક આંતર-સમુદાય કરારમાં ઇલિયાક ધમની અવરોધ માટે એન્જીયોપ્લાસ્ટીના ક્લિનિકલ ટ્રાયલ્સની સમીક્ષા કરવામાં આવી હતી.
સમીક્ષાના પરિણામો અનુસાર, જાણ કરવામાં આવે છે કે આ મેનીપ્યુલેશનની તકનીકી સફળતાની સરેરાશ આવર્તન 83% છે, સરેરાશ જટિલતા દર 6% છે, 1% માં વેસ્ક્યુલર પેટન્ટન્સી 68% કેસોમાં સચવાય છે, અને 60% માં 3 વર્ષ પછી (જોકે પ્રાથમિક તકનીકી નિષ્ફળતાની આવૃત્તિને બાદ કરતાં) , પછીનું સૂચક અનુક્રમે 85 અને 77% સુધી વધે છે). લ્યુ એટ એટ દ્વારા અધ્યયનની બીજી શ્રેણી, ટ્રાન્સએટલાન્ટિક ક્રોસ-કમ્યુનિટિ કરારની સમીક્ષામાં શામેલ નથી. તે એકલા એન્જીયોપ્લાસ્ટી સાથે ક્રોનિક ઇલિયાક ધમની અવરોધની સારવારમાં ડિસ્ટલ એમ્બોલિઝમ (24% કિસ્સાઓમાં) ની incંચી ઘટનાની જાણ કરે છે.સ્ટેન્ટ પ્લેસમેન્ટ એકદમ વિશાળ જખમને મજબૂત બનાવશે અને તેના દ્વારા એમ્બોલિઝમનું જોખમ ઘટાડશે તે ભાવના એ પ્રાથમિક સ્ટેન્ટિંગનું એક મુખ્ય કારણ છે. દરમિયાન, આ અભિગમને ટેકો આપવાના પુરાવા (તેમજ હકીકત એ છે કે સ્ટેન્ટિંગ વહાણની તાકીદ સુધારે છે) ખૂબ મર્યાદિત છે. ટ્રાન્સએટલાન્ટિક આંતર-સમુદાય કરાર મુજબ, ઇલિયાક ધમનીને અટકાવવા જ્યારે તકનીકી સફળતાનો સરેરાશ દર %૨% છે, સરેરાશ જટિલતા દર .6..6% છે, અને 1 અને 3 વર્ષ પછીની પેટન્ટસી અનુક્રમે 75 અને 64% છે, જે વધીને 90 અને 82% પર છે. પ્રાથમિક તકનીકી નિષ્ફળતા દૂર. પ્રાપ્ત પરિણામો એન્જિયોપ્લાસ્ટીથી થોડો અલગ છે, અને અમે શેફિલ્ડમાં હાથ ધરવામાં આવેલા રેન્ડમાઇઝ્ડ ટ્રાયલના પરિણામોની અપેક્ષા રાખીએ છીએ.
ઇનગ્યુનલ અસ્થિબંધન ઉપરના નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટે બાયપાસ સર્જરી
Aઓર્ટિક-ફેમોરલ-ફેમોરલ બાયપાસ સર્જરી જેવા ઓપરેશનમાં પ્રારંભિક પરિણામો ઉત્તમ આવે છે. તે જ સમયે, 5-વર્ષની વેસ્ક્યુલર પેટન્સી 1-4% ની મૃત્યુ દર સાથે 85-90% સુધી પહોંચે છે. દરમિયાન, શન્ટ ચેપ અને નપુંસકતાનું જોખમ છે. એકતરફી જખમની સારવાર માટે ઇન્ટર-ફેમોરલ અથવા ઇલિયાક-ફેમોરલ બાયપાસ સર્જરી એ એક સારો તકનીકી વિકલ્પ છે.
તદુપરાંત, એચઆરવાળા દર્દીઓમાં, 1 વર્ષ પછી વેસ્ક્યુલર પેટન્ટન્સી 90% કેસોમાં ચાલુ રહે છે. ફાયદો એ ઓછી મૃત્યુદર અને ન્યુરોજેનિક નપુંસકતાના ઓછા જોખમ સાથે પણ સંકળાયેલ છે. ઇલિયાક-ફેમોરલ બાયપાસ ગ્રાફ્ટિંગ ઇન્ટર-ફેમોરલ બાયપાસ કલમ બનાવવાની તુલનામાં વધુ સારી વેસ્ક્યુલર પેટન્ટિ પૂરી પાડે છે.
જો કે, ઇલિયાક-ફેમોરલ બાયપાસ સર્જરી કરવા માટે મોટી રેટ્રોપેરિટોનિયલ કાપ અને એક પરસેવેબલ, નોન-કેલસિફાઇડ સામાન્ય ઇલિયાક ધમની જરૂરી છે. ફેમોરલ બાયપાસ સર્જરી કરવા પહેલાં, એન્જીયોપ્લાસ્ટી અથવા સ્ટેન્ટિંગનો ઉપયોગ કરીને દાતા ઇલિયાક ધમનીની અવરોધ દૂર કરવી જોઈએ.
જો કે, એઓર્ટિક-ઇલિયાક સેગમેન્ટના ફેલાયેલા દ્વિપક્ષીય જખમના કિસ્સામાં, એર્ટીક-ફેમોરલ-ફેમોરલ બાયપાસ સર્જરી કરવાનું વધુ સારું છે, કારણ કે જહાજોની લાંબા ગાળાની પેટેન્સી વધારે છે.
એક્સીલો-ફેમોરલ-ફેમોરલ શન્ટ્સની પેટન્સી વધુ ખરાબ રહે છે, તેથી તેમનો ઉપયોગ એચઆર સાથે દર્દીઓમાં ગેરવાજબી છે. જેમ કે પર્ક્યુટેનિયસ એન્જીયોપ્લાસ્ટી અને સ્ટેન્ટિંગ વ્યાપક છે, સ્થાનિક એઓર્ટિક-ઇલિયાક જખમ માટે એન્ડાર્ટટેકટોમીનો ઉપયોગ ગેરવાજબી છે.
કેટલાક સેગમેન્ટના જખમવાળા દર્દીઓમાં, ઇનગ્યુનલ અસ્થિબંધનની ઉપર અને નીચે ધમનીઓના સંયુક્ત પુનર્નિર્માણ કરતા એન્ડોવાસ્ક્યુલર હસ્તક્ષેપની ક્લિનિકલ અસરકારકતાનું મૂલ્યાંકન કરવું વધુ વાજબી છે.
પરંપરાગત રીતે, મેડિયન લેપ્રોટોમી એરોર્ટાને toક્સેસ કરવા માટે વપરાય છે, જો કે ત્રાંસી ક્રોસ સેક્શન જહાજને વધુ સારી રીતે એક્સપોઝર કરવાની મંજૂરી આપે છે અને ઓછા પોસ્ટopeપરેટિવ પીડાનું કારણ બને છે. રેટ્રોપેરીટોનલ oneક્સેસ માટે, એકપક્ષીય ટ્રાંસવર્સ અથવા ત્રાંસી ચીરોનો ઉપયોગ કરવામાં આવે છે, પરંતુ અવલોકન વધુ ખરાબ છે.
સહાયિત લેપ્રોસ્કોપીથી રેટ્રોપેરીટોનલ accessક્સેસ અથવા accessક્સેસના ફાયદાઓનાં મર્યાદિત પુરાવા છે. પ્રોક્સિમલ એનાસ્ટોમોસીસ શક્ય તેટલું વધારે લાગુ કરવું આવશ્યક છે, કારણ કે જહાજના નિકટના ભાગો એથરોસ્ક્લેરોટિક પ્રક્રિયામાં ઓછી સંવેદનશીલ હોય છે. Astનાસ્ટોમોસિસને અંતે અથવા અંત સુધી લાગુ કરી શકાય છે.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસની શસ્ત્રક્રિયા દરમિયાન, અંતથી અંત astનાસ્ટોમોસિસ સહવર્તી એન્યુરિઝમ અથવા રેનલ ધમનીઓના સ્તર સુધી સંપૂર્ણ એઓર્ટિક જોડાણ સાથે સૂચવવામાં આવે છે.
કેટલાક સર્જનોની દલીલ છે કે આ રૂપરેખાંકન વધુ સારી રીતે લાંબા ગાળાની પેટન્ટિની અને એરોટો-ડ્યુઓડેનલ ફિસ્ટુલાના વિકાસનું ઓછું જોખમ પૂરું પાડે છે, જોકે ત્યાં કોઈ રેન્ડમાઇઝ્ડ ટ્રાયલ્સ નથી. જો કે, નપુંસકતાના ઓછા જોખમ સાથે, એનાસ્ટોમોસીસનો અંત લાદવાનું સરળ છે. આ ઉપરાંત, આ અભિગમ તમને પસાર કરી શકાય તેવી નીચલા મેસેંટરિક અને આંતરિક ઇલિયાક ધમનીઓને બચાવવા માટે પરવાનગી આપે છે.
ફેમોરલ-પોપલાઇટલ સેગમેન્ટને નુકસાનને લીધે એચઆર માટે એન્ડોવાસ્ક્યુલર હસ્તક્ષેપની અસરકારકતા એટલી સ્પષ્ટ નથી કારણ કે નિયંત્રિત વ્યાયામ કાર્યક્રમોના પ્રભાવશાળી પ્રારંભિક પરિણામોને કારણે. એર્ટો-ઇલિયાક સેગમેન્ટ માટે પ્રારંભિક અને અંતમાં બંને એંજિઓપ્લાસ્ટી પરિણામો વધુ ખરાબ છે.
દરમિયાન, એરોટો-ઇલિયાક અને ફેમોરલ-પ popપ્લાઇટલ સેગમેન્ટમાં, નીચલા હાથપગના જહાજોના એથરોસ્ક્લેરોસિસની શસ્ત્રક્રિયાના પરિણામ અને અવધિ, વ્યાપ, ડિગ્રી અને જખમના પ્રકાર પર આધારિત છે.
એન્જીયોપ્લાસ્ટીનો કુલ પ્રાથમિક સફળતા દર 90% છે, સરેરાશ જટિલતા દર 4.3% છે, અને 1, 3, 5 વર્ષ પછીનો પેટન્ટન્સી અનુક્રમે ,१, and१ અને% remains% કેસમાં રહે છે, પ્રાથમિક તકનીકીને બાદ કરતાં વધીને ,१, and૧ અને% 58% થાય છે. નિષ્ફળતા.
એરોર્ટિક-ઇલિયાક સેગમેન્ટની જેમ, પરિણામોને સુધારવા માટે સ્ટેન્ટિંગનું મૂલ્યાંકન કરવામાં આવ્યું હતું. તેમ છતાં, જોકે આ પ્રક્રિયાની તકનીકી સફળતા વધારે છે (98%), ગૂંચવણો વધુ સામાન્ય છે (7.3%), અને વેસ્ક્યુલર પેટન્ટન્સી લગભગ સમાન છે - 1 વર્ષ પછી 67% અને 3 વર્ષ પછી 58%.
નિરીક્ષણ અધ્યયન સહિતના તાજેતરના મેટા-વિશ્લેષણ સૂચવે છે કે તીવ્ર રોગવિજ્ .ાન અને વધુ જટિલ જખમવાળા દર્દીઓમાં સ્ટેન્ટિંગનો ફાયદો છે, જો કે લેખકો સ્વીકારે છે કે આ પરિણામ પ્રકાશન ભૂલોને કારણે હોઈ શકે છે.
સામાન્ય રીતે, રેન્ડમાઇઝ્ડ ટ્રાયલ્સ પણ પરંપરાગત સ્ટેન્ટ્સના ફાયદા બતાવતા નથી અને (કોરોનરી ધમનીઓથી વિપરીત) ડ્રગ-રિલીઝિંગ સ્ટેન્ટ્સના ઉપયોગને ટેકો આપતા નથી. આમ, સ્ટ્રેટીંગ અથવા થ્રોમ્બોસિસ દ્વારા જટિલ એન્જીયોપ્લાસ્ટી અપવાદ સાથે, સ્ટેન્ટીંગ સામાન્ય રીતે ફેમોરલ-પોપલાઇટલ સેગમેન્ટના એથરોસ્ક્લેરોસિસની સારવારમાં કોઈ ભૂમિકા ભજવતું નથી.
આ પરિબળોને ધ્યાનમાં રાખીને, તેમજ નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટેના ઓપરેશન્સની ગૂંચવણો, ટ્રાન્ઝેટલાન્ટિક આંતર-સમુદાય કરાર સૂચવે છે કે પીએચમાં ફેમોરલ-પોપલાઇટલ સેગમેન્ટના એથરોસ્ક્લેરોસિસની એન્ડોવાસ્ક્યુલર અથવા સર્જિકલ સારવાર વચ્ચેની પસંદગી રોગના મોર્ફોલોજી પર આધારિત હોવી જોઈએ. આ કિસ્સામાં, ઓછા ગંભીર પ્રકારનાં એનાં જખમ એન્જિયોપ્લાસ્ટીથી વધુ સારી રીતે સારવાર યોગ્ય છે, અને સર્જિકલ બાયપાસ સાથે પ્રકાર ડીના જટિલ જખમ. ફેમોરલ-પોપલાઇટલ સેગમેન્ટના એથરોસ્ક્લેરોસિસની નિયમિત સારવારમાં સ્ટેન્ટ્સ માટે કોઈ સ્થાન નથી.
એરોટો-ઇલિયાક અથવા ફેમોરલ પોપલાઇટલ સેગમેન્ટના એથરોસ્ક્લેરોસિસ ઇમિટિરેન્સમાં એન્જીયોપ્લાસ્ટી / સ્ટેન્ટિંગ કરતા તેમની શ્રેષ્ઠતા હોવાના કોઈ પુરાવા મળ્યા નથી, જેમ કે લેસરો, એથેરેક્ટોમી ડિવાઇસીસ અને સ્ટેન્ટ ગ્રાફ્ટ જેવા અન્ય એન્ડોવાસ્ક્યુલર પદ્ધતિઓના ઉપયોગને સમર્થન આપવા માટે કોઈ પુરાવા નથી. જો કે, ત્યાં મર્યાદિત પુરાવા છે કે બ્રchચીથેરાપી એન્જીયોપ્લાસ્ટી / સ્ટેન્ટિંગના પરિણામોને સુધારે છે, જો કે રોજિંદા ક્લિનિકલ પ્રેક્ટિસમાં આ પદ્ધતિની ભૂમિકા માટે વધુ પુરાવા જરૂરી છે.
કટિ સહાનુભૂતિ
એથરોસ્ક્લેરોસિસને નાબૂદ કરવા માટે કટિ સહાનુભૂતિની અસરકારકતાને ટેકો આપવા માટે કોઈ ઉદ્દેશ્ય પુરાવા નથી. હસ્તક્ષેપ આરામ અથવા કસરત દરમિયાન રક્ત પ્રવાહમાં વધારો કરતું નથી.
કટિ સિમ્પેથેક્ટોમી સીઆઈસી (ગંભીર અંગ ઇસ્કેમિયા) ની સારવારમાં ભૂમિકા ભજવે છે જેનું પુનર્નિર્માણ થઈ શકતું નથી કારણ કે તે ત્વચાની સંવેદનશીલતાને વિક્ષેપિત કરે છે અને નિશ્ચિતતાના ચોક્કસ સ્તરને પ્રદાન કરે છે.
સર્જિકલ સારવારની ભૂમિકા
કોઈ પ્રશ્ન છે અથવા તે અગમ્ય છે? લેખ સંપાદકને પૂછો - અહીં.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસમાં ofપરેશનની ભૂમિકા અનિશ્ચિત રહે છે અને, સૌ પ્રથમ, આ ઇન્ગ્યુનલ અસ્થિબંધનની નીચે રક્ત વાહિનીઓના નુકસાનની ચિંતા કરે છે.
પ્રારંભિક આનંદ એ અનુભૂતિથી અદૃશ્ય થઈ ગયો કે શર્ટ્સના એકદમ વારંવાર અપૂર્ણતા સાથે સંયોજનમાં હૃદય રોગની prevંચી માત્રા ધરાવતા દર્દીઓની સર્જિકલ સારવાર દરમિયાન દર્દી અને મૃત્યુદર કોઈ પણ હસ્તક્ષેપ વિના આ રોગ કરતાં વધુ સારું ન હોઈ શકે. દરેક વેસ્ક્યુલર સર્જન એવા દર્દીને જાણે છે જેની સારવાર થ્રોમ્બોસિસ અથવા શન્ટના ચેપ પછી અંગવિચ્છેદન સાથે સમાપ્ત થાય છે.
આ લેખ તૈયાર અને સંપાદિત કરાયો હતો: સર્જન આઇ. બી. પિગોવિચ
નીચલા હાથપગના ધમની થ્રોમ્બોસિસ

| દખલનો પ્રકાર | કિંમત |
| નીચલા હાથપગના વાહિનીઓનું એથરોસ્ક્લેરોસિસ (એટેરેટોમી, થ્રોમ્બોલિસીસ, બલૂન ડિલેટેશન, પેલ્વિક ધમનીઓનું સ્ટેન્ટિંગ, ઉપલા અને નીચલા હાથપગ) | 120.000 - 280.000 ઘસવું. |
નસ થ્રોમ્બોસિસ: સામાન્ય માહિતી
થ્રોમ્બોસિસ અને નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ ગંભીર રોગો છે. નબળુ રક્ત પરિભ્રમણના જોડાણમાં થ્રોમ્બોસિસ અને એથરોસ્ક્લેરોસિસ થાય છે. મોટે ભાગે, આ રોગો નસોને ગંભીર નુકસાન પહોંચાડે છે અને અંગોના પેશીઓમાં વિવિધ પ્રકારના ટ્રોફિક ફેરફારો (નીચલા) થાય છે.
થ્રોમ્બોસિસને એથરોસ્ક્લેરોસિસની ગૂંચવણ કહી શકાય. આ રોગવિજ્ .ાન સાથે, જહાજ (નસ) ની સંપૂર્ણ અવરોધ થાય છે.
સમસ્યા કેમ છે?
નીચલા હાથપગની નસની તકલીફ પેથોલોજીઓ સાથે થઇ શકે છે જેમ કે:
વેસ્ક્યુલર દિવાલ (નસની દિવાલ) નું ધોવાણ.
રોગો રક્તસ્રાવ વિકૃતિઓ કારણો.
વેસ્ક્યુલર દિવાલ (નસની દિવાલ) ના જખમ.
ફિગ. 1. સુપરફિસિયલ ફેમોરલ ધમની (પીબીએ) ના એથરોસ્ક્લેરોસિસના કિસ્સામાં એન્ડોવાસ્ક્યુલર સ્ટેન્ટિંગના તબક્કો: એ) પીબીએનું અવ્યવસ્થા (પ્રસંગોપાત), બી) અસરગ્રસ્ત જહાજોમાં ઇન્ટ્રાવાસ્ક્યુલર સ્ટેન્ટ (ડિલેટર) ના રોપા, ડી) દરમિયાનગીરી પછી ડી. - ધમનીની તાકીદ સંપૂર્ણપણે પુન isસ્થાપિત થઈ છે.
ફિગ. 2. પેલ્વિસની ધમનીઓ (નસો) ના એથરોસ્ક્લેરોટિક જખમ માટે એન્ડોવાસ્ક્યુલર સ્ટેન્ટિંગ: એ) સામાન્ય ઇલિયાક ધમની (તીર) ના સ્ટેનોસિસ, બાહ્ય ઇલિયાક ધમની (નસો) (ડબલ એરો), બી) ની હસ્તક્ષેપ પછી - પેલ્વિસની ધમનીઓ (નસો) ની પેટેન્સી સંપૂર્ણપણે પુન restoredસ્થાપિત થઈ છે. તીર).
તીવ્ર થ્રોમ્બોસિસ ઘણીવાર નસોના એથરોસ્ક્લેરોસિસની પૃષ્ઠભૂમિ સામે વિકસે છે. તે જ સમયે, રોગની પ્રગતિ અટકાવવી સરળ નથી.
મહત્વપૂર્ણ! વેસ્ક્યુલર (નસ) નો રોગ સામાન્ય અને કપટી છે. આંકડા અનુસાર, વસ્તીનો દસમો ભાગ તેનાથી પીડાય છે. ખાસ કરીને 60-65 વર્ષથી વધુ ઉંમરના પુરુષો નબળા છે. નાના દર્દીઓમાં પણ થ્રોમ્બોસિસનું નિદાન થાય છે. તદુપરાંત, રશિયામાં રોગથી મૃત્યુદર 61% સુધી પહોંચે છે.
શું પેથોલોજી રોકી શકાય છે?
હા! જો તમે કાળજીપૂર્વક તમારા સ્વાસ્થ્યને ધ્યાનમાં લો.
થ્રોમ્બોસિસની રોકથામ માટે, ઘણી ભલામણોનું પાલન કરવું જોઈએ:
ડિહાઇડ્રેશન ટાળો. થ્રોમ્બોસિસના વિકાસમાં મુખ્ય પરિબળ એ ચોક્કસપણે પ્રવાહીની અભાવ છે. જ્યારે તમે ખરેખર કરવા માંગો છો ત્યારે જ પીવો! દિવસમાં ઓછામાં ઓછા 2 લિટર પાણીનો વપરાશ કરો.
રમતો, જિમ્નેસ્ટિક્સ માટે જાઓ. યાદ રાખો કે મધ્યમ કસરત હૃદયને ઉત્તેજિત કરે છે. આ તમને રક્ત પ્રવાહને વેગ આપવા માટે પરવાનગી આપે છે. આનો આભાર, થ્રોમ્બોસિસ ટાળી શકાય છે.
ખોરાક માટે જુઓ. કોલેસ્ટરોલ ધરાવતા ખોરાકના વધુ પડતા વપરાશથી થ્રોમ્બોસિસનું જોખમ વધે છે. તળેલું, ચરબીયુક્ત ખોરાક ટાળો. થ્રોમ્બોસિસને રોકવા માટે, વધુ ફળો અને શાકભાજીનું સેવન કરો, દારૂ, ધૂમ્રપાન છોડી દો.
મહત્વપૂર્ણ! થ્રોમ્બોસિસને રોકવું સરળ છે, પરંતુ તેની સારવાર વર્ષોથી થઈ શકે છે! તેથી જ વિવિધ નસોના થ્રોમ્બોસિસની સંભાવનાની હાજરીમાં આરોગ્યની સ્થિતિની કાળજીપૂર્વક દેખરેખ રાખવી જરૂરી છે. તેથી તમે આવા નસોના થ્રોમ્બોસિસ જેવા રોગવિજ્ .ાનની ઘટનાને અટકાવી શકો છો. જો નસ રોગવિજ્ occursાન થાય છે, તો નિષ્ણાતો તેની સાથે સફળતાપૂર્વક વ્યવહાર કરી શકશે.
થ્રોમ્બોસિસ અને એથરોસ્ક્લેરોસિસની સારવાર
તાજેતરના વર્ષોમાં, એથરોસ્ક્લેરોસિસની સારવારમાં, ધમનીઓ (નસો) ના થ્રોમ્બોસિસ, એન્ડોવાસ્ક્યુલર (ઇન્ટ્રાવાસ્ક્યુલર) પદ્ધતિઓનો વ્યાપકપણે ઉપયોગ થાય છે - સ્ટેન્ટિંગ (એન્ડોપ્રોસ્થેટિક્સ) અને બલૂન એન્જીયોપ્લાસ્ટી.
સૌથી વધુ પ્રખ્યાત અમેરિકન, યુરોપિયન અને રશિયન સમાજો (આરઓએક્સએક્સ, એસીસી / એએચએ, ટીએએસસી, સીઆઇઆરએસઇ) ની એન્જીયોલોજી અને વેસ્ક્યુલર સર્જરીના ક્ષેત્રના નિષ્ણાતો તેમને પેલ્વિસ અને અંગ (નીચલા) અને સેગમેન્ટલના ધમની પલંગના અવ્યવસ્થા (અવરોધ) માટે સારવાર પદ્ધતિ તરીકે જોવાની ભારપૂર્વક ભલામણ કરે છે. સ્ટેનોસિસ, જખમના સ્થાનને ધ્યાનમાં લીધા વગર.
વિશ્વના ઘણા દેશોના નિષ્ણાતોની બહુમતી, ઇમરજન્સી કેસોમાં ભલામણ કરે છે જ્યારે રોગ અંગોના વિચ્છેદનથી ભરપૂર હોય છે, સૌ પ્રથમ એથરોસ્ક્લેરોસિસના સૌથી અદ્યતન સ્વરૂપો, ધારીને કે ધમનીઓની પેટની શસ્ત્રક્રિયા પછી પણ 12-24 મહિના રહેશે, એમ માને છે. આનું કારણ એ હકીકત છે કે ક્લિનિકલ લક્ષણોને ઝડપથી દૂર કરવાની પ્રક્રિયા ચાલુ છે.આ ઉપરાંત, વિવિધ નસોના થ્રોમ્બોસિસ માટેની એન્ડોવાસ્ક્યુલર શસ્ત્રક્રિયા, જો જરૂરી હોય તો, અનુગામી પુનરાવર્તિત પર્ક્યુટેનિયસ હસ્તક્ષેપો અથવા પરંપરાગત વેસ્ક્યુલર હસ્તક્ષેપોને મંજૂરી આપે છે.
લાંબા ગાળાની તબીબી પ્રેક્ટિસ બતાવે છે કે, આ રોગની સારવાર માટેની એન્ડોવાસ્ક્યુલર પદ્ધતિઓની નોંધપાત્ર અસરકારકતા હોવા છતાં, કેટલાક ક્લિનિકલ કેસોમાં, ઘણા ઉદ્દેશ્યપૂર્ણ કારણોસર, એક્સ-રે સર્જિકલ આક્રમણ અશક્ય છે.
તેથી, મે 2013 માં લંડનમાં યોજાયેલી પ્રગતિશીલ ચેરિંગ ક્રોસ કોંગ્રેસના જણાવ્યા મુજબ, તે સ્પષ્ટ થઈ ગયું કે પ theપલાઇટલ ક્ષેત્રમાં અને જાંઘ પર પરંપરાગત એન્ડોવાસ્ક્યુલર સ્ટેન્ટિંગ, જો પછીથી દર્દી સક્રિય રીતે આગળ વધે છે, તો તે 10-30% કિસ્સાઓમાં કેટલીક મુશ્કેલીઓ તરફ દોરી શકે છે. છે, જે મેટલ સ્ટેન્ટ (વિસ્તૃતકો) ના ભંગાણ અથવા રેસ્ટેનોસિસ સાથે છે. આ નિર્વિવાદ તથ્યો જોતાં, ઉપરોક્ત કોંગ્રેસના 80% કરતા વધુ સહભાગીઓએ ધમનીઓમાં ક્લાસિક ઇન્ટ્રાવાસ્ક્યુલર સ્ટેન્ટ્સના આરોપણનો વિરોધ કર્યો.
શું મોસ્કોના ક્લિનિકમાં સારવાર શક્ય છે?
અનુભવી વ્યાવસાયિકો થ્રોમ્બોસિસવાળા દરેક દર્દીને મદદ કરવા માટે તૈયાર છે!
પ્રથમ, નસોની સંપૂર્ણ તપાસ કરવામાં આવે છે.
આ કરવા માટે:
નસો અને સમગ્ર શરીરની બાહ્ય પરીક્ષા. તે તમને ત્વચાની જાડાઇ, વાળ ખરવા, બરડ નખ, વિકૃત ત્વચા, અલ્સર, અંગના સ્નાયુઓની કૃશતાને રેકોર્ડ કરવાની મંજૂરી આપે છે.
પલ્પશન. નિષ્ણાત ત્વચાના તાપમાન પર ધ્યાન આપે છે. થ્રોમ્બોસિસ સાથે, તાપમાન અસમપ્રમાણતા ઉચ્ચારવામાં આવે છે. આ ઉપરાંત, ડ doctorક્ટર લહેરિયાંની અછતને ઠીક કરી શકે છે.
રુધિરવાહિનીઓની તપાસ માટે મુખ્ય સાધન પદ્ધતિ ડુપ્લેક્સ સ્કેનીંગ અથવા ડોપ્લેરોગ્રાફી છે. ડ doctorક્ટર નસોની દિવાલોની સ્થિતિ, જખમની હાજરી, બાહ્ય સંકોચનના પરિબળોનું આકારણી કરી શકે છે.
સીટી અને એમઆરઆઈ નસો પણ કરી શકાય છે.
ડ aક્ટરને ક્યારે મળવું? નસ પેથોલોજીના કયા લક્ષણો માટે મારે જોવું જોઈએ?
તે સમજવું મહત્વપૂર્ણ છે કે થ્રોમ્બોસિસ એ એક ખતરનાક રોગ છે. વેસ્ક્યુલર બેડને નુકસાન સાથે, ગંભીર ગૂંચવણો .ભી થાય છે. તમે સમયસર ડ doctorક્ટરનો સંપર્ક કરીને તેમને રોકી શકો છો. થ્રોમ્બોસિસને તાત્કાલિક સારવારની જરૂર છે.
નિદાન માટે કયા લક્ષણો મહત્વપૂર્ણ છે?
નીચેના લક્ષણો વિવિધ નસોના થ્રોમ્બોસિસની લાક્ષણિકતા છે:
જ્યારે ચાલવું, શારીરિક પ્રવૃત્તિ કરતી વખતે અંગોમાં દુખાવો. મોટે ભાગે, દર્દીઓ લંગડાવાનું પણ શરૂ કરે છે. તીવ્રતા (નીચલા) એક પીડાદાયક સ્થળ બને છે, સતત અગવડતા પેદા કરે છે.
સુન્નતાની લાગણી. પેથોલોજીનું આ લક્ષણ ત્યારે થાય છે જ્યારે નસમાં લોહીનો પ્રવાહ બંધ થાય છે.
ન-હીલિંગ અલ્સર, અંગો પર મકાઈ. મોટેભાગે તેમનો દેખાવ પગ પર અસર કરે છે, અસરગ્રસ્ત નીચલા પગના નીચલા પગ.
પગની ત્વચાની લાલાશ અથવા નિસ્તેજ.
નસોમાં લોહીના ગંઠાવાના કારણે બર્ફીલા, સ્થિર પગની સંવેદના.
હાથપગના સ્નાયુઓની કૃશતા. આ સિમ્પ્ટોમેટોલોજી નસોમાં લોહીના ગંઠાવાનું હાજરી સાથે પણ સંકળાયેલું છે.
નીચલા પગના વિસ્તારમાં એલોપેસીયા.
ઘણીવાર દર્દી ખાલી અંગ (નીચલા) ની અનુભૂતિ કરતો નથી!
કેટલાક કિસ્સાઓમાં, અન્ય લક્ષણો દેખાય છે. તે બંને અંગો (નીચલા) અને સમગ્ર શરીર સાથે સંકળાયેલા છે. તે બધાને વિશેષ ધ્યાન આપવાની જરૂર છે.
આશ્ચર્યજનક રીતે, દર્દીઓ થાક, અસ્વસ્થતા માટે વાહિનીઓ સાથેની સમસ્યાઓના તમામ અભિવ્યક્તિઓને આભારી છે. હકીકતમાં, વેનિસ અવરોધ સારવારમાં વિલંબ સહન કરતું નથી!
આધુનિક તકનીકોનો ઉપયોગ કરીને થેરપી
પેલ્વિક અને અંગની ધમનીઓના એથરોસ્ક્લેરોસિસની સારવારમાં, વિવિધ નસોના થ્રોમ્બોસિસ, એન્ડોવાસ્ક્યુલર સર્જરી સેન્ટરના નિષ્ણાતો સૌથી અદ્યતન એન્ડોવાસ્ક્યુલર ઉપકરણોનો ઉપયોગ કરે છે. એથરોસ્ક્લેરોટિક પ્લેક્સ અને થ્રોમ્બોટિક માસ - તેઓ તમને રોગના મુખ્ય કારણોને દૂર કરવાની મંજૂરી આપે છે.
રક્ત વાહિનીઓ (નસો) ના વિસ્તૃત અવ્યવસ્થાના પેટન્ટન્સીની પુનorationસ્થાપના માટે એથેરેક્ટોમી અને celસેલોટ (યુએસએ) માટેની ટર્બોહawક (યુએસએ) અને એંજિઓજેટ (યુએસએ) સિસ્ટમ્સ આપણા કેન્દ્રમાં સક્રિયપણે ઉપયોગમાં લેવાય છે.2010 - 2013 માં એન્ડોવાસ્ક્યુલર સર્જરી અંગેના આંતરરાષ્ટ્રીય કોંગ્રેસમાં બધા ઉપકરણોએ માન્યતા મેળવી.
ફિગ. The. Angન્જિઓજેટ સિસ્ટમ દ્વારા ઇલિયાક ધમનીઓમાંથી એન્ડોવાસ્ક્યુલર થ્રોમ્બેક્ટોમી: એ) બાહ્ય ઇલિયાક ધમની (તીર) ના થ્રોમ્બોસિસ, બી) હસ્તક્ષેપ પછી - શિરા પેટેન્સી સંપૂર્ણપણે પુન restoredસ્થાપિત થાય છે (તીર), અને સ્ટેન્ટ રોપવું જરૂરી નથી.
ફિગ. Vessels. જહાજો (નસો) માંથી એન્ડોવાસ્ક્યુલર તકતી દૂર કરવાના સિદ્ધાંત: એ) કેથેટરની અંદર કાર્બન છરીની વિસ્તૃત છબી, બી) કેથેટર એથરોસ્ક્લેરોટિક તકતીઓમાંથી કાપી નાખે છે, ડી) કટ એથરોમેટસ જનતા મૂત્રનલ શંકુમાં પ્રવેશે છે .
ફિગ. The. ધમનીઓનું એન્ડોવાસ્ક્યુલર એથેક્ટોમી: એ) સુપરફિસિયલ ફેમોરલ ધમનીની અવગણના, બી) મૂત્રનલિકા-એથેરેક્ટોમી તકતીઓ કાપી નાખે છે, સી) નસની પેટેન્સી સંપૂર્ણપણે હસ્તક્ષેપ પછી પુન isસ્થાપિત થાય છે - સ્ટેન્ટ આઇપ્લાન્ટેશનની જરૂર નથી, ડી-ઇ) કેથેટરની અંદરના કટ એથરોમેટસ માસ.
આ ઉપરાંત, પ્રોફેસર એસ. એ. કપરાનોવ અને તેના સાથીદારો ફક્ત અતિ-આધુનિક ડ્રગ કોટેડ બલૂન કેથેટરનો ઉપયોગ કરે છે. આ તમને વિવિધ નસોના થ્રોમ્બોસિસમાં રોગનિવારક અસરને 32-56% સુધી વધારવાની મંજૂરી આપે છે. એ પણ મહત્વપૂર્ણ છે કે એન્ડોવાસ્ક્યુલર પ્રોસ્થેસિસની 5 વર્ષ સુધીની લાંબી વોરંટી અવધિ હોય છે.
ધમનીઓના એથરોસ્ક્લેરોટિક જખમ, વિવિધ નસોના થ્રોમ્બોસિસના એન્ડોવાસ્ક્યુલર ઉપચારના ક્ષેત્રમાં શ્રેષ્ઠ નિષ્ણાતોની ભલામણોને ધ્યાનમાં લેતા, પ્રોફેસર એસ. એ. કranપ્રનોવ અને તેમની ટીમ વેસ્ક્યુલર (નસ) પેટન્ટન્સી કાર્યોને પુન restoreસ્થાપિત કરવા માટે તેમની સર્જિકલ પ્રથામાં ફક્ત સૌથી આધુનિક સાધનોનો ઉપયોગ કરે છે.
તેનો ઉપયોગ દર્દીના શરીરના પેશીઓની જાળવણીની બાંયધરી આપે છે, જ્યારે ઇન્ટ્રાવાસ્ક્યુલર પ્રોસ્થેસિસનું રોપવું જરૂરી નથી, અને 93% કિસ્સાઓમાં સકારાત્મક ક્લિનિકલ પરિણામ નિર્વિવાદ છે.
એન્ડોવાસ્ક્યુલર શસ્ત્રક્રિયા કેન્દ્રના નિષ્ણાતો હસ્તક્ષેપ પછી દૃશ્યમાન "કોસ્મેટિક" પરિણામ પ્રાપ્ત કરવા માંગતા નથી, પરંતુ દર્દીના પોતાના જહાજોની શક્યતાને શક્ય તેટલું પુન restoreસ્થાપિત કરવા માટે.
પેટેન્સી રિપેર કેવી રીતે કરવામાં આવે છે?
વિવિધ નસોના થ્રોમ્બોસિસનું localપરેશન સ્થાનિક એનેસ્થેસિયા હેઠળ હાથ ધરવામાં આવે છે. દિવાલના પંચર દ્વારા, એક પરિચયિકા શિરામાં નાખવામાં આવે છે. આ ટૂલ એક ટ્યુબ છે જેના દ્વારા બધા ટૂલ્સ શામેલ કરવામાં આવે છે. આગળ, સૌથી પાતળા કેથેટર સ્ટેજ કરવામાં આવે છે.
તેની સહાયથી ક્ષતિગ્રસ્ત જહાજ શોધી કા .્યું છે. બધા મેનિપ્યુલેશન્સ ખાસ રેડિયોલોજીકલ ઉપકરણના નિયંત્રણ હેઠળ કરવામાં આવે છે. આને કારણે, એન્ડોવાસ્ક્યુલર સર્જન ધમનીઓ (નસો) ની સ્થિતિનું નિરીક્ષણ કરી શકે છે, મોનિટર સ્ક્રીન પર તેમની પોતાની ક્રિયાઓ ટ્ર trackક કરી શકે છે.
બલૂન સાથેનો એક ખાસ સ્ટેન્ટ કેથેટર દ્વારા સંકુચિત સ્થળે પહોંચાડવામાં આવે છે. બલૂન ખેંચાય છે. આને કારણે, સ્ટેન્ટ સીધો છે અને નીચલા હાથપગની નસોમાં રહી શકે છે.
ધમનીઓના પેટન્ટન્સીને પુન restoreસ્થાપિત કરવા માટે શસ્ત્રક્રિયા ક્યારે થાય છે?
એથરોસ્ક્લેરોસિસના સંકેતોની હાજરીમાં, નીચલા હાથપગની નસોમાં થ્રોમ્બોસિસ.
જ્યારે નસોના પેટેન્સીના ઉલ્લંઘનના નિદાન દરમિયાન જાહેર કરવામાં આવે છે.
શું નીચલા અંગો, નિતંબ પર શસ્ત્રક્રિયા માટે કોઈ વિરોધાભાસ છે?
હા! પરંતુ તેમાંના કેટલાક છે:
નસોને સંકુચિત કરવાના વિસ્તૃત વિસ્તારો.
ગંભીર રેનલ, શ્વસન નિષ્ફળતા.
રક્ત કોગ્યુલેશન સિસ્ટમની પેથોલોજી.
આયોડિનની એલર્જી, જે થ્રોમ્બોસિસ અને એથરોસ્ક્લેરોસિસ સાથેની ધમનીઓની પેટેન્સીને પુન restoreસ્થાપિત કરવા માટે શસ્ત્રક્રિયા દરમિયાન વપરાય છે.
વપરાયેલી પદ્ધતિના ફાયદા
પ્રસ્તુત પદ્ધતિનો ઉપયોગ કરીને વિવિધ નસોમાં થ્રોમ્બોસિસ નાબૂદ કરવાના ઘણા ફાયદા છે.
સલામતી વેસ્ક્યુલર બેડની પેટન્ટસી પુન restoreસ્થાપિત કરવાના હસ્તક્ષેપ દરમિયાન, દર્દીઓ ઘણા જોખમો સાથે સંપર્કમાં નથી.
એનેસ્થેસિયાની જરૂર નથી. આ તમને દર્દીના આખા શરીર પર થતી નકારાત્મક અસરને ઘટાડવાની મંજૂરી આપે છે.
બિનસલાહભર્યાની ન્યૂનતમ સંખ્યા.મોટી સંખ્યામાં દર્દીઓ માટે વાહિની (નસ) ની પેટન્સી પુન restoreસ્થાપિત કરવાની શસ્ત્રક્રિયા કરવામાં આવે છે.
દરમિયાનગીરી દરમિયાન કોઈ દુખાવો નહીં. દર્દીઓ સર્જરી પછી અગવડતા અનુભવતા નથી. આ તે હકીકતને કારણે છે કે આધુનિક પેઇનકિલર્સ હંમેશા ઉપયોગમાં લેવાય છે.
વેસ્ક્યુલર સિસ્ટમ પર શસ્ત્રક્રિયા પછી ઝડપી પુન recoveryપ્રાપ્તિ. થોડા દિવસો પછી, દર્દી તેમની સામાન્ય જીવનશૈલીમાં પાછા આવી શકે છે.
ઉચ્ચ કાર્યક્ષમતા. વેસ્ક્યુલર બેડની તાકીદને પુનર્સ્થાપિત કરવા માટેનું ઓપરેશન, મોટાભાગના કિસ્સાઓમાં ઇચ્છિત પરિણામ આપે છે.
શ્રેષ્ઠ ભાવ. તે નસોને નુકસાનની ડિગ્રી, થ્રોમ્બોસિસના તબક્કા અને અન્ય મહત્વપૂર્ણ સૂચકાંકો પર આધારિત છે. ઉપરાંત, પેથોલોજીને દૂર કરવાની કિંમત અનેક વધારાના પરિબળો દ્વારા અસર પામે છે.
પ્રોફેસર કપ્રોનોવના કેન્દ્રમાં ઉપચારની સુવિધાઓ
ઉચ્ચ કાર્યક્ષમતા. અમારી તરફ વળવું, તમને વ્યાવસાયિક સહાય મળે છે અને થ્રોમ્બોસિસને હરાવી શકે છે.
પીડા અભાવ. તમારે ડરવાનું કંઈ નથી! નસની પેટન્સીને પુન restoreસ્થાપિત કરવાની કામગીરી અગવડતા લાવશે નહીં.
આરામદાયક ઓરડાઓ અને સચેત સ્ટાફ. તમે જાતે સારવાર માટે કેન્દ્ર પસંદ કરો. આનો અર્થ એ છે કે તમે વ્યક્તિગત રૂપે હોસ્પિટલમાં રોકાવાની, પરીક્ષાઓ વગેરે માટેની શ્રેષ્ઠ શરતો નક્કી કરો છો, નસની તાકીદને પુનર્સ્થાપિત કરવાની કામગીરી તમારી યોજના પ્રમાણે હાથ ધરવામાં આવે છે.
થ્રોમ્બોસિસની સારવાર માટેનો ખર્ચ શું નક્કી કરે છે?
પૂર્વ પરીક્ષાની સુવિધા, હોસ્પિટલમાં દાખલ કરવાની આરામ અને કાર્યક્ષમતાની સુવિધાથી.
મહત્વપૂર્ણ! આ પરિબળો રોગનિવારક પ્રવૃત્તિ સાથે સીધા સંબંધિત નથી. આનો આભાર, ઓછા ખર્ચ સાથે પણ, તમને વ્યાવસાયિક સહાય મળે છે.
પ્રોફેસર કપરાનોવ સાથે સાઇન અપ કરવા માંગો છો?
તેના વ્યક્તિગત નંબરો પર ક Callલ કરો:
તમારી સાથે, એક અનુભવી એન્ડોવાસ્ક્યુલર સર્જન હસ્તક્ષેપ અને યોગ્ય તબીબી ક્લિનિક માટે અનુકૂળ સમય પસંદ કરશે. સેર્ગેઇ એનાટોલીયેવિચ વપરાયેલી પદ્ધતિ, તેના મુખ્ય ફાયદાઓ વિશે તમામ જણાશે. તમે જોખમો, દખલના નકારાત્મક પરિણામો સંબંધિત પ્રશ્નો પણ પૂછી શકો છો.
તમે એવા કોઈપણ તબીબી ક્લિનિક્સને પણ ક canલ કરી શકો છો જેમાં પ્રોફેસર કપ્રોનોવ સ્વીકારે છે અને સંચાલકો સાથે એપોઇન્ટમેન્ટ બનાવે છે.
નીચલા હાથપગના બાયપાસ વાહિનીઓ માટેના સંકેતો
નીચલા હાથપગના વાહિનીઓને બાયપાસ કરવાની શસ્ત્રક્રિયા હોસ્પિટલના વિશિષ્ટ અથવા સર્જિકલ વિભાગમાં કરવામાં આવે છે. તે મુશ્કેલ કાર્યવાહીનો સંદર્ભ આપે છે, તેથી, તે ફક્ત સખત સંકેતો અનુસાર થવું જોઈએ. જો ધમની અથવા નસના વ્યાસના 50% કરતા વધુ ગાબડા હોય તો બાયપાસ વાહિનીઓનો આશરો લેવો યોગ્ય છે. ઓપરેશન નક્કી કરતા પહેલા, ડોકટરો રૂિચુસ્ત સારવાર સૂચવે છે. ઉપચારની અસરની ગેરહાજરીમાં સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે. નીચલા હાથપગના બાયપાસ વાહિનીઓ માટે નીચેના સંકેતો ઓળખવામાં આવે છે:
- આર્ટિરોસ્ક્લેરોસિસ ઇમિટિઅરેન્સ ધમનીઓ.
- વેનિસ સિસ્ટમની પેથોલોજીઝ ચિહ્નિત. વધુ વખત કાયમની અતિશય ફૂલેલી નસો અને થ્રોમ્બોફ્લેબીટીસની ધમકીઓ સાથે, સ્ટેન્ટિંગ અથવા એન્જીયોપ્લાસ્ટી કરવામાં આવે છે. સારવારની આવી પદ્ધતિઓના વિરોધાભાસ સાથે, વહાણ બાયપાસ સર્જરી કરવામાં આવે છે.
- એન્ડેરેટીટીસ. આ રોગવિજ્ .ાન સાથે, બળતરા પ્રતિક્રિયા નાના જહાજોના પ્રગતિશીલ નાબૂદ સાથે જોડાય છે. ધીરે ધીરે, ધમનીઓ સંપૂર્ણ રીતે ભરાયેલી થઈ જાય છે, પગના ગેંગ્રેન તરફ દોરી જાય છે. આ રોગ પુરુષની વસ્તીમાં વધુ જોવા મળે છે.
- નીચલા હાથપગની ધમનીઓનું એન્યુરિઝમ. રક્તસ્રાવના riskંચા જોખમ સાથે પેથોલોજી જોખમી છે, જેને રોકવું અત્યંત મુશ્કેલ છે.
કેટલાક કિસ્સાઓમાં, નીચલા હાથપગના નળીઓને અંગૂઠા અથવા પગના ગેંગ્રેનથી બાય કરવામાં આવે છે. આ સર્જિકલ હસ્તક્ષેપની પૂર્વસૂચન હંમેશાં અનુકૂળ હોતી નથી અને નેક્રોસિસના ક્ષેત્ર અને શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે. કેટલાક કિસ્સાઓમાં, gangપરેશન ગેંગ્રેનને મટાડવું અથવા અસરગ્રસ્ત ફોકસના કદમાં ઘટાડો તરફ દોરી જાય છે.

કઈ પરિસ્થિતિમાં બાયપાસ બિનસલાહભર્યું છે?
વેસ્ક્યુલર બાયપાસ સર્જરીની અસરકારકતા હોવા છતાં, તે યાદ રાખવું યોગ્ય છે કે આવી કામગીરી ખૂબ ગંભીર છે. તેથી, તે ફક્ત એવા કિસ્સાઓમાં કરવામાં આવે છે જ્યાં સારવારની અન્ય પદ્ધતિઓ મદદ કરતી નથી. બાયપાસ સર્જરી માટે ઘણા વિરોધાભાસી છે. તેમાંના છે:
- હાયપરટેન્શન એન્ટિહાઇપરટેન્સિવ દવાઓ દ્વારા નિયંત્રિત નથી. આ કિસ્સામાં, વેસ્ક્યુલર સર્જરી કાર્ડિયોજેનિક આંચકો, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા સ્ટ્રોક તરફ દોરી શકે છે.
- એડેમેટસ સિન્ડ્રોમ અને સતત ડિસપ્નીઆ સાથે હ્રદયની નિષ્ફળતા.
- અસ્થિર કંઠમાળ પેક્ટોરિસ.
- તીવ્ર હૃદયની નિષ્ફળતા અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન.
- એરોર્ટા, મગજનો વાહિનીઓનો એન્યુરિઝમ.
- પેરોક્સિસ્મલ હ્રદયની લયમાં ખલેલ.
ચેપી રોગો, ત્વચાને નુકસાન, ડાયાબિટીસ મેલીટસના વિઘટનના કિસ્સામાં નીચલા હાથપગના નળીઓનું શંટિંગ હાથ ધરવામાં આવતું નથી. આ કિસ્સાઓમાં, દર્દીની સ્થિતિ સ્થિર થયા પછી ઓપરેશન કરવામાં આવે છે.

શન્ટિંગ તકનીકીઓ
મોટેભાગે, ધમની બાયપાસ સર્જરી કરવામાં આવે છે. આ એ હકીકતને કારણે છે કે આવી પેથોલોજી વધુ સામાન્ય છે. આ ઉપરાંત, વેનિસ નુકસાન સાથે, અન્ય સારવાર પદ્ધતિઓની ભલામણ કરવામાં આવે છે. તેમાંથી બલૂન એન્જીયોપ્લાસ્ટી અને સ્ટેન્ટિંગ શામેલ છે. ધમનીય રક્ત પ્રવાહને પુન restoreસ્થાપિત કરવા માટે શન્ટ તરીકે, જાંઘની સpફેનસ નસનો ઉપયોગ કરો. વિશાળ જખમ વિસ્તાર અથવા જહાજોની અસંતોષકારક સ્થિતિ સાથે, કૃત્રિમ પ્રત્યારોપણનો ઉપયોગ થાય છે. ઓપરેશન માટેની ઘણી તકનીકીઓ છે. તેમાંના છે:
- એરોટો-બાયફેમરલ બાયપાસ સર્જરી. ઇન્ગ્યુનલ પ્રદેશના સ્તરે સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે. Ofપરેશનનો સાર એઓર્ટાના પેટના ભાગ અને ફેમોરલ ધમનીઓ વચ્ચે બાયપાસ એનાસ્ટોમોસીસ બનાવવાનું છે.
- ફેમોરલ પોપલાઇટલ બાયપાસ સર્જરી. નીચલા અંગની બે મોટી ધમની વચ્ચે betweenનાસ્ટોમોસિસ રચાય છે. શન્ટ એ જાંઘના પાયા પર ઉદ્ભવે છે અને ઘૂંટણની સંયુક્ત (સંયુક્તની નીચે અથવા ઉપર) ના વિસ્તારમાં લાવવામાં આવે છે.
- ક્રોસ બાયપાસ એનાસ્ટોમોસિસ બે ફેમોરલ ધમનીઓ વચ્ચે પસાર થાય છે (જમણા પગથી ડાબા નીચલા ભાગ સુધી અથવા aલટું)
- ફેમોરોટિબિયલ શન્ટિંગ વેસ્ક્યુલર કલમ ફેમોરલ અને ટિબિયલ ધમનીઓને જોડે છે.
નીચલા હાથપગના બાયપાસ વાહનો માટેની તકનીક
નીચલા હાથપગના વાહિનીઓને બાયપાસ કરવું એ એક જટિલ કામગીરી છે, જેને સર્જનની ઉચ્ચ વ્યાવસાયીકરણની જરૂર છે. મેનિપ્યુલેશન સામાન્ય એનેસ્થેસીયા હેઠળ કરવામાં આવે છે. ત્વચા અને અંતર્ગત પેશીઓનો કાપ 2 સ્થળોએ હાથ ધરવામાં આવે છે - ધમનીના અસરગ્રસ્ત વિસ્તારની ઉપર અને નીચે. રક્તસ્ત્રાવ અટકાવવા માટે વાસણમાં ક્લેમ્પ્સ લગાવવામાં આવે છે. અસરગ્રસ્ત વિસ્તારનું મૂલ્યાંકન કર્યા પછી, જહાજ પર એક ચીરો બનાવવામાં આવે છે અને શન્ટ એક બાજુ નક્કી કરવામાં આવે છે. આગળ, સ્નાયુઓ અને રજ્જૂ વચ્ચે વેસ્ક્યુલર ફ્લpપ નક્કી કરવામાં આવે છે. આમ, શંટ ધીમે ધીમે બીજા ચીરો (જખમની ઉપર) ની જગ્યાએ લાવવામાં આવે છે અને તેનો અંત નિશ્ચિત છે. તે પછી, સર્જન લોહીના પ્રવાહની સ્થિતિનું મૂલ્યાંકન કરે છે. જ્યારે સફળ ઓપરેશન ધમની ધબકારા શરૂ થાય છે. કેટલાક કિસ્સાઓમાં, ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા પદ્ધતિઓ કરવામાં આવે છે. શસ્ત્રક્રિયામાં અંતિમ પગલું એ tissueંડા પેશીઓ અને ત્વચાને કાપવામાં આવે છે.

પોસ્ટઓપરેટિવ સમયગાળો કેવી રીતે છે?
શસ્ત્રક્રિયા કરાવનાર દર્દીની ઇનપેશન્ટ મોનિટરિંગ ખૂબ જ મહત્વપૂર્ણ છે. ખાસ કરીને જો આ મેનીપ્યુલેશન નીચલા હાથપગના વાહિનીઓને બાયપાસ કરી રહ્યું હોય. સફળ સારવાર સાથેનો પોસ્ટopeપરેટિવ સમયગાળો લગભગ 2 અઠવાડિયા જેટલો હોય છે. 7-10 મી દિવસે સર્જન ટાંકા દૂર કરે છે. જ્યારે દર્દી હોસ્પિટલમાં હોય ત્યારે, સારવારની અસરકારકતાના આકારણી માટે નિદાન પ્રક્રિયાઓ કરવી જરૂરી છે. આ ઉપરાંત, ડ doctorક્ટરને ખાતરી કરવી આવશ્યક છે કે ત્યાં કોઈ પોસ્ટopeપરેટિવ ગૂંચવણો નથી. પહેલેથી જ શસ્ત્રક્રિયા પછીના પ્રથમ દિવસોમાં, standભા રહેવાની ભલામણ કરવામાં આવે છે. બેઠા અને પડેલા સ્થાને, નીચલા અંગો ઉભા રાજ્યમાં નિશ્ચિત હોવા જોઈએ.
પુનoveryપ્રાપ્તિ ભલામણો
નીચલા હાથપગના વાહિનીઓ બંધ કર્યા પછી, લોહીના પ્રવાહની સ્થિતિનું નિરીક્ષણ કરવું જરૂરી છે. આ માટે, દર્દીની સમયાંતરે તપાસ થવી જોઈએ (અલ્ટ્રાસાઉન્ડ અને ડોપ્લર અલ્ટ્રાસાઉન્ડ). આગ્રહણીય:
- ધૂમ્રપાન કરવાનું બંધ કરો.
- થ્રોમ્બોસિસને રોકવા માટે એન્ટિપ્લેટલેટ દવાઓ લો.
- શરીરના વજન પર નજર રાખો. બીએમઆઈમાં વધારા સાથે, એક લિપિડ ઘટાડતો આહાર અને ડ્રગની સારવાર સૂચવવામાં આવે છે.
- દરરોજ ચાલો.
- ખાસ સ્ટોકિંગ્સ (મોજાં) અને પગરખાં પહેરો.
નીચલા હાથપગની વેસ્ક્યુલર બાયપાસ સર્જરી: દર્દીની સમીક્ષાઓ

શસ્ત્રક્રિયા કરાવનારા દર્દીઓની સમીક્ષાઓ મોટે ભાગે હકારાત્મક હોય છે. દર્દીઓમાં દુખાવો, પગમાં સુન્નતામાં ઘટાડો નોંધાયો. જો કે, ઘણા કિસ્સાઓમાં, લોકો થોડા સમય પછી લક્ષણોની પુનરાવર્તનની ફરિયાદ કરે છે. આ પડોશી ધમનીઓ અને નસોને નુકસાનને કારણે છે. તે યાદ રાખવું યોગ્ય છે કે બાયપાસ સર્જરી એથરોસ્ક્લેરોસિસની સારવાર નથી, અને શસ્ત્રક્રિયા પછી વેસ્ક્યુલર નુકસાનનું કારણ અદૃશ્ય થતું નથી. તેથી, થ્રોમ્બોસિસ અને ગેંગ્રેનના વિકાસને ટાળવા માટે, નિવારક પગલાંનું અવલોકન કરવું મહત્વપૂર્ણ છે.
નીચલા હાથપગના બાયપાસ વાહિનીઓ: કામગીરીની મુશ્કેલીઓ
Ofપરેશનની ગૂંચવણોમાં શન્ટમાં લોહીના ગંઠાવાનું નિર્માણ, તીવ્ર હૃદયની નિષ્ફળતા, પલ્મોનરી એમબોલિઝમનો વિકાસ શામેલ છે. પુન recoveryપ્રાપ્તિ અવધિમાં, સિવેન વિસ્તારમાં ઘાની સહાયતા અને તેમાંથી લોહી વહેવું શક્ય છે. Complexપરેશનને જટિલ અને લાંબી (3 કલાક સુધી) માનવામાં આવે છે તે છતાં, મુશ્કેલીઓ ભાગ્યે જ જોવા મળે છે. તેમના વિકાસની આવર્તન આશરે 2% છે.
સર્જિકલ પ્રક્રિયાઓના પ્રકાર
હાલમાં, એથરોસ્ક્લેરોટિક તકતીઓ દૂર કરવા માટે વિવિધ પ્રકારની જટિલતાના સર્જિકલ હસ્તક્ષેપનો ઉપયોગ થાય છે.
જ્યારે એથરોસ્ક્લેરોસિસનું નિદાન થાય છે, ત્યારે દર્દીની વ્યક્તિગત લાક્ષણિકતાઓને ધ્યાનમાં લેતા, સર્જન દ્વારા એક પ્રકારનું અથવા બીજાનું ઓપરેશન સૂચવવામાં આવે છે: વય, વેસ્ક્યુલર બેડને બંધ કરવાની ડિગ્રી, વજન અને અન્ય રોગોની હાજરી.
નીચેની કામગીરીને નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટે સૌથી અસરકારક માનવામાં આવે છે:
- બલૂન એન્જીયોપ્લાસ્ટી.
- નીચલા હાથપગના બાયપાસ ધમનીઓ.
- લેસર પદ્ધતિ.
- એન્ડાર્ટરેક્ટોમી.
શસ્ત્રક્રિયાની દરેક પદ્ધતિને વધુ વિગતવાર ધ્યાનમાં લો.
બલૂન એન્જીયોપ્લાસ્ટી
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટે આ પ્રકારની શસ્ત્રક્રિયા તમને રક્ત પ્રવાહને પુન restoreસ્થાપિત કરવાની, વેસ્ક્યુલર બેડના અવરોધને દૂર કરવાની મંજૂરી આપે છે, જે આખરે દર્દીને પેશીઓ નેક્રોસિસના જોખમ અને અંગવિચ્છેદનની જરૂરિયાતથી બચાવે છે.
ઓપરેશન નીચે મુજબ કરવામાં આવે છે: અસરગ્રસ્ત જહાજના સ્થાનિકીકરણની જગ્યા પર એક નાનો પંચર બનાવવામાં આવે છે. તે પછી, અંતમાં એક બલૂન સાથેનું એક નાનું કેથેટર ધમની પથારીમાં શામેલ કરવામાં આવે છે, કોલેસ્ટરોલ થાપણોથી coveredંકાયેલ છે.
તે પછી, હવા સિલિન્ડરમાં પ્રવાહિત થવાનું શરૂ કરે છે, જેના કારણે તે વિસ્તૃત થાય છે, તે વહાણના સંકુચિત લ્યુમેનને પ્રગટ કરે છે. જો અસર ડ theક્ટરને પૂરતા પ્રમાણમાં ઉચ્ચારવામાં આવતી ન લાગે, તો વેસ્ક્યુલર બેડની સામાન્ય પહોળાઈને પુનર્સ્થાપિત કરવા માટે, વિશિષ્ટ મેટલ ડિવાઇસ અવ્યવસ્થિત વિસ્તારમાં મૂકવામાં આવે છે.
બલૂન એન્જીયોપ્લાસ્ટીની વિવિધ જાતોમાંની એક જટિલ શસ્ત્રક્રિયા છે, જ્યારે inalષધીય રચના સાથે કોટેડ બલૂનનો ઉપયોગ થાય છે. આ પદ્ધતિ ફક્ત ધમનીની પેટન્સીને પુન restoreસ્થાપિત કરવાની મંજૂરી આપે છે, પણ બળતરા પ્રક્રિયાના વિકાસને અટકાવવા માટે, એન્ડોથેલિયલ પેશીઓના પ્રસાર સાથે.
વેસ્ક્યુલર બેડની પુન restoredસ્થાપિત પેટની સ્વરૂપમાં દખલનું પરિણામ ઓછામાં ઓછું 5 વર્ષ ચાલે છે. Afterપરેશન પછી, દર્દીએ વર્ષમાં બે વાર અલ્ટ્રાસાઉન્ડ સ્કેન પ્રક્રિયા કરવી જોઈએ અને વર્ષમાં એકવાર ગણતરી ટોમોગ્રાફી કરવી જોઈએ. આ તમને રક્ત વાહિનીઓની સ્થિતિની બગડતી સમયસર અને સમયસર ઉપચારને વ્યવસ્થિત કરવાની મંજૂરી આપે છે.

બલૂન પ્લાસ્ટિક સર્જરીના ફાયદા:
- નિમ્ન આક્રમકતા: એક મૂત્રનલિકા નાશ પાત્રના ક્ષેત્રમાં પેશીઓના માઇક્રોનેડર દ્વારા પ્રવેશ કરે છે.
- હસ્તક્ષેપ માટે સામાન્ય એનેસ્થેસિયાની આવશ્યકતા નથી, સ્થાનિક નિશ્ચેતન પૂરતું છે.
- પુનoveryપ્રાપ્તિ ઝડપી છે - દર્દીઓને એક દિવસની અંદર ખસેડવાની મંજૂરી છે.
- આવી શસ્ત્રક્રિયા સાથે પેશીઓના ગૂંચવણો અને ચેપનો ખતરો વ્યવહારીક બાકાત છે.
સારા ક્લિનિકમાં આવા ઓપરેશન માટે કેટલો ખર્ચ થઈ શકે છે? સરેરાશ, સ્ટેન્ટ વિના બલૂન પ્લાસ્ટિકની કિંમત લગભગ 80 હજાર રુબેલ્સ હશે.
ધમની બાયપાસ સર્જરી
તે નીચેના નિદાન સાથે દર્શાવવામાં આવ્યું છે:
- એથરોસ્ક્લેરોસિસ ઇલિટેરેન્સ - શસ્ત્રક્રિયા લ્યુમેનના અવરોધને દૂર કરવામાં મદદ કરે છે.
- Lબિટરેટિંગ endન્ડાર્ટેરિટિસ.
- પેરિફેરલ ધમનીય વાહિનીઓનું એન્યુરિઝમ્સ.
- બલૂન પ્લાસ્ટિક અને સ્ટેન્ટિંગના વિરોધાભાસ.
સ્થાનિક અથવા સામાન્ય એનેસ્થેસિયા દર્દીને આપવામાં આવે છે; શર્ટિંગ માટે સબક્યુટેનીયસ ફેમોરલ નસનો ઉપયોગ કરવામાં આવે છે. આ પસંદગી એ હકીકત દ્વારા ન્યાયી છે કે એથરોસ્ક્લેરોટિક તકતીઓ, મોટા જહાજો પગના શિરાવાળા વાસણોમાં પોતે રચાયેલા નથી, તેથી તેઓ શન્ટ તરીકે ઉપયોગ માટે યોગ્ય માનવામાં આવે છે. આ હેતુ માટે કેટલીકવાર કૃત્રિમ સામગ્રીનો ઉપયોગ કરવામાં આવે છે.
ડ doctorક્ટર નાશ પામતી ધમનીના સ્થાને એક ચીરો બનાવે છે, જે પછી બે સ્થળોએ બાળી નાખવામાં આવે છે અને કુદરતી શન્ટ સ્થાપિત થાય છે. આવી કામગીરી સંકુલની શ્રેણીની છે, ફક્ત અનુભવી અને લાયક સર્જનો દ્વારા કરવામાં આવે છે.
હસ્તક્ષેપ પછી, દર્દીને એથરોસ્ક્લેરોસિસની શસ્ત્રક્રિયાની સફળતાને ચકાસવા માટે અલ્ટ્રાસાઉન્ડ સ્કેન અને એન્જીયોગ્રાફિક પરીક્ષા માટે મોકલવામાં આવે છે.

પુનર્વસવાટનો સમયગાળો 2-3 દિવસથી એક અઠવાડિયા સુધી હોઇ શકે છે, પછી દર્દીએ ઘણી ભલામણોનું પાલન કરવું જોઈએ:
- સ્ટેટિન્સ અને એન્ટીકોએગ્યુલન્ટ્સ સાથે નિયમિત ઉપચાર.
- વજન નિયંત્રણ.
- પોષક પ્રતિબંધો.
- ખરાબ ટેવોનો ઇનકાર.
ઓપરેશનનો ખર્ચ તદ્દન isંચો છે, ખાનગી ક્લિનિક્સમાં નીચલા હાથપગની ધમનીઓની બાયપાસ સર્જરીમાં 130 થી 170 હજાર રુબેલ્સનો ખર્ચ થઈ શકે છે.
લેસર ઉપચાર
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટેના સૌથી ઓછા આક્રમક અને પીડારહિત પ્રકારના operationsપરેશનમાં એક. ધમનીઓના અવરોધને દૂર કરવામાં, રક્ત વાહિનીઓની દિવાલોની સ્થિતિને પુનર્સ્થાપિત કરવામાં મદદ કરે છે.
એથરોસ્ક્લેરોટિક તકતીઓ દૂર કરવા માટે ભલામણ કરી છે જે વેસ્ક્યુલર લ્યુમેનને સંપૂર્ણપણે ભરાય છે.
એન્ડોવાસ્ક્યુલર પદ્ધતિ દ્વારા હાથ ધરવામાં આવતી પેશીમાં લેસરની પદ્ધતિમાં ન્યૂનતમ હસ્તક્ષેપ શામેલ છે. આનો અર્થ શું છે: અસરગ્રસ્ત ધમની પંચર થાય છે, એક વિશિષ્ટ ડિવાઇસ, લેસર સેન્સર, રચાયેલા છિદ્ર દ્વારા તેમાં દાખલ કરવામાં આવે છે. મિકેનિઝમ દ્વારા, લેસર બીમ જહાજમાં પ્રવેશ કરે છે, કોલેસ્ટેરોલ થાપણોનો નાશ કરે છે.
હાર્ડવેર નિયંત્રણ હેઠળ રેડિયોલોજીસ્ટની officeફિસમાં હસ્તક્ષેપ હાથ ધરવામાં આવે છે જેથી ઉપકરણની ખોટી નિવેશ અટકાવવામાં આવે.

પ્રક્રિયા પૂર્ણ થયા પછી, કેથેટરને કોલેસ્ટ્રોલ રચનાના અવશેષો સાથે દૂર કરવામાં આવે છે.
સર્જનો અને દર્દીઓની સમીક્ષા મુજબ, લેસર એથરોસ્ક્લેરોસિસ સારવારના ઘણા બધા ફાયદા છે:
- સંપૂર્ણ એનેસ્થેસિયાની જરૂર નથી.
- પુનર્વસન અવધિનો અભાવ - દર્દીને લગભગ તરત જ ખસેડવાની મંજૂરી છે.
- ઘણા contraindication સાથે દખલ થવાની સંભાવના.
- ધમનીવાહિનીના અવરોધને દૂર કરવા, ટૂંકા સમયમાં અંગોને લોહીની સપ્લાયની પુન .સ્થાપના.
- પ્રમાણમાં ઓછી કિંમત - સત્તાવાર માહિતી અનુસાર, એક પ્રક્રિયામાં સરેરાશ 15 હજાર રુબેલ્સનો ખર્ચ થાય છે, જ્યારે સ્ટેન્ટ સ્થાપિત કરતી વખતે, તમારે બીજા 4-5 હજાર ચૂકવવા પડે છે.
એન્ડાર્ટરેક્ટોમી
કોલેસ્ટરોલ તકતીઓને સીધા દૂર કરવા અને અશક્ત લોહીના પ્રવાહની પુનorationસ્થાપના માટે તે એક ખુલ્લી આક્રમક હસ્તક્ષેપ છે.
Beforeપરેશન પહેલાં, દર્દીઓને બળતરા વિરોધી દવાઓ નાબૂદ સાથે જોડાણમાં લોહી પાતળા દવાઓનો કોર્સ સૂચવવામાં આવે છે.
શસ્ત્રક્રિયાના 12 કલાક પહેલાં, દર્દીઓએ ખોરાક અને પ્રવાહી લેવાનું બંધ કરવું જોઈએ.
એથરોસ્ક્લેરોસિસ માટે આ પ્રકારના હસ્તક્ષેપ સુપર સંકુલની શ્રેણી સાથે સંબંધિત છે, તે રોગના ખાસ કરીને અદ્યતન કોર્સ માટે સૂચવવામાં આવે છે.
જો દર્દી પોસ્ટopeપરેટિવ અવધિમાં ડોકટરોની ભલામણોનું પાલન ન કરે, તો રોગના લક્ષણોમાં ફરીથી થવાની સંભાવના, નવા કોલેસ્ટ્રોલ થાપણોનો દેખાવ, વાહિનીઓને ઇસ્કેમિક નુકસાન વધારે છે.
ઓપરેશન ક્રમ
- તકતીઓ દ્વારા અસરગ્રસ્ત ધમનીવાળું વાસણ ચપટી છે. તે પછી, ચામડી પર એક ચીરો બનાવવામાં આવે છે, જેમાં બાહ્ય ધમની બહાર કા .વામાં આવે છે.
- વહાણના અડીને આવેલા ભાગોને કનેક્ટ કરવા માટે બનાવેલા કાપમાં એક શન્ટ સ્થાપિત થયેલ છે.
- પછી ધમની બળતરા કરવામાં આવે છે, તકતીને દૂર કરવા માટેનું એક ખાસ ઉપકરણ ઘામાં દાખલ કરવામાં આવે છે.
- ધમનીની દિવાલ તેના વ્યાસને પુન restoreસ્થાપિત કરવા માટે એક ખાસ પેચ સાથે પૂરક છે.
- શન્ટ દૂર કરવામાં આવી રહી છે.
- રક્ત પરિભ્રમણને પુન isસ્થાપિત કર્યા પછી, ધમની sutured છે, અને હસ્તક્ષેપની જગ્યાએ ડ્રેનેજ ટ્યુબ (એક અથવા વધુ) સ્થાપિત થાય છે.
- ઓપરેશન ખાસ સર્જિકલ સાધનોનો ઉપયોગ કરીને કરવામાં આવે છે: બાયનોક્યુલર મેગ્નિફાયર અને માઇક્રોસ્કોપ.
- રોગના વિકાસની ડિગ્રી અને દર્દીના આરોગ્યની સામાન્ય સ્થિતિના આધારે ઓપરેશનનો સમયગાળો ઘણા કલાકો સુધીનો હોય છે.
પગની ધમનીઓના arંડરટેક્ટોમી સાથે, બે પ્રકારના એનેસ્થેસિયાનો ઉપયોગ થાય છે:
- સંપૂર્ણ - પીડા સંવેદનશીલતાના સંપૂર્ણ અવરોધ માટે. તેમાં patient'sપરેશન દરમિયાન દર્દીની નિંદ્રા શામેલ છે.
- સ્થાનિક - સર્જિકલ પ્રક્રિયાઓના ક્ષેત્રમાં પીડા અવરોધે છે. તે પેન્શનરો, હૃદય અને રુધિરવાહિનીઓના સહવર્તી રોગોવાળા દર્દીઓ, ગંભીર પલ્મોનરી બિમારીઓ માટે સૂચવવામાં આવે છે.
પુનર્વસન
એથરોસ્ક્લેરોસિસની આ પ્રકારની સર્જિકલ સારવાર પછી, પુનર્વસનમાં 1-2 દિવસથી એક અઠવાડિયા સુધીના પ્રમાણભૂત સમયનો સમાવેશ થાય છે, ત્યારબાદ દર્દીને હોસ્પિટલમાંથી રજા આપવામાં આવે છે. પોસ્ટopeપરેટિવ સ્યુચર્સ સાતમા દિવસે દૂર કરવામાં આવે છે.
હસ્તક્ષેપના પ્રકારોમાંથી એક - કેરોટિડ arન્ટર્ટેક્ટોમી - કેરોટિડ ધમનીમાંથી કોલેસ્ટરોલ થાપણોને દૂર કરવા માટે કરવામાં આવે છે. શસ્ત્રક્રિયા પહેલાં, દર્દીઓ ખોપરી ઉપરની ચામડીનો ભાગ હજામત કરે છે, સામાન્ય એનેસ્થેસિયા આપવામાં આવે છે, ધમનીવાળું પાત્ર અલગ કરવામાં આવે છે, તકતી કા removedી નાખવામાં આવે છે, ધમનીની દિવાલ સાફ કરવામાં આવે છે, અને ઘાને કાપી નાખવામાં આવે છે.

શસ્ત્રક્રિયા પછી 1 દિવસ પછી, દર્દીઓને દવા ઉપચાર સૂચવવામાં આવે છે:
- લોહી પાતળા કરવા માટેની દવાઓ: વોરફરીન, ફ્રેગમિન.
- એન્જીયોપ્રોટેક્ટર્સ: ડેટ્રેલેક્સ, એસ્ક્યુસન.
- પેનિસિલિન જૂથના એન્ટીબેક્ટેરિયલ એજન્ટો.
- બળતરા વિરોધી અસરવાળા પેઇનકિલર્સ: આઇબુપ્રોફેન, ઇન્ડોમેથેસિન.