ડાયાબિટીઝ - ડાયાબિટીસનું વિજ્ .ાન
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
જો કોઈ વ્યક્તિ પ્રકાર 1 અથવા ટાઇપ 2 ડાયાબિટીઝથી બીમાર હોય, તો શરીરની આ સ્થિતિ અનેક નિષેધ અને પ્રતિબંધો પૂરી પાડે છે. ઉદાહરણ તરીકે, ઘણા ખોરાકનો ઉપયોગ ખૂબ અનિચ્છનીય છે:
- માખણ પકવવા,
- મીઠી ફળ
- આઈસ્ક્રીમ
- હલવાઈ.
 બ્લડ સુગરનું સામાન્ય સંતુલન જાળવવા માટે, વિશેષ ડાયરી રાખવી મહત્વપૂર્ણ છે જેમાં દરરોજ બધી સેવન કરેલી કેલરી અને કાર્બોહાઇડ્રેટ્સનો રેકોર્ડ રાખવા તેમજ કહેવાતા બ્રેડ એકમોમાં તેનું અનુવાદ કરવું જોઈએ.
બ્લડ સુગરનું સામાન્ય સંતુલન જાળવવા માટે, વિશેષ ડાયરી રાખવી મહત્વપૂર્ણ છે જેમાં દરરોજ બધી સેવન કરેલી કેલરી અને કાર્બોહાઇડ્રેટ્સનો રેકોર્ડ રાખવા તેમજ કહેવાતા બ્રેડ એકમોમાં તેનું અનુવાદ કરવું જોઈએ.
આપણે સખત આહારનું પાલન કરવાનું ભૂલવું ન જોઈએ જે ગ્લુકોઝના વધઘટને અટકાવી શકે.
કેટલાક ડાયાબિટીઝના દર્દીઓ ડેરી ઉત્પાદનોથી સાવચેત હોય છે. દરેક જણ ગાય અને બકરીના દૂધનો ઉપયોગ ખોરાક માટે લેતા નથી, આ ઉત્પાદનથી પોતાને નુકસાન પહોંચાડતા ડરતા હોય છે. ડtorsક્ટરો કહે છે કે દૂધનો ઉપયોગ ખોરાક તરીકે થઈ શકે છે, જો કે, આ સાવધાની રાખવી જોઈએ.
દૂધ નો ઉપયોગ શું છે?
આપણે બધા બાળપણથી જ જાણીએ છીએ કે જેઓ તેમના આરોગ્યની કાળજીપૂર્વક નિરીક્ષણ કરે છે તેમના યોગ્ય પોષણ માટે ડેરી ઉત્પાદનો મહત્વપૂર્ણ છે, અને આ દૂધને ડાયાબિટીઝ તરીકે લઈ શકાય છે કે કેમ તેની માહિતીને લાગુ પડે છે. દૂધના ખોરાકમાં ઘણાં ઉપયોગી પદાર્થો હોય છે જે ડાયાબિટીઝવાળા લોકો માટે જરૂરી છે:
- કેસિન, દૂધની ખાંડ (આ પ્રોટીન લગભગ તમામ આંતરિક અવયવોના કામ માટે જરૂરી છે, ખાસ કરીને જેઓ ડાયાબિટીઝથી પીડાય છે),
- ખનિજ ક્ષાર (ફોસ્ફરસ, આયર્ન, સોડિયમ, મેગ્નેશિયમ, કેલ્શિયમ, પોટેશિયમ),
- વિટામિન (રેટિનોલ, બી વિટામિન),
- ટ્રેસ એલિમેન્ટ્સ (કોપર, જસત, બ્રોમિન, ફ્લોરિન, સિલ્વર, મેંગેનીઝ).
કેવી રીતે ઉપયોગ કરવો?
દૂધ અને તેના પર આધારિત તમામ ઉત્પાદનો એ પ્રકારનો ખોરાક છે જેનો ઉપયોગ ડાયાબિટીઝ સાથે કાળજીપૂર્વક લેવો જોઈએ. કોઈપણ ડેરી ઉત્પાદન અને તેના આધારે તૈયાર કરેલી ડીશ ચરબીયુક્ત સામગ્રીની ઓછામાં ઓછી ટકાવારી સાથે હોવી જોઈએ. જો આપણે આવર્તન વિશે વાત કરીએ, તો પછી દિવસમાં ઓછામાં ઓછું એકવાર દર્દી લો-કેલરી કુટીર ચીઝ, દહીં અથવા કેફિર પરવડી શકે છે.
તે યાદ રાખવું જોઈએ કે પૂરક અને દહીંવાળા દહીંમાં દૂધ કરતાં ઘણી વધુ ખાંડ હોય છે.
 એ નોંધવું જોઇએ કે પ્રતિબંધ હેઠળ, ડાયાબિટીઝના દર્દીઓમાં તાજુ દૂધ હોય છે, કારણ કે તેમાં ઘણા બધા કાર્બોહાઈડ્રેટ હોઈ શકે છે અને બ્લડ સુગરમાં તીવ્ર ઉછાળો લાવી શકે છે.
એ નોંધવું જોઇએ કે પ્રતિબંધ હેઠળ, ડાયાબિટીઝના દર્દીઓમાં તાજુ દૂધ હોય છે, કારણ કે તેમાં ઘણા બધા કાર્બોહાઈડ્રેટ હોઈ શકે છે અને બ્લડ સુગરમાં તીવ્ર ઉછાળો લાવી શકે છે.
આ ઉપરાંત, તે મહત્વનું છે કે કયા પ્રાણીનું દૂધ વપરાય છે. બકરીના દૂધ કરતા ગાયનું દૂધ ઓછું તેલયુક્ત હોય છે. બાદમાં તે અલગ છે કે ડિગ્રેસીંગ પ્રક્રિયા પછી પણ, તેની કેલરી સામગ્રી ધોરણના ઉપલા ચિહ્ન કરતાં વધી શકે છે, પરંતુ સ્વાદુપિંડ સાથે બકરીના દૂધની મંજૂરી છે, ઉદાહરણ તરીકે.
બકરાનું દૂધ પીવાની સંભાવના વિશે ફક્ત કોઈ ડ doctorક્ટર જ નિર્ણય કરી શકે છે. પ્રત્યેક દર્દી માટે એન્ડોક્રિનોલોજિસ્ટ-ડાયાબિટીસના નિષ્ણાંત દરરોજ આવા ખોરાકની ચોક્કસ પરવાનગીની રકમ સ્થાપિત કરશે. ઉત્પાદન ખૂબ ચરબીયુક્ત હોવા છતાં, તે ડેબિટ કરી શકાતું નથી, કારણ કે તે સક્ષમ છે:
- ડાયાબિટીસને જરૂરી પદાર્થોથી સંતુલિત કરો,
- લોહીના કોલેસ્ટરોલને સામાન્ય બનાવવું,
- નોંધપાત્ર રીતે વાયરસ સામે પ્રતિકાર વધારો.
બકરીના દૂધમાં અસંતૃપ્ત ફેટી એસિડ્સ શ્રેષ્ઠ સાંદ્રતામાં હોય છે, જે વાયરલ રોગોનો સામનો કરવામાં મદદ કરે છે.
દૂધ દર
 પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, માત્ર એક ડ doctorક્ટર પૂરતા પ્રમાણમાં દૂધની સ્થાપના કરી શકે છે જે દરરોજ પીવામાં આવે છે. આ ફક્ત દરેક માનવ શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર જ નહીં, પણ રોગની અવગણનાની ડિગ્રી અને તેના માર્ગ પર પણ આધારિત રહેશે.
પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, માત્ર એક ડ doctorક્ટર પૂરતા પ્રમાણમાં દૂધની સ્થાપના કરી શકે છે જે દરરોજ પીવામાં આવે છે. આ ફક્ત દરેક માનવ શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર જ નહીં, પણ રોગની અવગણનાની ડિગ્રી અને તેના માર્ગ પર પણ આધારિત રહેશે.
દૂધનું સેવન કરતી વખતે, તે જાણવું મહત્વપૂર્ણ છે કે આ ઉત્પાદનના દરેક ગ્લાસમાં (250 ગ્રામ) 1 બ્રેડ યુનિટ (XE) હોય છે. આના આધારે, સરેરાશ ડાયાબિટીસ દરરોજ અડધો લિટર (2XE) મલાઈ વગરનું દૂધ પી શકે નહીં.
આ નિયમ દહીં અને કેફિર પર પણ લાગુ પડે છે. શુદ્ધ દૂધ તેના આધારે કેફિર કરતા વધુ લાંબું પચાવવામાં સક્ષમ છે.
ડાયાબિટીઝ શું અભ્યાસ કરે છે?
લોહીમાં શર્કરામાં વધારો અથવા ઘટાડોના વિગતવાર અધ્યયનમાં વિશેષ એન્ડોક્રિનોલોજીનો આ એક વિભાગ છે.
| ડાયાબિટીસનો અભ્યાસ કરવો | રોગવિજ્ developmentાન, રોગનિવારક અભિવ્યક્તિઓ, વય માપદંડના વિકાસની પદ્ધતિઓનો અભ્યાસ |
| બાળકોમાં ડાયાબિટીઝ | તે ડાયાબિટીઝમાં વિશેષ સ્થાન ધરાવે છે, કારણ કે નાની ઉંમરે ડાયાબિટીસ શરીરના કાર્યાત્મક ક્ષમતાઓમાં પરિવર્તન, વિલંબનું કારણ બની શકે છે. પ્રારંભિક તબક્કે નિદાન જીવન માટે સંપૂર્ણ પરિસ્થિતિઓ બનાવે છે |
| સગર્ભા સ્ત્રીઓમાં ડાયાબિટીઝ | સગર્ભાવસ્થાના સમયગાળા દરમિયાન ગુણવત્તા સહાયક મહત્વપૂર્ણ છે. આ સમયે, સખત દેખરેખ અને સગર્ભા માતા માટે યોગ્ય વર્તન અને સારવારની પદ્ધતિ જોખમી જોખમો ઘટાડવા માટે જરૂરી છે |
| કારણો અને ઘટનાના પરિબળો | નોંધપાત્ર રીતે સમસ્યાના મૂળનો અભ્યાસ કરવો, અને ફક્ત "આઇસબર્ગની ટીપ્સ" જ નહીં. કારણભૂત સારવારની દિશા નક્કી કરે છે |
| જટિલતાઓને | ડાયાબિટીઝની પૃષ્ઠભૂમિ પર ગૌણ રોગોનું નિવારણ માનવ જીવનને વધુ સારું બનાવે છે |
| ડાયગ્નોસ્ટિક પદ્ધતિઓ | વૈજ્entistsાનિકોએ ડાયગ્નોસ્ટિક પદ્ધતિઓની વિશાળ શ્રેણી વિકસાવી છે જે અભિવ્યક્તિના પ્રારંભિક તબક્કે રોગને પહેલેથી ઓળખી શકે છે અને કાર્યકારી સંબંધો સ્થાપિત કરી શકે છે. |
| સારવારની પદ્ધતિઓ | દવાના આધુનિક શસ્ત્રાગારમાં, ખાંડને સ્થિર કરવા, હોર્મોન રિપ્લેસમેન્ટ થેરેપી માટે ઘણી અસરકારક દવાઓ છે |
| આહાર અને પોષણની પસંદગી | શરીરની વ્યક્તિગત લાક્ષણિકતાઓ, સાથોસાથ વિકારો, ક્લિનિકલ લક્ષણોના આધારે, દરેક ડાયાબિટીસને વ્યક્તિગત પોષણ કાર્યક્રમની જરૂર હોય છે |
| ડાયાબિટીસ નિવારણ | નિવારક પગલાંનો આધાર તંદુરસ્ત જીવનશૈલી અને યોગ્ય લો-કેલરી ખોરાક છે. જીવનની ગુણવત્તા સુધારવામાં નિવારણ મહત્વનું સ્થાન ધરાવે છે |
ડાયાબિટીઝ વિશે વિડિઓ:
ડાયાબિટોલોજિસ્ટ શું કરે છે?
ડાયાબિટીઝમાં વિશેષજ્ specialist નિષ્ણાંત એ ડાયાબિટોલોજિસ્ટ અથવા એન્ડોક્રિનોલોજિસ્ટ-ડાયાબિટોલોજીસ્ટ છે. તે ડાયગ્નોસ્ટિક અધ્યયનની નિમણૂક, સારવારની યોજનાઓની તૈયારી, વ્યક્તિગત પોષક અને શારીરિક પ્રવૃત્તિની યોજનાઓની પસંદગી અને જીવનશૈલી અને નિવારક પગલાં અંગેની ભલામણોની તૈયારીમાં રોકાયેલ છે. ડાયાબિટીસના નિષ્ણાતનું મુખ્ય લક્ષ્ય એ છે કે રોગનું નિરીક્ષણ કરવું અને ગૂંચવણો અટકાવવી, એટલે કે જીવનની ગુણવત્તા જાળવવી.
ડ doctorક્ટર સાથેની મુલાકાત દર્દીના સર્વેક્ષણથી શરૂ થાય છે:
- ફરિયાદોનો ખુલાસો,
- વારસાગત વલણની સ્પષ્ટતા,
- હાલની લાંબી રોગો
- તીવ્ર પરિસ્થિતિઓની હાજરી
- પ્રથમ લક્ષણોની અવધિ,
- અવધિ અને સંકેતોની તીવ્રતા
- જીવનશૈલી, પોષણ, શારીરિક પ્રવૃત્તિ, તણાવપૂર્ણ ક્ષણોનું સ્પષ્ટતા.
એનામેનેસિસની સંપૂર્ણતા માટે, ડ doctorક્ટર નિદાનના પગલા આપી શકે છે, જેની સૂચિ કોઈ ચોક્કસ પરિસ્થિતિથી બદલાય છે.
ઉપયોગમાં લેવાતી મુખ્ય નિદાન પદ્ધતિઓ આ છે:
ડ Dr.. માલશેવા તરફથી વિડિઓ:
પરીક્ષણોના પરિણામોના આધારે, ડ doctorક્ટર જરૂરી સારવાર પદ્ધતિ પસંદ કરે છે અને વ્યક્તિગત પોષણ યોજના બનાવે છે. કાર્ય અને આરામ, શારીરિક પ્રવૃત્તિના શાસન વિશે ભલામણો આપે છે.
આગળ, ડ doctorક્ટર સારવાર દરમિયાન શરીરના મહત્વપૂર્ણ સંકેતોનું સતત નિરીક્ષણ કરે છે અને, જો જરૂરી હોય તો, ઉપચારને સમાયોજિત કરે છે. જો સારવારની પ્રક્રિયા ચાલુ હોય તો મહિનામાં ઓછામાં ઓછા એક વાર ડાયાબિટીસના નિષ્ણાતની મુલાકાત લેવી જરૂરી છે.
સ્થિરતા અને સુધારણા પછી, વહીવટની આવર્તન ઘટાડી શકાય છે. ડ doctorક્ટરની ફરજોમાં દર્દીને ગંભીર પરિસ્થિતિમાં પોતાને કેવી રીતે મદદ કરવી તે શીખવવાનો સમાવેશ થાય છે.
મોટા શહેરોમાં, ડાયાબિટીઝના દર્દીઓ માટે વિશેષ શાળાઓ છે, જ્યાં સંકુચિત નિષ્ણાતો તેમના દર્દીઓને યોગ્ય પોષણ, જીવનની યોગ્ય રીત અને સંકટ સમયે જરૂરી સહાયની જોગવાઈ કહે છે અને શીખવે છે.
આવી શાળાઓ ડાયાબિટીસના દર્દીઓને રોગના શારીરિક અને નૈતિક પાસાઓનો સામનો કરવામાં, તેમના જીવનમાં સુધારવામાં મદદ કરે છે. પરંતુ દરેક જણ તેની સ્થિતિની જાહેરાત કરવા અને સ્વીકારવા માંગતો નથી. આવા કિસ્સાઓમાં, કેટલાક ડાયાબિટીસના નિષ્ણાતો consultનલાઇન સલાહ લે છે. આધુનિક ગેજેટ્સ દર્દીને વિતાવેલો સમય ઘટાડવાની મંજૂરી આપે છે અને તેમના આરામનો ક્ષેત્ર છોડ્યા વિના જરૂરી ભલામણો અને સૂચનો મેળવે છે.
ડીએમમાં ગંભીર ગૂંચવણો હોય છે, જે ફક્ત જીવનને નોંધપાત્ર રીતે જટિલ કરે છે, પણ ખૂબ જ દુ sadખદ પરિણામો તરફ દોરી શકે છે. તેથી, સમયસર તબીબી સહાય લેવી મહત્વપૂર્ણ છે - જ્યારે રોગના બગડતાને અટકાવવાની હજી પણ એક મોટી તક છે.
સમાવિષ્ટોનું કોષ્ટક
- જેઓ હાર માગતો નથી તેમના માટે એક પુસ્તક
- ભાવાર્થ
- રહસ્ય 1. ડાયાબિટીસનું વિજ્ .ાન
- ગુપ્ત 2. તિબેટીયનનો અનુભવ
પુસ્તકનો આપેલ પ્રારંભિક ટુકડો ડાયાબિટીઝ ન હોય તેવા લોકોના રહસ્યો. ઇન્જેક્શન અને ડ્રગ્સ વિનાનું સામાન્ય જીવન (એસ. જી. ચોયઝિનીમાએવા, 2014) અમારા બુક પાર્ટનર - લિટર કંપની દ્વારા પ્રદાન કરેલ.
ડાયાબિટીસનું વિજ્ .ાન
ડાયાબિટીસના નામ અને સાર વિશે
શબ્દ "ડાયાબિટીઝ" (લેટ. ડાયાબિટીસ મેલીટસ) પ્રથમ, બીજી સદીમાં રહેતા aપમેનિઆના ગ્રીક ચિકિત્સક ડીમેટ્રિઓસ દ્વારા ઉપયોગમાં લેવામાં આવ્યો હતો. બી.સી. ઇ. આ શબ્દ પ્રાચીન ગ્રીક ડાયબેનોનો આવ્યો છે, જેનો અર્થ છે "હું ક્રોસ કરું છું, ક્રોસ કરું છું, પસાર થઈ રહ્યો છું." ડિમેટ્રિઓસ ડાયાબિટીઝને રોગવિજ્ .ાનવિષયક સ્થિતિ માનતા હતા જેમાં શરીર પ્રવાહી જાળવવાની ક્ષમતા ગુમાવે છે (ડાયાબિટીસના મુખ્ય લક્ષણોમાંનું એક પોલ્યુરિયા છે, પેશાબનું વધુ પડતું ઉત્પાદન).
ડાયાબિટીસનું પ્રથમ ક્લિનિકલ વર્ણન રોમન ચિકિત્સક એરેટિયસ અથવા કેપ્પાડોસિયાના એરેટિયસ દ્વારા આપવામાં આવ્યું હતું, જેનું મૃત્યુ લગભગ 138 એ.ડી. ઇ. તેમણે ડmetમેટ્રિઓસ શબ્દને તબીબી પ્રેક્ટિસમાં રજૂ કર્યો અને વર્ણવેલ પ્રકાર I ડાયાબિટીસ, જેમાં દર્દીઓ ખૂબ વજન ગુમાવે છે, ઘણું પીવે છે અને ઘણીવાર પેશાબ કરે છે, જાણે કે પ્રવાહી તેમના શરીરમાંથી ઝડપથી પ્રવાહમાં પસાર થાય છે.
Teરેટિયસે લખ્યું: “ડાયાબિટીઝ એ ભયંકર વેદના છે, પુરુષોમાં તે સામાન્ય નથી, માંસ અને અંગને પેશાબમાં ઓગાળી દે છે. દર્દીઓ, બંધ કર્યા વિના, ખુલ્લા પાણીના પાઈપો દ્વારા, સતત પ્રવાહમાં પાણી ઉત્સર્જન કરે છે. જીવન ટૂંકા, અપ્રિય અને દુ painfulખદાયક છે, તરસ ત્રાસદાયક છે, પ્રવાહીનું સેવન અતિશય છે અને વધારે ડાયાબિટીઝને કારણે પેશાબની વિશાળ માત્રામાં પ્રમાણસર નથી. પ્રવાહીના સેવન અને પેશાબના આઉટપુટથી તેમને કંઇપણ રોકી શકશે નહીં. જો ટૂંકા સમય માટે તેઓ પ્રવાહી લેવાનો ઇનકાર કરે છે, તો તેઓ તેમના મોંને સૂકવે છે, તેમની ત્વચા અને મ્યુકોસ મેમ્બ્રેન સુકાઈ જાય છે, દર્દીઓ ઉબકા અનુભવે છે, તેઓ ઉત્સાહિત થાય છે અને ટૂંકા ગાળામાં મરી જાય છે. "
ડાયાબિટીઝનું નીચેનું વર્ણન પ્રખ્યાત રોમન ચિકિત્સક ગેલેન (130-200) દ્વારા, એક ઉત્કૃષ્ટ વ્યવસાયી અને સિદ્ધાંતશાસ્ત્ર દ્વારા પ્રદાન કરવામાં આવ્યું છે. તેણે પેરગામમ (એશિયા માઇનોર) માં તેની તબીબી કારકીર્દિની શરૂઆત કરી, જ્યાં તે ગ્લેડીયેટર્સના ડોક્ટર હતા, ત્યારબાદ 161 માં તેઓ રોમમાં સ્થળાંતર થયા, ક્લાઉડીયસ ગાલેન તરીકે જાણીતા બન્યા અને કોર્ટના ચિકિત્સકનું પદ સંભાળ્યું: તેમણે માર્કસ ureરેલિયસ, લ્યુશિયસ વેરા અને કmodમોડસની સારવાર કરી. ગેલને સો કરતાં વધુ તબીબી નિબંધો લખ્યા જેમાં તેમણે શરીરરચના અને શરીરવિજ્ .ાન, સ્વચ્છતા અને આહાર, વિવિધ રોગવિજ્ .ાન અને રોગોના પ્રશ્નો ધ્યાનમાં લીધા. તેમનું માનવું હતું કે ડાયાબિટીસ કિડનીના એટોની (ક્ષતિગ્રસ્ત કાર્ય) સાથે સંકળાયેલ છે અને આ રોગને "ડાયેરીયા યુરોનોસિસ" (લેટ. ડાયેરીઆ યુરીનોસા - "પેશાબની ઝાડા") કહે છે.
મહાન પર્શિયન હીલર એવિસેન્ના (અબુ અલી ઇબ્ને સિના, 980-1037), જેમણે 1024 માં "કેનન Canફ મેડિસિન" બનાવ્યો, જેનો આખા યુરોપએ અભ્યાસ કર્યો હતો, નોંધ્યું હતું કે "ડાયાબિટીસ એ એક ખરાબ રોગ છે, કેટલીકવાર તે થાક અને શુષ્કતા તરફ દોરી જાય છે. , કારણ કે તે શરીરમાંથી ઘણો પ્રવાહી ખેંચે છે અને પીવાના પાણીથી વધારે પ્રમાણમાં ભેજ મેળવવામાં રોકે છે. કારણ કિડનીની સ્થિતિ છે. ”
મધ્ય યુગના અંતમાં, પ્રખ્યાત ચિકિત્સક પેરાસેલ્સસે ડાયાબિટીસ (1493-1541) વિશે લખ્યું હતું. તે માનતો હતો કે ડાયાબિટીસ એ આખા શરીરનો રોગ છે, તે શરીરમાં ક્ષારની રચનાના ઉલ્લંઘન પર આધારિત છે, જેનાથી કિડની બળતરા થાય છે અને તેમની પ્રવૃત્તિમાં વધારો થાય છે.
1675 માં, ઇંગ્લિશ ચિકિત્સક થોમસ વિલિસ (1621–1675) એ બતાવ્યું કે પોલીયુરીયા (પેશાબમાં વધારો થવાથી) તે "મીઠાઇ" અથવા કદાચ "સ્વાદહીન" હોઈ શકે છે. પ્રથમ કિસ્સામાં, તેમણે મેલીટસ શબ્દને ડાયાબિટીસ (લેટિન ડાયાબિટીસ) શબ્દમાં ઉમેર્યો, જેનો લેટિનમાં અર્થ છે "મધ જેવા મીઠા" (લેટિન ડાયાબિટીસ મેલીટસ), અને બીજામાં - "ઇનિસિડસ", જેનો અર્થ છે "સ્વાદહીન". ઇન્સિડિડ ડાયાબિટીસને ઇન્સીપિડ કહેવામાં આવતું હતું - એક પેથોલોજી ક્યાં તો કિડની રોગ (નેફ્રોજેનિક ડાયાબિટીસ ઇંસિપિડસ) દ્વારા અથવા કફોત્પાદક ગ્રંથિ (ન્યુરોહાઇફોફિસિસ) ના રોગ દ્વારા થાય છે અને ક્ષતિગ્રસ્ત સ્ત્રાવ અથવા એન્ટિડ્યુરેટિક હોર્મોનની જૈવિક ક્રિયા દ્વારા વર્ગીકૃત થયેલ છે.
ઇંગ્લિશ ડ doctorક્ટર મેથ્યુ ડોબ્સન (1731–1784) એ સાબિત કર્યું કે ડાયાબિટીઝના દર્દીઓના પેશાબ અને લોહીનો મધુર સ્વાદ ઉચ્ચ ખાંડની માત્રાને કારણે થાય છે. પ્રાચીન ભારતીયોએ નોંધ્યું છે કે ડાયાબિટીઝના દર્દીઓના પેશાબ કીડીઓને આકર્ષે છે અને આ રોગને “મીઠી પેશાબની બિમારી” કહે છે. કોરિયન, ચાઇનીઝ અને જાપાની પ્રતિરૂપ સમાન શબ્દો સમાન આદર્શગ્રામ પર આધારિત છે અને તેનો અર્થ "મીઠી પેશાબની બિમારી."
ભવિષ્યમાં, આપણા સમય સુધી, પ્રાચીન નામના ડાયાબિટીઝ આ રોગની પાછળ સાચવવામાં આવ્યા હતા.
ડાયાબિટીઝના સામાન્ય કારણો
તિબેટીયન દવાના દ્રષ્ટિકોણથી, ડાયાબિટીઝનું કારણ સ્પષ્ટ છે અને શરીરની "અગ્નિ અથવા મહત્વપૂર્ણ હૂંફ" ની એક દિશામાં અથવા બીજી દિશામાં અસંતુલન તરફ આવે છે. વૈજ્ .ાનિક દવામાં, આ રોગની ઇટીઓલોજી એટલી સફળ નથી. ડાયાબિટીઝ ઘણા કારણો, સહવર્તી પરિબળોને આભારી છે, સામાન્ય રીતે, તે મેટાબોલિક સિન્ડ્રોમ પર આવે છે. આ તમામ અભિવ્યક્તિ બાયોકેમિકલ સ્તરે છે. પરંતુ બંને પ્રકારના ડાયાબિટીઝનું મુખ્ય કારણ સૂક્ષ્મ બાબતોના સ્તરે રહેલું છે અને તે ધ્યાનમાં લેવામાં આવતું જ નથી.
XIX સદીના મધ્યમાં, એન્ડોક્રિનોલોજી દેખાઈ - અંતocસ્ત્રાવી ગ્રંથીઓનું વિજ્ .ાન, પરંતુ તે ડાયાબિટીઝ શું છે અને, સૌથી અગત્યનું, તેની સારવાર કેવી રીતે કરવી તે વિશે સ્પષ્ટ માપદંડ આપ્યું નથી કે જેથી વ્યક્તિ સ્વસ્થ રહે.
ડાયાબિટીઝ રોગોના જૂથ તરીકે જોવામાં આવે છે જે અસર કરે છે કે શરીર કેવી રીતે ગ્લુકોઝ (બ્લડ સુગર) નો ઉપયોગ કરે છે. આ ખાંડ સ્વાસ્થ્ય માટે મહત્વપૂર્ણ છે, કારણ કે સૂચવ્યા મુજબ, તે energyર્જાનો મુખ્ય સ્રોત છે.
પાશ્ચાત્ય દવાઓની દ્રષ્ટિએ ડાયાબિટીસનું કારણ શું છે? દુર્ભાગ્યે, ત્યાં કોઈ જવાબો નથી. વિશ્વસનીયતાના વિવિધ ડિગ્રી સાથે અલગ પૂર્વધારણાઓ છે. જોખમનાં અનેક પરિબળો દર્શાવી શકાય છે. ડાયાબિટીસ આનુવંશિક ખામીને કારણે થાય છે તેવું હંમેશા સૂચવવામાં આવે છે. ફક્ત એક જ વસ્તુ નિશ્ચિતપણે સ્થાપિત કરવામાં આવી છે: ડાયાબિટીસ ફ્લૂ અથવા ક્ષય રોગ જેવા સંક્રમિત થઈ શકતા નથી.
સામાન્ય રીતે, ગ્લુકોઝ ઇન્સ્યુલિનના પ્રભાવ હેઠળ કોષોમાં પ્રવેશ કરવો જોઈએ - એક ખાસ હોર્મોન. ઇન્સ્યુલિન એક પ્રકારની ચાવીની ભૂમિકા ભજવે છે જે ગ્લુકોઝ કોષોમાં પસાર થવા દેવા માટે માઇક્રોસ્કોપિક દરવાજા ખોલે છે. પરંતુ ડાયાબિટીઝ સાથે, આ પ્રક્રિયા ખોરવાઈ છે. કોષોને પહોંચાડવાને બદલે, ગ્લુકોઝ લોહીના પ્રવાહમાં એકઠા થાય છે અને પછી પેશાબમાં વિસર્જન કરે છે. આ કાં તો થાય છે કારણ કે શરીર પૂરતું ઇન્સ્યુલિન હોર્મોન (પ્રકાર I) ઉત્પન્ન કરતું નથી, સ્વાદુપિંડ (જે પૂર્વીય દવાઓમાં બરોળ સમાન હોય છે) ઇન્સ્યુલિનની જરૂરી માત્રાને સ્ત્રાવ કરવામાં સક્ષમ નથી, અથવા કારણ કે કોષો ઇન્સ્યુલિન (પ્રકાર II) નો યોગ્ય પ્રતિક્રિયા આપતા નથી, કારણ કે યોગ્ય ગુણવત્તાનું હોર્મોન ઉત્પન્ન થતું નથી.
તેથી, "ખાંડની અસંયમ" ના દાખલાને "હાઈ બ્લડ સુગર" ના દાખલાની તરફેણમાં છોડી દેવાયો. ઉપચારની અસરકારકતાના નિદાન અને મૂલ્યાંકન માટે આજે તે મુખ્ય અને એકમાત્ર સાધન છે. તે જ સમયે, ડાયાબિટીઝ વિશેનું આધુનિક દાખલો હાઈ બ્લડ સુગરની હકીકત સુધી મર્યાદિત નથી. તદુપરાંત, તે કહેવું સલામત છે કે ફોર્મ્યુલા "હાઈ બ્લડ સુગર" ડાયાબિટીસ મેલિટસના વૈજ્ .ાનિક દાખલાઓના ઇતિહાસને સમાપ્ત કરે છે, જે પ્રવાહીમાં ગ્લુકોઝની સાંદ્રતા વિશેના વિચારોને ઘટાડવામાં આવે છે.
તેથી, એક તરફ ડાયાબિટીસનું કારણ લોહીમાં ખાંડ (ગ્લુકોઝ) નો વધારો હતો અને બીજી તરફ ઇન્સ્યુલિનની ઉણપ ધીરે ધીરે પકડવાનું શરૂ કર્યું હતું.
હાઈ બ્લડ સુગર.ગ્લુકોઝની સાંદ્રતાને માત્ર પેશાબમાં જ નહીં, પરંતુ લોહીના સીરમમાં પણ નક્કી કરવાની તકનીકી ક્ષમતાના આગમનથી, તે બહાર આવ્યું છે કે મોટાભાગના દર્દીઓમાં, પ્રથમ રક્તમાં શર્કરાનો વધારો પેશાબમાં તેની તપાસની ખાતરી આપતો નથી. લોહીમાં ગ્લુકોઝની સાંદ્રતામાં વધુ વધારો કિડની (લગભગ 10 એમએમઓએલ / એલ) ની થ્રેશોલ્ડ મૂલ્ય કરતાં વધી જાય છે - ગ્લુકોસુરિયા વિકસે છે: પેશાબમાં ખાંડ પણ મળી આવે છે.
ડાયાબિટીઝના કારણો અંગેના ખુલાસાને ફરીથી બદલવું પડ્યું, કારણ કે તે બહાર આવ્યું છે કે કિડની દ્વારા ખાંડની રીટેન્શનની પદ્ધતિ તૂટી નથી, જેનો અર્થ છે કે ત્યાં કોઈ "સુગર અસંયમ" નથી.
તે જ સમયે, અગાઉના સમજૂતી નવી રોગવિજ્ .ાનવિષયક સ્થિતિ "સંપર્ક" કરી, કહેવાતા "રેનલ ડાયાબિટીસ": લોહીમાં ગ્લુકોઝ માટે રેનલ થ્રેશોલ્ડ ઘટાડવું (લોહીમાં ખાંડના સામાન્ય સ્તરે પેશાબમાં ખાંડની તપાસ). આમ, ડાયાબિટીસ ઇન્સિપિડસના કિસ્સામાં, જૂની દાખલો સંપૂર્ણપણે જુદી જુદી પેથોલોજીકલ સ્થિતિ માટે યોગ્ય હોવાનું બહાર આવ્યું છે.
ઇન્સ્યુલિનની ઉણપ. ઘણી શોધથી ઇન્સ્યુલિનની ઉણપ તરીકે ડાયાબિટીઝના કારણોનું એક નવું દાખલો ઉભરી આવ્યો છે. 1889 માં, જોસેફ વોન મેહરીંગ અને scસ્કર મિંકોવસ્કીએ બતાવ્યું કે સ્વાદુપિંડને દૂર કર્યા પછી, કૂતરો ડાયાબિટીઝના લક્ષણોમાં વિકાસ કરે છે. અને 1910 માં સર એડવર્ડ આલ્બર્ટ શાર પેઇ-સ્કેફેરે સૂચવ્યું હતું કે સ્વાદુપિંડમાં લgerન્ગેરહન્સના ટાપુઓ દ્વારા છુપાયેલા કેમિકલની iencyણપને કારણે ડાયાબિટીઝ થયો હતો. તેણે આ પદાર્થને ઇન્સ્યુલિન તરીકે ઓળખાવ્યો, લેટિન ઇન્સ્યુલા - "ટાપુ" માંથી. સ્વાદુપિંડના અંતocસ્ત્રાવી કાર્ય અને ડાયાબિટીસના વિકાસમાં ઇન્સ્યુલિનની ભૂમિકાની પુષ્ટિ 1921 માં ફ્રેડરિક બન્ટિંગ અને ચાર્લ્સ હર્બર્ટ બેસ્ટ દ્વારા કરવામાં આવી હતી. તેઓએ વોન મેહરીંગ અને મિંકોવ્સ્કીના પ્રયોગોનું પુનરાવર્તન કર્યું, જેમાં બતાવવામાં આવ્યું કે તંદુરસ્ત કૂતરાઓમાંથી લેન્જરહેન્સના ટાપુઓનો અર્ક કા removedીને દૂર કરેલા સ્વાદુપિંડવાળા કૂતરાઓમાં ડાયાબિટીઝના લક્ષણોને દૂર કરી શકાય છે.
પ્રથમ વખત, ઇન્સ્યુલિનનો ઉપયોગ લોકોની સારવાર માટે 1922 માં કરવામાં આવ્યો હતો. બન્ટિંગ, બેસ્ટ અને તેમના કર્મચારીઓ (ખાસ કરીને રસાયણશાસ્ત્રી કોલિપ) પશુઓના સ્વાદુપિંડથી અલગ થયેલા ઇન્સ્યુલિનને શુદ્ધ કરે છે અને પ્રયોગમાં સ્વૈચ્છિક સહભાગીઓને રજૂ કરે છે. ટોરોન્ટો યુનિવર્સિટી ખાતે પરીક્ષણો હાથ ધરવામાં આવ્યા હતા, પ્રયોગો માટેના પ્રયોગશાળા પ્રાણીઓ અને સાધનો જ્હોન મેક્લેઓડ દ્વારા આપવામાં આવ્યા હતા. આ શોધ માટે, 1923 માં વૈજ્ .ાનિકોને દવામાં નોબેલ પુરસ્કાર મળ્યો હતો. આનાથી ઇન્સ્યુલિનના ઉત્પાદનમાં અને ડાયાબિટીઝની સારવાર માટે તેના ઉપયોગને વેગ મળ્યો.
જો કે, લોહીમાં ઇન્સ્યુલિનની માત્રાને માપવાની એક પદ્ધતિ વિકસિત થતાં જ, તે બહાર આવ્યું કે ડાયાબિટીઝવાળા ઘણા દર્દીઓમાં, આ હોર્મોનની સાંદ્રતા માત્ર ઓછી થઈ નથી, પણ નોંધપાત્ર વધારો થયો છે.
1936 માં સર હેરોલ્ડ પર્સિવલ હિમ્સવર્થે એક કૃતિ પ્રકાશિત કરી જેમાં પ્રથમ પ્રકાર અને ટાઇપ II ડાયાબિટીસને પ્રથમ અલગ રોગો તરીકે ઓળખવામાં આવ્યા હતા. આણે ડાયાબિટીસની વિભાવનાને ફરીથી બદલી, તેને બે પ્રકારમાં વહેંચી - સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ (પ્રકાર I) અને સંબંધિત ઇન્સ્યુલિનની ઉણપ (પ્રકાર II) સાથે. પરિણામે, પ્રારંભિક "ડાયાબિટીસ" સિન્ડ્રોમમાં ફેરવાઈ જે ઓછામાં ઓછી બે રોગો સાથે વિકસે છે.
તેથી, વૈજ્ scientistsાનિકોના જણાવ્યા અનુસાર, ડાયાબિટીઝના અનેક કારણો છે. દુર્લભ કિસ્સાઓમાં, કેટલીક આંતરસ્ત્રાવીય વિકૃતિઓ ડાયાબિટીસ તરફ દોરી જાય છે, કેટલીક વખત તે સ્વાદુપિંડના નુકસાનને કારણે થાય છે જે અમુક દવાઓનો ઉપયોગ કર્યા પછી અથવા લાંબા સમય સુધી દારૂના દુરૂપયોગના પરિણામે થાય છે. ઘણા નિષ્ણાતો માને છે કે ઇન્સ્યુલિન ઉત્પન્ન કરનારા સ્વાદુપિંડના બીટા કોષોને વાયરલ નુકસાન સાથે પ્રકાર 1 ડાયાબિટીસ થઈ શકે છે. જવાબમાં, રોગપ્રતિકારક શક્તિ એન્ટીબોડીઝ ઉત્પન્ન કરે છે જેને ઇન્સ્યુલર એન્ટિબોડીઝ કહેવામાં આવે છે.
પરંતુ તે કારણો કે જે ચોક્કસપણે નિર્ધારિત છે તે સંપૂર્ણ નથી. ઉદાહરણ તરીકે, દર 20% વધારે વજન ટાઇપ -2 ડાયાબિટીઝ થવાનું જોખમ વધારે છે. લગભગ તમામ કેસોમાં, વજન ઘટાડવું અને નોંધપાત્ર શારીરિક પ્રવૃત્તિ રક્ત ખાંડના સ્તરને સામાન્ય બનાવી શકે છે. તે જ સમયે, મેદસ્વી પ્રત્યેક, ગંભીર સ્વરૂપમાં પણ, ડાયાબિટીઝથી બીમાર નથી.
તેમ છતાં, તાજેતરના દાયકાઓમાં ડાયાબિટીઝમાં નોંધપાત્ર પ્રગતિ હોવા છતાં, રોગનું નિદાન હજી કાર્બોહાઇડ્રેટ મેટાબોલિઝમ પરિમાણોના અભ્યાસ પર આધારિત છે: બ્લડ સુગર અને ઇન્સ્યુલિનનું સ્તર નક્કી.
ડાયાબિટીઝનું સાચું કારણ રહસ્ય રહે છે.
તે જ સમયે, તે "ટ્રિગર્સ" ને ધ્યાનમાં રાખો જે ડાયાબિટીસને ઉત્તેજીત કરી શકે છે. ખાંડ અને મીઠાઈનો પ્રેમ તેમાંથી સૌથી મહત્વપૂર્ણ નથી. ઘણા જોખમ પરિબળોના જોડાણથી ડાયાબિટીઝની સંભાવના વધે છે: મેદસ્વી દર્દી માટે, ઘણીવાર વાયરલ ચેપથી પીડાય છે, આ સંભાવના લગભગ આનુવંશિકતાના ભારવાળા લોકો જેટલી જ છે. તેથી જોખમમાં રહેલા બધાએ જાગ્રત રહેવું જોઈએ. નવેમ્બરથી માર્ચ દરમિયાન તમારી સ્થિતિ પર ખાસ ધ્યાન આપવું જોઈએ, કારણ કે આ સમયગાળામાં ડાયાબિટીસના મોટાભાગના કેસો થાય છે. પરિસ્થિતિ એ હકીકત દ્વારા જટીલ છે કે આ સમયગાળા દરમિયાન વાયરલ ચેપ માટે કોઈપણ બગાડ ભૂલથી થઈ શકે છે.
ડાયાબિટીઝ માટેની સંબંધિત શરતો
1. આનુવંશિકતા. જેમના માતાપિતા અથવા નજીકના સંબંધીઓ આ બિમારીથી પહેલાથી માંદા છે તેમનામાં પ્રકાર 1 અથવા ટાઇપ 2 ડાયાબિટીસ શોધવાની સંભાવના નોંધપાત્ર રીતે વધારે છે.
નિષ્કર્ષ સ્પષ્ટ છે: ડોકટરો સંખ્યા પર સંમત ન થઈ શકે તે હકીકત હોવા છતાં, વારસાગત વલણ અસ્તિત્વમાં છે.
બધા નિષ્ણાતો કહે છે કે આનુવંશિકતા ઉપલબ્ધ છે. માંદગીની ટકાવારી સંભાવના સંબંધીઓની નિકટતા પર આધારિત છે. જો માતાપિતા, બહેન અથવા ભાઈમાંથી કોઈ બીમાર હતો અથવા ડાયાબિટીઝથી પીડાતો હતો, તો પછી તેમના સંબંધી માટે આ બિમારી શોધવાનું જોખમ વધે છે. ટાઇપ II ડાયાબિટીઝ મેલીટસથી પીડાતા બાળકોની સંભાવના 98% સુધી પહોંચે છે જો બંને માતાપિતા ડાયાબિટીસના પ્રકાર છે, જેમાં પ્રકાર 1 છે - 70% સુધી.
કેટલાક વૈજ્ .ાનિકો, જોકે, એવી દલીલ કરે છે કે ડાયાબિટીઝના પ્રકારને ધ્યાનમાં લીધા વગર પેરેંટલ માંદગીના કિસ્સામાં અનુક્રમે 30 થી 60% રોગની સંભાવના રહેશે.
2. વધુ વજન (સ્થૂળતા). ડાયાબિટીઝનો બીજો પરિબળ. પરંતુ આ કિસ્સામાં, વ્યક્તિ આ પરિબળને નિયંત્રિત કરી શકે છે: જો તે ડાયાબિટીઝથી ડરતો હોય, તો પછી તે તંદુરસ્ત જીવનશૈલી તરફ વળે છે, તેના મેનૂ અને વજનને નિયંત્રિત કરે છે.
ડાયાબિટીઝ માટે વધુ વજન એ સૌથી ગંભીર જોખમનું પરિબળ છે. પ્રકાર II ડાયાબિટીસવાળા દસ દર્દીઓમાંથી આઠ વજન વધારે છે.
ઘણા, દેખીતી રીતે રોગના નામ પર ધ્યાન કેન્દ્રિત કરતા, માને છે કે ડાયાબિટીઝનું મુખ્ય કારણ ખોરાક છે, કે તેઓ મીઠા દાંતથી બીમાર પડે છે, જેણે ચામાં પાંચ ચમચી ખાંડ નાખ્યું છે અને તેને મીઠાઈઓ અને પેસ્ટ્રીઝ સાથે જામ કર્યું છે. આમાં થોડીક સત્યતા છે, જો ફક્ત આ અર્થમાં કે આવી ખાવાની ટેવવાળા વ્યક્તિનું વજન વધારે હોવું જરૂરી છે. અને એ હકીકત છે કે મેદસ્વીપણા ડાયાબિટીઝને ઉશ્કેરે છે તે એકદમ સચોટ સાબિત થયું છે. આપણે ભૂલવું ન જોઈએ કે ડાયાબિટીઝના દર્દીઓની સંખ્યા વધી રહી છે, તે યોગ્ય રીતે "સંસ્કૃતિના રોગો" ને આભારી છે.
જાડા ચરબીનું સ્તર, ઇન્સ્યુલિન માટે શરીરના કોષો વધુ પ્રતિરોધક હોય છે. હકીકતમાં, મેદસ્વીપણા અને ડાયાબિટીસ વચ્ચેની કડી રેઝિસ્ટિનમાં વ્યક્ત કરી શકાય છે, સ્નાયુઓમાં જોવા મળતું હોર્મોન જે કોષોને ઇન્સ્યુલિનનો પ્રતિકાર કરે છે. અને આ એક વ્યક્તિનું વજન કેટલું છે તેના પર પણ નિર્ભર નથી, પણ તેનું વજન કેવી રીતે વહેંચવામાં આવે છે. પેટની આજુબાજુ, શરીરના ઉપરના ભાગમાં કેન્દ્રિત ચરબી વ્યક્તિને જોખમમાં મૂકે છે.
વ્યક્તિમાં જેટલું સ્નાયુ હોય છે, તેના લોહીમાં ગ્લુકોઝ વધારે રહે છે.
3. બેઠાડુ જીવનશૈલી. તમે જેટલા ઓછા શારીરિક રીતે સક્રિય છો, ડાયાબિટીઝ થવાનું જોખમ વધારે છે. કરવાનું કંઈ નથી. શારીરિક શિક્ષણ સામાન્ય વજન જાળવવામાં, ગ્લુકોઝનું સેવન કરવા, કોષોને ઇન્સ્યુલિન પ્રત્યે વધુ સંવેદનશીલ બનાવે છે, લોહીનો પ્રવાહ વધે છે અને નાના રક્ત વાહિનીઓમાં પણ પરિભ્રમણ સુધારે છે. વ્યાયામ સ્નાયુ સમૂહ બનાવવા માટે પણ મદદ કરે છે. આ મહત્વપૂર્ણ છે કારણ કે મોટાભાગના ગ્લુકોઝ સ્નાયુઓમાં સમાઈ જાય છે.
4. ઉંમર. પ્રકાર II ડાયાબિટીઝ થવાનું જોખમ વય સાથે વધે છે - ખાસ કરીને 45 વર્ષ પછી. આ મોટે ભાગે થાય છે કારણ કે સમય જતાં, લોકો ઓછી ખસેડે છે, સ્નાયુ સમૂહ ગુમાવે છે, અને ચરબી વધે છે.
સુગર, લોહીમાં રહેલી તેની સામગ્રીમાં પુખ્તાવસ્થામાં વધુ ધ્યાન આપવાની જરૂર છે. પરંતુ વધુને વધુ વખત યુવાન લોકો બીમાર પડે છે - ત્રીસ અને ચાલીસ બંને.
5. રેસ. ડાયાબિટીઝનું નિદાન વિશ્વની લગભગ 6% વસ્તીમાં થાય છે. હજી સુધી સ્પષ્ટતા ન કરવાના કારણોસર, કોઈ ચોક્કસ જાતિના લોકોને અન્ય કરતા વધુ જોખમ રહેલું છે.
બધા એરિઝોનાના મૂળ અમેરિકન પુખ્ત વયનામાં બીજા પ્રકારનું ડાયાબિટીસ છે, જે વિશ્વમાં સૌથી વધુ છે. વેનેઝુએલામાં - 4%, અને નોંધાયેલા દર્દીઓની સૌથી ઓછી સંખ્યા ચિલીમાં જોવા મળી હતી, તે 1.8% હતી.
રસપ્રદ વાત એ છે કે, ફિનલેન્ડ અને સ્વીડન જેવા ગોરા અમેરિકનો અને યુરોપિયન દેશોના રહેવાસીઓમાં પ્રકાર 1 ડાયાબિટીસ વધુ જોવા મળે છે. યુનાઇટેડ સ્ટેટ્સમાં, કેસની સંખ્યા 10% હતી.
મોંગોલoidઇડ જાતિમાં, પ્રકાર II ડાયાબિટીસ સૌથી સામાન્ય છે, તેથી મોંગોલoidઇડ જાતિના લોકોમાં 40% થી વધુ વસ્તીના 20% લોકો પ્રકાર II ડાયાબિટીઝથી પીડાય છે. મંગોલoidઇડની જાતિ સાથે જોડાયેલો ડાયાબિટીક નેફ્રોપથી અને કોરોનરી હાર્ટ ડિસીઝ થવાનું જોખમ વધારે છે, પરંતુ ડાયાબિટીક ફુટ સિંડ્રોમનું જોખમ ઘટાડે છે. 2000 ના ડેટા અનુસાર, સૌથી વધુ દર્દીઓ હોંગકોંગમાં જોવા મળ્યા હતા, તેઓની વસ્તીમાં 12% હિસ્સો છે.
40 વર્ષથી વધુ ઉંમરની કાળી જાતિના લોકોમાં, ડાયાબિટીઝના દર્દીઓનું પ્રમાણ 17% છે. ગૂંચવણોમાં, તે ઘણી વખત ગંભીર, નબળી સારવાર યોગ્ય ધમની હાયપરટેન્શન અને સગર્ભાવસ્થા ડાયાબિટીસના વધુ વારંવાર વિકાસ દ્વારા વર્ગીકૃત થયેલ છે.
6. સ્વાદુપિંડના રોગો (બરોળ) - ડાયાબિટીઝનું છઠ્ઠું મહત્વનું કારણ. ડાયાબિટીઝના તમામ કેસોમાંથી એકથી બે ટકા એ માંદગી અથવા દવાઓના પરિણામ છે જે ઇન્સ્યુલિનની ક્રિયામાં દખલ કરે છે. આ સ્વાદુપિંડ (બરોળ), એડ્રેનલ ગ્રંથિ રોગ, કુપોષણ, ચેપ અને કોર્ટીકોસ્ટેરોઇડ્સના લાંબા સમય સુધી ઉપયોગમાં બળતરા અથવા દૂર છે.
આમાં વાયરલ ચેપ પણ છે - ઈન્ફલ્યુએન્ઝા, રૂબેલા, રોગચાળાના હિપેટાઇટિસ, ચિકનપોક્સ. તેઓ વારસાગત વલણથી ડાયાબિટીઝનું જોખમ વધારે છે.
સ્વાદુપિંડનું કેન્સર, સ્વાદુપિંડનો રોગ, અન્ય અંતocસ્ત્રાવી ગ્રંથીઓના રોગો - આ એવા રોગો છે જેમાં બીટા કોષો અસરગ્રસ્ત છે. બરોળની ઇજા પણ ડાયાબિટીસને ઉત્તેજીત કરી શકે છે, ગ્લુકોઝના સ્તરમાં નોંધપાત્ર વધારો કરે છે.
7. તાણ. ડાયાબિટીઝના કારણો જુદા જુદા છે, પરંતુ આધુનિક સમાજમાં તાણ એ તે હેરાન કરે છે સંજોગોમાંનું એક છે જે ખૂબ જ અણધારી પરિસ્થિતિઓમાં વ્યક્તિને સરળતાથી આગળ નીકળી જાય છે.
ભાવનાત્મક અને નર્વસ ઓવરસ્ટ્રેન ટાળવું જોઈએ, ખાસ કરીને જ્યારે વધુ વજન અને વારસાગત વલણ સાથે.
8. ધૂમ્રપાન. તાજેતરના વર્ષોમાં, ડાયાબિટીસના વિકાસ અને પ્રગતિ પર ધૂમ્રપાનની અસરો પર ઘણા અભ્યાસ પ્રકાશિત થયા છે. ટૂંકમાં, તેમના પરિણામો નીચે મુજબ છે:
Pregnancy સગર્ભાવસ્થા દરમ્યાન માતૃત્વ ધૂમ્રપાન બાળકમાં ડાયાબિટીઝ થવાનું જોખમ વધારે છે,
Person વ્યક્તિના ધૂમ્રપાનથી જાતે પ્રકાર II ડાયાબિટીઝ થવાની સંભાવના વધી જાય છે,
● ધૂમ્રપાન એ બંને પ્રકારનાં I અને પ્રકાર II ના ડાયાબિટીસ મેલિટસના માર્ગને વધારે છે, ગૂંચવણોની સંખ્યા અને મૃત્યુનું જોખમ વધારે છે,
Diabetes ધૂમ્રપાન બંધ થવું એ બંને ડાયાબિટીસના જોખમો અને તેની જટિલતાઓને ઘટાડવામાં એક મહત્વપૂર્ણ પરિબળ છે.
આમ, ધૂમ્રપાન કોઈપણ પ્રકારની ડાયાબિટીસનો માર્ગ બગડે છે અને આ રોગને લીધે અનેક સમસ્યાઓ વધારે છે.
ધૂમ્રપાન એ એક પરિબળ છે જે ડાયાબિટીઝના દર્દીઓને વિવિધ રક્તવાહિનીઓના રોગોનું મુખ્ય કારણ બને છે. ડાયાબિટીઝને કારણે કાર્ડિયોવાસ્ક્યુલર બિમારીથી મૃત્યુદર ધૂમ્રપાન ન કરતા ધૂમ્રપાન કરનારાઓમાં ત્રણ ગણો વધારે છે. ડાયાબિટીઝવાળા લોકોમાં મૃત્યુનું મુખ્ય કારણ હૃદય રોગ છે. ધૂમ્રપાન કરવાથી હાર્ટ એટેકનું જોખમ પણ વધે છે.
એકદમ સ્વસ્થ લોકોમાં, બ્લડ સુગર હંમેશાં એક નિશ્ચિત સ્તરે જાળવવામાં આવે છે, અને પેશાબમાં તે સંપૂર્ણપણે ગેરહાજર રહે છે. પ્લાઝ્મામાં, ગ્લુકોઝ સરેરાશ 0.1% છે. રક્ત ખાંડનું એક નિશ્ચિત સ્તર મુખ્યત્વે યકૃત દ્વારા સપોર્ટેડ છે. લોહીમાં ખાંડના મોટા પ્રમાણમાં, તેની વધારે માત્રા યકૃતમાં જમા થાય છે. જ્યારે અપૂરતું બને છે ત્યારે ગ્લુકોઝ ફરીથી લોહીમાં પ્રવેશ કરે છે. યકૃતમાં ગ્લુકોઝ ગ્લાયકોજેનના રૂપમાં સમાયેલ છે.
સ્વાદુપિંડનું હોર્મોન, ઇન્સ્યુલિન, શરીરના કાર્બોહાઇડ્રેટ ચયાપચયને નિયંત્રિત કરવામાં મુખ્ય ભૂમિકા ધરાવે છે. તે એક પ્રોટીન છે જે લ Lanન્ગેરહન્સના આઇલેટના 3 કોષો (સ્વાદુપિંડના પેશીઓમાં અંત endસ્ત્રાવી કોષોનું સંચય) છે અને કોશિકાઓ દ્વારા ગ્લુકોઝની પ્રક્રિયાને ઉત્તેજીત કરવા માટે રચાયેલ છે. લગભગ તમામ પેશીઓ અને અવયવો (ઉદાહરણ તરીકે, યકૃત, સ્નાયુઓ, ચરબીયુક્ત પેશીઓ) ફક્ત ગ્લુકોઝ પર પ્રક્રિયા કરી શકે છે હાજરીમાં. ઇન્સ્યુલિન
જ્યારે સ્ટાર્ચનું સેવન કરવામાં આવે છે ત્યારે લોહીમાં શર્કરાનું સ્તર લગભગ બદલાતું નથી: સ્ટાર્ચ લાંબા સમય સુધી પાચનતંત્ર દ્વારા શોષાય છે, અને આ પ્રક્રિયામાં રચાયેલ મોનોસેકરાઇડ ધીમે ધીમે શોષાય છે. જ્યારે કોઈ વ્યક્તિ એક સમયે નિયમિત ખાંડની નોંધપાત્ર માત્રા (150-200 ગ્રામ) લે છે, ત્યારે તેના લોહીમાં ગ્લુકોઝનું સ્તર ઝડપથી વધે છે. તેને ફૂડબોર્ન અથવા એલિમેન્ટરી હાયપરગ્લાયકેમિઆ કહેવામાં આવે છે. અતિશય રક્ત ખાંડ કિડની દ્વારા વિસર્જન કરે છે, અને ગ્લુકોઝ પેશાબમાં દેખાય છે. જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર 0.15–0.18% સુધી પહોંચે છે ત્યારે કિડની સુગરને બહાર કા .વાનું શરૂ કરે છે. આવા એલિમેન્ટરી હાયપરગ્લાયકેમિઆ તંદુરસ્ત શરીર માટે ઝડપથી અને પરિણામ વિના પસાર થાય છે.
બ્લડ સુગર મિલિમોલમાં રક્તના લિટર દીઠ (એમએમઓએલ / એલ) અથવા લોહીના ડેસિલીટર દીઠ મિલિગ્રામમાં (મિલિગ્રામ / ડીએલ, અથવા મિલિગ્રામ%) વ્યક્ત થાય છે.
વધેલા લોહીમાં ગ્લુકોઝ (હાઇપરગ્લાયકેમિઆ) એલિમેન્ટરી હાયપરગ્લાયકેમિઆ બંનેને સૂચવી શકે છે, જેનાથી અતિશય ખાવું મીઠાઈઓ અને ડાયાબિટીસ થાય છે.
સ્વસ્થ લોકોમાં, ઉપવાસ રક્ત ખાંડ લગભગ 5 એમએમઓએલ / એલ (90 મિલિગ્રામ%) હોય છે. ખાધા પછી તરત જ, તે 7 એમએમઓએલ / એલ (125 મિલિગ્રામ%) સુધી વધે છે. તંદુરસ્ત લોકોમાં 3.5 એમએમઓએલ / એલ (63 મિલિગ્રામ%) ની નીચે તે ખૂબ જ દુર્લભ છે. ડાયાબિટીઝના દર્દી માટે બ્લડ સુગરનો ધોરણ વ્યાપક છે - પરંતુ આદર્શ રૂપે, 3.3-7. mm એમએમઓએલ / એલના ધોરણ માટે પ્રયત્ન કરવો જરૂરી છે.
ડાયાબિટીઝનું નિદાન કરવા માટે, લોહીમાં ગ્લુકોઝનું સ્તર ચોક્કસપણે નક્કી કરવું જરૂરી છે. ઉપવાસ રક્ત ખાંડ (ઓછામાં ઓછું 8 કલાકનું છેલ્લું ભોજન) 7.0 એમએમઓએલ / એલ કરતા વધારે હોવા છતાં, ડાયાબિટીઝ વિશે વિવિધ દિવસોમાં બે વાર વાત કરી શકાય છે. જ્યારે ઉપવાસ રક્ત ખાંડ 7.0 એમએમઓએલ / એલ કરતા ઓછી હોય છે, પરંતુ 5.6 એમએમઓએલ / એલ કરતા વધારે હોય ત્યારે કાર્બોહાઇડ્રેટ ચયાપચયની સ્થિતિને સ્પષ્ટ કરવા માટે ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ જરૂરી છે. ઉપવાસ રક્ત ખાંડ (ઓછામાં ઓછું 10 કલાકનો ઉપવાસ અવધિ) નું સ્તર નક્કી કર્યા પછી, વિષયમાં 75 ગ્રામ ગ્લુકોઝ લેવો આવશ્યક છે. નીચેની બ્લડ સુગર માપ 2 કલાક પછી લેવામાં આવે છે. જો લોહીમાં ગ્લુકોઝ 11.1 એમએમઓએલ / એલ કરતા વધારે હોય, તો અમે ડાયાબિટીઝની હાજરી વિશે વાત કરી શકીએ છીએ. જો રક્ત ખાંડ 11.1 એમએમઓએલ / એલ કરતા ઓછી હોય, પરંતુ 7.8 એમએમઓએલ / એલ કરતા વધારે હોય તો - તે કાર્બોહાઇડ્રેટ્સમાં સહનશીલતાનું ઉલ્લંઘન સૂચવે છે. નીચા દરે, પરીક્ષણ 3-6 મહિના પછી પુનરાવર્તિત થવી જોઈએ.
લો બ્લડ સુગર અથવા હાઈપોગ્લાયકેમિઆ એ ડાયાબિટીઝની સૌથી સામાન્ય સ્થિતિ છે.
બ્લડ સુગર શરીર માટે જરૂરી સ્તરથી નીચે આવે છે. આનું કારણ અકાળે ખાવું, ઇન્સ્યુલિન અથવા અન્ય દવાઓનો વધુ માત્રા લેતા, તીવ્ર શારીરિક શ્રમ હોઈ શકે છે. ડાયાબિટીઝવાળા દર્દીઓમાં હાઈપોગ્લાયસીમિયા નબળા રેનલ ફંક્શનને કારણે વિકસી શકે છે, તેમજ તીવ્ર વજન ઘટાડવાના પરિણામે. દરેક ડાયાબિટીસના દર્દીએ કાળજીપૂર્વક તેના શરીરની સ્થિતિનું નિરીક્ષણ કરવું જોઈએ અને હંમેશાં તેની સાથે ગ્લુકોમીટર રાખવું જોઈએ - બ્લડ સુગરને માપવા માટેનું એક ઉપકરણ.
ડાયાબિટીસના પ્રકારોની સુવિધાઓ
આ રોગના અસ્તિત્વ દરમિયાન, તેના લક્ષણો બદલાયા નથી.પ્રાચીન સમયમાં અને પછીના ડાયાબિટીઝ બંનેમાં, તે બાહ્ય ચિહ્નો દ્વારા વિશ્વસનીય રીતે નિદાન કરવામાં આવ્યું હતું જેમ કે તાકાત અને ભૂખ ઓછી થવી, મો mouthામાંથી સુકાઈ જવી, અસ્પષ્ટ તરસ, ઘણી વાર અને વધારે પડતી પેશાબ કરવો, પેશાબનો સ્વાદિષ્ટ સ્વાદ અને વજન ઓછું કરવું.
આપણે પહેલેથી જ કહ્યું છે કે, ડાયાબિટીસ એ એક પ્રણાલીગત અંતocસ્ત્રાવી રોગ છે જે હોર્મોન ઇન્સ્યુલિન અથવા તેના અતિશય ઉત્પાદનની અછત સાથે સંકળાયેલ છે, જે પ્રથમ અને બીજા બંને કિસ્સાઓમાં કાર્બોહાઇડ્રેટ, ચરબી અને પ્રોટીન ચયાપચયનું ઉલ્લંઘન તરફ દોરી જાય છે. ડાયાબિટીઝની આડમાં, ઇટીયોપેથોજેનેસિસમાં બે જુદા જુદા રોગો છે, જેમાં શરૂઆતમાં બે જુદા જુદા અવયવો (બરોળ અને સ્વાદુપિંડ અને યકૃત) અસરગ્રસ્ત છે, પરંતુ આખરે તેમની ક્લિનિકલ લાક્ષણિકતાઓ સમાન બની જાય છે.
આ રોગોનો કોર્સ નોંધપાત્ર રીતે બદલાય છે.
રોગની તીવ્રતાના આધારે ડાયાબિટીસ મેલ્લીટસના ત્રણ ડિગ્રીને અલગ પાડવામાં આવે છે: I - હળવા, II - મધ્યમ અને III ડિગ્રી - ગંભીર.
પ્રકાર I અને પ્રકાર II ડાયાબિટીસ ઉપરાંત, જેની નીચે આપણે વિગતવાર ચર્ચા કરીશું, ત્યાં એક વિશેષ પ્રકારનો રોગ છે: સગર્ભાવસ્થા ડાયાબિટીસ. તે ગર્ભાવસ્થા દરમિયાન વિકસે છે - સામાન્ય રીતે બીજા અથવા ત્રીજા ત્રિમાસિકમાં. કમનસીબે, 2% થી 5% સગર્ભા સ્ત્રીઓ તે મેળવે છે. આવું થાય છે જ્યારે પ્લેસેન્ટા દ્વારા ઉત્પન્ન થયેલ હોર્મોન્સ ઇન્સ્યુલિન સાથે સામાન્ય ભાષા શોધી શકતા નથી. આવી ડાયાબિટીસ સામાન્ય રીતે બાળકના જન્મ પછી તરત જ અદૃશ્ય થઈ જાય છે. પરંતુ ગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ ધરાવતી મહિલાઓમાંની અડધામાં પાછળથી ટાઇપ II ડાયાબિટીસનો વિકાસ થયો હતો. ભાગ્યે જ કિસ્સાઓમાં, ગર્ભાવસ્થા દરમિયાન પ્રકાર 1 ડાયાબિટીસ પણ થઈ શકે છે.
અમેરિકન ડાયાબિટીઝ એસોસિએશન દ્વારા જાન્યુઆરી 2010 માં ડાયાબિટીસના વર્ગીકરણનું છેલ્લું સંશોધન કરવામાં આવ્યું હતું. 1999 થી, વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન (ડબ્લ્યુએચઓ) દ્વારા માન્ય વર્ગીકરણ અનુસાર, પ્રકાર 1 ડાયાબિટીઝ મેલીટસ, પ્રકાર II ડાયાબિટીસ મેલીટસ, સગર્ભા ડાયાબિટીસ મેલીટસ અને અન્ય ચોક્કસ પ્રકારોનો તફાવત જાણીતો છે. પુખ્ત વયના લોકોમાં સુપ્ત સ્વયંપ્રતિરક્ષા ડાયાબિટીસ (એલએડીએ, "પ્રકાર 1.5 ડાયાબિટીસ") અને રોગના ઘણાં દુર્લભ સ્વરૂપો પણ અલગ પડે છે.
ઇન્સ્યુલિન આધારિત પ્રકાર I ડાયાબિટીસ (રોગનો જન્મજાત પ્રકાર)
આ રોગ સ્વાદુપિંડના cells-કોષો (લેંગેરેહન્સના ટાપુઓ) દ્વારા ઇન્સ્યુલિનના અપૂરતા ઉત્પાદન સાથે સંકળાયેલ છે. શરીરમાં ઇન્સ્યુલિનની સંપૂર્ણ ઉણપ વિકસે છે, લોહીમાં ગ્લુકોઝનું સ્તર વધે છે (હાયપરગ્લાયકેમિઆ), જેને હોર્મોન રિપ્લેસમેન્ટ થેરેપીની જરૂર પડે છે.
આ પ્રકારનાં ડાયાબિટીઝને બાળપણ, કિશોર (ડાયાબિટીસ ના જુવાન) કહેવામાં આવે છે, કારણ કે તે સામાન્ય રીતે બાળપણ અથવા કિશોરાવસ્થામાં વિકસિત થાય છે, તે ઉચ્ચારણ ચિહ્નોના દેખાવથી તીવ્રતાથી શરૂ થાય છે. ઉલટાવી શકાય તેવું સ્વાદુપિંડનું તકલીફ સાથે, પૂર્વસૂચન સામાન્ય રીતે બિનતરફેણકારી હોય છે. તેનો વિકાસ ખૂબ જ ઝડપી છે અને યોગ્ય સારવાર વિના ઝડપથી મૃત્યુ તરફ દોરી જાય છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસ આ રોગના તમામ દર્દીઓમાં 5-10% થાય છે. પુરુષ અને સ્ત્રી બંને વિશ્વના લગભગ તમામ દેશોમાં તેના સંપર્કમાં છે.
પ્રકાર 1 ડાયાબિટીસની શરૂઆત
આ રોગ ગંભીર નર્વસ શોકને કારણે શરૂ થઈ શકે છે. નર્વસ સિસ્ટમની તીવ્ર અવ્યવસ્થા સ્વાદુપિંડના કાર્યો અને તેના ઉત્પાદનને ઇન્સ્યુલિન કોષો દ્વારા દબાવી દે છે (તિબેટીયન તબીબી પદ્ધતિ મુજબ, પવન બંધારણના બાળકો મોટેભાગે આ રોગથી પ્રભાવિત હોય છે). અપૂરતી સારવાર સાથે ઈન્ફલ્યુએન્ઝા અથવા અન્ય ગંભીર વાયરલ ચેપ પણ સ્વાદુપિંડને નુકસાન પહોંચાડે છે. (Cellsટોઇમ્યુન એટેકના પ્રભાવ હેઠળ cells કોષો મરી જાય છે (શરીરની રોગપ્રતિકારક શક્તિ સ્વાદુપિંડ પર હુમલો કરે છે, ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોનો નાશ કરે છે.) સામાન્ય રીતે, રોગપ્રતિકારક શક્તિ વાયરસ, બેક્ટેરિયા અને અન્ય હાનિકારક જીવો સામે લડે છે. રોગપ્રતિકારક શક્તિ કેમ હુમલો કરે છે તેના પ્રશ્નના જવાબમાં અભ્યાસ કર્યો નથી. સ્વાદુપિંડ, પરંતુ એવું માનવામાં આવે છે કે આનુવંશિક પરિબળ, ચોક્કસ વાયરસ અને આહાર આમાં ભૂમિકા ભજવી શકે છે.
તિબેટી દવાઓની દ્રષ્ટિએ પ્રકાર 1 ડાયાબિટીસના ઇટીઓલોજીની ચર્ચા નીચેના પ્રકરણોમાં કરવામાં આવશે.
જોકે ટાઇપ I ડાયાબિટીસ વર્ષોથી શોધી શકાય નહીં, ડાયાબિટીઝના લક્ષણો સામાન્ય રીતે બીમારીના પ્રથમ અઠવાડિયા અથવા મહિના દરમિયાન પ્રકાશમાં આવે છે.
આ પ્રકારનો રોગ લક્ષણો દ્વારા નક્કી કરવામાં આવે છે: અસ્વસ્થતા, થાક, સામાન્ય નબળાઇ, ઉકળે છે, ખંજવાળ, શક્તિ અને ભૂખમાં ઘટાડો અથવા તેનાથી વિપરીત, ભૂખમાં વધારો, તીવ્ર વજન ઘટાડવું, વધુ પડતું પેશાબ કરવું (ઘણીવાર પેશાબ કરવો), ક્ષતિગ્રસ્ત દ્રષ્ટિ, ઘટાડો પ્રતિરક્ષા, ધીમું ઉપચાર ઘાવ, પેશાબનો સ્વાદિષ્ટ સ્વાદ અને તરસ્યા તરસ વધી જાય છે, મો mouthામાંથી સુકાઈ જાય છે, અને કેટલીક વાર કોમા (ચેતનાની ખોટ) પણ થાય છે.
પ્રકાર 1 ડાયાબિટીસવાળા મોટાભાગના લોકોનું શરીરનું વજન સામાન્ય અથવા તો ઓછું હોય છે. વ્યક્તિ સામાન્ય કરતાં વધુ ખાઈ શકે છે, પરંતુ તેમ છતાં વજન ઓછું કરે છે: કારણ કે કોષોને ખાંડનો નોંધપાત્ર પ્રમાણ પ્રાપ્ત થતો નથી, ત્યારબાદ સ્નાયુ પેશીઓમાં ગ્લુકોઝ વધવા માટે પૂરતા પ્રમાણમાં નથી.
ડાયાબિટીસના દર્દીઓએ ઇન્સ્યુલિનની માત્રા ખાતા ખોરાકની માત્રામાં સમાયોજિત કરવી જોઈએ. આનો સૌથી સહેલો રસ્તો એ છે કે તમારા લોહીમાં ગ્લુકોઝને દિવસભરના વિવિધ સમયગાળા પર માપવા. લોહીમાં શર્કરાના નિર્ણયના પરિણામો લોકોને ડાયરીમાં દાખલ કરવો જરૂરી છે. ડાયાબિટીઝના મોટા ભાગના દર્દીઓ વર્ષમાં ઘણી વખત તેમના ડ doctorક્ટર પાસે જાય છે, જોકે દિવસમાં ઘણી વખત તેમના બ્લડ સુગરનું પ્રમાણ બદલાય છે. ખાંડને માપવા માટે લોહીનું એક ટીપું પૂરતું છે. લોહીમાં ગ્લુકોઝનું સ્તર અને ખાસ ઉપકરણો - ગ્લુકોમીટર નક્કી કરવા માટે વિશેષ પટ્ટાઓ છે. બ્લડ સુગરને માપવું જ જોઇએ: દરરોજ સૂતા પહેલા, ભોજન અને વ્યાયામ કરતા પહેલા. આ ઉપરાંત, દર 10 દિવસમાં, આખા દિવસ (દિવસમાં 4-7 વખત) માટે બ્લડ સુગરને નિયંત્રિત કરવું જરૂરી છે.
ડાયાબિટીઝના નબળા વળતર સાથે, વ્યક્તિમાં ઘણી કીટોન સંસ્થાઓ (એસીટોન સહિત) રચાય છે, જે ડાયાબિટીસ - કેટોએસિડોસિસની ગંભીર ગૂંચવણ તરફ દોરી શકે છે. જ્યારે ભૂખે મરતા કોષોને "ખોરાક" આપવા માટે શરીર ચરબીનો ઉપયોગ કરવાનું શરૂ કરે છે ત્યારે એસિટોન અને અન્ય કીટોન સંસ્થાઓ રચાય છે. કેટોએસિડોસિસના ધીમા વિકાસ છતાં, લોહીમાં શર્કરાને સતત ઘટાડવાની ભલામણ કરવામાં આવે છે જો, લોહી અથવા પેશાબના પરીક્ષણોના પરિણામો અનુસાર, તે ઉન્નત થાય છે.
શંકાસ્પદ પરિસ્થિતિઓમાં, તમે પેશાબમાં એસિટોન છે કે નહીં તે નિર્ધારિત કરવા માટે ખાસ ગોળીઓ અથવા સ્ટ્રીપ્સનો ઉપયોગ કરી શકો છો. હંમેશાં ઉચ્ચ તાપમાન, ઝાડા અથવા બીમારી અને તાણ પછી કેટોન શરીરની હાજરી નક્કી કરવા માટે સૂચવવામાં આવે છે.
આમ, 1999 માં માન્યતા મુજબ ડબ્લ્યુએચઓ ડાયગ્નોસ્ટિક માપદંડ મુજબ, પ્રકાર 1 ડાયાબિટીસ મેલીટસનું નિદાન નીચેના પરિમાણો સાથે સ્થાપિત થયેલ છે:
ક્લિનિક (રોગ વિકાસ)
હાઈ બ્લડ ગ્લુકોઝ સાંદ્રતા હાયપરગ્લાયકેમિક કેટોએસિડોસિસના લક્ષણોનું કારણ બની શકે છે. લોહીમાં ગ્લુકોઝની ઓછી સાંદ્રતા, હાયપોગ્લાયકેમિઆનું કારણ બને છે, તેની સાથે ભૂખ, અતિશય પરસેવો, આંદોલન અને મૂંઝવણની લાગણી છે. બાદમાં, કોમા થઈ શકે છે, બદલી ન શકાય તેવું મગજનું નુકસાન શક્ય છે.
ડાયાબિટીઝ મેલીટસ સામાન્ય રીતે અને ખાસ કરીને આ પ્રકારના નાના અને મોટા વાહિનીઓ, નર્વસ સિસ્ટમની મુશ્કેલીઓ સાથે હોય છે. આમાં રેટિનોપેથી, નેફ્રોપથી, રક્તવાહિની રોગ અને પેરિફેરલ વેસ્ક્યુલર અપૂર્ણતા શામેલ છે.
પશ્ચિમી દવાઓમાં, ડાયાબિટીઝ મટાડવામાં આવતો નથી, પરંતુ વળતર આપવામાં આવે છે. રક્ત ગ્લુકોઝ વધારવા માટે દર્દીને શીખવવામાં આવે છે, ઉદાહરણ તરીકે, ઝડપી કાર્બોહાઇડ્રેટ ખાય અથવા તેને ઓછું કરો (ઇન્સ્યુલિન ઇન્જેક્શન આપો).
ઇન્સ્યુલિન સારવાર. આ હોર્મોન ફક્ત ઇન્જેક્શન દ્વારા સંચાલિત કરી શકાય છે, કારણ કે જ્યારે મૌખિક રીતે લેવામાં આવે છે, ત્યારે તે ઝડપથી પેટમાં તૂટી જાય છે. ઇન્સ્યુલિનના ઇન્જેક્શન શરીરના કોષોને લોહીમાંથી ખાંડ મેળવવામાં મદદ કરે છે. તેમ છતાં, ઇન્સ્યુલિન, સબક્યુટ્યુનથી સંચાલિત, તંદુરસ્ત લોકોના સ્વાદુપિંડ દ્વારા ઉત્પાદિત ઇન્સ્યુલિનથી અલગ નથી, તેમ છતાં, બ્લડ શુગરને તેની સાથે સચોટ રીતે નિયંત્રિત કરવું હજી સરળ નથી. ડાયાબિટીઝ વગરના લોકોમાં સ્વાદુપિંડ ખાવાથી લોહીમાં ગ્લુકોઝમાં વધારો થવાનું અનુભવે છે અને તરત જ લોહીમાં ઇન્સ્યુલિન મુક્ત કરે છે. અને ઇન્જેક્ટેડ ઇન્સ્યુલિન તેમાં ખાંડના સ્તરને ધ્યાનમાં લીધા વિના લોહીમાં પ્રવેશ કરે છે. હાઈપરગ્લાયકેમિઆ અને હાઈપોગ્લાયકેમિઆ બંનેને રોકવા માટે, ડાયાબિટીઝના દર્દીઓએ ભોજન માટે ઇન્સ્યુલિનના વહીવટની માત્રા અને સમયને સમાયોજિત કરવાનું શીખવું આવશ્યક છે.
એવી ઘણી પ્રકારની ઇન્સ્યુલિન દવાઓ છે કે જે તમારા આરોગ્યસંભાળ પ્રદાતા સામાન્ય રીતે વાત કરે છે. ઘણીવાર ઇન્સ્યુલિનના એક કરતા વધારે ઇન્જેક્શનની જરૂર હોય છે. પરંપરાગત ઇન્સ્યુલિન સિરીંજ ઉપરાંત, ત્યાં ઘણા પ્રકારનાં સિરીંજ પેન છે, જેની સાથે ડ્રગનું સંચાલન કરવું વધુ સરળ અને વધુ અનુકૂળ છે.
ઇન્સ્યુલિનના પ્રકાર. ઇન્સ્યુલિન ટૂંકા, મધ્યમ અને લાંબા ગાળાના હોઈ શકે છે. એક નિયમ પ્રમાણે, હવે તેઓ નવી દવા વાપરે છે - એનાલોગ જે માનવ ઇન્સ્યુલિનના બંધારણમાં ફેરફારના પરિણામે મેળવવામાં આવ્યું છે. એવું માનવામાં આવે છે કે ઇન્સ્યુલિન એનાલોગ વાપરવા માટે વધુ અનુકૂળ છે, કારણ કે તે માનવ ઇન્સ્યુલિનની તૈયારી કરતા વધુ ઝડપી અને ટૂંકા કાર્ય કરે છે.
અલ્ટ્રાશોર્ટ ઇન્સ્યુલિન. ઇન્સ્યુલિન એનાલોગ ઇન્જેક્શન પછી 10-20 મિનિટની અંદર કાર્ય કરવાનું શરૂ કરે છે, તેથી આ દવા ભોજન પહેલાં અથવા તરત જ આપી શકાય છે. આવી દવા સામાન્ય રીતે મધ્યમ-અભિનયિત ઇન્સ્યુલિન સાથે સંયોજનમાં વપરાય છે.
લઘુ અભિનય ઇન્સ્યુલિન. તે ઝડપી શરૂઆત અને ક્રિયાના ટૂંકા ગાળા સાથેનો પારદર્શક ઇન્સ્યુલિન છે. આવા ઇન્સ્યુલિન, લોહીમાં પ્રવેશવું, ઈન્જેક્શન પછી 30 મિનિટ પછી ખાંડની માત્રા ઘટાડવાનું શરૂ કરે છે. પરંતુ કારણ કે આંતરડામાંથી પોષક તત્વો વધુ ઝડપથી શોષાય છે, આ પ્રકારના ઇન્સ્યુલિન ભોજન પહેલાં 30 મિનિટ પહેલાં આપવાની જરૂર છે.
મધ્યમ સમયગાળો ઇન્સ્યુલિન. આવા ઇન્સ્યુલિન એવા પદાર્થો ઉમેરીને મેળવવામાં આવે છે જે લોહીમાં તેના શોષણને ધીમું કરે છે. સ્ફટિકો આવી તૈયારીમાં બનાવવામાં આવે છે, જે તેને વાદળછાયું દેખાવ આપે છે. મધ્યમ-અભિનયિત ઇન્સ્યુલિનનું સંચાલન કરતા પહેલા, ખાતરી કરો કે ઇન્સ્યુલિન ક્રિસ્ટલ્સ પ્રવાહીમાં સમાનરૂપે વિતરિત કરવામાં આવે છે. આ પ્રકારની ડ્રગ્સ વહીવટ પછીના લગભગ દો approximately કલાક પછી કાર્ય કરવાનું શરૂ કરે છે. ઇંજેક્શન પછી મધ્યમ સમયગાળાની સૌથી વધુ ઇન્સ્યુલિન સામગ્રી લોહીમાં જોવા મળે છે અને લગભગ 24 કલાક પછી, ઇન્સ્યુલિન સંપૂર્ણ રીતે કામ કરવાનું બંધ કરે છે. આ તમામ પ્રકારનાં ઇન્સ્યુલિન ત્વચા હેઠળ અથવા ઇરીટ્રામસ્ક્યુલરલી સિરીંજ પેનનો ઉપયોગ કરીને ઇન્જેક્ટ કરવામાં આવે છે, અને સોય 45 of ના ખૂણા પર દાખલ કરવામાં આવે છે. ઇન્સ્યુલિન સ્ટોર કરવા માટેની સૂચનાઓ અનુસાર, તેની વિવિધ બ્રાન્ડ્સને સૂર્યપ્રકાશથી સુરક્ષિત જગ્યામાં, રેફ્રિજરેટરમાં, ઓરડાના ઠંડા સ્થળે સંગ્રહિત કરવી આવશ્યક છે.
લાંબા અભિનય ઇન્સ્યુલિન. માનવ ઇન્સ્યુલિનનું એનાલોગ એશેરીચીયા કોલી (તાણ આર 12) પ્રજાતિના બેક્ટેરિયાના ડીએનએના પુનombસંગ્રહ દ્વારા મેળવવામાં આવે છે. બી-ચેઇન (જે એસિડિક પર્યાવરણમાં દ્રાવ્યતાને સુનિશ્ચિત કરે છે) અને અણુની એ-ચેનમાં એસ્પ્રેગિન દ્વારા ગ્લાયસીનનું ફેરબદલ કરીને દવા અંતoસ્ત્રાવી ઇન્સ્યુલિનથી અલગ છે. આડઅસર: હાયપોગ્લાયકેમિક સ્થિતિઓ, હાયપોગ્લાયકેમિક પ્રિકોમા અને કોમા, હાયપ્રેમિયા અને દવાના ઇન્જેક્શન સાઇટ પર ખંજવાળ, ભાગ્યે જ એલર્જીક પ્રતિક્રિયાઓ. ડ્રગના લાંબા સમય સુધી ઉપયોગ સાથે - લિપોોડીસ્ટ્રોફી (ચરબી બર્નિંગ).
પ્રકૃતિ અને આહારમાં ફેરફાર કરતી વખતે, ઉચ્ચ શારીરિક શ્રમ દરમિયાન, ચેપી રોગો દરમિયાન, શસ્ત્રક્રિયા દરમિયાન, ગર્ભાવસ્થા દરમિયાન, થાઇરોઇડ ગ્રંથિની નિષ્ક્રિયતા, એડિસનનો રોગ, હાયપોપિટ્યુટિઝમ, રેનલ નિષ્ફળતા, 65 વર્ષથી વધુ લોકોમાં ડાયાબિટીઝ મેલીટસ, જ્યારે લાંબા સમયથી અભિનય કરતા ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરવી આવશ્યક છે, દર્દીના વજન અથવા તેની જીવનશૈલીમાં પરિવર્તન સાથે અથવા અન્ય સંજોગોના દેખાવ સાથે જે હાયપો- અને હાયપરગ્લાયકેમિઆને ઉત્તેજીત કરી શકે છે.
ક્ષતિગ્રસ્ત રેનલ ફંક્શનવાળા દર્દીઓમાં, ઇન્સ્યુલિનની જરૂરિયાત ઓછી થઈ શકે છે, કારણ કે તે ઓછું વિસર્જન કરે છે. વૃદ્ધ દર્દીઓમાં, કિડનીના કાર્યમાં પ્રગતિશીલ બગાડ ઇન્સ્યુલિન આવશ્યકતાઓમાં સતત ઘટાડો તરફ દોરી શકે છે.
તીવ્ર યકૃતની અપૂર્ણતાવાળા દર્દીઓમાં, ગ્લુકોનિયોજેનેસિસની ક્ષમતામાં ઘટાડો અને ઇન્સ્યુલિનની બાયોટ્રાન્સફોર્મેશનને કારણે ઇન્સ્યુલિનની જરૂરિયાત ઓછી થઈ શકે છે.
આંતરિક હોર્મોનનું ઉત્પાદન કેવી રીતે સ્થાપિત કરવું તે અજ્ isાત છે. છેવટે, કોઈ વ્યક્તિ મરી શકતો નથી કારણ કે તેનું લોહી "મધુર" છે. ઉચ્ચ ખાંડની માત્રા રક્ત વાહિનીઓના સતત ખેંચાણનું કારણ બને છે, જે પછીથી સાંકડી થવા લાગે છે. માઇક્રોસિરક્યુલેશનનું ઉલ્લંઘન છે, જે, પ્રગતિ કરે છે, ક્ષતિગ્રસ્ત રેનલ અને હિપેટિક કાર્ય તરફ દોરી શકે છે, રેનલ-યકૃતની અપૂર્ણતા તરફ દોરી જાય છે, જેમ કે અંધત્વ અને હાથપગના ગેંગ્રેન જેવી ગૂંચવણોમાં.
ઇન્સ્યુલિનનું વહીવટ, અલબત્ત, શરીરને સમર્થન આપે છે તે હકીકત હોવા છતાં, આ અસર અસ્થાયી અને અવિશ્વસનીય છે. છેવટે, દર્દીને કૃત્રિમ ઇન્સ્યુલિન આપવામાં આવે છે, અને વિદેશી હોર્મોન મૂળ લેતું નથી અને શરીરનો નાશ કરે છે.
મૌખિક દવાઓ, આહાર અને કસરત. ઇન્સ્યુલિન સાથે, પ્રકાર 1 ડાયાબિટીસના દર્દીઓને ગોળીઓ અને દવાઓ સૂચવવામાં આવે છે જે લોહીમાં શર્કરા ઘટાડે છે. આ ઉપચારનો ધ્યેય લોહીમાં ગ્લુકોઝની સાંદ્રતા શક્ય તેટલું સામાન્ય રાખવાનું છે.
પ્રકાર II ડાયાબિટીસ મેલીટસ (હસ્તગત)
પ્રકાર II ડાયાબિટીસ (નોન-ઇન્સ્યુલિન આધારિત) - રોગનો સૌથી સામાન્ય પ્રકાર કે જે પુખ્તાવસ્થામાં અથવા અદ્યતન વર્ષોમાં લોકોને પકડે છે. પ્રકાર 1 ડાયાબિટીસથી વિપરીત, તેને હસ્તગત કહેવામાં આવે છે. જો પ્રકાર 1 ડાયાબિટીસ એ પ્રમાણમાં દુર્લભ રોગ છે, તો પછી, દુર્ભાગ્યે, પ્રકાર II ડાયાબિટીસ એ એક સામાન્ય બિમારીઓ છે. આ પ્રકારની ડાયાબિટીસ 90 થી 95% માંદા લોકોને 20 વર્ષથી વધુની અસર કરે છે, સ્ત્રીઓ તેનાથી પીડાય તેવી સંભાવના વધુ હોય છે, અને તે મુખ્યત્વે યુએસએ, જર્મની, ફ્રાંસ, સ્વીડન, Australiaસ્ટ્રેલિયા અને અન્યમાં આર્થિક રીતે સમૃદ્ધ દેશોમાં પ્રચલિત છે. છેલ્લા 10 વર્ષોમાં, રશિયા અને યુક્રેન જેવા દેશોમાં ટાઇપ -2 ડાયાબિટીસવાળા લોકોની સંખ્યામાં નોંધપાત્ર વધારો થયો છે.
પ્રકાર II ડાયાબિટીસ મેલીટસ એ શરીરના કોષો સાથે ઇન્સ્યુલિનની ક્રિયાપ્રતિક્રિયાની પદ્ધતિનું ઉલ્લંઘન છે, પરિણામે ગ્લુકોઝ લોહીમાં મોટી માત્રામાં (હાયપરગ્લાયકેમિઆ) એકઠા કરે છે, અને શરીરના કોષો (ઇન્સ્યુલિન આધારિત અવયવો સિવાયના) તેમના મુખ્ય ઉર્જા સ્ત્રોતને ગુમાવે છે. આવું થાય છે જ્યારે શરીર પોતાનું ઇન્સ્યુલિન સમજી શકતું નથી, તેનો પ્રતિકાર કરે છે. જોકે સ્વાદુપિંડ થોડો ઇન્સ્યુલિન ઉત્પન્ન કરે છે, તે સામાન્ય ગ્લુકોઝનું સ્તર જાળવવા માટે પૂરતું નથી. આ રોગ શરીરના સામાન્ય વજનવાળા અને મેદસ્વી લોકો બંનેમાં સંબંધિત ઇન્સ્યુલિનની ઉણપ તરફ દોરી જાય છે.
નોન-ઇન્સ્યુલિન આધારિત પ્રકાર II ડાયાબિટીસ મેલીટસ સામાન્ય રીતે 40 વર્ષની વય પછી લોકોમાં વિકાસ પામે છે અને ઘણી વખત વધારે વજનના સંચય સાથે સંકળાયેલું હોય છે, જેનો અર્થ થાય છે શરીરમાં ચરબી, લાળ અને પ્રવાહી. વૃદ્ધાવસ્થામાં મેદસ્વી ડાયાબિટીઝનું કારણ અનેક કારણો બની શકે છે. ફ્લૂ અથવા કાકડાનો સોજો કે દાહ જેવા ભયંકર બીમારીઓમાં આવા પરિચિત થયા પછી, અને ચેપ સ્વાદુપિંડમાં પ્રવેશ કરી શકે છે, જે ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોના કાર્યમાં પ્રથમ વિક્ષેપ તરફ દોરી જાય છે, અને તે પછી તેમના એટ્રોફી એટલે કે ડાયાબિટીઝમાં.
બીજા પ્રકારનું ડાયાબિટીઝ ચોક્કસપણે કપટી છે કારણ કે તે સમય માટે તે પોતાને પ્રગટ કરતું નથી. બ્લડ સુગરમાં તીવ્ર વધારો વ્યક્તિને લાંબા સમય સુધી પરેશાન કરી શકતો નથી. અને પછી લક્ષણો અચાનક દેખાય છે - રોગ નથી, પરંતુ તેની ગૂંચવણો. વ્યક્તિ ખરાબ દેખાવાનું શરૂ કરે છે - કહેવાતા ડાયાબિટીક રેટિનોપેથી વિકસે છે. રેટિનાના વાહિનીઓને નુકસાન થાય છે, હેમરેજ થાય છે અને અદ્યતન કેસોમાં લોકો દૃષ્ટિ ગુમાવે છે. વધુ પડતી ખાંડ, ધમનીઓની દિવાલોમાં કોલેસ્ટરોલ તકતીઓના જુબાનીને વેગ આપે છે, કોરોનરી હૃદય રોગ શરૂ થાય છે, સ્ટ્રોક, હાર્ટ એટેક અને પગની ધમનીઓના એથરોસ્ક્લેરોસિસનું જોખમ નોંધપાત્ર રીતે વધે છે.
"સુગર" રોગનો બીજો લક્ષ્ય કિડની છે. તેમની સૌથી નાની રક્ત વાહિનીઓ, કહેવાતા ગ્લોમેર્યુલી, જે હાનિકારક પદાર્થોથી લોહીને ફિલ્ટર કરે છે, નુકસાન થાય છે.સફાઇ કરવાની ક્ષમતા રેનલ નિષ્ફળતાના વિકાસ સુધી ઓછી થાય છે, શરીરને ઝેર - કેટોનિક અને એસીટોન એસિડ્સ દ્વારા ઝેર આપવામાં આવે છે, જે અંતિમ પરિણામમાં કોમા અથવા તો મૃત્યુનું કારણ પણ બની શકે છે.
પ્રકાર II ડાયાબિટીસનાં કારણો
બીજા પ્રકારનાં ડાયાબિટીસમાં, cells-કોષો પહેલાની જેમ સામાન્ય રીતે ઇન્સ્યુલિન ઉત્પન્ન કરી શકે છે, એટલે કે, પૂરતા પ્રમાણમાં અને શરીર માટે જરૂરી કરતાં પણ વધારે. વય સાથે, કફોત્પાદક ગ્રંથિના વૃદ્ધિ હોર્મોનનું સંશ્લેષણ, જે અમુક અંશે ઇન્સ્યુલિન વિરોધી છે, માનવોમાં ઘટાડો થાય છે. આ સ્નાયુઓ અને ફેટી પેશીઓ (બાદમાં તરફેણમાં) વચ્ચેના ગુણોત્તરનું ઉલ્લંઘન તરફ દોરી જાય છે. હાયપરિન્સ્યુલેનેમિયા અનિવાર્યપણે ચરબીયુક્ત હિપેટોસિસ અને યકૃતના કોષ રીસેપ્ટર્સની ક્ષતિગ્રસ્ત સંવેદનશીલતાનું કારણ ઇન્સ્યુલિનનું કારણ બને છે. વધુમાં, સ્ત્રીઓમાં, એસ્ટ્રોજેન્સનું સંશ્લેષણ, જે ચરબીવાળા કોષોના ડેપોમાં વધારો કરે છે, વય સાથે વધે છે, અને મેનોપોઝની શરૂઆત પછી, વૃદ્ધિ હોર્મોનનું સંશ્લેષણ ઝડપથી ઘટે છે, જે અનિવાર્ય રીતે હાયપરિન્સ્યુલેનેમિયા તરફ દોરી જાય છે.
વળી, વય સાથે, સ્વાદુપિંડનો કાપડ નીકળી જાય છે, અને કોલેસીસાઇટિસના દર્દીઓમાં તે સોજો પણ થાય છે, અને નબળી-ગુણવત્તાવાળી ઇન્સ્યુલિન ઉત્પન્ન થાય છે. તે ગ્લુકોઝને યોગ્ય રીતે તોડી શકતું નથી, અને વ્યક્તિ ડાયાબિટીઝનો વિકાસ કરે છે.
સામાન્ય રીતે સ્વીકૃત છે કે કફોત્પાદક ગ્રંથિ, એડ્રેનલ ગ્રંથિ અને સ્વાદુપિંડ આ રોગ માટે જવાબદાર છે, રહસ્યો છુપાવે છે જે તારાઓ અને શર્કરાના પાચનમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. જો કે, સારમાં, આ રોગ કુપોષણ અને જીવનશૈલીનું પરિણામ છે, તે યકૃત, એડ્રેનલ ગ્રંથીઓ અને અન્ય મહત્વપૂર્ણ અંગો સહિત શરીરના સમગ્ર પાચક તંત્રની સામાન્ય કામગીરીના ઉલ્લંઘન પછી થાય છે.
આપણે આ પ્રકારના ડાયાબિટીસના મુખ્ય કારણોને ઘણાં વર્ષોથી કુપોષણ, કારણ કે તમામ પ્રકારની અતિશયતા, લાંબા સમય સુધી કબજિયાત, સતત શારીરિક ઓવરવર્ક, અગાઉના રોગો માટે જબરજસ્ત દવાઓને લીધે નર્વસ ઉત્તેજનાને આભારી છું. રોગમાં, તે માત્ર સ્ટાર્ચી અને ખાંડવાળા ખોરાકમાં જ નહીં, પણ પ્રોટીન ખોરાક અને ચરબીને વધારે પ્રમાણમાં ખાવા માટે દોષિત છે. "તિબેટીમાં ડાયાબિટીસનાં કારણો" પ્રકરણમાં આપણે આ મુદ્દાને વધુ વિગતવાર ધ્યાનમાં લઈશું.
પ્રકાર II ડાયાબિટીઝના લક્ષણો અને સંકેતો એ પ્રકારનાં 1 ડાયાબિટીસ જેવા જ છે: કિડની અને યકૃતની તકલીફ, જાડાપણું, હાથપગના ગેંગ્રેન, તરસ અને ડાયાબિટીઝ, અંધત્વ, પરંતુ દર્દીઓમાં બ્લડ પ્રેશર વધુ વખત વધે છે. પ્રકાર II ડાયાબિટીઝમાં વધારો તરસ અને પેશાબના અતિશય આઉટપુટ દ્વારા પણ પ્રગટ થાય છે.
આ કિસ્સામાં, જેમ આપણે પહેલેથી જ કહ્યું છે, પ્રકાર II ડાયાબિટીસ લાંબા સમય માટે એસિમ્પટમેટિક હોઈ શકે છે. તે સામાન્ય રીતે ખૂબ ધીરે ધીરે વિકાસ પામે છે. પ્રકાર II ડાયાબિટીઝનું નિદાન થાય તે પહેલાં ઘણા લોકો ઘણાં વર્ષોથી બીમાર રહે છે. ડાયાબિટીઝના ઘણા લક્ષણો જે ચેતવણી આપવી જોઈએ તે ચેપી રોગો જેવા જ છે. મોટે ભાગે, ડાયાબિટીઝના લક્ષણો ફલૂના લક્ષણો જેવા જ હોય છે. ડાયાબિટીઝ કેટલીકવાર થાક, નબળાઇ અને ભૂખ નબળાવના વાયરલ રોગ જેવા હોય છે. ખાંડ એ શરીરનું મુખ્ય ઉર્જા બળતણ છે, અને જ્યારે તે કોષોમાં પ્રવેશતું નથી, ત્યારે વ્યક્તિ થાક અને નબળાઇ અનુભવી શકે છે.
વજન ઓછું કરવું અથવા વધવું એ પણ ડાયાબિટીઝના સંકેતને સૂચવી શકે છે. શરીર પ્રવાહી અને ખાંડના નુકસાનની ભરપાઇ કરવાનો પ્રયાસ કરી રહ્યું છે, તેથી, વ્યક્તિ સામાન્ય કરતાં વધુ ખાશે.
ડાયાબિટીઝના દર્દીઓ માટે, અસ્પષ્ટ દ્રષ્ટિ એ લાક્ષણિકતા છે. લોહીમાં ખાંડનો મોટો જથ્થો શરીરના પેશીઓમાંથી પ્રવાહીને લીચે કરે છે - આંખના લેન્સ સહિત. આ ધ્યાન કેન્દ્રિત કરવાની ક્ષમતા ઘટાડે છે. એકવાર ડાયાબિટીઝ મટાડવામાં આવે છે અને બ્લડ સુગર ઓછી થઈ જાય છે, દ્રષ્ટિમાં સુધારો થવો જોઈએ. ઘણા વર્ષોથી, ડાયાબિટીઝ આંખના નાના વાહિનીઓને નુકસાન પહોંચાડે છે. કેટલાક લોકો માટે, આ માત્ર દ્રષ્ટિની થોડી ક્ષતિનું કારણ બનશે, પરંતુ અન્ય લોકો માટે તે અંધત્વ તરફ દોરી શકે છે.
દર્દીઓ ધીમે ધીમે અલ્સર મટાડતા હોય છે અથવા વારંવાર ચેપ આવે છે. ડાયાબિટીઝ ચેપ સામે લડવાની અને તેમની સારવાર કરવાની શરીરની ક્ષમતાને નકારાત્મક અસર કરે છે (પ્રજનન તંત્ર અને મૂત્રાશયના ચેપ ખાસ કરીને જોખમી છે).
ચેતા નુકસાન (ન્યુરોપથી) પણ જોઇ શકાય છે. અતિશય રક્ત ખાંડ ચેતાના નાના રક્ત વાહિનીઓને નુકસાન પહોંચાડે છે, જે હાથ અને ખાસ કરીને પગમાં કળતર અને સંવેદનાના નુકસાન દ્વારા પ્રગટ થાય છે, દર્દીને હાથ, પગ, પગ અને હથેળીમાં તીક્ષ્ણ પીડા અનુભવી શકે છે.
Years૦ વર્ષ કે તેથી વધુ ઉંમરના અડધાથી વધુ પુરુષો ઉત્થાન માટે જવાબદાર ચેતાને નુકસાન, તેમજ જનનાંગોના સંકુચિત, ઉચ્ચ ખાંડની સામગ્રીમાંથી એકબીજાને વળગી રહેવાથી જાતીય કાર્યના લુપ્ત થવાની અનુભૂતિ કરી શકે છે.
ડાયાબિટીઝના ચિન્હોમાં લાલ, સોજો અને સંવેદનશીલ પેumsા શામેલ છે. ડાયાબિટીઝ ગુંદર અને હાડકાંમાં ચેપ થવાનું જોખમ વધારે છે જે તમારા દાંતને સ્થાને રાખે છે. દાંત છૂટક બની શકે છે, અલ્સર અને પ્યુર્યુલન્ટ કોથળીઓ રચાય છે: આ પિરિઓરોન્ટાઇટિસ અને પિરિઓડોન્ટોસિસના ચિન્હો છે, જેનો દંત ચિકિત્સકો સામનો કરી શકતા નથી. અમે ફરી એક વખત ભારપૂર્વક કહીએ છીએ કે ડાયાબિટીસ એ એક પ્રણાલીગત રોગ છે જે માનવ શરીર પર ધીમે ધીમે અસર કરે છે.
રોગનો વિકાસ હાયપોગ્લાયકેમિઆ સાથે છે (જ્યારે ખાંડને સામાન્ય રાખવી મુશ્કેલ હોય છે, ત્યારે તે ક્યાં તો વધારી અથવા ઘટાડી શકે છે). આ દર્દીઓમાં માઇક્રો સ્ટ્રોક ઉશ્કેરે છે. માનસિક બીમારી પણ થઈ શકે છે. ટાઇપ II ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં જોવા મળે છે અથવા ચિંતા વિના ડિપ્રેસિવ સાયકોસિસ એ સૌથી સામાન્ય અવ્યવસ્થા છે.
આ રોગના મુખ્ય નૈદાનિક અભિવ્યક્તિઓમાં મેદસ્વીપણા શામેલ છે. 85% કેસોમાં, ડાયાબિટીઝની શરૂઆત શરીરના વજનમાં 20-30% વયના ધોરણ દ્વારા થાય છે. એક નિયમ મુજબ, બાયોકેમિકલ રક્ત પરીક્ષણો ખાંડમાં થોડો વધારો દર્શાવે છે. આ પહેલાં, ઘણા વર્ષો સુધી, ગ્લુકોઝનું સ્તર સામાન્ય નીચલી મર્યાદા પર પણ હોઈ શકે છે (ખાંડ સીધા વધેલા ઇન્સ્યુલિનના પ્રભાવ હેઠળ ચરબી ડેપોમાં જાય છે). દર્દીઓ હંમેશાં યાદ કરે છે કે રોગની શોધના ઘણા વર્ષો પહેલા તેઓએ વધેલી નબળાઇ, થાક અને હતાશાની મૂડ પણ અનુભવી હતી. તેમાંથી ઘણાં એક સાથે વિકસિત એથરોસ્ક્લેરોસિસ (ઇન્સ્યુલિન કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સના સંશ્લેષણમાં વધારો કરે છે) અને હાયપરટેન્શન (ઇન્સ્યુલિન પ્રવાહી રીટેન્શનનું કારણ બને છે, જેનાથી પેરિફેરલ વેસ્ક્યુલર પ્રતિકારમાં વધારો થાય છે).
છેલ્લા તબક્કે અયોગ્ય સારવાર સાથે, પ્રકાર I અને પ્રકાર II ડાયાબિટીસના ક્લિનિકલ લાક્ષણિકતાઓ લગભગ સમાન છે.
આ પ્રકારના ડાયાબિટીસ મેલિટસ સાથે, ઉપચારાત્મક આહાર ઉપરાંત, એવી દવાઓ લેવાની ભલામણ કરવામાં આવે છે જે લોહીમાં ગ્લુકોઝની સાંદ્રતાને ઘટાડે છે. કેટલીકવાર, પ્રકાર 1 ડાયાબિટીસની જેમ, બાહ્ય (વિદેશી) ઇન્સ્યુલિનના નિયમિત સબક્યુટેનિયસ ઇન્જેક્શન સૂચવવામાં આવે છે. ફાઇબર અને જટિલ કાર્બોહાઇડ્રેટવાળા ખોરાક સૂચવો, ચરબીનું પ્રમાણ મર્યાદિત કરો.
જો કોઈ વ્યક્તિમાં ખાંડમાં વધારો થાય છે, પરંતુ હજી સુધી તેનું નિદાન થયું નથી, તો તેને એન્ટિલિપિડ ચા પીવાની સલાહ આપવામાં આવે છે, જે માઇક્રોસિરિક્યુલેશનમાં સુધારો કરે છે, તેના પોતાના ઇન્સ્યુલિનની ગુણવત્તા અને બ્લડ પ્રેશર માટે જવાબદાર હોર્મોન પ્રોસ્ટાગ્લાન્ડિનનું સ્તર સામાન્ય કરે છે. તેઓ ડબલ સેલ્યુલોઝ પણ લખી આપે છે, જે પાચક અતિશય ખાંડને શોષી લેતા અટકાવે છે. આ દવાઓ, ડાયાબિટીસને વિઘટિતમાંથી પેશાબમાં સ્થાનાંતરિત કરવામાં મદદ કરે છે (જો પેશાબમાં ખાંડ હોય, તો શરીર તેની સાથે સામનો કરી શકતું નથી) વળતર સ્વરૂપમાં. અને આખરે, ત્રીજી દવા કેલ્શિયમ છે, જે સુગરને ઓછી કરવા સૂચવવામાં આવે છે, જે રોગપ્રતિકારક અને આંતરસ્ત્રાવીય સ્તરને સામાન્ય બનાવવા ઉપરાંત, teસ્ટિઓપોરોસિસની ઘટનાને રાહત આપવા ઉપરાંત, ઇન્સ્યુલિન પ્રોહોર્મોન, ઇન્યુલિન પણ ધરાવે છે, જે ખાંડના સ્તરને સામાન્ય બનાવવામાં મદદ કરે છે.
સામાન્ય રીતે, જે વ્યક્તિ II II ડાયાબિટીઝથી ખૂબ ગંભીર રીતે બીમાર નથી, તે ખાંડ ઘટાડવાની મિલકતોવાળા છોડને આધારે લાંબા સમય સુધી આહાર અને હીલિંગ બામ પર જીવી શકે છે અને વૃદ્ધ વર્ષોથી થતાં હૃદય રોગથી અને ડાયાબિટીઝથી પીડાય છે, કારણ કે યોગ્ય સમયે મૃત્યુ પામે છે.
નિષ્ણાતની સલાહ લેવી ક્યારે જરૂરી છે?
ડાયાબિટીસના નિષ્ણાંતના કાર્યમાં ડાયાબિટીઝના દર્દીઓનું સ્વાગત જ નહીં, પણ જોખમ ધરાવતા લોકો પણ શામેલ છે.
ડ doctorક્ટરની સલાહ લેવી જોઈએ જો:
- વંશપરંપરાગત વલણ છે, પરંતુ ત્યાં કોઈ સ્પષ્ટ અભિવ્યક્તિઓ નથી. જો ડાયાબિટીસના નિદાન સાથે સગપણની ઓછામાં ઓછી એક બાજુ હોય, તો રોગનું જોખમ નોંધપાત્ર રીતે વધ્યું છે. જે ફેરફારો શરૂ થયા છે તેને સમયસર બદલવા માટે નિયમિતપણે તપાસ કરવી જરૂરી છે.
- વધારે વજન છે. ડીએમ એ શરીરની મેટાબોલિક પ્રક્રિયાઓનું ઉલ્લંઘન છે, આનું વારંવાર લક્ષણ શરીરના વજનમાં વધારો છે. વધુ કિલોગ્રામ શરીરની તમામ સિસ્ટમ્સના કાર્યને પ્રતિકૂળ અસર કરે છે અને રોગોનું જોખમ વધારે છે. તમારા બોડી માસ ઇન્ડેક્સનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે.
- 45 વર્ષની વયના લોકો. આ સમયગાળા દરમિયાન, શરીરના કાર્યો તેમની પ્રવૃત્તિમાં ઘટાડો કરી શકે છે, મેટાબોલિક પ્રક્રિયાઓ ધીમું થાય છે. સ્ત્રીઓમાં, આંતરસ્ત્રાવીય પૃષ્ઠભૂમિ બદલાય છે, ત્યાં જોખમો વધારે છે.
- સ્ત્રીને ગર્ભાવસ્થા હોય છે જે સગર્ભાવસ્થા ડાયાબિટીઝથી સંકુચિત હોય છે. બાળકના બેરિંગ દરમિયાન, સ્ત્રીની હોર્મોનલ બેકગ્રાઉન્ડમાં સતત બદલાવ આવે છે. આ જીવન પ્રણાલીમાં ખામી સર્જી શકે છે, માતા અને બાળકના જીવનને ધમકી આપી શકે છે.
- જે માતાને સગર્ભાવસ્થા ડાયાબિટીસ હોય છે તેનાથી જન્મેલા બાળકો.
- લોકો તીવ્ર ભાવનાત્મક તણાવને આધિન છે.
- વ્યક્તિમાં ઓછામાં ઓછું એક લક્ષણો હોય છે:
- તીવ્ર તરસ
- વધેલી આવર્તન અને પેશાબની માત્રા,
- કારણહીન સુસ્તી, શક્તિનો અભાવ,
- મૂડ સ્વિંગ્સ દેખીતા કારણોને લીધે નથી,
- દ્રશ્ય ઉગ્રતામાં ઘટાડો,
- ગેરવાજબી વજન ફેરફાર.
આરોગ્ય એ એક કિંમતી ખજાનો છે જેને સુરક્ષિત રાખવું જોઈએ. નિયમિત પરીક્ષાઓ અને પોતાની સ્થિતિમાં થતા ફેરફારો પ્રત્યે સંવેદનશીલતા નકારાત્મક ફેરફારોને રોકી શકે છે.
સ્વસ્થ ડેરી ઉત્પાદનો
દૂધની પેટા-ઉત્પાદનને તમે અવગણી શકતા નથી - છાશ. તે આંતરડા માટે માત્ર એક મહાન ખોરાક છે, કારણ કે તે પાચનની પ્રક્રિયા સ્થાપિત કરવામાં સક્ષમ છે. આ પ્રવાહીમાં તે પદાર્થો હોય છે જે લોહીમાં શર્કરા - કોલાઇન અને બાયોટિનના ઉત્પાદનને નિયંત્રિત કરે છે. સીરમમાં પોટેશિયમ, મેગ્નેશિયમ અને ફોસ્ફરસ પણ હાજર છે. જો તમે ખોરાકમાં છાશનો ઉપયોગ કરો છો, તો તે મદદ કરશે:
- વધારાના પાઉન્ડ છૂટકારો મેળવો,
- રોગપ્રતિકારક શક્તિને મજબૂત બનાવવી
- દર્દીની ભાવનાત્મક સ્થિતિને સામાન્ય બનાવવી.
દૂધના મશરૂમ પર આધારિત આહાર ઉત્પાદનોમાં શામેલ થવું ઉપયોગી થશે, જે સ્વતંત્ર રીતે ઉગાડવામાં આવે છે. આ એસિડ્સ, વિટામિન્સ અને ખનિજોથી સમૃદ્ધ આરોગ્યપ્રદ અને સ્વાદિષ્ટ ખોરાક મેળવવા માટે ઘરે શક્ય બનશે જે શરીર માટે મહત્વપૂર્ણ છે.
ભોજન પહેલાં તમારે આવા કેફિરને 150 મિલી પીવાની જરૂર છે. દૂધ મશરૂમનો આભાર, બ્લડ પ્રેશર સામાન્ય થશે, ચયાપચયની સ્થાપના થશે, અને વજન ઘટશે.
જે લોકોને પ્રથમ વખત ડાયાબિટીસ હોવાનું નિદાન થયું છે તે હકીકતને લીધે હતાશ થઈ શકે છે કે આવી બિમારી પ્રતિબંધો અને અમુક નિયમોનું પાલન કરે છે જેમાંથી ઉપચાર ન થઈ શકે. જો કે, જો તમે પરિસ્થિતિને આત્મનિરીક્ષણપૂર્વક આકારણી કરો છો અને સભાનપણે રોગની સારવાર માટે સંપર્ક કરો છો, તો પછી શ્રેષ્ઠ આહાર પસંદ કરીને આરોગ્ય જાળવી શકાય છે. ઘણી નિષિદ્ધિઓ હોવા છતાં, વૈવિધ્યસભર ખાવું અને સંપૂર્ણ જીવન જીવવાનું તદ્દન શક્ય છે.
ડાયાબિટીઝની સારવારમાં ડોક્ટર એન્ડોક્રિનોલોજિસ્ટ
કોઈ ચિકિત્સક ડાયાબિટીસનું નિદાન કરી શકે છે અથવા સમાન નિદાનની શંકા કરી શકે છે. યોગ્ય પરીક્ષણો સૂચવવામાં આવે છે, રોગના લક્ષણોનું વિગતવાર વર્ણન કરવામાં આવે છે. આગળ શું કરવું અને તેની સારવાર કેવી રીતે કરવી? ચિકિત્સક ઉપચારાત્મક ઉપાયોના મુખ્ય સિદ્ધાંતો વિશે વાત કરી શકે છે, પરંતુ દર્દીનું અવલોકન કરશે નહીં. તો પછી કયા પ્રકારનાં ડ ?ક્ટર ડાયાબિટીઝની સારવાર કરે છે? વધુ વિગતવાર સલાહ માટે, તમારે એન્ડોક્રિનોલોજિસ્ટ પાસે જવાની જરૂર છે.

લગભગ કોઈપણ અપ્રિય લક્ષણો સાથે, દર્દીઓ ચિકિત્સક પાસે આવે છે. ડ doctorક્ટર પરીક્ષણો માટે, થાઇરોઇડ ગ્રંથિના અલ્ટ્રાસાઉન્ડ માટે રેફરલ આપે છે, અને સંશોધનનાં પરિણામો અનુસાર, તે નિદાન કરશે. પરંતુ ચિકિત્સક ચોક્કસ ઉપચાર સૂચવતા નથી. ઘણા દર્દીઓ જાણતા નથી કે ડાયાબિટીઝ સાથે કયો ડ doctorક્ટરનો સંપર્ક કરવો. સામાન્ય રીતે, આવા પેથોલોજીના ક્લિનિકવાળા દર્દીઓ, ચિકિત્સકો એન્ડોક્રિનોલોજિસ્ટનો સંદર્ભ લે છે.
આ પ્રોફાઇલના ડોકટરો નિદાન કરે છે, અંતocસ્ત્રાવી પ્રણાલીના વિકારની સારવાર કરે છે, અને દર્દીની શરીરની સ્થિતિને સામાન્ય બનાવવા માટે નિવારક પગલાં સૂચવે છે.
ડ doctorક્ટર અંતocસ્ત્રાવી પ્રણાલીની કામગીરી પર અધ્યયન કરે છે, તેમાં સહવર્તી રોગોનું નિદાન કરે છે, તેમની ઉપચાર સૂચવે છે, અને પેથોલોજીકલ પરિસ્થિતિઓના પ્રભાવ હેઠળ ઉદ્ભવતા વિકારોથી રાહત આપે છે. એટલે કે એન્ડોક્રિનોલોજિસ્ટ રોગ પોતે અને તેના પરિણામો દૂર કરે છે. ડ doctorક્ટર હોર્મોનલ સંતુલનને સુધારવા, ચયાપચયને પુન restoreસ્થાપિત કરવા, વંધ્યત્વ અને અન્ય રોગવિજ્ .ાનના અંત eliminateસ્ત્રાવી પરિબળને દૂર કરવા માટે ઉપચાર પણ સૂચવે છે.
જે દર્દીને હમણાં જ આવા નિદાનથી નિદાન થયું છે તે માટે તેની જીવનશૈલીને સંપૂર્ણપણે બદલવી મુશ્કેલ છે. એન્ડોક્રિનોલોજિસ્ટ દર્દીને ગ્લુકોઝનું સ્તર વધે ત્યારે શારીરિક સંવેદનાઓ દ્વારા નિર્ધારિત કરવાનું શીખવશે, અને જ્યારે તે ઘટશે, ત્યારે તે શીખવશે કે કોષ્ટકોમાં ઉત્પાદનના ગ્લાયકેમિક અનુક્રમણિકા કેવી રીતે જોવી જોઈએ, આહારની દૈનિક કેલરી સામગ્રીની ગણતરી કેવી રીતે કરવી.
જો ડાયાબિટીઝ મેલીટસ અન્ય સિસ્ટમોમાં મુશ્કેલીઓ માટે ફાળો આપે છે તો કયા ડોકટરોની સલાહ લેવી તે ધ્યાનમાં લો:
- નેત્રવિજ્ .ાની
- ન્યુરોલોજીસ્ટ
- કાર્ડિયોલોજિસ્ટ
- વેસ્ક્યુલર સર્જન.
તેમના નિષ્કર્ષ પછી, ઉપસ્થિત એન્ડોક્રિનોલોજિસ્ટ રોગ દ્વારા નબળા શરીરની સ્થિતિમાં સુધારો કરવા માટે વધારાની દવાઓ સૂચવે છે.
કયા ડ doctorક્ટર પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસની સારવાર કરે છે? એ જ એન્ડોક્રિનોલોજિસ્ટ્સ. ઉપરાંત, તેમની વિશેષતા અનુસાર, તેઓ અન્ય રોગોની સારવાર કરે છે:
- જાડાપણું
- ગોઇટર લડવા
- થાઇરોઇડ ગ્રંથિની ખામીના કિસ્સામાં,
- અંતocસ્ત્રાવી પ્રણાલીની cંકોલોજીકલ પેથોલોજીઓ,
- આંતરસ્ત્રાવીય અસંતુલન,
- વંધ્યત્વ
- હાયપોથાઇરોડિઝમ સિન્ડ્રોમ,
- બાળકોમાં અંતocસ્ત્રાવી ગ્રંથીઓના વિકાસમાં વિકાર,
- એન્ડોક્રિનોલોજિસ્ટ-ડાયાબિટોલોજિસ્ટ વિવિધ પ્રકારના ડાયાબિટીઝથી પીડિત દર્દીઓ માટે જરૂરી આહાર પસંદ કરે છે,
- એન્ડ્રોક્રિનોલોજિસ્ટ-સર્જન perપરેશન કરે છે જો દર્દીએ નકારાત્મક પરિણામો પેદા કર્યા હોય તો: ગેંગ્રેન,
- આનુવંશિક એન્ડોક્રિનોલોજિસ્ટ આનુવંશિક રોગોનો વ્યવહાર કરે છે, તે દર્દીઓ માટે સલાહ પૂરી પાડે છે જેમની પાસે ચોક્કસ આનુવંશિક રોગવિજ્ationsાન હોય છે, અને નિવારક પગલાં (કદાવરત્વ, દ્વાર્ફિઝમ) પસંદ કરે છે.
પેડિયાટ્રિક એન્ડોક્રિનોલોજીમાં, જાતીય વિકાસને લગતી સમસ્યાઓ હલ થાય છે. આ રોગ વય જૂથ (બાળકો અને કિશોરો) ની અંતર્ગત માનવામાં આવે છે. ડાયાબિટીઝમાં, તેઓ નિદાન કરે છે, સારવાર કરે છે, અને ડાયાબિટીઝ અને તેનાથી સંબંધિત મુશ્કેલીઓનું નિવારણ નક્કી કરે છે.

આગળ, અમે શોધી કા .ીએ કે તમારે ડાયાબિટીઝની સારવાર કરનાર ડ whoક્ટરને ક્યારે મળવાની જરૂર છે.
રોગનું ક્લિનિકલ ચિત્ર
સમયસર ચિકિત્સક પાસે જવા, ડાયાબિટીસ કરાવવા, નિદાનની પુષ્ટિ કરવા અને ડાયાબિટીઝની સારવાર કરનાર ડ getક્ટર પાસે જવા માટે તમારે ડાયાબિટીઝના લક્ષણો શું છે તે જાણવાની જરૂર છે. ફક્ત ત્યાં જ તમે શક્ય ગૂંચવણો અને જોખમી પરિણામોને રોકી શકો છો. નીચેના લક્ષણો હંમેશાં શરીરમાં છુપાયેલી અસામાન્યતાઓની ચેતવણી આપે છે:
- અવિરત તરસ. શરૂઆતમાં, આવી ઘટના દર્દીઓને ખલેલ પહોંચાડતી નથી, પરંતુ ધીમે ધીમે તરસ તીવ્ર બને છે, દર્દી તેને સંતોષ કરી શકતું નથી. રાત્રે તે લિટર પ્રવાહી પીએ છે, અને સવારે તેને લાગે છે કે તે હજી તરસથી મરી રહ્યો છે. લોહીમાં ગ્લુકોઝમાં વધારો થવાને કારણે લોહી વધુ જાડું થાય છે. અને પાણી તેને પાતળું કરે છે.
- ભૂખ વધી. ડાયાબિટીઝ મેલીટસ હંમેશાં રોજિંદા જીવનના નિર્દોષ અભિવ્યક્તિઓ તરીકે વેશમાં આવે છે. અનિયંત્રિત ભૂખથી ચિંતા કરવાનું શરૂ કરવું યોગ્ય છે. ધીરે ધીરે, તેના અભિવ્યક્તિઓ બગડે છે. ડાયાબિટીસના દર્દીઓ મીઠી અને સમૃદ્ધને વિશેષ પ્રાધાન્ય આપવાનું શરૂ કરે છે. આ નિદાન સાથે રક્ત ખાંડમાં વધારો એ એક જોખમી સૂચક છે. દર્દી હંમેશાં તેમની આહાર અને પસંદગીઓમાં ઝડપી પરિવર્તનને નિયંત્રિત કરતું નથી.
- વજન વધવું. વધારે પડતો વજન લેવાથી વજન વધે છે. ઘણીવાર સ્થૂળતા II, III ની ડિગ્રી હોવાનું નિદાન થાય છે. દર્દી આવા ભયાનક ફેરફારો પર ધ્યાન આપતું નથી.
- અન્ય દર્દીઓમાં, ચોક્કસ હોર્મોન્સના ઉત્પાદનના ઉલ્લંઘન સાથે વજન તીવ્ર ઘટાડો થઈ શકે છે.
- ઘણીવાર શરદી અને અન્ય રોગો જે રોગપ્રતિકારક શક્તિમાં ઘટાડો થવાને કારણે દર્દીને છોડતા નથી.
- સેક્સ ડ્રાઇવ ઓછી થઈ છે.
- કેન્ડિડાયાસીસના વારંવાર અભિવ્યક્તિઓ.
- સ્નાયુની નબળાઇ, ત્વચાની ખંજવાળ ઉત્તેજીત.
- ત્વચા બળતરા અને ઇજાઓ જે મટાડવી મુશ્કેલ છે.
- ક્ષતિગ્રસ્ત દ્રષ્ટિ, માસિક ચક્ર.
દર્દીની ફરિયાદો, પરીક્ષા અને પરીક્ષાનું પરિણામ દ્વારા ડ diabetesક્ટર ડાયાબિટીઝ નક્કી કરે છે. લક્ષણો નોંધવામાં આવે છે, જેના વિશે દર્દી વાત કરે છે, એક પરીક્ષા હાથ ધરવામાં આવે છે, નિષ્ણાત પરીક્ષણોના પરિણામો, તેમના પ્રિસ્ક્રિપ્શનની તપાસ કરે છે. એન્ડોક્રિનોલોજિસ્ટ અન્ય, વધુ વિગતવાર અભ્યાસ સૂચવી શકે છે, પરિણામે તે પહેલેથી સૂચવેલ ઉપચારને સુધારશે અને વધુમાં કોઈપણ વિચલનો અથવા ગૂંચવણોની હાજરીમાં એક સાંકડી પ્રોફાઇલના નિષ્ણાતોનો સંદર્ભ લેશે.
ડાયાબિટીસ માટે ડ doctorક્ટર દ્વારા કઈ સારવાર સૂચવવામાં આવે છે?
ડાયાબિટીઝના સામાન્ય ઉપચારાત્મક ઉપાયો
આ રોગના વિકાસમાં આનુવંશિક પરિબળ મુખ્ય પરિબળ છે, પરંતુ ટાઇપ -1 ડાયાબિટીસ મેલીટસ વારસો કરતાં ઓછી વાર વારસાગત મળે છે. કોણ વિવિધ પ્રકારનાં ડાયાબિટીઝ મટાડે છે? એ જ એન્ડોક્રિનોલોજિસ્ટ.
પ્રકાર I રોગમાં, એક ગંભીર અભ્યાસક્રમ સામાન્ય રીતે નોંધવામાં આવે છે. શરીર એન્ટિબોડીઝ પેદા કરે છે જે સ્વાદુપિંડના કોષોને નષ્ટ કરે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. આવી ડાયાબિટીઝથી સંપૂર્ણપણે છુટકારો મેળવવું લગભગ અશક્ય છે, પરંતુ કેટલીકવાર પેનક્રેટિક કાર્યને પુનર્સ્થાપિત કરવું શક્ય છે. ઇન્સ્યુલિન પિચકારી લેવાની ખાતરી કરો. પાચનતંત્રમાં ઇન્સ્યુલિનના વિનાશને કારણે અહીં ટેબ્લેટનાં સ્વરૂપો શક્તિહિન છે. દૈનિક મેનૂમાંથી, ખાંડ, મીઠા ખોરાક, ફળોના રસ અને લીંબુના પાણી સંપૂર્ણપણે બાકાત છે.
જ્યારે ત્યાં પોષક તત્ત્વોની વધુ માત્રા હોય ત્યારે ઇન્સ્યુલિન પ્રત્યેની કોષ સંવેદનશીલતા ગુમાવે છે ત્યારે પ્રકાર II રોગવિજ્ .ાન સામાન્ય રીતે થાય છે. દરેક દર્દીને ઇન્સ્યુલિન આપવામાં આવતું નથી, કારણ કે દરેક દર્દીને તેની જરૂર હોતી નથી. દર્દીને ધીમે ધીમે વજન સુધારણા સૂચવવામાં આવે છે.
ડાયાબિટીસવાળા ડ doctorક્ટર હોર્મોનલ દવાઓ, દવાઓ કે જે ઇન્સ્યુલિનના સ્ત્રાવને ઉત્તેજિત કરે છે તે પસંદ કરે છે. મુખ્ય રોગનિવારક કોર્સ પછી સહાયક સારવારનો કોર્સ પણ જરૂરી છે, નહીં તો માફી લાંબી ચાલશે નહીં.
એન્ડોક્રિનોલોજિસ્ટ દર્દી માટે વિશેષ આહાર બનાવે છે. બધા લોટ, મીઠાઇ, મસાલેદાર, મસાલેદાર, ચરબીયુક્ત, આલ્કોહોલ, ચોખા, સોજી, મીઠી ફળો અને તેનાં રસ ઝરતાં ફળોની બાકાત છે.
દર્દીને એવા ખાવાની જરૂર છે જે ખાંડનું સ્તર ઓછું કરે છે: લીલી કઠોળ, બ્લુબેરી, બ્લુબેરી. સસલું માંસ પણ ખાંડ ઘટાડે છે, ચયાપચયમાં સુધારો કરે છે. તે આહાર અને ચીકણું નથી. ખોરાકમાં સેલેનિયમ ઇન્સ્યુલિનના ઉત્પાદનમાં સુધારો કરે છે. વિટામિન બી 1 સાથેના યકૃતની ગ્લુકોઝના આઉટપુટ પર અસર પડે છે. મ Macકરેલમાં એસિડ્સ હોય છે જે વેસ્ક્યુલર દિવાલને મજબૂત બનાવે છે. કાર્બોહાઇડ્રેટ ચયાપચય મેંગેનીઝ દ્વારા નિયંત્રિત થાય છે (તે મોટાભાગના ઓટમાં જોવા મળે છે, તેથી પાણી પર ઓટમીલ એ શ્રેષ્ઠ ઉપાય છે). બાયોફ્લેવોનોઇડ્સ રુધિરકેશિકાઓને મજબૂત બનાવે છે, રક્ત વાહિનીઓની દિવાલો (પાર્સલી, લેટીસ, જંગલી ગુલાબ) ની અભેદ્યતા ઘટાડવામાં ફાળો આપે છે. બીફ હાર્ટ (બી વિટામિન) ઇન્સ્યુલિનના ઉત્પાદનને અસર કરે છે.
ભૂખમરો અને કડક આહાર હકારાત્મક પરિણામો તરફ દોરી જતા નથી, ફક્ત દર્દીના સ્વાસ્થ્યને નુકસાન પહોંચાડે છે. પરંતુ એન્ડોક્રિનોલોજિસ્ટ દ્વારા તૈયાર કરાયેલ સંતુલિત આહાર, લોહીમાં ખાંડનું જરૂરી સ્તર જાળવશે અને સુખાકારીમાં સુધારો કરશે.
નિયમિત કસરત રક્ત પરિભ્રમણને સુધારવામાં, હૃદયને મજબૂત કરવામાં, સુગરના સ્તરને નિયંત્રિત કરવામાં અને કોલેસ્ટ્રોલને અસર કરવામાં મદદ કરશે. ઇન્સ્યુલિનની જરૂરિયાત નબળી પડી રહી છે.
એન્ડોક્રિનોલોજિસ્ટ સાથે સલાહ લીધા પછી, દર્દી વિટામિન બી (બી 3 શરીરને ક્રોમિયમ શોષવામાં મદદ કરે છે), સી, ક્રોમિયમ, જસત અને મેગ્નેશિયમ સાથે વિશેષ પૂરવણીઓ પી શકે છે. આ ટ્રેસ તત્વો અને વિટામિન્સ વિવિધ સેલ્યુલર પ્રતિક્રિયાઓ, ખાંડના ભંગાણ, ઇન્સ્યુલિનની પ્રવૃત્તિમાં વધારો કરવામાં ભાગ લે છે. મેગ્નેશિયમ દબાણ ઘટાડવામાં સક્ષમ છે, અને નર્વસ સિસ્ટમ પર હકારાત્મક અસર કરે છે.
ડાયાબિટીઝ મેલીટસ એક અસાધ્ય રોગવિજ્ .ાન છે. તે થાઇરોઇડ ગ્રંથિની કામગીરીમાં બદલી ન શકાય તેવા પરિવર્તન દ્વારા વર્ગીકૃત થયેલ છે, ઇન્સ્યુલિનની ઉણપ, વેસ્ક્યુલર ગૂંચવણો, ન્યુરોપથીના વિકાસમાં ફાળો આપે છે. કયા ડ doctorક્ટર ડાયાબિટીઝની સારવાર કરે છે? એન્ડોક્રિનોલોજિસ્ટ. તે પેથોલોજીના વિકાસનું સ્તર નક્કી કરે છે, ઉપચાર સૂચવે છે. ડ doctorક્ટર ડાયાબિટીસને માત્ર લક્ષણો દ્વારા જ નહીં, પણ વિશ્લેષણ દ્વારા પણ નક્કી કરે છે. જો એન્ડોક્રિનોલોજિસ્ટ ઘણા પરીક્ષણો અને અન્ય પરીક્ષાઓ સૂચવે છે, તો તે બધા પૂર્ણ થવું આવશ્યક છે. આ નિષ્ણાતને રોગનું નિદાન, તેના પ્રકાર અને ખાંડનું સ્તર નક્કી કરવા, ઉપચારને વ્યવસ્થિત કરવામાં અને તેને વધુ અસરકારક બનાવવામાં મદદ કરશે. એન્ડોક્રિનોલોજિસ્ટ જીવનશૈલીમાં પરિવર્તન, દૈનિક આહાર અને ખરાબ ટેવો છોડી દેવા અંગેની ભલામણો પણ કરે છે.
ડાયાબિટીઝ - ડાયાબિટીસનું વિજ્ .ાન
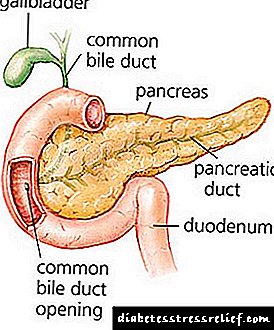
ડાયાબિટીઝ મેલીટસ  હાયપરટેન્શન પછી રોગોના વ્યાપમાં બીજા ક્રમે છે. વિશ્વના દરેક દસમા વ્યક્તિને આવી બિમારી અને તેના પરિણામોનો સામનો કરવો પડે છે.
હાયપરટેન્શન પછી રોગોના વ્યાપમાં બીજા ક્રમે છે. વિશ્વના દરેક દસમા વ્યક્તિને આવી બિમારી અને તેના પરિણામોનો સામનો કરવો પડે છે.
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
ડાયાબિટીસના મુદ્દા પર વૈજ્ .ાનિકો અથાક પરિશ્રમ કરે છે, ભયંકર રોગની સારવાર માટેની નવી પદ્ધતિઓ શોધવાનો પ્રયાસ કરે છે. તાજેતરમાં જ, Endષધની એન્ડોક્રિનોલોજીની શાખાએ એક અલગ સ્વતંત્ર વિભાગ - ડાયાબetટologyલ identifiedજીની ઓળખ કરી છે. આ તમને મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘનને કારણે થતી સમસ્યાને વધુ સારી રીતે તપાસ કરવાની મંજૂરી આપે છે.