ડાયાબિટીઝ માટે ઝડપી પેશાબ
તરસની સતત લાગણી એ ડાયાબિટીસના વિકાસના સ્પષ્ટ સંકેતોમાંનું એક છે. આ લક્ષણ વધારો પેશાબ સાથે છે. કેટલાક કિસ્સાઓમાં, દૈનિક પેશાબનું પ્રમાણ છથી સાત લિટર સુધી પહોંચી શકે છે. જો આવા સંકેતો દેખાય, તો ડ doctorક્ટરની સલાહ લેવી તાકીદે છે. તેઓ શરીરમાં વિકારની હાજરી સૂચવે છે જે રેનલ નિષ્ફળતા તરફ દોરી શકે છે. તેથી જ ડાયાબિટીઝ સાથે, વારંવાર પેશાબ કરવા માટે ચેતવણી આપવી જોઈએ.
પેશાબમાં વધારો
ઝડપી પેશાબ એ ડાયાબિટીસનું સંકેત છે અને તેની સાથે સંકળાયેલ ગૂંચવણોના અભિવ્યક્તિમાંનું એક છે. તંદુરસ્ત પુખ્ત વયના લોકો સામાન્ય રીતે દિવસમાં પાંચથી નવ વખત પેશાબ કરે છે. કેટલાક કિસ્સાઓમાં, આ સૂચક વધી શકે છે, ઉદાહરણ તરીકે, અમુક આલ્કોહોલિક પીણાંના ઉપયોગના કિસ્સામાં અથવા ગરમ મોસમમાં. પરંતુ આવી પરિસ્થિતિઓને બાદ કરતાં, પેશાબની આવર્તનમાં વધારો એ રોગની હાજરી સૂચવે છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીના વિકાસ વિશે શંકા થાય છે જો પેશાબમાં વધારો થાય તો:
- કારણહીન ચક્કર,
- મજબૂત, અગમ્ય તરસ
- દ્રષ્ટિ સાંદ્રતા ઘટાડો
- થાકની કાયમી લાગણી,
- ઝડપી સામૂહિક નુકસાન
- ખંજવાળ
- ભારે પગ
- મોં માં શુષ્કતા
- શરીરનું તાપમાન ઓછું કરવું.
ઉપર સૂચિબદ્ધ બધા લક્ષણો ડાયાબિટીસના વિકાસને સૂચવે છે. જો કે, સ્ત્રીઓમાં, રોગના અભિગમના ચોક્કસ સંકેતો દેખાઈ શકે છે. તેમાંના છે:
- પેરીનિયમ માં ખંજવાળ
- વાલ્વિટીસ
- વારંવાર થ્રશ થવાની ઘટના.
સ્ત્રી શરીરની રચનાત્મક રચનાની સુવિધાઓ તેને કેન્ડિડા ફૂગના પ્રભાવ માટે વધુ સંવેદનશીલ બનાવે છે. ડાયાબિટીસના દર્દીઓમાં જન્મજાત હાઈ બ્લડ ગ્લુકોઝ દ્વારા કેન્ડિડાયાસીસના વિકાસને પ્રોત્સાહન આપવામાં આવે છે. આ ફૂગના કારણે યોનિમાર્ગના માઇક્રોફલોરાના ઉલ્લંઘનને લીધે, યોનિમાર્ગના ચેપ થવાની સંભાવના વધે છે. આ ઉપરાંત, સ્ત્રીઓને સિસ્ટીટીસ થવાની સંભાવના ઘણી હોય છે, જે પેશાબની વ્યવસ્થાને અસર કરે છે. આ પરિબળો રોગના કોર્સને વધારે છે.
જો સ્ત્રીઓમાં આ રોગ જનનાંગોને અસર કરતી ચેપી રોગો દ્વારા જટિલ છે, તો પછી પુરુષોમાં, ડાયાબિટીસ પ્રોસ્ટેટમાં વિકસિત બળતરા પ્રક્રિયા દ્વારા અને બેલાનોપોસ્થેટીસના અભિવ્યક્તિ દ્વારા તીવ્ર થઈ શકે છે. ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે એડેનોમાનો વિકાસ જોખમી છે. મૂત્રાશયની માત્રામાં ઘટાડો અને સ્વરમાં ઘટાડો થવાને લીધે, પેશાબ કરવાની અરજ ખૂબ જ વારંવાર થાય છે. પેશાબને કાબૂમાં રાખવો મુશ્કેલ છે. રાત્રિના આગમન સાથે પરિસ્થિતિ વિકટ બની છે.
ટાઇપ 2 ડાયાબિટીસમાં વારંવાર પેશાબ થવાનું કારણ શું છે? જો ડાયાબિટીસ પેશાબના વધતા જતા ઉત્પાદનનું કારણ છે, તો પછી આ ઘટના નીચેના પરિબળોમાંથી કોઈ એકના પ્રભાવ હેઠળ થઈ શકે છે:
- શરીરમાંથી વધુ પડતા ગ્લુકોઝને દૂર કરવાની પદ્ધતિ. લોહીના પ્રવાહમાં ગ્લુકોઝની સાંદ્રતામાં વધારો સાથે, શરીર આ પદાર્થના સ્તરને સ્થિર કરવાનો પ્રયાસ કરે છે, પેશાબમાં વધારે પડતું દૂર કરે છે. જો કે, મોટા પ્રમાણમાં ખાંડ સાથે, રેનલ પેટન્ટન્સી વધુ ખરાબ થાય છે. પરિસ્થિતિને સુધારવા માટે, શરીરને મોટા પ્રમાણમાં પ્રવાહીની જરૂર હોય છે. આ તે છે જે તીવ્ર તરસ તરીકે આવા લક્ષણના દેખાવનું કારણ બને છે. જો સમસ્યાનું કારણ આ ઘટનામાં ચોક્કસપણે આવેલું હોય, તો દર્દીને આહાર અને વિશેષ કસરતોના સમૂહને સમાયોજિત કરીને પરિસ્થિતિને સુધારવાની તક હોય છે.
- ચેતા અંતને નુકસાન. ડાયાબિટીઝ સાથે, મૂત્રાશયના સ્વરનું નુકસાન શક્ય છે. આવા કિસ્સાઓમાં, પ્રવાહીનું પ્રમાણ વધવાથી પરિસ્થિતિ વધારે છે, કારણ કે આ શરીર તેને નિયંત્રિત કરવાની ક્ષમતા ગુમાવે છે. આનું પરિણામ એ છે કે દિવસ દરમિયાન ઉત્સર્જન થાય છે અને વારંવાર પેશાબ થાય છે. પ્રથમ પરિબળથી વિપરીત, મૂત્રાશયના સ્વરનું નુકસાન ઉલટાવી શકાય તેવું છે. દર્દી પોતે જ સમસ્યાનો સામનો કરી શકશે નહીં. પોષણ અને કસરતની ગોઠવણો પરિસ્થિતિને અસર કરતી નથી.
પોલિરીઆના વિકાસના ચોક્કસ કારણની સ્થાપના કરવી મહત્વપૂર્ણ છે. જો વધેલી પેશાબની સમસ્યા લોહીના પ્રવાહમાં ગ્લુકોઝની સાંદ્રતાને સ્થિર કરવાની પદ્ધતિ છે, તો જીવનની રીત બદલીને પરિસ્થિતિને સુધારી શકાય છે. નહિંતર, ઉપચાર ફક્ત અસ્થાયી અસર આપશે, તેથી તેને સતત પુનરાવર્તન કરવું પડશે.
ડાયગ્નોસ્ટિક્સ
ઝડપી પેશાબ એક સ્પષ્ટ સંકેત છે કે તમારે ડ doctorક્ટરને જોવાની જરૂર છે. તમારે જાતે જ નિદાન કરવાનો પ્રયાસ કરવો જોઈએ નહીં, અને તેથી પણ વધુ દવાઓ પસંદ કરવી જોઈએ. આ સ્થિતિમાં, સારવારમાં વિલંબ આંતરિક અંગોને નુકસાનને લીધે થતી ગંભીર ગૂંચવણોના વિકાસ તરફ દોરી શકે છે.
સચોટ નિદાન કરવા માટે, દર્દીને બે નિષ્ણાતોની મુલાકાત લેવાની જરૂર છે: નેફ્રોલોજિસ્ટ અને એન્ડોક્રિનોલોજિસ્ટ.
દર્દીની તપાસ કરતી વખતે, એન્ડોક્રિનોલોજિસ્ટ તેની થાઇરોઇડ ગ્રંથિની કાર્યક્ષમતા તપાસશે, લોહીના પ્રવાહમાં ખાંડના ગુણોત્તરનું વિશ્લેષણ કરશે, અને જો જરૂરી હોય તો, સ્વાદુપિંડની તપાસ માટે દર્દીનો સંદર્ભ લેશે. કરેલા પરીક્ષણો અને પરીક્ષાઓના આધારે, એન્ડોક્રિનોલોજિસ્ટ કાં તો જાતે જ સચોટ નિદાન કરશે અથવા નેફ્રોલોજિસ્ટની મદદ લેશે.
નેફ્રોલોજિસ્ટ તેમાં વિવિધ પદાર્થોની સામગ્રી માટે પેશાબ અને લોહીનું વિશ્લેષણ કરશે. પ્રથમ પ્રકારના ડાયાબિટીસવાળા દર્દીઓમાં, ઉદાહરણ તરીકે, પેશાબમાં કીટોન શરીર શોધી શકાય છે. આ દર્દીના નશોની શરૂઆત સૂચવે છે. તે જ સમયે, બીજા પ્રકારનાં રોગથી પીડાતા વ્યક્તિઓમાં, પેલ્યુરીયા પેશાબની સિસ્ટમના પેથોલોજીને કારણે થઈ શકે છે. અન્ય વસ્તુઓમાં, નેફ્રોલોજિસ્ટ દર્દીને કિડનીના અલ્ટ્રાસાઉન્ડનો સંદર્ભ આપી શકે છે, જે આ અંગની સ્થિતિની તપાસ કરવાનું શક્ય બનાવશે અને કાં તો તેની સાથે સંકળાયેલ પેથોલોજીના વિકાસને બાકાત રાખશે અથવા પુષ્ટિ કરશે.
એન્ડોક્રિનોલોજિસ્ટ અને નેફ્રોલોજિસ્ટ દ્વારા હાથ ધરવામાં આવેલા અભ્યાસના આધારે, સચોટ નિદાન કરી શકાય છે. પરીક્ષણો દ્વારા દર્દીની સ્વાસ્થ્યની સ્થિતિનું સાકલ્યવાદી ચિત્ર કંપોઝ કરવું અને તે પ્રમાણે, સારવારની શ્રેષ્ઠ પદ્ધતિને પસંદ કરવાનું શક્ય બનાવશે.
સમસ્યા સારવાર
જો પેલ્યુરીયા પેશાબની વ્યવસ્થા સાથે સંકળાયેલ પેથોલોજીને કારણે ઉદ્ભવતા નથી, તો જીવનશૈલીમાં ફેરફાર કરીને પરિસ્થિતિને સુધારી શકાય છે. આ કિસ્સામાં, એન્ડોક્રિનોલોજિસ્ટ ઘણી બધી ટીપ્સ આપશે જે પેશાબની પ્રક્રિયાને સ્થિર કરે છે. તેથી, ઝડપી પેશાબવાળા વ્યક્તિઓની ભલામણ કરવામાં આવે છે:
- લોહીમાં શર્કરાના સ્તરને સામાન્ય બનાવવો. પ્રથમ પ્રકારના રોગમાં, આ માટે ઇન્સ્યુલિન લેવું જરૂરી છે, બીજામાં - એવી દવાઓ કે જે ખાંડની સાંદ્રતાને ઓછી કરે છે.
- ખાસ આહારને વળગી રહો. દર્દીના મેનૂમાં એવા ઉત્પાદનોનો સમાવેશ થવો જોઈએ જેમાં શક્ય તેટલું ઓછું પ્રકાશ કાર્બોહાઇડ્રેટ અને ચરબી હોય.
- રમતગમત માટે જાઓ. રમતની કસરતો દર્દીના શરીરને હકારાત્મક અસર કરે છે, તેના લોહીના પ્રવાહમાં ગ્લુકોઝની સાંદ્રતા ઘટાડે છે. જ્યારે આ હાયપોગ્લાયકેમિક અસર પ્રાપ્ત થાય છે, ત્યારે શરીર વધેલી માત્રામાં પેશાબનું વિસર્જન કરવાનું બંધ કરશે, કારણ કે લોહીમાં શર્કરાનું સ્તર સ્થિર થાય છે. આ ઉપરાંત, પેલ્વિક સ્નાયુઓ પર જમણા લોડ તેમના સ્વરમાં વધારો કરે છે, જે મૂત્રાશય અને પેશાબની વ્યવસ્થા પર સખાવતી અસર કરે છે.
કેટલાક કિસ્સાઓમાં, ડાયાબિટીઝમાં વારંવાર પેશાબની સારવાર દરમિયાન, મૂત્રવર્ધક પદાર્થનો ઉપયોગ છોડી દેવાની ભલામણ કરવામાં આવે છે, જે વારંવાર બીજા પ્રકારનાં રોગવાળા દર્દીઓ માટે સૂચવવામાં આવે છે. જો કે, આ ફક્ત ડ doctorક્ટરની સલાહ લીધા પછી જ થઈ શકે છે. મૂત્રવર્ધક પદાર્થોની દવાઓમાંથી ઇનકાર વધુ વજનના દેખાવનું કારણ બની શકે છે, જે ડાયાબિટીસના માર્ગને વધારે છે.
જો કે, જો દર્દી પેશાબની નળીઓનો વિસ્તાર પેથોલોજી પ્રગટ કરે છે, તો તે સમસ્યાથી સંપૂર્ણપણે છુટકારો મેળવશે નહીં. આ પ્રક્રિયા ઉલટાવી શકાય તેવું છે અને આધુનિક દવા તેને ઠીક કરી શકતી નથી.
આ કિસ્સામાં, ઉપચારના સમયાંતરે અભ્યાસક્રમો દર્દીની સ્થિતિને ઘટાડવાના હેતુસર કરવામાં આવે છે, તેને કેટલાક લક્ષણોમાંથી રાહત મળે છે. જો કે, આવા પગલાં પણ આખરે પરિસ્થિતિને સુધારવાનું શક્ય બનાવશે નહીં.
આમ, ડાયાબિટીસના લક્ષણોમાંનો એક, પોલ્યુરિયા છે. આ ઘટના શરીરમાંથી અધિક ગ્લુકોઝ પાછો ખેંચવાની, તેમજ પેશાબની પદ્ધતિના પેથોલોજીનું પરિણામ હોઈ શકે છે. રોગ ઉપચાર ચોક્કસ કારણ પર આધારિત છે. જો લોહીના પ્રવાહમાં ગ્લુકોઝના વધુ પ્રમાણને કારણે પોલિરીઆ વિકસે છે, તો દર્દીને આહાર દ્વારા મદદ કરવામાં આવશે, અમુક દવાઓ લેવી અને રમતો રમવી.
પેશાબની નળીઓનો વિસ્તાર પેથોલોજી ઉલટાવી શકાય તેવું છે. તેથી, આવી સમસ્યાનો ઇલાજ કરવો અશક્ય છે. આધુનિક દવા ફક્ત થોડા સમય માટે દર્દીની સ્થિતિને દૂર કરી શકે છે. તેથી, આ રોગવિજ્ .ાનવિષયક લોકોએ સમયાંતરે રોગનિવારક અભ્યાસક્રમોમાંથી પસાર થવું પડશે જે તેમની સ્થિતિને સરળ બનાવશે.
ડાયાબિટીસમાં વારંવાર પેશાબ કરવાના પરિબળો
ડાયાબિટીઝ સાથે વારંવાર પેશાબ થવાના બે મહત્વપૂર્ણ કારણો છે. તેમાંથી એક એ છે કે શરીર વધુ પડતા ગ્લુકોઝનો ઉપયોગ કરવાનો પ્રયાસ કરી રહ્યું છે. જો ગ્લુકોઝની સાંદ્રતા વધારે છે, તો પછી કિડની તેને ચૂકતી નથી. આ ખાંડ દૂર કરવા માટે, તે ખૂબ પાણી લે છે. આ એ હકીકતને સમજાવે છે કે ડાયાબિટીઝના દર્દીઓમાં તીવ્ર તરસ હોય છે અને તે મુજબ વારંવાર પેશાબ થાય છે. તદુપરાંત, મોટી માત્રામાં પેશાબ રાત્રે ચોક્કસપણે ફાળવવામાં આવે છે, અને આ પર ખાસ ધ્યાન આપવું જોઈએ.
આ ઉપરાંત, કોઈ વ્યક્તિમાં ડાયાબિટીઝની પ્રગતિ સાથે, ચેતા અંતને નુકસાન થાય છે, અને મૂત્રાશયના સ્વરને નિયંત્રિત કરવાની ક્ષમતા શરીર ગુમાવે છે. આવા નુકસાન ઉલટાવી શકાય તેવું છે. એટલે કે, તમારે અમુક ઉત્પાદનોના અસ્વીકારથી અથવા ખાસ કસરતોથી પણ સુધારણાની અપેક્ષા રાખવી જોઈએ નહીં.
દર્દીઓમાં પણ મૂત્રાશયના ચેપી રોગોનું જોખમ વધારે છે. આ કુપોષણથી પણ ઉત્પન્ન થઈ શકે છે (અને આ તમે જાણો છો, ડાયાબિટીસના વિકાસ માટેનું એક કારણ છે).
ઘણીવાર, પેશાબની નળીઓનો વિસ્તાર ચેપ ચાલીસ વર્ષની વય પછી વિકસે છે. આ ઉપરાંત, છોકરીઓ બાહ્ય જનનાંગોના બળતરાનો અનુભવ કરી શકે છે. આ દાહક ઘટના પણ વારંવાર મીક્ત્સીનું કારણ છે.
વારંવાર પેશાબ થવાના અભિવ્યક્તિઓ
રોગની અચાનક શરૂઆત સાથે, તરસ અને વારંવાર પેશાબ પ્રથમ સ્થાને વિકસે છે. દર્દીઓ મૌખિક પોલાણમાં સુકાતાની સતત લાગણી વિશે પણ ચિંતિત છે. આ ઉપરાંત, ઘણા દર્દીઓમાં પેશાબની વિકૃતિ સાથે સંકળાયેલ દરેક પ્રકારની ડાયાબિટીસના સંકેતો જોવા મળે છે.
- દિવસનો સમય અનુલક્ષીને, એટલે કે દિવસ અને રાત, પેશાબમાં વધારો.
- પોલ્યુરિયા - એટલે કે, પેશાબની માત્રામાં વધારો (ક્યારેક 3 લિટર પ્રવાહી અને તેનાથી પણ વધુ પ્રકાશિત થઈ શકે છે).
- વારંવાર અને નાના ભાગોમાં પેશાબને અલગ પાડવાનું શક્ય છે.
- રાત્રે પેશાબની આવર્તન, જ્યારે રાત્રે હોય ત્યારે, દિવસ દરમિયાન કરતાં વધુ પેશાબ થાય છે.
- રાત્રે પેશાબની રીટેન્શન ક્ષમતામાં ઘટાડો (ઇન્સ્યુરિસિસ).
- તરસ (પોલિડિપ્સિયા), જ્યારે દર્દી ખૂબ પ્રવાહી પીવે છે અને નશામાં ન આવે.
- પોલિફેગી (ભૂખની સતત લાગણી).
- વજન ઘટાડવું.
- નબળાઇ, પેટમાં દુખાવો, auseબકા, omલટી થવી, હવામાં એસિટોનની સનસનાટીભર્યા (કેટોસિડોસિસના સંકેતો).
- પેશાબમાં એસીટોનનું નિર્ધારણ.
આ પણ વાંચો ડાયાબિટીઝમાં પરસેવો વધતો શું છે?
વ્યક્તિના લિંગના આધારે, દરેક પ્રકારના ડાયાબિટીસ મેલીટસમાં અન્ય ચોક્કસ લક્ષણો દેખાઈ શકે છે.
સ્ત્રીઓમાં વારંવાર માઇકિએશન
સ્ત્રીઓમાં, વારંવાર પેશાબ કરવાથી, ખાસ કરીને રાત્રે, તમને ડાયાબિટીઝની હાજરી વિશે વિચારવાનું બનાવે છે. દર્દીઓ નીચેના લક્ષણો અંગે ચિંતિત છે:
- તરસ લાગણી
- પીવામાં પ્રવાહીની માત્રામાં વધારો અને તે મુજબ પેશાબ,
- જીની વિસ્તારમાં ખંજવાળ
- વાલ્વિટીસ વિકસે છે,
- ઘણી વાર થ્રશ દેખાય છે.
શરીરરચનાત્મક સુવિધાઓને કારણે મહિલાઓ કેન્ડિડા ફૂગના સંપર્કમાં છે. પરિણામે, તેઓ યુરોજેનિટલ અને યોનિમાર્ગ કેન્ડિડાયાસીસ વિકસાવે છે. આ બધા ઉચ્ચ ગ્લુકોઝ સ્તરમાં ફાળો આપે છે. આ ખમીરના ફૂગના પ્રસાર માટે એક મીઠી વાતાવરણ અનુકૂળ છે. યોનિમાર્ગમાં સામાન્ય માઇક્રોફલોરા ખલેલ પહોંચાડે છે, તેથી જ સ્ત્રીના જનન અંગોના તમામ પ્રકારના ચેપી રોગો ઉભા થાય છે.
સ્ત્રીઓમાં એનાટોમિકલ તફાવતોને કારણે, સિસ્ટીટીસનો વારંવાર વિકાસ થાય છે - મૂત્રાશયની બળતરા. આ રોગ ફક્ત વારંવાર પેશાબ દ્વારા જ નહીં, પણ નીચલા પેટમાં, તાવમાં પણ દુખાવો થાય છે. પેશાબ વાદળછાયું રંગ મેળવે છે, તેમાં મોટી માત્રામાં લાળ હોય છે. ડાયાબિટીઝવાળા સ્ત્રીઓમાં રોગનો કોર્સ અન્ય લોકો કરતા વધુ સ્પષ્ટ અને લાંબી હોય છે.
પુરુષોમાં વારંવાર પેશાબ કરવો
પુરુષોમાં, ડાયાબિટીસ પ્રોસ્ટેટની બળતરા દ્વારા જટીલ થઈ શકે છે. માથાના પેશાબની સતત બળતરા અને ફોરસ્કીનની આંતરિક શીટને કારણે બાલનોપોસ્થેટીસનું પણ ઉચ્ચ જોખમ છે. ડાયાબિટીસના દર્દીઓમાં બાલાનોપોસ્ટાઇટિસનો કોર્સ લાંબો અને વધુ સ્પષ્ટ થાય છે.
જો કે, સંયોજન પુરુષોના સ્વાસ્થ્ય માટે અસંગતરૂપે વધુ જોખમી છે - આ પ્રોસ્ટેટ એડેનોમા અને ડાયાબિટીસ છે. પુરુષો વારંવાર પેશાબ વિશે ચિંતા કરે છે, ખાસ કરીને રાત્રે, તેમજ તાકીદ કરવી કે જે નિયંત્રિત કરવું ખૂબ મુશ્કેલ છે. પ્રોસ્ટેટ એડેનોમાની પ્રગતિ મૂત્રાશયની માત્રામાં ઘટાડો તરફ દોરી જાય છે. આ મિશ્રણમાં વધુ વધારો કરવામાં ફાળો આપે છે.
ડાયાબિટીઝ પરિસ્થિતિને વધુ જટિલ બનાવે છે. મૂત્રપિંડ મોટા પ્રમાણમાં પેશાબ બનાવે છે, તેથી મૂત્રાશય સતત ભરાતી સ્થિતિમાં રહે છે. અને ચેતા અંતની હારને કારણે મિકત્સીની વિનંતીને અંકુશમાં રાખવી ખૂબ જ મુશ્કેલ છે.
પુરુષોમાં પ્રોસ્ટેટ એડેનોમા ડાયાબિટીક મૂત્રાશયના નુકસાન (સિસ્ટોપથી) ના વિકાસમાં ફાળો આપી શકે છે. સિસ્ટોપથીનો વિકાસ ડાયાબિટીસની ડિગ્રી અને તીવ્રતા, તેમજ તેના વળતરની ડિગ્રી પર આધારિત છે. આ રોગનો લાક્ષણિક અભિવ્યક્તિ એ સંકોચનશીલતામાં ઘટાડો સાથે હાઈપોરેફ્લેક્સ મૂત્રાશયનું સિંડ્રોમ છે. મોટેભાગે, સિસોટોપેથી ઇન્સ્યુલિન આધારિત આશ્રિત પ્રકારના ખાંડના રોગ સાથે જોવા મળે છે.
હનીમૂન કેવી રીતે વધારવું તે પણ વાંચો
પ્રોસ્ટેટ ગ્રંથિ - પ્રોસ્ટેટાઇટિસના બળતરાને કારણે છેવટે, પુરુષોમાં ન insન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસમાં પેશાબ નબળી પડે છે. મેટાબોલિક ડિસઓર્ડર પ્રોસ્ટેટને બળતરા માટે વધુ સંવેદનશીલ બનાવે છે. તેથી ડાયાબિટીઝના દર્દીઓમાં, પ્રોસ્ટેટાઇટિસ વધુ વખત વિકસિત થાય છે અને અન્ય લોકોની તુલનામાં તે ખૂબ સખત હોય છે. અલબત્ત, પેશાબ પ્રથમ સ્થાને આ કિસ્સામાં પીડાય છે.
ડાયાબિટીસમાં મૂત્રાશયને નુકસાન
ડાયાબિટીઝમાં મૂત્રાશય રોગનું પ્રાથમિક કારણ ન્યુરોપથી છે. આ સ્થિતિમાં, અંગની ઇનર્વેશન પીડાય છે. તે ઇન્સ્યુલિન-આધારિત પ્રકારનાં ડાયાબિટીસ સાથે વધુ વખત થાય છે. જો કે, નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસવાળા ચાર દર્દીઓમાંથી એક પણ ડાયાબિટીક સિસ્ટોપથીના અભિવ્યક્તિથી પીડાય છે.
આ રોગના લક્ષણો નીચે મુજબ છે.
- મૂત્રાશયની પૂર્ણતાની સનસનાટીભર્યા. સામાન્ય રીતે, જ્યારે આ પ્રવાહી 300 મિલી હોય ત્યારે આ અંગના ઓવરફ્લોની સંવેદના થાય છે.
- પેશાબની આવર્તન ઘટાડવી, કારણ કે પેશાબની માત્રા 0.5 અથવા તેથી વધુ લિટરથી વધી જાય ત્યારે પણ તે થતી નથી.
- પેશાબની માત્રામાં વધારો હોવા છતાં, રાત્રે પેશાબ ગેરહાજર છે.
- અપૂર્ણ ખાલી.
- પેશાબનો નબળો પ્રવાહ, તેમજ પેશાબની અવધિમાં વધારો.
- ડિટ્રોસર સ્વરનું નુકસાન.
- પેશાબના લિકેજ અને સંપૂર્ણ પેશાબની અસંયમના લક્ષણો.
આ સ્થિતિના નિદાન અને ઉપચારની એક વિશેષતા એ પણ છે કે દર્દીઓનો નોંધપાત્ર ભાગ તેમના લક્ષણોનું સંપૂર્ણ વર્ણન કરવા માટે શરમ અનુભવે છે. તેથી જ ડ theક્ટરએ સૌ પ્રથમ દર્દીને વિગતવાર પ્રશ્ન કરવો જોઈએ, ખાસ કરીને જો ડાયાબિટીસ સિસ્ટોપથી લાંબા સમય સુધી આગળ વધે છે.
વારંવાર પેશાબ થવાના કારણો
ઘણા મુખ્ય કારણો છે જે ડાયાબિટીસમાં વારંવાર પેશાબ તરફ દોરી જાય છે. તેમાંથી એક છે શરીરને શક્ય તેટલું વધારે ગ્લુકોઝ દૂર કરવાની આવશ્યકતા.બીજો - આ રોગ વારંવાર ચેતા અંતને નુકસાન પહોંચાડે છે, તેથી જ મૂત્રાશયની કામગીરી પર શરીરનું નિયંત્રણ અસ્થાયીરૂપે નબળું પડે છે. ઝડપી પેશાબના વિકાસમાં આ મુખ્ય પરિબળો છે, જે પછીથી ન્યુરોપથી જેવા રોગને ઉશ્કેરવામાં સક્ષમ થઈ શકે છે.
એવી સ્થિતિ જ્યાં શરીરમાંથી પ્રવાહીને સતત દૂર કરવામાં આવે છે તે નિર્જલીકરણ અને નશો તરફ દોરી જાય છે.
ઝડપી પેશાબ, ઉલટાવી શકાય તેવા પરિણામો તરફ દોરી જાય છે. પ્રથમ સંકેત પર તરત જ ડ doctorક્ટરની સલાહ લેવી અને સારવાર શરૂ કરવી જરૂરી છે, કારણ કે અન્ય પદ્ધતિઓ (મૂત્રાશયને મજબુત બનાવવા માટે ઓછા પાણીનો ઉપયોગ કરીને, અવ્યવસ્થિત રીતે પસંદ કરેલી કસરતો) સમય વિલંબ કરીને પરિસ્થિતિને વધુ ખરાબ કરી શકે છે.
ડાયાબિટીસમાં વારંવાર પેશાબ થવાની સમસ્યા કેવી રીતે અને શા માટે થાય છે?
સમસ્યા પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીઝમાં સહજ છે. જો કોઈ દર્દી પ્રકાર 2 ડાયાબિટીસથી પીડાય છે, તો પેથોલોજી જીનીટોરીનરી અવયવોના રોગો અને મૂત્રાશયની બળતરા દ્વારા તીવ્ર થઈ શકે છે. મૂત્રવર્ધક પદાર્થનો ઉપયોગ, જેમાં થિયાઝાઇડ્સ શામેલ છે, વારંવાર પેશાબની સમસ્યા તરફ દોરી જાય છે. આવી દવાઓનો વારંવાર ઉપયોગ, જે વારંવાર પેશાબનું કારણ બને છે, મૂત્રાશયની ખામી અને તેના સ્નાયુઓની રાહતને ઉત્તેજિત કરી શકે છે.
પ્રકાર 2 ડાયાબિટીઝ એ કીટોન પદાર્થોની નોંધપાત્ર માત્રામાં સંચય દ્વારા વર્ગીકૃત થયેલ છે, જે ઝેરનું કારણ બની શકે છે. શરીરમાંથી ગ્લુકોઝ દૂર કરવા માટે પ્રવાહીની જરૂર પડે છે. તેથી, ડાયાબિટીઝના દર્દીઓ ઘણીવાર તરસ્યા હોય છે. ડાયાબિટીસ મેલીટસના પ્રારંભિક તબક્કામાં મોટાભાગના દર્દીઓમાં થતી અભિવ્યક્તિઓ:
- પેશાબ ઘણીવાર અને ઓછી માત્રામાં હોય છે
- રાત્રે, પેશાબની આવર્તન અને વોલ્યુમ દિવસના સમયની તુલનામાં વધે છે,
- વારંવાર પેશાબને કાબૂમાં રાખવું અશક્ય છે, ઇન્સ્યુરિસિસ વિકસે છે,
- તમે જેટલું પાણી પીતા હો તે ધ્યાનમાં લીધા વિના તમારી તરસ છીપાવવી અશક્ય છે,
- ભૂખની સતત લાગણી હોય છે,
- શરીરનું વજન ઘટે છે
- શારીરિક સ્તર પર સતત નબળાઇ, omલટી થાય છે,
- દર્દીને એસીટોન (કેટોસિડોસિસના લક્ષણો) ની ગંધ આવે છે.
ડાયાબિટીસની શરૂઆત સામાન્ય રીતે તીવ્ર તરસ અને પેશાબમાં વધારોના સ્વરૂપમાં પ્રગટ થાય છે. દર્દીઓ શુષ્ક મોંની ફરિયાદ કરે છે. કોઈપણ પ્રકારની ડાયાબિટીસ પેશાબની વિકૃતિઓ દ્વારા પણ વર્ગીકૃત થયેલ છે. દિવસના સમયને ધ્યાનમાં લીધા વગર પેશાબ વધુ વારંવાર થાય છે, સતત વિનંતી કરે છે કે દિવસ અને રાત ખલેલ પહોંચે છે. પેશાબનું પ્રમાણ પણ વધે છે - દરરોજ, વિસર્જન કરેલા પ્રવાહીની માત્રા 3 લિટર અથવા વધુ સુધી પહોંચી શકે છે.
અન્ય લક્ષણો
દરરોજ વિસર્જન કરતા મોટા પ્રમાણમાં પ્રકાશ પેશાબ દ્વારા ડાયાબિટીઝના વિકાસની શંકા થઈ શકે છે. જંઘામૂળ વિસ્તારમાં થાક અને ખંજવાળ એ પણ મુખ્ય લક્ષણો છે. સ્ત્રીઓ, ઉપરના લક્ષણોની સાથે, હાથપગના સુન્નપણું પણ અનુભવી શકે છે, જેમાં ટાઇપ 2 ડાયાબિટીઝ હોય છે - તીક્ષ્ણ જાડાપણું, અને પ્રકાર 1 - તીવ્ર વજન ઘટાડવું, દ્રષ્ટિની ક્ષતિ વિકસે છે.
પેથોલોજી વિશે
વારંવાર પેશાબ, તેમજ તીવ્ર તરસ, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસની શરૂઆતની લાક્ષણિકતા છે. પેશાબની નોંધપાત્ર માત્રા શરીરમાંથી દૂર કરવામાં આવે છે અને પરિણામે, ફરજિયાત ડિહાઇડ્રેશન નોંધવામાં આવે છે. ટાઇપ 2 સુગર પેથોલોજી ઘણીવાર ઉત્સર્જન માર્ગના રોગોથી તીવ્ર બને છે. જ્યારે મૂત્રાશયમાં બળતરા પ્રક્રિયા પ્રસ્તુત પેથોલોજીનો બીજો અભિવ્યક્તિ છે.
મૂત્રવર્ધક પદાર્થ એજન્ટો કે જેમાં થિયાઝાઇડ હોય છે તે રોગના વિકાસમાં એક મુખ્ય પરિબળ હોઈ શકે છે. ટાઇપ 2 પેથોલોજી સાથે, વારંવાર નોંધપાત્ર પ્રમાણમાં કેટટોન બોડીઝ રચાય છે અને પેશાબમાં એકઠા થાય છે. તેમની રચનાને લીધે, શરીરને ઝેર આપવાની પ્રક્રિયા સારી રીતે શરૂ થઈ શકે છે.
એ નોંધવું જોઇએ કે કોઈપણ પ્રકારની સુગર પેથોલોજી માટે, પેશાબમાં ગ્લુકોઝ ગેરહાજર છે, અને તેથી તે માત્ર લોહી દ્વારા માપવામાં આવે છે. શા માટે પેશાબ વારંવાર ડાયાબિટીઝથી થાય છે તે વિશે વધુ વિગતવાર આગળ.
વિકાસના કારણો વિશે
પ્રસ્તુત પેથોલોજી સાથે વારંવાર પેશાબના વિકાસના મુખ્ય કારણો ઘણા છે:
- પ્રથમ એ છે કે ચેપગ્રસ્ત શરીર તે ગ્લુકોઝને દબાણ કરવા માટે તમામ રીતે પ્રયાસ કરી રહ્યું છે જે તેની મર્યાદા માટે બિનઉપયોગી બન્યું.
- બીજો પરિબળ એ છે કે ચેતા અંતના આ રોગની રચના દરમિયાન વારંવાર નુકસાન થાય છે. પરિણામે, શરીર મૂત્રાશયના સ્વરને નિયંત્રિત કરવાની પ્રક્રિયાને વ્યવસ્થિત રૂપે બંધ કરે છે, જે ગંભીર સમસ્યાઓની રચનાને ઉશ્કેરે છે.
વારંવાર પેશાબ કરવાનાં કારણો શું છે?
બાદમાં દ્વારા પ્રસ્તુત ફેરફારો ઉલટાવી શકાય તેવું છે. તે ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે સિદ્ધાંતમાં સુધારણા થઈ શકતી નથી. એન્ડોક્રિનોલોજિસ્ટ્સના અધ્યયન સૂચવે છે કે જો કેટલીક પરિસ્થિતિઓમાં પેશાબની પ્રક્રિયાને સક્રિય કરેલા કેટલાક ખોરાક અથવા દવાઓનો અસ્વીકાર બચાવે છે, તો પછી પ્રસ્તુત કિસ્સામાં બધું સંપૂર્ણપણે નકામું હશે. સહિત, ખાસ કસરતોના સંકુલ પણ મદદ કરશે નહીં. સમસ્યા શું છે અને જ્યારે તેને રોકી શકાય છે તે વધુ સારી રીતે સમજવા માટે, તમારે વર્ણવેલ રોગ સાથે વારંવાર પેશાબ સાથે કયા લક્ષણો સાથે આવે છે તે વિશે વધુ વિગતવાર શીખવું જોઈએ.
લક્ષણો વિશે
અલબત્ત, પોતે પેશાબ કરવો તે ઘણીવાર પેથોલોજીનું અભિવ્યક્તિ હોય છે. જો કે, તે અન્ય લક્ષણો સાથે છે.
ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં સતત પેશાબની નળીઓનો વિસ્તાર ચેપ ઓળખવામાં આવે છે, જે અયોગ્ય આહારને કારણે રચાય છે. આ પ્રકારની ડાયાબિટીસ, નિષ્ણાતો મોટાભાગની પરિસ્થિતિઓમાં તક દ્વારા શોધી કા .વામાં આવે છે, અને પેથોલોજી 40 વર્ષ પછી વિકસે છે.
વારંવાર પેશાબ, જે સ્ત્રીઓમાં ડાયાબિટીસ સાથે રચાય છે, બાહ્ય જનનેન્દ્રિયોમાં બળતરા પ્રક્રિયાને ઉશ્કેરે છે.
તે આખા શરીરમાં નબળાઇ અને મૌખિક પોલાણમાં સતત શુષ્કતા તરફ દોરી જાય છે. એક તીવ્ર બર્નિંગ સનસનાટીભર્યા છે, જે પેશાબની પ્રક્રિયાને જટિલ બનાવે છે. આનો સામનો કરવા માટે, તેમાંથી કોઈ સાધન નથી જે અગાઉ અસરકારક સહાયક હતું.
વધુમાં, એ નોંધવું જોઇએ કે:
- વ્યક્તિ ઓછી સક્રિય બને છે, ખૂબ ઝડપથી થાકી જવાનું શરૂ કરે છે,
- ભૂખમાં વધારો,
- કાયમી તરસ શરૂ થાય છે, રાત્રે પણ અને સતત સૂકા મોં, ખોરાક અને અન્ય બધી પ્રક્રિયાઓના વપરાશને જટિલ બનાવે છે,
- વજન ઘટાડવાની પ્રક્રિયા શરૂ થાય છે, જે મેદસ્વી લોકોમાં નોંધપાત્ર નથી, પરંતુ તે આશ્ચર્યજનક નથી.
પેથોલોજીના લક્ષણો વિશે બધા
ડાયાબિટીઝના પ્રસ્તુત લક્ષણો ઓળખવા માટે ખૂબ જ સરળ છે, પરંતુ થોડા લોકો તેના પર ધ્યાન આપે છે, જે વારંવારની રચનાને પણ વધુ નોંધપાત્ર સમસ્યાઓ માટે ઉશ્કેરે છે. આને અવગણવા માટે, વ્યક્તિએ સમયસર નિદાન અને પૂરતી સાચી સારવાર વિશે યાદ રાખવું જોઈએ.
ડાયગ્નોસ્ટિક્સ વિશે
વારંવાર પેશાબ અને ડાયાબિટીઝનું નિદાન કરવા માટે, તમારે એન્ડોક્રિનોલોજિસ્ટ અને નેફ્રોલોજિસ્ટની મુલાકાત લેવાની જરૂર છે. પ્રથમ, લોહીમાં ગ્લુકોઝ રેશિયો તપાશે, થાઇરોઇડ ગ્રંથિની કામગીરી અને સ્થિતિની તપાસ કરશે અને સ્વાદુપિંડની તપાસની જરૂરિયાતને પણ સૂચવશે. આ બધા વિશ્લેષણ, અલ્ટ્રાસાઉન્ડના પરિણામો સૂચવે છે કે નેફ્રોલોજિસ્ટની મુલાકાત લેવી જરૂરી છે કે કેમ.
જો કે, વિશ્લેષણના પરિણામોને ધ્યાનમાં લીધા વિના, આ નિષ્ણાતની મુલાકાત લેવી જોઈએ. વારંવાર પેશાબ કરવો એ એક ગંભીર સમસ્યા છે જે સમયસર અને સાચી સારવારની જરૂર હોય છે. નેફ્રોલોજિસ્ટ નીચેની પરીક્ષણો લખી આપશે: આ પદાર્થોની અખંડિતતાને મોનિટર કરવા માટે લોહી, પેશાબ. વધુમાં, કિડનીનું અલ્ટ્રાસાઉન્ડ ઇચ્છનીય છે.
આ બધા થાઇરોઇડ ગ્રંથિ અને કિડનીની તમામ ઘોંઘાટ ધ્યાનમાં લેતા, સાચો પુન recoveryપ્રાપ્તિ કોર્સ સૂચવવામાં મદદ કરશે. નીચે સારવાર વિકલ્પો શું છે તે વિશે.
સારવાર પદ્ધતિઓ વિશે
વારંવાર પેશાબ અને ડાયાબિટીઝની સારવાર એ એક લાંબી પ્રક્રિયા છે જે સતત ગોઠવણ અને નિયંત્રણમાં હોવી જ જોઇએ. તેથી, 100% અસર પ્રાપ્ત કરવા માટે, તમારે આવશ્યક:
- આહારની સંભાળ રાખો: શાકભાજી, ફળો, માંસ અને અન્ય ઉત્પાદનોનો સંતુલિત ઉપયોગ. આ શરીરમાં સુધારણા કરશે, ચયાપચયને શ્રેષ્ઠ બનાવે છે,
- લોહીમાં ગ્લુકોઝ રેશિયો ઓછો અથવા વધારશે તેવી ખાસ દવાઓ લો. તદુપરાંત, આવી ક્રિયાઓ કિડનીને નુકસાન કર્યા વિના થાય છે,
- પ્રારંભિક તબક્કે, હોર્મોન થેરેપીનો આશરો લેવો, પરંતુ તે ડાયાબિટીઝવાળા દરેક માટે યોગ્ય નથી. તેથી, સ્ટીરોઇડ્સ અને અન્ય દવાઓનો ઉપયોગ કરતા પહેલા, સુસંગતતા પરીક્ષણ પાસ કરવું જરૂરી છે.
કેવી રીતે સારવાર કરવી?
જો સારવાર સફળ થાય છે, તો તે એ હકીકત દ્વારા ધ્યાનપાત્ર હશે કે વારંવાર પેશાબ કરવો વધુ પડતું બાકી રહેશે. તે જ સમયે, જો પુન recoveryપ્રાપ્તિ પ્રક્રિયાની શરૂઆતથી 1-2 વચ્ચે સમાન અસર જોવા મળતી નથી, તો તે પછી સારવારના કોર્સને વ્યવસ્થિત કરવી જરૂરી છે.
કેટલાક કિસ્સાઓમાં, જેમ અગાઉ નોંધ્યું છે, સમસ્યાનો સંપૂર્ણ સામનો કરવો અશક્ય છે. આ સંદર્ભમાં, રોગનિવારક ઉપચાર સૂચવવામાં આવે છે, જે તમને લક્ષણો, પીડા અને દરેક વસ્તુ કે જે ડાયાબિટીસને સામાન્ય જીવનશૈલી તરફ દોરી જતા અટકાવે છે તેના અભિવ્યક્તિની તેજ ઘટાડવાની મંજૂરી આપે છે.
ડાયાબિટીસમાં વારંવાર પેશાબ થવાના બે મુખ્ય કારણો છે. એક એ શરીરનો વધુ પડતો ગ્લુકોઝ દૂર કરવાનો પ્રયાસ છે. આ રોગ દ્વારા ઉશ્કેરવામાં આવતા ચેતા અંતને થતાં નુકસાનમાં બીજું જૂઠું છે: મૂત્રાશયનો સ્વર નબળો પડે છે, સમય જતાં પરિવર્તન અફર થઈ શકે છે.
ભાગ્યે જ કિસ્સાઓમાં, મૂત્રવર્ધક પદાર્થ અસર ધરાવતા ભંડોળ અને ઉત્પાદનોનો અસ્વીકાર, તેમજ વિશેષ કસરતોનો સમૂહ મદદ કરે છે.
અસ્પષ્ટ તરસ અને શૌચાલયની સતત અરજ રક્ત ખાંડમાં વધારો સૂચવે છે, જે કિડની દૂર કરી શકતી નથી.
તેમના પરનો ભાર વધી રહ્યો છે, સંચિત ગ્લુકોઝ ઓગળવા માટે તેઓ લોહીમાંથી વધુ પ્રવાહી મેળવવાનો પ્રયાસ કરી રહ્યા છે. આ મૂત્રાશયની સતત પૂર્ણતાનું કારણ બને છે.
દર્દી વધુને વધુ શૌચાલય તરફ "દોડે છે", જે ધીમે ધીમે ડિહાઇડ્રેશન તરફ દોરી જાય છે. શરીરમાં સંતુલન પુન restoreસ્થાપિત કરવા માટે વધુ પાણીની જરૂર છે.
પુરુષોમાં, રાત્રે ઝડપી પેશાબ કરવાથી પ્રોસ્ટેટ રોગ થઈ શકે છે. પ્રોસ્ટેટ ગાંઠ પેશાબના સામાન્ય પ્રવાહમાં દખલ કરે છે. રાત્રે, જ્યારે કોઈ માણસ જૂઠું બોલે છે, વારંવાર પેશાબ શરૂ થાય છે.
ઇટીઓલોજી અને પેથોજેનેસિસ
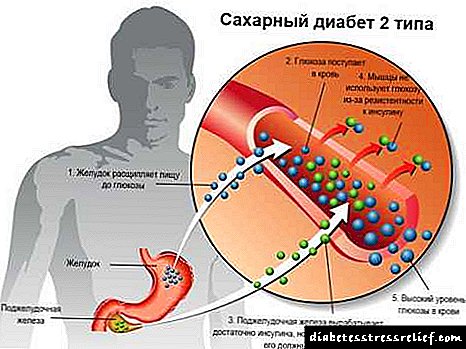
ડાયાબિટીસ મેલીટસ નામના અંતocસ્ત્રાવી રોગના પરિણામે, ઇન્સ્યુલિનની ઉણપ વિકસે છે. આ નબળાઇ ગ્લુકોઝના વપરાશને કારણે છે. હોર્મોન ઇન્સ્યુલિનનો ઉપયોગ શરીરના પેશીઓના કોષોને ખાંડ પહોંચાડવા માટે થાય છે; તે સ્વાદુપિંડ દ્વારા ઉત્પન્ન થાય છે. તેની અપૂર્ણતાના પરિણામે, ગ્લુકોઝમાં સતત વધારો થાય છે - હાયપરગ્લાયકેમિઆ.
ગ્લુકોઝની વધેલી માત્રા પણ કિડનીમાં તેની સામગ્રીમાં વધારો કરે છે, જે મગજને આ સ્થિતિ વિશે આવેગ મોકલે છે. તે પછી, લોહી, યકૃત, ફેફસાં અને સ્વાદુપિંડમાં ખાંડની સાંદ્રતા ઘટાડવા માટે મગજનો આચ્છાદન, અંગોને સખત મહેનત કરે છે. રક્ત શુદ્ધિકરણ ગ્લુકોઝને મંદ કરવા દ્વારા કરવામાં આવે છે, જે આખરે પેશાબની માત્રામાં વધારો કરે છે.
વધુમાં, ગ્લુકોઝની વધુ માત્રા સાથે, શરીરના આંતરિક અવયવોને નુકસાન થાય છે. આ સ્થિતિ શરીર, મૂત્રાશય અને પેશાબની નળીઓનો વિસ્તાર, અને તેમની સ્થિતિસ્થાપકતા અને તાકાત ગુમાવવાનો સમાવેશ કરે છે, પેશાબના આઉટપુટ પર અશક્ત નિયંત્રણને પરિણમે છે, ચેતા અંતની અવક્ષય અને મૃત્યુ તરફ દોરી જાય છે. વારંવાર પેશાબ કરવાનું આ કારણ છે.
ડાયગ્નોસ્ટિક પગલાં
અન્ય રોગોને કારણે પેશાબ નબળી પડી શકે છે. લક્ષણની પ્રકૃતિ શોધવા માટે, તમારે તરત જ એન્ડોક્રિનોલોજિસ્ટ અને નેફ્રોલોજિસ્ટનો સંપર્ક કરવો જોઈએ. સંપૂર્ણ પરીક્ષા અને તમામ જરૂરી પરીક્ષણોના ડિલિવરી પછી જ એકમાત્ર સાચી સારવાર સૂચવવામાં આવી શકે છે. રોગના કારણોના યોગ્ય નિદાન માટે, નીચે આપેલ આવશ્યક છે:
નિદાનને સ્પષ્ટ કરવા માટે, તમારે મૂત્રાશયનો અલ્ટ્રાસાઉન્ડ પસાર કરવો પડશે.
- પેશાબની સિસ્ટમ અને કિડનીનું અલ્ટ્રાસાઉન્ડ,
- urodynamic અભ્યાસ
- લોહી અને પેશાબનું તબીબી વિશ્લેષણ,
- શારીરિક પરીક્ષા
- ડાયરેસીસ ડાયરી.
સારવાર અને શા માટે હાથ ધરવામાં આવવી જોઈએ?
ડાયાબિટીઝમાં દરરોજ 2-3 લિટર સુધી પેશાબના આઉટપુટમાં વધારો થાય છે. પ્રકાર 1 ડાયાબિટીસ મેલિટસ સાથે, ઇન્સ્યુલિન સૂચવવામાં આવે છે ગ્લુકોઝની સાંદ્રતા સામાન્યમાં લાવવા, ચરબી અને સરળ કાર્બોહાઇડ્રેટ્સના સેવનમાં ચોક્કસ પ્રતિબંધ સાથેનો એક ખાસ આહાર, શારીરિક કસરતો જેમાં રોગનિવારક કસરતો ગ્લુકોઝનું સ્તર ઘટાડે છે અને પેશાબની વ્યવસ્થાને મજબૂત બનાવે છે. પ્રકાર 2 ડાયાબિટીસ મેલીટસ સાથે, મૂત્રવર્ધક પદાર્થનો ઉપયોગ દબાણ અને વજનને નિયંત્રિત કરવા માટે થાય છે, જે દૂર કરવાથી ડાય્યુરિસિસ સામાન્ય થાય છે, પરંતુ વધુ વજન ઉશ્કેરે છે. વધુમાં, ખાંડ ઘટાડતી દવાઓ સૂચવવામાં આવે છે.
ડાયાબિટીઝ મેલીટસ - જ્યારે દરરોજ ડાય્યુરિસિસ 5 લિટરથી વધુ હોય છે. ડાયાબિટીઝની સારવાર તે મુજબ કરવામાં આવે છે:
- હોર્મોનલ ઉપચારની મદદથી સારવાર હાથ ધરવામાં આવે છે, તેઓ રોગોની ઉપચાર પણ કરે છે, જે પેથોલોજી તરફ દોરી હતી.
- સારવારમાં રેનલ નિષ્ફળતામાં પાણી-મીઠું સંતુલન જાળવવાનો સમાવેશ થાય છે, જ્યારે મૂત્રવર્ધક પદાર્થ અને બળતરા વિરોધી દવાઓ સૂચવવામાં આવે છે.
- રોગના ન્યુરોજેનિક સ્વરૂપ સાથે, મસાજને મજબૂત બનાવવાનો એક કોર્સ સૂચવવામાં આવે છે.
શૌચાલયની વારંવાર મુલાકાત, સ્વચ્છતાના નિયમોની અવગણના, કુપોષણથી પેશાબની નળીઓનો વિસ્તાર ચેપ લાગી શકે છે
વારંવાર પેશાબ કરવાના પરિબળો
ડાયાબિટીઝ મેલીટસ (ડીએમ) એ એક ગંભીર રોગ છે જે શરીરના તમામ સિસ્ટમોને પ્રતિકૂળ અસર કરે છે. જ્યારે ટાઇપ 2 ડાયાબિટીઝની તપાસ થાય છે, પેશાબનું વધતું ઉત્પાદન નીચેના પરિબળોના પ્રભાવ હેઠળ થાય છે:
- શરીર પેશાબ દ્વારા વધારે પડતા ગ્લુકોઝને દૂર કરે છે. જો કે, ખાંડની વધુ માત્રા સાથે, રેનલ પ્રવૃત્તિ નબળી પડે છે, જેનાથી પ્રવાહીના સેવનમાં વધારો થાય છે. તીવ્ર તરસ જેવા લક્ષણ આ ઘટના સાથે સંકળાયેલા છે.
- ચેતા સાંધાને નુકસાન થાય છે. આ કિસ્સામાં, મૂત્રાશયની પ્રવૃત્તિ વિક્ષેપિત થાય છે, જે તેના કાર્યનો સામનો કરવાનું બંધ કરે છે. માત્રામાં પ્રવાહીનો જથ્થો વધારવો તે ખરાબ બનાવે છે. મૂત્રાશય પોતામાં એટલું પ્રવાહી રાખી શકતું નથી કે ખાલી થવાની અરજમાં વધારો થાય છે. અંગને ફરીથી સ્વરમાં પાછા આપવું અશક્ય છે, તેથી દર્દી પોતે પેશાબની સિસ્ટમના વિકૃતિનો સામનો કરી શકતો નથી.
પેશાબની અસંયમ શું છે?
રોગના હૃદયમાં અપૂરતી હોર્મોન પ્રવૃત્તિ છે
- ઇન્સ્યુલિન, ગ્લુકોઝની પ્રક્રિયા માટે જવાબદાર.
માતાપિતાએ તે યાદ રાખવાની જરૂર છે
અને તેઓએ જોયું કે વધારો પેશાબ કરવો મુશ્કેલ છે, ખાસ કરીને જો બાળક ડાયપરમાં સજ્જ હોય. સચેત માતાપિતા વધેલી તરસ, નબળા વજન, સતત રડતા અને અશાંત અથવા નિષ્ક્રિય વર્તન તરફ ધ્યાન આપશે.
ડાયાબિટીઝમાં દરરોજ 2-3 લિટર સુધી પેશાબના આઉટપુટમાં વધારો થાય છે. પ્રકાર 1 ડાયાબિટીસ મેલિટસ સાથે, ઇન્સ્યુલિન સૂચવવામાં આવે છે ગ્લુકોઝની સાંદ્રતા સામાન્યમાં લાવવા, ચરબી અને સરળ કાર્બોહાઇડ્રેટ્સના સેવનમાં ચોક્કસ પ્રતિબંધ સાથેનો એક ખાસ આહાર, શારીરિક કસરતો જેમાં રોગનિવારક કસરતો ગ્લુકોઝનું સ્તર ઘટાડે છે અને પેશાબની વ્યવસ્થાને મજબૂત બનાવે છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસ સાથે, મૂત્રવર્ધક પદાર્થનો ઉપયોગ દબાણ અને વજનને નિયંત્રિત કરવા માટે થાય છે, જે દૂર કરવાથી ડાય્યુરિસિસ સામાન્ય થાય છે, પરંતુ વધુ વજન ઉશ્કેરે છે. વધુમાં, ખાંડ ઘટાડતી દવાઓ સૂચવવામાં આવે છે.
ડાયાબિટીઝ મેલીટસ - જ્યારે દરરોજ ડાય્યુરિસિસ 5 લિટરથી વધુ હોય છે. ડાયાબિટીઝની સારવાર તે મુજબ કરવામાં આવે છે:
- હોર્મોનલ ઉપચારની મદદથી સારવાર હાથ ધરવામાં આવે છે, તેઓ રોગોની ઉપચાર પણ કરે છે, જે પેથોલોજી તરફ દોરી હતી.
- સારવારમાં રેનલ નિષ્ફળતામાં પાણી-મીઠું સંતુલન જાળવવાનો સમાવેશ થાય છે, જ્યારે મૂત્રવર્ધક પદાર્થ અને બળતરા વિરોધી દવાઓ સૂચવવામાં આવે છે.
- રોગના ન્યુરોજેનિક સ્વરૂપ સાથે, મસાજને મજબૂત બનાવવાનો એક કોર્સ સૂચવવામાં આવે છે.
શૌચાલયની વારંવાર મુલાકાત, સ્વચ્છતાના નિયમોની અવગણના, કુપોષણથી પેશાબની નળીઓનો વિસ્તાર ચેપ લાગી શકે છે
માંદગી દરમિયાન શરીરમાં થતી પ્રક્રિયાઓને સમજવા માંગતા લોકો આશ્ચર્યચકિત થાય છે કે શા માટે ડાયાબિટીસ મેલીટસ છે, વારંવાર પેશાબ કરવાથી દિવસ કે રાત ક્યાં આરામ નથી મળતો. આ સવાલનો જવાબ કિડની, મૂત્રાશય અને તેમનામાં થતી પ્રક્રિયાઓને અસર કરતી મેટાબોલિક ડિસઓર્ડરની સુવિધાઓમાં છુપાયેલ છે.
પેશાબની ધોરણ અને પેથોલોજી
પેશાબની વ્યવસ્થાને અસર કરતી ગંભીર રોગોની ગેરહાજરીમાં, એક વ્યક્તિ દિવસમાં સરેરાશ 8 વખત શૌચાલયમાં જાય છે. પ્રવાસોની સંખ્યા નશામાં પ્રવાહી, કેટલાક ખોરાક અને મૂત્રવર્ધક પદાર્થના ઉપયોગથી પ્રભાવિત થાય છે. તેથી, એઆરવીઆઈ સાથે અથવા તરબૂચના ઉપયોગ દરમિયાન, આ રકમ નોંધપાત્ર રીતે વધી શકે છે.
પીવામાં પ્રવાહીનો માત્ર 1 ભાગ શ્વસન દ્વારા વિસર્જન કરે છે અને તે પછી, અને કિડની બહાર નીકળી જાય છે. ડાયાબિટીઝ સાથે, શૌચાલયમાં રાત અને રાત્રિની યાત્રાની સંખ્યા 50 સુધી વધી શકે છે, અને દર વખતે પેશાબનું ઉત્પાદન ખૂબ વધશે. રાત્રે, બીમાર વ્યક્તિ 5-6 વખત જાગી શકે છે.
પેથોજેનેસિસ અને ઇટીઓલોજી
ડાયાબિટીઝ આજે શું છે, તે દરેક જાણે છે. આ એક બિમારી છે જે જટિલ મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘનને કારણે થાય છે, એટલે કે કાર્બોહાઇડ્રેટ.
આ રોગ સાથે લોહીમાં ગ્લુકોઝમાં અનિયંત્રિત વધારો થાય છે. પેશાબમાં અતિશય ગ્લુકોઝ પણ મળી આવે છે (સામાન્ય - તે ત્યાં નથી).
રોગની પ્રગતિ વધુ કે ઓછા જીવન જોખમી પરિણામો માટે શામેલ છે. બધા અવયવો અને અંગ સિસ્ટમોને નુકસાન થાય છે, હંમેશા કોમા (હાઇપોગ્લાયકેમિક, હાયપરગ્લાયકેમિક) વિકસાવવાનું જોખમ રહેલું છે.
કોમા ઘણીવાર મૃત્યુનું કારણ બને છે.
ડાયાબિટીઝ સાથે, શરીરમાં ગંભીર મેટાબોલિક ડિસઓર્ડર થાય છે. નિદાન લાક્ષણિકતા લક્ષણો અને ઉચ્ચ-ચોકસાઇ પ્રયોગશાળા પરીક્ષણો પર આધારિત છે.
.તિહાસિક પૃષ્ઠભૂમિ
ખરેખર લોકોને ક્યારે ખતરનાક બિમારીનો સામનો કરવો પડ્યો તે અંગે કોઈ વિશ્વસનીય ડેટા નથી. એવું કહી શકાય કે ડાયાબિટીસ મેલીટસના વર્ણનમાં સમાન રોગના પ્રારંભિક સંદર્ભો ત્રીજી સદી બીસીની છે.
પ્રાચીન ઇજિપ્તની સારવાર કરનારાઓ અને પ્રાચીન ગ્રીક, રોમન અને પૂર્વીય એસ્ક્યુલપિયસ તેમની સાથે સારી રીતે પરિચિત હતા. મધ્યયુગીન યુરોપમાં, "ડાયાબિટીઝ શું છે", સમજાવવા માટેના પ્રયત્નો પણ થયા હતા, રોગની પ્રકૃતિનું વર્ણન કરવા માટે, જેણે વિવિધ વર્ગના લોકોને અસર કરી હતી.
તે દિવસોમાં, ડાયાબિટીઝના વાસ્તવિક કારણોને સ્થાપિત કરવું શક્ય નહોતું, તેથી મોટાભાગના માંદા લોકો મૃત્યુ માટે ડૂબેલા હતા.
શબ્દ "ડાયાબિટીસ" નો ઉપયોગ મૂળ રોમન ચિકિત્સક એરેથિયસ (બીજી સદી એડી) દ્વારા કરવામાં આવ્યો હતો. તેમણે આ રોગને "અસહ્ય વેદના" તરીકે દર્શાવ્યું, તે મુખ્યત્વે પુરુષ સેક્સમાં ફેલાય છે, જે શરીરને પેશાબમાં ઓગળી જાય છે. બિન-પ્રતિસ્પર્ધીઓ બિન-બંધને પેશાબ કરે છે, અકલ્પનીય તરસનો અનુભવ કરે છે, તેમનું જીવન ખૂબ જ ટૂંકું છે. ” પ્રાચીન સમયમાં, ડાયગ્નોસ્ટિક્સ બાહ્ય સંકેતો પર આધારિત હતા.
જો કોઈ બાળક અથવા યુવાન વ્યક્તિ બીમાર પડે છે (પ્રકાર 1 ડાયાબિટીસ), તો જલ્દી જ તે કોમાથી મૃત્યુ પામ્યો. જ્યારે પુખ્ત દર્દીમાં રોગ વિકસિત થયો (આધુનિક વર્ગીકરણ અનુસાર - પ્રકાર 2 ડાયાબિટીસ), ખાસ આહાર, inalષધીય વનસ્પતિઓની મદદથી, તેને આદિમ સહાય આપવામાં આવી.
આગળના અધ્યયનથી રોગના સાચા કારણો અને તેની સારવારની પદ્ધતિઓ શોધવા માટે દવા નજીક આવી છે:
- 1776 - અંગ્રેજી. ડો ડોબ્સને નક્કી કર્યું કે બીમાર વ્યક્તિમાંથી પેશાબનો સુગરયુક્ત સ્વાદ એ તેમાં ખાંડની વૃદ્ધિનું પરિણામ છે. તેથી, તેઓ ડાયાબિટીઝને “ખાંડ” કહેવા લાગ્યા.
- 1796 - ડાયાબિટીઝના દર્દીઓ, યોગ્ય કસરતને જાળવવાનું મહત્વ ન્યાયપૂર્ણ હતું,
- 1841 - ડોકટરોએ પેશાબમાં અને પછી લોહીમાં પ્રયોગશાળાના ગ્લુકોઝને કેવી રીતે નક્કી કરવું તે શીખ્યા,
- 1921 - પ્રથમ વખત ઇન્સ્યુલિનનું સંશ્લેષણ કરવામાં આવ્યું, જેનો ઉપયોગ 1922 માં ડાયાબિટીઝ મેલીટસના દર્દીઓની સારવાર માટે કરવામાં આવ્યો હતો,
- 1956 - દવાઓના વિશેષ જૂથની મિલકતોની તપાસ કરી જે શરીરને ઇન્સ્યુલિન પેદા કરી શકે છે,
- 1960 - માનવ ઇન્સ્યુલિનની રચનાનું વર્ણન કરે છે,
- 1979 - સંપૂર્ણ માનવીય ઇન્સ્યુલિન આનુવંશિક ઇજનેરીને આભારી છે.
વર્તમાન દવા તમને ડાયાબિટીઝની પ્રવૃત્તિને જીવનમાં મહત્તમ બનાવવા અને optimપ્ટિમાઇઝ કરવાની મંજૂરી આપે છે.
વર્ગીકરણ
ડાયાબિટીઝ મેલીટસ સામાન્ય રીતે બે મુખ્ય પ્રકારોમાં વર્ગીકૃત કરવામાં આવે છે - ઇન્સ્યુલિન આધારિત (IDDM) અને ઇન્સ્યુલિન આધારિત નહીં (IDDM). સગર્ભાવસ્થા ડાયાબિટીઝ અને કાર્બોહાઇડ્રેટ ચયાપચયની ખોટી કામગીરી સાથે સંકળાયેલ પેથોલોજીકલ સ્થિતિઓ પણ છે.
શરીરની ઇન્સ્યુલિન ઉત્પન્ન કરવાની ક્ષમતાના આધારે, સ્ત્રાવ કરો:
- 1 લી પ્રકાર - આઈડીડીએમ. આ પ્રકારના ડાયાબિટીસ શરીરમાં ઇન્સ્યુલિનની તીવ્ર ઉણપ સાથે અસ્પષ્ટ રીતે જોડાયેલા છે. ક્ષતિગ્રસ્ત સ્વાદુપિંડ (સ્વાદુપિંડ) તેના કાર્યો કરવામાં સક્ષમ નથી. તે ઇન્સ્યુલિનને સંપૂર્ણપણે બનાવતું નથી અથવા તેને વિવેચક રીતે ઓછી માત્રામાં વિસર્જન કરતું નથી. પરિણામે, ઉચ્ચ ગુણવત્તાની પ્રક્રિયા અને ગ્લુકોઝનું જોડાણ અશક્ય બને છે. બાળપણમાં અથવા 30 વર્ષથી ઓછી ઉંમરમાં બીમાર થાઓ. દર્દીઓમાં સામાન્ય રીતે વધારે વજન નથી હોતું. તેમને ઇંજેક્શન માટે ઇન્સ્યુલિન લેવાની ફરજ પડે છે.
- 2 જી પ્રકાર - એનઆઈડીડીએમ. આ પ્રકારના ડાયાબિટીસમાં, ઇન્સ્યુલિન સંબંધિત સ્વાદુપિંડના કોષો દ્વારા પૂરતા પ્રમાણમાં અથવા વધુ પડતા પ્રમાણમાં ઉત્પન્ન થાય છે, જો કે, પેશીઓની સંવેદનશીલતા ગુમાવી દે છે, તે "નકામું" છે. પુખ્ત વયના લોકોમાં, 30-40 વર્ષ પછી, નિયમ પ્રમાણે, એનઆઈડીડીએમ નક્કી કરો. દર્દીઓ સામાન્ય રીતે સ્થૂળતાના વિવિધ ડિગ્રીથી પીડાય છે. આ દર્દીઓ માટે સબક્યુટેનીયસ ઇન્સ્યુલિન ઇન્જેક્શન સામાન્ય રીતે તાત્કાલિક જરૂરી હોતા નથી. આવા ડાયાબિટીઝની સારવાર માટે, ખાંડ-ઘટાડતી દવાઓનાં ટેબ્લેટ ડોઝ સ્વરૂપોનો ઉપયોગ કરવામાં આવે છે. દવાઓનો પ્રભાવ ઇન્સ્યુલિન પ્રત્યેના કોષોનો પ્રતિકાર ઘટાડવા અથવા ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે સ્વાદુપિંડને ઉત્તેજીત કરવાનું છે.
પેથોલોજીમાં પોલીયુરિયાના લક્ષણો
ડાયાબિટીઝ સાથે ઝડપી પેશાબમાં નીચેના સંકેતો છે:
- પેશાબ ઘણીવાર, નાના ડોઝમાં,
- રાત્રે અરજની આવર્તન વધે છે,
- વારંવાર પેશાબની ફાળવણી પર નિયંત્રણ અશક્ય છે, જે ઇન્સ્યુરિસિસના વિકાસ તરફ દોરી જાય છે,
- તરસને ડૂબી શકાતી નથી, ભલે પ્રવાહીનો જથ્થો ધ્યાનમાં લીધા વિના,
- સક્રિય વજન ઘટાડવું
- શારીરિક સ્થિતિનું ઉલ્લંઘન, નબળાઇ અને omલટીની સતત લાગણી હોય છે,
- એસીટોન (કેટોએસિડોસિસના લક્ષણો) ની અલગ ગંધની હાજરી.
ડાયાબિટીઝના અન્ય સંભવિત અભિવ્યક્તિઓમાં પેશાબની પારદર્શિતા (દરરોજ શરીરમાંથી 3 લિટર સુધી વિસર્જન કરવામાં આવે છે), ઇન્ગ્યુનાલ ઝોનમાં થાક અને ઉથલાવવામાં વધારો થાય છે. હાથપગની નિષ્ક્રિયતા એ પણ સ્ત્રીઓની લાક્ષણિકતા છે, પ્રકાર 1 ડાયાબિટીસ સાથે વજનમાં ઘટાડો થાય છે, અને પ્રકાર 2 ની પેથોલોજીના વિકાસ સાથે, તીવ્ર વજનમાં તીવ્ર આવક થાય છે, અને દ્રશ્ય કાર્ય ઘણીવાર ક્ષતિગ્રસ્ત થાય છે.
દર્દીની તપાસ કેવી રીતે કરવામાં આવે છે?
ડાયાબિટીસમાં વારંવાર પેશાબ થવાના નિદાનમાં પ્રયોગશાળા પરીક્ષણો અને હાર્ડવેર તકનીકો શામેલ છે.
જલદી સ્પષ્ટ થાય છે, લાક્ષણિકતા ડી.એમ. અભિવ્યક્તિઓ અવલોકન કરવામાં આવે છે, ખાલી કરવાના વારંવાર વિનંતીઓ દ્વારા ટેકો આપવામાં આવે છે, એવી ભલામણ કરવામાં આવે છે કે તમારે તાત્કાલિક નિષ્ણાતનો સંપર્ક કરવો જોઈએ. ડ doctorક્ટર પરીક્ષણોનું એક સંકુલ લખશે, જેમાં આ શામેલ છે:
- રક્ત ગ્લુકોઝ પરીક્ષણ,
- થાઇરોઇડ પરીક્ષાઓ,
- સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ,
- લોહી અને પેશાબનું સામાન્ય વિશ્લેષણ,
- રેનલ ઉપકરણનું અલ્ટ્રાસાઉન્ડ.
નિદાન બે ડોકટરો દ્વારા હાથ ધરવામાં આવે છે: એન્ડોક્રિનોલોજિસ્ટ અને નેફ્રોલોજિસ્ટ.
રોગ માટે કઈ સારવારનો ઉપયોગ કરવામાં આવે છે?
જ્યારે ડાયાબિટીઝમાં પેશાબની વારંવાર ફાળવણી એ પેશાબની સિસ્ટમના પેથોલોજીનું પરિણામ નથી, તો પછી પરિસ્થિતિનો સામનો કરવો શક્ય છે. એન્ડોક્રિનોલોજિસ્ટ તરફ વળવું, એક વ્યક્તિને પોલીયુરિયાને દૂર કરવામાં મદદ કરવા માટે ઘણી ટીપ્સ પ્રાપ્ત થશે. આમાં શામેલ છે:
- લોહીમાં ગ્લુકોઝનું સામાન્યકરણ. વિવિધ પ્રકારના ડાયાબિટીઝ માટે વ્યક્તિગત અભિગમની જરૂર હોય છે. પ્રકાર 1 ની પેથોલોજીના વિકાસ સાથે, ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે, પ્રકાર 2 સાથે - દવાઓ કે જે ખાંડનું સ્તર ઘટાડે છે.
- વિશેષ આહારનું પાલન. દર્દીનો આહાર ડ doctorક્ટર દ્વારા કમ્પાઈલ કરવામાં આવે છે, જેમાંથી પ્રકાશ કાર્બોહાઇડ્રેટ અને ચરબીની ઉચ્ચ સામગ્રીવાળા ઉત્પાદનો બાકાત રાખવામાં આવે છે.
- શારીરિક સ્વાસ્થ્ય જાળવવું. વ્યાયામ લોહીમાં ગ્લુકોઝનું સ્તર ઓછું કરવામાં મદદ કરે છે. આ પેશાબના વિસર્જનની માત્રામાં ઘટાડો તરફ દોરી જાય છે, અને હિપ સંકુલના સ્નાયુઓને પણ તાલીમ આપે છે અને મૂત્રાશયના કામ પર ફાયદાકારક અસર પડે છે.
બાળકોમાં અસંયમ
બે વર્ષથી ઓછી વયના નાના બાળક માટે, બેડવેટિંગ, દિવસની જેમ, સામાન્ય છે. 3-4- 3-4 વર્ષ જુના દ્વારા, જ્યારે મૂત્રાશય ભરાય ત્યારે તે પેશાબને કાબૂમાં રાખવામાં અને વિલંબ કરવામાં પહેલાથી જ સક્ષમ છે. જો કે, જો આ કુશળતા દેખાતી નથી, તો તમારે ડ doctorક્ટરનો સંપર્ક કરવો જોઈએ અને અસંયમનું કારણ શોધી કા forવું જોઈએ, જેમાં ઘણું બધું છે.
- માનસિક રોગો સહિત વિવિધ રોગો.
બાળરોગવિજ્ologyાનમાં, તે ખ્યાલ માટે વિભાજન કરવાનો રિવાજ છે:
- અસંયમતા, જ્યારે કોઈ બાળકને અરજ થાય છે, પરંતુ શૌચાલયમાં ભાગવાનો સમય નથી,
અસંયમના પ્રકારો પુખ્ત વયના લોકો જેવા જ છે.
તેથી, જો કોઈ વ્યક્તિ અસંયમની સમસ્યાનો સામનો કરે છે, તો તમારે શરમ થવી જોઈએ નહીં અને તેની સાથે જીવવું જોઈએ નહીં. માંદગીથી લાંબા ગાળાની અગવડતા ફક્ત જીવન અને માનસિક વિકારમાં બગાડ તરફ દોરી જાય છે. તેથી, જલદી તમે કોઈ નિષ્ણાત તરફ વળશો અને કારણને ઓળખશો, ઉપચારાત્મક ઉપાયો વધુ અસરકારક રહેશે અને જીવન વધુ સારા માટે બદલાશે.
બાળપણના ડાયાબિટીઝને શોધવું વધુ મુશ્કેલ છે, કારણ કે બાળકો તેમના સ્વાસ્થ્ય સમસ્યાઓ તેમના માતાપિતા સાથે વહેંચવાનો પ્રયત્ન કરતા નથી. માતાપિતાએ તેમના બાળકોની નજીકથી દેખરેખ રાખવી જોઈએ, તેઓ વપરાશ કરેલા પ્રવાહીની માત્રા અને શૌચાલયમાં જવાની આવર્તનની નોંધ લેવી જોઈએ. જો બાળક 6 વખત કરતા વધારે વખત બાથરૂમની મુલાકાત લે છે, તો તમારે એન્ડોક્રિનોલોજિસ્ટ સાથે મુલાકાત લેવી આવશ્યક છે.
બાળકમાં ડાયાબિટીઝ વજન ઘટાડવા, તીવ્ર તરસ, ભૂખમાં વધારો અને સામાન્ય સુસ્તીમાં પોતાને મેનીફેસ્ટ કરે છે. છોકરીઓમાં, આ રોગ બાહ્ય જીની અંગોની બળતરા સાથે હોઇ શકે છે. આ ઉપરાંત, ઘણીવાર બાળકોમાં ડાયાબિટીઝની સાથે મોંમાંથી એસિટોનની ચોક્કસ ગંધ આવે છે.
તે યાદ રાખવું મહત્વપૂર્ણ છે કે સચોટ નિદાન માટે, ક્લિનિકલ રક્ત પરીક્ષણ પાસ કરવું અને તેના પરિણામો સાથે નિષ્ણાતની સલાહ લેવી જરૂરી છે.
સ્ત્રીઓમાં, વારંવાર પેશાબ કરવાથી, ખાસ કરીને રાત્રે, તમને ડાયાબિટીઝની હાજરી વિશે વિચારવાનું બનાવે છે. દર્દીઓ નીચેના લક્ષણો અંગે ચિંતિત છે:
- તરસ લાગણી
- પીવામાં પ્રવાહીની માત્રામાં વધારો અને તે મુજબ પેશાબ,
- જીની વિસ્તારમાં ખંજવાળ
- વાલ્વિટીસ વિકસે છે,
- ઘણી વાર થ્રશ દેખાય છે.
પુરુષોમાં, ડાયાબિટીસ પ્રોસ્ટેટની બળતરા દ્વારા જટીલ થઈ શકે છે. માથાના પેશાબની સતત બળતરા અને ફોરસ્કીનની આંતરિક શીટને કારણે બાલનોપોસ્થેટીસનું પણ ઉચ્ચ જોખમ છે. ડાયાબિટીસના દર્દીઓમાં બાલાનોપોસ્ટાઇટિસનો કોર્સ લાંબો અને વધુ સ્પષ્ટ થાય છે.
જો કે, સંયોજન પુરુષોના સ્વાસ્થ્ય માટે અસંગતરૂપે વધુ જોખમી છે - આ પ્રોસ્ટેટ એડેનોમા અને ડાયાબિટીસ છે. પુરુષો વારંવાર પેશાબ વિશે ચિંતા કરે છે, ખાસ કરીને રાત્રે, તેમજ તાકીદ કરવી કે જે નિયંત્રિત કરવું ખૂબ મુશ્કેલ છે. પ્રોસ્ટેટ એડેનોમાની પ્રગતિ મૂત્રાશયની માત્રામાં ઘટાડો તરફ દોરી જાય છે. આ મિશ્રણમાં વધુ વધારો કરવામાં ફાળો આપે છે.
ડાયાબિટીઝ પરિસ્થિતિને વધુ જટિલ બનાવે છે. મૂત્રપિંડ મોટા પ્રમાણમાં પેશાબ બનાવે છે, તેથી મૂત્રાશય સતત ભરાતી સ્થિતિમાં રહે છે. અને ચેતા અંતની હારને કારણે મિકત્સીની વિનંતીને અંકુશમાં રાખવી ખૂબ જ મુશ્કેલ છે.
પુરુષોમાં પ્રોસ્ટેટ એડેનોમા ડાયાબિટીક મૂત્રાશયના નુકસાન (સિસ્ટોપથી) ના વિકાસમાં ફાળો આપી શકે છે. સિસ્ટોપથીનો વિકાસ ડાયાબિટીસની ડિગ્રી અને તીવ્રતા, તેમજ તેના વળતરની ડિગ્રી પર આધારિત છે. આ રોગનો લાક્ષણિક અભિવ્યક્તિ એ સંકોચનશીલતામાં ઘટાડો સાથે હાઈપોરેફ્લેક્સ મૂત્રાશયનું સિંડ્રોમ છે. મોટેભાગે, સિસોટોપેથી ઇન્સ્યુલિન આધારિત આશ્રિત પ્રકારના ખાંડના રોગ સાથે જોવા મળે છે.
પ્રોસ્ટેટ ગ્રંથિ - પ્રોસ્ટેટાઇટિસના બળતરાને કારણે છેવટે, પુરુષોમાં ન insન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસમાં પેશાબ નબળી પડે છે. મેટાબોલિક ડિસઓર્ડર પ્રોસ્ટેટને બળતરા માટે વધુ સંવેદનશીલ બનાવે છે.
તેથી ડાયાબિટીઝના દર્દીઓમાં, પ્રોસ્ટેટાઇટિસ વધુ વખત વિકસિત થાય છે અને અન્ય લોકોની તુલનામાં તે ખૂબ સખત હોય છે. અલબત્ત, પેશાબ પ્રથમ સ્થાને આ કિસ્સામાં પીડાય છે.
આંકડા મુજબ, ડાયાબિટીઝ સ્ત્રીઓમાં પુરુષોમાં બે વાર દેખાય છે. આ કિસ્સામાં, હોર્મોનલ સિસ્ટમમાં ખામી અને શરીરમાં નોંધપાત્ર સામાન્ય ફેરફારોને લીધે મેનોપોઝ દરમિયાન માંદા થવાની સૌથી મોટી સંભાવના દેખાય છે. પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં વિવિધ લક્ષણો હોઈ શકે છે.
સ્ત્રીઓમાં પ્રકાર 1 ડાયાબિટીસ, જેનું કારણ શરીરની જરૂરી માત્રામાં ઇન્સ્યુલિન પેદા કરવામાં અસમર્થતા છે, તે ચીડિયાપણું, વારંવાર હતાશા, નિંદ્રામાં ખલેલ, માથાનો દુખાવો અને ચક્કર, ત્વચા પર ફૂગના અભિવ્યક્તિ, સુસ્તી, નબળાઇ અને nબકા અને omલટી શક્ય છે. એક નિયમ મુજબ, યુવાન મહિલાઓને ડાયાબિટીઝના પ્રથમ પ્રકારનું જોખમ છે.
ટાઇપ 2 ડાયાબિટીસમાં, ઇન્સ્યુલિનનું પ્રમાણ ઉત્પન્ન થવું સામાન્ય હોઈ શકે છે, અને રોગનું કારણ શરીરની સંવેદનશીલતા ગુમાવવાનું કારણ છે. રોજિંદા જીવનમાં, આ પ્રકારની ડાયાબિટીસને ઘણીવાર "વૃદ્ધોના ડાયાબિટીસ" કહેવામાં આવે છે, કારણ કે તે મોટાભાગે ધીરે ધીરે વિકસે છે અને 40-45 વર્ષ પછી, પુખ્તાવસ્થામાં પોતાને પ્રગટ કરે છે.
આ કિસ્સામાં, મુખ્ય લક્ષણો હાથપગની સુન્નતા, સામાન્ય સંવેદનશીલતામાં ઘટાડો, પીડા, સુસ્તી, નબળાઇ, ખોટ અથવા, તેનાથી વિપરીત, વાળમાં વૃદ્ધિ, પ્રતિરક્ષામાં તીવ્ર ઘટાડો સહિતના લક્ષણો હોઈ શકે છે.
પુરુષોમાં ડાયાબિટીઝ, સ્ત્રીઓની જેમ, વારંવાર પેશાબ, સામાન્ય સુસ્તી અને થાક સાથે આવે છે. પુરુષોમાં આ રોગના અભિવ્યક્તિના ચોક્કસ સંકેતોમાં બાલાનોપોસ્ટાઇટિસનો દેખાવ શામેલ છે, જે આગળની ચામડીમાં બળતરા ત્વચા રોગ છે. સંભવિત શક્તિમાં ઘટાડો, જાતીય પ્રવૃત્તિને નબળી પાડવી.
પુરુષોમાં મૂત્રાશયનું ઝડપી પેશાબ એ પ્રોસ્ટેટ ગ્રંથિ અથવા પ્રોસ્ટેટના રોગો પણ સૂચવી શકે છે, તેથી, સારવાર શરૂ કરતા પહેલા, નિદાનની સચોટ નિદાન માટે સાવચેતી નિદાન કરવું જરૂરી છે.
ગર્ભાવસ્થા દરમિયાન પેશાબમાં ખાંડ - સુવિધાઓ
સગર્ભા સ્ત્રીઓમાં, સામાન્ય ગ્લુકોઝ પેશાબમાં ન હોવો જોઈએ. નોંધપાત્ર માત્રામાં તેના દેખાવનો એક જ કેસ શારીરિક સુવિધાઓ દ્વારા સમજાવવામાં આવે છે. બાળકની અપેક્ષા કરતી સ્ત્રીના શરીરમાં, બધી બાયોકેમિકલ પ્રક્રિયાઓ વધુ સઘન રીતે થાય છે, અને કિડની હંમેશાં પેદા કરેલા ગ્લુકોઝની માત્રા સાથે સામનો કરતી નથી, તેનો થોડો જથ્થો પેશાબમાં પસાર કરે છે.
સગર્ભાવસ્થા દરમિયાન પેશાબમાં ખાંડ કેટલીક વખત એ હકીકતને કારણે દેખાય છે કે કોઈ મિકેનિઝમ કામ કરવાનું શરૂ કરે છે જે સ્વાદુપિંડમાં ઇન્સ્યુલિનનું ઉત્પાદન ઘટાડે છે. તે જરૂરી છે કે ગ્લુકોઝનું પ્રમાણ હંમેશા લોહીમાં હોય છે, જે સગર્ભા માતા અને બાળક બંને માટે પૂરતું છે.
જ્યારે આવી એન્ટિ-ઇન્સ્યુલિન મિકેનિઝમ સઘન રીતે કાર્ય કરે છે, ત્યારે લોહીમાં વધારે ગ્લુકોઝ દેખાય છે - કિડની તેની પ્રક્રિયા કરવામાં સક્ષમ નથી, અને આંશિકરૂપે તે પેશાબમાં પ્રવેશ કરે છે. ગર્ભાવસ્થાના અંતિમ મહિનાઓમાં ઘણી વાર આવી જ સ્થિતિ જોવા મળે છે.
જો પેશાબમાં બાળકની ખાંડને લગતા સમયગાળા દરમિયાન વારંવાર શોધી કા .વામાં આવે છે, તો તે ડાયાબિટીઝ મેલીટસ અથવા અન્ય રોગના વિકાસની શંકા કરવા યોગ્ય છે. આ કિસ્સામાં, ગ્લુકોસરીઆનું કારણ શોધવા માટે અને સમયસર રીતે તેની સામે લડત શરૂ કરવા માટે સંપૂર્ણ પરીક્ષા લેવાનું ભૂલશો નહીં.
ડાયાબિટીઝના સંકેતો સાથે શું કરવું?
જો તમને અતિશય તરસ અથવા સતત થાક લાગે છે, તો આ એલાર્મનું કારણ નથી. જો લક્ષણો ઘણા દિવસો સુધી ગંભીર રહે છે અથવા સૂચિમાંથી અન્ય લક્ષણો સાથે આવે છે, તો તમારે ખરેખર જલદી શક્ય ડ doctorક્ટરને મળવાની જરૂર છે.
આ બધું સ્પષ્ટ રીતે ડાયાબિટીઝની વાત કરે છે, તેથી ચિકિત્સકની મુલાકાતમાં વિલંબ કરશો નહીં. તમારું રક્ત ગ્લુકોઝ શું છે તે શોધવા માટે તમારા ડ doctorક્ટર રક્ત પરીક્ષણ કરશે.
જો તે એલિવેટેડ છે, તો તમને દવા આપવામાં આવશે. આ ઉપરાંત, તમારે તમારી જીવનશૈલીમાં કેટલાક ફેરફાર કરવાની જરૂર પડશે.
નિવારક પગલાં
ઉપચારની અસરકારકતાને મજબૂત કરવા અથવા સૌથી તીવ્ર અભિવ્યક્તિઓ દૂર કરવા માટે, નિષ્ણાત સાથે સલાહ લીધા પછી, પરંપરાગત દવાઓની વાનગીઓનો ઉપયોગ શરૂ કરવો તે માન્ય છે.
આ કેમોલી, ડૂચિંગ, તેમજ કોલ્ટસફૂટ, કેલેંડુલા અને અન્ય ઘણા છોડ જેવા છોડનો ઉપયોગ હોઈ શકે છે.
આ બધું આરોગ્યની સ્થિતિને કેવી હકારાત્મક અસર કરે છે તે નિયંત્રિત કરવું મહત્વપૂર્ણ છે.
આ ઉપરાંત, ઉચ્ચ ડિગ્રી શારીરિક પ્રવૃત્તિનું નિરીક્ષણ કરવાની, વ્યક્તિગત સ્વચ્છતાનું કાળજીપૂર્વક નિરીક્ષણ કરવાની અને બધા જરૂરી medicષધીય ઘટકોનો ઉપયોગ કરવાનું યાદ રાખવાની ભલામણ કરવામાં આવે છે. આ કિસ્સામાં, ડાયાબિટીઝ સાથે વારંવાર પેશાબ કરવાની સમસ્યા હલ થશે.
પણ, પ્રક્રિયાના નિવારણ માટે, લોહીમાં ગ્લુકોઝના પ્રમાણ, લ્યુકોસાઇટ્સનું સ્તર અને અન્ય ઘટકોનું નિરીક્ષણ કરવું જરૂરી છે. તેઓ શરીરના સ્વાસ્થ્યની વાસ્તવિક સ્થિતિને પ્રતિબિંબિત કરે છે. એવા કિસ્સામાં જ્યારે લક્ષણોમાંથી રાહત મળે છે, સારવાર ચાલુ રાખવી જરૂરી છે, અને ત્યાં અટકવું નહીં. આ ભવિષ્યમાં વારંવાર પેશાબ અટકાવવામાં મદદ કરશે.
વારંવાર પેશાબ જેવી સમસ્યાની રોકથામ દરેક ડાયાબિટીસના દર્દીઓ દ્વારા કરાવવી જોઈએ.
ઉપરાંત, ડાયાબિટીઝમાં, ગૂંચવણોથી બચાવવા માટે, લોહીમાં ખાંડના સ્તરની સતત દેખરેખ રાખવી અને આહારનું કડક પાલન કરવું જરૂરી છે. વ્યાયામ હાજર હોવી જ જોઇએ, પરંતુ તે દુર્બળ ન હોવી જોઈએ.
તમારા સ્વાસ્થ્ય પ્રત્યે સાવચેત વલણ અને યોગ્ય જીવનશૈલીનું પાલન કરવાની ગેરહાજરીમાં, વારંવાર પેશાબ કરવાની કોઈપણ ઉપચાર અસરકારક રહેશે નહીં.
ડોકટરોની સૂચનાઓ અને ભલામણોનું ઉલ્લંઘન કર્યા વિના, નિવારક પગલાં નિયમિતપણે હાથ ધરવા આવશ્યક છે. બધી આવશ્યકતાઓ અને આહાર સાથે, વારંવાર પેશાબ સહિત, ડાયાબિટીઝની બધી જ ગૂંચવણોને લગભગ સંપૂર્ણપણે દૂર કરવી શક્ય છે.
- ડાયાબિટીઝનું જોખમ ધરાવતા લોકોની નાની ઉંમરથી આરોગ્ય નિરીક્ષણ,
- ચેપી રોગોને રોકવા માટે રોગપ્રતિકારક શક્તિની કામગીરી સુધારવા માટે રસીકરણ અને ભંડોળ લેવા,
- પોષક નિયમોનું પાલન,
- વ્યક્તિગત સ્વચ્છતા
- તણાવપૂર્ણ પરિસ્થિતિઓ નિવારણ,
- દારૂ અને સિગારેટનો ઇનકાર,
- સારા આરામ.
મુશ્કેલીઓ અટકાવવા માટે:
- તમારા ખાંડના સ્તર પર સતત દેખરેખ રાખો,
- જરૂરી આહાર વળગી
- માત્ર મધ્યમ શારીરિક પ્રવૃત્તિ.
વારંવાર પેશાબ કરવો એ એક ગંભીર રોગવિજ્ .ાન છે, તેને યોગ્ય રીતે અને સમયસર ઓળખવા અને દૂર કરવું જરૂરી છે. નિવારક પગલાં ડાયાબિટીઝ અને પ્રતિકૂળ અસરોના વિકાસને અટકાવશે.
ઝડપી પેશાબ સાથેની સમસ્યા એ લોહીમાં શર્કરાના સ્તરને જાળવવા માટેની પદ્ધતિ છે. પરિસ્થિતિને સુધારવા માટે, તમારે જીવનનો માર્ગ બદલવો જોઈએ.
નહિંતર, આવી ઉપચાર અસ્થાયી અસર આપશે અને તેને સતત પુનરાવર્તન કરવું પડશે.
વારંવાર પેશાબ સાથે ખોરાકની લાક્ષણિકતાઓ
ડાયાબિટીસમાં વારંવાર પેશાબ માટે અસરકારક સારવાર સંતુલિત આહારથી શરૂ થાય છે. તેને કાર્બોહાઇડ્રેટ ખોરાક અને ચરબીના સક્ષમ પ્રતિબંધની જરૂર છે.
સરળ શર્કરા, મીઠાઈઓ અને સફેદ લોટના ઉત્પાદનોને સંપૂર્ણપણે છોડી દેવા જરૂરી છે. પ્રતિબંધ એ પ્રાણી ચરબીવાળા ઉત્પાદનો પર લાગુ પડે છે. સ્વીટનર્સ સ્વીકાર્ય છે, પરંતુ માત્ર મર્યાદિત માત્રામાં.
મહત્વપૂર્ણ! શાકભાજી અને ફળો જેવા કે તરબૂચ અને તરબૂચ, જરદાળુ અને આલૂ, ક્રેનબેરી, દ્રાક્ષ, સેલરિ અને ટામેટાં ડાયાબિટીઝ મેલિટસમાં વારંવાર પેશાબને કારણે આહારમાંથી સંપૂર્ણપણે બાકાત છે.
નેફ્રોપથી સાથે, દર્દીને આહારમાં પ્રોટીન ઉત્પાદનોની માત્રા ઘટાડવા તરફ ધ્યાન આપવાની સલાહ આપવામાં આવે છે. મીઠું પણ આહારમાંથી સંપૂર્ણપણે બાકાત છે, અથવા તેના વપરાશની માત્રા ઘણી વખત ઘટાડે છે. નેફ્રોપથી સાથે, દર 1 કિલો વજન દીઠ 0.7 ગ્રામ પ્રોટીન કરતાં વધુ નહીં ખાવાની ભલામણ કરવામાં આવે છે.
લેખમાંથી તમે શીખી શકશો કે પ્રકાર 1 ડાયાબિટીઝ સાથે કેવી રીતે ખાવું, કોઈ ખોરાક કોઈપણ પ્રતિબંધ વિના ખાઈ શકાય છે, અને શું ખાવા માટે પ્રતિબંધિત છે. તમે ઓછા કાર્બ આહાર સાથે બ્રેડ યુનિટ્સ કેવી રીતે ગણાવી શકો તે શીખીશું.
કેટલીકવાર દર્દીઓ જે પ્રથમ પ્રકારનાં ડાયાબિટીઝ મેલીટસ જેવા રોગનો સામનો કરે છે તે માને છે કે ખાંડ ન ખાવી તે એટલું પૂરતું છે કે જેથી ઇન્સ્યુલિનના પ્રભાવ હેઠળ લોહીમાં તેનું સ્તર ઘટે અને સામાન્ય રહે.
પરંતુ પ્રકાર 1 ડાયાબિટીસ સાથેનું પોષણ આ બધું નથી. કાર્બોહાઇડ્રેટ્સના ભંગાણ સાથે બ્લડ ગ્લુકોઝ વધે છે.
તેથી, વ્યક્તિ દિવસ દરમિયાન જે કાર્બોહાઈડ્રેટ ખાય છે તે લેવાયેલા ઇન્સ્યુલિનના ધોરણને અનુરૂપ હોવું જોઈએ. ખાંડને તોડવા માટે શરીરને આ હોર્મોનની જરૂર હોય છે.
સ્વસ્થ લોકોમાં, તે સ્વાદુપિંડના બીટા કોષો ઉત્પન્ન કરે છે. જો કોઈ વ્યક્તિ પ્રકાર 1 ડાયાબિટીસ વિકસે છે, તો પછી રોગપ્રતિકારક શક્તિ ભૂલથી બીટા કોષો પર હુમલો કરવાનું શરૂ કરે છે.
આને કારણે, ઇન્સ્યુલિન ઉત્પન્ન થવાનું બંધ કરે છે અને સારવાર શરૂ કરવી પડે છે.
આ રોગને દવા, કસરત અને અમુક ખોરાકથી નિયંત્રિત કરી શકાય છે. ડાયાબિટીસ 1 માટે શું ખાવું તે પસંદ કરતી વખતે, તમારે તમારા આહારને કાર્બોહાઇડ્રેટ્સ સુધી મર્યાદિત કરવાની જરૂર છે.
પ્રકાર 1 ડાયાબિટીસ માટેનો આહાર ઝડપી કાર્બોહાઈડ્રેટનો ઉપયોગ પ્રતિબંધિત કરે છે. તેથી, પકવવા, મીઠાઈઓ, ફળો, સુગરયુક્ત પીણાને મેનૂમાંથી બાકાત રાખવામાં આવે છે જેથી લોહીમાં શર્કરાનું સ્તર સામાન્યથી ઉપર ન આવે.
લાંબા સમયથી તૂટેલા કાર્બોહાઇડ્રેટ્સ આહારમાં હાજર હોવા જોઈએ, પરંતુ તેમની સંખ્યા સખત રીતે સામાન્ય કરવામાં આવે છે. આ મુખ્ય કાર્ય છે: પ્રકાર 1 ડાયાબિટીઝ માટેના આહારને સમાયોજિત કરવા માટે જેથી લેવામાં આવેલી ઇન્સ્યુલિન ઉત્પાદનોમાંથી મેળવેલા લોહીમાં ખાંડનો સામનો કરી શકે.
તે જ સમયે, શાકભાજી અને પ્રોટીન ખોરાક મેનુનો આધાર બનવા જોઈએ. પ્રકાર 1 ડાયાબિટીસના દર્દી માટે, વિટામિન્સ અને ખનિજોની ઉચ્ચ સામગ્રી સાથે વૈવિધ્યસભર આહાર બનાવવામાં આવે છે.
બ્રેડ યુનિટ એટલે શું?
ડાયાબિટીઝના દર્દીઓ માટે, 1 XE (બ્રેડ યુનિટ) ના શરતી માપની શોધ કરવામાં આવી, જે 12 ગ્રામ કાર્બોહાઈડ્રેટની બરાબર છે. બરાબર તેમાંથી ઘણા બ્રેડ સ્લાઈસના અડધા ભાગમાં સમાયેલ છે. ધોરણ માટે 30 ગ્રામ વજનવાળી રાય બ્રેડનો ટુકડો લો.
કોષ્ટકો વિકસિત કરવામાં આવી છે જેમાં મુખ્ય ઉત્પાદનો અને કેટલીક વાનગીઓ પહેલાથી જ XE માં રૂપાંતરિત થઈ ગઈ છે, જેથી પ્રકાર 1 ડાયાબિટીસ માટે મેનૂ બનાવવાનું સરળ બને.
કોષ્ટકનો ઉલ્લેખ કરીને, તમે ડાયાબિટીસ માટેના ઉત્પાદનોને પસંદ કરી શકો છો અને ઇન્સ્યુલિનની માત્રાને અનુરૂપ કાર્બોહાઇડ્રેટ ધોરણનું પાલન કરી શકો છો. ઉદાહરણ તરીકે, 1 ચમચી 2 ચમચી કાર્બોહાઈડ્રેટની માત્રા જેટલી છે. બિયાં સાથેનો દાણો ના ચમચી.
એક દિવસ પર, એક વ્યક્તિ લગભગ 17-28 XE ખાય શકે છે. આમ, કાર્બોહાઈડ્રેટની આ માત્રાને 5 ભાગોમાં વહેંચવી આવશ્યક છે. એક ભોજન માટે તમે 7 XE કરતા વધુ નહીં ખાઈ શકો!