ડાયાબિટીસ માટે યુરીનલિસિસ
પેશાબના વિશ્લેષણ મુજબ, ડાયાબિટીઝને અન્ય રોગોથી અલગ કરી શકાતો નથી. આ એક વ્યાપક નિદાનનો માત્ર એક ભાગ છે, જે એન્ડોક્રિનોલોજિસ્ટ્સ અને ચિકિત્સકો દ્વારા સૂચવવામાં આવે છે.
જો દર્દીને ડાયાબિટીસ હોવાનું પહેલેથી જ નિદાન થયું હોય, તો પછી જરૂરી હોય ત્યારે સારવારને સમાયોજિત કરવા માટે, months-. મહિનામાં 1 વખતની આવર્તન પર યુરિનલysisસિસ આપવામાં આવે છે. ઘણાને રસ છે કે શું પેશાબમાં ગ્લુકોઝ હંમેશા વધે છે અને આ રોગવિજ્ .ાનને કેવી રીતે દૂર કરવું. જો દર્દી ઇન્સ્યુલિન ન લે અને આહારનું પાલન ન કરે તો હંમેશા ધોરણમાંથી વિચલનો થાય છે. બાહ્ય પરિબળો પણ ખાંડમાં વધારો ઉત્તેજિત કરી શકે છે - તાણ, અતિશય શારીરિક શ્રમ વગેરે.
વિશ્લેષણના પ્રકારો
ધ્યાન! ડાયાબિટીઝનું પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરીને તેના પોતાના પર કરી શકાતું નથી. આ સંશોધન પદ્ધતિનો ઉપયોગ નિવારક હેતુઓ માટે થાય છે. જો પટ્ટાઓનો રંગ બદલાય છે, તો ડ doctorક્ટરની સલાહ લો.
પ્રકાર 1 ડાયાબિટીસમાં, નીચેના કિસ્સાઓમાં એક્સપ્રેસ સ્ટ્રીપ્સનો ઉપયોગ કરીને યુરિનલિસિસની ભલામણ કરવામાં આવે છે:
- જો તમને nબકા, omલટી થવી અથવા ઠંડા લક્ષણો હોય,
- ગર્ભાવસ્થા દરમિયાન (ઓછામાં ઓછા 1 અઠવાડિયામાં 1 વખત),
- જ્યારે બ્લડ સુગરનું સ્તર 13 એમએમઓએલ / એલ કરતા વધી ગયું.
- હાલાકી સાથે, શરદીનાં લક્ષણો,
- જ્યારે ખાંડનું સ્તર 16 મીમીલ / લિટરથી ઉપર હોય છે.
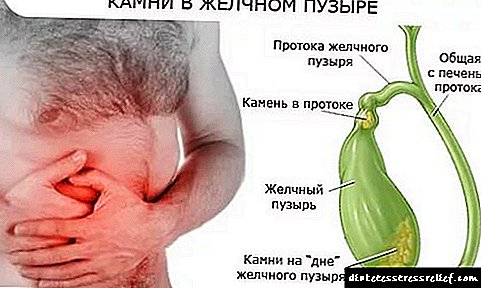
ડાયાબિટીઝ માટે પેશાબ એસિટોન
કેટોએસિડોસિસ એ જોખમી ડાયાબિટીક કોમા અને મૃત્યુ છે.
જો કે, કીટોન શરીરમાં વધારો હંમેશાં ડાયાબિટીઝ સૂચવતા નથી. બાળકમાં, પેશાબમાં એસિટોન એ કુપોષણ સૂચવે છે, જે ખોરાકમાં સરળ કાર્બોહાઈડ્રેટનો વધુ છે. કીટોન્સની સંખ્યા ઘટાડવા માટે, તમારે ઇનપેશન્ટ સારવાર કરાવવી જરૂરી છે. જો સૂચકાંકો ખૂબ areંચા ન હોય, તો પછી બહારના દર્દીઓની સારવાર સૂચવવામાં આવે છે.
ડાયાબિટીસના મુખ્ય પ્રકારો
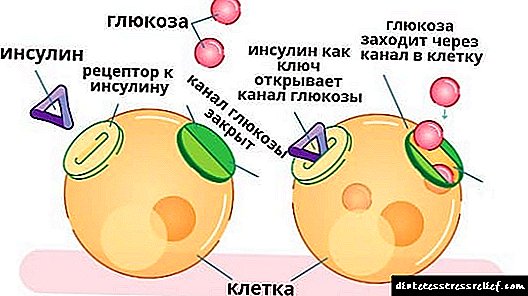
ઇન્સ્યુલિનનું પ્રાથમિક લક્ષ્ય લોહીમાં શર્કરાને ઘટાડવાનું છે. આ હોર્મોન સાથે સંકળાયેલ વિકારો ડાયાબિટીસના વિકાસને નિર્ધારિત કરે છે, જેને 2 પ્રકારોમાં વહેંચવામાં આવે છે:
- પ્રકાર 1 રોગ. તે હોર્મોનના અપૂર્ણ સ્વાદુપિંડના સ્ત્રાવને કારણે વિકસે છે જે કાર્બોહાઇડ્રેટ ચયાપચયના નિયમનને નિર્ધારિત કરે છે.
- પ્રકાર 2 રોગ. જો શરીરના પેશીઓ પર ઇન્સ્યુલિનની અસર યોગ્ય રીતે ન આવે તો આ થાય છે.
યુરીનલિસિસ શું માટે લેવામાં આવે છે?
આ પ્રક્રિયા નીચેના કેસોમાં યોગ્ય છે:
- જો ડાયાબિટીઝ સૂચવતું લક્ષણ હોય તો
- જો જરૂરી હોય તો, રોગના માર્ગને નિયંત્રિત કરો,
- સારવાર સંકુલની અસરકારકતા નક્કી કરવા માટે,
- કિડની કાર્યનું મૂલ્યાંકન કરવા માટે.
વિશ્લેષણ માટે પેશાબ કેવી રીતે પસાર કરવો
ગ્લુકોઝના વિશ્લેષણમાં પેશાબના એક જ ભાગની ડિલિવરી શામેલ છે. તમે ખાસ નિકાલજોગ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરીને સ્વતંત્ર રીતે અભ્યાસ કરી શકો છો. તેમની સહાયથી, તમે નક્કી કરી શકો છો કે પેશાબ કેવી રીતે બદલાય છે. સૂચક પટ્ટાઓ ચયાપચયમાં ખામીની હાજરી ઓળખવામાં તેમજ કિડનીની હાલની પેથોલોજી વિશે શીખવામાં મદદ કરે છે. આવા વિશ્લેષણમાં 5 મિનિટથી વધુ સમય લાગતો નથી અને ખાસ કુશળતાની જરૂર હોતી નથી. પરિણામ દૃષ્ટિની નક્કી થાય છે. પેકેજિંગ પર મુદ્રિત સ્કેલ સાથે સ્ટ્રીપના સૂચક ભાગના રંગની તુલના કરવા તે પૂરતું છે.
વિશ્લેષણ શું કહેશે
અભ્યાસ તમને પેશાબમાં ખાંડની હાજરી નક્કી કરવાની મંજૂરી આપે છે. તેની હાજરી શરીરના હાઈપરગ્લાયકેમિઆ (લોહીમાં ગ્લુકોઝની ઉચ્ચ સાંદ્રતા) - ડાયાબિટીસનું લક્ષણ સૂચવે છે. તંદુરસ્ત વ્યક્તિના પેશાબમાં, ગ્લુકોઝની સામગ્રી નોંધપાત્ર નથી અને તે લગભગ 0.06 - 0.083 એમએમઓએલ / એલ છે. સૂચક પટ્ટીનો ઉપયોગ કરીને સ્વતંત્ર વિશ્લેષણ હાથ ધરવું, તે ધ્યાનમાં રાખવું આવશ્યક છે કે ખાંડની માત્રા 0.1 એમએમઓએલ / એલ કરતા ઓછી ન હોય તો સ્ટેનિંગ થાય છે. સ્ટેનિંગનો અભાવ સૂચવે છે કે પેશાબમાં ગ્લુકોઝની સાંદ્રતા નહિવત્ છે.
એવું થાય છે કે ગ્લુકોઝનું શોષણ કિડનીમાં નબળું છે. આ રેનલ ગ્લાયકોસુરિયાની ઘટના તરફ દોરી જાય છે. આ કિસ્સામાં, ખાંડ પેશાબમાં જોવા મળે છે, પરંતુ લોહીમાં તેની સામગ્રી સામાન્ય રહે છે.
પેશાબમાં મળેલ એસીટોન પણ ડાયાબિટીઝ સૂચવી શકે છે. લોહીમાં એસિટોનની સાંદ્રતામાં વધારો પેશાબમાં એસિટોનનો દેખાવ સૂચવે છે. આ સ્થિતિ પ્રકાર 1 રોગ માટે લાક્ષણિક છે, જ્યારે લોહીમાં ગ્લુકોઝ લિટર દીઠ 13.5 થી 16.7 એમએમઓલના સ્તર સુધી વધે છે.
ડાયાબિટીસના અભિવ્યક્તિઓમાંના એક પેશાબમાં લોહીનો દેખાવ છે. જો આ રોગનો વિકાસ 15 વર્ષ કરતા વધુ સમય પહેલાં શરૂ થયો હોય અને કિડનીની નિષ્ફળતા આવી હોય તો આ થઈ શકે છે.
કુલ પ્રોટીનનું વિશ્લેષણ તમને પેશાબમાં પ્રોટીનના ખૂબ તીવ્ર ઉત્સર્જનને ઓળખવાની મંજૂરી આપે છે. માઇક્રોઆલ્બ્યુમિન્યુરિયા એ ડાયાબિટીઝના ક્ષતિગ્રસ્ત રેનલ ફંક્શનની નિશાની છે.
ડાયાબિટીઝ ઇન્સિપિડસ: લાક્ષણિકતા શું છે અને કોણ બીમાર પડે છે
ભાગ્યે જ ડાયાબિટીઝ ઇન્સિપિડસ વિકસે છે. આ રોગથી પીડાતા દર્દીઓમાં અકુદરતી highંચી તરસ હોય છે. તેને સંતોષવા માટે, દર્દીએ દરરોજ પાણીનો વપરાશ વધારવો પડશે. આ ઉપરાંત, આ રોગ શરીરમાંથી પેશાબનો મોટો જથ્થો છોડીને (કઠણમાં 2-3 લિટર) સાથે આવે છે. ડાયાબિટીસ ઇન્સિપિડસ સાથે પેશાબ કરવો તે વારંવાર થઈ શકે છે. આ રોગ કોઈ પણ ઉંમરે થાય છે અને તે જાતિ પર આધારિત નથી.
આ રોગ સાથે, પેશાબની ઘનતા ઓછી થાય છે. દિવસ દરમિયાન તેની ઘટાડો નક્કી કરવા માટે, પેશાબ સંગ્રહ દરરોજ 8 વખત થાય છે.
બાળકને ડાયાબિટીઝ થઈ શકે છે
દુર્ભાગ્યે, ડાયાબિટીઝ પણ બાળકોમાં જોવા મળે છે. મોટેભાગે આવું કોઈ રોગને શોધવા માટે પેશાબ અથવા લોહીની તપાસ દરમિયાન અકસ્માત દ્વારા થાય છે.
પ્રકાર 1 રોગ જન્મજાત છે, પરંતુ તેને બાળપણ અથવા કિશોરાવસ્થામાં થવાનું જોખમ છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ (પ્રકાર 2) ફક્ત પુખ્ત વયના લોકોમાં જ નહીં, પણ બાળકોમાં પણ વિકાસ કરી શકે છે. જો સુગરની સાંદ્રતા ડાયાબિટીઝને નિર્ધારિત કરે તેવા નિર્ણાયક સ્તરે નથી, તો તમે રોગના આગળના વિકાસને અસર કરી શકો છો. આ કિસ્સામાં, ડ sugarક્ટર દ્વારા પસંદ કરેલ વિશેષ આહાર દ્વારા ખાંડનું સ્તર સ્થિર થાય છે.
નિષ્કર્ષ
ખાંડની સામગ્રી માટે પેશાબની પરીક્ષા એ એક સરળ પણ માહિતીપ્રદ પ્રક્રિયા છે. પેશાબમાં ગ્લુકોઝની તપાસ હંમેશાં ડાયાબિટીઝ સૂચવતી નથી. ખાંડની સાંદ્રતા ખોરાક, શારીરિક પ્રવૃત્તિ અને ભાવનાત્મક પૃષ્ઠભૂમિથી પ્રભાવિત છે. દર્દીની અનેક પરીક્ષાનું પરિણામ આપતાં, નિદાન ફક્ત નિષ્ણાત ડ doctorક્ટર દ્વારા જ કરી શકાય છે.
ડાયાબિટીસ માટે પેશાબનું વિશ્લેષણ: આકારણી શું છે
શરૂઆતમાં, શંકાસ્પદ હાયપરગ્લાયકેમિઆ (ડાયાબિટીસ મેલીટસ) માટે, પેશાબની સામાન્ય પરીક્ષણો એકત્રિત કરવામાં આવે છે. તેઓ તમને નીચેનાનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે:
- શારીરિક ગુણધર્મો: શેડ, પારદર્શિતાની ડિગ્રી, અશુદ્ધિઓ અને કાંપની હાજરી, એસિડિટીનું સ્તર.
- રાસાયણિક સંકેતો: એસિડિટીએ અને જૈવિક પ્રવાહીની રચના.
- વિશિષ્ટ ગુરુત્વાકર્ષણ - પેશાબની સાંદ્રતા માટે રેનલ સિસ્ટમની કાર્યક્ષમતા.
- ગ્લુકોઝ, એસિટોન, પ્રોટીનનું સ્તર.
- વરસાદનો અંદાજ.
જો તમને ડાયાબિટીઝ છે, તો તમારે વર્ષમાં બે વાર પેશાબની પરીક્ષા લેવી જ જોઇએ. આનાથી શરીરમાં થતી પેથોલોજીકલ પ્રક્રિયાઓને સમયસર શોધવાની મંજૂરી મળશે.
જો તમે વધારે વિગતવાર માહિતી સાથે પોતાને પરિચિત કરવા માંગતા હો, તો જેના માટે ડાયાબિટીઝના પેશાબ પરીક્ષણો કરવામાં આવે છે, તો તમે વિડિઓ જોઈ શકો છો:
પેશાબના વિશ્લેષણમાં કયા સૂચકાંકો અને શા માટે સામાન્ય રીતે માપવામાં આવે છે
સૌથી સામાન્ય યુરીનાલિસિસ અને પ્રોટીન સ્તરનું નિર્ધારણ. અનુક્રમે દર છ મહિનામાં એક વખત નિમણૂક કરવામાં આવે છે.
પેશાબના સામાન્ય વિશ્લેષણમાં, નીચેનાનું મૂલ્યાંકન કરવામાં આવે છે:
- શારીરિક ગુણધર્મો: રંગ, પારદર્શિતા, વરસાદ, એસિડિટી. પરોક્ષ રીતે અશુદ્ધિઓની હાજરીને પ્રતિબિંબિત કરો.
- કેમિકલ - એસિડિટી. આડકતરી રીતે પેશાબની રચનામાં પરિવર્તન આવે છે.
- ચોક્કસ ગુરુત્વાકર્ષણ. પેશાબને કેન્દ્રિત કરવા માટે કિડનીના કાર્યને પ્રતિબિંબિત કરે છે (પ્રવાહી જાળવી રાખે છે).
- પ્રોટીન, ખાંડ, એસિટોનના સૂચકાંકો. સામાન્ય યુરિનલિસીસમાં, પ્રોટીન અને ખાંડના સૂચકાંકોનું નિર્ધારણ એ એક જગ્યાએ ક્રૂડ તકનીક છે. તેમનો દેખાવ ડાયાબિટીઝ સાથે સંકળાયેલ હોઈ શકે નહીં (યુરોજેનિટલ રોગો સાથે, પરીક્ષણ માટે કન્ટેનરની અયોગ્ય તૈયારી સાથે). જો તેમના દેખાવનું કારણ કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન છે, તો પછી તે તેના ગંભીર માર્ગ અથવા ગંભીર ગૂંચવણોના દેખાવની તરફેણમાં બોલે છે. ઉપરાંત, એસીટોન સૂચક સામાન્ય રીતે ડાયાબિટીસના કોર્સના વિઘટનને સૂચવે છે.
- પેશાબ કાંપ આકારણી માઇક્રોસ્કોપિક તકનીકનો ઉપયોગ. પેશાબમાં માર્ગમાં સહવર્તી બળતરાને ઓળખવું શક્ય છે.
પેશાબમાં કુલ પ્રોટીન જ નહીં, પરંતુ તેમાં થોડી માત્રામાં દેખાવ દર્શાવવા વિશેષ ધ્યાન આપવામાં આવે છે - માઇક્રોઆલ્બ્યુમિન્યુરિયા.
ડાયસ્ટેઝની સામગ્રીનો અભ્યાસ કરવો શક્ય છે. તે નિયમિત યુરિનલિસીસનો ભાગ પણ ન હોઈ શકે.
ડાયાબિટીસ મેલીટસના નિદાન માટે નેચિપોરેન્કો અથવા અન્ય પ્રકારનાં પરીક્ષણો અનુસાર યુરિનલિસીસનો ઉપયોગ હોસ્પિટલમાં સારવાર અને પરીક્ષામાં થાય છે. તેઓ તમને બળતરાના સ્તર અથવા કિડનીની સ્થિતિની વધુ ચોક્કસ આકારણી કરવાની મંજૂરી આપે છે.
વિશ્લેષણ શું બતાવી શકે છે
સર્વેની સહાયથી તમે શોધી શકો છો:
- સ્તર ગ્લુકોઝ સામગ્રી mmol / l માં. ધોરણ 0.06 થી 0.0083 સુધીના સૂચક માનવામાં આવે છે. જો સુગર પેશાબમાં એલિવેટેડ છે, પરંતુ લોહીની તપાસમાં તે સામાન્ય છે, આ કિડનીમાં ગ્લુકોઝના શોષણનું ઉલ્લંઘન સૂચવે છે.
- જો હાજર હોય એસિટોન, આ સ્પષ્ટ રીતે પ્રકાર 1 ડાયાબિટીસ સૂચવે છે.
- ઉપલબ્ધતા લોહી કિડનીની નિષ્ફળતા અને ડાયાબિટીસ વિશે વાત કરી શકે છે, જે ઘણા વર્ષોથી શરીરમાં અસ્તિત્વ ધરાવે છે.
- જો પેશાબ મળી આવે પ્રોટીન, તેથી, ગ્લુકોઝનું સ્તર વધ્યું છે, કારણ કે સામાન્ય સ્વાસ્થ્યમાં, આ જૈવિક પ્રવાહીમાં પ્રોટીન હોતું નથી. આ મૂત્રાશય, કિડની અને યુરેટર સાથે સંકળાયેલ વિકારોના વિકાસને સૂચવે છે.
- બિલીરૂબિન પેશાબમાં પ્રવાહી ઓછી માત્રામાં હોવું જોઈએ. તેની સાંદ્રતામાં વૃદ્ધિ સાથે, યકૃત અને પિત્તરસંસ્થાના રોગો વિશે નિર્ણય કરવો શક્ય છે.
- ઉચ્ચ સ્તર લાલ રક્તકણો પત્થરો, જીનીટોરીનરી સિસ્ટમ અને કિડનીના રોગોની હાજરીમાં મળી.
- જો સંખ્યા વધારવામાં આવે સફેદ રક્તકણો, આ શરીરમાં બળતરા પ્રક્રિયાઓનું સિગ્નલ છે.
ડાયાબિટીઝના દર્દીઓમાં પેશાબમાં ચોક્કસ ફેરફાર
ડાયાબિટીઝની એક જટિલતા એ રેનલ ફંક્શન નબળાઇ છે. ગ્લુકોઝ પરમાણુઓ દ્વારા રેનલ ગ્લોમેરોલીની વેસ્ક્યુલર દિવાલના વિનાશને કારણે નેફ્રોપથી વિકસે છે. આ અવયવો પરનો વધતો ભાર એ હકીકત સાથે પણ સંકળાયેલ છે કે રોગની શરૂઆતથી જ લોહીમાં ખાંડની concentંચી સાંદ્રતાને વળતર આપવા માટે પુષ્કળ પેશાબનું ઉત્પાદન છે.
લાક્ષણિક ફેરફારો કે જે પેશાબના સામાન્ય તબીબી અભ્યાસમાં શોધી શકાય છે તેમાં શામેલ છે:
- રંગ: પ્રવાહીને પુષ્કળ દૂર કરવાથી રંગદ્રવ્યોની સાંદ્રતા ઓછી થાય છે, તેથી સામાન્ય રીતે પેશાબ પ્રકાશ હોય છે,
- પારદર્શિતા: પ્રોટીનને અલગ કરતી વખતે નમૂના વાદળછાયું હોય છે,
- ગંધ: જ્યારે કીટોન લાશો દેખાય ત્યારે મીઠી બને છે,
- ચોક્કસ ગુરુત્વાકર્ષણ: ખાંડની concentંચી સાંદ્રતાને કારણે વધારો થયો,
- એસિડિટી ઉચ્ચ
- પ્રોટીન કિડનીના નુકસાનના લક્ષણોની ગેરહાજરીમાં પણ પેશાબમાં દેખાવાનું શરૂ થાય છે,
- જો લોહી ઓળંગી ગઈ હોય તો ખાંડ નક્કી કરવામાં આવે છે ગ્લુકોઝ માટે રેનલ થ્રેશોલ્ડ (9.6 એમએમઓએલ / એલ),
- કીટોન સંસ્થાઓ ડાયાબિટીઝના વિઘટન સાથે જાહેર, તેમનો વધારો કોમાનો હર્બિંગર છે,
- સફેદ રક્તકણો, લાલ રક્તકણો અને સિલિન્ડર ચેપી અથવા સ્વયંપ્રતિરક્ષા ઉત્પત્તિ, નેફ્રોપથીની બળતરા સૂચવે છે.
ડાયાબિટીસના દર્દીઓ માટે સામાન્ય પેશાબ પરીક્ષણ દર છ મહિનામાં ઓછામાં ઓછું એક વખત લેવાની ભલામણ કરવામાં આવે છે, જે સામાન્ય અગાઉના મુદ્દાઓને આધિન છે. જો સુગર-લોઅરિંગ દવાઓનો ડોઝ યોગ્ય રીતે પસંદ કરવામાં આવ્યો છે, તો પછી અભ્યાસમાં કોઈ વિચલનો ન થવી જોઈએ.
અને અહીં ડાયાબિટીઝ માટેની દવા મેટફોર્મિન વિશે વધુ છે.
ડાયાબિટીઝ માટે પેશાબની તપાસ કેમ કરવી જોઈએ
ગ્લુકોઝ ઉપરાંત, પેશાબમાં ખાંડના વિશ્લેષણથી કિડનીના રોગો પણ જાહેર થાય છે, જેની હાજરી પેશાબમાં પ્રોટીનની માત્રામાં વધારો દ્વારા સૂચવવામાં આવે છે.
આ ઘટનાને માઇક્રોઆલ્બ્યુમિન્યુરિયા કહેવામાં આવે છે, જે લોહીમાંથી આલ્બ્યુમિન થાય ત્યારે વિકસે છે  પ્રવાહ પેશાબ પ્રવેશ. ઉપચારની ગેરહાજરીમાં, પ્રોટીન લિકેજ સતત રેનલ નિષ્ફળતા તરફ દોરી શકે છે.
પ્રવાહ પેશાબ પ્રવેશ. ઉપચારની ગેરહાજરીમાં, પ્રોટીન લિકેજ સતત રેનલ નિષ્ફળતા તરફ દોરી શકે છે.
ડાયાબિટીસના પેશાબની દર 6 મહિનામાં પરીક્ષણ થવી જોઈએ. છેવટે, પ્રોટીન એકમાત્ર સૂચક નથી જે પેશાબનાં પરીક્ષણો પસાર કરીને શોધી શકાય છે. તેથી, પરિણામો પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીઝથી થતી મુશ્કેલીઓ ઓળખવામાં મદદ કરે છે.
તદુપરાંત, પરીક્ષણ નીચેના સૂચકાંકોનું મૂલ્યાંકન કરે છે:
- શારીરિક લાક્ષણિકતાઓ (અવરોધ, પારદર્શિતા, રંગ),
- રાસાયણિક ગુણધર્મો (એસિડિટી),
- પેશાબની ચોક્કસ ગુરુત્વાકર્ષણ (કિડની પેશાબને કેન્દ્રિત કરવામાં કેટલી સક્ષમ છે તે નિર્ધારિત કરે છે),
- પેશાબની કાંપ (પેશાબની વ્યવસ્થામાં બળતરા શોધવા માટે પરવાનગી આપે છે),
- કીટોન બોડીઝ, પ્રોટીન, ખાંડ - આ પદાર્થોનો વધુ પડતો મેટાબોલિક ડિસઓર્ડર સૂચવે છે, અને એસીટોનની હાજરી ડાયાબિટીસના વિઘટનને સૂચવે છે, અને આ સ્થિતિ મોંમાં એસિટોનના સ્વાદ સાથે છે.
જો જરૂરી હોય તો, પેશાબમાં ડાયસ્ટેસિસની સાંદ્રતાને ઓળખવા માટે વિશ્લેષણ કરવામાં આવે છે. આ એન્ઝાઇમ સ્વાદુપિંડ દ્વારા ઉત્પન્ન થાય છે, અને તે કાર્બોહાઇડ્રેટ્સ (સ્ટાર્ચ) પણ તોડી નાખે છે. ડાયસ્ટેસિસની વધેલી સાંદ્રતા, સ્વાદુપિંડની હાજરી સૂચવે છે.
માટે સંકેતો
માટે સંકેતો:
- સૌ પ્રથમ કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનને ઓળખ્યું.
- ડાયાબિટીસની સ્થિતિ અને વળતરની નિયમિત દેખરેખ.
- ડાયાબિટીઝ મેલીટસના વિઘટનના સંકેતો: ગ્લુકોઝના સ્તરોમાં અનિયંત્રિત વધઘટ, શરીરના વજનમાં ફેરફાર, સામાન્ય કામગીરીમાં ઘટાડો, કસરત સહનશીલતા, ચેતનાના સ્તરમાં ફેરફાર અને અન્ય માપદંડ.
સામાન્ય રીતે, કોઈપણ ઇચ્છા પ્રમાણે યુરિનલિસીસ પરીક્ષણો લઈ શકે છે. હાલમાં, આ સ્તરના પ્રયોગશાળા અભ્યાસ ઘણા લોકો માટે એકદમ સુલભ છે. પરંતુ તે યાદ રાખવું જોઈએ કે સારી લાયકાતો ધરાવતા નિષ્ણાત જ યોગ્ય મૂલ્યાંકન કરવામાં સક્ષમ છે.
પેશાબના શારીરિક સૂચકાંકો
જો પ્રવાહીના ભૌતિક પરિમાણો આદર્શને અનુરૂપ ન હોય તો વિશ્લેષણ પેથોલોજીઓને ઓળખી શકે છે:
- જૈવિક પ્રવાહીના શેડમાં પરિવર્તન એ હિપેટાઇટિસ, સિરોસિસ, પિત્તાશયમાં પ્રવાહના અવરોધને સૂચવે છે. ઘણી વાર, અમુક દવાઓ અને ખોરાકના ઉપયોગને કારણે રંગ બદલાય છે: એસ્પિરિન, ગાજર, બીટ વગેરે.
- સ્વસ્થ લોકોનો પેશાબ પારદર્શક હોવો જોઈએ. જો તેમાં બેક્ટેરિયા, સેલ્યુલર અવશેષો, પ્રોટીન સંયોજનો, લાળ, લોહી, ચરબી અને ખનિજ ઉત્પત્તિના પદાર્થો એકઠા થાય તો તે અસ્થિર બને છે.
- ડાયાબિટીઝની હાજરીમાં, પેશાબની ગંધ એસિડિક બને છે, સફરજનના રોટની વધુ યાદ અપાવે છે.
- ક્રોનિક પ્રકારના રોગ સાથે સંબંધિત ઘનતાનું સ્તર ઘટે છે.
- પેશાબમાં ડાયાબિટીઝની એસિડિટી હંમેશા વધે છે.
પેશાબ પરીક્ષણોના પ્રકાર
ડાયાબિટીસ સાથે, જૈવિક પ્રવાહીની વિવિધ પ્રકારની પરીક્ષા સૂચવી શકાય છે:
- જનરલ વિશ્લેષણ ઉપર ચર્ચા. આ સૌથી માહિતીપ્રદ અને પરવડે તેવી યુરિન ટેસ્ટ પદ્ધતિ છે. રાસાયણિક રચના, માઇક્રોબાયોલોજીકલ અને શારીરિક, પ્રગટ થાય છે. પેથોલોજીકલ પ્રક્રિયાઓ વિવિધ શરીર પ્રણાલીઓમાં જોવા મળે છે.
- બાયોકેમિસ્ટ્રી સમગ્ર શરીરમાં ટ્રેસ તત્વોની માત્રાત્મક સામગ્રી નક્કી કરે છે. આ અકાર્બનિક પદાર્થો, ઓછા પરમાણુ વજન નાઇટ્રોજન, લિપિડ્સ, કાર્બોહાઇડ્રેટ્સ, રંગદ્રવ્યો, પ્રોટીન છે.
- નેચિપોરેન્કો દ્વારા સંશોધન પદ્ધતિ શ્વેત રક્તકણો, લાલ રક્તકણો અને સિલિન્ડરોની સાંદ્રતાની ડિગ્રી નક્કી કરે છે. લાલ રક્તકણો ઓક્સિજનના સ્થાનાંતરણને પ્રોત્સાહન આપવા માટે જાણીતા છે. પેશાબમાં તેઓ થોડી માત્રામાં સમાયેલ છે. જો ધોરણ ઓળંગી ગયો હોય, તો આ કિડની અને જીનીટોરીનરી સિસ્ટમના રોગો સૂચવે છે. લ્યુકોસાઇટ્સ વિશે પણ એવું જ કહી શકાય, કારણ કે તે રક્તકણોથી પણ સંબંધિત છે. પરંતુ સિલિન્ડરને પ્રોટીન બોડી માનવામાં આવે છે, જે પેથોનમાં વિવિધ પેથોલોજીઓ સાથે એકઠા થાય છે.
- ઝિમ્નીટસ્કી અનુસાર વિશ્લેષણ (નમૂના) રેનલ સિસ્ટમની કાર્યક્ષમતાનું મૂલ્યાંકન કરે છે. પ્રવાહીની ઘનતા, દૈનિક વોલ્યુમ અને દિવસ દરમિયાન તેનું વિતરણ નક્કી કરવામાં આવે છે. મોટેભાગે, ઉચ્ચ સ્તર ડાયાબિટીઝ (ખાંડ અથવા ડાયાબિટીસ) સૂચવે છે. નીચા દર હૃદય, કિડનીની પેથોલોજી સૂચવે છે.
જ્યારે યુરીનાલિસિસ કરવામાં આવે છે: સંકેતો
નિયમ પ્રમાણે, આવા કિસ્સાઓમાં યુરિનાલિસિસ સૂચવવામાં આવે છે:
- ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચય,
- શંકાસ્પદ ડાયાબિટીસ
- ડાયાબિટીઝની હાજરી (ગ્લુકોઝ અને સારવારની અસરકારકતાને નિયંત્રિત કરવા),
- ડાયાબિટીઝ મેલીટસના વિઘટન (રક્ત ખાંડમાં વધઘટ, શરીરના વજનમાં તીવ્ર ફેરફાર, નબળુ શરીર વગેરે),
- શંકાસ્પદ કિડની રોગ.
કેવી રીતે અને ક્યારે ચાલે છે
ડાયાબિટીઝ માટેના જૈવિક પ્રવાહી સવારે જગાડ્યા પછી તરત જ એકત્રિત કરવા આવશ્યક છે. તે છે, તે પ્રથમ પેશાબ હોવો જોઈએ. વાડ પહેલાં, સ્વચ્છતા પ્રક્રિયાઓ હાથ ધરવા જરૂરી છે - દૂષણથી જનનાંગો સાફ કરવા.
શક્તિશાળી એન્ટીબેક્ટેરિયલ એજન્ટોનો ઉપયોગ ન કરવો તે ખૂબ જ મહત્વપૂર્ણ છે. નહિંતર, પરીક્ષણ પરિણામ અચોક્કસ હશે.
સ્ત્રીઓને માસિક સ્રાવ દરમિયાન અને પછીના 3-4 દિવસમાં જૈવિક પ્રવાહી લેવાની ભલામણ કરવામાં આવતી નથી, કારણ કે તેની પારદર્શિતા બદલાય છે.
પેશાબ એકત્રિત કરતા પહેલા કેવી રીતે ખાય છે
સામાન્ય વિશ્લેષણ શારીરિક ગુણધર્મો નક્કી કરવાના હેતુથી, ચોક્કસ નિયમોનું પાલન કરવું આવશ્યક છે. આ પ્રવાહીને તેના દેખાવમાં ફેરફાર કરતા અટકાવશે. સરળ ભલામણો:
- પરીક્ષણની પૂર્વસંધ્યાએ ખાવું નહીં ઉત્પાદનો કે પ્રવાહી ડાઘ. આ બીટ, ગાજર, સાઇટ્રસ ફળો, દાડમ, ચેરી, કોળા, સ્ટ્રોબેરી, બ્લુબેરી, બ્લૂબેરી, બ્લેકબેરી અને વધુ છે. નહિંતર, પેશાબ વનસ્પતિ અથવા ફળ માટે લાક્ષણિક છાંયો પ્રાપ્ત કરશે.
- છોડી દો દવાઓ લેવીપેશાબ ગુણધર્મો બદલવા. તે ખાંડ ઘટાડતી દવાઓ, મૂત્રવર્ધક દવા, એન્ટિબાયોટિક્સ, એન્ટિ-ટીબી ગોળીઓ, યુરોસેપ્ટિક્સ વગેરે હોઈ શકે છે જો તમે કોઈ પણ પ્રકારની ઉપચાર કરાવી રહ્યા છો, તો પહેલા તમારા ડ doctorક્ટરની સલાહ લો.
- સખત પ્રતિબંધિત વિટામિન પ્રિમીક્સનું સેવન, સામાન્ય એસ્કોર્બિક એસિડ સુધી.
- પ્રવાહી (પાણી, ચા, કોફી, વગેરે) રાબેતા મુજબ સમાન પ્રમાણમાં પીવો. નહિંતર, પદાર્થોની ઘનતા અને વિશિષ્ટ ગુરુત્વાકર્ષણ પર ખોટા સૂચકાંકો હોઈ શકે છે.
તમારે કેટલું પેશાબ એકત્રિત કરવાની જરૂર છે?
ડાયાબિટીસ મેલિટસના વિશ્લેષણ માટે, જૈવિક પ્રવાહીના 90-130 મિલી પર્યાપ્ત છે. આ પ્લાસ્ટિકનો અડધો અડધો ભાગ અથવા થોડો વધારે છે. પેશાબને સંગ્રહિત કરવાની સલાહ નથી, કેમ કે રાસાયણિક અને શારીરિક ગુણધર્મો બગડે છે. ઉપરાંત, એક કન્ટેનરથી બીજામાં પ્રવાહી રેડવું નહીં. યાદ રાખો, એસિડિફિકેશનને કારણે ઓક્સિજન શરીરના પ્રવાહીમાં ફેરફાર કરે છે. જો તમે પૂર્ણ કેન એકત્રિત કરી હોય તો પણ, વધુને મર્જ કરવાનો પ્રયાસ કરશો નહીં. આ રકમ ફેરવો.
પેશાબ પરીક્ષણો સમજવા: કયા સૂચકાંકો, પુરાવા મુજબ
પેશાબનો રંગ અને પારદર્શિતા સમજાવવી.
| પારદર્શિતા સ્તર અને રંગછટા | સંભવિત પેથોલોજીઓ |
| ઘાટો પીળો | કિડનીમાં હૃદયની નિષ્ફળતા, સોજો અને ભીડ. |
| રંગહીન, પરંતુ નિસ્તેજ રંગ સાથે | ડાયાબિટીઝ પ્રકાર ખાંડ અને બિન-ખાંડ, રેનલ સિસ્ટમના વિસર્જન કાર્યોમાં વિકાર. મૂત્રવર્ધક પદાર્થનું સ્વાગત. |
| પીળો નારંગી | યુરોજેનિટલ સિસ્ટમ ચેપ. વિટામિન્સના ઉપયોગની પૃષ્ઠભૂમિ સામે દેખાઈ શકે છે. |
| ગુલાબી લાલ | દવાઓની ઉપચાર અથવા લાલ ખોરાક (બીટ, દાડમ વગેરે) નો ઉપયોગ. |
| તેજસ્વી લાલ | કિડની રોગ - હાર્ટ એટેક, ડિસફંક્શન, કોલિક. |
| ભુરો લાલ | તીવ્ર સ્વરૂપમાં ગ્લોમર્યુલોનફાઇટિસ. |
| ઘેરા સ્વરવાળા બ્રાઉન | હેમોલિટીક સ્વરૂપનો એનિમિયા, પિત્ત રંગદ્રવ્યોની રચના અને સક્રિય કાર્બનનું સેવન. |
| ભુરો લાલ | તેના પર આધારિત બેરબેરી અથવા ભંડોળનો ઉપયોગ. ફિનોલોજિકલ નશો. |
| બ્રાઉન પીળો (બિયર શેડ) | કમળો |
| આકાશગંગા | રેનલ લિમ્ફોસ્ટેસિસ, જિનેટરીનરી સિસ્ટમનું ચેપ, પ્યુર્યુલન્ટ સંચય, ફેટી અને ફોસ્ફેટ પદાર્થોની હાજરી. |
| સફેદ | અતિશય લિપિડ્સ અને ફોસ્ફેટ્સ. |
| પીળો લીલો | સ્વાદુપિંડ, કcલેલિથિઆસિસમાં cંકોલોજીકલ નિયોપ્લાઝમ. |
| કાળો | માર્કિયાફાવા-મિકેલ્લી રોગ, મેલાનોમા, અલકપ્ટોન્યુરિયા. |
સંબંધિત ઘનતા અને એસિડિટી
પુખ્ત વયના પેશાબની ઘનતા મહત્તમ 1.025 ગ્રામ / એલ હોવી જોઈએ. બાળપણમાં, ઓછા. જો ઘનતા ઓળંગી ગઈ હોય, તો આ લોહીમાં પ્રોટીન, ઉચ્ચ સ્તરની ખાંડની હાજરી સૂચવે છે. દરરોજ પાણીના થોડો ઉપયોગ સાથે આ થાય છે. ઉપરાંત, કારણો દવાઓના કેટલાક જૂથોનું સ્વાગત હોઇ શકે. જો ગુણાંકમાં ઘટાડો થાય છે, તો આ છે ડાયાબિટીસ ઇન્સિપિડસ, કિડનીને નુકસાન.

એસિડિટીને નીચેના સૂચકાંકો દ્વારા નક્કી કરી શકાય છે:
| એસિડિટીનું સ્તર | સુવિધાઓ |
| 9.9--4 (પીએચ) | એસિડિસિસ, ડાયાબિટીઝ મેલીટસ, હાઈપોકalemલેમિયા, તાવ પછી, વારંવાર ઝાડા, ક્ષય રોગની હાજરી. નિર્જલીકરણ, ભૂખમરો અને પ્રોટીન આહારને કારણે ઘટાડો થઈ શકે છે. |
| 4-5 (પીએચ) | ધોરણ |
| 5-5.5 (પીએચ) | યુરેઓલિથિક પથ્થરની રચના |
| 5.5-6 (પીએચ) | ઓક્સિલેટ પથ્થરની રચના |
| 7 અથવા વધુ (પીએચ) | ફોસ્ફેટ પત્થરોની રચના, આલ્કલોસિસનો વિકાસ, કિડનીની નિષ્ફળતા, જનનેન્દ્રિય તંત્રનું ચેપ, હાયપરક્લેમિયા. |
પરીક્ષણોના પરિણામો તમને કેટલા ભયાનક લાગે છે, તે ક્યારેય ગભરાશે નહીં! હકીકત એ છે કે નિષ્ણાતો પરીક્ષાના તમામ પરિણામોના આધારે નિદાન કરે છે, કારણ કે અન્ય લોકો સાથે કેટલાક સૂચકાંકોનું જોડાણ મહત્વપૂર્ણ ભૂમિકા ભજવે છે.
સામાન્ય થાક, શારીરિક અથવા માનસિક તાણને લીધે લિપિડ ચયાપચય નબળી પડી શકે છે.
નબળા પ્રદર્શન માટે ભલામણો
ડાયાબિટીઝની સારવાર માત્ર એક વ્યાવસાયિક ડ doctorક્ટર દ્વારા થવી જોઈએ. ઉપચાર દવાઓના ઉપયોગ પર આધારિત છે, અને ખાસ કરીને અદ્યતન કેસોમાં - ઇન્સ્યુલિન. જો કે, ઘરે, દરેક ડાયાબિટીઝે કેટલાક નિયમોનું પાલન કરવું આવશ્યક છે જે પેથોલોજીના વિકાસને રોકવામાં મદદ કરશે:
- શારીરિક પ્રવૃત્તિ મધ્યમ હોવી જોઈએ,
- ડ doctorક્ટર દ્વારા સૂચવ્યા મુજબ ગ્લુકોઝ સ્તરનું નિરીક્ષણ કરવાની ખાતરી કરો,
- સૂચવેલ દવાઓ લેવી
- ખોરાક વળગી
- વારંવાર ખાય છે, પરંતુ નાના ભાગોમાં,
- તમારા દારૂના વપરાશને મર્યાદિત કરો
- તાજા ફળો અને શાકભાજીના રૂપમાં ફાઇબરથી તમારા આહારને સમૃદ્ધ બનાવો.
યુરિનાલિસિસ ડાયાબિટીઝને શોધવા માટે તેમજ કિડની રોગ જેવા ડાયાબિટીઝમાં સહવર્તી પેથોલોજીઓને ઓળખવામાં મદદ કરે છે. પ્રવાહી એકત્રિત કરતી વખતે, કેટલાક નિયમોનું પાલન કરવું મહત્વપૂર્ણ છે, અને પરિણામ પ્રાપ્ત કર્યા પછી, સ્વ-નિદાન અને ખાસ કરીને, ઉપચારથી દૂર રહેવું.
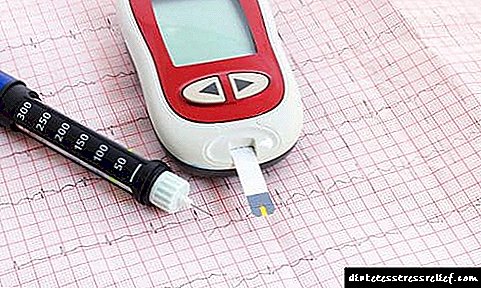
પરીક્ષણ સ્ટ્રીપ્સની અરજી
 પેશાબની ક્રિયામાં ખાંડ નક્કી કરવા માટેના નિકાલજોગ પટ્ટાઓ એન્ઝાઇમેટિક પ્રતિક્રિયા (પેરોક્સિડેઝ, ગ્લુકોઝ oxક્સિડેઝ) ના આધારે, જે દરમિયાન સેન્સરનો રંગ બદલાય છે, એટલે કે સૂચક ક્ષેત્ર.
પેશાબની ક્રિયામાં ખાંડ નક્કી કરવા માટેના નિકાલજોગ પટ્ટાઓ એન્ઝાઇમેટિક પ્રતિક્રિયા (પેરોક્સિડેઝ, ગ્લુકોઝ oxક્સિડેઝ) ના આધારે, જે દરમિયાન સેન્સરનો રંગ બદલાય છે, એટલે કે સૂચક ક્ષેત્ર.
ગ્લુકોઝ નક્કી કરવા માટેના ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ તબીબી અને ઘરે બંનેમાં થઈ શકે છે. તેનો ઉપયોગ બાળકના પેશાબમાં ખાંડનું સ્તર અને ડાયાબિટીસ મેલીટસ અને અન્ય ચયાપચયની નિષ્ફળતાવાળા પુખ્ત વયના પેશાબમાં ખાંડનું સ્તર શોધવા માટે થાય છે.
પાયોકોટેસ્ટની મદદથી, તમે પેશાબમાં ગ્લુકોઝનું પ્રમાણ નક્કી કરી શકો છો, ગ્લાયસીમિયાના સ્તરને નિયંત્રિત કરી શકો છો, આહાર અને ઉપચારની પ્રક્રિયાને સમાયોજિત કરી શકો છો. ઉપરાંત, ગ્લુકોઝ પરીક્ષણ કરીને અથવા ઉરીસ્કાન પેપર સ્ટ્રીપ્સનો ઉપયોગ કરીને સમાન ફાયદાઓ મેળવી શકાય છે.
જો કે, તે જાણવું યોગ્ય છે કે ગ્લુકોસુરિયાને શોધવાની આ પદ્ધતિ સૂચક પરિણામો આપે છે. પરંતુ આ રીતે, ડાયાબિટીસ મેલીટસવાળા બાળકોમાં પેશાબ જેવું વિશ્લેષણ કરવું અનુકૂળ છે, જે આંગળીના પંચરને ટાળે છે. તેમ છતાં, ખૂબ સચોટ પરિણામ મેળવવા માટે, તમારે લોહીમાં શર્કરાને માપવા અથવા ગ્લુકોમીટરનો ઉપયોગ કરવા માટે ગ્લુકોટેસ્ટનો ઉપયોગ કરવાની જરૂર છે.
ગ્લુકોઝ માટે પેશાબ પરીક્ષણના પરિણામોના ડીકોડિંગને વિશ્વસનીય બનાવવા માટે, વિશેષ તબીબી જ્ knowledgeાન હોવું જરૂરી નથી, પરંતુ કેટલાક નિયમોનું નિરીક્ષણ કરવું તે યોગ્ય છે. શરૂઆતમાં, તમારે જાણવું જોઈએ કે પેશાબમાં ગ્લુકોઝ નક્કી કરવા માટે, તમે પરીક્ષણ પટ્ટીઓનો ઉપયોગ ત્રણ સ્વરૂપોમાં કરી શકો છો - નંબર 25, 50, 100. તેઓ ધાતુ, પ્લાસ્ટિક અથવા અન્ય કાચની નળીમાં ભરેલા છે.
તે નોંધવું યોગ્ય છે કે પ્રકાર 2 ડાયાબિટીસ સાથે, દર મહિને દર્દી માટે 50 સ્ટ્રિપ્સ પૂરતી છે. ઉરીસ્ક્કન સહિતના ટેસ્ટ સ્ટ્રીપ્સ, કાર્ડબોર્ડ પેકેજમાં મૂકવામાં આવે છે જેમાં 50 સ્ટ્રીપ્સ અને એક પત્રિકાવાળી ટ્યુબ હોય છે.
મોટાભાગની સ્ટ્રિપ્સમાં, ગ્લુકોઝ સેન્સર પીળો હોય છે. જો કે, તેની રચના અને ઘટકો અલગ હોઈ શકે છે.
ખાંડની સાંદ્રતાના પ્રભાવ હેઠળ કાગળનો રંગ બદલાય છે. જો ગ્લુકોઝ શોધી કા .વામાં આવ્યો નથી, તો સેન્સર રંગ પીળો રહે છે. જ્યારે પેશાબ મીઠો હોય છે, ત્યારે સૂચક ઘાટા વાદળી-લીલો થઈ જાય છે.
પરીક્ષણ પટ્ટીમાં મહત્તમ પેશાબનું ગ્લુકોઝ 112 એમએમઓએલ / એલ છે. સૂચકને પેશાબ લગાવ્યા પછી 1 મિનિટની અંદર પરિણામ જાણી શકાશે.
જો કે, પ્રકાર 2 અથવા પ્રકાર 2 ડાયાબિટીસ મેલીટસ માટે વિશ્લેષણનું અર્થઘટન ખોટું હોઈ શકે જો:
- પેશાબ એકત્રિત કરવા માટે વપરાયેલ કન્ટેનર ખરાબ રીતે ધોવાઇ ગયા હતા,
- નમૂનામાં દવાઓ છે,
- પેશાબમાં એસ્કોર્બિક અથવા હ્યુનિટિસિક એસિડ હોય છે,
ડાયાબિટીઝ મેલિટસમાં પેશાબની ઘનતામાં વધારો, જ્યારે 10 ગ્રામ / એલ ગ્લુકોઝ પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણમાં 0.004 નો વધારો કરે છે, ત્યારે પેશાબમાં ખાંડની હાજરી સૂચવી શકે છે. તે નોંધવું યોગ્ય છે કે ત્યાં ખાસ પ્રકારની પરીક્ષણ પટ્ટીઓ છે જેમાં એક અલગ સૂચક છે જે તમને પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણ નક્કી કરવા દે છે. જો કે, તેમની કિંમત એકદમ highંચી છે, તેથી તેમને ફક્ત પેશાબમાં ખાંડ નક્કી કરવા માટે તેનો ઉપયોગ કરવામાં કોઈ અર્થ નથી.
પરીક્ષણ સ્ટ્રીપ્સની કિંમત અલગ હોઈ શકે છે - 115 થી 1260 રુબેલ્સથી.
ખાંડ અને તેના અર્થઘટન માટે પેશાબના અન્ય પ્રકારો
 પરીક્ષણ પટ્ટાઓ ઉપરાંત, દર 6 મહિનામાં એકવાર, ખાંડ માટે સામાન્ય રીતે પેશાબની પરીક્ષા લેવી જરૂરી છે, ખાસ કરીને પ્રકાર 1 ડાયાબિટીઝ સાથે. આવા અધ્યયનમાં પ્રયોગશાળા પરીક્ષણોનો સમૂહ શામેલ છે, જેની મદદથી પેશાબની રચના અને અન્ય ગુણધર્મો નક્કી કરવામાં આવે છે.
પરીક્ષણ પટ્ટાઓ ઉપરાંત, દર 6 મહિનામાં એકવાર, ખાંડ માટે સામાન્ય રીતે પેશાબની પરીક્ષા લેવી જરૂરી છે, ખાસ કરીને પ્રકાર 1 ડાયાબિટીઝ સાથે. આવા અધ્યયનમાં પ્રયોગશાળા પરીક્ષણોનો સમૂહ શામેલ છે, જેની મદદથી પેશાબની રચના અને અન્ય ગુણધર્મો નક્કી કરવામાં આવે છે.
બાળકોમાં ડાયાબિટીસ મેલીટસ માટે પેશાબની તપાસમાં ઘણીવાર પેશાબના દૈનિક વોલ્યુમનો અભ્યાસ શામેલ હોય છે. આ ઉપરાંત, 24 કલાકની અંદર એકત્રિત થયેલ પેશાબનો ઉપયોગ જ્યારે ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરતી વખતે પણ કરવામાં આવે ત્યારે સલાહ આપવામાં આવે છે, જે વધુ સચોટ પરિણામો આપશે.
ઉપરાંત, પેશાબમાં ખાંડનો નિર્ધાર નેચીપોરેન્કોની પદ્ધતિ અનુસાર થઈ શકે છે. આ એક અત્યંત માહિતીપ્રદ તકનીક છે જેના દ્વારા ખાંડ ઉપરાંત, લ્યુકોસાઇટ્સ, ઉત્સેચકો, સિલિન્ડર અને કીટોન્સ પેશાબમાં જોવા મળે છે. તદુપરાંત, પેશાબમાં બાદમાંની હાજરી એ ડાયાબિટીસમાં કેટોન્યુરિયાની નિશાની છે. આ સ્થિતિ મોંમાં એસીટોનના સ્વાદ સાથે હોઈ શકે છે.
જો જરૂરી હોય તો, ડ doctorક્ટર ત્રણ ગ્લાસ પરીક્ષણ લખી શકે છે. આ પરીક્ષણ તમને પેશાબની વ્યવસ્થામાં બળતરાની હાજરી નક્કી કરવા અને તેના સ્થાનિકીકરણની વિશિષ્ટ સ્થાનને ઓળખવાની મંજૂરી આપે છે.
તંદુરસ્ત વ્યક્તિના પેશાબના સામાન્ય વિશ્લેષણને સમજવું:
- પેશાબની ઘનતા કિડનીની સ્થિતિ દર્શાવે છે - પુખ્ત વયના લોકોમાં ધોરણ 1.012 જી / એલ -1022 ગ્રામ / એલ છે.
- ચેપ, પ્રોટીન, પરોપજીવી, ગ્લુકોઝ, ફૂગ, હિમોગ્લોબિન, ક્ષાર, સિલિન્ડર અને બિલીરૂબિન ગેરહાજર છે.
- પ્રવાહીનો રંગ પારદર્શક છે; તે ગંધહીન છે.
પેશાબના વિશ્લેષણમાં ડાયાબિટીસ મેલીટસમાં, હિમોગ્લોબિન, યુરોબિલિનોજન, મીઠું અને કીટોન શરીરની ગેરહાજરી હોય છે. જો કે, ડાયાબિટીઝના વિઘટન સાથે, દર્દીમાં એસીટોન શોધી શકાય છે, જે કેટોન્યુરિયા સૂચવે છે, જે મોંમાં એસીટોનના સ્વાદને પણ નક્કી કરે છે.
ડાયાબિટીઝના દર્દીઓમાં પેશાબ એક સુસ્પષ્ટ ગંધ સાથે, સ્પષ્ટ સ્ટ્રો પીળો છે. તેની એસિડિટીનું સ્તર 4 થી 7 છે.
પેશાબમાં પ્રોટીન ગેરહાજર હોવું જોઈએ. પરંતુ કિડનીને નુકસાન અને પ્રોટીન્યુરિયાની હાજરીમાં, તેનું સ્તર દરરોજ 30 થી 300 મિલિગ્રામ સુધીની હોય છે.
બીમારીની ભરપાઈ કરતી વખતે, પેશાબમાં ગ્લુકોઝ અવલોકન કરવામાં આવતું નથી, પરંતુ ગંભીર હાયપરગ્લાયકેમિઆ સાથે, ડાયાબિટીસ સાથે ગ્લુકોસુરિયાનો વિકાસ શક્ય છે.
ડાયસ્ટેસિસ વિશે, તેમનો ધોરણ 1-17 યુ / એચ છે. આ સૂચક સ્વાદુપિંડના ઉત્સેચકોની પ્રવૃત્તિને પ્રતિબિંબિત કરે છે. ડાયાબિટીસના સામાન્ય કોર્સ માટે, પેશાબમાં ડાયસ્ટેઝની હાજરી લાક્ષણિક નથી, પરંતુ સ્વાદુપિંડની બળતરાના કિસ્સામાં, તેની સાંદ્રતાને વધારે પડતી સમીક્ષા કરી શકાય છે.
વિશ્લેષણમાં ધોરણથી બે કે તેથી વધુ વિચલનોની તપાસ માટે પેથોલોજીના કારણને ઓળખવા માટે વધુ સંપૂર્ણ વિશ્લેષણની જરૂર છે. અને જો ઉલ્લંઘન અકસ્માત દ્વારા શોધી કા (્યું હતું (વ્યાવસાયિક પરીક્ષા દરમિયાન), તો તમારે વધુ નિદાન માટે તાકીદે ડ aક્ટરની સલાહ લેવી આવશ્યક છે.
ડાયાબિટીઝ માટે પેશાબની પરીક્ષા શા માટે લેવી તે આ લેખમાંની વિડિઓના નિષ્ણાતને કહેશે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે યુરીનલિસિસ
માઇક્રોઆલ્બુમિન - આ ક્લિનિકલ લાક્ષણિકતાઓની શરૂઆત પહેલાં ડાયાબિટીસના પેશાબમાં દેખાય છે તે પ્રોટીનની ન્યૂનતમ માત્રા છે. વિશ્લેષણ નેફ્રોપથીને પ્રારંભિક તબક્કે શોધવામાં મદદ કરે છે જ્યારે ફેરફારો હજી પણ સંપૂર્ણપણે ઉલટાવી શકાય તેવું હોય છે. પ્રથમ પ્રકારનાં ડાયાબિટીસમાં, પદાર્પણ પછીના પાંચ વર્ષ પછી એક અભ્યાસ બતાવવામાં આવે છે, અને બીજા પ્રકારમાં, નિદાન સમયે સીધો અભ્યાસ. પછી, રોગના કોઈપણ પ્રકાર સાથે, દર 6 મહિનામાં દર 6 મહિનામાં એક વખત પેશાબ લેવાની ભલામણ કરવામાં આવે છે.
ન્યૂનતમ પ્રોટીન સ્તરને ચોક્કસપણે નક્કી કરવા માટે, દૈનિક પેશાબ એકત્રિત કરવો આવશ્યક છે. જો આ કોઈપણ કારણોસર મુશ્કેલ છે, તો વિશ્લેષણ એક જ ભાગમાં હાથ ધરવામાં આવે છે. માઇક્રોઆલ્બુમિનની સામગ્રી દૈનિક વધઘટને આધિન છે, અને તે શારીરિક પ્રવૃત્તિની ડિગ્રી પર પણ આધારિત છે, તેથી પેશાબ ક્રિએટિનાઇનની એક સાથે તપાસ કરવામાં આવે છે. પછીના સૂચકના મૂલ્ય દ્વારા, પેશાબની સાંદ્રતા અને આલ્બ્યુમિનમાં ક્રિએટિનાઇનનું પ્રમાણ નક્કી કરી શકાય છે.
પેશાબ માઇક્રોઆલ્બ્યુમિન પરીક્ષણ સ્ટ્રીપ્સ
પેશાબના નમૂનામાં વિશેષ એન્ટિબોડીઝ દાખલ કરવામાં આવે છે, જે આલ્બ્યુમિન સાથે જોડાય છે. પરિણામે, વાદળછાયું સસ્પેન્શન રચાય છે, જે તેમાં રહેલા પ્રોટીન સામગ્રીના આધારે પ્રકાશના પ્રવાહને શોષી લે છે. માઇક્રોઆલ્બ્યુમિન્યુરિયાનું ચોક્કસ મૂલ્ય એક કેલિબ્રેશન સ્કેલ પર નક્કી કરવામાં આવે છે.
વિશ્લેષણ દ્વારા સૂચવેલ એકસરખી રોગો
ડાયાબિટીસના દર્દીઓમાં પેશાબની રચનાનું સૌથી વધુ વારંવાર ઉલ્લંઘન એ ગ્લુકોઝ અને પ્રોટીનનો દેખાવ ઉપરાંત, સેલ પેલેટની રચનામાં પરિવર્તન છે. શ્વેત રક્તકણોની સંખ્યામાં વધારો જેવા રોગોમાં જોવા મળે છે:
- તીવ્ર અથવા ક્રોનિક પાયલોનેફ્રીટીસ (રેનલ પેલ્વિસની બળતરા),
- ગ્લોમેર્યુલોનફ્રાઇટિસ (ગ્લોમેર્યુલર ડેમેજ),
- ગર્ભાશયમાં બળતરા પ્રક્રિયા, સિસ્ટાઇટિસ,
- પુરુષોમાં મૂત્રમાર્ગ, પ્રોસ્ટેટાઇટિસ,
- સ્ત્રીઓમાં યોનિમાર્ગ (જ્યારે અપૂરતી સ્વચ્છતા સાથે જોડાય છે),
- લ્યુપસ નેફ્રાટીસ.
લાલ રક્તકણોની વધેલી સંખ્યા એ પેશાબની વ્યવસ્થામાં રક્તસ્રાવનું સૂચક છે.
સ્ત્રીઓ માસિક રક્તના મિશ્રણને બાકાત રાખે છે. હિમેટુરિયા (પેશાબમાં લોહી) નું કારણ હોઈ શકે છે:
- કિડની, મૂત્રમાર્ગ અથવા મૂત્રાશયનો પત્થર
- સોજો
- જેડ
- રોગ અથવા ઓવરડોઝ અને એન્ટીકોએગ્યુલન્ટ્સને કારણે લોહીનું ઓછું પ્રમાણ
- આઘાત
- હાયપરટેન્શન, લ્યુપસ એરિથેટોસસ સાથે નેફ્રોપથી,
- ઝેર.
વધેલી માત્રામાં ફ્લેટ ઉપકલા નીચલા જનનેન્દ્રિયોની બળતરાને પ્રતિબિંબિત કરે છે, અને મૂત્રમાં ચેપ, ઝેર અને રુધિરાભિસરણ વિકૃતિઓ સાથે પેશાબમાં દેખાય છે. હાયલિન સિલિંડરો તંદુરસ્ત વ્યક્તિના પેશાબમાં ઓછી માત્રામાં હોઈ શકે છે. તે કિડનીના ટ્યુબ્યુલનો કાસ્ટ છે. દાણાદાર પ્રકારનાં નળાકાર ઉપકલા મુખ્યત્વે કિડની પેશીઓને નુકસાન સાથે મળી આવે છે.
યુરિન ટેસ્ટ કેવી રીતે લેવી
પેશાબ પરીક્ષણો માટે, નિયમ મુજબ, સવારે એકઠું કરાયેલ એક જ સેવા આપવી જરૂરી છે. વિશ્વસનીય પરિણામો મેળવવા માટે, તમારે:
- મૂત્રવર્ધક પદાર્થો અને bsષધિઓને 2-3 દિવસમાં રદ કરો,
- દરરોજ કલરિંગ ગુણધર્મોવાળા આલ્કોહોલ અને ખોરાક લેવાનું બંધ કરો - બધા કાળા જાંબુડિયા અને નારંગી શાકભાજી, ફળો, ખારા ખોરાકની પણ ભલામણ કરવામાં આવતી નથી,
- પરીક્ષાના 18 કલાક પહેલા રમતના ભારને બાકાત રાખો.
દવાઓના ઉપયોગની જાણ પ્રયોગશાળાને કરવામાં આવે છે, જે પેશાબનું વિશ્લેષણ કરે છે. તે ધ્યાનમાં લેવું આવશ્યક છે કે માસિક સ્રાવ દરમિયાન અને સમાપ્તિ પછી 3 દિવસ માટે સામગ્રી લેવી તે વિરોધાભાસી છે. વ્યક્તિગત સ્વચ્છતાના નિયમોનું પાલન કરવું મહત્વપૂર્ણ છે. આ કરવા માટે, સવારે જનનાંગો સાબુથી ધોઈ નાખવામાં આવે છે અને પુષ્કળ પાણીથી ધોઈ નાખવામાં આવે છે, સારી રીતે સૂકવવામાં આવે છે.
પ્રથમ તમારે શૌચાલયમાં પેશાબ કરવાની જરૂર છે, પછી closedાંકણ બંધ થયેલ કન્ટેનરમાં, છેલ્લો ભાગ સંશોધન માટે પણ યોગ્ય નથી. સવારના પેશાબનો સંગ્રહિત મધ્ય ભાગ, સંગ્રહ કર્યા પછી 90 મિનિટ પછી લેબોરેટરીમાં પાછો આપવો જોઈએ.
દરરોજ પેશાબ એકત્રિત કરતી વખતે, તમારે સ્વચ્છ કન્ટેનર અથવા 3 લિટરની બરણીની જરૂર પડશે. સવારે સૌ પ્રથમ વખત દર્દી ટોઇલેટમાં પેશાબ કરે છે. સમય કન્ટેનર પર ચિહ્નિત થયેલ હોવો જ જોઇએ, અને પછી ત્યાં તમામ પેશાબ 24 કલાક ત્યાં સુધી કાinedવામાં આવે છે. ઉદાહરણ તરીકે, સમય સવારે આઠ છે, જેનો અર્થ છે કે શૌચાલયની છેલ્લી મુલાકાત પછીના દિવસે 7-55 કરતા વધુ ન હોવી જોઈએ.
સામગ્રી સંપૂર્ણપણે એકત્રિત થયા પછી, સંપૂર્ણ વોલ્યુમ દિશા ફોર્મ પર સૂચવવું જોઈએ. કુલ રકમનો 50 મિલી લેબોરેટરીમાં પહોંચાડવામાં આવે છે.
પેશાબ સંગ્રહ કન્ટેનર
પુખ્ત વયના અને બાળકોમાં સામાન્ય: મુખ્ય સૂચક
પેશાબના નમૂનામાં નીચેની લાક્ષણિકતાઓ મળવી જોઈએ:
- આછો પીળો રંગ
- પારદર્શક
- ગંધહીન,
- 1004 થી 135 લિટર દીઠ 1035 ગ્રામ સુધીની ચોક્કસ ગુરુત્વાકર્ષણ,
- એસિડિટી 6 ની આસપાસ છે,
- પ્રોટીન માત્રામાં 0, 140 ગ્રામ / એલ કરતા વધારે ન હોવું જોઈએ.
બિલીરૂબિન, ગ્લુકોઝ, કેટોનેસ, નાઇટ્રાઇટ્સ, રેનલ એપિથેલિયમ, સિલિન્ડર, બેક્ટેરિયા અને મીઠાની હાજરીને મંજૂરી નથી. બાળકો માટે, કાંપમાં 3-5 લ્યુકોસાઇટ્સ, 2 લાલ રક્ત કોશિકાઓ શોધવાનું શક્ય છે. પુરુષોમાં, દૃષ્ટિમાં હોઈ શકે છે: 3 સ્ક્વામસ કોષો, લાલ રક્તકણોની સમાન સંખ્યા અને 2-3 લ્યુકોસાઇટ્સ. વિશ્લેષણ 6 અથવા ઓછા લ્યુકોસાઇટ્સ, ઉપકલા કોશિકાઓ, 2 લાલ રક્તકણો ધરાવતી સ્ત્રીઓમાં સામાન્ય માનવામાં આવે છે.
પરિણામોનું વિકૃતિ આના કારણે થાય છે:
- શારીરિક અને ભાવનાત્મક ભાર, જ્યારે લાલ રક્તકણોની સંખ્યા થોડી વધે છે, દાણાદાર સિલિન્ડર દેખાય છે,
- પ્રોટીનની મુખ્યતા સાથેનું પોષણ પેશાબમાં અને તેના એસિડિફિકેશનમાં તેમના દેખાવ તરફ દોરી જાય છે, દૂધ-વનસ્પતિ આહાર પીએચને આલ્કલાઇન બાજુએ ફેરવે છે,
- આહારમાં વધુ પ્રવાહી સંબંધિત ઘનતા ઘટાડે છે.
પેશાબ વિશ્લેષણ વિશે વિડિઓ જુઓ:
વધારાના સૂચકાંકો: ડાયસ્ટેઝ અને કીટોન સંસ્થાઓ
ડાયસ્ટેઝ અથવા આલ્ફા-એમીલેઝ એ એન્ઝાઇમ છે જે કાર્બોહાઇડ્રેટ્સને પચાવવા માટે સ્વાદુપિંડનું ઉત્પાદન કરે છે. તંદુરસ્ત વ્યક્તિમાં, તે શોધી શકાતું નથી અથવા અત્યંત ઓછી માત્રામાં હાજર છે. વધારો પ્રવૃત્તિ ત્યારે થાય છે જ્યારે:
- સ્વાદુપિંડ
- સ્વાદુપિંડનું નેક્રોસિસ,
- પથ્થર અથવા ગાંઠ સાથે સ્વાદુપિંડના નળીનો અવરોધ,
- આંતરડાના છિદ્ર.
ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે, લોહીમાં ડાયસ્ટેઝમાં ફેરફાર લાક્ષણિકતા નથી, તેથી, પરીક્ષણ સ્વાદુપિંડના રોગોને કારણે રક્ત ખાંડમાં રોગવિષયક વધારોને બાકાત રાખવાનું કામ કરે છે.
ચરબીના વધતા ભંગાણ સાથે લોહી અને પેશાબમાં કેટોનનાં શરીર દેખાય છે. આવી પ્રતિક્રિયા દ્વારા, શરીર કોષોમાં ગ્લુકોઝની ઉણપ સાથે ભૂખમરો સામે પોતાનો વીમો લે છે. ડાયાબિટીઝના વિઘટન દરમિયાન એસેટોએસેટીક અને હાઇડ્રોક્સિબ્યુટેરિક એસિડ્સ, એસીટોન વધેલી માત્રામાં જોવા મળે છે. કિશોરોમાં, આ રોગ ઘણીવાર ગંભીર કેટોસિડોસિસથી શરૂ થાય છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં ફેરફાર
ડાયાબિટીસ મેલીટસના પ્રારંભિક તબક્કામાં, તેના પ્રકારને ધ્યાનમાં લીધા વગર, ગ્લુકોઝ મુખ્યત્વે પેશાબમાં જોવા મળે છે. આનો અર્થ એ છે કે લોહીમાં તેની સાંદ્રતા નોંધપાત્ર રીતે વધે છે, દર્દી આહારની અવગણના કરે છે અથવા લોહીમાં ખાંડ ઘટાડવા માટે અપૂરતી માત્રામાં દવા લે છે. આવા દર્દીઓએ ગ્લુકોઝ અને ગ્લાયકેટેડ હિમોગ્લોબિન માટે રક્ત પરીક્ષણ કરવાની જરૂર છે.
આ ડેટાના આધારે, ડ doctorક્ટર ઇન્સ્યુલિન અથવા એન્ટીડિઆબેટીક ગોળીઓનો વધારાનો ડોઝ સૂચવે છે.
નેફ્રોપથીના વિકાસ સાથે, પેશાબની ચેપ ઘણીવાર જોડાય છે અથવા પૃષ્ઠભૂમિ રોગવિજ્ .ાન તરીકે શોધી કા .વામાં આવે છે જે પ્રોટીનના વધતા નુકસાનમાં ફાળો આપે છે. આવા દર્દીઓ માટે, પાયલોનેફ્રીટીસ અથવા સિસ્ટીટીસની મુક્તિ પ્રાપ્ત કર્યા પછી ઓછામાં ઓછા દર ત્રણ મહિનામાં એકવાર પેશાબની તપાસનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે.
પ્રથમ પ્રકારનાં ડાયાબિટીસમાં, ટેસ્ટ પટ્ટાઓનો ઉપયોગ કીટોન શરીરની ઝડપી તપાસ માટે થાય છે. આ મોનિટરિંગ ખાસ કરીને કિશોર ડાયાબિટીઝમાં વિઘટન અને કેટોસીડોટિક કોમાના વલણ સાથે મહત્વપૂર્ણ છે.
અને અહીં ડાયાબિટીઝના પ્રકારો વિશે વધુ છે.
ડાયાબિટીઝ માટે યુરિનાલિસિસ રોગને લગતા ફેરફારોને શોધવા માટે મદદ કરે છે - ઘનતામાં ઘટાડો, એસિડની બાજુની પ્રતિક્રિયામાં ફેરફાર, ગ્લુકોઝ અને કીટોન શરીરની શોધ. ડાયાબિટીક નેફ્રોપથીનો વિકાસ પ્રોટીનની શોધ દ્વારા સૂચવવામાં આવે છે. પ્રારંભિક નિદાન માટે, માઇક્રોઆલ્બ્યુમિન્યુરિયા વિશ્લેષણનો ઉપયોગ થાય છે. વિશ્વસનીય પરિણામો મેળવવા માટે, દર્દીઓ માટે પેશાબ એકત્રિત કરવા માટેની ભલામણોનું પાલન કરવું મહત્વપૂર્ણ છે.
જો ટાઇપ 2 ડાયાબિટીઝની સ્થાપના કરવામાં આવે છે, તો સારવારની શરૂઆત આહાર અને દવાઓના બદલાવથી થાય છે. એન્ડોક્રિનોલોજિસ્ટની ભલામણોનું પાલન કરવું મહત્વપૂર્ણ છે, જેથી સ્થિતિ વધારે ન વધે. ટાઇપ 2 ડાયાબિટીસ માટે તમે કઈ નવી દવાઓ અને દવાઓ લઈને આવ્યા છો?
જો અમુક રોગોની શંકા હોય (કેન્સર, સ્વાદુપિંડ, ગાંઠ, ગઠ્ઠો, ફોલ્લો), તો ડાયાબિટીસ માટે સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ સૂચવવામાં આવે છે. આ સસ્તું પદ્ધતિ તમને કદના પુખ્ત વયના ધોરણ સ્થાપિત કરવા માટે ફેલાયેલા ફેરફારો અને સમસ્યાઓના સંકેતો શોધવાની મંજૂરી આપે છે. કેવી રીતે તૈયાર કરવા? ઇકોજેનિસિટી શા માટે જરૂરી છે?
દુર્ભાગ્યે, એડ્રેનલ ગ્રંથિના રોગો હંમેશાં સમયસર રીતે નક્કી કરવામાં આવતા નથી. વધુ વખત તેઓ બાળકોમાં જન્મજાત હોવાનું જોવા મળે છે. કારણો અંગની અપૂર્ણતા હોઈ શકે છે. સ્ત્રીઓમાં લક્ષણો, પુરુષો સામાન્ય રીતે સમાન હોય છે. એસીઝ રોગોને ઓળખવામાં મદદ કરશે.
જો હાયપરપેરાથાઇરોઇડિઝમ સ્થાપિત થાય છે, તો દર્દીને કોઈ રોગ છે કે સિન્ડ્રોમ છે તેના આધારે સારવાર અલગ પડે છે. તે પ્રાથમિક અને માધ્યમિક બને છે, બાળકોમાં જાહેર કરો. નિદાન વ્યાપક છે.
બાળકોમાં ડાયાબિટીઝ મેલીટસ થવાના ઘણા કારણો છે. તેના ચિહ્નો અને લક્ષણો પુષ્કળ તરસ અને પેશાબ દ્વારા પ્રગટ થાય છે. નિદાનમાં કેન્દ્રિય અને નેફ્રોજેનિક પ્રકારને ઓળખવા માટે પરીક્ષણોની શ્રેણીનો સમાવેશ થાય છે. સારવારનો હેતુ પાણીનો વપરાશ ઘટાડવા, પેશાબ ઘટાડવાનો છે.
પદ્ધતિ
પરીક્ષણો લેતા પહેલા, મૂત્રવર્ધક પદાર્થ (જો શક્ય હોય તો) લેવાનું અનિચ્છનીય છે, પેશાબનો રંગ બદલતા ઉત્પાદનોનો ઉપયોગ બાકાત કરો (ઉદાહરણ તરીકે, બીટ). જવું સવારે પેશાબ (લગભગ 50 મિલી) સ્વચ્છ ધોવા પાત્રમાં (આદર્શ રીતે જંતુરહિત). પછી પ્રયોગશાળા નિષ્ણાત ઉપરોક્ત લક્ષણોનું મૂલ્યાંકન કરે છે.
અન્ય પદ્ધતિઓનો ઉપયોગ કરીને પેશાબ પરીક્ષણોનો અભ્યાસ તેની પોતાની લાક્ષણિકતાઓ છે.
પેશાબના દૈનિક વિશ્લેષણના અભ્યાસમાં, તેનું પ્રમાણ, ખાંડ અને પ્રોટીનની માત્રાત્મક સામગ્રીનો અંદાજ છે. નેચિપોરેન્કો અને ત્રણ ગ્લાસ નમૂના અનુસાર પેશાબનું વિશ્લેષણ કરતી વખતે, લાલ રક્તકણો અને સફેદ રક્તકણોની ગણતરી પેશાબ એકમ વોલ્યુમ દીઠ.
સૂચકાંકોના ધોરણો અને અર્થઘટન
ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં, વળતર અને નિયંત્રિત કોર્સ અથવા રોગના હળવા સ્વરૂપ સાથે, પેશાબ પરીક્ષણ સૂચકાંકોએ તંદુરસ્ત વ્યક્તિની પાસે સંપર્ક કરવો જોઈએ. તેથી, સામાન્ય વિશ્લેષણ દર ડાયાબિટીસને બાકાત રાખતા નથી.
યુરિનાલિસિસ માટેના મૂળ સૂચક:
| સૂચક | લક્ષણ | ડાયાબિટીઝમાં શક્ય ફેરફાર |
|---|---|---|
| પેશાબનો રંગ | સ્ટ્રો પીળો | પેશાબની તીવ્રતા અથવા વિકૃતિકરણમાં ઘટાડો |
| પેશાબની પારદર્શિતા | પારદર્શક | કોઈ વિશિષ્ટ લક્ષણ નથી. પેશાબની નળીઓનો વિસ્તાર સાથે તીવ્ર બળતરા સાથે વાદળછાયું બની શકે છે |
| પેશાબની ગંધ | અનશર્પ | ડાયાબિટીસના ગંભીર વિઘટન સાથે એસીટોનની ગંધ |
| પેશાબની પ્રતિક્રિયા અથવા પીએચ (એસિડિટીએ) | પીએચ 4 કરતા વધારે અને 7 કરતા ઓછા | 4 કરતા ઓછી હોઈ શકે છે |
| પેશાબની ઘનતા | 1.012 જી / એલની અંદર - 1022 ગ્રામ / એલ | 1030 કરતા વધારે અથવા રેનલ નિષ્ફળતાના વિકાસ સાથે 1010 કરતા ઓછા હોઈ શકે છે |
| પેશાબમાં પ્રોટીન (આલ્બ્યુમિન્યુરિયા) | ગેરહાજર (અથવા 0.033 g / l સુધી) | કિડનીના નુકસાનના કિસ્સામાં તે નક્કી કરવામાં આવે છે. |
આલ્બ્યુમિન્યુરિયા - દિવસ દીઠ 30-300 મિલિગ્રામની રેન્જમાં.
પ્રોટીન્યુરિયા દરરોજ 300 મિલિગ્રામથી વધુ છે.
(અથવા 0.8 એમએમઓએલ / એલ સુધી)
અન્ય સૂચકાંકો
- માઇક્રોઆલ્બ્યુમિન્યુરિયા
સામાન્ય પેશાબની પ્રોટીન સામગ્રી દરરોજ 30 મિલિગ્રામથી ઓછી હોય છે. ડાયાબિટીસના લાંબા ગાળાના કોર્સ સાથે, ડાયાબિટીક નેફ્રોપથીનો વિકાસ શક્ય છે. મુખ્ય માપદંડ એ પેશાબમાં પ્રોટીનની તપાસ છે, જે ઓછી માત્રાથી શરૂ થાય છે. પેશાબના સામાન્ય વિશ્લેષણમાં અભ્યાસ કરવો શક્ય છે, પરંતુ વધુ સંવેદનશીલ પ્રયોગશાળા પદ્ધતિઓ જરૂરી છે. ડાયાબિટીસ મેલિટસમાં કિડનીના નુકસાનના વહેલા નિદાન માટે માઇક્રોઆલ્બ્યુમિન્યુરિયા શોધી કા .વું આવશ્યક છે. ડાયસ્ટેસિસ
સામાન્ય રીતે, પેશાબમાં ડાયસ્ટેસિસની સામગ્રી 1-17 યુ / એચ હોય છે. સ્વાદુપિંડના ઉત્સેચકોમાં વધારો પ્રતિબિંબિત કરે છે. તે ડાયાબિટીસના સામાન્ય કોર્સ માટે વિશિષ્ટ નથી, પરંતુ ગ્રંથિની સહવર્તી બળતરા સાથે વધારી શકાય છે.
જો પરીક્ષણનાં પરિણામો ખરાબ હોય તો શું
પેશાબ પરીક્ષણોમાં ફેરફાર શોધવા માટેનો મૂળ નિયમ એ તેમના કારણોનો વધુ વિગતવાર અભ્યાસ છે. ધોરણમાંથી વિચલન અમને ફેરફારોની શંકા કરવાની મંજૂરી આપે છે, પરંતુ ભાગ્યે જ સ્પષ્ટપણે રોગનું નિદાન સૂચવે છે.
ઘટનામાં કે ફેરફારો તક દ્વારા શોધી કા .વામાં આવે છે (ઉદાહરણ તરીકે, નિવારક પરીક્ષા દરમિયાન), સામાન્ય વ્યવસાયીની સલાહ લેવી જરૂરી છે.
વધારાના લોહી અથવા પેશાબના પરીક્ષણો, કિડનીની અલ્ટ્રાસાઉન્ડ તપાસ સૂચવવામાં આવી શકે છે. એન્ડોક્રિનોલોજિસ્ટ, યુરોલોજિસ્ટ (અથવા સ્ત્રીરોગચિકિત્સક) સાથે પરામર્શ કરવાની પણ જરૂર છે.
જ્યારે ડાયાબિટીઝ મેલિટસ સાથે સંકળાયેલા ફેરફારોની પુષ્ટિ કરતી વખતે, રોગની સંપૂર્ણ અને સઘન સારવાર શક્ય તેટલી વહેલી તકે શરૂ કરવી જરૂરી છે. પેથોલોજીકલ પ્રક્રિયાઓને રોકવા અને શક્ય તેટલા લાંબા સમય સુધી કિડનીના કાર્યને બચાવવા માટે આ જરૂરી છે.