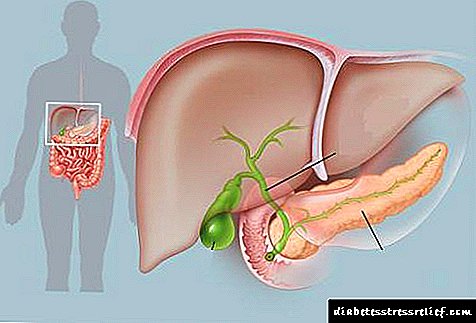
ડાયાબિટીસમાં બ્રોંકાઇટિસની સારવાર: ડાયાબિટીસના દર્દીઓ માટે દવાઓ
ડાયાબિટીસના દર્દીઓ સહેજ પણ ઠંડીનો સામનો કરે છે, અને ડાયાબિટીસ મેલ્લીટસ (ડીએમ) માં શ્વાસનળીનો સોજો શરીર પર ખૂબ ગંભીર અસર કરે છે. માત્ર પેથોલોજીનો વિકાસ જટિલ નથી, પણ સારવારની તકનીક પણ છે. શ્વાસનળીનો સોજો ખાંડના સ્તરમાં વૃદ્ધિનું કારણ બની શકે છે, જે દર્દીને ગંભીરતાથી અસર કરે છે, અને ખાંડવાળી દવાઓ અશક્ય બની જાય છે, જેનો ઉપયોગ અશક્ય છે. આ રોગની સારવાર કડક તબીબી દેખરેખ હેઠળ થવી જોઈએ, અન્યથા ગંભીર પરિણામો શક્ય છે.
જાણવું મહત્વપૂર્ણ! ઘરેલું, શસ્ત્રક્રિયા અથવા હોસ્પિટલો વિના પણ અદ્યતન ડાયાબિટીસ મટાડી શકાય છે. ફક્ત મરિના વ્લાદિમીરોવના શું કહે છે તે વાંચો. ભલામણ વાંચો.

ડાયાબિટીસના દર્દીઓમાં બ્રોન્કાઇટિસના વિકાસના કારણો
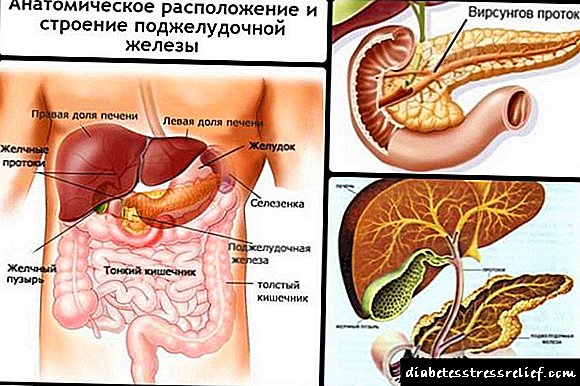
ડાયાબિટીઝ એ માત્ર માનવ સ્વાસ્થ્ય માટે ખતરો નથી, આડઅસર રોગો ઓછા નુકસાન પહોંચાડતા નથી. આમાંના એક રોગો શ્વાસનળીનો સોજો છે, જે સંભવિત પેથોલોજીઓ વચ્ચે, છેલ્લા સ્થાને નથી. શ્વાસનળીનો સોજો સુગર લોહીવાળા વ્યક્તિને ગંભીર નુકસાન પહોંચાડે છે, અને તીવ્ર અને ક્રોનિક સ્વરૂપો કોર્સના આધારે અલગ પડે છે.
ખાંડ તરત જ ઘટાડો થાય છે! સમય જતાં ડાયાબિટીઝથી રોગોનો સંપૂર્ણ સમૂહ થઈ શકે છે, જેમ કે દ્રષ્ટિની સમસ્યાઓ, ત્વચા અને વાળની સ્થિતિ, અલ્સર, ગેંગ્રેન અને કેન્સરગ્રસ્ત ગાંઠો પણ! લોકોએ તેમના ખાંડના સ્તરને સામાન્ય બનાવવા માટે કડવો અનુભવ શીખવ્યો. પર વાંચો.
ડાયાબિટીઝમાં, શ્વાસનળીની બળતરાના મુખ્ય કારણો છે:
- શરીરના નબળા રક્ષણાત્મક કાર્ય, પેથોજેન્સ, શરીરને અસર કરવાનું સરળ છે,
- અંતર્ગત બિમારીના વિનાશક અસર, શ્વસનતંત્રમાં ફેરફાર થાય છે,
- ડાયાબિટીઝ દ્વારા ઉશ્કેરવામાં આવતી કોઈપણ પેથોલોજીની ગૂંચવણો,
- અન્ય રોગોના સમાંતર વિકાસ.
બીમારીના ચિન્હો
રોગના લક્ષણોના આધારે રોગના લક્ષણોમાં વિવિધ અભિવ્યક્તિઓ હોય છે. તીવ્ર અને ક્રોનિક બ્રોન્કાઇટિસના લક્ષણો જુદી જુદી રીતે પ્રગટ થાય છે. તીવ્ર તબક્કા એ સુખાકારીમાં અચાનક બગાડ દ્વારા વર્ગીકૃત થયેલ છે, શુષ્ક ઉધરસનો અભિવ્યક્તિ, જ્યાં રોગના પ્રથમ દિવસોથી, ગળફામાં હાજર છે. દર્દીને નબળાઇ, તાવ, ભૂખ ઓછી થવી, auseબકાથી પીડાય છે, જો ડાયાબિટીઝ હોય તો, ખાંડનું સ્તર ઝડપથી વધે છે, જે દર્દીની સ્થિતિને વધુ ખરાબ કરે છે.
ક્લિનિકલ ચિત્ર, ક્રોનિક સ્વરૂપમાં છુપાયેલું પાત્ર છે. શુષ્ક ઉધરસના અભિવ્યક્તિ તીવ્ર તાપમાનના ઘટાડા, શારીરિક તાણ, ધૂમ્રપાન સાથે થાય છે. વારંવાર અભિવ્યક્તિ એ શ્વાસની તકલીફ છે, છાતીમાં એક ગંભીર સ્થિતિ છે. તીવ્રતા સાથે, સંકેતો તીવ્ર બળતરા પ્રક્રિયાની લાક્ષણિકતા બની જાય છે, રોગનો અભિવ્યક્તિ.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
બ્રોન્કાઇટિસને ઓળખવા માટેના ડાયગ્નોસ્ટિક પગલાં એકદમ સરળ છે. તપાસ પછી, ઉપસ્થિત ચિકિત્સક છાતીની પોલાણ સાંભળે છે, દર્દીની ફરિયાદો શોધી કા .ે છે. કેટલાક કિસ્સાઓમાં, નિદાનની સ્પષ્ટતા માટે, ડ doctorક્ટર બેક્ટેરિયાને ઓળખવા માટે એક્સ-રે અને સ્મીયર સૂચવે છે. બ્રોડ એન્ટીબેક્ટેરિયલ અસર સાથે દવાઓ સૂચવતી વખતે એક સમીયર જરૂરી છે.
સારવારની પદ્ધતિઓ
એક મહત્વપૂર્ણ રોગનિવારક પદ્ધતિ એ સક્ષમ આહારની પ્રિસ્ક્રિપ્શન છે.
ડાયાબિટીસમાં બ્રોન્કાઇટિસની સારવારની પોતાની લાક્ષણિકતાઓ છે, જેને નજીકથી ધ્યાન આપવાની જરૂર છે. શ્વાસનળીને લીધે ભૂખ ઓછી થાય છે, જે ડાયાબિટીસના દર્દીઓ માટે બિનસલાહભર્યું છે. તાકાત અને ખાંડના સ્તરને જાળવવા માટે, ડાયાબિટીઝ માટે માન્ય ઉત્પાદનોના ઉપયોગ સાથે, આહારનું સખત પાલન સૂચવવામાં આવે છે. બળતરા પ્રક્રિયાઓ સાથે, ગરમ પીણું મહત્વપૂર્ણ બને છે.જો તાપમાનના થ્રેશોલ્ડમાં વધારો કરવામાં આવે તો દર કલાકે એક ગ્લાસ ગરમ પીણું પીવાની ભલામણ કરવામાં આવે છે.
દવાની સારવાર
કડક હાજરી આપતા ચિકિત્સક દ્વારા સારવાર માટેની દવાઓ સૂચવવામાં આવે છે. બ્રોન્કાઇટિસ સામેની લડતમાં મુખ્ય સહાયકો સીરપ છે. ગોળીઓનો ઉપયોગ કરવામાં આવે છે, જો કે, તેમની ક્રિયા માત્ર પેટમાં વિસર્જન પછી જ શરૂ થાય છે, ડાયાબિટીઝ માટે ઉપયોગમાં લેવામાં આવતી મુખ્ય ગોળીઓમાં એઝિથ્રોમિસિન, ક્લરીથ્રોમિસિન શામેલ છે. એક સમયે જ્યારે ચાસણી તરત જ આખા ગળા અને ગળાના ભાગને આવરી લે છે, ખાંસીને અટકાવે છે. જો કે, ચાસણીમાં ખાંડની માત્રામાં જોખમ રહેલું છે, આવી દવાઓ ડાયાબિટીઝ માટે લાગુ નથી. જાતે દવા પસંદ કરવી જોખમી છે, માત્ર ડાયાબિટીસ માટે કઈ દવા યોગ્ય છે.
ડાયાબિટીઝથી પીડિત મોટી સંખ્યામાં લોકોને જોતા, ઉત્પાદકોએ સુગર-મુક્ત સીરપ બહાર પાડ્યા છે, જેનો સ્વાદ સ્વાદમાં સુધારવા માટે વપરાય છે, પરંતુ કુદરતી અર્કના ઉમેરા સાથે. ડાયાબિટીઝના દર્દીઓ માટે લazઝોલવાન, લિંકાસ, ગેડેલિક્સ જેવા કુદરતી ઘટકો પર આધારિત સીરપ સૌથી ફાયદાકારક છે. જો કે, ઉત્પાદનોના આ જૂથની કિંમત કેટેગરી સરળ સીરપ કરતા ઘણી વધારે છે, આ કુદરતી તૈયારીઓના નકારાત્મક પાસાંઓમાંથી એક છે.
અંતિમ શબ્દ
ડાયાબિટીઝ મેલીટસ માનવ સ્વાસ્થ્યને નબળી પાડે છે, શરીરના તમામ ભાગોને અસર કરે છે, શ્વસનતંત્ર તેનો અપવાદ નથી. રક્ત ખાંડમાં વધારો જેવી શક્ય ગૂંચવણોને કારણે, અને વિશિષ્ટ સારવારને કારણે પણ શ્વાસનળીનો વિકાસ શરીર માટે મુશ્કેલ પરીક્ષણ બની જાય છે. પુન theપ્રાપ્તિ પ્રોગ્રામનો મુખ્ય મુદ્દો, એક ડ aક્ટરની નજીકની દેખરેખ હેઠળ, સારી રીતે નિયુક્ત સારવાર પદ્ધતિ છે.
શું હજી પણ તમને એવું લાગે છે કે ડાયાબિટીઝ મટાડવામાં આવતો નથી?
તમે હવે આ લાઇનો વાંચી રહ્યા છો એ હકીકતને ધ્યાનમાં રાખીને, હાઈ બ્લડ સુગર સામેની લડતમાં વિજય હજી તમારી તરફ નથી.
અને શું તમે પહેલાથી જ હોસ્પિટલ સારવાર વિશે વિચાર્યું છે? તે સમજી શકાય તેવું છે, કારણ કે ડાયાબિટીઝ એ એક ખૂબ જ ખતરનાક રોગ છે, જેનો જો ઉપચાર ન કરવામાં આવે તો, તે મૃત્યુનું કારણ બની શકે છે. સતત તરસ, ઝડપી પેશાબ, અસ્પષ્ટ દ્રષ્ટિ. આ બધા લક્ષણો તમને પહેલાથી જ પરિચિત છે.
પરંતુ શું અસરની જગ્યાએ કારણની સારવાર શક્ય છે? અમે વર્તમાન ડાયાબિટીસ ઉપચાર પર લેખ વાંચવાની ભલામણ કરીએ છીએ. લેખ >> વાંચો
ડાયાબિટીઝના દબાણ માટે દવાઓ લાગુ પાડી

ડાયાબિટીઝના દબાણ માટેની દવાઓ માત્ર દર્દીને ઉપસ્થિત ચિકિત્સક દ્વારા સૂચવવામાં આવે છે. સ્વ-દવા અથવા હાયપરટેન્શનની અવગણના, જે ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે પોતાને પ્રગટ કરે છે, હૃદય, નાના અને મોટા રક્ત વાહિનીઓ, કિડની અને અન્ય ગંભીર ગૂંચવણો, મૃત્યુ પણ તરફ દોરી શકે છે.
ડાયાબિટીસના દર્દીઓ, બ્લડ સુગરને નિયંત્રિત કરતી વખતે, બ્લડ પ્રેશર (બીપી) ની સમાન નિયંત્રણ કરવાનું ભૂલતા ન હોવા જોઈએ.
હાલમાં, એવું માનવામાં આવે છે કે સિસ્ટોલિક (ઉપલા) બ્લડ પ્રેશરમાં 130-135 મીમી આરટીથી વધુ વધારો થયો છે. કલા. અને ડાયાસ્ટોલિક (નીચલા) ઉપર 83 મીમી આરટી. કલા. અનિવાર્ય હાયપરટેન્શનનું નિશાની છે.
પ્રેશર સર્જિસની જાણ ડ doctorક્ટરને કરવી જોઈએ, જેમણે, તેમના કારણોને ઓળખ્યા પછી, યોગ્ય સારવાર સૂચવવી જોઈએ.
ઘણા ડોકટરો ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં હાયપરટેન્શન માટે ન nonન-ડ્રગ સારવારની પદ્ધતિઓનો ઉપયોગ કરવા માટે વલણ ધરાવે છે, કારણ કે વિશાળ સંખ્યામાં એન્ટિહિપરસટેન્સિવ (બ્લડ પ્રેશર ઘટાડતી) દવાઓ વ્યક્તિગત આંતરિક અવયવોને નકારાત્મક અસર કરે છે: દર્દીઓને આહાર સૂચવવામાં આવે છે, પ્રકાશ શારીરિક વ્યાયામો, શ્વાસ લેવાની કવાયત, અને પરંપરાગત દવાઓની ભલામણ કરવામાં આવે છે.
પરંતુ એવી પરિસ્થિતિઓ છે કે ફક્ત દવાઓ લેવી દર્દીને મદદ કરી શકે છે. અને આ તે કિસ્સાઓમાં ચોક્કસપણે થાય છે જ્યાં બ્લડ પ્રેશર 135/80 મીમી આરટીના આંકડા સુધી પહોંચે છે. કલા. અને તેમને ઓળંગે છે.
હાયપરટેન્શનના ઉપચાર માટે આજે મેગ્નેશિયમ આધારિત એન્ટિહાઇપરટેન્સિવ એજન્ટોની નવી પે generationીનો ઉપયોગ કરવામાં આવે છે: મેગ્નિકમ, મેગ્નેલિસ, મેગવિટ, વગેરે.આ દવાઓ શરીરમાં મેગ્નેશિયમની ઉણપ માટે બનાવે છે (તે જાણીતું છે કે તે મેગ્નેશિયમનો અભાવ છે જે હાયપરટેન્શનના વિકાસને ઉશ્કેરે છે), લગભગ કોઈ આડઅસર નથી.
મૂળભૂત રીતે, ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં હાઈ બ્લડ પ્રેશરની સારવાર માટે દવાઓનાં ઘણા જૂથોનો ઉપયોગ થાય છે.
મૂત્રવર્ધક પદાર્થ એ મૂત્રવર્ધક પદાર્થ છે જે શરીરના વધારાના પાણીને પેરિફેરલ વાહિનીઓ સહિત દૂર કરવામાં મદદ કરે છે, ત્યાં દબાણ ઘટાડે છે. મૂત્રવર્ધક પદાર્થોના 6 પ્રકારો છે, જેમાંથી એક - લૂપ તૈયારીઓ - ડાયાબિટીક અસર નથી. લૂપ મૂત્રવર્ધક પદાર્થોમાં શામેલ છે: "ફ્યુરોસેમાઇડ", "લસિક્સ", "યુરેગિટ".
તેનો મુખ્ય ફાયદો કિડનીના કામકાજ પર હકારાત્મક અસર છે, જે આ બિમારીથી સૌથી વધુ પીડાય છે. આ ઉપરાંત, લૂપ મૂત્રવર્ધક પદાર્થનો ઉપયોગ લિપિડ ચયાપચયને અસર કરતું નથી. તેઓ કિડનીની નિષ્ફળતા સાથે ડાયાબિટીઝના દર્દીઓ માટે સૂચવવામાં આવે છે.
જો તે ત્યાં ન હોય તો, સૌથી સલામત મૂત્રવર્ધક પદાર્થ સૂચવવામાં આવે છે - ઇંડાપામાઇડ (એરીફોન).
તે ધ્યાનમાં રાખવું જોઈએ કે થાઇઝાઇડ્સ આવા દર્દીઓમાં બિનસલાહભર્યા છે - દવાઓ કે જેને મૂત્રવર્ધક પદાર્થ તરીકે વર્ગીકૃત પણ કરવામાં આવે છે, પરંતુ બ્લડ સુગરનું પ્રમાણ વધે છે.
મૂત્રવર્ધક પદાર્થ પોતાને (અન્ય દવાઓ વિના) બિનઅસરકારક છે, તેથી, હાયપરટેન્શન અને ડાયાબિટીસ મેલીટસ સાથે, તેઓ સામાન્ય રીતે એસીઇ અવરોધકો (એન્જીયોટન્સિન કન્વર્ટિંગ એન્ઝાઇમ) અને / અથવા બીટા-બ્લocકર, જેમ કે કોર્વિટોલ, એટેનોલ, નેબિલેટ સાથે નાના ડોઝમાં સૂચવવામાં આવે છે. "," નેબિવolોલ. " તેઓ લિપિડ અને કાર્બોહાઇડ્રેટ ચયાપચયને અસર કરતા નથી, બ્લડ પ્રેશરને નિયંત્રણમાં રાખવામાં મદદ કરે છે.
કોરોનરી હૃદય રોગની ધમકી સાથે, કોઈપણ વયના ડાયાબિટીઝના દર્દીઓ નેબિલેટનો ઉપયોગ બતાવવામાં આવે છે, બીટા-બ્લerકર, જે બ્લડ પ્રેશરને સરળતાથી ઘટાડે છે અને મગજની કામગીરીમાં સુધારો કરે છે.
આલ્ફા બ્લocકર (ઉદાહરણ તરીકે, “ડોક્સાઝોસિન”), જે ઇન્સ્યુલિનની અસરમાં વધારો કરે છે અને લિપિડ મેટાબોલિઝમને અસર કરતી નથી, તે ડાયાબિટીઝમાં હાયપરટેન્શન માટેની શ્રેષ્ઠ દવાઓ માનવામાં આવે છે.
સેન્ટ્રલ-એક્ટિંગ દવાઓ (ઉદાહરણ તરીકે, "ડોપગીટ", "ક્લોનીડિન") હાયપરટેન્સિવ કટોકટીને રોકવા માટે ડાયાબિટીસના દર્દીઓ માટે વિશેષ સૂચવવામાં આવે છે! અન્ય પરિસ્થિતિઓમાં, તેનો ઉપયોગ સખત પ્રતિબંધિત છે. આધુનિક સાધન એગોનિસ્ટ -12 છે, જેમાં અનિચ્છનીય આડઅસરો નથી, કાર્બોહાઇડ્રેટ ચયાપચયમાં સુધારો કરે છે, અને લોહીના ઇન્સ્યુલિનના સ્તરને નિયંત્રિત કરવામાં મદદ કરે છે.
કાર્બન અને લિપિડ ચયાપચયને અસર કર્યા વિના, આ રોગમાં કેલ્શિયમ વિરોધી ખૂબ જ અસરકારક છે, સફળતાપૂર્વક અને નરમાશથી હાઈ બ્લડ પ્રેશર ઘટાડે છે. આમાં, ઉદાહરણ તરીકે, tiલ્ટિયાઝેમ, બર્લીપ્રિલ શામેલ છે. જો કે, આ જૂથની કેટલીક ગોળીઓ વ્યક્તિગત આંતરિક અવયવોને પ્રતિકૂળ અસર કરવામાં સક્ષમ છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં હાયપરટેન્શનના અભિવ્યક્તિઓ દૂર કરવા માટે ડોકટરો દ્વારા સૂચવવામાં આવેલી ખર્ચાળ દવાઓમાં રાસિલેઝ (એક સીધો રેઇનિન અવરોધક) અને એપ્રોવલ (એક એન્જીયોટેશનલ રીસેપ્ટર વિરોધી) શામેલ છે.
ડાયાબિટીસના દર્દીઓમાં હાયપરટેન્શન માટેની ઉપચાર
ધમનીય હાયપરટેન્શન ડાયાબિટીસના પ્રકાર પર આધારીત છે, કારણ કે 95% કિસ્સાઓમાં, જો કે તે હાઈ બ્લડ પ્રેશરનું મૂળ કારણ નથી, તે રક્ત વાહિનીઓ અને કિડનીના પેથોલોજીને કારણે દબાણમાં વધારો થવાની સંભાવનાને નાટકીય રીતે અસર કરે છે.
પ્રકાર I ડાયાબિટીસના દર્દીઓ (ઇન્સ્યુલિન આધારિત), હાયપરટેન્શનથી વધુ સુરક્ષિત છે: તેમાંથી માત્ર 20% હાઈ બ્લડ પ્રેશરથી પીડાય છે.
પ્રકાર II ડાયાબિટીસવાળા બિન-ઇન્સ્યુલિન આધારિત દર્દીઓમાં, હાયપરટેન્સિવ દર્દીઓની સંખ્યા 70% સુધી પહોંચે છે. આ ઉપરાંત, બાદમાં, મોટાભાગે ધમનીનું હાયપરટેન્શન પ્રાથમિક હોય છે.
એટલે કે, ડાયાબિટીઝના નિદાન પહેલાં પણ હાઈ બ્લડ પ્રેશર નોંધાય છે.
નિષ્ણાતો કાર્બોહાઇડ્રેટ ચયાપચય અને હાઈ બ્લડ પ્રેશરની સમસ્યાને આંતરસંબંધિત ઘટના તરીકે માનવા માટે વલણ ધરાવે છે, કારણ કે તે ઇન્સ્યુલિન પ્રત્યેની કોશિકાઓની સંવેદનશીલતામાં ઘટાડો થવાને કારણે ઉદ્ભવે છે. આ ઉપરાંત બ્લડ પ્રેશરમાં વધારો એ નેફ્રોપથી, હાર્ટ એટેક અને સ્ટ્રોકનો સીધો માર્ગ છે, તેથી જ ડાયાબિટીઝના દર્દીઓએ બ્લડ પ્રેશરની કાળજીપૂર્વક દેખરેખ રાખવી જોઈએ જેથી તે તેની વૃદ્ધિ અટકાવે.
એવા સીધા પુરાવા છે કે આવા દર્દીઓમાં બ્લડ પ્રેશરને સામાન્ય મર્યાદામાં રાખવાથી વિવિધ ગૂંચવણોનું જોખમ 25% અને મૃત્યુદરમાં ઘટાડો થાય છે - મૃત્યુદર.
તેથી જ બ્લડ પ્રેશરના પરિમાણોને મોનિટર કરવું મહત્વપૂર્ણ છે, 135/80 મીમી આરટીથી વધુની વૃદ્ધિને અટકાવતા. કલા.! સાચું, તેમને ક્યાં ઓછું ન થવું જોઈએ, કારણ કે આ ધમની હાયપોટેન્શનથી ભરપૂર છે.
પુરુષોમાં, બ્લડ પ્રેશર ઓછામાં ઓછું 95/70 મીમી એચ.જી. હોવું જોઈએ. કલા. સ્ત્રીઓમાં - 95/85 મીમી આરટી. કલા.
વૃદ્ધ (60-80-વર્ષ-વૃદ્ધ દર્દીઓ) માં બ્લડ પ્રેશરના શ્રેષ્ઠ સૂચક એ એવા આંકડાઓ છે જે 140/90 મીમી એચ.જી.થી વધુ નથી. કલા. અને વૃદ્ધ લોકો અને લાંબા આજીવિકાઓ માટે - 150/90 મીમી આરટી. કલા. પીરિયડ્સમાં જ્યારે તેમના બ્લડ પ્રેશર ઉચ્ચ મૂલ્યોમાં "કૂદકા" આવે છે, ત્યારે નીચા બ્લડ પ્રેશર યુવાન અને આધેડ દર્દીઓ માટે સ્વીકાર્ય કરતાં ઓછી તીવ્ર હોવું જોઈએ.
અસ્થમાના લક્ષણો
શ્વાસનળીની અસ્થમા એ એક લાંબી બિમારી છે જે શ્વસન માર્ગને સંકુચિત કરવાનું કારણ બને છે જ્યારે અમુક ખંજવાળને અસર થાય છે.
અસ્થમાના લક્ષણોમાં શામેલ છે:
- વારંવાર ડિસ્પેનીયા, શ્વાસ લેવામાં તકલીફ
- સતત અનુનાસિક ભીડ
- પીળી અને સ્નિગ્ધ ગળફામાં થોડો સ્રાવ સાથેની લાક્ષણિકતા ઉધરસ, જે રાત્રે અને સવારે વધે છે
- દમનો હુમલો
- શેરીમાં હવાનું બહાર
- શ્વાસની પ્રક્રિયા સાથે છાતીમાં ખાસ સીટી વગાડવાનો અવાજ.
ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીના રોગોમાંનું એક છે, જે સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના ગૌણ ઉત્પાદનને લીધે લોહીમાં ખાંડની માત્રામાં વધારે પ્રમાણમાં પ્રગટ થાય છે. આવા રોગ સંપૂર્ણ ચયાપચયના ઉલ્લંઘનનું કારણ બને છે અને પરિણામે, આંતરિક અવયવો અને માનવ પ્રણાલીની કામગીરીમાં બગાડ.
ડાયાબિટીસના લક્ષણો:
- વારંવાર પેશાબ કરવો
- નિર્જલીકૃત શરીરની સ્થિતિ
- તરસ અને સુકા મો ofાની લાગણી
- નર્વસ ઓવરરેક્સીટેશન અને ચીડિયાપણું
- વારંવાર મૂડ બદલાય છે
- થાક અને નબળાઇ
- અંગોમાં નિષ્ક્રિયતા આવે છે
- ફુરન્ક્યુલોસિસ
- હૃદયમાં દુખાવો
- વિવિધ સ્થળોએ ત્વચા પર ખંજવાળ, ક્રોચ પર પણ
- બ્લડ પ્રેશર
- એલર્જિક પ્રકૃતિના ફોલ્લીઓ.
શ્વાસનળીના અસ્થમા અને ડાયાબિટીસનાં કારણો અને લક્ષણો જુદાં જુદાં છે તે હકીકતને ધ્યાનમાં લીધા વિના, ત્યાં ઘણા પરિબળો છે જે તેમના સંબંધને સાબિત કરે છે. ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે શ્વાસનળીના અસ્થમાના દેખાવના એપિસોડ ઘણા વર્ષો પહેલા નોંધાયા હતા, ત્યારથી આ ઘટનાના કારણો વિશે નિષ્ણાતો વચ્ચે સતત વિવાદો ચાલી રહ્યા છે.
તાજેતરના અધ્યયનોએ બંને રોગો વચ્ચેની કડીની પુષ્ટિ કરી છે. પ્રથમ, તે રોગપ્રતિકારક શક્તિમાં નોંધપાત્ર ઘટાડો અને સમગ્ર રોગપ્રતિકારક શક્તિના ખામીને લીધે થાય છે. પરંતુ આ રોગોના સહવર્તી કોર્સનો મુખ્ય પુરાવો એ હકીકત છે કે સમાન પ્રકારના ટી-સહાયકો આ બે રોગોના પેથોજેનેસિસમાં સામેલ છે - વસ્તીઓ જે સેલ્યુલર અને હ્યુમરલ પ્રતિરક્ષા વચ્ચેના સંબંધ માટે જવાબદાર છે.
અભ્યાસના આધારે, જેમાં કોષોનો સંપૂર્ણ અભ્યાસ હોય છે, ડાયાબિટીઝ અને અસ્થમાવાળા દર્દીઓમાં પ્રવર્તમાન થ 1 અને થ 2 પ્રતિભાવ વચ્ચે સંપૂર્ણ સમાનતા જોવા મળી હતી. અન્ય અભ્યાસોમાં, ડાયાબિટીઝવાળા લોકોમાં શ્વાસનળીના અસ્થમાના સમાંતર દેખાવના 12% થી વધુ તથ્યો મળી આવ્યા હતા.
આ ગુણાંક એકદમ isંચો છે અને સૂચવે છે કે આ પેથોલોજીઓ વચ્ચે સ્પષ્ટ જોડાણ છે. વૈજ્entistsાનિકોએ શોધી કા .્યું છે કે અમુક પ્રકારના ડાયાબિટીઝથી બીમાર પડેલા લોકોમાં શ્વાસનળીના અસ્થમાની પ્રગતિનું સ્તર સ્વતmપ્રતિકારક રોગવિજ્ .ાન વિનાના લોકો કરતા વધારે છે.
આ રોગોના "પડોશી" માટે વિવિધ વિકલ્પો છે:
- મોટેભાગે એવા કિસ્સાઓ હોય છે જ્યારે કોઈ વ્યક્તિ અસ્થમા અને પ્રકાર 1 ડાયાબિટીસનો વિકાસ કરે છે. વૈજ્ .ાનિક અધ્યયનોએ બતાવ્યું છે કે પ્રકાર 1 ડાયાબિટીસવાળા લોકોમાં અસ્થમાનું જોખમ સ્વયંપ્રતિરક્ષા રોગો વિના લોકો કરતા નોંધપાત્ર રીતે વધારે છે.
- બીજા પ્રકારનાં ડાયાબિટીસની જેમ, જેને બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ પણ કહેવામાં આવે છે, શ્વાસનળીના અસ્થમા સાથેના પેથોજેનેટિક સંબંધોને ઓળખવામાં આવ્યાં નથી. મોટેભાગે, આ પ્રકારની ડાયાબિટીસ વૃદ્ધ લોકોમાં જોવા મળે છે.
- ડાયાબિટીસ માટેનો બીજો વિકલ્પ આઈટ્રોજેનિક અથવા સ્ટીરોઇડ છે. તે હંમેશાં એવા લોકોમાં વિકાસ પામે છે જેમને લાંબા સમયથી શ્વાસનળીના અસ્થમા માટે પ્રણાલીગત ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સની સારવાર માટે દબાણ કરવામાં આવે છે. આ પ્રકારનો રોગ અત્યંત દુર્લભ છે.
- Stillલ્સ્ટ્રોમ સિન્ડ્રોમ - હજી પણ એક દુર્લભ autoટોસોમલ રિસીસીવ રોગ છે. દર્દીઓમાં અસ્થમા અને ડાયાબિટીસના સંકુલ સાથે, આવા રોગવિજ્ diagnાનનું નિદાન શક્ય છે જેમ કે: વધારે વજન, રેટિનોપેથી, સંવેદનાત્મક સુનાવણીમાં ઘટાડો.
સારવાર સુવિધાઓ
ડાયાબિટીઝ સાથે સંયોજનમાં, અસ્થમા ખૂબ મુશ્કેલ છે. ઉપસ્થિત ચિકિત્સક સાથે સતત સંપર્ક જાળવવો અને જવાબદારીપૂર્વક સામાન્ય લક્ષણોમાં સહેજ ફેરફારની નજીક આવવું મહત્વપૂર્ણ છે, ખાસ કરીને જો તમને ખરાબ લાગે અને વારંવાર ગૂંગળામણનો હુમલો આવે તો.
ડાયાબિટીસ સાથે શ્વાસનળીના અસ્થમાની સારવાર એ ખૂબ જ મુશ્કેલ, વ્યવસ્થિત પ્રક્રિયા છે, જે ચિકિત્સકોની ચાલુ દેખરેખ હેઠળ હાથ ધરવામાં આવવી જોઈએ.
સૌ પ્રથમ, ઉપચારના કોર્સથી અસ્થમાની સારવાર માટે સૂચવવામાં આવેલી ગ્લુકોકોર્ટિકોસ્ટેરોઇડ દવાઓનો ઉપયોગ બાકાત રાખવો અથવા ઓછામાં ઓછો કરવો જરૂરી છે. આ પ્રકારની દવા ડાયાબિટીસના કોર્સ પર ખૂબ જ ખરાબ અસર કરે છે અને ગંભીર પરિણામો સાથે રોગની ગૂંચવણો પેદા કરી શકે છે. તેના બદલે, તેઓ દર્દીને કોરકોસ્ટેરોઇડ લખી આપે છે, તેમાંના સૌથી હાનિકારક બુડેસોનાઇડ છે.
જો સારવારની પદ્ધતિમાંથી પ્રણાલીગત ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સને સંપૂર્ણપણે બાકાત રાખવું અશક્ય છે, તો પછી તેમને આંશિકરૂપે તેમને શ્વાસમાં લેવાથી બદલવું જરૂરી છે, જે શરીર પર તેમની અસરને નબળી પાડે છે. આ કિસ્સામાં, ડિપોઝિટ કરેલા સ્ટીરોઇડ્સ લેવાનું અનિચ્છનીય છે, જે ડાયાબિટીસના સ્ટીરોઇડ સ્વરૂપનું કારણ હોઈ શકે છે.
આધુનિક નેબ્યુલાઇઝર્સ શ્વાસનળીના અસ્થમાની સારવાર માટે સારા સહાયક બની રહ્યા છે. તેમની ભાત મોટી છે; વિશેષ તબીબી ઉપકરણો સ્ટોર્સમાં, વિવિધ કિંમતના વર્ગોના ઘરેલું અને વિદેશી ઉત્પાદનના ઉચ્ચ-ગુણવત્તાવાળા ઉપકરણો વેચાય છે.
જો તમે યોગ્ય ઇન્હેલર પસંદ કરો છો, તો તમે હુમલાઓના નિયંત્રણ અને ઓપરેશનલ બંધ થવાના કારણે તમે રોગની સુખાકારી અને કોર્સમાં નોંધપાત્ર સુધારો કરી શકો છો. આ કિસ્સામાં, દવાની માત્ર સ્થાનિક અસર છે અને આંતરિક અવયવોમાં તેની ઝેરી દવા નજીવી છે.
ડોકટરોનું મુખ્ય કાર્ય એ છે કે અસ્થમાના લક્ષણોને દૂર કરવા માટે સૌથી નમ્ર સારવાર પદ્ધતિ પસંદ કરવી. દર્દીને પણ સારવારની પ્રક્રિયામાં સક્રિયપણે ભાગ લેવાની જરૂર છે, ડ carefullyક્ટરનાં બધાં સૂચનો કાળજીપૂર્વક અનુસરો અને દરેક પેથોલોજીની મુશ્કેલીઓનું જોખમ ઘટાડવા માટે તંદુરસ્ત જીવનશૈલી જીવવાનો પ્રયાસ કરવો
આ લાંબી બીમારીઓના સંયોજન માટે ક્રિયા અને ઉપચારની યુક્તિઓની પસંદગી માટે વિશેષ અભિગમની જરૂર છે. આ રોગવિજ્ .ાનવિષયક રોગના આંકડા ઉદાસી છે. ઉદાહરણ તરીકે, યુએસએમાં, 70% સુધીની મૃત્યુ ડાયાબિટીઝ, વધારે વજન અને અસ્થમાના કારણે થાય છે.
આમાં શામેલ છે:
- દારૂ પીવો
- નિષ્ક્રિય જીવનશૈલી
- જંક ફૂડ ખાવું
- ધૂમ્રપાન.
તદુપરાંત, ધૂમ્રપાન, અસ્થમા ઉપરાંત, રક્ત પરિભ્રમણ પરની અસરને લીધે, બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસવાળા દર્દીઓમાં હૃદય રોગની ઘટનાને ઉશ્કેરે છે. તે સાબિત થયું છે કે ધૂમ્રપાન માત્ર શ્વાસનળીના અસ્થમાના માર્ગને જ ખરાબ કરે છે, પરંતુ ઘણીવાર તેની ઘટનાનું કારણ પણ બને છે.
નિવારણ
આધુનિક સમયમાં, જ્યારે જીવનની ખોટી રીત અને ખરાબ ટેવો દર્દીઓની સંખ્યામાં તીવ્ર વધારો તરફ દોરી જાય છે, ત્યારે તંદુરસ્ત જીવનશૈલીની તાકીદ સંબંધિત છે. યોગ્ય પોષણ જાળવવા, આલ્કોહોલ અને તમાકુ છોડવા, પૂરતું તાજું પાણી પીવા માટે શારીરિક પ્રવૃત્તિ જાળવવી મહત્વપૂર્ણ છે.
- સારવારની ગુણવત્તામાં સુધારો
- જોખમમાં રહેલા લોકોને સમજાવો.
ડાયાબિટીઝ માટે બ્રોન્કાઇટિસની સારવાર કેવી રીતે કરવી જોઈએ?
કેટલાક ડાયાબિટીઝના દર્દીઓ આ પ્રશ્નમાં ચિંતિત છે: ડાયાબિટીઝવાળા બ્રોન્કાઇટિસની સારવાર કેવી રીતે કરવી? સહવર્તી રોગોની હાજરી, અને ખાસ કરીને ડાયાબિટીસ જેવા ગંભીર રોગો, સામાન્ય શરદી, અને ખાસ કરીને શ્વાસનળીનો સોજોનો માર્ગ જટિલ બનાવી શકે છે.
તે તરત જ નોંધવું જોઈએ કે શ્વસન માર્ગની બળતરા પ્રક્રિયા માટેના વિશિષ્ટ ઉપચાર ઉપરાંત, આ રોગવિજ્ .ાન સાથે દિવસ દરમિયાન ઘણી વખત રક્ત ખાંડનું નિરીક્ષણ કરવું ફરજિયાત પ્રક્રિયા છે.
શ્વાસનળીમાં શ્વાસનળીનો સોજો એક બળતરા પ્રક્રિયા છે. રોગના કોર્સની અવધિ અને ફરીથી થવાની હાજરીના આધારે, આ રોગવિજ્ .ાન તીવ્ર અથવા ક્રોનિક હોઈ શકે છે.
પેથોજેનિક અથવા શરતી રોગકારક માઇક્રોફલોરા, તેમજ વાયરસ સાથે શ્વાસનળીના શ્વૈષ્મકળામાં ચેપના પરિણામે તીવ્ર (અથવા પ્રાથમિક) શ્વાસનળીનો વિકાસ થાય છે. કેટલીકવાર આ રોગ આક્રમક રસાયણો અથવા એલર્જનથી શ્વસન માર્ગમાં પ્રવેશ દ્વારા ઉત્તેજિત થઈ શકે છે. રોગવિજ્ .ાનવિષયક પ્રક્રિયાના તીવ્ર સ્વરૂપનો સમયગાળો 3 અઠવાડિયાથી વધુ નથી.
તીવ્ર બ્રોન્કાઇટિસમાં ચેપની મુખ્ય પદ્ધતિ એ વાયુયુક્ત ટપકું છે. આ કિસ્સામાં, માત્ર બેક્ટેરિયલ માઇક્રોફલોરા (ન્યુમોકોસી, સ્ટેફાયલોકોસી અથવા કેન્ડીડા ફૂગ) ચેપી એજન્ટો તરીકે કામ કરે છે, પણ ઈન્ફલ્યુએન્ઝા વાયરસ, પેરાઇંફ્લુએન્ઝા અને અન્ય.
ચેપી પ્રક્રિયાના લાંબા ગાળાના અભ્યાસક્રમ સાથે, કેટલાક મહિનાઓ સુધી લાક્ષણિકતાના લક્ષણોને જાળવી રાખવું, તેમજ વારંવાર આવર્તન થવાના કિસ્સામાં, ડોકટરો રોગના ક્રોનિક સ્વરૂપના વિકાસનું નિદાન કરે છે. તે છે, પેથોલોજીના તીવ્ર તબક્કા પછી ક્રોનિક બ્રોન્કાઇટિસ એક ગૂંચવણ છે.
ક્રોનિક બ્રોંકાઇટિસની સારવાર કરવી સૌથી મુશ્કેલ છે, આક્રમક રસાયણોના માનવ શ્વસનતંત્રના લાંબા સમય સુધી સંપર્કમાં રહેવાથી. આ રૂમમાં રાસાયણિક અથવા છોડની ધૂળ, રાસાયણિક એરોસોલ્સ, ગેસ દૂષણ અથવા ધૂમ્રપાન હોઈ શકે છે.
એક નિયમ મુજબ, આ રોગવિજ્ .ાન વ્યક્તિની વ્યાવસાયિક પ્રવૃત્તિઓ સાથે સંકળાયેલું છે. એટલે કે, આવા બ્રોન્કાઇટિસ વ્યાવસાયિક રોગોનો સંદર્ભ આપે છે. બળતરા પ્રક્રિયાનો લાંબી કોર્સ ધૂમ્રપાન જેવી ખરાબ ટેવોની હાજરીને કારણે હોઈ શકે છે.
તમારે જાણવાની જરૂર છે કે ડાયાબિટીસ માત્ર માનવો માટે જ જોખમી નથી, પરંતુ તેની સાથે સંકળાયેલ રોગો પણ છે. આ કિસ્સામાં, શ્વાસનળીનો સોજો છેલ્લા સ્થાને નથી. ચાલો ડાયાબિટીઝમાં શ્વસન માર્ગના બળતરા રોગોના વિકાસના મુખ્ય કારણો નક્કી કરીએ:
- રોગપ્રતિકારક શક્તિમાં ઘટાડો થવાને કારણે માનવ શરીર નબળું પડી જાય છે, જે પેથોજેન્સ દ્વારા ચેપનું જોખમનું સ્તર વધારે છે.
- અંતર્ગત રોગના પરિણામે, શ્વાસનળીના ઝાડ સહિત મ્યુકોસ મેમ્બ્રેનની વાહિનીઓની રચનામાં, ઉલટાવી શકાય તેવું ફેરફારો થાય છે.
- હાયપરગ્લાયકેમિઆના ક્લિનિકલ લાક્ષણિકતાઓ કોઈપણ બળતરા પ્રક્રિયાના કોર્સને જટિલ બનાવે છે.
- સહવર્તી રોગોની હાજરી.
રક્ત ખાંડના સ્તરો પર યોગ્ય નિયંત્રણની ગેરહાજરીમાં, આ પરિબળો માત્ર શ્વાસનળીમાં જ નહીં, પણ ફેફસામાં પણ બળતરા પ્રક્રિયાના વિકાસ માટે લગભગ આદર્શ પરિસ્થિતિઓ પ્રદાન કરે છે. અને આ બદલામાં, પુન recoveryપ્રાપ્તિના સમયગાળામાં વધારો તરફ દોરી જાય છે અને વધુમાં, વિવિધ ગૂંચવણોના વિકાસનું કારણ બને છે.
આ રોગની સારવારની સુવિધાઓ મોટા ભાગે પેથોલોજીકલ પ્રક્રિયાના ક્લિનિકલ લાક્ષણિકતાઓ પર આધારિત છે, કારણ કે તીવ્ર અને ક્રોનિક સ્વરૂપો એકબીજામાં નોંધપાત્ર રીતે બદલાઈ શકે છે.
તીવ્ર બ્રોન્કાઇટિસમાં, આરોગ્યમાં સામાન્ય બગાડ અચાનક શરૂ થાય છે (શરીરના તાપમાનમાં વધારો, નબળાઇ અને શરીરના સામાન્ય નશોના લક્ષણોમાં વધારો). દર્દી શુષ્ક અને ક્યારેક ભીની ઉધરસના દેખાવની નોંધ લે છે, લગભગ બળતરા પ્રક્રિયાના પ્રથમ દિવસે.

ડાયાબિટીસ મેલીટસમાં આ રોગ સૌથી ગંભીર છે. રોગપ્રતિકારક શક્તિ પર વધારાના બોજ અને ભૂખમાં ઘટાડો થવાને કારણે, બ્લડ સુગરનું સ્તર ઝડપથી વધી શકે છે.આ ઉપરાંત, આ સૂચકની વધઘટ એ ચેપ પેથોજેન્સ સામેની લડતમાં કાર્બોહાઇડ્રેટ સંશ્લેષણ હોર્મોન્સની ભાગીદારીને કારણે છે.
આનો અર્થ એ કે ઇન્સ્યુલિન પ્રક્રિયા વિક્ષેપિત થશે. પરિણામે, બળતરા પ્રક્રિયાની પૃષ્ઠભૂમિ સામે, પ્રથમ પ્રકારનાં ડાયાબિટીસવાળા દર્દીમાં કેટોએસિડોસિસ થઈ શકે છે, અને બીજા પ્રકાર સાથે - હાયપરગ્લાયકેમિક કોમા. આ ગૂંચવણો દર્દીના જીવન માટે ગંભીર ખતરો છે.
જો આપણે બ્રોન્કાઇટિસના ક્રોનિક સ્વરૂપ વિશે વાત કરીએ, તો ક્લિનિકલ ચિત્ર ભૂંસી નાખવામાં આવશે. એક નિયમ મુજબ, પેથોલોજી સુકા ઉધરસ સાથે છે, જે નીચા તાપમાન, શારીરિક શ્રમ, ધૂમ્રપાન અને તેથી વધુના સંપર્કમાં પરિણમે છે.
ડાયાબિટીઝવાળા દર્દીમાં બ્રોન્કાઇટિસના લક્ષણો વિકસિત થાય છે તે ઘટનામાં, તાત્કાલિક કોઈ સામાન્ય વ્યવસાયીની સલાહ લેવી જરૂરી છે. આ સંકેતોમાં શામેલ છે:
- શુષ્ક અથવા ભીની ઉધરસ
- શ્વાસની તકલીફ
- છાતીમાં દુખાવો
- તાવ, જે સામાન્ય નશોના લક્ષણો સાથે છે,
- ડિસપેપ્ટીક લક્ષણો.
શ્વાસનળીના સોજોની સારવાર અંતિમ નિદાન કર્યા પછી અને બ્રોન્ચીમાં બળતરાના કારણને નક્કી કર્યા પછી જ સૂચવવામાં આવે છે. તે મુશ્કેલ નથી. તબીબી તપાસ કરવા અને દર્દીની ફરિયાદો ઓળખવા માટે તે પૂરતું છે.
જો જરૂરી હોય તો, નિદાનની પુષ્ટિ કરવા માટે એક્સ-રે અને બેક્ટેરિઓસ્કોપી કરવામાં આવે છે. બ્રોડ-સ્પેક્ટ્રમ એન્ટીબેક્ટેરિયલ દવાઓના ઉપયોગના મુદ્દાને ઉકેલવા માટે બેક્ટેરિયોલોજીકલ પરીક્ષા જરૂરી છે.
પ્રથમ અથવા બીજા પ્રકારનાં ડાયાબિટીસ મેલ્લીટસમાં બ્રોન્કાઇટિસની ઉપચારમાં, યોગ્ય અને સંતુલિત ઉપચારાત્મક આહારની નિમણૂક શામેલ છે.

આ રોગવિજ્ .ાન સાથે, ભૂખમાં નોંધપાત્ર ઘટાડો થાય છે, દર્દીને વ્યવહારીક ભૂખ લાગતી નથી અને આ કારણોસર ખાલી ખોરાકનો ઇનકાર કરે છે. રિસેપ્શનમાં ડ doctorક્ટર ચોક્કસપણે સમજાવે છે કે આ અસ્વીકાર્ય છે. ડાયાબિટીસ પેથોલોજીના ઉપયોગ માટે પરવાનગીની સૂચિમાંથી ઉત્પાદનો પસંદ કરીને, દર્દીએ સંપૂર્ણ ખાવું જોઈએ. આ માત્ર યોગ્ય સારવાર જ નહીં, પણ પુન recoveryપ્રાપ્તિને વેગ આપશે.
શ્વસન માર્ગની કોઈપણ બળતરા પ્રક્રિયાઓ સાથે, અને ખાસ કરીને જો દર્દીનું શરીરનું તાપમાન .ંચું હોય, તો ભારે પીવું જરૂરી છે. બ્રોન્કાઇટિસ માટે, દરરોજ એક કલાકમાં એક ગ્લાસ પાણી પીવાની ભલામણ કરવામાં આવે છે.
ડ્રગની સારવાર ફક્ત તમારા ડ doctorક્ટર દ્વારા સૂચવવામાં આવવી જોઈએ. આ તે હકીકતને કારણે છે કે ગ્લુકોઝની માત્રા વધારે હોવાને કારણે કેટલીક દવાઓ ડાયાબિટીસના દર્દીઓ માટે બિનસલાહભર્યું છે. આમાં સીરપ અને ઉધરસની ચાસણી, ગળાના દુખાવા માટે વપરાતી લોઝેંજ શામેલ છે.
કેટલીકવાર બેક્ટેરિયલ પ્રકૃતિના બ્રોન્કાઇટિસના ગંભીર અથવા જટિલ અભ્યાસક્રમ સાથે, એન્ટિબાયોટિક્સ લખવાનું જરૂરી બને છે. એક નિયમ તરીકે, આ કિસ્સામાં એઝિથ્રોમિસિન અથવા ક્લેરીથ્રોમિસિનનો ઉપયોગ થાય છે. જો કે, ડાયાબિટીઝ માટે દર્દીને શ્રેષ્ઠ માત્રા અને એન્ટિમાઇક્રોબાયલ દવાઓનો સમય નક્કી કરવા માટેના નિષ્ણાત દ્વારા સાવચેતીભર્યું અને જાણકાર નિર્ણય લેવાની જરૂર છે.
- અંતર્ગત રોગની તીવ્રતા,
- દર્દી દ્વારા લેવામાં આવતી દવાઓ, જે શરીરમાં ખાંડનું સ્તર સુધારવા માટે કરે છે,
- પસંદ કરેલ એન્ટિબાયોટિક સાથે સંયોજનની સ્વીકૃતિ.
વધુમાં, તે જ સમયગાળા દરમિયાન, વપરાયેલી ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરવી જરૂરી હોઈ શકે છે. તે યાદ રાખવું અગત્યનું છે કે જલદી કોઈ રોગની તપાસ થાય છે, ઉપચારની પ્રક્રિયા ઝડપથી થાય છે, અને આ ડાયાબિટીસના દર્દીઓ માટે નિર્ણાયક પરિબળ છે.

કેટલાક ડાયાબિટીઝના દર્દીઓ આ પ્રશ્નમાં ચિંતિત છે: ડાયાબિટીઝવાળા બ્રોન્કાઇટિસની સારવાર કેવી રીતે કરવી? સહવર્તી રોગોની હાજરી, અને ખાસ કરીને ડાયાબિટીસ જેવા ગંભીર રોગો, સામાન્ય શરદી, અને ખાસ કરીને શ્વાસનળીનો સોજોનો માર્ગ જટિલ બનાવી શકે છે.
તે તરત જ નોંધવું જોઈએ કે શ્વસન માર્ગની બળતરા પ્રક્રિયા માટેના વિશિષ્ટ ઉપચાર ઉપરાંત, આ રોગવિજ્ .ાન સાથે દિવસ દરમિયાન ઘણી વખત રક્ત ખાંડનું નિરીક્ષણ કરવું ફરજિયાત પ્રક્રિયા છે.
તીવ્ર ઉધરસ, સવારે ગળફામાં ઉધરસ, ઘરેલું અને શ્વાસની તકલીફ. તે પરિચિત છે, તે નથી? બ્રોન્ચીની બળતરા એ એક ચેપ પણ છે, જે ઉપચાર કરવો એટલો સરળ નથી.આ ઉપરાંત, શ્વાસનળીનો સોજો જટિલતાઓને સાથે ધમકી આપે છે: ન્યુમોનિયા, અસ્થમા અથવા શ્વસન નિષ્ફળતા ...
શ્વાસનળીનો સોજો, વર્ષના પ્રારંભથી બીજી વાર, ડાયાબિટીઝ સાથે.
મમ્મીએ વર્ષના પ્રારંભથી બીજી વખત, ગંભીર શ્વાસનળીનો સોજો લીધો છે. પ્રથમ વખત ફેબ્રુઆરીમાં હતો, હવે એપ્રિલના મધ્યભાગથી. ઉધરસ ખાંસી બંધ બેસે છે (ગળફા ગળાને સાફ કરે છે), કેટલીક વખત તે ઉલટી આવે છે. પહેલા, સવારે, તાપમાન over was ની ઉપર હતું, અને સાંજે 38 38 વાગ્યે, હવે તે તાપમાન વગરનું છે, સાંજે તે ’s then..9 છે, પછી .2 37.૨ સુધી છે, પરંતુ ઉધરસ દૂર થતી નથી અને આરોગ્યની સામાન્ય સ્થિતિ સારી નથી.
મમ્મી એક ઘેરાયેલું બાળક છે, તેને તેની યુવાનીમાં ક્ષય રોગ હતો. છેલ્લી વખત તેણીને ટીબી દવાખાનામાં મોકલવામાં આવી હતી. તેઓએ તેની તપાસ કરી, કંઈ મળ્યું નહીં. ત્રણ અંદાજોમાં એક્સ-રે માર્ચમાં કરવામાં આવ્યા હતા, ત્યાં કોઈ બ્લેકઆઉટ નથી.
ઉપરાંત, તેણીને હાયપરથાઇરોઇડિઝમ અને ઇન્સ્યુલિનથી સ્વતંત્ર ડાયાબિટીસ મેલીટસ છે.
અને તેથી, બદલામાં, બે ડોકટરોએ તેને (ક્લિનિકમાં ચિકિત્સક અને તબીબી કેન્દ્રમાં એન્ડોક્રિનોલોજિસ્ટ) લીધો, જેમણે આ શ્વાસનળીનો સોજો માટે વિવિધ દવાઓ સૂચવી. ફેબ્રુઆરીમાં અને બ્રોન્કાઇટિસમાં આ ઉછાળાની શરૂઆતમાં, તેણે પરિણામ વિના પ્રથમ ચિકિત્સક દ્વારા સૂચવેલ એન્ટિબાયોટિક્સ લીધી, પછી બીજા ડ doctorક્ટર દ્વારા સૂચવવામાં આવેલા ફ્લુફોર્ડ અને એરીયસ પી ગયા.

ડાયાબિટીઝમાં તીવ્ર શ્વસન રોગો
શ્વાસનળીનો સોજો એ રોગનો એક બળતરા પ્રકાર છે. શ્વાસનળીનો સોજો મ્યુકોસ મેમ્બ્રેનને તેમજ શ્વાસનળીના ઝાડના અન્ય ભાગોને અસર કરે છે (વધારે depંડાણો પર). બે પ્રકારના બ્રોન્કાઇટિસ છે - ક્રોનિક બ્રોન્કાઇટિસ અને એક્યુટ બ્રોન્કાઇટિસ.
પ્રથમ જૂથમાં બ્રોંકાઇટિસવાળા તે દર્દીઓનો સમાવેશ થાય છે જે બે કે તેથી વધુ વર્ષોથી આ બળતરાથી બીમાર છે, જ્યારે બ્રોન્કાઇટિસના વાર્ષિક અભ્યાસક્રમની લંબાઈ ઓછામાં ઓછી 3 મહિના છે. ક્રોનિક બ્રોન્કાઇટિસ શ્વસન માર્ગ, ફેફસાં, શ્વાસનળીના અન્ય રોગોની હાજરી સૂચિત કરે છે, જે હકીકતમાં, બ્રોન્કાઇટિસના મુખ્ય લક્ષણનું કારણ બને છે - ગળફામાં સ્રાવ સાથે ઉધરસ.
ક્રોનિક બ્રોન્કાઇટિસ વિશ્વમાં તદ્દન વ્યાપક છે. પાછલા કેટલાક દાયકાઓમાં, બ્રોન્કાઇટિસવાળા દર્દીઓમાં સતત વધારો થયો છે. વિવિધ સ્રોતો અનુસાર, વિવિધ સંખ્યામાં લોકો બ્રોન્કાઇટિસથી પીડાય છે - પુખ્ત વસ્તીના 3 થી 8 ટકા સુધી.

બ્રોન્કાઇટિસના રોગ માટે સૌથી "જટિલ" વય 50 વર્ષ કે તેથી વધુ હોય છે. શ્વાસનળીનો સોજો મુખ્યત્વે પુરુષો માટે લાક્ષણિકતા છે, શ્વાસનળીનો સોજો ધરાવતા પુરુષોની સંખ્યા બ્રોન્કાઇટિસવાળા મહિલાઓની સંખ્યા કરતા 2-3 ગણી વધારે છે.
ક્રોનિક અવરોધક શ્વાસનળીનો સોજો (સીઓપીડી) પણ એક બળતરા રોગ છે, બ્રોન્ચી પીડાય છે. આ પ્રકારના બ્રોન્કાઇટિસ સાથે, ફેફસાના વેન્ટિલેશનની પ્રક્રિયામાં ખલેલ પહોંચે છે (આ ઉપરાંત, આ ઉલ્લંઘન સતત તીવ્ર બને છે).
એમ્ફિસીમા અને ઉપરોક્ત ક્રોનિક અવરોધક શ્વાસનળીનો સોજો સામાન્ય રીતે ક્રોનિક અવરોધક પલ્મોનરી રોગ (સીઓપીડી) તરીકે ઓળખાતા એક જૂથમાં જોડાય છે.
ક્રોનિક બ્રોંકાઇટિસ ઘણા કારણોસર વિકસે છે, જો કે, બ્રોન્કાઇટિસ માટેના નીચેના જોખમ પરિબળો સંપૂર્ણપણે બધા તબીબી સંસ્થાઓ દ્વારા માન્યતા છે:
- ધૂમ્રપાન
- વારસાગત જોખમ પરિબળ - આલ્ફા -1-એન્ટિટ્રાઇપ્સિનના શરીરમાં જન્મજાત ખામી
- પ્રતિકૂળ પર્યાવરણીય પરિસ્થિતિઓ, એટલે કે, વિવિધ હાનિકારક વાયુઓ, ધૂળવાળા વાતાવરણની સંતૃપ્તિ.
નિષ્ક્રિય ધૂમ્રપાન, મદ્યપાન, જીવનશૈલી, વગેરે જેવા શ્વાસનળીનો સોજો માટેના બીજા ઘણા ગૌણ જોખમ પરિબળો છે.
હવામાં કોઈ પણ કણો દ્વારા મ્યુકોસ મેમ્બ્રેન, બ્રોન્ચીને કાયમી નુકસાન થાય છે તેવા કિસ્સાઓમાં બ્રોંકાઇટિસ ખૂબ ઝડપથી વિકસે છે. શ્વાસનળીનો સોજો માટેનું બીજું જોખમ પરિબળ એ આબોહવા છે, જે માનવો માટે ખૂબ અનુકૂળ નથી, એટલે કે, સતત ભીનાશ, હવામાનની સ્થિતિમાં વારંવાર ફેરફાર, ધુમ્મસ.
જ્યારે મ્યુકોસ મેમ્બ્રેન અને શ્વાસનળીને અમુક પ્રકારના ધૂમ્રપાન, ધૂળ, અન્ય કણો દ્વારા સતત નુકસાન થાય છે, ત્યારે આ એક પ્રકારનો “દબાણ” ગળફાના ઉત્પાદનમાં સતત વધારો થાય છે, જેનો અર્થ છે કે બ્રોંકાઇટિસવાળા દર્દીના શ્વસન માર્ગમાંથી ગળફામાં નાબૂદ થવા માટે ઘણીવાર ખાંસી કરવાની જરૂર પડે છે.
બ્રોન્કાઇટિસ નંબર 1 માટે ધૂમ્રપાન કરવું એ જોખમનું પરિબળ છે, કારણ કે આંકડા કહે છે કે ધુમ્રપાન કરનારાઓ, લિંગને ધ્યાનમાં લીધા વિના, આ ખરાબ ટેવથી મુક્ત થવા કરતાં, 3-4 વખત વધુ વખત ક્રોનિક બ્રોન્કાઇટિસથી પીડાય છે. તેમ છતાં, કદાચ, ધૂમ્રપાન કરતા ઓછું નુકસાનકારક નથી, જોખમી ઉત્પાદનમાં કામ કરે છે: ooન, રાસાયણિક અને બેકરી પ્લાન્ટમાં કામ કરતા લોકો પણ શ્વાસનળીનો સોજો માટે ખૂબ જ સંવેદનશીલ હોય છે.
જો લાંબા સમય સુધી બ્રોન્ચીમાં ચેપ અને સુક્ષ્મજીવાણુઓની કેન્દ્રિત હોય તો ક્રોનિક બ્રોંકાઇટિસ ઝડપથી પ્રગતિ કરે છે. ઉદાહરણ તરીકે, શ્વાસનળીનો સોજો ક્રોનિક ટ tonsન્સિલિટિસને વધારે છે, તેમજ પલ્મોનરી પરિભ્રમણમાં લોહીના પ્રવાહમાં વિલંબ કરે છે.
જો કોઈ વ્યક્તિને ક્યારેય તીવ્ર બ્રોન્કાઇટિસના હુમલાઓ થયા હોય, તો તેની પાસે "મોકો" વધે છે કે તેને ક્રોનિક બ્રોન્કાઇટિસ મળશે.
જો બ્રોંકાઇટિસ દરમિયાન ચેપી ચેપ તેમાં જોડાય છે, તો પછી આ કિસ્સામાં પરિસ્થિતિ શ્રેષ્ઠથી દૂર છે, કારણ કે ચેપ સિક્રેટરી મ્યુકસનું પ્રમાણ વધારે વધારે છે, વધુમાં, રચનામાં આ પ્રવાહી પરુ મળવાનું મળવાનું શરૂ કરે છે.
ક્રોનિક બ્રોંકાઇટિસના અતિશય બિમારીઓ હંમેશાં સ્ટેફાયલોકોસી, ન્યુમોકોસી, સ્ટ્રેપ્ટોકોસી અને ચેપની સીધી ભાગીદારી સાથે થાય છે - માઇકોપ્લાઝ્મોસીસ અને વાયરલ બંને. શિયાળામાં મોટાભાગના લોકો, ઠંડીની મોસમમાં શ્વાસનળી, શ્વસન ગળામાં ચેપ આવે છે - એટલે કે.
ઉપલા શ્વસન માર્ગ અને ક્રોનિક બ્રોંકાઇટિસવાળા દર્દીઓમાં, હાનિકારક બેક્ટેરિયાની deepંડાઈ વધારે છે, તેઓ ફેફસાંમાં જાય છે, તેથી બ્રોન્કાઇટિસવાળા દર્દીઓમાં, તીવ્ર તીવ્રતા ઘણીવાર થાય છે.
ડાયાબિટીઝ મેલીટસ (લેટિન: ડાયાબિટીઝ મેલસ) એ અંતocસ્ત્રાવી રોગોનું એક જૂથ છે જે હોર્મોન ઇન્સ્યુલિનની સંબંધિત અથવા સંપૂર્ણ ઉણપના પરિણામે અથવા શરીરના કોષો સાથેની તેની ક્રિયાપ્રતિક્રિયાના ઉલ્લંઘનના પરિણામે વિકસે છે, પરિણામે હાયપરગ્લાયકેમિઆ, લોહીમાં ગ્લુકોઝમાં સતત વધારો.
એક નિયમ તરીકે, ડાયાબિટીઝ રોગપ્રતિકારક શક્તિમાં નોંધપાત્ર નકારાત્મક ફેરફારો તરફ દોરી જાય છે, જે આખરે શરીરના રક્ષણાત્મક ગુણધર્મોને નબળી પાડે છે. તેથી જ ડાયાબિટીઝવાળા લોકો શરદી શરદી સહિતના વિવિધ ચેપી રોગો માટે વધુ સંવેદનશીલ હોય છે. રોગપ્રતિકારક શક્તિમાં ઘટાડો થવાની માત્રા, ડાયાબિટીઝની અન્ય ગૂંચવણોની જેમ, આ રોગના નિયંત્રણ પર સીધી આધાર રાખે છે.
ઉપરાંત, બળતરાના પ્રતિભાવમાં રોગપ્રતિકારક શક્તિની ઓછી થતી પ્રતિક્રિયાને લીધે, પ્રક્રિયા ઘણીવાર લાંબી પ્રકૃતિ લે છે અને તે ક્રોનિક બની શકે છે. આ ઉપરાંત, ઘણીવાર વિવિધ ગૂંચવણો oftenભી થાય છે - સિનુસાઇટિસ, બ્રોન્કાઇટિસ, ન્યુમોનિયા.
ડાયાબિટીસ મેલીટસના વળતરની વાત કરીએ તો, ઠંડા સાથે, બ્લડ સુગરનું સ્તર અત્યંત numbersંચી સંખ્યામાં વધી શકે છે.
ઉપરાંત, રોગની .ંચાઈએ, એડ્રેનલ ગ્રંથીઓમાંથી ઘણા ગ્લુકોકોર્ટિકોસ્ટેરોઇડ હોર્મોન્સ મુક્ત થાય છે - ખાસ કોર્ટિસોલમાં, હોર્મોન્સનું એક વિશેષ જૂથ. ચેપી પ્રક્રિયામાં, આ હોર્મોન્સ બળતરાને દબાવતા હોય છે, પરંતુ તે જ સમયે તેઓની અસર કાર્બોહાઇડ્રેટ ચયાપચય પર થાય છે - તેઓ રક્તમાં શર્કરામાં વધારો કરે છે, ઇન્સ્યુલિનની સામે કામ કરે છે (ક્રિયાની આ પદ્ધતિને કારણે તેમને "કોન્ટ્રા-વેસ્ક્યુલર" પણ કહેવામાં આવે છે).
બળતરા સાથે, બિનસલાહભર્યા હોર્મોન્સ અને જૈવિક સક્રિય પદાર્થોની કુલ અસર ઇન્સ્યુલિનના પ્રભાવને નોંધપાત્ર રીતે વધારે છે - આ રક્ત ખાંડમાં તીવ્ર વધારો તરફ દોરી જાય છે. અને ગંભીર હાયપરગ્લાયકેમિઆ, બદલામાં, સ્વાદુપિંડ પર પ્રતિકૂળ અસર કરે છે, ઇન્સ્યુલિનના ઉત્પાદનમાં આગળ અવરોધે છે.
પરિણામે, હાયપરગ્લાયકેમિઆ વધે છે, જે આત્યંતિક કેસોમાં, કેટોએસિડોસિસ અને કેટોએસિડોટિક કોમામાં પણ વધુ કેટોન્સના સંચય તરફ દોરી શકે છે. તદુપરાંત, આ સ્થિતિના પ્રારંભિક અભિવ્યક્તિઓ હંમેશાં ગંભીર ચેપી રોગ (મૂડમાં અચાનક ફેરફાર, સુસ્તી, સુસ્તી, અશક્ત ચેતના) જેવા જ હોય છે. આ પ્રકારની મુશ્કેલીઓ ટાઇપ 1 ડાયાબિટીઝમાં વધુ જોવા મળે છે.
પ્રથમ, તીવ્ર શ્વસન રોગમાં, રક્ત ખાંડના સ્તરોનું કડક અને વધુ વારંવાર સ્વ-નિરીક્ષણ કરવું જરૂરી છે - દિવસમાં ઓછામાં ઓછા પાંચ વખત, અને જો જરૂરી હોય તો - દર બેથી ત્રણ કલાકમાં. ઉપરાંત, જો કેટોએસિડોસિસની શંકા હોય, તો સમયસર પગલાં લેવા માટે એસીટોન માટે પેશાબની તપાસ કરવી જરૂરી છે.
કેટોએસિડોસિસને રક્ત ગ્લુકોઝના સ્તરે 13 એમએમઓએલ / એલ કરતા પહેલાથી જ શંકા થવી જોઈએ. જો ઇન્સ્યુલિનની સારવાર આપવામાં આવે છે, તો પછી તીવ્ર શ્વસન બિમારીના મોટાભાગના કિસ્સાઓમાં, સંચાલિત ઇન્સ્યુલિનની માત્રામાં વધારો કરવાની જરૂર છે.
અંગૂઠાનો એક નિયમ છે - શરીરના તાપમાનમાં .5°.° ડિગ્રી સેલ્સિયસથી વધુની દરેક ડિગ્રીના વધારા સાથે, ઇન્સ્યુલિનની દૈનિક આવશ્યકતામાં 25% નો વધારો થાય છે! જો તમે તીવ્ર શ્વસન બિમારીથી તમારા પોતાના પર ડાયાબિટીસની ભરપાઈ કરવામાં અસમર્થ છો, તો તમારે એન્ડોક્રિનોલોજિસ્ટની મદદ લેવી જોઈએ.
બીજો ભય એ પ્રવાહીનું નોંધપાત્ર નુકસાન, સામાન્ય રીતે temperatureંચા તાપમાને અને અતિશય પરસેવો પર થાય છે. નિર્જલીકરણ, ખાસ કરીને કેટોસીડોસિસ સાથે સંયોજનમાં, આ સ્થિતિમાં તીવ્ર બગાડ થઈ શકે છે - તેથી આ સમયગાળા દરમિયાન તે ખૂબ મહત્વનું છે કે પોતાને ભારે પીવા સુધી મર્યાદિત ન કરો!
ડાયાબિટીઝમાં થ્રશ માટેની સારવાર
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
ડાયાબિટીઝ વિવિધ પ્રકારના ચેપી રોગવિજ્ .ાનના વિકાસ દ્વારા જટિલ છે. થ્રશ અને ડાયાબિટીઝ એકબીજા સાથે જોડાયેલા રોગો છે. કેન્ડિડાયાસીસ સિક્રેટરી કાર્ય સાથે સ્થાનિક રોગપ્રતિકારક શક્તિમાં ઘટાડોની પૃષ્ઠભૂમિ સામે રચાય છે. મ્યુકોસ મેમ્બ્રેન સુકાઈ જાય છે, તેમની સ્થિતિસ્થાપકતા ગુમાવે છે, માઇક્રોડેમેજિસના દેખાવને ઉશ્કેરે છે, જે પેથોજેનિક માઇક્રોફલોરાના અવયવોમાં પ્રવેશ માટે ખુલ્લા દરવાજા છે.
કોને જોખમ છે

જો ગ્લાયકોજેન સંશ્લેષણ વિક્ષેપિત થાય છે, તો વાતાવરણ આલ્કલાઇન બને છે, લેક્ટોબાસિલી વિકસાવવાનું વધુ મુશ્કેલ છે, ડિસબાયોસિસ દેખાય છે, ફૂગ માટે "ગેટ" ખોલીને. સર્વિક્સ આ પ્રક્રિયામાં સામેલ છે, જેના પર ધોવાણ થાય છે. ડાયાબિટીઝ મેલીટસ એ માઇક્રોએંજિઓપેથીના એક કારણ છે, જેમાં રક્ત પરિભ્રમણના પેશીઓમાં ઉલ્લંઘન થાય છે, જે યોનિમાર્ગના મ્યુકોસામાં oxygenક્સિજન ડિસઓર્ડર ઉશ્કેરે છે.
ડાયાબિટીસથી થ્રોશનું નિદાન મોટેભાગે એવા લોકોમાં થાય છે જેમને જોખમ છે:
- વજનવાળા વૃદ્ધ લોકો
- ગર્ભવતી
- મીઠી દાંત
- એક નિષ્ક્રીય જીવનશૈલી અગ્રણી,
- ધૂમ્રપાન કરનારા.
પ્રતિકૂળ પરિબળોના સંપર્કને લીધે કોઈપણ વ્યક્તિ ડાયાબિટીઝ થવામાં સક્ષમ છે.
ડાયાબિટીસથી થ્રોશનું નિદાન હંમેશાં અકસ્માત દ્વારા થાય છે. આ રોગ સર્જિકલ હસ્તક્ષેપ માટેની પ્રારંભિક પ્રક્રિયા દરમિયાન, પ્રોફાઇલ પરીક્ષા દરમિયાન શોધી શકાય છે. આ રોગ ધીરે ધીરે અને અસ્પષ્ટ રીતે વિકસે છે.
ડાયાબિટીઝના લક્ષણો ઓછી પ્રતિરક્ષાવાળા લોકોમાં દેખાય છે. ડાયાબિટીઝના મુખ્ય ચિહ્નો છે:
- તરસ
- સુકા મોં
- સ્લિમિંગ અને મેદસ્વીતા,
- વારંવાર પેશાબ કરવો
- ખૂજલીવાળું ત્વચા
- સામાન્ય નબળાઇ
- ઘટાડો દ્રશ્ય ઉગ્રતા,
- માસિક અનિયમિતતા,
- ઘટાડો કામગીરી
- સુકા ત્વચા અને મ્યુકોસ મેમ્બ્રેન,
- ત્વચા પર બાહ્ય સંકેતો.
જ્યારે, ડાયાબિટીઝ મેલીટસની પૃષ્ઠભૂમિ સામે, દર્દીને કેન્ડીડા ફૂગથી ચેપ લાગે છે, ત્યારબાદ નીચેના મુખ્ય લક્ષણોમાં ઉમેરવામાં આવે છે:
- ચીઝી ડિસ્ચાર્જ
- અસહ્ય ખંજવાળ
- વલ્વા અને પેરીનિયમની લાલાશ,
- જનનાંગોમાં અગવડતાની અપ્રિય સંવેદના.
અંતર્ગત રોગના ગંભીર કિસ્સાઓમાં, થ્રશ વધુ સ્પષ્ટ દેખાય છે.
 ડાયાબિટીઝના દર્દીઓમાં થ્રશની સારવાર એ સરળ કાર્ય નથી.
ડાયાબિટીઝના દર્દીઓમાં થ્રશની સારવાર એ સરળ કાર્ય નથી.
રોગવિજ્ .ાનવિષયક પ્રક્રિયાની સારવાર કરવી મુશ્કેલ છે અને પ્રતિકૂળ પરિબળો સાથે સતત પ્રગતિ અને પરત આવે છે.
ડોકટરો માટે સર્વોચ્ચ કાર્ય એ છે કે સમસ્યા હલ કરવા માટે એકીકૃત અભિગમનો ઉપયોગ કરવો. આપણે લોહીમાં રહેલ ખાંડના સ્તરને સામાન્ય બનાવવા માટે પગલાં લેવાની જરૂર છે.
આ લક્ષણોની સાથે, શુષ્કતા અને નોંધપાત્ર બળતરા દેખાય છે. ફૂગની વૃદ્ધિ વધુને વધુ સક્રિય થઈ રહી છે, તેથી તાત્કાલિક પુન theપ્રાપ્તિ પ્રક્રિયા અને ત્યારબાદ થ્રશ થવાની રોકથામ શરૂ કરવી જરૂરી છે. જો આવી ક્રિયાઓને અવગણવામાં આવે છે, તો રોગવિજ્ .ાનવિષયક પ્રક્રિયા ઝડપથી આખા શરીરમાં ફેલાવા લાગે છે, સમય જતાં અન્ય તમામ અવયવોને કબજે કરે છે.
ડોકટરો વારંવાર નોંધ લે છે કે ડાયાબિટીસના નિદાન સાથે, શ્વસન માર્ગના કેન્ડિડાયાસીસ પણ જોવા મળે છે. દર્દીઓમાં ઘણીવાર સામાન્ય શરદી, બ્રોન્કાઇટિસ અને અસ્થમા પણ હોય છે. દર્દીની સામાન્ય સ્થિતિને દૂર કરવા અને રોગના ફરીથી થવાની સંભાવનાને દૂર કરવા માટે, બધા ડ doctorક્ટરની સૂચનોનું પાલન કરવું જરૂરી છે.
કેન્ડિડાયાસીસ એ ફંગલ ચેપ છે - એન્ટિફંગલ દવાઓનો મોટો શસ્ત્રાગાર તેની સારવાર માટે વપરાય છે. એન્ટીબેક્ટેરિયલ એજન્ટો સૂચવેલ નથી.
એન્ટિમાયોટિક્સ બે પ્રકારના હોય છે:
- સ્થાનિક ઉપાયો, જે સપોઝિટરીઝ, મલમ અથવા જેલ છે,
- પ્રણાલીગત દવાઓ - ગોળીઓ અને ઇન્જેક્શન.
પરીક્ષણોનાં પરિણામો પર આધાર રાખીને, ડ doctorક્ટર યોગ્ય ઉપચારાત્મક ક્રિયા યોજના વિકસાવે છે. પેથોલોજીકલ પ્રક્રિયાના કોર્સ પર આધારીત - દર્દી માટે દવાઓનો પ્રકાર અને પ્રકાર કડક રીતે વ્યક્તિગત રીતે સૂચવવામાં આવે છે.
પીડા, અસહ્ય ખંજવાળ, લાલાશ લાલાશ જેવા ગંભીર અભિવ્યક્તિઓની હાજરીમાં, બળતરાની શરૂઆતથી રાહત માટે દવાઓ સૂચવવામાં આવે છે. આ હેતુ માટે, દૈનિક સ્નાન પોટેશિયમ પરમેંગેનેટ, સોડા અને inalષધીય વનસ્પતિઓના નબળા સમાધાનના આધારે સૂચવવામાં આવે છે. મેનીપ્યુલેશન પછી, સ્થાનિક અસરના એન્ટિફંગલ એજન્ટ સાથે સોજોવાળા વિસ્તારની સારવાર કરવી જરૂરી છે. મહિલાઓને સૂવાનો સમય પહેલાં કાર્યવાહી કરવાની સલાહ આપવામાં આવે છે.
પુરુષો માટે, એક અલગ ઉપચારની પદ્ધતિ માનવામાં આવે છે: સવાર-સાંજ દવાઓના અસરગ્રસ્ત વિસ્તારની સારવાર કરવી જરૂરી છે. એન્ટિફંગલ દવાઓ ઉપરાંત, સ્ત્રીઓને દવાઓ સૂચવવામાં આવે છે જે યોનિમાર્ગના ફાયદાકારક માઇક્રોબાયલ ફ્લોરાની સ્થાપનામાં ફાળો આપે છે.
કેન્ડિડાયાસીસની સારવાર માટે, ડાયાબિટીઝના દર્દીઓ નીચેની દવાઓ સૂચવી શકે છે:
- પુરુષો માટે મલમ: નેસ્ટાટિન, એક્કોડેક્સ, ક્લોટ્રિમાઝોલ,
- સ્ત્રીઓ માટે યોનિમાર્ગ સપોઝિટોરીઝ: લિવરોલ, જ્yનો-પેવેરીલ, મિકોગલ,
- બંને ભાગીદારો માટે એન્ટિફંગલ ગોળીઓ: ઓરંગલ, પિમાફ્યુસીન, નાસ્ટાટિન, ફ્લુકોનાઝોલ,
- લેક્ટોબacસિલી સાથેની દવાઓ: લેક્ટોવિટ ફ Forteર્ટિ, લાઇનxક્સ, ગોળીઓ અને કેપ્સ્યુલ્સમાં દહીં,
- Sષિ, કેમોલી, સોડા સાથે બાથ અને ડૂચિંગ.
કોર્સ અવધિ અને સાધનોની પસંદગી
ડાયાબિટીઝવાળા લોકોમાં થ્રશના હળવા સ્વરૂપની હાજરીમાં, સારવારનો કોર્સ ઘણા દિવસો છે. રોગવિજ્ .ાનના ક્રોનિક અભ્યાસક્રમમાં, ખાસ ઉપચાર જરૂરી છે. આ કિસ્સામાં, સારવાર 6-8 મહિના સુધી કરી શકાય છે.
રોગના તીવ્ર તબક્કાને રોકવા માટે, ફ્લુકોનાઝોલ 150 મિલિગ્રામ ઘણીવાર આ યોજના અનુસાર વપરાય છે: ત્રણ દિવસમાં 1 ગોળી. Pથલો અટકાવવા માટે, આ દવા 6 મહિના માટે દર અઠવાડિયે 1 ટેબ્લેટની માત્રામાં સૂચવી શકાય છે. થ્રશ માટે સ્થાનિક ઉપાયોના ઉપયોગ માટે સમાન યોજના.
 વ્યક્તિગત અભિગમ એ માત્ર ડાયાબિટીઝ જ નહીં, પણ થ્રશ થવાની સફળ સારવારની ચાવી છે. ડાયાબિટીઝના દર્દીઓ માટે, ન્યૂનતમ આડઅસરવાળી દવાઓ પસંદ કરવામાં આવે છે. આ સલામત દવાઓ છે જે બાળકો અને સગર્ભા સ્ત્રીઓમાં કેન્ડિડાયાસીસના ઉપચાર માટે સૂચવવામાં આવે છે.
વ્યક્તિગત અભિગમ એ માત્ર ડાયાબિટીઝ જ નહીં, પણ થ્રશ થવાની સફળ સારવારની ચાવી છે. ડાયાબિટીઝના દર્દીઓ માટે, ન્યૂનતમ આડઅસરવાળી દવાઓ પસંદ કરવામાં આવે છે. આ સલામત દવાઓ છે જે બાળકો અને સગર્ભા સ્ત્રીઓમાં કેન્ડિડાયાસીસના ઉપચાર માટે સૂચવવામાં આવે છે.
અપ્રિય લક્ષણો બંધ કર્યા પછી, બળતરા પ્રક્રિયાને ફરીથી અટકાવવાનું મહત્વપૂર્ણ છે. ડાયાબિટીઝના દર્દીઓએ આ ભલામણોનું પાલન કરવું જોઈએ:
- તમારા ખાંડના સ્તર પર સતત દેખરેખ રાખો,
- કાર્બોહાઇડ્રેટ રહિત આહાર લો
- ખોરાકની કેલરી સામગ્રી ઓછી કરો,
- ખાંડના અવેજીનો વપરાશ કરો,
- ઇન્સ્યુલિન ઉપચાર (ડાયાબિટીસના ગંભીર તબક્કા સાથે) હાથ ધરવા.
લોક ઉપાયો
ડાયાબિટીસ મેલીટસમાં કેન્ડિડાયાસીસની સારવાર માત્ર પરંપરાગત દવાઓની વાનગીઓનો ઉપયોગ કરીને અસરકારક રીતે કરી શકાતી નથી. તેઓ એકીકૃત અભિગમ સાથે રોગનિવારક અસરને વેગ આપવા માટે વાપરી શકાય છે.જો કે, બિનપરંપરાગત દવાઓ સારવાર પદ્ધતિમાં યોગ્ય સ્થાન મેળવી શકે છે:
- 10 ચમચી. એલ ગરમ બાફેલી પાણી 1 ચમચી ઉમેરો. એલ મધમાખી મધ. મ્યુકોસાના અસરગ્રસ્ત વિસ્તારોને સાફ કરવા માટે રચનાનો ઉપયોગ કરો. સાધન ક્ષતિગ્રસ્ત પેશીઓના ઝડપી નવજીવનને પ્રોત્સાહન આપે છે.
- કેલેંડુલા અથવા કેમોલીના પ્રેરણાનો ઉપયોગ સોજો અને બળતરા રોકવા માટે થાય છે. ડૂચિંગ અને ધોવા માટે વપરાય છે.
- બાયો-દહીંમાં પલાળી એક સુતરાઉ સ્વેબ અને યોનિમાં ઓછી ચરબીવાળા કીફિર મૂકવામાં આવે છે. સૂવાનો સમય પહેલાં પ્રક્રિયા કરો. પદ્ધતિ બેક્ટેરિયાના ફ્લોરાના સંતુલનને પુનર્સ્થાપિત કરવામાં મદદ કરશે. જો અગવડતાના અપ્રિય લક્ષણો જોવા મળે છે, તો પ્રક્રિયા બંધ કરવી આવશ્યક છે.
ડાયાબિટીઝમાં શ્વાસનળીની અસ્થમા

ડાયાબિટીઝ અને અસ્થમાનું સંયોજન આપણા સમયમાં એકદમ સામાન્ય છે અને લગભગ 13% વસ્તીમાં જોવા મળે છે. સંશોધન વૈજ્ .ાનિકોએ આ બંને રોગો વચ્ચે સીધો સંબંધ દર્શાવ્યો છે, જે સ્વયંપ્રતિરક્ષા પ્રણાલીમાં કેટલાક વિકારોને કારણે થાય છે.
શ્વાસનળીની અસ્થમા એ એક લાંબી બિમારી છે જે શ્વસન માર્ગને સંકુચિત કરવાનું કારણ બને છે જ્યારે અમુક ખંજવાળને અસર થાય છે.
અસ્થમાના લક્ષણોમાં શામેલ છે:
- વારંવાર ડિસ્પેનીયા, શ્વાસ લેવામાં તકલીફ
- સતત અનુનાસિક ભીડ
- પીળી અને સ્નિગ્ધ ગળફામાં થોડો સ્રાવ સાથેની લાક્ષણિકતા ઉધરસ, જે રાત્રે અને સવારે વધે છે
- દમનો હુમલો
- શેરીમાં હવાનું બહાર
- શ્વાસની પ્રક્રિયા સાથે છાતીમાં ખાસ સીટી વગાડવાનો અવાજ.
ડાયાબિટીસના લક્ષણો
ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીના રોગોમાંનું એક છે, જે સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના ગૌણ ઉત્પાદનને લીધે લોહીમાં ખાંડની માત્રામાં વધારે પ્રમાણમાં પ્રગટ થાય છે. આવા રોગ સંપૂર્ણ ચયાપચયના ઉલ્લંઘનનું કારણ બને છે અને પરિણામે, આંતરિક અવયવો અને માનવ પ્રણાલીની કામગીરીમાં બગાડ.
ડાયાબિટીસના લક્ષણો:
- વારંવાર પેશાબ કરવો
- નિર્જલીકૃત શરીરની સ્થિતિ
- તરસ અને સુકા મો ofાની લાગણી
- નર્વસ ઓવરરેક્સીટેશન અને ચીડિયાપણું
- વારંવાર મૂડ બદલાય છે
- થાક અને નબળાઇ
- અંગોમાં નિષ્ક્રિયતા આવે છે
- ફુરન્ક્યુલોસિસ
- હૃદયમાં દુખાવો
- વિવિધ સ્થળોએ ત્વચા પર ખંજવાળ, ક્રોચ પર પણ
- બ્લડ પ્રેશર
- એલર્જિક પ્રકૃતિના ફોલ્લીઓ.
ડાયાબિટીસ અને દમનો સંબંધ
શ્વાસનળીના અસ્થમા અને ડાયાબિટીસનાં કારણો અને લક્ષણો જુદાં જુદાં છે તે હકીકતને ધ્યાનમાં લીધા વિના, ત્યાં ઘણા પરિબળો છે જે તેમના સંબંધને સાબિત કરે છે.
ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે શ્વાસનળીના અસ્થમાના દેખાવના એપિસોડ ઘણા વર્ષો પહેલા નોંધાયા હતા, ત્યારથી આ ઘટનાના કારણો વિશે નિષ્ણાતો વચ્ચે સતત વિવાદો ચાલી રહ્યા છે.
તાજેતરના અધ્યયનોએ બંને રોગો વચ્ચેની કડીની પુષ્ટિ કરી છે. પ્રથમ, તે રોગપ્રતિકારક શક્તિમાં નોંધપાત્ર ઘટાડો અને સમગ્ર રોગપ્રતિકારક શક્તિના ખામીને લીધે થાય છે.
પરંતુ આ રોગોના સહવર્તી કોર્સનો મુખ્ય પુરાવો એ હકીકત છે કે સમાન પ્રકારના ટી-સહાયકો આ બે રોગોના પેથોજેનેસિસમાં સામેલ છે - વસ્તીઓ જે સેલ્યુલર અને હ્યુમરલ પ્રતિરક્ષા વચ્ચેના સંબંધ માટે જવાબદાર છે.
અભ્યાસના આધારે, જેમાં કોષોનો સંપૂર્ણ અભ્યાસ હોય છે, ડાયાબિટીઝ અને અસ્થમાવાળા દર્દીઓમાં પ્રવર્તમાન થ 1 અને થ 2 પ્રતિભાવ વચ્ચે સંપૂર્ણ સમાનતા જોવા મળી હતી.
અન્ય અભ્યાસોમાં, ડાયાબિટીઝવાળા લોકોમાં શ્વાસનળીના અસ્થમાના સમાંતર દેખાવના 12% થી વધુ તથ્યો મળી આવ્યા હતા. આ ગુણાંક એકદમ isંચો છે અને સૂચવે છે કે આ પેથોલોજીઓ વચ્ચે સ્પષ્ટ જોડાણ છે.
વૈજ્entistsાનિકોએ શોધી કા .્યું છે કે અમુક પ્રકારના ડાયાબિટીઝથી બીમાર પડેલા લોકોમાં શ્વાસનળીના અસ્થમાની પ્રગતિનું સ્તર સ્વતmપ્રતિકારક રોગવિજ્ .ાન વિનાના લોકો કરતા વધારે છે.
આ રોગોના "પડોશી" માટે વિવિધ વિકલ્પો છે:
- મોટેભાગે એવા કિસ્સાઓ હોય છે જ્યારે કોઈ વ્યક્તિ અસ્થમા અને પ્રકાર 1 ડાયાબિટીસનો વિકાસ કરે છે. વૈજ્ .ાનિક અધ્યયનોએ બતાવ્યું છે કે પ્રકાર 1 ડાયાબિટીસવાળા લોકોમાં અસ્થમાનું જોખમ સ્વયંપ્રતિરક્ષા રોગો વિના લોકો કરતા નોંધપાત્ર રીતે વધારે છે.
- બીજા પ્રકારનાં ડાયાબિટીસની જેમ, જેને બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ પણ કહેવામાં આવે છે, શ્વાસનળીના અસ્થમા સાથેના પેથોજેનેટિક સંબંધોને ઓળખવામાં આવ્યાં નથી. મોટેભાગે, આ પ્રકારની ડાયાબિટીસ વૃદ્ધ લોકોમાં જોવા મળે છે.
- ડાયાબિટીસ માટેનો બીજો વિકલ્પ આઈટ્રોજેનિક અથવા સ્ટીરોઇડ છે. તે હંમેશાં એવા લોકોમાં વિકાસ પામે છે જેમને લાંબા સમયથી શ્વાસનળીના અસ્થમા માટે પ્રણાલીગત ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સની સારવાર માટે દબાણ કરવામાં આવે છે. આ પ્રકારનો રોગ અત્યંત દુર્લભ છે.
- Stillલ્સ્ટ્રોમ સિન્ડ્રોમ - હજી પણ એક દુર્લભ autoટોસોમલ રિસીસીવ રોગ છે. દર્દીઓમાં અસ્થમા અને ડાયાબિટીસના સંકુલ સાથે, આવા રોગવિજ્ diagnાનનું નિદાન શક્ય છે જેમ કે: વધારે વજન, રેટિનોપેથી, સંવેદનાત્મક સુનાવણીમાં ઘટાડો.
ડાયાબિટીઝ માટે કફની શરબતનો ઉપયોગ શું કરી શકાય છે?
ડાયાબિટીઝ મેલિટસમાં, ઘણી મર્યાદાઓને કારણે કોઈ ખાસ દવા પસંદ કરવી ખૂબ મુશ્કેલ છે. આ જ ઉધરસ સીરપ પર લાગુ પડે છે, જેમાં કોઈ પણ સંજોગોમાં ખાંડ હોવી જોઈએ નહીં. ડાયાબિટીસના દર્દીઓ માટે કઇ ઉધરસની ચાસણી યોગ્ય છે?
ડાયાબિટીઝમાં શરદી થવાની પ્રક્રિયા તંદુરસ્ત લોકોમાં જેટલી સરળ નથી.
શરીરમાં રક્ત ખાંડની સાંદ્રતા વધે છે, અને ઉધરસની ચાસણીનો ઉપયોગ ફક્ત ગૂંચવણોના વિકાસને વેગ આપે છે અને કેટોએસિડોસિસ (ઇન્સ્યુલિનની અછતને કારણે કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન) વિકસાવી શકે છે.
ખાંસીની ચાસણીમાં ડાયાબિટીઝના દર્દીઓ - ખાંડ - માટેના મુખ્ય હાનિકારક ઘટક જ નથી, પરંતુ ઘણા ગૌણ ઘટકો પણ છે, જેમ કે:
- રાસાયણિક રંગો
- વિવિધ સ્વાદ
- ખોરાક પ્રિઝર્વેટિવ્સ
- આલ્કોહોલની ન્યૂનતમ ટકાવારી
- દ્રાવક.
ચાસણી ઉત્પાદકો આ ઉમેરણોનો ઉપયોગ તેમના સ્વાદ અને સૌંદર્યલક્ષી ગુણધર્મોને સુધારવા માટે કરે છે.
ડેક્સ્ટ્રોમેથોર્ફ andન અને ગુઆફેનેસિન જેવા ઘટકો ધરાવતા સીરપને ડાયાબિટીઝના દર્દીઓ માટે સલામત માનવામાં આવે છે. પરંતુ આવી દવાઓ સૂચનો અનુસાર સખત રીતે લેવી જોઈએ, જેથી ડોઝથી વધુ ન થાય અને વધુ પડતા પરિણામોને ટાળવામાં ન આવે.
ઉપરોક્તના આધારે, દરેક ઉધરસની ચાસણીની રચના પર વિશેષ ધ્યાન આપવું અને તમારા એન્ડોક્રિનોલોજિસ્ટની સલાહ લેતા પહેલા ખાતરી કરો.
ખાંસીની સૌથી સામાન્ય દવાઓમાંની એક, જેમાં ખાંડ નથી હોતી, તેથી તે ડાયાબિટીસના દર્દીઓ માટે યોગ્ય છે. તેનું મુખ્ય તત્વ એમ્બ્રોક્સોલ હાઇડ્રોક્લોરાઇડ છે. આ ઘટક ફેફસાંમાંથી સ્પુટમ પાતળું કરે છે અને દૂર કરે છે, મ્યુકોલિટીક અસર ધરાવે છે.
ભીની ઉધરસ સાથે "લેઝોલવાન" લેવામાં આવે છે. તેના મુખ્ય ઘટકો છે:
- સોર્બીટોલ
- શુદ્ધ પાણી
- હાઇડ્રોક્સિથાઇલ સેલ્યુલોઝ,
- એમ્બ્રોક્સોલ હાઇડ્રોક્લોરાઇડ,
- પોટેશિયમ એસિસલ્ફameમ,
- પ્રવાહી સોર્બિટોલ,
- બેન્ઝોઇક એસિડ.
ડ્રગ ડાયાબિટીસ માટે હાનિકારક છે, જ્યારે તમારે ઉપયોગ માટે સૂચનોનું પાલન કરવું જોઈએ. ડોઝ કરતાં વધુ થવી એ એલર્જીક પ્રતિક્રિયા, અતિસાર અને એનાફિલેક્ટિક આંચકો ઉત્તેજિત કરી શકે છે.
ડ્રગ ડ doctorક્ટર દ્વારા સૂચવવામાં આવે છે. પુખ્ત વયના લોકો દ્વારા વપરાશની માત્રા દિવસમાં ત્રણ વખત 10 મિલી હોય છે. ગર્ભાવસ્થા અને સ્તનપાન દરમ્યાન આ ચાસણી લેવાની ભલામણ કરવામાં આવતી નથી.
રેનલ અને / અથવા યકૃતની નિષ્ફળતા સાથે, દવા સાવધાની સાથે લેવી જોઈએ.
ચાસણી કુદરતી મૂળના ઘટકોના આધારે બનાવવામાં આવે છે અને ગંભીર શ્વાસનળીના રોગો માટે સૂચવવામાં આવે છે. તેના મુખ્ય ઘટકો છે:
- આઇવી અર્ક
- મેક્રોગોલ
- સોર્બીટોલ
- ગ્લિસરોલ
- પ્રોપિલિન ગ્લાયકોલ
- શુદ્ધ પાણી
- હાઇડ્રોક્સિથાઇલ સેલ્યુલોઝ.
ચેપી પ્રક્રિયાઓના પ્રારંભિક તબક્કામાં પણ ચાસણી લેવામાં આવે છે. તે ગળાના નાક, મોં અને નાકમાં બળતરા અને અગવડતાને દૂર કરે છે. ડ્રગની પ્રતિકૂળ પ્રતિક્રિયાઓ જઠરાંત્રિય દુખાવો અને auseબકા છે.
શ્લેષ્મ સ્ત્રાવને દૂર કરવાની પ્રક્રિયાના ગૂંચવણને કારણે ડોકટરો અન્ય એન્ટિવાયરલ એજન્ટો સાથે ચાસણી લેવાની ભલામણ કરતા નથી. સીરપ અને તેની માત્રા નિષ્ણાત દ્વારા સૂચવવામાં આવે છે. ચાસણીને પાણીથી ધોઈ શકાય છે અથવા ગ્લાસમાં પ્રવાહીથી ભળી શકાય છે.
એક ડોઝની માત્રા એક પુખ્ત વયના માટે 1 સ્કૂપ છે. પ્રવેશની ગુણાકાર - દિવસમાં 3 વખત.
Adverseબકા, અને દુર્લભ કિસ્સાઓમાં, ઉલટી, ઝાડા, આઇવિ તેલ સાથે એલર્જી જેવા પ્રતિકૂળ પ્રતિક્રિયાના કિસ્સામાં, તમારે તે લેવાનું બંધ કરવું જોઈએ અને તમારા ડ doctorક્ટરને કહો.
લિન્કસ સુગર ફ્રી
ડ્રગના મુખ્ય ઘટકો inalષધીય છોડ છે:
- વેસ્ક્યુલર અડાટોોડ પાંદડા,
- કોરડિયા ફળ
- અલ્થેઆ officફિસિનાલિસ ફૂલો,
- મરી
- ચાઇનીઝ તારીખ ફળ,
- હાયસોપ ફૂલો
- સુગંધિત વાયોલેટ ફૂલો,
- લિકરિસ
- galangal મૂળ.
ફાર્મસીમાં ચાસણી ખરીદતી વખતે, ફાર્માસિસ્ટને કહો કે તમને સુગર-મુક્ત ચાસણીની જરૂર છે!
ડ Syrupક્ટર દ્વારા સુકા ઉધરસની સારવાર માટે અને નીચે જણાવેલ અસરો પ્રદાન કરવા માટે સીરપ "લિન્કાસ" સૂચવવામાં આવે છે:
- એન્ટિપ્રાયરેટિક,
- એન્ટીબેક્ટેરિયલ
- બળતરા વિરોધી
- ઇમ્યુનોમોડ્યુલેટરી
- કફનાશક.
તેમ છતાં ચાસણીમાં ખાંડ હોતી નથી, તેમાં લીકોરિસના મૂળનો એક અર્ક હોય છે, તેથી સગર્ભા સ્ત્રીઓ માટે અને સ્તનપાન દરમિયાન, તેમજ એક વર્ષ સુધીના બાળકો માટે તે યોગ્ય નથી.
વસ્તુ એ છે કે લિકરિસ મૂળ એસ્ટ્રોજેન્સનો કુદરતી સપ્લાયર છે, અને તેના આધારે ભંડોળ લેવાથી નાના બાળકની હોર્મોનલ પૃષ્ઠભૂમિ અથવા ગર્ભાવસ્થાના સમયગાળાને નકારાત્મક અસર પડે છે. વિરોધાભાસ એ કેટલાક ઘટકોમાં એલર્જીક પ્રતિક્રિયાઓનું પણ અભિવ્યક્તિ છે.
ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના ડ્રગ ખરીદી શકાય છે. એક માત્રાની માત્રા મહત્તમ 2 tsp છે. પ્રવેશની ગુણાકાર - દિવસમાં 4 વખત.
તુસમાગ ખાંડ મુક્ત
સીરપ એક કફની દવા છે, તેમાં બળતરા વિરોધી અને એન્ટિવાયરલ અસરો છે. ડાયાબિટીઝના દર્દીઓ માટે શુગર ફ્રી તે નીચેના ઘટકો સમાવે છે:
- થાઇમ અર્ક
- ચેસ્ટનટ પાંદડામાંથી કાractો,
- હાઇડ્રોક્લોરિક એસિડ
- પાણી
- ગ્લિસરિન.
ભોજન પછી સીરપ લેવામાં આવે છે. ડાયાબિટીઝ સાથે, એક પુખ્ત વ્યક્તિને એક સમયે 3 ચમચી સુધી દિવસમાં ત્રણ વખત ચાસણી પીવાની મંજૂરી છે. દવાની આડઅસરોમાં શ્વાસની તકલીફ, ત્વચાની લાલાશ, ફોલ્લીઓ, પેટમાં દુખાવો, auseબકા, ઝાડા અને omલટી શામેલ છે. નીચેના કેસોમાં ચાસણી લેવાની ભલામણ કરવામાં આવતી નથી:
- ગર્ભાવસ્થા
- સ્તનપાન
- 1 વર્ષ સુધીની ઉંમર
- યકૃત, કિડની અને / અથવા હૃદય નિષ્ફળતા,
- વાઈ
6 મિલી ખાંડ વગરની ચાસણીમાં 1.8 ગ્રામ સોર્બીટોલ હોય છે, જે 0.15 XE ને અનુરૂપ છે.
ડાયાબિટીઝના દર્દીઓ માટે ઘણાં ખાંડ મુક્ત કફ સીરપ નથી, પરંતુ તે ખરેખર સંપૂર્ણપણે સલામત છે, અને મુખ્ય contraindication ફક્ત ઘટકો પ્રત્યેની વ્યક્તિગત અસહિષ્ણુતા છે. દરેક કિસ્સામાં, ડ doctorક્ટર આમાંથી એક સીરપ લખી શકે છે, તેથી તમારા ડ doctorક્ટરની સલાહ લેવાનું ભૂલશો નહીં.
ડાયાબિટીઝ એન્ટિબાયોટિક્સ: માન્ય દવાઓ અને શરીર પર તેના પ્રભાવ

ડાયાબિટીઝથી પીડિત વ્યક્તિ રોગપ્રતિકારક શક્તિ ઓછી થવાને કારણે વિવિધ રોગોની વારંવારની ઘટના પ્રત્યે સંવેદનશીલ હોય છે. આ લેખ એક મહત્વપૂર્ણ વિષય પર ચર્ચા કરશે - ડાયાબિટીઝ માટેના એન્ટિબાયોટિક્સ, જે તમને કહેશે કે કઈ પરિસ્થિતિમાં આ દવાઓ જરૂરી છે, તેઓ અંતર્ગત રોગના માર્ગને કેવી રીતે અસર કરે છે, જે પ્રતિબંધિત દવાઓને આભારી હોવી જોઈએ.
ડાયાબિટીક ચેપની સારવાર
જે વ્યક્તિને ડાયાબિટીઝ હોય છે, તે ખાંડ વિરોધી ઉપચાર સાથે મળીને વાયરલ અને ચેપી રોગો સામે લડવા માટે નિવારક પદ્ધતિઓ લેવી જોઈએ. શરીર, ભારે ભારને લીધે, પેથોજેનિક સુક્ષ્મસજીવોનો સામનો કરવાનું બંધ કરે છે, તેથી ઘણી બિમારીઓ પસાર થતી નથી.
મોટે ભાગે, સારવાર એન્ટીબાયોટીક્સ લીધા વિના કરી શકતી નથી. આ દવાઓ ફક્ત ડ doctorક્ટર દ્વારા સૂચવવામાં આવે છે, તમારા પોતાના સ્વાસ્થ્યને તમારા પોતાના પર જોખમ લેવાની મનાઈ છે.
એન્ટીબાયોટીક્સ સૂચવી રહ્યા છીએ
ચેપના કારક એજન્ટો શરીરના કોઈપણ ક્ષેત્રને અસર કરી શકે છે. ગંભીર રોગોમાં તાત્કાલિક તબીબી હસ્તક્ષેપની જરૂર પડે છે, કારણ કે નાની બીમારીનો વિકાસ રક્ત ખાંડના સ્તરને પ્રતિકૂળ અસર કરી શકે છે. જેટલી જલ્દી કોઈ વ્યક્તિ ચેપથી મટાડવામાં આવે છે, તે સ્વાસ્થ્ય માટે વધુ સારું છે.
પ્રિસ્ક્રિપ્શનની દવાઓ લેવી તમને સારું લાગે છે
મોટેભાગે, આ દવાઓ નીચેના કેસોમાં સૂચવવામાં આવે છે:
- ત્વચા રોગો
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- નીચલા શ્વસન માર્ગને નુકસાન.
ડાયાબિટીઝ માટે એન્ટિબાયોટિક સારવાર એ મુશ્કેલ પરિસ્થિતિમાંથી બહાર નીકળવાનો એક વ્યાજબી રસ્તો છે. ઉપરોક્ત રોગો ડાયાબિટીઝની ગૂંચવણોથી સંબંધિત છે.
ઘટનાના કારણો:
- ખોટી સારવાર
- ડાયાબિટીક આહારની નિષ્ફળતા
- જરૂરી દવાઓ અવગણીને.
એન્ટિબાયોટિક ઉપચાર સાથે જોડાણમાં ફાયદાકારક બેક્ટેરિયા લેવાનું મહત્વપૂર્ણ છે
તે યાદ રાખવું યોગ્ય છે કે એન્ટિમાઇક્રોબાયલ દવાઓ માત્ર પેથોજેનિક સુક્ષ્મસજીવો માટે જ નહીં, પણ ફાયદાકારક માઇક્રોફલોરા માટે પણ વિનાશક અસર ધરાવે છે.
તેથી, નીચેની દવાઓના વપરાશ પર ધ્યાન આપવું મહત્વપૂર્ણ છે:
- પ્રિબાયોટિક્સ અને પ્રોબાયોટિક્સ - આંતરડામાં સુધારો કરશે, ડિસબાયોસિસના વિકાસ સામે રક્ષણ કરશે.
- મલ્ટિવિટામિન્સનો કોર્સ - રોગપ્રતિકારક શક્તિમાં ઘટાડો કરશે, ચેપી રોગોથી સંવેદનશીલ જીવને સુરક્ષિત કરશે.
ટીપ: મલ્ટિવિટામિન્સ તમારા ડ doctorક્ટરના નિર્દેશ પ્રમાણે લેવી જોઈએ.
તે ઉપરાંત વધારાની લેવી જરૂરી છે:
- લાઈનએક્સ, એસિપોલ, બિફિડુમ્બટેરિન,
- “ડોપલહેર્ઝ એસેટ”, “વેરવાગ ફાર્મા”.
ત્વચારોગવિજ્ .ાન પેથોલોજી
પરેજી પાળવી એ ઉપચારનો એક મહત્વપૂર્ણ ભાગ છે
ડાયાબિટીસની સૌથી સામાન્ય ત્વચારોગની બિમારીઓ છે:
- ડાયાબિટીક ફુટ સિન્ડ્રોમ
- નેક્રોટિક ફ fasસિઆઇટિસ,
- ઉકળે અને કાર્બંકલ્સ.
જો એન્ટિબાયોટિક્સ પ્રકાર 2 ડાયાબિટીઝ માટે સૂચવવામાં આવે છે, તો ખાતરી કરો કે તમારું લોહીમાં ગ્લુકોઝ સામાન્ય છે. ઓવરસ્ટેટેડ સૂચકાંકો ઇચ્છિત અસર લાવ્યા વિના દવાઓની અસરને અવરોધિત કરી શકે છે. ખાંડમાં વધારો, ક્ષતિગ્રસ્ત પેશીઓના ઉપચારને અટકાવશે.
ડાયાબિટીક ફીટ સિન્ડ્રોમ
નિદાનનો અર્થ એ છે કે નીચલા હાથપગ પર ન-હીલિંગ અલ્સરની ઘટના. અદ્યતન પરિસ્થિતિઓમાં, અંગવિચ્છેદન શક્ય છે. ચરમસીમા પર ન જવા માટે, તમારે ડ doctorક્ટરની સલાહ લેવી જ જોઇએ. તે તપાસ કરશે, હાડકાની પેશીઓને અસર ન થાય તેની ખાતરી કરવા પગના એકસ-રેની નિમણૂક કરશે.
વધુ વખત એન્ટિબાયોટિક્સ સ્થાનિક અને મૌખિક રીતે સૂચવવામાં આવે છે. સેફાલોસ્પોરીન્સ અને પેનિસિલિન્સના જૂથોનો ઉપયોગ થાય છે. કેટલીકવાર તેઓ એક સાથે લેવામાં આવે છે, ચોક્કસ સંયોજનમાં.
આ રોગની સારવાર એક મુશ્કેલ અને લાંબી કાર્ય છે. પરિણામ પ્રાપ્ત કરવા માટે ઘણા અભ્યાસક્રમો લેવું જરૂરી છે. ડાયાબિટીઝમાં હાડકાના રોગ માટે એન્ટિબાયોટિક 2 અઠવાડિયા માટે લેવામાં આવે છે, ત્યારબાદ વિરામ થાય છે.
ઉપચારમાં નીચેના પગલાં શામેલ છે:
- દવા અને આહાર સાથે ખાંડનું સ્તર ઘટાડવું,
- નીચલા હાથપગ પર ભાર ઘટાડો,
- ઘા અથવા તેમના આંતરડાની એન્ટિબાયોટિક સારવાર,
- ચાલતા સિન્ડ્રોમના કિસ્સામાં, અંગનું વિચ્છેદન કરવામાં આવે છે, અન્યથા સ્થિતિ જીવલેણ છે.
બોઇલ્સ અને કાર્બનકલ્સ
આ બળતરા પ્રક્રિયાઓ છે જે વાળના કોથળ પર થાય છે. આ રોગ ઘણી વખત ફરી શકે છે, જો તમે ડ doctorક્ટરની સૂચનાનું પાલન ન કરો, આહારનું ઉલ્લંઘન કરો, દવા લેવાનું છોડી દો.
વિક્ષેપિત મેટાબોલિક પ્રક્રિયાઓના કિસ્સામાં, મોટા પ્રમાણમાં પસ્ટ્યુલર પ્રોટ્ર્યુશનની રચના થાય છે. રચનાને સ્પર્શવા, તેને સ્વીઝ કરવા માટે પ્રતિબંધિત છે. આમાંથી, રોગ મોટા પાયે વિકાસ કરશે.
ડાયાબિટીઝના ઇજાગ્રસ્ત ન થતા ઘા માટે એન્ટિબાયોટિક્સ લખો. સારવારનો કોર્સ લાંબો છે, બે મહિના સુધીનો સમય લે છે. તેઓ ઘણીવાર સર્જિકલ હસ્તક્ષેપ કરે છે, પસ્ટ્યુલર રચનાને સાફ કરે છે.
ઉપચાર નીચે મુજબ છે.
- સંપૂર્ણ વ્યક્તિગત ત્વચા સ્વચ્છતા,
- એન્ટિબાયોટિક મલમની સારવાર,
- મૌખિક રીતે ડ્રગ્સનો કોર્સ લેવો.
નેક્રોટિક ફ fasસિઆઇટિસ
આ નિદાનમાં એક મોટું જોખમ છે કે તે તરત જ ઓળખી શકતું નથી.આ એક ચેપી રોગ છે જેમાં સબક્યુટેનીય પેશીઓને નુકસાન થાય છે, અને ચેપનું ધ્યાન આખા શરીરમાં ફેલાય છે.
લાલ, કિરમજી રંગની ફોલ્લીઓ ત્વચા પર દેખાય છે, અદ્યતન કેસોમાં તે ગેંગ્રેનમાં જઈ શકે છે, જેના પછી અંગછેદન જરૂરી છે. જો સારવાર સમયસર ન લેવામાં આવે તો મૃત્યુનાં કેસો સામાન્ય છે.
જટિલ સારવાર સૂચવવામાં આવે છે, પરંતુ ડાયાબિટીઝની આ સ્થિતિમાં, એન્ટીબાયોટીક્સ ઉપચારની મુખ્ય પદ્ધતિ નથી. તે ફક્ત સર્જિકલ હસ્તક્ષેપ દ્વારા પૂરક છે. ક્ષતિગ્રસ્ત પેશીઓ અથવા અંગોનો સંપૂર્ણ નિકાલ હાથ ધરવા - આ એકમાત્ર રસ્તો છે.
- સારવાર અને એન્ટીબેક્ટેરિયલ એજન્ટો સાથે ઘાવની ડ્રેસિંગ,
- સંકુલમાં એન્ટિબાયોટિક્સ લેવા, ઓછામાં ઓછા બે પ્રકારના.
કોષ્ટક - પેથોજેન્સ અને દવાઓના નામ:
| રોગ | રોગકારક | એન્ટિબાયોટિક |
| ડાયાબિટીક ફુટ સિન્ડ્રોમ (હળવો) | સ્ટ્રેપ્ટોકોકસ | સેફાલેક્સિન, ક્લિન્ડામિસિન |
| ડાયાબિટીક ફીટ સિન્ડ્રોમ (ગંભીર) | સ્ટ્રેપ્ટોકોકસ | ક્લિંડામિસિન અને જેન્ટામાસીન |
| ઉકાળો | સ્ટેફાયલોકોકસ .રેયસ | એમોક્સિસિલિન |
| નેક્રોટિક ફ fasસિઆઇટિસ | ગ્રામ-નેગેટિવ બેક્ટેરિયા | ઇમીપેનેમ, બેન્ઝીલ્પેનિસિલિન |
પેશાબની નળીઓનો વિસ્તાર ચેપ
પેશાબની નળીઓનો વિસ્તાર ચેપ કિડનીની ગૂંચવણો દ્વારા પરિણમે છે. ડાયાબિટીસના આંતરિક અંગો પર ખૂબ ભાર હોય છે, ઘણીવાર તેઓ તેમના કામનો સામનો કરી શકતા નથી.
ડાયાબિટીક નેફ્રોપથી એ એક સામાન્ય ઘટના છે, જે ઘણા લક્ષણો દ્વારા પ્રગટ થાય છે. અસરગ્રસ્ત પેશાબની નળીઓનો વિસ્તાર ચેપ માટેનું એક ઉત્તમ માધ્યમ છે.
એન્ટિબાયોટિક દવાઓ લીધા પછી, રક્તમાં શર્કરામાં ઘટાડો મેળવવા માટે મુખ્ય દવા છે. જો તેમને કાળજીપૂર્વક સૂચવવામાં આવે તો ડાયાબિટીઝ મેલિટસ અને એન્ટિબાયોટિક્સ સંપર્ક કરી શકે છે. એન્ટિમાઇક્રોબાયલ એજન્ટની પસંદગી રોગકારક અને રોગની તીવ્રતા પર આધારિત છે. આ બધા જરૂરી પરીક્ષણો પસાર કર્યા પછી જાણીતા બને છે.
ટીપ: ડ doctorક્ટરની ભલામણ કર્યા પછી પણ, તમારે ખાંડ માટે દવાનું otનોટેશન કાળજીપૂર્વક ધ્યાનમાં લેવું જોઈએ. કેટલીક દવાઓ ગ્લુકોઝમાં વધારો કરી શકે છે, ઉદાહરણ તરીકે, ટેટ્રાસાયક્લાઇન એન્ટીબાયોટીક્સ.
નિમ્ન શ્વસન માર્ગ
શ્વસનતંત્ર
શ્વસનતંત્રનો રોગ ઘણીવાર ડાયાબિટીસમાં જોવા મળે છે. પ્રતિરક્ષા ઓછી થવાને કારણે, બ્રોન્કાઇટિસ, ન્યુમોનિયા થાય છે.
ડાયાબિટીસનો કોર્સ દર્દીની સ્થિતિમાં બગાડ લાવી શકે છે, તેથી, નિદાનની પુષ્ટિ કર્યા પછી, હોસ્પિટલમાં દર્દીની સ્થિતિનું કાળજીપૂર્વક નિરીક્ષણ કરવું જરૂરી છે.
દર્દીને એક્સ-રે પરીક્ષા સૂચવવામાં આવે છે, જે સ્વાસ્થ્યના બગાડ પર નજર રાખે છે.
ડ doctorક્ટર, સ્ટાન્ડર્ડ સ્કીમ પ્રમાણે ટાઇપ 2 ડાયાબિટીસ અથવા ટાઇપ 1 ડાયાબિટીસ માટે એન્ટિબાયોટિક્સનો સમાવેશ કરે છે. મોટેભાગે, પેનિસિલિન તૈયારીઓનો ઉપયોગ અન્ય વિકસિત લક્ષણો (ઉધરસ, ગળફા, તાવ) ની સારવાર માટે બનાવાયેલી અન્ય દવાઓ સાથે કરવામાં આવે છે. બધી દવાઓમાં ખાંડ હોવી જોઈએ નહીં, જે ડાયાબિટીઝના દર્દીઓ માટે યોગ્ય છે.
નિષ્કર્ષ
ડાયાબિટીસથી થ્રશની સારવાર ગ્લુકોઝને સામાન્ય બનાવવાની ક્રિયાઓથી શરૂ થાય છે. આ કેન્ડિડાયાસીસની પ્રગતિના જોખમને ઘટાડવામાં મદદ કરશે. સફળતાપૂર્વક સમસ્યાને હલ કરવાથી ઉપરોક્ત સાધનો અને પદ્ધતિઓ મદદ કરશે.
થ્રશની સારવાર ડાયાબિટીસ માટે ફક્ત તે સ્થિતિ હેઠળ અસરકારક છે કે મનોરંજન પ્રવૃત્તિઓ કોઈ વિશેષ યોજના અનુસાર ચલાવવામાં આવે છે. ડેકોક્શન્સ અને પ્રેરણા, સ્નાન અને અન્ય લોક ઉપચાર લક્ષણોને દૂર કરવા માટે વપરાય છે તે ફક્ત પેથોલોજીકલ પ્રક્રિયાને પ્રભાવિત કરવા માટેનું એક વધારાનું સાધન હોઈ શકે છે.
એન્ટિમિક્રોબાયલ પ્રતિબંધ
એન્ટિમિક્રોબાયલ પ્રતિબંધ
આવી ગંભીર દવાઓ ડાયાબિટીઝના દર્દીને ખૂબ કાળજી સાથે સૂચવવામાં આવે છે. તે જ સમયે, તેની સ્થિતિનું સતત નિરીક્ષણ કરવામાં આવે છે, ગ્લુકોમીટરની મદદથી ખાંડનું સ્તર તપાસવામાં આવે છે, અને જો જરૂરી હોય તો ખાંડ ઘટાડવાની દવાની માત્રા સમાયોજિત કરવામાં આવે છે.
એન્ટિબાયોટિકની ભલામણ કરવામાં આવતી નથી જો:
- 60 વર્ષથી વધુ જૂની
- અંતર્ગત રોગનો માર્ગ વધુ ખરાબ થાય છે,
- રોગપ્રતિકારક શક્તિમાં ફેરફાર કરવામાં આવ્યા છે.
એ નોંધવું યોગ્ય છે કે એન્ટિબાયોટિક્સના જુદા જુદા જૂથો શરીર પર જુદી જુદી અસર પેદા કરે છે. ડાયાબિટીસ સાથે કયા એન્ટીબાયોટીક લઈ શકાય છે તે ફક્ત ડ doctorક્ટર જ નક્કી કરી શકે છે. ખાંડ માત્ર વધારી શકે છે, પણ ઘટાડો પણ કરી શકે છે.
એન્ટિબાયોટિક્સ ડાયાબિટીઝની દવાઓને અસર કરી શકે છે અને તેમની ક્રિયાના પ્રકારને બદલી શકે છે. સારવાર છોડતી વખતે આ બધા મુદ્દાઓ ડ Allક્ટર દ્વારા ધ્યાનમાં લેવા જોઈએ. તે યાદ રાખવું યોગ્ય છે કે ચેપી રોગો માટે એન્ટીબાયોટીક્સનો લાંબા સમય સુધી ઉપયોગ પણ વાજબી છે.
ડાયાબિટીસમાં બ્રોંકાઇટિસની સારવાર: ડાયાબિટીસના દર્દીઓ માટે દવાઓ
- લાંબા સમય સુધી ખાંડનું સ્તર સ્થિર કરે છે
- સ્વાદુપિંડનું ઇન્સ્યુલિન ઉત્પાદન પુનoresસ્થાપિત કરે છે
ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જે આખા માનવ શરીર પર નકારાત્મક અસર કરે છે. આના પરિણામે, ડાયાબિટીસ સહવર્તી રોગોની સંપૂર્ણ સૂચિ વિકસાવે છે જે રક્તવાહિની, નર્વસ અને શ્વસન પ્રણાલીને અસર કરે છે.
આમાંના એક રોગોમાં શ્વાસનળીનો સોજો છે, જે ડાયાબિટીસમાં ઘણી વાર ખૂબ જ ગંભીર સ્વરૂપમાં આગળ વધે છે. અસ્થાયી અથવા બ્રોન્કાઇટિસની અયોગ્ય સારવાર સાથે, તે ન્યુમોનિયા, પ્યુર્યુરી અને ફેફસાના ફોલ્લા જેવી ગંભીર ગૂંચવણો પેદા કરી શકે છે.
ડાયાબિટીઝવાળા બ્રોંકાઇટિસની સારવાર એ હકીકત દ્વારા નોંધપાત્ર રીતે જટિલ છે કે બ્રોન્ચીમાં બળતરા સામે લડવાની બધી દવાઓ હાઈ બ્લડ શુગરથી નહીં લઈ શકાય. આ કારણોસર, ડાયાબિટીઝવાળા તમામ લોકો માટે એ જાણવું મહત્વપૂર્ણ છે કે બ્રોન્કાઇટિસની સાચી સારવાર કેવી હોવી જોઈએ - ડાયાબિટીઝના દર્દીઓ અને તેમના યોગ્ય ઉપયોગ.
ડાયાબિટીસના દર્દીઓ માટે બ્રોન્કાઇટિસ દવાઓ
 ડોકટરોના જણાવ્યા મુજબ, બ્રોન્કાઇટિસ સામેની લડતમાં, વધુ સ્પષ્ટ ઉપચારાત્મક અસર ગોળીઓને બદલે medicષધીય સીરપનો ઉપયોગ કરવાની મંજૂરી આપે છે. ગોળીઓથી વિપરીત, જે ફક્ત પેટમાં વિસર્જન પછી કાર્ય કરવાનું શરૂ કરે છે, ચાસણી સંપૂર્ણપણે લryરેંક્સના સંપૂર્ણ સોજોવાળા ક્ષેત્રને આવરી લે છે, ઉધરસને રાહત આપે છે અને અસરગ્રસ્ત બ્રોન્ચીને ફાયદાકારક રીતે અસર કરે છે.
ડોકટરોના જણાવ્યા મુજબ, બ્રોન્કાઇટિસ સામેની લડતમાં, વધુ સ્પષ્ટ ઉપચારાત્મક અસર ગોળીઓને બદલે medicષધીય સીરપનો ઉપયોગ કરવાની મંજૂરી આપે છે. ગોળીઓથી વિપરીત, જે ફક્ત પેટમાં વિસર્જન પછી કાર્ય કરવાનું શરૂ કરે છે, ચાસણી સંપૂર્ણપણે લryરેંક્સના સંપૂર્ણ સોજોવાળા ક્ષેત્રને આવરી લે છે, ઉધરસને રાહત આપે છે અને અસરગ્રસ્ત બ્રોન્ચીને ફાયદાકારક રીતે અસર કરે છે.
આજે, ફાર્મસીઓમાં શ્વાસનળીનો સોજો અને શ્વસનતંત્રના અન્ય રોગો માટે મોટી સંખ્યામાં ચાસણી છે. તેમાંના કેટલાકમાં ખાંડ હોતી નથી અને ડાયાબિટીસના દર્દીઓ માટે ખાસ બનાવવામાં આવી છે. આવા ભંડોળનો ઉપયોગ દર્દીને ઇન્સ્યુલિન અથવા ખાંડ ઘટાડતી ગોળીઓની માત્રા વધારવાની જરૂરિયાતથી બચાવે છે.
ઉત્પાદકો તેમના સ્વાદમાં સુધારો કરવા માટે તેમની દવાઓમાં ખાંડ ઉમેરતા હોય છે, પરંતુ સુગર-મુક્ત સીરપમાં તેને વિવિધ સ્વીટનર્સ અથવા છોડના અર્કથી બદલવામાં આવે છે. તે કુદરતી કુદરતી રચના સાથેનો સીરપ છે જે ડાયાબિટીસના દર્દીઓ માટે સૌથી ઉપયોગી છે. આવી દવાઓનો એક જ ખામી હોય છે - આ કિંમત છે.
ખાંડ વિના શ્વાસનળીનો સોજો માટે સૌથી અસરકારક સીરપ નીચે મુજબ છે.
 લાઝોલવન એ સુગર વગરની ચાસણી છે જે ડોકટરો વારંવાર તેમના દર્દીઓ માટે ગળફામાં ઉધરસ માટે સૂચવે છે. પરંતુ આ દવા માત્ર ઉધરસ સાથે જ નહીં, પણ ક્રોનિક સહિત કોઈપણ તીવ્રતાના બ્રોન્કાઇટિસનો પણ સામનો કરવામાં મદદ કરે છે.
લાઝોલવન એ સુગર વગરની ચાસણી છે જે ડોકટરો વારંવાર તેમના દર્દીઓ માટે ગળફામાં ઉધરસ માટે સૂચવે છે. પરંતુ આ દવા માત્ર ઉધરસ સાથે જ નહીં, પણ ક્રોનિક સહિત કોઈપણ તીવ્રતાના બ્રોન્કાઇટિસનો પણ સામનો કરવામાં મદદ કરે છે.
મુખ્ય સક્રિય પદાર્થ કે જે લાઝોલવાનનો ભાગ છે તે એમ્બ્રોક્સોલ હાઇડ્રોક્લોરાઇડ છે. આ ઘટક બ્રોન્ચીમાં મ્યુકસના ઉત્પાદનમાં વધારો કરે છે અને પલ્મોનરી સર્ફેક્ટન્ટના સંશ્લેષણમાં વધારો કરે છે. આ બ્રોન્ચીથી ગળફામાં ઝડપથી દૂર કરવામાં અને દર્દીની પુન recoveryપ્રાપ્તિને વેગ આપવા માટે મદદ કરે છે.
ઉચ્ચારિત એક્સપેક્ટોરેન્ટ અને મ્યુકોલિટીક ગુણધર્મોને લીધે, લેઝોલવાન એ શ્વાસનળીનો સોજો માટે સૌથી અસરકારક ઉધરસ દબાવનાર છે. ચાસણીની એક મજબૂત બળતરા વિરોધી અસર ફેફસામાં બળતરા ઘટાડવામાં અને જટિલતાઓના વિકાસને રોકવામાં મદદ કરે છે.
- બેન્ઝોઇક એસિડ
- હાઇટેલોસિસ,
- પોટેશિયમ એસિસલ્ફameમ,
- પ્રવાહી સ્વરૂપમાં સોર્બીટોલ
- ગ્લિસરોલ
- સ્વાદો
- શુદ્ધ પાણી.
લાઝોલવને વ્યવહારીક રીતે કોઈ આડઅસર થતી નથી, ફક્ત આત્યંતિક કેસોમાં આ દવા હળવા પાચનતંત્રવાળા દર્દી અથવા ત્વચા ફોલ્લીઓના સ્વરૂપમાં એલર્જીક પ્રતિક્રિયા પેદા કરી શકે છે.
 લિન્કાસ એ એક medicષધીય ચાસણી છે, જેમાં માત્ર ખાંડ જ નહીં પણ આલ્કોહોલ પણ હોય છે, જે તેને ડાયાબિટીઝના દર્દીઓ માટે એક સંપૂર્ણપણે સલામત ઉપાય બનાવે છે. તેમાં હર્બલ અર્કની શ્રેણી પણ શામેલ છે જે શ્વાસનળીનો સોજો અસરકારક રીતે લડવામાં મદદ કરે છે.
લિન્કાસ એ એક medicષધીય ચાસણી છે, જેમાં માત્ર ખાંડ જ નહીં પણ આલ્કોહોલ પણ હોય છે, જે તેને ડાયાબિટીઝના દર્દીઓ માટે એક સંપૂર્ણપણે સલામત ઉપાય બનાવે છે. તેમાં હર્બલ અર્કની શ્રેણી પણ શામેલ છે જે શ્વાસનળીનો સોજો અસરકારક રીતે લડવામાં મદદ કરે છે.
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
લિન્કાસની ઉચ્ચારણ મ્યુકોલિટીક અસર છે, અને ઝડપથી બ્રોન્ચીમાં બળતરા અને ખેંચાણથી મુક્ત થાય છે. આ દવા બનાવેલા કુદરતી ઘટકો શ્વાસનળીની વિલીને સક્રિય કરે છે, જે શ્વસન માર્ગમાંથી ગળફામાં ઝડપથી દૂર કરવામાં અને મજબૂત ઉધરસ સામે લડવામાં મદદ કરે છે.
આ ઉપરાંત, લિન્કાસ મ્યુકસના વાયુમાર્ગને સાફ કરે છે અને તેમનામાં ક્લિયરન્સ વધારે છે, જે દર્દીના શ્વાસને ખૂબ સરળ બનાવે છે. દવાની મજબૂત એનેસ્થેટિક ગુણધર્મ છાતીના વિસ્તારમાં પીડા ઘટાડવામાં મદદ કરે છે, જે ઘણીવાર તીવ્ર બ્રોન્કાઇટિસવાળા દર્દીઓને અસર કરે છે.
લિન્કાસ નામની દવા નીચેની inalષધીય વનસ્પતિઓનો સમાવેશ કરે છે:
- વેસ્ક્યુલર એડહેટોડ.
- કોર્ડિયા બ્રોડલેફ.
- અલ્થિયા officફિસિનાલિસ,
- લાંબી મરી
- જુજુબે ફળ
- ઓનોસ્મા બ્રractક્ટ
- લિકરિસ રુટ
- હાયસોપ પાંદડા
- અલ્પિનિયા ગાલંગા,
- સુગંધિત વાયોલેટ
- સોડિયમ સેકરેનેટ.
લિન્કાઝનો ઉપયોગ બ્રોંકાઇટિસની સારવાર માટે થઈ શકે છે, તે ફક્ત તમામ પ્રકારની ડાયાબિટીસ માટે જ નહીં, પણ ગર્ભાવસ્થા દરમિયાન પણ છે.
જો કે, ઉપચાર શરૂ કરતા પહેલા, સ્થિતિમાં રહેતી સ્ત્રીને તેના ડ doctorક્ટરની સલાહ લેવાની સલાહ આપવામાં આવે છે.
 જીડેલીક્સ હર્બલ તત્વો પર આધારિત બીજી ખાંડ મુક્ત freeષધીય ચાસણી છે. તેનો મુખ્ય સક્રિય ઘટક આઇવી પાંદડામાંથી એક અર્ક છે, જે લાંબા સમયથી શ્વાસનળીનો સોજો માટે લોકપ્રિય લોક ઉપાય તરીકે ઓળખાય છે.
જીડેલીક્સ હર્બલ તત્વો પર આધારિત બીજી ખાંડ મુક્ત freeષધીય ચાસણી છે. તેનો મુખ્ય સક્રિય ઘટક આઇવી પાંદડામાંથી એક અર્ક છે, જે લાંબા સમયથી શ્વાસનળીનો સોજો માટે લોકપ્રિય લોક ઉપાય તરીકે ઓળખાય છે.
ગંભીર બ્રોન્કાઇટિસ અને ઉપલા શ્વસન માર્ગના અન્ય ચેપી રોગો માટે અસરકારક ઉપચાર છે. તે બ્રોન્કાઇટિસના કોર્સને દૂર કરવામાં અને સ્પુટમ સાથે મજબૂત ઉધરસ સહિતના રોગના લક્ષણોમાં રાહત મેળવવા માટે મદદ કરે છે.
આ દવામાં ઘટકોમાં વ્યક્તિગત અસહિષ્ણુતા સિવાય કોઈ વિરોધાભાસ નથી. ગેડેલિક્સ સાથેની સારવાર દરમિયાન, દર્દીને સહેજ ઉબકા અને એપિજastસ્ટ્રિક ક્ષેત્રમાં દુખાવોના સ્વરૂપમાં આડઅસરોનો અનુભવ થઈ શકે છે.
Gedelix ની દવા નીચે જણાવેલ છે:
- આઇવિ અર્ક
- મેક્રોગ્લાગ્લાઇસરિન
- હાઇડ્રોક્સિસ્ટેરેટ,
- વરિયાળી તેલ
- હાઇડ્રોક્સિએથિલ સેલ્યુલોઝ,
- સોર્બીટોલ સોલ્યુશન
- પ્રોપિલિન ગ્લાયકોલ,
- ગ્લિસરિન
- શુદ્ધ પાણી.
બ્રોન્કાઇટિસ માટેના આ inalષધીય સીરપ બંને ડોકટરો અને ડાયાબિટીઝના દર્દીઓમાં સૌથી વધુ લોકપ્રિય છે. સોજોવાળા બ્રોન્ચી પર તેમની ઉચ્ચ ઉપચારાત્મક અસર અને શ્વસન માર્ગના ચેપ સામે અસરકારક લડત વિશે ઘણી સકારાત્મક સમીક્ષાઓ છે. ડાયાબિટીસના દર્દીઓ તેમની સાથે બ્રોંકાઇટિસની સારવાર કરી શકે છે, હાયપરગ્લાયકેમિઆ અને ગ્લાયસિમિક કોમાના હુમલાના ભય વગર.
હાઈ બ્લડ ગ્લુકોઝ લેવલ હોવા છતાં પણ આ દવાઓ ડાયાબિટીઝના દર્દીઓ માટે સલામત છે. જો કે, મોટાભાગના એન્ડોક્રિનોલોજિસ્ટ્સ ડાયાબિટીસના દર્દીઓને બ્રોન્કાઇટિસની સ્વ-દવા માટે સલાહ આપતા નથી. તેમના જણાવ્યા મુજબ, સલામત દવા પણ, કોઈપણ સાથે સારવાર શરૂ કરતા પહેલા, તમારે પહેલા કોઈ નિષ્ણાતની સલાહ લેવી જોઈએ.
તમે આ લેખમાંની વિડિઓ જોઈને ઘરે શ્વાસનળીનો સોજો સારવારની પદ્ધતિઓ વિશે શીખી શકો છો.
- લાંબા સમય સુધી ખાંડનું સ્તર સ્થિર કરે છે
- સ્વાદુપિંડનું ઇન્સ્યુલિન ઉત્પાદન પુનoresસ્થાપિત કરે છે
ડાયાબિટીઝમાં ન્યુમોનિયાના લક્ષણો અને લક્ષણો
ન્યુમોનિયા અથવા ન્યુમોનિયા, મોટા ભાગે ફ્લૂ, બ્રોન્કાઇટિસ અથવા સામાન્ય શરદી જેવા ઉપલા શ્વસન માર્ગના ચેપ પછી શરૂ થાય છે. અડધા કેસોમાં, બેક્ટેરિયા તેના માટે દોષિત છે: સ્ટ્રેપ્ટો - અને સ્ટેફાયલોકોસી, ક્લેબીસિએલા, ક્લેમિડીઆ અને અન્ય. ડાયાબિટીસ મેલિટસમાં ન્યુમોનિયા મોટા ભાગે બેક્ટેરિયલ સ્વભાવ ધરાવે છે.
તે ઘણી વખત વાયરસથી થાય છે, અને કેટલીકવાર સરળ સુક્ષ્મસજીવો - માયકોપ્લાઝમાસ - ન્યુમોનિયાનું કારણ બને છે. તેમની રચના અને ગુણધર્મોમાં, તે એક જ સમયે બેક્ટેરિયા અને વાયરસ જેવું લાગે છે. કેટલાક કિસ્સાઓમાં, ફૂગ અથવા પરોપજીવીઓ દ્વારા ફેફસાના પેશીઓને નુકસાન થતાં બળતરા થાય છે.

ડાયાબિટીસના દર્દીઓમાં ન્યુમોનિયા કેમ થાય છે?
જો કે ડાયાબિટીસ એ ખૂબ જ ગંભીર રોગ છે, પરંતુ, મોટાભાગના ડાયાબિટીસના રોગ આ રોગથી નહીં, પણ તેની જટિલતાઓને લીધે મરે છે. ડાયાબિટીઝમાં, પ્રતિરક્ષા નબળી પડે છે અને ચયાપચય નબળી પડે છે, તેથી કોઈપણ ચેપ તેના માટે બમણા જોખમી છે. મોટે ભાગે, આવા લોકોને આંતરડા અને ત્વચાના ચેપ દ્વારા ખતરો છે, પરંતુ જેમ ઘણી વાર, તેમના માટે સામાન્ય શરદી અથવા મોસમી ફ્લૂ ન્યુમોનિયામાં પરિણમી શકે છે.
રોગપ્રતિકારક શક્તિમાં ઘટાડો કરવા ઉપરાંત, સતત હાઈ બ્લડ સુગર અને ફેફસાના વાહિનીઓને નુકસાન - પલ્મોનરી માઇક્રોઆંગિઓપેથીથી માંદગી થવાની સંભાવના વધી જાય છે. ટાઇપ 2 ડાયાબિટીસવાળા વૃદ્ધ લોકો સામાન્ય રીતે સહજીવન હોય છે. સરેરાશ, જેઓ બંને પ્રકારનાં ડાયાબિટીઝથી પીડાય છે તેમને વિવિધ ચેપી રોગો થવાની સંભાવના લગભગ 1.5-4 ગણી વધારે હોય છે અને ઘણી વખત તેમનાથી મૃત્યુ થાય છે.
ન્યુમોનિયાના લક્ષણો
વાયરલ અથવા માયકોપ્લાઝ્મા ન્યુમોનિયાના લક્ષણો શરદી અને ફલૂના લક્ષણો જેવા હોય છે: તાવ, શરદી, છાતીમાં દુખાવો, હાડકાં અને સ્નાયુઓમાં દુખાવો, માથાનો દુખાવો, નબળાઇ, નબળાઇની લાગણી, શુષ્ક ઉધરસ અને જો સારવાર શરૂ ન કરવામાં આવે તો શ્વાસની તકલીફ.
બેક્ટેરિયલ ન્યુમોનિયા પણ શ્વાસ લેતા અને શ્વાસ લેતી વખતે તાવ, શરદી, પીડાથી શરૂ થાય છે, પરંતુ ઉધરસ સુકાતી નથી, પરંતુ ભેજવાળી, જાડા લીલા અથવા ભૂરા રંગના ગળફામાં છે. શ્વાસની તકલીફ ઉપરાંત, તીવ્ર પરસેવો, ધબકારા જોવા મળે છે. જો કોઈ વ્યક્તિ ડાયાબિટીઝથી પીડાય છે, તો નાસોલેબિયલ ત્રિકોણ (હોઠ અને નાકની નજીક) ની નખ અને ત્વચાની નિખાલસતા ઘણીવાર લક્ષણોમાં ઉમેરવામાં આવે છે.
ખાસ કરીને, આ દર્દીઓમાં, ન્યુમોનિયા ફેફસાંના નીચલા ભાગોને અથવા ઉપલા લોબ્સના પાછળના ભાગોને પકડે છે. તદુપરાંત, અન્ય લોકોથી વિપરીત, તેઓ હંમેશાં જમણા ફેફસાથી પીડાય છે. ડાયાબિટીઝના દર્દીઓમાં રોગ વધુ તીવ્ર હોય છે, ઘણી વખત ફેફસાના પેશીઓના વ્યાપક ફોલ્લાઓ અને નેક્રોસિસ હોય છે.
ડાયાબિટીસમાં ન્યુમોનિયાની લાક્ષણિકતાઓ અને સારવાર
ડોકટરોએ શોધી કા .્યું કે ડાયાબિટીઝના દર્દીઓમાં, બેક્ટેરિયા લોહીના પ્રવાહમાં "સુગર રોગ" વગર લોકો કરતા વધુ સરળતાથી પ્રવેશ કરે છે, અને લોહીમાં વધુ સક્રિય રીતે ગુણાકાર કરે છે. મોટેભાગે તેઓ ગ્રામ-નેગેટિવ બેસિલી અને સ્ટેફાયલોકoccકસ ureરેયસ શોધી કા .ે છે, જે હળવા ફ્લૂથી પણ ડાયાબિટીક કેટોએસિડોસિસ અથવા કહેવાતા "મલ્ટીપલ ઇન્ફેક્શન" નું કારણ બની શકે છે જે વિવિધ અવયવોને અસર કરે છે.
જો ન્યુમોનિયા સાથે ફ્લૂ ચાલુ રહે છે, તો ભય વધે છે. તેથી, જેને ડાયાબિટીઝ છે, ખાસ કરીને બાળકો અને વૃદ્ધોને, ચેપની રાહ જોયા વિના, ઈન્ફલ્યુએન્ઝા અને ન્યુમોકોસી સામે રસી આપવી આવશ્યક છે. તમે રસી લેતા પહેલા, તમારા ડ doctorક્ટરની સલાહ લેવાનું ભૂલશો નહીં - તમે જાતે ડાયાબિટીઝના રસીકરણ અંગે નિર્ણય કરી શકતા નથી.

બધા ન્યુમોનિયાની સારવાર એન્ટીબાયોટીક્સથી કરવામાં આવે છે. એક નિયમ તરીકે, હળવાથી મધ્યમ બળતરા સાથે, ક્લેરીથ્રોમિસિન, એઝિથ્રોમિસિન, એમોક્સિસિલિન સૂચવવામાં આવે છે. જો કે, ડાયાબિટીઝ સાથે, ન્યુમોનિયાની સારવાર કાળજીપૂર્વક કરવી જોઈએ:
- ડાયાબિટીઝના પ્રકાર અને ગંભીરતાને ધ્યાનમાં રાખીને,
- દર્દી જે ડાયાબિટીઝની દવાઓ લઈ રહ્યા છે તે ધ્યાનમાં લેતા,
- સહવર્તી રોગો આપવામાં આવે છે.
જો ડાયાબિટીઝમાં એન્ટિમાઇક્રોબાયલ દવાઓનો ઉપયોગ કરવાની છૂટ આપવામાં આવે તો પણ, ડ doctorક્ટર અને દર્દીઓ બંનેએ કાળજીપૂર્વક સારવાર દરમિયાન તેમના બ્લડ સુગરના સ્તરનું નિરીક્ષણ કરવું જોઈએ! એક તરફ, ચેપને કારણે જ ઇન્સ્યુલિન આવશ્યકતાઓ બદલાઈ શકે છે. બીજી તરફ, ડાયાબિટીસ દ્વારા લેવામાં આવતી દવાઓ જ નહીં, પરંતુ તેમના સંયોજનો પણ લોહીમાં શર્કરાના સ્તરને અસર કરી શકે છે.
ડાયાબિટીસ સિસ્ટીટીસ
સ્ત્રીઓમાં સિસ્ટીટીસ
હેલો, મારું નામ વેલેરિયા છે. હું 3 વર્ષથી ટાઇપ 2 ડાયાબિટીઝથી બીમાર છું. સિસ્ટીટીસના લક્ષણો તાજેતરમાં દેખાયા છે, ડ theક્ટર હજી સુધી નથી આવ્યા. મને કહો, એન્ટિબાયોટિક્સ અને ડાયાબિટીસ સુસંગત છે?
હેલો, વેલેરિયા.ડ Takingક્ટરની મુલાકાત લીધા પછી અને પરીક્ષણો લીધા પછી દવાઓ લેવી શકાય છે. પરંતુ સામાન્ય રીતે, ઉપચાર નીચે મુજબ છે: પ્રથમ તમારે સુગર લેવલની ખાતરી કરવાની જરૂર છે, તે ખૂબ notંચું હોવું જોઈએ નહીં. Ol દિવસની અંદર એન્ટિબાયોટિક્સ, જેમ કે નોલિટ્સિન, સિપ્રોલેટ, દ્વારા સારવાર કરી શકાય છે.
આંતરડાની માઇક્રોફલોરા અને મલ્ટિવિટામિન્સને સુધારવા માટે સાથે મળીને "લાઇનલાઇન" લેવું જરૂરી છે. એન્ટિમાઇક્રોબાયલ કોર્સ પછી, તમારે કેનેફ્રોન પીવાની જરૂર છે. ડોઝ દ્વારા વિશિષ્ટ કેસના આધારે ડોઝ સૂચવવામાં આવશે. આહાર અને ઓછી ગ્લુકોઝ પર ગોળીઓ લેવાનું ભૂલશો નહીં.
સ્ત્રીરોગવિજ્ .ાન રોગોની સારવાર
હેલો, મારું નામ પૌલિન છે. મને કહો, ડાયાબિટીસ મેલિટસ માટે એન્ટીબાયોટીક શું છે જે સ્ત્રીરોગવિજ્ ?ાન રોગોની સારવાર માટે લઈ શકાય છે? શું તેનો ઉપયોગ કરવાની મંજૂરી છે:
હેલો પોલિન. તમને રસ હોય તેવી દવાઓ સાથેની સારવારમાં ડાયાબિટીઝની મંજૂરી છે. તે કેટલીક સુવિધાઓ ધ્યાનમાં લેવા યોગ્ય છે: મેટ્રોનીડાઝોલ ખાંડના સ્તરને વિકૃત કરી શકે છે.
ડાયાબિટીક મુક્ત ઉધરસ સીરપ અને અન્ય દવાઓ

સુગર રહિત ઉધરસની ચાસણી માત્ર ડાયાબિટીઝ મેલિટસના દર્દીઓ માટે જ નહીં, પરંતુ તેમના આરોગ્યની કાળજી લેતા અન્ય તમામ લોકોને પણ ભલામણ કરવામાં આવે છે. આવા મિશ્રણની તરફેણમાં પસંદગી વધુ કાર્બોહાઇડ્રેટ્સના ઓછા વપરાશ દ્વારા ન્યાયી ઠેરવવામાં આવે છે, જે જ્યારે સુગર-મુક્ત તૈયારીઓ બજારમાં હોય છે જે સ્વાદમાં પ્રથમથી નીચી નથી હોતી ત્યારે જરૂર નથી.
ડાયાબિટીઝ કફની સારવાર
અન્ય બિમારીઓની જેમ, ડાયાબિટીસમાં ઉપલા શ્વસન માર્ગના રોગોની સારવાર માટે ધોરણથી અલગ અભિગમની જરૂર છે. આ બાબત એ છે કે ફાર્મસીઓમાં ઉપલબ્ધ મોટાભાગની દવાઓ ચોક્કસ contraindication વગર લોકો માટે બનાવવામાં આવી છે, જેમાં ડાયાબિટીસ મેલિટસમાં હાઈપરગ્લાયકેમિઆ શામેલ છે.
ડાયાબિટીસના દર્દીઓ માટે બનાવાયેલ ઉધરસની સંભાળના ઉત્પાદનોમાં તેમના પેકેજિંગ પર સ્પષ્ટ "સુગર ફ્રી" લેબલ હોવા જોઈએ, અને તેમાં સલામત સૂચિમાંથી વપરાયેલ સ્વીટનર હોવા આવશ્યક છે.
આ નિયમ કોઈપણ સીરપ, ગોળીઓ અને પાઉડર પાવડરને લાગુ પડે છે, જ્યારે અન્યથા કોઈ વર્ગીકૃત પ્રતિબંધો નથી. ઉધરસની સારવાર માટેની કોઈપણ વૈકલ્પિક પદ્ધતિઓ વિશે પણ એવું જ કહી શકાય: જો ઉત્પાદમાં ગ્લુકોઝ નથી અને શ્વસન માર્ગ અથવા ત્વચાને બળતરા કરતું નથી (બાહ્ય ઉપયોગ સાથે), તો તે ડાયાબિટીઝના દર્દીઓ માટેનું નિરાકરણ માનવામાં આવે છે.
ઉધરસ સામે લડવાની ક્લાસિક પદ્ધતિ અને સામાન્ય રીતે ગળાના રોગો વિશે ભૂલશો નહીં - સમયાંતરે ગરમ અથવા થોડો ગરમ પ્રવાહીનો ઉપયોગ, જે લક્ષણોને નરમ પાડે છે. આ પદ્ધતિ ડાયાબિટીસ માટે સારી છે, સિવાય કે મધ અથવા જામ સાથેની સામાન્ય મીઠી ચાને બાકાત રાખવામાં ન આવે, અને તેના બદલે, લીંબુ અથવા ખાંડના અવેજીથી મધુર પીણા વગરની ચાની ચા પીવા માટે તે પૂરતું છે. સિન્થેટીક સ્વીટનર્સની શોધ સાથે કે જે ડ્રગની રચનામાં સ્થિર છે અને ગ્લુકોઝથી અસરમાં હલકી ગુણવત્તાવાળા નથી, ગ્લાયસીમિયાના સ્તરને અસર ન કરતી સુગર-મુક્ત સીરપ વસ્તીના તમામ વર્ગમાં ઉપલબ્ધ થઈ ગઈ છે. આવા દર્દીઓની ભલામણ ફક્ત ડાયાબિટીસના દર્દીઓ માટે જ નથી, કારણ કે તંદુરસ્ત વ્યક્તિ માટે પણ વધુ પડતી ખાંડ હાનિકારક છે, અને ખાંસી તેના વગર મટાડી શકાય છે. બજારમાં વધતી સ્પર્ધા દર્દીની વ્યક્તિગત જરૂરિયાતો અનુસાર ચાસણીની પસંદગી માટે અને તેની પસંદગીઓ અને સલામતીને ધ્યાનમાં રાખીને અનુકૂળ પરિસ્થિતિઓ બનાવે છે. આજે ફાર્મસીઓમાં ઉપલબ્ધ સૌથી વધુ લોકપ્રિય દવાઓમાંથી, નીચેની ઉધરસની ચાસણી ઓળખી શકાય છે: અમરિલ ડાયાબિટીસ દવા કેવી રીતે લાગુ કરવી? તે બધા રચના અને રોગના કેન્દ્રિત અસરને અસર કરવાની પદ્ધતિમાં અલગ છે જે કફનું કારણ બને છે, અને તે વિવિધ ખાંડના અવેજીનો પણ ઉપયોગ કરે છે, પરંતુ તે બધા ડાયાબિટીઝમાં સમાનરૂપે નિર્દોષ છે. સીરપનો ફાયદો એ છે કે ડોઝની સરળતા (જોડાયેલ ચમચીનો ઉપયોગ કરીને), નરમ પરબિડીયું અસર, તેમજ સુખદ સુગંધ અને સ્વાદ. તે વધુ વિગતવાર સૌથી પ્રખ્યાત સીરપ ધ્યાનમાં લેવું યોગ્ય છે. મ્યુકોપ્લાન્ટનું ઉત્પાદન જર્મન કંપની ડોક્ટર થિસ દ્વારા કરવામાં આવે છે, જે હીલિંગ ગુણધર્મોવાળી વિવિધ દવાઓ અને ટૂથપેસ્ટ પણ બનાવે છે. પ્રસ્તુત ચાસણી ખાંડ સાથે હોઈ શકે છે, પરંતુ, ડાયાબિટીઝના દર્દીઓની ઇચ્છાને ધ્યાનમાં લેતા, કંપનીના ફાર્માસિસ્ટ્સે વૈકલ્પિક સંસ્કરણ બહાર પાડ્યું. દવામાં મધુર સ્વાદ માટે, વર્ષોથી ચકાસાયેલા સ્વીટનર્સ જવાબદાર છે - સોરબીટોલ અને માલ્ટિટોલ, સીરપના રૂપમાં રજૂ થાય છે, જ્યારે મ્યુકોપ્લાન્ટમાં મુખ્ય સક્રિય ઘટક પ્લાનેટેઇન અર્ક છે. એકસાથે જાંબુડિયા ઇચિનાસીઅ અર્ક અને મરીનામ તેલ સાથે, તેનો ઉચ્ચારણ વિરોધી અને કફનાવનાર અસર છે. આ દવા આહાર પૂરવણીઓની છે તે છતાં, તેનો ઉધરસ અને ગળાના રોગના અન્ય લક્ષણોની સારવારમાં સફળતાપૂર્વક ઉપયોગ કરવામાં આવ્યો છે, અને તેથી તેને ડાયાબિટીઝની ભલામણ કરી શકાય છે. ડાયાબિટીઝ - સેન્ટનેસ નહીં! કસાઈઓએ ડાયાબિટીઝ વિશેનું સંપૂર્ણ સત્ય કહ્યું! ડાયાબિટીઝ 10 દિવસમાં કાયમ માટે દૂર થઈ જશે, જો તમે સવારે પીશો તો ... "વધુ વાંચો >>> ડાયાબિટીઝના દર્દીઓ માટે બીજો સુગર મુક્ત ઉધરસ ચાસણી એ સુપ્રસિદ્ધ લિન્કાઝ છે, જે હર્બિયન દ્વારા બનાવવામાં આવે છે, અને તેમ છતાં તે ડ Dr. થિસ દ્વારા ઉપર વર્ણવેલ હરીફ કરતાં ઓછી અસરકારક નથી, તેની રાસાયણિક રચનામાં નોંધપાત્ર રીતે વધુ નામો શામેલ છે. લગભગ સમાન પ્રમાણમાં, ચાસણીમાં કુદરતી અને કૃત્રિમ ઘટકો હોય છે, જ્યારે મીઠાશ તેને સોડિયમ સcકરિન અને સોરબીટોલ સીરપ દ્વારા આપવામાં આવે છે. હીલિંગ જડીબુટ્ટીઓ માટે, જેમના અર્ક બ્રોન્કાઇટિસ, ટ્રેચેટીસ અને ફેરીન્જાઇટિસના ઉધરસના અભિવ્યક્તિનો સામનો કરવા માટે રચાયેલ છે, તે નીચેના નામો દ્વારા રજૂ થાય છે: ડાયાબિટીસમાં ગાલેગા ઘાસના ઉપચાર ગુણધર્મો જેમ તમે જોઈ શકો છો, સૂચિ ખૂબ વ્યાપક છે, અને તેથી લિન્કાસને એક સાર્વત્રિક દવા માનવામાં આવે છે જે સૌથી મુશ્કેલ અને દુ painfulખદાયક ઉધરસનો સામનો કરી શકે છે. મોટાભાગની ઉધરસ દવાઓ અને ગોળીઓ મગજમાં ઉલટી કેન્દ્રની રીફ્લેક્સ બળતરાના સિદ્ધાંત પર કાર્ય કરે છે, જે બ્રોન્ચી દ્વારા ગળફામાં ઉત્પાદન માટે અન્ય બાબતોની વચ્ચે જવાબદાર છે. સમાન પદ્ધતિ તેના ઉધરસને વેગ આપે છે અને પુન recoveryપ્રાપ્તિમાં સુધારો કરે છે, જો કે, જો ઉધરસ સૂકી અને બળતરા હોય તો, તેના આવર્તનમાં વધારો, તેનાથી વિરુદ્ધ, બિનજરૂરી છે અને ડાયાબિટીસને બિનજરૂરી વેદના લાવશે. આવા કિસ્સામાં, મગજમાં ઉધરસના કેન્દ્રને દબાવતી અન્ય ગોળીઓને પ્રાધાન્ય આપવું જોઈએ. એક અથવા બીજી રીતે, ગોળીઓના રૂપમાં ડાયાબિટીસ માટેની ઉધરસની દવા તે દર્દીઓ દ્વારા પસંદ કરવામાં આવે છે, જેઓ દવાના સુખદ સ્વાદ અને ફોર્મ કરતાં પ્રક્રિયાની ઉપયોગિતા અને સરળતામાં વધુ રસ ધરાવતા હોય છે. આ ઉપરાંત, ગોળીઓની તરફેણમાં પસંદગી કરતી વખતે પૂર્વજરૂરીયાત તેમને પીડારહિત રીતે ગળી જવાની ક્ષમતાનું જતન છે, જે ગળાના રોગો માટે હંમેશા સાચું નથી. વિશિષ્ટ વસ્તુઓની વાત કરીએ તો, એન્ટિટ્યુસિવ ટેબ્લેટ્સમાં, કોડાઇન, સ્ટોપટસિન, ગ્લેવન્ટ, ટસુપ્ર્રેક્સ, સેડોટુસીન અને અન્ય લોકોની આજે સૌથી વધુ માંગ છે. પરંતુ મોટાભાગના દર્દીઓ કફની દવા અને બ્રોન્કોડિલેટર અસરવાળા દવાઓની જરૂરિયાતનો સામનો કરે છે, અને મુક્લટિન, થર્મોપ્સિસ, બ્રોમ્હેક્સિન, એમ્બ્રોક્સોલ, એસીસી અને અન્ય જેવા દવાઓની ભલામણ કરવામાં આવે છે. મોટાભાગના નિષ્ણાતોના નાસ્તિકતા હોવા છતાં, ઉધરસ સામે લડવાની લોક પદ્ધતિઓ વસ્તીમાં તેમની સુસંગતતા ગુમાવતા નથી, જે તેમની સુલભતા, સસ્તીતા અને સ્પષ્ટતા દ્વારા ન્યાયી છે. સૌથી વધુ લોકપ્રિય પદ્ધતિઓને પ્રસંગોચિત તરીકે વર્ગીકૃત કરવામાં આવે છે અને તેમાં વિવિધ કોગળા, ઇન્હેલેશન અથવા કોમ્પ્રેસનો સમાવેશ થાય છે. પ્રથમ પૈકી - નીચેના ઉકેલોથી કોગળા: શું ડાયાબિટીઝ માટે માલિશ કરવું શક્ય છે: વિરોધાભાસી ધ્યાનમાં લેતા કે આવા મિશ્રણને ગળી જવું જરૂરી નથી, તેમાંથી કોઈ પણ લોહીમાં શર્કરાના સ્તરને અસર કરતું નથી, અને તેથી પણ રચનામાં મધનો સમાવેશ ડાયાબિટીઝ માટે જોખમી નથી. કોમ્પ્રેસની તૈયારી માટે, તે પરંપરાગત ઘટકોનો ઉપયોગ કરવાનો રિવાજ છે: મસ્ટર્ડ પાવડર, મધ, મૂળોનો રસ અને વિવિધ ગરમ ખોરાક, જેમ કે છૂંદેલા બટાકા. છાતી અથવા ગળા પર એક કોમ્પ્રેસ લાગુ પડે છે, તે પછી તેઓ ટુવાલથી કોઈ જગ્યા લપેટીને બ્રોન્ચીને ગરમ કરે છે. બાળકો માટે સૂચવવામાં આવેલી ડાયાબિટીસ માટેની ઉધરસ દવાઓ કૃત્રિમ ઘટકોની ઓછી સામગ્રી (અથવા સંપૂર્ણ ગેરહાજરી) ધરાવતા "પુખ્ત" સીરપ અને ગોળીઓથી મૂળભૂત રીતે અલગ છે. આવા મિશ્રણોમાં ભાર પ્રાકૃતિકતા પર છે, અને તેથી પ્લેનેટિન, આઇવિ, મllowલોના ફૂલો, ફુદીનો અને અન્યના અર્ક મુખ્ય સક્રિય પદાર્થ તરીકે કામ કરે છે. આ ઉપરાંત, બાળકો માટે દવાઓ બનાવતી વખતે, બાળકોની તંદુરસ્તીને પૂરતા પ્રમાણમાં પ્રતિક્રિયા આપવા માટે, ડ્રગને એક સુખદ સ્વાદ અને સુગંધ આપવા માટે ખૂબ ધ્યાન આપવાનું પ્રચલિત છે. આ જ તેમના પેકેજિંગને લાગુ પડે છે, તે પછી તે બાળક માટે તેજસ્વી અને આકર્ષક હોવું જોઈએ જેથી તે દવાથી ડરશે નહીં. મીઠાઈઓની વાત કરીએ તો, બાળકો માટેના મોટાભાગના સીરપ અથવા અન્ય તૈયારીઓ કુદરતી અથવા કૃત્રિમ ખાંડના અવેજી સાથે મૂળભૂત રીતે ઉત્પન્ન થાય છે, જેના કારણે બાળકોના સ્વાસ્થ્યની ચિંતા વધી જાય છે.ડાયાબિટીક મુક્ત સીરપ
હું કઈ ગોળીઓ વાપરી શકું?
સારવારની વૈકલ્પિક પદ્ધતિઓ
બેબી સીરપ અને કફની દવા