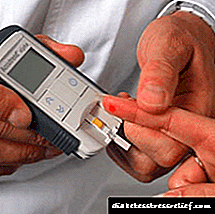
હાયપોગ્લાયકેમિઆ માટે પ્રથમ સહાય
જો તમારા પરિવારમાં અથવા નજીકના મિત્રોમાં ડાયાબિટીઝવાળા લોકો છે, તો તમારે જાણવું જોઈએ કે હાઈપોગ્લાયકેમિક કોમા માટે કટોકટીની સંભાળ કેવી રીતે આપવામાં આવે છે.
આ એક તીવ્ર ગૂંચવણ છે જે લોહીમાં શર્કરામાં તીવ્ર ઘટાડો સાથે થાય છે.
આ પ્રક્રિયાના વિકાસ માટેના મુખ્ય કારણોમાંનું એક કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન છે.
ડાયાબિટીઝની ગૂંચવણોના કારણો
ડાયાબિટીક કોમા વારંવાર થતો નથી, પરંતુ દર્દી માટે તેના ગંભીર પરિણામો હોય છે. ખાંડને અસ્વીકાર્ય સ્તરે ઘટાડવાના 2 મુખ્ય કારણો છે:
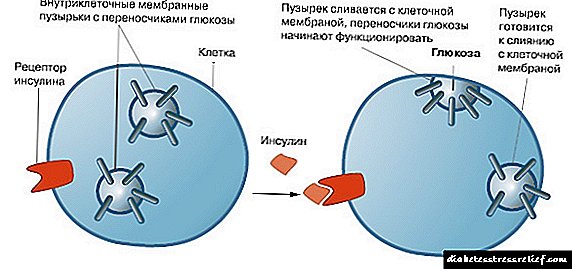
- લોહીમાં ઇન્સ્યુલિન મોટી માત્રામાં હોય છે. આ તે હોર્મોન છે જે શરીરના કોષોમાં ગ્લુકોઝ પહોંચાડવા માટે જવાબદાર છે. જો તે વધારે છે, તો પછી લોહીમાં ખાંડનું પ્રમાણ ઘટે છે, અને પેશીઓમાં વધારો થાય છે.
- ઇન્સ્યુલિનના સામાન્ય સ્તરે લોહીમાં ગ્લુકોઝનું અપૂરતું સેવન. આ ઉલ્લંઘન ખોરાકની સમસ્યાઓ અથવા શારીરિક પ્રવૃત્તિના અતિશય કારણે થાય છે.
ડાયાબિટીસના દર્દીઓએ ડ doctorક્ટરની બધી ભલામણોનું કાળજીપૂર્વક પાલન કરવું જોઈએ. અયોગ્ય પોષણ, ઇન્સ્યુલિન ઇન્જેક્ટ કરવામાં આવે ત્યારે અયોગ્ય ડોઝ, અથવા ઈન્જેક્શન તકનીકનું ઉલ્લંઘન, નબળા આહાર, અથવા આલ્કોહોલિક પીણાઓના ઉપયોગથી હાયપોગ્લાયકેમિક સ્થિતિ થઈ શકે છે, અને આ કિસ્સામાં કટોકટીની સંભાળ યોગ્ય રીતે અને ટૂંકા સમયમાં પૂરી પાડવી જોઈએ, અન્યથા દર્દી મરી શકે છે.
ડાયાબિટીસના જોખમો એ એવી દવાઓ પણ છે જે બ્લડ સુગરને ઓછી કરે છે. ઉદાહરણ તરીકે, ગ્લિબેન્ક્લામાઇડનો વધુ પડતો ઉપયોગ ગ્લુકોઝમાં તીવ્ર ઘટાડો કરી શકે છે. આના પરિણામે, સુગર કોમાનું ઉચ્ચારણ ચિત્ર વિકસે છે.
હાયપોગ્લાયકેમિક રાજ્યના લક્ષણો
ડાયાબિટીઝના દર્દીમાં કોમા અચાનક થતા નથી. સામાન્ય રીતે તે પૂર્વવર્તી દ્વારા આગળ આવે છે. જો સમયસર તેને ઓળખવું શક્ય છે, તો પછી પ્રસ્તુત પ્રથમ સહાય કોમામાં ન આવવા માટે મદદ કરશે. તમારે ઝડપથી કાર્ય કરવું પડશે: 10-20 મિનિટ.
લાક્ષણિકતા લક્ષણો પૂર્વવર્તીકરણને ઓળખવામાં મદદ કરશે. મગજના કોષો સૌથી પહેલા ગ્લુકોઝના કૂદકાથી પીડાય છે, તેથી દર્દી આ વિશે ફરિયાદ કરવાનું શરૂ કરે છે:
- ચક્કર
- નબળાઇ અને ઉદાસીનતા
- સુસ્તી
- ભૂખ
- ધ્રુજતા હાથ
- પરસેવો વધી ગયો.
બાહ્ય ફેરફારોથી, ત્વચાના બ્લેંચિંગની નોંધ લેવી જોઈએ. આ હુમલાને અવરોધવા માટે, ડાયાબિટીઝના દર્દીઓને મીઠી ચા, કેન્ડી અથવા થોડી ખાંડ આપવી તે પૂરતું છે. ચોકલેટ અથવા આઈસ્ક્રીમમાંથી ગ્લુકોઝ વધુ ધીમેથી શોષાય છે, તેથી આ કિસ્સામાં તે યોગ્ય નથી.
ખાંડની સામગ્રીમાં અકાળ વધારો લક્ષણોની શરૂઆતમાં વધારો કરશે. અને તેઓ પહેલેથી જ કોમા માટે લાક્ષણિકતા હશે. વાણી અને ગતિવિધિઓના સંકલનમાં વિક્ષેપ છે. પછીની ક્ષણે, ડાયાબિટીસ ચક્કર - કોમા અંદર આવે છે.
કોમાના ચિન્હો
જો દર્દીને હાઈપોગ્લાયકેમિઆની સહાય ન કરવામાં આવી હોય, તો તે સુગર કોમામાં આવે છે. ડાયાબિટીસ પહેલાથી બેભાન છે. લાક્ષણિક સંકેતો હુમલો સૂચવે છે:
- શરીર પર ભીની, ઠંડી અને નિસ્તેજ ત્વચા,
- પરસેવો પરસેવો,
- ખેંચાણ
- હાર્ટ ધબકારા
- ઉલટી
- પ્રકાશ પ્રત્યે નબળી પ્રતિક્રિયા.
જો તમે દર્દીની પોપચા ઉંચો કરો છો, તો તમે જોઈ શકો છો કે તેના વિદ્યાર્થીઓ નોંધપાત્ર રીતે ભરાયેલા છે. કોમાનું જોખમ એ હકીકતમાં રહેલું છે કે કોઈ વ્યક્તિ અચાનક તેનામાં આવી જાય છે. તે જ સમયે, તેને વધારાની ઇજાઓ થઈ શકે છે: અકસ્માતમાં સહભાગી બનવું, heightંચાઇથી નીચે પડવું, અને ગંભીર રીતે ઘાયલ થવું.
હાઈપોગ્લાયકેમિક કોમાથી, સાચી ઇમરજન્સી કેર એલ્ગોરિધમ નિર્ણાયક ભૂમિકા ભજવે છે: પાણીથી છંટકાવ કરવો, ચહેરો થાકવો અને રાડારાડ દર્દીને લાગણીઓ પરત આપી શકતા નથી. ડાયાબિટીઝમાં શ્વસન કેન્દ્રની કામગીરી ન થાય ત્યાં સુધી બધા જ તાત્કાલિક પગલાં તમારા દ્વારા લેવા જોઈએ.
બાળકોમાં હાઈપોગ્લાયકેમિઆ
 બાળકોમાં હાઇપોગ્લાયકેમિક કોમા જોખમી છે કારણ કે તેની નર્વસ સિસ્ટમ પર તેની નકારાત્મક અસર પડે છે. બાળક આરોગ્યની બગાડ વિશે ફરિયાદ કરી શકતું નથી, તેથી, તેના માતાપિતાને આત્યંતિક સંભાળ બતાવવી જોઈએ. સમયસર સહાયતા તેમના બાળકના જીવનને બચાવે છે.
બાળકોમાં હાઇપોગ્લાયકેમિક કોમા જોખમી છે કારણ કે તેની નર્વસ સિસ્ટમ પર તેની નકારાત્મક અસર પડે છે. બાળક આરોગ્યની બગાડ વિશે ફરિયાદ કરી શકતું નથી, તેથી, તેના માતાપિતાને આત્યંતિક સંભાળ બતાવવી જોઈએ. સમયસર સહાયતા તેમના બાળકના જીવનને બચાવે છે.
ગેરવાજબી મૂડ, અકુદરતી inessંઘ અને ભૂખ ઓછી થવી એ બાળકોમાં જોખમી સ્થિતિ આપી શકે છે. આ બધા ચિહ્નોના જોડાણ સાથે, માતાપિતાએ બાળકનું બ્લડ સુગર લેવલ તપાસવું જોઈએ. કોઈ બાળક સંપૂર્ણપણે અનપેક્ષિત રીતે ચેતના ગુમાવી શકે છે. સૌથી ખતરનાક બાબત એ છે કે જ્યારે રાતના duringંઘ દરમિયાન આવું થાય છે. સુગર કોમા પણ આંચકીયુક્ત સંકોચન, પરસેવો અને શ્વાસ લેવામાં તકલીફો સાથે છે.
પ્રથમ સહાય
હાઈપોગ્લાયકેમિઆની સ્થિતિમાં વ્યક્તિને મદદ કરવી તે ઝડપી કાર્બોહાઇડ્રેટ્સ પ્રદાન કરશે. મીઠું ખોરાક અથવા ચા બ્લડ સુગરને વધારવામાં અને કોમામાં આવવાનું ટાળી શકે છે. જો તમને ડાયાબિટીઝ મૂંઝાઈ જાય કે તમારે તેને ખાંડ આપવાનો સમય હોય, તો તમારે તરત એમ્બ્યુલન્સ બોલાવવી જોઈએ.
બેભાન અવસ્થામાં, 40% ગ્લુકોઝ સોલ્યુશનનું 60-મિલિલીટર ઇન્ટ્રાવેનસ ઇન્જેક્શન દર્દીને કોમાથી પાછો ખેંચી શકે છે. શાબ્દિક 1-2 મિનિટની અંદર, ડાયાબિટીસ પુનપ્રાપ્ત થવો જોઈએ. તે પછી, બીજો હુમલો ટાળવા માટે, પીડિતને જટિલ કાર્બોહાઇડ્રેટ (ઉદાહરણ તરીકે, ફળો) સાથે ખવડાવવા સલાહ આપવામાં આવે છે.
જો હાથમાં કોઈ ગ્લુકોઝ સોલ્યુશન નથી, તો પછી તમે ગ્લુકોગન સિરીંજ પેનથી ડાયાબિટીસ દાખલ કરી શકો છો. દવાની માત્રા દર્દીના શરીરના વજનને ધ્યાનમાં રાખીને બનાવવામાં આવે છે. આ દવા ગ્લાયકોજેન ઉત્પન્ન કરવા માટે યકૃતને ઉત્તેજિત કરવામાં સક્ષમ છે, જે લોહીમાં ખાંડના પ્રવાહને સુનિશ્ચિત કરશે. જો તમે ઇમર્જન્સી કેર એલ્ગોરિધમમાંથી હાઈપોગ્લાયકેમિક કોમા માટે લીધેલી એક પણ ઘટનામાં દર્દીને ચેતનામાં પરત ફર્યો નથી, તો તેને તાત્કાલિક હોસ્પિટલમાં દાખલ થવાની જરૂર છે. તેના ભાગ પર પ્રતિક્રિયાની અભાવ એ જટિલતાઓના વિકાસને સૂચવે છે.
ગ્લાયકેમિક રાહત ક્રમ
કોઈપણ પગલા ભરતા પહેલાં, તમારે ખાતરી કરવી જ જોઇએ કે તમે ખરેખર હાયપોગ્લાયકેમિક સ્થિતિનો કેસ છે. આ કરવા માટે, જો શક્ય હોય તો, દર્દીની મુલાકાત લો અથવા બીજાઓ સાથે બધું કેવી રીતે થયું તે શોધો. તમારી તરફ, હાઈપોગ્લાયકેમિક કોમા માટે આપવામાં આવતી કટોકટીની સંભાળ આના જેવો દેખાશે:
- ગ્લુકોમીટરથી તમારી બ્લડ સુગર નક્કી કરો.
- દર્દીને તેની બાજુ પર મૂકો, ખોરાકના અવશેષોમાંથી મૌખિક પોલાણને સાફ કરો.
- ઝડપી કાર્બોહાઇડ્રેટ દર્દી પ્રદાન કરો.
- દર્દીઓને ચેતના ગુમાવવાના કિસ્સામાં તાકીદે એમ્બ્યુલન્સ ક callલ કરો.
- ગ્લુકોગન સાથે સિરીંજની હાજરીમાં, સબક્યુટની રીતે 1 મિલીથી વધુ નહીં દાખલ કરો.
જેણે હોશ ગુમાવ્યો છે તેના મો sweetામાં મીઠી પીણા રેડવાની પ્રતિબંધ છે. આ અસ્પષ્ટતા તરફ દોરી શકે છે. કોમાની તીવ્ર ગૂંચવણો તેમાં મગજનો એડીમા અથવા હેમરેજ હોઈ શકે છે. આવી સ્થિતિમાં તમારી પ્રતિક્રિયાની ગતિ અને ક્રિયાઓની સાચી ક્રમ વ્યક્તિના જીવનને બચાવી શકે છે.
કોમા માટે ઇનપેશન્ટ સારવાર
જો હાઈપોગ્લાયકેમિક કોમાની સ્થિતિમાં દર્દીને કોઈ તબીબી સંસ્થામાં લઈ જવામાં આવે છે, તો તેને સારવારનો કોર્સ સૂચવવામાં આવે છે. તેનો પ્રથમ તબક્કો શરીરના વજનના આધારે 110 મિલી સુધી 40% ગ્લુકોઝ સોલ્યુશનની રજૂઆત હશે. જો આ પછી કોમાનું ક્લિનિકલ ચિત્ર બદલાતું નથી, તો તે સમાન સોલ્યુશનના ડ્રીપ ઈન્જેક્શન તરફ આગળ વધે છે, પરંતુ ઓછી સાંદ્રતા સાથે અને મોટા પ્રમાણમાં. જો સુગર ઘટાડતી દવાઓના વધુ માત્રાને લીધે કોમા થાય છે, તો પછી ગ્લુકોઝને સામાન્ય સ્તરના ગ્લાયસીમિયામાં અને શરીરમાંથી લેવામાં આવેલી દવાઓના અવશેષોને સંપૂર્ણ રીતે દૂર કરવા માટે ઇન્જેક્ટ કરવામાં આવે છે.

સેરેબ્રલ એડીમાને રોકવા માટે, મૂત્રવર્ધક પદાર્થવાળા દર્દીની નસમાં ડ્રિપ સપ્લાય (મેનીટોલ, મેનિટોલ, ફ્યુરોસેમાઇડ, લસિક્સ) પરવાનગી આપે છે. ઉપચારના સમયગાળા દરમિયાન, કાર્ડિયોલોજિસ્ટ અને ન્યુરોલોજીસ્ટ દ્વારા શક્ય ગૂંચવણોને રોકવા માટે પરીક્ષા પણ લેવી જોઈએ. તેમના કોમાના પ્રકાશન પછી, દર્દીને એન્ડોક્રિનોલોજિસ્ટ દ્વારા નિરીક્ષણ કરવામાં આવે છે. તે ડાયાબિટીઝની સ્થિતિ નિદાન માટે જરૂરી પરીક્ષણો સૂચવે છે અને તેના માટે આહાર નક્કી કરે છે.
બાળકને મદદ કરવી
બાળકોમાં, હાયપોગ્લાયકેમિક કોમા જટિલતાઓના વિકાસ સાથે સંકળાયેલ છે, તેથી તેમને સહાય કરવા માટે અલ્ગોરિધમનો સહેજ અલગ હશે. શરીરમાં અપૂરતા ઇન્સ્યુલિન સાથે, આ ઘટનાના કારણોને ધ્યાનમાં લીધા વિના, તેને વળતર આપવું જોઈએ. ગ્લુકોમીટરની સહાયથી, માતાપિતાએ ખાંડનું સ્તર માપવું જોઈએ અને નાના ભાગોમાં ઇન્સ્યુલિન આપવું જોઈએ (અગાઉ ડ theક્ટર સાથે સંમત). આ કિસ્સામાં, પુખ્ત વયના લોકોએ આ ન કરવું જોઈએ:
- ગભરાટ
- બાળકમાં ઉત્તેજનાને પ્રોત્સાહન આપો
- થોડી મિનિટો માટે પણ બાળકને જાતે જ છોડી દો
ગ્લુકોઝ નિયંત્રણ દર 2 કલાકે કરવામાં આવે છે. આ સમયગાળા દરમિયાન, બાળકને પુષ્કળ પીણું આપવું જોઈએ અથવા તેને ઓછી ચરબીવાળા સૂપ આપવો જોઈએ. બાળકને સામાન્ય સ્થિતિમાં લાવવામાં આવે તે પહેલાં ભારે ખોરાક છોડી દેવો જોઈએ. કોઈપણ દવાઓની રજૂઆત (ઇન્સ્યુલિન સિવાય) ફક્ત સ્થિર છે. તેથી, ડ્ર dropપર્સ અથવા ડ્રગના ઇન્જેક્શન ફક્ત માતાપિતા દ્વારા કહેવાતા ડોકટરો દ્વારા જ કરી શકાય છે.
હાયપોગ્લાયકેમિક કોમાની રોકથામ
નિવારક પગલાં બ્લડ સુગરના સ્તરને મોનિટર કરવા પર આધારિત છે. ગ્લુકોમીટરનો ઉપયોગ કરીને દર્દી ઘરે જાતે એક અભિવ્યક્ત વિશ્લેષણ કરી શકે છે. ઇન્સ્યુલિન આધારિત ડાયાબિટીસને ડ theક્ટર દ્વારા આપવામાં આવેલા ઇન્જેક્શનની માત્રામાં ફેરફાર કરવો જોઈએ નહીં, ખાસ કરીને ક્રોનિક રેનલ નિષ્ફળતાની હાજરીમાં.
હાઈપોગ્લાયકેમિક કોમા (અથવા, કારણ કે તે "પ્રેમથી" ડાયાબિટીઝના દર્દીઓ દ્વારા કહેવામાં આવે છે - "હાયપા") એક અત્યંત જોખમી ઘટના છે, જ્યાં દર્દીના જીવન સહિત, યોગ્ય રીતે પ્રદાન કરવામાં આવતી પ્રથમ સહાય પર ખૂબ આધાર રાખે છે.
હાયપોગ્લાયકેમિક કોમા માટે તાકીદનું ક્રિયા gલ્ગોરિધમ
ધ્યાન! જો કોઈ વ્યક્તિ હોશ ગુમાવે છે અથવા આની નજીક છે - માત્ર સમયનો વ્યય ન કરવા માટે માત્ર આગળનો ફકરો વાંચો, અને તાકીદે કાર્ય કરો !
ક્રિયાઓનો સંક્ષિપ્ત અલ્ગોરિધમનો: જો દર્દી સભાન હોય, તો તેને એક મીઠું પીણું અથવા કંઈક મીઠું આપો (જો તે ઇચ્છતું નથી, તો પછી તેને બનાવો). જો દર્દી ચેતના ગુમાવે છે, તો પછી નીચેનામાંથી એક કરો:
- કાળજીપૂર્વક અને ધીરે ધીરે તેના મો mouthામાં એક મીઠું પીણું રેડવું અથવા તેના મો graામાં દ્રાક્ષ અથવા કચડી ગ્લુકોઝની ગોળીઓ ઉમેરી.
- જો દર્દીના મોં દ્વારા મોં દ્વારા ઝડપી કાર્બોહાઇડ્રેટ્સ પહોંચાડી શકાતી નથી, તો મૂકો ગ્લુકોગન ઇન્જેક્શન જાંઘ અથવા હાથમાં, જીવાણુ નાશક કર્યા વિના, તમે સીધા શર્ટ અથવા પેન્ટ દ્વારા કરી શકો છો. જો ત્યાં કોઈ ગ્લુકોગન નથી, તો પછી તમે 40-50% ના 30-50 મિલીનું ઇન્જેક્શન મૂકી શકો છો. ગ્લુકોઝ સોલ્યુશન .
- જો ત્યાં કોઈ ગ્લુકોગન અને ગ્લુકોઝ નથી, તાત્કાલિક એમ્બ્યુલન્સને બોલાવો , અને દર્દીને આડી સ્થિતિમાં મૂકો.
હાયપોગ્લાયકેમિક કોમાનું જોખમ શું છે?
હાઈપોગ્લાયકેમિક કોમા ડાયાબિટીઝના દર્દીઓમાં અત્યંત ઓછી બ્લડ સુગરવાળા હોય છે. લોહીમાં શર્કરાના પહેલા લક્ષણો પછી દર્દી ઝડપથી હાઇપોગ્લાયકેમિક કોમામાં આવી શકે છે.
ડાયાબિટીક કોમા (અસામાન્ય એલિવેટેડ બ્લડ સુગર સાથે) કરતાં હાઈપોગ્લાયકેમિક કોમાના લક્ષણો ઓછા લાક્ષણિક હોય છે.
દર્દીનું પોતાનું નબળું નિયંત્રણ હોઈ શકે છે, બેચેન હોઇ શકે છે, ક્યારેક આક્રમક પણ હોઈ શકે છે. આ સ્થિતિમાં, તે હોશ ગુમાવી શકે છે.
જો દર્દી સભાન હોય, તો તેના માટે ગ્લુકોઝ લેવું અથવા કંઈક મીઠી ખાવાનું પૂરતું છે અને ખાંડ વધશે. પરંતુ જો ડાયાબિટીસ ચક્કર આવે છે, તો તેને મીઠાઇ સ્વીકારવાની ફરજ પાડવી પહેલાથી જ અશક્ય છે, તેથી કટોકટી સહાય પૂરી પાડવી જરૂરી છે.
હાયપોગ્લાયસિમિક કોમા માટે કટોકટીની સંભાળ માટેના અલ્ગોરિધમનો
પરિસ્થિતિ 1. દર્દી સભાન છે.
આ કરવા માટે, તેણે થોડી ગ્લુકોઝ ગોળીઓ લેવી જોઈએ અથવા કોઈ સ્વીટ પીણું પીવું જોઈએ (પ્રાધાન્ય ગરમ). કેટલીકવાર દર્દી ગભરાટમાં હોય છે અને મીઠાઈ ખાવા માંગતો નથી, તો તમારે તેને મનાવવાનો પ્રયાસ કરવો જોઈએ અથવા તો તેને તે કરવા માટે બનાવવા જોઈએ.
પરિસ્થિતિ 2. દર્દીની હોશ ઉડી ગઈ.
જો ડાયાબિટીસ બેભાન અવસ્થામાં આવે છે, તો પછી તે પોતાનાથી ચાવ અને પી શકશે નહીં, તેથી તમારે તેના મોંમાં મીઠી પીણું કાળજીપૂર્વક રેડવાની કોશિશ કરવી જોઈએ. તમે તેના દાંત અને તેના ગાલ વચ્ચે દ્રાક્ષ મૂકી શકો છો જેથી તે ધીમે ધીમે ઓગળી જાય અને લાળ સાથે મળીને અન્નનળીમાં પ્રવેશ કરે.
જો તમે પ્રશિક્ષિત છો, તો તમે તેને ગ્લુકોઝ ઇન્જેક્શન આપી શકો છો અથવા દાખલ કરી શકો છો ગ્લુકોગન - ઘણી વખત ડાયાબિટીસના દર્દીઓની ઇમરજન્સીમાં એવી દવા હોય છે. આવા ઇન્જેક્શન હાયપોગ્લાયકેમિક કોમાવાળા ડાયાબિટીસના જીવનને બચાવી શકે છે.
ગ્લુકોગન ઇંજેક્શન સારું છે કારણ કે તે ત્વચા અથવા સ્નાયુ હેઠળ ક્યાંય પણ મૂકી શકાય છે, ઉદાહરણ તરીકે, જાંઘમાં. કોડને ઇંજેક્શન પહેલાં સેનિટાઇઝ કરવાની જરૂર નથી, કારણ કે દર મિનિટે ગણાય છે. તમે કપડા દ્વારા ગ્લુકોગન પણ લગાવી શકો છો (ઉદાહરણ તરીકે, તમારા પેન્ટથી સીધા જંઘ સુધી).

ગ્લુકોગનનો ઉપયોગ હાયપોગ્લાયકેમિક કોમા માટે કટોકટીની સંભાળ પૂરી પાડવા માટે થાય છે.
જો તમે ગ્લુકોઝનું ઇન્જેક્શન મૂકો છો, તો પછી ડોઝ નીચે મુજબ છે: 40-50% ગ્લુકોઝ સોલ્યુશનના 30-50 મિલી, જે શુદ્ધ ગ્લુકોઝનું 10-25 ગ્રામ છે. જો કોઈ હાઈપોગ્લાયકેમિક કોમા બાળકમાં થાય છે, તો 2 મિલી / કિગ્રા શરીરના વજનના ડોઝ પર 20% ગ્લુકોઝ સોલ્યુશન ઇન્જેકશન કરવાની ભલામણ કરવામાં આવે છે. જો દર્દી સ્વસ્થ થતો નથી, તો પછી ડોઝનું પુનરાવર્તન કરો. જો તે મદદ કરતું નથી, તો એમ્બ્યુલન્સને ક callલ કરો.
જો ગ્લુકોગન અથવા ગ્લુકોઝ ડિલિવર થઈ શક્યું ન હતું, અને દર્દીના દાંત સાફ થઈ ગયા છે જેથી મીઠું રેડવું અશક્ય છે, દર્દીને આડી સ્થિતિમાં મુકી દો અને તાકીદે એમ્બ્યુલન્સ બોલાવો.
જો એમ્બ્યુલન્સ આવે તે પહેલાં જો દર્દી પોતે બેભાન થઈ ગયો હોય, તો તરત જ તેને કંઈક મીઠુ ખાવા દો અથવા મીઠી પીણું (ગરમ મીઠી ચા, કોલા) પીવા દો. તે પછી, ધીમા કાર્બોહાઇડ્રેટ - બ્રેડ અથવા પોર્રીજ ખાવાની ભલામણ કરવામાં આવે છે.
ઇમરજન્સી કેરને યોગ્ય રીતે પ્રસ્તુત કર્યા પછી, દર્દીની સ્થિતિ, નિયમ પ્રમાણે, સ્થિર થાય છે. તે પછી, હાયપોગ્લાયકેમિક કોમાના કારણોનું વિશ્લેષણ કરો અને ડ્રગ અથવા કાર્બોહાઇડ્રેટ્સની માત્રાને સમાયોજિત કરો જેથી આ સ્થિતિ ફરીથી ન આવે.
હાઇપોગ્લાયકેમિક કોમા - પ્રોફેસર એસ.એ. સમજાવે છે. રાબીનોવિચ
ગ્લુકોઝ-લોઅરિંગ થેરેપી મેળવતા ડાયાબિટીસના દર્દીઓમાં હાઈપોગ્લાયકેમિઆ બંધ કરવાનાં પગલાં પ્લાઝ્મા ગ્લુકોઝ સ્તરે શરૂ થવું જોઈએ .3..3 આઇ.પી.ડી. સાથે સંયોજનમાં દર to થી hours કલાકે આઇ.સી.ડી.ના એસ.સી.
રીહાઇડ્રેશન રેટ: 1 લી કલાકમાં 1 લિટર (પ્રેફહોસ્પલ તબક્કે રજૂ કરેલા પ્રવાહીને ધ્યાનમાં લેતા), 0.5 લિટર - 2 જી અને 3 જી કલાકમાં, નીચેના કલાકોમાં 0.25-0.5 લિટર. ધીમી રીહાઇડ્રેશન શક્ય છે: પ્રથમ 4 કલાકમાં 2 એલ, આગામી 8 કલાકમાં 2 એલ, પછી દર 8 કલાક માટે 1 એલ. ઉપચારના પ્રથમ 12 કલાકમાં રેડવાની કુલ માત્રા શરીરના વજનના 10% કરતા વધુ નથી. જો ડીકેએ સાથે રિહાઇડ્રેશન 0.45% એનએસીએલ (સાચા હાયપરનેટ્રેમીઆના દુર્લભ કિસ્સાઓ) થી શરૂ થાય છે, તો પ્રેરણા દર એક કલાક દીઠ 4-14 મિલી / કિલો થઈ જાય છે.
બાળકોમાં રીહાઇડ્રેશન રેટ: હાયપોવોલેમિક આંચકો સાથે 10-20 મિલી / કિગ્રા - 30 મિલી / કિલો, પરંતુ ઉપચારના પ્રથમ 4 કલાકમાં 50 મિલી / કિલોથી વધુ નહીં.
રીહાઇડ્રેશન રેટ સીવીપીના આધારે અથવા નિયમ અનુસાર ગોઠવવામાં આવે છે: કલાક દીઠ રજૂ કરાયેલા પ્રવાહીની માત્રા દર કલાકે પેશાબના આઉટપુટથી 0.5-1 એલથી વધુ ન હોવી જોઈએ.
ઇલેક્ટ્રોલાઇટ ખલેલની પુનoveryપ્રાપ્તિ
ગણતરીમાંથી ઇન્સ્યુલિનની રજૂઆત સાથે પોટેશિયમની નસમાં ઇન્ફ્યુઝન એક સાથે શરૂ થાય છે:
કેસીએલ (એચ માં જી) ની રજૂઆત દર
પીએચ, ગોળાકાર સમાયેલ નથી
પોટેશિયમનું સંચાલન કરશો નહીં
જો કે + સ્તર અજ્ isાત છે, ઇસીજી અને ડાયરેસીસની દેખરેખ હેઠળ ઇન્સ્યુલિન ઉપચાર શરૂ થયાના 2 કલાક પછી, નસમાં પોટેશિયમ રેડવાની ક્રિયા શરૂ થઈ નથી.
મેટાબોલિક એસિડિસિસ સુધારણા:
ડીકેએમાં મેટાબોલિક એસિડosisસિસની ઇટીયોલોજીકલ સારવાર ઇન્સ્યુલિન છે.
સોડિયમ બાયકાર્બોનેટના પરિચય માટેના સંકેતો: બ્લડ પીએચ
હાયપોગ્લાયકેમિક કોમા સાથે, પ્રથમ સહાય એ કોઈ વ્યક્તિની સલામતીની ખાતરી કરવી છે અને તેમાં નીચેની ક્રિયાઓ શામેલ છે:
- દર્દીને આડા મૂકો
- તમારા માથાને બાજુ તરફ વળો
- ડોકટરોના આગમન પહેલાં મહત્વપૂર્ણ સૂચકાંકોને ઠીક કરવા: હૃદયની ધબકારા, શ્વસન, પલ્સ.
ચિકિત્સાની સ્થિતિમાં પણ ખાંડ સાથે પ્રવાહી પીડિતના મો mouthામાં રેડવાની જરૂરિયાત છે તેવી લોકપ્રિય માન્યતાની વિરુદ્ધ, આ કરી શકાતું નથી!
જો તમારી પાસે ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શન અને ડ્રગ "ગ્લુકોગન" ની પ્રથા છે, તો તમારે તરત જ એક ઇન્જેક્શન આપવું જ જોઇએ.
ડાયાબિટીઝના લગભગ બધા દર્દીઓ તેમની સાથે જરૂરી દવાઓ લઈ જાય છે. તેથી, જો કોઈ વ્યક્તિ બેભાન અવસ્થામાં હોય તો તેની વસ્તુઓની તપાસ કરો. જો તે વ્યક્તિ હજી પૂર્વજોની સ્થિતિમાં છે, તો તેની સાથે તેની પાસે યોગ્ય દવાઓ છે કે કેમ તે નિર્દિષ્ટ કરો, અને તે કયા ડોઝમાં લેવી જોઈએ.
ગ્લુકોગન શરીરના કોઈપણ ભાગ, ત્વચાની નીચે અથવા સ્નાયુમાં સંચાલિત કરી શકાય છે. કટોકટીની પરિસ્થિતિઓમાં, કપડાં દ્વારા એક ઇન્જેક્શન આપવામાં આવે છે, કારણ કે આ કિસ્સામાં જીવાણુ નાશકક્રિયા માટે કોઈ સમય નથી.
જો તબીબી કર્મચારીઓના આગમન પહેલાં, કોઈ વ્યક્તિ તેના હોશમાં આવે છે, તો તમારે તેને સહાય કરવાનું ચાલુ રાખવું જોઈએ. આ કરવા માટે, આ પગલાંને અનુસરો:
- મીઠું પીણું પીવા માટે અથવા મીઠાઈ ખાવા માટે નાનું પીણું આપવું,
- સુગરયુક્ત ખોરાક અને પીણાં ખાધા પછી, તેમને કાર્બોહાઇડ્રેટયુક્ત ખોરાક આપવામાં આવે છે.
શિરામાં 40% ગ્લુકોઝ સોલ્યુશન દાખલ કરવામાં ડોકટરો મદદ કરવાનું ચાલુ રાખશે.
હાયપોગ્લાયકેમિઆના કારણો અને દર્દી કોમામાં રહેવાના સમયગાળાને લીધે આગળની સારવાર થશે.

કટોકટીનાં કારણો
ખાંડની સાંદ્રતામાં ઘટાડો થવાનું કારણ શું છે? ઘણા કારણો છે. જો કે, ડોકટરો સંજોગોમાં 2 વર્ગોમાં તફાવત પાડે છે જે હાયપોગ્લાયકેમિક કોમા તરફ દોરી શકે છે.
1 કારણોનું જૂથ - લોહીમાં ઇન્સ્યુલિનની વધુ માત્રા. ઇન્સ્યુલિનનું મુખ્ય કાર્ય એ છે કે ગ્લુકોઝને અવયવો અને પેશીઓમાં પરિવહન કરવું. ઘટનામાં કે જ્યારે તેની માત્રા ઓળંગી ગઈ હોય, તો લગભગ તમામ ગ્લુકોઝ પ્લાઝ્મામાંથી પેશીઓમાં પ્રવેશ કરે છે, અને તેનો ન્યૂનતમ ભાગ લોહીમાં પ્રવેશ કરે છે.
ઇન્સ્યુલિનનો વધુ પડતો રોગ ડાયાબિટીઝના ઇન્સ્યુલિન આધારિત સ્વરૂપોવાળા દર્દીઓમાં જોવા મળે છે. આ આવા પરિબળોને કારણે છે:
- ડ્રગની સાંદ્રતાને ધ્યાનમાં લીધા વિના દવાની ખોટી ગણતરીની માત્રા.
- તમારે સિરીંજની પસંદગી વિશે પણ સાવચેત રહેવાની જરૂર છે. ઇન્સ્યુલિનના ઇન્જેક્શન માટે, ખાસ ઇન્સ્યુલિન સિરીંજનો ઉપયોગ કરવામાં આવે છે, જેના આધારે ચોક્કસ ડોઝને અનુરૂપ એકમોની સંખ્યા ચિહ્નિત થયેલ છે.
- ડ્રગ સંચાલિત કરવાની ખોટી તકનીક: ઇન્સ્યુલિનના ઇન્જેક્શન ફક્ત ત્વચાની નીચે જ હાથ ધરવામાં આવે છે. જો દવા સ્નાયુ પેશીઓમાં પ્રવેશે છે, તો તેની સાંદ્રતા ઝડપથી વધશે.
સ્વાદુપિંડના રોગોવાળા દર્દીઓ, જ્યારે શરીરમાં ઘણું ઇન્સ્યુલિન ઉત્પન્ન થાય છે, ત્યારે તેમને હાઈપોગ્લાયકેમિઆની પણ સંભાવના છે.
હાઈપોગ્લાયકેમિકને ઉશ્કેરતા પરિબળોના બીજા જૂથમાં કુપોષણ અને શારીરિક પ્રવૃત્તિનું વિતરણ શામેલ છે. આ કિસ્સામાં, લોહીમાં ઇન્સ્યુલિનની સાંદ્રતા ધોરણ કરતાં વધી નથી, પરંતુ ખાંડનું પ્રમાણ ઓછું થાય છે.
આલ્કોહોલ પીવો મુખ્યત્વે યકૃતની કામગીરીને અસર કરે છે. આ શરીરમાં, જેમ તમે જાણો છો, બધા જરૂરી રક્ત ઘટકોનું સંશ્લેષણ થાય છે. એથિલ આલ્કોહોલ યકૃત પરનો ભાર વધારે છે, આને લીધે, ગ્લાયકોજેન ગ્લુકોઝના સ્તરોને તોડી શકતા નથી, જે ભોજન પહેલાં અને પછી ખાંડની જરૂરી માત્રા જાળવે છે. પરિણામે, ખાવુંના 2-3 કલાક પછી, લોહીમાં ગ્લુકોઝનું પ્રમાણ ઘટી જાય છે.
જે સ્ત્રીઓ ઘણીવાર સુગર-બર્નિંગ આહારનો ઉપયોગ કરે છે અથવા કાર્બોહાઇડ્રેટનું સેવન પ્રતિબંધિત કરે છે, તેઓ પણ હાઇપોગ્લાયકેમિઆની સંભાવના છે.
તાણ, અતિશય શારીરિક પ્રવૃત્તિ, લાંબા સમય સુધી ડિપ્રેસન - શરતો જે લોહીમાં ખાંડની માત્રામાં ઘટાડો લાવવા માટે ઉશ્કેરે છે.
પરિણામ
હાયપોગ્લાયકેમિક કોમા માટે ઇમરજન્સી કેર ઝડપથી અને અસરકારક રીતે પ્રદાન કરવી જોઈએ. વધુ સમય દર્દી બેભાન રીતે વિતાવે છે, મગજની ગાંઠના જોખમો ,ંચા થાય છે, નર્વસ સિસ્ટમની ક્ષતિપૂર્ણ કામગીરી. પુખ્ત દર્દીઓમાં, હાયપોગ્લાયસીમિયાનું વારંવાર અભિવ્યક્તિ વ્યક્તિત્વમાં ફેરફાર અને અધોગતિ તરફ દોરી જાય છે, અને બાળકોમાં - માનસિક વિકાસમાં વિલંબ થાય છે. તદુપરાંત, દર્દીના મૃત્યુની સંભાવના ઘણી વધારે છે.
હાયપોગ્લાયકેમિક કોમા - ડાયાબિટીઝના સૌથી ગંભીર તબક્કાની શરૂઆતને લીધે ચેતનાનું નુકસાન. એક દર્દી જે હાયપોગ્લાયકેમિક કોમામાં આવે છે તે સામાન્ય રીતે નિસ્તેજ, ભેજવાળી ત્વચા ધરાવે છે. ટાકીકાર્ડીયા હંમેશાં નોંધવામાં આવે છે - દર મિનિટ અથવા તેથી વધુ 90 ધબકારા સુધીના હૃદયના ધબકારામાં વધારો.
જેમ જેમ સ્થિતિ વધુ બગડે છે, શ્વાસ છીછરા બને છે, બ્લડ પ્રેશર ઓછું થાય છે, બ્રેડીકાર્ડિયા અને ત્વચા ઠંડક નોંધવામાં આવે છે. વિદ્યાર્થીઓ પ્રકાશનો જવાબ આપતા નથી.
હાયપોગ્લાયકેમિક કોમાના કારણો
હાયપોગ્લાયકેમિક કોમા સામાન્ય રીતે ત્રણ કારણોમાંથી એક માટે વિકસે છે:
- ડાયાબિટીઝના દર્દીને હળવા હાઈપોગ્લાયકેમિઆને રોકવા માટે સમયસર તાલીમ આપવામાં આવતી નથી,
- વધુ પડતા પીધા પછી (સૌથી ખતરનાક વિકલ્પ),
- ઇન્સ્યુલિનનો ખોટો (ખૂબ મોટો) ડોઝ રજૂ કર્યો, તેને કાર્બોહાઇડ્રેટ્સ અથવા શારીરિક પ્રવૃત્તિના સેવન સાથે સંકલન કરતું નથી.
લેખ "" વાંચો - ડાયાબિટીસના દર્દીઓ જ્યારે પ્રથમ લક્ષણો અનુભવે છે ત્યારે તેઓ જાતે સમયસર હાઈપોગ્લાયકેમિઆને કેવી રીતે રોકી શકે છે.
કઈ પરિસ્થિતિમાં ઇન્સ્યુલિનની માત્રા વધવાનું જોખમ છે અને હાઈપોગ્લાયકેમિક કોમા થાય છે:
- તેમને જોયું નહીં કે ઇન્સ્યુલિનની સાંદ્રતા 40 પી.ઇ.સી.ઇ.એસ. / એમ.લી.ની જગ્યાએ 100 પી.ઇ.ઇ.સી.એસ. / મિ.લી. હતી અને તેઓએ ડોઝ રજૂ કરતાં જરૂરી કરતા 2.5 ગણો વધારે રજૂ કર્યો,
- આકસ્મિક રીતે ઇંજેક્યુલેટેડ ઇન્સ્યુલિન સબક્યુટ્યુનેટીવ રીતે નહીં, પરંતુ ઇન્ટ્રામસ્ક્યુલરલી - પરિણામે, તેની ક્રિયા ઝડપથી વેગ મળે છે,
- “ટૂંકા” અથવા “અલ્ટ્રાશortર્ટ” ઇન્સ્યુલિનની માત્રા આપ્યા પછી, દર્દી ખાવા માટે ડંખ લેવાનું ભૂલી જાય છે, એટલે કે કાર્બોહાઈડ્રેટ ખાય છે,
- બિનઆયોજિત શારીરિક પ્રવૃત્તિ - ફૂટબ ,લ, સાયકલ, સ્કીઇંગ, સ્વિમિંગ પૂલ, વગેરે - લોહીમાં ગ્લુકોઝના વધારાના માપન વિના અને કાર્બોહાઇડ્રેટ ખાવાથી,
- જો ડાયાબિટીસને ચરબીયુક્ત યકૃત રોગ હોય,
- ક્રોનિક રેનલ નિષ્ફળતા () ઇન્સ્યુલિનના "ઉપયોગીકરણ" ધીમું કરે છે, અને આ સ્થિતિમાં, તેનો ડોઝ સમયસર ઘટાડવો આવશ્યક છે,
હાયપોગ્લાયકેમિક કોમા ઘણીવાર થાય છે જો ડાયાબિટીસ ઇરાદાપૂર્વક ઇન્સ્યુલિનની માત્રા કરતાં વધી જાય. આ ખરેખર આત્મહત્યા કરવા અથવા tendોંગ કરવા માટે કરવામાં આવે છે.
આલ્કોહોલની પૃષ્ઠભૂમિ પર હાઇપોગ્લાયકેમિક કોમા
પ્રકાર 1 ડાયાબિટીસમાં, આલ્કોહોલ સામાન્ય રીતે પ્રતિબંધિત નથી, પરંતુ તે થોડું સેવન કરવું જોઈએ. લેખ "" વધુ વાંચો. જો તમે ખૂબ પીતા હો, તો પછી ત્યાં હાયપોગ્લાયકેમિક કોમા હોવાની સંભાવના ઘણી વધારે છે. કારણ કે ઇથેનોલ (આલ્કોહોલ) યકૃતમાં ગ્લુકોઝના સંશ્લેષણને અવરોધે છે.
કડક પીણા લીધા પછી હાઈપોગ્લાયકેમિક કોમા ખૂબ જોખમી છે. કારણ કે તે સામાન્ય નશો જેવી લાગે છે. તે સમજવા માટે કે પરિસ્થિતિ ખરેખર મુશ્કેલ છે, ન તો નશામાં ડાયાબિટીસ જાતે અથવા તેની આસપાસના લોકો પાસે સમય નથી. અને તે પણ કારણ કે તે સામાન્ય રીતે બુઝ પછી તરત જ થતું નથી, પરંતુ થોડા કલાકો પછી થાય છે.
ડાયગ્નોસ્ટિક્સ
હાઈપરગ્લાયકેમિક કોમાને હાઈપરગ્લાયકેમિક કોમાથી અલગ કરવા માટે (એટલે કે ખૂબ સુગર હોવાને કારણે), તમારે આ કરવાની જરૂર છે. પણ એટલું સરળ નથી. એવી ખાસ પરિસ્થિતિઓ છે કે જ્યારે દર્દીને ડાયાબિટીઝનો લાંબો ઇતિહાસ હોય છે, પરંતુ તેની સારવાર કરવામાં આવી નથી, અને તેણે હમણાં જ ઇન્સ્યુલિન અને / અથવા ખાંડ ઘટાડવાની ગોળીઓ લેવાનું શરૂ કર્યું છે.
આવા દર્દીઓમાં, હાઈપોગ્લાયકેમિક કોમા સામાન્ય અથવા એલિવેટેડ રક્ત ગ્લુકોઝ સ્તર સાથે થઈ શકે છે - ઉદાહરણ તરીકે, 11.1 એમએમઓએલ / એલ. જો રક્ત ખાંડ ખૂબ highંચા મૂલ્યોથી ઝડપથી ઘટે છે તો આ શક્ય છે. ઉદાહરણ તરીકે, 22.2 એમએમઓએલ / એલ થી 11.1 એમએમઓએલ / એલ.
અન્ય પ્રયોગશાળા ડેટા દર્દીમાં કોમા ચોક્કસપણે હાયપોગ્લાયકેમિક છે તે નિદાનની સચોટ નિદાન કરવાની મંજૂરી આપતું નથી. એક નિયમ મુજબ, દર્દીને પેશાબમાં ખાંડ હોતી નથી, સિવાય કે એવા કિસ્સાઓમાં કે જ્યારે કોમાના વિકાસ પહેલાં ગ્લુકોઝ પેશાબમાં વિસર્જન કરવામાં આવે છે.
હાયપોગ્લાયકેમિક કોમા માટે કટોકટીની સંભાળ
જો હાઈપોગ્લાયકેમિક કોમાને કારણે ડાયાબિટીસ ચક્કર આવે છે, તો પછી અન્યને જરૂર છે:
- તેને તેની બાજુ પર મૂકો
- ખોરાકના કાટમાળમાંથી મોં મુક્ત કરો,
- જો તે હજી પણ ગળી શકે છે - ગરમ મીઠી પીણા સાથે પીવો,
- જો તે બેહોશ થઈ જાય કે જેથી તે હવે તેને ગળી ન શકે, - તેના મો liquidામાં પ્રવાહી રેડશો નહીં જેથી તે મૃત્યુને ગૂંગળાવી ન શકે,
- જો ડાયાબિટીઝની ગ્લુકોગન સાથે સિરીંજ હોય, તો તે 1 મિલી સબક્યુટની અથવા ઇન્ટ્રામસ્ક્યુલર ઇન્જેકશન આપે છે,
- એમ્બ્યુલન્સ ક callલ કરો.
એમ્બ્યુલન્સ ડ doctorક્ટર શું કરશે:
- પ્રથમ, 40% ગ્લુકોઝ સોલ્યુશનના 60 મિલી નસમાં નિયોજન આપવામાં આવશે, અને તે પછી તેને શોધી કા theવામાં આવશે કે દર્દીને કોમા છે - હાઈપોગ્લાયકેમિક અથવા હાયપરગ્લાયકેમિક
- જો ડાયાબિટીસ ચેતના પાછો નહીં મેળવે, તો તેઓ તેને નસમાં 5-10% ગ્લુકોઝ સોલ્યુશનથી ઇન્જેક્શન આપવાનું શરૂ કરે છે અને હોસ્પિટલમાં લઈ જાય છે.
હોસ્પિટલમાં ફોલો-અપ ટ્રીટમેન્ટ
હ hospitalસ્પિટલમાં, દર્દીની આઘાતજનક મગજની ઈજા અથવા રક્તવાહિની આપત્તિ (ઇન્ટ્રાકાર્નિયલ હેમરેજ સહિત) ની હાજરી માટે તપાસ કરવામાં આવે છે. ખાંડ ઘટાડતી ગોળીઓ અથવા ઇન્સ્યુલિનનો વધુપડતો હતો કે નહીં તે શોધો.
જો ત્યાં ગોળીઓનો વધુપડતો હતો, તો પછી ગેસ્ટ્રિક લેવજ કરવામાં આવે છે અને સક્રિય ચારકોલ આપવામાં આવે છે. ઇન્સ્યુલિનના ઓવરડોઝ (ખાસ કરીને લાંબી ક્રિયા) ના કિસ્સામાં, જો 3 કલાકથી વધુ સમય પસાર ન થાય તો ઈન્જેક્શન સાઇટનું સર્જિકલ એક્ઝેક્શન કરવામાં આવે છે.
લોહીમાં શર્કરાનું સ્તર સામાન્ય ન થાય ત્યાં સુધી 10% ગ્લુકોઝ સોલ્યુશનની ટીપાં ચાલુ રાખવામાં આવે છે. પ્રવાહી ઓવરલોડને ટાળવા માટે, 40% સાથે વૈકલ્પિક 10% ગ્લુકોઝ. જો દર્દી 4 કલાક અથવા તેથી વધુ સમયની અંદર સૃષ્ટિમાં ન આવે, તો સેરેબ્રલ એડીમા અને "પ્રતિકૂળ પરિણામ" (મૃત્યુ અથવા અપંગતા) ખૂબ જ સંભવ છે.
જો પીડિત સભાન હોય
- પીડિતને બેઠો.
- તેને શક્ય તેટલી વહેલી તકે ખાંડવાળા ઉત્પાદન (શુદ્ધ ખાંડ, મધ, જામ, સુગર ડ્રિંક્સ) આપો.
- લક્ષણોમાં સુધારો થયા પછી, તમારે હાઈપોગ્લાયકેમિઆની પુનરાવૃત્તિ ટાળવા માટે યોગ્ય રીતે ખાવું જોઈએ.
- જો તમારું સ્વાસ્થ્ય સુધરતું નથી, તો તરત એમ્બ્યુલન્સને બોલાવો.
ફાર્માસ્યુટિકલ્સ
ડ્રગ હાયપોગ્લાયકેમિઆ મોટા ભાગે ડાયાબિટીઝના દર્દીઓમાં જોવા મળે છે અને અયોગ્ય દવા દ્વારા ઉશ્કેરવામાં આવે છે. પરિણામે, ખૂબ જ ઇન્સ્યુલિન બહાર આવે છે, જે રક્ત ખાંડ અને હાયપોગ્લાયકેમિઆમાં ઘટાડો તરફ દોરી જાય છે.
ડાયાબિટીઝના દર્દીઓમાં, ડ્રગ હાયપોગ્લાયકેમિઆ એ લેતી વખતે થઈ શકે છે:
- તમારું બ્લડ પ્રેશર ઓછું કરવા માટે ચોક્કસ દવાઓ: tenટેનોલolલ, મેટ્રોપ્રોલ, પ્રોપ્રranનોલ.
- કેટલાક એન્ટીડિપ્રેસન્ટ્સ: ફિનેલઝિન, ટ્રranનાઇલસિપ્રોમિન.
- અને અન્ય દવાઓ: ક્વિનાઇન, હlલોપેરીડોલ, ટ્રાઇમેથોપ્રિમ (સલ્ફેમેથોક્સazઝોલ).
કુપોષણ
પ્રતિક્રિયાશીલ હાઈપોગ્લાયકેમિઆ કાર્બોહાઈડ્રેટનું પ્રમાણ વધારે ભોજન પછી થાય છે. પરિણામે, બ્લડ સુગર ખૂબ ઝડપથી વધે છે, જે ઇન્સ્યુલિનના વધુ પડતા સ્ત્રાવને ઉત્તેજિત કરે છે.
પ્રતિક્રિયાશીલ હાઈપોગ્લાયસીમિયા એવા લોકોમાં થઈ શકે છે જેમને ફ્રુટોઝ, ગેલેક્ટોઝ અથવા લ્યુસિન પાચનમાં મુશ્કેલી હોય છે.
આંતરિક અવયવોમાં સમસ્યા
એટલે કે, કફોત્પાદક ગ્રંથી, એડ્રેનલ ગ્રંથીઓ, સ્વાદુપિંડ, કિડની અથવા યકૃત સાથે.
કફોત્પાદક ગ્રંથિ લોહીમાં શર્કરા વધારવા માટે શરીરમાં જરૂરી હોર્મોન્સના ઉત્પાદનને નિયંત્રિત કરે છે. આ છે:
- કોર્ટિસોલ અને એડ્રેનાલિન એડ્રેનલ ગ્રંથીઓમાંથી મુક્ત થાય છે.
- ગ્લુકોગન, જે સ્વાદુપિંડમાંથી મુક્ત થાય છે.
જો આ હોર્મોન્સ યોગ્ય રીતે કાર્ય કરશે નહીં, તો હાયપોગ્લાયકેમિઆ થઈ શકે છે.
જ્યારે યકૃત કાર્બોહાઈડ્રેટને યોગ્ય રીતે સંગ્રહિત કરી શકતું નથી અથવા તેમને ગ્લુકોઝમાં ફેરવી શકતું નથી, ત્યારે હાયપોગ્લાયકેમિઆ થઈ શકે છે.
સ્વાદુપિંડનું ગાંઠ પણ ઇન્સ્યુલિનના સતત સ્ત્રાવ દ્વારા હાયપોગ્લાયકેમિઆ પેદા કરી શકે છે.
રેનલ ડિસફંક્શનના કેસોમાં પણ હાઇપોગ્લાયકેમિઆ થઈ શકે છે.
અન્ય શક્ય કારણો
- અતિશય શારીરિક શ્રમ.
- ડિહાઇડ્રેશન.
- તાવ.
- મોટી માત્રામાં દારૂનું સેવન
જ્યારે લોહીમાં ગ્લુકોઝ ખૂબ ઓછો આવે છે, ત્યારે શરીર એડ્રેનાલિન મુક્ત કરે છે. આ ચિંતા જેવા લક્ષણો તરફ દોરી જાય છે:
- ગભરાટ, પરસેવો.
- ચેતનાનું નુકસાન.
- ટાકીકાર્ડિયા (ઝડપી ધબકારા)
- આંગળીઓ, હોઠમાં કળતર.
- ઉબકા, તીવ્ર ભૂખ.
- ઠંડી.
જ્યારે મગજ પૂરતા પ્રમાણમાં ગ્લુકોઝ મેળવી શકતો નથી, ત્યારે નીચેના લક્ષણો જોવા મળે છે:
- નબળાઇ, થાક.
- ચક્કર, માથાનો દુખાવો.
- એકાગ્રતા સાથે મુશ્કેલી.
- સુસ્તી, મૂંઝવણ.
- વાણીની સમસ્યા.
બાહ્યરૂપે, આવા લક્ષણો નશો માટે ભૂલથી હોઈ શકે છે.
હાઈપોગ્લાયકેમિઆ વાઈના હુમલા, કોમા અને મગજને નુકસાન પહોંચાડી શકે છે.
હાઈપોગ્લાયસીમિયાનાં લક્ષણો ધીમે ધીમે અને અચાનક બંને દેખાય છે.
હાઈપોગ્લાયકેમિઆ માટે આહાર
આહારનો ધ્યેય થાકના અચાનક તકરારને રોકવા માટે લોહીમાં શર્કરાના સ્તરને સ્થિર કરવાનું છે. અહીં કેટલાક સૂચનો છે:
- એક નિયત સમયે 3 વખત સંતુલિત આહાર.
- ખોરાકમાં ઉત્પાદનોના ઓછામાં ઓછા 3 જૂથો હોવા જોઈએ: શાકભાજી, અનાજ, ડેરી ઉત્પાદનો, માંસ, મરઘાં, માછલી.
- ભોજન વચ્ચે સામયિક નાસ્તા. નાસ્તામાં ડાયેટરી ફાઇબર, કાર્બોહાઈડ્રેટ અને પ્રોટીન હોવા જોઈએ.
- કેન્દ્રે અને કૂકીઝ, આઈસ્ક્રીમ, જામ: કેન્દ્રિત અથવા "ઝડપી" સુગરની ઉચ્ચ સામગ્રીવાળા ખોરાકના વપરાશને મર્યાદિત કરો.
- ત્યાં પૂરતી માત્રામાં ફાઇબર હોય છે (દિવસ દીઠ 25 થી 38 ગ્રામ સુધી): બ્રાઉન ચોખા, આખા અનાજની બ્રેડ, કઠોળ, ફળો અને શાકભાજી.
- ઉપવાસ આલ્કોહોલ ટાળો.
- કોફી અને કેફીન ધરાવતા અન્ય પીણાને મર્યાદિત કરો કારણ કે તેઓ બ્લડ સુગર ઘટાડે છે.
- ઘણું પાણી પીવું.
હાઈપોગ્લાયકેમિઆ એટલે શું?
જો, કારણને ધ્યાનમાં લીધા વિના, લોહીમાં ગ્લુકોઝનું સ્તર તીવ્ર ઘટાડો થાય છે, મગજ ચેતાકોષો કાર્બોહાઇડ્રેટ અને oxygenક્સિજનનો અભાવ અનુભવવાનું શરૂ કરે છે, પરિણામે ઝડપથી વિકસિત માનસિક વિકાર શરૂ થાય છે, એક deepંડા કોમા સુધી.
લાક્ષણિક રીતે, જ્યારે હાયપોગ્લાયસીમિયાના લક્ષણો શરૂ થાય છે ત્યારે 3 એમએમઓએલ / એલની નિશાની આવે છે, 1-2 એમએમઓએલ / એલ સાથે, કોમા શરૂ થાય છે. જો કે, જ્યારે ઇન્સ્યુલિન થેરેપી પ્રાપ્ત કરતી વખતે, ખાંડનું સ્તર ખૂબ જ ઝડપથી નીચે આવવાનું શરૂ થાય તો સ્થિતિ આ સ્તરો સુધી પહોંચતા પહેલા શરૂ થઈ શકે છે. સૌથી મોટો ભય એ છે કે પ્રારંભિક તબક્કે aંડા કોમા સુધી, તે 15-30 મિનિટ લઈ શકે છે, જેના પછી વ્યક્તિ ચેતના ગુમાવે છે.
Deepંડા કોમાને ટાળવાનો એકમાત્ર રસ્તો એ છે કે સમયસર ગ્લુકોઝથી શરીરને ફરીથી ભરવું, જે હકીકતમાં, કટોકટીની સંભાળ છે. તે હંમેશાં હાયપોગ્લાયસીમિયાનું નિદાન યોગ્ય રીતે થઈ શકતું નથી, જે કિંમતી મિનિટ લે છે.
શરતનાં કારણો
મોટે ભાગે ફક્ત 3 કારણોથી દર્દીના જીવન માટે જોખમ ,ભું થાય છે, પરંતુ, કમનસીબે, તે વારંવાર થવાનું ચાલુ રાખે છે:
- દર્દી તાજેતરમાં માંદગીમાં છે અને નિકટવર્તી ધમકીને કેવી રીતે સમજવું અથવા સમયસર તેને રોકવું તે શીખ્યા નથી.
- આલ્કોહોલનું સેવન કરતી વખતે. મુશ્કેલ સ્થિતિ એ છે કે શરીર લીધેલા પીણાં પ્રત્યે શરીર જુદી જુદી પ્રતિક્રિયા આપે છે, તેઓ સંચાલિત દવાઓની અસરને પણ અસર કરે છે. આ ઉપરાંત, નશોની સ્થિતિ હાયપોગ્લાયકેમિક જેવી જ છે, જે નિદાનને મુશ્કેલ બનાવે છે.
- ઇન્સ્યુલિન ઇન્જેક્શન આપતી વખતે, કાર્બોહાઇડ્રેટ્સ (એક અજાણ્યા વાનગી, તૈયારીનું સ્થળ) ની માત્રા, અથવા physicalંચી શારીરિક પ્રવૃત્તિ માટે ગ્લુકોઝ ખાઈ લેવાની જરૂરિયાતને ધ્યાનમાં લેવી મુશ્કેલ બને છે. કેટલીકવાર વધુ કેન્દ્રિત ડોઝ ભૂલથી આપવામાં આવે છે. અન્ય કિસ્સાઓમાં, ઝડપી અભિનય કરતા ઇન્સ્યુલિનને સબક્યુટેનીયસને બદલે ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શન આપવામાં આવ્યું હતું. આ ઇન્સ્યુલિન પ્રત્યે શરીરના પ્રતિભાવને ઝડપી બનાવે છે.

જલદી કોઈ વ્યક્તિ તેની માંદગી વિશે જાગૃત થાય છે, તેણે તરત જ અને ખૂબ કાળજીપૂર્વક તેના ઉપસ્થિત ચિકિત્સક સાથે આહાર વિશેષતાઓ, શારીરિક પ્રવૃત્તિની માત્રા સાથે ચર્ચા કરવી જોઈએ. આ ઉપરાંત, ઓછામાં ઓછું પ્રથમ વખત, તમારે શરીરની લાક્ષણિકતાઓ, ઇન્સ્યુલિનની જરૂરિયાત, અને ઇન્જેક્શનની પ્રતિક્રિયાને સચોટ રીતે સ્થાપિત કરવા માટે તમારા આખા દિવસ દરમિયાન લોહીમાં ગ્લુકોઝની માત્રાને અવલોકન કરવાની જરૂર છે. તેનાથી ખાંડમાં તીવ્ર ઘટાડો થવાનું જોખમ ઘટશે. રાત્રિના સમય માટે તૈયારી કરવી ખાસ કરીને મહત્વપૂર્ણ છે જેથી સ્વપ્નમાં ગ્લાયકેમિયા ન થાય.
હોસ્પિટલ હાયપોગ્લાયકેમિઆ સારવાર
હ hospitalસ્પિટલમાં ઉપચારાત્મક ઉપાયો પ્રી-હોસ્પીટલની સંભાળથી ખૂબ અલગ નથી. જો લક્ષણો જોવા મળે છે, તો દર્દીને ખાંડવાળા ઉત્પાદનનો ઉપયોગ કરવાની અથવા ટેબ્લેટ ગ્લુકોઝ લેવાની જરૂર છે. જો મૌખિક વહીવટ શક્ય ન હોય તો, ડ્રગનું નિદાન સોલ્યુશનના સ્વરૂપમાં નસમાં કરવામાં આવે છે. જો સ્થિતિમાં સુધારો થતો નથી, તો તેને માત્ર એન્ડોક્રિનોલોજિસ્ટ જ નહીં, પણ અન્ય નિષ્ણાતો (કાર્ડિયોલોજિસ્ટ, રિસુસિટેટર, વગેરે) ની પણ દખલની જરૂર પડી શકે છે.
જપ્તી દૂર થયા પછી, જલદ કાર્બોહાઈડ્રેટથી સમૃદ્ધ ખોરાક ફરીથી થતો અટકાવવા માટે જરૂર પડી શકે છે. ભવિષ્યમાં, દર્દી દ્વારા ઉપયોગમાં લેવામાં આવતા હાયપોગ્લાયકેમિક એજન્ટોની માત્રાને સમાયોજિત કરવી, તેને આ જાતે કરવા શીખવો અને શ્રેષ્ઠ આહારની ભલામણ કરવી જરૂરી છે.
બાળકો દ્વારા સહનશીલતાની સુવિધાઓ
બાળકોમાં હાઇપોગ્લાયકેમિક રાજ્યના કારણો અને લક્ષણો લગભગ પુખ્ત વયના લોકો જેવા જ છે. જો કે, ત્યાં નોંધપાત્ર ઘોંઘાટ છે:
- એક બાળક, ખાસ કરીને એક નાનું, માત્ર તેની બગડતી સ્થિતિનું વર્ણન કરવામાં અક્ષમ છે, પરંતુ દેખાય તેવા લક્ષણોને ઓળખવા માટે પણ, મદદ માટે પુખ્ત વયના લોકો તરફ વળવું, તેથી સમસ્યાનું નિદાન કરવું વધુ મુશ્કેલ છે.
- બાળકોમાં, કોમાના સમયગાળાને ઘટાડવામાં આવે છે, મગજ અને મૃત્યુને ન ભરવાપાત્ર નુકસાન સહિત તમામ પ્રક્રિયાઓ ઝડપથી થાય છે. ઇમરજન્સી હસ્તક્ષેપ, બાળકની વ્યક્તિઓ માટે જવાબદાર પુખ્ત વયના લોકો અને ક andલ સ્વીકારનારા તબીબી કાર્યકરો તરફથી ઝડપી પ્રતિસાદ જરૂરી છે.
કેટલાક લક્ષણો જે તમને બાળકોમાં હાઈપોગ્લાયકેમિઆની હાજરી સમજવામાં સહાય કરે છે તેમાં શામેલ છે:
- પ્રથમ તબક્કે બાળક મોટે ભાગે આંસુ, અસ્વસ્થ હોય છે. તેને પેટમાં દુખાવો છે, જે ભૂખનું લક્ષણ બંધ કરે છે, અને ઘણી વખત બાળક સામાન્ય રીતે ખોરાકનો ઇનકાર કરે છે.
- પછી તે ઝડપથી સુસ્ત બની જાય છે, સંપર્ક બનાવતો નથી, આખા સ્થાનિક બળતરા પ્રત્યે ઉદાસીનતા દેખાય છે.
- ચેતના ગુમાવવા પહેલાં, ચક્કર ઉમેરવામાં આવે છે, ખાસ કરીને જ્યારે વધવાનો પ્રયાસ કરવો.
- કોમામાં, દબાણ ઝડપથી ડ્રોપ થાય છે, શ્વાસ ધીમો પડે છે અને હ્રદયની ગતિ ઓછી થાય છે.
જો પુખ્ત વયના લોકો બાળકની ડાયાબિટીસ, પૂર્વનિર્વાહની સ્થિતિ, અથવા એન્ઝાઇમની ઉણપ સાથે સંબંધિત રોગો માટેના આહારમાંથી વિચલનો, ફ્રુટોઝ, લેક્ટોઝ અથવા ગ્લુકોઝ પ્રત્યે અસહિષ્ણુતા, તેની સ્થિતિની સતત કાળજીપૂર્વક નિરીક્ષણ, હાથમાં જરૂરી ભંડોળની ઉપલબ્ધતા, વિશે જાગૃત હોય તો જો જરૂરી હોય તો, સમય દરમિયાનગીરી અને તેના જીવન બચાવે છે.
ડાયાબિટીઝ એ કોઈ વાક્ય નથી, પરંતુ તમારા સ્વાસ્થ્યનું કાળજીપૂર્વક નિરીક્ષણ કરવાનો પ્રસંગ છે. આ જ ડાયાબિટીઝ સાથે જીવતા પ્રિયજનોને લાગુ પડે છે. તેઓએ હાઈપોગ્લાયકેમિઆની સંભાવના ધરાવતા, તેના શરીરની સ્થિતિને નિયંત્રિત કરવામાં અને શક્ય ભૂલો અને ગંભીર ગૂંચવણો સામે રક્ષણ આપવામાં મદદ કરી રહેલી વ્યક્તિની સ્થિતિથી પરિચિત હોવા જોઈએ.