બાળકના પેશાબમાં કોમારોવ્સ્કી એસિટોન, લક્ષણો સારવાર કોમોરોવ્સ્કીનું કારણ બને છે
સામાન્ય રીતે, બાળકને તેના મોંમાંથી કોઈ પણ વિદેશી ગંધ ઉત્સર્જન કરવું જોઈએ નહીં, પરંતુ એવી પરિસ્થિતિઓ છે જ્યારે બાહ્ય ગંધ દેખાય છે. આ સ્વાભાવિક રીતે યુવાન માતાપિતાને અને કારણસર એલાર્મ કરે છે.
જો એસીટોનની ગંધ મોંમાંથી દેખાય છે, તો પછી આ એસિટ્યુન્યુરિયાનું સીધું સંકેત છે, એટલે કે. પેશાબમાં કેટોન્સનો દેખાવ અને પરિણામે, બાળકમાં એસિટોનમાં વધારો.
કારણો
પેશાબમાં એસીટોનનો અર્થ શું છે? આ શરીરમાં કેટોનેસની વધેલી સામગ્રી છે. કેટોન્સ ચરબી અને પ્રોટીનમાંથી રાસાયણિક તત્વોના વ્યુત્પન્ન છે.
શરીરની સામાન્ય કામગીરી સાથે, તેમની સંખ્યા સામાન્ય છે, પરંતુ જો ગેસ્ટ્રોઇંટેસ્ટીનલ ટ્રેક્ટ અને મેટાબોલિક પ્રક્રિયાઓમાં સમસ્યા ઓછી થાય છે, તો ત્યાં ઘણા બધા કેટોન્સ છે અને તેઓ શરીરને ઝેરથી ઝેર આપવાનું શરૂ કરે છે.
તેથી, એસીટોન સિન્ડ્રોમના પ્રથમ લક્ષણોમાં એક એ છે કે બાળકના પેશાબમાં એસીટોનની તીવ્ર ગંધ.
પેશાબમાં એલિવેટેડ એસિટોનના ઘણા કારણો છે:
- ડાયાબિટીસ મેલીટસ
- હાયપોથર્મિયા અથવા overલટું ઓવરહિટીંગ,
- વારસાગત વલણ
- નિર્જલીકરણ
- બિનઆરોગ્યપ્રદ આહાર જે કાર્બોહાઈડ્રેટથી વધુ પ્રમાણમાં સમૃદ્ધ છે,
- ક્ષતિગ્રસ્ત યુરિક એસિડ ચયાપચય,
- યકૃત વિક્ષેપ,
- રડવું અને બાળકનો ગુસ્સો લાંબો છે,
- શારીરિક અને ભાવનાત્મક તણાવમાં વધારો,
- વાયરલ ચેપ
- લિપિડ અને કાર્બન ચયાપચયનું ઉલ્લંઘન,
- એનિમિયા
- તણાવ
- તાજેતરની ઇજાઓ
- અનુગામી સમયગાળો
- એન્ટિબાયોટિક્સની વધુ માત્રા,
- ભૂખ
- અતિશય આહાર
- ઓન્કોલોજીકલ રોગો.
ઘટનાના લક્ષણો

સૌથી અગત્યની વસ્તુ એ છે કે વધેલા એસિટોનના દેખાવના પ્રથમ સંકેતોને ચૂકી જવું અને સમયસર સારવાર શરૂ કરવી નહીં.
ચાલો આ લક્ષણોની સૂચિ જોઈએ:
- મોંમાંથી એસિટોનની ગંધ,
- પેશાબમાંથી એસિટોનની ગંધ,
- omલટી
- અપચો
- તાવ
- શરીરની સામાન્ય નબળાઇ,
- નાભિ પીડા
- માથાનો દુખાવો
- સૂકી જીભ
- રડતી વખતે આંસુનો અભાવ,
- 6 કલાક માટે 1 વખત કરતા ઓછું પેશાબ કરવો,
- સુસ્તી
- વજન ઘટાડો
- અનિદ્રા
- ઝડપી શ્વાસ
- હૃદય ધબકારા.
ઘરે ઉચ્ચ એસિટોનનું નિદાન
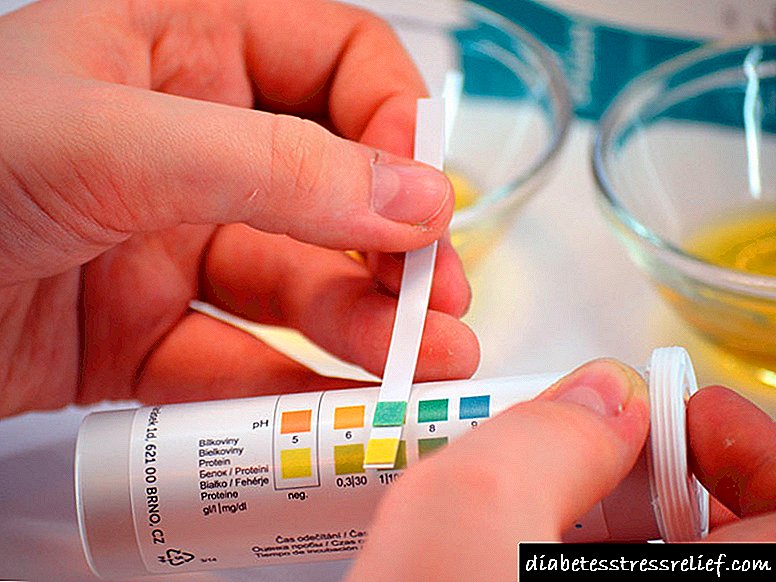
બાળકમાં એલિવેટેડ એસિટોન જેવા સમાન ચિહ્નો સાથે, તમે અનુમાન સાચી છે કે નહીં તે ચકાસી શકો છો.
હવે કોઈપણ ફાર્મસીમાં તમે એસીટોન-ટેસ્ટની સ્ટ્રીપ્સ ખરીદી શકો છો, જેના પર વિશેષ રીએજન્ટ લાગુ કરવામાં આવે છે, જેથી બાળકના પેશાબમાં કેટોન્સની સંખ્યા શોધી શકાય.
એપ્લિકેશનની પદ્ધતિ એકદમ સરળ છે, તમારે પેશાબ સાથે કચરામાં પરીક્ષણની પટ્ટી થોડી સેકંડ માટે ઓછી કરવાની જરૂર છે અને તે ઇચ્છિત રંગમાં દોરવામાં આવશે.
પેકેજ પર ફૂલોની પટ્ટી દોરવામાં આવે છે, અને દરેક રંગનો અર્થ એ થાય છે કે બાળકના પેશાબમાં એસીટોનનું સૂચક.
સામાન્ય રીતે, પેશાબમાં એસિટોન હોવું જોઈએ નહીં, પરંતુ જો ત્યાં એક છે, તો પરીક્ષણની પટ્ટીની મદદથી સ્થિતિની તીવ્રતા સ્થાપિત કરી શકાય છે.
| - ગુમ | 0.5 એમએમઓએલ / એલ કરતા ઓછી | બાળક સ્વસ્થ છે |
| + લાઇટ ડિગ્રી | 1.5 એમએમઓએલ / એલ સુધી | સારવાર ઘરે હાથ ધરવામાં આવે છે. |
| ++ માધ્યમ | 4 એમએમઓએલ / એલ સુધી | સંભવત: ઘરે સારવાર, પરંતુ જો સ્થિતિ વધુ વણસી જાય, તો લાયક સહાયની જરૂર છે |
| +++ ગંભીર | 10 એમએમઓએલ / એલ સુધી | હોસ્પિટલમાં તાત્કાલિક હોસ્પિટલમાં દાખલ થવું જરૂરી છે |
એલિવેટેડ એસિટોનની સારવાર
સ્થિતિની ગંભીરતાના આધારે, સારવારના બે વિકલ્પો સૂચવવામાં આવશે:
- હોસ્પિટલમાં
- ઘરે.
હોસ્પિટલમાં સારવાર દરમિયાન, નીચેની કાર્યવાહી સૂચવવામાં આવશે:
- ગ્લુકોઝ ડ્રોપર્સ,
- એન્ટિમેટિક દવાઓના ઇન્જેક્શન,
- એનિમા
- ઇલેક્ટ્રોલાઇટ્સના સંતુલનને સામાન્ય બનાવતા સોલ્યુશન્સ લેતા.
- એન્ટિસ્પેસ્કોડિક દવાઓ
- એન્ઝાઇમ ઇનટેક
- સોર્બન્ટ્સનું સ્વાગત,
- એન્ટિડિઅરિલ દવાઓ
- કાર્ડિયાક પ્રવૃત્તિ જાળવવા માટેની તૈયારી (જો જરૂરી હોય તો).
ઘરે શામેલ છે:
- કિસમિસ અને અન્ય સૂકા ફળોનો બ્રોથ પુષ્કળ પીવો,
- હીલિંગ વોટર સાથે સોલ્ડરિંગ (બોરજોમી, એસેન્ટુકી 4 (17),
- અનવેઇન્ટેડ ચાનું ભારે પીણું,
- સorર્બન્ટ્સનું સ્વાગત (કોલસો, toટોક્સિલ, એંટોરોસેલ),
- ઇલેક્ટ્રોલાઇટ બેલેન્સ (રેજિડ્રોન) ને પુનર્સ્થાપિત કરવા માટે દવાઓ લેવી,
- એન્ઝાઇમ ઇનટેક (ક્રિઓન, પેનક્રેટિન).
પેશાબમાં એસીટોન વધવાનો ભય

પેશાબમાં બાળકમાં એસીટોનમાં વધારાને અવગણવાની જરૂર નથી, કારણ કે અકાળ સારવાર અથવા તેની ગેરહાજરી, આવા દુ sadખદ પરિણામો તરફ દોરી શકે છે:
- ડાયાબિટીઝ થવાનું જોખમ
- હાયપરટેન્શન
- મેટાબોલિક મંદી
- કિડની અને યકૃતની ક્ષતિગ્રસ્ત કામગીરી,
- પિત્તાશય રોગ થવાનું જોખમ,
- સંયુક્ત રોગો
- ગંભીર નિર્જલીકરણ
- કોષો અને મગજની પેશીઓને નુકસાન.
બાળકમાં વધેલા એસિટોન સાથે પીવાનું જીવનપદ્ધતિ
માંદગી અને પુન recoveryપ્રાપ્તિના સમયગાળા દરમિયાન, બાળકના શરીરમાં એસિટોનના સ્તરમાં ઉછાળો પછી, વ્યક્તિએ પીવા માટેની સાચી પદ્ધતિ વિશે ભૂલવું ન જોઈએ.
ઝાડા અને omલટીને લીધે પ્રવાહીના નોંધપાત્ર નુકસાનને લીધે, ડિહાઇડ્રેશન થાય છે, પરંતુ બાળકને વધુ પ્રમાણમાં પીવા માટે ન આપવું જોઈએ, કારણ કે વધારે પાણી વારંવાર ઉલટીના હુમલા તરફ દોરી જાય છે.
પ્રવાહીની આવશ્યક માત્રા દરરોજ 1.5-2 લિટર છે. તેને દર 15-20 મિનિટમાં ચુસકીની જોડીમાં પીવું જોઈએ, તેથી શરીરને પ્રવાહીને કા te્યા વિના શોષી લેવાનો સમય મળશે.
ડોકટરો નીચેની પીણાં પીવા માટે સૂચવે છે:
- પાણી સાફ કરો
- બહુ મીઠી ચા નથી
- સુકા ફળનો ફળનો મુરબ્બો (ગ્લુકોઝનું સ્તર વધે છે),
- કિસમિસનો ઉકાળો (ફ્ર્યુટોઝની મોટી માત્રા શામેલ છે),
- ક્ષારયુક્ત હીલિંગ પાણી (બોરજોમી, એસેન્ટુકી 4 અથવા 17),
- ખાસ ફાર્મસી ઇલેક્ટ્રોલાઇટ ઉકેલો (રેજિડ્રોન).
તે ખૂબ જ મહત્વપૂર્ણ છે કે કમ્પોટ્સ અને ડેકોક્શન્સ મીઠા હતા, પરંતુ દૈનિક દર બાળકના વજનના 1 કિલો દીઠ 5 મિલિગ્રામથી વધુ હોવો જોઈએ નહીં.
Pથલો પછી પ્રથમ દિવસોમાં ઉત્પાદનોની રજૂઆતનો ક્રમ
શરૂઆતના દિવસોમાં, કદાચ બાળક ખોરાકનો સંપૂર્ણ ઇનકાર કરશે. ચિંતા કરશો નહીં, આ એકદમ સામાન્ય છે. તેને બળપૂર્વક ખાવા માટે દબાણ ન કરો, તમે વારંવાર ગેગ રિફ્લેક્સને ઉશ્કેરશો. પરંતુ બાળક પીવાનું ભૂલશો નહીં.
બાળક થોડું સારું થાય અને omલટી બંધ થાય તે પછી, આ યોજના અનુસાર ઉત્પાદનો રજૂ કરવાનું શરૂ કરવું યોગ્ય છે:
- 1 દિવસ ઘઉં અથવા રાઈ બ્રેડ crumbs.
- 2 દિવસ. ચોખા સૂપ અને શેકવામાં સફરજન ઉમેરો.
- 3 દિવસ. સારી રીતે બાફેલી ચોખાના પોર્રીજ ઉમેરો (તમે તેને બ્લેન્ડર અથવા કોફી ગ્રાઇન્ડરનો સાથે ગ્રાઇન્ડ કરી શકો છો).
- 4 દિવસ. તમે વનસ્પતિ સૂપમાં સૂપ ઓફર કરી શકો છો, મુખ્ય વસ્તુ તે ચીકણું નથી અને તેમાં ભારે ખોરાક નથી.
- 5 દિવસ. તમે aંચા એસીટોન સાથે સૂચવેલ આહાર અનુસાર દિવસમાં ધીમે ધીમે ત્રણ ભોજન પર સ્વિચ કરી શકો છો.
ઉચ્ચ એસિટોન સાથેનો આહાર

વધેલા એસિટોન સાથે, સારવારના સમયગાળા દરમિયાન પુનરાવર્તન થવાનું જોખમ ઘટાડવા અને બાળકની સ્થિતિ સુધારવા માટે આહારનું પાલન કરવું હિતાવહ છે.
તમારે આવા ઉત્પાદનો અને વાનગીઓને પ્રાધાન્ય આપવું જોઈએ:
- વનસ્પતિ સૂપ
- માખણ વગર અનાજ,
- સૂકા ફળોના કમ્પોટ્સ (સફરજનમાંથી શ્રેષ્ઠ),
- બિન-એસિડિક ફળો
- દુર્બળ માંસ અને માછલી,
- કાચી, બાફેલી અથવા શેકેલી શાકભાજી (બટાકા, કોબી, કોળું, ગાજર, બીટરૂટ),
- ઓછી ચરબીવાળા ડેરી ઉત્પાદનો,
- બિસ્કીટ અને ફટાકડા,
- મુરબ્બો, માર્શમોલોઝ.
અલબત્ત, આહારનું પાલન કરવું, ખાસ કરીને બાળક માટે, એકદમ મુશ્કેલ છે, પરંતુ તેમ છતાં તમારે થોડો સમય ખોરાક લેવો પડશે:
- કાર્બોરેટેડ મીઠી પાણી
- અર્ધ-તૈયાર ઉત્પાદનો
- ફેટી ડેરી ઉત્પાદનો,
- સીફૂડ
- સંરક્ષણ
- પીવામાં માંસ / માછલી / સોસેજ, વગેરે.
- ખાટા ફળો
- ફેટી ડેરી ઉત્પાદનો,
- ટામેટાં
- તળેલા ખોરાક
- મસાલેદાર વાનગીઓ
- ઘઉંનો લોટ બ્રેડ,
- પકવવા,
- હલવાઈ
- ચટણી
- ચિપ્સ, બીજ, વગેરે.
તે નોંધવું યોગ્ય છે કે તમારે તરત જ બાળકના શરીરને ઘણા બધા ખોરાક સાથે લોડ કરવાની જરૂર નથી. ધીમે ધીમે ઉત્પાદનોનો પરિચય કરવો જરૂરી છે, દરેક વખતે થોડોક ભાગ વધતો જાય છે.
થોડા સમય માટે અપૂર્ણાંક પોષણના સિદ્ધાંતનું પાલન કરવું જરૂરી છે. કાચા શાકભાજી દરેક ભોજનમાં આપવું આવશ્યક છે જેથી ફાઇબર શરીરમાં પ્રવેશ કરે. રાત્રિભોજન પણ લગભગ 18.00 વાગ્યે મોડું ન થવું જોઈએ.
દિવસ માટેનો એક નમૂના મેનૂ આના જેવો દેખાશે:
- વિકલ્પ નંબર 1:
- 08.00 નાસ્તો. દૂધમાં ઓટમીલ, અડધો સફરજન, 2 પીસી. બિસ્કિટ કૂકીઝ અને સ્વેઇન્ડેડ ચા.
- સવારે 10 વાગ્યે નાસ્તો. પિઅર
- 13.00. લંચ વેજિટેબલ સૂપ, બાફેલી ગૌમાંસનો ટુકડો, ફટાકડા અને સુકા ફળોનો ફળનો મુરબ્બો.
- 3 p.m. નાસ્તો. દ્રાક્ષનો એક નાનો ટોળું.
- 5 p.m. બાફેલી સ્તન, કોલસ્લા, મુરબ્બો 2 પીસીના ટુકડા સાથે બિયાં સાથેનો દાણો પોર્રીજ. અને અનવેઇન્ટેડ ચા.
- વિકલ્પ નંબર 2:
- 08.00. સવારનો નાસ્તો. જામના ચમચી સાથે સોજી પોર્રીજ. કેળા અનવિવેટેડ ચા.
- સવારે 10 વાગ્યે ગેલ્ટેની કૂકીઝ અને કિસમિસનો ઉકાળો.
- 13.00. લંચ ગૌણ ચિકન બ્રોથ સૂપ, બાફેલી ઇંડા, સ્ટ્યૂડ કોબી, અનવેઇન્ટેડ ચા.
- 3 p.m. નાસ્તો. બેકડ સફરજન.
- 5 p.m. બાફેલી પોલોક, 2 માર્શમોલોઝ, સ્વેઇસ્ટેડ ચા વગરની ચોખા સાથેનો ચોખા પોર્રીજ.
બાળકના પેશાબમાં એસીટોન વધવાની ઘટનાની રોકથામ
પેશાબમાં એસીટોન વધવાની સંભાવનાને ઘટાડવા માટે, તમારે થોડા સરળ નિયમોનું પાલન કરવાની જરૂર છે:
- સાચી દૈનિક દિનચર્યા અવલોકન
- હાનિકારક, ઉચ્ચ કાર્બન ખોરાક,
- રમતો રમવા માટે અથવા તો ઘણી વાર તાજી હવામાં રહેવા માટે,
- મલ્ટિવિટામિન તૈયારીઓ
- સખ્તાઇ
- સારા પોષણ, સખત ઓછી કેલરીવાળા ખોરાકનો બાકાત,
- ઓવરહિટીંગ અને ઓવરકોલિંગને ટાળો,
- સહવર્તી રોગોની હાજરીમાં, ડ doctorક્ટરની નિયમિત મુલાકાત અને તેની બધી ભલામણોના અમલીકરણ માટે,
- સ્વ-દવા અપવાદ.
કોમેરોવ્સ્કીએ વધેલા એસીટોન પર
સરેરાશ, રક્ત એસિટોન 20% નાના બાળકોમાં જોવા મળે છે. તેઓ એક નિયમ મુજબ, યુરિનલysisસીસ પ્રાપ્ત કર્યા પછી, મોંમાંથી અથવા પેશાબ દરમિયાન એક લાક્ષણિકતા ગંધ સાથે. ડ conditionક્ટરો આ સ્થિતિને અવગણવાની ભલામણ કરતા નથી, પરંતુ તાત્કાલિક પગલા લે છે, કેમ કે ખૂબ highંચા સૂચકાંકો બાળકના જીવનને જોખમી બનાવી શકે છે.
બાળકમાં એસિટોન: કારણો, લક્ષણો, ઉપચાર
બાળકોમાં એલિવેટેડ એસિટોન હંમેશાં કોઈ ગંભીર બીમારીની હાજરીનો અર્થ નથી. ડોકટરો તેના વિશે એક લક્ષણ તરીકે વાત કરે છે જે બાળકના શરીરમાં કાર્બોહાઇડ્રેટ્સ અને મેટાબોલિક પ્રક્રિયાઓની પાચકતાનું ઉલ્લંઘન દર્શાવે છે. ઉપરાંત, આ લક્ષણ ગંભીર ઓવરવર્ક સૂચવી શકે છે અને અન્ય લક્ષણો સાથે વારાફરતી દેખાઈ શકે છે. એ નોંધવું જોઇએ કે એલિવેટેડ એસિટોન એ તાજેતરના આંતરડાના ચેપનું પરિણામ હોઈ શકે છે.
જો કોઈ સમસ્યા હોય તો - બાળકોમાં એસીટોન, કેવી રીતે સારવાર કરવી? આ મુદ્દે કોમરોવ્સ્કી એવજેની ઓલેગોવિચનો પોતાનો અભિપ્રાય છે. ચરબીના ઓક્સિડેશનમાં એસિટોન એક વિરામ ઉત્પાદન છે. હકીકત એ છે કે આપણા શરીરને સામાન્ય કામગીરી માટે energyર્જાની જરૂર હોય છે, અને તે તેને ગ્લુકોઝથી જરૂરી માત્રામાં લે છે, જેનો સ્રોત કાર્બોહાઇડ્રેટ્સ છે.
આ પદાર્થોની નોંધપાત્ર માત્રા એનો અર્થ એ નથી કે energyર્જા વધશે: વધારે ગ્લુકોઝ હંમેશાં શરીરમાં ગ્લાયકોજેન તરીકે જમા થાય છે. એક પુખ્ત વયના લોકો પાસે લાંબા સમય સુધી પૂરતા પ્રમાણમાં અનામત હશે, પરંતુ બાળકો માટે આ રકમ પર્યાપ્ત નથી. બાળકને લગભગ 2 ગણા વધારે needsર્જાની જરૂર હોય છે.
તેથી, તાણ, અતિશય કાર્ય, મજબૂત શારીરિક શ્રમ દરમિયાન, શરીર તેના પોતાના ચરબી અને પ્રોટીન અનામતમાંથી drawર્જા ખેંચવાનું બાકી છે. ઓક્સિડાઇઝિંગ, આ પદાર્થો માત્ર ગ્લુકોઝ જ નહીં, પણ એસીટોન પણ બનાવે છે.
એ નોંધવું જોઇએ કે, સામાન્ય બાળકમાં, યુરિનાલિસિસ કરતી વખતે, એસિટોનનું સ્તર શૂન્ય અથવા તેથી ઓછું હોવું જોઈએ જેથી તે બાળકના સ્વાસ્થ્યને નુકસાન ન પહોંચાડે. એસિટોનની થોડી માત્રામાં શ્વસનતંત્ર, ફેફસાં દ્વારા સ્વતંત્ર રીતે વિસર્જન કરવામાં આવે છે અને ચેતા કોષોની મદદથી પ્રક્રિયા કરવામાં આવે છે.
એલિવેટેડ એસિટોનના સંકેતો
કોમારોવ્સ્કી બાળકોમાં એસિટોન વિશે બિન-જોખમી લક્ષણ તરીકે વાત કરે છે (અલબત્ત, આ સમયસર અને યોગ્ય સારવારના કેસોમાં લાગુ પડે છે).
તેથી, પ્રથમ સંકેત જે સૂચવે છે કે બાળકમાં પૂરતા પ્રમાણમાં ગ્લુકોઝ નથી તે બાળકના મોંમાંથી એસિટોનની ગંધ છે. જો રક્તમાં અતિશય સૂચક સૂચક જોવા મળે છે, તો તે એસિટોનેમિક સિન્ડ્રોમની હાજરી વિશે બોલે છે. જો તીખી ગંધ પેશાબમાંથી આવે છે, તો આ કિસ્સામાં તેઓ એસિટ્યુન્યુરિયા વિશે ફરિયાદ કરે છે.
બાળકોમાં વધારો એસીટોન બીજું શું હોઈ શકે? કેવી રીતે સારવાર કરવી? કોમોરોવ્સ્કી યેવજેની ઓલેગોવિચ ચેતવણી આપે છે કે ઉચ્ચ તાવ, આંતરડાની તીવ્ર ચેપ તેમજ હેલ્મિન્થ્સ સાથે શરીરની વસ્તીમાં એલિવેટેડ સ્તર દેખાઈ શકે છે. 
ગૌણ સિન્ડ્રોમ અંતocસ્ત્રાવી, ચેપી, સર્જિકલ અને સોમેટિક રોગોની હાજરીને કારણે થઈ શકે છે.
ભાગ્યે જ, ત્યાં ઇન્સ્યુલિનની ઉણપ સાથે ડાયાબિટીસ સિન્ડ્રોમ છે. અસંતુલિત આહારને કારણે પણ સૂચકાંકો વધી શકે છે, એટલે કે, ભોજન વચ્ચે લાંબા વિરામ સાથે, જ્યારે ચરબીની માત્રામાં અને કાર્બોહાઈડ્રેટની ઓછી માત્રામાં સેવન કરવામાં આવે ત્યારે.
મુખ્ય લક્ષણોની વાત કરીએ તો, આ કિસ્સામાં, ઉત્તેજના હોઈ શકે છે, તીવ્ર સુસ્તીમાં ફેરવાઈ શકે છે, અને તેનાથી .લટું. પેટમાં દુખાવો, omલટી થવી, 38.5 સુધીનું તાપમાન એસીટોનના એલિવેટેડ સ્તર સાથે પણ હોઈ શકે છે.
ઘરે એસિટોનનું સ્તર કેવી રીતે નક્કી કરવું?
હાલમાં, પેશાબમાં બાળકમાં એસીટોનની માત્રા નક્કી કરવી પણ ઘરે શક્ય છે. આ માટે, કોઈપણ ફાર્મસીમાં વિશેષ પટ્ટાઓ વેચાય છે. જ્યારે પરીક્ષક પર 3 પ્લુસ દેખાય છે ત્યારે ખૂબ અવગણના થયેલ કેસો નોંધવામાં આવે છે. આ કિસ્સામાં, બાળકને તાત્કાલિક હોસ્પિટલમાં દાખલ કરવાની જરૂર છે.

બાળકોમાં પેશાબમાં એસિટોન માટેનો આહાર: ઉત્પાદનોની સૂચિ
બાળકોમાં એસીટોન શું છે, કેવી રીતે સારવાર કરવી, કોમોરોવ્સ્કી એવજેની ઓલેગોવિચ વિગતવાર જણાવે છે. એલિવેટેડ દરો પર પ્રખ્યાત ડ doctorક્ટર કેવા પ્રકારનો આહાર સૂચવે છે?
તેથી, બાળકના શરીરમાં કીટોન સંસ્થાઓની સંખ્યા ઘટાડવા માટે, પીવાના શાસનનું નિરીક્ષણ કરીને પ્રારંભ થવું જોઈએ. આ કિસ્સામાં, કોમોરોવ્સ્કી સુકા ફળોના કમ્પોટ્સથી બાળકને પાણી આપવાની ભલામણ કરે છે. આ પીણાં જ શરીરમાં ગ્લુકોઝ વધારી શકે છે. ઉકાળેલું ફળ મીઠું અને પૂરતું ગરમ હોવું જોઈએ.
તમારા બાળકને દરરોજ ફ્રુક્ટોઝ આપવાની ખાતરી કરો. ડો.કોમરોવ્સ્કીના જણાવ્યા મુજબ, તે સુક્રોઝ કરતા વધુ ઝડપથી શોષાય છે. આ ઉપરાંત, ફ્રુટોઝની સહાયથી, ગ્લુકોઝનું સ્તર ધીરે ધીરે અને સમાનરૂપે, અચાનક કૂદકા અને ટીપાં વગર વધે છે.
માર્ગ દ્વારા, આ ઘટકની મોટી માત્રા કિસમિસમાં છે. મુઠ્ઠીભર સુકા ફળોને ઉકળતા પાણીથી રેડવું જોઈએ અને 15 મિનિટ આગ્રહ રાખવો જોઈએ, પછી જાળી સાથે બે વાર ફિલ્ટર કરીને બાળકને આપવું જોઈએ.

એમ્પૂલ્સમાં ગ્લુકોઝનું સેવન દખલ કરશે નહીં. જો બાળક તીવ્ર પ્રવૃત્તિ પછી દુ maખાવો, ચક્કર અને પેટમાં દુખાવાની ફરિયાદ કરે તો આ પદ્ધતિ સૌથી ઉપયોગી છે. એમ્પૂલ્સમાં ગ્લુકોઝ (40%) ઉબકા અને omલટીથી બચાવે છે.
આલ્કલાઇન પીણું લેવાનું ધ્યાન રાખો. ગેસ અથવા રેજિડ્રોન વિના ખનિજ જળ આ કિસ્સામાં યોગ્ય છે. તે નોંધવું જોઇએ કે પ્રવાહીનું તાપમાન બાળકના શરીરના તાપમાન જેટલું હોવું જોઈએ. આ ઉપયોગી ઘટકોને ઝડપથી લોહીમાં સમાઈ જવા દેશે.
દૈનિક આહાર
તેથી, જો ડ doctorક્ટર તમારા બાળક માટે આહારની ભલામણ કરે છે, તો પછી પ્રથમ દિવસે તેને કંઈપણ ખવડાવવાનો પ્રયાસ ન કરો, ફક્ત દર 5 મિનિટમાં નાના ચુસકામાં પીવો. જો તે ખાવા માંગે છે - સૂકા ફળોનો એક ફળનો રસ અથવા કિસમિસનો ઉકાળો આપો. જો બાળક ખાવાનું ઇચ્છે છે, તો તેને ઘરે બનાવેલા ફટાકડા આપો.
બીજા દિવસે, તમે ચોખાના સૂપ અને બેકડ સફરજન આપી શકો છો. શક્ય તેટલું પીવાનું ધ્યાન રાખો, એમ્પૂલ્સમાં ગ્લુકોઝ આપો. ત્રીજા દિવસે તે પાણીમાં બાળકના પોર્રીજ આપવા માટે ઉપયોગી થશે. અનાજમાંથી, ચોખા, ઓટમીલ અથવા બિયાં સાથેનો દાણો રાંધવા તે શ્રેષ્ઠ છે.
આગળ, શાકભાજી સાથે બાળક સૂપ તૈયાર કરો અને બિસ્કિટ કૂકીઝ અથવા બ્રેડ રોલ્સ સાથે વાનગીને પૂરક બનાવો. કોઈ પણ સંજોગોમાં તમે તમારા બાળકને વધારે પડતું ચડાવશો નહીં અને ખોરાક ખાવાની ફરજ પાડશો નહીં.
શું ખવડાવવા માટે આગ્રહણીય નથી?
જો આવી સ્થિતિ બાળકને ઘેરી લે છે, તો ડોક્ટર કોમોરોવ્સ્કી એસિટોનની સારવાર કેવી રીતે કરવી તે ખાતરીથી જાણે છે. જાણીતા બાળકોના ડ doctorક્ટરની પદ્ધતિ દ્વારા, ઘણા લોકો આ લક્ષણમાંથી છુટકારો મેળવી ચૂક્યા છે, જેના માટે ઘણા લોકો તેનો આભાર માને છે.તેથી, બાળકના આહારમાં શામેલ થવાની ભલામણ કરવામાં આવતી નથી:
- મશરૂમ્સ, મશરૂમ બ્રોથ્સ,
- માંસ, માછલી બ્રોથ્સ,
- ખોરાક પીવામાં
- ચટણી, મસાલા, મેયોનેઝ,
- ફેટી ડેરી અને ખાટા દૂધના ઉત્પાદનો,
- તાજા બેકડ માલ
- મીઠાઈઓ, ચોકલેટ.
મસાલેદાર, અથાણાંવાળા વાનગીઓ, તેમજ ચીપ્સ, ફટાકડા, મીઠા સોડા પાણી અને સ્ટોરનો રસ બાકાત રાખવો જોઈએ.

વધેલા એસિટોન સાથે મેનૂમાં શું સમાવવું જોઈએ?
જો આહારનું પાલન યોગ્ય રીતે કરવામાં આવે તો ઘરે ઉચ્ચ એસિટોન અને તેમાં ઘટાડો શક્ય છે. મેનૂમાં શામેલ હોવું જોઈએ:
- ચિકન અને ક્વેઈલ ઇંડા,
- બિન-એસિડિક પાકેલા બેરી,
- સસલું, ટર્કી, ચિકન, વાછરડાનું માંસ,
- કુટીર ચીઝ, દહીં, કેફિર (ઓછી ચરબીવાળા),
- દૂધ અને વનસ્પતિ સૂપ.
આ પરિસ્થિતિમાં ફૂડ પ્રોસેસિંગ પણ મહત્વપૂર્ણ છે. બધા ખોરાક ઉકાળવા અથવા શેકવા જોઈએ.
જ્યારે ઉલટી થાય છે, ત્યારે બાળકને એક bર્સેસ્બેન્ટ દવા - એન્ટરસોગેલ, toટોક્સિલ, વ્હાઇટ કોલસા આપવી જોઈએ.
અમે આશા રાખીએ છીએ કે બાળકોમાં એસીટોન શું છે, તેની સારવાર કેવી રીતે કરવી તે વિશે જ્યારે પૂછવામાં આવ્યું ત્યારે કોમોરોવ્સ્કી એવજેની ઓલેગોવિચે સુલભ અને ક્ષમતાવાળા જવાબ આપ્યો. તમારા બાળકોને આરોગ્ય!
બાળકના પેશાબમાં એસીટોન શું છે?
કાર્બોહાઇડ્રેટ શોષણ અને ચરબી ચયાપચયની પ્રક્રિયાના ઉલ્લંઘનના કિસ્સામાં, કેટોન્સની સાંદ્રતામાં ધીમે ધીમે વધારો જોવા મળે છે. આ બિમારીના ઘણા નામ છે: એસીટોનેમિયા, એસેટોન્યુરિયા અથવા કેટોન્યુરિયા. સામાન્ય સ્થિતિમાં, શરીર કીટોન બાબતોની થોડી માત્રા ઉત્પન્ન કરે છે, જે માનવ જીવન માટે જરૂરી છે. આ રાસાયણિક સંયોજનો યકૃતમાં આવતા પોષક તત્વો - ચરબી અને પ્રોટીનથી રચાય છે, જે કુદરતી રીતે એસિટોન અને એસેટોએસિટીક એસિડમાં તૂટી જાય છે.
કેટોન્સ એ energyર્જાના સ્ત્રોત છે, પરંતુ આ પદાર્થોની મોટી સાંદ્રતા અંગો અને સેન્ટ્રલ નર્વસ સિસ્ટમ પર ઝેરી અસર કરી શકે છે. આવા નશોના અભિવ્યક્તિઓમાંની એક ઉલટી છે, જે બાળકના શરીરમાં પ્રવાહીની ઉણપની પૃષ્ઠભૂમિ સામે જઠરાંત્રિય માર્ગના મ્યુકોસ મેમ્બ્રેનની બળતરાને કારણે થાય છે. કીટોન શરીરનો વધતો સ્તર મગજમાં ઉલટી કેન્દ્રને ઉશ્કેરે છે, જેના કારણે પેટમાં ઉબકા અને તીવ્ર પીડા થાય છે.
Energyર્જા ખર્ચને ભરવા માટે ચરબીનું સઘન વિરામ એ શરીર માટે એક કુદરતી પદ્ધતિ છે. જેમ તમે જાણો છો, વ્યક્તિ ગ્લુકોઝ (ગ્લાયકોજેન) થી mostર્જા મેળવે છે, જે યકૃતમાં એકઠા થાય છે. પુખ્ત વયના લોકોમાં, આ પદાર્થનો ભંડાર બાળકો કરતા વધારે હોય છે, તેથી બાળકોમાં એસિટોનેમિયા એક સામાન્ય રોગ માનવામાં આવે છે. તેમ છતાં, દરેક બાળક કેટોન્યુરિયાથી ભરેલું નથી, તે બધા ચયાપચયની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે. કેટલાક બાળકોમાં, એસીટોન ક્યારેય એકઠું થતું નથી.
બાળકમાં પેશાબના એસિટોન વધવાના કારણો
એસેટોન્યુરિયા જેવી આવી રોગવિજ્ .ાનવિષયક પ્રક્રિયા ચોક્કસ કારણો વિના ક્યારેય થતી નથી. પ્રોટીન અને ચરબીના ભંગાણ દરમિયાન કીટોન બોડીઝની રચનાની પ્રક્રિયા શરીરમાં કોઈ ખાસ ખતરો નથી કારણ કે ત્યાં સુધી સડો ઉત્પાદનો પેશાબની સિસ્ટમ દ્વારા વિસર્જન કરવામાં આવે છે. તેમ છતાં, જો કેટોન્સની રચનાનો દર તેમના ઉપયોગ કરતા વધારે છે, તો મગજના કોષોને નુકસાન અનિવાર્ય છે. શરીરની મેટાબોલિક પ્રક્રિયાઓ મોટા પ્રમાણમાં પ્રવાહીના નુકસાનમાં ફાળો આપે છે, જે રક્તના પીએચ સ્તરે એસિડિક બાજુ તરફ સ્થળાંતર કરે છે.
તબીબી પ્રેક્ટિસમાં ઉપરોક્ત સ્થિતિને મેટાબોલિક એસિડિસિસ કહેવામાં આવે છે. સમયસર સારવારની ગેરહાજરીમાં, પ્રતિકૂળ પરિણામ શક્ય છે. ઘણા બાળકો ગંભીર ડિહાઇડ્રેશનનો અનુભવ કરે છે, કેટલાક રક્તવાહિની નિષ્ફળતાથી પીડાય છે, અન્ય લોકો કોમામાં આવે છે. ડોકટરો બાળકોમાં એસિટોનેમિયાના વિકાસના ત્રણ મુખ્ય કારણોને અલગ પાડે છે:
- પ્રોટીન અને ચરબીયુક્ત ખોરાકની વર્ચસ્વ ધરાવતા અસંતુલિત આહાર. શરીરમાં ગ્લુકોઝનું અપૂરતું સેવન ગ્લુકોનોજેનેસિસની પ્રક્રિયાને સમાવે છે, જે તમને ઉપરના પોષક તત્વોને વિભાજીત કરીને જીવન માટે energyર્જા ઉત્પન્ન કરવાની મંજૂરી આપે છે. ગ્લાયકોજેનની લાંબી ગેરહાજરી સાથે, ચરબી અને પ્રોટીનના ભંગાણ પછી રચાયેલી કેટટોન બોડીઝનું પ્રમાણ ઝડપથી વધે છે. વર્તમાન પરિસ્થિતિ લોહીમાં એસિટોનના સ્તરમાં રોગવિજ્ologicalાનવિષયક વધારો તરફ દોરી જાય છે.
- લોહીમાં ગ્લુકોઝની સાંદ્રતામાં ઘટાડો. બાળકોમાં એસિટોનેમિયા ઘણીવાર સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટની ઉણપના પરિણામે વિકસે છે, જે ખોરાક સાથે આવશ્યકપણે આવવા જ જોઈએ. આ સ્થિતિ અસંતુલિત આહારો અથવા લાંબા સમય સુધી ઉપવાસની લાક્ષણિકતા છે. કેટોન્યુરિયાનું બીજું કારણ એન્ઝાઇમેટિક ઉણપ (કાર્બોહાઇડ્રેટ્સના પાચનના ઉલ્લંઘન) છે. ગ્લુકોઝના વપરાશમાં વધારો એસેટોન્યુરિયા પણ થઈ શકે છે, આ ત્યારે થાય છે:
- લાંબી રોગોમાં વધારો,
- ઉચ્ચ તાપમાન
- તણાવ
- વધારે કામ કરવું
- નોંધપાત્ર માનસિક અથવા શારીરિક તાણ,
- ચેપી રોગો
- સર્જિકલ કામગીરી
- ગરમ હવામાન
- નશો,
- ઇજાઓ.
- ડાયાબિટીઝ મેલીટસ. આ રોગ એસિટોનેમિયા માટેનું એક અલગ કારણ માનવામાં આવે છે. ડાયાબિટીક કેટોએસિડોસિસની હાજરી લોહીમાં ઇન્સ્યુલિનના અભાવને કારણે ગ્લુકોઝની સામાન્ય પ્રક્રિયાને અટકાવે છે.

બાળકના પેશાબમાં એસીટોનમાં વધારો થવાના લક્ષણો
યોગ્ય સારવારની ગેરહાજરીમાં એસિટોનેમિયા પ્રગતિ કરશે, જે એસીટોન કટોકટી (કીટોસિસ) ના વિકાસ તરફ દોરી જશે. બાળકના પેશાબમાં એસીટોનની ગંધ એ આ રોગની હાજરીનો એકમાત્ર સંકેત નથી. કેટોન્યુરિયાના લાક્ષણિક લક્ષણો છે: ઝાડા, શરીરનું highંચું તાપમાન, auseબકા, પેટની ખેંચાણ અને vલટી. એસિટોનેમિક સિન્ડ્રોમ એ એક બાળપણની બીમારી છે જે પુખ્ત વયના લોકોમાં જોવા મળતી નથી. આ રોગવિજ્ .ાનવિષયક સ્થિતિ નકારાત્મક અભિવ્યક્તિઓનું એક જટિલ છે જે રક્તમાં એસિટોનના સ્તરમાં વધારાની સાથે છે. કીટોસિસના ચિન્હો:
- Vલટી અને શ્વાસ બહાર કા .તી હવામાં એસિટોનની તીવ્ર ગંધ.
- સાથેના લક્ષણો સાથેની નિર્જલીકરણ (શુષ્ક ત્વચા અથવા જીભ, ડૂબી આંખો).
- તીવ્ર અને ઘોંઘાટીયા શ્વાસ, ઝડપી ધબકારા.
- શારીરિક નબળાઇ, સુસ્તી, નિસ્તેજ અને હેગાર્ડ દેખાવ.
- લાંબા સમય સુધી ઉચ્ચ તાપમાનની હાજરી.
- ખેંચાણ.
- ફોટોફોબિયા.
- નિષેધ.
- પેટમાં દુખાવો.
- લાળ, લોહી અથવા પિત્ત સાથે omલટી થવી.
- ચક્રીય આવર્તન અને vલટીની તીવ્રતા.
- ભૂખનો અભાવ.
એસિટોનેમિક સિન્ડ્રોમ (એએસ) બે પ્રકારના હોય છે - પ્રાથમિક અને ગૌણ, દરેક બિમારીઓ ચોક્કસ કારણોની પૃષ્ઠભૂમિ સામે વિકસે છે. ઉદાહરણ તરીકે, જ્યારે બાળકને સોમેટિક (ડાયાબિટીસ મેલીટસ, થાઇરોટોક્સિકોસિસ, એનિમિયા) અથવા ચેપી રોગો (કાકડાનો સોજો કે દાહ, તીવ્ર શ્વસન વાયરલ ચેપ, ઈન્ફલ્યુએન્ઝા) હોય ત્યારે ગૌણ એએસ થાય છે. ભૂતકાળમાં ગંભીર ઇજાઓ અથવા ઓપરેશન્સ, ગૌણ એસિટોનેમિક સિન્ડ્રોમના દેખાવમાં પણ ફાળો આપી શકે છે.
ન્યુરો-આર્થ્રિટિક ડાયાથેસિસવાળા બાળકોમાં પ્રાયમરી એએસ મોટાભાગે વિકાસ પામે છે. આ સ્થિતિને તબીબી બિમારી માનવામાં આવતી નથી; માનવ બંધારણની વિસંગતતાઓને આભારી તે પ્રચલિત છે. આવા રોગવિજ્ withાન સાથેનો બાળક એન્ઝાઇમેટિક નિષ્ફળતાથી પીડાય છે અને નર્વસ ઉત્તેજનામાં વધારો થાય છે. કેટલાક બાળકો પ્રોટીન અને ચરબી ચયાપચયની પ્રક્રિયામાં અસામાન્યતા અનુભવે છે. કેટલાક બાહ્ય પ્રભાવ ન્યુરો-આર્થ્રિટિક ડાયાથેસીસવાળા બાળકોમાં પ્રાથમિક એએસની ઘટના માટે પ્રેરણા તરીકે સેવા આપી શકે છે.
- સૂર્ય લાંબા સમય સુધી સંપર્કમાં
- અયોગ્ય આહાર
- શારીરિક તાણ
- મજબૂત હકારાત્મક અથવા નકારાત્મક લાગણીઓ.
પેશાબ એસિટોન પરીક્ષણ
તમે શરીરમાં આ જૈવિક પદાર્થના સ્તરને ફક્ત હોસ્પિટલમાં જ નહીં, પણ ઘરે પણ ચકાસી શકો છો. પેશાબમાં એસિટોનની હાજરી નક્કી કરવા માટે, ખાસ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે, જે કોઈપણ ફાર્મસીમાં વેચાય છે. ક્રિયાના સિદ્ધાંત દ્વારા વિશ્લેષણની આ પદ્ધતિ ટીપ પરના ખાસ સૂચક સાથે લિટમસ પેપર્સથી સંબંધિત છે. તેના પર સ્થિત રીએજન્ટ્સ એસિટોન પ્રત્યે સંવેદનશીલ હોય છે, તેથી આ પદ્ધતિ સરળતાથી બાળકના શરીરની સ્થિતિ નિદાન કરવામાં મદદ કરે છે. વર્ક ઓર્ડર:
- નિદાન માટે, તમારે તાજા પેશાબની જરૂર પડશે, જે 4 કલાક પહેલાં એકત્રિત કરવામાં આવી ન હતી.
- પરીક્ષણની પટ્ટીને થોડી સેકંડ માટે પ્રવાહીમાં ઘટાડવામાં આવે છે, જેના પછી પરિણામ આવે ત્યાં સુધી તમારે એક કે બે મિનિટ રાહ જોવી જોઈએ.
- એકવાર પ્રતિક્રિયા સમાપ્ત થઈ જાય, પછી સ્ટ્રીપનો રંગ પેશાબમાં એસિટોનનું સ્તર સૂચવશે.
- પરિણામી રંગની તુલના પેકેજ પરના રંગ ધોરણ સાથે કરવી જોઈએ. રંગની તીવ્રતા એ કેટોનની સામગ્રીમાં સીધી પ્રમાણસર છે.
બાળકમાં પેશાબમાં એસીટોનનો ધોરણ એ 0.5 થી 1.5 એમએમઓએલ / એલ સુધીના મૂલ્યને અનુરૂપ છે, પરંતુ આવા સંખ્યાબંધ કેટોન્સ હળવા રોગની હાજરી પણ સૂચવી શકે છે. આ સ્થિતિમાં, નિષ્ણાતની બધી ભલામણોનું પાલન કરીને ઘરે સારવાર કરવાની મંજૂરી છે. સૂચકમાં 4 એમએમઓએલ / એલનો વધારો મધ્યમ તીવ્રતાના રોગો સૂચવે છે, આ રોગની પ્રગતિ અટકાવવા માટે બધા જરૂરી પગલાં લેવાનો સમય છે. 10 એમએમઓએલ / એલનું મૂલ્ય બાળકની ગંભીર સ્થિતિ સૂચવે છે, ઉપચાર ફક્ત સ્થિર પરિસ્થિતિઓમાં થવો જોઈએ.

બાળકના પેશાબમાં એસિટોન હંમેશાં ગંભીર રોગવિજ્ .ાનની હાજરીમાં પરિબળ હોતું નથી. ઓછી કીટોનની સામગ્રી સાથે, ડોકટરો હોમ થેરેપી સૂચવે છે. નિષ્ણાતની સ્પષ્ટ ભલામણોને આધિન, પદાર્થનું સ્તર સામાન્ય થઈ જાય છે, જેથી બાળક ઝડપથી રિકવર થાય. કાર્યવાહીના સંકુલમાં ત્રણ તબક્કાઓ શામેલ છે:
- સોડા એનિમા સાથે આંતરડાની કાટમાળ,
- આલ્કલાઇન પીણું
- દવાઓનો ઉપયોગ.
રોગના પ્રથમ તબક્કે, બાળકો વારંવાર ઉલટી કરે છે, તેથી માતાપિતાએ બાળકની સ્થિતિને દૂર કરવા માટે એનિમાનો ઉપયોગ કરવો જોઈએ. ઘોંઘાટ:
- સોડાથી ધોવા એ તમામ પ્રકારના ઝેરી પદાર્થોમાંથી આંતરડા શુદ્ધ કરવાની સૌથી અસરકારક પદ્ધતિ છે.
- સોલ્યુશન તૈયાર કરવા માટે, તમારે ઓરડાના તાપમાને એક ગ્લાસ પાણી અને એક ચમચી પાવડરની જરૂર પડશે. ઇન્જેક્ટેડ પ્રવાહીની માત્રા વય પર આધારિત છે.
- એક વર્ષ સુધીના બાળકોને 30 મિલીથી 150 મીલી સોલ્યુશનની જરૂર પડશે, એક થી 9 વર્ષ સુધીના બાળકો માટે, 200-400 એમએલની માત્રા યોગ્ય છે, અને 10 વર્ષથી વધુ ઉંમરના બાળકને પ્રક્રિયા પૂર્ણ કરવા માટે 0.5 લિટર પ્રવાહીની જરૂર પડશે.
- ગુદામાંથી સ્પષ્ટ પાણી ન આવે ત્યાં સુધી એનિમાસ સેટ કરવી આવશ્યક છે.
એસિટોનેમિયા સાથે, તીવ્ર ડિહાઇડ્રેશન જોવા મળે છે, કારણ કે બાળકના પેશાબમાં કીટોન શરીર નકામું અને વારંવાર ઉલટીનું કારણ બને છે. આ તબક્કે શરીરને જાળવવા માટે, દર 15 મિનિટમાં બાળકને પીણું આપવું જરૂરી છે. તેને ગેસ વિના બોર્જોમી અથવા અન્ય ખનિજ જળનો ઉપયોગ કરવાની મંજૂરી છે, અથવા તમે સ્વતંત્ર રીતે આલ્કલાઇન પ્રવાહી તૈયાર કરી શકો છો. એક લિટર પાણી માટે, તમારે 0.5 ચમચી મીઠું અને સોડાની જરૂર છે - આવા સોલ્યુશન મેટાબોલિક પ્રક્રિયાઓને સામાન્ય બનાવે છે અને શરીરને શુદ્ધ કરે છે.
વિશેષ દવાઓના ઉપયોગ વિના સારવાર આ રોગમાં બિનઅસરકારક રહેશે. ડtorsક્ટર્સ સમાંતર બેટરગિન અને રેજિડ્રોન લખી આપે છે. દવાઓ અસરકારક રીતે ડિહાઇડ્રેશનને અટકાવે છે અને બાળકના શરીર માટે જરૂરી ટ્રેસ તત્વોના નુકસાનની તૈયારી કરે છે. આ ઉપરાંત, આ દવાઓ કેટોન્યુરિયાના વધુ વિકાસને અટકાવી શકે છે.
સોલ્યુશન તૈયાર કરવા માટે, તમારે "રેજિડ્રોન" ની એક થેલી લેવી જોઈએ અને તેને 1 લિટર પાણીમાં ઉમેરવું જોઈએ. બાળકને દિવસ દરમિયાન પ્રાપ્ત થયેલ તમામ પ્રવાહી પીવું જોઈએ, પ્રવાહીને દરરોજ 6 વખત સુધી નાના ચુસકામાં પીવો જોઈએ. બેટરગિનને ત્રણ વર્ષની વયના બાળકોને આપવાની મંજૂરી છે. ઉચ્ચ ઉપચાર પરિણામો પ્રાપ્ત કરવા માટે આહાર પોષણ સાથે દવા સૂચવવામાં આવે છે. દવામાં વિશિષ્ટ પદાર્થો - બેટેન અને આર્જિનિન શામેલ છે, જે રોગપ્રતિકારક શક્તિને મજબૂત કરે છે અને લોહીમાં ગ્લુકોઝનું સ્તર સામાન્ય કરે છે.
બાળકોને દરરોજ બેટરગિનનું એક પેકેટ બતાવવામાં આવે છે, ઉત્પાદનને બાફેલી પાણીના 100 મિલીમાં ભળી જવું જોઈએ અને બાળકને દિવસમાં ઘણી વખત આપવું જોઈએ. તેને દવાની સાથે એમ્ફ્યુલ્સનો ઉપયોગ કરવાની મંજૂરી છે, એક બોટલની સામગ્રી પાણીના ગ્લાસમાં રેડવી જોઈએ. માત્ર એક નિષ્ણાતને સારવારનો કોર્સ અને ચોક્કસ ડોઝ લખવાનો અધિકાર છે - અભણ દવા ઉપચાર અનિચ્છનીય ગૂંચવણોના દેખાવ તરફ દોરી શકે છે.
જો મો fromામાંથી એસિટોનની ગંધ આવે છે, તો બાળકને પૂરતા પ્રમાણમાં ગ્લુકોઝ આપવો જરૂરી છે. આ પદાર્થના ભંડારને ફરીથી ભરવા માટે, ચોકલેટ, મીઠાઈઓ, કૂકીઝ અથવા મીઠી ચા જેવા ઉત્પાદનોનો ઉપયોગ થાય છે. તે બધામાં મોટી માત્રામાં ગ્લુકોઝ હોય છે, જે બાળકના energyર્જા ભંડોળને ઝડપથી વધારવામાં મદદ કરે છે. જો બાળક મીઠાઈ લેવાનો ઇનકાર કરે, તો તેને 5 અથવા 10% ગ્લુકોઝ સોલ્યુશનનો ઉપયોગ કરવાની મંજૂરી છે. દિવસમાં 10 વખતથી વધુ વખત દવા આપવી જોઈએ નહીં, તે સમયે બાળકએ 5 મિલી પ્રવાહી પીવું જોઈએ.
કેટોન્યુરિયાની સારવારમાં 40% ગ્લુકોઝવાળા એમ્પૂલ્સનો ઉપયોગ કરવાની મંજૂરી છે. આ કરવા માટે, એમ્પૂલની સામગ્રી નિકાલજોગ સિરીંજમાં એકત્રિત કરવામાં આવે છે, અને તે પછી ઓરડાના તાપમાને ગરમ થાય છે. બાળકોને આખા દિવસમાં શક્ય તેટલી વાર 0.5-1 ચમચી કેન્દ્રિત દ્રાવણ આપવામાં આવે છે. કેટલીકવાર બાળકોને ગ્લુકોઝ ગોળીઓ આપવામાં આવે છે. શ્રેષ્ઠ ડોઝ દિવસ દીઠ અડધા અથવા એક ટેબ્લેટ છે.
પોષણ અને જીવનશૈલી
બાળકના પેશાબમાં એસિટોન અવ્યવસ્થિત દેખાતું નથી - સંતુલિત આહાર અને અયોગ્ય જીવનશૈલીના અભાવ દ્વારા રોગવિજ્ .ાનવિષયક સ્થિતિ આવે છે. એસિટોનેમિયાના વિકાસને રોકવા માટે, ડોકટરો બાળકના દિવસની શાખા સ્થાપિત કરવાની સલાહ આપે છે, રમત અને sleepંઘની વચ્ચે સમાન રીતે સમય વહેંચે છે. સતત તણાવ અને તેનાથી થતી નકારાત્મક લાગણીઓ રોગના કોર્સને અસર કરી શકે છે.
સારા સ્વાસ્થ્ય જાળવવા માટે, બાળકોને સંપૂર્ણ રીતે પુન recoverપ્રાપ્ત કરવા માટે પૂરતા આરામની ખાતરી હોવી આવશ્યક છે. કુટુંબમાં કોઈપણ તકરાર સમયસર હલ કરવી મહત્વપૂર્ણ છે, જેથી બાળક આરામદાયક અને શાંત લાગે. નિષ્ણાતો બાળકોના આહારમાંથી અમુક ખોરાક બાકાત રાખવાની ભલામણ કરે છે જે બાળકની સ્થિતિને વિકસિત કરી શકે છે:
- ફાસ્ટ ફૂડ
- ચરબીયુક્ત માંસ અને માછલી,
- નારંગીનો
- alફલ,
- ટામેટાં
- ચોકલેટ
- ઉચ્ચ ચરબીયુક્ત ડેરી ઉત્પાદનો.

રોગ નિવારણ
ચોક્કસ નિયમોને આધિન એસિટોનેમિયાના વિકાસને રોકવાનું શક્ય છે. બાળકો તેમની ઇચ્છાઓને નિયંત્રિત કરી શકતા નથી, તેથી તેમના સ્વાસ્થ્ય માટેની તમામ જવાબદારી માતાપિતા પર હોય છે. પુખ્ત વયના લોકોએ ખાતરી કરવી જોઈએ કે બાળક દૈનિક શાંતિનું પાલન કરે છે અને યોગ્ય રીતે ખાય છે, નહીં તો ગૂંચવણોની સંભાવના વધારે છે. આ ઉપરાંત, કેટોન્યુરિયાની રોકથામ માટે નીચેના મહત્વપૂર્ણ મુદ્દાઓ છે.
- તાજી હવામાં ચાલે છે,
- વાર્ષિક પરીક્ષણ પરિણામો (લોહી, પેશાબ, આંતરિક અવયવોનો અલ્ટ્રાસાઉન્ડ),
- વિટામિનનું સેવન
- મધ્યમ શારીરિક પ્રવૃત્તિ,
- નિયમિત સારવાર પ્રક્રિયાઓ
- તણાવપૂર્ણ પરિસ્થિતિઓનો અભાવ
- તંદુરસ્ત ખોરાક
- એસપીએ સારવાર.
શરીરમાં એસિટોનની રચના
 બાળકો અને પુખ્ત વયના લોકોનો શરીર લગભગ સમાન રીતે ગોઠવાય છે. વ્યક્તિ જે કાર્બોહાઈડ્રેટ ખાય છે તે પેટમાં પચાય છે અને ગ્લુકોઝ લોહીના પ્રવાહમાં પ્રવેશ કરે છે. તેનો એક ભાગ energyર્જા મેળવવા માટે જાય છે, બીજો ભાગ યકૃતમાં ગ્લાયકોજેન તરીકે જમા થાય છે.
બાળકો અને પુખ્ત વયના લોકોનો શરીર લગભગ સમાન રીતે ગોઠવાય છે. વ્યક્તિ જે કાર્બોહાઈડ્રેટ ખાય છે તે પેટમાં પચાય છે અને ગ્લુકોઝ લોહીના પ્રવાહમાં પ્રવેશ કરે છે. તેનો એક ભાગ energyર્જા મેળવવા માટે જાય છે, બીજો ભાગ યકૃતમાં ગ્લાયકોજેન તરીકે જમા થાય છે.
લીવર ગ્લુકોઝ માટેનો એક પ્રકારનો વેરહાઉસ છે. મજબૂત energyર્જા વપરાશ સાથે: માંદગી, તાણ અથવા ભારે શારીરિક પરિશ્રમ, તે શરીરને મદદ કરે છે અને લોહીમાં ગ્લાયકોજેન મુક્ત કરે છે, જે energyર્જામાં રૂપાંતરિત થાય છે.
કેટલાક બાળકોમાં, અંગમાં સારા અનામત હોય છે, અને તેઓ જોખમમાં નથી. અન્ય બાળકો ઓછા નસીબદાર હોય છે, અને તેમનું યકૃત માત્ર થોડી માત્રામાં ગ્લાયકોજેન જમા કરવામાં સક્ષમ છે. તે સમાપ્ત થયા પછી, યકૃત લોહીમાં ચરબી ફેંકવાનું શરૂ કરે છે. જ્યારે તેઓ ક્ષીણ થાય છે, ત્યારે energyર્જાની થોડી માત્રા પણ રચાય છે, પરંતુ આ સાથે કેટોન્સ પણ બનાવવામાં આવે છે.
શરૂઆતમાં, બાળકમાં એસિટોન પેશાબમાં જોવા મળે છે અને તે નક્કી કરવા માટે વિશ્લેષણ લેબોરેટરીમાં લેવું જરૂરી નથી. હોમ મેડિસિન કેબિનેટમાં વિશેષ પરીક્ષણ સ્ટ્રીપ્સ રાખવા માટે તે પૂરતું છે. જો આ સમયે દર્દીને થોડું પ્રવાહી મળે છે, તો કીટોન સંસ્થાઓ પેશાબમાં વિસર્જન નહીં કરે અને લોહીના પ્રવાહમાં પ્રવેશ કરશે. એસિટોન ગેસ્ટિક મ્યુકોસામાં બળતરા ઉશ્કેરે છે અને ઉલટીનું કારણ બને છે. આવી vલટીને એસિટોનેમિક કહેવામાં આવે છે.પરિણામ એક પાપી વર્તુળ છે: omલટી - યકૃતમાં ગ્લાયકોજેનની અભાવ અને .લટીને લીધે પેટમાં કાર્બોહાઇડ્રેટ મેળવવામાં અસમર્થતા.
બાળકમાં એસિટોનના કારણો
સંતુલિત આહાર દરેક વ્યક્તિ માટે મહત્વપૂર્ણ છે. નાના બાળકોની પાચક શક્તિ વિધેયાત્મક રીતે અપરિપક્વ છે, તેથી તેમને યોગ્ય ખોરાક સાથે ખવડાવવા તે ખાસ કરીને મહત્વપૂર્ણ છે.
સામાન્ય રીતે, કીટોન સંસ્થાઓ વ્યક્તિમાં રચાય છે - આ યકૃતમાં રચાયેલી મેટાબોલિક ઉત્પાદનો છે, પરંતુ તેમની માત્રા ઓછી છે. કાર્બોહાઇડ્રેટ્સનો ઉપયોગ તેમની રચનાને અટકાવે છે. બીજા શબ્દોમાં કહીએ તો, યોગ્ય માત્રામાં બધા પોષક તત્વોનું સેવન કરવાથી, કીટોન્સ સામાન્ય શ્રેણીમાં બનશે.
ડોકટરો બાળકના લોહીમાં એસિટોનના ઘણા મુખ્ય કારણોને ઓળખે છે:
- કીટોન્સનો વધારાનો ભાગ. ત્યારે થાય છે જ્યારે કોઈ વ્યક્તિના આહારમાં ચરબીયુક્ત ખોરાક હોય છે. માતાપિતાએ યાદ રાખવું જોઈએ કે બાળકોમાં ચરબી પાચવાની ક્ષમતા ઓછી હોય છે, તેથી એક ચરબીયુક્ત ભોજન પછી એસિટોનેમિક હુમલો થઈ શકે છે.
- ઓછી કાર્બોહાઇડ્રેટ સામગ્રી. તે ચરબીના અનુગામી ઓક્સિડેશન અને કીટોન સંસ્થાઓના ઉત્પાદન સાથે મેટાબોલિક ડિસઓર્ડર તરફ દોરી જાય છે.
- કેટોજેનિક એમિનો એસિડનું સેવન.
- સામાન્ય ચયાપચય માટે જરૂરી ઉત્સેચકોની જન્મજાત અથવા હસ્તગતની ઉણપ.
- ચેપી રોગો, ખાસ કરીને omલટી અને ઝાડા સાથે સંકળાયેલા, એલિટિમેન્ટરી ભૂખમરાનું કારણ બને છે, જે કીટોસિસનું કારણ બને છે.
- રોગો, જેનો કોર્સ વારંવાર એસીટોન દ્વારા જટિલ હોય છે. આમાં પ્રકાર 1 ડાયાબિટીસ અને ન્યુરો-આર્થ્રિટિક ડાયાથેસીસ શામેલ છે.
એસીટોન એક ભયંકર શબ્દ છે એકદમ બધા માતાપિતા સાંભળવાથી ડરતા હોય છે. ડો. કોમોરોવ્સ્કી તમને જણાવશે કે એસીટોન શું છે, તે ક્યાંથી આવે છે અને તેની સાથે કેવી રીતે વ્યવહાર કરવો.
બાળકોમાં એસિટોનના લક્ષણો
આંકડા અનુસાર, પ્રથમ વખત કોઈ રોગ 2-3- 2-3 વર્ષની વયની વ્યક્તિમાં દેખાય છે. 7 વર્ષની વયે, આંચકી વધુ વારંવાર થઈ શકે છે, પરંતુ 13 વર્ષની વયે, તેઓ સામાન્ય રીતે બંધ થાય છે.
બાળકમાં એસીટોનનું મુખ્ય લક્ષણ ઉલટી થવું છે, જે 1 થી 5 દિવસ સુધી ચાલે છે. કોઈપણ પ્રવાહી, ખોરાક અને કેટલીકવાર તેની ગંધ, બાળકને omલટી થવાનું કારણ બને છે. લાંબી એસેટોનેમિક સિન્ડ્રોમવાળા દર્દીઓમાં:
- હ્રદયના અવાજો નબળા પડે છે,
- હૃદય લય વિક્ષેપ શક્ય છે,
- ધબકારા
- મોટું યકૃત.
હુમલો બંધ કર્યાના 1 અથવા 2 અઠવાડિયા પછી પુન Recપ્રાપ્તિ અને કદ થાય છે.
દર્દીના લોહીની તપાસ કરતી વખતે, લોહીમાં ગ્લુકોઝનું સ્તર ઓછું થશે, લ્યુકોસાઇટ્સની સંખ્યામાં વધારો થશે, તેમજ એક્સિલરેટેડ ESR.
બાળકમાં એસિટોનના મુખ્ય સંકેતોમાં શામેલ છે:
- ઉબકા અને વારંવાર ઉલટી થવાથી ડિહાઇડ્રેશન થાય છે,
- ભાષામાં તકતી
- પેટમાં દુખાવો
- નબળાઇ
- શુષ્ક ત્વચા
- તાવ
- મોંમાંથી શેકવામાં સફરજનની ગંધ,
- ઓછી માત્રા અથવા પેશાબનો અભાવ.
 ગંભીર કિસ્સાઓમાં, એસિટોનની મગજ પર હાનિકારક અસર પડે છે, જે સુસ્તી અને ચેતના ગુમાવે છે. આ સ્થિતિમાં, ઘરે રહેવું એ ગર્ભનિરોધક છે. દર્દીને હોસ્પિટલમાં દાખલ થવાની જરૂર છે, અન્યથા સ્થિતિ કોમામાં ફેરવી શકે છે.
ગંભીર કિસ્સાઓમાં, એસિટોનની મગજ પર હાનિકારક અસર પડે છે, જે સુસ્તી અને ચેતના ગુમાવે છે. આ સ્થિતિમાં, ઘરે રહેવું એ ગર્ભનિરોધક છે. દર્દીને હોસ્પિટલમાં દાખલ થવાની જરૂર છે, અન્યથા સ્થિતિ કોમામાં ફેરવી શકે છે.
એસિટોનેમિક સિન્ડ્રોમનું નિદાન એક બાળકને થાય છે જેને આખા વર્ષ દરમિયાન એસિટોનેમિક omલટીના ઘણા એપિસોડ થયા છે. આ કિસ્સામાં, માતાપિતા પહેલાથી જ જાણે છે કે વર્તન કેવી રીતે કરવું અને તેમના માંદા બાળકને કેવી રીતે પ્રદાન કરવામાં મદદ કરે છે. જો એસિટોન પ્રથમ વખત દેખાયો, તો તમારે ચોક્કસપણે ડ doctorક્ટરની સલાહ લેવી જોઈએ. ડ conditionક્ટર આ સ્થિતિના કારણો, કોર્સની તીવ્રતા નક્કી કરે છે અને સારવાર સૂચવે છે.
બાળકોના શરીરમાં એસિટોન ઘટાડવાની રીતો
આવા બાળકોના માતાપિતાને શરીરમાંથી એસિટોન કેવી રીતે દૂર કરવું તે જાણવું જોઈએ. ઘરે દવા કેબિનેટ હોવું જોઈએ:
- યુરિન એસીટોન ટેસ્ટ સ્ટ્રીપ્સ,
- ગોળીઓ માં ગ્લુકોઝ
- એમ્પૂલ્સમાં 40% ગ્લુકોઝ સોલ્યુશન,
- શીશીઓમાં 5% ગ્લુકોઝ.
બાળકોમાં એસીટોનની સારવારમાં શરીરમાંથી કેટોન્સ દૂર કરવામાં અને તેને ગ્લુકોઝથી સંતૃપ્ત કરવામાં આવે છે. આ હેતુ માટે, દર્દીને સોંપેલ છે:
- ભારે દારૂ
- એંટોરોસોર્બેન્ટ્સનો ઉપયોગ,
- સફાઇ એનિમા.
યકૃતના ભંડારને ફરીથી ભરવા માટે, સાદા પાણી અને મીઠા પીણાને વૈકલ્પિક બનાવવું જરૂરી છે. આમાં શામેલ છે:
- ખાંડ અથવા મધ સાથે ચા,
- ફળનો મુરબ્બો
- ગ્લુકોઝ
આ ઉપરાંત, vલટીથી ગુમાવેલ ક્ષારને ફરીથી ભરવા માટે ખાસ પાવડર છે. આમાં શામેલ છે:
 તમે દર્દીને એક સમયે મોટા પ્રમાણમાં પીવા માટે દબાણ કરી શકતા નથી. જ્યારે ઉલટી થાય છે, પ્રવાહીનું પ્રમાણ 5-10 મિનિટમાં એક ચમચી કરતા વધુ ન હોવું જોઈએ. જો ઉલટી અનિવાર્ય હોય, અને નશામાં પ્રવાહી શોષાય નહીં, તો એન્ટિમેમેટિક ઇન્જેક્શન બનાવી શકાય છે. તે ઘણા કલાકો સુધી રાહત લાવશે, તે દરમિયાન બાળકને નશામાં લેવાની જરૂર છે.
તમે દર્દીને એક સમયે મોટા પ્રમાણમાં પીવા માટે દબાણ કરી શકતા નથી. જ્યારે ઉલટી થાય છે, પ્રવાહીનું પ્રમાણ 5-10 મિનિટમાં એક ચમચી કરતા વધુ ન હોવું જોઈએ. જો ઉલટી અનિવાર્ય હોય, અને નશામાં પ્રવાહી શોષાય નહીં, તો એન્ટિમેમેટિક ઇન્જેક્શન બનાવી શકાય છે. તે ઘણા કલાકો સુધી રાહત લાવશે, તે દરમિયાન બાળકને નશામાં લેવાની જરૂર છે.
એસીટોન કટોકટી બંધ કર્યા પછી, પુખ્ત વયના લોકોએ આરામ ન કરવો જોઈએ. તેમને તેમના બાળકની દૈનિક પ્રવૃત્તિ, શારીરિક પ્રવૃત્તિ અને પોષણની સમીક્ષા કરવાની જરૂર છે.
બાળકો એસિટોનના દેખાવ માટે જોખમ ધરાવતા બાળકોએ સતત આહારનું પાલન કરવું જોઈએ. તેઓ લાંબા સમય સુધી તડકામાં ન રહેવું જોઈએ, અને ઘણી લાગણીઓનો અનુભવ કરવો જોઈએ - કોઈ હકારાત્મક કે નકારાત્મક બાબત નથી. મોટી રજાઓ, રમતગમતની ઘટનાઓ, ઓલિમ્પિએડ્સ ફક્ત યોગ્ય પોષણ સાથે જ રાખવી જોઈએ, અને કેટલાક કિસ્સાઓમાં, તેમને સંપૂર્ણ રીતે છોડી દેવાનું વધુ સારું છે.
નર્વસ સિસ્ટમ અને ચયાપચયની સ્થિતિમાં સુધારો કરવા માટે, બાળકને બતાવવામાં આવ્યું છે:
- મસાજ
- પૂલ
- બાળકો યોગ
- તાજી હવામાં ચાલે છે.
ટીવી અને કમ્પ્યુટરની સામે વિતાવેલા સમયને મર્યાદિત કરવો પણ જરૂરી છે. આવા બાળકોની sleepંઘ દિવસમાં ઓછામાં ઓછા 8 કલાક હોવી જોઈએ.
ડાયાથેસિસવાળા બાળકોને લાંબા સમય સુધી સ્તનપાન કરાવવું જોઈએ. પૂરક ખોરાકની રજૂઆત સુઘડ અને શક્ય તેટલી મોડી હોવી જોઈએ. આવા બાળકની માતાએ ફૂડ ડાયરી રાખવી જોઈએ, જે ખોરાક આપવાનો પ્રકાર અને તેના પરની પ્રતિક્રિયા દર્શાવે છે.
ખોરાક હાજર હોવા જોઈએ:
- દુર્બળ માંસ
- સમુદ્ર માછલી અને શેવાળ,
- ડેરી અને ડેરી ઉત્પાદનો,
- તાજા શાકભાજી અને ફળો
- પોર્રીજ
- જામ, મધ, નાની માત્રામાં બદામ.
પ્રતિબંધિત ખોરાક, ઉપયોગ સંપૂર્ણપણે મર્યાદિત હોવો જોઈએ:
- ચરબીયુક્ત માંસ
- ફાસ્ટ ફૂડ
- અર્ધ-તૈયાર ઉત્પાદનો
- તેલયુક્ત માછલી
- સ્પાર્કલિંગ વોટર, કોફી,
- બન્સ
- ખાટા ક્રીમ, મેયોનેઝ, મસ્ટર્ડ,
- તૈયાર ખોરાક
- લીલીઓ, મૂળો, મૂળો, મશરૂમ્સ, સલગમ.
બાળકોમાં એસિટોન એ અનિચ્છનીય જીવનશૈલીનું સંકેત છે. એસિટોનેમિક કટોકટીએ એકવાર અને બધા માટે બાળકનું જીવન બદલવું જોઈએ. આ ફેરફારોમાં મુખ્ય ભૂમિકા માતાપિતા દ્વારા ભજવવામાં આવે છે. તેઓએ તેમને પ્રદાન કરવું આવશ્યક છે:
- સંતુલિત પોષણ
- મધ્યમ શારીરિક પ્રવૃત્તિ,
- પ્રક્રિયાઓ કે જે નર્વસ સિસ્ટમને મજબૂત બનાવે છે.
આ તમામ પગલાં હુમલાની આવર્તન ઘટાડવામાં અને બાળકને સંપૂર્ણ અને સ્વસ્થ જીવન પ્રદાન કરવામાં મદદ કરશે.
બાળકોમાં એસીટોન: કેવી રીતે સારવાર કરવી (કોમોરોવ્સ્કી). ભલામણો અને અસરકારક રીતો
બાળકમાં એસિટોન એ એક સ્થિતિ છે જે લોહીમાં કેટટોનના શરીરમાં નોંધપાત્ર વધારો થાય છે. તે જ સમયે, લાક્ષણિકતા લક્ષણો હાજર છે, પેશાબની તીવ્ર ગંધ, અનપેક્ષિત auseબકા અને omલટી દ્વારા પ્રગટ થાય છે. સમયસર અને યોગ્ય ઉપચાર સાથે, એસીટોન સામાન્યમાં પાછો આવે છે. લેખમાં આપણે તે વિશે વાત કરીશું કે બાળકમાં વધેલા એસિટોનની રચના શું છે, આ સ્થિતિની સારવાર કેવી રીતે કરવી.

બાળકોમાં એસિટોનના કારણો
કહેવાતા "એસિટોન", હકીકતમાં, લોહીમાં મોટી સંખ્યામાં કેટટોન શરીર અને તે મુજબ, બાળકોમાં પેશાબ. સુખાકારીમાં બગાડ સાથે અને સામાન્ય લક્ષણોથી ઉપરના એસીટોનના સ્તરમાં સમયાંતરે વધારો, એસિટોન સિન્ડ્રોમ કહેવામાં આવે છે. આ નર્વસ સિસ્ટમ, ગેસ્ટ્રોઇંટેસ્ટીનલ માર્ગની ઝેરી પ્રતિક્રિયાઓનું કારણ બને છે, ઉલટી, તાવ, એસિટોનની ચોક્કસ ગંધ તરીકે પ્રગટ થાય છે.
સામાન્ય ચયાપચય સાથેની કેટોન સંસ્થાઓ, માનવ શરીરમાં નજીવી સાંદ્રતામાં હાજર છે. પાણી અને ofર્જાના પ્રકાશન સાથે ચરબીના ભંગાણવાળા ઉત્પાદનોમાં તે એક છે. ચયાપચયની તેમની ભૂમિકા માત્ર નકારાત્મક જ નથી: તાજેતરના અધ્યયનોએ બતાવ્યું છે કે કેટોન્સ શરીરની energyર્જા સંતુલનનું એક મહત્વપૂર્ણ તત્વ છે. કયા કારણોસર તેમાંના ઘણા છે કે તે સુખાકારીને અસર કરે છે?
પેશાબમાં એસિટોનના દેખાવના કારણો અલગ છે, તેઓ બે પ્રકારના એસિટોન સિન્ડ્રોમથી અલગ પડે છે:
- પ્રાથમિક જો એસીટોનના વધેલા સ્તરનું કારણ વધારે કામ કરવું, શારીરિક અથવા માનસિક તાણ, આહારનું ઉલ્લંઘન છે.
- માધ્યમિક જ્યારે સ્થિતિ કોઈ રોગને કારણે થાય છે: વાયરલ ચેપ, મેટાબોલિક ડિસઓર્ડર, વિવિધ અંતocસ્ત્રાવી પેથોલોજીઓ.
આ શરતો મોટાભાગના બાળપણમાં વિકસે છે. તદુપરાંત, શિશુમાં, પ્રાથમિક સિન્ડ્રોમ થતો નથી. 10 મહિના સુધી, બાળકના શરીરમાં ઉત્સેચકો હોય છે જે કેટોન્સથી energyર્જા કા .ે છે. ગ્લુકોઝનો લાંબા સમય સુધી અભાવ તેમના સંચય તરફ દોરી જતો નથી, જેનો અર્થ છે કે તે શિશુમાં એસિટોનના સ્તરમાં વધારો લાવવા માટે સમર્થ નથી. એક વર્ષ કરતા વધુ વયના બાળકોમાં, આવા ઉત્સેચકો વ્યવહારીક રીતે ગેરહાજર હોય છે.
વૃદ્ધ બાળકો ઘણું ખસેડવાનું શરૂ કરે છે, સક્રિયપણે ભાવનાઓ બતાવે છે, મોટી સંખ્યામાં ofર્જા ખર્ચ કરે છે. કોશિકાઓ માટેનો ,ર્જાનો પ્રથમ, "ઝડપી" સ્રોત એ ગ્લુકોઝ છે. તો પછી તે આવી મહેનતુ જીવન પ્રદાન કરવામાં ખર્ચ કરે છે.
 લાંબા સમય સુધી બાળકમાં બ્લડ ગ્લુકોઝ પૂરતું નથી. તેથી, જો બાળક ઘણા કલાકો સુધી સતત રડતો રહેતો અથવા ચીસો પાડતો, દોડતો અથવા કૂદકો લગાવતો, તો તેણે આખી સપ્લાય આના પર ખર્ચ કરી. ગ્લુકોઝનો ઉપયોગ તાવના કિસ્સામાં ખાસ કરીને ઝડપથી કરવામાં આવે છે. જો ખોરાક અથવા પીણાની સપ્લાય તરત જ ફરી ભરવામાં ન આવે, તો શરીર આગલા સ્તરથી energyર્જા વપરાશ પર ફેરવે છે.
લાંબા સમય સુધી બાળકમાં બ્લડ ગ્લુકોઝ પૂરતું નથી. તેથી, જો બાળક ઘણા કલાકો સુધી સતત રડતો રહેતો અથવા ચીસો પાડતો, દોડતો અથવા કૂદકો લગાવતો, તો તેણે આખી સપ્લાય આના પર ખર્ચ કરી. ગ્લુકોઝનો ઉપયોગ તાવના કિસ્સામાં ખાસ કરીને ઝડપથી કરવામાં આવે છે. જો ખોરાક અથવા પીણાની સપ્લાય તરત જ ફરી ભરવામાં ન આવે, તો શરીર આગલા સ્તરથી energyર્જા વપરાશ પર ફેરવે છે.
આગળનો સ્રોત ગ્લાયકોજેન છે (યકૃતમાં ગ્લુકોઝનો પુરવઠો) છે, તેની માત્રા પણ મર્યાદિત છે: બાળકોમાં તે પુખ્તાવસ્થામાં કરતાં 10 ગણો ઓછો છે. તેનો ઉપયોગ કરીને, શરીર ચરબી તરફ ફેરવે છે. ફક્ત આ તબક્કે જટિલ ચરબીના અણુઓના ભંગાણના પેટા-ઉત્પાદન તરીકે એસિટોન દેખાય છે.
ગણાયેલી પ્રક્રિયા પ્રાથમિક એસિટોનેમિક સિન્ડ્રોમના વિકાસની પદ્ધતિ બતાવે છે. તીવ્ર અથવા તીવ્ર રોગના પરિણામે માધ્યમિક ઉદ્ભવે છે અને બીજા દૃષ્ટિકોણ અનુસાર વિકાસ કરી શકે છે.
તેથી, ડાયાબિટીઝ સાથે, ગ્લુકોઝ વધારે પ્રમાણમાં હોય છે, પરંતુ કોષોમાં પ્રવેશ કરી શકતો નથી અને ઇન્સ્યુલિનના અભાવને કારણે તેનો ઉપયોગ કરી શકાતો નથી. કારણ ગમે તે હોય, બાળકના પેશાબમાં વધેલા એસિટોન સાથેના બાહ્ય સંકેતો સમાન હશે.
પેશાબમાં એસીટોન સાથેના લક્ષણો
ગ્લુકોઝના અભાવના ઘણા સંકેતો છે, જેનો અર્થ કેટોન્સનું સંચય છે. અનુભવી માતાઓ જેમણે આવા અભિવ્યક્તિઓનો સામનો કરવો પડ્યો છે તે ઝડપથી વિકસતા લક્ષણોની નોંધ લેવા અને સમયસર પગલાં લેવા સક્ષમ છે.
સૌથી લાક્ષણિક લક્ષણ જે 90% બાળકોમાં પોતાને મેનીફેસ્ટ કરે છે તે ઉલટી છે. અનિવાર્ય, રિકરિંગ આંચકોને પોતાનું નામ પણ મળ્યું - એસિટોનેમિક ઉલટી. મોટી માત્રામાં કેટોન શરીરમાં ઝેર છે. તેઓ ચેતાના અંતને ખીજવવું, ગેગ રિફ્લેક્સ અને તમામ સંકળાયેલ લાક્ષણિકતાઓનું કારણ બને છે. તદુપરાંત, omલટી એ એસીટોનના ઉચ્ચ સ્તરનું પ્રથમ લક્ષણ નથી.
બાળકના પેશાબમાં એસિટોનનાં ચિહ્નો વધતાંની સાથે:
- હિંસક પ્રવૃત્તિ, રમતો, તાણ પછીની પ્રવૃત્તિનો તીવ્ર અંત.
- નિસ્તેજ ત્વચા, અતિશય સુસ્તતા, ભૂખનો અભાવ.
- વધતો હાર્ટ રેટ, શ્વસન દર.
- પેટમાં દુખાવો, તીવ્ર ઉબકા, ઝાડા થાય છે અથવા consલટું કબજિયાત.
- તાપમાનમાં થોડો વધારો શક્ય છે અથવા 38.5 ° સુધી.
- "એસેટોનની સુગંધ" મો mouthામાંથી, બાળકના શરીરમાંથી (લક્ષણની તીવ્રતા તીવ્ર હોય છે).
લક્ષણોમાં ઝડપી વધારો, vલટીને લીધે ડિહાઇડ્રેશન, સેન્ટ્રલ નર્વસ સિસ્ટમ પર કેટોન્સના ઝેરી અસર, મૂર્છા, આંચકો, એસિટોન કોમાનું કારણ બની શકે છે.
ધ્યાન આપો!પેશાબ અને શરીરમાં એસિટોનની ચોક્કસ ગંધની હાજરી નશોની તીવ્રતા પર આધારિત છે. એસિટોનની નીચી સપાટી સાથે,ગંધ અનુભવાતી નથી, અને અન્ય લક્ષણો પણ છે.
ઉલટી કોઈપણ તબક્કે થઈ શકે છે, તે એસિટોન ઝેર પ્રત્યે રીસેપ્ટર્સની વ્યક્તિગત સંવેદનશીલતા પર આધારિત છે. અનુભવી માતાપિતા ખૂબ શરૂઆતમાં જ લક્ષણને ઓળખી શકે છે. સમયસર પર્યાપ્ત પગલાં લેવાથી, ઉલટીથી બચી શકાય છે, જે ઉપચારને ખૂબ જટિલ બનાવે છે, ઝડપથી શરીરને ડિહાઇડ્રેટ કરે છે.
જો શિશુમાં લક્ષણો જોવા મળે છે, તો તેને તાત્કાલિક ડ doctorક્ટરને બતાવવું જોઈએ. આટલી નાની ઉંમરે ગંભીર રોગો અથવા જન્મજાત રોગવિજ્ .ાન એસિટોનના કારણ હોઈ શકે છે.
પેશાબ એસિટોન પરિબળો
એસેટોન્યુરિયા માટે ઘણી પૂર્વજરૂરીયાતો છે, જ્યારે એસિટોનની ગંધ, omલટી, તાપમાન દેખાય છે અને અદૃશ્ય થઈ શકે છે, તે શરીરના લક્ષણ અથવા આદર્શના વિવિધતા છે, જૈવિક ફેરફારો અથવા રોગો વિના. મુખ્ય મુદ્દાઓ છે:
- 1 થી 12 વર્ષની વય: મોટાભાગે, સિન્ડ્રોમના પ્રથમ અભિવ્યક્તિ લગભગ 4-5 વર્ષ દેખાય છે,
- ઉત્તેજક માનસિકતા ધરાવતા ખૂબ જ મોબાઇલ બાળકો, એથેન્સિક ફિઝિક એસિટોનના સ્તરમાં નિયમિત વધારો થવાની સંભાવના છે
- ભોજન અથવા અસંતુલિત આહાર વચ્ચે લાંબા વિરામથી એસિટોન થઈ શકે છે,
- એસેટોન્યુરિયામાં વારસાગત વલણ, ડાયાબિટીસ મેલીટસ, આનુવંશિક વિકૃતિઓથી પીડાતા નજીકના સંબંધીઓની હાજરી.
પેશાબમાં એસિટોનની સાંદ્રતામાં વિવિધ પરિબળો અચાનક વધારો ઉત્તેજીત કરી શકે છે, પરંતુ તે બધા allર્જા વપરાશમાં અચાનક વધારા અથવા energyર્જાના વપરાશના અભાવ સાથે સંકળાયેલા હશે.
- તાણ આજે, નિષ્ણાતોએ બાળકના પેશાબમાં એસિટોનના દેખાવના ઉશ્કેરણી કરનારાઓમાં નર્વસ તાણનું પરિબળ પ્રથમ સ્થાને મૂક્યું છે.
- બેઠાડુ જીવનશૈલી, તેમજ શારીરિક અતિશય ખાવું, જોખમનાં પરિબળો છે.
- કાર્બોહાઈડ્રેટની અછત સાથે, ખોરાકમાં પ્રોટીન અને ચરબીની વધેલી સામગ્રી, ગ્લુકોઝના અભાવ માટેનો આધાર બનાવે છે. ખોરાક સાથે મોટી સંખ્યામાં રાસાયણિક રંગ, પ્રિઝર્વેટિવ્સ, કાર્સિનોજેન્સનો ઉપયોગ રોગવિજ્ologicalાનવિષયક પ્રક્રિયાને ઉત્તેજીત કરી શકે છે.
- વાયરલ ચેપ, કોઈપણ રોગ જે તાપમાનમાં નોંધપાત્ર વધારા સાથે થાય છે, બાળકોમાં કુદરતી રીતે ગ્લુકોઝ ઘટાડે છે. સહજ નશો બાળકની સ્થિતિને વધુ તીવ્ર બનાવે છે.
સત્તાવાર રીતે, ડોકટરો રોગવિજ્ .ાનવિષયક પ્રક્રિયાના પ્રથમ સંકેત પર હોસ્પિટલમાં જવાની ભલામણ કરે છે. કોઈ પણ સંજોગોમાં, માતાને બાળકને સમયસર સહાયતા આપવા માટે, એસીટોનના સ્તરને નિયંત્રિત કરવાની ઘરેલુ પદ્ધતિઓ જાણવી જોઈએ, જે 50% કેસોમાં નસમાં રેડવાની ક્રિયાને ટાળવામાં મદદ કરે છે.
બાળકોમાં એસિટન્યુરિયાની સારવાર
શંકાસ્પદ એસેટોન્યુરિયા પર ધ્યાન કેન્દ્રિત કરવું માત્ર એસિટોનની ગંધ હોવું જોઈએ નહીં. ઘરે કેટોન બ bodiesડીઝનું સ્તર નક્કી કરવા માટે એક આધુનિક પદ્ધતિ છે. વિશેષ પરીક્ષણ સ્ટ્રીપ્સ રોગવિજ્ .ાનના વિકાસની ડિગ્રીને દૃષ્ટિની આકારણી કરવાની અને દરેક કિસ્સામાં કેવા પ્રકારની સારવારની આવશ્યકતા છે તે નક્કી કરવાની તક પૂરી પાડે છે. તમે ઘરે કેટલાક સરળ પગલાં લઈ શકો છો અથવા તમારે યોગ્ય સહાય લેવી જોઈએ.
તાત્કાલિક તબીબી સહાયની જરૂર હોય તેવી સ્થિતિઓ:
- પરીક્ષણ પટ્ટી એસિટોન +++ નું સ્તર બતાવે છે.
- Omલટી એક દિવસ કરતા વધારે ચાલે છે અથવા દર કલાકે ઘણી વખત પુનરાવર્તિત થાય છે.
- સિન્ડ્રોમ સાથે એક્સિલરેટેડ ધબકારા, શ્વાસની તકલીફ, પેલેર અને ત્વચાની સાયનોસિસ છે.
- ગેગ રિફ્લેક્સ બાળકને સંપૂર્ણ રીતે પીવા દેતું નથી - ત્યાં ઝડપથી ડીહાઇડ્રેશનનો ભય છે.
- ગંભીર અવરોધ, મૂર્ખતા, મૂર્છા, આંચકો.
ડ pathક્ટરો ડ્રગના ટપક દ્વારા તીવ્ર સ્થિતિને અટકાવી શકશે અને ગંભીર રોગવિજ્ toાનને બાકાત રાખવા ફોલો-અપ પરીક્ષા હાથ ધરશે.
ડો.કોમરોવ્સ્કીના જણાવ્યા મુજબ, ઉપર જણાવેલ શરતો સિવાય ઘણી શરતો ઘરે સુધારી શકાય છે. Energyર્જા સંતુલનને પુનર્સ્થાપિત કરવા માટેના સૌથી સરળ અને સૌથી અસરકારક પગલાં:
- શરીરને "ઝડપી" ગ્લુકોઝ પ્રદાન કરો: મીઠાઈ, કિસમિસ,
- પુષ્કળ પીણું (મીઠી ચા, કોમ્પોટ), જે ગરમ પીવા જ જોઈએ,
- જો તમારે પીવું અથવા ઉલટી ન કરવી હોય તો, બાળકના મોંમાં ગ્લુકોઝનું સોલ્યુશન ડ્ર dropપવાઇઝ અથવા દર 10 મિનિટમાં એક ચમચી રેડવું. તમે સોય વિના ઇન્જેક્શન સિરીંજનો ઉપયોગ કરી શકો છો.
જો બાળકના પેશાબમાં એસિટોન પ્રથમ વખત દેખાતું નથી, તો ગ્લુકોઝની તૈયારી 10% અને 40% હોમ મેડિસિન કેબિનેટમાં હાજર હોવી જોઈએ. સતત પીવા માટે ઇનકાર અથવા વારંવાર ઉલટી હોવા છતાં, 40% સોલ્યુશન, ઓછી માત્રામાં, મૂર્ત રાહત માટે સક્ષમ છે. ઉબકા ફરી જાય છે, બાળકને સંપૂર્ણપણે "સોલ્ડર" કરવાનું શક્ય બને છે.
સામાન્ય રીતે, ડોકટરો એસિડ્સને શક્ય તેટલી ઝડપથી બેઅસર કરવા માટે તરત જ આલ્કલાઇન મીનરલ વોટર (ગેસ વિના) નો ઉપયોગ સૂચવે છે. હંમેશાં બાળક તે પૂરતું પીવા માટે સમર્થ હોતું નથી. તટસ્થકરણ ઝડપથી થતું નથી, તેને વધુ પુન recoveryપ્રાપ્તિ સાથે વાપરવાની ભલામણ કરવામાં આવે છે.
પેશાબમાં એસિટોન સાથેનો આહાર, જ્યારે સ્થિતિ તીવ્ર રહે છે, ખૂબ જ સરળ છે: ઓછામાં ઓછું ખોરાક અને મહત્તમ ગરમ, મીઠી પીણું. પછીથી, તમારે યોગ્ય પોષણનું વધુ ગંભીરતાથી નિરીક્ષણ કરવાની જરૂર છે.
બાળકમાં એસિટન્યુરિયાની વૃત્તિ સાથેનો આહાર
પેશાબમાં એસિટોન સાથેના આહાર માટે સત્તાવાર દવાઓની સામાન્ય ભલામણો એ ખોરાકમાંથી કેટલાક ખોરાકનું સંપૂર્ણ બાકાત છે. આ પ્રતિબંધો ધ્યાનમાં લો:
- માંસ સૂપ, યુવાન પ્રાણીઓ અને મરઘાંનું માંસ, ધૂમ્રપાન, સોસેજ,
- માછલી બ્રોથ્સ, તેલયુક્ત માછલી,
- મફિન અને મીઠી પેસ્ટ્રીઝ, ચોકલેટ,
- ચરબીયુક્ત ચીઝ, કુટીર ચીઝ, દુકાન દહીં,
- બધા ખાટા ફળો અને તેજસ્વી રંગીન શાકભાજી,
- કોઈપણ કાર્બોરેટેડ પીણાં, મજબૂત ચા, કોફી,
- મસાલેદાર અને દુકાનની ચટણી: કેચઅપ, સરસવ, મેયોનેઝ,
- એસિડ્સની contentંચી સામગ્રીવાળા કમ્પોટ્સ, medicષધીય ડેકોક્શન્સ.
તે બધા તૈયાર ખોરાક, મરીનેડ્સ, અથાણાંને મર્યાદિત કરવાની દરખાસ્ત છે. હકીકતમાં, ઘણી મર્યાદાઓ સામાન્ય વય-સંબંધિત ડાયટિક્સમાં ફિટ હોય છે. આવા જથ્થામાં મોટા પ્રમાણમાં બાળકો, કિશોરો અને વયસ્કો માટે પણ ઉપયોગી નથી.
કોમોરોવ્સ્કીના જણાવ્યા મુજબ, કેટોન્યુરિયા માટે વિશેષ આહારની જરૂર નથી. નિદાન અને પીડાદાયક પરિસ્થિતિઓને ધ્યાનમાં લીધા વિના, સામાન્ય રીતે બાળકના પોષણ માટે વ્યાજબી વાજબી અભિગમ.
અલબત્ત, એસીટોનમિયાના નિયમિત રીલેપ્સવાળા બાળકના આહાર પર ખૂબ જ કડક નિયંત્રણ થવું જોઈએ નહીં, પરંતુ પેશાબમાં એસિટોનવાળા આહારમાં હજી પણ કેટલીક વિશેષતાઓ છે:
- અપૂર્ણાંક પોષણ, મુખ્ય ભોજન વચ્ચે લાંબા વિરામની અયોગ્યતા, તેમજ અતિશય આહારની ક્ષણો.
- રમત તાલીમ પછી, ગંભીર શારીરિક શ્રમ અથવા તાણ પછી, ગ્લુકોઝ અને પ્રવાહી ભંડારને ફરીથી ભરવું જરૂરી છે.
- ઓછી ચરબી અને પ્રોટીન ખોરાક - વધુ કાર્બોહાઇડ્રેટ: અનાજ, ફળો અને શાકભાજી અથાણાં, માંસ, ચરબીયુક્ત પ્રકારના ડેરી ઉત્પાદનો કરતાં વધુ પસંદ કરે છે.
- બાળકોમાં એસીટોનના સ્તરમાં વધારો થવાની સંભાવના છે તેમને ઘણી વાર મીઠાઈનું સેવન કરવાની મંજૂરી મળી શકે છે. કેટલીક પ્રકારની મીઠાઈઓ (કારામેલ અને કેન્ડી ચોકલેટ કરતાં વધુ સારી), મુરબ્બો, જેલી, સ્ટ્યૂડ ફળ, સૂકા ફળ.
- ફાસ્ટ ફૂડ, પીવામાં, ચીપો ગંભીરતાથી મર્યાદિત હોવી જોઈએ. કૃત્રિમ રંગો, પ્રિઝર્વેટિવ્સ, સ્વાદમાં વધારો કરનારા કોઈપણ સ્ટોર પ્રોડક્ટ્સ એસીટોન્યુરિયાને ફરી વળવાનું કારણ બની શકે છે.
ધ્યાન આપો!નિયમિત કિસમિસ અન્ય સૂકા ફળો અને મીઠાઈઓથી અલગ પડે છે જેમાં તેમાં ઘણા બધા ફ્રુટોઝ હોય છે. સુક્રોઝથી વિપરીત, આ પદાર્થ શરીરમાં લાંબા સમય સુધી પ્રક્રિયા કર્યા વિના, લગભગ તરત જ intoર્જામાં ફેરવાય છે. ઓછી માત્રામાં કિસમિસ અથવા સૂકા બેરીનો ગરમ પ્રેરણા એસિટોનના સ્તરમાં વધારાના પ્રથમ સંકેત પર બાળકને તાત્કાલિક મદદ પ્રદાન કરી શકે છે. સારી સહનશીલતા સાથે, મધ એ જ ઝડપી ઉપાય માનવામાં આવે છે.
પેશાબમાં એસિટોન માટેનો આહાર, સારમાં, તંદુરસ્ત આહારના સિદ્ધાંતો પર આધારિત છે અને વધતી જતી શરીરમાં અન્ય ઘણી વિકારોને અટકાવે છે. જઠરનો સોજો, પિત્તાશય રોગ, ડિસબાયોસિસ, કુપોષણની પૃષ્ઠભૂમિ સામે વિકાસ કરવો, તે પોતામાં ખતરનાક છે અને એસિટોનેમિક સિન્ડ્રોમના સહવર્તી વિકાસ માટે ફળદ્રુપ જમીન તરીકે સેવા આપી શકે છે.
બાળકના પેશાબમાં એસીટોન વિશે કોમોરોવ્સ્કી
બાળકના પેશાબમાં એસીટોન સંબંધિત સત્તાવાર દવાઓના અભિપ્રાય સમાન નથી. કેટલાક નિષ્ણાતો માતાપિતાને ભયંકર પરિણામો સાથે ડરાવવાનું વલણ ધરાવે છે, જ્યારે અન્ય લોકો આ સ્થિતિને ડ Dr..કોમરોવ્સ્કી જેવા શારીરિક ધોરણ કહે છે.
આ વિષયને સમર્પિત "સ્કૂલ Dr.ફ ડો. કોમોરોવ્સ્કી" પ્રોગ્રામથી સિંડ્રોમના વિકાસની પદ્ધતિ અને સ્વ-સારવાર માટેની સલાહ વિશે ઘણી રસપ્રદ માહિતી મેળવી શકાય છે.
સત્ય, હંમેશાની જેમ, મધ્યમાં છે. જો રીલેપ્સ વારંવાર થાય છે અથવા મુશ્કેલ છે, અને આહાર અને વ્યવહારમાં પરિસ્થિતિમાં કોઈ સુધારો થયો નથી, તો તમારે ખાતરી કરવી જોઈએ કે એસિટોન ગંભીર બીમારીઓને લીધે વધતો નથી: બ્લડ સુગરને નિયંત્રિત કરો, પિત્તાશય પેથોલોજી અને મેટાબોલિક ડિસઓર્ડરને દૂર કરો.
ધ્યાન!13 વર્ષ પછી એસિટોનેમિક સિન્ડ્રોમના શિશુમાં અને પુનરાવર્તિત એપિસોડ્સના લક્ષણો શોધી કા whenતી વખતે ખાસ કાળજી રાખવી જરૂરી છે. આ પરિસ્થિતિ ધોરણની બહાર જાય છે અને બાળરોગ ચિકિત્સકનું ધ્યાન લેવાની જરૂર છે.
જો ત્યાં કોઈ ખતરનાક પેથોલોજી નથી, તો તમે સુરક્ષિત રીતે હોમ થેરેપીનો ઉપયોગ કરી શકો છો. ડીબગની રીગિનિયમ, આહાર, બાળકને બિનજરૂરી તણાવથી બચાવવા પ્રયાસ કરો, બાળપણના ભય અને અન્ય ઉત્તેજનાત્મક પરિબળોથી છૂટકારો મેળવો.
વાજબી અને સૌથી અગત્યનું શાંત અભિગમ બાળકને અશાંતિ અને બિનજરૂરી તબીબી હેરફેરથી બચાવે છે. આત્મવિશ્વાસ કે કોઈ ભયંકર રોગો ચૂકી ગયા નથી, માતાપિતા પરિસ્થિતિને શાંતિથી નિયંત્રિત કરી શકશે.
એસેટોનોમી વિકાસ પ્રક્રિયા
એસેટોનોમીનો વિકાસ કીટોન શરીરના લોહીમાં થતી રચનાને કારણે છે - એસેટોએસિટીક એસિડ, એસીટોન અને બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ. અયોગ્ય ચયાપચયના પરિણામે કેટોન સંસ્થાઓ રચાય છે. તેથી, માનવ શરીરના જીવનને energyર્જાની જરૂર છે તેની ખાતરી કરવા માટે, અને તેનો મુખ્ય સ્રોત ગ્લુકોઝ છે. જો તેની સામગ્રીનું સ્તર ઓછું થાય છે, તો પછી શરીર, ગ્લુકોઝના અભાવ માટે, તેના પોતાના પ્રોટીન અને ચરબીને વિભાજીત કરવાની પ્રક્રિયા શરૂ કરે છે. તેમના ભંગાણથી ઝેરી કેટટોન બોડીઝની રચનામાં ફાળો મળે છે, જે પેશીઓમાં ઓક્સિડાઇઝ્ડ થઈ જાય છે અને બિન-જોખમી ઉત્પાદનોમાં ફેરવાય છે, શરીરમાંથી પેશાબ સાથે બહાર નીકળી જાય છે. આ સ્થિતિમાં, બાળકના પેશાબમાં એસિટોનની ગંધ હોય છે, અને કેટોન્સ શ્વાસ બહાર કા airતી હવાથી પણ બહાર કા .વામાં આવે છે, તેથી બાળકોમાં એસિટોનની ગંધ અને મોંમાંથી મળી શકે છે.
જો કીટોન્સ ખૂબ ઝડપથી રચાય છે, અને શરીરને તેમને દૂર કરવા માટે સમય નથી, તો પછી તેઓ મગજના કોષોને અસર કરવાનું શરૂ કરે છે, જ્યારે પાચક માર્ગની મ્યુકોસ મેમ્બ્રેનને બળતરા કરે છે. પરિણામે, vલટી અને ડિહાઇડ્રેશન શરૂ થાય છે. આ બધા મેટાબોલિક ડિસઓર્ડરની પ્રગતિ તરફ દોરી જાય છે: એસિડની બાજુમાં લોહીની પ્રતિક્રિયામાં ફેરફાર અને મેટાબોલિક એસિડિસિસના વિકાસમાં. જો બાળક સમયસર પૂરતી સહાય ન આપે તો તે કોમામાં આવીને મરી શકે છે.
એટેટોનીમીના વિકાસ માટેનાં કારણો
બાળકને કેમ એસિટોન વધ્યું તે સમજવા માટે, તમારે તે કારણો જાણવાની જરૂર છે કે જેનાથી આ સ્થિતિ થઈ શકે છે.
- લોહીમાં ગ્લુકોઝની સાંદ્રતા - આ સ્થિતિ આવી શકે છે જો બાળક અયોગ્ય અને અયોગ્ય રીતે ખાય છે, અથવા જો તે એન્ઝાઇમેટિક ઉણપથી પીડાય છે અને કાર્બોહાઇડ્રેટ્સનું નબળું પાચન છે. ઉપરાંત, ગ્લુકોઝના સ્તરમાં ઘટાડો તણાવ, ચેપી રોગો, નોંધપાત્ર માનસિક અથવા શારીરિક તાણ, શસ્ત્રક્રિયા અથવા ઈજાને કારણે થઈ શકે છે. બાળકોમાં એસિટનોમીના વિકાસને રોકવા માટેના એક મહત્વપૂર્ણ ઉપાય એ એક આહાર છે જે સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટની પૂરતી માત્રા પૂરી પાડે છે.
- ખોરાકમાં ચરબી અને પ્રોટીનનો વધુ પ્રમાણ અથવા તેમના પાચનની વિક્ષેપિત પ્રક્રિયા. પરિણામે, શરીર તેમને તીવ્ર વિભાજિત કરવાનું શરૂ કરે છે, ત્યાં કેટોન્સ ઉત્પન્ન કરે છે.
- ડાયાબિટીઝ મેલીટસ - માંદા બાળકોમાં આ રોગ સાથે લોહીમાં ગ્લુકોઝનું સામાન્ય સ્તર છે, જો કે, ઇન્સ્યુલિનનો અભાવ એ હકીકત તરફ દોરી જાય છે કે શરીર સંપૂર્ણપણે ગ્લુકોઝ ખર્ચ કરી શકતું નથી.
આ ઉપરાંત, એસેટોનોમીના લક્ષણો પણ સૂર્યના લાંબા સમય સુધી સંપર્કમાં આવવા, યકૃતની ક્ષતિગ્રસ્ત કામગીરી, એડ્રેનલ ગ્રંથીઓ અથવા સ્વાદુપિંડ અને ડિસબાયોસિસ જેવા પરિબળોને કારણે થઈ શકે છે.
તમારે જાણવું જોઈએ કે કેટોન્સ ઉત્પન્ન કરતી ગંધને સામાન્ય શારીરિક ઘટના માનવામાં આવે છે. તદુપરાંત, આ કીટોન્સ ofર્જાના સ્ત્રોત પણ હોઈ શકે છે. પરંતુ આ માટે, ઉત્સેચકોની પૂરતી માત્રા જે તેમને તોડી નાખે છે તે શરીરમાં હોવી આવશ્યક છે. જીવનના પ્રથમ વર્ષના બાળકોમાં ઘણાં ઉત્સેચકો હોય છે, તેથી બાળકો ક્યારેય એસેટોમીથી પીડાતા નથી. પુખ્ત વયના લોકો અને એક વર્ષ કરતા વૃદ્ધ બાળકોમાં, આ ઉત્સેચકો પૂરતા નથી. એક નિયમ મુજબ, 8-10 વર્ષ સુધી એસિટ્નોમીના લક્ષણો કોઈ ટ્રેસ વિના અદૃશ્ય થઈ જાય છે. (કોમોરોવ્સ્કી)
પુખ્ત વયના લોકો કરતાં બાળકોમાં એસિટોનની ગંધ શા માટે સામાન્ય છે? હકીકત એ છે કે બાળકનું શરીર પુખ્ત વયના લોકોથી ઘણી બધી શારીરિક સુવિધાઓથી અલગ પડે છે જે એસિટનોમીના વિકાસ માટે પૂર્વવર્તી શકે છે.

નીચેના લક્ષણો બાળકોમાં એસિટનોમીની હાજરી સૂચવે છે:
- દરેક ભોજન અથવા પીધા પછી omલટી થવી.
- દર્દી પીવા અને ખાવા માટે ના પાડે છે.
- પેટમાં દુખાવોની હાજરી.
- નશો અને નિર્જલીકરણ: નિસ્તેજ, શુષ્ક ત્વચા, સામાન્ય નબળાઇ, લાલ ગાલ, લાંબા સમય સુધી પેશાબની અભાવ.
- એલિવેટેડ શરીરનું તાપમાન.
- નર્વસ સિસ્ટમને નુકસાન સૂચવતા લક્ષણો: પ્રારંભિક તબક્કે, બાળકોમાં ચીડિયાપણું વધી ગયું છે, અને થોડા સમય પછી તેઓ સુસ્ત, સુસ્ત, સંભવત developing વિકાસશીલ કોમા, આંચકો બની જાય છે.
- યકૃતનું કદ વધ્યું.
- વિશ્લેષણનાં પરિણામો ક્લોરાઇડ્સ અને ગ્લુકોઝનું ઘટતું સ્તર, લિપોપ્રોટીન, કોલેસ્ટેરોલ, લ્યુકોસાઇટ્સ, ઇએસઆરનું વધતું સ્તર દર્શાવે છે.
- પેશાબમાં એસીટોનની ગંધ આવે છે, અને omલટી અને પેશાબમાં એક સમાન ગંધ હોય છે.
દર્દી ઉપરોક્ત તમામ લક્ષણો તરત જ પ્રગટ કરી શકે નહીં, - એસિટોનનું એલિવેટેડ સ્તર હંમેશાં પેટમાં દુખાવો, તાવ, ઉલટી અથવા પેશાબની સંપૂર્ણ અભાવ સાથે હોતું નથી. માતાપિતાએ યાદ રાખવું જોઈએ કે જલદી તેઓ એસિટનોમીના લક્ષણોની નોંધ લેશે, તેમના માટે બાળકના શરીરમાંથી એસિટોન કા removeવું વધુ સરળ બનશે, ત્યાંથી vલટી થવી અને પરિસ્થિતિને જટિલ બનાવતા અટકાવવામાં આવશે.
એસીટોન સ્તર નક્કી
માતાપિતા ઘરે જ નક્કી કરી શકે છે કે બાળકમાં એસીટોનનું સ્તર વધ્યું છે. આ માટે, ખાસ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે. આવી પટ્ટાઓ પીળી રંગની હોય છે, અને જ્યારે પેશાબમાં ડૂબી જાય છે, ત્યારે તે ગુલાબી થઈ શકે છે (જો પેશાબમાં એસિટોનના સહેજ નિશાન હોય તો), અથવા જાંબુડિયા (આનો અર્થ એ છે કે એસીટોનનું સ્તર તદ્દન .ંચું છે). ઓછામાં ઓછા દર ત્રણ કલાકે પરીક્ષણનું પુનરાવર્તન થવું જોઈએ.
પેશાબમાં કેટોન્સની સાંદ્રતાની નીચેની ડિગ્રી અલગ પડે છે:
- 0.5-1.5 મીમોલ / એલ (+) - સાંદ્રતાનું આ સ્તર એસેટોનોમીની હળવા ડિગ્રી સૂચવે છે. આ કિસ્સામાં, ઘરે ઘરે સારવાર હાથ ધરી શકાય છે.
- 4-10 એમએમઓએલ / એલ (++) - જો પરીક્ષણનાં પરિણામો બે ઉપભોગ દર્શાવે છે, તો પછી દર્દીને હોસ્પિટલમાં જટિલ સારવારની જરૂર હોય છે.
- 10 એમએમઓએલ / એલ (+++) થી - સ્થિતિ અત્યંત ગંભીર છે, તાત્કાલિક હોસ્પિટલમાં દાખલ થવું અને યોગ્ય સારવાર જરૂરી છે.
તે યાદ રાખવું જોઈએ કે પેશાબમાં એસિટોનની સામગ્રીની ધોરણ જેવી વસ્તુ અસ્તિત્વમાં નથી, કારણ કે શરીરમાં ક keટોન્સ હોવું જોઈએ નહીં. તે છે, આદર્શ એ શરીરમાં એસિટોનની સંપૂર્ણ ગેરહાજરી છે. (કોમોરોવ્સ્કી)
પુખ્ત વયના લોકો અને એક વર્ષ કરતા વૃદ્ધ બાળકોમાં, પાચક ઉત્સેચકો પૂરતા પ્રમાણમાં નથી, પરંતુ એસેટોનોમીના પ્રથમ સંકેતોની શરૂઆતના 4-5 દિવસ પછી તેઓ લોહીમાં દેખાય છે. જો કીટોન્સનું સ્તર ખૂબ વધી જાય છે, તો દર્દી ડિહાઇડ્રેશનથી પીડાય છે, કારણ કે તે પ્રવાહી પી શકતો નથી. તેથી, માતાપિતાનું મુખ્ય કાર્ય કીટોન્સના દેખાવ અને તેમની માત્રામાં highંચી માત્રામાં અટકાવવાનું છે. (કોમોરોવ્સ્કી)
એસેટોનોમીની હળવા ડિગ્રીની સારવાર નીચે મુજબ છે: જો બાળકના પેશાબમાં એસીટોનની સુગંધ આવે છે, તો તમારે તરત જ તેને મીઠાઈઓ આપવી જોઈએ - કેન્ડી, મીઠી ચા, રસ, નિર્જલીકરણને રોકવા માટે, દર્દીને શક્ય તેટલું પ્રવાહી આપો. જો તે પીવા માટે ઇનકાર કરે છે, તો તેને 4 કલાકથી વધુ સમયથી પેશાબ થયો નથી અને ઉલટી થવાની શરૂઆત થઈ છે, તેથી તાત્કાલિક હોસ્પિટલમાં દાખલ થવાની જરૂર છે. હ hospitalસ્પિટલમાં, બાળકને ડ્રોપ-બાય-ડ્રોપ રીતે ગ્લુકોઝનું ઇન્જેક્શન આપવામાં આવશે, જેના કારણે કેટોન્સનું સ્તર વધશે. કીટોન્સને દૂર કરવામાં વેગ આપવા માટે ક્લીનસિંગ એનિમાનો ઉપયોગ પણ થાય છે.
ડ્રોપર્સ અને એનિમા ઉપરાંત, બાળકમાં પેશાબમાં વધેલા એસિટોનને એન્ટોસોર્બેન્ટ્સ (સ્મેક્ટા, ફિલટ્રમ, પોલિસોર્બ, એન્ટોસેગલ) ની સહાયથી ઉત્સર્જન કરવામાં આવે છે. પેશાબની માત્રામાં વધારો હાંસલ કરવો જરૂરી છે. આ કરવા માટે, બાળકોને પાણી (આલ્કલાઇન મિનરલ કેન) અથવા ચોખાના સૂપ સાથે વારાફરતી સ્વીટ પીણું સાથે સોલ્ડર કરવામાં આવે છે.
હોસ્પિટલમાં, હાજરી આપતા ચિકિત્સકે બ્લડ સુગર પરીક્ષણની પદ્ધતિ દ્વારા ડાયાબિટીસ મેલીટસની હાજરીને બાકાત રાખવી જોઈએ, અને તે પછી જ યોગ્ય સારવાર સૂચવે છે. જો લોહીમાં ઘણું ગ્લુકોઝ જોવા મળે છે, જે હોર્મોન ઇન્સ્યુલિનની ઉણપને લીધે શોષી શકાતું નથી, તો બાળકને ડાયાબિટીઝ હોવાનું નિદાન કરવામાં આવશે.
એસીટોન કટોકટી પસાર થઈ ગયા પછી, કટોકટીના પુનરાવર્તનને રોકવા માટે મદદ માટે પગલાં લેવા જોઈએ. આવા પગલાંમાં આહાર, દિવસની શાખાને સામાન્ય બનાવવી, સારી sleepંઘ અને આરામ કરવો, તાજી હવામાં પર્યાપ્ત રોકાણો શામેલ છે.
કટોકટી પછીના પ્રથમ ત્રણ દિવસ, કડક આહાર અવલોકન કરવો જોઈએ: દર્દીને પુષ્કળ પીણું, બેકડ સફરજન, ચોખાના સૂપ અને અનાજ, ફટાકડા, બિસ્કિટ કૂકીઝ આપવી જોઈએ. ત્રણ દિવસ પછી, આહારને કીફિર, ઓટમીલ, બાફેલી વાનગીઓ, માછલી, મીટબ andલ્સ અને મીટબ souલ સૂપથી દુર્બળ માંસમાંથી બનાવવામાં આવે છે.
જો કોઈ બાળકનું સંકટ વારંવાર આવતું હોય, તો પછી ચરબીયુક્ત, ધૂમ્રપાન અને અથાણાંવાળા ખોરાક, કોફી, ટામેટાં, સાઇટ્રસ ફળો, મશરૂમ્સ અને સોરેલને બાદ કરતાં કાયમી આહારની ભલામણ કરવામાં આવે છે.
ગૌણ એસિટોનેમિક સિન્ડ્રોમ્સના મુખ્ય કારણો શરદી અને ચેપી રોગો છે. તેથી, માત્ર રોગની સારવાર જ નહીં, પણ ફરીથી કટોકટીને રોકવા માટે પગલાં લેવાય તે જરૂરી છે. આવા પગલાઓમાં શામેલ છે: આહાર, વિસ્તૃત પીવાના શાસન, દર્દીને ગ્લુકોઝ સ્રોત પ્રદાન કરે છે.
ડ Dr.. કોમોરોવ્સ્કી હંમેશાં સંકેન્દ્રિત ગ્લુકોઝ સોલ્યુશન, ગોળીઓમાં ગ્લુકોઝ અથવા કિસમિસને ઉકાળો તૈયાર કરવા ભલામણ કરે છે. કોમોરોવ્સ્કી એમ પણ માને છે કે આહારમાં શરીરમાં ગ્લુકોઝની અછત સાથે કોઈ લેવા દેવા નથી: “તમારા બાળકને હંમેશની જેમ સામાન્ય ખોરાક આપો, પરંતુ તે જ સમયે તેને કંઈક મીઠાઇ આપો. એસીટોન એ કોઈ પણ પ્રકારના રોગનું અભિવ્યક્તિ નથી, તે energyર્જાની ઉણપવાળા બાળકની સામાન્ય શારીરિક સ્થિતિ છે જે કાર્બોહાઈડ્રેટની ઉણપને કારણે થાય છે. એસીટોન સાથે, તે સમજવું મહત્વપૂર્ણ છે કે પ્રોટીન ધરાવતા માંસ કરતાં પોર્રીજ (એટલે કે કાર્બોહાઇડ્રેટ) વધુ જરૂરી છે. "
બાળકનું શરીર પુખ્ત વયના શરીરથી ઘણી રીતે અલગ છે અને આ સંક્રામક રોગોની ઓછામાં ઓછી સહનશક્તિ અથવા સંવેદનશીલતામાં દર્શાવતું નથી, કેટલીક પ્રતિક્રિયાઓ ફક્ત બાળકોમાં બંધારણીય તફાવતો અથવા આંતરિક અવયવોની અપરિપક્વતાને લીધે જન્મજાત છે.

આમાંની એક સુવિધા એ બાળકના પેશાબમાં એસીટોન છે, જે 20% બાળકોમાં નિયમિતપણે સામાન્ય પેશાબની તપાસમાં જોવા મળે છે, જ્યારે પુખ્ત વયના લોકો માટે, આવા સૂચકાંકો એકદમ દુર્લભ હોય છે અને ગંભીર રોગો દર્શાવે છે. પરંતુ જો તમને લાગે કે બાળકને બાહ્ય સલામત સ્થિતિમાં એસીટોનની ગંધ આવે છે, તો તમારે આ લક્ષણોને અવગણવું જોઈએ નહીં, કારણ કે શરીરમાં આ પદાર્થનો મોટો સંચય એસેટોન્યુરિયા પેદા કરી શકે છે - એક રોગ જેમાં બાળકની જીવનની સ્થિતિ જોખમમાં છે.
બાળકોમાં એસિટોનના કારણો
બાળકમાં એસીટોનનો વધારો એ કોઈ રોગનો અર્થ નથી, તે એક લક્ષણ છે જે શરીરમાં મેટાબોલિક વિક્ષેપ અથવા તેના તીવ્ર કામના એક કારણને સૂચવે છે. આવા એલાર્મ અન્ય લક્ષણો સાથે મળીને થાય છે અથવા તાજેતરના આંતરડાના ચેપનું પરિણામ હોઈ શકે છે, પરંતુ માતાપિતાએ સૌ પ્રથમ ધ્યાન આપ્યું છે તે છે બાળકના મો fromામાંથી એસિટોનની ગંધ. તે બાળકોના શરીરમાં ક્યાંથી આવે છે?
જવાબ સરળ છે - એસેટોન એ પોતાના ચરબીના oxક્સિડેશનમાં સડો ઉત્પાદન છે. માનવ શરીરને મોટી માત્રામાં .ર્જાની જરૂર હોય છે જે તે તેના જીવન માટે ગ્લુકોઝમાંથી લે છે, સ્રોત કાર્બોહાઇડ્રેટ્સ છે. જ્યારે કાર્બોહાઈડ્રેટ બળી જાય છે, ત્યારે શરીરમાં ફક્ત ગ્લુકોઝ અને પાણીની રચના થાય છે.
આહારમાં કાર્બોહાઈડ્રેટની વિશાળ માત્રામાં energyર્જામાં વધારો થતો નથી, અતિશય ગ્લુકોઝ સ્નાયુ પેશીઓ અને યકૃતમાં ગ્લાયકોજેનના રૂપમાં જમા થાય છે અને શરીરની જરૂરિયાતો અનુસાર તેનું સેવન કરવામાં આવે છે.પુખ્ત વયના લોકોમાં લાંબા સમય સુધી ગ્લાયકોજેન પૂરતો સંગ્રહ હોય છે, પરંતુ બાળકોમાં તે લગભગ બમણી energyર્જાની જરૂર હોવા છતાં, તે પૂરતું નથી. શારીરિક શ્રમ દરમિયાન, ગ્લુકોઝની અછત સાથે તીવ્ર તાણ, શરીરને ચરબી અથવા પ્રોટીનના પોતાના ભંડારથી અલગ રાખવા સિવાય કોઈ વિકલ્પ નથી. તે જ સમયે, ઓક્સિડાઇઝ્ડ હોવાને કારણે, આ ઉત્પાદનો માત્ર ગ્લુકોઝ જ નહીં, પણ એસીટોન સહિતના કીટોન શરીર પણ બનાવે છે. સામાન્ય રીતે, બાળકમાં લોહીનું એસિટોન, વિશ્લેષણ મુજબ, પેશાબ શૂન્ય છે અથવા તેના સૂચકાંકો એટલા નજીવા છે કે તેઓ બાળકના આરોગ્યને નુકસાન પહોંચાડવામાં અસમર્થ છે, કારણ કે તેઓ ફેફસાં અને શ્વસન દ્વારા શરીરમાંથી વિસર્જન કરે છે, અને નર્વ કોષો દ્વારા પણ આંશિક પ્રક્રિયા કરવામાં આવે છે.
કોમોરોવ્સ્કી, બાળકના મોંમાંથી એસિટોનની ગંધને ગ્લુકોઝની અછતની પ્રથમ નિશાની કહે છે, તેના પ્રસારણમાં તે તેના દેખાવ અને ઉપચારની પદ્ધતિઓના કારણોને સ્પષ્ટ રીતે સમજાવે છે.
ઘટના કે જ્યારે શરીર ફેફસાંમાંથી તેમના ઉત્સર્જન કરતા વધારે માત્રામાં કેટટોન શરીર ઉત્પન્ન કરે છે, એસિટોન લોહી અને પેશાબમાં પ્રવેશ કરે છે, જ્યારે શરીરને ઝેર આપે છે. આવા કિસ્સાઓમાં, જ્યારે રક્ત અને એસેટોન્યુરિયામાં એસિટોન મળી આવે છે ત્યારે આપણે એસિટોન સિન્ડ્રોમ વિશે વાત કરવી જોઈએ, જ્યારે આ પદાર્થો પેશાબમાં વિસર્જન થાય છે.
બાળકોમાં એસિટોનના ગૌણ કારણો હોઈ શકે છે, ઉદાહરણ તરીકે, જ્યારે શરીર હેલ્મિન્થ્સથી વસ્તી કરે છે, આંતરડાની તીવ્ર ચેપ સાથે, અને તીવ્ર ગરમી પછી પણ. બાળકના પેશાબમાં એસિટોન, જેમ કે કોમોરોવ્સ્કી ચેતવણી આપે છે, ડાયાબિટીસના વિકાસ સાથે થઈ શકે છે.
બાળકમાં એસીટોન વધવાના લક્ષણો
જ્યારે કીટોન સંસ્થાઓ લોહીના પ્રવાહમાં પ્રવેશ કરે છે, ત્યારે તે ઝડપથી શરીર દ્વારા ફેલાય છે, તેને ઝેર આપે છે, તેથી બાળકોમાં એસીટોન ઉલટી કેન્દ્રમાં બળતરા કરે છે, જે ઝેરના કોઈ ચિન્હો વિના સતત ઉલટી તરફ દોરી જાય છે. નર્વસ સિસ્ટમ, પાચક સિસ્ટમ પીડાય છે, રક્તવાહિની નિષ્ફળતા વિકસી શકે છે. બાળકોમાં એસિટોન નીચેના લક્ષણો ધરાવે છે:
- ઉબકા
- ઉલટી
- નબળાઇ, ભંગાણ.
- બાળકમાં એસીટોનની ગંધ. પરસેવો વાળા બાળકને દ્રાવકની ગંધ અથવા સડેલા સાઇટ્રસની સુગંધ હોઈ શકે છે. તે જ સમયે, બાળક તેના મોંમાંથી એસિટોનની ગંધ લે છે, ખાસ કરીને sleepંઘ પછી.
- નિર્જલીકરણ
- માથાનો દુખાવો.
- નાભિ માં કચડી નાખવું.
- લો-ગ્રેડ શરીરનું તાપમાન.
બાળકોમાં એસીટોનનું નિદાન
તેથી, બાળકને મો mouthામાંથી એસિટોનની ગંધ કેમ આવે છે તે પ્રશ્નના જવાબ, અમે છટણી કરી, હવે આપણે પેશાબના વિશ્લેષણ દ્વારા તે કેટલું જોખમી છે અને બાળકમાં એસિટ્યુન્યુરિયા નિદાન કેવી રીતે કરવું તે પ્રશ્નનો જવાબ આપવો જોઈએ.
માતાપિતા, પ્રથમ વખત આવા નિદાનનો સામનો કરીને, તબીબી સહાય માટે ડ doctorક્ટરની સલાહ લેવી જોઈએ અને કીટોનના શરીરની સંખ્યા નક્કી કરવા માટે સામાન્ય રક્ત અને પેશાબની પરીક્ષા પાસ કરવી જોઈએ. જો તેમની સંખ્યા ધોરણથી વધુ નોંધાય છે, અને બાળકની સ્થિતિ વધુ વણસે છે, તો હોસ્પિટલમાં સારવાર લેવી જરૂરી છે, જ્યાં બાળકને કદાચ ડ્રોપર્સ અને ગ્લુકોઝની તૈયારી સૂચવવામાં આવશે.
બાળકની એસિટોન એકદમ સામાન્ય છે તે સંજોગોમાં, માતાપિતા પહેલાથી જ જાણે છે કે શું કરવું જોઈએ અને ઘરે પેઠે એસિટોનની સામગ્રી દર્શાવતી વિશેષ સ્ટ્રીપ્સનો ઉપયોગ કરીને એકસપ્રેસ પરીક્ષણ કરાવવું જોઈએ. બાળકની આગળની સારવાર પરીક્ષણના પરિણામો પર આધારિત છે.

બાળકોમાં એસિટોનેમિક સિન્ડ્રોમની સારવાર
જો એવું જોવા મળે છે કે બાળકને મો mouthામાંથી એસિટોનની ગંધ આવે છે, તો તમારે તરત જ લોહી અને પેશાબમાં કેટોન્સની સામગ્રી માટે એક પરીક્ષણ પાસ કરવું જોઈએ, શરીરની તીવ્ર સાંદ્રતા સાથે, શરીર તેમને સ્વતંત્ર રીતે દૂર કરવામાં સક્ષમ નથી, તેમના દેખાવનું કારણ ગમે તે હોય. આ કિસ્સામાં, સિન્ડ્રોમના આવા કારણને બાકાત રાખવા ડાયાબિટીસ મેલિટસ માટે વધારાની પરીક્ષણ કરવામાં આવે છે, અને ડ્રોપર્સ અને શોષક તૈયારીઓનો ઉપયોગ કરીને શરીર શુદ્ધ થાય છે.
પાણી-મીઠાના સંતુલનને ફરીથી શરૂ કરવા માટે, ડ doctorક્ટર રેજિડ્રોન, ઓરેસેપ્ટ, હ્યુમાના-કોન્ટ્રોલાઇટ લખી શકે છે, જે સાદા પાણીના ડોઝ વચ્ચે બાળકને આપવી આવશ્યક છે. બાળકને ઓગળવા માટે ફક્ત તે જરૂરી છે, કારણ કે પાણી શરીરમાંથી ઝેર દૂર કરે છે જે તેને ઝેર આપે છે. ઉપરાંત, ગ્લુકોઝનું સ્તર જાળવવા માટે, તેમાં સમાવિષ્ટ તૈયારીઓ સૂચવવામાં આવે છે, તેમજ કિસમિસના સૂકાં, સૂકા ફળનો ફળનો મુરબ્બો.
બાળકોમાં એસીટોન માટેનો આહાર ચરબીયુક્ત અને ભારે ખોરાક, માંસના સૂપ, ચા કોફી, કોકો, લોટના ઉત્પાદનોને બાકાત રાખે છે. સ્વાદુપિંડ પણ તીવ્ર ઝેરથી પીડાય છે, તેથી મસાલા મ્યુકોસ મેમ્બ્રેનને બળતરા કર્યા વિના ખોરાકને બાફવામાં આવવો જોઈએ. સમય જતાં, મેનૂ વિસ્તૃત થઈ શકે છે, પરંતુ ભૂલશો નહીં કે એસિટોનેમિક સિન્ડ્રોમ 13 - 14 વર્ષ પછીનાં બાળકોમાં અદૃશ્ય થઈ જાય છે અને આ વય પહેલાં તે વધુ તીવ્ર થઈ શકે છે. તેથી જ આ અભિવ્યક્ત બાળકોને નર્વસ, હાયપોથર્મિયા, ભાવનાત્મક રીતે ઉત્સાહિત, ચરબીયુક્ત ખોરાક ન ખાવા જોઈએ.
બાળકોમાં એસિટોન એટલે શું?
“બાળકોમાં એસીટોન” અથવા “એસિટોનેમિક સિન્ડ્રોમ” તે છે જે તેઓ વારંવાર લોહીમાં કેટટોન બોડીની સંખ્યામાં વધારો કહે છે. આ સંસ્થાઓ રાસાયણિક સંયોજનો છે જે ફેટી અને પ્રોટીન ખોરાકમાંથી યકૃતમાં રચાય છે.

કીટોન બોડીઝની રચના એ એક જટિલ જૈવિક પ્રક્રિયા છે, જે energyર્જા ચયાપચયનો એક ભાગ છે. જ્યારે આ મેટાબોલિક ઉત્પાદનો યકૃતમાં એકઠું થવાનું શરૂ કરે છે, ત્યારે આવા કોષો ઝડપથી વધે છે, અને બાળકોમાં એસીટોન વધે છે.
ઘણીવાર આ સ્થિતિ ઝેર અથવા સામાન્ય સાર્સ જેવા સંકેતો દ્વારા પ્રગટ થાય છે, પરંતુ તેમાં એક નોંધપાત્ર તફાવત છે - તે તીવ્ર ગંધ છે. તે મો childrenામાંથી અને બાળકોના પેશાબમાંથી દેખાય છે જે એસિટોનેમિક સિન્ડ્રોમથી પીડાય છે.
બાળકોમાં એસિટોન: તે વધવાનાં કારણો
બાળકોમાં એસિટોનની સારવાર આગળ વધતા પહેલા, તેના દેખાવના કારણો નક્કી કરવા જોઈએ. નિષ્ણાતો 5 મુખ્ય કારણો ઓળખે છે જેના માટે બાળકોમાં એસિટોન નોંધપાત્ર વધારો:
- લોહીમાં ગ્લુકોઝમાં ઘટાડો. આ લાંબા સમય સુધી ઉપવાસ અથવા શરીરમાં યોગ્ય ચયાપચય જાળવવા માટે અપૂરતા હોવાને કારણે છે. કુપોષણને કારણે પણ ગ્લુકોઝના સ્તરમાં ઘટાડો થઈ શકે છે: ખોરાકમાં હાનિકારક પદાર્થોની હાજરી, વિવિધ ઉમેરણો અને મોટી સંખ્યામાં રંગ,
- ખોરાક પાચન ઉલ્લંઘન. આ પાચનતંત્રની નબળી કામગીરી સાથે સંકળાયેલ સમસ્યાઓ સૂચવે છે, - નિદાનની નિદાન અને પુષ્ટિ માટે, તમારે આ ક્ષેત્રના નિષ્ણાતોનો સંપર્ક કરવો જોઈએ અને અલ્ટ્રાસાઉન્ડ બનાવવો જોઈએ,

- તાણ, ભૂતકાળના ચેપી રોગો, ઇજાઓ અને પોસ્ટઓપરેટિવ સમયગાળો એસીટોનમાં વધારો થવાના સંભવિત કારણો હોઈ શકે છે. એડ્રેનલ ગ્રંથીઓ શરીરમાં "સ્ટ્રેસ હોર્મોન" માટે જવાબદાર હોય છે, અને જ્યારે બાળક કોઈ વસ્તુથી ઉદાસીન અથવા અસ્વસ્થ હોય છે, ત્યારે તે આ અંગ છે જે કાર્બોહાઇડ્રેટ્સની પ્રક્રિયાને અવરોધે છે અને તેના બદલે ચરબીનો ઉપયોગ કરે છે, જે બાળકોમાં એસિટોનમાં વધારો તરફ દોરી જાય છે,
- પ્રોટીન અને ચરબી મોટી માત્રામાં શરીરમાં. બાળકોનું પોષણ સંતુલિત હોવું જોઈએ, બધા ટ્રેસ તત્વોને સમાન માત્રામાં શામેલ કરવું જોઈએ. માર્ગ દ્વારા, બાળકોના આહારમાં કાર્બોહાઇડ્રેટ્સમાં ચરબી અને પ્રોટીન કરતાં વધુ શામેલ હોવા જોઈએ, કારણ કે તે કાર્બોહાઈડ્રેટ છે જે ઓછી ફીડ્સના વિકાસ માટે carryર્જા વહન કરે છે. જો તમે બાળકોને જટિલ કાર્બોહાઇડ્રેટ ઘટાડતા નથી અથવા આપતા નથી, તો એસીટોન દેખાશે,
- ડાયાબિટીસ મેલીટસ. બાળકોમાં એસિટોન ડાયાબિટીઝ જેવા રોગની હાજરી સૂચવી શકે છે. આ એકદમ ગંભીર રોગ છે, તેથી જો મોટેભાગે એસીટોનના ગંધમાંથી ગંધ આવે છે, તો પછી જરૂરી પરીક્ષણો કરવા માટે ડ doctorક્ટરની સલાહ લેવી ખાતરી કરો.
બાળકના પેશાબમાં એસિટોન: નિશ્ચયના કારણો અને પદ્ધતિઓ
જ્યારે કીટોન સંસ્થાઓની સામગ્રી સામાન્ય કરતાં વધી જાય છે, ત્યારે તેઓ ઝેરની સાથે માનવ શરીરમાં ઝેર ફેલાવે છે, જેનાથી omલટી થાય છે અને સામાન્ય રોગ થાય છે. બાળકના પેશાબમાં એસીટોનની હાજરી માત્ર ચોક્કસ ગંધ દ્વારા જ નક્કી કરી શકાય છે, પણ આધુનિક પરીક્ષણ સ્ટ્રીપ્સને આભારી છે.

તમારે ડ્રગ સ્ટોર્સ પર આવા પરીક્ષણો ખરીદવા જોઈએ, ઉત્પાદનની તારીખ અને સમાપ્તિની તારીખ તપાસવાની ખાતરી કરો, આ મહત્વપૂર્ણ છે.
સૂચનાઓ દરેક બ boxક્સમાં છે, તેને કાળજીપૂર્વક વાંચો. બાળકના પેશાબ સાથે કન્ટેનરમાં એક ખાસ પટ્ટી થોડી સેકંડ માટે ડૂબવું, પછી પરિણામ જુઓ.
જો પરીક્ષણનો રંગ +/- (0.5 એમએમઓએલ / એલ) અથવા + (1.5 એમએમઓએલ / એલ) ની કિંમત સાથે રંગ બતાવતો હોય, તો બાળકની સ્થિતિ હળવા ગણવામાં આવે છે. આવા સૂચકાંકોથી, તમે ઘરે સારવાર કરી શકો છો.
પરિણામ ++ (4 એમએમઓએલ / એલ) સૂચવે છે કે સ્થિતિ મધ્યમ છે અને નિદાન માટે હોસ્પિટલમાં સલાહ લેવી જોઈએ.
સૂચક +++ (10 એમએમઓએલ / એલ) એક મુશ્કેલ કેસ છે, કારણ કે પેશાબમાં એસિટોનની હાજરી સામાન્ય કરતા નોંધપાત્ર રીતે વધારે છે. ઘરે તમારા બાળક સાથે કેવી રીતે વર્તવું તે વિશે વિચારશો નહીં. અહીં તમારે તાત્કાલિક હોસ્પિટલમાં દાખલ થવાની અને ઝડપી તબીબી સહાયની જરૂર છે.
બાળકમાં એસિટોન: આ બિમારીના લક્ષણો સરળ છે
બાળકોમાં એસિટોનેમિક સિન્ડ્રોમના લક્ષણો છે, જેમાં એસિટોનનું સ્તર માપવું જોઈએ, આમાં શામેલ છે:

- વારંવાર ઉલટી થવી, ખાસ કરીને જ્યારે કંઈક ખાવાનો પ્રયત્ન કરવો,
- ત્વચાની નિસ્તેજ અને આંખો હેઠળ શ્યામ વર્તુળોની હાજરી,
- સુસ્તી, સુસ્તી અને પગ અને હાથમાં નબળાઇ,
- તીવ્ર પેટમાં દુખાવો, અપચો સાથે હોઈ શકે છે,
- ચક્કર
- તાપમાન -3 37--38 ડિગ્રી અને તેથી વધુ
- પેશાબમાં અને બાળકના મોંમાંથી એસિટોનની ગંધની હાજરી.
બાળકોમાં એલિવેટેડ એસિટોનની સારવાર કેવી રીતે કરવી?
શરીરમાં મેટાબોલિક નિષ્ફળતા અને અતિશય માત્રામાં કીટોન સંસ્થાઓની રચનાને "બાળકોમાં એસીટોન વધારવામાં આવે છે." તેની ઉપચાર સીધી સ્થિતિની ગંભીરતા અને રોગના કારણો બંને પર આધારિત છે.
હળવા કેસોમાં, તમે આહાર સાથે કરી શકો છો, અયોગ્ય અને હાનિકારક ઉત્પાદનોના ઉપયોગને મર્યાદિત કરી શકો છો (ફોટો જુઓ):
 દિવસમાં 5-6 વખત, નાના ભાગોમાં ખોરાક લેવો જોઈએ. વધુ પ્રવાહી પીવો, આ શરીરમાંથી હાનિકારક પદાર્થને દૂર કરશે. તમારે બાળકોને ખવડાવવા માટે દબાણપૂર્વક પ્રયાસ કરવો જોઈએ નહીં, ખાસ કરીને omલટી થવી.
દિવસમાં 5-6 વખત, નાના ભાગોમાં ખોરાક લેવો જોઈએ. વધુ પ્રવાહી પીવો, આ શરીરમાંથી હાનિકારક પદાર્થને દૂર કરશે. તમારે બાળકોને ખવડાવવા માટે દબાણપૂર્વક પ્રયાસ કરવો જોઈએ નહીં, ખાસ કરીને omલટી થવી.
આવી ક્રિયાઓ ફક્ત સામાન્ય સ્થિતિને વધુ ખરાબ કરી શકે છે. જો બાળક પોતે કહે છે કે તે ભૂખ્યો છે, તો તમે તેને હળવા કાર્બોહાઇડ્રેટ ખવડાવી શકો છો: કેળા, સોજી અથવા ઓટમીલ, પરંતુ ડેરી ઉત્પાદનોના ઉમેરા વિના.
જો પેશાબમાં એસિટોનનું સ્તર એ સ્પષ્ટ કરે છે કે સ્થિતિને સહાયની જરૂર છે, તો સંભવત it તે છે. બાળકને તબીબી સંસ્થામાં તપાસવું જોઈએ, ઘણી બધી કાર્યવાહી હાથ ધરવી જોઈએ - ઇન્જેક્શન અને ડ્રોપર્સ એસિટોનના સ્તરને ઘટાડવામાં અને સામાન્ય સ્થિતિમાં સુધારો કરવામાં મદદ કરશે.
આવશ્યક નિમણૂકો પછી, crumbs ઘરે સારવારમાં સ્થાનાંતરિત કરી શકાય છે. ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના કોઈ દવાઓ ન આપવી મહત્વપૂર્ણ છે, કારણ કે પરિસ્થિતિ નોંધપાત્ર રીતે કથળી શકે છે!