સ્વાદુપિંડનું કેન્સર - લક્ષણો અને સારવાર
| સ્વાદુપિંડનું કેન્સર | |
|---|---|
 | |
| આઇસીડી -10 | સી 25 25. |
| આઇસીડી-10-કે.મી. | સી 25.0, સી 25.1 અને સી 25.2 |
| આઇસીડી -9 | 157 157 |
| આઇસીડી -9-કેએમ | 157.1, 157.8, 157.0 અને 157.2 |
| ઓમિમ | 260350 |
| રોગો | 9510 |
| મેડલાઇનપ્લસ | 000236 |
| eMedicine | મેડ / 1712 |
| જાળી | ડી 010190 |
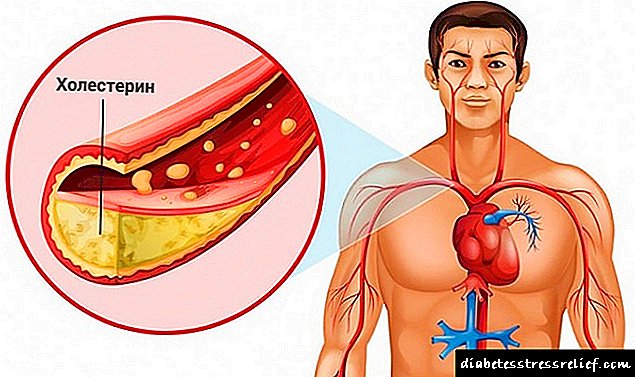
સ્વાદુપિંડનું કેન્સર - ગ્રંથીયુક્ત પેશી અથવા સ્વાદુપિંડના નળીઓના ઉપકલામાંથી ઉદ્ભવતા જીવલેણ નિયોપ્લાઝમ.
હિસ્ટોલોજિકલ સ્વરૂપો
સ્વાદુપિંડનું કેન્સરની ઘટનાઓ દર વર્ષે વધી રહી છે. આ રોગ પુખ્ત વસ્તીમાં છઠ્ઠો સૌથી સામાન્ય કેન્સર છે. તે મુખ્યત્વે વૃદ્ધો, સમાનરૂપે પુરુષો અને સ્ત્રીઓને અસર કરે છે. યુનાઇટેડ સ્ટેટ્સમાં, સ્વાદુપિંડનું કેન્સર હાલમાં કેન્સરનાં મૃત્યુનાં કારણોમાં ચોથા સ્થાને છે. અમેરિકન કેન્સર સોસાયટીના પ્રારંભિક આકારણી અનુસાર, 2015 માં, આ ગાંઠ 960 ડ 48લરમાં મળી આવશે, અને 560 દર્દીઓ મૃત્યુ પામશે. જીવન દરમિયાન યુનાઇટેડ સ્ટેટ્સના દરેક નિવાસીમાં કેન્સરનું જોખમ 1.5% છે.
સ્વાદુપિંડનું કેન્સર માટેનું જોખમ પરિબળો છે:
અનિશ્ચિત રોગોમાં શામેલ છે:
લાક્ષણિક રીતે, એક ગાંઠ ગ્રંથિના વડાને અસર કરે છે (50-60% કિસ્સાઓ), શરીર (10%), પૂંછડી (5-8% કિસ્સાઓમાં). સ્વાદુપિંડનું સંપૂર્ણ જખમ પણ છે - 20-35% કેસો. ગાંઠ એ સ્પષ્ટ સીમાઓ વગર ગા a કંદવાળું નોડ છે; વિભાગમાં, તે સફેદ અથવા આછો પીળો છે.
એક જનીન તાજેતરમાં મળી આવ્યું છે જે સામાન્ય સ્વાદુપિંડના કોષોના આકારને અસર કરે છે, જે કેન્સરના વિકાસમાં સામેલ થઈ શકે છે. જર્નલ નેચર કમ્યુનિકેશન્સમાં પ્રકાશિત થયેલા એક અભ્યાસ મુજબ, લક્ષ્ય જનીન એ પી 1 પ્રોટીન કિનેઝ જનીન (પીકેડી 1) છે. તેના પર અભિનય કરવાથી, ગાંઠની વૃદ્ધિ અટકાવવી શક્ય બનશે. પીકેડી 1 - બંને ગાંઠની વૃદ્ધિ અને મેટાસ્ટેસિસને નિયંત્રિત કરે છે. હાલમાં, સંશોધનકારો પીકેડી 1 ઇન્હિબિટર બનાવવામાં વ્યસ્ત છે જેથી તેની વધુ તપાસ કરી શકાય.
ન્યુ યોર્ક યુનિવર્સિટીના લેંગન મેડિકલ સેન્ટર ખાતે કરવામાં આવેલા અધ્યયનમાં જાણવા મળ્યું છે કે સ્વાદુપિંડનું કેન્સર મો %ામાં સુક્ષ્મસજીવોવાળા દર્દીઓમાં થવાની સંભાવના 59% વધારે છે પોર્ફિરોમોનાસ જીંગિવલિસ. ઉપરાંત, જો દર્દીની તપાસ કરવામાં આવે તો આ રોગનું જોખમ બમણું છે એગ્રેગિઆટેબિસ્ટર એક્ટિનોમીસેટેમકોમિટન્સ. એક સ્ક્રીનીંગ પરીક્ષણ વિકસિત કરવામાં આવી રહ્યું છે જે સ્વાદુપિંડનું કેન્સર થવાની સંભાવના નક્કી કરશે.
હિસ્ટોલોજિકલ સ્વરૂપો સંપાદિત |તબીબી નિષ્ણાતના લેખો
સ્વાદુપિંડનું કેન્સર, વિવિધ સ્રોતો અનુસાર, બધા કેન્સરના 1-7% કેસોમાં, 50 વર્ષથી વધુ વયના લોકોમાં, મુખ્યત્વે પુરુષોમાં થાય છે.
દર વર્ષે, સ્વાદુપિંડનું કેન્સર, મુખ્યત્વે ડક્ટલ એડેનોકાર્સિનોમા અને 29,700 મૃત્યુ યુનાઇટેડ સ્ટેટ્સમાં નોંધાયેલા છે. સ્વાદુપિંડનું કેન્સરના લક્ષણોમાં વજન ઘટાડવું, પેટમાં દુખાવો અને કમળો શામેલ છે. નિદાન સીટી દ્વારા કરવામાં આવે છે. સ્વાદુપિંડનું કેન્સરની સારવારમાં સર્જિકલ રીસેક્શન અને વધારાના રેડિયેશન અને કીમોથેરાપીનો સમાવેશ થાય છે. પૂર્વસૂચન પ્રતિકૂળ છે, કારણ કે આ રોગનું નિદાન ઘણીવાર અદ્યતન તબક્કામાં થાય છે.
, , , ,
સ્વાદુપિંડનું કેન્સરનાં કારણો
મોટાભાગના સ્વાદુપિંડનું કેન્સર એ એક્ઝોક્રાઇન ગાંઠો છે જે નળી અને એસિનાર કોષોમાંથી વિકસિત થાય છે. સ્વાદુપિંડની અંતocસ્ત્રાવી ગાંઠો નીચે ચર્ચા કરવામાં આવી છે.
નૈદાનિક કોષોમાંથી એક્ઝોક્રાઇન પેનક્રેટીક એડેનોકાર્કિનોમસ એસિનાર કોષો કરતા 9 વાર વધુ વખત જોવા મળે છે, અને ગ્રંથિના માથાને 80% માં અસર થાય છે. એડેનોકાર્સિનોમસ 55 વર્ષની ઉંમરે સરેરાશ દેખાય છે અને પુરુષોમાં 1.5-2 ગણી વધુ વખત. મુખ્ય જોખમનાં પરિબળોમાં ધૂમ્રપાન, ક્રોનિક પેનકreatટાઇટિસનો ઇતિહાસ અને ડાયાબિટીસનો લાંબો કોર્સ (ખાસ કરીને સ્ત્રીઓમાં) શામેલ છે. આનુવંશિકતા દ્વારા ચોક્કસ ભૂમિકા ભજવવામાં આવે છે. આલ્કોહોલ અને કેફીનનું સેવન સંભવત risk જોખમનાં પરિબળો નથી.
, , , ,
સ્વાદુપિંડનું કેન્સરના લક્ષણો મોડેથી દેખાય છે; જ્યારે નિદાન થાય છે, ત્યારે 90% દર્દીઓમાં સ્થાનિક રીતે અદ્યતન ગાંઠ હોય છે જેમાં રેટ્રોપેરીટોનલ માળખાં, પ્રાદેશિક લસિકા ગાંઠો અથવા યકૃત અથવા ફેફસાના મેટાસ્ટેસેસ હોય છે.
મોટાભાગના દર્દીઓને પેટના ઉપરના ભાગમાં તીવ્ર પીડા હોય છે, જે સામાન્ય રીતે પાછળની બાજુ ફરે છે. જ્યારે શરીર આગળ નમેલું હોય અથવા ગર્ભની સ્થિતિમાં હોય ત્યારે પીડા ઓછી થઈ શકે છે. વજન ઘટાડવું એ લાક્ષણિકતા છે. સ્વાદુપિંડનું એડેનોકાર્કિનોમસ 80-90% દર્દીઓમાં અવરોધક કમળો (ઘણીવાર ખંજવાળનું કારણ) નું કારણ બને છે. શરીર અને ગ્રંથિની પૂંછડીના કેન્સરથી સ્પ્લેનિક નસનું સંકોચન થઈ શકે છે, તે અન્નનળી અને પેટની કાયમની અતિશય ફૂલેલી નસો અને જઠરાંત્રિય રક્તસ્રાવ તરફ દોરી જાય છે. સ્વાદુપિંડનું કેન્સર 25-50% દર્દીઓમાં ડાયાબિટીસનું કારણ બને છે, જેમાં ગ્લુકોઝ અસહિષ્ણુતા (દા.ત. પોલિરીઆ અને પોલિડિપ્સિયા), માલાબorર્શptionપ્શનના લક્ષણો દર્શાવે છે.
સિસ્ટાડેનોકાર્સિનોમા
સાયસ્ટadએડેનોકાર્સિનોમા એ દુર્લભ એડેનોમેટસ સ્વાદુપિંડનો કેન્સર છે જે સિસ્ટેડેનોમા મ્યુકોસાના જીવલેણ અધોગતિના પરિણામે થાય છે અને પેટની પોલાણના ઉપરના માળના મોટા વોલ્યુમેટ્રિક રચના તરીકે પોતાને મેનીફેસ્ટ કરે છે. નિદાન એ પેટની પોલાણના સીટી અથવા એમઆરઆઈ દ્વારા કરવામાં આવે છે, જેમાં સડો ઉત્પાદનો ધરાવતા સિસ્ટીક માસ સામાન્ય રીતે દ્રશ્યમાન થાય છે, વોલ્યુમેટ્રિક રચના નેક્રોટિક એડેનોકાર્કિનોમા અથવા સ્વાદુપિંડનું સ્યુડોસિસ્ટ જેવું લાગે છે. ડક્ટલ એડેનોકાર્સિનોમાથી વિપરીત, સાયસ્ટoએડેનોકાર્સિનોમા પ્રમાણમાં સારી પૂર્વસૂચન ધરાવે છે. ફક્ત 20% દર્દીઓમાં શસ્ત્રક્રિયા દરમિયાન મેટાસ્ટેસેસ હોય છે; દૂરસ્થ અથવા નિકટની સ્વાદુપિંડનો અથવા ટિપ્સની શસ્ત્રક્રિયા દરમિયાન ગાંઠને સંપૂર્ણ રીતે દૂર કરવાથી 65% ટકા 5 વર્ષનું અસ્તિત્વ રહે છે.
, , , , , , , , , ,
ઇન્ટ્રાએડેટલ પેપિલરી-મ્યુકિનસ ગાંઠ
ઇન્ટ્રાએડેટલ પેપિલરી-મ્યુકિનસ ટ્યુમર (વીપીએમઓ) એક દુર્લભ પ્રકારનો કેન્સર છે જે મ્યુકસ હાયપરસિક્રિશન અને નળીના અવરોધ તરફ દોરી જાય છે. હિસ્ટોલોજિકલ પરીક્ષા સૌમ્ય, સરહદરેખા અથવા જીવલેણ વૃદ્ધિ સૂચવી શકે છે. મોટાભાગના કિસ્સાઓ (%૦%) સ્ત્રીઓમાં જોવા મળે છે અને સ્વાદુપિંડની પૂંછડી (% 66%) ની પ્રક્રિયામાં મોટાભાગે સ્થાનિક કરવામાં આવે છે.
સ્વાદુપિંડનું કેન્સરના લક્ષણોમાં પીડા અને સ્વાદુપિંડનો વારંવાર આવવાનો સમાવેશ થાય છે. નિદાન એ એન્ડોસ્કોપિક અલ્ટ્રાસાઉન્ડ, એમઆરસીપી અથવા ઇઆરસીપી સાથે સમાંતર સીટી સાથે કરવામાં આવે છે. સર્જિકલ દૂર કર્યા પછી જ સૌમ્ય અને જીવલેણ પ્રક્રિયાને અલગ પાડવાનું શક્ય છે, જે પસંદગીની પદ્ધતિ છે. શસ્ત્રક્રિયા ઉપચાર સાથે, સૌમ્ય અથવા સરહદની વૃદ્ધિ સાથે 5 વર્ષ સુધી જીવિત રહેવું એ જીવલેણ પ્રક્રિયા સાથે 95% અને 50-75% કરતા વધારે છે.
ડાયગ્નોસ્ટિક્સ
સ્વાદુપિંડનું કેન્સર નિદાન માટેની સૌથી માહિતીપ્રદ પદ્ધતિઓ એ છે કે પેટના સર્પાકાર સીટી અને સ્વાદુપિંડ (એમઆરટીપી) ની એમઆરઆઈ. જો સ્વાદુપિંડના સીટી અથવા એમઆરઆઈ દરમિયાન કોઈ અનિચ્છનીય ગાંઠ અથવા મેટાસ્ટેટિક રોગ મળી આવે છે, તો અસરગ્રસ્ત વિસ્તારની પર્ક્યુટેનિયસ ફાઇન-સોય બાયોપ્સી, ગાંઠની પેશીઓની હિસ્ટોલોજીકલ તપાસ અને નિદાનની ચકાસણી માટે કરવામાં આવે છે. જો સીટી સ્કેન એ ગાંઠ અથવા ન nonન-ગાંઠની રચનાની સંભવિત રીસ્ટેબિલિટી દર્શાવે છે, તો પેનક્રેટિક એમઆરઆઈ અને એન્ડોસ્કોપિક અલ્ટ્રાસાઉન્ડ પ્રક્રિયાના તબક્કા અને નાના ગાંઠો કે જે સીટી દ્વારા શોધી શકાતા નથી તેનું નિદાન કરવા માટે બતાવવામાં આવે છે. અવરોધક કમળો ધરાવતા દર્દીઓ પ્રથમ ડાયગ્નોસ્ટિક અભ્યાસ તરીકે ERCP કરી શકે છે.
રૂટીન લેબોરેટરી પરીક્ષણો કરવા જોઈએ. આલ્કલાઇન ફોસ્ફેટ અને બિલીરૂબિનમાં વધારો એ પિત્ત નળી અથવા યકૃતમાં મેટાસ્ટેસિસનું અવરોધ સૂચવે છે. સ્વાદુપિંડ સાથે સંકળાયેલ CA19-9 એન્ટિજેનના નિર્ધારણનો ઉપયોગ નિદાન થયેલ સ્વાદુપિંડનું કાર્સિનોમા ધરાવતા દર્દીઓમાં દેખરેખ રાખવા અને કેન્સરના riskંચા જોખમમાં તપાસ માટે થઈ શકે છે. જો કે, આ પરીક્ષણ પૂરતી સંવેદનશીલ નથી અથવા વિશાળ વસ્તીના સ્ક્રિનિંગમાં તેના ઉપયોગ માટે વિશિષ્ટ છે. સફળ સારવાર પછી એલિવેટેડ એન્ટિજેનનું સ્તર ઓછું થવું જોઈએ, અનુગામી વધારો ગાંઠની પ્રક્રિયાની પ્રગતિ સૂચવે છે. એમેલેઝ અને લિપેઝ સ્તર સામાન્ય રીતે સામાન્ય મર્યાદામાં રહે છે.
, , , , , ,
સ્વાદુપિંડનું કેન્સરની સારવાર
લગભગ 80-90% દર્દીઓમાં, ડાયગ્નોસ્ટિક પ્રક્રિયામાં મેટાસ્ટેસેસની શોધ અથવા મહાન વાહિનીઓમાં અંકુરણને લીધે, ગાંઠ અયોગ્ય છે. ગાંઠના સ્થાન પર આધાર રાખીને, પસંદગીનું operationપરેશન, મોટેભાગે, વ્હિપ્લની શસ્ત્રક્રિયા (પેનક્રેટોડોડોએન્ટોમિ) છે. 5-ફ્લોરોરસીલ (5-એફયુ) અને બાહ્ય રેડિયેશન થેરેપી સાથેની વધારાની ઉપચાર સામાન્ય રીતે સૂચવવામાં આવે છે, જે 2 વર્ષથી વધુના દર્દીઓના 40 ટકા અને 5 વર્ષમાં 25% દર્દીઓના જીવંત રહેવાની મંજૂરી આપે છે. સ્વાદુપિંડનું કેન્સર માટેની આ સંયોજન સારવારનો ઉપયોગ મર્યાદિત પરંતુ ઇનઓપીએબલ ગાંઠવાળા દર્દીઓમાં પણ થાય છે અને સરેરાશ 1 વર્ષ અસ્તિત્વ ટકાવી શકાય છે. મૂળભૂત કીમોથેરાપી તરીકે વધુ આધુનિક દવાઓ (દા.ત. જેમ્સિટાબાઇન) 5-એફયુ કરતાં વધુ અસરકારક હોઈ શકે છે, પરંતુ ત્યાં એકલા અથવા સંયોજનમાં કોઈ દવા નથી કે જે વધુ અસરકારક છે. સંશોધન પ્રોગ્રામના ભાગ રૂપે યકૃત મેટાસ્ટેસેસ અથવા દૂરના મેટાસ્ટેસેસવાળા દર્દીઓ માટે કીમોથેરાપી ઓફર કરી શકાય છે, પરંતુ સારવાર સાથે અથવા વિનાની સંભાવના બિનતરફેણકારી રહે છે અને કેટલાક દર્દીઓ અનિવાર્યતા પસંદ કરી શકે છે.
જો શસ્ત્રક્રિયા દરમિયાન કોઈ અયોગ્ય ગાંઠ મળી આવે છે જે ગેસ્ટ્રોડોડોડેનલ અથવા પિત્તરસ વિષયક માર્ગના અસ્પષ્ટ પેટન્ટન્સીનું કારણ બને છે, અથવા જો આ ગૂંચવણોનો ઝડપી વિકાસ થવાની ધારણા છે, તો અવરોધને દૂર કરવા માટે ડબલ ગેસ્ટ્રિક અને પિત્તરસ્ય ડ્રેનેજ કરવામાં આવે છે. અયોગ્ય જખમ અને કમળોના દર્દીઓમાં, પિત્તરસ વિષેનું માર્ગનું એન્ડોસ્કોપિક સ્ટેન્ટિંગ કમળાને હલ અથવા ઘટાડી શકે છે. જો કે, અયોગ્ય પ્રક્રિયાઓવાળા દર્દીઓમાં જેમની આયુ ancy-7 મહિના કરતા વધુની અપેક્ષા છે, સ્ટેન્ટિંગ સાથે સંકળાયેલ ગૂંચવણોને કારણે બાયપાસ એનાસ્ટોમોસીસ લાદવાની સલાહ આપવામાં આવે છે.
સ્વાદુપિંડનું કેન્સરની લાક્ષણિક સારવાર
આખરે, મોટાભાગના દર્દીઓમાં ભારે પીડા અને મૃત્યુનો સામનો કરવો પડે છે. આ સંદર્ભમાં, સ્વાદુપિંડનું કેન્સરની રોગનિવારક ઉપચાર એ આમૂલ જેટલું જ મહત્વપૂર્ણ છે. જીવલેણ પૂર્વસૂચનવાળા દર્દીઓ માટે યોગ્ય કાળજી ધ્યાનમાં લેવી જોઈએ.
મધ્યમ અથવા તીવ્ર પીડાવાળા દર્દીઓને પીડામાંથી રાહત માટે પર્યાપ્ત ડોઝમાં મૌખિક ઓપીએટ આપવું જોઈએ. વ્યસન વિશે ચિંતા કરવી અસરકારક પીડા નિયંત્રણમાં અવરોધ ન હોવી જોઈએ. લાંબી પીડામાં, નિરંતર-પ્રકાશન દવાઓ (દા.ત. ફેન્ટાનીલ, xyક્સીકોડન, xyક્સિમોનફોનનો સબક્યુટેનીય વહીવટ) વધુ અસરકારક છે. પર્ક્યુટેનિયસ અથવા ઇન્ટ્રાઓપરેટિવ વિસેરલ (સેલિયાક) બ્લોક તમને મોટાભાગના દર્દીઓમાં અસરકારક રીતે પીડાનું સંચાલન કરવાની મંજૂરી આપે છે. અસહ્ય પીડાના કિસ્સાઓમાં, iપિએટ્સને સબક્યુટ્યુનિવ અથવા ઇન્ટ્રાવેનવ્ઝ સંચાલિત કરવામાં આવે છે, એપિડ્યુરલ અથવા ઇન્ટ્રાથેકલ વહીવટ વધારાની અસર પ્રદાન કરે છે.
જો ઉપશામક શસ્ત્રક્રિયા અથવા એન્ડોસ્કોપિક બિલીયરી સ્ટેન્ટિંગ અવરોધક કમળોને કારણે ખંજવાળ ઘટાડતું નથી, તો દર્દીને કોલેસ્ટાયરામાઇન (દિવસમાં 1 થી 4 વખત મૌખિક) સૂચવવું જોઈએ. દિવસમાં 3-4 વખત ફેનોબાર્બીટલ 30-60 મિલિગ્રામ અસરકારક હોઈ શકે છે.
એક્ઝોક્રાઇન સ્વાદુપિંડની અપૂર્ણતા સાથે, પોર્સીન પેનક્રેટિક એન્ઝાઇમ્સ (પેનક્રેલિપેઝ) ની ટેબ્લેટ તૈયારીઓ સૂચવી શકાય છે. દર્દીએ દરેક ભોજન પહેલાં 16,000-20,000 યુનિટ લિપેઝ લેવું આવશ્યક છે. જો ભોજન લાંબા સમય સુધી હોય (દા.ત. રેસ્ટોરન્ટમાં), તો ગોળીઓ ભોજન દરમિયાન લેવી જોઈએ. આંતરડાના અંદરના ઉત્સેચકો માટે શ્રેષ્ઠ પીએચ 8 છે, આના સંદર્ભમાં, કેટલાક ક્લિનિશિયન પ્રોટોન પંપ અવરોધકો અથવા એચ.2-બ્લોકર્સ. ડાયાબિટીસના વિકાસ અને તેની સારવારનું નિરીક્ષણ કરવું જરૂરી છે.
રોગની વ્યાખ્યા. રોગના કારણો
સ્વાદુપિંડનું કેન્સર એક જીવલેણ ગાંઠ છે જે બદલાયેલા સ્વાદુપિંડના કોષોમાંથી વિકસે છે.
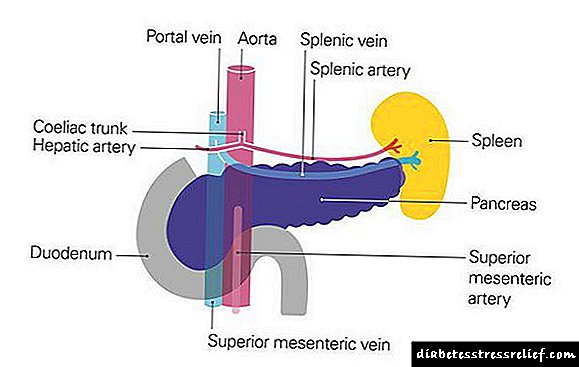
સ્વાદુપિંડનું કેન્સર અન્ય જીવલેણ ગાંઠોની ઘટનામાં છઠ્ઠા સ્થાને છે. 1987 થી, આપણા દેશમાં સ્વાદુપિંડનું કેન્સરનું પ્રમાણ 30% વધ્યું છે, સ્ત્રીઓમાં 7..6 ની સંખ્યા છે, પુરુષોમાં - 100..5 એ 100 હજાર લોકો. નિષ્ણાતો કહે છે કે સમગ્ર વિશ્વમાં આ રોગનો વ્યાપ વધશે. આગાહી મુજબ, ગત વીસ વર્ષોની તુલનામાં 2020 માં સ્વાદુપિંડનું કેન્સર ધરાવતા દર્દીઓની સંખ્યા વિકસિત દેશોમાં અને વિકાસશીલ દેશોમાં અનુક્રમે 168,453 અને 162,401 કેસોમાં 83 83% વધી જશે. 75% કેસોમાં, આ રોગ સ્વાદુપિંડના માથાને અસર કરે છે.

સ્વાદુપિંડનું કેન્સર માટેનું મુખ્ય જોખમ પરિબળો છે:
- ધૂમ્રપાન (ધૂમ્રપાન કરનારાઓમાં 1-2% માં સ્વાદુપિંડનું કેન્સર વિકસે છે),
- ડાયાબિટીઝ મેલીટસ (ડાયાબિટીઝમાં રોગ થવાનું જોખમ 60% વધારે છે),
- ક્રોનિક પેનક્રેટાઇટિસ (સ્વાદુપિંડનું કેન્સર 20 વાર વધુ વખત વિકસે છે),
- ઉંમર (સ્વાદુપિંડનું કેન્સર થવાનું જોખમ વય સાથે વધે છે. cases૦% થી વધુ કેસો and૦ થી of૦ વર્ષની વય વચ્ચે વિકસે છે)
- જાતિ (યુ.એસ. અભ્યાસોએ બતાવ્યું છે કે સ્વાદુપિંડના કરતાં આફ્રિકન અમેરિકનોમાં સ્વાદુપિંડનું કેન્સર વધુ જોવા મળે છે. સંભવત this આ સામાજિક અને આર્થિક કારણોસર અને સિગારેટના ધૂમ્રપાનને કારણે છે),
- લિંગ (આ રોગ સ્ત્રીઓ કરતા પુરુષોમાં વધુ જોવા મળે છે),
- મેદસ્વીપણું (સ્વાદુપિંડનું કેન્સર થવાનું જોખમ નોંધપાત્ર રીતે વધે છે: 8% કેસો તેની સાથે સંકળાયેલા છે),
- આહાર (માંસ, ઉચ્ચ કોલેસ્ટરોલ, તળેલા ખોરાકની વિપુલ માત્રાવાળા આહાર રોગ થવાનું જોખમ વધારે છે),
- આનુવંશિકતા (વારસામાં પ્રાપ્ત cંકોલોજીકલ સિન્ડ્રોમ્સ દ્વારા રોગ થવાનું જોખમ વધે છે, ઉદાહરણ તરીકે, સ્તન કેન્સર, મલ્ટીપલ મેલાનોમાનું ફેમિલીલ એટીપિકલ સિન્ડ્રોમ, વારસાગત કોલોરેક્ટલ કેન્સર સિંડ્રોમ).
સ્વાદુપિંડનું કેન્સર લક્ષણો
ઘણીવાર, પ્રારંભિક તબક્કામાં, રોગ એસિમ્પટમેટિક હોય છે, અને વ્યક્તિલક્ષી સંવેદનાઓ તેની હાજરી પર શંકા કરવાની મંજૂરી આપે છે:
- પેટના ઉપરના ભાગમાં ભારે અથવા અસ્વસ્થતા,
- ડાયાબિટીઝના ચિહ્નોનો દેખાવ (તરસ, રક્ત ખાંડમાં વધારો, વગેરે),
- વારંવાર, છૂટક સ્ટૂલ.
રોગની પ્રગતિ સાથે, અન્ય લક્ષણો દેખાઈ શકે છે:
- ઉપલા પેટમાં દુખાવો પાછળ ફેલાય છે,
- ત્વચા અને આંખના પ્રોટીનનું કમળો (પિત્તાશયના પિત્તાશયના આંતરડામાં ક્ષતિગ્રસ્ત પ્રવાહને કારણે),
- ઉબકા અને vલટી (ડ્યુઓડેનમના ગાંઠને સ્ક્વિઝિંગના પરિણામે),
- વજન ઘટાડો.
જો કે, આ બધા લક્ષણો અનન્ય છે, અને જ્યારે તે થાય છે, ત્યારે ડાયગ્નોસ્ટિક પ્રક્રિયાઓનો સમૂહ જરૂરી છે.
સ્વાદુપિંડનું કેન્સરનું વર્ગીકરણ અને વિકાસના તબક્કા
ગાંઠના સ્થાનના આધારે:
- સ્વાદુપિંડનું વડા
- સ્વાદુપિંડનો ઇસથમસ,
- સ્વાદુપિંડનું શરીર
- સ્વાદુપિંડનું પૂંછડી,
- સ્વાદુપિંડનું કુલ નુકસાન.
રોગના હિસ્ટોલોજિકલ સ્વરૂપના આધારે (ગાંઠની હિસ્ટોલોજીકલ પરીક્ષાના પરિણામો દ્વારા નિર્ધારિત):
- ડક્ટલ એડેનોકાર્સિનોમા (80-90% કેસોમાં જોવા મળે છે),
- ન્યુરોએન્ડોક્રાઇન ગાંઠો (ઇન્સ્યુલિનોમા, ગેસ્ટ્રોનોમા, ગ્લુકોગોનોમા, વગેરે),
- સિસ્ટિક જીવલેણ ગાંઠો (મ્યુકિનસ, સેરોસ),
- અન્ય દુર્લભ હિસ્ટોલોજીકલ સ્વરૂપો.
સ્વાદુપિંડનું ન્યુરોએન્ડ્રોક્રાઇન ગાંઠ

રોગના તબક્કે તેના આધારે:
હું સ્ટેજ. ગાંઠ નાનો હોય છે, સ્વાદુપિંડથી આગળ નહીં. ત્યાં કોઈ મેટાસ્ટેસેસ નથી.
II મંચ. શરીરની બહારની ગાંઠનો ફેલાવો, પરંતુ પ્રક્રિયામાં મોટા ધમની વાહિનીઓને શામેલ કર્યા વિના. લસિકા ગાંઠોમાં મેટાસ્ટેસેસ છે, અન્ય અવયવોમાં મેટાસ્ટેસેસ નથી.
III સ્ટેજ અન્ય અવયવોમાં મેટાસ્ટેસેસની ગેરહાજરીમાં મોટા ધમની વાહિનીઓમાં ગાંઠનું અંકુરણ.
IV સ્ટેજ. અન્ય અવયવોમાં મેટાસ્ટેસેસ છે.
સ્વાદુપિંડનું કેન્સર જટિલતાઓને
જો રચના સ્વાદુપિંડના શરીર અથવા પૂંછડીમાં સ્થિત હોય, તો જટિલતાઓનો વિકાસ ઘણીવાર રોગના ચોથા તબક્કે થાય છે, અને તે મુખ્યત્વે કેન્સરના નશો સાથે સંકળાયેલા છે.
જ્યારે સ્વાદુપિંડના માથામાં ગાંઠ સ્થિત હોય, ત્યારે નીચેની મુશ્કેલીઓ વિકસી શકે છે:
- અવરોધક કમળો
અભિવ્યક્તિઓ: આંખો, ત્વચા, ગોરીને પીળો કરવો, પેશાબને કાળા કરવો, મળ પ્રકાશ થાય છે. અવરોધક કમળો વિકસાવવાની પ્રથમ નિશાની ત્વચા ખંજવાળ હોઈ શકે છે. આ ગૂંચવણનો વિકાસ નળીઓમાં ગાંઠના અંકુરણ સાથે સંકળાયેલ છે, યકૃતથી ડ્યુઓડેનમ સુધી પિત્તનું વિતરણ સુનિશ્ચિત કરે છે. મોટેભાગે, આમૂલ સર્જિકલ સારવાર સાથે આગળ વધતા પહેલાં, કમળોના સંકેતોને રોકવા જરૂરી છે (અલ્ટ્રાસાઉન્ડ સ્કેનીંગ હેઠળ પિત્ત નળીઓનો સૌથી સ્વીકાર્ય પદ્ધતિ ઓછામાં ઓછી આક્રમક ડ્રેનેજ છે).
- ડ્યુઓડેનલ અવરોધ
અભિવ્યક્તિઓ: ઉબકા, omલટી, ભારેપણું અને પેટની પૂર્ણતાની લાગણી. આ ગૂંચવણ એ હકીકતને કારણે વિકસે છે કે સ્વાદુપિંડના માથામાંથી એક ગાંઠ એ ડ્યુઓડેનમમાં ફેલાય છે, પરિણામે આંતરડાના લ્યુમેન અવરોધિત થાય છે, અને નાના આંતરડાના નીચલા ભાગોમાં ખોરાક પેટને છોડી શકતો નથી.
- આંતરડાની રક્તસ્રાવ
પ્રગટ શ્યામ ઉલટી ("કોફી મેદાન") અથવા કાળા મળનો દેખાવ. આ ગાંઠના સડોને કારણે છે, અને પરિણામે, રક્તસ્રાવની ઘટના.
આગાહી નિવારણ
સ્વાદુપિંડના માથાના કેન્સરનું નિદાન એ રોગના હિસ્ટોલોજીકલ સ્વરૂપ પર આધારિત છે:
- મુ સ્વાદુપિંડનું એડેનોકાર્સિનોમા આમૂલ સર્જિકલ સારવાર અને પ્રણાલીગત કિમોચિકિત્સા અભ્યાસક્રમો પછી, 5 વર્ષથી વધુ દર્દીઓ 20-40% જીવે છે. દુર્ભાગ્યે, આ એકદમ વારંવાર અને સૌથી વધુ આક્રમક સ્વાદુપિંડનું ગાંઠ છે, જે વારંવાર relaથલ અને પ્રારંભિક મેટાસ્ટેસિસનું જોખમ છે.
- મુ ન્યુરોએન્ડ્રોક્રાઇન ગાંઠો સ્ટેજ IV રોગ સાથે પણ, પૂર્વસૂચન વધુ સારું છે. આમૂલ સર્જિકલ સારવારની ગેરહાજરીમાં પણ 60-70% દર્દીઓ 5 વર્ષથી વધુ જીવે છે. આમાંના ઘણા ગાંઠો ખૂબ ધીરે ધીરે વધે છે, અને યોગ્ય રીતે પસંદ કરેલી સારવારની પૃષ્ઠભૂમિની વિરુદ્ધ, સંપૂર્ણ પુન recoveryપ્રાપ્તિ થઈ શકે છે.
રોગની રોકથામ એ તંદુરસ્ત જીવનશૈલી જાળવી રાખવી છે: જોખમના પરિબળ તરીકે ધૂમ્રપાનથી ઇનકાર, દારૂનું બાકાત, જે ક્રોનિક પેન્ક્રેટાઇટિસની ઘટનામાં મુખ્ય પરિબળ છે. સક્રિય જીવનશૈલી અને યોગ્ય પોષણ જાળવવાથી ડાયાબિટીસ થવાનું જોખમ ઓછું થાય છે અને આમ સ્વાદુપિંડનું કેન્સર થવાનું જોખમ રહેલું છે.
સામાન્ય માહિતી
"સ્વાદુપિંડનું કેન્સર" ની વિભાવનામાં સ્વાદુપિંડનું પેરેન્કાયમામાં વિકાસશીલ જીવલેણ નિયોપ્લાઝમ્સનો એક જૂથ શામેલ છે: માથું, શરીર અને તેની પૂંછડી. આ રોગોના મુખ્ય ક્લિનિકલ લાક્ષણિકતાઓમાં પેટમાં દુખાવો, મંદાગ્નિ, વજનમાં ઘટાડો, સામાન્ય નબળાઇ, કમળો છે. દર વર્ષે, વિશ્વના દરેક સો હજાર લોકો માટે 8-10 લોકોને સ્વાદુપિંડનું કેન્સર થાય છે. અડધાથી વધુ કેસોમાં, તે વૃદ્ધોમાં થાય છે (નિદાન થયેલ સ્વાદુપિંડનું કેન્સર ધરાવતા દર્દીઓમાં 70% કરતાં વધુ વૃદ્ધ દર્દીઓમાં 63%). પુરુષો આ પ્રકારની મલિનતા માટે વધુ સંવેદનશીલ હોય છે, તેમને સ્વાદુપિંડનું કેન્સર વધુ વખત દો more ગણો વિકસે છે.
સ્વાદુપિંડનું કેન્સર પ્રાદેશિક લસિકા ગાંઠો, ફેફસાં અને યકૃતમાં મેટાસ્ટેસિસનું જોખમ છે. ગાંઠનો સીધો ફેલાવો તેના આંતરડા, પેટ, મોટા આંતરડાના અડીને આવેલા ભાગોમાં તેના પ્રવેશ તરફ દોરી શકે છે.

સ્વાદુપિંડનું કેન્સરનાં કારણો
સ્વાદુપિંડનું કેન્સરનું ચોક્કસ ઇટીઓલોજી સ્પષ્ટ નથી, પરંતુ તેની ઘટનામાં ફાળો આપતા પરિબળો નોંધવામાં આવે છે. જો કે, 40% કેસોમાં, સ્વાદુપિંડનું કેન્સર કોઈ સ્પષ્ટ કારણોસર જોવા મળે છે. કેન્સર થવાનું જોખમ એ લોકોમાં નોંધપાત્ર રીતે વધે છે કે જે લોકો દરરોજ પેક અથવા વધુ સિગારેટ પીતા હોય છે, કાર્બોહાઈડ્રેટ ધરાવતા ઉત્પાદનોનો વધુ પ્રમાણમાં વપરાશ કરે છે, જે પેટ પર સર્જરી કરે છે.
સ્વાદુપિંડના કેન્સરમાં ફાળો આપતા રોગોમાં શામેલ છે:
- ડાયાબિટીઝ મેલીટસ (બંને પ્રથમ અને બીજો પ્રકાર)
- ક્રોનિક પેનક્રેટાઇટિસ (આનુવંશિક રીતે નિર્ધારિત સહિત)
- વારસાગત રોગવિજ્ (ાન (વારસાગત ન nonન-પોલિપસ કોલોરેક્ટલ કાર્સિનોમા, ફેમિલીલ એડેનોમેટસ પોલિપોસિસ, ગાર્ડનર સિન્ડ્રોમ, હિપ્પલ-લિંડાઉ રોગ, એટેક્સિયા-ટેલિંગીક્ટેસીયા)
ઉંમર સાથે કેન્સર થવાની સંભાવના વધી જાય છે.
સ્વાદુપિંડનું કેન્સર વર્ગીકરણ
સ્વાદુપિંડનું કેન્સર આંતરરાષ્ટ્રીય વર્ગીકરણ સિસ્ટમ અનુસાર જીવલેણ નિયોપ્લાઝમ TNM માટે વર્ગીકૃત થયેલ છે, જ્યાં ટી ગાંઠનું કદ છે, N પ્રાદેશિક લસિકા ગાંઠોમાં મેટાસ્ટેસેસની હાજરી છે, અને એમ અન્ય અવયવોમાં મેટાસ્ટેસેસ છે.
જો કે, આ કિસ્સામાં, કેન્સરના સંચાલન અને ઉપચારની અસરકારકતાના પૂર્વસૂચનને લગતા વર્ગીકરણ પર્યાપ્ત માહિતીપ્રદ નથી, કારણ કે શરીરની સામાન્ય સ્થિતિ ઇલાજની સંભાવનામાં નોંધપાત્ર ભૂમિકા ભજવે છે.
પ્રયોગશાળા નિદાન
- સામાન્ય રક્ત પરીક્ષણ એનિમિયાના સંકેતો બતાવે છે, પ્લેટલેટની ગણતરીમાં વધારો અને ઇએસઆરનું પ્રવેગક નોંધવામાં આવે છે. એક બાયોકેમિકલ રક્ત પરીક્ષણ બિલીરૂબિનેમિઆ, યકૃતને પિત્ત નલિકાઓ અથવા મેટાસ્ટેસિસના વિનાશમાં આલ્કલાઇન ફોસ્ફેટ, યકૃત ઉત્સેચકોની પ્રવૃત્તિમાં વધારો દર્શાવે છે. ઉપરાંત, લોહીમાં વિકસિત માલbsબ્સોર્પ્શન સિન્ડ્રોમના સંકેતો નોંધવામાં આવી શકે છે.
- ગાંઠ માર્કર્સની વ્યાખ્યા. માર્કર CA-19-9 એ ગાંઠ opeપરેબિલીટીના મુદ્દાને ધ્યાનમાં લેવાનું નક્કી કર્યું છે. પ્રારંભિક તબક્કે, આ માર્કરને સ્વાદુપિંડનું કેન્સર મળ્યું નથી. સ્વાદુપિંડનું કેન્સર ધરાવતા અડધા દર્દીઓમાં કેન્સર એમ્બ્રોયોનિક એન્ટિજેન જોવા મળે છે. જો કે, તે નોંધવું યોગ્ય છે કે આ માર્કર માટે વિશ્લેષણ ક્રોનિક પેનક્રેટાઇટિસ (5% કિસ્સાઓમાં), અલ્સેરેટિવ કોલાઇટિસમાં પણ સકારાત્મક હોઈ શકે છે. અડધા દર્દીઓમાં સીએ -125 પણ નોંધવામાં આવે છે. રોગના અંતિમ તબક્કામાં, ગાંઠના એન્ટિજેન્સ શોધી શકાય છે: સીએફ -50, સીએ -242, સીએ-494, વગેરે.
ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સ
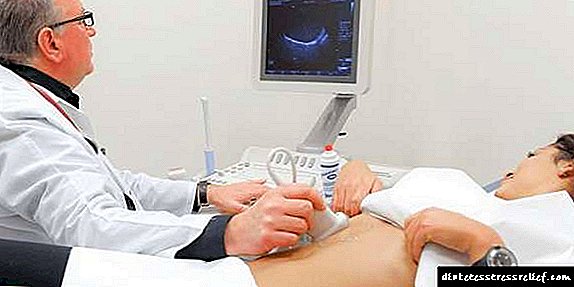
- એન્ડોસ્કોપિક અથવા ટ્રાંસબdomમિનલ અલ્ટ્રાસોનોગ્રાફી. પેટની પોલાણનો અલ્ટ્રાસાઉન્ડ પિત્તાશય અને યકૃતના રોગોને બાકાત રાખે છે, તમને સ્વાદુપિંડનું ગાંઠ શોધવાની મંજૂરી આપે છે. એન્ડોસ્કોપિક પરીક્ષા પરીક્ષા માટે બાયોપ્સી નમૂના બનાવવાનું શક્ય બનાવે છે.
- ગણતરી કરેલ ટોમોગ્રાફી અને એમઆરઆઈ સ્વાદુપિંડના પેશીઓને વિઝ્યુઅલાઇઝ કરી શકે છે અને 1 સે.મી. (સીટી) અને 2 સે.મી. (એમઆરઆઈ) થી ગાંઠની રચના શોધી શકે છે, તેમજ પેટના અવયવોની સ્થિતિ, મેટાસ્ટેસેસિસની હાજરી અને લસિકા ગાંઠોના વિસ્તરણનું મૂલ્યાંકન કરી શકે છે.
- પોઝિટ્રોન એમિશન ટોમોગ્રાફી (પીઈટી) જીવલેણ કોષો શોધી શકે છે, ગાંઠો અને મેટાસ્ટેસેસ શોધી શકે છે.
- ERCP કોઈપણ સ્વાદુપિંડના ગાંઠોને 2 સે.મી. કદથી છતી કરે છે જો કે, આ પ્રક્રિયા આક્રમક છે અને જટિલતાઓના વિકાસમાં ફાળો આપે છે.

યકૃતમાં નાના મેટાસ્ટેસેસને શોધવા માટે, આંતરડાના મેરીટરી અથવા પેરીટોનિયમ પર, ડાયગ્નોસ્ટિક લેપ્રોસ્કોપી કરવામાં આવે છે.
સ્વાદુપિંડનું કેન્સર નિવારણ
સ્વાદુપિંડનું કેન્સર નિવારણમાં નીચેના પગલાં શામેલ છે: ધૂમ્રપાન અને આલ્કોહોલનો દુરૂપયોગ છોડવો, સ્વાદુપિંડ અને પિત્તરસ વિષેના રોગોની સમયસર અને સંપૂર્ણ સારવાર, ડાયાબિટીસમાં ચયાપચયની યોગ્ય સુધારણા, આહારનું પાલન, અતિશય આહાર વિના સંતુલિત આહાર અને તૈલીય અને મસાલેદાર ખોરાકની વૃત્તિ. પેટ પર સર્જરી કરાવતા દર્દીઓ માટે સ્વાદુપિંડના લક્ષણોનું ધ્યાનપૂર્વક ધ્યાન આપવું જરૂરી છે.
સ્વાદુપિંડનું કેન્સર નિદાન
સ્વાદુપિંડનું કેન્સરથી પીડાતા વ્યક્તિઓ ગેસ્ટ્રોએન્ટેરોલોજી, ઓન્કોલોજી, એક સર્જન અને રેડિયોલોજીસ્ટના નિષ્ણાતોની દેખરેખ હેઠળ હોય છે.
જ્યારે સ્વાદુપિંડનું કેન્સર મળી આવે છે, ત્યારે મોટાભાગના કિસ્સાઓમાં પૂર્વસૂચન અત્યંત બિનતરફેણકારી હોય છે, લગભગ 4-6 મહિના જીવન. ફક્ત 3% દર્દીઓ પાંચ વર્ષનું અસ્તિત્વ પ્રાપ્ત કરે છે. આ પૂર્વસૂચન એ હકીકતને કારણે છે કે મોટાભાગના કિસ્સાઓમાં સ્વાદુપિંડનું કેન્સર પછીના તબક્કામાં અને સેનિલ વયના દર્દીઓમાં જોવા મળે છે, જે ગાંઠને આમૂલ રીતે દૂર કરવાની મંજૂરી આપતું નથી.