બાળકોમાં ટાઇપ 2 ડાયાબિટીઝ વિશે તમારે શું જાણવું જોઈએ
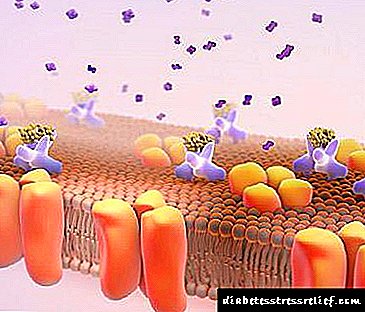
ડાયાબિટીઝ મેલીટસ એ એક ક્રોનિક પ્રકારનો રોગ છે જે સ્વાદુપિંડના ખામીને લીધે થાય છે - લોહીમાં ગ્લુકોઝની સાંદ્રતામાં વધારો. આ રોગને બે પ્રકારમાં વહેંચવામાં આવ્યો છે: ઇન્સ્યુલિન આધારિત - પ્રકાર 1 અને ઇન્સ્યુલિન આધારિત નહીં - પ્રકાર 2.
આ રોગ વયસ્કો અને બાળકો બંનેને અસર કરે છે. માંદગીને ઉત્તેજિત કરનારા પરિબળો, તેના લક્ષણો અને ઉપચારની પદ્ધતિઓ સમજીને બાળકની સ્થિતિને દૂર કરવી અને ગૂંચવણો અટકાવવાનું શક્ય છે.
પહેલાં, બાળકોમાં પ્રકાર 1 ડાયાબિટીસના વધુ કેસો નોંધાયા હતા. તાજેતરના વર્ષોમાં, બાળકોમાં બીજા પ્રકારનાં રોગના વિવિધ પ્રકારો 10-40% કેસોમાં નોંધાયેલા છે.
રોગની ઇટીઓલોજી
 તે જાણીતું છે કે ડાયાબિટીસ એ એક વારસાગત રોગ છે.
તે જાણીતું છે કે ડાયાબિટીસ એ એક વારસાગત રોગ છે.
જો માતાપિતા બંને બીમાર છે, તો બાળકમાં નિદાનની સંભાવના લગભગ 100% છે.
જો પિતા અથવા માતા માંદગીમાં હોય, તો ડાયાબિટીઝનું જોખમ 50% જેટલું છે.
બાળકોમાં પ્રકાર 2 ની એક બિમારી કોઈપણ ઉંમરે રચાય છે.
આ રોગને ઉશ્કેરનારા સંભવિત પરિબળો ધ્યાનમાં લેવું જરૂરી છે:
- ત્રીજા ઘૂંટણ સુધીના સંબંધીઓમાં એક રોગ,
- ચેપ
- વંશીયતા
- જન્મ વજન ચાર કિલોગ્રામથી વધુ,
- અયોગ્ય રીતે પસંદ કરેલી દવાઓનો લાંબા સમય સુધી ઉપયોગ,
- કિશોરોમાં આંતરસ્ત્રાવીય બદલાવ,
- મેદસ્વીપણા અને અનિચ્છનીય આહાર,
- દિવસ અને sleepંઘના શાસનના સતત ઉલ્લંઘન,
- તણાવપૂર્ણ પરિસ્થિતિઓ
- લોટ, મીઠા અને તળેલા ખોરાકનો દુરૂપયોગ,
- સ્વાદુપિંડ અને તેના અન્ય રોગોમાં બળતરા,
- નિષ્ક્રીય જીવનશૈલી
- અતિશય શારીરિક પ્રવૃત્તિ,
- વિરુદ્ધ હવામાનમાં તીવ્ર પરિવર્તન,
- અસ્થિર બ્લડ પ્રેશર.
આ કારણોને લીધે, મેટાબોલિક ડિસઓર્ડર્સ થાય છે, તેથી સ્વાદુપિંડ ઓછું અને ઓછું ઇન્સ્યુલિન ઉત્પન્ન કરે છે, અને લોહીમાં વધુને વધુ ગ્લુકોઝ છે.
બાળકના શરીરમાં બદલાવને સ્વીકારવાનો સમય નથી, ઇન્સ્યુલિન નાનું બને છે, બિન-ઇન્સ્યુલિન આધારિત આધારિત ડાયાબિટીસ બને છે.
રોગના લક્ષણો
 મોટાભાગના બાળકો એડવાન્સ ડાયાબિટીસવાળા ડોકટરો પાસે જ જાય છે.
મોટાભાગના બાળકો એડવાન્સ ડાયાબિટીસવાળા ડોકટરો પાસે જ જાય છે.
કેટલીકવાર તેઓ પ્રથમ વખત કોઈ તબીબી સંસ્થામાં નિદાન કરે છે જ્યાં બાળકો કેટોસીડોસિસ અથવા ડાયાબિટીક કોમાથી સમાપ્ત થાય છે.
ઘણા બાળકો લાંબા સમય સુધી સુખાકારીમાં બગાડની નોંધ લેતા નથી, તેથી તેઓ થાક અને નબળાઇની ભાગ્યે જ ફરિયાદ કરે છે.
મોટેભાગે, તબીબી પરીક્ષાઓને અવગણવામાં આવે છે અને રોગની એક અથવા બીજી લાક્ષણિકતા નિશાની પેથોલોજી સાથે સંકળાયેલ નથી.
બાળકોમાં આ રોગના મુખ્ય લક્ષણો:
- વારંવાર પેશાબ
- તીવ્ર તરસ
- પેશાબની માત્રામાં તીવ્ર વધારો
- ભૂખના હુમલા, જે ભૂખમાં ઘટાડો સાથે વૈકલ્પિક છે,
- કબજિયાત, ઝાડા,
- ભંગાણ, નબળાઇ,
- ઝડપી વજન અથવા નાટકીય વજન ઘટાડવું,
- મોં માંથી ચોક્કસ ગંધ.
પ્રકાર 2 ડાયાબિટીસ મેલિટસ સાથે, લક્ષણો ધીમે ધીમે તીવ્ર થાય છે, તેથી તેઓ લાંબા સમય સુધી ધ્યાન આપતા નથી. નિદાન માટે, ફક્ત માતાપિતાની જ નહીં, પણ શિક્ષકોના સામૂહિક સંભાળ, જેના સમાજમાં બાળક ઘણો સમય વિતાવે છે, તેનું વિશેષ મહત્વ છે.
બાળકોમાં ટાઇપ 2 ડાયાબિટીસમાં કેટોએસિડોસિસ ભાગ્યે જ જોવા મળે છે. પેશાબમાં ખાંડ સામાન્ય રીતે નક્કી કરવામાં આવે છે, પરંતુ કોઈ કીટોન બોડીઝ નથી. ઝડપી પેશાબ અને તરસ હંમેશા ઉચ્ચારવામાં ન આવે.
એક નિયમ મુજબ, આ કેટેગરીના દર્દીઓ વધુ વજનવાળા અથવા મેદસ્વી છે. એક નિયમ તરીકે, નજીકના સંબંધીઓના રોગોને લીધે, આનુવંશિક વલણ નોંધવામાં આવે છે. સ્વતimપ્રતિકારક પ્રક્રિયાઓ મળી નથી.
ઘણા કિસ્સાઓમાં, બાળકો સક્રિયપણે વિકાસ કરે છે:
- ફંગલ રોગો
- વારંવાર લાંબા સમય સુધી ચેપ,
- પોલિસિસ્ટિક અંડાશય,
- હાઈ બ્લડ પ્રેશર
- ડિસલિપિડેમિયા.
અડધાથી વધુ કિસ્સાઓમાં ઇન્સ્યુલિન પ્રતિકાર જોવા મળે છે. હાયપરિન્સ્યુલિનિઝમ પણ એકદમ સામાન્ય છે. એક નિયમ મુજબ, ત્વચાની જાડું થવાની હાજરી કોણીના વળાંક, બગલ અને ગળાના વિસ્તારમાં નોંધાય છે.
જોખમ એવા બાળકો છે કે જેમની માતાને સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ હતું.
ડાયગ્નોસ્ટિક્સ
 જો કોઈ બાળકને ટાઇપ 2 ડાયાબિટીઝ હોવાની શંકા હોય, તો પેડિયાટ્રિક એન્ડોક્રિનોલોજિસ્ટએ તેની તપાસ કરવી જોઈએ. ડ relativesક્ટર સંબંધીઓમાં ડાયાબિટીસ માટે માતાપિતા અને બાળકની મુલાકાત લેશે, લક્ષણો, પોષણ અને જીવનશૈલીના અન્ય ઘટકોની અવધિ વિશે શીખો.
જો કોઈ બાળકને ટાઇપ 2 ડાયાબિટીઝ હોવાની શંકા હોય, તો પેડિયાટ્રિક એન્ડોક્રિનોલોજિસ્ટએ તેની તપાસ કરવી જોઈએ. ડ relativesક્ટર સંબંધીઓમાં ડાયાબિટીસ માટે માતાપિતા અને બાળકની મુલાકાત લેશે, લક્ષણો, પોષણ અને જીવનશૈલીના અન્ય ઘટકોની અવધિ વિશે શીખો.
પેરીટોનિયમ, સ્વાદુપિંડની અલ્ટ્રાસાઉન્ડ પરીક્ષા કરી શકાય છે. અંગના લોહીના પ્રવાહનો ડોપ્લર અભ્યાસ પણ સૂચવવામાં આવે છે. ન્યુરોલોજીસ્ટે બાળકના અંગોની સંવેદનશીલતાનો અભ્યાસ કરવો જોઈએ.
સંભવિત દર્દીની પણ તપાસ કરવી જોઈએ, ખાસ કરીને ત્વચા અને મ્યુકોસ મેમ્બ્રેન. નિરીક્ષણ પછી, નીચેના પરીક્ષણો સૂચવવામાં આવે છે:
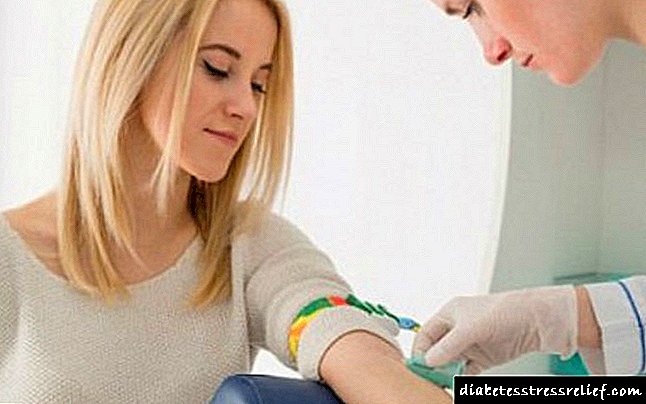
- રક્ત ગ્લુકોઝ પરીક્ષણ
- પેશાબની પ્રક્રિયા
- આંતરસ્ત્રાવીય સંશોધન
- હિમોગ્લોબિન અને કોલેસ્ટરોલ માટેનાં પરીક્ષણો.
ઉપચાર
પરીક્ષાનું પરિણામ પ્રાપ્ત કર્યા પછી, સારવાર સામાન્ય રક્ત ખાંડને જાળવવાના આધારે સૂચવવામાં આવે છે. કાર્ય એ જટિલતાઓની પ્રગતિને અટકાવવાનું પણ છે.
લોહીમાં શર્કરાનું પ્રમાણ થોડું વધી શકે છે. આ કિસ્સામાં, બાળક સૂચવવામાં આવે છે:
- ગ્લાયકેમિક અનુક્રમણિકા ધરાવતા ખોરાક સાથે આહાર ખોરાક,
- ફિઝિયોથેરાપી કસરતો (દોડવી, કસરત કરવી, તરવું, વોર્મિંગ અપ કરવું).
રક્ત ગ્લુકોઝના સૂચકાંકોના આધારે, સુગર-ઘટાડતી દવાઓ ડ theક્ટર દ્વારા સૂચવવામાં આવે છે. ગ્લુકોઝની માત્રા જેટલી વધારે છે, દવાઓ વધારે. મોટેભાગે, હોર્મોનલ દવાઓ સૂચવવામાં આવે છે કે ખાંડનું પ્રમાણ ઓછું થાય છે, તેમજ દવાઓ કે જે શ્રેષ્ઠ ગ્લુકોઝના વપરાશને પ્રોત્સાહન આપે છે.
રોગના ગંભીર તબક્કે, ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે. તમારે જાણવાની જરૂર છે કે ઇન્સ્યુલિન દર્દીઓની વ્યક્તિગત લાક્ષણિકતાઓના આધારે પસંદ થયેલ છે.
રોગ નિયંત્રણ
 ડાયાબિટીઝનું સતત નિરીક્ષણ કરવું જોઈએ. ગ્લુકોમીટર - ખાસ ઉપકરણ સાથે બ્લડ સુગરનું સ્તર દરરોજ માપવામાં આવે છે. મહિનામાં એકવાર, એન્ડોક્રિનોલોજિસ્ટની પરીક્ષા લેવી જોઈએ અને આવશ્યક પરીક્ષણો લેવી જોઈએ.
ડાયાબિટીઝનું સતત નિરીક્ષણ કરવું જોઈએ. ગ્લુકોમીટર - ખાસ ઉપકરણ સાથે બ્લડ સુગરનું સ્તર દરરોજ માપવામાં આવે છે. મહિનામાં એકવાર, એન્ડોક્રિનોલોજિસ્ટની પરીક્ષા લેવી જોઈએ અને આવશ્યક પરીક્ષણો લેવી જોઈએ.
બાળકની હાલની સ્થિતિના આધારે, ડ doctorક્ટર હાલની સારવારમાં ગોઠવણો વિશે નિર્ણય લે છે. ડ્રગ્સ બદલી શકાય છે અથવા આહારમાં ફેરફાર થઈ શકે છે.
ન્યુરોલોજીસ્ટ, ચિકિત્સક, નેત્ર ચિકિત્સક અને નેફ્રોલોજિસ્ટ સાથે સલાહ લેવી જરૂરી છે, કારણ કે ડાયાબિટીસ ઘણા અવયવોને નકારાત્મક અસર કરે છે. સ્થિતિના યોગ્ય નિયંત્રણ સાથે, ડાયાબિટીઝની સફળતાપૂર્વક સરભર કરી શકાય છે.
ડાયાબિટીઝ મેલીટસ વિવિધ રક્તવાહિની રોગો અને ગંભીર અંગ ન્યુરલિયા તરફ દોરી જાય છે.
ડાયાબિટીઝના દર્દીઓની ત્વચા સામાન્ય રીતે કામ કરવાનું બંધ કરી દે છે. આમ, કોઈપણ નાના ઘા લાંબા સમય સુધી મટાડવું અને ફેસ્ટર કરે છે.
શક્ય ગૂંચવણો
ખોટી ઉપચાર અથવા તેનાથી ઇનકાર પ્રથમ પ્રકારનાં ડાયાબિટીઝમાં સંક્રમણ તરફ દોરી શકે છે અને સતત ઇન્સ્યુલિન ઇન્જેક્શનની જરૂરિયાત લઈ શકે છે. ખતરનાક ગૂંચવણોમાંની એક ગ્લાયસિમિક કોમા છે, ખાંડ ઘટાડતી દવાઓના ઇનકારના પરિણામે, ભૂખ અદૃશ્ય થઈ શકે છે, તીવ્ર નબળાઇ અને કોમા આવી શકે છે.
જપ્તી અને ચેતનાના નુકસાન સાથે હાયપોગ્લાયસીમિયા ડ્રગ, ધૂમ્રપાન અથવા આલ્કોહોલ પીવાના અતિશય માત્રાના પરિણામે વિકસી શકે છે.
આવી ગૂંચવણો તીવ્ર અને ઝડપથી વિકસે છે. ઓવરડોઝ અથવા ડ્રગ છોડ્યાના થોડા કલાકો પછી, જો પ્રથમ સહાય પૂરી પાડવામાં ન આવે તો સંભવિત જીવલેણ પરિણામ સાથે ગૂંચવણ occurભી થઈ શકે છે.
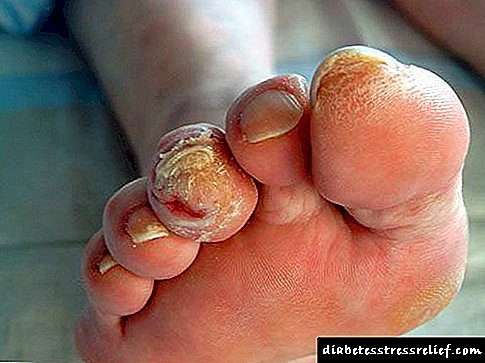
ઘણી મુશ્કેલીઓ ધીમા વિકાસ દ્વારા વર્ગીકૃત થયેલ છે. ઉદાહરણ તરીકે, દ્રષ્ટિ બગડી શકે છે - રેટિનોપેથી, જહાજોની દિવાલોની નબળાઇને કારણે દ્રષ્ટિનું સંપૂર્ણ નુકસાન પણ શક્ય છે. ઘણા કેસોમાં, લોહીના ગંઠાવાનું અને પગમાં સનસનાટીભર્યા નુકસાનની નોંધ લેવામાં આવે છે.
પગ ઘણીવાર સુન્ન, ગળા અને સોજો હોય છે. ડાયાબિટીક પગની રચના થઈ શકે છે, જે સપોર્શન અને પગ પર કેટલાક ક્ષેત્રોના મૃત્યુ દ્વારા વર્ગીકૃત થયેલ છે. ગંભીર તબક્કે ડાયાબિટીક પગ પગના કાપણી તરફ દોરી જાય છે.
કિડનીની નિષ્ફળતા સહિત ઘણીવાર કિડનીમાં સમસ્યા હોય છે. પેશાબમાં વધુ પડતા પ્રોટીનની રચનાના પરિણામે, ત્વચા રોગો થાય છે જે વિવિધ ચેપના દેખાવથી ભરપૂર છે.
આ ઉપરાંત, અસ્તિત્વમાં છે તેવા રોગો વધુ તીવ્ર બને છે, તેથી સામાન્ય શરદી મૃત્યુમાં સમાપ્ત થઈ શકે છે.
બાળકો અને કિશોરોમાં ટાઇપ 2 ડાયાબિટીસ મેલીટસને અપંગતાની સ્થિતિ મેળવવાનું કારણ માનવામાં આવતું નથી. જો કે, ડાયાબિટીઝવાળા બાળક માટે ફાયદા છે, જેને હેલ્થ રિસોર્ટમાં વાઉચરો આપવાની અને સંખ્યાબંધ દવાઓની જરૂર પડે છે.
ડાયાબિટીઝની ગૂંચવણો, ઉદાહરણ તરીકે, રેનલ નિષ્ફળતા, અંધત્વ અને અન્ય રોગો, અપંગતાની સ્થિતિ તરફ દોરી જાય છે.
આ લેખના વિડિઓમાં, ડomaક્ટર કોમરોવ્સ્કી બાળપણના ડાયાબિટીઝ વિશે વિગતવાર વાત કરે છે.
ક્લિનિકલ લક્ષણો
વર્તન, આરામ, ખાવું, કોઈ પણ રોગ વિશે બોલાતી ધોરણમાંથી કોઈપણ વિચલનો.
બાળકોમાં ડાયાબિટીઝના સૌથી સામાન્ય લક્ષણો તમારે જાણવાની જરૂર છે:
- તરસસૂકા અનુનાસિક શ્વૈષ્મકળામાં
- વારંવાર પેશાબ
- જીની અસ્વસ્થતા - ખંજવાળ, બર્નિંગ (પેશાબમાં ગ્લુકોઝ મોટી માત્રામાં હોય છે, તે એક તીવ્ર બળતરા છે)
- વારંવાર શરદીચેપ
- તીક્ષ્ણ શરીરના વજનમાં ઘટાડો અથવા વધારો સામાન્ય પોષણ સાથે
- ઉબકાgagging
- પ્રગતિશીલ દ્રષ્ટિ સમસ્યાઓ
- ચીડિયાપણું
- અંગો નિષ્ક્રિયતા આવે છે
- ત્વચા ખંજવાળ, ત્વચા રોગો (પ્યુર્યુલન્ટ રsશ્સ, ફ્યુરનક્યુલોસિસ).
બાળકોમાં ડાયાબિટીઝનો બીજો પ્રકાર ખતરનાક છે કારણ કે કેટલીકવાર લક્ષણો ઉચ્ચારવામાં આવતા નથી, ઘણા માતાપિતા વધુ પડતા કામને તરસ અથવા ચીડિયાપણું ગણાવે છે.
બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ, શાંતિથી આગળ વધી શકે છે જો કોઈ કાર્યવાહી કરવામાં ન આવે તો ગૂંચવણો અનિવાર્ય છે.
અહીં તમે નવજાત શિશુઓ અને 1 વર્ષથી ઓછી ઉંમરના બાળકોમાં ડાયાબિટીસના લક્ષણોથી પોતાને પરિચિત કરી શકો છો, આ લેખ 3 વર્ષથી ઓછી ઉંમરના બાળકોમાં રોગના અભિવ્યક્તિઓ અને 4 થી 12 વર્ષની વયના બાળકોના આ લક્ષણોનું વર્ણન કરે છે.
સારવારની પદ્ધતિઓ
વિશ્લેષણ અને પરીક્ષાઓના પરિણામો અનુસાર, સારવાર સૂચવવામાં આવે છે, જે સામાન્ય સ્થિતિ જાળવવા પર આધારિત છે. મુખ્ય વસ્તુ એ છે કે ગૂંચવણો અટકાવવી.
બ્લડ સુગરનું પ્રમાણ થોડું વધી શકે છે, પછી બાળક સૂચવવામાં આવે છે:
- ઓછી ગ્લાયકેમિક ઇન્ડેક્સ (લો કાર્બોહાઇડ્રેટ) આહાર
- ફિઝીયોથેરાપી વ્યાયામો (વોર્મ-અપ, કસરત, તરવું, દોડવું) - શારીરિક પ્રવૃત્તિ ચયાપચયને સંપૂર્ણપણે સુધારે છે, જેનાથી શરીરને તેના પોતાના ઇન્સ્યુલિનનો વધુ શોષણ કરે છે.
રક્ત ખાંડના પરિણામો, વધુ ખાંડ, દવાઓ જેટલી મજબૂત હોવાના આધારે ડ Sugarક્ટર દ્વારા સુગર ઘટાડવાની દવાઓ સૂચવવામાં આવે છે. તે હોઈ શકે છે:
- હોર્મોન્સ કે લોહીમાં ખાંડ ઓછી
- એજન્ટો કે જે ગ્લુકોઝના યોગ્ય શોષણને પ્રોત્સાહન આપે છે.
રોગના ગંભીર તબક્કામાં (ઇન્સ્યુલિન આધારિત આકારના પ્રકારમાં ફેરવવાની સંભાવના), ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે. તે જાણવું યોગ્ય છે કે લોકોના દરેક જૂથ માટે ઇન્સ્યુલિન વ્યક્તિગત છે.
કેવી રીતે નિયંત્રિત કરવું?
 રોગના કોર્સની સતત દેખરેખ જરૂરી છે.
રોગના કોર્સની સતત દેખરેખ જરૂરી છે.
દરરોજ ગ્લુકોમીટરથી ખાંડનું સ્તર ઘણી વખત તપાસવું તે યોગ્ય છે.
માસિક પરીક્ષણો લેવી, એન્ડોક્રિનોલોજિસ્ટની પરીક્ષા કરવી તે યોગ્ય છે - તેથી ડ theક્ટર સમજી શકશે કે હાલની સારવારનું પાલન કરવું કે નહીં, જો ગોઠવણ જરૂરી છે (ગોળીઓની બદલી, એક અલગ આહારની પસંદગી).
પણ જરૂરી છે નેત્રવિજ્ .ાની, ન્યુરોલોજીસ્ટ, નેફ્રોલોજિસ્ટ, ચિકિત્સકનું નિયંત્રણ - ડાયાબિટીસ તમામ આંતરિક અવયવોને અસર કરે છે.
શરત માટે યોગ્ય સમર્થન, યોગ્ય જીવનશૈલી અને આખા શરીરની કાળજીપૂર્વક નિરીક્ષણ સાથે - ડાયાબિટીસ, પ્રથમ દાયકાઓ સુધી લગભગ નોંધનીય નથી. આવા રોગ સાથે, વિશ્વનો મોટો ભાગ જીવે છે.
જો કે, તે નોંધવું યોગ્ય છે કે પછીથી આ રોગ પોતાને અનુભવે છે:
- રક્તવાહિની રોગ
- કિડની અને યકૃત રોગ
- પાચક વિકાર
- અંગ ન્યુરલજીઆ (ડાયાબિટીક પગ).
- ડાયાબિટીઝ મેલીટસથી પીડાતા લોકોની ત્વચા યોગ્ય રીતે ફરીથી ઉત્પન્ન થવાનું બંધ કરે છે, કોઈપણ નાના ઘા લાંબા સમય સુધી મટાડતા હોય છે, તે ઉત્તેજીત થઈ શકે છે.
નિષ્કર્ષ
બાળકો માટે ટાઇપ 2 ડાયાબિટીસ જોખમી છે કારણ કે તે તરત જ શોધી શકાતો નથી. જટિલતાઓને શરૂ થઈ શકે છે, જેનાં પરિણામો બદલી શકાય તેવા નથી. રોગના જોખમી પરિબળો અને લક્ષણોને જાણીને, તમે તમારા બાળકનું રક્ષણ કરી શકો છો. આ ઉપરાંત, બાળકને જમવાનું જમવાનું શીખવવું જરૂરી છે, તેને ગોળીઓ લેવા, કસરત કરવા માટે સમજાવવું જરૂરી છે.