નીચલા હાથપગના વાહિનીઓના oથેરોસ્ક્લેરોસિસ (ઓબિલેટરિક) લક્ષણો, ઉપચાર, કારણો, આહાર

રક્ત વાહિનીઓની દિવાલો પર નીચલા હાથપગના એથરોસ્ક્લેરોસિસ, કોલેસ્ટરોલ તકતીઓ જમા થાય છે, જેનાથી વેસ્ક્યુલર લ્યુમેનમાં નોંધપાત્ર ઘટાડો થાય છે.
એથરોસ્ક્લેરોસિસ મોટા ભાગે નીચલા હાથપગમાં રક્ત પુરવઠાના ક્ષતિનું કારણ છે. આ રોગ સાથે, કોલેસ્ટેરોલ તકતીઓ જહાજોની દિવાલો પર જમા થાય છે, જે વાહિનીઓના લ્યુમેન અથવા તેના સંપૂર્ણ ઓવરલેપમાં નોંધપાત્ર ઘટાડો થાય છે. નીચલા હાથપગમાં લોહી વહન કરતી રક્તવાહિનીઓના લ્યુમેન અથવા સંપૂર્ણ બંધનું પરિણામ એ ઇસ્કેમિયા છે - પેશીઓ અને કોષોને oxygenક્સિજનની અપૂરતી સપ્લાયમાં સમાવેશ થતો રોગ.
પેશીઓમાં oxygenક્સિજનનો અભાવ પીડા સાથે છે રોગના ગંભીર કિસ્સાઓમાં, પેશીઓને ઓક્સિજનનો અપૂરતો પુરવઠો ટ્રોફિક અલ્સર અને ગેંગ્રેનનું કારણ બની શકે છે.
જો કે, આ ઘટના તદ્દન દુર્લભ છે. તેઓ એથરોસ્ક્લેરોસિસની પ્રગતિવાળા દર્દીઓમાં તેમજ અયોગ્ય અથવા અપૂરતી સારવારના કિસ્સામાં જોવા મળે છે.
હાલમાં, નીચલા હાથપગના એથરોસ્ક્લેરોસિસના લક્ષણોનું નિદાન 65 વર્ષથી વધુ ઉંમરના 10-12% લોકોમાં થાય છે. મોટેભાગે, આ રોગ 50 વર્ષથી વધુ ઉંમરના ધૂમ્રપાન કરનારા પુરુષોને અસર કરે છે. જો કે, આ રોગ માટે જોખમ ધરાવતા નાના લોકો પણ નીચલા હાથપગ પર સ્થિત વાહિનીઓના એથરોસ્ક્લેરોસિસથી પીડાઈ શકે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસના ચિહ્નો અને લક્ષણો
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ સાથે, લાંબી લાંબી સુશોભન સ્પષ્ટ હોઇ શકે નહીં, તે ફક્ત મોટા શારીરિક શ્રમના કિસ્સામાં જ પ્રગટ થાય છે.
પગની ધમનીઓના એથરોસ્ક્લેરોસિસમાં લાક્ષણિકતા લક્ષણ એ સ્નાયુઓમાં દુખાવો છે જે ચાલતી વખતે થાય છે. રોગના આ લક્ષણને ઘણીવાર મધ્યવર્તી લંગડાપણું કહેવામાં આવે છે, કારણ કે પગ પર મોટા ભાર હોવાના કિસ્સામાં, તેમનામાં દુખાવો થાય છે, અને દર્દીએ તેને ઘટાડવા માટે બંધ કરવું પડે છે.
આ રોગનો વિકાસ તે અંતરને ઘટાડવામાં વ્યક્ત કરવામાં આવે છે જે વ્યક્તિ રોક્યા વિના ચાલવામાં સક્ષમ છે. પછીના તબક્કામાં, પગમાં અથવા અંગૂઠામાં, સતત આરામ હોવા છતાં, સતત પીડા થાય છે.
મધ્યવર્તી લંગડાપણું અન્ય લક્ષણો સાથે હોઈ શકે છે, જેમાં શામેલ છે:
- રોગ દ્વારા અસરગ્રસ્ત અંગમાં નિષ્ક્રિયતા આવે છે,
- પગ અને પગ પર લાંબા સમય સુધી વણાયેલા ચાંદા અને ઘા,
- પગની ત્વચા પર તિરાડો અને છાલ.
જો તમને ઉપરોક્ત લક્ષણોમાંથી ઓછામાં ઓછો કોઈ એક દેખાય છે, તો સંભવિત રોગની સમયસર નિદાન કરવા માટે અને વેરના અવમૂલ્યનથી બચવા માટે આમૂલ પગલાં ટાળવા - અંગોનું વિચ્છેદન કરવું જરૂરી છે.
"ઇલિટેરેટિંગ" શબ્દનો ઉપયોગ વેસ્ક્યુલર રોગોની લાક્ષણિકતા માટે થાય છે, ધમનીઓના લ્યુમેનના ધીમે ધીમે સંકુચિતતામાં વ્યક્ત થાય છે, જેનાથી લોહીના પ્રવાહના વિકાર થાય છે. એથેરોસ્ક્લેરોસિસને નાબૂદ કરવાના કિસ્સામાં લ્યુમેનને સંકુચિત કરવા એથરોસ્ક્લેરોટિક પ્લેક્સના કદમાં વધારો થવાને કારણે થાય છે.
જોખમના પરિબળો જે નીચલા હાથપગના એથરોસ્ક્લેરોસિસ ઇમિટિરેન્સ, તેમજ અન્ય વેસ્ક્યુલર રોગોનું કારણ બની શકે છે, તે છે:
- ધૂમ્રપાન
- લોહીમાં ઉચ્ચ કોલેસ્ટરોલની હાજરી,
- હાઈ બ્લડ પ્રેશર
- વધારે વજન
- આનુવંશિકતા
- હાઈ બ્લડ સુગર
- શારીરિક પ્રવૃત્તિનો અભાવ.
ધૂમ્રપાન એ સૌથી સામાન્ય અને સૌથી ગંભીર જોખમ પરિબળ છે, રોગની સંભાવના અને એથરોસ્ક્લેરોસિસના વિકાસમાં વધારો. રોગને એથરોસ્ક્લેરોસિસથી બચાવવા અથવા આ રોગની સારવાર દરમિયાન અટકાવવાના પ્રયાસમાં, તમારે પહેલા ધૂમ્રપાન છોડવાનું વિચારવું જોઈએ.
ધમનીની અપૂર્ણતા, પગમાં લોહીના પ્રવાહના ઉલ્લંઘનમાં વ્યક્ત કરાયેલા, તેના 4 તબક્કા છે:
- પ્રથમ તબક્કો - પગમાં દુખાવોની હાજરી જે નોંધપાત્ર શારીરિક શ્રમ પછી જ થાય છે,
- સ્ટેજ II - એકદમ ટૂંકા વ walkક (લગભગ 200 મી) ની પીડાની ઘટના,
- તબક્કો III - ટૂંકા અંતરથી ચાલતા સમયે (50 મીટર સુધી) અથવા આરામ કરતી વખતે પગમાં દુખાવો દેખાય છે,
- સ્ટેજ IV - ટ્રોફિક અલ્સરનો દેખાવ, ક્યારેક નીચલા હાથપગના ગેંગ્રેન સાથે.
પગના એથરોસ્ક્લેરોસિસને દૂર કરવાથી પીડાતા દર્દીઓમાં, નીચેના બધા અથવા વધુ લક્ષણો નોંધવામાં આવી શકે છે:
- વ walkingકિંગ વખતે થાક અથવા પીડા. આ લક્ષણ એ નીચલા હાથપગના વેસ્ક્યુલર સિસ્ટમના એથરોસ્ક્લેરોસિસનું પ્રારંભિક સંકેત છે.
- પગમાં ઠંડી અને સુન્નતાની લાગણી, ચાલવું અને સીડી ચડવું દ્વારા તીવ્ર.
- હાથપગના વિવિધ તાપમાન (એથરોસ્ક્લેરોસિસ દ્વારા અસરગ્રસ્ત પગ તંદુરસ્ત કરતા ઠંડા હોય છે).
- તણાવની ગેરહાજરીમાં પણ પગમાં દુખાવોની હાજરી.
- નીચલા પગ અથવા પગના ક્ષેત્રમાં અલ્સર અથવા બિન-હીલિંગ જખમોની હાજરી.
- પગ અને અંગૂઠા પર ત્વચાને ઘાટા કરવાની હાજરી.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવા માટેની સારવાર મોટા ભાગે રોગના તબક્કા અને અસરગ્રસ્ત વિસ્તારના કદ દ્વારા નક્કી કરવામાં આવે છે. પ્રારંભિક તબક્કે, જોખમના પરિબળોને દૂર કરવાથી આ રોગના વિકાસની રોકથામની ખાતરી થઈ શકે છે. આ માટે, દર્દીએ તેના આહાર અને જીવનશૈલીને સમાયોજિત કરવું આવશ્યક છે.
જો દર્દીને પગના વાસણોના એથરોસ્ક્લેરોસિસનું નિદાન થાય છે, તો પછી તેની જરૂર છે, સૌ પ્રથમ:
- કોલેસ્ટરોલ અને પશુ ચરબી વધારે હોય તેવા ખોરાકને ઘટાડીને તમારા આહારને સમાયોજિત કરો.
- તમારું વજન પાછું લાવો.
- ખરાબ ટેવોનો ત્યાગ કરવો અને સૌ પ્રથમ, ધૂમ્રપાનથી દૂર રહેવું હિતાવહ છે.
- બ્લડ પ્રેશરને યોગ્ય વય શ્રેણીમાં જાળવવા માટે પગલાં લો (50-60 વર્ષથી વધુ ઉંમરના લોકો માટે, દબાણ લગભગ 140/90 એમએમએચજી હોવું જોઈએ).
- જો ત્યાં ડાયાબિટીઝ હોય, તો દર્દીએ લોહીમાં શર્કરાના સામાન્ય સ્તરને જાળવવા માટે પગલાં લેવા જોઈએ.
- બ્લડ કોલેસ્ટરોલનું મોનિટર કરો.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસની સારવાર ઘણી દિશામાં કરી શકાય છે:
- દવાની બિન-સારવાર (દવાઓના ઉપયોગ વિના),
- દવા ઉપચાર (દવાઓના ઉપયોગ સાથે),
- રોગોની સારવાર કે જે એથરોસ્ક્લેરોસિસનું કારણ બને છે,
- સર્જિકલ સારવાર.
સમગ્ર જીવનશૈલીને સામાન્ય બનાવવા અને તેનાથી જોખમી પરિબળોને દૂર કરવા માટે, ડ્રગ વિનાની સારવાર હાથ ધરવામાં આવે છે. જો ઓછામાં ઓછું એક જોખમ પરિબળ દૂર કરવામાં આવે છે, તો પછી આ વિવિધ ગૂંચવણોના જોખમમાં નોંધપાત્ર ઘટાડાની ચાવી છે. બધા પરિબળોના નાબૂદથી રોગના પૂર્વનિદાનમાં નોંધપાત્ર સુધારણા થશે.
લોહીના ગંઠાઇ જવાથી બચાવવા માટે તબીબી સારવાર કરતી વખતે, દર્દી લોહીનું કોલેસ્ટ્રોલ ઓછું કરતી દવાઓ લે છે. સ્ટેટિન્સ (ઉદાહરણ તરીકે, ઝૂકોર અથવા આ જૂથની અન્ય દવાઓ), એલિકોર (લસણ પર આધારિત એન્ટિ-સ્ક્લેરોટિક દવા), રક્ત વાહિનીઓ (સિલોસ્ટાઝોલ, વેરાપામિલ) ની વિશિષ્ટ દવાઓ, રક્ત સ્નિગ્ધતા ઘટાડે છે અને લોહીના ગંઠાઇ જવાને ઘટાડે છે (કાઇમ્સ, વેસેલડ્યુ એફ, થ્રોમ્બો-એડ, એસ્પિરિન, રિઓપોલિગ્લ્યુકિન, પેન્ટોક્સિફેલિન). આ ઉપચારની સકારાત્મક અસર ઉપચારના થોડા મહિના પછી જ પ્રાપ્ત થાય છે.
તે જ કિસ્સામાં, જ્યારે પીડા આરામ સમયે થાય છે, તેમજ ટ્રોફિક અલ્સર અથવા પગ નેક્રોસિસની હાજરીમાં, મુખ્ય ઉપચાર પદ્ધતિ, એક નિયમ તરીકે, શન્ટિંગ, પ્રોસ્થેટિક્સ, બલૂન એન્જીયોપ્લાસ્ટી, વગેરેનો સમાવેશ કરતી એક સર્જિકલ પ્રક્રિયા છે.
પગના જહાજોના એથરોસ્ક્લેરોસિસ માટે નિવારક પગલાં
વેસ્ક્યુલર એથરોસ્ક્લેરોસિસની પૂર્વશરત એ એક આહાર છે, જે આ રોગની સારવારમાં એક મુખ્ય મુદ્દો છે. આહારનો હેતુ એ છે કે પ્રાણીઓની ચરબી અને કોલેસ્ટરોલની નોંધપાત્ર માત્રાવાળા ખોરાકની સંખ્યા ઘટાડવી.
આહારમાં શામેલ થવાની ભલામણ કરવામાં આવે છે:
- ચિકન, વાછરડાનું માંસ, સસલું, ના દુર્બળ માંસ
- કોઈપણ સમુદ્ર માછલી
- ડેરી અને ડેરી ઉત્પાદનોની ઓછી ચરબીવાળી જાતો,
- દર અઠવાડિયે 1-2 ઇંડા,
- તાજા અને સ્થિર ફળો અને શાકભાજી, વનસ્પતિ સૂપ,
- વિવિધ બદામ
- પાસ્તા અને અનાજ,
- આખા રોટલી
- ઓછી ચરબીવાળા સીઝનીંગ્સ અને મસાલા,
- અખાદ્ય કૂકીઝ
- સોફ્ટ ડ્રિંક્સ, સાકર મુક્ત રસ, નબળી કોફી, ચા.
ઉત્પાદનો કે જેનો ઉપયોગ મર્યાદિત હોવો જોઈએ:
- માંસ
- વનસ્પતિ તેલ
- ચીઝ
- ઇંડા જરદી
- સોયા સોસ
- મેયોનેઝ
- મીઠાઈઓ.
રોગ સાથે, તેને ખાવા માટે સખત પ્રતિબંધિત છે:
- હેમ, બેકન, ચરબીયુક્ત, માર્જરિન, માખણ,
- દરવાજો, સોસેજ, સોસેજ, ચરબીયુક્ત માંસ,
- ચરબીવાળા માંસ બ્રોથ્સ,
- alફલ,
- ચરબી કુટીર ચીઝ, ખાટી ક્રીમ, ક્રીમ, કન્ડેન્સ્ડ અને આખું દૂધ,
- ચરબી ચીઝ
- આઈસ્ક્રીમ
- ચિપ્સ, ફ્રેન્ચ ફ્રાઈસ, ફ્રાઇડ બટાકા,
- માખણ પકવવા,
- દારૂ
- ચરબી મેયોનેઝ.
ખોરાકને સ્ટ્યૂડ અથવા બાફેલી અને વનસ્પતિ તેલમાં જ રાંધવા જોઈએ. જ્યારે માંસના સૂપ રસોઇ કરો છો, ત્યારે ચરબી દૂર કરવી વધુ સારું છે, અને જ્યારે આખા ઇંડાને બદલે પકવવા, ફક્ત પ્રોટીનનો ઉપયોગ કરવો વધુ સારું છે. કચુંબર ડ્રેસિંગ માટે, તેલનો ઉપયોગ કરવો વધુ સારું છે, પ્રાધાન્યમાં ઓલિવ, તમે તેમને લીંબુનો રસ અથવા સરકો પણ ઉમેરી શકો છો. મીઠું એકસાથે અથવા ઓછામાં ઓછું મર્યાદિત રીતે શ્રેષ્ઠ રીતે દૂર કરવામાં આવે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસવાળા દર્દીઓ માટે એક અનુકરણીય આહાર
દૂધ સાથે બાજરીનો પોર્રીજ, વનસ્પતિ કચુંબર સૂર્યમુખી તેલ, કોફી સાથે પાક.
મીઠી કુટીર ચીઝ, પિઅર.
વનસ્પતિ સૂપ, બિયાં સાથેનો દાણો, સૂકા ફળનો ફળનો મુરબ્બો સાથે બાફેલી વાંસળીનો ટુકડો.
સલાડ વનસ્પતિ તેલ સાથે અનુભવી અને સીવીડમાંથી બનાવવામાં આવે છે, શેકેલા બટાકાની ટુકડાઓ સાથે દરિયાઈ માછલીનો ટુકડો, લીંબુ સાથે ચા.
નીચલા હાથપગ પર સ્થિત વાહિનીઓનું એથરોસ્ક્લેરોસિસ, સહેજ ટૂંકા ગાળાના લંગડાના સ્વરૂપમાં પોતાને અનુભવી શકે છે. રોગની પ્રગતિ અને યોગ્ય ઉપચારના અભાવના કિસ્સામાં, વ્યાપક ગેંગ્રેનનો વિકાસ થઈ શકે છે, જે અસરગ્રસ્ત નીચલા અંગના વિચ્છેદન તરફ દોરી જશે. રોગના વિકાસનો દર તેની સાથે સંકળાયેલા જોખમ પરિબળો (ધૂમ્રપાન, ડાયાબિટીઝ, હાયપરટેન્શન, મેદસ્વીતા, વગેરે) ની સંખ્યા અને તીવ્રતા દ્વારા નક્કી થાય છે.
સમયસર તબીબી ધ્યાન, ગુણવત્તાયુક્ત તબીબી સંભાળ, ધૂમ્રપાન બંધ થવું, આહાર, વ્યવસ્થિત દેખરેખ અને બ્લડ પ્રેશરની સુધારણા, દૈનિક તાલીમ, સમયસર એન્જીયોપ્લાસ્ટી અથવા જરૂરી શસ્ત્રક્રિયા, આ રોગના લક્ષણોને દૂર કરવા અથવા ઘટાડવાનું, નીચલા અંગોને સાચવવું અને દર્દીઓના જીવનની ગુણવત્તામાં સુધારો કરવો શક્ય છે. .
પગના વાહિનીઓના એથેરોસ્ક્લેરોસિસને નાબૂદ કરવાની ઝાંખી: કારણો, તબક્કાઓ, ઉપચાર
આ લેખમાંથી તમે શીખી શકશો: નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસને દૂર કરવા શું છે, કયા તબક્કાઓ અસ્તિત્વમાં છે. રોગ, ડાયગ્નોસ્ટિક પદ્ધતિઓ અને ઉપચારના પરિણામો શું છે.
અવ્યવસ્થિત રોગો તે છે જેમાં વાહિનીનું લ્યુમેન સંપૂર્ણ અવરોધ સુધી સંકુચિત થાય છે. આ જૂથનો સૌથી સામાન્ય રોગ એથરોસ્ક્લેરોસિસ છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવા સાથે, કોલેસ્ટેરોલ તકતીઓ પગની ધમનીઓમાં જમા થાય છે. જો સમયસર સારવાર શરૂ ન કરવામાં આવે તો, રક્ત વાહિનીઓના વિક્ષેપને કારણે પેથોલોજી અપંગતા તરફ દોરી શકે છે.
જો એથરોસ્ક્લેરોસિસના સંકેતો દેખાય, તો તરત જ તમારા સ્થાનિક જી.પી.નો સંપર્ક કરો જે તમને એન્જીયોલોજિસ્ટ - રક્ત વાહિનીઓની સારવારના નિષ્ણાતનો સંદર્ભ લેશે.
રૂ conિચુસ્ત ઉપચારની મદદથી રોગને સંપૂર્ણપણે ઇલાજ કરવો અશક્ય છે. પરંતુ ઉપચાર જોખમી ગૂંચવણો ટાળવામાં અને તમારી સુખાકારીમાં સુધારવામાં મદદ કરશે.
આ રોગ મેટાબોલિક ડિસઓર્ડરને કારણે દેખાય છે.
રોગના વિકાસમાં ફાળો આપનારા પરિબળો:
- આનુવંશિકતા
- કુપોષણ
- બેઠાડુ જીવનશૈલી
- ધૂમ્રપાન અને મદ્યપાન,
- 40 વર્ષથી વધુ ઉંમર.
જો તમારા ઓછામાં ઓછા કોઈ સંબંધીઓને એથરોસ્ક્લેરોસિસ થયો હોય, તો આહારમાં વળગી રહો અને ખરાબ ટેવો ટાળો, કારણ કે તમને ખાસ કરીને બીમાર થવાનું જોખમ છે.
Lથેરોસ્ક્લેરોસિસનું અવલોકન કેટલાક તબક્કામાં આગળ વધે છે:
- પ્રિક્લિનિકલ એથરોસ્ક્લેરોસિસ. આ તબક્કે, લક્ષણો હજી સુધી પ્રગટ થયા નથી. પ્રથમ તબક્કે રોગ ફક્ત વાહિનીઓની વિશેષ પરીક્ષા દ્વારા જ શોધી શકાય છે. ધમનીઓની ઇન્ટિમા (આંતરિક દિવાલ) પર પટ્ટાઓ અને ફોલ્લીઓના સ્વરૂપમાં નાના ફેટી થાપણો હોય છે.
- નબળું વ્યક્ત કર્યું. રક્ત વાહિનીઓની દિવાલો પર વધુ વારંવાર કોલેસ્ટ્રોલ ફોલ્લીઓ જોવા મળે છે. આ તબક્કે, પ્રથમ લક્ષણો દેખાવાનું શરૂ થાય છે. જો તમે આ તબક્કે સારવાર શરૂ કરો છો, તો તમે ગૂંચવણો ટાળી શકો છો અને રોગના વધુ વિકાસને અટકાવી શકો છો.
- જોરદાર રીતે વ્યક્ત કર્યું. ધમનીઓની ઇન્ટિમા પર નોંધપાત્ર ફેરફારો જોવા મળે છે. લિપિડ થાપણો તકતીઓનું સ્વરૂપ લે છે, વહાણોના લ્યુમેનને સાંકડી કરવાનું શરૂ કરે છે. આ તબક્કે, રોગના બધા લક્ષણો પહેલાથી જ હાજર છે, જેને કોઈ પણ સંજોગોમાં અવગણી શકાય નહીં. પહેલેથી જ વિકાસના આ તબક્કે, રોગવિજ્ .ાન આરોગ્ય માટે ખતરનાક રુધિરાભિસરણ ગૂંચવણો પેદા કરી શકે છે.
- ઉચ્ચારણ. આ તબક્કે, રક્ત વાહિનીઓનું કામ સંપૂર્ણપણે વિક્ષેપિત થાય છે. એથરોસ્ક્લેરોટિક તકતીઓના ટુકડાઓ આવે છે અને ધમનીઓની અંદર ફરે છે. એન્યુરિઝમ્સ (પેથોલોજીકલ ડિલેટેશન) વાહિનીઓ પર પણ દેખાય છે, જેના કારણે ધમની ફાટી શકે છે. આ ઉપરાંત, તકતી સંપૂર્ણ રીતે વાસણને ચોંટી શકે છે. આ બધાને લીધે, નીચલા હાથપગમાં લોહીનો પુરવઠો ગંભીર રીતે ખલેલ પહોંચાડે છે.
- પગ સતત સ્થિર થવાનું શરૂ કરે છે
- પગ ઘણી વાર સુન્ન થઈ જાય છે
- પગમાં સોજો થાય છે
- જો રોગ એક પગને અસર કરે છે, તો તે હંમેશાં તંદુરસ્ત પગ કરતાં ઠંડુ હોય છે,
- લાંબા ચાલવા પછી પગમાં દુખાવો.
આ અભિવ્યક્તિ બીજા તબક્કામાં દેખાય છે. એથરોસ્ક્લેરોસિસના વિકાસના આ તબક્કે, કોઈ વ્યક્તિ પીડા વિના 1000-1500 મીટર ચાલી શકે છે.
લોકો ઘણીવાર ઠંડક, સમયાંતરે નિષ્ક્રિયતા આવે છે, લાંબા અંતરથી ચાલતા હોય ત્યારે પીડા જેવા લક્ષણોને મહત્વ આપતા નથી. પણ વ્યર્થ! છેવટે, પેથોલોજીના બીજા તબક્કે સારવાર શરૂ કરીને, તમે 100% જટિલતાઓને રોકી શકો છો.
- નખ પહેલા કરતા ધીમી ગતિએ વધે છે
- પગ બહાર પડવું શરૂ થાય છે
- દિવસ અને રાત સ્વયંભૂ પીડા થઈ શકે છે,
- પીડા ટૂંકા અંતર (250-900 મી) વ walkingકિંગ પછી થાય છે.
આ બધા પગના પેશીઓને અપૂરતા રક્ત પુરવઠાને કારણે થાય છે. જો તમે સારવાર શરૂ કરતા નથી, તો રોગ ટૂંક સમયમાં તબક્કા 4 માં જશે - સૌથી ખતરનાક.
જ્યારે કોઈ વ્યક્તિના પગમાં 4 નાશક એથરોસ્ક્લેરોસિસનો તબક્કો હોય છે, ત્યારે તે પીડા વિના 50 મીટર ચાલી શકતો નથી. આવા દર્દીઓ માટે, ખરીદીની સફર પણ એક જબરજસ્ત કાર્ય બની જાય છે, અને કેટલીક વાર તે સીડી ઉપર ચ downીને અને તળિયે જતા યાતનામાં ફેરવાય છે. મોટે ભાગે, સ્ટેજ 4 રોગવાળા દર્દીઓ ઘરની આસપાસ જ ફરતા થઈ શકે છે. અને જેમ જેમ મુશ્કેલીઓ વિકસે છે, તે લાંબા સમય સુધી upભી થતી નથી.
આ તબક્કે, નીચલા હાથપગના એથરોસ્ક્લેરોસિસને મટાડતા રોગની સારવાર ઘણીવાર શક્તિવિહીન બની જાય છે, તે ફક્ત ટૂંકા સમય માટેના લક્ષણોમાં રાહત આપી શકે છે અને આગળની ગૂંચવણો અટકાવી શકે છે, જેમ કે:
- પગ પર ત્વચા કાળી,
- અલ્સર
- ગેંગ્રેન (આ ગૂંચવણ સાથે, અંગનું વિચ્છેદન જરૂરી છે).
રોગને ઓળખવા માટે, દર્દીને ઘણી નિદાન પ્રક્રિયાઓમાંથી પસાર થવું જરૂરી છે.
ડ doctorક્ટર દર્દીના લક્ષણોની તપાસ કરે છે, તેનું તબીબી રેકોર્ડ (અગાઉની બિમારીઓ), હાથ અને પગમાં બ્લડ પ્રેશર માપે છે, નીચલા હાથપગની ધમનીઓમાં ધબકારા સાંભળે છે.
આ પદ્ધતિ તમને ધમનીઓની સ્થિતિનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. ડ્યુપ્લેક્સ સ્કેનીંગ સાથે, ડ doctorક્ટર જહાજોના આકારને જોઈ શકે છે, તેમની પાસેથી લોહીના પ્રવાહની ગતિ શોધી શકે છે.
આ એક્સ-રે મશીનનો ઉપયોગ કરીને પગની ધમનીઓની તપાસ છે.પરીક્ષા પહેલાં, વિરોધાભાસી એજન્ટ દર્દીને આપવામાં આવે છે. જો દર્દીને એલર્જી હોય તો, પ્રક્રિયા બિનસલાહભર્યા છે.
પેરિફેરલ આર્ટિઓગ્રાફી એ એન્યુરિઝમ્સ, રુધિરવાહિનીઓનું અવરોધ શોધી શકે છે. સામાન્ય રીતે, ડોકટરો પસંદ કરવાની એક પદ્ધતિ સૂચવે છે: ડુપ્લેક્સ સ્કેનીંગ અથવા આર્ટિઓગ્રાફી. પ્રથમ પ્રક્રિયાને પ્રાધાન્ય આપવામાં આવે છે, કારણ કે તેને વિરોધાભાસી માધ્યમની રજૂઆતની જરૂર નથી અને પગમાં રક્ત પરિભ્રમણના વધુ વિગતવાર આકારણીને મંજૂરી આપે છે.
પેરિફેરલ આર્ટેરિઓગ્રાફી પ્રક્રિયા
આ એમઆરઆઈ મશીનનો ઉપયોગ કરીને ધમનીઓની તપાસ છે. એમ.આર. એન્જીયોગ્રાફી વાહિનીઓની સ્થિતિ વિગતવાર બતાવે છે અને રક્ત વાહિનીઓ અને રક્ત પરિભ્રમણની રચનામાં પણ નાના રોગવિજ્ .ાનવિષયક ફેરફારોને શોધી શકાય છે. આ પ્રક્રિયા સૂચવવામાં આવે છે જો ડ્યુપ્લેક્સ સ્કેન અથવા આર્ટેરિઓગ્રાફી (સામાન્ય રીતે આ પ્રક્રિયાઓમાંથી એક પછી સારવાર સૂચવવામાં આવે છે) પછી અંતિમ નિદાન કરવું શક્ય ન હતું.
આ રોગ ફક્ત વેસ્ક્યુલર પ્રોસ્થેટિક્સની સહાયથી સંપૂર્ણપણે મટાડવામાં આવે છે. પરંતુ આવી આમૂલ પદ્ધતિ ફક્ત 3-4 તબક્કે જ જરૂરી છે: તૈયારીઓ લેવી 1-2 માટે પૂરતી છે, જે વધુ તકતીની રજૂઆત અટકાવે છે અને એથરોસ્ક્લેરોસિસના અપ્રિય લક્ષણોથી રાહત આપે છે.
તેઓ રોગના પ્રારંભિક તબક્કામાં (પ્રથમ અને બીજા) સાથે વિતરિત થઈ શકે છે. દવાઓની મદદથી, તમે લક્ષણો ઘટાડી શકો છો, દર્દીના જીવનની ગુણવત્તામાં સુધારો કરી શકો છો અને રોગના વધુ વિકાસને અટકાવી શકો છો. શસ્ત્રક્રિયા પછી ડ્રગની સારવાર પણ જરૂરી છે. તમારે જીવનભર સતત દવાઓ લેવી પડશે.
3પરેશન 3 અને 4 તબક્કે સૂચવવામાં આવે છે, જ્યારે રૂ conિચુસ્ત ઉપચાર પહેલાથી બિનઅસરકારક હોય છે.
એથરોસ્ક્લેરોસિસ ઇમ્યુટેરન્સની સર્જિકલ સારવારમાં સ્ટેન્ટિંગ, અસરગ્રસ્ત ધમનીઓને બાયપાસ અથવા કૃત્રિમ પ્રોસ્થેસિસથી બદલીને સમાવી શકાય છે.
એન્જીયોપ્લાસ્ટી અને પગ ધમની સ્ટેન્ટિંગ
ઓપરેશન કાં તો ખુલ્લું અથવા ન્યૂનતમ આક્રમક હોઈ શકે છે. નજીવા આક્રમક દખલ સલામત હોય છે, પરંતુ ધમનીનો અસરગ્રસ્ત વિસ્તાર નાનો હોય તો જ તેનો ઉપયોગ થાય છે.
ગેંગ્રેન અથવા અસંખ્ય અલ્સર સાથે, અંગનું વિચ્છેદન કરવામાં આવે છે. સામાન્ય રીતે, આવી ગૂંચવણ એથરોસ્ક્લેરોસિસના 4 થી તબક્કે જ થાય છે. આવી આમૂલ સારવારની જરૂર હોય તે પહેલાં આ રોગના ઇલાજ માટે શક્ય બધું જ કરવું જોઈએ.
જો તમે માત્ર દવાઓ લેશો, પરંતુ તે જ જીવનશૈલી તરફ દોરી જશો, તો સારવારમાં ઇચ્છિત સકારાત્મક અસર નહીં થાય.
સૌ પ્રથમ, જો તમને નીચલા હાથપગના વાહિનીઓનો એક નાશ કરતો એથરોસ્ક્લેરોસિસ મળ્યો હોય, તો તમારે ખરાબ ટેવો છોડી દેવાની જરૂર છે.
પહેલા ધૂમ્રપાન કરવાનું બંધ કરો. નિકોટિન રક્ત વાહિનીઓને મર્યાદિત કરે છે, જે પગમાં રક્ત પરિભ્રમણની પણ વધુ નબળાઇ તરફ દોરી જાય છે.
ઉપરાંત, તમારી જાતને ઘણી વાર અને ઘણી વાર પીવા દેતા નથી. આલ્કોહોલ એડીમાની રચનાને પ્રોત્સાહન આપે છે, જે એથરોસ્ક્લેરોસિસમાં ક્ષતિગ્રસ્ત હેમોડાયનેમિક્સને કારણે પહેલેથી જ દેખાય છે.
ઉપચારનો ભાગ એ એક વિશેષ આહાર છે. તંદુરસ્ત આહારના નિયમોનું પાલન કરો: ચરબીયુક્ત, તળેલું, ધૂમ્રપાન કરાયેલ, મસાલેદાર, કન્ફેક્શનરી, ફાસ્ટ ફૂડ, પેસ્ટ્રી, મીઠાઈઓ, કાર્બોરેટેડ પીણાંનો ઇનકાર કરો. પશુ ચરબી મર્યાદિત કરો. દિવસમાં 20 ગ્રામ કરતા વધુ માખણનો ઉપયોગ ન કરો (અને તે ઉચ્ચ ગુણવત્તાવાળા તેલ હોવું જોઈએ, માર્જરિન અથવા ફેલાવવું નહીં, જેમાં ટ્રાંસ ચરબી હોય છે).
તમારા આહારમાં વધુ ખોરાક ઉમેરો જે તમારા બ્લડ કોલેસ્ટરોલને ઓછું કરે છે. અહીં તેમની સૂચિ છે:
- સાઇટ્રસ ફળો (દ્રાક્ષ, લીંબુ, નારંગી),
- એવોકાડો
- ગ્રેનેડ
- સફરજન
- તેનાં રસ ઝરતાં ફળોની (લિંગનબેરી, સ્ટ્રોબેરી, કરન્ટસ, બ્લુબેરી, દ્રાક્ષ).
પરંપરાગત સારવારને લોક ઉપાયોથી બદલવાનો પ્રયાસ કરશો નહીં - આ રોગના વધુ વિકાસ તરફ દોરી જશે. આ એથરોસ્ક્લેરોસિસના દર્દીઓ માટે ખાસ કરીને સાચું છે 3 અને તેથી વધુની ડિગ્રી - અહીં તમે શસ્ત્રક્રિયા વિના કરી શકતા નથી. જો કે, પરંપરાગત દવા ઘણા ઉપાયો પ્રદાન કરે છે જે પરંપરાગત ઉપચારમાં એક મહાન ઉમેરો હોઈ શકે છે અને સારવારને વધુ સફળ બનાવે છે.
કોઈપણ લોક ઉપાયોનો ઉપયોગ કરતા પહેલા, તમારા ડ doctorક્ટરની સલાહ લો, કારણ કે તેમાં contraindication હોઈ શકે છે.
પગના જહાજોના એથરોસ્ક્લેરોસિસને નાબૂદ કરવા માટેના લોક ઉપાયો:
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટે પોષણ: ઉપયોગી ઉત્પાદનોનું મેનૂ
એથરોસ્ક્લેરોસિસ મુખ્યત્વે માનવ પોષણ સાથે સંકળાયેલ છે. આને કારણે, નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટેનો આથો રોગવિજ્ologyાનની સારવારમાં પ્રાથમિક મહત્વ છે, અને તે વિના, દર્દીની સ્થિતિમાં સુધારો કરવો એ ખૂબ આધુનિક દવાઓથી પણ અશક્ય છે. પેથોલોજી લિપિડ (ચરબી) ચયાપચયના ઉલ્લંઘનને કારણે થાય છે.
મહત્વપૂર્ણ! જોખમ માત્ર ખરાબ કોલેસ્ટરોલ છે, જ્યારે સારું જરૂરી છે, અને તેથી, જ્યારે પરેજી પાળવી ત્યારે માત્ર પ્રથમ જ ઇનટેક ઓછું કરવું જરૂરી છે.
એથરોસ્ક્લેરોસિસની રોકથામ માટે સામાન્ય પોષક માર્ગદર્શિકા
ઘણી બાબતોમાં, પોષણમાં થોડા સરળ નિયમોનું પાલન કરવું પગની નસોના એથરોસ્ક્લેરોસિસના દેખાવને રોકવામાં મદદ કરે છે, જે રોગવિજ્ mostાનનું સૌથી ખતરનાક સ્વરૂપ છે, કારણ કે તે તે જ ક્ષણે પોતાને પ્રગટ કરે છે જ્યારે જહાજોની પેટન્સીનો પહેલેથી જ મોટો હદ ઉલ્લંઘન કરવામાં આવે છે, અને ગૂંચવણો વિકસિત થવા લાગી છે. ખાસ કરીને ઉપેક્ષિત સ્વરૂપમાં, આ રોગ ગેંગ્રેનનું કારણ બને છે અને નીચલા હાથપગના નુકસાનનું કારણ બને છે.
પોષણના મૂળ નિયમો છે:
- Food ખોરાક પીરસવામાં શાકભાજી અથવા ફળોનો સમાવેશ થવો જોઈએ.
- 1/3 પીરસવામાં ધીમા કાર્બોહાઈડ્રેટ (જેમ કે અનાજ જેવા) થી ભરપુર ખોરાક હોય છે.
- 1/3 ભાગ - પ્રોટીન ખોરાક, જેમાં પ્રાણીઓની ચરબીનો સમાવેશ થાય છે.
- બાફેલી, વરાળ અથવા બેકડ ખોરાકનો જ ઉપયોગ કરો. તળેલું અને ધૂમ્રપાન કરાયેલ ખોરાક પ્રતિબંધિત છે.
પગના વાસણોના એથરોસ્ક્લેરોસિસ માટેના પોષણ અને તેનાથી બચવા માટે એકદમ નવી ભલામણ એ છે કે નીચેના રંગો ધરાવતા ઓછામાં ઓછા 100 ગ્રામ ફળો અથવા શાકભાજીનો દૈનિક વપરાશ છે:
અલગ રીતે, તે લસણ અને શણના બીજને પ્રકાશિત કરવા યોગ્ય છે, જે દૈનિક આહારમાં હોવું જોઈએ, કારણ કે તે હાલના તકતીઓને તોડવા માટે ફાળો આપે છે, ખાસ કરીને નીચલા હાથપગમાં.
તે યાદ રાખવું અગત્યનું છે કે માત્ર આહાર, ખૂબ જ કડક પાલન હોવા છતાં પણ, રોગથી સંપૂર્ણપણે રક્ષણ આપી શકતું નથી, જો, કુપોષણ ઉપરાંત, ત્યાં અન્ય પરિબળો પણ રોગનો આગાહી કરે છે. પગની નસોમાં એથરોસ્ક્લેરોટિક તકતીઓની રચનામાં નીચે આપેલા પરિબળો ફાળો આપે છે:
- શારીરિક પ્રવૃત્તિનો અભાવ,
- અતિશય આહાર
- દારૂ પીવો
- ક્રોનિક તાણ
- પ્રતિકૂળ ઇકોલોજી.
સકારાત્મક પરિણામ પ્રાપ્ત કરવા માટે, પોષણ ઉપરાંત, જીવનશૈલીની પણ શારીરિક પ્રવૃત્તિમાં વધારો, તણાવપૂર્ણ પરિસ્થિતિઓને ઘટાડવા અને સ્વચ્છ હવાવાળી જગ્યાઓ પર દેશમાં લાંબા સમય સુધી રોકાવાના ઉદ્દેશ્યની સમીક્ષા કરવી જોઈએ.
વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ ઝડપથી નાનો થઈ રહ્યો છે, અને કિશોરોમાં પણ તકતીઓ પહેલેથી જ જોવા મળે છે, પગની નસોમાં આગળની સમસ્યાઓ અટકાવવા માટે બાળપણથી બાળકને યોગ્ય પોષણ અને જીવનશૈલી શીખવવાનું જરૂરી છે.
ખરાબ કોલેસ્ટ્રોલ, સારાથી વિપરીત, હોર્મોન ઉત્પાદન અને સ્વસ્થ હાડકાઓની રચનામાં ભાગ લેતો નથી. તે જ સમયે, પદાર્થ લોહીના પ્રવાહમાં પ્રવેશ કરે છે અને, તેનો ઉપયોગ અને વિભાજિત થતો નથી, ધીમે ધીમે વેસ્ક્યુલર દિવાલો પર સ્થિર થાય છે. આના પરિણામે, વ્યક્તિને એન્ડોર્ટેરિટિસ નાબૂદ કરવાનો સામનો કરવો પડે છે. ખરાબ કોલેસ્ટરોલ ખોરાક સાથે અતિશય માત્રામાં શરીરમાં પ્રવેશ કરે છે, જ્યારે યકૃત દ્વારા સારા કોલેસ્ટ્રોલ ઉત્પન્ન થાય છે.
જ્યારે શરીરમાં ખરાબ કોલેસ્ટરોલનું સ્તર ઓછું કરવા માટે આહાર લેવો, ત્યારે ફક્ત તમારા મેનૂમાં કેટલાક ઉત્પાદનો શામેલ કરવો અને તેમાંથી અન્યને બાકાત રાખવું જરૂરી નથી, પરંતુ પીવાના સાચા વ્યવહારનું પાલન કરવું, ખોરાકને યોગ્ય રીતે તૈયાર કરવો અને ખાવું પણ જરૂરી છે. તમારે દૈનિક મીઠાની માત્રા પર ધ્યાન આપવાની જરૂર પડશે, જે 10 ગ્રામથી વધુ ન હોવી જોઈએ.
આહાર દરમિયાન કાર્બોહાઇડ્રેટ્સનું પ્રમાણ નોંધપાત્ર રીતે ઘટાડવામાં આવ્યું હોવાથી, કિડની પર એક જગ્યાએ મોટો ભાર છે, અને તેથી, પત્થરો અને રેતીના દેખાવને રોકવા માટે, તમારે દરરોજ ઓછામાં ઓછું 2 લિટર સ્વચ્છ પાણી પીવું જરૂરી છે. ગરમીમાં પ્રવાહીનું પ્રમાણ ઓછામાં ઓછું 3 લિટર સુધી વધવું જોઈએ.
પાણી ઉપરાંત, ખાંડ વિના તાજા ફળનો રસ પીવો ઉપયોગી છે. મધુર બનાવવા માટે, મધ થોડી માત્રામાં ઉમેરી શકાય છે.
ધ્યાન! જો ત્યાં કિડનીના રોગો હોય, તો આહારની સાવચેતી સાથે સંપર્ક કરવો જોઈએ જેથી સ્થિતિ વધુ બગડતી ન હોય. યુરોલોજિસ્ટ સાથે પહેલા સલાહ લેવી જરૂરી છે.
નાના ભાગોમાં ખાવું અપૂર્ણાંક હોવું જોઈએ, જેથી શરીરને વધુ ભારનો અનુભવ ન થાય. તે ભોજન વચ્ચે નાસ્તા કર્યા વિના, 3-4 કલાક પછી હોવું જોઈએ. જો તમે ખરેખર ખાવા માંગતા હો, તો પછી તમે ફળો અથવા શાકભાજી ખાઈ શકો છો, પરંતુ એક સમયે 300 ગ્રામ કરતા વધુ નહીં, અને તેમાં સ્ટાર્ચની માત્રા ખૂબ હોવી જોઈએ નહીં.
મુખ્યત્વે વનસ્પતિ ચરબીનો ઉપયોગ, મુખ્યત્વે ઓલિવ અને અળસીનું તેલ. તે કોળું વાપરવા માટે પણ સ્વીકાર્ય છે. આ તેલો પર, તમારે માત્ર ખોરાક જ નહીં રાંધવા જોઈએ, પણ તેમની સાથે મોસમના સલાડ. માખણ, ઓછી માત્રામાં પણ, સખત પ્રતિબંધિત છે.
જીવન માટે પગના એથરોસ્ક્લેરોસિસ માટેના આહારનું પાલન કરવું જરૂરી છે. તેના ઉલ્લંઘનને વર્ષમાં 1-2 વખતથી વધુ મંજૂરી આપવામાં આવતી નથી, પરંતુ માત્ર જો તે સ્થિતિ બગડે નહીં અને પગમાં દુખાવો અથવા યકૃતની ખામીને ઉત્તેજિત ન કરે તો જ.
નિયમિત ઉપયોગથી વાહિનીઓ અને નીચલા હાથપગના નસોના રોગ સાથેનો આલ્કોહોલ એ હકીકત તરફ દોરી જાય છે કે વાસણોમાં કોલેસ્ટરોલ તકતીઓ ઝડપથી વધવા લાગે છે, જેના કારણે દર્દીની સ્થિતિ વધુ ખરાબ થાય છે, અને પગમાં ગંભીર પીડા થાય છે.
હળવા ડ્રાય રેડ વાઇનનો ઉપયોગ દર 2-3 મહિનામાં માત્ર થોડી માત્રામાં (100 મિલીથી વધુ નહીં) કરવા માટે માન્ય છે.
જો શક્ય હોય તો, કોઈપણ આલ્કોહોલ છોડી દેવો જોઈએ.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટેના ઘણા ઉત્પાદનો કડક પ્રતિબંધ હેઠળ છે અને તેને મેનૂમાંથી બાકાત રાખવું જોઈએ. અન્યનો ઉપયોગ થઈ શકે છે, પરંતુ ફક્ત ઓછી માત્રામાં અથવા ચોક્કસ આરક્ષણો સાથે.
એથરોસ્ક્લેરોસિસ માટે ઇંડાનો ઉપયોગ વિશેષ ધ્યાન આપવાનું પાત્ર છે. લાંબા સમયથી એવી ગેરસમજ હતી કે આ અનન્ય ઉત્પાદન ખરાબ કોલેસ્ટ્રોલનું સ્રોત છે. આજે, જ્યારે તે સાબિત થાય છે કે આવું નથી, તો ઘણા લોકો દંતકથામાં માનતા રહે છે અને ઇંડા છોડી દે છે.
કોલેસ્ટરોલ, જે ચિકન ઇંડામાં જોવા મળે છે, તે સારું છે અને રક્ત વાહિનીઓને નુકસાન કરતું નથી. જો કે, ઇંડાની રચનામાં રહેલા પદાર્થો જ્યારે વધુ પડતા ઉપયોગમાં લેવાય છે, ત્યારે નિમ્ન કાર્બ આહારની પૃષ્ઠભૂમિ પર યકૃતનો વધુ ભાર થઈ શકે છે તે હકીકતને લીધે, દર અઠવાડિયે તમારી જાતને 8 ઇંડા સુધી મર્યાદિત કરવી જરૂરી છે.
દર્દીઓ માટે ઘણા ઉત્પાદનોની મંજૂરી છે, અને તેથી આહાર એકદમ વૈવિધ્યસભર છે. ઉપયોગ માટે ભલામણ કરેલ:
- તેનાં રસ ઝરતાં ફળોની - ખાસ કરીને લાલ, પીળો અને ઘાટા ફૂલો,
- ફળો - ખાસ કરીને સાઇટ્રસ ફળો અને દાડમ,
- સૂકા ફળ ઓછી માત્રામાં,
- શાકભાજી
- ગ્રીન્સ - તે ખાસ કરીને સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ ખાવું સારું છે,
- બદામ - દિવસ દીઠ 40 ગ્રામથી વધુ નહીં,
- મશરૂમ્સ
- ખાંડ વિના ચરબી વિનાની ડેરી ઉત્પાદનો,
- દુર્બળ માંસ - પ્રાધાન્ય માંસ અને સસલાના માંસ,
- સીફૂડ
- દુર્બળ માછલી
- તેના પર હિપ્સ અને જેલી,
- મધ ગોરા - ડાયાબિટીઝ માટે નથી.
કોઈપણ લાંબી રોગોની હાજરીમાં, આહારમાં વધારાના ઉત્પાદનો શામેલ હોઈ શકે છે અથવા કેટલાક સ્વીકૃત લોકો બાકાત થઈ શકે છે. આ ઉપસ્થિત ચિકિત્સક દ્વારા નક્કી કરવામાં આવે છે.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટેના આહારનો ઉપયોગ ઉપચારાત્મક પગલાના સંકુલમાં શામેલ છે, અને તેથી માત્ર ડ adjustક્ટરની દેખરેખ હેઠળ પોષણ ગોઠવણ કરી શકાય છે. દર્દી મનસ્વી રીતે ખોરાકમાં નવા ખોરાકનો પરિચય કરી શકતો નથી અથવા તેમાંના કોઈપણને બાકાત રાખી શકતો નથી. મોટેભાગે, રોગની પ્રગતિ અટકાવવા અને આરોગ્ય જાળવવા માટે રોગનિવારક પોષણ પૂરતું છે.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ ઇલિટેરેન્સના કારણો અને સારવાર
એથરોસ્ક્લેરોસિસ એ એક લાંબી બિમારી છે જેમાં એથરોસ્ક્લેરોટિક તકતી આંશિક અથવા સંપૂર્ણ રૂપે તેના લ્યુમેનને ધમનીઓની આંતરિક સપાટી પર રચાય છે. ધૂમ્રપાન કરનારાઓ, ડાયાબિટીઝવાળા લોકો, હાઈ બ્લડ પ્રેશર અને વધુ વજનવાળા લોકોમાં નીચલા હાથપગના વાહિનીઓનું Obટ્રેઇટિંગ એથરોસ્ક્લેરોસિસ વિકસે છે.
10 મી પુનરાવર્તનના રોગોના આંતરરાષ્ટ્રીય વર્ગીકરણ મુજબ, આ રોગને 170 નો કોડ સોંપવામાં આવ્યો છે. પગની ધમનીઓમાં એથરોસ્ક્લેરોસિસને નાબૂદ કરવા સાથે, ગેંગ્રેનની હાજરી અથવા ગેરહાજરી ઉપરાંત, અનુક્રમણિકા દ્વારા સ્પષ્ટ કરવામાં આવી છે:
- 0 - ગેંગ્રેન વિના,
- 1 - ગેંગ્રેન સાથે.
એથરોસ્ક્લેરોસિસ ખૂબ ધીમેથી વિકાસ પામે છે. પ્રાથમિક કારણ આનુવંશિકતા, ખરાબ ટેવો (ધૂમ્રપાન, દારૂ), બેઠાડુ જીવનશૈલી, નબળું પોષણ, તણાવ હોઈ શકે છે.
મુખ્ય જોખમ પરિબળો:
- વય: 45 વર્ષથી વધુ વયના પુરુષો, 50 વર્ષથી વધુ વયની સ્ત્રીઓ,
- મજબૂત સેક્સ એથરોસ્ક્લેરોસિસથી પીડાય છે 1.5-3 વખત ઘણી વાર,
- સહવર્તી રોગો: હાયપરટેન્શન, ડાયાબિટીસ મેલીટસ, થાઇરોઇડ નિષ્ફળતા,
- વધારે વજન.
ધમનીઓના સંકુચિત અથવા અવરોધ એ અંગોના સામાન્ય પરિભ્રમણને વિક્ષેપિત કરે છે. પગના પેશીઓમાં oxygenક્સિજન, પોષક તત્ત્વો, લોહીનું સ્નિગ્ધતા વધે છે અને લોહી ગંઠાવાનું જોખમ વધે છે.
ઓક્સિજન અને પોષક તત્ત્વોની ઉણપ બળતરા ઉશ્કેરે છે. પ્રગતિશીલ નાબૂદ થવાના એથરોસ્ક્લેરોસિસ ફેરફાર, સેલ સડો તરફ દોરી જાય છે. શરીર ખામીયુક્ત પેશીઓને કંઈક વિદેશી તરીકે માને છે - સ્થાનિક સ્વયંપ્રતિરક્ષા પ્રક્રિયા વિકસે છે. રક્ષણાત્મક કોષો પરિવર્તનીય તત્વો પર હુમલો કરે છે, જેના કારણે તેઓ મૃત્યુ પામે છે. ક્લિનિકલી, આ અલ્સર, ટીશ્યુ નેક્રોસિસ દ્વારા પ્રગટ થાય છે.
તે કોઈ સંયોગ નથી કે થાપણો ઘણીવાર રક્ત વાહિનીઓની શાખા સ્થળો પર રચાય છે. જ્યારે લોહીનો પ્રવાહ વહેંચાય છે, ત્યારે વાર્ટિસેસ રચાય છે જે ધમનીઓના નાજુક આંતરિક સ્તરને નુકસાન પહોંચાડે છે. આ વિસ્તારોમાં લોહીનો પ્રવાહ ધીમું થાય છે, જે કાંપને સરળ બનાવે છે.
વેસ્ક્યુલર નુકસાનની ડિગ્રીના આધારે, લોહીના પ્રવાહના વિકાર, એથરોસ્ક્લેરોસિસ રોગના 5 તબક્કાઓ અલગ પડે છે.
- પ્રેક્લિનિકલ એથરોસ્ક્લેરોસિસનો વિકાસ જહાજને થતાં નુકસાનથી શરૂ થાય છે. તેની આંતરિક સપાટી સરળ રહેવાનું બંધ કરે છે, લોહીના ઘટકો સરળતાથી તેને વળગી રહે છે: નીચા ઘનતાવાળા લિપોપ્રોટીન, કનેક્ટિવ રેસા અને રક્તકણો. ધમનીની સપાટી પર ચરબીનો ડાઘ અથવા પટ્ટી રચાય છે, જે વાસણના લ્યુમેનમાં આગળ વધતું નથી. આ એસિમ્પ્ટોમેટિક સ્ટેજ છે.
- વળતર. લિપોપ્રોટીન, તંતુઓ, રક્તકણોના નવા ભાગો પ્રાથમિક તકતીને વળગી રહે છે. જુબાની વધે છે, પાડોશી લોકો સાથે ભળી જાય છે, ધમનીના લ્યુમેનમાં એક પ્રોટ્રુઝન રચાય છે. એથેરોસ્ક્લેરોસિસને નાબૂદ કરવાના પ્રથમ લક્ષણો દેખાય છે.
- પેટા વળતર. તકતી મોટી થઈ જાય છે. પગના પેશીઓમાં oxygenક્સિજનની ઉણપ હોય છે. શરીર વળતરની શક્યતાઓથી ચાલે છે જેના કારણે માનવ સ્થિતિ વધુ ખરાબ થાય છે.
- વિઘટન. અસરગ્રસ્ત અંગોને ઓક્સિજનનો નોંધપાત્ર ભાગ પ્રાપ્ત થતો નથી. કોષો કોઈપણ નુકસાન માટે સંવેદનશીલ બને છે. પ્રકાશ ઉઝરડા, નેઇલ કટીંગ તિરાડો અને નોન-હીલિંગ અલ્સરના દેખાવ તરફ દોરી જાય છે.
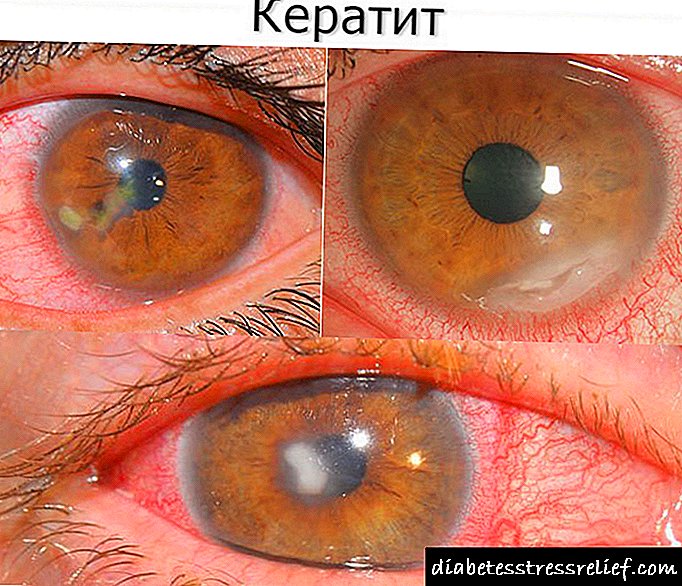
- વિનાશક ફેરફારો. નીચલા હાથપગના અવયવો મોટા પ્રમાણમાં મૃત્યુ પામે છે, ગેંગ્રેન વિકસે છે.
રોગના લક્ષણો તેની અવગણના, તેમજ તકતીના સ્થાનિકીકરણ પર આધારિત છે. જો થાંભલા જાંઘ અથવા પ popપલાઇટલ ક્ષેત્રની ધમનીઓની અંદર રચાય છે, તો "નીચી કમર" વિકસે છે. વાછરડાઓમાં તેણીની પીડા લાક્ષણિકતા છે. જ્યારે પેટની એરોટા અથવા ઇલિયાક ધમનીને નુકસાન થાય છે, લંગડાને "ઉચ્ચ" કહેવામાં આવે છે. તે નિતંબ, હિપ્સ અને હિપ સંયુક્તના સ્નાયુઓમાં પીડા દ્વારા વર્ગીકૃત થયેલ છે. પગના સ્નાયુઓ એટ્રોફી, અડધા પુરુષો નપુંસકતાનો વિકાસ કરે છે.
એથરોસ્ક્લેરોસિસના હળવા સ્વરૂપ સાથે, લોકો ઝડપી થાક, શરદી, ખેંચાણ, કળતર, આંગળીઓની ટીપ્સને બાળી નાખવાની, પગની સંવેદનશીલતામાં ઘટાડોની ફરિયાદ કરે છે. દુર્લભ વ્યક્તિ આવા અસ્પષ્ટ લક્ષણોવાળા ડ doctorક્ટરને જોશે, જે દયા છે. આ તબક્કે, હજી સુધી કોઈ ઉલટાવી શકાય તેવા ફેરફારો થયા નથી. તેથી, સારવાર ખાસ કરીને અસરકારક રહેશે.
જો આવા દર્દીને કૂચ પરીક્ષણ કરવાનું કહેવામાં આવે છે, તો પછી 500-1000 મીટર ઝડપી વ walkingકિંગ (2 પગલા / સેકંડ) પછી, તે લંગોળાવવાનું શરૂ કરશે. અભ્યાસ પૂર્ણ કરવા માટે, વ્યક્તિને વાછરડાની માંસપેશીઓમાં દુખાવો થાય ત્યાં સુધી ચાલવાનું કહેવામાં આવશે, તેમજ આગળ વધવાની સંપૂર્ણ અશક્યતા. નિદાન માટે, સારવારની અસરકારકતા નક્કી કરવા માટે, બંને સૂચકાંકોનો ઉપયોગ ડ doctorક્ટર દ્વારા કરવામાં આવે છે.
એથેરોસ્ક્લેરોસિસને નાબૂદ કરવા સાથે, પગની ચામડી, નીચલા પગ શુષ્ક, ત્રાંસી બને છે, છાલ કાપવા લાગે છે. રાહ ખરબચડી જાડા ત્વચાથી coveredંકાયેલ છે, તિરાડોની સંભાવના છે.નખની વૃદ્ધિ ધીમી પડી જાય છે, અને નખ પોતે તંદુરસ્ત દેખાતા નથી (નીરસ, નીરસ, બરડ). સમસ્યાના અંગોના વાળ પડવાનું શરૂ થાય છે, ટાલ પડવાના ક્ષેત્રો રચાય છે. કોઈ લંગડા વગરનું વ્યક્તિ ફક્ત 200-250 મી (સ્ટેજ 2 એ) અથવા થોડું ઓછું (સ્ટેજ 2 બી) જઇ શકે છે.
કોઈ વ્યક્તિ ગતિશીલ હોય ત્યારે પણ પગને ઇજા થાય છે. ત્વચા પાતળા થઈ રહી છે. નાના ઇજાઓ (નેઇલ કટીંગ, સ્ફફિંગ, સહેજ ઉઝરડા) પીડાદાયક છીછરા અલ્સર, તિરાડોની રચના તરફ દોરી જાય છે. ચામડીનો રંગ અંગોની સ્થિતિ પર આધારિત છે. Legંચેલો પગ નિસ્તેજ દેખાય છે, નીચે ઉતરે છે - રેડ્ડેન છે. કોઈ વ્યક્તિ સામાન્ય રીતે ફક્ત apartmentપાર્ટમેન્ટની આસપાસ જઇ શકે છે. લંબાઈ, તીવ્ર પીડા સાથે ટૂંકા વ .ક (25-50 મી) પણ છે.
પગનું 4 નાબૂદ થતાં એથરોસ્ક્લેરોસિસ સતત, અસહ્ય પીડા દ્વારા વર્ગીકૃત થયેલ છે. આંગળીઓ, પગ સોજોથી ભરેલા, હીલિંગ ન કરનારા અલ્સરથી areંકાયેલા હોય છે, જે ગંદા રાખોડી સામગ્રીથી ભરેલા હોય છે. પગ, પગ ફૂલે છે. ગેંગ્રેનનો વિકાસ થાય છે.
એથરોસ્ક્લેરોસિસનું નિદાન ચોક્કસ લક્ષણો દ્વારા થઈ શકે છે. તકતીઓનું સ્થાનિકીકરણ, તેનું કદ, સંખ્યા, લોહીના પ્રવાહના વિકારોની તીવ્રતા નક્કી કરવા માટે સહાયક પરીક્ષાઓ ડ neededક્ટર દ્વારા જરૂરી છે. આ તેને સારવારની શ્રેષ્ઠ પદ્ધતિ પસંદ કરવામાં મદદ કરશે.
થાપણોને શોધવા માટે મદદ કરવાનો સૌથી સહેલો રસ્તો તમારા હાર્ટ રેટને માપવા દ્વારા છે. ફેમોરલ ધમની પર તેની ગેરહાજરી ઇલિયાક ધમનીઓમાં અવરોધ સૂચવે છે. જો પોપલાઇટલ ધમની પર કોઈ પલ્સ ન હોય તો, ફેમોરલ અથવા પોપલાઇટલ જહાજોમાં વિલોપન સ્થાનિક છે.
પરીક્ષા દરમિયાન, ડ doctorક્ટર એક અથવા વધુ કાર્યાત્મક પરીક્ષણો કરી શકે છે જે રુધિરાભિસરણ ખલેલની ડિગ્રીના આશરે આકારણી કરવામાં મદદ કરે છે.
પંચેન્કોની ઘૂંટણની ઘટના. બેઠેલા દર્દીને તંદુરસ્ત ઘૂંટણની ઉપર વ્રણનો પગ ફેંકવાનું કહેવામાં આવે છે. જો કોઈ રુધિરાભિસરણ અવ્યવસ્થા હોય, તો થોડા સમય પછી વ્યક્તિ વાછરડાની માંસપેશીઓમાં દુખાવો, નિષ્કપટની લાગણી, આંગળીના વે atા પર કીડીની ઘૂંટીની સંવેદના વિશે ફરિયાદ કરવાનું શરૂ કરે છે.
ગોલ્ડમ ,ન, સેમ્યુલ્સ ટ્રાયલ. દર્દી તેની પીઠ પર પડેલો છે, પગ પલંગની ઉપર ઉભા છે. તેને પગની ઘૂંટીના સાંધાને વાળવું-નાખવું કહેવામાં આવે છે. અપૂરતા લોહીના પ્રવાહ સાથે, 10-20 સેકંડ પછી વ્યક્તિ પીડા અનુભવે છે.
ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા દ્વારા વધુ સચોટ ડેટા મેળવી શકાય છે:
- ડોપ્લર અલ્ટ્રાસાઉન્ડ. વિશિષ્ટ અલ્ટ્રાસાઉન્ડ મશીનનો ઉપયોગ કરીને, ડ doctorક્ટર ધમનીઓના વિવિધ વિભાગોના રક્ત પ્રવાહની ગતિ નક્કી કરે છે. થાપણો લોહીની ધીમી ગતિ દ્વારા વર્ગીકૃત થયેલ છે.
- એન્જીયોગ્રાફી તમને નુકસાનની કલ્પના કરવા દે છે. જહાજોને દૃશ્યમાન બનાવવા માટે, ધમનીમાં કોન્ટ્રાસ્ટ એજન્ટ નાખવામાં આવે છે. ક્લાસિકલ એન્જીયોગ્રાફી માટે, એક્સ-રે મશીનનો ઉપયોગ કરવામાં આવે છે, નવી સંશોધન પદ્ધતિઓ એમઆરઆઈ, સીટી છે.
વાહિનીઓના એથરોસ્ક્લેરોસિસને નાબૂદ કરવા માટેનો સંપૂર્ણ ઉપાય ફક્ત રોગના પૂર્વગ્રહ દરમિયાન જ શક્ય છે. ખરાબ ટેવોનો ઇનકાર (ધૂમ્રપાન, દારૂનો દુરૂપયોગ), તંદુરસ્ત આહાર, શારીરિક પ્રવૃત્તિ રોગને પ્રગતિ કરવાની મંજૂરી આપતી નથી.
સ્ટેજ 1, 2 એ રૂ conિચુસ્ત સારવાર માટે યોગ્ય, વધુ પ્રગત - સર્જિકલ હસ્તક્ષેપની જરૂર છે. જો શસ્ત્રક્રિયા બિનસલાહભર્યું હોય, તો ડ્રગની સારવાર જીવનની ગુણવત્તા સુધારવામાં મદદ કરશે.
બધા દર્દીઓને કોલેસ્ટરોલ ઘટાડતા આહારનું પાલન કરવાની સલાહ આપવામાં આવે છે, જે એથરોસ્ક્લેરોસિસની પ્રગતિને અટકાવે છે.
રૂ Conિચુસ્ત ઉપચાર વ્યાપક હોવો જોઈએ. તેના મુખ્ય કાર્યો:
- વાસોસ્પેઝમનું નાબૂદી - એન્ટિસ્પેસ્મોડિક્સની નિમણૂક દ્વારા પ્રાપ્ત (પેન્ટોક્સિફેલિન, પાલન, વાઝપ્રોસ્ટન, નિકોશપન, સિનારીઝિન),
- પીડા રાહત (આઇબુપ્રોફેન),
- પેશીના ચયાપચયમાં સુધારો (સોલકોસેરિલ, બી વિટામિન, ગળામાં દુખાવો, ડેલેર્જિન, પ્રોફેક્ટિન, પરમિડિન),
- થ્રોમ્બોસિસ નિવારણ (વોરફરીન, હેપરિન, ટ્રેન્ટલ, એસ્પિરિન, રિઓપોલિગ્લ્યુકિન),
- કોલેસ્ટરોલના સ્તરને સામાન્ય બનાવવું - આહાર, કોલેસ્ટરોલ સિંથેસિસ ઇન્હિબિટર્સ (રોઝુવાસ્ટેટિન, લાઇપાયમર, ઝોકર).
રોગના પ્રારંભિક તબક્કા માટે સૌથી લોકપ્રિય દવા પેન્ટોક્સિફેલિન છે.વાસ્ક્યુલર એથરોસ્ક્લેરોસિસ ઇમિટિરેન્સ શરૂ કર્યું, વાઝપ્રોસ્ટનને સૌથી અસરકારક રીતે વર્તે છે. એથરોસ્ક્લેરોસિસની સ્વયંપ્રતિરક્ષા પ્રકૃતિ સાથે, કોર્ટીકોસ્ટેરોઇડ્સની ભલામણ કરવામાં આવે છે.
રોગના 2 બી -4 તબક્કાવાળા દર્દીઓ માટે શસ્ત્રક્રિયા સૂચવવામાં આવે છે. એથરોસ્ક્લેરોસિસની સર્જિકલ સારવારમાં શામેલ છે:
- બાયપાસ સર્જરી. એક ખૂબ જ સામાન્ય કામગીરી. કૃત્રિમ અથવા કુદરતી જહાજને આભારી રક્ત પુરવઠો પુન isસ્થાપિત કરવામાં આવે છે, જે ઉપરની બાજુએ સંકુચિત સ્થળની નીચે આવે છે. રચાયેલ બાયપાસ લોહીને મુક્ત રીતે ધમની દ્વારા ખસેડવા માટે પરવાનગી આપે છે.
- સ્ટેન્ટિંગ. પદ્ધતિનો સાર એ "વસંત" સ્થાપિત કરવું છે, જે તકતીને ઠીક કરે છે, અને વહાણના લ્યુમેનને પણ વિસ્તૃત કરે છે.
- લેસર એન્જીયોપ્લાસ્ટી. વિશેષ લેસરનો ઉપયોગ કરીને, થાપણો બાષ્પીભવન થાય છે અથવા ડ્રિલ્ડ થાય છે.
- બલૂન એન્જીયોપ્લાસ્ટી. અંતમાં ફોલ્ડ બલૂન સાથેનો કેથેટર વાસણમાં દાખલ કરવામાં આવે છે. કમ્પ્યુટર નિયંત્રણ હેઠળ, તે તકતીની રચનાની જગ્યામાં બ .તી આપવામાં આવે છે. બલૂન ફૂલેલું છે. ધમનીનું લ્યુમેન વિસ્તૃત થાય છે, તકતી કચડી અથવા ખંડિત થાય છે.
- લક્ષણ વહાણની દિવાલના સંકોચન માટે જવાબદાર અનેક સહાનુભૂતિશીલ ચેતાને દૂર કરવાથી તેમની મેદસ્વીપણાને દૂર કરવામાં મદદ મળે છે. ગંભીર રોગગ્રસ્ત દર્દીઓમાં સિમ્પેથેક્ટોમી કરવામાં આવે છે, જેના માટે અન્ય contraપરેશન બિનસલાહભર્યું છે. આ પ્રક્રિયાનો ઉપયોગ બહુવિધ એથરોસ્ક્લેરોટિક વેસ્ક્યુલર જખમ માટે પણ થાય છે.
વેસ્ક્યુલર નુકસાન, પ્લાઝ્મા ચરબીનું વધુ પ્રમાણ એથરોસ્ક્લેરોસિસના વિકાસમાં બે મુખ્ય પરિબળો છે. આવા ઉલ્લંઘનોના નોંધપાત્ર ભાગનું કારણ જીવનશૈલી, તેમજ કુપોષણ છે. ખરાબ ટેવોથી છૂટકારો મેળવવો, આહાર સુધારણા રોગના વિકાસને રોકવા માટે પ્રારંભિક તબક્કામાં મદદ કરે છે. પછીના તબક્કામાં - પ્રગતિ ધીમું કરો અને સારવારની અસરકારકતામાં વધારો.
આ કરવા માટે, તે આગ્રહણીય છે:
- દારૂનો દુરૂપયોગ ન કરો
- લાલ માંસ, આખા દૂધનો ઇનકાર કરો અથવા તેમનો વપરાશ ઓછો કરો,
- ઇંડા સંખ્યા મર્યાદિત કરો
- શુદ્ધ ખોરાક, શર્કરા, ટ્રાન્સ ચરબી ટાળો. ફાસ્ટ ફૂડ ઉત્પાદનોમાં તેમાંથી ઘણાં છે,
- અનાજ, ફળો, શાકભાજી, લીલીઓ, આહારનો આધાર,
- જાતે ફેટી માછલી (હેરિંગ, મેકરેલ, હલીબટ, ટ્યૂના, સ salલ્મોન) સાથે લાડ લડાવો.
રોગના પ્રારંભિક તબક્કામાં વૈકલ્પિક પદ્ધતિઓ ઉપયોગી થઈ શકે છે, ખાસ કરીને જો તમે આહારનું પાલન કરો.
એથરોસ્ક્લેરોસિસને રોકવા માટે, નીચેના એક ઉકાળો લેવાનો પ્રયાસ કરો.
કોઈ પણ જાણીતી લોક વાનગીઓ પ્રગતિશીલ એથરોસ્ક્લેરોસિસમાં મદદ કરતી નથી. તમારા પ્રાથમિક સારવાર સાથે તમે કઈ Beષધિઓ લઈ રહ્યા છો તે તમારા ડ doctorક્ટરને જણાવવાનું ભૂલશો નહીં. દવાઓની નિમણૂકમાં તેમાંના કેટલાકનો સ્વાગત વિરોધાભાસી છે.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસને અવ્યવસ્થિત કરવા માટે દવાઓના આજીવન વહીવટ, સમયાંતરે હોસ્પિટલમાં દાખલ થવું જરૂરી છે. સરળ ટીપ્સ તેની પ્રગતિને રોકી અથવા ધીમી કરી શકે છે:
- ધૂમ્રપાન બંધ કરો - તમાકુના ધૂમ્રપાનના ઘટકો રક્ત વાહિનીઓની દિવાલોને નુકસાન પહોંચાડે છે,
- તમારો આહાર જુઓ - આ ચરબીયુક્ત ચયાપચયના ઉલ્લંઘનને રોકવામાં મદદ કરશે,
- તમારું વજન નિયંત્રિત કરો
- દારૂનો દુરૂપયોગ ન કરો
- લાંબી રોગો શરૂ કરશો નહીં,
- 20 વર્ષની ઉંમરે શરૂ કરીને, તમારા કોલેસ્ટ્રોલ, એલડીએલ અને ટ્રાઇગ્લાઇસેરાઇડ્સની નિયમિત તપાસ કરો.
- એન જ્યોર્ગી. પેરિફેરલ વેસ્ક્યુલર રોગ, 2016
- વાયોલી, એફ, બેસિલી, એસ, બર્જર, જેએસ, હિઆટ, ડબલ્યુઆર (2012) પેરિફેરલ ધમની બિમારીમાં એન્ટિપ્લેટલેટ ઉપચાર, 2012
- રુઇઝ-કેનેલા, એમ, માર્ટિનેઝ-ગોન્ઝાલેઝ, એમએ. પેરિફેરલ ધમની બિમારી માટે જીવનશૈલી અને આહારના જોખમી પરિબળો, 2014
પ્રોજેક્ટના લેખકો દ્વારા તૈયાર સામગ્રી
સાઇટની સંપાદકીય નીતિ અનુસાર.
ચાર્ટ્સ અને કોષ્ટકોમાં રોઝા, વોલ્કોવા ડાયાબિટીસ. ડાયેટિક્સ અને માત્ર / વોલ્કોવા રોઝા. - એમ .: એએસટી, 2013 .-- 665 પી.
માલિનોવ્સ્કી એમ.એસ., સ્વેટ-મોલ્ડાવસ્કાયા એસ.ડી. મેનોપોઝ અને મેનોપોઝ, રાજ્ય પબ્લિશિંગ હાઉસ Medicalફ મેડિકલ લિટરેચર - એમ., 2014. - 224 પી.
હિર્શ એક્સેલ ઓવરકમ ડાયાબિટીસ (186 પૃષ્ઠ., જર્મન અનુવાદ, પ્રકાશક અને પરિભ્રમણ માહિતી ઉપલબ્ધ નથી).

મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે.
પગના એથરોસ્ક્લેરોસિસને દૂર કરવા સાથે શરીરમાં પ્રક્રિયાઓ
એથેરોસ્ક્લેરોસિસને નાબૂદ કરવા સાથે, મુખ્ય ધમનીઓની આંતરિક બાજુએ એથરોસ્ક્લેરોટિક તકતીઓમાં વધારો થાય છે, જે લોહીને નીચલા હાથપગ સુધી પહોંચાડે છે. આ એ હકીકત તરફ દોરી જાય છે કે હાથપગમાં લોહીનો પ્રવાહ ક્ષતિગ્રસ્ત છે, અને પગના પેશીઓના ઇસ્કેમિયાનું કારણ બને છે.
ઉપરાંત, સમય જતાં, તકતીને મર્યાદિત કરવામાં આવે છે, કેલ્શિયમ ક્ષારથી તેના ફ્યુલિંગને કારણે અને એથરોસ્ક્લેરોટિક તકતી ખૂબ સખત બને છે.
પેથોલોજીના વિકાસના આવા તબક્કે, ડિમિટિગિંગ એથેરોસ્ક્લેરોસિસનો સામનો કરવો મુશ્કેલ છે અને આમાં લાંબો સમય લાગે છે.
તકતી ધીમે ધીમે ધમનીય લ્યુમેનને ભરાય છે.
આ તબક્કે, મુખ્ય ધમનીઓને ભરાયેલા 2 પ્રકારો બનાવવામાં આવે છે:
- ધમની સ્ટેનોસિસ વેસ્ક્યુલર લ્યુમેનને સંકુચિત કરવું,
- સમાવેશ એથરોસ્ક્લેરોટિક તકતી અથવા થ્રોમ્બસથી ભરાયેલી ધમનીઓ. આંશિક અથવા સંપૂર્ણ અવગણના પ્રકાશિત થાય છે.
તકતી ધીમે ધીમે ધમનીય લ્યુમેનને ભરાય છે
એથેરોસ્ક્લેરોસિસને નાબૂદ કરવાના લક્ષણો
પ્રારંભિક તબક્કે, એથરોસ્ક્લેરોટિક તકતીઓ નીચલા હાથપગની મુખ્ય ધમનીઓમાં રચાય છે, આ રોગવિજ્ .ાન એસિમ્પ્ટોમેટિક છે, અને વ્યક્તિને કોઈ દૃશ્યમાન લક્ષણો દેખાતા નથી.
પેથોલોજીના વિકાસના સંકેતો ત્યારે જ શરૂ થાય છે જ્યારે સ્નાયુઓના પેશીઓના નેક્રોસિસ પગના પેશીઓમાં ક્રોનિક oxygenક્સિજનની ઉણપથી વિકસિત થાય છે.
નીચલા હાથપગની મુખ્ય ધમનીઓ પર, એથેરોસ્ક્લેરોસિસને નાબૂદ કરવું એ ઝડપથી વિકસિત થઈ રહ્યું છે, અંગો પરના ભારને કારણે, જે ગંભીર પરિણામો તરફ દોરી જાય છે.
રોગની પ્રગતિના વિશિષ્ટ સંકેતો
મુખ્ય ધમનીઓમાં એથરોસ્ક્લેરોટિક તકતીઓની રચનાના વિશિષ્ટ સંકેતો છે જે નીચેના અંગોને ખવડાવે છે.
આવા ઉચ્ચારણ ચિહ્નોમાં શામેલ છે:
- અંગો ઠંડા હોય છે અને ગરમ મોસમમાં,
- જ્યારે ચાલતા હો ત્યારે લંગડા દેખાવા લાગે છે. ટૂંકા આરામ કર્યા પછી, કમળ પસાર થાય છે,
- પગ તેમની સામાન્ય સ્થિતિમાં વહે છે,
- દુખાવો દેખાય છે, ખાસ કરીને વાછરડા અને પગથી નાના અને લાંબા સમય સુધી નહીં,
- પેઇન સિન્ડ્રોમના સ્થાનિકીકરણમાં એથરોસ્ક્લેરોસિસને નાબૂદ કરવા સાથે, પગનો ચોક્કસ વિસ્તાર હોતો નથી, તે કટિ મેરૂદંડથી વાછરડાની માંસપેશીઓના નીચલા ભાગ સુધી હોઈ શકે છે,
- હાથપગ પરના બાહ્ય ત્વચામાં રોગવિજ્ .ાનવિષયક શુષ્કતા હોય છે, વાળ વધતા બંધ થાય છે અને પગની ટાલ પડવી પડે છે. હાથપગ પરની ત્વચામાં નિસ્તેજ, પીડાદાયક રંગ છે,
- નીચલા હાથપગ પર નેઇલ પ્લેટ તેની વૃદ્ધિ ધીમું કરે છે,
- એથેરોસ્ક્લેરોસિસને નાબૂદ કરવાની ઝડપી પ્રગતિ સાથે, શરીરની vertભી સ્થિતિ સાથે, લોહીનો મોટો ધસારો પગ પર જાય છે અને પગ લાલ રંગના થાય છે, અને જો તમે ફરીથી આડી સ્થિતિ લેશો, તો નિસ્તેજ દેખાય છે,
- વાછરડાની માંસપેશીઓની એટ્રોફી. પગ નીચલા પગ અને પગની ઘૂંટીના સંયુક્ત વિસ્તારમાં ઝડપથી વજન ઘટાડવાનું શરૂ કરે છે,
- પુરુષોમાં, શક્તિ ઝડપથી ઘટી રહી છે. પેલ્વિક અંગોમાં લોહીના પ્રવાહમાં ઘટાડો થવાને કારણે આ ઉલ્લંઘન થાય છે,
- નીચલા હાથપગ પર ટ્રોફિક અલ્સરનો દેખાવ સૂચવે છે કે એથરોસ્ક્લેરોસિસ ઇલ્ટિટેરેન્સ વિકાસના અંતિમ તબક્કે છે,
- હાથપગ પર, સાયનોટિક વેનિસ નેટવર્ક દેખાય છે
- અંગો પર પેશી નેક્રોસિસના સંકેતો છે - અંગૂઠા પર વાદળી અથવા ચામડી કાળી થવી, અથવા હીલના વિસ્તારમાં.
ચાલતાં લંગડા દેખાવા માંડે છે
વિકાસનાં કારણો
ઘણા દાયકાઓથી આ પ્રકારના એથરોસ્ક્લેરોસિસનું નિદાન ફક્ત એક વૃદ્ધ વયે (60 મી વર્ષગાંઠ પછી) કરવામાં આવ્યું હતું, જ્યારે કોરોઇડ પટલ તેમની સ્થિતિસ્થાપકતા અને સ્થિતિસ્થાપકતા ગુમાવે છે.
છેલ્લા કેટલાક દાયકાઓમાં, એથરોસ્ક્લેરોસિસને નાબૂદ કરવાથી નોંધપાત્ર કાયાકલ્પ થયો છે અને તે 40-વર્ષના પુરુષોમાં જોવા મળે છે. પેથોલોજીના એસિમ્પટમેટિક કોર્સને લીધે, યુવાન લોકો શરીર માટે પ્રગતિશીલ ખતરો જોતા નથી.
નીચલા હાથપગમાં નાબૂદ સ્ક્લેરોસિસના વિકાસ માટેનાં કારણો આ હોઈ શકે છે:
- વધારે વજન. વધુ પડતા વજનના મોટા પ્રમાણમાં નીચલા અવયવો વધારે છે, જે પેથોલોજીની પ્રગતિમાં ફાળો આપે છે,
- ફૂડ કલ્ચરનું પાલન કરવામાં નિષ્ફળતા. દર્દી પ્રાણી મૂળ અને કાર્બોહાઇડ્રેટ્સના ચરબીયુક્ત ખોરાકની મોટી માત્રા ખાય છે, જે લોહીમાં કોલેસ્ટરોલ અને ગ્લુકોઝની સાંદ્રતામાં વધારો કરવા માટે ફાળો આપે છે, જે લિપિડ ચયાપચયમાં તણાવ ઉત્તેજિત કરનાર બને છે અને ધમનીઓના આંતરિક શેલો પર કોલેસ્ટ્રોલ તકતીઓનો વિકાસ કરે છે,
- કાયમની અતિશય ફૂલેલી નસોની પેથોલોજી. કાયમની અતિશય ફૂલેલી નસો એ નીચલા હાથપગમાં અપૂરતા લોહીના પ્રવાહ અને પગમાંથી નસોમાં રહેલા લોહીના નબળા પ્રવાહથી એથરોસ્ક્લેરોસિસને નાબૂદ કરવા માટે ઉત્તેજક બની શકે છે.
- પેલ્વિસમાં અવયવોના રોગો, જે પગમાં એથરોસ્ક્લેરોસિસના ઉશ્કેરણીકર્તા પણ બની શકે છે,
- દર્દીની ઉંમર. પુરુષો માટે, જટિલ ઉંમર 40 વર્ષ હતી, સ્ત્રીઓ માટે, મેનોપોઝ અને મેનોપોઝની ઉંમર:
- નીચલા અંગની ઇજા
- પગ અને પગના નીચલા ભાગ આ કિસ્સામાં, પગમાં ધમનીઓ અને નસોમાં પેથોલોજીકલ ફેરફારો થાય છે,
- સખત મહેનતથી શરીરને ઓવરલોડ કરવું, સાથે સાથે જ્યારે કોઈ વ્યક્તિ તેના પગ પર 8 10 કલાક હોય ત્યારે કામ કરે છે,
- બેઠાડુ જીવન અને બેઠાડુ કાર્ય અંગોમાં લોહીના પ્રવાહના ઉલ્લંઘનમાં ફાળો આપે છે,
- આનુવંશિકતા. જો કોઈ નજીકનો સંબંધીઓ એથરોસ્ક્લેરોસિસથી બીમાર હતો, તો વિકાસનું જોખમ 8 ગણો વધે છે,
- સતત તાણની પરિસ્થિતિઓ,
- આંતરસ્ત્રાવીય પૃષ્ઠભૂમિમાં ખામી
- પેથોલોજી ડાયાબિટીસ મેલીટસ,
- દારૂ અને નિકોટિન વ્યસન ધમની પટલની સ્થિતિસ્થાપકતાને ઘટાડે છે.
એથરોસ્ક્લેરોસિસને નાબૂદ કરવાના તબક્કા
હાથપગના એથરોસ્ક્લેરોસિસ ઇલિટેરેન્સમાં દરેક તબક્કે ગંભીર લક્ષણો સાથે 4 તબક્કા હોય છે:
| સ્ટેજ નંબર 1 | રોગવિજ્ ofાનનો પ્રથમ તબક્કો એસિમ્પ્ટોમેટિક છે અને પગમાં લાંબા સમય સુધી રોકાવાથી અથવા સખત મહેનતથી પગમાં સહેજ દુoreખાવો થાય છે. |
|---|---|
| સ્ટેજ નંબર 2 | આ તબક્કે, હાથપગમાં એથરોસ્ક્લેરોસિસને નાબૂદ કરવાના પ્રથમ લક્ષણો દેખાવાનું શરૂ થાય છે: |
| Distance અંતરે 200.0 મીટરથી થોડો વધુ પ્રવાસ કર્યા પછી તૂટક તૂટક આક્ષેપ થાય છે, | |
| The હાથપગમાં તકલીફ 30 મિનિટ સુધી આરામ કર્યા પછી પસાર થાય છે. | |
| સ્ટેજ નંબર 3 | ત્રીજા તબક્કાના લક્ષણો વધુ તીવ્ર હોય છે. |
| 200 200 મીટરથી ઓછી ચાલતી વખતે પગમાં દુખાવો અનુભવાય છે, | |
| Night રાત્રે પીડા હંમેશાં પરેશાન કરતી નથી, અથવા આરામ કરતી વખતે પીડા પણ સંતાપતી નથી, | |
| Muscle સ્નાયુઓના પેશીઓ અને અંગોની વાહિનીઓના ઇસ્કેમિયાના આ પ્રથમ સંકેતો છે. | |
| સ્ટેજ નંબર 4 | પેથોલોજીના છેલ્લા તબક્કામાં નીચેના લક્ષણો છે: |
| Affected અસરગ્રસ્ત અંગમાં દુખાવો સતત રહે છે, | |
| રાત્રે દુ: ખાવો વધે છે, | |
| સ્નાયુ પેશીઓના નેક્રોટિક મૃત્યુના પ્રથમ સંકેતો, | |
| · ટ્રોફિક અલ્સર દેખાય છે, | |
| · અંગનું ગેંગરેનાઇઝેશન થાય છે. |
પોકરોવ્સ્કી-ફontન્ટાઇન પર તબક્કાઓનો ફોટો દાખલ કરો
ઓસંકમાં ઘણીવાર ફક્ત શિન પ્રદેશમાં જ નહીં, પણ પગના અન્ય ભાગોમાં પણ સ્થાનિકીકરણ થાય છે.
નીચલા અંગ ઇસ્કેમિયાનો તબક્કો
સ્થાનિકીકરણ
તેના સ્થાનિકીકરણની સાઇટ પર એથેરોસ્ક્લેરોસિસના ઘણા પ્રકારો છે:
- પોપલાઇટલ સેગમેન્ટમાં અને જાંઘમાં OASK,
- ઇલિયલ એઓર્ટિક એથરોસ્ક્લેરોસિસ,
- નીચલા પગમાં સમાવેશ,
- પોપલાઇટલ એસએલએ,
- ડિસ્ટલ ફીમરની પેથોલોજી, જ્યારે નીચલા પગની ધમનીઓમાં લોહીની પેટન્ટન્સી હોય છે,
- જાંઘ અને નીચલા પગમાં સમાવેશ, પરંતુ કેટલીક વેસ્ક્યુલર શાખાઓ સામાન્ય રીતે પગમાં લોહીનો પ્રવાહ પહોંચાડે છે,
- અંગોની ધમનીઓના બહુવિધ એથરોસ્ક્લેરોસિસ.
નસો પગ
ડાયગ્નોસ્ટિક્સ
અંગોમાં એથરોસ્ક્લેરોસિસનું નિદાન તબક્કામાં કરવામાં આવે છે:
- જ્યારે કોઈ દર્દી ડ doctorક્ટરની મુલાકાત લે છે, ત્યારે તે દર્દીની ફરિયાદોના આધારે પ્રથમ દ્રશ્ય પરીક્ષા લે છે,
- પેલ્પેશનનો ઉપયોગ કરીને, ડ doctorક્ટર અસરગ્રસ્ત અંગમાં અથવા બંને પગમાં પલ્સની હાજરીની તપાસ કરે છે,
- દ્રશ્ય તપાસ અને તબીબી ઇતિહાસ પછી, ડ doctorક્ટર દર્દીને સાધન નિદાન માટે માર્ગદર્શન આપે છે,
- રિયોવાગ્રાફીનો ઉપયોગ કરીને નિદાન, નીચલા હાથપગમાં લોહીના પ્રવાહની ગુણવત્તાનું મૂલ્યાંકન કરી શકે છે,
- ડોપ્લર અલ્ટ્રાસાઉન્ડ તકતીઓનું સ્થાનિકીકરણ અને નુકસાનની હદ નક્કી કરે છે,
- આઈઆર થર્મોગ્રાફી. આ પદ્ધતિ અંગમાંથી ગરમીના કિરણોત્સર્ગને તપાસે છે, અસરગ્રસ્ત વિસ્તાર ઠંડો રહેશે,
- લોડ પરીક્ષણ,
- વિરોધાભાસ સાથે આર્ટિટોગ્રાફી તમને પેથોલોજીના સ્થાનિકીકરણના તમામ સ્થાનો અને જહાજના લ્યુમેનને સાંકડી કરવાની ડિગ્રીને ઓળખવાની મંજૂરી આપે છે.
ધમની
નીચલા હાથપગના ઉપચારના એથરોસ્ક્લેરોસિસ
પગની મુખ્ય ધમનીઓના એથરોસ્ક્લેરોસિસ ઇમ્યુટેરેન્સની સારવાર એ ડ્રગ-બિન-ઉપાય અને દવા ઉપચારની એક જટિલ છે.
સારવારની બિન-ફાર્માકોલોજીકલ પદ્ધતિઓમાં શામેલ છે:
- સમાયોજિત આહાર
- દારૂ અને નિકોટિનના વ્યસનોથી ઇનકાર,
- શરીર પરના ભારમાં ધીમે ધીમે વધારો અને પ્રવૃત્તિમાં વધારો,
- ફિઝીયોથેરાપ્યુટિક પ્રક્રિયાઓ, નોવોકેઇન સાથેનો ઇલેક્ટ્રોફોરેસિસ, નીચલા અંગ વાહિનીઓની ઓઝોન ઉપચાર, ચુંબકીય ક્ષેત્રમાં પગની ધમનીઓના સંપર્કમાં,
- શરીરની સામાન્ય સ્થિતિને સુધારવા માટે વિટામિન અને ખનિજ સંકુલ,
- ઓમેગા -3 દવાઓ
- અલ્સર હીલિંગ માટે સ્થાનિક સારવાર
- પરંપરાગત દવાઓની વાનગીઓ.
પગની ધમનીઓના એર્ટિરોસ્ક્લેરોસિસ ઇમ્વિટેરેન્સ માટેનો આહાર
પેથોલોજીના વિકાસના પ્રારંભિક તબક્કે, કોલેસ્ટેરોલ વિરોધી આહારનો ઉપયોગ કરવામાં આવે છે, જે કોલેસ્ટરોલના લોહીમાં સૂચકાંક ઘટાડવામાં અને અંગોની ધમનીઓમાં એથરોસ્ક્લેરોસિસના વિકાસને રોકવા માટે સક્ષમ છે.
આ આહારના સિદ્ધાંતો છે:
- ઇંડામાં પ્રાણીની ચરબીનો ઉપયોગ બાકાત રાખવાનું શક્ય છે અઠવાડિયામાં 2 ટુકડાઓ, દુર્બળ માંસનો ઉપયોગ કરવો જોઈએ (યુવાન વાછરડાનું માંસ, ચિકન, ટર્કી),
- ખાટા-દૂધના ઉત્પાદનો ઓછી ચરબીવાળા હોવા જોઈએ. ચીઝ અને માખણની ચરબીવાળી જાતો ખાવાની મનાઈ છે,
- સફેદ બ્રેડ અને લોટના ઉત્પાદનો, તેમજ ખમીરના શેકાયેલા માલ ખાશો નહીં,
- ખાંડ અને મીઠાઈઓ તેમજ આલ્કોહોલનું સેવન ન કરો,
- પુષ્કળ તાજી freshષધિઓ, શાકભાજી, તેનાં રસ ઝરતાં ફળોની અને ફળો ખાઓ, તેમજ વનસ્પતિ તેલોનો ઉપયોગ ઓલિવ, તલ,
- અઠવાડિયામાં ઓછામાં ઓછી 2 વાર માછલી ખાય છે,
- દરરોજ, મેનૂમાં અનાજ અથવા કઠોળ હોવા જોઈએ,
- ઉત્પાદનોને સ્ટીવિંગ, ઉકળતા અથવા પકવવા દ્વારા રાંધવા આવશ્યક છે, તમે ડબલ બોઈલરમાં રસોઈનો ઉપયોગ કરી શકો છો.
અઠવાડિયામાં ઓછામાં ઓછી 2 વાર માછલી ખાઓ
પરંપરાગત દવા
દરેક દર્દી માટે એ યાદ રાખવું જરૂરી છે કે પરંપરાગત ઉપચાર કરનારાઓની વાનગીઓ ડ્રગ થેરેપી માટે સહાયક ઉપચાર હોઈ શકે છે:
| છોડ | રોગનિવારક અસર | કેવી રીતે રાંધવા |
|---|---|---|
| હોથોર્ન, લિંગનબેરી ફળ અને અમરટેલ ઘાસ | નીચા કોલેસ્ટરોલ અનુક્રમણિકા | બધા છોડને 1 ચમચી લેવાની જરૂર છે અને બાફેલી પાણીના 1000.0 મિલિલીટર રેડવાની જરૂર છે. થર્મોસમાં 3 થી 4 કલાક standભા રહેવા દો. શુદ્ધિકરણ પછી, દરરોજ 200.0 મિલિલીટર લો. |
| ચેસ્ટનટ (ઘોડો) | લોહીના પ્રવાહને સુધારે છે, બળતરાથી રાહત આપે છે અને વેસ્ક્યુલર પટલને મજબૂત બનાવે છે | ચેસ્ટનટ ફળોના શેલોના 20.0 ગ્રામ અથવા તેના ફુલો. 1000.0 મિલિલીટર પાણી રેડવું અને વરાળ સ્નાનમાં 30 મિનિટ માટે ઉકાળો. તેના મૂળ વોલ્યુમમાં બાફેલી પાણી ઉમેરો અને દરરોજ 50 ગ્રામ લો. |
દવાની સારવાર
ડ્રગ થેરાપી પેથોલોજીના પ્રારંભિક તબક્કામાં એથરોસ્ક્લેરોસિસની પ્રગતિ રોકવામાં મદદ કરે છે, અને સર્જિકલ સારવાર પછી પણ વપરાય છે અને દવાઓ જીવન માટે નશામાં હોવી જ જોઇએ:
| દવાઓના જૂથ | રોગનિવારક અસર | દવાઓ નામ |
|---|---|---|
| સ્ટેટિન જૂથ | બ્લડ કોલેસ્ટરોલ ઇન્ડેક્સ ઘટાડે છે | રોસુવાસ્ટેટિન |
| antispasmodics | ધમનીની ખેંચાણમાં રાહત, | નો-સ્પાની તૈયારી |
| કોરોઇડ વિસ્તૃત કરો | ||
| લોઅર બ્લડ પ્રેશર ઇન્ડેક્સ, | ||
| Ar મુખ્ય ધમનીઓમાં અને હાથપગના પરિઘની રુધિરકેશિકાઓમાં રક્ત પ્રવાહમાં સુધારો. | ||
| એન્ટિકોએગ્યુલન્ટ્સ અને એન્ટિપ્લેટલેટ એજન્ટો | Blood લોહીના થરને ઓછું કરો | દવા હેપરિન, દવા એસ્પિરિન |
| Blood લોહી ગંઠાઈ જવાથી રોકો. | ||
| પેઇનકિલર્સ | Ore દુoreખ દૂર કરો, | દવા નોવોકેઇન |
| Mat બળતરા પ્રક્રિયામાં ઘટાડો. | ||
| એન્ટીoxકિસડન્ટ જૂથ | કોષ પટલના સ્તરે ધમની પટલને વિનાશથી સુરક્ષિત કરે છે | ascorbic એસિડ |
દવાની સારવાર
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ શું છે?
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ એ પેથોલોજીકલ પ્રક્રિયાઓનું એક જૂથ છે જે નીચલા હાથપગના મુખ્ય રક્ત વાહિનીઓને અસર કરે છે, અને ધમનીઓના સંકુચિત (સ્ટેનોસિસ) અથવા અવરોધ (અવરોધ) ને કારણે પેશીઓને રક્ત પુરવઠાના ક્રમિક ઉલ્લંઘન છે. આ રોગના સંબંધમાં "નાબૂદ" શબ્દનો અર્થ થાય છે રક્ત વાહિનીઓના લ્યુમેનને ધીમે ધીમે, પરંતુ ખાતરી કરો કે સંકુચિત.
ધમનીઓ મોટી રુધિરવાહિનીઓ છે. સામાન્ય સ્થિતિમાં - ધમનીઓના લ્યુમેન મુક્ત હોય છે અને લોહી લોહીના પ્રવાહમાં મુક્તપણે ફરે છે. જો કે, કેટલાક કિસ્સાઓમાં, વાહિનીઓનું લ્યુમેન સંકુચિત થાય છે, અને આસપાસના પેશીઓમાં સ્થિર કામગીરી જાળવવા માટે જરૂરી પોષક તત્વો અને ઓક્સિજનનો અભાવ હોય છે, પરિણામે ઇસ્કેમિયા અને ત્યારબાદ નેક્રોસિસ વિકસે છે.
ટૂંકમાં, રોગની રચનાની પદ્ધતિનો આધાર વાહિનીઓનું અવરોધ અથવા તેમનું સંકુચિતતા છે. સાંકડી થવું એ એક સામાન્ય કારણ છે, ઉદાહરણ તરીકે, ભારે ધૂમ્રપાન કરનારના શરીર માટે. જો ચરબી જેવા પદાર્થ - કોલેસ્ટરોલ (એલડીએલ - લિપોપ્રોટીન સંકુલ) નીચલા હાથપગની ધમનીઓની દિવાલો પર જમા થાય છે તો અવરોધ થઈ શકે છે. જો કે, પેથોલોજી વિકસાવવાની પ્રક્રિયા એટલી સરળ નથી અને વધુ વિગતવાર સમજૂતીની જરૂર છે.
સર્જિકલ સારવાર
નીચલા હાથપગની ધમનીઓમાં એથરોસ્ક્લેરોસિસ ઇસીટેરેન્સની સારવાર માટે નીચેની સર્જિકલ પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- ધમનીમાં બલૂન દાખલ કરીને એન્જીયોપ્લાસ્ટી. અસરગ્રસ્ત વિસ્તારમાં મુખ્ય નહેરના લ્યુમેનને વિસ્તૃત કરવા ધમનીમાં બલૂન દાખલ કરવાની આ એક આક્રમક પદ્ધતિ છે,
- બાયપાસ સર્જરી આ પદ્ધતિ ધમનીને નુકસાનના સ્થળે બાયપાસ ચેનલ બનાવવાનો સમાવેશ કરે છે,
- સ્ટેંટિંગ પદ્ધતિ. હાઇવે પર સ્ટેન્ડ શામેલ કરવામાં આવે છે, જે લ્યુમેનને વિસ્તૃત કરે છે અને ધમની ભંગાણને અટકાવે છે,
- Odટોોડર્મopપ્લાસ્ટી ટ્રોફિક અલ્સરના જખમના મોટા વિસ્તારોમાં કરવામાં આવે છે,
- ધમની પ્રોસ્થેટિક્સ નવી સાથે અસરગ્રસ્ત ધમનીઓની ફેરબદલ. આ એથરોસ્ક્લેરોસિસના અંતિમ તબક્કામાં સર્જિકલ સારવાર છે,
- ધમની એન્ડાર્ટરેક્ટોમી ધમનીનું વિચ્છેદન થાય છે અને તેમાંથી એથરોસ્ક્લેરોટિક તકતી દૂર થાય છે,
- ગેંગ્રેન સાથેના એક અંગનું શસ્ત્રક્રિયા.
ઉપરાંત, હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવો એ લેસર સાથે ઉપચાર કરી શકાય છે. આ કામગીરીમાં ઓછામાં ઓછા પુનર્વસનની આવશ્યકતા હોય છે, પરંતુ નિષ્ણાતો પેથોલોજીના ઉપચાર માટે 100.0% ગેરંટી આપતા નથી.
રોગનો કોર્સ સખત રીતે વ્યક્તિગત છે, તેથી, સારવારની પદ્ધતિઓ પણ વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે.
લાંબા સમય સુધી એથરોસ્ક્લેરોસિસ ઇમ્યુટેરેન્સની સારવાર કરવી જરૂરી છે, કારણ કે રોગના pથલા સતત થાય છે.
ધમનીમાં બલૂન દાખલ કરીને એન્જીયોપ્લાસ્ટી
નિવારણ
હાથપગના એથરોસ્ક્લેરોસિસ ઇલિટેરેન્સ એ પેથોલોજી છે જે પછીના ઉપચાર કરતા અટકાવવાનું વધુ સરળ છે.
આ રોગવિજ્ologyાનના વિકાસને રોકવા માટે, તેની રચના પહેલાં નિવારક પગલાં લે તે જરૂરી છે અને ભૂલશો નહીં કે ધમનીઓમાં એથરોસ્ક્લેરોટિક તકતીઓ ઘણા વર્ષોથી રચના કરી શકે છે:
- વધુ પડતા પીવા અને નિકોટિનના વ્યસનોનો ત્યાગ કરવો,
- મેદસ્વીપણાને રોકવા માટે કાયમી વજન ગોઠવણ,
- દૈનિક વ્યાયામ અને પ્રવૃત્તિ,
- પશુ ઉત્પાદનોની ઓછામાં ઓછી માત્રા સાથે પોષણ સુધાર્યું,
- Highંચી અપેક્ષા વિના પગરખાં પહેરો,
- ક્લિનિકમાં નિવારક પરીક્ષાઓ પસાર કરો અને લિપિડ પ્રોફાઇલ સાથે લોહીની રચનાનું બાયોકેમિકલ વિશ્લેષણ કરો.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસની સારવાર
નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવા માટેની સારવાર મોટા ભાગે રોગના તબક્કા અને અસરગ્રસ્ત વિસ્તારના કદ દ્વારા નક્કી કરવામાં આવે છે.પ્રારંભિક તબક્કે, જોખમના પરિબળોને દૂર કરવાથી આ રોગના વિકાસની રોકથામની ખાતરી થઈ શકે છે. આ માટે, દર્દીએ તેના આહાર અને જીવનશૈલીને સમાયોજિત કરવું આવશ્યક છે.
જો દર્દીને પગના વાસણોના એથરોસ્ક્લેરોસિસનું નિદાન થાય છે, તો પછી તેની જરૂર છે, સૌ પ્રથમ:
- કોલેસ્ટરોલ અને પશુ ચરબી વધારે હોય તેવા ખોરાકને ઘટાડીને તમારા આહારને સમાયોજિત કરો.
- તમારું વજન પાછું લાવો.
- ખરાબ ટેવોનો ત્યાગ કરવો અને સૌ પ્રથમ, ધૂમ્રપાનથી દૂર રહેવું હિતાવહ છે.
- બ્લડ પ્રેશરને યોગ્ય વય શ્રેણીમાં જાળવવા માટે પગલાં લો (50-60 વર્ષથી વધુ ઉંમરના લોકો માટે, દબાણ લગભગ 140/90 એમએમએચજી હોવું જોઈએ).
- જો ત્યાં ડાયાબિટીઝ હોય, તો દર્દીએ લોહીમાં શર્કરાના સામાન્ય સ્તરને જાળવવા માટે પગલાં લેવા જોઈએ.
- બ્લડ કોલેસ્ટરોલનું મોનિટર કરો.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસની સારવાર ઘણી દિશામાં કરી શકાય છે:
- દવાની બિન-સારવાર (દવાઓના ઉપયોગ વિના),
- દવા ઉપચાર (દવાઓના ઉપયોગ સાથે),
- રોગોની સારવાર કે જે એથરોસ્ક્લેરોસિસનું કારણ બને છે,
- સર્જિકલ સારવાર.
સમગ્ર જીવનશૈલીને સામાન્ય બનાવવા અને તેનાથી જોખમી પરિબળોને દૂર કરવા માટે, ડ્રગ વિનાની સારવાર હાથ ધરવામાં આવે છે. જો ઓછામાં ઓછું એક જોખમ પરિબળ દૂર કરવામાં આવે છે, તો પછી આ વિવિધ ગૂંચવણોના જોખમમાં નોંધપાત્ર ઘટાડાની ચાવી છે. બધા પરિબળોના નાબૂદથી રોગના પૂર્વનિદાનમાં નોંધપાત્ર સુધારણા થશે.
લોહીના ગંઠાઇ જવાથી બચાવવા માટે તબીબી સારવાર કરતી વખતે, દર્દી લોહીનું કોલેસ્ટ્રોલ ઓછું કરતી દવાઓ લે છે. સ્ટેટિન્સ (ઉદાહરણ તરીકે, ઝૂકોર અથવા આ જૂથની અન્ય દવાઓ), એલિકોર (લસણ પર આધારિત એન્ટિ-સ્ક્લેરોટિક દવા), રક્ત વાહિનીઓ (સિલોસ્ટાઝોલ, વેરાપામિલ) ની વિશિષ્ટ દવાઓ, રક્ત સ્નિગ્ધતા ઘટાડે છે અને લોહીના ગંઠાઇ જવાને ઘટાડે છે (કાઇમ્સ, વેસેલડ્યુ એફ, થ્રોમ્બો-એડ, એસ્પિરિન, રિઓપોલિગ્લ્યુકિન, પેન્ટોક્સિફેલિન). આ ઉપચારની સકારાત્મક અસર ઉપચારના થોડા મહિના પછી જ પ્રાપ્ત થાય છે.
તે જ કિસ્સામાં, જ્યારે પીડા આરામ સમયે થાય છે, તેમજ ટ્રોફિક અલ્સર અથવા પગ નેક્રોસિસની હાજરીમાં, મુખ્ય ઉપચાર પદ્ધતિ, એક નિયમ તરીકે, શન્ટિંગ, પ્રોસ્થેટિક્સ, બલૂન એન્જીયોપ્લાસ્ટી, વગેરેનો સમાવેશ કરતી એક સર્જિકલ પ્રક્રિયા છે.
સુતા પહેલા
નીચલા હાથપગ પર સ્થિત વાહિનીઓનું એથરોસ્ક્લેરોસિસ, સહેજ ટૂંકા ગાળાના લંગડાના સ્વરૂપમાં પોતાને અનુભવી શકે છે. રોગની પ્રગતિ અને યોગ્ય ઉપચારના અભાવના કિસ્સામાં, વ્યાપક ગેંગ્રેનનો વિકાસ થઈ શકે છે, જે અસરગ્રસ્ત નીચલા અંગના વિચ્છેદન તરફ દોરી જશે. રોગના વિકાસનો દર તેની સાથે સંકળાયેલા જોખમ પરિબળો (ધૂમ્રપાન, ડાયાબિટીઝ, હાયપરટેન્શન, મેદસ્વીતા, વગેરે) ની સંખ્યા અને તીવ્રતા દ્વારા નક્કી થાય છે.
સમયસર તબીબી ધ્યાન, ગુણવત્તાયુક્ત તબીબી સંભાળ, ધૂમ્રપાન બંધ થવું, આહાર, વ્યવસ્થિત દેખરેખ અને બ્લડ પ્રેશરની સુધારણા, દૈનિક તાલીમ, સમયસર એન્જીયોપ્લાસ્ટી અથવા જરૂરી શસ્ત્રક્રિયા, આ રોગના લક્ષણોને દૂર કરવા અથવા ઘટાડવાનું, નીચલા અંગોને સાચવવું અને દર્દીઓના જીવનની ગુણવત્તામાં સુધારો કરવો શક્ય છે. .
રોગના વિકાસની પદ્ધતિ

મોટેભાગે, નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ વૃદ્ધાવસ્થામાં પોતાને પ્રગટ કરે છે અને શરીરમાં ક્ષતિગ્રસ્ત લિપોપ્રોટીન ચયાપચયને કારણે થાય છે. વિકાસ પદ્ધતિ નીચેના તબક્કાઓમાંથી પસાર થાય છે.
કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ કે જે શરીરમાં પ્રવેશ કરે છે (જે આંતરડાની દિવાલમાં સમાઈ જાય છે) ખાસ પરિવહન પ્રોટીન પ્રોટીન - કેલોમિક્રોન દ્વારા કબજે કરવામાં આવે છે અને લોહીના પ્રવાહમાં સ્થાનાંતરિત થાય છે.
યકૃત પરિણામી પદાર્થો પર પ્રક્રિયા કરે છે અને ખાસ ફેટી સંકુલને સંશ્લેષણ કરે છે - વીએલડીએલ (ખૂબ ઓછી ઘનતા કોલેસ્ટરોલ).
લોહીમાં, લિપોપ્રોટેઇડલિપેઝ એન્ઝાઇમ વીએલડીએલ પરમાણુઓ પર કાર્ય કરે છે. રાસાયણિક પ્રતિક્રિયાના પ્રથમ તબક્કે, વીએલડીએલપી મધ્યવર્તી ઘનતાવાળા લિપોપ્રોટીન (અથવા એસટીએલપી) માં જાય છે, અને પછી પ્રતિક્રિયાના બીજા તબક્કે, વીએલડીએલપી એલડીએલએ (નીચા-ઘનતાવાળા કોલેસ્ટરોલ) માં પરિવર્તિત થાય છે. એલડીએલ કહેવાતા "બેડ" કોલેસ્ટરોલ છે અને તે એથરોજેનિક છે (એટલે કે તે એથરોસ્ક્લેરોસિસ ઉશ્કેરે છે).
વધુ પ્રક્રિયા માટે ફેટી અપૂર્ણાક યકૃતમાં પ્રવેશ કરે છે. અહીં, હાઇ-ડેન્સિટી કોલેસ્ટ્રોલ (એચડીએલ) લિપોપ્રોટીન (એલડીએલ અને એચડીએલ) થી બને છે, જેનો વિરોધી અસર પડે છે અને કોલેસ્ટરોલના સ્તરોથી રક્ત વાહિનીઓની દિવાલો સાફ કરવામાં સક્ષમ છે. આ કહેવાતા “સારા” કોલેસ્ટરોલ છે. ચરબીયુક્ત આલ્કોહોલનો ભાગ પાચન પિત્ત એસિડ્સમાં પ્રક્રિયા કરવામાં આવે છે, જે ખોરાકની સામાન્ય પ્રક્રિયા માટે જરૂરી છે, અને આંતરડામાં મોકલવામાં આવે છે.
આ તબક્કે, હિપેટિક કોષો નિષ્ફળ થઈ શકે છે (આનુવંશિક રૂપે અથવા વૃદ્ધાવસ્થાને કારણે), પરિણામે, બહાર નીકળતા સમયે એચડીએલને બદલે, ઓછી-ઘનતાવાળા ચરબીનું અપૂર્ણાંક યથાવત રહેશે અને લોહીના પ્રવાહમાં પ્રવેશ કરશે.
ઓછું નહીં, અને સંભવત more વધુ એથરોજેનિક, પરિવર્તિત અથવા અન્યથા બદલાયેલ લિપોપ્રોટીન છે. ઉદાહરણ તરીકે, એચ 2 ઓ 2 (હાઇડ્રોજન પેરોક્સાઇડ) ના સંપર્ક દ્વારા oxક્સિડાઇઝ્ડ.
ઓછી ઘનતાવાળા ચરબીના અપૂર્ણાંક (એલડીએલ) નીચલા હાથપગની ધમનીઓની દિવાલો પર સ્થાયી થાય છે. રક્ત વાહિનીઓના લ્યુમેનમાં વિદેશી પદાર્થોની લાંબી હાજરી બળતરામાં ફાળો આપે છે. જો કે, ન તો મેક્રોફેજેસ અથવા લ્યુકોસાઇટ્સ કોલેસ્ટરોલ અપૂર્ણાંકનો સામનો કરી શકે છે. જો પ્રક્રિયા આગળ વધે છે, તો ફેટી આલ્કોહોલ - પ્લેક્સ - ના સ્તરો રચાય છે. આ થાપણો ખૂબ ઘનતા ધરાવે છે અને લોહીના સામાન્ય પ્રવાહમાં દખલ કરે છે.
"ખરાબ" કોલેસ્ટેરોલની થાપણો સમાવી લેવામાં આવે છે, અને રક્તના ગંઠાવાનું ફાટી જવા દરમિયાન અથવા કેપ્સ્યુલને નુકસાન થાય છે. લોહીના ગંઠાવાનું એક વધારાનું ઓક્સ્યુલિવ અસર હોય છે અને ધમનીઓ પણ વધુ રહે છે.
ધીરે ધીરે, લોહીની ગંઠાઇ જવાના સંયોજનમાં કોલેસ્ટરોલ અપૂર્ણાંક કેલ્શિયમ ક્ષારના જથ્થાને લીધે, એક કઠોર માળખું લે છે. ધમનીઓની દિવાલો તેમની સામાન્ય એક્સ્ટેન્સિબિલિટી ગુમાવે છે અને બરડ થઈ જાય છે, પરિણામે ફાટી નીકળે છે. હાયપોક્સિયા અને પોષક તત્ત્વોની અછતને કારણે દરેક વસ્તુ ઉપરાંત, નજીકના પેશીઓનું સતત ઇસ્કેમિયા અને નેક્રોસિસ રચાય છે.
નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસ એ એક કપટી રોગવિજ્ .ાન છે. કેટલાક કિસ્સાઓમાં, તે બિલકુલ પ્રગટ થઈ શકશે નહીં અથવા અસ્પષ્ટ લક્ષણો સાથે પોતાને પ્રગટ કરશે. ઉદાહરણ તરીકે, દર્દી અંગોની "મરજી" અથવા "સૂતેલા" એ હકીકત દ્વારા અંગો અથવા "હંસના ગઠ્ઠાં" માં રહેલી મરચીને સમજાવી શકે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસના લક્ષણો
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ તેમના પોતાના સ્વાસ્થ્ય અને સંવેદના પ્રત્યે સાવચેતીપૂર્વક ધ્યાન રાખીને, તેમના પોતાના પર પણ ઓળખાવા માટે એકદમ સરળ છે. તે ચોક્કસ અને સામાન્ય લક્ષણોની સિસ્ટમ દ્વારા પ્રગટ થાય છે.
ખંજવાળની સનસનાટીભર્યા, અંગો, ગૂઝબbumમ્સ વગેરેમાં "લહેરિયાં". દર્દીઓ જુદી જુદી રીતે આ સંવેદનાઓને વ્યાખ્યાયિત કરે છે, પરંતુ ઘણી વાર લાગણી અસ્વસ્થ સ્થિતિમાં લાંબા સમય સુધી રહેવાના પરિણામે અંગની સુન્નતા જેવી જ હોય છે. આ કિસ્સામાં, લક્ષણ કોઈ સ્પષ્ટ કારણોસર હાજર છે.
નીચલા હાથપગમાં ઠંડીની લાગણી. દૃશ્યમાન કારણની ગેરહાજરીમાં પણ. તે ગરમ seasonતુમાં જોઇ શકાય છે.
પગની નિસ્તેજ ત્વચા.
જાંઘ, પગ અને પગમાં સ્નાયુ અને ચરબીનું સ્તર પાતળું થવું. ધમનીઓના સંકુચિત અથવા અવરોધ, પેશીઓને .ક્સિજન અને પોષક તત્ત્વોનો પ્રવાહ પૂરો પાડે છે, જે સક્રિય પેશીઓના અધોગતિ તરફ દોરી જાય છે.
પગની ઘૂંટીઓ અને પગના સંપૂર્ણ અથવા આંશિક વાળ ખરવા પછીના વાળની વૃદ્ધિ વિના. તે પેશીઓના અધોગતિના વિકાસ સાથે પણ સંકળાયેલ છે. અસરગ્રસ્ત અંગોમાં કેશિકા તંત્ર અકુદરતી રીતે વધી રહ્યું છે, પરંતુ રક્ત પુરવઠાના અભાવની ભરપાઇ કરી શકતું નથી.
પગમાં દુખાવો.તેઓ શાંત સ્થિતિમાં જોવા મળે છે, જ્યારે ચાલવું અને કોઈપણ શારીરિક પ્રવૃત્તિ તીવ્ર બને છે એથરોસ્ક્લેરોસિસનું એક વિશિષ્ટ લક્ષણ લંગડાપણું છે, જે ગંભીર પેરોક્સિસ્મલ પીડાને કારણે થાય છે.
વધુ "ઉપેક્ષિત" કેસોમાં: પગ અને અંગૂઠાની કાળી અથવા લાલાશ (પેશીઓ એક અકુદરતી બર્ગન્ડીનો દારૂ અથવા ઘેરો લાલ રંગ મેળવે છે), જે લોહીની સ્થિતિ અને થ્રોમ્બોસિસ સૂચવે છે. નેક્રોસિસ જેવા ભયંકર ગૂંચવણ માટે લક્ષણ એ પુરોગામી છે.
પગના અલ્સર (કહેવાતા ટ્રોફિક અલ્સર) ની રચના.
ટીશ્યુ નેક્રોસિસ (ગેંગ્રેન). તે પ્રક્રિયાના અંતિમ તબક્કામાં દેખાય છે. રોગ ઝડપથી વિકસે છે, તેથી તબક્કો ઝડપથી શરૂ થઈ શકે છે.
આમ, નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવા સાથે, ભયંકર લક્ષણોનું એક જટિલ અવલોકન થાય છે. તેમનો અભિવ્યક્તિ ઝડપી તબીબી સંભાળની જરૂરિયાત દર્શાવે છે. મોટાભાગના કેસોમાં, ડોકટરો અને દર્દીઓના વિલંબ અને આત્મવિલોપનથી અંગછેદન થાય છે.
નીચલા અંગોના એથરોસ્ક્લેરોસિસના કારણો

નીચલા હાથપગના એથરોસ્ક્લેરોસિસને અવ્યવસ્થિત કરવા ઘણા કારણોસર વિકાસ કરી શકે છે:
પોલ સ્ત્રી અને પુરુષ બંને સમાન રીતે પ્રભાવિત છે. એથરોસ્ક્લેરોસિસથી પીડાતા લોકોની ઉંમર પુરુષો માટે 45 અને સ્ત્રીઓ માટે 50 વર્ષ સુધીની હોય છે. પુરુષો, નિયમ પ્રમાણે, આ રોગવિજ્ .ાન પ્રાપ્ત કરવાની સંભાવના 1.5-3 ગણી વધારે છે. બનાવમાં તફાવતનાં કારણો સંપૂર્ણપણે સ્પષ્ટ નથી, પરંતુ એવું માનવામાં આવે છે કે એસ્ટ્રોજન (સ્ત્રી સેક્સ હોર્મોન) કોઈક રીતે ધમનીઓના અવરોધને રોકવામાં સક્ષમ છે.
ઉંમર. જેમ કહ્યું હતું, બીમારી થવાનું જોખમ વય સાથે પ્રમાણમાં વધે છે. મેનોપોઝની શરૂઆત સાથે, સ્ત્રી શરીરમાં સેક્સ હોર્મોન્સના નિર્માણની પ્રવૃત્તિમાં ઘટાડો થાય છે, તેથી, 50-55 વર્ષ પછી, પુરુષો અને સ્ત્રીઓ બંને વચ્ચેના કેસોની સંખ્યા લગભગ સમાન છે. રશિયામાં, એથરોસ્ક્લેરોસિસના આંકડા ખરેખર ભયાનક છે. ¾ પુરુષો અને 40 40 વર્ષથી ઓછી વયની સ્ત્રીઓ પેથોલોજીથી પીડાય છે. અને ઉપર સૂચવેલી ઉંમરે, સંખ્યા 90% સુધી પહોંચે છે.
એલિવેટેડ કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ. બંને પદાર્થોમાં વાહિનીઓ ભંગ કરવાની અને ઇસ્કેમિયા થવાની ક્ષમતા હોય છે. લોહીના ટ્રાઇગ્લાઇસેરાઇડ્સને કેવી રીતે ઓછું કરવું?
હાયપરટેન્શન તે બ્લડ પ્રેશરનું વધતું સ્તર છે. સામાન્ય મૂલ્યો 120/80 થી 130/85 સુધીની હોય છે. આ સંખ્યાઓની સતત અથવા સમયાંતરે વધારેતા હાયપરટેન્શનની હાજરી સૂચવે છે. હાયપરટેન્શનવાળા વેસલ્સ ખૂબ જ ઝડપથી તેમની સ્થિતિસ્થાપકતા ગુમાવે છે અને બરડ થઈ જાય છે. અંદરથી, ખીલામાં ભરાયેલા જહાજો તેમની સ્થિતિસ્થાપક સરળ પોત ગુમાવે છે, અને ખરબચડા થઈ જાય છે. આ રાજ્યમાં, કોલેસ્ટેરોલ તકતીઓ વધુ સક્રિય રીતે રચાય છે.
આનુવંશિક કારણો. એથરોસ્ક્લેરોસિસ એક પોલિએટોલોજિકલ રોગ છે. વારસાગત પરિબળ મહત્વપૂર્ણ ભૂમિકા ભજવે છે. વારસા દ્વારા, શરીરમાં લિપિડ ચયાપચયની લાક્ષણિકતાઓ, આંતરસ્ત્રાવીય પૃષ્ઠભૂમિની લાક્ષણિકતાઓ, તેમજ રોગપ્રતિકારક શક્તિની વિશિષ્ટતાઓ, જેની સાથે એથરોસ્ક્લેરોસિસનો વિકાસ ઝડપી અથવા ધીમું થઈ શકે છે, તેમાં વ્યસ્ત રહે છે.
ખરાબ ટેવો. લોહીના પ્રવાહમાં સમાયેલ, શરીરમાં વિપુલ પ્રમાણમાં, નિકોટિન, અત્યંત એથેરોજેનિક છે. જો કે, ભારે ધૂમ્રપાન કરનારાઓમાં, એથરોસ્ક્લેરોસિસની રચનાની પદ્ધતિ કંઈક અલગ છે. કોઈ શંકા નથી, નિકોટિન શરીરમાં લિપોપ્રોટીન ચયાપચયને અસર કરી શકે છે, પરંતુ મોટાભાગે નીચલા હાથપગના પેશીઓને રક્ત પુરવઠાની તીવ્ર અપૂર્ણતાનું કારણ ધમનીઓની દિવાલોનું સ્ટેનોસિસ છે, અને તેમનું અવરોધ નહીં. ડ્રગ્સની સમાન, પણ વધુ વિનાશક અસર હોય છે અને મોટાભાગના કેસોમાં તેનો ઉપયોગ થાય છે તે ચોક્કસ મૃત્યુ અથવા ગંભીર અપંગતાનો અર્થ છે. નાના રોગનિવારક ડોઝમાં આલ્કોહોલ, તેનાથી વિરુદ્ધ, સકારાત્મક નિવારક અસર થઈ શકે છે.
સહવર્તી રોગો અને પેથોલોજીઓની હાજરી. એથેરોસ્ક્લેરોસિસ સાથે હાથમાં ડાયાબિટીસ છે.ડાયાબિટીઝ મેલિટસમાં, લિપિડ અને લિપોપ્રોટીન ચયાપચયની નોંધપાત્ર તકલીફ જોવા મળે છે, જેની સાથે ડાયાબિટીસના-75-80૦% એથરોસ્ક્લેરોસિસ વિકસિત થાય છે, જે પહેલા 4--5 વર્ષ દરમિયાન અથવા તે પણ ઝડપથી વિકસે છે.
થાઇરોઇડ હોર્મોન્સનો અભાવ (થાઇરોઇડ હાઇપોથાઇરોઇડિઝમ) પણ સામાન્ય ચયાપચયને અસર કરે છે, નીચલા હાથપગના એથરોસ્ક્લેરોસિસના વિકાસનું જોખમ 35-40% વધે છે.
તાણ. ખાસ કરીને જો તેઓ કાયમી અને લાંબી હોય.
જાડાપણું પોતે જ, તે ઘણીવાર મેટાબોલિક ડિસઓર્ડર્સની હાજરી વિશે બોલે છે.
મોટી રક્ત ધમનીઓમાં બળતરાનું ફોકી.
તબીબી ઇતિહાસ
પ્રારંભિક પરીક્ષામાં, દર્દીના એથરોસ્ક્લેરોસિસ પર શંકા જતા ડ doctorક્ટરએ દર્દીની વધુ વિગતવાર તપાસ કરવી જોઈએ અને તમામ પરિબળો ધ્યાનમાં લેવું જોઈએ.
એક નિયમ તરીકે, દર્દીઓના ઇતિહાસમાં નીચેના તત્વોનું સંયોજન છે:
ધૂમ્રપાનનો "અનુભવ" ની હાજરી,
શરીરનું વજન વધ્યું
એલર્જિક રોગોનો અભાવ,
40 વર્ષથી વધુ જૂની
બાહ્યરૂપે, દર્દી વાસ્તવિક વય કરતાં વૃદ્ધ લાગે છે,
બંને પગની પીડા અને સમસ્યાઓની ફરિયાદો,
તૂટક તૂટક આક્ષેપોના વારંવાર અથવા મધ્યમ, જે પગના ઘણા સ્નાયુઓને પકડે છે: નિતંબથી વાછરડા સુધી.
પગની ત્વચા નિસ્તેજ છે,
મોટી ધમનીઓ ઉપરની પલ્સ લગભગ અનુભવાતી નથી. અસરગ્રસ્ત વિસ્તારોની વાત સાંભળતી વખતે, બાહ્ય અવાજ મળી આવે છે.
હાજર: હાયપરટેન્શન, કોરોનરી હૃદય રોગ અને / અથવા ડાયાબિટીસ મેલીટસ.
અભિવ્યક્તિ કાયમી છે. તે વર્ષ અથવા દિવસના સમય પર આધારિત નથી.
કુટુંબમાં એવા લોકો હતા જેને રક્તવાહિનીના રોગો હતા. Probંચી સંભાવના સાથે અને દર્દીને કોલેસ્ટરોલની સમસ્યા હોય છે.
કાર્યાત્મક પરીક્ષણો અને પરીક્ષણો
તબીબી ઇતિહાસ સંગ્રહના અંતમાં, ડ doctorક્ટર વિશેષ કાર્યાત્મક પરીક્ષણો દ્વારા તેના શિકારની પુષ્ટિ કરે છે:
કાર્યાત્મક પરિક્ષણ બર્ડેન્કો. એથરોસ્ક્લેરોસિસ એ જહાજોમાં સ્થિર પ્રક્રિયાઓ સાથે સંકળાયેલ છે. જ્યારે પગને ઘૂંટણ પર વળાંક ત્યારે, પગ (એકમાત્ર) આરસની વેસ્ક્યુલર પેટર્નથી coveredંકાયેલ હોય છે. આ અંગમાંથી લોહીનું નબળું પ્રવાહ સૂચવે છે.
હાયપરરેમિક શામોવ / સીટેન્કો પરીક્ષણ. સમાન સ્થિર પ્રક્રિયાઓને કારણે, પેશીઓનું પરિભ્રમણ અવ્યવસ્થિત થાય છે. 3-5 મિનિટના સમયગાળા માટે રક્ત વાહિનીઓના કામમાં એથરોસ્ક્લેરોટિક ડિસઓર્ડર શોધવા માટે, ખભા અથવા જાંઘ પર એક ખાસ કફ લાગુ પડે છે. તે આસપાસના પેશીઓને સંકુચિત કરે છે, સામાન્ય રક્ત પરિભ્રમણમાં દખલ કરે છે. પેશીઓનો સામાન્ય રક્ત પુરવઠો (અને તે મુજબ ગુલાબી રંગ) સામાન્ય રીતે 25-35 સેકંડ પછી પાછો આવે છે. જો વાહિનીઓને એથરોસ્ક્લેરોસિસથી અસર થાય છે, તો તે રક્ત વાહિની ચેનલને સાંકડી કરવાની ડિગ્રીના આધારે દો a મિનિટ અથવા વધુ સમય લેશે.
પ્લાસ્ટરના લક્ષણના આકારણી માટે મોશ્કોવિચ કાર્યાત્મક પરીક્ષણ. દર્દી સુપિન પદ ધારે છે. પછી તે ઘૂંટણની સાંધા પર વળાંક વિના તેના પગને icallyભી upંચાઇએ ઉભા કરે છે. આ સ્થિતિમાં, દર્દીને બે થી ત્રણ મિનિટ સુધી રહેવાનું કહેવામાં આવે છે. પછી દર્દી સ્થાયી સ્થિતિ લે છે. સામાન્ય રીતે, તંદુરસ્ત વ્યક્તિમાં, ત્વચા પ્રથમ સ્થાને નિસ્તેજ થઈ જાય છે, કારણ કે ત્યાં નીચલા હાથપગથી લોહીનો પ્રવાહ આવે છે, અને તે વધતા જ લોહીની સપ્લાય ફરીથી થાય છે, અને ત્વચા ફરીથી 8-10 સેકંડ અથવા વધુ ઝડપથી કુદરતી ગુલાબી રંગભેદ લે છે. એથરોસ્ક્લેરોસિસવાળા દર્દીઓમાં આ જોવા મળતું નથી. 30 સેકંડ કે તેથી વધુની ત્વચા નિસ્તેજ રંગ, આરસની વેસ્ક્યુલર પેટર્ન, વગેરે જાળવવામાં સક્ષમ છે.
જો ઉલ્લંઘનને ઓળખવામાં આવે છે, તો ડ doctorક્ટર બીજા, વધુ ગહન પરીક્ષણ કરે છે, જેનો હેતુ પહેલાથી રુધિરાભિસરણ નિષ્ફળતા (પ્લાન્ટર લક્ષણ) ની ડિગ્રી સ્થાપિત કરવાનો છે. આ કરવા માટે, દર્દી ફરીથી નીચે સૂઈ જાય છે અને તેના પગ ઉપર લંબાય છે. પરંતુ હવે તેને વારાફરતી અથવા તેના પગને એકાંતરે અથવા એક સાથે વાળવા કહેવામાં આવે છે. મોટર પ્રવૃત્તિને લોહીનો પ્રવાહ જરૂરી છે, અને તેની અભાવ સ્નાયુઓની ઝડપી થાક તરફ દોરી જશે. એથરોસ્ક્લેરોસિસ પીડિતોને પગના તળિયામાં ઝડપી થાક અને મલમપટ્ટીનો અનુભવ થાય છે. આ બે પરિબળોની શરૂઆતની તીવ્રતા અને ગતિને આધારે, લોહીના પ્રવાહના અભાવની ડિગ્રી સ્થાપિત કરવી શક્ય છે.
અન્ય સંશોધન પદ્ધતિઓ
તે અસંખ્ય છે અને નિદાનની પુષ્ટિ કરવા માટે સોંપેલ છે:
પ્રયોગશાળા સંશોધન (વિશ્લેષણ). એક નિયમ તરીકે, એથરોસ્ક્લેરોસિસ ત્યાં ટ્રાઇગ્લાઇસેરાઇડ્સ, એલડીએલની વધેલી સાંદ્રતા છે, અને સૌથી સચોટ અને માહિતીપ્રદ સૂચક કહેવાતા એથરોજેનિક ઇન્ડેક્સ (ગુણાંક) છે, જે "સારા" અને કુલ કોલેસ્ટરોલના પ્રમાણના આધારે નક્કી થાય છે.
રેડિયોઆસોટોપ અભ્યાસ પેશીઓને રક્ત પુરવઠાના સ્તર અને ગુણવત્તાને નિર્ધારિત કરી શકે છે અને એનિમિયાની ડિગ્રી સ્થાપિત કરી શકે છે.
રેડિયોગ્રાફી, વાસ્ક્યુલર ત્રાસીસનું સ્થાનિકીકરણ અને કદ સ્થાપિત કરવાનું શક્ય બનાવે છે.
નવી નિદાન પદ્ધતિઓ સક્રિય રીતે રજૂ કરવામાં આવી રહી છે, જેમ કે સ્પેક્ટ્રલ સ્કેનીંગ, જેના દ્વારા અસરગ્રસ્ત જહાજોના રૂપરેખાનો અભ્યાસ કરવો, તેમના દ્વારા લોહીના પ્રવાહની ગતિ નક્કી કરવી અને દબાણને માપવું, અને અન્ય શક્ય છે.
બિનઅનુભવી નિષ્ણાત ઘણીવાર રોગને જોતા જોખમ લેતા નથી. તેનું કારણ શરીરના વિવિધ પ્રતિકૂળ પરિબળોની adંચી અનુકૂલનક્ષમતામાં રહેલું છે. દર્દી કોલેટરલ રક્ત પુરવઠો વિકસાવે છે. નવી રક્ત રચનાઓ રચાય છે અને વૃદ્ધિ પામે છે જે આવશ્યક પદાર્થો સાથે પેશીઓ પ્રદાન કરે છે. જોકે આ પદ્ધતિ અસરગ્રસ્ત વિસ્તારમાં સામાન્ય રુધિરાભિસરણ તંત્રને બદલવા માટે સમર્થ નથી, તેમ છતાં, આંશિક વળતર પ્રાપ્ત થાય છે. આ ડ smeક્ટરને મૂંઝવણમાં રાખીને, ચિત્રની ગંધ આવે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસની સારવાર

નીચલા હાથપગના એથરોસ્ક્લેરોસિસની સારવાર નોંધપાત્ર મુશ્કેલી છે, કારણ કે આ રોગ, જેમ કે પહેલાથી જ ઉલ્લેખ કર્યો છે, પોલિએટોલોજીકલ છે. તેથી, તે ઘણા કારણોસર થઈ શકે છે. સારવારમાં મૂળ કારણને દૂર કરવામાં અને અપ્રિય અને જીવલેણ પરિણામોને છુટકારો મળે છે. ડ doctorક્ટરએ નિપુણતાથી અને તાકીદે કાર્ય કરવું આવશ્યક છે. એથરોસ્ક્લેરોસિસ માત્ર જીવનની ગુણવત્તામાં નોંધપાત્ર ઘટાડો કરે છે, પરંતુ દર્દીના સ્વાસ્થ્યને પણ જોખમમાં મૂકે છે.
સારવારના વિકલ્પો અસંખ્ય છે.
રૂ Conિચુસ્ત પદ્ધતિઓમાં શામેલ છે:
આત્યંતિક કિસ્સામાં, સર્જિકલ પદ્ધતિઓનો આશરો લેવો. પરંપરાગત રીતે, અત્યંત આક્રમક શસ્ત્રક્રિયાઓ આજકાલ વ્યાપકપણે ઉપયોગમાં લેવાય છે, જો કે, હસ્તક્ષેપની પ્રમાણમાં ઓછી આઘાતજનક એન્ડોસ્કોપિક પદ્ધતિઓ ખૂબ મહત્વ ધરાવે છે.
ડ્રગ ઉપચાર
ડ્રગ ઉપચાર જટિલ છે. સારવારના અભ્યાસક્રમો અપૂર્ણાંક છે, ક્લિનિકલ ચિત્રના આધારે, તે વર્ષમાં 4 વખત સુધીની આવર્તન સાથે 1.5-2 મહિના સુધી કરવામાં આવે છે. દવાઓ રુધિરવાહિનીઓ અને તેમના સંકુચિતતાના ઝીણવટનો સામનો કરવા માટેનું લક્ષ્ય છે. એન્ટિસ્પેસ્મોડિક્સ અને ડ્રગ્સનો ઉપયોગ રક્ત વાહિનીઓના લ્યુમેનને વિસ્તૃત કરે છે (જેમ કે નો-શ્પા, કોમ્પેલેમાઇન, વગેરે).
લોહીની rheological ગુણવત્તામાં વધારો અને તે દ્વારા, તેના પરિભ્રમણમાં સુધારો (જાણીતી એસ્પિરિન સહિત, અથવા, અસહિષ્ણુતાના કિસ્સામાં, વધુ "શાંત" દવાઓ: chimes, વગેરે) ને એક મહત્વપૂર્ણ ભૂમિકા આપવામાં આવે છે.
એથરોસ્ક્લેરોસિસવાળા ઘણા દર્દીઓ ડાયાબિટીસના વિકાસ માટે આગાહી કરે છે (અને હજી પણ વધુ દર્દીઓ તેનો ઇતિહાસ ધરાવે છે). તેથી, સ્વાદુપિંડની તૈયારીઓ પણ સારવાર દરમિયાન સમાવિષ્ટ છે.
ફિઝીયોથેરાપી
તેનો ઉપયોગ ડ્રગ થેરેપી સાથે કરવામાં આવે છે. નીચેના પ્રકારો સૌથી અસરકારક છે:
સીધા અને વૈકલ્પિક વર્તમાન (દખલ ઉપચાર) ના સંયોજનો સાથે અસરગ્રસ્ત વિસ્તારો પર અસર.
ઇલેક્ટ્રિક કરંટ (ઇલેક્ટ્રોફોરેસીસ) દ્વારા ડીપ ડ્રગ એડમિનિસ્ટ્રેશન.
આ રોગનિવારક પ્રક્રિયાઓ અસરગ્રસ્ત જહાજોની સંપૂર્ણ અથવા આંશિક પુન restસંગ્રહમાં ફાળો આપે છે.
સંયોજનમાં, આ પદ્ધતિઓ રોગના વિકાસના પ્રારંભિક અથવા પછીના તબક્કામાં ખૂબ અસરકારક છે. 90% કેસોમાં, અસરકારક હાયપોકોલેસ્ટરોલ આહાર સાથે અથવા ખરાબ ટેવો છોડી દેવા સાથે, રૂ conિચુસ્ત ઉપચાર ઇચ્છિત અસર આપે છે.
જો કે, સારવાર હંમેશાં મદદ કરતી નથી. આ ઉપરાંત, એવી પરિસ્થિતિ mayભી થઈ શકે છે કે જેમાં પ્રક્રિયા ખૂબ આગળ વધી ગઈ છે અને જહાજોએ તેની પુનorationસ્થાપનાની સંભાવના વિના આખરે તેનું કાર્ય ગુમાવ્યું છે. આ કિસ્સામાં, શસ્ત્રક્રિયા અનિવાર્ય છે.
સર્જિકલ સારવાર
પરંપરાગત રીતે, પ્રાથમિક પદ્ધતિ વેસ્ક્યુલર પ્રોસ્થેટિક્સ રહે છે. અસરગ્રસ્ત અને તેના કાર્યોને ગુમાવતા એક જહાજને દૂર કરવામાં આવે છે, તેની જગ્યાએ કૃત્રિમ અંગ સ્થાપિત થાય છે. આધુનિક વેસ્ક્યુલર પ્રોસ્થેસિસ કુદરતી પેશીઓથી ખૂબ અલગ નથી, તેથી તેઓ તેમના કાર્યને ગૌરવ સાથે પૂર્ણ કરે છે અને દર્દીને સામાન્ય અને સંપૂર્ણ જીવનમાં પાછા ફરવા દે છે.
સદભાગ્યે દર્દીઓ માટે, સમય stillભો થતો નથી અને એક જહાજ અસરગ્રસ્ત છે, પરંતુ તેની કાર્યક્ષમતા સંપૂર્ણપણે ગુમાવી નથી, એન્જીયોપ્લાસ્ટી દ્વારા પુન restoredસ્થાપિત કરી શકાય છે. રક્ત વાહિનીના અવ્યવસ્થા અથવા સ્ટેનોસિસને દૂર કરવા માટે આ એક આક્રમક પરંતુ અત્યંત અસરકારક એન્ડોસ્કોપિક પદ્ધતિ છે.
તેનો સાર એ હકીકતમાં રહેલો છે કે ફેમોરલ ધમનીમાં પંચર દ્વારા વિડિઓ ક cameraમેરાના નિયંત્રણ હેઠળના એન્ડોસ્કોપીસ્ટ, રક્તના રક્ત સાથેના કેથેટરને અસરગ્રસ્ત વિસ્તારમાં લઈ જાય છે. ધમનીના અસરગ્રસ્ત વિસ્તારમાં પહોંચ્યા પછી, ડ doctorક્ટર તેને વિસ્તૃત કરે છે, અથવા વિદેશી વસ્તુઓને દૂર કરે છે, જેના કારણે જહાજનું કાર્ય પાછું આવે છે. પ્રોસ્થેસિસ સ્થાપિત કરવા માટે આઘાતજનક શસ્ત્રક્રિયાથી વિપરીત, એન્જીયોપ્લાસ્ટી ઓછી આઘાતજનક છે. બીજો પ્રશ્ન હંમેશાં તમે શું કરી શકો તે જ હોતું નથી.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટેનો આહાર

પોતે જ, આહારમાં પરિવર્તન એ કોઈપણ રોગનિવારક અસરને લાગુ કરવામાં સક્ષમ નથી. તે અન્ય ઉપચારાત્મક પગલાં સાથે અથવા તો નિવારક પગલાં તરીકે અસરકારક છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટેનો આહાર માત્ર એક સમયની ક્રિયા નથી. ઇચ્છિત અસર પ્રાપ્ત કરવા માટે, તે લાંબા સમય સુધી વળગી રહેવું આવશ્યક છે. ખાવાની નવી રીત એક પ્રકારની જીવનશૈલી બનવી જોઈએ. આ ઉપચાર પ્રદાન કરશે, અને તે જ સમયે આગળની રોકથામ. જો કે, મોટાભાગના કિસ્સાઓમાં, રોગના પ્રારંભિક તબક્કે, લાંબા સમય સુધી ખોરાક આપવાનું ભાગ્યે જ જરૂરી છે.
એથરોસ્ક્લેરોસિસવાળા દર્દીના આહારમાં શામેલ હોવું જોઈએ:
માંસ ઉત્પાદનો. ઓછી ચરબીવાળા માંસ, મરઘાં (ટર્કીને પ્રાધાન્ય આપવામાં આવે છે).
માછલી. ચરબીયુક્ત માછલીને પણ મંજૂરી છે, કારણ કે તેની ચરબી રક્તવાહિનીઓ પર હકારાત્મક અસર કરે છે.
તાજા ફળો, શાકભાજી અને તેનાં રસ ઝરતાં ફળોની - કોઈ મર્યાદા નથી.
ફેટી સહિતના ડેરી ઉત્પાદનો.
બાફેલી અને શેકવામાં ઇંડા (ઓમેલેટ). તેમાં રહેલા લેસીથિન, તેમજ મોટી માત્રામાં કોલેસ્ટ્રોલ, જ્યારે યોગ્ય રીતે તૈયાર કરવામાં આવે ત્યારે, તે "સારા" સ્વરૂપમાં ફેરવાશે, થાપણોના વાસણોને સાફ કરશે.
વનસ્પતિ તેલ (ઓલિવ અને સૂર્યમુખી તેલ).
અનાજ, આખા લોટમાંથી પાસ્તા. તેમજ બ્રાન અને બ્રેડ.
ફણગાવાળો અને લીંબુના પાક (દાળ, કઠોળ, વટાણા)
સુકા લાલ વાઇન.
ચીઝ (30% કરતા ઓછી ચરબીવાળી સામગ્રી).
નીચેના ખોરાકનો વપરાશ મર્યાદિત કરવો જરૂરી છે:
ટ્રાંસ ચરબીથી સમૃદ્ધ કૃત્રિમ ખોરાક. આ માર્જરિન છે, ફેલાય છે.
Alફલ (મગજ, કિડની, યકૃત) અને તેમના ઉત્પાદનોના વપરાશને મર્યાદિત કરો.
મેયોનેઝ, કેચઅપ અને અન્ય ચટણીઓ industદ્યોગિક રૂપે બનાવવામાં આવે છે.
બટાટા (તળેલું) અને ફાસ્ટ ફૂડ. બટેટા ઓછી માત્રામાં માન્ય છે અને ફક્ત બાફેલી (તેમના ગણવેશમાં) અથવા શેકવામાં આવે છે.
તબીબી સારવાર અને ફિઝીયોથેરાપી સાથે જોડાણમાં આવા આહારનું પાલન કરવું એ સ્થિતિને દૂર કરી શકે છે અને રોગના પરિણામોથી છૂટકારો મેળવી શકે છે.
આમ, નીચલા હાથપગની ધમનીઓના એથરોસ્ક્લેરોસિસ ઇમ્યુટેરેન્સ, સીધા લોહીમાં કોલેસ્ટરોલના સ્તર સાથે સંબંધિત હોઈ શકે છે, અને તેની સાથે કંઇપણ સંબંધ ન હોઈ શકે. એક અથવા બીજી રીતે, આ એક અત્યંત જોખમી રોગ છે, જે પર્યાપ્ત સારવારની ગેરહાજરીમાં વિનાશક પરિણામો તરફ દોરી જાય છે. તેને વ્યાખ્યાયિત કરવું ખૂબ મુશ્કેલ છે (સ્વતંત્ર રીતે - તે સંપૂર્ણપણે અશક્ય છે). માત્ર એક અનુભવી ડ doctorક્ટર નિદાનનો સામનો કરી શકે છે અને સારવાર સૂચવે છે.
સદભાગ્યે, આધુનિક દવાના નિકાલ પર, નિદાનના પગલાઓની સંપૂર્ણ શ્રેણી છે. સારવાર સામાન્ય રીતે પ્રારંભિક તબક્કે રૂservિચુસ્ત હોય છે. પરંપરાગત તબીબી અને ફિઝીયોથેરાપી ઉપરાંત, શરીરના સામાન્ય ઉપચાર અને વિશેષ આહારનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે. જો કે, વધુ ગંભીર કિસ્સાઓમાં, શસ્ત્રક્રિયાનો આશરો લેવો જોઈએ.
શિક્ષણ: મોસ્કો સ્ટેટ યુનિવર્સિટી ઓફ મેડિસિન અને ડેન્ટિસ્ટ્રી (1996). 2003 માં, તેમણે રશિયન ફેડરેશનના પ્રમુખના પ્રશિક્ષણ અને વૈજ્ .ાનિક તબીબી કેન્દ્રના સંચાલનમાંથી ડિપ્લોમા મેળવ્યો.
સ્વાદિષ્ટ અને ખૂબ સ્વસ્થ કચુંબર "ઝટકવું" - શ્રેષ્ઠ વાનગીઓ
પેટના અલ્સર માટે 9 inalષધીય ઉત્પાદનો - વૈજ્ !ાનિક તથ્યો!
એથરોસ્ક્લેરોસિસ એ લોહીની નળીનો એક લાંબી બિમારી છે જેમાં પ્લેક અને તકતીના રૂપમાં કોલેસ્ટરોલ અને અન્ય ચરબી ધમનીઓની આંતરિક દિવાલ પર જમા થાય છે, અને દિવાલો જાતે સજ્જ થઈ જાય છે અને સ્થિતિસ્થાપકતા ગુમાવે છે. દિવાલો પર ચરબી અને ચૂનોના ઘટાડાને કારણે વાસણો ધીમે ધીમે સખત થઈ જાય છે, અને તેમની સ્થિતિસ્થાપકતા ગુમાવે છે.
સારવાર પદ્ધતિ તરીકે હર્બલ દવા, ડોકટરોના જણાવ્યા મુજબ, એથરોસ્ક્લેરોસિસમાં અસરકારક થઈ શકે છે. Pharmaષધીય વનસ્પતિઓનો ઉપયોગ ફાર્મસી દવાઓની અસરમાં વધારો કરવા માટે, તેમજ રોગની સારવારની મુખ્ય પદ્ધતિ તરીકે કરવામાં આવે છે. વિશે ઘણા દર્દીઓનો અભિપ્રાય ખોટો માનવામાં આવે છે.
હૃદયના એરોટાના એથરોસ્ક્લેરોસિસ એ એક લાંબી બિમારી છે જે આ સ્થિતિસ્થાપક ધમનીને અસર કરે છે. તે લિપિડ થાપણોના એક અથવા વધુ ફોસીની રચના દ્વારા વર્ગીકૃત થયેલ છે, જેને એથેરોમેટસ પ્લેક્સ કહેવામાં આવે છે, કાર્ડિયાક એરોર્ટાની આંતરિક અસ્તર પર. હદ સુધી.
મગજના વાહિનીઓનું એથરોસ્ક્લેરોસિસ એ અનુરૂપ અંગમાં સ્થિત જહાજોનું સતત પ્રગતિશીલ પ્રણાલીગત જખમ છે. દવામાં, તમે આ રોગની અન્ય વ્યાખ્યાઓ શોધી શકો છો, ઉદાહરણ તરીકે, સેરેબ્રલ એથરોસ્ક્લેરોસિસ અથવા મગજનો વાહિનીઓના એથરોસ્ક્લેરોટિક જખમ, પરંતુ સાર યથાવત છે.
આહાર એ એક અપ્રિય અને પીડાદાયક વ્યવસાય છે તેવો અભિપ્રાય, કારણ કે તે કોઈને "તંદુરસ્ત" ખાતર મોટાભાગના "સ્વાદિષ્ટ" ખોરાકનો ત્યાગ કરવાની ફરજ પાડે છે, અને બહુમતીના મગજમાં મૂળિયા લીધા છે. જો કે, એથરોસ્ક્લેરોસિસના ઉપયોગ માટે મંજૂર ઉત્પાદનોની સૂચિ તદ્દન વિશાળ છે. એથરોસ્ક્લેરોટિક પ્રક્રિયામાં પોષણનો મુખ્ય નિયમ.
આ રોગ લિપિડ ચયાપચયના ઉલ્લંઘન સાથે સંકળાયેલ છે. આવી નિષ્ફળતા લોહીમાં કહેવાતા "ખરાબ" કોલેસ્ટરોલના સંચયને ઉશ્કેરે છે. પરિણામે, "કોલેસ્ટરોલ તકતીઓ" રચાય છે. તેઓ, રક્ત વાહિનીઓની દિવાલો પર બિછાવે છે, મુખ્ય જોખમ ધરાવે છે. તકતીની રચનાની જગ્યા પર, જહાજ નાજુક બને છે, તેના.
ઘણા, જો બધા જ નહીં, તેમના જીવનમાં ઓછામાં ઓછા એક વખત મગજમાં કાર્બનિક ફેરફારોની શરૂઆતની લાક્ષણિકતા દર્શાવતા અપ્રિય લક્ષણોના આબેહૂબ અભિવ્યક્તિઓ જોવા મળ્યા છે: કારણહીન માથાનો દુખાવો, રિંગિંગ અને ટિનીટસ, મેમરી સમસ્યાઓ, ફોટોપીઝ (આંખોમાં પ્રકાશની ખોટી સંવેદના), વગેરે. લક્ષણો મગજનો ઇસ્કેમિયા સૂચવે છે, અથવા, વધુ સરળ રીતે, મગજનો પરિભ્રમણનું ઉલ્લંઘન.