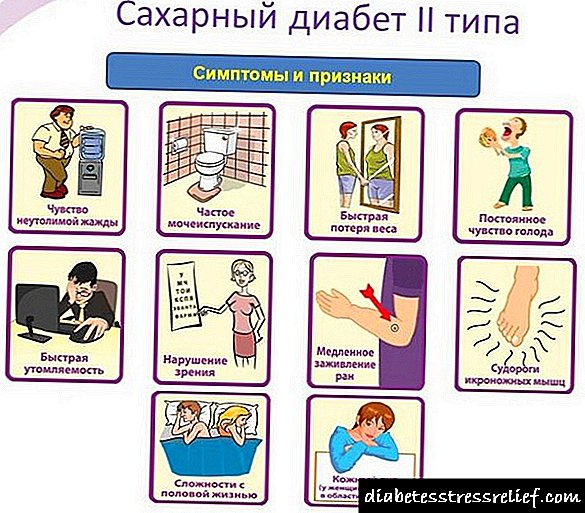
હાયપરગ્લાયકેમિક અને હાઇપોગ્લાયકેમિક કોમા
યોગ્ય આહારનું પાલન કરવું અને દવાઓ લેવી, ડાયાબિટીસના દર્દીઓ સંપૂર્ણ જીવન જીવી શકે છે. પરંતુ ચોક્કસ પરિબળોને કારણે, કેટલાક દર્દીઓ મુશ્કેલીઓ વિકસાવે છે. સૌથી ખતરનાક એક હાઇપરગ્લાયકેમિક કોમા છે.

આ સ્થિતિ લોહીમાં ઇન્સ્યુલિનની ઉણપને કારણે ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે. જટિલતા જીવન માટે જોખમી છે.
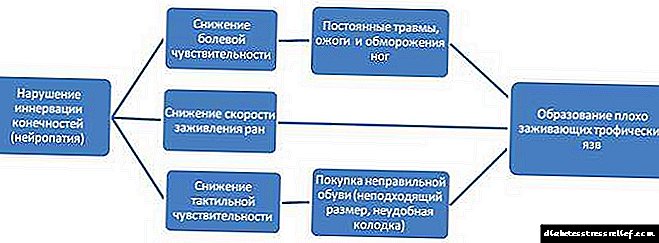
હાઈપરગ્લાયકેમિક કોમાના પેથોજેનેસિસ ડાયાબિટીસના શરીરમાં ક્ષતિગ્રસ્ત મેટાબોલિક પ્રક્રિયાઓને કારણે છે. ઇન્સ્યુલિનના અપૂરતા સંશ્લેષણ સાથે, ગ્લુકોઝ, ચયાપચયના ઉપયોગ માટે જરૂરી પ્રોટીન હોર્મોન ખલેલ પહોંચે છે. ગ્લુકોઝ શરીરના કોષોમાં પ્રવેશતું નથી, પરંતુ લોહીમાં રહે છે. સમય જતાં, ગ્લુકોઝની highંચી સાંદ્રતા નોંધવામાં આવે છે. આ સ્થિતિને હાઇપરગ્લાયકેમિઆ કહેવામાં આવે છે. કેટોન સંસ્થાઓ રચાય છે, ગ્લુકોનોજેનેસિસ યકૃતમાં સક્રિય થાય છે, એસિડિઓસિસ થાય છે, અને સી.એન.એસ. નશો થાય છે. આ ડાયાબિટીસ કોમા તરફ દોરી જાય છે.
એક વર્ગીકરણ છે જે તમને ઇટીઓલોજી અને વિકાસના મિકેનિઝમના આધારે ગૂંચવણના પ્રકારને નિર્ધારિત કરવાની મંજૂરી આપે છે.
નિદાનના 80% કેસોમાં, કેટોસિડોટિક કોમાની સ્થાપના થાય છે. મોટેભાગે, તે પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં વિકસે છે. સામાન્ય રીતે 20 વર્ષથી ઓછી ઉંમરના યુવાનોમાં જોવા મળે છે. આંકડા મુજબ, રોગના કિશોર સ્વરૂપમાં પીડાતા 3 દર્દીઓમાંથી 1 દર્દીઓએ આવી જ સ્થિતિનો અનુભવ કર્યો. આ ફોર્મને હાયપરosસ્મોલરમાં બદલી શકાય છે અને .લટું.
કીટોસિસ વિના હાયપરગ્લાયકેમિક કોમા પણ અલગ છે. આ સ્થિતિ લોહીમાં ગ્લુકોઝના સ્તરમાં વધારા સાથે છે, જ્યારે શરીર energyર્જા માટે ચરબીયુક્ત પેશીઓ તોડવાનું શરૂ કરતું નથી. પરિણામે, કેટટોસિડોટિક કોમાની જેમ, કીટોન સંસ્થાઓ પ્રકાશિત થતી નથી.
સરેરાશ, મૃત્યુના 4–31% નોંધાયેલા છે. નબળા શરીરવાળા વૃદ્ધો અને દર્દીઓમાં ઘણીવાર મૃત્યુ થાય છે.
ઇટીઓલોજીના આધારે, હાયપરગ્લાયકેમિક કોમા થોડા કલાકો અથવા દિવસોમાં વિકસે છે. રચાયેલ કીટોન્સ દ્વારા શરીરને ઝેર આપવામાં આવે છે, એસિડ-બેઝ સંતુલન ખલેલ પહોંચે છે, અને ડિહાઇડ્રેશન અને હાયપોવોલેમિયાના લક્ષણો દેખાય છે. આ સ્થિતિને પ્રિકોમા કહેવામાં આવે છે.
- તરસની લાગણી, મૌખિક પોલાણ અને ત્વચામાંથી સૂકવી,
- પોલિરીઆ
- પ્રવૃત્તિ અને એકંદર કામગીરીમાં ઘટાડો,
- પેટમાં દુખાવો, ઉલટી, ઝાડા,
- ભૂખ મરી જવી
- ક્ષતિગ્રસ્ત ચેતના, સુસ્તી, ચીડિયાપણું (ધીમે ધીમે વિકાસ કરો).
સ્નાયુઓના સ્વરમાં ઘટાડો થઈ શકે છે. દર્દીના મોંમાંથી દુર્ગંધ આવે છે - એસીટોન અથવા રોટની ગંધ. શ્વાસ deepંડો અને ઘોંઘાટીયા બને છે. જો આ સ્થિતિ ઘણા દિવસો સુધી ચાલે છે, તો શરીરના વજનમાં ઘટાડો નોંધવામાં આવી શકે છે.
હાઈપરગ્લાયકેમિક કોમાવાળા 50% દર્દીઓમાં, સ્યુડોપેરિટonનાઇટિસના અભિવ્યક્તિઓ નોંધવામાં આવે છે: પેટની દિવાલમાં તાણ અને પીડા, પીડાદાયક પેટ, મધ્યમ તીવ્રતાના પેરીસ્ટાલિસિસ. પાચનતંત્રમાં કીટોનની પ્રવૃત્તિના પરિણામે આવા લક્ષણો દેખાય છે.
પુખ્ત વયના લોકો અને બાળકોમાં લક્ષણો લગભગ સમાન હોય છે.
પ્રથમ સહાય અને ઉપચાર
જો હાયપરગ્લાયકેમિક કોમાના લક્ષણો ઓળખવામાં આવે, તો એમ્બ્યુલન્સ બોલાવવી આવશ્યક છે. જો દર્દી સભાન હોય, તો ડોકટરોના આગમન પહેલાં, નીચેની ક્રિયાઓ થવી જોઈએ:
- દર્દીને તેની બાજુ પર આડા મૂકો,
- ગરમ ધાબળો સાથે આવરે છે
- બેલ્ટ lીલા કરો, બાંધો, ચુસ્ત કપડાં ઉતારો,
- નબળાઇ, શ્વસન અને જીભની સ્થિતિને નિયંત્રિત કરવા જેથી તે ન આવે,
- ઇન્સ્યુલિનની માત્રા વહીવટ કરો
- થોડું પાણી આપો
- નાના અંતરાલ સાથે દબાણને માપવા, જો જરૂરી હોય તો, દવાઓ આપો.
શ્વસન ધરપકડના કિસ્સામાં, પુનર્જીવિત કરવું જોઈએ: હાર્ટ મસાજ અને કૃત્રિમ શ્વસન. એમ્બ્યુલન્સને તાત્કાલિક બોલાવવી જોઈએ, ભલે દર્દીની સ્થિતિ સ્થિર થઈ હોય.
દર્દી હોસ્પિટલમાં દાખલ છે. સારવાર શરૂ કરતા પહેલા, ખાંડ માટે રક્ત પરીક્ષણ અને તેમાં કીટોન સંસ્થાઓની હાજરી માટે પેશાબની પરીક્ષણ કરવામાં આવે છે. દર્દીને ઇન્સ્યુલિન લગાડવામાં આવે છે. હોર્મોનની માત્રાની સ્થિતિની ગંભીરતા ધ્યાનમાં લેવામાં આવે છે.
| તીવ્રતા | ઇન્સ્યુલિનની ભલામણ કરેલ માત્રા |
|---|---|
| હળવો | 100 એકમો |
| ઉચ્ચારણ કોમા | 120-160 એકમો |
| ગહન સંકટ | 200 એકમો |
વૃદ્ધોમાં કોરોનરી અપૂર્ણતાને રોકવા માટે, ઇન્સ્યુલિનના 50-100 કરતાં વધુ એકમોનું સંચાલન કરવાની ભલામણ કરવામાં આવે છે. પ્રથમ માત્રાના અડધા ભાગને મીલીયનના 20 મિલીલીટર દ્વારા નસમાં ઇંજેક્શન આપવામાં આવે છે, બીજો ભાગ નસોમાં ચલાવવામાં આવે છે. પ્રેકોમા સાથે, હોર્મોનની સંપૂર્ણ માત્રામાંથી dose જરૂરી છે. આગળ, ઇન્સ્યુલિન 2 કલાકના અંતરાલમાં સંચાલિત થવી જોઈએ. રક્તમાં ગ્લુકોઝના સ્તરને આધારે ડોઝ સેટ કરવામાં આવે છે. હાયપરગ્લાયકેમિક કોમા માટે ઇન્સ્યુલિનની દૈનિક માત્રા 400 થી 1000 એકમોમાં બદલાય છે.
4% સોડિયમ બાયકાર્બોનેટ સોલ્યુશન સાથે ગેસ્ટ્રિક લvવેજ સોંપો. ખારા અને રિંગરનો સોલ્યુશન નસમાં દ્વારા સંચાલિત થાય છે. 4 કલાકના અંતરાલમાં, 5% ગ્લુકોઝ ઇન્જેક્શન આપવામાં આવે છે. 4% સોડિયમ બાયકાર્બોનેટ સોલ્યુશન પણ સૂચવવામાં આવે છે. દિવસ દરમિયાન, –-– એલ પ્રવાહી યુવાન દર્દીઓ માટે આપવામાં આવે છે, અને વૃદ્ધ દર્દીઓ માટે no- l કરતા વધારે નહીં. દર કલાકે, દબાણ માપવામાં આવે છે, અને જો જરૂરી હોય તો, વધારો.
ઉપચારની શરૂઆત પછી, કેટલાક દર્દીઓમાં હાયપોકalemલેમિયા થાય છે. આ સ્થિતિ હૃદયની લય, સ્નાયુ ખેંચાણ, પેરીસ્ટાલિસના પેરેસીસના ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે. તાપમાનમાં વધઘટ છે, જે ચેપના પ્રવેશને ઉત્તેજિત કરી શકે છે.
આ શું છે
કોમા દરમિયાન ધીમો શ્વાસ અને ધબકારા મૃત્યુનું કારણ બને છે.
ખાંડ તરત જ ઘટાડો થાય છે! સમય જતાં ડાયાબિટીઝથી રોગોનો સંપૂર્ણ સમૂહ થઈ શકે છે, જેમ કે દ્રષ્ટિની સમસ્યાઓ, ત્વચા અને વાળની સ્થિતિ, અલ્સર, ગેંગ્રેન અને કેન્સરગ્રસ્ત ગાંઠો પણ! લોકોએ તેમના ખાંડના સ્તરને સામાન્ય બનાવવા માટે કડવો અનુભવ શીખવ્યો. પર વાંચો.
હાઈપો અને હાઈપરગ્લાયકેમિક કોમા એ કોમા છે જે શરીરમાં ખાંડના સ્તરમાં વધઘટની પૃષ્ઠભૂમિ સામે થાય છે. ડાયાબિટીઝમાં બ્લડ સુગરમાં નોંધપાત્ર વધારા સાથે, હાઈપરગ્લાયકેમિઆ થાય છે, કોમા દ્વારા જટિલ છે. જો ખાંડનું સ્તર ખૂબ નીચું હોય, તો હાયપોગ્લાયકેમિક કોમા થાય છે. રોગવિજ્ .ાનના પ્રકારને ધ્યાનમાં લીધા વિના, દર્દીની સ્થિતિ આંચકી, ધ્રુજારી, સ્નાયુઓની નબળાઇ, ડાઇલેટેડ વિદ્યાર્થીઓ અને ચેતનાના અભાવની હાજરી દ્વારા વર્ગીકૃત થયેલ છે.
હાયપરગ્લાયકેમિક કોમાના કારણો
હાઈપરગ્લાયકેમિક કોમા જેવી સ્થિતિનું મુખ્ય કારણ એ છે કે ડાયાબિટીઝના દર્દીના શરીરમાં ઇન્સ્યુલિનનો અભાવ. હાયપરગ્લાયકેમિક કોમા સાથે, ઇમ્યુનોરેક્ટીવ ઇન્સ્યુલિન ખૂબ ઘટે છે. પરિણામે, પેશીઓ દ્વારા ગ્લુકોઝ લેવાથી વિક્ષેપ પડે છે, ગ્લુકોઝોજેનેસિસ યકૃતમાં વધે છે, ગ્લુકોઝુરિયા, હાયપરગ્લાયસીમિયા, એસિડિસિસ, મગજના કોષો દ્વારા ગ્લુકોઝના વપરાશમાં ઘટાડો અને ન્યુરોસાયટ્સના ક્ષતિગ્રસ્ત સેલ્યુલર પોષણ સાથે સંકળાયેલા ગ્લુકોઝુરિયા, હાઈપરગ્લાયકેમિઆ, એસિડિસિસના સંકેતો, વિકસે છે.
હાઈપરગ્લાયકેમિક અથવા ડાયાબિટીક કોમા લોહીમાં ખાંડની નોંધપાત્ર માત્રા દ્વારા વર્ગીકૃત થયેલ છે, જો કે, ઇન્સ્યુલિનની ઉણપને લીધે તેના શોષણની પ્રક્રિયાઓ વિક્ષેપિત થાય છે, જે તેને હાઇપોગ્લાયકેમિક કોમાથી અલગ પાડે છે.
હાયપરગ્લાયકેમિક કોમાના વિકાસમાં ફાળો આપનારા કારણોમાં શામેલ છે: શરીરમાં બળતરા પ્રક્રિયાઓ અને વાયરલ રોગોની હાજરી, ઇન્સ્યુલિનની નિયમિત માત્રા સાથે મીઠાઈનો મોટો ઉપયોગ, સ્વાદુપિંડનું બિનઅસરકારક કાર્ય જે સ્વાદુપિંડને ઇન્સ્યુલિન ઉત્પન્ન કરવામાં મદદ કરે છે, અને ઇન્સ્યુલિન ઉપચારનું શેડ્યૂલ જોવા મળતું નથી.
હાયપરગ્લાયકેમિક કોમામાં ઘણા વિકલ્પો છે. પ્રથમ, તે એક હાયપરકેટોનિક એસિડoticટિક કોમા છે, જે એસિડિસિસના દેખાવ સાથે છે. બીજું, તે એક હાયપરmસ્મોલર કોમા છે, જે હાઇડ્રેશન, રક્ત પુરવઠા અને મગજના કોષોમાં કેશન્સની રચનાની તીવ્ર ઉલ્લંઘન દ્વારા urંચા પેશાબના આઉટપુટની હાજરીમાં અને ક્ષારના નુકસાનની લાક્ષણિકતા છે. ત્રીજે સ્થાને, તે એક હાયપરલેક્ટાસિડેમિક કોમા છે, જે ગંભીર ચેપ, અપૂરતી રેનલ અને યકૃત ક્રિયાના પરિણામે અને બીગુઆનાઇડ્સ લીધા પછી રચાય છે. આ બધા લેક્ટેટ સિસ્ટમ અને પાયરુવેટનું ઉલ્લંઘન ઉશ્કેરે છે, ગ્લાયકોલિસીસની રચના અને શક્તિશાળી મેટાબોલિક એસિડિસિસની રચના અને મગજનો આચ્છાદનને નુકસાન.
હાયપરગ્લાયકેમિક કોમાના કારણો
મોટેભાગે, હાયપરગ્લાયકેમિક કોમા ઇન્સ્યુલિન આધારિત પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં વિકસે છે. ભાગ્યે જ, પ્રકાર 2 રોગની ગૂંચવણો જોવા મળે છે.
લોહીમાં શર્કરામાં નોંધપાત્ર વધારો નીચેના પરિબળો દ્વારા ઉશ્કેરવામાં આવે છે:
- ડાયાબિટીસ અથવા રોગનું સુપ્ત સ્વરૂપ,
- સ્વ-દવા
- પ્રકાર 1 ડાયાબિટીઝ માટે ઇન્સ્યુલિન ઉપચારનો ઇનકાર,
- અપૂરતી માત્રા, હોર્મોન એડમિનિસ્ટ્રેશન વચ્ચેના અંતરાલોમાં વધારો,
- બિનઅસરકારક એજન્ટો લેવાનું કે જે સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના સંશ્લેષણને ઉત્તેજિત કરે છે,
- બિનઆરોગ્યપ્રદ આહાર: મોટા ભાગ અથવા આહારમાં ખાંડવાળા ઘણા બધા ખોરાક,
- પ્રિન્સિસોન અથવા મૂત્રવર્ધક પદાર્થ: ઇન્સ્યુલિનના વિસર્જનને વેગ આપતી દવાઓના કેટલાક જૂથો લે છે.
હાયપરગ્લાયકેમિક કોમાના સૂચિત કારણો આશ્રિત છે. જો તમે તેમને નિયંત્રણમાં રાખો છો, તો પછી ગૂંચવણ અટકાવી શકાય છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસમાં, સ્વાદુપિંડની ખામીને લીધે ઘણીવાર સંકટ આવે છે. પરિણામે, લોહીમાં ઇન્સ્યુલિનનું સ્તર ઘટી જાય છે, જે ગ્લુકોઝના સંચય તરફ દોરી જાય છે.
હાયપરગ્લાયકેમિક કોમા લક્ષણો
હાઈપરગ્લાયકેમિક કોમાના લક્ષણવાળું અભિવ્યક્તિઓ મુખ્યત્વે સેન્ટ્રલ નર્વસ સિસ્ટમ દ્વારા કેટોન્સ, ડિહાઇડ્રેશન અને એસિડિસ અને આલ્કલાઇન સંતુલનને એસિડિસિસમાં ફેરબદલ દ્વારા શરીરના ઝેર સાથે સંકળાયેલ છે. એક નિયમ મુજબ, ઝેરી સંકેતો ધીમે ધીમે વિકસે છે અને પૂર્વસંવેદનશીલ રાજ્ય દ્વારા હાઇપરગ્લાયકેમિક કોમા આવે છે. કેટલીકવાર નિર્જલીકરણનાં લક્ષણો આખા દિવસમાં તીવ્ર બને છે, જેની તીવ્ર તરસ, પોલ્યુરિયા, પ્રભાવ અને શરીરના વજનમાં ઘટાડો અને નબળાઇ સાથે મંદાગ્નિ દ્વારા વર્ગીકૃત થયેલ છે. ભવિષ્યમાં, ચીડિયાપણું, પેટમાં દુખાવો, omલટી થવી, ઘણીવાર ઝાડા અને ભૂખ ઓછી થવી તે સ્વરૂપમાં એસિડિસિસ અને કીટોસિસના અભિવ્યક્તિઓ ઉમેરવામાં આવે છે, અને વિવિધ તીવ્રતાની સભાનતા પણ ક્ષતિગ્રસ્ત છે.
શારીરિક પરીક્ષા પર, હાયપોવોલેમિયા અને ડિહાઇડ્રેશનના બધા સંકેતો નોંધવામાં આવે છે. આ શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન, આઇબballલ્સ અને ત્વચાના ટર્ગોર, ધમનીય હાયપોટેન્શન અને ટાકીકાર્ડિયા દ્વારા વર્ગીકૃત થયેલ છે. આ ઉપરાંત, હાયપરગ્લાયકેમિક કોમાવાળા દર્દીઓમાં સ્નાયુઓની સ્વરમાં ઘટાડો થાય છે, જ્યારે દર્દીઓ હવાના શ્વાસ બહાર કા ,ે છે, ત્યારે તમે એસિટોનની સુગંધથી અથવા સડેલા સફરજનની ગંધ લઈ શકો છો. ગંભીર એસિડિસિસની પૃષ્ઠભૂમિની વિરુદ્ધ, કુસમૌલની શ્વાસ વારંવાર, ઠંડા અને ઘોંઘાટીયાના સ્વરૂપમાં સાંભળવામાં આવે છે.
હાઈપરગ્લાયકેમિક કોમાવાળા લગભગ અડધા દર્દીઓમાં સ્યુડોપેરિટonનાઇટિસના બધા લક્ષણો છે: એક તાણ અને પીડાદાયક પેટની દિવાલ, પેટનો દુખાવો, અને પેરીસ્ટાલિસિસમાં ઘટાડો. પેટની તપાસ કરતી વખતે, તીવ્ર પેટના પેરિસિસનું નિદાન ક્યારેક હાયપોક્લેમિયા જેવા નિશાનીના પરિણામે થાય છે. તીવ્ર ખોટા પેટના લક્ષણો ગેસ્ટ્રિક અને આંતરડાના માર્ગ પર કીટોન શરીરની ક્રિયાના પરિણામે અને પેરીટોનિયલ ડિહાઇડ્રેશનના પરિણામે રચાય છે.
હાયપરગ્લાયકેમિક કોમાનું આવા સંકેત, કારણ કે સારવાર શરૂ થયા પછી હાયપોકલેમિયા વિકસે છે. તે જ સમયે, હૃદયની લય દર્દીઓમાં ખલેલ પહોંચાડે છે, સ્નાયુ ખેંચાણ અને પેરીસ્ટાલિસિસનું પેરેસીસ થાય છે. આ ઉપરાંત, તાપમાનમાં તરંગ જેવા પરિવર્તન સંભવિત વધારો અથવા ઘટાડો સાથે થાય છે, જે ચેપનું કારણ હોઈ શકે છે.
ક્ષતિગ્રસ્ત ચેતનાના લક્ષણો પણ ધીમે ધીમે વિકાસ પામે છે. શરૂઆતમાં, એક સુસ્તીવાળી સ્થિતિ અને વિચિત્ર મૂર્ખતા દેખાય છે, પછી મૂર્ખતા નોંધવામાં આવે છે અને એક હાયપરગ્લાયકેમિક કોમા થાય છે, જે તમામ પ્રતિક્રિયાઓને ઘટાડવા અથવા ઘટાડવાની લાક્ષણિકતા છે, ભવિષ્યમાં આ પતન અને ઓલિગોઆન્યુરિયા તરફ દોરી જાય છે. પેશાબ પરીક્ષણોમાં, ખાંડની નોંધપાત્ર સામગ્રી કેટોન બ ofડીઝના દેખાવ સાથે નક્કી કરવામાં આવે છે.
હાઈપરગ્લાયકેમિક કોમા (હાઇપરસ્મોલર) એ એક સ્થિતિ છે જેમાં ડિહાઇડ્રેશન અને હાયપોવોલેમિયા સાથે ગ્લુકોઝમાં વધારો થવાના પરિણામે લોહીની અસ્મોલિટી વધે છે. આ હાયપરગ્લાયકેમિક કોમા કેટોએસિડોસિસને લીધે થતો નથી, પરંતુ એક્સ્ટ્રા સેલ્યુલર હાયપરosસ્મોલિટીની હાજરી દ્વારા થાય છે, જે સેલ્યુલર સ્તર અને હાઇપરગ્લાયકેમિઆના નિર્જલીકરણના પરિણામે વિકસે છે. બાળકોમાં, તે વ્યવહારીક રીતે થતું નથી.
એક નિયમ તરીકે, હાયપરગ્લાયકેમિક કોમા (હાઇપરસ્મોલર) ના વિકાસ દ્વારા અસર થાય છે: કાર્બોહાઈડ્રેટથી સમૃદ્ધ ખોરાકનો નોંધપાત્ર વપરાશ, વિવિધ રુધિરાભિસરણ વિકૃતિઓ, જેમ કે કોરોનરી અને સેરેબ્રલ, મગજની શસ્ત્રક્રિયા, ચેપ, ઇજાઓ, ડિહાઇડ્રેશન, વગેરે આવા હાયપરગ્લાયકેમિક કોમા બે અઠવાડિયામાં વિકાસ કરી શકે છે.
હાયપરગ્લાયકેમિક કોમા (હાયપરસ્મોલર) ના લક્ષણો ધીમે ધીમે શરૂઆત દ્વારા વર્ગીકૃત થયેલ છે અને ત્યારબાદ હાયપોવાલેમિક આંચકો લાવી શકે છે. દર્દીઓમાં શુષ્ક ત્વચા, ઘટાડો ટર્ગોર, ઝડપી શ્વાસ, હાઈ બ્લડ પ્રેશર અને તાપમાન, નરમ આંખની કીકી, સ્નાયુ તણાવ, વાળની ખેંચાણ, ઓલિગુરિયા, હેમીપેરિસિસ પેથોલોજીકલ બેબીન્સકી રીફ્લેક્સ અને મેનિજેજલ ઇટીઓલોજીના લક્ષણો છે. એસીટોન ગંધ નક્કી કરવામાં આવતી નથી અને કુસમૌલનું લક્ષણ જોવા મળતું નથી.
આ ઉપરાંત, આ પ્રકારનો હાયપરગ્લાયકેમિક કોમા ઉચ્ચ ડિહાઇડ્રેશન, mસ્મોલિટી અને ગ્લાયસીમિયા દ્વારા વર્ગીકૃત થયેલ છે. તરસ, પોલિરીઆ અને પોલિડિપ્સિયાના લક્ષણો પણ આ પ્રકારના હાયપરગ્લાયકેમિક કોમાની લાક્ષણિકતા છે. પરંતુ એઝોટેમિયાવાળા ઓલિગુરિયા, કેટોસિડોસિસથી વિપરીત, વધુ ઝડપથી વિકાસ પામે છે. ભવિષ્યમાં, બાળક આશ્ચર્યજનક બને છે, સુસ્ત, આભાસ દેખાય છે. હોસ્પિટલમાં દાખલ કરતી વખતે, કેટલાક દર્દીઓને તાવ અને આંચકો હોય છે.
આ ઉપરાંત, deepંડા ન્યુરોસાયકિયાટ્રિક ડિસઓર્ડરનાં લક્ષણો ખૂબ વહેલા દેખાય છે, જે ખોટી નિદાન તરફ દોરી શકે છે. આ બધા ન્યુરોલોજીકલ સંકેતો જપ્તી, મેનિંગિઝમ, પેથોલોજીકલ રીફ્લેક્સના સ્વરૂપમાં ઘણા કલાકોના અંતરાલમાં ઝડપથી બદલાઈ શકે છે.
હાઈપરગ્લાયકેમિક કોમા (લેક્ટિક એસિડિમિયા) એ વૃદ્ધ દર્દીઓની લાક્ષણિકતા છે જેમને ફેફસાં, કિડની, યકૃત, હૃદય અને ક્રોનિક આલ્કોહોલિઝમની સાથોસાથ રોગો હોય છે.
ત્યાં ઘણા પ્રકારનાં હાયપરગ્લાયકેમિક કોમા (લેક્ટિક એસિડેમિયા) છે, એટલે કે પેશી હાયપોક્સિયાને કારણે પ્રથમ પ્રકારનો વિકાસ થાય છે. બીજું અવયવો અને સિસ્ટમોના પેથોલોજી દ્વારા વર્ગીકૃત થયેલ છે. ત્રીજો પ્રકાર દવાઓ અને ઝેરથી પ્રભાવિત છે. હાયપરગ્લાયકેમિક કોમાના ચોથા પ્રકારનાં નિર્માણમાં, આનુવંશિક સ્તરે વિકારો ભાગ લે છે.
હાઈપરગ્લાયકેમિક કોમાના સંકેતો લેક્ટિક એસિડવાળા દર્દીના શરીરના પેશીઓમાં દેખાવ સાથે સંકળાયેલા છે. એક નિયમ મુજબ, એસ.એસ.એન. ના લક્ષણો.
જોખમ જૂથ
કેટલાક દર્દીઓ મુશ્કેલીઓથી પીડાય છે. આનાં કારણોમાં ડાયાબિટીસથી મુક્ત બાહ્ય અથવા આંતરિક પરિબળો છે.
જટિલ દર્દીઓ બ્રોન્ચી અને ફેફસાના બળતરા અથવા વાયરલ રોગોથી પીડિત છે. આ રોગો ડાયાબિટીઝના શરીરના ચયાપચય અને એકંદર કાર્યને પ્રતિકૂળ અસર કરે છે. નબળી પડી ગયેલી શારીરિક સ્થિતિની નોંધ તાજેતરમાં ઈજાઓ અથવા સર્જિકલ સારવાર લેનારા લોકોમાં થાય છે.
સગર્ભાવસ્થા દરમિયાન અને બાળજન્મ દરમ્યાન સગર્ભા સ્ત્રીઓમાં ડાયાબિટીક કોમા થવાની સંભાવના વધારે છે. આ ખાસ કરીને ઘણીવાર થાય છે જો કોઈ સ્ત્રી ડાયાબિટીસના સુપ્ત સ્વરૂપથી પીડાય છે.
ડાયાબિટીસની કટોકટીનું જોખમ ધૂમ્રપાન કરનારા, દર્દીઓ કે જે આલ્કોહોલ લે છે અને આહારનું ઉલ્લંઘન કરે છે તેમાં વધારો થાય છે. મોટે ભાગે, 13 એમએમઓએલ / એલ ગ્લુકોઝ સ્તરવાળા બાળકોમાં કોમા થાય છે. મોટે ભાગે, બાળકો ગુપ્ત રીતે તેમના માતાપિતા પાસેથી મીઠાઈઓ અને અન્ય હાનિકારક ઉત્પાદનો ખાય છે.
આ ગૂંચવણ એવા દર્દીઓમાં થઈ શકે છે જેને તાજેતરમાં ડાયાબિટીઝ હોવાનું નિદાન થયું છે. કેટલીકવાર તેઓ અજાણતાં આહારનું ઉલ્લંઘન કરે છે અથવા દવાઓ લેવાનું છોડી દે છે.
નિવારણ
હાઈપરગ્લાયકેમિક કોમાને રોકવા માટે:
- ઇન્સ્યુલિનની સૂચિત માત્રાને અવલોકન કરો અને તેના વહીવટ વચ્ચે અંતરાલ રાખો,
- નિવૃત્તિની દવાનો ઉપયોગ ન કરો,
- આહારને વળગી રહો: માત્ર મધ્યસ્થીમાં જ માન્ય ખોરાક લો,
- તણાવ ટાળો
- ધૂમ્રપાન અને દારૂ છોડી દો,
- વ્યવસ્થિત રીતે તમારા બ્લડ ઇન્સ્યુલિન અને ગ્લુકોઝનું સ્તર તપાસો.
જે દર્દીને હાઈપરગ્લાયકેમિક કોમા હોય તેણે પુનર્વસનનો કોર્સ કરવો જોઈએ. આ માટે યોગ્ય આહાર, સાધારણ સક્રિય અને સ્વસ્થ જીવનશૈલીની આવશ્યકતા છે. ડાયાબિટીઝના દર્દીઓએ વિટામિન અને ખનિજોની ઉણપને ધ્યાનમાં લેવી જોઈએ જે તેને પ્રાપ્ત થયો નથી, તે કોમામાં હતો.
મુખ્ય કારણો
યોગ્ય રીતે સહાય કરવા માટે, તમારે કોમાના પ્રકારને યોગ્ય રીતે ઓળખવાની જરૂર છે. સારવારની પદ્ધતિ આના પર નિર્ભર છે. ભૂલ હોવાના કિસ્સામાં, દર્દીની સ્થિતિ નોંધપાત્ર રીતે બગડે છે, અને મૃત્યુનું જોખમ વધશે. હાયપોગ્લાયકેમિક કોમાના મુખ્ય કારણો:
- ડાયાબિટીઝમાં કોમાથી બચવા માટેની રીતો વિશે જ્ knowledgeાનનો અભાવ,
- દારૂ પીવો
- ભૂલ અથવા અજ્oranceાનતા દ્વારા ઇન્સ્યુલિનની ખોટી માત્રાની રજૂઆત, ઈન્જેક્શન પછી ખોરાકનો અભાવ,
- ટેબ્લેટ તૈયારીઓનો વધુ માત્રા જે ઇન્સ્યુલિન સંશ્લેષણને ઉત્તેજિત કરે છે.
 સમયસર અથવા અવગણો ઇન્સ્યુલિન વહીવટ હાયપરગ્લાયકેમિક કોમાને ઉત્તેજિત કરી શકે છે.
સમયસર અથવા અવગણો ઇન્સ્યુલિન વહીવટ હાયપરગ્લાયકેમિક કોમાને ઉત્તેજિત કરી શકે છે. હાયપરગ્લાયકેમિક કોમા નીચેના કારણોસર થાય છે:
- ડાયાબિટીઝના સમયસર નિદાનનો અભાવ,
- અકાળે ઇન્સ્યુલિન ઇન્જેક્શન અથવા અવગણો,
- ઇન્સ્યુલિનની માત્રાની ગણતરી કરવામાં ભૂલ,
- ઇન્સ્યુલિન તૈયારીના પ્રકારમાં ફેરફાર,
- ડાયાબિટીઝમાં પોષણની અવગણના
- સહવર્તી રોગો, ડાયાબિટીઝની પૃષ્ઠભૂમિ પર શસ્ત્રક્રિયા,
- તણાવ
પેથોલોજીના લક્ષણો
ડાયાબિટીક કોમાનું જોખમ મગજની હાર અને મૃત્યુની probંચી સંભાવનામાં રહેલું છે. બીજાથી એક રોગવિજ્ .ાન ફક્ત કારણોમાં જ નહીં, પણ લાક્ષણિક લક્ષણોમાં પણ અલગ છે, જોકે ગંભીર કિસ્સાઓમાં, કોમાના પ્રકારને ધ્યાનમાં લીધા વિના, શ્વાસ અને ધબકારા આવે છે. હાઈપોગ્લાયસીમિયાના લક્ષણોમાં ખાંડના સ્તરમાં વધારો થવાના સંકેતોથી અલગ પાડવું મુશ્કેલ નથી. આ રાજ્યોના સંકેતોમાં તફાવત સ્પષ્ટ રીતે તુલનાત્મક કોષ્ટક દ્વારા દર્શાવવામાં આવ્યું છે:
જો પરિવારમાં ડાયાબિટીસ હોય, તો તમારે ડ doctorક્ટરની સલાહ લેવાની અને પ્રથમ સહાયની તમામ સુવિધાઓ શોધવાની જરૂર છે.
ઇમરજન્સી કેર
કોમા માટે ઇમરજન્સી કેર શક્ય તેટલી વહેલી તકે પૂરી પાડવી જોઈએ. નિદાન થયા પછી અને કોમાના પ્રકારને ઓળખાયા પછી જ કોઈપણ કાર્યવાહી કરી શકાય છે. શરીરમાં ગ્લુકોઝના સ્તરને આધારે પ્રથમ સહાય બદલાય છે, જે હાયપરગ્લાયકેમિક અથવા હાયપોગ્લાયકેમિક કોમાનું કારણ બને છે. તબીબી સંભાળના મૂળ સિદ્ધાંતો કોષ્ટકમાં પ્રસ્તુત છે: