પ્રકાર 2 ડાયાબિટીસ
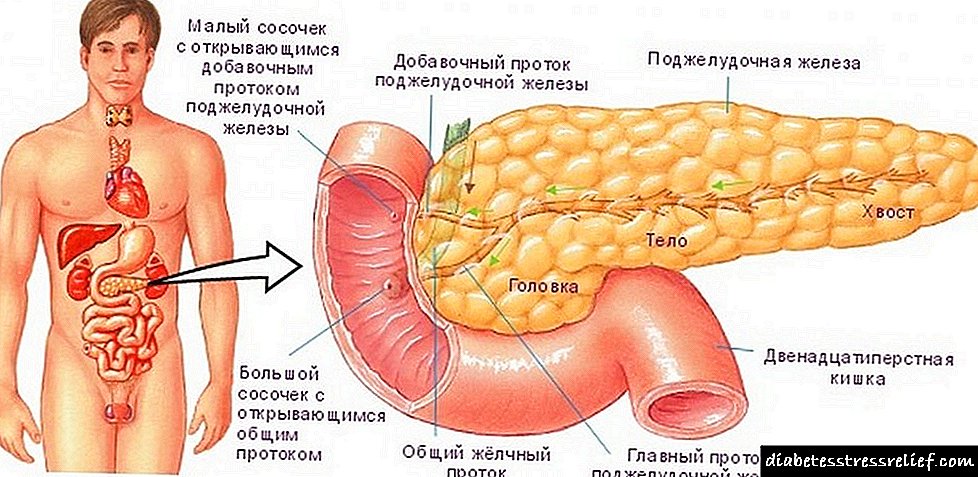
ડાયાબિટીઝ મેલીટસ એ ક્રોનિક પ્રકૃતિનો અંતocસ્ત્રાવી રોગ છે જે હોર્મોન ઇન્સ્યુલિનની સંપૂર્ણ અથવા સંબંધિત અપૂર્ણતાની પૃષ્ઠભૂમિ સામે થાય છે. હોર્મોન સ્વાદુપિંડ દ્વારા બનાવવામાં આવે છે, એટલે કે લેંગેરેહન્સના ટાપુઓ.
પેથોલોજી ગંભીર મેટાબોલિક ડિસઓર્ડરના વિકાસમાં ફાળો આપે છે (ત્યાં ચરબી, પ્રોટીન, કાર્બોહાઇડ્રેટ સંશ્લેષણની તકલીફ છે). ઇન્સ્યુલિન એક હોર્મોન છે જે ગ્લુકોઝના ભંગાણ અને ઝડપી શોષણને પ્રોત્સાહન આપે છે, પરંતુ જ્યારે તે ખામી અથવા અપૂરતી હોય છે, ત્યારે આ પ્રક્રિયા ખોરવાય છે, જે લોહીના પ્રવાહમાં ગ્લુકોઝમાં વધારો તરફ દોરી જાય છે.
સૌથી ખતરનાક ગૂંચવણો ડાયાબિટીઝ મેલિટસ તરફ દોરી શકે છે, દર્દીને ક્લિનિકલ ભલામણો જીવનભર કડક સ્થિતિમાં અવલોકન કરવી જોઈએ. અમે તેમની વિશે અમારી સંપાદકીય inફિસમાં વાત કરીશું.
 ડાયાબિટીઝ મેલીટસ એ એક વ્યાપક રોગ છે.
ડાયાબિટીઝ મેલીટસ એ એક વ્યાપક રોગ છે.
ડાયાબિટીઝના ફોર્મ
અંતocસ્ત્રાવી પેથોલોજીને બે પ્રકારોમાં વહેંચવામાં આવે છે:
- ટાઇપ હું ડાયાબિટીઝ
- પ્રકાર II ડાયાબિટીસ મેલીટસ.
કોષ્ટક નંબર 1. ડાયાબિટીસના પ્રકારો:
| ડાયાબિટીસનો પ્રકાર | ઇન્સ્યુલિન ઉપચાર વ્યસન | વર્ણન | જોખમ જૂથ |
| ટાઇપ હું ડાયાબિટીઝ | ઇન્સ્યુલિન આશ્રિત | લેંગેરેહન્સના આઇલેટ્સના cells-કોષોનું સંપૂર્ણ મૃત્યુ. સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ. | 30 વર્ષથી ઓછી ઉંમરની માનવતાના યુવાન સ્તરો. |
| પ્રકાર II ડાયાબિટીસ | બિન-ઇન્સ્યુલિન સ્વતંત્ર | ઇન્સ્યુલિનની સંબંધિત અભાવ. સામાન્ય હોર્મોનનું ઉત્પાદન પણ નોંધ્યું છે, પરંતુ પેશીઓની તેની અસરો પ્રત્યેની સંવેદનશીલતા ઓછી થઈ છે. | 30 વર્ષથી વધુ ઉંમરના લોકો, વારંવારના કિસ્સાઓમાં, વધુ વજનવાળા. |
તે મહત્વનું છે. લોકોમાં ટાઇપ -2 ડાયાબિટીસ માત્ર 30 વર્ષ પછી જ જોવા મળે છે તે છતાં, ડોકટરો વધુ વજનવાળા દર્દીઓમાં આ રોગના પ્રારંભિક અભિવ્યક્તિની નોંધ લે છે, એટલે કે, સ્થૂળતાની degreeંચી ડિગ્રી સાથે, આ પ્રકારની રોગ એકદમ નાની ઉંમરે વિકસી શકે છે.
દવામાં, હજી પણ સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ જેવા પેથોલોજીનો એક પ્રકાર છે, સારવારની ભલામણો સાચા ડાયાબિટીસ માટેની ભલામણો સાથે સુસંગત છે.
સૌ પ્રથમ, આ છે:
- યોગ્ય પોષણ
- તંદુરસ્ત જીવનશૈલી
- તાજી હવામાં નિયમિત ચાલવું,
- લોહીમાં ગ્લુકોઝની સાંદ્રતાનું સતત નિરીક્ષણ.
આ રોગ નિદાન ગર્ભાવસ્થાના સમયગાળા દરમિયાન સ્ત્રીઓમાં થાય છે. સગર્ભા સ્ત્રીઓમાં જુદા જુદા પૂર્વસૂત્ર સમયગાળામાં સુગરનું પ્રમાણ વધી શકે છે, અને બાળજન્મ પછી સાચા પ્રકારનો II ડાયાબિટીઝ થવાની સંભાવના વધારે છે.
 નિયમિત કસરત સાચી ડાયાબિટીઝ થવાનું જોખમ ઘટાડવામાં મદદ કરે છે.
નિયમિત કસરત સાચી ડાયાબિટીઝ થવાનું જોખમ ઘટાડવામાં મદદ કરે છે.
ધ્યાન ડાયાબિટીઝ મેલીટસ પ્રકૃતિમાં છુપાયેલ સ્વયંપ્રતિરક્ષા હોઈ શકે છે. રોગનું આબેહૂબ અભિવ્યક્તિ અથવા રોગવિજ્ ofાનનો અત્યંત ધીમો વિકાસ સમાન પ્રમાણમાં નોંધવામાં આવે છે.
ક્લિનિકલ ચિત્ર
જ્યારે ડાયાબિટીઝ મેલીટસના પ્રથમ ચિંતાજનક સંકેતો દેખાય છે, ત્યારે દર્દી ડ doctorક્ટર પાસે જાય છે, જ્યાં પેથોલોજીનું ચોક્કસ નિદાન કરવા માટે તેની તપાસ કરવામાં આવે છે.
નીચેના લક્ષણો એલાર્મ સૂચવે છે:
- વારંવાર પેશાબ કરવો,
- અગમ્ય તરસ
- શુષ્ક મોં, ગળું
- અનિયંત્રિત વજન વધવું અથવા ઘટાડો
- ખોરાકની અતિશય ઇચ્છા અથવા તેની સંપૂર્ણ ગેરહાજરી,
- ધબકારા
- દ્રષ્ટિ ઘટાડો
- ઘનિષ્ઠ વિસ્તારમાં ખંજવાળની સંવેદના.
ધ્યાન ડાયાબિટીઝ મેલીટસ એ રોગવિજ્ .ાનવિષયક સ્થિતિ છે જે તમારા સ્વાસ્થ્યનું સતત નિરીક્ષણ કરે છે. શરીરની સામાન્ય કામગીરી જાળવવા માટે, ડબ્લ્યુએચઓએ ડાયાબિટીસ મેલિટસ માટેની ભલામણો વિકસાવી છે, જે તમને દર્દીની સુખાકારીને નિયંત્રિત કરવાની અને પેથોલોજીના સાથે સંકળાયેલ લક્ષણોને ઘટાડવા માટે પરવાનગી આપે છે.
ડાયગ્નોસ્ટિક એલ્ગોરિધમ
જેમ કે આપણે બધા જાણીએ છીએ, યોગ્ય રક્ત પરીક્ષણ તમને ડાયાબિટીઝની હાજરી વિશે શોધવા માટે પરવાનગી આપે છે.
ગ્લાયસીમિયાના સંકેતોની પુષ્ટિ કરતી વખતે, ડાયગ્નોસ્ટિક અલ્ગોરિધમનો નીચે મુજબ છે:
- દિવસમાં ઓછામાં ઓછા 4 વખત ખાંડ માટે રક્ત પરીક્ષણ કરો,
- ગ્લાયકેટેડ હિમોગ્લોબિન નક્કી કરવા માટે રક્ત પરીક્ષણ ક્વાર્ટર દીઠ ઓછામાં ઓછું 1 વખત થવું જોઈએ (તમને લાંબા સમયગાળા દરમિયાન સરેરાશ રક્ત ગ્લુકોઝ નક્કી કરવા દે છે - 3 મહિના સુધી),
- દર વર્ષે ઓછામાં ઓછું 1 વખત પેશાબમાં ખાંડની માત્રા નક્કી કરો,
- બાયોકેમિસ્ટ્રી માટે 12 મહિનામાં ઓછામાં ઓછું 1 વખત રક્તદાન કરો.
 ડાયાબિટીઝના નિદાન માટેનો મુખ્ય માપદંડ એ ખાંડ માટે લોહીની તપાસ છે.
ડાયાબિટીઝના નિદાન માટેનો મુખ્ય માપદંડ એ ખાંડ માટે લોહીની તપાસ છે.વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન દ્વારા કરવામાં આવેલા અધ્યયનો એ સાબિત કરે છે કે ડાયાબિટીઝ એક વૈશ્વિક સમસ્યા છે અને તેનો નિવારણ ફક્ત દર્દીની જ નહીં, પરંતુ સમગ્ર રાજ્યની જવાબદારી છે. તેથી જ ડબ્લ્યુએચઓએ ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે ભલામણો વિકસાવી છે, બંને પ્રકાર 1 અને પ્રકાર 2.
તેમાં એક લાક્ષણિક ડાયગ્નોસ્ટિક એલ્ગોરિધમ, લોહીના પ્રવાહમાં ગ્લુકોઝની સાંદ્રતાને નિયંત્રિત કરવા માટેની ટીપ્સ અને ડાયાબિટીઝ માટે પ્રથમ સહાય પ્રદાન કરવાની રીતો છે.
રસપ્રદ. 2017 માં, ડબ્લ્યુએચઓ મેડિકલ ટીમે "ડાયાબિટીઝના દર્દીઓ માટે વિશેષ તબીબી સંભાળની જોગવાઈ માટેની ભલામણો" ની 8 મી આવૃત્તિ વિકસાવી અને જારી કરી.
ડબ્લ્યુએચઓ દ્વારા વિકસિત તબીબી સલાહનો અભ્યાસ અને પાલન ઉપરાંત, દર્દીઓએ એન્ડોક્રિનોલોજિસ્ટની ક્લિનિકલ ભલામણોને સાંભળવી અને તેનું પાલન કરવું જરૂરી છે. રોગની સારવારમાં દર્દીના સ્વાસ્થ્યની નિયમિત દેખરેખ શામેલ હોય છે, કારણ કે ઘણીવાર પેથોલોજીના ક્લિનિકલ લાક્ષણિકતાઓ સહવર્તી રોગોના સંકેતો હોય છે જેને વધારાની દવા ઉપચારની જરૂર હોય છે.
વધારાના નિદાન તરીકે, તે સૂચવવામાં આવે છે:
- પેટનો અલ્ટ્રાસાઉન્ડ
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ
- બ્લડ પ્રેશર મોનિટરિંગ
- દ્રષ્ટિ નિદાન
- સ્ત્રીરોગચિકિત્સક અથવા યુરોલોજિસ્ટની મુલાકાત લો.
ડાયાબિટીસના દર્દીઓ માટે તાલીમ સત્રો
ડાયાબિટીસના નિદાનવાળા તમામ દર્દીઓએ વિશેષ કેન્દ્રો દ્વારા આયોજીત તાલીમ સત્રોમાંથી પસાર થવું જરૂરી છે.
વર્ગોને બે ચક્રમાં વહેંચવામાં આવે છે:
કોષ્ટક નંબર 2. ડાયાબિટીઝના તાલીમ અભ્યાસક્રમોના ઉદ્દેશો:
| વર્ગ કોર્સ | હેતુ |
| પ્રાથમિક | તેના નિદાન સાથે વ્યક્તિનો પ્રથમ પરિચય. વિશેષજ્ો તેમના ભવિષ્યના જીવનમાં ડાયાબિટીસના દર્દીઓની અપેક્ષાતા બદલાવો વિશે વાત કરે છે: પોષણ, દિનચર્યા, ખાંડનું સ્તર ચકાસીને, દવાઓ લેવી. |
| પુનરાવર્તિત | પ્રથમ કોર્સના નિયમોનું પુનરાવર્તન અને શરીરમાં થતા ફેરફારોને ધ્યાનમાં લેતા નવા લોકોને ઉમેરવું. |
ડાયાબિટીસના દર્દીઓમાં, નીચેની કેટેગરીઓ અલગ પડે છે:
- પ્રકાર ડાયાબિટીસવાળા વ્યક્તિઓ,
- પ્રકાર II ડાયાબિટીસવાળા વ્યક્તિઓ,
- સગીર બાળકો
- ગર્ભવતી.
જો વિદ્યાર્થીઓના જૂથોને યોગ્ય રીતે વિતરિત કરવામાં આવે અને તેમના સ્વાસ્થ્યથી સંબંધિત તમામ પાસા ધ્યાનમાં લેવામાં આવે તો તાલીમ ઉત્પાદક ગણવામાં આવશે.
 ડાયાબિટીઝના દર્દીઓ માટે તાલીમ લેવી એ પેથોલોજી ટ્રીટમેન્ટ પ્રોગ્રામનો એક મહત્વપૂર્ણ ઘટક છે.
ડાયાબિટીઝના દર્દીઓ માટે તાલીમ લેવી એ પેથોલોજી ટ્રીટમેન્ટ પ્રોગ્રામનો એક મહત્વપૂર્ણ ઘટક છે.
તાલીમ અભ્યાસક્રમોના શિક્ષકો પાસે શિક્ષણશાસ્ત્ર અને તબીબી શિક્ષણ હોવું આવશ્યક છે, અને ડબ્લ્યુએચઓના વિકસિત ધોરણો અનુસાર પ્રવચનો આપવો જોઈએ.
પ્રોગ્રામ પર ધ્યાન આપવાની સમસ્યાઓ:
- ડાયાબિટીસના પ્રકારો
- ખોરાક
- રોગનિવારક કસરત
- ગ્લાયસીમિયાના જોખમો અને તેને રોકવાની રીતો,
- દવાઓ કે જે લોહીમાં ગ્લુકોઝ ઘટાડવામાં મદદ કરે છે,
- ઇન્સ્યુલિન ઉપચારની વ્યાખ્યા અને તેના અમલીકરણની જરૂરિયાત,
- ડાયાબિટીઝના શક્ય પરિણામો
- તબીબી નિષ્ણાતોની ફરજિયાત મુલાકાત.
અભ્યાસક્રમોમાં તમને જણાવવું આવશ્યક છે કે ઇન્સ્યુલિનને કેવી રીતે યોગ્ય રીતે ઇન્જેક્ટ કરવું અને બ્લડ સુગરનું સ્તર કેવી રીતે તપાસવું. તાલીમ દરમ્યાન પ્રાપ્ત થયેલ જ્ાન ડાયાબિટીસના દર્દીઓને હાયપોગ્લાયકેમિક અને હાયપરગ્લાયકેમિક હુમલાઓનું જોખમ ઘટાડવાની મંજૂરી આપે છે, અને એકંદર સુખાકારી પર આ રોગની ઓછામાં ઓછી અસર સાથે જીવવાનું ચાલુ રાખે છે.
ડાયાબિટીસ માટેની ભલામણો
નિરાશાજનક નિદાન ધરાવતા પ્રત્યેક વ્યક્તિ, એન્ડોક્રિનોલોજિસ્ટ વ્યક્તિગત રીતે ડાયાબિટીઝની યોગ્ય સારવાર માટે ભલામણ કરે છે, ભલામણ કરે છે અને તેમના અમલીકરણ માટેની શરતો સૂચવે છે. બધી નિષ્ણાતની સલાહ રોગના પ્રકાર, તેના અભ્યાસક્રમ અને સહવર્તી પેથોલોજીઓની હાજરી પર આધારિત છે.
ડાયાબિટીક આહાર
સૌ પ્રથમ, ડાયાબિટીસ મેલિટસ નિદાન દર્દીઓમાં, સારવારનો કાર્યક્રમ પોષણની ગોઠવણથી શરૂ થાય છે.
- ભોજન છોડશો નહીં
- નાના ભોજન ખાય છે
- વારંવાર ભોજન (દિવસમાં 5-6 વખત),
- ફાઇબરનું સેવન વધારવું,
- આહારમાંથી તમામ પ્રતિબંધિત ખોરાક, ખાસ કરીને ખાંડવાળા ખોરાકને બાકાત રાખવો.
ડબ્લ્યુએચઓ ની ભલામણો અનુસાર, કોષ્ટક 9 ડાયાબિટીઝના દર્દીઓ માટે સોંપેલ છે, લોહીના પ્રવાહમાં ખાંડની સામાન્ય સાંદ્રતા જાળવવા માટે પોષણ કાર્યક્રમની રચના કરવામાં આવી છે.
 યોગ્ય અને સંતુલિત પોષણ એ ગુણવત્તાયુક્ત ડાયાબિટીસ સારવારની ચાવી છે.
યોગ્ય અને સંતુલિત પોષણ એ ગુણવત્તાયુક્ત ડાયાબિટીસ સારવારની ચાવી છે.
તે મહત્વનું છે. ડાયાબિટીઝના દર્દીઓએ કેલરીના સેવનનું સતત નિરીક્ષણ કરવું જરૂરી છે. તેમની દૈનિક માત્રા શરીરની energyર્જા વપરાશને અનુરૂપ હોવી જોઈએ, જે તેની જીવનશૈલી, વજન, લિંગ અને વય ધ્યાનમાં લે છે.
ડાયાબિટીસના આહારમાં નીચે આપેલા ઉત્પાદનો હોવા જોઈએ:
દૈનિક પોષક તત્ત્વોનું સેવન નીચેના સિદ્ધાંત મુજબ વિતરિત કરવું જોઈએ:
- પ્રોટીન - 20% થી વધુ નહીં,
- ચરબી - 35%% કરતા વધુ નહીં
- કાર્બોહાઈડ્રેટ - 60% થી વધુ નહીં
- બહુઅસંતૃપ્ત ફેટી એસિડ્સ - 10% કરતા વધારે નહીં.
પોષણ માટેની ઉપરોક્ત ભલામણો ઉપરાંત, દર્દીઓએ ઉચ્ચ ખાંડ-ઓછી અસરવાળા છોડનો વપરાશ વધારવાની જરૂર છે. તેમને ડેકોક્શન્સ અથવા રેડવાની ક્રિયાના સ્વરૂપમાં લેવાની ભલામણ કરવામાં આવે છે, હર્બલ દવા ખર્ચાળ દવાઓની ક્રિયા માટે એક આદર્શ વિકલ્પ હશે.
આમાં શામેલ છે:
- અખરોટનાં ફળો અને પર્ણસમૂહ,
- સ્ટ્રોબેરી
- બ્લુબેરી
- પર્વત રાખ
- ઇલેકમ્પેન
- ઓટ્સ
- ક્લોવર
- બીન શીંગો
- લિંગનબેરી
- ડોગરોઝ.
આ સૂચિ એકદમ વ્યાપક છે અને લાંબા સમય સુધી ચાલુ રાખી શકાય છે, વધુમાં, ફાર્મસીઓમાં તમને herષધિઓનો વિશેષ સંગ્રહ મળી શકે છે જે લોહીના પ્રવાહમાં ગ્લુકોઝના સામાન્યકરણમાં ફાળો આપે છે. તે નોંધવું યોગ્ય છે કે આ છોડ સુગર નોમાના સુધારણામાં માત્ર ફાળો આપે છે, પરંતુ એકંદરે આરોગ્યને અનુકૂળ અસર કરે છે.
 હર્બલ દવા એ ડાયાબિટીઝની સારવાર પ્રણાલીના મહત્વપૂર્ણ ઘટકોમાંનું એક છે.
હર્બલ દવા એ ડાયાબિટીઝની સારવાર પ્રણાલીના મહત્વપૂર્ણ ઘટકોમાંનું એક છે.
સ્થૂળતાના પ્રકાર 2 ડાયાબિટીઝની પૃષ્ઠભૂમિ સામેની તથ્યને લીધે, પોષક ભલામણો બ્રેડ એકમો (XE) માં ખોરાક લેવાની ગણતરી સાથે સંબંધિત છે. ડાયાબિટીઝના દર્દીઓ માટે અને ત્યાં જ નહીં બ્રેડ એકમોનું વિશેષરૂપે ડિઝાઇન કરેલું ટેબલ છે, જેનો ઉપયોગ કરવાનું શીખવું તદ્દન સરળ છે. લાંબા સમય સુધી ઉપયોગ કર્યા પછી, ઘણા આંખ દીઠ XE ની માત્રા નક્કી કરે છે.
ઉદાહરણ તરીકે, 1 XE સમાવે છે:
- એક ગ્લાસ દૂધ, કેફિર, દહીં અથવા દહીં (250 મિલી),
- ખાંડ (40 ગ્રામ) વગર કિસમિસ સાથે કુટીર પનીર,
- નૂડલ સૂપ (3 ચમચી),
- કોઈપણ બાફેલી પોર્રીજ (2 ચમચી ચમચી),
- છૂંદેલા બટાકા (2 ચમચી ચમચી).
તે મહત્વનું છે. ડાયાબિટીસના દર્દીઓને દારૂ પીવાની મનાઈ છે, પરંતુ ભાગ્યે જ કિસ્સાઓમાં તેને ડ્રાય રેડ વાઇન 150 ગ્રામથી વધુ લેવાની મંજૂરી છે.
પ્રકાર 1 ડાયાબિટીઝ માટે ઇન્સ્યુલિન ઉપચાર
જેમ તમે જાણો છો, પ્રકાર 1 ડાયાબિટીઝ એ પેથોલોજીનું ઇન્સ્યુલિન આધારિત આકારનું સ્વરૂપ છે, પ્રકાર 1 ડાયાબિટીસ મેલીટસની મુખ્ય ભલામણો ઇન્સ્યુલિન ઇન્જેક્શનના વહીવટની ચિંતા કરે છે. ઇન્સ્યુલિન થેરેપીનું જીવનનિર્વાહ શરીરની વ્યક્તિગત લાક્ષણિકતાઓ અનુસાર તર્કસંગત અને નિર્ધારિત હોવું આવશ્યક છે.
ઇન્સ્યુલિનની માત્રાની ગણતરી ફક્ત હાજરી આપતા ચિકિત્સક દ્વારા કરવામાં આવે છે, જ્યારે તે મહત્વપૂર્ણ પરિબળો ધ્યાનમાં લે છે, જેમ કે:
- વજન
- ઉંમર
- સ્વાદુપિંડની તકલીફની ડિગ્રી,
- લોહીના પ્રવાહમાં ખાંડની સાંદ્રતા.
ઇન્સ્યુલિનની ગણતરીની દૈનિક માત્રાને ઘણાં ઇન્જેક્શનમાં વહેંચવામાં આવે છે, જ્યારે તે ધ્યાનમાં રાખવું આવશ્યક છે કે ઇન્જેક્શનના એક ભાગમાં આવતા ગ્લુકોઝના સંપૂર્ણ જથ્થાનો ઉપયોગ કરવો જોઈએ.
નોંધ લો કે ગણતરીમાં ડ્રગનો પ્રકાર પણ મહત્વપૂર્ણ છે, એક્સપોઝરના સિદ્ધાંત અનુસાર, તે આમાં વહેંચાયેલું છે:
- અલ્ટ્રા શોર્ટ એક્ટિંગ ઇન્સ્યુલિન
- ટૂંકા અભિનય ઇન્સ્યુલિન
- મધ્યમ ક્રિયા
- લાંબી
- સુપરલાંગ ક્રિયા.
ઇન્સ્યુલિન વળતરની સૌથી મોટી કાર્યક્ષમતા અલ્ટ્રા-શોર્ટ અને ટૂંકા એક્સપોઝર ઇન્સ્યુલિનની રજૂઆત સાથે જોવા મળે છે. લાક્ષણિક રીતે, આ પ્રકારની દવાઓ ખાવાથી પહેલાં અથવા ખાધા પછી તરત નિષ્ફળ વિના સંચાલિત થાય છે. લાંબી-અભિનય કરતી દવાઓ સામાન્ય રીતે સૂવાના સમયે સવારે અને સાંજે આપવામાં આવે છે.
 પેટમાં ઇન્સ્યુલિનનું ઇન્જેક્શન ડ્રગના ઝડપથી ભંગાણમાં ફાળો આપે છે.
પેટમાં ઇન્સ્યુલિનનું ઇન્જેક્શન ડ્રગના ઝડપથી ભંગાણમાં ફાળો આપે છે.
ઉપરાંત, ડોઝની ગણતરી કરતી વખતે, XE ની માત્રા ધ્યાનમાં લેવામાં આવે છે, એટલે કે, દિવસના જુદા જુદા સમયે અને 1 XE માટે વિવિધ વોલ્યુમ અને ખોરાકની ગુણવત્તા સાથે, ઇન્સ્યુલિનની ચોક્કસ રકમની જરૂર પડે છે. અમે ફરીથી નિર્દેશ કર્યો, દવાના ડોઝની બધી ગણતરીઓ હાજરી આપતા ચિકિત્સક દ્વારા સખત કરવામાં આવે છે. જાતે ડોઝ બદલવાની ભલામણ કરવામાં આવતી નથી.
ધ્યાન ઇન્જેક્શન ખાસ સિરીંજ પેનનો ઉપયોગ કરીને કરવામાં આવે છે, તે સ્વતંત્ર ઉપયોગ માટે ખૂબ અનુકૂળ છે. ઈન્જેક્શન (પેન-સિરીંજ, ઇન્સ્યુલિન) માટે જરૂરી સામગ્રી સાથે ડાયાબિટીઝના દર્દીઓને જાહેર ભંડોળ દ્વારા નાણાં પૂરા પાડવામાં આવે છે.
પ્રકાર II ડાયાબિટીસ ઇન્સ્યુલિન ઉપચાર
પ્રકાર II ડાયાબિટીસ મેલીટસ, જેમ આપણે ઉપર નોંધ્યું છે, તે રોગનું ઇન્સ્યુલિન આધારિત નથી, પરંતુ કેટલાક કિસ્સાઓમાં, જ્યારે ક્લિનિકલ ચિત્રને સક્રિય કરવાની પ્રક્રિયા શરૂ થાય છે, ત્યારે ઇન્જેક્શનની જરૂર પડી શકે છે.
પ્રકાર II ડાયાબિટીસ માટે ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે:
- ગ્લાયકેટેડ હિમોગ્લોબિન માટે રક્ત પરીક્ષણ 9% અથવા તેથી વધુ (પ્રકાર II ડાયાબિટીસના આબેહૂબ ક્લિનિકલ લાક્ષણિકતાઓ સાથે) દ્વારા સૂચવવામાં આવે છે,
- લાંબા સમય સુધી દર્દીમાં ડ્રગ થેરેપી દરમિયાન પુન recoveryપ્રાપ્તિની કોઈ સકારાત્મક ગતિશીલતા નથી,
- હાયપોગ્લાયકેમિક દવાઓ લેવા માટે વિરોધાભાસનો ઇતિહાસ,
- લોહી અને પેશાબના પરીક્ષણોમાં કીટોન બ bodiesડીઝ અને ખાંડની તીવ્ર વધેલી સામગ્રી બતાવવામાં આવે છે,
- દર્દીને સર્જિકલ હસ્તક્ષેપ બતાવવામાં આવે છે.
જો ડાયાબિટીસને ઇન્સ્યુલિન થેરેપી માટે સંકેતો હોય, તો ડ doctorક્ટરએ તેની સાથે હાઈપોગ્લાયકેમિઆના જોખમ વિશે વાત કરવી જોઈએ અને પેથોલોજીકલ સ્થિતિના પ્રથમ અભિવ્યક્તિઓ પર કેવી રીતે વર્તવું તે અંગે ભલામણો આપવી જોઈએ.
તે મહત્વનું છે. દુર્લભ કિસ્સાઓમાં, ઇન્સ્યુલિન ઉપચાર હકારાત્મક પરિણામો આપતો નથી, પછી ડ doctorક્ટર તેની તીવ્રતાની જરૂરિયાત નક્કી કરે છે. એટલે કે, દરેક વ્યક્તિગત દર્દી માટે ઇન્સ્યુલિનની દૈનિક માત્રા જ્યાં સુધી શરીરમાં કાર્બોહાઇડ્રેટ ચયાપચયને સામાન્ય ન થાય ત્યાં સુધી વધે છે.
ઇન્સ્યુલિન ઇન્જેક્શનની સુવિધાઓ
જેમ આપણે ઉપર નોંધ્યું છે તેમ, ઇન્સ્યુલિન અસરના આધારે વિવિધ પ્રકારોમાં વહેંચાયેલું છે. તેમાંના દરેકના ઇન્જેક્શનમાં શોષણ અને ક્રિયાની અસરની તેમની પોતાની લાક્ષણિકતાઓ છે.
કોષ્ટક નંબર 3. ઇન્સ્યુલિનના પ્રકાર અને તેની અસરો:
| ઇન્સ્યુલિનનો પ્રકાર | અસર સુવિધાઓ |
| અલ્ટ્રાશોર્ટ | અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનની એક વિશિષ્ટ સુવિધા છે - તે ભોજન પહેલાં અથવા ભોજન પછી તરત જ આપવામાં આવે છે. અલ્ટ્રા-શોર્ટ-એક્ટિંગ ઇન્સ્યુલિનમાં શામેલ છે: હુમાલોગ, નોવોરાપીડ. ઇન્જેક્શનની આ પદ્ધતિ ડાયાબિટીઝના દર્દીઓ માટે પૂરતી અનુકૂળ છે, તે છેલ્લા ઇન્જેક્શનના સમય અંતરાલની ગણતરીથી મૂંઝવણ પેદા કરતી નથી. |
| ટૂંકું | ઇન્સ્યુલિનની ટૂંકી તૈયારી પણ ભોજન પહેલાં અથવા પછી કરવામાં આવે છે, પરંતુ 30 મિનિટના અંતરાલનો સામનો કરવો પડે છે, કારણ કે આ સમય પછી આ દવા તેની ક્રિયાને સક્રિય કરવાનું શરૂ કરે છે. નોંધ લો કે ટૂંકા પ્રકારનાં ઇન્સ્યુલિનમાં આ વિશેષતા છે કે જ્યારે ડોઝ વધારવામાં આવે છે, ત્યારે પેશીઓ પરની અસર ધીમી હોય છે. ક્રિયાની શરૂઆત માટે મહત્તમ સમય 90 મિનિટ છે, અસરની અવધિ 4-6 કલાક છે. |
| લાંબી અભિનય | લાંબા સમય સુધી ઇન્સ્યુલિન ટૂંકા પ્રકારોથી અલગ પડે છે જેમાં તે ઇન્સ્યુલિન સંશ્લેષણના સતત સિમ્યુલેશનમાં ફાળો આપે છે. તે 12-14 કલાકના અંતરાલ સાથે દિવસમાં 2 વખત સંચાલિત થાય છે. પ્રથમ ઇન્જેક્શન સવારે સવારના નાસ્તા પહેલા, બીજું - સૂવાનો સમય પહેલાં સાંજે. આ પ્રકારની દવામાં એક પદાર્થ હોય છે જે હોર્મોનને બાંધે છે અને લોહીના પ્રવાહમાં તેના પરિવહનને અટકાવે છે. |
તે અલગથી કહેવું આવશ્યક છે કે મલ્ટિ-પીક જેવા ઇન્સ્યુલિનનો હજી પણ પ્રકાર છે. આવી દવાઓમાં લાંબી અને ટૂંકી ઇન્સ્યુલિનની ચોક્કસ માત્રા હોય છે.
આ પ્રકારની દવાનો ઉપયોગ કરતી વખતે, સવારના નાસ્તા પહેલાં અને સાંજે જમવા પહેલાં ઇન્જેક્શન આપવું જરૂરી નથી, કારણ કે તે દિવસમાં એકવાર સંકુલમાં આપવામાં આવે છે. પરંતુ ભૂલશો નહીં કે આવી દવાઓની માત્રાની ગણતરી કરવી ખૂબ મુશ્કેલ છે.
 ઇન્સ્યુલિનની માત્રાની ગણતરી તમારા ડ doctorક્ટર દ્વારા સખત રીતે કરવામાં આવે છે.
ઇન્સ્યુલિનની માત્રાની ગણતરી તમારા ડ doctorક્ટર દ્વારા સખત રીતે કરવામાં આવે છે.
ડાયાબિટીસ માટે ફિઝીયોથેરાપી
પ્રકાર 2 ડાયાબિટીસ પ્રકાર 1 ડાયાબિટીસથી ભિન્ન છે જેમાં તેને ઇન્સ્યુલિનના ઇન્જેક્શનની રજૂઆત કરવાની જરૂર નથી, અને તે મુજબ, આ રોગ સાથે, દર્દીએ જીવનશૈલી અને પોષણ તરફ વધુ ધ્યાન આપવું જોઈએ.
ખરેખર, મધ્યમ શારીરિક પ્રવૃત્તિ માટે આભાર, કોઈ નીચેના પરિણામો પ્રાપ્ત કરી શકે છે:
- કાર્બોહાઇડ્રેટ ચયાપચય સક્રિય કરો,
- વજન ગુમાવો
- રક્તવાહિની તંત્રની પ્રવૃત્તિને સામાન્ય બનાવવી.
કસરતનો ભાર અને પ્રકાર ઉપસ્થિત ચિકિત્સક દ્વારા સૂચવવામાં આવે છે. પસંદ કરતી વખતે, તે નીચેના પરિમાણો દ્વારા માર્ગદર્શન આપે છે:
- દર્દી વજન
- ઉંમર
- પેથોલોજીના અભિવ્યક્તિની ડિગ્રી,
- સામાન્ય આરોગ્ય
- સહવર્તી રોગોની હાજરી.
વર્ગોની સરેરાશ અવધિ 30 મિનિટથી 1 કલાક સુધીની હોય છે, અને દર અઠવાડિયે વર્કઆઉટ્સની સંખ્યા 3-4 વખત હોય છે.
ધ્યાન કોઈ પણ પ્રકારની કસરત ડાયાબિટીસના દર્દીઓ માટે શ્વસનતંત્રના અશક્ત કાર્ય અને વેસ્ક્યુલર સમસ્યાઓથી પ્રતિબંધિત છે. ફિઝિયોથેરાપી સૂચવતા પહેલા, ડ doctorક્ટર દર્દીને ઇલેક્ટ્રોકાર્ડિયોગ્રામનો સંદર્ભ આપે છે.
તાકાત કસરત સાથે જોડાણમાં વ્યવસ્થિત કાર્ડિયો તાલીમ, પ્રકાર બંને ડાયાબિટીસ અને પ્રકાર II ડાયાબિટીસના સકારાત્મક ગતિશીલતાને પ્રાપ્ત કરી શકે છે, અને કોમાના જોખમોને ઘટાડવામાં પણ મદદ કરે છે.
 સક્રિય જીવનશૈલી ડાયાબિટીસના કોષની ગતિશીલતામાં સુધારો કરી શકે છે.
સક્રિય જીવનશૈલી ડાયાબિટીસના કોષની ગતિશીલતામાં સુધારો કરી શકે છે.
જો દર્દી સુધારણાની દિશામાં ફેરફારો બતાવતો નથી, તો ડ thenક્ટર દર અઠવાડિયે લોડ્સના વોલ્યુમ અને વર્ગોની સંખ્યા સંબંધિત ભલામણોમાં ફેરફાર કરે છે.
હર્બલ દવા
ડાયાબિટીઝ માટેની ફાયટોથેરાપી મુખ્ય ડ્રગ ઉપચાર સાથે સંયોજનમાં હકારાત્મક પરિણામ આપશે. એ નોંધવું જોઇએ કે પરંપરાગત દવાઓના કોઈપણ પ્રિસ્ક્રિપ્શનના ઉપયોગ વિશે તમારા ડ doctorક્ટર સાથે ચર્ચા થવી જોઈએ.
ડાયાબિટીઝ માટે સૌથી ઉપયોગી છોડ:
- ડેંડિલિઅન
- ગુલાબ હિપ
- બ્લુબેરી
- પર્વત રાખ
- ઇલેકમ્પેન
- ઓટ્સ
- ખાડી પર્ણ
- ચોંટતા ખીજવવું.
 હર્બલ દવા લોહીમાં શર્કરાના સ્તરને સામાન્ય બનાવી શકે છે.
હર્બલ દવા લોહીમાં શર્કરાના સ્તરને સામાન્ય બનાવી શકે છે.લોક ચિકિત્સામાં, ઘણી વાનગીઓ છે જે રક્ત ખાંડના સામાન્યકરણમાં ફાળો આપે છે.
અમે તેમાંથી ઘણા વાચકોને રજૂ કરીશું:
- ડેંડિલિઅન મૂળ - 3 ચમચી. ચમચી, ઉકળતા પાણી - 2 ચશ્મા. પ્રેરણાને 6 મિનિટ માટે ઉકાળો, અને પછી ઉકાળો. ખાવું પહેલાં 30 મિનિટની અંદર 1 કપ સૂપ લો.
- સ્ટિંગિંગ ખીજવવું - 1 ચમચી. ચમચી, ઉકળતા પાણી - 1 કપ. ઉકળતા પાણીથી છોડ રેડવું અને 30 મિનિટ માટે છોડી દો. 1 ચમચી માટે મૌખિક લો. ભોજન પહેલાં 20 મિનિટ પહેલાં દિવસમાં 3 વખત ચમચી.
- પ્લાન્ટાઇન - 1 ચમચી. ચમચી, ઉકળતા પાણી - 1 કપ. ઉકળતા પાણીથી કેળનાં સૂકા પાન રેડવું અને 20 મિનિટ માટે છોડી દો. ભોજન પહેલાં એક દિવસમાં 3 વખત મૌખિક 1 ચમચી લો.
ટૂંકું વર્ણન
ડાયાબિટીઝ મેલીટસ ક્રોનિક હાયપરગ્લાયકેમિઆ દ્વારા વર્ગીકૃત થયેલ મેટાબોલિક (મેટાબોલિક) રોગોનું એક જૂથ છે, જે ક્ષતિગ્રસ્ત ઇન્સ્યુલિન સ્ત્રાવ, ઇન્સ્યુલિનની અસરો અથવા આ બંને પરિબળોનું પરિણામ છે.
આઇસીડી -10 કોડ (ઓ):
| આઇસીડી -10 | |
| કોડ | શીર્ષક |
| ઇ 11 | બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ |
| ઇ 11.0 | કોમા સાથે |
| ઇ 11.1 | કેટોએસિડોસિસ સાથે |
| ઇ 11.2 | કિડની નુકસાન સાથે |
| ઇ 11.3 | આંખ નુકસાન સાથે |
| ઇ 11.4 | ન્યુરોલોજીકલ ગૂંચવણો સાથે |
| ઇ 11.5 | પેરિફેરલ પરિભ્રમણને નુકસાન સાથે, |
| ઇ 11.6 | અન્ય સ્પષ્ટ મુશ્કેલીઓ સાથે, |
| ઇ 11.7 | બહુવિધ મુશ્કેલીઓ સાથે |
| ઇ 11.8 | અનિશ્ચિત મુશ્કેલીઓ સાથે. |
પ્રોટોકોલ વિકાસ / પુનરાવર્તન તારીખ: 2014 (સુધારેલ 2017)
પ્રોટોકોલમાં વપરાયેલ સંક્ષિપ્તો:
| એ.જી. | – | ધમની હાયપરટેન્શન |
| HELL | – | બ્લડ પ્રેશર |
| એ.સી.ઇ. | – | એન્જીયોટેન્સિન-કન્વર્ટિંગ એન્ઝાઇમ |
| માં / માં | – | નસમાં |
| ડી.કે.એ. | – | ડાયાબિટીક કેટોએસિડોસિસ |
| I / U | – | ઇન્સ્યુલિન / કાર્બોહાઇડ્રેટ્સ |
| આઇસીડી | – | ટૂંકા અભિનય ઇન્સ્યુલિન |
| એચડીએલ | – | ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન |
| એલડીએલ | – | ઓછી ઘનતાવાળા લિપોપ્રોટીન |
| એન.પી.આઇ.આઇ. | – | સતત સબક્યુટેનીયસ ઇન્સ્યુલિન પ્રેરણા |
| જબ | – | સામાન્ય રક્ત પરીક્ષણ |
| ઓમ | – | પેશાબની પ્રક્રિયા |
| જીવનકાળ | – | આયુષ્ય |
| આરસીટી | – | રેન્ડમાઇઝ્ડ નિયંત્રિત ટ્રાયલ્સ |
| એસ.ડી. | – | ડાયાબિટીસ મેલીટસ |
| વી.ટી.એસ. | – | ડાયાબિટીક ફુટ સિન્ડ્રોમ |
| એસસીએફ | – | ગ્લોમેર્યુલર ગાળણક્રિયા દર |
| એસ.એમ.જી. | – | દૈનિક સતત ગ્લુકોઝ મોનિટરિંગ |
| ટી.જી. | – | થાઇરોગ્લોબ્યુલિન |
| TVET | – | થાઇરોપેરોક્સિડેઝ |
| ટીટીજી | – | થાઇરોટ્રોપિક ગ્લોબ્યુલિન |
| અલ્ટ્રાસાઉન્ડ | – | અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી |
| અલ્ટ્રાસાઉન્ડ સ્કેન | – | અલ્ટ્રાસાઉન્ડ પરીક્ષા |
| યુ.એસ.પી. | – | અલ્ટ્રાશોર્ટ ઇન્સ્યુલિન |
| એફએ | – | શારીરિક પ્રવૃત્તિ |
| XE | – | બ્રેડ એકમો |
| એક્સસી | – | કોલેસ્ટરોલ |
| ઇસીજી | – | ઇલેક્ટ્રોકાર્ડિયોગ્રામ |
| ENG | – | ઇલેક્ટ્રોન્યુરોગ્રાફી |
| હબલક | – | ગ્લાયકોસાઇલેટેડ (ગ્લાયકેટેડ) હિમોગ્લોબિન |
| આઇએ -2, આઈએ -2 β | – | ટાઇરોસિન ફોસ્ફેટ એન્ટિબોડીઝ |
| આઈ.એ.એ. | – | ઇન્સ્યુલિન માટે એન્ટિબોડીઝ |
પ્રોટોકોલ વપરાશકર્તાઓ: ઇમરજન્સી ડોકટરો, સામાન્ય વ્યવસાયિકો, ચિકિત્સકો, એન્ડોક્રિનોલોજિસ્ટ્સ, રીસ્યુસિટેટર્સ.
દર્દી કેટેગરી: પુખ્ત વયના.
પુરાવાનું સ્તર:
| એ | ઉચ્ચ ગુણવત્તાની મેટા-વિશ્લેષણ, વ્યવસ્થિત ભૂલની ખૂબ ઓછી સંભાવના (++) સાથે આરસીટી અથવા મોટા પાયે આરસીટીની સમીક્ષા, જેનાં પરિણામો અનુરૂપ વસ્તીમાં ફેલાય છે. |
| માં | વ્યવસ્થિત ભૂલના ખૂબ ઓછા જોખમવાળા ઉચ્ચ ગુણવત્તાવાળા (++) સિસ્ટેમેટીક સમૂહ અથવા કેસ-કંટ્રોલ અભ્યાસ અથવા ઉચ્ચ-ગુણવત્તાવાળા (++) સમૂહ અથવા કેસ-નિયંત્રણ અભ્યાસ . |
| સાથે | પૂર્વગ્રહ (+) ના ઓછા જોખમ સાથે રેન્ડમાઇઝેશન વિના સમૂહ અથવા કેસ-નિયંત્રણ અભ્યાસ અથવા નિયંત્રિત અભ્યાસ. જેના પરિણામો અનુરૂપ વસ્તી અથવા સિસ્ટમેટિક ભૂલ (++ અથવા +) ના ખૂબ ઓછા અથવા ઓછા જોખમવાળા આરસીટીમાં વહેંચી શકાય છે, જેનાં પરિણામો સીધા અનુરૂપ વસ્તીમાં વહેંચી શકાતા નથી. |
| ડી | કેસોની શ્રેણી અથવા અનિયંત્રિત અભ્યાસ અથવા નિષ્ણાતના અભિપ્રાયનું વર્ણન. |
| જી.પી.પી. | શ્રેષ્ઠ ક્લિનિકલ પ્રેક્ટિસ. |
વર્ગીકરણ
વર્ગીકરણ:
કોષ્ટક 1. ડાયાબિટીસનું ક્લિનિકલ વર્ગીકરણ
| પ્રકાર 1 ડાયાબિટીસ | સ્વાદુપિંડનું cell-સેલ વિનાશ, સામાન્ય રીતે સંપૂર્ણ ઇન્સ્યુલિનની ઉણપનું પરિણામ બને છે |
| પ્રકાર 2 ડાયાબિટીસ | ઇન્સ્યુલિન પ્રતિકારની પૃષ્ઠભૂમિ પર ઇન્સ્યુલિન સ્ત્રાવનું પ્રગતિશીલ ઉલ્લંઘન |
| ડાયાબિટીઝના અન્ય ચોક્કસ પ્રકારો | - cells-કોષોના કાર્યમાં આનુવંશિક ખામી, - ઇન્સ્યુલિનની ક્રિયામાં આનુવંશિક ખામી, - સ્વાદુપિંડના બાહ્ય ભાગના રોગો ગ્રંથીઓ - દવાઓ દ્વારા પ્રેરિત અથવા રસાયણો (એચ.આય. વી / એડ્સની સારવારમાં અથવા અંગ પ્રત્યારોપણ પછી), - એન્ડોક્રિનોપેથીઝ, - ચેપ - ડાયાબિટીઝ સાથે જોડાયેલા અન્ય આનુવંશિક સિન્ડ્રોમ્સ |
| સગર્ભાવસ્થા ડાયાબિટીસ | ગર્ભાવસ્થા દરમિયાન થાય છે |
ડાયગ્નોસ્ટિક્સ
ડાયગ્નોસ્ટિક પદ્ધતિઓ, ઉપાયો અને કાર્યવાહી 1,3,6,7
ડાયગ્નોસ્ટિક માપદંડ:
નબળાઇ
મલાઈઝ
Performance ઘટાડો કામગીરી
ઉદાસીનતા
ત્વચા અને યોનિમાર્ગ ખંજવાળ,
પોલ્યુરિયા
પોલિડિપ્સિયા
સમયાંતરે અસ્પષ્ટ દ્રષ્ટિ
પગમાં ગરમ લાગે છે
રાત્રે નીચલા હાથપગ અને પેરેસ્થેસિયામાં ખેંચાણ,
ત્વચા અને નખમાં ડિસ્ટ્રોફિક ફેરફારો.
હાઈપરગ્લાયકેમિઆની આકસ્મિક તપાસના કિસ્સામાં ફરિયાદો ગેરહાજર હોઈ શકે છે.
એનામેનેસિસ
આ રોગ સામાન્ય રીતે 40 થી વધુની ઉંમરે મેનીફેસ્ટ થાય છે, તે મેટાબોલિક સિન્ડ્રોમ (મેદસ્વીતા, ધમનીય હાયપરટેન્શન, વગેરે) ના ઘટકોની હાજરી દ્વારા આગળ આવે છે.
શારીરિક પરીક્ષા
પ્રકાર 2 ડાયાબિટીસના દર્દીઓમાં છે:
આઇઆરનાં ચિહ્નો: વિસેરલ જાડાપણું, હાયપરટેન્શન, એકન્ટોસિસ નિગ્રિકન્સ,
યકૃતના કદમાં વધારો,
ડિહાઇડ્રેશનના સંકેતો (શુષ્ક મ્યુકોસ મેમ્બ્રેન, ત્વચા, ત્વચાની ગાંઠમાં ઘટાડો),
ન્યુરોપથીના ચિહ્નો (પેરેસ્થેસિયા, ત્વચા અને નખમાં ડિજનરેટિવ ફેરફારો, પગના અલ્સર).
પ્રયોગશાળા સંશોધન:
· બાયોકેમિકલ રક્ત પરીક્ષણ: હાયપરગ્લાયકેમિઆ (કોષ્ટક. 2),
કોષ્ટક 2. ડાયાબિટીસ માટે નિદાન માપદંડ 1, 3
| નિર્ધાર સમય | ગ્લુકોઝ એકાગ્રતા, એમએમઓએલ / એલ * | |
| સંપૂર્ણ રુધિરકેશિકા લોહી | વેનસ પ્લાઝ્મા | |
| નોર્મ | ||
| ખાલી પેટ પર અને 2 કલાક પછી પી.જી.ટી.ટી. | ||
| ડાયાબિટીઝ મેલીટસ | ||
| ઉપવાસ ** અથવા પીજીટીટી પછીના 2 કલાક અથવા રેન્ડમ વ્યાખ્યા | ≥ 6,1 ≥ 11,1 ≥ 11,1 | ≥ 7,0 ≥ 11,1 ≥ 11,1 |
* નિદાન લેબોરેટરી ગ્લુકોઝ પરીક્ષણો પર આધારિત છે
** તીવ્ર મેટાબોલિક વિઘટનવાળા અથવા સ્પષ્ટ લક્ષણોવાળા નિ undશંકિત હાઈપરગ્લાયકેમિઆના કિસ્સાઓને બાદ કરતાં, નીચેના દિવસોમાં ગ્લિસેમિયાને ફરીથી નક્કી કરીને, ડાયાબિટીસના નિદાનની હંમેશાં પુષ્ટિ થવી જોઈએ.
ઓએએમ: ગ્લુકોસુરિયા, કેટોન્યુરિયા (કેટલીકવાર).
Pe સી-પેપ્ટાઇડ એ શેષ ઇન્સ્યુલિન સ્ત્રાવ (માર્કન 0.28-1.32 પીજી / મિલી) નો માર્કર છે. સી-પેપ્ટાઇડ અનામત માટેનું પરીક્ષણ: નિયમ પ્રમાણે, ટી 2 ડીએમ સાથે, સી-પેપ્ટાઇડનું સ્તર વધે છે અથવા સામાન્ય થાય છે, ઇન્સ્યુલિનની ઉણપ સિન્ડ્રોમ સાથેના અભિવ્યક્તિ સાથે તે ઘટે છે.
ગ્લાયકેટેડ હિમોગ્લોબિન (એચવીએ 1 સી) - .5 6.5%.
વાદ્ય અભ્યાસ (સંકેતો અનુસાર):
C ઇસીજી - શક્ય લય વિક્ષેપ, મ્યોકાર્ડિયલ ઇસ્કેમિયા, ડાબા ક્ષેપકના મ્યોકાર્ડિયલ હાયપરટ્રોફીના સંકેતો, સિસ્ટોલિક ઓવરલોડ,
Ch ઇકોકાર્ડિયોગ્રાફી - મ્યોકાર્ડિયમના વ્યક્તિગત ભાગોના ડિસ્ટ્રોફીના સંકેતો શોધવા માટે, પોલાણનું વિક્ષેપ, મ્યોકાર્ડિયલ હાયપરટ્રોફી, ઇસ્કેમિયાનો ઝોન, દેશનિકાલના અપૂર્ણાંકનું મૂલ્યાંકન,
પેટની પોલાણનું અલ્ટ્રાસાઉન્ડ - સહવર્તી પેથોલોજીની ઓળખ,
Extrem નીચલા હાથપગના નળીઓના UZDG - પગની મુખ્ય ધમનીઓ અને ધમનીઓમાં લોહીના પ્રવાહના ગતિ સૂચકાંકોમાં ફેરફાર શોધવા માટે,
· હોલ્ટર મોનિટરિંગ - બ્લડ પ્રેશર, એરિથમિયાઝમાં છુપાયેલા વધારાને શોધવા માટે,
· એસ.એમ.જી. સિસ્ટમ - સુગર-લોઅરિંગ થેરેપીની પસંદગી અને સુધારણા, દર્દીઓને શિક્ષિત કરવા અને સારવાર પ્રક્રિયામાં સામેલ કરવા માટે ગ્લિસેમિયાના સતત દેખરેખની એક પદ્ધતિ,
પગનો એક્સ-રે - ડાયાબિટીક પગના સિંડ્રોમમાં પેશીના નુકસાનની તીવ્રતા અને depthંડાઈનું મૂલ્યાંકન કરવા માટે,
પગના ટ્રોફિક જખમ સાથે ઘાના સ્રાવની માઇક્રોબાયોલોજીકલ પરીક્ષા - તર્કસંગત એન્ટિબાયોટિક ઉપચાર માટે,
ડાયાબિટીસ પોલિનેરોપથીના પ્રારંભિક નિદાન માટે - નીચલા હાથપગના ઇલેક્ટ્રોન્યુરોગ્રાફી.
સાંકડી નિષ્ણાતોની સલાહ માટેના સંકેતો:
કોષ્ટક 6. નિષ્ણાતની સલાહ માટે સૂચનો 3, 7
| નિષ્ણાત | પરામર્શનાં ઉદ્દેશો |
| નેત્ર ચિકિત્સકની સલાહ | ડાયાબિટીસ આંખના નુકસાનના નિદાન અને સારવાર માટે - સંકેતો અનુસાર |
| ન્યુરોલોજીસ્ટની સલાહ | ડાયાબિટીઝની ગૂંચવણોના નિદાન અને સારવાર માટે - સંકેતો અનુસાર |
| નેફ્રોલોજિસ્ટની સલાહ | ડાયાબિટીઝની ગૂંચવણોના નિદાન અને સારવાર માટે - સંકેતો અનુસાર |
| કાર્ડિયોલોજિસ્ટની સલાહ | ડાયાબિટીઝની ગૂંચવણોના નિદાન અને સારવાર માટે - સંકેતો અનુસાર |
| એંજિઓસર્જન પરામર્શ | ડાયાબિટીઝની ગૂંચવણોના નિદાન અને સારવાર માટે - સંકેતો અનુસાર |
વિશિષ્ટ નિદાન
વિશિષ્ટ નિદાન અને વધારાના અભ્યાસનું ઉચિત
કોષ્ટક 4. પ્રકાર 1 ડાયાબિટીસ અને પ્રકાર 2 ડાયાબિટીઝના વિભેદક નિદાન માટેના માપદંડ
| પ્રકાર 1 ડાયાબિટીસ | પ્રકાર 2 ડાયાબિટીસ |
| યુવાન વય, તીવ્ર શરૂઆત (તરસ, પોલિરીઆ, વજન ઘટાડવું, પેશાબમાં એસિટોનની હાજરી) | સ્થૂળતા, હાયપરટેન્શન, બેઠાડુ જીવનશૈલી, તાત્કાલિક પરિવારમાં ડાયાબિટીઝની હાજરી |
| સ્વાદુપિંડના આઇલેટ્સના cells-કોષોનો સ્વયંપ્રતિરક્ષા વિનાશ | ઇન્સ્યુલિન પ્રતિકાર સિક્રેટરી cell-સેલ ડિસફંક્શન સાથે જોડાય છે |
સારવારમાં વપરાયેલી દવાઓ (સક્રિય પદાર્થો)
| Acકાર્બોઝ |
| વિલ્ડાગ્લાપ્ટિન (વિલ્ડાગ્લાપ્ટિન) |
| ગ્લિબેનક્લેમાઇડ (ગ્લિબેનક્લેમાઇડ) |
| ગ્લિકલાઝાઇડ (ગ્લિકલાઝાઇડ) |
| ગ્લિમપીરાઇડ (ગ્લિમપીરાઇડ) |
| ડાપાગલિફ્લોઝિન (ડાપાગલિફ્લોઝિન) |
| દુલાગ્લુટાઈડ (દુલાગ્લુટાઇડ) |
| ઇન્સ્યુલિન એસ્પર્ટ |
| ઇન્સ્યુલિન એસ્પર્ટ બિફેસિક (ઇન્સ્યુલિન એસ્પર્ટ બાયફસિક) |
| ઇન્સ્યુલિન ગ્લેર્જીન |
| ઇન્સ્યુલિન ગ્લુલીઝિન (ઇન્સ્યુલિન ગ્લુલીસીન) |
| ઇન્સ્યુલિન ડિગ્લ્યુડેક (ઇન્સ્યુલિન ડિગ્લ્યુડેક) |
| ઇન્સ્યુલિન ડિટેમિર |
| ઇન્સ્યુલિન લિસ્પ્રો (ઇન્સ્યુલિન લિસ્પ્રો) |
| લાઇસપ્રો ઇન્સ્યુલિન બિફેસિક (ઇન્સ્યુલિન લિસ્પ્રો બિફેસિક) |
| દ્રાવ્ય ઇન્સ્યુલિન (માનવ આનુવંશિક રીતે એન્જીનિયરિંગ) (ઇન્સ્યુલિન દ્રાવ્ય (માનવ બાયોસાયન્થેટીક)) |
| ઇન્સ્યુલિન-આઇસોફન (માનવ આનુવંશિક ઇજનેરી) (ઇન્સ્યુલિન-આઇસોફન (માનવ બાયોસાયન્થેટીક)) |
| કેનાગલિફ્લોઝિન (કેનાગલિફ્લોઝિન) |
| લિક્સીસેનાટાઇડ (લિક્સીસેનાટીડ) |
| લિનાગલિપ્ટિન (લિનાગલિપ્ટિન) |
| લીરાગ્લુટાઈડ (લિરાગ્લુટાઇડ) |
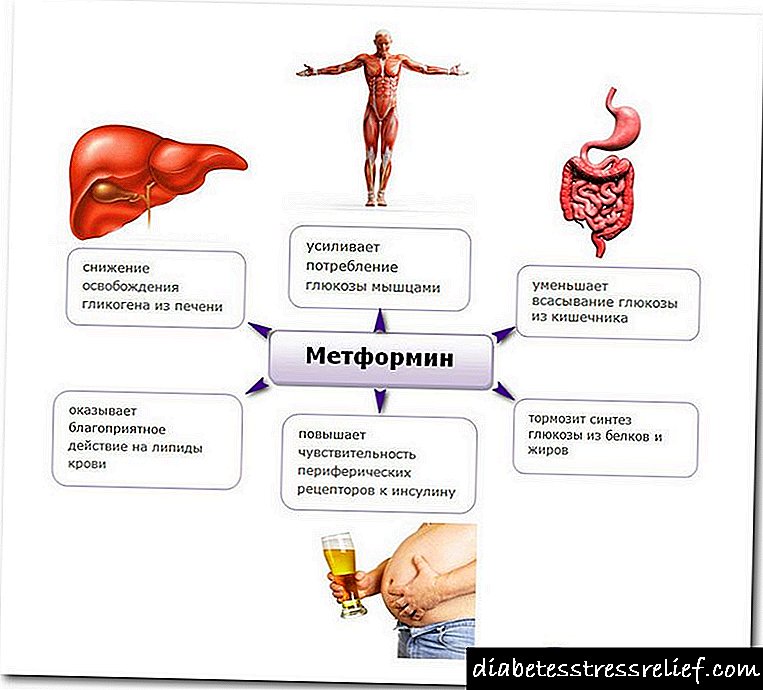
| મેટફોર્મિન (મેટફોર્મિન) |
| નાટેગ્લાઇડ (નટેગ્લાઇનાઇડ) |
| પીઓગ્લિટાઝોન (પિઓગ્લિટ્ઝોન) |
| રિપagગ્લાઈનાઇડ (રિપagગ્લideનાઇડ) |
| સેક્સાગલિપ્ટિન (સેક્સાગલિપ્ટિન) |
| સીતાગ્લાપ્ટિન (સીતાગ્લાપ્ટિન) |
| એમ્પાગ્લિફ્લોઝિન (એમ્પાગ્લિફ્લોઝિન) |
સારવાર (આઉટપેશન્ટ ક્લિનિક)
બહાર દર્દીની લેવલ 2,3,7,8,11 પર સારવારની રીતો:
તીવ્ર ગૂંચવણો વિના ટાઇપ 2 ડાયાબિટીસના દર્દીઓ બહારના દર્દીઓની સારવારને પાત્ર છે..
સારવારના લક્ષ્યો:
ગ્લાયસીમિયા અને એચવીએ 1 ના વ્યક્તિગત લક્ષ્ય સ્તરની સિદ્ધિ,
બ્લડ પ્રેશરનું સામાન્યકરણ
લિપિડ ચયાપચયનું સામાન્યકરણ,
Diabetes ડાયાબિટીઝની ગૂંચવણો અટકાવવી.
કોષ્ટક 5. સારવારના લક્ષ્યોની વ્યક્તિગત પસંદગીના અલ્ગોરિધમનોહબલક2,3
| માપદંડ | એજીઇ | ||
| યુવાન | સરેરાશ | વૃદ્ધ અને / અથવા આયુષ્ય * 5 વર્ષ | |
| કોઈ ગૂંચવણો અને / અથવા ગંભીર હાયપોગ્લાયકેમિઆનું જોખમ નથી | |||
| ત્યાં ગંભીર ગૂંચવણો અને / અથવા ગંભીર હાયપોગ્લાયકેમિઆનું જોખમ છે | |||
* આયુષ્ય - આયુષ્ય.
કોષ્ટક 6.લક્ષ્ય સ્તર આપ્યું છેહબલકપૂર્વ / અનુગામી પ્લાઝ્મા ગ્લુકોઝ સ્તરના નીચેના લક્ષ્ય મૂલ્યો 2.3 ને અનુરૂપ હશે
| હબલક** | પ્લાઝ્મા ગ્લુકોઝ એનજોડાણ / ભોજન પહેલાં, એમએમઓએલ / એલ | પ્લાઝ્મા ગ્લુકોઝ એચખાવું પછી 2 કલાક પછી, એમએમઓએલ / એલ |
*આ લક્ષ્ય મૂલ્યો બાળકો, કિશોરો અને સગર્ભા સ્ત્રીઓ માટે લાગુ પડતા નથી. સંબંધિત વર્ગમાં દર્દીઓની આ કેટેગરીઝ માટે લક્ષ્યાંકિત ગ્લાયકેમિક નિયંત્રણ મૂલ્યોની ચર્ચા કરવામાં આવે છે.
** ડીસીસીટી ધોરણો અનુસાર સામાન્ય સ્તર: 6% સુધી.
કોષ્ટક 7. ડાયાબિટીઝ 2,3 ના દર્દીઓમાં લક્ષ્ય લિપિડ ચયાપચય
| સૂચક | લક્ષ્ય મૂલ્યો, એમએમઓએલ / એલ * | |
| પુરુષો | સ્ત્રીઓ | |
| સામાન્ય કોલેસ્ટરોલ | ||
| કોલેસ્ટરોલ | ||
| એચડીએલ કોલેસ્ટરોલ | > 1,0 | >1,2 |
| ટ્રાઇગ્લાઇસેરાઇડ્સ | ||
| પીપ્રદાતા | ત્સસ્પ્રુસ મૂલ્યોએમએમએચજી કલા. |
| સિસ્ટોલિક બ્લડ પ્રેશર | > 120 * અને ≤ 130 |
| ડાયસ્ટોલિક બ્લડ પ્રેશર | > 70 * અને ≤ 80 |
* એન્ટિહિપેરિટિવ ઉપચારની પૃષ્ઠભૂમિની વિરુદ્ધ
એન્ડોક્રિનોલોજિસ્ટની દરેક મુલાકાત સમયે બ્લડ પ્રેશરનું માપન કરવું જોઈએ. સિસ્ટોલિક બ્લડ પ્રેશર (એસબીપી) ના દર્દીઓ mm 130 મીમી એચ.જી. કલા. અથવા ડાયાસ્ટોલિક બ્લડ પ્રેશર (ડીબીપી) mm 80 મીમી એચ.જી. આર્ટ., બીજા દિવસે બ્લડ પ્રેશરનું બીજું માપન હોવું જોઈએ. જો પુનરાવર્તિત માપન દરમિયાન ઉલ્લેખિત બ્લડ પ્રેશર મૂલ્યોનું નિરીક્ષણ કરવામાં આવે છે, તો હાયપરટેન્શનના નિદાનને પુષ્ટિ માનવામાં આવે છે (ધમની હાયપરટેન્શનની સારવાર માટે, "ધમનીય હાયપરટેન્શન" પ્રોટોકોલ જુઓ).
બિન-ડ્રગ સારવાર:
આહાર નંબર 8 - સબ-કેલરીનો ઘટાડો. ઇન્સ્યુલિન ઉપચાર પ્રાપ્ત દર્દીઓ માટે, આહાર ફાઇબરથી સમૃદ્ધ આહાર,
· સામાન્ય સ્થિતિ,
Ical શારીરિક પ્રવૃત્તિ - રક્તવાહિની તંત્રની સ્થિતિને ધ્યાનમાં રાખીને,
ડાયાબિટીસ શાળામાં અભ્યાસ
· આત્મ-નિયંત્રણ.
દવાની સારવાર
આવશ્યક દવાઓની સૂચિ (ઉપયોગની 100% સંભાવના):
કોષ્ટક 9. ટાઇપ 2 ડાયાબિટીઝની સારવાર માટે ઉપયોગમાં લેવાતી ખાંડ-ઘટાડતી દવાઓ
| ફાર્માકોલોજીકલ જૂથ | ડ્રગનું આંતરરાષ્ટ્રીય બિનઅસરકારક નામ | અરજી કરવાની પદ્ધતિ | પુરાવાનું સ્તર |
| એસ.એમ. તૈયારીઓ | gliclazide | મૌખિક રીતે | એ |
| gliclazide | એ | ||
| ગ્લાઇમપીરાઇડ | એ | ||
| ગ્લિબેનક્લેમાઇડ | એ | ||
| ગ્લિનીડ્સ (મેગ્લિટીનાઇડ્સ) | રિગ્લાઇનાઇડ | મૌખિક રીતે | એ |
| * નેટેગ્લાઇડ | એ | ||
| બિગુઆનાઇડ્સ | મેટફોર્મિન | મૌખિક રીતે | એ |
| TZD (ગ્લિટાઝોન) | પીઓગ્લિટાઝોન | મૌખિક રીતે | એ |
| Gl-ગ્લુકોસિડેઝ અવરોધકો | એકરબોઝ | મૌખિક રીતે | એ |
| એજીપીપી -1 | dulaglutide | સબકૂટ | એ |
| લીરાગ્લુટાઈડ | એ | ||
| lixisenatide | એ | ||
| IDPP-4 | સીતાગ્લાપ્ટિન | મૌખિક રીતે | એ |
| વિલ્ડાગ્લાપ્ટિન | એ | ||
| સેક્સગ્લાપ્ટિન | એ | ||
| લિનાગલિપ્ટિન | એ | ||
| આઈએનજીએલટી -2 | એમ્પાગ્લાઇફ્લોઝિન 10-12 | મૌખિક રીતે | એ |
| ડેપાગ્લાઇફ્લોઝિન 8-9 | એ | ||
| કેનાગલિફ્લોઝિન 13-15 | એ | ||
| અલ્ટ્રાશોર્ટ ઇન્સ્યુલિન (માનવ ઇન્સ્યુલિન એનાલોગ) | લાઇસપ્રો ઇન્સ્યુલિન | અવગણના અથવા નસમાં. અવગણના અથવા નસમાં. | એ |
| ઇન્સ્યુલિન એસ્પર્ટ | એ | ||
| ઇન્સ્યુલિન ગ્લુલીસિન | એ | ||
| લઘુ અભિનય ઇન્સ્યુલિન | દ્રાવ્ય માનવ આનુવંશિક રીતે ઇજનેરી ઇન્સ્યુલિન | અવ્યવસ્થિત રીતે, નસમાં | એ |
| મધ્યમ અવધિ ઇન્સ્યુલિન | આઇસોફanન ઇન્સ્યુલિન હ્યુમન જિનેટિક એન્જિનિયરિંગ | સબકૂટ. | એ |
| લાંબા અભિનય ઇન્સ્યુલિન (માનવ ઇન્સ્યુલિન એનાલોગ) | ઇન્સ્યુલિન ગ્લેર્જીન 100 પીસ / એમએલ 16-20 | સબકૂટ. | એ |
| ઇન્સ્યુલિન ડિટેમિર 21-23 | એ | ||
| વિશેષ લાંબા-કાર્યકારી ઇન્સ્યુલિન (હ્યુમન ઇન્સ્યુલિન એનાલોગ) | ઇન્સ્યુલિન ડિગ્લ્યુડેક 24-28 | સબકૂટ. | એ |
| ઇન્સ્યુલિન ગ્લેર્જીન 300 પીસિસ / એમએલ 29-25 | એ | ||
| ટૂંકા અભિનયવાળા ઇન્સ્યુલિન અને એનપીએચ-ઇન્સ્યુલિનના તૈયાર મિશ્રણો | બિફાસિક ઇન્સ્યુલિન માનવ આનુવંશિક ઇજનેરી | સબકૂટ. | એ |
| અલ્ટ્રા-શોર્ટ એક્ટિંગ ઇન્સ્યુલિન એનાલોગ્સના તૈયાર મિશ્રિત મિશ્રણો અને બહિષ્કૃત અલ્ટ્રા શોર્ટ એક્ટિંગ ઇન્સ્યુલિન એનાલોગ્સ | લિસ્પ્રો ઇન્સ્યુલિન બિફેસિક 25/75 | સબકૂટ. | એ |
| લિસ્પ્રો ઇન્સ્યુલિન બિફેસિક 50/50 | એ | ||
| ઇન્સ્યુલિન એસ્પાર્ટ 2-તબક્કો | એ | ||
| તૈયાર સંયોજનો ઇન્સ્યુલિન એનાલોગ સુપર લાંબા ક્રિયાઓ અને એનાલોગ અલ્ટ્રા શોર્ટ એક્ટિંગ ઇન્સ્યુલિન | ઇન્સ્યુલિન્ડેગ્લુડેક + 70 / 3036-37 ના ગુણોત્તરમાં ઇન્સ્યુલિનસ્પર્ટ | સબકૂટ. | એ |
| લાંબી અને વધારાની લાંબી ઇન્સ્યુલિન અને એએચપીપી -1 ની સંયુક્ત ઇન્જેક્ટેબલ દવાઓ | ઇન્સ્યુલિન ગ્લેરગીન + લિક્સીસેનાટાઇડ (દિવસ દીઠ 1 વખત) 38-39 | સબકૂટ. |
સબકૂટ.
(દિવસ દીઠ 1 વખત)
40-43
ટાઇપ 2 ડાયાબિટીઝ મેલિટસ, 2016 ના નિદાન અને સારવાર માટે પબ્લિક એસોસિએશન “એસોસિએશન Endફ એન્ડ Endક્રિનોલોજિસ્ટ” ના સર્વસંમતિ અનુસાર, ટાઇપ 2 ડાયાબિટીસ માટે સુગર-લોઅરિંગ થેરેપીની શરૂઆત અને સહાયક કરતી વખતે, નીચેના એલ્ગોરિધમનું પાલન કરવું જોઈએ:
* - ગ્લિબેન્ક્લેમાઇડ સિવાય
દવાઓની orderર્ડર પસંદ કરતી વખતે અગ્રતા પ્રતિબિંબિત કરતી નથી
સર્જિકલ હસ્તક્ષેપ: ના.
આગળનું સંચાલન
કોષ્ટક 10. પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓમાં ગતિશીલ દેખરેખ માટે જરૂરી પ્રયોગશાળા પરિમાણોની સૂચિ:
| પ્રયોગશાળાપ્રદાતા | સર્વે આવર્તન |
| ગ્લાયકેમિક આત્મ-નિયંત્રણ | રોગની શરૂઆત અને સડો સાથે - દિવસમાં ઘણી વખત. આગળ, એફટીએના પ્રકારને આધારે: - તીવ્ર ઇન્સ્યુલિન ઉપચાર પર: દરરોજ ઓછામાં ઓછા 4 વખત, - પીએસએસટી અને / અથવા જીપીપી -1 અને / અથવા બેસલ ઇન્સ્યુલિન પર: દિવસના ઓછામાં ઓછા 1 સમય દિવસના જુદા જુદા સમયે + 1 ગ્લાયકેમિક પ્રોફાઇલ (દિવસમાં ઓછામાં ઓછા 4 વખત) અઠવાડિયામાં, - તૈયાર ઇન્સ્યુલિન મિશ્રણ પર: દિવસમાં ઓછામાં ઓછા 2 વખત જુદા જુદા સમયે + 1 ગ્લાયકેમિક પ્રોફાઇલ (દિવસમાં ઓછામાં ઓછા 4 વખત), - આહાર ઉપચાર પર: દિવસના જુદા જુદા સમયે અઠવાડિયામાં 1 વખત, |
| હબલક | 3 મહિનામાં 1 વખત |
| બ્લડ બાયોકેમિકલ વિશ્લેષણ (કુલ પ્રોટીન, કોલેસ્ટરોલ, એલડીએલ કોલેસ્ટરોલ, એચડીએલ કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ, બિલીરૂબિન, એએસટી, એએલટી, ક્રિએટિનાઇન, જીએફઆરની ગણતરી, કે, ના,) | વર્ષમાં એકવાર (ફેરફારોની ગેરહાજરીમાં) |
| જબ | વર્ષમાં એકવાર |
| ઓમ | વર્ષમાં એકવાર |
| આલ્બ્યુમિન અને ક્રિએટિનાઇનના ગુણોત્તરના પેશાબમાં નિર્ણય | વર્ષમાં એકવાર |
| પેશાબ અને લોહીમાં કેટોન સંસ્થાઓનું નિર્ધારણ | સંકેતો અનુસાર |
| આઈઆરઆઈની વ્યાખ્યા | સંકેતો અનુસાર |
*જ્યારે ડાયાબિટીઝની ક્રોનિક ગૂંચવણોના સંકેતો હોય છે, ત્યારે સહવર્તી રોગોનો ઉમેરો, જોખમના વધારાના પરિબળોનો દેખાવ, પરીક્ષાઓની આવર્તનનો પ્રશ્ન વ્યક્તિગત રીતે લેવામાં આવે છે.
કોષ્ટક 11. પ્રકાર 2 ડાયાબિટીસ * 3.7 ના દર્દીઓમાં ગતિશીલ નિયંત્રણ માટે જરૂરી સાધનની પરીક્ષાઓની સૂચિ
| ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા પદ્ધતિ | સર્વે આવર્તન |
| એસ.એમ.જી. | સંકેતો અનુસાર |
| બ્લડ પ્રેશર કંટ્રોલ | ડ visitક્ટરની દરેક મુલાકાત સમયે. હાયપરટેન્શનની હાજરીમાં - બ્લડ પ્રેશરનું સ્વ-નિરીક્ષણ |
| પગની તપાસ અને પગની સંવેદનશીલતા આકારણી | ડ visitક્ટરની દરેક મુલાકાત સમયે |
| નીચલા હાથપગના ઇ.એન.જી. | વર્ષમાં એકવાર |
| ઇસીજી | વર્ષમાં એકવાર |
| ઇસીજી (તાણ પરીક્ષણો સાથે) | વર્ષમાં એકવાર |
| છાતીનો એક્સ-રે | વર્ષમાં એકવાર |
| નીચલા હાથપગ અને કિડનીના વાહિનીઓનું અલ્ટ્રાસાઉન્ડ | વર્ષમાં એકવાર |
| પેટની પોલાણનું અલ્ટ્રાસાઉન્ડ | વર્ષમાં એકવાર |
* જ્યારે ડાયાબિટીઝની ક્રોનિક ગૂંચવણોના સંકેતો હોય છે, ત્યારે સહવર્તી રોગોનો ઉમેરો, જોખમના વધારાના પરિબળોનો દેખાવ, પરીક્ષાઓની આવર્તનનો પ્રશ્ન વ્યક્તિગત રીતે લેવામાં આવે છે.
સારવાર અસરકારકતા સૂચક:
НвА1с અને ગ્લાયસીમિયાના વ્યક્તિગત લક્ષ્યોની સિદ્ધિ,
લિપિડ ચયાપચય લક્ષ્યોની સિદ્ધિ,
લક્ષ્ય બ્લડ પ્રેશર સ્તરની સિદ્ધિ,
-આત્મ-નિયંત્રણ માટે પ્રેરણાનો વિકાસ.
સારવાર (હોસ્પિટલ)
સ્ટેશનરી લેવલ પરની સારવારની પદ્ધતિઓ: ખાંડ-લોઅરિંગ પર્યાપ્ત ઉપચારની પસંદગી કરવામાં આવી રહી છે.
પેશન્ટ સર્વેલન્સ કાર્ડ, પેશન્ટ રoutટિંગ

બિન-ડ્રગ સારવાર: બહારના દર્દીઓનું સ્તર જુઓ.
દવાની સારવાર: બહારના દર્દીઓનું સ્તર જુઓ.
સર્જિકલ હસ્તક્ષેપ: ના.
વધુ જાળવણી: બહારના દર્દીઓનું સ્તર જુઓ.
સારવાર અસરકારકતા સૂચક: બહારના દર્દીઓનું સ્તર જુઓ.
હોસ્પિટલમાં દાખલ
હોસ્પિટલના પ્રકારનો સંકેત આપીને હોસ્પીટલાઇઝેશન માટે સંકેતો
આયોજિત હોસ્પિટલમાં દાખલ થવા માટેના સંકેતો:
Car કાર્બોહાઇડ્રેટ ચયાપચયના વિઘટનની સ્થિતિ, બહારના દર્દીઓના આધારે અચોક્કસ,
· વારંવાર એક મહિના અથવા વધુ મહિના માટે રાયરિંગ હાયપોગ્લાયકેમિઆ,
2 પ્રકાર 2 ડાયાબિટીઝ, ડાયાબિટીક ફુટ સિન્ડ્રોમ, ન્યુરોલોજીકલ અને વેસ્ક્યુલર (રેટિનોપેથી, નેફ્રોપથી) ની પ્રગતિ
Type પ્રકાર 2 ડાયાબિટીઝવાળી સગર્ભા સ્ત્રીઓ, ગર્ભાવસ્થા દરમિયાન ઓળખાય છે.
ઇમર્જન્સી હોસ્પિટલમાં દાખલ થવા માટેના સંકેતો:
કોમા - હાયપરosસ્મોલર, હાઇપોગ્લાયકેમિક, કેટોએસિડoticટિક, લેક્ટિક એસિડ.
સ્ત્રોતો અને સાહિત્ય
- કઝાકિસ્તાન, પ્રજાસત્તાકના આરોગ્ય મંત્રાલયના તબીબી સેવાઓની ગુણવત્તા માટે સંયુક્ત કમિશનની મીટિંગ્સની મિનિટ્સ, 2017
- 1) અમેરિકન ડાયાબિટીઝ એસોસિએશન. ડાયાબિટીઝમાં તબીબી સંભાળના ધોરણો - 2017. ડાયાબિટીઝ કેર, 2017, વોલ્યુમ 40 (પૂરક 1) 2) વિશ્વ આરોગ્ય સંસ્થા.વ્યાખ્યા, નિદાન, અને ડાયાબિટીઝ મેલીટસ અને તેના જટિલતાનું વર્ગીકરણ: ડબ્લ્યુએચઓ ની સલાહની જાણ. ભાગ 1: ડાયાબિટીસ મેલિટસનું નિદાન અને વર્ગીકરણ. જિનીવા, વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન, 1999 (ડબ્લ્યુએચઓ / એનસીડી / એનસીએસ / 99.2) )) ડાયાબિટીઝના દર્દીઓ માટે વિશેષ તબીબી સંભાળ માટે એલ્ગોરિધમ્સ. એડ. આઈ.આઈ. ડેડોવા, એમ.વી. શેસ્તાકોવા, એ.યુ. મેયરવોવા, 8 મી આવૃત્તિ. મોસ્કો, 2017.4) વિશ્વ આરોગ્ય સંસ્થા. ડાયાબિટીઝ મેલીટસના નિદાનમાં ગ્લાયકેટેડ હિમોગ્લોબિન (એચબીએલસી) નો ઉપયોગ. ડબ્લ્યુએચઓ કન્સલ્ટેશનનો અબ્રેવિયેટેડ રિપોર્ટ. વિશ્વ આરોગ્ય સંગઠન, 2011 (WHO / NMH / CHP / CPM / 11.1) 5) બઝારબેકોવા આર.બી., નૂરબીકોવા એ.એ., દાનૈરોવા એલ.બી., ડોસોનોવા એ.કે. ડાયાબિટીઝના નિદાન અને સારવાર અંગે સર્વસંમતિ. અલમાટી, 2016.6) ડutsશ ડાયાબિટીઝ ગેસેલ્સચેફ્ટ અંડ ડutsશ વેરેંટે ગેસેલ્સચેફ્ટફüર ક્લિનીશે ચેમી અંડ લેબરમેડિન, 2016.7) પીકઅપ જે., ફિલ બી. ઇન્સ્યુલિન પમ્પ ઉપચાર 1 ડાયાબિટીસ મેલિટસ, એન એન્ગલ મેડ 2012, 366: 1616-24. 8) ઝાંગ એમ, ઝાંગ એલ, વુ બી, સોંગ એચ, એન ઝેડ, લિ એસ. ડાપાગલિફ્લોઝિન ટાઇપ 2 ડાયાબિટીઝની સારવાર: રેન્ડમાઇઝ્ડ કંટ્રોલ ટ્રાયલ્સનું એક વ્યવસ્થિત સમીક્ષા અને મેટા-વિશ્લેષણ. ડાયાબિટીઝ મેટાબ રેઝ રેવ. 2014 માર્ચ, 30 (3): 204-21. 9) રાસ્કીન.પી. સોડિયમ-ગ્લુકોઝ કોટ્રાન્સપોર્ટર અવરોધ: ટાઇપ 2 ડાયાબિટીઝ મેલીટસની સારવાર માટે રોગનિવારક સંભાવના. ડાયાબિટીઝ મેટાબ રેઝ રેવ. 2013 જુલાઈ, 29 (5): 347-56. 10) ગ્રેમ્પ્લર આર, થોમસ એલ, એકકાર્ડ એમ. એટ અલ. એમ્પાગ્લિફ્લોઝિન, એક નવલકથા પસંદગીયુક્ત સોડિયમ ગ્લુકોઝ કોટ્રાન્સપોર્ટર -2 (એસજીએલટી -2) અવરોધક: અન્ય એસજીએલટી -2 અવરોધકો સાથે લાક્ષણિકતા અને તુલના. ડાયાબિટીઝ ઓબ્સમેતબ 2012, 14: 83-90. 11) હેરિંગ એચયુ, મર્કર એલ, સીવdલ્ડ-બેકર ઇ, એટ અલ. ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં મેટફોર્મિન વત્તા સલ્ફોનીલ્યુરિયામાં એડ-ઓન તરીકે એમ્પ્ગ્લાઇફ્લોઝિન: 24-અઠવાડિયા, રેન્ડમાઇઝ્ડ, ડબલ-બ્લાઇન્ડ, પ્લેસબો-નિયંત્રિત ટ્રાયલ. ડાયાબિટીઝ કેર 2013, 36: 3396-404. 12) હેરિંગ એચયુ, મર્કર એલ, સીવdલ્ડ-બેકર ઇ, એટ અલ. ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં મેટફોર્મિનમાં એડ-ઓન તરીકે એમ્પાગ્લાઇફ્લોઝિન: 24-અઠવાડિયા, રેન્ડમાઇઝ્ડ, ડબલ-બ્લાઇન્ડ, પ્લેસબો-નિયંત્રિત ટ્રાયલ ડાયાબિટીઝ કેર 2014, 37: 1650-9. 13) નિસિલી એસએ, કોલાન્ઝક ડીએમ, વ Walલ્ટન એએમ. ડાયાબિટીઝની સારવારમાં કેનાગલિફ્લોઝિન, ન્યુ સોડિયમ-ગ્લુકોઝ કોટ્રાન્સપોર્ટર 2 અવરોધક .//Am જે હેલ્થ સિસ્ટ ફર્મ. - 2013 .-- 70 (4). - આર 311-319. 14) લામોસ ઇએમ, યુંક એલએમ, ડેવિસ એસ.એન. ટાઇગ 2 ડાયાબિટીઝ મેલીટસની સારવાર માટે સોડિયમ-ગ્લુકોઝ કોટ્રાન્સપોર્ટર 2 ના અવરોધક કેનાગલિફ્લોઝિન. નિષ્ણાત ઓપિન ડ્રગ મેટાબટોક્સિકોલ 2013.9 (6): 763–75. 15) સ્ટેનલેફ કે, સેફાલુ ડબલ્યુટી, કિમ કેએ, એટ અલ. ટાઇપ 2 ડાયાબિટીઝ મેલીટસવાળા વિષયોમાં કેનાગલિફ્લોઝિનોમોથેરાપીની કાર્યક્ષમતા અને સલામતી, આહાર અને કસરત સાથે અપૂરતી રીતે નિયંત્રિત છે. ડાયાબિટીઝ ઓબ્સમેટાબ. - 2013 .-- 15 (4). - પી. 372–382. 16) રોઝેટ્ટી પી, પોર્સેલેટી એફ, ફેનેલી સીજી, પેરીરીલો જી, ટોરલોન ઇ, બોલી જીબી. ડાયાબિટીસ મેલીટસની સારવારમાં ઇન્સ્યુલિન એનાલોગ્સ વિરુદ્ધ માનવ ઇન્સ્યુલિનની શ્રેષ્ઠતા. આર્ચફિસિઓલ બાયોકેમ. 2008 ફેબ્રુ, 114 (1): 3-10. 17) વ્હાઇટ એનએચ, ચેઝ એચપી, આર્સેલાનીયન એસ, ટેમ્બોરલેન ડબ્લ્યુવી, 4030 અભ્યાસ જૂથ. ટાઇપ 1 ડાયાબિટીસવાળા કિશોરો માટે બહુવિધ દૈનિક ઇન્જેક્શનના મૂળભૂત ઘટક તરીકે ઉપયોગ કરવામાં આવે ત્યારે ઇન્સ્યુલિન ગ્લેરગીન અને મધ્યવર્તી-અભિનય ઇન્સ્યુલિન સાથે સંકળાયેલ ગ્લાયસિમિક ચલની તુલના. ડાયાબિટીઝ કેર. 2009 માર્ચ, 32 (3): 387-93. 18) પોલોન્સકી ડબલ્યુ, ટ્રેલર એલ, ગાઓ એલ, વી ડબલ્યુ, આમીર બી, સ્ટુહર એ, વ્લાજેનિક એ. પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં ઇન્સ્યુલિન ગ્લેરગીન 100 યુ / એમએલ વિરુદ્ધ એનપીએચ ઇન્સ્યુલિન સાથે સારવારમાં સંતોષ: બે મુખ્ય આગાહી કરનારાઓની શોધ રેન્ડમાઇઝ્ડ નિયંત્રિત ટ્રાયલ્સ. જે ડાયાબિટીસ જટિલતાઓને. 2017 માર્ચ, 31 (3): 562-568. 19) બ્લેવિન્સ ટી, ડહલ ડી, રોઝનસ્ટોક જે, એટ અલ. એલઇડી 2963016 ની કાર્યક્ષમતા અને સલામતી, રેન્ડમાઇઝ્ડ કંટ્રોલ ટ્રાયલમાં ટાઇપ 1 ડાયાબિટીસવાળા દર્દીઓમાં ઇન્સ્યુલિન ગ્લેરગીન (લેન્ટુઝ) ની તુલનામાં ઇન્સ્યુલિન ગ્લેરગીન: એલિમેન્ટ 1 નો અભ્યાસ. ડાયાબિટીઝ જાડાપણું અને ચયાપચય. જૂન 23, 2015. 20) એલ. એલ. ઇલાગ, એમ. એ. ડીગ, ટી. કોસ્ટિગન, પી. હોલેન્ડર, ટી. સી. બ્લેવિન્સ, એસ. વી. એડેલમેન, એટ અલ. પ્રકાર 1 અથવા ટાઇપ 2 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં લેન્ટુઝિન્સ્યુલાર્ગાર્જિનની તુલનામાં એલવાય 2963016 ઇન્સ્યુલિન ગ્લેરગીનની ઇમ્યુનોજેનિસિટીનું મૂલ્યાંકન. ડાયાબિટીઝ જાડાપણું અને ચયાપચય, 8 જાન્યુઆરી, 2016.21) ગિલર સી, રીજ ટીકે, એટર્મીયર કેજે, ગ્રેવ્સ ટી.કે. ઇન્સ્યુલિન ડિટેમિર અને ઇન્સ્યુલિન ગ્લેરગીનના ફાર્માકોડિનેમિક્સ એ સ્વસ્થ બિલાડીઓમાં ઇસોગ્લાયકેમિક ક્લેમ્બ પદ્ધતિ દ્વારા આકારણી કરવામાં આવે છે. જે વેટ ઇન્ટર્ન મેડ. 2010 જુલાઈ-Augગસ્ટ, 24 (4): 870-4. 22) ફોગેલફેલ્ડ એલ, ધરમલિંગમ એમ, રોબલિંગ કે, જોન્સ સી, સ્વાન્સન ડી, જેકબુલ એસ. એક રેન્ડમાઇઝ્ડ, ટ્રીટ ટુ-ટાર્ગેટ ટ્રાયલ, ઇન્સ્યુલિન લિસ્પ્રો પ્રોટામિન સસ્પેન્શન અને ઇન્સ્યુલિન-નિષ્કપટના દર્દીઓમાં ઇન્સ્યુલિન ડિટેમિર સાથે ટાઇપ 2 ડાયાબિટીઝ. ડાયાબેટ મેડ. 2010 ફેબ્રુ, 27 (2): 181-8. 23) રેનોલ્ડ્સ એલઆર. ટાઇપ 2 ડાયાબિટીઝમાં ઇન્સ્યુલિન ડિટેમિર અને ગ્લેરગીનની તુલના કરો: તફાવતો કરતાં વધુ સમાનતા. કોમેન્ટરી.પોસ્ટગ્રાડ મેડ. 2010 જાન્યુ, 122 (1): 201-3. 24) એનએન 1250-3579 (બીગિન વન્સ લાંબી) ટ્રાયલ ઇન્વેસ્ટિગેટર્સ વતી ઝિનમેન બી, ફિલિસ-સિમીકસ એ, કેરીઓ બી, એટ અલ. ડાયાબિટીઝ કેર. 2012.35 (12): 2464-2471. 25) બેગિન બેસલ-બોલસ પ્રકાર 1 ટ્રાયલ ઇન્વેસ્ટિગેટર્સ વતી હેલર એસ, બુઝ જે, ફિશર એમ, એટ અલ. લેન્સેટ. 2012.379 (9825): 1489-1497. 26) ગફ એસસીએલ, ભાર્ગવ એ, જૈન આર, મેર્સેબેચ એચ, રાસમુસેન એસ, બર્ગનેસ્ટલ આરએમ. ડાયાબિટીઝ કેર. 2013.36 (9): 2536-2542. 27) એનએન 1250-3668 (બીગિન ફ્લેક્સ) ટ્રાયલ ઇન્વેસ્ટિગેટર્સ વતી મેનેઘિની એલ, એટકિન એસએલ, ગોફ એસસીએલ, એટ અલ. ડાયાબિટીઝ કેર. 2013.36 (4): 858-864. 28) પ્રકાર 1 ડાયાબિટીઝ મેલીટસ (બીજીએન ™) ક્લિનિકલ ટ્રાઇલ્સ.gov ઓળખકર્તા: એનસીટી 01513473 સાથે બાળકો અને કિશોરોમાં ઇન્સ્યુલિન ડિગ્લ્યુડેકની કાર્યક્ષમતા અને સલામતીની તપાસ કરતી એક ટ્રાયલ. 29) ડેઇલી જી, લવર્નીયા એફ. ઇન્સ્યુલિન ગ્લેરગીન 300 યુનિટ / મિલી માટે સલામતી અને અસરકારકતા ડેટાની સમીક્ષા, ઇન્સ્યુલિન ગ્લેરગીનનું નવું ઘડતર. ડાયાબિટીઝ ઓબ્સમેટાબ. 2015.17: 1107-14. 30) સ્ટેઇનસ્ટ્રેઅઝર એટ એટ. તપાસની નવી ઇન્સ્યુલિન ગ્લેરગીન 300 યુ / મીલી ઇન્સ્યુલિન ગ્લેરગીન 100 યુ / મીલી જેવી જ ચયાપચય છે. ડાયાબિટીઝ ઓબ્સમેટાબ. 2014.16: 873-6. 31) બેકરઆરહેટલ. નવી ઇન્સ્યુલિન ગ્લેરગીન 300 યુનિટ્સ • એમએલ -1 ઇન્સ્યુલિન ગ્લેરગીન 100 યુનિટ્સ • એમએલ-1. ડાયાબિટીસકેરની તુલનામાં સ્થિર સ્થિતિમાં વધુ પ્રોફાઇલ પ્રોફાઇલ અને લાંબા સમય સુધી ગ્લાયસિમિક નિયંત્રણ પ્રદાન કરે છે. 2015.38: 637-43. 32) ઉખાણું એમસી એટ અલ. ડાયાબિટીસ બેસલ અને મીલટાઇમ ઇન્સ્યુલિનનો ઉપયોગ કરીને પ્રકાર 2 ડાયાબિટીસવાળા લોકોમાં ન્યુ ઇન્સ્યુલિન ગ્લેરગીન 300 યુનિટ્સ / એમએલ વર્સસ ગ્લેરગીન 100 યુનિટ્સ / એમએલ: 6 મહિનાની રેન્ડમાઇઝ્ડ કંટ્રોલ ટ્રાયલ (સંપાદન 1) માં ગ્લુકોઝ કંટ્રોલ અને હાઈપોગ્લાયકેમિઆ. ડાયાબિટીઝ કેર. 2014.37: 2755-62. 33) યીકી-જર્વિનેન એચ એટ અલ. પ્રકાર 2 ડાયાબિટીઝ મૌખિક એજન્ટો અને બેસલ ઇન્સ્યુલિનવાળા લોકોમાં નવું ઇન્સ્યુલિન ગ્લેરગીન 300 યુનિટ / એમએલ વિરુદ્ધ ગ્લેરગીન 100 યુનિટ / એમએલ: 6 મહિનાની રેન્ડમાઇઝ્ડ કંટ્રોલ ટ્રાયલમાં ગ્લુકોઝ કંટ્રોલ અને હાયપોગ્લાયકેમિઆ (સંપાદન 2). ડાયાબિટીઝ કેર 2014, 37: 3235-43. 34) બોલી જીબી એટ અલ. ન્યુ ઇન્સ્યુલિન ગ્લેરગીન 300 યુ / એમએલ ગૌરગિન 100-યુ / એમએલની તુલનામાં મૌખિક ગ્લુકોઝ-લોઅરિંગ દવાઓ પર ટાઇપ 2 ડાયાબિટીસવાળા લોકોમાં ઇન્સ્યુલિન-નેવેવ લોકોમાં: એક રેન્ડમાઇઝ્ડ કંટ્રોલ ટ્રાયલ (સંપાદન 3). ડાયાબિટીઝ ઓબ્સમેટાબ. 2015.17: 386-94. 35) હોમ પીડી, બર્ગેન્સ્ટલ આરએમ, બોલી જીબી, ઝીમેન એમ, રોજેસ્કી એમ, એસ્પિનાસે એમ, રિડલ એમસી. પ્રકાર 1 ડાયાબિટીસવાળા લોકોમાં ન્યુ ઇન્સ્યુલિન ગ્લેરગીન 300 યુનિટ્સ / એમએલ વર્સસ ગ્લેરગીન 100 યુનિટ્સ / એમએલ: એક રેન્ડમાઇઝ્ડ, તબક્કો 3 એ, ઓપન-લેબલ ક્લિનિકલ ટ્રાયલ (સંપાદન 4). ડાયાબિટીઝ કેર. 2015 ડિસેમ્બર, 38 (12): 2217-25. ) 36) ક્લિનિકલ ટ્રાયલ પ્રોગ્રામની ઝાંખી અને ડાયાબિટીસ મેનેજમેંટમાં ઇન્સ્યુલિન ડિગ્લ્યુડેક / ઇન્સ્યુલિન એસ્પર્ટની ગણપતિ બાંટવાલ 1, સુભાષ કે વાંગ્નૂ 2, એમ શુનમુગાવેલુ 3, એસ નાલ્લાપર્યુમલ 4, કેપી હર્ષ 5, અર્પણદેવ ભટ્ટાચાર્ય. ) Safety) સલામતી, ફાર્માકોકિનેટિક્સ અને ફાર્માકોડિનેમિક્સ ઓફ ટુ આઇડેગએએસપી (એક એક્સ્પ્લોરેટિવ) તૈયારી અને ટુ ઇન્સ્યુલિન ડિગ્લ્યુડેક (એક એક્સ્પ્લોરેટિવ) તૈયારી જાપાની વિષયોમાં. ક્લિનિકલ ટ્રાઇલ્સ.gov આઇડેન્ટિફાયર: NCT01868555. 38) અરોદા વીઆર એટ અલ, લિક્સીલેન-એલ ટ્રાયલ ઇન્વેસ્ટિગેટર્સ. એરિટમ. ટિકિટ 2 ડાયાબિટીઝમાં ઇન્સ્યુલિન ગ્લેરગીન પ્લસ લિક્સીસેનાટાઇડનું ટાઇટ્રેટેબલ ફિક્સ્ડ-રેશિયો કોમ્બીનેશન, લિક્સીલેનની અસરકારકતા અને સલામતી, બેસલ ઇન્સ્યુલિન અને મેટફોર્મિન પર અપૂરતી રીતે નિયંત્રિત: ધ લિકસીલેન-એલ રેન્ડમizedઝાઇડ ટ્રાયલ. ડાયાબિટીઝ કેર 2016.39: 1972-1980; ડાયાબિટીસ કેર. 2017 એપ્રિલ 20. 39) રોઝનસ્ટstockક જે એટ અલ, લિક્સીલ -ન-ઓ ટ્રાયલ ઇન્વેસ્ટિગેટર્સ. ઇરેટમ. લિકસિલન, ઇન્સ્યુલિન ગ્લેરગીનપ્લસ લક્સિસેનાટીડેટનું ટાઇટ્રેટેબલ ફિક્સ્ડ-રેશિયો કોમ્બીનેશન, વર્સ ઇન્સ્યુલિન ગ્લેરગીન અને લિક્સીસેનાટાઇડ મોનોકોમ્પોમ્પ્ટન્ટ્સ ટાઇપ 2 ડાયાબિટીસમાં અપૂરતી રીતે મૌખિક એજન્ટો પર અંકુશિત: લિકસિલન-ઓ રેન્ડમizedઝાઇડ ટ્રાયલ. ડાયાબિટીઝ કેર 2016.39: 2026-2035; ડાયાબિટીઝ કેર. 2017 એપ્રિલ 18. 40) સ્ટીફન સીએલ, ગફ, રાજીવ જૈન, અને વિન્સેન્ટ સી વૂ. ટાઇપ 2 ડાયાબિટીઝની સારવાર માટે ઇન્સ્યુલિન ડિગ્લ્યુડેક / લીરાગ્લુટાઈડ (આઇડેગલિરા). )૧) ટાઇપ 2 ડાયાબિટીઝમાં લીરાગ્લુટાઈડ અને ઇન્સ્યુલિન ડિગ્લ્યુડેકની ડ્યુઅલ એક્શન: ઇન્સ્યુલિન ડિગ્લ્યુડેક / લીરાગ્લુટાઇડની કાર્યક્ષમતા અને સલામતીની તુલના કરતી એક ટ્રાયલ, ટાઇપ 2 ડાયાબિટીઝવાળા વિષયોમાં ઇન્સ્યુલિન ડિગ્લ્યુડેકંડ લિરાગ્લુટાઇડ (ડ્યુઅલ ™ I) ક્લિનિકલ ટ્રાયલ્સ. )૨) પ્રકાર 2 ડાયાબિટીઝ મેલીટસ (DUALTM IX) ક્લિનિકલ Trials.gier333 આઈટી 23 સાથેના વિષયોમાં એસજીએલટી 2 માટે એડ-ઓન થેરેપી તરીકે ઇન્સ્યુલિન ડિગ્લ્યુડેક / લીરાગ્લુટાઈડ (આઇડેગ્લાઇરા) વર્સસ ઇન્સ્યુલિન ડિગ્લ્યુડેડ (આઇડેગ્લાઇરા) ના ગ્લાયસિમિક નિયંત્રણ અને સલામતીની તુલના કરતી ક્લિનિકલ ટ્રાયલ. 43) ઇન્સ્યુલિન ડિગ્લ્યુડેક / લીરાગ્લુટાઈડ (આઇડેગલિરા) ટાઈપ 2 ડાયાબિટીઝ મેલીટસ એનડીએ 208583 બ્રીફિંગ ડોક્યુમેન્ટવાળા પુખ્ત વયના લોકોમાં ગ્લાયકેમિક નિયંત્રણમાં સુધારણાની સારવાર. 44) "તમારે બાયોસimilarર્મિલ મેડિસિનલ પ્રોડક્ટ્સ વિશે શું જાણવાની જરૂર છે". એક સર્વસંમતિ ઇન્ફર્મેશનડocક્યુમેન્ટ.યુરોપિયન કમ્યુનિટિ. રેફ. એરેસ (2014) 4263293-18 / 1 // 2014. 45) "ડ્રગ સબસ્ટન્સ - નોન ક્લિનિકલ અને ક્લિનિકલ ઇશ્યુઝ તરીકે બાયોટેકનોલોજી-આધારિત પ્રોટીન ધરાવતા સમાન બાયોલologicalજિકલ Medicષધીય ઉત્પાદનોની માર્ગદર્શિકા". યુરોપિયન ચિકિત્સા એજન્સી. 18 ડિસેમ્બર 2014 EMEA / CHMP / BMWP / 42832/2005 Rev1 સમિતિ માનવ વપરાશ માટેના inalષધીય ઉત્પાદનો માટે (સીએચએમપી). ) “)" રિકોમ્બિનન્ટ હ્યુમન ઇન્સ્યુલિન અને ઇન્સ્યુલિન એનાલોગ ધરાવતા સમાન જૈવિક medicષધીય ઉત્પાદનોના ન nonન-ક્લિનિકલ અને ક્લિનિકલ વિકાસ માટેની માર્ગદર્શિકા ". યુરોપિયન દવાઓની એજન્સી. 26 ફેબ્રુઆરી 2015 EMEA / CHMP / BMWP / 32775/2005 રેવ. માનવ વપરાશ માટેના Medicષધીય ઉત્પાદનો માટેની 1 સમિતિ (સીએચએમપી).
પ્રકાર 2 ડાયાબિટીસ - રોગની સુવિધાઓ
સામાન્ય કામગીરી માટે, શરીરને energyર્જાની સતત સપ્લાયની જરૂર હોય છે, જે વપરાશ કરેલ ખોરાકમાંથી ઉત્પન્ન થાય છે. મુખ્ય સપ્લાયર ગ્લુકોઝ છે. પેશીઓ દ્વારા ખાંડના શોષણ માટે, એક હોર્મોન જરૂરી છે - ઇન્સ્યુલિન, જે સ્વાદુપિંડ દ્વારા ઉત્પન્ન થાય છે.
પ્રકાર 2 ડાયાબિટીસમાં, આયર્ન સામાન્ય રીતે કાર્ય કરે છે, પરંતુ કોષો હોર્મોન સામે પ્રતિકાર વિકસાવે છે. પરિણામે, ખાંડ કોષો સુધી પહોંચાડવામાં આવતી નથી, પરંતુ લોહીના પ્લાઝ્મામાં રહે છે. શરીરમાં શક્તિનો અભાવ થવા લાગે છે. ઇન્સ્યુલિનનું ઉત્પાદન વધારવાના સંકેત સાથે મગજ પરિસ્થિતિનો જવાબ આપે છે. હોર્મોનની વધેલી સાંદ્રતા પરિસ્થિતિને બદલતી નથી.
અંગ વસ્ત્રો અને અવક્ષયને લીધે ધીમે ધીમે, ઇન્સ્યુલિનનું ઉત્પાદન નોંધપાત્ર રીતે ઘટાડવામાં આવે છે, અને તે સંપૂર્ણપણે બંધ થઈ શકે છે. આ રોગ ધીમે ધીમે વિકસે છે અને શરૂઆતમાં ઉચ્ચારણ ચિહ્નો હોતા નથી. રોગના અદ્યતન સ્વરૂપ સાથે, તે 1 લી તબક્કે જઈ શકે છે.
સગર્ભાવસ્થા ડાયાબિટીસ
સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ એ રોગવિજ્ pathાનવિષયક સ્થિતિ છે જે સગર્ભાવસ્થાના સમયગાળા દરમિયાન સ્ત્રીઓમાં જોવા મળે છે. કાર્બોહાઇડ્રેટ ચયાપચય અને અન્ય ચયાપચય ફેરફારોના ઉલ્લંઘનની પૃષ્ઠભૂમિ સામે દેખાય છે.
આ પ્રકારનો રોગ પૂર્વજન્મના સમયગાળામાં પહેલાથી નિદાન થાય છે, અને વિકાસનું મુખ્ય કારણ સગર્ભા સ્ત્રીમાં હોર્મોનલ ડિસઓર્ડરને કારણે હોર્મોન ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતામાં ઘટાડો છે. સામાન્ય કારણોમાં સતત વજનમાં વધારો શામેલ છે.
વારંવારના કિસ્સામાં, આ રોગ છુપાયેલું છે અને નિદાન પહેલાથી જ એકદમ અંતમાં કરવામાં આવે છે. નિયમિત પ્રયોગશાળા પરીક્ષણો અને તબીબી દેખરેખ રોગને રોકવામાં મદદ કરશે.
 જીડીએમની પૃષ્ઠભૂમિની વિરુદ્ધ, સ્ત્રી પછીથી સાચું પ્રકાર II ડાયાબિટીઝ થવાની સંભાવના વધારે છે.
જીડીએમની પૃષ્ઠભૂમિની વિરુદ્ધ, સ્ત્રી પછીથી સાચું પ્રકાર II ડાયાબિટીઝ થવાની સંભાવના વધારે છે.
ધ્યાન જીડીએમના અડધા કેસોમાં, બીજી ગર્ભાવસ્થાવાળી મહિલાઓને જોખમ રહેલું છે.
તે બતાવવાનું પણ યોગ્ય છે કે જે સ્ત્રીઓમાં જીડીએમ થયું છે, તેઓમાં સાચા પ્રકારનો ડાયાબિટીસ થવાનું જોખમ વધુ વધે છે.
માહિતી
પ્રોટોકOLલની સંગઠિત બાબતો
પ્રોટોકોલ વિકાસકર્તાઓની સૂચિ:
1) નુરબેકોવા અકરમલ એસિલોવના - તબીબી વૈજ્encesાનિક તબીબ, પર્મ સ્ટેટ પેડગોગિકલ યુનિવર્સિટી કઝાક નેશનલ મેડિકલ યુનિવર્સિટીના રિપબ્લિકન સ્ટેટ પેડોગોજિકલજિકલ યુનિવર્સિટીના આંતરિક રોગો નંબર 2 ના પ્રોફેસર, એસ.ડી. અસ્ફેંડિયારોવા. ”
2) બાઝારબેકોવા રિમ્મા બાઝરેબોવાવના - તબીબી વિજ્ ofાનના ડોક્ટર, પ્રોફેસર, કઝાક મેડિકલ યુનિવર્સિટીના સતત શિક્ષણ જેએસસીના એન્ડોક્રિનોલોજી વિભાગના વડા, જેએસસી, પબ્લિક એસોસિએશનના અધ્યક્ષ "કઝાકિસ્તાનના એન્ડોક્રિનોલોજિસ્ટ્સના એસોસિએશન".
)) સ્માગુલોવા ગાઝિઝા અઝમાગીએવના - તબીબી વિજ્ ofાનના ઉમેદવાર, આંતરિક રોગો અને ક્લિનિકલ ફાર્માકોલોજીના પ્રોપેડ્યુટિક્સ વિભાગના વડા, એમ.ઓસ્પનોવના નામ પરથી પશ્ચિમ-કઝાકિસ્તાન રાજ્ય મેડિકલ યુનિવર્સિટીમાં રિપબ્લિકન સ્ટેટ પેડગોજજિકલ યુનિવર્સિટી.
હિતોના વિરોધાભાસનો સંકેત: ના
સમીક્ષાકર્તાઓ:
એસ્પેનબેટોવા માયરા ઝાક્ષીમાનોવના – મેડિકલ સાયન્સના ડોક્ટર, પ્રોફેસર, જનરલ મેડિકલ પ્રેક્ટિસમાં ઇન્ટર્નશીપ ડિપાર્ટમેન્ટના વડા, સેમિપ્લાટિન્સક સ્ટેટ મેડિકલ એકેડેમી.
પ્રોટોકોલ સુધારવા માટેની શરતોનો સંકેત: પ્રોટોકોલના પ્રકાશનના 5 વર્ષ પછી અને તેના પ્રવેશની તારીખથી અથવા તેની પુરાવાના સ્તર સાથે નવી પદ્ધતિઓની હાજરીમાં સુધારણા.
પરિશિષ્ટ 1
પ્રકાર 2 ડાયાબિટીસ 2, 3 માટે સ્ક્રીનીંગ પદ્ધતિઓ
ડાયાબિટીઝ હોઈ શકે તેવા દર્દીઓની ઓળખ માટે સ્ક્રીનીંગ કરવામાં આવે છે. સ્ક્રીનીંગ ઉપવાસ ગ્લાયસીમિયાથી શરૂ થાય છે. નોર્મોગ્લાયસીમિયા અથવા અશક્ત ઉપવાસ ગ્લાયસીમિયા (એનજીએન) ની તપાસના કિસ્સામાં - 5.5 એમએમઓએલ / એલ કરતા વધારે, પરંતુ કેશિકા રક્ત માટે 6.1 એમએમઓએલ / એલ કરતા ઓછું અને 6.1 એમએમઓએલ / એલ કરતા ઓછું, પણ શિરોસિય માટે 7.0 એમએમઓએલ / એલ કરતા ઓછું પ્લાઝ્માને મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ (પીએચટીટી) સૂચવવામાં આવે છે.
PGTT કરવામાં આવ્યું નથી:
તીવ્ર રોગની પૃષ્ઠભૂમિની વિરુદ્ધ,
ગ્લાયસીમિયા (ગ્લુકોકોર્ટિકોઇડ્સ, થાઇરોઇડ હોર્મોન્સ, થિયાઝાઇડ્સ, બીટા-બ્લ -કર વગેરે) ના સ્તરમાં વધારો કરતી દવાઓનો ટૂંકા ગાળાના ઉપયોગની પૃષ્ઠભૂમિની વિરુદ્ધ.
ઓછામાં ઓછું 3-દિવસ અમર્યાદિત ભોજન (દિવસ દીઠ 150 ગ્રામ કરતા વધુ કાર્બોહાઇડ્રેટ) ની પૃષ્ઠભૂમિ સામે સવારે સવારે પી.જી.ટી.ટી. ઓછામાં ઓછું 8-14 કલાક (તમે પાણી પી શકો છો) રાતના ઉપવાસ દ્વારા પરીક્ષણ પહેલાં હોવું જોઈએ. ખાલી પેટ પર લોહીના નમૂના લીધા પછી, વિષયને g 75 મિનિટથી વધુમાં -3 75 ગ્રામ એહાઇડ્રોસ ગ્લુકોઝ અથવા .5૨..5 ગ્રામ ગ્લુકોઝ મોનોહાઇડ્રેટ ઓગળવું જોઈએ. બાળકો માટે, ભાર શરીરના વજનના કિલો દીઠ 1.75 ગ્રામ એનહાઇડ્રોસ ગ્લુકોઝ છે, પરંતુ 75 ગ્રામ કરતા વધુ નથી. 2 કલાક પછી, બીજા રક્ત નમૂના લેવામાં આવે છે.
એસિમ્પ્ટોમેટિક ડાયાબિટીસ માટે સ્ક્રિનિંગ માટે સંકેતો
બધી વ્યક્તિઓ સ્ક્રીનીંગને આધિન છે કર્યા BMI ≥25 કિગ્રા / મીટર 2 અને નીચેના જોખમ પરિબળો:
Ed બેઠાડુ જીવનશૈલી,
ડાયાબિટીઝથી પીડાતા સગપણની 1 લી લાઇનના સંબંધીઓ,
Diabetes વંશીય વસ્તીઓ ડાયાબિટીઝના ઉચ્ચ જોખમમાં,
· મોટી સંભોગ સાથે ગર્ભધારણ અથવા સગર્ભાવસ્થા ડાયાબિટીસની સ્થાપના કરનાર મહિલાઓ,
હાયપરટેન્શન (≥140 / 90 એમએમએચજી અથવા એન્ટિહાઇપરટેન્સિવ ઉપચાર પર),
એચડીએલ સ્તર 0.9 એમએમઓએલ / એલ (અથવા 35 મિલિગ્રામ / ડીએલ) અને / અથવા ટ્રાઇગ્લાઇસેરાઇડ સ્તર 2.82 એમએમઓએલ / એલ (250 મિલિગ્રામ / ડીએલ),
નબળાઇ ગ્લુકોઝ સહિષ્ણુતા અથવા અશક્ત ઉપવાસ ગ્લુકોઝ પહેલાના એચબીએલસી ≥ 5.7% ની હાજરી,
રક્તવાહિની રોગનો ઇતિહાસ,
Ins ઇન્સ્યુલિન પ્રતિકાર સાથે સંકળાયેલ અન્ય ક્લિનિકલ પરિસ્થિતિઓ (ગંભીર મેદસ્વીતા, acકન્થોસ્નિગ્રાસ સહિત),
પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ.
જો પરીક્ષણ સામાન્ય હોય, તો તેને દર 3 વર્ષે પુનરાવર્તિત કરવું આવશ્યક છે. જોખમી પરિબળોની ગેરહાજરીમાં, સ્ક્રીનીંગ હાથ ધરવામાં 45 વર્ષથી વધુ ઉંમરના તમામ વ્યક્તિઓ. જો પરીક્ષણ સામાન્ય છે, તો તમારે દર 3 વર્ષે તેને પુનરાવર્તિત કરવું આવશ્યક છે.
સ્ક્રીનીંગ હાથ ધરવામાં જોઈએ 10 વર્ષથી વધુ વયના બાળકો અને કિશોરોમાં 2 અથવા વધુ જોખમી પરિબળો સાથે મેદસ્વી.
પરિશિષ્ટ 1
ઇમર્જન્સીના તબક્કે ડાયગ્નોસ્ટિક અને ટ્રીટમેન્ટ ડાયાબિટીક કીટાસીડોસીસ એલ્ગોરિધમ
ડાયાબિટીક કેટોએસિડોસિસ (ડીકેએ) અને કેટોએસિડોટિક કોમા
ડીકેએ એ ચયાપચયનું તીવ્ર ડાયાબિટીક વિઘટન છે, જે ગ્લુકોઝમાં તીવ્ર વધારો અને લોહીમાં કીટોન સંસ્થાઓની સાંદ્રતા, પેશાબમાં તેમનો દેખાવ અને મેટાબોલિક એસિડિસિસના વિકાસ દ્વારા, અસ્પષ્ટ ચેતનાના વિવિધ ડિગ્રી અથવા તેના વિના, દર્દીને તાત્કાલિક હોસ્પિટલમાં દાખલ કરવાની જરૂરિયાત દ્વારા પ્રગટ થાય છે.
પરિશિષ્ટ 2
ઇમર્જન્સીના તબક્કે ડાયાબિટીક હાઇપોગ્લાયકેમિક કન્ડિશન / કોમા માટે ડાયગ્નોસ્ટિક અને ટ્રીટમેન્ટ એલ્ગોરિધમ(યોજનાઓ)

The દર્દીને તેની બાજુમાં મૂકી દો, મૌખિક પોલાણને ખોરાકના કાટમાળમાંથી મુક્ત કરો (મૌખિક પોલાણમાં મીઠા ઉકેલો રેડશો નહીં),
Iv 40% ડેક્સ્ટ્રોઝ સોલ્યુશનના consciousness 40-100 મિલી (ચેતનાની સંપૂર્ણ પુન 40પ્રાપ્તિ સુધી);
♦ વૈકલ્પિક - 1 મિલિગ્રામ (નાના બાળકો 0.5 મિલિગ્રામ) ગ્લુકોગન s / c અથવા / એમ,
Consciousness જો ચેતનાને પુનર્સ્થાપિત કરવામાં આવી નથી, તો સેરેબ્રલ એડીમા સાથે લડવાનું શરૂ કરો: કોલોઇડ્સ, ઓસ્મોડ્યુરેટિક્સ, લોહીના ઘટકો.
પરિશિષ્ટ 3
ઇમર્જન્સીના તબક્કા માટે ડાયગ્નોસ્ટિક અને ટ્રીટમેંટ ડાયાબિટીક હિપ્રોસોલરી કોમા એલ્ગોરિધમ
બાળકોમાં ડાયાબિટીઝ મેલીટસ
સમગ્ર વિશ્વમાં ડાયાબિટીઝના વિકાસના આંકડાકીય સૂચકાંકોનું અવલોકન કરીને, તે નોંધ્યું છે કે દર વર્ષે આ રોગના સંપર્કમાં આવતા બાળકોની સંખ્યામાં વધારો થતો જાય છે. પ્રકાર 1 ડાયાબિટીસ એ "જુવાન" હોવા છતાં, એટલે કે, તે 30 વર્ષથી ઓછી ઉંમરના લોકોમાં વિકસે છે, ટાઇપ -2 ડાયાબિટીસના કિસ્સા પણ બાળપણમાં નોંધાય છે.
રોગનું મુખ્ય કારણ હોર્મોન ઇન્સ્યુલિનના સંશ્લેષણના ઉલ્લંઘનમાં છે, પરિણામે મેટાબોલિક પ્રક્રિયાઓ ખલેલ પહોંચે છે અને લોહીમાં ખાંડની સાંદ્રતા વધે છે.
બાળકોમાં, ડાયાબિટીસ પ્રકારનાં કારક પરિબળો, પુખ્ત વયના લોકોની જેમ, હજી પણ અભ્યાસ હેઠળ છે, પરંતુ સંભવત the આ રોગની શરૂઆતનું કારણ આ છે:
- આનુવંશિકતા
- વારંવાર તણાવ
- કામગીરી
- નકારાત્મક પર્યાવરણીય અસર.
 તાજેતરના વર્ષોમાં, બાળકોમાં ડાયાબિટીઝના વિકાસમાં વધારો થયો છે.
તાજેતરના વર્ષોમાં, બાળકોમાં ડાયાબિટીઝના વિકાસમાં વધારો થયો છે.જો આપણે બાળકોમાં ટાઇપ -2 ડાયાબિટીસના વિકાસ વિશે વાત કરીશું, તો આપણે કહી શકીએ કે સામાન્ય કારણો આ છે:
- વધારે વજન
- બેઠાડુ જીવનશૈલી
- આનુવંશિક વલણ
જો બાળકોમાં ડાયાબિટીઝનું નિદાન થયું હોય, તો ભલામણો સામાન્ય રીતે સ્વીકૃત ડબ્લ્યુએચઓ અનુસાર હશે. સૌ પ્રથમ, તેઓ યોગ્ય, સંતુલિત પોષણ, સક્રિય જીવનશૈલી અને ઉપસ્થિત ચિકિત્સકની નિમણૂકનું પાલન કરશે.
કેટરિંગના સામાન્ય સિદ્ધાંતો
ડાયાબિટીસવાળા દર્દીઓએ નાના ભાગોમાં દિવસમાં 5-6 વખત ખાવું જોઈએ. ખોરાકમાં ઓછી કેલરી સામગ્રી હોવી જોઈએ અને ઓછી અથવા મધ્યમ ગ્લાયકેમિક ઇન્ડેક્સ હોવી જોઈએ જેથી વ્યક્તિ ઝડપથી વજન ન વધે અને બ્લડ સુગરના સ્તરમાં અચાનક ફેરફારથી પીડાય નહીં. આ ઉપરાંત, વાનગીનો ભાગ જેટલો નાનો છે તે પાચન અને આત્મસાત કરવાનું સરળ છે, અને ડાયાબિટીસમાં ગેસ્ટ્રોઇંટેસ્ટીનલ માર્ગના અંગો પરનો વધારાનો ભાર નકામું છે.
શ્રેષ્ઠ મેનૂનું સંકલન કરતી વખતે, એન્ડોક્રિનોલોજિસ્ટ, દર્દી સાથે મળીને, તેના ચયાપચયની લાક્ષણિકતાઓ, સ્વાદ પસંદગીઓ, વજન, ઉંમર અને અન્ય રોગોની હાજરી ધ્યાનમાં લેવી આવશ્યક છે. લો-કાર્બ આહાર કેટલાક લોકો માટે સારું છે, અન્ય ઓછા ચરબીવાળા ખોરાક છે, અને અન્ય કેલરી સામગ્રી મર્યાદિત છે. એક વ્યક્તિગત અભિગમ અને આહારમાં તંદુરસ્ત કુદરતી ઉત્પાદનોની મુખ્યતા એ નિષ્ફળતા વિના ઉપચારની સફળતા અને આહારમાં લાંબા ગાળાના પાલનની ચાવી છે.
ખોરાકના સંગઠનના સિદ્ધાંતો છે, જે રોગના પ્રકારને ધ્યાનમાં લીધા વિના, બધાનું પાલન કરવા ઇચ્છનીય છે:
- સવારના નાસ્તામાં ધીમા કાર્બોહાઈડ્રેટવાળી વાનગીઓ શામેલ હોવી જોઈએ જેથી આખો દિવસ શરીરને energyર્જાથી સંતુલિત કરવામાં આવે,
- ભોજન વચ્ચે વિરામ hours કલાકથી વધુ ન હોવો જોઈએ,
- ભૂખની તીવ્ર લાગણી સાથે, રક્ત ખાંડનું માપન કરવું અને તંદુરસ્ત ખોરાક (સફરજન, બદામ) ખાવું જરૂરી છે, અને હાઈપોગ્લાયકેમિઆ સાથે, ઝડપી કાર્બોહાઈડ્રેટ સાથે ખોરાક ખાય છે,
- માંસને અનાજ સાથે નહીં, પણ વનસ્પતિની સાંધાના વાનગીઓ સાથે જોડવું વધુ સારું છે, કેમ કે તે વધુ સારી રીતે શોષાય છે અને પચવામાં સરળ છે,
- તમે ભૂખની સ્પષ્ટ લાગણી સાથે પથારીમાં જઈ શકતા નથી, સૂતા પહેલા તમે એક ગ્લાસ ઓછી ચરબીવાળા કેફિર અથવા એડિટિવ્સ વિના કુદરતી દહીં પી શકો છો.
પ્લમ, બીટ અને ડેરી ઉત્પાદનો પાચનમાં સુધારવામાં અને આંતરડાની ગતિમાં વધારો કરવામાં મદદ કરે છે. સમાન હેતુ માટે, તમે સવારના નાસ્તાના 15 મિનિટ પહેલાં ખાલી પેટ પર એક ગ્લાસ પાણી પી શકો છો. આ પાચક શક્તિને સક્રિય કરે છે અને પાચન પ્રક્રિયામાં સુધારો કરે છે.
ડાયાબિટીસના પ્રકારને ધ્યાનમાં લીધા વિના, દર્દીએ આહારનું પાલન કરવું મહત્વપૂર્ણ છે. સાચું છે, ઇન્સ્યુલિન આધારિત રોગના પ્રકાર સાથે, તે થોડો ઓછો ગંભીર થઈ શકે છે, કારણ કે દર્દી નિયમિતપણે હોર્મોન ઇન્જેક્શન બનાવે છે અને તે શું ખાવું છે તેના આધારે ડ્રગની આવશ્યક માત્રાની ગણતરી કરી શકે છે. પરંતુ કોઈ પણ સંજોગોમાં, બધા ડાયાબિટીઝના દર્દીઓએ carંચા કાર્બોહાઇડ્રેટ ભારવાળા ખોરાક ખાવાનું ટાળવું જોઈએ, કારણ કે તે રક્તમાં શર્કરાના સ્તરમાં ફેરફાર લાવે છે અને ભવિષ્યમાં ગૂંચવણોના વિકાસને ઉશ્કેરે છે.
આહારનો આધાર શાકભાજી હોવો જોઈએ. તેમની પાસે ઓછી ગ્લાયકેમિક ઇન્ડેક્સ છે અને ઉચ્ચ ફાઇબરનું પ્રમાણ છે, જે આંતરડાની નિયમિત ગતિ માટે જરૂરી છે. ડાયાબિટીઝથી, ચયાપચય ધીમું થાય છે, અને દર્દી કબજિયાતથી ખલેલ પહોંચાડે છે, જે શરીરના નશોથી ભરપૂર છે. આને અવગણવા માટે, દિવસમાં 3-4 વખત શાકભાજી ખાવાની સલાહ આપવામાં આવે છે. તેમાં બધા અવયવો અને સિસ્ટમોના સામાન્ય કાર્ય માટે જરૂરી વિટામિન અને ખનિજ તત્વો હોય છે. ડાયાબિટીઝના દર્દીઓ માટે પણ ફળો ઉપયોગી છે, પરંતુ તેમને પસંદ કરવા માટે, તમારે ગ્લાયકેમિક ઇન્ડેક્સ પર ધ્યાન આપવાની જરૂર છે - તે ઓછું અથવા મધ્યમ હોવું જોઈએ.
ખાસ કરીને ડાયાબિટીઝના દર્દીઓ માટે ઉપયોગી આવા ખોરાક છે.
- ટામેટાં
- ફૂલકોબી
- કોળું
- એક સફરજન
- પિઅર
- સાઇટ્રસ ફળો
- દાડમ
- રીંગણા
- નમવું
- લસણ
- મરી.
માછલી અને માંસ વચ્ચે, તમારે પાતળા પ્રકારો પસંદ કરવાની જરૂર છે. ઘણું તેલ ઉમેર્યા વિના તેને બાફવામાં અથવા પકાવવાની નાની ભઠ્ઠીમાં રાંધવાનું શ્રેષ્ઠ છે. માંસમાં દરરોજ આહારમાં માછલી, માછલી - હાજર હોવી જોઈએ. ડાયાબિટીઝના દર્દીઓમાં બાફેલી અથવા બેકડ ટર્કી ભરણ, બેકડ અથવા બાફેલા ત્વચા વગરની ચિકન સ્તન અને સસલાના માંસ સાથે શ્રેષ્ઠ સેવા આપવામાં આવે છે. પોલોક, હેક અને તિલપિયા એ માછલીઓ માટે શ્રેષ્ઠ પસંદગી છે, કારણ કે આ સમૃદ્ધ અને ઉપયોગી રાસાયણિક રચનાવાળા ઓછા ચરબીવાળા ઉત્પાદનો છે. દર્દીઓ માટે ડુક્કરનું માંસ, ચરબીયુક્ત માંસ, બતક માંસ, હંસ અને ચરબીયુક્ત માછલી ખાવાનું અનિચ્છનીય છે, કારણ કે આ ઉત્પાદનો સ્વાદુપિંડને લોડ કરે છે અને લોહીનું કોલેસ્ટ્રોલ વધારે છે.
ઘઉંના પોર્રીજ, બિયાં સાથેનો દાણો, બાજરી અને વટાણાના પોર્રીજ સૌથી ઉપયોગી છે. તેમનું ગ્લાયકેમિક અનુક્રમણિકા સરેરાશ છે, અને તેમની રચનામાં ઘણા વિટામિન, આયર્ન, કેલ્શિયમ અને અન્ય ટ્રેસ તત્વો છે. મેનુ બનાવતી વખતે, ડાયાબિટીઝના દર્દીઓએ તેમાં સોજી અને પોલિશ્ડ ચોખાને બાકાત રાખવાની જરૂર હોય છે, કારણ કે તેમાં ઉચ્ચ કેલરી સામગ્રી ધરાવતા વ્યવહારીક કંઈ નથી.
વિકાસનાં કારણો
ડાયાબિટીસનો બીજો પ્રકાર વારંવાર શરીરના વસ્ત્રો અને આંસુને કારણે વિકસે છે, તેથી 40 વર્ષથી વધુ ઉંમરના લોકોમાં પેથોલોજી વધુ સામાન્ય છે.
પરંતુ આ રોગના વિકાસ માટે અન્ય કારણો અને ઉશ્કેરણીજનક પરિબળો છે:
- આનુવંશિક ટ્રાન્સમિશન જો ડાયાબિટીઝ (કોઈપણ પ્રકારનાં) ના સંબંધીઓ હોય, તો પછી પેથોલોજી વિકસાવવાની સંભાવના 50% વધે છે,
- વધુ વજનવાળા લોકો રોગના વિકાસ માટે વધુ સંવેદનશીલ હોય છે, કારણ કે ચરબીની થાપણો કોષોની સંવેદનશીલતા ઘટાડે છે, તેમજ અંગોનું કાર્ય ઘટાડે છે,
- ખોટો આહાર. સુગરયુક્ત, ચરબીયુક્ત અને ફાસ્ટ-ફૂડ ખોરાકનો વારંવાર ઉપયોગ
- energyર્જા અનામતનો ઓછો વપરાશ, થોડી માત્રામાં શારીરિક પ્રવૃત્તિ સાથે થાય છે,

- સ્વાદુપિંડમાં રોગવિજ્ologicalાનવિષયક ફેરફારો,
- પાચનતંત્રની કામગીરીને અસર કરતી વારંવાર ચેપી રોગો,
- નર્વસ અને શારીરિક થાક તેમજ વારંવાર તણાવ અને હતાશા,
- દબાણમાં સતત વધારો
- ગ્રંથિની કામગીરીને અસર કરતી આડઅસરોના વિકાસ સાથેની નબળી દવાઓ.
જ્યારે એક સાથે 2 અથવા 3 કારણો હોય ત્યારે પેથોલોજીનો વિકાસ થાય છે. કેટલીકવાર સગર્ભા સ્ત્રીઓમાં આ રોગનું નિદાન થાય છે. આ કિસ્સામાં, તેની ઘટના શરીરમાં આંતરસ્ત્રાવીય બદલાવો સાથે સંકળાયેલી છે. આ રોગ (સામાન્ય રીતે) ડિલિવરી પછી તેના પોતાના પર જતો રહે છે.
ડાયાબિટીઝ નિવારણ પદ્ધતિઓ
દુર્ભાગ્યવશ, વિશ્વમાં ડાયાબિટીઝના બનાવોમાં વધારો થયો છે. કેટલીકવાર, પેથોલોજીના જોખમને ઓછું કરવા માટે, ઉશ્કેરણીજનક પરિબળોને પ્રભાવિત કરવું અશક્ય છે, ઉદાહરણ તરીકે, આનુવંશિકતા અથવા પર્યાવરણીય પરિસ્થિતિઓ, પરંતુ કેટલાક કિસ્સાઓમાં પેથોલોજીની સંભાવનાને ઘટાડવી શક્ય છે.
રોગના વિકાસને રોકવા માટે પરવાનગી આપશે:
- વજન નિયંત્રણ
- યોગ્ય પોષણ
- ખરાબ ટેવો દૂર,
- બ્લડ ગ્લુકોઝ નિયંત્રણ.
કોષ્ટક નંબર 4. ડાયાબિટીઝની રોકથામ માટે નિવારક પગલાં:
| નિવારક ક્રિયા | ઘટનાઓ |
 જોખમે લોકોની ઓળખ. જોખમે લોકોની ઓળખ. | ડાયાબિટીઝનું સૌથી સામાન્ય કારણ વજન વધારે છે. પુરુષોમાં, કમરનો ઘેરો ઘરો 94 સે.મી.થી વધુ હોય છે, અને સ્ત્રીઓમાં - 80 સે.મી.થી વધુ, તે એલાર્મ વગાડવાનો પ્રસંગ છે. આવા વ્યક્તિઓએ કાળજીપૂર્વક નિરીક્ષણ અને પરીક્ષા કરવી જરૂરી છે. |
 જોખમનું મૂલ્યાંકન. જોખમનું મૂલ્યાંકન. | જ્યારે રોગ માટે પ્રથમ ડિસ્ટર્બિંગ કોલ્સ દેખાય છે, ત્યારે બ્લડ સુગર માટે રક્ત પરીક્ષણ કરવું જરૂરી છે. તે ખાલી પેટ પર કરવામાં આવે છે. સહિત, એન્ડોક્રિનોલોજિસ્ટ દ્વારા પરીક્ષા, તેમજ અન્ય નિષ્ણાતો, સહવર્તી પેથોલોજીનું નિદાન કરવા માટે જરૂરી છે. ઉદાહરણ તરીકે, રક્તવાહિની તંત્રમાં વિકારની હાજરીથી ડાયાબિટીઝનું જોખમ વધે છે. |
 પેથોલોજીકલ પરિબળોના નકારાત્મક પ્રભાવને દૂર કરવું. પેથોલોજીકલ પરિબળોના નકારાત્મક પ્રભાવને દૂર કરવું. | શરીરમાં રોગવિજ્ .ાનવિષયક પરિવર્તનને પ્રભાવિત કરતું પ્રથમ મુખ્ય પરિબળ વધુ વજન છે. તેથી, વ્યક્તિઓની આ કેટેગરીમાં આવશ્યક છે:
|
નિષ્કર્ષમાં, અમે નોંધીએ છીએ કે સંશોધન કાર્ય મુજબ, તેઓ કહે છે કે વજન ઓછું કરવું અને નિયમિત મધ્યમ શારીરિક પ્રવૃત્તિ પરવાનગી આપે છે:
- ડાયાબિટીસ અટકાવો
- જો હાજર હોય તો, ગૂંચવણોના વિકાસને ઓછું કરો,
- પેથોલોજીની સકારાત્મક ગતિશીલતા મેળવવા માટે.
નિરાશાજનક નિદાનની પુષ્ટિ કર્યા પછી, પોષણથી શરૂ કરીને અને દવાઓ લેવાનું સમાપ્ત થતાં, તમારી જીવનશૈલીમાં ધરમૂળથી પરિવર્તન કરવું ખૂબ જ મહત્વપૂર્ણ છે.
પ્રાધાન્યતા પ્રાપ્ત કરવાની ભલામણો આના પર:
- મીઠાનું સેવન ઓછું કરો,
- ટ્રાંસ ચરબી અને આલ્કોહોલ ધરાવતા પીણાંનું સંપૂર્ણ બાકાત,
- કાર્બોહાઇડ્રેટનું પ્રમાણ ઓછું કરવું
- વિટામિન અને પોષક તત્ત્વોના વપરાશમાં વધારો.
બ્લડ ગ્લુકોઝ અને બ્લડ પ્રેશરના માપનની નિયમિત દેખરેખ હાયપોગ્લાયસીમિયા અને હાયપરગ્લાયકેમિઆના હુમલાઓ તેમજ જટિલતાઓના સંભવિત વિકાસને અટકાવશે, જે ડાયાબિટીસમાં મોટી માત્રા હોઈ શકે છે.
બ્લડ સુગર નિયંત્રણ
ગ્લુકોઝના સ્તરની નિયમિત દેખરેખ એ કોઈ પણ પ્રકારની ડાયાબિટીસની સારવાર અને ગૂંચવણોને રોકવા માટેનો આધાર છે. જો દર્દી નિયમિતપણે મીટરનો ઉપયોગ કરે છે, તો તે હાયપોગ્લાયકેમિઆની શરૂઆત અથવા સમયસર ખાંડમાં કૂદકાને ઓળખી શકે છે. વહેલી તકે કોઈ ઉલ્લંઘન શોધી કા ,વામાં આવે છે, સહાય પૂરી પાડવી અને દર્દીના સ્વાસ્થ્યને જાળવવું વધુ સરળ છે. આ ઉપરાંત, ગ્લાયસીમિયા પર સતત દેખરેખ રાખવા બદલ આભાર, તમે નવા ખોરાક પ્રત્યે શરીરના પ્રતિભાવની દેખરેખ રાખી શકો છો અને સમજી શકો છો કે તેઓને આહારમાં દાખલ કરવો જોઇએ કે નહીં.
મીટરને યોગ્ય મૂલ્યો બતાવવા માટે ક્રમમાં, તે સમયાંતરે ગ્લુકોઝ કંટ્રોલ સોલ્યુશન્સ દ્વારા કેલિબ્રેટ અને તપાસવું આવશ્યક છે. સમાપ્તિ તારીખ પછી ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરી શકાતો નથી, કારણ કે પરિણામ નોંધપાત્ર રીતે વિકૃત થઈ શકે છે.ડિવાઇસમાં ઇન્સ્ટોલ કરેલી બેટરીને સમયસર બદલવી મહત્વપૂર્ણ છે, કારણ કે તે પ્રાપ્ત મૂલ્યોની સચોટતાને પણ અસર કરે છે.
પ્રકાર 1 ડાયાબિટીઝવાળા દર્દીઓમાં સુખાકારી જાળવવા માટે, ઇન્સ્યુલિનની ઇંજેક્શનની પદ્ધતિ જોવી જ જોઇએ. આ પ્રકારના રોગ સાથે, ઇન્જેક્શન વિના કરવું અશક્ય છે, કારણ કે શરીર યોગ્ય માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન કરી શકતું નથી. જો કોઈ દર્દી હોર્મોન ઇન્જેક્શનની અવગણના કરે છે અથવા તેને અવ્યવસ્થિત બનાવે છે, તો કોઈ આહાર તમને લાંબા સમય સુધી સારું સ્વાસ્થ્ય જાળવવાની મંજૂરી આપશે નહીં. તે મહત્વનું છે કે વ્યક્તિ સંચાલિત દવાઓની જરૂરી માત્રાની ગણતરી કરવા માટે સક્ષમ છે, તે શું ખાશે તેના આધારે, અને ટૂંકા અને લાંબા સમય સુધી ઇન્સ્યુલિનની ક્રિયાના સમયગાળાના તફાવતોને સમજી શકે છે.
પ્રકાર 2 ડાયાબિટીસમાં, સ્વાદુપિંડ ઘણીવાર પૂરતા પ્રમાણમાં ઇન્સ્યુલિન ઉત્પન્ન કરે છે (અથવા તેનું કાર્ય થોડું ઓછું થાય છે). આ કિસ્સામાં, દર્દીને હોર્મોનનાં ઇન્જેક્શનની જરૂર રહેશે નહીં, અને લક્ષ્ય રક્ત ખાંડનું સ્તર જાળવવા માટે, તે આહાર અને કસરતનું પાલન કરવા માટે પૂરતું હશે. પરંતુ જો પેશીઓમાં ઇન્સ્યુલિનનો પ્રતિકાર ખૂબ જ isંચો હોય, અને ઉપચારની આ પદ્ધતિઓ પૂરતી અસરકારક ન હોય, તો ક્લિનિકલ ભલામણો અને પ્રોટોકોલ્સ અનુસાર, દર્દીને ખાંડ ઘટાડવા માટે ગોળીઓ સૂચવવામાં આવી શકે છે. ફક્ત એન્ડોક્રિનોલોજિસ્ટએ તેમને પસંદ કરવું જોઈએ, કારણ કે સ્વ-દવાઓના પ્રયત્નોથી સામાન્ય સ્થિતિમાં બગાડ થાય છે અને રોગની પ્રગતિ થઈ શકે છે.
ડાયાબિટીઝથી શું થાય છે?
પ્રકાર 2 ડાયાબિટીઝ મેલીટસ (આહાર અને ડ્રગની સારવાર એકબીજા સાથે સંબંધિત છે: આહારનું નિરીક્ષણ કર્યા વિના, દવાઓ લેવી અસરકારક રહેશે નહીં) આખા જીવતંત્રના કાર્યને અસર કરે છે. રોગના વિકાસની શરૂઆત સાથે, ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતા ઓછી થાય છે. સ્વાદુપિંડ અને અન્ય અવયવો સામાન્ય રીતે કાર્ય કરે છે.
યોગ્ય ઉપચાર વિના, લોહીમાં ગ્લુકોઝની સાંદ્રતા વધે છે, જે લોહીમાં પ્રોટીન કોશિકાઓની "સુગરિંગ" તરફ દોરી જાય છે. આ ફેરફાર અંગોની કામગીરીનું ઉલ્લંઘન કરે છે. શરીર energyર્જા ભૂખમરો અનુભવે છે, જે બધી સિસ્ટમ્સમાં ખામીને પણ પરિણમે છે.
ચરબીના કોષોના ભંગાણ દ્વારા energyર્જાના અભાવની ભરપાઇ શરૂ થાય છે. પ્રક્રિયા ઝેરના પ્રકાશન સાથે છે, જે આખા શરીરને ઝેર આપે છે અને મગજના કોષોની કામગીરીને અસર કરે છે.
વધુ પડતી ખાંડ નિર્જલીકરણ તરફ દોરી જાય છે, ઉપયોગી વિટામિન્સ અને ખનિજો પાણીથી ધોઈ નાખે છે. વાહિનીઓની સ્થિતિ વધુ વણસી જાય છે, જે હૃદયના ભંગાણ તરફ દોરી જાય છે. ઉપરાંત, રક્ત વાહિનીઓના ભરાયેલા થવાનું જોખમ વધે છે. આના પરિણામે, દ્રષ્ટિ, યકૃત અને કિડનીનું કામ વિક્ષેપિત થાય છે, કારણ કે આ અવયવોમાં ઘણી નાની રક્ત વાહિનીઓ હોય છે. અંગોમાં રક્ત પરિભ્રમણ વ્યગ્ર.
ગર્ભાવસ્થા અને ડાયાબિટીસ
જો ગર્ભાવસ્થા હાલના પ્રકાર 1 ડાયાબિટીસની પૃષ્ઠભૂમિ સામે થાય છે, તો સ્ત્રીને ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરવાની જરૂર પડી શકે છે. જુદા જુદા ત્રિમાસિકમાં, આ હોર્મોનની જરૂરિયાત જુદી જુદી હોય છે, અને તે શક્ય છે કે ગર્ભાવસ્થાના કેટલાક સમયગાળામાં સગર્ભા માતા પણ અસ્થાયી રૂપે ઇન્જેક્શન વિના કરી શકે છે. એન્ડોક્રિનોલોજિસ્ટ, જે, પ્રસૂતિવિજ્ .ાન-સ્ત્રીરોગચિકિત્સક સાથે મળીને સગર્ભાવસ્થાના સમયગાળા દરમિયાન દર્દીનું નિરીક્ષણ કરશે, નવી ડોઝ અને પ્રકારનાં દવાઓની પસંદગીમાં રોકાયેલા રહેવું જોઈએ આવા સગર્ભા સ્ત્રીઓને પણ આહારને સમાયોજિત કરવાની જરૂર છે, કારણ કે સ્ત્રીના જીવનના આ સમયગાળા દરમિયાન, પોષક તત્વો અને વિટામિન્સની જરૂરિયાત નોંધપાત્ર રીતે વધે છે.
એક પ્રકારનો રોગ છે જે ફક્ત ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં વિકસે છે - તે સગર્ભાવસ્થા ડાયાબિટીસ છે. આ કિસ્સામાં, દર્દીને લગભગ ક્યારેય ઇન્સ્યુલિન ઇન્જેક્શન સૂચવવામાં આવતા નથી, અને આહારને કારણે રક્તમાં શર્કરાનું સ્તર સામાન્ય થાય છે. બધાં સુગરયુક્ત ખોરાક અને ઉચ્ચ પ્રમાણમાં કાર્બોહાઇડ્રેટ લોડ, ખાંડ, બ્રેડ અને પેસ્ટ્રીવાળા ફળોને આહારમાંથી બાકાત રાખવામાં આવે છે. સગર્ભા સ્ત્રીને અનાજમાંથી કાર્બોહાઇડ્રેટ, ડુરમ ઘઉં અને શાકભાજીમાંથી પાસ્તા મેળવવો જોઈએ.સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસવાળા દર્દીનો આહાર ગર્ભમાં અસામાન્યતા અને બાળજન્મની મુશ્કેલીઓ વિકસાવવાનું જોખમ ઘટાડવા માટે જરૂરી છે, અને તે રોગને "પૂર્ણ વિકાસ" ડાયાબિટીઝના સંક્રમણને રોકવામાં પણ મદદ કરે છે. હાજરી આપતા ચિકિત્સકની ભલામણોને પાત્ર, એક નિયમ તરીકે, બાળકના જન્મ પછી, કાર્બોહાઇડ્રેટ મેટાબોલિઝમની સમસ્યાઓ અદૃશ્ય થઈ જાય છે, અને લોહીમાં શર્કરાનું સ્તર સામાન્ય થાય છે.
ડાયાબિટીક ફુટ સિંડ્રોમ નિવારણ
ડાયાબિટીક ફુટ સિન્ડ્રોમ એ ડાયાબિટીસ મેલિટસની ગંભીર ગૂંચવણ છે, જે નીચલા હાથપગના પેશીઓમાં પેથોલોજીકલ ફેરફારો દ્વારા વર્ગીકૃત થયેલ છે. પ્રથમ લક્ષણો ત્વચાની નિષ્ક્રિયતા આવે છે અને કળતર હોઈ શકે છે, તેના રંગમાં ફેરફાર અને સ્પર્શેન્દ્રિય અને પીડા સંવેદનશીલતાનો આંશિક નુકસાન. ભવિષ્યમાં, પગ પર ટ્રોફિક અલ્સર રચાય છે, જે સ્થાનિક પેશીઓના કુપોષણને કારણે થાય છે, જે નબળા અને લાંબા સમય સુધી મટાડતા હોય છે. જો કોઈ ચેપ ભીના ઘામાં જોડાય છે, તો ગેંગ્રેન થવાનું જોખમ વધે છે, જેના પગથી પગ કાપવા અને મૃત્યુ પણ થઈ શકે છે.
રોગની આ ભયંકર ગૂંચવણને રોકવા માટે, તમારે આ કરવું જોઈએ:
- વ્યક્તિગત સ્વચ્છતાના નિયમોને વળગી રહો અને તમારા પગ સાફ રાખો
- નાના ઇજાઓ, ઘર્ષણ અને તિરાડો માટે નિયમિતપણે પગની ત્વચાની તપાસ કરો.
- રક્ત પરિભ્રમણ અને અન્નનિવૃત્તિને સુધારવા માટે પગની દૈનિક સ્વ-મસાજ,
- પાણીની કાર્યવાહી પછી, કુદરતી ટુવાલથી ત્વચાને સંપૂર્ણપણે સાફ કરો,
- highંચી અપેક્ષા વગર રોજિંદા વસ્ત્રો માટે આરામદાયક પગરખાં પસંદ કરો,
- ક્રીમ અથવા લોશનથી ત્વચાને નિયમિતપણે મોઇશ્ચરાઇઝ કરો જેથી તે સુકાઈ ન જાય.
એન્ડોક્રિનોલોજિસ્ટની સુનિશ્ચિત પરામર્શ દરમિયાન, ડ doctorક્ટર દ્વારા દર્દીના પગની તપાસ કરવી જરૂરી હોય અને, જો જરૂરી હોય તો, લોહીના માઇક્રોસિરક્યુલેશનને સુધારવા માટે ડ્રગના અભ્યાસક્રમો લખો. પોલીક્લિનિક્સમાં, એક નિયમ મુજબ, ડાયાબિટીસના પગના કાર્યના ઓરડાઓ, જ્યાં દર્દી પગની ત્વચાની સંવેદનશીલતાને માપી શકે છે અને તેમની સામાન્ય સ્થિતિનું મૂલ્યાંકન કરી શકે છે.
કિડની અને આંખની સમસ્યાઓથી બચાવ
ડાયાબિટીક નેફ્રોપથી એ રોગની બીજી એક ગૂંચવણ છે જે હાઈ બ્લડ સુગર સાથે ઝડપથી પ્રગતિ કરે છે. ગ્લુકોઝની concentંચી સાંદ્રતા રક્તને વધુ સ્નિગ્ધ બનાવે છે તે હકીકતને કારણે, કિડની માટે તેને ફિલ્ટર કરવું વધુ મુશ્કેલ બને છે. જો દર્દી સમાંતરમાં હાયપરટેન્શનનો વિકાસ કરે છે, તો આ સમસ્યાઓ રેનલ નિષ્ફળતા તરફ દોરી શકે છે અને સતત ડાયાલિસિસની જરૂરિયાત ("કૃત્રિમ કિડની" ઉપકરણનો ઉપયોગ કરીને) કરી શકે છે.
ગંભીર નેફ્રોપથી થવાનું જોખમ ઘટાડવા માટે, તમારે આ કરવું જોઈએ:
- બ્લડ શુગરનું નિયમિત માપન કરો અને લક્ષ્ય સ્તરે તેને જાળવી રાખો,
- આહારમાં મીઠાની માત્રાને મર્યાદિત કરો જેથી સોજો અને દબાણની સમસ્યાઓ ન થાય,
- જો પેશાબમાં પ્રોટીન મળી આવે છે, તો ઓછી પ્રોટીન આહારનું પાલન કરવું જોઈએ
- ચરબી ચયાપચયના સૂચકાંકોનું નિરીક્ષણ કરો અને રક્ત કોલેસ્ટ્રોલમાં તીવ્ર વધારો અટકાવો.
ડાયાબિટીઝથી ગ્રસ્ત બીજો મહત્વનો અંગ આંખો છે. ડાયાબિટીક રેટિનોપેથી (રેટિનામાં પેથોલોજીકલ પરિવર્તન) દ્રષ્ટિની તીવ્રતા અને અંધત્વમાં પણ નોંધપાત્ર ઘટાડો થઈ શકે છે. નિવારણ માટે, દર છ મહિને નેત્ર ચિકિત્સકની મુલાકાત લેવી અને ફંડસની પરીક્ષા કરવી જરૂરી છે. ગંભીર રેટિનાની સમસ્યાઓથી બચવા માટે લોહીમાં ગ્લુકોઝના સ્તરની નિયમિત દેખરેખ એ સૌથી અસરકારક માર્ગ છે. લોહીના પ્રવાહમાં ખાંડની highંચી સાંદ્રતાને કારણે જ નાના રક્ત વાહિનીઓમાં રોગવિજ્ pathાનવિષયક પરિવર્તન થાય છે અને દ્રષ્ટિ નબળી પડે છે. દુર્ભાગ્યે, રેટિનોપેથી ટાળવું લગભગ અશક્ય છે, પરંતુ તેનો વિકાસ અટકાવી અને ધીમું કરી શકાય છે.
ડાયાબિટીઝ મેલીટસ માત્ર એક રોગ નથી જેમાં બ્લડ સુગર સામાન્ય કરતા ઉપર વધે છે. આ બિમારી માનવીય જીવનના તમામ ક્ષેત્રે તેની છાપ છોડી દે છે, અને તેને ખોરાકના ઉત્પાદનોની પસંદગી માટે વધુ ધ્યાન આપવાની ફરજ પાડે છે અને દૈનિક નિત્યક્રમનું આયોજન કરે છે. પરંતુ ડોકટરોની ભલામણોને અનુસરીને અને તેમના પોતાના સ્વાસ્થ્યને સાંભળ્યા પછી, તમે સતત આ વિશે વિચાર્યા વિના આ રોગ સાથે જીવવાનું શીખી શકો છો.ડાયાબિટીસને સારી રીતે વળતર આપતા, ગૂંચવણોનું જોખમ ઓછું છે, અને દર્દીની જીવનશૈલીની ગુણવત્તા ખૂબ highંચી છે.
પ્રકાર 2 ડાયાબિટીઝના લક્ષણો
પ્રારંભિક તબક્કે, રોગ દૃશ્યમાન લક્ષણો વિના આગળ વધે છે. જો રોગ શોધી કા .્યો નથી અથવા યોગ્ય ઉપચાર પ્રાપ્ત થયો નથી, તો પેથોલોજી વધુ વિકાસ પામે છે લાક્ષણિકતા લક્ષણો સાથે:
- અકળ તરસ સાથે મૌખિક પોલાણમાં સુકાતાની સતત અનુભૂતિ. આ લક્ષણ એ હકીકતને કારણે થાય છે કે લોહીમાંથી વધુ પડતા ગ્લુકોઝને દૂર કરવા માટે મોટી માત્રામાં પ્રવાહી જરૂરી છે. શરીર આ બધા પેશીઓમાંથી આવતા પ્રવાહી અને પાણી પર ખર્ચ કરે છે,

- મોટા પ્રમાણમાં પેશાબની રચના, પરિણામે, વ્યક્તિ ઘણીવાર શૌચાલયમાં જાય છે,
- વધારો પરસેવો, જે sleepંઘ દરમિયાન વધે છે,
- ત્વચા અને મ્યુકોસ મેમ્બ્રેનની શુષ્કતામાં વધારો, ખંજવાળ સાથે,
- ભેજની અભાવ અને ઓપ્ટિક ચેતાનું નબળું પોષણ, દ્રષ્ટિની ક્ષતિનું કારણ બને છે,
- માઇક્રોક્રેક્સ અને ઘા વધુ ધીમેથી મટાડે છે,
- સ્નાયુ પેશીઓના મનસ્વી રીતે ચળકાટ નર્વસ સિસ્ટમની ખામીને કારણે થાય છે,
- પીડા અને સુન્નતા સાથે હાથપગના સોજો,
- energyર્જાના અભાવને લીધે, એક મજબૂત નબળાઇ, ભૂખ અને એરિથમિયામાં વધારો થાય છે,
- રોગપ્રતિકારક શક્તિમાં તીવ્ર ઘટાડો, આના સંબંધમાં વારંવાર શરદી થાય છે.
પ્રારંભિક તબક્કે, ભૂખ, થાક અને પ્રવાહીની વારંવાર જરૂરિયાત વધે છે. ડાયાબિટીઝને બાકાત રાખવા / પુષ્ટિ આપવા માટે, સુગર માટે રક્ત પરીક્ષણ લેવા માટે ચિકિત્સક / બાળ ચિકિત્સકની સલાહ લેવી જરૂરી છે. રોગની શરૂઆત વખતે, સારવાર માટે, આહારને સમાયોજિત કરવા માટે તે પૂરતું છે.
રોગના લક્ષણો, ઉપચાર સુવિધાઓ અને ગૂંચવણોની તીવ્રતાના આધારે ડાયાબિટીઝને તીવ્રતાના 4 ડિગ્રીમાં વહેંચવામાં આવે છે.
| પેથોલોજીની ડિગ્રી | મુખ્ય લાક્ષણિકતા | વિશિષ્ટ સુવિધાઓ |
| સરળ | આ રોગ રક્ત ખાંડમાં થોડો વધારો સાથે થાય છે, જે તરસ વધે છે, ભૂખ અને સ્નાયુની નબળાઇનું કારણ બને છે. શરીરમાં પેથોલોજીકલ ફેરફારો જોવા મળતા નથી. ઉપચાર તરીકે, પોષણમાં કરેક્શનનો ઉપયોગ થાય છે. ભાગ્યે જ કિસ્સાઓમાં દવાઓ સૂચવવામાં આવે છે. | આ તબક્કે, રક્ત પરીક્ષણ કરતી વખતે, મુખ્યત્વે વ્યાવસાયિક પરીક્ષાઓમાં, ડાયાબિટીસ દુર્લભ કિસ્સાઓમાં જોવા મળે છે. પેશાબની રચના બદલાતી નથી. ગ્લુકોઝનું સ્તર 6-7 એમએમઓએલ / એલની રેન્જમાં છે. |
| સરેરાશ | રોગની લક્ષણવિજ્ .ાન વધે છે. દ્રષ્ટિ, રક્ત વાહિનીઓ, અંગોને નબળુ રક્ત પુરવઠાના અંગોની કામગીરીમાં બગાડ છે. શરીરમાં ગંભીર વિચલનો જોવા મળતા નથી. સારવાર એ આહાર અને દવા સાથે છે. | પેશાબમાં સુગરનું પ્રમાણ સામાન્ય છે, રક્ત શ્રેણીમાં 7-10 એમએમઓએલ / એલ છે. |
| ભારે | લક્ષણો ઉચ્ચારવામાં આવે છે. અંગોના કામમાં તીવ્ર ખામી છે (દ્રષ્ટિ ઘટાડો, સતત હાઈ બ્લડ પ્રેશર, દુખાવો અને અંગોના કંપન). સારવાર દરમિયાન, કડક મેનૂ અને ઇન્સ્યુલિનના વહીવટનો ઉપયોગ કરવામાં આવે છે (દવા પરિણામ આપતું નથી). | ખાંડમાં પેશાબ અને લોહીનું પ્રમાણ વધારે છે. લોહીમાં, સાંદ્રતા 11-14 એમએમઓએલ / એલની શ્રેણીમાં બદલાય છે. |
| તીવ્રતામાં વધારો | અંગોના કામનું ઉલ્લંઘન વ્યવહારીક રીતે પુન recoveryપ્રાપ્તિને આધિન નથી. આ રોગ ઉપચાર યોગ્ય નથી; ખાંડનું સતત નિરીક્ષણ કરવું અને ઇન્સ્યુલિનના ઇન્જેક્શન દ્વારા તેના નિયમનની જરૂર છે. | ગ્લુકોઝની સાંદ્રતા 15-25 એમએમઓએલ / એલની રેન્જમાં છે. વ્યક્તિ ઘણીવાર ડાયાબિટીક કોમામાં આવે છે. |

હળવાથી મધ્યમ ડાયાબિટીઝમાં બ્લડ સુગરની સારવાર અને નિયંત્રણ કરવું સરળ છે. આ તબક્કે, શરીરમાં કોઈ ગંભીર ખામી નથી. આહાર, વજન ઘટાડવું અને દવાઓ લેવી કેટલીકવાર સંપૂર્ણ પુન recoveryપ્રાપ્તિ પ્રાપ્ત કરવાનું શક્ય બનાવે છે.
સુગર ઘટાડતી દવાઓ
પ્રકાર 2 ડાયાબિટીસ શરૂઆતમાં આહાર દ્વારા દૂર કરવામાં આવે છે. જ્યારે સારવાર દૃશ્યમાન અસર આપતી નથી, ત્યારે નિષ્ણાત એવી દવાઓ લેવાનું સૂચન કરે છે જે લોહીમાં ખાંડની માત્રાને ઘટાડે છે. સારવારની શરૂઆતમાં, 1 પ્રકારની દવા સૂચવવામાં આવે છે.સારવારની અસરકારકતા માટે, દવાઓની સંખ્યા ધીમે ધીમે વધી રહી છે.
હાયપોગ્લાયકેમિક દવાઓના પ્રકારો અને તેમની અસર:
| દવાઓનો પ્રકાર | તેમનો હેતુ | દવા નામ |
| ગ્લિનાઇડ્સ અને સલ્ફોનીલ્યુરિયા | શરીર દ્વારા તેના દ્વારા ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો કરવા માટે સોંપેલ. | રેપાગ્લાઈનાઇડ, ગ્લિબેનક્લામાઇડ, ક્લોરપ્રોપામાઇડ. |
| બિગુઆનાઇડ્સ અને ગ્લિટાઝોન | યકૃતમાં ગ્લુકોઝના ઉત્પાદનમાં ઘટાડો અને ખાંડમાં પેશીઓની સંવેદનશીલતામાં વધારો. ભૂખ ઓછી થવા માટે ફાળો આપો. | મેટફોર્મિન, પિયોગ્લિટાઝોન. |
| આલ્ફા ગ્લુકોસિડેઝ અવરોધકો | આંતરડાના પેશીઓ દ્વારા ગ્લુકોઝના વપરાશના દરમાં ઘટાડો. | મિગ્લિટોલ, ઇન્સફર, એકબરઝ. |
| ગ્લિપ્ટિન્સ અને ગ્લુકોગન જેવા પેપ્ટાઇડ રીસેપ્ટર એગોનિસ્ટ્સ | ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો અને તે જ સમયે ખાંડની સાંદ્રતા ઓછી કરો. | એક્સેનાટાઇડ, સેક્સાગલિપ્ટિન, લક્સિસેનેટીડે. |
| ઇન્સ્યુલિન | શરીરના પેશીઓ દ્વારા ગ્લુકોઝના શોષણને પ્રોત્સાહન આપે છે. | ઇન્સ્યુલિન |
| થિયાઝોલિડોન ડેરિવેટિવ્ઝ | ઇન્સ્યુલિન પ્રત્યે સેલ રીસેપ્ટર્સની સંવેદનશીલતા વધારે છે. | ટ્રrogગ્લિટાઝોન, રોસિગ્લિટાઝોન. |
મોટેભાગે, 2 અથવા 3 પરસ્પર સુસંગત દવાઓ સૂચવવામાં આવે છે. હોર્મોનમાં કોષોની સંવેદનશીલતાને અસર કરતી દવાઓ સાથે, ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો કરવા માટે એક સાથે ભંડોળનો ઉપયોગ, રક્ત ખાંડમાં અસરકારક ઘટાડો પ્રાપ્ત કરશે.
સ્વતંત્ર રીતે કોઈ દવા પસંદ કરવું તે ખતરનાક છે. ખાંડની સાંદ્રતામાં તીવ્ર ઘટાડો શરીરના કામકાજમાં પણ નુકસાનકારક અસર કરે છે. જો દવા આડઅસરોનું કારણ બને છે, તો તેને ચિકિત્સક દ્વારા બદલવામાં આવે છે. દવાઓની બિનઅસરકારકતા સાથે, દર્દીને ઇન્સ્યુલિન ઉપચારમાં સ્થાનાંતરિત કરવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીઝ માટે આહાર. પોષણ સિદ્ધાંતો
ડાયાબિટીઝની સારવાર કરતી વખતે, તમારે સતત આહારનું પાલન કરવું આવશ્યક છે જે રોગની તીવ્રતા, વધારે વજન અને શારીરિક પ્રવૃત્તિની હાજરી પર આધારિત છે. મેનુમાં ઉપસ્થિત નિષ્ણાત સાથે સંમત થવું આવશ્યક છે. ખાંડની માત્રામાં ફેરફાર (વધારો અથવા ઘટાડો) સાથે, ચિકિત્સક ખોરાકમાં ફેરફાર કરે છે.
આહારનું પાલન કરતી વખતે, મહત્વપૂર્ણ શરતો અવલોકન કરવી આવશ્યક છે:
- દિવસમાં ઓછામાં ઓછા 6 વખત ખાદ્ય પદાર્થોનું સેવન ચોક્કસ કલાકો પર થવું જોઈએ.
- ખોરાક ઉચ્ચ કેલરીયુક્ત અને સરળતાથી સુપાચ્ય ન હોવો જોઈએ,
- વધારે વજનની હાજરીમાં, વાનગીઓમાં કેલરી સામગ્રી ઓછી કરવી જરૂરી છે,
- મીઠાનું સેવન ઓછામાં ઓછું હોવું જોઈએ,
- દારૂ અને ફાસ્ટ ફૂડ નાસ્તો બાકાત રાખવામાં આવ્યા છે,
- પ્રતિરક્ષા જાળવવા માટે ઉચ્ચ ફળની સામગ્રી અને વિટામિન તૈયારીઓનું સેવન.
 પ્રકાર 2 ડાયાબિટીઝ માટે પોષણ અને સારવાર એ બે પરસ્પર નિર્ભર પરિબળો છે. કેટલીકવાર તમારે આહારને વ્યવસ્થિત કરવો હોય તો તમારે દવા લાગુ કરવાની જરૂર નથી
પ્રકાર 2 ડાયાબિટીઝ માટે પોષણ અને સારવાર એ બે પરસ્પર નિર્ભર પરિબળો છે. કેટલીકવાર તમારે આહારને વ્યવસ્થિત કરવો હોય તો તમારે દવા લાગુ કરવાની જરૂર નથી
તેલનો ઉપયોગ કર્યા વિના અથવા તેનામાં ઓછામાં ઓછી રકમ (તમે ઉકાળો, ગરમીથી પકવવું) સાથે વાનગીઓ રાંધવા સલાહ આપવામાં આવે છે. દરરોજ વપરાયેલા શુદ્ધ પાણીની માત્રામાં વધારો કરવો જરૂરી છે. મેનૂનું સંકલન કરતી વખતે, અન્ય પેથોલોજીઓની હાજરી ધ્યાનમાં લેવી જરૂરી છે (પાચનતંત્ર, હૃદય, કિડનીના રોગો).
પ્રતિબંધિત ઉત્પાદનો
ટાઇપ 2 ડાયાબિટીઝ મેલીટસ (આહાર અને સારવાર હકારાત્મક પરિણામ આપશે, યોગ્ય પોષણ સાથે) હળવા સ્વરૂપમાં ખોરાકમાંથી હાનિકારક ખોરાક અને ખોરાકને દૂર કરીને દૂર કરી શકાય છે.
| મજબૂત રીતે પ્રતિબંધિત ઉત્પાદનો | શરતી રીતે પ્રતિબંધિત ઉત્પાદનો |
| સુપાચ્ય કાર્બોહાઈડ્રેટવાળી વાનગીઓ અને ખોરાક. | બટાટા કંદ, માત્ર બાફેલી. ગાજર અને બીટ. |
| ગ્લુકોઝ (મીઠાઈઓ, સૂકા ફળ) ની ઉચ્ચ સામગ્રીવાળા ઉત્પાદનો. | દાજી, સોજીના અપવાદ સાથે. |
| ઘઉંના લોટમાંથી વાનગીઓ અને ઉત્પાદનો | આથો અને રાઈના લોટના ઉત્પાદનો. |
| મીઠું, મરી, તેલની ઉચ્ચ સામગ્રી સાથે વાનગીઓ. | ફળો અને બીન પાક. |
| ઉચ્ચ ચરબીવાળા દૂધના ઉત્પાદનો. | તરબૂચ |
| ફેટી અને ફેટી બ્રોથ્સ. | |
| માંસ અને માછલી વધુ ચરબીવાળી સામગ્રી, તૈયાર, પીવામાં. | |
| મસાલા, ચટણી, માર્જરિન. |
શરતી પ્રતિબંધિત ઉત્પાદનોના ઉપયોગની માત્રા ઉપસ્થિત નિષ્ણાત સાથે સંમત થવી આવશ્યક છે. તેઓ ગ્લુકોઝની માત્રામાં વધારો કરે છે, પરંતુ ધીમે ધીમે. તે જ સમયે, શરતી પ્રતિબંધિત સૂચિમાંથી 2 અથવા વધુ પ્રકારનાં ઉત્પાદનોનો વપરાશ પ્રતિબંધિત છે.
ડાયાબિટીઝમાં લોહીમાં ગ્લુકોઝનું નિરીક્ષણ કેવી રીતે કરવું?
ડાયાબિટીસમાં, ખાંડના સ્તરનું નિયમિત નિરીક્ષણ કરવું જરૂરી છે. ગ્લુકોમીટરનો ઉપયોગ તેને ઘરે માપવા માટે કરવામાં આવે છે. ફરજિયાત એ રોજની સવારનું માપ છે, ખોરાક લેતા પહેલા. જો શક્ય હોય તો, પછી દિવસ દરમિયાન માપવા (ખાવું પછી, વિશાળ શારીરિક પરિશ્રમ).
બધા ડેટાને ખાસ નોટબુકમાં દાખલ કરવો આવશ્યક છે, જે આગામી પરીક્ષામાં ચિકિત્સકને બતાવવું આવશ્યક છે. ગ્લુકોઝ પરિવર્તનની ગતિશીલતા એ એડજસ્ટ થેરેપી (દવાઓ, આહાર) કરવામાં આવશે. આ ઉપરાંત, તમારે દર 3-6 મહિનામાં પ્રયોગશાળામાં વિશ્લેષણ લેવાની જરૂર છે (તમારા ડ doctorક્ટર દ્વારા સેટ કરેલું છે).
જી.આઈ. સંકેત સાથે માન્ય ઉત્પાદનોની સૂચિ
ડાયાબિટીઝમાં, નીચેના ઉત્પાદનોને કોઈપણ માત્રામાં વપરાશ કરવાની મંજૂરી છે, પરંતુ તેમની કેલરી સામગ્રી અને જીઆઈ ધ્યાનમાં લેતા.
| ઉત્પાદન સૂચિ | જીઆઈ (ગ્લાયકેમિક ઇન્ડેક્સ) |
| બાફેલી ઇંડા | 48 |
| બાફેલી મશરૂમ્સ | 15 |
| સમુદ્ર કાલે | 22 |
| બાફેલી ક્રેફિશ | 5 |
| કેફિર | 35 |
| સોયા દૂધ | 30 |
| કુટીર ચીઝ | 45 |
| Tofu ચીઝ | 15 |
| ઓછી ચરબીયુક્ત દૂધ | 30 |
| બ્રોકોલી | 10 |
| કાકડી | 10 |
| ટામેટા | 20 |
| રીંગણ | 20 |
| ઓલિવ | 15 |
| મૂળો | 10 |
| સફરજન | 30 |
| પિઅર | 34 |
| પ્લમ | 22 |
| ચેરીઓ | 22 |
| રાઈ બ્રેડ | 45 |
| સુવાદાણા | 15 |
| સલાડ | 10 |
| પાણી પર મોતી જવના પોર્રીજ | 22 |
| સંપૂર્ણ પાસ્તા | 38 |
| ઓટમીલ | 40 |
| બ્રેડ રોલ્સ | 45 |
| મુરબ્બો | 30 |
આ સૂચિ ચિકિત્સક દ્વારા વિસ્તૃત કરી શકાય છે, શારીરિક પ્રવૃત્તિ અને રોગની ગંભીરતાને ધ્યાનમાં લેતા.
લોક ઉપાયો
પ્રકાર 2 ડાયાબિટીઝ મેલીટસ (આહાર અને ઉપચાર - જટિલતાઓના વિકાસ અને રોગના વિકાસને રોકવા માટે જરૂરી શરતો) ઉપરાંત લોક ઉપાયો દ્વારા નિયંત્રિત કરી શકાય છે. તેમના ઉપયોગની સલાહ તમારા ડ toક્ટર સાથે ચર્ચા કરવાની ભલામણ કરવામાં આવે છે.
વાનગીઓ જે શરીરમાં મેટાબોલિક પ્રક્રિયાને સામાન્ય બનાવે છે અને વજન ઘટાડવા માટે ફાળો આપે છે:
- ઉકળતા પાણીના 0.4 લિટરમાં, 70 મિલીલીટર મધ અને 40 ગ્રામ શુષ્ક તજ (પાવડર) નાંખો. ઠંડીમાં એક દિવસનો આગ્રહ રાખો. પીણાને 2 પિરસવાનું વિભાજિત કરવામાં આવે છે. સવારે અને સાંજે ઉપયોગ કરવા માટે. ઉપચારની અવધિ 14 દિવસ સુધીની છે.
- 10-10 પીસી પાણીના 0.5 લિટરમાં વરાળ. ખાડી પાંદડા. 30 મિલી 3 વખત વપરાશ. કોર્સ 10 દિવસનો છે. 10 દિવસના વિરામ સાથે 3 અભ્યાસક્રમો હાથ ધરવા જરૂરી છે.
- ચાના પાંદડાને બદલે લિન્ડેન ફૂલો વરાળ. દરરોજ 2 ચા કપ સુધી પીવો.

- લસણ અને સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ 350 ગ્રામ અને લીંબુ ઝાટકો 100 ગ્રામ બારીક કાપો. ઠંડીમાં 14 દિવસ સુધી જગાડવો અને આગ્રહ રાખો. દરરોજ 10-12 મિલિગ્રામ વપરાશ કરો.
- 1 ગ્રામ લિટર (4 કલાક) માં 20 ગ્રામ કઠોળ ઉકાળો. દિવસ દીઠ 300 મિલી જેટલો વપરાશ કરો (ભાગોમાં વહેંચી શકાય છે). ઉપચારની અવધિ 31 દિવસ છે.
- ચાને બદલે તૈયાર પીણાં (દરરોજ 400 મિલી પીવો) માંથી:
- સેન્ટ જોન્સ વર્ટ, કેમોલી, બ્લુબેરી,
- એસ્પેન છાલ,
- બીન પર્ણ
- આખા તજ.
અસહિષ્ણુતા અથવા એલર્જીક પ્રતિક્રિયાની હાજરીમાં, પીણાંને ખોરાકમાંથી બાકાત રાખવામાં આવે છે.
શારીરિક પ્રવૃત્તિ
શારીરિક વર્કઆઉટ્સની હાજરી કરવી જ જોઇએ, જો વજનમાં કોઈ સમસ્યા ન હોય તો પણ. કસરત તમને હૃદય, રુધિરવાહિનીઓ અને શ્વસન અવયવોના કામને સામાન્ય બનાવવાની મંજૂરી આપે છે, સાથે સાથે સમગ્ર શરીરની સામાન્ય સ્થિતિને સ્થિર કરે છે.
વર્ગો દરમિયાન, ભારને યોગ્ય રીતે ધ્યાનમાં લેવું મહત્વપૂર્ણ છે, કારણ કે વધેલી કેલરી બર્નિંગ ઝડપથી ભૂખ તરફ દોરી જાય છે, અને કસરત પછી, ખોરાક, લોહીમાં ગ્લુકોઝના મોટા પ્રકાશન સાથે શોષાય છે.
ડાયાબિટીઝ માટે રમતની ભલામણ:
- ડમ્બલ કસરતો
- ઉદ્યાનમાં ચાલે છે અથવા પ્રકાશ ચાલે છે,
- સાયકલિંગ
- સ્વિમિંગ

- યોગ
- શાંત નૃત્ય.
ઉપસ્થિત નિષ્ણાત સાથે વ્યવસાયના પ્રકાર વિશે ચર્ચા કરવાની ભલામણ કરવામાં આવે છે. તેમજ કાર્યવાહીમાં જરૂરી સમયનો ખર્ચ કરવો.
રોગની ગૂંચવણો
જ્યારે કોઈ બિમારી અંતમાં તબક્કે મળી આવે છે, ત્યારે અપૂરતી સારવાર અથવા દર્દીએ નિષ્ણાતની ભલામણોનું પાલન ન કર્યું, ખતરનાક ગૂંચવણો વિકસી શકે છે:
- સોજો. એડીમા ફક્ત બહાર (હાથ, પગ, ચહેરો) જ નહીં, પણ શરીરની અંદર પણ વિકસી શકે છે. લક્ષણના વિકાસમાં શું સેવા આપી છે તેના આધારે. તે હૃદય અથવા કિડનીની નિષ્ફળતાનો વિકાસ હોઈ શકે છે, જે ડાયાબિટીઝની ગૂંચવણ તરીકે પણ વિકસે છે.
- પગમાં દુ: ખાવો. શરૂઆતમાં લક્ષણ વધતા શારીરિક પરિશ્રમ સાથે હાજર છે. રોગના વિકાસ સાથે, રાત્રે દુખાવો ખલેલ પહોંચે છે. આ ઉપરાંત, હાથપગનો નિષ્ક્રિયતા આવે છે અને સંવેદનશીલતાનો હંગામી નુકસાન દેખાય છે. કદાચ એક સળગતી ઉત્તેજના.
- અલ્સરનો દેખાવ. ખાંડની માત્રા વધારે હોવાને કારણે, ઘા લાંબા સમય સુધી નબળી પડે છે અને જે ખુલ્લા અલ્સરના વિકાસ તરફ દોરી જાય છે. ચિકિત્સક ભલામણ કરે છે કે જ્યાં સુધી ઘા સંપૂર્ણપણે મટાડવામાં ન આવે ત્યાં સુધી નાના કટની પણ કાળજીપૂર્વક સારવાર કરવામાં આવે.
- ગેંગ્રેન વિકાસ. ડાયાબિટીઝ સાથે, વાહિનીઓની સ્થિતિ ખલેલ પહોંચાડે છે, જે તેમના અવરોધ તરફ દોરી શકે છે. મોટેભાગે, આ ઘટના અંગો પર નોંધવામાં આવે છે. લોહીના ગંઠાઈ જવાના પરિણામે, oxygenક્સિજન અને પોષક તત્વો સાથેનું તાજુ રક્ત કાંડા / પગમાં પ્રવેશતું નથી. પેશી મૃત્યુ પામે છે. લાલાશ શરૂઆતમાં થાય છે, પીડા અને સોજો સાથે. જો ત્યાં કોઈ સારવાર નથી, તો પછી આગળ વાદળી કરો. અંગો કાપવામાં આવે છે.
- દબાણ વધારવું / ઘટાડવું. ક્ષતિગ્રસ્ત રેનલ ફંક્શનને કારણે દબાણ સૂચકની તીવ્રતામાં ફેરફાર વધુ વખત થાય છે.
- કોમા આ સ્થિતિ ગ્લુકોઝની સાંદ્રતામાં તીવ્ર વધારો અથવા ઘટાડો (ઇન્સ્યુલિનના ઓવરડોઝને કારણે) સાથે થઈ શકે છે. અથવા શરીરના ઝેરી તત્વો દ્વારા ગંભીર ઝેરને લીધે, જે ચરબીના કોષોમાંથી ofર્જાના નિર્માણ દરમિયાન ઉત્પન્ન થાય છે. આ સ્થિતિમાં, દર્દી ઠંડા અને સ્ટીકી પરસેવોથી coveredંકાય છે, વાણી અસ્પષ્ટ અને બેભાન થઈ જાય છે. ગ્લુકોઝમાં વધારા સાથે, એસીટોનની ગંધની લાક્ષણિકતા દેખાય છે. પછી ચેતનાનું નુકસાન થાય છે. સહાય વિના, ઝડપી મૃત્યુ શક્ય છે.
- દ્રષ્ટિની ક્ષતિ. આંખ અને ચેતાના પેશીઓના નબળા પોષણને કારણે. શરૂઆતમાં, બિંદુઓ, પડદો ariseભો થાય છે, ધીમે ધીમે સંપૂર્ણ અંધત્વ વિકસી શકે છે.
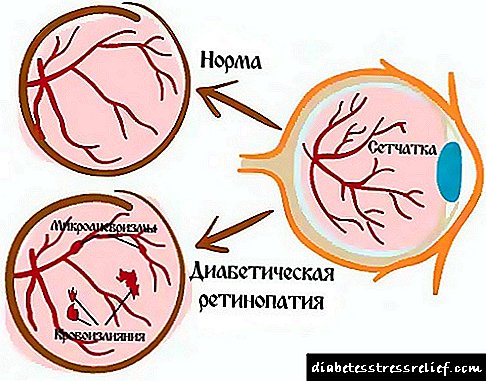
- ક્ષતિગ્રસ્ત કિડની કાર્ય. અંગ પર મોટા ભારને લીધે, રેનલ નિષ્ફળતા વિકસે છે.
ડાયાબિટીઝની સારવારમાં, પરિણામોના વિકાસને ટાળી શકાય છે. ગૂંચવણોના વિકાસની શરૂઆતના સમયસર નિર્ણય તેમની વધુ પ્રગતિને દૂર કરશે.
પ્રકાર 2 ડાયાબિટીસ માટે ક્લિનિકલ માર્ગદર્શિકા
જો ડાયાબિટીઝની તપાસ થાય છે, તો ચિકિત્સકની તાત્કાલિક મુલાકાત લેવી જરૂરી છે અને સુગર પરીક્ષણ જરૂરી છે. રોગની પુષ્ટિ કરતી વખતે, તમારે સંપૂર્ણ પરીક્ષા લેવાની જરૂર છે. આગળ, તમારે સારવાર નિષ્ણાતની બધી નિમણૂક (આહાર, દવા, કસરત) ને અનુસરવાની જરૂર છે. લોહીમાં ખાંડની સાંદ્રતાની ખાતરી કરવાની ખાતરી કરો. જો સ્થિતિ બદલાય, તો ઉપસ્થિત ચિકિત્સકે સારવારને સમાયોજિત કરવી આવશ્યક છે.
ડાયાબિટીઝ મેલીટસ ધીમે ધીમે વિકસી શકે છે અને મધ્યમ તબક્કે પહેલેથી જ શોધી શકાય છે. પ્રકાર 2 સાથે, સારવારનો આધાર એ આહાર છે. અદ્યતન સ્વરૂપ સાથે, દવા અથવા ઇન્સ્યુલિન ઇન્જેક્શન જરૂરી છે.
લેખ ડિઝાઇન: મિલા ફ્રીડન