ડાયાબિટીસના પરિણામો
ડાયાબિટીઝ મેલીટસ એ એક રોગો છે જે જટિલતાઓના ઝડપી વિકાસ દ્વારા જીવન માટે જોખમી છે. આ રોગમાં શરીરના વિવિધ અવયવો અને સિસ્ટમોને અસર કરતી સંભવિત પરિણામોની વિશાળ સૂચિ છે.
નિદાનની પુષ્ટિ કર્યા પછી, દર્દી નવી પોષક અને વર્તનકારી ટેવો વિકસાવવા માટે બંધાયેલા છે - જટિલતાઓને રોકવા માટેના તમામ પ્રયત્નોને દિશામાન કરવા.
ડાયાબિટીઝની ગૂંચવણોના વિકાસના કારણો
ડાયાબિટીસ મેલિટસ પ્રકાર 1 - 2 ની જટિલતાઓને ઇન્સ્યુલિનના અભાવ અથવા શરીરના કોષો સાથેની ક્રિયાપ્રતિક્રિયાના ઉલ્લંઘનના કારણે વિકાસ થાય છે. તેથી, પ્રથમ પ્રકારનાં ડાયાબિટીઝમાં, ઇન્સ્યુલિનની ઉણપ .ભી થાય છે કારણ કે વિશિષ્ટ કોષો કે જે આ હોર્મોન ઉત્પન્ન કરે છે તે રોગપ્રતિકારક તંત્ર દ્વારા વિદેશી તરીકે માન્યતા પ્રાપ્ત થાય છે - તે તેમની સામે એન્ટિબોડીઝ પેદા કરે છે, જેના કારણે મૃત્યુ થાય છે.
આ પ્રકારની ડાયાબિટીસ સ્વયંપ્રતિરક્ષા રોગોને અનુસરે છે. પ્રકાર 1 ડાયાબિટીઝમાં આનુવંશિક વલણ હોય છે. મિકેનિઝમ ચેપ, તાણ વગેરેને ઉત્તેજિત કરી શકે છે.
ડાયાબિટીસના બીજા પ્રકારમાં, ઇન્સ્યુલિન યોગ્ય માત્રામાં ઉત્પન્ન થઈ શકે છે, પરંતુ શરીરના કોષો તેના પ્રત્યે સંવેદનશીલ બની જાય છે. ઘણીવાર આ ઘટના સ્થૂળતામાં જોવા મળે છે, કારણ કે ચરબીયુક્ત પેશીઓ ઇન્સ્યુલિનનો પ્રતિસાદ આપતા નથી.
સ્વાદુપિંડને તાણથી કામ કરવું પડે છે, વધુને વધુ ઇન્સ્યુલિન ઉત્પન્ન કરવું જોઈએ. અમુક તબક્કે, તેની વળતર આપતી પદ્ધતિઓ ખતમ થઈ જાય છે, અને ઇન્સ્યુલિનનું ઉત્પાદન ઓછું થાય છે.
ઇન્સ્યુલિનનું કાર્ય એ શરીરના કોષોને forર્જા સામગ્રી તરીકે ઉપયોગ માટે ગ્લુકોઝ પહોંચાડવાનું છે. ગ્લુકોઝ કોષો દ્વારા ઉપયોગમાં લેવાતા નથી, લોહીમાં ફરતા હોય છે, પેશાબમાં વિસર્જન કરે છે. કોષો energyર્જાના અભાવથી પીડાય છે, મેટાબોલિક પ્રક્રિયાઓ ખોરવાઈ જાય છે.
પ્રકાર 1 ડાયાબિટીસની ગૂંચવણો
પ્રકાર 1 ડાયાબિટીસ મેલીટસની ગૂંચવણો તીવ્ર હોય છે અને ખૂબ જ ઝડપથી વિકાસ પામે છે. મોટાભાગના કિસ્સાઓમાં, ડાયાબિટીસને ડ doctorક્ટરની મદદની જરૂર હોય છે.
1. કેટોએસિડોસિસ - ઇન્સ્યુલિનના સ્તરમાં ઘટાડો થવાથી, લોહીમાં કેટોન શરીર અને વધારે ગ્લુકોઝ મળી આવે છે. જો સમયસર ઇન્સ્યુલિનની ઉણપને વળતર આપવામાં નહીં આવે, તો પછી કેટોએસિડોટિક કોમા ટૂંકા સમયમાં વિકસી શકે છે.
2. હાઇપરસ્મોલર કોમા. તેના વિકાસનું કારણ બ્લડ સુગરમાં વધારો છે. કોષો પાણી ગુમાવે છે, ડિહાઇડ્રેશન થાય છે, અને ઉપચારની ગેરહાજરીમાં મૃત્યુ થઈ શકે છે.
3. હાઇપોગ્લાયકેમિક કોમા. ડોઝ દ્વારા ઇન્સ્યુલિનના ભૂલભરેલા વહીવટના કિસ્સામાં, ડ theક્ટર દ્વારા પસંદ કરેલા કરતા નોંધપાત્ર પ્રમાણમાં. મગજ ગ્લુકોઝની ઉણપ ભાગ્યે જ સહન કરી શકે છે, તેથી, સ્તરમાં તીવ્ર ઘટાડો સાથે, સામાન્ય મગજનું કાર્ય વિક્ષેપિત થાય છે.
આ અસ્પષ્ટતા અથવા ચેતનાના સંપૂર્ણ નુકસાનનું કારણ બને છે, અને પછીથી કોને.
બાળકોમાં ડાયાબિટીઝની ગૂંચવણો તેમની mortંચી મૃત્યુથી ખતરનાક છે અને કેટોએસિડોટિક અને હાઈપોગ્લાયકેમિક કોમાના રૂપમાં પ્રગટ થાય છે.
અંતમાં સ્વરૂપો બીજા પ્રકારનાં રોગ જેવા છે - તેનો ધીમો પરંતુ પ્રગતિશીલ કોર્સ છે.
પ્રકાર 2 ડાયાબિટીઝની ગૂંચવણો

ડાયાબિટીક ફુટ સિંડ્રોમ થવાનું જોખમ
પ્રકાર 2 ડાયાબિટીઝ સાથે, આ રોગ ઘણા વર્ષોથી કોઈના ધ્યાન પર ન રહી શકે. મોટેભાગે આ રોગ સંપૂર્ણપણે અનપેક્ષિત રીતે મળી આવે છે, જ્યારે બીજા કારણોસર પરીક્ષણો લેતા હોય છે અથવા ફક્ત ગૂંચવણોની તપાસ કરતી વખતે.
- હાયપરosસ્મોલર કોમા.
- હાયપોગ્લાયકેમિક કોમા ઓછી વાર થાય છે.
- આંખને નુકસાન. આ કિસ્સામાં, લેન્સ અને રેટિના પીડાય છે. આ મોતિયા, હેમરેજિસ અને રેટિનાના ટુકડીના વિકાસ દ્વારા પ્રગટ થાય છે, જે દ્રષ્ટિમાં ઘટાડો અથવા તેના સંપૂર્ણ નુકસાન તરફ દોરી જાય છે.
- કિડનીને નુકસાન - તેમના કાર્યોનું ધીમે ધીમે નુકસાન. પ્રોટીન રિબ્સોર્પ્શન વિક્ષેપિત થાય છે, અને તે પેશાબમાં દેખાય છે. વર્ષોથી, કિડનીમાં ડાઘ પેશીઓનો એક અતિશય વૃદ્ધિ થાય છે જે કિડની પેશીઓને બહાર કા .ે છે.
- વેસ્ક્યુલર ગૂંચવણો - મોટા અને નાના કેલિબરની રક્ત વાહિનીઓની દિવાલોમાં પેથોલોજીકલ ફેરફારો. તે પોતાને વધેલી નાજુકતા, હેમરેજ, થ્રોમ્બોસિસ અને એથરોસ્ક્લેરોસિસના વિકાસ તરીકે પ્રગટ કરે છે. ડાયાબિટીઝના દર્દીઓમાં હાર્ટ એટેક અને સ્ટ્રોક એ મૃત્યુનું મુખ્ય કારણ છે.
- ન્યુરોપથી - નર્વસ પેશીઓમાં ફેરફાર. તે સંવેદનશીલતાના ઉલ્લંઘન તરીકે જાતે પ્રગટ કરે છે, ચેતા તંતુઓ સાથે દુખાવો.
- મગજના બાજુથી, ડાયાબિટીક એન્સેફાલોપથી મળી આવે છે. તે ડિપ્રેશન, ઇવેન્ટ્સના પૂરતા પ્રમાણમાં પ્રતિક્રિયા આપવાની અસમર્થતા, વગેરેના સ્વરૂપમાં પોતાને પ્રગટ કરે છે.
ડાયાબિટીઝની અંતમાં ગૂંચવણો
રેટિના ટુકડી
અંતમાં ગૂંચવણો એ તે ક્લિનિકલ લાક્ષણિકતાઓ છે જે રોગની શરૂઆતના ઘણા વર્ષો પછી વિકસે છે. આ પ્રકારની ગૂંચવણો, દુર્ભાગ્યે, વહેલા કે પછી બધા દર્દીઓમાં દેખાય છે, પછી ભલે તે કયા પ્રકારનું ડાયાબિટીસ છે.
પ્રકાર 2 ડાયાબિટીસ સાથે, મોટાભાગના લોકો આ જટિલતાઓના વિકાસ પછી જ તેમના રોગ વિશે શીખે છે.
1. એન્જીયોપેથી. વેસ્ક્યુલર ફેરફારો હાર્ટ એટેક, હાઈ બ્લડ પ્રેશર, સ્ટ્રોક અને થ્રોમ્બોસિસ તરફ દોરી જાય છે.
2. રેટિનોપેથી. આંખના રેટિનામાં રક્ત પરિભ્રમણનું ઉલ્લંઘન તેની ટુકડી અને સંપૂર્ણ અંધત્વ તરફ દોરી શકે છે.
3. નેફ્રોપથી. હાયપરટેન્શન અને ક્રોનિક રેનલ નિષ્ફળતાનું કારણ બને છે.
4. પોલિનોરોપથી. ચેતા તંતુઓમાં બળતરા અને ડિજનરેટિવ ફેરફારો. તે સનસનાટીભર્યાના નુકસાન અને અનિશ્ચિત પ્રકૃતિના દુ ofખાવાનો સમાવેશ કરે છે.
5. ડાયાબિટીક પગના સિન્ડ્રોમની રચના. ડાયાબિટીસ ચેતા તંતુઓ અને અંગોના નાના જહાજોને અસર કરે છે તે હકીકતને કારણે, પગ તેમની સંવેદનશીલતા ગુમાવે છે, અને રક્ત પરિભ્રમણ વિક્ષેપિત થાય છે. ડાયાબિટીસને નુકસાન, તાપમાનમાં પરિવર્તન, તેને દબાવતા પગરખાં વગેરે ન લાગે.
પરિણામે, નુકસાન સ્વરૂપો જે લાંબા સમય સુધી મટાડતા નથી. મેટાબોલિક ડિસઓર્ડર, નબળા પરિભ્રમણને લીધે, ઘા ઝડપથી પુનર્જીવિત થઈ શકતા નથી, અને લોહીની વધેલી “મીઠાશ” સુક્ષ્મસજીવો માટે શ્રેષ્ઠ ખોરાક છે.
ચેપમાં જોડાવાથી ઉપચાર વધુ ધીમું થાય છે. કાપડ સંપૂર્ણપણે મરી શકે છે. પ્રક્રિયા એ તબક્કે આવે છે કે કોઈને અંગૂઠા અથવા આખા અંગને કાપવા પડે છે.
ડાયાબિટીઝની ગૂંચવણોથી બચાવ
ડાયાબિટીસના દર્દીઓએ નિયમિતપણે એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લેવી જોઈએ અને લક્ષ્યના અવયવોની સ્થિતિ પર નજર રાખવા માટે પરીક્ષણો લેવી જોઈએ.
મોટાભાગના એન્ડોક્રિનોલોજિસ્ટ માને છે કે ડાયાબિટીસ એ જીવનનો એક ખાસ માર્ગ છે. ગૂંચવણોનું નિવારણ એ ખાસ આહાર, ઇન્સ્યુલિન અથવા દવાઓનું નિયમિત સેવન અને ગ્લુકોઝના સ્તરની દૈનિક દેખરેખમાં રહેલું છે.
ફક્ત આ નિયમોનું કડક પાલન જટિલતાઓના વિકાસને ટાળવા માટે મદદ કરશે. ડાયાબિટીઝ સાથે, મેદસ્વીપણાને કારણે, વજન ઓછું કરવા માટે તે પૂરતું છે અને ખાંડનું પ્રમાણ સામાન્ય થાય છે.
તીવ્ર ગૂંચવણો
ડાયાબિટીઝની તીવ્ર ગૂંચવણો માનવ જીવન માટે સૌથી મોટો ખતરો રજૂ કરે છે. આવી ગૂંચવણોમાં એવી પરિસ્થિતિઓ શામેલ છે કે જેમનો વિકાસ ખૂબ ટૂંકા ગાળામાં થાય છે: કેટલાક કલાકો, શ્રેષ્ઠ કેટલાક દિવસો. એક નિયમ મુજબ, આ બધી સ્થિતિઓ જીવલેણ છે, અને ખૂબ જ ઝડપથી લાયક સહાય પ્રદાન કરવી જરૂરી છે.
ડાયાબિટીઝની તીવ્ર ગૂંચવણો માટેના ઘણા વિકલ્પો છે, જેમાંના દરેકમાં કારણો અને ચોક્કસ લક્ષણો છે. અમે સૌથી સામાન્ય સૂચિબદ્ધ કરીએ છીએ:
| જટિલતા | કારણ | લક્ષણો, પરિણામ | જોખમ જૂથ |
|---|---|---|---|
| કેટોએસિડોસિસ | ચરબીના ચયાપચય ઉત્પાદનો (ચયાપચય) ના લોહીમાં સંચય, એટલે કે. ખતરનાક કીટોન સંસ્થાઓ. સ્વાસ્થ્યપ્રદ પોષણ, ઇજાઓ, કામગીરી આમાં ફાળો આપે છે. | ચેતનાનો અભાવ, મહત્વપૂર્ણ અવયવોના કામમાં તીવ્ર ઉલ્લંઘન | પ્રકાર 1 ડાયાબિટીસ દર્દીઓ |
| હાઈપોગ્લાયકેમિઆ | ખૂબ ઓછી બ્લડ સુગર. કારણો: ફાર્માસ્યુટિકલ્સનો ઓવરડોઝ, આલ્કોહોલનું સેવન, વધુ પડતી કસરત | ચેતનાનો અભાવ, ટૂંકા ગાળામાં રક્ત ખાંડમાં તીવ્ર કૂદકો, વિદ્યાર્થીઓના પ્રકાશની પ્રતિક્રિયાની અભાવ, પરસેવો વધે છે અને આંચકી આવે છે. આત્યંતિક સ્વરૂપ કોમા છે. | કોઈપણ પ્રકારની ડાયાબિટીઝ |
| હાયપરosસ્મોલર કોમા | હાઈ બ્લડ સોડિયમ અને ગ્લુકોઝ. તે હંમેશાં લાંબા સમય સુધી ડિહાઇડ્રેશનની પૃષ્ઠભૂમિ સામે વિકાસ કરે છે. | પોલિડિપ્સિયા (અકલ્પનીય તરસ), પોલીયુરિયા (પેશાબમાં વધારો). | ડાયાબિટીસના 2 દર્દીઓ, મોટાભાગે વૃદ્ધ લોકો |
| લેક્ટિક એસિડિસિસ કોમા | લોહીમાં લેક્ટિક એસિડનું સંચય. તે રક્તવાહિની, રેનલ અને યકૃતની નિષ્ફળતાની પૃષ્ઠભૂમિ સામે વિકસે છે. | ચક્કર, શ્વસન નિષ્ફળતા, બ્લડ પ્રેશર ઘટાડો, પેશાબનો અભાવ. | 50 વર્ષથી વધુ ઉંમરના દર્દીઓ |
આમાંની મોટાભાગની ગૂંચવણો ખૂબ જ ઝડપથી વિકસે છે, ફક્ત થોડા કલાકોમાં. પણ હાઈપરસ્મોલર કોમા કોઈ નિર્ણાયક ક્ષણની શરૂઆતના ઘણા દિવસો પહેલાં અથવા અઠવાડિયા પહેલાં પણ તે પોતાને પ્રગટ કરી શકે છે. અગાઉથી આવી તીવ્ર સ્થિતિની સંભાવના નક્કી કરવી ખૂબ મુશ્કેલ છે. દર્દી દ્વારા અનુભવાયેલી તમામ બિમારીઓની પૃષ્ઠભૂમિની વિરુદ્ધ, વિશિષ્ટ સંકેતો મોટેભાગે ધ્યાન આપતા નથી.
આમાંની કોઈપણ સ્થિતિ તાત્કાલિક હોસ્પિટલમાં દાખલ થવા માટેનો સંકેત છે. બે કલાકની સહાયનો અભાવ દર્દીના જીવન માટેના પૂર્વસૂચનને નોંધપાત્ર રીતે ખરાબ કરે છે.
અંતમાં પરિણામ
ઘણા વર્ષોની બીમારીમાં પાછળથી જટિલતાઓનો વિકાસ થાય છે. તેમનો ભય તીવ્ર અભિવ્યક્તિમાં નથી, પરંતુ તે હકીકતમાં છે કે તેઓ ધીરે ધીરે બગડવું દર્દી. સક્ષમ સારવારની ઉપલબ્ધતા પણ કેટલીકવાર આ પ્રકારની ગૂંચવણો સામે રક્ષણની ખાતરી આપી શકતી નથી.
ડાયાબિટીઝની અંતમાં ગૂંચવણોમાં શામેલ છે રોગો:
- રેટિનોપેથી - રેટિનાને નુકસાન, જે પછી ફંડસમાં હેમરેજ તરફ દોરી જાય છે, રેટિનાની ટુકડી. ધીમે ધીમે દ્રષ્ટિની સંપૂર્ણ ખોટ તરફ દોરી જાય છે. ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં સૌથી સામાન્ય રેટિનોપેથી થાય છે. 20 વર્ષથી વધુનો "અનુભવ" ધરાવતા દર્દી માટે રેટિનોપેથીનું જોખમ 100% ની નજીક આવી રહ્યું છે.
- એન્જીયોપેથી. અન્ય અંતમાં મુશ્કેલીઓ સાથે સરખામણીમાં, તે ઝડપથી વિકસે છે, કેટલીકવાર એક વર્ષ કરતા ઓછા સમયમાં. તે વેસ્ક્યુલર અભેદ્યતાનું ઉલ્લંઘન છે, તેઓ બરડ થઈ જાય છે. થ્રોમ્બોસિસ અને એથરોસ્ક્લેરોસિસનું વલણ છે.
- પોલિનોરોપથી. અંગોની પીડા અને ગરમી પ્રત્યે સંવેદનશીલતાનું નુકસાન. મોટેભાગે, તે "ગ્લોવ્સ અને સ્ટોકિંગ્સ" ના પ્રકાર અનુસાર વિકાસ પામે છે, નીચલા અને ઉપલા અંગોમાં એક સાથે પોતાને પ્રગટ કરવાનું શરૂ કરે છે. પ્રથમ લક્ષણો એ સુન્નપણું અને અંગોમાં બર્નિંગની લાગણી છે, જે રાત્રે નોંધપાત્ર રીતે વિસ્તૃત થાય છે. ઓછી થયેલી સંવેદનશીલતા અનેક ઇજાઓનું કારણ બને છે.
- ડાયાબિટીક પગ એક ગૂંચવણ જેમાં ડાયાબિટીસ મેલીટસવાળા દર્દીના પગ અને નીચલા હાથપગ પર ખુલ્લા વ્રણ, પ્યુર્યુલન્ટ ફોલ્લાઓ અને નેક્રોટિક (મૃત) વિસ્તારો દેખાય છે. તેથી, ડાયાબિટીઝના દર્દીઓએ પગની સ્વચ્છતા અને પગની સંયુક્તતા નહીં કરે તેવા યોગ્ય જૂતાની પસંદગી પર વિશેષ ધ્યાન આપવું જોઈએ. તમારે ગમ સ્ક્વિઝિંગ વિના ખાસ મોજાંનો પણ ઉપયોગ કરવો જોઈએ.
લાંબી ગૂંચવણો
માંદગીના 10-15 વર્ષથી વધુ સમય સુધી, જો દર્દીઓ તમામ સારવારની આવશ્યકતાઓનું પાલન કરે છે, તો પણ ડાયાબિટીસ ધીમે ધીમે શરીરનો નાશ કરે છે અને ગંભીર રોગના વિકાસ તરફ દોરી જાય છે. આપેલ છે કે રક્ત રચનાના પેથોલોજીકલ બાજુમાં ડાયાબિટીસ મેલીટસ નોંધપાત્ર રીતે બદલાય છે, અમે અપેક્ષા રાખી શકીએ છીએ ક્રોનિક જખમ બધા અવયવો.
- વેસલ્સ. સૌ પ્રથમ, ડાયાબિટીઝ સાથે, રુધિરવાહિનીઓ પીડાય છે. તેમની દિવાલો પોષક તત્ત્વો માટે ઓછા અભેદ્ય બની રહી છે, અને જહાજોનું લ્યુમેન ધીમે ધીમે સંકુચિત થાય છે. શરીરના તમામ પેશીઓમાં oxygenક્સિજન અને અન્ય મહત્વપૂર્ણ પદાર્થોની ઉણપ હોય છે. હાર્ટ એટેક, સ્ટ્રોક અને હૃદય રોગના વિકાસનું જોખમ નોંધપાત્ર રીતે વધ્યું છે.
- કિડની. ડાયાબિટીઝવાળા દર્દીની કિડની ધીમે ધીમે તેમના કાર્યો કરવાની ક્ષમતા ગુમાવે છે, તીવ્ર નિષ્ફળતા વિકસે છે. પ્રથમ, માઇક્રોઆલ્બ્યુમિન્યુરિયા દેખાય છે - પેશાબમાં આલ્બુમિન જેવા પ્રોટીનનું સ્ત્રાવું, જે આરોગ્ય માટે જોખમી છે.
- ત્વચા. ડાયાબિટીઝના દર્દીમાં આ અંગની રક્ત પુરવઠામાં નોંધપાત્ર ઘટાડો થાય છે, જે ટ્રોફિક અલ્સરના સતત વિકાસ તરફ દોરી જાય છે. તેઓ ચેપ અથવા ચેપનું સાધન બની શકે છે.
- નર્વસ સિસ્ટમ. ડાયાબિટીઝવાળા લોકોની નર્વસ સિસ્ટમમાં નોંધપાત્ર ફેરફાર થઈ રહ્યા છે. અમે પહેલેથી જ અંગોની સંવેદનશીલતા સિન્ડ્રોમ વિશે વાત કરી છે. આ ઉપરાંત, અંગોમાં સતત નબળાઇ રહે છે. ઘણીવાર ડાયાબિટીઝના દર્દીઓમાં તીવ્ર લાંબી પીડા થાય છે.
ગૂંચવણોના વિકાસની પદ્ધતિ
ડાયાબિટીઝ મેલિટસમાં, ગ્લુકોઝ, જે કોષોમાં પ્રવેશ કરવો જ જોઇએ (ખાસ કરીને સ્નાયુ અને ચરબીવાળા કોષો, જેમાં એક સાથે બધા કોષોનો લગભગ 2/3 સમાવેશ થાય છે) અને તેમને energyર્જા પ્રદાન કરે છે, તે લોહીમાં રહે છે. જો તે તીવ્ર "કૂદકા" વગર, સતત એલિવેટેડ થાય છે, તો પછી, પદાર્થ જે હાયપરosસ્મોલિટી બનાવે છે (તેના કારણે, પ્રવાહી પેશીઓ છોડી દે છે અને રક્ત વાહિનીઓને ઓવરફ્લો કરે છે), તે રક્ત વાહિનીઓ અને રક્ત પુરવઠાના અવયવોની દિવાલોને નુકસાન પહોંચાડે છે. આ રીતે "ક્રમિક", અંતમાં પરિણામો વિકસિત થાય છે. જ્યારે ઇન્સ્યુલિન ઝડપથી છૂટી જવાનું શરૂ થાય છે, ત્યારે તીવ્ર ગૂંચવણો વિકસે છે જેને કટોકટી તબીબી સંભાળની જરૂર હોય છે, જેના વિના તેઓ જીવલેણ અંત લાવી શકે છે.
પ્રકાર 1 ડાયાબિટીસ સાથે, ઇન્સ્યુલિન ઓછું છે. જો આ ઉણપ કોઈના પોતાના હોર્મોનના એનાલોગથી ભરાતી નથી, જે ઈન્જેક્શન આપવામાં આવે છે, તો ગૂંચવણો ખૂબ ઝડપથી વિકાસ પામે છે અને વ્યક્તિનું જીવન ટૂંકાવી દે છે.
પ્રકાર 2 ડાયાબિટીસના વિકાસના કિસ્સામાં, ત્યાં પોતાનું ઇન્સ્યુલિન છે, પરંતુ તે કોષો દ્વારા ખરાબ રીતે "અનુભવાય છે" જે તેની સાથે કાર્યરત હોવું જોઈએ. અહીં, ટેબ્લેટની દવાઓની સહાયથી સારવાર હાથ ધરવામાં આવે છે, જે ઇન્સ્યુલિન માટે જરૂરી પેશીઓને "સૂચવે છે" જોઈએ, પરિણામે આ દવાઓની અવધિ માટે ચયાપચય સામાન્ય થઈ જશે. અહીં, તીવ્ર ગૂંચવણો થવાની સંભાવના ઓછી છે. તે ઘણીવાર થાય છે કે કોઈ વ્યક્તિ તેની ડાયાબિટીઝ વિશે જાણી જાય છે જ્યારે તે તરસ્યો હોય ત્યારે અથવા રાતના સમયે શૌચાલયમાં જવું પડે છે, અને પછીથી ગૂંચવણો વિકસે ત્યારે જાણીતા લક્ષણો દ્વારા નહીં.
પ્રકાર 2 ડાયાબિટીસમાં, માનવ પેશીઓ ફક્ત તેના પોતાના ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલ નથી. ઇન્જેક્શનમાં હોર્મોનની રજૂઆત ચયાપચયને સામાન્ય બનાવે છે. તેથી, જો કોઈ વિશેષ આહાર અને ખાંડ ઘટાડતી દવાઓ રક્ત ખાંડને 7 એમએમઓએલ / એલની નીચે જાળવી શકતી નથી, તો યાદ રાખો: જીવનકાળને ટૂંકા કરવા અને તેની ગુણવત્તાને બિનજરૂરી જિદ્દથી ઘટાડવા કરતાં, એક્ઝોજેનસ (બાહ્ય ખવડાવવામાં આવે છે) ઇન્સ્યુલિનની માત્રા પસંદ કરવાનું વધુ સારું છે. અલબત્ત, આવી સારવાર એક સક્ષમ એન્ડોક્રિનોલોજિસ્ટ દ્વારા સૂચવવામાં આવવી જોઈએ, જેમણે પ્રથમ ખાતરી કરવી જોઈએ કે આહાર ખરેખર મદદ કરતું નથી, અને માત્ર તેનું પાલન થતું નથી.
હાયપોગ્લાયકેમિઆના કારણો
મોટેભાગે, આ તીવ્ર ગૂંચવણ તેના પરિણામે વિકસે છે:
- ઇન્સ્યુલિનનો ઓવરડોઝ (ઉદાહરણ તરીકે, જો ઇન્સ્યુલિનના એકમોની ગણતરી 100-પોઇન્ટ સ્કેલ પર કરવામાં આવે, અને 40 એકમો દ્વારા ચિહ્નિત થયેલ સિરીંજ સાથે ઇન્જેક્ટ કરવામાં આવે છે, એટલે કે, ડોઝ 2.5 ગણો વધારે હતો) અથવા ખાંડ ઘટાડતી ગોળીઓ,
- જો કોઈ વ્યક્તિ ઇન્સ્યુલિન લગાડ્યા પછી, અથવા ખાધા પછી, omલટી થવાનું ભૂલી ગયો હોય અથવા ખાવા માંગતા ન હોય,
- ડાયાબિટીઝથી પીડિત વ્યક્તિમાં બાળજન્મ,
- ડાયાબિટીઝની વ્યક્તિ આલ્કોહોલ ધરાવતું પીણું લે છે,
- ઇન્સ્યુલિનની માત્રા એડજસ્ટ કરવામાં આવી ન હતી જ્યારે દવાઓ લો કે જે રક્ત ગ્લુકોઝનું સ્તર ઘટાડે છે: બીટા-બ્લocકર (એનાપ્રીલિન, મેટ્રોપ્રોલ, કોર્વિટોલ), કેલ્શિયમ, લિથિયમ, સેલિસિલિક એસિડ, વિટામિન બી 2, ફ્લોરોક્વિનોલોન એન્ટિબાયોટિક્સ (લેવોફ્લોક્સાસીન) , Loફ્લોક્સાસીન) અને ટેટ્રાસિક્લાઇન શ્રેણી.
હાયપોગ્લાયકેમિઆ મોટે ભાગે ગર્ભાવસ્થાના પ્રથમ ત્રિમાસિક ગાળામાં થાય છે, બાળજન્મ પછી, મૂત્રપિંડની બિમારીના પરિણામે રેનલ નિષ્ફળતાના વિકાસ સાથે, એડ્રેનલ અપૂર્ણતા સાથે ડાયાબિટીસ મેલીટસના સંયોજન સાથે અથવા હાયપોથાઇર stateઇડ રાજ્ય સાથે, ક્રોનિક હિપેટાઇટિસ અથવા ડાયાબિટીસ સાથેના હિપેટોસિસના તીવ્ર પરિણામે.
ડાયાબિટીસ મેલિટસથી પીડાતા લોકો, ખાસ કરીને પ્રકાર 1, હાયપોગ્લાયકેમિઆના લક્ષણોને સ્પષ્ટપણે જાણવાની જરૂર છે જેથી તરત જ સરળ અને ઝડપથી સુપાચ્ય કાર્બોહાઇડ્રેટ્સ (મીઠાઈઓ, ખાંડ, મધ) ની માત્રા લઈને પોતાને મદદ કરી શકાય. નહિંતર, જો તમે આ ન કરો ત્યારે વ્યક્તિ સભાન છે, ચેતનામાં ખલેલ ખૂબ જ ઝડપથી કોમા સુધી વિકસિત થાય છે, જે મગજની આચ્છાદન મૃત્યુ પામે ત્યાં સુધી તેને ફક્ત 20 મિનિટમાં દૂર કરવું આવશ્યક છે (તે energyર્જાના પદાર્થ તરીકે ગ્લુકોઝની ગેરહાજરી માટે અત્યંત સંવેદનશીલ છે).
હાઈપોગ્લાયકેમિઆના લક્ષણો
હાઈપોગ્લાયસીમિયા ખૂબ જ ખતરનાક છે, તેથી, બધા આરોગ્ય કર્મચારીઓને શીખવવામાં આવે છે કે ગ્લુકોમીટરની ગેરહાજરીમાં અને જો કોઈ વ્યક્તિ બેભાન અને જો સાક્ષી વિના મળી શકે કે જે વ્યક્તિ બીમાર છે, તો તે શું લઈ શકે છે, તે કરવા માટે, પ્રથમ વસ્તુ એ કંઇકદ્રિત ગ્લુકોઝ સોલ્યુશનને તેની નસમાં ઇન્જેક્શન આપ્યું હતું.
હાઈપોગ્લાયકેમિઆના દેખાવ સાથે પ્રારંભ થાય છે:
- ગંભીર નબળાઇ
- ચક્કર
- ધ્રુજતા હાથ
- ભૂખ
- ઠંડા પરસેવો
- હોઠ નિષ્ક્રિયતા આવે છે
- ત્વચા નિસ્તેજ.
જો રાત્રે લોહીમાં ગ્લુકોઝમાં ઘટાડો થાય છે, તો વ્યક્તિને સ્વપ્નો આવવા લાગે છે, તે રડે છે, કંઈક અગમ્ય, ધ્રુજારી કા .ે છે. જો તમે તેને જાગૃત નહીં કરો અને મીઠા ઉકેલાણને નશામાં લેતા અટકાવશો નહીં, તો તે કોમામાં ડૂબીને asleepંડા અને erંડા “ંઘમાં પડી જશે.
ગ્લુકોમીટર સાથે રક્ત ગ્લુકોઝનું માપન બતાવશે કે તેનું સ્તર 3 એમએમઓએલ / એલથી નીચે છે ("અનુભવ" ધરાવતા ડાયાબિટીઝના દર્દીઓ સામાન્ય સંખ્યામાં પણ, 4.5-3.8 એમએમઓએલ / એલ લક્ષણો અનુભવવાનું શરૂ કરે છે). એક તબક્કો બીજાને બદલે ઝડપથી બદલાઇ જાય છે, તેથી તમારે 5-10 મિનિટમાં સમજવાની જરૂર છે (શ્રેષ્ઠ - તમારા ચિકિત્સક, એન્ડોક્રિનોલોજિસ્ટ અથવા એમ્બ્યુલન્સ ડિસ્પ્રેચરને ફોન ક callલનો ઉપયોગ કરીને).
જો આ તબક્કે તમે મીઠું પાણી, ચા પીતા નથી, કાર્બોહાઈડ્રેટ ન ખાતા હોવ (ખાંડ, મધ, મીઠાઈઓ અથવા ગ્લુકોઝના રૂપમાં ખાંડ, મધ, મીઠાઈઓ અથવા ગ્લુકોઝના સ્વરૂપમાં મીઠા ફળની ગણતરી થતી નથી), જે ફાર્મસીમાં પાવડર અથવા ગોળીઓના રૂપમાં વેચાય છે. , આગળનો તબક્કો વિકાસશીલ છે, જ્યાં સહાય પહેલેથી જ વધુ મુશ્કેલ છે:
- આક્રમકતા અથવા અતિશય સુસ્તી,
- ઉન્મત્ત શબ્દો
- સંકલનનું ઉલ્લંઘન
- ડબલ દ્રષ્ટિની ફરિયાદો, આંખોની સામે "ધુમ્મસ" અથવા "ફ્લાય્સ" નો દેખાવ,
- જ્યારે "નાબૂદ" હૃદયની ફરિયાદો જ્યારે જ્યારે પલ્સની તપાસ કરવામાં આવે છે, ત્યારે તેની frequencyંચી આવર્તન પણ બહાર આવે છે.
આ તબક્કો ખૂબ જ નાનો છે. અહીં સંબંધીઓ કોઈ વ્યક્તિને ઓછી માત્રામાં મીઠા પાણી પીવા માટે દબાણ કરીને મદદ કરી શકે છે. પરંતુ આ ફક્ત ત્યારે જ થઈ શકે છે જો તેની સાથે કોઈ સંપર્ક હોય અને તે ઉકેલ ગળી જાય તેવી સંભાવના, તેને ગૂંગળાવવાની સંભાવના કરતા વધારે છે. તે "શ્વસન ગળા" માં ખોરાક લેવાની સંભાવનાને કારણે ચોક્કસપણે છે કે તમારે આવા લક્ષણો સાથે મીઠાઈઓ અથવા ખાંડ ન આપવી જોઈએ, તમે માત્ર પ્રવાહીની માત્રામાં કાર્બોહાઈડ્રેટ ઓગાળી શકો છો.
અંતમાં લક્ષણો છે:
- ચેતના ગુમાવવી
- ખેંચાણ
- ત્વચા નિસ્તેજ, ઠંડી, ભેજવાળા પરસેવોથી coveredંકાયેલ છે.
આ સ્થિતિમાં, સહાય ફક્ત એમ્બ્યુલન્સ ટીમ અથવા કોઈપણ આરોગ્ય કાર્યકર દ્વારા પૂરી પાડવામાં આવી શકે છે જેની પાસે 40% ગ્લુકોઝ સોલ્યુશનના 4-5 એમ્પૂલ્સ સાથે પ્રથમ સહાય કિટ છે. ઇન્જેક્શન્સને નસ બનાવવી જોઈએ, અને આવી સહાય આપવા માટે મહત્તમ 30 મિનિટનો સમય આપવામાં આવે છે. જો તમારી પાસે આ અંતરાલમાં ઇન્જેક્શન બનાવવાનો સમય નથી, અથવા જો તમે ધોરણના નીચલા અંકો સુધી વધારવા માટે 40% ગ્લુકોઝની અપૂરતી માત્રા દાખલ કરો છો, તો સંભાવના છે કે ભવિષ્યમાં વ્યક્તિનું વ્યક્તિત્વ નોંધપાત્ર રીતે બદલાઈ જશે: સતત અયોગ્યતા અને વિકલાંગતાથી વનસ્પતિ ("છોડની જેમ") રાજ્યમાં. કોમાના વિકાસથી 2 કલાકની અંદર સહાય પૂરી કરવામાં સંપૂર્ણ નિષ્ફળતા સાથે, વ્યક્તિની મૃત્યુની સંભાવના ઘણી વધારે છે. આનું કારણ energyર્જાની ભૂખ છે, જે મગજના કોષોની સોજો તરફ દોરી જાય છે અને તેમાં હેમરેજિસનો દેખાવ છે.
હાઈપોગ્લાયકેમિઆની સારવાર ઘરે અથવા તે જગ્યાએથી શરૂ થાય છે જ્યાં વ્યક્તિ ગ્લુકોઝના ઘટાડાથી "કેચ" થયો હતો. ઉપચાર એમ્બ્યુલન્સમાં ચાલુ રહે છે અને નજીકની મલ્ટિડિસિપ્પ્લિનરી (જેમાં એન્ડોક્રિનોલોજી વિભાગ છે) હોસ્પિટલના સઘન સંભાળ એકમમાં સમાપ્ત થાય છે. હોસ્પિટલમાં દાખલ થવાનો ઇનકાર કરવો જોખમી છે, કારણ કે હાઈપોગ્લાયકેમિઆ પછી, વ્યક્તિને તબીબી દેખરેખ અને ઇન્સ્યુલિનના ડોઝની સમીક્ષા બંને લેવી જરૂરી છે.
હાઈપોગ્લાયકેમિઆ નિવારણ
જો તમને ડાયાબિટીઝ છે, તો તેનો અર્થ એ નથી કે કસરત તમારા માટે બિનસલાહભર્યું છે. તેમના પહેલાં, તમારે ફક્ત 1-2 બ્રેડ એકમો દ્વારા વપરાશમાં લેવામાં આવતા કાર્બોહાઇડ્રેટ્સની માત્રા વધારવાની જરૂર છે, તાલીમ પછી તે જ વસ્તુ કરવાની જરૂર છે. જો તમે કેમ્પિંગ અથવા ફર્નિચર ખસેડવાની યોજના ઘડી રહ્યા છો, જે 2 કલાકથી વધુ સમય લેશે, તો તમારે "ટૂંકા" ઇન્સ્યુલિનની માત્રા એક ક્વાર્ટર અથવા અડધા દ્વારા સંચાલિત કરવાની જરૂર છે. આવી સ્થિતિમાં, તમારે ગ્લુકોમીટરનો ઉપયોગ કરીને તમારા પોતાના લોહીમાં ગ્લુકોઝ સ્તરને પણ નિયંત્રિત કરવાની જરૂર છે.
ડાયાબિટીક ડિનરમાં પ્રોટીન શામેલ હોવું જોઈએ. આ પદાર્થો ગ્લુકોઝમાં પરિવર્તિત થઈ શકે છે, અને તે લાંબા સમય સુધી આ કરે છે, હાયપોગ્લાયસીમ વિના એક રાત પ્રદાન કરે છે.
દારૂ એ ડાયાબિટીસના દર્દીનો દુશ્મન છે. દિવસ દરમિયાન દત્તક લેવાની મહત્તમ શક્ય રકમ 50-75 ગ્રામ છે.
હાયપરગ્લાયકેમિક સ્થિતિઓ
આમાં ત્રણ પ્રકારનાં કોમા શામેલ છે (અને પહેલાની, પૂર્વવર્તી પરિસ્થિતિઓ):
- કેટોએસિડોટિક,
- એસિડ લેક્ટેટ,
- અતિસંવેદનશીલતા.
આ બધી તીવ્ર ગૂંચવણો લોહીમાં શર્કરામાં વધારો થવાની પૃષ્ઠભૂમિ સામે થાય છે. સઘન સંભાળ એકમમાં હોસ્પિટલમાં તેમની સારવાર કરવામાં આવે છે.
કેટોએસિડોસિસ
આ પ્રકાર 1 ડાયાબિટીઝની સામાન્ય મુશ્કેલીઓ છે. તે સામાન્ય રીતે વિકસે છે:
- ઇન્સ્યુલિન અથવા ખાંડ ઘટાડવાની ગોળીઓ લેવાના લાંબા સમય પછી, જે સામાન્ય રીતે ભૂખ, તાવ, ઉબકા અથવા omલટીની ગેરહાજરીમાં થાય છે,
- ઉપરોક્ત દવાઓને સ્વ-રદ કર્યા પછી, જે મુખ્યત્વે સમાન કારણોસર થાય છે,
- તીવ્ર બળતરા રોગોનો વિકાસ, ખાસ કરીને ચેપી એજન્ટ દ્વારા થતાં,
- ઇન્સ્યુલિનની અપૂરતી માત્રા,
- કોઈ પણ લાંબી બિમારીની તીવ્ર તકલીફ,
- ઇન્સ્યુલિન અથવા વહીવટ ખાંડ ઘટાડતા એજન્ટ,
- હાર્ટ એટેક
- સ્ટ્રોક
- આઘાત
- આંચકો રાજ્ય (એન્ટિબાયોટિકના પ્રથમ ડોઝ લેતી વખતે પ્રવાહી, લોહીની ખોટ, એલર્જી - એનાફિલેક્સિસ, માઇક્રોબ્સનો સામૂહિક ક્ષતિના પરિણામે),
- સેપ્સિસ
- કોઈપણ, ખાસ કરીને કટોકટી, કામગીરી.
ઇન્સ્યુલિનની તીવ્ર ઉણપની પૃષ્ઠભૂમિની સામે, ગ્લુકોઝ (મુખ્ય energyર્જા સબસ્ટ્રેટ) લોહીમાં સંચિત થતાં, કોશિકાઓમાં પ્રવેશવાનું બંધ કરે છે. આ અનુભવના કોષો "hungerર્જા ભૂખ", જે શરીર માટે તણાવપૂર્ણ છે. તાણના જવાબમાં, "તાણ હોર્મોન્સ" મોટા પ્રમાણમાં લોહીમાં મુક્ત થાય છે: એડ્રેનાલિન, કોર્ટિસોલ, ગ્લુકોગન. તેઓ લોહીમાં શર્કરાને વધારે વધારે છે. લોહીના પ્રવાહી ભાગની માત્રા વધે છે. આ એ હકીકતને કારણે છે કે ઓસ્મોટિકલી સક્રિય પદાર્થ, જે ગ્લુકોઝ છે, કોષોમાંથી લોહીમાં "ખેંચે છે".
ગ્લુકોઝની નોંધપાત્ર સાંદ્રતા, રક્તના વધેલા પ્રમાણ દ્વારા હજી પણ મોટા પ્રમાણમાં ઘટાડી શકાતી નથી, તેથી કિડનીઓ આ કાર્બોહાઇડ્રેટને દૂર કરવામાં સામેલ છે. પરંતુ તેઓ ગોઠવાય છે જેથી ગ્લુકોઝ સાથે, ઇલેક્ટ્રોલાઇટ્સ (સોડિયમ, ક્લોરાઇડ્સ, પોટેશિયમ, ફ્લોરિન, કેલ્શિયમ) પણ પેશાબમાં પ્રવેશ કરે છે. તેઓ પોતાની જાતને પાણી આકર્ષિત કરીને વિસર્જન કરે છે. પરિણામે, શરીરમાં ડિહાઇડ્રેશન થાય છે, કિડની અને મગજ અપૂરતા રક્ત પુરવઠાથી પીડાય છે. "ઓક્સિજન ભૂખમરો" લેક્ટિક એસિડની રચના માટે સંકેત આપે છે, પરિણામે લોહીનું પી.એચ. એસિડિક બાજુ તરફ સ્થળાંતર કરે છે.
તે જ સમયે, શરીરને પોતાની જાતને energyર્જા પ્રદાન કરવાની જરૂર છે, કારણ કે, ત્યાં ઘણી બધી ગ્લુકોઝ હોવા છતાં, તે કોષોને મળતી નથી. પછી તે એડિપોઝ પેશીઓમાં ચરબીનું ભંગાણ સક્રિય કરે છે. ચરબીથી energyર્જા સાથેના કોષોને સપ્લાય કરવાની “આડઅસર” એ કેટટોન (એસિટોન) રચનાઓના લોહીમાં દેખાય છે. તેઓ લોહીના પીએચને ઓક્સિડાઇઝ કરે છે, અને આંતરિક અવયવો પર પણ ઝેરી અસર કરે છે:
- મગજ પર - ચેતનાના હતાશાનું કારણ,
- હૃદય પર - લય તોડવા,
- પાચનતંત્ર પર, અચોક્કસ ઉલટી અને પેટમાં દુખાવો જેવું જણાય
- શ્વાસ, ઘટના ઉશ્કેરણી
કેટોએસિડોસિસના લક્ષણો
કેટોએસિડોસિસ 4 ક્રમિક તબક્કાના સ્વરૂપમાં આગળ વધે છે:
- કેટોસિસ સુકા ત્વચા અને મ્યુકોસ મેમ્બ્રેન અવલોકન કરવામાં આવે છે, તમે ખૂબ તરસ્યા છો, નબળાઇ અને સુસ્તીમાં વધારો થાય છે, ભૂખ ઓછી થાય છે, માથાનો દુખાવો દેખાય છે. તે ઘણું પેશાબ થાય છે.
- કેટોએસિડોસિસ. એક વ્યક્તિ "સફરમાં સૂઈ જાય છે", સ્થળની બહારના પ્રશ્નોના જવાબો આપે છે, તેની પાસેથી હવામાં એસિટોનની ગંધ સંભળાય છે. બ્લડ પ્રેશર ઓછું થાય છે, ધબકારા વધે છે, omલટી દેખાય છે. પેશાબની માત્રા ઓછી થાય છે.
- પ્રેકોમા. કોઈ વ્યક્તિને જગાડવું તે ખૂબ મુશ્કેલ છે, જ્યારે તે ભૂરા લાલ રંગની જનતામાં વારંવાર ઉલટી કરે છે. Vલટીની વચ્ચે, તમે નોંધ્યું છે કે શ્વાસ લેવાની લય બદલાઈ ગઈ છે: તે વારંવાર, ઘોંઘાટીયા બની છે. ગાલ પર બ્લશ દેખાય છે. પેટને સ્પર્શવાથી પીડાદાયક પ્રતિક્રિયા થાય છે.
- કોમા ચેતનાનું નુકસાન. માણસ નિસ્તેજ છે, તેના ગાલો ગુલાબી છે, તેના શ્વાસ ઘોંઘાટ છે, તે એસીટોનની સુગંધ લે છે.
આ સ્થિતિનું નિદાન એલિવેટેડ લોહીમાં શર્કરાના સ્તરના નિર્ધારણ પર આધારિત છે, જ્યારે સુગર અને કીટોન સંસ્થાઓ પેશાબમાં નક્કી કરવામાં આવે છે. પછીનાને પેશાબમાં ડૂબેલા વિશેષ પરીક્ષણ પટ્ટાઓ સાથે ઘરે ઓળખી શકાય છે.
ચિકિત્સા હોસ્પિટલના સઘન સંભાળ એકમમાં કરવામાં આવે છે અને ટૂંકા અભિનયવાળી દવા સાથે ઇન્સ્યુલિનની ઉણપને ભરવા માટેનો સમાવેશ થાય છે, જે સતત, માઇક્રો ડોઝમાં, શિરામાં આપવામાં આવે છે. સારવારનો બીજો “વ્હેલ” તે પ્રવાહીના વ્યક્તિની નુ પરત આયન-સમૃદ્ધ ઉકેલોના સ્વરૂપમાં ગુમાવેલ વ્યક્તિની પરત છે.
હાયપરosસ્મોલર કોમા
આ પુરુષો અને સ્ત્રીઓમાં ડાયાબિટીસનું પરિણામ છે, સામાન્ય રીતે વૃદ્ધ લોકો, ટાઇપ 2 ડાયાબિટીઝ સાથે. તે લોહીમાં ગ્લુકોઝ અને સોડિયમના સંચયના પરિણામે ઉદ્ભવે છે - પદાર્થો કે જે કોશિકાઓના નિર્જલીકરણ અને પેશીઓમાંથી લેવામાં આવેલા "પ્રવાહી" વાહિની પથારીના ઓવરફ્લોનું કારણ બને છે.
આંતરડાના ચેપ, ઝેર, તીવ્ર કોલેસીસ્ટાઇટિસ, સ્વાદુપિંડ, લોહીની ખોટ અને મૂત્રવર્ધક દવાઓને લીધે, ઉલટી અને અતિસારના પરિણામે ડિહાઇડ્રેશનના સંયોજનની પૃષ્ઠભૂમિ સામે હાઇપરસ્મોલર કોમા થાય છે. આ કિસ્સામાં, ઇન્સ્યુલિનની iencyણપ હોવી જોઈએ, ઇજાઓ, હસ્તક્ષેપો, હોર્મોન્સથી તીવ્ર.
આ સ્થિતિ ધીમે ધીમે વિકસે છે - થોડા દિવસો અથવા ડઝન દિવસ. શરૂઆતમાં, ડાયાબિટીઝ મેલીટસના લક્ષણો તીવ્ર બને છે: તરસ, પેશાબની વધેલી માત્રા અને શરીરના વજનમાં ઘટાડો. નાના સ્નાયુઓનું ઝબૂકવું દેખાય છે, જે ધીમે ધીમે વધે છે અને ખેંચાણમાં ફેરવાય છે. સ્ટૂલ તૂટી ગઈ છે, ઉબકા અને omલટી દેખાય છે, જેના કારણે
પ્રથમ દિવસે અથવા પછીના દિવસે, ચેતના ખલેલ પહોંચાડે છે. શરૂઆતમાં, આ અવકાશમાં અવ્યવસ્થા છે, પછી ભ્રાંતિ અને ભ્રાંતિ છે. પાછળથી, સ્ટ્રોક અથવા એન્સેફાલીટીસવાળા લોકો જેવાં ચિહ્નો વિકસે છે: લકવો, વાણી નબળાઇ, આંખની અનૈચ્છિક હલનચલન. ધીરે ધીરે, વ્યક્તિ વધુને વધુ "અસ્પષ્ટ" બની જાય છે, તેનો શ્વાસ ઘણીવાર સુપરફિસિયલ હોય છે, અને તેને એસીટોનની ગંધ આવતી નથી.
ઉપચારમાં ઇન્સ્યુલિન, પ્રવાહી અને ઇલેક્ટ્રોલાઇટ્સની theણપ ભરવા તેમજ ડાયાબિટીઝની હાયપરerસ્મોલર જટિલતાની સ્થિતિની સારવાર કરવામાં સમાવેશ થાય છે. તે હોસ્પિટલના સઘન સંભાળ એકમમાં કરવામાં આવે છે.
લેક્ટિક એસિડ કોમા
આ ગૂંચવણ મોટેભાગે પ્રકાર 2 ડાયાબિટીસવાળા લોકોમાં વિકસે છે, ખાસ કરીને વૃદ્ધોમાં (50 વર્ષ અને તેથી વધુ ઉંમરના) તેનું કારણ લોહીમાં લેક્ટિક એસિડ (લેક્ટેટ) ની સામગ્રીમાં વધારો છે. આ સ્થિતિ રક્તવાહિની તંત્ર અને ફેફસાના રોગોથી ઉશ્કેરવામાં આવે છે, જેમાં પેશીઓમાં તીવ્ર ઓક્સિજન ભૂખમરો વિકસે છે.
ડાયાબિટીસ મેલીટસના વિઘટન તરીકે પેથોલોજી પોતાને મેનીફેસ્ટ કરે છે:
- તરસ વધી
- નબળાઇ, થાક,
- મોટા પ્રમાણમાં પેશાબ.
તમે લેક્ટિક એસિડિસિસ પર શંકા કરી શકો છો સ્નાયુઓમાં દુખાવો થવાના કારણે જે તેમનામાં લેક્ટિક એસિડના સંચયને કારણે થાય છે.
તે પછી, ખૂબ જ ઝડપથી (પરંતુ મિનિટોમાં નહીં, હાઈપોગ્લાયકેમિઆની જેમ), રાજ્યનું ઉલ્લંઘન વિકસે છે:
- ચેતના પરિવર્તન
- શ્વાસની લયમાં પરિવર્તન,
- હૃદય લય વિક્ષેપ,
- બ્લડ પ્રેશર ઘટાડવું.
આ સ્થિતિમાં, શ્વસન ધરપકડ અથવા હૃદયની નિષ્ફળતાને કારણે મૃત્યુ થઈ શકે છે, તેથી હોસ્પિટલમાં દાખલ થવું તાત્કાલિક હોવું જોઈએ.
નિદાન અને સારવાર
આ પ્રકારના હાયપરગ્લાયકેમિક કોમાને ફક્ત એક હોસ્પિટલમાં ઓળખી શકાય છે, જ્યારે તે જ સમયે ઇન્સ્યુલિન, પ્રવાહી અને ઇલેક્ટ્રોલાઇટ્સ ધરાવતા ઉકેલો, તેમજ કાર્ડિયાક પ્રવૃત્તિને ટેકો આપતા સોડા અને દવાઓના આલ્કલાઇન સોલ્યુશનની એક ચકાસણી રકમ, વહીવટ દ્વારા વ્યક્તિને મદદ કરે છે.
રેટિનોપેથી
આ એક ગૂંચવણ છે જે ડાયાબિટીઝના તમામ દર્દીઓમાં વધુ કે ઓછા હળવા હોય છે અને દ્રષ્ટિની ક્ષતિ તરફ દોરી જાય છે. ડાયાબિટીક રેટિનોપેથી વધુ વાર અન્ય અંતમાં પરિણામો કરતાં અપંગતા તરફ દોરી જાય છે, વ્યક્તિને દ્રષ્ટિથી વંચિત રાખે છે. એક અંધ વ્યક્તિ માટે, અન્ય કારણોસર, 25 ડાયાબિટીસ વેસ્ક્યુલર નુકસાનના પરિણામે અંધ છે.
રેટિનાના વાસણોમાં ગ્લુકોઝની લાંબા ગાળાની highંચી સાંદ્રતા તેમના સંકુચિત તરફ દોરી જાય છે. રુધિરકેશિકાઓ આ સ્થિતિને વળતર આપવાનો પ્રયાસ કરે છે, તેથી કેટલીક જગ્યાએ બેગ જેવા પ્રોટ્રુઝન દેખાય છે, જેના દ્વારા લોહી રેટિના સાથે જરૂરી પદાર્થોની આપલે કરવાનો પ્રયાસ કરે છે. તે ખરાબ રીતે બહાર વળે છે, અને રેટિના ઓક્સિજનના અભાવથી પીડાઈ રહી છે. પરિણામે, તેમાં કેલ્શિયમ ક્ષાર અને લિપિડ્સ જમા થાય છે, પછી તેના સ્થાને ડાઘ અને સીલ રચાય છે. જો પ્રક્રિયા ખૂબ આગળ વધી ગઈ હોય, તો રેટિના ટુકડી અંધત્વ હોઈ શકે છે. ઉપરાંત, વિટ્રિયસ હેમરેજિસ અથવા ગ્લુકોમા અંધત્વ તરફ દોરી શકે છે.
આ રોગ ધીમે ધીમે બગડતી દ્રષ્ટિ, દ્રશ્ય ક્ષેત્રોમાં ઘટાડો (તે બાજુઓ પર નબળી દેખાય છે) સાથે પોતાને મેનીફેસ્ટ કરે છે. પ્રારંભિક તબક્કામાં તેને ઓળખવું વધુ સારું છે, તેથી આંખના નિષ્ણાંત, આંખોનું અલ્ટ્રાસાઉન્ડ સ્કેન, દર 6-12 મહિનામાં રેટિના વાહિનીઓની તપાસ કરવી જરૂરી છે.
નેફ્રોપથી
આ ગૂંચવણ diabetes ડાયાબિટીસના દર્દીઓમાં થાય છે અને એક રેનલ રોગ સૂચવે છે, જે આખરે ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ તરફ દોરી જાય છે. મોટેભાગે જે લોકો પ્રકાર 1 ડાયાબિટીઝથી પીડાય છે તે તેનાથી મૃત્યુ પામે છે.
ડાયાબિટીસ કિડનીને નુકસાનના પ્રથમ સંકેતો રોગની શરૂઆત પછી 5-10 વર્ષ પછી પેશાબના વિશ્લેષણમાં શોધી શકાય છે.
તેના વિકાસમાં, નેફ્રોપથી 3 તબક્કાઓમાંથી પસાર થાય છે:
- માઇક્રોઆલ્બ્યુમિન્યુરિયા લગભગ કોઈ વ્યક્તિલક્ષી સંવેદનાઓ નથી; બ્લડ પ્રેશર ફક્ત થોડો વધારો કરી શકે છે. 24 કલાકમાં એકત્રિત પેશાબમાં, એન્ઝાઇમ ઇમ્યુનોઆસે, રેડિયોઇમ્યુન અને ઇમ્યુનોટર્બિડિમેટ્રિક પદ્ધતિઓ.
- પ્રોટીન્યુરિયા આ તબક્કે, પેશાબમાં મોટી માત્રામાં પ્રોટીન ખોવાઈ જાય છે. પ્રોટીનમાં એક ઉણપ કે જે પહેલાં વાસણોમાં પ્રવાહી ધરાવે છે તે પેશીઓમાં પાણી છોડવા તરફ દોરી જાય છે. આ રીતે એડીમા વિકસે છે, ખાસ કરીને ચહેરા પર. ઉપરાંત, 60-80% લોકોમાં, બંને "ઉપલા" અને "નીચલા" દબાણમાં વધારો થાય છે.
- ક્રોનિક રેનલ નિષ્ફળતા. પેશાબનું પ્રમાણ ઘટે છે, ત્વચા શુષ્ક અને નિસ્તેજ બને છે, અને હાઈ બ્લડ પ્રેશર નોંધવામાં આવે છે. ઘણીવાર nબકા અને omલટી થવાના એપિસોડ હોય છે, અને ચેતના પણ પીડાય છે, જેના કારણે વ્યક્તિ ઓછી અને વધુ લક્ષી અને ટીકાત્મક બને છે.
મેક્રોંગિઓયોપેથી
આ તે સ્થિતિ છે જ્યારે ડાયાબિટીસ મેલ્લીટસ એથરોસ્ક્લેરોટિક તકતીઓના વિકાસ માટે તેમના મોટા જહાજોમાં સ્થિતિ બનાવે છે. તેથી હૃદયને લોહી પહોંચાડતા વાહિનીઓ અસરગ્રસ્ત થાય છે (પછી કંઠમાળ પેક્ટોરિસ અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન થાય છે), નીચલા હાથપગ (આ ગેંગ્રેન તરફ દોરી જાય છે), મગજ (આ એન્સેફાલોપથી અને સ્ટ્રોકના વિકાસનું કારણ બને છે), પેટ (મેસેન્ટ્રિક થ્રોમ્બોસિસ વિકસે છે).
તેથી, ડાયાબિટીક એન્સેફાલોપથી પ્રગતિશીલ નબળાઇ અને કામ કરવાની ઓછી ક્ષમતા, મૂડ સ્વિંગ્સ, નબળા ધ્યાન, વિચાર અને મેમરી, ચુસ્ત માથાનો દુખાવો દ્વારા પ્રગટ થાય છે.
નીચલા હાથપગની મેક્રોઆંગોપેથી સવારે પગની હલનચલનમાં મુશ્કેલી દ્વારા પ્રગટ થાય છે, જે પછી પસાર થાય છે, પગના સ્નાયુઓની વધેલી થાક, તેમાં શરદીની લાગણી અને અતિશય પરસેવો દ્વારા. આગળ, પગ ખૂબ coldંડા, સુન્ન છે, નખની સપાટી નિસ્તેજ, સફેદ રંગની બને છે. આ તબક્કે પછી, પછીનો વિકસિત થાય છે, જ્યારે કોઈ વ્યક્તિ લંગડાવાનું શરૂ કરે છે કારણ કે તે ચાલવું દુ painfulખદાયક બને છે. આ દુsખ શાંત અવસ્થામાં થઇ શકે છે. પગ પર, ત્વચા નિસ્તેજ અને પાતળા બને છે.આ ગૂંચવણનો છેલ્લો તબક્કો પગ, આંગળીઓ, નીચલા પગની ગેંગ્રેન છે.
પગને લોહીની સપ્લાયમાં ઓછી તીવ્ર વિક્ષેપ સાથે, ક્રોનિક ટ્રોફિક અલ્સર તેમના પર દેખાય છે.
ચેતાતંત્રને નુકસાન
આવી પેથોલોજી, જ્યારે કેન્દ્રિય અને પેરિફેરલ નર્વસ સિસ્ટમના ભાગોને અસર થાય છે, ત્યારે તેને ડાયાબિટીક ન્યુરોપથી કહેવામાં આવે છે. આ એક પરિબળ છે જે એક ખતરનાક ગૂંચવણના વિકાસ તરફ દોરી જાય છે - ડાયાબિટીક પગ, જે ઘણીવાર પગ (ઓ) ના અંગવિચ્છેદન તરફ દોરી જાય છે.
ડાયાબિટીક ન્યુરોપથીની ઘટનાનું સ્પષ્ટ વર્ણન નથી. કેટલાક વૈજ્ .ાનિકો માને છે કે એલિવેટેડ ગ્લુકોઝનું સ્તર એડીમા અને નર્વ તંતુઓને નુકસાન તરફ દોરી જાય છે, જ્યારે બીજો - કે ચેતાના ટર્મિનલ્સ વેસ્ક્યુલર નુકસાનને કારણે તેમના અપૂરતા પોષણને કારણે પીડાય છે.
ન્યુરોપથી તેના પ્રકાર પર આધારીત વિવિધ રીતે પોતાને પ્રગટ કરી શકે છે:
- સેન્સરી ન્યુરોપથી મુખ્યત્વે નીચલા હાથપગ પર, અસ્પષ્ટ સંવેદનશીલતા તરફ દોરી જાય છે, "ગૂસબillપ્સ" અથવા મરચાની લાગણી. જેમ જેમ તેઓ પ્રગતિ કરે છે, ત્યારે આ લક્ષણો હાથ ("મોજા" વિસ્તારમાં), છાતી અને પેટમાં જાય છે. ઉલ્લંઘન અને પીડાની સંવેદનશીલતાને લીધે, કોઈ વ્યક્તિ ત્વચાની ઇજાઓ ધ્યાનમાં લેતો નથી, જે ડાયાબિટીઝમાં નબળા રૂઝ મટાડવાનું અને પૂરક કરવાનું વલણ ધરાવે છે.
- કાર્ડિયોવાસ્ક્યુલર સ્વરૂપ, બાકીના હૃદયના ધબકારા દ્વારા પ્રગટ થાય છે, જે હૃદયની શારીરિક પ્રવૃત્તિમાં અનુકૂલનશીલતાનું ઉલ્લંઘન કરે છે.
- જઠરાંત્રિય સ્વરૂપ. અન્નનળી દ્વારા ખોરાકનો માર્ગ વિક્ષેપિત થાય છે, પેટની ગતિ ઝડપી થાય છે અથવા ધીમી થાય છે, જે ખોરાકની પ્રક્રિયાને અસર કરે છે. અતિસાર અને કબજિયાતનું એક ફેર છે.
- યુરોજેનિટલ સ્વરૂપ ત્યારે થાય છે જ્યારે સેક્રલ પ્લેક્સસની ચેતા પીડાય છે. તે યુરેટર અને મૂત્રાશયના સુસંગતતાના ઉલ્લંઘન તરીકે પોતાને મેનીફેસ્ટ કરે છે, પુરુષોમાં ઉત્થાન અને સ્ખલનની બગાડ - સ્ત્રીઓમાં શુષ્ક યોનિ.
- પરસેવો ગ્રંથીઓને નુકસાન દ્વારા ત્વચાનું સ્વરૂપ પ્રગટ થાય છે, પરિણામે ઇન્ટિગ્રેટ્સ શુષ્ક થઈ જાય છે.
ન્યુરોપથી એ એક ખતરનાક ગૂંચવણ છે, કારણ કે કોઈ વ્યક્તિ તેના શરીરમાંથી સંકેતોની માન્યતાના ઉલ્લંઘનને કારણે હાઈપોગ્લાયકેમિઆની લાગણી બંધ કરે છે.
ન્યુરોપેથીક સ્વરૂપ
તે ડાયાબિટીક પગના 60-70% કેસોમાં વિકાસ પામે છે; તે પેરિફેરલ ચેતાને નુકસાનના પરિણામે ઉદ્ભવે છે, જે સામાન્ય રીતે પગ અથવા હાથની પેશીઓમાં આવેગને બંધ કરે છે.
તે વધેલા તણાવ (મોટાભાગે એકમાત્ર અને આંગળીઓની વચ્ચે), ત્યાં બળતરાનો દેખાવ અને પછી અલ્સેરેટિવ ખામીવાળા વિસ્તારોમાં ત્વચાને જાડા થવા તરીકે પોતાને મેનીફેસ્ટ કરે છે. પગ સ્પર્શ માટે સોજો અને ગરમ બને છે, પગના હાડકાં અને સાંધા પણ અસરગ્રસ્ત થાય છે, જેના કારણે સ્વયંભૂ અસ્થિભંગ વિકસે છે. પીડાની સંવેદનશીલતાના ઉલ્લંઘનને લીધે માત્ર અલ્સર જ નહીં, પણ અસ્થિભંગ હંમેશા પીડાના દેખાવ સાથે નથી.
ડાયાબિટીઝના વિવિધ સ્વરૂપો માટે વિલંબિત મોડી મુશ્કેલીઓ
| કયા જખમ વિશિષ્ટ છે | 1 પ્રકાર | 2 પ્રકાર |
|
|
આ પ્રકારના રોગ માટે રક્તવાહિની તંત્ર દ્વારા અસરગ્રસ્ત લાક્ષણિક નથી.
કેવી રીતે અંતમાં ડાયાબિટીક અસરોનો ઉપચાર કરવો
ડાયાબિટીઝની ગૂંચવણોની સારવાર "ત્રણ સ્તંભો" પર આધારિત છે:
- ગ્લુકોઝ સ્તરમાં ઘટાડો, તેને શારીરિક ધોરણના સ્તરે લાવવું અને જાળવવું એ 4.4 કરતા ઓછું નથી, પરંતુ 7 એમએમઓએલ / એલ કરતા વધારે નથી. આ હેતુ માટે, ઇન્સ્યુલિનનો ઉપયોગ થાય છે - ટૂંકી અને લાંબી ક્રિયા (પ્રકાર 1 ડાયાબિટીસના કિસ્સામાં) અથવા ખાંડ ઘટાડવાની ગોળીઓ (પ્રકાર 2 રોગ માટે).
- ઇન્સ્યુલિનની ઉણપના પરિણામે મેટાબોલિક પ્રક્રિયાઓ માટે વળતર કે જે "ભટકાઈ ગયા છે". આ હેતુ માટે, આલ્ફા-લિપોઇક એસિડની તૈયારીઓ સૂચવવામાં આવે છે (બર્લિશન, ડાયાલિપ )ન), વેસ્ક્યુલર તૈયારીઓ: પેન્ટોક્સિફેલીન, એક્ટવેગિન, નિકોટિનિક એસિડ. ઉચ્ચ એથેરોજેનિક સૂચકાંકની હાજરીમાં (તે લિપિડ પ્રોફાઇલના વિશ્લેષણ દ્વારા નક્કી કરવામાં આવે છે), કોલેસ્ટરોલ-ઘટાડતી દવાઓ સૂચવવામાં આવે છે: સ્ટેટિન્સ, ફાઇબ્રેટ્સ અથવા તેના સંયોજન.
- ખાસ વિકસિત ગૂંચવણની સારવાર:
- રેટિનોપેથીથી, ખાસ કરીને પ્રારંભિક તબક્કામાં, રેટિનાના લેસર ફોટોકોગ્યુલેશનનો ઉપયોગ દ્રષ્ટિની ખોટને રોકવા માટે થાય છે. વિટ્રેક્ટોમી પણ કરી શકાય છે - પાંડુરોગને દૂર કરવું.
- જ્યારે નેફ્રોપથી એવી દવાઓ સૂચવવામાં આવે છે કે જે બ્લડ પ્રેશર ઘટાડે છે ("લિસિનોપ્રિલ", "એન્લાપ્રિલ"), ઓછી મીઠું ધરાવતું આહાર સૂચવવામાં આવે છે, ત્યારે કાર્બોહાઇડ્રેટ્સની માત્રામાં વધારો energyર્જાના ખર્ચને આવરી લેવા માટે સૂચવવામાં આવે છે. ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ સાથે, પેરીટોનિયલ અથવા હેમોડાયલિસિસ સૂચકાંકો અનુસાર સૂચવવામાં આવે છે. કિડની ટ્રાન્સપ્લાન્ટ પણ થઈ શકે છે.
- ન્યુરોપથીને બી વિટામિન સાથેની સારવારની જરૂર હોય છે, જે ચેતાથી માંસપેશીઓ સુધીના વહનમાં સુધારો કરે છે. પ્લસ સેન્ટ્રલ એક્શન સ્નાયુ રિલેક્સેન્ટ્સ: ગેબોપેન્ટિન, પ્રેગાબાલિન, કાર્બામાઝેપિન.
- ડાયાબિટીસના પગથી, ઘાની સારવાર કરવી, પ્રણાલીગત એન્ટિબાયોટિક્સ લેવી, ત્વચાની ઓછી ઇજાઓ પહોંચાડવા માટે ખાસ પગરખાં પહેરવા અને ડોઝ શારીરિક પ્રવૃત્તિનો આશરો લેવો જરૂરી છે.
બાળકોમાં ડાયાબિટીઝની ગૂંચવણો
એક પ્રકાર 1 રોગ હોવાથી, જેમાં ઇન્સ્યુલિનની ઉણપ હોય છે, મોટા ભાગે બાળપણમાં વિકાસ થાય છે, બાળકોમાં ડાયાબિટીઝની મુખ્ય ગૂંચવણો એ કેટોએસિડોસિસ અને હાઈપોગ્લાયકેમિઆ છે. તેઓ પુખ્ત વયના લોકોની જેમ જ દેખાય છે. હાઈપોગ્લાયસીમિયા સાથે, ધ્રુજારી દેખાય છે, શરીર ઠંડા ભેજવાળા પરસેવોથી coveredંકાયેલું છે, બાળક ખોરાક માંગી શકે છે.
કેટલીકવાર પ્રથમ લક્ષણ કે જેના માટે ડાયાબિટીસ જોવા મળે છે તે પેટમાં દુખાવો અને omલટી થાય છે, જેના કારણે બાળકને ચેપી અથવા સર્જિકલ હોસ્પિટલમાં દાખલ કરવામાં આવે છે (પીડા એપેન્ડિસાઈટિસ જેવી જ છે). આગળ, ખાંડનું સ્તર નક્કી કર્યા પછી, તેમજ કેટલાક વધારાના પરીક્ષણો કર્યા પછી, ડાયાબિટીસનું નિદાન સ્થાપિત થાય છે.
બાળકો માટે તીવ્ર લેક્ટિક એસિડoticટિક અને હાયપરerસ્મોલર ગૂંચવણો લાક્ષણિકતા નથી, ખૂબ જ ભાગ્યે જ વિકાસ પામે છે.
પરંતુ બાળકોને લગતા પરિણામો પણ છે:
- ક્રોનિક ઇન્સ્યુલિન ઉણપ. તે અયોગ્ય રીતે પસંદ કરેલ ડોઝ અથવા તેની અનધિકૃત ઘટાડો સાથે વિકસે છે. તે પોતાને વિકાસ મંદી, તરુણાવસ્થા, વિકાસ, રક્ત વાહિનીઓ સાથે સમસ્યાઓના પ્રારંભિક ઉદભવ તરીકે પ્રગટ કરે છે. સારવાર: ડોઝ સમીક્ષા,
- ઇન્સ્યુલિનનો ક્રોનિક ઓવરડોઝ. તે ભૂખ, સ્થૂળતા, પ્રારંભિક તરુણાવસ્થા અને ઝડપી વૃદ્ધિ દ્વારા પ્રગટ થાય છે. સવારે, બાળક હાયપોગ્લાયસીમિયા (ભૂખ, નબળાઇ, પરસેવો, ધ્રુજારી, કંટાળાજનક મૂડ) ના લક્ષણો અનુભવે છે. સારવાર: ડોઝ સમીક્ષા.
અંતમાં મુશ્કેલીઓ, ખાસ કરીને મેક્રોંગિઓઓપેથીઝ, પુખ્ત વયના પ્રકાર 2 ડાયાબિટીસના 10 વર્ષ કે તેથી વધુના અનુભવ સાથે વધુ લાક્ષણિકતા છે, અને બાળકોમાં ભાગ્યે જ વિકાસ પામે છે.
બાળકમાં ડાયાબિટીઝનો વિકાસ એ એક જોખમ છે કે તે માઇક્રોએંજીયોપેથી, કિડની, હાર્ટ, પ્રારંભિક એથરોસ્ક્લેરોટિક વેસ્ક્યુલર નુકસાન, કંઠમાળ પેક્ટોરિસ અને વૃદ્ધાવસ્થામાં ક્રોનિક મૂત્રપિંડની નિષ્ફળતાનો વિકાસ કરશે.
ડાયાબિટીસના પરિણામોના વિકાસને કેવી રીતે અટકાવવી
ડાયાબિટીઝની ગૂંચવણોનું મુખ્ય નિવારણ એ છે કે લોહીમાં ગ્લુકોઝ અને ગ્લાયકેટેડ હિમોગ્લોબિનનું સામાન્ય સ્તર જાળવવું. આ કરવા માટે, તમારે હાયપોગ્લાયકેમિક ઉપચાર લેવાની જરૂર છે, ડ aક્ટર દ્વારા પસંદ કરવામાં આવે છે, ઓછી કાર્બ આહારનું પાલન કરવું જોઈએ, તમારું પોતાનું વજન નિયંત્રિત કરવું જોઈએ, જીવનની ગુણવત્તાના નામે ખરાબ ટેવો છોડી દેવી જોઈએ. તમારે એ પણ યાદ રાખવાની જરૂર છે કે બ્લડ પ્રેશર 130/80 મીમી એચ.જી.ના આંકડાથી વધુ ન હોવો જોઈએ.
નિયમિત અભ્યાસ કરાવવાનું મહત્વપૂર્ણ છે: રક્ત પરીક્ષણો, યુરિન પરીક્ષણો, રક્ત વાહિનીઓનું ડોપ્લેરોગ્રાફી, ફંડસ પરીક્ષા, વેસ્ક્યુલર સર્જનોની સલાહ, કાર્ડિયોલોજિસ્ટ્સ અને સમયસર તપાસ માટે ન્યુરોપેથોલોજિસ્ટ્સ. લોહીને પાતળું કરવા માટે દરરોજ એસ્પિરિનનું સેવન ન છોડો: આ હાર્ટ એટેક, મોટા રક્ત વાહિની થ્રોમ્બોસિસ અથવા સ્ટ્રોકને રોકી શકે છે.
તમારા પોતાના શરીરની તપાસ કરવા, ખાસ કરીને ઘા, તિરાડો અને અલ્સરની પ્રારંભિક તપાસ અને સારવાર માટેના અંગોની તપાસ કરવા પર પણ ખાસ ધ્યાન આપવું મહત્વપૂર્ણ છે. ડાયાબિટીસના પગની રોકથામ માટે:
- તમારા પગને ઇલેક્ટ્રિક ઉપકરણો અથવા ગરમ સ્નાનથી નહીં, પણ ooની મોજાથી,
- આરામદાયક પગરખાં પહેરો
- દરરોજ પગની કસરતો કરો
- ફાઇલ સાથે નખની સારવાર કરો,
- ધોવા પછી, તમારા પગને નરમ સામગ્રીથી નરમાશથી સાફ કરો, વિટામિન ક્રીમથી તમારી ત્વચાને મોઇશ્ચરાઇઝ કરો.
ડાયાબિટીઝના નિદાન સાથે કેવી રીતે વર્તવું?
ડાયાબિટીઝના દર્દીએ ડ doctorક્ટરનાં બધાં સૂચનોને ગંભીરતાથી લેવું જોઈએ (સામાન્ય રીતે એન્ડોક્રિનોલોજિસ્ટ આવા દર્દીઓની સારવાર કરે છે). તમારે નિયમિતપણે નિષ્ણાતોની મુલાકાત લેવી જોઈએ, ગતિશીલતાનું નિરીક્ષણ કરવું જોઈએ, ડાયગ્નોસ્ટિક પરીક્ષાઓ અને પ્રયોગશાળા પરીક્ષણોને નકારશો નહીં, કાળજીપૂર્વક તમારી સુખાકારીનું નિરીક્ષણ કરવું જોઈએ. દર્દીઓને સંબંધિત વિશેષતાના ડોકટરોની મુલાકાત લેવાની પણ ભલામણ કરવામાં આવે છે - કાર્ડિયોલોજિસ્ટ, ન્યુરોલોજીસ્ટ, યુરોલોજિસ્ટ, નેફ્રોલોજિસ્ટ (વર્ષમાં બે વાર, જો જરૂરી હોય તો - વધુ વખત પણ).
સાચું ખાવાનું પણ ખૂબ મહત્વનું છે - વિશેષ આહારનો ઉપયોગ કરો. સ્થિતિ નિરીક્ષણની વ્યક્તિગત ડાયરી રાખવી એ એક સારો ઉપાય છે. ફક્ત આ કિસ્સામાં સ્થિતિને સ્થિર કરવી અને જટિલતાઓના જોખમોને ઘટાડવાનું શક્ય છે.
નિરક્ષર સારવાર અથવા તેની ગેરહાજરી આના દેખાવ તરફ દોરી જાય છે:
ડાયાબિટીઝના દર્દીઓમાં તીવ્ર ગૂંચવણોની સુવિધાઓ
એક તીવ્ર ગૂંચવણ ખૂબ જ ઝડપથી વિકસે છે - કેટલાક કલાકોથી ઘણા દિવસો સુધી. સ્થિતિ તીવ્ર વિકટ બને છે. જો યોગ્ય સહાય સમયસર આપવામાં આવતી નથી, તો મૃત્યુ શક્ય છે.
તીવ્ર સંકટનું કારણ સ્થાપિત કરવું અને સંખ્યાબંધ લાક્ષણિકતા ચિહ્નો અનુસાર તીવ્ર પ્રકારની ગૂંચવણોના મુખ્ય પ્રકારોને અલગ પાડવું મહત્વપૂર્ણ છે. નીચે આપેલા કોષ્ટકોમાં, અમે દરેક ગૂંચવણના લક્ષણોની વિગતવાર વર્ણન કરીએ છીએ.
કોષ્ટક - તીવ્ર ડાયાબિટીઝની ગૂંચવણો
હાઈપોક્લેસીમિયા
| મુખ્ય કારણ | દર્દીનું બ્લડ સુગરનું સ્તર અત્યંત નીચા સ્તરે જાય છે. |
આવી નકારાત્મક પ્રક્રિયા માટેનો ઉત્પ્રેરક વારંવાર બને છે:
- ઘણી બધી દવાઓનો અનિયંત્રિત ઇનટેક
- મજબૂત દારૂના દુરૂપયોગ
- અતિશય શારીરિક અને માનસિક-ભાવનાત્મક તણાવ.
આંખો પ્રકાશ ઉત્તેજનાનો પ્રતિસાદ આપતા નથી.
ફેક્પ્લેસિમિઆના લાક્ષણિક ચિહ્નો આંચકા અને પરસેવો છે. કોમા શક્ય છે.
લેક્ટિક એસિડિસિસ કોમા
| ગૂંચવણોના વિકાસનું કારણ | લેક્ટિક એસિડ દર્દીના લોહીમાં એકઠા થાય છે. |
જીવલેણ રક્તવાહિની, રેનલ અને યકૃતની નિષ્ફળતા વિકસે છે.
પેશાબની અભાવ અને શ્વસન પ્રક્રિયાના ઉલ્લંઘન છે.
દર્દીને બ્લડ પ્રેશર ઓછું હોય છે.
દીર્ઘકાલીન ડાયાબિટીઝની મુશ્કેલીઓ
ડ doctorક્ટરની સૂચનાનું સખત પાલન અને સતત દેખરેખ રોગની તીવ્રતાને ઘટાડી શકે છે. જો કે, સક્ષમ ઘટનાઓ પણ બધા પરિણામોને દૂર કરી શકતી નથી. તેથી, લગભગ 10 -15 વર્ષ પછી, ડાયાબિટીસના ગંભીર કોર્સ સાથે, શરીરનો ધીમે ધીમે વિનાશ થાય છે. આ કિસ્સામાં ગંભીર ગૂંચવણોનો દેખાવ અનિવાર્ય છે.
ધ્યાન! ડાયાબિટીઝ લોહીની રચનામાં નોંધપાત્ર ફેરફારો સાથે થાય છે. તેથી, ત્યાં બધા અવયવોની હાર છે.
કોષ્ટક - ડાયાબિટીઝની ક્રોનિક ગૂંચવણો
| જટિલતાઓને | તે કેવી રીતે પ્રગટ થાય છે |
| રક્ત વાહિનીઓ |
|
| કિડની | સુવિધાઓ -
|
| ત્વચા | નીચેના લક્ષણો જોવા મળે છે:
|
| નર્વસ સિસ્ટમ | નોંધપાત્ર પરિવર્તનનાં નીચેનાં ચિહ્નો દેખાય છે:
અનિદ્રા અને હતાશા વિકસે છે. |
નિષ્કર્ષ ડાયાબિટીઝથી, લગભગ તમામ પ્રકારની મેટાબોલિક પ્રક્રિયાઓ ખોરવાઈ જાય છે. આ ખાસ કરીને કાર્બોહાઇડ્રેટ ચયાપચય માટે સાચું છે. આ રોગ ક્રોનિક બની જાય છે અને સંપૂર્ણ મટાડતો નથી.
જો કે, તમારે તમારી સ્થિતિને નિયંત્રિત કરવાની જરૂર છે. ડાયાબિટીસ હજી સુધી સાધ્ય નથી તે હકીકત હોવા છતાં, એક સક્ષમ આહાર, વાજબી શારીરિક પ્રવૃત્તિ, વ્યક્તિગત સ્વચ્છતા અને તબીબી દેખરેખ પૂર્વસૂચનને સુધારે છે.
ડાયાબિટીસને યાદ રાખવું જ જોઇએ
તાણ, ભૂતકાળમાં ચેપ અને સ્ટૂલનું ઉલ્લંઘન, જે એક સામાન્ય વ્યક્તિ ધ્યાન આપશે નહીં, આવા દર્દી માટે કટોકટીનાં પગલાંની જરૂર છે. એન્ડોક્રિનોલોજિસ્ટ એક પરીક્ષા હાથ ધરશે, પરીક્ષણો લખી શકે છે અને સારવારને સમાયોજિત કરશે.
સારવાર પ્રોગ્રામનો એક મહત્વપૂર્ણ મુદ્દો એ છે કે ગ્લુકોઝનું સ્વતંત્ર નિયંત્રણ (4-6.6 એમએમઓએલ / એલ) અને લોહીમાં ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન (8% કરતા ઓછું).
ઘણા દર્દીઓ ભલામણોની અવગણના કરે છે. દલીલ એવી છે કે રોગની સારવાર કરવામાં આવતી નથી, તેથી હું સામાન્ય વ્યક્તિની જેમ વર્તીશ, અને જીવનનો આનંદ માણું છું. ડોકટરો ચેતવણી આપે છે કે પોષણને મર્યાદિત કરવું, જીવનશૈલીને સામાન્ય બનાવવી, ખરાબ ટેવોથી છુટકારો મેળવવો વધુ સારું છે, ઉપચાર ન કરવાથી, અસ્થિર નષ્ટ થવું, દ્રષ્ટિમાં ઘટાડો, રેનલ અને કોરોનરી અપૂર્ણતા.
જટિલતાઓને જે અનિવાર્યપણે ઉદ્ભવે છે તે હજી પણ સારવાર અને જીવનશૈલીમાં ફેરફારની જરૂર રહેશે. તે જ સમયે, આવી વ્યક્તિ દર્દીની તુલનામાં વધુ ખરાબ લાગશે જેણે રોગના નિદાનના સમયથી ડોકટરોની સૂચનોનું પાલન કર્યું હતું.
અંતમાં (ક્રોનિક) ગૂંચવણો
લાંબા ગાળાના એલિવેટેડ ગ્લુકોઝનું સ્તર શરીર પર પ્રતિકૂળ અસર કરે છે. ગ્લુકોઝનું સ્તર જેટલું .ંચું છે, તે પહેલાંની ગૂંચવણો દેખાશે. પાછળથી મુશ્કેલીઓ બે સિસ્ટમો સાથે સંબંધિત છે: વેસ્ક્યુલર અને નર્વસ.
વેસ્ક્યુલર નુકસાન સાથે સંકળાયેલ ગૂંચવણો
| માઇક્રોઆંગિઓપેથી (નાના કેલિબર વાહિનીઓને નુકસાન). | મેક્રોંગિઓયોપેથી (મોટા જહાજોને નુકસાન). |
| રેટિનોપેથી (રેટિનાના વાહિનીઓને નુકસાન). ગ્લુકોઝ રેટિના વાહિનીઓને નુકસાન પહોંચાડે છે, પરિણામે રેટિનામાં લોહીનો પુરવઠો ખલેલ પહોંચે છે. પરિણામે, દ્રષ્ટિ નબળી પડે છે અને અંધત્વ થઈ શકે છે. | મોટા જહાજોમાં, ડાયાબિટીસ મેલ્લીટસ એથરોસ્ક્લેરોસિસ (કોલેસ્ટ્રોલ પ્લેક્સ) ના વિકાસ માટેની પૂર્વશરત બનાવે છે. આમાં પ્રગટ થાય છે: 1. હાર્ટ - હાર્ટ એટેક, કંઠમાળ પેક્ટોરિસ, 2. અંગ - ગેંગ્રેન, લંગડાપણું, 3. મગજ - સ્ટ્રોક, 4. આંતરડા - મેસેન્ટિક વાહિનીઓના થ્રોમ્બોસિસ. |
| નેફ્રોપથી (રેનલ વાહિનીઓને નુકસાન). અસરગ્રસ્ત રેનલ વાહિનીઓ કિડનીને નબળુ લોહી પહોંચાડે છે. ધીરે ધીરે, કિડનીનું કાર્ય વિક્ષેપિત થાય છે, પેશાબમાં પ્રોટીન વધે છે, બ્લડ પ્રેશર વધે છે. પરિણામે, કિડનીની નિષ્ફળતા વિકસે છે, જે મૃત્યુ તરફ દોરી શકે છે. |
નર્વસ સિસ્ટમના નુકસાન સાથે સંકળાયેલ ગૂંચવણો
એલિવેટેડ ગ્લુકોઝ ચેતાને નુકસાન પહોંચાડે છે અને ડાયાબિટીક પોલિનોરોપેથી નામની એક ગૂંચવણ વિકસે છે. બંને કેન્દ્રિય અને પેરિફેરલ નર્વસ સિસ્ટમ્સ અસરગ્રસ્ત છે.
પોલિનોરોપથીના લક્ષણો: શુષ્ક ત્વચા, ક્ષતિગ્રસ્ત સનસનાટીભર્યા, ત્વચા પર ક્રોલ સનસનાટીભર્યા, આંતરિક અવયવોનું કાર્ય (અશક્ત પેરીસ્ટાલિસિસ, પેશાબની પ્રક્રિયાઓ), પુરુષોમાં ઉત્થાન વધુ ખરાબ થાય છે.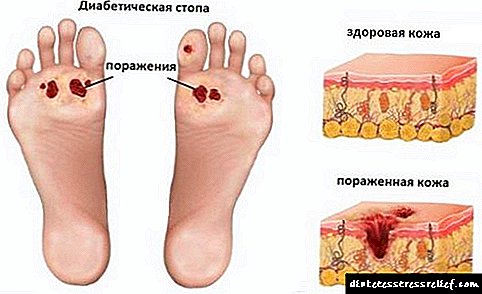
અલગ, ડાયાબિટીસના પગ જેવી આવી ગૂંચવણની ચર્ચા કરવી યોગ્ય છે. ચેતા અને રુધિરવાહિનીઓના નુકસાનને કારણે આ ગૂંચવણ વિકસે છે. ડાયાબિટીક પગના બે સ્વરૂપો અલગ પડે છે: ન્યુરોપેથીક અને ઇસ્કેમિક.
- ન્યુરોપેથીક - ચેતા નુકસાનને કારણે વિકસે છે. ચેતા આવેગ પગમાં સારી રીતે પ્રવેશતા નથી. પગ સોજો, ગરમ થઈ જાય છે, ત્વચા જાડા થાય છે, અલ્સર દેખાય છે.
- ઇસ્કેમિક - પગને ખવડાવતા વાહણોના નુકસાન સાથે સંકળાયેલ, ઇસ્કેમિયા વિકસે છે. ત્વચા નિસ્તેજ થઈ જાય છે, તે ઠંડુ થાય છે, પાછળથી દુ painfulખદાયક અલ્સર થાય છે.
ડાયાબિટીસના પગનો વિકાસ એ ખૂબ જ તીવ્ર ગૂંચવણ છે, જે ઘણી વખત ગેંગ્રેન તરફ દોરી જાય છે, અને પછી અંગ કાutationવા તરફ દોરી જાય છે.
પ્રકાર 1 ડાયાબિટીસની ગૂંચવણો
ટાઇપ 1 ડાયાબિટીઝમાં થતી ગૂંચવણો, ટાઇપ -2 ડાયાબિટીઝ જેવી જ હોય છે, જેમાં થોડો તફાવત છે:
- પ્રકાર 1 ડાયાબિટીસ સાથે, મોતીયાના વારંવાર વિકાસ થાય છે (જે પ્રકાર 2 માટે વિશિષ્ટ નથી).
- પ્રથમ પ્રકારનાં ડાયાબિટીઝમાં, હાયપોગ્લાયકેમિક કોમા વધુ સામાન્ય છે, પરંતુ ઘણી વાર હાયપરmસ્મોલર અને લેક્ટિક એસિડoticટિક.
- પ્રકાર 1 ડાયાબિટીસથી રક્તવાહિની તંત્રને નુકસાન થવાની સંભાવના વધારે છે.
તીવ્ર ગૂંચવણોની સારવાર
હાઈપોગ્લાયકેમિઆ. સૌ પ્રથમ, તમારે લોહીમાં ગ્લુકોઝનું સ્તર વધારવાની જરૂર છે. જો દર્દી સભાન હોય અને તેણે જોયું કે હાઈપોગ્લાયસીમિયા શરૂ થઈ રહી છે, તો તેને ફક્ત મીઠું ખાવાની જરૂર છે, જેમ કે કેન્ડી, ખાંડનો એક ટુકડો, મીઠુ પાણી પીવું, વગેરે જો સમયસર પગલાં લેવામાં ન આવ્યા હોય અને ચેતનામાં કોઈ ખોટ આવી હોય, તો તમારે લાયક તબીબી સહાયની જરૂર છે. : ગ્લુકોઝ સોલ્યુશન સાથે ડ્રોપરની સ્થાપના. જો સહાય સમયસર આપવામાં આવતી નથી, તો ગંભીર પરિણામો શક્ય છે - વ્યક્તિત્વમાં પરિવર્તન અને મૃત્યુ.

કેટોએસિડોસિસ, લેક્ટેટ-એસિડoticટિક કોમા, હાયપરosસ્મોલર કોમા. આ ત્રણ શરતો એલિવેટેડ ગ્લુકોઝ સ્તરની પૃષ્ઠભૂમિ સામે વિકસે છે, તેથી સારવારનો પ્રથમ તબક્કો સઘન સંભાળમાં ઇન્સ્યુલિનનો વહીવટ હશે. બીજો તબક્કો પ્રવાહીની ઉણપ અને ઇલેક્ટ્રોલાઇટ વિક્ષેપની સુધારણાની ભરપાઈ છે.
અંતમાં (ક્રોનિક) ગૂંચવણોની સારવાર
સૌ પ્રથમ, અંતમાં ગૂંચવણોના કિસ્સામાં, દર્દીની સારવાર અને પોષણને સમાયોજિત કરવું જરૂરી છે.
બધી એન્જીયોપેથીઓ માટે, વેસ્ક્યુલર દિવાલ (એન્જીયોપ્રોટેક્ટર્સ), એન્ટિપ્લેલેટ એજન્ટો અને એન્ટીકોએગ્યુલેન્ટ્સને મજબૂત બનાવતી દવાઓ સૂચવવામાં આવે છે. મેગ્નેટotheથેરાપી, લેઝર થેરેપી, એક્યુપંક્ચર, વગેરે જેવી સારવારની ફિઝિયોથેરાપ્યુટિક પદ્ધતિઓનો ઉપયોગ કરવો પણ શક્ય છે.
વધુમાં, રેટિનોપેથી સાથે, રેટિનાની સ્થિતિનું નિરીક્ષણ કરવામાં આવે છે અને, જો જરૂરી હોય તો, ફોટોકોએગ્યુલેશન કરવામાં આવે છે.
નેફ્રોપથી સાથે, પ્રોટીન અને મીઠું ઓછું આહાર સૂચવવામાં આવે છે. બ્લડ પ્રેશર ઓછું કરવા માટે દવાઓ સૂચવવામાં આવે છે. તીવ્ર મૂત્રપિંડની નિષ્ફળતાના વિકાસ સાથે, હિમોડિઆલિસિસ કરવામાં આવે છે.
પોલિનોરોપેથીની સારવારમાં વિટામિન્સ, લિપોઇક એસિડ તૈયારીઓ અને રક્ત પરિભ્રમણ, ઇલેક્ટ્રોફોરેસીસ, મસાજ સુધારવા માટેની દવાઓની નિમણૂક શામેલ છે.
ડાયાબિટીક પગની સારવારમાં એવી દવાઓ શામેલ હોય છે જે રક્ત પરિભ્રમણ અને હાથપગના વિકાસને સુધારે છે (એન્ટિપ્લેલેટ એજન્ટો, એન્ટિકોએગ્યુલેન્ટ્સ, એન્જીયોપ્રોટેક્ટર્સ, વિટામિન્સ). મસાજ, એક્યુપંકચર અને અન્ય ફિઝીયોથેરાપ્યુટિક પદ્ધતિઓ સૂચવવામાં આવે છે. પગની મર્યાદા ન રાખતા પગરખાં પહેરવાનું ધ્યાન રાખો. જ્યારે અલ્સર દેખાય છે, ત્યારે સર્જનની મદદ લેવી જરૂરી છે, ઘાને મટાડવાની દવાઓ સૂચવવામાં આવે છે. ગેંગ્રેનના વિકાસ સાથે, સર્જિકલ સારવાર જરૂરી છે.
લેખમાંથી જોઈ શકાય છે કે, ડાયાબિટીઝ એ એક જટિલ રોગ છે, અને જટિલતાઓને નિષ્ક્રિય કરવામાં આવે છે, તેથી પોષણ, સારવાર અને જીવનશૈલી પરની બધી ભલામણોનું પાલન કરવું તે ખૂબ મહત્વનું છે. એસ. રામિશ્વિલીએ કહ્યું તેમ: "રોગની રોકથામ એ સૌથી વાજબી સારવાર છે."