ડાયાબિટીસમાં ટ્રોફિક અલ્સરની સારવારની ઘોંઘાટ
ડાયાબિટીઝવાળા લોકો જાણે છે કે તેમના પોતાના સ્વાસ્થ્યની કાળજીપૂર્વક સારવાર કરવી કેટલું મહત્વપૂર્ણ છે. આ રોગ ગૂંચવણોના વિકાસ માટે જોખમી છે. ઘણીવાર નીચલા અંગો પીડાય છે, ડાયાબિટીક પગનું સિંડ્રોમ વિકસે છે અને ટ્રોફિક અલ્સર દેખાય છે. પગ પર ટ્રોફિક અલ્સરની સારવાર કરવાનો શ્રેષ્ઠ માર્ગ શું છે અને ડાયાબિટીઝમાં તેમનું નિર્માણ કેવી રીતે ટાળવું તે દરેક દર્દીને જાણવું જોઈએ.
ઘાવના કારણો

ડાયાબિટીઝના દર્દીઓમાં, શરીરમાં બધી મેટાબોલિક પ્રક્રિયાઓનું ઉલ્લંઘન છે. પરિણામે, નર્વસ અને વેસ્ક્યુલર પ્રકૃતિની ગૂંચવણો ઘણીવાર વિકસે છે: કોશિકાઓના ઓક્સિજન વિનિમયનું ઉલ્લંઘન, રક્ત વાહિનીઓને નુકસાન, ચેતા તંતુઓના બંડલ્સને નુકસાન.
ક્ષતિગ્રસ્ત સંવેદના અને રક્ત પરિભ્રમણને લીધે, ત્વચાને કોઈ પણ નાના ઘા અથવા નુકસાન કોઈના ધ્યાનમાં ન જાય.
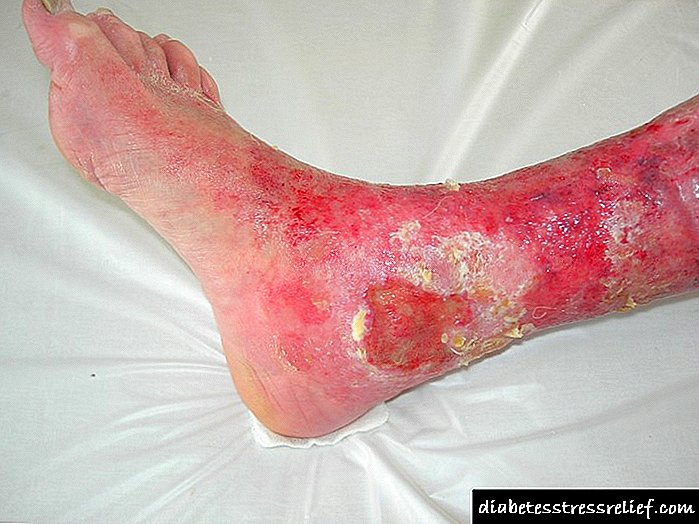
શરીરમાં મેટાબોલિક પ્રક્રિયાઓની મંદીને કારણે, જખમ મટાડતા નથી, અને દર્દી હંમેશાં સમય પર ઘા શોધી શકતો નથી, તેથી તે અલ્સરમાં ફેરવાય છે. અલ્સર જેવો દેખાય છે તે ફોટામાં બતાવવામાં આવ્યું છે.
પગ પર ટ્રોફિક અલ્સર બે પ્રકારના હોય છે: પ્રકૃતિમાં ન્યુરોપેથિક અને પ્રકૃતિમાં ઇસ્કેમિક. ચેતા તંતુઓના બંડલ્સને નુકસાનને લીધે ન્યુરોપેથીક જખમો રચાય છે. આ રોગને ડાયાબિટીક પોલિનોરોપેથી કહેવામાં આવે છે. એક નિયમ તરીકે, નીચલા હાથપગની સંવેદનશીલતા ખોવાઈ જાય છે.
રક્તવાહિની તંત્રના રોગોની પૃષ્ઠભૂમિ સામે ઇસ્કેમિક ટ્રોફિક અલ્સર રચાય છે, જે વેસ્ક્યુલર અભેદ્યતા અને લોહીના માઇક્રોક્રિક્લેશનના ઉલ્લંઘનનું કારણ બને છે.
વળતરવાળા ડાયાબિટીઝવાળા દર્દીઓમાં અલ્સર થતો નથી. આનો અર્થ એ છે કે જો દર્દી તેના પોતાના સ્વાસ્થ્યની દેખરેખ રાખે છે અને ઉપસ્થિત ચિકિત્સકની બધી સૂચનાનું પાલન કરે છે, તો તેને ગૂંચવણોના વિકાસથી ડરવું જોઈએ નહીં. તે જ સમયે, જો રક્ત ખાંડનું સ્તર સતત વધતું જાય છે, તો દર્દી આહાર ઉપચારની અવગણના કરે છે અને ખાંડ-ઘટાડતી દવાઓ લેવાના નિયમોનું ઉલ્લંઘન કરે છે, ટ્રોફિક અલ્સરનું જોખમ ઘણી વખત વધે છે.
રોગના લક્ષણો
ડાયાબિટીક પગ જેવી પેથોલોજીકલ પ્રક્રિયાના અભિવ્યક્તિમાં ટ્રોફિક અલ્સર છે. ડાયાબિટીસમાં કોઈપણ જખમો અને ત્વચાના જખમ માટે લાયક સારવારની જરૂર હોય છે. આ રોગ સાથે, પેશીઓનું પુનર્જીવન નબળુ થાય છે, તેથી તમે ઘા પોતે મટાડવાની અપેક્ષા કરી શકતા નથી. પ્રક્રિયા ન કરેલી યોગ્ય રીતે નાના નુકસાન damageંડા અલ્સરમાં વિકાસ પામે છે. ડાયાબિટીસમાં ટ્રોફિક પગના અલ્સરના વિકાસના લક્ષણો:
- ભાર, ભારને ધ્યાનમાં લીધા વિના, નીચલા અંગોમાં પીડા અને ખેંચીને પીડા,
- પગ પરના ઘાની આસપાસ ત્વચાની વિકૃતિકરણ,
- પગની સોજો,
- ઘાની આસપાસની ત્વચા ગરમ છે.
આ લક્ષણો વહેલા દેખાય છે, અને ચેપનો અર્થ થાય છે. જો સમયસર ઉપચારાત્મક પગલા લેવામાં ન આવે તો, ઘા એક ગોળાકાર આકારના deepંડા અલ્સરમાં પરિવર્તિત થાય છે. ડાયાબિટીસ દેખાવવાળા લોકોના પગ પર કેવી રીતે ચાંદા આવે છે તે ઇન્ટરનેટ પર અસંખ્ય ફોટામાં જોઈ શકાય છે. ડાયાબિટીઝ મેલિટસમાં આવા અલ્સર, જેમ કે તે સ્પષ્ટ થઈ જાય છે, ફોટો જોતા, પોતાને દ્વારા મટાડશે નહીં, તેથી તેમને ઉચ્ચ ગુણવત્તાની અને સમયસર સારવારની જરૂર છે.
તે યાદ રાખવું જોઈએ કે કોઈપણ ઘા અને અલ્સર, જો તમે સારવાર શરૂ કરતા નથી, તો આખરે ગેંગ્રેનમાં વિકસી શકે છે.
ડાયાબિટીસવાળા લેગ અલ્સરની સારવાર ઘરે તે દવાઓ સાથે થઈ શકે છે જે ડ thatક્ટર પરીક્ષામાં ભલામણ કરશે.
અલ્સર ટ્રીટમેન્ટ

ડાયાબિટીઝવાળા પગ પર ટ્રોફિક અલ્સર ગંભીર આરોગ્ય માટે જોખમી છે, તેથી સારવાર માટે લાયક પરામર્શની જરૂર છે.
ડાયાબિટીઝની સાથે હાથપગ પરના એક ટ્રોફિક અલ્સરની સારવાર કેટલાક તબક્કામાં કરવામાં આવે છે:
- અસરગ્રસ્ત અંગ પરનો ભાર દૂર કરવા માટે પલંગ આરામનું પાલન,
- એન્ટિસેપ્ટિક સોલ્યુશન્સ સાથે અલ્સરની નિયમિત સારવાર,
- ઘાને ડ્રેસિંગ્સથી ઘેરી લેવો જે ઘાની સપાટીને જોડતો નથી, ખાતરી કરે છે કે હવા ગાર્ટરની નીચે આવે છે,
- મૃત પેશીઓમાંથી અલ્સર સાફ કરવું,
- એન્ટીબાયોટીક દવાઓ લેવી જે ઘામાંથી બેક્ટેરિયોલોજીકલ સંસ્કૃતિના અભ્યાસ પછી સૂચવવામાં આવે છે,
- વિટામિન-ખનિજ તૈયારીઓ અને ઇમ્યુનોમોડ્યુલેટર્સ લેતા,
- ડાયાબિટીસ વળતર.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં પગ પર પરિણામી ટ્રોફિક અલ્સરની સારવાર કરવાનું વધુ સારું છે તે ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે, જો કે, હોસ્પિટલમાં અને ઘરે બંને સારવાર કરાવી શકાય છે.
ડાયાબિટીઝના ડાયાબિટીસના અલ્સર પગ પર કેવી દેખાય છે તે ફોટામાં જોઇ શકાય છે. ડાયાબિટીઝ મેલીટસના દર્દીઓમાં અલ્સર લોહી વહેવું અથવા પ્યુઝિંગ પુસ થઈ શકે છે, આ કિસ્સામાં એન્ટીબાયોટીક દવાઓનો ઉપયોગ કરીને સારવાર હાથ ધરવામાં આવે છે, અને જાતે કેવી રીતે ડ્રેસિંગ લાગુ કરવું તે ઇન્ટરનેટ પરના ફોટો અને વિડિઓમાં મળી શકે છે.
જો ડાયાબિટીસના અલ્સર દર્દીઓમાં તેમના પગ પર જોવા મળે છે, તો તમારે તાત્કાલિક ડ doctorક્ટરની સલાહ લેવી જોઈએ જે પરીક્ષા લેશે અને સારવાર સૂચવે છે. નહિંતર, મકાઈમાંથી સામાન્ય ઘા ગેંગ્રેનમાં વિકસી શકે છે અને પછી પગ કાપવા પડશે.
ઘાને સારવાર માટેના ઉપાયનો સમૂહ ડાયાબિટીઝની ભરપાઈ કર્યા વિના સફળ થશે નહીં. તેથી, ઉપચારમાં આહાર ઉપચાર અને ખાંડ-ઘટાડતી દવાઓનો વહીવટ શામેલ છે.
ઘાવની રચનાને કેવી રીતે અટકાવવી?
અસ્વસ્થતા પગરખાંને લીધે સામાન્ય મકાઈઓ સહિત કોઈપણ નુકસાન, ઘાની રચના તરફ દોરી શકે છે. આને રોકવા માટે, તમારે નીચેના નિયમોનું પાલન કરવું આવશ્યક છે.
- ડાયાબિટીસ માટે દૈનિક પગની સ્વચ્છતા એન્ટિસેપ્ટિક સોલ્યુશન્સનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે. આ માટે, ડોકટરો ક્લોરહેક્સિડાઇન અથવા ટી ટ્રી ઓઇલના સોલ્યુશનનો ઉપયોગ કરવાની ભલામણ કરે છે, જે એક ઉત્તમ એન્ટિસેપ્ટિક છે.
- પગની ત્વચા સુકાઈ ન જાય તે સુનિશ્ચિત કરવું મહત્વપૂર્ણ છે. નિવારણ માટે, ફેટી પૌષ્ટિક ક્રિમ અને લેનોલિન અને વનસ્પતિ તેલ પર આધારિત ખાસ મલમનો ઉપયોગ થાય છે.
- લાંબા પગથી તમારા પગ લોડ ન કરો. હાઈપોથર્મિયા અથવા પગની ત્વચાને વધુ ગરમ કરવાથી બચાવવા માટે પણ તે મહત્વપૂર્ણ છે. તમારે હંમેશાં હવામાન પ્રમાણે પોશાક પહેરવો જોઈએ અને ગરમ ફુવારો ન લો (મહત્તમ પાણીનું તાપમાન ° 33 ડિગ્રી સેલ્સિયસ કરતા વધારે હોવું જોઈએ નહીં).
- અસુવિધાજનક પગરખાં ડાયાબિટીઝના દર્દીઓ માટે ગંભીર ભય પેદા કરે છે. શુઝ ઉચ્ચ ગુણવત્તાવાળા, આરામદાયક અને હવામાન સાથે મેળ ખાતા હોવા જોઈએ. શ્રેષ્ઠ વિકલ્પ કસ્ટમ મેઇડ ઓર્થોપેડિક જૂતા છે. નવા પગરખાંની પસંદગી અને ફીટિંગ સાંજે થવું જોઈએ. દિવસના આ સમયે, પગ ફૂલે છે, તેથી પસંદ કરેલા પગરખાં કાપશે નહીં અને ચાલતી વખતે અગવડતા લાવશે. Storesનલાઇન સ્ટોર્સમાં ફોટા દ્વારા પગરખાં મંગાવવાની ભલામણ કરવામાં આવતી નથી.
પગની દરરોજ તપાસ કરવી જોઈએ. જો ત્વચાને કોઈ નુકસાન થાય છે, તો ડ doctorક્ટરની સલાહ લેવી જરૂરી છે.
ડાયાબિટીઝ મેલીટસ એ રોગના સમયગાળા દરમિયાન complicationsભી થતી ગૂંચવણોની સંખ્યામાં અગ્રેસર છે.
ગ્લુકોઝના સતત સ્તરને લીધે, દર્દીની દ્રષ્ટિ બગડે છે, રક્ત વાહિનીઓ અને હૃદયની સ્નાયુઓ તેમની સ્થિતિસ્થાપકતા ગુમાવે છે, અને કિડની અને એડ્રેનલ ગ્રંથીઓ તેમના કાર્યમાં બગડે છે.
આ સૂચિમાં છેલ્લું સ્થાન ટ્રોફિક અલ્સર દ્વારા કબજે કરવામાં આવ્યું નથી જે નબળા પરિભ્રમણને કારણે નીચલા પગ અને પગની સપાટી પર દેખાય છે. આવા ઉલ્લંઘન માત્ર સારવાર માટે મુશ્કેલ નથી, પરંતુ દર્દીને ઘણી અસુવિધા પણ આપે છે.
તેથી, ડાયાબિટીઝના દર્દીઓ માટે આવી પરિસ્થિતિઓને અટકાવવાનું ખૂબ જ મહત્વપૂર્ણ છે. અને જો તેમ છતાં પણ અલ્સર દેખાયા, તો જટિલતાને સારવાર માટે તાત્કાલિક કાર્યવાહી કરવી જરૂરી છે. ડાયાબિટીક અલ્સરથી કેવી રીતે વ્યવહાર કરવો તેની માહિતી માટે, નીચે વાંચો.
ડાયાબિટીઝવાળા પગમાં ટ્રોફિક અલ્સરની સારવારના સિદ્ધાંતો
ટ્રોફિક અલ્સરની સારવાર લોહીમાં શર્કરાના સ્તરની સતત સુધારણા અને ડાયાબિટીઝના સઘન સારવારની ચાલુતા પર આધારિત છે.
લાયક સહાય માટે સમયસર સંપર્ક નિષ્ણાતો સાથે સંપર્ક કરવો પણ મહત્વપૂર્ણ છે: અગાઉ ડ aક્ટરની મુલાકાત કરવામાં આવે છે, જટિલતાના સંપૂર્ણ નાબૂદીની સંભાવના વધારે છે.
પુન recoveryપ્રાપ્તિ પ્રાપ્ત કરવા માટે, અસરગ્રસ્ત પગને લોડમાંથી મહત્તમ સુધી મુક્ત કરવામાં આવે છે.. પ્રારંભિક તબક્કે, એન્ટિબેક્ટેરિયલ સંયોજનો સાથે ઘાને સતત ધોવા અને ડ્રેસિંગના નિયમિત ફેરફારને લીધે, ઉપચાર શક્ય છે.
વધુ અદ્યતન કેસોમાં, ડ doctorક્ટર દ્વારા સૂચવેલ એન્ટિબાયોટિક્સ લેવાનું જરૂરી હોઈ શકે છે. ખૂબ જ ગંભીર કિસ્સાઓમાં, અલ્સર અથવા શન્ટિંગની સર્જિકલ સફાઈ કરવામાં આવે છે. જો શસ્ત્રક્રિયા ઇચ્છિત અસર ન આપે, તો અંગવિચ્છેદન શક્ય છે.
સ્થાનિક ઉપચાર
સ્થાનિક ઉપચાર વ્યાપક છે અને તેમાં નીચેની પ્રવૃત્તિઓ શામેલ છે:
- medicષધીય ઉકેલો સાથે ઘાવ ધોવા. સ્થાનિક ઉપચારની યોગ્ય સંસ્થામાં અસરગ્રસ્ત વિસ્તારને 3% પેરોક્સાઇડ સોલ્યુશન અને એન્ટિમાઇક્રોબાયલ એજન્ટ્સ (મીરામિસ્ટિન, ક્લોરહેક્સિડાઇન સોલ્યુશન અથવા એસરબિન સ્પ્રે), તેમજ હીલિંગ ગુણધર્મો ધરાવતા જંતુરહિત ડ્રેસિંગની અરજી સાથે નિયમિત ધોવા શામેલ છે. ઘાના પ્રકારને આધારે, અનુગામી ડ્રેસિંગ સાથેની સારવાર દર 2-4 દિવસમાં અથવા દરરોજ એકવાર કરી શકાય છે. આવી ક્રિયાઓ પેથોજેન્સની સંખ્યામાં ઘટાડો કરશે,
- ડ્રેસિંગનો ઉપયોગ. હીલિંગ પ્રક્રિયાને વેગ આપવા માટે, સામાન્ય પાટો અથવા ગauઝ કટનો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી, પરંતુ આધુનિક સામગ્રીથી બનેલી ડ્રેસિંગ્સ, જે ઘાને વળગી નથી. ડ્રેસિંગ જે પ્રકારની સામગ્રીમાંથી બનાવવામાં આવે છે તે હાજરી આપતા ચિકિત્સક દ્વારા પસંદ કરવી આવશ્યક છે,
- મકાઈના ઉત્તેજના સાથે નેક્રિટોમી. મૃત પેશી અને મકાઈ ઘણી વાર અલ્સેરેટિવ રચનાઓના દેખાવ સાથે હોય છે. ડેડ સ્કિન એ બેક્ટેરિયા માટેનું એક ઉત્તમ સંવર્ધન છે. તેથી, ઘરેલું સારવાર ઉપરાંત, દર 3-15 દિવસમાં ડ doctorક્ટર અથવા નર્સ દ્વારા મૃત પેશીઓને સમાંતર દૂર કરવા સાથે, ઘાની તબીબી સફાઇ પણ કરવી જરૂરી છે.
ડાયાબિટીસમાં ઝેલેનોક અથવા આયોડિનનો ઉપયોગ પ્રતિબંધિત છે.
એન્ટીબેક્ટેરિયલ દવાઓનો ઉપયોગ
દૂષિત સજીવો કે જે ટ્રોફિક અલ્સરના દેખાવના ક્ષેત્રને ગુણાકાર કરે છે, તે દવાઓના પ્રભાવ માટે તદ્દન પ્રતિરોધક છે. તેથી, તેમના વિનાશ માટે એક સક્ષમ અભિગમની જરૂર છે, જે ફક્ત હાજરી આપતા ચિકિત્સક દ્વારા જ પ્રદાન કરી શકાય છે.
ડ doctorક્ટર ક્લિનિકલ પરિસ્થિતિ અને દર્દીની આરોગ્યની સ્થિતિના આધારે એન્ટિબાયોટિક સૂચવે છે. સ્થિતિની ગંભીરતાના આધારે, એન્ટિબાયોટિક દવાઓ ગોળીઓ અથવા ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શનના સ્વરૂપમાં સૂચવી શકાય છે, જેનો શરીર પર ઝડપી પ્રભાવ પડે છે.
સારવારની અવધિ અને તીવ્રતા પણ ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે. એક નિયમ મુજબ, ડાયાબિટીઝમાં ટ્રોફિક અલ્સરની શોધ કર્યા પછી, અસરોના વિશાળ સ્પેક્ટ્રમના એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે: એમોક્સિસિલિન, ડોક્સીસાયક્લાઇન, હેલિઓમિસીન અને અન્ય.
અલ્સેરેટિવ ફોકસી અને એન્ટીબેક્ટેરિયલ મલમનો ઉપયોગ કરવાના કિસ્સામાં એન્ટિબાયોટિક્સ લેવાની તમારા પર પ્રતિબંધ છે. આમ, તમે તમારા પોતાના સ્વાસ્થ્યને પણ નુકસાન પહોંચાડી શકો છો.
ઘરે અને કેવી રીતે સારવાર કરવી?
ઘરે ડાયાબિટીઝથી થતા ટ્રોફિક અલ્સરની સારવાર ડ aક્ટર દ્વારા નિયંત્રિત ઉપચાર કરતા ઓછી અસરકારક છે.
જો કે, પ્રારંભિક તબક્કે, theભી થયેલી ગૂંચવણથી સંપૂર્ણપણે છુટકારો મેળવવો શક્ય છે. આ માટે, લોક વાનગીઓ અને ઉપાયો લાગુ કરો.
ઘરની સારવારને ઇચ્છિત અસર આપવા માટે, ક્ષતિગ્રસ્ત પગને અનલોડ કરવા, તેમજ સામાન્ય બનાવવા અથવા લોહીમાં ગ્લુકોઝનું સ્તર શક્ય તેટલું સામાન્ય લાવવું હિતાવહ છે "તંદુરસ્ત" સૂચકાંકો માટે. નહિંતર, સારવાર બિનઅસરકારક રહેશે.
સર્જિકલ સારવાર
સમય જતાં ખાંડના સ્તરની સમસ્યાઓથી રોગોનો સંપૂર્ણ સમૂહ થઈ શકે છે, જેમ કે દ્રષ્ટિ, ત્વચા અને વાળ, અલ્સર, ગેંગ્રેન અને કેન્સરગ્રસ્ત ગાંઠો જેવી સમસ્યાઓ!
લોકોએ ખાંડના સ્તરને સામાન્ય બનાવવા માટે કડવો અનુભવ શીખવ્યો ...
એવા કિસ્સાઓમાં જ્યારે ઉપચાર દ્વારા ઇચ્છિત અસર આપવામાં આવતી નથી, દર્દીને એક anપરેશન સૂચવવામાં આવી શકે છે જે દરમિયાન બળતરા અને મૃત પેશીઓનું ધ્યાન દૂર કરવામાં આવશે.
સર્જિકલ હસ્તક્ષેપ નીચેની રીતે કરી શકાય છે:
- વેક્યૂમ થેરેપી
- વર્ચ્યુઅલ અંગવિચ્છેદન,
- ક્યુરટેજ
સોજોના ટુકડાઓને વેક્યૂમ દૂર કરવું એ સૌથી અસરકારક છે, કારણ કે આ કિસ્સામાં ગૂંચવણોની સંભાવના શૂન્યની નજીક છે. ઓપરેશન દરમિયાન, પરુ દૂર કરવામાં આવે છે અને ઘાની depthંડાઈ અને વ્યાસ ઓછું થાય છે.
જો અલ્સર સારી રીતે મટાડતો નથી, તો દર્દીને વધુ અસરકારક અને આમૂલ પદ્ધતિઓ સૂચવવામાં આવે છે. વર્ચ્યુઅલ અંગવિચ્છેદનમાં અલ્સરની ધાર પર શસ્ત્રક્રિયા શામેલ છે. આવી પરિસ્થિતિઓમાં, હાડકાની પેશીઓ અને ત્વચાની રચનાના શરીરના ઉલ્લંઘન વિના રીસેક્શન થાય છે.
અલ્ટ્રાસોનિક સારવાર પણ સારું પરિણામ આપે છે. પ્રક્રિયા પછી, રક્ત પુરવઠો પુન isસ્થાપિત કરવામાં આવે છે અને પેશીઓના વધુ વિનાશની પ્રક્રિયાને સ્થગિત કરવામાં આવે છે, તેમજ હાનિકારક પદ્ધતિઓનું તટસ્થકરણ.
હીલિંગ મલમ
1 ચમચી દંતવલ્ક કન્ટેનરમાં અશુદ્ધ વનસ્પતિ તેલ રેડવું અને 20 મિનિટ સુધી પાણીના સ્નાનમાં ઉકાળો.
કન્ટેનરમાં 1 ચમચી ઉમેરો પાણીના સ્નાનમાં માછલીનું તેલ અને 20 મિનિટ સુધી ઉકાળો. એક ચાળણી દ્વારા સ્ટ્રેપ્ટોસાઇડની 25 ગોળીઓ સાફ કરો અને હાલના મિશ્રણમાં રેડવું.
પરિણામી રચનાને બીજા અડધા કલાક સુધી ઠંડુ કરો અને રેફ્રિજરેટરમાં મૂકો. પરિણામી રચના અલ્સર અને પાટો પર લાગુ પડે છે. એક નિયમ તરીકે, અસર 2-3 અઠવાડિયા પછી દેખાય છે (અલ્સર મટાડવું અને મટાડવું).
તટરનિક પાંદડામાંથી હીલિંગ પાવડર
તતારના પાંદડા લોટ જેવા રાજ્ય માટે ગ્રાઉન્ડ હોય છે અને ચાળણી દ્વારા ચાળવામાં આવે છે, પછી તેને બરણીમાં મૂકવામાં આવે છે અને એક અંધારાવાળી રૂમમાં છોડી દેવામાં આવે છે.
સૂતા પહેલા, સોજોવાળા વિસ્તારને રિવાનોલ (ડ્રગ ફાર્મસીમાં ખરીદી શકાય છે) સાથે લ્યુબ્રિકેટ કરવામાં આવે છે અને ટાર્ટર પાવડરથી થોડું છંટકાવ કરવામાં આવે છે, જેના પછી ઘા પાટો થઈ જાય છે.
જાગૃત થયા પછી, અલ્સર ધોવાઇ નથી, પરંતુ તે પછી તતાર પાવડરથી coveredંકાયેલ છે અને ફરીથી પાટો પાટો છે.
ચોક્કસ સમયગાળા પછી, ઘા ધીમે ધીમે રૂઝ આવે છે અને અદૃશ્ય થઈ જાય છે.
પ્રોટીન અને મધ
1: 1 ગુણોત્તરમાં મધ અને પ્રોટીનને મિક્સ કરો અને ઘા પર લાગુ કરો, અને પછી સોજોવાળા વિસ્તારને ત્રણ સ્તર સાથે બર્ડોક પાંદડા, સેલોફેન અને પાટોથી coverાંકવો.
પ્રક્રિયા લગભગ 6-8 વખત હાથ ધરવામાં આવે છે. જો તમે બધી આવશ્યક ભલામણોનું પાલન કરો છો, તો કોર્સ પૂર્ણ થયા પછી, અલ્સર ત્વચાની પાતળા પોપડાથી coveredંકાયેલ છે.
સંબંધિત વિડિઓઝ
વિડિઓમાં ડાયાબિટીઝવાળા પગમાં ટ્રોફિક અલ્સરની સારવાર વિશે:
ટ્રોફિક અલ્સર ડાયાબિટીસમાં દેખાય છે, તેમ છતાં મુશ્કેલ છે, પરંતુ ઇલાજ શક્ય છે. પરંતુ બિનજરૂરી સમસ્યાઓથી બચવા માટે, ડાયાબિટીક ટ્રોફિક ઘાવનો દેખાવ, સ્વચ્છતાનું નિરીક્ષણ કરીને અને લોહીમાં શર્કરાના સ્તર પર સતત દેખરેખ રાખીને શ્રેષ્ઠ રીતે ટાળવામાં આવે છે.
વિશ્વભરમાં બે મિલિયનથી વધુ લોકો તેમના પગ અને પગ પર દેખાતા ટ્રોફિક અલ્સરથી પીડાય છે. ટ્રોફિક અલ્સર એ એક રોગ છે જેમાં ઉપકલા અથવા ભોંયરું પટલની deepંડી ખામીઓ જોવા મળે છે, અને બળતરા પ્રક્રિયાઓ જોવા મળે છે.
આ રોગથી પગ પરની પેશીઓનું નુકસાન થાય છે, અને ત્વચા પર અલ્સર મટાડ્યા પછી, ડાઘો રહે છે.
પગ પર ટ્રોફિક જખમોની સારવાર, આ દવા હોવા છતાં, આજે દવા ખૂબ વિકસિત છે, તે એક સૌથી જટિલ પ્રક્રિયા છે. કોષોમાં રોગ સાથે, પોષક પ્રક્રિયાઓનું ઉલ્લંઘન થાય છે - ટ્રોફિક.
ઉપરાંત, શરીરના રક્ષણાત્મક કાર્યોમાં ખૂબ ઘટાડો થાય છે, તેથી પુન recoveryપ્રાપ્તિની ક્ષમતા આંશિક રીતે ખોવાઈ જાય છે. ટ્રોફિક અલ્સરના સૌથી ગંભીર પ્રકારોમાંનું એક ડાયાબિટીસ છે.
ડાયાબિટીક અલ્સર
ડાયાબિટીસ જેવા રોગ સાથે, ઘણી બધી જુદી જુદી મુશ્કેલીઓ ariseભી થાય છે, તેમાંથી એક ડાયાબિટીક ટ્રોફિક અલ્સર છે.આ બિમારી ખતરનાક છે કે તેમાં વિવિધ ચેપ દ્વારા હુમલો કરવામાં આવે છે, જેનો ઉપચાર ન કરવામાં આવે તો તે ગેંગ્રેન અને ત્યારબાદ પગને કાપીને પરિણમી શકે છે.
રોગની શરૂઆત વખતે, ચેતા કોશિકાઓના મૃત્યુને કારણે નીચલા અંગો ઓછા સંવેદનશીલ બને છે. જો તમે પગ પર તમારો હાથ પકડો છો, તો આ અનુભૂતિ થઈ શકે છે, જે સ્પર્શ માટે ઠંડો રહેશે.
ઉપરાંત, દર્દી રાત્રે દુ painખ દ્વારા ભૂતિયા છે. લક્ષણો ધમનીના પગના અલ્સર જેવા જ છે. જો કે, ત્યાં નોંધપાત્ર તફાવત છે:
- ત્યાં કોઈ આંતરીક ક્લોડિકેશન સિન્ડ્રોમ નથી,
- ઘા erંડા છે
- અલ્સર મોટો છે.
ડાયાબિટીક અલ્સર સામાન્ય રીતે અંગૂઠા પર સ્થિત હોય છે. ઘણીવાર તેની ઘટનામાં એક પરિબળ એકમાત્ર પરના મકાઈને આઘાત પહોંચાડે છે. અલ્સરનું બીજું સામાન્ય કારણ ડાયાબિટીસમાં પગની એન્જીયોપેથી છે.
ડાયાબિટીક અલ્સરની સારવાર
ડાયાબિટીસ મેલિટસમાં નીચલા હાથપગ પર ટ્રોફિક અલ્સરથી છુટકારો મેળવવા માટે, દર્દી દરેક દર્દી માટે વ્યક્તિગત સારવાર પસંદ કરે છે. આ અભિગમ જરૂરી છે કારણ કે અલ્સેરેટિવ રચનાઓના ઘણા કારણો છે.
આ પરિબળોને ઓળખવા માટે, ડાયાબિટીસ મેલિટસ માટે ઉપચાર શરૂ કરતા પહેલા, બેક્ટેરિઓલોજિકલ, સાયટોલોજીકલ અને હિસ્ટોલોજીકલ વિશ્લેષણ કરવામાં આવે છે. ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સનો વારંવાર ઉપયોગ થાય છે.
વિવિધ અભ્યાસ હાથ ધર્યા પછી અને સચોટ નિદાનની સ્થાપના કર્યા પછી, ડ doctorક્ટર યોગ્ય સારવાર સૂચવે છે.
- થેરપી સર્જિકલ હોઈ શકે છે,
- દવા
- સ્થાનિક ઉપચાર પણ ઉપચારાત્મક પગલાના સંકુલમાં જોડાશે, જે દરમિયાન અલ્સર પરુ અને મૃત પેશીઓને શુદ્ધ કરે છે.
આ કરવા માટે, ડાયાબિટીઝના પગના ઘાને એન્ટિસેપ્ટિક સોલ્યુશન્સ અને મલમ સાથે સારવાર આપવામાં આવે છે જે ત્વચાના પુનર્જીવનને અને ઘાના ડાઘને પ્રોત્સાહન આપે છે. આ ઉપરાંત, હીલિંગ પ્રક્રિયામાં ફિઝીયોથેરાપી અને વૈકલ્પિક ઉપચારની મહત્વપૂર્ણ ભૂમિકા હોય છે.
ડાયાબિટીક અલ્સર માટે ડ્રગ સારવાર
દવા સાથેની ઉપચાર કોઈપણ સર્જિકલ હસ્તક્ષેપની સાથે છે. ડાયાબિટીઝના અલ્સરના કેટલાક સ્વરૂપોના કિસ્સામાં, હળવાથી મધ્યમ, ડ્રગની સારવાર પણ સારવારની સ્વતંત્ર પદ્ધતિ હોઈ શકે છે.
રોગના કોર્સની પ્રકૃતિના આધારે, તે વિવિધ તબક્કામાં વહેંચાયેલું છે.
પ્રથમ તબક્કો
રડતા અલ્સરના પ્રારંભિક તબક્કે, સારવાર દરમિયાન નીચેની દવાઓ શામેલ છે:
- એન્ટિલેર્જિક દવાઓ (સુપ્રસ્ટિન, ટેવેગિલ, વગેરે),
- બ્રોડ-સ્પેક્ટ્રમ એન્ટીબાયોટીક્સ,
- ઇન્ટ્રાવેનસ ઇંજેક્શન્સ માટે એન્ટિપ્લેલેટ એજન્ટ્સ (રીઓપોલિગ્લ્યુકિન, પેન્ટોક્સિફેલિન),
- બળતરા વિરોધી (બિન-સ્ટીરોઇડલ) દવાઓ (ડિક્લોફેનાક, કીટોપ્રોફેન).
પ્રારંભિક તબક્કે સ્થાનિક ઉપચાર એ અલ્સરથી મૃત કોષો અને બેક્ટેરિયાને દૂર કરવાનો છે. તે આનો સંદર્ભ આપે છે:
- ફ્યુરાટસિલિના, પોટેશિયમ પરમેંગેનેટ, કેમોલી, સેલેંડિન, ક્લોરહેક્સિડિન અથવા શ્રેણીના આધારે અલ્ટીને એન્ટિસેપ્ટિક સોલ્યુશન્સથી ધોવા,
- હીલિંગ ક્રિમ (સ્ટ્રેપ્ટોલાવેન, લેવોમિકોલ, ડાયોક્સિકોલ), તેમજ સોર્પશન (કોર્બોનેટ) માટે ખાસ ડ્રેસિંગ સાથે કોમ્પ્રેસની એપ્લિકેશન.
કેટલાક કિસ્સાઓમાં, ડ doctorક્ટર રક્ત શુદ્ધિકરણ પ્રક્રિયા, હિમોસોર્પ્શન સૂચવી શકે છે.
બીજો તબક્કો
ડ્રગની સારવારના આ તબક્કે, જ્યાં હીલિંગ તબક્કો અને ડાઘની રચના શરૂ થાય છે, હીલિંગ મલમ (ઇબેરમિન, સોલ્કોસેરિલ, એક્ટેવિજિન) અને એન્ટિઓક્સિડેન્ટ્સ (ટોકોફેરોન) નો ઉપયોગ ટ્રોફિક અલ્સરની સારવારમાં થાય છે.
સ્થાનિક સારવારની પ્રકૃતિ બદલાતી રહે છે. બીજા તબક્કે, ઘાના ડ્રેસિંગ્સ લાગુ કરવામાં આવે છે:
ઉપરાંત, ડાયાબિટીઝની અલ્સર સપાટીને ક્યુરસિનથી સારવાર આપવામાં આવે છે.
અલ્સરની સારવાર માટે ફિઝીયોથેરાપી
ફિઝિયોથેરાપી પ્રક્રિયાઓની અસરકારકતા વધારવા માટે, એક હાર્ડવેર ઉપાય એ હીલિંગ તબક્કે સૂચવવામાં આવે છે:
- ક્રાવચેન્કો પ્રેશર ચેમ્બરમાં નકારાત્મક સ્થાનિક દબાણ સાથેની સારવાર. આ પદ્ધતિનો ઉપયોગ એથરોસ્ક્લેરોટિક અલ્સર માટે થાય છે.
- અલ્ટ્રાસોનિક ઓછી આવર્તન પોલાણ. ઉપચાર અલ્સરની રચનાની અંદર વાયરસ પર એન્ટિબાયોટિક્સ અને એન્ટિસેપ્ટિક્સની અસરમાં વધારો કરે છે.
- ચુંબકીય ઉપચાર.તે વાસોોડિલેટર, શામક, analનલજેસિક અને ડિકોજેસ્ટન્ટ અસર તરીકે સૂચવવામાં આવે છે.
- લેસર થેરપી પીડાને દૂર કરવા, બળતરા દૂર કરવા અને પેશી સેલ રિપેરિંગનું અનુકરણ કરવા માટે વપરાય છે.
- યુવી સંપર્કમાં. પ્રક્રિયા વિવિધ શરીરના ચેપ સામે શરીરના પ્રતિકારને સુધારવા માટે સૂચવવામાં આવે છે.
- નાઇટ્રોજન અને ઓઝોન સાથે ઉપચાર. ત્વચાના કોષો દ્વારા ઓક્સિજનના શોષણમાં સુધારો કરે છે અને કનેક્ટિવ પેશીઓના વિકાસને ટ્રિગર કરે છે.
- કાદવ ઉપચાર અને બાલ્નોથેરાપી. બીમારી પછી સંપૂર્ણ સારવાર માટે આવી સારવાર સૂચવવામાં આવે છે.
ડાયાબિટીસ અલ્સરના જટિલ સ્વરૂપોની સારવાર કેવી રીતે કરવામાં આવે છે?
એવું બને છે કે અલ્સર મોટા વિસ્તારોમાં સ્થાનિક છે, તેથી ઉપચાર જરૂરી પરિણામો લાવતું નથી. ઘા મટાડતા નથી અને આ દર્દીને અનંત યાતના લાવે છે. મોટેભાગે આ ઘટના શિષ્ટાચારની અપૂર્ણતાના વિસ્તૃત સ્વરૂપની લાક્ષણિકતા છે.
ટ્રોફિક અલ્સરના ગંભીર સ્વરૂપ સાથે, ત્વચા ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે. ત્વચાનો જરૂરી ભાગ જાંઘ અથવા નિતંબમાંથી લેવામાં આવે છે.
ઉપકલાના ટ્રાન્સપ્લાન્ટ કણો પછી રુટ લે છે અને અલ્સરની આસપાસ ત્વચાના પુનર્જીવનના કેટલાક ઉદ્દીપક બને છે.
ડાયાબિટીસ અલ્સરની સારવાર માટે લોક ઉપાયો
ડાયાબિટીક અલ્સરની સારવાર એ ખૂબ સમય લેવાની પ્રક્રિયા છે. આવા ઘાને પરુ સાફ કરવું મુશ્કેલ છે, અને આ ઉપચાર અને પુન .પ્રાપ્તિમાં દખલ કરે છે. હીલિંગના તબક્કે, લોક ઉપચાર ડ્રગની સારવારની અસરકારકતામાં નોંધપાત્ર સુધારે છે.
તેમાં inalષધીય વનસ્પતિઓમાંથી ઉકાળો અને રેડવાની ક્રિયાઓ સાથે અલ્સર ધોવા, તેમજ હોમમેઇડ મલમ સાથેની ત્યારબાદની સારવાર, એટલે કે, ઘરે ડાયાબિટીસના પગની સારવાર શક્ય છે.
સશક્ત એન્ટિસેપ્ટિક લાક્ષણિકતાઓ ઉત્તરાધિકાર, સેલેંડિન, કેલેંડુલા અને કેમોમાઇલ દ્વારા કબજામાં છે. આ herષધિઓ સરળતાથી બળતરા દૂર કરતી નથી, પણ એક યુવાન ઉપકલા બનાવે છે. ધોવાની પ્રક્રિયા પછી, પરંપરાગત ઉપચારીઓ નીચેની વાનગીઓનો ઉપયોગ કરવાની ભલામણ કરે છે:
- શુદ્ધ ઘા વોડકા અથવા પ્રોપોલિસ ટિંકચરથી બાળી નાખવા જોઈએ. તે પછી, ઇચથિઓલ ક્રીમ અથવા વિષ્નેવસ્કી મલમ, જેમાં બિર્ચ ટાર હોય છે, તે વ્રણ સ્થળ પર લાગુ પડે છે.
- જો અલ્સર લાંબા સમય સુધી મટાડતા નથી, તો પછી કોટન પેડ્સનો ઉપયોગ કરો જે ટાર સાથે સંતૃપ્ત થાય છે. પરિણામી સંકોચનને ઘા પર 2-3 દિવસ માટે લાગુ કરવામાં આવે છે, તે પછી તેઓને તાજી રાશિઓ સાથે બદલવું આવશ્યક છે. અલ્સર સંપૂર્ણપણે અદૃશ્ય થઈ જાય ત્યાં સુધી પ્રક્રિયાને પુનરાવર્તિત કરવામાં આવે છે.
- ટ્રોફિક અલ્સરની સારવારમાં પણ એક ઉત્તમ સાધન એ સૂકા કાંટાદાર તતારના પાંદડામાંથી બનેલા પાવડર છે. સારવાર શરૂ કરતા પહેલા, અલ્સરને રિવેનોલના સોલ્યુશનથી ધોવા જ જોઇએ. પછી તેને તૈયાર હીલિંગ પાવડર અને પાટો સાથે છંટકાવ કરવો જોઈએ. પ્રક્રિયાને વ્યવસ્થિત રીતે પુનરાવર્તિત કરવી આવશ્યક છે, ફરીથી અને ફરીથી ત્વચાના અસરગ્રસ્ત વિસ્તારને પાવડરથી પાઉડર કરવું, પરંતુ ઘા પહેલાથી ધોવા જોઈએ નહીં. તતાર્નિકના પાવડરનો આભાર, ડાયાબિટીસ અલ્સર જલ્દી મટાડશે.
મહત્વપૂર્ણ! લેખ બુકમાર્ક કરવા માટે, અહીં ક્લિક કરો: સીટીઆરએલ + ડી
કોઈ ડોક્ટરને એક પ્રશ્ન પૂછો, અને મફત જવાબ મેળવો, તમે અમારી સાઇટ પર એક ખાસ ફોર્મ આ લિંક પર ભરી શકો છો.
પગ પર ત્વચા રોગ કયા દેખાય છે તે કેવી રીતે નક્કી કરવું?
અઠવાડિયાના દિવસોમાં, ભારનો મોટો હિસ્સો આપણા પગ પર પડે છે, કારણ કે તમારે ચાલવાની, standભા રહેવાની અને કેટલીક વખત ખૂબ દોડવાની જરૂર છે. તે આશ્ચર્યજનક નથી કે આ બધા પરિબળો આપણા પગમાં આરોગ્ય ઉમેરતા નથી અને વિવિધ બિમારીઓના વિકાસને ઉશ્કેરે છે, ઉદાહરણ તરીકે, પગ પરની ચામડીના રોગો અસામાન્ય નથી. તેઓ નકામી ખંજવાળ, શંકાસ્પદ ફોલ્લીઓ, ત્વચાની છાલ દ્વારા પ્રગટ થાય છે. આ લક્ષણો તરફ આંધળી નજર ફેરવવાનો અર્થ થાય છે હેતુપૂર્વક પોતાને અપ્રિય પરિણામો માટે તૈયાર કરવું. આ રોગને શક્ય તેટલી વહેલી તકે માન્યતા આપવી જોઈએ, સચોટ નિદાન સ્થાપિત કરવું અને સારવાર શરૂ કરવી જોઈએ. તેથી, લોકો મોટાભાગે પગના કયા પ્રકારનાં ત્વચા રોગોનો સામનો કરે છે?
એલર્જિક ત્વચાકોપ
એલર્જિક ત્વચાકોપનો વિકાસ નોંધવું મુશ્કેલ છે.તે ત્વચાના તીવ્ર ખંજવાળ, ફોલ્લીઓ અને ફ્લેકી વિસ્તારો તરીકે પોતાને મેનીફેસ્ટ કરે છે, કેટલીકવાર નાના ફોલ્લાઓ દેખાય છે, સ્પષ્ટ પ્રવાહીથી ભરેલા હોય છે. મોટેભાગે આ એક પ્રકારની બળતરા માટે ત્વચાની પ્રતિક્રિયા છે. સૌ પ્રથમ, તે યાદ રાખવું યોગ્ય છે કે જો તમે તાજેતરમાં ફોર્માલ્ડીહાઇડ, લેટેક્સ, એન-ફિનાલિનેડીમાઇન્સ સાથે સંપર્કમાં નથી આવ્યા. બાદમાંના પદાર્થો જિન્સ અથવા ફર રંગમાં જોવા મળે છે, અને ફોર્મેલ્ડીહાઇડ કૃત્રિમ વસ્ત્રોમાં મળી શકે છે.
એલર્જનને ઓળખવું અને તેને દૂર કરવું જરૂરી છે, અને, સંભવત,, એલર્જિક ત્વચાનો સોજો થોડા દિવસોમાં જ અદૃશ્ય થઈ જશે. ત્વચાનો સોજો સાથે ખંજવાળ એકદમ મજબૂત હોવા છતાં, તમારે મજબૂત ખંજવાળથી દૂર રહેવું જોઈએ જેથી ચેપને ચેપ ન લાગે. એન્ટિહિસ્ટેમાઈન્સ લેવાથી તેને થોડું ઓછું કરવામાં મદદ મળશે.
પગ પરની ખરજવું કોઈપણ વ્યક્તિમાં તેની ઉંમર અને જીવનશૈલીને ધ્યાનમાં લીધા વગર વિકસી શકે છે. દર્દી બર્નિંગ સનસનાટીભર્યા, તીવ્ર ખંજવાળ, પાણીયુક્ત પિમ્પલ્સ, ઇરોઝિવ રચનાઓ નોંધે છે. પરપોટા ફાટ્યા પછી ત્વચા શુષ્ક પોપડાથી coveredંકાઈ જાય છે. ત્યારબાદ, તે ત્રાસ આપે છે અને ઘણી અગવડતા પહોંચાડે છે. તેની ઘટના પર્યાવરણની વધેલી ભેજ દ્વારા પ્રોત્સાહન આપવામાં આવે છે, કારણ કે તેમાં રોગકારક બેક્ટેરિયા ખૂબ ઝડપથી વિકાસ પામે છે. કેટલીકવાર ખરજવું એ ચાલી રહેલ એલર્જિક પ્રતિક્રિયાનું પરિણામ છે, પરંતુ તેના વિકાસના કારણોમાં શરીરમાં આંતરસ્ત્રાવીય વિક્ષેપો, નબળાઇ પ્રતિરક્ષા, વારંવાર અને ગંભીર તાણ, જઠરાંત્રિય માર્ગના ક્રોનિક રોગો, મેટાબોલિક ડિસઓર્ડર પણ છે. તમારા પોતાના પર ખરજવું મટાડવું ખૂબ મુશ્કેલ છે, તમારે ત્વચારોગ વિજ્ .ાનીની સલાહ લેવી જરૂરી છે.
ખરજવુંની સારવારમાં, યોગ્ય પોષણ મહત્વપૂર્ણ ભૂમિકા ભજવે છે, તેથી ચરબીયુક્ત અને તળેલા ખોરાકનો વપરાશ ઘટાડવાનો પ્રયાસ કરો.
ત્વચા પર સorરાયિસસનું અભિવ્યક્તિ
સ psરાયિસસ સાથે, તકતીઓ જેને પગ પર સoriરોએટિક ફોર્મ કહે છે. તેમનું બીજું નામ પેપ્યુલ્સ છે. રોગની તીવ્ર અવધિને માફી દ્વારા બદલવામાં આવે છે. શરૂઆતમાં, પેપ્યુલ્સ એકલા હોય છે, તે વિચિત્ર સીલ જેવું લાગે છે જે ત્વચાની ઉપરથી થોડું આગળ આવે છે અને લાલ રંગનો રંગ ધરાવે છે. તેમની ટોચ પર તમે સફેદ અને સફેદ ભીંગડા જોઈ શકો છો જેને એક ન fingerની સાથે કા withી શકાય છે. સમય જતાં, પેપ્યુલ્સ વધે છે અને એકબીજા સાથે ભળી જાય છે. આ રીતે સ psઓરીયાટીક તકતીઓ રચાય છે. માફી દરમિયાન, પ્લેનોની આસપાસ વોરોનોવની એક કિરણ દેખાય છે, જે એક પ્રકારની સફેદ રંગની સરહદ છે.
સorરાયિસિસ, પગની ત્વચાની અન્ય રોગોની જેમ, દર્દીને ઘણી અપ્રિય પીડાદાયક સંવેદનાઓ આપે છે, વધુમાં, દર્દીઓ માનસિક અગવડતા અનુભવી શકે છે, કારણ કે સoriરાયરીટીક તકતીઓ ખૂબ અપ્રાસિત લાગે છે. સ psરાયિસસના વિકાસ માટેના ચોક્કસ કારણોની ઓળખ કરવામાં આવી નથી, પરંતુ તણાવપૂર્ણ પરિસ્થિતિઓ, આનુવંશિક વલણ, યાંત્રિક ઇજાઓ, આંતરસ્ત્રાવીય વિક્ષેપો અને શરીરની રોગપ્રતિકારક શક્તિના કાર્યમાં વિક્ષેપ ઉશ્કેરણીજનક પરિબળોમાં અલગ પાડવામાં આવે છે.
ફંગલ નખ
નેઇલ ફૂગ (માયકોસિસ)
ફંગલ રોગો ખૂબ સામાન્ય છે. ફૂગને પકડવાની તક પૂલ, સૌના, બાથહાઉસ અને તે પણ, કમનસીબે, જો તમે કોઈ ચેપગ્રસ્ત વ્યક્તિની ચંપલ પહેરો તો પાર્ટીમાં રાહ જુઓ. મનુષ્યનું શરીર ફૂગના વિકાસ માટે એક આદર્શ વાતાવરણ છે, ખાસ કરીને જો કોઈ વ્યક્તિ વધારે પડતો પરસેવો અનુભવે છે, તેમજ જો તેની પ્રતિરક્ષા નબળી પડે છે અને તેની વ્યક્તિગત સ્વચ્છતા ઓછી છે. ફૂગ ખીલીની પેશીઓને અને તેની નજીકની ત્વચાને અસર કરે છે. તેના લક્ષણોમાં નેઇલ પ્લેટોના રંગમાં માંદગી પીળો, તેમની જાડું થવું અથવા, ,લટું, નાજુકતા, નખની આસપાસ ખંજવાળની લાગણી, એક અપ્રિય ગંધ, આંગળીઓ વચ્ચેના ગણોમાં નાના તિરાડોનો સમાવેશ થાય છે. ઉપરાંત, નખ છાલ અને ક્ષીણ થઈ જવું શરૂ કરી શકે છે, તેમને ઉગાડવાનું ફક્ત અશક્ય બની જાય છે. ઉપરોક્ત લક્ષણોની શોધ કર્યા પછી, તમારે તાત્કાલિક નિષ્ણાતનો સંપર્ક કરવો જોઈએ. ફૂગની સારવાર ખૂબ જ લાંબી અને ઉદ્યમી છે, અને રોગનો જેટલો મજબૂત પ્રારંભ થાય છે, તેની સારવાર કરવી વધુ મુશ્કેલ છે.સારવાર સૌથી અસરકારક બને તે માટે, ફૂગના પ્રકારને યોગ્ય રીતે સ્થાપિત કરવો જરૂરી છે.
દરેક વ્યક્તિ કોલ્યુસ તરફ આવી. તેમના દેખાવના મુખ્ય કારણોને અનુચિત શુઝ, પગ પર વધુ પડતો ભાર, વધુ પડતો પરસેવો માનવામાં આવે છે. તેઓ ખૂબ પીડાદાયક હોય છે અને ઘણીવાર ચાલવું મુશ્કેલ અથવા તો અશક્ય પણ બનાવે છે. મકાઈ સૂકી અથવા ભીની હોઈ શકે છે. એક દિવસની અંદર, ભીનું મકાઈ ખૂબ ઝડપથી વિકસે છે, અને સૂકા મકાઈ લાંબા સમય સુધી રચના કરી શકે છે. સુકા ક callલ્યુસ સામાન્ય રીતે ઓછા પીડાદાયક હોય છે.
મકાઈના દેખાવને રોકવા માટે, પગની ત્વચાની કાળજીપૂર્વક કાળજી લેવી અને નિયમિતપણે ઇમોલિએન્ટ્સનો ઉપયોગ કરવો જરૂરી છે. પરંતુ જો મકાઈ હજી રચાય છે, તો તેને બેન્ડ-સહાયથી સીલ કરવું અને પગને સંપૂર્ણ શાંતિ પૂરી પાડવી જરૂરી છે. ડ્રાય અને કર્નલ કusesલ્યુસને દૂર કરવા માટે, તમારે નિષ્ણાતનો સંપર્ક કરવો જરૂરી છે, કારણ કે ઘરે આવું કરવું ઘણું મુશ્કેલ છે. લેસર, ક્રિઓથેરાપી અથવા હાર્ડવેર પ્રક્રિયાઓ દ્વારા કusesલ્સને દૂર કરી શકાય છે.
કોઈ પણ સંજોગોમાં તમારે ભીનું કોલસ વીંધવાનો પ્રયાસ કરવો જોઈએ નહીં. તેમાં રહેલા પ્રવાહી પેશીઓને ચેપથી સુરક્ષિત કરે છે. સમય જતાં, તે પોતાને હલ કરશે.
પગની ચામડીના રોગોની રોકથામ
ઘણી વાર આપણે ચામડીના રોગોનો સામનો કરીએ છીએ કારણ કે આપણે તેમના વિકાસને કેવી રીતે અટકાવી શકાય તે જ્ ofાનથી સશસ્ત્ર નથી. બીજું કારણ તમારા પગની સંભાળ રાખવામાં ખૂબ આળસુ છે. પરંતુ રોગની રોકથામ તેની સારવાર કરતા હંમેશાં સરળ હોય છે, તેથી તમારે ઘણા સરળ નિયમો યાદ રાખવું જોઈએ.
- ગુણવત્તાવાળા જૂતાની પસંદગી. પગરખાં બચાવવા માટેની વસ્તુ નથી. કૃત્રિમ સામગ્રી, જેના કારણે પગને ખૂબ પરસેવો આવે છે, ખરાબ જૂતા, એક અસ્વસ્થતા હીલ નોંધપાત્ર નુકસાન પહોંચાડે છે. તેથી, પગરખાં શક્ય તેટલું આરામદાયક અને અનુકૂળ હોવા જોઈએ, અને તેમાંના પગને "શ્વાસ લેવો જોઈએ". પેથોજેન્સના પ્રસારને રોકવા માટે સારી વેન્ટિલેશન ખૂબ જ મહત્વપૂર્ણ છે.
- ફક્ત સારા જૂતા પસંદ કરવાનું જ નહીં, પણ કાળજીપૂર્વક તેનું ધ્યાન રાખવું પણ મહત્વપૂર્ણ છે. તેને સમયસર સૂકવી, ધોવા, રેતી અને અંદરના નાના કણોથી છુટકારો મેળવો.
- પૂલ, સૌના, બાથહાઉસ જેવા સ્થળોએ ઉઘાડપગું ન જશો. આ ફૂગને પકડવાનું જોખમ ઘટાડશે. બીચ પર ઉઘાડપગું ન જવું પણ શ્રેષ્ઠ છે, પરંતુ આ તૂટેલા કાચ અથવા અન્ય ભંગારને કારણે યાંત્રિક ઇજાના જોખમ સાથે સંકળાયેલ છે.
- પાણીની કાર્યવાહી પછી, પગ કાળજીપૂર્વક સાફ કરવું જરૂરી છે, અને ખાસ કરીને આંગળીઓ વચ્ચેની જગ્યા.
- જો તમારા પગમાં ખૂબ પરસેવો આવે છે, તો તમારે પગલાં લેવાની જરૂર છે. ખાસ સ્નાન, ડિઓડોરન્ટ્સ, ક્રિમ - આ બધું સમસ્યાને પહોંચી વળવા માટે મદદ કરશે.
ત્વચારોગ વિજ્ologistાનીએ યોગ્ય નિદાન કરવું જોઈએ અને સારવાર સૂચવવી જોઈએ. મોટેભાગે, બાહ્ય દવાઓ સાથેની સારવારનો ઉપયોગ થાય છે, એટલે કે, વિવિધ પ્રકારની મલમ, જેલ અથવા નેઇલ પોલિશ (તેનો ઉપયોગ ફૂગના ઉપચાર માટે થાય છે).
અપ્રિય લક્ષણોને દૂર કરવા માટે, તમે લોક ઉપાયોથી સારવારનો આશરો લઈ શકો છો, ઉદાહરણ તરીકે, સોડા અને મીઠાના ઉમેરા સાથે ઠંડા પાણીથી પગ સ્નાન કરી શકો છો અથવા લીંબુના રસથી ત્વચાના અસરગ્રસ્ત વિસ્તારોને સાફ કરી શકો છો.
પગ સાથે સંપર્કમાં વસ્તુઓનું જીવાણુ નાશકક્રિયા એ એક મહત્વપૂર્ણ પરિબળ છે: ચપ્પલ, પગરખાં, સ્ટોકિંગ્સ, મોજાં, ટાઇટ્સ. ફરીથી તૂટી જવાથી બચવા માટે, સમયસર બાથરૂમ સાફ કરવું જરૂરી છે.
પગ પર ત્વચાના રોગો
ત્વચા પર બળતરા પ્રક્રિયાઓનો દેખાવ ઘણીવાર દવામાં જોવા મળે છે. આ રોગ શરીરના જુદા જુદા ભાગોને અસર કરે છે. સારવારમાં વિલંબ ન કરવો અને તાત્કાલિક ડ aક્ટરને મળવું નહીં તે મહત્વનું છે, દરેક પ્રકારની ત્વચા રોગમાં તેના પોતાના કારણો અને વિકાસ પદ્ધતિના લક્ષણો છે. આ લેખમાં, અમે ફોટા સાથે પગ પર ચામડીના રોગોની સમસ્યાને ઉજાગર કરીશું, સારવારના દરેક પ્રકારો અને પદ્ધતિઓનું વિગતવાર વર્ણન.
પગ પર ત્વચાના રોગો શું છે?
પગ પર સ્થાનિકીકરણ કરી શકાય છે તે નીચેના ત્વચા રોગોને ઓળખી શકાય છે:
ચેપી - ઉકળવા, ફોલ્લાઓ, આનુવંશિક - સorરાયિસસ, ન્યુરોટિક (તાણ), ગાંઠો - મોલ્સ, મેલાનોમસ, સ્વયંપ્રતિરક્ષા, એલર્જિક, પરોપજીવી.
સ Psરાયિસસ ઘરના દરેક લોકો દ્વારા મટાડવામાં આવે છે. તમે રોગ વિશે ભૂલી જશો, ઘણા વર્ષોથી સ્થિર માફી! ત્યાં એક ક્રીમ છે જે ત્વચાને ફરીથી ઉત્પન્ન કરી શકે છે અને તેને સorરાયિસિસથી મટાડી શકે છે .... »
રોગના બાહ્ય અને આંતરિક કારણો
ત્વચાના રોગની ઘટનાને કારણે, તેઓ બે જૂથોમાં વહેંચાયેલા છે:
પર્યાવરણીય અસર: નીચા અને ઉચ્ચ તાપમાન, અલ્ટ્રાવાયોલેટ કિરણોત્સર્ગ, ઇજાઓ - કાપ, ઉઝરડા, ઘર્ષણ, ચેપ - વાયરસ, બેક્ટેરિયા, ફૂગ, નબળી સ્વચ્છતા, નર્વસ સિસ્ટમ ડિસઓર્ડર્સ: તાણ, હતાશા, જોખમ ક્ષેત્ર: બીચ, પૂલ, સૌના, બાથહાઉસ , એકદમ પગ પર ફીટ કરવાનાં પગરખાં, પેડિક્યુર સલૂન, અન્ય લોકોનાં ચંપલ.
આંતરિક અવયવોના કાર્યોનું ઉલ્લંઘન: કિડની, યકૃત, આંતરડા, રોગપ્રતિકારક શક્તિમાં ઘટાડો, લસિકા સિસ્ટમ્સ, રક્તવાહિની તંત્રમાં અસામાન્યતા, એલર્જીક પ્રતિક્રિયાઓ, આંતરડાના નીચા બેક્ટેરિયલ વનસ્પતિ, વિટામિનની ઉણપ - વિટામિન્સ અને ખનિજોની અભાવ.
પગ, પગ, અંગૂઠા પર ત્વચાના રોગોના પ્રકાર
આગળ, અમે વિગતવાર દરેક પ્રકારના રોગને અલગથી જણાવીશું.
આજ સુધીની સૌથી સામાન્ય બીમારી. તે બંને પુખ્ત વયના લોકો અને બંને જાતિના બાળકોમાં થાય છે. તે લાંબી છે, લાંબા ગાળાની સારવાર અને નિરીક્ષણની જરૂર છે. એક લાક્ષણિકતા લક્ષણ એ ત્વચાના જુદા જુદા વિસ્તારોમાં ફોલ્લીઓ અને લાલાશનો અસમાન દેખાવ છે: શિન, ઘૂંટણની સાંધા, પગ અને નેઇલ પ્લેટોનો વિસ્તાર.
કદ જુદા જુદા છે: સફેદ અથવા ભૂખરા ભીંગડાવાળી તકતીઓ શક્ય છે, ફોકસીની સીમાઓ સ્પષ્ટ રીતે વ્યક્ત કરવામાં આવી છે. આ રોગ વ્યક્તિગત રૂપે આગળ વધે છે: કેટલાકમાં, તીવ્ર સ્વરૂપમાં, પરંતુ ઝડપથી, બીજામાં, ઘણાં વર્ષોથી, ફરજ પરના તકતીઓનું ભાગ્યે જ નોંધપાત્ર અભિવ્યક્તિ. બાહ્યરૂપે, પગની સorરાયિસિસ એઝિમા અને માયકોસિસ જેવી જ છે. નિદાનને સ્પષ્ટ કરવા માટે, સંપૂર્ણ નિદાન કરવું મહત્વપૂર્ણ છે.
એડીમા, ખંજવાળ, સંધિવા, ક્ષમતાઓ વચ્ચે પેપ્યુલર ફોલ્લીઓ, નેઇલ પ્લેટોનું ઉલ્લંઘન.
પ્રસ્તુત ફોટામાં, સorરાયિસિસવાળા પગના જખમ દેખાય છે:
સારવાર દરમિયાન, દવાઓનો એક સંકુલ બાહ્ય અને આંતરિક સંપર્કમાં લેવા માટે વપરાય છે. રોગના વિકાસની ડિગ્રીને ધ્યાનમાં રાખીને ઉપચારની પસંદગી કરવામાં આવે છે.
પ્રગતિશીલ તબક્કામાં, મલમનો દૈનિક ઉપયોગ સૂચવવામાં આવે છે - સેલિસિલીક 2%, ફ્લોરોકોર્ડ, ફ્લુસિનાર, કોર્ટિકોસ્ટેરોઇડ ક્રિમ, સ્થિર સમયગાળો - મલમ કે જેમાં concentંચી સાંદ્રતાવાળા પદાર્થોમાં ઘટાડો થાય છે: સલ્ફર, નેપ્થાલન, ટાર અને અન્ય, ક્રિઓથેરાપી, ફોટોથેરાપી.
કોઈ પણ તબક્કે, અઠવાડિયામાં ત્રણ વખત addડિટિવ્સ વગર દરિયાઇ મીઠા સાથે 38 ડિગ્રી સેલ્સિયસથી વધુ ન હોય તેવા ગરમ સ્નાન, ફોકસી માટે પેરાફિન પોલ્ટિસીસ અને અલ્ટ્રાવાયોલેટ ઇરેડિયેશનની ભલામણ કરવામાં આવે છે. સ્પાની સારવાર પછી સકારાત્મક ગતિશીલતા નોંધવામાં આવે છે.
આંતરિક (ડ strictlyક્ટર દ્વારા સૂચવવામાં આવેલા કડક મુજબ):
શામક પદાર્થો, કેલ્શિયમ ધરાવતી તૈયારીઓ, વિટામિન સાથેની જટિલ સારવાર, ફોટોસેન્સાઇઝર લેતી વખતે ફોટોકેમોથેરાપી.
ન્યુરોડેમેટાઇટિસ
આ જાતિ વારસાગત અભિવ્યક્તિ સાથે એલર્જીક રોગોના જૂથની છે. રોગના માર્ગમાં મહત્વપૂર્ણ ભૂમિકા નર્વસ સિસ્ટમની સ્થિતિ દ્વારા ભજવવામાં આવે છે. રોગની અવધિની ગણતરી દાયકાઓમાં કરવામાં આવે છે.
ન્યુરોોડર્મેટાઇટિસના બે સ્વરૂપો છે:
મર્યાદિત. પગ પર સ્થાનિકીકરણ - પોપલાઇટલ ડિમ્પલ્સ, ઇનગ્યુનલ - ફેમોરલ ફોલ્ડ્સ. ફેલાવો. આ રોગ ત્વચાના કોઈપણ ક્ષેત્રને અસર કરે છે. ચાંદાઓ એક ભીંગડાંવાળું કે જેવું સપાટી, લોહીના પોપડા, તિરાડો દ્વારા વર્ગીકૃત થયેલ છે.
આ સ્વરૂપો માટે, નોડ્યુલ્સના રૂપમાં ફોલ્લીઓ લાક્ષણિકતા છે, જે એક સાથે જૂથ થયેલ છે, સતત પોપડો બનાવે છે, તીક્ષ્ણ પીડાદાયક ખંજવાળ છે જે કોમ્બીંગ કરતી વખતે ડાઘ છોડી દે છે.
ગંભીર ખંજવાળ, સ્થાનિકીકરણની ચોક્કસ જગ્યાઓ, વિચિત્ર ફોલ્લીઓ, લાક્ષણિકતા એલર્જી, કોમ્બીંગ દરમિયાન ફોકસીનો ફેલાવો.
ફોટો બાળકમાં પગના અસરગ્રસ્ત વિસ્તારોને બતાવે છે:
શુષ્ક ગરમ આબોહવા: દક્ષિણના દેશોમાં સેનેટોરિયમ, અથવા થર્મલ એર બાથ, દૈનિક પદ્ધતિને અવલોકન કરે છે, તણાવપૂર્ણ પરિસ્થિતિઓને ટાળો, આરામ પદ્ધતિ, આહાર ઉપચાર - એલર્જનના ઉત્પાદનોને બાકાત રાખવો, સહવર્તી રોગોની સારવાર - ચેપ. એન્ટિહિસ્ટેમાઇન્સ: વિટામિન ઉપચાર: ફિઝીયોથેરાપી: relaxીલું મૂકી દેવાથી પ્રક્રિયાઓ. ટાર અને કોર્ટિકોસ્ટેરોઇડ મલમ.
દર્દીઓ માટે, નિવારક રસીકરણ, રસીઓ, રક્તસ્રાવ દરમિયાન રક્ત પેદાશોની સખત પસંદગી, દવાઓ, એલર્જીક બિમારીઓને બાકાત રાખવા માટે નિયંત્રણ કરવું ખૂબ જ મહત્વપૂર્ણ છે.
માયકોસિસ - એક સામાન્ય ફંગલ રોગ જે એકમાત્ર, અંગૂઠા, આંગળીઓ વચ્ચે ગણોની ત્વચાને ચેપ લગાડે છે. કારક એજન્ટ, ટ્રાઇકોફિટોન અને કેન્ડીડા જાતિની ફૂગ સ્ત્રાવ કરે છે. બાહ્ય ત્વચા પર જવાથી, તેઓ સક્રિયપણે ગુણાકાર કરવાનું શરૂ કરે છે.
અસરગ્રસ્ત ત્વચાની ચામડીની નજીવી ઇજાઓ સાથે, ફૂગ ત્વચાના સ્તરોમાં deepંડા થાય છે. આમ, આ ચેપ માનવ શરીરમાં લોહીની હિલચાલ દ્વારા ફેલાય છે. બાળકો અને વૃદ્ધોમાં, પગ પરની ત્વચાના ફંગલ ચેપ વધુ પ્રગતિશીલ કેન્દ્રમાં પ્રગટ થાય છે, તેની સારવાર કરવી વધુ મુશ્કેલ છે. આ નબળા રોગપ્રતિકારક શક્તિને કારણે છે.
રોગના લક્ષણો તેના સ્વરૂપ પર આધારિત છે:
ભૂંસી નાખેલું રૂપ. ચેપનો પ્રારંભિક તબક્કો. દર્દીની તપાસ કરી રહ્યા છીએ, આંગળીઓ વચ્ચે સહેજ છાલ કાપીને, બાહ્ય ત્વચાના ઉપરના સ્તરને અસર કરતી નાની તિરાડો જાહેર થાય છે. માયકોસિસના આ ચિહ્નો દર્દીને ત્રાસ આપતા નથી. સ્ક્વોમસ સ્વરૂપ. આંગળીઓ વચ્ચેનો બાહ્ય ત્વચા સપાટ ભીંગડાથી છાલ કા offે છે, પછીથી ત્વચામાં બળતરા થાય છે, હળવા ખંજવાળ ઉમેરવામાં આવે છે. બળતરાના કોઈ સંકેતો નથી. હાઇપરકેરેટોટિક સ્વરૂપ. વિઝ્યુલાઇઝ્ડ ફ્લેટ પેપ્યુલ્સ અને તકતીઓ, સાયનોટિક - લાલ રંગ. ઈજાની સ્થળ મુખ્યત્વે પગની કમાનો છે. રચનાઓની સપાટી સંપૂર્ણપણે ગ્રેશ-વ્હાઇટ રંગના ભીંગડાથી પથરાયેલી છે. રૂપરેખા સ્પષ્ટ છે, ત્વચાના કણોને અલગ કરીને રજૂ કરેલી થોડી ઉંચાઇ સાથે, ત્યાં વ્યક્તિગત વેસિકલ્સની રચના છે. રોગવિજ્ .ાનવિષયક ફોલ્લીઓ જૂથોમાં મર્જ કરવામાં સક્ષમ છે, ખૂબ મોટા કદના વેરવિખેર ફોકસી બનાવે છે. સમય જતાં, બાજુઓ પરનો સંપૂર્ણ એકમારો, પાછળનો ભાગ અને પગ સંપૂર્ણપણે આવરી લેવામાં આવે છે. હાયપરકેરેટોટિક રચના (કોર્ન) ના ફોર્મ આ ફોર્મ સાથે સંબંધિત છે. તેમને પીળો રંગ આપવામાં આવે છે, તિરાડોથી સમગ્ર સપાટીને નુકસાન થાય છે. ત્વચા શુષ્ક છે, નાના દુખાવા અને ખંજવાળ ખલેલ પહોંચાડે છે. આંતરસૂત્ર સ્વરૂપ. બળતરા એ સામાન્ય ડાયપર ફોલ્લીઓ સમાન છે. સૌથી મોટો જખમ આંગળીઓ વચ્ચેના ગણોને આવરે છે. ત્વચા લાલ એક edematous શેડ બની જાય છે. સમય જતાં, વ્રણ અને ભીના થતાં લક્ષણોમાં જોડાઓ. વિલંબિત સારવાર સાથે, પીડાદાયક અને ઠંડા તિરાડો અને ધોવાણ દેખાય છે. વધુમાં, અસરગ્રસ્ત વિસ્તારની દુoreખ, ખંજવાળ અને તીવ્ર બર્નિંગ નોંધવામાં આવે છે. ડિસિડ્રોટિક સ્વરૂપ. જાડા ટાયરથી coveredંકાયેલી મોટી સંખ્યામાં પરપોટાની રચના. જખમની જગ્યાઓ એ પગની કમાનો છે. ફોલ્લીઓ ફેલાવવાનું વલણ ધરાવે છે, તેથી સમયસર સારવાર ખૂબ જ મહત્વપૂર્ણ છે. ઉપેક્ષિત સ્થિતિમાં, તેઓ પગની આખી સપાટી પર આગળ વધે છે, જેમાં પગના ક્ષેત્રનો સમાવેશ થાય છે. નાના વેસિક્સ ધીમે ધીમે મર્જ કરવાનું શરૂ કરે છે, નોંધપાત્ર કદના મલ્ટિ-ચેમ્બર પરપોટામાં વિકસે છે, જે તોડવા માટે સક્ષમ છે. તેમની જગ્યાએ ધોવાણ થશે (ગુલાબી-લાલ રંગ). બળતરા પ્રક્રિયાના ઘટાડા સાથે, વિશાળ ફોકસના પ્રથમ સ્થાનિકીકરણના સ્થળોએ ત્રણ ઝોન બનાવવામાં આવે છે: કેન્દ્ર - ગુલાબી-લાલ લીસી ત્વચા સહેજ બ્લુ ટિન્ટ સાથે, મધ્ય - ધોવાણ સ્થિત છે, જેમાંથી થોડી માત્રામાં સેરોસ ફ્લુઇડ સોજો અને હાયપ્રેમિયાની પૃષ્ઠભૂમિ સામે મુક્ત થાય છે, પરિઘ - મલ્ટિકેમેરલ ફોલ્લાઓ સ્થિત છે, ત્વચાના આ વિસ્તારોમાં ખંજવાળ ખલેલ થાય છે. તીવ્ર સ્વરૂપ. રોગકારક ફૂગની ઉચ્ચ સંવેદનશીલતાનું અભિવ્યક્તિ. માયકોસિસ ઝડપથી પ્રગતિ કરી રહ્યું છે. પગ અને નીચલા પગની સપાટી તીવ્ર હાયપરરેમિક બને છે અને તીવ્રપણે એડિમેટસ, વિપુલ પ્રમાણમાં વેશિકલ્સ અને સીરોસ-પ્યુર્યુલન્ટ સમાવિષ્ટોવાળા ફોલ્લાઓ દેખાય છે.તેમનું ઉદઘાટન મોટા પ્રમાણમાં ધોવાણ તરફ દોરી જાય છે, આંગળીઓ વચ્ચેના ગણોમાંથી વ્રણ તેમની આગળ જાય છે. વ્યક્તિગત રૂપે વ્યક્તિત્વ નબળાઇ, શરીરનું temperatureંચું તાપમાન, આધાશીશી, ચાલવામાં મુશ્કેલી.
લક્ષણોના કેસો જુદા જુદા છે: કેટલાકમાં તેઓ ઉચ્ચારવામાં આવે છે, અન્યમાં છુપાયેલા, ભૂંસી નાખેલા સ્વરૂપમાં. બીમારીના પ્રથમ સંકેતોને ઠીક કરતી વખતે, નિદાનની સ્થાપના અથવા ઇનકાર કરવા માટે ત્વચારોગ વિજ્ .ાની પાસે તરત જ જવું જરૂરી છે.
ચિત્ર પગના માયકોસિસ બતાવે છે:
માયકોસિસની સારવારની અસરકારકતા ત્રણ પરિબળો પર આધારિત છે: યોગ્ય નિદાન, યોગ્ય ઉપચાર પદ્ધતિ અને દર્દીની શિસ્ત. તેને બે તબક્કામાં ખર્ચ કરો: પ્રારંભિક, મુખ્ય.
માયકોસિસની સારવારની સુવિધાઓ:
ધ્યાન કેન્દ્રિત કરવાની બળતરા પ્રક્રિયાઓ અટકાવવાનું મહત્વપૂર્ણ છે. પોટેશિયમ પરમેંગેનેટ અને બોરિક એસિડના સોલ્યુશનથી સ્નાન દ્વારા આની મદદ કરવામાં આવે છે. વરાળ પછી, કાળજીપૂર્વક ભીંગડાંવાળું .તુ પૂર્ણાહુતિનું ધ્યાન ધીમે ધીમે સાફ કરવું જરૂરી છે. અંતમાં, સૂકવણી મલમ - સેલિસિલિક, ઝીંક પેસ્ટ લાગુ કરો. પગના અતિશય પરસેવો સાથે, પગને ટેલ્કમ પાવડર અથવા પાવડરથી છંટકાવ કરવાની ભલામણ કરવામાં આવે છે. જ્યારે બળતરા પ્રક્રિયાઓ દૂર થાય છે, ત્યારે તમે એન્ટીબેક્ટેરિયલ ક્રિમનો ઉપયોગ શરૂ કરી શકો છો. જ્યારે ફૂગના પ્રકારને ઓળખો આંતરિક અને બાહ્ય રીતે એન્ટિફંગલ દવાઓ લખો - લેમિસિલ, નિઝોરલ, ટ્રાઇડરમ, ક્લોટ્રિમાઝોલ અને અન્ય. માયકોસિસની સારવારમાં મુખ્ય લક્ષ્ય એ છે કે ફંગલ ચેપથી સાજા થવું. ધ્યાન!ત્વચામાંથી પેપિલોમસ દૂર કરો! જેથી તેઓ તમને ભયભીત ન કરે, આ ઉપચાર દ્વારા તેઓ આ રાત્રે દૂર થઈ જશે ... "
જીવલેણ મેલાનોમા
પગના મેલાનોમા (કેન્સર) - જીવલેણ ગાંઠોનો સૌથી આક્રમક અને લગભગ અસાધ્ય. તે મેટાસ્ટેસેસ રચવા માટે સક્ષમ છે. આ રોગને સમયસર ઓળખવા માટે, પગ પરના મોલ્સ અને વય ફોલ્લીઓનું નિયમિત નિરીક્ષણ કરવું મહત્વપૂર્ણ છે.
કેન્સરનું આ સ્વરૂપ અત્યંત જોખમી છે. ટૂંકા સમયમાં, નવી રચનાઓ આંતરિક અવયવો સુધી પહોંચી શકે છે. એક વર્ષમાં, એક ભયંકર રોગ લસિકા ગાંઠોને અસર કરે છે, તેમના દ્વારા અને રક્ત વાહિનીઓ તે બધા અવયવોમાં પ્રવેશ કરે છે - હાડકાં, મગજ, યકૃત, ફેફસાં.
મેલાનોમા સ્વતંત્ર રીતે વિકાસ કરી શકે છે, પરંતુ મોટા કિસ્સાઓમાં તે જન્મના ચિહ્નોની પૃષ્ઠભૂમિ સામે છુપાવે છે, તેથી ડોકટરોને વહેલા નિદાન કરવું મુશ્કેલ બનાવે છે. સબગ્યુચ્યુઅલ મેલાનોમા સામાન્ય છે; મોટાભાગના કિસ્સાઓમાં, મોટા અંગૂઠાને અસર થાય છે.
નવા બંધારણોનો ઝડપી દેખાવ, પગમાં વૃદ્ધ છછુંદરનું કદ અને માળખું, કાળી ડાળીઓ પહેલેથી અંધારાવાળી ગાંઠમાં દેખાયા, પગ પર રંગદ્રવ્યની ધારની આસપાસ બળતરાનો વિશાળ વિસ્તાર, તીવ્ર ખંજવાળ અને ત્વચા પર રક્તસ્રાવ.
પ્રસ્તુત ફોટામાંપગ મેલાનોમા સૂચવવામાં આવે છે:
રોગની સારવાર બે રીતે કરવામાં આવે છે:
શસ્ત્રક્રિયા પ્રારંભિક તબક્કામાં યોગ્ય. પ્રારંભિક નિદાન સાથે, પગ પર મેલાનોમા દૂર કરવું મુશ્કેલ નથી. એક મિલીમીટરથી ઓછા કદને જીવલેણ ગાંઠ માનવામાં આવતું નથી, રંગદ્રવ્ય સ્થળના તાત્કાલિક કામગીરીની જરૂર નથી. 1 મીમીથી ઉપરનું સૂચક - ગાંઠ ઉત્તેજિત થાય છે. મેલાનોમા પોતે અને જખમની આસપાસની ચામડીનો એક નાનો વિસ્તાર દૂર કરવામાં આવે છે. તે 100% પરિણામ આપે છે. સંયોજન સારવાર વધુ અદ્યતન તબક્કાઓ સાથે વપરાય છે. જખમ 1 સે.મી.થી વધુ છે, અસમપ્રમાણ ધાર રંગમાં અસમાન છે, વ્યક્તિગત જટિલ ઉપચાર પસંદ કરવામાં આવે છે. પ્રથમ, ફોકસના ઇરેડિયેશનનો કોર્સ હાથ ધરવામાં આવે છે, નજીકના પેશીઓના વિસ્તૃત ક્ષેત્ર સાથેના ગાંઠને બાકાત રાખ્યા પછી. આવી કામગીરી પછી, અસરગ્રસ્ત વિસ્તારનું પ્લાસ્ટિક જરૂરી છે. સારવાર પછી, દર્દીઓને નવા જીવલેણ મેલાનોમાસના દેખાવને રોકવા માટે સતત દેખરેખની જરૂર રહે છે. સારવાર પછી, ઇમ્યુનોથેરાપી સૂચવવામાં આવે છે.
કયા કારણોસર ટ્રોફિક અલ્સર દેખાય છે
પગ પર ડાયાબિટીક અલ્સરના દેખાવનું મુખ્ય કારણ એ અંગોની પેશીઓનું કુપોષણ છે.
તમે ટ્રોફિક અલ્સરની રચનાના વિવિધ પ્રકારનાં પદ્ધતિઓ પણ અલગ કરી શકો છો:
- આપેલ છે કે પેશીઓ જરૂરી પદાર્થો પ્રાપ્ત કરતું નથી, ત્વચા શુષ્ક, છાલ કાપવા લાગે છે.રુધિરવાહિનીઓના વિક્ષેપના સંબંધમાં, રક્ત પરિભ્રમણ અસ્થિર થાય છે, નેક્રોસિસ શરૂ થાય છે (પેશી મૃત્યુ).

ડાયાબિટીઝ મેલીટસ - એક રોગ જે નીચલા હાથપગની સ્થિતિ અને ખાસ કરીને પગની સ્થિતિ પર વિશેષ ધ્યાન આપવાની જરૂર છે
- ડાયાબિટીઝ મેલિટસમાં, જો ત્વચાના જખમ (ડંખ, કટ, બર્ન, ક્રેક, વગેરે) ની સારવાર યોગ્ય રીતે કરવામાં નહીં આવે, તો તેના સ્થળે વ્રણ દેખાય છે. આ તે હકીકતને કારણે છે કે લોહીમાં ખાંડની સાંદ્રતા એટલી વધારે છે કે તે શરીરમાં નકારાત્મક ફેરફારો ઉશ્કેરે છે, ઉદાહરણ તરીકે, તે ઘાના ઉપચારને અટકાવે છે.
- ડાયાબિટીઝવાળા લોકો ન્યુરોપથીથી પીડાય છે, એટલે કે સંવેદનાનું નુકસાન. એક વિકલ્પ તરીકે, જ્યારે દર્દીને ચાલતા હો ત્યારે પગરખાં સળી જવાનું, પગની નીચે પડેલા કાંકરા, અથવા ત્વચાને નુકસાન પહોંચાડે તેવા અન્ય પરિબળો ન અનુભવાય. પરિણામે, ઘાની સારવાર સમયસર કરવામાં આવતી નથી, રોગકારક બેક્ટેરિયા તેમાં પ્રવેશ કરી શકે છે. બળતરા શરૂ થાય છે, અને ટૂંક સમયમાં અલ્સર રચાય છે.
ટ્રોફિક અલ્સરના વિકાસના તબક્કા અને તેની સાથેના લક્ષણો
ટાઇપ 2 ડાયાબિટીઝનું નિદાન કરતી વખતે, અલ્સર તરત જ બનતો નથી. આવા અપ્રિય ત્વચાના જખમની ઝડપી રચના, ઉચ્ચ સ્તરની રક્ત ખાંડ, રોગની સારવાર માટેના તુચ્છ વલણ અને સૂચવેલ આહારનું પાલન ન કરવા દ્વારા કરવામાં આવે છે. ડાયાબિટીઝના અડધા લોકોમાં ટ્રોફિક અલ્સર થાય છે, અને આ રોગની તપાસના 1 વર્ષ પછી થાય છે.

આંકડા અનુસાર, ડાયાબિટીસમાં ટ્રોફિક અલ્સર એ તમામ ટ્રોફિક અલ્સરમાં 3% છે
ટ્રોફિક અલ્સર વિકાસના તબક્કાઓ:
- પ્રથમ તબક્કા દરમિયાન, જે અલ્સરની અગાઉની ઘટના છે, ત્વચાના રીસેપ્ટર્સની નીરસતા શરૂ થાય છે. દર્દીને પહેલાની જેમ દુખાવો થતો નથી અથવા શરીરના તાપમાનમાં ફેરફાર થતો નથી. ત્વચા પર લાલ અથવા વાદળી ફોલ્લીઓ દેખાવા લાગે છે. કેટલીકવાર પગના નીચલા ભાગોમાં સોજો આવે છે.
- બીજા તબક્કામાં વિવિધ પ્રકારની ત્વચાની ખામીઓની પ્રથમ ઘટનાઓ દ્વારા વર્ગીકૃત થયેલ છે: ક્રેક્સ, ઇરોશન, રફનેસ. અને તેમ છતાં, પ્રથમ તબક્કાથી વિપરીત, જે દરમિયાન દર્દીઓ પગમાં દુ byખ દ્વારા સતાવે છે, પછીના તબક્કે, દર્દી વ્યવહારીક અગવડતા અનુભવતા નથી. હાનિકારક હોવા છતાં, પ્રથમ નજરમાં, આ સમયે ઘાવ પહોળાઈ અને bothંડાઈ બંનેમાં વધારો કરે છે.
- ત્રીજો તબક્કો એ ટ્રોફિક અલ્સરના સ્પષ્ટ અભિવ્યક્તિઓનો સમય છે. ઘા વિજાતીય બને છે, પહેલા લોહી વહે છે, અને પછી ઉત્તેજના શરૂ થાય છે. ત્વચાના નુકસાનમાં કદમાં નોંધપાત્ર વધારો થાય છે, પગના અન્ય ભાગોમાં સમાન ખામીનો દેખાવ શક્ય છે.
- ચોથા તબક્કા દરમિયાન, રોગમાં નોંધપાત્ર પ્રગતિ નોંધવામાં આવે છે. ઘા પ્યુર્યુલન્ટ, પીડાદાયક બને છે, સ્નાયુની .ંડા પેશીઓને અસર કરે છે. દર્દી નબળા લાગે છે, તેનું તાપમાન વધે છે.
- ટ્રોફિક અલ્સરના વિકાસના અંતિમ તબક્કે, દર્દીને અસરગ્રસ્ત પેશીઓના પતનનો સામનો કરવો પડે છે. પડતા વિસ્તારો હેઠળના સ્તરો સડતા રહે છે. ડtorsક્ટર્સ આ ઘટનાને ભીનું ગેંગ્રેન કહે છે.

એ યાદ રાખવું અગત્યનું છે કે ટ્રોફિક અલ્સર દર્દીમાં નિદાન ડાયાબિટીસ મેલીટસ અને કાયમની અતિશય ફૂલેલી નસો બંને સાથે દેખાઈ શકે છે.
એપીડર્મોફાઇટોસિસ
પગનો બાહ્ય ત્વચા - પગની ત્વચા અને નખને અસર કરતી સૌથી સામાન્ય ફંગલ રોગ (ત્વચાકોપ). ફૂગના વિકાસ અને આયુષ્ય માટે, ગરમ ભેજવાળી જગ્યાઓ અનુકૂળ છે - અંગૂઠાની વચ્ચેનો બાહ્ય ત્વચા.
અવરોધો વિના, તેઓ બીમાર વ્યક્તિથી તંદુરસ્ત વ્યક્તિમાં ફેલાય છે: જ્યારે પગરખાં વિના સ્થળાંતર થાય છે, ત્યારે પગની ચામડીમાંથી સૂકા ભીંગડા ફ્લોર પર રહે છે, તે પછી તે તંદુરસ્ત વ્યક્તિના પગની ત્વચા પર પડે છે. એકવાર નવા માલિકની ત્વચા પર, તે જોરશોરથી માસ્ટર થાય છે.
રોગના બાહ્ય સંકેતો સારી રીતે છદ્મવેષ છે, તેથી ચેપની રાહદારી તેની સમસ્યાનું પરિચિત ન હોઇ શકે. વારંવારની હાર મુખ્યત્વે એવા લોકો દ્વારા અસરગ્રસ્ત થાય છે જેમણે અગાઉ આ બિમારી સહન કરી છે.
લક્ષણો iderપિડર્મોફાઇટોસિસના સ્વરૂપ પર આધારિત છે:
સ્ક્વોમસ સ્વરૂપ. પગની કમાનના ક્ષેત્રમાં છાલ એ લાક્ષણિકતા છે.તે નાના ભાગો પર અથવા તેનાથી વિપરિત, સમગ્ર પગ પર હુમલો કરી શકે છે. હળવા ખંજવાળ એ લાક્ષણિકતા છે. આ રોગ લક્ષણો વિના થાય છે, ત્યાં રોગચાળાની પરિસ્થિતિમાં વધુ કટોકટી થાય છે. પ્રારંભિક તબક્કે, એક પગ અસર કરે છે, લાંબી માંદગી સાથે, રોગ બીજા પગને અસર કરે છે. આંતરસૂત્ર સ્વરૂપ. તે સ્ક્વોમસ સ્વરૂપના દરમિયાન રચાય છે. ચોથા અને પાંચમા અંગૂઠા વચ્ચે રોગનું સ્થાન. આ સ્વરૂપમાં આંગળીઓ, ખંજવાળ અને સ્થાનિકીકરણના સ્થળોમાં પીડા વચ્ચે બાહ્ય બાહ્ય ત્વચા દ્વારા ઘેરાયેલી તિરાડો દ્વારા વર્ગીકૃત થયેલ છે. આ રોગ આંગળીઓ અને પગના ગણો પર હુમલો કરે છે. આ રોગ લાંબો છે, શિયાળો થાય છે. આ ફોર્મના નિરીક્ષણ અને ઉપચાર વિના, સ્ટ્રેપ્ટોકોકલ ચેપના હારને કારણે પગ અને થ્રોમ્બોફ્લેબીટીસનું ક્રોનિક "એરિસીપેલાસ" વિકસે છે. ડિસિડ્રોટિક સ્વરૂપ. લાક્ષણિકતા ચિહ્નો એ વિવિધ કદના પરપોટાનો દેખાવ છે. તેઓ એક સાથે કનેક્ટ થવા માટે સક્ષમ છે, કિનારીઓ પર એક્સ્ફોલિયેટેડ એપિડર્મિસ સાથે અલ્સેરેટિવ ક્રસ્ટ્સ બનાવે છે. ચેપ પગની બાજુની સપાટીની અંદર અને બહાર પ્રગતિ કરવામાં સક્ષમ છે. લક્ષણો - દુ sખાવા અને ખંજવાળ. જ્યારે કોઈ ચેપગ્રસ્ત વિસ્તારને ચેપ લાગે છે, ત્યારે વેસિકલ્સમાં પ્રવાહી વાદળછાયું બને છે, પરુ છૂટે છે. લિમ્ફેંગાઇટિસ અને લિમ્ફેડિનેટીસનો સ્વીકાર્ય વિકાસ. રોગનો લાંબો અભ્યાસક્રમ છે, ત્યાં માફી અને અતિશયોક્તિના સમયગાળા છે. નખનું બાહ્ય ત્વચા નખની ધાર પર પીળી ખાંચ અથવા ફોલ્લીઓ શોધી કા .વામાં આવે છે. નેઇલ ઘટ્ટ થયા પછી, પીળો રંગ બદલાય છે. ખીલીના બાહ્ય ત્વચાને લગતી સાથે, પ્લેટનું ઉલ્લંઘન નોંધવામાં આવે છે, તે ક્ષીણ થઈ જાય છે અને તૂટી જાય છે, પાતળા હોય છે અને તેને નકારી કા .વામાં આવે છે. પ્રથમ અને પાંચમા અંગૂઠાના ફૂગ દ્વારા વારંવાર થતા નુકસાનની નોંધ લેવામાં આવે છે.
ધ્યેય એ છે કે ફૂગ અને તેમની નિયોપ્લાઝમની વસાહતોનો નાશ કરવો.
બાહ્ય ત્વચાની સારવારની લાક્ષણિકતાઓ:
હળવા સ્વરૂપ સાથે, અસરગ્રસ્ત વિસ્તારોને મલમનો ઉપયોગ કરીને ટોચ પર સારવાર આપવામાં આવે છે: સલ્ફર-ટાર, માયકોસોલોન, વિલ્કિન્સન મલમ, લોશન અને ડ્રેસિંગ્સ. રોગના ગંભીર તબક્કામાં, બળતરા પ્રક્રિયાઓ સાથે, બ્રોડ-સ્પેક્ટ્રમ એન્ટીબાયોટીક કોર્સની નિમણૂક સાથે સારવાર કરવામાં આવે છે.
પગ પર નખની બાહ્ય ત્વચાની સારવાર નેઇલ બેડની સારવાર કર્યા પછી, નેઇલને દૂર કરીને પ્રારંભ કરો, અને ફૂગ ત્યાં છુપાવી રહ્યો છે. એન્ટિફંગલ મલમ, કેરાટોલાઇટ્સવાળા પ્લાસ્ટર અને ફૂગિસાઇડલ પ્રવાહીનો ઉપયોગ થાય છે.
ડાયાબિટીસમાં ટ્રોફિક અલ્સરની સારવાર
આવી રોગની સારવાર માટે ઉપસ્થિત એન્ડોક્રિનોલોજિસ્ટ સાથે ચર્ચા કરવાની ભલામણ કરવામાં આવે છે. બળતરાની માત્રા અને દર્દીની સામાન્ય સ્થિતિની આકારણી કર્યા પછી, ઉપચારનો પ્રકાર સૂચવવું શક્ય બનશે.
ડાયાબિટીસના પગના અલ્સરને મટાડવાની ઘણી રીતો છે:
- સર્જિકલ સારવાર,
- દવા ઉપચાર
- ફિઝીયોથેરાપી અને સ્થાનિક ઉપચાર,
- લોક પદ્ધતિઓ (પ્રારંભિક તબક્કે).
પેશીઓનું નેક્રોસિસ (મૃત્યુ) શોધી કા isવામાં આવે ત્યારે સર્જિકલ પદ્ધતિ સૂચવવામાં આવે છે. મૃત સ્થળોને દૂર કર્યા પછી, દવાઓની મદદથી સ્થાનિક અને સામાન્ય સ્તરે સારવાર ચાલુ રાખવામાં આવે છે.
સામાન્ય રીતે રૂ runningિચુસ્ત ઉપચાર સૂચવવામાં આવે છે જો પરિસ્થિતિ ખૂબ ચાલતી ન હોય, અને આમૂલ પગલાં લેવાની જરૂર ન હોય. દવાઓ, નિયમ તરીકે, સંકુલમાં સૂચવવામાં આવે છે:
- એન્ટિબાયોટિક્સ
- બળતરા વિરોધી દવાઓ
- એન્ટિલેર્જિક દવાઓ,
- લોહી પાતળું, લોહી પાતળું,
- દવાઓ કે જે દર્દીની સામાન્ય માનસિક સ્થિતિમાં સુધારો કરે છે, એન્ટિડિપ્રેસન્ટ્સ. પીડા દૂર કરવા માટે સોંપો.

ડાયાબિટીઝમાં ટ્રોફિક અલ્સરની સારવાર, ઘાની પ્રક્રિયાના તબક્કાને ધ્યાનમાં લેતા અને ફક્ત ડ doctorક્ટરની દેખરેખ હેઠળ કરવામાં આવે છે.
સ્થાનિક ઉપચાર માટે (ખાસ કરીને ત્વચાના નુકસાનના સ્થળ માટે) અરજી કરો:
- "ક્લોરહેક્સિડાઇન" અને "ફ્યુરાટસિલિન", "મીરામિસ્ટિન" જખમોને જીવાણુનાશિત કરવા માટે,
- મલમ અને ક્રીમ જે અલ્સરના ઉપચારને પ્રોત્સાહન આપે છે, ઉદાહરણ તરીકે, લેવોમેકolલ, સ્ટ્રેપ્ટોલેવન, આર્ગોસલ્ફanન, સ Solલ્કોસેરિલ, વગેરે.
- સorર્બન્ટ ડ્રેસિંગ્સ (તેઓ ઘાના સંપર્કમાં માઇક્રોબ્સ અને બેક્ટેરિયા સાથેનું માધ્યમ "શોષી લે છે").
ફિઝીયોથેરાપ્યુટિક પગલાં એ પ્રક્રિયાઓની શ્રેણી છે જે આધુનિક દવામાં સફળતાપૂર્વક ઉપયોગમાં લેવાય છે.
ડાયાબિટીક અલ્સરની સારવાર માટે ફિઝિયોથેરાપી પદ્ધતિઓમાં શામેલ છે:
માયકોસિસ એટલે શું?
પગનો માયકોસિસ એ એક રોગ છે જે શરીરમાં ટ્રાઇકોફિટોન ફૂગના પ્રવેશને કારણે થાય છે. ચેપમાં 2 જાતો છે - ટ્રાઇકોફિટોન રૂબરમ (ટ્રાઇકોફિટોન રેડ) અને ટ્રાઇકોફિટોન મેન્ટાગ્રાફાઇટ્સ (ટ્રાઇકોફિટોન ઇન્ટરડિજિટલ અથવા ઇન્ટરડિજિટલ ફૂગ).
મોટેભાગે, પગના માયકોસિસનું કારક એજન્ટ લાલ ટ્રાઇકોફિટોન છે. રોગકારક આંતરડાના અવકાશમાં, પગની ત્વચા પર ધોવાણનું કારણ બની શકે છે. વધુમાં, ફૂગ રાહ પર દેખાય છે, તિરાડો પેદા કરે છે અને બાહ્ય ત્વચાને છાલ બનાવે છે.
માયકોસિસ ફક્ત પગની ત્વચાને અસર કરવા માટે સક્ષમ છે, પણ નેઇલ પ્લેટને પણ ઇજા પહોંચાડે છે, તંદુરસ્ત નેઇલને વિકૃત કરે છે.
પગ માયકોસિસ શરૂ કરશો નહીં
પગના માયકોસિસના કારણો
ત્વચાના માયકોસિસમાં તેના વિકાસ માટે ઘણી પૂર્વજરૂરીયાતો છે.
- વેસ્ક્યુલર રોગો (થ્રોમ્બોફ્લેબિટિસ, એથરોસ્ક્લેરોસિસ, વેનિસ અવરોધ) સાથે સંકળાયેલ નીચલા હાથપગમાં નબળુ રક્ત પરિભ્રમણ.
- વાયરલ પ્રકૃતિના બળતરા રોગોના સ્થાનાંતરણથી શરીરના સંરક્ષણમાં ઘટાડો.
- પગમાં પરસેવો વધી ગયો.
- જૂતા બંધ કરો, જે પહેરવાથી મકાઈ અને ક callલ્યુસ, નાના ઘર્ષણ અથવા માઇક્રોક્રેક્સની રચના ઉશ્કેરે છે.
આ કારણો ચેપ માટેના નિર્ણાયક પરિબળો છે. ચેપ ત્વચા પર સાર્વજનિક ફુવારો, સૌના, પુલમાં મેળવી શકે છે.
ચુસ્ત પગરખાં ઘણીવાર પગના માયકોસિસ તરફ દોરી જાય છે
ફૂગનું ઇન્જેશન અને પગની ત્વચા પર તેના બીજકણનો ફેલાવો સ્વચ્છતાના નિયમોની અવગણનાને કારણે થાય છે. સામાન્ય વિસ્તારોમાં તમારા દૂર કરી શકાય તેવા પગરખાંનો ઉપયોગ કરવો વધુ સારું છે, ભીના ફ્લોર પર ઉઘાડપગું ન ચાલો, ફક્ત તમારી સાથે લાવેલ ટુવાલથી સાફ કરો.
સપાટ પગવાળા લોકોમાં પગની ફૂગ વિકસી શકે છે. ઘરે સ્વચ્છતાને અવગણવી બેક્ટેરિયાના ફેલાવાને પણ પ્રોત્સાહન આપે છે.
રોગના પ્રકારો અને તેમના અભિવ્યક્તિઓ
પગના માયકોસિસને રોગોના આંતરરાષ્ટ્રીય વર્ગીકરણ (આઇસીડી) માં સમાવવામાં આવેલ છે. આ રોગના વર્ણનમાં સમાનાર્થી જેવા કે: ડર્માટોફાઇટોસિસ, ડર્માટોમેકોસીસનો ઉપયોગ થાય છે. આવી વ્યાખ્યાઓ ત્વચા માયકોસિસ માટે વપરાય છે. જો રોગ નખ સુધી ફેલાય છે, તો પછી અમે ઓન્કોમીકોસિઝિસ (નખની માયકોસિસ) વિશે વાત કરી રહ્યા છીએ.
પગના એમસીબી માયકોસિસ માટે નીચેના પ્રકારો છે:
- ઇન્ટરડિજિટલ ફૂગ (માયકોસિસનો સૌથી સામાન્ય રોગ),
- હાઈપરકેરેટોસિસ એ એક રોગવિજ્ologyાન છે જેમાં ફૂગ દ્વારા અસરગ્રસ્ત પગની ત્વચાના ઉપરના સ્તરના વધુ પડતા છાલ અને છાલ થાય છે
- ત્વચાકોપ - ફંગલ રોગોમાં એલર્જીક ફોલ્લીઓ (એલર્જિક સંપર્ક ત્વચાકોપ).
પગના ફૂગનું ઇન્ટરડિજિટલ સ્વરૂપ આ રીતે દેખાય છે
આ રોગો કેવી દેખાય છે તે ફોટામાં જોઈ શકાય છે.
કેટલીકવાર ત્વચાના માયકોસિસ કેન્ડિડાયાસીસથી મૂંઝવણમાં હોય છે. રોગો પ્રારંભિક લક્ષણો જેવા જ છે - આંગળીઓ વચ્ચેના બાહ્ય ત્વચા પર છાલ અને પાણીયુક્ત વેસ્ટિકલ્સનો દેખાવ. આવા કિસ્સાઓમાં, તમારે અન્ય લક્ષણો (ખંજવાળ, બર્નિંગ, રાહમાં તિરાડો) તરફ ધ્યાન આપવાની જરૂર છે.
પછીના તબક્કામાં પગની માયકોસિસ
પગના માયકોસિસના ક્લિનિકલ સ્વરૂપો
લાંબા સમય સુધી ચેપ લગભગ કોઈ લક્ષણો સાથે થઈ શકે છે. પગની બાજુઓ અને આંગળીઓ વચ્ચે સહેજ છાલ કાપવાથી ઘણી અસુવિધા થતી નથી, તેથી સંક્રમિત વ્યક્તિ તરત જ તેના પર ધ્યાન આપતો નથી.
વિકાસના સમયગાળાને આધારે, પગના ફૂગના કેટલાક સ્વરૂપો અલગ પાડવામાં આવે છે, જેમાંથી દરેક તેના ચોક્કસ લક્ષણોમાં અલગ પડે છે.
- ઇન્ટરટિગિનોસ (ઇન્ટરડિજિટલ) ફોર્મ. આંગળીઓ અને સોલની વચ્ચેની ત્વચાને અસર થાય છે. બાહ્ય ત્વચા લાલ અને અસ્પષ્ટ બને છે, ખંજવાળ આવે છે, ક્યારેક બળી જાય છે. પગની પાછળનો ભાગ ઇજાગ્રસ્ત રહે છે, બળતરા થતી નથી.
- સ્ક્વોમસ સ્વરૂપ. આ રોગ બાહ્ય ત્વચાના છાલ સાથે, સૌથી વધુ નુકસાનની જગ્યાઓ પર લાલાશ સાથે આવે છે. આ તબક્કે ત્વચાને ક્યારેક ક્યારેક ખંજવાળ આવે છે.
- માયકોસિસનું હાયપરકેરેટોટિક સ્ટેજ.પાણીયુક્ત વેસિકલ્સ (પેપ્યુલ્સ) નો દેખાવ, વાદળી અથવા લાલ રંગની રફ તકતીઓ, જે આખરે એકમાં ભળી જાય છે. ફૂગ પગ અને તેના બાજુના ભાગોને અસર કરે છે, હીલ (તિરાડો દેખાય છે).
- પગના માયકોસિસ (ભીનું ફૂગ) નું ડિઝાઇડ્રોટિક સ્વરૂપ. ત્વચા પ્રવાહી સાથે મોટી સંખ્યામાં પરપોટાથી coveredંકાયેલી હોય છે, જે, છલોછલ થતાં, ઠંડા અલ્સર છોડી દે છે. ફંગલ ઇન્ફેક્શનનો અદ્યતન તબક્કો એઝિમા અથવા સ psરાયિસસ જેવું જ છે, અને તેનું નિદાન કરવું મુશ્કેલ છે.
ફોટામાં દરેક તબક્કા દરમિયાન પગની ત્વચાની સ્થિતિમાં પરિવર્તન સ્પષ્ટપણે દેખાય છે.
ચેપના સ્પષ્ટ સંકેતો ઉપરાંત, પગની ત્વચાની ફૂગ લાંબા સમય સુધી પોતાને પ્રગટ કરી શકશે નહીં. નાના ચિહ્નો બહાર કા areવામાં આવે છે (સહેજ છાલ, શુષ્ક ત્વચા) - આ પગના માયકોસિસનું ભૂંસી નાખેલું સ્વરૂપ છે. આ સમયે, ચેપગ્રસ્ત વ્યક્તિ આ લક્ષણોને સામાન્ય ઘટના અથવા ડાયપર ફોલ્લીઓ માટે આભારી છે, અને તેને શંકા નથી કે ફૂગ વિકસિત થઈ રહ્યો છે અને વિકસિત થઈ રહ્યો છે.
માયકોસિસ સાથેની ગૂંચવણો માટે, હોસ્પિટલમાં દાખલ થવાની જરૂર પડી શકે છે.
તમે પગની ત્વચા અને આંગળીઓ વચ્ચેના કોઈપણ ફેરફારોને અવગણી શકો નહીં. રોગની શરૂઆત ન થાય તે માટે ડ doctorક્ટરને શંકાસ્પદ અભિવ્યક્તિઓ બતાવવી મહત્વપૂર્ણ છે.
સારવારની પદ્ધતિઓ
એક "ઉપેક્ષિત" ફૂગ પણ ઘરે ઠીક થઈ શકે છે. દિવસમાં માત્ર એક વાર સમીયર કરવાનું ભૂલશો નહીં.
સંપૂર્ણ તપાસ અને યોગ્ય દવાઓ પુન recoveryપ્રાપ્તિની ચાવી છે. ફંગલ ચેપ માટેની ઉપચાર વ્યાપક હોવી જોઈએ. દવાઓને લોક ઉપચાર સાથે જોડી શકાય છે. મુખ્ય વસ્તુ એ છે કે સારવાર શરૂ કરતા પહેલા ડ doctorક્ટરની સલાહ લેવી.
દવાની સારવાર
ચેપ નિયંત્રણની ઘણી પદ્ધતિઓ પૈકી, સંયુક્ત પદ્ધતિ શ્રેષ્ઠ છે. તે બાહ્ય અને આંતરિક ઉપયોગ માટે દવાઓનો એક સાથે ઉપયોગ સૂચવે છે.
- બાહ્ય મલમ, એરોસોલ્સ, ઉકેલો.
- આંતરિક ઉપયોગ માટે તૈયારીઓ.
સારવારની શરૂઆતમાં, ડ doctorક્ટર ફૂગ માટે એક મલમ સૂચવે છે - માયકોઝોરલ. આ પદાર્થનો ઉપયોગ નરમ પેશીઓના કેન્ડિડાયાસીસ, પગના ત્વચાકોપના રોગ માટે થાય છે. દવા બીજકણની સ્થિતિને પ્રતિકૂળ અસર કરે છે, વાયરસના જીવન માટે નકારાત્મક વાતાવરણ બનાવે છે, જે તેના મૃત્યુ તરફ દોરી જાય છે.
પગના માયકોસિસ સારવારનું યોજનાકીય ચિત્ર
માયકોસિસની સારવારમાં એક અનિવાર્ય સાધન એ નફ્ફિફિન છે. સમીક્ષાઓ દ્વારા અભિપ્રાય આપતા, એન્ટિફંગલ દવા ત્વચાને સંપૂર્ણ રીતે જીવાણુનાશિત કરે છે, પગના ફૂગને દૂર કરે છે અને તેની ફરીથી ઘટનાને અટકાવે છે.
ગોળીઓમાં જે માયકોસિસને મટાડવામાં મદદ કરે છે, તેમાં ફ્લુકોનાઝોલ સૌથી અસરકારક છે. આવી દવા સાથે ફંગલ ઇન્ફેક્શનની સારવાર કેવી રીતે કરવી, ડ theક્ટર નક્કી કરે છે. મોટે ભાગે 14-24 દિવસ માટે દરરોજ 150 મિલિગ્રામ સૂચવવામાં આવે છે. રોગની લાક્ષણિકતાઓને આધારે સારવારની પદ્ધતિ બદલાઈ શકે છે.
જ્યારે બાહ્ય એજન્ટો રોગ પહેલાં શક્તિવિહીન હોય (ડર્માટોફાઇટ્સ સાથે ચેપના અદ્યતન તબક્કાઓ) કિસ્સામાં ગોળીઓ મલમ સાથે લેવાની ભલામણ કરવામાં આવે છે.
પગના માયકોસિસ માટેના લોક ઉપાયો
ફંગલ ફુટ ત્વચા રોગ સામેની લડતમાં સારી સહાયક એ પરંપરાગત દવા છે. પ્રિસ્ક્રિપ્શનોનો ઉપયોગ કરતા પહેલા, ડ doctorક્ટરની સલાહ લેવાની ભલામણ કરવામાં આવે છે.
સોડા અથવા મીઠું સ્નાન
1 લિટર પાણી (38-40 ડિગ્રી) માટે તમારે 2-3 tsp ની જરૂર છે. સોડા અથવા મીઠું (દરિયાઇ). બધું જગાડવો, અને તમારા પગને 20-30 મિનિટ સુધી ઘટાડો. પ્રક્રિયા કર્યા પછી, ત્વચાને છાલ અને બરછટ બાહ્ય ત્વચાથી શક્ય તેટલું સાફ કરો.
મીઠું સ્નાન ફૂગ સામેની લડતમાં મદદ કરે છે
સૂવાના સમયે સ્નાન કરવાની ભલામણ કરવામાં આવે છે. બાહ્ય દવાઓથી સારવારવાળી ત્વચાને ubંજવું. આ ફૂગ દ્વારા નુકસાન પામેલા વિસ્તારોના ઉપચારને વેગ આપશે.
સરકો સાથે લોશન
9% સોલ્યુશનમાં, ક cottonટન પેડ અથવા ગauઝને ભેજ કરો, પગ અને ઇન્ટરડિજિટલ ક્ષેત્ર પર લાગુ કરો, પોલિઇથિલિનથી લપેટી. 3-5 મિનિટ પછી, લોશન કા removeો, અને ગરમ પાણીથી ત્વચાને કોગળા કરો, સૂકી સાફ કરો અને માયકોઝોરલ મલમ અથવા અન્ય એન્ટિફંગલ પદાર્થથી લ્યુબ્રિકેટ કરો. સરકોની સારવાર વિશે વધુ વાંચો.
સરકો સાથેની લોક વાનગીઓ માયકોસિસમાં અસરકારક રીતે મદદ કરે છે
હાઇડ્રોજન પેરોક્સાઇડ સારવાર
દિવસમાં ઘણી વખત 3% સોલ્યુશનવાળા અસરગ્રસ્ત વિસ્તારોને લુબ્રિકેટ કરો. સોડા સ્નાન પછી તેને વધુ સારું કરવું. આ પદ્ધતિ ફૂગને બેઅસર કરવામાં, તેના વિકાસને ધીમું કરવામાં અને વધુ ફેલાવો અટકાવવામાં મદદ કરે છે. હાઇડ્રોજન પેરોક્સાઇડ સારવાર વિશે વધુ જાણો.
બાળકમાં પગના માયકોસિસને કેવી રીતે ઇલાજ કરવો?
બાળકોમાં ફંગલ ચેપ તીવ્ર છે. બાળકમાં પગની માયકોસિસ પ્યુર્યુલન્ટ વેસિકલ્સ, વ્યાપક રફ તકતીઓ, ખંજવાળ અને બર્નિંગ દ્વારા પ્રગટ થાય છે. બાળકોમાં રોગની સારવાર કેવી રીતે કરવી, અમે વધુ વિગતવાર વિચારણા કરીએ છીએ.
ફૂગ સાથે પગની હાર સાથે, સૌથી અસરકારક પદાર્થ તેર્બીનાફાઇન છે. અસરગ્રસ્ત વિસ્તારોમાં સૂવાનો સમય પહેલાં થોડી માત્રામાં પ્રવાહી મિશ્રણ લાગુ પાડવું આવશ્યક છે. સારવારની અવધિ ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે.
એક્ઝોડેરિલ મલમ મદદ કરે છે. તે આડઅસરો પેદા કર્યા વિના, બાળકની ત્વચા પર નરમાશથી કાર્ય કરે છે. પરંતુ માયકોઝોરલ બાળકો ઉપયોગ ન કરવો તે વધુ સારું છે. મલમ આક્રમક રીતે બાળકના શરીરને અસર કરે છે અને એલર્જી પેદા કરી શકે છે.
બાળકમાં પગના માયકોસિસની સારવાર પહેલાં, ડ doctorક્ટરની સલાહ લો
બાળકોમાં પગના ફૂગ સામેની લડતમાં લોક ઉપાયોનો ઉપયોગ ડ doctorક્ટરની સલાહ લીધા પછી જ થઈ શકે છે. મુખ્ય ઉપચાર સાથે સંયોજનમાં, હાઇડ્રોજન પેરોક્સાઇડ, આયોડિન, સરકોનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે. અસરગ્રસ્ત વિસ્તારોમાં આ પદાર્થોની થોડી માત્રાથી ઉપચાર કરવો આવશ્યક છે, જેથી ત્વચાને ઓવરડ્રીંગ અથવા બર્ન્સ ઉશ્કેરવામાં ન આવે.
ટ્રોફિક અલ્સર શું છે?
આ ત્વચા અથવા મ્યુકોસ મેમ્બ્રેન પરના જખમ છે જે 2 મહિનાથી વધુ સમય સુધી મટાડતા નથી, સતત નવીકરણ થાય છે.

ડિસઓર્ડર તેના પોતાના પર થતી નથી, તે અંતર્ગત પેથોલોજી દ્વારા ઉશ્કેરવામાં આવતું લક્ષણ છે. દવા ટ્રોફિક અલ્સરના દેખાવના સામાન્ય સિદ્ધાંતને નિર્ધારિત કરી શકી નથી, રચનાની પદ્ધતિ, લક્ષણોનો અભ્યાસ કરવામાં આવ્યો નથી.
સમસ્યાના વિકાસ માટેનાં કારણો
રુધિરકેશિકાઓની દિવાલોને નુકસાનને પરિણામે ડાયાબિટીસમાં ટ્રોફિક અલ્સર ઉદ્ભવે છે. આ નકારાત્મક પ્રક્રિયા નીચેના કારણોને પરિણામે થાય છે:
- શરીરમાં ચયાપચય વિક્ષેપિત થાય છે, જે બધા અવયવો અને સિસ્ટમોને નકારાત્મક અસર કરે છે,
- શરીરના અમુક ભાગોમાં ઓક્સિજનનો અભાવ છે. મોટેભાગે નીચલા હાથપગમાં (ખાસ કરીને પગ પર),
- ઝેરી પદાર્થોની નકારાત્મક અસર કે જે કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનના પરિણામે એકઠા થાય છે.

ડાયાબિટીઝના વિઘટનગ્રસ્ત સ્વરૂપના એક વર્ષ પછી, ટ્રોફિક અલ્સરની ક્લિનિકલ લાક્ષણિકતાઓ દર્દીઓના અડધા ભાગમાં જોવા મળે છે.
ડાયાબિટીસમાં ટ્રોફિક અલ્સર નીચલા હાથપગ પર થાય છે. મકાઈની રચના, ત્વચામાં આઘાત આ નકારાત્મક ઘટનામાં ફાળો આપે છે.
પરિણામી નાના જખમ સમય સાથે વધે છે, નીચલા હાથપગ પર પેશીઓના નુકસાનના વિકાસ તરફ દોરી જાય છે.
આ સમસ્યા નીચેના લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે:
- નાના ઘા હોવા છતાં, તીવ્ર પીડા જોવા મળે છે. રાત્રે અગવડતા મોટા પ્રમાણમાં વધે છે,
- જો ડાયાબિટીઝ મેલીટસમાં ટ્રોફિક અલ્સર એ પોલિનોરોપેથીક પ્રકૃતિમાં હોય, તો ત્યાં પીડાની સંપૂર્ણ ગેરહાજરી હોય છે. ત્વચા પર પરિણામી અલ્સર કોઈ અગવડતા લાવતા નથી. કોઈ વ્યક્તિ પીડાની ફરિયાદ કરતી નથી જે સામાન્ય પરિસ્થિતિઓમાં હોવી જોઈએ,
- બાહ્ય હસ્તક્ષેપ વિના, ડાયાબિટીઝથી પગને નુકસાન થતું નથી. દરરોજ માનવીય સ્થિતિમાં બગાડ થાય છે.
પ્રારંભિક સારવાર
ડાયાબિટીસ મેલીટસ સિન્ડ્રોમ સાથે ટ્રોફિક અલ્સરની સારવાર કેવી રીતે કરવી, જો તે માત્ર દેખાય છે? ડોકટરો ગ્લુકોઝના સ્તરની કાળજીપૂર્વક દેખરેખ રાખે છે, તેના સ્તરને ઘટાડવા માટે દવાઓ સૂચવે છે. ડાયાબિટીક પગ અને ટ્રોફિક અલ્સરની સીધી સારવાર રોગની પ્રગતિ અટકાવવાનું લક્ષ્ય છે અને તેમાં નીચેના પગલાં શામેલ છે:
- દવાઓમાંથી કોર્સ સૂચવવામાં આવે છે જે ઇન્જેક્શનના રૂપમાં રક્ત વાહિનીઓને મજબૂત બનાવે છે,
- ભંડોળનો ઉપયોગ જે અસરગ્રસ્ત પેશીઓના પોષણને હકારાત્મક અસર કરે છે,
- પગ પર બાહ્ય જખમની એન્ટિસેપ્ટિક સારવાર.ઘાની ધાર, નજીકની ત્વચાના વિસ્તારોને એન્ટિસેપ્ટિક સોલ્યુશન્સ દ્વારા સારવાર આપવામાં આવે છે. ઘણીવાર આયોડિન, તેજસ્વી લીલો, તબીબી આલ્કોહોલનો ઉપયોગ થાય છે. જે સ્થળે ઘાને સ્થાનિક કરવામાં આવે છે તે નિયમિતપણે જલીય એન્ટિસેપ્ટિક્સથી ધોવામાં આવે છે. આમાં ફ્યુરાટસિલિન, હાઇડ્રોજન પેરોક્સાઇડ અને અન્ય શામેલ છે,

પ્રકાર 2 ડાયાબિટીસવાળા દર્દીને એક જટિલતાઓને કારણે ટ્રોફિક અલ્સર હોઈ શકે છે
- ઘા હીલિંગ એજન્ટો અરજી. ડાયાબિટીઝ મેલીટસમાં ટ્રોફિક અલ્સર માટેના મલમ ત્વચાના કોલેજનની રચનાને વેગ આપીને કોષ વિભાજનને ઉત્તેજિત કરીને સકારાત્મક અસર ઉત્પન્ન કરે છે. જેલ જેવા પદાર્થના રૂપમાં તૈયારીઓનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે, જે હવાયુક્ત ફિલ્મના નિર્માણને રોકવામાં મદદ કરે છે, જે ઉપચાર પ્રક્રિયાને નકારાત્મક અસર કરે છે. મલમની અરજી સાથે ડ્રેસિંગ્સ ચેપને બાકાત રાખવા માટે સાવચેતીના પાલન સાથે દિવસમાં 1-2 વખત હાથ ધરવા જોઈએ.
અંતિમ સારવાર
ડાયાબિટીઝ સાથે ટ્રોફિક અલ્સરની સારવાર કેવી રીતે કરવી, જો તેઓ પહેલાથી જ રૂઝ આવવાનું શરૂ કરી દે છે? આ તબક્કે તેનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે:
- બાહ્ય ત્વચાના પુનર્જીવનને વેગ આપતી મલમ. ઉપયોગમાં લેવામાં આવતી દવાઓ ત્વચાની કોશિકાઓનું પુનર્જીવન નિહાળવામાં આવે છે તેની પૃષ્ઠભૂમિની વિરુદ્ધ, પૂરતી પેશીઓના પોષણમાં ફાળો આપે છે. હીલિંગ મલમ સાથે ડ્રેસિંગ્સ દિવસમાં એકવાર કરવામાં આવે છે,
- ફિઝિયોથેરાપ્યુટિક પદ્ધતિઓ. ક્ષતિગ્રસ્ત પેશીઓ પર ચોક્કસ અસર પેદા કરતા વિશેષ ઉપકરણોનો ઉપયોગ પુન recoveryપ્રાપ્તિ અવધિને વેગ આપે છે. આમાં શોક વેવ પ્રક્રિયાઓ, ઓઝોન થેરેપી, લેસર ઇરેડિયેશન અને અન્ય શામેલ છે. હિચુરોગ ચિકિત્સા, જે જંતુઓનો ઉપયોગ સૂચિત કરે છે, તેમાં ઘણી સકારાત્મક સમીક્ષાઓ છે.
- નિવારક તકનીકો. તેઓ રોગના વારંવાર ફેલાવાને રોકવામાં મદદ કરે છે.
હીલિંગ મલમ
ડાયાબિટીઝમાં ટ્રોફિક અલ્સર અસરકારક રીતે નીચેના માધ્યમ દ્વારા દૂર કરવામાં આવે છે:
- ડેલેક્સિન. તે કૃત્રિમ ટેનીન પર આધારિત એક તૈયારી છે - એક તુરંત. ડ્રગ ક્રીમ અથવા પાવડરના રૂપમાં ઉપલબ્ધ છે, તેમાં એન્ટિપ્ર્યુરિટિક, સૂકવણી અસર છે, અને ક્ષતિગ્રસ્ત પેશીઓના પુનર્જીવનને વેગ આપવામાં આવે છે. ત્વચા પર ડેલેક્સિન લાગુ કર્યા પછી, બળતરા પ્રક્રિયા દૂર થાય છે, પેથોજેનિક માઇક્રોફલોરા નાશ થાય છે,

સ્થાનિક ઉપચાર અલ્સરને સાફ કરે છે. આ કરવા માટે, એન્ટિસેપ્ટિક સોલ્યુશન્સ અને મલમનો ઉપયોગ કરો
- "ફ્યુઝિક્યુટન." ફ્યુસિડિક એસિડની રચનામાં સમાયેલ છે, જે એન્ટિબાયોટિક્સના જૂથથી સંબંધિત છે. આ દવા ઉચ્ચારણ એન્ટિબેક્ટેરિયલ અસર પેદા કરે છે. "ફ્યુઝિક્યુટન" નો ઉપયોગ ઘાના ચેપ માટે થાય છે, સ્કેબ્સની હાજરીમાં,
- "વલ્નોસ્ટીમુલિન." તેનો ઉપયોગ ખુલ્લા ઘા (ચેપગ્રસ્ત સહિત) માટે થાય છે. તેમાં કુદરતી ઘટકો શામેલ છે - ધાણા તેલ અને લવંડર, ઘઉંના સૂક્ષ્મજીવનો અર્ક. "વલ્નોસ્ટીમ્યુલિન" બળતરા વિરોધી અસર ધરાવે છે, ઘાના ઉપચારને વેગ આપે છે,
- "સોલકોસેરીલ." ત્વચા પર અરજી કર્યા પછી, તે મેટાબોલિક પ્રક્રિયાઓને ઉત્તેજીત કરે છે, ત્વચા પર રચાયેલા જખમના ઉપચારને પ્રોત્સાહન આપે છે,
- "અલ્ગોફિન." તેની ઉચ્ચારણ એન્ટિબેક્ટેરિયલ અસર છે. તેમાં કુદરતી ઘટકો છે - હરિતદ્રવ્ય, એસિડ ક્ષાર, કેરોટિનોઇડ્સ.
દવાની સારવાર
ત્વચાના ટ્રોફિક અલ્સેરેશનની સારવારનો સાર મૌખિક દવા અને સ્થાનિક એપ્લિકેશન છે. ખાંડના સ્તરની સ્થિરતા સાથે સારવાર શરૂ કરો.
જો ઇન્સ્યુલિન આધારિત ડાયાબિટીસનું પ્રારંભિક નિદાન થયું હોય, તો દૈનિક વહીવટ માટે ઇન્સ્યુલિનની યોગ્ય માત્રાની ગણતરી કરવામાં આવે છે, કડક આહારની ભલામણ કરવામાં આવે છે. ઇન્સ્યુલિન અલ્સરના મૂળ કારણને આંશિકરૂપે દૂર કરે છે, પરંતુ ત્વચાની અખંડિતતાની પુનorationસ્થાપનાના દરને અસર કરતું નથી.
મુખ્ય ઉપચાર ધીરે ધીરે જટિલ વિશાળ ક્ષેત્રની દવાઓની નિમણૂક સાથે થાય છે:

- ચેપી ઇટીઓલોજીના પૃષ્ઠભૂમિ રોગોની સારવાર,
- સ્થાનિક analનલજેસીક analનલજેસિયા,
- પગની ઘૂંટીને ઠીક કરીને લોડ ઘટાડો,
- નર્વસ સિસ્ટમની કામગીરીની પુનorationસ્થાપના,
- રક્ત પરિભ્રમણનું સામાન્યકરણ, થ્રોમ્બોફ્લેબિટિસમાં ઘટાડો,
- પુસના સંચયને રોકવા માટે એન્ટીબેક્ટેરિયલ દવાઓથી ઘાના જીવાણુ નાશકક્રિયા.
ટ્રોફિક અલ્સરની સારવાર માટે દવાઓના મુખ્ય જૂથ:

- ડેલાસ્કીન - નોન-હોર્મોનલ ક્રીમ જે અસરકારક રીતે ખંજવાળ ઘટાડે છે. ટૂલ રોગકારક વનસ્પતિને મારી નાખે છે, ત્વચાને રક્ષણાત્મક સ્તરથી આવરી લે છે,
- ફ્યુઝિક્યુટન, ક્લોરામ્ફેનિકોલ - સ્થાનિક એપ્લિકેશન માટે એન્ટિબાયોટિક્સ,
- વલ્નોસ્ટીમુલિન - એન્ટિસેપ્ટિક ઉચ્ચારણ બળતરા વિરોધી અસર સાથે, અલ્સરના ઉપકલાનું કારણ બને છે,
- ડિક્લોફેનાક - શરીરનું તાપમાન ઓછું કરે છે, બળતરા દૂર કરે છે, પીડા દૂર કરે છે,
- એક્ટવેગિન - ટિશ્યુ હાયપોક્સિયાને દૂર કરવાના હેતુથી એક વ્યાપક દવા.
સર્જિકલ હસ્તક્ષેપ
જો ડ્રગનો કોર્સ બિનઅસરકારક હોય, તો શસ્ત્રક્રિયા કરવામાં આવે છે. વિશ્લેષણના પરિણામોનો અભ્યાસ કર્યા પછી અને પેશીઓના વિનાશની depthંડાઈ નક્કી કર્યા પછી, મૃત ત્વચાની ઉત્તેજના, પ્યુર્યુલન્ટ સમાવિષ્ટો બતાવવામાં આવે છે, અને ગેંગ્રિનના અંતિમ તબક્કે - ચેપગ્રસ્ત હાડકાંના સ્થળનું વિચ્છેદન.
અસરગ્રસ્ત પેશીઓ દૂર કરવા નીચેની રીતો દ્વારા હાથ ધરવામાં આવે છે:

- મૂત્રનલિકા. ઇન્ફ્યુસોમેટનો ઉપયોગ લાંબા ન-હીલિંગ લેગ વિસ્તારની પ્રાદેશિક ઉપચારની મંજૂરી આપે છે. ધમની અવ્યવસ્થાના નિદાનમાં લાગુ નથી,
- વર્ચ્યુઅલ અંગછેદન. પગને બચાવતી વખતે મેટાટેર્સલ હાડકાની પસંદગીયુક્ત નિરાકરણ,
- સ્ક્લેરોબ્લાઇટરેશન. ન્યૂનતમ આક્રમક પદ્ધતિ, જેમાં છિદ્રો સાથે નસમાં કેથેટરની રજૂઆત થાય છે. આ રફ શસ્ત્રક્રિયા વિના પ્યુુલેન્ટ સમૂહ અને ક્ષતિગ્રસ્ત નસના રિસોર્પ્શનને દૂર કરવામાં મદદ કરે છે,
- થર્મોબ્લિટરેશન. સામાન્ય લોહીના પ્રવાહથી ક્ષતિગ્રસ્ત નસોને દૂર કરવા માટેની બિન-આઘાતજનક પદ્ધતિ. તે લેસર કોગ્યુલેશનનો ઉપયોગ કરીને સ્થાનિક એનેસ્થેસિયા હેઠળ કરવામાં આવે છે,
- odટોોડર્મopપ્લાસ્ટી. આ શરીરના બીજા ભાગમાંથી લેવામાં આવેલી નવી ત્વચા સાઇટનું ટ્રાન્સપ્લાન્ટ છે. ત્વચારોગની મદદથી, તંદુરસ્ત પેશીઓનો એક ભાગ બનાવવામાં આવે છે, જે અસરગ્રસ્ત વિસ્તાર સુધી ગાંઠવાળી સિવેન દ્વારા સુટર કરવામાં આવે છે,
- હાઇડ્રોસર્જિકલ સિસ્ટમ વર્સાજેટ. આધુનિક ઉપકરણ નેક્રોટિક પેશીઓના ઉત્તેજનાને મંજૂરી આપે છે. પેથોજેનિક ફ્લોરા સાથે જોડાણમાં ડિટ્રિટસનું સંપૂર્ણ નિવારણ ફરીથી withoutથલ વિના અલ્સરના સંપૂર્ણ વિસ્તરણમાં ફાળો આપે છે.
ફિઝિયોથેરાપ્યુટિક પદ્ધતિઓ
 અલ્સરની સારવારમાં ફિઝીયોથેરાપ્યુટિક મેનિપ્યુલેશંસની નિમણૂક શામેલ છે. રોગનિવારક અસર દ્વારા પૂરી પાડવામાં આવે છે:
અલ્સરની સારવારમાં ફિઝીયોથેરાપ્યુટિક મેનિપ્યુલેશંસની નિમણૂક શામેલ છે. રોગનિવારક અસર દ્વારા પૂરી પાડવામાં આવે છે:
- લેસર એન્ટીબેક્ટેરિયલ અસર,
- વેસ્ક્યુલર પેટેન્સીને પુન restoreસ્થાપિત કરવા અને પીડાને દૂર કરવા માટે ચુંબકીય અસર,
- ઓક્સોન ઉપચાર ઓક્સિજન સાથેના કોષોને સંતૃપ્ત કરવા માટે,
- ઉપકલાના પુનર્જીવન, માઇક્રોસિરિક્યુલેશન પુનircસ્થાપના માટે કાદવ સ્નાન.
ડાયાબિટીઝમાં અલ્સરનો દેખાવ
- શરીરના અમુક ભાગોને લોહીની સપ્લાય કરવામાં સમસ્યા,
- ઓક્સિજન અને સુક્ષ્મ પોષકતત્ત્વોના અભાવને કારણે પેશીઓમાં પરિવર્તન,
- નસોમાં લોહીનું સ્થિરતા
- ધમનીઓમાં રક્ત પુરવઠાના ઉલ્લંઘન,
- મેટાબોલિક સમસ્યાઓ
- ચેપ અને ત્વચા જખમ.
જહાજોમાં સમસ્યાને કારણે પગ પર, ઉપલા અંગો અને માથા પર વધુ વાર ટ્રોફિક અલ્સર દેખાય છે.

મોટેભાગે, આ પ્રકારોનું નિદાન થાય છે:
- વેનિસ
- ધમની
- ન્યુરોટ્રોફિક
- મિશ્રિત.
ટ્રોફિક અલ્સરની સારવારમાં સમય અને પ્રયત્ન લાગે છે. આ એક જટિલ લક્ષણ છે જેને શસ્ત્રક્રિયાથી દૂર કરી શકાય છે. પેશીઓના વિનાશને રોકવાનો સૌથી અસરકારક માર્ગ એ અંતર્ગત પેથોલોજીનો સામનો કરવો છે.
- આનુવંશિક વલણ
- વારંવાર તણાવપૂર્ણ પરિસ્થિતિઓ
- શરીરની વય લાક્ષણિકતાઓ,
- સ્વાદુપિંડની સમસ્યાઓ,
- ચેપ, વાયરસ,
- વધુ વજન સમસ્યાઓ.
રોગો જે આ લક્ષણને ઉશ્કેરે છે તે ડાયાબિટીસ મેલિટસમાં ટ્રોફિક અલ્સરની સારવાર માટે મુશ્કેલ બનાવે છે; પૂર્વસૂચન ઘણીવાર નકારાત્મક હોય છે. લક્ષણના વિકાસને અટકાવવાનું વધુ સરળ છે, તેથી નિવારણ માટે ખૂબ ધ્યાન આપવાની ભલામણ કરવામાં આવે છે.
વિકાસના તબક્કા
અસંખ્ય ફોટામાં, તમે ડાયાબિટીઝવાળા ગળાના પગ અને ચોક્કસ ક્રમમાં તેમના વિકાસનો અભ્યાસ કરી શકો છો.

ટ્રોફિક અલ્સર નીચેના ક્રમમાં વિકસે છે:
- પ્રથમ સોજો આવે છે, દર્દીને પગમાં ભારે લાગણીની ફરિયાદ થાય છે,
- ખેંચાણ રાત્રે થાય છે
- પગમાં ખંજવાળ, બર્નિંગ સનસનાટીભર્યા
- નસો, ઘાટા ફોલ્લીઓ ધીમે ધીમે ત્વચા પર દેખાય છે,
- અંધારાવાળા વિસ્તાર પર ચામડી સજ્જડ છે જે લાક્ષણિકતા ચમકે છે,
- અસરગ્રસ્ત વિસ્તાર ધીરે ધીરે વધી રહ્યો છે,
- ત્વચા પર ભેજનું ટપકું, લસિકા બહાર નીકળી,
- એક્સ્ફોલિયેટેડ ત્વચાના સફેદ ફ્લેક્સ, સ્થળની મધ્યમાં દેખાય છે,
- અલ્સર દેખાય છે.
જો દર્દીની સારવાર પ્રથમ તબક્કામાં કરવામાં આવતી નથી, તો ઘા ધીમે ધીમે વધે છે, સ્નાયુઓ, અસ્થિબંધન, હાડકાની પેશીઓને અસર કરે છે, ધીમે ધીમે વધુપડતું થાય છે, એક એનિમોન, ગ્રે પ્રવાહી, પરુ પેશીઓમાંથી બહાર નીકળે છે, એક ઘૃણાસ્પદ ગંધ અનુભવાય છે, ચેપ જોડાયા પછી, જખમ વધુ બળતરા થાય છે, લાલાશ થાય છે, ફૂગ વિકાસને ઉત્તેજિત કરે છે બીમારીઓ.
ડાયાબિટીસમાં ઇનોવેશન - ફક્ત દરરોજ પીવો.
ડાયાબિટીસમાં પગ પરના ટ્રોફિક અલ્સરનો ગોળાકાર અને અંડાકાર આકાર હોય છે, જેની પહોળાઈ 20 થી 100 મીમી હોય છે, ઘણીવાર નીચલા પગની આગળ અથવા બાજુની સપાટી પર થાય છે, ધાર અસમાન હોય છે, પરુ ભરેલા હોય છે.
ડાયાબિટીક પગના નુકસાનને ડાયાબિટીક પગ કહે છે. ગાઇટમાં ફેરફાર, પગના માળખાકીય પરિવર્તન, સનસનાટીભર્યા ખોટ, પગનું અયોગ્ય સ્ટેજીંગ, સ્ક્રેચમુદ્દે, મકાઈ અને અન્ય કારણોસર આ અવ્યવસ્થા હાડકાના પ્રોટ્રુઝન પર વિકસે છે.
ડ doctorક્ટર પર નિદાન
જ્યારે ડાયાબિટીસ મેલીટસમાં પગ પર ટ્રોફિક અલ્સર થાય છે, ત્યારે ઉપચારનો હેતુ આંગળીઓના વિચ્છેદનને અથવા અલ્સર દ્વારા નુકસાન પામેલા આખા અંગને અટકાવવા અને તેમના ફરીથી દેખાતા અટકાવવાનું છે. પ્રથમ, બળતરાની ડિગ્રી, પેશીઓમાં રક્ત પુરવઠાની ગુણવત્તા અને પગ પર સંવેદનશીલતા નક્કી કરવામાં આવે છે.

- તેઓ દર્દીને સાંભળે છે, એનામેનેસિસ એકત્રિત કરે છે,
- રક્ત પરીક્ષણો: સુગર લેવલ અને અન્ય સૂચકાંકો,
- આંગળીઓ અનુભવાય છે
- નિરીક્ષણ પ્રગતિમાં છે
- નાડી માપવામાં આવે છે
- ગરમી પ્રત્યે સંવેદનશીલતા, પીડાના પરિબળો,
- પેશીઓને નુકસાનની પ્રકૃતિ નક્કી કરવામાં આવે છે,
- ઘા માં પ્યુર્યુલન્ટ સમાવિષ્ટોનું બેક્ટેરિયોલોજીકલ વિશ્લેષણ,
- ચેપી એજન્ટની શોધ અને તેની દવાઓ પ્રત્યે સંવેદનશીલતા,
- લોહી ગંઠાવાનું ગુણવત્તા નક્કી કરવામાં આવે છે,
- અલ્સર બનાવવાની જગ્યાનો એક્સ-રે સાધનો પર અભ્યાસ કરવામાં આવે છે.
ડ doctorક્ટર દર્દીની ફરિયાદો સાથે વિગતવાર પરિચિત થાય છે, પગની તપાસ કરે છે, પગની સપાટી, એકમાત્ર, આંગળીઓ વચ્ચેની પેશીઓ, અસંગતતાઓ અને વિકૃતિઓ નક્કી કરે છે.
તકનીકી ઉપકરણોની સહાયથી, નીચેના સર્વેક્ષણો કરવામાં આવે છે:
- નીચલા અંગમાં પેશીની સંવેદનશીલતા અને દબાણ,
- ઓક્સિજન સાથે ક્ષતિગ્રસ્ત વિસ્તારમાં રક્ત પુરવઠા પ્રણાલીનું સ્કેનિંગ,
- વિરોધાભાસી માધ્યમની રજૂઆત, એક્સ-રે સાધનોનો ઉપયોગ કરીને રક્ત વાહિનીઓનો વિગતવાર અભ્યાસ કરવામાં મદદ કરે છે,
- પેશીઓમાં ફેરફાર શોધવા માટે ગણતરી કરેલ ટોમોગ્રાફી અને એમઆરઆઈ,
- ફંડસમાં રક્ત પુરવઠાની ગુણવત્તાની તપાસ કરી,
- ઘાની depthંડાઈ, આસપાસના પેશીઓની સ્થિતિ,
- એક વિગતવાર પરીક્ષા માટે નમૂના લેવામાં આવે છે.
પરીક્ષા પર, નિષ્ણાત ડાયાબિટીક અલ્સર અથવા અન્ય પેથોલોજીઝમાં સમાન બળતરા નિદાન કરે છે. પરીક્ષા પછી, સર્જન ડાયાબિટીઝમાં ટ્રોફિક અલ્સરની સારવાર માટે એક તકનીક પસંદ કરે છે.
ઉપચારનો આધાર એ ગ્લુકોઝની નિયમિત દેખરેખ અને અંતર્ગત રોગની લાંબા ગાળાની સારવાર છે. સંપૂર્ણ પુન recoveryપ્રાપ્તિની સંભાવનાને વધારવા માટે સમયસર સહાય માટે ડોકટરોની ફેરવણી કરવી જરૂરી છે.

એન્ટીબેક્ટેરિયલ એજન્ટો સાથેના ઘાને નિયમિત ધોવાના સ્વરૂપમાં ઉપચારના પ્રથમ તબક્કામાં, અસરગ્રસ્ત પગથી શારીરિક પ્રવૃત્તિ દૂર કરવામાં આવે છે. અદ્યતન પરિસ્થિતિઓમાં, એન્ટિબાયોટિક્સનો ઉપયોગ, જે નિષ્ણાતો દ્વારા સૂચવવામાં આવે છે, જરૂરી છે. મુશ્કેલ સંજોગોમાં, સર્જિકલ સફાઈ કરવામાં આવે છે, મૃત્યુ પામેલા પેશીઓ દૂર થાય છે, અને શન્ટિંગ કરવામાં આવે છે. જો ઇચ્છિત પરિણામ પ્રાપ્ત કરી શકાતું નથી, તો અસરગ્રસ્ત અંગ કાutી નાખવો આવશ્યક છે.
અમે અમારી સાઇટ વાચકોને ડિસ્કાઉન્ટ ઓફર કરીએ છીએ!
દવાઓ
ટ્રોફિક અલ્સરના ક્ષેત્રમાં ફેલાયેલ હાનિકારક સુક્ષ્મજીવાણુઓ વિવિધ દવાઓની અસર સામે પ્રતિરોધક છે; તેમને દૂર કરવા માટે, સાચા અભિગમ અને ડોકટરોની વ્યાવસાયીકરણ જરૂરી છે. ડ doctorક્ટર શરીરની સ્થિતિ અને લાક્ષણિકતાઓને ધ્યાનમાં રાખીને એન્ટિબાયોટિક સૂચવે છે.

એમોક્સિસિલિન એ ગોળીઓ અથવા ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શનમાં સૂચવવામાં આવે છે જે સમસ્યાઓના વિસ્તારોને ઝડપથી અસર કરે છે. ઉપચારના કોર્સની અવધિ અને તીવ્રતા નિષ્ણાત દ્વારા નક્કી કરવામાં આવે છે.
ટ્રોફિક અલ્સરના નિદાન પછી, ક્રિયાના વિશાળ સ્પેક્ટ્રમની દવાઓ સૂચવવામાં આવે છે:
તમે આ દવાઓ તમારા પોતાના પર અલ્સેરેટિવ ફોસીના વિકાસ સાથે અથવા મલમનો ઉપયોગ કરી શકતા નથી. આ દર્દીના સ્વાસ્થ્યને નુકસાન કરશે.
જો ટ્રોફિક અલ્સર થાય છે, તો ડાયાબિટીઝના ડોકટરો દ્વારા પ્રિસ્ક્રિપ્શન ડ્રગની ભલામણ કરવામાં આવે છે. એક ચમચી સૂર્યમુખી તેલ પાણીના સ્નાનમાં 20 મિનિટ સુધી ગરમ થાય છે. પ્રવાહીમાં 1 ચમચી ઉમેરવામાં આવે છે. લોજ. ફિશ ઓઇલ, અન્ય 20 મિનિટ માટે હીટ ટ્રીટમેન્ટને આધિન છે. પરિણામી મિશ્રણમાં સ્ટ્રેપ્ટોસાઇડની 25 ગોળીઓ ઉમેરવામાં આવે છે, એક પાવડરના રૂપમાં ચાળણી દ્વારા ઘસવામાં આવે છે. ફિનિશ્ડ કમ્પોઝિશન પાણીના સ્નાનમાં અન્ય 30 મિનિટ સુધી ગરમ થાય છે, ઠંડુ થાય છે, રેફ્રિજરેટરમાં મૂકવામાં આવે છે. જ્યારે ખુલ્લા અલ્સર પર લાગુ પડે છે અથવા જ્યારે પાટો આવે છે ત્યારે દવાનો ઉપયોગ કરવામાં આવે છે. દૈનિક ઉપયોગ સાથે, ફાયદાકારક અસર 2-3 અઠવાડિયામાં પોતાને પ્રગટ કરે છે, સ્કાર્સ બનાવે છે, ખુલ્લા જખમો મટાડતા હોય છે.

અમે ડોકટરો સૂચવે છે તે મલમની સૂચિબદ્ધ કરીએ છીએ:
ડાયાબિટીઝમાં ટ્રોફિક અલ્સરના વિકાસમાં મલમનો ઉપચાર અને ડાઘ પેશીની રચનાના તબક્કે થાય છે.
અદ્યતન ફોર્મની સારવારની સુવિધાઓ
જો અલ્સર લાંબા સમય સુધી ટકી શકતો નથી, તો કપાસના પેડ્સનો ઉપયોગ કરવામાં આવે છે, ટારમાં પલાળીને, આ કોમ્પ્રેસિસ બળતરા પર લાગુ પડે છે, 2-3 દિવસ સુધી પકડી રાખે છે, તાજી રાશિઓ સાથે બદલાઈ જાય છે. બળતરા સંપૂર્ણપણે દૂર ન થાય ત્યાં સુધી પ્રક્રિયા કરવામાં આવે છે.
અલ્સરની સારવાર અને નિવારણ માટેનું એક સારું સાધન એ સૂકા કાંટાદાર તારારમાંથી બનાવેલ પાવડર છે. રિવાનોલ સોલ્યુશનનો ઉપયોગ મુખ્ય દવાઓના ઉપયોગ પહેલાં ધોવા માટે થાય છે. ઘાને તબીબી પાવડરથી ઉપચાર કરવામાં આવે છે, પટ્ટી થાય છે, આવી કાર્યવાહી નિયમિતપણે કરવામાં આવે છે, વધારાના ધોવા જરૂરી નથી. તતાર્નિક પાવડરનો આભાર, ડાયાબિટીક અલ્સર ઝડપથી મટાડે છે.
નિવારણ અને ભલામણો
જો દર્દી ડાયાબિટીઝની જીવનશૈલીને સુધારવાનું શીખે છે, તો ટ્રોફિક અલ્સર થવાની સંભાવના ઓછી થશે.

શું કરી શકાતું નથી:
- તમે તીક્ષ્ણ કાતર સાથે નખ કાપી શકતા નથી, જો તમે સંવેદનશીલતા, દ્રષ્ટિની સમસ્યાઓ ગુમાવો છો, તો નેઇલ ફાઇલનો ઉપયોગ કરવો વધુ સારું છે.
- નખને ખૂબ ટૂંકા કાપીને ખૂણા કા removeવાની ભલામણ કરવામાં આવતી નથી.
- નબળી સંવેદનશીલતાવાળા બર્નર્સ, ગરમ પગના સ્નાનનો ઉપયોગ કરવો અશક્ય છે, આ બર્ન્સ તરફ દોરી જાય છે. પાણી શરીરના તાપમાનને અનુરૂપ હોવું જોઈએ, કાર્યવાહી 15 મિનિટથી વધુ સમય સુધી હાથ ધરવામાં આવશે.
- રસ્તા પર ઉઘાડપગું ફરવું, બીચ પર અનિચ્છનીય છે, હંમેશા પગરખાંની જરૂર હોય છે.
- કાળજીપૂર્વક તીવ્ર તડકામાં કસરત કરવામાં આવે છે, એક મજબૂત રાતા ઘણીવાર બળે છે.
- મકાઈઓને દૂર કરવા માટે, કોસ્મેટિક્સનો ઉપયોગ કરવો અનિચ્છનીય છે.
- ચુસ્ત શૂઝ સાથેના પગરખાં પેશીઓ સ્વીઝ કરે છે, કusesલ્યુસ દેખાય છે, બળતરા થાય છે.
- દરરોજ નુકસાન માટે પગ, આંગળીઓ, પગનું નિરીક્ષણ કરવા માટે,
- ચરબીયુક્ત ક્રીમથી ફેલાતા પેશીના ક્ષેત્રની સારવાર કરો,
- પ્યુમિસ અથવા પેડિક્યુર ફાઇલનો ઉપયોગ પગની સંભાળ માટે થાય છે,
- ધોવા પછી, બધી ભેજ નરમ ટુવાલથી ધોવાઇ જાય છે, આંગળીઓ વચ્ચેની ત્વચા સાફ થઈ જાય છે,
- અન્ય સ્થિતિસ્થાપક બેન્ડ વિના ગરમ ઉન મોજાંનો ઉપયોગ વmingર્મિંગ માટે થાય છે.
- પગરખાં નિયમિત રૂપે તપાસવામાં આવે છે, નાના પત્થરો, વિદેશી પદાર્થો, ઇનસોલ્સની ક્રીઝ પગરખામાં ન આવવી જોઈએ.
જ્યારે સ્ક્રેચેસ, ડાયપર ફોલ્લીઓ થાય છે, ત્યારે પગને ક્લોરહેક્સિડાઇન અથવા મીરામિસ્ટિનથી સારવાર આપવામાં આવે છે, એક પેચ ઘા પર ગુંદરવાળો છે. આવા નુકસાનનો સામનો કરવા માટે, તેલયુક્ત મલમ યોગ્ય નથી. જો પેશીઓ મટાડતા નથી, તો 2-3 દિવસ પછી નિષ્ણાતની સલાહ લેવી જરૂરી છે.

ડાયાબિટીઝ હંમેશા જીવલેણ ગૂંચવણો તરફ દોરી જાય છે.અતિશય બ્લડ સુગર અત્યંત જોખમી છે.
એરોનોવા એસ.એમ. ડાયાબિટીઝની સારવાર વિશે ખુલાસો આપ્યો. સંપૂર્ણ વાંચો