ઇન્સ્યુલિનોમા સંકેતો, કારણો, લક્ષણો અને સારવાર શું છે
ઇન્સ્યુલિનોમા એ એક સક્રિય આંતરસ્ત્રાવીય ગાંઠ છે જે બી સેલ્સ, લેન્ગ્રેહન્સના આઇલેટ્સ, સ્વાદુપિંડના કારણે થાય છે, વધુ પડતા ઇન્સ્યુલિનને છુપાવે છે, જે અનિવાર્ય રીતે હાયપોગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે.
ત્યાં સૌમ્ય (85-90% કેસોમાં) અથવા જીવલેણ ઇન્સ્યુલિનોમા (10-15% કેસોમાં) છે. આ રોગ 25 થી 55 વર્ષની વયના લોકોમાં વધુ જોવા મળે છે. નાના લોકો માટે, આ રોગ જોખમી નથી.
પુરૂષો કરતાં સ્ત્રીઓને ઇન્સ્યુલનોમા થવાની સંભાવના વધારે હોય છે.

ઇન્સ્યુલિનોમસ સ્વાદુપિંડના કોઈપણ ભાગમાં દેખાઈ શકે છે, કેટલાક કિસ્સાઓમાં તે પેટની દિવાલમાં દેખાય છે. તેના પરિમાણો 1.5 - 2 સે.મી.
રોગની લાક્ષણિકતાઓ
ઇન્સ્યુલિનોમામાં નીચેની સુવિધાઓ છે:
- ઇન્સ્યુલિનmaમામાં વધારો ઇન્સ્યુલિનમાં પણ વધુ વધારો અને રક્ત ખાંડમાં ઘટાડો તરફ દોરી જાય છે. શરીરને તેની જરૂર ન હોય ત્યારે પણ, ઇન્સ્યુલિનોમા તેને સતત સંશ્લેષણ કરે છે,
- મગજના કોષોને હાઇપોગ્લાયકેમિઆ માટે વધુ સંવેદનશીલ માનવામાં આવે છે, તેમના માટે ગ્લુકોઝ એ મુખ્ય energyર્જા પદાર્થ છે,
- ઇન્સ્યુલિનોમા સાથે, ન્યુરોગ્લાયકોપેનિયા થાય છે, અને લાંબા ગાળાના હાયપોગ્લાયકેમિઆ સાથે, સીએનએસ ગોઠવણીઓ મોટા પ્રમાણમાં ઉલ્લંઘન સાથે પ્રગટ થાય છે.
- લોહીમાં શર્કરા સામાન્ય રીતે ઘટે છે, પરંતુ ઇન્સ્યુલિનનું સંશ્લેષણ પણ ઘટે છે. આ ચયાપચયના સામાન્ય નિયમનનું પરિણામ છે. ગાંઠમાં, ખાંડના ઘટાડા સાથે, ઇન્સ્યુલિનનું સંશ્લેષણ ઘટતું નથી,
- હાઈપોગ્લાયકેમિઆ સાથે, નોરેડ્રેનાલિન હોર્મોન્સ લોહીના પ્રવાહમાં પ્રવેશ કરે છે, એડ્રેનર્જિક સંકેતો દેખાય છે,
- ઇન્સ્યુલનોમા વિવિધ રીતે ઇન્સ્યુલિનનું સંશ્લેષણ કરે છે, રક્ષણ કરે છે અને અલગ કરે છે. તે ગ્રંથિના બાકીના કોષોને ખવડાવે છે,
- ગાંઠનો આકાર અસરગ્રસ્ત કોષના આકાર જેવો જ છે,
- ઇન્સ્યુલિનોમા એ સ્વાદુપિંડનો ઇન્સ્યુલોમાનો એક પ્રકાર છે અને તે આઇસીડીમાં સૂચિબદ્ધ છે,
- 1.25 મિલિયન લોકોમાંથી 1 વ્યક્તિ આ ગાંઠથી સંક્રમિત છે.
ઇન્સ્યુલિનોમાના કારણો
ઇન્સ્યુલિનોમાના કારણો સંપૂર્ણપણે અજાણ છે. અંત endસ્ત્રાવી એડેનોમેટોસિસ સાથેના ઇન્સ્યુલનોમાસની સમાનતા જ મળી, જે હોર્મોન્સનું સંશ્લેષણ કરતી ગાંઠોના ઉદભવમાં ફાળો આપે છે. 80% કેસોમાં, રોગ સ્વાદુપિંડમાં દેખાય છે.
ઇન્સ્યુલિનોમા વારસાગત નથી, અને તદ્દન ભાગ્યે જ દેખાય છે, પરંતુ અન્ય પ્રકારના સ્વાદુપિંડના ઇન્સ્યુલોમસ કરતાં ઘણી વાર.
શરીરમાં, દરેક વસ્તુ એકબીજા સાથે જોડાયેલી હોય છે અને જ્યારે શરીર અપડેટ થાય છે, ત્યારે પ્રક્રિયા, સ્ત્રાવ અને ચયાપચયને લીધે જોડાણો તુરંત સક્રિય થાય છે. જ્યારે કેટલાક ઘટકોની સ્પષ્ટ અભાવ હોય છે, ત્યારે તે નિયમન કરવામાં આવે છે, અને જો કોઈપણ પદાર્થોની અતિશયતા શોધી કા .વામાં આવે તો બધું કરવામાં આવે છે.
સૈદ્ધાંતિક રીતે, ઇન્સ્યુલિનની રચનાના કારણો રોગોમાં પાચક તંત્રના ખામીમાં છુપાયેલા છે. પછી માનવ શરીરમાં બધા અવયવોની પ્રવૃત્તિમાં વિક્ષેપ આવે છે, કારણ કે તે તે મૂળભૂત અંગ છે જેના પર માણસો દ્વારા ખોરાક સાથે મળીને ઉપયોગમાં લેવામાં આવતા તમામ પદાર્થોની પ્રક્રિયા આધાર રાખે છે.
રોગના કથિત કારણો:
- નપુંસકતા
- લાંબા ઉપવાસ
- પાચનતંત્રની દિવાલો દ્વારા કાર્બોહાઇડ્રેટ્સના સેવનને નુકસાન,
- એન્ટરકોલિટિસની તીવ્ર અથવા તીવ્ર ક્રિયા,
- પેટની આર્થ્રોટોમી,
- યકૃત પર ઝેરની અસર,
- રેનલ ગ્લુકોસુરિયા,
- મંદાગ્નિ, ન્યુરોસિસ સાથે,
- લોહીમાં થાઇરોઇડ હોર્મોન્સનો અભાવ,
- રક્ત ખાંડ ઘટાડવાની સાથે રેનલ નિષ્ફળતા,
- કફોત્પાદક ગ્રંથિના ભાગના કાર્યોમાં ઘટાડો જે વૃદ્ધિને નિરાશ કરે છે.
તેની સફળ ઉપચાર માટે આ રોગના કારણો અંગે સંશોધન કરવું એ દવાનું સૌથી મુશ્કેલ કાર્ય છે.
ઇન્સ્યુલિનોમસ લક્ષણો

ઇન્સ્યુલિનોમા સાથે, લક્ષણો નીચે મુજબ છે:
- દર્દીની અનિયમિત અને હડસેલી હિલચાલ હોય છે,
- અન્ય પ્રત્યે આક્રમકતા છે,
- વાત કરતી વખતે, વાણીમાં ઉત્તેજના, ઘણીવાર અર્થહીન શબ્દસમૂહો અથવા અવાજો,
- લાળ અને લાળ વધારો
- ગેરવાજબી આનંદ અને ભાવનાત્મક ઉત્તેજના,
- મૂંઝવણ દેખાય છે
- આભાસ થાય છે
- અણધારી રીતે ઉચ્ચ આત્માઓ
- કોઈની પોતાની સ્થિતિનું મૂલ્યાંકન કરવામાં પર્યાપ્તતાનો અભાવ છે,
- સ્નાયુની નબળાઇ અથવા અન્ય સ્નાયુઓની ચળવળની વિકૃતિઓ (અટેક્સિયા),
- તેમના વળાંક અને વિસ્તરણ દરમિયાન અંગોના પ્રતિબિંબનું ઉલ્લંઘન,
- દ્રશ્ય તીવ્રતા ઘટે છે
- ત્યાં ઝડપી ધબકારા છે,
- અસ્વસ્થતા, ભયની સ્થિતિ છે,
- તીવ્ર તીવ્ર માથાનો દુખાવો
- ક્ષણિક લકવો
- પીડા, આંખની કીકી ખસેડતી વખતે અગવડતા,
- ચહેરાની અસમપ્રમાણતા, ચહેરાના હાવભાવ ગુમાવવી, સ્વાદનો અભાવ.
ડ doctorક્ટર ઘણીવાર પેથોલોજીની ઘટનાને જાહેર કરે છે જે તંદુરસ્ત લોકોમાં હાજર નથી. દર્દીઓ મેમરી અને રુચિની ખરાબ બાજુએ બદલાવની નોંધ લે છે, તેઓ સામાન્ય કાર્ય કરી શકતા નથી, જે બની રહ્યું છે તેના પ્રત્યે ઉદાસીનતા છે. આ નાના ગાંઠોમાં પણ પ્રગટ થાય છે.
દાવા અને એનામેનેસિસ:
- સવારે ખાલી પેટ પર ચેતનાની ખોટ,
- હુમલાઓથી વજન વધવાનું શરૂ થયું.
હુમલો પહેલાં સૂચક:
હુમલોના મુખ્ય લક્ષણો 40% ગ્લુકોઝના નસમાં વહીવટ દ્વારા દૂર કરવામાં આવે છે.
ડાયગ્નોસ્ટિક્સ
માનસિક વિકારના સ્પષ્ટ સંકેતોને લીધે, અન્ય રોગો માટે ઇન્સ્યુલિન ઘણીવાર ભૂલથી કરવામાં આવે છે. વાઈ, હેમરેજ, સાયકોસિસથી ખોટી રીતે નિદાન થયું. શંકાસ્પદ ઇન્સ્યુલિનવાળા જાણકાર ડ doctorક્ટર સંખ્યાબંધ પ્રયોગશાળા પરીક્ષણો કરે છે અને તે પછી ઇન્સ્યુલિનોમાનું નિદાન દ્રશ્ય રીતે કરે છે.
મોટેભાગે, ડોકટરો, પરીક્ષાની સામાન્ય પદ્ધતિઓનો ઉપયોગ કરીને, કોઈપણ રીતે ઇન્સ્યુલિન શોધી શકતા નથી. તેથી, ત્યાં ઇન્સ્યુલિનોમસના ખોટી નિદાન છે અને સંપૂર્ણપણે અલગ રોગોની સારવાર કરવામાં આવે છે.
નીચેની નિદાન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- એન્જીયોગ્રાફી - ઇન્સ્યુલનોમસ નિદાનની સૌથી ઉત્પાદક રીત. તે રક્ત વાહિનીઓ શોધવા માટે મદદ કરે છે જે ગાંઠને લોહી પહોંચાડે છે. મોટા અને નાના જહાજોના જથ્થા દ્વારા, ગાંઠના સ્થાન અને વ્યાસની એક વિચાર પ્રાપ્ત થાય છે.
- રેડિયોમ્યુનોલોજિકલ વિશ્લેષણ ઇન્સ્યુલિન જથ્થો શોધવા માટે.
- ગણતરી કરેલ ટોમોગ્રાફી મોટા ઇન્સ્યુલિનમસ શોધવામાં મદદ કરે છે. તેની અસરકારકતા 50-60% ની રેન્જમાં છે.
- હાઈપોગ્લાયકેમિઆ ઉશ્કેરણી. 3 દિવસની અંદર, ગ્રાહકો ફક્ત પાણીનો ઉપયોગ કરીને, હોસ્પિટલમાં ખાતા નથી. 6 કલાક પછી, પરીક્ષણ કરવામાં આવે છે, અને તે જ સમય પછી ફરીથી તે પુનરાવર્તિત થાય છે. જ્યારે ખાંડનું સ્તર 3 એમએમઓએલ / એલ પર આવે છે, ત્યારે અંતરાલો ઘટાડે છે. ખાંડના ઘટાડા સાથે 2.7, અને હાઈપોગ્લાયકેમિઆના સંકેતોની ઘટના સાથે, તે બંધ થઈ ગયું છે. તેઓ ગ્લુકોઝ ઇંજેક્શન દ્વારા અવરોધિત છે. પરીક્ષણ સામાન્ય રીતે 14 કલાક પછી સમાપ્ત થાય છે. જ્યારે કોઈ ક્લાયંટ પરિણામની ગેરહાજરીમાં 3 દિવસ અને રાતનો સામનો કરે છે, ત્યારે ઇન્સ્યુલિનોમાનું નિદાન થતું નથી.
- પ્રોઇન્સ્યુલિનના સ્તરનું આકારણી. પ્રોન્સ્યુલિન એ ઇન્સ્યુલિનનો પૂર્વવર્તી છે. તમામ ઇન્સ્યુલિનમાં પ્રોઇન્સ્યુલિનનો સામાન્ય ભાગ 22% છે. શાંત સ્થિતિ સાથે, તે 24% કરતા વધારે છે, જોખમી તબક્કામાં - 40% થી વધુ. આનાથી તમે ઝડપથી રોગના વધારાનું નિદાન કરી શકો છો અને યોગ્ય પગલાં લઈ શકો છો.
- સી પેપ્ટાઇડ વિશ્લેષણ. ઇંજેક્શન દ્વારા ઇન્સ્યુલિન એડમિનિસ્ટ્રેશનના કેસોની ગણતરી ડ doctorક્ટરની પરવાનગીની ગેરહાજરીમાં કરવામાં આવે છે. ક્રોનિક ઉપયોગમાં, આ પરીક્ષણ યોગ્ય પરિણામ આપતું નથી.
ડ instrumentક્ટર આ વાદ્ય અભ્યાસની આવશ્યકતા વિશે નિર્ણય લે છે.
મોટાભાગના કિસ્સાઓમાં, ટૂંકા ગાળાના ઇન્સ્યુલિન એડીમા આંતરિક અવયવોના કાર્યના ઉલ્લંઘન સાથે નથી. ઘણા દિવસો પછી, ઇન્સ્યુલિન એડીમા ખાસ સારવારની જરૂર વગર, જાતે જ પસાર થાય છે, ઇન્સ્યુલિનનો વધારાનો ડોઝ લેતા હંગામી સ્ટોપની ગણતરી કરતા નથી. કેટલાક મૂર્ત સ્વરૂપમાં, મૂત્રવર્ધક પદાર્થ સૂચવવામાં આવે છે.
નિવારણ
રોગને રોકવા માટે, નીચેની ભલામણ કરી શકાય છે:
- સખત પીણું પીવું નહીં,
- ફક્ત તંદુરસ્ત ખોરાક લો
- ચિંતા કરશો નહીં અને શાંત થાઓ
- સમયસર તમામ અંતocસ્ત્રાવી રોગો શોધી કા treatો અને તેની સારવાર કરો.
- રક્ત ખાંડ માપવા
- ડ doctorક્ટરની સતત પરીક્ષાઓ, તેમની ભલામણોને અનુસરો.
જે લોકો તેમના સ્વાસ્થ્યનું નિરીક્ષણ કરે છે, તેઓએ સૌ પ્રથમ, પોષણ પર ધ્યાન આપવું જોઈએ, કારણ કે આ રોગનો દેખાવ અને વિકાસ મોટા ભાગે તેના પર નિર્ભર છે. ભારે ખોરાક અને કેટરિંગ સુવિધાઓથી દૂર રહેવું જોઈએ. સતત લડતા રહો, દરરોજ કસરત કરો.
યોગ્ય રીતે શીખવું, તમારા શરીરને અને તેના બધા અવયવોને સાફ કરવું મહત્વપૂર્ણ છે, જે ઘણા કરવાનું ભૂલી જાય છે.
શસ્ત્રક્રિયા પછી 65-80% દર્દીઓ સ્વસ્થ થઈ રહ્યા છે. સમયસર નિદાન અને સર્જિકલ હસ્તક્ષેપ સેન્ટ્રલ નર્વસ સિસ્ટમને પુન restoreસ્થાપિત કરવામાં મદદ કરે છે.
આવી હકીકત પર સર્જરી પછી દર્દીઓની પૂર્વસૂચન:
- શસ્ત્રક્રિયા પછી મૃત્યુદર - 5-10%,
- ફરીથી થવું (રોગનું પુનરાવર્તન) - 3%,
- છેલ્લા તબક્કામાં રોગ સાથે, 60% કરતા વધુ લોકો જીવતા નથી,
- 10% ક્લિનિકલ કેસોમાં એક ફેરફાર છે જે એક ખતરનાક ગાંઠની વૃદ્ધિ અને અવયવો અને સિસ્ટમોમાં મેટાસ્ટેસેસના દેખાવ દ્વારા વર્ગીકૃત થયેલ છે. રોગના આ સ્વરૂપ સાથે, દેખરેખ માત્ર નકારાત્મક છે. આવા કિસ્સાઓમાં સારવાર રોગના વ્યક્તિગત સંકેતોના વિનાશ પર કેન્દ્રિત છે,
- સમયસર શસ્ત્રક્રિયા દ્વારા, 96% દર્દીઓ પોતાનું આરોગ્ય ફરીથી મેળવે છે.
ઉપચાર પછી, શરીર પોતે સેન્ટ્રલ નર્વસ સિસ્ટમના ફેરફારોની નકલ કરે છે, તેઓ થોડા મહિના પછી અદૃશ્ય થઈ જાય છે.
તે તારણ આપે છે કે લગભગ 80% દર્દીઓમાં સકારાત્મક પરિણામો પ્રાપ્ત થાય છે. આશરે 3% કેસોમાં, ફરીથી થવું શક્ય છે. દવાના વિકાસ સાથે, આ ગુણોત્તર માત્ર પરિમાણમાં જ નહીં, પણ ગુણાત્મકરૂપે, સર્જરી પછીની ગૂંચવણોમાં ઘટાડો સાથે સુધારશે.
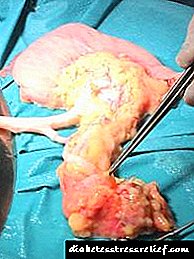
સ્વાદુપિંડનું ઇન્સ્યુલિનોમા: વિકાસ અને વિકાસની સુવિધાઓ
સ્વાદુપિંડનું ઇન્સ્યુલિનોમા
નિયોપ્લાઝમ એ સિક્રેટરી-પાચક અંગનું સક્રિય હોર્મોન ઉત્પન્ન કરતું ગાંઠ છે, જેમાં ઇન્સ્યુલિનની વધુ માત્રા ઉત્પન્ન થાય છે. આ પ્રક્રિયા માનવો માટે ખૂબ જ જોખમી માનવામાં આવે છે, કારણ કે લોહીના ઇન્સ્યુલિનના સ્તરમાં વધારો ગ્લુકોઝના વપરાશમાં વધારો કરે છે, અને તેની ઉણપથી આરોગ્યની ગંભીર સમસ્યાઓ સાથે હાયપોગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે. આ ઉપરાંત, પર્યાપ્ત ઉપચારની ગેરહાજરીમાં સ્વાદુપિંડનું ઇન્સ્યુલિનોમા સક્રિય જીવલેણતા માટે સક્ષમ છે.
| વિડિઓ (રમવા માટે ક્લિક કરો). |
આ પ્રકારના ગાંઠમાં, નિષ્ણાતો ઘણી આકારશાસ્ત્રની સુવિધાઓ નોંધે છે જે તેની ઓળખમાં મદદ કરે છે:
- નિયોપ્લાઝમમાં કેપ્સ્યુલમાં સ્થિત એક ગાense નોડનું સ્વરૂપ હોય છે, જે તેની સૌમ્યતા અથવા દુર્ઘટનાને ઓળખવામાં મુશ્કેલ બનાવે છે,
- ગાંઠનો રંગ આછો ગુલાબીથી ભુરો હોય છે,
- ગાંઠની રચનાનું કદ 5 સે.મી.થી વધુ હોતું નથી.
ઇન્સ્યુલિનની વધેલી માત્રા ઉત્પન્ન કરતી નિયોપ્લાઝમ ગ્રંથિના કોઈપણ ભાગમાં દેખાઈ શકે છે, પરંતુ મોટા ભાગે તે સ્વાદુપિંડના શરીરમાં જોવા મળે છે. આ હકીકત એ છે કે સ્વાદુપિંડના કોષમાં જીવલેણતા આવી છે અને ઓન્કોલોજી વિકસિત થવા માંડી છે તે લસિકા ગાંઠો, ફેફસાં, ગાંઠો અને યકૃતમાં આંતરસ્ત્રાવીય સક્રિય મેટાસ્ટેસેસના દેખાવ દ્વારા સૂચવવામાં આવશે.
રોગનિવારક યુક્તિઓ પસંદ કરવા માટે, નિયોપ્લાઝમની પ્રકૃતિનો સચોટ નિર્ણય જરૂરી છે.
આ હેતુ માટે, ક્લિનિકલ પ્રેક્ટિસમાં, રોગનું વર્ગીકરણ લાગુ કરવામાં આવે છે:
- સૌ પ્રથમ, ઇન્સ્યુલિનોમા ગાંઠને જીવલેણતાની ડિગ્રી અનુસાર પેટા વિભાજિત કરવામાં આવે છે. 90% કેસોમાં, દર્દીઓ સૌમ્ય નિયોપ્લાઝમનું નિદાન કરે છે, અને બાકીના 10% સ્વાદુપિંડનું કેન્સર છે.
- અંગ પેરેંચાઇમામાં વિતરણની ડિગ્રી અનુસાર, અસામાન્ય રચનાઓ એકાંત (સિંગલ) અને મલ્ટીપલ હોઈ શકે છે. ભૂતકાળ હંમેશાં મોટા હોય છે અને જીવલેણતા માટે સંવેદનશીલ નથી, અને બાદમાં ક્લસ્ટરોમાં એકત્રિત કરવામાં આવતા નાના ગાense ગાંઠો હોય છે જે શરૂઆતમાં જીવલેણ શરૂ થાય છે.
- સ્વાદુપિંડનો કયા ભાગને નુકસાન થાય છે તેના આધારે, માથું, પૂંછડી અને શરીરનો ઇન્સ્યુલિનmaમા સ્ત્રાવ થાય છે. દરેક પ્રકારના નિયોપ્લાઝમ માટે, એક ચોક્કસ પ્રકારની તબીબી યુક્તિ યોગ્ય છે જે રોગવિજ્ .ાનવિષયક પ્રક્રિયાને બંધ અથવા સંપૂર્ણપણે દૂર કરી શકે છે.
આ રોગવિજ્ .ાનવિષયક સ્થિતિ, હંમેશાં ઇન્સ્યુલિન-સ્ત્રાવના સ્વાદુપિંડનું ગાંઠ સાથે, લોહીમાં શર્કરાના સ્તરમાં તીવ્ર ઘટાડોની પૃષ્ઠભૂમિ સામે થાય છે. તંદુરસ્ત વ્યક્તિના શરીરમાં, લોહીમાં શર્કરાના સ્તરમાં ઘટાડો સાથે, ઇન્સ્યુલિનનું ઉત્પાદન, તેની પ્રક્રિયા માટે જરૂરી, પણ ઘટે છે. જો ઇન્સ્યુલિન-સ્ત્રાવના કોષોને ગાંઠથી નુકસાન થાય છે, તો કુદરતી પ્રક્રિયા ખોરવાય છે, અને લોહીમાં શર્કરાના ઘટાડા સાથે, ઇન્સ્યુલિન સ્ત્રાવ બંધ થતો નથી.
ઇન્સ્યુલિનોમા સાથે હાયપોગ્લાયસીમિયાનો વિકાસ સીધો આ રોગવિજ્ .ાનવિષયક ઘટના સાથે સંબંધિત છે, એટલે કે ક્ષતિગ્રસ્ત ગાંઠની રચનાઓ દ્વારા ઇન્સ્યુલિનનું અતિશય અને અનિયંત્રિત ઉત્પાદન જ્યારે તે ગેરહાજર હોય ત્યારે તે ખતરનાક સ્થિતિ તરફ દોરી જાય છે. હાઈપોગ્લાયસીમિયાનો હુમલો એ ક્ષણે થાય છે જ્યારે હોર્મોન-સ્ત્રાવના ગાંઠ લોહીમાં ઇન્સ્યુલિનનો નવો ભાગ બહાર કા .ે છે.
તમે નીચેના સંકેતોના દેખાવ દ્વારા ખતરનાક સ્થિતિની શરૂઆત નક્કી કરી શકો છો:
- ભૂખ,
- ટાકીકાર્ડિયા અને આખા શરીરમાં કંપન,
- અસ્પષ્ટ મૂંઝવણ અને ભય,
- ભાષણ, દ્રશ્ય અને વર્તણૂકીય વિકારો,
- ઠંડા, ભેજવાળા પરસેવો (કપાળ પર પરસેવો) મોટી માત્રામાં પ્રકાશન.
ગંભીર કિસ્સાઓમાં, સ્વાદુપિંડનું ઇન્સ્યુલિનોમા, હાયપોગ્લાયકેમિઆ સાથે, વ્યક્તિને આંચકી અને કોમાના વિકાસનું કારણ બની શકે છે.
નિષ્ણાતો કોઈ હોર્મોન-સ્ત્રાવના ગાંઠના દેખાવને ઉશ્કેરતા વિશ્વસનીય કારણોનું નામ આપી શકતા નથી, જો કે, મોટાભાગના ઓન્કોલોજિસ્ટ્સ અનુસાર, હોર્મોનલ પરાધીનતા તેના વિકાસ માટે આગાહી કરે છે તે મુખ્ય પરિબળ છે. ઇન્સ્યુલિનોમા પાચક અંગમાં બીટા કોશિકાઓના વિનાશ તરફ દોરી જાય છે, પરિણામે અમુક પદાર્થોની ઉણપ ઉચ્ચારવામાં આવે છે. આવી ઉણપની ઘટના અને સેલ પરિવર્તનની પ્રક્રિયા શરૂ કરે છે.
મોટી સંખ્યામાં જોખમી પરિબળોમાં, નિષ્ણાતો ઇન્સ્યુલિનinoમાના નીચેના કારણોને નોંધે છે, જે મુખ્ય છે:
- એડ્રેનલ ગ્રંથીઓ અને કફોત્પાદક ગ્રંથિની ખામી સાથે સંકળાયેલ અંતocસ્ત્રાવી પ્રણાલીના કાર્યમાં ખલેલ,
- પેટના અલ્સર અથવા ડ્યુઓડીનલ અલ્સરનું તીવ્ર સ્વરૂપ,
- ગ્રંથિને યાંત્રિક અથવા રાસાયણિક નુકસાન,
- પાચનતંત્રના ક્રોનિક રોગો,
- ઝેરી પદાર્થોના સંપર્કમાં,
- કેચેક્સિયા (ગંભીર થાક),
- ખાવા વિકાર.
રોગના લક્ષણો અને અભિવ્યક્તિ
અપ્રિય રોગવિજ્ologicalાનવિષયક સ્થિતિના સંકેતોનું અભિવ્યક્તિ સીધા ગાંઠની આંતરસ્ત્રાવીય પ્રવૃત્તિના સ્તર પર આધારિત છે. રોગ નકારાત્મક લક્ષણો જાહેર કર્યા વિના, અથવા ગુપ્ત અભિવ્યક્તિઓ કર્યા વિના, ગુપ્ત રીતે આગળ વધી શકે છે. ઇન્સ્યુલિનોમાવાળા દર્દીઓ ભૂખની સતત લાગણી અનુભવે છે, જે તેમને મોટા પ્રમાણમાં કાર્બોહાઇડ્રેટ (મીઠાઈઓ, ચોકલેટ) પીવા માટે ઉશ્કેરે છે. હુમલોની શરૂઆતને સમયસર અટકાવવા માટે તેમને આ મીઠાઇઓને સતત સાથે રાખવાની ભલામણ કરવામાં આવે છે.
ઇન્સ્યુલિનોમાના નીચેના ચિહ્નો ચોક્કસ માનવામાં આવે છે:
- માંદગી અનુભવો, નબળાઇ અને સતત કારણ વગરની થાક વ્યક્ત કરો,
- શરદી, ભેજવાળા પરસેવોનો વધતો સ્ત્રાવ,
- અંગોનો કંપન (ખમીર),
- ત્વચા ની નિસ્તેજ,
- ટાકીકાર્ડિયા.
આ ઇન્સ્યુલિનmaમા લક્ષણો મગજના ડાબા ગોળાર્ધને નુકસાનના સંકેતો દ્વારા પૂરક છે: માનસિક પ્રક્રિયાઓ ધીમું થાય છે, ધ્યાન ઓછું થાય છે, મેમરી ક્ષતિઓ ઘણીવાર થાય છે. ગંભીર કિસ્સાઓમાં, સ્મૃતિ ભ્રંશ અને માનસિક વિકારની ઘટના નોંધવામાં આવે છે.
ઇન્સ્યુલિનોમાનું કોઈ વિશિષ્ટ અભિવ્યક્તિ એ નિષ્ણાતનો સંપર્ક કરવા માટેનું એક નિર્વિવાદ કારણ છે. ગંભીર સ્થિતિના વિકાસને ઉશ્કેરતા સાચા કારણને ઓળખવા માટે, સૌ પ્રથમ ડ firstક્ટર રોગનું વિશ્લેષણ કરે છે. આ કરવા માટે, તે વારસાગત પરિબળ (લોહીના સંબંધીઓમાં સ્વાદુપિંડની પેથોલોજીઓની હાજરી) ના પ્રભાવની ડિગ્રી શોધી કા .ે છે અને ક્લિનિકલ સંકેતો દ્વારા ગાંઠની પ્રક્રિયાની શરૂઆત નક્કી કરે છે.આગળ, દર્દીઓને ઇન્સ્યુલિનmaમાનું પ્રયોગશાળા નિદાન સોંપવામાં આવે છે, જેમાં ઉપવાસ પરીક્ષણ કરવામાં આવે છે: બીમાર વ્યક્તિને ઇરાદાપૂર્વક હાયપોગ્લાયકેમિઆનો હુમલો આવે છે અને તે નક્કી કરે છે કે તે નસોના વહીવટ અથવા મૌખિક ગ્લુકોઝ વહીવટ દ્વારા દૂર કરી શકાય છે.
ઇન્સ્યુલિનોમાનું વધુ નિદાન એ સાધન અભ્યાસ કરવા માટે છે:
- અલ્ટ્રાસાઉન્ડ ઇમેજિંગ. જો ઇન્સ્યુલિનોમા વિકસે છે, તો અલ્ટ્રાસાઉન્ડ નિયોપ્લાઝમનું કદ અને સ્થાન બતાવી શકે છે.
- વિપરીત માધ્યમ સાથે પસંદગીની anનોગ્રાફી. આ પદ્ધતિનો ઉપયોગ રક્ત પ્રવાહના મૂલ્યાંકન માટે થાય છે જે ગાંઠને ખવડાવે છે.
- એમઆરઆઈ
સૌથી સચોટ ડાયગ્નોસ્ટિક તકનીક, જે વિકાસની શરૂઆતના તબક્કે ગાંઠની રચનાના કોઈપણ જાતો અને સ્વરૂપો, તેમજ તેની પ્રકૃતિ અને સ્થાનિકીકરણને ઓળખવાની મંજૂરી આપે છે. એમઆરઆઈ ઇન્સ્યુલિનોમા એક હાયપો- અથવા હાયપરઇન્સિટિવ ફોકસ જેવું લાગે છે.
સંપૂર્ણ ડાયગ્નોસ્ટિક અભ્યાસ કરવાથી નિષ્ણાતોને વિકસિત સ્વાદુપિંડનું હોર્મોન-સિક્રેટીંગ ગાંઠની લાક્ષણિકતા ધ્યાનમાં લેતા, અને કોઈ ચોક્કસ કિસ્સામાં સૌથી યોગ્ય સારવાર પ્રોટોકોલ પસંદ કરવા માટે, ચોક્કસ નિદાન કરવાની મંજૂરી આપે છે.
કેટલીકવાર રોગવિજ્ .ાનવિષયક પ્રક્રિયા માત્ર ઇન્સ્યુલિન ઉત્પાદિત કોષોમાં જ નહીં, પણ સેલ્યુલર રચનાઓમાં પણ થાય છે જે અન્ય પ્રકારના હોર્મોન્સનું ઉત્પાદન કરે છે. આ કિસ્સામાં, નિદાન બંને રોગોના નામ દ્વારા કરવામાં આવે છે, ઉદાહરણ તરીકે, ઇન્સ્યુલિન અને ગેસ્ટ્રિનના વધતા ઉત્પાદન સાથે, દર્દીના તબીબી ઇતિહાસમાં એક રેકોર્ડ દેખાય છે: ઇન્સ્યુલિનmaમા ગેસ્ટ્રિનોમા. આ કિસ્સામાં, ઉપચારાત્મક પગલાં બંને ગાંઠોને દૂર કરવાના લક્ષ્યમાં છે.
મૂળભૂત રીતે, સ્વાદુપિંડનું ઇન્સ્યુલિન શસ્ત્રક્રિયા દ્વારા દૂર કરવામાં આવે છે.
ઇન્સ્યુલનોમાસની સર્જિકલ સારવાર નીચેની રીતોથી હાથ ધરવામાં આવી શકે છે.
- ગ્રંથિની સપાટીથી એક ગાંઠનું નાબૂદ (લીચિંગ). ન્યૂનતમ આક્રમક લેપ્રોસ્કોપીનો ઉપયોગ કરીને ઇન્સ્યુલનોમાસની સલામત સર્જિકલ સારવાર.
- ડિસ્ટાલ પેનક્રિએક્ટોમી. તેના પર સ્થાનિક ગાંઠની રચના સાથે શરીર અથવા પાચક અંગની પૂંછડીને દૂર કરવી.
- વ્હિપ્લનું (પરેશન (સ્વાદુપિંડનું ઉત્પાદન) આ પ્રકારની સર્જિકલ હસ્તક્ષેપમાં ગ્રંથિના માથામાંથી ઇન્સ્યુલનોમાસ દૂર કરવાનો સમાવેશ થાય છે.
મહત્વપૂર્ણ! સ્વાદુપિંડનું શસ્ત્રક્રિયા માત્ર જટિલ જ નથી, પણ એકદમ ખતરનાક પણ છે, તેથી તેઓ માત્ર એક લાયક અને અનુભવી સર્જન દ્વારા કરવામાં આવવી જોઈએ. મહાન અનુભવ ધરાવતા ડ doctorક્ટર ખાતરી કરશે કે ઇન્સ્યુલિનોમા સંપૂર્ણપણે દૂર થઈ ગઈ છે અને શક્ય પોસ્ટopeપરેટિવ ગૂંચવણોના વિકાસને અટકાવી શકે છે.
ઇન્સ્યુલિનોમાને શસ્ત્રક્રિયા દૂર કર્યા પછી, દર્દી ઘણા દિવસો સુધી હાયપરગ્લાયકેમિઆના ચિહ્નો જાળવી રાખે છે. આ પોસ્ટopeપરેટિવને કારણે છે, સીધા આઘાત, બળતરા અને અંગની એડીમાથી સંબંધિત છે.
જો તબીબી કારણોસર સર્જિકલ હસ્તક્ષેપ (દર્દીની સામાન્ય સુખાકારી, મોટા ગાંઠનું કદ, મેટાસ્ટેસેસની હાજરી) શક્ય ન હોય તો, દર્દીઓને ઇન્સ્યુલિનોમસ દવા સૂચવવામાં આવે છે. તે ફેનીટોઈન અને ડાયઝોક્સાઇડનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે. પરંતુ આ દવાઓની એક સામાન્ય આડઅસર હોય છે - તે ઇન્સ્યુલનોમાસના હાયપરગ્લાયકેમિક લક્ષણોને જાળવી રાખે છે. તેમને ઘટાડવા માટે, દર્દીઓને હાઈડ્રોક્લોરોથિયાઝાઇડ સૂચવવામાં આવે છે અને કાર્બોહાઇડ્રેટ ખોરાકનો વારંવાર ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
ઇન્સ્યુલિનોમસની સફળ સારવાર ફક્ત આહારમાં પરિવર્તનથી જ શક્ય છે. દૈનિક મેનૂમાં શામેલ ડીશમાં મેદસ્વીપણાના વિકાસને રોકવા માટે ઓછામાં ઓછી કેલરી સામગ્રી હોવી જોઈએ, ઉપચારાત્મક પગલાઓના પરિણામો ઘટાડીને.
ઇન્સ્યુલિનોમા માટેનો ખોરાક નીચેના નિયમો પર આધારિત છે:
- આહાર નમ્ર હોવો જોઈએ. ઇન્સ્યુલિન-સ્ત્રાવના સોજાના ઇતિહાસવાળા દર્દીઓને ખારા, પીવામાં, મસાલેદાર, ચરબીયુક્ત અને તળેલા ખોરાક ખાવાનું બંધ કરવા અને કાર્બોરેટેડ પીણાં અને કોફીને ઘટાડવા સલાહ આપવામાં આવે છે.
- દૈનિક મેનૂમાં ફાઇબરવાળા મોટા પ્રમાણમાં ખોરાક હોવા જોઈએ.
- ઇન્સ્યુલિનોમા સાથેના પોષણમાં અનાજ, પાસ્તા, આખા લોટ અને સમાયેલ જટિલ કાર્બોહાઇડ્રેટ્સનો વપરાશ ઓછો કરવો અને સરળ (શુદ્ધ મીઠાઈઓ, જેમાં ખાંડ, કેક, પેસ્ટ્રીઝ, ચોકલેટ શામેલ છે) નો સમાવેશ થાય છે.
- પીવાના શાસનને મજબુત બનાવો - દરરોજ ઓછામાં ઓછું 2 લિટર શુધ્ધ પાણી પીવો, પરંતુ કોઈ પણ સંજોગોમાં કોફી અને મીઠી સોડા પીતા નથી.
સ્વાદુપિંડનું ઇન્સ્યુલિનોમા માટેના પોષણમાં એવા ખોરાકના આહારમાંથી બાકાત શામેલ છે જેમાં ઉચ્ચ ઇન્સ્યુલિન અને ગ્લાયકેમિક ઇન્ડેક્સ હોય છે (બટાકા, આખું દૂધ, માખણના શેકાયેલા માલ, સફેદ બ્રેડ).
ઇન્સ્યુલિનોમાવાળા દર્દીઓની પુન aપ્રાપ્તિ સફળ સર્જિકલ હસ્તક્ષેપ પછી જ શક્ય છે. એક અયોગ્ય ઇન્સ્યુલિનોમા, ડ્રગ થેરેપીના અભ્યાસક્રમો સાથે પણ, દર્દીઓના જીવનને લંબાવવાની શક્યતાને નોંધપાત્ર રીતે ઘટાડે છે.
ક્લિનિકલ પ્રેક્ટિસમાં, આ રોગ માટે આગાહીના નીચેના આંકડા છે:
- શોધ સમયે 90-95% થી વધુ પેથોલોજીઓ સૌમ્ય ઇન્સ્યુલિનોમા છે. આ કિસ્સામાં, સમયસર સર્જિકલ સારવાર અનુકૂળ પરિણામ આપે છે - લગભગ 99% ગાંઠ સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે.
- 5-10% ગાંઠો જીવલેણ ઇન્સ્યુલિનોમા છે. તે પ્રોગનોસ્ટેલીલી રીતે બિનતરફેણકારી માનવામાં આવે છે. લાંબા સમય સુધી પોસ્ટopeપરેટિવ માફીનો સમયગાળો માત્ર ક્લિનિકલ કેસોમાં 65% થાય છે. પ્રારંભિક મૃત્યુ 10% દર્દીઓમાં થાય છે. કેન્સરના દર્દીઓનું બાકીનું જૂથ, જેમ કે તબીબી આંકડા દર્શાવે છે, તે રોગના વારંવાર pથલથી પીડાય છે અને તે પાંચ વર્ષના નિર્ણાયક ચિહ્ન પર પણ જીવતા નથી.
સ્વાદુપિંડમાં ઇન્સ્યુલિનોમાસના વિકાસને રોકવાનાં પગલાં અસ્તિત્વમાં નથી. આ રોગનું એકમાત્ર નિવારણ એ ગ્લુકોઝના સ્તરને શોધવા માટે વાર્ષિક રક્ત પરીક્ષણ છે. ઉપરાંત, જો ત્યાં ઓછામાં ઓછું એક લક્ષણ હોય જે ઇન્સ્યુલનોમા સાથે હોઇ શકે, તો તાત્કાલિક નિષ્ણાતની સલાહ લેવી અને બીમારીને ઓળખવા માટે જરૂરી નિદાન પરીક્ષણો કરાવવું તાકીદે છે.
સ્વાદુપિંડને નુકસાનથી બચાવી શકે તેવા નિવારક પગલાંની અવગણના ન કરો:
- વ્યસનને સંપૂર્ણપણે છોડી દો - દારૂના દુરૂપયોગ અને નિકોટિન વ્યસન,
- સમયસર પાચક અવયવોના તમામ બળતરા રોગોની સારવાર કરો,
- યોગ્ય રીતે આયોજિત દૈનિક શાસન અને સંતુલિત આહારનું પાલન કરો.
જો તમને કોઈ ભૂલ લાગે છે તો ફક્ત તેને હાઇલાઇટ કરો અને દબાવો શિફ્ટ + દાખલ કરો અથવા અહીં ક્લિક કરો. ખૂબ આભાર!
તમારા સંદેશ બદલ આભાર. નજીકના ભવિષ્યમાં આપણે ભૂલ સુધારીશું
ઇન્સ્યુલિનોમા - સ્વાદુપિંડના આઇલેટ્સના cells-કોષોનું એક હોર્મોન-સક્રિય ગાંઠ, ઇન્સ્યુલિનને વધુ પ્રમાણમાં સ્ત્રાવ કરે છે અને હાયપોગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે. ઇન્સ્યુલિનોમા સાથેના હાઈપોગ્લાયકેમિક હુમલાની સાથે ધ્રુજારી, ઠંડા પરસેવો, ભૂખ અને ભય, ટાકીકાર્ડિયા, પેરેસ્થેસિયાઝ, ભાષણ, દ્રશ્ય અને વર્તણૂકીય વિકાર, ગંભીર કિસ્સાઓમાં - આંચકી અને કોમા છે. ઇન્સ્યુલિનmaમાનું નિદાન કાર્યકારી પરીક્ષણોની મદદથી કરવામાં આવે છે, જે ઇન્સ્યુલિન, સી-પેપ્ટાઇડ, પ્રોન્સ્યુલિન અને લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરે છે, સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ, પસંદગીયુક્ત એન્જીયોગ્રાફી. ઇન્સ્યુલિનોમા સાથે, સર્જિકલ સારવાર સૂચવવામાં આવે છે - ગાંઠનું નિયંત્રણ, સ્વાદુપિંડનું લગાડવું, સ્વાદુપિંડનું ઉત્પાદન, અથવા સ્વાદુપિંડનું કુલ.
ઇન્સ્યુલિનોમા એ સૌમ્ય (85-90% કેસોમાં) અથવા મલિનગ્નન્ટ (10-15% કેસોમાં) લ Lanંગરહsન્સના ટાપુઓના cells-કોષોમાંથી નીકળતી ગાંઠ છે, જેમાં સ્વાયત્ત હોર્મોનલ પ્રવૃત્તિ છે અને હાયપરિન્સ્યુલિનિઝમ તરફ દોરી જાય છે. ઇન્સ્યુલિનનું અનિયંત્રિત સ્ત્રાવ હાયપોગ્લાયકેમિક સિન્ડ્રોમના વિકાસ સાથે છે - એડ્રેનર્જિક અને ન્યુરોગ્લાયકોપેનિક અભિવ્યક્તિઓનું એક સંકુલ.
હોર્મોન-સક્રિય સ્વાદુપિંડનું ગાંઠોમાં, ઇન્સ્યુલનોમાસ 70-75% જેટલો હિસ્સો ધરાવે છે, લગભગ 10% કેસોમાં તેઓ પ્રકાર I ના મલ્ટીપલ અંતineસ્ત્રાવી એડેનોમેટોસિસ (ગેસ્ટ્રિનોમા, કફોત્પાદક ગાંઠો, પેરાથાઇરોઇડ એડેનોમા, વગેરે) નો ઘટક છે. ઇન્સ્યુલિનોમસ 40-60 વર્ષના લોકોમાં વધુ વખત જોવા મળે છે, બાળકોમાં ભાગ્યે જ જોવા મળે છે. ઇન્સ્યુલિનોમા સ્વાદુપિંડના કોઈપણ ભાગમાં (માથું, શરીર, પૂંછડી) સ્થિત હોઈ શકે છે, એકલા કિસ્સાઓમાં તે બહારના ભાગોથી સ્થાનિક થાય છે - પેટ અથવા ડ્યુઓડેનમ, ઓમન્ટમ, બરોળના દરવાજા, યકૃત અને અન્ય વિસ્તારોમાં. લાક્ષણિક રીતે, ઇન્સ્યુલિનોમસનું કદ 1.5 - 2 સે.મી.
ઇન્સ્યુલનોમામાં હાઇપોગ્લાયસીમિયાનો વિકાસ ગાંઠ બી-કોષો દ્વારા ઇન્સ્યુલિનના અતિશય, અનિયંત્રિત સ્ત્રાવને કારણે થાય છે. સામાન્ય રીતે, જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર નીચે આવે છે, ત્યારે ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો થાય છે અને લોહીના પ્રવાહમાં પ્રવેશ થાય છે. ગાંઠ કોષોમાં, ઇન્સ્યુલિનના ઉત્પાદનના નિયમનની પદ્ધતિ ખોરવાઈ છે: ગ્લુકોઝના સ્તરમાં ઘટાડો સાથે, તેનું સ્ત્રાવું દબાવવામાં આવતું નથી, જે હાયપોગ્લાયકેમિક સિન્ડ્રોમના વિકાસ માટેની પરિસ્થિતિઓ બનાવે છે.
હાઈપોગ્લાયસીમિયા પ્રત્યે સૌથી સંવેદનશીલ મગજ કોષો છે, જેના માટે ગ્લુકોઝ એ મુખ્ય energyર્જા સબસ્ટ્રેટ છે. આ સંદર્ભમાં, ન્યુરોગ્લાયકોપેનિયા ઇન્સ્યુલનોમા સાથે જોવા મળે છે, અને સેન્ટ્રલ નર્વસ સિસ્ટમમાં ડિસ્ટ્રોફિક ફેરફારો લાંબા ગાળાના હાયપોગ્લાયકેમિઆ સાથે વિકાસ પામે છે. હાઈપોગ્લાયકેમિક રાજ્ય કોન્ટિન્સ્યુલર હોર્મોન્સ (નોરેપીનેફ્રાઇન, ગ્લુકોગન, કોર્ટિસોલ, ગ્રોથ હોર્મોન) ના લોહીમાં પ્રકાશનને ઉત્તેજિત કરે છે, જે એડ્રેનર્જિક લક્ષણોનું કારણ બને છે.
ઇન્સ્યુલિનોમા દરમિયાન, સંબંધિત સુખાકારીના તબક્કાઓ અલગ પાડવામાં આવે છે, જે સમયાંતરે હાયપોગ્લાયસીમિયા અને પ્રતિક્રિયાશીલ હાયપ્રેડ્રેનાલિનેમિઆના તબીબી અભિવ્યક્તિઓ દ્વારા બદલાય છે. સુષુપ્ત સમયગાળામાં, ઇન્સ્યુલિનોમાના માત્ર અભિવ્યક્તિઓ સ્થૂળતા અને ભૂખમાં વધારો હોઈ શકે છે.
તીવ્ર હાયપોગ્લાયકેમિક હુમલો એ સેન્ટ્રલ નર્વસ સિસ્ટમ અને કોન્ટ્રિન્સ્યુલર પરિબળોની અનુકૂલનશીલ પદ્ધતિઓના ભંગાણનું પરિણામ છે. આહાર ખાવું પેટ પર વિકસે છે, ખોરાકના વપરાશમાં લાંબા વિરામ પછી, ઘણીવાર સવારે. એક હુમલો દરમિયાન, લોહીમાં ગ્લુકોઝ 2.5 એમએમઓએલ / એલથી નીચે આવે છે.
ઇન્સ્યુલિનmasમસના ન્યુરોગ્લાયકોપેનિક લક્ષણો વિવિધ ન્યુરોલોજીકલ અને માનસિક વિકૃતિઓ જેવું હોઈ શકે છે. દર્દીઓ માથાનો દુખાવો, માંસપેશીઓની નબળાઇ, અટેક્સિયા અને મૂંઝવણ અનુભવી શકે છે. કેટલાક કિસ્સાઓમાં, ઇન્સ્યુલનોમાવાળા દર્દીઓમાં હાઇપોગ્લાયકેમિક એટેક સાયકોમોટર આંદોલનની સ્થિતિ સાથે આવે છે: ભ્રામકતા, રેમ્બલિંગ રડતી, મોટરની અસ્વસ્થતા, અનિયંત્રિત આક્રમકતા, સંભોગ.
તીવ્ર હાયપોગ્લાયકેમિઆ પ્રત્યેની સહાનુભૂતિ-એડ્રેનલ સિસ્ટમની પ્રતિક્રિયા એ કંપન, ઠંડા પરસેવો, ટાકીકાર્ડિયા, ડર, પેરેસ્થેસિસનો દેખાવ છે. હુમલાની પ્રગતિ સાથે, એક વાળની જપ્તી, ચેતનાનો ખોટો અને કોમા વિકસી શકે છે. સામાન્ય રીતે હુમલો ગ્લુકોઝના ઇન્ટ્રાવેનસ પ્રેરણા દ્વારા બંધ કરવામાં આવે છે, જો કે, સ્વસ્થ થયા પછી, દર્દીઓને યાદ નથી હોતું કે શું થયું. હાયપોગ્લાયકેમિક એટેક દરમિયાન, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન હૃદયના સ્નાયુઓની તીવ્ર આહાર વિકૃતિઓ, નર્વસ સિસ્ટમ (સ્થાનિક રીતે હેમિપ્લેગિયા, અફેસીયા) ને સ્થાનિક નુકસાનના સંકેતોને લીધે વિકસી શકે છે, જે સ્ટ્રોક માટે ભૂલથી હોઈ શકે છે.
ઇન્સ્યુલનોમાવાળા દર્દીઓમાં ક્રોનિક હાયપોગ્લાયસીમિયામાં, કેન્દ્રિય અને પેરિફેરલ નર્વસ સિસ્ટમ્સનું કાર્ય અવરોધિત થાય છે, જે સંબંધિત સુખાકારીના તબક્કાના માર્ગને અસર કરે છે. ઇન્ટરિટિકલ અવધિમાં ક્ષણિક ન્યુરોલોજીકલ લક્ષણો, દ્રષ્ટિની ક્ષતિ, માયાલ્જીઆ, મેમરી અને માનસિક ક્ષમતાઓમાં ઘટાડો અને ઉદાસીનતા જોવા મળે છે. ઇન્સ્યુલિનોમસને દૂર કર્યા પછી પણ, બુદ્ધિ અને એન્સેફાલોપથીમાં ઘટાડો સામાન્ય રીતે ચાલુ રહે છે, જે વ્યાવસાયિક કુશળતા અને અગાઉની સામાજિક સ્થિતિ ગુમાવવા તરફ દોરી જાય છે. પુરુષોમાં, હાયપોગ્લાયસીમિયાના વારંવાર થતા હુમલાઓ સાથે, નપુંસકતા વિકસી શકે છે.
ઇન્સ્યુલિનોમાવાળા દર્દીઓમાં ન્યુરોલોજીકલ પરીક્ષા પેરીઓસ્ટેઇલ અને કંડરાના રિફ્લેક્સિસની અસમપ્રમાણતા, પેટની રીફ્લેક્સિસમાં અસમાનતા અથવા ઘટાડો, રોસોલીમો, બેબીન્સકી, મરીનેસ્કુ-રેડોવિક, નિસ્ટાગ્મસ, પેથોસિસ upર્ધ્વ ત્રાટકશક્તિના પેરિસિસ, અને અભિવ્યક્તિના અભિવ્યક્તિને લીધે દર્દીની અભિવ્યક્તિને લીધે વાઈ, મગજની ગાંઠ, વનસ્પતિશય ડાયસ્ટોનિયા, સ્ટ્રોક, ડાયેન્સિફાલિક સિન્ડ્રોમ, તીવ્ર માનસિકતા, ન્યુરાસ્થિનીયા, અવશેષ અસરોના ખોટા નિદાન નથી. ચેપ ચેપ, વગેરે.
પ્રયોગશાળા પરીક્ષણો, કાર્યાત્મક પરીક્ષણો, ઇન્સ્ટ્રુમેન્ટલ સ્ટડીઝની વિઝ્યુલાઇઝિંગનો સમૂહ અમને હાઈપોગ્લાયકેમિઆના કારણો સ્થાપિત કરવા અને ઇન્સ્યુલિનને અન્ય ક્લિનિકલ સિન્ડ્રોમ્સથી અલગ પાડવાની મંજૂરી આપે છે. ઉપવાસ પરીક્ષણનો હેતુ હાયપોગ્લાયસીમિયાને ઉશ્કેરવાનો છે અને વ્હિપ્લ ટ્રાઇડનું કારણ બને છે જે ઇન્સ્યુલનોમા માટે રોગવિજ્ .ાનવિષયક છે: રક્ત ગ્લુકોઝમાં 2.78 એમએમઓએલ / એલ અથવા તેનાથી ઓછી ઘટાડો, ઉપવાસ દરમિયાન ન્યુરોસાયકિયાટ્રિક અભિવ્યક્તિઓનો વિકાસ, મૌખિક વહીવટ અથવા ઇન્ટ્રાવેનસ ગ્લુકોઝ રેડવાની ક્રિયા દ્વારા હુમલો બંધ કરવાની સંભાવના.
હાયપોગ્લાયકેમિક રાજ્યને પ્રેરિત કરવા માટે, બાહ્ય ઇન્સ્યુલિનની રજૂઆત સાથે ઇન્સ્યુલિન-સપ્રેસિવ પરીક્ષણનો ઉપયોગ કરી શકાય છે. આ કિસ્સામાં, લોહીમાં સી-પેપ્ટાઇડની અપૂરતી concentંચી સાંદ્રતા અત્યંત નીચા ગ્લુકોઝ મૂલ્યોની પૃષ્ઠભૂમિ સામે જોવા મળે છે. ઇન્સ્યુલિન ઉશ્કેરણી પરીક્ષણ (ગ્લુકોઝ અથવા ગ્લુકોગનનું નસમાં વહીવટ) હાથ ધરવાથી અંતoજેનિક ઇન્સ્યુલિનના પ્રકાશનને પ્રોત્સાહન મળે છે, જેનું સ્તર ઇન્સ્યુલિનmaમાના દર્દીઓમાં તંદુરસ્ત વ્યક્તિઓની તુલનામાં નોંધપાત્ર રીતે વધારે થાય છે, જ્યારે ઇન્સ્યુલિન અને ગ્લુકોઝનું પ્રમાણ 0.4 કરતા વધારે હોય છે (સામાન્ય રીતે 0.4 કરતા ઓછું).
ઉત્તેજક પરીક્ષણોના હકારાત્મક પરિણામો સાથે, ટોપિકલ ઇન્સ્યુલનોમા ડાયગ્નોસ્ટિક્સ કરવામાં આવે છે: સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ અને પેટની પોલાણ, સિંટીગ્રાફી, સ્વાદુપિંડનું એમઆરઆઈ, પોર્ટલ નસોમાંથી લોહીના નમૂના સાથે પસંદગીયુક્ત એન્જીયોગ્રાફી, ડાયગ્નોસ્ટિક લેપ્રોસ્કોપી, ઇન્ટ્રાએપરેટિવ પેનક્રેટિક અલ્ટ્રાસોગ્રાફી. ઇન્સ્યુલિન દવા અને આલ્કોહોલિક હાયપોગ્લાઇસીમિયા, કફોત્પાદક અને એડ્રેનલ અપૂર્ણતા, એડ્રેનલ કેન્સર, ડમ્પિંગ સિન્ડ્રોમ, ગેલેક્ટોઝેમિયા અને બીજી સ્થિતિઓ માટે છે.
ઇન્સ્યુલનોમા સંબંધિત એન્ડોક્રિનોલોજીમાં, સર્જિકલ યુક્તિઓ પસંદ કરવામાં આવે છે. Ofપરેશનનું વોલ્યુમ રચનાના સ્થાન અને કદ દ્વારા નક્કી કરવામાં આવે છે. ઇન્સ્યુલિનોમાના કિસ્સામાં, બંને ગાંઠોના ગ્રહણશક્તિ (ઇન્સ્યુલિનોમેક્ટોમી) અને વિવિધ પ્રકારના સ્વાદુપિંડનું રિઝક્શન (ડિસ્ટલ, હેડ રેક્સેશન, પેનક્રેટોડોડોડનલ રીજેક્શન, કુલ પેનક્રિએક્ટctમિ) કરી શકાય છે. ઓપરેશન દરમિયાન રક્ત ગ્લુકોઝનું સ્તર ગતિશીલ રીતે નક્કી કરીને હસ્તક્ષેપની અસરકારકતાનું મૂલ્યાંકન કરવામાં આવે છે. પોસ્ટopeપરેટિવ જટિલતાઓમાં, સ્વાદુપિંડનો સ્વાદ, સ્વાદુપિંડનું નેક્રોસિસ, સ્વાદુપિંડનું ફિસ્ટુલા, પેટમાં ફોલ્લો અથવા પેરીટોનિટિસ વિકસી શકે છે.
અયોગ્ય ઇન્સ્યુલિનોમાસના કિસ્સામાં, હાયપરગ્લાયકેમિક એજન્ટ્સ (એડ્રેનાલિન, નોરેપીનેફ્રાઇન, ગ્લુકોગન, ગ્લુકોકોર્ટિકોઇડ્સ, વગેરે) નો ઉપયોગ કરીને હાયપોગ્લાયકેમિઆને રોકવા અને અટકાવવાના હેતુથી રૂ conિચુસ્ત ઉપચાર હાથ ધરવામાં આવે છે. જીવલેણ ઇન્સ્યુલિનોમસ સાથે, કીમોથેરેપી (સ્ટ્રેપ્ટોઝોટોસીન, 5-ફ્લોરોરracસીલ, ડોક્સોર્યુબિસિન, વગેરે) કરવામાં આવે છે.
ઇન્સ્યુલિનોમાને શસ્ત્રક્રિયા દૂર કર્યા પછી 65-80% દર્દીઓમાં, ક્લિનિકલ પુન recoveryપ્રાપ્તિ થાય છે. ઇન્સ્યુલનોમસ પ્રારંભિક નિદાન અને સમયસર શસ્ત્રક્રિયાની સારવારથી ઇઇજી ડેટા અનુસાર સેન્ટ્રલ નર્વસ સિસ્ટમમાં પરિવર્તનનું પ્રતિક્રમણ થાય છે.
પોસ્ટઓપરેટિવ મૃત્યુદર 5-10% છે. ઇન્સ્યુલિનોમાનો ફરીથી વિકાસ 3% કેસોમાં થાય છે. જીવલેણ ઇન્સ્યુલિનોમાસનું પૂર્વસૂચન નબળું છે - 2 વર્ષ સુધી ટકી રહેવું 60% કરતા વધારે નથી. ઇન્સ્યુલિનોમાના ઇતિહાસવાળા દર્દીઓ એન્ડોક્રિનોલોજિસ્ટ અને ન્યુરોલોજીસ્ટમાં નોંધાયેલા છે.
ઇન્સ્યુલિનોમા લક્ષણો
એ હકીકત હોવા છતાં કે ઇન્સ્યુલિનોમા મોટેભાગે સૌમ્ય હોય છે, તે ખૂબ કપટી છે. ગાંઠ દ્વારા ઇન્સ્યુલિનનું અનિયંત્રિત ઉત્પાદન લોહીમાં ગ્લુકોઝની સાંદ્રતા (હાઈપોગ્લાયસીમિયા) માં નોંધપાત્ર ઘટાડો તરફ દોરી જાય છે, આ રોગના લક્ષણોનું કારણ બને છે.તે સીધા નંબર, કદ અને ગાંઠ ફોસીની પ્રવૃત્તિ પર આધારિત છે. આપણે ભૂલવું ન જોઈએ કે સ્વાદુપિંડના સ્વસ્થ કોષો દ્વારા હોર્મોનનું સંશ્લેષણ થવાનું ચાલુ રહે છે.
હાઈપોગ્લાયકેમિઆ એટેક

આ રોગનું મુખ્ય, સૌથી આશ્ચર્યજનક નિશાની એ તીવ્ર હાયપોગ્લાયકેમિઆના હુમલા છે, જે પોતાને વિવિધ રીતે પ્રગટ કરી શકે છે. મોટાભાગના કિસ્સાઓમાં, ખાલી પેટ પર, વહેલી સવારે હુમલો વિકસે છે, જ્યારે છેલ્લા ભોજન પછી ઘણો સમય પસાર થઈ જાય છે અને બ્લડ સુગરનું સ્તર ઓછું હોય છે.
કોઈ હુમલો દરમિયાન સવારે વ્યક્તિને જગાડવું મુશ્કેલ છે, જાગ્યા પછી તે લાંબા સમય સુધી નિરાશ રહે છે, તે ભાગ્યે જ સરળ પ્રશ્નોના જવાબ આપી શકે છે, અને અયોગ્ય હિલચાલ કરે છે. આ સેન્ટ્રલ નર્વસ સિસ્ટમના કાર્બોહાઇડ્રેટ ભૂખમરાથી ચેતનાના અવ્યવસ્થાના સંકેતો છે.
હુમલાઓ ફક્ત સવારે જ નહીં, પરંતુ દિવસ દરમિયાન પણ જોઇ શકાય છે, ખાસ કરીને જો ભોજનની વચ્ચે શારીરિક અને માનસિક-ભાવનાત્મક તણાવ સાથે ઘણો સમય પસાર થાય છે. તીવ્ર હાયપોગ્લાયકેમિઆ સાયકોમોટર આંદોલનના હુમલો સાથે હોઈ શકે છે. દર્દીઓ આક્રમકતા બતાવી શકે છે, શપથ લે છે, કંઇક ચીસો પાડી શકે છે, અપૂરતા પ્રશ્નોના જવાબ આપે છે, બાહ્યરૂપે તે ગંભીર દારૂના નશાની સ્થિતિ જેવું લાગે છે.
આ ઉપરાંત, દર્દીઓમાં વારંવાર ઇપીલેપ્ટિફformર્મ હુમલા, લાંબા સમય સુધી આક્રમણકારી સિન્ડ્રોમ, વિવિધ સ્નાયુ જૂથોમાં અનૈચ્છિક હલનચલન અને આંગળીઓનો ધ્રુજારી હોય છે. દર્દીઓ ફરિયાદ કરી શકે છે કે તેઓ તાવમાં "ફેંકી દેવામાં આવે છે", પછી શરદી, માથાનો દુખાવો, ધબકારા, હવાના અભાવની લાગણી, ખૂબ પરસેવો પાડવો, ભયની એક અકલ્પ્ય લાગણી.
હાયપોગ્લાયસીમિયાની પ્રગતિ ચેતનાની ગરીબ ક્ષતિ તરફ દોરી શકે છે, તબીબી સંભાળની જોગવાઈ વિના, દર્દીનું મૃત્યુ પણ થઈ શકે છે.
ઇન્ટરિટિકલ અવધિ
ઇન્ટ્યુક્ટલ સમયગાળા દરમિયાન ઇન્સ્યુલનોમાવાળા દર્દીઓમાં જે લક્ષણો શોધી શકાય છે તે સંપૂર્ણપણે વિશિષ્ટ નથી અને મોટાભાગના કિસ્સાઓમાં ન્યુરોલોજીકલ પ્રકૃતિ હોય છે, જે યોગ્ય નિદાન કરવું મુશ્કેલ બનાવે છે.
લાંબા સમય સુધી હાઈપોગ્લાયકેમિઆ સાથે, ક્રેનિયલ ચેતા પીડાય છે, એટલે કે ચહેરાના અને ગ્લોસોફેરીંજેલ. આ ચહેરાની અસમપ્રમાણતા, નાસોલાબાયલ ફોલ્ડ્સની સરળતા, મોંના ખૂણાઓમાંથી ડૂબવું, ચહેરાના હાવભાવ ગુમાવવી, લક્ષણીકરણ, સ્વાદની વિક્ષેપ, જીભના મૂળ અને કાકડાઓના ક્ષેત્રમાં દુ theખાવાનો દેખાવ દ્વારા પ્રગટ થઈ શકે છે. તપાસ પછી, ડ doctorક્ટર કેટલાક રોગવિજ્ .ાનવિષયક પ્રતિક્રિયાઓનો દેખાવ શોધી શકે છે જે તંદુરસ્ત લોકોમાં ગેરહાજર છે. દર્દીઓ પણ મેમરી અને ધ્યાનમાં બગાડની નોંધ લે છે, તેમના માટે સામાન્ય કાર્ય કરવું મુશ્કેલ બને છે, જે બન્યું છે તેના પ્રત્યે ઉદાસીનતા છે. આવા ન્યુરોલોજીકલ લક્ષણો નાના નિષ્ક્રિય ગાંઠો સાથે પણ અવલોકન કરી શકાય છે.
રોગના આવા અનન્ય લક્ષણોને લીધે, દર્દીઓ ઘણીવાર ન્યુરોપેથોલોજિસ્ટ અને માનસ ચિકિત્સકો દ્વારા લાંબા સમય સુધી અસફળ સારવાર લે છે.
ઇન્સ્યુલિનોમા: સારવાર
મોટાભાગના કિસ્સાઓમાં, તેઓ ઇન્સ્યુલનોમસની સર્જિકલ સારવારનો આશરો લે છે, ગાંઠને દૂર કરવાથી દર્દીની સંપૂર્ણ પુન recoveryપ્રાપ્તિ થાય છે.
જો સર્જિકલ સારવાર શક્ય ન હોય તો, દર્દીઓ ઇન્સ્યુલિન સ્ત્રાવને ઘટાડવા અને ગાંઠ અને તેના મેટાસ્ટેસેસના વિકાસને ધીમું કરવાના હેતુથી ડ્રગ થેરેપી સૂચવે છે. હાઈપોગ્લાયસીમિયાના હુમલાને રોકવા માટે કાર્બોહાઇડ્રેટ ખોરાકના વારંવાર સેવન અથવા ગ્લુકોઝની રજૂઆત કરવાની ભલામણ કરવામાં આવે છે.
કયા ડોક્ટરનો સંપર્ક કરવો
જો કોઈ વ્યક્તિને સમયાંતરે ભૂખ, સ્નાયુઓના કંપન, ચીડિયાપણું, માથાનો દુખાવો, આળસુતા અથવા ચેતનાના નુકસાનની તીવ્ર લાગણી હોય, તો તેણે એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો જરૂરી છે. વધુમાં, ન્યુરોલોજીસ્ટની સલાહ લેવી જરૂરી છે. ઇન્સ્યુલિનોમસની સારવાર ઘણીવાર સર્જન દ્વારા કરવામાં આવે છે.
ઇન્સ્યુલનોમા સાથે હાઈપોગ્લાયકેમિઆના પેથોજેનેસિસ
ઇન્સ્યુલિનોમા એ એક ગાંઠ છે જે એક હોર્મોન ઉત્પન્ન કરે છે. ઇન્સ્યુલિનોમાવાળા કેન્સરના કોષો અનિયમિત રચના ધરાવે છે તે હકીકતને કારણે, તેઓ બિન-માનક રીતે કાર્ય કરે છે, જેના કારણે લોહીમાં ગ્લુકોઝનું સ્તર નિયંત્રિત થતું નથી. ગાંઠ ઘણાં ઇન્સ્યુલિનનું ઉત્પાદન કરે છે, જે બદલામાં લોહીમાં ગ્લુકોઝની સાંદ્રતા ઘટાડે છે. હાઈપોગ્લાયકેમિઆ અને હાઈપરઇન્સ્યુલિનિઝમ એ રોગની મુખ્ય પેથોજેનેટિક લિંક્સ છે.
વિવિધ દર્દીઓમાં ઇન્સ્યુલિનmaમાના પેથોજેનેસિસ સમાન હોઈ શકે છે, પરંતુ રોગના વિકાસના લક્ષણો એકદમ વૈવિધ્યસભર છે. આવા સૂચકાંકો એ હકીકતને કારણે છે કે દરેક વ્યક્તિમાં ઇન્સ્યુલિન અને હાયપોગ્લાયકેમિઆ પ્રત્યેની સંવેદનશીલતા અલગ હોય છે. મોટે ભાગે, લોહીમાં ગ્લુકોઝનો અભાવ મગજની પેશીઓ દ્વારા અનુભવાય છે. આ એ હકીકતને કારણે છે કે મગજમાં ગ્લુકોઝ સપ્લાય નથી, અને fatર્જા સ્ત્રોતના વિકલ્પ તરીકે ફેટી એસિડ્સનો ઉપયોગ કરી શકતા નથી.
ઇન્સ્યુલિનોમા માટે નિદાન
જો ગાંઠ સૌમ્ય હોય, તો પછી સારવારની આમૂલ પદ્ધતિ (ગાંઠને દૂર કરવાની શસ્ત્રક્રિયા) સ્થાનાંતરિત કર્યા પછી, દર્દી સ્વસ્થ થઈ જાય છે. જ્યારે ગાંઠને પેરાએન્ડ્રોક્રાઇન સ્થાનિકીકરણ હોય છે, ત્યારે ઇન્સ્યુલનોમાની દવાઓની સારવાર પણ સફળ થશે.
જ્યારે ગાંઠ જીવલેણ છે, ત્યારે ઉપચારનો પૂર્વસૂચન વધુ ગંભીર બનશે. તે ગાંઠના સ્થાન અને જખમની સંખ્યા પર આધારિત છે. કીમોથેરાપ્યુટિક દવાઓની સફળતા ખૂબ જ મહત્વપૂર્ણ છે - તે રોગના દરેક વિશિષ્ટ કેસો અને દવાઓ પ્રત્યેની ગાંઠની સંવેદનશીલતા પર આધારિત છે. મોટેભાગે 60% દર્દીઓ સ્ટ્રેપ્ટોઝોસિટોન પ્રત્યે સંવેદનશીલ હોય છે, જો ગાંઠ આ દવા પ્રત્યે સંવેદનશીલ નથી, તો એડ્રિઆમિસિનનો ઉપયોગ થાય છે. પ્રેક્ટિસ બતાવે છે તેમ, ઇન્સ્યુલિનોમસની સર્જિકલ સારવારની સફળતા 90% કેસોમાં પ્રાપ્ત થાય છે, જ્યારે શસ્ત્રક્રિયા દરમિયાન મૃત્યુ 5-10 %માં થાય છે.
ઇન્સ્યુલિનોમામાં હાઇપોગ્લાયકેમિઆની પદ્ધતિ
આ સ્થિતિનો વિકાસ એ હકીકત દ્વારા સમજાવવામાં આવે છે કે ગાંઠના બી-કોષો દ્વારા ઇન્સ્યુલિનનું અનિયંત્રિત સ્ત્રાવ થાય છે. સામાન્ય રીતે, જો લોહીમાં ગ્લુકોઝનું સ્તર ઘટે છે, તો પછી ઇન્સ્યુલિનનું ઉત્પાદન અને લોહીના પ્રવાહમાં તેનું પ્રકાશન પણ ઘટે છે.
 ગાંઠ કોષોમાં, આ પદ્ધતિ નબળી છે, અને ખાંડની સાંદ્રતામાં ઘટાડો સાથે, ઇન્સ્યુલિન સ્ત્રાવ અટકાવવામાં આવતો નથી, જે હાયપોગ્લાયકેમિક સિન્ડ્રોમના વિકાસ તરફ દોરી જાય છે.
ગાંઠ કોષોમાં, આ પદ્ધતિ નબળી છે, અને ખાંડની સાંદ્રતામાં ઘટાડો સાથે, ઇન્સ્યુલિન સ્ત્રાવ અટકાવવામાં આવતો નથી, જે હાયપોગ્લાયકેમિક સિન્ડ્રોમના વિકાસ તરફ દોરી જાય છે.
મગજના કોષો દ્વારા ખૂબ તીવ્ર હાયપોગ્લાયકેમિઆ અનુભવાય છે જે ગ્લુકોઝનો ઉપયોગ મુખ્ય ઉર્જા સ્ત્રોત તરીકે કરે છે. આ સંદર્ભમાં, ગાંઠના વિકાસ સાથે, ન્યુરોગ્લાયકોપેનિઆ શરૂ થાય છે, અને સેન્ટ્રલ નર્વસ સિસ્ટમની લાંબી પ્રક્રિયા સાથે, ડિસ્ટ્રોફિક ફેરફારો થાય છે.
હાયપોગ્લાયસીમિયા સાથે, કોન્ટ્રાન્સ્યુલર સંયોજનો લોહીના પ્રવાહમાં મુક્ત થાય છે - હોર્મોન્સ ગ્લુકોગન, નોરેપીનેફ્રાઇન, કોર્ટિસોલ, જે એડ્રેનર્જિક લક્ષણોના દેખાવ તરફ દોરી જાય છે.
ઇન્સ્યુલિનોમા ઉપચાર
 સામાન્ય રીતે, ઇન્સ્યુલિનોમાને સર્જિકલ સારવારની જરૂર હોય છે. ઓપરેશનનું વોલ્યુમ ઇન્સ્યુલિનોમાના કદ અને તેના સ્થાન પર આધારિત છે. કેટલાક કિસ્સાઓમાં, એક ઇન્સ્યુલિનેક્ટોમી (ગાંઠનું ન્યુક્લેશન), અને ક્યારેક સ્વાદુપિંડનું એક સંશોધન કરવામાં આવે છે.
સામાન્ય રીતે, ઇન્સ્યુલિનોમાને સર્જિકલ સારવારની જરૂર હોય છે. ઓપરેશનનું વોલ્યુમ ઇન્સ્યુલિનોમાના કદ અને તેના સ્થાન પર આધારિત છે. કેટલાક કિસ્સાઓમાં, એક ઇન્સ્યુલિનેક્ટોમી (ગાંઠનું ન્યુક્લેશન), અને ક્યારેક સ્વાદુપિંડનું એક સંશોધન કરવામાં આવે છે.
હસ્તક્ષેપ દરમિયાન ગ્લુકોઝની સાંદ્રતા ગતિશીલ રીતે નક્કી કરીને operationપરેશનની સફળતાનું મૂલ્યાંકન કરવામાં આવે છે.
પોસ્ટopeપરેટિવ જટિલતાઓમાં શામેલ છે:
સ્વાદુપિંડનું સ્વાદુપિંડનું નેક્રોસિસ, અને જો હેમોરહેજિક સ્વાદુપિંડનું નેક્રોસિસનું નિદાન થાય છે, તો તેમાં ગૂંચવણ સાથે મૃત્યુનું કારણ છે. ,
- પેટનો ફોલ્લો
- સ્વાદુપિંડનું ભગંદર
- પેરીટોનિટિસ
જો ઇન્સ્યુલિનોમા અયોગ્ય છે, તો પછી સારવાર રૂ conિચુસ્ત રીતે હાથ ધરવામાં આવે છે, હાયપોગ્લાયકેમિઆ અટકાવવામાં આવે છે, ગ્લુકોગન, એડ્રેનાલિન, ગ્લુકોકોર્ટિકોઇડ્સ, નોરેપીનેફ્રાઇનની મદદથી હુમલાઓ બંધ કરવામાં આવે છે. પ્રારંભિક તબક્કે, દર્દીઓને સામાન્ય રીતે કાર્બોહાઇડ્રેટ્સની વધેલી માત્રા લેવાની ભલામણ કરવામાં આવે છે.
જીવલેણ ઇન્સ્યુલિનોમસ માટે, કીમોથેરાપી ડોક્સોર્યુબિસિન અથવા સ્ટ્રેપ્ટોઝોટોસિન દ્વારા કરવામાં આવે છે.
આમૂલ સારવાર
આમૂલ ઉપચાર એ ગાંઠને દૂર કરવા માટે શસ્ત્રક્રિયાનો સંદર્ભ આપે છે. દર્દી સ્વેચ્છાએ ગાંઠને દૂર કરવા માટે શસ્ત્રક્રિયાનો ઇનકાર કરી શકે છે. ઉપરાંત, તીવ્ર પ્રકૃતિના સુસંગત સોમેટિક અભિવ્યક્તિઓની હાજરીમાં સર્જિકલ સારવારનો ઉપયોગ થતો નથી.
જ્યારે ગાંઠ સ્વાદુપિંડની પૂંછડીમાં સ્થિત હોય છે, ત્યારે ક્રિયા અંગના પેશીઓના ભાગને કાપીને અને ગાંઠને દૂર કરીને કરવામાં આવે છે. એવા કિસ્સામાં કે જ્યાં ઇન્સ્યુલિનોમા સૌમ્ય હોય છે અને થાઇરોઇડ ગ્રંથિના શરીર અથવા માથામાં સ્થિત હોય છે, ઇંક્લ્યુલેશન (ગાંઠના શkingકિંગ) કરવામાં આવે છે. જ્યારે ગાંઠ બહુવિધ જખમોથી જીવલેણ હોય છે અને જ્યારે તેને સંપૂર્ણપણે દૂર કરવું અશક્ય હોય છે, ત્યારે દવાઓ સાથે સારવારની પદ્ધતિનો ઉપયોગ કરવામાં આવે છે. દવાઓની સારવારમાં ડાયઝોક્સાઇડ (પ્રોગ્લાઇસેમ, હાઈપરસ્ટેટ) અથવા ઓક્ટ્રેઆટાઇડ (સેન્ડોસ્ટેટિન) જેવી દવાઓ લેવાનો સમાવેશ થાય છે. આ દવાઓ લેવાથી ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો થાય છે, તેમજ હાઈપોગ્લાયકેમિઆના હુમલામાં અવરોધ આવે છે.
રૂ Conિચુસ્ત સારવાર
ઇન્સ્યુલિનોમસની રૂ conિચુસ્ત સારવાર સાથે, નીચેના પરિણામો અનુસરે છે: હાયપોગ્લાયકેમિઆથી રાહત અને નિવારણ, તેમજ ગાંઠની પ્રક્રિયા પર અસરો.
એવા કિસ્સાઓમાં કે જ્યાં આમૂલ ઉપચાર શક્ય નથી, ઉદાહરણ તરીકે, બહુવિધ જખમો સાથે જીવલેણ ગાંઠ, રોગનિવારક ઉપચાર સૂચવવામાં આવે છે. આવી ઉપચારમાં કાર્બોહાઇડ્રેટ્સના વારંવાર ઇન્ટેકનો સમાવેશ થાય છે. જો દવાઓ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનના સ્તરને સામાન્ય બનાવવું શક્ય ન હોય તો, દર્દી કિમોચિકિત્સા માટે નક્કી કરવામાં આવે છે, અને પછી પોલિચેમોથેરાપી માટે.
અમારી વેબસાઇટ પર મોસ્કોમાં કયા ક્લિનિક્સ ઇન્સ્યુલિનમસનો ઉપચાર કરે છે તે તમે સરળતાથી શોધી શકો છો.