સ્વાદુપિંડનું પ્રત્યારોપણ
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (આઈડીડીએમ) એ વિશ્વના સૌથી સામાન્ય રોગોમાંનો એક બની ગયો છે. ડબ્લ્યુએચઓ અનુસાર, હાલમાં લગભગ 80 મિલિયન લોકો આઈડીડીએમથી પીડિત છે, અને આ ઘટનાઓમાં સતત વધારો થવાનું વલણ છે. પરંપરાગત પદ્ધતિઓ (ડાયેટ થેરાપી, ઇન્સ્યુલિન થેરેપી, વગેરે) દ્વારા ડાયાબિટીઝની સારવારમાં તાજેતરના વર્ષોમાં નોંધપાત્ર પ્રગતિ હોવા છતાં, ગંભીર સમસ્યાઓ મોટાભાગના દર્દીઓમાં ગૌણ ગૂંચવણોના વિકાસ સાથે સંકળાયેલ છે. ડાયાબિટીઝ પરના નેશનલ કમિશનના પ્રકાશિત ડેટા મુજબ, યુએસડીએમ દર્દીઓ આંધળા થવાની સંભાવના 25 ગણા વધારે છે, કિડનીની બિમારીનો 17 ગણો વધુ, ગેંગ્રેનથી 5 ગણો વધુ વખત, અને હૃદયરોગની બીમારીમાં બે વાર થવાની સંભાવના છે. એવું માનવામાં આવે છે કે આવા દર્દીઓમાં આયુષ્ય એ ડાયાબિટીઝના દર્દીઓ કરતા ત્રીજા કરતાં ટૂંકા હોય છે. સબસ્ટિટ્યુશન થેરેપી બધા દર્દીઓમાં અસરકારક નથી અને ડ્રગની વ્યક્તિગત પસંદગી, તેની માત્રામાં કેટલીક મુશ્કેલીઓ સાથે સંકળાયેલ છે. કોર્સની તીવ્રતા અને આઈડીડીએમના પરિણામો, કાર્બોહાઇડ્રેટ ચયાપચયની જટિલતાઓને સુધારવામાં મુશ્કેલીઓથી આ રોગની સારવાર માટે નવી રીતોની શોધ થઈ, જેમાંથી કાર્બોહાઇડ્રેટ મેટાબોલિઝમ સુધારવા માટેની હાર્ડવેર પદ્ધતિઓ છે, આખા સ્વાદુપિંડનું અંગ ટ્રાન્સપ્લાન્ટેશન (સ્વાદુપિંડ) અથવા આઇલેટ સેલ ટ્રાન્સપ્લાન્ટેશન.
ડાયાબિટીસમાં જોવા મળતા મેટાબોલિક ફેરફારો બીટા કોશિકાઓના નિષ્ક્રિયતાનું પરિણામ છે, તેથી આ રોગની સારવાર લ Lanન્ગરેન્સના સામાન્ય રીતે કાર્યરત આઇલેટ્સના પ્રત્યારોપણ સાથે ન્યાયી છે તેવું લાગે છે.


આ ક્રિયા તમને મેટાબોલિક અસામાન્યતાઓને સુધારવા અને ગંભીર ગૌણ ગૂંચવણોના વિકાસને અટકાવવા અથવા વિલંબ કરવાની મંજૂરી આપે છે. જો કે, આઇલેટ સેલ દર્દીઓમાં લાંબા સમય સુધી કાર્બોહાઇડ્રેટ ચયાપચયને સમાયોજિત કરી શકતું નથી. આ સંદર્ભે, વિધેયાત્મક રીતે સંપૂર્ણ દાતા સ્વાદુપિંડનું ફાળવણી એ વધુ સારું છે, એવું લાગે છે, મેટાબોલિક ડિસઓર્ડર્સની રાહત સાથે નોર્મogગ્લાયકેમિઆની રચના સૂચવે છે. કેટલાક કિસ્સાઓમાં, ડાયાબિટીસ મેલિટસની ગૂંચવણોના ઉલટા વિકાસને પ્રાપ્ત કરવો અથવા ઓછામાં ઓછું તેમની પ્રગતિ સ્થગિત કરવું શક્ય છે.


પ્રથમ ક્લિનિકલ સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ વિલિયમ ડી કેલી અને રિચાર્ડ સી. લિલેહીએ 17 ડિસેમ્બર, 1966 ના રોજ યુનિવર્સિટી ઓફ મિનેસોટા (યુએસએ) માં કર્યું હતું. હાલમાં, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ ઓપરેશન તમામ પ્રકારના પ્રત્યારોપણમાં વિશ્વમાં 5 મા ક્રમે છે.
દર્દીઓની પસંદગી અને સ્વાદુપિંડના પ્રત્યારોપણ માટે contraindication ની ઓળખ. ટી.પી.એ. ના ક્ષેત્રે મૂર્ત પ્રગતિ એ શસ્ત્રક્રિયાની તકનીકમાં સુધારો, ઇમ્યુનોસપ્રપેશનની ગુણવત્તા, તેમજ ટ્રાન્સપ્લાન્ટ અસ્વીકારની સારવારનું પરિણામ હતું. આજની તારીખમાં, ટીપીએ (પ્રકાર 1 ડાયાબિટીસ મેલીટસ) માટેના સંકેતો પહેલાથી જ સારી રીતે વ્યાખ્યાયિત કરવામાં આવ્યા છે અને નીચેની રોગવિજ્ologicalાનવિષયક પરિસ્થિતિઓને અલગ પાડવામાં આવે છે, જેને ટી.પી.એ.
- અયોગ્ય હાયપરગ્લાયકેમિઆ અને વારંવાર કેટોએસિડોટિક પરિસ્થિતિઓ સાથે પ્રકાર 1 ડાયાબિટીસ મેલીટસનું વિઘટન.
- ઇસ્કેમિક ડિસઓર્ડર્સ (ડાયાબિટીસનો પગ ચેપી ગૂંચવણો વગર, લાંબા લોઅર અંગ ધમનીની અપૂર્ણતા) સાથે સંયોજનમાં પેરિફેરલ ન્યુરોપથી સાથે ડાયાબિટીસ મેલિટસ ટાઇપ કરો.
- ડાયાબિટીસ ગ્લોમેરો્યુલોસ્ક્લેરોસિસ દ્વારા સંકળાયેલ પ્રકાર 1 ડાયાબિટીસ મેલીટસ,
- પૂર્વ-પ્રસૂતિશીલ રેટિનોપેથી દ્વારા ટાઇપ I ડાયાબિટીસ મેલીટસ,
- ગૂંચવણોના સંયોજન સાથે પ્રકાર 1 ડાયાબિટીસ મેલીટસ.
તે જાણીતું છે કે ઇમ્યુનોસપ્રેસિવ ઉપચાર પ્રાપ્ત દર્દીઓના જીવનની ગુણવત્તા, પરંતુ ડાયાલિસિસથી મુક્ત, તેના આધારે દર્દીઓ કરતાં નોંધપાત્ર સારી છે. તેથી, ડાયાબિટીઝવાળા દર્દીઓમાં ક્રોનિક રેનલ નિષ્ફળતાનો અંતિમ તબક્કો કિડની પ્રત્યારોપણનું મુખ્ય સંકેત છે. આવા દર્દીઓમાં, ડાયાબિટીઝની સારવાર સંયુક્ત ટીપીજી અને કિડનીથી મેળવી શકાય છે. જીવંત કિડની દાતાની હાજરીમાં, તેનું ટ્રાન્સપ્લાન્ટેશન સર્જિકલ સારવારના પ્રથમ તબક્કા તરીકે કરી શકાય છે, અને કેડિવરિક સ્વાદુપિંડનું ત્યારબાદ ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે, કિડનીની લાંબા ગાળાની જાળવણીની સંભાવનાને સંરક્ષણ અને ડાયાલીસીસથી મુક્ત કરે છે (જે ઇન્સ્યુલિન-સ્વતંત્ર કરતાં વધુ મહત્વપૂર્ણ છે).
આમ, નીચેના ટ્રાન્સપ્લાન્ટ વિકલ્પો ઉપલબ્ધ છે:
- એક સાથે ટીપીએ અને કિડની (ડાયાબિટીક નેફ્રોપથી (ક્રિએટિનાઇન ક્લિયરન્સ માટે સૂચવાયેલ) ફોન નંબર: 42-88-188
દર્દીઓ સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ માટે ભારતને કેમ પસંદ કરે છે?
ભારત સહિત વિશ્વના કેટલાક દેશોમાં સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે. સીઆઈએસના દર્દીઓ અહીં પ્રત્યારોપણ માટે આવે છે કારણ કે ભારતીય કાયદો કેડિવર દાતા દ્વારા વિદેશીઓને અંગ પ્રત્યારોપણ કરવાની મંજૂરી આપે છે.
જર્મની, ઇઝરાઇલ અથવા તુર્કીમાં સ્વાદુપિંડનું પ્રત્યારોપણ વિદેશી દર્દીઓ માટે કરવામાં આવતું નથી.
ભારતમાં સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ ઓપરેશનની અસરકારકતા શું છે?
- 100 દર્દીઓમાંથી 93 દર્દીઓ શસ્ત્રક્રિયા પછી છ મહિના પછી સંપૂર્ણ જીવનમાં પાછા ફરે છે.
- 100 દર્દીઓમાંથી 88 દર્દીઓને પ્રથમ 3 વર્ષ દરમિયાન કોઈ જટિલતા નથી,
- 100 દર્દીઓમાંથી 85 દર્દીઓ 10 વર્ષથી વધુ સમય માટે સંપૂર્ણ જીવન જીવે છે,
- 100 માંથી 90 દર્દીઓ પ્રકાર 1 ડાયાબિટીઝથી સંપૂર્ણપણે છૂટકારો મેળવે છે.
પ્રકાર 1 ડાયાબિટીઝની સારવાર માટેની પદ્ધતિઓ
 દવાઓના હાલના તબક્કે, ઇન્સ્યુલિન આધારિત ડાયાબિટીસની સારવાર માટેની દવાઓની પદ્ધતિ સૌથી સામાન્ય છે. ઇન્સ્યુલિન ધરાવતી દવાઓનો ઉપયોગ કરીને રિપ્લેસમેન્ટ થેરેપીનો ઉપયોગ હંમેશાં પૂરતો અસરકારક હોતો નથી, અને આવી ઉપચારની કિંમત ઘણી વધારે હોય છે.
દવાઓના હાલના તબક્કે, ઇન્સ્યુલિન આધારિત ડાયાબિટીસની સારવાર માટેની દવાઓની પદ્ધતિ સૌથી સામાન્ય છે. ઇન્સ્યુલિન ધરાવતી દવાઓનો ઉપયોગ કરીને રિપ્લેસમેન્ટ થેરેપીનો ઉપયોગ હંમેશાં પૂરતો અસરકારક હોતો નથી, અને આવી ઉપચારની કિંમત ઘણી વધારે હોય છે.
સબસ્ટીટ્યુશન થેરેપીના ઉપયોગની અપૂરતી અસરકારકતા, ડોઝની ઉપયોગની દવાઓની પસંદગીની જટિલતાને કારણે છે. દર્દીના શરીરની બધી વ્યક્તિગત લાક્ષણિકતાઓ ધ્યાનમાં લેતા, દરેક કેસમાં આવા ડોઝની પસંદગી કરવી જોઈએ, જે અનુભવી એન્ડોક્રિનોલોજિસ્ટ્સ માટે પણ કરવાનું મુશ્કેલ હોઈ શકે છે.
આ તમામ સંજોગોમાં ડોકટરોને રોગની સારવારની નવી રીતો શોધવા માટે ઉશ્કેરવામાં આવ્યા હતા.
વૈજ્ scientistsાનિકોને સારવારની નવી પદ્ધતિઓની શોધ માટે પૂછવામાં આવેલા મુખ્ય કારણો નીચે મુજબ છે:
- રોગની તીવ્રતા.
- રોગના પરિણામની પ્રકૃતિ.
- સુગર એક્સચેંજની પ્રક્રિયામાં મુશ્કેલીઓ સમાયોજિત કરવામાં મુશ્કેલીઓ છે.
આ રોગની સારવાર કરવાની સૌથી આધુનિક પદ્ધતિઓ છે:
- હાર્ડવેર સારવાર પદ્ધતિઓ,
- સ્વાદુપિંડનું પ્રત્યારોપણ
- સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ
- સ્વાદુપિંડના પેશીઓના આઇલેટ કોષોનું પ્રત્યારોપણ.
પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલ્લીટસમાં, શરીર બીટા કોશિકાઓના કાર્યમાં ઉલ્લંઘનને કારણે થતી મેટાબોલિક શિફ્ટનો દેખાવ બતાવે છે. લેન્જરહેન્સના ટાપુઓની સેલ્યુલર સામગ્રીને ટ્રાન્સપ્લાન્ટ કરીને મેટાબોલિક પાળીને દૂર કરી શકાય છે. સ્વાદુપિંડના પેશીઓના આ વિસ્તારોના કોષો શરીરમાં હોર્મોન ઇન્સ્યુલિનના સંશ્લેષણ માટે જવાબદાર છે.
સ્વાદુપિંડનું ડાયાબિટીસ શસ્ત્રક્રિયા કાર્યને સુધારી શકે છે અને મેટાબોલિક પ્રક્રિયાઓમાં શક્ય વિચલનોને નિયંત્રિત કરી શકે છે. આ ઉપરાંત, શસ્ત્રક્રિયા રોગની વધુ પ્રગતિ અને ડાયાબિટીઝ સાથે સંકળાયેલ ગૂંચવણોના શરીરમાં દેખાવને અટકાવી શકે છે.
પ્રકાર 1 ડાયાબિટીસ માટેની શસ્ત્રક્રિયા ન્યાયી છે.
આઇલેટ સેલ શરીરમાં મેટાબોલિક પ્રક્રિયાઓના ગોઠવણ માટે લાંબા સમય સુધી જવાબદાર રહેવા માટે સક્ષમ નથી. આ કારણોસર, દાતા ગ્રંથિના ફાળવણીનો ઉપયોગ કરવો શ્રેષ્ઠ છે કે જેણે શક્ય તેટલી તેની કાર્યાત્મક ક્ષમતાઓ જાળવી રાખી છે.
સમાન પ્રક્રિયા હાથ ધરવામાં એ શરતોની ખાતરી કરવી શામેલ છે કે જેના હેઠળ મેટાબોલિક પ્રક્રિયાઓની નિષ્ફળતાને અવરોધિત કરવામાં આવે છે.
કેટલાક કિસ્સાઓમાં, શસ્ત્રક્રિયા પછી, પ્રકાર 1 ડાયાબિટીસ મેલીટસના વિકાસ દ્વારા ઉશ્કેરવામાં આવતી ગૂંચવણોના વિપરીત વિકાસને હાંસલ કરવાની અથવા તેમની પ્રગતિ અટકાવવાની વાસ્તવિક સંભાવના છે.
સંકેતો અને વિરોધાભાસી
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન એ આધુનિક ટ્રાન્સપ્લાન્ટોલોજીના સૌથી વિવાદાસ્પદ ક્ષેત્રોમાંનું એક છે; આ કામગીરી તકનીકી રૂપે ખૂબ જટિલ છે અને તે બધા દેશોમાં તે કરવામાં આવતી નથી. ઇઝરાઇલમાં, સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટેશનનો નોંધપાત્ર અનુભવ એકઠો થયો છે, અને દરેક કેસનું કાળજીપૂર્વક વિશ્લેષણ કરવામાં આવ્યું છે.
સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ માટે સંકેતો
મોટેભાગે, ડાયાબિટીઝના દર્દીઓ માટે સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ સર્જરી કરવામાં આવે છે, આદર્શ રીતે, ગંભીર બદલી ન શકાય તેવી ગૂંચવણો દેખાય તે પહેલાં જ: અંધત્વ, ન્યુરોપથી, નેફ્રોપથી, માઇક્રોવેસેલ્સને નુકસાન અને મોટા થડના જોખમ સાથે રેટિનોપેથી. ડાયાબિટીઝથી કિડનીની કામગીરીને ભારે નુકસાન પહોંચ્યું હોય તેવા કિસ્સાઓમાં (80% કેસમાં, ડાયાબિટીસના દર્દીઓ કિડનીથી પીડાય છે), ડબલ ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે: કિડની અને સ્વાદુપિંડ. સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટના સંકેતો બિનસલાહભર્યું કરતાં ખૂબ ઓછા છે.
સ્વાદુપિંડના પ્રત્યારોપણ પર પ્રતિબંધો:
- યોગ્ય સ્વાદુપિંડનું દાતા માટે મુશ્કેલ શોધ,
- ઓક્સિજન ભૂખમરો માટે સ્વાદુપિંડની વધેલી સંવેદનશીલતા (ફક્ત લોહીના પ્રવાહનું ટૂંકું અંત શક્ય છે)
- જટિલ operationપરેશન કરાવવાની તેની ક્ષમતાને અસર કરતા દર્દીનું સામાન્ય સ્વાસ્થ્ય,
- દર્દીના સમાંતર રોગો: ક્ષય રોગ, કેન્સર, એડ્સ, હૃદયના ગંભીર રોગો, ફેફસાં, યકૃત, માનસિક રોગો.
- ડ્રગ અથવા દર્દીના દારૂનું વ્યસન.
ટ્રાન્સપ્લાન્ટ પ્રક્રિયા કેવી છે
પ્રત્યારોપણ ઘણા વિકલ્પોમાંથી એક અનુસાર થઈ શકે છે.
- સ્વાદુપિંડનું સેગમેન્ટ ટ્રાન્સપ્લાન્ટ: પૂંછડી, શરીર.
- માત્ર સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ. આ વિકલ્પનો ઉપયોગ પ્રિયુરેમિક અવસ્થામાં દર્દીઓ માટે થાય છે.
- ડ્યુઓડેનમના ભાગ સાથે સ્વાદુપિંડનું સંપૂર્ણ ટ્રાન્સપ્લાન્ટેશન.
- ક્રમિક ટ્રાન્સપ્લાન્ટ એ પ્રથમ કિડની અને પછી સ્વાદુપિંડ છે.
- કિડની અને સ્વાદુપિંડનું એક સાથે (એક સાથે) પ્રત્યારોપણ.
આધુનિક ચિકિત્સામાં, નવીનતમ વિકલ્પને સૌથી અસરકારક માનવામાં આવે છે અને તેથી તેને પ્રાધાન્ય - એક સાથે ટ્રાન્સપ્લાન્ટ. આ કિસ્સામાં, દર્દીને ફક્ત એક જ સર્જિકલ ઓપરેશન બતાવવામાં આવે છે, જે શરીર દ્વારા વધુ સરળતાથી સહન કરવામાં આવે છે.
સ્વાદુપિંડનું સ્થાન તેના "મૂળ સ્થાને" (પોસ્ટopeપરેટિવ મૃત્યુદરનું riskંચું જોખમ) માં ટ્રાન્સપ્લાન્ટ કરવામાં આવતું નથી, પરંતુ પેટની પોલાણમાં, ઇલિયાક, સ્પ્લેનિક અથવા હિપેટિક વાહિનીઓ સાથે જોડાય છે. પ્રત્યારોપણ દરમ્યાન, સ્વાદુપિંડ, કિડનીની જેમ, ઇલિયાક ફોસામાં ટ્રાન્સપ્લાન્ટ થાય છે, અને સર્જન વ્યવસ્થિત રીતે સ્વાદુપિંડની નસો, ધમનીઓ અને વિસર્જન નળીને જોડે છે.
સ્વાદુપિંડ સહિત કોઈપણ અંગના પ્રત્યારોપણ માટેના ઓપરેશન પછી, દર્દીને ઇમ્યુનોસપ્રેસિવ ઉપચારની જરૂર પડશે. ઇઝરાઇલના ડોકટરોએ ક્રિયાના વિવિધ મિકેનિઝમ સાથે ઘણી દવાઓનો ઉપયોગ કરવાની યોજના વિકસાવી છે, જે ઉપચારની અસરકારકતામાં નોંધપાત્ર વધારો કરે છે અને અંગની રચનાની શક્યતામાં વધારો કરે છે.
લક્ષણો અને નિદાન
પોલિસિસ્ટોસિસના બાળપણના સ્વરૂપમાં, વારંવાર પાયલોનેફ્રીટીસ ખૂબ જ નાની ઉંમરથી શરૂ થાય છે. હિમેટુરિયા, પ્રોટીન્યુરિયા અને લ્યુકોસાઇટ્યુરિયા, જે કિડનીના રોગો માટે સામાન્ય છે, દેખાય છે - લોહી, પ્રોટીન અને પેશાબમાં શ્વેત રક્તકણોનું એલિવેટેડ સ્તર. કિડની તેમના કાર્ય સાથે સામનો કરતી નથી, તેથી હાયપોઇસોસ્ટેન્યુરિયા વિકસે છે, પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણમાં ઘટાડો. ટૂંક સમયમાં ધમનીય હાયપરટેન્શન જોડાય છે.
રોગના પુખ્ત સ્વરૂપમાં, લક્ષણો કોઈપણ સમયે થઈ શકે છે, પરંતુ 45-70 વર્ષની વયના લોકો મુખ્ય જોખમ જૂથ માનવામાં આવે છે. લક્ષણો વૈવિધ્યસભર હોય છે, તેઓ અન્ય રોગોના લક્ષણોથી સરળતાથી મૂંઝવણમાં હોય છે. પ્રારંભિક નિદાન સૂચિબદ્ધ કેટલાક પરિબળોના આધારે કરવામાં આવે છે.
- કિડનીનું કદ વધ્યું. ઘણીવાર સિસ્ટોસિસને લીધે, કિડની એટલી વધી જાય છે કે તે સરળતાથી પેલ્પેશન દ્વારા શોધી શકાય છે.
- હાયપરટેન્શન રેનલ ડિસફંક્શન સાથે, શરીરમાંથી પ્રવાહી ઉપાડ બગડે છે, જે બ્લડ પ્રેશર, માથાનો દુachesખાવો અને સામાન્ય દુ: ખમાં વધારોનું કારણ બને છે.
- કમરનો દુખાવો. દર્દીને પાછળ અને બાજુ ખેંચીને સમયાંતરે દુખાવો લાગે છે.
- હિમેટુરિયા પેશાબમાં લોહીનું પ્રમાણ અલગ હોઈ શકે છે, પરંતુ જો તેમાં ઘણું હોય તો, ઇમરજન્સી હોસ્પિટલમાં દાખલ થવું અને સર્જિકલ હસ્તક્ષેપ જરૂરી છે.
- ઉત્સર્જન પ્રણાલીના બળતરા રોગો. કેટલીકવાર કિડનીના કોથળાં ફૂટે છે, માઇક્રોસ્કોપિક ઘાવ છોડે છે. જો ચેપ જખમોમાં જાય છે, તો તે ઝડપથી આગળ વધે છે અને સમગ્ર સિસ્ટમને અસર કરે છે.
- સામાન્ય અસ્વસ્થતા. લોહીમાં પેશાબના મીઠાની વધતી સાંદ્રતાને કારણે, સામાન્ય નશો અને અન્ય સિસ્ટમોની તકલીફ શરૂ થાય છે. દર્દીને નબળાઇ, ઉબકા, ભૂખ ઓછી થવી, ક્યારેક ત્વચાની ખૂજલીવાળું લાગે છે. પાચન વિકાર શક્ય છે - ઝાડા, કબજિયાત.
- ઝડપી પેશાબ. પેશાબની સંખ્યા અને પેશાબની માત્રામાં વધારો થાય છે, જ્યારે ચોક્કસ ગુરુત્વાકર્ષણમાં ઘટાડો થવાના કારણે પેશાબ ઘણીવાર હળવા હોય છે, "પાતળા".
સગર્ભાવસ્થાના આશરે 30 અઠવાડિયાથી, પોલિસિસ્ટિક રોગ ગર્ભાશયમાં સરળતાથી નિદાન થાય છે. જો અરજદારે અગાઉ કિડનીના વિકાસમાં વિસંગતતાઓ જાહેર કરી નથી, તો એક વ્યાપક અભ્યાસ હાથ ધરવામાં આવે છે.
- વારસાગત પરિબળોનું વિશ્લેષણ. દર્દીને કૌટુંબિક ઇતિહાસ, કુટુંબમાં પોલીસીસ્ટિક રોગના કેસો વિશે પૂછવામાં આવે છે.
- યુરીનાલિસિસ સામાન્ય વિશ્લેષણ બળતરા પ્રક્રિયાઓને ઓળખવામાં મદદ કરે છે, કિડનીમાં લોહી અને પ્રોટીનની સામગ્રી દર્શાવે છે.
- કિડનીનું અલ્ટ્રાસાઉન્ડ. તે નક્કી કરવામાં મદદ કરે છે કે રોગ પોલિસિસ્ટિક છે કે એક જ ફોલ્લો છે, અને ચોક્કસ નિદાન કરે છે.
- પેલ્વિક અવયવોનો અલ્ટ્રાસાઉન્ડ. પોલિસિસ્ટિક રોગો નજીકના અવયવોને અસર કરે છે: યકૃત, સ્ત્રીઓમાં અંડાશય, સ્વાદુપિંડ. તેઓ કોથળીઓને પણ બનાવે છે.
- એન્જીયોગ્રાફી. આ પદ્ધતિ સાથે, એક વિરોધાભાસી સોલ્યુશન લોહીમાં ઇન્જેક્ટ કરવામાં આવે છે, અસરગ્રસ્ત અંગની ઘણી તસવીરો લેવામાં આવે છે.
- મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ. એક આધુનિક સંશોધન પદ્ધતિ જે તમને આંતરિક અવયવોના પ્રકારનું ત્રિ-પરિમાણીય ચિત્ર પ્રાપ્ત કરવાની મંજૂરી આપે છે.
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ મોટાભાગની કિડનીની બિમારીઓમાં, દર્દીઓ હાઈ બ્લડ પ્રેશરથી પીડાય છે. ઇસીજી તમને હૃદયના કાર્યનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે.
સંકેતો અને શસ્ત્રક્રિયા માટે બિનસલાહભર્યું
મોટેભાગે, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ મેલીટસ માટે સૂચવવામાં આવે છે, તેની સાથે રોગવિજ્ologicalાનવિષયક સ્થિતિઓ જેવા કે:
- સડો ડાયાબિટીઝ
- રેટિનોપેથી દ્રષ્ટિ ખોટ તરફ દોરી જાય છે,
- અંતિમ તબક્કામાં રેનલ નિષ્ફળતા,
- સી.એન.એસ.નું નુકસાન
- ગંભીર અંતocસ્ત્રાવી વિકાર,
- મોટા જહાજોની દિવાલોને નુકસાન.
નીચેના રોગો સાથે વિકાસશીલ, ગૌણ ડાયાબિટીસ માટે પ્રત્યારોપણ સૂચવી શકાય છે:
- ગંભીર પેનક્રેટાઇટિસ, અંગના પેશીઓના નેક્રોસિસ સાથે,
- સ્વાદુપિંડનું કેન્સર
- ઇન્સ્યુલિન પ્રતિકાર કુશિંગ રોગ, સગર્ભાવસ્થા ડાયાબિટીઝ અથવા એક્રોમેગલીને કારણે થાય છે,
- હિમોક્રોમેટોસિસ.

મોટેભાગે, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ માટે સૂચવવામાં આવે છે.

ડાયાબિટીસ મેલિટસમાં, સેન્ટ્રલ નર્વસ સિસ્ટમને નુકસાન સાથે, ડોકટરો સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવા માટે ઓપરેશન કરે છે.

સ્વાદુપિંડનું કેન્સર પ્રત્યારોપણની જરૂર છે.

શરીરનો ઇન્સ્યુલિન પ્રતિકાર સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ માટેનો સંકેત છે.




ભાગ્યે જ કિસ્સાઓમાં, રોગોવાળા લોકોને ટ્રાન્સપ્લાન્ટ સૂચવવામાં આવે છે જે સ્વાદુપિંડની રચનામાં ફેરફાર તરફ દોરી જાય છે. આમાં શામેલ છે:
- સૌમ્ય નિયોપ્લાઝમ સાથે ગ્રંથિના બહુવિધ જખમ,
- વ્યાપક સ્વાદુપિંડનું નેક્રોસિસ,
- સપોર્શન, સ્વાદુપિંડના કાર્યોના ઉલ્લંઘનમાં ફાળો આપવો અને પ્રમાણભૂત ઉપચાર માટે યોગ્ય નથી.
આ કિસ્સાઓમાં, શબ દાતાની શોધ અને પોસ્ટઓપરેટિવ સમયગાળાના સંચાલન સાથે સંકળાયેલ આર્થિક અને તકનીકી મુશ્કેલીઓને કારણે, પ્રત્યારોપણ અત્યંત દુર્લભ છે.
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવામાં આવતું નથી:
- હૃદય રોગના અંતિમ તબક્કામાં,
- મોટી ધમનીઓના ગંભીર એથરોસ્ક્લેરોસિસ સાથે,
- કાર્ડિયોમાયોપથી સાથે, જે રુધિરાભિસરણ વિકારોમાં ફાળો આપે છે,
- ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે વિકસિત આંતરિક અવયવોના પેશીઓમાં બદલી ન શકાય તેવા ફેરફારો સાથે,
- માનસિક વિકાર સાથે
- એચ.આય.વી સંક્રમણ સાથે
- દારૂબંધી સાથે,
- ડ્રગ વ્યસન માટે
- ઓન્કોલોજીકલ રોગો સાથે.

મોટી ધમનીઓના ગંભીર એથરોસ્ક્લેરોસિસ એ સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ સર્જરી માટે એક વિરોધાભાસ છે.

સ્વાદુપિંડનું પ્રત્યારોપણ કોરોનરી હૃદય રોગ માટે કરવામાં આવતું નથી.

મદ્યપાનથી પીડિત લોકોમાં સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ સર્જરી હોતી નથી.

સ્વાદુપિંડના પ્રત્યારોપણ માટેના બિનસલાહભર્યામાં દર્દીની માનસિક વિકૃતિઓ શામેલ છે.

એચ.આય.વી સંક્રમણના કિસ્સામાં, સ્વાદુપિંડનું પ્રત્યારોપણ પ્રતિબંધિત છે.




 ઉલ
ઉલ
દર્દીની પરીક્ષા દરમિયાન પ્રાપ્ત ડેટાના મૂલ્યાંકન પછી સર્જિકલ હસ્તક્ષેપના પ્રકારની પસંદગી કરવામાં આવે છે. પસંદગી ગ્રંથિની પેશીઓને નુકસાનની ડિગ્રી અને પ્રાપ્તકર્તાના શરીરની સામાન્ય સ્થિતિ પર આધારિત છે. Ofપરેશનનો સમયગાળો તેની જટિલતા દ્વારા નક્કી કરવામાં આવે છે, મોટેભાગે નીચેની હસ્તક્ષેપો કરવામાં આવે છે:
- સંપૂર્ણ અંગ પ્રત્યારોપણ
- સ્વાદુપિંડનું પૂંછડી અથવા શરીરનું પ્રત્યારોપણ,
- ગ્રંથિ અને ડ્યુઓડેનિયમનું પ્રત્યારોપણ,
- આઇલેટ સેલના નસમાં વહીવટ.
આ તબક્કો શસ્ત્રક્રિયા દરમ્યાન અને પ્રારંભિક પુન recoveryપ્રાપ્તિ અવધિમાં કોઈ સારવાર યોજના બનાવવાનો અને પ્રારંભિક પુન recoveryપ્રાપ્તિ અવધિમાં અવરોધિત મુશ્કેલીઓ અટકાવવાનો હેતુ છે. આ તબક્કે, સંકેતો અને વિરોધાભાસો નક્કી કરો, ઉપચારાત્મક પદ્ધતિની સમીક્ષા કરો, પરીક્ષા કરો અને દાતા અંગની શોધ કરો.

બાદમાં તૈયારીનો સૌથી મુશ્કેલ ભાગ છે; દાતાની શોધમાં ઘણા વર્ષોનો સમય લાગી શકે છે. જો જરૂરી હોય તો, સંયુક્ત ટ્રાન્સપ્લાન્ટ, આ સમયગાળો એક વર્ષ ચાલે છે. અંગ મળ્યા પછી, પ્રાપ્તકર્તા નીચેની નિદાન પ્રક્રિયાઓમાંથી પસાર થાય છે:
- પેટની પોલાણનું અલ્ટ્રાસાઉન્ડ. તેનો ઉપયોગ કિડની, યકૃત અને ડ્યુઓડેનમની સ્થિતિ આકારણી માટે થાય છે.
- સાંકડી નિષ્ણાતોની સલાહ. આંતરિક અવયવોના ક્ષતિગ્રસ્ત કાર્ય સાથે સંકળાયેલ શસ્ત્રક્રિયા માટે contraindication ઓળખવા માટે જરૂરી.
- એનેસ્થેસિયોલોજિસ્ટની સલાહ. દર્દીને એનેસ્થેસિયા પ્રત્યે નકારાત્મક પ્રતિક્રિયાઓ નથી કે નહીં તે નિર્ધારિત કરવાની મંજૂરી આપે છે.
- પેટના પીઈટી સીટી સ્કેન. સ્વાદુપિંડના કેન્સરમાં ગૌણ ગાંઠ ફોકસીને શોધવામાં મદદ કરે છે.
- કમ્પ્યુટર એંટરકોલોગ્રાફી. ગેસ્ટ્રોએંટોરોલોજિસ્ટની સલાહ સાથે.
- હૃદય અભ્યાસ. સંપૂર્ણ પરીક્ષા એ નિર્ધારિત કરવામાં મદદ કરે છે કે દર્દી અંગ પ્રત્યારોપણ માટે તૈયાર છે કે નહીં. હૃદયના મોટા જહાજોની રેડિયોઆસોટોપ સ્કેન અને એન્જીયોગ્રાફી કરાવવાની ભલામણ કરવામાં આવે છે.
પ્રત્યારોપણ પહેલાં દર્દીની તપાસ કરવાની યોજનામાં આ શામેલ છે:
- ક્લિનિકલ લોહી અને પેશાબ પરીક્ષણો,
- સુપ્ત ચેપ માટે રક્ત પરીક્ષણો,
- બાયોકેમિકલ રક્ત અને પેશાબ પરીક્ષણો,
- પેશી સુસંગતતા પરીક્ષણો,
- ગાંઠ માર્કર્સ વિશ્લેષણ.
 ઉલ
ઉલ
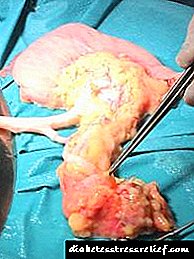
કેવી રીતે સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ છે
સ્વાદુપિંડનું પ્રત્યારોપણ કેટલાક તબક્કામાં થાય છે:
- દાતા સામગ્રી પ્રાપ્ત.
- દર્દી સાથે વાતચીત. શસ્ત્રક્રિયા પછી ખતરનાક ગૂંચવણોની સંભાવના વિશે વ્યક્તિને સૂચિત કરવું જોઈએ. શસ્ત્રક્રિયાનો ઇનકાર ગંભીર સહવર્તી રોગોના ઉત્તેજના સાથે હોઈ શકે છે.
- એનેસ્થેસિયા ઓપરેશન સામાન્ય એનેસ્થેસિયા હેઠળ કરવામાં આવે છે અને લગભગ 5 કલાક ચાલે છે.
- અગ્રવર્તી પેટની દિવાલના મધ્ય ભાગમાં એક ચીરોનું ઉત્પાદન.
- પેટની પોલાણમાં દાતા સામગ્રીની પ્લેસમેન્ટ. પ્રત્યારોપણની ગ્રંથિ મૂત્રાશયની જમણી બાજુએ સ્થિત છે.
- વેસ્ક્યુલર સ્ટેપલિંગ. આ તબક્કાની જટિલતા ગ્રંથિની sensંચી સંવેદનશીલતાને કારણે છે. પોતાના અંગને દૂર કરવાનું હંમેશાં કરવામાં આવતું નથી, પેશીઓના વિનાશ હોવા છતાં, તે મેટાબોલિક પ્રક્રિયાઓમાં ભાગ લેવાનું ચાલુ રાખે છે.
- ટીશ્યુ ટાંકો.
- ડ્રેનેજની સ્થાપના. જ્યારે sutures, ડોકટરો એક છિદ્ર છોડી જેમાં exudate ડ્રેઇન કરવા માટે એક નળી દાખલ કરવા માટે.

ઓપરેશન દરમિયાન, સર્જનને કેટલીક તકનીકી સુવિધાઓનો સામનો કરવો પડે છે. મોટેભાગે આ તે કિસ્સાઓમાં લાગુ પડે છે જ્યાં દર્દીને કટોકટી દરમિયાનગીરીની જરૂર હોય છે. મગજ મૃત્યુ સાથેના યુવાનો પાસેથી ગ્રંથિનું ટ્રાન્સપ્લાન્ટ મેળવવામાં આવે છે. મગજના કાર્યોને સમાપ્ત કરતી વખતે, વ્યક્તિ સંપૂર્ણપણે સ્વસ્થ હોવી જોઈએ. દાતા પાસે ન હોવું જોઈએ:
- ઇલેઅલ ધમની એથરોસ્ક્લેરોસિસ,
- પેટમાં ચેપ
- સ્વાદુપિંડનું નુકસાન અથવા બળતરા,
- ડાયાબિટીસ.
સામગ્રીની પ્રાપ્તિ સમયે, યકૃત અને ડ્યુઓડેનમ દૂર કરવામાં આવે છે. પેશીઓની જાળવણી માટે, એક ખાસ સોલ્યુશનનો ઉપયોગ થાય છે. અંગો ટ્રાન્સપ્લાન્ટ માટે 30 કલાક ફીટ રહે છે. સ્વાદુપિંડ અને કિડનીનું ટ્રાન્સપ્લાન્ટ કરતી વખતે operationપરેશનની અસરકારકતામાં વધારો થાય છે. જો કે, આ સમય અને પૈસાની કિંમતમાં વધારો કરે છે.
પ્રત્યારોપણની યોજના કરવી જોઈએ, નહીં તો તૈયારીના તમામ તબક્કાઓમાંથી પસાર થવું અશક્ય હશે.
દિવસ દરમિયાન સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ પછી, દર્દી સઘન સંભાળ એકમમાં હોય છે. આ સમયગાળા દરમિયાન ખોરાક અને પ્રવાહીનો ઉપયોગ પ્રતિબંધિત છે. શસ્ત્રક્રિયા પછી 24 કલાક શુધ્ધ પાણી પીવાની મંજૂરી છે. 3 દિવસ પછી, આહારમાં આહાર ઉત્પાદનોની રજૂઆત કરવાની મંજૂરી છે. અંગ લગભગ તરત જ કાર્ય કરવાનું શરૂ કરે છે. સંપૂર્ણ પુન recoveryપ્રાપ્તિ માટે ઓછામાં ઓછા 2 મહિનાની જરૂર છે.
સ્વાદુપિંડનું શસ્ત્રક્રિયા પછીનું પોષણ: શું શક્ય છે અને ડ strictlyક્ટરો દ્વારા સખત પ્રતિબંધિત શું છે.
ઇમ્યુનોસપ્રેસિવ ઉપચાર ટ્રાન્સપ્લાન્ટ પેશીઓના અસ્વીકારને અટકાવે છે, તેમના સામાન્ય એન્ક્રાફ્ટમેન્ટની શક્યતા વધારે છે. સારવાર પદ્ધતિમાં શામેલ છે:
- એઝાથિઓપ્રિન. દવા ટી-લિમ્ફોસાઇટ્સના કાર્યને દબાવશે.
- સાયક્લોફોસ્ફેમાઇડ. શરીરની રોગપ્રતિકારક શક્તિ ઘટાડે છે, ખાસ કરીને ઝડપથી વિભાજન કરનારા કોષો સામે અસરકારક.
- પ્રેડનીસોન. હોર્મોનલ એજન્ટની ઇમ્યુનોસપ્રેસિવ અને બળતરા વિરોધી અસર હોય છે. શસ્ત્રક્રિયા પછીના પ્રથમ દિવસોમાં અસ્વીકારની રોકથામ માટે, તેનું સંચાલન મહત્તમ ડોઝમાં કરવામાં આવે છે, અને ત્યારબાદ જાળવણી ડોઝમાં.
- ર Rapપામિસિન દવા રોગપ્રતિકારક શક્તિની પ્રતિક્રિયા ઘટાડે છે, સાયટોકીન્સના સંશ્લેષણને અટકાવે છે.
- એન્ટિ-લિમ્ફોસાયટીક સીરમ. તે રજૂ કરવામાં આવે છે જ્યારે અસ્વીકારના પ્રથમ સંકેતો દેખાય છે. તેનો ઉપયોગ અન્ય ઇમ્યુનોસપ્રેસન્ટ્સ સાથે સંયોજનમાં થાય છે.
- ટી-લિમ્ફોસાઇટ્સ સામે મોનોક્લોનલ એન્ટિબોડીઝ.
 ઉલ
ઉલ
આવી કોઈપણ સર્જિકલ હસ્તક્ષેપની જેમ, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટમાં મુશ્કેલીઓ થવાનું જોખમ હોય છે જેમ કે:
- પેટની પેશીઓનું ચેપ.
- ટ્રાન્સપ્લાન્ટ અંગની નજીક બળતરા એક્ઝુડેટનું સંચય.
- મોટા પ્રમાણમાં પોસ્ટopeપરેટિવ રક્તસ્રાવ.
- સ્વાદુપિંડનું નેક્રોસિસ.
- ઘાની સહાયકતા.
- પ્રત્યારોપણની ગ્રંથિનો અસ્વીકાર. અંગ પ્રત્યારોપણ પછી દર્દીઓની mortંચી મૃત્યુનું મુખ્ય કારણ. આવી જટિલતાનો વિકાસ પેશાબમાં એમીલેઝના દેખાવ દ્વારા સૂચવવામાં આવે છે. બાયોપ્સી દ્વારા અસ્વીકારના સંકેતો ઓળખો. પ્રત્યારોપણ કરાયેલ અંગ વધવા માંડે છે, જે અલ્ટ્રાસાઉન્ડ દરમ્યાન જોવા મળે છે.
સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ પછી જીવનની નિદાન
આંકડા અનુસાર, મૃત દાતા પાસેથી સ્વાદુપિંડનું પ્રત્યારોપણ હંમેશા અસરકારક નથી. શસ્ત્રક્રિયા પછી 2 વર્ષથી વધુ, લગભગ 50% દર્દીઓ જીવે છે. શસ્ત્રક્રિયાના પરિણામો દ્વારા અસર થાય છે:
- દાતા સામગ્રીની કાર્યકારી સ્થિતિ,
- મગજ મૃત્યુ સમયે દાતા આરોગ્યની વય અને સ્થિતિ,
- દાતા અને પ્રાપ્તકર્તા પેશીઓની સુસંગતતા,
- દર્દીના હેમોડાયનેમિક પરિમાણો: બ્લડ પ્રેશર, હાર્ટ રેટ, ડાય્યુરિસિસ, સીરમ ફેરીટીન લેવલ.
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ સર્જરી પ્રથમ નિઝની નોવગોરોડમાં કરવામાં આવ્યું હતું
સ્વાદુપિંડનું સર્જરી
જીવંત દાતાઓ તરફથી ગ્રંથિના ભાગોનું પ્રત્યારોપણ અત્યંત દુર્લભ છે, પરંતુ કામગીરીમાં વધુ અનુકૂળ પૂર્વસૂચન છે. સરેરાશ 2-વર્ષનો અસ્તિત્વ દર 70% છે, દર્દીઓમાં 40% દખલ પછી 10 વર્ષથી વધુ જીવે છે.
20 વર્ષીય ઇરિના, મોસ્કો: “નાનપણથી જ મેં ડાયાબિટીઝમાંથી સ્વસ્થ થવાનું સ્વપ્ન જોયું હતું, ઇન્સ્યુલિનના અનંત ઇન્જેક્શનથી સામાન્ય જીવનમાં દખલ આવી હતી. સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટની સંભાવના વિશે ઘણી વાર મેં સાંભળ્યું, પરંતુ forપરેશન માટે ભંડોળ એકઠું કરવું શક્ય ન હતું, વધુમાં, દાતા શોધવામાં મુશ્કેલીઓ વિશે પણ હું જાણતો હતો. ડોક્ટરોએ મને સલાહ આપી હતી કે મારી માતા પાસેથી સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવામાં આવે. ઓપરેશનના થોડા કલાકો પછી, બ્લડ સુગર સામાન્ય થઈ ગઈ, હું 4 મહિનાથી ઈન્જેક્શન વિના જીવી રહ્યો છું. "
સર્જેઇ, 70 વર્ષ જુના, મોસ્કો, સર્જન: "જે લોકો પરંપરાગત ઉપચારની પદ્ધતિથી મદદ ન કરે તે માટે સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ ઓપરેશન સૂચવવામાં આવે છે. તે પ્રત્યેક દર્દીને સમજાવવામાં આવે છે કે ઇન્સ્યુલિનના ઇન્જેક્શન અંગ પ્રત્યારોપણ કરતા સુરક્ષિત છે. કોઈ વ્યક્તિને જાણવું જોઈએ કે ઓપરેશન પછી દાતા પેશીઓની કુશળતાનો મુશ્કેલ સમય આવે છે, જેના કારણે ઇમ્યુનોસપ્રેસન્ટ્સનો ઉપયોગ કરવો જરૂરી છે જે અંગોના અસ્વીકારને અટકાવે છે. જીવનમાં આખા શરીરને વિપરીત અસર કરતી દવાઓ લેવી જરૂરી છે. ”
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કેટલો ખર્ચ કરે છે?
સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટની કિંમત વ્યક્તિગત રીતે ગણવામાં આવે છે અને તે ક્લિનિકના વર્ગ અને ડ doctorક્ટરની લાયકાત પર આધારિત છે. ડ doctorક્ટરની સલાહ લીધા પછી તમે ચોક્કસ ભાવ શોધી શકો છો.
સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટની સરેરાશ કિંમત ,000 32,000 છે.

હેમાંજિઓમા સારવાર માટે કેટલો ખર્ચ થાય છે?

વાળને ઇલાજ કેવી રીતે કરવો: 3 અસરકારક પદ્ધતિઓ