ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસનો લગભગ શાશ્વત સાથી: નકારાત્મક અભિવ્યક્તિ કેવી રીતે ટાળવી
લોહીમાં ગ્લુકોઝ અને કોલેસ્ટ્રોલના ઉચ્ચ સ્તર સાથે, નીચલા હાથપગના ડાયાબિટીક એથરોસ્ક્લેરોસિસ મોટા ભાગે થાય છે, પરંતુ એથરોસ્ક્લેરોટિક તકતીઓ હૃદય અને મગજ જેવા અન્ય અવયવોમાં રચાય છે. આ દર્દી માટે જીવલેણ મુશ્કેલીઓનું કારણ બને છે, જે જીવલેણ રીતે સમાપ્ત થઈ શકે છે. એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ વચ્ચેનું જોડાણ એ જહાજો પર નુકસાનકારક અસર છે, જે તેમનામાં રક્ત પરિભ્રમણના ઝડપથી ઉલ્લંઘનનું કારણ બને છે.

જી.વી. ડીઝાયક અને ઇ. એ. કોવલ દ્વારા "નીચલા હાથપગના વાહિનીઓના lથલોઇટીંગ એથરોસ્ક્લેરોસિસ" પરના નિબંધ અનુસાર, ડાયાબિટીસ મેલીટસ myંચા ગ્લુકોઝના સ્તરે 3 વર્ષ પછી શક્ય મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા સ્ટ્રોકના વિકાસ સાથે એથરોસ્ક્લેરોસિસની જટિલતાઓને પ્રારંભમાં ફાળો આપે છે.
આ રોગોનો સંબંધ
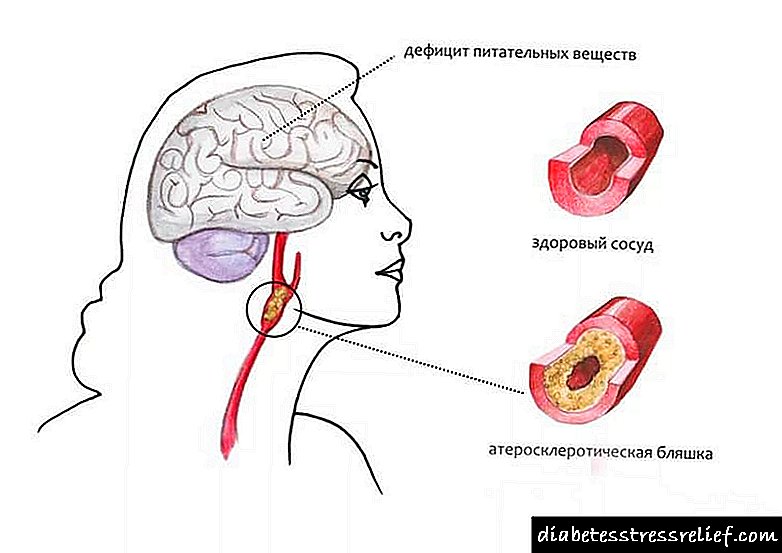
ડાયાબિટીઝથી, શરીરમાં વેસ્ક્યુલર દિવાલો બરડ થઈ જાય છે અને સતત માઇક્રોટ્રોમેટિએશન પસાર થાય છે. આ તેમની આંતરિક સપાટી પર લિપોપ્રોટિન્સના જુબાનીને ઉશ્કેરે છે, જે એકઠા થાય છે અને છેવટે એથરોસ્ક્લેરોટિક તકતી બનાવે છે. તેમજ લોહીમાં વધુ ખાંડ અને એલડીએલના સંચયને કારણે મેટાબોલિક ડિસઓર્ડર્સને કારણે થતી ધમનીઓના ધમનીઓનું આર્ટિરોસ્ક્લેરોસિસ. Herથેરોસ્ક્લેરોટિક વેસ્ક્યુલર જખમની સાથે ડાયાબિટીસ એન્જીયોપથી દ્વારા રુધિરકેશિકાઓના ટ્રોફિક ડિસઓર્ડર થાય છે. આ મહત્વપૂર્ણ અંગોના સ્ટ્રોક અથવા હાર્ટ એટેકના સ્વરૂપમાં અપૂરતા રક્ત પરિભ્રમણની ગૂંચવણોના વધુ ઝડપી દેખાવ તરફ દોરી જાય છે.
ડાયાબિટીસ સાથે જોડાણમાં એથરોસ્ક્લેરોસિસના વિકાસના કારણો શું છે?
ડાયાબિટીસ મેલિટસમાં એથરોસ્ક્લેરોટિક તકતીઓની રચના આવા પરિબળોના માનવ શરીર પર થતી અસરને કારણે છે:
 ઓછી પ્રવૃત્તિવાળી જીવનશૈલી અને નબળા પોષણ વહાણોમાં તકતીઓના વિકાસને ઉશ્કેરે છે.
ઓછી પ્રવૃત્તિવાળી જીવનશૈલી અને નબળા પોષણ વહાણોમાં તકતીઓના વિકાસને ઉશ્કેરે છે.
- ક્ષતિગ્રસ્ત ચરબી ચયાપચય, જે ઇન્સ્યુલિનના અભાવને કારણે થાય છે,
- ડાયાબિટીક એન્જીયોપેથી અને ક્ષતિગ્રસ્ત ટ્રોફિઝમને કારણે રક્ત વાહિનીઓના માઇક્રોટ્રોમેટીઇઝેશનનું કેન્દ્ર
- સ્થૂળતા
- નિષ્ક્રિય જીવનશૈલી, જે ડાયાબિટીઝની તીવ્રતાને કારણે છે.
સિમ્પ્ટોમેટોલોજી
ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસના અભિવ્યક્તિઓ તકતીના સ્થાન અને વેસ્ક્યુલર બેડના અવરોધની ડિગ્રીના આધારે વિવિધ હોઈ શકે છે. જો નીચલા હાથપગને અસર થાય છે, તો પછી દર્દી ટૂંકા ચાલવા પછી પગમાં ભારે લાગણી અનુભવે છે, લંગડાપણું, સુન્નપણું અને ત્વચામાં ખંજવાળમાં ફેરવાય છે, તેમજ વિવિધ પેરેસ્થેસિસને ક્રોલિંગ અને ચિકિત્સાના રૂપમાં. સંયુક્ત પ્રકાર 2 ડાયાબિટીસ અને એથરોસ્ક્લેરોસિસ સાથે, અપૂરતા પરિભ્રમણનાં લક્ષણો ખૂબ ઝડપથી વધે છે, અને દર્દીઓને વ્યવહારીક રીતે કોઈ પીડા થતી નથી. હાઈ બ્લડ સુગરને કારણે આ અંગોમાં ચેતા અંતની શરૂઆતના નેક્રોસિસને કારણે છે. જો મગજના વાહિનીઓના એથરોસ્ક્લેરોટિક તકતીઓને નુકસાન થાય છે, તો તેમની પ્રવૃત્તિની ઉણપ, યાદશક્તિ અને જ્ognાનાત્મક કુશળતાનો વિકાસ થાય છે, પેરેસીસ, લકવો અને સંવેદનશીલતા વિકાર થઈ શકે છે. ગંભીર કિસ્સાઓમાં, મગજના અનુગામી મૃત્યુ સાથે સ્ટ્રોક થાય છે.
જો દર્દીઓમાં સુગર વધારે હોય, તો પછી કોરોનરી હ્રદય રોગ પીડા અને નિષ્ક્રિયતા લાવ્યા વિના, લક્ષણવિહીન હશે. ડાયાબિટીક ન્યુરોપથીના પરિણામે ચેતાકોષોના પ્રારંભિક નેક્રોસિસને કારણે આ થાય છે. આ રોગ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના પ્રારંભિક વિકાસ દ્વારા રક્તવાહિની તંત્ર અથવા મૃત્યુની અનુગામી કાર્યકારી પ્રવૃત્તિ સાથેની લાક્ષણિકતા પણ છે.
ડાયગ્નોસ્ટિક પગલાં
ડાયાબિટીક એથરોસ્ક્લેરોસિસ દર્દીઓમાં લાક્ષણિક લક્ષણોની હાજરી દ્વારા શંકા કરી શકાય છે. આ નિદાનની પુષ્ટિ કરવા માટે, કોલેસ્ટ્રોલનું સ્તર, તેમજ તેના અપૂર્ણાંકને નિર્ધારિત કરવા માટે રક્ત પરીક્ષણ કરવામાં આવે છે. આ ઉપરાંત, ખાલી પેટમાં અને ખાધા પછી ખાંડના સ્તરનો અભ્યાસ કરવો જરૂરી છે. આ લોહીમાં ગ્લુકોઝની વધેલી સામગ્રીને નિર્ધારિત કરશે અને ડાયાબિટીઝને શોધી કા .શે. એન્જીયોગ્રાફી વેસ્ક્યુલર રક્ત પ્રવાહના ઉલ્લંઘનને શોધવા માટે મદદ કરશે, અને જહાજની દિવાલની સ્થિતિ અલ્ટ્રાસાઉન્ડનું મૂલ્યાંકન કરવાનું શક્ય બનાવશે. વધારાની પદ્ધતિ તરીકે, વિપરીત માધ્યમની પ્રારંભિક રજૂઆત સાથે મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ કરવામાં આવે છે, જે વેસ્ક્યુલર બેડને સાંકડી પાડશે.
પેથોલોજી સારવાર
ડાયાબિટીક એથરોસ્ક્લેરોસિસની ઉપચાર રક્ત ખાંડ અને કોલેસ્ટરોલના સ્તરને સામાન્ય બનાવવાનો છે. આ માટે, તે મુખ્ય પરિબળોને દૂર કરવું જરૂરી છે કે જે આ સૂચકાંકોના ઉલ્લંઘન માટે ઉશ્કેરે છે. ચરબી, તળેલા ખોરાક અને સરળતાથી સુપાચ્ય કાર્બોહાઇડ્રેટ્સને પ્રતિબંધિત કરે છે તેવા આહારનું પાલન કરવું પણ મહત્વપૂર્ણ છે, જે પ્રકાર 2 ડાયાબિટીઝનું કારણ બને છે. જો જરૂરી હોય તો, ગ્લુકોઝ, સ્ટેટિન્સ અને ફાઇબ્રેટ્સના સ્તરને સામાન્ય બનાવવા માટે ઇન્સ્યુલિન ઇન્જેક્શનનો ઉપયોગ બતાવવામાં આવે છે, જે લોહીમાં હાનિકારક લિપોપ્રોટિન્સની સાંદ્રતા ઘટાડવાની મંજૂરી આપે છે અને એથરોસ્ક્લેરોટિક પ્લેકની રચનાને અટકાવે છે.
હાયપરટેન્સિવ સ્થિતિઓનું વજન અને ઉપચાર, જે ધમનીઓને પણ નુકસાન પહોંચાડે છે અને તેમના પર કોલેસ્ટરોલ થાપણોની રચના કરવાની ભલામણ કરવામાં આવે છે. રૂ conિચુસ્ત પગલાઓની અસમર્થતાના કિસ્સામાં, એથરોસ્ક્લેરોસિસની સારવાર શન્ટ અથવા સ્ટેન્ટ પ્લેસમેન્ટની રચનાને કારણે કૃત્રિમ રક્ત પ્રવાહની રચના સાથે સર્જિકલ હસ્તક્ષેપની મદદથી કરવામાં આવે છે, જે એથરોસ્ક્લેરોટિક તકતીની જગ્યા પર વેસ્ક્યુલર લ્યુમેનને વિસ્તૃત કરશે.
એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ મુખ્યત્વે વૃદ્ધ પુરુષોમાં થાય છે.
ચેતવણી કેવી રીતે આપવી?
એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ મેલીટસનું નિવારણ એ કોલેસ્ટરોલ અને બ્લડ સુગરનું સતત નિરીક્ષણ છે. તંદુરસ્ત વજન જાળવવા અને સક્રિય જીવન જીવવાનું પણ મહત્વપૂર્ણ છે. વ્યસનોથી છૂટકારો મેળવવા, યોગ્ય રીતે અને સમયસર ખાવું જરૂરી છે. આહારમાંથી ઝડપી કાર્બોહાઇડ્રેટ્સ, મીઠાઈઓ, તેમજ કૃત્રિમ ચરબી અને અન્ય હાનિકારક ઉત્પાદનોને બાકાત રાખવું જરૂરી છે.
એથેરોસ્ક્લેરોસિસ અને ડાયાબિટીસને નાબૂદ કરવાનો સંબંધ
ડાયાબિટીઝની હાજરીથી મગજના ધમનીઓ, મ્યોકાર્ડિયમ, કિડની અને નીચલા હાથપગના પેરિફેરલ જહાજોના ફેલાવાના જખમ તરફ દોરી જાય છે. આ સ્ટ્રોક, હાર્ટ એટેક, રેનલ હાયપરટેન્શન અને ડાયાબિટીસના પગ જેવી ગંભીર ગૂંચવણની ઘટનાના સ્વરૂપમાં પોતાને મેનીફેસ્ટ કરે છે. તેનું પરિણામ ગેંગ્રેન છે, અને તે ડાયાબિટીઝના દર્દીઓમાં બાકીની વસ્તી કરતા 20 ગણી વધારે જોવા મળે છે.
ડાયાબિટીસ મેલિટસમાં એથરોસ્ક્લેરોસિસના કોર્સમાં લાક્ષણિકતાઓ છે:
- 10 વર્ષ પહેલાં પોતાને મેનીફેસ્ટ કરે છે,
- મુશ્કેલીઓ સાથે આગળ વધે છે
- ઝડપથી ફેલાય છે
- લગભગ એક જ સમયે, કોરોનરી, સેરેબ્રલ, પેરિફેરલ ધમનીઓ અને આંતરિક અવયવોના જહાજોને અસર થાય છે.
અને અહીં નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવા વિશે વધુ છે.
ડાયાબિટીસ અને એથરોસ્ક્લેરોસિસની અસર વેસ્ક્યુલર દિવાલ પર
ડાયાબિટીસ અને એથરોસ્ક્લેરોસિસ સાથે, ત્યાં સામાન્ય વિકારો છે - મધ્યમ અને મોટા વ્યાસની ધમનીઓનો વિનાશ. ડાયાબિટીક એન્જીયોપથી સામાન્ય રીતે રોગના લાંબા ગાળાના કોર્સ સાથે થાય છે, જે રક્ત ખાંડમાં વારંવાર ટીપાં સાથે આવે છે. તે જ સમયે, જખમ મોટા (મેક્રોંગિઓઓપથી) અને નાના રક્ત પાથ (માઇક્રોએંગિઓપેથી) ને આવરી લે છે, એકસાથે તેઓ સંપૂર્ણ વેસ્ક્યુલર પેથોલોજી તરફ દોરી જાય છે.
મેક્રોએંજીયોપથી એ કોરોનરી એથરોસ્ક્લેરોસિસ, સેરેબ્રલ અને પેરિફેરલ દ્વારા પ્રગટ થાય છે, અને માઇક્રોએંજીયોપેથીમાં નીચલા હાથપગના કિડની અને રક્ત વાહિનીઓના રેટિના, પેરેંચાઇમામાં ફેરફાર શામેલ છે. આ ઉપરાંત, ઉચ્ચ સ્તરનું ગ્લુકોઝ ચેતા તંતુઓને ઇજા પહોંચાડે છે, તેથી, નીચલા હાથપગના નુકસાન સાથે, ન્યુરોપથી પણ નોંધવામાં આવે છે.
લોહીમાં ગ્લુકોઝમાં થતી વધઘટ ધમનીઓના આંતરિક અસ્તરનો નાશ કરે છે, તેમાં ઓછી ઘનતાવાળા લિપોપ્રોટીન પ્રવેશ અને કોલેસ્ટરોલ તકતીની રચનાની સુવિધા આપે છે. ત્યારબાદ, તે કેલ્શિયમ ક્ષાર, અલ્સર અને ટુકડાઓમાં તૂટી જાય છે. આ તબક્કે લોહીના ગંઠાવાનું રચના થાય છે જે વાહિનીઓના લ્યુમેનને અવરોધે છે, અને તેમના ભાગ લોહીના પ્રવાહ દ્વારા નાની શાખાઓમાં લઈ જાય છે, તેમને ભરી દે છે.
ઉચ્ચ ખાંડ સાથે પેથોલોજી કેમ વિકસે છે
એથરોસ્ક્લેરોસિસ અને ડાયાબિટીઝમાં વેસ્ક્યુલર ડિસઓર્ડરના ચોક્કસ કારણો છે:
- ચરબી ચયાપચય પર ઇન્સ્યુલિનની અછતની અસર - કોલેસ્ટરોલ અને તેના એથ્રોજેનિક અપૂર્ણાંકમાં વધારો, યકૃતમાં ચરબીના વિનાશને ધીમું કરવું,
- મુક્ત રેડિકલની રચના,
- બળતરા પ્રક્રિયા
- આંતરિક શેલની અખંડિતતાનું ઉલ્લંઘન, તેના રક્ષણાત્મક ગુણધર્મોને નબળા પાડવું,
- થ્રોમ્બોસિસ
- વેસ્ક્યુલર થર
એન્જીયોપથીના દરને મેદસ્વીપણાથી પણ અસર થાય છે, જે ઘણી વાર ટાઇપ -2 ડાયાબિટીઝ, ધમનીય હાયપરટેન્શન અને લોહીમાં સ્નિગ્ધતામાં જોવા મળે છે. ધૂમ્રપાન, વ્યવસાયિક જોખમો, ઓછી શારીરિક પ્રવૃત્તિ, આધેડ વૃદ્ધ અને વૃદ્ધ દર્દીઓમાં, બંને રોગો માટે આનુવંશિકતા દ્વારા બોજો દ્વારા પરિસ્થિતિ વધુ વકરી છે.
શું ચાલી રહ્યું છે
ડાયાબિટીઝમાં, એન્ડોથેલિયલ ડિસફંક્શનના સંકેતો છે. સરળ સ્નાયુઓનો ફેલાવો એથરોસ્ક્લેરોસિસનું એક મહત્વપૂર્ણ રોગવિજ્ .ાનવિષયક સંકેત છે. આ પ્રક્રિયા પ્લેટલેટ મિટોજન દ્વારા ઉત્તેજીત કરવામાં આવે છે, જે આંશિક રૂપે દર્શાવવામાં આવી છે. ડાઈબિટીઝમાં મિટgenજેનનો અભ્યાસ કરવામાં આવ્યો નથી. એથરોસ્ક્લેરોટિક જખમના ક્ષેત્રમાં લિપિડ્સનું સંચય મુખ્યત્વે ઇન્ટ્રાસેલ્યુલર અને એક્સ્ટ્રા સેલ્યુલર એસ્ટરિફાઇડ કોલેસ્ટ્રોલના સ્વરૂપમાં થાય છે. અનિયંત્રિત ડાયાબિટીઝમાં, પ્લાઝ્મામાં નીચા ઘનતાવાળા લિપોપ્રોટીનનું સ્તર અને dંચી ઘનતાવાળા પ્લાઝ્મા લિપોપ્રોટીનનું સ્તર ઘટીને, મોટા જહાજોમાં લિપિડ જુબાની તરફેણ કરે છે.
ડાયાબિટીઝવાળા કેટલાક દર્દીઓમાં થ્રોમ્બોટિક સ્થિતિ હોવાના પુરાવા છે. એકસાથે, એન્ડોથેલિયલ, પ્લેટલેટ, સરળ સ્નાયુ, લિપોપ્રોટીન અને કોગ્યુલેશન વર્તનની આ અસામાન્યતાઓને ડાયાબિટીસમાં એક્સિલરેટેડ એથરોસ્ક્લેરોસિસની સમસ્યામાં ફાળો આપવા માટે ગણી શકાય. આ પ્રક્રિયાના પેથોજેનેસિસની સંપૂર્ણ સમજ યોગ્ય નિવારક રોગનિવારક અભિગમોના વિકાસમાં મદદ કરે છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં પેથોલોજીકલ હાર્ટ એટેક
એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસની સતત ચર્ચા અને તપાસ કરવામાં આવે છે. હાલમાં, એ વિચાર એ છે કે ડાયાબિટીસએ વેગના એથેરોસ્ક્લેરોસિસમાં ફાળો આપ્યો છે, મોટી સંખ્યામાં વિભાગીય અને ક્લિનિકલ અને રોગચાળાના અભ્યાસનો અભ્યાસ કર્યો છે.
,000૦,૦૦૦ autટોપ્સીનું વિશ્લેષણ કરવામાં આવ્યું હતું અને એવું જણાયું હતું કે સમાન વય જૂથમાં (સામાન્ય રીતે years૦ વર્ષથી વધુ વયના), ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં કોરોનરી એથરોસ્ક્લેરોસિસથી મૃત્યુ આ રોગ વગરની વ્યક્તિઓની તુલનામાં times- times વખત વધુ જોવાયો હતો. ડાયાબિટીક થ્રોમ્બોટિક સ્ટ્રોકના દર્દીઓમાં, .2૦.૨% કેસો જોવા મળ્યા હતા, ડાયાબિટીઝ વગરના દર્દીઓમાં - ૧.4..4%, તુલનાત્મક જૂથો વય-યોગ્ય હતા.
ડાયાબિટીઝના 416 કેસોના વિભાગીય અધ્યયનમાં, 40 વર્ષથી વધુ વય જૂથમાં ડાયાબિટીઝ ન હોય તેવા લોકોની તુલનામાં એથરોસ્ક્લેરોસિસના બનાવોમાં નોંધપાત્ર વધારો થયો છે.

વિભાગીય ડેટા સંશોધન
30-60 વર્ષની વય જૂથમાં, ડાયાબિટીક એથરોસ્ક્લેરોસિસ 82.2% વ્યક્તિઓમાં જોવા મળ્યો હતો. સામાન્ય એથરોસ્ક્લેરોસિસ 56.3% માં. જીવન દરમિયાન ડાયાબિટીકની સ્થિતિથી પીડાતા દર્દીઓમાં એથરોસ્ક્લેરોસિસની ઘટનામાં નોંધપાત્ર તફાવતનો ઉલ્લેખ –૦-––, –૦-–– અને –૦-–– વર્ષની વય જૂથોમાં નથી. પરંતુ ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં એરોટા અને કોરોનરી ધમનીઓમાં એથરોસ્ક્લેરોટિક ફેરફારો તેમની પાસે ન હોય તેવા લોકો કરતા વધુ મોટો વિસ્તાર કબજે કરે છે. એથરોસ્ક્લેરોટિક તકતી દ્વારા કબજે કરવામાં આવેલા ક્ષેત્રમાં નોંધપાત્ર વધારો, લેખકો, જે 50૦ વર્ષથી વધુ ઉંમરમાં ડાયાબિટીસથી મૃત્યુ પામેલા 32 દર્દીઓમાંથી 12 માં મળી આવ્યા છે.
એથરોસ્ક્લેરોસિસમાં રોગપ્રતિકારક તંત્ર, ખાસ કરીને ટાઇપ 2 ડાયાબિટીઝ
એથરોસ્ક્લેરોસિસ અને ત્યારબાદના રક્તવાહિની રોગ (સીવીડી) એ ટાઇપ 2 ડાયાબિટીસની મુખ્ય ગૂંચવણો છે એથરોસ્ક્લેરોસિસ એ એક લાંબી બળતરા રોગ છે, જેમાં જખમમાં હાજર વિવિધ પ્રકારના ઇમ્યુનોકpeમ્પેટેન્ટ કોષો શામેલ છે. જોકે એથરોસ્ક્લેરોસિસ અને ટાઇપ 2 ડાયાબિટીઝમાં બળતરા અને રોગપ્રતિકારક સક્રિયકરણ વધુ સ્પષ્ટ હોઈ શકે છે, ડાયાબિટીઝ અને બિન-ડાયાબિટીસ વચ્ચે કોઈ ખાસ તફાવત નથી.
આમ, સમાન પરિબળો બંને જૂથોમાં એથરોસ્ક્લેરોસિસ સાથે સંકળાયેલ રોગપ્રતિકારક શક્તિમાં સામેલ છે. રોગપ્રતિકારક શક્તિનું કારણ અજ્ unknownાત છે, અને ત્યાં પરસ્પર બિન-વિશિષ્ટ શક્યતાઓ છે. Oxક્સિડાઇઝ્ડ અને / અથવા એન્ઝાઇમેટિકલી સુધારેલા સ્વરૂપો નીચા ઘનતાવાળા લિપોપ્રોટીન (Oxક્સએલડીએલ) અને મૃત કોષો એથરોસ્ક્લેરોટિક તકતીઓમાં હાજર છે. Oxક્સએલડીએલ બળતરા તરફી અને ઇમ્યુનોસ્ટીમ્યુલેટીંગ હોવાથી ભૂમિકા ભજવી શકે છે, કારણ કે તે ટી કોષોને સક્રિય કરે છે અને ઉચ્ચ સાંદ્રતામાં સાયટોટોક્સિક છે.
Oxક્સએલડીએલમાં બળતરા ફોસ્ફોલિપિડ્સ સામેલ છે, જેમાં ફોસ્ફphરીલકોલાઇન (પીકે) એક ખુલ્લી એન્ટિજેન્સ છે.

રોગપ્રતિકારક શક્તિના સંભવિત કારણો તરીકે બેક્ટેરિયા અને વાયરસની ચર્ચા કરવામાં આવી હતી, પરંતુ આ પૂર્વધારણાને ટેકો આપવા માટે સીધા પુરાવા શોધવાનું મુશ્કેલ હતું, અને માનવ એન્ટિબાયોટિક ટ્રાયલ્સ નકારાત્મક અથવા અનિર્ણિત હતી. એથરોજેનિક રોગપ્રતિકારક પ્રતિક્રિયા માટે હીટ શોક પ્રોટીન (એચએસપી) એ મુખ્ય લક્ષ્યોમાંનું એક હોઈ શકે છે. તકતીના ભંગાણના વધુ સીધા કારણોમાં ઇન્ટર્લ્યુકિન 1 I (આઇએલ -1β), ગાંઠ નેક્રોસિસ પરિબળ (ટીએનએફ), અને લ્યુકોટ્રિએન્સના સ્વરૂપમાં લિપિડ મધ્યસ્થી જેવા સાયટોકીન્સ શામેલ છે.
આ ઉપરાંત, ડાયાબિટીઝ, હાયપરગ્લાયકેમિઆ અને idક્સિડેટીવ તણાવ સાથે, દેખીતી રીતે, એથરોસ્ક્લેરોસિસના વિકાસને વેગ આપે છે, એક પદ્ધતિ એ રોગપ્રતિકારક પ્રતિક્રિયાઓનું પ્રમોશન હોઈ શકે છે. એથરોસ્ક્લેરોસિસ અને રક્તવાહિની રોગનું કારણ રોગપ્રતિકારક પ્રતિક્રિયાઓ છે તે સાબિત કરવા માટે, ઇમ્યુનોમોડ્યુલેટિંગ સારવાર સાથેના વધુ અભ્યાસની જરૂર છે.
પ્રકાર 2 ડાયાબિટીઝ એ સમગ્ર વિશ્વમાં એક ગંભીર અને વિકસિત સમસ્યા છે, અને તે ફક્ત કહેવાતા વિકસિત દેશોમાં જ નથી. નેફ્રોપથી અને માઇક્રોવાસ્ક્યુલર રોગ ઉપરાંત, રક્તવાહિની રોગ (સીવીડી) અને એક્સિલરેટેડ એથરોસ્ક્લેરોસિસ ઘણીવાર ડાયાબિટીસ મેલિટસમાં થાય છે, બંને પ્રકાર 1 અને 2.
પ્રકાર 2 ડાયાબિટીઝ અને બળતરા વચ્ચેનો સંબંધ સારી રીતે સ્થાપિત થયેલ છે, અને ડાયાબિટીઝ અને ઇન્સ્યુલિન રેઝિસ્ટન્સ (આઇઆર) બંનેમાં તીવ્ર બળતરાના સંકેતો છે, જે ટાઇપ 2 ડાયાબિટીઝની લાક્ષણિકતા છે. ઉપરાંત, એથરોસ્ક્લેરોસિસ અને રક્તવાહિની રોગો સાથે, તીવ્ર બળતરા એ એક મુખ્ય લાક્ષણિકતા છે, અને એથરોસ્ક્લેરોસિસ સાથે, સક્રિય રોગપ્રતિકારક સક્ષમ કોષો, જેમ કે ટી કોશિકાઓ અને એન્ટિજેન-પ્રસ્તુત કોષો, વિપુલ પ્રમાણમાં પીડિત છે.

જોકે ડાયાબિટીઝમાં એથરોસ્ક્લેરોસિસ સાથે બળતરા અને નેક્રોટિક ન્યુક્લિયસનું કદ વધારી શકાય છે, તેમ છતાં, ડાયાબિટીઝ અને બિન-ડાયાબિટીસ વચ્ચેના પ્લેક અથવા એથરોસ્ક્લેરોટિક કેપ્સમાં સામાન્ય બળતરામાં કોઈ તફાવત નહોતો, આ ક્ષેત્રના સૌથી મોટા અભ્યાસ અનુસાર. આમ, એવું લાગે છે કે ડાયાબિટીઝની તુલનામાં બિન-ડાયાબિટીઝમાં એથરોસ્ક્લેરોસિસમાં હાજર રોગપ્રતિકારક શક્તિ અને બળતરા વચ્ચે કોઈ મૂળભૂત તફાવત નથી. જો કે, ડાયાબિટીઝમાં ઇસ્કેમિક લક્ષણો પછી મેક્રોફેજેસ અને સુપરફિસિયલ થ્રોમ્બી લાંબા સમય સુધી ટકી શકે છે, જે આ સ્થિતિમાં રક્તવાહિની રોગનું જોખમ અને જોખમ પરિબળોમાં વધારો કરી શકે છે, કારણ કે હાયપરગ્લાયકેમિઆ કુદરતી રીતે એક ખાસ ભૂમિકા ભજવે છે.
તીવ્ર બળતરાત્મક પ્રતિક્રિયા ઉત્ક્રાંતિના દૃષ્ટિકોણથી વિકસે છે, મોટે ભાગે પેથોજેન્સ સામે રક્ષણ આપે છે અને પેશીઓના નુકસાનને સુધારણા કરે છે, જે આઘાતને કારણે પણ થઈ શકે છે. તીવ્ર બળતરાના ક્લાસિક લક્ષણો - પીડા, સોજો, લાલાશ, તાવ અને કાર્યમાં ઘટાડો - હિપ્પોક્રેટ્સની દવામાં પહેલાથી વર્ણવેલ છે.
જ્યારે તીવ્ર બળતરા દૂર થતી નથી, પરંતુ તેના બદલે ચાલુ રહે છે અને ક્રોનિક બને છે, ત્યારે તે એક ગંભીર સમસ્યા બની શકે છે.
તીવ્ર બળતરા રોગોના ઉદાહરણો સંધિવા રોગો છે, જેમ કે:
- સંધિવા (આરએ),
- પ્રણાલીગત લ્યુપસ એરિથેટોસસ (SLE),
- એથરોસ્ક્લેરોસિસ અને તેના મુખ્ય પરિણામો, રક્તવાહિનીના રોગો, જેમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન (એમઆઈ), એક્યુટ કોરોનરી સિન્ડ્રોમ (એસીએસ), લંગણ અને સ્ટ્રોક,
- અલ્ઝાઇમર રોગ
- પ્રકાર 2 ડાયાબિટીસ
- આઇઆરમાં વધારો અને તે પણ પેટની જાડાપણું અને અસ્થિવા - બળતરા ઘટકો છે.
આ સ્થિતિઓ વચ્ચેના સંગઠનો જાણીતા છે. ઉદાહરણ તરીકે, પ્રકાર 2 ડાયાબિટીસ એથરોસ્ક્લેરોસિસ અને રક્તવાહિની રોગ (ધૂમ્રપાન, હાયપરટેન્શન, ડિસલિપિડેમિયા, વય અને પુરુષ લિંગ સાથે) માટેનું જોખમકારક પરિબળ છે. અલ્ઝાઇમર રોગ અને એથરોસ્ક્લેરોસિસ અને / અથવા રક્તવાહિની રોગમાં ઘણાં સામાન્ય જોખમો પરિબળો હોય છે, અને રક્તવાહિની રોગના જાણીતા પરિણામો ઉપરાંત ધૂમ્રપાન એ આરએ માટેનું જોખમ છે. તે પણ સ્પષ્ટ થઈ ગયું છે કે સંધિવા રોગો અને એથરોસ્ક્લેરોસિસ / સીવીડી વચ્ચેના સંગઠનો છે, ખાસ કરીને એસ.એલ.ઇ.

આરએમાં પણ, ઘણા અહેવાલો મુજબ રક્તવાહિની રોગનું જોખમ વધ્યું છે, અને તાજેતરના મેટા-વિશ્લેષણ સૂચવે છે કે આરએ માં દર્દીઓમાં એથરોસ્ક્લેરોસિસ વધુ જોવા મળે છે. એ નોંધવું રસપ્રદ છે કે એવા અહેવાલો છે કે જે આરએમાં ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ પણ વર્ણવે છે.
એન્ટી-ઇન્ફ્લેમેટરી સારવારથી ક્રોનિક ઇનફ્લેમેટરી સ્થિતિવાળા ઘણા દર્દીઓના પૂર્વસૂચનને સુધારવામાં આવ્યો છે, સૌથી વધુ નોંધપાત્ર ઉદાહરણો આરએમાં ગાંઠ નેક્રોસિસ ફેક્ટર ઇન્હિબિટર્સ (ટી.એન.એફ.) અવરોધકો અને અન્ય imટોઇમ્યુન સ્થિતિઓ જેવા જૈવિક પરિબળો છે. તેથી, અન્ય તીવ્ર દાહક સ્થિતિમાં લક્ષિત એન્ટી-ઇન્ફ્લેમેટરી અને ઇમ્યુનોમોડ્યુલેટરી સારવારના મૂલ્યાંકનની સ્પષ્ટ જરૂર છે.
એક રસપ્રદ સંભાવના એ હશે કે ટી.એન.એફ. ઇન્હિબિટર્સ જેવા જૈવિક, એથેરોસ્ક્લેરોસિસ અને ટાઇપ 2 ડાયાબિટીઝ અને તેમની ગૂંચવણોમાં રોગનિવારક રીતે અસરકારક હોઈ શકે છે. જો કે, આ કોઈ નોંધપાત્ર હદ સુધી કેસ લાગતું નથી. તેમ છતાં, આરએ વાળા દર્દીઓમાં પ્રણાલીગત ટી.એન.એફ. નાકાબંધીની એન્ટિ-કેચેક્ટિક અસર છે, રોગની તીવ્રતા અને બળતરાની માત્રાના આધારે આઈઆરની એન્ટી-ટીએનએફ અસરો અસંગત છે. જો કે, તાજેતરના કેસ રિપોર્ટ સૂચવે છે કે નવા ટી-સેલ અવરોધક સાથેની સારવારએ આરએમાં આઇઆર પર નાટકીય અસર કરી હતી.
Dક્સિડેશન અને એલડીએલ અને અન્ય ઘટકોના અન્ય ફેરફારો
લો ડેન્સિટી લિપોપ્રોટીન એક ઉદાહરણ તરીકે, ઓક્સિડેશન અને / અથવા ફોસ્ફોલિપેસેસના એન્ઝાઇમેટિક ફેરફાર દ્વારા સુધારી શકાય છે. એલડીએલ સામાન્ય રીતે પેશીઓમાં પણ ધમનીઓના ઇન્ટિમા તરીકે હાજર હોય છે, જ્યાં તે પ્રોટોગ્લાયન મેટ્રિક્સ સાથે જોડાઈ શકે છે, ખાસ કરીને ફેરફાર પછી. એવું માનવામાં આવે છે કે આ બંધન એથરોજેનેસિસમાં "સંરક્ષણના પ્રતિભાવ" પૂર્વધારણા અનુસાર પ્રારંભિક ઘટના છે.

ઓક્સિડાઇઝ્ડ લો ડેન્સિટી લિપોપ્રોટીનમાં પ્રો-ઇન્ફ્લેમેટરી અને ઇમ્યુનોમોડ્યુલેટીંગ ગુણધર્મો છે, એન્ડોથેલિયલ સેલ્સ, મોનોસાયટ્સ / મેક્રોફેજ અને ટી સેલ સક્રિય કરે છે. Oxક્સએલડીએલ ઉચ્ચ સાંદ્રતામાં પણ ઝેરી છે, અને એથરોસ્ક્લેરોટિક જખમની એક મહત્વપૂર્ણ લાક્ષણિકતા, મૃત કોષોની વિપુલતા છે. આમ, શક્ય છે કે આવા કોષ મૃત્યુનાં કારણોમાં ofક્સએલડીએલ એક છે. એન્ઝાઇમેટિકલી મોડિફાઇડ એલડીએલ એક મહત્વપૂર્ણ ભૂમિકા ભજવી શકે છે, અને પીએલએ 2, આવા ફેરફારનું કારણ સામાન્ય ધમનીઓ અને એથરોસ્ક્લેરોટિક જખમ બંનેમાં વ્યક્ત થાય છે અને ડીસી સક્રિયકરણ માટે પ્રેરિત કરી શકે છે. ઇનફ્લેમેમેટરી ફોસ્ફોલિપિડ્સ, જેમ કે લિસોફોસ્ફેટિએલ્ડકોલિન (એલપીસી) અને / અથવા પ્લેટલેટ એક્ટિવેટીંગ ફેક્ટર (પીએએફ), મોટાભાગે Lક્સએલડીએલ: s ના પ્રભાવનું કારણ બને છે, જે પીએએફ રીસેપ્ટર અથવા ટોલ જેવા રીસેપ્ટર સહિતના અન્ય પદ્ધતિઓ દ્વારા થઈ શકે છે, અને શોષક રીસેપ્ટર ક્રિયાપ્રતિક્રિયા. .
સામાન્ય રીતે, oxક્સિડાઇઝ્ડ ફોસ્ફોલિપિડ્સ (PLક્સપીએલ્સ) એથરોસ્ક્લેરોસિસમાં રોગપ્રતિકારક પ્રતિક્રિયામાં સામેલ હોય છે અને એલડીએલ ફેરફારથી મેળવી શકાય છે, પણ સેલ પટલના ફેરફારોથી પણ. આવા oxક્સપીએલમાં એલપીસીનો સમાવેશ થાય છે, અને ફેટી એસિડ કમ્પોઝિશનમાં સ્ન -2 ની ઘણીવાર ટૂંકી સ્થિતિ જોખમી મોલેક્યુલર સ્ટ્રક્ચર્સ (ડીએએમપી) તરીકે કામ કરે છે. ઓક્સિડેશન ઓએક્સએલને સંશોધિત આઇ માર્કર્સમાં ફેરવે છે જે દ્રાવ્ય અને સેલ-બાઉન્ડ રીસેપ્ટર્સ, જેમ કે મ્યુટન્ટ રીસેપ્ટર્સ, કુદરતી રીતે થતાં એન્ટિબોડીઝ અને સી-રિએક્ટિવ પ્રોટીન (સીઆરપી) બંને દ્વારા માન્યતા છે. આ વિવિધ સિસ્ટમમાં સામાન્ય થીમ સંભવત aging વૃદ્ધાવસ્થા અને મૃત કોષોને દૂર કરવા, પણ oxક્સિડાઇઝ્ડ અથવા અન્ય સંશોધિત લિપોપ્રોટીન છે.
રુધિરાભિસરણ તંત્ર અને રોગોના અસરકારક હૃદયના રોગોની રોકથામ માટે ટાઇપ 2 ડાયાબિટીઝના સ્ટેટિન્સની ભલામણ કરવામાં આવે છે. બ્લડ કોલેસ્ટરોલ ઘટાડવામાં ડ્રગ્સની સારી અસર હોય છે.
રુધિરાભિસરણ તંત્ર અને રોગોના અસરકારક હૃદયના રોગોની રોકથામ માટે ટાઇપ 2 ડાયાબિટીઝના સ્ટેટિન્સની ભલામણ કરવામાં આવે છે. બ્લડ કોલેસ્ટરોલ ઘટાડવામાં ડ્રગ્સની સારી અસર હોય છે.
એથરોસ્ક્લેરોસિસ અને કાયમની અતિશય ફૂલેલી નસો વિવિધ રોગો છે. દવાઓના સમયપત્રકને યોગ્ય રીતે દોરવા અને ડોઝ નક્કી કરવો મહત્વપૂર્ણ છે - ફક્ત એક સક્ષમ ડ doctorક્ટર જ આ કરી શકે છે.
વેસ્ક્યુલર એથરોસ્ક્લેરોસિસની સારવાર વ્યાપકપણે હાથ ધરવામાં આવે છે. તેઓ દવાઓ, લોક ઉપાયો, કેટલાક કિસ્સાઓમાં, સર્જિકલ હસ્તક્ષેપનો ઉપયોગ કરે છે.
એથરોસ્ક્લેરોસિસ અને ડાયાબિટીક એન્જીયોપથીના અભિવ્યક્તિ
એરોટા અને કોરોનરી ધમનીઓને નુકસાન હૃદયરોગના હુમલા (પીડારહિત અને એરિથમિક સ્વરૂપો) ના અતિશય ચલો તરફ દોરી જાય છે, ગૂંચવણો સાથે:
- હાર્ટ એન્યુરિઝમ
- ગંભીર લય વિક્ષેપ,
- સેરેબ્રલ વેસ્ક્યુલર થ્રોમ્બોસિસ,
- કાર્ડિયોજેનિક આંચકો
- રુધિરાભિસરણ નિષ્ફળતા
- વારંવાર હૃદયરોગનો હુમલો
- અચાનક કાર્ડિયાક ધરપકડ.
મગજના ધમનીઓમાં એથરોસ્ક્લેરોટિક ફેરફારો, સ્ટ્રોક અથવા ડિસિસર્ક્યુલેટરી એન્સેફાલોપથીનું કારણ બને છે, રોગના તીવ્ર અથવા ક્રોનિક કોર્સ પર આધાર રાખીને, સહવર્તી હાયપરટેન્શન સાથે, મગજમાં હેમરેજ ઘણીવાર વિકસે છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં નીચલા હાથપગના વાહિનીઓનું Obથલોઇટીંગ એથરોસ્ક્લેરોસિસ લગભગ પાંચ દર્દીઓમાં જોવા મળે છે. તે આવા લક્ષણો સાથે છે:
- ઘટાડો સંવેદનશીલતા
- પગમાં સુન્નતા અને કળતર,
- સતત થીજી રહેલા પગ
- જ્યારે નીચલા પગ, ફેમર અને ગ્લુટીયસના સ્નાયુઓમાં વ interકિંગ (તૂટક તૂટક ધર્માધિકાર) થાય ત્યારે દુખાવો.
લોહીના પ્રવાહમાં તીવ્ર ઘટાડો સાથે, પેશી ઇસ્કેમિયાનું એક ગંભીર સ્વરૂપ થાય છે, ત્યારબાદ નેક્રોસિસ - નેક્રોસિસ અને પગની ગેંગ્રેન. નાના નુકસાન સાથે - કટ, તિરાડો, ફંગલ ચેપ - ધીમે ધીમે હીલિંગ ટ્રોફિક અલ્સર દેખાય છે.
રક્ત વાહિનીઓની સ્થિતિનું નિદાન
પેરિફેરલ એથરોસ્ક્લેરોસિસમાં, વેસ્ક્યુલર સર્જન સાથે પરામર્શ જરૂરી છે, કાર્ડિયોલોજિસ્ટ એન્જેના પેક્ટોરિસવાળા દર્દીઓની તપાસ કરે છે, અને મગજનો અભિવ્યક્તિવાળા ન્યુરોપેથોલોજિસ્ટ. તેઓ પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા પદ્ધતિઓની સૂચિ વિસ્તૃત કરી શકે છે. મોટેભાગે ભલામણ કરવામાં આવે છે:
- ગ્લુકોઝ, ગ્લાયકેટેડ હિમોગ્લોબિન, કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ, લિપોપ્રોટીન સંકુલ, કોગ્યુલોગ્રામ, માટે રક્ત પરીક્ષણ
- ઇસીજી, બ્લડ પ્રેશરનું નિરીક્ષણ અને હોલ્ટર અનુસાર કાર્યાત્મક પરીક્ષણો, હૃદયનો અલ્ટ્રાસાઉન્ડ, એરોટા, સિંટીગ્રાફી, કોરોનાયોગ્રાફી, સીટી અથવા એમઆરઆઈ સાથે કોરોનરી ધમનીઓની એન્જીયોગ્રાફી,
- ડ્યુપ્લેક્સ સ્કેનીંગ મોડમાં ગળા અને માથાના વાહિનીઓનું અલ્ટ્રાસાઉન્ડ, સેરેબ્રલ ધમનીઓની એન્જીયોગ્રાફી,
- નીચલા હાથપગની ધમનીઓના ડોપ્લેરોગ્રાફી સાથે અલ્ટ્રાસાઉન્ડ, પગના જહાજોની એન્જીયોગ્રાફી, રેયોગ્રાફી.
દર્દીઓમાં નીચલા હાથપગના એથરોસ્ક્લેરોસિસની સારવાર
ચરબી અને કાર્બોહાઇડ્રેટ ચયાપચયનું એક સાથે ઉલ્લંઘન ધરાવતા દર્દીઓ માટે, દવાઓના નીચેના જૂથોનો ઉપયોગ થાય છે:
- રક્ત ખાંડ ઘટાડવી - ધમનીઓને વ્યાપક નુકસાનની હાજરી અને ગોળીઓની અપૂરતી અસર એ ટાઇપ 2 ડાયાબિટીઝ માટે ઇન્સ્યુલિન ઉપચાર માટેનો સંકેત છે, અને પ્રથમમાં હોર્મોનનું સંચાલન કરવાની તીવ્ર પદ્ધતિ સૂચવવામાં આવે છે,
- હાયપોકોલેસ્ટેરોલેમિક - ડાયેટ પર લોવાસ્ટેટિન, એટકોર, લિપ્રીમર,
- એન્ટિપ્લેટલેટ એજન્ટો - ક્લોપીડogગ્રેલ, ડિપિરિડામોલ, આઇપટોન, એસ્પિરિન,
- એન્ટીકોએગ્યુલન્ટ્સ - હેપરિન, ક્લેક્સેન,
- રક્ત પરિભ્રમણમાં સુધારો - બર્લિશન, એક્ટવેગિન.
- એન્ટિહાઇપરટેન્સિવ (ડાયાબિટીસના દબાણનું લક્ષ્ય સ્તર 135/85 મીમી એચ.જી. છે) - પ્રેનેસા, કપોટેન, લેર્કામેન
જો તમને સમસ્યા હોય તો આહાર
વ્યાપક એથરોસ્ક્લેરોસિસવાળા ડાયાબિટીસના ક્લિનિકલ પોષણના મુખ્ય સિદ્ધાંતો છે:
- અપૂર્ણાંક ખોરાક લેવાનું - 5-6 વખત,
- શરીરના વધુ વજન સાથે કુલ કેલરી સામગ્રીમાં ઘટાડો,
- લોટ અને મીઠી વાનગીઓનો ઇનકાર,
- શાકભાજી (બટાકા સિવાય), કાળી બ્રેડ, અનાજ, ફળો (દ્રાક્ષ, કેળા સિવાય) માંથી કાર્બોહાઇડ્રેટનું સેવન,
- ઓછી ચરબીવાળા માંસ અઠવાડિયામાં 3 વખત કરતા વધુ નહીં, મુખ્યત્વે માછલી, પ્રોટીન ઓછી ચરબીવાળા ખાટા-દૂધના ઉત્પાદનો, સીફૂડ,
- ડુક્કરનું માંસ, ઘેટાં, સોસેજ, અર્ધ-તૈયાર ઉત્પાદનો અને alફલ, માંસના સૂપ, તૈયાર ખોરાક, ના મેનૂમાંથી બાકાત
- સોડિયમ ક્લોરાઇડના દબાણમાં વધારો દરરોજ 5 ગ્રામ કરતા વધુ ન હોવો જોઈએ, તેના બદલે, સૂકી સીવીડ, કોફી ગ્રાઇન્ડરનો, bsષધિઓ અને લીંબુના રસમાં કચડી નાખવાની ભલામણ કરવામાં આવે છે,
- કોલેસ્ટરોલ અને વધારે ખાંડના વિસર્જનને વધારવા માટે, બ્ર branનની ભલામણ કરવામાં આવે છે, તેમને ઉકળતા પાણીથી બાફવામાં આવે છે અને અનાજ, કુટીર પનીર, રસ ઉમેરવામાં આવે છે, બ્રેડિંગ માટે વપરાય છે, અને પ્રથમ વાનગીઓ સૂપ પર તૈયાર કરવામાં આવે છે,
- વનસ્પતિ તેલના ચમચી સાથે પીસેલા કચુંબરના સ્વરૂપમાં અથવા બાફેલા, ગાજર, બીટ અને બટાટાને અઠવાડિયામાં 3 વારથી વધુ સમય સુધી મંજૂરી નથી,
- મીઠાઈઓની તૈયારી માટે, સ્વીઝ ન કરેલા ફળો અને તેનાં રસ ઝરતાં ફળોની, ખાંડ અવેજી.
ડાયાબિટીઝ વિડિઓ જુઓ:
ડાયાબિટીસ અને એથરોસ્ક્લેરોસિસના સંયોજનથી મોટી અને મધ્યમ ધમનીઓ, નાના જહાજોને નુકસાન થાય છે. ઇન્સ્યુલિનની ઉણપ સાથે, ચરબી ચયાપચય બગડે છે, અને ગ્લુકોઝનો વધુ પ્રમાણ કોરોઇડનો નાશ કરે છે, તકતીઓના જોડાણને સરળ બનાવે છે.
અને અહીં ડાયાબિટીઝમાં એરિથિમિયા વિશે વધુ છે.
મેક્રોંગિઓયોપેથી કોરોનરી, મગજ અને પેરિફેરલ વાહિનીઓને અસર કરે છે. સારવાર માટે, જટિલ દવા ઉપચાર કરવામાં આવે છે. બ્લડ શુગર અને કોલેસ્ટરોલ ઘટાડવાની પૂર્વશરત એ યોગ્ય પોષણ છે.
નીચલા હાથપગ, મગજ અને હૃદયના વાહિનીઓના એથરોસ્ક્લેરોસિસ માટેનો આહાર, અમુક પ્રકારના ઉત્પાદનોના બાકાત શામેલ છે. પરંતુ આ એક લાંબો સમય જીવવાની તક છે.
જો અચાનક લંગડાપણું, ચાલતી વખતે પીડા થાય છે, તો પછી આ નિશાનીઓ નીચલા હાથપગના વાહિનીઓના એથેરોસ્ક્લેરોસિસને નાબૂદ કરી શકે છે. રોગની અદ્યતન સ્થિતિમાં, જે 4 તબક્કામાં પસાર થાય છે, એક વિચ્છેદન ઓપરેશનની જરૂર પડી શકે છે. કયા ઉપાય વિકલ્પો ઉપલબ્ધ છે?
ડાયાબિટીસના દર્દીઓમાં કાર્ડિયાક પેથોલોજીઓનું જોખમ રહેલું છે. ડાયાબિટીસમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી મૃત્યુ થઈ શકે છે. તીવ્ર હાર્ટ એટેક ઝડપી છે. પ્રકાર 2 સાથે, જોખમ વધારે છે. સારવાર કેવી રીતે ચાલી રહી છે? તેની સુવિધાઓ શું છે? કયા પ્રકારનાં આહારની જરૂર છે?
કેરોટિડ ધમનીમાં કોલેસ્ટેરોલ તકતીઓ શોધી કાવાથી મગજને ગંભીર ખતરો રહે છે. સારવારમાં ઘણીવાર શસ્ત્રક્રિયા શામેલ હોય છે. વૈકલ્પિક પદ્ધતિઓ દ્વારા દૂર કરવું બિનઅસરકારક હોઈ શકે છે. આહારથી કેવી રીતે સાફ કરવું?
વૃદ્ધોમાં ઘણીવાર ઇસ્કેમિક સ્ટ્રોક થાય છે. 55 વર્ષ પછીનાં પરિણામો અત્યંત મુશ્કેલ છે, પુન recoveryપ્રાપ્તિ જટિલ છે અને હંમેશાં સફળ નથી, અને આગાહી એટલી આશાવાદી નથી. ડાયાબિટીઝની હાજરીમાં મગજની જટિલ મુશ્કેલી.
તંદુરસ્ત લોકો માટે એટલું ભયંકર નથી, ડાયાબિટીઝવાળા એરિથિમિયા એ દર્દીઓ માટે ગંભીર જોખમ હોઈ શકે છે. તે ખાસ કરીને ટાઇપ 2 ડાયાબિટીઝ માટે જોખમી છે, કારણ કે તે સ્ટ્રોક અને હાર્ટ એટેક માટે ટ્રિગર બની શકે છે.
જો એન્જીયોપેથી મળી આવે છે, તો લોક ઉપાયો નકારાત્મક ક્ષણો ઘટાડવા અને રેટિના ઉપચારને વેગ આપવા માટેનો એક વધારાનો માર્ગ બની જાય છે. તેઓ ડાયાબિટીક રેટિનોપેથી, એથરોસ્ક્લેરોટિક એન્જીયોપેથીમાં પણ મદદ કરશે.
સામાન્ય રીતે, મેન્કબર્ગનું સ્ક્લેરોસિસ સિમ્પ્ટોમેટિક એથરોસ્ક્લેરોસિસ જેવું જ છે. જો કે, રોગ દિવાલોના કેલિસિફિકેશન દ્વારા પ્રગટ થાય છે, અને કોલેસ્ટરોલના જુબાની દ્વારા નહીં. મેનકબર્ગ આર્ટિરોસ્ક્લેરોસિસની સારવાર કેવી રીતે કરવી?
તે જ સમયે, ડાયાબિટીસ અને એન્જેના પેક્ટોરિસ આરોગ્ય માટે ગંભીર ગંભીર ખતરો છે. ટાઇપ 2 ડાયાબિટીઝથી કંઠમાળ પેક્ટોરિસની સારવાર કેવી રીતે કરવી? કયા હૃદયની લયમાં ખલેલ આવી શકે છે?
ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસનું પેથોજેનેસિસ
એથરોસ્ક્લેરોસિસ એ સૌથી સામાન્ય વેસ્ક્યુલર રોગ છે. ઇટીઓલોજી, એટલે કે, ટાઇપ 2 ડાયાબિટીસ મેલીટસમાં એથરોસ્ક્લેરોસિસનું કારણ, લિપિડ ચયાપચયની પ્રક્રિયાઓમાં ઉલ્લંઘન છે. સંબંધિત ઇન્સ્યુલિનની ઉણપ લોહીમાંથી ક્ષતિગ્રસ્ત ગ્લુકોઝ અને ચરબીનું સેવન તરફ દોરી જાય છે.
શરીરના કોષો ભૂખે મરતા હોય છે અને યકૃત વધારાના લિપિડ્સના રૂપમાં પોષક તત્વોનું સ્ત્રાવ કરે છે, જે ફરીથી, પેશીઓ દ્વારા શોષાય નથી, તેથી લોહીમાં લિપિડ્સનું વધતું સ્તર છે, જેનો વધુ ભાગ વાહિનીઓમાં જમા થાય છે. અને બ્લડ સુગરનું સ્તર જેટલું higherંચું છે, આ પ્રક્રિયા વધુ સક્રિય રીતે વિકસે છે. ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસ લગભગ 8-10 વર્ષ ઝડપી વિકસે છે.
માંદા લોકો રક્તવાહિનીના રોગો માટે વધુ સંવેદનશીલ હોય છે, એટલે કે કંઠમાળ પેક્ટોરિસ, હૃદયની નિષ્ફળતા, તેમની પાસે માયોકાર્ડિયલ ઇન્ફાર્ક્શનની શક્યતા 2-3 ગણી છે, અને 1.5-2 ગણી વધુ વાર સ્ટ્રોક થાય છે. એક ભયંકર ગૂંચવણ એ ડાયાબિટીસ એથરોસ્ક્લેરોસિસ છે નીચલા હાથપગ, પગમાં દુખાવો દ્વારા પ્રગટ, અદ્યતન કેસોમાં આ પગના કાપવાનું સૌથી સામાન્ય કારણ છે. પરિણામે, નીચેના અંગોમાં જખમ વિકસે છે:
ડાયાબિટીસના વિકાસ પર એથરોસ્ક્લેરોસિસની અસર
ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસના કારણો સ્પષ્ટ છે, પરંતુ કોઈ પ્રતિસાદ છે? ઘણીવાર એથરોસ્ક્લેરોસિસવાળા લોકોમાં, ટાઇપ 2 ડાયાબિટીઝ પણ મળી આવે છે, પરંતુ આ તે જ નથી કારણ કે પ્રથમ બીજા દ્વારા થાય છે. મેદસ્વીપણાની પૃષ્ઠભૂમિ સામે, એલિવેટેડ રક્ત કોલેસ્ટરોલ પણ જોવા મળે છે. અને મેદસ્વીપણા કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન તરફ દોરી જાય છે. મોટેભાગે વધારે વજનવાળા લોકો હાયપરટેન્શનથી પીડાય છે, જે વેસ્ક્યુલર નુકસાનને પણ વેગ આપે છે. તેથી, ડાયાબિટીસમાં એથરોસ્ક્લેરોટિક તકતીઓ તેના વિકાસ પહેલાં પણ હાજર હોઈ શકે છે.

જ્યારે તકતીઓ જહાજના લ્યુમેનને 70% કરતા વધારે અવરોધિત કરે છે, ત્યારે અંગમાં રુધિરાભિસરણ નિષ્ફળતા થાય છે, કોષોમાં ઓક્સિજનનો અભાવ હોય છે, અને જ્યારે સુગર મેટાબોલિઝમ ખલેલ પહોંચાડે છે, ત્યારે કોષોમાં પણ ગ્લુકોઝનો અભાવ હોય છે. આ કુપોષણ તરફ દોરી જાય છે, ખાસ કરીને ચેતા કોષો, સંવેદનશીલતા વિકાર વિકસે છે. આ ખતરનાક ગૂંચવણોના જોખમો તરફ દોરી જાય છે - લેક્ટિક એસિડિસિસ, વ્યક્તિ કોમામાં આવી શકે છે.
ડાયાબિટીસ મેલીટસની હાજરીમાં એથરોસ્ક્લેરોસિસની સારવાર
ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસની સારવારમાં ખૂબ ધ્યાન આપવામાં આવે છે. લોહીમાં એલિવેટેડ કોલેસ્ટરોલ સ્ટેટિન જૂથની દવાઓ દ્વારા સુધારેલ છે. કોલેસ્ટરોલનું સ્તર સામાન્ય કરતા પણ ઓછું હોવું જોઈએ. તેથી, સ્ટેટિન્સ સંપૂર્ણપણે બધા દર્દીઓ માટે સૂચવવામાં આવે છે. જો તેમની અસર પૂરતી ન હોય તો - તેઓ અન્ય કોલેસ્ટ્રોલ ઘટાડતી દવાઓ ઉમેરશે. એન્ટિપ્લેલેટ એજન્ટો, "બ્લડ પાતળા" એથરોસ્ક્લેરોટિક તકતીઓ પર રક્ત ગંઠાઇ જવા માટે સૂચવવામાં આવે છે.
લોહીમાં શુગર ઓછી કરતી દવાઓમાંથી, જો ત્યાં કોઈ વિરોધાભાસી ન હોય તો, મેટફોર્મિન સૂચવવામાં આવે છે, તે અન્ય દવાઓ અને ઇન્સ્યુલિન સાથે પૂરક થઈ શકે છે. એન્ટિહાઇપરટેન્સિવ દવાઓ 130/80 મીમીથી વધુની અંદર દબાણને નિયંત્રિત કરે છે. એચ.જી. કલા. ધૂમ્રપાન અને આલ્કોહોલ છોડવા, કસરત કરવા, વજનને સામાન્ય બનાવવું જરૂરી છે. ડ્રગ સાથે રક્ત વાહિનીઓની દિવાલોમાં વિકસિત તકતીઓથી છુટકારો મેળવવું અશક્ય છે અને વેસ્ક્યુલર સર્જન દ્વારા અદ્યતન તબક્કામાં સારવારની આવશ્યકતા છે.
આહારમાં બધી મીઠાઈઓ, લોટના ઉત્પાદનોનો અસ્વીકાર અને અનાજની જગ્યાએ તેને પ્રાધાન્ય બિયાં સાથેનો દાણો, ઓટમીલનો સમાવેશ થાય છે.દરરોજ તમારે બટાટા, કેળા, દ્રાક્ષ, અંજીર, સૂકા ફળો સિવાય 400 ગ્રામ શાકભાજી અને ફળો ખાવાની જરૂર છે. પશુ ચરબી: તેલ, ચરબીયુક્ત માંસ, ચરબીયુક્ત - વનસ્પતિ બદલો. અઠવાડિયામાં ઓછામાં ઓછા બે વાર, તમારે દરિયાઈ માછલી (મેકેરલ, હેરિંગ, વગેરે) લેવાની જરૂર છે.
ક્ષતિગ્રસ્ત ખાંડ ચયાપચય હંમેશા એથેરોસ્ક્લેરોસિસ સાથે હોય છે. અને બાદમાં સાથે, ડાયાબિટીસ ઘણીવાર શોધી કા .વામાં આવે છે. તેઓ એકબીજાને ઉત્તેજિત કરે છે. તેથી, નિવારણ માટે, વધુ વજન સામે લડવું અને તંદુરસ્ત જીવનશૈલી જીવીવી જરૂરી છે. અને રોગના વિકાસ સાથે, ખતરનાક ગૂંચવણોને રોકવા માટે ડ doctorક્ટરની સૂચનાનું સખતપણે પાલન કરો.
વેસ્ક્યુલર પેથોલોજી શા માટે દેખાય છે?
 એથરોસ્ક્લેરોસિસની શોધ થઈ ત્યારથી, ડોકટરો આ રોગના વિકાસને ઉત્તેજિત કરનારા પરિબળોની સૂચિ બનાવવામાં સફળ થયા. આમાં શામેલ છે:
એથરોસ્ક્લેરોસિસની શોધ થઈ ત્યારથી, ડોકટરો આ રોગના વિકાસને ઉત્તેજિત કરનારા પરિબળોની સૂચિ બનાવવામાં સફળ થયા. આમાં શામેલ છે:
- હાઈપરકોલેસ્ટરોલ આહાર (ચરબીનો ઉપયોગ, પ્રાણી મૂળના તળેલા ખોરાક, બેકરી ઉત્પાદનો, મીઠાઈઓ વગેરે),
- કસરતનો અભાવ
- ધૂમ્રપાન અને મદ્યપાન,
- વારસાગત અંતocસ્ત્રાવી અને રક્તવાહિની રોગો,
- લાંબા સમય સુધી તણાવ.
માનવ શરીર એક આશ્ચર્યજનક સ્વાભાવિક પ્રણાલી છે જે બાહ્ય પ્રભાવોના વિશાળ પ્રમાણમાં પ્રતિકાર કરવામાં સક્ષમ છે. તેથી જ ઉપરોક્ત પરિબળો હંમેશા એથેરોસ્ક્લેરોસિસની ઘટનામાં પરિણમે નહીં. જહાજોમાં રોગવિજ્ .ાનવિષયક પ્રક્રિયા શરૂ કરવા માટે, બે વધારાની શરતો પૂરી કરવી આવશ્યક છે - કુલ કોલેસ્ટરોલનું સતત એલિવેટેડ સ્તર અને લોહીના "હાઇવે" ની રચનાને આંતરિક નુકસાન.
માર્ગ દ્વારા, થોડા ડોકટરો, અને દર્દીઓ પોતે, રક્ત વાહિનીઓને યાંત્રિક નુકસાનની હકીકત ધ્યાનમાં લે છે. વધતો દબાણ જે લાંબા સમય સુધી ચાલુ રહે છે તેનાથી માઇક્રોક્રેક્સ અને રુધિરકેશિકાઓ અને ધમનીઓના નાના ભંગાણ દેખાય છે. તે આ સ્થાનો પર છે કે ઓછી ગીચતાવાળા લિપોપ્રોટીન થાપણો સ્થિર થવાનું શરૂ કરે છે. જહાજોની રચના વધુ નાજુક બને છે, સ્થિતિસ્થાપકતા ગુમાવે છે. આખરે, ઘણા વર્ષો દરમિયાન, કોલેસ્ટ્રોલ તકતી માત્ર લોહીના પ્રવાહને જડબેસલાક કરી શકતી નથી, પરંતુ લોહીનો પ્રવાહ પણ ઘટાડે છે.
મોટાભાગના દર્દીઓમાં એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ મેલીટસ હોવાનું નિદાન થ્રોમ્બોસિસનું વલણ ધરાવે છે.
બે રોગો કેવી રીતે પ્રગટ થાય છે?
એથરોસ્ક્લેરોસિસ ડાયાબિટીસ મેલીટસમાં થોડો બાહ્ય તફાવતો સાથે વિકસે છે. કોલેસ્ટરોલ તકતીઓ દ્વારા રક્ત વાહિનીને અસર થઈ હતી તેના આધારે, સામાન્ય લક્ષણો બદલાશે. મોટેભાગે, એથરોસ્ક્લેરોટિક સંયોજનો મોટી ધમનીઓની દિવાલો પર સ્થિર થાય છે જે મગજ, હૃદય અને નીચલા હાથપગને લોહી પહોંચાડે છે. ઉદાહરણ તરીકે, એરોટા અને કોરોનરી ધમનીઓને નુકસાન સાથે, દર્દીને હાર્ટ એટેક અને કોરોનરી ધમની બિમારી થવાનું જોખમ વધારે છે, કંઠમાળ પેક્ટોરિસના ચિહ્નો છે, છાતીના પોલાણમાં દુખાવો છે.

જો બ્રેસ્ટિઓસેફાલિક ધમનીઓના કોઈપણ ભાગ પર કોલેસ્ટ્રોલ તકતીઓ સ્થાયી થઈ હોય, તો મગજની પેશીઓ મુખ્યત્વે પ્રભાવિત થાય છે. દર્દી માથાનો દુખાવો, ચક્કર (તેઓ શરીરના ઓક્સિજન ભૂખમરો સૂચવે છે) નો અનુભવ કરવાનું શરૂ કરે છે, અને જો તેનો ઉપચાર ન કરવામાં આવે તો, આ રોગ સ્ટ્રોકના વિકાસ તરફ દોરી શકે છે. નીચલા હાથપગની રુધિરવાહિનીઓની હાર બાહ્યરૂપે ત્વચાના રંગ અને તાપમાનમાં ફેરફાર, ટ્રોફિક અલ્સર, લાક્ષણિકતા તૂટક તૂટકડાનો વિકાસ અને નરમ પેશીઓના સોજોમાં પોતાને પ્રગટ કરે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસને આખરે સર્જિકલ સારવારની જરૂર પડી શકે છે, એટલે કે અંગવિચ્છેદન. જ્યારે દર્દીને વ્યાપક અને ઉચ્ચારણ પેશી નેક્રોસિસ હોય ત્યારે ડોકટરો ફક્ત આવા અપવાદરૂપ કિસ્સાઓમાં આવા પગલાઓનો આશરો લે છે.
ડાયાબિટીક એથરોસ્ક્લેરોસિસ એ હકીકતને જટિલ બનાવે છે કે ઇન્સ્યુલિનના અભાવને કારણે, શરીરમાં ચરબી પર પ્રક્રિયા કરવાની પ્રક્રિયા ખોરવાય છે. સંયોજનો વધુ ધીમેથી સંશ્લેષણ કરવામાં આવે છે અને ઓછી માત્રામાં, ઓછી અને ખૂબ ઓછી ઘનતાવાળા પદાર્થોની કામગીરીમાં વધારા સાથે ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીનનું સ્તર ઘટવાનું શરૂ કરે છે. તેથી જ દર્દીને માત્ર રક્ત ખાંડની સમસ્યા જ નથી, પણ એથરોસ્ક્લેરોસિસનો કોર્સ પણ વધે છે.
રોગ સાથે કેવી રીતે વ્યવહાર કરવો?
 એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ સામેની લડતનો વ્યાપક અને કાળજી સાથે સંપર્ક કરવો આવશ્યક છે. અમે વિશિષ્ટ દવાઓના નામ આપીશું નહીં, કારણ કે દર્દીઓની જુબાની ધ્યાનમાં લેતા ઉપસ્થિત ચિકિત્સક દ્વારા દવાઓ સૂચવવામાં આવે. જો આપણે સંક્ષિપ્તમાં બે રોગોની સારવાર વિશે વાત કરીએ, તો તે નીચે મુજબ હોવું જોઈએ:
એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ સામેની લડતનો વ્યાપક અને કાળજી સાથે સંપર્ક કરવો આવશ્યક છે. અમે વિશિષ્ટ દવાઓના નામ આપીશું નહીં, કારણ કે દર્દીઓની જુબાની ધ્યાનમાં લેતા ઉપસ્થિત ચિકિત્સક દ્વારા દવાઓ સૂચવવામાં આવે. જો આપણે સંક્ષિપ્તમાં બે રોગોની સારવાર વિશે વાત કરીએ, તો તે નીચે મુજબ હોવું જોઈએ:
- બ્લડ સુગર ઘટાડવા માટે સારી રીતે ડિઝાઈન થેરેપી. ડ doctorક્ટર, દર્દીના ક્લિનિકલ અને ઇન્સ્ટ્રુમેન્ટલ અભ્યાસના પરિણામોને ધ્યાનમાં લેતા, દવાઓનો યોગ્ય ડોઝ લખી દેવો જોઈએ જે ગ્લુકોઝનું સ્તર ઘટાડવામાં મદદ કરશે, રક્ત વાહિનીઓની દિવાલોને નુકસાન થવાની સંભાવના ઘટાડે છે.
- જીવનશૈલી સુધારણા. એન્ડોક્રિનોલોજિસ્ટ દ્વારા અવલોકન કરાયેલા તમામ દર્દીઓને વિશેષ આહાર સૂચવવામાં આવે છે. તેની સહાયથી, દર્દીઓ માત્ર વધારાના પાઉન્ડ (ડાયાબિટીસનો દર બીજો વ્યક્તિ સ્થૂળતાથી પીડાય છે) સાથે સંઘર્ષ કરે છે, પણ સામાન્ય સ્તર પર ગ્લુકોઝ સૂચકાંકો જાળવી રાખે છે. એથરોસ્ક્લેરોસિસ સાથે, યોગ્ય આહાર વર્તન કોલેસ્ટ્રોલ અને રક્ત વાહિનીઓની દિવાલો પર લિપોપ્રોટીન જમા થવાની માત્રા ઘટાડે છે.
- ખરાબ ટેવોથી છૂટકારો મેળવવો. ધૂમ્રપાન અને વધુ પડતું પીવું એથરોસ્ક્લેરોસિસ અને ડાયાબિટીઝની સારવારને બિનઅસરકારક બનાવી શકે છે. તમાકુ રક્તવાહિની તંત્રને નકારાત્મક અસર કરે છે, રક્ત વાહિનીઓની નાજુકતામાં વધારો કરે છે. આલ્કોહોલિક પીણાં બ્લડ સુગરમાં તીવ્ર ઉછાળો લાવી શકે છે, જે દર્દીની સ્થિતિને નકારાત્મક અસર કરશે. ફક્ત સ્વસ્થ ટેવો દર્દીની ગુણવત્તા અને આયુષ્ય સુધારવામાં મદદ કરશે.
- બ્લડ પ્રેશર કંટ્રોલ. દર્દીઓએ બ્લડ પ્રેશરના વાંચનનું કાળજીપૂર્વક નિરીક્ષણ કરવાની જરૂર છે. તેમને સામાન્ય સ્તરે જાળવવાથી, દર્દીઓ મહત્વપૂર્ણ અંગો - હૃદય, મગજ, યકૃત, કિડની વગેરે પરના રોગોના નકારાત્મક પ્રભાવનું જોખમ ઘટાડે છે.
નિષ્કર્ષમાં, તે કહેવું આવશ્યક છે કે સમયસર નિદાન અને એથરોસ્ક્લેરોસિસની સારવારની શરૂઆત, જે ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે વિકસિત છે, દર્દીને કામ કરવાની ક્ષમતા, આરોગ્ય અને જીવન પણ જાળવવાની મંજૂરી આપશે. લાંબી બ boxક્સમાં ડ doctorક્ટર પાસે જવાનું છોડી દો નહીં અને કાળજીપૂર્વક તમારા શરીરના મહત્વપૂર્ણ સૂચકાંકોનું નિરીક્ષણ કરો!
ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસ કેવી રીતે રચાય છે
સામાન્ય રીતે, ધમનીની આંતરિક શેલ નાઈટ્રિક oxકસાઈડ અને પદાર્થો બનાવે છે જે તેનામાં ચરબીના પ્રવેશને અટકાવે છે, પ્લેટલેટ્સની સંલગ્નતા. ડાયાબિટીઝ સાથે, બાહ્ય આક્રમણકારો સામે પ્રતિકાર કરવાની ક્ષમતામાં વધુ પ્રમાણમાં ગ્લુકોઝ, લોહીમાં કોલેસ્ટરોલ, હાઈ બ્લડ પ્રેશર અને બળતરા પ્રતિક્રિયાઓના વલણને કારણે તીવ્ર ઘટાડો થાય છે.
પરિણામે, વેસ્ક્યુલર દિવાલના કોષો વચ્ચેનો સંપર્ક નબળો પડે છે, તેથી તેઓ અંદરથી ચરબી પસાર કરે છે. ત્યાં તેઓ એથરોસ્ક્લેરોટિક તકતીઓની રચના માટેનું કેન્દ્ર બને છે. ચરબી થાપણોની જગ્યાએ, ધમનીની દિવાલો તેમની રાહત, ક્રેક અને પતન ગુમાવે છે. પ્લેટલેટ લોહીના ગંઠાઈ જવાથી (લોહીનું ગંઠન) રચે છે, તે જહાજને નુકસાન થાય છે તે સ્થળે વેગ આપે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ
તકતીઓની વૃદ્ધિ સાથે, ધમનીઓની પેટેન્સી ધીમે ધીમે નબળી પડી જાય છે, તે કેલ્શિયમ ક્ષારના સ્થાનાંતરણને કારણે પોતે વધુ ગાense બને છે. તેથી ક્રોનિક રુધિરાભિસરણ વિકૃતિઓ છે - કંઠમાળ પેક્ટોરિસ, ડિસ્કિર્ક્યુલેટરી એન્સેફાલોપથી (મગજની ધમનીઓને નુકસાન), તૂટક તૂટક ક્લોડિકેશન સિન્ડ્રોમ.
જો તકતી અસ્થિર હોય (જે ખાસ કરીને ડાયાબિટીસ મેલીટસમાં સામાન્ય છે), તો તેની સપાટી નાશ પામે છે. કણો રક્તના પ્રવાહ સાથે આંતરિક અવયવો, મગજ, અંગોમાં સ્થાનાંતરિત થાય છે. તેનાથી હાર્ટ એટેક, સ્ટ્રોક અને પગમાં ગેંગ્રેન થાય છે.
અને અહીં ડાયાબિટીઝના ઘા વિશે વધુ છે.
ઉચ્ચ અને નિમ્ન ઘનતા કોલેસ્ટ્રોલ
કોલેસ્ટરોલ પરમાણુઓના સ્થાનાંતરણ માટે, સંકુલ બનાવવામાં આવે છે જેમાં તે પ્રોટીન સાથે બંધાયેલ હોય છે. જો લિપોપ્રોટીન સંયોજનમાં વધુ પ્રોટીન હોય, તો પછી તેઓ ચરબીને ચુસ્તપણે બાંધે છે. આવા પરિવહન સ્વરૂપોની dંચી ઘનતા હોય છે અને રક્ત વાહિનીઓ પર રક્ષણાત્મક અસર પડે છે. તેમને "સારા કોલેસ્ટરોલ" પણ કહેવામાં આવે છે. ડાયાબિટીઝમાં, તેમની સંખ્યા સામાન્ય કરતા ઘણી ઓછી હોય છે.
ઓછી અને ખૂબ ઓછી ઘનતાના સંકુલમાં, પ્રોટીન કરતાં વધુ ચરબી, તેઓ સરળતાથી કોલેસ્ટરોલને "ગુમાવે છે" અને તકતીઓના નિર્માણમાં મુખ્ય સહભાગી છે. "ખરાબ ચરબી" ડાયાબિટીઝના દર્દીઓમાં પ્રવર્તે છે. તે જ સમયે, એક મહત્વપૂર્ણ લાક્ષણિકતા એ છે કે લોહીમાં આવા ફેરફારો ગ્લુકોઝ સ્તરનું સચોટ પ્રતિબિંબ નથી. તેથી, એવી પરિસ્થિતિઓ હોય છે જ્યારે ઇન્સ્યુલિન અથવા ગોળીઓની મદદથી દર્દી ખાંડને સામાન્ય નજીક લાવે છે, અને ચરબી ચયાપચયની ક્રિયા નબળી રહે છે.
ઉચ્ચ ઘનતાનું ઓછું કોલેસ્ટ્રોલ, ખૂબ ઓછી ઘનતાના સંકુલના સ્તરમાં વધારો અને લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સનો મધ્યમ વધારા એટલો લાક્ષણિક છે કે તેને ડાયાબિટીક લિપિડ ટ્રાઇડ અથવા ડાયાબિટીક ડિસલિપિડેમિયા કહેવામાં આવે છે. તેની ઘટનામાં, ઇન્સ્યુલિન પ્રતિકાર મોટી ભૂમિકા ભજવે છે.
ચરબી ચયાપચયમાં ગ્લુકોઝ અને ઇન્સ્યુલિનની ભૂમિકા
ડાયાબિટીઝની બધી સમસ્યાઓનું મુખ્ય કારણ ઇન્સ્યુલિનનો અભાવ છે. ક્યાં તો તે અપૂરતું રચાય છે (પ્રકાર 1 રોગ), અથવા પેશીઓ તેને પ્રતિક્રિયા આપતા નથી (પ્રકાર 2). આ કોષમાં ગ્લુકોઝનું સંચાલન અવરોધે છે. આવા ભૂખમરો ઉલ્લંઘન તરફ દોરી જાય છે:
- પ્રોટીન અને ચરબીનો ઉપયોગ produceર્જા ઉત્પન્ન કરવા માટે થાય છે,
- અયોગ્ય ચયાપચયને કારણે ઝેરી સંયોજનો એકઠા થાય છે,
- ઓક્સિજન સપ્લાય પર વધતું અવલંબન છે (વૈકલ્પિક રસ્તાઓ ઓક્સિજન-સઘન છે),
- તાણ હોર્મોન્સ (એડ્રેનાલિન, કોર્ટિસોલ), રક્ત વાહિનીઓ સંકુચિત, મુક્ત થાય છે.
એડિપોઝ પેશીઓના ભંગાણના પરિણામે રચિત એસિડ્સનો ઉપયોગ યકૃત દ્વારા તેમના પોતાના ચરબી - ટ્રાઇગ્લાઇસેરાઇડ્સ અને કોલેસ્ટરોલ બનાવવા માટે થાય છે. તેથી, ખાદ્ય ચરબીની ગેરહાજરીમાં પણ, તે શરીરની અંદર મોટા પ્રમાણમાં ઉત્પન્ન થાય છે.
એન્જીયોપેથીનું મહત્વ
ડાયાબિટીઝવાળા દર્દીની વાહિની દિવાલ વધેલી ઘનતા, ઓછી સ્થિતિસ્થાપકતા અને વિસ્તરણ દ્વારા વર્ગીકૃત થયેલ છે. ધમનીઓ સહાનુભૂતિશીલ નર્વસ સિસ્ટમના સંકેતોને સંકુચિત કરીને અને લોહીની રચનામાં પરિવર્તન દ્વારા ઝડપથી પ્રતિક્રિયા આપે છે, પરંતુ ધીમે ધીમે અને સંપૂર્ણ રીતે વિસ્તૃત થતી નથી. ડાયાબિટીકનું લાક્ષણિક હાઈ બ્લડ પ્રેશર, વેસ્ક્યુલર દિવાલના સ્નાયુના સ્તરને જાડું કરવા માટે ફાળો આપે છે.
હ્રદયની નબળાઇ અને નાના વાહિનીઓના જખમને કારણે લોહીના પ્રવાહમાં આ એક સામાન્ય મંદી છે. આમ, દર્દીઓમાં ધમનીઓના વ્યાપક એથરોસ્ક્લેરોટિક જખમ, એક્સિલરેટેડ થ્રોમ્બોસિસ અને ગંભીર વેસ્ક્યુલર રોગોની તમામ શરતો હોય છે.
એન્જીયોપેથી
હૃદયના સ્નાયુને નુકસાન
કોરોનરી ધમનીઓ દ્વારા લોહીના પ્રવાહમાં ઘટાડો (ઇસ્કેમિયા) હૃદયમાં દુખાવોનું કારણ બને છે. એ જ હકીકતને કારણે કે જ્ nerાનતંતુ તંતુઓ એક જ સમયે પ્રભાવિત થાય છે, લાક્ષણિકતામાં દુખાવો હાજર ન હોઈ શકે. તેથી, એન્જીના પેક્ટોરિસ અંતમાં તબક્કે મળી આવે છે, અથવા દર્દીને હૃદયના કાર્ય વિશે કોઈ ખાસ ફરિયાદ કર્યા વિના હાર્ટ એટેક આવે છે. તેનો અભ્યાસક્રમ છુપાયેલ પણ છે, પીડારહિત છે.
તીવ્ર અવધિમાં સારવારનો અભાવ ગંભીર ગૂંચવણો, મૃત્યુ અથવા લાંબા સમય સુધી ઉપચાર, આંશિક પુન recoveryપ્રાપ્તિ, વારંવાર વેસ્ક્યુલર અકસ્માતો તરફ દોરી જાય છે.
મગજનો આર્ટિરોસ્ક્લેરોસિસ
મોટેભાગે, કેરોટિડ ધમની એથરોસ્ક્લેરોટિક તકતીની રચના માટે "લક્ષ્ય" બની જાય છે. લોહીમાં ઇન્સ્યુલિનના સ્તરમાં વધઘટ પર તેના જખમની અવલંબન સ્થાપિત થાય છે. તે જ સમયે, બંને નીચલા સ્તર (પ્રકાર 1 ડાયાબિટીસ અને પ્રકાર 2 ઇન્સ્યુલિન લેતા ડાયાબિટીસ) અને ઉચ્ચ સ્તર (પ્રકાર 2 ના પ્રારંભિક તબક્કા, ઇન્જેક્શનના ઉચ્ચ ડોઝ) બંને એક ભૂમિકા ભજવે છે.
દર્દીઓમાં નીચેના લક્ષણો નોંધવામાં આવે છે:
- મેમરી ક્ષતિ
- નીચી માનસિક અને શારીરિક કામગીરી,
- નવી માહિતી કેન્દ્રિત કરવામાં અને શીખવામાં મુશ્કેલી,
- ચક્કર, હલનચલનનું નબળું સંકલન,
- જ્યારે ચાલવું ત્યારે અસ્થિરતા.
અદ્યતન કેસોમાં, ડાયાબિટીક એન્સેફાલોપથી બુદ્ધિ, વર્તનમાં ફેરફાર અને માનસિક વિકારમાં ઘટાડો થાય છે. જહાજની તીવ્ર અવરોધ અથવા ઇન્ટ્રાસેરેબ્રલ ધમનીના ભંગાણ સાથે, એક સ્ટ્રોક થાય છે. ડાયાબિટીઝમાં, તે ન્યુરોન્સના વિનાશની વિશાળતા અને ખોવાયેલા કાર્યોની ધીમી પુન restસ્થાપન (ચળવળ, સંવેદનશીલતા, વાણી) દ્વારા વર્ગીકૃત થયેલ છે.
નીચલા હાથપગના વાહિનીઓમાં ફેરફાર
એથરોસ્ક્લેરોસિસ ઇલિટેરેન્સ (અવરોધ સાથે થાય છે) શારીરિક શ્રમ દરમિયાન પ્રથમ પીડા દ્વારા પ્રગટ થાય છે. લાંબા ચાલ પછી, દર્દીઓએ બંધ થવું જોઈએ જેથી પગમાં દુoreખાવો દૂર થાય. બાકીના સમયે, ઠંડી, સુન્નતા અને પગમાં ઝણઝણાટ, સ્નાયુઓની આંચકો આવે છે.
સમય જતાં, તમે દુ withoutખ વિના ચાલવા કરી શકો છો તે અંતર ઓછું થાય છે, અને કુપોષણના પરિણામો ત્વચા પર થાય છે - શુષ્કતા, છાલ, તિરાડો, અલ્સર. લોહીના પ્રવાહમાં નિર્ણાયક ઘટાડો થવી તે ગેંગ્રેન (નેક્રોસિસ) છે.
ડાયાબિટીસ અને એથરોસ્ક્લેરોસિસના સંયોજનનું જોખમ
ગ્લુકોઝ અને કોલેસ્ટેરોલની concentંચી સાંદ્રતાના સંયોજન સાથેની વેસ્ક્યુલર ડિસઓર્ડર, એક તીવ્ર કોર્સ દ્વારા વર્ગીકૃત થયેલ છે. જોખમ જૂથોના દર્દીઓ તેમની મુશ્કેલીઓ માટે જોખમ ધરાવે છે. સૌથી વધુ વિપરિત અસરો આની સાથે થાય છે:
- મેદસ્વીપણું, ખાસ કરીને પેટમાં ચરબીની મુખ્ય રજૂઆત સાથે,
- લાંબા સમય સુધી હાઈ બ્લડ પ્રેશર અથવા તેના તીવ્ર ફેરફારો, હાયપરટેન્સિવ કટોકટી,
- થ્રોમ્બોસિસનું વલણ,
- 45 વર્ષથી પુરુષોની વય,
- સ્ત્રીઓમાં મેનોપોઝ,
- બેઠાડુ જીવનશૈલી
- આનુવંશિકતા દ્વારા બોજો
- ધૂમ્રપાન
- અતિશય આહાર, આહારમાં વધુ ચરબી,
- ક્રોનિક બળતરા પ્રક્રિયાઓ.
હૃદય અને મગજ માટે
મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન (પીડાની ગેરહાજરી) નો એટીપિકલ કોર્સ ગૂંચવણોના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે:
- ફેફસાં, યકૃત, અસ્થમાના હુમલા, પલ્મોનરી એડીમા, લોહીમાં સ્થિરતા સાથે રુધિરાભિસરણ નિષ્ફળતા
- અચાનક કાર્ડિયાક ધરપકડ સુધી, સંકોચનના લયના જોખમી ઉલ્લંઘન,
- બ્લડ પ્રેશરમાં તીવ્ર ઘટાડો, યુરિન આઉટપુટ (કાર્ડિયોજેનિક આંચકો) ના સમાપ્તિ,
- ધમની ફાઇબરિલેશન અને મગજમાં તેમની હિલચાલ દરમિયાન હૃદયની અંદર લોહીના ગંઠાવાનું (સ્ટ્રોકનું જોખમ),
- મ્યોકાર્ડિયમના ભંગાણ સાથે એન્યુરિઝમ (પાતળા હૃદયના સ્નાયુઓનું પ્રસરણ) ની રચના,
- વારંવાર હૃદયરોગનો હુમલો.
મગજને ખવડાવતા વાસણમાં તીવ્ર અવરોધ સાથે, ઇસ્કેમિક સ્ટ્રોક થાય છે. દર્દી અંગોમાં સ્વતંત્ર રીતે ખસેડવાની ક્ષમતા ગુમાવે છે, અસરગ્રસ્ત વિસ્તારમાં સંવેદનશીલતા ઓછી થાય છે, વાણી, ગળી જાય છે અને દ્રષ્ટિ ખલેલ પહોંચે છે. ભંગાણવાળા વાસણમાંથી હેમરેજ સાથે, ચેતનાના નુકસાનના સંકેતો ઝડપથી વધે છે, ઘણી વખત જીવલેણ પરિણામ સાથે કોમા અને મગજનો સોજો આવે છે.
હયાત દર્દીઓમાં, શ્વસન અને પેશાબની નળીઓનો વિસ્તાર, બ્લડ પોઇઝનિંગ (સેપ્સિસ) સાથે પ્રેશર વ્રણના ચેપને જોડવાનું શક્ય છે. મોટેભાગે, પુન .પ્રાપ્તિ ફક્ત આંશિક હોય છે, દર્દી અપંગ બને છે, સંપૂર્ણપણે બહારની સહાયતા પર આધારિત હોય છે.
નીચલા હાથપગના ઘા
પગમાં લોહીના પ્રવાહ પર તીવ્ર પ્રતિબંધ ગેંગ્રેનની રચના સાથે પેશીઓનો વિનાશનું કારણ બને છે. આ સ્થિતિ જીવલેણ છે અને તેની સારવાર માટે અંગવિચ્છેદનની જરૂર છે. ક્રોનિક કોર્સમાં, એક નાની ઇજા અથવા ઘા ડાયાબિટીક અલ્સરની રચનાનું સાધન બની શકે છે. તે અતિશય ધીમું હીલિંગ, સપોર્શનની વૃત્તિ દ્વારા વર્ગીકૃત થયેલ છે.
પેશીઓમાં infectionંડા ચેપનો ફેલાવો ઓસ્ટીયોમેલિટીસ (અસ્થિ અને અસ્થિ મજ્જાની બળતરા), સેપ્સિસ તરફ દોરી જાય છે.
ડાયાબિટીસમાં એથરોસ્ક્લેરોસિસની સારવાર
કાર્બોહાઇડ્રેટ ચયાપચય અને ધમનીઓના એથરોસ્ક્લેરોટિક જખમના એક સાથે ઉલ્લંઘન સાથે, પોષણને સમાયોજિત કરવું જરૂરી છે:
- કોલેસ્ટરોલ (ચરબીવાળા માંસ, alફલ, સોસેજ, અર્ધ-તૈયાર ઉત્પાદનો, રસોઈ તેલ, ઉચ્ચ ચરબીવાળી સામગ્રી સાથેનું ડેરી ઉત્પાદનો, માખણ) ના ખોરાકને બાકાત રાખો
- માંસને અઠવાડિયામાં 2-3 વાર મર્યાદિત કરો, ચરબી છોડી દો,
- કાર્બોહાઇડ્રેટ ખોરાકની માત્રા પરની ભલામણોનું પાલન કરો, મીઠાઈઓ અને લોટ, આહારમાંથી ફળ અને તેનાં રસ ઝરતાં ફળોની દૂર કરો.
- ટેબલ મીઠુંને પોટેશિયમની concentંચી સાંદ્રતા સાથે બદલો (ઉદાહરણ તરીકે, હિમાલય ગુલાબી), સ્વાદમાં સુધારો કરવા માટે, લીંબુનો રસ, bsષધિઓ, મીઠું વિના વાનગીઓનો ઉપયોગ કરો,
- દિવસમાં ઓછામાં ઓછું બે વાર વનસ્પતિ તેલવાળા પાકવાળા તાજા વનસ્પતિ સલાડ ખાય છે,
- શાકભાજી (બટાટા સિવાય) મેનુનો આધાર બનાવો,
- પ્રોટિનના ઉપયોગના સ્ત્રોત તરીકે માછલી, સીફૂડ, ચરબીયુક્ત ખાટા-દૂધ પીણાં ઉમેરણો વગર નહીં, ઇંડા ગોરા,
- રાંધવાના ઉપયોગ માટે બાફવું અથવા પાણીમાં સ્ટીવિંગ.
ડ્રગ થેરેપીમાં ડ્રગના નીચેના જૂથો શામેલ છે:
- ઇન્સ્યુલિન - જો લોહીમાં ગ્લુકોઝના ઇચ્છિત સ્તરને પ્રાપ્ત કરવું અશક્ય છે, પ્રકાર 1 દર્દી સાથે, તેઓ સખત વહીવટની શેડ્યૂલમાં સ્થાનાંતરિત થાય છે, અને પ્રકાર 2 ની સાથે, ગોળીઓમાં હોર્મોન ઇન્જેક્શન ઉમેરવામાં આવે છે,
- કોલેસ્ટરોલ ઘટાડવા માટે - અટોકોર, ક્રેસ્ટર,
- રક્ત પ્રવાહમાં સુધારો - ક્લેક્સેન, એસ્પિરિન, પ્લેવિક્સ,
- રક્ત પરિભ્રમણને સામાન્ય બનાવવું - એક્ટોવેગિન, એસ્પા-લિપોન,
- એન્જીયોટેન્સિન રૂપાંતરિત એન્ઝાઇમ અવરોધકો - પ્રેસ્ટરીયમ, કપોટેન.
જો કોલેસ્ટરોલને ઓછું કરવા માટે આહાર અને દવાઓથી ઇચ્છિત અસર પ્રાપ્ત કરવી શક્ય ન હોય, અને તીવ્ર રુધિરાભિસરણ વિકૃતિઓનું riskંચું જોખમ હોય તો, શસ્ત્રક્રિયાની ભલામણ કરવામાં આવી શકે છે.
આવી પદ્ધતિઓ લાગુ કરો:
- એથરોસ્ક્લેરોટિક તકતી દૂર,
- સંકુચિત ઝોનમાં સ્ટેન્ટ (મેટલ ફ્રેમ) નાંખી,
- લોહીના પ્રવાહ માટે વર્કરાઉન્ડ (બાયપાસ) બનાવવું.
અને અહીં ડાયાબિટીઝ અને કંઠમાળ પેક્ટોરિસ વિશે વધુ છે.
ડાયાબિટીઝવાળા દર્દીમાં એથરોસ્ક્લેરોસિસનો દેખાવ એ ઇન્સ્યુલિનના અભાવનું કુદરતી પરિણામ છે. ગ્લુકોઝનું ઉચ્ચ સ્તર અને ઓછી ઘનતાવાળા લિપોપ્રોટીન વેસ્ક્યુલર દિવાલના વિનાશ અને તકતીઓની રચના માટે પરિસ્થિતિઓ બનાવે છે. લાંબી પ્રક્રિયામાં, પેટન્ટન્સી ધીરે ધીરે ઓછી થાય છે, અને તીવ્ર રીતે ત્યાં વેસ્ક્યુલર આપત્તિ છે (હાર્ટ એટેક, સ્ટ્રોક, ગેંગ્રેન).
મુશ્કેલીઓ અને ધમનીઓને નુકસાનની પ્રગતિને રોકવા માટે, આહાર અને દવાઓ સૂચવવામાં આવે છે, અને જો તે બિનઅસરકારક હોય, તો ઓપરેશન સૂચવવામાં આવે છે.
ઉપયોગી વિડિઓ
ડાયાબિટીઝ અને એથરોસ્ક્લેરોસિસ પર વિડિઓ જુઓ:
ઘણીવાર, ડાયાબિટીઝ અને એન્જેના પેક્ટોરિસ એક સાથે ચિંતિત હોય છે. બીજો રોગવિજ્ .ાન ઘણી વાર ડાયાબિટીસ સાથે દેખાય છે, કારણ કે દર્દીઓમાં રક્ત વાહિનીઓ અને ધમનીઓ, નર્વ અંત સાથે સમસ્યા હોય છે. હૃદય હંમેશાં દુ hurtખ પહોંચાડતું નથી, તેથી ઘણાને સમયસર સારવાર શરૂ કરવા માટે સમય નથી.
શરીરમાં બદલાવને લીધે, દર્દીઓ ઘણીવાર વારાફરતી ડાયાબિટીઝ મેલીટસ અને હાયપરટેન્શનનો વિકાસ કરે છે. દરેક જણ પોતાનો આહાર બદલી શકતો નથી, આહાર પર જઈ શકે છે, જેનાથી દવાઓ લેવાની જરૂરિયાત થાય છે. હાયપરટેન્શન અને ડાયાબિટીઝ માટેની ગોળીઓ કેવી રીતે પીવી? તૌરીન મદદ કરશે?
જો દર્દીને એક જ સમયે કોલેસીસ્ટીસ અને ડાયાબિટીસ હોય, તો પછી તેણે આહાર પર પુનર્વિચાર કરવો પડશે, જો પ્રથમ રોગ ફક્ત વિકસિત થયો હોય. તેની ઘટનાના કારણો વધારો ઇન્સ્યુલિન, દારૂબંધી અને અન્યમાં રહેલો છે. જો ડાયાબિટીસ મેલિટસ સાથે તીવ્ર કેલક્યુલસ કોલેસીટીટીસ વિકસિત થાય છે, તો શસ્ત્રક્રિયાની જરૂર પડી શકે છે.
ડાયાબિટીઝના હાર્ટ એટેક જેવા ઘણા દર્દીઓ આવા ભયંકર રોગનો સામનો કરે છે. તે પ્રકાર 1 અને પ્રકાર 2 બંનેમાં થાય છે. દર્દીઓમાં ઉચ્ચ મૃત્યુદર, અપંગતા બાકાત નથી. હાર્ટ એટેક પછીનો આહાર શરીરને પુન restoreસ્થાપિત કરવામાં મદદ કરે છે.
ખાંડના સ્તરોમાં વધઘટ અને ઇન્સ્યુલિન દિવાલના સંપર્કને લીધે, ડાયાબિટીઝના ઘા દેખાય છે જે સારી રીતે મટાડતા નથી. ચામડી તૂટી અને નબળી રૂઝાય તે માટેના આ મુખ્ય કારણો છે. ઘાવ પ્યુર્યુલન્ટ, ઇલાજ ન કરાવનારા, રડતા હોય છે. ઉપચાર અને ઉપચાર માટેના વિશેષ સાધનો છે, કેટલીકવાર સર્જનની મદદ લેવી પડે છે.