કેમ મીટર વિવિધ પરિણામો બતાવે છે
 ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જેને નિરીક્ષણ માટે જરૂરી છે.
ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જેને નિરીક્ષણ માટે જરૂરી છે.
તેથી, મોટાભાગના દર્દીઓ બ્લડ સુગરને મોનિટર કરવા માટે ગ્લુકોમીટરનો ઉપયોગ કરે છે.
આ અભિગમ વાજબી છે, કારણ કે તમારે દિવસમાં ઘણી વખત ગ્લુકોઝ માપવાની જરૂર છે, અને હોસ્પિટલો પરીક્ષણની આવી નિયમિતતા પ્રદાન કરી શકતી નથી. જો કે, કોઈક સમયે, મીટર જુદા જુદા મૂલ્યો બતાવવાનું શરૂ કરી શકે છે. આ પ્રકારની સિસ્ટમ ભૂલના કારણો વિશે આ લેખમાં વિગતવાર ચર્ચા કરવામાં આવી છે.
મીટરની ચોકસાઈ કેવી રીતે નક્કી કરવી
સૌ પ્રથમ, એ નોંધવું જોઇએ કે નિદાન માટે ગ્લુકોમીટરનો ઉપયોગ કરી શકાતો નથી. આ પોર્ટેબલ ડિવાઇસ ઘરની બ્લડ સુગર માપન માટે બનાવવામાં આવી છે. ફાયદો એ છે કે તમે સવાર અને સાંજે જમ્યા પહેલા અને પછી પુરાવા મેળવી શકો છો.
વિવિધ કંપનીઓના ગ્લુકોમીટરની ભૂલ સમાન છે - 20%. આંકડા અનુસાર, 95% કેસમાં ભૂલ આ સૂચક કરતાં વધી ગઈ છે. જો કે, હોસ્પિટલ પરીક્ષણો અને ઘરના પરિણામો વચ્ચેના તફાવત પર આધાર રાખવો ખોટું છે - તેથી ઉપકરણની ચોકસાઈ જાહેર કરવી નહીં. અહીં તમારે એક મહત્વપૂર્ણ ઉપદ્રવ જાણવાની જરૂર છે: રક્ત પ્લાઝ્મા (લોહીના કોષોના અવક્ષેપ પછી પ્રવાહી ઘટક રહે છે) નો ઉપયોગ કરીને ઉચ્ચ-ચોકસાઇ પ્રયોગશાળા વિશ્લેષણ માટે, અને આખા લોહીમાં પરિણામ અલગ હશે.
તેથી, બ્લડ સુગર ઘરના ગ્લુકોમીટરને યોગ્ય રીતે બતાવે છે કે કેમ તે સમજવા માટે, ભૂલને નીચે પ્રમાણે સમજાવવી જોઈએ: +/- 20% પ્રયોગશાળાના પરિણામ.
ઇવેન્ટમાં કે રસીદ અને ડિવાઇસ માટેની ગેરેંટી બચી ગઈ છે, તો તમે "કંટ્રોલ સોલ્યુશન" નો ઉપયોગ કરીને ડિવાઇસની ચોકસાઈ નક્કી કરી શકો છો. આ પ્રક્રિયા ફક્ત સેવા કેન્દ્રમાં જ ઉપલબ્ધ છે, તેથી તમારે ઉત્પાદકનો સંપર્ક કરવો જરૂરી છે.
જણાવો કે ખરીદી સાથે લગ્ન શક્ય છે. ગ્લુકોમીટરમાં, ફોટોમેટ્રિક અને ઇલેક્ટ્રો-મિકેનિકલને અલગ પાડવામાં આવે છે. કોઈ સાધન પસંદ કરતી વખતે, ત્રણ માપ માટે પૂછો. જો તેમની વચ્ચેનો તફાવત 10% કરતા વધી ગયો હોય તો - આ એક ખામીયુક્ત ઉપકરણ છે.
આંકડા અનુસાર, ફોટોમેટ્રિક્સનો અસ્વીકાર દર વધારે છે - લગભગ 15%.
ડિવાઇસનો ઉપયોગ કેવી રીતે કરવો
ગ્લુકોમીટરથી ખાંડને માપવાની પ્રક્રિયા મુશ્કેલ નથી - તમારે ફક્ત સૂચનાઓને કાળજીપૂર્વક પાલન કરવાની જરૂર છે.
ડિવાઇસ પોતે ઉપરાંત, તમારે પરીક્ષણ સ્ટ્રીપ્સ (તેના મોડેલ માટે યોગ્ય) અને નિકાલજોગ પંચર તૈયાર કરવાની જરૂર છે, જેને લેંસેટ્સ કહેવામાં આવે છે.

લાંબા સમય સુધી મીટર યોગ્ય રીતે કાર્ય કરે તે માટે, તેના સંગ્રહ માટે કેટલાક નિયમોનું પાલન કરવું જરૂરી છે:
- તાપમાનના ફેરફારોથી દૂર રાખો (હીટિંગ પાઇપ હેઠળની વિંડોઝિલ પર),
- પાણી સાથે કોઈ સંપર્ક ટાળો,
- પરીક્ષણ સ્ટ્રિપ્સનો શબ્દ પેકેજ ખોલવાના ક્ષણથી 3 મહિનાનો છે,
- યાંત્રિક પ્રભાવો ઉપકરણના કાર્યને અસર કરશે,
મીટર કેમ જુદા જુદા પરિણામો બતાવે છે તેનો સચોટ જવાબ આપવા માટે, તમારે માપનની પ્રક્રિયામાં બેદરકારીને લીધે ભૂલો દૂર કરવાની જરૂર છે. નીચે આપેલી સૂચનાઓને અનુસરો:
- આંગળી પંચર થાય તે પહેલાં, તમારે આલ્કોહોલ લોશનથી તમારા હાથને શુદ્ધ કરવાની જરૂર છે, સંપૂર્ણ બાષ્પીભવનની રાહ જુઓ. આ બાબતમાં ભીના વાઇપ્સ પર વિશ્વાસ કરશો નહીં - તેમના પછી પરિણામ વિકૃત થઈ જશે.
- ઠંડા હાથને ગરમ કરવાની જરૂર છે.
- જ્યાં સુધી ક્લિક ન થાય ત્યાં સુધી પરીક્ષણની પટ્ટીને મીટરમાં દાખલ કરો, તે ચાલુ થવી જોઈએ.
- આગળ, તમારે તમારી આંગળી વેધન કરવાની જરૂર છે: લોહીનું પ્રથમ ટીપું વિશ્લેષણ માટે યોગ્ય નથી, તેથી તમારે સ્ટ્રીપ પર આગલા ટીપાંને ટીપાં કરવાની જરૂર છે (તેને સમીયર કરશો નહીં). ઈન્જેક્શન સાઇટ પર દબાણ બનાવવું જરૂરી નથી - એક્સ્ટ્રા સેલ્યુલર પ્રવાહીની વધુ માત્રા એવી રીતે દેખાય છે જે પરિણામને અસર કરે છે.
- પછી તમારે ઉપકરણમાંથી સ્ટ્રીપને દૂર કરવાની જરૂર છે, જ્યારે તે બંધ થાય છે.
આપણે નિષ્કર્ષ કા .ી શકીએ કે બાળક પણ મીટરનો ઉપયોગ કરી શકે છે, ક્રિયાને "સ્વચાલિતતામાં લાવવી" મહત્વપૂર્ણ છે. ગ્લાયસીમિયાની સંપૂર્ણ ગતિશીલતા જોવા માટે પરિણામો રેકોર્ડ કરવા માટે તે ઉપયોગી છે.
વિવિધ આંગળીઓ પર ખાંડના વિવિધ સ્તરોના કારણો
મીટરનો ઉપયોગ કરવાના નિયમોમાંથી એક કહે છે: ચોકસાઈ નક્કી કરવા માટે વિવિધ ઉપકરણોના વાંચનની તુલના કરવી તે નકામું છે. જો કે, એવું થઈ શકે છે કે તર્જની આંગળીમાંથી આખા સમય માટે લોહીનું માપન કરીને, દર્દી એક દિવસ "પ્રયોગની શુદ્ધતા માટે," આંગળીમાંથી લોહીનો એક ટીપું લેવાનું નક્કી કરશે. અને પરિણામ અલગ હશે, તેમ છતાં તે વિચિત્ર હોઈ શકે છે, તેથી તમારે વિવિધ આંગળીઓ પર ખાંડના વિવિધ સ્તરોના કારણો શોધવાની જરૂર છે.

ખાંડના વાંચનમાં તફાવતનાં નીચેનાં સંભવિત કારણોને ઓળખી શકાય છે:
- દરેક આંગળીની ત્વચાની જાડાઈ જુદી હોય છે, જે પંચર દરમિયાન ઇન્ટરસેલ્યુલર પ્રવાહીના સંગ્રહ તરફ દોરી જાય છે,
- જો આંગળી પર સતત ભારે રિંગ પહેરવામાં આવે છે, તો લોહીનો પ્રવાહ ખલેલ પહોંચાડી શકે છે,
- આંગળીઓનો ભાર જુદો છે, જે દરેકના પ્રભાવને બદલી નાખે છે.
તેથી, માપ એક આંગળીથી શ્રેષ્ઠ રીતે કરવામાં આવે છે, અન્યથા તે સમગ્ર રીતે રોગના ચિત્રને ટ્ર trackક કરવા માટે સમસ્યારૂપ બનશે.
પરીક્ષણ પછી એક મિનિટમાં વિવિધ પરિણામો માટેનાં કારણો
ગ્લુકોમીટરથી ખાંડનું માપન એ મૂડની પ્રક્રિયા છે જેની ચોકસાઈ જરૂરી છે. સંકેતો ખૂબ જ ઝડપથી બદલાઈ શકે છે, તેથી ઘણા ડાયાબિટીઝના દર્દીઓ રસ લે છે કે કેમ એક મિનિટમાં મીટર વિવિધ પરિણામો બતાવે છે. ઉપકરણની ચોકસાઈ નક્કી કરવા માટે, માપનું આવા "કાસ્કેડ" હાથ ધરવામાં આવે છે, પરંતુ આ તદ્દન યોગ્ય અભિગમ નથી.

અંતિમ પરિણામ ઘણા પરિબળો દ્વારા પ્રભાવિત છે, જેમાંથી મોટાભાગના ઉપર વર્ણવ્યા છે. જો ઇન્સ્યુલિનના ઇન્જેક્શન પછી થોડા મિનિટના તફાવત સાથે માપન કરવામાં આવે છે, તો પછી ફેરફારોની રાહ જોવી નકામું છે: શરીરમાં હોર્મોન પ્રવેશ્યા પછી તે 10-15 મિનિટ પછી દેખાશે. વિરામ દરમિયાન જો તમે થોડું ખોરાક લો અથવા એક ગ્લાસ પાણી પીશો તો પણ કોઈ તફાવત નહીં હોય. તમારે થોડીવાર વધુ રાહ જોવી પડશે.
એક મિનિટના તફાવત સાથે એક આંગળીથી લોહી લેવાનું સ્પષ્ટ રીતે ખોટું છે: લોહીનો પ્રવાહ અને આંતરસેલિય પ્રવાહીની સાંદ્રતા બદલાઈ ગઈ છે, તેથી તે ગ્લુકોમીટર વિવિધ પરિણામો બતાવશે તે સ્વાભાવિક છે.
મીટર એક "ઇ" બતાવે છે
જો કોઈ ખર્ચાળ માપન ઉપકરણનો ઉપયોગ કરવામાં આવે છે, તો પછી ક્યારેક મીટર “e” અક્ષર અને તેની બાજુમાંનો નંબર પ્રદર્શિત કરી શકે છે. તેથી "સ્માર્ટ" ઉપકરણો ભૂલને સંકેત આપે છે જે માપનની મંજૂરી આપતું નથી. કોડ્સ અને તેના ડિક્રિપ્શનને જાણવામાં તે ઉપયોગી છે.
જો ભૂલ પરીક્ષણ પટ્ટીથી સંબંધિત હોય તો ભૂલ E-1 દેખાય છે: ખોટી અથવા અપૂરતી રીતે દાખલ કરેલી, તેનો ઉપયોગ પહેલાં કરવામાં આવ્યો હતો. તમે તેને નીચે પ્રમાણે હલ કરી શકો છો: ખાતરી કરો કે તીર અને નારંગી નિશાની ટોચ પર છે, એક ક્લિક હિટ કર્યા પછી સાંભળવું જોઈએ.
જો મીટર ઇ -2 બતાવ્યું, તો તમારે કોડ પ્લેટ પર ધ્યાન આપવાની જરૂર છે: તે પરીક્ષણની પટ્ટીને અનુરૂપ નથી. પટ્ટાઓ સાથેના પેકેજમાં જે હતું તેનાથી તેને બદલો.

ભૂલ E-3 કોડ પ્લેટ સાથે પણ સંકળાયેલ છે: ખોટી રીતે ઠીક કરી, માહિતી વાંચી નથી. તમારે તેને ફરીથી દાખલ કરવાનો પ્રયાસ કરવાની જરૂર છે. જો ત્યાં સફળતા નથી, તો કોડ પ્લેટ અને પરીક્ષણ સ્ટ્રીપ્સ માપન માટે અયોગ્ય બની જાય છે.
જો તમારે E-4 કોડ સાથે વ્યવહાર કરવો પડ્યો, તો માપન વિંડો ગંદા થઈ ગઈ: ફક્ત તેને સાફ કરો. ઉપરાંત, કારણ સ્ટ્રીપની સ્થાપનાનું ઉલ્લંઘન હોઈ શકે છે - દિશા મિશ્રિત છે.
ઇ -5 એ પહેલાની ભૂલના એનાલોગ તરીકે કાર્ય કરે છે, પરંતુ એક વધારાની શરત છે: જો સ્વ-મોનિટરિંગ સીધા સૂર્યપ્રકાશમાં કરવામાં આવે છે, તો તમારે માત્ર મધ્યમ લાઇટિંગવાળી જગ્યા શોધવાની જરૂર છે.
E-6 નો અર્થ એ છે કે માપન દરમિયાન કોડ પ્લેટ દૂર કરવામાં આવી હતી. તમારે પહેલા આખી પ્રક્રિયા હાથ ધરવાની જરૂર છે.
ભૂલ કોડ ઇ -7 સ્ટ્રીપમાં સમસ્યા સૂચવે છે: કાં તો લોહી વહેલું તેના પર આવ્યું, અથવા તે પ્રક્રિયામાં વળ્યું. તે ઇલેક્ટ્રોમેગ્નેટિક રેડિયેશનના સ્ત્રોતમાં પણ હોઈ શકે છે.
જો માપન દરમિયાન કોડ પ્લેટને દૂર કરવામાં આવી, તો મીટર ડિસ્પ્લે પર E-8 પ્રદર્શિત કરશે. તમારે ફરીથી પ્રક્રિયા શરૂ કરવાની જરૂર છે.
ઇ -9, તેમજ સાતમી, સ્ટ્રીપ સાથે કામ કરવામાં ભૂલો સાથે સંકળાયેલ છે - નવું લેવાનું વધુ સારું છે.
ગેજ કેલિબ્રેશન
ગ્લુકોમીટર અને લેબોરેટરી પરીક્ષણોની તુલના કરવા માટે, તે બંને પરીક્ષણોના કેલિબ્રેશન્સ સાથે સુસંગત હોવું હિતાવહ છે. આ કરવા માટે, તમારે પરિણામો સાથે સરળ અંકગણિત કામગીરી હાથ ધરવાની જરૂર છે.

જો મીટરને આખા લોહીથી માપાંકિત કરવામાં આવે છે, અને તમારે તેને પ્લાઝ્મા કેલિબ્રેશન સાથે તુલના કરવાની જરૂર છે, તો પછીના ભાગને 1.12 દ્વારા વહેંચવું જોઈએ. પછી ડેટાની તુલના કરો, જો તફાવત 20% કરતા ઓછો હોય, તો માપ સચોટ છે. જો પરિસ્થિતિ વિપરીત છે, તો તમારે અનુક્રમે 1.12 દ્વારા ગુણાકાર કરવાની જરૂર છે. સરખામણીનો માપદંડ યથાવત છે.
મીટર સાથે યોગ્ય કાર્ય માટે અનુભવ અને કેટલાક પેડન્ટ્રીની જરૂર છે, જેથી ભૂલોની સંખ્યા શૂન્ય થઈ જાય. આ ઉપકરણની ચોકસાઈ ઘણા પરિબળો પર આધારિત છે, તેથી તમારે લેખમાં આપેલી ભૂલ નક્કી કરવા માટે વિવિધ પદ્ધતિઓ જાણવાની જરૂર છે.
દર્દી થોડો ડ doctorક્ટર છે
 સત્તાવાર દસ્તાવેજ અનુસાર "રશિયન ફેડરેશનના ડાયાબિટીસ મેલીટસવાળા દર્દીઓ માટે વિશેષ તબીબી સંભાળ માટેના એલ્ગોરિધમ્સ", દર્દી દ્વારા ગ્લાયસીમિયાનું સ્વ-નિરીક્ષણ એ સારવારનો એક અભિન્ન ભાગ છે, યોગ્ય આહાર, શારીરિક પ્રવૃત્તિ, હાયપોગ્લાયકેમિક અને ઇન્સ્યુલિન ઉપચાર કરતાં ઓછું મહત્વનું નથી. ડાયાબિટીઝની શાળામાં તાલીમ પામેલા દર્દીને, ડ doctorક્ટરની જેમ, રોગના કોર્સની દેખરેખની પ્રક્રિયામાં સંપૂર્ણ સહભાગી માનવામાં આવે છે.
સત્તાવાર દસ્તાવેજ અનુસાર "રશિયન ફેડરેશનના ડાયાબિટીસ મેલીટસવાળા દર્દીઓ માટે વિશેષ તબીબી સંભાળ માટેના એલ્ગોરિધમ્સ", દર્દી દ્વારા ગ્લાયસીમિયાનું સ્વ-નિરીક્ષણ એ સારવારનો એક અભિન્ન ભાગ છે, યોગ્ય આહાર, શારીરિક પ્રવૃત્તિ, હાયપોગ્લાયકેમિક અને ઇન્સ્યુલિન ઉપચાર કરતાં ઓછું મહત્વનું નથી. ડાયાબિટીઝની શાળામાં તાલીમ પામેલા દર્દીને, ડ doctorક્ટરની જેમ, રોગના કોર્સની દેખરેખની પ્રક્રિયામાં સંપૂર્ણ સહભાગી માનવામાં આવે છે.
ગ્લુકોઝના સ્તરને નિયંત્રિત કરવા માટે, ડાયાબિટીઝના દર્દીઓએ ઘરે રક્ત ગ્લુકોઝનું વિશ્વસનીય મીટર હોવું જરૂરી છે, અને શક્ય હોય તો સલામતીના કારણોસર બે.
ગ્લિસેમિયા નક્કી કરવા માટે લોહી શું વપરાય છે
તમે તમારા બ્લડ સુગર દ્વારા નક્કી કરી શકો છો વેનિસ (વિયેનાથી, નામ પ્રમાણે) અને રુધિરકેશિકા (આંગળીઓ અથવા શરીરના અન્ય ભાગો પરના વાસણોમાંથી) લોહીનું.
આ ઉપરાંત, વાડના સ્થાનને ધ્યાનમાં લીધા વિના, વિશ્લેષણ ક્યાં તો હાથ ધરવામાં આવે છે આખું લોહી (તેના તમામ ઘટકો સાથે), અથવા લોહીના પ્લાઝ્મામાં (લોહીના પ્રવાહી ઘટક જેમાં ખનિજો, ક્ષાર, ગ્લુકોઝ, પ્રોટીન હોય છે, પરંતુ તેમાં લ્યુકોસાઇટ્સ, લાલ રક્તકણો અને પ્લેટલેટ નથી).
શું તફાવત છે?
શુક્ર લોહી પેશીઓમાંથી વહે છે, તેથી, તેમાં ગ્લુકોઝની સાંદ્રતા ઓછી છે: આદિકાળથી કહીએ તો, ગ્લુકોઝનો એક ભાગ પેશીઓ અને અવયવોમાં રહે છે જે તે બાકી છે. એ રુધિરકેશિકા લોહી તે ધમની જેવા રચનામાં સમાન છે, જે ફક્ત પેશીઓ અને અવયવોમાં જાય છે અને ઓક્સિજન અને પોષક તત્ત્વોથી વધુ સંતૃપ્ત થાય છે, તેથી તેમાં વધુ ખાંડ હોય છે.
સાવચેત રહો
ડબ્લ્યુએચઓ અનુસાર, વિશ્વમાં દર વર્ષે 2 મિલિયન લોકો ડાયાબિટીઝ અને તેની ગૂંચવણોથી મૃત્યુ પામે છે. શરીર માટે યોગ્ય સમર્થનની ગેરહાજરીમાં, ડાયાબિટીઝ વિવિધ પ્રકારની ગૂંચવણો તરફ દોરી જાય છે, ધીમે ધીમે માનવ શરીરનો નાશ કરે છે.
સૌથી સામાન્ય ગૂંચવણો છે: ડાયાબિટીક ગેંગ્રેન, નેફ્રોપથી, રેટિનોપેથી, ટ્રોફિક અલ્સર, હાયપોગ્લાયકેમિઆ, કેટોએસિડોસિસ. ડાયાબિટીઝ પણ કેન્સરયુક્ત ગાંઠોના વિકાસ તરફ દોરી શકે છે. લગભગ તમામ કેસોમાં, ડાયાબિટીસ કાં તો મૃત્યુ પામે છે, પીડાદાયક રોગ સાથે સંઘર્ષ કરે છે, અથવા અસમર્થતાવાળા વાસ્તવિક વ્યક્તિમાં ફેરવાય છે.
ડાયાબિટીઝવાળા લોકો શું કરે છે? રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજિકલ રિસર્ચ સેન્ટરએ ડાયાબિટીઝ મેલીટસને સંપૂર્ણપણે મટાડતા ઉપાય કરવામાં સફળતા મેળવી છે.
ફેડરલ પ્રોગ્રામ "હેલ્ધી નેશન" હાલમાં ચાલી રહ્યું છે, જેની માળખામાં રશિયન ફેડરેશનના દરેક નિવાસી અને સીઆઈએસને આ દવા આપવામાં આવે છે. મફત . વધુ માહિતી માટે, મીંઝડ્રાવાની સત્તાવાર વેબસાઇટ જુઓ.
લોહીમાં ગ્લુકોઝ મીટરનું વિશ્લેષણ કેવી રીતે કરવામાં આવે છે
ઘરના વપરાશ માટે આધુનિક રક્ત ગ્લુકોઝ મીટરનો મોટા ભાગનો ભાગ રુધિરકેશિકા રક્ત દ્વારા ખાંડનું સ્તર નક્કી કરે છે, જો કે, કેટલાક મ modelsડેલ્સ આખા રુધિરકેશિકા રક્ત માટે રૂપરેખાંકિત કરવામાં આવે છે, અને અન્ય - કેશિકા રક્ત પ્લાઝ્મા માટે. તેથી, ગ્લુકોમીટર ખરીદતી વખતે, સૌ પ્રથમ, નક્કી કરો કે તમારું વિશિષ્ટ ડિવાઇસ કયા પ્રકારનું સંશોધન કરે છે.
અમારા વાચકો લખે છે

47 ની ઉંમરે, મને ટાઇપ 2 ડાયાબિટીસ હોવાનું નિદાન થયું. થોડા અઠવાડિયામાં મેં લગભગ 15 કિલો વજન વધાર્યું. સતત થાક, સુસ્તી, નબળાઇની અનુભૂતિ, દ્રષ્ટિ બેસવા લાગી. જ્યારે હું turned 66 વર્ષનો થયો, ત્યારે હું મારું ઇન્સ્યુલિન છીનવી રહ્યો હતો; બધું ખૂબ જ ખરાબ હતું.
આ રોગ સતત વિકાસ પામતો રહ્યો, સમયાંતરે હુમલા શરૂ થયા, એમ્બ્યુલન્સ મને શાબ્દિક રીતે આગલી દુનિયાથી પાછો ફર્યો. બધા સમય મેં વિચાર્યું કે આ સમય છેલ્લો હશે.
જ્યારે મારી પુત્રી મને ઇન્ટરનેટ પર એક લેખ વાંચવા દે ત્યારે બધું બદલાઈ ગયું. તમે કલ્પના કરી શકતા નથી કે હું તેના માટે કેટલો આભારી છું. આ લેખથી મને ડાયાબિટીઝ, એક કથિત અસાધ્ય રોગથી સંપૂર્ણપણે છુટકારો મેળવવામાં મદદ મળી. છેલ્લા 2 વર્ષથી મેં વધુ ખસેડવાનું શરૂ કર્યું, વસંત અને ઉનાળામાં હું દરરોજ દેશમાં જાઉં છું, ટામેટાં ઉગાડું છું અને તેને બજારમાં વેચે છે. મારી કાકીઓને આશ્ચર્ય થાય છે કે હું કેવી રીતે દરેક વસ્તુ સાથે રાખીશ, જ્યાં ખૂબ શક્તિ અને શક્તિ આવે છે, તેઓ હજી પણ માનતા નથી કે હું 66 વર્ષનો છું.
કોણ લાંબુ, મહેનતુ જીવન જીવવા માંગે છે અને આ ભયંકર રોગને કાયમ માટે ભૂલી જવા માંગે છે, 5 મિનિટ કા andીને આ લેખ વાંચો.
તમારું ઉપકરણ આખા રક્ત માટે કેલિબ્રેટ થયેલ છે અને 6.25 એમએમઓએલ / એલ બતાવે છે
પ્લાઝ્માનું મૂલ્ય નીચે મુજબ હશે: 6.25 x 1.12 = 7 mmol / l
મીટરના સંચાલનમાં અનુમતિશીલ ભૂલો
વર્તમાન GOST આઇએસઓ અનુસાર, ઘરેલું રક્ત ગ્લુકોઝ મીટરના inપરેશનમાં નીચેની ભૂલોની મંજૂરી છે:
- 2 4.2 એમએમઓએલ / એલ કરતાં વધુ પરિણામો માટે 20%
- 2 0.83 એમએમઓએલ / એલ કરતાં વધુ પરિણામ માટે 2 0.83 એમએમઓએલ / એલ.
તે સત્તાવાર રીતે માન્ય છે કે આ વિચલનો રોગ નિયંત્રણમાં નિર્ણાયક ભૂમિકા ભજવતા નથી અને દર્દીના સ્વાસ્થ્ય માટે ગંભીર પરિણામો આપતા નથી.
અમારા વાચકોની વાર્તાઓ
ઘરે ડાયાબિટીઝને પરાજિત કર્યો. ખાંડમાં રહેલા કૂદકા અને ઇન્સ્યુલિન લેવાનું ભૂલી જતાં એક મહિનો થઈ ગયો છે. ઓહ, હું કેવી રીતે પીડાતો હતો, સતત બેહોશ થવું, કટોકટી કોલ્સ. મેં કેટલી વાર એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લીધી છે, પરંતુ ત્યાં એક જ વસ્તુ કહેવામાં આવે છે - "ઇન્સ્યુલિન લો." અને હવે 5 અઠવાડિયા નીકળી ગયા છે, કારણ કે બ્લડ સુગર લેવલ સામાન્ય છે, ઇન્સ્યુલિનનું એક પણ ઇન્જેક્શન નથી અને આ લેખનો આભાર. ડાયાબિટીઝવાળા દરેક વ્યક્તિએ વાંચવું જ જોઇએ!
એવું પણ માનવામાં આવે છે કે દર્દીઓના લોહીમાં ગ્લુકોઝનું નિરીક્ષણ કરવામાં મૂલ્યોની ગતિશીલતા, અને પોતે સંખ્યાઓ નથી, જ્યાં સુધી તે નિર્ણાયક મૂલ્યોની વાત ન હોય ત્યાં સુધી સૌથી વધુ મહત્વ ધરાવે છે. દર્દીનું બ્લડ સુગરનું સ્તર જોખમીરૂપે .ંચું અથવા નીચું હોય તેવી સ્થિતિમાં, તાકીદે તબીબી સહાય લેવી જરૂરી છે કે જેમની પાસે નિકાલમાં સચોટ પ્રયોગશાળા સાધનો હોય.
હું કેશિક રક્ત ક્યાંથી મેળવી શકું?
કેટલાક ગ્લુકોમીટર તમને ફક્ત તમારી આંગળીઓથી લોહી લેવાની મંજૂરી આપે છે, જ્યારે નિષ્ણાતો આંગળીઓની બાજુની સપાટીનો ઉપયોગ કરવાની ભલામણ કરે છે, કારણ કે તેના પર વધુ રુધિરકેશિકાઓ છે. અન્ય ઉપકરણો વૈકલ્પિક સ્થળોએથી લોહી લેવા માટે ખાસ એએસટી કેપ્સથી સજ્જ છે.
મહેરબાની કરીને નોંધ કરો કે લોહીના પ્રવાહના વેગ અને ગ્લુકોઝ મેટાબોલિઝમમાં તફાવતને કારણે શરીરના જુદા જુદા ભાગોમાંથી એક જ સમયે લેવામાં આવેલા નમૂનાઓ પણ થોડો અલગ હશે.. આંગળીઓથી લેવામાં આવેલા લોહીના સૂચકાંકોની સૌથી નજીક, જેને પ્રમાણભૂત માનવામાં આવે છે, તે હાથ અને એરલોબ્સની હથેળીઓમાંથી મેળવેલા નમૂનાઓ છે. તમે ફોરઆર્મ, ખભા, જાંઘ અને વાછરડાની બાજુની સપાટીઓનો પણ ઉપયોગ કરી શકો છો.
ગ્લુકોમીટર રીડિંગ કેમ જુદા છે
તે જ ઉત્પાદકના ગ્લુકોમીટરના એકદમ સમાન મોડેલોના વાંચન પણ ભૂલના માર્જિનમાં અલગ હોવાની સંભાવના છે, જે ઉપર વર્ણવેલ છે, અને અમે વિવિધ ઉપકરણો વિશે શું કહી શકીએ?! તેઓ વિવિધ પ્રકારની પરીક્ષણ સામગ્રી (સંપૂર્ણ રુધિરકેશિકા રક્ત અથવા પ્લાઝ્મા) માટે માપાંકિત કરી શકાય છે. તબીબી પ્રયોગશાળાઓમાં તમારા ઉપકરણ સિવાયના ઉપકરણોની કેલિબ્રેશન અને ભૂલો પણ હોઈ શકે છે. તેથી, એક ઉપકરણના વાંચનને બીજાના વાંચન દ્વારા, એકસરખાં અથવા પ્રયોગશાળા દ્વારા તપાસવામાં કોઈ અર્થ નથી.
જો તમે તમારા મીટરની ચોકસાઈને ચકાસવા માંગતા હો, તો તમારે તમારા ઉપકરણના નિર્માતાની પહેલ પર રશિયન ફેડરલ સ્ટાન્ડર્ડ દ્વારા માન્યતા પ્રાપ્ત વિશેષ પ્રયોગશાળાનો સંપર્ક કરવો જ જોઇએ.
અને હવે કારણો વિશે વધુ ખૂબ જ અલગ વાંચન ગ્લુકોમીટરના વિવિધ મોડેલો અને ઉપકરણોના સામાન્ય રીતે ભૂલભરેલા વાંચન. અલબત્ત, જ્યારે ઉપકરણો યોગ્ય રીતે કાર્ય કરે છે ત્યારે તે ફક્ત પરિસ્થિતિ માટે જ સુસંગત રહેશે.
- ગ્લુકોઝના સૂચકાંકો તે જ સમયે માપવામાં આવે છે, ઉપકરણ કેવી રીતે કેલિબ્રેટ થાય છે તેના પર નિર્ભર છે: આખું લોહી અથવા પ્લાઝ્મા, રુધિરકેશિકા અથવા શ્વસન. તમારા ઉપકરણો માટેની સૂચનાઓને કાળજીપૂર્વક વાંચવાની ખાતરી કરો! અમે લોહીના આખા વાંચનને પ્લાઝ્મામાં અથવા તેનાથી વિપરિત કેવી રીતે રૂપાંતરિત કરવું તે વિશે પહેલેથી જ લખ્યું છે.
- નમૂના લેવા વચ્ચેનો સમયનો તફાવત - અડધો કલાક પણ ભૂમિકા ભજવશે. અને જો, કહો, તમે નમૂનાઓ વચ્ચે અથવા તે પહેલાં પણ દવા લીધી હતી, તો પછી તે બીજા માપનના પરિણામોને પણ અસર કરી શકે છે. આમાં સક્ષમ, ઉદાહરણ તરીકે, ઇમ્યુનોગ્લોબ્યુલિન, લેવોડોપા, એસોર્બિક એસિડની મોટી માત્રા અને અન્ય. તે જ, અલબત્ત, ભોજનમાં, નાના નાસ્તામાં પણ લાગુ પડે છે.
- શરીરના જુદા જુદા ભાગોમાંથી લીધેલા ટીપાં.. આંગળી અને હથેળીમાંથી નમૂનાઓનું વાંચન પણ થોડું અલગ હશે, આંગળીમાંથી નમૂનાના વચ્ચેનો તફાવત અને, કહો, વાછરડું ક્ષેત્ર વધુ મજબૂત છે.
- સ્વચ્છતાના નિયમોનું પાલન ન કરવું. તમે ભીની આંગળીઓથી લોહી લઈ શકતા નથી, કારણ કે શેષ પ્રવાહી પણ લોહીના એક ટીપાંની રાસાયણિક રચનાને અસર કરે છે. તે પણ શક્ય છે કે પંચર સાઇટને જંતુમુક્ત કરવા માટે આલ્કોહોલ વાઇપ્સનો ઉપયોગ કરીને, દર્દી દારૂ અથવા અન્ય એન્ટિસેપ્ટિક અદૃશ્ય થઈ જાય ત્યાં સુધી રાહ જોતો નથી, જે લોહીની ડ્રોપની રચનાને પણ બદલી નાખે છે.
- ડર્ટી સ્કેરીફાયર ફરીથી વાપરી શકાય તેવું સ્કારિફાયર પાછલા નમૂનાઓના નિશાનો સહન કરશે અને તાજાને "પ્રદૂષિત" કરશે.
- ખૂબ ઠંડા હાથ અથવા અન્ય પંચર સાઇટ. લોહીના નમૂના લેવાના સ્થળે નબળા રક્ત પરિભ્રમણને લોહીને સ્ક્વિઝ કરતી વખતે વધારાના પ્રયત્નોની જરૂર પડે છે, જે તેને આંતરડાની વધુ પડતી પ્રવાહીથી સંતૃપ્ત કરે છે અને તેને "પાતળું" કરે છે. જો તમે બે જુદા જુદા સ્થળોએથી લોહી લો છો, તો પ્રથમ તેમને લોહીનું પરિભ્રમણ પુન restoreસ્થાપિત કરો.
- બીજો ડ્રોપ. જો તમે લોહીના બીજા ટીપાથી કિંમતોને માપવાની સલાહને અનુસરો છો, કપાસના સ્વેબથી પ્રથમ કા eી નાખો, તો તમારા ડિવાઇસ માટે આ યોગ્ય નહીં હોય, કારણ કે બીજા ડ્રોપમાં વધુ પ્લાઝ્મા છે. અને જો તમારું મીટર રુધિરકેશિકા રક્ત દ્વારા માપાંકિત કરવામાં આવે છે, તો તે પ્લાઝ્મામાં ગ્લુકોઝ નક્કી કરવા માટેના ઉપકરણની તુલનામાં થોડું વધારે મૂલ્યો બતાવશે - આવા ઉપકરણમાં તમારે લોહીનો પ્રથમ ટીપાંનો ઉપયોગ કરવો જ જોઇએ. જો તમે એક ઉપકરણ માટે પ્રથમ ડ્રોપનો ઉપયોગ કર્યો હતો, અને તે જ સ્થાનેથી બીજા માટે બીજાનો ઉપયોગ કરો છો - તમારી આંગળી પર વધારાના લોહીના પરિણામે, તેની રચના પણ ઓક્સિજનના પ્રભાવ હેઠળ બદલાશે, જે પરીક્ષણના પરિણામોને ચોક્કસપણે વિકૃત કરશે.
- ખોટા રક્તનું પ્રમાણ. જ્યારે પંચર બિંદુ પરીક્ષણની પટ્ટીને સ્પર્શે છે ત્યારે રક્તવાહિનીના લોહી દ્વારા કેલિરેટેડ ગ્લુકોમીટર મોટેભાગે રક્તનું સ્તર નક્કી કરે છે. આ કિસ્સામાં, પરીક્ષણની પટ્ટી પોતે ઇચ્છિત વોલ્યુમના લોહીનું એક ટીપું "ચૂસી જાય છે". પરંતુ અગાઉ, ઉપકરણોનો ઉપયોગ કરવામાં આવતો હતો (અને કદાચ તમારામાંના તે ફક્ત તે જ હતા), જેની જરૂરિયાત એ હતી કે દર્દી પોતે લોહીને પટ્ટી પર ટીપાવે છે અને તેના જથ્થાને નિયંત્રિત કરે છે - તેમના માટે એક ડ્રોપ જે ખૂબ મોટો હતો તે મહત્વનું હતું, અને જ્યારે નાના ડ્રોપનું વિશ્લેષણ કરવામાં આવે ત્યારે ભૂલો હશે. . વિશ્લેષણની આ પદ્ધતિને ટેવાયેલા, દર્દી નવા ઉપકરણના વિશ્લેષણના પરિણામોને વિકૃત કરી શકે છે જો તેને લાગે છે કે થોડું લોહી પરીક્ષણની પટ્ટીમાં સમાઈ ગયું છે અને તે કંઈક ખોદશે જે સંપૂર્ણપણે જરૂરી નથી.
- લોહીની ગંધ આવે છે. અમે પુનરાવર્તન કરીએ છીએ: મોટાભાગના આધુનિક ગ્લુકોમીટરમાં, પરીક્ષણ સ્ટ્રીપ્સ સ્વતંત્ર રીતે લોહીની યોગ્ય માત્રાને શોષી લે છે, પરંતુ જો તમે તેમની સાથે લોહીને ગંધમાં લેવાનો પ્રયાસ કરો છો, તો પરીક્ષણની પટ્ટી લોહીની યોગ્ય માત્રાને શોષી લેતી નથી અને વિશ્લેષણ ખોટું હશે.
- ઇન્સ્ટ્રુમેન્ટ અથવા ઇન્સ્ટ્રુમેન્ટ્સ યોગ્ય રીતે માપાંકિત નથી. આ ભૂલને દૂર કરવા માટે, ઉત્પાદક દર્દીઓનું ધ્યાન ઇલેક્ટ્રોનિક ચિપ અને સ્ટ્રીપ્સ પરની કેલિબ્રેશન માહિતીને અનુસરવાની જરૂરિયાત તરફ આકર્ષિત કરે છે.
- ઉપકરણોમાંથી એકની પરીક્ષણ સ્ટ્રીપ્સ માટે હતા સ્ટોરેજ શરતોનું ઉલ્લંઘન. ઉદાહરણ તરીકે, સ્ટ્રિપ્સ ખૂબ ભેજવાળા વાતાવરણમાં સ્ટોર કરવામાં આવી હતી. અયોગ્ય સ્ટોરેજ રીએજન્ટના ભંગાણને વેગ આપે છે, જે, અલબત્ત, અભ્યાસના પરિણામોને વિકૃત કરશે.
- ઇન્સ્ટ્રુમેન્ટ સ્ટ્રીપ્સ માટેની શેલ્ફ લાઇફ સમાપ્ત થઈ ગઈ છે. ઉપર વર્ણવેલ રીએજન્ટ સાથે સમાન સમસ્યા થાય છે.
- વિશ્લેષણ પર કરવામાં આવે છે અસ્વીકાર્ય પર્યાવરણીય પરિસ્થિતિઓ. મીટરના ઉપયોગ માટે યોગ્ય સ્થિતિઓ છે: ભૂપ્રદેશની heightંચાઈ દરિયા સપાટીથી 3000 મીટર કરતા વધુ હોતી નથી, તાપમાન 10-40 ડિગ્રી સેલ્સિયસની રેન્જમાં હોય છે, અને ભેજ 10-90% હોય છે.
પ્રયોગશાળા અને ગ્લુકોમીટર સૂચકાંકો કેમ જુદા છે?
યાદ કરો કે ઘરના લોહીમાં ગ્લુકોઝ મીટર તપાસવા માટે નિયમિત પ્રયોગશાળામાંથી નંબરોનો ઉપયોગ કરવાનો વિચાર ખોટો છે. તમારા બ્લડ ગ્લુકોઝ મીટરની તપાસ માટે વિશેષ પ્રયોગશાળાઓ છે.
પ્રયોગશાળા અને ઘર પરીક્ષણોમાં વિસંગતતાના મોટાભાગનાં કારણો સમાન હશે, પરંતુ તેમાં તફાવત પણ છે. અમે મુખ્ય મુદ્દાઓને બહાર કા singleીએ છીએ:
- વિવિધ પ્રકારનાં ઇન્સ્ટ્રુમેન્ટ કેલિબ્રેશન. યાદ કરો કે પ્રયોગશાળા અને ઘરે સાધનો (અને મોટા ભાગે બનશે) વિવિધ પ્રકારના લોહી - વેનિસ અને કેશિક, આખા અને પ્લાઝ્મા માટે કેલિબ્રેટ કરી શકાય છે. આ મૂલ્યોની તુલના ખોટી છે. રશિયામાં ગ્લાયસીમિયાનું સ્તર સત્તાવાર રીતે રુધિરકેશિકા રક્ત દ્વારા નક્કી કરવામાં આવ્યું હોવાથી, કાગળ પરનાં પરિણામોમાં લેબોરેટરીની જુબાની આપણે પહેલાથી જ જાણીતા ગુણાંક 1.12 ની મદદથી આ પ્રકારના લોહીના મૂલ્યોમાં ફેરવી શકીએ છીએ. પરંતુ આ કિસ્સામાં પણ, વિસંગતતાઓ શક્ય છે, કારણ કે પ્રયોગશાળાના ઉપકરણો વધુ સચોટ છે, અને ઘરેલું રક્ત ગ્લુકોઝ મીટર માટે સત્તાવાર રીતે માન્ય ભૂલ 20% છે.
- લોહીના નમૂના લેવાના જુદા જુદા સમય. જો તમે પ્રયોગશાળાની નજીક રહો છો અને 10 મિનિટથી વધુ સમય પસાર થયો નથી, તો પણ પરીક્ષણ અલગ ભાવનાત્મક અને શારીરિક સ્થિતિ સાથે કરવામાં આવશે, જે લોહીમાં ગ્લુકોઝના સ્તરને ચોક્કસપણે અસર કરશે.
- સ્વચ્છતાની વિવિધ શરતો. ઘરે, તમે મોટે ભાગે તમારા હાથને સાબુ અને સૂકા (અથવા સૂકાતા નથી) થી ધોવાયા હતા, જ્યારે પ્રયોગશાળા તેને જીવાણુનાશિત કરવા માટે એન્ટિસેપ્ટિકનો ઉપયોગ કરે છે.
- વિવિધ વિશ્લેષણની તુલના. તમારા ડ doctorક્ટર તમને ગ્લાયકેટેડ હિમોગ્લોબિન પરીક્ષણનો ઓર્ડર આપી શકે છે જે પાછલા 3-4 મહિનામાં તમારા સરેરાશ રક્ત ગ્લુકોઝને પ્રતિબિંબિત કરે છે. અલબત્ત, તમારું મીટર બતાવશે તે વર્તમાન મૂલ્યોના વિશ્લેષણ સાથે તેની તુલના કરવામાં કોઈ અર્થ નથી.
પ્રયોગશાળા અને ઘર સંશોધન પરિણામોની તુલના કેવી રીતે કરવી
સરખામણી કરતા પહેલા, તમારે એ શોધવાની જરૂર છે કે પ્રયોગશાળામાં ઉપકરણ કેવી રીતે કેલિબ્રેટ થાય છે, જેના પરિણામો તમે તમારા ઘર સાથે સરખાવવા માંગો છો, અને તે પછી તે પ્રયોગશાળા નંબરોને તે જ માપન પ્રણાલીમાં સ્થાનાંતરિત કરો જેમાં તમારું મીટર કામ કરે છે.
ગણતરીઓ માટે, આપણને 1.12 ના ગુણાંકની જરૂર છે, જે ઉપર જણાવેલ છે, તેમજ ઘરના લોહીમાં ગ્લુકોઝ મીટરના inપરેશનમાં 20% માન્ય ભૂલ છે.
તમારું રક્ત ગ્લુકોઝ મીટર આખા લોહીથી અને તમારા પ્રયોગશાળા પ્લાઝ્મા વિશ્લેષક દ્વારા કેલિબ્રેટ કરવામાં આવે છે

તમારું બ્લડ ગ્લુકોઝ મીટર પ્લાઝ્મા માપાંકિત છે અને તમારું આખું લોહી લેબ વિશ્લેષક છે

તમારું મીટર અને લેબ તે જ રીતે માપાંકિત છે.
આ કિસ્સામાં, પરિણામોમાં રૂપાંતર જરૂરી નથી, પરંતુ આપણે પરવાનગીની ભૂલના ± 20% ભૂલવું જોઈએ નહીં.

જો કે આ ઉદાહરણમાં ભૂલનું માર્જિન ફક્ત તે જ 20% છે, લોહીમાં ગ્લુકોઝના ઉચ્ચ મૂલ્યોને કારણે, તફાવત ખૂબ મોટો લાગે છે. તેથી જ લોકો વારંવાર માને છે કે તેમના ઘરનાં ઉપકરણો સચોટ નથી, જો કે હકીકતમાં તે નથી. જો, પુન rec ગણતરી પછી, તમે જોશો કે તફાવત 20% કરતા વધારે છે, તો તમારે સલાહ માટે તમારા મોડેલના ઉત્પાદકનો સંપર્ક કરવો જોઈએ અને તમારા ઉપકરણને બદલવાની જરૂરિયાત પર ચર્ચા કરવી જોઈએ.
ઘરના લોહીમાં ગ્લુકોઝ મીટર શું હોવું જોઈએ
હવે જ્યારે આપણે ગ્લુકોમીટર અને પ્રયોગશાળા ઉપકરણોના વાંચન વચ્ચેના વિસંગતતાના સંભવિત કારણો શોધી કા ,્યા છે, તો તમને કદાચ આ બદલી ન શકાય તેવા ઘર સહાયકોને વધુ વિશ્વાસ છે. માપનની ચોકસાઈ સુનિશ્ચિત કરવા માટે, તમે ખરીદેલા ઉપકરણોની ફરજિયાત પ્રમાણપત્રો અને ઉત્પાદકની વોરંટી હોવી આવશ્યક છે. આ ઉપરાંત, નીચેની લાક્ષણિકતાઓ પર ધ્યાન આપો:
- ઝડપી પરિણામ
- નાના કદના પરીક્ષણ સ્ટ્રીપ્સ
- અનુકૂળ મીટર કદ
- પ્રદર્શન પર વાંચનના પરિણામોમાં સરળતા
- આંગળી સિવાયના વિસ્તારોમાં ગ્લિસેમિયાનું સ્તર નક્કી કરવાની ક્ષમતા
- ડિવાઇસ મેમરી (લોહીના નમૂના લેવાની તારીખ અને સમય સાથે)
- મીટર અને પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવો સરળ છે
- સરળ કોડિંગ અથવા ઉપકરણની પસંદગી, જો જરૂરી હોય તો, એક કોડ દાખલ કરો
- માપન ચોકસાઈ
ગ્લુકોમીટર્સ અને નવલકથાઓના પહેલાથી જાણીતા મોડેલોમાં આવી લાક્ષણિકતાઓ છે.

ઉપકરણ આખા રુધિરકેશિકા રક્તથી કેલિબ્રેટ થાય છે અને 7 સેકંડ પછી પરિણામ બતાવે છે. 1 ofl - લોહીના એક ટીપાંને ખૂબ નાનો જરૂર પડે છે. તે તાજેતરના 60 પરિણામો પણ બચાવે છે. સેટેલાઇટ એક્સપ્રેસ મીટરમાં સ્ટ્રીપ્સ અને અમર્યાદિત વyરંટિની કિંમત ઓછી હોય છે.
2. ગ્લુકોમીટર એક ટચ સિલેક્ટ® પ્લસ.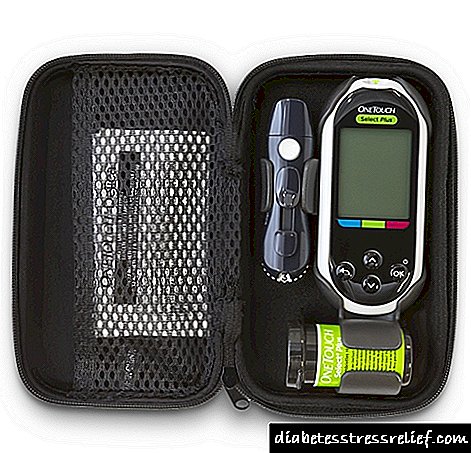
લોહીના પ્લાઝ્મા દ્વારા કેલિબ્રેટ કરે છે અને 5 સેકંડ પછી પરિણામ બતાવે છે. ઉપકરણ 500 નવીનતમ માપન પરિણામો સંગ્રહિત કરે છે. વન ટચ સિલેક્ટ. પ્લસ તમને ખાદ્ય ગુણને ધ્યાનમાં લઈને, તમારા માટે ગ્લુકોઝ એકાગ્રતાની ઉપલા અને નીચલા મર્યાદાને વ્યક્તિગત રૂપે સેટ કરવાની મંજૂરી આપે છે. ટ્રાઇ-કલર રેંજ સૂચક આપમેળે સૂચવે છે કે શું તમારું બ્લડ ગ્લુકોઝ લક્ષ્ય શ્રેણીમાં છે કે નહીં. કીટમાં વેધન માટે અનુકૂળ પેન અને મીટર સ્ટોર કરવા અને વહન કરવા માટેનો કેસ શામેલ છે.
3. નવું - એકુ-ચેક પરફોર્મન્સ બ્લડ ગ્લુકોઝ મીટર.

તે પ્લાઝ્મા દ્વારા પણ માપાંકિત કરવામાં આવે છે અને 5 સેકંડ પછી પરિણામ બતાવે છે. મુખ્ય ફાયદા એ છે કે એક્કુ-ચેક પર્ફોર્મ માટે કોડિંગની જરૂર હોતી નથી અને માપન કરવાની જરૂરિયાતની યાદ અપાવે છે. અમારી સૂચિમાં પહેલાંના મોડેલની જેમ, તેમાં 500 અઠવાડિયા, 2 અઠવાડિયા, એક મહિના અને 3 મહિના માટે સરેરાશ મૂલ્યોની મેમરી છે. વિશ્લેષણ માટે, માત્ર 0.6 ofl નું લોહી નીકળવું જરૂરી છે.
નિષ્કર્ષ દોરો
જો તમે આ રેખાઓ વાંચશો, તો તમે નિષ્કર્ષ પર આવી શકો છો કે તમે અથવા તમારા પ્રિયજનો ડાયાબિટીઝથી બીમાર છો.
અમે તપાસ હાથ ધરી, સામગ્રીઓનો સમૂહનો અભ્યાસ કર્યો અને સૌથી અગત્યની રીતે ડાયાબિટીઝ માટેની મોટાભાગની પદ્ધતિઓ અને દવાઓની તપાસ કરી. ચુકાદો નીચે મુજબ છે:
જો બધી દવાઓ આપવામાં આવી હતી, તો તે માત્ર એક અસ્થાયી પરિણામ હતું, જેમ કે સેવન બંધ કરવામાં આવ્યું હતું, રોગ તીવ્ર રીતે તીવ્ર બન્યો.
એકમાત્ર દવા કે જેણે નોંધપાત્ર પરિણામ આપ્યો તે ડાયજેન છે.
આ ક્ષણે, આ એકમાત્ર એવી દવા છે જે ડાયાબિટીઝને સંપૂર્ણપણે મટાડી શકે છે. ડાયેજેને ડાયાબિટીઝના પ્રારંભિક તબક્કામાં ખાસ કરીને મજબૂત અસર બતાવી.
અમે આરોગ્ય મંત્રાલયને વિનંતી કરી:
અને અમારી સાઇટના વાચકો માટે હવે એક તક છે
ડાયજેન મેળવો મફત!
ધ્યાન! બનાવટી ડાયજેન વેચવાના કિસ્સાઓ વધુ બન્યા છે.
ઉપરની લિંક્સનો ઉપયોગ કરીને ઓર્ડર આપીને, તમને સત્તાવાર ઉત્પાદક પાસેથી ગુણવત્તાયુક્ત ઉત્પાદન પ્રાપ્ત થવાની ખાતરી આપવામાં આવે છે. આ ઉપરાંત, officialફિશિયલ વેબસાઇટ પર orderર્ડર આપતી વખતે, દવામાં કોઈ રોગનિવારક અસર ન થાય તેવા કિસ્સામાં તમને રિફંડ (પરિવહન ખર્ચ સહિત) ની બાંયધરી પ્રાપ્ત થાય છે.
મીટર ડાયાબિટીસના દર્દીઓની સ્થિતિનું નિરીક્ષણ કરવામાં, ઇન્સ્યુલિન ડોઝની ગણતરી કરવામાં અને તબીબી ઉપચારની અસરકારકતાનું મૂલ્યાંકન કરવામાં મદદ કરે છે. આ ઉપકરણની ચોકસાઈ અને વિશ્વસનીયતામાંથી કેટલીકવાર માત્ર આરોગ્ય જ નહીં, પણ દર્દીનું જીવન પણ નિર્ભર કરે છે. તેથી, માત્ર ઉચ્ચ ગુણવત્તાવાળી અને વિશ્વસનીય ઉપકરણ પસંદ કરવાનું જ નહીં, પણ તેના વાંચનની ચોકસાઈને નિયંત્રિત કરવી પણ ખૂબ જ મહત્વપૂર્ણ છે. ઘરે મીટરને તપાસવાની ઘણી રીતો છે. આ ઉપરાંત, તમારે પરવાનગી આપતી ભૂલને ધ્યાનમાં લેવી આવશ્યક છે, જેનું મૂલ્ય ઉપકરણના તકનીકી દસ્તાવેજોમાં સૂચવવામાં આવ્યું છે. તે યાદ રાખવું જ જોઇએ કે તે વાંચનની ચોકસાઈને પણ અસર કરે છે.

કેટલાક દર્દીઓ આશ્ચર્ય કરે છે કે જુદા જુદા ઉપકરણો જુદા જુદા મૂલ્યો બતાવે છે તે પછી તેઓ ચોકસાઈ માટે મીટર ક્યાં તપાસશે. કેટલીકવાર આ સુવિધા એકમો દ્વારા સમજાવવામાં આવે છે જેમાં ઉપકરણ ચલાવે છે. ઇયુ અને યુએસએમાં ઉત્પાદિત કેટલાક એકમો અન્ય એકમોમાં પરિણામ દર્શાવે છે. તેમના પરિણામને રશિયન ફેડરેશનમાં ઉપયોગમાં લેવાતા સામાન્ય એકમોમાં બદલવું આવશ્યક છે, વિશિષ્ટ કોષ્ટકોનો ઉપયોગ કરીને લિટર દીઠ એમએમઓએમએલ.
થોડી હદ સુધી, લોહી લેવામાં આવ્યું હતું તે સ્થાનની જુબાની પર અસર થઈ શકે છે. રુધિરવાહિનીની રક્ત ગણતરી રુધિરકેશિકાઓના પરીક્ષણ કરતા થોડી ઓછી હોઈ શકે છે. પરંતુ આ તફાવત લિટર દીઠ 0.5 એમએમઓલથી વધુ ન હોવો જોઈએ. જો તફાવતો વધુ નોંધપાત્ર હોય, તો મીટરની ચોકસાઈ તપાસવી જરૂરી છે.
ઉપરાંત, સૈદ્ધાંતિક રીતે, જ્યારે વિશ્લેષણની તકનીકીનું ઉલ્લંઘન થાય છે ત્યારે ખાંડ માટેનાં પરિણામો બદલાઇ શકે છે. જો પરીક્ષણ ટેપ દૂષિત હતી અથવા તેની સમાપ્તિ તારીખ પસાર થઈ ગઈ હોય તો પરિણામો વધુ આવે છે. જો પંચર સાઇટને સારી રીતે ધોવાઈ નથી, તો જંતુરહિત લnceન્સેટ, વગેરે, ડેટામાં સંભવિત વિચલનો પણ છે.
જો કે, જો જુદા જુદા ઉપકરણો પરનાં પરિણામો જુદાં હોય, તો તે સમાન એકમોમાં કામ કરે છે, તો અમે કહી શકીએ કે ઉપકરણોમાંથી એક, ડેટા ખોટી રીતે દર્શાવે છે (જો વિશ્લેષણ યોગ્ય રીતે કરવામાં આવ્યું હતું).
ઘણા વપરાશકર્તાઓ ઘરે ચોકસાઈ માટે મીટર કેવી રીતે તપાસવું અને તે કરી શકાય છે કે કેમ તેમાં રસ છે. ઘર વપરાશ માટેનાં મોબાઈલ ડિવાઇસીસ દર્દીની સ્વતંત્ર રીતે તેની સ્થિતિનું સંપૂર્ણ નિરીક્ષણ કરે તે હેતુથી, ડાયાબિટીસ તેમને પણ તેનું પરીક્ષણ કરી શકે છે. આ માટે વિશિષ્ટ નિયંત્રણ સોલ્યુશનની જરૂર છે. કેટલાક ઉપકરણોમાં તે પહેલેથી જ કિટમાં છે, અન્યને અલગથી ખરીદવાની જરૂર છે. તે યાદ રાખવું અગત્યનું છે કે ગ્લુકોમીટર જે પ્રકાશિત કરે છે તે જ બ્રાન્ડના સોલ્યુશન ખરીદવું જરૂરી છે જે યોગ્ય પરિણામ બતાવતા નથી.
તપાસવા માટે, નીચે મુજબ આગળ વધો:
- ઇન્સ્ટ્રુમેન્ટમાં પરીક્ષણની પટ્ટી દાખલ કરો,
- ડિવાઇસ ચાલુ થવા માટે રાહ જુઓ,
- ડિવાઇસના મેનૂમાં, તમારે સેટિંગને "લોહી ઉમેરો" થી "નિયંત્રણ નિયંત્રણ ઉમેરવા" માં બદલવાની જરૂર છે (ઉપકરણ પર આધાર રાખીને, આઇટમ્સનું અલગ નામ હોઈ શકે છે અથવા તમારે વિકલ્પને બદલવાની જરૂર નથી - આ ઉપકરણ માટેના સૂચનોમાં વર્ણવેલ છે),
- એક સ્ટ્રીપ પર સોલ્યુશન મૂકો,
- પરિણામની રાહ જુઓ અને તપાસો કે શું તે સોલ્યુશન બોટલ પર સૂચવેલ શ્રેણીમાં આવે છે.
જો સ્ક્રીન પરનાં પરિણામો શ્રેણી સાથે મેળ ખાતા હોય, તો ઉપકરણ સચોટ છે. જો તેઓ મેળ ખાતા નથી, તો પછી વધુ એક વખત અભ્યાસ કરો. જો મીટર, દરેક માપદંડ અથવા સ્થિર પરિણામ સાથેના વિવિધ પરિણામો બતાવે છે જે મંજૂરીની શ્રેણીમાં આવતા નથી, તો તે ખામીયુક્ત છે.
અયોગ્યતા
કેટલીકવાર જ્યારે ભૂલો માપવામાં આવે છે જે ન તો ઉપકરણની સેવાકીયતા સાથે સંબંધિત છે, ન તો અભ્યાસની ચોકસાઈ અને સંપૂર્ણતા સાથે. આવું થવાના કેટલાક કારણો નીચે સૂચિબદ્ધ છે:
- વિવિધ ઉપકરણ કેલિબ્રેશન. કેટલાક ઉપકરણો આખા લોહી માટે કેલિરેટેડ હોય છે, અન્ય (ઘણીવાર પ્લાઝ્મા માટે પ્રયોગશાળાઓ). પરિણામે, તેઓ વિવિધ પરિણામો બતાવી શકે છે. અન્યમાં કેટલાક વાંચનો અનુવાદ કરવા માટે તમારે કોષ્ટકોનો ઉપયોગ કરવાની જરૂર છે,
- કેટલાક કિસ્સાઓમાં, જ્યારે દર્દી સળંગ અનેક પરીક્ષણો કરે છે, ત્યારે વિવિધ આંગળીઓમાં ગ્લુકોઝના વિવિધ રીડિંગ્સ પણ હોઈ શકે છે. આ તે હકીકતને કારણે છે કે આ પ્રકારના તમામ ઉપકરણોમાં 20% ની અંદર માન્ય મંજૂરી છે. આમ, બ્લડ સુગરનું સ્તર જેટલું .ંચું છે, તે મૂલ્યમાં મોટો તફાવત એ વાંચન વચ્ચેનો હોઈ શકે છે. અપવાદ એકો ચેક ઉપકરણો છે - તેમની માન્ય ભૂલ, ધોરણ અનુસાર, 15% કરતા વધુ ન હોવી જોઈએ,
- જો પંચરની depthંડાઈ અપૂરતી હતી અને લોહીનું એક ટીપું તેના પોતાના પર બહાર નીકળતું નથી, તો કેટલાક દર્દીઓ તેને નિચોવવાનું શરૂ કરે છે. આ કરી શકાતું નથી, કારણ કે ઇન્ટરસેલ્યુલર પ્રવાહીની નોંધપાત્ર માત્રા નમૂનામાં પ્રવેશે છે, જે, અંતે, વિશ્લેષણ માટે મોકલવામાં આવે છે. તદુપરાંત, સૂચકાંકો અતિશયોક્તિયુક્ત અને ઓછો અંદાજ બંને હોઈ શકે છે.
ઉપકરણોમાં ભૂલ હોવાને કારણે, જો મીટર એલિવેટેડ સૂચકાંકો બતાવતું નથી, પરંતુ દર્દી વ્યક્તિલક્ષી બગાડ અનુભવે છે, તો તબીબી સહાય લેવી જરૂરી છે.
તે મહત્વનું છે કે ગ્લુકોમીટરવાળા લોહીમાં ગ્લુકોઝનું માપન યોગ્ય રીતે હાથ ધરવામાં આવે છે અને વાસ્તવિક રક્ત ખાંડ બતાવે છે. કેટલીકવાર મીટર ખોટું હોઈ શકે છે અને વિવિધ પરિણામો બતાવી શકે છે.
ખોટા વાંચન કારણોના 2 જૂથોને કારણે થઈ શકે છે:
ચાલો તેમને વધુ વિગતવાર ધ્યાનમાં લઈએ.
વપરાશકર્તા ભૂલો
પરીક્ષણ સ્ટ્રીપ્સની ખોટી હેન્ડલિંગ - બાદમાં તદ્દન જટિલ અને ખૂબ નબળા માઇક્રો-ડિવાઇસેસ છે. તેનો ઉપયોગ કરતી વખતે, આવી ભૂલો થઈ શકે છે.
- ખોટા (ખૂબ નીચા અથવા highંચા) તાપમાને સંગ્રહ.
- ચુસ્ત રીતે બંધ નહીં બોટલમાં સંગ્રહ.
- માવજતની અવધિ પૂર્ણ થવા પર સંગ્રહ.
ભૂલોને ટાળવા માટે ગ્લુકોમીટરથી ખાંડને કેવી રીતે માપવી તે સૂચનો વાંચો.
મીટરની ખોટી હેન્ડલિંગ - અહીં મોટાભાગે ખામીયુક્ત થવાનું મુખ્ય કારણ મીટરનું દૂષણ છે. તેને કોઈ હર્મેટિક સુરક્ષા નથી, તેથી ધૂળ અને અન્ય પ્રદૂષકો તેમાં પ્રવેશ કરે છે. આ ઉપરાંત, ઉપકરણને યાંત્રિક નુકસાન શક્ય છે - ટીપાં, સ્ક્રેચિસ, વગેરે. સમસ્યાઓ ટાળવા માટે, કિસ્સામાં મીટર રાખવું મહત્વપૂર્ણ છે.
માપન અને તેની તૈયારીમાં ભૂલો:
- પરીક્ષણ સ્ટ્રીપ્સના કોડની ખોટી સેટિંગ - ઉપકરણ માટે કામ કરવા માટે યોગ્ય કોડિંગ ખૂબ જ મહત્વપૂર્ણ છે, સમયાંતરે ચિપ બદલવી જરૂરી છે, સાથે સાથે પરીક્ષણ સ્ટ્રીપ્સની બેચને બદલી રહ્યા હોય ત્યારે નવો કોડ દાખલ કરવો જરૂરી છે.
- અયોગ્ય તાપમાનનું માપન - ચોક્કસ તાપમાન શ્રેણીની સીમાઓથી આગળ માપવાના સમયે ઉપકરણના કોઈપણ મોડેલની કામગીરીમાં ભૂલો જોવા મળે છે (નિયમ પ્રમાણે, તે +10 ડિગ્રીથી +45 ડિગ્રી સુધી બદલાય છે).
- ઠંડા હાથ - માપવા પહેલાં, તમારે તમારી આંગળીઓને શક્ય તે રીતે ગરમ કરવી જોઈએ.
- ગ્લુકોઝ ધરાવતા પદાર્થો સાથે પરીક્ષણ સ્ટ્રીપ્સ અથવા આંગળીઓનો દૂષણ - લોહીમાં ગ્લુકોઝ માપવા પહેલાં હાથને સારી રીતે ધોવા જોઈએ, આ ગ્લુકોમીટરના ખોટા પરિણામો ટાળવામાં મદદ કરશે.

તબીબી ભૂલો
દર્દીની સ્થિતિમાં વિવિધ ફેરફારોને લીધે થાય છે, જે પરિણામને અસર કરે છે. તેઓ આના જેવા હોઈ શકે છે:
- હિમેટ્રોકિટ ફેરફારો દ્વારા ઉદ્દભવેલ ભૂલો.
- લોહીની રાસાયણિક રચનામાં ફેરફારને કારણે થતી ભૂલો.
- દવાઓ દ્વારા ઉશ્કેરવામાં આવેલી ભૂલો.
હિમેટ્રોકિટ બદલાય છે
લોહીમાં પ્લાઝ્મા અને તેમાં નિલંબિત કોષો હોય છે - સફેદ રક્તકણો, લાલ રક્તકણો અને પ્લેટલેટ. હેમોટોક્રીટ એ લાલ રક્તકણોના જથ્થાના કુલ રક્તના પ્રમાણનું પ્રમાણ છે.
ઉપકરણોમાં નમૂનાઓ તરીકે આખા રુધિરકેશિકા રક્તનો ઉપયોગ થાય છેજે પરીક્ષણ પટ્ટી પર લાગુ પડે છે. ત્યાંથી, નમૂના સ્ટ્રીપના પ્રતિક્રિયા ક્ષેત્રમાં પ્રવેશે છે, જ્યાં ગ્લુકોઝના સ્તરને માપવાની પ્રક્રિયા થાય છે. ગ્લુકોઝ, જે પ્રતિક્રિયાના ક્ષેત્રમાં પ્રવેશ કરે છે, પ્લાઝ્મા અને લાલ રક્તકણો બંનેમાં હોય છે. પરંતુ ઓક્સિડાઇઝિંગ ઉત્સેચકો પોતે લાલ રક્ત કોશિકાઓમાં પ્રવેશ કરવામાં સમર્થ નથી, તેથી તમે માત્ર પ્લાઝ્મામાં ગ્લુકોઝની સાંદ્રતાને માપી શકો છો.
નમૂનામાં હાજર લાલ રક્તકણો પ્લાઝ્મામાંથી ગ્લુકોઝને ખૂબ જ ઝડપથી શોષી લે છે, પરિણામે તેમાં ગ્લુકોઝની સાંદ્રતા થોડી ઓછી થાય છે. મીટર આ સુવિધાને ધ્યાનમાં લે છે અને આપમેળે ગોઠવાય છે અંતિમ માપન પરિણામ.
આમાંના કોઈપણ વિકલ્પોમાં, ઉપકરણ પરિણામો લાવી શકે છે જે સંદર્ભ લેબોરેટરી પદ્ધતિથી 5 થી 20% કરતા અલગ હોય છે.
રક્ત રસાયણશાસ્ત્રની વધઘટ
લોહીની રાસાયણિક રચનામાં પરિવર્તન દ્વારા ઉદ્દભવેલી ભૂલો:
- બ્લડ ઓક્સિજન સંતૃપ્તિ (O2). ફેફસાંમાંથી પેશીઓમાં ઓક્સિજનનું સ્થાનાંતરણ એ લોહીના સૌથી મહત્વપૂર્ણ કાર્યોમાંનું એક છે. લોહીમાં, મુખ્યત્વે લાલ રક્તકણોમાં ઓક્સિજન સમાયેલું હોય છે, પરંતુ તેનો એક નાનો ભાગ પ્લાઝ્મામાં ઓગળી જાય છે. ઓ 2 અણુઓ પ્લાઝ્મા સાથે મળીને પરીક્ષણ પટ્ટીના પ્રતિક્રિયા ક્ષેત્રમાં જાય છે, અહીં તેઓ ગ્લુકોઝ idક્સિડેશનની પ્રક્રિયામાં રચાયેલા ઇલેક્ટ્રોનનો ભાગ મેળવે છે અને બાદમાં સ્વીકારનારાઓમાં પ્રવેશતા નથી. આ કેપ્ચર ગ્લુકોમીટર દ્વારા ધ્યાનમાં લેવામાં આવે છે, પરંતુ જો લોહીમાં ઓક્સિજનની માત્રા નોંધપાત્ર પ્રમાણ કરતાં વધી જાય, તો ઇલેક્ટ્રોનનું કેપ્ચર વધારવામાં આવે છે અને પરિણામ ખૂબ ઓછો આંકવામાં આવે છે. જ્યારે રક્તમાં ઓક્સિજનનું પ્રમાણ ખૂબ વધારે હોય ત્યારે વિપરીત પ્રક્રિયા થાય છે.
O2 ની માત્રામાં વધારો ખૂબ જ ભાગ્યે જ જોવા મળે છે., સામાન્ય રીતે તે દર્દીઓમાં ઓક્સિજનની concentંચી સાંદ્રતાવાળા ગેસ મિશ્રણને શ્વાસ લેતા લોકોમાં પોતાને મેનીફેસ્ટ કરે છે.
ઓ 2 ની ઘટતી સામગ્રી વધુ સામાન્ય પરિસ્થિતિ છે, જે ક્રોનિક અવરોધક પલ્મોનરી પેથોલોજીની હાજરીમાં જોવા મળે છે, તેમજ ઓક્સિજન ઉપકરણ વિના ખૂબ altંચાઇએ ઝડપથી વધારો થવાના કિસ્સામાં (ઉદાહરણ તરીકે, પાઇલોટ્સ અથવા ક્લાઇમ્બર્સ માટે).
એ નોંધવું જોઇએ કે આધુનિક ગ્લુકોમીટર્સ 3000 મીટરથી વધુની itંચાઇએ રક્ત ખાંડનું સ્તર માપવાનું શક્ય બનાવે છે.
- ટ્રાઇગ્લાઇસેરાઇડ્સ અને યુરિક એસિડ. ટ્રાઇગ્લાઇસેરાઇડ્સ એ પાણી-અદ્રાવ્ય પદાર્થો અને ચરબીના પ્રકારોમાંથી એક છે. તેઓ tissર્જાના સ્ત્રોત તરીકે વિવિધ પેશીઓ દ્વારા પીવામાં આવે છે અને લોહીના પ્લાઝ્મા સાથે મળીને પરિવહન કરે છે. સામાન્ય રીતે, તેમનો પ્લાઝ્મા સ્તર 0.5 થી 1.5 એમએમઓએલ / એલ સુધી બદલાય છે. ટ્રાઇગ્લાઇસેરાઇડ્સના સ્તરમાં મજબૂત વૃદ્ધિના કિસ્સામાં, તેઓ પ્લાઝ્મામાંથી પાણીને વિસ્થાપિત કરે છે, જે ગ્લુકોઝ ઓગળેલા ભાગની માત્રામાં ઘટાડો તરફ દોરી જાય છે. તેથી, જો તમે એકદમ levelંચા સ્તરના ટ્રાઇગ્લાઇસેરાઇડ્સ સાથે લોહીના નમૂનાઓમાં માપન કરો છો, તો તમે ઓછો અંદાજિત પરિણામ મેળવી શકો છો.
 યુરિક એસિડ એ વિવિધ અવયવો અને પેશીઓમાં પ્યુરિન ચયાપચયનું અંતિમ ઉત્પાદન છે. તે પેશીઓમાંથી લોહીમાં પ્રવેશ કરે છે, પ્લાઝ્મામાં ઓગળી જાય છે, અને પછી પેશાબમાં વિસર્જન થાય છે.
યુરિક એસિડ એ વિવિધ અવયવો અને પેશીઓમાં પ્યુરિન ચયાપચયનું અંતિમ ઉત્પાદન છે. તે પેશીઓમાંથી લોહીમાં પ્રવેશ કરે છે, પ્લાઝ્મામાં ઓગળી જાય છે, અને પછી પેશાબમાં વિસર્જન થાય છે.
યુરિક એસિડ ઉત્સેચકોની ભાગીદારી વિના પ્રતિક્રિયા ક્ષેત્રમાં ઓક્સિડાઇઝ કરવામાં સક્ષમ છે. આ કિસ્સામાં, વધુ પડતા ઇલેક્ટ્રોન ariseભા થાય છે, પરિણામે મીટરના સૂચકાંકો ખૂબ .ંચા થઈ શકે છે. આ ફક્ત μ૦૦ એમએમએલ / એલ કરતા વધારે તીવ્ર સ્તરના યુરિક એસિડ સાથે થાય છે (ગંભીર સંધિવાવાળા દર્દીઓમાં જોવા મળે છે).
- કેટોએસિડોસિસ એ ડાયાબિટીઝની ખૂબ જ જોખમી તીવ્ર ગૂંચવણ છે. ખાસ કરીને પ્રકાર 1 ડાયાબિટીઝથી પીડાતા દર્દીઓ માટે.જો તેઓ સમયસર ઇન્સ્યુલિન મેળવશે નહીં અથવા જો તે પર્યાપ્ત નથી, તો ગ્લુકોઝ અંગો અને પેશીઓ દ્વારા શોષી લેવાનું બંધ કરશે, અને તેઓ fatર્જા સ્ત્રોત તરીકે મફત ફેટી એસિડ્સનો ઉપયોગ કરવાનું શરૂ કરશે.
- ડિહાઇડ્રેશન (એટલે કે. નિર્જલીકરણ) - પ્રકાર 1 ડાયાબિટીઝમાં ડાયાબિટીક કીટોએસિડોસિસ, તેમજ ટાઇપ 2 ડાયાબિટીઝવાળા લોકોમાં હાઈપરસોમોલર કોમા સહિતના ઘણા રોગોની સાથે છે. ડિહાઇડ્રેશનને કારણે, પ્લાઝ્મામાં પાણીની માત્રામાં ઘટાડો થાય છે, તેમજ તેમાં હિમેટ્રોકિટમાં વધારો થાય છે. આવા પાળી સૌથી વધુ રુધિરકેશિકા રક્તમાં ઉચ્ચારવામાં આવે છે, અને તેથી ગ્લુકોઝના માપનના ઓછા આંકડાઓને ઉત્તેજિત કરે છે.
ડ્રગ એક્સપોઝર
ઇલેક્ટ્રોકેમિકલ ગ્લુકોમીટર દ્વારા રક્ત ખાંડનું નિર્ધારણ એંઝાઇમ્સ દ્વારા બાદમાંના oxક્સિડેશન પર, તેમજ સ્વીકારો દ્વારા ઇલેક્ટ્રોનને માઇક્રોઇલેક્ટ્રોડ્સમાં સ્થાનાંતરણ પર આધારિત છે.
તેના આધારે, દવાઓ જે આ પ્રક્રિયાઓને અસર કરે છે (ઉદાહરણ તરીકે, પેરાસીટામોલ, ડોપામાઇન, એસ્કોર્બિક એસિડ) માપનના પરિણામોને વિકૃત કરી શકે છે.