ડાયાબિટીઝ મેલીટસ મોડ: પેથોલોજીના લક્ષણો અને સારવાર
 21 મી સદી નવી તકનીકો અને શોધની સદી, તેમજ નવી પેથોલોજીઓની સદી છે.
21 મી સદી નવી તકનીકો અને શોધની સદી, તેમજ નવી પેથોલોજીઓની સદી છે.
માનવ શરીર તેની રચનામાં વિશિષ્ટ છે, પરંતુ તે નિષ્ફળતાઓ અને ભૂલો પણ આપે છે.
વિવિધ ટ્રિગર્સ અને મ્યુટેજેન્સના પ્રભાવ હેઠળ, માનવીય જીનોમમાં ફેરફાર કરી શકાય છે, જે આનુવંશિક રોગ તરફ દોરી જાય છે.
મોડી ડાયાબિટીસ તેમાંથી એક છે.
મોડી ડાયાબિટીઝ એટલે શું
ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીમાં ઉલ્લંઘન છે, જેના આધારે માનવ શરીરમાં ઇન્સ્યુલિનની સંપૂર્ણ / આંશિક ઉણપ છે. આ બદલામાં બધા ચયાપચયમાં વિક્ષેપોનું કારણ બને છે. અંતocસ્ત્રાવી પ્રણાલીના તમામ વિકારોમાં, તે 1 લી સ્થાન લે છે. મૃત્યુના કારણ તરીકે - 3 જી સ્થાન.
તેથી, ત્યાં શ્રેણીઓ છે:
- ઇન્સ્યુલિન આધારિત અથવા પ્રકાર 1 ડાયાબિટીસ,
- બિન-ઇન્સ્યુલિન આધારિત અથવા પ્રકાર 2 ડાયાબિટીસ,
- ગર્ભાવસ્થા દરમ્યાન ડાયાબિટીઝ (સગર્ભાવસ્થા).
વિશિષ્ટ પ્રકારો પણ છે:
- સ્વાદુપિંડનું બીટા કોષ જનીન પરિવર્તન,
- એન્ડોક્રિનોપેથીઝ,
- ચેપી
- રસાયણો અને દવાઓને કારણે ડાયાબિટીઝ.
શસ્ત્રક્રિયા એ 0 થી 25 વર્ષની અવધિમાં દુર્લભની વારસાગત પ્રકારની ડાયાબિટીસ છે. સામાન્ય વસ્તીની ઘટના લગભગ 2% છે, અને બાળકોમાં - 4.5%.
મોથિ (પરિપક્વતા - યુવાનની ડાયાબિટીસ) એ શાબ્દિક રીતે "યુવાન લોકોમાં પુખ્ત ડાયાબિટીસ" જેવા લાગે છે. તે વંશપરંપરાગત સંબંધો દ્વારા પ્રસારિત થાય છે, સ્વચાલિત પ્રભાવશાળી લક્ષણ ધરાવે છે (છોકરાઓ અને છોકરીઓ સમાન અસર કરે છે). સંબંધિત માહિતીના વાહકમાં ખામીઓ જોવા મળે છે, જેના કારણે સ્વાદુપિંડનો હેતુ બદલાય છે, એટલે કે બીટા કોષોનું કાર્ય.
બીટા કોષો ઇન્સ્યુલિન ઉત્પન્ન કરે છે, જેનો ઉપયોગ ઇનકમિંગ ગ્લુકોઝ પર પ્રક્રિયા કરવા માટે થાય છે. તે, બદલામાં, શરીર માટે energyર્જા સબસ્ટ્રેટનું કામ કરે છે. MODY સાથે, ક્રમ વિક્ષેપિત થાય છે અને બાળકમાં બ્લડ સુગર વધે છે.
વર્ગીકરણ
આજની તારીખમાં, સંશોધનકારોએ MODI ડાયાબિટીસના 13 અભિવ્યક્તિઓ ઓળખી કા .્યાં છે. તેઓ 13 જીનોટાઇપ્સમાં પરિવર્તનને અનુરૂપ છે જે આ રોગનું કારણ બને છે.
90% કેસોમાં, ફક્ત 2 જાતિઓ જોવા મળે છે:
- MODY2 - ગ્લુકોકિનાઝ જીનમાં ખામી,
- MODY3 - હિપેટોસાયટ્સ 1 એના અણુ પરિબળ માટેના જનીનમાં ખામી.

બાકીના ફોર્મ્સ ફક્ત 8-10% કિસ્સાઓમાં છે.
- MODY1 - હિપેટોસાયટ્સ 4 એના અણુ પરિબળ માટેના જનીનમાં ખામી,
- MODY4 - ઇન્સ્યુલિનના પ્રમોટર પરિબળ 1 ની ઉત્પત્તિમાં ખામી,
- MODY5 - હિપેટોસાયટ્સ 1 બીના અણુ પરિબળ માટેના જનીનમાં ખામી,
- MODYX.
પરંતુ એવા અન્ય જનીનો પણ છે જેની વૈજ્ .ાનિકો હજી સુધી ઓળખ કરી શક્યા નથી.
સિમ્પ્ટોમેટોલોજી
ક્લિનિકલ ચિત્ર વૈવિધ્યપુર્ણ હોવાથી, બાળકમાં શસ્ત્રક્રિયા ડાયાબિટીસ મોટા પ્રમાણમાં મળી આવે છે. સૌ પ્રથમ, તે પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસના લક્ષણો જેવું જ છે. આ રોગ લાંબા સમય સુધી પોતાને પ્રગટ કરી શકતો નથી અથવા હિંસકરૂપે ઇન્સ્યુલિન માંગણી કરતી ડાયાબિટીસ મેલીટસનું કારણ બને છે.
ગ્લુકોકીનેઝ એ યકૃતનો આઇસોએન્ઝાઇમ છે.
- ગ્લુકોઝ ઉપભોગ અને સ્વાદુપિંડના બીટા કોશિકાઓ અને યકૃત હિપેટોસાયટ્સ (glંચા ગ્લુકોઝ સાંદ્રતા પર) માં ગ્લુકોઝ -6-ફોસ્ફેટમાં રૂપાંતર,
- ઇન્સ્યુલિન પ્રકાશન પર નિયંત્રણ.

વૈજ્ .ાનિક સાહિત્યમાં ગ્લુકોકીનેઝ જનીનનાં લગભગ 80 વિવિધ પરિવર્તનનું વર્ણન છે. પરિણામે, એન્ઝાઇમ પ્રવૃત્તિ ઓછી થાય છે. ગ્લુકોઝનો અપૂરતો ઉપયોગ થાય છે, તેથી, ખાંડ વધે છે.
- છોકરીઓ અને છોકરાઓ બંનેમાં સમાન ઘટના,
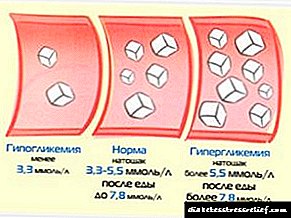
- 8.0 એમએમઓએલ / એલ સુધી હાયપરગ્લાયકેમિયા ઉપવાસ કરો,
- ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન સરેરાશ 6.5%,
- એસિમ્પટમેટિક કોર્સ - ઘણીવાર તબીબી પરીક્ષા દરમિયાન મળી આવે છે,
- ગંભીર ગૂંચવણો (રેટિનોપેથી, પ્રોટીન્યુરિયા) - ભાગ્યે જ,
- મોટી ઉંમરે સંભવત worse ખરાબ,
- ઘણીવાર ઇન્સ્યુલિનની જરૂર હોતી નથી.
હિપેટોસાઇટ ન્યુક્લિયર ફેક્ટર 1 એ એ હિપેટોસાયટ્સ, લેંગેરેહન્સના ટાપુઓ અને કિડનીમાં વ્યક્ત કરાયેલ પ્રોટીન છે. Modi3 ડાયાબિટીસવાળા બાળકોમાં પરિવર્તનના વિકાસની પદ્ધતિ જાણીતી નથી. સ્વાદુપિંડનું બીટા-કોષ કાર્યાત્મક વિકાર પ્રગતિ કરે છે અને ઇન્સ્યુલિન સ્ત્રાવ નબળાઇ જાય છે. આ કિડનીમાં જોવા મળે છે - ગ્લુકોઝ અને એમિનો એસિડનું વિપરીત શોષણ ઓછું થાય છે.

તે ઝડપથી પોતાને મેનીફેસ્ટ કરે છે:
- ગ્લુકોઝ વધારે સંખ્યામાં વધારીને,
- વારંવાર મેક્રો- અને માઇક્રોવાસ્ક્યુલર ગૂંચવણો,
- સ્થૂળતાનો અભાવ
- સમય જતાં બગાડ,
- પ્રકાર 1 ડાયાબિટીસની સમાનતા,
- ઇન્સ્યુલિન વારંવાર વહીવટ.
હિપેટોસાઇટ અણુ પરિબળ 4 એ એ યકૃત, સ્વાદુપિંડ, કિડની અને આંતરડામાં સ્થિત એક પ્રોટીન પદાર્થ છે. આ પ્રકાર mody3 સમાન છે, પરંતુ કિડનીમાં કોઈ ફેરફાર નથી. આનુવંશિકતા દુર્લભ છે, પરંતુ તે તીવ્ર છે. મોટે ભાગે 10 વર્ષની વય પછી પ્રગટ થાય છે.
ઇન્સ્યુલિન 1 નો પ્રમોટર પરિબળ સ્વાદુપિંડના વિકાસમાં સામેલ છે. ઘટના ખૂબ ઓછી છે. અંગની અવિકસિતતાને લીધે નવજાત શિશુમાં રોગની તપાસ કરો. આ બાળકોનું સરેરાશ અસ્તિત્વ જાણી શકાયું નથી.
હિપેટોસાઇટ અણુ પરિબળ 1 બી - ઘણા અવયવોમાં સ્થિત છે અને ગર્ભાશયમાં પણ અંગોના વિકાસને અસર કરે છે.

નવજાતમાં નુકસાન, જનીન પરિવર્તન, ફેરફારો પહેલેથી જ દેખાય છે:
- શરીરના વજનમાં ઘટાડો
- સ્વાદુપિંડનું કોષ મૃત્યુ,
- જીની વિકૃતિઓ.
ડાયાબિટીસના અન્ય પ્રકારનાં મોડિમાં સમાન અભિવ્યક્તિઓ હોય છે, પરંતુ ચોક્કસ પ્રકાર ફક્ત આનુવંશિક સંશોધન દ્વારા જ ઓળખી શકાય છે.
ડાયગ્નોસ્ટિક્સ
યોગ્ય રીતે રચિત નિદાન ડ aક્ટરની ઉપચારાત્મક યુક્તિઓની પસંદગીને અસર કરે છે. ઘણી વાર, ટાઇપ 1 અથવા ટાઇપ 2 ડાયાબિટીસનું નિદાન બીજું કંઇ પણ શંકા કર્યા વિના કરવામાં આવે છે. મુખ્ય ડાયગ્નોસ્ટિક માપદંડ:
- વય અવધિ 10-45 વર્ષ,
- 1 લી, 2 જી પે highીમાં ઉચ્ચ ખાંડ પર નોંધાયેલા ડેટા,
- રોગની અવધિ 3 વર્ષ સાથે ઇન્સ્યુલિનની જરૂર નથી,
- વધારે વજનનો અભાવ,
- લોહીમાં પ્રોટીન સી-પેપ્ટાઇડનું સામાન્ય સૂચક,
- સ્વાદુપિંડનું એન્ટિબોડી ઉણપ,
- તીવ્ર અભિવ્યક્તિ સાથે કેટોએસિડોસિસની ગેરહાજરી.

દર્દી પરીક્ષા યોજના:
- એનામેનેસિસ અને ફરિયાદોની સંપૂર્ણ સમીક્ષા, કૌટુંબિક ઝાડ બનાવવું, સંબંધીઓની તપાસ કરવી શક્ય છે,
- ગ્લાયકેમિક સ્થિતિ અને ઉપવાસ ખાંડ,
- મૌખિક ગ્લુકોઝ સહિષ્ણુતા અભ્યાસ,
- ગ્લાયકેટેડ હિમોગ્લોબિનની સ્થાપના,
- રક્તનું બાયોકેમિકલ વિશ્લેષણ (કુલ સીટીએફ, ટ્રાઇગ્લાઇસેરાઇડ્સ, એએસટી, એએલટી, યુરિયા, યુરિક એસિડ, વગેરે),
- પેટનો અલ્ટ્રાસાઉન્ડ,
- ઇલેક્ટ્રોકાર્ડિયોગ્રાફી
- પરમાણુ આનુવંશિક વિશ્લેષણ,
- નેત્ર ચિકિત્સક, ન્યુરોલોજીસ્ટ, સર્જન, સામાન્ય વ્યવસાયી સાથે સલાહ-સૂચન કરે છે.
અંતિમ નિદાન મોલેક્યુલર આનુવંશિક પરીક્ષા દ્વારા કરવામાં આવે છે.
જનીન પરીક્ષણ પોલિમરેઝ ચેઇન રિએક્શન (પીસીઆર) દ્વારા કરવામાં આવે છે. બાળકમાંથી લોહી લેવામાં આવે છે, પછી પરિવર્તન શોધવા માટે જરૂરી જનીનોને પ્રયોગશાળામાં અલગ પાડવામાં આવે છે. એકદમ સચોટ અને ઝડપી પદ્ધતિ, 3 થી 10 દિવસનો સમયગાળો.
આ રોગવિજ્ .ાન વિવિધ વય અવધિમાં પોતાને પ્રગટ કરે છે, તેથી સારવારને સમાયોજિત કરવી જોઈએ (ઉદાહરણ તરીકે, તરુણાવસ્થા દરમિયાન). શું મોડી ડાયાબિટીઝનો ઇલાજ છે? સૌ પ્રથમ, મધ્યમ નિયમિત શારીરિક પ્રવૃત્તિ અને સંતુલિત આહાર સૂચવવામાં આવે છે. કેટલીકવાર આ પર્યાપ્ત છે અને સંપૂર્ણ વળતર તરફ દોરી જાય છે.
ખોરાક અને તેમની દૈનિક સાંદ્રતાના મુખ્ય ઘટકો:
- પ્રોટીન 10-20%,
- ચરબી 30% કરતા ઓછી
- કાર્બોહાઇડ્રેટ 55-60%,
- દિવસમાં 300 મિલિગ્રામથી ઓછું કોલેસ્ટ્રોલ,
- ફાઇબર 40 ગ્રામ / દિવસ
- ટેબલ મીઠું 3 ગ્રામ / દિવસ કરતા ઓછું છે.

પરંતુ બગડતી સ્થિતિ અને વિવિધ ગૂંચવણો સાથે, અવેજી ઉપચાર ઉમેરવામાં આવે છે.
એમઓડીવાય 2 સાથે, ખાંડ ઘટાડતી દવાઓ સૂચવવામાં આવતી નથી, કારણ કે અસર 0 ની બરાબર છે. ઇન્સ્યુલિનની જરૂરિયાત ઓછી છે અને રોગના અભિવ્યક્તિ દરમિયાન સૂચવવામાં આવે છે. ત્યાં પૂરતો આહાર અને રમતગમત છે.
MODY3 સાથે, પ્રથમ-લાઇન દવાઓ સલ્ફonyનીલ્યુરિયા (એમેરીલ, ડાયાબેટોન) છે. વય અથવા મુશ્કેલીઓ સાથે, ઇન્સ્યુલિનની જરૂરિયાત પ્રગટ થાય છે.
બાકીના પ્રકારો માટે ડ doctorક્ટરનું ધ્યાન વધારવું જરૂરી છે. મુખ્ય ઉપચાર ઇન્સ્યુલિન અને સલ્ફોનીલ્યુરિયા છે. યોગ્ય ડોઝ પસંદ કરવો અને ગૂંચવણો અટકાવવી મહત્વપૂર્ણ છે.
યોગ, શ્વાસ લેવાની કવાયત, પરંપરાગત દવા પણ લોકપ્રિય છે.

યોગ્ય ઉપચારની ગેરહાજરીમાં, આવી ગૂંચવણો શક્ય છે:
- પ્રતિરક્ષા ઘટાડો,
- ચેપી રોગોના ગંભીર સ્વરૂપો,
- નર્વસ અને સ્નાયુ વિકાર
- સ્ત્રીઓમાં વંધ્યત્વ, પુરુષોમાં નપુંસકતા,
- અવયવોના વિકાસની અસામાન્યતાઓ,
- આંખો, કિડની, યકૃત,
- ડાયાબિટીસ કોમા વિકાસ.
આને અવગણવા માટે, દરેક માતાપિતાને જાગ્રત રહેવાની ફરજ પડે છે અને તાત્કાલિક કોઈ નિષ્ણાતની સલાહ લે છે.
ભલામણો
જો એમઓડીઆઈનું ક્લિનિકલ નિદાન નિદાનરૂપે સાબિત થાય છે, તો નીચેના નિયમોનું પાલન કરવું આવશ્યક છે:
- એક વર્ષ / અડધા વર્ષમાં એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લો,
- ગ્લાયકેટેડ હિમોગ્લોબિનને 1 વર્ષ / અડધા વર્ષમાં તપાસો,
- સામાન્ય પ્રયોગશાળા પરીક્ષણો 1 સમય / વર્ષ,
- હોસ્પિટલમાં નિવારક કોર્સ 1 વર્ષ / વર્ષ,
- દિવસભર લોહીમાં ગ્લુકોઝમાં વધારો અને / અથવા ડાયાબિટીઝના સંકેતો સાથે હોસ્પિટલમાં અનિશ્ચિત પ્રવાસો.
આ માર્ગદર્શિકાઓનું પાલન કરવાથી ડાયાબિટીઝથી બચવા માટે મદદ મળશે.
MODY ડાયાબિટીઝ એટલે શું
શારીરિક ડાયાબિટીઝ એ વારસાગત autoટોસોમલ પ્રબળ સિંગલ જનીન પરિવર્તનનું એક જૂથ છે જે સ્વાદુપિંડના ખામીને કારણ બને છે અને શરીરના સ્નાયુઓના પેશીઓ દ્વારા લોહીમાંથી ગ્લુકોઝના સામાન્ય વપરાશમાં દખલ કરે છે. મોટાભાગના કિસ્સાઓમાં, આ રોગ તરુણાવસ્થામાં જ મેનીફેસ્ટ થાય છે. એક સંસ્કરણ છે કે st૦% સગર્ભાવસ્થા ડાયાબિટીસ એ MODI ની જાતોમાંની એક છે.
આ પ્રકારના પેથોલોજીની પ્રથમ વિવિધતાનું નિદાન 1974 માં પ્રથમ વખત કરવામાં આવ્યું હતું, અને માત્ર 90 ના દાયકાના મધ્ય ભાગમાં, પરમાણુ આનુવંશિકતામાં આગળ વધવા અને માસના આનુવંશિક પરીક્ષણો પસાર થવાની સંભાવનાને કારણે, આ રોગની સ્પષ્ટ ઓળખ શક્ય બની હતી.
આજે MODY ની 13 જાતો જાણીતી છે. જીન ખામીનું દરેકનું પોતાનું સ્થાનિકીકરણ છે.
| શીર્ષક | જીન ખામી | શીર્ષક | જીન ખામી | શીર્ષક | જીન ખામી |
| મોડ 1 | એચએનએફ 4 એ | 5 | ટીસીએફ 2, એચએનએફ 1 બી | 9 | PAX4 |
| મોડ 2 | જી.કે. | મોડ 6 | NEUROD1 | મોડ 10 | ઇન્સ |
| 3 | એચએનએફ 1 એ | 7 | કેએલએફ 11 | આજે 11 | બી.એલ.કે. |
| 4 | પીડીએક્સ 1 | 8 | સેલ | MODY 12 | કેસીએનજે 11 |
ખામીયુક્ત ટુકડાને સૂચવતા સંક્ષેપોમાં હિપેટોસાઇટ્સ, ઇન્સ્યુલિન પરમાણુઓ અને સેલ સેગમેન્ટ્સના ભાગો ન્યુરોજેનિક તફાવત માટે જવાબદાર છે, તેમજ કોષોનું પોતાનું ટ્રાન્સક્રિપ્શન અને તેમના પદાર્થોના ઉત્પાદનને છુપાવે છે.
આ યાદીમાં છેલ્લે, એચીપી-બંધનકર્તા કેસેટમાં વંશપરંપરાગત પરિવર્તનનું પરિણામ છે, મૌડિ 13 ડાયાબિટીસ: સી પરિવાર (સીએફટીઆર / એમઆરપી) ના ક્ષેત્રમાં અથવા તેના સભ્ય 8 (એબીસીસી 8) માં.
માહિતી માટે. વૈજ્entistsાનિકોને ખાતરી છે કે આ ખામીની સંપૂર્ણ સૂચિ નથી, કારણ કે કિશોરોમાં ડાયાબિટીઝ રોગના કિસ્સાઓ શોધવાનું ચાલુ રાખે છે, જે પુખ્ત પ્રકારમાં "હળવાશથી" પ્રગટ થાય છે, આનુવંશિક પરીક્ષણો પસાર કરતી વખતે ઉપરના ખામી બતાવતા નથી, અને ન તો પ્રથમ અને તેના માટે આભારી હોઈ શકે છે. ન તો બીજા પ્રકારનાં રોગવિજ્ .ાન, ન લાડાના મધ્યવર્તી સ્વરૂપમાં.
ક્લિનિકલ લાક્ષણિકતાઓ
જો આપણે ડાયાબિટીસ એમઓડીઆઈની તુલના ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ સાથે કરીએ, તો તેનો અભ્યાસક્રમ સરળ અને નરમાશથી થાય છે, અને અહીં શા માટે છે:
- ડીએમ 1 થી વિપરીત, જ્યારે ગ્લુકોઝના વપરાશ માટે જરૂરી ઇન્સ્યુલિન ઉત્પન્ન કરનારા બીટા કોષોની સંખ્યા સતત ઓછી થઈ રહી છે, જેનો અર્થ એ કે પોતે ઇન્સ્યુલિન હોર્મોનનું સંશ્લેષણ પણ ઘટી ગયું છે, એમઓડીઆઈ ડાયાબિટીસ સાથે "તૂટેલા" જનીનોવાળા કોષોની સંખ્યા સતત રહે છે.
- ડીએમ 2 નો ઉપચાર કરવો અનિવાર્યપણે હાયપરગ્લાયકેમિઆના હુમલા તરફ દોરી જાય છે અને ઇન્સ્યુલિન હોર્મોનની સ્નાયુ પેશીઓની પ્રતિરક્ષામાં વધારો થાય છે, જે શરૂઆતમાં સામાન્ય માત્રામાં ઉત્પન્ન થાય છે, અને ફક્ત આ રોગના લાંબા કોર્સથી તેના સંશ્લેષણમાં ઘટાડો થાય છે, "વૃદ્ધાવસ્થા" દર્દીઓ સહિત ગ્લુકોઝ સહિષ્ણુતાનું ખૂબ જ સહેજ ઉલ્લંઘન કરે છે અને મોટાભાગના કિસ્સાઓમાં શરીરના વજનમાં, તીવ્ર તરસને, વારંવાર અને નબળા પેશાબમાં ફેરફાર થવાનું કારણ નથી.
 તે શા માટે છે તે સ્પષ્ટ નથી, પરંતુ પુરુષોમાં મહિલાઓમાં મોડીઆઈડી ડાયાબિટીસનું નિદાન ઘણી વાર થાય છે
તે શા માટે છે તે સ્પષ્ટ નથી, પરંતુ પુરુષોમાં મહિલાઓમાં મોડીઆઈડી ડાયાબિટીસનું નિદાન ઘણી વાર થાય છેખાતરી માટે, અને 100% પણ નહીં, બાળકમાં MODI ડાયાબિટીસ કે પ્રકારનો પ્રકાર 1 ડાયાબિટીસ છે, ડ doctorક્ટર ફક્ત આનુવંશિક પરીક્ષણ કર્યા પછી જ કરી શકે છે.
આવા અભ્યાસ માટેનો સંકેત, તેની કિંમત હજી પણ એકદમ મૂર્ત છે (30 000 રુબેલ્સ), આ છે MODI ડાયાબિટીસ લક્ષણો:
- રોગના અભિવ્યક્તિ સાથે, અને ભવિષ્યમાં, રક્ત ખાંડમાં કોઈ તીવ્ર કૂદકા નથી, અને સૌથી અગત્યનું, લોહીમાં કીટોન બોડીઝ (ચરબી અને ચોક્કસ એમિનો એસિડ્સના ભંગાણના ઉત્પાદનો) ની સાંદ્રતા નોંધપાત્ર રીતે વધતી નથી, અને તે યુરીનલિસિસમાં જોવા મળતી નથી,
- સી-પેપ્ટાઇડ્સની સાંદ્રતા માટે રક્ત પ્લાઝ્માની તપાસ પરિણામો સામાન્ય મર્યાદામાં બતાવે છે,
- ગ્લાયકેટેડ હિમોગ્લોબિન બ્લડ સીરમમાં 6.5-8% ની રેન્જમાં હોય છે, અને ઉપવાસ રક્ત ગ્લુકોઝ 8.5 એમએમઓએલ / એલ કરતા વધી શકતા નથી,
- સ્વયંપ્રતિરક્ષાના નુકસાનના સંકેતો સંપૂર્ણપણે ગેરહાજર છેસ્વાદુપિંડના બીટા કોષો માટે એન્ટિબોડીઝની ગેરહાજરી દ્વારા પુષ્ટિ,
- હનીમૂન ડાયાબિટીસ રોગની શરૂઆત પછીના પ્રથમ 6 મહિનામાં જ નહીં, પણ પછીથી અને વારંવાર થાય છે, જ્યારે વિઘટનનો તબક્કો ગેરહાજર હોય છે,
- ઇન્સ્યુલિનની થોડી માત્રા પણ સ્થિર માફીનું કારણ બને છેજે 10-14 મહિના સુધી ટકી શકે છે.
ઉપચારની યુક્તિ
બાળક અથવા યુવાન વ્યક્તિમાં MODI ડાયાબિટીસ ખૂબ જ ધીરે ધીરે પ્રગતિ કરે છે તે છતાં, આંતરિક અવયવોની કામગીરી અને શરીર સિસ્ટમોની સ્થિતિ હજી પણ નબળી પડી છે, અને સારવારની ગેરહાજરી પેથોલોજી વધુ ખરાબ તરફ દોરી જશે અને ટી 1 ડીએમ અથવા ટી 2 ડીએમના ગંભીર તબક્કે જશે.
 ડાયેટ અને કસરત ઉપચાર એ ચોક્કસપણે કોઈપણ પ્રકારની ડાયાબિટીસની સારવારના ફરજિયાત ઘટકો છે
ડાયેટ અને કસરત ઉપચાર એ ચોક્કસપણે કોઈપણ પ્રકારની ડાયાબિટીસની સારવારના ફરજિયાત ઘટકો છે
MODI ડાયાબિટીસ માટેની સારવારની રીત ટાઇપ 2 ડાયાબિટીઝ માટેની સૂચના સમાન છે, પરંતુ વૈવિધ્યતાના ઉલટા ક્રમ સાથે:
- શરૂઆતમાં - ઇન્સ્યુલિનના ઇન્જેક્શન રદ કરવામાં આવે છે અને ખાંડ ઘટાડવાની દવાઓની શ્રેષ્ઠ માત્રા, દૈનિક શારિરીક પરિશ્રમની પસંદગી કરવામાં આવે છે, કાર્બોહાઇડ્રેટનું સેવન મર્યાદિત કરવાની જરૂરિયાતને સ્પષ્ટ કરવા પગલાં લેવામાં આવી રહ્યા છે,
- પછી ખાંડ ઘટાડતી દવાઓનું ધીમે ધીમે રદ કરવું અને શારીરિક પ્રવૃત્તિમાં વધારાના સુધારણા,
- શક્ય છે કે લોહીના સીરમમાં ગ્લુકોઝને અંકુશમાં લેવા માટે તે ફક્ત યોગ્ય વ્યવહાર અને શારીરિક પ્રવૃત્તિના પ્રકારને પસંદ કરવા માટે પૂરતું હશે, પરંતુ મીઠાઈઓના "રજાના દુરૂપયોગ" પછી ડ્રગ સાથે ખાંડને ફરજિયાત ઘટાડવાની સાથે.
એક નોંધ માટે. અપવાદ એ 4 અને is નો છે. તેમની સારવારની રીત પ્રકાર 1 ડાયાબિટીઝવાળા દર્દીઓના સંચાલનમાં સમાન છે. MODI ડીએમની અન્ય તમામ જાતો માટે, ઇન્સ્યુલિન જબ ફરી શરૂ થાય છે જો ખાંડ ઘટાડતી દવાઓ + આહાર + કસરત ઉપચારના સંયોજન સાથે રક્ત ખાંડને નિયંત્રિત કરવાના પ્રયત્નો યોગ્ય પરિણામ લાવતા નથી.
એસ.ડી. એમ.ઓ.ડી. ની વિવિધતાઓ દર્શાવે છે
લોહીમાં ગ્લુકોઝને નિયંત્રિત કરવાની વિશિષ્ટ રીતના સંકેત સાથે, સ્વ-સ્પષ્ટ લો-કાર્બ આહાર અને ચોક્કસ કસરત ઉપચાર લોડ ઉપરાંત, એમ.ડી.વાય.વાય.ની જાતોની સંક્ષિપ્તમાં અહીં એક ટૂંકું નિરીક્ષણ આપવામાં આવ્યું છે.
કોષ્ટક સંક્ષેપ એસએસપીનો ઉપયોગ કરે છે - ખાંડ ઘટાડતી દવાઓ.
| MODI નંબર | સુવિધાઓ | શું સારવાર કરવી |
| 1 | તે જન્મ પછી તરત જ, અથવા પછીથી, 4 કિગ્રાથી વધુ વજનવાળા શરીરમાં જન્મેલા લોકોમાં થઈ શકે છે. | બી.એસ.સી. |
| 2 | તે એસિમ્પટમેટિક છે, કોઈ ગૂંચવણો નથી. અકસ્માત દ્વારા અથવા સગર્ભાવસ્થાના ડાયાબિટીસનું નિદાન, જે દરમિયાન તેને ઇન્સ્યુલિન પિન કરવાની ભલામણ કરવામાં આવે છે. | વ્યાયામ ઉપચાર. |
| 3 | તે 20-30 વર્ષમાં દેખાય છે. દૈનિક ગ્લાયકેમિક નિયંત્રણ સૂચવવામાં આવે છે. કોર્સ વધુ ખરાબ થઈ શકે છે, જે વેસ્ક્યુલર ગૂંચવણો અને ડાયાબિટીક નેફ્રોપથીના વિકાસ તરફ દોરી જાય છે. | એમટીપી, ઇન્સ્યુલિન. |
| 4 | સ્વાદુપિંડનો અવિકસિત તરત જ દેખાય છે, જેમ કે નવજાતમાં કાયમી ડાયાબિટીસ. | ઇન્સ્યુલિન |
| 5 | જન્મ સમયે, શરીરનું વજન 2.7 કિલો કરતા ઓછું હોય છે. સંભવિત ગૂંચવણો એ નેફ્રોપથી, સ્વાદુપિંડનો અવિકસિત વિકાસ, અંડાશય અને અંડકોષના વિકાસમાં અસામાન્યતા છે. | ઇન્સ્યુલિન |
| 6 | તે બાળપણમાં જ પ્રગટ થઈ શકે છે, પરંતુ 25 વર્ષ પછી મુખ્યત્વે ડેબ્યૂ કરે છે. નવજાત શિશુના અભિવ્યક્તિ સાથે, ભવિષ્યમાં દ્રષ્ટિ અને સુનાવણીની મુશ્કેલીઓ થઈ શકે છે. | એમટીપી, ઇન્સ્યુલિન. |
| 7 | તે ખૂબ જ દુર્લભ છે. પ્રકાર 2 ડાયાબિટીસ જેવા જ છે. | બી.એસ.સી. |
| 8 | તે 25-30 વર્ષમાં પ્રગતિશીલ એટ્રોફી અને સ્વાદુપિંડનું ફાઇબ્રોસિસને કારણે મેનીફેસ્ટ કરે છે. | એમટીપી, ઇન્સ્યુલિન. |
| 9 | અન્ય જાતિઓથી વિપરીત, તે કેટોએસિડોસિસ સાથે છે. કડક, કાર્બોહાઇડ્રેટ મુક્ત આહારની જરૂર છે. | એમટીપી, ઇન્સ્યુલિન. |
| 10 | તે જન્મ પછી તરત જ પોતાને મેનીફેસ્ટ કરે છે.લગભગ બાળપણ અથવા કિશોરાવસ્થામાં, તેમજ પુખ્ત વયના લોકોમાં જોવા મળતું નથી. | એમટીપી, ઇન્સ્યુલિન. |
| 11 | મેદસ્વીપણાની સાથે હોઇ શકે છે. | આહાર, એમટીપી. |
| 12 | તે જન્મ પછી તરત જ દેખાય છે. | બી.એસ.સી. |
| 13 | 13 થી 60 વર્ષ જૂની ડેબ્યૂ. તેને સાવચેતીભર્યા અને પર્યાપ્ત સારવારની જરૂર છે, કારણ કે તે ડાયાબિટીસ રોગના તમામ સંભવિત લાંબા ગાળાના પરિણામો તરફ દોરી શકે છે. | એમટીપી, ઇન્સ્યુલિન. |
અને લેખના નિષ્કર્ષમાં, અમે એવા માતાપિતાને સલાહ આપવા માંગીએ છીએ કે જેમના બાળકો ડાયાબિટીક રોગથી પીડાય છે. જ્યારે ખોરાકના પ્રતિબંધોનું પાલન ન કરવાના કેસો જાણીતા બને છે, અને તેમને બળપૂર્વક કસરત કરવાની ફરજ પાડશો નહીં ત્યારે તેમને સખત સજા ન કરો.
તમારા ડ doctorક્ટર સાથે મળીને, ટેકો અને માન્યતાઓના તે શબ્દો શોધો જે તમને આહારનું પાલન કરવા માટે વધુ પ્રેરિત કરશે. ઠીક છે, કસરત ઉપચાર પદ્ધતિવિજ્ologistાનીએ બાળકની પસંદગીઓને ધ્યાનમાં લેવાનો પ્રયત્ન કરવો જોઈએ, અને રોજિંદા પ્રવૃત્તિઓના પ્રકારોને વિવિધતા આપવી જોઈએ, જેનાથી વર્ગો ફક્ત ઉપયોગી જ નહીં, પણ રસપ્રદ પણ બનશે.