હાયપરિન્સ્યુલિનિઝમ: કારણો, લક્ષણો, ઉપચાર
ઘણી લાંબી રોગો ઘણીવાર ડાયાબિટીઝની શરૂઆત કરતા પહેલા હોય છે.
ઉદાહરણ તરીકે, બાળકો અને પુખ્ત વયના લોકોમાં હાયપરિન્સ્યુલિનમિયા જોવા મળે છે, પરંતુ તે હોર્મોનનું અતિશય ઉત્પાદન સૂચવે છે જે ખાંડના સ્તરમાં ઘટાડો, ઓક્સિજન ભૂખમરો અને તમામ આંતરિક સિસ્ટમોની નિષ્ક્રિયતાને ઉત્તેજિત કરી શકે છે. ઇન્સ્યુલિનના ઉત્પાદનને દબાવવાના હેતુસર રોગનિવારક ઉપાયોનો અભાવ અનિયંત્રિત ડાયાબિટીસના વિકાસ તરફ દોરી શકે છે.
પેથોલોજીના કારણો
તબીબી પરિભાષામાં હાયપરિન્સ્યુલિનિઝમને ક્લિનિકલ સિન્ડ્રોમ માનવામાં આવે છે, જેની ઘટના ઇન્સ્યુલિનના સ્તરમાં વધુ પડતા વધારાની પૃષ્ઠભૂમિ સામે થાય છે.
આ સ્થિતિમાં, શરીર લોહીમાં ગ્લુકોઝનું મૂલ્ય ઘટાડે છે. ખાંડનો અભાવ મગજના ઓક્સિજન ભૂખમરોને ઉત્તેજિત કરી શકે છે, જેના પરિણામે નર્વસ સિસ્ટમની ક્ષતિપૂર્ણ કામગીરી થઈ શકે છે.

કેટલાક કિસ્સાઓમાં હાઇપરિન્સ્યુલિઝમ ખાસ તબીબી અભિવ્યક્તિઓ વિના આગળ વધે છે, પરંતુ મોટેભાગે આ રોગ ગંભીર નશો તરફ દોરી જાય છે.
- જન્મજાત હાયપરિન્સુલિનિઝમ . તે આનુવંશિક વલણ પર આધારિત છે. રોગ સ્વાદુપિંડમાં થતી પેથોલોજીકલ પ્રક્રિયાઓની પૃષ્ઠભૂમિ સામે વિકસે છે જે હોર્મોન્સના સામાન્ય ઉત્પાદનમાં અવરોધે છે.
- ગૌણ હાઇપરિન્સ્યુલિનિઝમ . આ ફોર્મ અન્ય રોગોને લીધે પ્રગતિ કરે છે જેણે હોર્મોનનું વધુ પડતું સ્ત્રાવ લીધું છે. કાર્યાત્મક હાઈપરિન્સ્યુલિનિઝમમાં અભિવ્યક્તિઓ હોય છે જે કાર્બોહાઇડ્રેટ ચયાપચયની વિકૃતિઓ સાથે જોડાયેલી હોય છે અને લોહીમાં ગ્લુકોઝની સાંદ્રતામાં અચાનક વૃદ્ધિ થાય છે.
મુખ્ય પરિબળો જે હોર્મોનનાં સ્તરમાં વધારોનું કારણ બની શકે છે:
- અસામાન્ય રચના સાથે બિનસલાહભર્યા ઇન્સ્યુલિનના કોષો દ્વારા ઉત્પાદન કે જે શરીર દ્વારા ન સમજાય છે,
- ક્ષતિગ્રસ્ત પ્રતિકાર, પરિણામે હોર્મોનનું અનિયંત્રિત ઉત્પાદન,
- લોહીના પ્રવાહ દ્વારા ગ્લુકોઝના પરિવહનના વિચલન,
- વધારે વજન
- એથરોસ્ક્લેરોસિસ
- વારસાગત વલણ
- મંદાગ્નિ, જે ન્યુરોજેનિક પ્રકૃતિ ધરાવે છે અને શરીરના વધુ વજન અંગેના બાધ્યતા વિચારો સાથે સંકળાયેલ છે,
- પેટની પોલાણમાં ઓન્કોલોજીકલ પ્રક્રિયાઓ,
- અસંતુલિત અને અકાળ પોષણ,
- મીઠાઈઓનો દુરૂપયોગ, ગ્લાયસીમિયામાં વધારો તરફ દોરી જાય છે, અને પરિણામે, હોર્મોનનું સ્ત્રાવું વધે છે,
- યકૃત રોગવિજ્ .ાન
- અનિયંત્રિત ઇન્સ્યુલિન ઉપચાર અથવા ગ્લુકોઝની સાંદ્રતા ઓછી કરવા માટે દવાઓનો વધુ પડતો સેવન, જે દવાઓના દેખાવ તરફ દોરી જાય છે.
- અંતocસ્ત્રાવી પેથોલોજીઓ,
- મેટાબોલિક પ્રક્રિયાઓમાં સામેલ એન્ઝાઇમ પદાર્થોની અપૂરતી માત્રા.
હાયપરિન્સ્યુલિનિઝમના કારણો પોતાને લાંબા સમય સુધી પ્રગટ કરી શકતા નથી, પરંતુ તે જ સમયે તેઓ સમગ્ર જીવતંત્રના કાર્ય પર હાનિકારક અસર કરે છે.
જોખમ જૂથો
હાયપરિન્સ્યુલિનમિયાના વિકાસ દ્વારા લોકોના નીચેના જૂથો મોટેભાગે પ્રભાવિત થાય છે:
- સ્ત્રીઓને પોલિસિસ્ટિક અંડાશય રોગ છે,
- આ રોગ માટે આનુવંશિક વારસો ધરાવતા લોકો,
- નર્વસ સિસ્ટમની વિકૃતિઓવાળા દર્દીઓ,
- મેનોપોઝની પૂર્વસંધ્યા પર મહિલાઓ,
- વૃદ્ધ લોકો
- નિષ્ક્રિય દર્દીઓ
- સ્ત્રીઓ અને પુરુષો હોર્મોન થેરેપી અથવા બીટા-બ્લerકર દવાઓ મેળવે છે.
હાયપરિન્સુલિનિઝમના લક્ષણો
આ રોગ શરીરના વજનમાં તીવ્ર વધારો કરવા માટે ફાળો આપે છે, તેથી મોટાભાગના આહાર બિનઅસરકારક છે. સ્ત્રીઓમાં ચરબીની થાપણો કમરના ક્ષેત્રમાં, તેમજ પેટની પોલાણમાં રચાય છે. આ ચોક્કસ ચરબી (ટ્રાઇગ્લાઇસેરાઇડ) ના સ્વરૂપમાં સંગ્રહિત ઇન્સ્યુલિનના મોટા ડેપોને કારણે થાય છે.
હાયપરિન્સ્યુલિનિઝમના અભિવ્યક્તિઓ ઘણી રીતે સંકેતોની સમાન હોય છે જે હાયપોગ્લાયસીમિયાની પૃષ્ઠભૂમિ સામે વિકાસ પામે છે. હુમલોની શરૂઆત ભૂખ, નબળાઇ, પરસેવો, ટાકીકાર્ડિયા અને ભૂખની લાગણી દ્વારા વર્ગીકૃત થયેલ છે.
ત્યારબાદ, ગભરાટની સ્થિતિમાં જોડાય છે જેમાં ડર, અસ્વસ્થતા, અંગોમાં કંપતા અને ચીડિયાપણુંની હાજરી નોંધાય છે. પછી જમીન પર અવ્યવસ્થા છે, અંગોમાં નિષ્ક્રિયતા આવે છે, આંચકીનો દેખાવ શક્ય છે. સારવારના અભાવથી ચેતના અને કોમાની ખોટ થઈ શકે છે.
- સરળ. તે હુમલાઓ વચ્ચેના સમયગાળામાં કોઈ સંકેતોની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે, પરંતુ તે જ સમયે મગજનો આચ્છાદન સજીવને અસર કરે છે. દર્દી ક calendarલેન્ડર મહિના દરમિયાન ઓછામાં ઓછી 1 વખત સ્થિતિની વધુ ખરાબ થવાની નોંધ લે છે. હુમલો અટકાવવા માટે, યોગ્ય દવાઓનો ઉપયોગ કરવો અથવા મીઠો ખોરાક ખાવા માટે પૂરતું છે.
- માધ્યમ. હુમલાની આવર્તન મહિનામાં ઘણી વખત હોય છે. વ્યક્તિ આ ક્ષણે સભાનતા ગુમાવી શકે છે અથવા કોમામાં આવી શકે છે.
- ભારે. રોગની આ ડિગ્રી, બદલી ન શકાય તેવા મગજનો નુકસાન સાથે છે. હુમલાઓ વારંવાર થાય છે અને હંમેશાં ચેતનાના નુકસાન તરફ દોરી જાય છે.
હાયપરઇન્સ્યુલિઝમના અભિવ્યક્તિઓ વ્યવહારીક બાળકો અને પુખ્ત વયના લોકોમાં અલગ નથી. નાના દર્દીઓમાં રોગના કોર્સની એક વિશેષતા એ છે કે નીચલા ગ્લાયકેમિક સૂચકાંકોની પૃષ્ઠભૂમિ સામે જપ્તીઓનો વિકાસ, તેમજ તેમની પુનરાવૃત્તિની highંચી આવર્તન. ડ્રગની સાથે આવી સ્થિતિને સતત વધારવા અને નિયમિત રાહત આપવાનું પરિણામ એ બાળકોમાં માનસિક સ્વાસ્થ્યનું ઉલ્લંઘન છે.
આ રોગ શું છે ખતરનાક?
જો સમયસર કાર્યવાહી ન કરવામાં આવે તો કોઈપણ રોગવિજ્ complicationsાન મુશ્કેલીઓનું કારણ બની શકે છે. હાયપરિન્સ્યુલેનેમિયા કોઈ અપવાદ નથી, તેથી, તે ખતરનાક પરિણામો સાથે પણ છે. આ રોગ તીવ્ર અને ક્રોનિક સ્વરૂપોમાં આગળ વધે છે. નિષ્ક્રિય અભ્યાસક્રમ મગજની પ્રવૃત્તિને મંદ બનાવવા તરફ દોરી જાય છે, નકારાત્મક રીતે મનોવૈજ્ .ાનિક સ્થિતિને અસર કરે છે.
- સિસ્ટમો અને આંતરિક અવયવોની કામગીરીમાં ખલેલ,
- ડાયાબિટીસ વિકાસ
- સ્થૂળતા
- કોમા
- રક્તવાહિની તંત્રના કાર્યમાં વિચલનો,
- એન્સેફાલોપથી
- પાર્કિન્સનિઝમ
હાયપરિન્સ્યુલીનેમિયા જે બાળપણમાં થાય છે તે બાળકના વિકાસને પ્રતિકૂળ અસર કરે છે.

પોલિસિસ્ટિક અને હાયપરિન્સ્યુલિનમિયા કેવી રીતે પ્રગટ થાય છે?
 હાઈપરિન્સ્યુલેનેમિયા એ સુષુપ્ત અભ્યાસક્રમ દ્વારા વર્ગીકૃત થયેલ છે, પરંતુ કેટલાક કિસ્સાઓમાં, દર્દીઓ સ્નાયુઓની નબળાઇ, શરદી, ચક્કર, અતિશય તરસ, અપૂરતી એકાગ્રતા, સુસ્તી અને સતત થાકને ધ્યાનમાં લે છે, આ બધા લક્ષણો ગુમાવવું મુશ્કેલ છે, વધુમાં, નિદાન તેમની સાથે વધુ ઉત્પાદક રીતે પસાર થાય છે.
હાઈપરિન્સ્યુલેનેમિયા એ સુષુપ્ત અભ્યાસક્રમ દ્વારા વર્ગીકૃત થયેલ છે, પરંતુ કેટલાક કિસ્સાઓમાં, દર્દીઓ સ્નાયુઓની નબળાઇ, શરદી, ચક્કર, અતિશય તરસ, અપૂરતી એકાગ્રતા, સુસ્તી અને સતત થાકને ધ્યાનમાં લે છે, આ બધા લક્ષણો ગુમાવવું મુશ્કેલ છે, વધુમાં, નિદાન તેમની સાથે વધુ ઉત્પાદક રીતે પસાર થાય છે.
જો આપણે પોલિસિસ્ટિક વિશે વાત કરીએ, તો તેના મુખ્ય લક્ષણો માસિક સ્રાવ, મેદસ્વીતા, હિરસુટીઝમ અને એન્ડ્રોજેનિક એલોપેસીયા (ટાલ પડવી) ની ગેરહાજરી અથવા અનિયમિતતા દ્વારા પ્રગટ થાય છે, અને આવા દરેક અભિવ્યક્તિને વ્યક્તિગત સારવારની જરૂર પડશે.
મોટે ભાગે, અંડાશયના વિકારની સાથે ખીલ, ખોડો, પેટ પર ખેંચાણના નિશાન, સોજો થવો, પેટની પોલાણમાં દુખાવો થાય છે. આ ઉપરાંત, સ્ત્રી નીચે જણાવેલ અભિવ્યક્તિઓ અને લક્ષણોનું નિરીક્ષણ કરી શકે છે:
- ઝડપી મૂડ બદલાય છે,
- sleepંઘ દરમિયાન શ્વસન ધરપકડ (એપનિયા),
- ગભરાટ
- અતિશય ચીડિયાપણું
- હતાશા
- સુસ્તી
- ઉદાસીનતા.
જો દર્દી ડ doctorક્ટર પાસે જાય છે, તો પછી પ્રથમ સ્થાન અલ્ટ્રાસાઉન્ડ મશીન પર નિદાન હશે, જે પરિણામે ગર્ભાશયમાં અનેક સિસ્ટિક રચનાઓ, અંડાશયના કેપ્સ્યુલ જાડું થવું, એન્ડોમેટ્રાયલ હાયપરપ્લેસિયા જાહેર કરી શકે છે. આવી પ્રક્રિયાઓ પેટની નીચે અને નિતંબમાં દુ painfulખદાયક સંવેદનાઓ સાથે હશે, અને તેમના કારણોને ધ્યાનમાં લેવું આવશ્યક છે.
જો તમે પોલિસિસ્ટિકની સમયસર સારવાર સાથે વ્યવહાર ન કરો, તો પછી સ્ત્રી એકદમ ગંભીર ગૂંચવણોને વટાવી શકે છે:
- એન્ડોમેટ્રાયલ પેશી કેન્સર,
- હાયપરપ્લેસિયા
- સ્થૂળતા
- સ્તન કેન્સર
- ઉચ્ચ દબાણ
- ડાયાબિટીસ મેલીટસ
- થ્રોમ્બોસિસ
- સ્ટ્રોક
- થ્રોમ્બોફ્લેબિટિસ.
આ ઉપરાંત, રોગની અન્ય ગૂંચવણો વિકસી શકે છે, ઉદાહરણ તરીકે, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, કસુવાવડ, અકાળ જન્મ, થ્રોમ્બોએમ્બોલિઝમ, તેમજ ડિસલિપિડેમિયા.
સંખ્યામાં બોલતા, 5 થી 10 ટકા સંતાન સંતાનની સ્ત્રીઓ પોલિસિસ્ટિક અંડાશયને આધિન છે, તે હકીકત હોવા છતાં કે આ ગૂંચવણના કારણો જાણી શકાય છે.
હાઈપરિન્સ્યુલિનમિયા અને પોલિસિસ્ટોસિસની સારવાર કેવી રીતે કરવામાં આવે છે?
જો કોઈ સ્ત્રીને આ રોગો હોય, તો તેને વ્યક્તિગત આહાર આપવો મહત્વપૂર્ણ છે, જે ઉપસ્થિત ડ doctorક્ટર અને સંપૂર્ણ સારવાર દ્વારા દોરવામાં આવશે.
આ સ્થિતિમાં મુખ્ય કાર્ય એ વજનને સામાન્ય નિશાની તરફ લાવવાનું છે.
આ કારણોસર, કેલરી દરરોજ ખોરાકને 1800 કેલરી સુધી મર્યાદિત કરે છે, આ કિસ્સામાં તે એક પ્રકારની સારવાર તરીકે કાર્ય કરશે. શક્ય તેટલું વપરાશ મર્યાદિત કરવું મહત્વપૂર્ણ છે:
- ચરબી
- મસાલા
- મસાલા
- મસાલેદાર ખોરાક
- આલ્કોહોલિક પીણાં.
દિવસમાં 6 વખત અપૂર્ણાંક ખોરાક લેવામાં આવે છે. સારવારની સાથે સાથે હોર્મોન થેરેપી, મસાજ અને હાઇડ્રોથેરાપી સૂચવી શકાય છે. બધી પ્રક્રિયાઓ ડ doctorક્ટરની નજીકની દેખરેખ હેઠળ થવી જોઈએ.
હાઈપરિન્સ્યુલિનિઝમ (ઇન્સ્યુલિનોમા) સ્વાદુપિંડનો સૌથી સામાન્ય ન્યુરોએન્ડ્રોક્રાઇન ગાંઠ (એનઇઓ) છે, જે આ ન્યુરોએંડ્રોક્રાઇન નિયોપ્લાઝમ (1 મિલિયન વસ્તીમાં 2-4 કેસ) નો 70-75% જેટલો હિસ્સો ધરાવે છે. ઇન્સ્યુલિન-સ્ત્રાવ ગાંઠો મોટેભાગે કાર્બનિક હાયપરિન્સ્યુલિનિઝમના લક્ષણ જટિલ લાક્ષણિકતા દ્વારા પ્રગટ થાય છે, જેનું કારણ 5-7% કેસોમાં માઇક્રોરેનોમેટોસિસ, હાઈપરપ્લેસિયા અને સ્વાદુપિંડનું આઇલેટ સેલ્સ (નોન-આઇડિયોબ્લાસ્ટિસ) ની નિયોજેનેસિસ પણ હોઈ શકે છે. 10-15% કેસોમાં ઓર્ગેનિક હાઇપરિન્સુલિનિઝમ એ પ્રકાર 1 સિન્ડ્રોમ (વર્ર્મસ સિન્ડ્રોમ) નું અભિવ્યક્તિ છે. વર્મીર સિન્ડ્રોમ, બદલામાં, 30% દર્દીઓમાં ઇન્સ્યુલિનોમા સાથે જોડાય છે.
મોટેભાગે, ઇન્સ્યુલિનોમસ સ્વાદુપિંડમાં જોવા મળે છે - 95-99% કેસોમાં, તેના તમામ વિભાગોમાં સમાન આવર્તન સાથે. અતિશય ભાગ્યે જ, એક્સ્ટ્રાપ્રેક્રેટિક ઇન્સ્યુલનોમસ પેટ, ડ્યુઓડેનમ, ડિપિંગ, ઇલિયમ, ટ્રાંસવર્સ કોલોન, નાના ઓમેન્ટમ, પિત્તાશય અને બરોળના દરવાજામાં સ્થાનિક થઈ શકે છે. ઇન્સ્યુલિન દ્વારા વર્ણવેલ કદમાં 0.2 થી 10 સે.મી. અથવા તેથી વધુ વ્યાસ હોઇ શકે છે, પરંતુ તેમાંના 70% જેટલો વ્યાસ 1.5 સે.મી.થી વધુ હોતો નથી, તેથી જ સ્થિર નિદાનની મુશ્કેલીઓ થાય છે. એક નિયમ મુજબ, આ ગાંઠ એકલા (એકાંત) છે, અને 15% કરતા વધુ દર્દીઓમાં બહુવિધ જખમ જોવા મળે છે. જીવલેણ ઇન્સ્યુલિનોમસ 10-15% કેસોમાં થાય છે અને મોટા ભાગે યકૃત અથવા પ્રાદેશિક લસિકા ગાંઠોમાં મેટાસ્ટેસાઇઝ કરે છે.
ગાંઠની ક્લિનિકલ લાક્ષણિકતાઓ તેની હોર્મોનલ પ્રવૃત્તિને કારણે છે, એટલે કે, ઇન્સ્યુલિનનું વધુ પડતું સ્ત્રાવ. શરીરમાં તેનું મુખ્ય કાર્ય એ લોહીમાં ગ્લુકોઝની સાંદ્રતાને કોષ પટલ દ્વારા પરિવહન દ્વારા નિયંત્રિત કરવાનું છે. આ ઉપરાંત, હોર્મોન કે + અને એમિનો એસિડ્સના પટલ પરિવહનને અસર કરે છે, અને ચરબી અને પ્રોટીન ચયાપચયને પણ અસર કરે છે. ઇન્સ્યુલિન સ્ત્રાવના મુખ્ય શારીરિક ઉત્તેજના એ લોહીમાં ગ્લુકોઝની સાંદ્રતામાં વધારો છે. તેના ઉપવાસ સ્ત્રાવ માટે ગ્લુકોઝની થ્રેશોલ્ડ સાંદ્રતા 80-100 મિલિગ્રામ% છે, અને મહત્તમ પ્રકાશન 300-500 મિલિગ્રામ% ની ગ્લુકોઝ સાંદ્રતા પર પ્રાપ્ત થાય છે.
ઇન્સ્યુલિનmasમાસવાળા દર્દીઓમાં, ઇન્સ્યુલિન સ્ત્રાવના વધતા ગાંઠો દ્વારા તેના વધારાના સંશ્લેષણને લીધે જ થાય છે, પરંતુ પી-કોશિકાઓના સિક્રેટરી કાર્યના નિષ્ક્રિયતાને કારણે પણ થાય છે, જે લોહીમાં ગ્લુકોઝની ઓછી સાંદ્રતા પર ઇન્સ્યુલિન મુક્ત કરવાનું બંધ કરતું નથી. આ કિસ્સામાં, હોર્મોનના સામાન્ય જૈવિક સ્વરૂપની સાથે, મોટી માત્રામાં પ્રોન્સ્યુલિન ઉત્પન્ન થાય છે, જ્યારે સી-પેપ્ટાઇડનું સ્ત્રાવ પ્રમાણમાં ઓછું હોય છે, જે સી-પેપ્ટાઇડ અને ઇન્સ્યુલિન વચ્ચેના પ્રમાણમાં ઘટાડો (ધોરણ સાથે સરખામણી) તરફ દોરી જાય છે.
હાયપરિન્સ્યુલિનિઝમ યકૃત અને સ્નાયુઓમાં ગ્લાયકોજેન સંચયમાં ફાળો આપે છે. પરિણામે, ગ્લુકોઝ (ગ્લાયકોજેનોલિસિસ નાકાબંધી) ની અપૂરતી માત્રા લોહીના પ્રવાહમાં પ્રવેશ કરે છે.કાર્બોહાઈડ્રેટસ સાથે મગજનો નબળો સપ્લાય તેના energyર્જા ખર્ચ પૂરા પાડતો નથી અને પરિણામે, એન્સેફાલોપથી તરફ દોરી જાય છે (સામાન્ય રીતે શરીર દ્વારા વપરાશમાં લેવામાં આવતા તમામ ગ્લુકોઝ મગજના કામકાજમાં ખર્ચવામાં આવે છે). સૌ પ્રથમ, આચ્છાદનના કોષો અસરગ્રસ્ત છે, તેમના મૃત્યુ સુધી. મગજમાં ગ્લુકોઝ અને ઓક્સિજનનો અપૂરતો પુરવઠો સહાનુભૂતિશીલ નર્વસ સિસ્ટમની ઉત્તેજનાનું કારણ બને છે અને લોહીના કેટેકોમિનિસમાં વધારો થાય છે, જે નબળાઇ, પરસેવો, ટાકીકાર્ડિયા, અસ્વસ્થતા, ચીડિયાપણું, હાથપગના કંપનથી ક્લિનિકલી પ્રગટ થાય છે. મગજમાં તમામ પ્રકારના ચયાપચયની હાઈપોગ્લાયકેમિઆના પરિણામે ઓક્સિડેટીવ પ્રક્રિયાઓ અને ખલેલને ધીમું કરવાથી રક્ત વાહિનીઓની દિવાલો દ્વારા સામાન્ય સ્વરની ખોટ થાય છે, જે, પેરિફેરલ વાહિનીઓના અસ્થિબંધનને કારણે મગજમાં લોહીના પ્રવાહ સાથે જોડાય છે, એડીમા તરફ દોરી જાય છે, તેમજ મગજમાં એથ્રોફિક અને ડીજનરેટિવ પ્રક્રિયાઓ.
તે યાદ રાખવું જ જોઇએ કે હાયપોગ્લાયકેમિક સ્થિતિઓ આંતરિક અવયવોના અન્ય રોગો અને કેટલીક કાર્યાત્મક પરિસ્થિતિઓનું અભિવ્યક્તિ હોઈ શકે છે. મોટેભાગે, કાર્યાત્મક હાઈપરિન્સ્યુલિનિઝમ (ગૌણ) ભૂખમરો દરમિયાન જોવા મળે છે, વધેલી ખોટ (રેનલ ગ્લુકોસુરિયા, ઝાડા, સ્તનપાન) અથવા કાર્બોહાઇડ્રેટ્સનો વધુ ઉપયોગ (ઇન્સ્યુલિન ઇન્સ્યુલિનનું વહીવટ, ઇન્સ્યુલિન અને તેના રીસેપ્ટર્સ, કેચેક્સિયાના એન્ટિબોડીઝ દ્વારા થતી રોગપ્રતિકારક રોગો). પિત્તાશયના હાઈપોગ્લાયકેમિઆ અને લોહીમાં ઇન્સ્યુલિનની સાંદ્રતામાં વધારો યકૃતના નુકસાન (હીપેટાઇટિસ, યકૃતનું કેન્સર), કેટલાક જીવલેણ ગાંઠો (કિડનીનું કેન્સર, એડ્રેનલ ગ્રંથીઓ, ફાઇબ્રોસકોમા), આંતરસ્ત્રાવીય હોર્મોન્સનું સ્ત્રાવ (એસીટીએચ, કોર્ટીસોલ) દ્વારા ઘટાડાને લીધે થાય છે.
રોગના લાક્ષણિક લક્ષણો 1942 માં વર્ણવેલ વ્હિપ્લ ટ્રાયડ દ્વારા વર્ગીકૃત થયેલ છે:
- ખાલી પેટ પર અથવા ચેતનાના નુકસાન સુધી શારીરિક પ્રવૃત્તિ પછી સ્વયંભૂ હાયપોગ્લાયકેમિઆના હુમલાઓનો વિકાસ,
- હુમલા દરમિયાન રક્ત ખાંડમાં ઘટાડો (2.2 એમએમઓએલ / એલની નીચે).
ડાયગ્નોસ્ટિક્સ
જો ઓર્ગેનિક હાઈપરિન્સ્યુલિનિઝમની શંકા હોય, તો નિદાનની પુષ્ટિ 2.2 એમએમઓએલ / એલ કરતા ઓછી હાયપોગ્લાયકેમિઆ અને 25 એમસીઇડી / એમએલથી વધુના લોહીના પ્લાઝ્મામાં ઇમ્યુનોરેક્ટિવ ઇન્સ્યુલિન (આઇઆરઆઈ) ની સાંદ્રતામાં વધારો દ્વારા થઈ શકે છે (જોકે દર્દીઓના 20-30% માં આઇઆરઆઈની મૂળભૂત સાંદ્રતા સામાન્ય મર્યાદામાં હોઈ શકે છે) ) પ્રોન્સ્યુલિન અને લોહીના સી-પેપ્ટાઇડનું સાંદ્રતા પણ નક્કી કરો, જે કેટલાક કિસ્સાઓમાં આઇઆરઆઈના સામાન્ય દરો સાથે વધારી શકાય છે. એક્ઝોજેનસ ઇન્સ્યુલિનની રજૂઆત દ્વારા પ્રેરિત સાચા અને હાઈપોગ્લાયકેમિઆના વિભેદક નિદાન માટે લોહીના સી-પેપ્ટાઇડના સૂચકાંકો એક મહત્વપૂર્ણ ડાયગ્નોસ્ટિક મૂલ્ય ભજવે છે, કારણ કે બાહ્ય ઇન્સ્યુલિન તૈયારીઓમાં સી-પેપ્ટાઇડ નથી. સલ્ફોનીલામાઇડ દવાઓ અથવા ખાંડ ઘટાડતા સલ્ફોનીલ-યુરિયા ડેરિવેટિવ્ઝને લીધે થતાં કૃત્રિમ હાયપોગ્લાયકેમિઆને બાકાત રાખવા માટે, પેશાબમાં સલ્ફોનીલ્યુરિયાની સામગ્રી નક્કી કરવાની સલાહ આપવામાં આવે છે.
પ્રથમ તબક્કે અન્ય એનઇઓની જેમ, ઇન્સ્યુલિનનું પ્રયોગશાળા નિદાન, આ ગાંઠોના નોંધપાત્ર માર્કર્સની સાંદ્રતા નક્કી કરવા પર અને, સૌ પ્રથમ, ક્રોમોગ્રાનિન એ અને સિનેપ્ટોફિસિન આધારિત છે.
રોગની કાર્બનિક પ્રકૃતિની અંતિમ પુષ્ટિ અને હાયપોગ્લાયકેમિક સિન્ડ્રોમના અન્ય કારણોને બાકાત રાખવા માટે, ઉપવાસની પરીક્ષા 72 કલાક હાથ ધરવામાં આવે છે આ પરીક્ષણ એ હકીકત પર આધારિત છે કે જ્યારે ખાદ્ય પદાર્થનું સેવન બંધ ન થાય ત્યારે ઇન્સ્યુલર ઉપકરણના હાઈપરફંક્શનવાળા લોકો હાઈપોગ્લાયકેમિઆ (વ્હિપ્લ ટ્રાયડ) વિકસાવે છે.
હાલમાં, ગૌણ હાયપરિન્સ્યુલિનિઝમ સાથેના વિભિન્ન નિદાન માટે, કાર્યાત્મક ડાયગ્નોસ્ટિક પરીક્ષણો (ઓલબ્યુટામાઇડ, ગ્લુકોગન, આર્જિનિન, લ્યુસીન, એસીટીએચ અને કોર્ટિસોલ, એડ્રેસિન, કેલ્શિયમ ગ્લુકોનેટ, સી-પેપ્ટાઇડના દમન સાથે એક પરીક્ષણ) ની પરીક્ષણો ચોક્કસ કિસ્સાઓમાં વ્યવહારુ નથી.
કાર્બનિક હાયપરિન્સ્યુલિનિઝમ -૨ ના સિન્ડ્રોમિક નિદાનની પુષ્ટિ કર્યા પછી, ક્લિનિસિયનો માટે આગળ, વધુ મુશ્કેલ કાર્ય --ભું થાય છે - સ્થાનિક નિદાનની સ્થાપના. ટોપિકલ ઇન્સ્યુલિન ડાયગ્નોસ્ટિક્સ ખૂબ જ મુશ્કેલ કાર્ય રહે છે, જો કે 80% કેસોમાં તેમનું કદ 2 સે.મી.થી ઓછું હોય છે, અને અડધા કેસોમાં આ ગાંઠોનો સે.મી. કરતા ઓછો વ્યાસ હોય છે, જેમ કે રેડિયેશન પદ્ધતિઓ પરંપરાગત રીતે ફોકલ સ્વાદુપિંડનું નિર્માણનું સ્થાન નક્કી કરવા માટે વપરાય છે (જેમ કે સીટી અને અલ્ટ્રાસાઉન્ડ) 50% થી વધુ કિસ્સાઓમાં ઇન્સ્યુલિન શોધવાની મંજૂરી આપે છે, અને જ્યારે તેનું કદ 1.0 સે.મી.થી ઓછું હોય છે, ત્યારે પદ્ધતિઓની સંવેદનશીલતા લગભગ 2> એઝા દ્વારા ઘટે છે. એ નોંધવું જોઇએ કે સજીવ હાઈપરિન્સ્યુલિનિઝમના કારણોના સ્થાનિક નિદાનની પદ્ધતિઓ સ્વાદુપિંડના અન્ય એનઇઓ માટે સામાન્ય રીતે સમાન હોય છે.
પ્રિઓરેપેટિવ ડાયગ્નોસ્ટિક પદ્ધતિઓમાંથી પ્રથમ અને સૌથી સરળ પર્ક્યુટaneનિયસ છે આગળની અલ્ટ્રાસાઉન્ડ ડાયગ્નોસ્ટિક પદ્ધતિ એન્ડોસ્કોપિક અલ્ટ્રાસાઉન્ડ છે. મોટેભાગે તે 5-6 મીમી સુધીની રચનાઓના સ્થાનિકીકરણને નિર્ધારિત કરવાની એકમાત્ર પદ્ધતિ હોવાનું બહાર આવે છે.
રેડિએશન એક્સપોઝર વહન કરતી બિન-આક્રમક ડાયગ્નોસ્ટિક પદ્ધતિઓમાં સીટી શામેલ છે. હાલમાં, સ્વાદુપિંડનું કેન્દ્રીય રચના શોધવા માટે, સીટીનો ઉપયોગ ફક્ત નસમાં વિરોધાભાસ વૃદ્ધિ સાથે થાય છે. આ ડાયગ્નોસ્ટિક પદ્ધતિ તમને ઇન્સ્યુલિન ઉત્પાદિત સ્વાદુપિંડના ગાંઠો, તેમના મેટાસ્ટેસેસ (ફિગ. 4.2) ના 50-70% જેટલા સ્થાનીકરણની મંજૂરી આપે છે.
એમઆરઆઈનો ઉપયોગ લાંબા સમયથી એનઇઓ નિદાન કરવા માટે કરવામાં આવે છે, પરંતુ તેનો હેતુ આ હેતુ માટે ઉપયોગમાં લેવામાં આવ્યો નથી.
સૂચિબદ્ધ બિન-આક્રમક પ્રસંગોચિત ડાયગ્નોસ્ટિક પદ્ધતિઓના સામાન્ય ગેરલાભ એ બહુવિધ જખમના કિસ્સામાં તેમની ઓછી માહિતી સામગ્રી જ નહીં, પણ માઇક્રોરેન્ડોમેટોસિસના ફોકસની ઓળખ કરવામાં અને ફોકલ નોન-ઇડિઓબ્લાસ્ટિસના કિસ્સામાં જખમ ઝોન નક્કી કરવામાં અક્ષમતા છે.
નિવારણ
જૈવિક હાયપરિન્સ્યુલિનિઝમની એક માત્ર આમૂલ ઉપચાર એ સર્જિકલ છે. સ્વાદુપિંડ પરના સર્જિકલ હસ્તક્ષેપોના પરિણામો અને ખાસ કરીને, એનઇઓ વિશ્વની લગભગ તમામ તબીબી સંસ્થાઓમાં ઇચ્છિત થવાને છોડી દે છે. પોસ્ટopeપરેટિવ જટિલતાઓની આવર્તન 25 થી 70% સુધીની હોય છે, અને મૃત્યુદર 1.9 થી 12% સુધીની હોય છે. આ સંદર્ભમાં, પૂર્વસંવેદનશીલ તૈયારી, પોસ્ટ complexપરેટિવ અવરોધોની રોકથામ માટેની પદ્ધતિઓ અને પોસ્ટઓપરેટિવ સમયગાળામાં દર્દીઓના સંચાલન માટે એક જટિલ વિકાસ કરવો જરૂરી છે. ઘણી બાબતોમાં, તાત્કાલિક પોસ્ટopeપરેટિવ સમયગાળાનાં પરિણામો પણ ઓપરેશનની પદ્ધતિની પસંદગી પર આધારિત છે.
એન્ડોટ્રેસીલ એનેસ્થેસિયા હેઠળ સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે. સૌથી વધુ સર્જિકલ અભિગમ એ મધ્ય લેપ્રોટોમી છે, જેમાંથી સંપૂર્ણ સ્વાદુપિંડનું સંશોધન કરી શકાય છે. સ્વાદુપિંડનું પુનરાવર્તન ગેસ્ટ્રોઇંટેસ્ટાઇનલ અસ્થિબંધનના વિશાળ ઉદઘાટન પછી, સ્વાદુપિંડના વડાને કોશેર અનુસાર ડ્યુઓડેનમ સાથે એકત્રીત કરે છે અને, જો જરૂરી હોય તો, સ્વાદુપિંડની શરીર અને પૂંછડી એકત્રીત કરે છે. પહેલેથી જ નોંધ્યું છે તેમ, ઇન્ટ્રાઓપરેટિવ અલ્ટ્રાસાઉન્ડ સ્કેન આવશ્યક છે, જે લગભગ તમામ કેસોમાં ગાંઠને ઓળખવા અથવા બાકાત રાખવાની મંજૂરી આપે છે, અને સૌથી વધુ શ્રેષ્ઠ સર્જિકલ યુક્તિઓ નક્કી કરવામાં પણ મદદ કરે છે.
સૌમ્ય ઇન્સ્યુલિનોમાસમાં પસંદગીની itsપરેશન તેની પ્રતીતિ છે. જ્યારે ગાંઠ શરીરના અને અંગની પૂંછડીની deepંડે સ્થિત હોય છે, તેમજ સ્વાદુપિંડના નળી અને સ્પ્લેનિક વાહિનીઓની નજીકના સ્થાને અને મલ્ટીપલ ઇન્સ્યુલિનની હાજરીમાં હોય ત્યારે ડિસ્ટ્રલ પેનક્રેટિક રિસેક્શનને પ્રાધાન્ય આપવામાં આવે છે.
જીવલેણ ઇન્સ્યુલિનોમાના કિસ્સામાં રોગનિવારક યુક્તિઓ સાથેનો મુદ્દો વધુ મુશ્કેલ છે, ખાસ કરીને દૂરના મેટાસ્ટેસેસની હાજરી સાથે. દુર્ભાગ્યવશ, એક નિયમ તરીકે, શસ્ત્રક્રિયા પહેલાં અને ઇન્ટ્રાએપરેટિવ રિવીઝન દરમિયાન, ફક્ત આસપાસના પેશીઓમાં અથવા પ્રાદેશિક લસિકા ગાંઠો અને યકૃતમાં મેટાસ્ટેસિસ દ્વારા ગાંઠના આક્રમણથી વૃદ્ધિના જીવલેણ પ્રકૃતિનો ન્યાય કરવો શક્ય છે, કારણ કે મોટાભાગના કિસ્સાઓમાં તાત્કાલિક હિસ્ટોલોજીકલ પરીક્ષા બિનકાર્યક્ષમ છે. અન્ય અવલોકનોમાં, કોઈપણ એનઇઓની જેમ, ઇન્સ્યુલનોમસના તફાવતની ડિગ્રી, આયોજિત હિસ્ટોલોજિકલ પરીક્ષા પછી જ જાણીતી બને છે.
કાર્બનિક હાયપરિન્સ્યુલિનિઝમની સર્જિકલ સારવારનું સારું પરિણામ એ સામાન્ય ગ્લુકોઝ સાંદ્રતાની પૃષ્ઠભૂમિ સામે હાયપોગ્લાયકેમિઆના લક્ષણોનું અદ્રશ્ય થવું છે. મોટાભાગના દર્દીઓમાં શરીરનું વજન સામાન્ય થાય છે, કાર્ય કરવાની ક્ષમતા અને યાદશક્તિમાં વધારો થાય છે. જો કે, લગભગ 10% દર્દીઓમાં અને શસ્ત્રક્રિયા પછી, એક ડિગ્રી અથવા બીજાની તીવ્રતાના એન્સેફાલોપથીના અભિવ્યક્તિઓ બાકી છે. આ હાયપોગ્લાયકેમિઆને કારણે છે, જે શસ્ત્રક્રિયા પહેલાં લાંબા સમયથી અસ્તિત્વમાં છે, અને ઘણીવાર કોર્ટેક્સ સી-સેલ્સમાં બદલી ન શકાય તેવા ફેરફારો સાથે. આ સંદર્ભમાં, તે સ્પષ્ટ છે કે અગાઉ કાર્બનિક હાયપરિન્સ્યુલિનિઝમનું નિદાન કરવું, તેના કારણને ઓળખવા અને સર્જિકલ હસ્તક્ષેપ કરવો શક્ય છે, સારવારના લાંબા ગાળાના પરિણામો વધુ સારા છે.
Doctorનલાઇન ડ doctorક્ટરની સલાહ
રીટા: 08/31/2016
નમસ્તે. થાઇરોઇડ બાયોપ્સીમાં, ફોલિક્યુલર સ્ટ્રક્ચર્સ અને વેરવિખેરના સ્વરૂપમાં વિસ્તૃત બેર ન્યુક્લીના રૂપમાં થાઇરોસાઇટ્સની નોંધપાત્ર માત્રા, "પ્રવાહી" કોલોઇડની પૃષ્ઠભૂમિ સામે મુખ્ય સમીયરથી અલગથી લખાઈ છે. દર્દી 75 વર્ષનો છે. ઓપરેશન જરૂરી છે? વર્ષ દરમિયાન નોડ થોડો વધ્યો છે. હોર્મોન્સ માટેની પરીક્ષણો સામાન્ય છે (થાઇરોગ્લોબિનિન - 64 સિવાય - તે 26.5 હતી).
હાયપરિન્સુલિનિઝમ - ઇન્સ્યુલિનના સ્તરમાં વધારો અને બ્લડ સુગરમાં ઘટાડો દ્વારા લાક્ષણિકતા એક ક્લિનિકલ સિન્ડ્રોમ. હાઈપોગ્લાયસીમિયા નબળાઇ, ચક્કર, ભૂખ, કંપન અને સાયકોમોટર આંદોલન તરફ દોરી જાય છે. સમયસર સારવારની ગેરહાજરીમાં, હાયપોગ્લાયકેમિક કોમા વિકસે છે.
સ્થિતિના કારણોનું નિદાન ક્લિનિકલ ચિત્રની સુવિધાઓ, કાર્યાત્મક પરીક્ષણોના ડેટા, ગતિશીલ ગ્લુકોઝ પરીક્ષણ, સ્વાદુપિંડનું અલ્ટ્રાસાઉન્ડ અથવા ટોમોગ્રાફિક સ્કેનીંગ પર આધારિત છે. સ્વાદુપિંડનું નિયોપ્લાઝમની સારવાર સર્જિકલ છે.
સિન્ડ્રોમના એક્સ્ટ્રાપ્રેક્રેટિક ચલ સાથે, અંતર્ગત રોગની ઉપચાર હાથ ધરવામાં આવે છે, ખાસ આહાર સૂચવવામાં આવે છે.
હાયપરિન્સ્યુલિનિઝમ (હાઇપોગ્લાયકેમિક રોગ) એક જન્મજાત અથવા હસ્તગત રોગવિજ્ .ાનવિષયક સ્થિતિ છે જેમાં સંપૂર્ણ અથવા સંબંધિત એન્ડોજેનસ હાયપરિન્સ્યુલિનેમિયા વિકસે છે. અમેરિકન ડ Signક્ટર હેરિસ અને ઘરેલું સર્જન elપેલ દ્વારા વીસમી સદીની શરૂઆતમાં આ રોગના ચિહ્નોનું પ્રથમ વર્ણન કરવામાં આવ્યું હતું.
જન્મજાત હાયપરિન્સ્યુલિનિઝમ એકદમ દુર્લભ છે - 50 હજાર નવજાત દીઠ 1 કેસ. આ રોગનો હસ્તગત સ્વરૂપ 35-50 વર્ષની ઉંમરે વિકસે છે અને ઘણી વાર સ્ત્રીઓ પર અસર કરે છે.
હાઈપોગ્લાયકેમિક રોગ ગંભીર લક્ષણોની ગેરહાજરીના સમયગાળા (માફી) અને વિકસિત ક્લિનિકલ ચિત્રના સમયગાળા સાથે થાય છે (હાયપોગ્લાયકેમિઆના હુમલાઓ).
હાયપરિન્સુલિનિઝમના કારણો
જન્મજાત રોગવિજ્ .ાન ઇન્ટ્રાઉટેરિન વિકાસની અસામાન્યતાઓ, ગર્ભની વૃદ્ધિ મંદી, જીનોમમાં પરિવર્તનને કારણે થાય છે.
હસ્તગત હાયપોગ્લાયકેમિક રોગના કારણોને સ્વાદુપિંડમાં વિભાજિત કરવામાં આવે છે, જે નિરપેક્ષ હાયપરિન્સ્યુલિનમિયા અને બિન-સ્વાદુપિંડનો વિકાસ તરફ દોરી જાય છે, જેના કારણે ઇન્સ્યુલિનના સ્તરમાં સંબંધિત વધારો થાય છે.
રોગના સ્વાદુપિંડનું સ્વરૂપ જીવલેણ અથવા સૌમ્ય નિયોપ્લાઝમ, તેમજ સ્વાદુપિંડનું બીટા કોષ હાયપરપ્લાસિયામાં થાય છે. નીચેની પરિસ્થિતિઓમાં બિન-સ્વાદુપિંડનું સ્વરૂપ વિકસે છે:
- આહારમાં ઉલ્લંઘન. લાંબા ભૂખમરો, પ્રવાહી અને ગ્લુકોઝનું વધતું નુકસાન (ઝાડા, omલટી, સ્તનપાન), કાર્બોહાઇડ્રેટ ખોરાક લીધા વિના તીવ્ર શારીરિક પ્રવૃત્તિ રક્ત ખાંડમાં તીવ્ર ઘટાડો થાય છે. રિફાઇન્ડ કાર્બોહાઇડ્રેટ્સના વધુ પડતા વપરાશથી બ્લડ સુગર વધે છે, જે ઇન્સ્યુલિનના સક્રિય ઉત્પાદનને ઉત્તેજિત કરે છે.
- વિવિધ ઇટીઓલોજીઝ (કેન્સર, ફેટી હેપેટોસિસ, સિરોસિસ) ના યકૃતને નુકસાનથી ગ્લાયકોજેન સ્તર, મેટાબોલિક વિક્ષેપ અને હાઇપોગ્લાયકેમિઆમાં ઘટાડો થાય છે.
- ડાયાબિટીસ મેલિટસ (ઇન્સ્યુલિન ડેરિવેટિવ્ઝ, સલ્ફેનીલ્યુરિયસ) માટે ખાંડ ઘટાડતી દવાઓનું અનિયંત્રિત સેવન ડ્રગ હાયપોગ્લાયકેમિઆનું કારણ બને છે.
- અંત contraસ્ત્રાવી રોગો કોન્ટિન્સ્યુલિન હોર્મોન્સ (એસીટીએચ, કોર્ટિસોલ) ના સ્તરમાં ઘટાડો તરફ દોરી જાય છે: કફોત્પાદક દ્વાર્ફિઝમ, માયક્સેડેમા, એડિસન રોગ.
- ગ્લુકોઝ ચયાપચય (હિપેટિક ફોસ્ફphરીલેઝ, રેનલ ઇન્સ્યુલિનાઝ, ગ્લુકોઝ -6-ફોસ્ફેટસ) માં શામેલ ઉત્સેચકોનો અભાવ સંબંધિત હાયપરિન્સ્યુલિનિઝમનું કારણ બને છે.
ગ્લુકોઝ એ સેન્ટ્રલ નર્વસ સિસ્ટમનો મુખ્ય પોષક સબસ્ટ્રેટ છે અને મગજના સામાન્ય કાર્ય માટે જરૂરી છે. એલિવેટેડ ઇન્સ્યુલિનનું સ્તર, યકૃતમાં ગ્લાયકોજેનનું સંચય અને ગ્લાયકોજેનોલિસિસના અવરોધથી લોહીમાં ગ્લુકોઝમાં ઘટાડો થાય છે. હાઈપોગ્લાયસીમિયા મગજના કોષોમાં મેટાબોલિક અને energyર્જા પ્રક્રિયાઓના અવરોધનું કારણ બને છે.
સિમ્પેથોએડ્રેનલ સિસ્ટમની ઉત્તેજના થાય છે, કેટેકોલેમિન્સનું ઉત્પાદન વધે છે, હાયપરિન્સ્યુલિનિઝમનો હુમલો વિકસે છે (ટાકીકાર્ડિયા, ચીડિયાપણું, ભયની ભાવના). શરીરમાં રેડ redક્સ પ્રક્રિયાઓનું ઉલ્લંઘન મગજનો આચ્છાદનના કોષો દ્વારા ઓક્સિજન વપરાશમાં ઘટાડો અને હાયપોક્સિયા (સુસ્તી, સુસ્તી, ઉદાસીનતા) ના વિકાસ તરફ દોરી જાય છે.
આગળ ગ્લુકોઝની ઉણપથી શરીરમાં બધી ચયાપચયની પ્રક્રિયાઓનું ઉલ્લંઘન થાય છે, મગજની રચનામાં લોહીના પ્રવાહમાં વધારો અને પેરિફેરલ વાહિનીઓનું ખેંચાણ, જેનાથી હૃદયરોગનો હુમલો આવે છે.
જ્યારે મગજના પ્રાચીન માળખાં રોગવિજ્ .ાનવિષયક પ્રક્રિયામાં સામેલ હોય છે (મેડુલ્લા ઓક્સોન્ગાટા અને મિડબ્રેઇન, વરોલીયન બ્રિજ) મનોગ્રસ્તિ અવસ્થાઓ, ડિપ્લોપિયા, તેમજ શ્વસન અને કાર્ડિયાક વિક્ષેપ વિકસે છે.
વર્ગીકરણ
ક્લિનિકલ એન્ડોક્રિનોલોજીમાં, રોગના કારણોને આધારે હાઇપરિન્સ્યુલેનેમિયાના સૌથી સામાન્ય રીતે વર્ગીકરણ:
- પ્રાથમિક હાયપરિન્સ્યુલિનિઝમ (સ્વાદુપિંડનું, કાર્બનિક, નિરપેક્ષ) એ સ્વાદુપિંડના આઇલેટ ઉપકરણના ગાંઠની પ્રક્રિયા અથવા બીટા-સેલ હાયપરપ્લેસિયાનું પરિણામ છે. ઇન્સ્યુલિનના સ્તરમાં 90% નો વધારો સૌમ્ય નિયોપ્લાઝમ (ઇન્સ્યુલિનોમા) દ્વારા કરવામાં આવે છે, ઓછા સામાન્ય રીતે, જીવલેણ નિયોપ્લાઝમ (કાર્સિનોમા). કાર્બનિક હાયપરિન્સ્યુલિનેમિયા તીવ્ર સ્વરૂપમાં ઉચ્ચારણ ક્લિનિકલ ચિત્ર અને હાયપોગ્લાયસીમિયાના વારંવાર હુમલાઓ સાથે થાય છે. સવારમાં રક્ત ખાંડમાં તીવ્ર ઘટાડો, ભોજનને છોડવાને લીધે. રોગના આ સ્વરૂપ માટે, વ્હિપ્લ ટ્રાયડ લાક્ષણિકતા છે: હાયપોગ્લાયસીમિયાના લક્ષણો, લોહીમાં શર્કરામાં તીવ્ર ઘટાડો અને ગ્લુકોઝની રજૂઆત દ્વારા હુમલાઓ અટકાવવા.
- ગૌણ હાઇપરિન્સ્યુલિનિઝમ (વિધેયાત્મક, સંબંધી, એક્સ્ટ્રાપ્રેન્ટ્રીક) કોન્ટ્રાસિન્સ્યુલર હોર્મોન્સની ઉણપ, નર્વસ સિસ્ટમ અને યકૃતને નુકસાન સાથે સંકળાયેલ છે. હાઈપોગ્લાયસીમિયાનો હુમલો બાહ્ય કારણોસર થાય છે: ભૂખમરો, હાઈપોગ્લાયકેમિક દવાઓનો ઓવરડોઝ, તીવ્ર શારીરિક પ્રવૃત્તિ, મનો-ભાવનાત્મક આંચકો. રોગની વૃદ્ધિ અનિયમિત રીતે થાય છે, લગભગ ખોરાકના સેવન સાથે સંકળાયેલું નથી. દૈનિક ઉપવાસ વિગતવાર લક્ષણોનું કારણ નથી.
લોહીમાં શર્કરામાં ઘટાડો થવાને કારણે હાયપોગ્લાયકેમિક રોગની ક્લિનિકલ ચિત્ર. હુમલોનો વિકાસ ભૂખ, પરસેવો, નબળાઇ, ટાકીકાર્ડિયા અને ભૂખની લાગણીમાં વધારો સાથે શરૂ થાય છે.
પાછળથી ગભરાટની સ્થિતિમાં જોડાઓ: ભયની ભાવના, અસ્વસ્થતા, ચીડિયાપણું, અંગોમાં કંપન.
હુમલાના આગળના વિકાસ સાથે, જપ્તીની ઘટના સુધી, હાથપગમાં અવકાશ, ડિપ્લોપિયા, પેરેસ્થેસિયા (નિષ્ક્રિયતા આવે છે, કળતર) ની અવગણના નોંધવામાં આવે છે. જો સારવાર ન કરવામાં આવે તો ચેતના અને હાઈપોગ્લાયકેમિક કોમામાં ઘટાડો થાય છે.
ઇન્ટરિટિકલ અવધિ મેમરીમાં ઘટાડો, ભાવનાત્મક લેબિલિટી, ઉદાસીનતા, અસ્પષ્ટ સંવેદનશીલતા અને અંગોમાં નિષ્ક્રિયતા દ્વારા પ્રગટ થાય છે. સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટથી સમૃદ્ધ ખોરાકનું સેવન કરવાથી શરીરના વજનમાં વધારો થાય છે અને મેદસ્વીતાનો વિકાસ થાય છે.
આધુનિક વ્યવહારમાં, રોગની તીવ્રતાના આધારે હાયપરિન્સ્યુલિનિઝમના 3 ડિગ્રી હોય છે: હળવા, મધ્યમ અને તીવ્ર.આંતરડાના સમયગાળાના લક્ષણો અને મગજનો આચ્છાદનના કાર્બનિક જખમની ગેરહાજરીથી હળવા ડિગ્રી પ્રગટ થાય છે.
રોગની વૃદ્ધિ દર મહિને 1 વખત કરતા ઓછી થાય છે અને દવાઓ અથવા સુગરયુક્ત ખોરાક દ્વારા ઝડપથી બંધ થાય છે. મધ્યમ તીવ્રતા સાથે, દર મહિને 1 વખતથી વધુ વખત હુમલા થાય છે, ચેતનાનું નુકસાન અને કોમાનો વિકાસ શક્ય છે.
ઇન્ટરિટિકલ અવધિ હળવા વર્તણૂકીય વિકારો (વિસ્મરણતા, વિચારસરણીમાં ઘટાડો) દ્વારા વર્ગીકૃત થયેલ છે. સેરેબ્રલ કોર્ટેક્સમાં બદલી ન શકાય તેવા પરિવર્તન સાથે તીવ્ર ડિગ્રી વિકસે છે. આ કિસ્સામાં, આંચકી ઘણીવાર થાય છે અને ચેતનાના નુકસાન સાથે સમાપ્ત થાય છે.
ઇન્ટરેક્ટલ અવધિમાં, દર્દી ભિન્ન થઈ જાય છે, મેમરીમાં તીવ્ર ઘટાડો થાય છે, હાથપગના કંપન નોંધવામાં આવે છે, મૂડમાં તીવ્ર ફેરફાર અને ચીડિયાપણું વધવું એ લાક્ષણિકતા છે.
હાયપરઇન્સ્યુલિનિઝમની ગૂંચવણો
જટિલતાઓને વહેલા અને અંતમાં વહેંચી શકાય છે. હુમલો પછીના થોડા કલાકોમાં ઉદભવતા પ્રારંભિક ગૂંચવણોમાં હૃદયના સ્નાયુઓ અને મગજના ચયાપચયમાં તીવ્ર ઘટાડો થવાને કારણે સ્ટ્રોક, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન શામેલ છે. ગંભીર પરિસ્થિતિઓમાં, હાયપોગ્લાયકેમિક કોમા વિકસે છે.
પછીની ગૂંચવણો રોગની શરૂઆત પછીના ઘણા મહિનાઓ અથવા વર્ષો પછી દેખાય છે અને તે ક્ષતિગ્રસ્ત મેમરી અને વાણી, પાર્કિન્સન્સિઝમ, એન્સેફાલોપથી દ્વારા વર્ગીકૃત થયેલ છે. આ રોગના સમયસર નિદાન અને ઉપચારનો અભાવ, અંતocસ્ત્રાવી સ્વાદુપિંડનું કાર્ય ઘટાડા તરફ દોરી જાય છે અને ડાયાબિટીસ મેલીટસ, મેટાબોલિક સિન્ડ્રોમ અને મેદસ્વીતાના વિકાસ તરફ દોરી જાય છે.
30% કેસોમાં જન્મજાત હાઈપરિન્સ્યુલિનિઝમ ક્રોનિક મગજની હાયપોક્સિયા તરફ દોરી જાય છે અને બાળકના સંપૂર્ણ માનસિક વિકાસમાં ઘટાડો થાય છે.
હાયપરિન્સુલિનિઝમ સારવાર
ઉપચારની યુક્તિઓ હાયપરિન્સ્યુલિનમિયાના કારણ પર આધારિત છે. કાર્બનિક ઉત્પત્તિ સાથે, સર્જિકલ સારવાર સૂચવવામાં આવે છે: સ્વાદુપિંડનું આંશિક રીસેક્શન અથવા કુલ સ્વાદુપિંડનું, નિયોપ્લાઝમનું ન્યુક્લેશન. શસ્ત્રક્રિયાનું પ્રમાણ એ ગાંઠના સ્થાન અને કદ દ્વારા નક્કી કરવામાં આવે છે.
શસ્ત્રક્રિયા પછી, ક્ષણિક હાયપરગ્લાયકેમિઆ સામાન્ય રીતે નોંધાય છે, જેમાં તબીબી સુધારણા અને ઓછી કાર્બોહાઇડ્રેટ સામગ્રીવાળા આહારની આવશ્યકતા હોય છે. સૂચકાંકોનું સામાન્યકરણ હસ્તક્ષેપ પછી એક મહિના પછી થાય છે. અયોગ્ય ગાંઠો સાથે, ઉપશામક ઉપચાર હાઈપોગ્લાયકેમિઆના નિવારણને ધ્યાનમાં રાખીને હાથ ધરવામાં આવે છે.
જીવલેણ નિયોપ્લાઝમમાં, કીમોથેરાપી વધુમાં સૂચવવામાં આવે છે.
કાર્યાત્મક હાયપરિન્સ્યુલિનિઝમ મુખ્યત્વે અંતર્ગત રોગની સારવારની જરૂર છે જે ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો થયો છે. બધા દર્દીઓને સંતુલિત આહાર સૂચવવામાં આવે છે જેમાં કાર્બોહાઇડ્રેટનું પ્રમાણ (100-150 જી. દરરોજ) માં સાધારણ ઘટાડો થાય છે.
જટિલ કાર્બોહાઇડ્રેટ્સ (રાઈ બ્રેડ, ડુરમ ઘઉં પાસ્તા, આખા અનાજ અનાજ, બદામ) ને પ્રાધાન્ય આપવામાં આવે છે. દિવસમાં 5-6 વખત ખોરાક અપૂર્ણાંક હોવો જોઈએ. સમયાંતરે થતા હુમલા દર્દીઓમાં ગભરાટ ભર્યા રાજ્યના વિકાસનું કારણ બને છે તે હકીકતને કારણે, મનોવિજ્ologistાની સાથે સલાહ લેવાની ભલામણ કરવામાં આવે છે.
હાઇપોગ્લાયકેમિક એટેકના વિકાસ સાથે, સરળતાથી સુપાચ્ય કાર્બોહાઇડ્રેટ્સ (મીઠી ચા, કેન્ડી, સફેદ બ્રેડ) નો ઉપયોગ સૂચવવામાં આવે છે. ચેતનાની ગેરહાજરીમાં, 40% ગ્લુકોઝ સોલ્યુશનનું નસમાં વહીવટ જરૂરી છે. આંચકી અને તીવ્ર સાયકોમોટર આંદોલન સાથે, ટ્રાંક્વિલાઈઝર્સ અને શામક પદાર્થોના ઇન્જેક્શન સૂચવવામાં આવે છે.
કોમાના વિકાસ સાથે હાયપરિન્સ્યુલિનિઝમના ગંભીર હુમલાઓની સારવાર ડિટોક્સિફિકેશન પ્રેરણા ઉપચાર, ગ્લુકોકોર્ટિકોઇડ્સ અને એડ્રેનાલિનની રજૂઆત સાથે સઘન સંભાળ એકમમાં કરવામાં આવે છે.
આગાહી અને નિવારણ
હાયપોગ્લાયકેમિક રોગની રોકથામમાં 2-3 કલાકના અંતરાલ સાથે સંતુલિત આહાર, પૂરતું પાણી પીવું, ખરાબ ટેવો છોડી દેવી અને ગ્લુકોઝનું સ્તર નિયંત્રિત કરવું શામેલ છે.
શરીરમાં મેટાબોલિક પ્રક્રિયાઓને જાળવવા અને સુધારવા માટે, આહારના પાલનમાં મધ્યમ શારીરિક પ્રવૃત્તિની ભલામણ કરવામાં આવે છે. હાઈપરિન્સ્યુલિનિઝમનો પૂર્વસૂચન રોગના તબક્કે અને ઇન્સ્યુલિનમિયાના કારણો પર આધારિત છે.
90% કેસોમાં સૌમ્ય નિયોપ્લાઝમ્સને દૂર કરવાથી પુન recoveryપ્રાપ્તિ થાય છે. બિનકાર્યક્ષમ અને જીવલેણ ગાંઠો ઉલટાવી શકાય તેવા ન્યુરોલોજીકલ ફેરફારોનું કારણ બને છે અને દર્દીની સ્થિતિની સતત દેખરેખની જરૂર પડે છે.
હાયપરિન્સ્યુલેનેમિયાના કાર્યાત્મક પ્રકૃતિ સાથે અંતર્ગત રોગની સારવારથી લક્ષણો અને તેના પછીની પુન recoveryપ્રાપ્તિનું રીગ્રેસન થાય છે.
હાયપરિન્સ્યુલેનેમિયા અને તેની સારવાર
હાઈપરિન્સ્યુલેનેમિયા એ શરીરની એક સ્વાસ્થ્યપ્રદ સ્થિતિ છે જેમાં લોહીમાં ઇન્સ્યુલિનનું સ્તર સામાન્ય મૂલ્ય કરતાં વધી જાય છે.
જો સ્વાદુપિંડ લાંબા ગાળા માટે ખૂબ જ ઇન્સ્યુલિન ઉત્પન્ન કરે છે, આ તેના બગાડ અને સામાન્ય કામગીરીમાં વિક્ષેપ તરફ દોરી જાય છે.
મોટેભાગે, હાયપરિન્સ્યુલેનેમિયાને લીધે, મેટાબોલિક સિન્ડ્રોમ (મેટાબોલિક ડિસઓર્ડર) વિકસે છે, જે ડાયાબિટીસનું હર્બિંગર હોઈ શકે છે. આને રોકવા માટે, આ વિકારોને સુધારવા માટેની વિગતવાર પરીક્ષા અને પદ્ધતિની પસંદગી માટે સમયસર ડ doctorક્ટરની સલાહ લેવી મહત્વપૂર્ણ છે.
લોહીમાં ઇન્સ્યુલિન વધવાના તાત્કાલિક કારણો આવા ફેરફારો હોઈ શકે છે:
- અસામાન્ય ઇન્સ્યુલિનના સ્વાદુપિંડનું નિર્માણ, જે તેની એમિનો એસિડ રચનામાં અલગ છે અને તેથી શરીર દ્વારા તે ધ્યાનમાં લેવામાં આવતું નથી,
- ઇન્સ્યુલિનમાં રીસેપ્ટર્સ (સંવેદનશીલ અંત) ના કામમાં ખલેલ થાય છે, જેના કારણે તેઓ લોહીમાં આ હોર્મોનની યોગ્ય માત્રાને ઓળખી શકતા નથી, અને તેથી તેનું સ્તર હંમેશાં સામાન્યથી ઉપર હોય છે,
- લોહીમાં ગ્લુકોઝ પરિવહન દરમિયાન વિક્ષેપો,
- સેલ્યુલર સ્તરે વિવિધ પદાર્થોની માન્યતા પ્રણાલીમાં "બ્રેકડાઉન" (આવનારા ઘટક ગ્લુકોઝ છે તે સંકેત પસાર થતો નથી, અને સેલ તેને અંદર આવવા દેતો નથી).
સ્ત્રીઓમાં, પેથોલોજી પુરુષો કરતાં વધુ સામાન્ય છે, જે વારંવાર હોર્મોનલ વધઘટ અને ફરીથી ગોઠવણી સાથે સંકળાયેલ છે. આ ખાસ કરીને વાજબી જાતિના તે પ્રતિનિધિઓમાં સાચું છે જેમને સ્ત્રીરોગવિજ્ diseasesાનના રોગો હોય છે.
પરોક્ષ પરિબળો પણ છે જે બંને જાતિના લોકોમાં હાયપરિન્સ્યુલિનમિયા થવાની સંભાવનાને વધારે છે:
- બેઠાડુ જીવનશૈલી
- શરીરનું વધારે વજન
- વૃદ્ધાવસ્થા
- હાયપરટેન્શન
- એથરોસ્ક્લેરોસિસ
- આનુવંશિક વ્યસન
- ધૂમ્રપાન અને દારૂના દુરૂપયોગ.
વિકાસના પ્રારંભિક તબક્કાના ક્રોનિક અભ્યાસક્રમમાં, આ સ્થિતિને બિલકુલ અનુભવી શકાતી નથી. સ્ત્રીઓમાં, હાયપરિન્સ્યુલિનમિયા (ખાસ કરીને શરૂઆતમાં) પીએમએસના સમયગાળા દરમિયાન સક્રિયપણે પ્રગટ થાય છે, અને આ શરતોના લક્ષણો સમાન હોવાના કારણે, દર્દી તેમને ખૂબ ધ્યાન આપતા નથી.
સામાન્ય રીતે, હાયપરિન્સ્યુલિનેમિયાના ચિહ્નો હાયપોગ્લાયકેમિઆમાં ખૂબ સામાન્ય છે.
- નબળાઇ અને વધેલી થાક,
- મનો-ભાવનાત્મક અસ્થિરતા (ચીડિયાપણું, આક્રમકતા, અશ્રુતા),
- શરીરમાં થોડો ધ્રૂજતો,
- ભૂખ
- માથાનો દુખાવો
- તીવ્ર તરસ
- હાઈ બ્લડ પ્રેશર
- ધ્યાન કેન્દ્રિત કરવામાં અસમર્થતા.
લોહીમાં ઇન્સ્યુલિન વધવાથી, દર્દી વજન વધવાનું શરૂ કરે છે, જ્યારે કોઈ આહાર અને કસરત તેને ગુમાવવામાં મદદ કરશે નહીં. આ કિસ્સામાં ચરબી કમરમાં, પેટની આજુબાજુ અને શરીરના ઉપરના ભાગમાં એકઠા થાય છે.
આ તે હકીકતને કારણે છે કે રક્તમાં ઇન્સ્યુલિનનું વધતું સ્તર, ખાસ પ્રકારની ચરબી - ટ્રાઇગ્લાઇસેરાઇડ્સની રચનામાં પરિણમે છે.
તેમાંની મોટી સંખ્યામાં કદના ચરબીયુક્ત પેશીઓમાં વધારો થાય છે અને વધુમાં, રક્ત વાહિનીઓ પર પ્રતિકૂળ અસર કરે છે.
હાઈપરિન્સ્યુલિનમિયા દરમિયાન સતત ભૂખને લીધે, વ્યક્તિ વધુ પડતા ખાવાનું શરૂ કરે છે, જે સ્થૂળતા અને પ્રકાર 2 ડાયાબિટીસના વિકાસ તરફ દોરી શકે છે.
ઇન્સ્યુલિન પ્રતિકાર શું છે?
ઇન્સ્યુલિન રેઝિસ્ટન્સ એ કોષોની સંવેદનશીલતાનું ઉલ્લંઘન છે, જેના કારણે તેઓ સામાન્ય રીતે ઇન્સ્યુલિન જોવાનું બંધ કરે છે અને ગ્લુકોઝ ગ્રહણ કરી શકતા નથી.
કોષોમાં આ જરૂરી પદાર્થના પ્રવાહને સુનિશ્ચિત કરવા માટે, શરીરને લોહીમાં ઇન્સ્યુલિનનું ઉચ્ચ સ્તર જાળવવા માટે સતત દબાણ કરવામાં આવે છે.
આ હાઈ બ્લડ પ્રેશર, ફેટી થાપણોનું સંચય અને નરમ પેશીઓને સોજો તરફ દોરી જાય છે.
ઇન્સ્યુલિન પ્રતિકાર સામાન્ય ચયાપચયને ખલેલ પહોંચાડે છે, તેના કારણે રક્ત વાહિનીઓ સંકુચિત થાય છે, તેમાં કોલેસ્ટરોલ તકતીઓ જમા થાય છે. આ ગંભીર હૃદય રોગ અને ક્રોનિક હાયપરટેન્શનના વિકાસનું જોખમ વધારે છે. ઇન્સ્યુલિન ચરબીના ભંગાણને અટકાવે છે, તેથી, તેના ઉચ્ચ સ્તર પર, વ્યક્તિ સઘન શરીરનું વજન વધારી રહ્યું છે.
ત્યાં એક સિદ્ધાંત છે જે મુજબ ઇન્સ્યુલિન પ્રતિકાર એ આત્યંતિક પરિસ્થિતિઓમાં માનવીય અસ્તિત્વ માટે એક રક્ષણાત્મક પદ્ધતિ છે (ઉદાહરણ તરીકે, લાંબા સમય સુધી ભૂખ સાથે).
સામાન્ય પોષણ દરમિયાન વિલંબિત ચરબીને સૈદ્ધાંતિક રીતે પોષક તત્ત્વોના અભાવ દરમિયાન વેડફવી જોઈએ, તેથી વ્યક્તિને ખોરાક વિના લાંબા સમય સુધી "ટકી રહેવાની" તક મળે છે.
પરંતુ વ્યવહારમાં, આ સ્થિતિમાં આધુનિક વ્યક્તિ માટે કશું ઉપયોગી નથી, કારણ કે હકીકતમાં, તે ફક્ત મેદસ્વીતા અને બિન-ઇન્સ્યુલિન આધારિત આયાત ડાયાબિટીસ મેલ્લીટસના વિકાસ તરફ દોરી જાય છે.
હાઈપરિન્સ્યુલેનેમિયાનું નિદાન એ લક્ષણોની વિશિષ્ટતાના અભાવ અને તે તુરંત દેખાશે નહીં તે હકીકત દ્વારા થોડું જટિલ છે. આ સ્થિતિને ઓળખવા માટે, નીચેની પરીક્ષા પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- લોહીમાં હોર્મોન્સનું સ્તર નક્કી કરવું (ઇન્સ્યુલિન, કફોત્પાદક અને થાઇરોઇડ હોર્મોન્સ),
- ગાંઠને નકારી કા toવા માટે વિપરીત એજન્ટ સાથે કફોત્પાદક ગ્રંથિનું એમઆરઆઈ,
- પેટના અવયવોના અલ્ટ્રાસાઉન્ડ, ખાસ કરીને, સ્વાદુપિંડ,
- સ્ત્રીઓ માટે પેલ્વિક અંગોનો અલ્ટ્રાસાઉન્ડ (લોહીમાં ઇન્સ્યુલિન વધવાનું કારણ હોઇ શકે તેવા સહવર્તી સ્ત્રીરોગવિજ્ pathાનને સ્થાપિત કરવા અથવા બાકાત રાખવા),
- બ્લડ પ્રેશર કંટ્રોલ (હોલ્ટર મોનિટરનો ઉપયોગ કરીને દૈનિક મોનિટરિંગ સહિત),
- લોહીમાં ગ્લુકોઝનું નિયમિત દેખરેખ (ખાલી પેટ અને ભાર હેઠળ).
સહેજ પણ શંકાસ્પદ લક્ષણો પર, તમારે એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો જરૂરી છે, કારણ કે પેથોલોજીની સમયસર તપાસથી તેનાથી કાયમી છૂટકારો મેળવવાની સંભાવના વધી જાય છે.
હાયપરિન્સ્યુલિનમિયા: કારણો, લક્ષણો, ઉપચાર, આહાર
હાઈપરિન્સ્યુલેનેમિયાને એક રોગ તરીકે સમજવું જોઈએ જે પોતાને લોહીમાં ઇન્સ્યુલિનના વધેલા સ્તર તરીકે પ્રગટ કરે છે. આ રોગવિજ્ .ાનવિષયક સ્થિતિ ખાંડના સ્તરમાં ઉછાળો અને ડાયાબિટીઝના વિકાસ માટે પૂર્વશરત પેદા કરી શકે છે. આ બીમારી સાથે બીજો રોગ નજીકથી સંબંધિત છે - પોલિસિસ્ટોસિસ, જે નિષ્ક્રિયતા અથવા ક્ષતિગ્રસ્ત કામગીરી સાથે છે:
- અંડાશય
- એડ્રેનલ કોર્ટેક્સ
- સ્વાદુપિંડ
- કફોત્પાદક ગ્રંથિ
- હાયપોથેલેમસ
આ ઉપરાંત, ઇસ્ટ્રોજેન્સ અને એન્ડ્રોજેન્સની સાથે ઇન્સ્યુલિનનું વધુ પડતું ઉત્પાદન થાય છે; આ બધા લક્ષણો અને સંકેતો સૂચવે છે કે દર્દીના શરીરમાં હાયપરિન્સ્યુલિનેમિયા શરૂ થવાની છે.
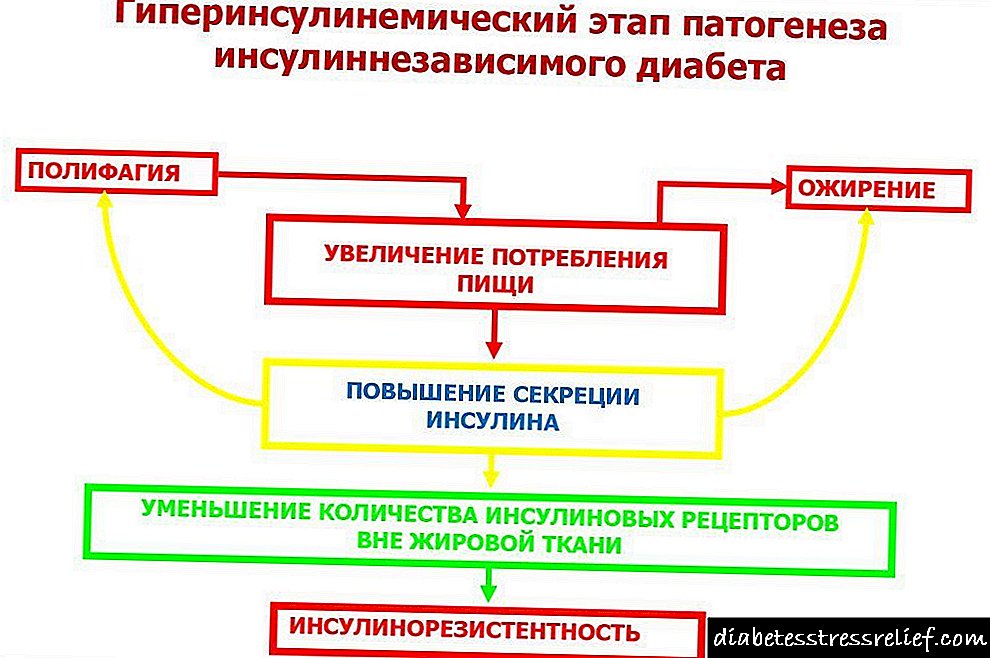
સ્વાસ્થ્ય સમસ્યાઓના ખૂબ જ પ્રારંભમાં, મેટાબોલિક સિન્ડ્રોમ વિકસિત થવાનું શરૂ થાય છે, જે વ્યક્તિના લોહીમાં ખાંડના સ્તરમાં ફેરફાર દ્વારા વર્ગીકૃત થયેલ છે. આ સ્થિતિ ખાધા પછી જોવા મળે છે, જ્યારે ગ્લુકોઝનું સ્તર વધે છે અને હાયપરગ્લાયકેમિઆનું કારણ બને છે, અને આ હાયપરિન્સ્યુલિનેમિઆ જેવી સ્થિતિના વિકાસની શરૂઆત હોઈ શકે છે.
ભોજન પછી પહેલેથી જ થોડો સમય, આ સૂચક તીવ્ર ઘટાડો થાય છે અને પહેલેથી જ હાઈપોગ્લાયકેમિઆને ઉશ્કેરે છે. સમાન મેટાબોલિક સિન્ડ્રોમ એ ડાયાબિટીસના વિકાસની શરૂઆત છે. આ કિસ્સામાં સ્વાદુપિંડનો ઇન્સ્યુલિન વધુપડતું ઉત્પાદન કરવાનું શરૂ કરે છે અને ત્યાંથી તે ખાલી થઈ જાય છે, જેનાથી શરીરમાં આ હોર્મોનની ઉણપ થાય છે.
જો ઇન્સ્યુલિનનું સ્તર વધે છે, તો પછી વજનમાં વધારો જોવા મળે છે, જે વિવિધ ડિગ્રીના સ્થૂળતા તરફ દોરી જાય છે. એક નિયમ પ્રમાણે, કમર અને પેટમાં ચરબીનું સ્તર બને છે, જે હાઈપરિન્સ્યુલેનેમિયા સૂચવે છે.
આ સ્થિતિના કારણો જાણીતા હોવા છતાં અને લક્ષણોને અવગણવું મુશ્કેલ છે તે છતાં, તે હજી પણ આધુનિક વિશ્વમાં જોવા મળે છે.
હાયપરિન્સુલિનિઝમ

હાયપરિન્સુલિનિઝમ - ઇન્સ્યુલિનના સ્તરમાં વધારો અને બ્લડ સુગરમાં ઘટાડો દ્વારા લાક્ષણિકતા એક ક્લિનિકલ સિન્ડ્રોમ. હાઈપોગ્લાયસીમિયા નબળાઇ, ચક્કર, ભૂખ, કંપન અને સાયકોમોટર આંદોલન તરફ દોરી જાય છે. સમયસર સારવારની ગેરહાજરીમાં, હાયપોગ્લાયકેમિક કોમા વિકસે છે. સ્થિતિના કારણોનું નિદાન ક્લિનિકલ ચિત્રની સુવિધાઓ, કાર્યાત્મક પરીક્ષણોના ડેટા, ગતિશીલ ગ્લુકોઝ પરીક્ષણ, સ્વાદુપિંડનું અલ્ટ્રાસાઉન્ડ અથવા ટોમોગ્રાફિક સ્કેનીંગ પર આધારિત છે. સ્વાદુપિંડનું નિયોપ્લાઝમની સારવાર સર્જિકલ છે. સિન્ડ્રોમના એક્સ્ટ્રાપ્રેક્રેટિક ચલ સાથે, અંતર્ગત રોગની ઉપચાર હાથ ધરવામાં આવે છે, ખાસ આહાર સૂચવવામાં આવે છે.

સામાન્ય માહિતી
હાયપરિન્સ્યુલિનિઝમ (હાઇપોગ્લાયકેમિક રોગ) એક જન્મજાત અથવા હસ્તગત રોગવિજ્ologicalાનવિષયક સ્થિતિ છે જેમાં સંપૂર્ણ અથવા સંબંધિત અંતર્જાત હાયપરિન્સ્યુલિનેમિયા વિકસે છે. અમેરિકન ડ Signક્ટર હેરિસ અને ઘરેલું સર્જન elપેલ દ્વારા વીસમી સદીની શરૂઆતમાં આ રોગના ચિહ્નોનું પ્રથમ વર્ણન કરવામાં આવ્યું હતું. જન્મજાત હાયપરિન્સ્યુલિનિઝમ એકદમ દુર્લભ છે - 50 હજાર નવજાત દીઠ 1 કેસ. આ રોગનો હસ્તગત સ્વરૂપ 35-50 વર્ષની ઉંમરે વિકસે છે અને ઘણી વાર સ્ત્રીઓ પર અસર કરે છે. હાઈપોગ્લાયકેમિક રોગ ગંભીર લક્ષણોની ગેરહાજરીના સમયગાળા (માફી) અને વિકસિત ક્લિનિકલ ચિત્રના સમયગાળા સાથે થાય છે (હાયપોગ્લાયકેમિઆના હુમલાઓ).

રોગ એટલે શું?
હાયપરિન્સ્યુલિનિઝમ શું છે, જો તમે તેને વિગતવાર જુઓ છો? માનવ શરીરમાં વિકાસ કરતી આવી સ્થિતિ પ્રાથમિક અને ગૌણ હોઈ શકે છે. ઘટનાના કારણો જુદા જુદા હોય છે, ઘણીવાર આ માનવ સ્વાદુપિંડને અસર કરતી પેથોલોજીકલ પરિસ્થિતિઓને કારણે થાય છે. આ રોગનું ગૌણ સ્વરૂપ વિવિધ પેથોલોજીઓ દ્વારા થઈ શકે છે જે માનવ શરીરના અન્ય અવયવો સાથે સંકળાયેલા છે.
આ રોગમાં એક વિશિષ્ટ લક્ષણ છે - સ્વાદુપિંડમાં ફક્ત આખા ટાપુને અસર થઈ શકે છે, પણ એક વિશિષ્ટ ધ્યાન પણ. પછી ફક્ત ગ્રંથિનો ચોક્કસ પેશીઓનો ભાગ પ્રભાવિત થાય છે. પેથોલોજીની અસરકારક સારવાર ફક્ત ત્યારે જ શક્ય છે જો તમને ખબર પડે કે તેના કારણો શું છે.
રોગના કારણો
આ રોગને વેગ આપનારા પરિબળો ખૂબ જ અલગ છે. આઇપ્લેટ્સમાં રચાયેલા નિયોપ્લાઝમમાં બંનેમાં જીવલેણ અને સૌમ્ય પાત્ર હોઈ શકે છે. મોટે ભાગે, પેથોલોજીનો વિકાસ એ સેન્ટ્રલ નર્વસ સિસ્ટમના વિકારોથી સંબંધિત છે. જો કારણ સ્વાદુપિંડનું હાયપરપ્લાસિયામાં ગાંઠ જેવી રચનાની રચના સાથે સંકળાયેલું હોય, તો પછી સારવાર વિશેષ હોવી જોઈએ.
મોટેભાગે આ રોગનું કારણ ઇન્સ્યુલિન ઉપચારની મુશ્કેલીઓ છે. જો કોઈ વ્યક્તિને ઇન્સ્યુલિન થેરેપી માટે સંકેતો હોય, તો તે સમજવું મહત્વપૂર્ણ છે કે ઇન્સ્યુલિન ઉપચારની મુશ્કેલીઓ તીવ્ર હોઈ શકે છે. ઇન્સ્યુલિન ઉપચારની ગૂંચવણ અન્ય, ઓછી ખતરનાક રોગોનું કારણ બની શકે છે. જો હાયપરઇન્સ્યુલિનિઝમ તેની સારવાર સમયસર તબીબી હસ્તક્ષેપ સાથે શક્ય તેટલી સફળતાપૂર્વક કરી શકાય છે, તો પછી અન્ય પેથોલોજીઝ ઉલટાવી શકાય તેવું હોઈ શકે છે. આ તે છે જ્યાં ડાયાબિટીઝની સારવાર અને ઇન્સ્યુલિન પ્રતિકાર સાથે સંકળાયેલી ઘણી સમસ્યાઓ છે.
જો દર્દીનું વજન વધારે હોય, તો પછી ઉપચાર નોંધપાત્ર રીતે જટિલ બનશે, તે જ ડાયાબિટીસ મેલિટસના પ્રથમ તબક્કામાં લાગુ પડે છે. ત્યાં અન્ય પરિબળો છે જેને બોલાવવાની જરૂર છે:
- અંતocસ્ત્રાવી પ્રણાલીને અસર થાય છે (આપણે હાયપોથાલેમસ અથવા કફોત્પાદક ગ્રંથિની હાર વિશે વાત કરી શકીએ છીએ),
- શરીરમાં મેટાબોલિક પ્રક્રિયા ખલેલ પહોંચાડે છે,
- પેટ, માનવ યકૃત અસરગ્રસ્ત છે.
ઘણાં કારણો છે, તે બધા વ્યક્તિના લોહીના પ્રવાહમાં ખાંડની અપૂરતી માત્રા સાથે સંબંધિત છે. ઘણીવાર આ રોગ એવા લોકોમાં રચાય છે જેમને કડક આહાર સૂચવવામાં આવે છે, પરંતુ તેઓ લાંબા સમય સુધી ભૂખમરો કરવાનું શરૂ કરે છે.આવા આહારમાં કાર્બોહાઇડ્રેટ્સના ઝડપી અને નોંધપાત્ર નુકસાનના સ્વરૂપમાં પરિણામો આવે છે.
જો કોઈ વ્યક્તિનો થાકતો ખોરાક સખત શારીરિક મજૂર સાથે જોડવામાં આવે છે, તો પરિસ્થિતિ નોંધપાત્ર રીતે વધારે છે. તાવ ઘણીવાર ઝડપથી વિકસે છે. પેથોલોજીના વિકાસના આ પહેલાથી જ વિશિષ્ટ કારણો છે, અને આપણે લક્ષણો વિશે અલગથી વાત કરવી જોઈએ.
લક્ષણોની વિશેષતાઓ વિશે
પહેલેથી જ નોંધ્યું છે તેમ, આ રોગ સીધા લોહીના પ્રવાહમાં સુગરના નીચા સ્તર સાથે સંબંધિત છે. તેથી, લક્ષણો લાક્ષણિકતા છે - વ્યક્તિ તીવ્ર નબળાઇ અનુભવે છે, તે બિંદુ પર આવે છે કે ચેતના ખોવાઈ ગઈ છે. ખાસ કરીને જો તે પહેલાં કોઈ વ્યક્તિ ફક્ત આહારના પોષણનું પાલન કરે છે, જે શરીરના નબળા પડી શકે છે.
લોકો તીવ્ર અને લાંબા સમય સુધી માથાનો દુખાવોથી પીડાય છે, તેઓ ઝડપથી ટાકીકાર્ડિયા વિકસાવે છે. રોગવિજ્ .ાનનો બીજો સ્પષ્ટ પુરાવો ઉચ્ચારવામાં આવે છે પરસેવો, વ્યક્તિ સતત ઉત્તેજનાની સ્થિતિમાં રહે છે. વ્યક્તિ સતત ભૂખ્યો રહે છે, તેની પાસે ખાવા માટે પૂરતું પોષણ પણ નથી. દબાણ ઓછું થાય છે, શરીરનું તાપમાન પણ ઓછું થાય છે, અને તાવનો વિકાસ એ નિશાની છે.
પગ કંપવા લાગે છે, ત્વચા નિસ્તેજ બની જાય છે, તે ટેનિંગમાં ડૂબી જતું નથી.
પુખ્ત વયના લોકોમાં આ લક્ષણો વર્ણવવામાં આવ્યા છે, પરંતુ બાળકોમાં, લક્ષણો અલગ હોઈ શકે છે. તેઓ સતત ભય અનુભવે છે, ડિપ્રેસનવાળી સ્થિતિમાં આવી શકે છે (આ પણ યોગ્ય જાતિમાં જોવા મળે છે). દર્દી અવકાશમાં અવ્યવસ્થિત થઈ શકે છે, પરંતુ આવા સંકેત હંમેશા જોવા મળતા નથી. બધાં લોકોમાં, વયને ધ્યાનમાં લીધા વિના, આ રોગની સંભાવના છે, આંચકો આવે છે, તેમના સ્વભાવમાં ઘણીવાર વાઈના દુ: ખાવો જોવા મળે છે.
આ રોગ તીવ્ર અને ક્રોનિક સ્વરૂપમાં વિકસે છે. ક્રોનિક સ્વરૂપ તીવ્રમાં વિકાસ કરી શકે છે, જે ઘણી વાર કોમામાં સમાપ્ત થાય છે. ખરાબ સંકેતો એ સુસ્ત રાજ્યનો વિકાસ છે અને જ્યારે કોઈ વ્યક્તિની બૌદ્ધિક ક્ષમતા તીવ્રપણે બગડે છે. અલગ રીતે, તે મજબૂત સેક્સના પ્રતિનિધિઓમાં રોગના સંકેતો વિશે કહેવું જોઈએ - સામાન્ય નબળાઇ ઉપરાંત, તેમને શક્તિ સાથે ગંભીર સમસ્યાઓ થવા લાગે છે.
આ સ્થિતિમાં, માનવ મગજમાં ગ્લુકોઝ અને ઓક્સિજનની તીવ્ર ઉણપ હોય છે, તેમના સેવનમાં 20 ટકાનો ઘટાડો થાય છે. આ માનવ મગજ માટે ઓક્સિજન ભૂખમરોનું કારણ બની શકે છે. અને આ પહેલાથી જ ઘણી બધી આંતરિક સિસ્ટમો અને અંગોની વિક્ષેપિત પ્રવૃત્તિનું કારણ બને છે.
ડાયગ્નોસ્ટિક પગલાં વિશે
રોગનું ક્લિનિકલ ચિત્ર ડાયગ્નોસ્ટિક પગલાંને સીધી અસર કરે છે. ઇતિહાસ ડેટા ધ્યાનમાં લેવામાં આવે છે. વિભેદક નિદાન અસરકારક છે, કારણ કે રોગમાં હંમેશાં માનસિક અને ન્યુરોલોજીકલ બિમારીઓ જેવા લક્ષણો હોય છે. વિશેષ સંશોધન પદ્ધતિઓનો ઉપયોગ કરવો જરૂરી છે. ફક્ત આ રીતે પૂરતી સારવાર સૂચવવામાં આવી શકે છે જે સકારાત્મક પરિણામો લાવશે.
રોગ કેમ વિકસે છે?
નિષ્ણાતો નીચેના કારણોને અલગ પાડે છે જે પેથોલોજીની ઘટના તરફ દોરી જાય છે:
- સ્વાદુપિંડ વધારે પ્રમાણમાં ઇન્સ્યુલિન ઉત્પન્ન કરવાનું શરૂ કરે છે,
- ઇન્સ્યુલિન રીસેપ્ટર્સની સંવેદનશીલતા ઓછી થાય છે - ઇન્સ્યુલિન પ્રતિકાર થાય છે,
- ગ્લુકોઝ પરમાણુ સ્થાનાંતરણ પ્રક્રિયા વિક્ષેપિત થાય છે,
- સેલ્યુલર સિસ્ટમમાં સંકેત આપવામાં નિષ્ફળતાઓ (ચોક્કસ રીસેપ્ટર્સ કામ કરતા નથી, તેથી ગ્લુકોઝમાં કોષોને પ્રવેશવાનો કોઈ રસ્તો નથી).
વધુમાં, ત્યાં ઘણા પરિબળો છે જે હાઈપરિન્સ્યુલેનેમિયાની આગાહી કરે છે.
નીચેના દર્દીઓમાં જોખમો વધારે છે:
સમાન લેખ: બ્લડ સુગરમાં વધારો થવાના સંકેતો
- વારસાગત વલણ ધરાવે છે અને સંબંધીઓને ડાયાબિટીઝથી પીડાય છે,
- ભૂખ અને તૃપ્તિ જેવી લાગણીઓના નિયમન કેન્દ્રના ઉલ્લંઘનમાં,
- સ્ત્રીઓમાં મોટેભાગે નિદાન થાય છે, ખાસ કરીને હોર્મોનલ ડિસઓર્ડરથી પીડિત લોકો, જો તેમને પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ, તેમજ સગર્ભાવસ્થા ડાયાબિટીસ હોવાનું નિદાન થાય છે,
- જે લોકો શારીરિક પ્રવૃત્તિ બતાવતા નથી,
- વ્યસનોની હાજરીમાં,
- વૃદ્ધોમાં
- મેદસ્વીપણાની પૃષ્ઠભૂમિ સામે - અતિશય ચતુર પેશીઓ એ હકીકત તરફ દોરી જાય છે કે રીસેપ્ટર્સ ઇન્સ્યુલિનની ક્રિયા પ્રત્યે સંવેદનશીલતા ગુમાવે છે, અને તેનું સંશ્લેષણ ઓછું થાય છે,
- એથરોસ્ક્લેરોસિસવાળા દર્દીઓમાં,
- મેનોપોઝ દરમિયાન
- ધમનીય હાયપરટેન્શન સાથે,
- હોર્મોનલ દવાઓ, થિયાઝાઇડ મૂત્રવર્ધક પદાર્થ, બીટા-બ્લocકર્સની સારવારની પૃષ્ઠભૂમિની વિરુદ્ધ.
હાનિકારક પદાર્થોના સંપર્કમાં પણ અંતocસ્ત્રાવી પ્રણાલીને નકારાત્મક અસર પડે છે
આવી ઘટના કોષોમાં સંકેતોના સંક્રમણને નકારાત્મક અસર કરે છે. ઇન્સ્યુલિનમાં તીવ્ર વધારો ડાયાબિટીસ મેલિટસ, મેદસ્વીપણું અને હાયપોગ્લાયકેમિક કોમાના વિકાસ તરફ દોરી શકે છે. આ ઉપરાંત, રક્તવાહિની તંત્રના કાર્યમાં ખલેલ થવાના જોખમો છે.
રોગ કેવી રીતે પ્રગટ થાય છે?
રોગના પ્રારંભિક વિકાસ સાથેના લક્ષણો ગેરહાજર છે, પરંતુ તે પછી પેથોલોજીકલ ડિસઓર્ડરના સ્પષ્ટ સંકેતો છે:
- પેટ અને શરીરના ઉપરના ભાગમાં ચરબીના થાપણોનો દેખાવ,
- હાયપરટેન્શનના હુમલાઓ
- તરસ લાગણી
- સ્નાયુ પીડા
- ચક્કર
- ક્ષતિગ્રસ્ત એકાગ્રતા,
- ધ્રુજારી અને ઠંડી.
હાઈપરિન્સ્યુલેનેમિયા સાથે, વ્યક્તિ નબળુ, સુસ્ત, ઝડપથી થાકી જાય છે
જો ઇન્સ્યુલિનમાં વધારો આનુવંશિક સિન્ડ્રોમ અથવા કોઈ દુર્લભ રોગને કારણે થાય છે, તો પછી અન્ય લક્ષણો દેખાય છે:
- ક્ષતિગ્રસ્ત દ્રષ્ટિ
- ત્વચા કાળી થાય છે, શુષ્કતા આવે છે,
- પેટ અને હિપ્સની ત્વચા પર નોંધપાત્ર ખેંચાણનાં નિશાન રચાય છે,
- દર્દી શૌચક્રિયાથી પરેશાન છે,
- હાડકામાં દુoreખની ચિંતા.
હાયપરિન્સ્યુલેનેમિયા એ એક ગંભીર સ્થિતિ છે કે જેને ફરજિયાત તબીબી સલાહની જરૂર હોય છે.
રોગના નિદાનની સુવિધાઓ
લોહીમાં ઇન્સ્યુલિનનું ઉચ્ચ સ્તર શરીરની વિવિધ સિસ્ટમોને અસર કરે છે અને વિવિધ રોગો સાથે સંકળાયેલું છે, તેથી, એક વ્યાપક નિદાનની ભલામણ કરવામાં આવે છે.
કોષ્ટક નંબર 1. હાઈપરિન્સ્યુલેનેમિયાના નિદાન માટેના ડાયગ્નોસ્ટિક પગલાં
| વિશ્લેષણ અથવા પરીક્ષા | અભ્યાસ અને સુવિધાઓનું ક્ષેત્ર |
| ચોક્કસ હોર્મોન્સની ઓળખ માટે વિશ્લેષણ | વિશેષજ્ો કક્ષામાં રુચિ છે: |
- ઇન્સ્યુલિન
- કોર્ટિસોલ (હોર્મોન "સ્ટ્રેસ"),
- TSH (થાઇરોટ્રોપિક પ્રોલેક્ટીન),
- ACTH (એડ્રેનોકોર્ટિકોટ્રોપિક હોર્મોન),
- એલ્ડોસ્ટેરોન (એડ્રેનલ કોર્ટેક્સનો સ્ટીરોઇડ હોર્મોન),
- રેનિન (એન્જીયોટેન્સિનોજેઝ).
કમર અને હિપ્સનું પ્રમાણ પણ ધ્યાનમાં લેવામાં આવે છે.
વિશ્લેષણમાં "ખાલી" પેટ અને ખાધા પછી ગ્લુકોઝનું પ્રમાણ પણ છતી થાય છે.
એમઆરઆઈ (મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ)
હાયપરિસ્યુલેનેમિયાના લક્ષણો સાથે, એન્ડોક્રિનોલોજિસ્ટ, પરામર્શ અને અન્ય નિષ્ણાતો ઉપરાંત, મુલાકાત લેવાની ભલામણ કરવામાં આવે છે. આ કિસ્સામાં, કાર્ડિયોલોજિસ્ટ, ન્યુટ્રિશનિસ્ટ, મનોચિકિત્સક મદદ કરશે.
રોગની સારવાર કેવી રીતે કરવામાં આવે છે?
સામાન્ય રીતે, ડાયાબિટીઝની જેમ, આ રોગની સારવારમાં પ્રથમ સ્થાન એ એક વધારાનો પાઉન્ડ છૂટકારો મેળવવાનો આહાર છે - સુંદરતા ખાતર નહીં, પરંતુ સ્વાસ્થ્ય માટે વધુ.
પોષણનો આધાર એ ખોરાકના કેલરીના પ્રમાણમાં ઘટાડો છે
આહારનું સંકલન કરતી વખતે, ઘણા પરિબળો ધ્યાનમાં લેવામાં આવે છે:
- દર્દી કયા પ્રકારનું કામ કરે છે (માનસિક અથવા શારીરિક મજૂરી),
- ભલે તે રમતો કરે
- કોઈ નિષ્ણાતનો સંપર્ક કરતી વખતે વજન, વગેરે.
અપૂર્ણાંક ખોરાક લેવો - નાના ભાગોમાં દિવસમાં 4-6 વખત ખાય છે.
અપૂરતા શારીરિક શ્રમ સાથે, તેઓમાં વધારો થવો જોઈએ, આ સારવારને વધુ અસરકારક બનાવશે. જો કે, કેટલીક ઘોંઘાટ છે - આંકડાકીય શક્તિનો ભાર દર્દીની સ્થિતિને નકારાત્મક અસર કરી શકે છે અને હાયપરટેન્સિવ કટોકટી પેદા કરી શકે છે. તેથી, હાયપરિન્સ્યુલેનેમિયા સાથે, અન્ય પ્રવૃત્તિઓ પસંદ કરવાનું વધુ સારું છે.
લોહીમાં ગ્લુકોઝમાં તીવ્ર વૃદ્ધિથી પીડાતા લોકો માટે, યોગ, પાઇલેટ્સ, સ્વિમિંગ, એરોબિક્સ, જળ erરોબિક્સ, વગેરે વધુ યોગ્ય છે.
પોષણની સુધારણા અને યોગ્ય રીતે પસંદ કરેલા વર્કઆઉટ્સ, જે લોડમાં ધીમે ધીમે વધારા પર આધારિત છે, તે દર્દીની સ્થિતિમાં સુધારણા માટે ચાવી છે.
આ ઉપરાંત, સારવારમાં દવા શામેલ હોઈ શકે છે.
કોષ્ટક નંબર 2. હાયપરિન્સ્યુલિનમિયા અને તેની અસર માટે સૂચવવામાં આવેલી દવાઓ
| દવાનો પ્રકાર | ક્રિયા |
| હાઇપોગ્લાયકેમિક દવાઓ: બિગુઆનાઇડ્સ, થિયાઝોલિડાઇન્સ | દવાઓ કે જે લોહીમાં ખાંડ ઘટાડે છે. |
| એન્ટિહાઇપરટેન્સિવ દવાઓ | બ્લડ પ્રેશરને સામાન્ય બનાવવા માટે નિમણૂક કરવામાં આવી છે, તેમના સ્વાગત માટે આભાર, હાર્ટ એટેક, સ્ટ્રોકના વિકાસને ટાળવાનું શક્ય છે. |
| ACE અવરોધકો | ધમનીય હાયપરટેન્શનની સારવાર માટે વપરાય છે - સિસ્ટોલિક અને ડાયસ્ટોલિક બ્લડ પ્રેશર બંનેને ઘટાડે છે. |
| પથારી અને ફાઇબ્રેટ્સ | એટલે કે અસરકારક રીતે કોલેસ્ટ્રોલ ઓછું થાય છે. |
| સેરોટોનિન રીઉપ્ટેક અવરોધકો | દવાઓ કે જે ભૂખ ઓછી કરે છે. |
| આલ્ફા-લિયોઇક એસિડ ધરાવતી દવાઓ | તેઓ વધુ પડતા ગ્લુકોઝના ઉપયોગમાં વધારો કરે છે અને શરીરમાંથી વધુ કોલેસ્ટ્રોલ દૂર કરે છે. |
હાયપરિન્સ્યુલિનિઝમ રોગનું વર્ણન
હાયપરિન્સ્યુલિનિઝમ એ એક રોગ છે જે ઇન્સ્યુલિનના સ્તરમાં ચોક્કસ અથવા સંબંધિત વધારાને કારણે હાયપોગ્લાયકેમિઆના હુમલા દ્વારા વર્ગીકૃત થયેલ છે.
ત્યાં પ્રાથમિક (સંપૂર્ણ, સ્વાદુપિંડનું) હાઈપરિન્સ્યુલિનિઝમ એડેનોમા, કેન્સર અથવા લેન્ગેરહન્સના ટાપુઓના હાયપરપ્લેસિયાને કારણે થાય છે, અને ગૌણ (સંબંધિત, એક્સ્ટ્રાપ્રેક્રેટિક) ચેતાતંત્રને નુકસાન અથવા વિરોધી-હોર્મોનલ હોર્મોન્સનું અપૂરતું ઉત્પાદન સાથે સંકળાયેલ છે.
તે 35-60 વર્ષની ઉંમરે વધુ વખત વિકાસ પામે છે અને ઘણીવાર પરિવારોમાં ડાયાબિટીઝનો શિકાર બને છે. પુરુષો અને સ્ત્રીઓ સમાન આવર્તન પર અસર પામે છે. જીવલેણ ગાંઠ ઓછો સામાન્ય છે. હાયપોગ્લાયકેમિઆવાળા આઇલેટ્સનું હાયપરપ્લેસિયા પ્રારંભિક મેદસ્વીપણા સાથે અને ડાયાબિટીસના પ્રારંભિક તબક્કામાં જોવા મળે છે.
ક્લિનિકલ લક્ષણો હાયપોગ્લાયકેમિક સ્થિતિને કારણે છે. હાયપોગ્લાયકેમિક રોગ (ઇન્સ્યુલિનોમા) એ વ્હિપ્લ ટ્રાયડ દ્વારા વર્ગીકૃત થયેલ છે:
- ખાલી પેટ પર સ્વયંભૂ હાયપોગ્લાયકેમિઆના હુમલાની ઘટના, માંસપેશીઓના કામ પછી અથવા ખાધાના hours- hours કલાક પછી,
- 1.7-1.9 એમએમઓએલ / એલની નીચેના હુમલા દરમિયાન બ્લડ સુગરમાં ઘટાડો.
- હાયપોગ્લાયકેમિઆના હુમલોની સમાપ્તિ (રાહત) સામાન્ય રીતે અચાનક થાય છે.
તેઓ તીવ્ર નબળાઇ, ધબકારા, માથાનો દુખાવો, પરસેવો, તીવ્ર ભૂખની લાગણી, ક્યારેક ઉત્તેજના દ્વારા પ્રગટ થાય છે. વધુ ગંભીર કિસ્સાઓમાં, ઉત્તેજનાને કોમાના વિકાસ સાથે ચેતનાના નુકસાન દ્વારા બદલી શકાય છે.
ક્રોનિક હાયપોગ્લાયકેમિઆમાં, નીચેની બાબતો નોંધવામાં આવે છે:
- ઉદાસીનતા
- માનસિક ક્ષમતામાં ઘટાડો,
- નબળાઇ
- નપુંસકતા
હાયપોગ્લાયકેમિક સ્થિતિઓની એક જટિલતા એ કોમાનો વિકાસ છે (ગંભીર કિસ્સાઓમાં).
હાઈપરિન્સ્યુલિનિઝમનો ભય શું છે?
ખતરનાક રીતે પ્રસ્તુત રાજ્ય તેની ગૂંચવણોને કારણે છે, જેને વહેલા અને અંતમાં વહેંચી શકાય છે.પ્રથમ કેટેગરીમાં તેનો સમાવેશ થાય છે જે હુમલો પછીના થોડા કલાકોમાં રચાય છે, એટલે કે:
- સ્ટ્રોક
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન
- હૃદયના સ્નાયુ અને મગજના ચયાપચયની તીવ્ર ઉગ્રતા,
- ખૂબ જ મુશ્કેલ પરિસ્થિતિઓમાં, એક હાઇપોગ્લાયકેમિક કોમા રચાય છે.
હાઈપરિન્સ્યુલિનમિયા સાથે સંકળાયેલી અંતમાં ગૂંચવણો ઘણા મહિનાઓ અથવા રોગની શરૂઆતના વર્ષો પછી પણ વિકસે છે. તેઓ ઘણાં જટિલ લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે, એટલે કે: ક્ષતિગ્રસ્ત મેમરી અને ભાષણ, પાર્કિન્સનિઝમ, એન્સેફાલોપથી (મગજનું કામ નબળું).
રોગવિજ્ologyાનના નિદાન અને ઉપચારનો અભાવ સ્વાદુપિંડનો તીવ્ર વિકાસ અને ડાયાબિટીસની રચના, તેમજ મેટાબોલિક સિન્ડ્રોમ અને મેદસ્વીપણાને ઉશ્કેરે છે.
30% કેસોમાં હાઈપરિન્સ્યુલિનિઝમનું જન્મજાત સ્વરૂપ મગજના હાયપોક્સિયાના ક્રોનિક સ્વરૂપને ઉત્તેજિત કરે છે, તેમજ બાળકોના સંપૂર્ણ માનસિક વિકાસને ઉત્તેજિત કરે છે. આમ, હાયપરિન્સ્યુલિનિઝમ એ એક સ્થિતિ છે જે ગૂંચવણો અને નિર્ણાયક પરિણામથી ભરેલી છે.
રોગના લક્ષણો
હુમલો ભૂખમાં સુધારો, પરસેવો અને નબળાઇ, તેમજ ટાકીકાર્ડિયા, તીવ્ર ભૂખના દેખાવથી શરૂ થાય છે. પછી ચોક્કસ ગભરાટની સ્થિતિમાં જોડાઓ: ભય, અસ્વસ્થતા, ચીડિયાપણું અને અંગોમાં કંપન. જેમ જેમ હાયપરિન્સ્યુલિનમિયાના હુમલા વિકસે છે, નીચેની ઓળખ કરવામાં આવે છે:
- અવકાશમાં અવ્યવસ્થા,
- ડિપ્લોપિયા (દૃશ્યમાન પદાર્થોનું વિભાજન),
- અંગોમાંથી પેરેસ્થેસિયા (નિષ્ક્રિયતા આવે છે, કળતર થવું), જપ્તીના દેખાવ સુધી.
જો સારવાર ઉપલબ્ધ ન હોય, તો ચેતનાનું નુકસાન અને હાયપોગ્લાયકેમિક કોમા પણ થઈ શકે છે. જપ્તી વચ્ચેનો સમયગાળો મેમરી વૃદ્ધિ, ભાવનાત્મક અસ્થિરતા, ઉદાસીનતા અને અન્ય અપ્રિય લક્ષણો સાથે સંકળાયેલ છે. સહેલાઇથી સુપાચ્ય કાર્બોહાઈડ્રેટથી સંતૃપ્ત થતા ભોજનની પૃષ્ઠભૂમિની સામે, શરીરના વજનમાં વધારો અને મેદસ્વીપણું પણ વિકસે છે.
શું ચેતાને કારણે બ્લડ સુગર વધી શકે છે, અને તાણ ડાયાબિટીઝને કેવી રીતે અસર કરે છે?
નિષ્ણાતો હાયપરિન્સ્યુલિનિઝમના લક્ષણોના ત્રણ ડિગ્રીને ઓળખે છે, જે કોર્સની તીવ્રતા પર આધારિત છે: હળવા, મધ્યમ અને તીવ્ર. હળવા અને મગજનો આચ્છાદનને કાર્બનિક નુકસાન વચ્ચેના સમયગાળા દરમિયાન અભિવ્યક્તિની ગેરહાજરી સાથે સંકળાયેલું છે. રોગની તીવ્રતા મહિનામાં એક વખત કરતા ઓછી વખત દેખાય છે. તે દવાઓ અથવા મીઠા ખોરાક દ્વારા ઝડપથી બંધ થાય છે.
મધ્યમ તીવ્રતા સાથે, મહિનામાં એક વખત કરતાં ઘણી વખત આંચકી આવે છે, દ્રશ્ય કાર્ય અને કોમાનું નુકસાન શક્ય છે. હુમલાઓ વચ્ચેનો સમયગાળો વર્તનની દ્રષ્ટિએ ઉલ્લંઘન દ્વારા પ્રગટ થાય છે, ઉદાહરણ તરીકે, ભૂલી જવા અથવા વિચારસરણીમાં ઘટાડો. સેરેબ્રલ કોર્ટેક્સમાં બદલી ન શકાય તેવા પરિવર્તનના પરિણામે એક તીવ્ર ડિગ્રી વિકસે છે. હુમલાઓ ઘણી વાર થાય છે અને પરિણામે ચેતના ગુમાવે છે. હુમલાઓ વચ્ચેના સમયગાળામાં, દર્દી અવકાશમાં અભિગમ ગુમાવે છે, મેમરીમાં વધારો થાય છે, હાથપગના કંપનને ઓળખવામાં આવે છે. લાક્ષણિકતા એ મૂડમાં પરિવર્તન અને ચીડિયાપણુંની degreeંચી ડિગ્રી છે. આ બધું જોતાં, સ્થિતિના કારણો, ઉપચાર અને નિદાનને વધુ વિગતવાર સમજવું જરૂરી છે.
ઘટનાના કારણો
જન્મજાત સ્વરૂપ ગર્ભના વિકાસમાં વિલંબને લીધે, વિકાસમાં આંતરડાની અસામાન્યતાઓને કારણે થાય છે. જીનોમમાં પરિવર્તન સાથે વારસાગત રોગ પણ વિકાસ કરી શકે છે. રોગના હસ્તગત સ્વરૂપના માણસોમાં દેખાવાના કારણોને આમાં વહેંચવામાં આવ્યા છે:
- સ્વાદુપિંડનો, જે સંપૂર્ણ હાયપરિન્સ્યુલિનમિયાની રચના તરફ દોરી જાય છે,
- બિન-સ્વાદુપિંડનું, ઇન્સ્યુલિનના સ્તરમાં સંબંધિત વધારાને ઉશ્કેરવા,
- સ્વાદુપિંડનું સ્વરૂપ જીવલેણ અથવા સૌમ્ય નિયોપ્લાઝમમાં, તેમજ સ્વાદુપિંડનું બીટા કોષ હાયપરપ્લાસિયામાં થાય છે.
બાળકો અને પુખ્ત વયના લોકોમાં હાઈપરિન્સ્યુલિનિઝમનું બિન-સ્વાદુપિંડનું સ્વરૂપ, વિકાર (લાંબા સમય સુધી ઉપવાસ, ઝાડા અને અન્ય), યકૃતને નુકસાન (ઓન્કોલોજી, સિરહોસિસ, ફેટી હિપેટોસિસ) ના પરિણામે વિકસી શકે છે. પેથોલોજી શા માટે વિકસિત થાય છે તે પ્રશ્નના જવાબ આપતી વખતે, તેઓ સુગર-લોઅરિંગ નામો, અમુક અંત endસ્ત્રાવી પેથોલોજીના અનિયંત્રિત ઉપયોગ પર ધ્યાન આપે છે. ઉદાહરણ તરીકે, માયક્સેડેમા, એડિસન રોગ અથવા કફોત્પાદક દ્વાર્ફિઝમ.
બીજો પરિબળ ગ્લુકોઝ મેટાબોલિઝમમાં સામેલ ઉત્સેચકોની beણપ હોઈ શકે છે (હિપેટિક ફોસ્ફlaરીલેઝ, રેનલ ઇન્સ્યુલિનાઝ, ગ્લુકોઝ-6-ફોસ્ફેટ).
સારવાર અને પોષણ
હાયપરિન્સ્યુલિનમિયાના કાર્બનિક મૂળ સાથે, સર્જિકલ ઉપચાર કરવામાં આવે છે: સ્વાદુપિંડનું અથવા આંશિક સ્વાદુપિંડનું અંશત removal દૂર કરવા, ગાંઠના ઉપચાર. શસ્ત્રક્રિયાનું પ્રમાણ એ નિયોપ્લાઝમના સ્થાન અને કદ સાથે સંકળાયેલું છે. હસ્તક્ષેપ પછી, ક્ષણિક હાયપરગ્લાયકેમિઆનું નિદાન થાય છે, જેને તબીબી ગોઠવણ અને કાર્બોહાઇડ્રેટ્સના ઘટાડેલા પ્રમાણવાળા આહારની જરૂર હોય છે.
ડાયાબિટીઝ પુરુષોની શક્તિને કેવી રીતે અસર કરે છે?
હાઇપરિન્સ્યુલિઝમ માટે સૂચકાંકોનું સામાન્યકરણ ઓપરેશનના એક મહિના પછી ઓળખવામાં આવે છે. નકામું નિયોપ્લાઝમ સાથે, ઉપશામક ઉપચાર હાથ ધરવામાં આવે છે, જેનો હેતુ હાયપોગ્લાયકેમિઆના નિવારણને ધ્યાનમાં રાખીને કરવામાં આવે છે. જીવલેણ ગાંઠોમાં, કીમોથેરાપી સૂચવવામાં આવે છે.
કાર્યાત્મક અથવા જન્મજાત હાયપરિન્સ્યુલિનિઝમને સૌ પ્રથમ અંતર્ગત રોગની સારવારની જરૂર છે, જેણે ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો કર્યો. આ હકીકત પર ધ્યાન આપો:
- કાર્બોહાઇડ્રેટ્સ (દરરોજ 100-150 જી.) ની માત્રામાં સતત ઘટાડો સાથે સંતુલિત આહારની દરદીઓને ભલામણ કરવામાં આવે છે.
- જટિલ કાર્બોહાઇડ્રેટ્સ (રાઈ બ્રેડ, દુરમ ઘઉં પાસ્તા, આખા અનાજ અનાજ, બદામ) ને પ્રાધાન્ય આપવામાં આવે છે,
- ખોરાક અપૂર્ણાંક હોવો જોઈએ (દિવસમાં પાંચથી છ વખત) સમયાંતરે થતા હુમલાઓ દર્દીઓમાં ગભરાટ ભર્યા રાજ્યના વિકાસનું કારણ બને છે તેના કારણે, મનોવિજ્ aાનીની સલાહ લેવાની ભલામણ કરવામાં આવે છે,
- જ્યારે હાઈપોગ્લાયસીમિયાનો હુમલો આવે છે, ત્યારે સરળતાથી સુપાચ્ય કાર્બોહાઇડ્રેટ્સ (મીઠી ચા, કેન્ડી, સફેદ બ્રેડ) ની ભલામણ કરવામાં આવે છે.
પુખ્ત વયના અથવા બાળકમાં ચેતનાની ગેરહાજરીમાં, 40% ગ્લુકોઝ સોલ્યુશનનું નસમાં વહીવટ સૂચવવામાં આવે છે. આંચકી અને સ્પષ્ટ સાયકોમોટર આંદોલન સાથે, ટ્રાંક્વિલાઈઝર્સ અને શામક નામો રજૂ કરવામાં આવ્યા છે. કોમાની રચના સાથે હાયપરિન્સ્યુલિનિઝમના ગંભીર હુમલાઓની સારવાર ફરજિયાત ડિટોક્સિફિકેશન પ્રેરણા ઉપચાર સાથે સઘન સંભાળમાં કરવામાં આવે છે. ગ્લુકોકોર્ટિકોઇડ્સ અને એડ્રેનાલિનની રજૂઆત કરવાની પણ ભલામણ કરવામાં આવે છે. ઇન્સ્યુલિનમિયા સાથે સતત આહાર જાળવવાની સલાહ આપવામાં આવે છે.
રોગની સારવાર
થેરેપી રોગના કોર્સની લાક્ષણિકતાઓ પર આધારિત છે, તેથી તે તીવ્રતા અને મુક્તિના સમયગાળા દરમિયાન અલગ પડે છે. હુમલાઓને રોકવા માટે, ડ્રગનો ઉપયોગ કરવો જરૂરી છે, અને બાકીનો સમય આહારનું પાલન કરવું અને અંતર્ગત પેથોલોજી (ડાયાબિટીસ) ની સારવાર માટે પૂરતું છે.
ઉત્તેજનામાં સહાય:
- કાર્બોહાઇડ્રેટ ખાય અથવા મીઠું પાણી, ચા,
- રાજ્યને સ્થિર કરવા માટે ગ્લુકોઝ સોલ્યુશન ઇન્જેક્ટ કરો (મહત્તમ જથ્થો - 100 મિલી / 1 સમય),
- કોમાની શરૂઆત સાથે, તમારે નસમાં ગ્લુકોઝ કરવાની જરૂર છે,
- સુધારણાની ગેરહાજરીમાં, એડ્રેનાલિન અથવા ગ્લુકોગનનું ઇન્જેક્શન આપવું જોઈએ,
- આંચકી માટે ટ્રાંક્વિલાઈઝર્સ લાગુ કરો.
ગંભીર હાલતમાં દર્દીઓને હોસ્પિટલમાં લઈ જવું જોઇએ અને ડોકટરોની દેખરેખ હેઠળ સારવાર લેવી જોઈએ. ગ્રંથિના કાર્બનિક જખમ સાથે, અંગની તપાસ અને સર્જિકલ હસ્તક્ષેપની જરૂર પડી શકે છે.
હાઈપરિન્સ્યુલેનેમિયા માટેનો આહાર રોગની ગંભીરતાને ધ્યાનમાં લેતા પસંદ કરવામાં આવે છે. હુમલાને રોકવા માટે વારંવાર અને મુશ્કેલમાં દૈનિક આહારમાં (450 ગ્રામ સુધી) કાર્બોહાઇડ્રેટ્સની વધેલી માત્રાની હાજરી શામેલ છે. ચરબી અને પ્રોટીન ખોરાકનો વપરાશ સામાન્ય મર્યાદામાં રાખવો જોઈએ.
રોગના સામાન્ય કોર્સમાં, દરરોજ ખોરાક સાથે પ્રાપ્ત કાર્બોહાઈડ્રેટ્સની મહત્તમ માત્રા 150 ગ્રામ કરતા વધુ ન હોવી જોઈએ મીઠાઈઓ, કન્ફેક્શનરી, આલ્કોહોલ આહારમાંથી બાકાત રાખવી જોઈએ.
નિષ્ણાતની વિડિઓ:
હાયપરિન્સ્યુલિનમિયાના અભિવ્યક્તિઓને ઘટાડવા માટે, ડાયાબિટીસના કોર્સને સતત નિરીક્ષણ કરવું અને મુખ્ય ભલામણોનું પાલન કરવું મહત્વપૂર્ણ છે:
- અપૂર્ણાંક અને સંતુલિત ખાય છે
- ગ્લાયસીમિયાનું સ્તર સતત તપાસો, જો જરૂરી હોય તો તેને સમાયોજિત કરો,
- પીવાના સાચા વ્યવહારનું નિરીક્ષણ કરો,
- તંદુરસ્ત અને સક્રિય જીવનશૈલી જીવી.
જો ઇન્સ્યુલિનનું અતિશય ઉત્પાદન ચોક્કસ રોગનું પરિણામ હતું, તો પછી જપ્તીના વિકાસની મુખ્ય રોકથામ પેથોલોજીની સારવારમાં ઘટાડો થાય છે, જે તેમના દેખાવના મુખ્ય કારણ તરીકે કાર્ય કરે છે.
હાઈપરિન્સ્યુલેનેમિયાને એક રોગ તરીકે સમજવું જોઈએ જે પોતાને લોહીમાં ઇન્સ્યુલિનના વધેલા સ્તર તરીકે પ્રગટ કરે છે. આ રોગવિજ્ .ાનવિષયક સ્થિતિ ખાંડના સ્તરમાં ઉછાળો અને ડાયાબિટીઝના વિકાસ માટે પૂર્વશરત પેદા કરી શકે છે. આ બીમારી સાથે બીજો રોગ નજીકથી સંબંધિત છે - પોલિસિસ્ટોસિસ, જે નિષ્ક્રિયતા અથવા ક્ષતિગ્રસ્ત કામગીરી સાથે છે:
- અંડાશય
- એડ્રેનલ કોર્ટેક્સ
- સ્વાદુપિંડ
- કફોત્પાદક ગ્રંથિ
- હાયપોથેલેમસ
આ ઉપરાંત, ઇસ્ટ્રોજેન્સ અને એન્ડ્રોજેન્સની સાથે ઇન્સ્યુલિનનું વધુ પડતું ઉત્પાદન થાય છે; આ બધા લક્ષણો અને સંકેતો સૂચવે છે કે દર્દીના શરીરમાં હાયપરિન્સ્યુલિનેમિયા શરૂ થવાની છે.
સ્વાસ્થ્ય સમસ્યાઓના ખૂબ જ પ્રારંભમાં, મેટાબોલિક સિન્ડ્રોમ વિકસિત થવાનું શરૂ થાય છે, જે વ્યક્તિના લોહીમાં ખાંડના સ્તરમાં ફેરફાર દ્વારા વર્ગીકૃત થયેલ છે. આ સ્થિતિ ખાધા પછી જોવા મળે છે, જ્યારે ગ્લુકોઝનું સ્તર વધે છે અને હાયપરગ્લાયકેમિઆનું કારણ બને છે, અને આ હાયપરિન્સ્યુલિનેમિઆ જેવી સ્થિતિના વિકાસની શરૂઆત હોઈ શકે છે.
ભોજન પછી પહેલેથી જ થોડો સમય, આ સૂચક તીવ્ર ઘટાડો થાય છે અને પહેલેથી જ હાઈપોગ્લાયકેમિઆને ઉશ્કેરે છે. સમાન મેટાબોલિક સિન્ડ્રોમ એ ડાયાબિટીસના વિકાસની શરૂઆત છે. આ કિસ્સામાં સ્વાદુપિંડનો ઇન્સ્યુલિન વધુપડતું ઉત્પાદન કરવાનું શરૂ કરે છે અને ત્યાંથી તે ખાલી થઈ જાય છે, જેનાથી શરીરમાં આ હોર્મોનની ઉણપ થાય છે.
જો ઇન્સ્યુલિનનું સ્તર વધે છે, તો પછી વજનમાં વધારો જોવા મળે છે, જે વિવિધ ડિગ્રીના સ્થૂળતા તરફ દોરી જાય છે. એક નિયમ પ્રમાણે, કમર અને પેટમાં ચરબીનું સ્તર બને છે, જે હાઈપરિન્સ્યુલેનેમિયા સૂચવે છે.
આ સ્થિતિના કારણો જાણીતા હોવા છતાં અને લક્ષણોને અવગણવું મુશ્કેલ છે તે છતાં, તે હજી પણ આધુનિક વિશ્વમાં જોવા મળે છે.
હાઈપરિન્સ્યુલિનમિયા શું છે અને તે કેમ ખતરનાક છે?
ઘણી લાંબી રોગો ઘણીવાર ડાયાબિટીઝની શરૂઆત કરતા પહેલા હોય છે.
ઉદાહરણ તરીકે, બાળકો અને પુખ્ત વયના લોકોમાં હાયપરિન્સ્યુલિનમિયા જોવા મળે છે, પરંતુ તે હોર્મોનનું અતિશય ઉત્પાદન સૂચવે છે જે ખાંડના સ્તરમાં ઘટાડો, ઓક્સિજન ભૂખમરો અને તમામ આંતરિક સિસ્ટમોની નિષ્ક્રિયતાને ઉત્તેજિત કરી શકે છે. ઇન્સ્યુલિનના ઉત્પાદનને દબાવવાના હેતુસર રોગનિવારક ઉપાયોનો અભાવ અનિયંત્રિત ડાયાબિટીસના વિકાસ તરફ દોરી શકે છે.
હાયપરિન્સ્યુલિનિઝમ માટેની આધુનિક સારવાર
હાયપરિન્સ્યુલિનિઝમ એ ઇન્સ્યુલિનનું અંતoસ્ત્રાવી હાઈપરપ્રોડક્શન અને લોહીમાં તેની સામગ્રીમાં વધારો છે. આ શબ્દ વિવિધ સિન્ડ્રોમ્સને જોડે છે જે હાયપોગ્લાયકેમિક લક્ષણ સંકુલ સાથે થાય છે.
હાઇપરિન્સ્યુલિનિઝમના બે સ્વરૂપો - કાર્બનિક અને કાર્યાત્મક વચ્ચેનો તફાવત સૂચવવામાં આવે છે. ઓર્ગેનિક હાઈપરિન્સ્યુલિનિઝમ પેનક્રેટિક આઇલેટ્સના ઇન્સ્યુલિન ઉત્પાદિત ગાંઠોને કારણે થાય છે. કાર્યાત્મક હાયપરિન્સ્યુલિનિઝમ વિવિધ પોષણયુક્ત ઉત્તેજનાના પ્રભાવ હેઠળ થાય છે અને ખાધા પછી ચોક્કસ સમય પછી હાઈપોગ્લાયકેમિઆના વિકાસ સાથે છે.
તે ધ્યાનમાં રાખવું જોઈએ કે હાયપોગ્લાયકેમિઆ રોગવિજ્ .ાનવિષયક સ્થિતિમાં થઈ શકે છે, ઘણીવાર પેશીઓની ઇન્સ્યુલિન પ્રત્યેની સંવેદનશીલતા અથવા વિરોધી-હોર્મોનલ હોર્મોન્સની અપૂર્ણતા દ્વારા વર્ગીકૃત થયેલ છે.
હાઈપોગ્લાયસીમિયા ચોક્કસ અંતocસ્ત્રાવી રોગો (પેન્હિપોગગગ્યુટિઆરિઝમ, એડિસન રોગ, હાયપોથાઇરોડિઝમ, થાઇરોટોક્સિકોસિસ, વગેરે), તેમજ સંખ્યાબંધ સોમેટીક રોગો (યકૃત સિરહોસિસ, ક્રોનિક હિપેટાઇટિસ સી, ફેટી યકૃત, ક્રોનિક રેનલ નિષ્ફળતા) નો જટિલ બનાવે છે.
રોગના વિકાસમાં મુખ્ય પેથોજેનેટિક કડી એ ઇન્સ્યુલિન સ્ત્રાવમાં વધારો થાય છે, જે હાઈપોગ્લાયકેમિક આંચકીનું કારણ બને છે. હાઈપોગ્લાયસીમિયાના લક્ષણો energyર્જા હોમિયોસ્ટેસિસના ઉલ્લંઘનને કારણે છે. લોહીમાં ગ્લુકોઝની સાંદ્રતામાં ઘટાડો થવાની સૌથી સંવેદનશીલતા એ કેન્દ્રિય અને onટોનોમિક નર્વસ સિસ્ટમ્સ છે.
ગ્લુકોઝના અપૂરતા સેવનને કારણે ક્લિનિકલ લક્ષણોના વિકાસ સાથે energyર્જા પ્રક્રિયાઓમાં વિક્ષેપ સામાન્ય રીતે થાય છે જ્યારે લોહીમાં તેની સાંદ્રતા 2.5 એમએમઓએલ / એલની નીચે આવે છે.
ક્લિનિકલ લાક્ષણિકતાઓ
ડીપ હાઈપોગ્લાયકેમિઆ એ સેન્ટ્રલ નર્વસ સિસ્ટમ, onટોનોમિક નર્વસ અને અંતocસ્ત્રાવી પ્રણાલીના પેથોલોજીકલ પ્રતિક્રિયાઓનો વિકાસ નક્કી કરે છે, જે સિસ્ટમો અને અંગોના કાર્યોના બહુપક્ષીય ઉલ્લંઘનમાં સાકાર થાય છે. મુખ્ય ભૂમિકા ન્યુરોસાયકિયાટ્રિક ડિસઓર્ડર અને કોમા દ્વારા ભજવવામાં આવે છે.
ફિલોજેનેટિકલી મગજના યુવાન ભાગો energyર્જા ભૂખમરો માટે સૌથી વધુ સંવેદનશીલ હોય છે અને તેથી, સૌથી વધુ, ત્યાં ઉચ્ચ કોર્ટીકલ કાર્યોનું ઉલ્લંઘન છે. લોહીમાં ગ્લુકોઝની સાંદ્રતાના ધોરણની નીચલી મર્યાદામાં ઘટાડો સાથે, બૌદ્ધિક અને વર્તણૂકીય વિકારો દેખાઈ શકે છે: ધ્યાન કેન્દ્રિત કરવાની ક્ષમતા અને મેમરીની ક્ષતિ, ચીડિયાપણું અને માનસિક અસ્વસ્થતા, સુસ્તી અને ઉદાસી, માથાનો દુખાવો અને ચક્કર.
ચોક્કસ લક્ષણોનો દેખાવ અને તેમની તીવ્રતા અમુક હદ સુધી કોઈ વ્યક્તિની લાક્ષણિક લાક્ષણિકતાઓ, કેન્દ્રીય નર્વસ સિસ્ટમની બંધારણીય સંસ્થા પર આધારિત છે.
હાયપોગ્લાયકેમિક સિન્ડ્રોમના પ્રારંભિક તબક્કે, અન્ય લક્ષણો onટોનોમિક નર્વસ સિસ્ટમના ઉલ્લંઘન, ભૂખની લાગણી, પેટમાં ખાલી થવું, દ્રશ્ય ઉગ્રતામાં ઘટાડો, ઠંડી, આંતરિક કંપનની લાગણી સાથે પણ સંકળાયેલા હોઈ શકે છે.
સાયકોપેથોલોજિકલ પ્રતિક્રિયાઓ અને ન્યુરોલોજીકલ ડિસઓર્ડર દેખાય છે: મૂર્ખતા અને અવ્યવસ્થતા મળતા આવે છે, હાથનો કંપન, હોઠ પેરેસ્થેસિયા, ડિપ્લોપિયા, એનિસોકoriaરીયા, પરસેવો વધતો જાય છે, હાઈપ્રેમિયા અથવા ત્વચાની લુપ્તતા, કંડરાના રિફ્લેક્સિસમાં વધારો, સ્નાયુઓ ખીલવું.
હાયપોગ્લાયકેમિઆના વધુ eningંડા થવા સાથે, ચેતનાનું નુકસાન થાય છે, આંચકી વિકસે છે (ટોનિક અને ક્લોનિક, ટ્રાઇમસ), કંડરાના પ્રતિબિંબને અટકાવવામાં આવે છે, ઓરલ ઓટોમેટિઝમના લક્ષણો દેખાય છે, છીછરા શ્વાસ સાથે, હાયપોથર્મિયા, સ્નાયુઓનું અજોડ અને વિદ્યાર્થી પ્રકાશ પર પ્રતિક્રિયા આપતા નથી. હુમલાઓનો સમયગાળો અલગ છે. તે થોડીવારથી ઘણા કલાકો સુધી બદલાય છે.
ભરપાઈ કરનાર અંતoજેનિક કોન્ટિન્સ્યુલર મિકેનિઝમના સમાવેશને કારણે દર્દીઓ સ્વતંત્ર રીતે હાઈપોગ્લાયસીમિયાના હુમલામાંથી બહાર નીકળી શકે છે, જેનો મુખ્ય ભાગ કેટેકોલેમિન્સના ઉત્પાદનમાં વધારો છે, જે યકૃત અને સ્નાયુઓમાં ગ્લાયકોજેનોલિસિસ તરફ દોરી જાય છે અને બદલામાં, વળતર આપતા હાયપરગ્લાયકેમિઆમાં પરિણમે છે. મોટે ભાગે, દર્દીઓ જાતે હુમલોનો અભિગમ અનુભવે છે અને ખાંડ અથવા અન્ય કાર્બોહાઇડ્રેટયુક્ત ખોરાક લે છે.
કાર્બોહાઇડ્રેટ ખોરાકની વારંવાર માત્રામાં લેવાની જરૂરિયાતને કારણે, દર્દીઓ ઝડપથી ચરબીયુક્ત અને મોટેભાગે મેદસ્વી બને છે. હાઈપોગ્લાયકેમિઆના વારંવાર હુમલાઓ અને રોગના લાંબા સમય સુધી ગંભીર ન્યુરોસાયકિયાટ્રિક ડિસઓર્ડર થઈ શકે છે. આવા દર્દીઓ, જ્યાં સુધી તેમને ઇન્સ્યુલનોમસ નિદાન ન થાય ત્યાં સુધી, માનસ ચિકિત્સકો દ્વારા ઘણીવાર સારવાર આપવામાં આવે છે.
હાયપરિન્સુલિનિઝમના કારણો
રોગના કારણો છે:
- લેંગરહsન્સના ટાપુઓમાં બનતા સૌમ્ય અને જીવલેણ ગાંઠો.
- સેન્ટ્રલ નર્વસ સિસ્ટમના રોગો.
- ગાંઠ અથવા ફેલાવો સ્વાદુપિંડનો હાઇપરપ્લાસિયા.
- વધારે વજન.
- ડાયાબિટીસના પ્રારંભિક તબક્કા.
- અંતocસ્ત્રાવી પ્રણાલીના અવયવોને નુકસાન (કફોત્પાદક, હાયપોથાલેમસ).
- મેટાબોલિક ડિસઓર્ડર.
- વધારાના સ્વાદુપિંડનું કારણ પેટ, યકૃત, પિત્તાશયના રોગો છે.
- અપૂરતું સેવન અને બ્લડ સુગર.
- લાંબા સમય સુધી ઉપવાસ (oreનોરેક્સિયા, પાયલોરિક સ્ટેનોસિસ).
- તાવ અથવા સખત શારીરિક કાર્યને કારણે ઝડપી કાર્બોહાઇડ્રેટનું નુકસાન.
હાઈપરિન્સ્યુલેનેમિયા - મુખ્ય લક્ષણો:
- નબળાઇ
- સાંધાનો દુખાવો
- ચક્કર
- સુકા મોં
- શુષ્ક ત્વચા
- સુસ્તી
- સ્નાયુમાં દુખાવો
- ઉદાસીનતા
- તીવ્ર તરસ
- દ્રષ્ટિ ઓછી
- જાડાપણું
- સુસ્તી
- ખેંચાણ ગુણનો દેખાવ
- જઠરાંત્રિય માર્ગના ભંગાણ
- ત્વચા ઘાટા થાય છે
હાઈપરિન્સ્યુલેનેમિયા એ ક્લિનિકલ સિન્ડ્રોમ છે જે ઉચ્ચ ઇન્સ્યુલિન સ્તર અને લો બ્લડ સુગર દ્વારા વર્ગીકૃત થયેલ છે. આવી રોગવિજ્ .ાનવિષયક પ્રક્રિયા માત્ર શરીરના કેટલાક સિસ્ટમોના કાર્યમાં વિક્ષેપ તરફ દોરી શકે છે, પણ હાઈપોગ્લાયકેમિક કોમામાં પણ પરિણમી શકે છે, જે પોતે માનવ જીવન માટે એક ખાસ જોખમ છે.
હાયપરિન્સ્યુલેનેમિયાનું જન્મજાત સ્વરૂપ ખૂબ જ દુર્લભ છે, જ્યારે હસ્તગત કરાયેલ વ્યક્તિનું નિદાન થાય છે, મોટા ભાગે, વયમાં. તે પણ નોંધવામાં આવે છે કે સ્ત્રીઓમાં આવા રોગની સંભાવના વધુ હોય છે.
આ ક્લિનિકલ સિન્ડ્રોમનું ક્લિનિકલ ચિત્ર વધુ એક વિશિષ્ટ પ્રકૃતિનું છે, અને તેથી, સચોટ નિદાન માટે, ડ doctorક્ટર પ્રયોગશાળા અને સંશોધનની સાધન પદ્ધતિઓ બંનેનો ઉપયોગ કરી શકે છે. કેટલાક કિસ્સાઓમાં, વિભેદક નિદાનની જરૂર પડી શકે છે.
હાયપરિન્સ્યુલિનિઝમની સારવાર દવા, આહાર અને વ્યાયામ પર આધારિત છે. તમારા વિવેકબુદ્ધિથી ઉપચારાત્મક પગલાં લેવા માટે સખત પ્રતિબંધિત છે.
હાયપરિન્સ્યુલિનમિયા એ નીચેના ઇટીઓલોજિકલ પરિબળોને કારણે હોઈ શકે છે:
- ઇન્સ્યુલિન રીસેપ્ટર્સ અથવા તેમની સંખ્યાની સંવેદનશીલતામાં ઘટાડો
- શરીરમાં કેટલીક પેથોલોજીકલ પ્રક્રિયાઓના પરિણામે ઇન્સ્યુલિનની અતિશય રચના,
- ક્ષતિગ્રસ્ત ગ્લુકોઝ ટ્રાન્સફર,
- સેલ સિસ્ટમમાં સિગ્નલ કરવામાં નિષ્ફળતા.
આવી રોગવિજ્ologicalાનવિષયક પ્રક્રિયાના વિકાસ માટે આગાહીના પરિબળો નીચે મુજબ છે:
- આ પ્રકારના રોગ માટે વારસાગત વલણ,
- સ્થૂળતા
- હોર્મોનલ દવાઓ અને અન્ય "ભારે" દવાઓ લેવી,
- ધમની હાયપરટેન્શન
- મેનોપોઝ
- પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમની હાજરીમાં,
- અદ્યતન વય
- ધૂમ્રપાન અને મદ્યપાન જેવી ખરાબ ટેવોની હાજરી,
- ઓછી શારીરિક પ્રવૃત્તિ
- એથરોસ્ક્લેરોસિસનો ઇતિહાસ,
- કુપોષણ.
કેટલાક કિસ્સાઓમાં, જે એકદમ દુર્લભ છે, હાયપરિન્સ્યુલેનેમિયાના કારણો સ્થાપિત કરી શકાતા નથી.
સિમ્પ્ટોમેટોલોજી
વિકાસના પ્રારંભિક તબક્કે, આ રોગવિજ્ .ાનવિષયક પ્રક્રિયાના લક્ષણો લગભગ સંપૂર્ણપણે ગેરહાજર હોય છે, જે વિલંબિત નિદાન અને અકાળ સારવાર તરફ દોરી જાય છે.
ક્લિનિકલ સિન્ડ્રોમનો કોર્સ વધુ ખરાબ થતાં, નીચેના લક્ષણો હોઈ શકે છે:
- સતત તરસ આવે છે, પરંતુ તે મો inામાં સુકા લાગે છે,
- પેટની જાડાપણું, એટલે કે, પેટ અને હિપ્સમાં ચરબી એકઠી થાય છે,
- ચક્કર
- સ્નાયુ પીડા
- નબળાઇ, સુસ્તી, સુસ્તી,
- સુસ્તી
- ત્વચાની કાળી અને શુષ્કતા,
- જઠરાંત્રિય માર્ગના વિકાર,
- દ્રષ્ટિની ક્ષતિ
- સાંધાનો દુખાવો
- પેટ અને પગ પર ખેંચાણ ગુણ રચના.
આ ક્લિનિકલ સિન્ડ્રોમના લક્ષણો તેના બદલે અનન્ય છે તે હકીકતને કારણે, તમારે શક્ય તેટલી વહેલી તકે પ્રારંભિક પરામર્શ માટે ચિકિત્સક / બાળ ચિકિત્સકનો સંપર્ક કરવો જોઈએ.
ખતરનાક કપટી રોગ શું છે?
યોગ્ય સારવારની ગેરહાજરીમાં દરેક રોગ ગૂંચવણો તરફ દોરી જાય છે. હાયપરિન્સ્યુલિનિઝમ માત્ર તીવ્ર જ નહીં, પણ ક્રોનિક પણ હોઈ શકે છે, જેનો પ્રતિકાર કરવો ઘણી વખત વધુ મુશ્કેલ છે. દીર્ઘકાલિન રોગ મગજની પ્રવૃત્તિને નીરસ કરે છે અને દર્દીની માનસિક સ્થિતિને અસર કરે છે, અને પુરુષોમાં, શક્તિ બગડે છે, જે વંધ્યત્વથી ભરપૂર છે.30% કેસોમાં જન્મજાત હાઈપરિન્સ્યુલિનિઝમ મગજના ઓક્સિજન ભૂખમરો તરફ દોરી જાય છે અને બાળકના સંપૂર્ણ વિકાસને અસર કરે છે. ત્યાં અન્ય પરિબળોની સૂચિ છે કે જેના પર તમારે ધ્યાન આપવું જોઈએ:
- આ રોગ તમામ અવયવો અને સિસ્ટમોની કામગીરીને અસર કરે છે.
- હાયપરિન્સ્યુલિનિઝમ ડાયાબિટીસને ઉત્તેજીત કરી શકે છે.
- આગામી પરિણામો સાથે સતત વજનમાં વધારો થાય છે.
- હાયપોગ્લાયકેમિક કોમાનું જોખમ વધે છે.
- રક્તવાહિની તંત્રની સમસ્યાઓ વિકસે છે.