ડાયાબિટીક પગના ચિન્હો અને લક્ષણો
ડાયાબિટીસના પગમાં ડાયાબિટીઝના નીચલા અંગના અંગોનું મુખ્ય કારણ છે. લગભગ 8-10% દર્દીઓ સિન્ડ્રોમનો સામનો કરે છે, જ્યારે આશરે 40-50% જોખમ જૂથમાં શામેલ છે. તે ધ્યાનમાં રાખવું જોઈએ કે ડાયાબિટીસના પગમાં લગભગ 10 ગણા વધુ વખત બીજા પ્રકારના ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં વિકાસ થાય છે. સ્થિતિના ભયને જોતાં, તમારે લક્ષણો, વિકાસના કારણો અને સારવારની સુવિધાઓ વિશે બધું શીખવાની જરૂર છે.
ડાયાબિટીક પગના લક્ષણો અને ચિહ્નો
ડાયાબિટીક પગના લક્ષણો વિવિધ છે. આ સ્થિતિના વિવિધ સ્વરૂપોની હાજરીને કારણે છે, દરેક વ્યક્તિના શરીરની લાક્ષણિકતાઓ. સામાન્ય રીતે, ડાયાબિટીસના પગ જેવા રોગ સાથે, લક્ષણો શરતી શરતે પ્રારંભિક અને પછીના ભાગમાં વહેંચી શકાય છે. પ્રથમની વાત કરતા, નિષ્ણાતો ત્વચાની લાલાશ અને પગની સોજો તરફ ધ્યાન આપે છે. આ ઉપરાંત, આવા ચિહ્નોને અવગણવું અનિચ્છનીય છે:
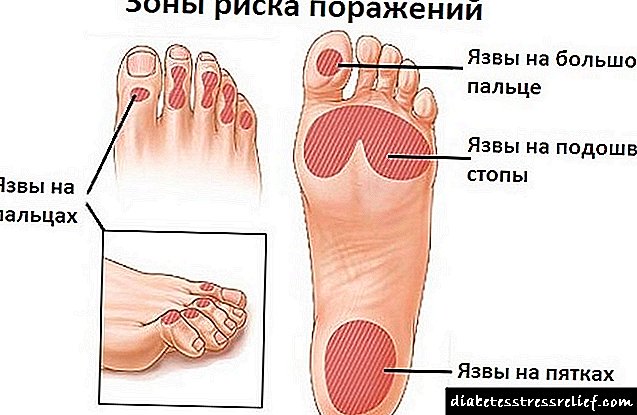
- ત્વચા સપાટી પર તાપમાન સૂચકાંકો વધારો. આ ચેપ સૂચવે છે, એક બળતરા પ્રતિક્રિયા,
- નબળાઇ અને ચાલવામાં મુશ્કેલી એ ફક્ત સિન્ડ્રોમનું નિશાની જ નહીં, પણ જૂતાની ખોટી રીતે પસંદગી કરવામાં આવી હોવાનો સંકેત પણ હોઈ શકે છે,
- ઘાની નજીક ત્વચાની લાલાશ ચેપનો વધારો સૂચવે છે, પેશીના ફેરફારોનો પ્રારંભિક તબક્કો,
- પગમાં નિષ્ક્રિયતા આવે છે, જે સૂચવે છે કે ચેતા વહન નબળાઇ.
ડાયાબિટીસના પગના પ્રથમ સંકેતો એ હકીકત પણ દેખાઈ શકે છે કે પગની ઘૂંટીના વિસ્તારમાં વાળ વધવાનું બંધ થાય છે. ચામડીનું આ ડિહાઇડ્રેશન, કુર્સિંગ જેવા, લોહીના પરિભ્રમણમાં વિક્ષેપ સૂચવે છે. આ ઉપરાંત, સિન્ડ્રોમના લક્ષણોને અંગૂઠાના પગની નળીઓ, આંગળીઓની વળાંક (ધણ જેવા), ફોલ્લા અને વિવિધ ફંગલ જખમ, ત્વચા અને નેઇલ પ્લેટ બંને માનવા જોઈએ. નિષ્ણાતો ભલામણ કરે છે કે ડાયાબિટીસના દર્દીઓ આમાંના કોઈપણ ચિહ્નોને અવગણશે નહીં, અને જો બે કે તેથી વધુ લક્ષણો દેખાય છે, તો તાત્કાલિક સારવાર શરૂ કરો.
સિન્ડ્રોમનાં કારણો
ડાયાબિટીક ફીટ રોગના પ્રારંભથી 7-10 વર્ષ સુધીમાં 1 ડાયાબિટીસના દર્દીઓમાં રચાય છે. રોગના બીજા પ્રકારનાં દર્દીઓમાં, પેથોલોજીની ખૂબ શરૂઆતમાં સિન્ડ્રોમ દેખાઈ શકે છે. સુગર રોગની આ ગૂંચવણ ઉશ્કેરવાનાં કારણો ધ્યાનમાં લેતા, આ તરફ ધ્યાન આપો:
- ખાંડમાં વારંવાર વધારો, જે આખા શરીરમાં રક્ત વાહિનીઓના ધીરે ધીરે વિનાશ તરફ દોરી જાય છે,
- અપૂરતા રક્ત પુરવઠા ચેતા અંતને અસર કરે છે, જે નાશ પામે છે, પગની ત્વચાને વિવિધ નુકસાન પહોંચાડે છે,
- આને કારણે, પેશીઓમાં ચયાપચય ખલેલ પહોંચે છે, જેમાંથી પગ મુખ્યત્વે પીડાય છે. પરિણામ નબળા ઘાને મટાડતા,
- શુષ્ક ત્વચા અને પગમાં જાડું થવું, જે ફૂગના જખમ, સૂકા મકાઈની રચના માટે લગભગ આદર્શ છે. જો સહેજ ચેપ પણ જોડાય, તો એક સક્રિય બળતરા પ્રક્રિયા રચાય છે.
આ પ્રક્રિયાના આગળના તબક્કાઓને પેશી મૃત્યુ, નેક્રોસિસ માનવા જોઈએ, જે ડાયાબિટીક પગના સિન્ડ્રોમ તરફ દોરી જાય છે. નિષ્ણાતો ત્રણ જોખમ જૂથોને અલગ પાડે છે. પ્રથમ એ બધા બિંદુઓ પર સંવેદનશીલતા જાળવણી અને પગની ધમનીઓમાં સારા ધબકારા દ્વારા વર્ગીકૃત થયેલ છે. આ કિસ્સામાં, વાર્ષિક પરીક્ષાઓની ભલામણ કરવામાં આવે છે.
જેઓ બીજા જોખમ જૂથમાં છે તેમને સંવેદનશીલતાની ઓછી ડિગ્રી, દૂરની પલ્સની ગેરહાજરી અને વિકૃતિઓની હાજરીનો સામનો કરવો પડે છે. આ કિસ્સામાં પરીક્ષા દર છ મહિનામાં એકવાર હાથ ધરવી જોઈએ. ત્રીજા જોખમ જૂથમાં અલ્સરના તબીબી ઇતિહાસમાં હાજરી, પગ પર અંગ કા .વાના કિસ્સાઓ દ્વારા વર્ગીકૃત થયેલ છે. નોંધપાત્ર ન્યુરોપથી વિશે ભૂલશો નહીં. દર ત્રણ મહિને સર્વે ફરજિયાત છે.
સ્ટેજ ડાયાબિટીક ફુટ
 ડાયાબિટીસનો પગ અમુક તબક્કાઓ સાથે સંકળાયેલ છે, જેમાંથી પાંચ છે. આ કિસ્સામાં, શૂન્ય એ જોખમ જૂથ છે. ત્યાં કોઈ અલ્સેરેટિવ જખમ નથી, તેમ છતાં, પગ વિકૃત થઈ ગયા, નિસ્તેજ અને ઠંડા બનવા લાગ્યા, અને બળતરા વિકસે છે. આ બધું ડાયાબિટીક ફુટ સિંડ્રોમ સૂચવે છે.
ડાયાબિટીસનો પગ અમુક તબક્કાઓ સાથે સંકળાયેલ છે, જેમાંથી પાંચ છે. આ કિસ્સામાં, શૂન્ય એ જોખમ જૂથ છે. ત્યાં કોઈ અલ્સેરેટિવ જખમ નથી, તેમ છતાં, પગ વિકૃત થઈ ગયા, નિસ્તેજ અને ઠંડા બનવા લાગ્યા, અને બળતરા વિકસે છે. આ બધું ડાયાબિટીક ફુટ સિંડ્રોમ સૂચવે છે.
પ્રથમ તબક્કે, અલ્સર સપાટી પર રચાય છે, જે બાહ્ય ત્વચાના deepંડા સ્તરોને અસર કરતું નથી. બીજા તબક્કામાં, અલ્સર પગની deepંડાઇથી વિકાસ કરવાનું શરૂ કરે છે, ત્વચા, સ્નાયુઓ, રજ્જૂ અને રેસાને અસર કરે છે. ત્રીજા તબક્કામાં રાજ્યના eningંડાણ, હાડકાની રચનાઓની સિદ્ધિ દ્વારા વર્ગીકૃત થયેલ છે. જો ડાયાબિટીક પગની સારવાર આ તબક્કે શરૂ કરવામાં આવે છે, તો અંગવિચ્છેદનને ટાળીને, અંગોને જાળવવું શક્ય બનશે.
ચોથા તબક્કાની વાત કરીએ તો, તેઓ એ હકીકત તરફ ધ્યાન આપે છે કે ડાયાબિટીસના પગ પર ચોક્કસ કાળો (ગેંગ્રેન) રચાય છે. આવી હારની સીમાઓ પરંપરાગત રૂપે સ્પષ્ટ રીતે વર્ણવવામાં આવી છે. છેલ્લા પાંચમા તબક્કે, મૃત્યુના ક્ષેત્રમાં વધારો થાય છે, લક્ષણો અને સારવાર વિશેષજ્ with સાથે સંપૂર્ણપણે સંકલન થવી જોઈએ. ગેંગ્રેનસ જખમ વધારે છે, નવી જગ્યાઓ મેળવવા માટે પ્રારંભ કરે છે. આ કિસ્સામાં સારવારના અભાવને લીધે દર્દીના અંગનું નુકસાન અથવા મૃત્યુ પણ થાય છે.
ડાયાબિટીક પગના કેટલાક સ્વરૂપો પણ અલગ પડે છે. આ વિશે બોલતા, નીચેની સૂચિ પર ધ્યાન આપો:
- ઇસ્કેમિક, રક્ત વાહિનીઓના મુખ્ય જખમ સાથે સંકળાયેલ છે. ત્વચા નિસ્તેજ થવાની શરૂઆત થાય છે, વધુ અને વધુ ઠંડી બને છે, પફનેસ દેખાય છે. પગનો આકાર હંમેશા બદલાતો નથી, ત્યાં કોઈ મકાઈઓ હોઈ શકતા નથી, જો કે, જ્યારે તમે રક્ત વાહિનીઓ પર ક્લિક કરો છો ત્યારે લહેરિયું થતું નથી અથવા નબળા તરીકે મૂલ્યાંકન કરવામાં આવે છે,
- ન્યુરોપેથીક, ચેતા પેશીઓના મૃત્યુથી પરિણમે છે. તે જ સમયે, પ્રારંભિક તબક્કે પીડા થ્રેશોલ્ડનું મૂલ્યાંકન ઘટાડવામાં આવે છે, તેથી વિવિધ ઇજાઓની જેમ પીડા અનુભવાય નહીં. પગના વિરૂપતાને ઓળખવામાં આવે છે, મકાઈની રચના થાય છે, અને સરળ ધારવાળા અલ્સર ઇજાના સ્થળે દેખાય છે,
- ડાયાબિટીસના પગનું ન્યુરોઇસ્કેમિક સ્વરૂપ સૌથી સામાન્ય છે. તે અગાઉ પ્રસ્તુત દરેક સ્વરૂપોના લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે. આ સંદર્ભમાં, ફોર્મ કેવી દેખાય છે તે પ્રશ્નના આધારે, નિષ્ણાતનો સંપર્ક કરવાની ભલામણ કરવામાં આવે છે.
રોગનું નિદાન
 ડાયાબિટીક પગ જેવા સિન્ડ્રોમનું નિદાન ખૂબ સંપૂર્ણ રીતે હાથ ધરવું જોઈએ. ઘણા બધા અભ્યાસ કરવામાં આવી રહ્યા છે (ગ્લાયકેમિક પ્રોફાઇલ, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન સ્તર, લોહીના લિપિડ્સ: કોલેસ્ટરોલ, એલડીએલ, ટ્રાઇગ્લાઇસેરાઇડ્સ, એચડીએલ). ફરજિયાત પગલું, જો ડાયાબિટીસના પગના સંકેતો હોય તો, ક્ષતિગ્રસ્ત અંગની દ્રશ્ય પરીક્ષા માનવી જોઈએ.
ડાયાબિટીક પગ જેવા સિન્ડ્રોમનું નિદાન ખૂબ સંપૂર્ણ રીતે હાથ ધરવું જોઈએ. ઘણા બધા અભ્યાસ કરવામાં આવી રહ્યા છે (ગ્લાયકેમિક પ્રોફાઇલ, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન સ્તર, લોહીના લિપિડ્સ: કોલેસ્ટરોલ, એલડીએલ, ટ્રાઇગ્લાઇસેરાઇડ્સ, એચડીએલ). ફરજિયાત પગલું, જો ડાયાબિટીસના પગના સંકેતો હોય તો, ક્ષતિગ્રસ્ત અંગની દ્રશ્ય પરીક્ષા માનવી જોઈએ.
રોગના નિદાન અને વિશિષ્ટ સ્વરૂપને સ્પષ્ટ કરવા માટે, ન્યુરોલોજીકલ પરીક્ષા કરવામાં આવે છે, જહાજોનો અલ્ટ્રાસાઉન્ડ, પગની રેડિયોગ્રાફી અને એન્જિયોગ્રાફી પણ સૂચવવામાં આવે છે. રક્તની સંપૂર્ણ ગણતરી, બેક્ટેરિયોલોજીકલ સંસ્કૃતિ લેવામાં આવે છે, ઘામાંથી મુક્ત થયેલ પ્રવાહીની તપાસ કરવામાં આવે છે. એક સંકલિત અભિગમ મહત્વપૂર્ણ છે, જે પરિણામે ડાયાબિટીસના પગની સંપૂર્ણ સારવાર સૂચવવામાં મદદ કરશે.
ડાયાબિટીક પગની સારવાર કેવી રીતે કરવી?
ડાયાબિટીક પગની સારવાર રૂ conિચુસ્ત, operaપરેટિવ હોઈ શકે છે અને ઘરે પણ હાથ ધરવામાં આવે છે. રોગવિજ્ાનનો નિષ્ણાતની દેખરેખ હેઠળ ઉપચાર કરવો તે ખૂબ જ મહત્વપૂર્ણ છે. આ કિસ્સામાં, ડાયાબિટીસના પગનું સિન્ડ્રોમ ગૂંચવણો સાથે સંકળાયેલું રહેશે નહીં, અને ઘરે સારવાર 100% અસરકારક રહેશે, તેમજ અનુગામી નિવારણ.
ડ્રગ ઉપચાર
ડાયાબિટીસના પગની સારવાર દવાઓના ઉપયોગથી ઘણી દિશામાં કરવામાં આવે છે. આ સામાન્ય રીતે ઘરે જ થાય છે.
લોહીમાં ગ્લુકોઝ ઘટાડવા માટે, ક્યાં તો ઇન્સ્યુલિન અથવા દવાઓ કે જે બ્લડ સુગરને ઓછી કરે છે.
તે ભારપૂર્વક ભલામણ કરવામાં આવે છે કે:
- ડાયાબિટીસના પગની બળતરા પ્રતિક્રિયાને બાકાત રાખવા માટે, બ્રોડ-સ્પેક્ટ્રમ એન્ટિબાયોટિક્સનો ઉપયોગ કરવામાં આવે છે,
- પીડા પીડા દવાઓને બેઅસર કરી શકે છે: આઇબુપ્રોફેન, એનાલિગિન,
- નોર્મોવેન અથવા પેન્ટોક્સિફેલિન રક્ત પરિભ્રમણને શ્રેષ્ઠ બનાવવા માટે સૂચવવામાં આવે છે,
- મલમ, એન્ટીબેક્ટેરિયલ નામો દરેક કેસ માટે વ્યક્તિગત રૂપે સોંપાયેલ છે. તે ફોર્મ પર અને રોગ કેવી ઝડપથી પ્રગતિ કરે છે તેના પર નિર્ભર છે.
ડાયાબિટીસના પગ માટે ઓર્થોપેડિક ઇનસોલ્સ વિશેષ ધ્યાન આપવાના પાત્ર છે, જે પગ અને તેમની ત્વચાની સ્થિતિમાં સુધારો કરી શકે છે. જો કે, આ સિન્ડ્રોમનો ઇલાજ કરવાનો તેઓ એકમાત્ર રસ્તો નથી. તેથી, તે ખૂબ જ મહત્વપૂર્ણ છે કે ઉપચાર વ્યાપક રહે અને તે વ્યાપક રહે.
સરસ વિડિઓ! આપણે બધું જોઈએ છે!
સર્જિકલ હસ્તક્ષેપો વિશે સંક્ષિપ્તમાં
 Anપરેશન સુનિશ્ચિત થયેલ હોય તેવા કિસ્સામાં, સારવાર સરળ ધાર (નેક્રિટોમી) સાથે મૃત પેશીઓના નાના ભાગોને દૂર કરવામાં સમાવે છે. ગેંગ્રેન (રીસેક્શન) દ્વારા અસરગ્રસ્ત આંગળીને સંપૂર્ણપણે અથવા આંશિક રીતે દૂર કરવું શક્ય છે, પગ અથવા પગના ચોક્કસ ભાગને 100% દૂર કરવા, ઉદાહરણ તરીકે, સામાન્ય પેશી (અંગવિચ્છેદન) ની સીમાઓ સુધી.
Anપરેશન સુનિશ્ચિત થયેલ હોય તેવા કિસ્સામાં, સારવાર સરળ ધાર (નેક્રિટોમી) સાથે મૃત પેશીઓના નાના ભાગોને દૂર કરવામાં સમાવે છે. ગેંગ્રેન (રીસેક્શન) દ્વારા અસરગ્રસ્ત આંગળીને સંપૂર્ણપણે અથવા આંશિક રીતે દૂર કરવું શક્ય છે, પગ અથવા પગના ચોક્કસ ભાગને 100% દૂર કરવા, ઉદાહરણ તરીકે, સામાન્ય પેશી (અંગવિચ્છેદન) ની સીમાઓ સુધી.
આ ઉપરાંત, કેટલીક પરિસ્થિતિઓમાં, રક્ત વાહિની પેટેન્સી (એન્જીયોપ્લાસ્ટી) ની પુનorationસ્થાપન જરૂરી છે. ઉપરાંત, કેટલાક કિસ્સાઓમાં, પુન restoredસ્થાપિત નળીઓને દૂર કરવામાં આવે છે, રક્ત તેમને બાયપાસ કરવા માટે કરવામાં આવે છે (એન્ડાર્ટરેક્ટોમી). વધારાના બાયપાસ રુધિરાભિસરણ માર્ગ (ઓટોજેનસ બાયપાસ કલમ બનાવવી) ની રચના અથવા રક્ત વાહિનીઓ (સ્ટેન્ટિંગ) માટે સહાયક મેશ સ્ટ્રક્ચર્સની રચનાનો ઉપયોગ થાય છે.
ઘરની સારવાર
ઘરે ડાયાબિટીક પગની સારવાર પણ આપી શકાય છે. પરંતુ આ માટે, કેટલીક શરતો પૂરી કરવી આવશ્યક છે: નિષ્ણાતની સતત દેખરેખ ફરજિયાત છે, સિન્ડ્રોમના વિકાસનો તબક્કો કોઈ પણ સંજોગોમાં ગૂંચવણો સાથે સંકળાયેલ ન હોવો જોઈએ. તે આ કિસ્સામાં છે કે લોક ઉપાયો દ્વારા ઉપચાર કરવો તે ખરેખર માન્ય છે. નીચેના એજન્ટો અને ફોર્મ્યુલેશનનો ઉપયોગ થઈ શકે છે:
- બોરડોક અથવા બર્ડોકના પાંદડા (ઉનાળામાં તાજા, શિયાળામાં સૂકા) ઘાના ઉપચારની અસરને શેખી શકે છે. તેઓ પગ પર લાગુ પડે છે, અગાઉ પોટેશિયમ પરમેંગેનેટ અથવા ફ્યુરાટસિલિનાના સોલ્યુશનથી ધોવાઇ જાય છે. સફળ ઉપચાર માટે, પગને મધના નાના સ્તરથી ગંધવામાં આવે છે, ઉપરથી બોર્ડોક પાંદડા લાગુ પડે છે. દિવસ દરમિયાન એક કે બે વાર પાટો બદલવાની ભલામણ કરવામાં આવે છે અથવા ઘણી વાર,
- બોર્ડોક પાંદડા મૌખિક રીતે વાપરી શકાય છે (ઉકળતા પાણીના 250 મિલી દીઠ એક ચમચી), કારણ કે તે મૂત્રવર્ધક પદાર્થ અને લસિકાના પ્રભાવ દ્વારા વર્ગીકૃત થયેલ છે,
- લવિંગ તેલ બર્ડોકનું ફેરબદલ કરશે, જેમાં whichનલજેસિક, એન્ટીબેક્ટેરિયલ અને ઘાના ઉપચારની અસર છે. ઉપચાર પ્રદાન કરવા માટે, તમારે ડાયાબિટીસના પગમાં થોડી માત્રા લગાડવાની જરૂર છે,
- ઘાવના ઉપચારને વેગ આપવા માટે, કેફિરનો ઉપયોગ કરવો શક્ય છે, પાઈન અથવા જ્યુનિપરની સૂકી સોયમાંથી પાવડર ઉપરથી લાગુ કરવામાં આવે છે. તે સુનિશ્ચિત કરવું મહત્વપૂર્ણ છે કે પ્રસ્તુત ઘટકોમાંથી કોઈપણમાં એલર્જી નથી.
કોઈ પણ સંજોગોમાં આપણે ભૂલવું જોઈએ નહીં કે લોક ઉપાયો સાથેની સારવાર કોઈ નિષ્ણાતની દેખરેખ હેઠળ હોવી જોઈએ.
નિવારણ અને પૂર્વસૂચન
ડાયાબિટીસના પગને સંપૂર્ણ નિવારણ, તેમજ સારવાર હેઠળ રાખવું જોઈએ. આ પ્રમાણમાં હકારાત્મક પૂર્વસૂચન પ્રાપ્ત કરવાનું શક્ય બનાવશે, ગૂંચવણોના વિકાસને બાકાત રાખશે. તેથી, ડાયાબિટીઝ મેલિટસમાં ડાયાબિટીસના પગની રોકથામ એ દૈનિક ધોવા, પગની ત્વચાને સંપૂર્ણપણે ધોવા, કોઈપણ highંચા તાપમાને થતી અસરોને દૂર કરવી છે. ઘર્ષણ, કાપ અને અન્ય ઇજાઓ ઓળખવા માટે સમય-સમય પર પગની ત્વચાની તપાસ કરવી મહત્વપૂર્ણ છે.
ડાયાબિટીસના પગની રોકથામમાં હીટિંગ પેડ્સ, ઉઘાડપગું વ walkingકિંગ, મકાઈના પ્લાસ્ટરનો ઉપયોગ બાકાત છે. દરરોજ તમારે વિદેશી પદાર્થો અને આંતરિક નુકસાનની હાજરી માટે જૂતાની તપાસ કરવાની જરૂર છે જે મકાઈના વિકાસમાં ફાળો આપી શકે છે. પગની સંભાળ કેવી રીતે રાખવી તે વિશે બોલતા, આ હકીકત પર ધ્યાન આપો:
- સીમો સાથે સ socક્સ (સ્ટોકિંગ્સ) પહેરવાની ભલામણ કરવામાં આવતી નથી,
- ઇનસોલ્સ વિના પગરખાં ન પહેરો, ખાસ કરીને તમારા ખુલ્લા પગ પર,
- યોગ્ય પગરખાં પસંદ કરવાનું મહત્વપૂર્ણ છે - અત્યંત નરમ અને જગ્યા ધરાવતા (વિશાળ) મોડેલ્સ,
- મકાઈઓ જે દેખાયા છે તે તેમના પોતાના પર કાપવા જોઈએ નહીં. નિષ્ણાતની સલાહ લેવી વધુ યોગ્ય રહેશે.
આ ઉપરાંત, અંગૂઠાને સંપૂર્ણપણે સીધા કાપવાની ભલામણ કરવામાં આવે છે (અર્ધવર્તુળમાં કોઈ સંજોગોમાં). પગમાં અન્ય ઇજાઓ થવી કે નખાવવું નખની રચનાના કિસ્સામાં, શક્ય તેટલી વહેલી તકે નિષ્ણાતની સલાહ લેવી જરૂરી છે.