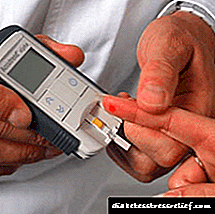
હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય: હુમલો દરમિયાન ક્રિયાઓનું અલ્ગોરિધમ
અનિયંત્રિત કટોકટીની સારવાર:
કોરીનફર (નિફેડિપિન) - જીભ હેઠળ 10-20 મિલિગ્રામ
કેપ્ટોપ્રિલ - જીભ હેઠળ 25-50 મિલિગ્રામ
ક્લોનીડાઇન (ક્લોનીડાઇન) - જીભની નીચે 0.075-0.15 મિલિગ્રામ
કાર્વેડિલોલ - જીભ હેઠળ 25 મિલિગ્રામ
જ્યારે બિનસલાહભર્યા કટોકટી અટકાવી રહ્યા હોય, ત્યારે બ્લડ પ્રેશરમાં ઝડપથી ઘટાડો થવાની ભલામણ કરવામાં આવતી નથી.
જટિલ કટોકટીની સારવાર:
એન્લાપ્રીલાટ 1.25 મિલિગ્રામ IV (તીવ્ર ડાબી ક્ષેપકની નિષ્ફળતામાં પસંદ કરેલું)
એરોટિક એન્યુરિઝમ અને એક્યુટ કોરોનરી સિન્ડ્રોમ ડિસેક્ટ કરવા માટે બીટા-એડ્રેનરજિક બ્લerકિંગ એજન્ટ્સ (એસ્મોલોલ - 10 નસ દીઠ 100 મિલિગ્રામ)
મૂત્રવર્ધક પદાર્થ (એક નસમાં લસિક્સ-ફ્યુરોસેમાઇડ 40-80 મિલિગ્રામ) તીવ્ર ડાબી ક્ષેપકની નિષ્ફળતામાં
ગેંગલીઅન બ્લocકર્સ (પેન્ટામાઇન 5% અથવા બેન્ઝોહેક્સોનિયમ 2.5% - ધીમે ધીમે અથવા ઇન્ટ્રામસ્ક્યુલરલી માં 0.5 -1 મિલી)
Cap કેપમાં 5% ગ્લુકોઝ સોલ્યુશનના 200 મિલી દીઠ સોડિયમ નાઇટ્રોપ્રાઇસાઇડ 50 મિલિગ્રામ. - હાયપરટેન્સિવ એન્સેફાલોપથી માટે પસંદગીની દવા
નાઇટ્રોગ્લિસરિન તૈયારીઓ (શારીરિક ઉકેલમાં 200 મિલી દીઠ એક ટીપાંમાં પેરલિંગેનાઈટ 0.1% - 10 મિલી આઈવી (5% ગ્લુકોઝ) અથવા ઇસોકેટ 0.1% - શારીરિક સોલ્યુશનના 200 મિલી દીઠ એક ટીપામાં 10 મિલી iv (5% ગ્લુકોઝ) - એસીએસ અને તીવ્ર ડાબી વેન્ટ્રિક્યુલર અપૂર્ણતા માટે પસંદ થયેલ છે, ઇસોકેટ અથવા નાઇટ્રોગ્લિસરિન સાથે મૌખિક પોલાણની 2-3 ગણી સિંચાઇ સંકટથી મુક્તિ માટે શક્ય છે.
કટોકટી બંધ કરતી વખતે, પ્રારંભિક મૂલ્યના 30% કરતા વધુ (સ્ટ્રેટીડ એરોર્ટિક એન્યુરિઝમના અપવાદ સિવાય) બ્લડ પ્રેશરને ઘટાડશો નહીં.
હાયપરટેન્સિવ કટોકટી શું છે
બ્લડ પ્રેશરમાં તીવ્ર વધારો થવાનો આ હુમલો છે, કેટલીક વાર કોઈ સ્પષ્ટ કારણોસર નહીં. ટોનોમીટર સૂચક ગંભીર ટીકા બતાવી શકશે નહીં, પરંતુ શરીરના ભાગ પરના ઉલ્લંઘન સ્પષ્ટ છે - કાર્ડિયાક લક્ષણોની હાજરી, અસ્વસ્થ નર્વસ સિસ્ટમ, nબકા અને ઉલટી થવી. એમ્બ્યુલન્સને ક callલ કરવો જરૂરી છે, અને ડોકટરોના આગમન પછી પીડિતને ક્લિનિકમાં મોકલો. મુખ્ય લક્ષ્ય એ બ્લડપ્રેશરને સામાન્યમાં પાછું લાવવાનું છે, રિલેપ્સને દૂર કરવું છે.
તીવ્ર સ્થિતિ કેમ વિકસે છે?
આવા ક્લિનિકલ ચિત્રમાં ક્રિયાઓના ગાણિતીક નિયમોનો વિગતવાર અભ્યાસ કરતા પહેલા, તે સમજવું જરૂરી છે કે કટોકટીની સ્થિતિ શું છે, કયા રોગકારક પરિબળો તેની અણધારી વૃદ્ધિ પહેલા છે. દબાણયુક્ત દબાણના મુખ્ય કારણો સૌથી અણધારી હોઈ શકે છે, જ્યારે માનવ જીવનના બાહ્ય અને આંતરિક પાસાઓને આવરી લે છે. પ્રથમ કિસ્સામાં, અમે આ વિશે વાત કરી રહ્યા છીએ:
- તણાવપૂર્ણ પરિસ્થિતિઓ
- શારીરિક પ્રવૃત્તિ
- એન્ટિહાઇપરટેન્સિવ દવાઓ લેવાનું બંધ કરો,
- ક્રોનિક ઓવરવર્ક
- હવામાન પરિસ્થિતિઓમાં ફેરફાર,
- આનુવંશિક વલણ
- પોષણ સુવિધાઓ (વધુ મીઠું, કોફી, ચરબીયુક્ત અને મસાલાવાળા વાનગીઓ).
જો આપણે પેથોજેનિક પરિબળો વિશે વાત કરીએ, તો પછી હાયપરટેન્સિવ કટોકટી સાથે યોગ્ય સમયે પૂરી પાડવામાં આવતી પ્રથમ તબીબી સહાયની જરૂર પડી શકે છે જો:
- ક્રોનિક કિડની રોગ મુખ્ય છે
- રક્તવાહિની તંત્રના રોગોનું નિદાન,
- ત્યાં અંતocસ્ત્રાવી પેથોલોજીઓ છે - થાઇરોઇડ ગ્રંથિની સમસ્યાઓ,
- ત્યાં સર્વાઇકલ વર્ટેબ્રેનું osસ્ટિઓચ્રોન્ડ્રોસિસ છે,
- નર્વસ ડિસઓર્ડર મુખ્ય છે.

ઘરે શું કરવું
કટોકટી રોકવા માટે, તમારે તાત્કાલિક કાર્યવાહી કરવાની જરૂર છે, તમે અમુક દવાઓ લીધા વિના કરી શકતા નથી. એરિથિમિયાઝ, તીવ્ર માથાનો દુખાવો, ટાકીકાર્ડિયા અને કંઠમાળ માટે, તમારે પ્રથમ વસ્તુ કરવાની જરૂર છે એમ્બ્યુલન્સ, જ્યારે દર્દીને શરીરમાં oxygenક્સિજનની અવ્યવસ્થિત .ક્સેસ મળે છે. અસરગ્રસ્ત પક્ષને કોઈ દવાઓ આપતા પહેલા, ટોનોમીટરની મદદથી બ્લડ પ્રેશરને માપવાની તાતી જરૂર છે. અન્ય નિષ્ણાતોની ભલામણો નીચે રજૂ કરવામાં આવી છે:
- દર્દીને સપાટ સપાટી પર બેસાડવો, તેને કૃત્રિમ કપડાંથી છૂટકારો અપાવવો અને ઓરડામાં હવાની અવરજવર કરવી જરૂરી છે.
- પ્રકાશ બંધ કરો જેથી તે તમારી આંખોને નુકસાન ન કરે: એક પલ્સ રેટ માપ લો, ધોરણ સાથે સરખામણી કરો.
- રક્તસ્રાવના કિસ્સામાં, લોહીની ખોટ બંધ કરો, મૂંઝવણના કિસ્સામાં, ક્લોફેલીનની ગોળી આપો.
ક્રિયા અલ્ગોરિધમનો
પ્રેક્ટિસ બતાવે છે કે હાયપરટેન્સિવ કટોકટી માટેની પ્રથમ સહાય વ્યાપક અને સમયસર હોવી જોઈએ. નહિંતર, સ્ટ્રોક વિકસે છે, રક્તવાહિની તંત્રના વ્યાપક જખમ, મગજનો એડીમા બાકાત નથી. આવા કટોકટી માટે કટોકટીની સંભાળની જોગવાઈને ઘરના સેટિંગમાં પૂર્વ-તબીબી ક્રિયાઓની નીચેની અલ્ગોરિધમનો પાલન જરૂરી છે:
- વ્યક્તિને નીચે બેસાડવું, તેને નૈતિક રીતે શાંત કરવું, નર્વસ થવું અનુકૂળ છે.
- સંપૂર્ણ સ્તનો સાથે દર્દીને સમાનરૂપે અને deeplyંડા શ્વાસ લેવાનું જરૂરી છે.
- પીડિતાના માથા પર કોલ્ડ કોમ્પ્રેસ મૂકવાની સલાહ આપવામાં આવે છે.
- કtopપ્ટોરિલ, કોરીનફર, કપોટેન, નિફેડિપિન, કોર્ડાફ્લેક્સ, તમારી પસંદની એક ટેબ્લેટ,
- કોરોવોલ, મધરવortર્ટ અથવા વેલેરીયનની અંદરના ટિંકચરના 20 - 30 ટીપાં લેવા માટે આપો,
- હ્રદયની પીડા માટે, નાઇટ્રોગ્લિસરિન ગોળીઓનો પૂર્વ-તબીબી ઇનટેક લેવાની ભલામણ કરવામાં આવે છે (દિવસ દીઠ 3 કરતા વધારે નહીં),
નર્સિંગ કેર
આવા અપ્રિય લક્ષણોવાળા દર્દીને તાત્કાલિક તાત્કાલિક હોસ્પિટલમાં દાખલ થવાની જરૂર છે. હ hospitalસ્પિટલમાં, નર્સ અથવા અન્ય સ્ટાફને હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય આપવામાં આવશે, જે ટૂંક સમયમાં સામાન્ય સુખાકારીને સ્થિર કરવામાં મદદ કરશે. નિષ્ણાતોની કટોકટીની પૂર્વ તબીબી ક્રિયાઓ નીચે પ્રસ્તુત છે:
- હુમલો રોકવા માટે, નર્સ હાજરી આપતા ચિકિત્સકની ભલામણ પર ડિબાઝોલ અને મૂત્રવર્ધક પદાર્થને નસોમાં ઇંજેક્શન આપે છે.
- ટાકીકાર્ડિયાના હુમલાને ઝડપથી દૂર કરવા માટે, ઇન્ટ્રાલ, ઓબઝિડન, રાઉસીડિલ ઇન્ટ્રાવેન્સ્યુઅલ અથવા ઇન્ટ્રામસ્ક્યુલરલી જેવા બીટા-બ્લોકરનો ઉપયોગ કરવો વધુ સારું છે.
- જ્યારે બીજા પ્રકારનાં રિલેપ્સનું નિદાન થાય છે, ત્યારે નર્સ હિમિટોન, ક્લોનિડિન, કેટપ્ર્રેસનની ભલામણ કરે છે.
એમ્બ્યુલન્સ બોલાવીને, દર્દી દર્દીઓની સામાન્ય સ્થિતિને સ્થિર કરવા માટે દબાણ ઘટાડે તેવા માધ્યમોથી લગભગ પરિચિત હોય છે. પૂર્વ તબીબી પ્રિસ્ક્રિપ્શન વિના તેનો ઉપયોગ કરવો સખત રીતે બિનસલાહભર્યું છે, જીવન અને આરોગ્ય માટે જોખમી છે. અહીં સંબંધિત ફાર્માકોલોજીકલ જૂથો અને તેમના પ્રતિનિધિઓ છે:
- બીટા બ્લocકર્સ: રોઝિલ, પ્રોપ્રranનોલ, Obબ્ઝિડન,
- એન્ટિહાઇપરટેન્સિવ દવાઓ: એપો-ક્લોનિડીન, બાર્કલિડ, ક્લોફેઝોલિન,
- પસંદગીયુક્ત કેલ્શિયમ ચેનલ બ્લocકર્સ: નિફેડિપિન અથવા કોર્નિફર,
- એન્ટિસાયકોટિક્સ: ડ્રોપરીડોલ,
- નાઈટ્રેટ્સ: નાઈટ્રોસોરબાઇડ, સુસ્તાક, નાઇટ્રોંગ,
- મૂત્રવર્ધક પદાર્થ: ફ્યુરોસેમાઇડ, લસિક્સ,
- એનાલેજિક્સ અને માદક દ્રવ્યો (જટિલ ક્લિનિકલ ચિત્રોમાં).
હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાયતાના અલ્ગોરિધમનો અભ્યાસ કરવા માટે, તમારે આવી દવાઓ પર વિશેષ ધ્યાન આપવાની જરૂર છે:
- નોર્મોડિપાઇન. આ કેલ્શિયમ ચેનલ અવરોધક છે, જે એન્જીના પેક્ટોરિસના આગલા હુમલામાં વ્યાપકપણે ઉપયોગમાં લેવામાં આવે છે, શ્વાસની તકલીફ દૂર કરે છે. આ દવા ગોળીઓમાં ઉપલબ્ધ છે, લક્ષણો અદૃશ્ય થઈ જાય ત્યાં સુધી આગ્રહણીય માત્રા દિવસમાં ત્રણ વખત 1 ગોળી છે.
- ઇએનએપ. તે એસીઈ અવરોધક છે, જે લોઝેન્જેસના રૂપમાં ઉપલબ્ધ છે. તેને ગૂંચવણો માટે પ્રથમ સહાય તરીકે સૂચવવામાં આવતું નથી, જો કે, ગોળી તાત્કાલિક હોસ્પિટલમાં દાખલ થવા પહેલાં પણ કટોકટીને રોકવામાં સક્ષમ છે.

હુમલો બંધ કર્યા પછી શું કરવું
ધોરણ અનુસાર કાર્ય કરવું જરૂરી છે, નહીં તો હાયપરટેન્સિવ એન્સેફાલોપથી (કોમા) નો હુમલો બાકાત નથી. દર્દીને પ્રથમ સહાય આપ્યા પછી, તેને હોસ્પિટલમાં દાખલ કરવો જરૂરી છે, ભવિષ્યમાં, હાયપરટેન્સિવ કટોકટીની રોગનિવારક સારવાર સંકેતો અનુસાર હાથ ધરવા જોઈએ. ગૂંચવણોમાં, ડોકટરો હાર્ટ એટેક અને સ્ટ્રોક, પ્રગતિશીલ એન્જેના પેક્ટોરિસને અલગ પાડે છે.
કેવી રીતે pથલો અટકાવવા માટે
ભવિષ્યમાં હાયપરટેન્શન ટાળવા માટે, તમારે અગાઉથી નિવારણ વિશે વિચારવાની જરૂર છે. અહીં કિંમતી દૈનિક ભલામણો છે:
- બ્લડ પ્રેશરને નિયંત્રિત કરો
- બધી ખરાબ ટેવોથી છૂટકારો મેળવો, જમવાનું ખાય છે,
- સમયસર રક્તવાહિની તંત્રના રોગો,
- રક્ત વાહિનીઓને મજબૂત બનાવવી
- તણાવ દૂર કરો, વધારે કામ કરો.
ઉચ્ચ દબાણ લોડ
આવા દબાણયુક્ત ખેંચાણ, આંતરિક અવયવોના કામને નષ્ટ કરી શકે છે, અને કેટલીક વખત જીવનનો ખર્ચ પણ કરી શકે છે. આ કોઈ સંયોગ નથી કે આરોગ્ય મંત્રાલયે એમ્બ્યુલન્સ ક્રૂ અને ક્લિનિક્સમાં ડોકટરો માટે હાયપરટેન્સિવ કટોકટી માટેની ક્રિયાઓના અલ્ગોરિધમનો દસ્તાવેજીકરણ કર્યો છે. કાર્ડિયોલોજિસ્ટ્સ પહેલા શું કરવું તે જાણે છે, પરંતુ કાર્ડિયોલોજિક ડિસ્પન્સરી હંમેશા નજીકમાં હોતી નથી.

તે બધાં મહત્ત્વના છે કે સંભવિત દર્દી પોતે અને તેના સંબંધીઓને ખબર હોય કે અચાનક સ્ટ્રોક થવાની સ્થિતિમાં પ્રથમ સહાય પૂરી પાડવા માટે શું કરવાની જરૂર છે, કઈ દવાઓ હાથ પર છે. ફક્ત સાવચેતીપૂર્વક તૈયારી જટિલ પરિસ્થિતિમાં મદદ કરશે.
જોખમો
દુર્ભાગ્યે, ઘણા હાયપરટેન્સિવ દર્દીઓ તેમની બીમારી પ્રત્યેના એક અપ્રાકૃત વલણ દ્વારા વર્ગીકૃત થયેલ છે, કારણ કે મોટાભાગના લોકોને અસ્વસ્થતા નથી, બ્લડ પ્રેશર ઘટાડવા માટે દવાઓ ન લેવી અને એવું માનવું છે કે ખતરનાક કંઈ નથી થઈ રહ્યું. અને તે જ સમયે, ઘણા ઉશ્કેરણીજનક પરિબળો દેખીતી રીતે તંદુરસ્ત વ્યક્તિ માટે ડિટોનેટરને ઉત્તેજિત કરી શકે છે. અહીં શું ભય સંકેત આપી શકે છે:
 તણાવપૂર્ણ પરિસ્થિતિઓ અને વધારે કામ,
તણાવપૂર્ણ પરિસ્થિતિઓ અને વધારે કામ,- એન્ટિહાઇપરટેન્સિવ દવાઓનો અનિયમિત ઉપયોગ અથવા તેમના અચાનક રદ,
- અતિશય ભાવનાશીલતા
- મુસાફરી કરતી વખતે હવામાન ક્ષેત્રમાં તફાવત,
- મીઠું, કોફી, આલ્કોહોલનો વધુ વપરાશ
- મસાલેદાર, ચરબીયુક્ત અને તળેલા ખોરાકનો ઉત્સાહ.
પરિસ્થિતિ એ હકીકત દ્વારા જટીલ છે કે બધા લોકો દબાણ સાથેની તેમની સમસ્યાઓથી વાકેફ નથી. અહીં સુધી કેટલાક રોગો જવાબદાર ગણાવી શકાય છે:
- ફેયોક્રોમાસાયટોમા,
- નેફ્રોપેથી
- પ્રોસ્ટેટ એડેનોમા,
- એથરોસ્ક્લેરોસિસ.
હાયપોટેન્સીયન્ટ દર્દીઓ પણ ગંભીર હુમલાથી પ્રતિરક્ષા નથી. પ્રથમ, ઘણી વાર હાયપરટેન્શન વનસ્પતિવાળું ડાયસ્ટોનિયાથી શરૂ થાય છે, જે નીચા બ્લડ પ્રેશર દ્વારા શરૂઆતમાં લાક્ષણિકતા છે.
બીજું, કટોકટીની સ્થિતિ માટેનું હાયપોટેન્સિવ્સ એ ખૂબ ઓછા ડિજિટલ સૂચકાંકો છે જે ક્રોનિક હાયપરટેન્શનના વાહકો દ્વારા સરળતાથી સહન કરે છે. ઉદાહરણ તરીકે, 100/70 નો કાર્યકારી દબાણ ધરાવનાર વ્યક્તિ 130/90 ના આંકડામાં વધારો કરતી વખતે બીમાર થઈ શકે છે, જ્યારે 150/100 ના દબાણવાળા હાયપરટેન્સિવ દર્દીઓ પણ કથળેલી સ્થિતિની વાત કરશે નહીં. એચ.એ. લગભગ 180/120 અને તેથી વધુ ઉપર થશે.
અને હજી સુધી, કાર્ડિયોલોજિસ્ટ્સ મુજબ કયા દબાણ સૂચકાંકો પરંપરાગતરૂપે સૌથી વધુ ભયજનક છે?
જોખમના ત્રણ તબક્કા
 અલબત્ત, અવગણવામાં આવે તો હાયપરટેન્શનનું ઉપેક્ષિત સ્વરૂપ જોખમી છે, પરંતુ આ માટે કોઈ પૂર્વજરૂરીયાતો છે કે નહીં તે તમારા માટે નક્કી કરવું મહત્વપૂર્ણ છે. હકારાત્મક નિષ્કર્ષ સાથે - તરત જ ઉપાયના ઉપાય કરો. આ કરવા માટે, તમારે દરરોજ દબાણને માપવાની જરૂર છે: નાસ્તા પહેલાં અને રાત્રિભોજન પછી એક કલાક પહેલાં, તે જ સમયે, અને જો ટોનોમીટર નજીકમાં હોય, તો તાણ દરમિયાન, અને ડાયરી રાખો. લગભગ એક અઠવાડિયા પછી, તે સ્પષ્ટ થઈ જશે કે તમારી પરિસ્થિતિ અને કયા આંકડા લાક્ષણિકતા ધરાવે છે તેઓ જોખમના કયા તબક્કા માટે જવાબદાર હોઈ શકે છે:
અલબત્ત, અવગણવામાં આવે તો હાયપરટેન્શનનું ઉપેક્ષિત સ્વરૂપ જોખમી છે, પરંતુ આ માટે કોઈ પૂર્વજરૂરીયાતો છે કે નહીં તે તમારા માટે નક્કી કરવું મહત્વપૂર્ણ છે. હકારાત્મક નિષ્કર્ષ સાથે - તરત જ ઉપાયના ઉપાય કરો. આ કરવા માટે, તમારે દરરોજ દબાણને માપવાની જરૂર છે: નાસ્તા પહેલાં અને રાત્રિભોજન પછી એક કલાક પહેલાં, તે જ સમયે, અને જો ટોનોમીટર નજીકમાં હોય, તો તાણ દરમિયાન, અને ડાયરી રાખો. લગભગ એક અઠવાડિયા પછી, તે સ્પષ્ટ થઈ જશે કે તમારી પરિસ્થિતિ અને કયા આંકડા લાક્ષણિકતા ધરાવે છે તેઓ જોખમના કયા તબક્કા માટે જવાબદાર હોઈ શકે છે:
- હળવા - દબાણમાં વધારો પરિસ્થિતિગત છે, 140 / 90-150 / 100 કરતા વધારે નથી, પાછળથી સામાન્ય બને છે. હૃદય અને રુધિરવાહિનીઓ સ્વસ્થ છે.
- મધ્યમ - દબાણ સતત isંચું હોય છે: 150 / 100-170 / 110, હૃદય અને રક્ત વાહિનીઓનું કાર્ય જટિલ છે. આંખની નળીઓના રેટિના અને સ્પામ્સનું આંશિક ઉલ્લંઘન છે, શ્વાસ લેવામાં તકલીફ છે.
- મુખ્ય વસ્તુ એ 180/110 માટે સતત દબાણના આંકડા છે, હૃદય, કિડની, મગજના કામમાં ગંભીર સમસ્યાઓ છે. ઇમરજન્સી દવાઓની જરૂર છે.
આમાંના કોઈપણ તબક્કે, ઉપર સૂચિબદ્ધ પરિબળો લોહીમાં અનિયંત્રિત કૂદકાને ઉત્તેજિત કરી શકે છે જે મહત્વપૂર્ણ અવયવોને અસર કરે છે. તેથી જ તમારે તમારા કાર્યકારી દબાણને જાણવાની અને તેને નિયંત્રિત કરવાની જરૂર છે.
લાક્ષણિક ચિહ્નો
હાયપરટેન્શનના નિદાનવાળા વ્યક્તિ માટે, મુખ્ય વસ્તુ એવી દવાઓ લેવી છે કે જે બ્લડ પ્રેશરને ઓછું કરે છે, આ રક્ત વાહિનીઓ અને જટિલ લોહીના શસ્ત્રક્રિયાની ખેંચાણની સંભાવનાને ઘટાડે છે. પરંતુ જો કોઈ કારણોસર હજી પણ હાયપરટેન્સિવ કટોકટી સર્જાઇ છે, તો પ્રથમ સહાય એ છે કે તેનું મૂળ શું છે, તે નક્કી કરવા માટે, યોગ્ય રીતે અને તાકીદે મદદ કરવા માટે. આરોગ્ય મંત્રાલયની સૂચનાઓ લગભગ સમાન છે, પરંતુ જે દવાઓ લેવામાં આવે છે તેના પર એક ફૂટનોટ છે. ભયજનક પરિબળો પર આધારીત એચ.એ.ને ત્રણ પ્રકારોમાં વહેંચી શકાય:
- ભાવનાત્મક ક્ષેત્રમાં સમસ્યાઓ.
- મીઠાના સંતુલનમાં અસંતુલન.
- તીવ્ર સ્પાસ્મોડિક કટોકટી.

મર્યાદા સુધી ચેતા
કોઈ પણ વ્યક્તિને નર્વસ બ્રેકડાઉન અથવા સતત તણાવમાં રહેવાની સમસ્યા હોઈ શકે છે. અમારા મુશ્કેલ સમયમાં, ભાગ્યે જ કોઈ ડ itક્ટરની મુલાકાત લેતી વખતે, કામ પર, અધ્યયનમાં, સતત અનુભવતો નથી. એવું બને છે કે જ્યારે ડ doctorક્ટર દ્વારા માપવામાં આવે ત્યારે દબાણ વધે છે, તબીબી મેનીપ્યુલેશનના અચેતન ડરને કારણે, કહેવાતા "વ્હાઇટ કોટ સિન્ડ્રોમ." જ્યારે તાણ અને નર્વસ તાણ એક બીજાને અનુસરે છે, આરામ અને sleepંઘ વિના, શરીર તેને itભા કરી શકતું નથી. કારણ છે એડ્રેનાલિન સાથે રક્તનું વધુ પડતું નિયંત્રણ અને, પરિણામે, એચ.એ. ના લક્ષણો:
 શુષ્ક મોં
શુષ્ક મોં- ચહેરા, ગળા, કાન પર લોહીનો ધસારો
- ધ્રુજતા હાથ અને પગ
- ધબકારા
- માથાનો દુખાવો અને ચક્કર, માથામાં અવાજ,
- દૃષ્ટિ કાળી ફ્લાય્સ
- શરીરમાં ઠંડીની લાગણી.
અપ્રિય સંવેદના ઉપરાંત, કંઇક ગંભીર ભાગ્યે જ થાય છે, તેથી તમારે એમ્બ્યુલન્સને બોલાવવી ન જોઈએ અને જીવન માટે ડરવું જોઈએ નહીં, આ સ્થિતિ લક્ષણોની સમયસર રાહત સાથે પાંચ કલાકથી વધુ સમય સુધી રહેતી નથી.
પાણી અને મીઠું
મોટેભાગે, આ રોગ ગર્ભાવસ્થા દરમિયાન મેદસ્વી લોકો અને મહિલાઓને અસર કરે છે. જળ-મીઠાના ચયાપચયમાં અસંતુલન, લોહીના કુલ જથ્થાના પરિભ્રમણનું ઉલ્લંઘન તરફ દોરી જાય છે, જે મેદસ્વી લોકોમાં પહેલાથી જ ખૂબ મોટી છે, તેમજ રેનલ લોહીનો પ્રવાહ, જે આવા પરિબળોને ઉશ્કેરે છે:
- ચહેરો અને અંગોની સોજો.
- અવરોધ અને ઉદાસીનતા.
- નબળાઇ, ચહેરા પરથી લોહીનો પ્રવાહ.
- બેચેની, પરસેવો થવો.
- અનિયંત્રિત ધ્રુજારી.
- પેશાબનો અભાવ.
જો કે, જો આ સગર્ભા સ્ત્રી સાથે થયું હોય, તો પછી બાળજન્મ પહેલાં તબીબી સંસ્થામાં અવલોકન કરવું જરૂરી છે, કારણ કે અંતિમ ત્રિમાસિકમાં માતા અને બાળકનું જીવન જોખમમાં હોઈ શકે છે. દબાણની સ્થિતિને સામાન્ય બનાવવી આવશ્યક છે.
ખેંચાણ અને ખેંચાણ
કોઈને પણ હોસ્પિટલો અને મેડિકલ મેનિપ્યુલેશન્સ પસંદ નથી, પરંતુ જો પ્રથમ બે પરિસ્થિતિમાં તમે ઘરે સહાય આપી શકો અને માત્ર પછી કોઈ ચિકિત્સક તરફ વળી શકો, તો પછી આત્મવિશ્વાસ સાથે એચસીનો પહેલેથી જ એક ગંભીર તબક્કો હોય છે, જ્યારે કોઈ વ્યક્તિ બીમાર પડે છે, તો તે તાત્કાલિક ક callલ લેશે અને તાત્કાલિક ફર્સ્ટ-સહાય સપોર્ટ, નીચે મુજબ થઈ શકે છે:
- શરીરના સંપૂર્ણ ખેંચાણ.
- કંપન અને અંગો ખેંચાતા.
- ચેતનાનો લાંબા સમય સુધી નુકસાન.
જો આવા હાયપરટેન્સિવ કટોકટી થાય છે, કટોકટીની સંભાળ, જે અલ્ગોરિધમનો નીચે સૂચવવામાં આવે છે, તે તરત જ પ્રાપ્ત થવું જોઈએ, અન્યથા જીવલેણ પરિણામ ટાળી શકાતું નથી. વિલંબ ગંભીર પરિણામોથી ભરપૂર છે:
- સેરેબ્રલ એડીમા.
- રુધિરવાહિનીઓ ભંગાણ.
- મગજનો હેમરેજ.
- લકવો.
- રેટિના ટુકડી
મુક્તિના તબક્કાઓ
હળવા સ્વરૂપ સાથે, ક્યારેક દબાણ ઓછું કરવા માટે ગોળી લેવાનું પૂરતું છે. હાયપરટેન્સિવ કટોકટી માટેની પ્રથમ સહાય એ મોટાભાગે બીટા-બ્લocકર - મેટ્રોપ્રોલ, એટેનોલોલ અને કેલ્શિયમ અવરોધકો - નિફેડિપિન, કોર્ડાફ્લેક્સ છે. પછી તમારે સૂવું જોઈએ અને દવાની ક્રિયાની રાહ જોવી જોઈએ. જો કે, જો દબાણ ઘટતું નથી અને સ્થિતિ વધુ વણસે છે, તો તમે ખચકાટ કરી શકતા નથી, તમારે એમ્બ્યુલન્સને ક callલ કરવો જ જોઇએ.
તબીબી હસ્તક્ષેપની રાહ જોવી
વ્યક્તિને પથારીમાં બેસો, માથું bloodંચું કરવું અને માથામાં લોહીનો ધસારો અટકાવવા તેની પીઠ નીચે ઓશીકું મૂકવું. તમારે શાંત રહેવાની, ગભરાટ દૂર કરવાની જરૂર છે, સફળ પુન recoveryપ્રાપ્તિ પર વિશ્વાસ વ્યક્ત કરો. તે પછી:
 બહારથી ઠંડી હોય તો પણ, વધુ પડતા કપડાથી મુક્ત વિંડો ખોલો અને ખાતરી કરો કે શ્વાસ એકસરખો અને નિયમિત છે. ખૂબ deeplyંડા શ્વાસ લેવાની જરૂર નથી.
બહારથી ઠંડી હોય તો પણ, વધુ પડતા કપડાથી મુક્ત વિંડો ખોલો અને ખાતરી કરો કે શ્વાસ એકસરખો અને નિયમિત છે. ખૂબ deeplyંડા શ્વાસ લેવાની જરૂર નથી.- પ્રેશર માટે દર્દીને પરિચિત એવી દવા લેવામાં મદદ કરવા માટે, અને જો આ ઉપલબ્ધ ન હોય, તો પછી નાઇટ્રોગ્લિસરિન અથવા વાલ્સોર્ડીન ટેબ્લેટ આપો અને કોઈને એન્ટીહિપેરિટિવ દવાઓ માટે ફાર્મસીમાં જવા માટે કહો. પીડિતાને એકલા ન છોડવાની સલાહ આપવામાં આવે છે.
- ઉકાળો વેલેરીયન મૂળ, મધરવortર્ટ, સુવાદાણા બીજ અથવા ઓરેગાનો, પાણીની થોડી માત્રામાં કોર્પpલ ટીપાં.
- દર 15 મિનિટમાં દબાણનું માપન કરો અને રેકોર્ડ વાંચન કરો.
- જો કોઈ વ્યક્તિ ઘરે એકલો હોય, તો એમ્બ્યુલન્સ બોલાવ્યા પછી, તેણે દરવાજો ખોલવાની જરૂર છે અને તે પછી સ્વતંત્ર સારવાર લેવી જોઈએ. આ કિસ્સામાં, જો ડોકટરો સંપૂર્ણ માંદગીમાં આવે તો તે ઘરમાં પ્રવેશ કરી શકશે.
- કોઈ અજાણી વ્યક્તિને મુખ્ય રોગો વિશે પૂછો, તે કઈ ગોળીઓ લે છે, એમ્બ્યુલન્સમાંથી ડોકટરોને કહેતા પહેલા તેની સાથે તે થયું છે કે કેમ.
ડોર ડોરસ્ટેપ પર
ડ doctorક્ટરની મુલાકાત પહેલાં, શક્ય તેટલી વહેલી તકે નિષ્ણાતોને અદ્યતન બનાવો - ક્લિનિકલ ચિત્ર વિશે વાત કરો, કયા લક્ષણો દેખાય છે તેના કારણે, હુમલો કેટલો સમય ચાલે છે અને કઈ દવાઓ લેવામાં આવે છે. આગળ:
 હુમલો દરમિયાન દબાણ સૂચકાંકોમાં ફેરફાર, ખાસ કરીને દવાઓ લીધા પછી, તેમજ તેમના નામો પછીનો રેકોર્ડ આપવા માટે તે ખૂબ ઉપયોગી થશે. જ્યારે હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય થાય છે, ત્યારે પુનરુત્થાન એલ્ગોરિધમ કેટલીકવાર વિગતવાર રેકોર્ડિંગ્સ માટે સમય છોડતો નથી. પરંતુ વિભાગમાં ઉપસ્થિત ચિકિત્સક માટે, આ રેકોર્ડ બદલી ન શકાય તેવા હશે.
હુમલો દરમિયાન દબાણ સૂચકાંકોમાં ફેરફાર, ખાસ કરીને દવાઓ લીધા પછી, તેમજ તેમના નામો પછીનો રેકોર્ડ આપવા માટે તે ખૂબ ઉપયોગી થશે. જ્યારે હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય થાય છે, ત્યારે પુનરુત્થાન એલ્ગોરિધમ કેટલીકવાર વિગતવાર રેકોર્ડિંગ્સ માટે સમય છોડતો નથી. પરંતુ વિભાગમાં ઉપસ્થિત ચિકિત્સક માટે, આ રેકોર્ડ બદલી ન શકાય તેવા હશે.- જો મુશ્કેલી સ્ત્રીની સ્થિતિમાં આવી હોય, તો સગર્ભાવસ્થાની યુગ વિશે વાત કરવી જરૂરી છે, કારણ કે દવાઓની પસંદગી અને પસંદ કરેલા ઉપાયના ઉપાયોનો અભિગમ આના પર નિર્ભર રહેશે. ઘણી દવાઓ ગર્ભ માટે જોખમી છે. ડોકટરો મેગ્નેશિયાને નસોમાં ઇન્જેક્શન આપી શકે છે, અને ચપટીમાં મેટ્રોપ્રોલનો એક ક્વાર્ટર આપે છે. ગર્ભાવસ્થાના પ્રારંભિક તબક્કે આ સ્વીકાર્ય છે.
- એમ્બ્યુલન્સ પીડિતને કઈ હોસ્પિટલમાં લેશે તે લખવાનું સલાહ આપવામાં આવે છે, અને જો તેની સાથે જવા માટે કોઈ રસ્તો ન હોય તો, બ્રિગેડનો ડેટા અથવા હોસ્પિટલના રિસેપ્શનનો ફોન નંબર લો. આ સંબંધીઓ માટેની વ્યક્તિની શોધમાં મદદ કરશે, અને સંપર્કમાં રહેવામાં પણ મદદ કરશે.
પ્રતિબંધિત ક્રિયાઓ
તમે અજાણ્યા દવાઓ અથવા પરિચિત ગોળીઓ લઈ શકતા નથી, પરંતુ દબાણને ઝડપથી ઘટાડવા માટે ઘણા કદમાં. ઘણા ઉપાયો ધીરે ધીરે મદદ કરે છે અને તમે દર્દીને ડોક્ટર કરતા વધારે, હાયપોટેન્શન કોમામાં ડૂબી શકો છો. પ્રતિબંધિત:
- આલ્કોહોલ પીવો, અને તેથી પણ વધુ તે ગોળીઓ સાથે ભળી દો.
- એમ્બ્યુલન્સની સલાહથી ગભરાઈને હોસ્પિટલમાં દાખલ થવું.
- કેવી રીતે અને શા માટે સિવિલ કોડ થયો તે છુપાવો, જો આ સાથે નમ્ર સંજોગો ન હોય તો. હકીકતમાં, શક્ય તેટલી યોગ્ય રીતે સહાય કરવા માટે ડોકટરોને વિગતો જાણવી મહત્વપૂર્ણ છે.
જો તમે અગાઉથી તૈયારી કરો છો અને ઉપરોક્ત તમામ મુદ્દાઓનું અવલોકન કરો છો, તો પછી તમે ફક્ત તમારા જીવનને જ બચાવી શકતા નથી, પણ પછીની પુન recoveryપ્રાપ્તિને વેગ આપી શકો છો.
આખરે, હુમલામાંથી પુનingપ્રાપ્ત થવું પણ મુશ્કેલ છે, ખાસ કરીને જો ત્યાં સહવર્તી રોગો હોય છે: ડાયાબિટીઝ, એથરોસ્ક્લેરોસિસ, હૃદયની સમસ્યાઓ, હાઈ કોલેસ્ટરોલ અને ખાંડ, તેમજ ધૂમ્રપાન અને દારૂ માટેની તૃષ્ણા જેવી ખરાબ ટેવો. તેથી, અંતિમ ઉપચાર માટે તમારે ખરેખર એક નવી વ્યક્તિ બનવાની જરૂર છે.
હાયપરટેન્સિવ કટોકટીના લક્ષણો
હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય એ ડોકટરોની ટીમના આગમન પહેલાં દર્દીની સ્થિતિને સ્થિર કરવાના પગલાઓનો એક સમૂહ છે. હાયપરટેન્સિવ કટોકટીની ઇમરજન્સી કેર એલ્ગોરિધમ સરળ અને સમજી શકાય તેવું છે, જો કે, નિર્ણાયક ક્રિયાઓ સાથે આગળ વધતા પહેલાં, તમારે કટોકટીને અન્ય રોગવિજ્ologicalાનવિષયક પરિસ્થિતિઓથી અલગ પાડવા માટે સમર્થ હોવા જોઈએ.
- નર્વસ સિસ્ટમનું અતિશય નિયંત્રણ,
- ગભરાટ ભર્યો હુમલો
- ટાકીકાર્ડિયા
- હૃદય માં પીડા
- મંદિરોમાં ધબકતી પીડા
- ચહેરાની ત્વચાની હાઈપ્રેમિયા,
- વધારો પરસેવો સાથે ઠંડી,
- આંગળીનો કંપન
નજીક આવતા સંકટનું મુખ્ય સંકેત એ દબાણમાં ઝડપી વધારો છે. તેમ છતાં, આ લક્ષણ હંમેશાં સમય પર નક્કી કરી શકાતા નથી, હાથમાં ટોનોમીટર ન હોવાને કારણે.
કટોકટીની લાક્ષણિકતા લક્ષણ એ હૃદયના ક્ષેત્રમાં દુખાવો છે. તે જ સમયે, દર્દીઓ માટે એવું લાગે છે કે તે બંધ થવાનું છે, જેનાથી ગભરાટ વધે છે. ગભરાટ ભર્યા હુમલાઓ હંમેશાં સંકટની સાથે રહે છે, આ વેસ્ક્યુલર સ્વરના ઉલ્લંઘનના જવાબમાં એડ્રેનાલિન ઉત્પાદનમાં વધારો થવાને કારણે છે.

એક લાક્ષણિકતા લક્ષણ એ હૃદયમાં તીક્ષ્ણ પીડા છે
કટોકટીના કારણો
સંકટ હંમેશાં કેટલાક પૂર્વનિર્ધારિત પરિબળના પ્રભાવ હેઠળ શરૂ થાય છે. મુખ્ય પરિબળ એ હાયપરટેન્સિવ રોગ (હાયપરટેન્શન) ની હાજરી છે.
બ્લડ પ્રેશરમાં ઝડપી વધારો આની પૃષ્ઠભૂમિ સામે થાય છે:
- તણાવ અને શારીરિક તાણ
- દારૂ પીવો
- સર્વાઇકલ કરોડરજ્જુમાં અસ્થિરતા,
- એન્ટિહાઇપરટેન્સિવ દવાઓના શાખામાં ફેરફાર,
- મોટી માત્રામાં કેફીન અથવા કોફી દવા લેવી.
આ બધાં દબાણમાં અચાનક વધારો થવાનું કારણ બને છે. મોટેભાગે, તાણ વચ્ચે કટોકટી વિકસે છે. આ સ્થિતિ ધીમે ધીમે પોતાને મેનીફેસ્ટ કરે છે. કોઈ વ્યક્તિ લાંબા સમયથી ઉચ્ચતમ માનસિક તાણની સ્થિતિમાં હોઈ શકે છે, દુlaખ તરફ ધ્યાન આપતો નથી, પરંતુ કેટલાક તબક્કે નર્વસ સિસ્ટમ તણાવના પ્રભાવનો સામનો કરશે નહીં અને હાયપરટેન્સિવ કટોકટી શરૂ થશે.
હાયપરટેન્શનવાળા લોકો ડ doctorક્ટરની સલાહની અવગણના કરે છે. એન્ટિહિપરટેન્સિવ ટેબ્લેટ્સ, આલ્કોહોલનો દુરૂપયોગ, ધૂમ્રપાન અને કોફી પીવાની રીતનાં અનધિકૃત ફેરફાર દ્વારા આ પ્રગટ થાય છે. આ બધા પરિણામો કટોકટીમાં પરિણમે છે, જ્યારે દારૂના નશાની પૃષ્ઠભૂમિની વિરુદ્ધ, એક જટિલ સંકટ ઘણીવાર વિકસે છે, જેને ઘરેલુ સારવાર ન હોવાને કારણે, લાયક તબીબી સહાયની જરૂર હોય છે.

સૂચવેલ દવાઓનો અનધિકૃત ઇનકાર કટોકટી ઉશ્કેરે છે
મોટે ભાગે, teસ્ટિઓચ્રોન્ડ્રોસિસની પૃષ્ઠભૂમિ સામે સંકટ આવે છે. આ સર્વાઇકલ વર્ટીબ્રે દ્વારા ધમનીના કમ્પ્રેશનને લીધે મગજમાં રક્ત પુરવઠાના અચાનક ઉલ્લંઘનને કારણે છે. આ કિસ્સામાં, કટોકટી અચાનક થાય છે અને તે ગંભીર લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે.
પરિબળો એ હકીકતનો અંદાજ લગાવે છે કે જો વ્યક્તિ જરૂરી પગલાં ન લે તો અંત oftenસ્ત્રાવી વિકૃતિઓ અને ડાયાબિટીઝ મેલીટસ હોય તો વ્યક્તિ ઘણીવાર આ સ્થિતિનો સામનો કરશે. કોશિકાઓની ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતાની પૃષ્ઠભૂમિની સામે, હાયપરટેન્સિવ કટોકટીનો વિકાસ સામાન્ય નથી, ખાસ કરીને 50 વર્ષથી વધુ ઉંમરના દર્દીઓમાં રોગના હસ્તગત સ્વરૂપ સાથે.
નર્વસ અને રક્તવાહિની તંત્રના સહવર્તી રોગોની હાજરીમાં કટોકટીની સંભાવના વધે છે.
પ્રથમ સહાય નિયમો
હાયપરટેન્સિવ કટોકટી માટેની પ્રથમ સહાય તેમના પોતાના પર દર્દીઓને આપવામાં આવી શકે છે. તેમ છતાં, દરેકને જાણવું જોઈએ કે હાયપરટેન્સિવ કટોકટી કેવી રીતે પોતાને મેનીફેસ્ટ કરે છે, કટોકટીની સંભાળના નિયમો અને ક્રિયાઓની અલ્ગોરિધમનો ક્રમમાં તે વ્યક્તિ જે આ સ્થિતિનો સામનો કરે છે તેને મદદ કરવા માટે સક્ષમ બનશે.
હાયપરટેન્સિવ કટોકટી સાથે, ક્રિયાઓનું અલ્ગોરિધમનો નીચે મુજબ છે.
- પ્રાથમિક સારવારની જોગવાઈ એ હકીકતથી શરૂ થાય છે કે દર્દીને આશ્વાસન અને દિલાસો મળે છે. ગભરાટ ભર્યા હુમલાના વિકાસને અટકાવવાનું મહત્વપૂર્ણ છે, કારણ કે આ એડ્રેનાલિનના ઉત્પાદનને કારણે દબાણમાં પણ વધુ વધારો કરશે.
- કટોકટી શ્વસન નિષ્ફળતા અને શ્વાસની તકલીફ સાથે હોવાથી, તાજી હવાનો ઓરડો તે રૂમમાં આવે છે કે જેમાં દર્દી સ્થિત છે તેની ખાતરી કરવી જોઈએ. દર્દીને શ્વાસ લેવાની કસરતો પણ બતાવવામાં આવે છે - આ ગભરાટ દૂર કરવામાં અને શ્વાસને સામાન્ય બનાવવામાં મદદ કરશે.
- દર્દીને તેની પીઠ નીચે અનેક ઓશિકાઓ સાથે બેડ બેસાડવી જ જોઇએ. દર્દીને ધાબળો સાથે coverાંકવાની અને તેને શાંતિ અને શાંત પ્રદાન કરવાની ભલામણ કરવામાં આવે છે.
- થર્મલ ઇફેક્ટ્સ તમને તમારી સુખાકારીને સામાન્ય બનાવવાની મંજૂરી આપે છે. અનિયંત્રિત હાયપરટેન્સિવ કટોકટીની કટોકટીની સંભાળમાં મંદિરોમાં બરફ અને પગમાં ગરમ ગરમનો સમાવેશ થાય છે. તાપમાનના સંપર્કમાં 20 મિનિટથી વધુનો સમય નથી.
- કટોકટીમાં, તમારે બ્લડ પ્રેશર ઓછું કરવા માટે તમારા ડ doctorક્ટર દ્વારા સૂચવેલ દવા લેવી જોઈએ. ડોઝ વધારવાની જરૂર નથી.
- સંકટને જટિલ માનવામાં આવે છે, જેમાં વ્યક્તિ હૃદયના ક્ષેત્રમાં પીડા અનુભવે છે. જટિલ સંકટ માટેની પ્રથમ સહાય એ હૃદયની લયને સામાન્ય બનાવવા માટે દવાઓ લે છે. આ હેતુ માટે, નાઇટ્રોગ્લિસરિન સૂચવવામાં આવે છે. ધોરણ - જીભની નીચે એક ગ્રાન્યુલ, જ્યાં સુધી સંપૂર્ણપણે જીર્ણોદ્ધાર ન થાય ત્યાં સુધી, 15 મિનિટ પછી પુનરાવર્તિત વહીવટ સાથે. ત્રણ કરતાં વધુ દવાઓ લેવાની મંજૂરી નથી. જો કટોકટી ટાકીકાર્ડિયા અને છાતીના વિસ્તારમાં ટાંકા પીડા દ્વારા જટિલ છે, તો શક્ય તેટલી વહેલી તકે ડોકટરોની એક ટીમને બોલાવવી જોઈએ, કારણ કે મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન થવાનું જોખમ વધારે છે.
- હાયપરટેન્સિવ કટોકટી માટેની પ્રથમ સહાયમાં ઘરે બ્લડ પ્રેશર મોનિટરનો ઉપયોગ કરીને બ્લડ પ્રેશરનું નિયમિત માપન શામેલ છે.
કેટલાક કિસ્સાઓમાં, ઘરે, તમે બળવાન દવાઓ લઈ શકો છો, ઉદાહરણ તરીકે, કેપ્ટોપ્રિલ. દવાની ગોળીને બે ભાગોમાં વહેંચવામાં આવે છે, ફક્ત અડધો નશામાં હોવો જોઈએ, તેને જીભની નીચે મૂકવો જોઈએ. એનાપ્રિલિન લેવા વિશે તમારે ડ doctorક્ટરની સલાહ લેવાની પણ જરૂર છે - આ દવા હૃદયના ધબકારાને સામાન્ય બનાવે છે.

ઝડપથી કૂદાયેલા દબાણને ઘટાડવા કરતા - ડ theક્ટર સાથે અગાઉથી ચર્ચા કરવાનું વધુ સારું છે
ઘરની સારવાર
ઘરે, તમે કટોકટીની સારવાર કરી શકો છો, પરંતુ જો સ્થિતિ લક્ષિત અવયવોના નુકસાન દ્વારા જટિલ નથી. તીવ્ર લક્ષણો અદૃશ્ય થઈ ગયા પછી, દર્દીને બ્લડ પ્રેશરને સામાન્ય બનાવવાની જરૂર છે. આ હેતુ માટે અરજી કરો:
- મૂત્રવર્ધક પદાર્થ
- એન્ટિહાઇપરટેન્સિવ દવાઓ
- antispasmodics.
મૂત્રવર્ધક પદાર્થ વેસ્ક્યુલર સ્વરને સામાન્ય બનાવે છે અને વધુ પ્રવાહીને દૂર કરે છે. સૌથી સરળ અને સૌથી વધુ પોસાય દવા ફ્યુરોસેમાઇડ છે. એન્ટિસ્પેસમોડિક્સ મધ્યમ દબાણ પર સૂચવવામાં આવે છે, કારણ કે ખૂબ ratesંચા દરે તેઓ બિનઅસરકારક છે. પ્રથમ વખત હાઈ બ્લડ પ્રેશરનો સામનો કરવા માટે, દર્દી કેપોટોરિલની અડધી ગોળી લઈ શકે છે. અસરની ગેરહાજરીમાં, ડ્રગનો ફરીથી વહીવટ 45 મિનિટ પછી શક્ય નથી.
હુમલો બંધ કર્યા પછી, વિટામિન બી લેવાની ભલામણ કરવામાં આવે છે6 અને રોઝશીપ પ્રેરણા. આ દવાઓ રક્તવાહિની તંત્રને ટેકો આપે છે અને દર્દીની સુખાકારીને સામાન્ય બનાવે છે.
હોસ્પિટલમાં દાખલ થવું ક્યારે જરૂરી છે?
ક્રિયાઓની અલ્ગોરિધમનો જાણીને, દરેક વ્યક્તિ પોતાની જાતને મદદ કરી શકે છે. અનુભવવાળા હાયપરટેન્સિવ દર્દીઓમાં, હાયપરટેન્સિવ કટોકટી અસરકારક રીતે ઘરે બંધ થાય છે, કારણ કે દર્દીને શું કરવું તે જાણે છે.
હાયપરટેન્સિવ કટોકટી માટે હોસ્પિટલમાં દાખલ થવું અને લાયક તબીબી સંભાળ નીચેના કેસોમાં આવશ્યક છે:
- ઘરની ઘટનાઓની અસમર્થતા,
- જટિલતાઓને, જેમ કે હૃદય પીડા,
- ગંભીર શ્વસન નિષ્ફળતા,
- દબાણમાં દર્દીની પ્રથમ ઝડપી વૃદ્ધિ.
કોઈપણ કે જેણે પ્રથમ વખત આ સ્થિતિનો સામનો કરવો પડ્યો છે તેને કટોકટી સહાય માટે ફોન કરવો જોઈએ અને હોસ્પિટલમાં જવું જોઈએ. સંભવિત પેથોલોજીઓ કે જે કટોકટીના વિકાસનું કારણ બને છે તે ઓળખવા માટે દર્દીઓની સારવાર જરૂરી છે.
એક જટિલ કટોકટી, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન સુધી, ખતરનાક પરિણામોના વિકાસ તરફ દોરી શકે છે, તેથી દર્દીઓને નિષ્ફળતા વિના હોસ્પિટલમાં દાખલ કરવું જરૂરી છે.

હાયપરટેન્સિવ કટોકટી માટે હોસ્પિટલમાં દાખલ થવું જરૂરી છે
કટોકટી કેમ જોખમી છે?
લક્ષ્યના અવયવો માટે હાયપરટેન્સિવ કટોકટી જોખમી છે. દબાણમાં ઝડપી વૃદ્ધિનું કારણ બની શકે છે:
- મગજનો હેમરેજિસ,
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન
- ગ્લુકોમા વિકાસ
- દ્રષ્ટિ નુકશાન
- કિડની નુકસાન.
કેટલાક કિસ્સાઓમાં, અચાનક હાયપરટેન્સિવ કટોકટી મૃત્યુનું કારણ બને છે, કારણ કે કોઈ પણ દર્દીને પ્રથમ સહાય પૂરી પાડવા સક્ષમ ન હતું, અને દર્દી પોતે સમજી શકતો નથી કે તેને શું થઈ રહ્યું છે.
નિદાન કરેલા હાયપરટેન્શનવાળા લોકોને સતત સલાહ આપવામાં આવે છે કે ડ theક્ટર દ્વારા સૂચવવામાં આવેલા દબાણ માટે દવાઓ સતત રાખો. કટોકટી તરીકે, તમે કેપ્ટોપ્રિલ અથવા ક્લોનીડીનનો ઉપયોગ કરી શકો છો.
શક્ય ગૂંચવણો
સ્થાનાંતરિત હાયપરટેન્સિવ કટોકટી, રક્તવાહિની તંત્રના વિક્ષેપ તરફ દોરી શકે છે. આ એરિથમિયા દ્વારા પ્રગટ થાય છે, સ્ટ્રોક અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનું વધતું જોખમ. તે હંમેશાં હાયપરટેન્સિવ કટોકટીની વારંવાર આવતું હોય છે જે હાર્ટ એટેકના વિકાસ માટે સીધી પૂર્વશરત છે.
અયોગ્ય અથવા અકાળે ધરપકડ કરવામાં આવેલા હુમલાથી શ્વસન નિષ્ફળતાને કારણે પલ્મોનરી એડિમા થઈ શકે છે, અથવા મગજનો રક્તસ્રાવ તેના લોહીના સપ્લાયના ઉલ્લંઘનને કારણે થઈ શકે છે. આ પરિસ્થિતિઓને તાત્કાલિક હોસ્પિટલમાં દાખલ કરવાની જરૂર છે, બિલ થોડી મિનિટો પર ચાલે છે.
કટોકટી પછીની સૌથી સામાન્ય ગૂંચવણો એ કિડની પેથોલોજીઓ છે. તે કિડની છે જે હાયપરટેન્શનનું પહેલું લક્ષ્ય બને છે, તેથી દર્દીઓએ ડ carefullyક્ટરની ભલામણોનું કાળજીપૂર્વક પાલન કરવું જોઈએ અને લક્ષ્યના અવયવોને થતા નુકસાનને રોકવા માટે શક્ય તે બધું કરવું જોઈએ.
35% કેસોમાં, સેરેબ્રોવેસ્ક્યુલર અકસ્માતો અને મગજનો એડેમા મૃત્યુનું કારણ બને છે.
હાયપરટેન્સિવ કટોકટીની શરૂઆત અને તેની ગૂંચવણોના લક્ષણો
જીસી સાથેના મુખ્ય ચિહ્નો છે:
- અસહ્ય માથાનો દુખાવો, મોટેભાગે ઓસિપિટલ પ્રદેશમાં,
- મંદિરોમાં લહેરની લાગણી
- ચક્કર અને ટિનીટસ,
- શ્વાસની તકલીફ, દર્દીને હવાના અભાવની અનુભૂતિ થાય છે, જાણે કંઈક તેના વાયુમાર્ગને અવરોધે છે,
- ગંભીર માથાનો દુખાવો વચ્ચે ઉબકા અને omલટી થવાના હુમલા જે રાહત લાવતા નથી,
- ચહેરા અને ગળાની ત્વચાની લાલાશ અને સોજો,
- ભારે પરસેવો, ઠંડક,
- કેટલીકવાર સંકુચિત પ્રકૃતિના સ્ટર્નમ પાછળ દુખાવો થાય છે,
- હાથપગના કંપન (કંપન), ક્ષતિગ્રસ્ત સંકલન અને ન્યુરોલોજીકલ રિફ્લેક્સિસ, દર્દી તેના પગ પર અસ્થિર છે, તેની ચાલાક અસ્થિર અને અનિશ્ચિત છે,
- સુકા મોં, અસહ્ય તરસ, દર્દી હંમેશા પીવા માંગે છે,
- ધબકારાનું ઉલ્લંઘન, તેની આવર્તન - ટાકીકાર્ડિયા અને હૃદયમાં દુખાવો,
- ચમકતી ફ્લાય્સ, આંખો સામે પડદો, દ્રશ્ય ઉગ્રતામાં ઘટાડો, સ્વરૂપે વિઝ્યુઅલ વિક્ષેપ.
- ચીડિયાપણું, અસ્વસ્થતા, ભયની લાગણી, હતાશા, ઉદાસીનતા, સુસ્તીના સ્વરૂપમાં ભાવનાત્મક વિકાર.
કટોકટીના પ્રકારને આધારે એચ.એ. ના લક્ષણો અલગ પડે છે.
હાયપરટેન્સિવ કટોકટી તેના અભિવ્યક્તિ દ્વારા ખૂબ જ જોખમી નથી, જો કે તેના દર્દીઓ માટે તેના લક્ષણો સહન કરવું મુશ્કેલ છે, પરંતુ તેની ગૂંચવણો દ્વારા જે મૃત્યુ તરફ દોરી શકે છે. અકાળ અથવા ખોટી રીતે પ્રસ્તુત તબીબી સંભાળ, બીમાર વ્યક્તિનું જીવન ખર્ચ કરી શકે છે. હાયપરટેન્સિવ કટોકટીની સૌથી જોખમી ગૂંચવણોમાં શામેલ છે:
- મગજનો સ્ટ્રોક
- એન્જેના પેક્ટોરિસ,
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન
- કોમા
- પતન
- પલ્મોનરી એડીમા
- તીવ્ર હૃદયની નિષ્ફળતા
- એન્સેફાલોપથી
- એરિથિમિયા.
હાયપરટેન્સિવ કટોકટી માટે કટોકટીની સંભાળ
હાયપરટેન્સિવ કટોકટી માટેની પ્રથમ તબીબી પ્રથમ સહાય બ્લડ પ્રેશરમાં ધીરે ધીરે ધીરે ધીરે ધીરે ધીરે ધીરે ધીરે ધીરે ધીરે 20-30 એમએમ આરટી થકી દર્દીની સ્થિતિને સ્થિર કરવાના લક્ષ્યમાં હોવી જોઈએ. કલા. કલાક દીઠ. જીવલેણ મુશ્કેલીઓથી ભરપૂર દબાણમાં ઘટાડો થાય છે. ફર્સ્ટ-એડ ઇમરજન્સી કેર, સ્વતંત્ર રીતે દર્દી દ્વારા અને તેના આસપાસના લોકો બંને આપી શકે છે. હાયપરટેન્સિવ કટોકટીની ઇમરજન્સી કેર એલ્ગોરિધમમાં નીચેની માનક ક્રિયાઓ શામેલ હોવી જોઈએ:
- બ્લડ પ્રેશરમાં વધારો ન થાય તે માટે શાંત પરિસ્થિતિઓ બનાવવી. આ હેતુ માટે, દર્દીને આરામદાયક સ્થિતિમાં ગોઠવવું અને મૌન સુનિશ્ચિત કરવું જરૂરી છે, તેમજ કોરોવોલ, વેલોકાર્ડિનના 20 ટીપાં, તેમજ મધરવોર્ટ અથવા વેલેરીયનના ટિંકચર લાગુ કરવું જરૂરી છે,
- દર્દીને શ્રેણીબદ્ધ ingંડા શ્વાસ અને શ્વાસ બહાર કા ,વાની વિનંતી સાથે શ્વસન કાર્યને પુનર્સ્થાપિત કરવું, પોતાને ચુસ્ત કપડાથી મુક્ત કરો અને ઓરડામાં પ્રસારિત કરો,
- પગ અને પગને ગરમ કરવા માટે પગની જગ્યા પર સરસવના પ્લાસ્ટરનો ઉપયોગ કરીને અને હૂંફાળું ગરમ કરવા માટે, દર્દીને ગરમ કરવું જરૂરી છે. માથાના વિસ્તારમાં કોલ્ડ કોમ્પ્રેસ લાગુ કરવાની ભલામણ કરવામાં આવે છે. આ ઇવેન્ટ્સ 15-20 મિનિટ સુધી રાખવામાં આવે છે,
- રક્ત વાહિનીઓને ડાયલેટ કરતી વેસોોડિલેટર તરીકે ડ્રગના આવા જૂથોનો ઉપયોગ સૂચવવામાં આવે છે, તે હૃદયના વિસ્તારમાં પીડા માટે સૂચવવામાં આવે છે (નાઈટ્રોગ્લિસરિન 1 ટેબ્લેટ જીભ હેઠળ, અસરની ગેરહાજરીમાં તેને 5 મિનિટના અંતરાલ સાથે 2 વધુ ગોળીઓ લેવાની મંજૂરી છે, કેપ્પોપ્રિલ ½ ગોળીઓ, સોડિયમ નાઇટ્રોપ્રિસાઇડ), બીટા-બ્લocકર ( પ્રોપ્રેનોલ), એન્ટિ-એડ્રેનર્જિક દવાઓ (ફેન્ટોલામાઇન), મૂત્રવર્ધક પદાર્થ શરીરમાંથી વધુ પ્રવાહી (ફ્યુરોસાઇડ, એરીફોન) દૂર કરવા માટે માથાનો દુખાવો ફોડવા માટે સૂચવવામાં આવે છે, ભાવનાત્મક સ્થિતિને સ્થિર કરવાના હેતુ સાથે એન્ટિસાયકોટિક્સ દર્દી (droperidol) અને ganglionic (pentamin) ના Ence. અડધા કલાક સુધી સતત pressureંચા દબાણ સાથે, દવાઓનો ઉપયોગ હોવા છતાં, સમાન ડોઝનો ઉપયોગ બતાવવામાં આવે છે, તેમજ ઇમરજન્સી ક callલ.
- અન્ય વસ્તુઓમાં, ધમનીય બ્લડ પ્રેશરને નિયંત્રણમાં રાખવું અને દર 10-15 મિનિટમાં ઓછામાં ઓછું એક વાર આવર્તન કરવું જોઈએ, તેમજ શ્વસન અને હૃદયના સંકોચનની આવર્તનને નિયંત્રિત કરવી જરૂરી છે. પ્રક્રિયાની ગતિશીલતા અને સહાયની અસરકારકતાનું મૂલ્યાંકન કરવા માટે આ જરૂરી છે.
હાયપરટેન્સિવ કટોકટીની સ્થિતિમાં હોસ્પિટલમાં દાખલ થવું એ બધા દર્દીઓ માટે સૂચવવામાં આવતું નથી.જ્યારે સ્થિતિ સુધરે છે, એમ્બ્યુલન્સના આગમન પછી બ્લડ પ્રેશર સામાન્ય થાય છે, દર્દીના જીવન માટે કોઈ જોખમ નથી, તેથી હોસ્પિટલમાં દાખલ થવાની જરૂર નથી. આ પ્રકારના એચ.એ.ને સામાન્ય રીતે અનિયંત્રિત કહેવામાં આવે છે. ભવિષ્યમાં, આવા દર્દીઓએ બાહ્ય ધોરણે મેન્ટેનન્સ થેરેપીનું પાલન કરવું અને બ્લડ પ્રેશરનું સ્તર સૂચવતા દૈનિક ડાયરી રાખવી જરૂરી છે.
તે દર્દીઓ માટે હોસ્પિટલમાં દાખલ કરવું ફરજિયાત છે, જેમની મુશ્કેલીઓ વિના પણ, પ્રથમ વખત સંકટ aroભું થયું હતું. અને, અલબત્ત, જટિલ હાયપરટેન્સિવ કટોકટીવાળા દર્દીઓ માટે ઇનપેશન્ટ સારવાર માટેની તાત્કાલિક પ્રક્રિયા જરૂરી છે. આંકડા અનુસાર, દરેક ત્રીજા હાયપરટેન્સિવ દર્દીને હાયપરટેન્સિવ કટોકટીનો સામનો કરવો પડે છે. એચ.સી. માટે તબીબી સંભાળની યોગ્ય અને સમયસર જોગવાઈ, દર્દીના જીવનનો પૂર્વસૂચન સકારાત્મક છે, જો કે, તબીબી સંભાળ માટે ક્રિયાના ગાણિતીક નિયમોની ગેરહાજરી અથવા અશક્તિ એ દર્દી માટેના જીવલેણ પરિણામોથી ભરપૂર છે.
જાણવું મહત્વપૂર્ણ! સામાન્યકરણ માટે અસરકારક ઉપાય હૃદય કામ અને વેસ્ક્યુલર સફાઇ અસ્તિત્વમાં છે! ...
હાયપરટેન્સિવ કટોકટી માટે કટોકટીની સંભાળ કેવી રીતે પૂરી પાડવામાં આવે છે તે દરેકને જાણવું જોઈએ, કારણ કે આ સ્થિતિ હાયપરટેન્શનની વારંવાર ગૂંચવણ છે. હાયપરટેન્સિવ કટોકટી સાથે, બ્લડ પ્રેશરના આંકડામાં તીવ્ર અને અચાનક વધારો જોવા મળે છે, તે હંમેશાં વ્યક્તિના જીવન માટે જોખમનું પ્રતિનિધિત્વ કરે છે અને તેને રોકવા તાત્કાલિક પગલાં લેવાની જરૂર છે. હાલમાં, પુખ્ત વસ્તીના એક તૃતીયાંશ લોકો હાઈ બ્લડ પ્રેશરથી પીડાય છે અને હાયપરટેન્શનનું નિદાન કરે છે, પરંતુ દરેક જણ તેને ગંભીરતાથી લેતા નથી અને ઘણા કિસ્સાઓમાં તેઓ પોતાનો રોગ શરૂ કરે છે. આ તે હકીકતને કારણે છે કે પ્રથમ જીબીમાં વ્યક્તિને કોઈ ખાસ અસુવિધા થતી નથી અને ઘણા અનિયમિત રીતે દવાઓ લે છે. પરંતુ તેથી હાયપરટેન્શનની સારવાર કરી શકાતી નથી. આવી વ્યર્થતા અને આખરે હાયપરટેન્સિવ કટોકટીના વિકાસનું કારણ બને છે.
પેથોલોજીકલ સ્થિતિનું જોખમ
હાયપરટેન્શન (જીબી) એ રક્તવાહિની તંત્ર (સીવીએસ) ની ખૂબ સામાન્ય રોગવિજ્ologyાન છે, તે આધુનિક સંસ્કારી દેશોનું શાપ છે, કારણ કે આધુનિક તકનીકમાં લોકોનું જીવન ભાવનાઓ, તણાવ, ઉતાવળ, શારીરિક નિષ્ક્રિયતા વગેરેથી ભરેલું હોય છે. અડધા લોકો તેમની બીમારીથી અજાણ હોય છે, અવરોધ દ્વારા તપાસ કરવામાં આવતી નિવારક પરીક્ષા દરમિયાન, જ્યારે અન્ય પેથોલોજીઓ માટે ડ aક્ટરનો ઉલ્લેખ કરે છે અથવા વિકસિત સંકટ દરમિયાન પહેલાથી જ છે. આ ઘટના અવલોકન કરવામાં આવે છે કારણ કે જીબી કપટી છે, ગૂંચવણોથી ભરપૂર છે અને લાંબા સમયથી પોતાને અનુભૂતિ કરતું નથી, 50% કેસોમાં દર્દીઓ સૂચવેલ દવાઓ લેતા નથી, સમય સમય પર આવું કરતા હોય છે. પુરુષો અને સ્ત્રીઓ સમાનરૂપે ઘણીવાર હાયપરટેન્શનનું જોખમ ધરાવે છે, હાલમાં પેથોલોજી ઓછી છે અને કિશોરોમાં જોવા મળે છે, અને બાળકોમાં પણ.
- મુખ્ય ચિકિત્સક ”બગલમાં અને ગળા પર પેપિલોમાના ગીચકાઓ એટલે વહેલી શરૂઆત….
હાયપરટેન્શનનું મુખ્ય લક્ષણ એ હાઈ બ્લડ પ્રેશર - ધમનીય હાયપરટેન્શન (એએચ) છે. તે નિરંતર, લાંબી ટકી અને લાંબી છે. હાલમાં, બ્લડ પ્રેશરના ધોરણની ઉપલા મર્યાદામાં ફેરફાર કરવામાં આવ્યા છે, તમામ વય વર્ગોમાં તે 139/89 મીમી એચ.જી. છે. ક columnલમ, અને પહેલેથી જ 140/90 - હાયપરટેન્શનનો પ્રારંભિક તબક્કો માનવામાં આવે છે. બ્લડ પ્રેશર લેવલ દ્વારા વર્ગીકરણ સૂચવવામાં આવ્યું છે: હાયપરટેન્શનની 1 ડિગ્રી -140/90 -159/99, II ડિગ્રી - 160 / 100- 179/109, હાયપરટેન્શનની III ડિગ્રી - 180/110 અને તેથી વધુ. તદનુસાર, ડિગ્રીના નામ હળવા, મધ્યમ અને તીવ્ર છે. સામાન્ય બ્લડ પ્રેશરનાં આંકડાઓ 120/80 થી 129/84 મીમી એચ.જી. કલા. જીબી તબક્કાઓ:
- 1. હું સ્ટેજ કરું છું - બ્લડ પ્રેશરમાં વધારો અસંગત છે, સહેજ, હૃદયનું કાર્ય તૂટી ગયું નથી.
- 2. II સ્ટેજ - બ્લડ પ્રેશર સતત વધારવામાં આવે છે, ત્યાં ડાબી ક્ષેપકમાં વધારો થાય છે, રેટિના વાહિનીઓ સ્પાસ્મોડિક હોય છે.
- 3. તબક્કો III - સંખ્યા વધારે, સતત, હૃદય, કિડની પીડાય છે, મગજના રક્ત પરિભ્રમણમાં ખલેલ પડે છે, પેરિફેરલ વાહિનીઓ અસરગ્રસ્ત છે.
- જાણવાનું મહત્વપૂર્ણ! માથામાં રહેલા વેસેલ્સ હાર્ટ એટેકને "મારી શકે છે" અથવા કઠણ કરી શકે છે! દબાણ દૂર ન કરો, પરંતુ કુદરતી સાથે સારવાર કરો ...
આ ઉપરાંત, હાયપરટેન્શન આવશ્યક છે, એટલે કે, અન્ય અવયવો અને સિસ્ટમો (કિડની, હૃદય અને અંતocસ્ત્રાવી રોગો, એથરોસ્ક્લેરોસિસ અને આલ્કોહોલિઝમના રોગો સાથે) ની ક્ષતિની પૃષ્ઠભૂમિ સામે, પ્રાથમિક, અવિશ્વસનીય ઇટીઓલોજી, અને ગૌણ, રોગનિવારક. સારવારની યોગ્ય પસંદગી માટે વર્ગીકરણ જરૂરી છે. જીસી સાથે, વધતા આંકડા નિર્ણાયક સ્તરે પહોંચે છે, સીસીસી અને મગજની કામગીરી ખોરવાય છે. હાયપરટેન્સિવ કટોકટીને અનિયંત્રિત અને જટિલમાં વહેંચવામાં આવે છે:
- 1. અનિયંત્રિત સ્વરૂપ જીબી 1-2 તબક્કાઓ સાથે જોવા મળે છે, લક્ષણો: દર્દી ઉશ્કેરાઈ જાય છે, દમ તોડી નાખે છે, શ્વાસ લે છે, હાથનો કંપ આવે છે, પરસેવો આવે છે, ગરમ લાગે છે અથવા ઠંડી લાગે છે, ટિનીટસ છે, છાતી પર લાલ ફોલ્લીઓ છે, ત્યાં નસકોરું હોઈ શકે છે, માથાનો દુખાવો તીવ્ર છે. ધબકારા, ધબકારા, હાર્ટ રેટ દર 100 ધબકારા / મિનિટ સુધી, બ્લડ પ્રેશર 200/110 મીમી એચ.જી. કટોકટી ઝડપથી વિકસે છે અને ઝડપથી પસાર થાય છે, તેની અવધિ 2-3 કલાક સુધીની હોય છે, જ્યારે જરૂરી પગલાં લેવામાં આવે છે, દબાણ સામાન્ય થાય છે.
- 2. કટોકટીનું એક જટિલ સ્વરૂપ, કહેવાતા બીજા ક્રમની કટોકટી, તેના લક્ષણો: તે ધીરે ધીરે વિકસે છે, 2 દિવસ સુધી ચાલે છે, સારી રીતે સારવાર કરી શકાતી નથી. દર્દીને ઉબકા, ચક્કરનો અનુભવ થાય છે, ત્યાં ઉલટી થઈ શકે છે, સુનાવણી અને દ્રષ્ટિમાં ઘટાડો થાય છે, બ્લડ પ્રેશર 220-240 / 120-130 મીમી એચ.જી.થી ઉપર વધે છે. તેના અભ્યાસક્રમને લીધે, તે જીવનને સીધો ખતરો પેદા કરે છે, અને ઘણીવાર ગૂંચવણો આના સ્વરૂપમાં canભી થઈ શકે છે: કોમા, હાર્ટ એટેક, કાર્ડિયાક એરિથમિયા, વેસ્ક્યુલર થ્રોમ્બોસિસ, સ્ટ્રોક, પલ્મોનરી એડીમા, સેરેબ્રલ એડીમા, રેનલ ક્ષતિ, સગર્ભા સ્ત્રીઓમાં એક્લેમ્પસિયા, દ્રશ્ય ખામીવાળા icપ્ટિક્સ અંધત્વ સુધી. આ કેસોમાં બ્લડ પ્રેશરના ઘટાડા સાથે પણ, દવાઓના પ્રભાવ હેઠળ, સંકટ ઘણીવાર સ્ટ્રોક સાથે સમાપ્ત થાય છે.
- ડ્વોર્નિચેન્કો: "જો તમે સૂતા પહેલા સવારે સામાન્ય રીતે પીશો તો સવારે એક કીડો અને પરોપજીવી બહાર આવશે ..."
રશિયન ફેડરેશન >> ના મુખ્ય પરોપજીવીવિજ્ .ાની સાથેની એક મુલાકાત વાંચો
એવું કહેવું જોઈએ કે ગૌણ હાયપરટેન્શન સાથે કટોકટી થઈ શકે છે. કટોકટી વિના કારણસર વિકસિત થતી નથી, સામાન્ય રીતે ઘણા પરિબળો તેના માટે આગાહી કરે છે: એન્ટિહાઇપરટેન્સિવ દવાઓનું અચાનક રદ કરવું, નીચા વાતાવરણીય દબાણ, હવામાન પરિવર્તન, અનિદ્રા, માનસિક ઓવરવર્ક, શારીરિક ઓવરલોડ, આઇએચડીનો વધારો, પ્રોસ્ટેટ એડેનોમા, મીઠું, કોફી, આલ્કોહોલનો વધુ ઉપયોગ (ખાસ કરીને બિઅર), ધૂમ્રપાન, હવાઈ મુસાફરી, આંતરસ્ત્રાવીય અસંતુલન (મેનોપોઝ, સગર્ભા સ્ત્રીઓની નેફ્રોપેથી).
બાળકોમાં, એચએ પણ વિકાસ કરી શકે છે, પરંતુ અન્ય રોગોમાં વધારાના લક્ષણ તરીકે: કિડની રોગ, હાયપરથાઇરોઇડિઝમ, ફિઓક્રોમોસાયટોમા. કિશોરોમાં, કટોકટીમાં પ્રાથમિક પાત્ર હોઈ શકે છે.
પ્રથમ સહાય
હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય શું હોવી જોઈએ? જો કોઈ વ્યક્તિ ઘરે એકલા હોય, તો તેનું મોં અચાનક વળી જાય છે, તેની વાણી ધીમી પડી જાય છે અને તે જીબીથી પીડાય છે, કેપ્ટોપ્રિલને તેની જીભની નીચે લેવી જરૂરી છે, એમ્બ્યુલન્સ બોલાવી, દરવાજો ખોલવો અને સૂવા જવું.
હાયપરટેન્સિવ કટોકટી માટેની પ્રથમ સહાયની ક્રિયાઓનું પોતાનું અલ્ગોરિધમ છે: દર્દીને શાંત કરો, તેને પથારી પર મૂકો, ચુસ્ત કપડાંથી મુક્ત કરો, તાજી હવામાં પ્રવેશ મેળવો, માથામાં એક ઠંડા કોમ્પ્રેસ, પગની સ્નાયુઓ પર સરસવના પ્લાસ્ટર મૂકો, ગરમ હીટિંગ પેડથી coverાંકવું, એસ્પિરિનનો 0.325 ગ્રામ આપો, જીભ હેઠળ apનાપ, કોરીનફર, કેપ્ટોપ્રિલ, જો શક્ય હોય તો, ભેજયુક્ત ઓક્સિજન આપો, દર 10-15 મિનિટમાં બ્લડ પ્રેશરનું માપન કરો. ડ theક્ટર આવે ત્યાં સુધીમાં સિસ્ટમ, સિરીંજ, સુતરાઉ ,ન, આલ્કોહોલ તૈયાર કરો.
કટોકટી માટે તબીબી સંભાળ
એક અનિયંત્રિત કોર્સ સાથે, હાયપરટેન્શન માટેની પ્રથમ સહાય: ડિબાઝોલ નસમાં, મૂત્રવર્ધક પદાર્થ - લસિક્સ, ફ્યુરોસેમાઇડ દ્વારા સંચાલિત થાય છે. બીટા-બ્લocકર્સ સારું પરિણામ આપે છે: ઈન્દૈરલ, ઓબઝિડન, એનાપ્રિલિન, એટેનોલolલ, પ્રોપ્રolનોલ, રauસિડિલ - તે / ઇનમાં પણ કરી શકાય છે, તેઓ ધમનીઓના લ્યુમેનને વિસ્તૃત કરશે, હૃદયના ધબકારાને ઘટાડે છે. તમે બ્લડ પ્રેશરમાં તીવ્ર ઘટાડો મેળવી શકતા નથી, તે પતન, હૃદય, કિડની અને મગજના ઇસ્કેમિયાના સ્વરૂપમાં મુશ્કેલીઓથી ભરપૂર છે. તેથી, પહેલા 2 કલાકમાં ફક્ત 20% દ્વારા દબાણ ઘટાડવાનું શક્ય છે.
- ચાઝોવા: "હું તમને વિનંતી કરું છું, દબાણ માટે ગોળીઓ પીતા નથી, તે વધુ સારું છે હાયપરટેન્સિવ, ફાર્માસીને ખવડાવશો નહીં, પ્રેશર ટીપાં સાથે, સસ્તી ટીપાં ...
જટિલ જીસી સાથે, હેમેટોન, ક્લોનિડાઇન, કapટપ્રેસન અને / અથવા હાયપરસ્ટેટ સંચાલિત થાય છે. કોઈ પણ સંજોગોમાં, સબલીંગ્યુઅલ નિફેડિપિન અથવા કોરીનફર. ડાબા વેન્ટ્રિક્યુલર નિષ્ફળતાના લક્ષણો સાથે, મૂત્રવર્ધક પદાર્થનું સંચાલન કરવામાં આવે છે, મૂત્રવર્ધક પદાર્થો વધુ સોડિયમ દૂર કરે છે, રક્ત ફરતા રક્તનું પ્રમાણ ઘટાડે છે અને વેસ્ક્યુલર સ્વર ઘટાડે છે. તીવ્ર હૃદયની નિષ્ફળતામાં, નાઈટ્રેટ્સ (સુસ્તાક, નાઇટ્રોંગ) નો ઉપયોગ થાય છે, જે ધમનીઓના લ્યુમેન, એનલજેક્સ, શામક એન્ટીસાયકોટિક્સને માદક દ્રવ્યો સુધી વિસ્તૃત કરે છે. સારવારની પ્રક્રિયામાં, તમારે ખાતરી કરવાની જરૂર છે કે omલટીની કોઈ આકાંક્ષા નથી. ઉપચારનો ઉદ્દેશ બ્લડ પ્રેશર અને ઇન્ટ્રાકાર્નિયલ પ્રેશરને ઘટાડવા માટે હોવો જોઈએ, જેમાં ઉપર જણાવેલ મુશ્કેલીઓનો વિકાસ અટકાવો.
સહાય માટેની દવાઓ ઇન્જેક્શનના સ્વરૂપમાં અથવા જીભની નીચે આપવામાં આવે છે, કારણ કે ગળી જવાથી ઉલટી થવી તે બિનઅસરકારક છે. સરેરાશ, દબાણ 10 એમએમએચજી દ્વારા ઘટાડવું જોઈએ. કલા. એક કલાકમાં જો કોઈ સકારાત્મક વલણ છે, તો દર્દીને હોસ્પિટલમાં દાખલ કરવામાં આવતો નથી, બીજા દિવસે સ્થાનિક દેખરેખ અને સારવાર માટે સ્થાનિક પોલીસને ક callલ સાથે છોડી દેવામાં આવે છે. હ hospitalસ્પિટલમાં તબીબી સંભાળ કાર્ડિયોલોજિસ્ટ દ્વારા આપવામાં આવે છે.
નિવારક પગલાં
જો મુશ્કેલીઓ વિના કટોકટી સમાપ્ત થાય છે, તો તેનો અર્થ એ નથી કે તમારી સાથે હળવાશથી સારવાર ન કરવામાં આવે. કટોકટી એ તમારી રક્તવાહિની તંત્રની નિષ્ક્રિયતાનું સૂચક છે અને જ્યારે પુનરાવર્તન થાય છે, ત્યારે તે વધુ મુશ્કેલ બનશે.
હાયપરટેન્શનની રોકથામને બરતરફ કરવું અશક્ય છે, અને તેથી કટોકટી. દર્દીઓએ સારવારના મૂળ નિયમને યાદ રાખવું જોઈએ: હાયપરટેન્શન માટેની દવાઓ નિયમિત અને આજીવન વહીવટ માટે સૂચવવામાં આવે છે; તમે તેને જાતે રદ કરી શકતા નથી. ઘરે તમારે એક ટોનોમીટર હોવું જરૂરી છે અને નિયમિતપણે તમારા દબાણને માપવા. ધૂમ્રપાન કરવાનું બંધ કરો, અનિયમિત કાર્યકારી દિવસ, બેઠાડુ જીવનશૈલી ટાળો, મીઠું ઘટાડવા, તળેલા, વધુ ચાલવા, કસરત કરો, સંપૂર્ણ sleepંઘ અને આરામ કરવાનો પ્રયાસ કરો. તમારા ડ doctorક્ટર સાથે નિયમિતપણે અનુસરો.
અને રહસ્યો વિશે થોડું ...
શું તમે ક્યારેય હૃદયની સુનાવણીથી પીડાય છે? તમે આ લેખ વાંચો છો તે હકીકતને ધ્યાનમાં રાખીને, વિજય તમારી તરફ ન હતો. અને અલબત્ત તમે હજી પણ તમારા હૃદયને સામાન્ય બનાવવાની સારી રીત શોધી રહ્યા છો.
પછી હૃદયરોગની સારવાર અને રક્ત વાહિનીઓને સાફ કરવાની કુદરતી પદ્ધતિઓ વિશે આ મુલાકાતમાં એલેના માલિશેવા શું કહે છે તે વાંચો.
આ લેખમાંથી તમે શીખીશું: હાયપરટેન્સિવ કટોકટીની કટોકટીની કાળજી શું હોવી જોઈએ, તેને યોગ્ય રીતે કેવી રીતે પ્રદાન કરવું.
- ફર્સ્ટ એઇડ અલ્ગોરિધમનો
- કટોકટીની સંભાળમાં સામાન્ય ભૂલો
- આગાહી
હાયપરટેન્સિવ કટોકટી એ બ્લડ પ્રેશરમાં તીવ્ર અને અચાનક વધારો છે, તેની સાથે દર્દીની નિશ્ચિત લક્ષણો અને ફરિયાદોનો સમૂહ આવે છે. કટોકટીમાં, બ્લડ પ્રેશરના વિશિષ્ટ સમસ્યારૂપ મૂલ્યોને નિર્ધારિત કરવું મુશ્કેલ છે, કારણ કે કોઈ ચોક્કસ દર્દીના કાર્યકારી દબાણ પર બાંધવું જરૂરી છે. જીવનની સામાન્ય લયમાં સામાન્ય અથવા થોડું ઓછું દબાણ ધરાવનાર વ્યક્તિ માટે, 130/90 એમએમએચજી ઉપરનો એક ટોનોમીટર ચિહ્ન હાયપરટેન્સિવ કટોકટી બની શકે છે. કલા. 150/100 મીમી એચ.જી.ના કાર્યકારી દબાણવાળા "અનુભવી" હાયપરટેન્સિવ દર્દીઓ માટે. કલા. દબાણ લગભગ 200/120 મીમી આરટી ગંભીર હશે. કલા. અને ઉપર. હાયપરટેન્સિવ કટોકટી, પહેલાથી લાંબા સમયથી અસ્તિત્વમાં છે તે હાયપરટેન્શનની પૃષ્ઠભૂમિ સામે બંને થઈ શકે છે, અને પ્રથમ વખત સંપૂર્ણ સ્વસ્થ વ્યક્તિને પાછળ છોડી શકે છે.
તેથી જ, જો કોઈ હાયપરટેન્સિવ કટોકટીની આશંકા છે, તો તે ચોક્કસ ટોનોમીટર સૂચકાંકો પર નહીં, પરંતુ દર્દીની ફરિયાદો પર આધાર રાખવો મહત્વપૂર્ણ છે:
- ચહેરાની લાલાશ, પરસેવો થવો, ગરમીની લાગણી,
- માથાનો દુખાવો, ચક્કર,
- ઉબકા અને vલટી થવાથી રાહત થતી નથી,
- આંખો સામે ફ્લાયિંગ્સ ફ્લાયિંગ્સ, આંખોમાં કાળી પડી રહી છે અને અન્ય દ્રષ્ટિની ક્ષતિઓ છે,
- હવાના અભાવ, શ્વાસની તકલીફ,
- હૃદયમાં સંકુચિત પીડા, સ્ટર્નમની પાછળ,
- ટાકીકાર્ડિયા - પ્રતિ મિનિટ 90-100 થી વધુ ધબકારાની ધબકારા,
- મૂંઝવણ, જગ્યામાં અભિગમનું ખોટ, વાણી વિકાર,
- આંદોલન, ગભરાટ, મૃત્યુનો ડર.
હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય એ દર્દીના જીવન અને આરોગ્યને જાળવવા માટે અત્યંત જરૂરી પાસા છે. હાયપરટેન્સિવ કટોકટીવાળા દર્દીને પ્રથમ સહાયના સિદ્ધાંતો જાણવું ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે સરળ ક્રિયાઓ પણ ડ doctorsકટરોના આગમન પહેલાં કિંમતી મિનિટ જીતવામાં મદદ કરે છે.
સામાન્ય રીતે, આ સ્થિતિમાં મુખ્ય પ્રથમ તબીબી સહાય વિઝિટિંગ એમ્બ્યુલન્સ બ્રિગેડના ડોકટરો અને પેરામેડિક્સ, તેમજ પોલીક્લિનિક્સ અને આઉટપેશન્ટ ક્લિનિક્સના સામાન્ય વ્યવસાયિકો દ્વારા પૂરી પાડવામાં આવે છે. પછી દર્દીને વિશિષ્ટ ઉપચારાત્મક અથવા કાર્ડિયોલોજી વિભાગમાં હોસ્પિટલમાં દાખલ કરવામાં આવે છે, જ્યાં સાંકડી નિષ્ણાતો - કાર્ડિયોલોજિસ્ટ્સ તેને મદદ કરશે.
હાયપરટેન્સિવ કટોકટી માટે ફર્સ્ટ એઇડનો સૌથી મહત્વપૂર્ણ સિદ્ધાંત: "કોઈ નુકસાન ન કરો!". તેને "સહાય" સાથે વધુપડતું કરવા કરતાં ઓછામાં ઓછી ક્રિયાઓ કરવી વધુ સારું છે. નીચે આપણે પ્રથમ સહાયમાં લાક્ષણિક ભૂલોનું વિશ્લેષણ કરીશું.
તે સમજવું અગત્યનું છે કે હાયપરટેન્સિવ કટોકટી પોતે ખતરનાક નથી, પરંતુ સૌથી ગંભીર ગૂંચવણો જે તે પેદા કરી શકે છે: મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, એટ્રિલ ફાઇબિલેશન, પલ્મોનરી એડીમા, આંચકી અને અન્ય રોગવિજ્ .ાન.
પ્રાથમિક સારવાર અને આ ગંભીર સ્થિતિની વધુ વિશેષ સારવાર આવી જટિલતાઓને રોકવા માટે ચોક્કસ લક્ષ્યમાં રાખવી જોઈએ.
જો તમને હાયપરટેન્સિવ કટોકટીની શંકા હોય તો શું કરવું
કટોકટીના હાયપરટેન્સિવ કટોકટી સાથે, અલ્ગોરિધમનો આના જેવો દેખાય છે:
- પ્રથમ પગલું એ એમ્બ્યુલન્સને ક callલ કરવું અથવા દર્દીને નજીકની તબીબી સુવિધામાં કાળજીપૂર્વક પરિવહન કરવાનું શરૂ કરવું છે.
- એક ટોનોમીટર શોધવાનો પ્રયાસ કરો, બ્લડ પ્રેશરને માપવા અને પીડિતની પલ્સની ગણતરી કરો.
- દર્દીને આશ્વાસન આપવું, તેના માટે શાંત, શાંત વાતાવરણ બનાવવું, સફળ પરિણામમાં તેનામાં વિશ્વાસ મૂકવો એ ખૂબ જ મહત્વપૂર્ણ છે.
- દર્દીને પૂછવું જરૂરી છે કે તે હાઈપરટેન્શનથી પીડાય છે, તે કઈ દવાઓ લે છે, શું આજે તેણે દવા લીધી છે કે શું તે ભૂલી ગયું છે કે તેણે દારૂ પીધો હતો. આ બધી માહિતી પછી ડોકટરોને વિગતવાર સ્થાનાંતરિત કરવી આવશ્યક છે.
- દર્દીને પગ સાથે અડધા બેઠા સ્થાને ખસેડવાની જરૂર છે - આ નીચલા હાથપગના વાહિનીઓમાંથી વેનિસ રક્તનું વળતર ઘટાડે છે, જે હૃદય પરના ભારને નોંધપાત્ર રીતે ઘટાડે છે. સમાન સ્થિતિમાં, તમારે દર્દીને તબીબી સુવિધામાં પરિવહન કરવાની જરૂર છે.
- જો શક્ય હોય તો, પીડિતાને તાજી હવા, ખુલ્લી વિંડોઝ અને દરવાજા પર લઈ જવી જોઈએ, તાજી હવા પ્રદાન કરવા અને શ્વાસ લેવાની સુવિધા આપવા માટે કોલર છૂટા કરવો જોઈએ.
- ઝડપી ધબકારા સાથે - ટાકીકાર્ડિયા, જ્યારે પલ્સ પ્રતિ મિનિટ 90 થી વધુ ધબકારા આવે છે, અને દર્દી ફરિયાદ કરે છે કે "હૃદય છાતીમાંથી કૂદકો લગાવતું હોય છે" - કેરોટિડ સાઇનસની મસાજ જેવી તકનીક અસરકારક છે. આ કરવા માટે, બંને બાજુઓ પર કેરોટિડ ધમનીના ધબકારાના ક્ષેત્રમાં ગળાની બાજુની વ્યક્તિને ઘસવું અથવા મસાજ કરો. મસાજની અવધિ 10-15 મિનિટ છે.
- જો પીડિત વ્યક્તિએ તેની સાથે એન્ટિ-હાયપરટેન્શનની દવા લીધી હોય, તો તેને ડ્રગનો એક વધારાનો ડોઝ આપવો જરૂરી છે. જ્યારે ટેબ્લેટ શોષાય છે અથવા જીભની નીચે મૂકવામાં આવે છે ત્યારે સૌથી અસરકારક અને ઝડપી અસર થશે.
- બીજી આવશ્યક દવા કોઈપણ શામક દવા હશે - વેલેરીયન, મધરવortર્ટ, સંયુક્ત શામક દવાઓ, કોર્વેલોલ અને તેથી વધુ.
- ડ doctorક્ટર વિના ઉપયોગ માટે માન્ય ત્રીજી અને છેલ્લી દવા નાઇટ્રોગ્લિસરિન છે. આ દવાને વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન, અથવા ડબ્લ્યુએચઓ દ્વારા, ધમની હાયપરટેન્શન, કંઠમાળ પેક્ટોરિસ અને હૃદયમાં દુખાવોના હુમલાઓ માટે પ્રિહોસ્પિટલ તબક્કે મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનની રોકથામ અને પ્રથમ સહાય માટેના શ્રેષ્ઠ સાધન તરીકે માન્યતા આપવામાં આવી છે. આ દવા કોઈપણ omટોમોબાઈલ ફર્સ્ટ-એઇડ કીટમાં, તેમજ જાહેર સંસ્થાઓની ફર્સ્ટ-એઇડ કીટમાં હોવી જોઈએ: ગેસ સ્ટેશન, શોપિંગ સેન્ટર્સ, દુકાનો અને તેથી વધુ. ગોળીઓ, કેપ્સ્યુલ્સ અને સ્પ્રેના રૂપમાં નાઇટ્રોગ્લિસરિન હાજર છે. નાઇટ્રોગ્લિસરિનની પ્રમાણભૂત એક માત્રા 0.5 મિલિગ્રામ છે. તે તેણી છે અને જીભ અથવા ગાલ હેઠળ લેવી જ જોઇએ. નાઇટ્રોગ્લિસરિન લેવાનો સમય યાદ રાખવો અને તેના પહોંચતા આરોગ્ય કર્મચારીઓને જાણ કરવી પણ જરૂરી છે.
પહોંચનારા ડોકટરો પરિસ્થિતિનું મૂલ્યાંકન કરશે, પ્રેશર અને પલ્સને માપે છે, કાર્ડિયોગ્રામ લેશે અને બ્લડ પ્રેશર ઘટાડતી દવાઓનું નસમાં વહીવટ શરૂ કરશે. આગળ, ભોગ બનનારને નજીકના કાર્ડિયોલોજી અથવા સઘન સંભાળ એકમમાં લઈ જવામાં આવશે, જ્યાં તેને વિશેષ સંભાળ, તેમજ હાયપરટેન્સિવ કટોકટીની શક્ય ગૂંચવણોનું વિગતવાર નિદાન મળશે.
પ્રી-હોસ્પીટલની સંભાળમાં સામાન્ય ભૂલો
હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાયની સૌથી સામાન્ય અને સ્થૂળ ભૂલોનું વિશ્લેષણ કરીશું:
- દર્દીની જાતે અથવા અન્ય લોકોના ઇમરજન્સી પગલાં લેવાનો ઇનકાર. હાયપરટેન્સિવ કટોકટી માટે જરૂરી પ્રથમ સહાય એકદમ સરળ છે અને તેને વિશેષ જ્ knowledgeાન અને કુશળતાની જરૂર નથી.
- અન્યની ગભરાટ. ઉત્તેજના, બિનજરૂરી હલફલ અને અન્યની ગભરાટ દર્દીની અસ્વસ્થતામાં નોંધપાત્ર વધારો કરી શકે છે અને કટોકટીનો સમયગાળો વધારી શકે છે.
- પીડિતોને હાયપરટેન્શન માટે "વિદેશી" દવાઓની સ્વીકૃતિ. બીજા દર્દીને સૂચવેલ હાયપરટેન્શન દવાઓ આપવી તે સંપૂર્ણપણે અસ્વીકાર્ય છે. તેનાથી ખૂબ જ ગંભીર પરિણામો આવી શકે છે. તેથી, ઉદાહરણ તરીકે, રેનલ ધમની અસામાન્યતાઓ માટે દવાઓના કેટલાક જૂથો લેવાથી તીવ્ર રેનલ નિષ્ફળતા અને હાયપરટેન્સિવ કટોકટીના વધવા તરફ દોરી જાય છે.
- "રક્ત વાહિનીઓ વિસ્તૃત કરવા" ના ઉદ્દેશ્ય સાથે આલ્કોહોલનું સેવન. આલ્કોહોલની આ અસર ખૂબ જ અલ્પજીવી છે, અને એથિલ આલ્કોહોલની અસર હૃદય પર પડે છે, તે સંકટનું ચિત્ર વધારે છે. તદુપરાંત, નાઇટ્રોગ્લિસરિન અને એન્ટિ-પ્રેશર દવાઓ સાથેના આલ્કોહોલ અણધારી પરિણામો આપી શકે છે. આલ્કોહોલનો નશો હાયપરટેન્સિવ કટોકટીના ક્લિનિકલ ચિત્રને નોંધપાત્ર રીતે ભૂંસી નાખે છે અને નિદાનમાં દખલ કરે છે.
- "વિશ્વસનીયતા માટે." દવાઓનો ડબલ અથવા ટ્રિપલ ડોઝ લેવો. દવાઓના ડોઝમાં અનધિકૃત વધારો સંપૂર્ણપણે અસ્વીકાર્ય છે. જો તમે દબાણ સામે પીડિતાને તેની માનક દવા આપવાની યોજના ઘડી રહ્યા છો - તો આ એક પ્રમાણભૂત માત્રા હોવી જોઈએ. નાઇટ્રોગ્લિસરિનની માત્રા 1 મિલિગ્રામથી વધુ ન હોવી જોઈએ!
- પ્રેસર ડ્રોપ ખૂબ ઝડપથી. કાર્ડિયોલોજિસ્ટ્સની તમામ વિશ્વ ભલામણો સૂચવે છે કે હાયપરટેન્સિવ કટોકટીની સારવારમાં બ્લડ પ્રેશર ઘટાડવાનું સ્તર બેથી ત્રણ કલાકમાં પ્રારંભિક દબાણના 20-25% કરતા વધુ ન હોવું જોઈએ.
- તબીબી કર્મચારીઓ, જેમ કે આલ્કોહોલ અથવા અમુક દવાઓ દ્વારા કટોકટીના કારણોને છુપાવવી. દબાણ અને નાઇટ્રોગ્લિસરિન માટે દવાઓ લેવાની બાબતમાં ડોકટરોને માહિતી ન આપવી એ પણ એક મોટી ભૂલ છે.
હાયપરટેન્સિવ કટોકટીનું નિદાન
આ રોગનું નિદાન આના પર આધારિત છે:
- દર્દીની ઉંમર. નાના અને સ્વસ્થ દર્દી, આ ગંભીર સ્થિતિ સહન કરશે તેટલું સરળ.
- લક્ષ્ય અવયવોને સંકટ અને નુકસાનનો પ્રકાર. મગજ, કિડની અથવા મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનને નુકસાન સાથેનું એક જટિલ સંકટ એકદમ બિનતરફેણકારી સ્થિતિ છે, જે ગંભીર વિકલાંગતા અને મૃત્યુનું કારણ બને છે.
- હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાયતા અને ત્યારબાદની સારવારની યોગ્યતા. અગાઉની સારવાર અને ગૂંચવણોની રોકથામ શરૂ થઈ છે, દર્દીના સફળ પરિણામની શક્યતા વધારે છે.
- એવી પરિસ્થિતિઓ કે જે પૂર્વસૂચનને વધુ ખરાબ કરે છે અને મૃત્યુદરમાં વધારો કરે છે: મેદસ્વીપણું, ડાયાબિટીઝ મેલીટસ, થ્રોમ્બોસિસનું વલણ, હાર્ટ અને કિડનીના લાંબા રોગો, મદ્યપાન, ધૂમ્રપાન.
હાયપરટેન્સિવ કટોકટીના લગભગ 60% કિસ્સાઓ ધમની હાયપરટેન્શનના લાંબા અને અનિયંત્રિત અભ્યાસક્રમનું પરિણામ છે, તેથી, હાયપરટેન્શનની અસરકારક અને વ્યવસ્થિત સારવાર મહત્વપૂર્ણ છે. હાઈ બ્લડ પ્રેશર માટેની દવાઓ ખૂબ જ કાળજીપૂર્વક પસંદ કરવી આવશ્યક છે, અને દરરોજ લેવી જોઈએ.
(2 મતો, સરેરાશ રેટિંગ: 4.00)
હાયપરટેન્સિવ કટોકટી એ હાયપરટેન્શનની ગૂંચવણ છે. આ રોગ એકદમ જટિલ છે, અને તેથી ઝડપી સહાયની જરૂર છે.
જેઓ આવી બિમારીથી પીડાય છે તેઓએ યાદ રાખવું જ જોઇએ કે આ રોગ કોઈપણ સમયે થઈ શકે છે, અને તેથી તમારે હંમેશાં આ માટે તૈયાર રહેવું જોઈએ અને હાયપરટેન્સિવ કટોકટીવાળા દર્દીને કટોકટીની સંભાળ કેવી રીતે આપવામાં આવે છે તે જાણવું જોઈએ.
આવા રોગના વિકાસ માટે ઘણા કારણો છે. મોટે ભાગે, મુશ્કેલીઓ આ સાથે થઈ શકે છે:
- હવામાનમાં ફેરફાર.
- એન્ટિહાઇપરટેન્સિવ દવાઓ, તેમજ તેમના અનિયમિત સેવનનો સ્વ-બંધ.
- તાણ.
- દારૂનો દુરૂપયોગ.
- વધારે કામ કરવું.
- શરીર પર ભારે ભાર.
- અતિશય ખાવું.
કેટલાક દર્દીઓ એવું વિચારે છે કે જો તમે માનક મૂલ્યો માટેના દબાણને ઝડપથી ઘટાડશો, તો આ લક્ષણોમાંથી છુટકારો મેળવવામાં મદદ કરશે. ડોકટરો ઝડપથી દબાણ ઘટાડવાની ભલામણ કરતા નથી.
આ પતનનું કારણ બની શકે છે અને ચેતનાના નુકસાન તરફ દોરી શકે છે. જો કેસ ગંભીર હોય તો મગજમાં લોહીનો પ્રવાહ પણ નબળી પડી શકે છે.
ધીમે ધીમે દબાણ ઓછું કરવાની ભલામણ કરવામાં આવે છે. કલાકમાં 20-30 મિલીમીટર પારો. જો આવા સંકેતો પ્રથમ વખત જોવા મળે છે, તો તમારે ક્લિનિકની સહાય ટીમને બોલાવીને તરત જ નિષ્ણાતનો સંપર્ક કરવો જોઈએ.
જો સહાય સમયસર આપવામાં આવતી નથી, તો પછી વ્યક્તિલક્ષી વિકારોનો દેખાવ પણ શક્ય છે. તે કિસ્સામાં, શરીરમાં થતી પ્રક્રિયાઓને કારણે આંતરિક અવયવોને નુકસાન થઈ શકે છે. તેને પહેલાથી જ ડોકટરોની ફરજિયાત સહાયની જરૂર પડશે.
તે પણ ધ્યાનમાં લેવું જોઈએ કે, સામાન્ય રીતે સ્વીકૃત અભિપ્રાય હોવા છતાં, હાયપરટેન્સિવ કટોકટી બ્લડ પ્રેશરની લાક્ષણિકતાની સંખ્યા નક્કી કર્યા વિના થઈ શકે છે. આવી સંખ્યાઓ દરેક માટે વ્યક્તિગત હશે.
જ્યારે કોઈ કટોકટી થાય છે, ત્યારે વ્યક્તિગત અવયવોમાં મુશ્કેલીઓ .ભી થવાની સંભાવના પણ ઝડપથી વધી શકે છે. આ ઉદાહરણ તરીકે, નર્વસ સિસ્ટમ, પલ્મોનરી એડીમા અથવા હાર્ટ એટેક હોઈ શકે છે.
બ્લડ પ્રેશર ફક્ત બે મિકેનિઝમ્સને કારણે વધી શકે છે જેને સાર્વત્રિક માન્યતા માનવામાં આવે છે:
ઘરે હાયપરટેન્સિવ કટોકટી માટે યોગ્ય રીતે પ્રથમ સહાય પ્રદાન કરવા માટે, દબાણમાં વધારો થવાનું કારણ સચોટ રીતે નક્કી કરવું જરૂરી છે.
હાઈ બ્લડ પ્રેશર સૂચવતા મુખ્ય લક્ષણોમાં નીચે મુજબ છે:
- ધબકારા થવું માથાનો દુખાવો (સામાન્ય રીતે ઓસિપીટલ પ્રદેશમાં).
- દબાણમાં નોંધપાત્ર અને તીવ્ર વધારો.
- મંદિરોમાં પીડાદાયક લહેર.
- ઉલટી અથવા માત્ર ઉબકા.
- શ્વાસની તકલીફ.
- દ્રષ્ટિની ક્ષતિ. તે ભાગ્યે જ બને છે.
- છાતીમાં ભારે દુખાવો.
- શરીરના કેટલાક ભાગોમાં ત્વચાની લાલાશ.
- ચીડિયાપણું.
- ઉત્તેજના.
કટોકટીના પ્રકારો
હાલમાં, ડોકટરો બે પ્રકારના સંકટ વચ્ચે તફાવત બતાવે છે. આ છે:
- હાયપરકીનેટિક. તે સામાન્ય રીતે રોગના પ્રારંભિક તબક્કામાં દેખાય છે. તે તીવ્રતાથી શરૂ થાય છે. આ કિસ્સામાં, દબાણ ઝડપથી વધે છે, પલ્સ ઝડપી થાય છે.
- હાયપોકિનેટિક. તે સામાન્ય રીતે રોગના પછીના તબક્કામાં પોતાને મેનીફેસ્ટ કરે છે. તે જ સમયે, બ્લડ પ્રેશર ઘણી વખત વધે છે. આ પ્રકારની કટોકટી ધીમે ધીમે વિકસે છે (ઘણા કલાકો - ઘણા દિવસો).
હાયપરટેન્સિવ કટોકટી માટેની પ્રથમ સહાયમાં તે જાણવાની જરૂર શામેલ છે કે કયા ઉચ્ચ-દબાણવાળા ગોળીઓ સૌથી અસરકારક છે.
તમામ નિષ્ણાતો જેમની પ્રવૃત્તિઓ આ રોગ અને તેની સારવાર સામે લડવાનું લક્ષ્ય છે, સામાન્ય રીતે તેમના ગ્રાહકોને શિક્ષિત બનાવવાનો પ્રયાસ કરો જેથી તેઓ જાણે કે રોગની શરૂઆતની શરૂઆતમાં કઇ ક્રિયાઓનું પાલન કરવું જોઈએ.
તે પણ ધ્યાનમાં લેવું જોઈએ કે દર્દીઓ પોતાને જાણે છે કે પ્રારંભિક તબક્કે પ્રથમ સહાયમાં પોતાને કેવી રીતે મદદ કરવી, જેથી ડોકટરોની મદદ ન લેવી.
પરંતુ, તેમ છતાં, કેટલીકવાર કોઈ નિષ્ણાતની દખલ કર્યા વિના કરી શકતું નથી, કારણ કે પ્રથમ અભિવ્યક્તિઓ હાયપરટેન્શનની શરૂઆતનું કારણ બની શકે છે, જે દર્દીને પહેલાં ક્યારેય ખબર ન હતી.
કટોકટીની સારવાર
જ્યારે કોઈ ગ્રાહકને ઇમરજન્સી કેરની જરૂર હોય, તો આવી દવાઓ લેવી જોઈએ:
નાઇટ્રોગ્લિસરિન. તે સામાન્ય રીતે ગોળીઓમાં વેચાય છે. પરંતુ ઇન્જેક્શન વધુ અસરકારક રહેશે. શરીર પર ઝડપી અસર પાડવા અને દબાણના સ્તરને નિયંત્રિત કરવા માટે સક્ષમ.
સોડિયમ નાઇટ્રોપ્રુસાઇડ. બ્લડ પ્રેશર ઓછું કરવા માટે સક્ષમ. દવાની અસરને નિયંત્રિત કરી શકાય છે. તે વહીવટ પછી ટૂંકા ગાળા માટે કામ કરવાનું શરૂ કરે છે. પ્રોડક્ટનો ઉપયોગ કર્યા પછી, તમારે સતત દબાણ તપાસવું આવશ્યક છે.
દવા રુધિરવાહિનીઓનું વિચ્છેદન કરે છે અને હૃદયના કાર્યમાં સુધારો કરે છે. લાંબા સમય સુધી ડ્રગ લોહીમાં રહે છે, તેથી મોટા ડોઝથી ઝેર શક્ય છે. તે nબકાના સ્વરૂપમાં પોતાને પ્રગટ કરી શકે છે.
ડાયઝોક્સાઇડ. ઉપરોક્ત દવાઓની તુલનામાં, આ એક ભાગ્યે જ લેવામાં આવે છે. આ સાધન canભી કરી શકે તેવી મોટી સંખ્યામાં આડઅસરને કારણે છે. આડઅસરોની સંખ્યાને ઘટાડવા માટે, બ્લડ પ્રેશર ઘટાડતી અન્ય દવાઓ સાથે આ દવાને નાના ડોઝમાં જોડવાની ભલામણ કરવામાં આવે છે.
હાઇડ્રેલેઝિન. નસમાં ઇંજેક્શન. તે ધમનીઓને આરામ કરવામાં મદદ કરે છે. ડ્રગનો ઉપયોગ કરવાથી માથાનો દુખાવો અને ટાકીકાર્ડિયા થઈ શકે છે.
કોરોનરી રોગ ધરાવતા લોકો માટે તે આગ્રહણીય નથી. આ સાધન સગર્ભા સ્ત્રીઓ દ્વારા વાપરી શકાય છે, કારણ કે તે સ્વાસ્થ્ય માટે સલામત છે.એ નોંધવું મહત્વપૂર્ણ છે કે કટોકટી દરમિયાન મુશ્કેલીઓ ટાળવા માટે, અને ક્લિનિકની જરૂર ન પડે તે માટે, ગ્રાહકે સતત તેના દબાણનું સ્વતંત્ર રીતે નિરીક્ષણ કરવું જોઈએ. આવા સૂચકાંકો પણ રેકોર્ડ કરી શકાય છે.
ડ fundsક્ટર દ્વારા નિવારણ માટે સૂચવવામાં આવેલા ભંડોળ લેવાના સમયને ચૂકશો નહીં તે પણ મહત્વનું છે. એક પાસ અપ્રિય પરિણામો તરફ દોરી શકે છે. એક નિષ્ણાત આ લેખમાં વિડિઓમાં હાયપરટેન્સિવ કટોકટી વિશે વાત કરશે.

 તણાવપૂર્ણ પરિસ્થિતિઓ અને વધારે કામ,
તણાવપૂર્ણ પરિસ્થિતિઓ અને વધારે કામ, શુષ્ક મોં
શુષ્ક મોં બહારથી ઠંડી હોય તો પણ, વધુ પડતા કપડાથી મુક્ત વિંડો ખોલો અને ખાતરી કરો કે શ્વાસ એકસરખો અને નિયમિત છે. ખૂબ deeplyંડા શ્વાસ લેવાની જરૂર નથી.
બહારથી ઠંડી હોય તો પણ, વધુ પડતા કપડાથી મુક્ત વિંડો ખોલો અને ખાતરી કરો કે શ્વાસ એકસરખો અને નિયમિત છે. ખૂબ deeplyંડા શ્વાસ લેવાની જરૂર નથી. હુમલો દરમિયાન દબાણ સૂચકાંકોમાં ફેરફાર, ખાસ કરીને દવાઓ લીધા પછી, તેમજ તેમના નામો પછીનો રેકોર્ડ આપવા માટે તે ખૂબ ઉપયોગી થશે. જ્યારે હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય થાય છે, ત્યારે પુનરુત્થાન એલ્ગોરિધમ કેટલીકવાર વિગતવાર રેકોર્ડિંગ્સ માટે સમય છોડતો નથી. પરંતુ વિભાગમાં ઉપસ્થિત ચિકિત્સક માટે, આ રેકોર્ડ બદલી ન શકાય તેવા હશે.
હુમલો દરમિયાન દબાણ સૂચકાંકોમાં ફેરફાર, ખાસ કરીને દવાઓ લીધા પછી, તેમજ તેમના નામો પછીનો રેકોર્ડ આપવા માટે તે ખૂબ ઉપયોગી થશે. જ્યારે હાયપરટેન્સિવ કટોકટી માટે પ્રથમ સહાય થાય છે, ત્યારે પુનરુત્થાન એલ્ગોરિધમ કેટલીકવાર વિગતવાર રેકોર્ડિંગ્સ માટે સમય છોડતો નથી. પરંતુ વિભાગમાં ઉપસ્થિત ચિકિત્સક માટે, આ રેકોર્ડ બદલી ન શકાય તેવા હશે.