ડાયાબિટીઝની પ્રારંભિક તપાસ: દર્દીઓ માટે તપાસ
ડાયાબિટીસ સ્ક્રિનિંગ શબ્દ એ રોગની પ્રારંભિક તપાસને સૂચવે છે. સ્ક્રીનીંગ અને ડાયગ્નોસ્ટિક પરીક્ષણ ઓળખી શકાતું નથી. જો ડાયાબિટીઝનાં લક્ષણો છે, તો નિદાન કરવામાં આવે છે, જે તપાસતું નથી. બાદનો હેતુ એસિમ્પ્ટોમેટિક પેથોલોજીવાળા વ્યક્તિઓને ઓળખવાનો છે. તપાસ એ નિર્ધારિત કરે છે કે કોઈ વ્યક્તિને ડાયાબિટીઝ છે કે નહીં અને સમસ્યા કેટલી ગંભીર છે. જો સ્ક્રિનિંગ પરિણામો ચોક્કસ નિદાન માટે સકારાત્મક હોય તો માનક માપદંડનો ઉપયોગ કરીને અલગ ડાયગ્નોસ્ટિક પરીક્ષણો આવશ્યક છે.
ડાયાબિટીઝની તપાસમાં શામેલ છે:
- ઉપવાસ પ્લાઝ્મા ગ્લુકોઝ નિશ્ચય,
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
- ગ્લાયકોજેમોગ્લોબિન સ્તરનો અભ્યાસ (ભાગ્યે જ)
વધારાના ડાયગ્નોસ્ટિક પરીક્ષણોનો ઉપયોગ થઈ શકે છે, ઉદાહરણ તરીકે, પેશાબમાં ગ્લુકોઝ, એસિટોન (કીટોન સંસ્થાઓ) ની હાજરી માટે.
જો જરૂરી હોય તો, ખાધા પછી ગ્લુકોઝનું સ્તર નક્કી કરો. આવા પરીક્ષણોને રેન્ડમ કહેવામાં આવે છે. છેલ્લા ભોજનનો સમય ધ્યાનમાં લીધા વિના પ્લાઝ્મા ગ્લુકોઝ માપન કરવામાં આવે છે. Diabetes11.1 એમએમઓએલ / એલનો રેન્ડમ પ્લાઝ્મા ગ્લુકોઝ સ્તર ડાયાબિટીઝના નિદાન માટેનો આધાર માનવામાં આવે છે. કન્ફર્મિએટિવ સ્ટડીઝ (લોહીના પ્લાઝ્મામાં ગ્લુકોઝના નિર્ધારણ, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ) બીજા દિવસે કરવામાં આવે છે.

કોને ડાયાબિટીસની તપાસની જરૂર છે અને શા માટે?
ડબ્લ્યુએચઓ નિષ્ણાતની સલાહના આધારે, 45 વર્ષથી વધુ ઉંમરના લોકો માટે સ્ક્રીનિંગની ભલામણ કરવામાં આવે છે. નિયમિતતા: દર ત્રણ વર્ષે. સ્ક્રીનીંગ દરમિયાનના સમયગાળા દરમિયાન મુશ્કેલીઓની ઓછી સંભાવનાને કારણે અંતરાલ પસંદ કરવામાં આવ્યું હતું. ઉચ્ચ જોખમનાં પરિબળોવાળા લોકો માટે, સ્ક્રીનીંગ પહેલાં થવું જોઈએ.
આ પરિબળોમાં નીચે મુજબ છે:
- હાઈ બ્લડ પ્રેશર.
- સગર્ભાવસ્થા ડાયાબિટીસનો ઇતિહાસ.
- એલિવેટેડ કોલેસ્ટરોલ.
- ક્રોનિક પેન્ક્રેટીસ
- કોરોનરી હૃદય રોગ.
- પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ.
- યકૃતની ફેટી અધોગતિ.
- હિમોક્રોમેટોસિસ.
- સિસ્ટિક ફાઇબ્રોસિસ (સિસ્ટિક ફાઇબ્રોસિસ).
- મિટોકochન્ડ્રિયલ ન્યુરોપેથીઝ અને મ્યોપથી.
- મ્યોટોનિક ડિસ્ટ્રોફી.
- ફ્રીડરીચનો વારસાગત અટેક્સિયા.
અમુક દવાઓના વ્યવસ્થિત ઉપયોગથી ડાયાબિટીઝ થવાની સંભાવના વધારે છે: ગ્લુકોકોર્ટિકોઇડ્સ, એન્ટિસાયકોટિક્સ, એન્ટીડિપ્રેસન્ટ્સ, કીમોથેરાપ્યુટિક દવાઓ. તે સ્થૂળતા, ઓછી શારીરિક પ્રવૃત્તિ સાથે, વય સાથે પણ વધે છે. ડાયાબિટીઝનું નિદાન બીમારીના પારિવારિક ઇતિહાસ ધરાવતા વ્યક્તિઓમાં અને ચોક્કસ વંશીય / વંશીય જૂથોના સભ્યોમાં થાય છે.
બાળકોમાં ડાયાબિટીઝની તપાસ
ભલામણ મુજબ, બાળકો / કિશોરો માટે સ્ક્રિનિંગ એ પ્રકાર 2 ડાયાબિટીઝની હાજરી અથવા વિકાસ માટે નોંધપાત્ર જોખમ સૂચવે છે. વધારે વજન (વજન> આદર્શના 120%), આનુવંશિકતા (સગપણના પ્રથમ અને બીજા ડિગ્રીના સંબંધીઓમાં ડાયાબિટીસ), ઇન્સ્યુલિન પ્રતિકારના સંકેતોની હાજરી - સ્ક્રીનીંગ પરીક્ષણનો આધાર.
શા માટે ડાયાબિટીઝનું સ્ક્રિનિંગ મહત્વપૂર્ણ છે
નિદાનિત પ્રકાર 2 ડાયાબિટીસવાળા લોકોને સ્ટ્રોક, ફંગલ ઇન્ફેક્શન, આંખની સમસ્યાઓ, કોરોનરી હાર્ટ ડિસીઝ, પગના અલ્સર, પેરિફેરલ વેસ્ક્યુલર રોગ થવાનું જોખમ વધારે છે અને હાઈપોગ્લાયકેમિઆવાળા બાળકને જન્મ આપવાની સંભાવના વધારે છે. ડાયાબિટીઝની વહેલી તપાસ અને સમયસર સારવારથી રોગની તીવ્રતા અને તેની મુશ્કેલીઓ ઓછી થાય છે.
ડાયાબિટીઝનું નિદાન ઘણીવાર જટિલતાઓ પછી થાય છે, જેથી સારવાર મુશ્કેલ બને છે. ડાયાબિટીઝથી પીડાતા તમામ લોકોમાંથી ત્રીજા ભાગને ઓળખવામાં સહાય માટે સ્ક્રીનીંગ માનવામાં આવે છે. તેમ છતાં પસંદગીયુક્ત અભ્યાસ હાથ ધરવામાં આવ્યાં નથી, અસમપ્રમાણતાવાળા વ્યક્તિઓની તપાસ કરીને પ્રારંભિક નિદાનના ફાયદા દર્શાવતા પૂરતા પરોક્ષ પુરાવા છે.
ડાયાબિટીઝની હાજરી સ્વતંત્ર રીતે નક્કી કરવી અશક્ય છે. ફક્ત ડ doctorક્ટર, ક્લિનિકલ લાક્ષણિકતાઓ અને / અથવા સંભવિત પરિબળોનું મૂલ્યાંકન કરીને, દર્દીને પરીક્ષા માટે સૂચવે છે.
ડાયાબિટીઝની વિગતવાર સલાહ માટે, પ્રેસિડેન્ટ-મેડ મેડિકલ સેન્ટરોના એન્ડોક્રિનોલોજિસ્ટ્સ સાથે એપોઇન્ટમેન્ટ બનાવો
ડાયાબિટીઝની પ્રારંભિક તપાસ: દર્દીઓ માટે તપાસ

ડાયાબિટીઝ મેલિટસમાં, માનવ શરીરમાં કાર્બોહાઈડ્રેટ અને પ્રવાહીના ચયાપચયનું ઉલ્લંઘન થાય છે. આ રોગવિજ્ .ાનવિષયક પ્રક્રિયાના પરિણામે, સ્વાદુપિંડના કામમાં સમસ્યાઓ નોંધવામાં આવે છે, અને તે ચોક્કસપણે આ અંગ છે જે ઇન્સ્યુલિનના ઉત્પાદનમાં પ્રતિક્રિયા આપે છે. જો સમસ્યાઓ હોર્મોનના ઉત્પાદન સાથે શરૂ થાય છે, તો માનવ શરીર શર્કરાને ગ્લુકોઝમાં યોગ્ય રીતે પ્રક્રિયા કરવાની ક્ષમતા ગુમાવે છે.
પરિણામે, ખાંડ લોહીના પ્રવાહમાં એકઠું થાય છે, પેશાબ સાથે મોટી માત્રામાં વિસર્જન કરે છે. તે જ સમયે, ત્યાં પાણીના ચયાપચયનું ઉલ્લંઘન છે, પેશીઓ પાણી જાળવવાની ક્ષમતા ગુમાવે છે, તે કિડની દ્વારા વિસર્જન કરે છે. જ્યારે કોઈ વ્યક્તિમાં લોહીમાં ગ્લુકોઝનું સ્તર સામાન્ય કરતા નોંધપાત્ર રીતે વધારે હોય છે, ત્યારે તે ડાયાબિટીઝની શરૂઆતનું મુખ્ય સંકેત હશે.
આ રોગ જન્મજાત અથવા હસ્તગત કરી શકાય છે. ડાયાબિટીઝ અને ઇન્સ્યુલિનની ઉણપને કારણે, દર્દી કિડની, હૃદય, નર્વસ સિસ્ટમ, વાહિનીઓના ધમની, ચેપના જખમ અને આંખોની રોગો ઝડપથી બગડે છે.
ડાયાબિટીઝના લક્ષણો
ડાયાબિટીઝના ક્લિનિકલ લાક્ષણિકતાઓમાં ક્રમિક કોર્સ દ્વારા વર્ગીકૃત કરવામાં આવે છે, રોગ ગ્લાયસીમિયામાં ઝડપી વૃદ્ધિ સાથે ઝડપથી સ્વરૂપે પ્રગટ થાય છે, તે અત્યંત દુર્લભ છે.
ડાયાબિટીસની શરૂઆત સાથે, દર્દીઓ નીચેની સ્વાસ્થ્ય સમસ્યાઓ અનુભવે છે.
- શુષ્ક મોં
- સતત તરસ
- પેશાબનું ઉત્પાદન વધ્યું
- વજનમાં ઝડપી વધારો અથવા ઘટાડો, શરીરની ચરબી,
- શુષ્કતા અને ત્વચા ખંજવાળ.
ઘણી વાર, ડાયાબિટીસ નરમ પેશીઓ, ત્વચા, સ્નાયુઓની નબળાઇ અને પરસેવો વધે છે પર પ્યુસ્ટ્યુલર પેથોલોજીકલ પ્રક્રિયાઓનો વધારાનો વિકાસ કરે છે. ડાયાબિટીઝના દર્દી માટે એક ગંભીર સમસ્યા એ છે કે કોઈ પણ ઘાની નબળી સારવાર નથી.
ઉપરોક્ત ફરિયાદો ઇન્સ્યુલિનના ઉત્પાદનના ઉલ્લંઘનનું પ્રથમ સંકેત બની જાય છે, તેઓ હાઈપોગ્લાયકેમિઆને શોધવા માટે ખાંડ માટે રક્ત પરીક્ષણ લેતા, હાજરી આપતા ડ doctorક્ટરની મુલાકાત લેવાનું એક કારણ બનવું જોઈએ.
જેમ જેમ રોગ વધે છે, અન્ય લક્ષણો દેખાઈ શકે છે જે ગૂંચવણોની શરૂઆત સૂચવે છે. ખાસ કરીને ગંભીર કિસ્સાઓમાં, જીવલેણ વિકાર, ગંભીર નશો અને મલ્ટીપલ અંગ નિષ્ફળતા થાય છે.
પ્રથમ અને બીજા પ્રકારનાં ડાયાબિટીસ મેલિટસના જટિલ અભ્યાસક્રમની મુખ્ય લાક્ષણિકતાઓ આ હશે:
- દ્રષ્ટિ સમસ્યાઓ
- પગની સંવેદનશીલતામાં ઘટાડો, ખાસ કરીને પગ પરની ત્વચા,
- હૃદય પીડા, મોટું યકૃત,
- અંગો નિષ્ક્રિયતા આવે છે
- બ્લડ પ્રેશરમાં વધારો (બંને ડાયસ્ટોલિક અને સિસ્ટોલિક) ની પ્રગતિ.
માંદા વ્યક્તિમાં ડાયાબિટીઝની ગૂંચવણો સાથે, મૂંઝવણ, પગમાં સોજો અને ચહેરો નોંધવામાં આવે છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો શોધ્યું નથી મળ્યું શોધ્યું નથી મળ્યું નથી
ડાયાબિટીઝના સહેજ શંકા પર, કથિત નિદાનની પુષ્ટિ કરવી અથવા તેનો ખંડન કરવો જરૂરી છે. આ હેતુઓ માટે, સંખ્યાબંધ ઇન્સ્ટ્રુમેન્ટલ અને લેબોરેટરી પદ્ધતિઓ ચલાવવાની ભલામણ કરવામાં આવે છે.
સૌ પ્રથમ, ડ doctorક્ટર તેમાં ગ્લુકોઝની સાંદ્રતા માટે રક્ત પરીક્ષણ સૂચવે છે (ઉપવાસ ગ્લાયસીમિયાનો નિર્ણય). આગળ, તમારે ગ્લુકોઝ સહિષ્ણુતાની પરીક્ષા લેવાની જરૂર છે, તેમાં ગ્લુકોઝની મોટી માત્રા લીધા પછી અને ઉપવાસ ગ્લાયસીમિયાનો ગુણોત્તર સ્થાપિત કરવાનો સમાવેશ થાય છે.
ગ્લાયકેટેડ હિમોગ્લોબિનની માત્રા માટે રક્ત પરીક્ષણ અને બાયોકેમિકલ રક્ત પરીક્ષણ ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે આંતરિક અવયવોની કામગીરીમાં ખલેલની ડિગ્રી નક્કી કરવામાં મદદ કરે છે.
ગ્લાયકેટેડ હિમોગ્લોબિન અને ગ્લુકોઝ સહિષ્ણુતા માટે ઉપવાસ રક્ત પરીક્ષણને ડાયાબિટીસ સ્ક્રિનિંગ કહેવામાં આવે છે.
ગ્લાયકેમિક પ્રોફાઇલ પરીક્ષણ ડાયાબિટીસને ઓળખવામાં મદદ કરે છે, જેમાં ગ્લિસીમિક પરીક્ષણ સતત 24 કલાક 24 કલાક કરવામાં આવે છે. ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં સારવારની ગુણવત્તા અને અસરકારકતાના આકારણી માટે પણ આ કરવું આવશ્યક છે.
સામાન્ય પેશાબની પરીક્ષા લેવી એ ઓળખવા માટે જરૂરી છે:
- ગ્લુકોઝુરિયા (ગ્લુકોઝ સ્તર),
- સફેદ રક્તકણો
- પ્રોટીન્યુરિયા (પ્રોટીન).
એસિટોનની હાજરી માટે પેશાબ પરીક્ષણ સૂચવવામાં આવે છે જો લોહીમાં કીટોન શરીરની સાંદ્રતામાં વધારો થવાની શંકા હોય તો (ડાયાબિટીક કેટોએસિડોસિસ).
આગળ, રક્ત, ફંડસ, અંતoજેનિક રક્ત ઇન્સ્યુલિન અને રીબર્ગ પરીક્ષણની ઇલેક્ટ્રોલાઇટ રચનાનો અભ્યાસ ફરજિયાત છે.
ડાયાબિટીઝ સ્ક્રિનિંગ, અન્ય પ્રયોગશાળા પરીક્ષણોની જેમ, સંશોધન પદ્ધતિઓની વિશિષ્ટતા અને સંવેદનશીલતાને આધારે વિશ્વસનીય રહેશે. ઉપવાસ ગ્લુકોઝના વિશ્લેષણમાં આ સૂચકાંકો એકદમ ચલ છે, પરંતુ તે 50% ની વિશિષ્ટતા, 95% ની સંવેદનશીલતા માનવામાં આવે છે. તે જ સમયે, તે ધ્યાનમાં લેવામાં આવે છે કે જો 65 વર્ષથી વધુ ઉંમરના વ્યક્તિ દ્વારા નિદાન કરવામાં આવે તો સંવેદનશીલતા ઓછી થઈ શકે છે.
નિદાન અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી, કેપિલરોસ્કોપી, પગના જહાજોની રેયોગ્રાફી, કિડનીના અલ્ટ્રાસાઉન્ડ, હૃદય અને પેટના અવયવો સાથે પૂર્ણ થાય છે.
ડાયાબિટીઝના દરેક દર્દીએ જરૂરી ડોકટરોની સલાહ લેવી જ જોઇએ:
- એન્ડોક્રિનોલોજિસ્ટ
- કાર્ડિયોલોજિસ્ટ
- સર્જન
- ન્યુરોપેથોલોજિસ્ટ
- નેત્ર ચિકિત્સક.
ડાયગ્નોસ્ટિક પગલાઓના સંપૂર્ણ સંકુલને ઉપચારની યુક્તિઓ નક્કી કરવા માટે, ડાયાબિટીઝની તીવ્રતાને સ્પષ્ટ રીતે સમજવામાં મદદ કરે છે.
શક્ય પરિણામો અને મુશ્કેલીઓ
પહેલા અથવા બીજા પ્રકારનાં ડાયાબિટીસ એકલા દર્દીના જીવન માટે જોખમ cannotભું કરી શકતા નથી, પરંતુ તેની ગૂંચવણો અને પરિણામો અત્યંત જોખમી છે. ડાયાબિટીઝ મેલિટસમાં, દર્દી ડાયાબિટીસ કોમા સાથે થવાનું જોખમ ચલાવે છે, તેનું જોખમી લક્ષણ મૂંઝવણ, અતિશય નિષેધ હશે. આવા દર્દીઓને ટૂંકા સમયમાં હોસ્પિટલમાં લઈ જવું જોઈએ.
સૌથી સામાન્ય ડાયાબિટીક કોમા કેટોએસિડોટિક છે, જે ઝેરી પદાર્થોના સંચયને કારણે થાય છે જે માનવ ચેતા કોષો પર નકારાત્મક અસર કરે છે. મુખ્ય લક્ષણ જે ધમકી આપતી સ્થિતિની ઝડપી તપાસની બાંયધરી આપે છે તે છે શ્વાસ દરમિયાન મૌખિક પોલાણમાંથી એસીટોનની સતત ગંધ. ડાયાબિટીસ કોમાની શંકાના લક્ષણો પણ મદદ કરે છે:
- શરીર ઠંડા પરસેવા માં isંકાયેલ છે,
- સુખાકારી ઝડપી બગાડ.
અન્ય પ્રકારના કોમા અત્યંત દુર્લભ છે.
ડાયાબિટીઝની અન્ય ગૂંચવણો સોજો સૂચવે છે, તે સ્થાનિક હોઈ શકે છે અથવા તેનો વ્યાપક સ્વભાવ હોઈ શકે છે. પફનેસની તીવ્રતા સીધી સહકારી કાર્ડિયાક અને રેનલ નિષ્ફળતાની હાજરી પર આધારિત છે. હકીકતમાં, આ લક્ષણ ડાયાબિટીસ નેફ્રોપથીનું લક્ષણ છે, તે જેટલું વધુ સ્પષ્ટ થાય છે, તે વધુ તીવ્ર સોજો છે.
જ્યારે એડીમા અસમપ્રમાણ હોય છે, ફક્ત એક પગને coveringાંકી દે છે, ત્યારે ડ doctorક્ટર નીચલા હાથપગના ડાયાબિટીસ માઇક્રોએંજિઓપથી વિશે વાત કરી રહ્યા છે, ન્યુરોપથી દ્વારા સપોર્ટેડ છે.
ડાયાબિટીઝની સમયસર તપાસ બ્લડ પ્રેશરમાં ઝડપી વધારો અથવા ઘટાડાને રોકવા માટે પણ મહત્વપૂર્ણ છે. ઇન્સ્યુલિનની iencyણપની તીવ્રતાને ઓળખવા માટે સિસ્ટોલિક અને ડાયસ્ટોલિક દબાણના સૂચકાંકો પણ એક માપદંડ બની જાય છે. પ્રગતિશીલ ડાયાબિટીક નેફ્રોપથી સાથે, જ્યારે કિડની પર અસર થાય છે, ત્યારે સિસ્ટોલિક દબાણમાં વધારો નોંધવામાં આવશે.
જો પગના વાસણોમાં બ્લડ પ્રેશરમાં ઘટાડો થાય છે, જે ડોપ્લેરોગ્રાફી પ્રક્રિયા દ્વારા પુષ્ટિ આપવામાં આવે છે, તો દર્દીને નીચલા હાથપગના એન્જીયોપેથી સાથે નિદાન કરવામાં આવશે. પગમાં દુખાવો ડાયાબિટીક એન્જીયોપથી અને ન્યુરોપથી પણ સૂચવી શકે છે. માઇક્રોએજિઓપથી માટે, પીડા આની લાક્ષણિકતા છે:
- વ walkingકિંગ
- કોઈપણ શારીરિક પ્રવૃત્તિ.
અસુવિધાજનક સંવેદનાઓથી ડાયાબિટીસ ઘણીવાર બંધ થાય છે, તેની તીવ્રતા ઓછી થાય છે.
પરંતુ પગમાં દુખાવો, જે ફક્ત રાત્રે જ થાય છે, તે ડાયાબિટીઝ નેફ્રોપથીનું લક્ષણ બનશે.
મોટે ભાગે, લક્ષણો નિષ્ક્રિયતા આવે છે, તેમજ ત્વચાની સંવેદનશીલતામાં ઘટાડો થાય છે. કેટલાક દર્દીઓમાં પગ, નીચલા પગની એક જ જગ્યાએ સ્થાનિક બર્નિંગ સનસનાટીભર્યા હોય છે.
જો ડાયાબિટીઝની કોઈ સારવાર ન હોય તો, એન્જીયોપેથી પ્રગતિ કરે છે, નાના અને મોટા બંને ધમનીના થડને નુકસાન થવાનું જોખમ વધારે છે. નિયમ પ્રમાણે, આ રોગવિજ્ologicalાનવિષયક પ્રક્રિયા ફક્ત એક પગના અંગૂઠા પર શરૂ થાય છે. લોહીના પ્રવાહના અભાવને કારણે, ડાયાબિટીસને તીવ્ર પીડા, લાલાશ અને બર્નિંગ લાગે છે. જેમ જેમ ઇન્ટિગ્યુમેન્ટનો રોગ વિકસે છે:
- ઠંડા, સાયનોટિક, સોજો,
- વાદળછાયું સામગ્રી, કાળા ફોલ્લીઓ (નેક્રોસિસ) સાથે પરપોટા દેખાય છે.
આવા ફેરફારો ઉલટાવી શકાય તેવું છે, અસરગ્રસ્ત પગને ફક્ત અંગવિચ્છેદન દ્વારા બચાવવાનું શક્ય છે. તેને શક્ય તેટલું ઓછું બનાવવું ખૂબ ઇચ્છનીય છે, કારણ કે પગ પરની શસ્ત્રક્રિયા ઘણી અસર લાવશે નહીં, ડોકટરો નીચલા પગના સ્તરને કાપ મૂકવાની ભલામણ કરે છે. શસ્ત્રક્રિયા પછી, ઉચ્ચ ગુણવત્તાવાળા કાર્યાત્મક ડેન્ટર્સને કારણે વ walkingકિંગ આભાર પુન restoreસ્થાપિત કરવાની તક છે.
ડાયાબિટીઝની રોકથામ એ રોગની વહેલી તકે શક્ય તપાસ, સમયસર અને પૂરતી સારવાર છે. ઉપચારની સફળતા ડોકટરોના સૂચનો, એક વિશેષ આહારના કડક અમલ પર આધારિત છે.
અલગથી, તમારે પગની ફરજિયાત દૈનિક ત્વચાની સંભાળનો ઉલ્લેખ કરવો આવશ્યક છે, આ નુકસાનને દૂર કરવામાં મદદ કરશે, અને જો તે થાય છે, તો તરત જ તબીબી સહાય લેવી જોઈએ.
આ લેખ તમને ડાયાબિટીઝને ઓળખવામાં મદદ કરશે
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો શોધ્યું નથી મળ્યું શોધ્યું નથી મળ્યું નથી
પ્રકાર 2 ડાયાબિટીસ સ્ક્રીનીંગ
ડાયાબિટીઝના લક્ષણો કે જે બધા ડોકટરો માટે જાણીતા છે, જેમ કે શુષ્ક મોં, પોલીડિપ્સિયા (તીવ્ર તરસ), પોલીયુરિયા, વજન ઘટાડવું, ટાઇપ 2 ડાયાબિટીઝ મેલીટસ (ડીએમ) સાથે, બધા દેખાતા નથી અથવા પછીના તબક્કામાં વિકાસ કરી શકે છે. મોટેભાગે, પ્રથમ લક્ષણો એ તીવ્ર ડાયાબિટીસ ગૂંચવણોના અભિવ્યક્તિઓ છે - માઇક્રો- અને મેક્રોએંગોપથી, ન્યુરોપથી, નેફ્રોપથી, રેટિનોપેથી.
તેથી, ઉદાહરણ તરીકે, ટાઇપ 2 ડાયાબિટીઝના નિદાન સમયે રેટિનોપેથીની આવર્તન 20% થી 40% સુધીની હોય છે. ડાયાબિટીસ મેલિટસની અવધિ વધવાની સાથે રેટિનોપેથી વિકસિત થાય છે, તેથી સૂચવવામાં આવે છે કે ક્લિનિકલ નિદાન થાય તે પહેલાં 12 વર્ષ પહેલાં પણ ટાઇપ 2 ડાયાબિટીસ થઈ શકે છે. તેથી, ટાઇપ 2 ડાયાબિટીઝની સમયસર તપાસ માટે, સક્રિય સ્ક્રીનીંગ જરૂરી છે.
ડાયાબિટીઝના ટાઇપ -2 ડાયાબિટીસના નિદાન કેસોની સંખ્યા 30% થી 90% સુધીની છે. સામાન્ય રીતે, જુદા જુદા દેશોમાં મેળવેલા ડેટા, જેમ કે વિરોધાભાસી લોકો, ઉદાહરણ તરીકે, મંગોલિયા અને Australiaસ્ટ્રેલિયા, સૂચવે છે કે ડાયાબિટીસ મેલિટસવાળા દરેક વ્યક્તિ માટે, ત્યાં એક બીજો એક જ પ્રકારનો નિદાન રોગ છે.
કેટલાક દેશોમાં, નિદાન ડાયાબિટીસની સંબંધિત ઘટનાઓ વધુ છે: ટોંગા આઇલેન્ડ્સમાં તે 80% સુધી પહોંચે છે, અને આફ્રિકામાં - 60 - 90%. તે જ સમયે, યુનાઇટેડ સ્ટેટ્સમાં માત્ર 30% ડાયાબિટીસના કેસ શોધી કા .વામાં આવ્યા છે.
ડાયાબિટીસ મેલિટસ પ્રકાર 1 અને 2 નું નિદાન: પદ્ધતિઓ અને નિવારણ

ડાયાબિટીઝ મેલીટસ શરીરમાં કાર્બોહાઈડ્રેટ અને પાણીના ચયાપચયના ઉલ્લંઘનમાં વિકાસ પામે છે. આ સ્થિતિ સ્વાદુપિંડની તકલીફ અને ઇન્સ્યુલિનના નબળા ઉત્પાદનનું કારણ બને છે, જે ખાંડની પ્રક્રિયામાં સામેલ છે. અકાળે નિદાન સાથે, આ રોગ ગંભીર ગૂંચવણો, મૃત્યુ પણ કરી શકે છે.
રોગના લક્ષણો
ડાયાબિટીઝના સંકેતો રોગના પ્રકારને આધારે દેખાય છે. પ્રકાર 1 સમસ્યાઓ સાથે, અસરગ્રસ્ત સ્વાદુપિંડનો આંશિક અથવા સંપૂર્ણપણે હોર્મોનનું ઉત્પાદન બંધ કરે છે. આને કારણે, શરીર ખોરાકમાંથી ગ્લુકોઝનું ચયાપચય કરતું નથી. ડ્રગની સારવાર વિના, રોગના વિકાસને નિયંત્રિત કરી શકાતા નથી.
પ્રકાર 1 ડાયાબિટીસના સંકેતો
પ્રકાર 1 ડાયાબિટીઝથી પીડાતા દર્દીઓ સામાન્ય રીતે 30 વર્ષથી ઓછી ઉંમરના હોય છે. તેઓ પેથોલોજીના નીચેના ચિહ્નોની નોંધ લે છે:
- અચાનક વજન ઘટાડો
- ભૂખ વધારો
- પેશાબમાં એસિટોનની ગંધ,
- અચાનક મૂડ બદલાય છે,
- અતિશય થાક
- સુખાકારીમાં તીવ્ર બગાડ.
ઇન્સ્યુલિનના ઉપયોગ વિના, પ્રકાર 1 ડાયાબિટીસ કીટોસાઇટોસિસ દ્વારા જટિલ હોઈ શકે છે. રોગને લીધે, શરીરમાં ઝેરી સંયોજનો દેખાય છે, જે લિપિડ કોષોના ભંગાણને કારણે રચાય છે.
પ્રકાર 2 ડાયાબિટીઝના સંકેતો
ટાઇપ 2 ડાયાબિટીઝનું નિદાન 35 વર્ષ પછીના લોકોમાં વધુ વખત થાય છે. આ રોગ મેદસ્વી દર્દીઓમાં વધુ રહે છે.
આંકડા મુજબ, ડાયાબિટીસ મેલિટસ નિદાન કરનારા 85% લોકો ટાઇપ 2 પેથોલોજીથી પીડાય છે. આ રોગ શરીરમાં ઇન્સ્યુલિનના અતિશય ઉત્પાદન દ્વારા વર્ગીકૃત થયેલ છે.
પરંતુ આ કિસ્સામાં, ઇન્સ્યુલિન નકામું બને છે, કારણ કે પેશીઓ આ હોર્મોન પ્રત્યે તેમની સંવેદનશીલતા ગુમાવે છે.
પ્રકાર 2 ડાયાબિટીસ ભાગ્યે જ કીટોસાઇટોસિસ દ્વારા જટિલ હોય છે. નકારાત્મક પરિબળોના પ્રભાવ હેઠળ: તાણ, દવાઓ લેતા, લોહીમાં શર્કરાનું સ્તર લગભગ 50 એમએમઓએલ / એલ સુધી વધી શકે છે. સ્થિતિ નિર્જલીકરણ, ચેતનાના નુકસાનનું કારણ બને છે.
પ્રકાર 1 અને ટાઇપ 2 પેથોલોજી સાથે થતા રોગના સામાન્ય લક્ષણો ફાળવો:
- સતત સૂકા મોં ની લાગણી
- તરસ
- શરીરના વજનમાં તીવ્ર ફેરફાર,
- ત્વચાને નજીવા નુકસાન પહોંચાડ્યા હોવા છતાં, ઘાને નબળી બનાવવું,
- સુસ્તી અને નબળાઇ
- અપંગતા
- સેક્સ ડ્રાઇવ ઘટાડો થયો,
- હાથ અને પગની નિષ્ક્રિયતા
- અંગો માં સંવેદના કળતર
- ફુરન્ક્યુલોસિસ,
- શરીરનું તાપમાન ઓછું કરવું
- ખૂજલીવાળું ત્વચા.
સંશોધન પદ્ધતિઓ
રોગના નિદાનમાં ક્લિનિકલ અને પ્રયોગશાળાના અભ્યાસ શામેલ છે. પ્રથમ કિસ્સામાં, ડ doctorક્ટર રોગવિજ્ .ાનનું anamnesis એકત્રિત કરે છે - દર્દીની તપાસ કરે છે, તેની heightંચાઇ અને વજન નક્કી કરે છે, સમસ્યાનું વારસાગત વલણ. જો દર્દીને રોગના 2 અથવા વધુ ચિહ્નો હોય તો અભ્યાસ ચાલુ રહે છે.
નિદાન કરતી વખતે, જોખમ પરિબળો ધ્યાનમાં લેવામાં આવે છે:
- 40 વર્ષથી વધુ જૂની
- વધારે વજન
- શારીરિક પ્રવૃત્તિનો અભાવ,
- ગર્ભાવસ્થા દરમિયાન અને બાળજન્મ પછી સ્ત્રીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન,
- વાજબી સેક્સમાં પોલિસિસ્ટિક અંડાશય,
- બ્લડ પ્રેશર સતત વધારો.
40 વર્ષથી વધુ ઉંમરના લોકોએ શરીરમાં ખાંડનું સ્તર નિયમિત રીતે તપાસવું જોઈએ (3 વર્ષમાં 1 વખત). ડાયાબિટીઝનું જોખમ ધરાવતા લોકોને વર્ષમાં એકવાર તપાસ કરાવવી જરૂરી છે.
પ્રકાર 2 ડાયાબિટીસનું નિદાન કેટલાક પરીક્ષણ અથવા સ્ક્રિનિંગ દ્વારા કરી શકાય છે. આવા અભ્યાસ તમને વિકાસના પ્રારંભિક તબક્કામાં રોગવિજ્ .ાનને ઓળખવાની મંજૂરી આપે છે, જ્યારે રોગ લાક્ષણિકતાના લક્ષણો સાથે નથી.
પેથોલોજીનું નિદાન કરવાની વિશ્વસનીય રીત એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનના સૂચકને ઓળખવું છે. ધોરણમાંથી સૂચકના વિચલનની ડિગ્રી લોહીમાં ખાંડની સાંદ્રતા પર આધારિત છે.
મૂળભૂત ડાયગ્નોસ્ટિક પદ્ધતિઓ
ડાયાબિટીસના નિદાનમાં મૂળભૂત અને વધારાની તકનીકીઓ શામેલ છે. અભ્યાસના પ્રથમ જૂથમાં શામેલ છે:
- ખાંડનું સ્તર નક્કી કરવા માટે રક્ત પરીક્ષણ.
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ. પરીક્ષા પહેલાં, દર્દી એક કોકટેલ પીવે છે અને તે પહેલાં અને પછી આંગળીમાંથી રક્તદાન કરે છે. તકનીક રોગને પૂર્વનિર્ધારણ્યથી અલગ પાડવાની મંજૂરી આપે છે.
- ખાંડ માટે પેશાબ પરીક્ષણ.
- રોગની ગૂંચવણો અથવા તેના તીવ્ર વિકાસને નિર્ધારિત કરવા માટે દર્દીના લોહી અથવા પેશાબમાં કેટોન્સની તપાસ.
ડાયાબિટીસ માટે દબાણ - નિદાન, સારવાર
વધારાની સંશોધન પદ્ધતિઓ
વધારામાં, નીચેના સૂચકાંકો નિર્ધારિત છે:
- ઇન્સ્યુલિન માટે anટોન્ટીબોડીઝ.
- પ્રોન્સ્યુલિન - સ્વાદુપિંડનું કાર્ય કરવાની શક્યતાનો અભ્યાસ કરવા માટે.
- હોર્મોનલ પૃષ્ઠભૂમિના સૂચક.
- સી-પેપ્ટાઇડ - કોષોમાં ઇન્સ્યુલિનના શોષણના દરને શોધવા માટે.
- એચએલએ - ટાઇપિંગ - શક્ય વારસાગત પેથોલોજીઓને ઓળખવા માટે.
સારવારની સૌથી અસરકારક યુક્તિઓ નક્કી કરવા અથવા ડાયાબિટીસનું નિદાન મુશ્કેલ હોય તેવા કિસ્સાઓમાં વધારાની સંશોધન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે. વધારાના પરીક્ષણો લખવાનો નિર્ણય ડ doctorક્ટર દ્વારા લેવામાં આવે છે.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ માટેની તૈયારી
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ પહેલાં, ડ doctorક્ટર દર્દી સાથે વાત કરે છે. દરેક વ્યક્તિ માટે સૂચકાંકોનું ધોરણ વ્યક્તિગત છે, તેથી પરીક્ષણ સૂચકાંકો ગતિશીલતામાં અભ્યાસ કરવામાં આવે છે.
- ડ takenક્ટર દર્દી પાસેથી લેવાયેલી દવાઓ વિશે શીખે છે. કેટલીક દવાઓ અભ્યાસના પરિણામોને અસર કરી શકે છે, તેથી તે અસ્થાયી રૂપે રદ કરવામાં આવે છે. જો દવા બંધ કરવી અથવા યોગ્ય રિપ્લેસમેન્ટ પસંદ કરવું શક્ય નથી, તો પરીક્ષણ પરિણામો આ પરિબળને ધ્યાનમાં લેતા ડિક્રિપ્ટ થાય છે.
- પ્રક્રિયાના 3 દિવસ પહેલા, દર્દીએ કાર્બોહાઈડ્રેટનું સેવન કરવાની માત્રા મર્યાદિત કરવી આવશ્યક છે. કાર્બોહાઈડ્રેટનો ધોરણ દિવસમાં 150 ગ્રામ છે.
- પરીક્ષણ પહેલાં સાંજે, કાર્બોહાઈડ્રેટનું સેવન કરતા પ્રમાણમાં 80 ગ્રામ ઘટાડો થાય છે.
- અભ્યાસ કરતા પહેલા, તેઓ 8-10 કલાક ખાતા નથી, ધૂમ્રપાન અને પીવા પર પ્રતિબંધ છે. ફક્ત બિન-કાર્બોરેટેડ પાણી પીવા માટે પરવાનગી છે.
- પરીક્ષણના 24 કલાક પહેલા, શારીરિક પ્રવૃત્તિ મર્યાદિત છે.
અભ્યાસ પછી, ડાયાબિટીઝના દર્દીને ટૂર્નિક્વિટની એપ્લિકેશનની જગ્યા પર ત્વચા પર થોડી ચક્કર અને બળતરા દેખાય છે.
વિશિષ્ટ નિદાન
ડાયાબિટીઝનું વિભેદક નિદાન તમને રોગના પ્રકારને ઓળખવાની મંજૂરી આપે છે. નિષ્ણાત રોગવિજ્ .ાનના સંકેતો તરફ ધ્યાન આકર્ષિત કરે છે, કારણ કે વિવિધ પ્રકારનાં ડાયાબિટીઝ તેમના લક્ષણવાળું ચિત્ર દ્વારા વર્ગીકૃત થયેલ છે. પ્રથમ પ્રકારનાં પેથોલોજી એ ઝડપી શરૂઆત, 2 - ધીમી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે.
કોષ્ટક વિવિધ પ્રકારના ડાયાબિટીઝના વિભેદક નિદાન માટેના માપદંડ બતાવે છે
| માપદંડ | 1 પ્રકાર | 2 પ્રકાર |
| દર્દીનું વજન | સામાન્ય કરતાં ઓછા | સામાન્ય ઉપર |
| પેથોલોજીની શરૂઆત | તીક્ષ્ણ | ધીમું |
| દર્દીની ઉંમર | તેનું નિદાન 7-14 વર્ષના બાળકોમાં અને 25 વર્ષથી ઓછી વયના પુખ્ત વયના લોકોમાં થાય છે. | 40 વર્ષ પછી નિદાન |
| સિમ્પ્ટોમેટોલોજી | તીક્ષ્ણ | અસ્પષ્ટ |
| ઇન્સ્યુલિન ઇન્ડેક્સ | નીચા | એલિવેટેડ |
| સી પેપ્ટાઇડ સ્કોર | શૂન્ય અથવા ઓછો અંદાજ | એલિવેટેડ |
| Anti-કોષોને એન્ટિબોડીઝ | હાજર છે | ગેરહાજર છે |
| કેટોએસિડોસિસ વિકસાવવાની વૃત્તિ | ઉપલબ્ધ છે | ઓછી સંભાવના |
| ઇન્સ્યુલિન પ્રતિકાર | ચિહ્નિત થયેલ નથી | હંમેશા ઉપલબ્ધ |
| ખાંડ ઘટાડતી દવાઓની અસરકારકતા | નીચા | ઉચ્ચ |
| ઇન્સ્યુલિનની જરૂરિયાત | સતત | રોગના અંતિમ તબક્કામાં દેખાય છે |
| .તુ | તીવ્રતા પાનખર-શિયાળાના સમયગાળામાં થાય છે | મળ્યું નથી |
| પેશાબના વિશ્લેષણમાં ઘટકો | એસિટોન અને ગ્લુકોઝ | ગ્લુકોઝ |
વિભેદક નિદાનનો ઉપયોગ કરીને, તમે ડાયાબિટીઝના પ્રકારોને ઓળખી શકો છો: સુપ્ત, સ્ટીરોઇડ અથવા સગર્ભાવસ્થા.
ગ્લુકોમીટર - બ્લડ સુગર મીટર વિશેની વિગતો
ગૂંચવણોનું નિદાન
સારવાર વિના, પેથોલોજી ઘણી ગંભીર ગૂંચવણો તરફ દોરી જાય છે. જેમાંથી:
કેટોએસિટોસિસ. આ રોગ ડાયાબિટીઝવાળા કોઈપણમાં થઈ શકે છે. કિઓસાઇટોસિસના ચિહ્નોમાં આ છે:
- લોહીમાં વધારે ગ્લુકોઝ,
- વારંવાર પેશાબ કરવો,
- ઉબકા
- પેટમાં દુખાવો
- ભારે શ્વાસ
- શુષ્ક ત્વચા
- ચહેરાની લાલાશ.
લક્ષણો તાત્કાલિક તબીબી સહાયનું કારણ બનવું જોઈએ.
હાઈપોગ્લાયકેમિઆ એ બ્લડ સુગરમાં એક મહત્વપૂર્ણ ઘટાડો છે. સ્થિતિ સાથે છે:
- શરીરમાં ધ્રુજારી
- નબળાઇ
- ઉત્તેજના
- સતત ભૂખ લાગણી
- માથાનો દુખાવો.
જો આવા લક્ષણો જોવા મળે છે, તો દર્દીને તાકીદે લોહીમાં ગ્લુકોઝનું સ્તર તપાસવાની જરૂર છે.
રક્તવાહિની પેથોલોજી. ડાયાબિટીઝથી, હૃદય અને રુધિરવાહિનીઓ ઘણીવાર પીડાય છે. હાર્ટ ફેઇલ થવું અથવા હાર્ટ એટેક થવાનું જોખમ રહેલું છે.
ન્યુરોપથી. આ ગૂંચવણ ઘણા નિશાનીઓ દ્વારા નિદાન કરવામાં આવે છે:
- અંગની સંવેદનશીલતા ગુમાવવી
- ઠંડી લાગણી
- બ્લડ પ્રેશર અસ્થિરતા
- પગની વિકૃતિઓ,
- સેક્સ ડ્રાઇવ ઘટાડો થયો,
- મૂત્રાશય અથવા આંતરડા ખાલી કરવામાં સમસ્યા.
કિડનીની પેથોલોજી. શરીરમાં ખાંડની વધુ માત્રા પેશાબની વ્યવસ્થાના અંગો પરનો ભાર વધારે છે. ડાયાબિટીઝ મેલીટસ રેનલ નિષ્ફળતાનું કારણ બને છે. નીચેના લક્ષણો પેશાબની વ્યવસ્થામાં સમસ્યાઓ સૂચવે છે:
- પેશાબ વાદળછાયું
- તાપમાનમાં તીવ્ર વધારો
- પીઠનો દુખાવો
- વારંવાર પેશાબ.
ડાયાબિટીસ મેલિટસમાં, કિડનીના કાર્યને મોનિટર કરવા માટે વિશ્લેષણ માટે નિયમિતપણે પેશાબ કરવો જરૂરી છે.
વિઝ્યુઅલ સિસ્ટમની પેથોલોજી. શરીરમાં શર્કરાનું એલિવેટેડ સ્તર રક્ત વાહિનીઓને નુકસાન પહોંચાડે છે. આ કારણોસર, દર્દીઓ મુશ્કેલીઓ વિકસિત કરે છે - મોતિયા, રાયનોપેથી. ગૂંચવણોના વિકાસને રોકવા માટે, regularlyપ્ટોમિસ્ટિસ્ટની નિયમિત મુલાકાત લેવી જરૂરી છે. ડ doctorક્ટર વિકાસના પ્રારંભિક તબક્કામાં વિઝ્યુઅલ સિસ્ટમના રોગો શોધી કા .શે.
નિવારણ
ડાયાબિટીઝ મેલીટસ અસાધ્ય છે, તેથી, રોગના વિકાસની રોકથામને વહેલી તકે કાર્યવાહી કરવી જોઈએ. નિવારક પગલાંમાં નીચેની ભલામણો શામેલ છે:
- સંતુલિત પોષણ
- ખરાબ ટેવો છોડી દેવી,
- સ્તનપાન
- રોગપ્રતિકારક શક્તિને મજબૂત બનાવવી
- શરીરમાં લાંબી સમસ્યાઓની સારવાર.
રોગવિજ્ .ાનને રોકવા માટે, તે માત્ર યોગ્ય પોષણ જ નહીં, પરંતુ પ્રવાહીની પૂરતી માત્રા લેવાનું પણ મહત્વનું છે, કારણ કે જ્યારે શરીર નિર્જલીકૃત થાય છે, ત્યારે સ્વાદુપિંડનું હોર્મોનનું ઉત્પાદન ઘટે છે. ડાયાબિટીઝ નિવારણ વિશે અહીં વધુ વાંચો.
અન્ય મહત્વપૂર્ણ મુદ્દાઓ
પ્રકાર 1 ડાયાબિટીઝના સારવારના ધોરણોમાં આહાર, ઇન્સ્યુલિન અને જીવનપદ્ધતિનું પાલન શામેલ છે. દવાની માત્રાની યોગ્ય ગણતરી કરવા માટે, તમારે દરરોજ ખાંડનું સ્તર તપાસવાની જરૂર છે.
દવાને ઘણા પ્રકારોમાં વહેંચવામાં આવે છે: લાંબા ગાળાના, ટૂંકા ગાળાના અને મધ્યમ ગાળાના ઇન્સ્યુલિન. પ્રકારનો પ્રકાર ડક્ટર દ્વારા સૂચવવામાં આવે છે, તે પ્રકાર 1 ડાયાબિટીસના કોર્સની લાક્ષણિકતાઓને આધારે છે.
આ નિયમોને આધિન, પેથોલોજીનો વિકાસ ધીમો પડે છે.
પ્રકાર 2 ડાયાબિટીઝની સારવારની પદ્ધતિ દરેક દર્દી માટે વ્યક્તિગત રૂપે કમ્પાઈલ કરવામાં આવે છે. ઉપચારનો મુખ્ય મુદ્દો એ જરૂરી સ્તર સુધી ઇન્સ્યુલિન ઉત્પાદન વધારવાનો છે. કાર્બોહાઈડ્રેટ અને કસરતની ઓછામાં ઓછી માત્રાવાળા આહાર દ્વારા ઉપચાર પૂરક છે. ઉપચારથી સકારાત્મક ગતિશીલતાની ગેરહાજરીમાં, દર્દીઓને ઇન્સ્યુલિન વહીવટ સૂચવવામાં આવે છે.
ડાયાબિટીસના આધુનિક નિદાનમાં અસંખ્ય ક્લિનિકલ અને પ્રયોગશાળાના અભ્યાસ શામેલ છે. તે માત્ર રોગની હાજરી નક્કી કરવા માટે જ નહીં, પણ તેના પ્રકાર, વિવિધતાને પણ ઓળખવા માટે મહત્વપૂર્ણ છે. આ હેતુ માટે, એક વિભેદક ડાયગ્નોસ્ટિક પદ્ધતિનો ઉપયોગ કરવામાં આવે છે.
વ્યક્તિલક્ષી પરીક્ષા
એન્ડોક્રિનોલોજિસ્ટ એનામેનેસિસ એકત્રિત કરે છે, તેનું નિરીક્ષણ કરે છે અને તેનું વજન કરે છે, આનુવંશિકતા, જોખમનાં પરિબળોની નોંધ લે છે, ફરિયાદો સાંભળે છે.
પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ નક્કી કરવા માટે, રોગના સૌથી મહત્વપૂર્ણ લક્ષણો ધ્યાનમાં લેવા જોઈએ:
- સુસ્તી, સતત થાક,
- "ઘાતકી" ભૂખ, પરંતુ તે જ સમયે વજન ગુમાવવું (પ્રકાર 1 ડાયાબિટીસ મેલીટસ),
- શુષ્ક મોં અને લોખંડનો સ્મેક,
- પોલિડિપ્સિયા એ એક અગમ્ય તરસ છે,
- પરસેવો, મુખ્યત્વે ખાધા પછી,
- ઝડપી વજન (પ્રકાર 2 ડાયાબિટીસ)
- વારંવાર બળતરા ત્વચાના જખમ,
- દ્રષ્ટિની ક્ષતિ
- પોલીયુરીયા - પેશાબના ઉત્પાદનમાં 1.8 લિટરથી વધુની વૃદ્ધિ,
- ગંભીર કિસ્સાઓમાં પેશાબમાં એસીટોન અથવા રોટિંગ સફરજનની ગંધ આવી શકે છે,
- અસહ્ય ત્વચા ખંજવાળ, તેની શુષ્કતા,
- ઉલટી, ઉબકા,
- કળતર અને હાથ અને પગ માં નિષ્ક્રિયતા આવે છે.
અલબત્ત, જો તમને ડાયાબિટીઝ હોય, તો પણ તેનો અર્થ એ નથી કે ઉપરોક્ત તમામ લક્ષણો હાજર હશે, પરંતુ જ્યારે એક સમયે ઓછામાં ઓછા ત્રણ નોંધવામાં આવે છે, ત્યારે તેમના વિકાસનું કારણ નક્કી કરવું જરૂરી છે.
નિયમ પ્રમાણે, પ્રકાર 1 ડાયાબિટીસના અભિવ્યક્તિઓ એટલી ઝડપથી દેખાય છે કે દર્દી તેમની ઘટનાની ચોક્કસ તારીખ ચોક્કસપણે કહી શકે છે. કેટલાક દર્દીઓ ડાયાબિટીસ કોમા સાથે ત્યાં પહોંચતા, સઘન સંભાળ એકમમાં જ શું બન્યું તે સમજવાનું શરૂ કરે છે. આ રોગનું સ્વરૂપ બાળકોમાં અથવા 40 વર્ષથી ઓછી વયના લોકોમાં સૌથી સામાન્ય છે.
ટાઇપ 2 ડાયાબિટીઝ મેલીટસનો એક લાંબો છુપાયેલ અભ્યાસક્રમ છે, તેથી, આ પ્રકારના પેથોલોજી સાથે, યોગ્ય અને સમયસર નિદાન ખૂબ જ મહત્વપૂર્ણ છે.
સૌ પ્રથમ, પૂર્વનિર્ધારિત પરિબળોવાળા લોકોમાં બ્લડ સુગરનું સ્તર નક્કી કરવું જરૂરી છે, જેમ કે:
- પૂર્વસૂચન
- 45 વર્ષથી વધુ જૂની
- લોહીમાં ચરબી અને લિપોપ્રોટિન્સની સાંદ્રતામાં વધારો,
- સ્થૂળતા
- બોજારૂપ આનુવંશિકતા (પરિવારમાં ડાયાબિટીસના કેસો),
- ધમની હાયપરટેન્શન
- સગર્ભા સ્ત્રીમાં સગર્ભાવસ્થા ડાયાબિટીસ, ગ્લુકોસુરિયા, પોલિહાઇડ્રેમનીઓસ, 4 કિલોથી વધુ બાળકનો જન્મ,
- પોલિસિસ્ટિક અંડાશય
હાઈ બ્લડ શુગરની હાજરી માટે દર years વર્ષે once૦ વર્ષના સીમાચિહ્નરૂપ લોકોના નિદાનની જરૂર છે, જો કોઈ વ્યક્તિ જાડાપણું ધરાવે છે અને ઓછામાં ઓછું એક જોખમનું પરિબળ છે - વાર્ષિક.
ડાયાબિટીસ મેલીટસની એક ઉદ્દેશ્યી પરીક્ષા વાળ અને ત્વચાની સ્થિતિમાં ફેરફાર (ઝેન્થosisમેટોસિસ, સાયનોસિસ, બ્લશ, ચમકવું, પેલેર, પાતળા થવું, પાયોડર્મા, ભેજ), જનનાંગો, આંખો અને મસ્ક્યુલોસ્કેલેટલ સિસ્ટમથી નિષ્ક્રિય રોગવિજ્ .ાન જેવા લક્ષણો સાથે પોતાને પ્રગટ કરી શકે છે. પણ, ડાયાબિટીસના સંકેતો કિડની, રક્તવાહિનીના અંગો (હૃદય, લય, સ્વરની સરહદો બદલતા) અને શ્વસનતંત્ર (ઘરેલું, વારંવાર, ઘોંઘાટીયા શ્વાસ) ની કામગીરીને નબળી બનાવી શકે છે.
પ્રયોગશાળા સંશોધન
ડાયાબિટીઝનું પ્રયોગશાળા નિદાન તમને કયા પ્રકારનાં રોગમાં 1 અથવા 2 છે તે નિર્ધારિત કરવામાં મદદ કરે છે. અભ્યાસ દરમિયાન, વિવિધ પ્રકારનાં પરીક્ષણોનો ઉપયોગ કરી શકાય છે, તેમાંથી કેટલાક સ્ક્રીનીંગ માટે યોગ્ય છે, એટલે કે, પ્રારંભિક તબક્કે રોગને ઓળખવામાં મદદ કરે છે. આવા પરીક્ષણો કરવાનું સરળ છે, તેથી તેઓ મોટી સંખ્યામાં લોકો દ્વારા હાથ ધરવામાં આવે છે.
ટાઇપ 2 ડાયાબિટીસના નિદાનની સૌથી સચોટ રીત એ છે કે ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનને માપવું. તે કુલ હિમોગ્લોબિન વોલ્યુમના 4.5-6.5% ની અંદર હોવું જોઈએ. તેની સહાયથી, તમે સરળતાથી છુપાયેલા પ્રકાર 2 ડાયાબિટીસ મેલીટસ નક્કી કરી શકો છો, પણ ઉપચારની પર્યાપ્તતાનું મૂલ્યાંકન પણ કરી શકો છો.
રોગના નિદાનમાં મૂળભૂત અને વધારાની તકનીકીઓ શામેલ છે.
ડાયાબિટીઝ માટેની મુખ્ય પરીક્ષા છે:
- પેશાબમાં ખાંડ - તે સામાન્ય ન હોવી જોઈએ; ગ્લુકોઝ ફક્ત 8 કરતા વધુની સાંદ્રતા પર જ પેશાબમાં પ્રવેશ કરે છે,
- ગ્લુકોઝ અને બ્લડ સુગરનું નિર્ધારણ
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ - તે સંચાલિત થાય તે પહેલાં, ગ્લુકોઝ સોલ્યુશન દર્દીને મૌખિક અથવા નસોમાં આપવામાં આવે છે. પછી, સ્થાપિત સમય અંતરાલો દ્વારા, આંગળીમાંથી લોહી લેવામાં આવે છે. આવા પરીક્ષણો ગ્લુકોઝ સહિષ્ણુતા નક્કી કરવામાં મદદ કરે છે,
- ફ્રેક્ટોસામિન સ્તર - નવજાત શિશુઓ અને સગર્ભા સ્ત્રીઓ માટે વધુ વખત ઉપયોગમાં લેવાતા, તમે છેલ્લા 21 દિવસથી ખાંડનું સ્તર નક્કી કરી શકો છો,
- કીટોન્સની સાંદ્રતાનો અભ્યાસ.
પ્રકાર 2 ડાયાબિટીસના નિદાનમાં પરીક્ષાની વધારાની પદ્ધતિઓ શામેલ છે, ઓળખો:
- રક્ત ઇન્સ્યુલિન
- એડિપોનેક્ટીન, ગ્રેલિન, રેઝિસ્ટિન અને લેપ્ટિન,
- પ્રોઇન્સ્યુલિન
- HLA - ટાઇપિંગ,
- સી-પેપ્ટાઇડ (કોશિકાઓ દ્વારા ઇન્સ્યુલિનના પ્રવાહના દરને સ્થાપિત કરવામાં મદદ કરે છે).
જો નિદાન કરવામાં કોઈ મુશ્કેલી હોય તો ડાયાબિટીસનું વધારાનું નિદાન આવશ્યક છે, અને પરીક્ષણો ઉપચાર પસંદ કરવામાં પણ મદદ કરે છે.
ટાઇપ -2 ડાયાબિટીઝની સચોટ તપાસ કરવા માટે, લોહીના સેમ્પલિંગ ખાલી પેટ પર કરવા જોઈએ. સામાન્ય રીતે, તેના સૂચકાંકો સમાન હોય છે - 3.3-5.5 એમએમઓએલ / એલ. તમે વેનિસ અને કેશિક રક્ત લઈ શકો છો. પ્રક્રિયા પહેલાં, ધૂમ્રપાન કરવાનું ટાળો, તમારે ભાવનાત્મક ઉત્સાહ, શારીરિક પરિશ્રમ ટાળવો જોઈએ. પરિણામ કેટલીક દવાઓ અને વિટામિન્સ, અન્ય રોગોથી પ્રભાવિત થઈ શકે છે.
ડાયાબિટીઝની ગૂંચવણો
ડાયાબિટીક એંજિયોપેથી - આ જહાજોમાં ડિજનરેટિવ પરિવર્તન છે, જે ડાયાબિટીક રેટિનોપેથી તરફ દોરી જાય છે, અને ત્યારબાદ પ્રગતિશીલ દ્રષ્ટિની ક્ષતિ તરફ દોરી જાય છે.
ડાયાબિટીક એન્જીયોપથી - સામાન્ય ડાયાબિટીક રેટિનોપેથી તરફ દોરી જહાજોમાં ડિજનરેટિવ ફેરફારો, અને પછી ફેલાતા રેટિનોપેથીમાં, જે અંધત્વના પરિણામ સાથે તીવ્ર, પ્રગતિશીલ દ્રશ્ય ક્ષતિ તરફ દોરી જાય છે.
ડાયાબિટીક ઇન્ટરકapપિલરી ગ્લોમર્યુલોસ્ક્લેરોસિસ - કિડનીને ગંભીર નુકસાન, જે નાની ઉંમરના દર્દીઓમાં મૃત્યુનું સૌથી સામાન્ય કારણ છે.જ્યારે પેશાબની નળીઓનો વિસ્તાર ચેપ ગ્લોમેરોલોસ્ક્લેરોસિસમાં જોડાય છે, ત્યારે કિડનીની નિષ્ફળતા ખૂબ ઝડપથી વિકસે છે, ઘણીવાર ક્રોનિક સ્વરૂપ પ્રાપ્ત કરે છે.
નીચલા હાથપગના ગેંગ્રેન - ડાયાબિટીસ સાથેની રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓનું પરિણામ છે: એથરોસ્ક્લેરોસિસ, માઇક્રોએંગિયોપેથી, ન્યુરોપથી. ડાયાબિટીક ગેંગ્રેનનો વિકાસ અનિવાર્યપણે અંગના કાપણી સાથે સમાપ્ત થાય છે.
ડાયાબિટીક પગ - પગના એક અથવા વધુ સાંધાને નુકસાન, અસ્થિ અને નરમ પેશીઓના વિનાશ દ્વારા પગની લાશ, પગના ટ્રોફિક અલ્સરની રચના.
સેન્ટ્રલ નર્વસ સિસ્ટમમાં પેથોલોજીકલ ફેરફારો - એન્સેફાલોપથી, મેમરીમાં ક્ષતિ, હતાશા, sleepંઘની ખલેલ.
પેરિફેરલ નર્વસ સિસ્ટમમાં પેથોલોજીકલ ફેરફારો - ડિસ્ટલ પોલિનોરોપેથી, પીડા દ્વારા પ્રગટ, સ્પર્શેન્દ્રિય સંવેદનશીલતા ગુમાવવી, પીડા, જપ્તી, નબળાઇની લાગણી, સ્નાયુઓની કૃશતાની તીવ્રતામાં પ્રગતિશીલ ઘટાડો. Onટોનોમિક ન્યુરોપથી ડિસ્યુરિક ડિસઓર્ડર, એન્ટરોપેથી, હાયપરહિડ્રોસિસ, નપુંસકતા તરફ દોરી જાય છે.
લક્ષ્ય દર્દી
- 45 વર્ષથી વધુ જૂની
- મેદસ્વી
- વારસાગત ડાયાબિટીસ મેલીટસ સાથે
- હાયપરટેન્શન સાથે
- હાયપરલિપિડેમિયા સાથે
- યકૃત રોગ સાથે
અભ્યાસની અંતિમ તારીખ
- સુગર ડાયાબિટીઝ - સ્ક્રીનીંગ - 1 દિવસ.
- ડાયાબિટીઝ - સંપૂર્ણ પરીક્ષા - 1 દિવસ.
પ્રોગ્રામમાં પરીક્ષણો શામેલ છે
વિશ્લેષણની તૈયારી
- ખાલી પેટ પર સંશોધન માટે લોહી લેવાની ભલામણ કરવામાં આવે છે, તમે ફક્ત પાણી પી શકો છો.
- છેલ્લા ભોજન પછી, ઓછામાં ઓછા 8 કલાક પસાર થવું જોઈએ.
- સંશોધન માટે લોહીના નમૂના લેવા જોઈએ દવાઓ (જો શક્ય હોય તો) લેતા પહેલા અથવા રદ થયાના 1-2 અઠવાડિયા કરતાં પહેલાં નહીં. જો દવા રદ કરવું શક્ય ન હોય તો, તમારે ડ whatક્ટરની નિમણૂક પર સૂચવવું જોઈએ કે તમે કઈ દવાઓ લઈ રહ્યા છો અને કયા ડોઝમાં છો.
- લોહીના નમૂના લેવાના આગલા દિવસે, ચરબીયુક્ત અને તળેલા ખોરાકને મર્યાદિત કરો, આલ્કોહોલ ન પીવો અને ભારે શારીરિક શ્રમને બાકાત રાખવો.
પ્રોગ્રામ પસાર કરવાના પરિણામે તમને પ્રાપ્ત થશે
ડાયાબિટીઝ સ્ક્રીનીંગ
નિદાનની સૌથી ઝડપી શક્ય બાકાત અથવા પુષ્ટિ - ડાયાબિટીસ
સુગર ડાયાબિટીઝ - એક સંપૂર્ણ પરીક્ષા
સૌથી અસરકારક અને વ્યક્તિગત નિદાન. પ્રોગ્રામ તમામ જરૂરી ડાયગ્નોસ્ટિક પરીક્ષણો અને પરીક્ષાઓને ધ્યાનમાં લે છે, જેનાથી તમે તમારા સ્વાસ્થ્યનો સંપૂર્ણ નિયંત્રણ લઈ શકો છો અને રોગના વિકાસ અને તેની ગૂંચવણોને બાકાત રાખી શકો છો.
આપણા જીવનમાં એકમાત્ર બદલી ન શકાય તેવું સાધન સમય છે.
પ્રોગ્રામ તમને ફક્ત 1 દિવસમાં સંપૂર્ણ પરીક્ષામાંથી પસાર થવા દે છે, સારવારની નિમણૂક અને આવશ્યક ભલામણો મેળવવા માટે
કેન્સરનું નિદાન: ભયંકર નિદાન કેવી રીતે ચૂકી ન શકાય

તાજેતરમાં, કેન્સર વિશે ઘણી વાતો કરવામાં આવી છે. ખાસ કરીને મોટે ભાગે, ડોકટરો ચેતવણી આપે છે કે કેન્સર લાંબા સમય સુધી પોતાને પ્રગટ કરતું નથી, અન્ય રોગોના લક્ષણો માટે "છુપાવે છે". અને માત્ર સમયસર અને સાચા નિદાનથી સમયસર પગલાં લેવામાં અને ન ભરવામાં આવતા પરિણામને અટકાવવામાં મદદ મળી શકે છે.
ડોબ્રોબટ મેડિકલ નેટવર્કના મુખ્ય cંકોલોજિસ્ટ, ઉચ્ચ ક .ટેગરીના ડ doctorક્ટર, અમને જણાવ્યું કે કેન્સરનું નિદાન કેવી રીતે થઈ શકે છે અને તેનું નિદાન પણ થવું જોઈએ. એવજેની મીરોશનીચેન્કો.
શું હું મારી જાતે કેન્સર શોધી શકું?
દુર્ભાગ્યે, મોટાભાગના જીવલેણ ગાંઠો હજી પણ અદ્યતન તબક્કામાં નિદાન થાય છે. સ્ત્રીઓમાં, સ્તન, કોલોન, ફેફસાં, ગર્ભાશય અને અંડાશય, સ્વાદુપિંડ અને ત્વચાના કેન્સર જોવા મળે છે. પુરુષો માટે, પ્રોસ્ટેટ, ફેફસાં, આંતરડા, સ્વાદુપિંડ, પેટ અને ત્વચાનું કેન્સર વધુ લાક્ષણિકતા છે.
ગાંઠોનું નિદાન કરવું સૌથી મુશ્કેલ છે જે ક્રોનિક નોનસ્પેસિફિક રોગો સમાન છે.
અથવા તેમની પાસે વિશિષ્ટ લાક્ષણિકતાઓ નથી, પરંતુ તે ગાંઠો જેવું જ છે જે તેમની વિતરણ લાક્ષણિકતાઓ અને ઉપચાર પદ્ધતિઓમાં સંપૂર્ણપણે અલગ છે.
લાંબા સમય સુધી, કોઈપણ ગાંઠો પોતાને લાગણી અનુભવતા નથી, સિવાય કે તે બહાર છે: ત્વચાની ગાંઠો, પરીક્ષા માટે ઉપલબ્ધ મ્યુકોસ મેમ્બ્રેન (ઓરલ પોલાણ, સર્વિક્સ, વગેરે).
જો ગાંઠ બહાર સ્થિત હોય, તો દ્રશ્ય ચિત્ર સિવાય, ગાંઠમાં કોઈ વિશિષ્ટ પરોક્ષ સંકેતો હોતા નથી. તેથી, કોઈપણ લક્ષણો કે જે ફક્ત દેખાવા માટે શરૂ થયા છે, બિન-વિશિષ્ટ સૌમ્ય રોગોના લક્ષણોની જેમ, ડ doctorક્ટરની સલાહ લેવી જરૂરી છે. જીવલેણ ગાંઠની સંપૂર્ણ નિદાન અને બાકાત રાખવાની જરૂરિયાતની ડ assessક્ટર આકારણી કરી શકશે.
ઉદાહરણ તરીકે, સ્તન કેન્સર, આ હકીકત પર આધાર રાખશો નહીં કે છાતીમાં એક ગાંઠ હાથથી શોધી શકાય છે: 5 મીમીના વ્યાસ સાથેની ગાંઠ સરળતાથી ગુમાવી શકાય છે, અને ત્યાં પહેલાથી મેટાસ્ટેસેસ હોઈ શકે છે.
એલેક્ઝાંડર અમેટોવ: "રશિયામાં ડાયાબિટીસ મેલીટસની વહેલી તકે તપાસ માટે તપાસ કરાવવી જરૂરી છે"


જોખમ ધરાવતા લોકો માટે આવી સ્ક્રીનીંગ માટે પ્રમાણમાં ઓછા પૈસા ખર્ચ્યા બાદ, રાજ્ય દ્વારા દર્દીઓ માટે સારવાર અને ડ્રગની જોગવાઈ પર મોટા પ્રમાણમાં નાણાંની બચત થઈ હોત. ડાયાબિટીસ.
કોને જોખમ છે, કેવી રીતે ઓળખવું ડાયાબિટીસ મેલીટસ પ્રારંભિક તબક્કે, રશિયાના આરોગ્ય મંત્રાલયના અનુસ્નાતક શિક્ષણની રશિયન મેડિકલ એકેડેમીના એન્ડોક્રિનોલોજી અને ડાયાબetટોલોજી વિભાગના વડા, તબીબી વિજ્ .ાનના ડોક્ટર, પ્રોફેસર એલેક્ઝાન્ડર એમેટોવે આરઆઇએ એએમઆઈને આ રોગની સારવારના નવા વલણો વિશે જણાવ્યું હતું.
- એલેક્ઝાન્ડર સેર્ગેવિચ, નિદાન કરવા માટે શું કરવાની જરૂર છે ડાયાબિટીસ મેલીટસ શક્ય તેટલી વહેલી તકે?
- ખૂબ નથી. દરેક વ્યક્તિએ વર્ષમાં એકવાર રક્તદાન કરવું જરૂરી છે ખાંડનું સ્તર. જોખમ જૂથોના પ્રતિનિધિઓ માટે આ ખાસ કરીને સાચું છે, જેમાં 45-50 વર્ષથી વધુ ઉંમરના લોકો, વધુ વજનવાળા, ડાયાબિટીઝના નિકટનાં સંબંધીઓ અને શરીરના વજનમાં ઓછા (2.5 કિલોથી ઓછા) જન્મેલા લોકો શામેલ છે.
ટાઇપ 2 ડાયાબિટીસ મેલિટસનું નિદાન જલ્દીથી ડ doctorક્ટર કરે છે, આ રોગની જટિલતાઓને રોકવાનું વધુ અસરકારક છે, જે દર્દીની ગંભીર અપંગતા અને મૃત્યુનું કારણ બને છે. ખાનગી માલિકીની ડાયાબિટીસ સ્ક્રિનિંગ પ્રોગ્રામ્સનો અર્થ નથી.
તેમનું સ્કેલ રાજ્યની માલિકીનું હોવું જોઈએ, કારણ કે સમસ્યા જટિલ છે. ખરેખર, ડાયાબિટીઝના આવા જોખમ પરિબળની પૃષ્ઠભૂમિ સામે, જાડાપણું, હાયપરટેન્શન, સાંધાની સમસ્યાઓ અને ઓન્કોલોજીકલ રોગો થઈ શકે છે. જો લોહીમાં ગ્લુકોઝ વધારવામાં આવે તો આ તમામ રોગો હંમેશાં વધુ ગંભીર સ્વરૂપ લે છે.
તેથી, જેટલી વહેલી તકે તેઓ ઉચ્ચ શર્કરા પર ધ્યાન આપે છે - ડ theક્ટર અને દર્દી પોતે બંને - વધુ સારું. પ્રથમ તબક્કે, સંપર્કમાં કહેવાતી બિન-ફાર્માકોલોજીકલ પદ્ધતિઓ દર્દીને મદદ કરી શકે છે: યોગ્ય પોષણ, શારીરિક પ્રવૃત્તિ. એક વાક્ય છે: "ડાયાબિટીઝથી બીમારી છે - એક કૂતરો મેળવો."
છેવટે, દિવસમાં ઓછામાં ઓછા બે વાર તેની સાથે ચાલવું જરૂરી છે, જેનો અર્થ એ કે તમારી શારીરિક પ્રવૃત્તિ તરત જ વધશે. અને તે સ્વાસ્થ્ય માટે એક મોટું વત્તા હશે.
- વધારાના સંશોધનની જરૂર હોય તેવા લક્ષણો વિશે ડોકટરો કેટલું જાણે છે?
- આ વિશે વાત કરવી મુશ્કેલ છે, કારણ કે ઘણા લોકો ફક્ત ત્યારે જ અમારી પાસે આવે છે જ્યારે તેમને પહેલેથી જ કોઈ ગંભીર સમસ્યા હોય છે. પરંતુ આ સમસ્યાઓથી બચવા માટે ઘણું કરી શકાય છે. અમારા તમામ નાગરિકો માટે ઉચ્ચ તકનીકી સહાય ઉપલબ્ધ નથી.
ડાયાબિટીઝ એ નિદાન છે જે અન્ય તમામ ક્રોનિક રોગોથી નજીકથી સંબંધિત છે. ત્યાં ઘણા રોગો છે જેનો આપણે હવે ઇલાજ કરી શકતા નથી, પરંતુ તેઓ તેમના વિકાસને રોકવા માટે ઘણું કરી શકે છે.
જ્યારે કોઈ વ્યક્તિને પહેલાથી જ અંગો અને કોષોને નુકસાન થાય છે, ત્યારે આ ડ્રગની જોગવાઈનો મોટો ખર્ચ સૂચવે છે.
તમારે જાણવાની જરૂર છે કે પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલીટસ સાથે, જે નાની ઉંમરના લોકોમાં થાય છે, ત્યાં તીવ્ર વજન ઘટાડો, વારંવાર પેશાબ, તરસ હોઇ શકે છે, એટલે કે, આવા લક્ષણો કે જે વ્યક્તિ પોતે અથવા તેના સંબંધીઓ તરત જ ધ્યાન આપશે. અને પ્રકાર 2 ડાયાબિટીઝ સાથે, ખાસ કંઈ થતું નથી. અતિશય વજન, શ્વાસની તકલીફ, નબળાઇ, હાયપરટેન્શન ... વ્યક્તિને હાયપરટેન્શન માટે સારવાર આપવામાં આવશે, અને ખાંડની તપાસ કરી શકાશે નહીં.
તેમ છતાં, આજે ડોકટરોના શસ્ત્રાગારમાં ગ્લાયકેટેડ હિમોગ્લોબિન માટે લોહીનું પરીક્ષણ છે.આ કુલ અભિન્ન સૂચક છે જે છેલ્લા 3-4- blood મહિનામાં દર્દીની રક્ત ખાંડમાં વધારો થયો છે કે કેમ તે વિશે ડ doctorક્ટરને કહે છે.
જો તમે વર્ષમાં બે વખત આ સૂચકને તપાસો અને તે 6% ની ઉપર આવે છે, તો આનો અર્થ એ થશે કે કોઈ સમયે વ્યક્તિનું બ્લડ સુગરનું સ્તર સૂચવેલ મૂલ્યો કરતા વધારે હતું.
આનો અર્થ એ છે કે દર્દીને વધુ વિગતવાર પરીક્ષાની જરૂર હોય છે - ગ્લુકોઝ મોનિટરિંગ.
સ્ક્રિનિંગ માટે, ગ્લાયકેટેડ હિમોગ્લોબિનનું વિશ્લેષણ કરવા માટે તે પૂરતું છે. તે ડ doctorક્ટર માટે સસ્તું પરંતુ માહિતીપ્રદ છે અને દર્દી માટે ઉપયોગી છે. જો આપણા દેશમાં આવી સ્ક્રિનીંગ આવી હોય, તો અમે એક તંદુરસ્ત વ્યક્તિને અગાઉથી સમજાવી શકીએ છીએ, પરંતુ જોખમ જૂથમાંથી, તેણે કેવી વર્તન કરવું જોઈએ અને બીમાર ન રહેવા માટે શું ધ્યાન રાખવું જોઈએ.
- તમારા મતે, શું ક્લિનિક્સમાં ડોકટરો દર્દીઓને ડાયાબિટીઝનું સંચાલન કેવી રીતે કરવું તે શીખવવા માટે તૈયાર છે?
- તમે આ પ્રશ્ન તે વ્યક્તિને પૂછ્યો જેમણે 1990 માં, રશિયાના વિવિધ શહેરોમાં ડાયાબિટીઝના દર્દીઓ માટે પ્રથમ તાલીમ કેન્દ્રો - કહેવાતા “ડાયાબિટીસ શાળાઓ” નું આયોજન કર્યું હતું. તેઓ જાહેર ભંડોળ સાથે બનાવવામાં આવી ન હતી. પછી જર્નલ “ડાયાબિટીઝ. જીવનશૈલી. ”
આ બધું દર્દીઓ અને જોખમમાં રહેલા લોકો માટે કરવામાં આવે છે, જેથી તેઓને તેમના રોગ વિશેની માહિતી હોય. અને ક્લિનિકમાં ડ doctorક્ટર એક દર્દીને પ્રાપ્ત કરવા માટે - 12 મિનિટ. તેની પાસે માત્ર દર્દીને ભણાવવાનો સમય નથી. તેથી, ડાયાબિટીઝ શાળાઓની આવશ્યકતા છે; લોકોએ તેમાં ભાગ લેવાની જરૂર છે.
અને આવી શાળાઓ ખાનગી પહેલ ન હોવી જોઈએ, પરંતુ રાજ્ય કાર્યક્રમ અને કોઈપણ ક્લિનિકમાં સાંજે કામ કરવું જોઈએ. હવે આવી શાળાઓ ફક્ત વિશિષ્ટ ક્લિનિક્સમાં જ ઉપલબ્ધ છે.
અને રશિયામાં, દેશના મુખ્ય એન્ડોક્રિનોલોજિસ્ટ તરીકે, વિદ્વાન વિદ્વાન ઇવાન ડેડોવ, સત્તાવાર રીતે જાહેર કરી દીધા છે કે ત્યાં પહેલાથી જ 1 કરોડ ડાયાબિટીસ છે! આ સંખ્યામાં બીજા પચાસ મિલિયન લોકો જેઓ જીવે છે અને જાણતા નથી કે તેમને ડાયાબિટીઝ છે, કારણ કે તેઓ ફક્ત ડોકટરો પાસે જવું પસંદ નથી કરતા!
- ડાયાબિટીઝના દર્દીઓ માટે દવાઓ ખરીદવામાં કોઈ સમસ્યા છે?
- સમસ્યાઓ છે. અને તેઓ આવે છે, હું માનું છું કે એ હકીકતથી કે ડ્રગ્સ દ્વારા ડાયાબિટીઝના દર્દીઓની પ્રદાન કરવાની સિસ્ટમનું સંચાલન કરવું ખૂબ મુશ્કેલ છે. આપણી પાસે ડાયાબિટીસ રજિસ્ટર છે, પરંતુ તે બધા દર્દીઓ માટે જવાબદાર નથી.
જો રશિયાના આરોગ્ય મંત્રાલયમાં અથવા દરેક પ્રાદેશિક મંત્રાલયમાં ગતિશીલ રીતે કાર્યરત રજિસ્ટર હોવું જોઈએ, જો આ ક્ષેત્ર પોતે દવાઓ ખરીદે છે. રજિસ્ટરમાં દર્દીઓ વિશેનો તમામ ડેટા હોવો જોઈએ: નિદાન, વય, કઈ દવાઓ પ્રાપ્ત થાય છે, કઈ ગતિશીલતા છે.
તેના આધારે, એપ્લિકેશનોની રચના થવી જોઈએ, કઈ દવાઓ અને કયા જથ્થામાં ખરીદવી જોઈએ, ઇન્સ્યુલિન માટે રાજ્યનો હુકમ, અન્ય દવાઓ, જે આપણા દેશમાં ઉત્પન્ન કરવાની જરૂર નથી, રચના કરવી જોઈએ.
કંઈક સ્થાનિક ઉદ્યોગો દ્વારા ઉત્પન્ન થાય છે, અને કંઈક વિદેશી ફાર્માસ્યુટિકલ કંપનીઓ દ્વારા બનાવવામાં આવે છે, જેમાં અમે એક વર્ષ અગાઉથી અરજી દાખલ કરીશું અને ખરીદીના નિયમો નક્કી કરીશું. તદનુસાર, આ આધારે કિંમત સાથે રમવાનું શક્ય બનશે.
એવી સિસ્ટમ પણ છે કે જે "ગ્લાયકેટેડ હિમોગ્લોબિન" પરિમાણની કિંમત-અસરકારકતાનું મૂલ્યાંકન કરે છે. જો તે 7% કરતા ઓછું હોય, તો દર્દીને પૂરતી સારવાર મળે છે, અને તેના પર ખર્ચવામાં આવેલા પૈસા નિરર્થક નથી. જો વિશ્લેષણનું પરિણામ ધોરણમાં બંધ બેસતું નથી, તો સારવાર સમાયોજિત કરવામાં આવે છે, અન્ય દવાઓ સૂચવવામાં આવે છે અને રજિસ્ટરમાં દાખલ કરવામાં આવે છે. બસ! અહીં કંઇ જટિલ નથી.
હવે ત્યાં ખૂબ અસરકારક દવાઓ છે. ઉદાહરણ તરીકે, સોડિયમ ગ્લુકોઝ ટ્રાન્સપોર્ટર્સના અવરોધકોના વર્ગના પ્રતિનિધિઓમાંથી એક, જેમાં એમ્પાગ્લાઇફ્લોઝિન શામેલ છે, તે લોહીમાંથી વધુ પડતા ગ્લુકોઝને દૂર કરી શકે છે, તેને પેશાબ સાથે છોડી દે છે.
માત્ર એટલું સાફ કરે છે કે જેથી સુગર રીડિંગ્સ સામાન્ય મૂલ્યોની શ્રેણીમાં હોય.
ગયા વર્ષે એક અભ્યાસ પૂર્ણ થયો હતો જે દર્શાવે છે કે દર્દીઓમાં મૃત્યુદર છે ડાયાબિટીસ અને હૃદય અને રુધિરવાહિનીઓ સાથે આ દવા લેતી ગંભીર સમસ્યાઓ, લગભગ 40 ટકાનો ઘટાડો. આ એક ક્રાંતિકારી સિદ્ધિ છે.
આ અન્ય સારવારમાં એવું ન હતું.ડ્રગની આવી કાલ્પનિક હકારાત્મક અસરની સંપૂર્ણ પદ્ધતિ હજી સંપૂર્ણ રીતે સમજી શકી નથી. વધુ સંશોધન કરવામાં આવશે. પરંતુ આ દવા સાથે ઉપચારના પરિણામો આશાસ્પદ બનશે તે હકીકત, મને કોઈ શંકા નથી.
- શું આપણા ડોકટરો સારવારની નવી પદ્ધતિઓ અને નવી દવાઓથી સારી રીતે જાગૃત છે?
"તે તેમના પર નિર્ભર છે." વિશાળ સંખ્યામાં વિવિધ પરિષદો યોજાય છે. પરંતુ ત્યાં તમે 30-40 લોકોને ક callલ કરી શકો છો. બાકીનું શું? નવા વ્યાવસાયિક જ્ intrાનની રજૂઆત માટે એક સિસ્ટમ હોવી જોઈએ.
ઇન્ટરનેટ દ્વારા, ડોકટરો માટે અદ્યતન તાલીમ અભ્યાસક્રમો, રાજ્ય કક્ષાએ અનુસ્નાતક તાલીમ આપવાની સિસ્ટમ.
જેથી વ્યક્તિ રાજ્યની જરૂરિયાતો અનુસાર પોતાનો જ્ knowledgeાન આધાર અપડેટ કરે.
એલેના બેબીચેવા દ્વારા મુલાકાત લીધી
મોસ્કોમાં ડાયાબિટીઝનું નિદાન યુરોપિયન ધોરણોના સ્તરે પહોંચ્યું: પ્રારંભિક તબક્કે / સિટી સમાચાર / મોસ્કો વેબસાઇટ પર આ રોગ વધુને વધુ મળી રહ્યો છે.


મોસ્કોમાં ડાયાબિટીસના નિદાન માટેના સૂચકાંકો યુરોપિયન દેશોના સ્તર સુધી પહોંચ્યા હતા: એક નિદાન દર્દી માટે સ્થાપિત નિદાન સાથે બે હોય છે.
પ્રારંભિક તબક્કે રોગ શોધવાનું મેટ્રોપોલિટન સૂચક, રશિયા માટે સરેરાશ કરતા 1.5 ગણા વધારે છે. ગયા વર્ષે, એન્ડોક્રિનોલોજીના વિભાગોમાં, ડાયાબિટીઝના 21 હજારથી વધુ દર્દીઓની સારવાર કરવામાં આવી હતી. જે 2016 ની તુલનામાં 15 ટકા વધારે છે.
તેમની સંખ્યામાં વધારો પ્રકાર 2 ડાયાબિટીઝના નિદાન કેસોમાં વધારા સાથે સંકળાયેલ છે.
“જ્યારે દર્દીઓની નોંધણી અને સારવાર કરવામાં આવે ત્યારે ડાયાબિટીસનું નિદાન થાય છે, પરંતુ નિદાન થાય છે. આવા કિસ્સાઓમાં, તે ગુપ્ત રીતે પસાર થાય છે, લોકોને રોગ વિશે ખબર હોતી નથી, જે ગંભીર ગૂંચવણોના વિકાસ તરફ દોરી જાય છે. આ પ્રકાર 2 ડાયાબિટીસની લાક્ષણિકતા છે.
તે જાણવું અગત્યનું છે કે 40 વર્ષ પછી, દરેકને કે જેની પાસે હાઈ બ્લડ શુગર, વધારે વજન, અને ડાયાબિટીઝના નિકટના સંબંધીઓ છે, તેઓએ વર્ષમાં એકવાર કમ્યુનિટિ ક્લિનિકની મુલાકાત લેવી અને ખાંડ માટે લોહીની તપાસ લેવી જરૂરી છે, ”રાજધાનીના હેડ એન્ડોક્રિનોલોજિસ્ટે જણાવ્યું હતું. આરોગ્ય વિભાગ મિખાઇલ એંટીસ્ફેરોવ.
જોખમમાં મોસ્કોની હોસ્પિટલોમાં દર્દીઓ રક્ત ખાંડ માટે તપાસ કરવામાં આવે છે. રોગની તપાસના કિસ્સામાં, નાગરિકોને ત્રણ સ્તરે સહાય કરવામાં આવે છે. પ્રથમ એ પ્રાથમિક આરોગ્ય સંભાળ છે, જે સામાન્ય વ્યવસાયિકો અને સામાન્ય વ્યવસાયિકો પાસેથી મેળવી શકાય છે.
બીજા અને ત્રીજા સ્તરની સહાય પહેલેથી જ એન્ડોક્રિનોલોજીના વિભાગોમાં છે. આ ઉપરાંત, પરીક્ષાઓ દરમિયાન, દર્દીઓમાં પૂર્વસૂચન રોગનું નિદાન થઈ શકે છે, એક સરહદની સ્થિતિ, જે સામાન્ય રીતે ડાયાબિટીસ પહેલા હોય છે.
સમયસર નિદાન સાથે, ડ doctorક્ટર રોગના વધુ વિકાસને રોકવામાં મદદ કરે છે.
“દર્દીઓને જાણ કરવી એ ડાયાબિટીઝની સફળતાપૂર્વક સારવાર માટે એક મહત્વપૂર્ણ પગલું છે. મોસ્કોની તબીબી સંસ્થાઓમાં, દર્દીઓ રોગના કોર્સને સ્વતંત્ર રીતે સંચાલિત કરવાનું શીખે છે. તેમને ડાયાબિટીઝના દર્દીઓ માટે શાળાઓમાં જવા માટે આમંત્રણ આપવામાં આવ્યું છે, જે 24 શહેરના ક્લિનિક્સમાં કામ કરે છે.
પ્રેચિસ્ટેન્કા (ઘર 37) પર એન્ડોક્રિનોલોજી ક્લિનિકમાં વધુ ત્રણ શાળાઓ ઉપલબ્ધ છે. ડાયાબિટીસના પગ માટે ખાસ ઓરડાઓ દર્દીઓ માટે ખુલ્લા છે.
સમયસર સારવાર સાથે, ડ doctorક્ટર રોગના વધુ વિકાસને રોકવામાં મદદ કરે છે, ”આરોગ્ય વિભાગની પ્રેસ સર્વિસે જણાવ્યું હતું.
મોસ્કોમાં, ડાયાબિટીઝના દર્દીઓનું રજિસ્ટર પણ જાળવવામાં આવે છે. તે ચિકિત્સકોને આ રોગના વ્યાપ અને તેની ગૂંચવણો, દર્દીઓની મૃત્યુદર, ડ્રગ થેરાપીની રચના, દવાઓમાં દર્દીઓની જરૂરિયાતો અને સ્વ-નિરીક્ષણ સાધનો વિશે વિસ્તૃત માહિતી પ્રાપ્ત કરવાની મંજૂરી આપે છે.
પ્રારંભિક તબક્કે ડાયાબિટીઝ મેલીટસ ઘણીવાર નિયમિત તબીબી પરીક્ષા દરમિયાન જોવા મળે છે. રક્ત ગ્લુકોઝ પરીક્ષણ 40 વર્ષથી વધુ ઉંમરના બધા દર્દીઓ માટે આપવામાં આવે છે.
તમે માહિતી સેવા "મોસ્કો હેલ્થ નેવિગેટર" માં 2018 માટે નિયમિત નિરીક્ષણ માટે વ્યક્તિગત ભલામણો મેળવી શકો છો.
જન્મ અને જાતિના વર્ષમાં પ્રવેશ કરતી વખતે, તે આ વર્ષે ક્લિનિકલ પરીક્ષાના કાર્યક્રમના પ્રથમ તબક્કાના ભાગ રૂપે કઈ પરીક્ષાઓ લેવાની છે અને તેઓ કયા પ્રકારની બીમારીઓને ઓળખવા દે છે તે વિશે માહિતી આપે છે.
જુદી જુદી ઉંમરના પુરુષો અને સ્ત્રીઓ માટે, આ ભલામણો જુદી જુદી છે.
ડાયાબિટીસનું નિદાન: સમયસર રોગની શોધ કરો


ડાયાબિટીસ મેલીટસના નિદાનમાં એક વ્યાપક પરીક્ષા યોજવામાં, એન્ડોક્રિનોલોજિસ્ટ દ્વારા ડ doctorક્ટર દ્વારા જરૂરી પરીક્ષણો અને પરીક્ષા પાસ કરવાનો સમાવેશ થાય છે. સામાન્ય રીતે આવા નિદાન કરવું મુશ્કેલ નથી, કારણ કે ઘણા દર્દીઓ પહેલાથી જ ચાલી રહેલ રોગ સાથે ક્લિનિકમાં જાય છે.
પરંતુ આધુનિક સંશોધન પદ્ધતિઓ ડાયાબિટીઝના પ્રારંભિક, છુપાયેલા તબક્કાઓને જ નહીં, પણ આ બિમારીની પહેલાની સ્થિતિને પણ માન્યતા આપી શકે છે, જેને પૂર્વસૂચન કહેવામાં આવે છે અથવા કાર્બોહાઇડ્રેટ્સ પ્રત્યે સહનશીલતાનું ઉલ્લંઘન.
ક્લિનિકલ ડાયગ્નોસ્ટિક પદ્ધતિઓ
ડ doctorક્ટર એનામેનેસિસ એકત્રિત કરે છે, જોખમનાં પરિબળો, આનુવંશિકતા ઓળખે છે, ફરિયાદો સાંભળે છે, દર્દીની તપાસ કરે છે, તેનું વજન નક્કી કરે છે.
ડાયાબિટીસનું નિદાન કરતી વખતે ધ્યાનમાં લેવામાં આવતા લક્ષણો:
- મજબૂત તરસ - પોલિડિપ્સિયા,
- વધુ પડતા પેશાબની રચના - પોલીયુરીયા,
- વજનમાં ઘટાડો ભૂખ સાથે - પ્રકાર 1 ડાયાબિટીસ માટે લાક્ષણિક,
- ઝડપી, નોંધપાત્ર વજનમાં વધારો - પ્રકાર 2 ડાયાબિટીસ માટે વિશિષ્ટ,
- પરસેવો, ખાસ કરીને ખાધા પછી,
- સામાન્ય નબળાઇ, થાક,
- ત્વચાની તીવ્ર ખંજવાળ જે કંઇપણથી સંતુષ્ટ થઈ શકતી નથી,
- ઉબકા, omલટી,
- ચેપી રોગવિજ્ologiesાન, જેમ કે પ્યુસ્ટ્યુલર ત્વચા રોગો, મોં અથવા યોનિમાર્ગમાં વારંવાર થ્રશ વગેરે.
તે જરૂરી નથી કે વ્યક્તિમાં બધા પ્રેરિત લક્ષણો હોય, પરંતુ જો તે જ સમયે ઓછામાં ઓછું 2-3 જોવામાં આવે, તો તે પરીક્ષા ચાલુ રાખવા માટે યોગ્ય છે.
તે નોંધવું જોઇએ કે પ્રકાર 1 ડાયાબિટીસ સાથે, બધા લક્ષણો ઝડપથી વિકાસ પામે છે અને દર્દી લક્ષણોની શરૂઆતની ચોક્કસ તારીખને યાદ કરી શકે છે, અને કેટલાક દર્દીઓ એટલા અણધાર્યા બને છે કે તેઓ ડાયાબિટીક કોમાની સ્થિતિમાં સઘન સંભાળ લે છે. આ પ્રકારના ડાયાબિટીસવાળા દર્દીઓ સામાન્ય રીતે 40-45 વર્ષથી ઓછી ઉંમરના અથવા બાળકો હોય છે.
સુપ્ત કોર્સ ટાઇપ 2 ડાયાબિટીસ મેલીટસનું વધુ લાક્ષણિકતા છે, તેથી આપણે કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરના આ વિશિષ્ટ સ્વરૂપના નિદાનની ચર્ચા કરીશું.
પ્રકાર 2 ડાયાબિટીઝના નિદાન માટે ખૂબ મહત્વ એ જોખમ પરિબળો છે, જેમાં શામેલ છે:
- 40-45 વર્ષથી વધુ ઉંમર,
- પૂર્વસૂચન અથવા અશક્ત ગ્લુકોઝ સહિષ્ણુતા,
- વધારે વજન, સ્થૂળતા (BMI થી વધુ 25),
- રક્ત લિપિડ પ્રોફાઇલમાં વધારો,
- હાઈ બ્લડ પ્રેશર, બ્લડ પ્રેશર 140/90 મીમી આરટીથી ઉપર. કલા.,
- ઓછી શારીરિક પ્રવૃત્તિ
- ભૂતકાળમાં ગર્ભાવસ્થા દરમિયાન કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર ધરાવતા અથવા 4.5 કિગ્રાથી વધુ વજનવાળા બાળકને જન્મ આપ્યો હોય તેવી સ્ત્રીઓ,
- પોલિસિસ્ટિક અંડાશય
પ્રકાર 2 ડાયાબિટીઝના ઉદભવમાં, આનુવંશિકતા મહત્વપૂર્ણ ભૂમિકા ભજવે છે. સંબંધીઓમાં આ રોગનું અસ્તિત્વ ટાઇપ -2 ડાયાબિટીઝ થવાની સંભાવના વધારે છે. આંકડા કહે છે કે ડાયાબિટીસવાળા માતાપિતા સાથેની વ્યક્તિ પણ 40% કેસોમાં બીમાર થઈ જશે.
પ્રયોગશાળા સંશોધન પદ્ધતિઓ
પ્રકાર 2 ડાયાબિટીસના નિદાન માટે, વિવિધ પ્રકારના પરીક્ષણોનો ઉપયોગ કરવામાં આવે છે. કેટલીક તકનીકોનો ઉપયોગ સ્ક્રીનીંગ તરીકે થાય છે.
સ્ક્રીનીંગ એ એક પ્રારંભિક તબક્કે રોગને ઓળખવા માટેનો એક અભ્યાસ છે, જેમાં મોટી સંખ્યામાં લોકો દ્વારા હાથ ધરવામાં આવે છે, જેમની પાસે વારંવાર રોગના સ્પષ્ટ લક્ષણો નથી હોતા.
ડાયાબિટીસના નિદાન માટેની સૌથી વિશ્વસનીય પદ્ધતિ એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનનું નિર્ધારણ છે.
ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન એ એરિથ્રોસાઇટ હિમોગ્લોબિન છે જેણે ગ્લુકોઝ પરમાણુ જોડ્યું છે. ગ્લાયકોસાઇલેશનની ડિગ્રી લોહીમાં ગ્લુકોઝની સાંદ્રતા પર આધારિત છે, જે એરિથ્રોસાઇટ્સમાં તેમના ત્રણ મહિનાના જીવન દરમિયાન યથાવત રહે છે. ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનનો ધોરણ હિમોગ્લોબિનના કુલ જથ્થાના 4.5-6.5% છે.
આ સંદર્ભે, કોઈપણ સમયે, આવા હિમોગ્લોબિનની ટકાવારી દર્દીના રક્ત ખાંડના સરેરાશ સ્તરને અભ્યાસના 120 દિવસ પહેલાં પ્રતિબિંબિત કરે છે. આ માત્ર સુપ્ત પ્રકાર 2 ડાયાબિટીસ મેલીટસને જાહેર કરવામાં જ નહીં, પણ રોગ નિયંત્રણની ડિગ્રી નક્કી કરવા અને ઉપચારની પર્યાપ્તતાનું મૂલ્યાંકન કરવામાં પણ મદદ કરે છે.
ડાયાબિટીસને શોધવા માટેની પદ્ધતિઓ મૂળભૂત અને વધારાના ભાગોમાં વહેંચાયેલી છે.
મુખ્ય પદ્ધતિઓમાં નીચેનાનો સમાવેશ થાય છે:
- રક્ત ખાંડનું સ્તર નક્કી, હાથ ધર્યું: ખાલી પેટ પર, જમ્યાના 2 કલાક પછી, સૂવાનો સમય પહેલાં,
- ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનની માત્રાનો અભ્યાસ,
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ - અભ્યાસ દરમિયાન, દર્દી નિદાન કોકટેલ લીધાના 2 કલાક પહેલા અને આંગળીમાંથી રક્તદાન કરે છે. આ પરીક્ષણ કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરના પ્રકારને સ્પષ્ટ કરવામાં મદદ કરે છે, તમને સાચા ડાયાબિટીસથી પૂર્વગામીને અલગ પાડવાની મંજૂરી આપે છે,
- પેશાબમાં ખાંડની હાજરીનો નિર્ણય - ગ્લુકોઝ પેશાબમાં પ્રવેશ કરે છે જ્યારે તેની સાંદ્રતા 8-9 નિશ્ચયથી વધી જાય છે,
- ફ્રુક્ટosસામિનના સ્તરનું વિશ્લેષણ - તમને છેલ્લા 3 અઠવાડિયામાં ખાંડનું સ્તર શોધવા માટે પરવાનગી આપે છે,
- પેશાબ અથવા લોહીમાં કેટોન્સની સાંદ્રતાના અભ્યાસ - ડાયાબિટીસની તીવ્ર શરૂઆત અથવા તેની ગૂંચવણો નક્કી કરે છે.
વધારાની પદ્ધતિઓ કહેવામાં આવે છે જે નીચેના સૂચકાંકો નક્કી કરે છે:
- રક્ત ઇન્સ્યુલિન - શરીરના પેશીઓની ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા નક્કી કરવા માટે,
- સ્વાદુપિંડના કોષો અને ઇન્સ્યુલિન માટે સ્વયંસંચાલિતો - ડાયાબિટીઝના સ્વયંપ્રતિરક્ષાના કારણને પ્રદર્શિત કરે છે,
- પ્રોન્સ્યુલિન - સ્વાદુપિંડની કાર્યક્ષમતા દર્શાવે છે,
- ગ્રેલિન, adડિપોનેક્ટીન, લેપ્ટિન, રેઝિસ્ટિન - ચરબીયુક્ત પેશીઓની આંતરસ્ત્રાવીય પૃષ્ઠભૂમિના સૂચકાંકો, સ્થૂળતાના કારણોનું આકારણી,
- સી-પેપ્ટાઇડ - તમને કોષો દ્વારા ઇન્સ્યુલિનના વપરાશના દરને શોધવા માટે પરવાનગી આપે છે,
- એચએલએ ટાઇપિંગ - આનુવંશિક પેથોલોજીને ઓળખવા માટે વપરાય છે.
કેટલાક દર્દીઓમાં રોગના નિદાન દરમિયાન મુશ્કેલીની સ્થિતિમાં તેમજ ઉપચારની પસંદગી માટે આ પદ્ધતિઓનો આશરો લેવામાં આવે છે. વધારાની પદ્ધતિઓની નિમણૂક ફક્ત ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે.
સામગ્રીના નમૂનાના નિયમો અને સામાન્ય ગ્લુકોઝ રીડિંગ્સ
આખા લોહી માટેના સામાન્ય ઉપવાસ મૂલ્યો - 3.3-5.5 એમએમઓએલ / એલ, પ્લાઝ્મા માટે - 4.0-6.1 એમએમઓએલ / એલ.
આ સરળ વિશ્લેષણ માટે લોહીના નમૂના લેવાની પોતાની સૂક્ષ્મતા છે. લોહી, કે કેમ તે વેનિસ અથવા રુધિરકેશિકાત્મક છે, સવારે ખાલી પેટ પર વિશ્લેષણ માટે લેવું જોઈએ. તમે 10 કલાક ખાઈ શકતા નથી, તમે શુધ્ધ પાણી પી શકો છો, પરંતુ તે પહેલાં, ખોરાક પરિચિત હોવો જોઈએ.
એક અભ્યાસ સ્ક્રિનિંગ માટે ભલામણ કરવામાં આવે છે તે છે સુગર ફાસ્ટિંગ.
એકદમ ઝડપી અને સરળ પદ્ધતિ તમને નબળા કાર્બોહાઇડ્રેટ ચયાપચય માટે મોટા વસ્તી જૂથોની તપાસ કરવાની મંજૂરી આપે છે. આ વિશ્લેષણ તેનો સંદર્ભ આપે છે જે ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના કરી શકાય છે.
ખાસ કરીને ટાઇપ -2 ડાયાબિટીઝના જોખમમાં રહેલા લોકોને ખાંડ માટે આંગળીમાંથી રક્તદાન કરવું મહત્વપૂર્ણ છે.
ડાયાબિટીઝ સ્ક્રિનિંગ - અક્ષમ "પુનરુત્થાન" માટે પ્રાદેશિક જાહેર ડાયાબિટીઝ સંસ્થા

ડાયાબિટીઝના દર્દીઓ માટે તપાસ.
5 એપ્રિલ, 2016 ના રોજ, પીએફઆર વિભાગમાં ડાયાબિટીઝના દર્દીઓ માટે દર્શાવવામાં આવેલી, વિશ્વના સૌથી મોટી કંપનીઓમાંની એક, નોવોશાખ્તિન્સકની સિટી હોસ્પિટલ અને જોહન્સન અને જહોનસનના પ્રતિનિધિઓ સાથે મળીને, અક્ષમ વ્યક્તિઓનાં પ્રાદેશિક જાહેર ડાયાબિટીઝ સંગઠન, વોઝરોઝ્ડેની અને નોવોશાખ્તિનસ્કમાં એસપીઝેડ.
કર્મચારીઓ અને મુલાકાતીઓને જેમને તેમના લોહીમાં ગ્લુકોઝનું સ્તર શોધવા માટેની તક મળી હતી. કુલ મળીને, 100 થી વધુ લોકોએ નિ: શુલ્ક પ્રારંભિક પરીક્ષાની તક લીધી હતી. જેમની પરીક્ષા કરાઈ હતી, જેમને લોહીમાં ગ્લુકોઝનું પ્રમાણ વધારે અને વધારે હતું, તેઓએ એન્ડોક્રિનોલોજિસ્ટ સાથે વધારાની તપાસ અને સલાહ લેવાની ભલામણ કરી હતી.
“સ્ક્રીનિંગ” શબ્દનો અર્થ અંગ્રેજીમાંથી અનુવાદિત સ્ક્રીનીંગ છે. સ્ક્રીનીંગનો હેતુ એ રોગની પ્રારંભિક તપાસ છે.હકીકત એ છે કે ડાયાબિટીઝના લક્ષણો પૂરતા પ્રમાણમાં વિશિષ્ટ નથી, અને એસિમ્પ્ટોમેટિક સમયગાળો શક્ય છે - આ તે છે જ્યારે ડાયાબિટીસ પહેલાથી હાજર હોય છે, પરંતુ તે હજી સુધી દેખાતું નથી. અમે કહી શકીએ કે પ્રારંભિક તપાસ મંજૂરી આપશે:
- ડાયાબિટીસ થવાનું જોખમ ઓળખો જ્યારે રોગ હજુ સુધી નથી
- રોગનું નિદાન એસિમ્પ્ટોમેટિક અવધિમાં કરો.
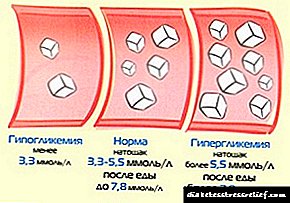
ખાલી પેટ પર આખા રુધિરકેન્દ્રિય રક્તમાં ગ્લુકોઝ (ખાંડ) ના ધોરણ પર.
સામાન્ય ગ્લુકોઝ 3.3 - 5.5 એમએમઓએલ / એલ
5.6 - 6.0 નું ગ્લુકોઝ સ્તર, પ્રકાર 2 ડાયાબિટીઝ થવાનું જોખમ દર્શાવે છે
ટાઇપ 2 ડાયાબિટીઝના નિદાનની પુષ્ટિ કરવા અથવા બાકાત રાખવા માટે આગળની પરીક્ષા માટે ગ્લુકોઝનું સ્તર 6.1 અથવા તેથી વધુ છે.
પ્રારંભિક તબક્કે સ્ક્રીનીંગ ડાયાબિટીસને શોધી શકે છે. રોગની વધુ નિશ્ચિતતા નક્કી કરવા માટે ઘણીવાર સ્ક્રીનીંગની પદ્ધતિનો ઉપયોગ કરવામાં આવે છે. કારણ કે ત્યાં નબળાઇ ગ્લુકોઝની સંવેદનશીલતા અને સહનશીલતાવાળા લોકો છે. તેમના લોહીમાં ગ્લુકોઝનું સ્તર હંમેશાં વધારે હોય છે. એક જ ગ્લુકોઝ પરીક્ષણ વિવિધ પરિબળોને લીધે ડાયાબિટીસને શોધી શકતો નથી.
ડાયાબિટીસના પ્રકારો
ડાયાબિટીઝનું નિદાન ત્યારે થાય છે જ્યારે કોઈ મોટી સમસ્યા ઓળખાય છે - હાઈ બ્લડ સુગર. લોહીના પ્રવાહમાંથી ગ્લુકોઝના વપરાશના અભાવને કારણે સમાન વધારો.
ગ્લુકોઝના મુખ્ય ઉપભોક્તા - સ્નાયુઓ, યકૃત અને ચરબીયુક્ત પેશીઓ, વિવિધ કારણોસર ખાંડને ગ્રહણ કરી શકતા નથી, જેના આધારે વિવિધ પ્રકારના ડાયાબિટીઝને અલગ પાડવામાં આવે છે.
ડાયાબિટીસના ઉત્તમ પ્રકાર
તબીબી વ્યવહારમાં શાસ્ત્રીય જાતિઓ સૌથી સામાન્ય કેસો છે.
કોષ્ટક નંબર 1. ડાયાબિટીસના પ્રકારો અને કારણો:
| ડાયાબિટીસનો પ્રકાર | રોગની લાક્ષણિકતાઓ | ઘટનાના કારણો |
| પ્રકાર 1 ડાયાબિટીસ | રક્ત ખાંડ એ હકીકતને કારણે વધી છે કે સ્વાદુપિંડ ઇન્સ્યુલિન ઉત્પન્ન કરવાનું બંધ કરે છે - સંપૂર્ણ નિષ્ફળતા. | સ્વાદુપિંડની પોતાની રોગપ્રતિકારક શક્તિ ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર કોષો પર હુમલો કરવાનું શરૂ કરે છે. મોટાભાગની સ્વયંપ્રતિરક્ષા પ્રતિક્રિયાઓના કારણો જાણી શકાયા નથી. |
| પ્રકાર 2 ડાયાબિટીસ | ઇન્સ્યુલિનનું સ્તર યોગ્ય સ્તરે છે, પરંતુ ખાંડનું સ્તર એલિવેટેડ છે કારણ કે ગ્રાહકો ગ્લુકોઝને ચયાપચય આપતા નથી | કારણ ઇન્સ્યુલિન પ્રત્યેની કોષો પ્રત્યે સંવેદનશીલતા છે, આ સ્થિતિને ઇન્સ્યુલિન પ્રતિકાર કહેવામાં આવે છે. જ્યારે વિકાસ થાય છે ત્યારે ઘણા પરિબળો એકરૂપ થાય છે, જેને મેટાબોલિક સિન્ડ્રોમની વિભાવના હેઠળ જોડી શકાય છે. |
| સગર્ભાવસ્થા ડાયાબિટીસ | સ્ત્રીઓમાં જોવા મળે છે જે બાળકની અપેક્ષા રાખે છે | એક રોગ જે સ્ત્રી અને બાળક બંનેને નુકસાન પહોંચાડે છે તે સગર્ભાવસ્થા ડાયાબિટીસ છે. આ સ્થિતિના નિદાન માટેના માપદંડ એ ગર્ભાવસ્થા દરમિયાન સમસ્યાની અભિવ્યક્તિ છે. પ્લેસેન્ટા દ્વારા ચોક્કસ હોર્મોન્સના ઉત્પાદનને કારણે બ્લડ સુગર વધે છે, જે ઇન્સ્યુલિનના કામમાં દખલ કરે છે. પરિણામે, રક્ત ખાંડ ઓછી થતી નથી. આ પ્રકારના રોગ હંમેશાં બાળકના જન્મ પછી સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે. |
દરેક પ્રકારની ડાયાબિટીસ ખાસ છે, અને સારવાર માટે જરૂરી છે કે જે કોઈ સમસ્યાને ઉશ્કેરણીજનક રોગ દૂર કરે.
મodyડિઓ ડાયાબિટીસ
મોદી પ્રકાર ડાયાબિટીઝના વિવિધ પેટાજાતિનો એક સંપૂર્ણ વર્ગ છે, તેઓ સામાન્ય રીતે સંખ્યા દ્વારા સૂચવવામાં આવે છે, ઉદાહરણ તરીકે, મોદી -1. પ્રત્યેક જાતિઓ વર્તમાનની પોતાની લાક્ષણિકતાઓ ધરાવે છે.
ડાયાબિટીઝ, જે રોગના કોર્સના ક્લાસિકલ પ્રકારથી ભિન્ન છે, મોટેભાગે તે યુવાન લોકોમાં જોવા મળે છે. ઘટનાનું કારણ એ જનીન પરિવર્તન છે, જે ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોના કાર્યનું ઘટાડેલું કાર્ય નક્કી કરે છે.
ક્લાસિકલ કોર્સથી મુખ્ય તફાવત એ લાક્ષણિક ડાયાબિટીસ મેલિટસની તુલનામાં ખાંડના સ્તરમાં વધારાના તીવ્ર લક્ષણો નથી. તેનો અભ્યાસક્રમ એટલો ભારે અને તીવ્ર ન હોવાના કારણે, નિષ્ણાતો ડાયાબિટીઝને ઓળખતા નથી અને રોગના પ્રારંભિક તબક્કે ચૂકી જાય છે.
મોદી ડાયાબિટીઝને ઓળખવા માટે, નિદાનમાં આ રોગના નીચેના વિશિષ્ટ સંકેતોનું મૂલ્યાંકન શામેલ હશે:
- રોગ શરૂ થઈ ચુક્યો છે, અને કીટોન્સ વિશ્લેષણોમાં નિર્ધારિત નથી,
- સ્થિતિ સામાન્ય થવા માટે, દર્દીને ઇન્સ્યુલિનના પૂરતા પ્રમાણમાં નાના ડોઝની જરૂર હોય છે,
- સમય જતાં, ઇન્સ્યુલિનના ડોઝમાં વધારો જરૂરી નથી, કારણ કે ઇન્સ્યુલિન આધારિત ડાયાબિટીસના ક્લાસિકલ કોર્સની જેમ,
- onલટું, સમય જતાં, ઇન્સ્યુલિનની જરૂરિયાત સંપૂર્ણપણે અદૃશ્ય થઈ શકે છે,
- માફીના સમયગાળા 12 મહિના અથવા વધુ સુધી પહોંચે છે,
- સી-પેપ્ટાઇડ્સ માટેનું પરીક્ષણ સામાન્ય છે,
- સ્વાદુપિંડના પેશીઓ પર સ્વયંપ્રતિરક્ષા પ્રતિક્રિયાઓ ગેરહાજર છે, એન્ટિબોડીઝ શોધી શકાતી નથી,
- વ્યક્તિમાં મેટાબોલિક સિન્ડ્રોમના કોઈ ચિહ્નો નથી, ઉદાહરણ તરીકે, શરીરના વજનમાં વધારો.
ખાંડના સ્તરના સરહદ મૂલ્યોની તપાસ સાથે, 25 વર્ષથી ઓછી વયના લોકોમાં, મોડી ડાયાબિટીસનું નિદાન કરવાનું વિશેષ મહત્વ છે. આવી સ્થિતિમાં, ટાઇપ 2 ડાયાબિટીઝ મેલીટસનું નિદાન શંકાસ્પદ હશે, જો મોદી પેટાજાતિઓ સમસ્યાનું મૂળ છે, તો સ્પષ્ટતા જરૂરી છે.
 જો ગર્ભાવસ્થાપિત ડાયાબિટીઝ યોગ્ય સારવાર કરવામાં આવે તો બાળજન્મ પછી સંપૂર્ણપણે દૂર થઈ જશે
જો ગર્ભાવસ્થાપિત ડાયાબિટીઝ યોગ્ય સારવાર કરવામાં આવે તો બાળજન્મ પછી સંપૂર્ણપણે દૂર થઈ જશે
લાડા ડાયાબિટીસ
લાડા પ્રકારને 1 ડાયાબિટીસ મેલીટસ સાથે સરખાવી શકાય છે, ફક્ત આ બિમારીનો વિકાસ વધુ ધીમેથી આગળ વધે છે. હાલમાં, લાડા શબ્દનો બદલો મોટાભાગે અન્ય ખ્યાલ દ્વારા કરવામાં આવે છે - સ્વયંપ્રતિરક્ષા ડાયાબિટીસ મેલીટસ, કેટલાક કિસ્સાઓમાં તેને ટાઇપ 1.5 ડાયાબિટીસ મેલીટસ પણ કહેવામાં આવે છે.
રોગના વિકાસની પદ્ધતિ સ્વયંપ્રતિરક્ષાના સિદ્ધાંતને અનુસરે છે - શરીરની પોતાની રક્ષણાત્મક શક્તિ ધીરે ધીરે પરંતુ નિર્દયતાથી સ્વાદુપિંડના કોષોને નષ્ટ કરે છે. ધીરે ધીરે, વ્યક્તિ હવે ઇન્સ્યુલિનની માત્રા વિના કરી શકશે નહીં. રોગના અભિવ્યક્તિથી 1-3 વર્ષ પછી સંપૂર્ણ અવલંબન રચાય છે, ત્યાં સુધીમાં, લગભગ તમામ ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોનો નાશ થઈ ચૂક્યો છે.
મહત્વપૂર્ણ: ઘણીવાર ઇન્સ્યુલિનનો અભાવ શરીરની પેશીઓ દ્વારા તેની પ્રતિરક્ષા સાથે જોડાયેલો છે, જેનો અર્થ એ કે દર્દીને ફક્ત ઇન્સ્યુલિન જ લેવાની રહેશે નહીં, પરંતુ તે કોષોની સંવેદનશીલતામાં વધારો કરતી દવાઓ પણ લેવી પડશે.
ફ્ર diabetesટ ડાયાબિટીઝને સ્પષ્ટપણે ઓળખવા માટે, ડાયગ્નોસ્ટિક માપદંડમાં માત્ર દર્દીના લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવું જ નહીં, પણ નીચેના ચોક્કસ સૂચકાંકો શામેલ છે:
- ગ્લાયકેટેડ હિમોગ્લોબિન પરીક્ષણ,
- સ્વાદુપિંડના આઇલેટ કોષો માટે એન્ટિબોડીઝનું શોધ અને વિશ્લેષણ,
- આનુવંશિક માર્કર્સનું સંશોધન,
- ઇન્સ્યુલિન ધરાવતી દવાઓ માટે એન્ટિબોડીઝ.
આ નિદાનશાસ્ત્ર શામેલ વિશિષ્ટ પરીક્ષણોની માત્ર એક અપૂર્ણ સૂચિ છે. લાડા ડાયાબિટીસ એવી સ્થિતિ છે જેની સારવારની પ્રારંભિક શરૂઆત અને સક્ષમ ઉપચારની નિમણૂક જરૂરી છે.
ડાયાબિટીઝ ઇન્સિપિડસ
આ રોગ ખાંડના નિયમનના રોગવિજ્ diseaseાન સાથેનું સામાન્ય નામ છે, પરંતુ તેના માર્ગ અને કારણોમાં ભિન્ન છે.
ડાયાબિટીઝ ઇન્સીપિડસ ત્યારે બને છે જ્યારે એન્ટિડ્યુરેટિક હોર્મોન (એડીએચ) ની ઉણપ હોય અથવા જ્યારે કિડનીના પેશીઓ આ હોર્મોન પ્રત્યે ઓછી સંવેદનશીલ હોય; રોગમાં સુગરનું સ્તર સામાન્ય મૂલ્યોથી ભટકતું નથી.
માંદગીમાં કોર્સની નીચેની સુવિધાઓ છે:
- એક વ્યક્તિ ખૂબ મોટી માત્રામાં પેશાબ બહાર કાitsે છે, જે ધોરણ કરતા અનેકગણો વધારે છે,
- સતત તરસ
- શરીરના સામાન્ય નિર્જલીકરણનો વિકાસ થાય છે,
- લાંબા કોર્સ સાથે, વ્યક્તિ વજન ગુમાવે છે, અને ભૂખ ઓછી થાય છે.
મહત્વપૂર્ણ: ડાયાબિટીસ ઇન્સિપિડસ એ એક દુર્લભ રોગવિજ્ .ાન છે.
મગજના પેથોલોજીકલ સ્થિતિમાં, જ્યારે લીડ હોર્મોન (એડીએચ) નો અભાવ હોય છે અને રેનલ એપેરેટસના પેથોલોજીઓમાં, જે ખૂબ ઓછા સામાન્ય છે, બંને કારણો હોઈ શકે છે.
આ નિદાન કરતી વખતે, નિષ્ણાતો નીચેના માપદંડોને ઓળખે છે:
- નિશ્ચિત કુલ મૂત્રવર્ધક પદાર્થ, તેની માત્રા 4-10 લિટરથી વધુ છે, કેટલાક કિસ્સાઓમાં 20 લિટરથી વધુ,
- પેશાબમાં થોડી માત્રામાં મીઠું હોય છે,
- રક્ત પરીક્ષણ મુજબ, ખાંડનું સ્તર સામાન્ય મૂલ્યોથી ભટકતું નથી,
- એન્ટિડ્યુરેટિક હોર્મોનનો અભાવ જોવા મળે છે,
- અલ્ટ્રાસાઉન્ડ રેનલ પેશીઓ અને બંધારણોની સ્થિતિમાં પેથોલોજીકલ ફેરફારોની તપાસ કરે છે,
- એમઆરઆઈ ડાયગ્નોસ્ટિક્સ એ ગાંઠની રચનાને નકારી કા toવા માટે કરવામાં આવે છે જે આ સ્થિતિનું સામાન્ય કારણ છે.
રોગના લક્ષણો અને દર્દીઓની ફરિયાદો
હાઈ બ્લડ સુગરની રાજ્ય સાથેની ફરિયાદો ખૂબ વૈવિધ્યસભર હોય છે, જે શરીરની સૌથી મહત્વપૂર્ણ સિસ્ટમોને અસર કરે છે. તેમને સ્પષ્ટ ફરિયાદોમાં વહેંચી શકાય છે, સૌ પ્રથમ, ડાયાબિટીસ અને ગૌણ વિકાસના સૂચક, જે પહેલાથી રચાયેલી પેથોલોજીકલ પ્રક્રિયાના સંકેત છે.
મૌખિક ફરિયાદો નર્સિંગના કહેવાતા નિદાનને બનાવવામાં મદદ કરે છે.
ડાયાબિટીઝ મેલિટસમાં, આ નિદાન દર્દી સાથેની વાતચીત, તેની પરીક્ષા અને નીચેના ડેટાના ફિક્સેશનના આધારે રચાય છે:
- ધબકારા
- બ્લડ પ્રેશર
- શ્વસન દર
- ત્વચાની સ્થિતિ - ડાયપર ફોલ્લીઓની હાજરી, બળતરા પ્રક્રિયાના કેન્દ્રમાં, ખુલ્લા ઘા,
- પ્રારંભિક પરીક્ષા દરમિયાન, તમે એસીટોનની ગંધ દર્દીમાંથી આવે છે કે નહીં તે પકડી શકો છો, આ સૂચવે છે કે રોગ પ્રારંભિક તબક્કે પહેલેથી જ વિકસિત થઈ ગયો છે, જ્યારે કીટોન્સ હજી સુધી ઉભા થયા નથી,
- પ્રથમ પરીક્ષામાં, તમે દર્દીના વજનનું મૂલ્યાંકન કરી શકો છો, વજન કરી શકો છો, અન્ય માપનો કરી શકો છો અને બોડી માસ ઇન્ડેક્સની ગણતરી કરી શકો છો, જે નિદાન પહેલાં તબક્કે સંબંધિત છે,
- પ્રાથમિક પરીક્ષા તમને આકારણી કરવાની મંજૂરી આપે છે કે શું ખાંડના સ્તરમાં તીવ્ર વધારો અથવા ઘટાડો સાથે કોઈ ગંભીર સ્થિતિ છે, આવી સ્થિતિના સંકેતો - કંપન, પરસેવો, મૂંઝવણ, ભૂખ અથવા તરસની એક અનિવાર્ય લાગણી, ચેતનાનું નુકસાન.
કોષ્ટક નંબર 3. ડાયાબિટીસ મેલીટસવાળા દર્દીઓની મુખ્ય અને ગૌણ ફરિયાદો:
ડાયાબિટીસનું આધુનિક નિદાન ફક્ત દર્દીઓની ફરિયાદોના સંગ્રહમાં મર્યાદિત નથી; સચોટ નિદાન કરવા માટે, સૌથી નિદાન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે.
અગત્યનું: દર્દી સાથે વાતચીત દરમિયાન રોગની હાજરીના એક પણ નિશાનીની તપાસ, દર્દીને પરીક્ષા માટે સંદર્ભિત કરવાનું કારણ છે.
ડાયાબિટીઝ સ્ક્રીનીંગ
ડબ્લ્યુએચઓ નિષ્ણાત સમિતિ, નાગરિકોની નીચેની કેટેગરીઝ માટે ડાયાબિટીસની તપાસ કરવાની ભલામણ કરે છે.
- 45 વર્ષથી વધુ ઉંમરના બધા દર્દીઓ (નકારાત્મક પરીક્ષાનું પરિણામ સાથે, દર 3 વર્ષે પુનરાવર્તન કરો),
- હાજરીમાં નાની વયના દર્દીઓ: જાડાપણું, ડાયાબિટીઝ મેલિટસનો વારસાગત ભાર, જાતિ / ઉચ્ચ જોખમ ધરાવતા જૂથની જાતિ, સગર્ભાવસ્થા ડાયાબિટીસનો ઇતિહાસ, 4.5 કિલો વજનથી વધુ વજન ધરાવતું બાળક, હાઇપરટેન્શન, હાઈપરલિપિડેમિયા, અગાઉ એનટીજી અથવા વધુ ઉપવાસ ગ્લાયસીમિયા મળી આવે છે.
સ્ક્રીનીંગ માટે (બંને કેન્દ્રિત અને વિકેન્દ્રિત) ડાયાબિટીસ મેલિટસ, ડબ્લ્યુએચઓ બંને ગ્લુકોઝ સ્તર અને હિમોગ્લોબિન એ 1 સી મૂલ્યોના નિર્ધારની ભલામણ કરે છે.
ગ્લાયકોસિલેટેડ હિમોગ્લોબિન એ હિમોગ્લોબિન છે જેમાં હિમોગ્લોબિન પરમાણુની β-સાંકળના β- ટર્મિનલ વાલીન સાથે ગ્લુકોઝ પરમાણુ ઘટ્ટ થાય છે. ગ્લાયકોસિલેટેડ હિમોગ્લોબિનનો લોહીમાં ગ્લુકોઝ સાથે સીધો સંબંધ છે અને તે પરીક્ષાના છેલ્લા 60-90 દિવસ દરમિયાન કાર્બોહાઇડ્રેટ ચયાપચયની વળતરનું એકીકૃત સૂચક છે. એચબીએ 1 સીની રચનાનો દર હાયપરગ્લાયકેમિઆની તીવ્રતા પર આધારીત છે, અને રક્તમાં તેના સ્તરનું સામાન્યકરણ યુગ્લાયકેમિઆ સુધી પહોંચ્યા પછી 4-6 અઠવાડિયા પછી થાય છે. આ સંદર્ભમાં, એચબીએ 1 સીની સામગ્રી નક્કી કરવામાં આવે છે જો કાર્બોહાઇડ્રેટ ચયાપચયને નિયંત્રિત કરવું જરૂરી છે અને લાંબા સમય સુધી ડાયાબિટીઝના દર્દીઓમાં તેના વળતરની પુષ્ટિ કરવી જોઈએ. ડબ્લ્યુએચઓ ની ભલામણ (2002) અનુસાર, ડાયાબિટીઝના દર્દીઓના લોહીમાં ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનનું નિર્ધારણ ક્વાર્ટરમાં એકવાર થવું જોઈએ. આ સૂચક વ્યાપકપણે કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર શોધવા અને ડાયાબિટીસ મેલીટસવાળા દર્દીઓની સારવારના નિરીક્ષણ માટે કરવામાં આવતી વસ્તી અને સગર્ભા સ્ત્રીઓની તપાસ માટે અને બંનેનો ઉપયોગ કરવામાં આવે છે.
બાયોહિમમેક ડ્રગ સાયન્ટિફિક (ઇંગ્લેન્ડ) અને એક્સિસ-શીલ્ડ (નોર્વે) ના ગ્લાયકેટેડ એચબીએ 1 સી હિમોગ્લોબિનના વિશ્લેષણ માટે ઉપકરણો અને રીએજન્ટ્સ પ્રદાન કરે છે - ડાયાબિટીસના નિરીક્ષણ માટે ક્લિનિકલ સિસ્ટમમાં વિશેષતા ધરાવતા વિશ્વના નેતાઓ (આ વિભાગનો અંત જુઓ). આ કંપનીઓના ઉત્પાદનોને NGSP HbA1c માપન માટે આંતરરાષ્ટ્રીય સ્તરે ધોરણસર કરવામાં આવે છે.
પ્રકાર 1 ડાયાબિટીસ માટે માર્કર્સ
- આનુવંશિક - HLA DR3, DR4 અને DQ.
- ઇમ્યુનોલોજિકલ - ગ્લbટamicમિક એસિડ ડેકારબોક્સીલેઝ (જીએડી), ઇન્સ્યુલિન (આઇએએ) અને એન્ટીબોડીઝ લ Lanન્ગેરહન્સ આઇલેટ સેલ્સ (આઇસીએ) ની એન્ટિબોડીઝ.
- મેટાબોલિક - ગ્લાયકોહેમોગ્લોબિન એ 1, નસમાં ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ પછી ઇન્સ્યુલિન સ્ત્રાવના પ્રથમ તબક્કાની ખોટ.
HLA ટાઇપિંગ
આધુનિક વિભાવનાઓ અનુસાર, તીવ્ર શરૂઆત હોવા છતાં, પ્રકાર 1 ડાયાબિટીસનો લાંબા સમય સુધી સુપ્ત સમયગાળો હોય છે. રોગના વિકાસમાં છ તબક્કાઓને અલગ પાડવાનો રિવાજ છે. આમાંના પ્રથમ, આનુવંશિક વલણનો તબક્કો, પ્રકાર 1 ડાયાબિટીઝ સાથે સંકળાયેલ જનીનોની હાજરી અથવા ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. મહાન મહત્વ એચએલએ એન્ટિજેન્સની હાજરી છે, ખાસ કરીને વર્ગ II - ડીઆર 3, ડીઆર 4 અને ડીક્યુ. આ કિસ્સામાં, રોગ થવાનું જોખમ અનેકગણું વધે છે. આજની તારીખમાં, પ્રકાર 1 ડાયાબિટીસના વિકાસની આનુવંશિક વલણને સામાન્ય જનીનોના વિવિધ એલીલનું સંયોજન માનવામાં આવે છે.
પ્રકાર 1 ડાયાબિટીસના સૌથી વધુ માહિતીપ્રદ આનુવંશિક માર્કર્સ એચએલએ એન્ટિજેન્સ છે. એલએડીએના દર્દીઓમાં પ્રકાર 1 ડાયાબિટીસ સાથે સંકળાયેલ આનુવંશિક માર્કર્સનો અભ્યાસ 30 વર્ષ પછી રોગના વિકાસ સાથેના ડાયાબિટીસના પ્રકારો વચ્ચેના તફાવત નિદાન માટે યોગ્ય અને જરૂરી લાગે છે. ટાઇપ 1 ડાયાબિટીસની લાક્ષણિકતા "ક્લાસિક" હpપ્લોટાઇપ્સ 37.5% દર્દીઓમાં મળી આવી. તે જ સમયે, 6% દર્દીઓમાં, રક્ષણાત્મક માનવામાં આવતા હેપ્લોટાઇપ્સ મળી આવ્યા હતા. કદાચ આ કિસ્સામાં આ ડાયાબિટીસની ધીમી પ્રગતિ અને હળવા ક્લિનિકલ કોર્સને સમજાવી શકે છે.
એન્ટીબોડીઝ ટુ લેન્જરહેન્સ આઇલેટ સેલ્સ (આઈસીએ)
લેન્ગેરહન્સના આઇલેટ્સના cells-કોષો માટે વિશિષ્ટ anટોન્ટીબોડીઝનો વિકાસ એન્ટિબોડી-આધારિત સાયટોટોક્સિસીટીના મિકેનિઝમ દ્વારા બાદમાં નાશ તરફ દોરી જાય છે, જે બદલામાં, ઇન્સ્યુલિનના સંશ્લેષણનું ઉલ્લંઘન કરે છે અને પ્રકાર 1 ડાયાબિટીસના ક્લિનિકલ સંકેતોના વિકાસ માટે. સેલ વિનાશની સ્વયંપ્રતિરક્ષા પદ્ધતિઓ વારસાગત અને / અથવા વાયરલ ચેપ, ઝેરી પદાર્થોના સંપર્કમાં અને વિવિધ પ્રકારના તાણ જેવા ઘણા બાહ્ય પરિબળો દ્વારા ઉત્તેજિત થઈ શકે છે. પ્રકાર 1 ડાયાબિટીઝ એ પૂર્વનિર્ધારણતાના એસિમ્પ્ટોમેટિક તબક્કાની હાજરી દ્વારા વર્ગીકૃત થયેલ છે, જે ઘણા વર્ષો સુધી ટકી શકે છે. આ સમયગાળામાં સંશ્લેષણનું ઉલ્લંઘન અને ઇન્સ્યુલિનના સ્ત્રાવને માત્ર ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણની મદદથી શોધી શકાય છે. મોટાભાગના કિસ્સાઓમાં, એસિમ્પ્ટોમેટિક પ્રકાર 1 ડાયાબિટીસવાળા આ વ્યક્તિઓમાં, લ Lanન્ગેરહન્સના ટાપુઓના કોશિકાઓ અને / અથવા ઇન્સ્યુલિન માટેના એન્ટિબોડીઝ શોધી કા .વામાં આવે છે. પ્રકાર 1 ડાયાબિટીસના ક્લિનિકલ સંકેતોની શરૂઆત પહેલાં 8 અથવા વધુ વર્ષો સુધી આઇસીએ તપાસના કિસ્સાઓ વર્ણવવામાં આવે છે. આમ, આઇસીએના સ્તરના નિર્ધારણનો ઉપયોગ પ્રારંભિક નિદાન અને 1 ડાયાબિટીસને ટાઇપ કરવા માટે વલણની ઓળખ માટે કરી શકાય છે. આઇસીએવાળા દર્દીઓમાં, cell-સેલ ફંક્શનમાં પ્રગતિશીલ ઘટાડો જોવા મળે છે, જે ઇન્સ્યુલિન સ્ત્રાવના પ્રારંભિક તબક્કાના ઉલ્લંઘન દ્વારા પ્રગટ થાય છે. સ્ત્રાવના આ તબક્કાના સંપૂર્ણ ઉલ્લંઘન સાથે, પ્રકાર 1 ડાયાબિટીસના ક્લિનિકલ ચિન્હો દેખાય છે.
અધ્યયનોએ બતાવ્યું છે કે નવી નિદાન કરાયેલ પ્રકાર 1 ડાયાબિટીસવાળા 70% દર્દીઓમાં આઇસીએ નક્કી કરવામાં આવે છે - નિયંત્રણ નબળા ડાયાબિટીક વસ્તીની તુલનામાં, જ્યાં આઇસીએ 0.1-0.5% કેસોમાં મળી આવે છે. ડાયાબિટીઝના દર્દીઓના નજીકના સંબંધીઓમાં પણ આઇસીએ નક્કી કરવામાં આવે છે. આ વ્યક્તિઓ પ્રકાર 1 ડાયાબિટીસ માટે ઉચ્ચ જોખમ જૂથ બનાવે છે. સંખ્યાબંધ અધ્યયનોએ બતાવ્યું છે કે ડાયાબિટીસના દર્દીઓના આઇસીએ-પોઝિટિવ નજીકના સંબંધીઓને બાદમાં ટાઇપ 1 ડાયાબિટીસ થાય છે. આઇસીએ નિશ્ચયનું ઉચ્ચ પ્રોગ્નોસ્ટીક મહત્વ પણ એ હકીકત દ્વારા નક્કી કરવામાં આવે છે કે આઇસીએવાળા દર્દીઓમાં પણ, ડાયાબિટીઝના ચિહ્નોની ગેરહાજરીમાં પણ, આખરે, પ્રકાર 1 ડાયાબિટીસ પણ વિકસે છે. તેથી, આઇસીએનો નિર્ધાર ટાઇપ 1 ડાયાબિટીસના પ્રારંભિક નિદાનની સુવિધા આપે છે. તે બતાવવામાં આવ્યું છે કે ટાઇપ 2 ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં આઇસીએનું સ્તર નક્કી કરવાથી સંબંધિત ક્લિનિકલ લક્ષણો દેખાય તે પહેલાં પણ ડાયાબિટીસનું નિદાન કરવામાં મદદ મળી શકે છે અને ઇન્સ્યુલિન ઉપચારની જરૂરિયાત નક્કી કરી શકાય છે.તેથી, આઇસીએની હાજરીમાં ટાઇપ 2 ડાયાબિટીસવાળા દર્દીઓમાં, ઇન્સ્યુલિન અવલંબનનો વિકાસ ખૂબ સંભવિત છે.
ઇન્સ્યુલિન એન્ટિબોડીઝ
ઇન્સ્યુલિન માટે એન્ટિબોડીઝ નવા નિદાન પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા 35-40% દર્દીઓમાં જોવા મળે છે. ઇન્સ્યુલિનમાં એન્ટિબોડીઝના દેખાવ અને આઇલેટ સેલ્સમાં એન્ટિબોડીઝ વચ્ચેનો એક સંબંધ છે. ઇન્સ્યુલિન પ્રત્યેની એન્ટિબોડીઝ, પ્રકાર 1 ડાયાબિટીસના પૂર્વસૂચન અને લક્ષણોના લક્ષણોના તબક્કે અવલોકન કરી શકાય છે. કેટલાક કિસ્સાઓમાં એન્ટી ઇન્સ્યુલિન એન્ટિબોડીઝ દર્દીઓમાં પણ ઇન્સ્યુલિનની સારવાર પછી દેખાય છે.
ગ્લુટેમિક એસિડ ડેકારબોક્સિલેઝ (GAD)
તાજેતરના અધ્યયનોએ મુખ્ય એન્ટિજેન જાહેર કર્યું છે, જે ઇન્સ્યુલિન આધારિત ડાયાબિટીસ, ગ્લુટામિક એસિડ ડેકાર્બોક્સિલેઝના વિકાસ સાથે સંકળાયેલ anટોન્ટીબોડીઝનું મુખ્ય લક્ષ્ય છે. સ્તન્ય પ્રાણીઓમાં ગર્ભમાં રહેલા બચ્ચાની રક્ષા માટેનું આચ્છાદન - ગામા-એમિનોબ્યુટ્રિક એસિડના અવરોધક ન્યુરોટ્રાન્સમીટરના બાયોસાયન્થેસિસનું પ્રદર્શન કરતું આ પટલ એન્ઝાઇમ, પ્રથમ વખત સામાન્યિત ન્યુરોલોજીકલ ડિસઓર્ડરવાળા દર્દીઓમાં જોવા મળ્યું હતું. જી.એ.ડી. માટે એન્ટિબોડીઝ એ પ્રિડીબિટીઝને ઓળખવા માટે, તેમજ પ્રકાર 1 ડાયાબિટીસ થવાનું જોખમ ધરાવતા વ્યક્તિઓની ઓળખ માટે ખૂબ માહિતીપ્રદ માર્કર છે. ડાયાબિટીઝના એસિમ્પ્ટોમેટિક વિકાસના સમયગાળા દરમિયાન, રોગના નૈદાનિક અભિવ્યક્તિના 7 વર્ષ પહેલાં દર્દીમાં જીએડી માટે એન્ટિબોડીઝ શોધી શકાય છે.
વિદેશી લેખકોના જણાવ્યા અનુસાર, "ક્લાસિકલ" પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં anટોન્ટીબોડીઝની તપાસ કરવાની આવર્તન છે: આઇસીએ - 60-90%, આઇએએ - 16-69%, જીએડી - 22-81%. તાજેતરનાં વર્ષોમાં, કૃતિઓ પ્રકાશિત થઈ છે જેના લેખકોએ બતાવ્યું હતું કે એલએડીએના દર્દીઓમાં, જી.એ.ડી. સાથેના anટોન્ટીબોડીઝ સૌથી વધુ માહિતીપ્રદ હોય છે. જો કે, રશિયન Energyર્જા કેન્દ્ર અનુસાર, એલએડીએના દર્દીઓમાંથી માત્ર 53% દર્દીઓમાં જીએડીની એન્ટિબોડીઝ હતી, જેની સરખામણી 70% આઇસીએની છે. એક બીજા સાથે વિરોધાભાસ કરતું નથી અને ઉચ્ચ માહિતિની સામગ્રી પ્રાપ્ત કરવા માટે ત્રણેય ઇમ્યુનોલોજિકલ માર્કર્સને ઓળખવાની જરૂરિયાતની પુષ્ટિ તરીકે સેવા આપી શકે છે. જ્યારે પ્રકાર 1 ડાયાબિટીસ માટે ક્લિનિક ટાઇપ 2 તરીકે masંકાઈ જાય છે ત્યારે, આ માર્કર્સના નિર્ધારણથી 97% કેસોમાં પ્રકાર 1 થી ડાયાબિટીસને પ્રકાર 2 થી અલગ પાડવાનું શક્ય બને છે.
પ્રકાર 1 ડાયાબિટીસના સેરોલોજીકલ માર્કર્સનું ક્લિનિકલ મૂલ્ય
રક્તમાં 2-3 માર્કર્સની એક સાથે પરીક્ષા એ સૌથી માહિતીપ્રદ અને વિશ્વસનીય છે (બધા માર્કર્સની ગેરહાજરી - 0%, એક માર્કર - 20%, બે માર્કર્સ - 44%, ત્રણ માર્કર્સ - 95%).
પેરિફેરલ લોહીમાં ગ્લુટામેક્સિક એસિડ અને ઇન્સ્યુલિનના ડેકારબોક્સિલેઝ સામે, લેન્ગેરહન્સના આઇલેટ્સના cells-કોષોના સેલ્યુલર ઘટકો સામે એન્ટિબોડીઝનું નિર્ધારણ, આનુવંશિક વલણ ધરાવતા ડાયાબિટીસના દર્દીઓના સંબંધોના સંબંધમાં અને રોગના સંબંધીઓના વિકાસ માટે સંભવિત છે. તાજેતરના આંતરરાષ્ટ્રીય અધ્યયન દ્વારા આઇલેટ કોષો સામે નિર્દેશિત સ્વયંપ્રતિરક્ષા પ્રક્રિયાના નિદાન માટે આ પરીક્ષણના મહાન મહત્વની પુષ્ટિ કરવામાં આવી છે.
ડાયાબિટીસનું નિદાન અને દેખરેખ
નિદાન કરવા અને ડાયાબિટીસ મેલીટસ (2002 થી ડબ્લ્યુએચઓ ભલામણો અનુસાર) નિરીક્ષણ કરવા માટે નીચેના પ્રયોગશાળા પરીક્ષણોનો ઉપયોગ થાય છે.
- રૂટીન લેબોરેટરી પરીક્ષણો: ગ્લુકોઝ (લોહી, પેશાબ), કેટોન્સ, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ, એચબીએ 1 સી, ફ્રુક્ટosસામિન, માઇક્રોઆલ્બુમિન, પેશાબમાં ક્રિએટિનાઇન, લિપિડ પ્રોફાઇલ.
- ડાયાબિટીસના વિકાસને નિયંત્રિત કરવા માટે વધારાની પ્રયોગશાળા પરીક્ષણો: ઇન્સ્યુલિન પ્રત્યે એન્ટિબોડીઝનો નિર્ણય, સી-પેપ્ટાઇડનો નિર્ણય, લેંગેંગરના ટાપુઓ માટે એન્ટિબોડીઝનો નિર્ધાર, ટાયરોસિન ફોસ્ફેટ (એન્ટિબોડીઝ) ના એન્ટિબોડીઝનો નિર્ધારણ, ગ્લુટેમિક એસિડના ડેકારબોક્સીલેઝમાં એન્ટિબોડીઝનો નિર્ણય, લેપ્ટીન, reસ્ટ્રેલિન, istડિસ્ટિન, હિસ્ટિન ટાઇપ.
ઘણા સમયથી, ડાયાબિટીઝની તપાસ માટે અને તેના વળતરની ડિગ્રીને નિયંત્રિત કરવા માટે, બંનેને ખાલી પેટ પર અને દરેક ભોજન પહેલાં લોહીમાં ગ્લુકોઝની સામગ્રી નક્કી કરવાની ભલામણ કરવામાં આવી હતી. તાજેતરના અધ્યયનોએ બતાવ્યું છે કે લોહીમાં ગ્લુકોઝનું સ્તર, ડાયાબિટીઝની વેસ્ક્યુલર જટિલતાઓની હાજરી અને તેમની પ્રગતિની વચ્ચેનો સ્પષ્ટ જોડાણ ઉપવાસ ગ્લાયસીમિયા સાથે નહીં, પરંતુ ખાવું પછીના સમયગાળામાં તેની વૃદ્ધિની ડિગ્રી સાથે મળી આવે છે - પોસ્ટપ્રાન્ડિયલ હાયપરગ્લાયકેમિઆ.
તે પર ભાર મૂકવો જ જોઇએ કે ડાયાબિટીઝને વળતર આપવાના માપદંડમાં પાછલા વર્ષોમાં નોંધપાત્ર ફેરફાર થયો છે, જે રજૂ કરેલા ડેટાના આધારે શોધી શકાય છે. ટેબલ.
આમ, ડાયાબિટીઝના નિદાન અને તેના વળતર માટેના માપદંડો, ડબ્લ્યુએચઓ (UNO) ની ભલામણો (2002) અનુસાર, "કડક બનાવવું જોઈએ." આ તાજેતરના અધ્યયનને કારણે છે (ડીસીસીટી, 1993, યુકેપીડીએસ, 1998), જે દર્શાવે છે કે ડાયાબિટીઝની અંતમાં વેસ્ક્યુલર ગૂંચવણોના વિકાસની આવર્તન, સમય અને તેનો પ્રગતિ દર ડાયાબિટીસના વળતરની ડિગ્રી સાથે સીધો સંબંધ છે.
ઇન્સ્યુલિન એક હોર્મોન છે જે લેન્ગ્રેહન્સના સ્વાદુપિંડના આઇલેટ્સના cells-કોષો દ્વારા ઉત્પન્ન થાય છે અને કાર્બોહાઇડ્રેટ ચયાપચયના નિયમનમાં અને લોહીમાં ગ્લુકોઝના સતત સ્તરને જાળવવામાં સામેલ છે. ઇન્સ્યુલિન શરૂઆતમાં 12 કેડીએના પરમાણુ વજનવાળા પ્રિપ્રોહોર્મોન તરીકે સંશ્લેષણ કરવામાં આવે છે, પછી તે 9 કેડીએના મોલેક્યુલર વજન અને 86 એમિનો એસિડ અવશેષોની લંબાઈવાળા પ્રોહર્મોન બનાવવા માટે કોષની અંદર પ્રક્રિયા કરવામાં આવે છે. આ પ્રોમોર્મોન ગ્રાન્યુલ્સમાં જમા થાય છે. આ ગ્રાન્યુલ્સની અંદર, ઇન્સ્યુલિન ચેઇન્સ એ અને બી અને સી-પેપ્ટાઇડ તૂટી જાય છે અને પરિણામે 6 કેડીએના મોલેક્યુલર વજન અને 51 એમિનો એસિડ અવશેષોની લંબાઈવાળા ઇન્સ્યુલિન પરમાણુ રચાય છે. ઉત્તેજના પછી, ઇન્સ્યુલિન અને સી-પેપ્ટાઇડની સમતુલ્ય માત્રામાં અને પ્રોન્સ્યુલિનની થોડી માત્રા, તેમજ અન્ય મધ્યસ્થી, કોષોમાંથી મુક્ત થાય છે (
ઇ. ઇ. પેટ્રાયકિના,તબીબી વિજ્ ofાનના ઉમેદવાર
એન. એસ. રાયટિકોવા,જૈવિક વિજ્ ofાનના ઉમેદવાર
મોરોઝોવ ચિલ્ડ્રન્સ સિટી ક્લિનિકલ હોસ્પિટલ, મોસ્કો
બ્લડ સુગર ટેસ્ટ
ડાયાબિટીઝના નિદાન માટેની પ્રયોગશાળા પદ્ધતિઓ બ્લડ સુગર માટેના માનવ રક્તના અભ્યાસથી પ્રારંભ થાય છે. રુધિરકેશિકા રક્ત વિશ્લેષણ માટે લેવામાં આવે છે, વિશ્લેષક એ ગ્લુકોમીટર છે જે પરીક્ષણ પટ્ટીઓના સમૂહ સાથે અથવા નસમાંથી લોહીની તપાસ કરવામાં આવે છે, પછી વિશ્લેષણ પ્રયોગશાળા સહાયકોની આંખના નિયંત્રણ હેઠળ પ્રયોગશાળા ઉપકરણો વહન કરે છે.
વિશ્લેષણની તૈયારી
ડાયાબિટીસ મેલીટસના નિદાન માટેની પરીક્ષણો નિયમો અનુસાર પસાર થાય તે ખૂબ જ મહત્વપૂર્ણ છે, આ માટે, વ્યક્તિએ લોહીના નમૂના લેવાના 24 કલાક પહેલા નીચેની શરતો તૈયાર કરવી અને પૂરી કરવી જોઈએ:
- તે પોતાને શારીરિક અને માનસિક અનુભવોથી બચાવવા યોગ્ય છે.
- જો કોઈ વ્યક્તિ કામ પર કંટાળી ગઈ હોય અથવા નર્વસ હોય, તો ભાવનાત્મક પૃષ્ઠભૂમિને સામાન્ય બનાવ્યા સુધી અભ્યાસ સ્થગિત રાખવાની સલાહ આપવામાં આવશે.
- જો ત્યાં શરદી અથવા અન્ય બિમારીની શરૂઆતના સંકેતો હોય તો તે પણ કરવું યોગ્ય છે.
- વ્યક્તિએ વધારે પડતો ખોરાક લેવાનું ટાળવું જોઈએ, ખોરાક પુષ્કળ ન હોવો જોઈએ. હાનિકારક ઉત્પાદનો, તેમજ અર્ધ-તૈયાર ઉત્પાદનોનો ત્યાગ કરવો મહત્વપૂર્ણ છે કે જેમાં તેમની રચનામાં ઘણાં મસાલા, ખાંડ, મીઠું અને ચરબી હોય છે.
- છેલ્લું ભોજન લેબોરેટરીની મુલાકાત લેવાના 12 કલાક પહેલાં થવું જોઈએ.
- વહેલી સવારે, પીતા પહેલા, તમારે ચા અથવા કોફી ખાવી કે પીવી ન જોઈએ.
- સૂવાનો સમય પહેલાં અને સવારે, શુધ્ધ, ગરમ પીવાનું પાણી પીવા માટે માન્ય છે.
મહત્વપૂર્ણ: અભ્યાસની પૂર્વસંધ્યાએ, વ્યક્તિએ ખાસ કરીને કાળજીપૂર્વક નિરીક્ષણ કરવું જોઈએ કે ખોરાકમાં ખાંડનો મોટો જથ્થો નથી.
પરિણામો વિશ્લેષણ
ડાયાબિટીઝના ડાયગ્નોસ્ટિક માપદંડમાં ડબ્લ્યુએચઓ ઉપવાસ અને ખાવું પછી લોહીની તપાસ, તેમજ તાણ પરીક્ષણ શામેલ છે. સમગ્ર વિશ્વમાં, તે આ પરીક્ષણો છે જે ખાંડના નિયમનની સમસ્યાઓ ઓળખવામાં અને નિદાન સ્થાપિત કરવામાં મદદ કરે છે.
હાલમાં, દિવસ દરમિયાન પ્રયોગશાળાની પદ્ધતિનો ઉપયોગ કરીને બ્લડ સુગરનું વિશ્લેષણ કરવામાં આવે છે. કોઈ વ્યક્તિ આ દિવસની સાંજ સુધીમાં અથવા બીજા દિવસે સવારે તેના પરિણામને જાણી શકે છે.
મહત્વપૂર્ણ: અને હજી સુધી લોહીની સ્થિતિના નિદાન માટેની સૌથી સચોટ પદ્ધતિ એ વિશ્લેષણની તૈયારી માટેના તમામ નિયમોનું પાલન કરવાનો પ્રયોગશાળા અભ્યાસ છે.
કેટલાક નિષ્ણાતો ગ્લુકોમીટરનો ઉપયોગ પસંદ કરે છે, આ કિસ્સામાં એક્સપ્રેસ ડાયગ્નોસ્ટિક્સ હાથ ધરવામાં આવશે. વિશ્લેષણ પોતે ડ doctorક્ટર દ્વારા હાથ ધરવામાં આવે છે. ડ doctorક્ટર નિકાલજોગ સોયનો ઉપયોગ કરીને દર્દી પાસેથી લોહીનું એક ટીપું લેશે અને ગ્લુકોમીટરની મદદથી વિશ્લેષણ કરશે, એક વખત પરીક્ષણ માટે લોહીની પટ્ટી લાગુ કરશે. આ પદ્ધતિથી, પરિણામ થોડીક સેકંડમાં જાણી શકાશે.
રોગના ફેલાવા પરના આધુનિક આંકડા સાથે, દરેક વ્યક્તિ માટે સામાન્ય મૂલ્યોની શ્રેણીને જાણવી અને તે માટે સુગર ડાયાબિટીસનું નિદાન થાય છે તે ઉપયોગી થશે.
કોષ્ટક નંબર 4. વિશ્લેષણ પછી કયા મૂલ્યો પ્રાપ્ત થઈ શકે છે, અને તેનો અર્થ શું છે:
| લોહીના નમૂનાની શરતો | સૂચક | પરિણામ |
| ખાલી પેટ પર | 3.5 - 5.5 એમએમઓએલ / એલ | સામાન્ય દર |
| 5.6 - 6.1 એમએમઓએલ / એલ | પ્રિડિબાઇટિસ રાજ્ય | |
| 6.1 એમએમઓએલ / એલ અને વધુ | ડાયાબિટીઝ મેલીટસ | |
| ખાધા પછી | 11.2 એમએમઓએલ / એલ કરતાં વધુ નહીં | સામાન્ય દર |
ગ્લુકોઝ ટેસ્ટનો વ્યાયામ કરો
ખાલી પેટના વિશ્લેષણ ઉપરાંત અને ખાવું પછી, ડાયાબિટીસના નિદાનના માપદંડમાં મીઠા પ્રવાહી પીધા પછી પરીક્ષણ શામેલ છે. આ પરીક્ષણને સ્ટ્રેસ ટેસ્ટ અથવા ગ્લુકોઝ ટોલરન્સ ટેસ્ટ કહેવામાં આવે છે.
અભ્યાસ નીચેના દૃશ્ય મુજબ હાથ ધરવામાં આવે છે:
- દર્દીને ખાલી પેટ પર રક્તવાહિનીનું નમૂના લેવામાં આવે છે,
- પછી તેઓ તમને ખાંડ સાથે એક ગ્લાસ પાણી આપે છે, તે પ્રમાણમાં તૈયાર થાય છે - 100 ગ્રામ ખાંડ દીઠ 300 મિલી પીવાનું પાણી,
- પછી બે કલાક માટે, લોહી આંગળીમાંથી લેવામાં આવે છે, આ દર 30 મિનિટમાં કરવામાં આવે છે.
 વિવિધ પ્રયોગશાળાઓમાં, પ્રભાવ ધોરણો થોડો બદલાઈ શકે છે.
વિવિધ પ્રયોગશાળાઓમાં, પ્રભાવ ધોરણો થોડો બદલાઈ શકે છે.આવા અભ્યાસના પરિણામો માનવ શરીરની સ્થિતિ વિશે વિગતવાર પરિણામ આપે છે. ડેટા વિશ્લેષણ લોડ સાથે અને લોડ વિના પરિણામોના ગુણોત્તર પર હાથ ધરવામાં આવે છે.
કોષ્ટક નંબર 5. ખાલી પેટ પર અને મીઠા પાણી પીધા પછી લોહીના નમૂનાના પરિણામોનું વિશ્લેષણ:
| પરિણામ | ડેટા | |
| કોઈ ભાર નથી | ભાર સાથે | |
| સામાન્ય સ્થિતિ | 3.5 - 5.5 એમએમઓએલ / એલ | 7.8 એમએમઓએલ / એલ સુધી |
| પ્રિડિબાઇટિસ | 5.6 - 6.1 એમએમઓએલ / એલ | 7.8 - 11.0 એમએમઓએલ / એલ |
| ડાયાબિટીઝ મેલીટસ | 6.1 એમએમઓએલ / એલથી વધુ | 11.0 એમએમઓએલ / એલ કરતા વધારે |
ગ્લાયકેટેડ હિમોગ્લોબિન પરીક્ષણ
ચોકસાઈમાં, સામાન્ય વિશ્લેષણ ગ્લાયકેટેડ હિમોગ્લોબિન પરીક્ષણથી ગૌણ છે. આ રીતે ડાયાબિટીસનું નિદાન કરવામાં ઘણો સમય લાગે છે - પરિણામ ત્રણ મહિનામાં તૈયાર થઈ જશે.
જો નિયમિત વિશ્લેષણનો ઉપયોગ કરીને નિદાન કરતી વખતે, કસરત સાથે અને વિના પરીક્ષણનો ઉપયોગ સહિત વિવિધ દિવસોમાં ઘણાં પગલાં લેવાનું જરૂરી છે, તો ડાયાબિટીસ મેલીટસનું નિદાન એ એક પરીક્ષણ પછી, હિમોગ્લોબિનમાં જ ગ્લુકોઝની સામગ્રીનું વિશ્લેષણ કરીને જરૂરી સમય પછી કરવામાં આવે છે.
યુરીનાલિસિસ
ડાયાબિટીઝવાળા પેશાબમાં પણ ખાંડની વધુ માત્રા હશે, જેનો અર્થ એ કે પેશાબની સ્થિતિ પણ વિશ્લેષણને પાત્ર છે.
પેશાબમાં ગ્લુકોઝને માપવાની ઘણી રીતો છે:
ડાયાબિટીઝથી પેશાબનું નિદાન કરવાથી તમે પેશાબમાં એસીટોન તપાસવા માટે પણ પરવાનગી આપે છે. ડાયાબિટીસના લાંબા કોર્સ સાથે, એસિટોનની તપાસનો અર્થ એ છે કે ગૂંચવણોની probંચી સંભાવના.
સી પેપ્ટાઇડ પરીક્ષણ
ડાયાબિટીઝ મેલીટસ બે પ્રકારનાં હોઈ શકે છે, અનુક્રમે પ્રથમ અને બીજા પ્રકારનાં અને કેટલાક પેટા પ્રકારો. બંને રોગોમાં લોહીમાં શર્કરામાં વધારો થવાનું ચિત્ર દેખાય છે. પરંતુ રોગોમાં મોટો તફાવત છે, અને તેથી સારવાર અલગ અલગ હશે.
બે રાજ્યો વચ્ચેનો તફાવત સમક્ષ રજુ કરવાનો પ્રયત્ન કરવો જરૂરી છે, આ માટે સી-પેપ્ટાઇડ્સના વિશ્લેષણની પદ્ધતિનો ઉપયોગ કરવામાં આવે છે. આ પદ્ધતિ તમને કોઈ વ્યક્તિને કયા પ્રકારનું ડાયાબિટીઝ છે તે સ્થાપિત કરવાની મંજૂરી આપશે નહીં, પણ રોગ કયા ગંભીરતાના તબક્કે છે, અને ઇન્સ્યુલિનની જરૂરી માત્રાની ગણતરી કરવામાં પણ મદદ કરશે.
નવજાત શિશુમાં ડાયાબિટીઝ
નવા જન્મેલા બાળકોમાં, રોગ દુર્લભ કિસ્સાઓમાં વિકસે છે. મુખ્ય ડાયગ્નોસ્ટિક પદ્ધતિ એ બાળક સાથે થતાં ફેરફારોનું નિરીક્ષણ અને રેકોર્ડિંગ છે.
ડાયાબિટીઝવાળા નવજાતમાં, નીચેની સમસ્યાઓ ઓળખી શકાય છે:
- ડાયપર ફોલ્લીઓની ઘટના,
- સમય જતાં ડાયપર ફોલ્લીઓ ત્વચાના સોજોવાળા વિસ્તારોમાં રૂપાંતરિત થાય છે,
- સ્ટૂલ સમસ્યાઓ
- બાળકનો પેશાબ ભેજવાળા થઈ જાય છે.
વૃદ્ધ બાળકોમાં ડાયાબિટીઝ
નીચેના કારણોસર બાળકોમાં રોગની રચના થાય છે:
- બાળકની વધુ પડતી ભાવનાશીલતા - મૂડ બદલાવ, કૌભાંડો,
- તણાવ - વ્યસ્ત અભ્યાસનું સમયપત્રક, સાથીઓની સાથેની ટીમમાં સમસ્યાઓ, માતાપિતાના પરિવારમાં ભાવનાત્મક તણાવ,
- આંતરસ્ત્રાવીય બદલાવ - આંતરસ્ત્રાવીય બદલાવ અને આંતરસ્ત્રાવીય વિસ્ફોટની અવધિ.
બાળકોમાં ડાયાબિટીસના નિદાનમાં પુખ્ત વયની સ્થિતિના સ્પષ્ટીકરણથી મૂળભૂત તફાવત હોતા નથી. ડ doctorક્ટર સૂચવેલી પ્રથમ વસ્તુ રક્ત પરીક્ષણ છે. બાળકોમાં બ્લડ ગ્લુકોઝનું સ્તર પુખ્ત વયના ધોરણથી અલગ છે.
કોષ્ટક નંબર 6. વય દ્વારા બાળકોમાં સામાન્ય રક્ત ગ્લુકોઝ મૂલ્યો:
| ઉંમર | સામાન્ય મૂલ્યો |
| 2 વર્ષ સુધી | 2.8 - 4.4 એમએમઓએલ / એલ |
| 2 - 6 વર્ષ | 3.3 - 5.0 એમએમઓએલ / એલ |
| 7 વર્ષથી | 3.3 - 5.5 એમએમઓએલ / એલ |
સૂચકાંકોના વધારા સાથે, દરેક વયના ધોરણોને ધ્યાનમાં રાખીને, બાળકને ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ, ભાર સાથે એક અલગ ગ્લુકોઝ પરીક્ષણ, સોંપવામાં આવે છે. માપવા પહેલાં, પરીક્ષણ કરનારને પીવા માટે એક ગ્લાસ મીઠા પાણી આપવામાં આવે છે, અને બે કલાક પછી, પરિણામ નોંધાય છે.
કોષ્ટક નંબર 7. બાળકોમાં ભાર સાથે પરીક્ષણ મૂલ્યોની અર્થઘટન:
| પરિણામ | મૂલ્ય |
| સામાન્ય કામગીરી | 7 એમએમઓએલ / એલ સુધી |
| પ્રિડિબાઇટિસ રાજ્ય | 7 - 11 એમએમઓએલ / એલ |
| બાળકમાં ડાયાબિટીઝ મેલીટસ | 11.0 એમએમઓએલ / એલ કરતા વધારે |
જો આ પરીક્ષણના સૂચકાંકો શરીરમાં ખાંડના નિયમન સાથે સમસ્યા સૂચવે છે, તો સી-પેપ્ટાઇડ્સ માટે એક પરીક્ષણ સૂચવવામાં આવે છે. તે નબળા પરીક્ષણ પરિણામોનું કારણ સ્થાપિત કરવાની તક પૂરી પાડશે.
મહત્વપૂર્ણ: બાળકમાં પેથોલોજીકલ સ્થિતિના પ્રારંભિક નિદાનનો આધાર એ બાળકની સુખાકારી અને વર્તન તરફના માતાપિતાનું ધ્યાન છે.
આંકડા મુજબ, બાળકોમાં રોગ એ ઉંમરે શરૂ થાય છે જ્યારે નાના શરીરમાં ઘણા ફેરફારો થાય છે - હોર્મોનલ, વર્તણૂકીય, સામાજિક સ્થિતિમાં ફેરફાર. આ મુશ્કેલ સમયગાળામાં, માતાપિતા માટે તેમના બાળકની સ્થિતિ, સામાન્ય શારીરિક પ્રક્રિયાઓ અથવા કોઈ ગંભીર સ્થિતિના અભિવ્યક્તિનું કારણ શું છે તે નક્કી કરવું હંમેશા મુશ્કેલ હોય છે. માતાપિતા માટે આવી અસ્પષ્ટ પરિસ્થિતિમાં શ્રેષ્ઠ ઉપાય એ છે કે નિષ્ણાતનો સંપર્ક કરવો અને પ્રારંભિક પરીક્ષણો પાસ કરવો.
 ડાયાબિટીઝ સારવાર વિના - શરીરના તમામ અવયવો અને સિસ્ટમોને ફટકો
ડાયાબિટીઝ સારવાર વિના - શરીરના તમામ અવયવો અને સિસ્ટમોને ફટકો
બાળકો અને પુખ્ત વયના લોકોમાં, રોગની પ્રારંભિક તપાસ ડાયાબિટીઝના પેથોલોજીકલ પ્રભાવોને ઘટાડવાનું શક્ય બનાવે છે. ખાંડના સ્તરને સામાન્ય બનાવતી દવાઓ, શારીરિક પ્રવૃત્તિમાં વધારો, ખોરાકની પસંદગીઓમાં ફેરફાર - તે પ્રારંભિક તબક્કે ગંભીર રોગના વિકાસમાં ફેરવાઈ શકે છે જો તે પ્રારંભિક તબક્કે મળી આવે તો - પૂર્વસૂચન.
નિદાન અને સારવાર સમયસર હાથ ધરવામાં આવે છે અને સુનિશ્ચિત કરવામાં આવે છે, ખાંડ સાથેની સમસ્યાઓ માટે જીવનની ગુણવત્તામાં ઘટાડો કરશે નહીં, જીવનને લંબાવવામાં મદદ કરશે. જો રોગ શોધી કા .વામાં આવ્યો નથી, અને વ્યક્તિ તેની હાજરી પર શંકા નથી કરતો, તો પછી પરિસ્થિતિનો વિકાસ જીવન સાથે અસંગત ગૂંચવણો તરફ દોરી જવા માટે ખૂબ સક્ષમ છે, પછી દર્દીના મૃત્યુ પછી ડાયાબિટીઝનું મરણોત્તર નિદાન સ્થાપિત કરવામાં આવશે.