નસ અથવા આંગળીથી રક્તની સંપૂર્ણ ગણતરી
 વેનિસ અને રુધિરકેશિકા રક્ત વચ્ચે ઘણાં તફાવતો હોવા છતાં, ડાયાબિટીસ મેલિટસમાં, ફક્ત એક જ પરિબળનું મૂલ્યાંકન કરવામાં આવે છે - એક નસમાંથી શુગર માટે રક્તની ગણતરી (સામાન્ય અથવા રોગવિજ્ologicalાનવિષયક).
વેનિસ અને રુધિરકેશિકા રક્ત વચ્ચે ઘણાં તફાવતો હોવા છતાં, ડાયાબિટીસ મેલિટસમાં, ફક્ત એક જ પરિબળનું મૂલ્યાંકન કરવામાં આવે છે - એક નસમાંથી શુગર માટે રક્તની ગણતરી (સામાન્ય અથવા રોગવિજ્ologicalાનવિષયક).
પરંતુ અભ્યાસ અધૂરો છે - તે જહાજોમાંથી લોહીના પ્રવાહ સમયે માત્ર સામાન્ય, સરેરાશ સ્તર વિશે એક ખ્યાલ આપે છે.
તે જ સમયે, આંગળી વિશ્લેષણ, પેશીઓમાં સીધી ખાંડની સામગ્રી દર્શાવે છે, જે ગ્લુકોઝ મુસાફરીનું અંતિમ લક્ષ્ય છે - અહીં તેનો વપરાશ થાય છે.
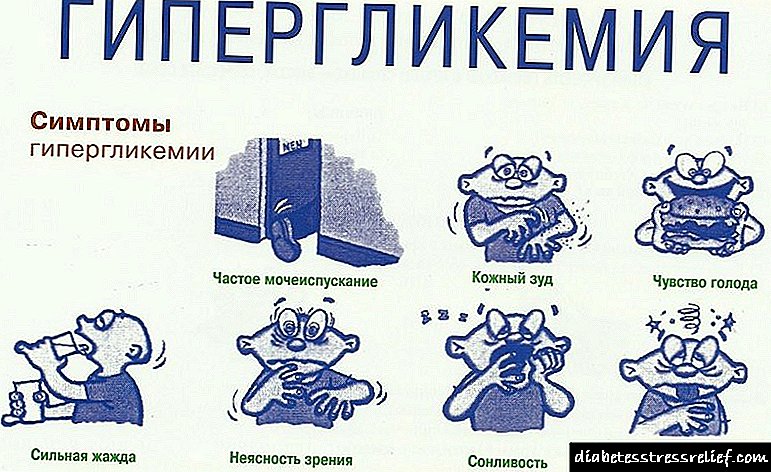
બ્લડ સુગરમાં વધારો થવાના લક્ષણો
હાઈપરગ્લાયકેમિઆના સંકેતો (વધુ રક્ત ખાંડ, વધુ સ્પષ્ટ રીતે, ગ્લુકોઝ) બાહ્ય અને આંતરિક સૂચકાંકો છે.
પ્રારંભિક બાહ્ય સંકેતોમાં વ્યવસ્થિત વધારો શામેલ છે:
- ભૂખની લાગણી (શારીરિક રીતે અસહ્ય સ્થિતિમાં),
- તરસ (લાલચુ થવું)
- પેશાબની આવર્તન
- ઇમેસિએશન (શરીરના વજનમાં ઘટાડો), વારંવાર અને સંતોષકારક પોષણને ધ્યાનમાં લીધા વગર.
ક્લાસિક લક્ષણોમાંથી એક એ અન્ડરવેર પર બાકી રહેલા પેશાબના ફોલ્લીઓ છે, જે સૂકાઈ જાય છે ત્યારે ફેબ્રિકનો રંગ સફેદ રંગમાં બદલે છે, પરંતુ તેમની હાજરીવાળા વિસ્તારો સ્ટાર્ચ થઈ જાય છે (જો કપડા પ્રમાણમાં લાંબા સમય સુધી પહેરવામાં આવે છે, તો તેઓ કહે છે કે તે "કોલા જેવા સુકાઈ ગયું છે"). અને જો હું ભાષાને અજમાવવા માટે પેશાબ કરું છું (પ્રાચીનકાળના ઉપચારકોએ આવું કર્યું છે), તો પછી તેનો સ્પષ્ટ સ્વીટ સ્વાદ હશે.
નર્વસ સિસ્ટમ અને ઇન્ટિગ્યુમેંટ્સ (ત્વચા અને મ્યુકોસ મેમ્બ્રેન) માંથી પરિવર્તન નોંધનીય છે. પ્રથમ દ્રષ્ટિની બાજુથી, ધારણામાં પરિવર્તન (મગજની ક્ષતિગ્રસ્ત કાર્યને કારણે) છે. આ અસ્પષ્ટ છે, છબીને અસ્પષ્ટ કરે છે, હાયપરગ્લાયકેમિઆના પ્રારંભિક તબક્કામાં ખંજવાળ, પીડા, "આંખોમાં રેતી" - અને દ્રશ્ય ક્ષેત્રોમાં ઘટાડો, મોતિયોની ઘટના અને અંતિમ ભાગમાં લગભગ સંપૂર્ણ અંધત્વ.
માનસ બદલાય છે, દર્દી બને છે:
- નર્વસ
- ચીડિયા
- હળવી
- આંસુવાળું
- ગેરવાજબી થાકેલા (સંપૂર્ણ ભંગાણ સુધી).
પેશી ચયાપચયની વિકૃતિઓ ત્વચાની સંવેદનશીલતામાં ફેરફાર તરફ દોરી જાય છે (તેનાથી "લાકડાના અસંવેદનશીલતા" ની સ્થિતિથી) ખાસ કરીને કોમળ જગ્યાએ (બગલમાં, ઘનિષ્ઠ ક્ષેત્રમાં) ત્વચા ખંજવાળવાળા દર્દીને ખંજવાળ આવે છે.
કાર્બોહાઇડ્રેટ ચયાપચયની લાંબી અવ્યવસ્થાના પરિણામે, મ્યુકોસ મેમ્બરમાં ટ્રોફિક ફેરફારો થાય છે:
- આંચકી (મોંના ખૂણામાં તિરાડો),
- મૌખિક પોલાણમાં સુપરફિસિયલ અથવા ઠંડા જખમ (અલ્સેરેશન સુધી),
- કોર્નિયાના કેન્દ્રીય અથવા સામાન્ય ક્લાઉડિંગ.
લાંબા સમય સુધી પણ (ઘણા વર્ષોથી) લોહીમાં ખાંડના વધુ પ્રમાણનું અસ્તિત્વ શરીરના તમામ સિસ્ટમોની નિષ્ફળતા તરફ દોરી જાય છે - બહુવિધ અંગની નિષ્ફળતા:
- યકૃત
- રેનલ
- રક્તવાહિની
- વેસ્ક્યુલર
- અંતocસ્ત્રાવી.
હાયપરગ્લાયકેમિઆનું પરિણામ, જે લાંબા સમયથી અસ્તિત્વમાં રહેલ ડાયાબિટીઝની સ્થિતિમાં પહોંચ્યું છે, તે છે:
- ફેટી લીવર હિપેટોસિસ,
- મ્યોકાર્ડિયલ ડિસ્ટ્રોફી,
- અંગોના હાર્ટ એટેક (હૃદય, મગજ, ફેફસાં),
- ડાયાબિટીક ફીટ સિન્ડ્રોમ
- પગ અને પગના ટ્રોફિક અલ્સર,
- ડાયાબિટીસ ગેંગ્રેનને નીચલા હાથપગને તુરંત જ ઘૂંટણની સાંધાના સ્તર સુધી ઘટાડવાની જરૂરિયાત સાથે (વધારે લંબાઈના સ્ટમ્પ છોડીને ત્યારબાદ હજી પણ એક નિશ્ચિત સ્તરે અંગોને કાપવાની જરૂરિયાતમાં ફેરવાય છે).
અંતocસ્ત્રાવી ડિસફંક્શન અને પેશીઓની નર્વસ અને વેસ્ક્યુલર સપ્લાયની અપૂર્ણતાની અસર પુરુષ અને સ્ત્રીની સમસ્યાઓ, વંધ્યત્વ અથવા દેખીતી રીતે બીમાર બાળકોનો જન્મ તરફ દોરી જાય છે.

આંતરિક તકલીફના સૂચકાંકોમાં સંશોધન શામેલ છે:
- લોહી - તેમાં ખાંડના સ્તર સુધી,
- પેશાબ: ગુણાત્મક - ગ્લુકોઝ માટે, માત્રાત્મક - પેશાબ સાથે શરીર દ્વારા ગુમાવેલ ગ્લુકોઝની માત્રા નક્કી કરવા માટે.
રક્તદાન કેવી રીતે કરવું?
પરીક્ષણની તૈયારીમાં ખાલી પેટ હોવાનો સમાવેશ થાય છે, છેલ્લું ભોજન મેનીપ્યુલેશનના 8 કલાક પહેલા પૂર્ણ કરવું જોઈએ.
પીવાનામાં માત્ર અનવેઇન્ટેડ પીણાં - ખનિજ જળ અથવા શુદ્ધ સાદા પાણીનો સમાવેશ થાય છે. દારૂના ઉત્પાદનોને સ્પષ્ટ રીતે બાકાત રાખવામાં આવે છે, દારૂની અનિયંત્રિત તૃષ્ણા હોવા છતાં, સંશોધનકારે વિશ્લેષણના 2 દિવસ પહેલા દારૂ પીવાનું બંધ કરવું જોઈએ. સમાન આવશ્યકતાઓ ધૂમ્રપાન પર લાગુ થાય છે (પ્રક્રિયાના અડધા દિવસ પહેલા બંધ કરો). ચ્યુઇંગમનો ઉપયોગ પણ અસ્થાયી રૂપે થવો જોઈએ.
આ સમયે શારીરિક કામદારો અને રમતવીરોએ પાવર લોડ અને તાલીમ રદ કરવી જોઈએ.
સેવા (કાર્ય) ની પ્રકૃતિને ધ્યાનમાં લીધા વગર, તણાવપૂર્ણ પરિસ્થિતિઓને ટાળવી જોઈએ.
વિશ્લેષણના પરિણામની અસર અધ્યયનના બીજા દિવસથી થઈ શકે છે.
- મસાજ સત્ર
- ફિઝીયોથેરાપી
- એક્સ-રે પરીક્ષા.
જો શક્ય હોય તો (અને ઉપસ્થિત ચિકિત્સકની પરવાનગી સાથે), આ સમયે દવાઓને રદ કરવી જોઈએ, જો આ કરવાનું અશક્ય છે, તો તેને પ્રયોગશાળા સહાયક દ્વારા ચેતવણી આપવી જોઈએ.
જો આ શરતો પૂરી થાય છે, તો એક્સપ્રેસ પદ્ધતિ (ગ્લુકોમીટર) દ્વારા રક્ત પરીક્ષણની વિશ્વસનીયતા વધુ હશે. સૂચકના વધુ સચોટ આકારણી માટે, તમારે આંગળી અથવા નસમાંથી લોહી લેવું જોઈએ (ડ doctorક્ટરની સૂચના અનુસાર).
નિષ્ણાતની વિડિઓ:
રુધિરકેશિકા અને રક્તવાહિની રક્ત પરીક્ષણો વચ્ચે શું તફાવત છે?
ખાંડ માટે રક્તને આંગળીથી (કેશિક નેટવર્કથી) લઈને તેનું પરીક્ષણ કરવું, તે પ્રભાવિત કરતા ઘણા પરિબળોની હાજરીને લીધે ઓછો સચોટ અભ્યાસ છે - હાથની મરચાથી અને ખસીના લક્ષણો અથવા માદક દ્રવ્યોથી તૂટી જવાથી.
પેશીના ચયાપચયના પ્રભાવથી વંચિત, વેનિસ રક્ત સમગ્ર જીવતંત્ર માટે સરેરાશ બ્લડ સુગર ઇન્ડેક્સ વિશે માહિતી આપે છે.
પ્લાઝ્મા સુગર (વેનિસ બ્લડ) ની સંપૂર્ણ સંખ્યાઓ 4.6 થી 6.1 સુધીની, કેશિકા (આંગળીથી) માટે મર્યાદા છે - 3.3 થી 5.5 એમએમઓએલ / એલ.
હાજરી આપતા ચિકિત્સક (એન્ડોક્રિનોલોજિસ્ટ, ચિકિત્સક, બાળ ચિકિત્સક) તરફથી મળેલી દિશામાં કોઈ તબીબી સંસ્થાની પ્રયોગશાળામાં આ અભ્યાસ હાથ ધરવામાં આવી શકે છે.
બાળકો અને સગર્ભા સ્ત્રીઓમાં ધોરણ
આ સૂચક પરની અસર ફક્ત તાજેતરના અનુભવાયેલા ગંભીર શારીરિક શ્રમ અથવા તાણ દ્વારા જ નહીં, પણ વય, લિંગ અને અભ્યાસ કરેલા જીવતંત્રની ચોક્કસ સ્થિતિ (ઉદાહરણ તરીકે, ગર્ભાવસ્થા) દ્વારા કરવામાં આવે છે.
શરીરના પ્રચંડ કાર્યને લીધે સગર્ભા સ્ત્રીઓ માટેના ધારાધોરણો વધારે હોય છે, જેને વધુ સઘન ચયાપચયની જરૂર હોય છે અને ગ્લુકોઝની વધુ જરૂર હોય છે.
ઓછામાં ઓછા બે વાર કરવામાં આવેલા અભ્યાસ (8-12 અને 30 અઠવાડિયામાં) અભ્યાસ સગર્ભા સ્ત્રીઓને આકૃતિ (એમએમઓએલ / લિટર) ની મંજૂરી આપે છે:
- રુધિરકેશિકા માટે 6.0,
- વેનિસ લોહી માટે 7.0.
શંકાના તમામ કેસોમાં, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ હાથ ધરવામાં આવે છે અથવા બીજી કસોટીનો ઉપયોગ થાય છે (ઉદાહરણ તરીકે, ફ્રુક્ટosસામાઇન અથવા ગ્લાયકેટેડ હિમોગ્લોબિનની સામગ્રી માટે).

જો પુરુષો અને બિન-સગર્ભા સ્ત્રીઓ માટે રક્ત ખાંડના સૂચકાંકોના ધોરણો સમાન છે (કેશિકા માટે 3.3 થી .5..5 અને શિરાકાર માટે 7.7 થી .1.૧ એમએમઓએલ / એલ સુધી), તો પછી બાળકો માટે વયને કારણે અમુક મર્યાદાઓ છે.
તેથી, બાળકોમાં રુધિરકેશિકા રક્ત માટેનું આ સૂચક છે:
- 1 વર્ષ સુધી 2.8-4.4,
- 1 વર્ષથી 5 વર્ષ સુધી 3.3-5.0,
- 5 વર્ષથી વધુ પુખ્ત વયના લોકો માટે સૂચકાંકોને અનુલક્ષે છે (3.3-5.5 મોલ / એલ).
હાઈપરગ્લાયકેમિઆ અને ડાયાબિટીઝ હોવાના શંકાસ્પદ બાળકોની પરીક્ષા, તેમજ સગર્ભા સ્ત્રીઓ (જેનો રોગ થવાનું જોખમ બિન-સગર્ભા સ્ત્રીઓ કરતા વધારે હોય છે) ગ્લુકોઝના સ્તર માટે લોહી અને પેશાબની તપાસ સુધી મર્યાદિત નથી.
સંપૂર્ણ આંતરસ્ત્રાવીય પૃષ્ઠભૂમિનો સંપૂર્ણ અભ્યાસ અને કફોત્પાદક હોર્મોન્સ અને એડ્રેનલ ગ્રંથીઓની સામગ્રી સહિત દરેક અંતocસ્ત્રાવી ગ્રંથીઓનું કાર્ય હાથ ધરવામાં આવે છે. આ રોગનો વારસો લેવાનું જોખમ દરેક પે generationી સાથે એકદમ highંચું અને વધતું હોવાથી, વંશપરંપરાગત આનુવંશિક ખામીઓના અસ્તિત્વને બાકાત રાખવા માટે પગલાં લેવામાં આવી રહ્યા છે જે ડાયાબ .ન્ડના સિમ્મેટ્રોમ જેવા દુર્લભ સ્વરૂપોના અસ્તિત્વ માટેનો આધાર છે.
આનુવંશિક પરીક્ષાની પદ્ધતિ અને હજી વધુ સૂક્ષ્મ અધ્યયનો, ઇટીઓલોજી સાથે હજી સુધી સંપૂર્ણ રીતે સમજી ન શકાય તેવા, MODY- ડાયાબિટીસ, LADA- ડાયાબિટીઝ અને રોગના અન્ય સ્વરૂપોનું જોખમ ઘટાડી શકે છે.
વ્યૂહાત્મક સમસ્યાઓ હલ કરવા સાથે (દર્દીઓની સારવાર, ગર્ભાવસ્થાને શક્ય તેટલી કાળજીપૂર્વક વ્યવસ્થા કરવી, અલ્ટ્રાસાઉન્ડ પદ્ધતિની મદદથી તેની પ્રગતિનું નિરીક્ષણ કરવું, કુટુંબના આયોજનમાં મદદ કરવી), અને પોષણ અને શરીરની સંસ્કૃતિ જીવનમાં પાછા લાવવા માટે સૌથી સક્રિય પગલાં લેવા, પ્રયોગશાળા નિદાન એ દવાના મુખ્ય કાર્યોમાંનું એક છે. રોગો જ્યાં સરળ અને અજમાયશી પદ્ધતિ હજી પણ લાગુ છે - નસોમાંથી અથવા આંગળીમાંથી લોહી લેવાયેલ અભ્યાસ.
જ્યારે તેઓ આંગળીથી લોહી લે છે ત્યારે તે કેટલું દુ hurtખ પહોંચાડે છે?
તે દરેક વ્યક્તિ દ્વારા જુદી જુદી રીતે કરવામાં આવે છે. અને વિશ્લેષણ દરમિયાન તે કેટલું નુકસાન કરશે તે ઘણા પરિબળો પર આધારિત છે:
- વિશ્લેષણ પસાર કરનાર વ્યક્તિ પીડાને કેટલી સહન કરે છે. એક આંગળી પંચર તદ્દન પીડાદાયક છે, પરંતુ તે ખૂબ જ ઝડપથી થાય છે - એક સેકન્ડની અંદર, આ પીડાને આંગળીના કટ સાથે સરખાવી શકાય છે.

- તે મનોવૈજ્icallyાનિક રૂપે કેવી રીતે તૈયાર છે - જ્યારે વિશ્લેષણ પ્રથમ વખત સબમિટ કરવામાં આવે છે, પછી બધું કેવી રીતે ચાલશે તે જાણતા નથી, તમે ખૂબ ડરશો અને પછી પીડા ખૂબ મજબૂત લાગે છે,
- નર્સની વ્યાવસાયીકરણથી જે આંગળીથી રક્ત પરીક્ષણ લેશે.
વિશ્લેષણ કેવી રીતે પસાર થઈ રહ્યું છે?
વિશ્લેષણ પ્રક્રિયા ખૂબ જ સરળ છે અને તેને કોઈ ખાસ તૈયારીની જરૂર નથી. પરંતુ ડોકટરોની ભલામણ પર, સવારે, દવા લેતા પહેલા અથવા અન્ય પ્રક્રિયાઓ કરાવતા પહેલા, ખાલી પેટ પર લોહી આપવામાં આવે છે, જેમાં કોઈપણ સક્રિય પદાર્થ લોહીના પ્રવાહમાં પ્રવેશ કરી શકે છે અને વિશ્લેષણના પરિણામને અમાન્ય કરી શકે છે અથવા કોઈપણ પરિમાણોને અસર કરે છે.
વિશ્લેષણ ડાબી બાજુની આંગળીથી લેવામાં આવે છે. નિકાલજોગ સોય-સ્કારિફાયરથી આંગળી વેધન કરતા પહેલા, આલ્કોહોલથી આંગળીને સાફ કરો અને આશરે 2 મીમી deepંડા પંચર બનાવો. આંગળીમાંથી લોહી તેના વિવિધ ઘટકોની સંખ્યા વિશે કહેશે: શ્વેત રક્તકણો, લાલ રક્તકણો, હિમોગ્લોબિન અને અન્ય.
જ્યારે નસમાંથી લોહી લેવામાં આવે છે ત્યારે તે કેટલી પીડા લે છે?
નસમાંથી રક્તદાન કરવા વિશે ઘણા લોકો સંપૂર્ણપણે શાંત છે. પરંતુ એવા લોકો છે કે જે પ્રક્રિયાની શરૂઆતની ડરપૂર્વક રાહ જોતા હોય છે.


નીચેના મુદ્દાઓ સામાન્ય રીતે ભયજનક હોય છે:
- ત્વચા વેધન પીડા - એક નિયમ તરીકે, આ તે લોકો છે જે કોઈ પણ ઇન્જેક્શનથી ડરતા હોય છે,
- ચેપનો ભય
- “ખરાબ નસો” - જે વ્યક્તિને નસ શોધવામાં તકલીફ પડે છે તેને આ પરીક્ષણ લેવાનું ગમતું નથી કારણ કે તેને ઘણી વખત અને વિવિધ સ્થળોએ તેની ત્વચા વીંધવી પડે છે: કોણી, કાંડા, કમર અથવા નીચલા પગના વાળ પર.
તેમ છતાં, બહુમતી લોકો સંમત થાય છે કે નસમાંથી લોહી લેવું દુ painfulખદાયક નથી, આંગળીથી તે વધુ પીડાદાયક છે.
પ્રક્રિયા કેવી રીતે કરવામાં આવે છે?
પરિણામોની વિશ્વસનીયતા અને વધુ સારવાર તેના પર નિર્ભર છે કે પ્રક્રિયા કેવી રીતે યોગ્ય રીતે કરવામાં આવી હતી. બાયોમેટ્રિકલ લેવાની ભૂલો જટિલતાઓના વિકાસ તરફ દોરી શકે છે:
- આસપાસના પેશીઓમાં ફેલાતા વ્યાપક હિમેટોમાની રચના સાથેના જહાજનો પંચર,
- - સોય રુધિરવાહિનીઓ અને ચેતા અંતની દિવાલો પર બળતરા કરે છે, એક ખેંચાણ આવી શકે છે, જે લોહીના પ્રવાહને ઘટાડે છે. આ થ્રોમ્બોફ્લેબિટિસ તરફ દોરી શકે છે,
- ચેપ - વિકાસ થઈ શકે છે.
જો કોઈ અનુભવી નર્સ વિશ્લેષણ લે તો વિશ્લેષણ પ્રક્રિયા જટિલ નથી. લોહીના નમૂના લેવા માટે, તેઓ નિકાલજોગ સિરીંજ અથવા ખાસ વેક્યુમ ટ્યુબ લે છે જે લેવામાં આવેલા લોહીના સંપર્કને કપડાં અથવા નર્સના હાથથી બાકાત રાખે છે. સાચા વિશ્લેષણ માટે તે જરૂરી છે:
- વિશ્લેષણ એકત્રિત કરવા માટે કન્ટેનર તૈયાર કરો,
- કોણીની નીચે રોલર મૂકો અને હથેળીથી હાથ ઠીક કરો,
- ખભાની મધ્યમાં ટournરનિકેટ લાગુ કરો,
- કાળજીપૂર્વક આલ્કોહોલમાં ભરાયેલા કોટન સ્વેબથી કોણીના ગણોની સારવાર કરો.
- લોહીથી નસો ભરવા માટે દર્દીને તેની મુઠ્ઠીમાં કામ કરવા માટે કહો અને પછી તેની મૂક્કો ક્લંચ કરો,
- લોહીના નમૂના લેવા.
કેટલીકવાર, એ હકીકતને કારણે કે દર્દી ઘણીવાર નસો અથવા શરીરરચના લક્ષણો દ્વારા રક્તદાન કરે છે, તરત જ નસમાં પ્રવેશવું શક્ય નથી. પછી જૈવિક પદાર્થોનો સંગ્રહ શરીરના બીજા ભાગમાં કરવામાં આવશે જ્યાં નસો વધુ સારી રીતે દેખાય છે.
નસમાંથી લોહી લીધા પછી શું કરવું જોઈએ જેથી કોઈ ઉઝરડો ન આવે?
લીધા પછી, કેટલાક લોકોને પંચર સાઇટમાં ફક્ત એક નાનો ઘા હોય છે, જ્યારે અન્ય લોકોમાં ભારે ઉઝરડો હોય છે. આ ત્વચાની નીચે વેનિસ લોહીના પ્રવેશને કારણે છે. આ નસના પંચરને કારણે થઈ શકે છે અથવા જ્યારે રક્તદાન સમાપ્ત થયા પછી દર્દી ઝડપથી હાથ ખોલે છે.
ઉઝરડાના દેખાવને ટાળવા માટે, ત્વચા હેઠળ લોહીના પ્રવેશને રોકવા જરૂરી છે. જ્યારે નર્સ લોહી લેવાનું સમાપ્ત કરે છે અને પંચર સાઇટ પર કપાસના સ્વેબ મૂકે છે, ત્યાં સુધી લોહી સંપૂર્ણપણે બંધ ન થાય ત્યાં સુધી અને ઘા મટાડવામાં આવે ત્યાં સુધી હાથને વળેલું રાખવું જરૂરી છે. હેમોટોમા ખૂબ પાતળા ત્વચા અથવા toંડા નસોને કારણે પણ દેખાઈ શકે છે. ઉઝરડાની સ્થિતિમાં, વજન વધારવા અથવા અન્ય ક્રિયાઓ કે જેને તાણ અથવા ભારની જરૂર હોય તે માટે તમારા હાથનો ઉપયોગ ન કરવો તે વધુ સારું છે.
ગ્લુકોઝમાં વધારો થવાના લક્ષણો
મોટેભાગે, જો શરીરમાં સુગરના ધોરણનું ઉલ્લંઘન કરવામાં આવે છે, તો હાયપરગ્લાયકેમિઆના લાક્ષણિક લક્ષણો વિકસે છે.
એલિવેટેડ ખાંડના સ્તરની લાક્ષણિકતા, શરીરમાં વિકારના વિકાસની ડિગ્રી પર આધારિત છે.
ત્યાં લક્ષણોની આખી શ્રેણી છે જેના દ્વારા વ્યક્તિ સ્વતંત્ર રીતે શરીરમાં ખાંડનું પ્રમાણ ખૂબ areંચું હોવાની સંભાવના નક્કી કરી શકે છે.
સૌ પ્રથમ, લક્ષણો કે જે વ્યક્તિને ચેતવવા જોઈએ તે નીચે મુજબ છે:
- તરસ અને સૂકા મોંની સતત લાગણીની હાજરી.
- ભૂખમાં નોંધપાત્ર વધારો અથવા ભૂખની લાલચુ લાગણીનો દેખાવ.
- વારંવાર પેશાબનો દેખાવ અને વિસર્જન પેશાબની માત્રામાં વધારો.
- ત્વચા પર શુષ્કતા અને ખંજવાળની લાગણીનો દેખાવ.
- આખા શરીરમાં થાક અને નબળાઇ.
જો આ ચિહ્નો ઓળખવામાં આવે છે, તો તમારે સલાહ માટે એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જરૂરી છે. સર્વેક્ષણ પછી, ડ doctorક્ટર દર્દીને તેમાંની ખાંડની સામગ્રીના વિશ્લેષણ માટે રક્તદાન કરવા દિશામાન કરશે.
પ્રયોગશાળા પરીક્ષણના પ્રકાર પર આધાર રાખીને, લોહી આંગળી અથવા નસમાંથી લેવામાં આવશે.
રક્તદાન માટેની તૈયારી કેવી રીતે કરવી?
રક્ત પરીક્ષણ દ્વારા મેળવેલ પરીક્ષણો શક્ય તેટલા સચોટ હોવા માટે, કેટલાક સરળ નિયમો જરૂરી છે. વિશ્લેષણ માટે લોહી લેતા થોડા દિવસો પહેલા, તમારે એવી દવાઓ લેવાનું બંધ કરવું જોઈએ કે જે પરિણામની ચોકસાઈને અસર કરી શકે.
આ ઉપરાંત, ખાંડના વિશ્લેષણ માટે રક્તદાન કરતાં પહેલાં, તમારે ઘણા દિવસો સુધી આલ્કોહોલિક પીણા લેવાનો ઇનકાર કરવો જોઈએ.
વધુમાં, વિશ્લેષણ માટે લોહી લેવામાં આવે તે પહેલાં, તમારે શરીર પર અતિશય આહાર અને શારીરિક પ્રવૃત્તિને છોડી દેવી જોઈએ. વિશ્લેષણ માટે બાયોમેટ્રિલ લેતા પહેલા ખોરાકના સેવનથી સંપૂર્ણ ઇનકાર 12 કલાક હોવો જોઈએ. વિશ્લેષણ પહેલાં તમારા દાંત સાફ કરવા પર પ્રતિબંધ છે.
આ ઉપરાંત, રક્તદાન કરતાં પહેલાં ચ્યુઇંગ ગમ અને ધૂમ્રપાન કરવા માટે પ્રતિબંધિત છે.
જો તમારા ડ doctorક્ટર દ્વારા રેફરલ આપવામાં આવે તો લગભગ કોઈ પણ ક્લિનિકમાં ખાંડ માટે લોહીની તપાસ લઈ શકાય છે. તે ખાનગી તબીબી સંસ્થામાં થોડી ફી માટે પણ બનાવી શકાય છે, જેની રચનામાં ક્લિનિકલ પ્રયોગશાળા છે.
વિશ્લેષણ માટે લોહી સવારે ખાલી પેટ પર લેવામાં આવે છે. વિશ્લેષણ માટે, લોહી આંગળી અથવા નસમાંથી લેવું આવશ્યક છે.
બાળકો અને સગર્ભા સ્ત્રીઓમાં વિશ્લેષણનો ધોરણ
જો ગ્લુકોઝ પરીક્ષણ માટે લોહી સગર્ભા સ્ત્રીમાંથી લેવામાં આવ્યું હતું, તો લોહીમાં ગ્લુકોઝના પ્રમાણમાં પ્રમાણમાં ઓછી માત્રા સ્વીકાર્ય છે. આ તે હકીકતને કારણે છે કે સ્ત્રીનું શરીર વિશેષ સ્થિતિમાં છે અને તેને સામાન્ય કામગીરી માટે ઘણી મોટી energyર્જાની જરૂર પડે છે.
ગર્ભના સંપૂર્ણ કાર્ય અને સામાન્ય વિકાસ માટે સગર્ભા શરીરના કોષોને વધુ માત્રામાં પોષક તત્વોની જરૂર હોય છે. આ આવશ્યકતા ગ્લુકોઝ સહિતના તમામ જરૂરી પદાર્થો પર લાગુ પડે છે.
ખાંડ માટે સગર્ભા સ્ત્રીની રક્ત પરીક્ષણ ગર્ભાવસ્થા દરમિયાન બે વાર સૂચકાંકોમાં નોંધપાત્ર વિચલનોની ગેરહાજરીમાં હાથ ધરવામાં આવે છે. ગર્ભાવસ્થાના 8-12 અઠવાડિયા પર નોંધણી કરતી વખતે અને બાળકને જન્મ આપવાની અંતિમ ત્રિમાસિકમાં બીજી વખત રજિસ્ટર કરાવતી વખતે આ પ્રકારનું વિશ્લેષણ પ્રથમ વખત હાથ ધરવામાં આવે છે. મોટેભાગે, બીજું વિશ્લેષણ સગર્ભાવસ્થાના 30 અઠવાડિયામાં કરવામાં આવે છે.
સગર્ભાવસ્થા દરમિયાન, સામાન્ય ગ્લુકોઝનું સ્તર કેશિકા રક્તમાં 6.0 એમએમઓએલ / એલ અને શિબિરમાં 7.0 એમએમઓએલ / એલ સુધી માનવામાં આવે છે. જો આ મૂલ્યો ઓળંગી ગયા હોય, તો ગર્ભવતી સ્ત્રીને ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરાવવાની ભલામણ કરવામાં આવે છે.
બાળકના શરીરમાં, ગ્લુકોઝની માત્રાના સૂચક વય પર આધારિત છે. ઉદાહરણ તરીકે, તે પુખ્ત વયના કરતા ઓછું છે, અને 14 વર્ષની વયથી, બાળકના શરીરના લોહીમાં ગ્લુકોઝનું સ્તર એક પુખ્ત વયના લોકો જેટલું છે.
જો બાળકના શરીરમાં ઉચ્ચ સ્તરની સુગર મળી આવે છે, તો બાળકની સ્થિતિની સંપૂર્ણ ચિત્ર મેળવવા માટે બાળકને વધારાના પરીક્ષણો સૂચવવામાં આવે છે. આ લેખમાંની વિડિઓ બતાવશે કે સુગર માટે લોહીની તપાસ કેવી રીતે થાય છે.
તેમ છતાં શરીરને ટેકો આપવા માટેની માત્ર એક માત્ર પદ્ધતિ કોગ્યુલેશન સિસ્ટમ નથી. પ્લેટલેટ અને વેસ્ક્યુલર ગુણધર્મો દ્વારા પ્રાથમિક હિમોસ્ટેસિસ પ્રદાન કરવામાં આવે છે.
કોગ્યુલેબિલિટીમાં વધારો (હાઇપરકોગ્યુલેશન) રક્તસ્રાવ દરમિયાન થ્રોમ્બોસિસ તરફ દોરી જાય છે, પરંતુ થ્રોમ્બોસિસ અને થ્રોમ્બોએમ્બોલિઝમના રૂપમાં પેથોલોજીનું કારણ બની શકે છે.
રક્તસ્રાવ સાથે ઘટાડો (hypocપોકોગ્યુલેશન) અવલોકન કરવામાં આવે છે, પરંતુ થ્રોમ્બોસિસની સારવાર માટે નિયંત્રણમાં વપરાય છે.
લોહી કોગ્યુલોગ્રામ બનાવે છે તે બધા સૂચક સૂચક છે. સંપૂર્ણ આકારણી માટે, કોગ્યુલેશન પરિબળોનો અભ્યાસ જરૂરી છે. તેમાંથી તેર છે, પરંતુ દરેક નિષ્ફળતા ગંભીર સમસ્યાઓ તરફ દોરી જાય છે.
સંશોધન માટેના સંકેતો
તબીબી પ્રેક્ટિસમાં, એવી પરિસ્થિતિઓ હોય છે જ્યારે દર્દીના લોહીના કોગ્યુલેશન પર ધ્યાન કેન્દ્રિત કરવું જરૂરી હોય છે. કોગ્યુલોગ્રામ માટે રક્ત પરીક્ષણ સૂચવવામાં આવે છે:
- જો કોઈ વ્યક્તિને વારંવાર રક્તસ્રાવ થવાના સ્પષ્ટ સંકેતો હોય, તો સહેજ ઉઝરડાથી ત્વચા પર ઉઝરડા આવે છે,
- સર્જિકલ સારવાર માટેની તૈયારીમાં,
- યકૃત, હૃદય અને રુધિરવાહિનીઓના રોગો સાથે,
- રોગપ્રતિકારક સંરક્ષણ મિકેનિઝમને નુકસાનના કારણોનો અભ્યાસ કરવા માટે,
- સગર્ભા સ્ત્રીની સ્થિતિનું નિરીક્ષણ કરવા.
વેગ્યુલર થ્રોમ્બોસિસ (કોરોનરી હાર્ટ ડિસીઝ, સ્ટ્રોક, કાયમની અતિશય ફૂલેલી નસો, કાર્ડિયાક એરિથમિયાસ) ની વૃત્તિ સાથે, ડ્રગની ઉપચારની પસંદગીમાં કોગ્યુલેશન અભ્યાસ જરૂરી છે. આ રોગોમાં, દવાઓના પ્રભાવને ચકાસવા માટે નિયંત્રણ વિશ્લેષણ કરવામાં આવે છે.
કોગ્યુલોગ્રામ માટે રક્તદાન કરવાના નિયમો
ભૂલભરેલા વિશ્લેષણની કિંમત ભારે રક્તસ્રાવ અથવા, તેનાથી વિપરીત, અંગના રુધિરાભિસરણ વિકારના વિકાસ સાથે વેસ્ક્યુલર થ્રોમ્બોસિસ છે.
સૂચકાંકો પ્રાપ્ત કરવાની વિશ્વસનીયતાની ખાતરી કરવા માટે, જરૂરી શરતો પૂરી થાય તો જ કોગ્યુલોગ્રામ પર લોહીના નમૂના લેવામાં આવે છે:
- તેઓ ખાલી પેટ પર લોહી લે છે - આનો અર્થ એ છે કે દર્દીએ 8 થી 12 કલાક સુધી ન ખાવું જોઈએ, રાત પહેલાં રાત્રિભોજનની મંજૂરી આપવામાં આવે છે, તેને દારૂના નશામાં પીવા (બિયર સહિત) લેવાની સખત પ્રતિબંધ છે,
- તમે લોહી લેતા એક કલાક પહેલા ચા, કોફી, જ્યુસ પીતા નથી,
- સૂચવવામાં આવે છે કે તમે સારવાર રૂમમાં પ્રવેશતા પહેલા તરત જ એક ગ્લાસ સામાન્ય પાણી પીવો,
- શારીરિક પ્રવૃત્તિ, સખત મહેનત,
- એન્ટીકોએગ્યુલન્ટ્સના સતત ઉપયોગ વિશે ચેતવણી આપવી જોઈએ.
કોગ્યુલેશન વિશ્લેષણ શિરાયુક્ત લોહીથી કરવામાં આવે છે
કોઈપણ વિશ્લેષણ માટેની સામાન્ય આવશ્યકતાઓ:
- તનાવ, થાકની પૃષ્ઠભૂમિ સામે લોહી આપશો નહીં,
- લોહી અને ઇન્જેક્શનના પ્રકારથી ચક્કર આવવાના કિસ્સામાં, તબીબી કાર્યકરને ચેતવણી આપવી જરૂરી છે (વિશ્લેષણ પલંગ પર પડેલા દર્દીની સ્થિતિમાં લેવામાં આવે છે).
પરીક્ષણ માટેનો સૌથી યોગ્ય સમય સવારનો છે, સારી sleepંઘ પછી, સવારના નાસ્તા પહેલાં.
સૂચકાંકોનો ન્યૂનતમ સમૂહ
વિસ્તૃત કોગ્યુલોગ્રામમાં ઘણા સૂચકાંકો શામેલ છે. તેનો ઉપયોગ સંખ્યાબંધ વારસાગત રોગોના નિદાન માટે થાય છે.હોસ્પિટલોની બધી પ્રયોગશાળાઓ દરેક પરીક્ષણ નક્કી કરી શકતી નથી. આ માટે વિશિષ્ટ ઉપકરણોની જરૂર છે.
તેથી, વ્યવહારમાં, વિશ્લેષણમાં શ્રેષ્ઠ સેટનો સમાવેશ થાય છે, જે લોહીના કોગ્યુલેશન ગુણધર્મો વિશે પ્રાથમિક હિમોસ્ટેસિસ (પ્લેટલેટની ગણતરી, રક્તસ્રાવનો સમય, રુધિરકેશિકા પ્રતિકાર, પ્લેટલેટ એકત્રીકરણ, ગંઠન ખેંચાણ) ના સૂચકાંકો સાથે મળીને નિર્ણય કરવાની મંજૂરી આપે છે.
ન્યૂનતમ કોગ્યુલેશન માહિતી શું પૂરી પાડે છે? સૌથી વધુ લોકપ્રિય સૂચકાંકો, તેમના ધોરણો અને વિચલન વિકલ્પોનો વિચાર કરો.
બ્લડ કોગ્યુલેશનનો સમય
2 મિલી રક્ત અલ્નાર નસમાંથી લેવામાં આવે છે. તે, સ્થિર પદાર્થોના ઉમેરા વિના, બે ટ્યુબમાં 1 મિલીલીટરમાં વિતરિત કરવામાં આવે છે, જે શરીરના તાપમાનને અનુકરણ કરવા માટે પાણીના સ્નાનમાં મૂકવામાં આવે છે. સ્ટોપવોચ તરત જ શરૂ થાય છે. ગંઠાઇ જવા માટે નળીઓ સહેજ નમેલા અને નિરીક્ષણ કરવામાં આવે છે. વિશ્વસનીય પરિણામ માટે, બે ટેસ્ટ ટ્યુબના સમય દ્વારા પ્રાપ્ત સરેરાશ ગણવામાં આવે છે.
ધોરણ પાંચથી દસ મિનિટ સુધીની હોય છે.
ગંઠાઈ જવાના સમયને 15 મિનિટ અથવા તેથી વધુ સમય સુધી લંબાણપૂર્વક બતાવવામાં આવે છે કે પ્રોથ્રોમ્બિનેઝ એન્ઝાઇમની ઉણપ, પ્રોથ્રોમ્બિન અને ફાઇબિરોજનની ઉણપ, વિટામિન સી. આ હેપરિનની ક્રિયાનો અપેક્ષિત પરિણામ છે, પરંતુ ગર્ભનિરોધકની અનિચ્છનીય (આડઅસર) અસર છે.
એક સરળ પદ્ધતિ એ એક નળીનો ઉપયોગ કરવો, પરિણામ ઓછું સચોટ હશે.
પ્રોથ્રોમ્બિન ઇન્ડેક્સ (પ્રોથ્રોમ્બિન સમય)
પદ્ધતિનો સાર: અભ્યાસ અગાઉની યોજના અનુસાર હાથ ધરવામાં આવે છે, પરંતુ કેલ્શિયમ ક્લોરાઇડનો સોલ્યુશન અને થ્રોમ્બોપ્લાસ્ટિનનો માનક સોલ્યુશન, ટેસ્ટ ટ્યુબમાં ઉમેરવામાં આવે છે. જ્યારે થ્રોમ્બોપ્લાસ્ટિનની પૂરતી માત્રા હોય ત્યારે કોગ્યુલેટી કરવાની ક્ષમતાનું પરીક્ષણ કરવામાં આવે છે.
સમયનો વધારો એ પ્રોથ્રોમ્બિનેઝ એન્ઝાઇમના સંશ્લેષણમાં ગેરલાભ સૂચવે છે, પ્રોથ્રોમ્બિન અને ફાઇબિરોજેનની રચના. લાંબી યકૃતના રોગો, વિટામિનની ઉણપ, આંતરડામાં માલાબ્સોર્પ્શન અને ડિસબાયોસિસ સમાન રોગવિજ્ .ાન તરફ દોરી જાય છે.
અનુક્રમણિકાના રૂપમાં પરિણામ દર્દીના પરિણામ માટે પ્રમાણભૂત પ્લાઝ્માના પ્રોથ્રોમ્બિન સમયની ટકાવારી તરીકે દર્શાવવામાં આવે છે. સ્વસ્થ લોકોમાં, તે% છે. અનુક્રમણિકામાં ઘટાડો એ પ્રોથ્રોમ્બિન સમયના લંબાણ સાથે સમાન મૂલ્ય ધરાવે છે.
સક્રિય કરેલ આંશિક થ્રોમ્બોપ્લાસ્ટિન સમય (એપીટીટી)
એપીટીટીની વ્યાખ્યા એ ફોસ્ફોલિપિડ્સ (એરિથ્રોફોસ્ફેટાઇડ અથવા સેફાલિનનો માનક સોલ્યુશન) ના ઉમેરા સાથે પ્લાઝ્મા રિક્લસિફિકેશન પ્રતિક્રિયામાં ફેરફાર છે. તે પ્લાઝ્મા કોગ્યુલેશન પરિબળોની અપૂર્ણતાને ઓળખવાની મંજૂરી આપે છે; તે કોગ્યુલોગ્રામનું સૌથી સંવેદનશીલ સૂચક માનવામાં આવે છે.
સંશોધન માટે ક્યારેક લોહીના થોડા ટીપાંની જરૂર પડે છે
થ્રોમ્બોસિસના વિકાસ માટે મૂલ્યને ટૂંકું કરવું જોખમનું પરિબળ માનવામાં આવે છે. વૃદ્ધિ હેપરિનની સારવારથી અથવા કોગ્યુલેશન પરિબળોની જન્મજાત ઉણપ સાથે જોવા મળે છે.
પ્લાઝ્મા ફાઇબરિનોજેન
ફાઇબરિનોજેનની વ્યાખ્યા ખાસ એજન્ટોના ઉમેરા સાથે ફાઇબિરિનમાં ફેરવવાની મિલકત પર આધારિત છે. ફાઇબરિન ફિલેમેન્ટ્સને ફિલ્ટરમાં સ્થાનાંતરિત કરવામાં આવે છે અને તેનું વજન અથવા વિસર્જન દ્વારા, રંગીન દ્રાવણમાં રૂપાંતરિત થાય છે. બંને પદ્ધતિઓ તમને સૂચકને પ્રમાણિત કરવાની મંજૂરી આપે છે.
સામાન્ય 5.9 થી 11.7 olmol / L (2.0-3.5 g / L) સુધી માનવામાં આવે છે.
ફાઈબરિનોજેનેઆ, યકૃતને ગંભીર નુકસાન, નામના જન્મજાત રોગોમાં ફાઇબ્રીનોજેનમાં ઘટાડો જોવા મળે છે.
સૂચક ચેપી રોગો, જીવલેણ ગાંઠો, ક્રોનિક બળતરા રોગો, થ્રોમ્બોસિસ અને થ્રોમ્બોએમ્બોલિઝમ, ઇજાઓ પછી, બાળજન્મ અને શસ્ત્રક્રિયાના ,પરેશન, હાયપોથાઇરોઇડિઝમ સાથે વધે છે.
બાળકોમાં, ધોરણ ઓછો હોય છે, તેથી નવજાત શિશુમાં, ફાઈબ્રીનોજનની માત્રા 1.25-3.0 ગ્રામ / એલ છે.
તંદુરસ્ત વ્યક્તિમાં ફાઇબિરોજન બી માટે એક પરીક્ષણ, તે નકારાત્મક છે.
થ્રોમ્બીન સમય
તકનીકીનો સાર: પ્લાઝ્માની કોગ્યુલેટી કરવાની ક્ષમતા થ્રોમ્બીનનું પ્રમાણભૂત સક્રિય દ્રાવણ ઉમેરીને નક્કી કરવામાં આવે છે.
વારસાગત ફાઇબરિનોજનની ઉણપ, ઇન્ટ્રાવાસ્ક્યુલર કોગ્યુલેશનમાં વધારો અને યકૃતના પેશીઓને નુકસાન સાથે સમયનો વધારો જોવા મળે છે.ફાઇબરિનોલિટીક્સ અને હેપરિનના જૂથમાંથી દવાઓની સારવારમાં પદ્ધતિ સામાન્ય છે.
નમૂનાના ફોર્મ, વિસ્તૃત અભ્યાસના તમામ પરિણામોની સૂચિ
લોહી ગંઠાઈ જવું
પદ્ધતિ અગાઉના એક જેવી જ છે, પરંતુ તે સમૂહની કોગ્યુલેબિલિટી જ નહીં, પરંતુ તેના કમ્પ્રેશન રેશિયોને પણ નક્કી કરે છે. જવાબ ગુણાત્મક વ્યાખ્યા (0 - ઉપલબ્ધ નથી, 1 - ઉપલબ્ધ) અને માત્રાત્મક (40 થી 95% સુધીનો ધોરણ) માં આપવામાં આવે છે.
ખેંચાણમાં ઘટાડો થ્રોમ્બોસાયટોપેનિઆ સાથે થાય છે. વૃદ્ધિ એ વિવિધ એનિમિયાની લાક્ષણિકતા છે.
પ્લાઝ્મા રિક્લસિફિકેશન સમય
પદ્ધતિનો સાર: પ્લાઝ્મા અને કેલ્શિયમ ક્લોરાઇડનો સોલ્યુશન પાણીના સ્નાનમાં 1: 2 ના ગુણોત્તરમાં પાણીના સ્નાનમાં ભળી જાય છે, ગંઠાઈ જવાનો સમય સ્ટોપવatchચ દ્વારા શોધી શકાય છે. અભ્યાસ ત્રણ વખત પુનરાવર્તિત થાય છે અને સરેરાશ પરિણામની ગણતરી કરવામાં આવે છે.
સામાન્ય મૂલ્ય 1-2 મિનિટ છે.
સમય ઓછો કરવો એ લોહીના હાયપરકોગ્યુલેટીવ ગુણધર્મો દર્શાવે છે.
વિસ્તરણ પ્લાઝ્મા કોગ્યુલેશન પરિબળોની જન્મજાત અપૂર્ણતા, લોહીમાં હેપરિન જેવી દવાઓની હાજરી અને થ્રોમ્બોસાયટોપેનિઆ સાથે નોંધાયેલ છે.
હેપરિન માટે પ્લાઝ્મા સહિષ્ણુતા
પરીક્ષણ બતાવે છે કે પરીક્ષણના લોહીમાં હેપરિનના ઉમેરા સાથે ફાઇબિરિનનું ગંઠાયેલું કેટલું ઝડપથી રચાય છે.
સામાન્ય રીતે, આ 7-15 મિનિટ પછી થાય છે.
સૂચકની લંબાઈ સાથે, તેઓ હેપરિન પ્રત્યે ઓછી સહનશીલતાની વાત કરે છે. યકૃતના રોગોમાં વારંવાર જોવા મળે છે. જો સહનશીલતા સાત મિનિટથી ઓછી હોય, તો હાઇપરકોગ્યુલેશન સૂચવી શકાય છે.
ગર્ભાવસ્થા દરમિયાન કોગ્યુલોગ્રામનું મૂલ્ય
સગર્ભા સ્ત્રીઓમાં કોગ્યુલોગ્રામ સૂચકાંકોની સાથે સાથે, જૂથ અને આરએચ પરિબળની તપાસ કરવામાં આવે છે
સગર્ભા સ્ત્રીના રક્ત પરિભ્રમણની શારીરિક ગોઠવણ માટે લોહીના વધારાના વોલ્યુમ, રક્ત પરિભ્રમણનું નવું પ્લેસન્ટલ વર્તુળ, માતા અને ગર્ભના હિમોસ્ટેસીસ માટે જવાબદાર વધારાના કોષો અને પદાર્થોના વિકાસની જરૂર પડે છે.
ગર્ભાવસ્થા દરમિયાન સામાન્ય વિકાસની દેખરેખ રાખવા માટે, દરેક ત્રિમાસિકમાં કોગ્યુલોગ્રામ વિશ્લેષણ સૂચવવામાં આવે છે. એક નિયમ મુજબ, કોગ્યુલેબિલીટીમાં થોડો વધારો થાય છે. સગર્ભા સ્ત્રીનું આ શરીર લોહીની ખોટથી પોતાને સુરક્ષિત કરે છે. ડિસિફરિંગ સૂચકાંકો તમને અટકાવવાની મંજૂરી આપે છે:
- થ્રોમ્બોટિક જટિલતાઓને (અંગ નસ થ્રોમ્બોસિસ),
- શક્ય કસુવાવડ
- સમયસર પ્લેસન્ટલ અબ્રેક્શનનું નિદાન કરો,
- જન્મ વ્યવસ્થાપન માટે તૈયાર.
જન્મજાત રોગોના નિદાન માટે પણ કોગ્યુલોગ્રામ સૂચકાંકોનો મોટો જથ્થો અપર્યાપ્ત છે. કોગ્યુલેશન પરિબળ અભ્યાસ ઉમેરવામાં આવે છે.
સૂચકનું મૂલ્યાંકન, પરીક્ષણોના વ્યક્તિગત જૂથોની તુલનાની જરૂર છે, બાયોકેમિકલ રક્ત પરીક્ષણોને ધ્યાનમાં લેવી, ક્રોનિક રોગોમાં લાક્ષણિકતાવાળા ફેરફારોનું જ્ .ાન.
ગર્લ્સ તાકીદે. કોગ્યુલોગ્રામ.
કૃપા કરી તે કહો કે તે કેવી રીતે ચાલે છે! કાલે સવારે લો.
નસમાંથી, અને એક ગા thick સોયમાંથી, પરંતુ મારા માટે તેને આંગળીમાંથી 1 વખત કરતા વધુ વખત 20 વખત નસમાંથી મોકલવું વધુ સારું છે.
ઠીક છે, તે હાસ્યાસ્પદ લાગી શકે છે - પરંતુ મારા માટે આંગળીમાંથી રક્તદાન કરવા કરતાં ખરાબ કંઈ નથી, નસમાંથી 30 હોવું વધુ સારું છે))
હા ડરશો નહીં! મેં 2 વાર હવાલો આપ્યો અને મને ક્યાંય યાદ નથી))) તે નસમાંથી લાગે છે. સારું, તેઓએ એડ્સ અને સિફિલિસ લીધો? તેથી આ વધુ પીડાદાયક નથી! મુખ્ય વસ્તુ મોડું થવાનું નથી અને, એવું લાગે છે કે તમારે ખાલી પેટ હોવું જરૂરી છે.
ખ્યાલોનું હોદ્દો
અમે મૂળભૂત ખ્યાલ સાથે વ્યવહાર કરીશું જેનો ઉપયોગ આ લેખમાં સક્રિયપણે કરવામાં આવશે. તેથી, રક્ત કોગ્યુલોગ્રામ એ હોમિયોસ્ટેસિસ માટે તેનું વિશ્લેષણ છે. બીજા શબ્દોમાં કહીએ તો, લોહીના કોગ્યુલેશન સિસ્ટમની જ તપાસ કરવામાં આવશે.
રક્ત કોગ્યુલેશન, તેને પ્રવાહી સુસંગતતાથી કહેવાતા ગંઠાઈ જવાની સ્થિતિમાં ગાening કરવાની પ્રક્રિયા છે. આ એક કુદરતી ઘટના છે, લોહીની ખોટ માટે શરીરની ચોક્કસ રક્ષણાત્મક પ્રતિક્રિયા. કોગ્યુલેશન પ્રક્રિયા પોતે અંત importantસ્ત્રાવી અને નર્વસ જેવી મહત્વપૂર્ણ સિસ્ટમો દ્વારા નિયંત્રિત થાય છે.
પરીક્ષણ માટે તૈયારી કરી રહ્યા છીએ
કોગ્યુલોગ્રામમાં રક્તદાન કેવી રીતે કરવું, આ માટે શું જાણવું જરૂરી છે? સૌ પ્રથમ, તે કહેવું યોગ્ય છે કે આ કાર્યવાહી માટે અગાઉથી તૈયારી કરવી જરૂરી છે. ફક્ત આ રીતે પ્રાપ્ત પરિણામો યોગ્ય હશે અને તે ક્યાં તો સમસ્યાઓની હાજરી અથવા તેમની ગેરહાજરી સૂચવવા માટે સક્ષમ હશે.
- પરીક્ષણ લેતા પહેલા, તમે કલાકો સુધી ખોરાક ન ખાઈ શકો. તેથી જ આ વિશ્લેષણ સવારે લેવામાં આવે છે. દર્દીને કહેવામાં આવે છે કે તમે સવારનો નાસ્તો કરી શકતા નથી. તે છે, વિશ્લેષણ ખાલી પેટ પર આપવામાં આવે છે.
- સાંજે, રક્તદાન પહેલાંના દિવસે, દર્દીને ચરબીયુક્ત વાનગીઓ, ધૂમ્રપાન કરાયેલ માંસ, તળેલા ખોરાક વિના હળવા રાત્રિભોજનની ભલામણ કરવામાં આવે છે.
- વિશ્લેષણ પહેલાં તમે સવારે પી શકો છો. જો કે, ફક્ત ગેસ વિના જ શુદ્ધ પાણી. પ્રતિબંધ હેઠળ કોફી, ચા, રસ.
- જો દર્દી ધૂમ્રપાન કરે છે, તો પરીક્ષણ પહેલાં એક કલાક સિગારેટથી દૂર રહેવું.
- ડોકટરો ભલામણ કરે છે: કોગ્યુલોગ્રામ માટે રક્ત પરીક્ષણ લેતા પહેલા, તમારે એક ગ્લાસ શુધ્ધ પાણી (મિલી) પીવાની જરૂર છે.
- પરીક્ષણના દિવસે, તમારી જાતને શારીરિક અથવા ભાવનાત્મક રૂપે પ્રયોગ કરવાની ભલામણ કરવામાં આવતી નથી.
- લોહીના નમૂના લેવા પહેલાં તરત જ, દર્દી શાંત, સંતુલિત હોવો જોઈએ. પલ્સ સામાન્ય પર પાછા આવવી જોઈએ.
- જો કોઈ વ્યક્તિ લોહીના કોગ્યુલેશનને અસર કરતી દવાઓ લે છે, તો ડોકટરોને આ વિશે ચોક્કસપણે કહેવું જોઈએ.
- જો દર્દી લોહીના નમૂના લેવાની પ્રક્રિયાને સહન ન કરે, તો નિષ્ણાતોને પણ આ વિશે ચેતવણી આપવી જોઈએ.
નસો અથવા આંગળીથી લોહીમાં શર્કરા ઉપવાસ કરવો

"બ્લડ સુગર" એ એક શબ્દ છે જેનો ઉપયોગ લોકો કરે છે. તબીબી પ્રેક્ટિસમાં, આ સંશોધન પદ્ધતિને વિશ્લેષણ કહેવામાં આવે છે જે નિર્ધારિત કરે છે કે ઉપવાસના વેન્યુસ બાયોમેટ્રીયલમાં ગ્લુકોઝનું પ્રમાણ શું હોવું જોઈએ.
એવું માનવામાં આવે છે કે જાતિને ધ્યાનમાં લીધા વિના, નસમાંથી તેની ઉપવાસ રક્ત ખાંડ, 5.5 એમએમઓએલ / એલ કરતા વધુ ન હોવી જોઈએ.
પરંતુ ઘણા પરિબળો આ સંકેતોને પ્રભાવિત કરી શકે છે, વિશ્લેષણ માટે, કયા પ્રકારનું લોહી લેવામાં આવ્યું હતું તેનાથી શરૂ કરીને, સેક્સનું દાન કરવું જોઈએ, અને બાયોમેટ્રિઅલ લેવામાં આવતા દિવસનો (પ્રાધાન્ય સવારે) સમય પણ હતો.
કેવી રીતે અને ક્યાં?
જો કોઈ કોગ્યુલોગ્રામ દર્દી માટે સૂચવવામાં આવે છે, તો લોહી ક્યાંથી આવે છે? નસમાંથી વાડ બનાવવામાં આવશે. પરિણામી પ્રવાહી પરીક્ષણ ટ્યુબમાં મૂકવામાં આવે છે (ચોક્કસ લેબલ સુધી) જેમાં એક દિવસ પહેલા એક પ્રિઝર્વેટિવ ઉમેરવામાં આવ્યો હતો.
- પંચર સાઇટની આલ્કોહોલ સાથે પૂર્વ-સારવાર કરવામાં આવે છે (પરંતુ ઇથરથી નહીં!).
- દારૂ સંપૂર્ણપણે સૂકાઈ જાય પછી જ પંચર બનાવવામાં આવે છે.
- લોહી લેતા પહેલાં, ટournરનિકેટ ન લગાડવું શ્રેષ્ઠ છે. આ બાબત એ છે કે માનવ અવયવોની અવરોધ રક્ત કોગ્યુલેશનને સક્રિય કરે છે, આ કિસ્સામાં પરિણામો વિકૃત થઈ શકે છે.
- લોહીના પ્રથમ 5-6 ટીપાંને ટ્યુબમાં પ્રવેશવાની મંજૂરી નથી (સ્વેબથી ભીની કરો), કારણ કે તેમાં ટીશ્યુ થ્રોમ્બોપ્લાસ્ટિન હોઈ શકે છે.
મહત્વપૂર્ણ: જો દર્દીને ઘણી પરીક્ષણો સૂચવવામાં આવે છે, તો ખૂબ જ શરૂઆતમાં ત્યાં કોગ્યુલોગ્રામ, ફાઈબ્રીનોજેન અને પ્રોથ્રોમ્બિન ઇન્ડેક્સ માટે લોહીના નમૂના લેવામાં આવે છે.
લોહીના કોગ્યુલોગ્રામ ક્યારે સૂચવવામાં આવે છે?
- જો દર્દીને લોહીની કોગ્યુલેશનની સમસ્યા હોય.
- આ વિશ્લેષણ આવશ્યકપણે દર્દીઓ માટે સૂચવવામાં આવે છે જેઓ સર્જરી માટે જાય છે.
- જો દર્દી (ઓ) ને ગર્ભાશય અથવા અન્ય રક્તસ્રાવ હોય.
- આ વિશ્લેષણ તે દર્દીઓ માટે જરૂરી છે કે જેમની સારવાર એન્ટીકોએગ્યુલન્ટ્સથી કરવામાં આવે છે.
- જો દર્દીને હાર્ટ એટેક અથવા સ્ટ્રોકનો ઇતિહાસ હોય.
- આ વિશ્લેષણ એવા લોકો માટે જરૂરી છે જેમને યકૃત અથવા રક્ત વાહિનીઓ સાથે સમસ્યા હોય છે.
- સ્વયંપ્રતિરક્ષા રોગો સાથે, કોગ્યુલોગ્રામમાં રક્તદાન કરવું પણ જરૂરી છે.
- વિશ્લેષણ ઘણીવાર સગર્ભા સ્ત્રીઓ માટે સૂચવવામાં આવે છે.
- તેના ડિલિવરી માટે સંકેત એ નીચલા હાથપગના કાયમની અતિશય ફૂલેલી નસો છે.
ગ્લુકોઝનું કાર્ય શું છે અને તે શરીરમાં કેવી રીતે પ્રવેશ કરે છે?
ખોરાકની પ્રાપ્તિ પછી, તે સરળ ખાંડમાં તૂટી જાય છે. તે માનવ શરીરમાં તમામ પેશીઓનું મુખ્ય energyર્જા કાર્ય કરે છે. મોટાભાગના ગ્લુકોઝ મગજના કોષો દ્વારા લેવાય છે. જો આ પદાર્થનો પુરવઠો શરીરને પૂરતો પૂરો પાડતો નથી, તો તે શરીરમાં ઉપલબ્ધ ચરબીયુક્ત પેશીઓમાંથી બધી આવશ્યક necessaryર્જા લે છે.
આ આખો ભય છે.
ચરબીના ભંગાણ સાથે, કીટોન સંસ્થાઓ રચાય છે, જે મગજ સહિત આખા શરીર માટે એક ઝેરી પદાર્થ છે. તે જ સમયે, એક વ્યક્તિ સતત સુસ્તી અને નબળાઇ અનુભવે છે, ખાસ કરીને બાળકોમાં સ્પષ્ટ રીતે જોવામાં આવે છે.તેમની પાસે શરીરમાં ગ્લુકોઝનું આ પ્રકારનું અસંતુલન પણ આંચકી, સતત ઉલટીનું કારણ બની શકે છે.
માનવ શરીર માટે નકારાત્મક પરિણામો બંનેની ઉણપ અને ગ્લુકોઝની વધુ માત્રા બંને હોય છે. તેથી, તેના પ્રભાવ પર નજર રાખવી જોઈએ.
ટીશ્યુ એનર્જીનું પોષણ લગભગ આ યોજના અનુસાર થાય છે:
- ખાંડ ખોરાક સાથે પીવામાં આવે છે.
- પદાર્થનો મોટો ભાગ યકૃતમાં સ્થિર થાય છે, ગ્લાયકોજેન બનાવે છે, જે એક જટિલ કાર્બોહાઇડ્રેટ છે.
- જ્યારે શરીર કોષોની સામાન્ય કામગીરીને સુનિશ્ચિત કરવા માટે આ પદાર્થની જરૂરિયાત વિશે સંકેત આપે છે, ત્યારે ખાસ હોર્મોન્સ તેને ગ્લુકોઝમાં ફેરવે છે, જે તમામ અવયવોને જરૂરી providesર્જા પ્રદાન કરે છે.
- આ ખાસ હોર્મોન્સના પ્રભાવ હેઠળ થાય છે.
ખાંડનું સ્તર ઇન્સ્યુલિન દ્વારા જાળવવામાં આવે છે અને નિયંત્રિત થાય છે, જે સ્વાદુપિંડ દ્વારા ઉત્પન્ન થાય છે. ચોક્કસ પરિબળો હેઠળ, લોહીમાં શર્કરાનું સ્તર વધી શકે છે. પરંતુ એડ્રેનાલિન અને નોરેપીનેફ્રાઇન (એડ્રેનલ ગ્રંથીઓ દ્વારા ઉત્પાદિત) ની અસરો ગ્લુકોઝનું સ્તર ઘટાડી શકે છે. હોર્મોન જેવા કહેવાતા પદાર્થોની પણ થોડી અસર થઈ શકે છે.
તે પહેલાથી જ ઉલ્લેખિત છે કે ઘણા પરિબળો પ્રયોગશાળા પરીક્ષણોના પરિણામો પર પ્રભાવિત કરે છે. અને, એવું લાગે છે કે, બાયોમેટ્રિલમાં ખાંડના નિર્ધારણ માટે એક સામાન્ય રક્ત પરીક્ષણ અલગ હોઈ શકે છે.
જૈવિક સામગ્રી ખાલી પેટ અથવા "ભાર સાથે" પર લઈ શકાય છે:
- નસમાંથી (શિરાયુક્ત લોહી, જે દર્દીના લોહીમાં ગ્લુકોઝનું પ્લાઝ્મા પ્રમાણ બતાવે છે),
- આંગળીમાંથી (રુધિરકેશિકા રક્ત),
- ગ્લુકોમીટર સાથે, જે શિરોબદ્ધ અને રુધિરકેશિકા ગ્લુકોઝનું સ્તર બતાવી શકે છે.
નસમાંથી લોહી આંગળીથી લગભગ 11% વધુ પરિણામ બતાવશે. આ વેનિસ બાયોમેટિરિયલનો ધોરણ છે.
ઉદાહરણ તરીકે, વેન્યુસ બાયોમેટિલરીમાં મહત્તમ ખાંડનું સ્તર 6.1 એમએમઓએલ / એલ છે, અને કેશિકામાં, આ સૂચકાંકો 5.5 એમએમઓએલ / એલની મર્યાદા પર સેટ છે.
દશાંશ મૂલ્યો પ્રયોગશાળા દ્વારા ખરીદેલ રીએજન્ટ્સ અનુસાર બદલાય છે અને 6.3 (આંગળીથી) અને 5.7 (નસમાંથી) સુધી પહોંચી શકે છે.
જો માપ ગ્લુકોમીટરની મદદથી સ્વતંત્ર રીતે હાથ ધરવામાં આવે છે, તો આંગળીમાંથી લોહી સામાન્ય રીતે આ માટે વપરાય છે. લોહીના ટીપાંને વિશ્લેષણ કર્યા પછી ઉપકરણ જે સૂચકાંકો દર્શાવે છે તે તેના માટેના સૂચનો અનુસાર ડીકોડ થવું જોઈએ.
તરત જ, અમે નોંધીએ છીએ કે એનિમિયાથી પીડાતા દર્દીઓ માટે બ્લડ સુગર નક્કી કરવા માટે ગ્લુકોમીટરનો ઉપયોગ કરવામાં આવતો નથી, કારણ કે પરિણામ ખોટો અને વિકૃત થઈ શકે છે. ઘણા લોહીમાં ગ્લુકોઝ મીટર અને નસોમાંથી લોહીના આ પ્રકારના અભ્યાસ માટે યોગ્ય નથી.
ઘરે આ પ્રક્રિયા હાથ ધરતા પહેલાં, તમારે ઉપકરણ માટેની સૂચનાઓને કાળજીપૂર્વક વાંચવી આવશ્યક છે, જે વિશ્લેષણનો ક્રમ, તેમજ સંકેતોની મર્યાદાને સ્પષ્ટ રીતે સૂચવે છે. પરંતુ ભૂલશો નહીં કે ઘરે ગ્લુકોમીટરનો ઉપયોગ, તેમજ તેના સંકેતો, નિદાન કરવા માટે અંતિમ હોઈ શકે નહીં.
ગ્લુકોઝ કંટ્રોલ અને ઇન્સ્યુલિનના ઇન્જેક્શન માટે ડાયાબિટીસ મેલીટસના નિદાનવાળા દર્દીઓ માટે હંમેશાં આવા ઉપકરણોની ભલામણ કરવામાં આવે છે. જો તંદુરસ્ત વ્યક્તિ માટે ગ્લુકોઝનું સ્તર શોધવાની જરૂર હોય, તો તે વિશેષ પ્રયોગશાળાઓમાં પરીક્ષાઓ લેવાનું વધુ સારું છે.
ખાંડનું સ્તર યોગ્ય રીતે નક્કી કરવા માટે, તમારે કોઈ નિયમો જાણવાની જરૂર છે કે તમારે રક્તદાન કરતા પહેલા પાલન કરવું જોઈએ, પછી ભલે તે કોઈ તબીબી સંસ્થાની દિવાલોની અંદર પ્રયોગશાળા પરીક્ષણો હોય કે ઘરે સ્વતંત્ર.
- છેલ્લા ખોરાકની માત્રા પરીક્ષણ પહેલાં 8-10 કલાક હોવી જોઈએ. આ "ખાલી પેટ પર સવાર" ની કલ્પના માટેનું સમજૂતી છે. તેથી, રાત્રે અથવા મોડી સાંજે ખાવું અનિચ્છનીય છે.
- જો શક્ય હોય તો, પ્રયોગશાળામાં જવાના એક દિવસ પહેલાં શારીરિક પ્રવૃત્તિને રદ કરો. આ ખાસ કરીને રમતો પ્રવૃત્તિઓ વિશે સાચું છે જે એડ્રેનાલિનના પ્રકાશનમાં ફાળો આપે છે.
- ઉપરાંત, નસના બાયોમેટ્રિલિટીમાં ગ્લુકોઝનું સ્તર તણાવપૂર્ણ સ્થિતિમાં બદલાઈ શકે છે. તેથી, આને પણ ધ્યાનમાં લેવું જોઈએ.
એક પુખ્ત વયના લોકોમાં, આંગળીમાંથી લેવામાં આવેલા કેશિકા બાયમેટિરિયલ માટે સવારે 3.3 થી 5.5 યુનિટ સુધીના ખાલી પેટની શ્રેણીમાં રક્ત ખાંડનું સામાન્ય સ્તર. જો લોહી નસોમાંથી લેવામાં આવે છે, તો પછી સામાન્ય ડેટા 3.7 થી 6.1 એમએમઓએલ / એલ સુધી સૂચકાંકોની શ્રેણીમાં હશે.
જો સંકેતો મહત્તમ સૂચકની નજીક હોય (આંગળીમાંથી લેવામાં આવતી સામગ્રીના 6 એકમો અથવા વેનિસ લોહી માટે 6.9), તો દર્દીની સ્થિતિ માટે નિષ્ણાત (એન્ડોક્રિનોલોજિસ્ટ) ની સલાહ લેવી જરૂરી છે અને તેને પૂર્વવર્તી રોગ માનવામાં આવે છે.
ડાયાબિટીસ મેલીટસનું નિદાન કરવામાં આવે છે જો કોઈ પુખ્ત વયે સવારે .1.૧ (રુધિરકેશિકા રક્ત) અને ven.૦ (વેનિસ બ્લડ) કરતાં ખાલી પેટ પર જુબાની આપે છે.
કેટલાક દર્દીઓમાં, નિદાનની સ્પષ્ટતા માટે, બાયોમેટ્રિયલ ખાલી પેટ પર નહીં, પરંતુ "ભાર" સાથે લેવામાં આવે છે. આનો અર્થ એ છે કે તમારે છેલ્લા ભોજન પછી 2 કલાકની પરીક્ષા લેવા માટે પ્રયોગશાળામાં આવવું આવશ્યક છે.
આ સ્થિતિમાં, સામાન્ય પરિણામો 4 થી 7.8 એકમ સુધીની હશે. જો લોડ પછીના સંકેતો ઉપર અથવા નીચે બદલાઈ ગયા હોય, તો વધારાની પરીક્ષાઓ કરવી અથવા ફરીથી પરીક્ષણો લેવી જરૂરી છે.
દર્દીના તબીબી ઇતિહાસ અને તેના પ્રયોગશાળા અભ્યાસનો અભ્યાસ કર્યા પછી ડ doctorક્ટર આ વિશે નિર્ણય લે છે.
બાળકોમાં ગ્લુકોઝ રેટનો અર્થ થોડો અલગ છે. ડાયાબિટીઝ મેલીટસ અને બાળકના શરીરમાં ઇન્સ્યુલિનના ઉત્પાદનમાં ખામી એ કોઈપણ સમયે શરૂ થઈ શકે છે.
રોગના વિકાસ માટે પૂર્વજરૂરીયાતો આ હોઈ શકે છે:
- વધુ પડતી કસરત
- બોડી માસ ઇન્ડેક્સમાં વધારો,
- તણાવપૂર્ણ પરિસ્થિતિઓ.
તેથી, પરીક્ષા ચોક્કસ આવર્તન સાથે હાથ ધરવામાં આવવી જોઈએ.
અને જો ત્યાં સ્પષ્ટ લક્ષણો છે જે સમસ્યા સૂચવે છે, તો પછી ખાંડ માટે લોહીની તપાસ ખૂબ જ સૂચક અને નિદાન માટે જરૂરી માનવામાં આવે છે.
જન્મથી લઈને 1 વર્ષ સુધી, 2.8 થી 4.4 સુધીના બાયોમેટ્રિલેટમાં ગ્લુકોઝ રીડિંગ્સ સામાન્ય તરીકે દર્શાવવામાં આવે છે.
આગળ, 5 વર્ષથી ઓછી ઉંમરના બાળકો માટે, સવારે ખાલી પેટ પર પસાર કરતી વખતે, ગ્લુકોઝનું સ્તર વધે છે અને 3.3 થી 5.0 સુધીની હોય છે, અને આ ધોરણ છે. આ વયના બાળકોમાં પુખ્ત વયે સમાન સૂચકાંકો હોય છે.
જો આપણે સગર્ભા સ્ત્રીના બાયોમેટ્રિલે સામાન્ય ગ્લુકોઝ વિશે વાત કરીશું, તો પછી તેમની થોડી મર્યાદાઓ છે.
સ્ત્રીના શરીરમાં "રસપ્રદ સ્થિતિ" માં, આંતરસ્ત્રાવીય બદલાવ આવે છે, જે પ્રયોગશાળા પરીક્ષણોના પરિણામો પર અસર કરી શકે છે.
સગર્ભા સ્ત્રીઓ માટેનો નિયમ ખાલી પેટ પર સવારે દાન કરેલા કેશિકા રક્તમાં 8.8 થી 8.8 એમએમઓએલ / એલ સુધી ખાંડના સૂચકાંકોની શ્રેણીમાં અને નસમાંથી લેવામાં આવેલા બાયોમેટ્રિલમાં 9. in થી .2.૨ એમએમઓએલ / એલ સુધી નક્કી કરવામાં આવે છે. જો સ્તર મહત્તમ મૂલ્ય કરતા વધારે હોય, તો પછી સ્ત્રીને વધુ પરીક્ષા લેવી અને નિષ્ણાત સાથે ફરજિયાત પરામર્શ કરવાની જરૂર છે.
સગર્ભાવસ્થાના સમયગાળા દરમિયાન, બાળકને ચેતવણી આપવી જોઈએ અને પ્રયોગશાળાના સંપર્ક માટેનું કારણ બનવું જોઈએ:
- ભૂખ વધારો
- ફેરફારો અને પેશાબ સાથેની સમસ્યાઓ,
- બ્લડ પ્રેશરમાં સતત કૂદકા.
આ સ્થિતિ ડાયાબિટીઝ મેલિટસના વિકાસને સીધી રીતે સૂચવી શકતી નથી, પરંતુ રોગને નકારી કા andવા અને ગ્લુકોઝના પરિણામો સામાન્ય મર્યાદામાં લાવવા માટે વધારાના પરીક્ષણો જરૂરી છે.
એ નોંધવું જોઇએ કે ગર્ભાવસ્થાના બીજા અને ત્રીજા ત્રિમાસિક ગાળામાં, સગર્ભાવસ્થા ડાયાબિટીસ થઈ શકે છે, જે જન્મ પછી કેટલાક સમય પછી થાય છે. પરંતુ આનો અર્થ એ નથી કે સ્ત્રીની તપાસ કરવી જરૂરી નથી.
આવા દર્દીઓમાં, લોહીમાં ગ્લુકોઝની સ્થિતિ અને સ્તર (કેશિલરી અથવા વેનિસ) ની સતત દેખરેખ રાખવી જોઈએ, કારણ કે કેટલાક કિસ્સાઓમાં આ ડાયાબિટીસ મેલિટસમાં વિકસી શકે છે.
તેથી જ, બાળકને જન્મ આપવાના સમયગાળા દરમિયાન, સ્ત્રીને અંતરાલો પર આવા પ્રયોગશાળા અભ્યાસ કરવાની જરૂર છે.
યાદ રાખો કે ઉચ્ચ અથવા ઓછું ગ્લુકોઝ ગંભીર બીમારીઓ અને આરોગ્ય સમસ્યાઓ તરફ દોરી શકે છે.તેથી જ દરેકને ઓછામાં ઓછી 12 મહિના માટે એક વખત સ્પષ્ટ પૂર્વજરૂરીયાતો અને લક્ષણોની ગેરહાજરીમાં આવી પ્રયોગશાળા પરીક્ષણ કરાવવાની ભલામણ કરવામાં આવે છે. આ સમયસર સમસ્યાને ઓળખવા અને શરીરને વ્યવસ્થિત કરવાનું શક્ય બનાવશે.
ફાઇબરિનજેન સાંદ્રતા
સામાન્ય સૂચક: 5.9 થી 11.7 olમોલ / એલ. તે યકૃતના વિવિધ રોગો સાથે ઘટાડો કરી શકે છે. નીચેની પરિસ્થિતિઓમાં વધારો:
- જો દર્દીને જીવલેણ ગાંઠો હોય.
- તીવ્ર ચેપી રોગોમાં.
- થાઇરોઇડ હોર્મોન્સની અછત સાથે.
આ સૂચક નીચે મુજબ સમજાયું છે: “દ્રાવ્ય ફાઈબ્રીન-મોનોમર સંકુલ”. આ ઇન્ટ્રાવાસ્ક્યુલર કોગ્યુલેશનનું માર્કર છે. તે થ્રોમ્બીન અને પ્લાઝ્મિનના પ્રભાવ હેઠળ ફાઇબિરિનમાં પરિવર્તન દર્શાવે છે. ધોરણની ઉપલા મર્યાદા: 4 મિલિગ્રામ / 100 મિલી. તે ફાઇબરિનોજન જેવા સમાન કારણોના આધારે બદલાઈ શકે છે.
પ્લાઝ્મા હેપરિન સહનશીલતા
આ સૂચક લોહીમાં થ્રોમ્બીનનું પ્રમાણ સૂચવે છે. આ કિસ્સામાં, તે જોવાનું શક્ય છે કે લોહીના પ્લાઝ્મામાં ફાઈબરિન ગંઠાઈ જાય છે (હેપરિન લોહીમાં દાખલ થયા પછી આવું થવું જોઈએ). સામાન્ય મૂલ્યો: 7-15 મિનિટ. જો દર્દીને યકૃતની સમસ્યા હોય (15 મિનિટ અથવા વધુ), તો હેપરિનનું લોહીનું પ્રતિકાર ઓછું થાય છે. હાયપરકોએગ્યુલેશન (જે સગર્ભા સ્ત્રીઓ માટે લાક્ષણિક છે), કેન્સરગ્રસ્ત ગાંઠોની હાજરી, રક્તવાહિની તંત્રના રોગો, તેમજ પોસ્ટઓપરેટિવ સમયગાળો - આ સમસ્યાઓ સૂચકાંકો તરફ દોરી શકે છે જેમાં રક્ત સહિષ્ણુતા 7 મિનિટથી ઓછી હોય છે.
ફાઈબ્રોનોલિટીક પ્રવૃત્તિ
આ સૂચક તમને તે ઓળખવાની મંજૂરી આપે છે કે લોહીના ગંઠાવાનું કેટલું લોહી સ્વતંત્ર રીતે ઓગળી શકે છે. ફિબ્રિનોલિસિન, જે પ્લાઝ્મામાં છે અને લોહીના ગંઠાવાનું માળખું તોડી શકે છે, તે આ માટે જવાબદાર છે. જો દર્દીમાં લોહીની ગંઠાઇ છે જે સામાન્ય કરતા વધુ ઝડપથી ઓગળી જાય છે, તો પછી તેને લોહી નીકળવાનું જોખમ રહેલું છે.
ડ્યુક સૂચકાંકો
જો દર્દીને કોગ્યુલોગ્રામ માટે રક્ત પરીક્ષણ લેવાની જરૂર હોય, તો ડ્યુક રક્તસ્રાવની અવધિ પણ ચકાસી શકાય છે. આ સ્થિતિમાં, દર્દી તેની આંગળીને કાપશે. લnceન્સેટ (ખાસ સાધન) ની ઘૂંસપેંઠની .ંડાઈ 4 મીમી છે. પછી, લગભગ દરેક સેકંડમાં, ખાસ કાગળવાળા દર્દીમાંથી લોહીના ટીપાં દૂર કરવામાં આવશે. એક ટપકું કા removing્યા પછી, ડ doctorક્ટર તે સમયની તપાસ કરે છે કે જે દરમિયાન ઘાથી આગામી દેખાય છે. આ રીતે, દર્દીમાં લોહીની રુધિરકેશિકાઓની કોગ્યુલેબિલિટી તપાસવામાં આવે છે. આદર્શરીતે, આ સૂચક અડધાથી બે મિનિટમાં વધઘટ થવો જોઈએ.
લોહી ગંઠાઈ જવું
રક્ત કોગ્યુલોગ્રામ પસાર કરતી વખતે, આ સૂચકનો ધોરણ 45 થી 65% હોવો જોઈએ. આ કિસ્સામાં, અમે લોહીના ગંઠાઈ જવાનાં પ્રમાણમાં ઘટાડો, તેનો ઘટાડો, રક્ત સીરમના પ્રકાશન સાથે અભ્યાસ કરીએ છીએ. એનિમિયાના પરિણામે દરોમાં વધારો થઈ રહ્યો છે. જો દર્દીની પ્લેટલેટની ગણતરી ઓછી થાય અથવા લાલ રક્તકણો વધે તો ઘટાડો.
આ સૂચક પ્લાઝ્મા રિક્લસિફિકેશન સમય વિશે માહિતી પ્રદાન કરે છે. ધોરણ: 60 થી 120 સેકંડ સુધી. આ હોમિઓસ્ટેસીસનું સૌથી મહત્વપૂર્ણ સૂચકાંકો છે. જો સમય સૂચવેલ કરતા ઓછો હોય, તો આપણે કહી શકીએ કે દર્દીને હાયપરએક્ટિવ રક્ત કોગ્યુલેશન છે.
બાળકો વિશે થોડાક શબ્દો
તે કહેવું અગત્યનું છે કે નાના દર્દીઓમાં, કેટલાક સૂચકાંકો ઉપરોક્ત ધોરણોથી થોડો અલગ હશે, અન્ય નોંધપાત્ર હશે. તેથી, ઉદાહરણ તરીકે, બાળકના લોહીમાં ફાઇબરિનોજનની શ્રેષ્ઠ માત્રા લગભગ 1.25-3.00 ગ્રામ / એલ છે. તે જ સમયે, એક પુખ્ત વયનામાં 2-4 જી / એલ હોય છે. આ વિશ્લેષણ નીચેની પરિસ્થિતિઓમાં બાળકોને સોંપી શકાય છે:
- શસ્ત્રક્રિયા પહેલાં.
- વારંવાર રક્તસ્રાવ સાથે.
- જો રુધિરાભિસરણ તંત્રને લગતી હિમોફીલિયા અથવા અન્ય રોગોની શંકા હોય તો.
સગર્ભા સ્ત્રીઓ વિશેના કેટલાક શબ્દો
જે મહિલાઓ બાળકને જન્મ આપે છે, આ વિશ્લેષણ 9 મહિનામાં ત્રણ વખત (દરેક ત્રિમાસિકમાં 1 વખત) કરવામાં આવે છે.આ ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે સગર્ભા સ્ત્રીની હોર્મોનલ સિસ્ટમ બદલાય છે, જે હોમિયોસ્ટેસિસને અસર કરે છે (ફેરફારો પેથોલોજીકલ નથી, પરંતુ શારીરિક, એટલે કે સામાન્ય). ઉપરાંત, આ અભ્યાસ કસુવાવડ અથવા અકાળ જન્મના જોખમને ઓળખવામાં મદદ કરશે (જે ઘણી વાર થ્રોમ્બોસિસના પરિણામે થાય છે). પ્રથમ ત્રિમાસિકમાં, રક્ત કોગ્યુલેશન સૂચકાંકો વધી શકે છે, બાળજન્મની નજીક છે - ઘટાડો. આ બધું સામાન્ય છે, કારણ કે આ રીતે શરીર પોતાને સંભવિત રક્તસ્રાવ અને લોહીના મોટા નુકસાનથી બચાવવાનો પ્રયાસ કરે છે. જો ડોકટરો પરિણામથી સંતુષ્ટ ન હોય, તો સ્ત્રીને ફરીથી આ વિશ્લેષણ પસાર કરવું પડશે. જો સગર્ભા સ્ત્રીને કોગ્યુલોગ્રામ (રક્ત પરીક્ષણ) સૂચવવામાં આવે છે, તો સંકેતોનો ધોરણ તંદુરસ્ત વ્યક્તિ કરતા થોડો અલગ હશે:
- થ્રોમ્બીન સમય: સેકંડ.
- ફાઇબરિનજેન: 6 જી / એલ.
- પ્રોથ્રોમ્બિન:%.
- એપીટીટી: સેકંડ.
જો કોઈ સ્ત્રી સ્થિતિમાં હોય, તો પ્રોથ્રોમ્બિન જેવા સૂચકનો અભ્યાસ તેના માટે ખૂબ જ મહત્વપૂર્ણ છે. ધોરણથી તેનું વિચલન સૂચવી શકે છે કે દર્દીને પ્લેસેન્ટાના પેથોલોજીકલ ટુકડીનું જોખમ છે.
કોગ્યુલોગ્રામ એ લોહીના કોગ્યુલેશન પરીક્ષણ છે જે છુપાયેલા અને આગળ જતા પેથોલોજીઓને ચેતવણી આપે છે.
કોગ્યુલોગ્રામ એ એક જટિલ વિગતવાર અભ્યાસ છે જેનો હેતુ લોહીના મુખ્ય પરિબળોને નિર્ધારિત કરવા માટે છે જે તેની জমাશલાની ક્ષમતાને દર્શાવે છે. રક્ત કોગ્યુલેશન એ મૂળભૂત કાર્યોમાંની એક છે જે શરીરના સામાન્ય કાર્યને સુનિશ્ચિત કરે છે, અને કેટલાક પરિમાણોના સામાન્ય પરિમાણોમાંથી વિચલનમાં વધારો રક્તસ્રાવ અથવા ગાense ગંઠાઇ જવાથી લોહીના ઝડપી કોગ્યુલેશનથી જોખમ છે. કોગ્યુલોગ્રામ ડેટાના વિસ્તૃત મૂલ્યાંકન, એક સક્ષમ ડ doctorક્ટર સમયસર સારવાર નિદાન અને સૂચિત કરશે, ગર્ભાવસ્થા દરમિયાન સ્ટ્રોક, હાર્ટ એટેક, રેનલ-હેપેટિક પેથોલોજી અને ખતરનાક ગૂંચવણોના વિકાસને અટકાવે છે.
કોગ્યુલોગ્રામ - આ રક્ત પરીક્ષણ શું છે
કોગ્યુલોગ્રામ એ એક વિશેષ પ્રયોગશાળાની રક્ત પરીક્ષણ છે જે હિમોસ્ટેસિસના કાર્યની દેખરેખ રાખે છે, રક્ત પ્રવાહ જાળવવા, રક્તસ્રાવ અટકાવવાની પ્રક્રિયાને જાળવવા અને સમયસર ઓગાળવામાં ગા he ગંઠાઇ જવા (રક્તના ગંઠાવાનું) એક જટિલ બાયોસિસ્ટમ.
બીજી રીતે, હિમોસ્ટેસિસના કામની તપાસ કરતી વિશ્લેષણને હિમોસ્ટેસિગ્રામ કહેવામાં આવે છે.
મૂળભૂત કાર્યોને જાળવવા માટે, લોહી આ હોવું જોઈએ:
- પેશીઓ અને અવયવોમાં વાહનો દ્વારા ઓક્સિજન અને પોષક તત્વોને લઈ જવા, સડો ઉત્પાદનો અને ઝેરને દૂર કરવા, રોગપ્રતિકારક શક્તિ અને થર્મોરેગ્યુલેશનના કાર્યને સમર્થન આપવા માટે પૂરતા પ્રવાહી છે.
- ઇજાઓના કિસ્સામાં મોટા અને નાના જહાજોમાં ગાબડાં બંધ કરવા માટે ચોક્કસ ડિગ્રીની સ્નિગ્ધતા હોય છે.
જો લોહીનું કોગ્યુલેશન ગંભીર મૂલ્યોમાં ઘટાડો થાય છે, તો રક્તસ્રાવના કિસ્સામાં આ શરીરમાં મોટા પ્રમાણમાં લોહીની ખોટ અને મૃત્યુ તરફ દોરી જાય છે.
અતિશય ઘનતા અને વધારો કોગ્યુલેબિલીટી (હાઈપરકોગ્યુલેશન), તેનાથી વિરુદ્ધ, રક્ત ગંઠાઈ જવાનું નિર્માણ તરફ દોરી જાય છે જે સૌથી મહત્વપૂર્ણ વાહિનીઓ (પલ્મોનરી, કોરોનરી, સેરેબ્રલ) ને અવરોધિત કરી શકે છે અને થ્રોમ્બોએમ્બોલિઝમ, હાર્ટ એટેક અને સ્ટ્રોક તરફ દોરી શકે છે.
હિમોસ્ટેસિગ્રામ વિશ્લેષણનું ખૂબ મહત્વ છે, કારણ કે યોગ્ય રીતે કાર્યરત હિમોસ્ટેસિસ સિસ્ટમ જીવન માટે જોખમી બંને લોહીની ખોટને અટકાવે છે, અને સ્વયંભૂ થ્રોમ્બોસિસ અને લોહીની ગંઠાઇ જવાથી વેસ્ક્યુલર બેડને ભરાય છે.
અભ્યાસ મુશ્કેલ માનવામાં આવે છે, કારણ કે રક્ત કોગ્યુલેશન સિસ્ટમના understandપરેશનને સમજવા માટે, ડ doctorક્ટર દરેક પરિમાણનું વ્યક્તિગત રીતે મૂલ્યાંકન કરવા અને કુલ તમામ સૂચકાંકોનું વિશ્લેષણ કરવા માટે સમર્થ હોવા આવશ્યક છે.
કોગ્યુલોગ્રામમાં મોટી સંખ્યામાં પરિમાણો શામેલ છે, જેમાંના દરેકમાં હિમોસ્ટેસીસનું વિશિષ્ટ કાર્ય પ્રતિબિંબિત થાય છે.
ત્યાં બે પ્રકારનાં હિમોસ્ટેસિગ્રામ છે:
- સરળ (મૂળભૂત, સૂચક, સ્ક્રિનિંગ, માનક),
- વિસ્તૃત (વિસ્તૃત)
મૂળભૂત અભ્યાસ રક્ત કોગ્યુલેશન સિસ્ટમના કાર્યમાં ઉલ્લંઘનની હકીકતને છતી કરે છે અથવા બાકાત રાખે છે.વિશ્લેષણ એ શોધવામાં મદદ કરે છે કે કયા ધોરણથી વિચલન નક્કી કરવામાં આવે છે, અને પછી - જો રોગના વિકાસની શંકા હોય તો, વિસ્તૃત વિશ્લેષણ સૂચવવામાં આવે છે.
સ્ટાન્ડર્ડ કોગ્યુલોગ્રામમાં શામેલ છે:% ક્વિક અથવા પીટીઆઈ, આઈએનઆર, ફાઈબ્રીનોજેન, એપીટીટી, ટીવીમાં પ્રોથ્રોમ્બિન.
વિગતવાર વિશ્લેષણ વિસ્તૃત અભ્યાસ માટે પ્રદાન કરે છે, જે દરમિયાન ગુણાત્મક ફેરફારોની હકીકત જ નહીં, પરંતુ માત્રાત્મક સૂચકાંકો પણ નક્કી કરવામાં આવે છે.
કોગ્યુલોગ્રામનું સંપૂર્ણ વિશ્લેષણ ઘણા કોગ્યુલેશન પરિબળોને ધ્યાનમાં લેતા કરવામાં આવે છે, જેમાંના દરેકના વિચલનો, સામાન્ય મૂલ્યોથી ગંભીર સમસ્યાઓ તરફ દોરી જાય છે. આ વિના, અભ્યાસ સૂચક માનવામાં આવે છે.
મૂળભૂત કોગ્યુલોગ્રામના સૂચકાંકો ઉપરાંત વિસ્તૃત હિમોસ્ટાસિગ્રામ, ટીવી - થ્રોમ્બીન સમય, એન્ટિથ્રોમ્બિન III, ડી-ડાયમરનો સમાવેશ કરે છે.
તેમના ઉપરાંત, અનેક પ્રકારના માનક કોલગુલોગ્રામ્સ હાથ ધરવામાં આવે છે, જેમાં જાણીતી પરિસ્થિતિઓમાં હિમોસ્ટેસિસનું મૂલ્યાંકન કરવા માટે જરૂરી કેટલાક સૂચકાંકોનો સમાવેશ થાય છે (શસ્ત્રક્રિયા પહેલાં, ગર્ભાવસ્થા દરમિયાન, એન્ટિકોએગ્યુલેન્ટ ઉપચાર).
ખાંડ માટે કઈ રક્ત પરીક્ષણ આંગળી અથવા નસમાંથી વધુ સચોટ છે?

સુગર માટે રક્ત પરીક્ષણ એ દર્દીમાં ડાયાબિટીઝના વિકાસની ડિગ્રી નિદાન અને નિર્ધારિત કરવા માટે નિદાન મૂલ્યનું મૂલ્ય છે. આ પ્રકારનો અભ્યાસ માનવોમાં શર્કરાના શારીરિક ધોરણે નિર્ધારિત સ્તરની તુલનામાં માનવોમાં આ મૂલ્યના સૂચકાંકોમાં વિચલનોની હાજરી નક્કી કરવાનું શક્ય બનાવે છે.
પરીક્ષણ માટે, લોહી આંગળીમાંથી અને લોહી નસોમાંથી લેવામાં આવે છે. આ વિશ્લેષણનો ઉપયોગ એ કોઈ વ્યક્તિના ડાયાબિટીસના નિદાનની અસરકારક રીત છે.
ખૂબ જ વાર, ડાયાબિટીઝવાળા લોકો આશ્ચર્ય પામે છે કે નસોમાંથી અથવા આંગળીમાંથી લોહીનું પરીક્ષણ, સૌથી સચોટ અને માહિતીપ્રદ છે. આ દરેક લેબોરેટરી પરીક્ષણોમાં શરીર વિશે ચોક્કસ માહિતી આપવામાં આવે છે.
સુગર લેવલના સૂચક ઉપરાંત, આવા અધ્યયન કરવાથી, ડાયાબિટીસ ઉપરાંત, શરીરના અંતocસ્ત્રાવી પ્રણાલીની કામગીરીમાં કેટલાક અન્ય વિચલનો પણ નિર્ધારિત કરવાનું શક્ય બને છે.
નસમાંથી અને આંગળીમાંથી ખાંડ માટે લોહી લેવાની પદ્ધતિમાં નોંધપાત્ર તફાવત છે. આ તફાવત એ છે કે જ્યારે આંગળીમાંથી લોહીની સુગર નક્કી કરતી વખતે, આખું લોહી વપરાય છે, આવી રક્ત મધ્યમ આંગળીના રુધિરકેશિકા સિસ્ટમમાંથી લેવામાં આવે છે, અને જ્યારે વેનિસ લોહીમાં ખાંડનું વિશ્લેષણ કરવામાં આવે છે, ત્યારે વેનિસ બ્લડ પ્લાઝ્મા સંશોધન માટે વપરાય છે.
આ તફાવત એ હકીકતને કારણે છે કે નસમાંથી લોહી ખૂબ જ ટૂંકા સમય માટે તેના ગુણધર્મોને જાળવી રાખે છે. નસોમાંથી લોહીના ગુણધર્મોને બદલવા એ હકીકત તરફ દોરી જાય છે કે પ્રયોગશાળા પરીક્ષણો દરમિયાન અંતિમ સૂચકાંકો વિકૃત થાય છે.
આંગળી અને શિરાયુક્ત લોહીમાંથી લોહીમાં ખાંડના ધોરણમાં નોંધપાત્ર તફાવત છે, જે શારીરિક સુવિધાઓ સાથે સંકળાયેલ છે. ગ્લુકોઝ માટે રક્ત પરીક્ષણ તરત જ શરીરમાં ગ્લુકોઝમાં વધારો થવાના પ્રથમ સંકેતો પછી થવું જોઈએ.
શીરા અને આંગળીમાંથી ખાંડ માટે લોહીની તપાસ કેવી રીતે લેવી
બ્લડ સુગર ટેસ્ટ એક મહત્વપૂર્ણ ડાયગ્નોસ્ટિક ભૂમિકા ભજવે છે. તે તમને ડાયાબિટીસ મેલિટસના વિકાસની ડિગ્રી અને પ્રકૃતિ નક્કી કરવા માટે, અંતocસ્ત્રાવી પ્રણાલીના પેથોલોજીઓને ઓળખવા માટે પરવાનગી આપે છે. બાયોમેટ્રિયલ બે રીતે લેવામાં આવે છે: આંગળી અને નસમાંથી. પદ્ધતિઓ વચ્ચે શું તફાવત છે અને નસમાંથી અને આંગળીથી લોહીમાં શર્કરાની ધોરણ શું છે.
ગ્લુકોઝ વધવાના કારણો
કેટલાક કિસ્સાઓમાં, બ્લડ સુગરમાં વધારો એ શરીરની સામાન્ય પ્રતિક્રિયા છે. આ જ્યારે ઇજાગ્રસ્ત થાય છે ત્યારે, તીવ્ર ભાવનાત્મક તાણ, ગર્ભાવસ્થા, ભારે શારીરિક પરિશ્રમ સાથે.
આવા કિસ્સાઓમાં હાયપરગ્લાયકેમિઆ ટૂંકા સમય માટે રહે છે. રોગવિજ્ .ાનવિષયક પ્રકૃતિ સૂચકાંકોના લાંબા ગાળાના વધારા દ્વારા સૂચવવામાં આવે છે.
આનું કારણ અંતocસ્ત્રાવી વિકૃતિઓ છે, જે મેટાબોલિક ડિસઓર્ડર્સની સાથે છે.
આગળનો ઉત્તેજક પરિબળ એ યકૃત રોગ છે. અંગમાં ખામી હોવાના કિસ્સામાં, ગ્લુકોઝ ગ્લાયકોજેનના રૂપમાં જમા થાય છે. એક સમાન સામાન્ય કારણ વધારે પડતું ખાવાનું છે.ખાંડનો મોટો જથ્થો લેતી વખતે, સ્વાદુપિંડ પાસે તેની પ્રક્રિયા કરવા માટે સમય નથી. પરિણામે, તે લોહીમાં એકઠા થાય છે અને ડાયાબિટીસના વિકાસ તરફ દોરી જાય છે.
ગંભીર તાણ શરીરના રાજ્યને પણ નકારાત્મક અસર કરે છે. સતત માનસિક તાણ એડ્રેનલ ગ્રંથીઓને ઉત્તેજિત કરે છે. બાદમાં શરીરના અનુકૂલન માટે જરૂરી ઘણા બધા હોર્મોન્સનું સ્ત્રાવ કરે છે. તે જ સમયે, ખાંડનું પ્રમાણ ઝડપથી વધે છે.
વિવિધ ચેપી રોગો હાયપરગ્લાયકેમિઆના વિકાસ તરફ દોરી શકે છે. મોટેભાગે આ પેશીઓમાં બળતરા પ્રક્રિયાઓ સાથે થાય છે. વધારાના જોખમી પરિબળો બાકાત નથી: તીવ્ર અને ક્રોનિક બળતરા અથવા સ્વાદુપિંડમાં નિયોપ્લેઝમ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સ્ટ્રોક, સ્ટેરોઇડ હોર્મોન્સ અને કેફીન ધરાવતી દવાઓ લેતા.
હાયપરગ્લાયકેમિઆના લક્ષણો
ચિહ્નો, જ્યારે તેઓ નસ અથવા આંગળીથી ખાંડ માટે રક્ત પરીક્ષણ લેવી જોઈએ:
- સુકા મોં અને તરસ
- નબળાઇ અને થાક
- લાંબા સમય સુધી બિન-હીલિંગ જખમો,
- ભૂખમાં નોંધપાત્ર વધારો અને અનિચ્છનીય ભૂખ,
- બાહ્ય ત્વચાની શુષ્કતા અને ખંજવાળ,
- હૃદયની નિષ્ફળતા, અસમાન શ્વાસ,
- વારંવાર પેશાબ અને પેશાબનું ઉત્પાદન વધ્યું.
જો આવા લક્ષણો દેખાય, તો શક્ય તેટલી વહેલી તકે એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી મહત્વપૂર્ણ છે.
રુધિરકેશિકા અને રક્તવાહિની રક્ત પરીક્ષણ
ઉપસ્થિત ચિકિત્સકની દિશા લીધા પછી, ક્લિનિકમાં ખાંડ માટે રક્ત પરીક્ષણ લેવામાં આવે છે. ડાયાબિટીસનું નિદાન ખાનગી પ્રયોગશાળાઓમાં પણ થઈ શકે છે.
પુખ્ત વયના લોકોમાં, જૈવિક સામગ્રીનો સંગ્રહ આંગળી અથવા નસમાંથી કરવામાં આવે છે. બાળકમાં - મુખ્યત્વે આંગળીથી. એક વર્ષ સુધીના બાળકોમાં, અંગૂઠો અથવા હીલમાંથી લોહી લેવામાં આવે છે. પદ્ધતિઓ વચ્ચેનો તફાવત તેમની ચોકસાઈમાં રહેલો છે. રુધિરકેશિકાના લોહીનો ઉપયોગ શિરાયુક્ત લોહી કરતા ઓછી માહિતી પ્રદાન કરે છે. આ તેની રચનાને કારણે છે.
બ્લડ સુગરના વિશ્લેષણ માટે ક્યુબિટલ નસમાંથી વેનસ લોહી લેવામાં આવે છે. તે ઉચ્ચ વંધ્યત્વ દ્વારા વર્ગીકૃત થયેલ છે. જો કે, તે લાંબા સમય સુધી તેની સંપૂર્ણતામાં સંગ્રહિત નથી. તેથી, પ્લાઝ્માનો ઉપયોગ સંશોધન માટે થાય છે.
પરિણામો સમજાવવું
જો ગ્લુકોઝ સૂચક –.–-.0.૦ એમએમઓએલ / એલની વચ્ચે બદલાય છે, તો ડ doctorક્ટર પૂર્વસૂચક સ્થિતિ સૂચવે છે. જો આ મર્યાદા ઓળંગી જાય, તો પુખ્ત વયની સ્ત્રીઓ અને પુરુષોને ડાયાબિટીઝ હોવાનું નિદાન થાય છે. નિદાનની પુષ્ટિ કરવા માટે, દર્દીને બીજો અભ્યાસ સૂચવવામાં આવે છે. ગ્લાયકેટેડ હિમોગ્લોબિન માટે રક્ત પરીક્ષણ લેવાની પણ ભલામણ કરવામાં આવે છે.
કેટલીકવાર ડોકટરો તમને ગ્લુકોઝથી તાણના પરીક્ષણો લેવા કહે છે. તેઓ નીચે વર્ણવ્યા અનુસાર હાથ ધરવામાં આવે છે.
- પ્રારંભિક સૂચક તરીકે, ઉપવાસ રક્ત લેવામાં આવે છે.
- પછી 75 ગ્રામ ગ્લુકોઝ 200 મિલી પાણીમાં ભળી જાય છે. પ્રવાહી પીવા માટે દર્દીને આપવામાં આવે છે. જો પરીક્ષણ 14 વર્ષથી ઓછી વયના બાળકને પસાર કરે છે, તો શરીરના વજનના 1 કિલો દીઠ માત્રામાં 1.75 ગ્રામ પદાર્થના દરે ડોઝ પસંદ કરવામાં આવે છે.
- 30 મિનિટ પછી, 1 કલાક, 2 કલાક, રક્તના પુનરાવર્તિત નમૂનાઓ નસોમાંથી લેવામાં આવે છે.
ખાંડ માટે રક્ત પરીક્ષણનાં પરિણામો એન્ડોક્રિનોલોજિસ્ટ દ્વારા ડીકોડ કરવામાં આવે છે. ચાસણી લેતા પહેલા ગ્લુકોઝનું સ્તર ઓછું અથવા ધોરણ સાથે સુસંગત હોવું જોઈએ.
જો ગ્લુકોઝ સહિષ્ણુતા નબળી હોય, તો વચગાળાના પરીક્ષણો શિરોમાં રક્તમાં 10.0 એમએમઓએલ / એલ અને પ્લાઝ્મામાં 11.1 મીમીલોલ / એલ સૂચવે છે (આંગળીમાંથી લોહી). 2 કલાક પછી, સૂચકાંકો સામાન્ય કરતાં ઉપર રહે છે.
આ સૂચવે છે કે પીવામાં ગ્લુકોઝ પ્લાઝ્મા અને લોહીમાં રહે છે.
યોગ્ય પોષણ શરીર પર સુગરના નકારાત્મક પ્રભાવોને રોકવામાં મદદ કરશે. તમારા આહારમાં કાર્બોહાઇડ્રેટયુક્ત ખોરાક મર્યાદિત કરો.
સુગરયુક્ત પીણા અને પેસ્ટ્રીથી દૂર રહેવું. નિયમિતપણે નસોમાંથી બ્લડ સુગર પરીક્ષણો લો પરિણામ આંગળીથી વધુ સચોટ હશે. તમારી જાતને સંશોધન માટે તૈયાર કરો.
ફક્ત આ કિસ્સામાં તમને સૌથી પર્યાપ્ત પરિણામો પ્રાપ્ત થશે.
આંગળીથી અથવા નસમાંથી - ખાંડ માટે લોહી ક્યાંથી આવે છે?

બ્લડ સુગર ટેસ્ટ એ માહિતીપ્રદ નિદાન સાધન છે.
પ્રયોગશાળાની સ્થિતિમાં મેળવેલા બાયોમેટિરિયલનો અભ્યાસ કર્યા પછી, નિષ્ણાત માત્ર ડાયાબિટીસના પ્રકારનું જ નહીં, પણ રોગના કોર્સની પ્રક્રિયાની જટિલતાનું પણ મૂલ્યાંકન કરી શકે છે.
લોહીનું નમૂનાકરણ કેવી રીતે થાય છે, પરીક્ષણ માટે કેવી રીતે તૈયારી કરવી, અને પરિણામોના બરાબર શું અર્થ થાય છે તે વિશે નીચે વાંચો.
પુખ્ત વયના લોકોમાં
પુખ્ત વયના લોકોમાં ખાંડ માટે લોહી સામાન્ય રીતે આંગળીથી લેવામાં આવે છે.
આ વિકલ્પ પ્રકૃતિમાં સામાન્ય છે, તેથી તે બહારના દર્દીઓને ક્લિનિકના સંપૂર્ણપણે બધા મુલાકાતીઓને ક્લિનિકલ પરીક્ષાના ભાગ રૂપે સૂચવવામાં આવે છે. વિશ્લેષણ માટેની સામગ્રી લેવામાં આવે છે, સામાન્ય વિશ્લેષણની જેમ, આંગળીની ટોચ વેધન.
પંચર કરવા પહેલાં, ત્વચાને આલ્કોહોલની રચનાથી જંતુમુક્ત કરવી જોઈએ. જો કે, આ પ્રકારની પરીક્ષા પરિણામની ચોકસાઈની બાંયધરી આપતી નથી. હકીકત એ છે કે કેશિક રક્તની રચના સતત બદલાતી રહે છે.
તેથી, નિષ્ણાતો ગ્લુકોઝનું સ્તર ચોક્કસપણે નક્કી કરી શકશે નહીં અને વધુમાં, નિદાનના આધારે પરીક્ષાનું પરિણામ લેશે. જો નિષ્ણાતોને વધુ સચોટ પરિણામોની જરૂર હોય, તો દર્દીને શિરામાંથી ખાંડ માટે રક્તદાન કરવાની દિશા આપવામાં આવે છે.
સંપૂર્ણ વંધ્યત્વની સ્થિતિમાં બાયોમેટ્રિયલના સંગ્રહને લીધે, અભ્યાસનું પરિણામ શક્ય તેટલું સચોટ હશે. તદુપરાંત, વેનિસ રક્ત તેની રચનાને રુધિરકેશિકાઓની જેમ વારંવાર બદલતું નથી.
તેથી, નિષ્ણાતો પરીક્ષાની આ પદ્ધતિને ખૂબ વિશ્વસનીય માને છે.
આવી પરીક્ષામાંથી લોહી કોણીની અંદર સ્થિત નસમાંથી લેવામાં આવે છે. પરીક્ષા માટે, નિષ્ણાતોને ફક્ત 5 મિલીલીટરની જ સામગ્રીની જરૂર પડશે જે સિરીંજ સાથે વહાણમાંથી લેવામાં આવે છે.
બાળકોમાં, મોટાભાગના કેસોમાં લોહીના નમૂના લેવા પણ આંગળીની ટોચ પરથી હાથ ધરવામાં આવે છે.
નિયમ પ્રમાણે, કેશિક રક્ત એ બાળકના કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરને શોધવા માટે પૂરતું છે.
વિશ્વસનીય પરિણામો માટે, વિશ્લેષણ પ્રયોગશાળાની સ્થિતિમાં કરવામાં આવે છે. જો કે, ગ્લુકોમીટરનો ઉપયોગ કરીને માતાપિતા ઘરેલું વિશ્લેષણ કરી શકે છે.
શું તફાવત છે?
આપણે ઉપર કહ્યું તેમ, આંગળીથી લોહી લેવું એ શિરામાંથી લેવામાં આવતી સામગ્રીનો અભ્યાસ કરવા જેવું ચોક્કસ પરિણામ આપતું નથી. આ કારણોસર, ડાયાબિટીઝના દર્દીઓએ પ્રથમ અને બીજા વિશ્લેષણ બંને સૂચવ્યા છે.
શિશ્ન રક્ત વિપરીત, રુધિર રક્ત ઝડપથી તેની લાક્ષણિકતાઓમાં ફેરફાર કરે છે, અભ્યાસના પરિણામોને વિકૃત કરે છે.
તેથી, તેના કિસ્સામાં, બાયોમેટ્રિકલનો પોતે જ અભ્યાસ થતો નથી, પરંતુ પ્લાઝ્મા તેમાંથી કાractedવામાં આવે છે.
કયા રક્તમાં ખાંડ વધારે છે: કેશિક અથવા વેનિસ
આ સવાલનો જવાબ ધોરણના સૂચકાંકો વાંચીને મેળવી શકાય છે.
જો તંદુરસ્ત વ્યક્તિના રુધિરકેશિકા રક્તમાં ગ્લુકોઝનું પ્રમાણ 3.3 થી .5. mm એમએમઓએલ / એલ સુધી હોય છે, તો પછી વેનિસ ધોરણ માટે તે -6.-6--6.૧ એમએમઓએલ / એલ હશે.
જેમ તમે જોઈ શકો છો, શિશ્ન રક્તમાં ગ્લુકોઝનું પ્રમાણ રુધિરકેશિકા રક્ત કરતા વધારે હશે. આ સામગ્રીની ગાer સુસંગતતા, તેમજ તેની સ્થિર રચના (કેશિકની તુલનામાં) ને કારણે છે.
સંશોધન માટે સામગ્રીના સંગ્રહ માટેની તૈયારી
વિશ્લેષણને સૌથી સચોટ પરિણામ આપવા માટે, તમારે પ્રથમ તેની તૈયારી કરવી જોઈએ. તમારે કોઈ જટિલ ક્રિયાઓ કરવાની રહેશે નહીં.
નીચેના સરળ મેનિપ્યુલેશન્સનું પાલન કરવું તે પૂરતું હશે:
- અધ્યયનના 2 દિવસ પહેલા, તમારે દારૂ, તેમજ પીણાં, કે કેફીન સમાવતાં હોવા જોઈએ,
- રક્તદાન પહેલાં છેલ્લું ભોજન ઓછામાં ઓછું 8 કલાક અગાઉથી હોવું જોઈએ. તે વધુ સારું છે જો છેલ્લા ભોજન અને અભ્યાસ માટે સામગ્રીના નમૂના લેવા માટે 8 થી 12 કલાકનો સમય લાગે,
- લેબોરેટરીમાં જતા પહેલાં, તમારા દાંત સાફ કરશો નહીં અથવા ચ્યુઇંગમનો ઉપયોગ ન કરો. તેમાં ખાંડ પણ હોય છે, જે વિશ્લેષણના પરિણામોને નકારાત્મક અસર કરી શકે છે,
- પાણી અમર્યાદિત માત્રામાં પી શકાય છે, પરંતુ ફક્ત સામાન્ય અથવા ખનિજ ગેસ વિના,
- સક્રિય તાલીમ લીધા પછી, ફિઝિયોથેરાપી, એક્સ-રે અથવા અનુભવી તણાવ પછી તમારે વિશ્લેષણ લેવું જોઈએ નહીં.આ સંજોગો પરિણામને વિકૃત કરી શકે છે. તેથી, આવા કિસ્સાઓમાં, વિશ્લેષણને થોડા દિવસો માટે મુલતવી રાખવું વધુ સારું છે.
પરિણામ શક્ય તેટલું સચોટ બનવા માટે, સમાન પ્રયોગશાળામાં પરીક્ષા લેવી જરૂરી છે, કારણ કે પરિણામના મૂલ્યાંકન માટે વિવિધ કેન્દ્રો વિવિધ પદ્ધતિઓનો ઉપયોગ કરે છે.
ગ્લુકોઝ ડિટેક્શન એલ્ગોરિધમ
પ્રયોગશાળામાં બાયોમેટ્રિયલની પ્રાપ્તિ પછી, તમામ મેનિપ્યુલેશન્સ પ્રયોગશાળાના ડ doctorક્ટર દ્વારા કરવામાં આવે છે.
નિકાલજોગ ઉપકરણો (એક સ્કારિફાયર, ટેસ્ટ ટ્યુબ, રુધિરકેશિકા, સિરીંજ અને તેથી વધુ) નો ઉપયોગ કરીને જંતુરહિત પરિસ્થિતિઓમાં લોહીના નમૂના લેવામાં આવે છે.
ત્વચા અથવા વાસણનો પંચર બનાવતા પહેલાં, નિષ્ણાત ત્વચાને જીવાણુનાશિત કરે છે, આલ્કોહોલ દ્વારા વિસ્તારની સારવાર કરે છે.
જો સામગ્રી નસમાંથી લેવામાં આવે છે, તો આ બિંદુએ વાસણની અંદર મહત્તમ દબાણ સુનિશ્ચિત કરવા માટે કોણીની ઉપરનો હાથ ટૂર્નિક્વિટ વડે ખેંચાય છે. લોહી આંગળીમાંથી માનક રીતે લેવામાં આવે છે, સ્કારિફાયરથી આંગળીની ટોચ વેધન કરે છે.
જો તમારે ઘરે તમારા ગ્લુકોઝનું સ્તર તપાસવા માટે રક્ત મેળવવાની જરૂર હોય, તો તમારે ટેબલ પર બધા ઘટકો (ગ્લુકોમીટર, ડાયાબિટીક ડાયરી, પેન, સિરીંજ, પરીક્ષણ સ્ટ્રીપ્સ અને અન્ય જરૂરી વસ્તુઓ) નાખવાની જરૂર છે, પંચરની depthંડાઈને વ્યવસ્થિત કરો અને તમારા હાથને સાબુ અને પાણીથી સારી રીતે ધોવા.
દારૂ સાથે પંચર સાઇટની સારવાર માટે, આ મુદ્દાના નિષ્ણાતોના મંતવ્યો અલગ છે. એક તરફ, આલ્કોહોલ જંતુરહિત પરિસ્થિતિઓ બનાવે છે, અને બીજી બાજુ, આલ્કોહોલ સોલ્યુશનની માત્રા કરતાં વધુ કરવાથી પરીક્ષણની પટ્ટીને બગાડી શકાય છે, જે પરિણામને વિકૃત કરશે.
તૈયારીઓ પૂર્ણ કર્યા પછી, પેન-સિરીંજને આંગળીની ટોચ પર (પામ અથવા એરલોબથી) જોડો અને બટન દબાવો.
જંતુરહિત કપડાથી પંચર પછી મેળવેલા લોહીના પ્રથમ ટીપાંને, અને પરીક્ષણની પટ્ટી પર બીજો ડ્રોપ સાફ કરો.
જો તમારે અગાઉથી મીટરમાં પરીક્ષક દાખલ કરવાની જરૂર હોય, તો પંચર બનાવતા પહેલા આ કરવામાં આવે છે. ડિવાઇસ અંતિમ પરિણામ પ્રદર્શિત કરે ત્યાં સુધી પ્રતીક્ષા કરો, અને ડાયાબિટીસની ડાયરીમાં પરિણામી નંબર દાખલ કરો.
ભાવ વિશ્લેષણ
આ પ્રશ્નમાં દરેકને રસ પડે છે જેને ડાયાબિટીઝ હોવાનું નિદાન થયું છે. સેવાની કિંમત અલગ હોઈ શકે છે.
તે તે ક્ષેત્ર પર આધારીત રહેશે જ્યાં પ્રયોગશાળા સ્થિત છે, સંશોધનનો પ્રકાર, તેમજ સંસ્થાની કિંમત નીતિ.
તેથી, તબીબી કેન્દ્રનો સંપર્ક કરતાં પહેલાં, તમને જોઈતા વિશ્લેષણના પ્રકારની કિંમત તપાસવાની ખાતરી કરો.
ખાંડ માટે લોહી ક્યાંથી આવે છે? વિશ્લેષણની તૈયારી કેવી રીતે કરવી? વિડિઓમાં બધા જવાબો:
લોહીમાં ગ્લુકોઝના સ્તર પર સંપૂર્ણ નિયંત્રણ માટે, ફક્ત પ્રયોગશાળા સેવાઓનો નિયમિત આશરો લેવો જરૂરી નથી, પરંતુ ગ્લુકોમીટરનો ઉપયોગ કરીને ઘરે ખાંડની માત્રાના સ્તરને પણ નિયંત્રિત કરવું જરૂરી છે.
કોને અને કયા સંજોગોમાં તેની નિમણૂક કરી શકાય છે
નીચેના ડાયગ્નોસ્ટિક પરીક્ષણો, રોગો, સ્થિતિઓવાળા દર્દીને હિમોસ્ટેસિગ્રામ સૂચવવામાં આવે છે:
- હેમોસ્ટેટિક સિસ્ટમની કામગીરીનો સામાન્ય વિચાર,
- રક્ત કોગ્યુલેબિલીટીના સામાન્ય સૂચકાંકોમાંથી વિચલનો,
- આયોજિત અને કટોકટી કામગીરી (મોટા પ્રમાણમાં લોહીના નુકસાનના જોખમને ટાળવા અથવા, તેનાથી વિપરિત, સક્રિય થ્રોમ્બોસિસ),
- નીચલા હાથપગમાં વેસ્ક્યુલર ડિસઓર્ડર (ડીપ વેઇન થ્રોમ્બોસિસ, કાયમની અતિશય ફૂલેલી નસો), પેલ્વિક અંગો, આંતરડા, પલ્મોનરી એમબોલિઝમ,
- હેમોરhaજિક પેથોલોજીઝ (હિમોફીલિયા, હેમોરજિક ફિવર, થ્રોમ્બોસાયટોપેથી, થ્રોમ્બોસાયટોપેનિઆ, વોન વિલેબ્રાન્ડ રોગ, વારંવાર નાકની નળી, સબક્યુટેનીયસ હેમરેજિસ)
- સ્ટ્રોક, ધમની ફાઇબરિલેશન, હાર્ટ એટેક, કોરોનરી હ્રદય રોગ,
- ગર્ભાવસ્થા, બાળજન્મ, સિઝેરિયન વિભાગ,
- ગંભીર ઝેરી દવા,
- ડીઆઈસીની શંકા (ઇન્ટ્રાવાસ્ક્યુલર ફેલાયેલા કોગ્યુલેશન),
- કસુવાવડના કારણોનું નિદાન,
- લોહી પાતળા એન્ટિકોએગ્યુલન્ટ્સ (વોરફરીન, ડેબીગટ્રન, ટ્રેન્ટલ, હેપરિન, ક્લેક્સન, ફ્રેક્સીપરિન, એસ્પિરિન આધારિત દવાઓ) ની સારવાર,
- કોઈપણ જન્મ નિયંત્રણની ગોળીઓ (દર 3 મહિનામાં એકવાર વિશ્લેષણ) લેવી, કારણ કે મૌખિક ગર્ભનિરોધક પદાર્થો યુવા સ્ત્રીઓમાં તીવ્ર થ્રોમ્બોસિસનું કારણ બની શકે છે, ઘણીવાર ગંભીર પરિસ્થિતિઓ તરફ દોરી જાય છે,
- સિરોસિસ, પ્રોટીન સંકુલના સંશ્લેષણના કાર્યનું મૂલ્યાંકન - કોગ્યુલેશન પરિબળો,
- સ્વયંપ્રતિરક્ષા પ્રણાલીગત પેથોલોજીઝ (લ્યુપસ એરિથેટોસસ, સંધિવા, સ્ક્લેરોડર્મા),
- હોર્મોન્સ, એનાબોલિક્સ લેવા,
- હેમોરેજિસ (રક્તસ્રાવ, સબક્યુટેનીયસ હેમરેજ) ને રોકવા માટે હીરોડોથેરાપી (લિચેસ સાથેની સારવાર).
વિશ્લેષણ માટે કેવી રીતે તૈયારી કરવી
ખોટા કોગ્યુલેશન વિશ્લેષણની કિંમત એ જીવલેણ રક્તસ્રાવ અથવા રક્ત ગંઠાઇ જવાથી રક્ત વાહિનીઓનું અવરોધ છે જે મહત્વપૂર્ણ અંગોને રક્ત પુરવઠાના ઉલ્લંઘન સાથે છે.
અભ્યાસ વિશ્વસનીય બનવા માટે, પ્રારંભિક પગલા જરૂરી છે, જેમાં નીચેના તૈયારીના નિયમો શામેલ છે:
- જીવનના 12 મહિના સુધીના શિશુઓ રક્ત સંગ્રહ પહેલાં 30 - 40 મિનિટ પહેલા અંતરાલમાં ખવડાવતા નથી,
- 1 થી 5 વર્ષના બાળકો અભ્યાસના 2 થી 3 કલાક પહેલા અંતરાલમાં ખવડાવતા નથી,
- પુખ્ત વયના અને 5 વર્ષથી વધુ ઉંમરના યુવાન દર્દીઓ માટે, વિશ્લેષણ પહેલાં 12 કલાક પહેલા જમવાનું બંધ કરો,
- રક્તદાન કરતા 30 મિનિટ પહેલાં શારીરિક પ્રવૃત્તિ અને માનસિક તાણને બાકાત રાખો,
- અભ્યાસના 30 મિનિટ પહેલાં તમાકુના ધૂમ્રપાનને બાકાત રાખવું,
- કોઈપણ એન્ટીકોએગ્યુલન્ટ્સ લેવા વિશે ડ doctorક્ટરને ચેતવણી આપો.
જ્યાં તમે કોગ્યુલેશન માટે રક્તદાન કરી શકો છો. મધ્યમ કિંમત શ્રેણી
ક્લિનિક, મેડિકલ સેન્ટર, લેબોરેટરીમાં લાયબ્રેટરી પ્રયોગશાળા સહાયકો દ્વારા હિમોસ્ટેસિગ્રામ કરવામાં આવે છે, જેમાં જરૂરી ઉપકરણો, રીએજન્ટ્સ છે.
પરીક્ષાની કિંમત કોગ્યુલોગ્રામ (મૂળભૂત અથવા વિગતવાર) ના પ્રકાર દ્વારા નક્કી કરવામાં આવે છે, નિર્ધારિત પરિમાણો અને 350 થી 3000 રુબેલ્સની સંખ્યા. કોઈ બાળકના જન્મની રાહ જોતા દર્દીઓ એમ.એચ.આઈ. નીતિની હાજરીમાં નિ: શુલ્ક અભ્યાસ કરાવે છે, કારણ કે આ અભ્યાસ ફરજિયાત ગર્ભાવસ્થાની શ્રેણીનો છે.
વિશ્લેષણ કેવું છે
હિમોસ્ટાસિગ્રામ માટે નસમાંથી લોહી લેવામાં આવે છે. લોહીના નમૂનાના સ્થળને એન્ટિસેપ્ટિકથી જંતુમુક્ત કરવામાં આવે છે અને સિરીંજ અથવા વેક્યુમ સિસ્ટમનો ઉપયોગ કરીને ત્વચાને પંચર કરવામાં આવે છે. નસમાં અને આસપાસના પેશીઓને ઇજા પહોંચાડવા માટે, અભ્યાસ માટેના બાયોમેટ્રીયલમાં ક્ષતિગ્રસ્ત પેશીઓમાંથી થ્રોમ્બોપ્લાસ્ટિનના ટુકડાઓના સંભવિત પ્રવેશને કારણે અવિશ્વસનીય પરિણામોને અટકાવવાની મંજૂરી નથી.
સમાન હેતુ માટે, 2 ટ્યુબ લોહીથી ભરેલા છે, જેમાંથી છેલ્લે વિશ્લેષણ માટે મોકલવામાં આવે છે.
પુખ્ત વયના અને બાળકોમાં સૂચકાંકો અને વિશ્લેષણના ધોરણો
આપેલ છે કે હિમોસ્ટેસિસ પ્રક્રિયાનું મૂલ્યાંકન વિવિધ સિસ્ટમોના એકમો અને ઘણી પદ્ધતિઓમાં કરવામાં આવે છે, વિવિધ પ્રયોગશાળાઓમાં કોગ્યુલોગ્રામ સૂચકાંકો બદલાઇ શકે છે.
તે જાતે જ કોગ્યુલોગ્રામનું વિશ્લેષણ કરવું અવ્યવહારુ અને જોખમી પણ છે, કારણ કે નિષ્ણાત જ્યારે સૂચકાંકોનો નિર્ણય લે છે, ત્યારે દર્દીને અજાણ્યા ઘણા પરિબળો અને તેના સંયોજનને ધ્યાનમાં લે છે. કેટલીકવાર ચોક્કસ સૂચકાંકોના નાના વિચલનો જોખમી હોય છે, પરંતુ તે જ સમયે અન્યના વિચલનો ગંભીર બીમારીને સૂચવી શકતા નથી.
સૂચકાંકોનું વર્ણન - તેના માટે શું જવાબદાર છે અને તેનો અર્થ શું છે
હિમોસ્ટેસિગ્રામમાં પ્રાપ્ત પરિમાણોના આકાર બદલ આભાર, ડ doctorક્ટર ધોરણથી મૂલ્યોના વિચલનોનું કારણ સ્થાપિત કરવા અને તે સમજી શકવા સક્ષમ છે કે શું તે કોગ્યુલેશન સિસ્ટમમાં પેથોલોજી અથવા કોગ્યુલોગ્રામમાં સમાન સંકેતો દર્શાવતા અન્ય રોગોને લીધે થયું છે, એટલે કે, વિભેદક નિદાન કરવા માટે.
સક્રિય આંશિક (આંશિક) થ્રોમ્બોપ્લાસ્ટિન સમય એ હિમોસ્ટેસીસ (અન્ય સંક્ષેપો એપીટીટી, એઆરટીટી) ના સૌથી મહત્વપૂર્ણ પરિમાણોમાંથી એક છે. તે લોહીના પ્લાઝ્મામાં ચોક્કસ રીએજન્ટ્સની રજૂઆત પછી લોહીના ગંઠાઈ જવા માટે જરૂરી સમય સૂચવે છે. આ સૂચકનાં મૂલ્યો સીધા અન્ય હિમોસ્ટેસિગ્રામગ્રામ સૂચકાંકોના ફેરફારોથી સંબંધિત છે.
એપીટીટીના વિચલન સાથે સંભવિત પેથોલોજીઓ
- વિટામિન કે ની ઓછી સામગ્રી, કોગ્યુલેશન પરિબળો, ફાઇબરિનોજેન,
- એન્ટિકોએગ્યુલન્ટ દવાઓ લેવી, સ્ટ્રેપ્ટોકિનેસ,
- યકૃત રોગ, ગ્લોમેરોલoneનફ્રીટીસ,
- વોલ્યુમેટ્રિક બ્લડ ટ્રાન્સફ્યુઝન (લોહી ચfાવવું),
- લ્યુપસ એન્ટીકોએગ્યુલન્ટની હાજરી,
- હિમોફીલિયા, એન્ટિફોસ્ફોલિપિડ સિન્ડ્રોમ, પ્રણાલીગત લ્યુપસ એરિથેટોસસ,
- વોન વિલેબ્રાન્ડ રોગ
- સક્રિય જીવલેણ પ્રક્રિયા,
- તીવ્ર રક્ત નુકશાન.
ફાઇબરિનજેન લેવલ (ફીબ)
ફાઈબરિનજેન (પરિબળ I) એ યકૃતના કોષો દ્વારા ઉત્પન્ન થયેલ એક ખાસ પ્રોટીન છે. વાસણોના ભંગાણના સ્થળે, તે ફાઈબિરિનના અદ્રાવ્ય તંતુઓમાં ફેરવાય છે, જે થ્રોમ્બસના સમૂહને સ્થિર કરે છે, જે વાસણને ચોંટી જાય છે, અને નુકસાન મટાડતા સુધી નિશ્ચિત રહે છે.
સંભવિત પરિસ્થિતિઓ અને ફાઇબરિનોજેનના સ્તરમાં ફેરફાર સાથેના રોગો
- અનુગામી મંચ
- ગર્ભાવસ્થા
- જન્મ નિયંત્રણની ગોળીઓ લેવી,
- લાંબા ગાળાની બળતરા પ્રક્રિયાઓ
- એથરોસ્ક્લેરોસિસ, ધૂમ્રપાન,
- હાર્ટ એટેક
- વેસ્ક્યુલર નુકસાન સાથે ઇજાઓ, બર્ન્સ,
- સંધિવા, નેફ્રોસિસ,
- જીવલેણ પ્રક્રિયાઓ
- 6 મહિનાથી ઓછી ઉંમરના બાળકો
- થ્રોમ્બોલિટીક્સ (લોહીના ગંઠાઇ જવાના વિનાશ માટેનો અર્થ), એન્ટિકોએગ્યુલેન્ટ્સ અને એન્ટિપ્લેટલેટ એજન્ટો,
- હૃદય નિષ્ફળતા, યકૃત નિષ્ફળતા
- ઝેર, ઝેર સહિત,
- સગર્ભા સ્ત્રીઓમાં ગર્ભાવસ્થા, ડીઆઈસી
- બાળજન્મ પછી મુશ્કેલીઓ,
- મોનોન્યુક્લિઓસિસ
- આક્રમક ગાંઠના વિકાસ, તીવ્ર લ્યુકેમિયા,
- ફાઇબરિનોજનની ઉણપ.
પ્રોથ્રોમ્બિન (પરિબળ એફ II)
તે મૂળભૂત કોગ્યુલેશન પરિબળોનો સંદર્ભ આપે છે અને પ્રોટીનના નિષ્ક્રિય અપૂર્ણાંકનું પ્રતિનિધિત્વ કરે છે, જે વિટામિન કેની ક્રિયા હેઠળ સક્રિય થ્રોમ્બીનમાં રૂપાંતરિત થાય છે, જે લોહી વહેતું બંધ કરતું ગંઠાઈ જવા માટે પણ ભાગ લે છે.
જો ધોરણોથી પરિબળોનું વિચલન હોય તો - II, આ ધોરણથી રક્તસ્રાવ અને સ્વયંભૂ થ્રોમ્બોસિસ બંનેને વિકસાવવાની ધમકી આપે છે અને નસો અથવા ધમનીની દિવાલથી તૂટી શકે છે અને લોહીના પ્રવાહને અવરોધિત કરી શકે છે તેવા પેથોલોજીકલ લોહીના ગંઠાવાનું નિર્માણ સાથે.
પ્રોમોટombમ્બિનની સાંદ્રતા દ્વારા નિર્ધારિત હિમોસ્ટેસિસની પ્રક્રિયાઓમાં થતા ફેરફારોને સમજવા માટે, કોગ્યુલેશન પરીક્ષણોનો ઉપયોગ કરો:
- પીટીઆઈ (પ્રોથ્રોમ્બિન ઇન્ડેક્સ). કંટ્રોલ પ્લાઝ્માના કોગ્યુલેશનના ટેમ્પોરલ સૂચક માટે દર્દીના કોગ્યુલેશન માટે જરૂરી વ્યક્તિગત સમય વચ્ચેનો આ ટકાવારી ગુણોત્તર છે. સામાન્ય મૂલ્ય 97 - 107% છે. નિમ્ન સૂચક વધુ પડતા લોહીનો પ્રવાહ, યકૃત રોગ, વિટામિન કેની ઉણપ, મૂત્રવર્ધક પદાર્થનું સેવન, એન્ટિકોઆગ્યુલેન્ટ્સ સૂચવે છે. મોટી બાજુ તરફ રોગવિજ્ .ાનવિષયક પાળી (ઘણીવાર જન્મ નિયંત્રણની ગોળીઓ સાથે) લોહીનું ખતરનાક જાડું થ્રોમ્બોસિસનું જોખમ સૂચવે છે.
- પી.ઓ (પ્રોથ્રોમ્બિન રેશિયો) - એક સૂચક જે પીટીઆઈ પરિમાણનું theલટું છે,
- આઈએનઆર (આંતરરાષ્ટ્રીય નોર્મલાઇઝ્ડ રેશિયો). થ્રોમ્બસ રચનાનો દર ટકામાં બતાવે છે. જ્યારે દર્દીને વોરફેરિન, વોરફેરેક્સ, ફિનિલિન, સિંકુમાર મળે છે ત્યારે આઈઆરઆર આકારણીની આવશ્યક બાબતોનો એક સામાન્ય કેસ છે.
- પીટીવી અથવા પ્રોથ્રોમ્બિન સમય (પીટી, પીવી, આરકોમબીપીએલ-પીટી). પ્રોથ્રોમ્બિનને સક્રિય થ્રોમ્બીનમાં રૂપાંતરિત કરવા માટે જરૂરી અંતરાલ (સેકંડમાં) નક્કી કરે છે.
કોગ્યુલોગ્રામ - આ વિશ્લેષણ શું છે, પરિણામોની સાચી અર્થઘટન
જ્યારે લોહીના કોગ્યુલેશન પરિમાણો નક્કી કરવા માટે જરૂરી હોય ત્યારે કોગ્યુલોગ્રામ અથવા હિમોસ્ટાસિગ્રામ સૂચવવામાં આવે છે.
મોટેભાગે, લોહીની ખોટ અટકાવવા સર્જિકલ હસ્તક્ષેપ કરતા પહેલા આવી જરૂરિયાત isesભી થાય છે. ઉપરાંત, સગર્ભા સ્ત્રીઓ, હૃદય, યકૃત અને કિડનીની ક્ષતિગ્રસ્ત કામગીરીવાળા લોકોની તપાસ કરવામાં આવે છે.
પરિણામે, સંખ્યાબંધ સૂચકાંકો પ્રાપ્ત થાય છે. દરેક પરિમાણ વ્યક્તિગત રૂપે અને તેમનું સંયોજન મહત્વપૂર્ણ છે. આ કયા પ્રકારનું વિશ્લેષણ છે, લોહી ક્યાંથી આવે છે, કોગ્યુલોગ્રામની તૈયારી કેવી રીતે કરવી, કેટલા દિવસનો વિસ્તૃત અભ્યાસ કરવામાં આવે છે, અને પરિણામોને સમજાવવા માટે કયા નિયમો છે?
તેઓ વિગતવાર રક્ત પરીક્ષા કેમ પાસ કરે છે
રક્ત વાહિનીઓ દ્વારા પ્રવાહી સ્વરૂપમાં ફેલાય છે, પરંતુ જ્યારે નુકસાન થાય છે, ત્યારે તે ઘા થાય છે, ઘાને બંધ કરવા માટે લોહીના ગંઠાવાનું બનાવે છે અને ક્ષતિગ્રસ્ત પેશીઓને પુન recoverપ્રાપ્ત થવા દે છે. આ ક્ષમતા હિમોસ્ટેટિક સિસ્ટમ દ્વારા નિયંત્રિત થાય છે. ક્લોટિંગ ત્રણ તબક્કામાં થાય છે:
- નુકસાન સાથેના વાહિનીઓની આંતરિક સપાટી થ્રોમ્બોસિસની પ્રક્રિયાઓને ટ્રિગર કરે છે. રક્તના ઘટાડાને ઘટાડવા માટે જહાજોની દિવાલો સ્પાસ્મોડિક હોય છે.
- પ્લેટલેટ્સ અસ્થિ મજ્જામાં ઉત્પન્ન થાય છે. જે પ્લેટો છે જે ક્ષતિગ્રસ્ત વિસ્તારમાં ધસી આવે છે અને ઘાને બંધ કરવા માટે એકસાથે વળગી રહે છે.
- યકૃતમાં, 15 કોગ્યુલેશન પરિબળો રચાય છે (મુખ્યત્વે ઉત્સેચકો). એકબીજા સાથે પ્રતિક્રિયા આપતા ફાઇબરિન ગંઠાઈ જાય છે, જે છેવટે રક્તસ્ત્રાવ બંધ કરે છે.
હિમોસ્ટેસિગ્રામ એ હિમોસ્ટેસીસની સ્થિતિ બતાવે છે. નીચેના કેસોમાં નિમણૂક:
- કોગ્યુલેશન સમય નક્કી કરવા માટે કોઈપણ કામગીરી પહેલાં,
- કોઈપણ પ્રકારની ડિલિવરી પહેલાં ગર્ભાવસ્થા દરમિયાન,
- લોહી બનાવનાર અંગોની પેથોલોજી અને તેમની સારવારનું નિયંત્રણ,
- કાયમની અતિશય ફૂલેલી નસો
- યકૃત રોગ
- લોહીના ગંઠાઇ જવાના withંચા જોખમ સાથે રક્તવાહિની રોગો સાથે,
- અમુક દવાઓ લેતી વખતે,
- વિવિધ પ્રકૃતિ લોહી નુકશાન,
- શરીરમાં બળતરા ક્રોનિક કેન્દ્ર.
શસ્ત્રક્રિયા પહેલાં, લોહીના નુકસાનને ટાળવા માટે કોગ્યુલેશનનો સમય નક્કી કરવામાં આવે છે. અને હૃદયરોગ સાથે, હાર્ટ એટેક, સ્ટ્રોક અથવા થ્રોમ્બોસિસને રોકવા માટે જાડું થવું અટકાવવું મહત્વપૂર્ણ છે.
માનવ હિમોસ્ટેસીસ સિસ્ટમ વિશે માહિતીપ્રદ વિડિઓ એનિમેશન જુઓ:
તેને કેવી રીતે યોગ્ય રીતે પસાર કરવી તે માટેની પ્રક્રિયાની તૈયારી
વિશ્વસનીય પરિણામો મેળવવા માટે, પરીક્ષા માટે સામગ્રીને યોગ્ય રીતે પસાર કરવી મહત્વપૂર્ણ છે.
- સવારે ખાલી પેટ પર લોહીના નમૂના લેવામાં આવે છે. છેલ્લું ભોજન અભ્યાસ પહેલાં ઓછામાં ઓછું 8 કલાક હોવું જોઈએ (પ્રાધાન્ય 12). પૂર્વસંધ્યાએ તમે મસાલેદાર, પીવામાં, ચરબીયુક્ત અને આલ્કોહોલિક પીણાં ખાઈ શકતા નથી.
- પરીક્ષણ આપતા પહેલા ધૂમ્રપાન ન કરો.
- તમે તેને પી શકો છો. પરંતુ માત્ર શુદ્ધ પાણી.
- કેટલીક દવાઓ કોગ્યુલેશનને અસર કરે છે અને પરિણામોને અવિશ્વસનીય બનાવી શકે છે. ડ doctorક્ટરને લેવાની દવાઓની સૂચિ પૂરી પાડવી હિતાવહ છે. જો શક્ય હોય તો, પરીક્ષાના 2 દિવસ પહેલા, તમારે દવા લેવાનું બંધ કરવાની જરૂર છે.
ટ Theરનીકિટનો ઉપયોગ કર્યા વિના વાડ નસમાંથી બનાવવામાં આવે છે. તે મહત્વનું છે કે પરીક્ષણ સામગ્રી જંતુરહિત છે. પરિણામ 1-2 દિવસમાં તૈયાર છે.
હિમોસ્ટાસિગ્રામ એ એકદમ જટિલ અધ્યયન છે. યોગ્ય નિદાન કરવા માટે, સામાન્ય રક્ત પરીક્ષણ (તેમાં શું શામેલ છે?) કરવાની સલાહ આપવામાં આવે છે. પછી ચિત્ર પૂર્ણ થશે.
વિશ્લેષણ માટે સામગ્રી લેવા માટેના નિયમોનું ઉલ્લંઘન, તાજેતરના લોહી ચfાવવું અથવા કેશિકા રક્તથી પેશીઓના નમૂનામાં પ્રવેશવું પરિણામને અસર કરી શકે છે.
લોહીના કોગ્યુલેશન પરીક્ષણ શું બતાવે છે?
હિમોસ્ટેસિગ્રામમાં સૂચકાંકોનો અલગ સેટ શામેલ હોઈ શકે છે. તે બધા અભ્યાસના હેતુ પર આધારિત છે. ડ caseક્ટર દરેક કિસ્સામાં જરૂરી પરિમાણો સૂચવે છે.
સામાન્ય રીતે, હિમોસ્ટેસિગ્રામ્સના પરિણામે, તે નક્કી કરવામાં આવે છે:
- પ્રોથ્રોમ્બિન સ્તર. પ્રોથ્રોમ્બિન એક જટિલ પ્રોટીન છે. તેનો જથ્થો સમગ્ર રીતે હિમોસ્ટેટિક સિસ્ટમની સ્થિતિ બતાવે છે. ધોરણમાં વધારા સાથે, થ્રોમ્બોસિસ તરફ વલણ જોવા મળે છે, અને નીચલા સાથે, રક્તસ્રાવ થાય છે.
- પ્રોથ્રોમ્બિન ઇન્ડેક્સ. સામાન્ય સૂચક માટે દર્દીના કોગ્યુલેશન સમયના ટકાવારી તરીકેનો ગુણોત્તર.
- આઈએનઆર એ આ સમયના સરેરાશ સૂચકની તપાસની સામગ્રીના પ્રોથ્રોમ્બિન સમયનો આંતરરાષ્ટ્રીય સામાન્ય પ્રમાણ છે. જો ધોરણ ઓળંગી ગયો હોય, તો લોહીના ગંઠાવાનું નિર્માણ થાય છે, જ્યારે વ્યક્તિ રક્તસ્રાવનું જોખમ ધરાવે છે.
- એપીટીટી - સક્રિય થયેલ આંશિક થ્રોમ્બોપ્લાસ્ટિન સમય. લોહી ગંઠાવાનું રચના સમય. જ્યારે વિવિધ પરિબળો સામે આવે ત્યારે ઘણી વાર તપાસ કરવામાં આવે છે.
તમે બાળજન્મની ઉંમરે મહિલાના આરોગ્ય માટે આ વિશ્લેષણ પસાર કરવા વિશે વિડિઓમાંથી વધુ ઉપયોગી વસ્તુઓ શીખી શકો છો:
કોગ્યુલોગ્રામ. કેવી રીતે ભાડે આપવું?
પેશાબ વિશ્લેષણમાં વીટીસી
સામાન્ય રક્ત પરીક્ષણને સમજાવવા માટે મદદ કરો
લોહી અને તેના ઘટક ઘટકો માનવ સ્વાસ્થ્યના સૌથી સચોટ સૂચક છે. એકત્રિત સામગ્રીનો અભ્યાસ સેલ્યુલર સ્તરે ઉપલબ્ધ ડેટા અનુસાર નકારાત્મક ફેરફારોની નોંધ લેવા અને સમયસર વિવિધ રોગોનું નિદાન કરવાની મંજૂરી આપે છે.
જ્યારે કોઈ દર્દી કોઈ ફરિયાદો સાથે ડ doctorક્ટરની મુલાકાત લે છે, ત્યારે નસમાંથી અથવા આંગળીમાંથી સામાન્ય રક્ત પરીક્ષણ નિષ્ફળ વિના સૂચવવામાં આવે છે. આ બળતરા પ્રક્રિયાને અવરોધિત કરવાનું, સારવારના કોર્સ માટે યોગ્ય દવાને યોગ્ય ડોઝમાં લખીને, અને સારવાર દરમિયાન દર્દીના શરીર પર તેની અસરનું નિરીક્ષણ કરવાનું શક્ય બનાવે છે.
એક સામાન્ય અથવા ક્લિનિકલ વિશ્લેષણ બધા ડોકટરો દ્વારા અપવાદ વિના સૂચવવામાં આવે છે, જ્યારે વ્યક્તિ સુખાકારીમાં પરિવર્તનની ફરિયાદો સાથે અરજી કરે છે અને તેને મૂળભૂત અભ્યાસ માનવામાં આવે છે. તે ડ theક્ટરને તબીબી ઇતિહાસ દરમિયાન દર્દીની સ્વાસ્થ્યની સ્થિતિ વિશે પ્રારંભિક નિષ્કર્ષ કા allowsવા અને કઈ પરીક્ષાઓમાંથી પસાર થવું તે નક્કી કરવાની મંજૂરી આપે છે.
બાયોકેમિકલ વિશ્લેષણ એ એક researchંડાણપૂર્વકની સંશોધન પદ્ધતિ છે જે તમને આંતરિક અવયવો, ચયાપચયના કાર્ય વિશેની માહિતી પ્રાપ્ત કરવાની મંજૂરી આપે છે અને નિદાનને સ્પષ્ટ કરવા માટે સોંપાયેલ છે.
તંદુરસ્ત વ્યક્તિની લોહીની રચના સ્થિર હોય છે અને ચેપ, બળતરા, રક્તસ્રાવ અને સુગરમાં વધારો થાય તો જ બદલાવ આવે છે. નસોમાંથી અથવા આંગળીમાંથી લેવામાં આવતી સામાન્ય રક્ત પરીક્ષણ તમને તેના લક્ષણોના લક્ષણોના સ્પષ્ટતા પહેલાં જ રોગની ઉત્પત્તિ શોધવાની મંજૂરી આપે છે.
સામાન્ય વિશ્લેષણ તમને ક્લિનિકલ ચિત્રને વિસ્તૃત કરવાની અને લાક્ષણિકતા આપવાની મંજૂરી આપે છે:
- રંગ સૂચક
- એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ,
- હિમોગ્લોબિન સ્તર
- ગ્રાન્યુલોસાઇટ્સ અને એગ્રોન્યુલોસાઇટ્સની માત્રા અને ગુણવત્તા,
- લાલ રક્તકણોની સંખ્યા અને ગુણવત્તા, પ્લેટલેટ્સ,
- હિમેટ્રોકિટ વોલ્યુમ
- લ્યુકોસાઇટ્સના વિવિધ જૂથોનું પ્રમાણ - લ્યુકોફોર્મુલા.
જો વધુ સચોટ અને કેન્દ્રિત ડેટા પ્રાપ્ત કરવો જરૂરી છે, તો જરૂરી સ્થિતિઓ સાથે એક વધારાનું બાયોકેમિકલ વિશ્લેષણ સૂચવવામાં આવે છે.
નસમાંથી અથવા આંગળીમાંથી સામાન્ય વિશ્લેષણને ખાલી પેટ પર લેવાની ભલામણ કરવામાં આવે છે, પરંતુ આ આવશ્યકતા જરૂરી નથી. પરીક્ષાના 12 કલાક પહેલા ચરબીયુક્ત ખોરાક અને આલ્કોહોલને આહારમાંથી બાકાત રાખવાની મુખ્ય શરત છે. તમે ફિઝીયોથેરાપી, સનબેથિંગ અને એક્સ-રે પરીક્ષા પછી સંશોધન કરી શકતા નથી.
વિશ્લેષણ માટે રુધિરકેશિકા રક્ત
વેનિસ રક્ત અને રુધિરકેશિકા વચ્ચેનો તફાવત
નસમાંથી અથવા તેના વિશ્લેષણથી તે રોગોને ઓળખવામાં મદદ મળે છે જે સીધા રુધિરાભિસરણ તંત્ર અને સુપ્ત બળતરા પ્રક્રિયાઓથી સંબંધિત છે. ઉપકરણોના તકનીકી વિકાસ અને પ્રયોગશાળાઓમાં તમામ પ્રક્રિયાઓના autoટોમેશન દ્વારા આ સુવિધા આપવામાં આવી છે.
રોગના વિકાસ અને કોર્સની તસવીરને સંપૂર્ણ રીતે બનાવવા માટે, સંશોધન માટે વારંવાર સામગ્રીની ડિલિવરી કરવાની જરૂર પડી શકે છે. રક્ત પરીક્ષણ આંગળી અથવા નસમાંથી લેવામાં આવે છે, દર વર્ષે વાડની સંખ્યા મર્યાદિત છે.
સામગ્રી લેવામાં થોડો સમય લાગે છે. પરિણામ થોડા કલાકોમાં જાણી શકાય છે. દર્દી દવાઓ લેતા હોય તેવા કિસ્સામાં, ડ doctorક્ટરને જાણ કરવી જરૂરી છે, કારણ કે આ અંતિમ ચિત્રને વિકૃત કરી શકે છે.
સંશોધન સૂચકાંકો તબીબી સંસ્થાઓના કર્મચારીઓ દ્વારા જ ખાસ તાલીમ સાથે ડિસિફર કરવામાં આવે છે. આંગળી અથવા નસમાંથી લેવામાં આવેલા વિશ્લેષણમાં વિવિધ વય અને જાતિના દર્દીઓના પ્રભાવમાં તફાવત હોઈ શકે છે. સગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં મૂલ્યો અને માસિક ચક્ર સામાન્ય રીતે ધોરણથી વિચલિત થાય છે.
નસોમાંથી અથવા આંગળીમાંથી લેવામાં આવતી સામાન્ય રક્ત પરીક્ષણ ખૂબ અલગ નથી. જો કે, ત્યાં બે મુદ્દાઓ છે:
- રુધિરકેશિકાઓમાં ઓછા પ્લેટલેટ અને બેસોફિલ્સ હોય છે,
- શિશ્ન રક્તમાં લ્યુકોસાઇટ્સ, ન્યુટ્રોફિલ્સ અને લિમ્ફોસાઇટ્સની સામગ્રી આંગળીમાંથી લેવામાં આવતી સામગ્રી કરતા વધારે છે, જે મોનોસાયટ્સની સંબંધિત સંખ્યામાં ઘટાડોનું કારણ બને છે.
આંગળી અથવા નસમાંથી સામાન્ય રક્ત પરીક્ષણ સ્વીકૃત ધોરણો અનુસાર ડિક્રિપ્ટ કરવામાં આવે છે. નિદાન કરતા પહેલા ધોરણથી નાના વિચલન માટે વધારાના સંશોધનની જરૂર છે.
 બાયોમેટ્રિયલ વાડ
બાયોમેટ્રિયલ વાડ
બ્લડ પ્રકાર અને આરએચ પરિબળ અભ્યાસ
ઘણીવાર સારવાર દરમિયાન, દર્દીને તેના લોહીની ઇમ્યુનોજેનેટિક લાક્ષણિકતાઓ ઓળખવા માટે, તે લોકોના ચોક્કસ જૂથ સાથે સંકળાયેલા હોય તે નક્કી કરવું જરૂરી છે. તમે આંગળી અને નસોમાંથી લોહી લઈ આરએચ પરિબળ શોધી શકો છો, અને અંતિમ પરિણામમાં તફાવત છે.
પુખ્ત વયના લોકોમાં, નસને વેધન કરવાનું વધુ સારું છે, જ્યારે બાળક આંગળી આપી શકે છે. તમારા રક્તના પ્રકારને શોધવા માટે આંગળી પરીક્ષણ પૂરતું છે, આરએચ પરિબળને સચોટ રીતે નક્કી કરવા માટે શિરામાંથી રક્તદાન કરવું વધુ સારું છે.
પ્રક્રિયામાં થોડો સમય લાગે છે. તેને થોડી માત્રામાં સામગ્રીની જરૂર છે:
- કયા જૂથમાં કોઈ વ્યક્તિ, 4 ટીપાં અથવા નસમાંથી કાચની સ્લાઇડ પર વ્યક્તિગત રીતે લાગુ પડે છે તે નક્કી કરવા માટે,
- તૈયાર સામગ્રી ખાસ રીએજન્ટ્સ સાથે મિશ્રિત કરવામાં આવે છે,
- એકત્રીકરણની હાજરી અથવા ગેરહાજરી જૂથ સાથે સંકળાયેલ સૂચવે છે.
 લેબોરેટરી ડાયગ્નોસ્ટિક્સ
લેબોરેટરી ડાયગ્નોસ્ટિક્સવાડ પહેલાં ખાસ તૈયારી જરૂરી નથી. વિશ્લેષણ માટે સામગ્રી લેતી વખતે, ડોકટરોને શિરામાંથી રક્તદાન કરવાની સલાહ આપવામાં આવે છે, કારણ કે આ સૌથી સચોટ નિષ્કર્ષને મંજૂરી આપે છે. નસોમાંથી સામગ્રી લેતી વખતે, લાલ રક્તકણો પરીક્ષણ ટ્યુબમાં વિનાશ કરાવતા નથી, માઇક્રોબંચ્સ બનાવતા નથી, જેમ કે કેશિકા નમૂના દ્વારા, જે આરોગ્યની સંપૂર્ણ સ્થિતિ વિશેની વિશ્વસનીય માહિતી પ્રાપ્ત કરવામાં મદદ કરે છે.
સૂચકાંકો કે જે વેનિસ અથવા રુધિરકેશિકા રક્તના વિશ્લેષણને નિર્ધારિત કરે છે તેના વિશે વધુ માહિતી માટે, વિડિઓ જુઓ:
નસમાંથી લોહી લેવા વિશે દરેક દર્દીને શું જાણવાની જરૂર છે? કયા પરીક્ષણો ચકાસી શકાય છે? સામાન્ય રક્ત પરીક્ષણ અને બાયોકેમિકલ અભ્યાસનો જવાબ કેટલો માન્ય છે?
| સંબંધિત લેખ: | |