સગર્ભાવસ્થા ડાયાબિટીસ જન્મ પછી ક્યારે જાય છે
સ્ત્રી માટે, બાળકને જન્મ આપવી એ એક સરળ પરીક્ષણ નથી, કારણ કે આ સમયે તેનું શરીર ઉન્નત સ્થિતિમાં કાર્ય કરે છે. તેથી, આ સમયગાળામાં, ઘણીવાર વિવિધ રોગવિજ્ .ાનવિષયક સ્થિતિઓ દેખાય છે, ઉદાહરણ તરીકે, સગર્ભા સ્ત્રીઓની ડાયાબિટીસ. પરંતુ સગર્ભાવસ્થા ડાયાબિટીસ શું છે અને તે સ્ત્રી અને ગર્ભના સ્વાસ્થ્યને કેવી અસર કરી શકે છે.
ગર્ભાવસ્થા દરમિયાન બ્લડ સુગરનું પ્રમાણ વધારે હોય ત્યારે આ રોગ થાય છે. ઘણીવાર આ રોગ બાળકના જન્મ પછી તરત જ અદૃશ્ય થઈ જાય છે. જો કે, ડાયાબિટીઝનું આ સ્વરૂપ સ્ત્રીઓ માટે ખતરનાક છે, કારણ કે તેનો અભ્યાસક્રમ ભવિષ્યમાં ટાઇપ 2 રોગના વિકાસ માટે જોખમી પરિબળ તરીકે ગણી શકાય.
સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ 1-14% સ્ત્રીઓમાં જોવા મળે છે. આ રોગ ગર્ભાવસ્થાના વિવિધ તબક્કે દેખાઈ શકે છે. તેથી, પ્રથમ ત્રિમાસિકમાં, ડાયાબિટીસ દર્દીઓના 2.1%, બીજામાં - 5.6% અને ત્રીજામાં - 3.1% માં થાય છે.
કારણો અને લક્ષણો
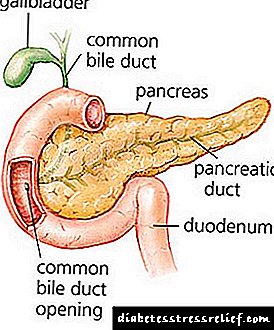
સામાન્ય રીતે, ડાયાબિટીઝનું કોઈપણ સ્વરૂપ એ અંતocસ્ત્રાવી રોગ છે જેમાં કાર્બોહાઇડ્રેટ મેટાબોલિઝમમાં નિષ્ફળતા આવે છે. આ પૃષ્ઠભૂમિની સામે, ઇન્સ્યુલિનની સંબંધિત અથવા સંપૂર્ણ અપૂર્ણતા છે, જે સ્વાદુપિંડ દ્વારા ઉત્પન્ન થવી આવશ્યક છે.
આ હોર્મોનની ઉણપનું કારણ અલગ હોઈ શકે છે. ઉદાહરણ તરીકે, પ્રોન્સ્યુલિનને સક્રિય હોર્મોનમાં રૂપાંતરિત કરવાની પ્રક્રિયામાં ખામી, સ્વાદુપિંડમાં બીટા કોશિકાઓની સંખ્યામાં ઘટાડો, કોશિકાઓ દ્વારા ઇન્સ્યુલિનની દ્રષ્ટિનો અભાવ અને ઘણું બધું.
ઇન્સ્યુલિનની અસર કાર્બોહાઇડ્રેટ ચયાપચય પર હોર્મોન-આધારિત પેશીઓમાં ચોક્કસ ગ્લાયકોપ્રોટીન રીસેપ્ટર્સની હાજરી દ્વારા નક્કી કરવામાં આવે છે. જ્યારે તેઓ સક્રિય થાય છે, ત્યારે કોશિકાઓમાં ગ્લુકોઝ પરિવહન વધે છે અને બ્લડ સુગરનું પ્રમાણ ઘટે છે.
આ ઉપરાંત, ઇન્સ્યુલિન ખાંડના ઉપયોગ અને પેશીઓમાં ગ્લાયકોજેન તરીકે તેના સંચયની પ્રક્રિયાને ખાસ કરીને હાડપિંજરના સ્નાયુમાં અને યકૃતમાં અનુકરણ કરે છે. નોંધનીય છે કે ગ્લાયકોજેનમાંથી ગ્લુકોઝનું પ્રકાશન પણ ઇન્સ્યુલિનના પ્રભાવ હેઠળ કરવામાં આવે છે.
બીજો હોર્મોન પ્રોટીન અને ચરબી ચયાપચયને અસર કરે છે. તેમાં એનાબોલિક અસર છે, લિપોલીસીસ અટકાવે છે, ઇન્સ્યુલિન આધારિત કોષોમાં ડીએનએ અને આરએનએના બાયોસિન્થેસિસને સક્રિય કરે છે.
જ્યારે સગર્ભાવસ્થા ડાયાબિટીસ વિકસે છે, ત્યારે તેના કારણોમાં ઘણા પરિબળો શામેલ છે. આ કિસ્સામાં વિશેષ મહત્વ એ છે કે ઇન્સ્યુલિનની ખાંડ-ઘટાડવાની અસર અને અન્ય હોર્મોન્સ દ્વારા હાયપરગ્લાયકેમિક અસર વચ્ચેની કાર્યાત્મક નિષ્ફળતા.
ટીશ્યુ ઇન્સ્યુલિન પ્રતિકાર, ધીરે ધીરે પ્રગતિ, ઇન્સ્યુલિનની ઉણપને વધુ સ્પષ્ટ કરે છે. ઉશ્કેરણીજનક પરિબળો પણ આમાં ફાળો આપે છે:
- 20% અથવા તેથી વધુ ધોરણ કરતાં વધુ વજન, વિભાવના પહેલાં પણ ઉપલબ્ધ,
- એલિવેટેડ બ્લડ સુગર, જે પેશાબ વિશ્લેષણના પરિણામો દ્વારા પુષ્ટિ મળે છે,
- 4 કિલોગ્રામથી વધુ વજન ધરાવતા બાળકનો પાછલો જન્મ,
- રાષ્ટ્રીયતા (મોટેભાગે સગર્ભાવસ્થા ડાયાબિટીસ એશિયન, હિસ્પેનિક્સ, બ્લેક્સ અને મૂળ અમેરિકનોમાં દેખાય છે),
- ભૂતકાળમાં એક મૃત બાળકનો જન્મ,
- ગ્લુકોઝ સહિષ્ણુતાનો અભાવ,
- અંડાશયના રોગની હાજરી,
- પોલિહાઇડ્રેમનીઓસ એમ્નીયોટિક પાણીના વધુ દ્વારા વર્ગીકૃત થયેલ છે,
- આનુવંશિકતા
- પાછલી ગર્ભાવસ્થા દરમિયાન થતી અંતocસ્ત્રાવી વિકૃતિઓ.
ગર્ભાવસ્થા દરમિયાન, અંતiસ્ત્રાવી વિક્ષેપો શારીરિક ફેરફારોને કારણે થાય છે, કારણ કે સગર્ભાવસ્થાના પ્રારંભિક તબક્કે પહેલેથી જ, ચયાપચય ફરીથી બનાવવામાં આવે છે. પરિણામે, ગર્ભમાં ગ્લુકોઝની થોડી ઉણપ સાથે, શરીર લિપિડમાંથી energyર્જા પ્રાપ્ત કરીને, અનામત અનામતનો ઉપયોગ કરવાનું શરૂ કરે છે.
ગર્ભાવસ્થાના પ્રારંભિક તબક્કે, આવી મેટાબોલિક ફરીથી ગોઠવણી ગર્ભની બધી energyર્જા આવશ્યકતાઓને સંતોષે છે. પરંતુ ભવિષ્યમાં, ઇન્સ્યુલિન પ્રતિકારને દૂર કરવા માટે, સ્વાદુપિંડનું બીટા કોષોનું હાયપરટ્રોફી થાય છે, જે ખૂબ સક્રિય પણ બને છે.
હોર્મોનના વધતા ઉત્પાદનને તેના વેગના વિનાશ દ્વારા વળતર આપવામાં આવે છે. જો કે, ગર્ભાવસ્થાના 2 જી ત્રિમાસિકમાં, પ્લેસેન્ટા અંતocસ્ત્રાવી કાર્ય કરે છે, જે ઘણીવાર કાર્બોહાઇડ્રેટ ચયાપચયને અસર કરે છે.
પ્લેસેન્ટા દ્વારા ઉત્પાદિત એસ્ટ્રોજેન્સ, સ્ટીરોઈડ જેવા, સ્ટીરોઈડ હોર્મોન્સ અને કોર્ટિસોલ ઇન્સ્યુલિન વિરોધી બને છે. પરિણામે, 20 સપ્તાહમાં પહેલેથી જ, સગર્ભાવસ્થા ડાયાબિટીસના પ્રથમ લક્ષણો જોવા મળે છે.
જો કે, કેટલાક કિસ્સાઓમાં, સ્ત્રી માત્ર ગ્લુકોઝની સંવેદનશીલતામાં નાના ફેરફારો દર્શાવે છે, આ સ્થિતિને પૂર્વ-સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ કહેવામાં આવે છે. આ કિસ્સામાં, ઇન્સ્યુલિનની ઉણપ ફક્ત કાર્બોહાઇડ્રેટ ખોરાકના દુરૂપયોગ અને અન્ય ઉશ્કેરણીજનક પરિબળોની હાજરી સાથે નોંધવામાં આવે છે.
નોંધનીય છે કે ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝ બીટા કોષોના મૃત્યુ અથવા હોર્મોન પરમાણુમાં ફેરફાર સાથે નથી. તેથી, અંતocસ્ત્રાવી વિક્ષેપના આ સ્વરૂપને ઉલટાવી શકાય તેવું માનવામાં આવે છે, જેનો અર્થ છે કે જ્યારે ડિલિવરી થાય છે, ત્યારે તે તેની જાતે ભરપાઈ કરે છે.
સગર્ભાવસ્થાના ડાયાબિટીસના ચિન્હો હળવા હોય છે, તેથી સ્ત્રીઓ ઘણીવાર તેમને ગર્ભાવસ્થાની શારીરિક લાક્ષણિકતાઓને આભારી છે. આ સમયગાળા દરમિયાન જે મુખ્ય અભિવ્યક્તિઓ થાય છે તે કાર્બોહાઇડ્રેટ ચયાપચયમાં કોઈપણ પ્રકારની વિક્ષેપના લાક્ષણિક લક્ષણો છે:
- તરસ
- dysuria
- ખૂજલીવાળું ત્વચા
- નબળા વજન અને સામગ્રી.
સગર્ભાવસ્થા ડાયાબિટીસના લક્ષણો લાક્ષણિકતા ધરાવતા નથી, તેથી પ્રયોગશાળા પરીક્ષણો એ રોગના નિદાન માટેનો આધાર છે. ઉપરાંત, સ્ત્રીને ઘણીવાર અલ્ટ્રાસાઉન્ડ સૂચવવામાં આવે છે, જેની મદદથી તમે પ્લેસેન્ટલ અપૂર્ણતાનું સ્તર નક્કી કરી શકો છો અને ગર્ભના પેથોલોજી શોધી શકો છો.
પુનoveryપ્રાપ્તિ અવધિ
તે ઘણીવાર થાય છે કે સગર્ભાવસ્થા ડાયાબિટીસ જન્મ પછી જ પસાર થાય છે. બ્લડ સુગરનું સ્તર સામાન્ય છે, રોગના બધા લક્ષણો રોજિંદા જીવનમાંથી અદૃશ્ય થઈ જાય છે.
ડાયાબિટીસમાં ઇનોવેશન - ફક્ત દરરોજ પીવો.
બાળકના દેખાવના 6 અઠવાડિયા પછી, તમારે ખૂબ જોખમી ગ્લુકોઝનું સ્તર શોધવા માટે રક્ત પરીક્ષણ કરવું આવશ્યક છે. ત્યાં 50% ની સંભાવના છે કે ગર્ભાવસ્થા પછીના 10-22 વર્ષમાં ટાઇપ 2 ડાયાબિટીસ થઈ શકે છે. તે બાળકની આગામી અપેક્ષા દરમિયાન પણ દેખાઈ શકે છે - જોખમ ખૂબ વધારે છે.
પ્રકાર 1 ડાયાબિટીઝથી બાળક બીમાર હોવાની સંભાવના ઓછી છે. આ હોવા છતાં, બીજા સ્વરૂપના ડાયાબિટીસની શરૂઆતની ચોક્કસ ટકાવારી છે.
જો જી.ડી.એમ. ધરાવતી સગર્ભા સ્ત્રીમાં સિઝેરિયન વિભાગ છે, તો ત્યાં ગૂંચવણો હોઈ શકે છે. સામાન્ય રીતે એક બાળક સામાન્ય રીતે મોટા બાળકોમાં જન્મે છે. જો કે, આ કોઈ શસ્ત્રક્રિયા વિના કુદરતી રીતે બાળક લેવાની સંભાવનાને બાકાત નથી.
સામાન્ય રીતે, જીડીએમ માટે ખાસ આહાર સૂચવવામાં આવે છે, તેનું પાલન જે સહાય કરી શકે છે. સ્વીકાર્ય ઉત્પાદનોની સૂચિમાં શામેલ છે:
- માંસ (ચરબી વિના),
- લીલા શાકભાજી
- ડેરી ઉત્પાદનો (ઓછી ચરબીવાળા કુટીર પનીર સહિત),
- આખા અનાજ અને અનાજ,
- આખા લોટમાંથી શેકેલી બ્રેડ.

ત્યાં ખોરાકની સૂચિ પણ છે જે આહારમાંથી બરાબર બાકાત રાખવાની જરૂર રહેશે:
જો સગર્ભાવસ્થા ડાયાબિટીસ દૂર ન થાય
સગર્ભાવસ્થા ડાયાબિટીઝ ક્યારે બાળકના જન્મ પછી પસાર થશે તે પ્રશ્નના જવાબ તાત્કાલિક આવે છે અથવા તે શોધી કા .વું જોઈએ. જો લાંબા સમય પહેલાથી જ પસાર થઈ ગયો હોય, અને આંતરસ્ત્રાવીય સ્તરના સામાન્યકરણ પછી પણ રોગ દૂર થતો નથી, તો સારવાર સૂચવવામાં આવે છે.
ગર્ભાવસ્થા દરમિયાન, ગ્લુકોઝ ઘટાડતી દવાઓ લઈ શકાતી નથી. પોસ્ટપાર્ટમ જીડીએમના કિસ્સામાં, બધું સરળ છે - તમે દવા લઈ શકો છો. ગંભીર ગૂંચવણોના જોખમના કિસ્સામાં, ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે.
મોટે ભાગે, સગર્ભાવસ્થા રોગ પ્રકાર 2 માં જઈ શકે છે. તેથી, તમારે ચોક્કસપણે નિષ્ણાતોનો સંપર્ક કરવો જ જોઇએ. ડોકટરોની સૂચિમાં વારંવાર ગર્ભાવસ્થાના કિસ્સામાં એન્ડોક્રિનોલોજિસ્ટ શામેલ હોવું આવશ્યક છે.
યુવાન માતાઓ માટે ભલામણો
બધા જરૂરી આહારનું પાલન કરવા ઉપરાંત, ત્યાં ભલામણો છે (આહાર લખતી વખતે તેમાંથી ઘણાને ધ્યાનમાં લેવામાં આવતાં નથી):
અમે અમારી સાઇટના વાચકોને ડિસ્કાઉન્ટ ઓફર કરીએ છીએ!
- બધી ખરાબ ટેવો દૂર કરો,
- ધોરણ કરતાં વધારે, કેલરીની સંખ્યા ન વાપરો,
- રમત રમવાનું શરૂ કરો, સવારની કસરત કરો,
- વધુ ફળો અને શાકભાજી ગ્રહણ કરો,
- ખોરાક નાના ભાગોમાં હોવો જોઈએ,
- વધુ પાણી પીવું.
એથલેટિક, સક્રિય જીવનશૈલી અને બહાર રહેવાથી વધારે વજન ઘટાડવામાં ફાળો આપશે, જો કોઈ હોય તો. જો તમને ડાયાબિટીઝનું જોખમ છે, તો તમારે લોહીમાં ગ્લુકોઝના સામાન્ય સ્તરને નક્કી કરવા માટે સમય સમય પર તપાસ કરવાની જરૂર છે.
શરીર અભિવ્યક્તિના સ્વરૂપમાં "સંકેતો" આપી શકે છે:
- ફોલ્લીઓ
- લાલાશ
- શંકાસ્પદ ચેપ
- અગમ્ય ઘાવ.
એલર્જીના સામાન્ય ચિહ્નો સાથે મૂંઝવણનું જોખમ રહેલું છે. તેમ છતાં, રોગની હાજરી તપાસવાની ભલામણ કરવામાં આવે છે.

યોગ્ય સ્વચ્છતા. આનો અર્થ એ છે કે તમારે દરરોજ ફુવારો લેવાની જરૂર છે, તમારા દાંતમાં સમય ફાળવો અને તમારા નખને અઠવાડિયામાં કાપવા.
ડ doctorક્ટરના જ્ knowledgeાન વિના સ્વ-દવાઓની ભલામણ કોઈ પણ સંજોગોમાં નથી. અચોક્કસ માહિતી પર ઠોકર મારવાનું, કોઈ દવાનો ખોટો ડોઝ લેવાનું અથવા શરીર દ્વારા સહન ન કરાય તેવી દવાઓ પીવાનું જોખમ છે. આ કિસ્સામાં, જીડીએમ સાથેની પરિસ્થિતિ ફક્ત વધુ ખરાબ થશે. ડ doctorક્ટર નિદાનને ચોક્કસપણે નક્કી કરી શકે છે, ડ્રગ લખી શકે છે અને ઉપચાર સૂચવે છે જે સારવાર માટે અનુકૂળ છે.
જો તમે વ્યક્તિગત સ્વાસ્થ્યને અવગણશો નહીં, તો ડ doctorક્ટરની ભલામણોનું પાલન કરો અને શાસનનું ઉલ્લંઘન ન કરો, પરિણામ પ્રાપ્ત કરવા અને પુન recoverપ્રાપ્ત થવાની સંભાવના વધી છે. નહિંતર, પરિસ્થિતિ ફક્ત વધુ ખરાબ થશે અને નુકસાન ફક્ત માતાના શરીર જ નહીં, પણ બાળકને પણ કરવામાં આવશે.

ડાયાબિટીઝ હંમેશા જીવલેણ ગૂંચવણો તરફ દોરી જાય છે. અતિશય બ્લડ સુગર અત્યંત જોખમી છે.
એરોનોવા એસ.એમ. ડાયાબિટીઝની સારવાર વિશે ખુલાસો આપ્યો. સંપૂર્ણ વાંચો
દેખાવ માટેનાં કારણો

ગર્ભાવસ્થા દરમિયાન ડાયાબિટીસ મેલીટસ ગર્ભાવસ્થા દરમિયાન હોર્મોનલ શિફ્ટની પૃષ્ઠભૂમિ સામે શરીર દ્વારા ઉત્પાદિત ઇન્સ્યુલિન પ્રત્યેની ઇન્સ્યુલિન પ્રતિકાર (સંવેદનશીલતામાં ઘટાડો) માં વ્યક્ત થાય છે - અવરોધિત અસર, લેક્ટોજેન, એસ્ટ્રોજન, કોર્ટિસોલ અને અન્ય પદાર્થો દ્વારા પૂરી પાડવામાં આવે છે જે વીસમી અઠવાડિયાથી ગર્ભની કલ્પના પછી અત્યંત સક્રિય રીતે ઉત્પન્ન થાય છે. જો કે, સગર્ભાવસ્થા ડાયાબિટીસ તમામ સ્ત્રીઓમાં વિકાસ થતો નથી - સમસ્યાના વિકાસ માટેના જોખમી પરિબળો આ છે:
- વધારે વજન. પ્રકાર 2 ડાયાબિટીઝના વિકાસ માટેનું મૂળ પરિબળ સ્ત્રીના શરીર માટે આ મુશ્કેલ અવધિમાં જીડીએમની રચના શરૂ કરી શકે છે.
- ત્રીસ વર્ષથી વધુ ઉંમર. પ્રસૂતિ પછીની સ્ત્રીઓને સગર્ભાવસ્થા ડાયાબિટીઝ થવાનું જોખમ વધારે છે.
- પાછલી સગર્ભાવસ્થામાં નબળાઇ ગ્લુકોઝ પ્રતિકાર. અગાઉની પ્રિડિબાઇટિસ આગામી ગર્ભાવસ્થામાં ફરીથી પોતાને વધુ સ્પષ્ટ અને સ્પષ્ટપણે યાદ અપાવે છે.
- આનુવંશિક વલણ જો નજીકની હરોળના સંબંધીઓ અગાઉ કોઈ પણ પ્રકારની ડાયાબિટીસ હોવાનું નિદાન કરે છે, તો જીડીએમ થવાનું જોખમ વધે છે.
- પોલિસિસ્ટિક અંડાશય તબીબી પ્રેક્ટિસ બતાવે છે કે, આ સિન્ડ્રોમ ધરાવતી સ્ત્રીઓને વધુ વખત સગર્ભાવસ્થા ડાયાબિટીસ હોવાનું નિદાન થાય છે.
- ખરાબ પ્રસૂતિ ઇતિહાસ. શું તમે ક્યારેય ક્રોનિક કસુવાવડ, સ્થિરજન્મ અથવા શારીરિક ખોડખાંપણ થઈ છે? પહેલાનાં જન્મો મુશ્કેલ હતા, બાળક ખૂબ મોટું અથવા નાનું હતું, શું અન્ય ચોક્કસ સમસ્યાઓનું નિદાન થયું હતું (દા.ત. પોલિહાઇડ્રેમનીઅસ)? આ બધા ભવિષ્યમાં જીડીએમના જોખમોમાં નોંધપાત્ર વધારો કરે છે.
સગર્ભાવસ્થા ડાયાબિટીસના લક્ષણો

જીડીએમના લક્ષણો મોટેભાગે પ્રકાર 2 ડાયાબિટીસના અભિવ્યક્તિઓ સાથે સંકળાયેલા હોય છે. મોટાભાગના કિસ્સાઓમાં, દર્દીને આ રોગના બાહ્ય અભિવ્યક્તિઓ જરા પણ લાગતા નથી, વિવિધ રોગોને શરીરના આમૂલ પુનructરચના અને તેના અનુકૂલનની પ્રક્રિયાઓને ભવિષ્યના જન્મો સાથે જોડતા હોય છે, જો કે, કેટલીકવાર સગર્ભા સ્ત્રીને તીવ્ર તરસ અને પ્રવાહીનું અતિશય પીણું બતાવી શકાય છે, સાથે થોડી જરૂરિયાત માટે વારંવાર અરજ પણ થાય છે. જો ફળ હજી પણ નાનું હોય. આ ઉપરાંત, સગર્ભાવસ્થા ડાયાબિટીસ, દબાણમાં સમયાંતરે વધારો, નાના ન્યુરોલોજીકલ અભિવ્યક્તિઓ (વારંવાર મૂડ સ્વિંગ્સથી ટેન્ટ્રમ્સ તરફ) દ્વારા વર્ગીકૃત થયેલ છે, દુર્લભ કિસ્સાઓમાં, સ્ત્રી હૃદયની પીડા અને હાથપગના નિષ્ક્રિયતા દ્વારા વ્યગ્ર છે.
ઉપરથી જોઇ શકાય છે, સમાન લક્ષણો ઘણીવાર ગર્ભાવસ્થાના સામાન્ય કોર્સ અને સંકળાયેલ ક્લાસિક પેથોલોજીઝ (દા.ત., ટોક્સિકોસિસ) ની લાક્ષણિકતા દર્શાવે છે. અસ્પષ્ટ "ચિત્ર" મુશ્કેલીને સ્પષ્ટપણે મંજૂરી આપતું નથી અને મોટાભાગના કિસ્સાઓમાં, ડાયાબિટીસનું નિદાન ફક્ત યોગ્ય પરીક્ષણોની મદદથી જ કરવામાં આવે છે.
ડાયગ્નોસ્ટિક્સ

22 થી 28 અઠવાડિયાના સમયગાળા દરમિયાન દર્દીઓ માટેની પ્રમાણભૂત દેખરેખ યોજના અનુસાર (તે પછી સ્ત્રી શરીરની ઇન્સ્યુલિનની જરૂરિયાત નોંધપાત્ર રીતે વધે છે, સરેરાશ સામાન્ય ધોરણના 75 ટકા સુધી) ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરવામાં આવે છે. આ વિશ્લેષણ માટે, સવારે ખાલી પેટ પર આંગળીમાંથી પ્રથમ રક્તદાન કરવામાં આવે છે. એ નોંધવું જોઇએ કે પરીક્ષણના બાર કલાક પહેલાં, ખોરાક લેવાનો ઇનકાર કરવો જરૂરી છે, કોઈ પણ દવાઓ ડ withક્ટર સાથે સહમત નથી, તેમજ શારીરિક / ભાવનાત્મક તણાવને ટાળવા માટે, દારૂ અને ધૂમ્રપાનથી દૂર રહેવું.
ઉપરોક્ત યોજના અનુસાર રુધિરકેશિકા લોહી લીધા પછી, વાજબી સેક્સને મૌખિક રીતે ગ્લુકોઝની માત્રા 75 ગ્રામની સમકક્ષ આપવામાં આવે છે, જેના પછી બીજા અને ત્રીજા કેશિકા લોહીના નમૂના એક કલાક અને બે કલાક પછી કરવામાં આવે છે.
ઉપરોક્ત પરીક્ષણના ધોરણો ખાલી પેટ પર હોય છે જે 5.1 એમએમઓએલ / એલ કરતા વધારે ન હોય, ગ્લુકોઝના મૌખિક વહીવટ પછી એક કલાક પછી, 10 એમએમઓએલ / એલ કરતા વધુ નહીં, 2 કલાક પછી - 8.5 એમએમઓએલ / એલ કરતા વધુ નહીં. એક નિયમ મુજબ, જીડીએમ ધરાવતી સગર્ભા સ્ત્રીઓમાં ઉપવાસ પરીક્ષણના મૂલ્યો સામાન્ય કરતા પણ ઓછા હોય છે, પરંતુ તે કસરત દરમિયાન નોંધપાત્ર કરતાં વધી જાય છે.
ક્લાસિકલ પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસથી વિપરીત, જો સગર્ભાવસ્થા ડાયાબિટીસની શંકા હોય તો ગ્લાયકેટેડ હિમોગ્લોબિન પરીક્ષણ કરવામાં આવતું નથી, કારણ કે સ્ત્રીઓમાં કામચલાઉ જીડીએમની રચનાની વિચિત્રતાને કારણે તે હંમેશાં નકારાત્મક હોય છે.
આ વિશ્લેષણ ઉપરાંત, નિદાનની પુષ્ટિ કરવા માટે, ડ doctorક્ટરને અન્ય રોગોને બાકાત રાખવો આવશ્યક છે જે હાઈપરગ્લાયકેમિઆનું કારણ બને છે, અને જો જરૂરી હોય તો, સંશોધનના વૈકલ્પિક સ્વરૂપો પણ લખો.
સગર્ભાવસ્થા ડાયાબિટીઝની સારવાર

બાળકના ભાવિ સ્વાસ્થ્ય માટેના કેટલાક જોખમોને લીધે, સગર્ભાવસ્થા ડાયાબિટીસની સારવાર ઓછામાં ઓછી દવાઓના સેટ સાથે સૌથી સલામત પદ્ધતિઓનો ઉપયોગ કરીને કરવામાં આવે છે. જીડીએમની ઓળખ કર્યા પછી, યોગ્ય જાતિના પ્રતિનિધિને ગર્ભના વિકાસ, ભારના આ તબક્કે ખાસ આહાર, તેમજ મધ્યમ શારીરિક, તેના માટે શક્ય તેવું સૂચવવામાં આવશે. હવે, દિવસમાં 7 વખત સુધી, તમારે ગ્લુકોમીટરથી બ્લડ સુગરનું હાલનું સ્તર બદલવું પડશે અને પરીક્ષણ પરિણામોની વિગતવાર ડાયરી રાખવી પડશે જેથી ડ doctorક્ટર, જો જરૂરી હોય તો, આવા આંકડાથી પરિચિત થઈ શકે અને ઉપચારનો માર્ગ સુધારી શકે.
કેટલાક કિસ્સાઓમાં, આહાર અને વ્યાયામ પૂરતા નથી - આ કિસ્સામાં, નિષ્ણાત ડિલિવરી સુધી ગર્ભાવસ્થાના સમયગાળા માટે ઇન્સ્યુલિન ઉપચારનો કોર્સ સૂચવે છે. દવાની વિશિષ્ટ માત્રા અને શાસન ફક્ત તમારા ડ doctorક્ટર દ્વારા સૂચવવામાં આવે છે! દુર્ભાગ્યે, સગર્ભાવસ્થા ડાયાબિટીઝના કિસ્સામાં આ હોર્મોનમાં પેશી કોશિકાઓની નબળી સંવેદનશીલતાને લીધે ઇન્સ્યુલિનના ઇન્જેક્શન મહત્તમ શક્ય અસર આપતા નથી.
રક્ત ખાંડ ઘટાડવાની બીજી ક્લાસિક દવા ખાંડને ઘટાડતી મૌખિક દવાઓ લે છે. તેમાંના મોટાભાગનાને ગર્ભધારણ દરમ્યાન વાપરવાની મનાઈ છે કારણ કે અજાત બાળકના સ્વાસ્થ્ય અને જીવન માટેના ખૂબ risksંચા જોખમો છે. મેટફોર્મિન એક અપવાદ છે, પરંતુ તે ફક્ત છેલ્લા આશ્રય તરીકે સૂચવવામાં આવે છે, કાળજીપૂર્વક બધા સંભવિત પરિણામોનું વજન અને ગંભીર આડઅસરો ધ્યાનમાં લેતા.
સગર્ભાવસ્થા ડાયાબિટીસ માટે આહાર

જીડીએસ સામે લડવાની સૌથી અસરકારક પદ્ધતિ એ યોગ્ય રીતે પસંદ કરેલ આહાર છે - આ એક એક્ષિયમ છે જે પાંચ દાયકાથી વધુ સમયથી સંબંધિત છે.સગર્ભાવસ્થા ડાયાબિટીઝ અને પ્રકારનાં 1.2 ડાયાબિટીસ મેલિટસની સારવાર માટે લક્ષણો અને પદ્ધતિની સમાનતા હોવા છતાં, તેમના માટેના પોષણ પ્રણાલીમાં નોંધપાત્ર રીતે અલગ છે. જી.ડી.એમ. સાથે, તમે ઓછી કાર્બ અથવા કડક શાકાહારી આહારનો ઉપયોગ કરી શકતા નથી, કારણ કે આવા ભોજનની પદ્ધતિ બેરિંગ ગર્ભના ભાવિ સ્વાસ્થ્યને પ્રતિકૂળ અસર કરે છે. શરીરના પોતાના ચરબી પર સ્વિચ કર્યા પછી કીટોન શરીરની રચના ખાસ કરીને જોખમી છે. શું કરવું? માતાના જીવનના આ તબક્કે ડોકટરો, બાળજન્મ સુધી, તર્કસંગત આહાર તરફ જવાનું સૂચન કરે છે. તેના મુખ્ય મુદ્દાઓ:
- અપૂર્ણાંક ભોજન, 3 મૂળભૂત અભિગમો (નાસ્તો, લંચ, ડિનર) અને 3 નાસ્તા.
- કોઈપણ સ્વરૂપમાં સરળ "ફાસ્ટ" કાર્બોહાઈડ્રેટ - લોટ, મીઠાઈઓ, અથાણાં, ફાસ્ટ ફૂડ અને બટાટાવાળા કોઈપણ ઉત્પાદનોનો ઉપયોગ કરવાનો ઇનકાર.
- શરીરના વજનના કિલોગ્રામ દીઠ 35 કેકેલ દીઠ સામાન્ય કેલરીનું સેવન.
- બીજેયુનું પ્રણાલીગત વિતરણ 25-30 ટકા પ્રોટીન, લગભગ 30 ટકા ચરબી અને 40-45 ટકા કાર્બોહાઇડ્રેટ છે.
- પાચનમાં સુધારો કરવા અને પેરીસ્ટાલિસિસને સ્થિર કરવા - ફાઇબરવાળા ખોરાકનો ઉપયોગ કરવો ફરજિયાત છે.
- ખાંડ અને કેટટોન બોડીઝના સ્તરની સતત દેખરેખ, દરેક ભોજન પછી (minutes૦ મિનિટ પછી) શ્રેષ્ઠ.
આવા આહાર માટે, સંપૂર્ણ ગર્ભાવસ્થા માટે શ્રેષ્ઠ વજનમાં વધારો 11-6 કિલોગ્રામની રેન્જમાં બદલાય છે. સામાન્ય રીતે, સગર્ભાવસ્થાના પ્રારંભથી બાળજન્મ સુધીના સમયગાળા દરમિયાન જી.ડી.એમ. ધરાવતી મહિલાઓ માટેના આરોગ્યને સ્વાસ્થ્ય સમસ્યાઓ વિના રસિક સ્થિતિમાં વાજબી જાતિના મૂળભૂત તંદુરસ્ત આહારથી લગભગ સમાન છે, પરંતુ તેમાં દૈનિક લયનું વધુ કડક પાલન અને ખાંડ / કીટોન શરીરના સંપૂર્ણ નિયંત્રણની આવશ્યકતા છે. લોહી.
અઠવાડિયા માટે મેનુ

છ દિવસના દૈનિક આહાર સાથેનો ક્લાસિક સાપ્તાહિક મેનૂ સગર્ભા સ્ત્રીને જરૂરી તત્વોનો સંપૂર્ણ સમૂહ પૂરો પાડે છે, જ્યારે સામાન્ય કાર્બોહાઇડ્રેટ ચયાપચય જાળવવામાં અને જીડીએમ ગૂંચવણોના જોખમોને ઘટાડવામાં મદદ કરે છે.
અમારી પાસે સખત ચીઝ અને બે ટામેટાં, તેમજ એક બાફેલી ઇંડા સાથે મોટી સેન્ડવિચ હશે. રાત્રિભોજન પહેલાં નાસ્તા માટે - કુટીર પનીર અને મુઠ્ઠીભર કિસમિસ સાથેનો નાનો બાઉલ. અમે વનસ્પતિ સૂપ સાથે લંચ કરીએ છીએ. કુદરતી દહીંના મોટા ગ્લાસ સાથે બપોરે નાસ્તો કરો. અમે વનસ્પતિ સલાડની પ્લેટ અને એક એવોકાડો સાથે રાત્રિભોજન કરીએ છીએ. સુતા પહેલા, તમે ગ્લાસ રોઝશિપ ડેકોક્શનનો ઉપયોગ કરી શકો છો.
અમે દૂધમાં ઉકાળેલા ઓટમીલની પ્લેટ સાથે નાસ્તો કરીશું. આપણને બે સફરજનનો ડંખ છે. અમે માંસ સાથે ચિકન સૂપ સાથે લંચ કરીએ છીએ. અમારી પાસે બપોરનું ભોજન, સો ગ્રામ ઓછી ચરબીવાળા કુટીર ચીઝ સાથે. અમે વનસ્પતિ સ્ટયૂ અને બાફેલા માંસના નાના ટુકડા સાથે રાત્રિભોજન કરીશું. સુતા પહેલા, આપણે ખાંડ વગર એક ટકા ગ્લાસ પી શકીએ છીએ.
અમારી પાસે બે કાકડીઓવાળા ઓમેલેટની પ્લેટ છે. લંચ માટે, એક ગ્લાસ દહીં. અમે માછલીના સૂપ સાથે બપોરનું ભોજન કરીએ છીએ. એક બપોરે બે કેળા છે. અમે દૂધની પોર્રીજની પ્લેટ સાથે રાત્રિભોજન કરીએ છીએ. સૂતા પહેલા, અમે વનસ્પતિ કચુંબરની અડધી પ્લેટનો ઉપયોગ કરીએ છીએ.
અમે કિસમિસ અને 20 ટકા નેચરલ ખાટા ક્રીમના ઉમેરો સાથે ચીઝ કેક્સ સાથે નાસ્તો કરીએ છીએ. નાસ્તા માટે - મુઠ્ઠીભર છાલવાળી અખરોટ. મસૂરનો સૂપનો વાટકો સાથે અમે બપોરનું ભોજન કરીએ છીએ. બે નાના નાશપતીનો સાથે બપોરે નાસ્તો કરો. રાત્રિભોજન બાફેલા ચોખાની પ્લેટ, ટામેટાં (100 ગ્રામ) સાથે ચિકન શેકવામાં માંસ. સુતા પહેલા ચા પીવો.
સવારના નાસ્તામાં, સેન્ડવિચ (માખણ, સખત ચીઝ, રાઈ બ્રેડ) સાથે ઓમેલેટ તૈયાર કરો. રાત્રિભોજન પહેલાં, એક ગ્લાસ ટામેટાંનો રસ પીવો. અમે વનસ્પતિ સ્ટયૂ અને 100 ગ્રામ બાફેલી માંસ સાથે બપોરનું ભોજન કરીએ છીએ. બપોરે બે પીચ છે. રાત્રિભોજન માટે - ટમેટાની ચટણીના ઉમેરા સાથે દુરમ ઘઉંમાંથી સ્પાઘેટ્ટીની એક પ્લેટ. સૂતા પહેલા, તમે એક ગ્લાસ હર્બલ ચા પી શકો છો.
લોખંડની જાળીવાળું બેરીના ઉમેરા સાથે અમે કુટીર પનીર સાથે નાસ્તો કરીએ છીએ. અમારી પાસે સખત ચીઝની ટુકડા સાથે એક નાનો સેન્ડવિચ છે. અમારી પાસે સ્ટયૂ, વનસ્પતિ કચુંબર અને લીલી ચા સાથે બિયાં સાથેનો દાણો એક પ્લેટ છે. બપોરે તાજા ગ્લાસ રાખો. અમે વનસ્પતિ કચુંબર અને ટામેટાં સાથે 100 ગ્રામ ચિકન સ્તન સાથે રાત્રિભોજન કરીએ છીએ. સૂતા પહેલા, તમે 1 ગ્લાસ દૂધ પી શકો છો.
અમે સુકા જરદાળુ સાથે દૂધની કોર્ન પોર્રીજની પ્લેટ સાથે નાસ્તો કરીશું. આપણને બે સફરજનનો ડંખ છે. ટામેટાં / કાકડીઓ અને કોબી સૂપના ક્લાસિક સલાડ સાથે લંચ. બપોરે મુઠ્ઠીભર સુકા ફળ. ખાટા ક્રીમના ઉમેરા સાથે ઝુચિિની પર રાત્રિભોજન, તેમજ એક ગ્લાસ રસ. સૂતા પહેલા, તમે રોઝશીપ ડેકોક્શન પી શકો છો.

અમે ભલામણ કરીએ છીએ કે સગર્ભાવસ્થાના ડાયાબિટીસ મેલીટસ નિદાનની તમામ સગર્ભા સ્ત્રીઓ ગભરાઈ ન જાય - આ સિન્ડ્રોમ, વિશ્વના તબીબી આંકડા દ્વારા બતાવ્યા પ્રમાણે, દર વર્ષે નિદાન ગર્ભવતી માતાના ચાર ટકા નિદાનમાં થાય છે. હા, આ એક ચિંતાજનક “બેલ” છે કે જે બધું શરીર સાથે સુનિશ્ચિત નથી, પરંતુ મોટાભાગના કિસ્સાઓમાં, જીડીએમ બાળજન્મ પછી અદૃશ્ય થઈ જાય છે. સ્વાભાવિક રીતે, ડિલિવરી પછીના દો andથી બે વર્ષ દરમિયાન, સ્ત્રીએ શરીરની સ્થિતિનું નિરીક્ષણ કરવું જોઈએ, નિયમિતપણે ખાંડ માટે રક્તદાન કરવું જોઈએ અને સૂચવેલ સમયગાળા દરમિયાન નવી ગર્ભાવસ્થાથી દૂર રહેવાનો પ્રયાસ કરવો જોઈએ - રોગના પુનરાવર્તનના જોખમો અને તેના મુખ્ય 1 અથવા 2 પ્રકારના ડાયાબિટીસમાં સંક્રમણ નોંધપાત્ર રીતે વધે છે.
તર્કસંગત અને યોગ્ય રીતે ખાય, તાજી હવામાં વધુ સમય વિતાવો, તમારા ડ doctorક્ટર દ્વારા સૂચિત શારીરિક કસરતો કરો - આયોજિત જન્મ સારી રીતે જશે અને તમે ભવિષ્યમાં ડાયાબિટીઝના શક્ય અભિવ્યક્તિઓનું કાળજીપૂર્વક નિરીક્ષણ કરી તમારા બાળકને સ્તનપાન પણ કરી શકો છો.
ગર્ભાવસ્થા માટે ખતરનાક સગર્ભાવસ્થા ડાયાબિટીસ શું છે?
જીડીએમ ગર્ભ અને માતા બંને માટે ચોક્કસ જોખમો ધરાવે છે. જીડીએમની જટિલતા તરીકે વાજબી જાતિના પ્રતિનિધિઓ ડાયાબિટીક નેફ્રોપથી અને પ્રિક્લેમ્પસિયા વિકસાવી શકે છે, જે માતામાં એકસાથે રેનલ નિષ્ફળતા સાથે ગર્ભના માલડેવલપમેન્ટ અને પ્લેસેન્ટામાં નબળા રક્ત પુરવઠો ઉશ્કેરે છે. આ ઉપરાંત, લોહીમાં ખાંડની constantંચી સાંદ્રતા ગર્ભના અતિસંવેદનશીલ વિકાસને ઉત્તેજિત કરે છે, ખાસ કરીને ગર્ભાવસ્થાના છેલ્લા ત્રિમાસિક ગાળામાં, જે અકાળ અને ખૂબ જ મુશ્કેલ કુદરતી જન્મો બંનેના જોખમોમાં વધારો કરે છે. આ ભયજનક ડેટા હોવા છતાં, આધુનિક તબીબી આંકડા સગર્ભાવસ્થા ડાયાબિટીઝથી ઓછી શિશુ મૃત્યુ દર સૂચવે છે - તંદુરસ્ત માતા અને તેમના અજાત બાળકોની તુલનામાં ફક્ત 1/3 ટકા વધારે છે.
મને સગર્ભાવસ્થા ડાયાબિટીસ છે. ગર્ભ પર તેની શું અસર પડશે?
રોગના સંપૂર્ણ નિયંત્રણના કિસ્સામાં, સગર્ભા સ્ત્રીની વર્તમાન સ્થિતિ અને ગર્ભની દેખરેખ, પોષણ સુધારણા અને અન્ય આવશ્યક ઉપચારાત્મક પગલાં, જીડીએમ તમારા અજાત બાળક પર નોંધપાત્ર અસર કરશે નહીં - સમયસર ડિલિવરી શરૂ થશે અને કુદરતી રીતે થશે. જો કોઈ સ્ત્રીમાં ગૂંચવણો હોય (નેફ્રોપથી, ગર્ભાશય પરના ડાઘ, પ્રિક્લેમ્પસિયા, સાંકડી પેલ્વિસ, વગેરે), તો પછી વિવિધ વિકલ્પો શક્ય છે - અકાળ જન્મથી લઈને સિઝેરિયન વિભાગ સુધી. Glંચા ગ્લુકોઝનું સ્તર ગર્ભમાં મેક્રોસોમિયા વિકસાવવા માટેનું કારણ બની શકે છે - એક અતિસંવેદનશીલ ગર્ભની વૃદ્ધિ અને તેના સમૂહમાં વધારો, જે નવજાત અને તેની માતા બંનેમાં વહેલી બાળજન્મ અને ડિલિવરી દરમિયાન ઇજાઓ થવાનું જોખમ પણ વધારે છે. આ પરિસ્થિતિમાં એક વિશિષ્ટ નિર્ણય નિષ્ણાત ડોકટરોની તબીબી સલાહ દ્વારા લેવામાં આવે છે.
સગર્ભાવસ્થા ડાયાબિટીઝ સાથે શું ખાય છે અને ન કરી શકાય?
આધુનિક ડાયેટિક્સ જીડીએમ માટે સંતુલિત સંતુલિત આહારની ભલામણ કરે છે. દૈનિક આહારમાં પ્રોટીન (25-30 ટકા), ચરબી (30 ટકા) અને કાર્બોહાઇડ્રેટ (40-45 ટકા) હોવા જોઈએ, અને વાનગીઓમાં કેલરીની માત્રા ઘટાડવી જોઈએ નહીં - તમારા શરીરના સામાન્ય વજનના એક કિલોગ્રામ દ્રષ્ટિએ 35 કેસીએલ પર ધ્યાન કેન્દ્રિત કરો.
સગર્ભાવસ્થા દરમિયાન લો-કાર્બ અને ખાસ કરીને કડક શાકાહારી આહાર પર સખત પ્રતિબંધ છે! આહારમાંથી ફક્ત લોટના ઉત્પાદનો, મીઠાઈઓ, અથાણાં, બટાકા, ફાસ્ટ ફૂડ, બધા ખૂબ તળેલી અને સરળ ફાસ્ટ ડાયજેસ્ટિંગ કાર્બોહાઈડ્રેટથી સમૃદ્ધ અન્ય ખોરાક, તેમજ ખરાબ કોલેસ્ટરોલને બાકાત રાખવું જરૂરી છે. આ સૂચિમાં ઉલ્લેખિત નથી અને તેનો ઉપયોગ કરવો જોઈએ, તેમ છતાં, મધ્યસ્થતામાં અને થોડોક થોડો ઉપયોગ કરવો. દૈનિક આહારને છ ભોજનમાં વહેંચો - એક હાર્દિક નાસ્તો, આછો નાસ્તો, સારો બપોરનો ભોજન, સરળ બપોરનો નાસ્તો, સામાન્ય રાત્રિભોજન અને સૂવાનો સમય પહેલાંનો નાસ્તો (main મુખ્ય અને additional વધારાના)
સગર્ભાવસ્થા ડાયાબિટીઝ સાથે જન્મો કેવી રીતે સંકળાયેલા છે?
જુદી જુદી રીતે. ઘણા સંજોગો અને પરિબળો પર આધારીત છે. જી.ડી.એમ. અને સામાન્ય ઉપવાસ ખાંડ, તેમજ રોગના સંપૂર્ણ નિયંત્રણ સાથે પાછલા બધા મહિના, એક સ્ત્રી સામાન્ય રીતે બાળકની જન્મ તારીખ સુધી લઈ જાય છે. સગર્ભાવસ્થાના ડાયાબિટીસ માટે સિઝેરિયન વિભાગ વિના શારીરિક ડિલિવરીને ગર્ભપાતની ગૂંચવણોની ગેરહાજરીમાં, ચાર કિલોગ્રામથી ઓછા વજનના ગર્ભ વજન અને માતા / બાળકના તમામ મહત્વપૂર્ણ સંકેતોની રીઅલ-ટાઇમ દેખરેખની સંભાવના છે. જો માતા ડાયાબિટીક નેફ્રોપથીથી પીડાય છે, તો તેને સાંકડી પેલ્વિસ છે અથવા ગર્ભાશય પર ડાઘ છે, તો ઓપરેશન સૂચવવામાં આવશે. આંકડા મુજબ, જીડીએમ ધરાવતી 5 માંથી 4 મહિલાઓ જાતે જ જન્મ આપે છે. કોઈ પણ સંજોગોમાં, નિર્ણય તબીબી કilન્સિલિયમ દ્વારા લેવામાં આવે છે.
મને સગર્ભાવસ્થા ડાયાબિટીસ હોવાનું નિદાન થયું હતું. આનો અર્થ શું છે?
જીડીએમ એ કાર્બોહાઇડ્રેટ મેટાબોલિઝમનું ઉલ્લંઘન છે, જે ઇન્સ્યુલિનમાં પેશી કોશિકાઓની સંવેદનશીલતામાં ઘટાડો દર્શાવે છે. આવા ઉલ્લંઘનની પૃષ્ઠભૂમિ સામે, રક્ત ખાંડનું સ્તર વ્યવસ્થિત રીતે વધે છે અને સંખ્યાબંધ લાક્ષણિક લક્ષણો ઉદ્ભવે છે - તરસ, વારંવાર પેશાબ, દબાણ વધે છે, સુન્ન થવું અને અંગોની સોજો, ઝડપી મૂડ સ્વિંગ, પરસેવો.
ઉપરોક્ત અભિવ્યક્તિઓ ટાઇપ -2 ડાયાબિટીસ મેલીટસ જેવી જ છે, તેમ છતાં, તેઓ હંમેશાં બાળજન્મ પછી અદૃશ્ય થઈ જાય છે, કારણ કે તે અઠવાડિયામાં સ્ત્રીના શરીરમાં આંતરસ્ત્રાવીય બદલાવને લીધે થાય છે 22-25 (એસ્ટ્રોજન, લેક્ટોજન અને કોર્ટિસોલ, પેશીઓની ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતાને નબળી પાડે છે) તેમજ વધુ જોખમોથી - પોલિસિસ્ટિક અંડાશય, આનુવંશિક વલણ અને નબળા અગાઉના પ્રસૂતિ ઇતિહાસ પહેલા ત્રીસ વર્ષથી વધુની ઉંમર.
સગર્ભા સ્ત્રીઓમાં બ્લડ સુગર કેવી રીતે ઓછું કરવું?
સૌ પ્રથમ, કુદરતી પદ્ધતિઓ દ્વારા - યોગ્ય પોષણ, જે "ઝડપી" કાર્બોહાઈડ્રેટ્સનું ઇન્જેશન ઘટાડે છે અને શારીરિક પ્રવૃત્તિને ડોઝ કરે છે. ઉપસ્થિત ચિકિત્સકની સંમતિ વિના દવાઓનો ઉપયોગ પ્રતિબંધિત છે. આત્યંતિક કિસ્સામાં, સગર્ભા સ્ત્રીને ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે અથવા કડક રીતે નિર્ધારિત ખાંડ-ઘટાડતી દવાઓ (મેટફોર્મિન) લઈ શકાય છે, કાળજીપૂર્વક ગર્ભના સ્વાસ્થ્ય માટેના સંભવિત જોખમો અને દવાના ઉપયોગના શક્ય ફાયદાઓનું વજન. લોહીમાં શુગર કેવી રીતે ઓછી કરવી તે વિશે વધુ વાંચો.
જોખમ જૂથો
મોટેભાગે, સગર્ભાવસ્થા ડાયાબિટીસ સ્ત્રીઓમાં જોવા મળે છે જે:
- વજન વધારે છે
- 40 વર્ષથી વધુ વયની વર્ગની,
- અગાઉની ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝ થયો હતો,
- અંડાશયની તકલીફ હતી (દા.ત., પોલિસિસ્ટિક)
- મોટા બાળકોને (4 કિગ્રાથી વધુ) જન્મ આપ્યો,
- ગર્ભાવસ્થાના કેટલાક પેથોલોજીઓ હોય છે, ઉદાહરણ તરીકે, પોલિહાઇડ્રેમનીઓસ.
ઘણીવાર, ડાયાબિટીસ ક્રોનિક રોગોની પૃષ્ઠભૂમિ સામે વિકસે છે. તેથી, ડોકટરો આગ્રહપૂર્વક ગર્ભાવસ્થાની યોજના કરવાની ભલામણ કરે છે. ખાસ કરીને તમારા સ્વાસ્થ્ય પ્રત્યે સચેત તે લોકો હોવું જોઈએ જેમના પેશાબમાં ખાંડનું પ્રમાણ હોય જે માન્ય માન્યતા કરતા વધારે હોય. માતાની રાષ્ટ્રીયતા દ્વારા મહત્વપૂર્ણ ભૂમિકા ભજવવામાં આવે છે. વૈજ્entistsાનિકોએ શોધી કા .્યું છે કે નેગ્રોડ સભ્યપદ, હિસ્પેનિક્સ, મૂળ અમેરિકનો અને એશિયન મહિલાઓના પ્રતિનિધિઓને સગર્ભાવસ્થા ડાયાબિટીસ યુરોપિયનોની સરખામણીમાં ઘણી વખત વધારે છે.
બાળકને જોખમ
જો સગર્ભાવસ્થાના પ્રારંભમાં સગર્ભાવસ્થા ડાયાબિટીસ થાય છે, તો તે ઘણીવાર કસુવાવડ અથવા જન્મજાત ખોડખાપણાનો દેખાવ તરફ દોરી જાય છે. મોટેભાગે, crumbs ના હૃદય અને મગજ પીડાય છે.
બીજા કે ત્રીજા ત્રિમાસિકમાં ડાયાબિટીસના વિકાસ સાથે, તે ગર્ભની અતિશય વૃદ્ધિ અને હાયપરિન્સ્યુલિનેમિયાની ઘટનાનું કારણ બને છે. જન્મ પછી, બાળક માતા પાસેથી ગ્લુકોઝની માત્રા લેવાનું બંધ કરે છે જેનો તે ઉપયોગ કરે છે. આ હકીકત તરફ દોરી જાય છે કે તેના રક્તમાં ખાંડનું સ્તર એક નિર્ણાયક સ્તરે જાય છે. આવા બાળકો ડ mustક્ટરની સતત દેખરેખ હેઠળ હોવા જોઈએ. જો બાળક કૃત્રિમ ખોરાક પર છે, તો પછી ઇન્સ્યુલિનના ઉત્પાદનને સામાન્ય બનાવવા માટે વિશેષ મિશ્રણોનો ઉપયોગ કરવામાં આવે છે.
તે યાદ રાખવું અગત્યનું છે: જો સગર્ભા સ્ત્રીને ડાયાબિટીઝ હોય, તો તેણે તાકીદે પગલા લેવાની જરૂર છે. સારવારના અભાવથી ગર્ભમાં ડાયાબિટીસ ફેનોપેથીનો વિકાસ થઈ શકે છે. માતાના શરીરમાં કાર્બોહાઇડ્રેટ ચયાપચયની વિકૃતિઓ છે તે હકીકતને લીધે, બાળક શરીરના પ્રમાણ (મોટા પેટ અને પાતળા અંગો), સોજો, વધુ વજન (4-5 કિલોથી વધુ), કમળો, શ્વસન સમસ્યાઓનું ઉલ્લંઘન જેવા રોગવિજ્ manifestાન પ્રગટ કરી શકે છે. હાઈપોગ્લાયકેમિઆ.
ગર્ભાવસ્થા માટે સામાન્ય વજન કેટલું છે?
ગર્ભાવસ્થા દરમિયાન ગ્લુકોઝ કેવી રીતે નક્કી થાય છે?
ગર્ભાવસ્થા દરમિયાન પેશાબમાં એસિટોનની હાજરી શું સૂચવે છે?
ડિલિવરી
સગર્ભાવસ્થાના ડાયાબિટીઝને શોધવા માટે લેવામાં આવતા સમયસર પગલાં ઘણી સમસ્યાઓથી બચી જશે. જો કે, ઘણીવાર આ રોગ અકાળ જન્મ અથવા સિઝેરિયન વિભાગ તરફ દોરી જાય છે. તેના સંકેતો ગર્ભના ડાયાબિટીસ સંકેતો (4 કિલોથી વધુ કદ), માતૃ પેલ્વિક પરિમાણો, ગંભીર બીમારી અને કેટલાક અન્ય પેથોલોજીઓ છે જે ડાયાબિટીઝથી સંબંધિત નથી. ગ્લાયસીમિયા મોનિટરિંગ શસ્ત્રક્રિયા પહેલાં, બાળકને દૂર કરતા પહેલા, પ્લેસેન્ટાને દૂર કર્યા પછી, અને પછી દર 2 કલાકે કરવામાં આવે છે. કુદરતી બાળજન્મમાં, પ્રસૂતિ કરતી સ્ત્રીમાં ખાંડના સ્તરનું નિરીક્ષણ દર 1-2 કલાકે કરવામાં આવે છે. જો સગર્ભા માતા ઇન્સ્યુલિન ઉપચાર પર હતી, બાળજન્મ દરમિયાન તેને ઇન્ફુસોમેટનો ઉપયોગ કરીને ડ્રગ દ્વારા ઇન્જેક્શન આપવામાં આવે છે.
પોસ્ટપાર્ટમ ફોલો-અપ
સામાન્ય રીતે, જન્મ પછી તરત જ, સ્ત્રીને ઇન્સ્યુલિન ઉપચાર દ્વારા રદ કરવામાં આવે છે. પરંતુ 3 દિવસની અંદર, તેણે બ્લડ સુગર પર નિરીક્ષણ કરવાની જરૂર છે. મોટાભાગના કિસ્સાઓમાં, જન્મ પછી, ડાયાબિટીઝના બધા લક્ષણો ટ્રેસ વિના અદૃશ્ય થઈ જાય છે. જો કે, સ્ત્રીને ભાવિ ડાયાબિટીઝનું જોખમ રહેલું છે. તેથી, તેને સમયાંતરે એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લેવાની અને પરીક્ષણો લેવાની સલાહ આપવામાં આવે છે.
સગર્ભાવસ્થા ડાયાબિટીસ સાથે, લો બ્લડ સુગર સાથે એક બાળકનો જન્મ થાય છે. પરંતુ યોગ્ય ખોરાક આપવા બદલ આભાર, પરિસ્થિતિ ટૂંક સમયમાં સુધારી શકાય છે. જો માતા પાસે પૂરતા પ્રમાણમાં કોલોસ્ટ્રમ નથી, અને દૂધ હજી પેદા કરવાનું શરૂ થયું નથી, તો બાળકને વિશેષ મિશ્રણથી ખવડાવવું જોઈએ. હોસ્પિટલમાંથી ડિસ્ચાર્જ થતાં, તબીબી સ્ટાફ માતાને કહેશે કે બાળકને લોહીમાં શર્કરાના સ્તરની કેવી રીતે દેખરેખ રાખવી અને તેને વ્યવસ્થિત કરવામાં આવે, જેથી બાળકને સામાન્ય સ્થિતિમાં લાવવામાં આવે.
સગર્ભાવસ્થા ડાયાબિટીસ એ એક ગંભીર બિમારી છે. જો કે, માતા અને બાળક માટે સમયસર નિદાન સાથે, દરેક વસ્તુ અનુકૂળ રીતે વિકસે છે. જો કે, બાળકને શિશુ મૃત્યુ દર માટે જોખમ છે અને નિયોનેટોલોજિસ્ટ અને સ્થાનિક ડ doctorક્ટર દ્વારા નજીકથી દેખરેખની જરૂર છે. મમ્મી, જોકે, જન્મ પછીના ઘણા વર્ષોથી પરિણામનો સામનો કરી શકે છે. અપ્રિય પરિણામોને ટાળવા માટે, તંદુરસ્ત જીવનશૈલી દોરો: તમારા આહાર પર નજર રાખો, વજન નિયંત્રિત કરો અને નિયમિતપણે વ્યાયામ કરો.