ડ doctorક્ટરની પ્રેક્ટિસમાં ડાયાબિટીઝની તીવ્ર ગૂંચવણો
વ્યાખ્યા, નૈતિકતા અને પાઠ્ઠો
કાર્બોહાઇડ્રેટ, ચરબી, પ્રોટીન ચયાપચય, તેમજ પાણી-ઇલેક્ટ્રોલાઇટ સંતુલન અને એસિડ-બેઝ સંતુલન સાથે તીવ્ર વિઘટન, અચાનક અને નોંધપાત્ર ઇન્સ્યુલિનની ઉણપના પરિણામે હાઇપરગ્લાયકેમિઆ, હાયપરકેટોનેમિયા, કેટોન્યુરિયા અને મેટાબોલિક એસિડિસિસ સાથે. એક લાક્ષણિકતા લક્ષણ એ લોહીના સીરમમાં અને પેશાબમાં કીટોન શરીરની હાજરી છે. તે દરેક પ્રકારના ડાયાબિટીસ મેલીટસ દરમિયાન થઈ શકે છે, વધુ વખત તે પ્રકાર 1 ડાયાબિટીસનો પ્રથમ અભિવ્યક્તિ છે. ઇન્સ્યુલિનની ઉણપને લીધે, ગ્લુકોનોજેનેસિસના પરિણામે યકૃતમાં ગ્લુકોઝની અતિશય રચના થાય છે, તેમજ કીટોન સંસ્થાઓની રચના સાથે લિપોલીસીસમાં વધારો થાય છે. આનું પરિણામ છે: હાઈપરગ્લાયકેમિઆ, પેશાબમાં ગ્લુકોઝનું નુકસાન, mસ્મોટિક ડાયરેસીસ, ડિહાઇડ્રેશન, ઇલેક્ટ્રોલાઇટ ડિસ્ટર્બન્સ (ખાસ કરીને સહવર્તી ઇન્ટ્રાસેલ્યુલર પોટેશિયમની ઉણપ સાથે હાઇપરકલેમિયા) અને મેટાબોલિક એસિડિસિસ. ટ્રિગર પરિબળો: ઇન્સ્યુલિન ઉપચાર બંધ કરવો (દા.ત. જઠરાંત્રિય માર્ગના રોગને કારણે, દર્દી ખાવાથી દૂર રહે છે) અથવા ઇન્સ્યુલિનનો અયોગ્ય ઉપયોગ, ચેપ (બેક્ટેરિયલ, વાયરલ, ફંગલ), તીવ્ર રક્તવાહિની રોગો (મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સ્ટ્રોક), ખાંડનું વિલંબ નિદાન પ્રકાર 1 ડાયાબિટીઝ, સ્વાદુપિંડનો દારૂ, દારૂના દુરૂપયોગ, ગર્ભાવસ્થા, એવી બધી સ્થિતિઓ કે જેનાથી ઇન્સ્યુલિનની માંગમાં અચાનક વધારો થાય. ઉપર
1. વ્યક્તિલક્ષી લક્ષણો: અતિશય તરસ, શુષ્ક મોં, પોલીયુરિયા, નબળાઇ, થાક અને સુસ્તી, કોમા, ચક્કર અને માથાનો દુખાવો, nબકા અને omલટી, પેટમાં દુખાવો, છાતીમાં દુખાવો સુધી ચેતના નબળાઇ. ઉપર
2. ઉદ્દેશ્ય લક્ષણો: હાયપોટેન્શન, ટાકીકાર્ડિયા, વેગવાળા અને deepંડા, પછી છીછરા શ્વાસ, ડિહાઇડ્રેશનના સંકેતો (વજન ઘટાડવું, ચામડીનું ગાંઠ ઓછું થવું), કંડરાના રિફ્લેક્સિસમાં ઘટાડો, મો mouthામાંથી એસિટોનની ગંધ, ચહેરાની લાલાશ, આંખની કીકીના ગાંઠમાં ઘટાડો, પેટની દિવાલનું તણાવ (પેરીટોનાઇટિસની જેમ)
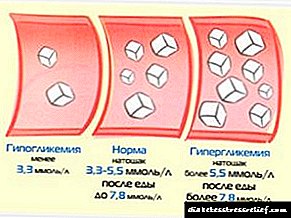
નિદાન પ્રયોગશાળા પરીક્ષણો → ટેબલના પરિણામોના આધારે સ્થાપિત થયેલ છે. 13.3-1. એસજીએલટી -2 અવરોધક સાથે સારવાર કરાયેલા દર્દીઓમાં ગ્લાયસેમિયા ઓછું હોઈ શકે છે.
ડાયાબિટીક કેટોએસિડોટિક કોમા (ડીકેએ)
ડીકેએ એ ડાયાબિટીસ મેલીટસની ખૂબ જ ગંભીર ગૂંચવણ છે, જે મેટાબોલિક એસિડિસિસ (7.35 કરતા ઓછી પીએચ અથવા 15 એમએમઓએલ / એલ કરતાં ઓછી બાયકાર્બોનેટ સાંદ્રતા), એનિઓનિક તફાવત વધારો, 14 એમએમઓએલ / એલ ઉપર હાયપરગ્લાયકેમિઆ, કેટોનેમિયા દ્વારા વર્ગીકૃત થયેલ છે. તે ઘણીવાર પ્રકાર 1 ડાયાબિટીસ સાથે વિકસે છે. ડીકેએ દર વર્ષે 1000 દર્દીઓ (2/100) માં 5 થી 20 કેસનો હિસ્સો ધરાવે છે. આ કિસ્સામાં મૃત્યુદર 5-15% છે, 60 વર્ષથી વધુના દર્દીઓ માટે - 20%. પ્રકાર 1 ડાયાબિટીસવાળા 16% થી વધુ દર્દીઓ કીટોસિડોટિક કોમાથી મૃત્યુ પામે છે. ડીકેએના વિકાસનું કારણ ઇન્સ્યુલિનની અપૂરતી ઉપચાર અથવા ઇન્સ્યુલિનની વધેલી જરૂરિયાતને કારણે ઇન્સ્યુલિનની સંપૂર્ણ અથવા ઉચ્ચારણ સંબંધિત ઉણપ છે.
ત્રાસજનક પરિબળો: ઇન્સ્યુલિનની અપૂરતી માત્રા અથવા ઇન્સ્યુલિનના ઇન્જેક્શનને અવગણીને (અથવા હાઇપોગ્લાયકેમિક એજન્ટોની ગોળીઓ લેવી), હાયપોગ્લાયકેમિક ઉપચારની અનધિકૃત ઉપાડ, ઇન્સ્યુલિન વહીવટની તકનીકનું ઉલ્લંઘન, અન્ય રોગોનો સમાવેશ (ચેપ, આઘાત, શસ્ત્રક્રિયા, ગર્ભાવસ્થા, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સ્ટ્રોક, તણાવ, વગેરે). , ડાયેટ ડિસઓર્ડર (ઘણા બધા કાર્બોહાઇડ્રેટસ), હાઈ ગ્લાયસીમિયા સાથે શારીરિક પ્રવૃત્તિ, આલ્કોહોલનો દુરૂપયોગ, ચયાપચયનું અપૂરતું આત્મ-નિયંત્રણ, અમુક દવાઓ લેવી nnyh દવાઓ (કોર્ટિકોસ્ટેરોઇડ્સ, calcitonin, saluretics, acetazolamide, β-બ્લોકર, ડેલ્ટાયઝીમ, આઇસોનિયાજીડ, phenytoin એટ અલ.).
ઘણીવાર, ડીકેએનું ઇટીઓલોજી અજ્ .ાત રહે છે. તે યાદ રાખવું જોઈએ કે લગભગ 25% કેસોમાં, ડી.કે.એ. નવા નિદાન ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં થાય છે.
ડાયાબિટીક કેટોએસિડોસિસના ત્રણ તબક્કા છે: મધ્યમ કેટોએસિડોસિસ, પ્રેકોમા અથવા ડિકોમ્પેન્સેટેડ કેટોએસિડોસિસ, કોમા.
કેટોએસિડોટિક કોમાની ગૂંચવણોમાં deepંડા નસના થ્રોમ્બોસિસ, પલ્મોનરી એમ્બોલિઝમ, ધમની થ્રોમ્બોસિસ (મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, મગજનો સોજો, નેક્રોસિસ), મહાપ્રાણ ન્યુમોનિયા, સેરેબ્રલ એડીમા, પલ્મોનરી એડીમા, ચેપ, ભાગ્યે જ - જીસીસી અને ઇસ્કેમિક કોલિટીસ, ઇરોઝિવ ગેસ્ટ્રmસિઆ, અંતમાં હાયપોગિલિસિસ શામેલ છે. ગંભીર શ્વસન નિષ્ફળતા, ઓલિગુરિયા અને રેનલ નિષ્ફળતા નોંધવામાં આવે છે. ઉપચારની ગૂંચવણો મગજનો અને પલ્મોનરી એડીમા, હાયપોગ્લાયસીમિયા, હાયપોકલેમિયા, હાયપોનેટ્રેમિયા, હાયપોફોસ્ફેમેટિયા છે.
ડીકેએ માટે ડાયગ્નોસ્ટિક માપદંડ
- ડીકેએનું લક્ષણ એ ક્રમિક વિકાસ છે, સામાન્ય રીતે ઘણા દિવસોથી.
- કેટોએસિડોસિસના લક્ષણો (શ્વાસ બહાર મૂકતા શ્વાસમાં એસિટોનની ગંધ, કુસમૌલ શ્વાસ, ઉબકા, vલટી, મંદાગ્નિ, પેટનો દુખાવો).
- ડિહાઇડ્રેશનના લક્ષણોની હાજરી (ટીશ્યુ ટ્યુર્ગર, આંખની કીકીની સ્વર, સ્નાયુની સ્વર, કંડરાની પ્રતિક્રિયા, શરીરનું તાપમાન અને બ્લડ પ્રેશર) માં ઘટાડો.
પ્રીહોસ્પિટલના તબક્કે ડીકેએનું નિદાન કરતી વખતે, તે શોધવાનું જરૂરી છે કે દર્દી ડાયાબિટીસ મેલીટસથી પીડાઈ રહ્યો છે કે કેમ, ત્યાં ડીકેએનો ઇતિહાસ હતો કે કેમ, દર્દી હાયપોગ્લાયકેમિક થેરાપી મેળવે છે કે કેમ, અને જો આમ છે, તો તમે છેલ્લી વાર ડ્રગ લીધા પછી, છેલ્લા ભોજનનો સમય, અથવા અતિશય શારીરિક પ્રવૃત્તિ નોંધવામાં આવી હતી કે આલ્કોહોલનું સેવન, જે તાજેતરના રોગોમાં કોમા પહેલા હતા, તે પ polyલિરીઆ, પોલિડિપ્સિયા અને નબળાઇ હતી.
પ્રીહોસ્પિટલ તબક્કે ડીકેએની થેરપી (જુઓ કોષ્ટક 1) ભૂલો ટાળવા માટે વિશેષ ધ્યાન આપવાની જરૂર છે.
પ્રી-હોસ્પીટલ તબક્કે ઉપચાર અને નિદાનની શક્ય ભૂલો
- ગ્લાયકેમિક નિયંત્રણ વિના પ્રિ-હોસ્પિટલ ઇન્સ્યુલિન ઉપચાર.
- અસરકારક રીહાઇડ્રેશનની ગેરહાજરીમાં સઘન ઇન્સ્યુલિન ઉપચાર પર સારવારમાં ભાર મૂકવામાં આવે છે.
- અપર્યાપ્ત પ્રવાહીનું સેવન.
- હાયપોટોનિક ઉકેલોની રજૂઆત, ખાસ કરીને ઉપચારની શરૂઆતમાં.
- રિહાઇડ્રેશનને બદલે દબાણયુક્ત મૂત્રવર્ધક પદાર્થનો ઉપયોગ. પ્રવાહીની રજૂઆત સાથે મૂત્રવર્ધક પદાર્થોનો ઉપયોગ ફક્ત પાણીની સંતુલનની પુનorationસ્થાપનને ધીમું કરશે, અને હાયપરસ્મોલર કોમા સાથે, મૂત્રવર્ધક પદાર્થની નિમણૂક સખત રીતે બિનસલાહભર્યા છે.
- સોડિયમ બાયકાર્બોનેટથી ઉપચાર શરૂ કરવો એ જીવલેણ હોઈ શકે છે. તે સાબિત થયું છે કે મોટાભાગના કિસ્સાઓમાં પર્યાપ્ત ઇન્સ્યુલિન ઉપચાર એસિડિસિસને દૂર કરવામાં મદદ કરે છે. સોડિયમ બાયકાર્બોનેટ સાથે એસિડિસિસનું સુધારણા એ ગૂંચવણોના અત્યંત riskંચા જોખમ સાથે સંકળાયેલું છે. આલ્કાલીસનો પરિચય હાયપોક્લેમિયાને વધારે છે, ઓક્સિહેમોગ્લોબિનના વિસર્જનને વિક્ષેપિત કરે છે, સોડિયમ બાયકાર્બોનેટના વહીવટ દરમિયાન રચાયેલી કાર્બન ડાયોક્સાઇડ, ઇન્ટ્રાસેલ્યુલર એસિડિસિસમાં વધારો કરે છે (જોકે લોહી પીએચ આ કિસ્સામાં વધી શકે છે), સેરેબ્રોસ્પિનલ પ્રવાહીમાં વિરોધાભાસી એસિડિઓસિસ પણ જોવા મળે છે, જે સેરેબ્રલ એડેમા વિકાસમાં ફાળો આપી શકે છે, " રીબાઉન્ડ આલ્કલોસિસ. હાયપોકalemલેમિયાના ક્ષણિક વિકાસના પરિણામે સોડિયમ બાયકાર્બોનેટ (જેટ) નો ઝડપી વહીવટ મૃત્યુનું કારણ બની શકે છે.
- વધારાના સૂચવેલ પોટેશિયમ વિના સોડિયમ બાયકાર્બોનેટના સોલ્યુશનની રજૂઆત.
- ડી.કે.એ.વાળા દર્દીઓ ખાવા માટે અસમર્થ હોય તેવા ઇન્સ્યુલિનની ઉપાડ અથવા બિન-વહીવટ.
- ઇન્સ્યુલિનના નસમાં જેટ વહીવટ. ફક્ત પ્રથમ 15-20 મિનિટ, લોહીમાં તેની સાંદ્રતા પૂરતા સ્તરે જાળવવામાં આવે છે, તેથી વહીવટનો આ માર્ગ બિનઅસરકારક છે.
- ટૂંકા-અભિનયિત ઇન્સ્યુલિન (આઇસીડી) ના વહીવટની અવગણના ત્રણથી ચાર વખત. આઇસીડી 4-5 કલાક માટે અસરકારક છે, ખાસ કરીને કેટોએસિડોસિસની સ્થિતિમાં, તેથી તે રાત્રે વિરામ વિના દિવસમાં ઓછામાં ઓછા પાંચથી છ વખત સૂચવવું જોઈએ.
- પતનનો સામનો કરવા માટે સિમ્પેથોટોનિક દવાઓનો ઉપયોગ, જે, પ્રથમ, કોન્ટિન્સ્યુલિન હોર્મોન્સ છે, અને બીજું, ડાયાબિટીસના દર્દીઓમાં, ગ્લુકોગન સ્ત્રાવ પરની તેમની ઉત્તેજક અસર તંદુરસ્ત વ્યક્તિઓની તુલનામાં વધુ મજબૂત છે.
- ડીકેએનું ખોટું નિદાન. ડીકેએમાં, કહેવાતા "ડાયાબિટીક સ્યુડોપેરીટોનિટીસ" ઘણી વાર જોવા મળે છે, જે "તીવ્ર પેટ" ના લક્ષણોનું અનુકરણ કરે છે - પેટની દિવાલનું તણાવ અને દુ sખાવો, પેરિસ્ટાલિટીક ગડબડાટ ઘટાડો અથવા અદ્રશ્ય થવું, કેટલીકવાર સીરમ એમીલેઝમાં વધારો. લ્યુકોસાઇટોસિસની એક સાથે તપાસ નિદાનમાં ભૂલ તરફ દોરી શકે છે, પરિણામે દર્દી ચેપી ("આંતરડાની ચેપ") અથવા સર્જિકલ ("તીવ્ર પેટ") વિભાગમાં પ્રવેશ કરે છે. ડાયાબિટીસ મેલીટસવાળા દર્દીમાં "તીવ્ર પેટ" અથવા ડિસપેપ્ટીક લક્ષણોના તમામ કેસોમાં ગ્લાયસીમિયા અને કીટોન્યુરિયા નક્કી કરવું જરૂરી છે.
- કોઈપણ દર્દી જે બેભાન અવસ્થામાં હોય તેના માટે ગ્લાયસીમિયાનું એક બિનસલાહભર્યું માપન, જે ઘણી વખત ભૂલભરેલા નિદાનની રચના કરે છે - "સેરેબ્રોવેસ્ક્યુલર અકસ્માત", "અસ્પષ્ટ ઇટીઓલોજીનો કોમા", જ્યારે દર્દીને તીવ્ર ડાયાબિટીક મેટાબોલિક વિઘટન થાય છે.
હાયપરosસ્મોલર ન nonન-કેટોસિડોટિક કોમા
એક હાઈપરmસ્મોલર ન keન-કેટોસિડોટિક કોમા, તીવ્ર ડિહાઇડ્રેશન, નોંધપાત્ર હાયપરગ્લાયકેમિઆ (ઘણીવાર mm mm એમએમઓએલ / એલ કરતા વધારે), હાયપરmસ્મોલેરીટી (40 3૦ એમઓએસએમ / એલ કરતા વધારે), હાયપરટ્રેમિયા (150 150૦ એમએમએસ / એલ કરતા વધારે) અને કેટોસીડોસિસ (મહત્તમ કેટોન્યુરિયા (+)) ની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. તે ઘણીવાર વૃદ્ધ દર્દીઓમાં ટાઇપ 2 ડાયાબિટીઝવાળા વિકાસ પામે છે. તે ડીકેએ કરતા 10 ગણો ઓછું સામાન્ય છે. તે ઉચ્ચ મૃત્યુ દર (15-60%) દ્વારા વર્ગીકૃત થયેલ છે. હાયપરosસ્મોલર કોમાના વિકાસ માટેનાં કારણો એ ઇન્સ્યુલિનની iencyણપ છે અને નિર્જલીકરણની ઘટનાને ઉત્તેજિત કરનારા પરિબળો.
ત્રાસજનક પરિબળો: ઇન્સ્યુલિનની અપૂરતી માત્રા અથવા ઇન્સ્યુલિનના ઇન્જેક્શનને અવગણીને (અથવા હાયપોગ્લાયકેમિક એજન્ટોની ગોળીઓ લેવી), હાયપોગ્લાયકેમિક ઉપચારની અનધિકૃત ઉપાડ, ઇન્સ્યુલિન સંચાલિત કરવાની તકનીકીનું ઉલ્લંઘન, અન્ય રોગોનો સમાવેશ (ચેપ, તીવ્ર સ્વાદુપિંડ, આઘાત, શસ્ત્રક્રિયા, સગવડ, તણાવ અને સ્ટ્રોક) વગેરે), આહાર વિકાર (ઘણા બધા કાર્બોહાઇડ્રેટ), અમુક દવાઓ (મૂત્રવર્ધક પદાર્થ, કોર્ટીકોસ્ટેરોઈડ્સ, બીટા-બ્લkersકર વગેરે) લેતા, ઠંડક, તરસ છીપાવવામાં અસમર્થતા બર્ન્સ, ઉલટી અથવા ઝાડા, હેમોડાયલિસિસ અથવા પેરીટોનિયલ ડાયાલિસિસ.
તે યાદ રાખવું જોઈએ કે હાયપરosસ્મોલર કોમાવાળા ત્રીજા દર્દીઓમાં ડાયાબિટીસનું અગાઉનું નિદાન હોતું નથી.
ક્લિનિકલ ચિત્ર
ઘણા દિવસો કે અઠવાડિયા સુધી વધતી તીવ્ર તરસ, પોલીયુરિયા, તીવ્ર નિર્જલીકરણ, ધમનીય હાયપોટેન્શન, ટાકીકાર્ડિયા, કેન્દ્રીય અથવા સામાન્ય હુમલા. જો ડી.કે.એ. સાથે, સેન્ટ્રલ નર્વસ સિસ્ટમ અને પેરિફેરલ નર્વસ સિસ્ટમની વિકૃતિઓ ચેતનાના ધીમે ધીમે વિલીન અને કંડરાના પ્રતિક્રિયાઓને અવરોધે છે, તો પછી હાયપરસ્મોલર કોમા વિવિધ માનસિક અને ન્યુરોલોજીકલ ડિસઓર્ડર સાથે છે. સોપોરોટિક રાજ્ય ઉપરાંત, જે ઘણીવાર હાયપરosસ્મોલર કોમામાં પણ જોવા મળે છે, માનસિક વિકાર ઘણીવાર ચિત્તભ્રમણા, તીવ્ર આભાસ, માનસિકતા અને કેટોટોનિક સિન્ડ્રોમ તરીકે આગળ વધે છે. ન્યુરોલોજીકલ ડિસઓર્ડર ફalકલ ન્યુરોલોજીકલ લક્ષણો (hasફેસિયા, હેમીપેરેસીસ, ટેટ્રાપaresરેસીસ, પોલિમોર્ફિક સેન્સરી ડિસ્ટર્બન્સ, પેથોલોજીકલ કંડરા રિફ્લેક્સિસ, વગેરે) દ્વારા પ્રગટ થાય છે.
હાયપોગ્લાયકેમિક કોમા
હાઈપોગ્લાયકેમિક કોમા રક્ત ગ્લુકોઝમાં તીવ્ર ઘટાડો (3-3.5 એમએમઓએલ / એલથી નીચે) અને મગજમાં સ્પષ્ટ ઉર્જા ખાધને લીધે વિકસે છે.
ત્રાસજનક પરિબળો: ઇન્સ્યુલિન અને ટી.એસ.એસ. નો વધુ પડતો વપરાશ, અવગણવું અથવા અપૂરતું ખોરાક લેવો, શારીરિક પ્રવૃત્તિમાં વધારો, દારૂનો વધુ પડતો વપરાશ, દવાઓ લેવી (β-બ્લોકર, સેલિસીલેટ્સ, સલ્ફોનામાઇડ્સ, વગેરે).
શક્ય નિદાન અને રોગનિવારક ભૂલો
- બેભાન દર્દીની મૌખિક પોલાણમાં કાર્બોહાઇડ્રેટ ધરાવતા ઉત્પાદનો (ખાંડ વગેરે) દાખલ કરવાનો પ્રયાસ. આ ઘણીવાર આકાંક્ષા અને શ્વાસ લે છે.
- આ (બ્રેડ, ચોકલેટ, વગેરે) માટે અયોગ્ય ઉત્પાદનોના હાઇપોગ્લાયકેમિઆને રોકવા માટેની અરજી. આ ઉત્પાદનોમાં સુગર-બૂસ્ટિંગની પૂરતી અસર નથી હોતી અથવા બ્લડ સુગરનું પ્રમાણ વધતું નથી, પણ ધીરે ધીરે.
- હાયપોગ્લાયકેમિઆનું ખોટું નિદાન. હાઈપોગ્લાયકેમિઆના કેટલાક લક્ષણો ભૂલથી એપીલેપ્ટીક જપ્તી, સ્ટ્રોક, "વનસ્પતિ કટોકટી", વગેરે તરીકે ગણાવી શકાય છે, હાઈપોગ્લાયકેમિક ઉપચાર પ્રાપ્ત દર્દીમાં, હાયપોગ્લાયકેમિઆના વાજબી શંકા સાથે, તેને તરત જ બંધ થવું જોઈએ, પ્રયોગશાળાના પ્રતિસાદ મળતા પહેલા જ.
- દર્દીને ગંભીર હાઈપોગ્લાયકેમિઆની સ્થિતિમાંથી દૂર કર્યા પછી, ફરીથી થવાનું જોખમ ધ્યાનમાં લેવામાં આવતું નથી.
અજાણ્યા મૂળના કોમામાં દર્દીઓમાં, ગ્લિસેમિયાની હાજરી હંમેશાં ધારે તે જરૂરી છે. જો તે વિશ્વસનીય રીતે જાણીતું છે કે દર્દીને ડાયાબિટીઝ મેલીટસ છે અને તે જ સમયે કોમાના હાયપો- અથવા હાયપરગ્લાયકેમિક ઉત્પત્તિને અલગ પાડવાનું મુશ્કેલ છે, તો 40% સોલ્યુશનના 20-40-60 મિલીની માત્રામાં ઇન્ટ્રાવેનસ ગ્લુકોઝ એડમિનિસ્ટ્રેશનને વિભેદક નિદાન અને હાયપોગ્લાયકેમિક માટે કટોકટીની સંભાળ માટે ભલામણ કરવામાં આવે છે. કોમા. હાયપોગ્લાયકેમિઆના કિસ્સામાં, આ લક્ષણોની તીવ્રતાને નોંધપાત્ર રીતે ઘટાડે છે અને, આ રીતે, આ બે સ્થિતિઓને અલગ પાડવાની મંજૂરી આપશે. હાયપરગ્લાયકેમિક કોમાથી, ગ્લુકોઝની આટલી માત્રા દર્દીની સ્થિતિને વ્યવહારીક અસર કરશે નહીં.
એવા બધા કિસ્સાઓમાં જ્યાં ગ્લુકોઝનું માપન તરત જ શક્ય નથી, અત્યંત સંકેન્દ્રિત ગ્લુકોઝને અનુભવથી સંચાલિત થવું જોઈએ. જો ઇમરજન્સીમાં હાઈપોગ્લાયસીમિયા બંધ ન કરવામાં આવે તો તે જીવલેણ બની શકે છે.
થિઆમાઇન 100 મિલિગ્રામ iv, ગ્લુકોઝ 40% 60 મિલી અને નાલોક્સોન 0.4-2 મિલિગ્રામ iv એ નિદાન અને તાત્કાલિક હોસ્પિટલમાં દાખલ થવાની શક્યતાની ગેરહાજરીમાં, કોમામાં દર્દીઓ માટે મૂળભૂત દવાઓ માનવામાં આવે છે. વ્યવહારમાં આ સંયોજનની અસરકારકતા અને સલામતીની વારંવાર પુષ્ટિ કરવામાં આવી છે.
ખ. એમ. તોર્શહોએવા, મેડિકલ સાયન્સના ઉમેદવાર
એ. એલ. વર્ટકિન, મેડિકલ સાયન્સના ડોક્ટર, પ્રોફેસર
વી.વી.ગોરોડેત્સ્કી, મેડિકલ સાયન્સના ઉમેદવાર, સહયોગી પ્રોફેસર
એન.એન.જી.ઓ. એમ્બ્યુલન્સ, એમ.એસ.એમ.એસ.યુ.