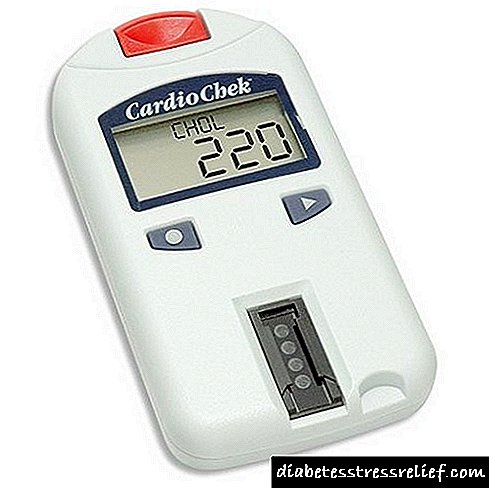
અસરકારક ડાયાબિટીસ ઇન્સ્યુલિન સારવાર
ડાયાબિટીઝ માટે ઇન્સ્યુલિન ઉપચાર કરવા માટે, ફાર્માસ્યુટિકલ ઉદ્યોગ વિવિધ પ્રકારની દવાઓ બનાવે છે.
આ દવાઓ ઘણી રીતે જુદા પડે છે.
ઇન્સ્યુલિન ધરાવતી દવાઓની મુખ્ય વિશિષ્ટ સુવિધાઓ નીચે મુજબ છે.
- ઉત્પાદન મૂળ
- ડ્રગના શુદ્ધિકરણની ડિગ્રી,
- દવાની ક્રિયાનો સમયગાળો.
ડાયાબિટીસ મેલિટસની સારવારમાં ઉપચારાત્મક પગલાઓની પ્રક્રિયામાં, દર્દીના શરીરમાં ઇન્સ્યુલિન વહીવટની વિવિધ યોજનાઓનો ઉપયોગ થાય છે. જ્યારે સારવારની પદ્ધતિ વિકસાવતી વખતે, ડ doctorક્ટર સૂચવે છે:
- ઇંજેક્શન માટે વપરાયેલ ઇન્સ્યુલિનનો પ્રકાર,
- ડાયાબિટીસ મેલીટસવાળા દર્દીના શરીરમાં દવાની માત્રાનો સમય,
- ડ્રગની એક માત્રાની માત્રા.
ઇન્સ્યુલિન ઉપચારનો કોર્સ વિકસિત કરતી વખતે સારવારની સફળતા મોટાભાગે તમામ આવશ્યકતાઓની યોગ્ય પરિપૂર્ણતા પર આધારિત છે.
વપરાયેલી દવાની માત્રાની ગણતરી હાજરી આપતા એન્ડોક્રિનોલોજિસ્ટ દ્વારા હાથ ધરવામાં આવે છે. ઈંજેક્શન માટે ડોઝની પસંદગી કરતી વખતે, દવાનો વહીવટ કરવાનો સમય અને ઉપયોગમાં લેવાતી દવાના પ્રકાર, ડ doctorક્ટરએ દર્દીની તપાસ દરમિયાન મેળવેલા પરિણામો અને ડાયાબિટીસ મેલિટસથી પીડાતા માનવ શરીરની વ્યક્તિગત લાક્ષણિકતાઓ બંને ધ્યાનમાં લેવી આવશ્યક છે. આ રોગનો પ્રત્યેક વ્યક્તિનો પોતાનો એક વિશિષ્ટ અભ્યાસક્રમ હોય છે, તેથી સારવાર માટેના સ્પષ્ટ ધોરણો નથી.
જ્યારે ઇન્સ્યુલિન થેરેપીનો ઉપયોગ કરીને સારવારની પદ્ધતિ બનાવતી વખતે, ઇન્સ્યુલિન ધરાવતી ઘણી પ્રકારની દવાઓનો ઉપયોગ કરી શકાય છે. સારવારમાં જીવનપદ્ધતિનો ઉપયોગ કરી શકાય છે:
- અલ્ટ્રા શોર્ટ એક્ટિંગ ઇન્સ્યુલિન,
- ટૂંકા અભિનયની દવાઓ,
- મધ્યમ જીવન ઇન્સ્યુલિન,
- લાંબા સમય સુધી ઇન્સ્યુલિન
- સંયુક્ત રચના કર્યા તૈયારીઓ.
ઇન્સ્યુલિન ઉપચાર પદ્ધતિના વિકાસમાં ઉપયોગમાં લેવાતી સૌથી સામાન્ય દવાઓમાંની એક લાંબા-કાર્યકારી ઇન્સ્યુલિન છે.
લાંબા સમય સુધી ઇન્સ્યુલિનનો ઉપયોગ ડાયાબિટીઝ મેલીટસવાળા દર્દીના લોહીના પ્લાઝ્મામાં ગ્લુકોઝના સ્તરમાં કૂદકાને અટકાવવા માટે સક્ષમ નથી. આ કારણોસર, દર્દીના શરીરમાં ગ્લુકોઝના સૂચકાંકો શારીરિક ધોરણની ખૂબ નજીકના સૂચકાંકોને લાવવાની જરૂર હોય તો આ પ્રકારની દવાનો ઉપયોગ કરવામાં આવતો નથી.
આ તે હકીકતને કારણે છે કે લાંબા સમયથી કાર્યરત ઇન્સ્યુલિનની અસર માનવ શરીર પર ધીમી અસર પડે છે.
ડાયાબિટીસ મેલિટસ માટે લાંબા સમયથી કામ કરતા ઇન્સ્યુલિનની સારવાર
 લાંબા સમય સુધી ખાલી પેટ પર લોહીના પ્લાઝ્મામાં ઇન્સ્યુલિનનું સામાન્ય શારીરિક સ્તર જાળવવું જરૂરી હોય તેવા કિસ્સામાં લાંબી ઇન્સ્યુલિનનો ઉપયોગ થાય છે.
લાંબા સમય સુધી ખાલી પેટ પર લોહીના પ્લાઝ્મામાં ઇન્સ્યુલિનનું સામાન્ય શારીરિક સ્તર જાળવવું જરૂરી હોય તેવા કિસ્સામાં લાંબી ઇન્સ્યુલિનનો ઉપયોગ થાય છે.
દર્દી દ્વારા સ્વ-નિરીક્ષણ દરમિયાન મેળવેલા ડેટા અને શરીરની તપાસ દરમિયાન મેળવેલા ડેટાના આધારે, ડ doctorક્ટર નક્કી કરે છે કે ખાવું પહેલાં, સવારે શરીરમાં લાંબા-અભિનયિત ઇન્સ્યુલિન દાખલ કરવાની જરૂર છે કે કેમ.
ઇન્સ્યુલિન ઉપચાર પદ્ધતિ બનાવવા માટેનો આધાર પાછલા સાત દિવસોમાં સ્વ-નિરીક્ષણના પરિણામ રૂપે લેવામાં આવે છે. આ ઉપરાંત, સહવર્તી સંજોગો, જો કોઈ હોય તો, સારવારની પદ્ધતિના વિકાસથી પ્રભાવિત થાય છે.
આજે, પ્રકાશનની સૌથી સામાન્ય દવાઓમાંની એક છે લેવિમિર અને લેન્ટસ. આ ઇન્સ્યુલિન ધરાવતા એજન્ટો પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝની સારવારમાં વપરાય છે. આ દવાઓના ડોઝની રજૂઆત દર 12 કલાક અથવા દર 24 કલાકમાં એપ્લિકેશનના આધારે કરવામાં આવે છે.
ટૂંકા ગાળાની કાર્યવાહી સાથે ડ્રગના વહીવટની પદ્ધતિને ધ્યાનમાં લીધા વગર લાંબા સમય સુધી ઇન્સ્યુલિન સૂચવવામાં આવી શકે છે. આ પ્રકારના ઇન્સ્યુલિનનો ઉપયોગ ઇન્સ્યુલિન ઉપચાર પદ્ધતિના અન્ય ઘટકોથી સ્વતંત્ર છે. આ એ હકીકતને કારણે છે કે ડાયાબિટીસ મેલીટસવાળા દર્દીઓને વિવિધ સમયગાળાની પ્રવૃત્તિ ધરાવતા વિવિધ ઇન્સ્યુલિનના ઇન્જેક્શનની જરૂર પડી શકે છે. ઇન્સ્યુલિન થેરેપીનો આ અભિગમ વિવિધ ઇન્સ્યુલિનના ઉપયોગને શારીરિક ધોરણની નજીકના મૂલ્યો પર માનવ શરીરમાં હોર્મોનનું સ્તર જાળવવાની મંજૂરી આપે છે, જે મનુષ્યમાં ગંભીર ગૂંચવણોના વિકાસને અટકાવે છે.
ઉપચાર પદ્ધતિમાં લાંબા ઇન્સ્યુલિનનો ઉપયોગ તમને સ્વાદુપિંડ દ્વારા બેસલ ઇન્સ્યુલિનના ઉત્પાદનનું અનુકરણ કરવાની મંજૂરી આપે છે, જે શરીરમાં ગ્લુકોનોજેનેસિસના વિકાસને અટકાવે છે. વધુમાં, ઇન્સ્યુલિન ઉપચારની પ્રક્રિયામાં લાંબા સમય સુધી ઇન્સ્યુલિનનો ઉપયોગ કુદરતી હોર્મોનના સંશ્લેષણ માટે જવાબદાર સ્વાદુપિંડના કોશિકાઓના મૃત્યુને રોકવા માટે કરવામાં આવે છે.
આ અભિગમ ભવિષ્યમાં શરીરને અને કાર્બોહાઇડ્રેટ ચયાપચયની બધી પ્રક્રિયાઓને સ્થિર કરતી વખતે, ઇન્સ્યુલિન ઉપચારથી ઇનકાર કરવાની મંજૂરી આપે છે.
ઇન્સ્યુલિન ઉપચાર માટે સંકેતો
પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓ જીવનના અંત સુધી રોગની તપાસના પ્રથમ દિવસથી ઇન્સ્યુલિનનો ઉપયોગ કરે છે. બીજા પ્રકારમાં, ગોળીઓ રક્ત ખાંડ ઘટાડવા સૂચવવામાં આવે છે, પરંતુ સહવર્તી રોગો અથવા ડાયાબિટીસની ગૂંચવણોના વિકાસ સાથે, ઇન્સ્યુલિન જરૂરી છે. દર્દીને તીવ્ર અવધિમાં ઇન્જેક્શનમાં સંપૂર્ણપણે સ્થાનાંતરિત કરી શકાય છે, અને પછી સંયોજન સારવાર સૂચવે છે - ગોળીઓ અને ઇન્જેક્શન.
ઇન્સ્યુલિનની સ્થિતિના સામાન્યકરણ સાથે, ડ doctorક્ટર રદ કરી શકે છે અથવા તેનું વહીવટ ચાલુ રાખવાની ભલામણ કરી શકે છે.
પ્રકાર 2 ડાયાબિટીઝના કિસ્સામાં ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે જ્યારે:
- લોહીમાં કીટોન શરીર, પેશાબ (કેટોએસિડોસિસ), તેમના સ્તરને ધ્યાનમાં લીધા વિના,
- ચેપ, સહાયક કેન્દ્ર,
- સેરેબ્રોવેસ્ક્યુલર અકસ્માત (સ્ટ્રોક) અથવા કોરોનરી (મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન),
- હાઇટોરોસ્મોલર કોમા, કેટોએસિડોસિસ, લેક્ટિક એસિડિસિસ સાથે,
- આંતરિક અવયવો (દા.ત. બ્રોંકાઇટિસ, પાયલોનેફ્રીટીસ) અથવા લાંબા સમય સુધી ચેપ (ક્ષય રોગ, ફંગલ, હર્પીઝ) ની તીવ્ર બળતરાના અતિસંબંધી વૃદ્ધિ,
- વેસ્ક્યુલર ગૂંચવણો - રેટિનોપેથી (રેટિનાલ ચેન્જ), નેફ્રોપથી (કિડનીને નુકસાન), નીચલા અંગ ન્યુરોપથી (પીડા, ટ્રોફિક અલ્સર, અસ્પષ્ટ સંવેદનશીલતા),
- સ્વાદુપિંડ (સ્વાદુપિંડ) ની તીવ્ર બળતરા, તેનો વિનાશ (સ્વાદુપિંડનું નેક્રોસિસ) અથવા દૂર કરવા (સ્વાદુપિંડનું),
- ગંભીર ઈજા, શસ્ત્રક્રિયાની જરૂરિયાત,
- ગર્ભાવસ્થા
- અચાનક વજન ઘટાડો.
ઇન્સ્યુલિન પણ ઇચ્છિત ખાંડના સ્તર સુધી પહોંચવાની અશક્યતાવાળા દર્દીઓ અને આહાર અને ગોળીઓ સાથે ચરબી ચયાપચય (ઉચ્ચ કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ) ના સૂચકાંકોને આપવામાં આવે છે. પ્રકાર 1 રોગ સાથે, આ બધા કિસ્સાઓમાં, માત્રામાં વધારો, વહીવટની પદ્ધતિમાં ફેરફાર અને સારવારની પદ્ધતિ જરૂરી છે.
અને અહીં ટાઇપ 1 ડાયાબિટીઝની સારવાર વિશે વધુ છે.
ઇન્સ્યુલિન અને તેના એનાલોગના પ્રકાર
મોટાભાગના દેશોએ પ્રાણીઓના ઇન્સ્યુલિનનું ઉત્પાદન સંપૂર્ણપણે છોડી દીધું છે. તેથી, બધી દવાઓ બાયોસિન્થેસિસ દ્વારા મેળવવામાં આવે છે. તેઓ માનવ હોર્મોનની રચનાને સંપૂર્ણપણે પુનરાવર્તિત કરી શકે છે અથવા તેનાથી થોડો અલગ (એનાલોગ) કરી શકે છે. ઇન્સ્યુલિનમાં સરળ (ટૂંકા) અને મધ્યમ સમયગાળો શામેલ છે. તેમની રચનામાં પરિવર્તનને કારણે, હોર્મોન એનાલોગ્સએ ઝડપી (અલ્ટ્રાશોર્ટ) કાર્ય કરવાની ક્ષમતા પ્રાપ્ત કરી છે અથવા ધીમું કરી (લાંબા, લાંબા સમય સુધી).
અલ્ટ્રા ટૂંકા
તે સબક્યુટેનીયસ ઇન્જેક્શન પછી 15 મિનિટ પછી લોહીમાં શર્કરા ઘટાડવાનું શરૂ કરે છે, અને 1.5 કલાક પછી તેની સાંદ્રતા ધીમે ધીમે ઓછી થાય છે. આ તમને ખાવાના સમયની નજીકમાં દવા દાખલ કરી શકે છે. ઝડપી અભિનય કરનાર હોર્મોનની સહાયથી, દર્દીને કેટલું ખાવું તે અગાઉથી જાણવું મુશ્કેલ હોય તેવા કિસ્સામાં ડોઝને સમાયોજિત કરવું શક્ય છે. તેથી, તેઓ નાના બાળકો માટે અથવા જઠરાંત્રિય અપસેટ્સ માટે વધુ વખત સૂચવવામાં આવે છે.
જો તમે મુખ્ય ભોજન વચ્ચે નાસ્તાની યોજના કરો તો ગેરલાભમાં theંચી કિંમત, તેમજ વધારાના વહીવટની જરૂરિયાત શામેલ છે. વેપાર નામો - નોવોરાપીડ, હુમાલોગ, એપીડ્રા.
સરળ (ટૂંકા)
ખોરાકમાંથી ખાંડના શોષણ માટે સૌથી સામાન્ય પ્રકારની ઇન્જેક્ટેબલ દવા. ક્રિયાની શરૂઆત પરિચયથી 30-40 મિનિટમાં થાય છે, મહત્તમ 2.5 કલાક સુધી પહોંચે છે, અને કુલ અવધિ 7 કલાક છે. તેઓ આયોજિત સારવાર દરમિયાન ત્વચા હેઠળ અને તીવ્ર સ્થિતિમાં શિરામાં રજૂ થાય છે. નામો હેઠળ ઉત્પાદકો દ્વારા ઉત્પાદિત:
- એક્ટ્રાપિડ એન.એમ.
- હ્યુમુલિન આર,
- ગેન્સુલિન પી,
- ઇન્સુમાન રેપિડ.
મધ્યમ સમયગાળો
તે એક ડ્રગ છે, જેની લાંબા ગાળાની અસર ટ્રાઉટ - પ્રોટામિનમાંથી પ્રોટીનના ઉમેરા દ્વારા આપવામાં આવે છે. તેથી, તેને એનપીએચ તરીકે નિયુક્ત કરવામાં આવ્યું છે - હેજડોર્નનું તટસ્થ પ્રોટામિન. આવી દવાઓને આઇસોફ -ન-ઇન્સ્યુલિન પણ કહેવામાં આવે છે. આનો અર્થ એ કે બધા પ્રોટામિન પરમાણુઓ બધા હોર્મોન પરમાણુઓ સાથે જોડાયેલા છે. આ ગુણધર્મ (મફત પ્રોટીનનો અભાવ) ઇન્સ્યુલિન એનપીએચ અને ટૂંકા મિશ્રણ બનાવવાનું શક્ય બનાવે છે.
ઈન્જેક્શન પછી, ડ્રગ એક કલાક પછી કામ કરવાનું શરૂ કરે છે, અને તેની અસરની ટોચ 5-10 કલાક દ્વારા નોંધવામાં આવે છે. આ સુનિશ્ચિત કરે છે કે ભોજનની વચ્ચે સામાન્ય ગ્લુકોઝનું સ્તર જાળવવામાં આવે છે. જો તમે સાંજે હોર્મોન ઇન્જેક્શન કરો છો, તો પછી તમે સવારની પરેજીની ઘટનાને ટાળી શકો છો - સવારના કલાકોમાં ખાંડમાં કૂદકો.
નીચેની દવાઓ ઇન્સ્યુલિન-એનપીએચની છે:
- ગેન્સુલિન એન,
- હ્યુમુલિન એનપીએચ,
- ઇન્સુમન બઝલ,
- પ્રોટાફન એન.એમ.
લાંબી (વિસ્તૃત) ક્રિયા
મધ્યસ્થ સમયગાળાની દવાઓની સાંદ્રતામાં વિલંબિત શિખર હોવાના કારણે, ખાંડમાં એક ડ્રોપ તેમના વહીવટ પછી 6-7 કલાક પછી શક્ય છે. હાઈપોગ્લાયકેમિઆથી બચવા માટે, વિસ્તૃત પીકલેસ કહેવાતા ઇન્સ્યુલિન વિકસિત થયા છે. તેઓ તંદુરસ્ત લોકોમાં થતાં હોર્મોન સ્ત્રાવના પૃષ્ઠભૂમિ સ્તરને વધુ ચોક્કસપણે પ્રતિબિંબિત કરે છે.
દવાઓ લેન્ટસ અને લેવેમિર 6 કલાક પછી ગ્લુકોઝ ઘટાડવાનું શરૂ કરે છે, અને તેમની ખાંડ ઘટાડવાની અસરની કુલ અવધિ 24 કલાકની નજીક છે. મોટેભાગે તેઓ સૂવાનો સમય અથવા સાંજે પહેલાં - સાંજે અને સાંજે આપવામાં આવે છે.
સંયુક્ત
તેમાં ઇન્સ્યુલિન મિશ્રણ (એનપીએચ અને ટૂંકા) અથવા એનાલોગ (ઇન્સ્યુલિન-જસત-પ્રોટામિન અને અલ્ટ્રાશોર્ટ) નું સંયોજન છે. ડ્રગની બોટલ પર હંમેશા નંબરો હોય છે. તેઓ ટૂંકા સ્વરૂપના અપૂર્ણાંકને પ્રતિબિંબિત કરે છે. ઉદાહરણ તરીકે, મિકસ્ટાર્ડ 30 એનએમ - આનો અર્થ એ કે તેમાં 30% ટૂંકા ઇન્સ્યુલિન છે.
એનપીએચ અને ટૂંકાને હ્યુમુલિન એમ 3 અને મિકસ્ટાર્ડ એનએમ દ્વારા રજૂ કરવામાં આવે છે, અને એનાલોગ - નોવોમિક્સ, હુમાલોગ મિશ્રણ. દૈનિક પ્રમાણભૂત ભાર અને આહાર સાથે ડાયાબિટીઝના દર્દીઓ માટે મિશ્રણની ભલામણ કરવામાં આવે છે, તેમજ ઇન્જેક્શનમાં મુશ્કેલી થાય છે. એક નિયમ તરીકે, તેઓ ઓછી દ્રષ્ટિવાળા વૃદ્ધ દર્દીઓ, પ્રકાર 2 ડાયાબિટીઝવાળા પાર્કિન્સનિઝમ માટે સૂચવવામાં આવે છે.
ઇન્સ્યુલિન ડોઝની ગણતરી
ઇન્સ્યુલિન વહીવટનું લક્ષ્ય ગ્લુકોઝ મૂલ્યોને સામાન્યની નજીક લાવવાનું છે. તેમના અચાનક ફેરફારોને મંજૂરી ન આપવી એ મહત્વપૂર્ણ છે. તેથી, નવી નિદાન કરાયેલ રોગ સાથે, ખાંડમાં ઝડપી ઘટાડો જરૂરી નથી, તેના ક્રમિક અને સ્થિર સ્થિરતાને હાંસલ કરવી વધુ મહત્વપૂર્ણ છે. લાક્ષણિક રીતે, શરીરના વજનના 1 કિલો દીઠ 0.5 IU નો ડોઝ શરૂ કરવામાં આવે છે. આ ઘટનામાં કેટોએસિડોસિસની સ્થિતિમાં આ રોગનું નિદાન પહેલાથી જ થઈ ગયું છે, ડ doctorક્ટર 0.75-1 યુનિટ / કિગ્રા ભલામણ કરે છે.
કાર્બોહાઇડ્રેટ ચયાપચયના સામાન્યકરણની પૃષ્ઠભૂમિ સામે ઇન્સ્યુલિનના ઉપયોગ પછી 2.5-3 મહિના પછી, ત્યાં એક સમયગાળો આવે છે જ્યારે "આરામ કરેલો" સ્વાદુપિંડ તેનું હોર્મોન ઉત્પન્ન કરવાનું શરૂ કરે છે. આ સમયગાળાને "હનીમૂન" કહેવામાં આવે છે, તે મોટાભાગે કિશોરો અને યુવાનોમાં જોવા મળે છે. હોર્મોન એડમિનિસ્ટ્રેશનની જરૂરિયાત ઓછી થઈ છે. ભાગ્યે જ તે સંપૂર્ણપણે ગેરહાજર છે, સામાન્ય રીતે જરૂરી માત્રા 0.2-0.3 યુ / કિગ્રા છે.
આ સમયે, મહત્તમ ડોઝ શોધવાનું મહત્વપૂર્ણ છે કે જે ખાંડમાં ઘટાડો થતો નથી, પરંતુ દવાનું સંચાલન કરવાનો ઇનકાર કરતો નથી. જો તમે અસરકારક માત્રામાં હોર્મોનનું સંચાલન કરવાનું ચાલુ રાખો છો, તો પછી “મધ” અવધિ થોડો વધારવામાં આવી શકે છે.
ભવિષ્યમાં, કોષ વિનાશ અનિવાર્યપણે થાય છે, અને દર્દી વય, શારીરિક પ્રવૃત્તિ અને આહારના આધારે હોર્મોનની પોતાની જરૂરિયાત સ્થાપિત કરે છે. સામાન્ય રીતે, 40 એકમોની પ્રારંભિક માત્રા કરતાં વધુની ભલામણ કરવામાં આવતી નથી, જે મેદસ્વી ડાયાબિટીઝના કિસ્સામાં હોઈ શકે છે.
ઉપચાર શરૂ કરવા માટે, નીચેના ડોઝ વિતરણનો ઉપયોગ કરી શકાય છે:
- નાસ્તા પહેલાં 4 એકમો ટૂંકા,
- રાત્રિભોજન પહેલાં, 4 એકમો ટૂંકા,
- રાત્રિભોજન પહેલાં 3 એકમો ટૂંકા,
- સૂતાં પહેલાં 11 એકમો વિસ્તૃત (અથવા સવારે અને સાંજે 5.5 એકમો).
કુલ માત્રા 1 યુ / કિલોથી વધુ ન હોવી જોઈએ. બીજા દિવસે, ખાંડના માપનના આધારે હોર્મોનની માત્રાને સમાયોજિત કરવામાં આવે છે.
ડાયાબિટીઝ ઇન્સ્યુલિન સારવારની યોજનાઓ
પ્રકાર 1 ડાયાબિટીસવાળા દરેક દર્દીનું સપનું છે કે દરરોજ એક ગોળી અથવા ઓછામાં ઓછું 1 ઇન્જેક્શન લેવું. વાસ્તવિકતામાં, વધુ હોર્મોન આપવામાં આવે છે, રોગની પાછળની ગૂંચવણો થાય છે. તેથી, દર્દીઓની વધતી જતી સંખ્યાને પરંપરાગત 2 ઇન્જેક્શનને બદલે ઇન્સ્યુલિનનો ઉપયોગ 4-5 વખત કરવાની ભલામણ કરવામાં આવે છે.
સરળ સાથે સજ્જ
બે પ્રકારની દવાઓની જરૂર છે. તંદુરસ્ત સ્વાદુપિંડ દ્વારા હોર્મોનની પૃષ્ઠભૂમિ (સતત) સ્ત્રાવના અનુકરણ માટે સૂવાનો સમય પહેલાં સાંજે એક લાંબી-અભિનયવાળી દવા આપવામાં આવે છે. જો ઉપવાસ ખાંડને નિયંત્રિત કરવા માટે એક ઇન્જેક્શન પૂરતું નથી, અથવા ગણતરીની માત્રા ખૂબ વધારે છે, તો પછી લાંબા ઇન્સ્યુલિનના બે ઇન્જેક્શન આપવામાં આવે છે - સવારમાં અને સાંજે. કુલ, દૈનિક અડધી રકમ વિસ્તૃત દવા પર પડે છે.
અપેક્ષિત મુખ્ય ભોજનના 30 મિનિટ પહેલાં ટૂંકી અવશેષો આપવામાં આવે છે. તેની માત્રા ગણતરીના 50% ની માત્રામાં. ઇન્સ્યુલિનનો દરેક એકમ 10 ગ્રામ કાર્બોહાઇડ્રેટ્સને શોષી લેવામાં મદદ કરે છે.
તેથી, ઉદાહરણ તરીકે, જો દર્દીએ 4 એકમો રજૂ કર્યા, તો આનો અર્થ એ છે કે ખોરાકમાં શુદ્ધ ગ્લુકોઝની દ્રષ્ટિએ 4 બ્રેડ એકમો અથવા 40 ગ્રામ હોવું જોઈએ. ઉત્પાદનોમાં તેમની સામગ્રી કોષ્ટકો દ્વારા અથવા લેબલિંગ દ્વારા નક્કી કરી શકાય છે.
અલ્ટ્રા શોર્ટ બોલ્સ બેઝ
ઝડપી અભિનય કરતી દવાઓનો ઉપયોગ કરતી વખતે, તે ભોજન (એપીડ્રા, હુમાલોગ) અથવા 10 મિનિટ (નોવોરાપીડ) પહેલાં જ આપવામાં આવે છે. સ્વીકાર્ય અંતરાલ ખાવુંના 15 મિનિટ પહેલાં અને 20 મિનિટ પછી (બોલ્સ) છે. પૃષ્ઠભૂમિ સ્તર (આધાર) નું અનુકરણ કરવા માટે, લાંબા ઇન્સ્યુલિનના 2 ઇન્જેક્શન (સવાર અને સાંજ) ઘણીવાર સૂચવવામાં આવે છે. ડોઝની ગણતરી અને તેના વિતરણ માટેના અન્ય તમામ નિયમો ટૂંકી તૈયારીઓના ઉપયોગથી અલગ નથી.
સ્વ નિયંત્રણ
જોકે ઇન્સ્યુલિનની અમુક ગણતરીની માત્રા છે, વ્યવહારમાં દર્દીની ઉપચાર પ્રત્યેના પ્રતિભાવની અપેક્ષા રાખવી અશક્ય છે. તે નીચેના પરિબળો પર આધારિત છે:
- કેવી રીતે યોગ્ય રીતે ઈન્જેક્શન હાથ ધરવામાં આવ્યું હતું, ખોરાકની રચનાની ગણતરી કરવામાં આવી હતી,
- કાર્બોહાઈડ્રેટ અને દવાઓ પ્રત્યે વ્યક્તિગત સહનશીલતા,
- તાણની હાજરી, સહજ રોગો,
- શારીરિક પ્રવૃત્તિનું સ્તર.
તેથી, બધા ડ doctorક્ટરની પ્રિસ્ક્રિપ્શનો હોવા છતાં, દર્દીઓ કેટલીકવાર સ્થિર સૂચકાંકો પ્રાપ્ત કરી શકતા નથી. ખાસ કરીને સારવારની શરૂઆતમાં, ભોજન પછી 2 કલાક, અને સૂવાના સમયે 30 મિનિટ પહેલાં, ભોજન સાથે અનુકૂળ થવું અને દરેક ઇન્જેક્શન પહેલાં લોહીમાં ગ્લુકોઝ નક્કી કરવું તે ખૂબ જ મહત્વપૂર્ણ છે. અઠવાડિયામાં ઓછામાં ઓછું એકવાર, સવારે 4 વાગ્યે માપવું.
શરૂઆતમાં, ઉપચાર આદર્શ ખાંડના મૂલ્યો પ્રાપ્ત કરતું નથી, કારણ કે શરીરને પુનર્ગઠન માટે સમયની જરૂર હોય છે. પર્યાપ્ત સ્તર (એમએમઓએલ / એલ માં) છે:
- ખાલી પેટ પર 4-9,
- ખાવું અથવા રેન્ડમ માપ પછી - 11 સુધી,
- 22 કલાકે - 5-10.9.
ડાયાબિટીસ વળતરની ડિગ્રી નક્કી કરવાથી દર 3 મહિનામાં ગ્લાયકેટેડ હિમોગ્લોબિન નક્કી કરવામાં મદદ મળે છે. દુર્ભાગ્યવશ, તમે એક ડોઝ પસંદ કરી શકતા નથી અને તમારા આખા જીવનમાં તેને વળગી રહેશો. તેથી, બધા ગણતરી કરેલ માનક મૂલ્યો હંમેશાં સંશોધિત થાય છે, ઇન્સ્યુલિન ઉપચાર દર્દીને સમાયોજિત કરે છે, અને તેને નિયમિતપણે બ્લડ સુગરના સ્તરનું નિરીક્ષણ કરવું જરૂરી છે.
આહારના સિદ્ધાંતો
જો દર્દીને સારવારની તીવ્ર પદ્ધતિ સૂચવવામાં આવે છે, તો પછી મહત્વપૂર્ણ પોષણ નિયમો આ છે:
- "ખોરાક" ઇન્સ્યુલિનના પ્રકારને આધારે ખોરાકના સેવનનું સખત પાલન. જો દર્દી ટૂંકું પરિચય આપે છે અને ઇન્જેક્શન પછી તરત જ ખાય છે, તો પછી લોહીમાં તેની ક્રિયાની ટોચ પર, કાર્બોહાઇડ્રેટ્સનું સ્તર ઘટે છે, હાયપોગ્લાયસીમિયાનો હુમલો થાય છે.
- એક સમયે કાર્બોહાઇડ્રેટ ખોરાકનું સેવન 7 બ્રેડ એકમોથી વધુ ન હોવું જોઈએ, પછી ભલે તે અન્ય ભોજનમાં ખૂબ નાના હોય, પણ દિવસ દરમિયાન એકસરખી વિતરણ જરૂરી છે (મુખ્ય રાશિઓ માટે 3-6 બ્રેડ એકમો અને નાસ્તા માટે 2).
- જો ઇન્જેક્શન અને ખાવાનો સમય મુલતવી રાખવાની જરૂર હોય, તો 1-1.5 કલાકની અંદર આ શક્ય છે, લાંબા અંતરાલમાં સુગરમાં ઘટાડો થાય છે.
- શાકભાજી, આખા અનાજ, અનાજ વગરના ફળો અને તેનાં રસ ઝરતાં ફળોનીમાંથી દરરોજ આહાર રેસાની માત્રા ખાવાની ખાતરી કરવી મહત્વપૂર્ણ છે.
- પ્રોટીનના સ્ત્રોત છે: દુર્બળ માંસ, માછલી, સીફૂડ. આહારમાં ડેરી ઉત્પાદનો જરૂરી છે, પરંતુ બ્રેડ યુનિટ્સમાં તેમની સંખ્યા ધ્યાનમાં લેવામાં આવે છે.
- કાર્બોહાઇડ્રેટ્સની અતિશયતા અને અભાવ બંને મેટાબોલિક પ્રક્રિયાઓને વિક્ષેપિત કરે છે અને મુશ્કેલીઓનું કારણ બને છે.
ડાયાબિટીઝ વિડિઓ જુઓ:
ભોજન 6 - ત્રણ મુખ્ય, બે ફરજિયાત નાસ્તા અને બીજું ડિનર સૂવાના સમયે 2 કલાક પહેલા હોવું જોઈએ. જો દર્દી અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનનો ઉપયોગ કરે છે, તો પછી નાસ્તાનો ઇનકાર કરવો શક્ય છે.
તમે કોઈ પ્રતિબંધ વિના શું ખાઈ શકો છો
આવા ઉત્પાદનો માટે જથ્થાની ગણતરી શક્ય નથી:
- કાકડીઓ, ઝુચિની, કોબી, ગ્રીન્સ,
- ટામેટાં, રીંગણા, ઘંટડી મરી,
- યુવાન વટાણા અને લીલા કઠોળ
- ગાજર
- મશરૂમ્સ (બિનસલાહભર્યું ગેરહાજરીમાં).
આ બધી શાકભાજી સલાડના સ્વરૂપમાં, બાફેલી અથવા શેકવામાં આવે છે. ચરબીમાં ફ્રાય અથવા સ્ટીવિંગ કરવાની ભલામણ કરવામાં આવતી નથી. તૈયાર વાનગીઓમાં, તમે માખણ (20 ગ્રામ સુધી) અથવા વનસ્પતિ તેલ (3 ચમચી સુધી) ઉમેરી શકો છો.
શું ઘટાડવું જોઈએ અને સંપૂર્ણપણે દૂર કરવું જોઈએ
નીચેના ઉત્પાદનોની માત્રા જરૂરી છે:
- દુર્બળ માંસ અથવા માછલી (સેવા આપતા લગભગ 150 ગ્રામ),
- દૂધ અથવા ડેરી પીણાં (કુલ 2 કપ),
- 30% (લગભગ 60 ગ્રામ) સુધી ચીઝ, કુટીર ચીઝ 2-5% (100 ગ્રામ),
- બટાકા - એક વસ્તુ
- મકાઈ - 2 ચમચી,
- શણગારા - બાફેલી સ્વરૂપમાં 4 ચમચી
- અનાજ અને પાસ્તા - બાફેલી 100 ગ્રામ સુધી,
- બ્રેડ - 200 ગ્રામ સુધી,
- ફળો - 1-2 અનવેઇન્ટેડ ફળો,
- ઇંડા - 1 દર બીજા દિવસે.
ખાટા ક્રીમ, ક્રીમ (દિવસ દીઠ 1-2 ચમચી કરતાં વધુ નહીં), બદામ અને બીજ (30 ગ્રામ સુધી), સૂકા ફળો (20 ગ્રામ સુધી) નો ઉપયોગ ઓછો કરવો જરૂરી છે.
આમાંથી સંપૂર્ણ માફી આવશ્યક છે:
- ચરબીયુક્ત માંસ, મરઘાં માછલી,
- તળેલી, મસાલેદાર વાનગીઓ,
- મેયોનેઝ, કેચઅપ અને સમાન ચટણી,
- આઈસ્ક્રીમ
- ખાંડ અને તેની સામગ્રીવાળા ઉત્પાદનો, સફેદ લોટ,
- પીવામાં માંસ, સોસેજ, સોસેજ,
- તૈયાર ખોરાક marinades
- મધ, તેનાં રસ ઝરતાં ફળોની અને ફળોની મીઠી જાતો,
- બધા હલવાઈ
- દારૂ
- મજબૂત બ્રોથ્સ
- ચોખા, સોજી,
- અંજીર, કેળા, દ્રાક્ષ,
- industrialદ્યોગિક ઉત્પાદનનો રસ.
અને અહીં ડાયાબિટીઝની વિકલાંગતા વિશે વધુ છે.
ઇન્સ્યુલિનની રજૂઆત પ્રકાર 1 ડાયાબિટીસ માટે સૂચવવામાં આવે છે, તેમજ ગૂંચવણોના કિસ્સામાં, પ્રકાર 2 માટે તીવ્ર પરિસ્થિતિઓ. બધા ઇન્સ્યુલિન ક્રિયાના સમયગાળા અનુસાર પ્રકારોમાં વહેંચાયેલા છે. ડોઝની ગણતરી વ્યક્તિગત રીતે હાથ ધરવામાં આવે છે. સૌથી વધુ અસરકારક એ તીવ્ર ઇન્સ્યુલિન ઉપચારની યોજના છે. તેમાં લાંબા સમય સુધી અને ટૂંકા (અલ્ટ્રાશortર્ટ) હોર્મોનની દવાઓ શામેલ છે. સારવારના સમયગાળા દરમિયાન, લોહીમાં ગ્લુકોઝના સ્તરને નિયંત્રિત કરવું, પોષણના નિયમોનું પાલન કરવું મહત્વપૂર્ણ છે.
ડાયાબિટીસ મેલીટસમાં હાઈપોગ્લાયકેમિઆ 40% દર્દીઓમાં ઓછામાં ઓછા એક વખત થાય છે. સમયસર રીતે સારવાર શરૂ કરવા અને પ્રકાર 1 અને 2 સાથે પ્રોફીલેક્સીસ હાથ ધરવા માટે, તેના સંકેતો અને કારણોને જાણવું મહત્વપૂર્ણ છે. રાત્રે ખાસ કરીને જોખમી છે.
જો ટાઇપ 2 ડાયાબિટીઝની સ્થાપના કરવામાં આવે છે, તો સારવારની શરૂઆત આહાર અને ડ્રગ્સમાં ફેરફાર સાથે થાય છે. એન્ડોક્રિનોલોજિસ્ટની ભલામણોનું પાલન કરવું મહત્વપૂર્ણ છે, જેથી સ્થિતિ વધારે ન વધે. ટાઇપ 2 ડાયાબિટીસ માટે તમે કઈ નવી દવાઓ અને દવાઓ લઈને આવ્યા છો?
કયા પ્રકારનાં ડાયાબિટીઝ છે તે સમજવા માટે, તેમના તફાવતોને નિર્ધારિત કરવું તે વ્યક્તિ શું લે છે તે મુજબ હોઈ શકે છે - તે ઇન્સ્યુલિન આધારિત છે અથવા ગોળીઓ પર છે. કયા પ્રકારનું વધુ જોખમી છે?
જો પ્રકાર 1 ડાયાબિટીસની સ્થાપના કરવામાં આવે છે, તો સારવારમાં જુદા જુદા સમયગાળાના ઇન્સ્યુલિન સંચાલિત કરવામાં આવશે. જો કે, આજે ડાયાબિટીઝની સારવારમાં નવી દિશા છે - સુધારેલા પંપ, પેચો, સ્પ્રે અને અન્ય.
ડાયાબિટીઝથી વિકલાંગતા રચાય છે, બધા દર્દીઓથી દૂર. તેને આપો, જો સ્વ-સેવામાં કોઈ સમસ્યા હોય, તો તમે તેને મર્યાદિત ગતિશીલતાથી મેળવી શકો છો. બાળકોની ઉપાડ, ઇન્સ્યુલિન આધારિત ડાયાબિટીસ હોવા છતાં, 14 વર્ષની ઉંમરે શક્ય છે. તેઓ કયા જૂથ અને ક્યારે નોંધણી કરે છે?
વિસ્તૃત ઇન્સ્યુલિનની પસંદગી
લોહીમાં ઇન્સ્યુલિનનું શારીરિક પ્રકાશન, ખોરાકની હાજરી અથવા ગેરહાજરીને ધ્યાનમાં લીધા વિના, આખી રાત આરામ બંધ કરતું નથી. રાત્રે અને દિવસ દરમિયાન, જ્યારે એકને ભોજન પીરસવાનું પહેલેથી જ આત્મસાત થઈ ગયું છે અને બીજો હજી પહોંચ્યો નથી, હોર્મોનની પૃષ્ઠભૂમિ સાંદ્રતા જાળવી રાખવામાં આવે છે. ખાંડના ભંગાણ માટે તે જરૂરી છે, જે ગ્લાયકોજેન સ્ટોર્સમાંથી લોહીમાં પ્રવેશ કરે છે. સમાન, સ્થિર પૃષ્ઠભૂમિ સુનિશ્ચિત કરવા માટે, લાંબી ઇન્સ્યુલિનનો પરિચય આવશ્યક છે. ઉપરોક્તના આધારે, તે સ્પષ્ટ છે કે સારી દવા જોઈએ લાંબી, સમાન અસર, ઉચ્ચારણ શિખરો અને ડીપ્સ નથી.
આ હેતુઓ માટે વપરાય છે:
| દવા | લક્ષણ | ક્રિયા |
| માનવ ઇન્સ્યુલિન પ્રોટામિન સાથે પૂરક | આ કહેવાતા એનપીએચ, અથવા માધ્યમ ઇન્સ્યુલિન છે, તેમાંના સૌથી સામાન્ય છે: પ્રોટાફન, ઇન્સુમન બઝલ, હ્યુમુલિન એનપીએચ. | પ્રોટામિન માટે આભાર, અસર નોંધપાત્ર રીતે વિસ્તૃત છે. સરેરાશ કાર્યકારી સમય 12 કલાક છે. ક્રિયાની અવધિ સીધી માત્રાના પ્રમાણસર હોય છે અને 16 કલાક સુધીની હોઈ શકે છે. |
| લાંબી ઇન્સ્યુલિન એનાલોગ | આ એજન્ટોનો સારી રીતે અભ્યાસ કરવામાં આવ્યો છે અને તે તમામ પ્રકારના ઇન્સ્યુલિન આધારિત ડાયાબિટીસ માટે વ્યાપકપણે ઉપયોગમાં લેવાય છે. પ્રતિનિધિઓ: લેન્ટસ, તુજેઓ, લેવેમિર. | સૌથી પ્રગતિશીલ જૂથ સાથે સંબંધિત, હોર્મોનની મહત્તમ શારીરિક અસરની ખાતરી કરવાની મંજૂરી આપો. દિવસમાં ખાંડ ઘટાડો અને લગભગ કોઈ શિખર નથી. |
| વિશેષ લાંબી અભિનય | ટ્રેસિબા - અત્યાર સુધી, જૂથમાં ફક્ત એક જ દવા શામેલ છે. આ ઇન્સ્યુલિનનો સૌથી નવીનતમ અને ખર્ચાળ એનાલોગ છે. | 42 કલાકની સમાન પીકલેસ ક્રિયા પ્રદાન કરે છે. પ્રકાર 2 ડાયાબિટીસ સાથે, અન્ય ઇન્સ્યુલિન કરતાં તેની નિ undશંકપણે શ્રેષ્ઠતા સાબિત થાય છે. પ્રકાર 1 રોગ સાથે, તેના ફાયદા એટલા સ્પષ્ટ નથી: ટ્રેસીબા વહેલી સવારે ખાંડ ઘટાડવામાં મદદ કરે છે, જ્યારે દિવસ દરમિયાન હાઈપોગ્લાયકેમિઆનું જોખમ વધારે છે. |
વિસ્તૃત ઇન્સ્યુલિનની પસંદગી એ ઉપસ્થિત ચિકિત્સકની જવાબદારી છે. તે દર્દીની શિસ્ત, તેના પોતાના હોર્મોનના અવશેષ સ્ત્રાવની હાજરી, હાયપોગ્લાયકેમિઆની વૃત્તિ, ગૂંચવણોની તીવ્રતા, ઉપવાસની હાયપરગ્લાયકેમિઆની આવૃત્તિને ધ્યાનમાં લે છે.
લાંબા-કાર્યકારી ઇન્સ્યુલિન કેવી રીતે પસંદ કરવું:
- મોટાભાગના કેસોમાં, ઇન્સ્યુલિન એનાલોગને પ્રાધાન્ય આપવામાં આવે છે, સૌથી અસરકારક અને અધ્યયન તરીકે.
- પ્રોટેમાઇન એજન્ટો સામાન્ય રીતે ઉપયોગમાં લેવાય છે જો કોઈ વિકલ્પ ઉપલબ્ધ ન હોય તો. ઇન્સ્યુલિન ઉપચારની શરૂઆતમાં, એનપીએચ ઇન્સ્યુલિન ટાઇપ 2 ડાયાબિટીસ માટે પૂરતું વળતર આપી શકે છે, જ્યારે હોર્મોનની જરૂરિયાત હજી ઓછી હોય છે.
- ટ્રેસિબા સફળતાપૂર્વક પ્રકાર 1 ડાયાબિટીસના દર્દીઓ દ્વારા ઉપયોગમાં લઈ શકાય છે, જેઓ લોહીમાં શર્કરામાં તીવ્ર ટીપાંનો શિકાર નથી અને ખૂબ જ શરૂઆતમાં હાઈપોગ્લાયકેમિઆનાં લક્ષણો અનુભવવાનું શરૂ કરે છે. પ્રકાર 2 ડાયાબિટીસ સાથે, ટ્રેસીબ ઇન્સ્યુલિન માર્કેટમાં નિર્વિવાદ લીડર છે, કારણ કે તે મૌખિક હાયપોગ્લાયકેમિક એજન્ટો સાથે સારી રીતે જોડાય છે, સતત અસર કરે છે, અને નિશાચર હાયપોગ્લાયકેમિઆની આવર્તનને 36% ઘટાડે છે.
લાંબા સમય સુધી ઇન્સ્યુલિનનો દૈનિક વોલ્યુમ સવારે અને સાંજે વહીવટમાં વહેંચાયેલું છે, તેમની માત્રા સામાન્ય રીતે અલગ હોય છે. ડ્રગની જરૂરિયાત ડાયાબિટીઝની તીવ્રતા પર આધારિત છે. તેની ગણતરી માટે ઘણી પદ્ધતિઓ વિકસિત કરવામાં આવી છે. તે બધાને બ્લડ સુગરના બહુવિધ માપનની જરૂર હોય છે. ડોઝની પસંદગીમાં થોડો સમય લાગે છે, કારણ કે પ્રારંભિક ગણતરીમાં લાંબી ઇન્સ્યુલિનની માત્રા ચોક્કસ દર્દીના શરીરમાં હોર્મોનની શોષણ અને ભંગાણની લાક્ષણિકતાઓને ધ્યાનમાં લેતા ગોઠવવામાં આવે છે. "આંખ દ્વારા" પ્રારંભિક માત્રાની નિમણૂક, ડાયાબિટીસ મેલિટસના લાંબા અને વધુ ગંભીર વિઘટન તરફ દોરી જશે, જે રોગની ગૂંચવણોને વધારે છે.
યોગ્ય રીતે પસંદ કરેલા ડોઝ માટેનો માપદંડ એ સામાન્ય ઉપવાસ ગ્લાયસીમિયા, ફેફસાના ઘટાડા અને ગંભીર હાયપોગ્લાયકેમિઆની ગેરહાજરી છે. દિવસ દરમિયાન, ભોજન પહેલાં ખાંડની વધઘટ 1.5 એમએમઓએલ / એલ કરતા ઓછી હોવી જોઈએ - ઇન્સ્યુલિનની માત્રાની યોગ્ય ગણતરી કેવી રીતે કરવી.
સાંજની માત્રાની ગણતરી
વિસ્તૃત ઇન્સ્યુલિનની માત્રા પસંદ કરવા માટે પ્રથમ, તે જાગતા પછી રાત્રે અને સવારે લક્ષ્ય ગ્લુકોઝનું સ્તર પૂરું પાડવું જોઈએ. ડાયાબિટીઝ મેલિટસમાં, "મોર્નિંગ પરો phenomenની ઘટના" ઘણીવાર જોવા મળે છે. પ્રારંભિક કલાકોમાં ગ્લાયસીમિયામાં આ વધારો છે, હોર્મોન્સના સ્ત્રાવના વધારાને કારણે જે ઇન્સ્યુલિનની અસરને નબળી પાડે છે. તંદુરસ્ત લોકોમાં, આ સમય દરમિયાન ઇન્સ્યુલિનનું પ્રકાશન વધે છે, તેથી ગ્લુકોઝ સ્થિર રહે છે.
ડાયાબિટીઝ મેલિટસમાં, આ વધઘટ ફક્ત ઇન્સ્યુલિન તૈયારીઓથી જ દૂર થઈ શકે છે. તદુપરાંત, ડોઝમાં સામાન્ય વધારો સવારના સમયે બ્લડ શુગરને ઓછું કરી શકે છે, પરંતુ રાત્રે શરૂઆતમાં અને મધ્યમાં ખૂબ ઓછી ગ્લાયસીમિયા તરફ દોરી જાય છે. પરિણામે, ડાયાબિટીસ દુ nightસ્વપ્નોથી પીડાય છે, તેના ધબકારા અને પરસેવો તીવ્ર થાય છે, તેની નર્વસ સિસ્ટમ પીડાય છે.
સવારે હાયપરગ્લાયકેમિઆની સમસ્યા હલ કરવા માટે, દવાઓની માત્રામાં વધારો કર્યા વિના, તમે અગાઉના રાત્રિભોજનનો ઉપયોગ કરી શકો છો, આદર્શ રીતે - લાંબા ઇન્સ્યુલિનની રજૂઆતના 5 કલાક પહેલાં. આ સમય દરમિયાન, ખોરાકમાંથી બધી ખાંડ લોહીમાં પ્રવેશવા માટેનો સમય હશે, ટૂંકા હોર્મોનની ક્રિયા સમાપ્ત થઈ જશે, અને લાંબા સમય સુધી ઇન્સ્યુલિન માત્ર યકૃતમાંથી ગ્લાયકોજેનને તટસ્થ બનાવશે.
ગણતરી એલ્ગોરિધમ:
- સાંજના ઇંજેક્શન માટે દવાની માત્રાને યોગ્ય રીતે નક્કી કરવા માટે, ઘણા દિવસોથી ગ્લાયકેમિક નંબરોની જરૂર હોય છે. તમારે વહેલા રાત્રિભોજનની જરૂર છે, સૂવાનો સમય પહેલાં ખાંડ માપવી, અને પછી સવારે ઉઠ્યા પછી તરત જ. જો સવારમાં ગ્લાયસીમિયા વધારે હોય, તો અન્ય 4 દિવસ સુધી માપન ચાલુ રહે છે. જે દિવસો પર રાત્રિભોજન મોડું થયું તે સૂચિમાંથી બાકાત છે.
- હાયપોગ્લાયકેમિઆના જોખમને ઘટાડવા માટે, બધા દિવસોથી બે માપન વચ્ચેનો સૌથી નાનો તફાવત પસંદ કરવામાં આવે છે.
- ઇન્સ્યુલિન સંવેદનશીલતા પરિબળ ગણવામાં આવે છે. હોર્મોનના એકમના વહીવટ પછી ગ્લાયસીમિયા ઘટાડવાની આ રકમ છે. Kg 63 કિલો વજનવાળા વ્યક્તિમાં, વિસ્તૃત ઇન્સ્યુલિનનું 1 યુનિટ સરેરાશ ગ્લુકોઝમાં 4.4 એમએમઓએલ / એલ ઘટાડો કરશે. વજનની સીધી પ્રમાણમાં ડ્રગની જરૂરિયાત વધી રહી છે. PSI = 63 * 4.4 / વાસ્તવિક વજન. ઉદાહરણ તરીકે, 85 કિલો વજન સાથે, PSI = 63 * 4.4 / 85 = 3.3.
- પ્રારંભિક માત્રાની ગણતરી કરવામાં આવે છે, તે સૂવાનો સમય પહેલાં અને સવારે પીએસઆઈ દ્વારા વહેંચાયેલ માપન વચ્ચેના નાના તફાવત સમાન છે. જો તફાવત 5 છે, સૂવાનો સમય પહેલાં 5 / 3.3 = 1.5 એકમોની જરૂર હોય તે પહેલાં દાખલ કરો.
- ઘણા દિવસો સુધી, ખાંડ જાગૃત થયા પછી માપવામાં આવે છે અને, આ ડેટાના આધારે, ઇન્સ્યુલિનની પ્રારંભિક રકમ સમાયોજિત કરવામાં આવે છે. દર 3 દિવસે ડોઝ બદલવાનું વધુ સારું છે, દરેક કરેક્શન એકમ કરતા વધુ ન હોવું જોઈએ.
પ્રકાર 2 ડાયાબિટીઝ સાથે, સવારે ખાંડ સૂવાના સમયે કરતાં ઓછી હોઈ શકે છે. આ કિસ્સામાં, લાંબા સમય સુધી ઇન્સ્યુલિન સાંજે ઇન્જેક્ટ કરવામાં આવતું નથી. જો રાત્રિભોજન પછી ગ્લાયસીમિયા વધે છે, તો તેઓ ઝડપી હોર્મોનનો સુધારક જબ બનાવે છે. આ હેતુઓ માટે લાંબા ઇન્સ્યુલિનનો ઉપયોગ કરી શકાતો નથી, તે સમાન ડોઝમાં આપવામાં આવે છે.
જો ડોઝ ગોઠવણ નિષ્ફળ થાય છે
રાત્રે હાઈપોગ્લાયસીમિયા છુપાવી શકાય છે, એટલે કે, સ્વપ્નમાં દર્દીને કંઈપણ લાગતું નથી અને તેમની હાજરી વિશે તે જાણતું નથી. રક્ત ખાંડમાં છુપાયેલા ઘટાડાને શોધવા માટે, રાત્રે ઘણી વખત માપવામાં આવે છે: 12, 3 અને 6 કલાકે. જો સવારે 3 વાગ્યે ગ્લિસેમિયા ધોરણની નીચલી મર્યાદાની નજીક હોય, તો બીજા દિવસે તે 1-00, 2-00, 3-00 માપવામાં આવે છે. જો ઓછામાં ઓછું એક સૂચક ઓછો આંકવામાં આવે તો, તે ઓવરડોઝ સૂચવે છે
કેટલાક ડાયાબિટીસના દર્દીઓ જેમને થોડો ઇન્સ્યુલિનની જરૂર હોય છે તે હકીકતનો સામનો કરે છે કે સવારે હોર્મોનની ક્રિયા નબળી પડે છે, અને તે સવારની પરોawnની ઘટનાને દૂર કરવા માટે પૂરતી નથી. આ કિસ્સામાં ડોઝમાં વધારો નિશાચર હાયપોગ્લાયકેમિઆ તરફ દોરી જાય છે. આ અસર ફક્ત અપ્રચલિત એનપીએચ-ઇન્સ્યુલિન જ નહીં, પરંતુ લેન્ટસ, તુજેઓ અને લેવેમિરાનો ઉપયોગ કરતી વખતે પણ જોઇ શકાય છે.
જો કોઈ નાણાકીય તક હોય, તો તમે તમારા ડ doctorક્ટર સાથે વધારાના લાંબા ઇન્સ્યુલિનની જરૂરિયાત વિશે ચર્ચા કરી શકો છો. ટ્રેશેબાની ક્રિયાઓ આખી રાત પૂરતી છે, તેથી સવારમાં બ્લડ સુગર વધારાના ઇન્જેક્શન વિના સામાન્ય રહેશે. સંક્રમણના સમયગાળા દરમિયાન, બપોરે તેના ઘટાડાને રોકવા માટે ગ્લાયસીમિયાના વધુ વારંવાર નિયંત્રણની જરૂર રહે છે.
મોટાભાગના એન્ડોક્રિનોલોજિસ્ટ ફક્ત સંકેતો માટે ટ્રેશીબામાં સ્વિચ કરવાની ભલામણ કરે છે. ડાયાબિટીઝના દર્દીઓ, જેમના માટે આ રોગ માટે સામાન્ય વળતર પૂરું પાડે છે, ત્યાં સુધી નવી ઇન્સ્યુલિનથી દૂર રહેવાની સલાહ આપવામાં આવે છે જ્યાં સુધી ઉત્પાદકે પૂરતા પ્રમાણમાં અભ્યાસ હાથ ધરી ન હોય અને ડ્રગ સાથેનો અનુભવ પ્રાપ્ત ન થાય.
સવારના ડોઝની પસંદગી
ખાવાનું ઓછું કરવા માટે લાંબા સમય સુધી ઇન્સ્યુલિનની જરૂર પડે છે જ્યારે ખોરાક પહેલેથી જ પચાય છે. ખોરાકમાંથી કાર્બોહાઇડ્રેટ્સને ટૂંકા હોર્મોન દ્વારા વળતર આપવામાં આવે છે. જેથી તેની અસર વિસ્તૃત ઇન્સ્યુલિનની યોગ્ય માત્રામાં પસંદગી કરવામાં દખલ ન કરે, તમારે દિવસનો ભાગ ભૂખમરો કરવો પડશે.
 મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
હું ઘણાં વર્ષોથી ડાયાબિટીઝની સમસ્યાનો અભ્યાસ કરી રહ્યો છું. જ્યારે ઘણા લોકો મૃત્યુ પામે છે ત્યારે તે ડરામણી છે, અને ડાયાબિટીઝના કારણે પણ વધુ અક્ષમ થઈ જાય છે.
હું ખુશખબર જણાવવામાં ઉતાવળ કરું છું - રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજીકલ રિસર્ચ સેંટરએ એક એવી દવા વિકસિત કરી છે જે ડાયાબિટીસ મેલિટસને સંપૂર્ણપણે મટાડે છે. અત્યારે, આ દવાની અસરકારકતા 98% ની નજીક આવી રહી છે.
બીજો એક સારા સમાચાર: આરોગ્ય મંત્રાલયે એક વિશેષ પ્રોગ્રામ સ્વીકારવાનું સુરક્ષિત રાખ્યું છે જે દવાની highંચી કિંમતને વળતર આપે છે. રશિયામાં, ડાયાબિટીઝના દર્દીઓ 18 મે સુધી (સમાવિષ્ટ) તે મેળવી શકે છે - ફક્ત 147 રુબેલ્સ માટે!
દૈનિક માત્રાની ગણતરી એલ્ગોરિધમ:
- સંપૂર્ણ મફત દિવસ પસંદ કરો. વહેલું જમવાનું. જાગૃત થયા પછી, એક કલાક પછી, અને પછી દર 4 કલાકમાં વધુ ત્રણ વખત બ્લડ સુગરનું માપન કરો. આ બધા સમયે તમે ન ખાઈ શકો, ફક્ત પાણીની મંજૂરી છે. છેલ્લા માપ પછી તમે ખાઈ શકો છો.
- દિવસનો સૌથી નાનો ખાંડ સ્તર પસંદ કરો.
- આ સ્તર અને લક્ષ્ય વચ્ચેના તફાવતની ગણતરી કરો, જેના માટે 5 એમએમઓએલ / એલ લેવામાં આવે છે.
- દરરોજ ઇન્સ્યુલિનની ગણતરી કરો: PSI દ્વારા તફાવતને વિભાજીત કરો.
- એક અઠવાડિયા પછી, ખાલી પેટ પર માપનું પુનરાવર્તન કરો, જો જરૂરી હોય તો, ડેટાના આધારે ડોઝને સમાયોજિત કરો
જો ડાયાબિટીસના દર્દીઓ માટે લાંબા ગાળાના ઉપવાસ પર પ્રતિબંધ મૂકવામાં આવે છે, તો ઘણા તબક્કામાં માપન કરી શકાય છે: પ્રથમ નાસ્તો છોડો, બીજે દિવસે - બપોરનું ભોજન, બીજા દિવસે - રાત્રિભોજન. ખાવાથી માપવા માટે ખાંડ સુધી 5 કલાક લેવો જોઈએ જો દર્દી ખાવું પહેલાં ઇન્સ્યુલિનના ટૂંકા એનાલોગ્સ ઇન્જેક્ટ કરે છે, અને જો માનવ ઇન્સ્યુલિનનો ઉપયોગ કરવામાં આવે તો લગભગ 7 કલાક.
ગણતરી ઉદાહરણ
ટાઇપ 2 ડાયાબિટીસવાળા દર્દીમાં 96 કિલો વજનની ખાંડ-ઘટાડતી દવાઓ પર્યાપ્ત નથી, તેથી તેને ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે. લાંબા ઇન્સ્યુલિનની દૈનિક માત્રાની ગણતરી કરવા માટે, અમે માપીએ છીએ:
| સમય | ગ્લાયસીમિયા, એમએમઓએલ / એલ |
| 7-00 નો વધારો | 9,6 |
| સવારે awn- .૦ ની અસાધારણ ઘટનાનો અંત | 8,9 |
| 12-00 1 લી માપન | 7,7 |
| 16-00 2 જી માપન | 7,2 |
| 20-00 3 જી પરિમાણ, પછી રાત્રિભોજન | 7,9 |
લઘુત્તમ મૂલ્ય 7.2 છે. લક્ષ્ય સ્તર સાથેનો તફાવત: 7.2-5 = 2.2. PSI = 63 * 4.4 / 96 = 2.9. જરૂરી દૈનિક માત્રા = 2.2 / 2.9 = 0.8 એકમો, અથવા 1 એકમ. રાઉન્ડિંગને આધિન.
સવાર અને સાંજના ડોઝની ગણતરી કરવાના નિયમોની તુલના
| સૂચક | વિસ્તૃત ઇન્સ્યુલિનની આવશ્યક રકમ | |
| એક દિવસ માટે | રાત માટે | |
| પરિચયની જરૂર છે | જો દરરોજ ગ્લાયસીમિયા હંમેશાં 5 કરતા વધારે હોય છે. | જો ઉપવાસ ગ્લાયસીમિયા સૂવાના સમયે કરતાં વધુ હોય છે. |
| ગણતરી માટેનો આધાર | દરરોજ ગ્લાયસીમિયાના લઘુત્તમ અને લક્ષ્યના ઉપવાસ વચ્ચેનો તફાવત. | ઉપવાસ ગ્લાયસીમિયામાં અને સૂવાનો સમય પહેલાં ઓછામાં ઓછો તફાવત. |
| સંવેદનશીલતા પરિબળ નિશ્ચય | એ જ રીતે બંને કેસોમાં. | |
| ડોઝ એડજસ્ટમેન્ટ | જો પુનરાવર્તિત માપદંડો અસામાન્યતા બતાવે તો આવશ્યક છે. | |
પ્રકાર 2 ડાયાબિટીસ સાથે, ઉપચારમાં ટૂંકા અને લાંબા સમય સુધી ઇન્સ્યુલિન બંને હોવું જરૂરી નથી. તે ફેરવી શકે છે કે સ્વાદુપિંડ પોતે જ સામાન્ય મૂળભૂત પૃષ્ઠભૂમિ પ્રદાન કરવા માટે ક copપિ કરે છે, અને વધારાના હોર્મોનની જરૂર નથી. જો દર્દી કડક લો-કાર્બ આહારનું પાલન કરે છે, તો ભોજન પહેલાં ટૂંકા ઇન્સ્યુલિનની જરૂર નહીં પડે. જો ડાયાબિટીસને દિવસ અને રાત બંને માટે લાંબા ઇન્સ્યુલિનની જરૂર હોય, તો દૈનિક માત્રા સામાન્ય રીતે ઓછી હોય છે.
પ્રકાર 1 ડાયાબિટીસના પ્રવેશ સમયે, જરૂરી દવાના પ્રકાર અને માત્રા સામાન્ય રીતે હોસ્પિટલમાં પસંદ કરવામાં આવે છે. ઉપરોક્ત ગણતરીના નિયમોનો ઉપયોગ ડોઝને સમાયોજિત કરવા માટે થઈ શકે છે જો મૂળ એક સારું વળતર આપવાનું બંધ કરે.
એનપીએચ-ઇન્સ્યુલિનના ગેરફાયદા
લેવેમિર અને લેન્ટસની તુલનામાં, એનપીએચ-ઇન્સ્યુલિનમાં ઘણા નોંધપાત્ર ગેરફાયદા છે:
- hours કલાક પછી ક્રિયાનું ઉચ્ચારણ શિખરો બતાવો, તેથી પૃષ્ઠભૂમિ સ્ત્રાવનું નબળું અનુકરણ કરો, જે સતત છે,
- અસમાન રીતે નાશ પામ્યો છે, તેથી અસર જુદા જુદા દિવસોમાં અલગ હોઈ શકે છે,
- ડાયાબિટીઝના દર્દીઓમાં એલર્જી થવાની સંભાવના. એનાફિલેક્ટિક પ્રતિક્રિયાઓનું જોખમ એન્ટિબાયોટિક્સ, રેડિયોપેક પદાર્થો, એનએસએઆઈડી દ્વારા વધ્યું છે,
- તેઓ સસ્પેન્શન છે, કોઈ સોલ્યુશન નથી, તેથી તેમની અસર ઇન્સ્યુલિનના સંપૂર્ણ મિશ્રણ અને તેના વહીવટ માટેના નિયમોનું પાલન કરવા પર આધારિત છે.
આધુનિક લાંબી ઇન્સ્યુલિન આ ખામીઓથી મુક્ત નથી, તેથી ડાયાબિટીઝની સારવારમાં તેનો ઉપયોગ પસંદ કરવામાં આવે છે.
શીખવાની ખાતરી કરો! શું તમને લાગે છે કે ગોળીઓ અને ઇન્સ્યુલિનનો આજીવન વહીવટ એ ખાંડને નિયંત્રણમાં રાખવાનો એકમાત્ર રસ્તો છે? સાચું નથી! તમે તેનો ઉપયોગ શરૂ કરીને આને જાતે ચકાસી શકો છો. વધુ વાંચો >>