ડાયાબિટીસ મેલિટસમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા: પરિણામો, વિશ્લેષણ, પરિણામોનું અર્થઘટન
ડાયાબિટીસ મેલિટસ (યુઆઈએ) માં માઇક્રોઆલ્બ્યુમિન્યુરિયા વિકસિત કરવું એ કિડનીના નુકસાનની હાજરી સૂચવે છે. તેઓ લક્ષ્યના અવયવોથી સંબંધિત છે જે પ્રથમ પીડાય છે. આલ્બુમિન એ નાના કદના પ્રોટીનનું જૂથ છે જે માનવ પ્લાઝ્મામાં ફરે છે. પેશાબમાં તેમનો દેખાવ ગ્લોમેર્યુલર ફિલ્ટરિંગ ઉપકરણની હારની લાક્ષણિકતા છે. પેશાબમાં માઇક્રોઆલ્બ્યુમિન ક્યાં તો પ્રયોગશાળાના પરીક્ષણમાં અથવા ઘરેલુ પરીક્ષણ સ્ટ્રીપ્સની મદદથી ઠીક કરવામાં આવે છે.
જાણવું મહત્વપૂર્ણ! ઘરેલું, શસ્ત્રક્રિયા અથવા હોસ્પિટલો વિના પણ અદ્યતન ડાયાબિટીસ મટાડી શકાય છે. ફક્ત મરિના વ્લાદિમીરોવના શું કહે છે તે વાંચો. ભલામણ વાંચો.
કેવો રોગ છે?
ડાયાબિટીસ મેલ્લીટસમાં રક્ત વાહિનીઓ અને કિડની પેશીઓને નુકસાનના પરિણામે ડાયાબિટીક નેફ્રોપથી વિકસે છે. પેથોલોજીના પ્રથમ અભિવ્યક્તિઓ પેશાબમાં આલ્બુમિનની રચના છે. શારીરિક ધોરણ, પેશાબમાં થોડી સાંદ્રતાની મંજૂરી આપે છે. આ સ્થિતિને માઇક્રોઆલ્બ્યુમિન્યુરિયા કહેવામાં આવે છે. જેમ જેમ પેથોલોજી પ્રગતિ કરે છે, મોટા પ્રોટીન પહેલેથી ફિલ્ટર નથી. માઇક્રોઆલ્બ્યુમિન્યુરિયા માટેના યુરિનાલિસિસ ડાયાબિટીસ નેફ્રોપથીના પ્રથમ તબક્કાને જાહેર કરે છે, જે દવા સાથે સારવાર કરી શકાય છે. તે સરેરાશ 7 વર્ષથી વધુ વિકસે છે. આ ઉપરાંત, રેનલ ફંકશનનું મૂલ્યાંકન કરવા માટે આલ્બ્યુમિન અને ક્રિએટિનાઇનનો ગુણોત્તર વપરાય છે - ધોરણ 30 મિલિગ્રામ / જી અથવા 2.5-3.5 મિલિગ્રામ / એમએમઓલથી ઓછું છે.
ખાંડ તરત જ ઘટાડો થાય છે! સમય જતાં ડાયાબિટીઝથી રોગોનો સંપૂર્ણ સમૂહ થઈ શકે છે, જેમ કે દ્રષ્ટિની સમસ્યાઓ, ત્વચા અને વાળની સ્થિતિ, અલ્સર, ગેંગ્રેન અને કેન્સરગ્રસ્ત ગાંઠો પણ! લોકોએ તેમના ખાંડના સ્તરને સામાન્ય બનાવવા માટે કડવો અનુભવ શીખવ્યો. પર વાંચો.
માઇક્રોઆલ્બ્યુમિન્યુરિયા શું છે
માઇક્રોઆલ્બ્યુમિન્યુરિયા એ નિદાન છે જે પેશાબમાં આલ્બુમિન પ્રોટીનની વધેલી માત્રા હોય ત્યારે બનાવવામાં આવે છે. કિડની 24 કલાકમાં 1.5-2 લિટર રક્તની પ્રક્રિયા કરે છે, જેમાંથી બધા પ્રોટીનમાંથી 60% એલ્બ્યુમિન છે. પ્રક્રિયા કર્યા પછી, પ્રોટીન ફરીથી લોહીમાં પાછો આવે છે, અને બધા હાનિકારક પદાર્થો ફિલ્ટર અને પેશાબમાં વિસર્જન કરે છે.
સામાન્ય રીતે, આલ્બ્યુમિનનો એક નાનો ભાગ પેશાબમાં બહાર આવી શકે છે (24 કલાકમાં 30 મિલિગ્રામથી વધુ નહીં). અન્ય કિસ્સાઓમાં, લોહીમાં પ્રોટીનની હાજરી ગંભીર શારીરિક અસામાન્યતા સૂચવે છે અને વધારાના વિશ્લેષણ અને નિદાનની જરૂર છે.
જો તમને આ નિદાન આપવામાં આવ્યું છે, તો આ કોઈ વાક્ય નથી, પરંતુ ફક્ત એક સંકેત છે કે શરીરમાં બધું જ ક્રમમાં નથી. અને જો તમે સમયસર લોહીમાં પ્રોટીન દેખાવાના કારણને ઓળખતા નથી અને સારવાર શરૂ કરતા નથી, તો ત્યાં એક જોખમ હશે, મૃત્યુ સુધી.
માઇક્રોઆલ્બ્યુમિન્યુરિયાની તુલના વહાણના નાના છિદ્ર સાથે કરી શકાય છે. અને આ નાના છિદ્ર દ્વારા પાણી ભરાય છે, વહાણના ભાગોને પૂર કરે છે (એટલે કે, આપણા શરીરમાં). અને અહીં મુખ્ય વસ્તુ એ છે કે આ છિદ્રને સમયસર શોધવા અને જ્યાં સુધી આખું વહાણ ડૂબી ન જાય ત્યાં સુધી પેચ કરો (જ્યાં સુધી તે વ્યક્તિ મરી ન જાય).
માઇક્રોઆલ્બ્યુમિન્યુરિયાને લગતા કારણો:
- ડાયાબિટીઝ અને તેની ગૂંચવણો,
- ગ્લુકોઝ વધારો
- ઇજાઓ
- પાયલોનેફ્રાટીસ,
- રેનલ એમાયલોઇડિસિસ,
- લોહીમાં ગ્લાયકેટેડ હિમોગ્લોબિન,
- હાઈ બ્લડ પ્રેશર
- ઓક્સિડેટીવ તાણ
- ગ્લોમેર્યુલોનફાઇટિસ,
- મેટાબોલિક સિન્ડ્રોમ
- વધારે વજન
- આર્ટિરોસ્ક્લેરોસિસનું જોખમ,
- નિકોટિન વ્યસન
- વૃદ્ધાવસ્થા.
જો પેશાબમાં આલ્બ્યુમિન હાજર હોય, તો તે કિડની અને અન્ય અવયવોમાં રુધિરકેશિકાઓને નુકસાનને કારણે રક્ત શુદ્ધિકરણ સિસ્ટમના ઉલ્લંઘનને સમાવે છે (ડાયાબિટીસમાં કિડનીને નુકસાન પણ જુઓ). તેથી, માઇક્રોઆલ્બ્યુમિન્યુરિયા માટેનાં પરીક્ષણો આખા જીવતંત્રની રુધિરકેશિકા સિસ્ટમની સ્થિતિ દર્શાવે છે: માથાથી ખૂબ પગ સુધી.
માઇક્રોઆલ્બ્યુમિન્યુરિયા અને તેના તબક્કાના પ્રકાર
માઇક્રોઆલ્બ્યુમિન્યુરિયાના પ્રકારને આધારે નિષ્ણાતો સારવારના પ્રકારો અને પરીક્ષણોની નિયમિતતા પસંદ કરે છે.
- અસ્થાયી અથવા ક્ષણિક માઇક્રોઆલ્બ્યુમિન્યુરિયા. અભિવ્યક્તિનું કારણ બાહ્ય પરિબળો છે: માંદગી, શારીરિક તાણ, તાણ.
- સતત માઇક્રોઆલ્બ્યુમિન્યુરિયા. દેખાવનું કારણ ક્રોનિક છે.
- ઉલટાવી શકાય તેવું માઇક્રોઆલ્બ્યુમિન્યુરિયા. આ જાતિના પરિણામો પેશાબમાં આલ્બુમિનના સૂચક છે, 100 મિલિગ્રામ / દિવસથી વધુ નહીં.
- ઉલટાવી શકાય તેવું માઇક્રોઆલ્બ્યુમિન્યુરિયા. તે ઉપચારને આધિન નથી, પરંતુ આ પ્રકારનો રોગ "સ્થિર" થઈ શકે છે, અને આગળ વધવાની મંજૂરી નથી.
તે શા માટે અને કેવી રીતે ડાયાબિટીસમાં વિકાસ પામે છે?
લોહીમાં ગ્લુકોઝની વધેલી સાંદ્રતા, પ્રવાહીની માત્રામાં વધારો ઉશ્કેરે છે જે એક મિનિટ માટે કિડની દ્વારા ફિલ્ટર કરવામાં આવે છે. પરિણામે, ગ્લોમેર્યુલીના રુધિરકેશિકાઓમાં દબાણ વધે છે. અતિશય લોડ પેશીઓ અને ભોંયરું પટલના વળતરકારક ગા thick તરફ દોરી જાય છે. આ ઉપરાંત, નેફ્રોનના વાસણોમાં ચોક્કસ વ્યાસના છિદ્રો હોય છે, જેના દ્વારા ચોક્કસ કદના પરમાણુઓ પસાર કરવામાં સક્ષમ હોય છે. તેઓ ખેંચાવે છે, જે આલ્બ્યુમિનને પેશાબમાં પ્રવેશવાની મંજૂરી આપે છે. બંને મિકેનિઝમ્સના પરિણામે, ગ્લોમેર્યુલીની મધ્યમાં રુધિરકેશિકાઓ સમય જતાં દબાણપૂર્વક બહાર આવે છે. સક્રિય નેફ્રોનની સંખ્યામાં નોંધપાત્ર ઘટાડો કિડનીના ફિલ્ટરિંગ કાર્યના ઉલ્લંઘન તરફ દોરી જાય છે. આનુવંશિક વલણના પરિબળને પણ નકારી શકાય નહીં.
જોખમ જૂથ
ડાયાબિટીઝના તમામ દર્દીઓમાં કિડનીની તીવ્ર રોગ થવાનું જોખમ એકસરખું હોતું નથી. ઉચ્ચ જોખમવાળા જૂથમાં હાઈ બ્લડ પ્રેશરવાળા દર્દીઓનો સમાવેશ થાય છે. આ ઉપરાંત, અનિયંત્રિત અભ્યાસક્રમ, વારસાગત વલણ અને લોહીના પ્લાઝ્મામાં લિપિડ્સનું સ્તર, ડાયાબિટીસ નેફ્રોપથીના વિકાસની શક્યતામાં નોંધપાત્ર વધારો કરે છે. સ્થૂળતા, નબળા કાર્બોહાઇડ્રેટ સહિષ્ણુતા, મ્યોકાર્ડિયલ ડિસફંક્શન અને ખરાબ ટેવોવાળા લોકો પણ યુ.આઇ.એ. માટે જોખમ ધરાવે છે.
સિમ્પ્ટોમેટોલોજી
ડાયાબિટીક નેફ્રોપથીના લક્ષણો તેના અનિયંત્રિત કોર્સની ઘટનામાં ડાયાબિટીઝના અભિવ્યક્તિ પછી 15-220 વર્ષ પછી વિકસે છે. પેથોલોજી માપદંડ:
- નબળાઇ
- માથાનો દુખાવો
- જઠરાંત્રિય વિકાર,
- ખંજવાળ
- માઉસ શ્વાસ
- એકલા dyspnea
- અંગોની ખેંચાણ અને ખેંચાણ,
- ક્ષતિગ્રસ્ત ચેતના
- કોમા.
વિશ્લેષણ કેવી રીતે હાથ ધરવામાં આવે છે?
- યુઆઈએ પર 24 કલાકની અંદર પેશાબ એકત્રિત કરવામાં આવે છે.
- સવારનો પ્રથમ ભાગ ધ્યાનમાં લેવામાં આવતો નથી, અને બાકીના બધા એક કન્ટેનરમાં એકત્રિત કરવામાં આવે છે.
- સંપૂર્ણ સંગ્રહ પ્રક્રિયા દરમિયાન કન્ટેનરને +4 થી +8 ડિગ્રી તાપમાન પર સ્ટોર કરો.
- દૈનિક ભાગ સંગ્રહના અંતે માપવામાં આવે છે, મિશ્રિત અને જંતુરહિત કન્ટેનરમાં રેડવામાં આવે છે.
- પેશાબ, heightંચાઈ અને વજનની દૈનિક માત્રા સૂચવો.
- પ્રયોગશાળાને સોંપો.
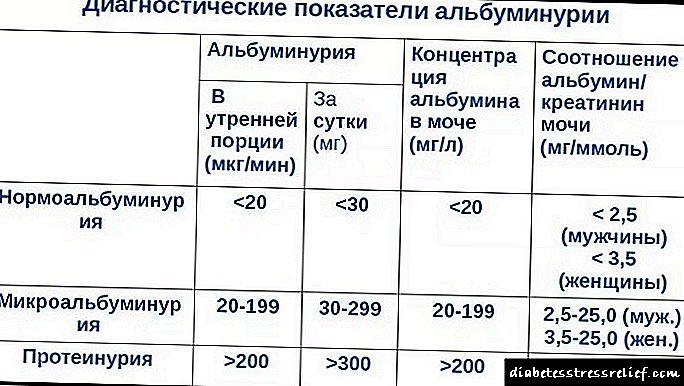 પુખ્ત વયના પેશાબમાં આલ્બ્યુમિનના સૂચક.
પુખ્ત વયના પેશાબમાં આલ્બ્યુમિનના સૂચક.
- બાળકોમાં, તે ગેરહાજર છે.
- 30 મિલિગ્રામ / દિવસથી વધુ - નેફ્રોપેથીની હળવા ડિગ્રી.
- 300 મિલિગ્રામ / દિવસથી વધુ એક તીવ્ર અભ્યાસક્રમ છે.
ડાયાબિટીસમાં માઇક્રોલેબ્યુમિન્યુરિયાની સારવાર માટેની પદ્ધતિઓ
સારવારમાં તૈયાર ખોરાક, અનાજ અનાજ, મસાલાવાળા ચટણીઓ, માંસ, વધુ પડતા ખારા ખોરાકને ખોરાકમાંથી બાકાત રાખવાનો સમાવેશ થાય છે. અપૂર્ણાંક અને વારંવાર ભોજન લેવાની ભલામણ કરવામાં આવે છે. દારૂનો ઉપયોગ સખત પ્રતિબંધિત છે. નબળી અને અનવેઇન્ડેડ ચા, પાણી, સ્વેઇસ્ટેઇન્ડ જ્યૂસ માન્ય છે. ધૂમ્રપાન અને અન્ય ખરાબ ટેવો છોડી દેવી મહત્વપૂર્ણ છે. દિવસમાં બે વખત બ્લડ પ્રેશર મોનિટરિંગ કરવામાં આવે છે. નિયમિત શારીરિક પ્રવૃત્તિ દબાણના સામાન્યકરણમાં ફાળો આપે છે. તમારા ખાંડનું સ્તર જુઓ.
એન્ટિહાઇપરટેન્સિવ અને નેફ્રોપ્રોટેક્ટિવ ઇફેક્ટ્સ ધરાવતી દવાઓ કોષ્ટકમાં પ્રસ્તુત છે:
| ધોરણ | 30 મિલિગ્રામ / દિવસ | 17 મિલિગ્રામ / જી (પુરુષો) 25 મિલિગ્રામ / જી (સ્ત્રીઓ) અથવા 2.5 મિલિગ્રામ / એમએમઓએલ (પુરુષો) 3.5 મિલિગ્રામ / એમએમઓએલ (સ્ત્રીઓ) | 30 મિલિગ્રામ / એલ |
બાળકોમાં, પેશાબમાં વ્યવહારીક કોઈ આલ્બ્યુમિન હોવું જોઈએ નહીં; અગાઉના પરિણામોની તુલનામાં સગર્ભા સ્ત્રીઓમાં તેના સ્તરને ઘટાડવાનું પણ શારીરિક રીતે ન્યાયી ઠેરવવામાં આવે છે (કોઈ પણ પ્રકારની ચિંતા વિના).
વિશ્લેષણ ડેટાની ડિક્રિપ્શન
આલ્બુમિનની માત્રાત્મક સામગ્રીના આધારે, ત્યાં ત્રણ પ્રકારની સંભવિત દર્દીઓની સ્થિતિઓ છે જે સરળતાથી ટેબલેટ કરી શકાય છે:
| ધોરણ | 30 મિલિગ્રામ / દિવસ | 25 મિલિગ્રામ / જી | 3 મિલિગ્રામ / એમએમઓએલ |
| માઇક્રોઆલ્બ્યુમિન્યુરિયા | 30-300 મિલિગ્રામ / દિવસ | 25-300 મિલિગ્રામ / જી | 3-30 મિલિગ્રામ / એમએમઓએલ |
| મેક્રોલ્બ્યુમિન્યુરિયા | 300 અને વધુ મિલિગ્રામ / દિવસ | 300 અને વધુ મિલિગ્રામ / જી | 30 અને વધુ મિલિગ્રામ / એમએમઓએલ |
કેટલીકવાર ઉપયોગમાં લેવાતા વિશ્લેષણ સૂચક પણ હોય છે જેને પેશાબના આલ્બુમિનના ઉત્સર્જનનો દર કહેવામાં આવે છે, જે ચોક્કસ સમયગાળા અથવા દિવસ દીઠ નક્કી કરવામાં આવે છે. તેના મૂલ્યો નીચે મુજબ છુપાયેલા છે:
- 20 એમસીજી / મિનિટ - સામાન્ય આલ્બ્યુમિન્યુરિયા,
- 20-199 એમસીજી / મિનિટ - માઇક્રોઆલ્બ્યુમિન્યુરિયા,
- 200 અને વધુ - મેક્રોઆલ્બ્યુમિન્યુરિયા.
આ આંકડાઓ નીચે મુજબ અર્થઘટન કરી શકાય છે:
- ભવિષ્યમાં હાલની થ્રેશોલ્ડ ઓછી થવાની સંભાવના છે. આનું કારણ એ છે કે કાર્ડિયાક અને વેસ્ક્યુલર પેથોલોજીના વધતા જોખમ સાથે સંબંધિત અભ્યાસ છે જે પહેલાથી જ 8.μ μg / મિનિટ (અથવા 5 થી 20 μg / મિનિટ સુધી) ના ઉત્સર્જન દર પર છે. આમાંથી આપણે નિષ્કર્ષ કા .ી શકીએ છીએ - સ્ક્રીનીંગ અને માત્રાત્મક વિશ્લેષણની અવગણના ન કરો, પછી ભલે એક પરીક્ષણમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા ન દેખાય. આ ખાસ કરીને બિન-પેથોલોજીકલ હાઈ બ્લડ પ્રેશરવાળા લોકો માટે મહત્વપૂર્ણ છે,
- જો રક્તમાં આલ્બ્યુમિન માઇક્રોકોન્સેન્ટરેશનની તપાસ થાય છે, પરંતુ દર્દીને જોખમ રહેવાની કોઈ નિદાન મળી નથી, તો નિદાન પ્રદાન કરવાની સલાહ આપવામાં આવે છે. તેનું લક્ષ્ય એ છે કે ડાયાબિટીસ મેલીટસ અથવા હાયપરટેન્શનની હાજરીને નકારી કા ,વું,
- જો ડાયાબિટીસ અથવા હાયપરટેન્શનની પૃષ્ઠભૂમિ સામે માઇક્રોઆલ્બ્યુમિન્યુરિયા થાય છે, તો કોલેસ્ટરોલ, પ્રેશર, ટ્રાઇગ્લાઇસેરાઇડ્સ અને ગ્લાયકેટેડ હિમોગ્લોબિનના સૂચિત મૂલ્યોને લાવવા ઉપચારની મદદથી તે જરૂરી છે. આવા પગલાંનો સમૂહ મૃત્યુના જોખમને 50% ઘટાડવામાં સક્ષમ છે,
- જો મેક્રોઆલ્બ્યુમિન્યુરિયાનું નિદાન થાય છે, તો ભારે પ્રોટીનની સામગ્રીનું વિશ્લેષણ કરવું અને પ્રોટીન્યુરિયાના પ્રકારને નિર્ધારિત કરવાની સલાહ આપવામાં આવે છે, જે કિડનીના ઉગ્ર જખમને સૂચવે છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયાનું નિદાન એ એક વિશ્લેષણ પરિણામની હાજરીમાં નૈદાનિક મૂલ્યનું મૂલ્ય છે, પરંતુ કેટલાક, 3-6 મહિનાના અંતરાલ સાથે બનાવવામાં આવે છે. તેઓ ડ doctorક્ટરને કિડની અને રક્તવાહિની તંત્રમાં થતા ફેરફારોની ગતિશીલતા (તેમજ સૂચવેલ ઉપચારની અસરકારકતા) નક્કી કરવા દે છે.
ઉચ્ચ આલ્બુમિનનાં કારણો
કેટલાક કિસ્સાઓમાં, એક જ અભ્યાસ શારીરિક કારણોને લીધે આલ્બુમિનમાં વધારો દર્શાવે છે:
- મુખ્યત્વે પ્રોટીન આહાર,
- શારીરિક અને ભાવનાત્મક ભાર
- ગર્ભાવસ્થા
- પીવાના શાસનનું ઉલ્લંઘન, ડિહાઇડ્રેશન,
- બિન-સ્ટીરોઇડ બળતરા વિરોધી દવાઓ લેવી,
- વૃદ્ધાવસ્થા
- અતિશય ગરમી અથવા ,લટું, શરીરના હાયપોથર્મિયા,
- ધૂમ્રપાન કરતી વખતે શરીરમાં નિકોટિનની વધુ માત્રા,
- સ્ત્રીઓમાં નિર્ણાયક દિવસો
- વંશીય સુવિધાઓ.
જો એકાગ્રતામાં ફેરફાર સૂચિબદ્ધ શરતો સાથે સંકળાયેલા છે, તો વિશ્લેષણનું પરિણામ નિદાન માટે ખોટા હકારાત્મક અને બિનપરંપરાગત માનવામાં આવે છે. આવા કિસ્સાઓમાં, સાચી તૈયારીની ખાતરી કરવી અને ત્રણ દિવસ પછી ફરીથી બાયોમેટ્રિયલ પસાર કરવું જરૂરી છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા હૃદય અને વેસ્ક્યુલર રોગના વધતા જોખમની હાજરી અને ખૂબ જ પ્રારંભિક તબક્કે કિડનીને નુકસાનના સૂચક પણ સૂચવી શકે છે. આ ક્ષમતામાં, તે નીચેના રોગોની સાથે થઈ શકે છે:
- ટાઇપ 1 અને ટાઇપ 2 ડાયાબિટીસ - રક્ત ખાંડમાં વધારો વચ્ચે કિડનીની રક્ત વાહિનીઓને થયેલા નુકસાનને કારણે આલ્બ્યુમિન પેશાબમાં પ્રવેશ કરે છે. નિદાન અને ઉપચારની ગેરહાજરીમાં, ડાયાબિટીસ નેફ્રોપથી ઝડપથી પ્રગતિ કરી રહી છે,
- હાયપરટેન્શન - યુઆઈએના વિશ્લેષણ સૂચવે છે કે આ પદ્ધતિસરની બિમારી પહેલાથી જ કિડનીમાં મુશ્કેલીઓ પેદા કરવાનું શરૂ કરી દીધી છે,
- એકસાથે મેદસ્વીતા અને થ્રોમ્બોસિસની વૃત્તિ સાથે મેટાબોલિક સિન્ડ્રોમ,
- સામાન્ય એથરોસ્ક્લેરોસિસ, જે કિડનીમાં લોહીનો પ્રવાહ પૂરો પાડતા વાહિનીઓને અસર કરી શકતું નથી,
- કિડની પેશીના બળતરા રોગો. ક્રોનિક સ્વરૂપમાં, વિશ્લેષણ ખાસ કરીને સંબંધિત છે, કારણ કે રોગવિજ્ologicalાનવિષયક પરિવર્તન તીવ્ર નથી અને ગંભીર લક્ષણો વિના થાય છે,
- ક્રોનિક આલ્કોહોલ અને નિકોટિન ઝેર,
- નેફ્રોટિક સિન્ડ્રોમ (પ્રાથમિક અને માધ્યમિક, બાળકોમાં),
- હૃદય નિષ્ફળતા
- બાળકો સહિત, ફ્રુટોઝમાં જન્મજાત અસહિષ્ણુતા,
- પ્રણાલીગત લ્યુપસ એરિથેટોસસ - રોગ પ્રોટીન્યુરિયા અથવા ચોક્કસ નેફ્રાઇટિસ સાથે છે,
- ગર્ભાવસ્થા જટિલતાઓને,
- સ્વાદુપિંડનો સોજો
- જીનીટોરીનરી સિસ્ટમની ચેપી બળતરા,
- અંગ પ્રત્યારોપણ પછી કિડનીમાં ખામી.
જોખમ જૂથ, જેમના પ્રતિનિધિઓને પેશાબમાં આલ્બુમિન વિશે નિયમિત અભ્યાસ બતાવવામાં આવે છે, તેમાં ડાયાબિટીસ મેલીટસ, હાયપરટેન્શન, ક્રોનિક ગ્લોમેર્યુલોનફ્રીટીસ અને દાતા અંગના પ્રત્યારોપણ પછીના દર્દીઓનો સમાવેશ થાય છે.
દૈનિક યુઆઈએ માટે કેવી રીતે તૈયારી કરવી
આ પ્રકારની પરીક્ષા સૌથી મોટી ચોકસાઈ આપે છે, પરંતુ તેને સરળ ભલામણોના અમલીકરણની જરૂર પડશે:
- સંગ્રહના એક દિવસ પહેલા અને તે દરમિયાન મૂત્રવર્ધક પદાર્થ લેવાનું ટાળવું, તેમજ એસીઇ અવરોધક જૂથની એન્ટિહિપાયરટેસિવ દવાઓ (સામાન્ય રીતે, કોઈ પણ દવાઓ લેતા પહેલા તમારા ડ doctorક્ટર સાથે ચર્ચા થવી જોઈએ),
- પેશાબના સંગ્રહના એક દિવસ પહેલા, તમારે તણાવપૂર્ણ અને ભાવનાત્મક રૂપે મુશ્કેલ પરિસ્થિતિઓ, તીવ્ર શારીરિક તાલીમ,
- ઓછામાં ઓછું બે દિવસ દારૂ પીવાનું બંધ કરવું, ""ર્જા", જો શક્ય હોય તો ધૂમ્રપાન,
- પીવાના જીવનપદ્ધતિને અવલોકન કરો અને પ્રોટીન ખોરાકથી શરીરને વધુપડતું ન કરો,
- ચેપી બિન-ચેપી બળતરા અથવા ચેપ દરમિયાન, તેમજ નિર્ણાયક દિવસો (સ્ત્રીઓમાં) દરમિયાન હાથ ધરવા જોઈએ નહીં,
- સંગ્રહના એક દિવસ પહેલાં, જાતીય સંભોગને ટાળો (પુરુષો માટે).
વિશ્લેષણ કેવી રીતે પસાર કરવું
એક જ સેવા આપતા કરતા દૈનિક બાયોમેટ્રિએલ એકત્ર કરવું થોડું મુશ્કેલ છે, તેથી જ પરિણામને વિકૃત થવાની સંભાવનાને ઘટાડીને, બધું કાળજીપૂર્વક કરવું વધુ સારું છે. ક્રિયાઓનો ક્રમ નીચે મુજબ હોવો જોઈએ:
- બીજા દિવસે પ્રયોગશાળા સુધી તેની ડિલિવરી સુનિશ્ચિત કરવા, સંગ્રહ અંતરાલ (24 કલાક) અવલોકન કરવું તે રીતે તે રીતે પેશાબ એકત્રિત કરવા યોગ્ય છે. ઉદાહરણ તરીકે, સવારે 8:00 વાગ્યાથી સવારે 8:00 સુધી પેશાબ એકત્રિત કરો.
- નાના અને મોટા બે જંતુરહિત કન્ટેનર તૈયાર કરો.
- પેશાબ એકત્ર કર્યા વિના જાગૃત થયા પછી તરત જ મૂત્રાશયને ખાલી કરો.
- બાહ્ય જનનાંગોની આરોગ્યપ્રદ સ્થિતિની કાળજી લો.
- હવે, દરેક પેશાબ દરમિયાન, નાના કન્ટેનરમાં વિસર્જિત પ્રવાહી એકઠું કરીને મોટામાં રેડવું જરૂરી છે. બાદમાં સખત રીતે રેફ્રિજરેટરમાં સ્ટોર કરો.
- સંગ્રહના હેતુ માટે પ્રથમ મૂત્રવર્ધક સમયનો સમય નિશ્ચિત હોવો આવશ્યક છે.
- પેશાબનો છેલ્લો ભાગ બીજા દિવસે સવારે એકત્રિત કરવો જોઈએ.
- મોટા કન્ટેનરમાં પ્રવાહી વોલ્યુમથી આગળ વધો, દિશા શીટ પર લખો.
- પેશાબને બરાબર મિક્સ કરો અને નાના કન્ટેનરમાં આશરે 50 મિલી રેડવું.
- ફોર્મની theંચાઇ અને વજન, તેમજ પ્રથમ પેશાબના સમયની નોંધ લેવાનું ભૂલશો નહીં.
- હવે તમે બાયોમેટ્રીયલ અને દિશાવાળા એક નાનો કન્ટેનર પ્રયોગશાળામાં લાવી શકો છો.
જો એક જ પીરસવામાં આવે છે (સ્ક્રિનિંગ ટેસ્ટ), તો પછી નિયમો સામાન્ય પેશાબની પરીક્ષા પાસ કરવા સમાન છે.
માઇક્રોલ્બ્યુમિન્યુરિયાની તપાસ માટે વિશ્લેષણ એ હૃદયરોગ અને સહવર્તી રેનલ ક્ષતિના પ્રારંભિક નિદાન માટે પીડારહિત પદ્ધતિ છે. "હાયપરટેન્શન" અથવા "ડાયાબિટીસ મેલીટસ" અથવા તેમના સહેજ લક્ષણો હોવાના નિદાન ન હોવા છતાં પણ તે જોખમી વલણને ઓળખવામાં મદદ કરશે.
સમયસર ઉપચાર ભવિષ્યના પેથોલોજીના વિકાસને રોકવામાં અથવા અસ્તિત્વમાં રહેલા અભ્યાસક્રમને સરળ બનાવવા અને ગૂંચવણોનું જોખમ ઘટાડવામાં મદદ કરશે.
અમે અન્ય સંબંધિત લેખોની ભલામણ કરીએ છીએ
ડાયાબિટીઝ મેલીટસમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા - પ્રોટીન વધારવાનો શું ભય છે?
ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જેમાં શરીર મહત્વપૂર્ણ સિસ્ટમ્સના યોગ્ય કાર્ય માટે જરૂરી ગ્લુકોઝનું સ્તર જાળવી શકતું નથી.
આ જીવન માટેનો રોગ છે, પરંતુ ઉપચાર અને પોષણની યોગ્ય યુક્તિઓથી, તેને કડક નિયંત્રણમાં રાખી શકાય છે.
ઘણી વાર, લાંબા સમય સુધી અથવા સારવાર ન કરાયેલ ડાયાબિટીસ ગૂંચવણો તરફ દોરી જાય છે. આમાંની એક ગૂંચવણ એ છે કે રેનલ ફંક્શન નબળું.
માઇક્રોઆલ્બ્યુમિન્યુરિયા - આ રોગ શું છે?
જો માનવ પેશાબમાં પ્રોટીન જોવા મળે છે, તો પછી આ માઇક્રોઆલ્બ્યુમિન્યુરિયા જેવા રોગ સૂચવે છે. ડાયાબિટીસના લાંબા કોર્સ સાથે, ગ્લુકોઝની કિડની પર ઝેરી અસર હોય છે, જે તેમની તકલીફને ઉશ્કેરે છે.
પરિણામે, ગાળણક્રિયા વિક્ષેપિત થાય છે, જે પ્રોટીનના પેશાબમાં દેખાવનું કારણ બને છે જે સામાન્ય રીતે રેનલ ફિલ્ટરમાંથી પસાર થવું જોઈએ નહીં. મોટાભાગના પ્રોટીન આલ્બ્યુમિન હોય છે. પેશાબમાં પ્રોટીન દેખાવાના પ્રારંભિક તબક્કાને માઇક્રોઆલ્બ્યુમિન્યુરિયા કહેવામાં આવે છે, એટલે કે. પ્રોટીન માઇક્રોડોઝમાં દેખાય છે અને આ પ્રક્રિયાને દૂર કરવા માટે એકદમ સરળ છે.
પેશાબમાં માઇક્રોઆલ્બુમિનના સામાન્ય સૂચકાંકો:
| 2.6-30 મિલિગ્રામ | 3.6-30 મિલિગ્રામ |
જો પેશાબમાં માઇક્રોઆલ્બ્યુમિન એલિવેટેડ છે (30 - 300 મિલિગ્રામ), તો પછી આ માઇક્રોઆલ્બ્યુમિન્યુરિયા છે, અને જો સૂચક 300 મિલિગ્રામથી વધુ છે, તો પછી મેક્રોઆલ્બ્યુમિન્યુરિયા છે.
ડાયાબિટીઝમાં પેથોલોજીના વિકાસ માટેનાં કારણો અને પદ્ધતિ
લોહીમાં શર્કરામાં વધારો દર્દીઓમાં તીવ્ર તરસનું કારણ બને છે (આ રીતે શરીર શરીરમાંથી વધુની ખાંડ કા sugarવાનો પ્રયાસ કરે છે) અને, તે મુજબ, પ્રવાહીનું સેવન કરેલું પ્રમાણ વધે છે, જે કિડની પર ખૂબ ભાર રાખે છે.
પરિણામે, ગ્લોમેર્યુલીની રુધિરકેશિકાઓ પર દબાણ વધે છે, નેફ્રોનની વાહિનીઓ ખેંચાય છે - આ બધા અને પ્રોટીનને પેશાબમાં પસાર કરે છે (એટલે કે, ગાળણક્રિયા સંપૂર્ણપણે નબળી છે).
આ ઉલ્લંઘનનું કારણ હોઈ શકે તેવા મુખ્ય કારણો છે:
- આનુવંશિક વલણ
- પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ
- ઓન્કોલોજીકલ રોગો
- રક્તવાહિની તંત્રના રોગો,
- ક્રોનિક અથવા વારંવાર હાયપરટેન્શન (હાઈ બ્લડ પ્રેશર),
- હાઈ બ્લડ કોલેસ્ટરોલ
- ઉચ્ચ લિપિડ સ્તર
- મોટી માત્રામાં પ્રોટીન ખોરાક, માંસ,
- ખરાબ ટેવો, ખાસ કરીને ધૂમ્રપાન.
રોગના લક્ષણો
કિડની રોગના વિકાસની પ્રક્રિયા એકદમ લાંબી છે. 6-7 વર્ષમાં, રોગનો પ્રથમ તબક્કો થાય છે - એસિમ્પ્ટોમેટિક. તે પીડાદાયક લક્ષણોની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. તે માઇક્રોઆલ્બ્યુમિન પર વિશેષ વિશ્લેષણ પસાર કરીને જ શોધી શકાય છે. પેશાબના સામાન્ય વિશ્લેષણમાં, બધું સામાન્ય છે. સમયસર સહાયથી, કિડનીનું કાર્ય સંપૂર્ણપણે પુન beસ્થાપિત થઈ શકે છે.
10-15 વર્ષો પછી, બીજો તબક્કો થાય છે - પ્રોટીન્યુરિયા. પેશાબના સામાન્ય વિશ્લેષણમાં, પ્રોટીન 3 મિલિગ્રામથી વધુના મૂલ્યમાં દેખાય છે અને લાલ રક્તકણો વધે છે, માઇક્રોઆલ્બુમિનના વિશ્લેષણમાં, સૂચક 300 મિલિગ્રામની કિંમત કરતાં વધુ હોય છે.
ક્રિએટિનાઇન અને યુરિયા પણ વધે છે. દર્દી હાઈ બ્લડ પ્રેશર, માથાનો દુખાવો, શરીર પર સોજોની ફરિયાદ કરે છે. જ્યારે આવા તબક્કો દેખાય છે, ત્યારે નેફ્રોલોજિસ્ટનો સંપર્ક કરવો તાકીદે છે.આ એક ઉલટાવી શકાય તેવો તબક્કો છે - કિડનીનું કાર્ય નબળું છે અને સંપૂર્ણ રીતે પુન restoredસ્થાપિત કરી શકાતું નથી. કિડનીના કાર્યના સંપૂર્ણ નુકસાનને ટાળવા માટે, આ તબક્કે, પ્રક્રિયા ફક્ત "સ્થિર" થઈ શકે છે.
પછી, 15-20 વર્ષ દરમિયાન, ત્રીજા તબક્કામાં વિકાસ થાય છે - રેનલ નિષ્ફળતા. ડાયગ્નોસ્ટિક અભ્યાસમાં, લાલ રક્ત કોશિકાઓ અને પ્રોટીનનું પ્રમાણ નોંધપાત્ર રીતે વધે છે, અને પેશાબમાં ખાંડ પણ મળી આવે છે. કોઈ વ્યક્તિ બ્લડ પ્રેશરમાં અચાનક ફેરફારને સુધારે છે.
સોજો એક સ્થિર, ખૂબ ઉચ્ચારણ દેખાવ મેળવે છે. અસ્વસ્થતા સતત શરીરની ડાબી બાજુએ અનુભવાય છે, અને પીડા દેખાય છે. વ્યક્તિની સામાન્ય સ્થિતિ કથળી જાય છે. સતત માથાનો દુખાવો દેખાય છે, ચેતના મૂંઝવણમાં આવે છે, વાણીમાં ખલેલ પડે છે.
ઉશ્કેરાટ, ચેતનાનું નુકસાન અને કોમા પણ થઈ શકે છે. ફક્ત હોસ્પિટલની દિવાલોમાં જ ત્રીજા તબક્કાની સમસ્યાનું નિરાકરણ શક્ય છે. ઘણી વાર, આ સમસ્યાને હેમોડાયલિસિસ અને કિડની પ્રત્યારોપણ દ્વારા ઉકેલી શકાય છે.
યુરિનાલિસિસ કેવી રીતે આપવામાં આવે છે?
હાઈ બ્લડ સુગર ધરાવતા લોકો માટે, પેશાબની પ્રમાણભૂત ચકાસણીઓ પૂરતી નથી.
માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે ખાસ પેશાબની તપાસ કરવી જોઈએ. ડ analysisક્ટર આ વિશ્લેષણ માટેની દિશા લખવા માટે બંધાયેલા છે - આ ઉપચાર ચિકિત્સક અથવા સાંકડી ધ્યાન કેન્દ્રિત નિષ્ણાત દ્વારા થવું જોઈએ.
પેશાબ પરીક્ષણ એકત્રિત કરવા માટે, તમારે દરરોજ પેશાબ એકત્રિત કરવાની જરૂર છે - આ વધુ સચોટ પરીક્ષણ પરિણામની બાંયધરી આપે છે, પરંતુ તમે પેશાબની એક જ સવારે ડોઝ ચકાસી શકો છો.
દરરોજ પેશાબ એકત્રિત કરો, તમારે ચોક્કસ મુદ્દાઓનું પાલન કરવું આવશ્યક છે.
પેશાબ એકત્રિત કરવા માટે વિશેષ કન્ટેનરની જરૂર છે. તેને ફાર્મસીમાં ખરીદવું વધુ સારું છે, કારણ કે જંતુરહિત નવું કન્ટેનર તમને ડાયગ્નોસ્ટિક પરિણામોને વિકૃત કરવાની મંજૂરી આપશે નહીં (મોટે ભાગે આ 2.7 એલ કન્ટેનર હોય છે). 200 મીલી (પ્રાધાન્ય જંતુરહિત) ની માત્રા સાથે વિશ્લેષણ માટે તમારે નિયમિત કન્ટેનરની પણ જરૂર પડશે.
દિવસ દરમિયાન મોટા કન્ટેનરમાં પેશાબ કરવો જોઈએ, અને આ નીચે મુજબ થવું જોઈએ:
- ઉદાહરણ તરીકે, બીજા દિવસે સવારે 7 થી સવારે 7 વાગ્યા સુધી (24 કલાક) વિશ્લેષણ એકત્રિત કરવા,
- સવારે 7 વાગ્યે (રાત્રે પછી) પેશાબનો પ્રથમ ભાગ એકત્રિત ન કરો,
- પછી બીજા દિવસે સવારે 7 વાગ્યા સુધી એક મોટા વાસણમાં બધા પેશાબ એકત્રિત કરો,
- sleepંઘ પછી 200 મિલી પેશાબ એકત્ર કરવા માટે એક અલગ કપમાં નવા દિવસે સવારે 7 વાગ્યે,
- પહેલાં એકત્રિત પ્રવાહીવાળા વાસણમાં આ 200 મિલી ઉમેરો અને સારી રીતે ભળી દો,
- એકત્રિત પ્રવાહીના કુલ જથ્થામાંથી 150 મિલી રેડતા અને સંશોધન માટે પ્રયોગશાળામાં લઈ જતા,
- દૈનિક પેશાબનું પ્રમાણ (દિવસમાં કેટલું પ્રવાહી એકત્રિત કરવામાં આવે છે) સૂચવવાનું ખૂબ જ મહત્વપૂર્ણ છે,
- સંગ્રહ દરમિયાન રેફ્રિજરેટરમાં પેશાબ રાખો જેથી પરિણામો વિકૃત ન થાય,
- વિશ્લેષણ એકત્રિત કરતી વખતે, બાહ્ય જનન અંગોની સંપૂર્ણ રીતે સ્વચ્છતા લેવી જરૂરી છે,
- નિર્ણાયક દિવસો દરમિયાન વિશ્લેષણ ન લો,
- વિશ્લેષણ એકત્રિત કરતા પહેલા, પેશાબ, મૂત્રવર્ધક પદાર્થ, એસ્પિરિનને ડાઘ કરી શકે તેવા ઉત્પાદનોને બાકાત રાખો.
ઉપરોક્ત તમામ મુદ્દાઓને અવલોકન કરીને વિશ્વસનીય પરિણામ મેળવી શકાય છે.
સારવારની વ્યૂહરચના
માઇક્રોઆલ્બ્યુમિન્યુરિયા અને ડાયાબિટીસ માટેની ઉપચાર માટે જટિલ સારવારની જરૂર છે.
શરીરમાં કોલેસ્ટરોલ ઘટાડવા, બ્લડ પ્રેશર ઓછું કરવા માટે દવાઓ સૂચવવામાં આવે છે:
- લિસિનોપ્રિલ
- લિપ્ટોનમ,
- રોસુકાર્ડ
- કેપ્ટોપ્રિલ અને અન્ય.
એપોઇન્ટમેન્ટ ફક્ત ડ doctorક્ટર જ કરી શકે છે.
ખાંડની સામગ્રીને નિયંત્રણમાં રાખવા માટે ઉપાય પણ સૂચવવામાં આવે છે. જો જરૂરી હોય તો, ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે.
રોગના બીજા અને ત્રીજા તબક્કાની સારવાર, ડ exclusiveક્ટરની સતત દેખરેખ હેઠળ, ફક્ત એક હોસ્પિટલમાં થાય છે.
દર્દીની સ્થિતિને સ્થિર કરવા માટે, તમારે તંદુરસ્ત આહારનું પાલન કરવું આવશ્યક છે. રંગો, સ્ટેબિલાઇઝર્સ અને પ્રિઝર્વેટિવ્સના રૂપમાં રાસાયણિક ઉમેરણો વિના, ઉત્પાદનોને કુદરતી રીતે પસંદ કરવું આવશ્યક છે.
ખોરાક ઓછી કાર્બ અને ઓછી પ્રોટીન હોવો જોઈએ. દારૂ અને સિગારેટના ઉપયોગના સ્વરૂપમાં ખરાબ ટેવોને બાકાત રાખવી જરૂરી છે. શુદ્ધ પાણીનો વપરાશ કરેલ વોલ્યુમ દરરોજ 1.5-2 લિટર હોવો જોઈએ.
માઇક્રોઆલ્બ્યુમિન્યુરિયાને બાકાત રાખવા અથવા પ્રારંભિક તબક્કે તેને દબાવવા માટે, તમારે આ કરવું જોઈએ:
- નિયમિતપણે શરીરમાં ગ્લુકોઝના સ્તરનું નિરીક્ષણ કરો.
- કોલેસ્ટરોલનું મોનિટર કરો.
- બ્લડ પ્રેશરને સામાન્ય સ્થિતિમાં લાવો, તેને નિયમિતપણે માપવા.
- ચેપી રોગોથી બચો.
- આહારનું પાલન કરો.
- ખરાબ ટેવો દૂર કરો.
- વપરાયેલા પાણીના પ્રમાણને નિયંત્રિત કરો.
સ્વાદુપિંડની તકલીફવાળા લોકોએ વર્ષમાં ઓછામાં ઓછા એક વખત માઇક્રોઆલ્બ્યુમિન માટે પેશાબની તપાસ કરવી જોઈએ. તે યાદ રાખવું મહત્વપૂર્ણ છે કે પ્રારંભિક તબક્કે રોકી શકાય છે અને કિડની સંપૂર્ણ રીતે કાર્ય કરે છે. નિયમિત પરીક્ષાઓ અને તંદુરસ્ત જીવનશૈલી આનો સામનો કરવામાં મદદ કરશે.
અમે અન્ય સંબંધિત લેખોની ભલામણ કરીએ છીએ
ડાયાબિટીઝમાં કિડનીને નુકસાન પહોંચાડતું હર્બિંગર, તે માઇક્રોઆલ્બ્યુમિન્યુરિયા પણ છે: યુરિનલાઇસીસ અને સારવારની યુક્તિનો ધોરણ.
કિડનીના નુકસાનના પ્રારંભિક સંકેતોમાં ડાયાબિટીઝમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા શામેલ છે, જે સારવારની યુક્તિઓને ઓળખવા માટે મહત્વપૂર્ણ છે.
એક નિયમ તરીકે, તેઓ કિડનીની સ્થિતિ પર યોગ્ય ધ્યાન આપતા નથી. આને ટૂંકા સંકેતો સાથે નેફ્રોપથીના લાંબા અને લાંબા ગાળાના વિકાસ દ્વારા સમજાવવામાં આવ્યું છે.
પરંતુ તે અંતિમ પરિણામમાં, રેનલ નિષ્ફળતા તરફ દોરી જાય છે. હાયપોઇન્સ્યુલિનિઝમ, ગ્લોમર્યુલોસ્ક્લેરોસિસની પ્રચંડ ગૂંચવણ અટકાવવા માટેની ક્ષમતા, નિદાન કેટલી ઝડપથી થાય છે તેના પર નિર્ભર છે.
એલ્બ્યુમિન્યુરિયા એટલે શું?
આલ્બ્યુમિન એક પ્રકારનું પ્રોટીન છે જે યકૃતમાં રચાય છે અને લોહીના પ્લાઝ્મામાં હાજર હોય છે. તેમનો જથ્થો બધા પ્રોટીનમાંથી 60% જેટલો છે.
આલ્બમિન કરે છે તે કાર્યો માટે મહત્વપૂર્ણ છે:
- શરીર સિસ્ટમોમાં સ્થિર ઓસ્મોટિક પ્રેશર,
- આંતરિક અવયવો (બિલીરૂબિન, ફેટી એસિડ્સ, યુરોબિલિન, થાઇરોક્સિન), તેમજ બહારથી આવતા, બંને દ્વારા ઉત્પાદિત ઉત્પાદનોનું પરિવહન
- પ્રોટીન અનામત બનાવવું.
આલ્બ્યુમિનના પરમાણુ - વોલ્યુમમાં નાના, સૌથી વધુ ગતિશીલતા ધરાવે છે અને તેમાંના મોટાભાગના.
તેથી, જો કિડનીમાં કોઈ ઉલ્લંઘન હોય, તો ફિલ્ટરિંગ કાર્યો મુખ્યત્વે ખોવાઈ જાય છે. પેશાબમાં થોડી માત્રામાં પ્રોટીનનો દેખાવ - માઇક્રોઆલ્બ્યુમિન્યુરિયા - ડાયાબિટીસ કિડનીના નુકસાનના પ્રારંભિક સ્તરની લાક્ષણિકતા છે.
આ તબક્કાની કપટીપણું એ જખમની બાહ્ય અભિવ્યક્તિઓની ગેરહાજરી છે, પરંતુ રોગવિજ્ .ાનવિષયક પ્રક્રિયા સતત વિકાસશીલ રહે છે. ડાયાબિટીઝના અભિવ્યક્તિથી થોડા વર્ષો (12-15) પછી, પ્રોટીન્યુરિયાનો તબક્કો શરૂ થાય છે - શરીર દ્વારા પ્રોટીનનું સ્પષ્ટ નુકસાન.
રોગના સ્પષ્ટ લક્ષણો પહેલાથી જ છે: સોજો, દબાણ વધારવું, નબળાઇ. પેથોલોજીની પ્રગતિથી યુરેમિક સ્ટેજ તરફ દોરી જાય છે - રેનલ નિષ્ફળતા વિકસે છે.
આમ, ડાયાબિટીઝમાં કિડનીને નુકસાન થવાના તબક્કાઓમાંથી પસાર થાય છે:
ઓછી માત્રામાં પ્રોટીનનું નુકસાન પહેલાથી જ કિડનીના નોંધપાત્ર નુકસાનને સૂચવે છે. પરંતુ પ્રથમ તબક્કે, સમયસર સારવાર સાથે, પ્રક્રિયા સ્થગિત કરવી શક્ય છે.
પ્રારંભિક તબક્કે પેથોલોજીને ઓળખવું મહત્વપૂર્ણ છે, ક્લિનિકલ સંકેતો પહેલાં, જ્યારે ઉપચાર અસરકારક હોય.
સ્વસ્થ લોકો અને ડાયાબિટીઝના ધોરણો
સ્વસ્થ લોકો પણ થોડી માત્રામાં પ્રોટીન સ્ત્રાવ કરે છે. પ્રોટીનનો કુલ જથ્થો સામાન્ય છે - લગભગ 150 મિલિગ્રામ / ડીએલ, અને આલ્બ્યુમિન - એક જ સેવા આપતામાં 30 મિલિગ્રામ / ડીએલથી ઓછું.
30-300 મિલિગ્રામ / દિવસ સુધી દૈનિક નુકસાન. સૂચકાંકોમાં વધારો પેથોલોજી સૂચવી શકે છે.
જ્યારે પેશાબ એકત્રિત થયો હતો તે સમય નક્કી કરવું મુશ્કેલ છે, ત્યારે એલ્બ્યુમિનનું ક્રિએટિનાઇનનું પ્રમાણ નક્કી કરવામાં આવે છે. પુરુષોમાં, આ સૂચક થોડો ઓછો છે - 2.5 મિલિગ્રામ / μmol સામાન્ય છે. સ્ત્રીઓ માટે - 3.5 મિલિગ્રામ / olmol. વિકિપીડિયા વધેલી સંખ્યા દ્વારા સૂચવવામાં આવે છે.
આપેલ છે કે પેશાબમાં આલ્બ્યુમિનનું વિસર્જન ઘણા પરિબળો પર આધારિત છે અને તંદુરસ્ત શરીરમાં તે ક્યારેક-ક્યારેક શોધી શકાય છે, તેને 3-6 મહિનામાં અનુગામી ત્રણ વિશ્લેષણ કરવાની ભલામણ કરવામાં આવે છે.
ડાયાબિટીસના કિસ્સામાં માઇક્રોઆલ્બ્યુમિન માટે યુરિનાલિસિસનું નિયમિત નિરીક્ષણ કરવું મહત્વપૂર્ણ છે.
સંશોધન પરિણામોના અસ્વીકારનાં કારણો
ટાઇપ 1 અને ટાઇપ 2 બંનેના ડાયાબિટીસમાં કિડનીને નુકસાન એ ચોક્કસ જખમ સાથે સંકળાયેલું છે:
- મેટાબોલિક સિસ્ટમો
- જહાજો (ધમની).
ઇન્સ્યુલિનની ઉણપ ગ્લુમેર્યુલર રુધિરકેશિકાઓના મુખ્ય પટલને વધુ જાડા કરવા અને પરમાણુઓ સાથે ખાંડના જોડાણને કારણે ઇન્ટ્રાવાસ્ક્યુલર લ્યુમેનમાં વધારો તરફ દોરી જાય છે.
પ્રારંભિક ડાયાબિટીક ડિસઓર્ડરમાં વેસ્ક્યુલર પરિબળ ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં વધારોને અસર કરે છે, જે રુધિરકેશિકાઓની અંદર દબાણમાં વધારોનું કારણ બને છે. ગ્લોમેર્યુલી હાયપરટ્રોફી, અને વેસ્ક્યુલર અભેદ્યતા વધે છે. આ પેશાબમાં આલ્બુમિનના પ્રવેશને પ્રોત્સાહન આપે છે.
ડાયાબિટીઝમાં માઇક્રોઆલ્બ્યુમિન્યુરિયાની સારવાર અને સામાન્યકરણ
ડાયાબિટીઝની સારવાર માટેની પદ્ધતિઓના વિકાસમાં, ડાયાબિટીઝે નોંધપાત્ર પરિણામો પ્રાપ્ત કર્યા છે. એન્ડોજેનસ ઇન્સ્યુલિનને બદલવા માટે બધી નવી દવાઓ સતત બનાવવામાં આવી રહી છે.
ઉપરાંત, દવાનો આ વિભાગ વ્યક્તિગત આહાર, પ્રાથમિક નિવારણની પસંદગીમાં રોકાયેલ છે, જેનો હેતુ માત્ર ડાયાબિટીઝની સારવાર જ નહીં, પણ તેની ઘટનાને ઘટાડવાનું પણ છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયાના તબક્કે, જે આ રોગની પહેલેથી જ જટિલતા છે, તે જરૂરી છે:
જાહેરાતો-પીસી -4
- દવાઓના કાર્બોહાઇડ્રેટ ચયાપચયને નજીકથી સમાયોજિત કરો (મુખ્યત્વે ઇન્સ્યુલિન ચલોમાં સ્થાનાંતરિત કરીને),
- બ્લડ પ્રેશરમાં થોડો વધારો હોવા છતાં, ACE અવરોધકો અથવા એનાલોગ જૂથનો ઉપયોગ કરો (જો તેઓ અસહિષ્ણુ હોય તો), કેમ કે તેમની પાસે નેફ્રોપ્રોટેક્ટીવ ગુણધર્મો છે,
- ઉપચારમાં સ્ટેટિન્સનો ઉપયોગ કરો,
- એન્જીયોપ્રોટેક્ટર્સ અને એન્ટીoxકિસડન્ટો સાથે કોર્સ સારવાર પસાર.
આ ઉપરાંત, તેમાં ચોક્કસ શાસનનું પાલન કરવું જરૂરી છે:
- પોષણ (સરળ કાર્બોહાઇડ્રેટ્સ, તળેલું, મસાલેદાર, ખારી) ની પ્રતિબંધ,
- કામ અને આરામ (વધારે કામ ન કરો)
- શારીરિક પ્રવૃત્તિ (ડોઝ લોડ સાથે નિયમિત કસરત),
- તંદુરસ્ત કામગીરી (નુકસાનકારક વ્યસનો વિના).
માઇક્રોઆલ્બ્યુમિન્યુરિયાના તબક્કે સારવાર અને નિવારણની તમામ ભલામણોને અનુસરીને સ્થિતિમાં નોંધપાત્ર સુધારો થશે અને જીવન લંબાશે.
વિડિઓમાં ડાયાબિટીઝના માઇક્રોઆલ્બ્યુમિન્યુરિયા વિશે:
માઇક્રોઆલ્બ્યુમિન્યુરિયા અને ડાયાબિટીસ

પેશાબમાં પ્રોટીનનો દેખાવ હંમેશાં શરીરમાં નકારાત્મક ફેરફારોની હાજરી સૂચવે છે. માઇક્રોઆલ્બ્યુમિન્યુરિયા એ આલ્બ્યુમિન પ્રોટીનની વધેલી માત્રા સૂચવે છે, જે બદલામાં રક્ત શુદ્ધિકરણ સિસ્ટમનું ઉલ્લંઘન કરે છે. આનાથી આખા શરીરમાં અથવા તેના ભાગોમાં રુધિરકેશિકાઓ અને અન્ય જહાજોને નુકસાન થાય છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા એ નિદાન છે જે પેશાબમાં આલ્બુમિન પ્રોટીનની વધેલી માત્રા હોય ત્યારે બનાવવામાં આવે છે. કિડની 24 કલાકમાં 1.5-2 લિટર રક્તની પ્રક્રિયા કરે છે, જેમાંથી બધા પ્રોટીનમાંથી 60% એલ્બ્યુમિન છે. પ્રક્રિયા કર્યા પછી, પ્રોટીન ફરીથી લોહીમાં પાછો આવે છે, અને બધા હાનિકારક પદાર્થો ફિલ્ટર અને પેશાબમાં વિસર્જન કરે છે.
સામાન્ય રીતે, આલ્બ્યુમિનનો એક નાનો ભાગ પેશાબમાં બહાર આવી શકે છે (24 કલાકમાં 30 મિલિગ્રામથી વધુ નહીં). અન્ય કિસ્સાઓમાં, લોહીમાં પ્રોટીનની હાજરી ગંભીર શારીરિક અસામાન્યતા સૂચવે છે અને વધારાના વિશ્લેષણ અને નિદાનની જરૂર છે.
જો તમને આ નિદાન આપવામાં આવ્યું છે, તો આ કોઈ વાક્ય નથી, પરંતુ ફક્ત એક સંકેત છે કે શરીરમાં બધું જ ક્રમમાં નથી. અને જો તમે સમયસર લોહીમાં પ્રોટીન દેખાવાના કારણને ઓળખતા નથી અને સારવાર શરૂ કરતા નથી, તો ત્યાં એક જોખમ હશે, મૃત્યુ સુધી.
માઇક્રોઆલ્બ્યુમિન્યુરિયાની તુલના વહાણના નાના છિદ્ર સાથે કરી શકાય છે. અને આ નાના છિદ્ર દ્વારા પાણી ભરાય છે, વહાણના ભાગોને પૂર કરે છે (એટલે કે, આપણા શરીરમાં). અને અહીં મુખ્ય વસ્તુ એ છે કે આ છિદ્રને સમયસર શોધવા અને જ્યાં સુધી આખું વહાણ ડૂબી ન જાય ત્યાં સુધી પેચ કરો (જ્યાં સુધી તે વ્યક્તિ મરી ન જાય).
માઇક્રોઆલ્બ્યુમિન્યુરિયાને લગતા કારણો:
- ડાયાબિટીઝ અને તેની ગૂંચવણો,
- ગ્લુકોઝ વધારો
- ઇજાઓ
- પાયલોનેફ્રાટીસ,
- રેનલ એમાયલોઇડિસિસ,
- લોહીમાં ગ્લાયકેટેડ હિમોગ્લોબિન,
- હાઈ બ્લડ પ્રેશર
- ઓક્સિડેટીવ તાણ
- ગ્લોમેર્યુલોનફાઇટિસ,
- મેટાબોલિક સિન્ડ્રોમ
- વધારે વજન
- આર્ટિરોસ્ક્લેરોસિસનું જોખમ,
- નિકોટિન વ્યસન
- વૃદ્ધાવસ્થા.
જો પેશાબમાં આલ્બ્યુમિન હાજર હોય, તો તે કિડની અને અન્ય અવયવોમાં રુધિરકેશિકાઓને નુકસાનને કારણે રક્ત શુદ્ધિકરણ સિસ્ટમના ઉલ્લંઘનને સમાવે છે (ડાયાબિટીસમાં કિડનીને નુકસાન પણ જુઓ). તેથી, માઇક્રોઆલ્બ્યુમિન્યુરિયા માટેનાં પરીક્ષણો આખા જીવતંત્રની રુધિરકેશિકા સિસ્ટમની સ્થિતિ દર્શાવે છે: માથાથી ખૂબ પગ સુધી.
માઇક્રોઆલ્બ્યુમિન્યુરિયાના પ્રકારને આધારે નિષ્ણાતો સારવારના પ્રકારો અને પરીક્ષણોની નિયમિતતા પસંદ કરે છે.
- અસ્થાયી અથવા ક્ષણિક માઇક્રોઆલ્બ્યુમિન્યુરિયા. અભિવ્યક્તિનું કારણ બાહ્ય પરિબળો છે: માંદગી, શારીરિક તાણ, તાણ.
- કાયમી માઇક્રોઆલ્બ્યુમિન્યુરિયા. દેખાવનું કારણ ક્રોનિક છે.
- ઉલટાવી શકાય તેવું માઇક્રોઆલ્બ્યુમિન્યુરિયા. આ જાતિના પરિણામો પેશાબમાં આલ્બુમિનના સૂચક છે, 100 મિલિગ્રામ / દિવસથી વધુ નહીં.
- ઉલટાવી શકાય તેવું માઇક્રોઆલ્બ્યુમિન્યુરિયા. તે ઉપચારને આધિન નથી, પરંતુ આ પ્રકારનો રોગ "સ્થિર" થઈ શકે છે, અને આગળ વધવાની મંજૂરી નથી.
ક્લિનિકલ લાક્ષણિકતાઓ:
- માઇક્રોઆલ્બ્યુમિન્યુરિયાના અભિવ્યક્તિનો પ્રથમ તબક્કો એસિમ્પ્ટોમેટિક લક્ષણો છે. દર્દી ધીમે ધીમે શરીરમાં પરિવર્તન લાવવાનું શરૂ કરે છે, પ્રારંભિક તબક્કે લલચાવવું.
- આગળ પ્રારંભિક તબક્કો આવે છે, જેમાં પેશાબમાં આલ્બ્યુમિનની સામગ્રી દરરોજ 30 મિલિગ્રામથી વધુ હોતી નથી.
- પ્રેનેફ્રોટિક સ્ટેજ. માઇક્રોઆલ્બુમિનનું સ્તર દરરોજ 300 મિલિગ્રામથી વધુ વધે છે. પ્રથમ મૂર્ત લક્ષણો દેખાય છે: દબાણમાં વધારો અને રેનલ ગાળણક્રિયા દરમાં વધારો.
- નેફ્રોટિક ફેરફારોનો તબક્કો. પેશાબના વિશ્લેષણમાં, પ્રોટીન અને લાલ રક્તકણો ઘણો છે, હાઈ બ્લડ પ્રેશર દ્વારા દર્દીને પીડિત કરવામાં આવે છે, સોજો દેખાય છે.
- યુરેમિયાનો તબક્કો (રેનલ નિષ્ફળતા). બ્લડ પ્રેશર નિયમિતપણે દર્દીની ચિંતા કરે છે, એડીમા સાથે કામ કરવું વધુ મુશ્કેલ બનાવે છે. પેશાબનાં પરીક્ષણો ખરાબ થઈ રહ્યાં છે, રેનલ ફિલ્ટરેશન ઓછું થાય છે, ક્રિએટિનાઇન અને યુરિયા પેશાબમાં હોય છે. વિશ્લેષણમાં કોઈ ગ્લુકોઝ નથી, જે બદલામાં શરીરમાંથી ઇન્સ્યુલિનનું વિસર્જન બંધ કરે છે. કોલેસ્ટરોલ વધે છે, દર્દીને કિડનીમાં દુખાવો લાગે છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા પરીક્ષણ
માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે વિશ્લેષણ કરવા માટે, તમારે પ્રથમ અગ્રણી ડ doctorક્ટરનો રેફરલ લેવો આવશ્યક છે. પ્રોટીન માટેનો અભ્યાસ નીચેના નિષ્ણાતો દ્વારા સૂચવવામાં આવે છે:
વિશ્લેષણ પરિણામો શક્ય તેટલું વિશ્વસનીય બનવા માટે, તમારે તેની ડિલિવરી માટે અગાઉથી તૈયાર કરવાની જરૂર છે, માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે પેશાબ એકત્રિત કરવાના નિયમોથી પોતાને પરિચિત કરો. પરીક્ષણના 1 દિવસ પહેલા ખાસ કન્ટેનરમાં બાયોમેટિરિયલ એકત્રિત કરવામાં આવે છે.
માઇક્રોલેબ્યુમિન્યુરિયા માટે વિશ્લેષણ પસાર કરવાની પ્રક્રિયા:
- એક જંતુરહિત પેશાબ કન્ટેનર તૈયાર કરો.
- કન્ટેનરમાં 200 મિલી બાયોમેટ્રીયલ રેડવું.
- 2 કલાકની અંદર, વિશ્લેષણને પ્રયોગશાળામાં લઈ જાઓ.
- પરિણામો બતાવે છે કે પરીક્ષણ પટ્ટી + દર્દીનો શારીરિક ડેટા (વય અને વજન) ધ્યાનમાં લે છે.
ડાયાબિટીઝના પરીક્ષણ માટેની પ્રક્રિયા:
- દિવસ દરમિયાન વિસર્જન કરેલા બધા પેશાબને એકત્રિત કરવા માટે એક જંતુરહિત વોલ્યુમેટ્રિક કન્ટેનર (1.5 લિટર) તૈયાર કરવામાં આવે છે. કન્ટેનરને ઠંડી જગ્યાએ રાખો (પ્રાધાન્ય રેફ્રિજરેટરમાં).
- બીજા દિવસે, 200 મિલીલીલીની સવારની પેશાબની માત્રા એક અલગ કન્ટેનરમાં એકત્રિત કરવામાં આવે છે અને અગાઉ એકત્રિત બાયોમેટ્રીયલ સાથે મિશ્રિત કરવામાં આવે છે.
- મિશ્રિત પ્રવાહીમાંથી 150 મિલી પેશાબ એક અલગ કન્ટેનરમાં રેડવામાં આવે છે અને પ્રયોગશાળામાં મોકલવામાં આવે છે.
- નામ, ઉંમર, વજન અને પેશાબની કુલ માત્રા (દિવસ દીઠ) અંતિમ કન્ટેનર પર સૂચવવામાં આવે છે.
કયા કિસ્સાઓમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા સૂચવવામાં આવે છે:
- ડાયાબિટીસ મેલીટસ પ્રકાર 1 અને 2 નિદાન સાથે.
- ગર્ભાવસ્થા સાથે સંકળાયેલ પેથોલોજીઓ (એડીમા, દબાણ, પેશાબમાં પ્રોટીન).
- ગાંઠો અને કીમોથેરાપીની સારવારની પ્રક્રિયામાં.
- ધમનીય હાયપરટેન્શન (દર વર્ષે 1 વખત) સાથે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા માટેનું વિશ્લેષણ બે રીતે કરવામાં આવે છે:
- ગુણાત્મક વિશ્લેષણ - વિશેષ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરીને. વાપરવા માટે ખૂબ જ અનુકૂળ, ઝડપી પરિણામ અને ઘરે સંશોધન કરવાની ક્ષમતા.
- માત્રાત્મક વિશ્લેષણ - પ્રયોગશાળાની સ્થિતિમાં હાથ ધરવામાં. પરિણામ સચોટ, વિગતવાર છે. તમે દરરોજ અથવા મિનિટ પણ આલ્બ્યુમિન પર ડેટા મેળવી શકો છો.
માઇક્રોઆલ્બુમિન માટે પેશાબનું મૂલ્યાંકન કરવા માટેના ત્રણ મુખ્ય વિકલ્પોનો વિચાર કરો:
- મોર્નિંગ યુરિન કલેક્શન એ બાયોમેટિરિયલનો સૌથી સચોટ અને આગ્રહણીય સંગ્રહ છે. તમને શારીરિક કારણે થતી અચોક્કસતાઓને દૂર કરીને, પેશાબમાં આલ્બુમિનની માત્રાને તર્કસંગત રીતે આકારણી કરવાની મંજૂરી આપે છે. લોડ.
- રાત્રિના પેશાબનું સંગ્રહ - તમને શારીરિક ચાસણી કરીને દિવસના પરિણામોમાં વધઘટમાં તફાવત જોવા દે છે. લોડ અને વિભેદક દબાણ.
- દરરોજ પેશાબ સંગ્રહ એ પેશાબ આલ્બુમિન તપાસવા માટે શ્રેષ્ઠ, પ્રમાણભૂત પદ્ધતિ હાથ ધરવા માટે ફરજિયાત પ્રક્રિયા છે.
જો પેશાબના સવારના ભાગને પસાર કરવો શક્ય ન હોય, તો તમે કોઈપણ નમૂના (દિવસના સમયે અથવા સાંજે) ચકાસી શકો છો, મુખ્ય વસ્તુ એ છે કે ક્રિએટિનાઇનના આલ્બ્યુમિનના ગુણોત્તરના આકારણીની અગાઉથી નોંધ લેવી:
- ધોરણ: સ્ત્રીઓમાં 2.5 મિલિગ્રામ, પુરુષોમાં 3.5 મિલિગ્રામ સુધી.
- માઇક્રોઆલ્બ્યુમિન્યુરિયા: સ્ત્રીઓમાં 2.6 મિલિગ્રામથી 30 મિલિગ્રામ સુધી, પુરુષોમાં 3.6 મિલિગ્રામથી 30 મિલિગ્રામ સુધી.
પેશાબમાં આલ્બ્યુમિનની હાજરી માટેની પરીક્ષણો બધા કિસ્સાઓમાં હાથ ધરવામાં આવતી નથી. એવા સંજોગો છે કે જેમાં અભ્યાસના પરિણામો અચોક્કસ હોઈ શકે છે:
- જો ત્યાં કિડનીના અન્ય રોગો છે,
- સક્રિય શારીરિક પરિશ્રમ પછી,
- જો પેશાબની નળીઓનો વિસ્તાર માં ચેપ છે,
- હ્રદયની નિષ્ફળતા સાથે,
- ઉચ્ચ તાપમાન અથવા તીવ્ર તાવ પર,
- ડાયાબિટીસની ગંભીર ગૂંચવણો સાથે,
- જો સ્ત્રીને માસિક સ્રાવ હોય.
તે નોંધવું યોગ્ય છે કે એક વ્યક્તિમાં વિવિધ દિવસોમાં માઇક્રોઆલ્બ્યુમિન્યુરિયાના પરિણામોમાં 40% સુધીનો તફાવત હોઈ શકે છે. તેથી, album--6 મહિનાની અંદર album વખત આલ્બ્યુમિન માટેના પરીક્ષણો કરવાની ભલામણ કરવામાં આવે છે. જો બે કિસ્સાઓમાં, માઇક્રોઆલ્બુમિન વધે છે, તો નિદાનની પુષ્ટિ થઈ શકે છે.
વિશ્લેષણના પરિણામો ભરવા માટેના ઘણા સ્વરૂપોમાં ઘણાં અસ્પષ્ટ શબ્દો અને સંખ્યાત્મક મૂલ્યો હોય છે જે એક સરળ દર્દી માટે ડિસિફર કરવું મુશ્કેલ હોય છે. અને નિદાન શોધવા માટે ડ doctorક્ટરની રાહ જોવી ક્યારેક ઘણી લાંબી હોય છે. અમે તમને માઇક્રોઆલ્બ્યુમિન્યુરિયા વિશ્લેષણના પરિણામોના મુખ્ય માપદંડથી સ્વતંત્ર રીતે પરિચિત થવા માટે તમને offerફર કરીએ છીએ:
મિલિગ્રામમાં સવારના પેશાબ માટે પરીક્ષણ પરિણામો:
- 30 સુધી - ધોરણ,
- 30 થી 300 સુધી - માઇક્રોઆલ્બ્યુમિન્યુરિયા,
- 300 અને તેથી વધુમાંથી - મેક્રોઆલ્બ્યુમિન્યુરિયા.
પેશાબની એક જ સેવા આપતા પરીક્ષણોનાં પરિણામો:
- 20 સુધી - ધોરણ,
- 20 થી 200 સુધી - માઇક્રોઆલ્બ્યુમિન્યુરિયા,
- 200 થી ઉપરના - મેક્રોઆલ્બ્યુમિન્યુરિયા.
આ ધોરણો સ્થાપિત આંતરરાષ્ટ્રીય ધોરણો દ્વારા પ્રસ્તુત કરવામાં આવે છે અને વિશ્વની તમામ પ્રયોગશાળાઓ માટે સમાન છે. માઇક્રોઆલ્બ્યુમિન્યુરિયાના સૂચક સ્તંભમાં "સંદર્ભ મૂલ્યો અથવા ધોરણ."
માઇક્રોઆલ્બ્યુમિન્યુરિયાના વિશ્લેષણમાં સલ્ફેસિલ એસિડ સાથેની વિશેષ પરીક્ષણ સાથે પૂરક હોવું જોઈએ, જે તમામ પ્રોટીનને પ્રતિક્રિયા આપે છે. જો પરીક્ષણ સકારાત્મક છે, તો પછી પેશાબમાં અન્ય પ્રોટીન પણ છે, જેમ કે ઇમ્યુનોગ્લોબ્યુલિન અથવા પ્રોટીન.
માઇક્રોલેબ્યુમિન્યુરિયાની હાજરી માટે વિશ્લેષણ નીચેના અભ્યાસ સાથે સંયોજનમાં કરી શકાય છે:
- પેશાબ અને લોહીનું સામાન્ય વિશ્લેષણ,
- રક્ત બાયોકેમિસ્ટ્રી
- કિડની પરીક્ષણો
- લિપિડ પ્રોફાઇલ
- ગ્લુકોઝ પરીક્ષણ
- પેશાબની સંસ્કૃતિ,
- ગ્લાયકેટેડ હિમોગ્લોબિન વિશ્લેષણ:
- આલ્બુમિન પરીક્ષણ
- રક્ત કોગ્યુલેશન પરીક્ષણ,
- પરિબળ VIII માટે રક્ત પરીક્ષણ.
ડાયાબિટીસ પરીક્ષણનાં પરિણામોને અસર કરતા (વધુ ખરાબ માટે) પરિબળો:
- સક્રિય શારીરિક પ્રવૃત્તિ, ઇજાઓ, ચેપી રોગો.
- ડિહાઇડ્રેશન, હિમેટુરિયા, પેશાબમાં વધારો આલ્કલી.
આ બધી શરતો ખોટા હકારાત્મક પરીક્ષણ પરિણામના અભિવ્યક્તિમાં ફાળો આપે છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, રોગના પ્રથમ 5 વર્ષમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા 25% દર્દીઓમાં દેખાઈ શકે છે.
પેશાબમાં પ્રોટીનના કારણો
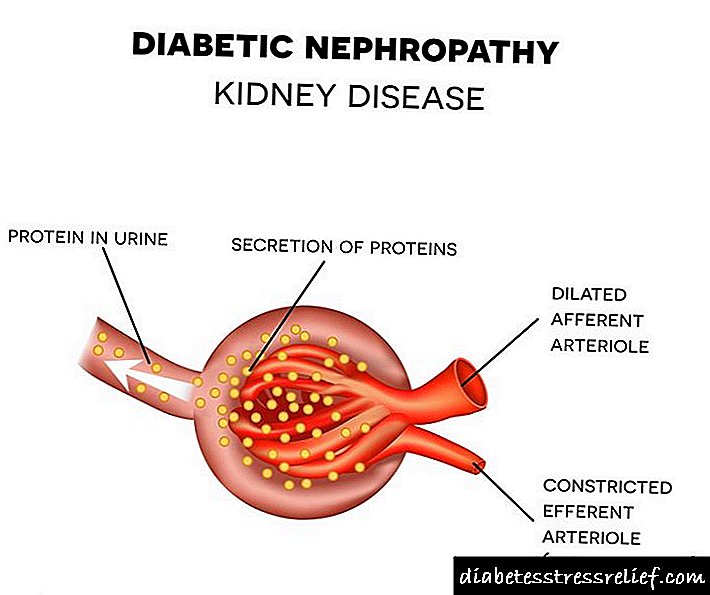
અત્યાર સુધી, વૈજ્ .ાનિકોએ ડાયાબિટીસ નેફ્રોપથીના વિકાસ માટે ચોક્કસ પદ્ધતિ નક્કી કરી નથી, જે પેશાબમાં પ્રોટીનનો દેખાવ તરફ દોરી જાય છે. તેના વિકાસની પદ્ધતિઓની મુખ્ય સિદ્ધાંતો છે:
- મેટાબોલિક. તે સંસ્કરણમાં આવેલું છે કે લોહીમાં ગ્લુકોઝના સ્તરોમાં લાંબા સમય સુધી વધારો એ ઘણાં બાયોકેમિકલ ડિસઓર્ડર્સની શરૂઆતમાં ફાળો આપે છે જે કિડની પેશીઓને નુકસાન પહોંચાડે છે.
- હેમોડાયનેમિક. એવું માનવામાં આવે છે કે લાંબા સમય સુધી હાઈપરગ્લાયકેમિઆ કિડનીના ગ્લોમેર્યુલીમાં દબાણ વધારવાની ઉશ્કેરણી કરે છે (કારણ કે ગ્લુકોઝ તેની સાથે સતત પ્રવાહીનો ઘણો “દોરો” લે છે). પરિણામે, ગ્લોમેર્યુલર ગાળણક્રિયા દર ધીમો પડી જાય છે અને ગ્લોમેર્યુલી અને પેશીઓની આજુબાજુની પટલ ગાen થવા લાગે છે.આ પ્રક્રિયામાં, રુધિરકેશિકાઓ ગ્લોમેર્યુલીથી વિસ્થાપિત થાય છે, અને તે કાર્ય કરવાનું બંધ કરે છે. ગ્લોમેર્યુલીની બાકીની સંખ્યા લોહીને વધુ ખરાબ કરે છે અને પરિણામે, લોહીનું પ્રોટીન પેશાબમાં "લિક" થાય છે. સમય જતાં, કનેક્ટિવ પેશીઓ કિડનીમાં વધે છે, જે તેમની ગાળણક્રિયાની ક્ષમતામાં સતત બગાડ તરફ દોરી જાય છે.
- આનુવંશિક. વૈજ્ .ાનિકોની ધારણાઓ આનુવંશિક પૂર્વનિર્ધારણ મિકેનિઝમ્સની હાજરી પર આધારિત છે જે ડાયાબિટીઝ જેવા રોગની લાક્ષણિકતા રક્તવાહિની અને મેટાબોલિક ડિસઓર્ડર દ્વારા ઉદ્દભવે છે.
મોટે ભાગે, પેશાબમાં પ્રોટીનનો દેખાવ ત્રણેય સિદ્ધાંતોમાં વર્ણવેલ તમામ પદ્ધતિઓ દ્વારા ઉશ્કેરવામાં આવે છે.
સ્ટેજ ડાયાબિટીક નેફ્રોપથી
ડાયાબિટીક નેફ્રોપથીના નીચેના તબક્કાઓ અલગ પડે છે:
- એસિમ્પટમેટિક - દર્દીને કોઈ લક્ષણો નથી, અને પેશાબના માઇક્રોઆલ્બ્યુમિનનું સ્તર 30 મિલિગ્રામ / દિવસથી વધુ હોતું નથી. આ તબક્કાની શરૂઆતમાં, ક્ષતિગ્રસ્ત રેનલ ફંક્શનને એક્સિલરેટેડ ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ, રેનલ હાયપરટ્રોફી અને રેનલ લોહીના પ્રવાહમાં વધારોના સંકેતો દ્વારા સૂચવવામાં આવી શકે છે.
- પ્રારંભિક માળખાકીય ફેરફારો - અગાઉના તબક્કાના સંકેતો ઉપરાંત, દર્દીને કિડનીની ગ્લોમેર્યુલીની રચનામાં પ્રથમ ફેરફારો થાય છે (રુધિરકેશિકાઓ ગા, બને છે, મેસેંગિયમ વિસ્તરે છે).
- પ્રિનેફ્રોટિક - માઇક્રોઆલ્બ્યુમિન સ્તરમાં વધારો (30-300 મિલિગ્રામ / દિવસ) ના સૂચકાંકો, પરંતુ પેશાબમાં કોઈ પ્રોટીન નથી (દર્દીને ફક્ત પ્રસંગોપાત અને પ્રોટીન્યુરિયાના નાના કિસ્સાઓ હોઈ શકે છે), ગ્લોમેર્યુલર ગાળણક્રિયા અને લોહીનો પ્રવાહ સામાન્ય રહે છે (અથવા વધારો), એપિસોડ્સ વધેલા બ્લડ પ્રેશર સૂચકાંકો.
- નેફ્રોટિક - પ્રોટીન સતત પેશાબમાં, ક્યારેક સિલિન્ડર અને લોહીમાં શોધાય છે. ધમનીનું હાયપરટેન્શન સતત બને છે, દર્દી એડીમા વિકસાવે છે, એનિમિયા વિકસે છે, ESR, કોલેસ્ટરોલનું સ્તર અને અન્ય લોહીના પરિમાણોમાં વધારો થાય છે. પેશાબમાં ક્રિએટિનાઇન અને યુરિયા સ્તર સામાન્ય અથવા થોડો એલિવેટેડ હોય છે.
- નેફ્રોસ્ક્લેરોટિક (અથવા યુરેમિક) - કિડનીની સાંદ્રતા અને ગાળણક્રિયાના કાર્યમાં તીવ્ર ઘટાડો થવાને કારણે લોહીમાં ક્રિએટિનાઇન અને યુરિયાના સ્તરમાં નોંધપાત્ર વધારો જોવા મળે છે, પેશાબમાં પ્રોટીન સતત હાજર રહે છે. દર્દીને સતત અને નોંધપાત્ર એડીમા અને તીવ્ર એનિમિયા હોય છે. બ્લડ પ્રેશર સતત અને નોંધપાત્ર રીતે વધે છે. લોહીમાં ગ્લુકોઝનું સ્તર વધ્યું છે, પરંતુ તે પેશાબમાં મળ્યું નથી. આ તબક્કે, બ્લડ સુગર ઓછી હોવાને કારણે ઇન્સ્યુલિન એડમિનિસ્ટ્રેશનની જરૂરિયાત ઓછી થઈ શકે છે. સ્ટેજ ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ સાથે સમાપ્ત થાય છે.
દર્દીમાં રેનલ નિષ્ફળતાના વિકાસ સાથે, નીચેના લક્ષણો દેખાય છે:
- વારંવાર સુસ્તી
- ખૂજલીવાળું ત્વચા
- માથાનો દુખાવો
- મો inામાં ધાતુનો સ્વાદ
- મોંમાંથી પેશાબની જેમ ગંધ આવે છે,
- omલટી
- ઝાડા
- ન્યૂનતમ મહેનત અને આરામથી શ્વાસ લેવામાં તકલીફ
- વારંવાર ખેંચાણ અથવા પગની ખેંચાણ (સામાન્ય રીતે સાંજે),
- ચેતના અને કોમાનું નુકસાન.
ડાયાબિટીક નેફ્રોપથી એક ગંભીર ગૂંચવણ છે, અને પેશાબમાં પ્રોટીન ફક્ત તેના અંતિમ તબક્કામાં જ દેખાય છે, જ્યારે તેના વિકાસને રોકવું પહેલાથી મુશ્કેલ હોય છે. તેથી જ ડાયાબિટીસ મેલિટસ સાથે, તેની શરૂઆત ઓળખવા માટે માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે વિશેષ પરીક્ષણોનો ઉપયોગ કરવો જોઈએ. સામાન્ય રીતે, પેશાબમાં માઇક્રોઆલ્બ્યુમિનની સામગ્રી 30 મિલિગ્રામ / દિવસથી વધુ ન હોવી જોઈએ.
પ્રોટીન્યુરિયાની સતત તપાસ રેનલ ગ્લોમેર્યુલીના 50% ભાગમાં અશક્ત શુદ્ધિકરણ સૂચવે છે, જે તેમના બદલી ન શકાય તેવા સ્ક્લેરોસિસને કારણે છે. નિયમ પ્રમાણે, ડાયાબિટીસ મેલીટસની તપાસના 5 વર્ષ પછી માઇક્રોઆલ્બ્યુમિન્યુરિયાનો તબક્કો અને પ્રોટીન્યુરિયાનો તબક્કો વિકસે છે - 20-25 વર્ષ પછી.
પ્રિ-નેફ્રોટિક તબક્કાના વિકાસ પહેલાં, દર્દીને ધમનીવાળા હાયપરટેન્શનની ગેરહાજરીમાં પણ પ્રોફીલેક્ટીક એસીઈ અવરોધક દવાઓ લેવાની સલાહ આપવામાં આવે છે. આ દવાઓ માત્ર હાયપરટેન્શનને દૂર કરી શકશે નહીં, પરંતુ ઇન્ટ્રાકાર્નિયલ ગાળણક્રિયાને પણ દૂર કરી શકે છે.
ડાયાબિટીક નેફ્રોપથીની સારવારની શરૂઆત પ્રિનેફ્રોટિક સ્ટેજના વિકાસથી શરૂ થાય છે. દર્દીને ભલામણ કરવામાં આવે છે:
- તમારા પ્રોટીન સેવનને મર્યાદિત કરીને આહારને સમાયોજિત કરો,
- ACE અવરોધક દવાઓ લો,
- ચરબીના પ્રતિબંધ સાથે આહારનું પાલન કરીને ડિસલિપિડેમિયાને સુધારવા માટે.
નેફ્રોટિક સ્ટેજના વિકાસ સાથે, સારવારમાં નીચેના પગલાં શામેલ છે:
- ઓછી પ્રોટીન આહાર
- ચરબી અને મીઠું પ્રતિબંધ આહાર,
- ACE અવરોધકો લેતા,
- લોહીના ચરબીના સ્તરને ઘટાડવા માટે દવાઓ લેવી: સ્ટેટિન્સ, લિપોઇક અને નિકોટિનિક એસિડ, પ્રોબ્યુકોલ, ફેનોફાઇબ્રેટ, વગેરે.
નેફ્રોટિક તબક્કે, દર્દી રક્ત ખાંડ ઘટાડી શકે છે. તેથી જ તેણે વધુ વખત તેના સ્તરને નિયંત્રિત કરવું જોઈએ.
નેફ્રોસ્ક્લેરોટિક સ્ટેજના વિકાસ સાથે, નેફ્રોટિક તબક્કે સૂચવેલ પ્રવૃત્તિઓમાં, ઉમેરો:
- ઓસ્ટીયોપોરોસિસ (વિટામિન ડી 3 નું સેવન) ની રોકથામ માટેના ઉપાય,
- એનિમિયા સારવાર
- ગુરુત્વાકર્ષણ રક્ત શસ્ત્રક્રિયા (પેરીટોનિયલ ડાયાલિસિસ અથવા હેમોડાયલિસિસ) અને કિડની પ્રત્યારોપણની પદ્ધતિઓની નિમણૂકની આવશ્યકતાને ધ્યાનમાં લેતા.
ડાયાબિટીસમાં કિડનીને નુકસાનના કારણો અને માઇક્રોઆલ્બ્યુમિન્યુરિયા શું છે?
 તે મળ્યું હતું કે ક્રોનિક હાયપરગ્લાયકેમિઆ ઉપરાંત, વ્યસનો નેફ્રોપથીની ઘટનામાં ફાળો આપે છે. આમાં ધૂમ્રપાન અને ઘણા પ્રોટીન ખોરાક, ખાસ કરીને માંસ ખાવાનું શામેલ છે.
તે મળ્યું હતું કે ક્રોનિક હાયપરગ્લાયકેમિઆ ઉપરાંત, વ્યસનો નેફ્રોપથીની ઘટનામાં ફાળો આપે છે. આમાં ધૂમ્રપાન અને ઘણા પ્રોટીન ખોરાક, ખાસ કરીને માંસ ખાવાનું શામેલ છે.
હજી પણ કિડનીની સમસ્યાઓ હાયપરટેન્શનની પૃષ્ઠભૂમિ સામે વારંવાર થાય છે, જે આવા વિકારોનું લક્ષણ પણ છે. આગળનું સંકેત ઉચ્ચ કોલેસ્ટ્રોલ છે.
જ્યારે પેશાબમાં આલ્બુમિન મળી આવે ત્યારે માઇક્રોઆલ્બ્યુમિન્યુરિયા નિદાન થાય છે. આજે, તેને ઓળખવા માટેનું વિશ્લેષણ ઘરે પણ કરી શકાય છે, ફાર્મસીમાં વિશેષ પરીક્ષણ સ્ટ્રીપ્સ ખરીદ્યા પછી.
આ રોગ ગ્લોમેર્યુલર હાઇપરફિલ્ટરેશન સાથે વિકસે છે, જે ક્ષતિગ્રસ્ત રેનલ કાર્યમાંનું એક છે. તે જ સમયે, દર્દીઓમાં ધમની નિયોન સંકુચિત થાય છે, પરિણામે ઉન્નત શુદ્ધિકરણની પ્રક્રિયા શરૂ થાય છે, જેના કારણે પેશાબમાં આલ્બ્યુમિનની સાંદ્રતા વધે છે.
પરંતુ એન્ડોથેલિયમના જહાજોને નુકસાન સાથે આલ્બ્યુમિનની contentંચી સામગ્રી પણ જોવા મળે છે. આ કિસ્સામાં, ગ્લોમેર્યુલર અવરોધ, જે પ્રોટીનના અવરોધ માટે જવાબદાર છે, તે વધુ અભેદ્ય બને છે.
એક નિયમ મુજબ, ડાયાબિટીસમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા 5-7 વર્ષ સુધી વિકસે છે. આ સમયગાળા દરમિયાન, રોગનો પ્રથમ તબક્કો રચાય છે. બીજો તબક્કો - પ્રોટીન્યુરિયા - 15 વર્ષ સુધીનો સમય લે છે, અને ત્રીજો (રેનલ નિષ્ફળતા) ઇન્સ્યુલિનના ઉત્પાદનમાં નિષ્ફળતાના ક્ષણથી 15-20 વર્ષ ચાલે છે.
પ્રારંભિક તબક્કે, ડાયાબિટીસને ઘણીવાર કોઈ પીડા થતી નથી. તદુપરાંત, કિડનીની સામાન્ય કામગીરી સંપૂર્ણપણે પુન restoredસ્થાપિત ન થાય ત્યાં સુધી માઇક્રોઆલ્બ્યુમિન્યુરિયાની સારવાર કરી શકાય છે. જો કે, નેફ્રોપેથીના 2-3 તબક્કે, પ્રક્રિયા પહેલેથી જ ઉલટાવી શકાય તેવું બની રહી છે.
પ્રારંભિક તબક્કે, સૂચકાંકો 30-300 મિલિગ્રામ આલ્બ્યુમિન હોય છે. નોંધનીય છે કે અગાઉ પેશાબમાં આ પ્રકારના પ્રોટીનની ઓળખને ખૂબ મહત્વ આપવામાં આવ્યું ન હતું, ત્યાં સુધી કે રોગના 2-3- of સ્વરૂપોની પ્રગતિ સાથે તેનો સંબંધ સ્પષ્ટ ન થાય ત્યાં સુધી.
તેથી, આજે બધા ડાયાબિટીસના દર્દીઓ એક અભ્યાસ કરે છે જે પેશાબમાં આલ્બુમિનની હાજરીને ઓળખે છે, જે સમયસર સારવાર અને કિડનીના કાર્યને ફરીથી શરૂ કરવાની મંજૂરી આપે છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા વિશ્લેષણ: તે કેવી રીતે કરવામાં આવે છે, ભલામણો, ટ્રાન્સક્રિપ્ટ
 માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે વિશ્લેષણ કરવા માટે, તમારે ડ doctorક્ટર પાસેથી રેફરલ લેવાની જરૂર છે. છેવટે, આ અભ્યાસ એક અલગ છે, પેશાબની સામાન્ય પરીક્ષાનો ભાગ નથી.
માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે વિશ્લેષણ કરવા માટે, તમારે ડ doctorક્ટર પાસેથી રેફરલ લેવાની જરૂર છે. છેવટે, આ અભ્યાસ એક અલગ છે, પેશાબની સામાન્ય પરીક્ષાનો ભાગ નથી.
પ્રક્રિયા માટે, પેશાબની એક અથવા દૈનિક માત્રાનો ઉપયોગ કરી શકાય છે. જો કે, વધુ અસરકારકતા માટે, પેશાબના માત્ર દૈનિક ભાગનો અભ્યાસ કરવો તે ઇચ્છનીય છે, બીજા કિસ્સામાં, પરિણામો વારંવાર અવિશ્વસનીય હોય છે.
વિશ્લેષણ માટે, પેશાબ એક જારમાં રાતોરાત એકત્રિત કરવામાં આવે છે. તે પછી, કન્ટેનર હલાવવું આવશ્યક છે અને પેશાબનો કુલ જથ્થો રેકોર્ડ થવો જોઈએ.
આગળ, સામાન્ય કેનમાંથી, 150 મિલી પેશાબ એક નાના કન્ટેનર (200 મીલી) માં રેડવામાં આવે છે, જે પછીથી લેબોરેટરીમાં લઈ જાય છે. આ કિસ્સામાં, પ્રયોગશાળા સહાયકે પેશાબની કુલ માત્રા કેટલી હતી તે કહેવું જોઈએ, જેથી તે દરરોજ પ્રોટીનની માત્રાની ગણતરી કરી શકે.
જો 24 કલાકમાં આલ્બ્યુમિનનું પ્રમાણ 30 મિલિગ્રામથી વધુ ન હોય, તો આ સૂચક સામાન્ય માનવામાં આવે છે. જો ધોરણ ઓળંગી ગઈ હોય, તો તમારે ડ aક્ટરની સલાહ લેવી જોઈએ કે જે દર્દીની સ્થિતિ માટેના ભયની માત્રાને આકારણી કરશે.
પ્રથમ તબક્કામાં, પ્રોટીનની માત્રા 300 મિલિગ્રામ / દિવસ સુધી પહોંચે છે. પરંતુ આ તબક્કે, સારવાર એકદમ અસરકારક થઈ શકે છે. બીજા તબક્કામાં વધુ પડતા આલ્બુમિન (300 મિલિગ્રામથી વધુ) દ્વારા વર્ગીકૃત થયેલ છે. મજબૂત પ્રોટીન્યુરિયા સાથે, એક જીવલેણ ડાયાબિટીસ બનાવવામાં આવે છે.
જો કે, જવાબો વિશ્વસનીય છે તેની ખાતરી કરવી મહત્વપૂર્ણ છે. ખરેખર, જો બાયોમેટ્રિયલના ડિલિવરીના નિયમોનું પાલન કરવામાં આવતું નથી, અથવા અમુક રોગોના કિસ્સામાં, પરિણામો વિકૃત થઈ શકે છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા નક્કી કરવા માટે પેશાબ એકત્રિત કરવાની મુખ્ય ભલામણો:
- પેશાબ એકત્રિત કરવા માટે, તમે ત્રણ લિટરની બોટલનો ઉપયોગ કરી શકો છો અથવા ફાર્મસીમાં 2.7 લિટરનો વિશેષ કન્ટેનર ખરીદી શકો છો.
- પેશાબનો પ્રથમ ભાગ એકત્રિત કરવાની જરૂર નથી, પરંતુ પેશાબનો સમય ધ્યાનમાં લેવો જોઈએ.
- સંગ્રહ એક દિવસ બરાબર હાથ ધરવામાં આવશ્યક છે, ઉદાહરણ તરીકે, બીજા દિવસે સવારે 9 થી 9 વાગ્યા સુધી.
- તમે કન્ટેનરમાં અથવા અન્ય શુષ્ક અને સાફ વાનગીઓમાં તરત જ પેશાબ કરી શકો છો, containાંકણથી બંને કન્ટેનરને ચુસ્તપણે બંધ કરો.
- બાયોમેટ્રિયલને તાજી અને દોરી ન રાખવા માટે, તેને રેફ્રિજરેટરમાં સંગ્રહિત કરવું જોઈએ.
જ્યારે માઇક્રોઆલ્બ્યુમિન્યુરિયા મળી આવે ત્યારે શું કરવું?
 ડાયાબિટીક નેફ્રોપથીમાં, ગ્લિસેમિયાને નિયંત્રિત કરવું જરૂરી છે (નિદાન વિશે વધુ વિગતવાર માહિતી ટાઇપ 2 ડાયાબિટીઝ મેલીટસમાં ગ્લાયસેમિયા છે). આ હેતુ માટે, ડ doctorક્ટર ઇન્સ્યુલિનના iv ઇન્જેક્શન સૂચવી શકે છે.
ડાયાબિટીક નેફ્રોપથીમાં, ગ્લિસેમિયાને નિયંત્રિત કરવું જરૂરી છે (નિદાન વિશે વધુ વિગતવાર માહિતી ટાઇપ 2 ડાયાબિટીઝ મેલીટસમાં ગ્લાયસેમિયા છે). આ હેતુ માટે, ડ doctorક્ટર ઇન્સ્યુલિનના iv ઇન્જેક્શન સૂચવી શકે છે.
જો કે, આ ગૂંચવણમાંથી બહાર નીકળવું સંપૂર્ણપણે અશક્ય છે, પરંતુ તેનો અભ્યાસક્રમ ઘટાડવાનું શક્ય છે. જો કિડનીનું નુકસાન નોંધપાત્ર હતું, તો પછી અંગ પ્રત્યારોપણ અથવા ડાયાલીસીસ, જેમાં લોહી સાફ થાય છે, જરૂરી હોઈ શકે છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા માટેની લોકપ્રિય દવાઓમાંથી, રેનિટેક, કપોટેન અને apનાપ સૂચવવામાં આવે છે. આ દવાઓ અવરોધકો છે જે બ્લડ પ્રેશરને નિયંત્રિત કરે છે અને આલ્બ્યુમિન પ્રોટીનને પેશાબમાં પ્રવેશતા અટકાવે છે.
ઉપરાંત, કિડનીને નુકસાનની પ્રક્રિયાને રોકવા અને ધીમી કરવા માટે, ચેપી રોગોની સમયસર સારવાર કરવી જરૂરી છે. આ હેતુ માટે, એન્ટિબેક્ટેરિયલ અને એન્ટિસેપ્ટિક દવાઓ સૂચવી શકાય છે. કેટલીકવાર, મૂત્રવર્ધક પદાર્થને કિડનીને વળતર આપવા અને પાણી-મીઠાની સંતુલનને પુનર્સ્થાપિત કરવા સૂચવવામાં આવે છે.
આ ઉપરાંત, જો ડાયાબિટીસ કોલેસ્ટરોલ ઘટાડે છે તેવા આહારનું પાલન ન કરે તો સારવાર અસરકારક રહેશે નહીં. આ હાનિકારક પદાર્થની સામગ્રીને ઘટાડતા ઉત્પાદનોમાં શામેલ છે:
- માછલી (કodડ, ટ્રાઉટ, ટ્યૂના, સ salલ્મોન),
- અનાજ અને કઠોળ (કઠોળ, વટાણા, દાળ, ઓટ્સ) જે તેમાં રહેલા બરછટ ફાઇબરની સામગ્રીને કારણે કોલેસ્ટરોલ સામે લડે છે,
- ફટકા અને તેનાં રસ ઝરતાં ફળોની,
- વનસ્પતિ તેલ (અળસી),
- ગ્રીન્સ
- બીજ અને બદામ (બદામ, કોળાના બીજ, હેઝલનટ, શણ),
- શાકભાજી અને મશરૂમ્સ.
તેથી, ઉચ્ચ કોલેસ્ટ્રોલ સાથે, સંપૂર્ણ આહારમાં કુદરતી ઉત્પાદનોનો સમાવેશ થવો જોઈએ. અને કૃત્રિમ ઘટકો (સ્ટેબિલાઇઝર્સ, રંગો, વગેરે )વાળા ખોરાકમાંથી, ઝડપી ખોરાક અને સગવડતા ખોરાકને છોડી દેવાની જરૂર છે.
આમ, ડાયાબિટીક નેફ્રોપથીના વિકાસને રોકવા માટે, હાયપરગ્લાયસીમિયાના સ્તરની કાળજીપૂર્વક દેખરેખ રાખવી અને બ્લડ પ્રેશર સૂચકાંકોને નિયંત્રણમાં રાખવું જરૂરી છે, કારણ કે જ્યારે દર્દીને હાયપરટેન્શન અને ડાયાબિટીસ હોય ત્યારે, દર્દીની સ્થિતિ ઝડપથી બગડશે. જો ગ્લાયસીમિયા અને બ્લડ પ્રેશર સૂચકાંકો સામાન્ય ન કરવામાં આવે તો, પછી આ માત્ર કિડનીના કામને જ નકારાત્મક અસર કરશે, પણ રક્ત વાહિનીઓ, મગજ અને અન્ય અવયવોને પણ.
લિપિડ સ્તરને નિયંત્રિત કરવું પણ મહત્વપૂર્ણ છે. ખરેખર, આલ્બ્યુમિનની ઉચ્ચ સામગ્રી સહિત ડાયાબિટીઝની ગૂંચવણોના વિકાસ સાથે આ સૂચકનો સંબંધ તાજેતરમાં સ્થાપિત થયો છે. જો પ્રયોગશાળાની પરિસ્થિતિઓમાં એવું જોવા મળ્યું કે લિપિડની સાંદ્રતા ખૂબ વધારે છે, તો પછી દર્દીએ આહારમાંથી ધૂમ્રપાન કરેલા માંસ, ખાટા ક્રીમ અને મેયોનેઝને બાકાત રાખવો જોઈએ.
તદુપરાંત, આપણે ધૂમ્રપાન વિશે ભૂલી જવું જોઈએ, કારણ કે આ ખરાબ ટેવથી ગૂંચવણોનું જોખમ 25 ગણો વધે છે. હિમોગ્લોબિનના સ્તરનું નિરીક્ષણ કરવું પણ મહત્વપૂર્ણ છે, સામાન્ય રીતે તે 7% કરતા વધુ ન હોવું જોઈએ.હિમોગ્લોબિન પરીક્ષણો દર 60 દિવસમાં લેવા જોઈએ. ડાયાબિટીઝના પેશાબમાં પ્રોટીન શું કહે છે - આ લેખમાંની વિડિઓ કહેશે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે પેશાબના પરિણામોનો નિર્ણય
વિશ્લેષણના પરિણામો ભરવા માટેના ઘણા સ્વરૂપોમાં ઘણાં અસ્પષ્ટ શબ્દો અને સંખ્યાત્મક મૂલ્યો હોય છે જે એક સરળ દર્દી માટે ડિસિફર કરવું મુશ્કેલ હોય છે. અને નિદાન શોધવા માટે ડ doctorક્ટરની રાહ જોવી ક્યારેક ઘણી લાંબી હોય છે. અમે તમને માઇક્રોઆલ્બ્યુમિન્યુરિયા વિશ્લેષણના પરિણામોના મુખ્ય માપદંડથી સ્વતંત્ર રીતે પરિચિત થવા માટે તમને offerફર કરીએ છીએ:
મિલિગ્રામમાં સવારના પેશાબ માટે પરીક્ષણ પરિણામો:
- 30 સુધી - ધોરણ,
- 30 થી 300 સુધી - માઇક્રોઆલ્બ્યુમિન્યુરિયા,
- 300 અને તેથી વધુમાંથી - મેક્રોઆલ્બ્યુમિન્યુરિયા.
પેશાબની એક જ સેવા આપતા પરીક્ષણોનાં પરિણામો:
- 20 સુધી - ધોરણ,
- 20 થી 200 સુધી - માઇક્રોઆલ્બ્યુમિન્યુરિયા,
- 200 થી ઉપરના - મેક્રોઆલ્બ્યુમિન્યુરિયા.
આ ધોરણો સ્થાપિત આંતરરાષ્ટ્રીય ધોરણો દ્વારા પ્રસ્તુત કરવામાં આવે છે અને વિશ્વની તમામ પ્રયોગશાળાઓ માટે સમાન છે. માઇક્રોઆલ્બ્યુમિન્યુરિયાના સૂચક સ્તંભમાં "સંદર્ભ મૂલ્યો અથવા ધોરણ."

માઇક્રોઆલ્બ્યુમિન્યુરિયાના વિશ્લેષણમાં સલ્ફેસિલ એસિડ સાથેની વિશેષ પરીક્ષણ સાથે પૂરક હોવું જોઈએ, જે તમામ પ્રોટીનને પ્રતિક્રિયા આપે છે. જો પરીક્ષણ સકારાત્મક છે, તો પછી પેશાબમાં અન્ય પ્રોટીન પણ છે, જેમ કે ઇમ્યુનોગ્લોબ્યુલિન અથવા પ્રોટીન.
માઇક્રોલેબ્યુમિન્યુરિયાની હાજરી માટે વિશ્લેષણ નીચેના અભ્યાસ સાથે સંયોજનમાં કરી શકાય છે:
- પેશાબ અને લોહીનું સામાન્ય વિશ્લેષણ,
- રક્ત બાયોકેમિસ્ટ્રી
- કિડની પરીક્ષણો
- લિપિડ પ્રોફાઇલ
- ગ્લુકોઝ પરીક્ષણ
- પેશાબની સંસ્કૃતિ,
- ગ્લાયકેટેડ હિમોગ્લોબિન વિશ્લેષણ:
- આલ્બુમિન પરીક્ષણ
- રક્ત કોગ્યુલેશન પરીક્ષણ,
- પરિબળ VIII માટે રક્ત પરીક્ષણ.
ડાયાબિટીસ પરીક્ષણનાં પરિણામોને અસર કરતા (વધુ ખરાબ માટે) પરિબળો:
- સક્રિય શારીરિક પ્રવૃત્તિ, ઇજાઓ, ચેપી રોગો.
- ડિહાઇડ્રેશન, હિમેટુરિયા, પેશાબમાં વધારો આલ્કલી.
આ બધી શરતો ખોટા હકારાત્મક પરીક્ષણ પરિણામના અભિવ્યક્તિમાં ફાળો આપે છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, રોગના પ્રથમ 5 વર્ષમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા 25% દર્દીઓમાં દેખાઈ શકે છે.
ડાયાબિટીસ આહારમાં પ્રોટીન, ચરબી, કાર્બોહાઇડ્રેટ અને ફાઇબર
ડાયાબિટીઝના દર્દીઓમાં રક્ત ખાંડ પર વિવિધ પ્રકારના પોષક તત્વો કેવી અસર કરે છે તેના પર એક નજર કરીએ. ચરબી, પ્રોટીન, કાર્બોહાઈડ્રેટ અને ઇન્સ્યુલિન કેવી રીતે કાર્ય કરે છે તેના વિશેની સામાન્ય પદ્ધતિની સ્થાપના કરવામાં આવી છે, અને અમે નીચે તેનું વિગતવાર વર્ણન કરીશું. તે જ સમયે, અગાઉથી આગાહી કરવી અશક્ય છે કે કોઈ ચોક્કસ ડાયાબિટીકમાં કોઈ ચોક્કસ ખાદ્ય ઉત્પાદન (ઉદાહરણ તરીકે, કુટીર પનીર) બ્લડ સુગરમાં કેટલું વધારો કરશે. આ ફક્ત અજમાયશ અને ભૂલ દ્વારા નક્કી કરી શકાય છે. અહીં ફરી એકવાર વિનંતી કરવી યોગ્ય રહેશે: તમારી બ્લડ શુગરને વારંવાર માપશો! ગ્લુકોઝ મીટર ટેસ્ટ સ્ટ્રીપ્સ પર બચત કરો - ડાયાબિટીઝની ગૂંચવણોના ઉપચાર પર બ્રેક ગો જાઓ.
- તમારે કેટલી પ્રોટિન ખાય છે.
- કેવી રીતે પ્રોટીન મર્યાદિત જો બીમાર કિડની.
- શું ચરબી કોલેસ્ટરોલ વધારે છે.
- ઓછી ચરબીયુક્ત આહાર તમને વજન ઘટાડવામાં મદદ કરે છે?
- તમને જે ચરબી જોઈએ છે અને તે સારી રીતે ખાય છે.
- કાર્બોહાઇડ્રેટ અને બ્રેડ એકમો.
- દરરોજ કેટલા કાર્બોહાઈડ્રેટ ખાય છે.
- શાકભાજી, ફળો અને રેસા.

પ્રોટીન, ચરબી અને કાર્બોહાઈડ્રેટ: ખોરાકનાં નીચેનાં ઘટકો માનવ શરીરને શક્તિ પ્રદાન કરે છે. તેમની સાથેના ખોરાકમાં પાણી અને ફાઇબર હોય છે, જે પચતું નથી. આલ્કોહોલ એ ઉર્જાનું સાધન પણ છે.
તે દુર્લભ છે કે ખોરાકમાં શુદ્ધ પ્રોટીન, ચરબી અથવા કાર્બોહાઇડ્રેટ હોય છે. નિયમ પ્રમાણે, આપણે પોષક તત્ત્વોનું મિશ્રણ ખાઈએ છીએ. પ્રોટીન ખોરાક ઘણીવાર ચરબીથી સંતૃપ્ત થાય છે. કાર્બોહાઇડ્રેટયુક્ત ખોરાકમાં સામાન્ય રીતે થોડા પ્રોટીન અને ચરબી પણ હોય છે.
કેમ લોકોને આનુવંશિક રીતે ટાઇપ 2 ડાયાબિટીસ થવાનું સંભાવના છે
સેંકડો હજારો વર્ષોથી, પૃથ્વી પરના લોકોના જીવનમાં ટૂંકા મહિનાના ખોરાકની વિપુલતા શામેલ હતી, જે લાંબા સમયની ભૂખથી બદલાઈ ગઈ હતી. લોકોને કંઈપણની ખાતરી ન હતી સિવાય કે ફરીથી ભૂખ આવશે. આપણા પૂર્વજોમાં, જેમણે લાંબા સમય સુધી ભૂખથી બચવાની આનુવંશિક ક્ષમતા વિકસાવી છે તેઓ બચી ગયા અને જન્મ આપ્યો.વ્યંગાત્મક રીતે, આ જ જનીનો આજે, ખોરાકની વિપુલતાની પરિસ્થિતિમાં, અમને મેદસ્વીપણા અને પ્રકાર 2 ડાયાબિટીસનું જોખમ બનાવે છે.
જો આજે અચાનક સામૂહિક ભૂખ ફાટી નીકળશે, તો બીજા કોઈ કરતાં આનાથી વધુ કોણ બચી શકે? જવાબ એ છે કે મેદસ્વી લોકો, તેમજ ટાઇપ 2 ડાયાબિટીસવાળા લોકો. ખોરાકની વિપુલતાના સમયગાળા દરમિયાન તેમના શરીર ચરબી સંગ્રહિત કરવામાં સક્ષમ છે, જેથી તમે લાંબા, ભૂખ્યા શિયાળાથી બચી શકો. આ કરવા માટે, ઉત્ક્રાંતિ દરમિયાન, તેઓએ વધેલા ઇન્સ્યુલિન પ્રતિકાર (ઇન્સ્યુલિન ક્રિયા પ્રત્યે નબળી કોષ સંવેદનશીલતા) અને કાર્બોહાઇડ્રેટ્સ માટે એક નકામું તૃષ્ણા વિકસાવી, જે આપણા બધાથી પરિચિત છે.
હવે આપણે ખાદ્યપદાર્થોની પરિસ્થિતિમાં જીવીએ છીએ, અને જિનો કે જેણે આપણા પૂર્વજોને જીવંત રાખવામાં મદદ કરી હતી, તે સમસ્યામાં ફેરવાઈ. ટાઇપ -2 ડાયાબિટીઝની આનુવંશિક વૃત્તિને વળતર આપવા માટે, તમારે ઓછું કાર્બોહાઇડ્રેટ આહાર અને વ્યાયામ લેવાની જરૂર છે. ડાયાબિટીઝના નિવારણ અને નિયંત્રણ માટે ઓછા કાર્બોહાઇડ્રેટ ખોરાકની સલાહ આપવી એ મુખ્ય હેતુ છે જેના માટે અમારી સાઇટ અસ્તિત્વમાં છે.
ચાલો બ્લડ સુગર પર પ્રોટીન, ચરબી અને કાર્બોહાઈડ્રેટની અસર તરફ આગળ વધીએ. જો તમે "અનુભવી" ડાયાબિટીસ છો, તો તમે જોશો કે આ લેખમાં નીચેની માહિતી તમે પુસ્તકોમાંથી અથવા એન્ડોક્રિનોલોજિસ્ટ પાસેથી પ્રાપ્ત કરેલ પ્રમાણભૂત માહિતીની વિરુદ્ધ છે. તે જ સમયે, ડાયાબિટીઝ માટેની અમારી આહાર માર્ગદર્શિકા બ્લડ શુગરને ઓછી કરવા અને તેને સામાન્ય રાખવામાં મદદ કરે છે. એક પ્રમાણભૂત "સંતુલિત" આહાર આમાં નબળી રીતે મદદ કરે છે, કેમ કે તમે પહેલાથી જ જાતે જ જોયું હશે.
પાચનની પ્રક્રિયામાં, માનવ શરીરમાં પ્રોટીન, ચરબી અને કાર્બોહાઇડ્રેટ્સ તેમના ઘટક ભાગોમાં, "બિલ્ડિંગ બ્લોક્સ" માં તૂટી જાય છે. આ ઘટકો લોહીના પ્રવાહમાં પ્રવેશ કરે છે, આખા શરીરમાં લોહી સાથે વહન કરે છે અને કોષો દ્વારા તેમના મહત્વપૂર્ણ કાર્યોને જાળવવા માટે વપરાય છે.
- પ્રકાર 2 ડાયાબિટીઝ માટે કેવી રીતે સારવાર કરવી: એક પગલું દ્વારા પગલું તકનીક
- કયા આહારનું પાલન કરવું? ઓછી કેલરી અને ઓછી કાર્બોહાઇડ્રેટ આહારની તુલના
- પ્રકાર 2 ડાયાબિટીઝ દવાઓ: વિગતવાર લેખ
- સિઓફોર અને ગ્લુકોફેજ ગોળીઓ
- શારીરિક શિક્ષણનો આનંદ માણતા શીખી શકાય
પ્રોટીન એ "બિલ્ડિંગ બ્લોક્સ" ની જટિલ સાંકળો છે જેને એમિનો એસિડ કહેવામાં આવે છે. ફૂડ પ્રોટીન ઉત્સેચકો દ્વારા એમિનો એસિડમાં તૂટી જાય છે. પછી શરીર આ એમિનો એસિડ્સનો ઉપયોગ તેના પોતાના પ્રોટીન બનાવવા માટે કરે છે. આ ફક્ત સ્નાયુ કોષો, ચેતા અને આંતરિક અવયવો જ નહીં, પણ હોર્મોન્સ અને સમાન પાચક ઉત્સેચકો બનાવે છે. એ જાણવું અગત્યનું છે કે એમિનો એસિડ્સ ગ્લુકોઝમાં ફેરવી શકે છે, પરંતુ આ ધીમે ધીમે થાય છે અને ખૂબ અસરકારક રીતે નહીં.
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.

ઘણા ખોરાક કે જે લોકો લે છે તેમાં પ્રોટીન હોય છે. પ્રોટીનના સૌથી ધના .્ય સ્રોત ઇંડા સફેદ, ચીઝ, માંસ, મરઘાં અને માછલી છે. તેમાં વ્યવહારીક કાર્બોહાઇડ્રેટ્સ નથી. આ ખોરાક ડાયાબિટીઝના નિયંત્રણમાં અસરકારક નીચા કાર્બોહાઇડ્રેટ આહારનો આધાર બનાવે છે. કયા ખોરાક ડાયાબિટીઝ માટે સારા છે અને કયા ખરાબ છે. પ્રોટીન છોડના સ્ત્રોતોમાં પણ મળે છે - કઠોળ, છોડના બીજ અને બદામ. પરંતુ આ ઉત્પાદનોમાં પ્રોટીન સાથે કાર્બોહાઇડ્રેટ હોય છે અને ડાયાબિટીસના દર્દીઓએ તેમની સાથે સાવચેતી રાખવી જરૂરી છે.
આહાર પ્રોટીન બ્લડ સુગરને કેવી રીતે અસર કરે છે
પ્રોટીન અને કાર્બોહાઇડ્રેટ એ ખોરાકના ઘટકો છે જે રક્ત ખાંડમાં વધારો કરે છે, જોકે તેઓ તેને સંપૂર્ણપણે અલગ અલગ રીતે કરે છે. તે જ સમયે, ખાદ્ય ચરબી બ્લડ સુગરને અસર કરતી નથી. પશુ ઉત્પાદનોમાં લગભગ 20% પ્રોટીન હોય છે. તેમની બાકીની રચના ચરબી અને પાણી છે.
માનવ શરીરમાં પ્રોટીનનું ગ્લુકોઝમાં રૂપાંતર યકૃતમાં થાય છે અને કિડની અને આંતરડામાં ઓછી માત્રામાં. આ પ્રક્રિયાને ગ્લુકોનોજેનેસિસ કહેવામાં આવે છે. તેને કેવી રીતે નિયંત્રિત કરવું તે શીખો. જો ખાંડ ખૂબ ઓછી આવે અથવા જો લોહીમાં ઇન્સ્યુલિન બહુ ઓછું રહે તો હોર્મોન ગ્લુકોગન તેને ઉશ્કેરે છે. 36% પ્રોટીન ગ્લુકોઝમાં રૂપાંતરિત થાય છે. ગ્લુકોઝને ફરીથી પ્રોટીનમાં કેવી રીતે ફેરવવું તે માનવ શરીરને ખબર નથી.ચરબી સાથે સમાન - તમે તેમની પાસેથી પ્રોટીનનું સંશ્લેષણ કરી શકતા નથી. તેથી, પ્રોટીન એ ખોરાકનો અનિવાર્ય ઘટક છે.
અમે ઉપર જણાવ્યું છે કે પ્રાણી ઉત્પાદનોમાં 20% પ્રોટીન હોય છે. 20% ને 36% દ્વારા ગુણાકાર કરો. તે તારણ આપે છે કે પ્રોટીન ખોરાકના કુલ વજનના આશરે 7.5% ગ્લુકોઝમાં ફેરવી શકે છે. આ માહિતીનો ઉપયોગ ભોજન પહેલાં "ટૂંકા" ઇન્સ્યુલિનની માત્રાની ગણતરી માટે કરવામાં આવે છે. "સંતુલિત" આહાર સાથે, ઇન્સ્યુલિન ડોઝની ગણતરી માટે પ્રોટીન ધ્યાનમાં લેવામાં આવતા નથી. અને ડાયાબિટીઝ માટે ઓછા કાર્બોહાઇડ્રેટ આહાર પર - ધ્યાનમાં લેવામાં આવે છે.
- પુખ્ત વયના અને બાળકો માટે 1 ડાયાબિટીસ સારવારનો કાર્યક્રમ લખો
- પ્રકાર 1 ડાયાબિટીસ આહાર
- હનીમૂન સમયગાળો અને તેને કેવી રીતે વધારવો
- પીડારહિત ઇન્સ્યુલિન ઇન્જેક્શનની તકનીક
- બાળકમાં ટાઇપ 1 ડાયાબિટીસની સારવાર યોગ્ય આહારનો ઉપયોગ કરીને ઇન્સ્યુલિન વિના કરવામાં આવે છે. પરિવાર સાથે મુલાકાત.
- કિડનીના વિનાશને કેવી રીતે ધીમું કરવું
તમારે કેટલી પ્રોટિન ખાય છે?
શારીરિક પ્રવૃત્તિના સરેરાશ સ્તરવાળા લોકોને સ્નાયુ સમૂહ જાળવવા દરરોજ 1 કિલો આદર્શ શરીરના વજનમાં 1-1.2 ગ્રામ પ્રોટીન ખાવાની સલાહ આપવામાં આવે છે. માંસ, માછલી, મરઘાં અને ચીઝમાં આશરે 20% પ્રોટીન હોય છે. તમે તમારું આદર્શ વજન કિલોગ્રામમાં જાણો છો. આ રકમને 5 દ્વારા ગુણાકાર કરો અને તમે શોધી શકશો કે તમે દરરોજ કેટલા ગ્રામ પ્રોટીન ખોરાક ખાઈ શકો છો.
સ્વાભાવિક છે કે, તમારે ઓછા કાર્બ આહારમાં ભૂખે મરવાની જરૂર નથી. અને જો તમે અમારી ભલામણો અનુસાર આનંદ સાથે વ્યાયામ કરો છો, તો તમે રક્ત ખાંડના નિયંત્રણને નુકસાન કર્યા વિના પણ વધુ પ્રોટીન ખાવા પરવડી શકો છો.
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસ માટે ઓછા કાર્બોહાઇડ્રેટ આહાર માટેની વાનગીઓ અહીં ઉપલબ્ધ છે.
સૌથી આરોગ્યપ્રદ પ્રોટીન ખોરાક શું છે?
ઓછા કાર્બોહાઇડ્રેટ આહાર માટે સૌથી યોગ્ય તે પ્રોટીન ખોરાક છે જે વ્યવહારીક કાર્બોહાઈડ્રેટથી મુક્ત છે. તેમની સૂચિમાં શામેલ છે:
- માંસ, વાછરડાનું માંસ, ભોળું,
- ચિકન, બતક, ટર્કી,
- ઇંડા
- સમુદ્ર અને નદીની માછલીઓ,
- બાફેલી ડુક્કરનું માંસ, કાર્પેસીયો, જામોન અને સમાન ખર્ચાળ ઉત્પાદનો,
- રમત
- ડુક્કરનું માંસ
ધ્યાનમાં રાખો કે પ્રક્રિયા દરમિયાન ઉપરોક્ત સૂચિબદ્ધ ઉત્પાદનોમાં કાર્બોહાઇડ્રેટ્સ ઉમેરવામાં આવી શકે છે, અને આ ભય હોવો જોઈએ. ડાયાબિટીસ માટે ઓછા કાર્બોહાઇડ્રેટ આહાર પરનું અમેરિકન પુસ્તક કહે છે કે સોસેજ વ્યવહારીક કાર્બોહાઇડ્રેટ મુક્ત છે. હા હા હા ...
લગભગ તમામ ચીઝમાં 3% થી વધુ કાર્બોહાઇડ્રેટ હોતા નથી અને ડાયાબિટીસના દર્દીઓ દ્વારા તે વપરાશ માટે યોગ્ય છે. ફેટા પનીર અને કુટીર પનીર ઉપરાંત. મેનુની યોજના કરતી વખતે, તેમજ ઇન્સ્યુલિન અને / અથવા ડાયાબિટીઝ ગોળીઓના ડોઝની ગણતરી કરવા માટે, તમારી ચીઝમાં જે કાર્બોહાઈડ્રેટ હોય છે તે ધ્યાનમાં લેવું આવશ્યક છે. બધા સોયા ઉત્પાદનો માટે - પેકેજ પરની માહિતી વાંચો, તેમના કાર્બોહાઈડ્રેટ અને પ્રોટીનનો વિચાર કરો.
પ્રોટીન ખોરાક અને કિડની નિષ્ફળતા
એન્ડોક્રિનોલોજિસ્ટ્સ અને ડાયાબિટીઝના દર્દીઓમાં એક વ્યાપક માન્યતા છે કે આહાર પ્રોટીન ખાંડ કરતા વધુ જોખમી છે કારણ કે તેઓ કિડની નિષ્ફળતાના વિકાસને વેગ આપે છે. આ એક ભૂલભરેલો દૃષ્ટિકોણ છે જે ડાયાબિટીઝના જીવનનો નાશ કરે છે. જો લોહીમાં શર્કરાની જાળવણી સામાન્ય રાખવામાં આવે તો, ડાયાબિટીઝના દર્દીઓમાં proteinંચા સ્તરે પ્રોટીનનું સેવન કિડનીને નુકસાન કરતું નથી. હકીકતમાં, કિડની નિષ્ફળતા ક્રોનિકલી એલિવેટેડ બ્લડ સુગરનું કારણ બને છે. પરંતુ ડોકટરો આને ફૂડ પ્રોટીન પર લખવાનું પસંદ કરે છે.
- ડાયાબિટીઝ મેલિટસમાં કિડનીને નુકસાન, તેની સારવાર અને નિવારણ
- કિડની તપાસવા માટે તમારે કયા પરીક્ષણો પસાર કરવાની જરૂર છે (એક અલગ વિંડોમાં ખુલે છે)
- ડાયાબિટીક નેફ્રોપથી: તબક્કા, લક્ષણો અને સારવાર
- મહત્વપૂર્ણ! ડાયાબિટીસ કિડની ડાયેટ
- રેનલ ધમની સ્ટેનોસિસ
- ડાયાબિટીઝ કિડની ટ્રાન્સપ્લાન્ટ
આ ક્રાંતિકારી નિવેદનમાં કયા પુરાવા સમર્થન આપે છે
- યુ.એસ.એ. માં એવા રાજ્યો છે જે પશુઓના સંવર્ધન માટે નિષ્ણાત છે. ત્યાં, લોકો દિવસમાં 3 વખત ગોમાંસ ખાય છે. અન્ય રાજ્યોમાં, ત્યાં માંસ વધુ ખર્ચાળ અને ઓછું પીવામાં આવે છે. તદુપરાંત, રેનલ નિષ્ફળતાનો વ્યાપ લગભગ સમાન છે.
- પશુ ઉત્પાદનોના ગ્રાહકો કરતા શાકાહારીઓને કિડનીની સમસ્યાઓ ઓછી વાર થાય છે.
- અમે એવા લોકોનો લાંબા ગાળાના અભ્યાસ હાથ ધર્યો છે જેમણે કોઈ પ્રિયજનનું જીવન બચાવવા માટે તેમની એક કિડની દાનમાં આપી હતી.ડોકટરોએ તેમાંથી એકમાં પ્રોટીનનું સેવન પ્રતિબંધિત કરવાની ભલામણ કરી હતી, જ્યારે બીજાને તેવું ન હતું. વર્ષો પછી, બાકીની કિડનીનો નિષ્ફળતા દર બંને માટે સમાન હતો.
ઉપરોક્ત તમામ ડાયાબિટીસના દર્દીઓ માટે લાગુ પડે છે, જેમાં કિડની હજી પણ સામાન્ય રીતે કામ કરી રહી છે અથવા કિડનીને નુકસાન એ માત્ર પ્રારંભિક તબક્કે જ છે. રેનલ નિષ્ફળતાના તબક્કાઓની તપાસ કરો. કિડનીની નિષ્ફળતાને રોકવા માટે, ઓછા કાર્બોહાઇડ્રેટવાળા આહાર સાથે સામાન્ય રક્ત ખાંડ જાળવવા પર ધ્યાન કેન્દ્રિત કરો. જો કિડનીની નિષ્ફળતા 3-બી તબક્કે અથવા તેથી વધુ તબક્કે હોય, તો પછી ઓછા કાર્બોહાઇડ્રેટ ખોરાક સાથે સારવાર કરવામાં ખૂબ મોડું થાય છે, અને પ્રોટીનનું પ્રમાણ મર્યાદિત હોવું જોઈએ.
ખાદ્ય ચરબી, ખાસ કરીને સંતૃપ્ત પ્રાણી ચરબી, માટે અયોગ્ય રીતે જવાબદાર ઠેરવવામાં આવે છે:
- જાડાપણું કારણ
- રક્ત કોલેસ્ટરોલ વધારો,
- હૃદયરોગનો હુમલો અને સ્ટ્રોક તરફ દોરી જાય છે.
હકીકતમાં, આ બધું ડોકટરો અને ન્યુટ્રિશનિસ્ટ્સ દ્વારા સામાન્ય લોકોની એક મોટી ડંખ છે. 1940 ના દાયકાથી શરૂ થયેલી આ સ્વિન્ડલનો ફેલાવો, જાડાપણું અને ટાઇપ -2 ડાયાબિટીઝની રોગચાળા તરફ દોરી ગયું છે. પ્રમાણભૂત ભલામણ એ છે કે ચરબીમાંથી 35% કરતા વધુ કેલરી ન લેવાય. વ્યવહારમાં આ ટકાવારીને વટાવી ન કરવી તે ખૂબ જ મુશ્કેલ છે.

ખોરાકમાં ચરબીના પ્રતિબંધ અંગે યુનાઇટેડ સ્ટેટ્સના આરોગ્ય મંત્રાલયની સત્તાવાર ભલામણોથી ગ્રાહકોમાં અસલ ભ્રાંતિ થઈ છે. ઓછી ચરબીવાળા ડેરી ઉત્પાદનો, માર્જરિન અને મેયોનેઝની ખૂબ માંગ છે. હકીકતમાં, ઉપર સૂચિબદ્ધ સમસ્યાઓનો વાસ્તવિક ગુનેગાર કાર્બોહાઈડ્રેટ છે. ખાસ કરીને શુદ્ધ કાર્બોહાઇડ્રેટ્સ, વપરાશ માટે જે માનવ શરીર આનુવંશિક રૂપે અનુકૂળ નથી.
ચરબી ખાવી કેમ જરૂરી છે
ખાદ્ય ચરબી પાચન દરમિયાન ફેટી એસિડ્સમાં તૂટી જાય છે. શરીર તેમને વિવિધ રીતે ઉપયોગ કરી શકે છે:
- energyર્જાના સ્ત્રોત તરીકે,
- તેમના કોષો માટે મકાન સામગ્રી તરીકે,
- કોરે સુયોજિત કરો.
ખાદ્ય ચરબી એ આપણા દુશ્મન નથી, પોષણશાસ્ત્રીઓ અને ડોકટરો આ વિશે જે કંઈ કહેશે. માનવ અસ્તિત્વ માટે કુદરતી ચરબી ખાવી એકદમ આવશ્યક છે. ત્યાં ચરબીયુક્ત એસિડ્સ છે જે આહાર ચરબી સિવાય શરીરને લેવા માટે ક્યાંય પણ નથી. જો તમે તેમને લાંબા સમય સુધી ન ખાતા હો, તો પછી તમે નાશ પામશો.
ખાદ્ય ચરબી અને લોહીનું કોલેસ્ટ્રોલ
ડાયાબિટીસના દર્દીઓ, તંદુરસ્ત લોકો કરતાં પણ વધુ, એથરોસ્ક્લેરોસિસ, હાર્ટ એટેક અને સ્ટ્રોકથી પીડાય છે. ડાયાબિટીઝના દર્દીઓમાં, કોલેસ્ટેરોલ પ્રોફાઇલ સામાન્ય રીતે સમાન વયના તંદુરસ્ત લોકોમાં સરેરાશ કરતા વધુ ખરાબ હોય છે. તે સૂચવવામાં આવ્યું છે કે ખાદ્ય ચરબી દોષ છે. આ એક ભૂલભરેલો દૃષ્ટિકોણ છે, પરંતુ, દુર્ભાગ્યવશ, તે વ્યાપક રૂપે રૂટ લેવા માટે વ્યવસ્થાપિત છે. એક સમયે, એવું પણ માનવામાં આવતું હતું કે આહાર ચરબી ડાયાબિટીઝની ગૂંચવણોનું કારણ બને છે.
હકીકતમાં, ડાયાબિટીઝના દર્દીઓમાં બ્લડ કોલેસ્ટરોલની સમસ્યાઓ, જેમ કે સામાન્ય રક્ત ખાંડવાળા લોકો, તેઓ જે ચરબી ખાય છે તેનાથી સંબંધિત નથી. ડાયાબિટીસના મોટા ભાગના લોકો હજી પણ લગભગ પાતળા ખોરાક લે છે, કારણ કે તેઓ ચરબીથી ડરવાનું શીખવવામાં આવે છે. હકીકતમાં, ખરાબ કોલેસ્ટ્રોલ પ્રોફાઇલ હાઈ બ્લડ સુગર, એટલે કે ડાયાબિટીસને કારણે થાય છે, જે નિયંત્રિત નથી.
ચાલો આહાર ચરબી અને બ્લડ કોલેસ્ટરોલ વચ્ચેના સંબંધને જોઈએ. જે લોકો લોહીનું કોલેસ્ટરોલ ઓછું કરવા માંગે છે તેમને પરંપરાગત રીતે વધુ કાર્બોહાઇડ્રેટ ખાવાની ભલામણ કરવામાં આવે છે. ડોકટરો પ્રાણી ઉત્પાદનોના વપરાશને મર્યાદિત કરવાની સલાહ આપે છે, અને જો તમે માંસ ખાવ છો, તો પછી ફક્ત ઓછી ચરબી હોય છે. આ ભલામણોના ચુસ્ત અમલ છતાં, કેટલાક કારણોસર દર્દીઓમાં "ખરાબ" કોલેસ્ટરોલ માટે રક્ત પરીક્ષણોનાં પરિણામો સતત બગડતા રહે છે ...
ત્યાં વધુ અને વધુ પ્રકાશનો છે કે ઉચ્ચ કાર્બોહાઇડ્રેટ આહાર, લગભગ સંપૂર્ણ શાકાહારી, અગાઉ જે વિચાર્યું તેટલું આરોગ્યપ્રદ અને સલામત નથી. તે સાબિત થયું છે કે આહાર કાર્બોહાઇડ્રેટ્સ શરીરના વજનમાં વધારો કરે છે, કોલેસ્ટરોલ પ્રોફાઇલને ખરાબ કરે છે અને રક્તવાહિની રોગનું જોખમ વધારે છે. આ ફળો અને અનાજ ઉત્પાદનોમાં જોવા મળતા “જટિલ” કાર્બોહાઇડ્રેટ્સને પણ લાગુ પડે છે.
10 હજાર વર્ષ પહેલાં કૃષિનો વિકાસ થવાનું શરૂ થયું.આ પહેલાં, અમારા પૂર્વજો મુખ્યત્વે શિકારીઓ અને ભેગા થયા હતા. તેઓ માંસ, માછલી, મરઘાં, થોડી ગરોળી અને જંતુઓ ખાતા હતા. આ બધું પ્રોટીન અને કુદરતી ચરબીથી સમૃદ્ધ ખોરાક છે. ફળો ફક્ત વર્ષના થોડા મહિના જ ખાઈ શકાય, અને મધ એક દુર્લભ સ્વાદ છે.
“Historicalતિહાસિક” થિયરીનો નિષ્કર્ષ એ છે કે માનવ શરીર ઘણાં કાર્બોહાઈડ્રેટનું સેવન કરવા આનુવંશિક રીતે અનુકૂળ નથી. અને આધુનિક શુદ્ધ કાર્બોહાઇડ્રેટ્સ તેના માટે એક વાસ્તવિક આપત્તિ છે. આવું શા માટે છે તે તમે લાંબા સમય સુધી રેંટ કરી શકો છો, પરંતુ તે તપાસવું વધુ સારું છે. વર્થલેસ એ સિદ્ધાંત છે જે વ્યવહારમાં નિષ્ફળ જાય છે, શું તમે સંમત થાઓ છો?
તેને કેવી રીતે તપાસવું? ખૂબ જ સરળ - ગ્લુકોમીટર સાથે ખાંડના માપનના પરિણામો અનુસાર, તેમજ કોલેસ્ટરોલ માટે પ્રયોગશાળા રક્ત પરીક્ષણો અનુસાર. ઓછી કાર્બોહાઇડ્રેટ ખોરાક એ હકીકત તરફ દોરી જાય છે કે ડાયાબિટીસના દર્દીના લોહીમાં ખાંડ ઓછી થાય છે, અને તંદુરસ્ત લોકોની જેમ ધોરણમાં તેને સ્થિર રીતે જાળવવી શક્ય બને છે. પ્રયોગશાળાના રક્ત પરીક્ષણોનાં પરિણામોમાં, તમે જોશો કે "ખરાબ" કોલેસ્ટરોલ ઘટે છે, અને "સારું" (રક્ષણાત્મક) એક વધે છે. કોલેસ્ટેરોલ પ્રોફાઇલમાં સુધારો એ કુદરતી તંદુરસ્ત ચરબીના વપરાશ માટે અમારી ભલામણોના અમલીકરણમાં પણ ફાળો આપે છે.
લોહીમાં ચરબી અને ટ્રાઇગ્લાઇસેરાઇડ્સ
માનવ શરીરમાં ચરબીનું સતત "ચક્ર" હોય છે. તેઓ ખોરાકમાંથી અથવા શારીરિક સ્ટોર્સમાંથી લોહીના પ્રવાહમાં પ્રવેશ કરે છે, પછી તેઓ વપરાય છે અથવા સંગ્રહિત થાય છે. લોહીમાં, ચરબી ટ્રાઇગ્લાઇસેરાઇડ્સના સ્વરૂપમાં ફેલાય છે. એવા ઘણા પરિબળો છે જે દરેક ક્ષણે લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સનું સ્તર નક્કી કરે છે. આ આનુવંશિકતા, શારીરિક તંદુરસ્તી, લોહીમાં શર્કરા, જાડાપણુંની ડિગ્રી છે. લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સની સાંદ્રતા પર ખાદ્ય ચરબીની ઓછી અસર પડે છે. મોટાભાગના ટ્રાઇગ્લાઇસેરાઇડ્સ એ નક્કી કરે છે કે તાજેતરમાં કેટલા કાર્બોહાઇડ્રેટ્સ ખા્યા છે.
પાતળા અને પાતળા લોકો ઇન્સ્યુલિનની ક્રિયા માટે સૌથી સંવેદનશીલ હોય છે. તેમનામાં સામાન્ય રીતે લોહીમાં ઇન્સ્યુલિન અને ટ્રાઇગ્લાઇસેરાઇડ્સનું પ્રમાણ ઓછું હોય છે. પરંતુ કાર્બોહાઈડ્રેટ સાથે સંતૃપ્ત ભોજન પછી પણ તેમના લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સમાં વધારો થાય છે. આ કારણ છે કે શરીર લોહીમાં વધારે પડતા ગ્લુકોઝને તટસ્થ કરે છે, તેને ચરબીમાં ફેરવે છે. જાડાપણું જેટલું વધારે છે, ઇન્સ્યુલિન પ્રત્યે કોશિકાઓની સંવેદનશીલતા ઓછી છે. મેદસ્વી લોકોમાં, રક્ત ટ્રાઇગ્લાઇસેરાઇડ્સ એ પાતળા લોકો કરતા સરેરાશ કરતા વધુ હોય છે, જે કાર્બોહાઇડ્રેટ ઇન્ટેક માટે સમાયોજિત થાય છે.
લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સનું સ્તર કેમ એક મહત્વપૂર્ણ સૂચક છે:
- લોહીમાં વધુ ટ્રાઇગ્લાઇસેરાઇડ્સ ફેલાય છે, ઇન્સ્યુલિન પ્રતિકાર વધુ મજબૂત,
- ટ્રાઇગ્લાઇસેરાઇડ્સ રક્ત વાહિનીઓની આંતરિક દિવાલો પર ચરબીના જમામાં ફાળો આપે છે, એટલે કે એથરોસ્ક્લેરોસિસના વિકાસમાં.
એક અભ્યાસ કરવામાં આવ્યો જેમાં પ્રશિક્ષિત રમતવીરોએ ભાગ લીધો, એટલે કે, જે લોકો ઇન્સ્યુલિન પ્રત્યે ખૂબ સંવેદનશીલ હોય છે. આ એથ્લેટ્સને ફેટી એસિડ્સના નસમાં ઇંજેક્શન્સ મળ્યા હતા. તે બહાર આવ્યું કે પરિણામે, મજબૂત ઇન્સ્યુલિન પ્રતિકાર (ઇન્સ્યુલિનની ક્રિયા પ્રત્યે કોશિકાઓની નબળા સંવેદનશીલતા) અસ્થાયીરૂપે આવી છે. સિક્કાની ફ્લિપ બાજુ એ છે કે જો તમે ઓછી કાર્બોહાઇડ્રેટ આહાર તરફ સ્વિચ કરો છો, તમારી બ્લડ શુગરને સામાન્ય, કસરત અને વજન ઘટાડવાનો પ્રયાસ કરો છો, તો તમે ઇન્સ્યુલિન પ્રતિકાર ઘટાડી શકો છો.
શું ચરબીયુક્ત ખોરાક સ્થૂળતાનું કારણ બને છે?
ચરબી નહીં, પરંતુ શરીરમાં કાર્બોહાઇડ્રેટ ઇન્સ્યુલિનની ક્રિયા હેઠળ ચરબીમાં ફેરવાય છે અને એકઠા થાય છે. આ પ્રક્રિયા પછીથી લેખમાં વિગતવાર વર્ણવવામાં આવી છે. ખાદ્ય ચરબી વ્યવહારીક તેમાં ભાગ લેતી નથી. જો તમે તેમની સાથે ઘણા બધા કાર્બોહાઈડ્રેટનો વપરાશ કરો છો તો જ તે એડિપોઝ પેશીઓમાં જમા થાય છે. ઓછી ચરબીયુક્ત આહાર પર તમે જે ચરબી ખાય છે તે ઝડપથી "બર્ન આઉટ" થાય છે અને શરીરનું વજન વધારતું નથી. ચરબીથી ચરબી મેળવવાથી ડરવું એ રીંગણા ખાવાથી વાદળી થવાનું ડરવાનું સમાન છે.
કાર્બોહાઈડ્રેટ એ ડાયાબિટીસના દર્દીઓ માટેના ખોરાકનો સૌથી ખતરનાક ઘટક છે. વિકસિત દેશોમાં, કાર્બોહાઇડ્રેટ્સ વસ્તી દ્વારા ખાવામાં આવતા મોટાભાગના ખોરાકનો સમાવેશ કરે છે. 1970 ના દાયકાથી, યુએસએમાં ખાવામાં ચરબીનો હિસ્સો ઘટી રહ્યો છે, અને કાર્બોહાઇડ્રેટ્સનો હિસ્સો વધી રહ્યો છે.સમાંતર રીતે, મેદસ્વીતાનો રોગચાળો અને પ્રકાર 2 ડાયાબિટીઝની ઘટના, જે રાષ્ટ્રીય વિનાશના પાત્રને આગળ ધપાવી ચૂકી છે, તે વધી રહી છે.
જો તમે મેદસ્વી છો અથવા પ્રકાર 2 ડાયાબિટીસ, તો તેનો અર્થ એ છે કે તમે એવા ખોરાકમાં વ્યસની છો કે જેમાં શુદ્ધ કાર્બોહાઇડ્રેટ હોય. આ એક વાસ્તવિક વ્યસન છે, જે દારૂ અથવા ડ્રગ્સ સમાન છે. કદાચ ડોકટરો અથવા લોકપ્રિય આહારની સૂચિવાળા પુસ્તકો ભલામણ કરે છે કે તમે ઓછી ચરબીવાળા ખોરાક લો. પરંતુ જો તમે તેના બદલે નીચા-કાર્બ આહાર પર સ્વિચ કરો તો તે વધુ સારું છે.

શરીર ખાદ્ય ચરબીનો ઉપયોગ મકાન સામગ્રી અથવા energyર્જા સ્ત્રોત તરીકે કરે છે. અને માત્ર જો તમે તેનો કાર્બોહાઇડ્રેટથી સેવન કરો છો, તો જ ચરબી અનામતમાં જમા થશે. મેદસ્વીપણા અને પ્રકાર 2 ડાયાબિટીઝ રોગચાળો વધુ પડતા ચરબીના સેવનથી થતો નથી. તે શુદ્ધ કાર્બોહાઇડ્રેટ્સના આહારમાં વિપુલતાનું કારણ બને છે. અંતમાં, કાર્બોહાઇડ્રેટ વિના ચરબી ખાવી લગભગ અશક્ય છે. જો તમે પ્રયત્ન કરો છો, તો તમે તરત જ auseબકા, હાર્ટબર્ન અથવા ઝાડા અનુભવો છો. શરીર ચરબી અને પ્રોટીન અને કાર્બોહાઈડ્રેટનો વપરાશ સમયસર બંધ કરી શકશે - નહીં.
શું આપણને કાર્બોહાઇડ્રેટ્સની જરૂર છે?
આવશ્યક ખાદ્ય ચરબી અસ્તિત્વમાં છે, તેમ જ પ્રોટીનમાં જોવા મળતા એમિનો એસિડ્સ. પરંતુ બાળકો માટે શામેલ આવશ્યક કાર્બોહાઇડ્રેટ્સ અસ્તિત્વમાં નથી. તમે ફક્ત ટકી શક્યા જ નહીં, પણ એવા ખોરાકમાં પણ સારું અનુભવો જેમાં કાર્બોહાઈડ્રેટ નથી હોતા. તદુપરાંત, આવા આહારથી હૃદયરોગનો હુમલો અને સ્ટ્રોકનું જોખમ ખૂબ જ ઓછું થાય છે. કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ અને અન્ય રક્તવાહિનીના જોખમના પરિબળો માટે રક્ત પરીક્ષણો વધુ સારા થઈ રહ્યા છે. આ ઉત્તરીય લોકોના અનુભવ દ્વારા સાબિત થાય છે, જેમણે શ્વેત સંસ્થાનવાદીઓના આગમન પહેલાં માછલી, સીલ માંસ અને ચરબી સિવાય કંઇ ખાધું ન હતું.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓ માત્ર શુદ્ધ કાર્બોહાઇડ્રેટ્સ જ નહીં, પણ રોજ 20-30 ગ્રામ કરતાં વધુ માત્રામાં "જટિલ" કાર્બોહાઇડ્રેટનું સેવન કરવા માટે નુકસાનકારક છે. કારણ કે કોઈપણ કાર્બોહાઇડ્રેટ રક્ત ખાંડમાં ઝડપી ઉછાળો લાવે છે, અને તેને નિષ્ક્રિય કરવા માટે ઇન્સ્યુલિનનો મોટો ડોઝ જરૂરી છે. ગ્લુકોમીટર લો, ખાવું પછી બ્લડ સુગરને માપો અને જાતે જુઓ કે કાર્બોહાઇડ્રેટ્સ તેને કૂદવાનું કારણ બને છે, પરંતુ પ્રોટીન અને ચરબી નથી આવતું.
માનવ શરીર કાર્બોહાઈડ્રેટને કેવી રીતે ચયાપચય આપે છે
રસાયણશાસ્ત્રીના દૃષ્ટિકોણથી, કાર્બોહાઇડ્રેટ્સ એ ખાંડના પરમાણુઓની સાંકળો છે. આહાર કાર્બોહાઇડ્રેટ, મોટાભાગના ભાગમાં, ગ્લુકોઝ પરમાણુઓની સાંકળો છે. ટૂંકું સાંકળ, ઉત્પાદનનો સ્વાદ મીઠો. કેટલીક સાંકળો લાંબી અને વધુ જટિલ છે. તેમની પાસે ઘણાં જોડાણો છે અને શાખાઓ પણ છે. આને "જટિલ" કાર્બોહાઇડ્રેટ્સ કહેવામાં આવે છે. તેમ છતાં, આ બધી સાંકળો તરત જ તૂટી જાય છે, પેટમાં જ નહીં, પણ માનવના મોંમાં પણ. આ લાળમાં મળતા ઉત્સેચકોના પ્રભાવ હેઠળ થાય છે. ગ્લુકોઝ મો theાના મ્યુકોસ મેમ્બ્રેનથી લોહીમાં શોષી લેવાનું શરૂ કરે છે, અને તેથી, બ્લડ સુગર તરત જ વધી જાય છે.
માનવ શરીરમાં પાચનની પ્રક્રિયા એ છે કે ખોરાકને તત્વના ભાગોમાં તોડી નાખવામાં આવે છે, જેનો ઉપયોગ પછી energyર્જા સ્ત્રોતો અથવા "મકાન સામગ્રી" તરીકે થાય છે. મોટાભાગના આહાર કાર્બોહાઇડ્રેટ્સનો પ્રારંભિક ઘટક ગ્લુકોઝ છે. એવું માનવામાં આવે છે કે ફળો, શાકભાજી અને આખા અનાજની બ્રેડમાં "જટિલ કાર્બોહાઈડ્રેટ" હોય છે. આ ખ્યાલને પોતાને મૂર્ખ ન થવા દો! હકીકતમાં, આ ખોરાક રક્ત ખાંડને ટેબલ સુગર અથવા છૂંદેલા બટાકાની જેમ ઝડપી અને શક્તિશાળી બનાવે છે. ગ્લુકોમીટર સાથે તપાસો - અને તમે તમારા માટે જોશો.
દેખાવમાં, બેકડ માલ અને બટાટા ખાંડ જેવા બરાબર નથી. જો કે, પાચન દરમિયાન, તેઓ શુદ્ધ ખાંડની જેમ તરત જ ગ્લુકોઝમાં ફેરવાય છે. ફળો અને અનાજ ઉત્પાદનોમાં જોવા મળતા કાર્બોહાઇડ્રેટ્સ લોહીમાં ગ્લુકોઝનું સ્તર જેટલું ઝડપી અને ટેબલ સુગર જેટલું વધારે છે. અમેરિકન ડાયાબિટીઝ એસોસિએશનને તાજેતરમાં સત્તાવાર રીતે માન્યતા મળી હતી કે લોહીમાં શર્કરાની અસર માટે, બ્રેડ ટેબલ સુગરની સંપૂર્ણ સમકક્ષ છે. પરંતુ ડાયાબિટીઝના દર્દીઓને બ્રેડ ખાવા પર રોકવાને બદલે, તેમને અન્ય કાર્બોહાઇડ્રેટ્સને બદલે ખાંડ ખાવાની મંજૂરી આપવામાં આવી હતી.
કાર્બોહાઇડ્રેટ ડાયાબિટીઝને કેવી રીતે નુકસાન પહોંચાડે છે
ડાયાબિટીસવાળા દર્દીઓના શરીરમાં મુખ્યત્વે કાર્બોહાઇડ્રેટસના ભોજન પછી શું થાય છે? આને સમજવા માટે, પ્રથમ વાંચો કે બિફાસિક ઇન્સ્યુલિન સ્ત્રાવ શું છે. પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં, ઇન્સ્યુલિન પ્રતિભાવનો પ્રથમ તબક્કો ક્ષતિગ્રસ્ત છે. જો ઇન્સ્યુલિન સ્ત્રાવનો બીજો તબક્કો સચવાય છે, તો પછી થોડા કલાકો (4 કલાક અથવા તેથી વધુ) પછી, ખાવું પછી બ્લડ સુગર માનવ હસ્તક્ષેપ વિના સામાન્ય થઈ શકે છે. તે જ સમયે, દિવસ પછી, દરેક ભોજન પછી રક્ત ખાંડ કેટલાક કલાકો સુધી એલિવેટેડ રહે છે. આ સમયે, ગ્લુકોઝ પ્રોટીન સાથે જોડાય છે, શરીરની વિવિધ પ્રણાલીના કામમાં વિક્ષેપ પાડે છે, અને ડાયાબિટીઝની ગૂંચવણો વિકસે છે.
પ્રકાર 1 ડાયાબિટીસના દર્દીઓ ખાવું તે પહેલાં "ટૂંકા" અથવા "અલ્ટ્રાશોર્ટ" ઇન્સ્યુલિનની માત્રાની ગણતરી કરે છે, જે તેઓ ખાતા કાર્બોહાઈડ્રેટ્સને coverાંકવા માટે જરૂરી છે. તમે જેટલું કાર્બોહાઈડ્રેટ ખાવાની યોજના બનાવો છો, એટલી ઇન્સ્યુલિનની તમને જરૂર છે. ઇન્સ્યુલિનની માત્રા જેટલી વધારે છે, ત્યાં વધુ સમસ્યાઓ છે. આ આપત્તિજનક પરિસ્થિતિ અને તેના પર કાબુ મેળવવાની રીત, "ઇન્સ્યુલિનના નાના ડોઝ સાથે રક્ત ખાંડને કેવી રીતે નિયમન કરવી" એ લેખમાં વિગતવાર વર્ણવેલ છે. આ તમામ પ્રકારની ડાયાબિટીઝના દર્દીઓ માટે અમારી વેબસાઇટ પરની એક ખૂબ જ મહત્વપૂર્ણ સામગ્રી છે.

ફળોમાં હાઇ-સ્પીડ કાર્બોહાઈડ્રેટ મોટી માત્રામાં હોય છે. તેઓ રક્ત ખાંડ પર હાનિકારક અસર કરે છે, ઉપર વર્ણવ્યા પ્રમાણે, અને તેથી તે ડાયાબિટીઝમાં બિનસલાહભર્યું છે. ફળોથી દૂર રહો! તેમાંના સંભવિત ફાયદાઓ તે ડાયાબિટીઝના શરીરને થતાં નુકસાન કરતા ઘણી વાર ઓછા છે. કેટલાક ફળોમાં ગ્લુકોઝ હોતું નથી, પરંતુ ફ્રુટોઝ અથવા માલટોઝ. આ ખાંડના અન્ય પ્રકારો છે. તેઓ ગ્લુકોઝ કરતા વધુ ધીરે ધીરે શોષાય છે, પરંતુ તે જ રીતે રક્ત ખાંડમાં વધારો કરે છે.
આહાર પરના લોકપ્રિય સાહિત્યમાં, તેઓ લખવાનું પસંદ કરે છે કે કાર્બોહાઈડ્રેટ "સરળ" અને "જટિલ" છે. આખા અનાજની બ્રેડ જેવા ખોરાક પર, તેઓ લખે છે કે તેઓ જટિલ કાર્બોહાઇડ્રેટથી બનેલા છે અને તેથી ડાયાબિટીસના દર્દીઓ માટે ફાયદાકારક છે. હકીકતમાં, આ બધું સંપૂર્ણ બકવાસ છે. જટિલ કાર્બોહાઇડ્રેટ રક્ત ખાંડને સરળ કાર્બોહાઈડ્રેટ્સ જેટલું ઝડપી અને શક્તિશાળી બનાવે છે. ડાયાબિટીસના દર્દીમાં ગ્લુકોમીટરથી બ્લડ સુગરને 15 મિનિટના અંતરાલમાં ખાધા પછી માપવા દ્વારા આ સરળતાથી ચકાસી શકાય છે. ઓછા કાર્બોહાઇડ્રેટ આહારમાં સ્વિચ કરો - અને તમારી બ્લડ સુગર સામાન્ય થઈ જશે, અને ડાયાબિટીઝની ગૂંચવણો ઓછી થશે.
ઇન્સ્યુલિનના પ્રભાવ હેઠળ કેવી રીતે કાર્બોહાઇડ્રેટ ચરબીમાં ફેરવાય છે
ચરબીનો મુખ્ય સ્રોત જે શરીરમાં એકઠા થાય છે તે આહાર કાર્બોહાઇડ્રેટ છે. પ્રથમ, તેઓ ગ્લુકોઝમાં તૂટી જાય છે, જે લોહીમાં સમાઈ જાય છે. ઇન્સ્યુલિનના પ્રભાવ હેઠળ, ગ્લુકોઝ ચરબીમાં ફેરવાય છે, જે ચરબી કોષોમાં જમા થાય છે. ઇન્સ્યુલિન એ મુખ્ય હોર્મોન છે જે સ્થૂળતામાં ફાળો આપે છે.
ધારો કે તમે પાસ્તાની એક પ્લેટ ખાધી છે. સ્વસ્થ લોકો અને પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓના શરીરમાં આ કિસ્સામાં શું થાય છે તે ધ્યાનમાં લો. બ્લડ સુગર ઝડપથી કૂદી જશે, અને લોહીમાં ઇન્સ્યુલિનનું સ્તર પણ ખાંડની તુલનામાં તરત જ વધશે. લોહીમાંથી થોડો ગ્લુકોઝ તરત જ "બર્ન" થઈ જશે, એટલે કે, તેનો ઉપયોગ energyર્જા સ્ત્રોત તરીકે થશે. બીજો ભાગ યકૃત અને સ્નાયુઓમાં ગ્લાયકોજેનના રૂપમાં જમા થાય છે. પરંતુ ગ્લાયકોજેન સ્ટોરેજ ક્ષમતા મર્યાદિત છે.
બાકીની બધી ગ્લુકોઝને તટસ્થ કરવા અને બ્લડ સુગરને સામાન્યમાં ઘટાડવા માટે, શરીર તેને ઇન્સ્યુલિનની ક્રિયા હેઠળ ચરબીમાં ફેરવે છે. આ તે જ ચરબી છે જે એડિપોઝ પેશીઓમાં જમા થાય છે અને મેદસ્વીપણા તરફ દોરી જાય છે. તમે જે ચરબી ખાય છે તે ફક્ત ત્યારે જ વિલંબિત થાય છે જો તમે તેને ઘણા બધા કાર્બોહાઇડ્રેટ્સ - બ્રેડ, બટાકા, વગેરે સાથે સાથે ખાશો.
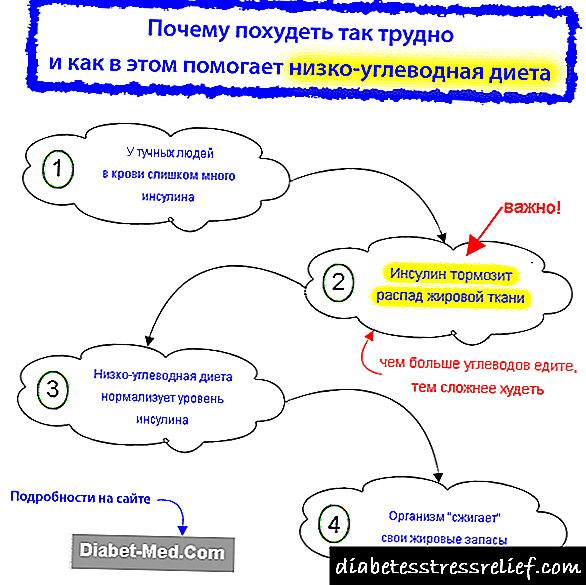
જો તમે મેદસ્વી છો, તો આનો અર્થ ઇન્સ્યુલિન પ્રતિકાર છે, એટલે કે, ઇન્સ્યુલિન પ્રત્યે નબળી પેશી સંવેદનશીલતા. સ્વાદુપિંડને તેની ભરપાઇ માટે વધુ ઇન્સ્યુલિન પેદા કરવું પડે છે. પરિણામે, વધુ ગ્લુકોઝ ચરબીમાં રૂપાંતરિત થાય છે, મેદસ્વીતામાં વધારો થાય છે, અને ઇન્સ્યુલિનની સંવેદનશીલતા હજી પણ ઓછી થાય છે. આ એક દુષ્ટ ચક્ર છે જે હાર્ટ એટેક અથવા ટાઇપ 2 ડાયાબિટીઝમાં સમાપ્ત થાય છે. "ઇન્સ્યુલિન પ્રતિકાર અને તેની સારવાર" લેખમાં વર્ણવ્યા મુજબ, તમે તેને ઓછા કાર્બોહાઇડ્રેટ આહાર અને શારીરિક શિક્ષણથી તોડી શકો છો.
ચાલો જોઈએ કે જો તમે પાસ્તાને બદલે સ્વાદિષ્ટ ચરબીવાળા માંસનો ટુકડો ખાઓ તો શું થાય છે. જેમ આપણે ઉપર ચર્ચા કરી છે, શરીર પ્રોટીનને ગ્લુકોઝમાં ફેરવી શકે છે. પરંતુ આ ઘણા કલાકોમાં ખૂબ જ ધીરે ધીરે થાય છે. તેથી, ભોજન પહેલાં ઇન્સ્યુલિન સ્ત્રાવના બીજા તબક્કા અથવા "ટૂંકા" ઇન્સ્યુલિનનું ઇન્જેક્શન, ખાધા પછી બ્લડ સુગરમાં વધારો સંપૂર્ણપણે ટાળી શકે છે. એ પણ યાદ રાખજો કે ખાદ્ય ચરબી ગ્લુકોઝમાં ફેરવાતી નથી અને બ્લડ શુગર જરા પણ વધારતી નથી. ભલે તમે કેટલી ચરબી ખાઓ, આમાંથી ઇન્સ્યુલિનની જરૂરિયાત વધશે નહીં.
જો તમે પ્રોટીન ઉત્પાદનો ખાશો, તો શરીર પ્રોટીનનો એક ભાગ ગ્લુકોઝમાં ફેરવશે. પરંતુ હજી પણ, આ ગ્લુકોઝ નાનું હશે, જે માંસ ખાતા વજનના 7.5% કરતા વધારે નહીં. આ અસરની ભરપાઈ કરવા માટે ખૂબ ઓછા ઇન્સ્યુલિનની જરૂર છે. થોડું ઇન્સ્યુલિન એટલે કે સ્થૂળતાનો વિકાસ બંધ થઈ જશે.
ડાયાબિટીઝથી કયા કાર્બોહાઇડ્રેટ ખાઈ શકાય છે
ડાયાબિટીઝમાં, કાર્બોહાઇડ્રેટ્સને "સરળ" અને "જટિલ" માં વહેંચવું જોઈએ નહીં, પરંતુ "ઝડપી અભિનય" અને "ધીમું" માં વહેંચવું જોઈએ. અમે સંપૂર્ણ રીતે હાઇ સ્પીડ કાર્બોહાઇડ્રેટ્સનો ઇનકાર કરીએ છીએ. તે જ સમયે, ઓછી માત્રામાં "ધીમા" કાર્બોહાઇડ્રેટ્સની મંજૂરી છે. એક નિયમ મુજબ, તે શાકભાજીમાં જોવા મળે છે, જેમાં ખાદ્ય પાંદડા, કળીઓ, કાપવા હોય છે, અને અમે ફળો ખાતા નથી. ઉદાહરણો તમામ પ્રકારના કોબી અને લીલા કઠોળ છે. ઓછા કાર્બોહાઇડ્રેટ આહાર માટે માન્ય ખોરાકની સૂચિ તપાસો. શાકભાજી અને બદામ ડાયાબિટીઝના ઓછા કાર્બોહાઇડ્રેટ આહારમાં શામેલ હતા કારણ કે તેમાં તંદુરસ્ત, કુદરતી વિટામિન્સ, ખનિજો અને ફાઇબર હોય છે. જો તમે તેમને ઓછા પ્રમાણમાં ખાવ છો, તો તેઓ બ્લડ શુગરમાં સહેજ વધારો કરે છે.
નિમ્ન કાર્બોહાઇડ્રેટ ડાયાબિટીસ ખોરાક પર ખોરાકની નીચે આપેલ પિરસવાનું 6 ગ્રામ કાર્બોહાઇડ્રેટ ગણવામાં આવે છે:
- મંજૂરીવાળી શાકભાજીની સૂચિમાંથી લેટીસનો 1 કપ,
- Allowed મંજૂરીવાળી, ગરમી-સારવારની સૂચિમાંથી આખા શાકભાજીના કપ,
- Allowed કપ, અદલાબદલી અથવા અદલાબદલી શાકભાજીને મંજૂરીવાળી, રાંધેલા,
- Vegetables એક જ શાકભાજીમાંથી કપ છૂંદેલા શાકભાજી,
- કાચા સૂર્યમુખીના બીજના 120 ગ્રામ,
- 70 ગ્રામ હેઝલનટ્સ.
અદલાબદલી અથવા અદલાબદલી શાકભાજી આખા શાકભાજી કરતા વધુ કોમ્પેક્ટ છે. તેથી, કાર્બોહાઈડ્રેટની સમાન માત્રા ઓછી માત્રામાં સમાયેલ છે. એક વનસ્પતિ પુરી પણ વધુ કોમ્પેક્ટ છે. ઉપરોક્ત ભાગોમાં, હીલિંગ પ્રક્રિયા દરમિયાન સેલ્યુલોઝનો ભાગ ખાંડમાં રૂપાંતરિત થાય છે તે હકીકત માટે કરેક્શન પણ ધ્યાનમાં લેવામાં આવે છે. ગરમીની સારવાર પછી, શાકભાજીમાંથી કાર્બોહાઇડ્રેટ્સ ખૂબ ઝડપથી શોષાય છે.

"ધીમા" કાર્બોહાઇડ્રેટસવાળા ખોરાકને પણ ભાગ્યે જ ખાવા જોઈએ, કોઈ પણ સંજોગોમાં વધારે પડતો ખોરાક લેવો જોઈએ નહીં જેથી કોઈ ચાઇનીઝ રેસ્ટ restaurantરન્ટની અસર ન આવે. ડાયાબિટીસ સજીવ પર કાર્બોહાઇડ્રેટ્સની અસરનું વર્ણન "ઇન્સ્યુલિનના નાના ડોઝ સાથે રક્ત ખાંડને કેવી રીતે નિયમન કરવું" એ લેખમાં વિગતવાર વર્ણવવામાં આવ્યું છે. જો તમે ખરેખર ડાયાબિટીઝને નિયંત્રિત કરવા માંગતા હો, તો આ અમારા કી લેખમાંથી એક છે.
જો કાર્બોહાઇડ્રેટસ ડાયાબિટીસના દર્દીઓ માટે એટલા જોખમી હોય છે, તો શા માટે તેમને સંપૂર્ણ રીતે છોડી દેતા નથી? ડાયાબિટીઝને નિયંત્રણમાં રાખવા શા માટે શાકભાજીને ઓછા કાર્બમાં શામેલ કરો? પૂરવણીઓમાંથી બધા જરૂરી વિટામિન્સ કેમ નહીં? કારણ કે સંભવ છે કે વૈજ્ .ાનિકોએ હજી સુધી બધા વિટામિન્સ શોધી લીધા નથી. શાકભાજીમાં એવા વિટામિન વિટામિન્સ હોય છે જેના વિશે આપણે હજી સુધી જાણતા નથી. કોઈ પણ સંજોગોમાં, ફાઇબર તમારી આંતરડા માટે સારી રહેશે. ઉપરના બધાં ફળો, મીઠી શાકભાજી અથવા અન્ય પ્રતિબંધિત ખોરાક ખાવાનું કારણ નથી. તેઓ ડાયાબિટીઝમાં અત્યંત હાનિકારક છે.
ડાયાબિટીસ આહાર માટે ફાઇબર
ફાઇબર એ ખોરાકના ઘટકો માટેનું સામાન્ય નામ છે જે માનવ શરીરને પચાવવામાં સક્ષમ નથી. રેસા શાકભાજી, ફળો અને અનાજમાં જોવા મળે છે, પરંતુ પ્રાણી ઉત્પાદનોમાં નથી. તેની કેટલીક પ્રજાતિઓ, ઉદાહરણ તરીકે, પેક્ટીન અને ગુવાર ગમ, પાણીમાં ભળી જાય છે, અન્ય નથી. દ્રાવ્ય અને અદ્રાવ્ય બંને રેસા આંતરડા દ્વારા ખોરાકના પ્રવેશને અસર કરે છે. કેટલાક પ્રકારનાં અદ્રાવ્ય ફાઇબર - ઉદાહરણ તરીકે, સાયલિયમ, જેને ચાંચડના છોડ તરીકે પણ ઓળખવામાં આવે છે - તેનો ઉપયોગ કબજિયાત માટે રેચક તરીકે થાય છે.
અદ્રાવ્ય ફાઇબરના સ્ત્રોત એ મોટાભાગના કચુંબર શાકભાજી છે. દ્રાવ્ય ફાઇબર શણગારા (કઠોળ, વટાણા અને અન્ય), તેમજ કેટલાક ફળોમાં જોવા મળે છે. આ, ખાસ કરીને, સફરજનના છાલમાં પેક્ટીન. ડાયાબિટીઝ માટે, તમારી બ્લડ સુગર અથવા ફાઈબરથી કોલેસ્ટરોલ ઘટાડવાનો પ્રયાસ ન કરો. હા, બ્ર branન બ્રેડ ખાંડમાં સફેદ લોટની બ્રેડ જેટલી તીવ્ર વધારો કરતી નથી. જો કે, તે હજી પણ ખાંડમાં ઝડપી અને શક્તિશાળી વૃદ્ધિનું કારણ બને છે. જો આપણે ડાયાબિટીઝને કાળજીપૂર્વક નિયંત્રિત કરવા માંગતા હોઈએ તો આ અસ્વીકાર્ય છે. ઓછા કાર્બ આહાર પર પ્રતિબંધિત ખોરાક ડાયાબિટીઝમાં ખૂબ હાનિકારક છે, પછી ભલે તમે તેમાં ફાયબર ઉમેરશો.
અધ્યયનો હાથ ધરવામાં આવ્યા છે જે દર્શાવે છે કે આહારમાં ફાઇબરનો વધારો રક્ત કોલેસ્ટરોલ પ્રોફાઇલને સુધારે છે. જો કે, પાછળથી તે બહાર આવ્યું કે આ અધ્યયન પક્ષપાતી હતા, એટલે કે, તેમના લેખકોએ સકારાત્મક પરિણામ મેળવવા માટે અગાઉથી બધું જ કર્યું હતું. વધુ તાજેતરના અભ્યાસોએ બતાવ્યું છે કે ડાયેટરી ફાઇબરની કોલેસ્ટ્રોલ પર કોઈ નોંધપાત્ર અસર નથી. ઓછી કાર્બોહાઇડ્રેટ આહાર તમને ખરેખર તમારી બ્લડ સુગરને નિયંત્રણમાં રાખવામાં મદદ કરશે, અને કોલેસ્ટ્રોલ સહિતના રક્તવાહિનીના જોખમના પરિબળો માટે તમારા રક્ત પરીક્ષણના પરિણામોમાં સુધારો કરશે.

અમે ભલામણ કરીએ છીએ કે તમે ઓટ સહિત બ્રાનવાળા "ડાયેટરી" અને "ડાયાબિટીક" ખોરાકની કાળજીપૂર્વક સારવાર કરો. એક નિયમ મુજબ, આવા ઉત્પાદનોમાં અનાજના લોટના વિશાળ ટકાવારી હોય છે, તેથી જ તેઓ ખાધા પછી રક્ત ખાંડમાં ઝડપથી ઉછાળો લાવે છે. જો તમે આ ખોરાક અજમાવવાનું નક્કી કરો છો, તો પ્રથમ થોડું ખાવું અને ખાધા પછી 15 મિનિટ પછી તમારી ખાંડ માપવા. મોટે ભાગે, તે તારણ આપે છે કે ઉત્પાદન તમારા માટે યોગ્ય નથી, કારણ કે તે ખાંડને ખૂબ વધારે છે. બ્રાન ઉત્પાદનો કે જેમાં ન્યૂનતમ માત્રામાં લોટ હોય છે અને તે ડાયાબિટીઝવાળા લોકો માટે ખરેખર યોગ્ય છે, રશિયન બોલતા દેશોમાં ભાગ્યે જ ખરીદી શકાય છે.
અતિશય ફાઇબરના સેવનથી પેટનું ફૂલવું, પેટનું ફૂલવું અને ક્યારેક ઝાડા થાય છે. તે "ચાઇનીઝ રેસ્ટોરાંના પ્રભાવને કારણે" બ્લડ સુગરમાં અનિયંત્રિત વૃદ્ધિ તરફ દોરી જાય છે, વધુ વિગતો માટે લેખ જુઓ "બ્લડ સુગરમાં કેમ કૂદકા ઓછી કાર્બોહાઈડ્રેટ આહારમાં ચાલુ રાખી શકાય છે અને તેને કેવી રીતે ઠીક કરવું." આહાર કાર્બોહાઈડ્રેટની જેમ ફાઇબર, તંદુરસ્ત જીવન માટે એકદમ જરૂરી નથી. એસ્કીમોસ અને અન્ય ઉત્તરીય લોકો સંપૂર્ણ રીતે જીવે છે, ફક્ત પ્રાણી ખોરાક લે છે, જેમાં પ્રોટીન અને ચરબી હોય છે. ડાયાબિટીઝ અથવા રક્તવાહિની રોગના કોઈ ચિહ્નો વિના, તેઓનું સ્વાસ્થ્ય ઉત્તમ છે.
કાર્બોહાઇડ્રેટ્સ અને તેની સારવાર માટે વ્યસન
મેદસ્વીપણા અને / અથવા પ્રકાર 2 ડાયાબિટીઝવાળા મોટાભાગના લોકો કાર્બોહાઈડ્રેટની અફર લાલસાથી પીડાય છે. જ્યારે તેમને અનિયંત્રિત ખાઉધરાપણુંનો હુમલો આવે છે, ત્યારે તેઓ અવિશ્વસનીય માત્રામાં શુદ્ધ કાર્બોહાઈડ્રેટ ખાય છે. આ સમસ્યા આનુવંશિક રીતે વારસાગત છે. દારૂ અને માદક દ્રવ્યોના વ્યસનને જેમ નિયંત્રિત કરવામાં આવે છે, તેવી જ રીતે તેને માન્યતા અને નિયંત્રિત કરવાની જરૂર છે. તમારી ભૂખને કાબૂમાં રાખવા ડાયાબિટીઝ દવાઓનો ઉપયોગ કેવી રીતે કરવો તે લેખ તપાસો. કોઈ પણ સંજોગોમાં, કાર્બોહાઇડ્રેટ અવલંબન માટે ઓછી કાર્બોહાઇડ્રેટ આહાર એ પ્રથમ પસંદગી છે.
સારી ડાયાબિટીઝ બ્લડ સુગર કંટ્રોલની ચાવી નાસ્તો, બપોરના ભોજન અને રાત્રિભોજન માટે દરરોજ સમાન કાર્બોહાઈડ્રેટ અને પ્રોટીન ખાવું છે. આ કરવા માટે, તમારે ઓછી કાર્બોહાઇડ્રેટ આહાર માટે મેનૂ કેવી રીતે બનાવવું તે શીખવાની જરૂર છે. જો વિવિધ ભાગોમાં રસોઈ બનાવવી શક્ય છે, તો મંજૂરીની સૂચિમાંથી ઉત્પાદનોને વૈકલ્પિક બનાવવી શક્ય છે, જો ફક્ત ભાગોમાં કાર્બોહાઈડ્રેટ અને પ્રોટીન જ રહે છે. આ કિસ્સામાં, ઇન્સ્યુલિન અને / અથવા ડાયાબિટીઝની ગોળીઓ પણ એક સમાન રહેશે અને બ્લડ સુગર તે જ સ્તરે સ્થિર રહેશે.
ડાયાબિટીઝ અને ચરબીનો વપરાશ
જો તમને ડાયાબિટીઝ છે, તો તમે જાણો છો કે લોહીમાં શર્કરાના સ્થિર સ્તરને જાળવવા તમારે કાર્બોહાઈડ્રેટની કાળજીપૂર્વક ગણતરી કરવાની જરૂર છે. ડાયાબિટીસના આહાર અને ડાયાબિટીઝ મેનેજમેન્ટની વાત કરવામાં આવે ત્યારે તે સમાનરૂપે મહત્વપૂર્ણ છે તે અહીં છે - ચરબીના વપરાશનું નિયંત્રણ.
આનું કારણ છે કે ડાયાબિટીઝ તમને પહેલાથી જ હૃદયરોગના જોખમમાં વધારે છે - જો બ્લડ શુગર નબળી રીતે નિયંત્રણમાં આવે તો ડાયાબિટીઝ ધીમે ધીમે શરીરની ધમનીઓને નુકસાન પહોંચાડે છે. જો તમે ડાયાબિટીક આહારનું પાલન ન કરો જે ચરબીનું સેવન ઘટાડે છે, તો તમને હાર્ટ એટેક અને સ્ટ્રોક થવાનું જોખમ વધારે છે. ડાયાબિટીઝવાળા ચારમાંથી ત્રણ વ્યક્તિ કોઈક પ્રકારની હ્રદય રોગથી મૃત્યુ પામે છે, અને ડોકટરોના ડેટા સૂચવે છે કે ડાયાબિટીઝવાળા પુખ્ત વયના લોકોમાં આ સ્થિતિ હોતી નથી તેના કરતા બેથી ચાર ગણો વધારે છે.
ખરાબ ચરબી, સારી ચરબી
બધા ચરબી તમારા માટે ખરાબ નથી, પરંતુ તે તફાવત જાણવું મહત્વપૂર્ણ છે.
- સંતૃપ્ત ચરબી અને ટ્રાંસ ચરબી. તેઓને ખરાબ ચરબી માનવામાં આવે છે કારણ કે તેઓ ઓછી ઘનતા કોલેસ્ટરોલ (એલડીએલ) નું ઉત્પાદન વધારે છે. તેઓ તમારી કોરોનરી ધમનીઓમાં પ્લેકની રચનાનું કારણ બને છે, ધમનીઓને સાંકડી કરે છે અને તમારા હૃદયને લોહીને પમ્પ કરવા માટે સખત મહેનત કરે છે. તેનાથી હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ વધી જાય છે.
- મોનોનસેચ્યુરેટેડ અને બહુઅસંતૃપ્ત ચરબી અને ઓમેગા -3 ફેટી એસિડ્સ. આ સારી ચરબી છે. આ ચરબી ખરેખર તમારા લોહીના પ્રવાહને એલડીએલ કોલેસ્ટરોલને મુક્ત કરવામાં મદદ કરે છે, ધમનીના અવરોધનું જોખમ ઘટાડે છે.
- કોલેસ્ટરોલ. આ ચરબી જેવો પદાર્થ શરીરમાં ઘણા ઉપયોગી કાર્યો કરે છે. પરંતુ યકૃત તેના પોતાના પર પૂરતા પ્રમાણમાં કોલેસ્ટરોલ બનાવે છે, તેથી જો તમને ડાયાબિટીઝ હોય તો ખોરાકમાંથી કોલેસ્ટરોલનું સેવન દરરોજ 200 મિલિગ્રામ સુધી મર્યાદિત હોવું જોઈએ, નહીં તો ભરાયેલા ધમનીઓનું જોખમ વધે છે.
ધ્યાનમાં રાખો કે ડાયાબિટીઝના સારા સંચાલન માટે, સારી ચરબી પણ ઓછી માત્રામાં લેવી જોઈએ. બધા ચરબી - બંને સારા અને ખરાબ - કાર્બોહાઈડ્રેટ અથવા પ્રોટીન કરતાં વધુ ગ્રામ દીઠ બે વખત કેલરી ધરાવે છે. શરીરના મહત્વના કાર્યોને જાળવવા માટે તમારે થોડી ચરબી ખાવાની જરૂર છે, પરંતુ કોઈપણ ચરબીનો વધુ પડતો વપરાશ કરવાથી અનિચ્છનીય કેલરી ઉમેરશે, જે વજનમાં વધારો કરી શકે છે.
ચરબીનું સેવન નિયંત્રણ
ડાયાબિટીસના આહારમાં તમારે શક્ય તેટલું ખરાબ ચરબી દૂર કરવાની જરૂર છે. શ્રેષ્ઠ પસંદગી કરવા માટે આ માર્ગદર્શિકાઓનો ઉપયોગ કરો:
- સંતૃપ્ત ચરબી સામાન્ય રીતે ઓરડાના તાપમાને નક્કર હોય છે. આમાં કાપેલા માંસ, ડેરી ઉત્પાદનો જેવા કે દૂધ, માખણ અને ચીઝ, નાળિયેર અને પામ તેલ અને ચિકન, ટર્કી અને અન્ય મરઘાંની ત્વચામાં મળી રહેલી પ્રાણીની ચરબીનો સમાવેશ થાય છે. તમારે તમારી કુલ દૈનિક કેલરીના 7% જેટલા સંતૃપ્ત ચરબીનું પ્રમાણ જાળવવું આવશ્યક છે. સરેરાશ 15 ગ્રામના આહાર માટે.
- ટ્રાંસ ચરબી એ પ્રવાહી તેલ છે જે હાઈડ્રોજેનેશન કહેવાય પ્રક્રિયામાં નક્કર ચરબીમાં રૂપાંતરિત થાય છે. તે તમારા માટે ખાસ કરીને ખરાબ છે, કારણ કે તે માત્ર ખરાબ ચરબીનું સ્તર જ નહીં, પણ તમારા લોહીના પ્રવાહમાં સારી ચરબીનું પ્રમાણ પણ ઘટાડે છે. તેઓ ઘણા ખોરાકમાં મળી શકે છે કારણ કે તે ખૂબ જ સ્થિર છે અને શેલ્ફ લાઇફ વધારવામાં મદદ કરે છે. તમારે તમારા આહારમાંથી ટ્રાન્સ ચરબીને સંપૂર્ણપણે દૂર કરવાનો પ્રયત્ન કરવો જોઈએ.
તમારા દૈનિક આહારના ભાગરૂપે તમારે કેટલાક ચરબીની જરૂર હોવાને કારણે, તમારે ખરાબ ચરબીને સારી ચરબીથી બદલવી જોઈએ, આની જેમ:
- મોનોનસેચ્યુરેટેડ ચરબી એવોકાડોઝ, બદામ, સૂર્યમુખી, ઓલિવ તેલ, કેનોલા તેલ અને મગફળીના માખણમાં જોવા મળે છે.
- બહુઅસંતૃપ્ત ચરબી મોટાભાગના અન્ય પ્રકારના વનસ્પતિ તેલમાં જોવા મળે છે, જેમ કે મકાઈ, કપાસિયા, કેસર અને સોયાબીન.
- ઓમેગા -3 ફેટી એસિડ્સ માછલી, સોયા ઉત્પાદનો, અખરોટ અને ફ્લેક્સસીડમાં જોવા મળે છે.
ખરાબ ચરબીનું સેવન ઘટાડવું અથવા દૂર કરવું અને સારી ચરબીનું સેવન નિયંત્રિત કરવું હૃદય રોગના જોખમને ઘટાડવાની દિશામાં ખૂબ આગળ વધશે.