તીવ્ર સ્વાદુપિંડનો રોગ માટે પ્રથમ સહાય
તીવ્ર સ્વાદુપિંડનું નિદાન સ્થાપિત કરતી વખતે, એમ્બ્યુલન્સ ડ doctorક્ટર દર્દીને સ્ટ્રેચર પર એમ્બ્યુલન્સ દ્વારા ઇમરજન્સી રૂમ દ્વારા સર્જિકલ હોસ્પિટલમાં મોકલવાની ફરજ પાડે છે.
પ્રી-હોસ્પીટલ તબક્કે, નીચેના ઉપાયના ઉપાયો હાથ ધરવા જરૂરી છે:
- ખાવા-પીવાની નિષેધ પ્રતિબંધ,
- ઘરના એપિગેસ્ટ્રિક ક્ષેત્ર પર અને પરિવહન દરમિયાન, બરફનો પ packક
- diડ્ડી સ્પાઝમના સ્ફિંક્ટર (નાઇટ્રોગ્લિસરિન, જીભ હેઠળ 1-2 ટીપાં, નાઇટ્રોસોરબાઇડ અથવા કોન્ટacક્ટ, પapaપવેરિનના 2% સોલ્યુશનના 2 મિલી, અથવા પ્લેટીફિલિનના 0.2% સોલ્યુશનના 2 મિલી સાથે સંયોજનમાં 2 મિલી નો-શ્પાના 2 મિલી) દૂર કરવા માટે એન્ટિસ્પેસ્મોડિક્સની રજૂઆત,
- સ્વાદુપિંડનું સ્ત્રાવ ઘટાડવા માટે એટ્રોપિનના 0.1% સોલ્યુશનના 1 મિલીની રજૂઆત,
- નવોકેઇનના 0.5% સોલ્યુશનના ઇન્ટ્રાવેનસ 40-60 મિલીની રજૂઆત, જે કાલ્ક્રિરીન અને એન્ટિસ્પેસોડિકનો અવરોધક છે,
- એન્ટિહિસ્ટામાઇન્સનું વહીવટ (ડિફેનહાઇડ્રેમાઇનના 1% સોલ્યુશનના 2 મિલી અથવા સુપ્રસ્ટિનના 2% સોલ્યુશનના 1 મિલી),
- પતન સાથે, 60-90 મિલિગ્રામ પ્રિડિસોન અથવા 300-650 મિલિગ્રામ હાઇડ્રોકોર્ટિસોનનું નસમાં વહીવટ, ક્રિસ્ટલloઇડ્સને કારણે બીસીસીની ઉણપને ફરીથી ભરીને,
- આથો ઘટાડવા અને શરીરમાંથી ઉત્સેચકોનું ઉત્સર્જન વધારવા માટે ઇન્ટ્રામસ્ક્યુલરલી લાસિક્સના 2-4 મિલી અથવા નોવ્યુરાઇટના 1 મિલીની રજૂઆત. રોગના પ્રારંભિક તબક્કામાં સકારાત્મક અસર એન્ટિએનzyઝાઇમની તૈયારીમાંની એક દ્વારા આપવામાં આવે છે, જે ડોઝમાં નસમાં આપવામાં આવે છે: ટ્રેસીલોલ 200000-300000 એકમો, ત્સાલોલ 200000-300000 એકમો, કોન્ટ્રિકલ 100000-200000 એકમો, પેન્ટ્રિપિન 120-150 એકમો.
પ્રી-હોસ્પીટલ તબક્કે કરવામાં આવતા તમામ તબીબી ઉપાયો, ડ doctorક્ટરને તેની સાથેની શીટમાં રેકોર્ડ કરવો આવશ્યક છે. ક્લિનિકલ ટ્રાયલ ઉપરાંત, હાયપરફેર્મેન્ટેમીઆનું પ્રયોગશાળા નિદાન હોસ્પિટલના ઇન-પેશન્ટ વિભાગમાં કરવામાં આવે છે, જ્યાં દર્દી પ્રવેશ કરે છે, જે લોહીમાં પેન્ક્રેટિક એન્ઝાઇમ્સની પ્રવૃત્તિના અભ્યાસ (એમીલેઝ, ટ્રીપ્સિન, લિપેઝ) અને પેશાબ (એમીલેઝ) પર આધારિત છે.
એડ. વી. મિખાયલોવિચ
"તીવ્ર સ્વાદુપિંડની સારવાર માટે તાકીદની સંભાળ" અને વિભાગના ઇમરજન્સીના અન્ય લેખો
3. તીવ્ર સ્વાદુપિંડનો સોજો
લક્ષણો ચરબીયુક્ત (તળેલું) ખોરાક, આલ્કોહોલ લેવા પછી તીવ્ર કમરનો દુખાવો. વારંવાર, દુ painfulખદાયક omલટી થવી જે રાહત આપતું નથી. નશો, આઇસ્ટીરિક સ્ક્લેરા. ટાકીકાર્ડિયા, ધમનીય હાયપોટેન્શન. તાવ. જીભ શુષ્ક છે. મધ્યમ પેટનું ફૂલવું, પીડા. પેરીટોનિયલ બળતરાના સકારાત્મક લક્ષણો. લોહીની ગણતરી ડાબી તરફ શિફ્ટ સાથે લ્યુકોસાઇટોસિસ. એમાઇલેઝના રક્ત અને પેશાબનું સ્તર ઉંચુ થઈ શકે છે.
પ્રથમ અને પ્રથમ સહાય. શાંતિ. ભૂખ. એપિગેસ્ટ્રિક પ્રદેશ પર ઠંડી. ડ doctorક્ટરને તાકીદનું રેફરલ.
તબીબી ઇમરજન્સી કેર. તબીબી કેન્દ્ર. શાંતિ. ભૂખ. પેટ પર શરદી.
એમ્બ્યુલન્સ દ્વારા ઓએમઇડીબી (હોસ્પિટલ) માં તાકીદે સ્થળાંતર, સ્ટ્રેચર પર પડેલા, સાથે પેરામેડિક (ડ doctorક્ટર). ઇવેક્યુએશન પહેલાં અને તે દરમિયાન, તપાસ દ્વારા ગેસ્ટ્રિક સમાવિષ્ટોની આકાંક્ષાની ખાતરી કરો, ખારાના નસોના ઇન્ફ્યુઝન (800 મિલી સુધી).
ઓએમબી, હોસ્પિટલ. નિદાનની પુષ્ટિ: પેટની પોલાણના અવયવોનું અલ્ટ્રાસાઉન્ડ, છાતી અને પેટનું પેનોરેમિક રેડિયોગ્રાફી, સ્વાદુપિંડનું ગણતરી કરાયેલ ટોમોગ્રાફી.
ભૂખ, નળી દ્વારા ગેસ્ટ્રિક સામગ્રીની સતત મહાપ્રાણ,
સ્વાદુપિંડનું સ્ત્રાવ અને એન્ટીએન્ઝાઇમ થેરેપી (5-ફ્લોરોરસીલ, ઓક્ટ્રેટાઇડ, કોન્ટ્રેકલ) ની અવરોધ,
એનલજેક્સિક્સ અને એન્ટિસ્પેસ્મોડિક્સ ઇન્ટ્રામસ્ક્યુલરલી, સેક્રોસ્પાઇનલ નોવોકેઇન નાકાબંધી અથવા લાંબા સમય સુધી એપિડ્યુરલ નાકાબંધી,
પાણી-ઇલેક્ટ્રોલાઇટ કમ્પોઝિશન, સીબીએસ, બીસીસી, હિમોકોગ્યુલેશન ડિસઓર્ડરને સુધારવા માટે પ્રેરણા ઉપચાર.
એન્ટિબાયોટિક્સ, બળતરા વિરોધી, એન્ટાસિડ અને એન્ટિહિસ્ટેમાઈન્સ.
તીવ્ર સ્વાદુપિંડનો રોગ, પ્લાઝ્માફેરીસિસ, એન્ટીબાયોટીક્સ અને એન્ટીએન્ઝાઇમની તૈયારીઓનો એન્ડોલીમ્ફેટિક વહીવટ, સંપૂર્ણ થવું અને પ્રગતિશીલ કોર્સના કિસ્સામાં, થોરાસિક લસિકા નળીનો બાહ્ય ડ્રેનેજ, લસિકા અને હિમોસોર્પ્શન સઘન સંભાળ પ્રોગ્રામમાં શામેલ છે. પેરીટોનિટીસની પ્રગતિના કિસ્સામાં, ઓમેન્ટોબ્યુરિટિસની હાજરીમાં, લેપ્રોસ્કોપી નિદાનને સ્પષ્ટ કરવા, ઓમેન્ટમ કોથળ અને પેટની પોલાણને ડ્રેઇન કરે છે, અને ઓવરલે કોલેસીસ્ટોસ્ટોમી માટે કરવામાં આવે છે.
તીવ્ર વિનાશક સ્વાદુપિંડ માટેના કાર્યોના પ્રકાર:
કટોકટી (ગટર દ્વારા આંતરિક રક્તસ્રાવ અથવા લોહીના સ્રાવના સંકેતો સાથે) - ઇરોઝિવ રક્તસ્રાવ બંધ કરો.
તાત્કાલિક (હોસ્પિટલમાં દાખલ થયાના થોડા દિવસોમાં, સ્વાદુપિંડનું નેક્રોસિસના સંકેતોની પ્રગતિ સાથે, પેરીટોનિટિસનો વિકાસ, વધતા કમળો, નશો) - પેરીટોનિયલ પોલાણમાં સુધારણા અને ડ્રેનેજ, ઓમેંટલ બર્સા, રેટ્રોપેરીટોનિયલ સ્પેસ.
ofપરેશનનો ફરજિયાત તબક્કો એ કોલેસીસ્ટોસ્ટોમી છે.
વિલંબિત (સ્ટેજ) - સ્વાદુપિંડના નેક્રોટિક વિસ્તારોને દૂર કરવા અને (અથવા) પેરાપ્રેનreatટિક રેટ્રોપેરીટોનેઅલ ફાઇબર.
4. પેટ અને ડ્યુઓડેનમના છિદ્રિત અલ્સર
લક્ષણો "કટારી" પેટમાં દુખાવો. દર્દીની દબાણપૂર્વકની સ્થિતિ (પગને જમણી બાજુએ પેટ પર દબાવવામાં આવે છે). જીભ શુષ્ક છે. શ્વાસ છીછરા છે. અગ્રવર્તી પેટની દિવાલની તીવ્ર સ્નાયુ તણાવ. પેટ "પાટિયું જેવા" છે, જે શ્વાસ લેવાની ક્રિયામાં સામેલ નથી. પેલ્પેશન પર તીવ્ર પીડા, પેરીટોનિયલ ખંજવાળનાં લક્ષણો. યકૃતની નીરસતા નક્કી નથી. પેટના પોલાણમાં ગેસની હાજરી - પેટના સર્વે રેડિયોગ્રાફ પર. લોહીની ગણતરી ડાબી તરફ શિફ્ટ સાથે લ્યુકોસાઇટોસિસ. Coveredંકાયેલ છિદ્ર સાથે, સામાન્ય સ્થિતિમાં સુધારો શક્ય છે.
પ્રથમ અને પ્રથમ સહાય શાંતિ. ભૂખ. એપિગેસ્ટ્રિક પ્રદેશ પર ઠંડી. ડ doctorક્ટરને તાકીદનું રેફરલ.
તબીબી ઇમરજન્સી કેર. તબીબી કેન્દ્ર. શાંતિ. ભૂખ. એપિગેસ્ટ્રિક પ્રદેશ પર ઠંડી.
પેરામેડિક (ડ doctorક્ટર) ની સાથે સ્ટ્રેચર પર પડેલા એમ્બ્યુલન્સ દ્વારા ઓએમઇડીબી (હોસ્પિટલ) માં તાકીદે સ્થળાંતર. તપાસ દ્વારા પેટની સામગ્રીની મહાપ્રાણ (ગેસ્ટ્રિક લેવજ contraindicated છે).
ઓએમબી, હોસ્પિટલ. નિદાનની પુષ્ટિ: પેટની પોલાણની સર્વે રેડિયોગ્રાફી. નિ gasશુલ્ક ગેસની ગેરહાજરી અને પેરીટોનિયલ બળતરાના લક્ષણોની હાજરીમાં, ફાઈબ્રોએસોફેગોગાસ્ટ્રોસ્કોપી, ન્યુમોગastસ્ટ્રોગ્રાફી અથવા વારંવાર પેટના એક્સ-રે સાથે કોન્ટ્રાસ્ટ ગેસ્ટ્રોગ્રાફી કરવામાં આવે છે.
Ofપરેશનનો અવકાશ: ડિફ્યુઝ પેરીટોનાઇટિસ સાથે, 6 કલાકથી વધુની છિદ્રાળુ અવધિ, ગંભીર સહવર્તી રોગો, તેમજ સર્જનના અપૂરતા અનુભવ સાથે, પેટના અલ્સર અથવા ડ્યુઓડેનલ અલ્સરના છિદ્રને suturing.
છિદ્રિત ડ્યુઓડેનલ અલ્સર અને પ્રસરેલા પેરીટોનિટિસના સંકેતોની ગેરહાજરી સાથે, સબફ્રેનિક સ્ટેમ વાગોટોમી અલ્સર એક્સિજન અને પાયલોરોપ્લાસ્ટી સાથે કરવામાં આવે છે.
પેટના ઘૂંસપેંઠ, સ્ટેનોસિંગ અને જીવલેણ અલ્સર, તેમજ ડ્યુઓડેનલ અલ્સર માટે વિશિષ્ટ તબીબી સંભાળના તબક્કે ગેસ્ટ્રિક રિસેક્શન કરવામાં આવે છે, જ્યારે પરીક્ષાના ડેટા હોય છે જે રોગનિવારક રીતે યોનિમાર્ગની ઓછી અસરકારકતા સૂચવે છે.
પેટ અને ડ્યુઓડેનિયમના અલ્સરના coveredંકાયેલ છિદ્રોના કિસ્સામાં, સક્રિય સર્જિકલ યુક્તિઓ રહે છે.
ઇટીઓલોજી અને પેથોજેનેસિસ
મોટાભાગના કિસ્સાઓમાં તીવ્ર સ્વાદુપિંડનો વિકાસ પિત્તાશય અને પિત્ત નળીઓમાં બળતરા પ્રક્રિયા સાથે સંકળાયેલ છે, જ્યાંથી ચેપ સામાન્ય પિત્ત નળીમાંથી વિરસંગ નળીમાં અથવા લસિકા માર્ગ દ્વારા પેન્ક્રીઆમાં પ્રવેશ કરે છે.
સ્વાદુપિંડમાં દાખલ થવા માટે ચેપનો બીજો રસ્તો પણ છે - વિવિધ ચેપી રોગોમાં ટાઇફોઇડ તાવ, ગાલપચોળિયા, લાલચટક તાવ, સેપ્સિસ, વગેરે) માં સુક્ષ્મજીવાણુઓનો રુધિરાબુર્દ ફેલાવો. તીવ્ર સ્વાદુપિંડનો સૌથી ગંભીર સ્વરૂપ તીવ્ર હેમોરhaજિક પેનક્રેટાઇટિસ છે. તેની વિચિત્રતા એ એક ખૂબ જ ગંભીર માર્ગ છે, જે આગામી દિવસોમાં મોટી સંખ્યામાં મૃત્યુ તરફ દોરી જાય છે, અને કેટલીકવાર રોગની શરૂઆતના કલાકો પછી.
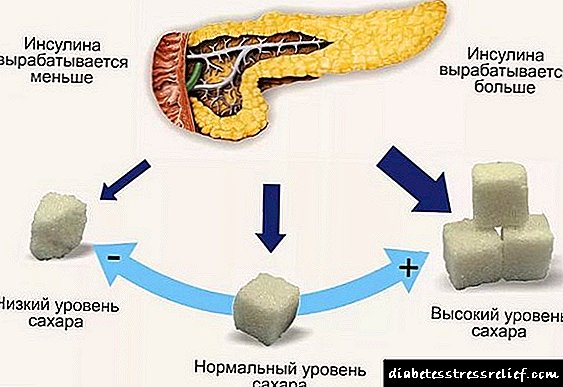
તીવ્ર હેમોરhaજિક પેનક્રેટાઇટિસ એ સ્વાદુપિંડનું નેક્રોસિસના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે, જે નીચે મુજબ રજૂ થયેલ છે. જેમ તમે જાણો છો, પિત્તના પ્રભાવ હેઠળ, સ્વાદુપિંડનું ટ્રિપ્સિનોજેન સક્રિય એન્ઝાઇમ ટ્રિપ્સિનમાં ફેરવાય છે. તંદુરસ્ત વ્યક્તિમાં આ પ્રક્રિયા આંતરડાના લ્યુમેનમાં થાય છે.
જ્યારે ડ્યુઓડેનમ અથવા પિત્તનો રસ સ્વાદુપિંડમાં જાય છે, ત્યારે ટ્રpsપ્સિનોજેન જ સ્વાદુપિંડમાં ટ્રીપ્સિનમાં જાય છે (તેઓ સૂચવે છે કે બેક્ટેરિયાના પ્રભાવ હેઠળ આ પરિવર્તન પણ શક્ય છે). આખરે, સ્વાદુપિંડમાં એન્ઝાઇમ (ટ્રીપ્સિન) નું પ્રકાશન નેક્રોસિસના વિકાસ અને ગ્રંથિના સ્વ-પાચનમાં પરિણમે છે.
અંતે, તીવ્ર સ્વાદુપિંડના રોગકારક જીવાણુઓ સ્વાદુપિંડમાં રક્ત પરિભ્રમણના ઉલ્લંઘનને મહત્વ આપે છે. ઇસ્કેમિયા (હાર્ટ એટેક), એમ્બોલિઝમ અને હેમરેજ, જે મોટાભાગની ગ્રંથિને કબજે કરે છે, તીવ્ર હેમોરhaજિક પેનક્રેટાઇટિસના વિકાસને સમજાવે છે.
તીવ્ર સ્વાદુપિંડના કેટલાક કિસ્સાઓમાં, પ્રક્રિયા કેટટરલ ફેરફારો સુધી મર્યાદિત છે, અન્યમાં - પ્યુર્યુલન્ટ ફોસીનો દેખાવ, છેવટે, ત્રીજામાં - હેમોરહેજિક નેક્રોટિક પેનક્રેટાઇટિસનું ચિત્ર વિકસે છે.
મોટેભાગે, તીવ્ર સ્વાદુપિંડનો રોગ મેદસ્વી લોકોમાં વિકસે છે જે પુષ્કળ ખોરાક લે છે, ખાસ કરીને ચરબીયુક્ત ખોરાક અને જે દારૂનો દુરૂપયોગ કરે છે. મોટે ભાગે, રોગ પુષ્કળ ચરબીયુક્ત રાત્રિભોજન પછી શરૂ થાય છે.
ઇતિહાસમાં ઘણીવાર કોલેસીસાઇટિસ અથવા કોલેજીટીસ સૂચવવામાં આવે છે.
રોગ તીવ્ર રીતે શરૂ થાય છે. તેની તીવ્રતા બધા કિસ્સાઓમાં એકસરખી નથી. તીવ્ર પેનક્રેટાઇટિસના જાણીતા સ્વરૂપો છે, જે સરળતાથી આગળ વધે છે અને અજાણ્યા રહે છે - તીવ્ર કેટરાલલ સ્વાદુપિંડ. તીવ્ર કેટરિલલ સ્વાદુપિંડના ગંભીર કિસ્સાઓમાં, પીડા એપીગાસ્ટ્રિક ક્ષેત્રમાં અને નાભિની આસપાસ થાય છે અને ડાબી બાજુએ ફેલાય છે.
તેઓ શરીરના ડાબા ભાગને નાભિથી કરોડરજ્જુ સુધીના અર્ધ-પટ્ટાના રૂપમાં coverાંકે છે (ફિગ. 17, સી અને બી). કેટલાક કિસ્સાઓમાં, પીડા ડાબા ખભાના પ્રદેશમાં ફેલાય છે, અન્યમાં, આની સાથે, પેટના ડાબા ભાગમાં, અને ત્રીજા ભાગમાં, સિયાટિક ચેતા સાથે ડાબા પગ પર. પેટમાં સોજો આવે છે, પરંતુ જ્યારે તમે તેને અનુભવો છો, ત્યારે પેટની તણાવ મળી નથી.
દુખાવોનો હુમલો વારંવાર ઉબકા, omલટી અને લાળ સાથે આવે છે. એક મહત્વપૂર્ણ ડાયગ્નોસ્ટિક સંકેત એ સ્વાદુપિંડના એન્ઝાઇમની વધેલી સામગ્રી છે - પેશાબ અને લોહીમાં ડાયસ્ટેસીસ (64 વોલ્જેમુટોવ એકમોથી ઉપર).
સ્વાદુપિંડના હળવા સ્વરૂપો કાં તો પુન recoveryપ્રાપ્તિમાં સમાપ્ત થાય છે, અથવા ક્રોનિક અભ્યાસક્રમ મેળવે છે.
ક્લિનિકલ ચિત્ર
જો રોગને માન્યતા નથી, તો એક ફોલ્લો પેટની પોલાણમાં તૂટી જાય છે અને તીવ્ર પ્યુર્યુલન્ટ પેરીટોનિટીસ વિકસે છે. જ્યારે પેટમાં અથવા આંતરડામાં ફોલ્લો આવે છે ત્યારે સ્વ-હીલિંગના કિસ્સાઓ જાણીતા છે. મોટી ફોલ્લો પિત્ત નળીના સંકોચનનું કારણ બની શકે છે અને અવરોધક કમળોના વિકાસ તરફ દોરી શકે છે.
સૌથી મોટો ભય એ તીવ્ર હેમોરhaજિક પેનક્રેટાઇટિસ છે, જેમાં "પેટની આપત્તિ" (તીવ્ર પેટ) ની તીવ્ર ચિત્ર વિકસે છે. અને રોગના આ સ્વરૂપની શરૂઆત પેટમાં તીવ્ર પીડા સાથે થાય છે (એપિગસ્ટ્રિયમ અને નાભિની આસપાસ). અન્ય કિસ્સાઓમાં, પીડા ઇલિયાક પ્રદેશમાં સ્થાનીકૃત થાય છે. કેટલીકવાર દર્દીઓ પેલ્વિસ અથવા કટિ ક્ષેત્રમાં તીવ્ર છલકાતી પીડાની ફરિયાદ કરે છે.
તીવ્ર આંચકોની સ્થિતિ ઝડપથી વિકસે છે: પલ્સ વારંવાર, નાની હોય છે અને ત્વચા નિસ્તેજ હોય છે. ચહેરાના લક્ષણો તીક્ષ્ણ હોય છે, આંખો પાછો આવે છે. ઉબકા, ઉત્તેજક ઉલટી અને લાળ દેખાય છે. અંતરાયોના લક્ષણો સાથે ટૂંક સમયમાં ફૂલેલું વિકાસ થાય છે: આંતરડાની ગતિશીલતા બંધ થાય છે, મળ અને વાયુઓનું વિસર્જન વિલંબિત થાય છે. કેટલીકવાર હેમોરhaજિક એસેટ્સનો વિકાસ થાય છે, જે પેટની પોલાણના પંચર દ્વારા અથવા શસ્ત્રક્રિયા દરમિયાન શોધાય છે. ડાયસ્ટેસીસ માટે પેશાબની તપાસ કરતી વખતે, ખૂબ numbersંચી સંખ્યા નક્કી કરવામાં આવે છે.
રોગ રોગના પહેલા કલાકોમાં અથવા બીજા દિવસે મૃત્યુ થઈ શકે છે. કમળોની હાજરી, તેમજ પ્યુર્યુલન્ટ પેનક્રેટાઇટિસ સાથે, સામાન્ય પિત્ત નળીના સંકોચનને કારણે છે. તીવ્ર સ્વાદુપિંડનું નિદાન જાણીતી મુશ્કેલીઓ રજૂ કરે છે, તે હકીકતને કારણે કે આ રોગ પ્રમાણમાં દુર્લભ છે.
સ્વાદુપિંડનો સોજો એ પીડાના પેટના ડાબા ભાગમાં સ્થાનિકીકરણ પર આધારીત હોઈ શકે છે જે અર્ધ-કમરપટ્ટી અથવા કમરપટ્ટી હોય છે, ચામડીના દુoreખાવા (હાઈપરલિજેસિયા) ની હાજરી લાક્ષણિકતા સ્થાનિકીકરણ સાથે, અને અંતે પેશાબ અને લોહીમાં ડાયસ્ટેઝમાં વધારો. પિત્તાશય અને પિત્ત નળી રોગના ઇતિહાસ માટેના સંકેતો મુખ્ય ભૂમિકા ભજવે છે.
તે જ લક્ષણો પ્યુર્યુલન્ટ પેનક્રેટાઇટિસ સાથે અવલોકન કરવામાં આવે છે, જે વધુમાં, તીવ્ર પ્યુલ્યુલન્ટ-ઇન્ફ્લેમેટરી પ્રક્રિયાના ચિહ્નો દ્વારા દર્શાવવામાં આવે છે (લોહીમાં તાવ 38-39 up, ન્યુટ્રોફિલિક લ્યુકોસાઇટોસિસ).
તીવ્ર હેમોરhaજિક સ્વાદુપિંડનો ઝડપી વિકાસ છિદ્રિત એપેન્ડિસાઈટિસ, છિદ્રિત ગેસ્ટ્રિક અલ્સરના પરિણામે તીવ્ર પેરીટોનાઇટિસ જેવું લાગે છે. બાદમાંથી વિપરીત, તીવ્ર સ્વાદુપિંડમાં, પેટ થોડો તંગ હોય છે, હિપેટિક નીરસતા સચવાય છે.
પેશાબ અને લોહીમાં ડાયાસ્ટેસિસની સંખ્યા વધારે છે, તે સ્વાદુપિંડના તમામ સ્વરૂપો માટે મહાન ડાયગ્નોસ્ટિક મૂલ્ય છે.
તીવ્ર સ્વાદુપિંડમાં આગાહી હંમેશાં ખૂબ ગંભીર હોય છે. બધા કિસ્સાઓમાં જ્યારે તીવ્ર સ્વાદુપિંડનો શંકા હોય ત્યારે દર્દીને તાત્કાલિક સર્જિકલ હોસ્પિટલમાં રિફર કરવુ જોઇએ.
ફક્ત હોસ્પિટલની પરિસ્થિતિમાં જ પ્રશ્ન ઉકેલી શકાય છે કે શું દર્દી તાત્કાલિક સર્જરી અથવા રૂ conિચુસ્ત સારવારને આધિન છે.
હોસ્પિટલમાં દાખલ થવા પહેલાં અને પરિવહન દરમિયાન, દર્દીને સંપૂર્ણ શાંતિ બનાવવી આવશ્યક છે. તીવ્ર સ્વાદુપિંડના દર્દીઓમાં તીવ્ર રક્તવાહિની નિષ્ફળતા અને આંચકોના લક્ષણો વિકસિત હોવાથી, રોગનિવારક ઉપાયો તેમની સામે નિર્દેશિત થવો જોઈએ. કાર્ડિઆઝોલ, કોર્ડિમાઇન અથવા કપૂર લાગુ કરો. આંચકાની સ્થિતિ સામેની લડતમાં, મોર્ફિન (1% સોલ્યુશનના 1 મિલી) અને સોડિયમ ક્લોરાઇડ અથવા 5% ગ્લુકોઝ સોલ્યુશન (500-1000 મિલી) ના શારીરિક દ્રાવણની ત્વચા સાથે એડ્રેનાલિન (0.5% સોલ્યુશનના 1 મિલી) ની રજૂઆત કરવામાં આવે છે.
જો શક્ય હોય તો, લોહી ચડાવવું (300 મિલી) કરવું જોઈએ. પ્રથમ દિવસ દરમિયાન, દર્દીને ખોરાક આપવો જોઈએ નહીં. આ બધા પગલાં ફક્ત તે જ દુર્લભ કિસ્સાઓમાં હાથ ધરવાની જરૂર છે જ્યારે કોઈ પણ કારણોસર દર્દીનું પરિવહન ન થઈ શકે. જો કે, આ પછી, દર્દીને હજી પણ હોસ્પિટલમાં લઈ જવું આવશ્યક છે, તેની સાથે ડ doctorક્ટર અથવા પેરામેડિક પણ હોવું જોઈએ.