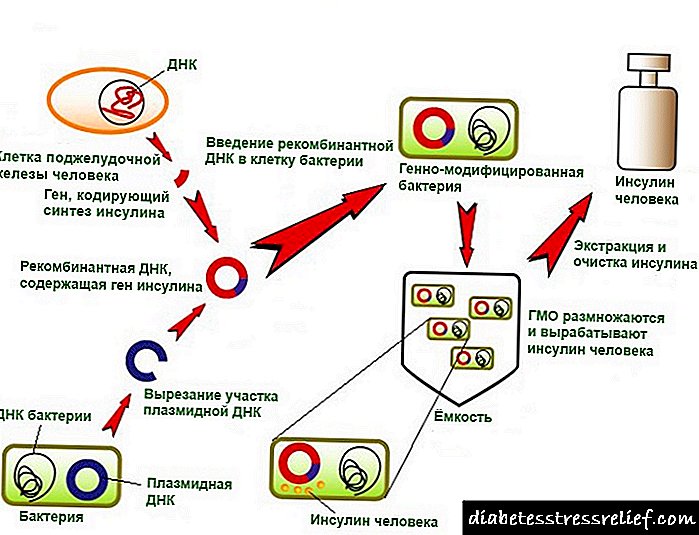
ડાયાબિટીઝ માટે હાઈ બ્લડ પ્રેશર
ડાયાબિટીઝ મેલીટસ એ એક ગંભીર રોગવિજ્ .ાન છે, જે શરીરમાં ઇન્સ્યુલિન અને મેટાબોલિક ડિસઓર્ડરની અભાવ સાથે છે. તે અસંખ્ય ગૂંચવણોનું કારણ બને છે. ઉચ્ચ ખાંડ સાથે, રક્ત વાહિનીઓની સ્થિતિ વધુ ખરાબ થાય છે, લોહી ગાer અને વધુ ચીકણું બને છે. આ બધા બ્લડ પ્રેશરની સમસ્યાઓ તરફ દોરી જાય છે. ડાયાબિટીઝ કેવી રીતે પ્રગટ થાય છે અને તેની સાથે શું કરવું?

પ્રકાર 1 ડાયાબિટીસ
પ્રકાર 1 ડાયાબિટીસમાં, હાઈ બ્લડ પ્રેશર (બીપી) નું મુખ્ય કારણ કિડનીને નુકસાન (ડાયાબિટીક નેફ્રોપથી) છે. આ ડિસઓર્ડર નિદાન ––-–૦% ડાયાબિટીઝના દર્દીઓમાં થાય છે અને તે ત્રણ તબક્કાઓમાંથી પસાર થાય છે.
- માઇક્રોઆલ્બ્યુમિન્યુરિયા: પેશાબમાં આલ્બુમિન પ્રોટીનના નાના અણુઓ જોવા મળે છે.
- પ્રોટીન્યુરિયા: કિડની વધુને વધુ ખરાબ રીતે ફિલ્ટર કરવાનું કાર્ય કરે છે. પેશાબમાં મોટા પ્રોટીન હોય છે.
- ક્રોનિક રેનલ નિષ્ફળતા.
પ્રથમ તબક્કે, પેશાબમાં પ્રોટીનની માત્રા 20% સુધી વધે છે, બીજા તબક્કે - 50-70% સુધી, અને ત્રીજા સ્થાને - 70-100% સુધી. આ સૂચક જેટલું .ંચું છે, દર્દીનું બ્લડ પ્રેશર .ંચું છે.
પ્રોટીન ઉપરાંત, સોડિયમ નબળું વિસર્જન થાય છે. તેના સ્તરમાં વધારા સાથે, લોહીમાં પ્રવાહી એકઠા થાય છે. પરિણામે, ફરતા લોહીનું પ્રમાણ વધે છે. ગ્લુકોઝની વધેલી સાંદ્રતા સાથે સમાન ચિત્ર જોવા મળે છે. ડાયાબિટીઝના દર્દીનું શરીર કિડનીની તકલીફને વળતર આપવાનો પ્રયાસ કરી રહ્યું છે, અને તેથી બ્લડ પ્રેશર વધે છે.
પ્રકાર 2 ડાયાબિટીસ
પ્રકાર 2 ડાયાબિટીસના વિકાસના લાંબા સમય પહેલા રોગવિજ્ .ાનવિષયક પ્રક્રિયા શરૂ થાય છે. દર્દી ઇન્સ્યુલિન પ્રતિકાર વિકસાવે છે - ઇન્સ્યુલિનની અસરો માટે પેશીઓની સંવેદનશીલતામાં ઘટાડો. લોહીમાં ખૂબ જ હોર્મોન ફેલાય છે, જે ધમનીનું હાયપરટેન્શન તરફ દોરી જાય છે.
એથરોસ્ક્લેરોસિસને કારણે, રુધિરવાહિનીઓનું લ્યુમેન સંકુચિત થાય છે. આ પાસા હાયપરટેન્શનના વિકાસનું પણ કારણ બને છે. તે જ સમયે, પેટની જાડાપણું શોધી શકાય છે (કમરના વિસ્તારમાં). એડિપોઝ ટીશ્યુ એવા પદાર્થોને મુક્ત કરે છે જે, લોહીમાં પ્રવેશતા, ડાયાબિટીઝના દર્દીનું દબાણ વધે છે.
ડાયાબિટીસ મેલિટસમાં હાયપરટેન્શનના વિકાસ માટે વધારાના ઉશ્કેરણીજનક પરિબળોમાં શામેલ છે:
- લાંબી તાણ અથવા હતાશા,
- કુપોષણ
- અભ્યાસ અને કાર્ય પર ભારે ભાર,
- શ્વાસ સમસ્યાઓ
- શરીરમાં વિટામિન, ખનિજો અને અન્ય મહત્વપૂર્ણ તત્વોનો અભાવ,
- અંતocસ્ત્રાવી સિસ્ટમ રોગો,
- પારો, કેડમિયમ અથવા લીડ સાથે ઝેર.
સમાન સમસ્યાઓ ધમની હાયપરટેન્શનનું કારણ અને પરિણામ બંને હોઈ શકે છે.
ડાયાબિટીસ મેલીટસમાં દબાણ સાથે સમસ્યાઓ નિયમિત પરીક્ષા દરમિયાન તક દ્વારા શોધી કા .વામાં આવે છે. તે ઘણા પરિબળોના પ્રભાવ હેઠળ વધે છે. તેથી, રોગની અવધિ અને તીવ્રતા સ્થાપિત કરવી હંમેશાં સરળ નથી, શરીર પર તેની અસરની ડિગ્રી.
કેટલીકવાર ડાયાબિટીઝમાં ચક્કર, ચક્કર, માથાનો દુખાવો, visualબકા, અને દ્રષ્ટિની તીવ્રતામાં ઘટાડો હાયપરટેન્શન સાથે નોંધાય છે. જો કે, મોટાભાગના કિસ્સાઓમાં, હાયપરટેન્શન એસિમ્પ્ટોમેટિક હોય છે.
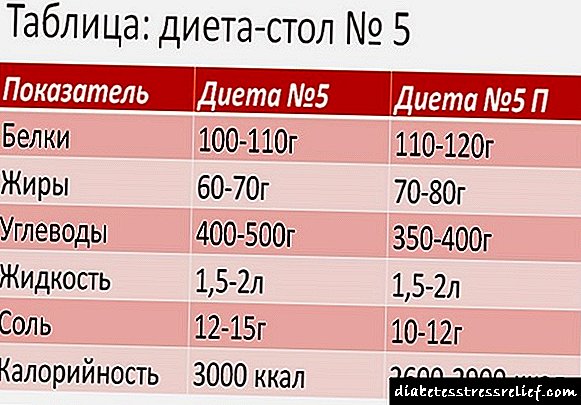
હાયપરટેન્શન માટે આહાર
ડાયાબિટીઝમાં હાઈ બ્લડ પ્રેશર સહવર્તી પેથોલોજીઝ, અપંગતા અને મૃત્યુના દેખાવથી ભરપૂર છે. તેથી, લક્ષ્ય સ્તર સુધી બ્લડ પ્રેશર ઘટાડવું મહત્વપૂર્ણ છે: 130/80 મીમી આરટી. કલા.
લો-કાર્બ આહાર એ સામાન્ય રક્ત ગ્લુકોઝની સાંદ્રતાને ઘટાડવાનો અને જાળવવાનો શ્રેષ્ઠ રસ્તો છે. શરીરની હોર્મોન માટેની જરૂરિયાત ઓછી થશે, જે ધમનીવાળા હાયપરટેન્શનની સારવારના પરિણામો સુધારશે. આ આહાર ફક્ત રેનલ નિષ્ફળતાની ગેરહાજરીમાં યોગ્ય છે. તે માઇક્રોઆલ્બ્યુમિન્યુરિયાના તબક્કે ઉપયોગી અને સંપૂર્ણપણે સલામત છે. પ્રોટીન્યુરિયા સાથે, ખાસ કાળજી અને ડ doctorક્ટર સાથે અગાઉની સલાહ લેવી જરૂરી છે.
લો-કાર્બ આહાર ઉચ્ચ ગ્લાયકેમિક ઇન્ડેક્સવાળા ખોરાકના આહારમાં પ્રતિબંધ સૂચવે છે. આમાં ગાજર, બટાકા, મીઠા ફળો, પેસ્ટ્રી, બ્રેડ, ડુક્કર, ચોખા, પાસ્તા, જામ, મધ, અંજીર, કેળા, દ્રાક્ષ, સૂકા ફળો શામેલ છે. જડીબુટ્ટીઓમાંથી તાજી સ્ક્વિઝ્ડ કરેલો જ્યુસ લોહીમાં શર્કરાના સ્તરને સામાન્ય કરવામાં મદદ કરે છે.
કોષ્ટક મીઠું સંપૂર્ણપણે કાardી નાખો. તે શરીરમાં પ્રવાહી રીટેન્શન અને બ્લડ પ્રેશરમાં વધારાને પ્રોત્સાહન આપે છે. છુપાયેલા સ્વરૂપમાં, મીઠું ઘણી વાનગીઓ અને ઉત્પાદનોમાં જોવા મળે છે: સેન્ડવીચ, બ્રેડ, સૂપ્સ, પીત્ઝા, પીવામાં માંસ.
હાયપરટેન્શન માટેની મુખ્ય દવાઓ
ફાર્માસિસ્ટ્સ હાઈ બ્લડ પ્રેશર માટેની મુખ્ય દવાઓ 5 જૂથોમાં વહેંચે છે: કેલ્શિયમ વિરોધી, મૂત્રવર્ધક પદાર્થ, એસીઈ અવરોધકો, બીટા-બ્લocકર, એન્જીયોટેન્સિન -2 રીસેપ્ટર બ્લ blકર.
કેલ્શિયમ વિરોધી. બે પ્રકારના કેલ્શિયમ ચેનલ બ્લocકર્સ છે: 1,4-ડાયહાઇડ્રોપાયરડાઇન્સ અને નોન-ડાયહાઇડ્રોપાયરડાઇન્સ. પ્રથમ જૂથમાં નિફેડિપિન, અમલોદિપિન, ઇસરાડિપિન, લેસિડિપિન, ફેલોડિપિન શામેલ છે. બીજામાં - દિલ્ટીઆઝેમ અને વેરાપામિલ. સહકારી કોરોનરી ધમની બિમારીવાળા ડાયાબિટીસ માટે લાંબા-અભિનયવાળા ડાયહાઇડ્રોપાયરિડાઇન્સ સૌથી સુરક્ષિત છે. બિનસલાહભર્યું: તીવ્ર તબક્કામાં અસ્થિર કંઠમાળ, હૃદયની નિષ્ફળતા અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન.
મૂત્રવર્ધક પદાર્થ. ફરતા રક્તના વધતા પ્રમાણને કારણે ડાયાબિટીઝ મેલીટસમાં ઘણીવાર હાઈ બ્લડ પ્રેશર જોવા મળે છે. મૂત્રવર્ધક પદાર્થ આ સમસ્યાને દૂર કરે છે.
મૂત્રવર્ધક પદાર્થનું વર્ગીકરણ:
- થિઆઝાઇડ: હાઇડ્રોક્લોરોથિયાઝાઇડ,
- ઓસ્મોટિક: મન્નીટોલ,
- થિયાઝાઇડ જેવા: ઇંડાપામાઇડ રીટાર્ડ,
- પોટેશિયમ-સ્પેરિંગ: એમિલોરાઇડ, ટ્રાઇમટેરેન, સ્પિરોનોલેક્ટોન,
- લૂપબેક: ટraરાસીમાઇડ, બ્યુમેટanનાઇડ, ફ્યુરોસેમાઇડ, ઇથેક્રીલિક એસિડ.
લૂપ મૂત્રવર્ધક પદાર્થ કિડની નિષ્ફળતા માટે અસરકારક છે. જો એડીમા સાથે હાયપરટેન્શન હોય તો તેઓ સૂચવવામાં આવે છે. થાઇઝાઇડ જેવા અને થિઆઝાઇડ મૂત્રવર્ધક પદાર્થ, તેનાથી વિપરીત, ક્રોનિક રેનલ નિષ્ફળતામાં બિનસલાહભર્યું છે. ડાયાબિટીસ માટે ઓસ્મોટિક અને પોટેશિયમ-સ્પેરિંગ મૂત્રવર્ધક પદાર્થનો ઉપયોગ થતો નથી.
જો દર્દી ડાયાબિટીક નેફ્રોપથીનો વિકાસ કરે છે તો એસીઇ અવરોધકો સૂચવવામાં આવે છે. તે હૃદયની નિષ્ફળતા માટે ફર્સ્ટ લાઇન દવાઓ છે. તેઓ ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતા વધારે છે અને પ્રકાર 2 ડાયાબિટીસના વિકાસને અટકાવે છે. બિનસલાહભર્યું: હાઈપરકલેમિયા, સીરમ ક્રિએટિનાઇન, ગર્ભાવસ્થા અને સ્તનપાનમાં વધારો.
બીટા બ્લocકર. આંતરિક સિમ્પેથોમેમેટીક પ્રવૃત્તિ સાથે અને તેના વિના, ત્યાં હાઇડ્રોફિલિક અને લિપોફિલિક, પસંદગીયુક્ત અને બિન-પસંદગીયુક્ત છે. ગોળીઓ હૃદયની નિષ્ફળતા, કોરોનરી હ્રદય રોગ, તીવ્ર પોસ્ટ-ઇન્ફાર્ક્શન અવધિ માટે સૂચવવામાં આવે છે. તે જ સમયે, તેઓ તોળાઈ રહેલ હાયપોગ્લાયકેમિઆના ચિહ્નો માસ્ક કરે છે.
એન્જીયોટેન્સિન -૨ રીસેપ્ટર બ્લocકર્સ. જો ડાયાબિટીસ મેલીટસવાળા દર્દીમાં એસીઇ અવરોધકમાંથી સૂકી ઉધરસ દેખાય છે, તો આ દવાઓ કિડનીની સમસ્યાઓ અને હાઈ બ્લડ પ્રેશરને દૂર કરવા સૂચવવામાં આવે છે. ACE અવરોધકોથી વિપરીત, તેઓ ડાબી ક્ષેપકની હાયપરટ્રોફીને વધુ સારી રીતે ઘટાડે છે.
વધારાના ભંડોળ
ધમનીય હાયપરટેન્શન સાથે, વધારાના જૂથની દવાઓ પણ અસરકારક છે. આમાં રસિલેઝ (રેઇનિન અવરોધક) અને આલ્ફા-બ્લocકર શામેલ છે. તેઓ સંયોજન ઉપચારના ભાગ રૂપે સૂચવવામાં આવે છે.
રસીલેઝ પ્રમાણમાં નવી દવા છે. તે એન્જીયોટન્સિન II રીસેપ્ટર બ્લocકર્સ અથવા એસીઇ અવરોધકો સાથે એક સાથે સૂચવવામાં આવે છે. આવા સંયોજનો કિડની અને હૃદયને સુરક્ષિત રાખવા માટે ઉચ્ચારણ અસર પ્રદાન કરે છે. દવા ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતા વધારે છે અને લોહીના કોલેસ્ટરોલને સુધારે છે.
આલ્ફા બ્લocકર. હાઈ બ્લડ પ્રેશરની લાંબી ઉપચાર માટે, પસંદગીયુક્ત આલ્ફા -1-બ્લોકરનો ઉપયોગ થાય છે. આ જૂથમાં પ્રેઝોસિન, ટેરાઝોસિન અને ડોક્સાઝોસિન શામેલ છે. ડાયાબિટીઝ સાથે, આલ્ફા-બ્લocકર્સ ચયાપચય પર ફાયદાકારક અસર કરે છે. તેઓ હોર્મોનમાં પેશીઓની સંવેદનશીલતામાં વધારો કરે છે, લોહીમાં શર્કરાનું સ્તર ઓછું કરે છે, અને ટ્રાઇગ્લાઇસેરાઇડ્સ અને કોલેસ્ટરોલ સુધારે છે.બિનસલાહભર્યું: હૃદયની નિષ્ફળતા, onટોનોમિક ન્યુરોપથી. આડઅસરો: ઓર્થોસ્ટેટિક હાયપોટેન્શન, મૂર્છા, ઉપાડ, પગની સોજો, સતત ટાકીકાર્ડિયા.
ઉચ્ચ દબાણ પ્રોફીલેક્સીસ
ડાયાબિટીઝની ગૂંચવણો અટકાવવાનો મુખ્ય નિયમ એ લોહીમાં શર્કરાના સ્તરની સતત દેખરેખ છે. ખાંડમાં વધારો રક્ત વાહિનીઓ પર નકારાત્મક અસર કરે છે. આ તે છે જે બ્લડ પ્રેશરનું ઉલ્લંઘન તરફ દોરી જાય છે. કાર્બોહાઈડ્રેટ, કસરત અને દવાઓની ઓછામાં ઓછી માત્રાવાળા આહાર સમસ્યાઓથી બચવા માટે મદદ કરશે.
ડાયાબિટીઝ માટે હાઈ બ્લડ પ્રેશર એક મોટી સમસ્યા છે. દર્દીને નિષ્ણાતોની તમામ ભલામણોનું સ્પષ્ટપણે પાલન કરવાની જરૂર છે. ફક્ત આ સ્થિતિ હેઠળ તમે તમારા જીવનને લંબાવી શકો છો અને કાનૂની ક્ષમતા જાળવી શકો છો.
ડાયાબિટીઝમાં હાયપરટેન્શનના કારણો
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં, ધમનીય હાયપરટેન્શનના વિકાસના કારણો અલગ હોઈ શકે છે. પ્રકાર 1 ડાયાબિટીસ મેલીટસમાં, કિડનીના નુકસાન (ડાયાબિટીક નેફ્રોપથી) ને કારણે 80% કેસમાં હાઈપરટેન્શન વિકસે છે. પ્રકાર 2 ડાયાબિટીઝમાં, હાઈપરટેન્શન સામાન્ય રીતે દર્દીમાં કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર અને ડાયાબિટીસની તુલનામાં ખૂબ વિકાસ કરે છે. હાયપરટેન્શન એ મેટાબોલિક સિન્ડ્રોમના ઘટકોમાંનું એક છે, જે ટાઇપ 2 ડાયાબિટીસનો પુરોગામી છે.
ડાયાબિટીસમાં હાયપરટેન્શનના વિકાસના કારણો અને તેમની આવર્તન
| પ્રકાર 1 ડાયાબિટીસ | પ્રકાર 2 ડાયાબિટીસ |
|---|---|
|
|
ટેબલ પર નોંધો. વૃદ્ધ દર્દીઓમાં અલગ સિસ્ટોલિક હાયપરટેન્શન એક વિશિષ્ટ સમસ્યા છે. લેખમાં વધુ વાંચો "વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શન." બીજો અંત endસ્ત્રાવી પેથોલોજી - તે ફેઓક્રોમોસાયટોમા, પ્રાથમિક હાયપરલ્ડોસ્ટેરોનિઝમ, ઇટસેન્કો-કુશિંગ સિન્ડ્રોમ અથવા બીજો દુર્લભ રોગ હોઈ શકે છે.
આવશ્યક હાયપરટેન્શન - એટલે કે બ્લડ પ્રેશરમાં વધારો થવાનું કારણ ડ doctorક્ટર સ્થાપિત કરવામાં સક્ષમ નથી. જો હાયપરટેન્શન મેદસ્વીપણું સાથે જોડવામાં આવે છે, તો પછી, સંભવત the, તેનું કારણ ફૂડ કાર્બોહાઇડ્રેટ્સ પ્રત્યે અસહિષ્ણુતા અને લોહીમાં ઇન્સ્યુલિનનું વધતું સ્તર છે. આને "મેટાબોલિક સિન્ડ્રોમ" કહેવામાં આવે છે અને તે સારવારમાં સારો પ્રતિસાદ આપે છે. તે પણ આ હોઈ શકે છે:
- શરીરમાં મેગ્નેશિયમની ઉણપ,
- ક્રોનિક માનસિક તાણ,
- પારો, સીસા અથવા કેડિયમ સાથેનો નશો,
- એથરોસ્ક્લેરોસિસને કારણે મોટી ધમનીને સંકુચિત.
અને યાદ રાખો કે જો દર્દી ખરેખર જીવવા માંગે છે, તો દવા શક્તિવિહીન છે :).
પ્રકાર 1 ડાયાબિટીસ હાઈ બ્લડ પ્રેશર
પ્રકાર 1 ડાયાબિટીસ મેલીટસમાં, વધતા દબાણનું મુખ્ય અને ખૂબ જ જોખમી કારણ કિડનીને નુકસાન છે, ખાસ કરીને, ડાયાબિટીક નેફ્રોપથી. આ ગૂંચવણ પ્રકાર 1 ડાયાબિટીસના 35-40% દર્દીઓમાં વિકસે છે અને તે ઘણા તબક્કાઓમાંથી પસાર થાય છે:
- માઇક્રોઆલ્બ્યુમિન્યુરિયાનો તબક્કો (પેશાબમાં આલ્બુમિન પ્રોટીનના નાના અણુઓ દેખાય છે),
- પ્રોટીન્યુરિયાનો તબક્કો (મૂત્રમાં કિડની વધુ ખરાબ થાય છે અને મોટા પ્રોટીન દેખાય છે),
- ક્રોનિક રેનલ નિષ્ફળતાનો તબક્કો.
- ડાયાબિટીઝ મેલિટસમાં કિડનીને નુકસાન, તેની સારવાર અને નિવારણ
- કિડની તપાસવા માટે તમારે કયા પરીક્ષણો પસાર કરવાની જરૂર છે (એક અલગ વિંડોમાં ખુલે છે)
- મહત્વપૂર્ણ! ડાયાબિટીસ કિડની ડાયેટ
- રેનલ ધમની સ્ટેનોસિસ
- ડાયાબિટીઝ કિડની ટ્રાન્સપ્લાન્ટ
ફેડરલ સ્ટેટ ઇન્સ્ટિટ્યુશન એન્ડોક્રિનોલોજીકલ રિસર્ચ સેન્ટર (મોસ્કો) ના અનુસાર, કિડનીના પેથોલોજી વિના પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં, 10% હાયપરટેન્શનથી પીડાય છે. માઇક્રોઆલ્બ્યુમિન્યુરિયાના તબક્કે દર્દીઓમાં, આ મૂલ્ય 20% સુધી વધે છે, પ્રોટીન્યુરિયાના તબક્કે - 50-70%, ક્રોનિક રેનલ નિષ્ફળતાના તબક્કે - 70-100%. પેશાબમાં વધુ પ્રોટીન વિસર્જન થાય છે, દર્દીનું બ્લડ પ્રેશર theંચું હોય છે - આ એક સામાન્ય નિયમ છે.
કિડનીને નુકસાન સાથેનું હાયપરટેન્શન એ હકીકતને કારણે વિકસે છે કે કિડની પેશાબમાં નબળી સોડિયમનું વિસર્જન કરે છે. લોહીમાં સોડિયમ મોટું થાય છે અને પ્રવાહી તેને પાતળું કરવા માટે બનાવે છે. ફરતા લોહીનું વધુ પડતું પ્રમાણ બ્લડ પ્રેશર વધારે છે. જો લોહીમાં ડાયાબિટીઝને કારણે ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે, તો તે તેની સાથે વધુ પ્રવાહી ખેંચે છે જેથી લોહી વધુ જાડું ન હોય. આમ, ફરતા લોહીનું પ્રમાણ હજી વધી રહ્યું છે.
હાયપરટેન્શન અને કિડની રોગ એક ખતરનાક દુષ્ટ ચક્ર બનાવે છે. શરીર કિડનીની નબળી કામગીરી માટે વળતર આપવાનો પ્રયત્ન કરે છે, અને તેથી બ્લડ પ્રેશર વધે છે. તે, બદલામાં, ગ્લોમેર્યુલીની અંદરના દબાણમાં વધારો કરે છે. કિડનીની અંદરના કહેવાતા ફિલ્ટરિંગ તત્વો. પરિણામે, ગ્લોમેર્યુલી ધીરે ધીરે મૃત્યુ પામે છે, અને કિડની ખરાબ કામ કરે છે.
આ પ્રક્રિયા રેનલ નિષ્ફળતા સાથે સમાપ્ત થાય છે. સદભાગ્યે, ડાયાબિટીક નેફ્રોપથીના પ્રારંભિક તબક્કામાં, જો દર્દીની કાળજીપૂર્વક સારવાર કરવામાં આવે તો દુષ્ટ ચક્ર તૂટી શકે છે. મુખ્ય વસ્તુ એ છે કે બ્લડ સુગરને સામાન્યથી ઓછી કરો. એસીઇ અવરોધકો, એન્જીયોટેન્સિન રીસેપ્ટર બ્લocકર અને મૂત્રવર્ધક પદાર્થ પણ મદદ કરે છે. તમે નીચે તેમના વિશે વધુ વાંચી શકો છો.
હાયપરટેન્શન અને પ્રકાર 2 ડાયાબિટીસ
"વાસ્તવિક" પ્રકાર 2 ડાયાબિટીસના વિકાસના લાંબા સમય પહેલા, રોગની પ્રક્રિયા ઇન્સ્યુલિન પ્રતિકારથી શરૂ થાય છે. આનો અર્થ એ કે ઇન્સ્યુલિનની ક્રિયા પ્રત્યે પેશીઓની સંવેદનશીલતા ઓછી થઈ છે. ઇન્સ્યુલિન પ્રતિકારની ભરપાઈ કરવા માટે, રક્તમાં ખૂબ ઇન્સ્યુલિન ફેલાય છે, અને આ પોતે બ્લડ પ્રેશર વધારે છે.
વર્ષોથી, એથરોસ્ક્લેરોસિસને કારણે રુધિરવાહિનીઓનું લ્યુમેન સંકુચિત થાય છે, અને આ હાયપરટેન્શનના વિકાસમાં બીજું નોંધપાત્ર "યોગદાન" બને છે. સમાંતર, દર્દીને પેટની જાડાપણું (કમરની આસપાસ) હોય છે. એવું માનવામાં આવે છે કે એડિપોઝ પેશીઓ લોહીમાં પદાર્થો છૂટા કરે છે જે બ્લડ પ્રેશરમાં વધારો કરે છે.

આ આખા સંકુલને મેટાબોલિક સિન્ડ્રોમ કહેવામાં આવે છે. તે તારણ આપે છે કે હાયપરટેન્શન પ્રકાર 2 ડાયાબિટીસ કરતા ખૂબ પહેલા વિકસે છે. જ્યારે તે ડાયાબિટીઝનું નિદાન કરે છે ત્યારે તે ઘણીવાર દર્દીમાં તરત જ જોવા મળે છે. સદભાગ્યે, ઓછી કાર્બોહાઇડ્રેટ ખોરાક એ જ સમયે ટાઇપ 2 ડાયાબિટીસ અને હાયપરટેન્શનને નિયંત્રિત કરવામાં મદદ કરે છે. તમે નીચે વિગતો વાંચી શકો છો.
હાઈપરિન્સ્યુલિનિઝમ એ લોહીમાં ઇન્સ્યુલિનની વધેલી સાંદ્રતા છે. તે ઇન્સ્યુલિન પ્રતિકારના જવાબમાં થાય છે. જો સ્વાદુપિંડમાં ઇન્સ્યુલિનનો વધુ પડતો ઉત્પાદન કરવો હોય, તો તે તીવ્રતાથી "બહાર કાarsે છે". જ્યારે તેણી વર્ષોથી સામનો કરવાનું બંધ કરે છે, ત્યારે બ્લડ સુગર વધે છે અને ટાઇપ 2 ડાયાબિટીઝ થાય છે.
હાઈપરઇન્સ્યુલિનિઝમ બ્લડ પ્રેશરને કેવી રીતે વધારે છે:
- સહાનુભૂતિશીલ નર્વસ સિસ્ટમ સક્રિય કરે છે,
- પેશાબમાં કિડની સોડિયમ અને પ્રવાહી વધુ ખરાબ કરે છે,
- સોડિયમ અને કેલ્શિયમ કોષોની અંદર એકઠા થાય છે,
- વધારે ઇન્સ્યુલિન રક્ત વાહિનીઓની દિવાલોને જાડા કરવામાં ફાળો આપે છે, જે તેમની સ્થિતિસ્થાપકતા ઘટાડે છે.
ડાયાબિટીસમાં હાયપરટેન્શનના અભિવ્યક્તિની સુવિધાઓ
ડાયાબિટીઝ સાથે, બ્લડ પ્રેશરમાં વધઘટની કુદરતી દૈનિક લય ખોરવાય છે. સામાન્ય રીતે, સવારમાં અને રાત્રે નિંદ્રા દરમિયાન વ્યક્તિમાં, બ્લડ પ્રેશર દિવસની તુલનામાં 10-20% ઓછો હોય છે. ડાયાબિટીઝ એ હકીકત તરફ દોરી જાય છે કે ઘણા હાયપરટેન્સિવ દર્દીઓમાં રાત્રે દબાણ ઓછું થતું નથી. તદુપરાંત, હાયપરટેન્શન અને ડાયાબિટીસના સંયોજન સાથે, રાત્રિ દબાણ ઘણીવાર દિવસના દબાણ કરતા વધારે હોય છે.
આ ડિસઓર્ડર ડાયાબિટીક ન્યુરોપથીને કારણે હોવાનું માનવામાં આવે છે. એલિવેટેડ બ્લડ સુગર onટોનોમિક નર્વસ સિસ્ટમ પર અસર કરે છે, જે શરીરના જીવનને નિયંત્રિત કરે છે. પરિણામે, રક્ત વાહિનીઓની તેમના સ્વરને નિયંત્રિત કરવાની ક્ષમતા, એટલે કે, ભારને આધારે સાંકડી અને આરામ કરવાની ક્ષમતા બગડતી જાય છે.
નિષ્કર્ષ એ છે કે હાયપરટેન્શન અને ડાયાબિટીસના સંયોજન સાથે, ટોનોમીટર સાથે માત્ર એક-સમય દબાણ દબાણ જરૂરી નથી, પરંતુ 24-કલાક નિરીક્ષણ પણ કરવું જોઈએ. તે ખાસ ઉપકરણનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે.આ અભ્યાસના પરિણામો અનુસાર, તમે દબાણ માટે દવાઓ લેવાની અને માત્રાનો સમય સમાયોજિત કરી શકો છો.

પ્રેક્ટિસ બતાવે છે કે ડાયાબિટીઝ ન હોય તેવા હાયપરટેન્સિવ દર્દીઓ કરતાં ટાઇપ 1 અને ટાઇપ 2 ડાયાબિટીસવાળા દર્દીઓ સામાન્ય રીતે મીઠા પ્રત્યે વધુ સંવેદનશીલ હોય છે. આનો અર્થ એ છે કે આહારમાં મીઠું મર્યાદિત કરવાથી શક્તિશાળી ઉપચાર અસર થઈ શકે છે. જો તમને ડાયાબિટીઝ છે, તો હાઈ બ્લડ પ્રેશરની સારવાર માટે મીઠું ઓછું ખાવાનો પ્રયત્ન કરો અને મહિનામાં શું થાય છે તેનું મૂલ્યાંકન કરો.
ડાયાબિટીસમાં હાઈ બ્લડ પ્રેશર ઘણીવાર ઓર્થોસ્ટેટિક હાયપોટેન્શન દ્વારા જટિલ હોય છે. આનો અર્થ એ કે દર્દીનું બ્લડ પ્રેશર તીવ્ર સ્થાનેથી સ્થાયી અથવા બેઠેલી સ્થિતિમાં સ્થાનાંતરિત થાય છે. ચક્કરમાં તીવ્ર વધારો, આંખોમાં કાળાપણું અથવા તો ચક્કર આવવા પછી ઓર્થોસ્ટેટિક હાયપોટેન્શન પોતાને મેનીફેસ્ટ કરે છે.
બ્લડ પ્રેશરના સર્કાડિયન લયના ઉલ્લંઘનની જેમ, આ સમસ્યા ડાયાબિટીસ ન્યુરોપથીના વિકાસને કારણે થાય છે. નર્વસ સિસ્ટમ ધીમે ધીમે વેસ્ક્યુલર સ્વરને નિયંત્રિત કરવાની તેની ક્ષમતા ગુમાવે છે. જ્યારે કોઈ વ્યક્તિ ઝડપથી વધે છે, ત્યારે ભાર તરત જ વધે છે. પરંતુ શરીર પાસે નળીઓ દ્વારા લોહીનો પ્રવાહ વધારવાનો સમય નથી, અને આ કારણે, આરોગ્ય વધુ ખરાબ થઈ રહ્યું છે.
ઓર્થોસ્ટેટિક હાયપોટેન્શન, હાઈ બ્લડ પ્રેશરના નિદાન અને સારવારને જટિલ બનાવે છે. ડાયાબિટીઝમાં બ્લડ પ્રેશરનું માપન બે સ્થિતિઓમાં જરૂરી છે - standingભા રહેવું અને સૂવું. જો દર્દીને આ ગૂંચવણ હોય, તો પછી તેણે દરેક સમયે ધીરે ધીરે getભો થવું જોઈએ, “તેના સ્વાસ્થ્ય પ્રમાણે”.
ડાયાબિટીઝ હાયપરટેન્શન ડાયેટ
અમારી સાઇટ પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ માટે ઓછા કાર્બોહાઇડ્રેટ ખોરાકને પ્રોત્સાહન આપવા માટે બનાવવામાં આવી હતી. કારણ કે ઓછી કાર્બોહાઈડ્રેટ ખાવી એ તમારી બ્લડ સુગરને ઓછી અને જાળવવાનો શ્રેષ્ઠ રસ્તો છે. ઇન્સ્યુલિનની તમારી આવશ્યકતા ઓછી થશે, અને આ તમારી હાયપરટેન્શન સારવારના પરિણામો સુધારવામાં મદદ કરશે. કારણ કે લોહીમાં વધુ ઇન્સ્યુલિન ફેલાય છે, બ્લડ પ્રેશર વધારે છે. અમે આ પદ્ધતિ અંગે ઉપર વિગતવાર ચર્ચા કરી છે.

અમે તમારા ધ્યાન લેખોને ભલામણ કરીએ છીએ:
ડાયાબિટીસ માટેનું એક ઓછું કાર્બ આહાર ફક્ત ત્યારે જ યોગ્ય છે જો તમે કિડનીની નિષ્ફળતા વિકસાવી નથી. માઇક્રોઆલ્બ્યુમિન્યુરિયા તબક્કા દરમિયાન આ ખાવાની શૈલી સંપૂર્ણપણે સલામત અને ફાયદાકારક છે. કારણ કે જ્યારે બ્લડ શુગર સામાન્ય થઈ જાય છે, ત્યારે કિડની સામાન્ય રીતે કામ કરવાનું શરૂ કરે છે, અને પેશાબમાં આલ્બ્યુમિનનું પ્રમાણ સામાન્ય થઈ જાય છે. જો તમારી પાસે પ્રોટીન્યુરિયાનો તબક્કો છે - સાવચેત રહો, તમારા ડ doctorક્ટરની સલાહ લો. ડાયાબિટીઝ કિડની ડાયેટ પણ જુઓ.
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસ માટે ઓછા કાર્બોહાઇડ્રેટ આહાર માટેની વાનગીઓ અહીં ઉપલબ્ધ છે.
ડાયાબિટીઝને કયા સ્તરે રાહત આપવી જોઈએ?
ડાયાબિટીસ મેલીટસવાળા હાયપરટેન્શનવાળા દર્દીઓ રક્તવાહિનીની ગૂંચવણોનું orંચું અથવા ખૂબ riskંચું જોખમ ધરાવતા દર્દીઓ છે. તેમને બ્લડ પ્રેશરને 140/90 મીમી આરટી સુધી ઘટાડવાની ભલામણ કરવામાં આવે છે. કલા. પ્રથમ 4 અઠવાડિયામાં, જો તેઓ સૂચવેલ દવાઓનો સારી રીતે ઉપયોગ સહન કરે. નીચેના અઠવાડિયામાં, તમે દબાણને લગભગ 130/80 સુધી ઘટાડવાનો પ્રયાસ કરી શકો છો.
મુખ્ય વસ્તુ એ છે કે દર્દી ડ્રગ થેરેપી અને તેના પરિણામો કેવી રીતે સહન કરે છે? જો તે ખરાબ છે, તો પછી નીચું બ્લડ પ્રેશર, ઘણા તબક્કામાં, ધીમે ધીમે હોવું જોઈએ. આ દરેક તબક્કે - પ્રારંભિક સ્તરના 10-15% દ્વારા, 2-4 અઠવાડિયાની અંદર. જ્યારે દર્દી અપનાવે છે, ત્યારે ડોઝમાં વધારો અથવા દવાઓની સંખ્યામાં વધારો.
જો તમે તબક્કામાં બ્લડ પ્રેશર ઓછું કરો છો, તો પછી આ હાયપોટેન્શનના એપિસોડોને ટાળે છે અને તેથી મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા સ્ટ્રોકનું જોખમ ઘટાડે છે. સામાન્ય બ્લડ પ્રેશર માટે થ્રેશોલ્ડની નીચલી મર્યાદા 110-115 / 70-75 મીમી આરટી છે. કલા.
ડાયાબિટીઝના દર્દીઓના જૂથો છે જેઓ તેમના "ઉપલા" બ્લડ પ્રેશરને 140 એમએમએચજી સુધી ઘટાડી શકે છે. કલા. અને નીચું ખૂબ મુશ્કેલ હોઈ શકે છે. તેમની સૂચિમાં શામેલ છે:
- જે દર્દીઓ પહેલાથી જ લક્ષ્ય અંગો ધરાવે છે, ખાસ કરીને કિડની,
- કાર્ડિયોવાસ્ક્યુલર ગૂંચવણોવાળા દર્દીઓ,
- વૃદ્ધ લોકો, એથરોસ્ક્લેરોસિસને વય-સંબંધિત વેસ્ક્યુલર નુકસાનને કારણે.
ડાયાબિટીઝ પ્રેશર પિલ્સ
ડાયાબિટીઝના દર્દી માટે બ્લડ પ્રેશરની ગોળીઓ પસંદ કરવાનું મુશ્કેલ બની શકે છે.કારણ કે ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચય હાયપરટેન્શન સહિત ઘણી દવાઓનો ઉપયોગ કરવા પર પ્રતિબંધ લાદી દે છે. કોઈ ડ્રગ પસંદ કરતી વખતે, ડ doctorક્ટર ધ્યાનમાં લે છે કે કેવી રીતે દર્દી તેની ડાયાબિટીસને નિયંત્રિત કરે છે અને હાયપરટેન્શન ઉપરાંત કયા સહવર્તી રોગો, પહેલાથી વિકસિત થયા છે.
સારી ડાયાબિટીસ પ્રેશર ગોળીઓમાં નીચેના ગુણધર્મો હોવા જોઈએ:
- બ્લડ પ્રેશરમાં નોંધપાત્ર ઘટાડો, જ્યારે આડઅસરો ઘટાડવી
- બ્લડ સુગર કંટ્રોલને ખરાબ ન કરો, "ખરાબ" કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સના સ્તરમાં વધારો ન કરો,
- ડાયાબિટીઝ અને હાઈ બ્લડ પ્રેશરને થતા નુકસાનથી હૃદય અને કિડનીને સુરક્ષિત કરો.
હાલમાં, હાયપરટેન્શન માટેની દવાઓના 8 જૂથો છે, જેમાં 5 મુખ્ય અને 3 વધારાના છે. ટેબ્લેટ્સ, જે વધારાના જૂથો સાથે સંબંધિત છે, એક સંયોજન ઉપચારના ભાગ રૂપે, નિયમ તરીકે સૂચવવામાં આવે છે.
દબાણ માટે દવાઓના જૂથો
| મુખ્ય | વધારાના (સંયોજન ઉપચારના ભાગ રૂપે) |
|---|---|
|
|
નીચે આપણે હાયપરટેન્શનવાળા દર્દીઓમાં આ દવાઓના વહીવટ માટેની ભલામણો પ્રદાન કરીએ છીએ જેમાં તે પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ દ્વારા જટિલ છે.
દબાણ માટે મૂત્રવર્ધક પદાર્થ (મૂત્રવર્ધક પદાર્થ)
મૂત્રવર્ધક પદાર્થનું વર્ગીકરણ
| જૂથ | ડ્રગ નામો |
|---|---|
| થિયાઝાઇડ મૂત્રવર્ધક પદાર્થ | હાઇડ્રોક્લોરોથિયાઝાઇડ (ડિક્લોથિયાઝાઇડ) |
| થિઆઝાઇડ જેવી મૂત્રવર્ધક દવા | ઇંડાપામાઇડ મંદબુદ્ધિ |
| લૂપ મૂત્રવર્ધક પદાર્થ | ફ્યુરોસેમાઇડ, બુમેટાનાઇડ, ઇથેક્રીલિક એસિડ, ટોરેસીમાઇડ |
| પોટેશિયમ-સ્પેરિંગ મૂત્રવર્ધક પદાર્થ | સ્પિરોનોલેક્ટોન, ટ્રાઇમટેરેન, એમિલિરાઇડ |
| ઓસ્મોટિક મૂત્રવર્ધક પદાર્થ | મન્નીટોલ |
| કાર્બોનિક એનિહાઇડ્રેસ અવરોધકો | ડાયકાર્બ |
આ તમામ મૂત્રવર્ધક દવાઓની વિગતવાર માહિતી અહીં મળી શકે છે. હવે ચર્ચા કરીએ કે ડાયાબિટીક્સ ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર કેવી રીતે કરે છે.
ડાયાબિટીઝવાળા દર્દીઓમાં હાયપરટેન્શન ઘણીવાર એ હકીકતને કારણે વિકસે છે કે રક્ત પરિભ્રમણનું પ્રમાણ વધ્યું છે. ઉપરાંત, ડાયાબિટીઝના દર્દીઓ મીઠું પ્રત્યેની સંવેદનશીલતા દ્વારા અલગ પડે છે. આ સંદર્ભે, ડાયાબિટીક્સ ઘણીવાર ડાયાબિટીઝમાં હાઈ બ્લડ પ્રેશરની સારવાર માટે સૂચવવામાં આવે છે. અને ઘણા દર્દીઓ માટે, મૂત્રવર્ધક પદાર્થ દવાઓ સારી રીતે મદદ કરે છે.
ડtorsક્ટરો થિઆઝાઇડ મૂત્રવર્ધક પદાર્થની પ્રશંસા કરે છે કારણ કે આ દવાઓ હાયપરટેન્શનવાળા દર્દીઓમાં હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ લગભગ 15-25% ઘટાડે છે. જેમને ટાઇપ 2 ડાયાબિટીસ છે તે સહિત. એવું માનવામાં આવે છે કે નાના ડોઝમાં (હાઇડ્રોક્લોરોથિયાઝાઇડની સમકક્ષ, પસંદગીયુક્ત બીટા-બ્લocકર્સ) ડાયાબિટીઝના ચયાપચય પર ઓછામાં ઓછી નકારાત્મક અસર કરે છે. આનો અર્થ એ છે કે જો બીટા-બ્લocકર દર્દી દ્વારા લેવાની જરૂર હોય, તો કાર્ડિયોસેક્ટીવ દવાઓનો ઉપયોગ કરવો જોઇએ. નેબિવોલોલ (નેબિલેટ) અને કાર્વેડિલોલ (કોરીઓલ) - કાર્બોહાઇડ્રેટ અને ચરબીના ચયાપચયમાં સુધારો કરી શકે છે, તેઓ ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતામાં વધારો કરે છે.
નોંધ કાર્વેડિલોલ પસંદગીયુક્ત બીટા-અવરોધક નથી, પરંતુ તે એક આધુનિક દવા છે જેનો વ્યાપકપણે ઉપયોગ થાય છે, અસરકારક રીતે કાર્ય કરે છે અને, કદાચ, ડાયાબિટીઝના ચયાપચયને વધુ ખરાબ કરતું નથી.
આધુનિક બીટા-બ્લocકરો, અગાઉની પે generationીની દવાઓ કરતાં, ડાયાબિટીઝવાળા દર્દીઓની સારવારમાં, તેમજ ટાઇપ -2 ડાયાબિટીઝ થવાનું જોખમ ધરાવતા દર્દીઓની સારવારમાં પ્રાધાન્ય આપવાની ભલામણ કરે છે. તેનાથી વિપરિત, બિન-પસંદગીયુક્ત બીટા-બ્લ -કર્સ કે જેમાં વાસોોડિલેટર પ્રવૃત્તિ (પ્રોપ્ર propનોલ) નથી, તેઓ ટાઇપ 2 ડાયાબિટીસનું જોખમ વધારે છે.
તેઓ પેરિફેરલ પેશીઓમાં ઇન્સ્યુલિન પ્રતિકાર વધારે છે, તેમજ લોહીમાં "ખરાબ" કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ (ચરબી) નું સ્તર વધારે છે. તેથી, તેમને ડાયાબિટીઝવાળા દર્દીઓ માટે અથવા ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ વધારવાની ભલામણ કરવામાં આવતી નથી.
કેલ્શિયમ ચેનલ બ્લocકર્સ (કેલ્શિયમ વિરોધી)
કેલ્શિયમ ચેનલ બ્લocકર્સનું વર્ગીકરણ
| ડ્રગ જૂથ | આંતરરાષ્ટ્રીય નામ | |
|---|---|---|
| 1,4-ડાયહાઇડ્રોપાઇરોડાઇન્સ | નિફેડિપિન | |
| ઇસરાદિપાઇન | ||
| ફેલોડિપાઇન | ||
| અમલોદિપાઇન | ||
| લacસિડિપિન | ||
| નેડીહાઇડ્રોપાયરિડિન્સ | ફેનીલાલકિલેમિનેસ | વેરાપામિલ |
| બેન્ઝોથિયાઝેપાઇન્સ | દિલ્ટીઆઝેમ | |
કેલ્શિયમ વિરોધી એ હાયપરટેન્શન માટેની દવાઓ છે જે મોટા ભાગે વિશ્વભરમાં સૂચવવામાં આવે છે. તે જ સમયે, વધુ અને વધુ ડોકટરો અને દર્દીઓ "તેમની પોતાની ત્વચા પર" ખાતરી છે કે મેગ્નેશિયમ ગોળીઓ કેલ્શિયમ ચેનલ બ્લocકર્સ જેવી જ અસર ધરાવે છે. ઉદાહરણ તરીકે, આ અમેરિકન ચિકિત્સકો સ્ટીફન ટી. સિનાત્રા અને જેમ્સ સી રોબર્ટ્સ દ્વારા રિવર્સ રુવર હાર્ટ ડિસીઝ નાઉ (2008) પુસ્તકમાં લખ્યું છે.
મેગ્નેશિયમની ઉણપ કેલ્શિયમ ચયાપચયને નબળી પાડે છે, અને આ હાયપરટેન્શનનું સામાન્ય કારણ છે. કેલ્શિયમ વિરોધી જૂથની દવાઓ વારંવાર કબજિયાત, માથાનો દુખાવો, ફ્લશિંગ અને પગમાં સોજોનું કારણ બને છે. મેગ્નેશિયમની તૈયારીઓ, તેનાથી વિપરીત, અપ્રિય આડઅસરો નથી. તેઓ માત્ર હાયપરટેન્શનની જ સારવાર કરતા નથી, પણ ચેતાને શાંત કરે છે, આંતરડાની કામગીરીમાં સુધારણા કરે છે અને સ્ત્રીઓમાં માસિક સ્રાવ અગાઉના સિન્ડ્રોમની સુવિધા આપે છે.
તમે મેગ્નેશિયમ ધરાવતી ગોળીઓ માટે ફાર્મસીને પૂછી શકો છો. તમે અહીં હાયપરટેન્શનની સારવાર માટેની મેગ્નેશિયમની તૈયારીઓ વિશે વધુ જાણી શકો છો. મેગ્નેશિયમ પૂરક સંપૂર્ણપણે સલામત છે, સિવાય કે જ્યારે દર્દીને કિડનીની ગંભીર સમસ્યા હોય. જો તમને રેનલ નિષ્ફળતાના તબક્કે ડાયાબિટીક નેફ્રોપથી છે, તો તમારે મેગ્નેશિયમ લેવું જોઈએ તો તમારા ડ doctorક્ટરની સલાહ લો.
મધ્યમ ઉપચારાત્મક ડોઝમાં કેલ્શિયમ ચેનલ બ્લocકર્સ કાર્બોહાઈડ્રેટ અને ચરબીના ચયાપચયને અસર કરતું નથી. તેથી, તેઓ પ્રકાર 2 ડાયાબિટીઝ થવાનું જોખમ વધારતા નથી. તે જ સમયે, મધ્યમ અને doંચા ડોઝમાં ટૂંકા અભિનયવાળી ડાયહાઇડ્રોપાયરિડિન રક્તવાહિની અને અન્ય કારણોથી દર્દીઓના મૃત્યુનું જોખમ વધારે છે.
ડાયાબિટીઝના દર્દીઓમાં કેલ્શિયમ વિરોધીને સૂચવવામાં આવવું જોઈએ નહીં, જેમ કે હૃદયરોગની બિમારી છે, ખાસ કરીને નીચેની પરિસ્થિતિઓમાં:
- અસ્થિર કંઠમાળ,
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનો તીવ્ર સમયગાળો,
- હૃદય નિષ્ફળતા.
સહવર્તી કોરોનરી હૃદય રોગવાળા ડાયાબિટીસવાળા દર્દીઓમાં લાંબા સમયથી કાર્યરત ડાયહાઇડ્રોપાયરિડાઇન્સને સલામત માનવામાં આવે છે. પરંતુ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અને હૃદયની નિષ્ફળતાના રોકથામમાં, તેઓ એસીઇ અવરોધકોથી હલકી ગુણવત્તાવાળા છે. તેથી, તેઓને ACE અવરોધકો અથવા બીટા-બ્લocકર સાથે સંયોજનમાં ઉપયોગમાં લેવાની ભલામણ કરવામાં આવે છે.
અલગ સિસ્ટોલિક હાયપરટેન્શનવાળા વૃદ્ધ દર્દીઓ માટે, કેલ્શિયમ વિરોધીને સ્ટ્રોકની રોકથામ માટે પ્રથમ-લાઇન દવાઓ ગણવામાં આવે છે. ખાસ કરીને ટાઇપ 2 ડાયાબિટીઝના દર્દીઓ માટે. આ બંને ડાયહાઇડ્રોપાઇરડાઇન્સ અને નોન-ડાયહાઇડ્રોપાયરિડિનને લાગુ પડે છે.
કિડનીને સુરક્ષિત કરવા માટે વેરાપામિલ અને ડિલ્ટિએઝમ સાબિત થયા છે. તેથી, તે આ કેલ્શિયમ ચેનલ બ્લocકર્સ છે જે ડાયાબિટીસ નેફ્રોપથીના દર્દીઓ માટે સૂચવવામાં આવે છે. ડાહાઇડ્રોપાયરિડાઇન જૂથના કેલ્શિયમ વિરોધી લોકો પર નેફ્રોપ્રોટેક્ટીવ અસર હોતી નથી. તેથી, તેઓનો ઉપયોગ ફક્ત એસીઇ અવરોધકો અથવા એન્જીયોટેન્સિન-II રીસેપ્ટર બ્લocકર સાથે સંયોજનમાં થઈ શકે છે.
ACE અવરોધકો
ડાયાબિટીસમાં હાઈ બ્લડ પ્રેશરની સારવાર માટે એસીઇ અવરોધકો એ દવાઓનો ખૂબ જ મહત્વપૂર્ણ જૂથ છે, ખાસ કરીને જો કિડનીની ગૂંચવણ વિકસે છે. અહીં તમે ACE અવરોધકો વિશેની વિગતવાર માહિતી મેળવી શકો છો.
મહેરબાની કરીને નોંધ કરો કે જો કોઈ દર્દી એક જ કિડની ધમનીના રેનલ ધમનીઓ અથવા સ્ટેનોસિસના દ્વિપક્ષીય સ્ટેનોસિસનો વિકાસ કરે છે, તો ACE અવરોધકોને રદ કરવું આવશ્યક છે. એંજિયોટન્સિન -2 રીસેપ્ટર બ્લocકર્સ માટે પણ તે જ છે, જેના વિશે આપણે નીચે ચર્ચા કરીશું.
એસીઇ અવરોધકોના ઉપયોગ માટેના અન્ય વિરોધાભાસ:
- હાઈપરકલેમિયા (લોહીમાં પોટેશિયમનું એલિવેટેડ સ્તર)> 6 એમએમઓએલ / એલ,
- સારવાર શરૂ થયાના 1 અઠવાડિયાની અંદર પ્રારંભિક સ્તરથી 30% કરતા વધારે સીરમ ક્રિએટિનાઇનમાં વધારો (વિશ્લેષણ સોંપવા - તપાસ કરો!),
- ગર્ભાવસ્થા અને સ્તનપાનનો સમયગાળો.
કોઈ પણ તીવ્રતાના હૃદયની નિષ્ફળતાના ઉપચાર માટે, એસીઈ અવરોધકો પસંદગીની પ્રથમ-લાઇન દવાઓ છે, જેમાં પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝના દર્દીઓનો સમાવેશ થાય છે.આ દવાઓ પેશીઓની ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા વધારે છે અને તેથી પ્રકાર 2 ડાયાબિટીસના વિકાસ પર પ્રોફીલેક્ટીક અસર કરે છે. તેઓ રક્ત ખાંડના નિયંત્રણને વધુ ખરાબ કરતા નથી, "બેડ" કોલેસ્ટરોલ વધારતા નથી.
ડાયાબિટીક નેફ્રોપથીની સારવાર માટે એસીઈ અવરોધકો એ 1 દવા છે. પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસના દર્દીઓએ ACE અવરોધકોને સૂચવવામાં આવે છે કે તરત જ પરીક્ષણો માઇક્રોઆલ્બ્યુમિન્યુરિયા અથવા પ્રોટીન્યુરિયા દર્શાવે છે, જો બ્લડ પ્રેશર સામાન્ય રહે છે. કારણ કે તેઓ કિડનીને સુરક્ષિત કરે છે અને પછીની તારીખમાં ક્રોનિક રેનલ નિષ્ફળતાના વિકાસમાં વિલંબ કરે છે.
જો દર્દી એસીઇ અવરોધકોને લઈ રહ્યું છે, તો પછી ભારપૂર્વક ભલામણ કરવામાં આવે છે કે તે દરરોજ 3 ગ્રામ કરતા વધુ સુધી મીઠું લેવાનું મર્યાદિત ન કરે. આનો અર્થ એ છે કે તમારે બરાબર મીઠું વિના ખોરાક રાંધવાની જરૂર છે. કારણ કે તે પહેલાથી જ તૈયાર ઉત્પાદનો અને અર્ધ-તૈયાર ઉત્પાદનોમાં ઉમેરવામાં આવ્યું છે. આ પર્યાપ્ત કરતાં વધુ છે જેથી તમારામાં શરીરમાં સોડિયમની ઉણપ ન હોય.
એસીઇ અવરોધકો સાથેની સારવાર દરમિયાન, બ્લડ પ્રેશર નિયમિતપણે માપવું જોઈએ, અને સીરમ ક્રિએટિનાઇન અને પોટેશિયમનું નિરીક્ષણ કરવું જોઈએ. સામાન્ય એથરોસ્ક્લેરોસિસવાળા વૃદ્ધ દર્દીઓએ એસીઇ અવરોધકો સૂચવે તે પહેલાં દ્વિપક્ષીય રેનલ ધમની સ્ટેનોસિસ માટે પરીક્ષણ કરવું આવશ્યક છે.
એન્જીયોટેન્સિન II રીસેપ્ટર બ્લocકર (એન્જીયોટન્સિન રીસેપ્ટર વિરોધી)
તમે અહીં આ પ્રમાણમાં નવી દવાઓ વિશે વિગતવાર માહિતી મેળવી શકો છો. ડાયાબિટીઝમાં હાઈ બ્લડ પ્રેશર અને કિડનીની સમસ્યાઓની સારવાર માટે, જો કોઈ દર્દીએ એસીઇ અવરોધકોમાંથી શુષ્ક ઉધરસ વિકસાવી હોય તો એન્જીયોટેન્સિન -2 રીસેપ્ટર બ્લocકર સૂચવવામાં આવે છે. આ સમસ્યા લગભગ 20% દર્દીઓમાં જોવા મળે છે.
એંજિઓટેન્સિન -2 રીસેપ્ટર બ્લocકર એસીઇ અવરોધકો કરતા વધુ ખર્ચાળ છે, પરંતુ તે સુકા ઉધરસનું કારણ નથી. એસીઇ અવરોધકો પરના વિભાગમાં ઉપરના આ લેખમાં લખેલી દરેક વસ્તુ એન્જીયોટેન્સિન રીસેપ્ટર બ્લocકર પર લાગુ પડે છે. વિરોધાભાસ સમાન છે, અને આ દવાઓ લેતી વખતે સમાન પરીક્ષણો લેવી જોઈએ.
એ જાણવું અગત્યનું છે કે એન્જીઓટન્સિન -૨ રીસેપ્ટર બ્લocકર્સ એસીઇ અવરોધકો કરતા ડાબી વેન્ટ્રિક્યુલર હાયપરટ્રોફી ઘટાડે છે. હાઈ બ્લડ પ્રેશર માટેની અન્ય દવાઓ કરતાં દર્દીઓ તેમને વધુ સારી રીતે સહન કરે છે. તેમની પાસે પ્લેસિબો સિવાય કોઈ આડઅસર નથી.
રસીલેઝ - રેઇનિનનો સીધો અવરોધક
આ પ્રમાણમાં નવી દવા છે. તે એસીઈ અવરોધકો અને એન્જીયોટેન્સિન રીસેપ્ટર બ્લocકર્સ કરતાં પાછળથી વિકસિત થયું હતું. રસિલેઝ સત્તાવાર રીતે રશિયામાં નોંધાયેલું હતું
જુલાઈ 2008 માં. તેની અસરકારકતાના લાંબા ગાળાના અભ્યાસના પરિણામોની અપેક્ષા હજુ બાકી છે.

રસીલેઝ - રેઇનિનનો સીધો અવરોધક
રસીલેઝ એસીઇ અવરોધકો અથવા એન્જીઓટેન્સિન-II રીસેપ્ટર બ્લocકર સાથે મળીને સૂચવવામાં આવે છે. આવા ડ્રગના સંયોજનો હૃદય અને કિડનીના રક્ષણ પર સ્પષ્ટ અસર કરે છે. રસીલેઝ લોહીમાં કોલેસ્ટરોલ સુધારે છે અને ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતા વધારે છે.
આલ્ફા બ્લocકર
ધમનીવાળા હાયપરટેન્શનની લાંબા ગાળાની સારવાર માટે, પસંદગીયુક્ત આલ્ફા -1-બ્લોકરનો ઉપયોગ થાય છે. આ જૂથની દવાઓ શામેલ છે:
પસંદગીયુક્ત આલ્ફા -1-બ્લocકર્સના ફાર્માકોકિનેટિક્સ
| દવા | ક્રિયાનો સમયગાળો, એચ | અર્ધ જીવન, એચ | પેશાબ (કિડની) માં વિસર્જન,% |
|---|---|---|---|
| પ્રેઝોસિન | 7-10 | 2-3 | 6-10 |
| ડોક્સાઝોસિન | 24 | 12 | 40 |
| ટેરાઝોસિન | 24 | 19-22 | 10 |
આલ્ફા-બ્લocકર્સની આડઅસરો:
- ઓર્થોસ્ટેટિક હાયપોટેન્શન, ચક્કર સુધી,
- પગ સોજો
- ઉપાડ સિન્ડ્રોમ (બ્લડ પ્રેશર મજબૂત રીતે "ફરી વળવું")
- સતત ટાકીકાર્ડિયા.
કેટલાક અભ્યાસોએ બતાવ્યું છે કે આલ્ફા-બ્લocકરો હૃદયની નિષ્ફળતાનું જોખમ વધારે છે. ત્યારથી, કેટલીક દવાઓ સિવાય, આ દવાઓ ખૂબ જ લોકપ્રિય નથી. હાયપરટેન્શન માટે તેમને અન્ય દવાઓ સાથે સૂચવવામાં આવે છે, જો દર્દીને સૌમ્ય પ્રોસ્ટેટિક હાયપરપ્લાસિયા હોય.
ડાયાબિટીઝમાં, તે મહત્વપૂર્ણ છે કે તેઓ ચયાપચય પર ફાયદાકારક અસર કરે.આલ્ફા-બ્લocકર્સ બ્લડ સુગર ઘટાડે છે, ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતા વધારે છે, અને કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સમાં સુધારો કરે છે.
તે જ સમયે, હૃદયની નિષ્ફળતા એ તેમના ઉપયોગ માટે વિરોધાભાસી છે. જો કોઈ દર્દીને ઓર્થોસ્ટેટિક હાયપોટેન્શન દ્વારા પ્રગટ autટોનોમિક ન્યુરોપથી હોય, તો પછી આલ્ફા-બ્લocકર સૂચવી શકાતી નથી.
હાયપરટેન્શનના વિકાસની પદ્ધતિ
ડાયાબિટીઝના પ્રકારને આધારે ડાયાબિટીઝનું દબાણ અલગ અલગ રીતે વધે છે. પ્રકાર 1 ડાયાબિટીસ સાથે, પરિસ્થિતિ ખૂબ ગંભીરતાથી વિકસિત થતી નથી, અને હંમેશા રોગના વિકાસને રોકવાની સંભાવના રહે છે. સુગર રોગનો બીજો પ્રકાર ક્રોનિક ધમનીય હાયપરટેન્શન સુધીની ગંભીર સમસ્યાઓથી ભરપૂર છે.
દરેક કેસને વધુ વિગતવાર ધ્યાનમાં લો:
હાયપરટેન્શન અને પ્રકાર 1 ડાયાબિટીસ
પ્રથમ પ્રકારનાં કિસ્સામાં, વિકાસના કેટલાક મૂળ તબક્કાઓ જોઇ શકાય છે:
- સૂક્ષ્મ
- પ્રોટીન્યુરિયા
- ક્રોનિક રેનલ નિષ્ફળતા (સીઆરએફ).
આ રોગ જેટલો આગળ વધે છે, તીવ્ર હાયપરટેન્શન થવાની સંભાવના વધારે છે, અને ધમનીઓમાં દબાણમાં વધારો અને પ્રોટીન સ્ત્રાવની સંખ્યામાં વધારો વચ્ચે સમાન સંબંધ એકદમ સચોટ છે. વસ્તુ એ છે કે આ સ્થિતિમાં, શરીર સોડિયમને યોગ્ય રીતે દૂર કરવામાં અસમર્થ છે, તેને લોહીમાં એકઠા કરે છે અને દબાણનું સ્તર વધે છે. જો સમયસર ખાંડનું સ્તર સામાન્ય કરવામાં આવે તો આગળના વિકાસને ટાળી શકાય છે.
ડાયાબિટીઝમાં રોગના કોર્સની સુવિધાઓ
દિવસના સમયને ધ્યાનમાં લીધા વિના દબાણમાં અચાનક ફેરફાર સાથે દર્દી માટે સુગર માંદગી ભરપૂર છે: જો કોઈ તંદુરસ્ત વ્યક્તિ સવારે લગભગ 15% જેટલો દબાણ ઓછો કરે છે, તો પછી દર્દી અનુભવી શકે છે, તેનાથી વિપરિત, વધારો.
 તેથી જ, દરરોજ મોનિટર કરવા અને દર્દીની સ્થિતિને નિયંત્રિત કરવા માટે ડોકટરો સતત દબાણને માપવાની ભલામણ કરે છે. આ ઉપસ્થિત નિષ્ણાતને વધુ સારી રીતે સમજવાની મંજૂરી આપશે કે કયા ડોઝ અને ડ્રગ લેવાનું શેડ્યૂલ દર્દીને સૂચવવું જોઈએ.
તેથી જ, દરરોજ મોનિટર કરવા અને દર્દીની સ્થિતિને નિયંત્રિત કરવા માટે ડોકટરો સતત દબાણને માપવાની ભલામણ કરે છે. આ ઉપસ્થિત નિષ્ણાતને વધુ સારી રીતે સમજવાની મંજૂરી આપશે કે કયા ડોઝ અને ડ્રગ લેવાનું શેડ્યૂલ દર્દીને સૂચવવું જોઈએ.
અગાઉ સૂચવ્યા મુજબ, હાયપરટેન્શનથી પીડાતા ડાયાબિટીસને પણ કેટલાક પોષક ધોરણોનું પાલન કરવું આવશ્યક છે, અને તેનો આધાર મીઠું લગભગ સંપૂર્ણ અસ્વીકાર હોવું જોઈએ. ચોક્કસ આહાર ઉપરાંત, વ્યક્તિએ અચાનક હલનચલનને નકારી કા standingવા અને સ્થાયી, બેસવું અને સૂવું વચ્ચે સરળ સંક્રમણ જેવા નિયમોનું પણ પાલન કરવું પડશે. બધા પ્રતિબંધો ઉપસ્થિત ચિકિત્સકની સૂચનાઓ અને દવા લેવાની જરૂરિયાતો દ્વારા સંચાલિત થાય છે.
જો કોઈ દર્દીને કોઈપણ પ્રકારનું હાયપરટેન્શન અને ડાયાબિટીસ મેલીટસ બંને હોય, તો તે આપમેળે રક્તવાહિની તંત્રના રોગો માટે જોખમ જૂથમાં આવે છે. પ્રથમ પગલું એ ધમનીઓમાં દબાણનું સ્તર ઓછું કરવું છે જેથી આગળની સારવાર સારી રીતે સહન કરવામાં આવે. અને ન્યુટ્રિશનિસ્ટ દ્વારા વિશેષ આહાર પણ સૂચવવામાં આવે છે, અને બીજો નિષ્ણાત ડ્રગ સાથે સારવારનો કોર્સ પસંદ કરે છે. વધારામાં, દર્દી લોક ઉપાયો સાથે સારવાર કરી શકે છે, અને હવે અમે ઉપરની તમામ બાબતોને વધુ વિગતવાર ધ્યાનમાં લઈશું.
કમ્બાઈડ એન્ટિહિપેરિટિવ થેરપીના સિદ્ધાંતો
વિવિધ ઉપચાર પદ્ધતિઓનું સંયોજન માત્ર અસરકારક જ નથી, પણ તર્કસંગત પણ છે જો તેની નીચે નક્કર જમીન હોય. ધમનીય હાયપરટેન્શનના કિસ્સામાં એક સફળ સંયોજન તમને બ્લડ પ્રેશરમાં વધારો, અને કેટલીકવાર દવાઓના આડઅસર પરના વિવિધ પ્રભાવોને તુરંત અવરોધિત કરવાની મંજૂરી આપે છે.
ઉદાહરણ તરીકે, એસીઇ અવરોધકો સાથે કેલ્શિયમ વિરોધીને સાથે રાખવાથી નીચલા હાથપગના સોજો અને શુષ્ક ઉધરસના જોખમને ઘટાડી શકાય છે.
લોક પદ્ધતિઓ
પરંપરાગત દવા સારવારની એક જોખમી પદ્ધતિ છે જો તે તબીબી વ્યવસાયિકની દેખરેખ હેઠળ નથી અથવા તબીબી કારણોસર સંમત નથી. મુખ્ય સારવાર .ષધિઓ પર ટિંકચર સાથે ચોક્કસપણે હાથ ધરવામાં આવે છે જે શરીર માટે જરૂરી માઇક્રોએલિમેન્ટ્સને ફરીથી ભરી શકે છે, અને તેથી જ નિષ્ણાતની સલાહ લેવી જરૂરી છે, કારણ કે દર્દીના શરીર માટે બધી જ bsષધિઓ સુરક્ષિત રહેશે નહીં.
તે યાદ રાખવું એ યોગ્ય છે કે લોક ઉપાયો સાથેની સારવાર એકદમ લાંબી હોય છે, અને આ કોર્સ છ મહિના સુધી 10 મહિનાના માસિક વિરામ સાથે ટકી શકે છે, પરંતુ, થોડા મહિના પછી, સ્પષ્ટ સુધારો નોંધનીય છે.
વધુ ધ્યાન બર્ચ પાંદડા, ફ્લેક્સસીડ્સ, તેમજ નીચેના herષધિઓ પર આપવું જોઈએ:
કોઈપણ ઘટક વિવિધ સંયોજનોમાં કોઈપણ અન્ય સાથે જોડાવા માટે સરળ છે. તે યાદ કરવા યોગ્ય છે કે વાનગીઓમાં સાબર-કાનવાળા કોઈપણ વાનગીઓ પ્રતિબંધિત છે. આ herષધિ ફક્ત ધમનીઓમાં દબાણ વધે છે અને ડાયાબિટીઝમાં મુશ્કેલીઓ પેદા કરી શકે છે. ડાયાબિટીસના ઉપયોગ માટે અમે એક માનક ટિંકચર રેસીપીની તપાસ કરીશું અને તેની ભલામણ કરીશું:
- હોથોર્ન ફૂલો, સુવાદાણા બીજ, ઓરેગાનો પાંદડા, મેરીગોલ્ડ, કેમોલી, તજ, મધરવર્ટ વિબુર્નમ અને ઉત્તરાધિકાર, વેલેરીયન મૂળ અને ગાજરની ટોચને મિશ્રિત કરવું જરૂરી છે. દરેક ઘટક બાકીની સમાન રકમમાં લેવામાં આવે છે.
- બધા એકત્રિત ઘટકો સારી રીતે ધોવાઇ અને ઉડી અદલાબદલી થાય છે.
- Herષધિઓના પરિણામી મિશ્રણના બે ચમચી માટે, ઉકળતા પાણીના 500 મિલિલીટર લેવામાં આવે છે.
- પરિણામી મિશ્રણ ગરમ જગ્યાએ લગભગ બે કલાક રેડવામાં આવે છે.
- ઇચ્છિત રૂપે પ્રેરણામાં મધ અથવા ખાંડ ઉમેરવામાં આવે છે.
આ પ્રેરણા 12 કલાકની અંદર નશામાં હોવી જોઈએ.
બીટા બ્લocકર
આ દવાઓ બીટા-રીસેપ્ટર બ્લocકર છે, જે તેમને રક્તવાહિની રોગ સાથે સંકળાયેલ મૃત્યુનું જોખમ ઘટાડવાની મંજૂરી આપે છે. શું મહત્વનું છે, આ પ્રકારની દવા હાયપોગ્લાયકેમિઆના વિકાસના સંકેતોને છુપાવવામાં સક્ષમ છે, તેથી તેને લેવાથી ખરેખર સાવચેત રહેવું મહત્વપૂર્ણ છે. બીટા-બ્લocકરમાં જાતો હોય છે અને તે દર્દીઓ માટે જરૂરી સૂચવવામાં આવે છે:
ડોકટરો હંમેશાં રક્તવાહિની બીટા-બ્લocકર સૂચવે છે, પરંતુ નેબિવolોલ જેવી વાસોડિલેટર દવાઓ પણ લોકપ્રિય છે, જે ડાયાબિટીસ માટેના તેમના ઓછા કાર્બોહાઇડ્રેટ આહાર સાથે સંપૂર્ણ રીતે જોડાય છે. કાર્વેડિલોલનો વ્યાપકપણે ઉપયોગ પણ થાય છે, જે પસંદગીયુક્ત બીટા-અવરોધક નથી, પરંતુ ઇન્સ્યુલિનની સાપેક્ષ શરીરમાં પેશીઓની સંવેદનશીલતા વધારવા માટે પણ મહાન કાર્ય કરે છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસમાં હાયપરટેન્શનની સારવાર: ગોળીઓ, સંકેતો
હાયપરટેન્શન - હાઈ બ્લડ પ્રેશર. ટાઇપ 2 ડાયાબિટીસ મેલીટસમાં દબાણને 130/85 મીમી એચ.જી. રાખવું જરૂરી છે. કલા. Ratesંચા દર સ્ટ્રોક (3-4 વખત), હાર્ટ એટેક (3-5 વખત), અંધત્વ (10-20 વખત), રેનલ નિષ્ફળતા (20-25 વખત), અનુગામી અંગછેદન (20 વખત) સાથે ગેંગ્રેન થવાની સંભાવના વધારે છે. આવી ભયંકર ગૂંચવણો, તેના પરિણામોને ટાળવા માટે, તમારે ડાયાબિટીઝ માટે એન્ટિહિપરપ્રેસિવ દવાઓ લેવાની જરૂર છે.
ડાયાબિટીસ અને દબાણને શું જોડે છે? તે અંગના નુકસાનને જોડે છે: હૃદયની માંસપેશીઓ, કિડની, રુધિરવાહિનીઓ અને આંખના રેટિના. ડાયાબિટીઝમાં હાયપરટેન્શન એ મોટે ભાગે પ્રાથમિક હોય છે, રોગની પહેલાં.
- બ્લડ પ્રેશરની લય તૂટી ગઈ છે - જ્યારે રાત્રિના સમયે સૂચકાંકોનું માપન દિવસના સમય કરતા વધારે હોય છે. કારણ ન્યુરોપથી છે.
- Onટોનોમિક નર્વસ સિસ્ટમના સંકલિત કાર્યની કાર્યક્ષમતા બદલાઈ રહી છે: રક્ત વાહિનીઓના સ્વરનું નિયમન અવ્યવસ્થિત છે.
- હાયપોટેન્શનના ઓર્થોસ્ટેટિક સ્વરૂપનો વિકાસ થાય છે - ડાયાબિટીસમાં લો બ્લડ પ્રેશર. વ્યક્તિમાં તીવ્ર વધારો હાયપોટેન્શનના આક્રમણનું કારણ બને છે, આંખોમાં અંધકાર આવે છે, નબળાઇ આવે છે, ચક્કર આવે છે.
ડાયાબિટીઝમાં હાયપરટેન્શન માટેની સારવાર ક્યારે શરૂ કરવી? ડાયાબિટીઝ માટે કયા દબાણ જોખમી છે? થોડા દિવસો પછી, પ્રકાર 2 ડાયાબિટીઝનું દબાણ 130-135 / 85 મીમી રાખવામાં આવે છે. એચ.જી. કલા., સારવારની જરૂર છે. Scoreંચો સ્કોર, વિવિધ ગૂંચવણોનું જોખમ .ંચું છે.
સારવાર મૂત્રવર્ધક પદાર્થ ગોળીઓ (મૂત્રવર્ધક પદાર્થ) થી શરૂ થવી જોઈએ. પ્રકાર 2 ડાયાબિટીઝની સૂચિ 1 માટે આવશ્યક મૂત્રવર્ધક પદાર્થ
મહત્વપૂર્ણ: મૂત્રવર્ધક પદાર્થ ઇલેક્ટ્રોલાઇટ સંતુલનને વિક્ષેપિત કરે છે. તેઓ શરીરમાંથી જાદુ, સોડિયમ, પોટેશિયમના ક્ષારને દૂર કરે છે, તેથી ઇલેક્ટ્રોલાઇટ સંતુલનને પુન restoreસ્થાપિત કરવા માટે ટ્રાયમટેરેન, સ્પિરોનોલેક્ટોન સૂચવવામાં આવે છે.બધા મૂત્રવર્ધક પદાર્થો ફક્ત તબીબી કારણોસર સ્વીકૃત છે.
દવાઓની પસંદગી એ ડોકટરોની પૂર્વગ્રહ છે, સ્વ-દવા આરોગ્ય અને જીવન માટે જોખમી છે. ડાયાબિટીસ મેલિટસ માટે દબાણ માટે દવાઓ અને પ્રકાર 2 ડાયાબિટીઝની સારવાર માટે દવાઓ પસંદ કરતી વખતે, ડોકટરો દર્દીની સ્થિતિ, દવાઓની લાક્ષણિકતાઓ, સુસંગતતા અને ચોક્કસ દર્દી માટે સલામત સ્વરૂપોની પસંદગી દ્વારા માર્ગદર્શન આપે છે.
ફાર્માકોકેનેટાઇટિક્સ અનુસાર એન્ટિહિપેરિટિવ દવાઓને પાંચ જૂથોમાં વહેંચી શકાય છે.
મહત્વપૂર્ણ: હાઈ બ્લડ પ્રેશર માટે ગોળીઓ - વાસોોડિલેટીંગ અસરવાળા બીટા-બ્લocકર્સ - સૌથી વધુ આધુનિક, વ્યવહારીક સલામત દવાઓ - નાના રક્ત વાહિનીઓનું વિસ્તરણ કરે છે, કાર્બોહાઇડ્રેટ-લિપિડ ચયાપચય પર ફાયદાકારક અસર પડે છે.
મહેરબાની કરીને નોંધ કરો: કેટલાક સંશોધકો માને છે કે ડાયાબિટીસ મેલિટસમાં હાયપરટેન્શન માટેની સલામત ગોળીઓ, ઇન્સ્યુલિન આધારિત નબળાઇવાળા ડાયાબિટીસ નેબિવivોલ, કાર્વેડિલોલ છે. બીટા-બ્લerકર જૂથની બાકીની ગોળીઓ ખતરનાક, અંતર્ગત રોગ સાથે અસંગત માનવામાં આવે છે.
મહત્વપૂર્ણ: બીટા-બ્લocકરો હાયપોગ્લાયકેમિઆના લક્ષણોને માસ્ક કરે છે, તેથી, સાથે સૂચવવું જોઈએ મહાન કાળજી.
ટાઇપ 2 ડાયાબિટીઝ મેલીટસ લિસ્ટ 4 માં હાયપરટેન્શનના ઉપચાર માટેની દવાઓ
બ્લડ પ્રેશરને કટોકટી ઘટાડવા માટે એમ્બ્યુલન્સ ગોળીઓ: એંડિપલ, કtopટોપ્પ્રિલ, નિફેડિપિન, ક્લોનીડીન, એનાપ્રિલિન. ક્રિયા 6 કલાક સુધી ચાલે છે.
પ્રકાર 2 ડાયાબિટીસની સૂચિ 5 માં હાયપરટેન્શન માટે ગોળીઓ
બ્લડ પ્રેશર ઘટાડતી દવાઓ આ યાદીઓ સુધી મર્યાદિત નથી. નવી, વધુ આધુનિક, અસરકારક વિકાસ સાથે દવાઓની સૂચિ સતત અપડેટ કરવામાં આવે છે.
ડિઝાઇનર, 42, વિક્ટોરિયા કે.
મારી પાસે પહેલાથી બે વર્ષથી હાયપરટેન્શન અને ટાઇપ 2 ડાયાબિટીસ છે. મેં ગોળીઓ પીધી નથી, મારી સાથે treatedષધિઓની સારવાર કરવામાં આવી, પરંતુ તે હવે મદદ કરશે નહીં. શું કરવું એક મિત્ર કહે છે કે જો તમે બિસાપ્રોલ લેશો તો તમે હાઈ બ્લડ પ્રેશરથી છૂટકારો મેળવી શકો છો. કયા પ્રેશર ગોળીઓ પીવા માટે વધુ સારું છે? શું કરવું
વિક્ટર પોડપોરિન, એન્ડોક્રિનોલોજિસ્ટ.
પ્રિય વિક્ટોરિયા, હું તમને તમારી ગર્લફ્રેન્ડને સાંભળવાની સલાહ આપીશ નહીં. ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના, દવાઓ લેવાની ભલામણ કરવામાં આવતી નથી. ડાયાબિટીઝમાં હાઈ બ્લડ પ્રેશર એક અલગ ઇટીઓલોજી (કારણો) ધરાવે છે અને તેને સારવાર માટે અલગ અભિગમની જરૂર હોય છે. હાઈ બ્લડ પ્રેશર માટેની દવા ફક્ત ડ doctorક્ટર દ્વારા સૂચવવામાં આવે છે.
ધમનીય હાયપરટેન્શન 50-70% કેસોમાં કાર્બોહાઇડ્રેટ્સના ચયાપચયના ઉલ્લંઘનનું કારણ બને છે. 40% દર્દીઓમાં, ધમનીવાળા હાયપરટેન્શનમાં ટાઇપ -2 ડાયાબિટીસ થાય છે. કારણ ઇન્સ્યુલિન પ્રતિકાર છે - ઇન્સ્યુલિન પ્રતિકાર. ડાયાબિટીઝ મેલીટસ અને દબાણ માટે તાત્કાલિક સારવારની જરૂર હોય છે.
ડાયાબિટીઝના લોક ઉપાયો સાથે હાયપરટેન્શનની સારવાર તંદુરસ્ત જીવનશૈલીના નિયમોના પાલનથી શરૂ થવી જોઈએ: સામાન્ય વજન જાળવવા, ધૂમ્રપાન કરવાનું બંધ કરો, દારૂ પીવો, મીઠું અને હાનિકારક ખોરાક લેવાનું મર્યાદિત કરો.
પ્રકાર 2 ડાયાબિટીઝની યાદી 6 માં દબાણ ઘટાડવા માટેના લોક ઉપાયો:
ડાયાબિટીઝના લોક ઉપાયો સાથે હાયપરટેન્શનની સારવાર હંમેશા અસરકારક હોતી નથી, તેથી, હર્બલ દવા સાથે, તમારે દવાઓ લેવાની જરૂર છે. એન્ડોક્રિનોલોજિસ્ટની સલાહ લીધા પછી, લોક ઉપાયોનો ખૂબ કાળજીપૂર્વક ઉપયોગ કરવો જોઈએ.
હાયપરટેન્શન અને પ્રકાર 2 ડાયાબિટીસ માટેનો આહાર બ્લડ પ્રેશર ઘટાડવાનો અને લોહીમાં શર્કરાના સ્તરને સામાન્ય બનાવવાનો છે. હાયપરટેન્શન અને પ્રકાર 2 ડાયાબિટીસ મેલ્લીટસ માટેના પોષણમાં એન્ડોક્રિનોલોજિસ્ટ અને ન્યુટ્રિશનિસ્ટ સાથે સંમત થવું જોઈએ.
- પ્રોટીન, કાર્બોહાઈડ્રેટ, ચરબીનું સંતુલિત આહાર (યોગ્ય ગુણોત્તર અને માત્રા).
- લો-કાર્બ, વિટામિન, પોટેશિયમ, મેગ્નેશિયમ, ટ્રેસ એલિમેન્ટ્સમાં સમૃદ્ધ.
- દરરોજ 5 ગ્રામ કરતા વધુ મીઠું પીવું.
- તાજા શાકભાજી અને ફળોની પૂરતી માત્રા.
- અપૂર્ણાંક પોષણ (દિવસમાં ઓછામાં ઓછા 4-5 વખત).
- આહાર નંબર 9 અથવા નંબર 10 નું પાલન.
હાયપરટેન્શન માટેની દવાઓ ફાર્માસ્યુટિકલ માર્કેટમાં બહોળા પ્રમાણમાં રજૂ થાય છે. અસલ દવાઓ, જુદા જુદા ભાવોની નીતિઓનાં જેનિરિક્સમાં તેમના ફાયદા, સંકેતો અને વિરોધાભાસી છે.ડાયાબિટીઝ મેલીટસ અને ધમનીય હાયપરટેન્શન એકબીજા સાથે હોય છે, ચોક્કસ ઉપચારની જરૂર હોય છે. તેથી, કોઈ પણ સંજોગોમાં તમારે સ્વ-દવા ન લેવી જોઈએ. ડાયાબિટીઝ અને હાયપરટેન્શનની સારવાર માટેની માત્ર આધુનિક પદ્ધતિઓ, એન્ડોક્રિનોલોજિસ્ટ અને કાર્ડિયોલોજિસ્ટ દ્વારા લાયક નિમણૂકો ઇચ્છિત પરિણામ તરફ દોરી જશે. સ્વસ્થ બનો!
કોઈ પણ ડાયાબિટીઝ અને હાયપરટેન્શનની સારવાર કરી શકતું નથી. મેં 5 ડોકટરોની સૂચિત યોજનાઓ અને લાઇટ બલ્બ માટે બધું જ ઉપયોગમાં લીધું છે. મને ખબર નથી કે આ ડોકટરો ક્યાં શીખવવામાં આવે છે. તેઓ તમને લખશે અને પછી સુગર કેમ યોગ્ય પોષણ સાથે વધ્યું તે વિશે વિચારશે. હું 2 અઠવાડિયાથી મારી જાતે બધી દવાઓની સુસંગતતાનો અભ્યાસ કરી રહ્યો છું.અને કોઈ પણ ડોકટરો આ સમજી શકશે નહીં. અને આ પછી હું દબાણ સાથે હોસ્પિટલમાં ગયો. ખાંડ 6 મળી, 20 રજા
હા, અમને ડોકટરોની જરૂર નથી. તેઓ તેમની પાસે “સ્વસ્થ” દર્દીઓ આવે છે. હું હજી સુધી એક પણ ડ doctorક્ટરને મળ્યો નથી કે જેની સાથે ઓછામાં ઓછો સંવાદ થાય. તે બેઠો છે, તે લખે છે, તે કંઇ પૂછશે નહીં, રાજ્યમાં રસ લેશે નહીં, તમે બોલવાનું શરૂ કરી દો. અને જ્યારે તે લખશે ત્યારે તે કહેશે "તમે મુક્ત છો." તેથી તે તારણ આપે છે કે આપણે હાયપરટેન્શનની સારવાર કરીએ છીએ અને તે પછી અમને ડાયાબિટીઝ પણ થાય છે. હું ડાયાબિટીઝથી ગ્લિબોમેટ લેઉં છું અને વાંચું છું કે આ દવા હાયપરટેન્શન માટે બિનસલાહભર્યું છે. તેમ છતાં, તેણે એન્ડોક્રિનોલોજિસ્ટને કહ્યું કે તેણીએ ગ્લિબોમેટ ખરીદ્યો છે, કારણ કે તેઓએ લાંબા સમયથી કંઇપણ મફતમાં આપ્યું ન હતું, તેણીએ કંઈપણ જવાબ આપ્યો ન હતો, સારું, તેણીએ તેને ખરીદ્યું અને ખરીદ્યું, અને ચેતવણી આપી નહીં કે આ ડ્રગ હાયપરટેન્શનના કિસ્સામાં બિનસલાહભર્યું છે, તેમ છતાં, બધા એનાલોગમાં 2 મેટફોર્મિન દવાઓ છે અને ગ્લિબેનક્લેમાઇડ, ફક્ત વિવિધ નામો અને વિવિધ કંપનીઓ ઉત્પન્ન કરે છે. એક પર તેઓ ચેતવણી વિના લખે છે, બીજી બાજુ તેઓ ચેતવણી આપે છે કે હાયપરટેન્શન લેવાનું સલાહભર્યું નથી, તેમની પાસેથી ખાંડ વધી જાય છે. અને શું સ્વીકારવું? તમે ડ doctorક્ટર પાસે આવશે અને તમારી જાતને પૂછો અને જવાબ આપશો.
પ્રકાર 2 ડાયાબિટીસ મેલીટસમાં હાયપરટેન્શન: કારણો અને સારવાર
જ્યારે કોઈ વ્યક્તિને ડાયાબિટીઝ હોય છે, તો પછી રોગમાં દબાણ વારંવાર વધે છે. જો કોઈ વ્યક્તિને ડાયાબિટીઝ સાથે હાઈ બ્લડ પ્રેશર હોય, તો તેને હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ વધારે છે, અને આને સમયસર સારવારની જરૂર છે.
જો કોઈ વ્યક્તિ આવી સ્થિતિ વિકસે છે (એટલે કે ડાયાબિટીસ માટે દબાણ), તો સ્ટ્રોક અને હાર્ટ એટેકનું જોખમ ઘણી વખત વધે છે, અને કિડની નિષ્ફળતા પણ આવે છે. તેમ છતાં, એ નોંધવું જોઇએ કે આવા રોગ સાથે, એક ખતરનાક હાયપરટેન્સિવ થ્રેશોલ્ડ ઘટાડવામાં આવે છે, પરંતુ આનો અર્થ એ નથી કે કોઈ રોગનિવારક ઉપાય ન કરવા જોઈએ. અને વિપરીત પરિસ્થિતિ છે - જ્યારે કોઈ વ્યક્તિ દબાણ ઘટાડવું તે વિશે નહીં વિચારે, પરંતુ દબાણ કેવી રીતે વધારવું તે વિશે વિચારવું જોઈએ.
ટાઇપ 2 ડાયાબિટીઝમાં કયા કારણોસર દબાણ વધે છે
આ રોગમાં ધમનીય પ્રકારનાં હાયપરટેન્શનનાં ચિહ્નો વિવિધ કારણોસર વિકસે છે, મોટાભાગનાં કિસ્સાઓમાં તે બધા પેથોલોજીના સ્વરૂપ પર આધારિત છે. ટાઇપ 2 ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર એ હકીકત દ્વારા જટિલ છે કે આ રોગના કારણો ખૂબ જ અલગ છે. નીચેના સંજોગોને ઉદાહરણ તરીકે ટાંકવામાં આવી શકે છે - ઘણીવાર આ બધા ત્યારે થાય છે જ્યારે કોઈ વ્યક્તિની કિડની રોગવિજ્ .ાનવિષયક રીતે અસરગ્રસ્ત હોય છે.
ઘણીવાર આવા પેથોલોજી વિકસિત રેનલ ફંક્શનને કારણે વિકસે છે અને પછી આવા પ્રકાર 2 ડાયાબિટીસ મેલીટસની સારવાર નોંધપાત્ર મુશ્કેલીઓ સાથે સંકળાયેલી છે, ખાસ કરીને જો સમયસર સારવાર શરૂ ન કરવામાં આવે તો. આ સ્થિતિમાં, કોઈ વ્યક્તિ ડાયાબિટીક પ્રકારનું નેફ્રોપથી વિકસાવે છે, તેથી ડાયાબિટીઝ મેલીટસ અને ગંભીર હાયપરટેન્શન તેથી ઘણી વાર સાથે રહે છે. નોંધનીય છે કે ટાઇપ 2 ડાયાબિટીઝવાળા વ્યક્તિનું દબાણ તેના શરીરમાં મેટાબોલિક પ્રક્રિયામાં વિક્ષેપ આવે છે તેના કરતા ખૂબ પહેલા શરૂ થાય છે અને હકીકતમાં, આ રોગ પોતે જ રચાય છે. શક્ય તેટલું સ્પષ્ટ રીતે બોલતા, માનવ હાયપરટેન્શન અને પ્રકાર 2 ડાયાબિટીસ એ મેટાબોલિક પ્રકારનું સિન્ડ્રોમ છે જે ગંભીર અંતocસ્ત્રાવી રોગની શરૂઆત પહેલા છે.
જો આપણે ડાયાબિટીઝ અને પ્રેશર એક સાથે જવાના કારણો વિશે વાત કરીશું, તો ઘણી વખત આખી વસ્તુ અલગ સિસ્ટોલિક હાયપરટેન્શનમાં રહેલી છે, રોગનું આ સ્વરૂપ વૃદ્ધોમાં સહજ છે. જ્યારે પેથોલોજીનો એક આવશ્યક પ્રકાર છે જ્યારે ડ doctorક્ટર વિશ્વસનીય રીતે આવા પેથોલોજીના કારણને ઓળખવા માટે સમર્થ નથી. જો વધારે વજનવાળા વ્યક્તિમાં દબાણ વધે છે, તો તેનું કારણ કાર્બોહાઇડ્રેટ્સમાં ખોરાકની અસહિષ્ણુતા, તેમજ લોહીના પ્રવાહમાં ઇન્સ્યુલિનનું ઉચ્ચ સ્તર છે. આમ, મેટાબોલિક પ્રકારનું સિન્ડ્રોમ રચાય છે, જો કોઈ વ્યક્તિ સમયસર તબીબી સહાય લે તો તે ખૂબ જ ઝડપથી અને અસરકારક રીતે ઉપચાર કરી શકાય છે. પેથોલોજીના કારણો વિશે વાત કરવાનું ચાલુ રાખવું, તે નીચેના વિશે કહેવું આવશ્યક છે:
- માનવ શરીરમાં મેગ્નેશિયમનો તીવ્ર અભાવ છે,
- વ્યક્તિ સતત તાણમાં રહે છે
- માનવ શરીરને પારા, કેડમિયમ અથવા લીડ દ્વારા ઝેર આપવામાં આવે છે,
- એથરોસ્ક્લેરોસિસને લીધે, મોટી ધમની સાંકડી થાય છે.
તમે ડાયાબિટીસ મેલીટસ જેવા રોગ સાથે વિવિધ રીતે વ્યવહાર કરી શકો છો, તે બધા વિવિધ પરિબળો પર આધારિત છે - વ્યક્તિની ઉંમર, શરીરની વ્યક્તિગત લાક્ષણિકતાઓ અને રોગના કોર્સની પ્રકૃતિ. પરંતુ ઉપચાર સાથે, તમે ડાયાબિટીસના આહાર વિના કરી શકતા નથી, અન્યથા ડાયાબિટીસને નિયંત્રિત કરી શકાતા નથી, કોઈ પણ ઉપચાર સાથે તે જરૂરી છે.
પહેલાં, હાયપરટેન્શનની સારવાર II ડાયાબિટીઝના પ્રકારમાં જ કરવામાં આવતી નહોતી. પરંતુ આધુનિક ફાર્માસ્યુટિકલ ઉદ્યોગ આવી દવાઓ પ્રદાન કરે છે જે ખૂબ અસરકારક હોય છે. એક ઉપાય દબાણ ઘટાડે છે, બીજો વધે છે, જો જરૂરી હોય તો. આવી દવાઓ માત્ર દબાણ ઘટાડે છે, પણ હાયપરટેન્શનવાળા રોગના અન્ય ખતરનાક સંકેતો સામે પણ લડે છે.
કોઈ વ્યક્તિ “સંપૂર્ણ વિકસિત” ડાયાબિટીસથી શરૂ થાય તે પહેલાં, તેના શરીરમાં ઇન્સ્યુલિન પ્રતિકારની પ્રક્રિયા સક્રિય રીતે શરૂ થાય છે. આ સ્થિતિ ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતામાં ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે. ઇન્સ્યુલિન પ્રતિકારની ભરપાઈ કરવા માટે, રક્ત પ્રવાહમાં ઇન્સ્યુલિનનો મોટો જથ્થો સમાયેલ છે, જે ટાઇપ -2 ડાયાબિટીઝમાં દબાણ વધારવા માટે ઉશ્કેરે છે.
જ્યારે કોઈ વ્યક્તિ પ્રકાર 2 ડાયાબિટીસનો વિકાસ કરે છે, ત્યારે લોહીના પ્રકારનાં રુધિરવાહિનીઓનું લ્યુમેન સતત સંકુચિત રહે છે, જે દબાણમાં પણ વધુ વધારો કરવામાં ફાળો આપે છે. આવા દર્દીઓ ઘણીવાર પેટની જાડાપણું દ્વારા વર્ગીકૃત થયેલ છે, જ્યારે ફેટી લેયર કમર સાથે જાય છે. એડિપોઝ પેશીઓ લોહીના પ્રવાહમાં પદાર્થો સ્ત્રાવવાનું શરૂ કરે છે જે ફક્ત ખતરનાક લક્ષણોના વિકાસમાં વધારો કરે છે.
આવા ખતરનાક સંકુલને મેટાબોલિક પ્રકારનું સિન્ડ્રોમ કહેવામાં આવે છે, જેથી કોઈ પણ વ્યક્તિનું દબાણ ડાયાબિટીઝની તુલનામાં ખૂબ ઝડપથી વધે. જ્યારે ડાયાબિટીસ મેલિટસ હોવાનું નિદાન થાય છે ત્યારે લોકોમાં હાયપરટેન્શનનું નિદાન ઘણીવાર કરવામાં આવે છે. પરંતુ એવા લોકો માટે નિરાશ ન થાઓ જેમને આવા નિદાન છે - ઓછા કાર્બોહાઇડ્રેટ આહારનો ઉપયોગ કરીને, તમે ડાયાબિટીસ પોતે અને હાઈ બ્લડ પ્રેશર બંનેને અસરકારક રીતે નિયંત્રિત કરી શકો છો. કોઈપણ નિષ્ફળતાને ટાળીને ફક્ત આવા આહારનું સતત પાલન કરવું જોઈએ.
જ્યારે રક્ત પ્રવાહમાં ઇન્સ્યુલિનની સાંદ્રતા નોંધપાત્ર રીતે વધે છે ત્યારે અલગથી, હાઈપરિન્સ્યુલિઝમની નોંધ લેવી જોઈએ. આ પ્રતિક્રિયા ઇન્સ્યુલિન પ્રતિકાર માટેનો પ્રતિસાદ છે, જ્યારે સ્વાદુપિંડ મોટી માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન કરે છે, તે પ્રારંભિક વસ્ત્રોને આધિન છે. ચોક્કસ સમય પછી, આ મહત્વપૂર્ણ અંગ હવે તેની કાર્યક્ષમતાને પૂર્ણ કરવામાં સક્ષમ નથી, જે રક્ત પ્રવાહમાં ખાંડના સ્તરમાં વધારો કરવા માટે ફાળો આપે છે, ત્યારબાદ વ્યક્તિ ડાયાબિટીઝની શરૂઆત કરે છે.
આ રાજ્યમાં ધમનીઓમાં દબાણ આ રીતે વધે છે:
- સહાનુભૂતિશીલ નર્વસ સિસ્ટમ સક્રિય થાય છે,
- પેશાબની સાથે કિડનીમાંથી સોડિયમ અને પ્રવાહી ઉત્સર્જન થાય છે,
- સોડિયમ અને કેલ્શિયમ કોષોમાં એકઠા થાય છે,
- ઇન્સ્યુલિનનો મોટો જથ્થો શરીરમાં એકઠું થાય છે, તેથી વાસણોની દિવાલો ધીમે ધીમે ગા thick થાય છે, જે તેમની સ્થિતિસ્થાપકતાને ખોટ તરફ દોરી જાય છે.
જ્યારે કોઈ વ્યક્તિને ડાયાબિટીસ મેલીટસ હોય છે, ત્યારે ધમનીઓમાં કુદરતી વધઘટ ખલેલ પહોંચે છે.જો આપણે દાખલા તરીકે ધોરણ લઈએ, તો પછી રાત્રે વ્યક્તિના દબાણમાં દિવસના સમયની તુલનામાં 15-20 ટકાનો ઘટાડો થાય છે. પરંતુ ડાયાબિટીઝના દર્દીઓમાં, રાત્રે આવા કુદરતી ઘટાડો જોવા મળતો નથી, પરંતુ તેનાથી ,લટું, જ્યારે કોઈ વ્યક્તિને ડાયાબિટીસ હોય છે, ત્યારે રાત્રે ધમનીઓમાં દબાણ દિવસ કરતા પણ વધારે હોઈ શકે છે. તે સ્પષ્ટ છે કે આનાથી કોઈ પણ સારી બાબત થશે નહીં.
જો આપણે કારણો વિશે વાત કરીશું, તો તે બધી ડાયાબિટીક પ્રકારની ન્યુરોપથીની બાબત છે, જ્યારે કોઈ વ્યક્તિમાં લોહીના પ્રવાહમાં ખાંડમાં વધારો થાય છે, જે નર્વસ સિસ્ટમની સ્થિતિને નકારાત્મક અસર કરે છે (અમે એક સ્વાયત્ત નર્વસ સિસ્ટમ વિશે વાત કરી રહ્યા છીએ જે આખા માનવ શરીરના જીવનને અસર કરે છે). જેમ કે પેથોલોજીકલ પ્રક્રિયા જહાજોમાં વિકસે છે, સ્વરને નિયંત્રણમાં રાખવી તે હવે શક્ય નથી, તેઓ સાંકડી અને આરામ કરે છે, તે બધું લોડના સ્તર પર આધારિત છે.
એવું તારણ કા .ી શકાય છે કે જ્યારે કોઈ વ્યક્તિ "મીઠી રોગ" ની સાથે હાયપરટેન્શનનો વિકાસ કરે છે, ત્યારે દિવસમાં ફક્ત એક જ વાર એક ટોનોમીટરનો ઉપયોગ કરવો તે પૂરતું નથી, તો મોનિટરિંગ આખા દિવસ દરમિયાન થવું જોઈએ. આવી પ્રક્રિયા વિશેષ ઉપકરણ દ્વારા હાથ ધરવામાં આવે છે, આવા અભ્યાસ જ્યારે તમારે દવા લેવાની જરૂર હોય ત્યારે અને તે કયા ડોઝમાં હોવું જોઈએ તે સમયને સુધારવામાં મદદ કરે છે. જો રાઉન્ડ-ધ-ક્લોક મોનિટરિંગ દરમિયાન તે તારણ આપે છે કે ધમનીઓમાં દબાણ સતત વધઘટ થાય છે, તો પછી વ્યક્તિને હાર્ટ એટેકથી પીડાતા નોંધપાત્ર જોખમ હોય છે.
પ્રાયોગિક અભ્યાસના પરિણામો અનુસાર, હાયપરટેન્સિવ દર્દીઓમાં ડાયાબિટીઝ ન મળતા દર્દીઓ કરતાં પ્રથમ અને બીજા પ્રકારનાં ડાયાબિટીસ મીઠું પ્રત્યે વધુ સંવેદનશીલ હોય છે. આ નિષ્કર્ષનો અર્થ એ છે કે જો કોઈ વ્યક્તિ મીઠાનું સેવન ઘટાડે તો નકારાત્મક લક્ષણોમાં નોંધપાત્ર ઘટાડો થઈ શકે છે. જ્યારે કોઈ વ્યક્તિને ડાયાબિટીઝ હોય છે અને તેની સારવાર કરવામાં આવે છે, ત્યારે મીઠું શક્ય તેટલું ઓછું ખાવું જોઈએ, ફક્ત આવી સ્થિતિમાં જ કોઈ વ્યક્તિ શક્ય તેટલી સફળ થવાની અપેક્ષા કરી શકે છે.
ઘણીવાર પરિસ્થિતિ એ હકીકત દ્વારા જટીલ હોય છે કે કોઈ વ્યક્તિ સક્રિય રીતે ઓર્થોસ્ટેટિક પ્રકારનું હાયપોટેન્શન વિકસાવી રહ્યું છે. એટલે કે, જ્યારે તે નાટકીય રીતે તેના શરીરના સ્થાનમાં ફેરફાર કરે છે ત્યારે દર્દીનું દબાણ ઝડપથી ઘટાડે છે. આ સ્થિતિમાં, જ્યારે વ્યક્તિ upભો થાય છે ત્યારે તેની ચક્કર ખૂબ જ ચક્કર આવે છે, તેની આંખોમાં અંધારું થાય છે, અને એવું બને છે કે વ્યક્તિ મૂર્ખ થઈ જાય છે. આ બધા ડાયાબિટીક પ્રકારનાં ન્યુરોપથીને લીધે વિકસે છે, જ્યારે માનવ નર્વસ સિસ્ટમ હવે વેસ્ક્યુલર સ્વરને નિયંત્રિત કરવાની ક્ષમતાને પ્રતિસાદ આપતી નથી. વ્યક્તિમાં તીવ્ર વૃદ્ધિ સાથે, ભાર તરત જ વધે છે. હકીકત એ છે કે શરીર વાહિનીઓ દ્વારા લોહીનો પ્રવાહ વધારી શકતો નથી, તેથી વ્યક્તિને આ સ્થિતિમાં ખરાબ લાગે છે.
ઓર્થોસ્ટેટિક પ્રકારનું હાયપોટેન્શન નિદાન પ્રક્રિયા અને પેથોલોજીની અનુગામી સારવારને નોંધપાત્ર રીતે જટિલ બનાવે છે. આ સ્થિતિમાં, જ્યારે કોઈ વ્યક્તિ standingભું હોય અને ખોટું બોલતું હોય ત્યારે દબાણનું માપન કરવું આવશ્યક છે. આવી ગૂંચવણની હાજરીમાં, દર્દીએ તીવ્ર lyભા ન થવું જોઈએ જેથી તેની સ્થિતિ વધુ ખરાબ ન થાય.
આહાર એ હકીકત પર આધારિત હોવો જોઈએ કે વ્યક્તિએ કાર્બોહાઇડ્રેટ્સનો થોડો જથ્થો વપરાશ કરવો જોઈએ જેથી બ્લડ શુગરનું પ્રમાણ વધતું નથી. પછી શરીરની ઇન્સ્યુલિન આવશ્યકતા ઓછી થાય છે, જે રોગની વધુ સફળ સારવાર માટેનો આધાર પૂરો પાડે છે. લોહીના પ્રવાહમાં મોટી માત્રામાં ઇન્સ્યુલિન હાઈ બ્લડ પ્રેશરને જન્મ આપે છે.
પરંતુ કાર્બોહાઈડ્રેટની માત્રામાં ઓછી માત્રામાં આહાર ત્યારે જ માન્ય છે જો વ્યક્તિને કિડનીની નિષ્ફળતા ન આવે. જો લોહીના પ્રવાહમાં સુગર લેવલ સામાન્ય હોય, તો પછી કંઈપણ કિડનીને સામાન્ય રીતે કામ કરતા અટકાવતું નથી, અને પેશાબમાં આલ્બ્યુમિનની સામગ્રી ઝડપથી સામાન્ય થઈ જાય છે. આહાર સાથે પ્રોટીન્યુરિયાના તબક્કે, વ્યક્તિએ ખૂબ કાળજી લેવી જ જોઈએ, નકારાત્મક પરિણામો ટાળવા માટે ડ doctorક્ટરની સલાહ લેવાનું ભૂલશો નહીં.
જ્યારે કોઈ વ્યક્તિને ડાયાબિટીસ મેલીટસ હોય છે, ત્યારે તે રક્તવાહિનીના રોગો માટે આપમેળે જોખમ જૂથમાં આવે છે.દવાઓના સામાન્ય સ્થાનાંતરણ સાથે, દબાણ એક મહિનાની અંદર ઘટાડવું આવશ્યક છે, જે પછી ઘટાડો ચાલુ રહે છે, પરંતુ આવા તીવ્ર સ્તરે નહીં.
આવી સ્થિતિમાં, કોઈ વ્યક્તિ દવાઓ લેવાનું કેટલું સારું સહન કરે છે તે શોધવાનું મહત્વપૂર્ણ છે અને તેઓ શું પરિણામ આપે છે? નબળી ડ્રગ ટ્રાન્સફર સાથે, દબાણ ધીમી ગતિએ ઓછું થવું જોઈએ, આ પ્રક્રિયા કેટલાક તબક્કામાં હાથ ધરવામાં આવે છે. અનુકૂલન પછી, ડોઝ વધે છે અને દવાઓની સંખ્યામાં વધારો થાય છે.
બ્લડ પ્રેશરમાં ઘટાડો સાથે, હાયપોટેન્શનની મંજૂરી નથી, જે હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ નોંધપાત્ર રીતે ઘટાડે છે. પરંતુ આવા દર્દીઓ છે જેમાં ઘટાડો પ્રક્રિયા નોંધપાત્ર મુશ્કેલીઓથી ભરપૂર છે:
- ક્ષતિગ્રસ્ત કિડનીવાળા લોકો
- લોકો હૃદય અને વેસ્ક્યુલર બિમારીથી ગ્રસ્ત છે,
- વૃદ્ધ લોકો, જેમની વાસણો એથરોસ્ક્લેરોસિસથી પ્રભાવિત છે.
ગોળીઓની વિશાળ પસંદગી હોવા છતાં કે આધુનિક ફાર્માસ્યુટિકલ ઉદ્યોગ લોકોને તક આપે છે, આવા રોગ માટે યોગ્ય ગોળીઓની પસંદગી સરળ નથી. હકીકત એ છે કે જ્યારે કોઈ વ્યક્તિમાં કાર્બોહાઇડ્રેટ ચયાપચય હોય છે, તો પછી તે ચોક્કસ દવાઓ લઈ શકતો નથી, આમાં હાયપોટેન્શનના ભંડોળનો પણ સમાવેશ થાય છે. ગોળીઓ પસંદ કરતી વખતે, ડ doctorક્ટર રોગ પર નિયંત્રણના સ્તરને ધ્યાનમાં લે છે અને શું ત્યાં સહવર્તી પ્રકારનાં રોગો છે અને, જો એમ હોય તો, તેમનો વિકાસ કેવી રીતે થાય છે.
ગોળીઓ પસંદ કરતી વખતે, નીચેના સંજોગો ધ્યાનમાં લેવા જોઈએ:
- જેથી ધમનીઓમાં દબાણ નોંધપાત્ર રીતે ઓછું થઈ જાય, પરંતુ આડઅસર ઓછી થાય,
- જ્યારે ગોળીઓ લેતા હોય ત્યારે, લોહીના પ્રવાહમાં ખાંડનું સ્તર ઓછું થવું જોઈએ નહીં, "ખરાબ" કોલેસ્ટ્રોલ વધવું જોઈએ નહીં,
- કિડની અને હૃદયને ખતરનાક રોગને લીધે થતાં નુકસાનથી સુરક્ષિત રાખવું જોઈએ.
મુખ્ય પ્રકારની દવાઓ છે, અને ત્યાં વધારાની દવાઓ છે, જ્યારે ડterક્ટર સંયોજન ઉપચાર અંગે નિર્ણય લે છે ત્યારે બાદમાં વપરાય છે.
એ હકીકત હોવા છતાં કે આવી રોગથી સંપૂર્ણપણે સ્વસ્થ થવું અશક્ય છે, આધુનિક દવાએ આ ક્ષેત્રમાં નોંધપાત્ર સફળતા પ્રાપ્ત કરી છે. વૈજ્ .ાનિક સંશોધન દરમિયાન, એવું જાણવા મળ્યું છે કે જ્યારે એક નહીં, પણ ઘણી દવાઓ સારવારમાં વપરાય છે ત્યારે વધારે અસર પ્રાપ્ત થાય છે. આ એ હકીકતને કારણે છે કે હાયપરટેન્શન સાથે ત્યાં ઘણા રોગવિજ્ologicalાનવિષયક વિકાસ મિકેનિઝમ્સ છે, તેથી, દરેક ડ્રગની સારવાર અલગ દવાથી થવી જ જોઇએ.
જો સારવારમાં માત્ર એક જ દવાનો ઉપયોગ કરવામાં આવે છે, તો મહત્તમ અડધા દર્દીઓ હકારાત્મક પરિણામ પર ગણતરી કરી શકે છે, તેમાંના મોટાભાગના તે એવા લોકો છે કે જેમાં પેથોલોજી મધ્યમ સ્વરૂપમાં હતી. જો સંયોજન ઉપચારનો ઉપયોગ કરવામાં આવે છે, તો પછી દવાની માત્રા ઓછી છે, જેનો અર્થ એ છે કે આડઅસરોની સંખ્યા પણ ઓછી છે, પરંતુ સકારાત્મક પરિણામો ઝડપથી પ્રાપ્ત થાય છે. અને એવી ગોળીઓ પણ છે કે જે અન્ય ગોળીઓની આડઅસરોને સંપૂર્ણપણે બેઅસર કરવાની રીતો ધરાવે છે.
તે સમજવું આવશ્યક છે કે ખૂબ જ હાયપરટેન્શન પોતે જોખમી નથી, પરંતુ તેની સાથે વિકાસ થાય છે તે પરિણામો ખૂબ જ સક્રિય રીતે. અહીં, રેનલ નિષ્ફળતા, હાર્ટ એટેક, સ્ટ્રોક, આંશિક અથવા દ્રષ્ટિનું સંપૂર્ણ નુકસાન. હાઈ બ્લડ પ્રેશર સાથે ડાયાબિટીસના એક સાથે વિકાસ સાથે, ઘણીવાર મુશ્કેલીઓ .ભી થાય છે. દરેક વ્યક્તિગત વ્યક્તિ માટે, ડ doctorક્ટર જોખમનું મૂલ્યાંકન કરે છે અને તે પછી જ તે નિર્ણય લે છે કે રોગની સારવાર એક પ્રકારની ગોળીથી કરવી કે સંયુક્ત સ્વરૂપમાં ઉપચાર કરવો.
જો ડાયાબિટીઝવાળા વ્યક્તિ બ્લડ પ્રેશરમાં વધારો કરે છે, તો આ ગંભીર ગૂંચવણોથી ભરપૂર છે. પરિસ્થિતિને સ્થિર કરવા માટે, વ્યક્તિએ ઘણા પ્રયત્નો કરવા જોઈએ, પરંતુ સારવાર વ્યાપક હોવી જોઈએ, નહીં તો સકારાત્મક પરિણામની અપેક્ષા પણ કરી શકાતી નથી. સૌ પ્રથમ, તમારે તમારા આહારને સમાયોજિત કરવાની જરૂર છે, ઓછા કાર્બોહાઇડ્રેટ્સનો વપરાશ કરવો જોઈએ, પછી લોહીના પ્રવાહમાં સુગરનું સ્તર ઘટે છે.પરંતુ, જો કોઈ વ્યક્તિને કિડનીની સમસ્યા હોય, તો આહાર અલગ હોવો જોઈએ, આ કિસ્સામાં, તમારે પહેલા તમારા ડ doctorક્ટરની સલાહ લેવી જ જોઇએ. લોહીના પ્રવાહમાં ઓછું ઇન્સ્યુલિન પરિસ્થિતિને મોટા પ્રમાણમાં સુધારે છે.
ડાયાબિટીઝમાં ધમનીય હાયપરટેન્શનની સારવાર
ધમનીનું હાયપરટેન્શન 140/90 મીમીથી વધુના દબાણમાં વધારો તરીકે સમજાય છે. આ સ્થિતિ ઘણી વખત હાર્ટ એટેક, સ્ટ્રોક, કિડનીની નિષ્ફળતા વગેરેનું જોખમ વધારે છે ડાયાબિટીસ સાથે, હાયપરટેન્શનનો ખતરનાક થ્રેશોલ્ડ ઘટે છે: 130 નું સિસ્ટોલિક પ્રેશર અને 85 મિલિમીટરનું ડાયસ્ટોલિક પ્રેશર, ઉપચારાત્મક પગલાંની જરૂરિયાત સૂચવે છે.
ડાયાબિટીઝ મેલીટસમાં હાયપરટેન્શનના કારણો અલગ છે અને રોગના પ્રકાર પર આધારિત છે. તેથી, રોગના ઇન્સ્યુલિન આધારિત સ્વરૂપની સાથે, ડાયાબિટીસ કિડની રોગને કારણે મોટાભાગના કિસ્સાઓમાં ધમનીનું હાયપરટેન્શન વિકસે છે. સંખ્યાબંધ દર્દીઓમાં પ્રાથમિક ધમનીનું હાયપરટેન્શન, અથવા અલગ સિસ્ટોલિક હાયપરટેન્શન હોય છે.
જો દર્દીને ઇન્સ્યુલિન આધારિત ડાયાબિટીસ હોય, તો પછી અન્ય કિસ્સાઓમાં મેટાબોલિક રોગોની તુલનામાં કેટલાક કિસ્સામાં હાઈપરટેન્શનની રચના થાય છે. આવા દર્દીઓમાં, આવશ્યક ધમનીય હાયપરટેન્શન એ રોગનું સામાન્ય કારણ છે. આનો અર્થ એ છે કે ડ doctorક્ટર તેના દેખાવનું કારણ સ્થાપિત કરી શકતું નથી. દર્દીઓમાં હાયપરટેન્શનના તદ્દન દુર્લભ કારણો છે:
- ફેયોક્રોમાસાયટોમા (કેટેકોમesમિન્સના વધતા ઉત્પાદન દ્વારા વર્ગીકૃત થયેલ એક રોગ, જે ટાકીકાર્ડિયા, હૃદયમાં પીડા અને ધમનીનું હાયપરટેન્શનનું કારણ બને છે)
- ઇટસેન્કો-કુશિંગનું સિન્ડ્રોમ (એડ્રેનલ કોર્ટેક્સના હોર્મોન્સના ઉત્પાદનમાં વધારો થતાં એક રોગ),
- હાયપરએલ્ડોસ્ટેરોનિઝમ (એડ્રેનલ ગ્રંથીઓ દ્વારા હોર્મોન એલ્ડોસ્ટેરોનના ઉત્પાદનમાં વધારો), હૃદય પર નકારાત્મક અસર દ્વારા વર્ગીકૃત થયેલ,
- બીજો એક દુર્લભ ઓટોઇમ્યુન રોગ.
આ રોગમાં પણ ફાળો આપો:
- શરીરમાં મેગ્નેશિયમની ઉણપ,
- લાંબા સમય સુધી તણાવ
- ભારે ધાતુઓના મીઠા સાથે નશો,
- એથરોસ્ક્લેરોસિસ અને પરિણામે મોટી ધમની સંકુચિત.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસમાં હાયપરટેન્શનની સુવિધાઓ
રોગનું આ સ્વરૂપ ઘણીવાર કિડનીના નુકસાન સાથે સંકળાયેલું છે. તે દર્દીઓના ત્રીજા ભાગમાં વિકસે છે અને નીચેના તબક્કાઓ છે:
- માઇક્રોઆલ્બ્યુમિન્યુરિયા (આલ્બુમિનના પેશાબમાં દેખાવ),
- પ્રોટીન્યુરિયા (મોટા પ્રોટીન પરમાણુઓના પેશાબમાં દેખાવ),
- ક્રોનિક રેનલ નિષ્ફળતા.
તદુપરાંત, પેશાબમાં વધુ પ્રોટીન ઉત્સર્જન થાય છે, દબાણ વધુ. આ કારણ છે કે રોગગ્રસ્ત કિડની સોડિયમ દૂર કરવામાં વધુ ખરાબ છે. આમાંથી, શરીરમાં પ્રવાહીની માત્રા વધે છે અને પરિણામે, દબાણ વધે છે. ગ્લુકોઝના સ્તરમાં વધારા સાથે, લોહીમાં પ્રવાહી વધારે બને છે. આ એક દુષ્ટ વર્તુળ બનાવે છે.
તે એ હકીકતમાં શામેલ છે કે શરીર કિડનીની નબળી કામગીરી સાથે સામનો કરવાનો પ્રયાસ કરી રહ્યું છે, જ્યારે રેનલ ગ્લોમેર્યુલીમાં દબાણ વધારીને. તેઓ ધીરે ધીરે મરી રહ્યા છે. આ રેનલ નિષ્ફળતાની પ્રગતિ છે. ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસવાળા દર્દીનું મુખ્ય કાર્ય એ ગ્લુકોઝનું સ્તર સામાન્ય કરવું અને ત્યાંથી ક્રોનિક રેનલ નિષ્ફળતાના ટર્મિનલ તબક્કાની શરૂઆતમાં વિલંબ કરવો.
બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસમાં હાયપરટેન્શનના સંકેતો
આ રોગના સંકેતોની શરૂઆત પહેલાં જ, દર્દી ઇન્સ્યુલિન સામે પ્રતિકાર કરવાની પ્રક્રિયા શરૂ કરે છે. આ હોર્મોન માટે પેશીઓનો પ્રતિકાર ધીમે ધીમે ઘટાડો થાય છે. શરીર જરૂરી કરતાં વધારે ઇન્સ્યુલિન ઉત્પન્ન કરીને શરીરના પેશીઓની ઇન્સ્યુલિન પ્રત્યેની ઓછી સંવેદનશીલતાને દૂર કરવાનો પ્રયાસ કરી રહ્યું છે. અને આ બદલામાં, વધતા દબાણમાં ફાળો આપે છે.
| વિડિઓ (રમવા માટે ક્લિક કરો). |
આમ, ડાયાબિટીઝમાં હાયપરટેન્શનના વિકાસમાં મુખ્ય પરિબળ ઇન્સ્યુલિનનું સૂચક છે. જો કે, ભવિષ્યમાં, એથરોસ્ક્લેરોસિસ અને ક્ષતિગ્રસ્ત રેનલ કાર્યની પ્રગતિને કારણે હાયપરટેન્શન થાય છે. વાહિનીઓનું લ્યુમેન ધીમે ધીમે સંકુચિત થાય છે, તેથી જ તેઓ ઓછા અને ઓછા લોહીમાંથી પસાર થાય છે.
કિડની માટે હાયપરિન્સુલિનિઝમ (એટલે કે, લોહીમાં ઇન્સ્યુલિનનું ઉચ્ચ સ્તર) ખરાબ છે. તેઓ શરીરમાંથી વધુ ખરાબ અને ખરાબ પ્રવાહી બની રહ્યા છે. અને શરીરમાં પ્રવાહીની વધેલી માત્રા એડીમા અને હાયપરટેન્શનના વિકાસ તરફ દોરી જાય છે.
તે જાણીતું છે કે બ્લડ પ્રેશર સર્કાડિયન લયને આધિન છે. રાત્રે તે નીચે જાય છે. સવારે, તે બપોર કરતા 10-20 ટકા ઓછું છે. ડાયાબિટીઝ સાથે, આવી સર્કadianડિયન લય તૂટી જાય છે, અને તે આખો દિવસ beંચી રહે છે. તદુપરાંત, રાત્રે તે દિવસ કરતા પણ વધારે હોય છે.
ડાયાબિટીસ ન્યુરોપથી - ડાયાબિટીસ મેલિટસની ખતરનાક ગૂંચવણોમાંના એકના વિકાસ સાથે આ પ્રકારનું ઉલ્લંઘન સંકળાયેલું છે. તેનો સાર એ છે કે ઉચ્ચ ખાંડ onટોનોમિક નર્વસ સિસ્ટમની કામગીરીને નકારાત્મક અસર કરે છે. આ કિસ્સામાં, વહાણો ભારને આધારે સાંકડી અને વિસ્તૃત કરવાની ક્ષમતા ગુમાવે છે.
દૈનિક મોનિટરિંગ હાયપરટેન્શનનો પ્રકાર નક્કી કરે છે. એન્ટિ-હાયપરટેન્શન દવાઓ લેવી જરૂરી છે ત્યારે આવી પ્રક્રિયા બતાવશે. તે જ સમયે, દર્દીએ મીઠાના સેવનને નોંધપાત્ર રીતે મર્યાદિત કરવું આવશ્યક છે.
ખાંડના રોગની ભલામણ 130/80 મીમી સુધી ઘટાડવા માટે, હાયપરટેન્શન સામેની દવાઓ લેવી જોઈએ. આહાર સાથેની સારવાર સારી બ્લડ પ્રેશર મૂલ્યો આપે છે: ગોળીઓ સારી રીતે સહન કરવામાં આવે છે અને સૌથી સંતોષકારક પરિણામ આપે છે.
હાયપરટેન્શનની સારવારમાં નિર્દિષ્ટ સૂચક એક પ્રકારનો બેંચમાર્ક છે. જો દવાઓ આડઅસરોને કારણે સારવારના પ્રથમ અઠવાડિયામાં દબાણ ઘટાડતું નથી, તો પછી તમે ડોઝને સહેજ ઘટાડી શકો છો. પરંતુ લગભગ એક મહિના પછી, સઘન સારવાર ફરીથી શરૂ કરવી આવશ્યક છે અને સૂચિત ડોઝ પર દવા લેવી જોઈએ.
હાઈ બ્લડ પ્રેશરમાં ધીમે ધીમે ઘટાડો એ હાઇપોટેન્શનના લક્ષણોને ટાળવામાં મદદ કરે છે. ખરેખર, ડાયાબિટીઝના દર્દીઓમાં, હાયપરટેન્શન ઓર્થોસ્ટેટિક હાયપોટેન્શન દ્વારા જટિલ છે. આનો અર્થ એ કે શરીરની સ્થિતિમાં તીવ્ર પરિવર્તન સાથે, ટોનોમીટર રીડિંગ્સમાં તીવ્ર ઘટાડો જોવા મળે છે. આ સ્થિતિ ચક્કર અને ચક્કર સાથે છે. તેની સારવાર રોગનિવારક છે.
ડાયાબિટીસમાં હાયપરટેન્શન માટેની ગોળીઓ પસંદ કરવાનું મુશ્કેલ બને છે. આ તે હકીકતને કારણે છે કે કાર્બોહાઇડ્રેટ્સના ચયાપચયમાં ફેરફાર એ બધી કર્કરોગની દવાઓની અસર પર તેમની છાપ છોડી દે છે, જેમાં હાયપોટેંટીસ દવાઓનો સમાવેશ થાય છે. જ્યારે કોઈ દર્દી માટે સારવાર અને દવાઓ પસંદ કરતી વખતે, ડ doctorક્ટરને ઘણી મહત્વપૂર્ણ ઘોંઘાટ દ્વારા માર્ગદર્શન આપવું જોઈએ. યોગ્ય રીતે પસંદ કરેલી ગોળીઓ ચોક્કસ આવશ્યકતાઓને પૂર્ણ કરે છે.
- આ દવાઓ ડાયાબિટીસ મેલિટસમાં ધમનીય હાયપરટેન્શનના લક્ષણોને પર્યાપ્ત કરે છે અને તેનાથી ઓછી આડઅસર થાય છે.
- આવી દવાઓ રક્ત ખાંડના આવશ્યક નિયંત્રણને નબળી પાડતી નથી અને કોલેસ્ટ્રોલમાં વધારો કરતી નથી.
- ગોળીઓ હાઈ બ્લડ સુગરના નુકસાનકારક અસરોથી કિડની અને હાર્ટને સુરક્ષિત કરે છે.
હાલમાં, ડોકટરો ડાયાબિટીઝના દર્દીઓને આવા જૂથોના ફાર્માસ્યુટિકલ્સ લેવાની ભલામણ કરે છે.
હાઈપરટેન્શન અને ડાયાબિટીઝ માટે ઓછું કાર્બોહાઇડ્રેટનું સેવન કરવું, આરોગ્ય જાળવવાનું એક વાસ્તવિક અને પ્રાપ્તિશીલ પગલું છે. આવી સારવારથી ઇન્સ્યુલિનની જરૂરિયાત ઓછી થશે અને તે જ સમયે રક્તવાહિની તંત્રના પ્રભાવને સામાન્ય સ્થિતિમાં લાવશે.
ઓછી કાર્બ આહારની સારવારથી એક જ સમયે અનેક સમસ્યાઓનો ભોગ બને છે:
- ઇન્સ્યુલિન અને બ્લડ સુગર ઘટાડે છે
- તમામ પ્રકારની ગૂંચવણોના વિકાસને અટકાવે છે,
- ગ્લુકોઝના ઝેરી અસરથી કિડનીને સુરક્ષિત કરે છે,
- એથરોસ્ક્લેરોસિસના વિકાસને નોંધપાત્ર રીતે ધીમો કરે છે.
જ્યારે કિડનીમાં હજી સુધી પ્રોટીન સ્ત્રાવ થતો નથી ત્યારે ઓછી કાર્બની સારવાર આદર્શ છે. જો તેઓ સામાન્ય રીતે કામ કરવાનું શરૂ કરે છે, તો ડાયાબિટીઝ માટે લોહીની ગણતરીઓ સામાન્ય થઈ જશે. જો કે, પ્રોટીન્યુરિયા સાથે, આવા આહારનો ઉપયોગ સાવચેતી સાથે કરવો જોઈએ.
તમે ખાંડ ઘટાડવા માટે પૂરતા પ્રમાણમાં ખોરાક લઈ શકો છો. આ છે:
- માંસ ઉત્પાદનો
- ઇંડા
- સીફૂડ
- લીલા શાકભાજી, તેમજ મશરૂમ્સ,
- ચીઝ અને માખણ.
હકીકતમાં, હાયપરટેન્શન અને ડાયાબિટીસના સંયોજન સાથે, લો-કાર્બ આહારનો કોઈ વિકલ્પ નથી. આ સારવારનો ઉપયોગ ડાયાબિટીઝના પ્રકારને ધ્યાનમાં લીધા વગર થાય છે.ખાંડ થોડા દિવસોમાં સામાન્ય સ્તરે ઓછી થઈ જાય છે. તમારે સતત તમારા આહારનું નિરીક્ષણ કરવું પડશે, જેથી જોખમ ન આવે અને ગ્લુકોઝમાં વધારો ન થાય. લો-કાર્બ ભોજન હાર્દિક, સ્વાદિષ્ટ અને આરોગ્યપ્રદ છે.
તે જ સમયે, આ આહાર સાથે, ટોનોમીટર સૂચકાંકો સામાન્ય થાય છે. આ ઉત્તમ સ્વાસ્થ્ય અને જીવલેણ ગૂંચવણોની ગેરહાજરીની બાંયધરી છે.
હાયપરટેન્શન એ એક ખતરનાક રોગ છે, પરંતુ જ્યારે અન્ય રોગો સાથે જોડાય છે, ત્યારે ગંભીર ગૂંચવણોનું જોખમ ઘણી વખત વધી જાય છે.
આ મુખ્યત્વે રક્તવાહિની તંત્રને અસર કરતી પરિસ્થિતિઓ સાથે સંબંધિત છે.
તેમાંથી એક ડાયાબિટીસ મેલિટસ છે: હાયપરટેન્શન ડાયાબિટીઝના દર્દીઓમાં આ રોગ વગરની વ્યક્તિઓમાં બે વાર થાય છે.
અમારા વાચકોના પત્રો
મારી દાદી લાંબા સમયથી ડાયાબિટીઝથી બીમાર છે (પ્રકાર 2), પરંતુ તાજેતરમાં તેના પગ અને આંતરિક અવયવો પર મુશ્કેલીઓ .ભી થઈ છે.
મને આકસ્મિક રીતે ઇન્ટરનેટ પર એક લેખ મળ્યો જેણે શાબ્દિક રીતે મારું જીવન બચાવી લીધું. મને ત્યાં ફોન દ્વારા મફતમાં સલાહ લેવામાં આવી અને બધા પ્રશ્નોના જવાબો આપ્યા, ડાયાબિટીઝની સારવાર કેવી રીતે કરવી તે જણાવ્યું.
સારવારના 2 અઠવાડિયા પછી, ગ્રેનીએ તેનો મૂડ પણ બદલી નાખ્યો. તેણીએ કહ્યું કે તેના પગને વધુ ઇજા થશે નહીં અને અલ્સર પ્રગતિ કરી શકશે નહીં, આવતા અઠવાડિયે આપણે ડ doctorક્ટરની .ફિસમાં જઈશું. લેખની લિંક ફેલાવો
ડાયાબિટીસ મેલીટસની હાજરી હાયપરટેન્શનની ઘટનાને ઉશ્કેરે છે, કારણ કે તે વાહિનીઓમાં રોગવિજ્ .ાનવિષયક ફેરફારોનું કારણ બને છે.
આમાં શામેલ છે:
- તેમના સંકુચિત અને ખેંચાણ થાય છે.
- તેમની સ્થિતિસ્થાપકતા ખોવાઈ ગઈ છે. તે ખાસ કરીને ઇન્સ્યુલિન દ્વારા આપવામાં આવે છે, પરંતુ તે ડાયાબિટીસના શરીરમાં પૂરતું નથી.
- વેસ્ક્યુલર દિવાલોની અભેદ્યતા વધે છે. બ્લડ સુગરમાં વારંવાર આવતા ટીપાંને કારણે આ થાય છે.
- એથરોસ્ક્લેરોટિક તકતીઓ રચે છે. તેઓ વાસણના લ્યુમેનને ઘટાડે છે, જે બ્લડ પ્રેશરમાં વધારો તરફ દોરી જાય છે.
- રુધિરવાહિનીઓ, ખાસ કરીને નાનાને નુકસાન. ઇજાના સ્થળોએ, બળતરા વિકસે છે, કોલેસ્ટેરોલ તકતીઓ અને લોહી ગંઠાઈ જવાનું શરૂ થાય છે.
આ બ્લડ પ્રેશર અને અનુરૂપ અંગો અને પેશીઓના અપૂરતા પરિભ્રમણમાં વધારો કરે છે.
ટાઇપ -2 ડાયાબિટીઝમાં સ્ત્રીઓમાં હાયપરટેન્શન થવાની સંભાવના વધારે છે.
તે ધ્યાનમાં લેવું જોઈએ કે પ્રકાર 1 ડાયાબિટીઝમાં વધુ વખત દબાણ વધુ જોવા મળે છે, પરંતુ દર્દીઓના જૂથો જૂથ ચિત્ર બદલી નાખે છે: તેઓને ટાઇપ 2 ડાયાબિટીઝમાં ઘણી વાર હાયપરટેન્શન આવે છે. હાયપરટેન્શનવાળા 90% વૃદ્ધ દર્દીઓ આ પ્રકારના રોગથી બીમાર છે.
ડાયાબિટીઝ મેલીટસમાં હાયપરટેન્શનના અભિવ્યક્તિઓ તેના સામાન્ય કોર્સથી અલગ નથી.
આમાં નીચેના લક્ષણો શામેલ છે.
- માથાનો દુખાવો
- ચક્કર
- માથાના પાછળના ભાગમાં ભારેપણું
- અસ્પષ્ટ દ્રષ્ટિ, આંખોની સામે શ્યામ ફોલ્લીઓનો દેખાવ,
- ચહેરાની લાલાશ
- અંગ ઠંડક
- ઉબકા, omલટી,
- ઉદાસીનતા, મૂડમાં ઘટાડો,
- નબળું પ્રદર્શન
- શ્વાસની તકલીફ
- શારીરિક કાર્ય કરવામાં મુશ્કેલી.
તેઓ સંપૂર્ણ અથવા અંશમાં દેખાય છે. ડાયાબિટીઝ મેલીટસમાં હાઈપરટેન્શન અને અનિયંત્રિત હાયપરટેન્શન વચ્ચેનો એકમાત્ર તફાવત એ તેનો વધુ ગંભીર અભ્યાસક્રમ છે.
સ્થિતિને સ્થિર કરવા માટે, બ્લડ પ્રેશરને સામાન્ય રાખવું જરૂરી છે. આ કરવા માટે, નીચેના પગલાંઓ ભરો.
ડાયાબિટીસમાં ઇનોવેશન - ફક્ત દરરોજ પીવો.
સફળ સંઘર્ષ માટેની આ મુખ્ય શરત છે.
દર્દીએ વ્યવસ્થિત રીતે દબાણનું માપન કરવું જોઈએ, તેમજ હૃદયના ધબકારાને અને "નિરીક્ષણ ડાયરી" માં ડેટા દાખલ કરવો જોઈએ.
ડાયાબિટીસના ધોરણ એ 130/80 મીમી એચ.જી.નું બ્લડ પ્રેશર છે.
હાલમાં, ફાર્માસ્યુટિકલ માર્કેટ એટલું સમૃદ્ધ છે કે તે તમને દરેક દર્દી માટે દવા પસંદ કરવાની મંજૂરી આપે છે.
ડ્રગ થેરેપીમાં ફાર્મસીઓમાં ખરીદેલા ભંડોળનો ઉપયોગ શામેલ છે. તે ગોળીઓ, કેપ્સ્યુલ્સ, ડ્રેજેસ, ઇંજેક્શન માટેના ઉકેલોના સ્વરૂપમાં ઉપલબ્ધ છે.
નીચે સૂચિબદ્ધ બધી દવાઓમાં ગંભીર વિરોધાભાસ છે, તેથી તેઓ ફક્ત કાર્ડિયોલોજિસ્ટ અથવા ચિકિત્સક દ્વારા સૂચવવામાં આવવી જોઈએ.જો બિનસલાહભર્યું અવલોકન કરવામાં આવતું નથી, તો હાલના રોગોનો વિકાસ શક્ય છે.
ડાયાબિટીઝ મેલિટસમાં હાયપરટેન્શન માટેની સારવારની પદ્ધતિ સ્પષ્ટપણે વિકસિત છે અને નીચેની દવાઓ શામેલ છે:
- કેલ્શિયમ ચેનલ બ્લocકર્સ. આ દવાઓ તમને એડવેન્ટિઆને આરામ કરવાની મંજૂરી આપે છે, એટલે કે વાસણોની સ્નાયુ. પરિણામે, તેમનું તાણ ઓછું થાય છે અને બ્લડ પ્રેશર ઓછું થાય છે. આ જૂથમાં “ક્લેન્ટીઆઝેમ”, “અમલોદિપિન”, “અનિપામિલ” અને અન્ય દવાઓ શામેલ છે.
- એઆરબી અવરોધકો. દવાની ક્રિયા એંજિઓટન્સિન રીસેપ્ટર્સની સંવેદનશીલતાને અવરોધે છે, જે વાસોકોન્સ્ટ્રક્શનને ટાળે છે. આ જૂથનું પ્રતિનિધિત્વ વલસાર્ટન, ક Candન્ડસાર્ટન, લોસોર્ટન અને અન્ય દવાઓ દ્વારા કરવામાં આવે છે.
- ACE અવરોધકો. દવા વાસકોન્સ્ટ્રિક્શનને અટકાવે છે, જે તેમના લ્યુમેનમાં વધારો અને દબાણમાં ઘટાડો તરફ દોરી જાય છે. જૂથમાં કેપ્ટોપ્રિલ, લિસિનોપ્રિલ, રેમિપ્રિલ અને અન્ય દવાઓ શામેલ છે.
- બીટા બ્લocકર. ડ્રગ રીસેપ્ટર્સને નિષ્ક્રિય કરે છે જે એડ્રેનાલિન પ્રત્યે સંવેદનશીલ હોય છે - તાણ અને તાણનું હોર્મોન, પરિણામે હૃદય દરમાં કોઈ વધારો થતો નથી, અને બ્લડ પ્રેશર વધતું નથી. આ ઉપરાંત, આ દવા હૃદયને વસ્ત્રોથી સુરક્ષિત કરે છે. જૂથને એનાપ્રિલિન, કોનકોર અને તેમના એનાલોગ દ્વારા રજૂ કરવામાં આવ્યું છે.
- મૂત્રવર્ધક પદાર્થ. આ મૂત્રવર્ધક પદાર્થ છે. તેઓ તમને શરીરમાંથી વધારાનું પ્રવાહી દૂર કરવાની મંજૂરી આપે છે, જે રક્ત વાહિનીઓ સહિતના અવયવોને સંકુચિત કરે છે, દબાણમાં વધારો થાય છે. આ જૂથની દવાઓમાં “કેનેફ્રોન”, “ઈંડાપામાઇડ રીટાર્ડ”, “એક્વાફોર” અને અન્ય દવાઓ શામેલ છે.
આ દવાઓનો ઉપયોગ કરતી વખતે, તમારે મુખ્ય નિયમોને યાદ રાખવું જોઈએ:
- હાયપરટેન્સિવ કટોકટીની રાહત માટે દવાઓ છે જે ફક્ત અસ્થાયી રૂપે લેવામાં આવે છે. બ્લડ પ્રેશરને સ્વીકાર્ય સ્તરે જાળવવાના હેતુસર એવી દવાઓ છે. તેઓ બધા સમય લેવામાં આવે છે.
- સતત ઉપયોગ માટેની તૈયારીઓનો ઉપયોગ અવરોધો વિના થવો આવશ્યક છે, જેથી દબાણમાં તીવ્ર ઉછાળો ન આવે. તે હાર્ટ એટેક અથવા સ્ટ્રોક તરફ દોરી શકે છે.
- લાંબી-અભિનય કરતી દવાઓ શરીરમાં કામ કરે છે, અમુક માત્રામાં એકત્રીત થાય છે. જો તેમના ઉપયોગમાં વિક્ષેપો છે, તો આ પદ્ધતિ કાર્ય કરશે નહીં.
કોઈપણ ડિગ્રીની સ્થૂળતા બ્લડ પ્રેશર અને ડાયાબિટીસના વિકાસમાં વધારો કરવા માટે ફાળો આપે છે.
અમે અમારી સાઇટના વાચકોને ડિસ્કાઉન્ટ ઓફર કરીએ છીએ!
હળવા કેસોમાં, તમે વધારાના પાઉન્ડ છોડીને, દબાણને સામાન્ય પર પાછા લાવી શકો છો. હાયપરટેન્શનની degreeંચી ડિગ્રીના કેસોમાં, વજન ઓછું કરવાથી ફક્ત અંશત pressure દબાણ ઓછું કરવામાં મદદ મળશે, પરંતુ આ લીધેલી દવાઓનો ડોઝ ઘટાડીને તમે વધુ પડતા સારવારના વ્યવહારમાં ફેરબદલ કરી શકો છો.
ડાયાબિટીઝ મેલીટસ અને હાયપરટેન્શન એ રોગો છે જે શારીરિક પદ્ધતિઓ દ્વારા સ્થિર થઈ શકે છે, એટલે કે, દવાઓનો ઉપયોગ કર્યા વિના અથવા નાના ડોઝ સાથે.
આમાંની એક પદ્ધતિ શારીરિક પ્રવૃત્તિ છે. તેઓ પોસાય, આનંદપ્રદ અને વૈવિધ્યસભર હોવા જોઈએ. ડાયાબિટીઝ અને હાયપરટેન્શનવાળા દર્દીને કસરતોનો લાભ થશે જેમાં તાણ શામેલ નથી, કારણ કે તે દબાણમાં વધારોનું કારણ બની શકે છે.
શરીરમાં નિકોટિનનું એક પણ સેવન વાસોકોન્સ્ટ્રિક્શનનું કારણ બને છે. વ્યવસ્થિત ધૂમ્રપાન સાથે, આ સંકુચિત ક્રોનિક બને છે. જહાજોના ચોક્કસ વિસ્તારોમાં ખેંચાણ થાય છે. આ દબાણમાં વધારો ઉશ્કેરે છે.
તણાવપૂર્ણ પરિસ્થિતિઓથી બચવું અશક્ય છે. તેથી, તેમના પરિણામોને ઓછું કરવું જરૂરી છે. દર્દીને શ્વાસ લેવાની તકનીકીઓ અને છૂટછાટની તકનીકો દ્વારા મદદ કરવામાં આવશે, જેની પસંદગી મહાન છે.
અનિયંત્રિત ડાયાબિટીસની જેમ, દર્દીએ હંમેશાં, થોડું થોડું અને યોગ્ય રીતે ખાવું જોઈએ. મીઠાઈઓ, પેસ્ટ્રી અને અન્ય ઝડપી કાર્બોહાઈડ્રેટનો ઉપયોગ કરવા માટે પ્રતિબંધિત છે.
લાંબા-અભિનયવાળા કાર્બોહાઇડ્રેટ્સની મંજૂરી છે: કેરી અને દ્રાક્ષ, કઠોળ, લીલા વટાણા સિવાય સોજી, દાજી, સોજી, બ્રાઉન બ્રેડ, શાકભાજી, ફળો સિવાય.
આ ઉત્પાદનોનો ઉપયોગ કરતી વખતે, તમારે તમારી સ્થિતિનું નિરીક્ષણ કરવાની જરૂર છે.વધતા દબાણ સાથે, તમારે શરીરની પ્રતિક્રિયા જોવા માટે તેમને ચોક્કસ સમય માટે છોડી દેવાની જરૂર છે.
અન્ય ઉત્પાદનોનો ઉપયોગ પ્રતિબંધો વિના કરી શકાય છે. માછલી અને દુર્બળ માંસ, ડેરી ઉત્પાદનો, મશરૂમ્સ, ફળો, ઇંડા ફક્ત રક્ત ખાંડને જ સામાન્ય બનાવવા માટે મદદ કરશે નહીં, પરંતુ બ્લડ પ્રેશર પણ.
એ નોંધવું જોઇએ કે હાયપરટેન્શન આહારમાં તેની પોતાની આવશ્યકતાઓને ઉમેરે છે:
- તે મીઠાના ઉપયોગને મર્યાદિત કરવા માટે જરૂરી છે, કારણ કે તે બ્લડ પ્રેશરમાં વધારો કરવા માટે ફાળો આપે છે. મોટાભાગનાં ઉત્પાદનો - કુદરતી અથવા કૃત્રિમ રીતે સંશ્લેષિત - પહેલાથી મીઠું હોય છે. આ જ ખાંડ માટે જાય છે. મીઠી અને સ્વાદિષ્ટ વાનગીઓ, તેમજ અનુકૂળ ખોરાક, પેસ્ટ્રી, પીવામાં ખોરાકને આહારમાંથી બાકાત રાખવો જોઈએ.
- દરરોજ 1.5 લિટર શુદ્ધ પાણી પીવું જરૂરી છે. તે મનુષ્ય માટે પાણીની દૈનિક જરૂરિયાતને ધ્યાનમાં લેવી જોઈએ: તે 30 મિલી / કિગ્રા છે.
- કોફી અને ચા પીવાનું ઓછું કરવું જોઈએ.
- દારૂ પર પ્રતિબંધ લાદવામાં આવ્યો છે. અઠવાડિયામાં એકવાર ફક્ત 70 મિલી રેડ વાઇનની મંજૂરી છે.
હાયપરટેન્સિવ કટોકટી એ નિર્ણાયક મૂલ્યોના દબાણમાં તીવ્ર અથવા ધીમે ધીમે વધારો છે.
ડાયાબિટીઝની હાજરીમાં તેને અટકાવવાનાં નિયમો, જે દર્દીને આ રોગથી પીડાતા નથી, તેને મદદ કરવા માટેના નિયમોથી અલગ નથી. ફક્ત એટલો જ તફાવત છે કે તમારે તમારા લોહીમાં ગ્લુકોઝને માપવાની અને તેને સામાન્ય રાખવાની જરૂર છે.
ઘરે, તમારે નીચેના પગલાં ભરવા જ જોઈએ.
- ગૂંગળામણ ટાળવા માટે દર્દીના માથા હેઠળ ઓશિકાઓ મૂકો, જે હાયપરટેન્સિવ કટોકટી સાથે થઈ શકે છે.
- તેને શામક અને તે દવાઓ આપો જેનો ઉપયોગ વ્યક્તિ સામાન્ય રીતે કરે છે. ઝડપી અસર માટે, તમે તેને જીભની નીચે મૂકી શકો છો. આ પછી તરત જ, દબાણને કાબૂમાં લેવું જરૂરી છે: તે ઓછું થવું જોઈએ, પરંતુ સરળતાથી. અડધા કલાક પછી, સૂચકાંકો 30 મીમી એચ.જી. દ્વારા ઘટવા જોઈએ, અને એક કલાક પછી - 50 મીમી એચ.જી. દ્વારા.
બ્લડ પ્રેશરને ઝડપથી ઘટાડવાની કડક પ્રતિબંધ છે. તેનાથી હાર્ટ એટેક અથવા સ્ટ્રોક થઈ શકે છે.
જ્યારે આવી સ્થિરતા પ્રાપ્ત થાય છે, ત્યારે તમે દર્દીને ઘરે મૂકી શકો છો, તેને શાંતિ, રોગનિવારક પોષણ અને તાજી હવાનો ધસારો પૂરો પાડી શકો છો.
અન્ય તમામ કિસ્સાઓમાં, તમારે તાત્કાલિક એમ્બ્યુલન્સને ક callલ કરવો આવશ્યક છે.
પ્રકાર 2 ડાયાબિટીઝ અને હાયપરટેન્શનની ઘટના મુખ્યત્વે અનિચ્છનીય જીવનશૈલી અને નબળા પોષણ સાથે સંકળાયેલ છે. તેથી જ તેમની નિવારણ અને સુધારણા મોટા ભાગે આ ક્ષેત્રોને સામાન્ય બનાવવાનો છે.
તે રસપ્રદ છે કે બંને રાજ્યો એ અર્થ દ્વારા સ્થિર થઈ શકે છે કે કુદરતે માણસ માટે કલ્પના કરી છે: શારીરિક પ્રવૃત્તિ, સારી આરામ, સંતુલિત પોષણ, તણાવની પર્યાપ્ત પ્રતિક્રિયા અને સકારાત્મક લાગણીઓ મેળવવી. સદભાગ્યે, તે દરેક માટે ઉપલબ્ધ છે.
ડાયાબિટીસ મેલિટસ અને હાયપરટેન્શનના પછીના તબક્કામાં, આ પદ્ધતિઓ, અલબત્ત, તબીબી સારવાર સાથે પૂરક હોવા આવશ્યક છે.
ડાયાબિટીઝ હંમેશા જીવલેણ ગૂંચવણો તરફ દોરી જાય છે. અતિશય બ્લડ સુગર અત્યંત જોખમી છે.
આ લેખ માટે કોઈ થીમિક વિડિઓ નથી.| વિડિઓ (રમવા માટે ક્લિક કરો). |
લ્યુડમિલા એન્ટોનોવાએ ડાયાબિટીઝની સારવાર વિશે એક ખુલાસો આપ્યો. સંપૂર્ણ વાંચો
રક્તવાહિની તંત્રના અભ્યાસ માટે વાદ્ય પદ્ધતિઓ. સંદર્ભ પુસ્તક. - એમ .: મેડિસિન, 2015 .-- 416 પી.
હાયપરટેન્શનની સારવારમાં શ્રેષ્ઠ પદ્ધતિઓ અને તકનીકો. - એમ .: બુક વર્લ્ડ, 2013 .-- 256 પૃષ્ઠ.
મોઇસેવ, વી. એસ. હૃદયના રોગો: મોનોગ્રાફ. / વી.એસ. મોઇસેવ, એસ.વી. મોઇસેવ, ઝેડ.ડી. કોબલાવા. - એમ .: મેડિકલ ન્યૂઝ એજન્સી, 2016. - 534 સી.- ગેરાસ્કીના એલ.એફ., મશિન વી.વી., ફોનીકિન એ.વી. હાયપરટેન્સિવ એન્સેફાલોપથી, હાર્ટ એન્ડ ક્રોનિક હાર્ટ નિષ્ફળતાનું રિમોડેલિંગ, મોસ્કો: પાર્ટી પબ્લિશિંગ હાઉસ - મોસ્કો, 2012. - 962 પૃષ્ઠ.

મને મારી રજૂઆત કરવા દો - ઇવાન. હું 8 વર્ષથી વધુ સમયથી ફેમિલી ડોક્ટર તરીકે કામ કરું છું. મારી જાતને એક વ્યાવસાયિક ગણીને, હું સાઇટના બધા મુલાકાતીઓને વિવિધ સમસ્યાઓ હલ કરવા શીખવવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પહોંચાડવા માટે સાઇટ માટેનો તમામ ડેટા એકત્રિત કરવામાં આવ્યો છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવી છે.વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, વ્યાવસાયિકો સાથે પરામર્શ હંમેશાં જરૂરી છે.
ડાયાબિટીઝમાં હાયપરટેન્શનની સારવાર માટે કઈ ગોળીઓ પસંદ કરવી?
તાજેતરના વર્ષોમાં, વધુને વધુ ડોકટરો એવું માનવા માટે વલણ ધરાવે છે કે એક નહીં, પરંતુ તરત જ હાઈ બ્લડ પ્રેશરની સારવાર માટે 2-3- treat દવાઓ લખવી વધુ સારું છે. કારણ કે દર્દીઓમાં સામાન્ય રીતે તે જ સમયે હાયપરટેન્શનના વિકાસની ઘણી પદ્ધતિઓ હોય છે, અને એક દવા તમામ કારણોને અસર કરી શકતી નથી. પ્રેશર માટેની ગોળીઓ તેથી જૂથોમાં વહેંચાયેલી છે કારણ કે તે અલગ રીતે કાર્ય કરે છે.
એક પણ દવા 50% કરતા વધુ દર્દીઓમાં સામાન્ય દબાણ ઓછું કરી શકે છે, અને જો હાયપરટેન્શન શરૂઆતમાં મધ્યમ હતું. તે જ સમયે, સંયોજન ઉપચાર તમને દવાઓના નાના ડોઝનો ઉપયોગ કરવાની મંજૂરી આપે છે, અને હજી પણ વધુ સારા પરિણામો મેળવે છે. આ ઉપરાંત, કેટલીક ગોળીઓ એકબીજાની આડઅસરોને નબળી અથવા સંપૂર્ણપણે દૂર કરે છે.
હાયપરટેન્શન જાતે જોખમી નથી, પરંતુ તેનાથી થતી ગૂંચવણો. તેમની સૂચિમાં શામેલ છે: હાર્ટ એટેક, સ્ટ્રોક, રેનલ નિષ્ફળતા, અંધત્વ. જો હાઈ બ્લડ પ્રેશર ડાયાબિટીઝ સાથે જોડવામાં આવે છે, તો પછી ગૂંચવણોનું જોખમ ઘણી વખત વધે છે. ડ patientક્ટર કોઈ ચોક્કસ દર્દી માટે આ જોખમનું મૂલ્યાંકન કરે છે અને તે પછી નિર્ણય લે છે કે એક ટેબ્લેટથી સારવાર શરૂ કરવી કે તરત જ દવાઓના મિશ્રણનો ઉપયોગ કરવો.

આકૃતિ માટે સમજૂતી: હેલ - બ્લડ પ્રેશર.
રશિયન એસોસિએશન Endફ એન્ડોક્રિનોલોજિસ્ટ ડાયાબિટીસમાં મધ્યમ હાયપરટેન્શન માટે નીચેની સારવારની વ્યૂહરચનાની ભલામણ કરે છે. સૌ પ્રથમ, એન્જીયોટેન્સિન રીસેપ્ટર અવરોધક અથવા એસીઈ અવરોધક સૂચવવામાં આવે છે. કારણ કે આ જૂથોમાંથી દવાઓ કિડની અને હૃદયને અન્ય દવાઓ કરતાં વધુ સારી રીતે સુરક્ષિત કરે છે.
જો એસીઈ અવરોધક અથવા એન્જીયોટન્સિન રીસેપ્ટર બ્લerકર સાથેની મોનોથેરાપી બ્લડ પ્રેશરને પૂરતા પ્રમાણમાં ઘટાડવામાં મદદ કરશે નહીં, તો મૂત્રવર્ધક પદાર્થ ઉમેરવાની ભલામણ કરવામાં આવે છે. કયા મૂત્રવર્ધક પદાર્થની પસંદગી દર્દીમાં કિડનીના કાર્યની જાળવણી પર આધારિત છે. જો ત્યાં કોઈ મૂત્રપિંડ મૂત્રપિંડની નિષ્ફળતા ન હોય તો, થિઆઝાઇડ મૂત્રવર્ધક પદાર્થનો ઉપયોગ કરી શકાય છે. દવા ઈન્ડાપામાઇડ (એરીફોન) હાયપરટેન્શનના ઉપચાર માટે સૌથી સુરક્ષિત મૂત્રવર્ધક પદાર્થ માનવામાં આવે છે. જો રેનલ નિષ્ફળતા પહેલાથી વિકસિત થઈ હોય, તો લૂપ મૂત્રવર્ધક પદાર્થ સૂચવવામાં આવે છે.

આકૃતિ માટે સમજૂતીઓ:
- હેલ - બ્લડ પ્રેશર
- જીએફઆર - કિડનીના ગ્લોમેર્યુલર ગાળણક્રિયા દર, વધુ વિગતો માટે "તમારી કિડની તપાસવા માટે કયા પરીક્ષણો લેવાની જરૂર છે" જુઓ,
- સીઆરએફ - ક્રોનિક રેનલ નિષ્ફળતા,
- બીકેકે-ડીએચપી - કેલ્શિયમ ચેનલ અવરોધક ડાયહાઇડ્રોપાયરોડિન,
- બીકેકે-એનડીજીપી - નોન-ડિહાઇડ્રોપાયરિડિન કેલ્શિયમ ચેનલ અવરોધક,
- બીબી - બીટા બ્લોકર,
- ACE અવરોધક ACE અવરોધક
- એઆરએ એન્જિયોટensન્સિન રીસેપ્ટર વિરોધી છે (એન્જીયોટેન્સિન -૨ રીસેપ્ટર બ્લerકર).
એક ટેબ્લેટમાં 2-3 સક્રિય પદાર્થો ધરાવતી દવાઓ સૂચવવાની સલાહ આપવામાં આવે છે. કારણ કે ગોળીઓ જેટલી ઓછી હોય છે, દર્દીઓ તેને વધુ સ્વેચ્છાએ લે છે.
હાયપરટેન્શન માટેની સંયોજન દવાઓની ટૂંકી સૂચિ:
- કોરેનિટેક = એન્લાપ્રિલ (રેનિટેક) + હાઇડ્રોક્લોરોથિયાઝાઇડ,
- ફોસાઇડ = ફોસિનોપ્રિલ (મોનોપ્રિલ) + હાઇડ્રોક્લોરોથિયાઝાઇડ,
- કો-ડિરોટોન = લિસિનોપ્રિલ (ડાયરોટોન) + હાઇડ્રોક્લોરોથિયાઝાઇડ,
- ગિઝાર = લોસોર્ટન (કોઝાર) + હાઇડ્રોક્લોરોથિયાઝાઇડ,
- નોલિપ્રેલ = પેરીન્ડોપ્રીલ (પ્રિસ્ટariરિયમ) + થિઆઝાઇડ જેવા મૂત્રવર્ધક પદાર્થ ઇન્ડાપામાઇડ retard.
એવું માનવામાં આવે છે કે ACE અવરોધકો અને કેલ્શિયમ ચેનલ બ્લocકર્સ હૃદય અને કિડનીને બચાવવા માટે એકબીજાની ક્ષમતામાં વધારો કરે છે. તેથી, નીચેની સંયુક્ત દવાઓ ઘણીવાર સૂચવવામાં આવે છે:
- તારકા = ટ્રેન્ડોલાપ્રિલ (હોપ્ટન) + વેરાપામિલ,
- પ્રેસ્ટન્ઝ = પેરીન્ડોપ્રિલ + એમલોડિપિન,
- વિષુવવૃત્ત = લિસિનોપ્રિલ + એમલોડિપિન,
- એક્સ્ફોર્જ = વલસાર્ટન + એમલોડિપિન.
અમે દર્દીઓને ભારપૂર્વક ચેતવણી આપીએ છીએ: હાયપરટેન્શન માટે જાતે દવા લખો નહીં. તમે ગંભીર આડઅસર, મૃત્યુથી પણ પ્રભાવિત થઈ શકો છો. લાયક ડ doctorક્ટર શોધો અને તેમનો સંપર્ક કરો. દર વર્ષે, ડ doctorક્ટર હાયપરટેન્શનવાળા સેંકડો દર્દીઓની અવલોકન કરે છે, અને તેથી તેણે વ્યવહારુ અનુભવ એકઠો કર્યો છે, દવાઓ કેવી રીતે કાર્ય કરે છે અને કયા વધુ અસરકારક છે.
હાયપરટેન્શન અને ડાયાબિટીસ: નિષ્કર્ષ
અમે આશા રાખીએ છીએ કે તમને આ લેખ ડાયાબિટીઝના હાયપરટેન્શન પર મદદરૂપ થશે. ડાયાબિટીઝ માટે હાઈ બ્લડ પ્રેશર એ ડોકટરો અને તેમના પોતાના દર્દીઓ માટે એક મોટી સમસ્યા છે. અહીં જે સામગ્રી રજૂ કરવામાં આવી છે તે બધી વધુ સંબંધિત છે. લેખમાં "હાયપરટેન્શનના કારણો અને તેમને કેવી રીતે દૂર કરવું. હાયપરટેન્શન માટેની પરીક્ષણો ”તમે અસરકારક સારવાર માટે તમારે કયા પરીક્ષણો પસાર કરવાની જરૂર છે તે વિગતવાર શીખી શકો છો.
અમારી સામગ્રી વાંચ્યા પછી, દર્દીઓ અસરકારક સારવારની વ્યૂહરચનાનું પાલન કરવા અને તેમના જીવન અને કાનૂની ક્ષમતાને વધારવા માટે પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં હાયપરટેન્શનને વધુ સારી રીતે સમજી શકશે. પ્રેશર પિલ્સ વિશેની માહિતી સારી રીતે રચાયેલ છે અને તે ડોકટરો માટે અનુકૂળ "ચીટ શીટ" તરીકે કામ કરશે.
અમે ફરી એકવાર ભાર મૂકવા માંગીએ છીએ કે ડાયાબિટીઝમાં બ્લડ શુગર ઓછું કરવા માટે, તેમજ બ્લડ પ્રેશરને સામાન્ય બનાવવા માટે ઓછું કાર્બોહાઇડ્રેટ આહાર એક અસરકારક સાધન છે. ડાયાબિટીઝવાળા દર્દીઓ માટે આ આહારનું પાલન કરવા માટે ઉપયોગી છે માત્ર 2 જી નહીં, પણ 1 લી પ્રકાર પણ, કિડનીની ગંભીર સમસ્યાઓ સિવાય.
અમારા પ્રકાર 2 ડાયાબિટીસ પ્રોગ્રામ અથવા ટાઇપ 1 ડાયાબિટીસ પ્રોગ્રામને અનુસરો. જો તમે તમારા આહારમાં કાર્બોહાઇડ્રેટ્સને પ્રતિબંધિત કરો છો, તો તે શક્યતામાં વધારો કરશે કે તમે તમારા બ્લડ પ્રેશરને સામાન્ય સ્થિતિમાં લાવી શકો. કારણ કે લોહીમાં ઇન્સ્યુલિન ઓછું ફેલાય છે, તેથી તેને કરવું વધુ સરળ છે.