ડાયાબિટીક નેફ્રોપથી: વર્ણન, કારણો, નિવારણ
નેફ્રોપથી એ એક રોગ છે જેમાં કિડનીનું કાર્ય નબળું પડે છે.
ડાયાબિટીક નેફ્રોપથી - આ કિડનીના જખમ છે જે ડાયાબિટીઝના પરિણામે વિકાસ પામે છે. રેનલ જખમ રેનલ પેશીઓના સ્ક્લેરોસિસમાં શામેલ છે, જે કિડનીની ક્ષમતા ગુમાવવા તરફ દોરી જાય છે.
તે ડાયાબિટીઝની સૌથી વારંવાર અને જોખમી ગૂંચવણો છે. તે ઇન્સ્યુલિન આધારિત (40% કેસોમાં) અને બિન-ઇન્સ્યુલિન આધારિત (20-25% કિસ્સાઓમાં) ડાયાબિટીસના પ્રકારો સાથે થાય છે.
ડાયાબિટીક નેફ્રોપથીનું લક્ષણ એ તેનું ક્રમિક અને લગભગ એસિમ્પટમેટિક વિકાસ છે. રોગના વિકાસના પ્રથમ તબક્કાઓ કોઈપણ અપ્રિય સંવેદનાનું કારણ નથી, તેથી, ડાયાબિટીસ નેફ્રોપથીના છેલ્લા તબક્કામાં પહેલાથી જ ડ doctorક્ટરની સલાહ લેવામાં આવે છે, જ્યારે બનતા ફેરફારોને ઇલાજ કરવો લગભગ અશક્ય છે.
તેથી જ, એક મહત્વપૂર્ણ કાર્ય એ સમયસર પરીક્ષા અને ડાયાબિટીક નેફ્રોપથીના પ્રથમ સંકેતોની ઓળખ છે.
ડાયાબિટીક નેફ્રોપથીના કારણો
ડાયાબિટીક નેફ્રોપથીના વિકાસનું મુખ્ય કારણ એ છે કે ડાયાબિટીસ મેલીટસનું વિઘટન - લાંબા સમય સુધી હાયપરગ્લાયકેમિઆ.
હાઈપરગ્લાયકેમિઆનું પરિણામ એ હાઈ બ્લડ પ્રેશર છે, જે કિડનીના કામને પણ નકારાત્મક અસર કરે છે.
હાઈ સુગર અને હાઈ બ્લડ પ્રેશરની સાથે, કિડની સામાન્ય રીતે કામ કરી શકતી નથી, અને કિડની દ્વારા દૂર કરવા આવશ્યક પદાર્થો આખરે શરીરમાં એકઠા થાય છે અને ઝેરનું કારણ બને છે.
વારસાગત પરિબળ પણ ડાયાબિટીસ નેફ્રોપથીના વિકાસનું જોખમ વધારે છે - જો માતાપિતાએ રેનલ ફંક્શનને ક્ષતિપૂર્ણ બનાવ્યું હોય, તો જોખમ વધે છે.
ડાયાબિટીક નેફ્રોપથીના કારણો
ડાયાબિટીઝ મેલીટસ એ રોગોનું એક જૂથ છે જે ઇન્સ્યુલિનની રચના અથવા ક્રિયામાં ખામીને લીધે પરિણમે છે, અને તેની સાથે લોહીમાં ગ્લુકોઝમાં સતત વધારો થાય છે. આ કિસ્સામાં, પ્રકાર 1 ડાયાબિટીસ મેલિટસ (ઇન્સ્યુલિન આધારિત) અને પ્રકાર II ડાયાબિટીસ મેલીટસ (નોન-ઇન્સ્યુલિન આધારિત) અલગ પડે છે. રક્ત વાહિનીઓ અને ચેતા પેશીઓ પર ગ્લુકોઝના ઉચ્ચ સ્તરના લાંબા સમય સુધી સંપર્કમાં રહેવાથી, અવયવોમાં માળખાકીય પરિવર્તન થાય છે જે ડાયાબિટીસની ગૂંચવણોના વિકાસ તરફ દોરી જાય છે. ડાયાબિટીક નેફ્રોપથી આવી જ એક ગૂંચવણ છે.
પ્રકાર 1 ડાયાબિટીસ મેલિટસમાં, રેનલ નિષ્ફળતાથી મૃત્યુદર પ્રથમ સ્થાને છે, બીજા પ્રકારનાં ડાયાબિટીઝમાં, તે રક્તવાહિની રોગ પછી બીજા ક્રમે છે.
લોહીમાં શર્કરામાં વધારો એ નેફ્રોપેથીના વિકાસ માટેનું મુખ્ય ટ્રિગર છે. ગ્લુકોઝ માત્ર કિડનીના વાસણોના કોષો પર ઝેરી અસર નથી કરતું, પરંતુ કેટલીક પદ્ધતિઓ પણ સક્રિય કરે છે જે વાહિનીઓની દિવાલોને નુકસાન પહોંચાડે છે, તેની અભેદ્યતામાં વધારો કરે છે.
ડાયાબિટીસમાં કિડનીના વાહિનીઓને નુકસાન.
આ ઉપરાંત, ડાયાબિટીસ નેફ્રોપથીની રચના માટે કિડનીના વાસણોમાં દબાણમાં વધારો થવાનું ખૂબ મહત્વ છે. ડાયાબિટીક ન્યુરોપથી (ડાયાબિટીસ મેલિટસમાં નર્વસ સિસ્ટમને નુકસાન) માં અપૂરતા નિયમનનું આ પરિણામ છે. ફાઇનલમાં, ક્ષતિગ્રસ્ત જહાજોને ડાઘ પેશી દ્વારા બદલવામાં આવે છે, અને કિડનીનું કાર્ય ગંભીર રીતે નબળું પડે છે.
સ્ટેજ ડાયાબિટીક નેફ્રોપથી
ડાયાબિટીક નેફ્રોપથીના વિકાસમાં પાંચ મુખ્ય તબક્કાઓ છે.
સ્ટેજ 1 - ડાયાબિટીસની શરૂઆતથી વિકસે છે.
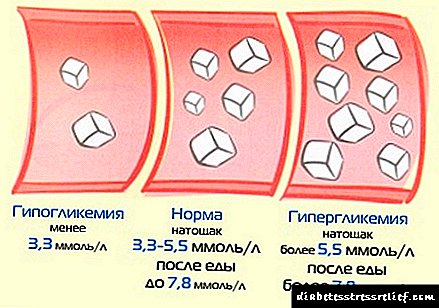
તે ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ (જીએફઆર) માં 140 મિલી / મિનિટથી વધુ, રેનલ લોહીના પ્રવાહમાં વધારો (પીસી) અને સામાન્ય આલ્બ્યુમિન્યુરિયા દ્વારા વર્ગીકૃત થયેલ છે.
સ્ટેજ 2 - ટૂંકા ડાયાબિટીસ અનુભવ (પાંચ વર્ષથી વધુ નહીં) સાથે વિકસે છે. આ તબક્કે, રેનલ પેશીઓમાં પ્રારંભિક ફેરફારો જોવા મળે છે.
તે સામાન્ય આલ્બ્યુમિન્યુરિયા, ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં વધારો, ભોંયરું પટલ અને ગ્લોમેર્યુલર મેસેંગિયમની જાડાઈ દ્વારા વર્ગીકૃત થયેલ છે.
સ્ટેજ 3 - પાંચ થી 15 વર્ષ સુધી ડાયાબિટીસ સાથે વિકસે છે.
તે બ્લડ પ્રેશરમાં સમયાંતરે વધારો, વધેલા અથવા સામાન્ય ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ અને માઇક્રોઆલ્બ્યુમિન્યુરિયા દ્વારા વર્ગીકૃત થયેલ છે.
ચોથો તબક્કો - ગંભીર નેફ્રોપથીનો તબક્કો.
તે સામાન્ય અથવા ઘટાડો ગ્લોમેર્યુલર ગાળણક્રિયા દર, ધમનીય હાયપરટેન્શન અને પ્રોટીન્યુરિયા દ્વારા વર્ગીકૃત થયેલ છે.
5 મી તબક્કો - યુરેમિયા. તે ડાયાબિટીસના લાંબા ઇતિહાસ સાથે વિકસે છે (20 વર્ષથી વધુ)
તે ઘટાડો ગ્લોમેર્યુલર ગાળણક્રિયા દર, ધમનીય હાયપરટેન્શન દ્વારા વર્ગીકૃત થયેલ છે. આ તબક્કે, વ્યક્તિ નશોના લક્ષણોનો અનુભવ કરે છે.
પ્રથમ ત્રણ તબક્કામાં ડાયાબિટીસ નેફ્રોપથીના વિકાસને ઓળખવું ખૂબ જ મહત્વપૂર્ણ છે, જ્યારે ફેરફારોની સારવાર હજુ પણ શક્ય છે. ભવિષ્યમાં, કિડનીના ફેરફારોને સંપૂર્ણપણે મટાડવું શક્ય બનશે નહીં, ફક્ત વધુ બગાડથી જાળવવું શક્ય બનશે.
ડાયાબિટીક નેફ્રોપથીના લક્ષણો
ડાયાબિટીક નેફ્રોપથીના વિકાસમાં, ઘણા તબક્કાઓ અલગ પાડવામાં આવે છે:
સ્ટેજ I - કિડનીની અતિસંવેદનશીલતા. ડાયાબિટીસના પ્રવેશથી થાય છે. કિડનીની રક્ત વાહિનીઓના કોષો કદમાં થોડો વધારો કરે છે, પેશાબનું વિસર્જન અને શુદ્ધિકરણ વધે છે. પેશાબમાં પ્રોટીન મળ્યું નથી. બાહ્ય અભિવ્યક્તિઓ ગેરહાજર છે.
સ્ટેજ II - પ્રારંભિક માળખાકીય ફેરફારો. તે ડાયાબિટીઝના નિદાન પછી સરેરાશ 2 વર્ષ પછી થાય છે. તે કિડનીના વાહિનીઓની દિવાલોની જાડાઈના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે. પેશાબમાં પ્રોટીન પણ નક્કી કરવામાં આવતું નથી, એટલે કે, કિડનીના વિસર્જન કાર્યમાં પીડાતા નથી. રોગના લક્ષણો ગેરહાજર છે.
સમય જતાં, સામાન્ય રીતે પાંચ વર્ષ પછી, ઉદભવે છે સ્ટેજ III રોગ - ડાયાબિટીસ નેફ્રોપથી પ્રારંભ. એક નિયમ મુજબ, નિયમિત પરીક્ષા દરમિયાન અથવા પેશાબમાં અન્ય રોગોના નિદાનની પ્રક્રિયામાં, પ્રોટીનની થોડી માત્રા નક્કી કરવામાં આવે છે (30 થી 300 મિલિગ્રામ / દિવસ સુધી). આ સ્થિતિને માઇક્રોઆલ્બ્યુમિન્યુરિયા કહેવામાં આવે છે. પેશાબમાં પ્રોટીનનો દેખાવ કિડનીના વાહિનીઓને નોંધપાત્ર નુકસાન સૂચવે છે.
પેશાબમાં પ્રોટીનનો દેખાવ કરવાની પદ્ધતિ.
આ તબક્કે, ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં ફેરફાર થાય છે. આ સૂચક રેનલ ફિલ્ટર દ્વારા પાણીના શુદ્ધિકરણ અને ઓછા પરમાણુ વજન હાનિકારક પદાર્થોની લાક્ષણિકતા દર્શાવે છે. ડાયાબિટીક નેફ્રોપથીની શરૂઆતમાં, કિડનીના વાસણોમાં દબાણ વધવાના કારણે ગ્લોમેર્યુલર ગાળણક્રિયા દર સામાન્ય અથવા થોડો એલિવેટેડ હોઈ શકે છે. રોગના બાહ્ય અભિવ્યક્તિઓ ગેરહાજર છે.
આ ત્રણ તબક્કાઓને પૂર્વવર્તી કહેવામાં આવે છે, કારણ કે ત્યાં કોઈ ફરિયાદો નથી, અને કિડનીનું નુકસાન ફક્ત ખાસ પ્રયોગશાળા પદ્ધતિઓ દ્વારા અથવા બાયપ્સી દરમિયાન કિડની પેશીઓની માઇક્રોસ્કોપી દ્વારા નક્કી કરવામાં આવે છે (ડાયગ્નોસ્ટિક હેતુઓ માટે કોઈ અંગના નમૂના લેવા). પરંતુ આ તબક્કે રોગની ઓળખ કરવી ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે ફક્ત આ સમયે રોગ ઉલટાવી શકાય તેવું છે.
IV સ્ટેજ - ગંભીર ડાયાબિટીક નેફ્રોપથી ડાયાબિટીસની શરૂઆતના 10-15 વર્ષ પછી થાય છે અને આબેહૂબ ક્લિનિકલ લાક્ષણિકતાઓ દ્વારા વર્ગીકૃત કરવામાં આવે છે. પેશાબમાં મોટી માત્રામાં પ્રોટીન વિસર્જન થાય છે. આ સ્થિતિને પ્રોટીન્યુરિયા કહેવામાં આવે છે. પ્રોટીનની સાંદ્રતા લોહીમાં તીવ્ર ઘટાડો થાય છે, મોટા પ્રમાણમાં એડીમા વિકસે છે. નાના પ્રોટીન્યુરિયા સાથે, એડીમા નીચલા હાથપગમાં અને ચહેરા પર જોવા મળે છે, પછી રોગની પ્રગતિ સાથે, એડીમા વ્યાપક બને છે, શરીરના પોલાણમાં (પેટની, છાતીની પોલાણમાં, પેરીકાર્ડિયલ પોલાણમાં) પ્રવાહી એકઠા થાય છે. ગંભીર રેનલ નુકસાનની હાજરીમાં, એડીમાની સારવાર માટે મૂત્રવર્ધક પદાર્થ બિનઅસરકારક બને છે. આ કિસ્સામાં, તેઓ પ્રવાહી (પંચર) ને શસ્ત્રક્રિયા દૂર કરવાનો આશરો લે છે. રક્ત પ્રોટીનનો શ્રેષ્ઠ સ્તર જાળવવા માટે, શરીર તેના પોતાના પ્રોટીનને તોડવાનું શરૂ કરે છે. દર્દીઓ મોટા પ્રમાણમાં વજન ઘટાડે છે. ઉપરાંત, દર્દીઓ નબળાઇ, સુસ્તી, auseબકા, ભૂખ ઓછી થવી, તરસની ફરિયાદ કરે છે. આ તબક્કે, લગભગ તમામ દર્દીઓ બ્લડ પ્રેશરમાં વધારો નોંધાવે છે, કેટલીક વખત ઉચ્ચ સંખ્યામાં, જે માથાનો દુખાવો, શ્વાસની તકલીફ, હૃદયમાં દુખાવો સાથે છે.
સ્ટેજ વી - યુરેમિક - અંતિમ ડાયાબિટીક નેફ્રોપથી. અંતિમ તબક્કો રેનલ નિષ્ફળતા. કિડનીના વાહિનીઓ સંપૂર્ણપણે સ્ક્લેરોઝ થઈ ગયા છે. કિડની તેના વિસર્જનનું કાર્ય કરતી નથી. ગ્લોમેર્યુલર ગાળણક્રિયા દર 10 મિલી / મિનિટ કરતા ઓછો છે. પાછલા તબક્કાના લક્ષણો જીવંત જોખમી પાત્ર ધરાવે છે. બહાર નીકળવાનો એકમાત્ર રસ્તો રેનલ રિપ્લેસમેન્ટ થેરેપી (પેરીટોનિયલ ડાયાલિસિસ, હેમોડાયલિસીસ) અને કિડની અથવા કિડની-સ્વાદુપિંડના સંકુલના ટ્રાન્સપ્લાન્ટેશન (પરસાડ) છે.
ડાયાબિટીક નેફ્રોપથીનું નિદાન
નિયમિત પરીક્ષણો તમને રોગના પૂર્વગ્રહના તબક્કાઓનું નિદાન કરવાની મંજૂરી આપતું નથી. તેથી, ડાયાબિટીઝના તમામ દર્દીઓ ખાસ પદ્ધતિઓ દ્વારા પેશાબ આલ્બુમિનનો નિર્ણય બતાવવામાં આવે છે. માઇક્રોઆલ્બ્યુમિન્યુરિયા (30 થી 300 મિલિગ્રામ / દિવસ સુધી) ની તપાસ ડાયાબિટીક નેફ્રોપથીની હાજરી સૂચવે છે. ગ્લોમેર્યુલર ગાળણક્રિયા દર નક્કી કરવાનું સમાન મહત્વ છે. ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં વધારો કિડનીના વાહિનીઓમાં દબાણમાં વધારો સૂચવે છે, જે પરોક્ષ રીતે ડાયાબિટીક નેફ્રોપથીની હાજરી સૂચવે છે.
રોગના ક્લિનિકલ તબક્કામાં પેશાબમાં પ્રોટીનની નોંધપાત્ર માત્રા, ધમનીની હાયપરટેન્શન, દ્રષ્ટિની ક્ષતિના વિકાસ સાથે આંખના જહાજોને નુકસાન અને ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં પ્રગતિશીલ સ્થિર ઘટાડો, ગ્લોમેર્યુલર ગાળણક્રિયા દર દર મહિને સરેરાશ 1 મિલી / મિનિટ ઘટે છે.
રોગના તબક્કા V નું નિદાન 10 મિલી / મિનિટ કરતા ઓછી ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં ઘટાડો સાથે થાય છે.
ડાયાબિટીક નેફ્રોપથી સારવાર
ડાયાબિટીક નેફ્રોપથીની સારવાર માટેની બધી પ્રવૃત્તિઓ 3 તબક્કામાં વહેંચાયેલી છે.
1. ડાયાબિટીસમાં રેનલ વેસ્ક્યુલર રોગની રોકથામ. સુગર-ઘટાડતી દવાઓની સક્ષમ નિમણૂકને કારણે લોહીમાં શર્કરાના શ્રેષ્ઠ સ્તરને જાળવી રાખતી વખતે આ શક્ય છે.
2. માઇક્રોઆલ્બ્યુમિન્યુરિયાની હાજરીમાં, સામાન્ય રક્ત ખાંડના સ્તરની જાળવણી એ પણ એક અગ્રતા છે, તેમજ ધમનીની હાયપરટેન્શનની સારવાર, જે આ રોગના આ તબક્કે ઘણી વાર થાય છે. એન્જીઓટેન્સિન-કન્વર્ટીંગ એન્ઝાઇમ (એસીઇ) ના અવરોધકો, જેમ કે નાના ડોઝમાં, એન્લાપ્રિલ, હાઇ બ્લડ પ્રેશરની સારવાર માટે શ્રેષ્ઠ દવાઓ માનવામાં આવે છે. આ ઉપરાંત, શરીરના વજનના 1 કિગ્રા દીઠ 1 ગ્રામ કરતા વધુની પ્રોટીન સામગ્રી ધરાવતા વિશેષ આહારનું ખૂબ મહત્વ છે.
3. જ્યારે પ્રોટીન્યુરિયા થાય છે, ત્યારે સારવારનો મુખ્ય ધ્યેય કિડનીના કાર્યમાં ઝડપી ઘટાડો અને ટર્મિનલ રેનલ નિષ્ફળતાના વિકાસને અટકાવવાનું છે. આહારમાં ખોરાકમાં પ્રોટીન સામગ્રી પર વધુ કડક પ્રતિબંધો છે: શરીરના વજનના 1 કિલો દીઠ 0.7-0.8 ગ્રામ. ખોરાકમાં પ્રોટીનની માત્રા ઓછી હોવાને કારણે, શરીરના પોતાના પ્રોટીનનું ભંગાણ થઈ શકે છે. તેથી, અવેજીના હેતુ સાથે, એમિનો એસિડ્સના કીટોન એનાલોગ સૂચવવાનું શક્ય છે, ઉદાહરણ તરીકે, કેટોસ્ટેરિલ. રક્ત ગ્લુકોઝના શ્રેષ્ઠ સ્તરને જાળવવા અને હાઈ બ્લડ પ્રેશરને સુધારવા સંબંધિત છે. એસીઈ અવરોધકોમાં કેલ્શિયમ ચેનલ બ્લkersકર્સ (એમ્લોડિપિન) અથવા બીટા-બ્લocકર (બિસોપ્રોલોલ) ઉમેરવામાં આવે છે. એડીમા માટે, મૂત્રવર્ધક પદાર્થ સૂચવવામાં આવે છે (ફ્યુરોસેમાઇડ, ઇંડાપામાઇડ) અને પ્રવાહી નશામાં વોલ્યુમ નિયંત્રિત થાય છે, દિવસમાં લગભગ 1 લિટર.
4. ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં 10 મિલી / મિનિટથી ઓછા ઘટાડો થતાં, રેનલ રિપ્લેસમેન્ટ થેરેપી અથવા અંગ પ્રત્યારોપણ (ટ્રાન્સપ્લાન્ટેશન) સૂચવવામાં આવે છે. હાલમાં, રેનલ રિપ્લેસમેન્ટ થેરેપીને હેમોડાયલિસિસ અને પેરીટોનિયલ ડાયાલિસિસ જેવી પદ્ધતિઓ દ્વારા રજૂ કરવામાં આવે છે. પરંતુ ડાયાબિટીક નેફ્રોપથીના ટર્મિનલ તબક્કાની સારવાર કરવાની શ્રેષ્ઠ રીત એ કિડની-સ્વાદુપિંડનું સંકુલ ટ્રાન્સપ્લાન્ટ કરવું છે. 2000 ના અંત સુધીમાં, યુનાઇટેડ સ્ટેટ્સમાં 1,000 થી વધુ સફળ ટ્રાન્સપ્લાન્ટ કરવામાં આવ્યા. આપણા દેશમાં, અવયવોના સંકુલનું ટ્રાન્સપ્લાન્ટ વિકાસ હેઠળ છે.
ડોક્ટર ચિકિત્સક, નેફ્રોલોજિસ્ટ સિરોટકીના ઇ.વી.
# 4 સાયણ 08/30/2016 05:02
નમસ્તે સ્ત્રી 62 જી. ઇન્સ્યુલિન પર બીજા પ્રકારનું ડાયાબિટીસ મેલીટસ; ગયા વસંતમાં આપણે ડાયાબિટીક નેફ્રોપથી શોધી કા discoveredી, આ વસંત હૃદયની નિષ્ફળતા.પગ અને હાથ પર સંધિવા, વાંસ પર ખૂબ સખત ફરે છે. ઉનાળાની શરૂઆત સાથે જ તેનો ઉન્માદ શરૂ થાય છે (તે sleepંઘી શકતો નથી, ભયની ભાવનાથી કહે છે કે કોઈ વ્યક્તિ તેનું ગળું દબાવે છે, વગેરે.
કારણો
ડાયાબિટીઝવાળા માણસોમાં ગ્લોમેર્યુલોસ્ક્લેરોસિસના વિકાસનું મુખ્ય કારણ હાયપરગ્લાયકેમિઆ છે. લોહીમાં ગ્લુકોઝની વધુ માત્રા તેના પર ખવડાવતા કોષો પર ઝેરી અસરનું કારણ બને છે. તે જ સમયે, કિડનીનું કામ વિક્ષેપિત થાય છે, કારણ કે રેનલ વાહિનીઓની રચના નાશ પામે છે, હાયપરટેન્શન, લોહીના પ્રવાહમાં મુશ્કેલી દેખાય છે, જે સંપૂર્ણ ગાળણક્રિયાના અમલીકરણમાં અવરોધે છે.
ડાયાબિટીઝ સાથે નેફ્રોપથીનો વિકાસ પાંચ તબક્કાઓમાંથી પસાર થાય છે. મોગેનસેન અનુસાર સામાન્ય રીતે સ્વીકૃત વિભાગનો ઉપયોગ કરવાનો રિવાજ છે. આ ટાઇપોલોજી તમને તબક્કા, ક્લિનિકલ લક્ષણોના અભિવ્યક્તિ અને રોગના વિકાસના સમયગાળાને નિર્ધારિત કરવાની મંજૂરી આપે છે.
કિડનીમાં પેથોલોજીકલ ડિસઓર્ડરની ઘટનાને રોકવા શક્ય છે, જો તમે પ્રથમ ત્રણ તબક્કાના વિકાસ દરમિયાન નિદાન કરો અને સારવાર શરૂ કરો. પ્રોટીન્યુરિયાનો દેખાવ રુધિરવાહિનીઓના વિનાશને સૂચવે છે, જે હવે ઉપચારયોગ્ય નથી. તે પછી, બગાડ અટકાવવા માટે ફક્ત શરીરના કાર્યને ટેકો આપવાનું શક્ય બનશે.
ડાયાબિટીક નેફ્રોપથીનું પ્રારંભિક નિદાન પેશાબમાં એલ્બુમિનને ટ્રેકિંગ દ્વારા બનાવવામાં આવે છે. સ્વીકાર્ય ધોરણ એ તેની શોધ ખૂબ ઓછી માત્રામાં, એટલે કે દિવસમાં 30 મિલિગ્રામથી ઓછી હોય છે. માઇક્રોઆલ્બ્યુમિન્યુરિયા સાથે, તેની દૈનિક માત્રા 300 મિલિગ્રામ સુધી વધે છે. જ્યારે વાંચન 300 મિલિગ્રામથી વધુ હોય છે, ત્યારે મcક્રોઆલ્બ્યુમિન્યુરિયા નામની સ્થિતિ નક્કી કરવામાં આવે છે. રોગના નૈદાનિક અભિવ્યક્તિઓ તેમાં ઉમેરવામાં આવે છે: બ્લડ પ્રેશર, એડીમા, એનિમિયા, એસિડિટીમાં વધારો, લોહીમાં કેલ્શિયમનું સ્તર ઘટે છે, પેશાબમાં લોહી, ડિસલિપિડેમિયા.
ડાયાબિટીઝમાં નેફ્રોપથીની સારવાર રોગના વિકાસના પ્રથમ ત્રણ તબક્કામાં જ સફળ થાય છે. તે રેનલ વાહિનીઓના નુકસાનના પ્રસારને અટકાવશે, ત્યાં રોગની શરૂઆતથી અટકાવે અથવા વિલંબ કરશે. આ કિસ્સામાં, ક્લિનિકલ ભલામણો નીચે મુજબ છે:
ડાયાબિટીક કિડની નેફ્રોપથી માટેનો આહાર માઇક્રોઆલ્બ્યુમિન્યુરિયાના પ્રથમ અભિવ્યક્તિઓ પર પણ સૂચવવામાં આવે છે. પ્રોટીનનો વપરાશ સ્વીકાર્ય ધોરણોમાં થવો જોઈએ, કારણ કે તેનું વિભાજન ઝેરની રચના તરફ દોરી જાય છે, જે ક્ષતિગ્રસ્ત જહાજોવાળી કિડનીને દૂર કરવું મુશ્કેલ બનશે.જો કે, તે શરીરમાં એક બિલ્ડિંગ મટિરિયલ પણ છે, તેથી તેને આહારમાંથી સંપૂર્ણપણે બાકાત રાખી શકાતી નથી.
પ્રારંભિક તબક્કે, ગણતરી મુજબ પ્રોટીન લેવું જોઈએ: ડાયાબિટીક વજનના 1 કિલો દીઠ 1 ગ્રામ. નેફ્રોપથીના ક્લિનિકલ લાક્ષણિકતાઓના તબક્કે, આ ધોરણોને 1 કિલો વજન દીઠ 0.8 ગ્રામ સુધી ઘટાડવામાં આવે છે. ખોરાકમાં સોડિયમ ક્લોરાઇડ (ટેબલ મીઠું) નો ઉપયોગ પણ માઇક્રોઆલ્બ્યુમિન્યુરિયા માટે દરરોજ 3-5 ગ્રામ અને પ્રોટીન્યુરિયા માટે 2 ગ્રામ સુધી ઘટાડવામાં આવે છે. કેમ કે મીઠું શરીરમાં પ્રવાહીને જાળવવામાં મદદ કરે છે. તેથી, પ્રગટ પફનેસ સાથે નેફ્રોપથી સાથે, પીવાનું મર્યાદિત કરવું જરૂરી છે - દિવસમાં 1 લિટરથી વધુ નહીં.
ડાયાબિટીસ સામે નેફ્રોપથી માટે ભલામણ કરેલ ઉત્પાદનોની સૂચિ નીચે મુજબ છે:
નિવારણ
ડાયાબિટીસ મેલીટસથી હાઈપોગ્લાયસીમિયાની સક્ષમ સારવાર ડાયાબિટીસ નેફ્રોપથીની રોકથામ તરીકે પહેલેથી જ કામ કરે છે. જો કે, વાહિનીઓ પર લોહીમાં ગ્લુકોઝની વધેલી માત્રાની લાંબી અસર હજી પણ સમય જતાં અંગોની કામગીરીને અસર કરે છે અને આખરે માઇક્રોઆલ્બ્યુમિન્યુરિયાના દેખાવ તરફ દોરી જાય છે. આ કિસ્સામાં મુખ્ય વસ્તુ એ છે કે જે ફેરફારો દેખાયા છે તે તાત્કાલિક ઓળખવા અને પગલાં લેવાનું છે.
ડાયાબિટીઝવાળા લોકો માટે નેફ્રોપથીનું નિવારણ નીચે મુજબ છે:
ડાયાબિટીક નેફ્રોપથીના અભિવ્યક્તિઓને અટકાવવાનું મુખ્ય લક્ષ્ય રેનલ નિષ્ફળતાના વિકાસને અટકાવવાનું છે, જે મૃત્યુ તરફ દોરી જાય છે. આ કારણોસર, ડાયાબિટીઝવાળા લોકોએ ડોકટરો દ્વારા સતત દેખરેખ રાખવી જોઈએ, તેમની બધી સૂચનાઓનું પાલન કરવું જોઈએ, અને તેમની ખાંડની ગણતરીઓને સ્વતંત્ર રીતે મોનિટર કરવી જોઈએ.
જો કે, નેફ્રોપથીને રોકવા માટે નિવારક અને ઉપચારાત્મક પગલાં લેતી વખતે, કોઈએ રોગની શરૂઆતના ખૂબ જ કારણની હાજરી વિશે ભૂલી જવું જોઈએ નહીં - ડાયાબિટીસનો એક ગંભીર રોગ પણ. આહારમાં સુધારો અને દવાઓની નિમણૂકને કારણે ડાયાબિટીઝની પરિસ્થિતિમાં વધારો થવો જોઈએ નહીં.
તેથી હાયપરટેન્શનની સારવારમાં, જે નેફ્રોપથીના પ્રારંભિક તબક્કામાં પહેલેથી જ થાય છે, દવાઓ એવી રીતે પસંદ થવી જોઈએ કે ડાયાબિટીઝની અન્ય વિકટ પરિસ્થિતિઓને ઉશ્કેર ન કરવી. પ્રોટીન્યુરિયાના તબક્કે, બીજા પ્રકારનાં ડાયાબિટીસના દર્દીઓ માટે, ખાંડ ઘટાડવા માટેની બધી દવાઓને મંજૂરી નથી, ફક્ત ગ્લાયક્લાઝાઇડ, ગ્લાયસિડોન, રેગagગ્લાઈનાઇડને મંજૂરી છે. અને જીએફઆરના ઘટાડેલા સ્તર સાથે, તેઓ ઇન્સ્યુલિન સૂચવે છે. તેથી, એ યાદ રાખવું યોગ્ય છે કે ડાયાબિટીક ગ્લોમેરોલોસ્ક્લેરોસિસના અભિવ્યક્તિઓની સારવાર, ડાયાબિટીસની સારવાર સાથે સમાંતર છે.
ડાયાબિટીક નેફ્રોપથીના કારણો
ડાયાબિટીઝ મેલીટસ એ રોગોનો આખો જૂથ છે જે હોર્મોન ઇન્સ્યુલિનની રચના અથવા ક્રિયાના ઉલ્લંઘનને કારણે દેખાય છે. આ તમામ રોગોમાં લોહીમાં શર્કરામાં સતત વધારો થાય છે. આ કિસ્સામાં, ડાયાબિટીઝના બે પ્રકારો અલગ પડે છે:
જો વાહિનીઓ અને ચેતા પેશીઓ sugarંચા ખાંડના સ્તરના લાંબા સમય સુધી સંપર્કમાં આવે છે, તો લોહીમાં ગ્લુકોઝનું સામાન્ય સ્તર મહત્વપૂર્ણ છે. અન્યથા, શરીરમાં ડાયાબિટીઝની ગૂંચવણો ધરાવતા અવયવોમાં પેથોલોજીકલ પરિવર્તન થાય છે.
આમાંની એક ગૂંચવણ એ ડાયાબિટીસ નેફ્રોપથી છે. ટાઇપ -1 ડાયાબિટીઝ મેલીટસ જેવા રોગમાં રેનલ નિષ્ફળતાથી દર્દીઓની મૃત્યુદર પ્રથમ સ્થાન લે છે. પ્રકાર II ડાયાબિટીસ સાથે, મૃત્યુની સંખ્યામાં અગ્રણી સ્થાન રક્તવાહિની તંત્ર સાથે સંકળાયેલ રોગો દ્વારા કબજો કરવામાં આવે છે, અને રેનલ નિષ્ફળતા તેમને અનુસરે છે.
નેફ્રોપથીના વિકાસમાં, લોહીમાં શર્કરાના વધારા દ્વારા નિર્ણાયક ભૂમિકા ભજવવામાં આવે છે.ગ્લુકોઝ ઝેર તરીકે વેસ્ક્યુલર કોષો પર કાર્ય કરે છે તે હકીકત ઉપરાંત, તે તે પદ્ધતિઓ પણ સક્રિય કરે છે જે રક્ત વાહિનીઓની દિવાલોના વિનાશનું કારણ બને છે અને તેમને અભેદ્ય બનાવે છે.
ડાયાબિટીસમાં રેનલ વેસ્ક્યુલર રોગ
ડાયાબિટીક નેફ્રોપથીનો વિકાસ રેનલ વાહિનીઓમાં દબાણ વધારવામાં ફાળો આપે છે. તે ડાયાબિટીસ મેલીટસ (ડાયાબિટીક ન્યુરોપથી) ને લીધે થતી નર્વસ સિસ્ટમના નુકસાનના અયોગ્ય નિયમનને કારણે થઈ શકે છે.
અંતમાં, ક્ષતિગ્રસ્ત જહાજોની જગ્યાએ ડાઘ પેશી રચાય છે, જે કિડનીમાં તીવ્ર વિક્ષેપ તરફ દોરી જાય છે.
ડાયાબિટીક નેફ્રોપથીના ચિન્હો
આ રોગ કેટલાક તબક્કામાં વિકસે છે:
હું સ્ટેજ તે કિડનીની અપૂર્ણતામાં વ્યક્ત થાય છે, અને તે ડાયાબિટીસની શરૂઆતમાં થાય છે, તેના પોતાના લક્ષણો છે. રેનલ વાહિનીઓના કોષો થોડો વધે છે, પેશાબનું પ્રમાણ અને તેના શુદ્ધિકરણમાં વધારો થાય છે. આ સમયે, પેશાબમાં પ્રોટીન હજી નક્કી કરવામાં આવ્યું નથી. ત્યાં કોઈ બાહ્ય લક્ષણો નથી.
II મંચ માળખાકીય ફેરફારોની શરૂઆત દ્વારા વર્ગીકૃત થયેલ:
III સ્ટેજ - આ એક શરૂઆતની ડાયાબિટીક નેફ્રોપથી છે. તે નિયમ પ્રમાણે, ડાયાબિટીઝના દર્દીના નિદાન પછીના પાંચ વર્ષ પછી થાય છે. સામાન્ય રીતે, અન્ય રોગોના નિદાનની પ્રક્રિયામાં અથવા નિયમિત પરીક્ષા દરમિયાન, પેશાબમાં થોડી માત્રામાં પ્રોટીન (30 થી 300 મિલિગ્રામ / દિવસ સુધી) જોવા મળે છે. સમાન સ્થિતિને માઇક્રોઆલ્બ્યુમિન્યુરિયા તરીકે ઓળખવામાં આવે છે. પેશાબમાં પ્રોટીન દેખાય છે તે હકીકત કિડનીના વાહિનીઓને ભારે નુકસાન સૂચવે છે.
પહેલા ત્રણ તબક્કાઓને પૂર્વવૈજ્ .ાનિક કહેવામાં આવે છે, કારણ કે દર્દીઓની કોઈ ફરિયાદો નથી, અને કિડનીમાં પેથોલોજીકલ ફેરફારો ફક્ત પ્રયોગશાળા પદ્ધતિઓ દ્વારા નક્કી કરવામાં આવે છે. તેમ છતાં, પ્રથમ ત્રણ તબક્કામાં રોગને શોધવાનું ખૂબ જ મહત્વપૂર્ણ છે. આ બિંદુએ, પરિસ્થિતિને સુધારવી અને રોગને ઉલટાવી શકાય તેવું હજી પણ શક્ય છે.
IV સ્ટેજ - દર્દીને ડાયાબિટીઝ મેલીટસ હોવાનું નિદાન થયાના 10-15 વર્ષ પછી થાય છે.
જો પ્રોટીન્યુરિયા નાના હોય, તો પગ અને ચહેરો ફૂલી જાય છે. જેમ જેમ રોગ વધે છે, એડીમા આખા શરીરમાં ફેલાય છે. જ્યારે કિડનીમાં પેથોલોજીકલ ફેરફારો ઉચ્ચારણ પાત્ર લે છે, ત્યારે મૂત્રવર્ધક દવાનો ઉપયોગ અયોગ્ય બની જાય છે, કારણ કે તેઓ મદદ કરતા નથી. સમાન પરિસ્થિતિમાં, પોલાણમાંથી પ્રવાહીને શસ્ત્રક્રિયા દૂર કરવાનું સૂચવવામાં આવે છે (પંચર).
લોહીમાં પ્રોટીન સંતુલન જાળવવા માટે, શરીર તેના પોતાના પ્રોટીનને તોડી નાખે છે. દર્દીઓ વજનમાં નાટકીય રીતે ઘટાડો કરવાનું શરૂ કરે છે. અન્ય લક્ષણોમાં શામેલ છે:
લગભગ હંમેશાં આ તબક્કે બ્લડ પ્રેશરમાં વધારો થાય છે, ઘણી વાર તેની સંખ્યા ખૂબ વધારે હોય છે, તેથી શ્વાસ લેવામાં તકલીફ, માથાનો દુખાવો, હૃદયમાં દુખાવો.
વી સ્ટેજ તેને રેનલ નિષ્ફળતાનો અંતિમ તબક્કો કહેવામાં આવે છે અને તે ડાયાબિટીક નેફ્રોપથીનો અંત છે. કિડનીના વાહિનીઓનું સંપૂર્ણ સ્ક્લેરોસિસ થાય છે, તે ઉત્સર્જનના કાર્યને પૂર્ણ કરવાનું બંધ કરે છે.
પહેલાનાં તબક્કાનાં લક્ષણો યથાવત્ છે, ફક્ત અહીં જ તેઓ જીવન માટે સ્પષ્ટ ખતરો છે. ફક્ત હેમોડાયલિસિસ, પેરીટોનિયલ ડાયાલિસિસ અથવા કિડની પ્રત્યારોપણ, અથવા તો આખા સંકુલ, સ્વાદુપિંડ-કિડની, આ ક્ષણે મદદ કરી શકે છે.
ડાયાબિટીક નેફ્રોપથીના નિદાન માટેની આધુનિક પદ્ધતિઓ
સામાન્ય પરીક્ષણ રોગના પૂર્વગ્રહ વિશેની માહિતી પ્રદાન કરતું નથી. તેથી, ડાયાબિટીઝના દર્દીઓ માટે પેશાબનું વિશેષ નિદાન છે.
જો આલ્બ્યુમિન મૂલ્યો 30 થી 300 મિલિગ્રામ / દિવસની રેન્જમાં હોય, તો અમે માઇક્રોઆલ્બ્યુમિન્યુરિયા વિશે વાત કરી રહ્યા છીએ, અને આ શરીરમાં ડાયાબિટીક નેફ્રોપથીના વિકાસને સૂચવે છે. ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં વધારો પણ ડાયાબિટીક નેફ્રોપથી સૂચવે છે.
ધમનીના હાયપરટેન્શનનો વિકાસ, પેશાબમાં પ્રોટીનની માત્રામાં નોંધપાત્ર વધારો, દ્રષ્ટિની ક્ષતિ નબળાઇ અને ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં સતત ઘટાડો તે લક્ષણો છે જે ક્લિનિકલ તબક્કાને લાક્ષણિકતા આપે છે જેમાં ડાયાબિટીક નેફ્રોપથી પસાર થાય છે. ગ્લોમેર્યુલર ગાળણક્રિયા દર 10 મિલી / મિનિટ અને નીચે જાય છે.
ડાયાબિટીક નેફ્રોપથી, સારવાર
આ રોગની સારવાર સાથે સંકળાયેલી બધી પ્રક્રિયાઓ ત્રણ તબક્કામાં વહેંચાયેલી છે.
ડાયાબિટીસ મેલિટસમાં રેનલ વાહિનીઓમાં પેથોલોજીકલ ફેરફારોની રોકથામ. તે લોહીમાં ખાંડના સ્તરને યોગ્ય સ્તરે જાળવવામાં સમાવે છે. આ માટે, ખાંડ ઘટાડતી દવાઓનો ઉપયોગ કરવામાં આવે છે.
જો માઇક્રોઆલ્બ્યુમિન્યુરિયા પહેલેથી જ અસ્તિત્વમાં છે, તો પછી ખાંડનું સ્તર જાળવવા ઉપરાંત, દર્દીને ધમનીની હાયપરટેન્શનની સારવાર સૂચવવામાં આવે છે. એન્જીયોટેન્સિન-કન્વર્ટિંગ એન્ઝાઇમ અવરોધકો અહીં બતાવ્યા છે. તે નાના ડોઝમાં ઇનાલપ્રીલ હોઈ શકે છે. આ ઉપરાંત, દર્દીએ વિશેષ પ્રોટીન આહારનું પાલન કરવું આવશ્યક છે.
પ્રોટીન્યુરિયા સાથે, પ્રથમ સ્થાને કિડનીની કામગીરીમાં ઝડપી ઘટાડો અને ટર્મિનલ રેનલ નિષ્ફળતાની રોકથામ છે. આહારમાં આહારમાં પ્રોટીન સામગ્રી પર ખૂબ કડક પ્રતિબંધ શામેલ છે: શરીરના વજનના 1 કિલો દીઠ 0.7-0.8 ગ્રામ. જો પ્રોટીનનું સ્તર ખૂબ ઓછું હોય, તો શરીર તેના પોતાના પ્રોટીનને તોડવાનું શરૂ કરશે.
આ સ્થિતિને રોકવા માટે, દર્દીને એમિનો એસિડ્સના કીટોન એનાલોગ સૂચવવામાં આવે છે. સંબંધિત રહેવું એ લોહીમાં ગ્લુકોઝનું યોગ્ય સ્તર જાળવવું અને હાઈ બ્લડ પ્રેશર ઘટાડવું છે. એસીઇ અવરોધકો ઉપરાંત, એમેલોડિપિન સૂચવવામાં આવે છે, જે કેલ્શિયમ ચેનલો અને બિસોપ્રોલોલને રોકે છે, બીટા-બ્લ blockકર.
જો દર્દીને એડિમા હોય તો મૂત્રવર્ધક પદાર્થ (ઇંડાપામાઇડ, ફ્યુરોસેમાઇડ) સૂચવવામાં આવે છે. આ ઉપરાંત, પ્રવાહીના સેવનને પ્રતિબંધિત કરો (દિવસ દીઠ 1000 મિલી), જો કે, જો ત્યાં ડાયાબિટીસ ઇન્સિપિડસ હોય, તો આ રોગના પ્રિઝમ દ્વારા પ્રવાહીના સેવનને ધ્યાનમાં લેવું પડશે.
જો ગ્લોમેર્યુલર ગાળણક્રિયા દર ઘટીને 10 મિલી / મિનિટ અથવા નીચી થાય છે, તો દર્દીને રિપ્લેસમેન્ટ થેરેપી (પેરીટોનિયલ ડાયાલિસિસ અને હિમોડિઆલિસીસ) અથવા અંગ પ્રત્યારોપણ (ટ્રાન્સપ્લાન્ટેશન) સૂચવવામાં આવે છે.
આદર્શરીતે, ડાયાબિટીક નેફ્રોપથીના ટર્મિનલ તબક્કાની સારવાર સ્વાદુપિંડ-કિડની સંકુલના પ્રત્યારોપણ દ્વારા કરવામાં આવે છે. યુનાઇટેડ સ્ટેટ્સમાં, ડાયાબિટીક નેફ્રોપથીના નિદાન સાથે, આ પ્રક્રિયા એકદમ સામાન્ય છે, પરંતુ આપણા દેશમાં, આવા ટ્રાન્સપ્લાન્ટ્સ હજી વિકાસના તબક્કે છે.
સારવારના સિદ્ધાંતો
ડાયાબિટીક નેફ્રોપથીની સારવારમાં ઘણી દિશાઓ છે:
ઉપચાર એ ઉપાયનો સમૂહ છે:
કિડનીના ગંભીર નુકસાનમાં, રેનલ રિપ્લેસમેન્ટ થેરેપી કરવામાં આવે છે.
ઉપરાંત, દર્દીએ પણ:
અને જો પ્રથમ તબક્કે સારવાર નિવારક પગલાંના સ્વરૂપમાં સૂચવવામાં આવે છે, તો ઉપેક્ષિત કેસો વધુ ગંભીર અભિગમ પ્રદાન કરે છે.
ડાયાબિટીક નેફ્રોપથીની સારવાર માટે, પેથોલોજીને દૂર કરવાની બધી પદ્ધતિઓ ડ doctorક્ટર દ્વારા સૂચવવામાં આવે છે.
ખાંડને સામાન્ય બનાવવી
નેફ્રોપથીની સારવારમાં શરીરમાં ગ્લુકોઝનું સામાન્યકરણ, આત્મસાત થાય છે, કારણ કેતે એક મોટા પ્રમાણમાં સુગર ઇન્ડેક્સ છે જે રોગના વિકાસનું મુખ્ય કારણ છે.
ક્લિનિકલ અધ્યયન સ્થાપિત થયા છે: જો લાંબા ગાળા માટે ગ્લાયકેમિક હિમોગ્લોબિન ઇન્ડેક્સ 6.9% કરતા વધુ ન હોય તો નેફ્રોપેથીના વિકાસને રોકવું શક્ય છે.
નિષ્ણાતો ગ્લાઇકેટેડ હિમોગ્લોબિનના મૂલ્યોને હાયપોગ્લાયકેમિક રાજ્યના riskંચા જોખમમાં%% થી વધુ તેમજ હૃદયના ગંભીર રોગવિજ્ .ાનવાળા દર્દીઓમાં સ્વીકારે છે.
ડાયાબિટીક નેફ્રોપથીની સારવારમાં, શરીરમાં ખાંડના સંકેતો સામાન્યની નજીક લાવવા જોઈએ
ઇન્સ્યુલિન ઉપચારની સુધારણા માટે તે જરૂરી છે: વપરાયેલી દવાઓ, તેમના ડોઝની પદ્ધતિ અને ડોઝની સમીક્ષા કરવા.
નિયમ પ્રમાણે, નીચેની યોજનાનો ઉપયોગ થાય છે: લાંબા સમય સુધી ઇન્સ્યુલિન દિવસમાં 1-2 વખત, ટૂંકા અભિનયની દવા આપવામાં આવે છે - દરેક ભોજન પહેલાં.
કિડની રોગ માટે ખાંડ ઘટાડતી દવાઓની પસંદગી મર્યાદિત છે. ડ્રગનો ઉપયોગ, ઉપાડ તેમાંથી કિડની દ્વારા હાથ ધરવામાં આવે છે, તેમજ શરીર પર અનિચ્છનીય અસર પડે છે, તે અનિચ્છનીય છે.
કિડની પેથોલોજી સાથે, આનો ઉપયોગ:
ટાઇપ 2 ડાયાબિટીસના દર્દીઓ માટે, કિડની દ્વારા ઓછી ટકાવારી ધરાવતા સલામત મૌખિક દવાઓનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે:
જો ટાઇપ 2 ડાયાબિટીઝના ગોળીઓના ખર્ચે સંતોષકારક વળતર પ્રાપ્ત કરવું શક્ય ન હોય તો, નિષ્ણાતો લાંબા-અભિનયિત ઇન્સ્યુલિનનો ઉપયોગ કરીને સંયુક્ત સારવારનો આશરો લે છે. આત્યંતિક કેસોમાં, દર્દી સંપૂર્ણપણે ઇન્સ્યુલિન ઉપચારમાં સ્થાનાંતરિત થાય છે.
ક્રોનિક રેનલ નિષ્ફળતાના તબક્કે, ગોળીઓનો ઉપયોગ contraindated છે, ફક્ત ઇન્સ્યુલિનનો ઉપયોગ થાય છે. અપવાદ એ ગ્લાયસિડોન છે, તેનો ઉપયોગ ચોક્કસ સૂચકાંકો દ્વારા શક્ય છે.
બ્લડ પ્રેશરનું સામાન્યકરણ
જ્યારે કિડનીમાં પેથોલોજીકલ પરિવર્તન થાય છે, ત્યારે બ્લડ પ્રેશરના સૂચકાંકોને સામાન્ય બનાવવું અને તેમના લઘુત્તમ વધારાને પણ દૂર કરવું ખૂબ જ મહત્વપૂર્ણ છે.
રોગના વિકાસના પ્રારંભિક તબક્કે, દબાણ 130/85 મીમી આરટીથી વધુ ન હોવું જોઈએ. કલા. અને 120/70 મીમી આરટી કરતા ઓછું હોવું જોઈએ નહીં. કલા.
બ્લડ પ્રેશર, સૌથી યોગ્ય ધોરણ, તમને કિડનીમાં પેથોલોજીકલ પ્રક્રિયાઓના વિકાસને ધીમું કરવાની મંજૂરી આપે છે.
દવાઓ પસંદ કરતી વખતે, અસરગ્રસ્ત અંગ પર તેમની અસર ધ્યાનમાં લેવી જરૂરી છે. એક નિયમ તરીકે, નિષ્ણાતો દવાઓના નીચેના જૂથોનો આશરો લે છે:
લિપિડ ચયાપચય કરેક્શન
કિડનીના નુકસાન સાથે, કોલેસ્ટેરોલની સામગ્રી 4.6 એમએમઓએલ / એલ કરતા વધુ ન હોવી જોઈએ, ટ્રાઇગ્લાઇસેરાઇડ્સ - 2.6 એમએમઓએલ / એલ. અપવાદ એ હૃદયરોગ છે, જેમાં ટ્રાઇગ્લાઇસેરાઇડ્સનું સ્તર 1.7 એમએમઓએલ / એલ કરતા ઓછું હોવું જોઈએ.
ક્ષતિગ્રસ્ત લિપિડ ચયાપચય કિડનીમાં પેથોલોજીકલ ફેરફારોના નોંધપાત્ર વિકાસ તરફ દોરી જાય છે
આ ઉલ્લંઘનને દૂર કરવા માટે, દવાઓના નીચેના જૂથોનો ઉપયોગ કરવો જરૂરી છે:
જારમાં શિયાળા માટે સોલિઆન્કા: શિયાળા માટે કોબી અને ટમેટા પેસ્ટની રેસીપી
પાનખર એ લણણીનો સૌથી ગરમ સમય છે. ખાસ કરીને કોબીમાંથી ઘણી અલગ પસંદગીઓ બનાવવામાં આવે છે. તે ફક્ત આથો, અથાણું, તૈયાર કોબી સૂપ જ બનાવવામાં આવતું નથી, પણ વિવિધ સલાડ, વાઇનિગ્રેટ્સ અને સોલ્યાંક પણ છે. હું રાંધવા માટે સરળ, પણ સ્વાદિષ્ટ વનસ્પતિ હોજ માટેની રેસીપી આપું છું. આવી તૈયારી માત્ર સ્વાદિષ્ટ અને વિટામિન નાસ્તા તરીકે જ નહીં, પણ કોબી સૂપ અને હોજપોડ માટે પણ ડ્રેસિંગ તરીકે ઉપયોગી છે. તેની તૈયારી માટે, આર્થિક ગૃહિણીઓ ઘણીવાર તે બધી શાકભાજીનો ઉપયોગ કરે છે જે લાંબા ગાળાના સંગ્રહને આધિન નથી: ઉદાહરણ તરીકે, ક્ષતિગ્રસ્ત. શિયાળામાં, ઓછામાં ઓછા સમય સાથે, તમે સ્વાદિષ્ટ અને સંતોષકારક વાનગી રસોઇ કરી શકો છો.
રેનલ એનિમિયા નાબૂદ
કિડનીને નુકસાનવાળા 50% દર્દીઓમાં રેનલ એનિમિયા જોવા મળે છે અને પ્રોટીન્યુરિયાના તબક્કે થાય છે. આ કિસ્સામાં, હિમોગ્લોબિન સ્ત્રીઓમાં 120 જી / એલ અને માનવતાના મજબૂત અર્ધના પ્રતિનિધિઓમાં 130 ગ્રામ / એલ કરતા વધુ નથી.
પ્રક્રિયાની ઘટના હોર્મોન (એરિથ્રોપોઇટીન) નું અપૂરતું ઉત્પાદન તરફ દોરી જાય છે, જે સામાન્ય હિમેટોપોઇઝિસમાં ફાળો આપે છે. રેનલ એનિમિયા ઘણીવાર આયર્નની ઉણપ સાથે હોય છે.
કાર્ડિયોવાસ્ક્યુલર ગૂંચવણો ઘણીવાર રેનલ એનિમિયાથી થાય છે
દર્દીની શારીરિક અને માનસિક કામગીરી ઓછી થાય છે, જાતીય કાર્ય નબળુ થાય છે, ભૂખ અને sleepંઘ બગડે છે.
આ ઉપરાંત, એનિમિયા નેફ્રોપેથીના વધુ ઝડપી વિકાસમાં ફાળો આપે છે.
એનિમિયાને દૂર કરવા માટે, રેકોર્મન, ઇફેરેક્સ, ઇપોમેક્સ, એપોક્રિન, એરિસ્ટ્રોસ્ટિમના સબક્યુટેનીયસ ઇન્જેક્શન દર 7 દિવસમાં એકવાર બનાવવામાં આવે છે. આ દવાઓની અસંખ્ય આડઅસરો છે, જે તેમના ઉપયોગ દરમિયાન શરીરની સતત દેખરેખ રાખવી જરૂરી બનાવે છે.
આયર્નના સ્તરને ફરીથી ભરવા માટે, વેનોફર, ફેરમ્યુલેક વગેરેને નસમાં સંચાલિત કરવામાં આવે છે.
ડાયાબિટીસ માટે નેફ્રોપથી
એક ટિપ્પણી મૂકો 1,673
આજે, ડાયાબિટીઝના દર્દીઓમાં વારંવાર ડાયાબિટીસ નેફ્રોપથી જેવા રોગનો સામનો કરવો પડે છે. આ એક ગૂંચવણ છે જે કિડનીની રક્ત વાહિનીઓને અસર કરે છે, અને કિડની નિષ્ફળતા તરફ દોરી શકે છે. ડાયાબિટીઝ અને કિડની એકબીજા સાથે ગા are એકબીજા સાથે સંકળાયેલા છે, જેમ કે ડાયાબિટીઝ મેલિટસવાળા દર્દીઓમાં નેફ્રોપથીની incંચી ઘટના દ્વારા પુરાવા મળે છે. રોગના વિકાસના ઘણા તબક્કાઓ છે, જે વિવિધ લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે. સારવાર જટિલ છે, અને પૂર્વસૂચન મોટા ભાગે દર્દીના પ્રયત્નો પર આધારીત છે.
ડાયાબિટીઝના દર્દીઓ "વધારાના" રોગનો સંકટ લેવાનું જોખમ ચલાવે છે - કિડનીના વાહિનીઓને નુકસાન.
ઇલેક્ટ્રોલાઇટ સંતુલન
ગેસ્ટ્રોઇંટેસ્ટીનલ ટ્રેક્ટમાંથી હાનિકારક પદાર્થોને શોષી લેવાની એંટોરોસોર્બેંટ દવાઓની ક્ષમતા ક્ષતિગ્રસ્ત રેનલ ફંક્શન અને વપરાયેલી દવાઓ દ્વારા થતી નશોમાં નોંધપાત્ર ઘટાડો કરવા માટે ફાળો આપે છે.
એંટોરોસોર્બેન્ટ્સ (સક્રિય ચારકોલ, એન્ટરોડિસિસ, વગેરે) ડ aક્ટર દ્વારા વ્યક્તિગત રૂપે સૂચવવામાં આવે છે અને ભોજન અને દવાઓ પહેલાં દો oneથી બે કલાક લેવામાં આવે છે.
શરીરમાં પોટેશિયમનું ઉચ્ચ સ્તર (હાયપરકેલેમિયા) પોટેશિયમ વિરોધીની મદદથી દૂર કરવામાં આવે છે, કેલ્શિયમ ગ્લુકોનેટનું સમાધાન, ગ્લુકોઝ સાથે ઇન્સ્યુલિન. સારવારની નિષ્ફળતા સાથે, હેમોડાયલિસિસ શક્ય છે.
આલ્બ્યુમિન્યુરિયા દૂર કરો
ક્ષતિગ્રસ્ત રેનલ ગ્લોમેરોલી, નેફ્રોપથીની સઘન ઉપચાર સાથે પણ, પેશાબમાં પ્રોટીન પદાર્થોની હાજરીને ઉશ્કેરે છે.
નેફ્રોપ્રોટેક્ટિવ ડ્રગ સુલોડેક્સાઇડની મદદથી રેનલ ગ્લોમેર્યુલર અભેદ્યતા પુન restoredસ્થાપિત કરવામાં આવી છે.
કેટલાક કિસ્સાઓમાં, નિષ્ણાતો એલ્બ્યુમિન્યુરિયાને દૂર કરવા માટે પેન્ટોક્સિફેલીન અને ફેનોફિબ્રેટ સૂચવે છે. દવાઓની સારી અસર હોય છે, પરંતુ નિષ્ણાતો દ્વારા તેમના ઉપયોગથી થતા ફાયદામાં આડઅસરોના જોખમનું ગુણોત્તર સંપૂર્ણ મૂલ્યાંકન કરવામાં આવ્યું નથી.
ડાયાબિટીક નેફ્રોપથીના ટર્મિનલ તબક્કામાં આમૂલ પગલાં શામેલ છે - રેનલ રિપ્લેસમેન્ટ થેરેપી. પદ્ધતિની પસંદગી વય, દર્દીના શરીરની સામાન્ય સ્થિતિ અને રોગવિજ્ .ાનવિષયક ફેરફારોની તીવ્રતા દ્વારા અસરગ્રસ્ત છે.
ડાયાલિસિસ - ખાસ ઉપકરણ દ્વારા અથવા પેરીટોનિયમ દ્વારા રક્ત શુદ્ધિકરણ. આ પદ્ધતિની મદદથી, કિડનીનો ઇલાજ કરવો અશક્ય છે. તેનો હેતુ અંગને બદલવાનો છે. પ્રક્રિયામાં દુખાવો થતો નથી અને દર્દીઓ સામાન્ય રીતે સહન કરે છે.
રેનલ રિપ્લેસમેન્ટ થેરેપીએ ગંભીર રેનલ પેથોલોજીવાળા અસંખ્ય દર્દીઓનું "જીવન બચાવ્યું"
હેમોડાયલિસીસ માટે, એક ખાસ ઉપકરણનો ઉપયોગ કરવામાં આવે છે - ડાયાલિઝર. ઉપકરણમાં પ્રવેશતા, લોહી ઝેરી પદાર્થો અને વધુ પ્રમાણમાં પ્રવાહીથી છુટકારો મેળવે છે, જે ઇલેક્ટ્રોલાઇટ અને આલ્કલાઇન સંતુલન જાળવવામાં અને બ્લડ પ્રેશરને સામાન્ય બનાવવામાં મદદ કરે છે.
પ્રક્રિયા અઠવાડિયામાં ત્રણ વખત હાથ ધરવામાં આવે છે અને તબીબી સ્થિતિમાં ઓછામાં ઓછા 4-5 કલાક ચાલે છે અને તે પરિણમી શકે છે:
કેટલાક કિસ્સાઓમાં, પેરીટોનિયલ ડાયાલિસિસ કરવામાં આવે છે, જે સંકેતો માટે હિમોડિઆલિસિસની અશક્યતા છે:
પેરીટોનિયલ ડાયાલિસિસ સાથે, લોહી પેરીટોનિયમ દ્વારા શુદ્ધ થાય છે, જે આ કિસ્સામાં ડાયાલિઝર છે.
પ્રક્રિયા તબીબી અને ઘરે બંને દિવસમાં બે કે તેથી વધુ વખત હાથ ધરવામાં આવી શકે છે.
પેરીટોનિયલ ડાયાલિસિસના પરિણામે, નીચેના અવલોકન કરી શકાય છે:
ડાયાલિસિસ આની સાથે કરવામાં આવતું નથી:
જો પ્રક્રિયાને ઇનકાર કરવામાં આવે છે, તો નિષ્ણાતએ તેના અભિપ્રાયને દૃstan બનાવવો આવશ્યક છે.
કિડની ટ્રાન્સપ્લાન્ટ
અંગ પ્રત્યારોપણ માટેનો એક માત્ર આધાર ડાયાબિટીક નેફ્રોપથીનો અંતિમ તબક્કો છે.
સફળ સર્જરી દર્દીની સ્વાસ્થ્યની સ્થિતિમાં ધરમૂળથી સુધારો કરી શકે છે.
Followingપરેશન નીચેના સંપૂર્ણ contraindication સાથે કરવામાં આવતું નથી:
મેટાબોલિક ડિસઓર્ડર્સ, તેમજ વિવિધ રેનલ બિમારીઓ માટે શસ્ત્રક્રિયાની સંભાવના: પટલ પ્રોલિફેરેટિવ ગ્લોમેર્યુલોનેફ્રીટીસ, હેમોલિટીક યુરેમિક સિન્ડ્રોમ અને અન્ય રોગો, દરેક કિસ્સામાં નિષ્ણાત દ્વારા વ્યક્તિગત રીતે નિર્ણય લેવામાં આવે છે.
લોહીમાં ગ્લુકોઝની વધેલી માત્રા, લાંબા ગાળા માટે ઉપલબ્ધ, રક્ત વાહિનીઓની સ્થિતિને નકારાત્મક અસર કરે છે અને છેવટે અંગોને અસર કરે છે. તેથી, ડાયાબિટીઝ સાથે, ગંભીર ગૂંચવણો ariseભી થાય છે જે કિડની, હૃદય, આંખની કીકી, ચેતાના વિનાશ તરફ દોરી જાય છે. કિડની મોટેભાગે આ રોગથી પીડાય છે, કારણ કે તેમને શરીરમાંથી ઘણા ઝેર દૂર કરવા પડે છે. ડાયાબિટીઝની સૌથી સામાન્ય ગૂંચવણને ડાયાબિટીસ નેફ્રોપથી માનવામાં આવે છે, તે શું છે અને તે કેવી રીતે થાય છે, તેનું પાલન કરશે.
ડાયાબિટીક નેફ્રોપથી એટલે શું?
ડાયાબિટીક નેફ્રોપથી એટલે કિડનીમાં વાહિનીઓ, નળીઓ અને ગ્લોમેર્યુલીને નુકસાન. ઘણીવાર તે ઇન્સ્યુલિન-આધારિત પ્રકારનાં ડાયાબિટીસ મેલ્લીટસમાં કોઈ ગૂંચવણ તરીકે થાય છે, ઘણી વાર - બીજો પ્રકાર.કિડનીમાં ફિલ્ટરિંગ ફંક્શનમાં ઘટાડો, અંગના જહાજોમાં દબાણમાં વધારો, જે રેનલ નિષ્ફળતાની ઘટના તરફ દોરી જાય છે, તેનાથી એક બીમારી દેખાય છે. નેફ્રોપથી સૂચવતા પ્રથમ સંકેતો એ એલ્બુમિન (પ્રોટીન) ના પેશાબમાં દેખાવ અને ગ્લોમેર્યુલીમાં ગાળણક્રિયા દરમાં ફેરફાર છે.
ડાયાબિટીક નેફ્રોપથી, આઇસીડી -10 કોડ: એન08.3, ડાયાબિટીસ મેલિટસમાં મૃત્યુનું એક કારણ છે. કારણ કે જ્યારે તે હારને ઉલટાવી શકાય તેવું અવગણનાવાળી સ્થિતિમાં પોતાને પહેલેથી જ પ્રગટ કરે છે. મુખ્ય ભય એ છે કે નેફ્રોપથી કિડનીને ગંભીર નુકસાન પહોંચાડે છે - ક્રોનિક રેનલ નિષ્ફળતા, શરીરના કૃત્રિમ શુદ્ધિકરણ (ડાયાલીસીસ) અથવા અંગ પ્રત્યારોપણની જરૂર પડે છે. સમયસર ઉપચારની ગેરહાજરીમાં, જીવલેણ પરિણામ આવે છે.
તે નેફ્રોપથીના વિકાસમાં, તેમજ ડાયાબિટીસ, આનુવંશિક વલણમાં પણ ફાળો આપે છે. તેથી, કૌટુંબિક વર્તુળમાં આ રોગની હાજરી આપમેળે તેના સભ્યોને ખાંડની બીમારીના કિસ્સામાં નેફ્રોપથીની ઘટના માટે જોખમમાં મૂકે છે.
શરૂઆતમાં કારણો પણ ડાયાબિટીક હોઈ શકે છે, જ્યારે હજી સુધી "સુગર રોગ" ની ઓળખ થઈ નથી. આ પૃષ્ઠભૂમિ સામે ચયાપચય અને વધારે વજનની સામાન્ય સમસ્યા એ પ્રિડિબાઇટિસ નામની સ્થિતિનું કારણ બની શકે છે. જો શરીરમાં મેટાબોલિક પ્રક્રિયાઓ સામાન્ય ન કરવામાં આવે તો, ડાયાબિટીસ મેલીટસ અને ક્ષતિગ્રસ્ત રેનલ ફંક્શનના વિકાસ દ્વારા પરિસ્થિતિ વધુ તીવ્ર બને છે.
એકંદરે, ડાયાબિટીસ નેફ્રોપથીની ઘટના તરફ દોરી જતા કારણો નીચે મુજબ છે:
રોગના લક્ષણો અને વર્ગીકરણ
વિકાસના પ્રથમ તબક્કામાં ડાયાબિટીક નેફ્રોપથીના લક્ષણો ગેરહાજર છે. આ રોગની કપટી છે. તેથી, "મીઠી રોગ" ધરાવતા વ્યક્તિઓને સમયાંતરે આલ્બ્યુમિન પરીક્ષણો કરવાની સલાહ આપવામાં આવે છે. આ રોગ કેટલાક વર્ષોથી વિકાસના તબક્કાઓમાંથી પસાર થઈ શકે છે, અને કિડનીની નિષ્ફળતા માત્ર નેફ્રોપથીના ઉચ્ચારણ લક્ષણો બતાવે છે (બ્લડ પ્રેશર, પેશાબની રીટેન્શન, વ્યક્તિની સામાન્ય સ્થિતિમાં સોજો અને રીગ્રેસન).
તબક્કામાં ડાયાબિટીસ નેફ્રોપથીનું વર્ગીકરણ નીચે મુજબ છે:
- કિડનીની રચનામાં પ્રારંભિક પરિવર્તનનો તબક્કો - ડાયાબિટીસ મેલીટસના 2 થી 3 વર્ષ પછી, વાહિનીઓની દિવાલો અને ભોંયરું પટલ ગા after બને છે, જીએફઆર પણ વધે છે, આલ્બ્યુમિન મળ્યું નથી,
- ડાયાબિટીક ગ્લોમેરોલોસ્ક્લેરોસિસના ગંભીર લક્ષણોનો તબક્કો એ પ્રોટીન્યુરિયા (મેક્રોઆલ્બ્યુમિન્યુરિયા) છે. તે 10 મી -15 મી વર્ષે ડાયાબિટીસ મેલિટસમાં પોતાને મેનીફેસ્ટ કરે છે, પેશાબમાં પ્રોટીન દરરોજ 300 મિલિગ્રામથી વધુ હોવાનું નક્કી કરવામાં આવે છે, નળીઓના સ્ક્લેરોટિક જખમ 50% કરતા વધુને આવરે છે. આલ્બ્યુમિનના સ્તરમાં મોટા પ્રમાણમાં ઘટાડો થવાને કારણે, શરીર તેને બદલવાની કોશિશ કરી રહ્યું છે, જ્યારે તેના પોતાના પ્રોટીન સ્ટોર્સને વિભાજીત કરો, જે થાક, નબળાઇ, વજનમાં ઘટાડો અને નબળા સ્વાસ્થ્યનું કારણ બને છે. ડાયાબિટીઝમાં, અંગો અને ચહેરા પર સોજો દેખાય છે, પાછળથી પ્રવાહી સંચય આખા શરીરની પોલાણમાં દેખાય છે, બ્લડ પ્રેશરમાં પણ નોંધપાત્ર વધારો થાય છે, માથાનો દુખાવો, દુખાવો અને શ્વાસની તકલીફ સાથે,
- ગંભીર રેનલ નિષ્ફળતાનો તબક્કો (યુરેમિયા) - ચાલુ ડાયાબિટીસના 15 થી 20 વર્ષ પછી વિકસે છે, કિડનીનું કાર્ય ખૂબ જ ઓછું થાય છે, જીએફઆર ઓછું થાય છે, કારણ કે અંગની વાહિનીઓ સ્ક્લેરોસિસ માટે સંપૂર્ણપણે સુસંગત છે, અગાઉના તબક્કાના લક્ષણોમાં વધારો થાય છે. રિપ્લેસમેન્ટ થેરેપીની જરૂર છે, નહીં તો કિડની ફિલ્ટર કરવાનું બંધ કરે છે, જે જીવલેણ પરિણામ સૂચવે છે.
રોગનું નિદાન
ડાયાબિટીક નેફ્રોપથીના લક્ષણોને સફળતાપૂર્વક દૂર કરવા માટે, સમયસર નિદાન કરવું જરૂરી છે. સમાન રોગ સાથે, તે રક્ત પરીક્ષણો, પેશાબ (દૈનિક અને સવારે) ની પદ્ધતિ દ્વારા, તેમજ કિડનીના વાહિનીઓના ડોપ્લેરોગ્રાફી દ્વારા હાથ ધરવામાં આવે છે. જીએફઆર અને આલ્બ્યુમિનનો દેખાવ નેફ્રોપેથી નક્કી કરવામાં નિર્ણાયક ભૂમિકા ભજવશે. પેશાબમાં પ્રોટીનના સ્વ-નિર્ધારણ માટે ઝડપી પરીક્ષણો પણ છે.પરંતુ તેમની અવિશ્વસનીયતાને લીધે, તમારે ફક્ત આ વિશ્લેષણ પર આધાર રાખવો જોઈએ નહીં.
નેફ્રોપથી નક્કી કરતી વખતે, કાર્યાત્મક રેનલ અનામતનું મૂલ્યાંકન પણ મહત્વપૂર્ણ છે. કૃત્રિમ રીતે પ્રોટીન અથવા એમિનો એસિડ્સને ઉત્તેજિત કરીને ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં વધઘટ નક્કી કરવામાં તે મદદ કરે છે. ઉશ્કેરણી પછી, જીએફઆર 10 - 20% સુધી વધી શકે છે, આ વિચલન માનવામાં આવતું નથી. ધોરણને 90 મિલી / મિનિટ / 1.73 મી. કરતા વધારે અથવા બરાબર સૂચક માનવામાં આવે છે. ડાયાબિટીક નેફ્રોપથી સાથે, જીએફઆર 60 થી ઓછું છે, અને છેલ્લા તબક્કે તે 15 મિલી / મિનિટ / 1.73 એમ કરતા ઓછી સપાટીએ જાય છે?
ડાયાબિટીક નેફ્રોપથી છે?
ડાયાબિટીક નેફ્રોપથી રેનલ વાહિનીઓમાં પેથોલોજીકલ ફેરફારો દ્વારા વર્ગીકૃત થયેલ છે. આ ફેરફારો બંને પ્રકારના ડાયાબિટીઝ મેલીટસમાં થાય છે અને પરિણામે, તેઓ મોટા અને નાના વાહિનીઓના સ્ક્લેરોસિસ તરફ દોરી જાય છે.
નેફ્રોપથીના વિકાસનું મુખ્ય ઉશ્કેરણીજનક કારણ ગ્લુકોઝનું ઉચ્ચ સ્તર માનવામાં આવે છે. આ તત્વ, જે શરીરમાં મોટા પ્રમાણમાં હોય છે, તે તમામ વાહિનીઓના કોષો પર ઝેરી અસર કરે છે અને તે પ્રક્રિયાઓને સક્રિય કરે છે જે ધમનીઓ અને રુધિરકેશિકાઓની અભેદ્યતામાં વધારો કરે છે. તે જ સમયે, અંગનું મુખ્ય કાર્ય, ગાળણક્રિયા, ધીમે ધીમે ઘટે છે અને પરિણામે, ક્રોનિક રેનલ નિષ્ફળતા, ક્રોનિક રેનલ નિષ્ફળતા, વિકસે છે.
ડાયાબિટીક નેફ્રોપથી એ ડાયાબિટીઝની અંતમાં ગૂંચવણ છે અને મોટેભાગે તે મૃત્યુનું મુખ્ય કારણ છે.
ડાયાબિટીસ મેલીટસવાળા લગભગ 20% દર્દીઓમાં કિડનીમાં પરિવર્તન જોવા મળે છે, મોટેભાગે નેફ્રોપેથી રોગના ઇન્સ્યુલિન આધારિત સ્વરૂપની સાથે વિકસે છે. આ ગૂંચવણવાળા દર્દીઓમાં વધુ પુરુષો છે, રોગનો શિખરો ડાયાબિટીસની શરૂઆતથી 15 થી 20 વર્ષ સુધીની અવધિમાં આવે છે.
ક્લિનિકલ ચિત્ર
ડાયાબિટીક નેફ્રોપથીને ધીમે ધીમે વિકસિત રોગ માનવામાં આવે છે અને આ આ જટિલતાનો મુખ્ય ભય છે. લાંબા સમય સુધી ડાયાબિટીસવાળા દર્દીને થતા ફેરફારોની નોંધ લેતા નથી અને પછીના તબક્કામાં તેમની ઓળખ પેથોલોજીના સંપૂર્ણ નિવારણ અને નિયંત્રણને પ્રાપ્ત કરવાની મંજૂરી આપતી નથી.
ડાયાબિટીસ મેલિટસમાં નેફ્રોપથીના પ્રથમ સંકેતો એ વિશ્લેષણમાં ફેરફાર છે - પ્રોટીન્યુરિયા અને માઇક્રોઆલ્બ્યુમિન્યુરિયા. ડાયાબિટીઝવાળા દર્દીઓમાં પણ આ સૂચકાંકોના ધોરણથી વિચલન, નેફ્રોપથીનું પ્રથમ નિદાન સંકેત માનવામાં આવે છે.
ડાયાબિટીક નેફ્રોપથીના તબક્કાઓ છે, જેમાંથી દરેક તેની લાક્ષણિકતાઓ, પૂર્વસૂચન અને ઉપચારના તબક્કાઓ દ્વારા વર્ગીકૃત થયેલ છે.
આ અવયવોની અપૂર્ણતાનો તબક્કો છે. તે ડાયાબિટીસ મેલીટસની ખૂબ જ શરૂઆતમાં વિકસે છે, જ્યારે કિડનીના કોષો કંઈક અંશે વધે છે અને પરિણામે, પેશાબનું શુદ્ધિકરણ વધે છે અને તેનું વિસર્જન વધે છે. આ તબક્કે, ત્યાં કોઈ બાહ્ય અભિવ્યક્તિઓ નથી, જેમ પેશાબમાં કોઈ પ્રોટીન નથી. અતિરિક્ત પરીક્ષા હાથ ધરતી વખતે, તમે અલ્ટ્રાસાઉન્ડ અનુસાર અંગના કદમાં વધારા પર ધ્યાન આપી શકો છો.
અંગના પ્રારંભિક માળખાકીય ફેરફારો શરૂ થાય છે. મોટાભાગના દર્દીઓમાં, ડાયાબિટીઝ મેલીટસની શરૂઆતના આશરે બે વર્ષ પછી આ તબક્કો વિકસિત થાય છે. રુધિરવાહિનીઓની દિવાલો ધીમે ધીમે ગાen થાય છે, અને તેમના સ્ક્લેરોસિસ શરૂ થાય છે. નિયમિત વિશ્લેષણમાં ફેરફાર પણ મળ્યાં નથી.
પાણીના શુદ્ધિકરણ અને ઓછા પરમાણુ વજનના સંયોજનોનો દર થોડો વધારો થવાની દિશામાં બદલાય છે, આ અંગના વાસણોમાં સતત વધતા દબાણને કારણે છે. આ સમયે ગૂંચવણના કોઈ વિશિષ્ટ ક્લિનિકલ સંકેતો પણ નથી, કેટલાક દર્દીઓ ફક્ત બ્લડ પ્રેશર (બીપી) માં સમયાંતરે વધારો થવાની ફરિયાદ કરે છે, ખાસ કરીને સવારે. નેફ્રોપથીના ઉપરના ત્રણ તબક્કાઓ અવ્યવસ્થિત માનવામાં આવે છે, એટલે કે, ગૂંચવણોના બાહ્ય અને વ્યક્તિલક્ષી અભિવ્યક્તિઓ શોધી શકાતા નથી, અને વિશ્લેષણમાં ફેરફાર ફક્ત અન્ય પેથોલોજીઝની આયોજિત અથવા રેન્ડમ પરીક્ષા દરમિયાન જ શોધી શકાય છે.
ડાયાબિટીસની શરૂઆતથી 15-20 વર્ષમાં, ગંભીર ડાયાબિટીક નેફ્રોપથી વિકસે છે.પેશાબ પરીક્ષણોમાં, તમે પહેલાથી જ સ્ત્રાવ પ્રોટીનનો મોટો જથ્થો શોધી શકો છો, જ્યારે લોહીમાં આ તત્વની ઉણપ હોય છે.
મોટાભાગના કિસ્સાઓમાં, દર્દીઓ પોતે એડીમાના વિકાસ પર ધ્યાન આપે છે. શરૂઆતમાં, પફનેસ, નીચલા હાથપગ અને ચહેરા પર નક્કી કરવામાં આવે છે, રોગની પ્રગતિ સાથે, એડીમા મોટા પ્રમાણમાં થાય છે, એટલે કે, શરીરના જુદા જુદા ભાગોને coveringાંકી દે છે. પેરીકાર્ડિયમમાં, પેટની પોલાણ અને છાતીમાં પ્રવાહી એકઠા થાય છે.
રક્ત કોશિકાઓમાં પ્રોટીનના ઇચ્છિત સ્તરને જાળવવા માટે, માનવ શરીર વળતર આપતી પદ્ધતિઓનો ઉપયોગ કરે છે, જ્યારે ચાલુ થાય છે, ત્યારે તે તેના પોતાના પ્રોટીનને તોડવાનું શરૂ કરે છે. તે જ સમયે, દર્દીનું વજનમાં ઘટાડો જોવા મળે છે, દર્દીઓ તીવ્ર તરસની ફરિયાદ કરે છે, તેઓ થાક, સુસ્તી અને ભૂખ ઓછી કરે છે. શ્વાસની તકલીફ, હૃદયમાં દુખાવો જોડાય છે, લગભગ તમામ બ્લડ પ્રેશર .ંચી સંખ્યામાં પહોંચે છે. પરીક્ષા પર, શરીરની ત્વચા નિસ્તેજ, પેસ્ટી હોય છે.
- યુરેમિક, તે ગૂંચવણોના ટર્મિનલ તબક્કા તરીકે પણ નોંધવામાં આવે છે. ક્ષતિગ્રસ્ત જહાજો લગભગ સંપૂર્ણપણે સ્ક્લેરોઝ થયેલ છે અને તેમનું મુખ્ય કાર્ય પરિપૂર્ણ કરતું નથી. પાછલા તબક્કાના બધા લક્ષણો ફક્ત વધે છે, પ્રોટીનની વિશાળ માત્રા છૂટી થાય છે, દબાણ હંમેશાં નોંધપાત્ર રીતે વધે છે, ડિસપેસિયા વિકસે છે. શરીરના પોતાના પેશીઓના ભંગાણને કારણે થતાં આત્મ-ઝેરના ચિહ્નો નક્કી કરવામાં આવે છે. આ તબક્કે, નિષ્ક્રિય કિડનીનું ડાયાલીસીસ અને પ્રત્યારોપણ દર્દીને બચાવે છે.
સારવારના મૂળ સિદ્ધાંતો
ડાયાબિટીક નેફ્રોપથીની સારવારમાંના તમામ ઉપચારાત્મક પગલાને ઘણા તબક્કામાં વહેંચી શકાય છે.
- પ્રથમ તબક્કો નિવારક પગલાંથી સંબંધિત છે ડાયાબિટીક નેફ્રોપથીના વિકાસને અટકાવવાનો હેતુ. આવશ્યક જાળવણી કરતી વખતે આ પ્રાપ્ત કરી શકાય છે, એટલે કે, ડાયાબિટીસની શરૂઆતથી દર્દીએ સૂચવેલ દવાઓ લેવી જોઈએ અને. માઇક્રોઆલ્બ્યુમિન્યુરિયાની તપાસ કરતી વખતે, લોહીમાં ગ્લુકોઝનું સતત નિરીક્ષણ કરવું અને તે જરૂરી ઘટાડવું પણ જરૂરી છે. આ તબક્કે, એક ગૂંચવણ ઘણીવાર બ્લડ પ્રેશરમાં વધારો તરફ દોરી જાય છે, તેથી દર્દીને એન્ટિહિપરપ્રેસિવ સારવાર સૂચવવામાં આવે છે. મોટેભાગે, બ્લડ પ્રેશર ઘટાડવા માટે, નાના ડોઝમાં એન્લાપ્રિલ સૂચવવામાં આવે છે.

- પ્રોટીન્યુરિયાના તબક્કે ઉપચારનું મુખ્ય ધ્યેય કિડનીના કાર્યમાં ઝડપથી ઘટાડાને અટકાવવાનું છે. દરરોજ વજનના કિલોગ્રામના 0.7 થી 0.8 ગ્રામ પ્રોટીન પ્રતિબંધ સાથે કડક આહાર જાળવવો જરૂરી છે. જો પ્રોટીનનું પ્રમાણ ઓછું હોય, તો તેના પોતાના તત્વનો સડો શરૂ થશે. અવેજી સાથે, કેટોસ્ટેરિલ સૂચવવામાં આવે છે, એન્ટિહિપેરિટિવ દવાઓ લેવાનું ચાલુ રાખવું જરૂરી છે. ઉપરાંત, કેલ્શિયમ ટ્યુબ્યુલ બ્લocકર્સ અને બીટા-બ્લkersકર - અમલોદિપિન અથવા બિસોપ્રોલોલ - ઉપચારમાં ઉમેરવામાં આવે છે. ગંભીર એડીમા સાથે, મૂત્રવર્ધક પદાર્થ સૂચવવામાં આવે છે, વપરાયેલા બધા પ્રવાહીના વોલ્યુમનું સતત નિરીક્ષણ કરવામાં આવે છે.
- ટર્મિનલ તબક્કે સબસ્ટિટ્યુશન થેરેપીનો ઉપયોગ થાય છે, એટલે કે ડાયાલિસિસ અને હેમોડાયલિસિસ. જો શક્ય હોય તો, અંગ પ્રત્યારોપણ કરવામાં આવે છે. રોગનિવારક ઉપચાર, ડિટોક્સિફિકેશન ઉપચારનું સંપૂર્ણ સંકુલ સૂચવવામાં આવે છે.
સારવાર પ્રક્રિયા દરમિયાન, કિડનીના વાહિનીઓમાં શક્ય ત્યાં સુધી બદલી ન શકાય તેવા પરિવર્તનના વિકાસના તબક્કે દબાણ કરવું મહત્વપૂર્ણ છે. અને આ મોટે ભાગે દર્દી પર આધારીત છે, એટલે કે, ડ sugarક્ટરની સૂચનોની પરિપૂર્ણતા પર, સુગર-ઘટાડતી દવાઓના સતત સેવન પર, સૂચવેલ આહારનું પાલન કરવા પર.
તેઓ ખાસ ચિંતા કરે છે. ડાયાબિટીક નેફ્રોપથી (ગ્લોમેર્યુલર માઇક્રોઆંગોપથી) એ ડાયાબિટીસની અંતમાં ગૂંચવણ છે, જે ઘણી વખત જીવલેણ હોય છે અને ડાયાબિટીઝના 75% દર્દીઓમાં થાય છે.
ડાયાબિટીક નેફ્રોપથીથી મૃત્યુદર એ પ્રકાર 1 ડાયાબિટીઝમાં પ્રથમ અને પ્રકાર 2 ડાયાબિટીઝમાં બીજો છે, ખાસ કરીને જ્યારે રક્તવાહિની તંત્રમાં ગૂંચવણ હોય છે.
તે રસપ્રદ છે કે નેપ્રોપથી 10 વર્ષથી ઓછી વયના બાળકો કરતા 1 ડાયાબિટીસ પુરુષો અને કિશોરોમાં ઘણી વાર વિકસે છે.
જટિલતાઓને
ડાયાબિટીક નેફ્રોપથીમાં, કિડની, ધમનીઓ, ધમની, ગ્લોમેર્યુલી અને નળીઓના વાસણો પ્રભાવિત થાય છે. પેથોલોજી વિક્ષેપિત કાર્બોહાઇડ્રેટ અને લિપિડ સંતુલનનું કારણ બને છે. સૌથી સામાન્ય ઘટના છે:
- રેનલ ધમની અને તેની શાખાઓનું એર્ટિરોસ્ક્લેરોસિસ.
- એર્ટિરોસ્ક્લેરોસિસ (ધમનીમાં પેથોલોજીકલ પ્રક્રિયાઓ).
- ડાયાબિટીક ગ્લોમેરોલોસ્ક્લેરોસિસ: નોડ્યુલર - રેનલ ગ્લોમેર્યુલી ગોળાકાર અથવા અંડાકાર રચનાઓથી સંપૂર્ણ અથવા ભાગમાં ભરેલી હોય છે (કિમમેસ્ટીલ-વિલ્સન સિન્ડ્રોમ), એક્સ્યુડેટિવ - ગ્લોમેર્યુલર સેગમેન્ટ્સ પર રુધિરકેશિકાઓના લૂપ્સ, જે કેપ્સ, ફેલાયેલા, જાડા જાડા બનેલા હોય છે, જાડા થાય છે. અવલોકન નથી.
- નળીઓમાં ચરબી અને ગ્લાયકોજેન જમા થાય છે.
- પાયલોનેફ્રાટીસ.
- નેક્રોટિક રેનલ પેપિલિટિસ (રેનલ પેપિલા નેક્રોસિસ).
- નેક્રોટિક નેફ્રોસિસ (રેનલ ટ્યુબ્યુલ્સના ઉપકલામાં નેક્રોટિક ફેરફારો).
રોગના ઇતિહાસમાં ડાયાબિટીક નેફ્રોપથીને ગૂંચવણના તબક્કાના સ્પષ્ટીકરણ સાથે ક્રોનિક કિડની ડિસીઝ (સીકેડી) તરીકે નિદાન કરવામાં આવે છે.
ડાયાબિટીસ મેલીટસ માટેના પેથોલોજીમાં આઇસીડી -10 (દસમા સુધારણાના રોગોનું આંતરરાષ્ટ્રીય વર્ગીકરણ) મુજબ નીચેનો કોડ છે:
- ઇ 10.2 - રોગના ઇન્સ્યુલિન-આધારિત સ્વરૂપ સાથે, માંદા કિડની દ્વારા વજન.
- ઇ 11.2 - રોગ અને રેનલ નિષ્ફળતાના બિન-ઇન્સ્યુલિન આધારિત કોર્સ સાથે.
- ઇ 12.2 - કુપોષણ અને અસરગ્રસ્ત કિડની સાથે.
- ઇ 13.2 - રોગના સ્પષ્ટ સ્વરૂપો અને અનિચ્છનીય કિડની સાથે.
- ઇ 14.2 - કિડનીના નુકસાન સાથે અનિશ્ચિત ફોર્મ સાથે.
વિકાસ પદ્ધતિ
ડાયાબિટીક નેફ્રોપથીમાં પેથોજેનેસિસના ઘણા સિદ્ધાંતો છે, જે મેટાબોલિક, હેમોડાયનેમિક અને આનુવંશિકમાં વહેંચાયેલા છે.
હેમોડાયનેમિક અને મેટાબોલિક સંસ્કરણો અનુસાર, આ ગૂંચવણની પ્રારંભિક કડી એ હાઈપરગ્લાયકેમિઆ છે, કાર્બોહાઇડ્રેટ ચયાપચયમાં રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓના લાંબા સમય સુધી અપર્યાપ્ત વળતર.
હેમોડાયનેમિક. હાઈફિફિલ્ટરેશન થાય છે, પછીથી રેનલ ગાળણક્રિયાના કામમાં ઘટાડો થાય છે અને કનેક્ટિવ પેશીઓમાં વધારો થાય છે.
મેટાબોલિક. લાંબા સમય સુધી હાઈપરગ્લાયકેમિઆ કિડનીમાં બાયોકેમિકલ ડિસઓર્ડર તરફ દોરી જાય છે.
હાયપરગ્લાયકેમિઆ નીચેની નિષ્ક્રિયતા સાથે છે:
- ગ્લાયકેટેડ હિમોગ્લોબિનની ઉચ્ચ સામગ્રીવાળા પ્રોટીનનું ગ્લાયકેશન થાય છે,
- સોર્બીટોલ (પોલિઓલ) શન્ટ સક્રિય થાય છે - ઇન્સ્યુલિનને ધ્યાનમાં લીધા વિના, ગ્લુકોઝ અપટેક. ગ્લુકોઝને સોર્બીટોલમાં ફેરવવાની પ્રક્રિયા, અને પછી oxક્સિડેશનને ફ્રુટોઝમાં ફેરવવાની પ્રક્રિયા થાય છે. સોર્બીટોલ પેશીઓમાં એકઠા થાય છે અને માઇક્રોએજિઓપેથી અને અન્ય રોગવિજ્ologicalાનવિષયક ફેરફારોનું કારણ બને છે,
- કેશન્સનું પરિવહન અવ્યવસ્થિત.
હાયપરગ્લાયકેમિઆ સાથે, પ્રોટીન કિનેઝ સી એન્ઝાઇમ સક્રિય થાય છે, જે પેશીઓના પ્રસાર અને સાયટોકાઇન્સની રચના તરફ દોરી જાય છે. જટિલ પ્રોટીન - પ્રોટોગ્લાયકેન્સ અને એન્ડોથેલિયમને નુકસાનના સંશ્લેષણનું ઉલ્લંઘન છે.
હાયપરગ્લાયકેમિઆથી, ઇન્ટ્રાએરેનલ હેમોડાયનેમિક્સ ખલેલ પહોંચે છે, કિડનીમાં સ્ક્લેરોટિક ફેરફારોનું કારણ બને છે. લાંબા ગાળાના હાયપરગ્લાયકેમિઆ ઇન્ટ્રાકાર્નિયલ હાયપરટેન્શન અને હાઇપરફિલ્ટરેશન સાથે છે.
ધમનીની અસામાન્ય સ્થિતિ ઇન્ટ્રાક્યુબ્યુલર હાયપરટેન્શનનું કારણ બને છે: એક વિસ્તૃત બેરિંગ અને ટોન એફિરેન્ટ. પરિવર્તન પ્રણાલીગત પાત્ર લે છે અને ક્ષતિગ્રસ્ત રેનલ હેમોડાયનેમિક્સને વધારે છે.
રુધિરકેશિકાઓમાં લાંબા સમય સુધી દબાણના પરિણામે, વેસ્ક્યુલર અને પેરેન્કાયમલ રેનલ માળખાં ખલેલ પહોંચે છે. બેસમેન્ટ પટલની લિપિડ અને પ્રોટીન અભેદ્યતા વધે છે. ઇન્ટરકapપિલરી જગ્યામાં પ્રોટીન અને લિપિડ્સનો જથ્થો અવલોકન કરવામાં આવે છે, રેનલ ટ્યુબ્યુલ્સનું એથ્રોફી અને ગ્લોમેર્યુલીના સ્ક્લેરોસિસ અવલોકન કરવામાં આવે છે. પરિણામે, પેશાબ પૂરતા પ્રમાણમાં ફિલ્ટર થતો નથી. હાઇપોફિલ્ટરેશન, પ્રોટીન્યુરિયાની પ્રગતિ દ્વારા હાઈફિલ્ફિલ્ટેશનમાં ફેરફાર છે. અંતિમ પરિણામ એ કિડનીની વિસર્જન પ્રણાલીનું ઉલ્લંઘન અને એઝોથર્મિયાના વિકાસ છે.
જ્યારે હાયપરલિસીમિયા મળી આવે છે, ત્યારે આનુવંશિકો દ્વારા વિકસિત થિયરી કિડનીની વેસ્ક્યુલર સિસ્ટમ પર આનુવંશિક પરિબળોનો વિશેષ પ્રભાવ સૂચવે છે.
ગ્લોમેર્યુલર માઇક્રોઆંગિઓપેથી પણ આના કારણે થઈ શકે છે:
- ધમનીય હાયપરટેન્શન અને હાયપરટેન્શન,
- લાંબા સમય સુધી અનિયંત્રિત હાયપરગ્લાયકેમિઆ,
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- અસામાન્ય ચરબી સંતુલન
- વધારે વજન
- ખરાબ ટેવો (ધૂમ્રપાન, દારૂનો દુરૂપયોગ),
- એનિમિયા (લોહીમાં હિમોગ્લોબિનનું પ્રમાણ ઓછું છે),
- નેફ્રોટોક્સિક અસર સાથે દવાઓનો ઉપયોગ.
રોગના તબક્કા
1983 થી, ડાયેબિટીક નેફ્રોપથીના તબક્કાઓ અનુસાર વર્ગીકરણ મોજેનસેન અનુસાર કરવામાં આવ્યું છે.
પ્રકાર 1 ડાયાબિટીઝની ગૂંચવણનો વધુ સારી રીતે અભ્યાસ કરવામાં આવ્યો છે, કારણ કે રોગવિજ્ .ાનની ઘટનાનો સમય ખૂબ સચોટ રીતે નક્કી કરી શકાય છે.

પ્રથમ જટિલતાના ક્લિનિકલ ચિત્રમાં કોઈ ઉચ્ચારણ લક્ષણો નથી અને દર્દી ઘણા વર્ષોથી તેની ઘટનાને ધ્યાનમાં લેતો નથી, ત્યાં સુધી રેનલ નિષ્ફળતાની શરૂઆત થાય છે.
પેથોલોજીના નીચેના તબક્કાઓ.
1. કિડનીની અતિસંવેદનશીલતા
પહેલા એવું માનવામાં આવતું હતું કે ગ્લોમેર્યુલર માઇક્રોએંજીયોપથી ટાઇપ 1 ડાયાબિટીસની તપાસના 5 વર્ષ પછી વિકસે છે. જો કે, આધુનિક દવા તેના અભિવ્યક્તિના ક્ષણથી ગ્લોમેર્યુલીને અસર કરતી પેથોલોજીકલ ફેરફારોની હાજરીને શોધવાનું શક્ય બનાવે છે. બાહ્ય સંકેતો, તેમજ એડેમેટસ સિન્ડ્રોમ ગેરહાજર છે. આ કિસ્સામાં, પેશાબમાં પ્રોટીન સામાન્ય માત્રામાં હોય છે અને બ્લડ પ્રેશરમાં નોંધપાત્ર વિચલનો હોતા નથી.
- કિડનીમાં રક્ત પરિભ્રમણનું સક્રિયકરણ,
- કિડની (હાયપરટ્રોફી) માં વેસ્ક્યુલર કોષોમાં વધારો,
- ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ (જીએફઆર) 140 મિલી / મિનિટ સુધી પહોંચે છે, જે સામાન્ય કરતા 20-40% વધારે છે. આ પરિબળ શરીરમાં ખાંડમાં સ્થિર વૃદ્ધિનો પ્રતિસાદ છે અને સીધો આશ્રિત બને છે (ગ્લુકોઝમાં વધારો ગાળણક્રિયા ઝડપી બનાવે છે).
જો ગ્લાયસીમિયાનું સ્તર 13-14 એમએમઓએલ / એલથી ઉપર આવે છે, તો ગાળણક્રિયા દરમાં રેખીય ઘટાડો થાય છે.
જ્યારે ડાયાબિટીઝને સારી રીતે વળતર આપવામાં આવે છે, ત્યારે જીએફઆર સામાન્ય થાય છે.
જો પ્રકાર 1 ડાયાબિટીસ મેલીટસ શોધી કા .વામાં આવે છે, જ્યારે ઇન્સ્યુલિન ઉપચાર વિલંબ સાથે સૂચવવામાં આવે છે, ત્યારે રેનલ ફેરફારોની ઉલટાવી શકાય તેવું પ્રકૃતિ અને સતત વધારો ગાળણક્રિયા દર શક્ય છે.
2. માળખાકીય ફેરફારો
આ અવધિ લક્ષણો દ્વારા દર્શાવવામાં આવતી નથી. પ્રક્રિયાના તબક્કા 1 માં અંતર્ગત પેથોલોજીકલ સંકેતો ઉપરાંત, કિડની પેશીઓમાં પ્રારંભિક માળખાકીય ફેરફારો જોવા મળે છે:
- ડાયાબિટીસની શરૂઆત સાથે ગ્લોમેર્યુલર બેસમેન્ટ પટલ 2 વર્ષ પછી ગાen થવા લાગે છે,
- 2-5 વર્ષ પછી, મેસેંગિયમનું વિસ્તરણ જોવા મળે છે.
ડાયાબિટીક નેફ્રોપથીના અંતિમ સુપ્ત તબક્કાને રજૂ કરે છે. વ્યવહારીક કોઈ ખાસ લક્ષણો નથી. સ્ટેજનો કોર્સ સામાન્ય અથવા થોડો એલિવેટેડ એસસીએફઇ અને રેનલ બ્લડ સર્ક્યુલેશનમાં વધારો સાથે થાય છે. આ ઉપરાંત:
- બ્લડ પ્રેશર (બીપી) ધીરે ધીરે વધે છે (દર વર્ષે 3% સુધી). જો કે, બ્લડ પ્રેશરમાં સમયાંતરે કૂદકા આવે છે. જો કે, આ સૂચક સો ટકા વિશ્વાસ આપતો નથી કે કિડનીમાં ફેરફારો થયા છે,
- પેશાબમાં પ્રોટીન જોવા મળે છે, જે કિડનીમાં પેથોલોજીના વિકાસનું 20 ગણો વધારો દર્શાવે છે. અકાળ સારવાર સાથે, પેશાબમાં આલ્બ્યુમિનનું પ્રમાણ વાર્ષિક ધોરણે 15% સુધી વધશે.
ડાયાબિટીસની શરૂઆતના 5 વર્ષ પછી માઇક્રોઆલ્બ્યુમિન્યુરિયા (30-300 મિલિગ્રામ / દિવસ) નો ચોથો અથવા તબક્કો જોવા મળે છે.
ડાયાબિટીક નેફ્રોપથીના પ્રથમ ત્રણ તબક્કાઓ સારવાર કરી શકાય છે જો સમયસર તબીબી હસ્તક્ષેપ પૂરા પાડવામાં આવે અને બ્લડ સુગર સુધારે તો. પાછળથી, કિડનીની રચના પોતાને સંપૂર્ણ પુનર્સ્થાપન માટે ધીરે નથી, અને સારવારનો ધ્યેય આ સ્થિતિને અટકાવવાનું છે. લક્ષણોની ગેરહાજરીથી પરિસ્થિતિ વધુ વકરી છે. ઘણીવાર સાંકડી ફોકસ (કિડની બાયોપ્સી) ની પ્રયોગશાળા પદ્ધતિઓનો આશરો લેવો જરૂરી છે.
4. ગંભીર ડાયાબિટીક નેફ્રોપથી
ડાયાબિટીસની શરૂઆતના 10-15 વર્ષ પછી સ્ટેજ પોતાને મેનીફેસ્ટ કરે છે. તે સ્ટ્રોબેરી ફિલ્ટરેશનના દરમાં 10-15 મિલી / મિનિટ સુધી ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે.દર વર્ષે, રક્ત વાહિનીઓને ભારે નુકસાનને કારણે. પ્રોટીન્યુરિયા (300 મિલિગ્રામ / દિવસથી વધુ) નું અભિવ્યક્તિ. આ હકીકતનો અર્થ એ છે કે ગ્લોમેર્યુલીનો આશરે 50-70% સ્ક્લેરોસિસ થયો અને કિડનીમાં પરિવર્તન ઉલટાવી શકાય તેવું બન્યું. આ તબક્કે, ડાયાબિટીક નેફ્રોપથીના તેજસ્વી લક્ષણો દેખાવાનું શરૂ થાય છે:
- પફનેસ, પ્રથમ પગને અસર કરે છે, પછી ચહેરો, પેટની અને છાતીની પોલાણ,
- માથાનો દુખાવો
- નબળાઇ, સુસ્તી, સુસ્તી,
- તરસ અને ઉબકા
- ભૂખ મરી જવી
- હાઈ બ્લડ પ્રેશર, વાર્ષિક આશરે 7% જેટલું વધવાની વૃત્તિ સાથે,
- દુખાવો
- શ્વાસની તકલીફ.
 અતિશય પેશાબના પ્રોટીનનું વિસર્જન અને લોહીનું સ્તર ઓછું થવું એ ડાયાબિટીક નેફ્રોપથીના લક્ષણો છે.
અતિશય પેશાબના પ્રોટીનનું વિસર્જન અને લોહીનું સ્તર ઓછું થવું એ ડાયાબિટીક નેફ્રોપથીના લક્ષણો છે.
લોહીમાં પ્રોટીનનો અભાવ તેના પોતાના સંસાધનોની પ્રક્રિયા દ્વારા ભરવામાં આવે છે, પ્રોટીન સંયોજનો સહિત, જે પ્રોટીન સંતુલનને સામાન્ય બનાવવામાં મદદ કરે છે. શરીરનો આત્મ-વિનાશ થાય છે. દર્દી વજનમાં નાટ્યાત્મક રીતે ગુમાવે છે, પરંતુ એડેમામાં વધારો થવાને કારણે આ હકીકત ખૂબ નોંધપાત્ર નથી. મૂત્રવર્ધક પદાર્થની સહાય બિનઅસરકારક બને છે અને પ્રવાહીની ઉપાડ પંચર દ્વારા હાથ ધરવામાં આવે છે.
પ્રોટીન્યુરિયાના તબક્કે, લગભગ તમામ કિસ્સાઓમાં, રેટિનોપેથી અવલોકન કરવામાં આવે છે - આંખની કીકીના વાહિનીઓમાં રોગવિજ્ .ાનવિષયક પરિવર્તન, જેના પરિણામે રેટિનામાં લોહીનો પુરવઠો ખલેલ પહોંચે છે, તેનું ડિસ્ટ્રોફી, ઓપ્ટિક એટ્રોફી અને પરિણામે, અંધત્વ દેખાય છે. નિષ્ણાતો રેનલ રેટિના સિન્ડ્રોમ જેવા આ રોગવિજ્ .ાનવિષયક ફેરફારોને અલગ પાડે છે.
પ્રોટીન્યુરિયા સાથે, રક્તવાહિની રોગો વિકસે છે.
5. ઉરેમિયા. રેનલ નિષ્ફળતા
સ્ટેજને જહાજો અને ડાઘના સંપૂર્ણ સ્ક્લેરોસિસ દ્વારા વર્ગીકૃત કરવામાં આવે છે. કિડનીની આંતરિક જગ્યા સખત થઈ જાય છે. જીએફઆર (10 મિલી / મિનિટ કરતા ઓછું) માં ઘટાડો છે. પેશાબ અને લોહી શુદ્ધિકરણ બંધ થાય છે, લોહીમાં ઝેરી નાઇટ્રોજનસ સ્લેગની સાંદ્રતા વધે છે. મેનિફેસ્ટ:
- હાયપોપ્રોટીનેમિયા (લોહીના પ્લાઝ્મામાં અસામાન્ય લો પ્રોટીન),
- હાયપરલિપિડેમિયા (લોહીમાં અસામાન્ય પ્રમાણમાં લિપિડ્સ અને / અથવા લિપોપ્રોટીન),
- એનિમિયા (હિમોગ્લોબિનનું પ્રમાણ ઓછું થવું),
- લ્યુકોસાઇટોસિસ (શ્વેત રક્તકણોની સંખ્યામાં વધારો),
- આઇસોહાઇપોસ્ટેન્યુરિયા (પેશાબના સમાન ભાગોના સમાન અંતરાલો પર દર્દીના શરીરમાંથી સ્રાવ), જેની સંખ્યા ઓછી સંબંધિત છે. પછી ઓલિગુરિયા આવે છે - જ્યારે પેશાબ મૂત્રાશયમાં જતો નથી ત્યારે પેશાબ અને anન્યુરિયાની માત્રામાં ઘટાડો થાય છે.
4-5 વર્ષ પછી, તબક્કો થર્મલમાં જાય છે. આ સ્થિતિ ઉલટાવી શકાય તેવું છે.
જો ક્રોનિક રેનલ નિષ્ફળતા પ્રગતિ કરે છે, તો ડેન-ઝબ્રોડી ઘટના શક્ય છે, જે દર્દીની સ્થિતિમાં કાલ્પનિક સુધારણા દ્વારા વર્ગીકૃત થયેલ છે. ઇન્સ્યુલનાઝ એન્ઝાઇમની ઓછી પ્રવૃત્તિ અને ઇન્સ્યુલિનની ધીમી કિડનીના ઉત્સર્જનથી હાયપરગ્લાયકેમિઆ અને ગ્લુકોસ્યુરિયા ઉશ્કેરે છે.
ડાયાબિટીસની શરૂઆતના 20-25 વર્ષ પછી, રેનલ નિષ્ફળતા ક્રોનિક બને છે. ઝડપી વિકાસ શક્ય છે:
- વંશપરંપરાગત પ્રકૃતિના પરિબળો સાથે,
- ધમની હાયપરટેન્શન
- હાયપરલિપિડેમિયા,
- વારંવાર સોજો
નિવારક પગલાં
ડાયાબિટીસ નેફ્રોપથીને ટાળવા માટે નીચેના નિયમો મદદ કરશે, જે ડાયાબિટીસના ક્ષણથી અવલોકન કરવું જોઈએ:
- તમારા શરીરના ખાંડના સ્તરને મોનિટર કરો.
- બ્લડ પ્રેશરને સામાન્ય બનાવવું, કેટલાક કિસ્સાઓમાં દવાઓ સાથે.
- એથરોસ્ક્લેરોસિસ અટકાવો.
- આહારનું પાલન કરો.
આપણે એ ભૂલવું ન જોઈએ કે ડાયાબિટીસ નેફ્રોપથીના લક્ષણો લાંબા સમય સુધી પોતાને પ્રગટ કરતા નથી અને માત્ર ડ doctorક્ટરની વ્યવસ્થિત મુલાકાત અને પરીક્ષણો પસાર કરી શકાય તેવા ઉલટાવી શકાય તેવા પરિણામોને ટાળવા માટે મદદ કરશે.
ડાયાબિટીક નેફ્રોપથી થવાનું જોખમ પ્રકાર 1 ડાયાબિટીસ અને પ્રકાર 2 ડાયાબિટીઝ માટે સમાન છે. ડાયાબિટીક નેફ્રોપથીના રોગશાસ્ત્રનો વધુ સારી રીતે T1DM માં અભ્યાસ કરવામાં આવે છે, કારણ કે તેમને ડાયાબિટીસની શરૂઆત વિશે એકદમ સચોટ જ્ knowledgeાન છે. ટાઇપ 1 ડાયાબિટીસના 15 વર્ષ પછી માઇક્રોઆલ્બ્યુમિન્યુરિયા 20-30% દર્દીઓમાં વિકસે છે. નેફ્રોપથીના સ્પષ્ટ સંકેતોની શરૂઆત T1DM ની શરૂઆતના 10-15 વર્ષ પછી નોંધવામાં આવે છે.પ્રોટીન્યુરિયા વગરના દર્દીઓમાં, નેફ્રોપથી 20-25 વર્ષમાં વિકાસ કરી શકે છે, જો કે આ કિસ્સામાં તેના વિકાસનું જોખમ ઓછું છે અને દર વર્ષે -1% જેટલું છે.
ટી 2 ડીએમ સાથે, 10 વર્ષ સુધીની બીમારી પછી માઇક્રોઆલ્બ્યુમિન્યુરિયા (30-300 મિલિગ્રામ / દિવસ) ની આવર્તન 25% છે, અને મેક્રોઆલ્બ્યુમિન્યુરિયા (> 300 મિલિગ્રામ / દિવસ) 5% છે.
ડાયાબિટીક નેફ્રોપથીના લક્ષણો અને ચિહ્નો
ડાયાબિટીસ નેફ્રોપથીનું ક્લિનિકલ ડાયગ્નોસ્ટિક સાઇન એ ડાયાબિટીસ મેલિટસવાળા દર્દીમાં પ્રોટીન્યુરિયા / માઇક્રોઆલ્બ્યુમિન્યુરિયા છે. એટલે કે, ક્લિનિકલ પ્રેક્ટિસમાં, ડાયાબિટીસ નેફ્રોપથીના નિદાન માટે આલ્બ્યુમિન્યુરિયાનો અભ્યાસ પૂરતો છે. પ્રોટીન્યુરિયા અને માઇક્રોઆલ્બ્યુમિન્યુરિયા ઉપરાંત, પ્રોટીન વિસર્જનનું નેફ્રોટિક સ્તર પણ સ્ત્રાવ થાય છે:> 3500 મિલિગ્રામ / જી ક્રિએટિનાઇન, અથવા> 3500 મિલિગ્રામ / દિવસ, અથવા> 2500 મિલિગ્રામ / મિનિટ.
તેથી, ઉપરોક્તના આધારે, આ કિસ્સામાં ક્લિનિકલ નિદાન બાંધવાનું તર્ક નીચે મુજબ છે. જો ડાયાબિટીસવાળા દર્દીમાં કિડનીના તીવ્ર રોગના કોઈ ચિહ્નો દેખાય છે, તો તેની પાસે સીકેડી છે, પરંતુ જો માઇક્રોઆલ્બ્યુમિન્યુરિયા / પ્રોટીન્યુરિયા મળી આવે છે, તો સીકેડીનું નિદાન ડાયાબિટીક નેફ્રોપથીના નિદાન સાથે જોડવામાં આવે છે. અને verseલટી ક્રમમાં: જો ડાયાબિટીસના દર્દીને માઇક્રોઆલ્બ્યુમિન્યુરિયા / પ્રોટીન્યુરિયા ન હોય, તો તેને ડાયાબિટીક નેફ્રોપથી નથી, પરંતુ માત્ર સી.કે.ડી., જો ત્યાં પ્રોટીન્યુરિયા સિવાય ક્રોનિક કિડની રોગના સંકેતો હોય.
આગળ, જ્યારે દર્દીમાં સીકેડીના પ્રયોગશાળા અથવા ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક સંકેતો મળી આવે છે, ત્યારે ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ (જીએફઆર) અનુસાર સીકેડી તબક્કાના સામાન્ય રીતે સ્વીકૃત વર્ગીકરણનો ઉપયોગ કરીને રેનલ ડિસફંક્શનની ડિગ્રી નક્કી કરવામાં આવે છે. કેટલાક કિસ્સાઓમાં, જીએફઆરનું ઉલ્લંઘન એ પ્રથમ હોઈ શકે છે, અને કેટલીકવાર સીકેડીનું એકમાત્ર નિદાન સંકેત હોઈ શકે છે, કારણ કે તે સરળતાથી રક્ત ક્રિએટિનાઇન સ્તરના નિયમિત અભ્યાસ અનુસાર ગણતરી કરવામાં આવે છે, જે ડાયાબિટીસના દર્દીની યોજના મુજબ તપાસ કરવામાં આવે છે, ખાસ કરીને જ્યારે હોસ્પિટલમાં દાખલ થાય છે (નીચેની ગણતરીના સૂત્રો જુઓ) .
સીકેડીની પ્રગતિ સાથે ઘટતા ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ (જીએફઆર) ને m૦ મિલી / મિનિટ / (૧.7373 ચોરસ એમ. બ )ડી) થી શરૂ કરીને stage૦ તબક્કાના તબક્કામાં અને ૧ of ના પગલાથી - III થી પગલા સાથે 5 તબક્કામાં વહેંચવામાં આવે છે. છેલ્લા, સ્ટેજ વી.
GFR ની ગણતરી વિવિધ પદ્ધતિઓ દ્વારા કરી શકાય છે:
- કોકક્રોફ્ટ-ગaultલ્ટ ફોર્મ્યુલા (1.73 મીટર 2 ની પ્રમાણભૂત બોડી સપાટી પર હોવું જોઈએ)
ઉદાહરણ (55 વર્ષ જૂની સ્ત્રી, વજન 76 કિલો, ક્રિએટિનાઇન 90 μmol / l):
જીએફઆર = x 0.85 = 76 મિલી / મિનિટ
જીએફઆર (મિલી / મિનિટ / 1.73 મી 2) = 186 x (મિલિગ્રામ% માં સીરમ ક્રિએટિનિન) 1L54x (વય) -0.203 x 0.742 (સ્ત્રીઓ માટે).
ડાયાબિટીક નેફ્રોપથીમાં ક્ષતિગ્રસ્ત રેનલ ફંક્શનના કોઈ તબક્કો ન હોવાથી, આ નિદાન હંમેશાં સીકેડી તબક્કા I-IV નિદાન સાથે આવે છે. ઉપરોક્તના આધારે, અને રશિયન ધોરણો અનુસાર, ડાયાબિટીસના દર્દીનું નિદાન માઇક્રોઆલ્બ્યુમિન્યુરિયા અથવા પ્રોટીન્યુરિયા છે જેનું નિદાન ડાયાબિટીક નેફ્રોપથી (એમડી) છે. તદુપરાંત, ડી.એન. સાથેના દર્દીમાં, સી.કે.ડી.ના કાર્યાત્મક તબક્કાને સ્પષ્ટ કરવું જોઈએ, ત્યારબાદ ડી.એન.ના બધા નિદાનને બે જૂથોમાં વહેંચવામાં આવે છે:
- ડાયાબિટીક નેફ્રોપથી, માઇક્રોઆલ્બ્યુમિન્યુરિયાનો તબક્કો, સીકેડી I (II, III અથવા IV),
- ડાયાબિટીક નેફ્રોપથી, સ્ટેજ પ્રોટીન્યુરિયા, સીકેડી II (III અથવા IV),
- ડાયાબિટીક નેફ્રોપથી, ક્રોનિક રેનલ નિષ્ફળતાનો તબક્કો (કિડનીનું ક્ષતિગ્રસ્ત રેનલ એક્સ્રેટોરી ફંક્શન).
જ્યારે કોઈ દર્દીને માઇક્રોલેબ્યુમિન્યુરિયા / પ્રોટીન્યુરિયા નથી, તો પછી એવું લાગે છે કે ડાયાબિટીક નેફ્રોપથીનું નિદાન થયું નથી. તે જ સમયે, નવીનતમ આંતરરાષ્ટ્રીય ભલામણો સૂચવે છે કે ડાયાબિટીસ નેફ્રોપથીનું નિદાન એ ડાયાબિટીસના દર્દીમાં થઈ શકે છે, જ્યારે તેની પાસે એસીઇ અવરોધકો સાથે સારવાર શરૂ થયાના 3-4 મહિના પછી જીએફઆરમાં 30% ઘટાડો થાય છે.
ડાયાબિટીક નેફ્રોપથીનું જોખમ પરિબળો અને લાક્ષણિક કોર્સ
ડાયાબિટીસ, હાયપરટેન્શન અને હાયપરગ્લાયકેમિઆના નિયંત્રણની ગુણવત્તાના સમયગાળા દ્વારા ડી.એન.ના વિકાસનું જોખમ સંપૂર્ણપણે સમજાવી શકાતું નથી, અને તેથી, ડી.એન.ના પેથોજેનેસિસના બંને બાહ્ય અને આનુવંશિક પરિબળો ધ્યાનમાં લેવા જોઈએ. ખાસ કરીને, જો ડાયાબિટીઝવાળા દર્દીના પરિવારમાં ડાયાબિટીક નેફ્રોપથી (માતાપિતા, ભાઈઓ અથવા બહેનો) ના દર્દીઓ હતા, તો પછી દર્દીમાં તેના વિકાસનું જોખમ ટી 1 ડીએમ અને ટી 2 ડીએમ બંને સાથે નોંધપાત્ર રીતે વધે છે. તાજેતરના વર્ષોમાં, ડાયાબિટીક નેફ્રોપથી માટેના જનીનો પણ શોધી કા .વામાં આવ્યા છે, જે ખાસ કરીને રંગસૂત્રો 7 કે 21.3, જ્યુપ 15.3 અને અન્ય પર ઓળખાય છે.
ધમનીય હાયપરટેન્શનનું અગાઉ સ્થાપિત નિદાન ધરાવતા વ્યક્તિઓમાં સંભવિત અધ્યયનમાં ડી.એન.ની higherંચી ઘટનાઓ દર્શાવવામાં આવી છે, પરંતુ તે અસ્પષ્ટ રહે છે કે હાઈપરટેન્શન ડી.એન.ના વિકાસને વેગ આપે છે, અથવા તે પેથોલોજીકલ પ્રક્રિયામાં કિડનીની વધુ સ્પષ્ટ સંડોવણીના માર્કર છે.
ડીએન 1 ના વિકાસ પર ગ્લાયસિમિક નિયંત્રણ અસરકારકતાની ભૂમિકા ડીએમ 1 માં શ્રેષ્ઠ રીતે દર્શાવવામાં આવી હતી - સઘન ઇન્સ્યુલિન ઉપચારની પૃષ્ઠભૂમિ સામે, ગ્લોમેર્યુલર હાયપરટ્રોફી અને હાયપરફિલ્ટરેશનનું વિપરીત વિકાસ જોવા મળ્યું હતું, માઇક્રોઆલ્બ્યુમિન્યુરિયા પછીની તારીખે વિકસિત થયું, પ્રોટીન્યુરિયા સ્થિર થયું અને તે પણ ઘટાડો થયો, ખાસ કરીને 2 વર્ષથી વધુ સમય સુધી સારા ગ્લાયકેમિક નિયંત્રણ સાથે. સ્વાદુપિંડના કોષોના પ્રત્યારોપણ પછી ડાયાબિટીઝના દર્દીઓમાં ગ્લાયસિમિક નિયંત્રણની અસરકારકતાની વધારાની પુષ્ટિ મળી હતી, જે ગ્લાયસીમિયાને સામાન્ય બનાવવાની મંજૂરી આપે છે. જ્યારે 10 વર્ષ સુધી યુગ્લાયકેમિઆ જાળવવામાં આવ્યું ત્યારે તેઓએ ડાયાબિટીસ નેફ્રોપથીના સંકેતોનું વિપરીત હિસ્ટોલોજીકલ (!) વિકાસ અવલોકન કર્યું. મેં આ પ્રવચનો રજૂ કર્યા હતા તેવા વ્યાખ્યાનમાં હાજરી આપી હતી, અને તે મને ખાસ કરીને મહત્વનું લાગે છે કે સ્પષ્ટ સુધારણાના હિસ્ટોલોજીકલ સંકેતો ડાયાબિટીસ મેલિટસ માટે સંપૂર્ણ વળતરના 5 વર્ષ પછી પહેલાં જોવા મળ્યા અને તે ઉપરાંત, ડાયાબિટીસ મેલિટસ નોડ્યુલર ગ્લોમેરોલોસ્ક્લેરોસિસની લાક્ષણિકતા. . તેથી, માત્ર નિવારણની જ ચાવી નથી, પણ ડી.એન. ના પણ અત્યંત અદ્યતન તબક્કાના વિપરીત વિકાસની ચયાપચયની લાંબા ગાળાની, કાયમી સામાન્યીકરણ છે. ડાયાબિટીઝ મેલિટસવાળા દર્દીઓની વિશાળ સંખ્યામાં તે હજી સુધી પહોંચી શકાતું નથી, તેથી ડાયાબિટીઝની ગૂંચવણો અટકાવવા અને તેની સારવાર કરવાની વૈકલ્પિક રીતો માનવામાં આવે છે.
ડી.એન. ઘણીવાર સ્થૂળતાની પૃષ્ઠભૂમિ સામે વિકાસ કરે છે, અને મેદસ્વી શરીરના વજનમાં ઘટાડો પ્રોટીન્યુરિયા ઘટાડે છે અને કિડનીના કાર્યમાં સુધારો કરે છે. પરંતુ તે સ્પષ્ટ નથી કે શું આ અસરો કાર્બોહાઇડ્રેટ ચયાપચયમાં સુધારો કરવા અને મેદસ્વીપણામાં વજન ઘટાડવા સાથે સંકળાયેલ બ્લડ પ્રેશર ઘટાડવામાં સ્વતંત્ર છે કે નહીં.
હાયપોગ્લાયકેમિક ઉપચાર
ગંભીર ડાયાબિટીક નેફ્રોપથીના તબક્કે, કાર્બોહાઇડ્રેટ ચયાપચય (એચએલએ 1 સી) માટે શ્રેષ્ઠ વળતર મેળવવા માટે તે ખૂબ જ મહત્વપૂર્ણ રહે છે.
- દિવસમાં 1-2 વખત 15-60 મિલિગ્રામની અંદર ગ્લાયકવિડોનમ અથવા
- ગ્લાયક્લાઝાઇડ મૌખિક રીતે 30-120 મિલિગ્રામ દિવસમાં એકવાર અથવા
- દિવસમાં times--3- mg. mg મિલિગ્રામની અંદર રેગિગ્લાઈનાઇડ.
આ દવાઓનો ઉપયોગ ક્રોનિક રેનલ નિષ્ફળતાના પ્રારંભિક તબક્કે પણ શક્ય છે (સીરમ ક્રિએટિનાઇનનું સ્તર 250 μmol / l સુધી છે), જો ગ્લાયસીમિયા પૂરતા પ્રમાણમાં નિયંત્રિત હોય તો. જી.એફ.આર. સાથે
એન્ટિહાઇપરટેન્સિવ ઉપચાર
એન્ટિહાઇપરટેન્સિવ મોનોથેરાપીની અપૂરતી અસરકારકતા સાથે, સંયોજન ઉપચાર સૂચવવામાં આવે છે:
- પેરીન્ડોપ્રિલ મૌખિક રીતે 2-8 મિલિગ્રામ દિવસમાં 1 વખત, સતત અથવા
- રામિપ્રિલ મૌખિક રૂપે 1.25-5 મિલિગ્રામ દરરોજ 1 વખત, સતત અથવા
- ટ્રેંડોલાપ્રિલ મૌખિક રૂપે 0.5 -4 મિલિગ્રામ 1 દિવસ દીઠ, સતત અથવા
- ફોસિનોપ્રિલ મૌખિક રીતે દિવસમાં એકવાર 10-20 મિલિગ્રામ, સતત અથવા
- દિવસમાં એક વખત 2.5 - 40 મિલિગ્રામની અંદર હિનાપ્રિલ, સતત
- દિવસમાં 2 વખત, સતત, એન્લાપ્રીલ વીએસપીઆર 2.5-10 મિલિગ્રામ.
- એટેનોલolલ મૌખિક રીતે 25-50 મિલિગ્રામ દિવસમાં 2 વખત, સતત અથવા
- વેરાપામિલ મૌખિક રીતે 40-80 મિલિગ્રામ દિવસમાં 3-4 વખત, સતત અથવા
- ડિલિટાઇઝમ 60-180 મિલિગ્રામની અંદર 1-2 વખત નોક્સમાં, સતત અથવા
- દિવસમાં 2 વખત 50-100 મિલિગ્રામની અંદર મેટ્રોપ્રોલાલ, સતત અથવા
- મોક્સોનિડાઇન મૌખિક રૂપે 200 એમસીજી દરરોજ એકવાર, સતત અથવા
- નેબિવોલોલ મૌખિક રીતે 5 મિલિગ્રામ દરરોજ એકવાર, સતત અથવા
- અઠવાડિયામાં 2-3 વાર ખાલી પેટ પર સવારે 40-160 મિલિગ્રામની અંદર ફ્યુરોસેમાઇડ.
કેટલીક દવાઓના સંયોજનો પણ શક્ય છે, ઉદાહરણ તરીકે:
- કેપ્ટોપ્રિલ મૌખિક રીતે 12.5-25 મિલિગ્રામ દિવસમાં 3 વખત, સતત અથવા
- પેરિંડોપ્રિલ મૌખિક રીતે દિવસમાં 2 -8 મિલિગ્રામ 1 વખત, સતત અથવા
- રામિપ્રિલ મૌખિક રૂપે 1.25-5 મિલિગ્રામ દરરોજ 1 વખત, સતત અથવા
- ટ્રેંડોલાપ્રિલ મૌખિક રીતે 0.5-4 મિલિગ્રામ દિવસમાં 1 વખત, સતત અથવા
- ફોસિનોપ્રિલ મૌખિક રીતે દિવસમાં એકવાર 10-20 મિલિગ્રામ, સતત અથવા
- હિનાપ્રિલ મૌખિક રૂપે 2.5-40 મિલિગ્રામ દિવસમાં એકવાર, સતત અથવા
- દિવસમાં 2 વખત, સતત, એન્લાપ્રીલ મૌખિક રીતે 2.5-10 મિલિગ્રામ
- દિવસમાં એકવાર, સતત અથવા
- ઈંડાપામાઇડ મૌખિક રૂપે 2.5 મિલિગ્રામ દરરોજ એકવાર (ખાલી પેટ પર સવારે), સતત અથવા
- અઠવાડિયામાં 2-3 વાર ખાલી પેટ પર 40-160 મિલિગ્રામની અંદર ફ્યુરોસેમાઇડ
- એટેનોલolલ મૌખિક રીતે 25-50 મિલિગ્રામ દિવસમાં 2 વખત, સતત અથવા
- દિવસમાં એકવાર 5-10 મિલિગ્રામની અંદર બિસોપ્રોલોલ, સતત અથવા
- દિવસમાં 2 વખત 50-100 મિલિગ્રામની અંદર મેટ્રોપ્રોલ, સતત અથવા
- મોક્સોનિડાઇન મૌખિક રૂપે 200 એમસીજી દિવસમાં એકવાર, સતત અથવા
- દિવસમાં એકવાર 5 મિલિગ્રામ નીબીવોલોલ, સતત.
300 μmol / L ના સીરમ ક્રિએટિનાઇન સ્તર પર, એસીઇ અવરોધકો ડાયાલિસિસ પહેલાં રદ કરવામાં આવે છે.
ક્રોનિક રેનલ નિષ્ફળતામાં મેટાબોલિક અને ઇલેક્ટ્રોલાઇટ વિક્ષેપમાં સુધારો
જ્યારે પ્રોટીન્યુરિયા દેખાય છે, ત્યારે ઓછી પ્રોટીન અને ઓછી મીઠું ધરાવતું આહાર સૂચવવામાં આવે છે, પ્રાણીના પ્રોટિનની માત્રાને પૂરતા પ્રમાણમાં કેલરી (35-50 કેસીએલ / કિગ્રા / દિવસ) સાથે 0.6-0.7 ગ્રામ / કિગ્રા શરીરના વજન (સરેરાશ 40 ગ્રામ પ્રોટીન) સુધી પ્રતિબંધિત છે, 3-5 ગ્રામ / દિવસ સુધી મીઠું મર્યાદિત કરવું.
120-500 inmol / L ના લોહીના ક્રિએટિનાઇન સ્તરે, રેનલ એનિમિયા, teસ્ટિઓડાસ્ટ્રોફી, હાયપરક્લેમિયા, હાયપરફોસ્ફેમિયા, ફાક્ટોલેસીમિયા, વગેરે સહિતની સારવાર, ક્રોનિક રેનલ નિષ્ફળતાની રોગનિવારક ઉપચાર કરવામાં આવે છે. ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ સાથે, ઇન્સ્યુલિન માંગમાં ફેરફાર સાથે સંકળાયેલ કાર્બોહાઇડ્રેટ ચયાપચયને નિયંત્રિત કરવામાં જાણીતી મુશ્કેલીઓ છે. આ નિયંત્રણ તદ્દન જટિલ છે અને વ્યક્તિગત રીતે હાથ ધરવામાં આવવું જોઈએ.
હાયપરક્લેમિયા (> 5.5 મેક / એલ) સાથે, દર્દીઓ સૂચવવામાં આવે છે:
- હાઇડ્રોક્રોથિયાઝાઇડ મોrallyામાં 25-50 મિલિગ્રામ સવારે ખાલી પેટ પર અથવા
- અઠવાડિયામાં 2-3 વખત ખાલી પેટ પર સવારે 40-160 મિલિગ્રામની અંદર ફ્યુરોસેમાઇડ.
- લોહીમાં પોટેશિયમનું સ્તર ન આવે ત્યાં સુધી સોડિયમ પોલિસ્ટરીનેસ્લ્ફોનેટ દિવસમાં મૌખિક 15 જી 4 વખત અને 5.3 મેક / એલ કરતા વધુ જાળવતું નથી.
14 મેક / એલ લોહીમાં પોટેશિયમના સ્તરે પહોંચ્યા પછી, દવા બંધ કરી શકાય છે.
ઇસીજી (14 પીક્યુ અંતરાલ લંબાઈ, ક્યુઆરએસ સંકુલનું વિસ્તરણ, પી તરંગોની સરળતા) પર 14 મેક / એલ કરતાં વધુના લોહીમાં અને પોટેશિયમની સાંદ્રતાના કિસ્સામાં, નીચેની તાકીદથી ઇસીજી મોનિટરિંગ હેઠળ સંચાલિત કરવામાં આવે છે:
- એકવાર 2-5 મિનિટ માટે કેલ્શિયમ ગ્લુકોનેટ, 10% સોલ્યુશન, 10 મિલી નસમાં જેટ, ઇસીજીમાં ફેરફારની ગેરહાજરીમાં, ઈન્જેક્શનનું પુનરાવર્તન શક્ય છે.
- ગ્લુકોઝ સોલ્યુશન (25-50 ગ્રામ ગ્લુકોઝ) માં દ્રાવ્ય ઇન્સ્યુલિન (માનવીય અથવા ડુક્કરનું માંસ) ટૂંકા અભિનય 10-20 આઇયુ (નર્મોગ્લાયકેમિઆના કિસ્સામાં), હાયપરગ્લાયકેમિઆ સાથે માત્ર ઇન્સ્યુલિન ગ્લાયસીમિયાના સ્તર અનુસાર સંચાલિત થાય છે.
- સોડિયમ બાયકાર્બોનેટ, 7.5% સોલ્યુશન, 50 મિલી નસમાં, 5 મિનિટ માટે (સહવર્તી એસિડિસિસના કિસ્સામાં), અસરની ગેરહાજરીમાં, 10-15 મિનિટ પછી વહીવટને પુનરાવર્તિત કરો.
જો આ પગલાં બિનઅસરકારક હોય, તો હિમોડિઆલિસીસ કરવામાં આવે છે.
એઝોટેમિયાવાળા દર્દીઓમાં, એંટોરોસોર્બેન્ટ્સનો ઉપયોગ થાય છે:
- 1-2 ગ્રામ 3-4 દિવસની અંદર સક્રિય કાર્બન, ઉપચારની અવધિ વ્યક્તિગત રીતે નક્કી કરવામાં આવે છે અથવા
- પોવિડોન, પાવડર, 5 ગ્રામની અંદર (100 મિલી પાણીમાં ઓગળેલા) દિવસમાં 3 વખત, ઉપચારની અવધિ વ્યક્તિગત રીતે નક્કી કરવામાં આવે છે.
ફોસ્ફરસ-કેલ્શિયમ ચયાપચય (સામાન્ય રીતે હાયપરફોસ્ફેટમિયા અને ડોક્યુલોસિમિયા) ના ઉલ્લંઘનના કિસ્સામાં, આહાર સૂચવવામાં આવે છે, ખોરાકમાં ફોસ્ફેટ પ્રતિબંધ 0.6-0.9 જી / દિવસ છે, તેની બિનઅસરકારકતા સાથે, કેલ્શિયમ તૈયારીઓનો ઉપયોગ થાય છે. લોહીમાં ફોસ્ફરસનું લક્ષ્ય સ્તર 4.5-6 મિલિગ્રામ%, કેલ્શિયમ છે - 10.5-1 મિલિગ્રામ%. આ કિસ્સામાં, એક્ટોપિક કેલસિફિકેશનનું જોખમ ઓછું છે. નશોના ઉચ્ચ જોખમને લીધે એલ્યુમિનિયમ ફોસ્ફેટ બંધનકર્તા જેલ્સનો ઉપયોગ મર્યાદિત હોવો જોઈએ. વિટામિન ડી મેટાબોલાઇટ્સ સૂચવવામાં આવે છે તે સામે લડવા માટે, 1,25-ડાયહાઇડ્રોક્સાઇવિટામિન ડી અને અસ્થિ પ્રતિકારના પેરોથાઇરોઇડ હોર્મોનને વધારવા માટે એન્ડોજેનસ સંશ્લેષણનો અવરોધ.
હાયપરફોસ્ફેમિયા અને ડોકલ્પેલિસિયાવાળા દર્દીઓ સૂચવવામાં આવે છે:
- કેલ્શિયમ કાર્બોનેટ, પ્રારંભિક માત્રામાં 0.5-1 ગ્રામ એલિમેન્ટિક કેલ્શિયમની માત્રામાં દિવસમાં 3 વખત ભોજન સાથે, જો જરૂરી હોય તો, લોહીમાં ફોસ્ફરસના સ્તર સુધી દર 2-4 અઠવાડિયામાં (દિવસમાં મહત્તમ 3 ગ્રામ 3 વખત) વધારો, 5-6 મિલિગ્રામ%, કેલ્શિયમ - 10.5-1 મિલિગ્રામ%.
- કેલસીટ્રિઓલ 0.25-2 એમસીજી મૌખિક રીતે 1 વખત દરરોજ અઠવાડિયામાં બે વખત સીરમ કેલ્શિયમના નિયંત્રણ હેઠળ. ક્લિનિકલ લાક્ષણિકતાઓ સાથે રેનલ એનિમિયાની હાજરીમાં અથવા સહવર્તી કાર્ડિયોવાસ્ક્યુલર પેથોલોજી સૂચવવામાં આવે છે.
- ઇપોટિન-બીટા સબક્યુટ્યુની રીતે 100-150 યુ / કિગ્રા અઠવાડિયામાં એકવાર જ્યાં સુધી હિમેટ્રોકિટ 33-36% સુધી ન પહોંચે ત્યાં સુધી, હિમોગ્લોબિનનું સ્તર 110-120 ગ્રામ / એલ છે.
- 100 મિલિગ્રામ (ફેરસ આયર્નની દ્રષ્ટિએ) અંદર આયર્ન સલ્ફેટ, 1 કલાક ખોરાક માટે દિવસમાં 1-2 વખત, લાંબા સમય સુધી અથવા
- આયર્ન (III) હાઇડ્રોક્સાઇડ સુક્રોઝ કોમ્પ્લેક્સ (સોલ્યુશન 20 મિલિગ્રામ / મિલી) 50-200 મિલિગ્રામ (2.5-10 મિલી) રેડવાની ક્રિયા પહેલાં, સોડિયમ ક્લોરાઇડ સોલ્યુશનમાં 0.9% પાતળા કરો (દવાની 20 મિલી દવાના દરેક 1 મિલી માટે) અઠવાડિયામાં 15 મિનિટ 2-3 વખત 100 મિલી દરથી સંચાલિત, ઉપચારની અવધિ વ્યક્તિગત રીતે નક્કી કરવામાં આવે છે અથવા
- આયર્ન (III) હાઇડ્રોક્સાઇડ સુક્રોઝ કોમ્પ્લેક્સ (સોલ્યુશન 20 મિલિગ્રામ / મિલી) 50-200 મિલિગ્રામ (2.5-10 એમએલ) અઠવાડિયામાં 1 મિલી / મિનિટની 2-3 વખત નસમાં, ઉપચારની અવધિ વ્યક્તિગત રીતે નક્કી કરવામાં આવે છે.
ડાયાબિટીસ મેલીટસમાં ક્રોનિક રેનલ નિષ્ફળતાના એક્સ્ટ્રાકોર્પોરિયલ સારવારના સંકેતો, વિવિધ રેનલ પેથોલોજીવાળા દર્દીઓની તુલનામાં અગાઉ નક્કી કરવામાં આવે છે, કારણ કે ડાયાબિટીસ મેલિટસ પ્રવાહી રીટેન્શનમાં, નબળી નાઇટ્રોજન અને ઇલેક્ટ્રોલાઇટ સંતુલન ઉચ્ચ જીએફઆર મૂલ્યો સાથે વિકસે છે. 15 મિલી / મિનિટથી ઓછી જીએફઆરમાં ઘટાડો અને ક્રિએટિનાઇનમાં 600 μmol / l ની વૃદ્ધિ સાથે, રિપ્લેસમેન્ટ થેરેપી પદ્ધતિઓના ઉપયોગ માટેના સંકેતો અને વિરોધાભાસનું મૂલ્યાંકન કરવું જરૂરી છે: હિમોડાયાલિસિસ, પેરીટોનિયલ ડાયાલિસિસ અને કિડની પ્રત્યારોપણ.
યુરેમિયા સારવાર
સીરમ ક્રિએટિનાઇનમાં 120 થી 500 μmol / L ની રેન્જમાં વધારો ક્રોનિક રેનલ નિષ્ફળતાના રૂservિચુસ્ત તબક્કાને લાક્ષણિકતા આપે છે. આ તબક્કે, નશો દૂર કરવા, હાયપરટેન્સિવ સિન્ડ્રોમ બંધ કરવા અને પાણી-ઇલેક્ટ્રોલાઇટ વિક્ષેપને સુધારવાના લક્ષ્ય સાથે, રોગનિવારક ઉપચાર હાથ ધરવામાં આવે છે. સીરમ ક્રિએટિનાઇનના ઉચ્ચ મૂલ્યો (500 μmol / L અને ઉચ્ચ) અને હાયપરક્લેમિયા (6.5-7.0 એમએમઓએલ / એલ કરતા વધુ) ક્રોનિક રેનલ નિષ્ફળતાના ટર્મિનલ તબક્કાની શરૂઆત સૂચવે છે, જેને એક્સ્ટ્રાકોર્પોરિયલ ડાયાલિસિસ રક્ત શુદ્ધિકરણ પદ્ધતિઓ જરૂરી છે.
આ તબક્કે ડાયાબિટીઝના દર્દીઓની સારવાર એન્ડોક્રિનોલોજિસ્ટ્સ અને નેફ્રોલોજિસ્ટ્સ દ્વારા સંયુક્ત રીતે કરવામાં આવે છે. ક્રોનિક રેનલ નિષ્ફળતાના ટર્મિનલ તબક્કાના દર્દીઓ ડાયાલિસિસ મશીનોથી સજ્જ વિશિષ્ટ નેફ્રોલોજી વિભાગમાં હોસ્પિટલમાં દાખલ થાય છે.
ક્રોનિક રેનલ નિષ્ફળતાના રૂ conિચુસ્ત તબક્કામાં ડાયાબિટીસ નેફ્રોપથીની સારવાર
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, જે ઇન્સ્યુલિન ઉપચાર પર હોય છે, ક્રોનિક રેનલ નિષ્ફળતાની પ્રગતિ ઘણીવાર હાયપોગ્લાયકેમિક પરિસ્થિતિઓના વિકાસ દ્વારા વર્ગીકૃત કરવામાં આવે છે, જેને એક્ઝોજેનસ ઇન્સ્યુલિન (ઝબરોડી ઘટના) ની માત્રામાં ઘટાડો કરવાની જરૂર હોય છે. આ સિન્ડ્રોમનો વિકાસ એ હકીકતને કારણે છે કે રેનલ પેરેંચાઇમાને ભારે નુકસાન સાથે, ઇન્સ્યુલિનના અધોગતિમાં ભાગ લેતી રેનલ ઇન્સ્યુલિનાઝની પ્રવૃત્તિમાં ઘટાડો થાય છે. તેથી, બાહ્યરૂપે સંચાલિત ઇન્સ્યુલિન ધીમે ધીમે ચયાપચય થાય છે, લોહીમાં લાંબા સમય સુધી ફેલાય છે, જેનાથી હાયપોગ્લાયકેમિઆ થાય છે. કેટલાક કિસ્સાઓમાં, ઇન્સ્યુલિનની જરૂરિયાત એટલી ઓછી થઈ જાય છે કે ડોકટરો થોડા સમય માટે ઇન્સ્યુલિનના ઇન્જેક્શન રદ કરવાની ફરજ પાડે છે. ઇન્સ્યુલિનની માત્રામાં બધા ફેરફારો ફક્ત ગ્લિસીમિયાના સ્તરના ફરજિયાત નિયંત્રણ સાથે થવું જોઈએ. ટાઇપ 2 ડાયાબિટીસના દર્દીઓ જેઓ ઓરલ હાયપોગ્લાયકેમિક દવાઓ પ્રાપ્ત કરે છે, ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ સાથે, ઇન્સ્યુલિન ઉપચારમાં સ્થાનાંતરિત થવું આવશ્યક છે. આ એ હકીકતને કારણે છે કે લાંબી મૂત્રપિંડની નિષ્ફળતાના વિકાસ સાથે, મોટાભાગની સલ્ફોનીલ્યુરિયા તૈયારીઓ (ગ્લાયક્લાઝાઇડ અને ગ્લાયસિડોન સિવાય) ની વિસર્જન અને બિગુઆનાઇડ જૂથમાંથી દવાઓ તીવ્ર ઘટાડો થાય છે, જે લોહીમાં તેમની સાંદ્રતામાં વધારો અને ઝેરી અસરનું જોખમ વધારે છે.
બ્લડ પ્રેશર કરેક્શન એ પ્રગતિશીલ કિડની રોગની મુખ્ય સારવાર બની રહી છે, જે અંતિમ તબક્કામાં રેનલ નિષ્ફળતાની શરૂઆતને ધીમું કરી શકે છે.એન્ટિહાઇપરટેન્સિવ ઉપચારનું લક્ષ્ય, તેમજ ડાયાબિટીક નેફ્રોપથીના પ્રોટીન્યુરિક સ્ટેજ, બ્લડ પ્રેશરને તે 130/85 મીમી એચ.જી.થી વધુના સ્તર પર જાળવવાનું નથી. ડાયાબિટીક નેફ્રોપથીના અન્ય તબક્કાઓની જેમ, એસીઇ અવરોધકોને પ્રથમ પસંદગીની દવાઓ માનવામાં આવે છે. તે જ સમયે, રેનલ ફિલ્ટરેશન ફંક્શનના સંભવિત ક્ષણિક બગાડ અને હાયપરક્લેમિયાના વિકાસને લીધે, ક્રોનિક રેનલ નિષ્ફળતા (સીરમ ક્રિએટિનિન સ્તર 300 કરતા વધુ μmol / l) ના ઉચ્ચારણ તબક્કા સાથે આ દવાઓનો કાળજીપૂર્વક ઉપયોગ કરવાની જરૂરિયાતને યાદ રાખવી જરૂરી છે. ક્રોનિક રેનલ નિષ્ફળતાના તબક્કામાં, એક નિયમ તરીકે, મોનોથેરાપી બ્લડ પ્રેશરનું સ્તર સ્થિર કરતું નથી, તેથી, વિવિધ જૂથો સાથે જોડાયેલ એન્ટિહિપેરિટિવ દવાઓ સાથે સંયોજન ઉપચાર હાથ ધરવાની ભલામણ કરવામાં આવે છે (એસીઇ અવરોધકો + લૂપ મૂત્રવર્ધક + + કેલ્શિયમ ચેનલ બ્લocકર્સ + પસંદગીયુક્ત બીટા-બ્લocકર + કેન્દ્રિય ક્રિયા દવાઓ) . ઘણીવાર, ક્રોનિક રેનલ નિષ્ફળતામાં હાયપરટેન્શનની સારવાર માટે માત્ર 4-ઘટક પદ્ધતિ, બ્લડ પ્રેશરના ઇચ્છિત સ્તરને પ્રાપ્ત કરી શકે છે.
નેફ્રોટિક સિન્ડ્રોમની સારવાર માટેનો મૂળ સિદ્ધાંત એ હાયપોલ્બ્યુમિનેમિયાને દૂર કરવાનો છે. 25 જી / એલ કરતા ઓછી સીરમ આલ્બુમિનની સાંદ્રતામાં ઘટાડો સાથે, આલ્બ્યુમિન સોલ્યુશન્સના રેડવાની ભલામણ કરવામાં આવે છે. તે જ સમયે, લૂપ મૂત્રવર્ધક પદાર્થનો ઉપયોગ થાય છે, અને સંચાલિત ફ્યુરોસ્માઇડની માત્રા 600 (800), પણ 1000 મિલિગ્રામ / દિવસ સુધી પહોંચી શકે છે. ક્રોનિક રેનલ નિષ્ફળતાના તબક્કામાં પોટેશિયમ-સ્પેરિંગ મૂત્રવર્ધક પદાર્થ (સ્પિરોનોલેક્ટોન, ટ્રાઇમટેરેન) નો ઉપયોગ હાયપરક્લેમિયાના વિકાસના ભયને કારણે થતો નથી. થાઇઝાઇડ મૂત્રવર્ધક પદાર્થ પણ રેનલ નિષ્ફળતામાં બિનસલાહભર્યા છે, કારણ કે તે કિડનીના ગાળણક્રિયાના કાર્યમાં ઘટાડો કરવા માટે ફાળો આપે છે. નેફ્રોટિક સિન્ડ્રોમવાળા પેશાબમાં પ્રોટીનના મોટા પ્રમાણમાં નુકસાન હોવા છતાં, ઓછા પ્રોટીન આહારના સિદ્ધાંતનું પાલન કરવાનું ચાલુ રાખવું જરૂરી છે, જેમાં પ્રાણી મૂળની પ્રોટીન સામગ્રી શરીરના વજનના 1 કિલો દીઠ 0.8 ગ્રામથી વધુ ન હોવી જોઈએ. નેફ્રોટિક સિન્ડ્રોમ હાઇપરકોલેસ્ટેરોલિયા દ્વારા વર્ગીકૃત થયેલ છે, તેથી સારવારની પદ્ધતિમાં જરૂરી છે કે લિપિડ-લોઅરિંગ દવાઓ (સ્ટેટિન્સના જૂથમાંથી સૌથી અસરકારક દવાઓ). ક્રોનિક રેનલ નિષ્ફળતાના તબક્કામાં અને નેફ્રોટિક સિન્ડ્રોમવાળા ડાયાબિટીસ નેફ્રોપથીવાળા ડાયાબિટીસ મેલિટસવાળા દર્દીઓની પૂર્વસૂચન અત્યંત પ્રતિકૂળ છે. ક્રોનિક રેનલ નિષ્ફળતાના એક્સ્ટ્રાકોર્પોરિયલ સારવાર માટે આવા દર્દીઓ તાત્કાલિક તૈયાર હોવા આવશ્યક છે.
ક્રોનિક રેનલ નિષ્ફળતાના તબક્કે દર્દીઓ, જ્યારે સીરમ ક્રિએટિનાઇન 300 μmol / l કરતા વધારે હોય છે, ત્યારે પ્રાણી પ્રોટીન (શરીરના વજનના 1 કિલો દીઠ 0.6 ગ્રામ) ની મહત્તમ પ્રતિબંધની જરૂર હોય છે. ફક્ત ક્રોનિક રેનલ નિષ્ફળતા અને નેફ્રોટિક સિન્ડ્રોમના સંયોજનના કિસ્સામાં, શરીરના વજનના કિલો દીઠ 0.8 ગ્રામની માત્રામાં પ્રોટીન લેવાનું માન્ય છે.
જો તમને ઓછા પોષણવાળા દર્દીઓમાં ઓછા પ્રોટીન આહારનું આજીવન પાલનની જરૂર હોય, તો તેમના પોતાના પ્રોટીનના કેટબોલિઝમ સાથે સંકળાયેલ સમસ્યાઓ થઈ શકે છે. આ કારણોસર, એમિનો એસિડ્સના કેટોન એનાલોગ્સ (ઉદાહરણ તરીકે, ડ્રગ કેટોસ્ટેરિલ) નો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે. આ ડ્રગની સારવારમાં, લોહીમાં કેલ્શિયમના સ્તરને નિયંત્રણમાં રાખવું જરૂરી છે, કારણ કે હાયપરકેલેસેમિયા હંમેશા વિકાસ પામે છે.
એનિમિયા, જે વારંવાર ક્રોનિક રેનલ નિષ્ફળતાવાળા દર્દીઓમાં જોવા મળે છે, તે સામાન્ય રીતે રેનલ એરિથ્રોપોટિનના ઘટાડેલા સંશ્લેષણ સાથે સંકળાયેલું છે - એક હોર્મોન જે એરિથ્રોપોઇસિસ પ્રદાન કરે છે. રિપ્લેસમેન્ટ થેરેપીના હેતુ માટે, રિકોમ્બિનન્ટ હ્યુમન એરિથ્રોપોએટિન (ઇપોટીન આલ્ફા, ઇપોટીન બીટા) નો ઉપયોગ થાય છે. ઉપચારની પૃષ્ઠભૂમિની વિરુદ્ધ, સીરમ આયર્નની ઉણપ ઘણીવાર તીવ્ર બને છે, તેથી, વધુ અસરકારક સારવાર માટે, એરિથ્રોપોટિન ઉપચારને આયર્ન-ધરાવતી દવાઓના ઉપયોગ સાથે જોડવાની સલાહ આપવામાં આવે છે.એરિથ્રોપોટિન થેરેપીની ગૂંચવણોમાં, ગંભીર ધમનીય હાયપરટેન્શન, હાયપરક્લેમિયા અને થ્રોમ્બોસિસનું riskંચું જોખમ હોવાનો વિકાસ નોંધવામાં આવે છે. જો દર્દી હેમોડાયલિસીસ સારવાર પર હોય તો આ બધી જટિલતાઓને નિયંત્રિત કરવી વધુ સરળ છે. તેથી, ક્રોનિક રેનલ નિષ્ફળતાના પૂર્વ-ડાયાલીસીસ તબક્કામાં ફક્ત 7-10% દર્દીઓ એરિથ્રોપોટિન ઉપચાર મેળવે છે, અને જ્યારે ડાયાલિસિસમાં સ્થાનાંતરિત થાય છે ત્યારે લગભગ 80% આ સારવાર શરૂ કરે છે. અનિયંત્રિત ધમની હાયપરટેન્શન અને ગંભીર કોરોનરી હ્રદય રોગ સાથે, એરિથ્રોપોટિન સાથેની સારવાર બિનસલાહભર્યું છે.
પોટેશિયમના રેનલ વિસર્જનમાં ઘટાડો થવાને કારણે ક્રોનિક રેનલ નિષ્ફળતાના વિકાસને હાઇપરકલેમિયા (5.3 એમએમઓએલ / એલ કરતા વધુ) દ્વારા વર્ગીકૃત કરવામાં આવે છે. આ કારણોસર, દર્દીઓને પોટેશિયમ (કેળા, સૂકા જરદાળુ, સાઇટ્રસ ફળો, કિસમિસ, બટાકા) માં સમૃદ્ધ ખોરાકને આહારમાંથી બાકાત રાખવાની સલાહ આપવામાં આવે છે. એવા કિસ્સાઓમાં કે જ્યારે હાયપરકેલેમિયા એવા મૂલ્યો સુધી પહોંચે છે જે કાર્ડિયાક એરેસ્ટ (7.0 એમએમઓએલ / એલ કરતા વધારે) ની ધમકી આપે છે, શારીરિક પોટેશિયમ વિરોધી, 10% કેલ્શિયમ ગ્લુકોનેટ સોલ્યુશન, નસમાં સંચાલિત થાય છે. આયન એક્સચેંજ રેઝિનનો ઉપયોગ શરીરમાંથી પોટેશિયમ દૂર કરવા માટે પણ થાય છે.
ક્રોનિક રેનલ નિષ્ફળતામાં ફોસ્ફરસ-કેલ્શિયમ ચયાપચયની વિકૃતિઓ હાયપરફોસ્ફેમેમિયા અને ફાપોક્લેસિમિયાના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે. હાઈપરફોસ્ફેટમિયાને સુધારવા માટે, ફોસ્ફરસ (માછલી, સખત અને પ્રોસેસ્ડ ચીઝ, બિયાં સાથેનો દાણો, વગેરે) માં સમૃદ્ધ ખોરાકના વપરાશ પર પ્રતિબંધ અને આંતરડામાં ફોસ્ફરસને બાંધતી દવાઓ (કેલ્શિયમ કાર્બોનેટ અથવા કેલ્શિયમ એસિટેટ) નો ઉપયોગ. કાલ્પનિકેમિઆને સુધારવા માટે, કેલ્શિયમ તૈયારીઓ, કોલેક્લેસિફેરોલ સૂચવવામાં આવે છે. જો જરૂરી હોય તો, હાયપરપ્લાસ્ટિક પેરાથાઇરોઇડ ગ્રંથીઓનું સર્જિકલ દૂર કરવામાં આવે છે.
એંટોરોસોર્બન્ટ્સ એવા પદાર્થો છે જે આંતરડામાં ઝેરી ઉત્પાદનોને બાંધી શકે છે અને તેમને શરીરમાંથી દૂર કરી શકે છે. ક્રોનિક મૂત્રપિંડની નિષ્ફળતામાં એન્ટોસોર્બેન્ટ્સની ક્રિયા એક તરફ, રક્તમાંથી આંતરડામાં યુરેમિક ઝેરનું વિપરીત શોષણ કરવાનું કારણ છે, અને બીજી તરફ, આંતરડામાંથી આંતરડાના ઝેરના પ્રવાહને લોહીમાં ઘટાડવા માટે. એંટોરોસોર્બેન્ટ્સ તરીકે, તમે સક્રિય કાર્બન, પોવિડોન (ઉદાહરણ તરીકે, એંટરોડિસિસ), મિનિઝરબ, આયન-વિનિમય રેઝિનનો ઉપયોગ કરી શકો છો. એંટોરોસોર્બેન્ટ્સ મુખ્ય દવાઓ લીધા પછી 1.5-2 કલાક પછી, ભોજનની વચ્ચે લેવી જ જોઇએ. સોર્બેન્ટ્સ સાથે સારવાર કરતી વખતે, આંતરડાની પ્રવૃત્તિની નિયમિતતાની દેખરેખ રાખવી મહત્વપૂર્ણ છે, જો જરૂરી હોય તો, રેચક સૂચવો અથવા સફાઇ એનિમા કરો.
સાથોસાથ કિડની અને સ્વાદુપિંડનું પ્રત્યારોપણ
આવા સંયુક્ત ઓપરેશનનો વિચાર દર્દીના સંપૂર્ણ ક્લિનિકલ પુનર્વસનની શક્યતા દ્વારા ન્યાયી છે, કારણ કે સફળ અંગ પ્રત્યારોપણમાં રેનલ નિષ્ફળતા અને ડાયાબિટીસ મેલીટસના અભિવ્યક્તિઓને દૂર કરવાનો સમાવેશ થાય છે, જે કિડની પેથોલોજીનું કારણ બને છે. તે જ સમયે, આવા ઓપરેશન પછી ડાયાબિટીસ મેલીટસ અને ટ્રાન્સપ્લાન્ટવાળા દર્દીઓના જીવન ટકાવી રાખવાનો દર એક અલગ કિડની ટ્રાન્સપ્લાન્ટ કરતા ઓછો છે. આ કામગીરી કરવામાં મોટી તકનીકી મુશ્કેલીઓને કારણે છે. તેમ છતાં, 2000 ના અંત સુધીમાં, યુનાઇટેડ સ્ટેટ્સ inફ અમેરિકામાં 1,000 થી વધુ સંયુક્ત કિડની અને સ્વાદુપિંડનું પ્રત્યારોપણ કરવામાં આવ્યું. દર્દીઓનું ત્રણ વર્ષનું અસ્તિત્વ 97% હતું. દર્દીઓના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો, ડાયાબિટીસ મેલિટસમાં લક્ષ્ય અંગોના નુકસાનની પ્રગતિનું નિલંબન અને ઇન્સ્યુલિનની સ્વતંત્રતા 60-92% દર્દીઓમાં મળી આવી હતી. જેમ જેમ દવાઓમાં નવી તકનીકીઓ સુધરે છે, તે શક્ય છે કે આવતા વર્ષોમાં આ પ્રકારની અવેજી ઉપચાર અગ્રણી પદ પર કબજો કરશે.
ગ્લોમેર્યુલર બેસમેન્ટ પસંદગીની પુનorationસ્થાપના
તે જાણીતું છે કે ડાયાબિટીક નેફ્રોપથીના વિકાસમાં અગત્યની ભૂમિકા ગ્લાયકોમિમિનોગ્લાયકેન હેપરન સલ્ફેટના ક્ષતિગ્રસ્ત સંશ્લેષણ દ્વારા ભજવવામાં આવે છે, જે ગ્લોમેર્યુલર બેસમેન્ટ પટલનો ભાગ છે અને ચાર્જ-પસંદગીયુક્ત રેનલ ફિલ્ટર પ્રદાન કરે છે.વેસ્ક્યુલર પટલમાં આ સંયોજનના ભંડારને ફરીથી ભરાય છે તે ક્ષતિગ્રસ્ત પટલની અભેદ્યતાને પુનર્સ્થાપિત કરી શકે છે અને પેશાબમાં પ્રોટીનનું નુકસાન ઘટાડે છે. ડાયાબિટીક નેફ્રોપથીની સારવાર માટે ગ્લાયકોસિમિનોગ્લાયકેન્સનો ઉપયોગ કરવાનો પ્રથમ પ્રયાસ જી. ગેમ્બેરો એટ અલ દ્વારા કરવામાં આવ્યો હતો. (1992) સ્ટ્રેપ્ટોઝોટોસીન ડાયાબિટીસવાળા ઉંદરોમાં. તે સ્થાપિત થયું હતું કે તેની પ્રારંભિક નિમણૂક - ડાયાબિટીસ મેલિટસના પ્રવેશથી - કિડની પેશીઓમાં મોર્ફોલોજિકલ ફેરફારો અને આલ્બ્યુમિન્યુરિયાના દેખાવને અટકાવે છે. સફળ પ્રાયોગિક અધ્યયનથી અમને ડાયાબિટીક નેફ્રોપથીની રોકથામ અને સારવાર માટે ગ્લાયકોસિમિનોગ્લાયકેન્સ ધરાવતી દવાઓની ક્લિનિકલ ટ્રાયલ્સ પર આગળ વધવાની મંજૂરી છે. તાજેતરમાં જ, રશિયન ફાર્માસ્યુટિકલ માર્કેટમાં આલ્ફા વાશેરમેન (ઇટાલી) વેઝલ ડ્યુ એફ (આઈએનએન - સુલોડેક્સાઇડ) ની ગ્લાયકોસિમિનોગ્લાયકેન્સની દવા મળી. દવામાં બે ગ્લાયકોસિમિનોગ્લાયકેન્સ હોય છે - ઓછા પરમાણુ વજન હેપરિન (80%) અને ડર્મેટmatન (20%).
ડાયાબિટીક નેફ્રોપથીના વિવિધ તબક્કાવાળા પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં વૈજ્ .ાનિકોએ આ ડ્રગની નેફ્રોપ્રોટેક્ટીવ પ્રવૃત્તિની તપાસ કરી. માઇક્રોલ્બ્યુમિન્યુરિયાવાળા દર્દીઓમાં, પેશાબના આલ્બ્યુમિનનું વિસર્જન સારવારની શરૂઆતના 1 અઠવાડિયા પછી નોંધપાત્ર ઘટાડો થયો હતો અને ડ્રગ બંધ થયા પછી 3-9 મહિના સુધી પ્રાપ્ત સ્તર પર રહ્યો. પ્રોટીન્યુરિયાવાળા દર્દીઓમાં, પેશાબના પ્રોટીનનું વિસર્જન સારવારની શરૂઆતના 3-4 અઠવાડિયા પછી નોંધપાત્ર ઘટાડો થયો છે. પ્રાપ્ત કરેલી અસર દવા બંધ કર્યા પછી પણ ચાલુ રહે છે. કોઈ સારવારની ગૂંચવણો નોંધવામાં આવી નથી.
આમ, ગ્લાયકોસિમિનોગ્લાયકેન્સ (ખાસ કરીને, સુલોડેક્સાઇડ) ના જૂથની દવાઓ, અસરકારક, હેપરિનની આડઅસરોથી મુક્ત અને ડાયાબિટીક નેફ્રોપથીના રોગકારક ઉપચારના ઉપયોગમાં સરળ તરીકે ગણી શકાય.
નોન-એન્ઝાઇમેટિક ગ્લાયકોસાઇલેટેડ પ્રોટીન પર અસરો
હાયપરગ્લાયકેમિઆની શરતોમાં ગ્લોમેર્યુલર બેસમેન્ટ પટલના ન Nonન-એન્ઝાઇમેટિક ગ્લાયકોસાઇલેટેડ સ્ટ્રક્ચરલ પ્રોટીન, તેમના ગોઠવણીનું ઉલ્લંઘન અને પ્રોટીનની સામાન્ય પસંદગીયુક્ત અભેદ્યતા ગુમાવવા તરફ દોરી જાય છે. ડાયાબિટીઝની વેસ્ક્યુલર ગૂંચવણોના ઉપચારમાં આશાસ્પદ દિશા એ એવી દવાઓની શોધ છે કે જે એન્ઝાઇમેટિક ગ્લાયકોસિલેશનની પ્રતિક્રિયાને વિક્ષેપિત કરી શકે છે. એક રસપ્રદ પ્રાયોગિક શોધ એ ગ્લાયકોસાઇલેટેડ પ્રોટીન ઘટાડવા માટે એસિટિલસાલિસિલિક એસિડની શોધ કરવાની ક્ષમતા હતી. જો કે, ગ્લાયકોસિલેશન અવરોધક તરીકેની તેની નિમણૂકને વ્યાપક ક્લિનિકલ વિતરણ મળ્યું નથી, કારણ કે ડ્રગની માત્રા જે ડોઝ પર અસર કરે છે તે ખૂબ મોટી હોવી જોઈએ, જે આડઅસરોના વિકાસથી ભરપૂર છે.
20 મી સદીના 80 ના દાયકાના અંતમાં પ્રાયોગિક અધ્યયનમાં બિન-એન્ઝાઇમેટિક ગ્લાયકોસિલેશનની પ્રતિક્રિયાને વિક્ષેપિત કરવા માટે, દવા એમિનોગુઆનિડાઇનનો સફળતાપૂર્વક ઉપયોગ કરવામાં આવ્યો છે, જે આ પ્રક્રિયાને બંધ કરીને, ઉલટાવી શકાય તેવું ગ્લાયકોસિલેશન ઉત્પાદનોના કાર્બોક્સી જૂથો સાથે પ્રતિક્રિયા આપે છે. તાજેતરમાં જ, પાયરિડોક્સામિન ગ્લાયકોસિલેશન એન્ડ પ્રોડક્ટ્સની રચનાના વધુ ચોક્કસ અવરોધકનું સંશ્લેષણ કરવામાં આવ્યું છે.
સામાન્ય માહિતી
ડાયાબિટીક નેફ્રોપથી એ એક રોગ છે જે રેનલ વાહિનીઓને પેથોલોજીકલ નુકસાન દ્વારા વર્ગીકૃત કરવામાં આવે છે, અને ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે વિકસે છે. સમયસર રીતે રોગનું નિદાન કરવું અગત્યનું છે, કારણ કે ત્યાં રેનલ નિષ્ફળતા થવાનું જોખમ વધારે છે. આ પ્રકારની ગૂંચવણ એ મૃત્યુના સૌથી સામાન્ય કારણોમાંનું એક છે. બધા પ્રકારના ડાયાબિટીસ નેફ્રોપથી સાથે નથી, પરંતુ ફક્ત પ્રથમ અને બીજો પ્રકાર છે. આવા મૂત્રપિંડને નુકસાન 100 માં 15 ડાયાબિટીસના દર્દીઓમાં થાય છે. પુરુષો પેથોલોજી વિકસાવવા માટે વધુ સંવેદનશીલ હોય છે. ડાયાબિટીઝના દર્દીમાં, સમય જતાં, કિડની પેશીઓમાં ડાઘ આવે છે, જે તેમના કાર્યોના ઉલ્લંઘન તરફ દોરી જાય છે.
માત્ર સમયસર, વહેલા નિદાન અને પર્યાપ્ત ઉપચારાત્મક પ્રક્રિયાઓ ડાયાબિટીઝથી કિડનીને મટાડવામાં મદદ કરશે. ડાયાબિટીક નેફ્રોપથીનું વર્ગીકરણ રોગના દરેક તબક્કે લક્ષણોના વિકાસને શોધી કા .વાનું શક્ય બનાવે છે.તે હકીકત ધ્યાનમાં લેવી મહત્વપૂર્ણ છે કે રોગના પ્રારંભિક તબક્કા ઉચ્ચારણ લક્ષણો સાથે નથી. થર્મલ તબક્કે દર્દીને મદદ કરવી લગભગ અશક્ય હોવાથી, ડાયાબિટીઝથી પીડિત લોકોએ તેમના આરોગ્યની કાળજીપૂર્વક નિરીક્ષણ કરવાની જરૂર છે.
ડાયાબિટીક નેફ્રોપથીનું પેથોજેનેસિસ. જ્યારે કોઈ વ્યક્તિ ડાયાબિટીસની શરૂઆત કરે છે, ત્યારે કિડની વધુ તીવ્રતાથી કાર્ય કરવાનું શરૂ કરે છે, જે ગ્લુકોઝની વધેલી માત્રા તેમના દ્વારા ફિલ્ટર થાય છે તે હકીકત દ્વારા સમજાવવામાં આવે છે. આ પદાર્થ ઘણાં પ્રવાહી વહન કરે છે, જે રેનલ ગ્લોમેરોલી પરનો ભાર વધારે છે. આ સમયે, ગ્લોમેર્યુલર પટલ ઘટ્ટ થઈ જાય છે, જેમ નજીકના પેશીઓની જેમ. સમય જતાં આ પ્રક્રિયાઓ ગ્લોમેર્યુલીથી નળીઓનું વિસ્થાપન તરફ દોરી જાય છે, જે તેમની કાર્યક્ષમતાને નબળી પાડે છે. આ ગ્લોમેર્યુલી અન્ય લોકો દ્વારા બદલવામાં આવે છે. સમય જતાં, કિડનીની નિષ્ફળતા વિકસે છે, અને શરીરમાં આત્મ-ઝેર શરૂ થાય છે (યુરેમિયા).
નેફ્રોપથીના કારણો
ડાયાબિટીસમાં કિડનીને નુકસાન હંમેશાં થતું નથી. ડ typeક્ટર્સ સંપૂર્ણ નિશ્ચિતતા સાથે કહી શકતા નથી કે આ પ્રકારની જટિલતાઓનું કારણ શું છે. તે માત્ર સાબિત થયું છે કે બ્લડ સુગર ડાયાબિટીઝમાં કિડની પેથોલોજીને સીધી અસર કરતું નથી. થિયરીસ્ટ્સ સૂચવે છે કે ડાયાબિટીક નેફ્રોપથી નીચેની સમસ્યાઓનું પરિણામ છે:
તબક્કા અને તેના લક્ષણો
ડાયાબિટીઝ મેલીટસ અને ક્રોનિક કિડની રોગ થોડા દિવસોમાં વિકસિત થતો નથી, તે 5-25 વર્ષ લે છે. ડાયાબિટીક નેફ્રોપથીના તબક્કાઓ દ્વારા વર્ગીકરણ:
- પ્રારંભિક તબક્કો. લક્ષણો સંપૂર્ણપણે ગેરહાજર છે. ડાયગ્નોસ્ટિક પ્રક્રિયાઓ કિડની અને તેમના તીવ્ર કાર્યમાં લોહીનો પ્રવાહ વધારશે. ડાયાબિટીઝમાં પોલ્યુરિયા પ્રથમ તબક્કાથી વિકાસ કરી શકે છે.
- બીજો તબક્કો. ડાયાબિટીક નેફ્રોપથીના લક્ષણો હજી દેખાતા નથી, પરંતુ કિડની બદલાવાનું શરૂ કરે છે. ગ્લોમેર્યુલીની દિવાલો જાડા થાય છે, કનેક્ટિવ પેશીઓ વધે છે, અને ગાળણક્રિયા વધુ ખરાબ થાય છે.
- પ્રિફ્રોટિક સ્ટેજ. સમયાંતરે વધતા દબાણના રૂપમાં કદાચ પ્રથમ સંકેતનો દેખાવ. આ તબક્કે, કિડનીમાં ફેરફાર હજી પણ ઉલટાવી શકાય તેવું છે, તેમનું કાર્ય સચવાય છે. આ છેલ્લો અવકાશી તબક્કો છે.
- નેફ્રોટિક સ્ટેજ દર્દીઓ સતત હાઈ બ્લડ પ્રેશરની ફરિયાદ કરે છે, સોજો શરૂ થાય છે. સ્ટેજ અવધિ - 20 વર્ષ સુધી. દર્દી તરસ, ઉબકા, નબળાઇ, નીચલા પીઠ, હૃદયના દુખાવાની ફરિયાદ કરી શકે છે. વ્યક્તિ વજન ઘટાડી રહ્યું છે, શ્વાસ લેવામાં તકલીફ દેખાય છે.
- અંતિમ તબક્કો (યુરેમિયા). ડાયાબિટીઝમાં રેનલ નિષ્ફળતા ચોક્કસપણે આ તબક્કે શરૂ થાય છે. પેથોલોજી હાઇ બ્લડ પ્રેશર, એડીમા, એનિમિયા સાથે છે.
ડાયાબિટીઝમાં કિડનીના વાહિનીઓને નુકસાન સોજો, પીઠનો દુખાવો, વજન ઘટાડવું, ભૂખ, પીડાદાયક પેશાબ દ્વારા પ્રગટ થાય છે.
ક્રોનિક ડાયાબિટીક નેફ્રોપથીના સંકેતો:
પાછા સમાવિષ્ટોના કોષ્ટક પર
ડાયાબિટીઝ માટેની નિદાન પદ્ધતિઓ
ડાયાબિટીસની કિડની સાથેની સમસ્યાઓ અસામાન્ય નથી, તેથી, કોઈપણ બગાડ, પીઠનો દુખાવો, માથાનો દુખાવો અથવા કોઈપણ અગવડતા સાથે, દર્દીએ તરત જ ડ doctorક્ટરની સલાહ લેવી જોઈએ. નિષ્ણાત એનામેનેસિસ એકત્રિત કરે છે, દર્દીની તપાસ કરે છે, ત્યારબાદ તે પ્રાથમિક નિદાન કરી શકે છે, તેની ખાતરી કરવા માટે કે સંપૂર્ણ નિદાન કરવું જરૂરી છે. ડાયાબિટીક નેફ્રોપથીના નિદાનની પુષ્ટિ કરવા માટે, નીચેની પ્રયોગશાળા પરીક્ષણો કરાવવી જરૂરી છે:
આલ્બુમિન અસી
આલ્બુમિનને નાના વ્યાસનું પ્રોટીન કહેવામાં આવે છે. તંદુરસ્ત વ્યક્તિમાં, કિડની વ્યવહારીક તેને પેશાબમાં પસાર કરતી નથી, તેથી, તેમના કાર્યનું ઉલ્લંઘન પેશાબમાં પ્રોટીનની વધેલી સાંદ્રતા તરફ દોરી જાય છે.તે ધ્યાનમાં રાખવું જોઈએ કે કિડનીની સમસ્યાઓ માત્ર આલ્બ્યુમિનના વધારાને અસર કરતી નથી, તેથી, એકલા આ વિશ્લેષણના આધારે, નિદાન કરવામાં આવે છે. વધુ માહિતીપ્રદ રીતે આલ્બ્યુમિન અને ક્રિએટિનાઇનના ગુણોત્તરનું વિશ્લેષણ કરો. જો તમે આ તબક્કે સારવાર શરૂ કરતા નથી, તો કિડની સમય જતાં ખરાબ કામ કરવાનું શરૂ કરશે, જે પ્રોટીન્યુરિયા તરફ દોરી જશે (મોટા કદના પ્રોટીન પેશાબમાં દ્રશ્યમાન થાય છે). સ્ટેજ 4 ડાયાબિટીક નેફ્રોપથી માટે આ વધુ લાક્ષણિકતા છે.
સુગર ટેસ્ટ
ડાયાબિટીઝના દર્દીઓના પેશાબમાં ગ્લુકોઝનું નિર્ધારણ સતત લેવું જોઈએ. આનાથી નિરીક્ષણ કરવું શક્ય બને છે કે કિડની અથવા અન્ય અવયવો માટે કોઈ ખતરો છે કે કેમ. સૂચકને દર છ મહિને મોનિટર કરવાની ભલામણ કરવામાં આવે છે. જો ખાંડનું સ્તર લાંબા સમય સુધી isંચું હોય, તો કિડની તેને પકડી શકતી નથી, અને તે પેશાબમાં પ્રવેશ કરે છે. રેનલ થ્રેશોલ્ડ એ ખાંડનું સ્તર છે જે કિડની હવે પદાર્થને પકડી શકશે નહીં. રેનલ થ્રેશોલ્ડ દરેક ચિકિત્સક માટે વ્યક્તિગત રીતે નક્કી કરવામાં આવે છે. ઉંમર સાથે, આ થ્રેશોલ્ડ વધી શકે છે. ગ્લુકોઝ સૂચકાંકોને નિયંત્રિત કરવા માટે, આહાર અને અન્ય નિષ્ણાતની સલાહનું પાલન કરવાની ભલામણ કરવામાં આવે છે.
તબીબી પોષણ
જ્યારે કિડની નિષ્ફળ થાય છે, ત્યારે ફક્ત તબીબી પોષણ મદદ કરશે નહીં, પરંતુ પ્રારંભિક તબક્કે અથવા કિડનીની સમસ્યાઓથી બચવા માટે, ડાયાબિટીસ માટે કિડની આહારનો સક્રિય રીતે ઉપયોગ થાય છે. આહાર પોષણ ગ્લુકોઝનું સ્તર સામાન્ય કરવામાં અને દર્દીના આરોગ્યને જાળવવામાં મદદ કરશે. આહારમાં ખૂબ પ્રોટીન હોવું જોઈએ નહીં. નીચેના ખોરાકની ભલામણ કરવામાં આવે છે:
ડ menuક્ટર દ્વારા મેનૂ વિકસિત કરવામાં આવે છે. દરેક જીવતંત્રની વ્યક્તિગત લાક્ષણિકતાઓ ધ્યાનમાં લેવામાં આવે છે. મીઠાના ઉપયોગ માટેના ધોરણોનું પાલન કરવું મહત્વપૂર્ણ છે, કેટલીકવાર આ ઉત્પાદનને સંપૂર્ણપણે છોડી દેવાની ભલામણ કરવામાં આવે છે. સોયા સાથે માંસને બદલવાની ભલામણ કરવામાં આવે છે. તેને યોગ્ય રીતે પસંદ કરવા માટે સક્ષમ બનવું મહત્વપૂર્ણ છે, કારણ કે સોયા ઘણીવાર આનુવંશિક રૂપે ફેરફાર કરવામાં આવે છે, જે લાભ લાવશે નહીં. ગ્લુકોઝના સ્તરને નિયંત્રિત કરવું જરૂરી છે, કારણ કે પેથોલોજીના વિકાસ માટે તેનો પ્રભાવ નિર્ણાયક માનવામાં આવે છે.
ડાયાબિટીક નેફ્રોપથીની સારવાર કેવી રીતે કરવી?
ડાયાબિટીસ માટે કિડનીની સારવાર નિદાન પછી શરૂ થાય છે. ઉપચારનો સાર એ રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓના વધુ વિકાસને અટકાવવા અને રોગની પ્રગતિમાં વિલંબ કરવો છે. બધાંડાયાબિટીઝની પૃષ્ઠભૂમિ સામે વિકસિત રોગોની સારવાર બ્લડ સુગરને નિયંત્રણ કર્યા વગર કરી શકાતી નથી. સતત દબાણનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે. જો દર્દી આહાર પર હોય, તો ડ doctorક્ટરની ભલામણો સાંભળો, તેને ડાયાબિટીસ નેફ્રોપથીનો સામનો કરવો જ નહીં, કારણ કે પેથોલોજીના વિકાસને ડાયાબિટીસની શરૂઆતથી ઓછામાં ઓછા 6 વર્ષનો સમય જરૂરી છે. આ તબક્કે, ફક્ત આહાર પૂરતો હોઈ શકે છે.
મૂત્રપિંડના વાહિનીઓને ડાયાબિટીસના નુકસાનને મૂત્રવર્ધક પદાર્થ, બીટા-બ્લ ,કર, પ્રેશર નોર્મલાઇઝર્સ, કેલ્શિયમ વિરોધી લોકો દ્વારા દૂર કરવામાં આવે છે.
જેમ જેમ રોગ વધે છે, ત્યાં સુધી કિડની નિષ્ફળ જાય ત્યાં સુધી, ફાર્માસ્યુટિકલ્સની સારવાર ઘણીવાર પૂરતી હોય છે. ACE અવરોધકોનો ઉપયોગ થાય છે. આ દવાઓ બ્લડ પ્રેશર ઘટાડે છે. તેઓ હૃદય અને કિડનીના સારા સંરક્ષક છે. લાંબા સમય સુધી સંપર્કમાં હોવા સાથે દવાઓનો ઉપયોગ કરવો વધુ સારું છે. ડાયાબિટીઝમાં નેફ્રોપથીની સારવાર કેટલીકવાર હાથ ધરવામાં આવે છે:
જો આ રોગનું નિદાન પછીના તબક્કામાં થાય છે, તો ડાયાબિટીક નેફ્રોપથીની સારવાર હિમોડિઆલિસીસ અથવા પેરીટોનિયલ ડાયાલિસિસ દ્વારા કરવામાં આવે છે. જો શરીરના કાર્યોને જાળવી ન શકાય તો આ કાર્યવાહી કરવામાં આવે છે. કોઈ પણ સંજોગોમાં, આવા દર્દીઓને કિડની ટ્રાન્સપ્લાન્ટની જરૂર હોય છે, જેના પછી લગભગ તમામ દર્દીઓ રેનલ નિષ્ફળતાથી સંપૂર્ણ ઉપચાર કરે છે.
ડાયાબિટીક નેફ્રોપથી: લક્ષણો, તબક્કા અને સારવાર
ડાયાબિટીક નેફ્રોપથી એ ડાયાબિટીઝની મોટાભાગની કિડનીની ગૂંચવણોનું સામાન્ય નામ છે. આ શબ્દ કિડની (ગ્લોમેરોલી અને ટ્યુબ્યુલ્સ) ના ફિલ્ટરિંગ તત્વોના ડાયાબિટીઝના જખમ, તેમજ તેમને ખવડાવતા વાહણોનું વર્ણન કરે છે.
ડાયાબિટીક નેફ્રોપથી ખતરનાક છે કારણ કે તે રેનલ નિષ્ફળતાના અંતિમ (ટર્મિનલ) તબક્કા તરફ દોરી શકે છે. આ સ્થિતિમાં, દર્દીને ડાયાલિસિસ અથવા કિડની પ્રત્યારોપણ કરવું પડશે.
ડાયાબિટીક નેફ્રોપથીના વિકાસના કારણો:
કિડનીના કાર્યને મોનિટર કરવા માટે લગભગ તમામ ડાયાબિટીસના દર્દીઓનું વાર્ષિક પરીક્ષણ કરવું જરૂરી છે. જો ડાયાબિટીક નેફ્રોપથી વિકસે છે, તો પછી પ્રારંભિક તબક્કે તેને શોધી કા .વું ખૂબ જ મહત્વપૂર્ણ છે, જ્યારે દર્દીને હજી સુધી લક્ષણો નથી લાગતા. ડાયાબિટીક નેફ્રોપથી માટેની અગાઉની સારવાર શરૂ થાય છે, સફળતાની શક્યતા વધારે છે, એટલે કે, દર્દી ડાયાલિસિસ અથવા કિડની ટ્રાન્સપ્લાન્ટેશન વિના જીવી શકશે.
2000 માં, રશિયન ફેડરેશનના આરોગ્ય મંત્રાલયે તબક્કાવાર દ્વારા ડાયાબિટીસ નેફ્રોપથીના વર્ગીકરણને મંજૂરી આપી. તેમાં નીચેના ફોર્મ્યુલેશન શામેલ છે:
પાછળથી, નિષ્ણાતોએ ડાયાબિટીઝની કિડનીની ગૂંચવણોના વધુ વિગતવાર વિદેશી વર્ગીકરણનો ઉપયોગ કરવાનું શરૂ કર્યું. તેમાં, 3 નહીં, પરંતુ ડાયાબિટીક નેફ્રોપથીના 5 તબક્કાઓ અલગ પાડવામાં આવે છે. વધુ વિગતો માટે ક્રોનિક કિડની રોગના તબક્કાઓ જુઓ. કોઈ ચોક્કસ દર્દીમાં ડાયાબિટીક નેફ્રોપથીનો કયો તબક્કો તેના ગ્લોમેર્યુલર ગાળણક્રિયા દર પર આધાર રાખે છે (તે કેવી રીતે નક્કી થાય છે તે વિગતવાર વર્ણવવામાં આવ્યું છે). આ સૌથી મહત્વપૂર્ણ સૂચક છે જે બતાવે છે કે કિડનીનું કાર્ય કેટલું સારું સાચવેલ છે.
ડાયાબિટીક નેફ્રોપથીના નિદાનના તબક્કે, કિડની ડાયાબિટીઝ અથવા અન્ય કારણોથી અસરગ્રસ્ત છે કે નહીં તે શોધવા માટે ડ forક્ટર માટે મહત્વપૂર્ણ છે. કિડનીના અન્ય રોગો સાથે ડાયાબિટીસ નેફ્રોપથીનું એક વિશિષ્ટ નિદાન કરવું જોઈએ:
ક્રોનિક પાયલોનેફ્રીટીસના સંકેતો:
કિડનીના ક્ષય રોગના લક્ષણો:
ડાયાબિટીઝની કિડનીની ગૂંચવણો માટે આહાર
ડાયાબિટીક કિડનીની સમસ્યાઓવાળા ઘણા કિસ્સાઓમાં, મીઠાના સેવનને મર્યાદિત કરવાથી બ્લડ પ્રેશર ઓછું થાય છે, સોજો ઓછું થાય છે, અને ડાયાબિટીક નેફ્રોપથીની પ્રગતિ ધીમું થાય છે. જો તમારું બ્લડ પ્રેશર સામાન્ય છે, તો પછી દરરોજ 5-6 ગ્રામ કરતાં વધુ મીઠું ન ખાઓ. જો તમારી પાસે પહેલાથી હાયપરટેન્શન છે, તો પછી તમારા મીઠાના સેવનને દરરોજ 2-3 ગ્રામ સુધી મર્યાદિત કરો.
હવે સૌથી મહત્વની વસ્તુ. Medicineફિશિયલ દવા ડાયાબિટીસ માટે “સંતુલિત” આહારની ભલામણ કરે છે, અને ડાયાબિટીસ નેફ્રોપથી માટે પ્રોટીનનું પ્રમાણ ઓછું કરે છે. અમે સૂચવીએ છીએ કે લો બ્લડ સુગરને અસરકારક રીતે ઘટાડવા માટે તમે ઓછા કાર્બોહાઇડ્રેટ આહારનો ઉપયોગ કરવાનું વિચારશો. આ 40-60 મિલી / મિનિટ / 1.73 એમ 2 થી ઉપરના ગ્લોમેર્યુલર ગાળણક્રિયા દર પર થઈ શકે છે. "ડાયાબિટીઝવાળા કિડની માટે આહાર" લેખમાં, આ મહત્વપૂર્ણ વિષયનું વિગતવાર વર્ણન કરવામાં આવ્યું છે.
ડાયાબિટીક નેફ્રોપથીને રોકવા અને સારવાર કરવાનો મુખ્ય માર્ગ રક્ત ખાંડ ઘટાડવાનો છે, અને પછી તંદુરસ્ત લોકો માટે તેને સામાન્યની નજીક જાળવવો. ઉપર, તમે શીખ્યા કે ઓછા કાર્બવાળા આહાર સાથે આ કેવી રીતે કરવું.જો દર્દીનું લોહીમાં ગ્લુકોઝનું સ્તર ક્રમિક રીતે એલિવેટેડ હોય અથવા તમામ સમય ઉચ્ચથી હાઇપોગ્લાયકેમિઆ સુધી હોય, તો પછીની બધી પ્રવૃત્તિઓનો થોડો ઉપયોગ થશે નહીં.
પોલિઓલ ગ્લુકોઝ ચયાપચય પર અસર
એલ્ડોઝ રીડક્ટેઝ એન્ઝાઇમના પ્રભાવ હેઠળ પોલિઓલ માર્ગ સાથે વધતા ગ્લુકોઝ ચયાપચયને લીધે બિન-ઇન્સ્યુલિન આધારિત પેશીઓમાં સોર્બીટોલ (એક ઓસ્મોટિકલી સક્રિય પદાર્થ) ની સંચય થાય છે, જે ડાયાબિટીસ મેલિટસના અંતમાં ગૂંચવણોના વિકાસમાં પણ ફાળો આપે છે. આ પ્રક્રિયાને વિક્ષેપિત કરવા માટે, ક્લિનિક એલ્ડોઝ રીડ્યુક્ટેઝ ઇન્હિબિટર્સ (ટોલરેસ્ટાટ, સ્ટેટીલ) ના જૂથમાંથી દવાઓનો ઉપયોગ કરે છે. ટાઇપ 1 ડાયાબિટીસવાળા દર્દીઓમાં, જેમણે એલ્ડોઝ રીડક્ટેઝ ઇન્હિબિટર્સ મેળવ્યા હતા, તેમના સંખ્યાબંધ અધ્યયનમાં આલ્બ્યુમિન્યુરિયામાં ઘટાડો જોવા મળ્યો છે. જો કે, આ દવાઓની ક્લિનિકલ અસરકારકતા ડાયાબિટીક ન્યુરોપથી અથવા રેટિનોપેથીની સારવારમાં વધુ સ્પષ્ટ થાય છે, અને ડાયાબિટીક નેફ્રોપથીની સારવારમાં ઓછી. કદાચ આ તે હકીકતને કારણે છે કે ગ્લુકોઝ મેટાબોલિઝમનો પોલિઓલ માર્ગ અન્ય બિન-ઇન્સ્યુલિન આધારિત પેશીઓના વાસણો કરતાં ડાયાબિટીસ કિડનીના નુકસાનના રોગકારક જીવાણુમાં ઓછી ભૂમિકા ભજવે છે.
ડાયાબિટીક નેફ્રોપથીની સારવાર માટેની દવાઓ
ધમનીની હાયપરટેન્શન, તેમજ કિડનીમાં ઇન્ટ્રાકાર્નિયલ હાયપરટેન્શનના નિયંત્રણ માટે, ડાયાબિટીસ ઘણીવાર દવાઓ સૂચવવામાં આવે છે - એસીઇ અવરોધકો. આ દવાઓ માત્ર બ્લડ પ્રેશર ઘટાડે છે, પણ કિડની અને હૃદયનું રક્ષણ કરે છે. તેનો ઉપયોગ ટર્મિનલ રેનલ નિષ્ફળતાનું જોખમ ઘટાડે છે. સંભવત,, લાંબી કાર્યવાહીના ACE અવરોધકો કેપ્પોપ્રિલ કરતાં વધુ સારા છે. જે દિવસમાં times-. વખત લેવી જોઈએ.
જો એસીઈ ઇન્હિબિટર્સના જૂથમાંથી દવા લેવાના પરિણામે દર્દીને સુકી ઉધરસ થાય છે, તો દવાને એન્જીયોટેન્સિન -૨ રીસેપ્ટર બ્લerકરથી બદલવામાં આવે છે. આ જૂથની દવાઓ એસીઇ અવરોધકો કરતા વધુ ખર્ચાળ છે, પરંતુ આડઅસરો થવાની સંભાવના ઘણી ઓછી છે. તેઓ કિડની અને હૃદયને સમાન અસરકારકતા સાથે સુરક્ષિત કરે છે.
ડાયાબિટીઝ માટેનું લક્ષ્ય બ્લડ પ્રેશર 130/80 અને નીચે છે. લાક્ષણિક રીતે, પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં, તે ફક્ત દવાઓના મિશ્રણનો ઉપયોગ કરીને પ્રાપ્ત કરી શકાય છે. તેમાં એસીઈ અવરોધક અને અન્ય જૂથોના દબાણથી દવાઓ હોઈ શકે છે: મૂત્રવર્ધક પદાર્થ, બીટા-બ્લocકર, કેલ્શિયમ વિરોધી. એસીઇ અવરોધકો અને એન્જીઓટેન્સિન રીસેપ્ટર બ્લocકર સાથે મળીને આગ્રહણીય નથી. તમે હાયપરટેન્શન માટેની સંયોજન દવાઓ વિશે વાંચી શકો છો, જે ડાયાબિટીઝના ઉપયોગ માટે સૂચવવામાં આવે છે, અહીં. અંતિમ નિર્ણય, જે ગોળીઓ સૂચવે છે, તે ફક્ત ડ doctorક્ટર દ્વારા જ લેવામાં આવે છે.
કિડનીની સમસ્યાઓ ડાયાબિટીસની સંભાળને કેવી અસર કરે છે
જો કોઈ દર્દી ડાયાબિટીક નેફ્રોપથીનું નિદાન કરે છે, તો પછી ડાયાબિટીઝની સારવારની પદ્ધતિઓ નોંધપાત્ર રીતે બદલાય છે. કારણ કે ઘણી દવાઓ રદ કરવાની જરૂર છે અથવા તેનો ડોઝ ઓછો કરવો જરૂરી છે. જો ગ્લોમેર્યુલર ગાળણક્રિયા દર નોંધપાત્ર રીતે ઘટાડવામાં આવે છે, તો પછી ઇન્સ્યુલિનની માત્રા ઘટાડવી જોઈએ, કારણ કે નબળી કિડની તેને વધુ ધીમેથી ઉત્સર્જન કરે છે.
મહેરબાની કરીને નોંધ કરો કે ટાઇપ 2 ડાયાબિટીઝ મેટફોર્મિન (સિઓફોર, ગ્લુકોફેજ) માટેની લોકપ્રિય દવા ફક્ત 60 મિલી / મિનિટ / 1.73 એમ 2 થી ઉપરના ગ્લોમેર્યુલર ફિલ્ટરેશન દરે વાપરી શકાય છે. જો દર્દીના કિડનીનું કાર્ય નબળું પડી જાય છે, તો પછી લેક્ટિક એસિડિસિસનું જોખમ, એક ખૂબ જ જોખમી ગૂંચવણ, વધે છે. આવી પરિસ્થિતિઓમાં, મેટફોર્મિન રદ કરવામાં આવે છે.
જો દર્દીના વિશ્લેષણમાં એનિમિયા જોવા મળ્યો, તો પછી તેની સારવાર કરવાની જરૂર છે, અને આ ડાયાબિટીક નેફ્રોપથીના વિકાસને ધીમું કરશે. દર્દીને એવી દવાઓ સૂચવવામાં આવે છે કે જે એરિથ્રોપોઝિસને ઉત્તેજીત કરે છે, એટલે કે, અસ્થિ મજ્જામાં લાલ રક્તકણોનું ઉત્પાદન. આનાથી કિડનીની નિષ્ફળતાનું જોખમ ઓછું થતું નથી, પરંતુ સામાન્ય રીતે જીવનની ગુણવત્તામાં પણ સુધારો થાય છે. જો ડાયાબિટીસ હજી ડાયાલિસિસ પર નથી, તો આયર્ન સપ્લિમેન્ટ્સ પણ સૂચવવામાં આવી શકે છે.
જો ડાયાબિટીક નેફ્રોપથીની પ્રોફીલેક્ટીક સારવાર મદદ ન કરે, તો પછી કિડનીની નિષ્ફળતા વિકસે છે. આ સ્થિતિમાં, દર્દીને ડાયાલિસિસ કરાવવું પડે છે, અને જો શક્ય હોય તો, પછી કિડની ટ્રાન્સપ્લાન્ટ કરો.કિડની પ્રત્યારોપણના મુદ્દે, અમારી પાસે એક અલગ લેખ છે. અને હેમોડાયલિસિસ અને પેરીટોનિયલ ડાયાલિસિસ અમે નીચે સંક્ષિપ્તમાં ચર્ચા કરીશું.
પ્રથમ સંકેતો અને લક્ષણો

ડાયાબિટીક નેફ્રોપથીની લાક્ષણિકતા લક્ષણ એ નકારાત્મક સંકેતોનો ક્રમિક વિકાસ, પેથોલોજીની ધીમી પ્રગતિ છે. મોટાભાગના કિસ્સાઓમાં, કિડનીને નુકસાન 15-2 વર્ષથી ડાયાબિટીસના દર્દીઓ પર અસર કરે છે. પ્રોવોકીંગ પરિબળો: ગ્લુકોઝ સૂચકાંકોમાં વધઘટ, સ્તરની દ્રષ્ટિએ ધોરણોના વારંવાર વધારા, દર્દીની શિસ્તબદ્ધતા, ખાંડના સૂચકાંકોનું અપૂરતું નિયંત્રણ.
ડાયાબિટીક નેફ્રોપથીનો તબક્કો:
- લક્ષણવિહીન. ઉચ્ચારણ ક્લિનિકલ ચિત્રની ગેરહાજરી. વિશ્લેષણ ગ્લોમેર્યુલર ફિલ્ટરેશનમાં વધારો દર્શાવે છે, પેશાબમાં માઇક્રોઆલ્બ્યુમિનના સૂચકાંકો દરરોજ 30 મિલિગ્રામ સુધી પહોંચતા નથી. કેટલાક દર્દીઓમાં, અલ્ટ્રાસાઉન્ડ બીન આકારની હાયપરટ્રોફી જાહેર કરશે, કિડનીમાં લોહીના પ્રવાહની ગતિમાં વધારો,
- બીજા તબક્કામાં માળખાકીય ફેરફારોની શરૂઆત છે. રેનલ ગ્લોમેર્યુલીની સ્થિતિ નબળી છે, ઉન્નત પ્રવાહી શુદ્ધિકરણ અને પેશાબનું સંચય રહે છે, વિશ્લેષણ મર્યાદિત માત્રામાં પ્રોટીન દર્શાવે છે,
- ત્રીજો તબક્કો પ્રિનેફ્રોટિક છે. માઇક્રોઆલ્બુમિનની સાંદ્રતા વધે છે (દિવસ દીઠ 30 થી 300 મિલિગ્રામ સુધી), પ્રોટીન્યુરિયા ભાગ્યે જ વિકસે છે, બ્લડ પ્રેશરમાં કૂદકા દેખાય છે. મોટેભાગે, ગ્લોમેર્યુલર ગાળણક્રિયા અને રક્ત પ્રવાહ દર સામાન્ય હોય છે અથવા વિચલનો નજીવા હોય છે,
- ચોથો તબક્કો. સતત પ્રોટીન્યુરિયા, પરીક્ષણો પેશાબમાં પ્રોટીનની સતત હાજરી દર્શાવે છે. સમયાંતરે, હાયલિન સિલિન્ડર અને લોહીનું મિશ્રણ પેશાબમાં દેખાય છે. સતત ધમનીનું હાયપરટેન્શન, પેશીઓમાં સોજો, અશક્ત લોહીની ગણતરી. વિશ્લેષણનું ટ્રાન્સક્રિપ્ટ કોલેસ્ટરોલ, ઇએસઆર, બીટા અને આલ્ફા-ગ્લોબ્યુલિનમાં વધારો સૂચવે છે. યુરિયા અને ક્રિએટિનાઇનનું પ્રમાણ થોડું બદલાય છે,
- પાંચમો, સૌથી મુશ્કેલ તબક્કો. સતત યુરેમિયા સાથે, નેફ્રોસ્ક્લેરોસિસનો વિકાસ, બીન-આકારના અંગોની સાંદ્રતા અને ગાળણ ક્ષમતા ઝડપથી ઘટે છે, અને એઝોથર્મિયા વિકસે છે. બ્લડ પ્રોટીન સામાન્ય કરતાં નીચે છે, સોજો વધે છે. વિશિષ્ટ પરીક્ષણ પરિણામો: પ્રોટીન, સિલિન્ડર, પેશાબમાં લોહી, પેશાબમાં ખાંડની હાજરી નક્કી કરવામાં આવતી નથી. ડાયાબિટીઝના દર્દીઓમાં, બ્લડ પ્રેશર નોંધપાત્ર રીતે વધે છે: 100-120 મીમી આરટી દ્વારા 170-190 અથવા વધુ (ઉપલા) સુધી. કલા. (નીચે) નેફ્રોસ્ક્લેરોટિક સ્ટેજની વિશિષ્ટ લાક્ષણિકતા એ છે કે પેશાબના ઇન્સ્યુલિનના નુકસાનમાં ઘટાડો, બાહ્ય હોર્મોન ઉત્પાદન અને ગ્લુકોઝની સાંદ્રતાની આવશ્યકતામાં ઘટાડો અને જોખમ. ડાયાબિટીક નેફ્રોપથીના પાંચમા તબક્કામાં, એક ખતરનાક ગૂંચવણ વિકસે છે - રેનલ નિષ્ફળતા (ક્રોનિક વિવિધતા).
નોંધ! વૈજ્entistsાનિકો માને છે કે જ્યારે ત્રણ કેટેગરીના પરિબળો ક્રિયાપ્રતિક્રિયા કરે છે ત્યારે ડાયાબિટીક નેફ્રોપથી વિકસે છે. ખાંડના મૂલ્યોના અપૂરતા નિયંત્રણ સાથે દુષ્ટ વર્તુળને તોડવું મુશ્કેલ છે: તમામ પદ્ધતિઓની નકારાત્મક અસર પ્રગટ થાય છે, જે લાંબા સમય સુધી રેનલ નિષ્ફળતા તરફ દોરી જાય છે, સામાન્ય સ્થિતિના ગંભીર ઉલ્લંઘન તરફ દોરી જાય છે.
સામાન્ય નિયમો અને અસરકારક લેબલિંગ
પેશાબમાં કોઈપણ માત્રામાં પ્રોટીનની ઓળખ એ inંડાણપૂર્વકની પરીક્ષા અને ઉપચારની શરૂઆતનું એક કારણ છે. જ્યાં સુધી ફાઇબ્રોસિસના નિર્ણાયક વિસ્તારોની રચના ન થાય ત્યાં સુધી કિડનીનું કાર્ય સ્થિર કરવું મહત્વપૂર્ણ છે.
ઉપચારના મુખ્ય ઉદ્દેશો:
- પૃષ્ઠભૂમિમાં નકારાત્મક પરિબળોની અસરોથી કુદરતી ગાળકોને સુરક્ષિત કરો,
- બ્લડ પ્રેશર ઘટાડવા, કિડનીના વાહિનીઓ પરનો ભાર ઓછો કરવો,
- બીન આકારના અવયવોની કાર્યક્ષમતાને પુનર્સ્થાપિત કરો.
માઇક્રોઆલ્બ્યુમિન્યુરિયા (પેશાબમાં પ્રોટીન) ની તપાસ કરતી વખતે, જટિલ ઉપચાર રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓની versલટું સુનિશ્ચિત કરે છે, સૂચકને શ્રેષ્ઠ મૂલ્યોમાં આપે છે. ઉપચારનું યોગ્ય આચરણ કુદરતી ગાળકોના સંચિત, શુદ્ધિકરણ, વિસર્જનકારી કાર્યને પુનર્સ્થાપિત કરે છે.

દબાણને સ્થિર કરવા માટે, ડાયાબિટીસ એક દવાઓનો જટિલ લે છે:
- એન્જીયોટેન્સિન રીસેપ્ટર બ્લocકર સાથે ACE અવરોધકોનું સંયોજન,
- મૂત્રવર્ધક પદાર્થ વધારે પાણી અને સોડિયમ દૂર કરવા માટે, સોજો ઘટાડવા માટે,
- બીટા બ્લોકરદવાઓ હૃદયના સ્નાયુઓના દરેક સંકોચન સાથે બ્લડ પ્રેશર અને લોહીનું પ્રમાણ ઘટાડે છે, હૃદય દર ઘટાડે છે,
- કેલ્શિયમ ટ્યુબ્યુલ બ્લocકર્સ. દવાઓનો મુખ્ય હેતુ રેનલ વાહિનીઓ દ્વારા લોહીના પ્રવાહને સરળ બનાવવાનો છે,
- ડ doctorક્ટર દ્વારા સૂચવ્યા મુજબ, તમારે લોહી પાતળા લેવાની જરૂર છે: કાર્ડિયોમેગ્નાઇલ, એસ્પિરિન કાર્ડિયો. ગેસ્ટ્રિક રક્તસ્રાવના જોખમને ટાળવા માટે, દૈનિક ડોઝ, કોર્સનો સમયગાળો, ઉપચારના નિયમોનું અવલોકન કરવું મહત્વપૂર્ણ છે.
- ખાંડના સૂચકાંકોને નિયંત્રિત કરો, એવી દવાઓ લો કે જે ગ્લુકોઝ સૂચકાંકોને સામાન્ય બનાવશે, શ્રેષ્ઠ મળે છે. હાઈપરગ્લાયકેમિઆને રોકવા માટે તે મહત્વપૂર્ણ છે, જેની સામે ડાયાબિટીસ નેફ્રોપથી વિકસે છે,
- ધૂમ્રપાન, દારૂ પીવા,
- ઓછા કાર્બ આહારનું પાલન કરો, પ્રોટીન ખોરાકનો સતત વપરાશ છોડી દો,
- મેદસ્વીપણાને રોકવા માટે કસરત કરો, રક્ત વાહિનીઓની સ્થિતિને સામાન્ય બનાવો,
- ઓછા નર્વસ
- કાર્ડિયોલોજિસ્ટ સાથે કરાર દ્વારા, નેફ્રોટોક્સિક દવાઓને વધુ નમ્ર નામોથી બદલો,
- ઉચ્ચ કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સને અટકાવો: પ્રાણીની ચરબી ઓછી લેવી, લિપિડ પરિબળને સ્થિર કરવા માટે ગોળીઓ લો: ફિનોફાઇબ્રેટ, લિપોડેમિન, એટોર્વાસ્ટેટિન, સિમવસ્તાટિન,
- દિવસ દરમિયાન ગ્લુકોઝનું સ્તર માપવાનું ધ્યાન રાખો: ડાયાબિટીક નેફ્રોપથીના પછીના તબક્કામાં, હાયપોગ્લાયકેમિઆ ઘણીવાર વિકસે છે.
નિયોપ્લાઝમના કારણો અને સારવારના વિકલ્પો વિશે જાણો.
પ્રથમ અને બીજા પ્રકારનાં ડાયાબિટીઝ માટે મેટફોર્મિન ગોળીઓના ઉપયોગનાં નિયમો અને સુવિધાઓનું પાનાં પર વર્ણવેલ છે.
- ડાયાબિટીક નેફ્રોપથીના ત્રીજા તબક્કાના વિકાસની પૃષ્ઠભૂમિ સામે સક્રિય રોગનિવારક પદ્ધતિઓ દ્વારા નિવારક પગલાં બદલાયા છે. કોલેસ્ટરોલને સ્થિર કરવું એ મહત્વનું છે, પ્રાણી પ્રોટીન અને મીઠાનું ઉત્પાદન નાટકીયરૂપે ઘટાડે છે. હૃદય અને રુધિરવાહિનીઓના કાર્યને સામાન્ય બનાવવા માટે, ધમનીય હાયપરટેન્શન, એસીઈ અવરોધકો, બ્લડ પ્રેશરને સ્થિર કરનારી દવાઓની સારવાર જરૂરી છે,
- જો સ્ટેજ 4 ડી.એન. પર દર્દીની તપાસ શરૂ થઈ હોય, તો મીઠું મુક્ત અને લો-પ્રોટીન આહારનું પાલન કરવું, એ.સી.ઇ. ઇન્હિબિટર્સ મેળવવું, ઉપર જણાવેલ દવાઓનો ઉપયોગ કરીને ટ્રાઇગ્લાઇસેરાઇડ્સ અને "બેડ" કોલેસ્ટરોલનું સ્તર ઓછું કરવાનું ખાતરી કરો,
- ડીએનનાં ગંભીર, પાંચમા તબક્કામાં, ડોકટરો અન્ય પ્રકારની ઉપચાર સાથે ઉપચારાત્મક પગલાઓની પૂરવણી કરે છે. કામગીરીને izeપ્ટિમાઇઝ કરવા માટે દર્દીને teસ્ટિઓપોરોસિસ, એરિથ્રોપોઇટીન નિવારણ માટે વિટામિન ડી 3 મળે છે. ક્રોનિક રેનલ નિષ્ફળતાનો વિકાસ પેરીટોનિયલ રક્ત શુદ્ધિકરણ, હેમોડાયલિસિસ અથવા કિડની પ્રત્યારોપણ સૂચવવાનું એક કારણ છે.
ડાયાબિટીક નેફ્રોપથી - પરંપરાગત દવાઓની વાનગીઓ
Al રેનલ ફંક્શનમાં સુધારો કરવા માટે, કલેક્શન લો, જેમાં વજનના સમાન ભાગોમાં ફૂલો અને, ફીલ્ડ હોર્સટેલ, શામેલ કરો. તે બધાને ગ્રાઇન્ડ કરો અને સારી રીતે ભળી દો:
- મિશ્રણનો એક ચમચી ઉકળતા પાણીનું 200 મિલી રેડવું, એક કલાક માટે રેડવું અને કપ પીવા માટે છોડી દો, ત્રણ અઠવાડિયા માટે દિવસમાં ત્રણથી ચાર વખત, ટૂંકા વિરામ પછી, ઉપચારની રીતને પુનરાવર્તિત કરો.
Drug તમે ડ્રગ સંગ્રહ માટે બીજો વિકલ્પ વાપરી શકો છો: 300 મિલી પાણી 2 ચમચી રેડવું, બોઇલ પર લાવો, સ્ટોવમાંથી કા ,ો, થર્મોસમાં રેડવું અને અડધા કલાક માટે છોડી દો.
દિવસમાં 3-4 વખત ગરમ સ્વરૂપમાં પીવો, બે અઠવાડિયા સુધી ભોજન પહેલાં 50 મિલી.
Collection આ સંગ્રહ ફક્ત કિડની જ નહીં, યકૃતને પણ સુધારે છે, તે લોહીમાં શર્કરાને પણ ઘટાડે છે:
- એક લિટર ઉકળતા પાણી સાથે 50 ગ્રામ સૂકા બીન પાંદડા રેડવું, તે ત્રણ કલાક માટે ઉકાળો અને 2-4 અઠવાડિયા માટે દિવસમાં 6 કે 7 વખત અડધો ગ્લાસ પીવો.
Another બીજો વિકલ્પ છે:
- એક ચમચી ઘાસ ઉકળતા પાણીના 200 મિલી રેડવું, એક કલાક માટે આગ્રહ કરો, ફિલ્ટર કરો અને દિવસમાં ત્રણ વખત ભોજન પહેલાં ઓછામાં ઓછા બે અઠવાડિયા માટે cupы કપ લો.
ચાલો હવે પછીની ખુશીથી જીવવા માટે આપણે આ માટે પ્રયત્નો કરીએ. સ્વસ્થ રહો, ભગવાન તમને આશીર્વાદ આપે છે!
લેખમાં ઉચ્ચતમ વર્ગના ઓ. વી. મશ્કોવાના ડ doctorક્ટર-એન્ડોક્રિનોલોજિસ્ટની સામગ્રીનો ઉપયોગ કરવામાં આવ્યો હતો.
ડાયાબિટીક નેફ્રોપથી એ રેનલ વાહિનીઓમાં પેથોલોજીકલ પરિવર્તનની પ્રક્રિયા છે, જે ડાયાબિટીઝને કારણે થાય છે.આ રોગ ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ તરફ દોરી જાય છે, ત્યાં મૃત્યુનું riskંચું જોખમ છે. નિદાન ફક્ત દર્દીની શારીરિક તપાસ દ્વારા જ કરવામાં આવતું નથી, પ્રયોગશાળા-સાધનની પરીક્ષા પદ્ધતિઓ પણ જરૂરી છે.
મોટાભાગના કિસ્સાઓમાં, ડાયાબિટીક નેફ્રોપથીની સારવાર દવા ઉપચાર અને આહાર દ્વારા કરવામાં આવે છે. વધુ જટિલ કેસોમાં, દર્દીઓને હેમોડાયલિસિસ સૂચવવામાં આવે છે; કિડની પ્રત્યારોપણની પણ જરૂર પડી શકે છે.
દસમા પુનરાવર્તનના રોગોના આંતરરાષ્ટ્રીય વર્ગીકરણ અનુસાર, ડાયાબિટીક નેફ્રોપથીના બે અર્થ છે. આમ, આઇસીડી -10 કોડ E10-14.2 (કિડનીના નુકસાન સાથે ડાયાબિટીસ મેલીટસ) અને N08.3 (ડાયાબિટીસ મેલીટસમાં ગ્લોમેર્યુલર જખમ) હશે.
તે નોંધવામાં આવે છે કે આવી જટિલતાના વિકાસમાં મોટેભાગે ઇન્સ્યુલિન આધારિત પ્રકારનું નિદાન થાય છે. 40-50% કેસોમાં, ડાયાબિટીક નેફ્રોપથી જીવલેણ છે.
ડાયાબિટીક નેફ્રોપથી રેનલ વાહિનીઓમાં પેથોલોજીકલ ફેરફારોને કારણે થાય છે. એ નોંધવું જોઇએ કે ચિકિત્સામાં આવી રોગવિજ્ologicalાનવિષયક પ્રક્રિયાના વિકાસ પદ્ધતિને લગતી ઘણી સિદ્ધાંતો છે, જેમ કે:
- મેટાબોલિક સિદ્ધાંત - તે મુજબ, મુખ્ય ઇટીઓલોજિકલ પરિબળ છે,
- હેમોડાયનેમિક સિદ્ધાંત - આ કિસ્સામાં, તે સમજી શકાય છે કે ઉશ્કેરણીજનક પરિબળ છે
- આનુવંશિક સિદ્ધાંત - આ કિસ્સામાં, ચિકિત્સકો દલીલ કરે છે કે ડાયાબિટીઝની આવી જટિલતાનો વિકાસ આનુવંશિક વલણને કારણે થાય છે.
આ ઉપરાંત, પરિબળોના જૂથને અલગ પાડવું જોઈએ જેને સીધો વલણ માનવામાં આવવું જોઈએ નહીં, પરંતુ તેઓ ડાયાબિટીઝવાળા બાળક અથવા પુખ્ત વયના આવા જટિલતાના જોખમમાં નોંધપાત્ર વધારો કરે છે:
- ધમની હાયપરટેન્શન
- અનિયંત્રિત હાયપરગ્લાયકેમિઆ,
- વધારે વજન
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- નેફ્રોટોક્સિક દવાઓ લેવી,
- ધૂમ્રપાન અને મદ્યપાન,
- આહારનું પાલન ન કરવું, જે ડાયાબિટીઝ માટે ફરજિયાત છે.
વર્ગીકરણ
ડાયાબિટીક નેફ્રોપથીના વિકાસમાં, 5 ડિગ્રી અલગ પડે છે:
- પ્રથમ ડિગ્રી - કિડનીની અપૂર્ણતા. પ્રારંભિક તબક્કે, અવયવોની વાહિનીઓ કદમાં કંઈક અંશે વધારો કરે છે, જો કે, પેશાબમાં કોઈ પ્રોટીન નથી, પેથોલોજીકલ પ્રક્રિયાના વિકાસના બાહ્ય ક્લિનિકલ ચિહ્નો નથી,
- બીજી ડિગ્રી - કિડનીમાં પ્રારંભિક માળખાકીય ફેરફારો. સરેરાશ, રોગના વિકાસનો આ તબક્કો ડાયાબિટીસની શરૂઆતના બે વર્ષ પછી શરૂ થાય છે. કિડનીની વાહિનીઓની દિવાલો ગા thick બને છે, તેમ છતાં, ત્યાં કોઈ લક્ષણવિજ્ologyાન નથી,
- ત્રીજી ડિગ્રી પ્રારંભિક ડાયાબિટીક નેફ્રોપથી. પેશાબમાં પ્રોટીનની વધેલી માત્રા મળી આવે છે, પરંતુ રોગના વિકાસના બાહ્ય સંકેતો નથી,
- ચોથી ડિગ્રી - ગંભીર ડાયાબિટીક નેફ્રોપથી. એક નિયમ મુજબ, રોગના વિકાસનો આ તબક્કો 10-15 વર્ષ પછી શરૂ થાય છે. એક ઉચ્ચારણ ક્લિનિકલ ચિત્ર છે, પેશાબમાં પ્રોટીનનો મોટો જથ્થો વિસર્જન થાય છે,
- પાંચમી ડિગ્રી - ટર્મિનલ તબક્કો. આ કિસ્સામાં, વ્યક્તિને ફક્ત હેમોડાયલિસિસ અથવા અસરગ્રસ્ત અંગના પ્રત્યારોપણ દ્વારા જ બચાવી શકાય છે.
એ નોંધવું જોઇએ કે રોગના વિકાસના પ્રથમ 3 ડિગ્રી પૂર્વવર્તી છે, તેઓ માત્ર નિદાન પ્રક્રિયા દ્વારા જ સ્થાપિત કરી શકાય છે, કારણ કે તેમાં બાહ્ય અભિવ્યક્તિ નથી. તેથી જ ડાયાબિટીઝના દર્દીઓએ નિયમિતપણે ડોકટરો દ્વારા નિવારક પરીક્ષાઓ લેવી જરૂરી છે.
એન્ડોથેલિયલ સેલ પ્રવૃત્તિ પર અસર
પ્રાયોગિક અને ક્લિનિકલ અધ્યયનમાં, ડાયાબિટીસ નેફ્રોપથીની પ્રગતિના મધ્યસ્થી તરીકે એન્ડોટિલેન -1 ની ભૂમિકા સ્પષ્ટ રીતે સ્થાપિત થઈ હતી. તેથી, ઘણી ફાર્માસ્યુટિકલ કંપનીઓનું ધ્યાન દવાઓના સંશ્લેષણ તરફ વળ્યું છે જે આ પરિબળના વધતા ઉત્પાદનને અવરોધિત કરી શકે છે. હાલમાં, દવાઓનો પ્રાયોગિક અજમાયશ કે જે એન્ડોટિલેન -1 માટે રીસેપ્ટર્સને અવરોધિત કરે છે.પ્રથમ પરિણામો એસીઇ અવરોધકોની તુલનામાં આ દવાઓની ઓછી અસરકારકતા સૂચવે છે.
સારવારની અસરકારકતાનું મૂલ્યાંકન
ડાયાબિટીક નેફ્રોપથીની રોકથામ અને સારવારની અસરકારકતાના માપદંડમાં ડાયાબિટીસ મેલિટસની અસરકારક સારવાર માટેના સામાન્ય માપદંડ, તેમજ ડાયાબિટીક નેફ્રોપથીના ક્લિનિકલી વ્યક્ત થયેલા તબક્કાઓની રોકથામ અને કિડનીના શુદ્ધિકરણના કાર્યમાં ઘટાડો અને મંદ મૂત્રપિંડની નિષ્ફળતાની પ્રગતિનો સમાવેશ થાય છે.
ડાયાબિટીઝ એક વ્યક્તિને ધમકી આપે છે તે બધી જટિલતાઓમાં, ડાયાબિટીસ નેફ્રોપથી અગ્રણી સ્થાન લે છે. કિડનીમાં પ્રથમ ફેરફારો ડાયાબિટીઝ પછીના પ્રથમ વર્ષોમાં પહેલેથી જ દેખાય છે, અને અંતિમ તબક્કો ક્રોનિક રેનલ નિષ્ફળતા (સીઆરએફ) છે. પરંતુ નિવારક પગલાંની કાળજીપૂર્વક પાલન, સમયસર નિદાન અને પર્યાપ્ત ઉપચાર આ રોગના વિકાસને શક્ય તેટલું વિલંબ કરવામાં મદદ કરે છે.
હેમોડાયલિસિસ અને પેરીટોનિયલ ડાયાલિસિસ
હેમોડાયલિસીસ પ્રક્રિયા દરમિયાન, એક કેથેટર દર્દીની ધમનીમાં દાખલ કરવામાં આવે છે. તે બાહ્ય ફિલ્ટર ડિવાઇસથી જોડાયેલું છે જે કિડનીને બદલે લોહીને શુદ્ધ કરે છે. સફાઈ કર્યા પછી, લોહી દર્દીના લોહીના પ્રવાહમાં પાછું મોકલવામાં આવે છે. હેમોડાયલિસીસ ફક્ત હોસ્પિટલના સેટિંગમાં જ થઈ શકે છે. તે બ્લડ પ્રેશર અથવા ચેપના ઘટાડાનું કારણ બની શકે છે.
પેરીટોનિયલ ડાયાલિસિસ એ છે જ્યારે નળી ધમનીમાં દાખલ થતી નથી, પરંતુ પેટની પોલાણમાં હોય છે. પછી તેમાં ડ્રોપ પદ્ધતિ દ્વારા પ્રવાહીનો મોટો જથ્થો આપવામાં આવે છે. આ એક ખાસ પ્રવાહી છે જે કચરો ખેંચે છે. પોલાણમાંથી પ્રવાહી નીકળી જતાં તેમને દૂર કરવામાં આવે છે. પેરીટોનિયલ ડાયાલિસિસ દરરોજ થવો જોઈએ. તે તે સ્થળોએ ચેપનું જોખમ વહન કરે છે જ્યાં નળી પેટની પોલાણમાં પ્રવેશ કરે છે.
ડાયાબિટીઝ મેલિટસમાં, પ્રવાહી રીટેન્શન, નાઇટ્રોજનમાં વિક્ષેપ અને ઇલેક્ટ્રોલાઇટ સંતુલન glંચા ગ્લોમેર્યુલર ફિલ્ટરેશન દરે વિકસે છે. આનો અર્થ એ છે કે ડાયાબિટીસના દર્દીઓએ અન્ય રેનલ પેથોલોજીઝવાળા દર્દીઓ કરતાં પહેલાં ડાયાલિસિસમાં ફેરવવું જોઈએ. ડાયાલિસિસ પદ્ધતિની પસંદગી ડ doctorક્ટરની પસંદગીઓ પર આધારીત છે, પરંતુ દર્દીઓ માટે વધારે તફાવત નથી.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં રેનલ રિપ્લેસમેન્ટ થેરેપી (ડાયાલિસિસ અથવા કિડની ટ્રાન્સપ્લાન્ટેશન) ક્યારે શરૂ કરવી:
ડાયાબિટીઝના દર્દીઓમાં રક્ત પરીક્ષણો માટે લક્ષ્યાંક સૂચકાંકો કે જેમની સારવાર ડાયાલિસિસ દ્વારા કરવામાં આવે છે:
જો ડાયાલિસિસ પર ડાયાબિટીસના દર્દીઓમાં રેનલ એનિમિયા વિકસે છે, તો એરિથ્રોપોઇઝિસ ઉત્તેજક સૂચવવામાં આવે છે (ઇપોટીન-આલ્ફા, ઇપોટીન-બીટા, મેથોક્સાઇપોલીઇથિલિન ગ્લાયકોલ ઇપોટીન-બીટા, ઇપોટીન-ઓમેગા, ડર્બેપોટિન-આલ્ફા), તેમજ આયર્ન ગોળીઓ અથવા ઇન્જેક્શન. તેઓ બ્લડ પ્રેશરને 140/90 મીમી એચ.જી.થી નીચે જાળવવાનો પ્રયાસ કરે છે. કલા. હાયપરટેન્શનની સારવાર માટે એસીઇ અવરોધકો અને એન્જીઓટેન્સિન -2 રીસેપ્ટર બ્લocકર પસંદગીની દવાઓ રહે છે. વધુ વિગતવાર લેખ "પ્રકાર 1 માં હાયપરટેન્શન અને પ્રકાર 2 ડાયાબિટીઝ" વાંચો.
કિડની પ્રત્યારોપણની તૈયારી માટેના હંગામી પગલા તરીકે હેમોડાયલિસિસ અથવા પેરીટોનિયલ ડાયાલિસિસને ધ્યાનમાં લેવી જોઈએ. પ્રત્યારોપણની કામગીરીના સમયગાળા માટે કિડની ટ્રાન્સપ્લાન્ટ પછી, દર્દી મૂત્રપિંડની નિષ્ફળતાથી સંપૂર્ણપણે મટે છે. ડાયાબિટીક નેફ્રોપથી સ્થિર થઈ રહી છે, દર્દીનું અસ્તિત્વ વધી રહ્યું છે.
ડાયાબિટીઝના કિડની ટ્રાન્સપ્લાન્ટની યોજના કરતી વખતે, ડોકટરો આકારણી કરવાનો પ્રયાસ કરી રહ્યા છે કે શસ્ત્રક્રિયા દરમિયાન અથવા પછી દર્દીને કાર્ડિયોવાસ્ક્યુલર અકસ્માત (હાર્ટ એટેક અથવા સ્ટ્રોક) થવાની સંભાવના કેટલી છે. આ માટે, દર્દી ભાર સાથે ઇસીજી સહિત વિવિધ પરીક્ષાઓ પસાર કરે છે.
ઘણીવાર આ પરીક્ષાઓના પરિણામો બતાવે છે કે હૃદય અને / અથવા મગજને ખવડાવતા વાહિનીઓ એથરોસ્ક્લેરોસિસથી ખૂબ અસર કરે છે. વિગતો માટે “રેનલ આર્ટરી સ્ટેનોસિસ” લેખ જુઓ. આ કિસ્સામાં, કિડની ટ્રાન્સપ્લાન્ટ પહેલાં, આ જહાજોની પેટન્ટસીને સર્જિકલ રીતે પુનર્સ્થાપિત કરવાની ભલામણ કરવામાં આવે છે.
શું હું કાયમ ડાયાબિટીઝથી છૂટકારો મેળવી શકું છું?
દર વર્ષે મોર્બિડિટીના આંકડા ઉદાસ થઈ રહ્યા છે! રશિયન ડાયાબિટીઝ એસોસિએશન દાવો કરે છે કે આપણા દેશમાં દસમાંથી એક વ્યક્તિને ડાયાબિટીઝ છે. પરંતુ ક્રૂર સત્ય એ છે કે તે આ બીમારી પોતે જ ડરામણી નથી, પરંતુ તેની ગૂંચવણો અને જીવનશૈલી તરફ દોરી જાય છે. આ રોગને કેવી રીતે દૂર કરવો તે એક ઇન્ટરવ્યુમાં કહેવામાં આવ્યું છે. વધુ જાણો. "
રોગના કારણો
ક્ષતિગ્રસ્ત કિડનીનું કાર્ય એ ડાયાબિટીસના પ્રારંભિક પરિણામોમાંથી એક છે. છેવટે, તે કિડની છે જે અતિશય અશુદ્ધિઓ અને ઝેરથી લોહીને શુદ્ધ કરવાનું મુખ્ય કાર્ય ધરાવે છે.
જ્યારે ડાયાબિટીસમાં લોહીમાં શર્કરાનું સ્તર ઝડપથી કૂદકા આવે છે, ત્યારે તે આંતરિક અવયવો પર ખતરનાક ઝેર તરીકે કામ કરે છે. કિડનીને તેમના શુદ્ધિકરણના કાર્યનો સામનો કરવો વધુને વધુ મુશ્કેલ લાગે છે. પરિણામે, લોહીનો પ્રવાહ નબળી પડે છે, તેમાં સોડિયમ આયન એકઠા થાય છે, જે રેનલ વાહિનીઓના અંતરાલોને સાંકડી બનાવવા માટે ઉશ્કેરે છે. તેમનામાં દબાણ વધે છે (હાયપરટેન્શન), કિડની તૂટી જવાનું શરૂ કરે છે, જે દબાણમાં પણ વધુ વધારોનું કારણ બને છે.
પરંતુ, આવા દુષ્ટ વર્તુળ હોવા છતાં, ડાયાબિટીઝના તમામ દર્દીઓમાં કિડનીને નુકસાન થતું નથી.
તેથી, ડોકટરો 3 મૂળભૂત સિદ્ધાંતોને અલગ પાડે છે જે કિડનીની બિમારીઓના વિકાસના કારણોને નામ આપે છે.
- આનુવંશિક. કોઈ વ્યક્તિ શા માટે ડાયાબિટીઝનું વિકાસ કરે છે તે પ્રથમ કારણોમાં આજે વારસાગત વલણ કહેવામાં આવે છે. સમાન પદ્ધતિ નેફ્રોપેથીને આભારી છે. જલદી કોઈ વ્યક્તિ ડાયાબિટીસ વિકસે છે, રહસ્યમય આનુવંશિક પદ્ધતિઓ કિડનીમાં વેસ્ક્યુલર નુકસાનના વિકાસને વેગ આપે છે.
- હેમોડાયનેમિક. ડાયાબિટીઝમાં હંમેશા રેનલ સર્ક્યુલેશન (સમાન હાયપરટેન્શન) નું ઉલ્લંઘન થાય છે. પરિણામે, પેશાબમાં મોટી માત્રામાં આલ્બુમિન પ્રોટીન જોવા મળે છે, આવા દબાણ હેઠળ વાહિનીઓ નાશ પામે છે અને ક્ષતિગ્રસ્ત સ્થળો ડાઘ પેશી (સ્ક્લેરોસિસ) દ્વારા ખેંચાય છે.
- વિનિમય. આ સિદ્ધાંત લોહીમાં એલિવેટેડ ગ્લુકોઝની મુખ્ય વિનાશક ભૂમિકા સોંપે છે. શરીરના તમામ જહાજો (કિડની સહિત) ને "મીઠી" ઝેરથી અસર થાય છે. વેસ્ક્યુલર રક્ત પ્રવાહ વિક્ષેપિત થાય છે, સામાન્ય મેટાબોલિક પ્રક્રિયાઓ બદલાય છે, ચરબી જહાજોમાં જમા થાય છે, જે નેફ્રોપથી તરફ દોરી જાય છે.
ડાયાબિટીક નેફ્રોપથી અને ડાયાબિટીસ
ડાયાબિટીક નેફ્રોપથીની સારવારને કારણની સારવારથી અલગ કરી શકાતી નથી - ડાયાબિટીસ પોતે. આ બંને પ્રક્રિયાઓ સમાંતરમાં જવી જોઈએ અને દર્દી-ડાયાબિટીસના વિશ્લેષણના પરિણામો અને રોગના તબક્કો અનુસાર સમાયોજિત થવી જોઈએ.
ડાયાબિટીસ અને કિડની બંનેના નુકસાનમાં મુખ્ય કાર્યો સમાન છે - ગ્લુકોઝ અને બ્લડ પ્રેશરની રાઉન્ડ-ધ-ક્લોક મોનિટરિંગ. ડાયાબિટીઝના તમામ તબક્કે મુખ્ય બિન-ફાર્માકોલોજીકલ એજન્ટો સમાન છે. આ વજનના સ્તર, રોગનિવારક પોષણ, તણાવમાં ઘટાડો, ખરાબ ટેવોને નકારવા, નિયમિત શારીરિક પ્રવૃત્તિ પર નિયંત્રણ છે.
દવાઓ લેવાની સ્થિતિ કંઈક વધુ જટિલ છે. ડાયાબિટીઝ અને નેફ્રોપથીના પ્રારંભિક તબક્કામાં, દવાઓના મુખ્ય જૂથ દબાણ સુધારણા માટે છે. અહીં તમારે એવી દવાઓ પસંદ કરવાની જરૂર છે જે બીમાર કિડની માટે સલામત છે, ડાયાબિટીઝની અન્ય મુશ્કેલીઓ માટે ઉકેલાયેલી છે, જેમાં રક્તવાહિન અને નેફ્રોપ્રોટેક્ટીવ ગુણધર્મો બંને છે. આ મોટાભાગના ACE અવરોધકો છે.
ઇન્સ્યુલિન આધારિત આ ડાયાબિટીસના કિસ્સામાં, જો દવાઓના પહેલા જૂથમાંથી આડઅસરો હોય તો એસીઇ અવરોધકોને એન્જીયોટેન્સિન II રીસેપ્ટર વિરોધી દ્વારા બદલવાની મંજૂરી છે.
જ્યારે પરીક્ષણો પહેલાથી જ પ્રોટીન્યુરિયા દર્શાવે છે, ત્યારે ડાયાબિટીઝની સારવારમાં કિડનીનું કાર્ય ઘટાડવું અને ગંભીર હાયપરટેન્શન ધ્યાનમાં લેવું જોઈએ.પ્રકાર 2 રોગવિજ્ withાનવાળા ડાયાબિટીઝના દર્દીઓ પર ખાસ પ્રતિબંધો લાગુ પડે છે: તેમના માટે, માન્ય મૌખિક હાયપોગ્લાયકેમિક એજન્ટો (પીએસએસએસ) ની સૂચિ જે સતત લેવાની જરૂર છે તે ઘટે છે. સૌથી સલામત દવાઓ ગ્લાયકવિડન, ગ્લિકલાઝાઇડ, રેપાગ્લાઈનાઇડ છે. જો નેફ્રોપથી દરમિયાન જીએફઆર 30 મિલી / મિનિટ અથવા તેનાથી નીચે આવે છે, તો દર્દીઓનું ઇન્સ્યુલિન એડમિનિસ્ટ્રેશનમાં સ્થાનાંતરિત કરવું જરૂરી છે.
ડાયાબિટીક નેફ્રોપથી: તે શું છે?
ડાયાબિટીક નેફ્રોપથી (ડી.એન.) એ કિડની ફંક્શનની પેથોલોજી છે જે ડાયાબિટીઝની અંતમાં જટિલતા તરીકે વિકસિત થાય છે.ડી.એન. ના પરિણામે, કિડનીની ફિલ્ટરિંગ ક્ષમતાઓ ઓછી થાય છે, જે નેફ્રોટિક સિન્ડ્રોમ તરફ દોરી જાય છે, અને પછીથી રેનલ નિષ્ફળતા તરફ દોરી જાય છે.
સ્વસ્થ કિડની અને ડાયાબિટીસ નેફ્રોપથી
તદુપરાંત, ઇન્સ્યુલિન આધારિત ડાયાબિટીઝથી પીડાતા લોકો કરતાં પુરુષો અને ઇન્સ્યુલિન આધારિત ડાયાબિટીસની સંભાવના વધારે છે. રોગના વિકાસની ટોચ એ ક્રોનિક રેનલ નિષ્ફળતા (સીઆરએફ) ના તબક્કામાં તેનું સંક્રમણ છે, જે સામાન્ય રીતે ડાયાબિટીસના 15-20 વર્ષ સુધી થાય છે.
ડાયાબિટીક નેફ્રોપથીના વિકાસના મૂળ કારણને ટાંકીને, ક્રોનિક હાયપરગ્લાયકેમિઆનો વારંવાર ઉલ્લેખ કરવામાં આવે છે. ધમનીય હાયપરટેન્શન સાથે જોડાયેલ. હકીકતમાં, આ રોગ હંમેશાં ડાયાબિટીસનું પરિણામ નથી.
3. ડાયાબિટીક નેફ્રોપથી
ડાયાબિટીક નેફ્રોપથીના અંતિમ સુપ્ત તબક્કાને રજૂ કરે છે. વ્યવહારીક કોઈ ખાસ લક્ષણો નથી. સ્ટેજનો કોર્સ સામાન્ય અથવા થોડો એલિવેટેડ એસસીએફઇ અને રેનલ બ્લડ સર્ક્યુલેશનમાં વધારો સાથે થાય છે. આ ઉપરાંત:
ડાયાબિટીસની શરૂઆતના 5 વર્ષ પછી માઇક્રોઆલ્બ્યુમિન્યુરિયા (30-300 મિલિગ્રામ / દિવસ) નો ચોથો અથવા તબક્કો જોવા મળે છે.
ડાયાબિટીક નેફ્રોપથીના પ્રથમ ત્રણ તબક્કાઓ સારવાર કરી શકાય છે જો સમયસર તબીબી હસ્તક્ષેપ પૂરા પાડવામાં આવે અને બ્લડ સુગર સુધારે તો. પાછળથી, કિડનીની રચના પોતાને સંપૂર્ણ પુનર્સ્થાપન માટે ધીરે નથી, અને સારવારનો ધ્યેય આ સ્થિતિને અટકાવવાનું છે. લક્ષણોની ગેરહાજરીથી પરિસ્થિતિ વધુ વકરી છે. ઘણીવાર સાંકડી ફોકસ (કિડની બાયોપ્સી) ની પ્રયોગશાળા પદ્ધતિઓનો આશરો લેવો જરૂરી છે.