બ્લડ સુગર ટેસ્ટ સ્ટ્રીપ્સ
- ડાયાબિટીઝ મેલીટસ - એક લાંબી બીમારી છે જે ખાલી પેટ પર અને ખાધા પછી લોહીમાં ગ્લુકોઝના વધેલા સ્તર દ્વારા વર્ગીકૃત થયેલ છે. હાઈપરગ્લાયકેમિઆ ઉપરાંત - ઉચ્ચ ખાંડનું સ્તર, બિનસલાહભર્યા ડાયાબિટીસનું એક અભિન્ન સંકેત એ ગ્લાયકોસુરિયા છે - પેશાબમાં ગ્લુકોઝનું પ્રકાશન.
- ગ્રીકમાં ડાયાબિટીઝનો અર્થ છે "પસાર થવું", એટલે કે પાણી શરીરમાં એકદમ રહેતું નથી, પરંતુ બધા બહાર આવે છે.
- ડાયાબિટીઝ મેલીટસ એ આપણા સમયનો રોગ નથી, જેમ કે ઘણા માને છે, પરંતુ તેના મૂળ ઇતિહાસમાં .ંડા છે.
- પ્રથમ વખત, ડાયાબિટીસ મેલીટસનો ઉલ્લેખ ત્રીજી સહસ્ત્રાબ્દિ પૂર્વેની પ્રાચીન રોમન દસ્તાવેજોમાં કરવામાં આવ્યો છે.
- અને ઘણા સેંકડો વર્ષોથી, વૈજ્ .ાનિકો અને ડોકટરો, ભવિષ્યમાં પે inીમાં આ રોગના વિકાસને રોકવા અને ડાયાબિટીસ મેલીટસના વિકાસના કારણો શોધવા અને પહેલાથી માંદા લોકોની સહાય માટે ઉપાય શોધવા માટે પ્રયાસ કરી રહ્યા છે, પરંતુ અત્યાર સુધીમાં બધા દર્દીઓ વિનાશકારી રહ્યા છે.
- 20 મી સદીની શરૂઆતમાં, વૈજ્ .ાનિક લેન્ગેરહેન્સે સ્વાદુપિંડના ખાસ કોષો શોધી કા --્યા - ઇન્સ્યુલિનના સંશ્લેષણ માટે જવાબદાર બીટા કોષો. આ કોષો જૂથોમાં સ્થિત છે જેનું નામ વૈજ્ .ાનિકના નામ પર રાખવામાં આવ્યું હતું જેમણે તેમને શોધી કા .્યા હતા, તેઓને લેન્જરહેન્સના ટાપુઓ કહેવાતા.
- આ કોષોની શોધ પછી, પ્રયોગોની શ્રેણી પછી, જેણે 1921 માં બીટા સેલથી ઇન્સ્યુલિન નામના પદાર્થને અલગ પાડવાનું શક્ય બનાવ્યું (આ નામ "આઇલેટ" શબ્દ પરથી આવ્યો છે).
- ઇન્સ્યુલિનની શોધ એ એન્ડોક્રિનોલોજીમાં નવા યુગની શરૂઆત કરી હતી, અને ડાયાબિટીઝના દર્દીઓએ ઇન્સ્યુલિનની શોધ કરતાં પહેલાં તેમના કરતા વધારે સંપૂર્ણ જીવન જીવવાનો મોકો મળ્યો હતો.
- ત્યારબાદ, વૈજ્ .ાનિકો દર્દીઓને વિવિધ પ્રકારની ઇન્સ્યુલિન ક્રિયા (ટૂંકા અથવા વિસ્તૃત) અને મૂળ (ગોમાંસ, ડુક્કરનું માંસ, માનવ) ની વિશાળ શ્રેણી પ્રદાન કરવા માટે સક્ષમ હતા.
- આધુનિક એન્ડોક્રિનોલોજીનું કાર્ય એ દર્દી માટે યોગ્ય ઇન્સ્યુલિનનો પ્રકાર પસંદ કરવો અને તેને સંપૂર્ણ જીવન જીવવા માટેની તક આપવાનું છે.
શરીરમાં ડાયાબિટીઝથી શું થાય છે
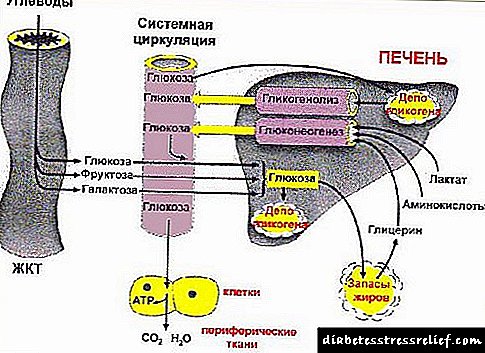
- ડાયાબિટીઝ મેલીટસમાં, શરીરમાં કાર્બોહાઇડ્રેટ અને લિપિડ ચયાપચયનું ઉલ્લંઘન થાય છે, એટલે કે, કાર્બોહાઇડ્રેટ્સ અને ચરબીના શોષણ દરમિયાન વળતર ખલેલ પહોંચાડે છે. ડાયાબિટીઝને વળતર આપવા માટે, કાર્બોહાઇડ્રેટ્સનું શોષણ વધુ મહત્વનું છે.
- કાર્બોહાઈડ્રેટ, ચરબી અને ખોરાકમાં સમાયેલ પ્રોટીન, જ્યારે ઇન્જેસ્ટ કરવામાં આવે છે, ત્યારે તે પાચક ઉત્સેચકો દ્વારા શોષાય છે.
- કાર્બોહાઇડ્રેટ્સ, ગ્લુકોઝ પરમાણુઓમાં ફેરવાય છે, તે energyર્જાનો મુખ્ય સ્રોત છે, જે કોશિકાઓની બધી પ્રક્રિયાઓ માટે જરૂરી છે.
- ગ્લુકોઝ લોહીમાં એકઠા થાય છે જેથી તેનો ઉપયોગ કોષો દ્વારા કરવામાં આવે છે, તે જરૂરી છે કે તે કોષમાં જ આવે. આ માટે જ ઇન્સ્યુલિનની જરૂર છે, તે કહેવાતી કીની ભૂમિકા ભજવે છે, જે કોષની અંદર ગ્લુકોઝ પરમાણુઓનો દરવાજો ખોલે છે.
- ઇન્સ્યુલિન પણ energyર્જા અનામત બનાવવા માટે જરૂરી છે, જે નીચે મુજબ રચાય છે - કેટલાક ગ્લુકોઝ પરમાણુઓ તરત જ ઉપયોગમાં લેવામાં આવતા નથી, પરંતુ ગ્લાયકોજેનમાં પ્રક્રિયા કરવામાં આવે છે, જે યકૃતમાં સંગ્રહિત થાય છે અને શરીર દ્વારા જરૂરી તરીકે ઉપયોગમાં લેવામાં આવે છે (ઉપવાસ દરમિયાન, હાઈપોગ્લાયકેમિઆ સાથે).
- તંદુરસ્ત શરીર કાર્બોહાઈડ્રેટની આવક માત્રામાં શોષણ માટે જરૂરી હોય તેટલું ઇન્સ્યુલિન ઉત્પન્ન કરીને તેમાં કાર્બોહાઇડ્રેટ્સના સેવનને તરત જ પ્રતિક્રિયા આપે છે.
- પરંતુ ડાયાબિટીઝ મેલ્લીટસમાં, ઇન્સ્યુલિન સંશ્લેષણનું ઉલ્લંઘન થાય છે (તે અપૂરતી માત્રામાં ઉત્પન્ન થાય છે અથવા તે ઉત્પન્ન થતું નથી, અથવા તેનો પ્રભાવ નબળી છે). આ કિસ્સામાં, ગ્લુકોઝ કોશિકાઓમાં પ્રવેશી શકતું નથી, તે લોહીમાં એકઠા થાય છે, જેના કારણે ધોરણ કરતા ઉપર લોહીમાં ગ્લુકોઝમાં વધારો થાય છે, જ્યારે કોશિકાઓ અને આખા શરીરમાં lackર્જાની અભાવ હોય છે.
- શરીરના સામાન્ય કાર્ય માટે, ગ્લુકોઝ પરમાણુઓને કોષોમાં પ્રવેશવા અને ત્યાં શોષી લેવાની મંજૂરી આપવી જરૂરી છે, અને ઇન્સ્યુલિન ઇન્જેક્શન (પ્રથમ પ્રકારનાં ડાયાબિટીસ સાથે) ની રજૂઆત અથવા ઇન્સ્યુલિનની અસરો અથવા માળખાને સામાન્ય બનાવતી દવાઓ સાથે (બીજા પ્રકારનાં ડાયાબિટીસ સાથે) શક્ય છે.
ડાયાબિટીસનું નિદાન કેવી રીતે થાય છે?
- ખાંડના સામાન્ય સ્તર માટેના ધોરણો છે. ઉપવાસ અને ભોજન પછીની ખાંડના માપન કરવામાં આવે છે.
- આખા લોહીમાં અને લોહીના પ્લાઝ્મામાં ગ્લુકોઝના સ્તરની તપાસ કરવી શક્ય છે. મહેરબાની કરીને નોંધ કરો કે પ્લાઝ્મામાં વાંચન કરતા આખા લોહીમાં વાંચન 12% ઓછું છે. અનુવાદને સરળ બનાવવા માટે, નીચેનો નિયમ અસ્તિત્વમાં છે - આખા લોહીમાં મૂલ્યને 1.12 દ્વારા ગુણાકાર કરો - લોહીના પ્લાઝ્મામાં આ રીતે મૂલ્ય બહાર આવે છે. તેનાથી વિપરિત, લોહીના પ્લાઝ્મામાં મૂલ્યને આખા લોહીમાં મૂલ્ય મેળવવા માટે 1.12 દ્વારા વિભાજિત કરવામાં આવે છે.
- ગ્લુકોઝ કેટલાક એકમોમાં માપવામાં આવે છે - મોલ / એલમાં અને મિલિગ્રામ / ડીએલ.
- 3.3 - 5.5 એમએમઓએલ / એલ (59.4-99 એમજી / ડીએલ) એ સામાન્ય ઉપવાસ આખા બ્લડ સુગર તરીકે માનવામાં આવે છે.
- ખાધા પછી 1.5-2 કલાક પછી, ખાંડ 7.8 એમએમઓએલ / એલ કરતા વધારે હોવી જોઈએ નહીં.
- પેશાબમાં ખાંડનો કોઈ પત્તો ન હોવો જોઈએ.
- જો ગ્લુકોઝ મૂલ્યો સામાન્ય કરતા વધારે હોય, તો પછી આપણે નબળાઇ ગ્લુકોઝ સહિષ્ણુતા વિશે વાત કરી શકીએ છીએ.
ડાયાબિટીસ મેલિટસના નિદાન માટે, રક્ત પરીક્ષણોની બીજી શ્રેણી લેવી જરૂરી છે, જેમ કે:
- જીજી (ગ્લાયકેટેડ / ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન),
- ઇન્સ્યુલિન માટે એન્ટિબોડીઝ
- સી પેપટાઇડ.
અને પહેલાથી જ, આ વિશ્લેષણના પરિણામોના આધારે, અમે ડાયાબિટીઝ મેલિટસની હાજરી અથવા ગેરહાજરી વિશે વાત કરી શકીએ છીએ.
- હાલમાં, ઘણી જુદી જુદી પ્રયોગશાળાઓ આ વિશ્લેષણ કરે છે, અને તેમને કરવા માટેની તકનીક અલગ હોઈ શકે છે, તેથી, પરિણામ પ્રાપ્ત કરતી વખતે, તે આવશ્યક છે કે પરિણામની બાજુમાં હોય, જેથી તમે સરખામણી કરી શકો કે શું તમારા પરિણામો સ્થાપિત ધોરણ કરતાં વધુ છે.
- જો લોહીમાં ગ્લુકોઝ પરીક્ષણનું પરિણામ સામાન્ય કરતા વધારે હોય, તો ડ doctorક્ટર આગળની તપાસ સૂચવે છે, જેમાં “સુગર વળાંક” અથવા “લોડ ટેસ્ટ” નો સમાવેશ થાય છે.
- આ પ્રકારની પરીક્ષામાં, ખાંડ માટે લોહી ખાલી પેટ પર આપવામાં આવે છે, પછી દર્દી 75 ગ્રામ ગ્લુકોઝ પીવે છે અને થોડા સમય પછી ફરીથી લોહી આપે છે.
- તંદુરસ્ત વ્યક્તિમાં, ખાંડ 7-8 એમએમઓએલ / એલથી ઉપર વધતી નથી, અને જ્યારે ખાંડ વધારીને 11 એમએમઓએલ / એલ કરવામાં આવે છે, ત્યારે તેઓ ડાયાબિટીઝની વાત કરે છે.
- જ્યારે બ્લડ સુગર 7-9 એમએમઓએલ / એલ કરતા વધી જાય છે, ત્યારે તે પેશાબમાં વિસર્જન થવાનું શરૂ કરે છે. તેથી, પરીક્ષા દરમિયાન, તેમને ખાંડ માટે પેશાબની પરીક્ષા લેવાનું સૂચવવામાં આવે છે. લોહીમાં ખાંડ જેટલી વધારે છે, પેશાબમાં અનુરૂપ પ્રમાણમાં વધુ ખાંડ.
- પેશાબમાં ખાંડનો દેખાવ, નબળી પસંદ કરેલી સારવારની પદ્ધતિ સાથે નવા નિદાન કરેલા ડાયાબિટીસ મેલીટસ અથવા વિઘટનશીલ ડાયાબિટીસ મેલીટસની નિશાની હોઈ શકે છે.
ડાયાબિટીઝના ચિન્હો
- ડાયાબિટીઝના મુખ્ય સંકેતો તીવ્ર તરસ, ભૂખની સતત લાગણી, વારંવાર પેશાબ, પેશાબમાં ખાંડનું વિસર્જન અને એસીટોનની ગંધ છે.
- ઘણીવાર ડાયાબિટીસનો વિકાસ તીવ્ર શુષ્કતા અને ત્વચાની છાલ સાથે થાય છે, ત્વચાની ખંજવાળ અને મ્યુકોસ મેમ્બ્રેન હોય છે સ્ત્રીઓમાં, યોનિમાં ખંજવાળની ફરિયાદો સાથે સ્ત્રીરોગચિકિત્સકની મુલાકાત લીધા પછી ડાયાબિટીસ શોધી શકાય છે જે થ્રશમાંથી પસાર થતી નથી. વિઘટનયુક્ત અથવા હજી સુધી સ્થાપિત ડાયાબિટીસ મેલીટસ ફંગલ ઇન્ફેક્શનના વિકાસ માટે ફળદ્રુપ જમીન પ્રદાન કરે છે.
- દર્દીને વાછરડાની માંસપેશીઓમાં તીવ્ર નબળાઇ, ખેંચાણ અને પીડા, તીવ્ર વજન ઘટાડવું (પ્રકાર 1 ડાયાબિટીસ માટે) અને વજનમાં વધારો (પ્રકાર 2 ડાયાબિટીસ માટે) નો અનુભવ પણ થઈ શકે છે.
- ખાંડમાં વધારો, ઉબકા અને omલટી થવી, ઘા અને સ્ક્રેચમુદ્દે નબળુ થઈ શકે છે.
- જો તમને ડાયાબિટીસના વિકાસ માટે સૂચવેલા કેટલાક સંકેતો મળે, તો તાત્કાલિક ડ aક્ટરની સલાહ લેવી વધુ જરૂરી છે.
ડાયાબિટીઝના પ્રકાર
- ડાયાબિટીઝના ઘણા પ્રકારો છે: પ્રકાર 1 ડાયાબિટીસ અને પ્રકાર 2 ડાયાબિટીસ. સગર્ભા સ્ત્રીઓમાં સગર્ભાવસ્થા ડાયાબિટીસ અથવા ડાયાબિટીસ મેલીટસ પણ અલગ છે.
પ્રકાર 1 ડાયાબિટીસ મેલિટસ એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે સ્વાદુપિંડના કોષો ઇન્સ્યુલિનનું ઉત્પાદન બંધ કરે છે.
શરૂઆતમાં, ઇન્સ્યુલિન ઉત્પન્ન થઈ શકે છે, પરંતુ અપૂરતી માત્રામાં. સમય જતાં, બીટા કોષો મરી જાય છે, અને ઇન્સ્યુલિન સંપૂર્ણ રીતે ઉત્પાદન કરવાનું બંધ કરે છે.
- આ પ્રકાર સાથે, બાહ્ય ઇન્સ્યુલિન જરૂરી છે.
- પ્રકાર 1 ડાયાબિટીસને પણ કહેવામાં આવે છે, તેમ છતાં તે સંપૂર્ણ રીતે સાચું નથી, યુવાન ડાયાબિટીસ, કારણ કે તે મોટાભાગે બાળકો, કિશોરો અને 30 થી 35 વર્ષથી ઓછી ઉંમરના લોકોમાં વિકસે છે. પરંતુ દરેક જગ્યાએ અપવાદો છે, તેથી વૃદ્ધ લોકોમાં તે શોધી શકાય છે.
- આ પ્રકાર ટાઇપ 2 ડાયાબિટીસ જેટલો સામાન્ય નથી.
- પ્રકાર 1 ડાયાબિટીઝ અસાધ્ય છે! કોઈ પણ ગોળીઓ અથવા કોઈ અન્ય માધ્યમ ઇન્સ્યુલિન ઉત્પન્ન કરનારા મૃત બીટા કોષોને પુનર્સ્થાપિત કરવામાં મદદ કરશે નહીં.
- પરંતુ યાદ રાખવાની મુખ્ય વસ્તુ એ છે કે યોગ્ય ઉપચાર સાથે, ડાયાબિટીઝવાળા લોકો પોતાને કંઈપણ નકાર્યા વિના, લાંબું, સંપૂર્ણ જીવન જીવે છે.
- વળતર પ્રાપ્ત કરવા માટે તમારે થોડો સમય અને શક્તિ ખર્ચવી પડશે.
- ટાઇપ 2 ડાયાબિટીઝ એ ટાઇપ 1 ડાયાબિટીઝ કરતા વધુ સામાન્ય છે. તેને મેદસ્વી ડાયાબિટીઝ પણ કહેવામાં આવે છે, કારણ કે તે એવા લોકોમાં વિકાસ પામે છે જેનું વજન વધારે છે, અને વૃદ્ધ ડાયાબિટીઝ. જોકે બાદમાં તે સંપૂર્ણ રીતે સાચું નથી, તેમ છતાં તે મુખ્યત્વે 40 વર્ષ અને તેથી વધુ ઉંમરના લોકો પર અસર કરે છે, તાજેતરમાં નિદાન બાળકો અને યુવાન લોકોમાં થયું છે.
- બીજા પ્રકારનાં ડાયાબિટીસ મેલિટસમાં, ઇન્સ્યુલિન પૂરતા પ્રમાણમાં અને ક્યારેક વધારે પ્રમાણમાં ઉત્પન્ન થાય છે. પરંતુ તેની રચના અથવા કોષો પર તેની અસરની પદ્ધતિનું ઉલ્લંઘન છે. એટલે કે, ઇન્સ્યુલિન ઉત્પન્ન થાય છે, પરંતુ તે કોશિકાઓમાં ગ્લુકોઝ પહોંચાડી શકતું નથી, તેથી ગ્લુકોઝ પરમાણુઓ લોહીમાં એકઠા થાય છે, જે રક્ત ખાંડમાં વધારો કરે છે તે સમજાવે છે.
- ટાઇપ 2 ડાયાબિટીઝ એ ક્રમિક વિકાસ દ્વારા વર્ગીકૃત થયેલ છે. ઘણીવાર કોઈ વ્યક્તિ શીખે છે કે તેને સંપૂર્ણપણે અલગ કારણોસર તપાસ કર્યા પછી જ ડાયાબિટીઝ છે.
- બીજા પ્રકારનાં ડાયાબિટીઝને ડ્રગની સારવારની જરૂર પડે છે (ખાસ ખાંડ-ઘટાડતી દવાઓ સાથે), ઇન્સ્યુલિન ઉપચાર સાથેની સારવાર શક્ય છે (જુબાની અનુસાર, જો આહાર અને ખાંડ ઘટાડતી દવાઓ દ્વારા નmર્મogગ્લાયકેમિઆ પ્રાપ્ત કરવું અશક્ય છે).
- કેટલાક કિસ્સાઓમાં, સખત આહાર અને કસરત દ્વારા સુગરના સામાન્ય સ્તરને જાળવવાનું શક્ય છે. કારણ કે આહાર અને રમત શરીરના વજનને ઘટાડવામાં મદદ કરે છે, અને શરીરનું સામાન્ય વજન પ્રાપ્ત કરવાથી ટીશ્યુ ઇન્સ્યુલિનનો પ્રતિકાર ઓછો થાય છે, જે કોશિકાઓ પર ઇન્સ્યુલિનના સામાન્ય પ્રભાવો અને સામાન્ય રક્ત ખાંડના સ્તરને પરત તરફ દોરી જાય છે.
- પહેલા પ્રકારનાં “ઇન્સ્યુલિન આધારિત” અને બીજા પ્રકારનાં “ઇન્સ્યુલિન-સ્વતંત્ર” ના ડાયાબિટીસને કહેવું ખોટું છે.
- કારણ કે ઇન્સ્યુલિન આધારિત માત્ર પ્રથમ પ્રકારનું ડાયાબિટીસ જ નહીં, પણ બીજા પ્રકારનું પણ હોઈ શકે છે, જેમ બીજા પ્રકારનું ડાયાબિટીસ ફક્ત ઇન્સ્યુલિન આધારિત નહીં, પણ ઇન્સ્યુલિન આધારિત હોઈ શકે છે.
- ડાયાબિટીઝનું બીજું એક પ્રકાર સગર્ભાવસ્થા ડાયાબિટીસ છે, અથવા, તેને સગર્ભા સ્ત્રીઓની ડાયાબિટીસ પણ કહેવામાં આવે છે.
- તે કેટલીક સ્ત્રીઓમાં ગર્ભાવસ્થાના વિવિધ તબક્કે થાય છે. તેના અભિવ્યક્તિઓ સમાન છે - એલિવેટેડ બ્લડ સુગર.
- મોટે ભાગે, સગર્ભાવસ્થાના ડાયાબિટીસ માટે સામાન્ય વળતર મેળવવા માટે, તમારે આહારનું પાલન કરવું આવશ્યક છે, ઝડપી કાર્બોહાઇડ્રેટ્સનું બાકાત.
- પરંતુ કેટલીકવાર આ પર્યાપ્ત નથી, તો પછી ગર્ભાવસ્થા દરમિયાન ઇન્સ્યુલિન ઉપચાર જોડાયેલ છે. ફક્ત લાંબા સમય સુધી ઇન્સ્યુલિન અથવા ટૂંકા અને લાંબા સમય સુધી મિશ્રણનો ઉપયોગ કરવો શક્ય છે.
- બાળજન્મ પછી આ ડાયાબિટીસ સંપૂર્ણપણે દૂર થઈ શકે છે અને હવે તે પોતાને યાદ કરતું નથી. પરંતુ ઘણીવાર થોડા સમય પછી (અમુક વર્ષો પછી) તે બીજા પ્રકારનું ડાયાબિટીસ બની જાય છે, થોડુંક વાર તે પ્રથમ પ્રકારનાં ડાયાબિટીઝના રૂપમાં પોતાને પ્રગટ કરે છે.
ડાયાબિટીસનાં કારણો
- આજની તારીખે, વૈજ્ .ાનિકો અને ડોકટરો તે કારણો શોધી શકતા નથી કે જે ડાયાબિટીસના વિકાસમાં ફાળો આપે છે.
- ત્યાં અનેક સિદ્ધાંતો છે. જેમાંથી એક કહે છે કે કોઈ વ્યક્તિ પહેલાથી જ ડાયાબિટીઝના પૂર્વગ્રહ સાથે જન્મે છે, અને બાહ્ય પરિસ્થિતિઓ ફક્ત તેના વિકાસમાં ફાળો આપે છે.
શરતો જે ડાયાબિટીસ મેલિટસના વિકાસને ઉશ્કેરે છે તે આ છે:
- તણાવપૂર્ણ પરિસ્થિતિઓ
- ગંભીર ચેપ
- અમુક દવાઓ લેવી
- ગંભીર ઇજાઓ
- શસ્ત્રક્રિયા
- ગર્ભાવસ્થા
જોખમ જૂથો
- જોકે ડાયાબિટીઝ મેલીટસના કારણો બરાબર જાણીતા નથી, ડોકટરો ઘણા જોખમ જૂથોને ઓળખે છે જેમાં ડાયાબિટીઝ મેલીટસ થવાનું સંભવિત સંભવ છે.
ડાયાબિટીઝના વિકાસ માટેના જોખમ જૂથોમાં એવા લોકો શામેલ છે જે નીચેની બાબતોને નોંધી શકે છે:
- વધારે વજન અને મેદસ્વીતા (પ્રકાર 2 ડાયાબિટીસ માટે લાક્ષણિક),
- ડાયાબિટીસ સાથે સંબંધીઓની હાજરી,
- ગંભીર ચેપ
- અગાઉના શસ્ત્રક્રિયા
- 40 વર્ષથી વધુ જૂની
પરીક્ષણ પટ્ટાઓ કયા માટે છે?
ડાયાબિટીઝની ગૂંચવણોના વિશ્વસનીય નિયંત્રણ અને નિવારણની ચાવી એ બ્લડ સુગરનું નિયમિત માપન છે. આ ખાસ કરીને ઇન્સ્યુલિન ઇન્જેક્શન પર આધારિત દર્દીઓ માટે સાચું છે, જ્યારે ડ્રગની માત્રાની ગણતરી કરતી વખતે, ખોરાકની માત્રા અને સમગ્ર જીવનની લય ગ્લાયસીમિયાના સ્તર દ્વારા નક્કી કરવામાં આવે છે.
ટેબ્લેટ કરેલી દવાઓની સારવાર કરતી વખતે, નિયંત્રણ ઓછું જોવા મળે છે, પરંતુ ઉપચારની સમયસર સુધારણા કરવા અને જો જરૂરી હોય તો તબીબી સહાય મેળવવા માટે, અઠવાડિયામાં ઓછામાં ઓછા 2-3 વખત ફરજિયાત છે.

નિદાન થયા પછી, યોગ્ય પોષણ, ઉપચારના સિદ્ધાંતો અને શારીરિક પ્રવૃત્તિની તાલીમ સાથે, દર્દીએ સ્વ-નિરીક્ષણની મૂળભૂત બાબતોથી પોતાને પરિચિત કરવું જોઈએ, ગ્લુકોમેટ્રીની તકનીકમાં માસ્ટર હોવું જોઈએ. તમારા પોતાના ઉપકરણ પર ડ doctorક્ટરની દેખરેખ હેઠળ પ્રેક્ટિસ કરવાની સલાહ આપવામાં આવે છે, ડાયાબિટીસના પ્રકાર અને ઉપચારની યુક્તિઓને ધ્યાનમાં લીધા વિના, તેનું સંપાદન ફરજિયાત રહેશે.
ગ્લુકોમીટરનો સિદ્ધાંત એ સ્ટ્રીપ અને લોહીમાં ગ્લુકોઝ પર છાંટવામાં આવતા રાસાયણિક રીએજન્ટની પ્રતિક્રિયાના પરિણામે ઇલેક્ટ્રિક પ્રવાહોને માપવાનું છે. આ એક ઇલેક્ટ્રોકેમિકલ પ્રકારનું ઉપકરણ છે.
ગ્લુકોમીટર્સના ફોટોમેટ્રિક પ્રકારના સૂચક સાથે કોટેડ સ્ટ્રિપ્સની જરૂર પડે છે જે ખાંડની સાંદ્રતાના આધારે રંગ બદલી નાખે છે - વધુ તીવ્ર રંગ, ગ્લાયસીમિયા વધારે છે. ઉપકરણ સ્કેલ સાથે હ્યુની તુલના કરે છે અને પરિણામની ગણતરી કરે છે. આ કિસ્સામાં માપનની ચોકસાઈ ઓછી છે.
બિન-આક્રમક રક્ત ગ્લુકોઝ મીટરના દુર્લભ મોડેલોમાં રક્ત ખાંડ નક્કી કરવા માટે પરીક્ષણ સ્ટ્રીપ્સની જરૂર હોતી નથી. મોટાભાગનાં ઉપકરણો તેમના વિના કાર્ય કરતા નથી.
ડાયાબિટીઝના દર્દીઓ માટે સ્ટ્રીપ્સ ખરીદવી એ એક સતત ખર્ચની ચીજ છે જે તમારે તેના માટે મૂકવી પડશે અને તેના માટે બજેટ કરવું પડશે.
રક્ત ખાંડની દુર્લભ વ્યાખ્યાઓને લીધે નિદાનની બચત અપૂરતી નિયંત્રણથી ભરપૂર છે અને ત્રિમાસિક તપાસ દરમિયાન લક્ષ્ય ગ્લાયકેટેડ હિમોગ્લોબિનના આંકડાઓથી વધુ છે.
નિયમિત ગ્લાયકેમિક નિયંત્રણ માટે ડ doctorક્ટરની ભલામણોની અવગણના કરીને, દર્દીઓ ઝડપથી મુશ્કેલીઓના પ્રારંભિક વિકાસને લીધે તેના સ્વાસ્થ્યને બગાડવાનું જોખમ ચલાવે છે, જે પરીક્ષણ પટ્ટીઓની નિયમિત ખરીદી કરતા સારવારના ખર્ચમાં વધારે ખર્ચ કરશે.
ડાયાબિટીસમાં ઇનોવેશન - ફક્ત દરરોજ પીવો.
ઉપયોગ માટે સૂચનો
તમે મીટર માટે સ્ટ્રીપ્સનો ઉપયોગ શરૂ કરતા પહેલા, તમારે સૂચનાઓનો કાળજીપૂર્વક અભ્યાસ કરવો આવશ્યક છે. પ્રકાર અને ઉત્પાદકના આધારે, કેટલાક પગલા ભિન્ન હશે. એવા ઉપકરણો છે જેમાં તમારે વિશિષ્ટ કોડ દાખલ કરવાની જરૂર છે, અન્યને ઉકેલો સાથે કેલિબ્રેશનની જરૂર પડે છે. આ બધી સુવિધાઓ ઉપકરણ માટેની સૂચનાઓમાં દર્શાવવામાં આવશે. કામગીરીમાં મુશ્કેલી હોવાના કિસ્સામાં, તમે સહાય માટે સેવા કેન્દ્રનો સંપર્ક કરી શકો છો.

મીટરને અનુરૂપ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવાની ખાતરી કરો, નહીં તો પરિણામ ખોટું હશે!
વિશ્લેષણ માટે જોઈએ:
- સ્વચ્છ હાથથી, કન્ટેનર અથવા વ્યક્તિગત પેકેજિંગમાંથી પરીક્ષણની પટ્ટીને દૂર કરો,
- સંપર્કો સાથે વિશેષ સ્લોટમાં દાખલ કરો,
- જો મીટરના મોડેલને એન્કોડિંગની જરૂર હોય, તો સ્ક્રીન પરના કોડ અને પરીક્ષણ સ્ટ્રીપ્સના પેકેજિંગને તપાસો,
- લ laન્સોલેટ ડિવાઇસથી આંગળી પર પંચર બનાવો,
- સ્ટ્રીપના કાર્યકારી ક્ષેત્રમાં સૂચના દ્વારા જરૂરી લોહીની માત્રા લાગુ કરો,
- ડિવાઇસ સ્ક્રીન પર પરિણામની અપેક્ષા (5 થી 40 સેકંડ સુધી).
દરેક વખતે કન્ટેનર અથવા બોટલમાંથી ઉપભોક્તાને દૂર કર્યા પછી
તે ચુસ્તપણે બંધ હોવું જ જોઈએ. સમાપ્તિ તારીખ પછી પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરશો નહીં, કારણ કે પરિણામ વિકૃત થશે.
નિયુક્ત ક્ષેત્રમાં લોહીનો ટીપાં લાગુ કરતી વખતે, ઉત્પાદકો ભલામણ કરે છે કે તમે જૈવિક સામગ્રીને ગંધમાં ન લો અને નવો ભાગ ઉમેરશો નહીં, કારણ કે આ ઉપકરણની કામગીરીમાં ભૂલો પણ પરિણમી શકે છે.
જો ડાયાબિટીસ ભાગ્યે જ સુગર પરીક્ષણો કરે છે, તો પછી નિકાલજોગ પટ્ટાઓ ઓછી માત્રામાં - 25 અથવા 50 ટુકડાઓમાં ખરીદવી જોઈએ, જેમાં સમાપ્ત થતા શેલ્ફ લાઇફ સાથે પેકેજીંગ કરવાનું ટાળવું જોઈએ.
ખાંડ માટે પેશાબની પરીક્ષણો
તંદુરસ્ત વ્યક્તિના પેશાબમાં, ખાંડની માત્રા એટલી ઓછી હોય છે કે તે કોઈપણ પરીક્ષણ પ્રણાલીઓ દ્વારા નક્કી કરવામાં આવતી નથી. ડાયાબિટીઝ મેલિટસમાં, જ્યારે ગ્લાયસીમિયા એલિવેટેડ હોય છે, ત્યારે કિડનીમાં બધા ગ્લુકોઝને ફરીથી સમાપ્ત કરવાનો સમય નથી હોતો, અને તે પેશાબમાં શોધવાનું શરૂ કરે છે. આ સ્થિતિને "ગ્લુકોસુરિયા" કહેવામાં આવે છે.

જો ખાંડને પેશાબમાં શોધી કા ,વામાં આવે છે, તો તેનો અર્થ એ કે લોહીમાં તેની સાંદ્રતા 8.9-10.0 એમએમઓએલ / એલના સ્તરે પહોંચી ગઈ છે (બાળકોમાં, રેનલ થ્રેશોલ્ડ higherંચી છે - 10-12 એમએમઓએલ / એલ), અને તેને ઘટાડવા માટે પગલાં લેવા જોઈએ.
ઘરે ગ્લુકોસુરિયા નક્કી કરવા માટે, રીએજન્ટ સાથે કોટેડ વન-ટાઇમ ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે, જે ગ્લુકોઝના સંપર્કમાં આવે ત્યારે રંગ બદલે છે. ગ્લુકોઝ oxક્સિડેઝ, પેરોક્સિડેઝ અથવા ટેટ્રેમિથાયલબેંઝિડિનનો ઉપયોગ સૂચક તરીકે થાય છે.
અમે અમારી સાઇટના વાચકોને ડિસ્કાઉન્ટ ઓફર કરીએ છીએ!
અભ્યાસના પરિણામને લીધેલી દવાઓ (ઉદાહરણ તરીકે, સેલિસિલિક એસિડ - એસ્પિરિન) અને પેશાબ સંગ્રહના કન્ટેનરમાં સફાઈ ઉત્પાદનોના અવશેષો દ્વારા અસર થઈ શકે છે. અન્ય શર્કરા અને કીટોન સંસ્થાઓની હાજરી સૂચકને બદલતી નથી.
ઉપયોગ માટે સૂચનો:
- સાફ કન્ટેનરમાં પેશાબનો એક ભાગ (ઓછામાં ઓછું 5 મિલી) એકત્રિત કરો,
- તમારા હાથ ધોવા, સૂચક સપાટીને સ્પર્શ કર્યા વિના પરીક્ષણની પટ્ટીને દૂર કરો,
- તેને 1-2 સેકંડ માટે પેશાબમાં મૂકો,
- ફિલ્ટર પેપર વડે વધારે પ્રવાહી કા orીને અથવા કન્ટેનરની બાજુ પર ટેપ કરીને દૂર કરો,
- સૂચક સાથે આડી સપાટી પર મૂકો,
- 1 મિનિટ પછી, પેકેજ પર બતાવેલ સ્કેલ સાથે સ્ટ્રીપના રંગની તુલના કરો.
સ્કેલ પરનો દરેક રંગ ટકા અને એમએમઓએલ / એલમાં પેશાબમાં ગ્લુકોઝની સાંદ્રતાને અનુરૂપ હશે.
ફાર્મસીઓમાં તમે પોસાય ભાવે વિવિધ ટેસ્ટ સ્ટ્રીપ્સ (igરીગ્લાયુક, બાયોસ્કેન, ગ્લુકોફન) ખરીદી શકો છો - 50 ટુકડા માટે 130 થી 300 રુબેલ્સ.
ડાયાબિટીસના દર્દીઓએ તેઓને મળેલા ફાયદાઓથી વાકેફ હોવું જોઈએ, જેમાં દવાઓ, સિરીંજ, ડાયગ્નોસ્ટિક્સ, આરોગ્ય સુવિધાઓની સફર અને વધુ શામેલ છે. બધી શક્યતાઓની અનુભૂતિની મુખ્ય શરત એ ડ doctorક્ટર દ્વારા સતત દેખરેખ રાખવી, દિશાઓ અને સૂચનો મેળવે છે.
ડાયાબિટીસના પ્રકાર અને રોગના કોર્સની વ્યક્તિગત લાક્ષણિકતાઓના આધારે લાભો બદલાશે. પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓએ દરરોજ 3 ટેસ્ટ સ્ટ્રીપ્સ મફતમાં પ્રાપ્ત કરવી જોઈએ, તે જ રકમ ઇન્સ્યુલિન આધારિત પ્રકાર 2 ડાયાબિટીસ. જો ઇન્સ્યુલિનના ઇન્જેક્શનની કોઈ જરૂર નથી, તો દરરોજ ખાંડ દીઠ 1 ટેસ્ટ સ્ટ્રીપ આવશ્યક છે.

ઉપસ્થિત ચિકિત્સક સ્ટ્રીપ્સ માટે એક પ્રિસ્ક્રિપ્શન લખે છે, જે ચોક્કસ સમયગાળા માટે પૂરતો હોવો જોઈએ, જેના પછી તમારે ફરીથી તબીબી સંસ્થાનો સંપર્ક કરવો પડશે.
જ્યારે તમારે તમારા માટે ગ્લુકોમીટર અને રેકોર્ડ્સ ખરીદવાનું હોય, ત્યારે ઉપકરણ અને ઉપભોક્તા વસ્તુઓની કિંમત ઉપકરણની ચોકસાઈ કરતા ઓછી ભૂમિકા ભજવશે નહીં.

બ્લડ સુગર સ્ટ્રીપ્સ માટેના આશરે ભાવ:
- આઇચેક - 50 ટુકડાઓ માટે 600 રુબેલ્સ,
- એક્કુ-ચેક એક્ટિવ - 50 ટુકડાઓ માટે 1000 રુબેલ્સ,
- એકુ-ચેક પર્ફોર્મ - 50 ટુકડાઓ માટે 1200 રુબેલ્સ,
- ગ્લુકોકાર્ડ - 50 ટુકડાઓ માટે 800 રુબેલ્સ,
- ફ્રીસ્ટાઇલ - 50 ટુકડાઓ માટે 800 રુબેલ્સ,
- એક ટચ પસંદ કરો - 50 ટુકડાઓ માટે 1200 રુબેલ્સ,
- વન ટચ અલ્ટ્રા - 50 ટુકડાઓ માટે 1000 રુબેલ્સ,
- સેટેલાઇટ - 50 ટુકડાઓ માટે 500 રુબેલ્સ,
- હોંશિયાર ચેક - 50 ટુકડાઓ માટે 700 રુબેલ્સ,
- ડાયકોન્ટ - 50 ટુકડાઓ માટે 500 રુબેલ્સ,
- સમોચ્ચ ટીએસ - 50 ટુકડાઓ માટે 850 રુબેલ્સ,
- સેન્સોકાર્ડ - 50 ટુકડાઓ માટે 900 રુબેલ્સ.
શહેર અને ઉત્પાદન વેચતા ફાર્મસીના આધારે ખર્ચ અલગ પડશે.
કેટલાક લોકો બલ્ક સ્ટોર્સથી, storesનલાઇન સ્ટોર્સમાં બ્લડ સુગર સ્ટ્રીપ્સ ખરીદવાનું પસંદ કરે છે. મોટા-વોલ્યુમ પેકેજો ખરીદતી વખતે, તમારે સંભવિત સમાપ્તિ તારીખથી વાકેફ હોવું જોઈએ, અને આવી પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરી શકાતો નથી.
ઉપયોગ કરતા પહેલા સૂચનાઓનો અભ્યાસ કરવાની સલાહ આપવામાં આવે છે, ભલે ખાંડની વ્યાખ્યા પ્રથમ અને સમૃદ્ધ અનુભવથી ખૂબ દૂર હોય, તો કેટલીક મહત્વપૂર્ણ વિગતો ભૂલાઈ જાય છે અને ભૂલો તરફ દોરી જાય છે.

ડાયાબિટીઝ હંમેશા જીવલેણ ગૂંચવણો તરફ દોરી જાય છે. અતિશય બ્લડ સુગર અત્યંત જોખમી છે.
એરોનોવા એસ.એમ. ડાયાબિટીઝની સારવાર વિશે ખુલાસો આપ્યો. સંપૂર્ણ વાંચો
કેવી રીતે પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવો
 રક્ત પરીક્ષણ કરવા માટે, તમારે ત્વચા પર પંચર બનાવવાની જરૂર છે અને જૈવિક સામગ્રીની જરૂરી માત્રાને ડ્રોપના રૂપમાં લેવાની જરૂર છે. આ હેતુ માટે, સામાન્ય રીતે anટોમેટિક ડિવાઇસનો ઉપયોગ કરો, જેને પેન-પિયર્સ અથવા લેન્સોલેટ ડિવાઇસ કહેવામાં આવે છે.
રક્ત પરીક્ષણ કરવા માટે, તમારે ત્વચા પર પંચર બનાવવાની જરૂર છે અને જૈવિક સામગ્રીની જરૂરી માત્રાને ડ્રોપના રૂપમાં લેવાની જરૂર છે. આ હેતુ માટે, સામાન્ય રીતે anટોમેટિક ડિવાઇસનો ઉપયોગ કરો, જેને પેન-પિયર્સ અથવા લેન્સોલેટ ડિવાઇસ કહેવામાં આવે છે.
આવા હેન્ડલ્સમાં વસંત મિકેનિઝમ હોય છે, જેના કારણે પંચર વ્યવહારિક રીતે પીડા વિના કરવામાં આવે છે, જ્યારે ત્વચાને ઓછામાં ઓછું ઇજા થાય છે અને રચાયેલા ઘા ઝડપથી મટાડવામાં આવે છે. પંચર depthંડાઈના એડજસ્ટેબલ સ્તરવાળા લેન્સોલેટ ઉપકરણોનાં મોડેલો છે, તે બાળકો અને સંવેદી દર્દીઓ માટે ખૂબ ઉપયોગી છે.
પંચર કરવા પહેલાં, તમારા હાથને સાબુથી સારી રીતે ધોવા અને ટુવાલ વડે સુકાવો. છિદ્ર ગાદીમાં નહીં પણ આંગળીના રિંગ ફલાન્ક્સના ક્ષેત્રમાં પંચર થયેલ છે. આ તમને પીડા ઘટાડવાની અને ઘાને ઝડપથી મટાડવાની મંજૂરી આપે છે. ખેંચાયેલ ડ્રોપ પરીક્ષણ પટ્ટીની સપાટી પર લાગુ થાય છે.
સંશોધન પદ્ધતિના આધારે, પરીક્ષણ સ્ટ્રીપ્સ ફોટોમેટ્રિક અથવા ઇલેક્ટ્રોકેમિકલ હોઈ શકે છે.
- પ્રથમ કિસ્સામાં, વિશ્લેષણ રાસાયણિક રીએજન્ટ પર ગ્લુકોઝની ક્રિયા દ્વારા કરવામાં આવે છે, પરિણામે સ્ટ્રીપની સપાટી ચોક્કસ રંગમાં દોરવામાં આવે છે. અભ્યાસના પરિણામોની તુલના પરીક્ષણ સ્ટ્રીપ્સના પેકેજિંગ પર સૂચવેલા સૂચકાંકો સાથે કરવામાં આવે છે. ગ્લુકોમીટર સાથે અથવા તેના વગર આવા વિશ્લેષણ કરી શકાય છે.
- ઇલેક્ટ્રોકેમિકલ પરીક્ષણ પ્લેટો વિશ્લેષક સોકેટમાં સ્થાપિત થાય છે. લોહીના ટીપાંને લાગુ કર્યા પછી, રાસાયણિક પ્રતિક્રિયા થાય છે, જે ઇલેક્ટ્રિક કરંટ બનાવે છે, આ પ્રક્રિયાને ઇલેક્ટ્રોનિક ઉપકરણ દ્વારા માપવામાં આવે છે અને ડિસ્પ્લે પર સૂચકાંકો પ્રદર્શિત કરે છે.
ટેસ્ટ સ્ટ્રીપ્સ, ઉત્પાદક પર આધાર રાખીને, કોમ્પેક્ટ અથવા મોટી હોઈ શકે છે. તેઓ સૂર્યપ્રકાશથી દૂર, સૂકી, અંધારાવાળી જગ્યાએ, એક ચુસ્તપણે બંધ બોટલમાં સંગ્રહિત થવી જોઈએ. ખોલ્યા વગરના પેકેજિંગની શેલ્ફ લાઇફ બે વર્ષથી વધુ નથી. ડ્રમના રૂપમાં એક વિકલ્પ પણ છે, જેમાં વિશ્લેષણ માટે 50 પરીક્ષણ ક્ષેત્ર છે.
ગ્લુકોમીટર ખરીદતી વખતે, ઉપભોક્તાની કિંમત પર વિશેષ ધ્યાન આપવું જોઈએ, કારણ કે જો કોઈ વ્યક્તિને ડાયાબિટીસ મેલિટસ હોય તો પરીક્ષણ સ્ટ્રીપ્સ નિયમિતપણે ખરીદવાની જરૂર રહેશે અને ચોકસાઈ માટે ગ્લુકોમીટર તપાસવા માટે તે અનાવશ્યક રહેશે નહીં. દર્દીનો મુખ્ય ખર્ચ સ્ટ્રીપ્સના સંપાદન માટે ચોક્કસપણે હોવાથી, તમારે અગાઉથી ગણતરી કરવાની જરૂર છે કે આગળ શું ખર્ચ થશે.
તમે નજીકની ફાર્મસીમાં પરીક્ષણ સ્ટ્રીપ્સ ખરીદી શકો છો, તમે storeનલાઇન સ્ટોરમાં વધુ સારા ભાવે સપ્લાય પણ આપી શકો છો. જો કે, તમારે ચોક્કસપણે માલની સમાપ્તિ તારીખ તપાસવી જ જોઇએ અને ખાતરી કરવી જોઈએ કે તમારી પાસે વેચવાનું લાઇસન્સ છે. ટેસ્ટ સ્ટ્રીપ્સ સામાન્ય રીતે દર્દીની જરૂરિયાતોને આધારે 25. 50 અથવા 200 ટુકડાઓના પેકમાં વેચાય છે.
ગ્લુકોમીટરનો ઉપયોગ કરવા ઉપરાંત, યુરિનાલિસિસ દ્વારા લોહીમાં ગ્લુકોઝનું સ્તર શોધી શકાય છે.
આનો સૌથી સહેલો રસ્તો એ છે કે ખાસ પરીક્ષણ સૂચક સ્ટ્રીપ્સનો ઉપયોગ કરવો. તેઓ ફાર્મસીમાં વેચાય છે અને ઘરે વાપરી શકાય છે.
સમીક્ષા લખો
હેલો દરેકને!
હું બે ગ્લુકોમીટરનો ઉપયોગ કરું છું: બેયર સમોચ્ચ વત્તા અને વન ટચ સિલેક્ટ.
મારું મુખ્ય વન ટચ મીટર તરીકે, તે વાત શરૂઆતથી જ મારી સાથે છે. પરિણામો તદ્દન સચોટ રીતે બતાવે છે. નીચા સુગર મહત્તમ 0.1 ની લગભગ સંપૂર્ણ ભૂલ બતાવે છે, ઉચ્ચ ખાંડ માટે ભૂલ ખાંડ સાથે વધે છે, પરંતુ તે 1-3 એકમ દ્વારા વધુ બતાવે છે, જે જો તમે જોઈ શકો કે ખાંડ વધારે છે અને તમારે તેની સાથે કંઈક કરવાની જરૂર છે તો તે ગંભીર નથી. સમોચ્ચ વત્તા મીટર સાથે, વાર્તા સમાન છે. બંને ઉપકરણો ઉત્તમ છે, તમે લઈ શકો છો! કોન્ટૂર પ્લસ માટે સ્ટ્રીપ્સની કિંમત થોડી ઓછી છે, પરંતુ તફાવત નોંધપાત્ર નથી.
બોટમ લાઇન: 10 સુધીના સારા ગ્લુકોમીટર્સ લગભગ સંપૂર્ણ રીતે બતાવે છે, 10 થી ઉપરની ખાંડ એક ભૂલ સાથે બતાવવામાં આવે છે, પરંતુ તેથી બધા ગ્લુકોમીટર સાથે, જેથી તમે તેને સુરક્ષિત રીતે લઈ શકો.
પી.એસ. પ્રયોગશાળામાં તમે પૂછી શકો છો અને તમે ઉપકરણને કેલિબ્રેટ કરી શકો છો અને એક ટેબલ બનાવશો જેમાં સુગર રેન્જ માટે ભૂલ મૂલ્યો હશે.
મફત પુરવઠો - પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓ માટે કેટલી પરીક્ષણ સ્ટ્રીપ્સ સૂચવવામાં આવે છે?

ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીના પેથોલોજીકલ રોગોની શ્રેણી છે જે ક્ષતિગ્રસ્ત ગ્લુકોઝના વપરાશ સાથે સંકળાયેલ છે.
સ્વાદુપિંડના હોર્મોન - ઇન્સ્યુલિનની સંપૂર્ણ અથવા સંબંધિત અપૂર્ણતાને કારણે બિમારીઓ વિકસે છે.
આના પરિણામે, હાયપરગ્લાયકેમિઆ વિકસે છે - લોહીમાં ગ્લુકોઝની સાંદ્રતામાં સતત વધારો. આ રોગ લાંબી છે. ડાયાબિટીસના દર્દીઓએ મુશ્કેલીઓ અટકાવવા તેમના આરોગ્યની દેખરેખ રાખવી જોઇએ.
ગ્લુકોમીટર પ્લાઝ્મામાં ખાંડનું સ્તર નક્કી કરવામાં મદદ કરે છે. તેના માટે, તમારે પુરવઠો ખરીદવાની જરૂર છે. ડાયાબિટીઝના દર્દીઓની નિ: શુલ્ક પરીક્ષણ પટ્ટીઓ નાખવામાં આવે છે?
ડાયાબિટીઝ માટે કોને મફત પરીક્ષણ સ્ટ્રીપ્સ અને ગ્લુકોમીટરની જરૂર છે?
કોઈપણ પ્રકારની ડાયાબિટીસ સાથે, દર્દીઓને મોંઘી દવાઓ અને તમામ પ્રકારની તબીબી પ્રક્રિયાઓની જરૂર હોય છે.
તાજેતરના વર્ષોમાં, કેસોની સંખ્યામાં તીવ્ર વધારો થયો છે. આ સંદર્ભે, રાજ્ય એન્ડોક્રિનોલોજિસ્ટના દર્દીઓના સમર્થન માટે તમામ શક્ય પગલાં લઈ રહ્યું છે. આ બિમારીવાળા દરેકને ચોક્કસ ફાયદા છે.
તેઓ યોગ્ય તબીબી સંસ્થામાં જરૂરી દવાઓ, તેમજ સંપૂર્ણ મફત સારવાર પ્રાપ્ત કરવાનું શક્ય બનાવે છે. દુર્ભાગ્યે, એન્ડોક્રિનોલોજિસ્ટનો દરેક દર્દી રાજ્ય સહાય મેળવવાની સંભાવના વિશે જાણતો નથી.
આ ખતરનાક લાંબી બિમારીથી પીડિત કોઈપણ વ્યક્તિ, રોગની ગંભીરતાને ધ્યાનમાં લીધા વિના, તેનો પ્રકાર, હાજરી અથવા અપંગતાની ગેરહાજરી, લાભ મેળવવાનો અધિકાર ધરાવે છે.
ડાયાબિટીસના દર્દીઓ માટેના ફાયદા નીચે મુજબ છે.
- સ્વાદુપિંડની તકલીફવાળી વ્યક્તિને ફાર્મસીમાં સંપૂર્ણપણે મફતમાં દવાઓ લેવાનો અધિકાર છે,
- ડાયાબિટીસને અપંગતા જૂથના આધારે રાજ્ય પેન્શન મળવું જોઈએ,
- એન્ડોક્રિનોલોજિસ્ટના દર્દીને ફરજિયાત લશ્કરી સેવામાંથી સંપૂર્ણ મુક્તિ આપવામાં આવી છે,
- દર્દીના ડાયગ્નોસ્ટિક ટૂલ્સ
- કોઈ વ્યક્તિને કોઈ વિશિષ્ટ કેન્દ્રમાં અંતocસ્ત્રાવી પ્રણાલીના આંતરિક અવયવોના રાજ્ય-ચૂકવણી અભ્યાસનો અધિકાર છે,
- અમારા રાજ્યના કેટલાક વિષયો માટે વધારાના લાભો પૂરા પાડવામાં આવે છે. આમાં યોગ્ય પ્રકારનાં દવાખાનામાં ઉપચારનો કોર્સ પસાર થવાનો સમાવેશ છે,
- એન્ડોક્રિનોલોજિસ્ટના દર્દીઓ ઉપયોગિતા બિલને પચાસ ટકા સુધી ઘટાડવાનો હકદાર છે,
- ડાયાબિટીઝથી પીડિત મહિલાઓને સોળ દિવસ માટે પ્રસૂતિ રજા આપવામાં આવે છે,
- અન્ય પ્રાદેશિક સહાયનાં પગલાં હોઈ શકે છે.
ડાયાબિટીઝવાળા લોકો માટે લાભ દર્દીઓ માટે સહાયક દસ્તાવેજની રજૂઆતના આધારે એક્ઝિક્યુટિવ દ્વારા પૂરા પાડવામાં આવે છે.
તેમાં એન્ડોક્રિનોલોજિસ્ટ દ્વારા દર્દીનું નિદાન હોવું આવશ્યક છે. સમુદાયના ડાયાબિટીસના પ્રતિનિધિને કાગળ આપવામાં આવી શકે છે.
દવાઓ, પુરવઠા માટેનું પ્રિસ્ક્રિપ્શન ફક્ત ઉપસ્થિત ચિકિત્સક દ્વારા સૂચવવામાં આવે છે. તેને મેળવવા માટે, વ્યક્તિએ નિદાનની સ્થાપના કરવા માટે જરૂરી તમામ પરીક્ષણોના પરિણામોની અપેક્ષા રાખવી પડશે. તેના આધારે, ડ doctorક્ટર દવાઓ લેવાનું સચોટ શેડ્યૂલ બનાવે છે, યોગ્ય ડોઝ નક્કી કરે છે.
દરેક શહેરમાં સરકારી માલિકીની ફાર્મસીઓ હોય છે. તે તેમનામાં છે કે પ્રેફરન્શિયલ દવાઓનું વિતરણ થાય છે. ભંડોળનું વિતરણ રેસીપીમાં દર્શાવેલ માત્રામાં જ કરવામાં આવે છે.
દરેક દર્દી માટે મફત રાજ્ય સહાયની ગણતરી એવી રીતે કરવામાં આવે છે કે ત્યાં ત્રીસ દિવસ કે તેથી વધુ સમય માટે પૂરતી દવાઓ છે.
એક મહિનાના અંતે, વ્યક્તિને ફરીથી તેના હાજરી આપતા એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવાની જરૂર છે.
ટેકોના અન્ય સ્વરૂપોનો અધિકાર (દવાઓ, લોહીમાં ગ્લુકોઝની સાંદ્રતાનું નિરીક્ષણ કરવા માટેનાં ઉપકરણો) દર્દી પાસે રહે છે. આ પગલાંને કાનૂની આધારો છે.
એ નોંધવું જોઇએ કે ડાયાબિટીસના દર્દી માટે પ્રિસ્ક્રિપ્શન લખવાનો ઇનકાર કરવાનો ડ theક્ટરને કોઈ અધિકાર નથી. જો આ હજી પણ બન્યું છે, તો તમારે તબીબી સંસ્થા અથવા આરોગ્ય વિભાગના મુખ્ય ચિકિત્સકનો સંપર્ક કરવો જોઈએ.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓ માટે કેટલી પરીક્ષણ પટ્ટીઓ સૂચવવામાં આવે છે?
આ બિમારીવાળા દર્દીઓમાં આ પ્રશ્ન વારંવાર ઉદ્ભવે છે. પ્રથમ પ્રકારના રોગ માટે દર્દીને માત્ર યોગ્ય પોષણના સિદ્ધાંતોનું પાલન કરવાની જ જરૂર રહે છે.
લોકોને સતત કૃત્રિમ સ્વાદુપિંડનું હોર્મોન લગાડવાની ફરજ પડે છે. પ્લાઝ્મા સુગર લેવલને અંકુશમાં લેવી એ એકદમ જરૂરી છે, કારણ કે આ સૂચક દર્દીની સુખાકારી પર સીધી અસર કરે છે.
દુર્ભાગ્યે, માત્ર પ્રયોગશાળામાં ગ્લુકોઝની સાંદ્રતાનું નિયંત્રણ ખૂબ જ અસ્વસ્થતા છે, કારણ કે તેમાં ઘણો સમય અને પ્રયત્ન કરવો પડે છે. પરંતુ તે કરવાની જરૂર છે. નહિંતર, પ્લાઝ્મા સુગરમાં વધઘટ સાથે, ત્યાં ઉદાસી પરિણામો હોઈ શકે છે.
જો અંતocસ્ત્રાવી પ્રણાલીના રોગથી ગ્રસ્ત વ્યક્તિને સમયસર સહાય ન મળે, તો હાયપરગ્લાયકેમિક કોમા આવી શકે છે.
તેથી, દર્દીઓ ગ્લુકોઝને નિયંત્રિત કરવા માટે વ્યક્તિગત ઉપયોગ માટેના ઉપકરણોનો ઉપયોગ કરે છે. તેમને ગ્લુકોમીટર કહેવામાં આવે છે. તેમની સહાયથી, તમે દર્દીને કયા સ્તરનું ગ્લુકોઝ છે તે ત્વરિત અને સચોટ રીતે ઓળખી શકો છો.
નકારાત્મક મુદ્દો એ છે કે મોટાભાગના આવા ઉપકરણોની કિંમત એકદમ .ંચી હોય છે.
દરેક વ્યક્તિ આવા ઉપકરણને પરવડી શકે તેમ નથી, જો કે તે દર્દીના જીવન માટે મહત્વપૂર્ણ છે.
સ્વાદુપિંડના નિષ્ક્રિયતાના કિસ્સામાં, લોકો રાજ્યની નિ helpશુલ્ક સહાય પર વિશ્વાસ કરી શકે છે. ત્યાં મહત્વપૂર્ણ મુદ્દાઓ છે જે રોગની તીવ્રતા પર આધારિત છે.
ઉદાહરણ તરીકે, અપંગ વ્યક્તિને સારવાર માટે જરૂરી દરેક વસ્તુ પ્રાપ્ત કરવામાં સહાય પૂરી પાડવામાં આવે છે. બીજા શબ્દોમાં કહીએ તો, રોગની સારી સારવાર માટે જરૂરી દરેક વસ્તુ પ્રાપ્ત કરવા પર દર્દી ગણી શકે છે.
એકમાત્ર શરત જે દવાઓ અને પુરવઠોની મફત રસીદની બાંયધરી આપે છે તે ડિસેબિલિટીની ડિગ્રી છે.
પ્રથમ પ્રકારનો રોગ એ સૌથી ખતરનાક પ્રકારનો રોગ છે, જે ઘણીવાર વ્યક્તિની સામાન્ય કામગીરીમાં દખલ કરે છે. જ્યારે આવા નિદાન કરવામાં આવે છે, ત્યારે મોટાભાગના કિસ્સાઓમાં દર્દી અપંગ જૂથ મેળવે છે.
કોઈ વ્યક્તિ આવી સહાય પર વિશ્વાસ કરી શકે છે:
- દવાઓ, ખાસ કરીને નિ insશુલ્ક ઇન્સ્યુલિન,
- કૃત્રિમ સ્વાદુપિંડનું હોર્મોનનાં ઇન્જેક્શન માટે સિરીંજ,
- જો જરૂર હોય તો, એન્ડોક્રિનોલોજિસ્ટના દર્દીને તબીબી સંસ્થામાં હોસ્પિટલમાં દાખલ કરી શકાય છે,
- રાજ્યની ફાર્મસીઓમાં, દર્દીઓને લોહીમાં ગ્લુકોઝની સાંદ્રતાના નિરીક્ષણ માટે ઉપકરણો પ્રદાન કરવામાં આવે છે. તમે તેમને મફતમાં મેળવી શકો છો,
- ગ્લુકોમીટર માટે પુરવઠો રજૂ કરવામાં આવે છે. આ પરીક્ષણ સ્ટ્રીપ્સ (દિવસ દીઠ આશરે ત્રણ ટુકડાઓ) ની પૂરતી માત્રા હોઈ શકે છે.
- દર્દી દર ત્રણ વર્ષમાં એક કરતા વધુ વખત સેનેટોરિયમની મુલાકાત લઈ શકે છે.
જો ડ doctorક્ટર દ્વારા સૂચવવામાં આવેલી દવા મફતમાં સૂચિબદ્ધ નથી, તો પછી દર્દીને ચૂકવણી કરવાનો અધિકાર નથી.
પ્રથમ પ્રકારનો રોગ નિશ્ચિત દવાઓ, તેમજ અનુરૂપ વિકલાંગતા જૂથને સૂચવવા માટે એક મજબૂત પૂરતી દલીલ છે. રાજ્ય સહાય પ્રાપ્ત કરતી વખતે, તમારે યાદ રાખવાની જરૂર છે કે તે અમુક દિવસો પર પ્રદાન કરવામાં આવે છે.
અપવાદ ફક્ત તે જ ભંડોળનો છે કે જેના પર નોંધ છે "તાત્કાલિક." તેઓ હંમેશાં ઉપલબ્ધ હોય છે અને વિનંતી પર ઉપલબ્ધ હોય છે. પ્રિસ્ક્રિપ્શન બહાર પાડ્યા પછી દસ દિવસ પછી તમે દવા મેળવી શકો છો.
ટાઇપ 2 ડાયાબિટીઝવાળા લોકોને થોડી મદદ પણ મળે છે. ગ્લુકોઝનું સ્તર નક્કી કરવા માટે દર્દીઓ નિ deviceશુલ્ક ઉપકરણના હકદાર છે.
ફાર્મસીમાં, ડાયાબિટીસના દર્દીઓ એક મહિના માટે (દિવસના 3 ટુકડાની ગણતરી સાથે) સ્ટ્રીપ સ્ટ્રીપ્સ મેળવી શકે છે.
કારણ કે ટાઇપ 2 ડાયાબિટીઝ હસ્તગત માનવામાં આવે છે અને કાર્યક્ષમતા અને જીવનની ગુણવત્તામાં ઘટાડો થતો નથી, તેથી આ કિસ્સામાં અપંગતા ભાગ્યે જ સૂચવવામાં આવે છે. આવા લોકોને સિરીંજ અને ઇન્સ્યુલિન મળતા નથી, કારણ કે આની કોઈ જરૂર નથી.
બીમાર બાળકોમાં ગ્લુકોમીટર માટે પુખ્ત વયે ઘણા મફત પરીક્ષણ સ્ટ્રીપ્સ હોવાનું માનવામાં આવે છે. તેઓ રાજ્યની ફાર્મસીઓમાં જારી કરવામાં આવે છે. નિયમ પ્રમાણે, તમે માસિક સમૂહ મેળવી શકો છો, જે દરરોજ માટે પૂરતો છે. દિવસ દીઠ ત્રણ સ્ટ્રીપ્સની ગણતરી સાથે.
ફાર્મસીમાં ડાયાબિટીઝના દર્દીઓને કઈ દવાઓ નિ: શુલ્ક આપવામાં આવે છે?
મફત દવાઓની સૂચિમાં નીચેનાનો સમાવેશ થાય છે:
તે યાદ રાખવું જ જોઇએ કે દરેક ડાયાબિટીસને ફાર્મસીમાંથી મફત સિરીંજ, સોય અને આલ્કોહોલની માંગ કરવાનો કાનૂની અધિકાર છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝના ફાયદા શું છે? વિડિઓમાં જવાબ:
રાજ્ય સહાયનો ઇનકાર કરવાની જરૂર નથી, કારણ કે સ્વાદુપિંડનું વિકાર ધરાવતા લોકો માટેની દવાઓ ખૂબ મોંઘી હોય છે. દરેક જણ તેમને પરવડી શકે તેમ નથી.
લાભ મેળવવા માટે, તમારા એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો અને તેને દવાઓ માટે કોઈ પ્રિસ્ક્રિપ્શન લખવાનું કહેવું પૂરતું છે. તમે તેમને રાજ્યની ફાર્મસીમાં દસ દિવસ પછી જ મેળવી શકો છો.
ડાયાબિટીઝવાળા ડાયાબિટીઝના દર્દીઓ માટે સ્ટ્રીપ્સ: ભાવ, સમીક્ષાઓ

ડાયાબિટીઝના દર્દીઓનું પ્રાથમિક લક્ષ્ય એ સ્વીકાર્ય રક્ત ખાંડનું સ્તર જાળવવું છે. કેટલાક લક્ષણો ગ્લુકોઝમાં વધઘટની જાણ કરી શકે છે, પરંતુ દર્દી પોતે સામાન્ય રીતે આવા ફેરફારો અનુભવતા નથી. ફક્ત શરીરની સ્થિતિની નિયમિત અને વારંવાર દેખરેખ રાખીને, દર્દી ખાતરી કરી શકે છે કે ડાયાબિટીઝ ગૂંચવણોમાં વિકસિત થતો નથી.
પ્રકાર 1 ડાયાબિટીસ મેલિટસમાં, દિવસમાં ઘણી વખત દરરોજ ખાંડનો અભ્યાસ કરવો જોઈએ. આ પ્રક્રિયા ભોજન પહેલાં, જમ્યા પછી અને સૂવાના સમયે કરવામાં આવે છે. પ્રકાર 2 રોગવાળા ડાયાબિટીસના દર્દીઓનું અઠવાડિયામાં ઘણી વખત દેખરેખ રાખી શકાય છે. ઘરે વિશ્લેષણ કેટલી વાર હાથ ધરવું તે તમારા ડ doctorક્ટરની સલાહ લેવી જરૂરી છે.
લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવા માટે, ખાસ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે, જે મીટરના સોકેટમાં સ્થાપિત થાય છે અને પ્રાપ્ત ડેટાને પ્રદર્શનમાં પ્રસારિત કરે છે. Measureંચી માપનની આવર્તન પર, દર્દીને અગાઉથી પુરવઠામાં સ્ટોક કરવાની જરૂર હોય છે જેથી પરીક્ષણની પટ્ટીઓ હંમેશા હાથમાં હોય.
પેશાબ પરીક્ષણ સ્ટ્રીપ્સ
સૂચક પરીક્ષણ સ્ટ્રીપ્સ સામાન્ય રીતે 4-5 મીમી પહોળા અને 55-75 મીમી લાંબી હોય છે. તે બિન-ઝેરી પ્લાસ્ટિકમાંથી બનાવવામાં આવે છે, જેની સપાટી પર પ્રયોગશાળા રીજેન્ટ લાગુ પડે છે. સ્ટ્રિપ પર એક સૂચક પણ છે જે ગ્લુકોઝ રાસાયણિક પદાર્થના સંપર્કમાં આવે ત્યારે અલગ રંગમાં ફરી રંગ કરે છે.
મોટેભાગે, ટેટ્રેમિથાયલબેંઝીડિન, પેરોક્સિડેઝ અથવા ગ્લુકોઝ oxક્સિડેઝનો ઉપયોગ સૂચક સેન્સરની એન્ઝાઇમેટિક રચના તરીકે થાય છે. વિવિધ ઉત્પાદકોના આ ઘટકો ઘણીવાર અલગ પડે છે.
જ્યારે ગ્લુકોઝના સંપર્કમાં આવે ત્યારે પરીક્ષણની પટ્ટીની સૂચક સપાટી ડાઘવાનું શરૂ કરે છે. તે જ સમયે, પેશાબમાં ખાંડની માત્રાને આધારે, સૂચકનો રંગ બદલાય છે.
- જો પેશાબમાં ગ્લુકોઝ મળ્યું નથી, તો મૂળ પીળો રંગ રહે છે. હકારાત્મક પરિણામના કિસ્સામાં, સૂચક ઘાટા વાદળી-લીલો થઈ જાય છે.
- રીજેન્ટ શોધી શકે તે મહત્તમ સ્વીકાર્ય મૂલ્ય 112 એમએમઓએલ / લિટર છે. જો ફન સ્ટ્રિપ્સનો ઉપયોગ કરવામાં આવે છે, તો દર 55 એમએમઓએલ / લિટરથી વધુ હોઈ શકે નહીં.
- સચોટ સૂચક મેળવવા માટે, પરીક્ષણની પટ્ટી પરની અસર ઓછામાં ઓછી એક મિનિટ સુધી થવી જોઈએ. વિશ્લેષણ જોડાયેલ સૂચનો અનુસાર હાથ ધરવામાં આવશ્યક છે.
- સૂચક સ્તર, એક નિયમ તરીકે, શર્કરાની અન્ય જાતોને બાદ કરતાં, માત્ર ગ્લુકોઝ પર પ્રતિક્રિયા આપે છે. જો પેશાબમાં મોટા પ્રમાણમાં એસ્કોર્બિક એસિડ હોય, તો આ ખોટી નકારાત્મક પરિણામ આપતું નથી.
દરમિયાન, વિશ્લેષણ દરમિયાન કેટલાક પરિબળો મીટર રીડિંગની ચોકસાઈને પ્રભાવિત કરી શકે છે:
- જો કોઈ વ્યક્તિ દવા લે છે,
- જ્યારે એસ્કોર્બિક એસિડની સાંદ્રતા 20 મિલિગ્રામ% થી હોય છે, ત્યારે સૂચકાંકોને થોડો ઓછો અંદાજ કરી શકાય છે.
- સentલિસીલિક એસિડના idક્સિડેશનના પરિણામોમાં જેન્ટિસિક એસિડ રચાય છે, જે પ્રભાવને અસર કરે છે.
- જો પેશાબ સંગ્રહ કન્ટેનર પર જંતુનાશક અથવા ડિટર્જન્ટના નિશાન રહે છે, તો આ ડેટાને વિકૃત કરી શકે છે.
વિઝ્યુઅલ સૂચક પટ્ટાઓ એકવાર ઉપયોગમાં લેવાય છે. કેસમાંથી સ્ટ્રીપને દૂર કર્યા પછી, તેનો ઉપયોગ આગામી 24 કલાકમાં તેના હેતુ હેતુ માટે થવો આવશ્યક છે, જેના પછી રીએજન્ટની ગુણધર્મો ખોવાઈ જાય છે.
આ ક્ષણે, નોર્મા, બાયોસેન્સર એએન, ફાર્માસ્કો, એરબા લાચેમા, બાયોસ્કેનથી પરીક્ષણ પટ્ટીઓ ખૂબ લોકપ્રિય છે. સમોટેસ્ટ નામનું ઉત્પાદન પણ વ્યાપકપણે રજૂ થાય છે, જેને ચીની કંપની બેઇજિંગ કોન્ડોર-ટેકો મેડિયાકlલ ટેકનોલોજી દ્વારા વેચવામાં આવે છે.
ખાંડ માટે યુરીનાલિસિસ
ઘરે ખાંડ માટે પેશાબ વિશ્લેષણ ઓછામાં ઓછા 15-30 ડિગ્રી તાપમાન પર હાથ ધરવામાં આવે છે. પ્રક્રિયા પહેલાં, તમારે જોડાયેલ સૂચનો વાંચવી જોઈએ અને ભલામણો અનુસાર કાર્ય કરવું જોઈએ.
પરીક્ષણ પટ્ટી દૂર કર્યા પછી, સૂચક સપાટીને ક્યારેય સ્પર્શ કરશો નહીં. હાથ પહેલાથી સાફ અને ધોવા જોઈએ. જો સ્ટ્રીપ સંપૂર્ણપણે અનપેક્ડ થઈ ગઈ હોય, તો તેનો ઉપયોગ આગામી 60 મિનિટમાં હેતુ મુજબ થવો જોઈએ.
વિશ્લેષણ માટે, તાજી પેશાબનો ઉપયોગ કરવામાં આવે છે, જે આવતા બે કલાકમાં એકત્રિત કરવામાં આવ્યો હતો અને જંતુરહિત કન્ટેનરમાં મૂકવામાં આવ્યો હતો. જો પેશાબ લાંબા સમયથી કન્ટેનરમાં હોય, તો એસિડ-બેઝ સૂચક વધે છે, તેથી પરીક્ષણ ખોટું હોઈ શકે છે.
જો સવારના પેશાબના પહેલા ભાગનો ઉપયોગ કરવામાં આવે તો સૂચક સૌથી સચોટ હશે. વિશ્લેષણ હાથ ધરવા માટે, જૈવિક સામગ્રીની ઓછામાં ઓછી 5 મિલીલીટર આવશ્યક છે.
વિશ્લેષણ દરમિયાન, તમારે સંવેદનાત્મક તત્વોની સંખ્યા પર ધ્યાન આપવાની જરૂર છે. સામાન્ય રીતે તેઓ 35 મીમી માટે સબસ્ટ્રેટ પર સ્થિત હોય છે. જો કન્ટેનરમાં પૂરતો પેશાબ ન હોય તો, તત્વો સંપૂર્ણપણે ડૂબી જતાં નથી અથવા વાંકા ન રહે છે. સેન્સરને છાલ કા fromતા અટકાવવા માટે, પેશાબનો મોટો જથ્થો વાપરવો અથવા નાની પરીક્ષણ ટ્યુબમાં સ્ટ્રીપને નિમજ્જન કરવું જરૂરી છે.
ખાંડના સ્તર માટે પેશાબનું વિશ્લેષણ નીચે મુજબ છે:
- નળી ખુલે છે અને સૂચક પરીક્ષણની પટ્ટી દૂર કરવામાં આવે છે, જેના પછી પેન્સિલનો કેસ ફરીથી ચુસ્તપણે બંધ થાય છે.
- સૂચક તત્વોને 1-2 સેકંડ માટે તાજા પેશાબમાં મૂકવામાં આવે છે, જ્યારે સેન્સર તપાસ હેઠળ પેશાબમાં સંપૂર્ણપણે ડૂબી જવું જોઈએ.
- સમયગાળા પછી, પરીક્ષણની પટ્ટી દૂર કરવામાં આવે છે અને સ્વચ્છ ફિલ્ટર કાગળથી ભીનું થઈને વધુ પેશાબ દૂર કરવામાં આવે છે. પ્રવાહીને હલાવવા માટે તમે કન્ટેનરની દિવાલો સામે સ્ટ્રીપ સ્ટ્રીપ્સને થોડું ટેપ પણ કરી શકો છો.
- સ્ટ્રીપ સપાટ સ્વચ્છ સપાટી પર મૂકવામાં આવે છે જેથી સૂચક દેખાય.
45-90 સેકંડ પછી, પેકેજ પર મૂકવામાં આવેલા રંગ સ્કેલ સાથે સેન્સર તત્વોના મેળવેલા રંગની તુલના કરીને સૂચકાંકો ડિસિફર કરવામાં આવે છે. આ લેખ તમને ડાયાબિટીસ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કેવી રીતે કરવો તે જણાવશે.
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો. શોધી રહ્યું નથી. બતાવી રહ્યું છે. શોધી રહ્યું નથી. બતાવી રહ્યું છે. શોધ્યું નથી.
ગ્લુકોમીટર પસંદ કરવા માટેની ટીપ્સ

બ્લડ સુગરમાં પરિવર્તન ઘણા રોગોની સાથે થઈ શકે છે, પરંતુ ડાયાબિટીઝને સૌથી સામાન્ય રોગવિજ્ .ાન માનવામાં આવે છે. આ અંતocસ્ત્રાવી ઉપકરણનો રોગ છે, જે ઇન્સ્યુલિનના અપૂરતા સંશ્લેષણ અથવા તેની ક્રિયાના રોગવિજ્ .ાનને કારણે ક્ષતિગ્રસ્ત મેટાબોલિક પ્રક્રિયાઓ દ્વારા વર્ગીકૃત થયેલ છે.
ડાયાબિટીઝને દૈનિક દેખરેખની જરૂર હોય છે. સ્વીકાર્ય મર્યાદામાં ગ્લુકોઝ રીડિંગ રાખવા માટે આ જરૂરી છે. લાંબી ગૂંચવણોના વિકાસને રોકવા અને દર્દીઓ માટે જીવનની ઉચ્ચ ગુણવત્તા જાળવવા માટે વળતર પ્રાપ્ત કરવું મહત્વપૂર્ણ છે.
પ્રયોગશાળામાં, ગ્લિસેમિયાનું સ્તર વિશેષ વિશ્લેષકોની મદદથી માપવામાં આવે છે, અને પરિણામો એક દિવસમાં તૈયાર થઈ જાય છે. ઘરે સુગર લેવલ માપવા એ પણ કોઈ સમસ્યા નથી.
આ માટે, તબીબી ઉપકરણોના ઉત્પાદકો પોર્ટેબલ ડિવાઇસીસ - ગ્લુકોમીટર સાથે આવ્યા છે.
ગ્લુકોમીટર કેવી રીતે પસંદ કરવું કે જેથી તે બધા અપેક્ષિત પરિમાણોને પૂર્ણ કરે, સચોટ હોય અને લાંબા સમય સુધી ચાલે, આપણે લેખમાં વિચારણા કરીશું.
ડાયાબિટીઝ વિશે થોડુંક
રોગના ઘણા સ્વરૂપો છે. પ્રકાર 1 (ઇન્સ્યુલિન આધારિત) સાથે, સ્વાદુપિંડ શરીર દ્વારા ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે નિર્ધારિત કાર્યનો સામનો કરતું નથી. ઇન્સ્યુલિનને હોર્મોન એક્ટિવ પદાર્થ કહેવામાં આવે છે જે ખાંડને કોષો અને પેશીઓમાં પરિવહન કરે છે, "તેના માટે દરવાજો ખોલશે." નિયમ પ્રમાણે, બાળકોમાં પણ, આ પ્રકારની બીમારી નાની ઉંમરે વિકસે છે.
પ્રકાર 2 રોગવિજ્ .ાનવિષયક પ્રક્રિયા ઘણીવાર વૃદ્ધ લોકોમાં થાય છે. તે શરીરના અસામાન્ય વજન અને અયોગ્ય જીવનશૈલી, પોષણ સાથે સંકળાયેલું છે. આ સ્વરૂપ એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે સ્વાદુપિંડ હોર્મોનની પૂરતી માત્રાને સંશ્લેષણ કરે છે, પરંતુ શરીરના કોષો તેની પ્રત્યેની સંવેદનશીલતા ગુમાવે છે.
ત્યાં બીજું એક સ્વરૂપ છે - સગર્ભાવસ્થા. તે સગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં થાય છે, પદ્ધતિ અનુસાર તે 2 પ્રકારના પેથોલોજી જેવું લાગે છે. બાળકના જન્મ પછી, તે સામાન્ય રીતે તેના પોતાના પર અદૃશ્ય થઈ જાય છે.
"મીઠી રોગ" ના પ્રકારો અને તેમનું ટૂંકું વર્ણન
મહત્વપૂર્ણ! ડાયાબિટીસના ત્રણેય સ્વરૂપોમાં લોહીના પ્રવાહમાં ગ્લુકોઝની સંખ્યા વધુ હોય છે.
સ્વસ્થ લોકોમાં 3.33-5.55 એમએમઓએલ / એલની રેન્જમાં ગ્લાયકેમિક સૂચકાંકો હોય છે. બાળકોમાં, આ સંખ્યા થોડી ઓછી હોય છે. 5 વર્ષથી ઓછી વયની, મહત્તમ ઉપલા મર્યાદા 5 એમએમઓએલ / એલ છે, એક વર્ષ સુધી - 4.4 એમએમઓએલ / એલ. નીચલા સીમાઓ અનુક્રમે 3.3 એમએમઓએલ / એલ અને ૨.8 એમએમઓએલ / એલ છે.
આ પોર્ટેબલ ડિવાઇસ મુસાફરી દરમિયાન, દેશમાં, પણ કામ પર, ગ્લાયસીમિયાના સ્તરને માપવા માટે બનાવવામાં આવી છે. તે ઓછી જગ્યા લે છે, નાના પરિમાણો ધરાવે છે. સારું ગ્લુકોમીટર રાખવાથી, તમે આ કરી શકો છો:
ગ્લુકોમીટરથી ખાંડ કેવી રીતે માપવી
- પીડા વગર વિશ્લેષણ,
- પરિણામોના આધારે વ્યક્તિગત મેનૂને સુધારો,
- કેટલી ઇન્સ્યુલિન જરૂરી છે તે નક્કી કરો
- વળતરનું સ્તર સ્પષ્ટ કરો,
- હાયપર- અને હાઈપોગ્લાયકેમિઆના સ્વરૂપમાં તીવ્ર ગૂંચવણોના વિકાસને અટકાવો,
- શારીરિક પ્રવૃત્તિ સુધારવા માટે.
ગ્લુકોમીટરની પસંદગી એ દરેક દર્દી માટે એક મહત્વપૂર્ણ કાર્ય છે, કારણ કે ઉપકરણ દર્દીની બધી જરૂરિયાતોને સંતોષવા, સચોટ, જાળવવા માટે અનુકૂળ, સારી રીતે કાર્ય કરવા અને દર્દીઓના ચોક્કસ વય જૂથમાં તેની કાર્યાત્મક સ્થિતિને બંધબેસશે.
નીચેના પ્રકારનાં ગ્લુકોમીટર ઉપલબ્ધ છે:
- ઇલેક્ટ્રોકેમિકલ પ્રકારનું ઉપકરણ - પરીક્ષણ સ્ટ્રીપ્સ કે જે ઉપકરણનો ભાગ છે, વિશિષ્ટ ઉકેલો સાથે પ્રક્રિયા કરે છે. આ ઉકેલો સાથે માનવ રક્તની ક્રિયાપ્રતિક્રિયા દરમિયાન, ગ્લાયસીમિયા સ્તર ઇલેક્ટ્રિક પ્રવાહના સૂચકાંકો બદલીને નિશ્ચિત કરવામાં આવે છે.
- ફોટોમેટ્રિક પ્રકારનું ઉપકરણ - આ ગ્લુકોમીટરની પરીક્ષણ સ્ટ્રીપ્સ પણ રીએજન્ટ્સ દ્વારા સારવાર આપવામાં આવે છે. તેઓ સ્ટ્રીપના નિયુક્ત ક્ષેત્રમાં લાગુ રક્તના એક ટીપામાં ગ્લુકોઝના મૂલ્યોના આધારે તેમના રંગમાં ફેરફાર કરે છે.
- રોમનવોવના પ્રકાર અનુસાર કામ કરતું ગ્લુકોમીટર - આવા ઉપકરણો, દુર્ભાગ્યે, ઉપયોગ માટે ઉપલબ્ધ નથી. તેઓ ત્વચાની સ્પેક્ટ્રોસ્કોપી દ્વારા ગ્લાયસીમિયાને માપે છે.
ઉત્પાદકો દરેક સ્વાદ માટે ગ્લુકોમીટરની વિશાળ પસંદગી પ્રસ્તુત કરે છે
મહત્વપૂર્ણ! પ્રથમ બે પ્રકારના ગ્લુકોમીટરમાં સમાન લાક્ષણિકતાઓ હોય છે, તે માપમાં એકદમ સચોટ છે. ઇલેક્ટ્રોકેમિકલ ઉપકરણોને વધુ અનુકૂળ માનવામાં આવે છે, જો કે તેમની કિંમત વધુ તીવ્રતાનો ક્રમ છે.
પસંદ કરવાનું સિદ્ધાંત શું છે?
ગ્લુકોમીટરને યોગ્ય રીતે પસંદ કરવા માટે, તમારે તેની લાક્ષણિકતાઓ પર ધ્યાન આપવું જોઈએ. પ્રથમ મહત્વપૂર્ણ મુદ્દો વિશ્વસનીયતા છે. વિશ્વસનીય ઉત્પાદકોના મોડેલોને પ્રાધાન્ય આપવું જોઈએ કે જે એક વર્ષ કરતા વધુ સમયથી બજારમાં છે અને ગ્રાહકોની સમીક્ષાઓ દ્વારા અભિપ્રાય આપીને પોતાને સારી રીતે સાબિત કરે છે.
એક નિયમ તરીકે, અમે જર્મન, અમેરિકન અને જાપાની રક્ત ગ્લુકોઝ મીટર વિશે વાત કરી રહ્યા છીએ. તમારે એ પણ યાદ રાખવાની જરૂર છે કે તે જ કંપનીના ગ્લાયકેમિક મીટર માટે પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવો વધુ સારું છે કે જેણે ઉપકરણને જ બહાર પાડ્યું. આ સંશોધન પરિણામોમાં શક્ય ભૂલોને ઘટાડશે.
આગળ, ગ્લુકોમીટરની સામાન્ય લાક્ષણિકતાઓ વર્ણવવામાં આવે છે, જે વ્યક્તિગત ઉપયોગ માટે મીટર ખરીદતી વખતે પણ ધ્યાન આપવી જોઈએ.
મોટા ભાગના માંદા લોકો માટે, પોર્ટેબલ ડિવાઇસ પસંદ કરતી વખતે કિંમતનો મુદ્દો એ સૌથી મહત્વપૂર્ણ છે. કમનસીબે, ઘણા મોંઘા ગ્લુકોમીટર્સને પરવડી શકતા નથી, પરંતુ મોટાભાગના ઉત્પાદકોએ ગ્લાયસીમિયા નિર્ધારિત કરવા માટે ચોકસાઈ મોડ જાળવી રાખતા બજેટ મ modelsડલો મુક્ત કરીને આ સમસ્યાનું સમાધાન કર્યું છે.
તમારે ઉપભોક્તા વસ્તુઓ વિશે યાદ રાખવું જ જોઇએ કે જે દર મહિને ખરીદવાની જરૂર રહેશે. ઉદાહરણ તરીકે, પરીક્ષણ સ્ટ્રીપ્સ. પ્રકાર 1 ડાયાબિટીઝમાં, દર્દીએ દિવસમાં ઘણી વખત ખાંડ માપવી જ જોઇએ, જેનો અર્થ છે કે તેને દર મહિને 150 સ્ટ્રીપ્સની જરૂર પડશે.
ડાયાબિટીસના દર્દીઓ માટે જરૂરી એવા પુરવઠાની મોટી માત્રામાં ટેસ્ટ સ્ટ્રીપ્સ છે.
ટાઇપ 2 ડાયાબિટીસ મેલીટસમાં, ગ્લાયસીમિયા સૂચકાંકો દિવસમાં અથવા 2 દિવસમાં એકવાર માપવામાં આવે છે. આ સ્વાભાવિક રીતે ઉપભોક્તા વસ્તુઓ પર બચત કરે છે.
ડાયગ્નોસ્ટિક પરિણામ
મોટાભાગનાં ઉપકરણો ખાસ ગણતરીઓ દ્વારા ખાંડનું સ્તર માત્ર કેશિક રક્તમાં જ નહીં, પણ શિરાઓમાં પણ નક્કી કરી શકે છે. એક નિયમ મુજબ, તફાવત 10-12% ની રેન્જમાં હશે.
મહત્વપૂર્ણ! આ લાક્ષણિકતા તમને પ્રયોગશાળા ડાયગ્નોસ્ટિક્સને બદલવાની મંજૂરી આપે છે.
ગ્લુકોમીટર ખાંડના વાંચનને વિવિધ એકમોમાં રૂપાંતરિત કરી શકે છે:
લોહીનો ડ્રોપ
યોગ્ય ગ્લુકોમીટર પસંદ કરવા માટે, તમારે નિદાન માટે કેટલું બાયોમેટ્રિયલ જરૂરી છે તે ધ્યાનમાં લેવું જોઈએ. લોહીનો ઓછો ઉપયોગ થાય છે, ઉપકરણનો ઉપયોગ કરવો તે વધુ અનુકૂળ છે. આ ખાસ કરીને નાના બાળકો માટે સાચું છે, જેના માટે દરેક આંગળી વેધન પ્રક્રિયા તણાવપૂર્ણ છે.
શ્રેષ્ઠ પ્રભાવ 0.3-0.8 performancel છે. તેઓ તમને પંચરની depthંડાઈ ઘટાડવા, ઘાની ઉપચાર પ્રક્રિયાને વેગ આપવા, પ્રક્રિયાને ઓછી પીડાદાયક બનાવવાની મંજૂરી આપે છે.
પરિણામો વિશ્લેષણ સમય
નિદાનનાં પરિણામો મીટરની સ્ક્રીન પર ન આવે ત્યાં સુધી, ઉપકરણની પસંદગી પણ તે સમય અનુસાર થવી જોઈએ કે જ્યારે લોહીની એક ટપકું પરીક્ષણ પટ્ટીમાં પ્રવેશે ત્યાંથી પસાર થાય. દરેક મોડેલનાં પરિણામોનું મૂલ્યાંકન કરવાની ઝડપ અલગ હોય છે. શ્રેષ્ઠ - 10-25 સેકંડ.
એવા ઉપકરણો છે જે 40-50 સેકંડ પછી પણ ગ્લાયસિમિક આકૃતિઓ દર્શાવે છે, જે કામ પર, મુસાફરી પર, વ્યવસાયિક સફરમાં, જાહેર સ્થળોએ ખાંડના સ્તરની તપાસ કરવા માટે ખૂબ અનુકૂળ નથી.
નિદાનનો સમયગાળો એ એક મહત્વપૂર્ણ સૂચકાંકો છે જે વિશ્લેષકની ખરીદી વખતે ધ્યાનમાં લેવામાં આવે છે.
ટેસ્ટ સ્ટ્રીપ્સ
ઉત્પાદકો, નિયમ તરીકે, પરીક્ષણ સ્ટ્રીપ્સ ઉત્પન્ન કરે છે જે તેમના ઉપકરણો માટે યોગ્ય છે, પરંતુ સાર્વત્રિક મોડેલ્સ પણ છે. પરીક્ષણ ઝોનના સ્થાન દ્વારા બધી સ્ટ્રીપ્સ એક બીજાથી ભિન્ન હોય છે જેના પર લોહી લગાડવું જોઈએ. આ ઉપરાંત, વધુ આધુનિક મોડેલો એવી રીતે ડિઝાઇન કરવામાં આવી છે કે ઉપકરણ સ્વતંત્રરૂપે જરૂરી પ્રમાણમાં લોહીના નમૂના લે છે.
મહત્વપૂર્ણ! કયા ઉપકરણને પસંદ કરવાનું વધુ સારું છે તે દર્દીઓનો વ્યક્તિગત નિર્ણય છે. વૃદ્ધો, બાળકો અને અપંગ દર્દીઓના નિદાન માટે, સ્વચાલિત લોહીમાં ગ્લુકોઝ મીટરનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
ટેસ્ટ સ્ટ્રીપ્સમાં વિવિધ કદ પણ હોઈ શકે છે. નાની હલચલ કરવી એ ઘણાં બીમાર લોકો માટે શક્ય નથી. આ ઉપરાંત, સ્ટ્રીપ્સની દરેક બેચમાં ચોક્કસ કોડ હોય છે જે મીટરના મોડેલ સાથે મેળ ખાતો હોવો જોઈએ. પાલન ન કરવાના કિસ્સામાં, કોડ મેન્યુઅલી અથવા ખાસ ચિપ દ્વારા બદલવામાં આવશે. ખરીદી કરતી વખતે આ તરફ ધ્યાન આપવું મહત્વપૂર્ણ છે.
ખોરાકનો પ્રકાર
ઉપકરણોનાં વર્ણનમાં તેમની બેટરીઓનો ડેટા પણ હોય છે. કેટલાક મોડેલોમાં વીજ પુરવઠો હોય છે જે બદલી શકાતો નથી, તેમ છતાં, એવા ઘણા બધા ઉપકરણો છે જે પરંપરાગત આંગળીની બેટરીઓને આભારી છે. બાદમાં વિકલ્પનો પ્રતિનિધિ પસંદ કરવાનું વધુ સારું છે.
વૃદ્ધ લોકો અથવા તે દર્દીઓ માટે કે જેઓને સાંભળવાની સમસ્યા છે, ,ડિઓ સિગ્નલ કાર્યથી સજ્જ ઉપકરણ ખરીદવું મહત્વપૂર્ણ છે. આ ગ્લાયસીમિયાને માપવાની પ્રક્રિયામાં સરળતા આપશે.
ગ્લુકોમીટર તેમની મેમરીમાં નવીનતમ માપદંડો વિશેની માહિતી રેકોર્ડ કરવામાં સક્ષમ છે.પાછલા 30, 60, 90 દિવસોમાં બ્લડ સુગરના સરેરાશ સ્તરની ગણતરી કરવા માટે આ જરૂરી છે. સમાન કાર્ય અમને ગતિશીલતામાં રોગ વળતરની સ્થિતિનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે.
શ્રેષ્ઠ મીટર એ છે કે જેમાં સૌથી વધુ મેમરી હોય. આ તે દર્દીઓ માટે ખાસ કરીને મહત્વપૂર્ણ છે કે જેઓ ડાયાબિટીઝની વ્યક્તિગત ડાયરી રાખતા નથી અને ડાયગ્નોસ્ટિક પરિણામોને રેકોર્ડ કરતા નથી. વૃદ્ધ દર્દીઓ માટે, આવા ઉપકરણોની જરૂર નથી. મોટી સંખ્યામાં કાર્યોને લીધે, ગ્લુકોમીટર વધુ "અબજોસી" થાય છે.
વૃદ્ધાવસ્થાને ગ્લાયસીમિયા મીટરની પસંદગી માટે વ્યક્તિગત અભિગમની જરૂર છે
પરિમાણો અને અન્ય ઉપકરણો સાથે વાતચીત
સક્રિય વ્યક્તિ માટે ગ્લુકોમીટર કેવી રીતે પસંદ કરવું જે તેની બીમારી પર ધ્યાન કેન્દ્રિત કરતું નથી અને સતત ગતિમાં છે? આવા દર્દીઓ માટે, નાના પરિમાણો ધરાવતા ઉપકરણો યોગ્ય છે. તેઓ જાહેર સ્થળોએ પણ પરિવહન અને ઉપયોગમાં સરળ છે.
પીસી અને અન્ય કમ્યુનિકેશન ડિવાઇસીસ સાથે વાતચીત એ એક બીજી સુવિધા છે જેનો ઉપયોગ મોટાભાગના યુવાનો કરે છે. ડાયાબિટીસની તમારી પોતાની ડાયરીને ઇલેક્ટ્રોનિક સ્વરૂપમાં રાખવા માટે જ નહીં, પરંતુ તમારા વ્યક્તિગત ડ doctorક્ટરને ડેટા મોકલવાની ક્ષમતા માટે પણ આ મહત્વપૂર્ણ છે.
ડાયાબિટીઝના દરેક સ્વરૂપ માટેનાં સાધનો
પ્રકાર 1 "મીઠી બીમારી" માટે શ્રેષ્ઠ ગ્લુકોમીટરમાં નીચેની લાક્ષણિકતાઓ હશે:
- વૈકલ્પિક વિસ્તારોમાં પંચર કરવા માટે નોઝલની હાજરી (ઉદાહરણ તરીકે, એરલોબ પર) - આ મહત્વપૂર્ણ છે, કારણ કે દિવસમાં ઘણી વખત લોહીના નમૂના લેવામાં આવે છે,
- લોહીના પ્રવાહમાં એસિટોન શરીરના સ્તરને માપવાની ક્ષમતા - તે વધુ સારું છે કે આવા સૂચકાંકો સ્પષ્ટ પટ્ટાઓનો ઉપયોગ કરતા ડિજિટલ રીતે નક્કી કરવામાં આવે,
- ઉપકરણનું નાનું કદ અને વજન મહત્વપૂર્ણ છે, કારણ કે ઇન્સ્યુલિન આધારિત દર્દીઓ તેમની સાથે ગ્લુકોમીટર લઈ જાય છે.
પ્રકાર 2 પેથોલોજી માટે ઉપયોગમાં લેવાતા મોડેલોમાં નીચેના કાર્યો હોવા જોઈએ:
- ગ્લાયસીમિયા સાથે સમાંતર, ગ્લુકોમીટરએ કોલેસ્ટ્રોલની ગણતરી કરવી જ જોઇએ, જે હૃદય અને રુધિરવાહિનીઓથી થતી અસંખ્ય ગૂંચવણોને રોકવા માટે જરૂરી છે,
- કદ અને વજન ખરેખર વાંધો નથી
- સાબિત ઉત્પાદન કંપની.
મહત્વપૂર્ણ! ત્યાં એક બિન-આક્રમક ગ્લુકોમીટર છે - ઓમેલોન, જેનો ઉપયોગ, નિયમ મુજબ, 2 જી પ્રકારના પેથોલોજી ધરાવતા દર્દીઓ દ્વારા થાય છે. આ ઉપકરણ માત્ર ગ્લિસેમિયાનું સ્તર જ માપે છે, પરંતુ બ્લડ પ્રેશરના સૂચકાંકો પણ નક્કી કરે છે.
નીચે ગ્લુકોમીટર્સની ઝાંખી છે અને કયા મીટર પસંદ કરવાનું શ્રેષ્ઠ છે (તેમની લાક્ષણિકતાઓ અનુસાર).
ગામા મીની
ગ્લુકોમીટર ઇલેક્ટ્રોકેમિકલ પ્રકાર અનુસાર કાર્યરત ઉપકરણોના જૂથ સાથે સંબંધિત છે. તેના મહત્તમ સુગર સૂચકાંકો 33 એમએમઓએલ / એલ છે. ડાયગ્નોસ્ટિક પરિણામો 10 સેકંડ પછી જાણીતા છે. છેલ્લા 20 સંશોધન પરિણામો મારી યાદમાં બાકી છે. આ એક નાનું પોર્ટેબલ ડિવાઇસ છે, જેનું વજન 20 ગ્રામ કરતા વધુ નથી.
આવા ઉપકરણ વ્યવસાયિક સફર, મુસાફરી, ઘરે અને કામ પર ગ્લાયસીમિયાના સ્તરને માપવા માટે સારું છે.
એક સ્પર્શ પસંદ કરો
એક ઇલેક્ટ્રોકેમિકલ ઉપકરણ જે વૃદ્ધ ડાયાબિટીઝના દર્દીઓમાં લોકપ્રિય છે. આ મોટી સંખ્યામાં, કોડિંગ સ્ટ્રીપ્સ માટેની શ્રેષ્ઠ સિસ્ટમના કારણે છે. છેલ્લા 350 ડાયગ્નોસ્ટિક પરિણામો મેમરીમાં રહે છે. સંશોધનનાં આંકડા 5-10 સેકંડ પછી દેખાય છે.
મહત્વપૂર્ણ! મીટર વ્યક્તિગત કમ્પ્યુટર, ગોળીઓ અને અન્ય સંચાર ઉપકરણો સાથે કનેક્ટ કરવાના કાર્યથી સજ્જ છે.
કોઈપણ વય જૂથ માટે શ્રેષ્ઠ વિકલ્પોમાંથી એક
વેલિયન કેલા મીની
ડિવાઇસ એક ઇલેક્ટ્રોકેમિકલ પ્રકાર છે જે 7 સેકંડ પછી સ્ક્રીન પર ડાયગ્નોસ્ટિક પરિણામો દર્શાવે છે. ઇન્સ્ટ્રુમેન્ટ મેમરીમાં છેલ્લા 300 માપનનો ડેટા છે. આ એક ઉત્તમ Austસ્ટ્રિયન નિર્મિત રક્ત ગ્લુકોઝ મીટર છે, જે વિશાળ સ્ક્રીન, ઓછા વજન અને ચોક્કસ ધ્વનિ સંકેતોથી સજ્જ છે.
દર્દી સમીક્ષાઓ
એલેવિટિના, 50 વર્ષ
“હેલો! હું મીટર "વન ટચ અલ્ટ્રા" નો ઉપયોગ કરું છું. હું ખરેખર તેને પસંદ કરું છું, સ્ક્રીન પર પરિણામોના દેખાવની ગતિ માટે આભાર. આ ઉપરાંત, મીટર મોટી માત્રામાં ડેટા સંગ્રહિત કરે છે, અને હું તેને ટેબ્લેટથી કનેક્ટ કરી શકું છું. ગેરલાભ એ છે કે તેની કિંમત દરેક માટે પરવડે તેવા ઘણા છે. ”
ઇગોર, 29 વર્ષનો
"હું મારા સુગર મીટર - એક્યુ-ચેક ગો વિશે સમીક્ષા લખવા માંગતો હતો." તે સારું છે કે તમે વિવિધ સ્થળોએથી સંશોધન માટે લોહી લઈ શકો છો, અને આ મારા માટે મહત્વપૂર્ણ છે, કારણ કે હું દિવસમાં 3 વખત ખાંડ માપું છું. "
એલેના, 32 વર્ષ
“હેલો બધાને! હું મેડી સેન્સનો ઉપયોગ કરું છું. જો કોઈ મારું મીટર જુએ છે, તો તેઓ માનતા નથી કે તે સુગર મીટર છે, કારણ કે તે નિયમિત બોલપોઇન્ટ પેન જેવું લાગે છે. મીટર નાનું અને આછું છે, અને થોડી માત્રામાં લોહીની જરૂર પડે છે. "
વ્યક્તિગત ગ્લુકોમીટર પસંદ કરવું એ એંડ્રોક્રિનોલોજિસ્ટને મદદ કરી શકે છે. અન્ય ગ્રાહકોની સમીક્ષાઓ પર ધ્યાન આપો. પસંદ કરતી વખતે, તે વિશેષતાઓના સંયોજનને ધ્યાનમાં લેવું જોઈએ જે કોઈ વિશેષ ક્લિનિકલ કેસ માટે મહત્વપૂર્ણ છે.
ગ્લુકોમીટર: ડિવાઇસ મોડેલો અને સૂચનો પર સમીક્ષાઓ

ડાયાબિટીસ મેલિટસના ઇતિહાસવાળા લોકો વિશ્વસનીય રીતે જાણે છે કે શરીરના લોહીમાં ગ્લુકોઝના સ્તર વિશેની કેટલી મહત્વપૂર્ણ માહિતી છે, ફક્ત ક્લિનિકના કલાકો દરમિયાન જ નહીં, પણ દિવસના કોઈપણ સમયે. તે આ સંજોગો છે જે લોકોને ગ્લુકોમીટર ખરીદવા દબાણ કરે છે.
જો બ્લડ ગ્લુકોઝ મીટર ઉપલબ્ધ ન હોય, તો વ્યક્તિ લોહીમાં શર્કરાનું સ્તર શોધવા માટે શું કરે છે? તે સવારે ઉઠે છે, પીતું નથી અથવા કંઈપણ ખાતું નથી, ક્લિનિકમાં જાય છે, લાઇનમાં ,ભું રહે છે, વિશ્લેષણ પસાર કરે છે. અને તે પરિણામ 2 કલાકમાં શ્રેષ્ઠ રીતે જાણશે, અને ખરાબમાં બીજા જ દિવસમાં તે જાણશે. અને ડાયાબિટીસ માટે, આ પરિસ્થિતિ સંપૂર્ણપણે અસ્વીકાર્ય છે.
પ્રથમ, તેની માંદગીને લીધે, વ્યક્તિ લાંબા સમય સુધી ખોરાક વિના કરી શકતો નથી. અને બીજું, તેને આ ચોક્કસ ક્ષણે પરિણામો જાણવાની જરૂર છે, જે તેના મેનૂ અથવા હોર્મોનની માત્રાને સમાયોજિત કરવામાં મદદ કરશે - ઇન્સ્યુલિન.
આ સંદર્ભે, તમારી દવા કેબિનેટમાં બ્લડ સુગર લેવલના વિશેષ મીટરનું વિશેષ ધ્યાન રાખવું ખૂબ જ મહત્વપૂર્ણ છે. પરંતુ અહીં પ્રશ્ન ?ભો થાય છે, જે સૌથી સચોટ છે તે કેવી રીતે પસંદ કરવું તે શ્રેષ્ઠ છે? શોધવા માટે, તમારે ડોકટરોની સમીક્ષાઓ ધ્યાનમાં લેવાની જરૂર છે, સાથે સાથે શ્રેષ્ઠ અને સૌથી વધુ વિશ્વસનીયતા નક્કી કરવા માટે ગ્લુકોમીટરના ફાયદાની તુલના કરવી જોઈએ.
ડિવાઇસની ક્રિયા કરવાની પદ્ધતિ
ગ્લુકોમીટર એક વિશિષ્ટ ઉપકરણ છે જે તમને રક્ત અને સેરેબ્રોસ્પાઇનલ પ્રવાહીમાં ખાંડનું સ્તર નક્કી કરવા દે છે. પોર્ટેબલ મોડેલો ઘર વપરાશ માટે ઉપલબ્ધ છે.
તમારા ગ્લુકોઝનું સ્તર શોધવા માટે, તમારે પરીક્ષણ પટ્ટી પર લોહીનો એક ટીપાં મૂકવાની જરૂર છે, તેને બાયોસેન્સરમાં સ્થાપિત કરો. પછી ડિવાઇસ પોતે ખાંડનું સ્તર નક્કી કરશે, અને ડિજિટલ મૂલ્યમાં બતાવશે.
ડાયાબિટીસના દર્દીઓએ ગર્ભાવસ્થા દરમિયાન, સગર્ભાવસ્થા દરમિયાન, સગર્ભાવસ્થાના ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે, દિવસમાં ઓછામાં ઓછું ત્રણ વખત રક્ત ગણતરીને માપવા માટે ભલામણ કરવામાં આવે છે, દિવસમાં બે વાર પૂરતું છે. તે એક વ્યવસ્થિત માપ છે જે તમને સમયસર રક્ત ખાંડમાં વધારો, અને સમયસર ઉપચારની શરૂઆતની સૂચના આપવા દે છે.
ગ્લુકોમીટર્સ લાંબા સમય સુધી ઉપલબ્ધ હોય છે, જેનાથી ડાયાબિટીસના દર્દીઓ માટે પરીક્ષણો કરવામાં આવે છે અને તેમના લોહીમાં ગ્લુકોઝનું સ્તર નિયંત્રિત થાય છે. એવું માનવામાં આવે છે કે 2015-2016 ના ઉપકરણો વધુ આધુનિક છે, અને સૌથી સચોટ પરિણામ બતાવે છે.
ઉપકરણની ક્રિયા કરવાની પદ્ધતિ અનુસાર, બે પ્રકારોમાં વહેંચી શકાય છે:
- ફોટોમેટ્રિક ઉપકરણો. વિશેષ રીએજન્ટ દ્વારા સારવાર આપવામાં આવતી પરીક્ષણ પટ્ટી પર બ્લડ સુગરનું સ્તર શોધી કા .વામાં આવે છે. ગ્લુકોઝ સાથે ક્રિયાપ્રતિક્રિયા કર્યા પછી તે એક અલગ રંગ બની જાય છે.
- ઇલેક્ટ્રોકેમિકલ ઉપકરણો પ્રમાણમાં નવા ઉપકરણો છે (2014-2016). મુખ્ય તફાવત એ છે કે ખાંડ ઓક્સિડેશનને કારણે ઉપકરણ પરીક્ષણ પટ્ટી પર ઉત્પન્ન થતા ઇલેક્ટ્રિક પ્રવાહના સ્તરને કબજે કરે છે.
આજે, 2016 ના નવા મોડેલોની તુલનામાં, ફોટોમેટ્રિક ઉપકરણોને અપ્રચલિત માનવામાં આવે છે. વધુમાં, જો આ ઉપકરણો લાંબા સમય સુધી ઉપયોગમાં લેવાય તો હંમેશાં યોગ્ય પરિણામો બતાવતા નથી.
તે નોંધવું યોગ્ય છે કે તે ચોક્કસપણે બધા ઉપકરણો છે કે જે કોઈ પણ સંજોગોમાં પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરે છે, તેઓને સતત ખરીદવા પડે છે, જે લાંબા સમય સુધી વ theલેટને નોંધપાત્ર રીતે "હિટ" કરે છે.
આ સંદર્ભે, 2016 ના નવા વિકાસ ખૂબ જ આકર્ષક લાગે છે, જેનાં ઉત્પાદકો સૂચકાંકોના સંપર્ક વિનાના વાંચનનું વચન આપે છે. આવા ઉપકરણને રમન ગ્લુકોમીટર કહેવામાં આવતું હતું.
એવું માનવામાં આવે છે કે આ ઉપકરણ દર્દીની હથેળીને સ્કેન કરવામાં સમર્થ છે, તે પછી તે માનવ શરીરમાં થતી રાસાયણિક અને બાયોકેમિકલ પ્રક્રિયાઓનું સ્વાયત્તપણે વિશ્લેષણ કરે છે.
તેમ છતાં, તેઓએ અગાઉ 2016 માં આવા ઉપકરણોને મુક્ત કરવાનું વચન આપ્યું હતું, પરંતુ તેઓ હજી પણ બજારમાં પ્રવેશ્યા નથી, તેથી ડાયાબિટીસના દર્દીઓ ફક્ત નવી પે generationીના સુધારેલા મોડેલોની રાહ જોશે અને આશા રાખી શકે.
અને હજી સુધી, કયા પ્રકારનાં ગ્લુકોમીટર પસંદ કરવા? ડિવાઇસની પસંદગી કરતી વખતે, ઇલેક્ટ્રોકેમિકલ ઉપકરણને પ્રાધાન્ય આપવાનું વધુ સારું છે, કારણ કે તે ભૂલો વિના સૂચકાંકોના સૌથી સચોટ પરિણામો બતાવે છે. આ ઉપરાંત, આવા ઉપકરણ માટે સ્ટ્રીપ્સની કિંમત ઘણી ઓછી છે.
ઉપકરણ કેવી રીતે પસંદ કરવું: મૂળ પસંદગીના માપદંડ
નિouશંકપણે, કોઈપણ ડાયાબિટીસ શ્રેષ્ઠ ગ્લુકોમીટર મેળવવા માંગે છે, જે સચોટ પરિણામો બતાવશે, અને તે સરળતાથી કાર્ય કરશે. શરૂઆતમાં, તમે ડિવાઇસ ખરીદતા પહેલા, તમારે પોતાને વિવિધ મોડેલોથી પરિચિત કરવાની જરૂર છે, અને પછી ગ્લુકોમીટર પસંદ કરો જેમાં સંખ્યાબંધ આવશ્યક લાક્ષણિકતાઓ હશે.
શરૂઆતમાં, તમારે પરીક્ષણ સ્ટ્રીપ્સની કિંમત, તેમની વ્યાપકતા અને ખરીદીમાં સરળતા પર ધ્યાન આપવાની જરૂર છે. તે નિકાલજોગ પટ્ટાઓ છે જે ઉપભોજ્ય તરીકે કાર્ય કરે છે; વધુમાં, તેમની પોતાની સમાપ્તિ તારીખ છે, પરિણામે આવતા વર્ષોથી સ્ટ્રીપ્સ ખરીદવી અશક્ય છે.
ઘરેલું ઉત્પાદનના ગ્લુકોમીટર માટે સૌથી વધુ અંદાજપત્રીય પટ્ટીઓ. ઉદાહરણ તરીકે, રશિયન ઉપકરણો માટે 50 સ્ટ્રીપ્સ 500 રુબેલ્સ માટે ખરીદી શકાય છે, પરંતુ અમેરિકન મોડેલ્સ માટે તમારે બમણું ખર્ચ કરવો પડશે.
તમે પ્રાદેશિક પરિબળને ડિસ્કાઉન્ટ કરી શકતા નથી, કારણ કે ફાર્મસીમાં સ્ટ્રીપ્સના કેટલાક નામ ફક્ત નહીં હોય. તેથી, ફિક્સર કેવી રીતે પસંદ કરવી કે જે બધી આવશ્યકતાઓને પૂર્ણ કરશે? ઘણા મુદ્દાઓ પર પસંદગીના પાસાને ધ્યાનમાં લેવું જરૂરી છે:
- તુલનાત્મક લાક્ષણિકતામાં વાંચનની ચોકસાઈ.
- સૂચકાંકો મેળવવા માટેની સમયમર્યાદા.
- માપ એકમો.
- ભૂલો વિના પરિણામ મેળવવા માટે કેટલું લોહી જરૂરી છે.
- મીટરમાં વર્ચુઅલ મેમરીની માત્રા.
- શું ઉપકરણ રક્તમાં ગ્લુકોઝના સરેરાશ સ્તરની આપમેળે ગણતરી કરી શકે છે?
- કેટલા ઉપકરણોનું વજન છે, તેમાં કઈ કોડિંગ સિસ્ટમ છે અને સહાયક કાર્યો છે કે કેમ.
ઉપરના મુદ્દાઓ બતાવે છે તેમ, શ્રેષ્ઠ ગ્લુકોમીટર પસંદ કરવાનું એક મુશ્કેલ કાર્ય છે. અને હંમેશાં 2016 ના સમાચારો વધુ સારી રીતે કાર્ય કરશે નહીં, અને 2014-2015 ના ફિક્સરની તુલનામાં વધુ સચોટ પરિણામો બતાવશે.
પસંદગીના માપદંડનું લાક્ષણિકતા
તબીબી અનુભવ બતાવે છે કે ફક્ત વિદેશી ઉત્પાદકોના ઉપકરણો મહત્તમ ચોકસાઈ ધરાવે છે. તેમ છતાં, ત્યાં લગભગ 15-18% ની ભૂલ છે, પરંતુ વિદેશી મ modelsડેલોમાં પણ આ સામાન્ય માનવામાં આવે છે.
આ ઉપરાંત, રક્ત ખાંડના માપનની ચોકસાઈ પણ માપનની ચોકસાઈ, પરીક્ષણ સ્ટ્રીપ્સના અયોગ્ય સંગ્રહને અસર કરે છે, અમુક દવાઓ લે છે જે એક દિશામાં અથવા બીજી દિશામાં ગ્લુકોઝના સ્તરને અસર કરે છે.
ગણતરીના સમયગાળાની વાત કરીએ તો, મીટર ઝડપથી સ્ટ્રીપ પર પ્રક્રિયા કરશે, દર્દીને તેના ખાંડના સ્તરના પરિણામો જાણશે. મોડેલોની બહુમતી 5-10 સેકંડમાં પરિણામ ઉત્પન્ન કરે છે.
મીટરના જરૂરી ગુણો વિશે મહત્વપૂર્ણ માહિતી:
- માપ એકમો. સૂચક એમએમઓએલ / એલ, અથવા એમજી / ડીએલ માં આપી શકાય છે. તેમ છતાં, બ્લડ સુગરના પરિમાણો સરળતાથી માપવાના અન્ય એકમોમાં રૂપાંતરિત થઈ શકે છે, એમજીએલથી એમએમઓએલ / એલ મેળવવા માટે, તમારે પરિણામને અteenાર દ્વારા ગુણાકાર કરવાની જરૂર છે, જો તેનાથી વિરુદ્ધ છે, તો પછી વિભાજીત કરો. આ પસંદગીના માપદંડની જરૂરિયાત રૂ conિચુસ્ત લોકો માટે છે, જેઓ ચોક્કસ એકમોમાં તેમના પરિણામ મેળવવા માટે વપરાય છે.
- લોહીની માત્રા. નિouશંકપણે, પરિણામો સ્પષ્ટ કરવા માટે વધુ લોહીની આવશ્યકતા હોય છે, પ્રક્રિયા વધુ અગવડતા અને અસ્વીકારનું કારણ બને છે. જો આપણે 2016 માં ગ્લુકોમીટર સહિતના બધા મોડેલોનો સારાંશ આપીએ, તો આપણને 0.6 થી 2 μl રક્તમાં જૈવિક સામગ્રીની જરૂર છે.
- તેના ઉપકરણ પર વ્યક્તિને કેટલા પરિણામો સંગ્રહિત કરવાની જરૂર છે તેના આધારે. જો મોટી સંખ્યામાં પરિણામો સંગ્રહિત કરવાની જરૂર હોય, તો તે 2016 ના મોડેલોને પ્રાધાન્ય આપવાનું વધુ સારું છે કે જે 500 જેટલા માપન સંગ્રહિત કરે.
- કેટલાક ઉપકરણો દર્દીને ચોક્કસ સમયગાળામાં સરેરાશ રક્ત ખાંડનું સ્તર બતાવવા માટે સક્ષમ છે - 15.40.60 દિવસ. અને 2016 ના મોડેલ ખાધા પછી પરિણામો બતાવવામાં સક્ષમ છે. આ કાર્ય એકદમ લોકપ્રિય માનવામાં આવે છે, તેથી, તેના પર વિશેષ ધ્યાન આપવું જરૂરી છે.
- ઉપકરણનું વજન. ઓછા વજનવાળા ક compમ્પેક્ટ ડિવાઇસેસને પ્રાધાન્ય આપવાનું વધુ સારું છે, જે સરળતાથી તમારા ખિસ્સામાં બંધ બેસે છે.
જ્યારે પરીક્ષણ સ્ટ્રીપ્સની નવી બેચનો ઉપયોગ થાય છે, ત્યારે તેમના માટે મીટર સેટ કરવું આવશ્યક છે. આ કરવા માટે, તમારે ડિસ્પ્લે પર વિશેષ કોડ રાખવાની જરૂર છે અથવા ચિપ દાખલ કરવાની જરૂર છે. વૃદ્ધ વય જૂથના લોકો માટે તે મુશ્કેલ અને અસુવિધાજનક છે, તેથી 2016 નું મોડેલ પસંદ કરવું વધુ સારું છે, જેમાં સ્વચાલિત કોડિંગ છે.
દર્દીની સમીક્ષાઓ બતાવે છે કે ડિવાઇસમાં વધારાના કાર્યો, જેમ કે કમ્પ્યુટરથી કનેક્ટ કરવાની ક્ષમતા, એક એલાર્મ ઘડિયાળ, બેકલાઇટ, અને તેથી, કોઈ નાનું મહત્વ નથી.
કયું મીટર લેવું તે વિચારીને, તમે સલાહ માટે તમારા ડ doctorક્ટરની પાસે જઇ શકો છો. નિયમ પ્રમાણે, ડ medicalક્ટર તમને તબીબી અનુભવના આધારે, ઉપકરણની યોગ્ય પસંદગી કહેશે.
અગ્રણી ફિક્સ્ચર મોડેલો
આવા ઉપકરણો માટે દર વખતે બજારમાં નવા ઉત્પાદનો દેખાય છે: તેમાંથી કેટલાક ખરેખર પહેલાનાં મોડેલો કરતા વધુ અસરકારક છે, પરંતુ ત્યાં બિનઅસરકારક ઉપકરણો પણ છે, તેથી સારી સમીક્ષાઓ ધરાવતા જૂનું મોડેલ ખરીદવું વધુ સારું છે.
એક્કુ-ચેક એક્ટિવ એક જર્મન મોડેલ છે, ક્રિયાનો સિદ્ધાંત ફોટોમેટ્રિક છે. આ ઉપકરણની કિંમત 900 થી 1200 રુબેલ્સ સુધી બદલાય છે. તેના સચોટ પરિણામો હોવા છતાં, સ્ટ્રીપ્સની કિંમત એકદમ વધારે છે અને 750 થી 900 રુબેલ્સ સુધીની છે.
ડિવાઇસની optપ્ટિક્સ ખૂબ જ નાજુક હોય છે, અને જો તેને સહેજ નુકસાન થાય છે, તો સૂચકોની ભૂલ ઘણી વખત વધે છે. ડિવાઇસનો ઉપયોગ કરવા માટે, પરીક્ષણ સ્ટ્રીપ્સમાંથી એક કોડ પ્લેટ શરૂઆતમાં તેમાં શામેલ કરવામાં આવે છે, અને તે પછી ડિસ્પ્લે પરનો કોડ તપાસવામાં આવે છે.
એકુ-ચેક પરફોર્મ એ એક જર્મન ડિવાઇસ છે, પરંતુ તે પહેલાથી ઇલેક્ટ્રોકેમિકલ સિદ્ધાંત પર કાર્ય કરે છે. ઉપકરણની કિંમત 1000 રુબેલ્સ છે, સ્ટ્રીપ્સની કિંમત પણ આ મર્યાદામાં બદલાય છે. ડિવાઇસના ફાયદામાં બેકલાઇટની હાજરી અને લોહીની માત્રામાં ઘટાડોનો સમાવેશ થાય છે.
સારી સમીક્ષાઓ નીચેના મોડેલો પર બાકી છે:
- વનટચ એક ઇલેક્ટ્રોકેમિકલ ડિવાઇસ છે જે અમેરિકન કંપની દ્વારા બનાવવામાં આવે છે. કિંમત 1200 થી 2200 રુબેલ્સ સુધી બદલાય છે, ડિવાઇસમાં રશિયનમાં મેનુ છે. મીટર સચોટ પરિણામો બતાવે છે, લોહીની માત્રાની જરૂર છે. તેમ છતાં, સૌથી નોંધપાત્ર ખામી એ સ્ટ્રીપ્સની કિંમત છે, 50 ટુકડાઓ 1000 રુબેલ્સ અથવા તેથી વધુથી ખર્ચ થશે, જ્યારે શેલ્ફ લાઇફ ખૂબ જ નાનું છે, 3 મહિનાથી વધુ નહીં.
- ઉપગ્રહનું નિર્માણ રશિયન કંપની દ્વારા કરવામાં આવ્યું છે, ક્રિયા કરવાની પદ્ધતિ ઇલેક્ટ્રોકેમિકલ છે. ડિવાઇસની કિંમત 1,500 રુબેલ્સ છે, ટેસ્ટ સ્ટ્રીપ્સની કિંમત આશરે 500 રુબેલ્સ છે. નાણાકીય સંસાધનો ખર્ચવાની દ્રષ્ટિએ, તે તદ્દન નફાકારક છે. ગેરફાયદામાં વારંવાર ભૂલો, 25 સેકન્ડનો લાંબો માપવાનો સમય શામેલ છે.
- સમોચ્ચ ટીએસ એ જાપાની ઉપકરણ છે જે રક્ત ખાંડનું સ્તર 20 નું માપન કરે છે, ઉદાહરણ તરીકે. હમણાં જ વપરાયેલ, કોડિંગ વિના લાગુ. 500 રુબેલ્સના ક્ષેત્રમાં ઉપકરણની કિંમત.
- હોંશિયાર ચેક ટીડી -3227 એ દૃષ્ટિહીન દર્દીઓ માટે એક ઉત્તમ ઉપકરણ છે. ઉપકરણ પરિણામોને અવાજ આપવા માટે સક્ષમ છે, વાણી એકદમ સમજણ અને સમજી શકાય તેવું છે.
સારાંશમાં, એ નોંધવું મહત્વપૂર્ણ છે કે તમે ઉપકરણ ખરીદતા પહેલા, તમારે તેના ઉપયોગની બધી કિંમતની ગણતરી કરવાની જરૂર છે.ઉદાહરણ તરીકે, કોન્ટૂર ટી.એસ. સસ્તી છે, પરંતુ સ્ટ્રીપ્સની કિંમત યોગ્ય છે, અને જો તમે નાણાકીય રોકાણો કાockો છો, તો તમારે એક વર્ષમાં 9600 રુબેલ્સ ખર્ચવા પડશે.
પરંતુ ઉપગ્રહ વધુ ખર્ચાળ છે, પરંતુ સ્ટ્રીપ્સ ઘણી વખત સસ્તી હોવાથી, ઉપકરણની વાર્ષિક જાળવણીમાં 6000 રુબેલ્સનો ખર્ચ થશે.
કોઈ ઉપકરણ પસંદ કરતી વખતે, માપનની નિયમિતતા ધ્યાનમાં લેવી જરૂરી છે.
ઉદાહરણ તરીકે, વનટચ સ્ટ્રીપ્સ ખર્ચાળ છે, તમે ફક્ત ત્રણ મહિના માટે પેકેજ ખોલ્યા પછી જ તેને સ્ટોર કરી શકો છો, અને તે તે વ્યક્તિ માટે લાભકારક નથી જે મહિનામાં બે વખત લોહીમાં ગ્લુકોઝ માપે છે.