ડાયાબિટીઝ વારસાગત છે?
ડાયાબિટીઝ મેલીટસ એ એક લાંબી કોર્સ સાથેનો અસાધ્ય રોગ છે, અને આ રોગની શરૂઆતમાં આનુવંશિકતા એક મુખ્ય જોખમ પરિબળ છે. વિવિધ પ્રકારનાં ડાયાબિટીઝના વિકાસના કારણો અને પદ્ધતિને ધ્યાનમાં લીધા વગર, આ રોગના સારને ગ્લુકોઝ ચયાપચયનું ઉલ્લંઘન અને લોહીમાં તેનાથી વધુ પ્રમાણમાં ઘટાડવામાં આવે છે.
ડાયાબિટીઝ અને તેના પ્રકારો
ડાયાબિટીઝમાં ઘણા ક્લિનિકલ પ્રકારો હોય છે, પરંતુ ડાયાબિટીસ (મોટા ભાગના 97% કિસ્સાઓમાં) દર્દીઓમાં બે પ્રકારના સામાન્ય રોગ હોય છે:
- પ્રકાર 1 ડાયાબિટીસ અથવા ઇન્સ્યુલિન આધારિત આ પ્રકાર, સ્વાદુપિંડના બીટા કોષની અપૂર્ણતાને કારણે ઇન્સ્યુલિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ છે. આ રોગ ઘણીવાર ઇન્સ્યુલિન ઉત્પાદક કોષો માટે એન્ટિબોડીઝના વિકાસ સાથે સ્વયંપ્રતિરક્ષા પ્રતિક્રિયા પર આધારિત છે.
- પ્રકાર 2 ડાયાબિટીઝ અથવા બિન-ઇન્સ્યુલિન-સ્વતંત્ર પ્રકાર જેમાં ઇન્સ્યુલિનના તેના સામાન્ય સ્ત્રાવ દરમિયાન થતી અસરો માટે આનુવંશિક રીતે નિર્ધારિત સેલ પ્રતિરક્ષા હોય છે. જેમ જેમ રોગ વધે છે, બીટા કોશિકાઓ ખાલી થઈ જાય છે અને ડાયાબિટીસ ઇન્સ્યુલિન આધારિત આકાર લે છે.
ડાયાબિટીઝ અને આનુવંશિકતા
તે ડાયાબિટીસ જ નથી જે સંક્રમિત થાય છે, પરંતુ ચોક્કસ પ્રકારનાં રોગના વિકાસ માટેનો પૂર્વગ્રહ છે. ડાયાબિટીસના પ્રથમ અને બીજા પ્રકારનાં બંને પોલિજેનિક પેથોલોજી છે, જેનો વિકાસ મોટાભાગે જોખમ પરિબળોની હાજરીને કારણે થાય છે.
ડાયાબિટીઝમાં, આનુવંશિક વલણ ઉપરાંત, તેઓ આ છે:
- જાડાપણું
- સ્વાદુપિંડના રોગો અથવા ઇજાઓ, સર્જિકલ હસ્તક્ષેપ,
- એડ્રેનાલાઇનમાં ધસારો સાથેનો તાણ (એડ્રેનાલિન ઇન્સ્યુલિન પ્રત્યે પેશીઓની સંવેદનશીલતાને અસર કરી શકે છે),
- દારૂબંધી
- રોગપ્રતિકારક શક્તિ ઘટાડવાના રોગો
- ડાયાબિટીક અસર સાથે દવાઓનો ઉપયોગ.
પ્રકાર 1 ડાયાબિટીઝને પે generationીમાં વારસામાં મળી શકે છે, તેથી બીમાર બાળક તંદુરસ્ત માતાપિતા માટે જન્મે છે. પુરૂષ લાઇનમાં વારસોનું જોખમ વધારે છે - 10%.

ટાઇપ 1 ડાયાબિટીસની આનુવંશિક વલણ અને આનુવંશિકતા સાથે, રોગના વિકાસને ઉશ્કેરવા માટે વાયરલ ચેપ અથવા નર્વસ સ્ટ્રેસને સ્થાનાંતરિત કરવા માટે તે હંમેશાં પૂરતું છે. આ સામાન્ય રીતે નાની ઉંમરે થાય છે અને લક્ષણોના ઝડપી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે.
ડાયાબિટીસનો બીજો પ્રકાર વધુ સામાન્ય છે અને શરીરના કોષોના ઇન્સ્યુલિન પ્રત્યેના સહજ પ્રતિકારને કારણે છે. આવા ડાયાબિટીઝમાં વારસાની સંભાવનાની degreeંચી ડિગ્રી હોય છે, માતાપિતામાંની કોઈની બીમારીના કિસ્સામાં સરેરાશ 80૦% અને જો પિતા અને માતા ડાયાબિટીઝથી પીડાય હોય તો 100% સુધી.
 ડાયાબિટીઝ થવાનું જોખમની માત્રા નક્કી કરતી વખતે, વ્યક્તિએ ફક્ત માંદા સંબંધીઓની હાજરી જ નહીં, પરંતુ તેમની સંખ્યા પણ ધ્યાનમાં લેવી જોઈએ: ડાયાબિટીસ સંબંધીઓનું વધુ કુટુંબ, આ રોગ થવાની સંભાવના વધારે છે, જો કે બધા જ ડાયાબિટીઝથી બીમાર હોય.
ડાયાબિટીઝ થવાનું જોખમની માત્રા નક્કી કરતી વખતે, વ્યક્તિએ ફક્ત માંદા સંબંધીઓની હાજરી જ નહીં, પરંતુ તેમની સંખ્યા પણ ધ્યાનમાં લેવી જોઈએ: ડાયાબિટીસ સંબંધીઓનું વધુ કુટુંબ, આ રોગ થવાની સંભાવના વધારે છે, જો કે બધા જ ડાયાબિટીઝથી બીમાર હોય.
વય સાથે, ડાયાબિટીસ 1 થવાની સંભાવના ઓછી થાય છે અને પુખ્ત વયના લોકોમાં પહેલી વાર ભાગ્યે જ તેનું નિદાન થાય છે. પરંતુ વિપરીત પ્રકાર 2 ડાયાબિટીસ થવાની સંભાવના 40 વર્ષ પછી વધે છે, ખાસ કરીને આનુવંશિકતાના પ્રભાવ હેઠળ.
ડાયાબિટીઝનું કુટુંબનું predંચું વલણ ગર્ભવતી ડાયાબિટીઝમાં ફાળો આપી શકે છે. તે ગર્ભાવસ્થાના 20 અઠવાડિયા પછી વિકસે છે, બાળજન્મ પછી વિપરીત વિકાસ થાય છે, પરંતુ દસ વર્ષમાં સ્ત્રીને ટાઇપ 2 ડાયાબિટીઝ થવાનો ભય રહે છે.
આનુવંશિક વલણ અને બીજા પ્રકારનાં ડાયાબિટીઝની આનુવંશિકતાને અમુક પરિસ્થિતિઓમાં ધ્યાનમાં લેવી આવશ્યક છે: કુટુંબિક આયોજન, વ્યવસાયની પસંદગી અને સૌથી અગત્યનું - જીવનની રીત. આહાર અને શારીરિક પ્રવૃત્તિને વ્યવસ્થિત કરવી, તાણથી બચવું અને રોગપ્રતિકારક શક્તિને મજબૂત કરવી જરૂરી છે.
આનુવંશિકતા
 ડાયાબિટીઝ વારસામાં મળે છે કે કેમ તે પ્રશ્નનો એક સ્પષ્ટ જવાબ આપવાનું મુશ્કેલ છે. જો તમે વધુ વિગતવાર જોશો, તો તે સ્પષ્ટ થાય છે કે આ બિમારીના વિકાસ માટેનો પૂર્વવર્તન સંક્રમિત થાય છે. આ ઉપરાંત, દરેક પ્રકારનો રોગ સંપૂર્ણપણે અલગ રીતે વર્તે છે.
ડાયાબિટીઝ વારસામાં મળે છે કે કેમ તે પ્રશ્નનો એક સ્પષ્ટ જવાબ આપવાનું મુશ્કેલ છે. જો તમે વધુ વિગતવાર જોશો, તો તે સ્પષ્ટ થાય છે કે આ બિમારીના વિકાસ માટેનો પૂર્વવર્તન સંક્રમિત થાય છે. આ ઉપરાંત, દરેક પ્રકારનો રોગ સંપૂર્ણપણે અલગ રીતે વર્તે છે.
એકદમ સ્વસ્થ માતા-પિતામાં, બાળકોને પ્રકાર 1 ડાયાબિટીઝ થવાની દરેક તક હોય છે. સમાન વારસો પે itselfી દ્વારા પોતાને પ્રગટ કરે છે. નિવારણ તરીકે, બાળકોની નિયમિત સખ્તાઇ હાથ ધરી શકાય છે. લોટ ઉત્પાદનોનો વપરાશ આહારથી મર્યાદિત કરવા અથવા સંપૂર્ણપણે બાકાત રાખવા માટે વધુ સારું છે.
ટકાવારીની દ્રષ્ટિએ, ફક્ત 5-10% બાળકોમાં આ બિમારી હોઈ શકે છે, પરંતુ માતાપિતા માટે આ સૂચક માત્ર 2-5% છે. તદુપરાંત, પુરુષોમાં સ્ત્રીઓ કરતાં દર્દીનું નોંધપાત્ર પ્રમાણમાં વધારે જોખમ હોય છે.
જો માતાપિતામાંથી કોઈ પ્રકાર 1 ડાયાબિટીસનું વાહક છે, તો પછી ડાયાબિટીઝ મેલીટસ વારસામાં 5% કિસ્સાઓમાં જ પ્રાપ્ત થાય છે. 21% સંભાવના એ બાળકોની ઘટના છે જ્યારે મમ્મી-પપ્પા બંને ડાયાબિટીઝથી બીમાર છે. જો જોડિયા જન્મે છે અને એક બાળકનું ટી 1 ડીએમ નિદાન થાય છે, તો પછી બીજા બાળકને સમય જતાં આ ડાયાબિટીસ હોવાનું નિદાન કરવામાં આવશે. ટકાવારી વધઘટ થઈ શકે છે જો, ડાયાબિટીસના માતાપિતા ઉપરાંત, ઓછામાં ઓછું સંબંધી બીમાર છે.
પરંતુ, ટાઇપ 2 ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે તેના વધુ ઘણા કિસ્સાઓ છે. એક માંદા માતાપિતા સાથે પણ, બાળકને પ્રકાર 2 ડાયાબિટીઝ થવાનું જોખમ 80% છે. મૂળભૂત ભલામણોનું પાલન કરવામાં નિષ્ફળતા ફક્ત રોગના વિકાસને વેગ આપી શકે છે.
ઉપયોગી ટિપ્સ
રોગોની આટલી percentageંચી ટકાવારી હોવા છતાં પણ, તેના અભિવ્યક્તિની સંભાવનાને અટકાવવી શક્ય છે. આ કરવા માટે, તમારે:
- તર્કસંગત રીતે ખાય છે. યોગ્ય પોષણમાં મીઠાઈઓ, લોટના ઉત્પાદનો, ચરબીનો અસ્વીકાર શામેલ છે, જે વજનમાં વધારો કરી શકે છે. ફાસ્ટ ફૂડમાં ઝડપી નાસ્તા સંપૂર્ણ રીતે સંપૂર્ણ રીતે દૂર કરવામાં આવે છે. ખારા ખોરાકને મર્યાદિત કરો. કોઈ પણ સંજોગોમાં તમારે અતિશય આહાર કરવો જોઈએ નહીં. બધું મધ્યસ્થ હોવું જોઈએ,
- તાજી હવામાં ચાલવા. પગમાં તાજી હવામાં ચાલવા માટે દિવસમાં ઓછામાં ઓછો અડધો કલાક લેવો જોઈએ. ધીમી ગતિ કંટાળતી નથી, પરંતુ તે જ સમયે શરીરને નોંધપાત્ર શારીરિક પ્રવૃત્તિ પ્રાપ્ત થાય છે,
દુર્ભાગ્યવશ, જે લોકો બધી ભલામણોનું પાલન કરે છે, તેઓ પણ તેમની તબિયતની સંભવિત સ્થિતિના બગડતાથી 100% સુરક્ષિત નથી. આવા લોકોએ સ્વીકાર્ય સ્તરમાં વધારો અટકાવવા માટે તેમના બ્લડ સુગરના સ્તરોનું સતત નિરીક્ષણ કરવું જોઈએ. અને પ્રથમ લક્ષણોની શરૂઆત સાથે, તમારે જરૂરી ઉપચાર સૂચવવા માટે તરત જ ડ doctorક્ટરની સલાહ લેવી જોઈએ.
જ્યારે રોગ વિકસે છે

પરંતુ બીમારીના વિકાસ માટે, પરિવારમાં ડાયાબિટીઝના દર્દીઓ માટે પૂરતું નથી, નીચેના પરિબળો રોગવિજ્ologicalાનવિષયક ફેરફારોના વિકાસને ઉશ્કેરે છે:

- બેઠાડુ જીવનશૈલી (બાળકોમાં કમ્પ્યુટર પર ઘણો સમય પસાર કરવો, જો કોઈ સંભાવના હોય તો, પ્રકાર 1 ડાયાબિટીક ડિસઓર્ડર વિકસી શકે છે, જેમાં ઇન્સ્યુલિન એટ્રોફીના ઉત્પાદન માટે જવાબદાર ગ્રંથીઓ).
આ બધા કારણો સ્વાદુપિંડની પ્રવૃત્તિને અસર કરે છે અને હોર્મોન ઇન્સ્યુલિનના ઉત્પાદનમાં દખલ કરે છે.
પરંતુ વારસાગત રોગ ડાયાબિટીઝ છે કે નહીં, અને જો તે વારસાગત હોય તો તેને ટાળી શકાય છે.
આનુવંશિકતાની ભૂમિકા

વારસાગત રોગ જીનસમાં એક પ્રકારનાં પેથોલોજીની હાજરી સૂચવે છે (પ્રથમ કરતા વધુ વખત, બીજા માટે, હસ્તગત પાત્ર વધુ લાક્ષણિકતા ધરાવે છે). જો સંબંધીઓમાં બંને પ્રકારનાં પેથોલોજી અનિયમિત રીતે જોવા મળે છે, તો પછી આનુવંશિકતા અહીં મોટી ભૂમિકા ભજવશે નહીં, જો કે ત્યાં એક પૂર્વવૃત્તિ છે, બિમારીની ઘટના બાહ્ય પરિબળો પર આધારિત છે.
તબીબી આંકડા મુજબ, નીચેના આંકડાઓ વિશ્વસનીય ગણી શકાય:
- બીજી પ્રકારની પેથોલોજી થાય છે જો પાછલી પે generationીમાં 2 અથવા વધુ સંબંધીઓ તેનાથી પીડાય છે.
- પ્રથમ પ્રકારની ડાયાબિટીસવાળી માતા બીમારી થવાની 3% સંભાવના સાથે સ્વસ્થ બાળકને જન્મ આપી શકે છે.
- જો પિતા બીમાર હોય, તો જોખમનું પરિબળ 9% સુધી વધે છે (પુરુષની લાઇનમાં, પિતાથી બાળકમાં રોગ તરફના સંક્રમણનું સંક્રમણ ઘણું વધારે છે).
- જ્યારે બંને માતાપિતા માંદા હોય છે, તો પછી બાળક માટેનું જોખમ 21-22% હશે, જો સંભાવના પહેલાં માતા પાસે સુગર મેટાબોલિઝમની પેથોલોજી હોય અથવા તેણી ગર્ભધારણ દરમિયાન aroભી થાય તો આ સંભાવના વધી જાય છે.
ડાયાબિટીઝના પ્રકાર 1 અને 2 વચ્ચેનો તફાવત
તે જાણવું અગત્યનું છે કે રોગના પ્રગતિની સંભાવનાની શક્યતા રોગના પ્રથમ અને બીજા પ્રકારમાં ભિન્ન છે. આ જટિલ આનુવંશિક પ્રતિક્રિયાઓને કારણે છે જે હજી સુધી સમજી શક્યા નથી.
તે ફક્ત તે જ જાણીતું છે કે માનવ ડીએનએમાં ઓછામાં ઓછા 8-9 જનીનો હોય છે જે કાર્બોહાઇડ્રેટ ચયાપચયને સીધી અસર કરે છે. સામાન્ય રીતે, પરોક્ષ રીતે કાર્ય કરે છે તે વિશે વાત કરવાનું હજી શક્ય નથી. એકમાત્ર વિશ્વસનીય માહિતી રોગના વિકાસ માટેના જોખમ પરિબળોનું જ્ remainsાન રહે છે.
પ્રથમ પ્રકારની ડાયાબિટીસ નીચેની ઉત્તેજક પરિસ્થિતિઓ પછી થાય છે:
રોગના બીજા પ્રકાર માટે થોડું અલગ ચિત્ર. શું ટાઇપ 2 ડાયાબિટીઝ વારસા દ્વારા ફેલાય છે? આ તે છે જે ખરેખર માંદગી માટે રસ ધરાવે છે. જવાબ ના છે, પરંતુ તમારે તે જાણવાની જરૂર છે કે કયા કારણો તેની સંભવિત સંભાવનાથી જોખમ વધારે છે ...

- આનુવંશિકતા અને ડાયાબિટીસ. તે વૈજ્ .ાનિક રૂપે સાબિત થયું છે કે માતાપિતામાં બિમારીની હાજરી અને ભવિષ્યમાં બાળકોમાં તેની સંભાવના વચ્ચે સીધો સંબંધ છે. તેથી, જો ત્યાં ફક્ત માતા અથવા પિતા, ડાયાબિટીસ હોય, તો તે 40-50% છે, જો બે બીમાર હોય, તો 50-70%.
- જાડાપણું
- ડિસલિપિડેમિયા. ઓછી ઘનતાવાળા લિપોપ્રોટીન, ટ્રાઇગ્લાઇસેરાઇડ્સ અને કોલેસ્ટરોલની વધેલી માત્રા સંભવિત રૂપે દર્દીની સ્થિતિને વધુ ખરાબ કરે છે.
- ધમનીય હાયપરટેન્શન.
- ભૂતકાળમાં હાર્ટ એટેક અને સ્ટ્રોક.
- સ્ટેઇન-લેવેન્થલ સિન્ડ્રોમ (પોલિસિસ્ટિક અંડાશય).
- 4 કિગ્રાથી વધુ વજનવાળા ગર્ભનો જન્મ અથવા સગર્ભાવસ્થા ડાયાબિટીસનો ઇતિહાસ.
- ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ સહનશીલતા.
ડાયાબિટીઝ વારસો દ્વારા પસાર થઈ શકે છે?
ખૂબ જ રસપ્રદ એ હકીકત છે કે સમસ્યાનું સંભવિત જોખમ સંબંધની નિકટતાના આધારે અલગ પડે છે. તે સાબિત થયું છે કે માતાથી બાળકમાં રોગના સંક્રમણની શક્યતા 10-20% છે. જો બાળકમાં સમાન જોડિયા હોય, તો ટકાવારી 50% સુધી વધે છે. બીમાર માતાપિતા બંનેના કિસ્સામાં, તે બીજા બાળકમાં 70-80% છે (ફક્ત ત્યારે જ જ્યારે પ્રથમ પણ અનિચ્છનીય હોય).
ડાયાબિટીઝને વારસામાં કેવી રીતે મળે છે તે સમજવું હંમેશાં શક્ય નથી. કેટલીકવાર દરેક પે generationીમાં સમસ્યાના એપિસોડ્સ આવે છે. જો કે, દાદા અને પૌત્રમાં કાર્બોહાઇડ્રેટ ચયાપચયની પેથોલોજીની રચનાના કિસ્સાઓ, ઉદાહરણ તરીકે, ઘણીવાર નોંધાય છે.
આ ફરીથી થિસિસની પુષ્ટિ કરે છે કે "મીઠી રોગ" વારસાગત નથી. તેમાં વધેલી સંવેદનશીલતા ફેલાય છે.
શું કરવું
તે અત્યારે કહેવું યોગ્ય છે કે રોગની શરૂઆતથી પોતાને બચાવવું ખૂબ મુશ્કેલ છે. તેની શરૂઆત ક્યારે થશે તે કોઈ કહી શકતું નથી. જો કે, ત્યાં ઘણાં પગલાં છે જે સંભવિત હાયપરગ્લાયકેમિઆ થવાનું જોખમ ઓળખી શકે છે, અને કેટલાક કિસ્સાઓમાં, તેને અટકાવી શકે છે.

આમાં શામેલ છે:
આ અભિગમ દર્દીને 100% દ્વારા સુરક્ષિત કરશે નહીં, પરંતુ તેના સ્વાસ્થ્યને ચોક્કસપણે મજબૂત બનાવશે. તે ડાયાબિટીઝથી પસાર થતો નથી, પરંતુ બોજવાળા આનુવંશિક ઇતિહાસવાળા બાળકોની વિશેષ કાળજી લેવી જોઈએ.
પ્રથમ પ્રકારનો રોગ
પ્રથમ અને બીજા પ્રકારનાં રોગો એ સંપૂર્ણપણે અલગ રોગો છે. તેમનો અભ્યાસક્રમ અને જુદા જુદા કારણો છે. એકમાત્ર વસ્તુ જે તેઓમાં સામાન્ય છે તે છે પેથોલોજીકલ રોગોના પરિણામે, ત્યાં એક સામાન્ય લક્ષણ છે - લોહી દ્વારા અભ્યાસ દરમિયાન ખાંડના સ્તરમાં વધારો. તેથી, ડાયાબિટીઝ વારસાગત છે કે કેમ તે શોધવા માટે, તેનું સ્વરૂપ ધ્યાનમાં લેવું જરૂરી છે.
પ્રકાર 1 ડાયાબિટીસ ઘણી વાર વારસામાં આવે છે. આ રોગ સ્વયંપ્રતિરક્ષા પ્રક્રિયાના પરિણામે થાય છે. આ પ્રક્રિયા સ્વાદુપિંડના ખાસ કોષોને મારી નાખે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. પરિણામે, અંતે, શરીરમાં ઇન્સ્યુલિન ઉત્પન્ન કરવાનું કંઈ નથી. આ કિસ્સામાં, ફક્ત ઇન્સ્યુલિનના ઇન્જેક્શન દર્દીને મદદ કરી શકે છે, એટલે કે, કાળજીપૂર્વક ગણતરીની માત્રામાં બહારથી તેનું સંચાલન કરવું.
આ ક્ષણે, ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે તેના લગભગ તમામ ડેટા મળી આવે છે. જો કે, તે ઉપચાર થઈ શકે છે કે કેમ અને બાળકોમાં તેના વિકાસને અટકાવવાનું શક્ય છે કે કેમ તે પ્રશ્નોના જવાબો હજી પણ નકારાત્મક છે. હાલમાં, વિજ્ scientistsાનીઓ અમુક રોગોના માતા અથવા પિતાની વારસોને પ્રભાવિત કરી શકતા નથી, તેમજ સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ અટકાવી શકે છે. પરંતુ એક કૃત્રિમ સ્વાદુપિંડનો વિકાસ થઈ રહ્યો છે - તે બાહ્યરૂપે જોડાયેલ હશે અને આપમેળે ઇન્સ્યુલિનની આવશ્યક માત્રાની ગણતરી કરશે, અને પછી તેને શરીરમાં ઇન્જેક્ટ કરશે.
બીજો પ્રકારનો રોગ
પ્રકાર 2 ડાયાબિટીઝ વારસામાં છે કે કેમ તે પ્રશ્નના જવાબ પણ સકારાત્મક છે. તેની ઘટના માટે વારસાગત વલણ છે. જ્યારે ઇન્સ્યુલિન સ્વાદુપિંડ દ્વારા સામાન્ય વોલ્યુમમાં ઉત્પન્ન થાય છે ત્યારે આ રોગ વિકસે છે.
જો કે, શરીરના પેશીઓમાં ઇન્સ્યુલિન રીસેપ્ટર્સ (મુખ્યત્વે ચરબી), જે ઇન્સ્યુલિન સાથે જોડાયેલ હોવું જ જોઈએ અને ગ્લુકોઝ કોશિકાઓમાં પહોંચાડે છે, તે કાર્ય કરતું નથી અથવા પૂરતું કાર્ય કરતું નથી. પરિણામે, ગ્લુકોઝ કોષોમાં પ્રવેશતું નથી, પરંતુ લોહીમાં એકઠા થાય છે. કોષો, જોકે, ગ્લુકોઝની અછતનો સંકેત આપે છે, જેના કારણે સ્વાદુપિંડ વધુ ઇન્સ્યુલિન ઉત્પન્ન કરે છે. રીસેપ્ટર્સની ઓછી કાર્યક્ષમતા તરફ વલણ અને વારસાગત છે.
આ મોડમાં કામ કરતી વખતે, સ્વાદુપિંડ ઝડપથી ખાલી થઈ જાય છે. ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષો નાશ પામે છે. પેશીઓ તંતુમય દ્વારા બદલી શકાય છે. આ કિસ્સામાં, ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે વધુ કંઇ નથી, અને બીજા પ્રકારની નિષ્ફળતા પ્રથમમાં જાય છે. જો પિતા અથવા માતા પાસેથી વારસામાં નહીં આવે તો પ્રથમ પ્રકારની નિષ્ફળતા થઈ શકે છે તે પ્રશ્નના જવાબમાં આ છે.
વારસો
- પ્રથમ પ્રકારનાં ડાયાબિટીસ 10% કેસોમાં પિતા પાસેથી, 3 થી 7% માં માતા દ્વારા ફેલાય છે. તે 20 વર્ષથી વધુ ઉંમરના બાળકમાં આ કિસ્સામાં પોતાને મેનીફેસ્ટ કરે છે, સામાન્ય રીતે તાણ અથવા ગંભીર બીમારીના પરિણામે, એટલે કે, નબળી પ્રતિરક્ષા સાથે,
- જ્યારે બંને માતાપિતા માંદા હોય છે, ત્યારે બાળક હોવાની સંભાવના - ડાયાબિટીસ 70 - 80% છે. જો કે, જો તમે 20 વર્ષ સુધી તમારા બાળકને તાણ અને ગંભીર બીમારીઓથી સુરક્ષિત કરો છો, તો પછી તે આ પ્રકારની બિમારીને "વિકસિત" કરી શકે છે,
- બીજો પ્રકારનો ડાયાબિટીસ મેલિટસ આનુવંશિકતાને પણ પૂર્વનિર્ધારિત કરી શકે છે. તે મોટી ઉંમરે પોતાને મેનીફેસ્ટ કરે છે - 30 વર્ષ પછી. મોટેભાગે દાદા-દાદીથી સંક્રમિત થાય છે, જ્યારે કોઈ એકના સંબંધીમાંથી ટ્રાન્સમિશન થવાની સંભાવના વધારે હોય છે - 30%. જો બંને માતાપિતા ડાયાબિટીસના રોગથી પીડાતા હોય, તો માંદગીથી બાળક લેવાની સંભાવના 100% છે,
- પ્રકાર 2 ડાયાબિટીઝને ફક્ત વારસામાં જ નહીં, પણ અનિચ્છનીય જીવનશૈલીના પરિણામ રૂપે પ્રાપ્ત કરી શકાય છે,
- પ્રથમ પ્રકારની નિષ્ફળતા માટે, પુરૂષ લાઇન, તેમજ પુરુષ બાળક દ્વારા પ્રસારિત થવાનું જોખમ સ્ત્રી કરતા વધારે છે
- જો પ્રથમ પ્રકારની બીમારી દાદા દાદી દ્વારા સહન કરવામાં આવી હતી, તો પછી તેમના પૌત્રો પણ બીમાર હોવાની સંભાવના 10% છે. જ્યારે તેમના માતાપિતા ફક્ત 3 - 5% સંભાવનાથી બીમાર થઈ શકે છે.
માતાપિતાએ ધ્યાનમાં લેવું જોઈએ કે જો જોડિયામાંથી કોઈને ઇન્સ્યુલિન આશ્રિત સ્વરૂપમાં ડાયાબિટીસ હોવાનું નિદાન થાય છે, તો પછી બીજી જોડિયા પણ બીમાર હોવાની સંભાવના 50% છે. જ્યારે તે બિન-ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપની વાત આવે છે - 70%.
રોગ પ્રસારણ
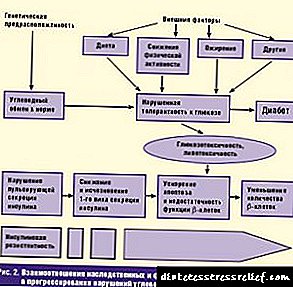
કેટલાક લોકોને આશ્ચર્ય પણ થાય છે કે ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે. તેના પ્રકારને ધ્યાનમાં લીધા વગર, આ નિષ્ફળતાને પ્રસારિત કરવાનો એકમાત્ર રસ્તો વારસો દ્વારા છે. એટલે કે, તેઓ લોહી દ્વારા ચેપ લગાવી શકતા નથી, તે તંદુરસ્ત બિમાર વ્યક્તિના શારિરીક સંપર્ક દ્વારા ફેલાય નથી.
જો કે, તેઓ ફક્ત તેમના માતાપિતાના વારસો દ્વારા બીમાર થઈ શકે છે. પ્રકાર 2 ડાયાબિટીસ તેના પોતાના પર થાય છે. આનાં ઘણાં કારણો છે:
- વૃદ્ધાવસ્થામાં, રીસેપ્ટર્સની અસરકારકતા ઓછી થાય છે, અને તેઓ ઇન્સ્યુલિન સાથે વધુ ખરાબ રીતે બાંધવાનું શરૂ કરે છે,
- જાડાપણું રીસેપ્ટર્સ અથવા તેમના નુકસાનના વિનાશ તરફ દોરી જાય છે, તેથી તમારે વજનનું નિરીક્ષણ કરવાની જરૂર છે,
- શારીરિક પ્રવૃત્તિનો અભાવ એ હકીકત તરફ દોરી જાય છે કે ગ્લુકોઝ ધીરે ધીરે energyર્જામાં ફેરવાય છે અને લોહીમાં એકઠા થાય છે,
- ખરાબ ટેવો (ધૂમ્રપાન, મદ્યપાન) ચયાપચયને વિક્ષેપિત કરે છે અને ચયાપચયને નકારાત્મક અસર કરે છે, જે ડાયાબિટીસ મેલિટસનું કારણ બની શકે છે,
- અયોગ્ય પોષણ - પ્રિઝર્વેટિવ્સ, કાર્બોહાઇડ્રેટ્સ, ચરબીનો દુરુપયોગ પણ માંદા થવાની સંભાવના વધારે છે.
મોટે ભાગે વારસાગત રોગ, ડાયાબિટીસ મેલીટસ "હસ્તગત" અને સ્વતંત્ર રીતે થઈ શકે છે. તેથી, તમારા આરોગ્યને કાળજીપૂર્વક ધ્યાનમાં લેવું અને તમારી જીવનશૈલીનું નિરીક્ષણ કરવું તે યોગ્ય છે, ખાસ કરીને આ બિમારી માટે જોખમ ધરાવતા લોકો માટે.
ડાયાબિટીસના પ્રકારો અને રોગના સંક્રમણમાં આનુવંશિકતાની ભૂમિકા
આ રોગ થાય છે કારણ કે સ્વાદુપિંડના બીટા કોષોને નુકસાન થાય છે. પછી, બદલામાં, શરીર સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ શરૂ કરે છે જેમાં ટી-લિમ્ફોસાઇટ્સ સામેલ હોય છે અને એમએચસી પ્રોટીન એક સાથે કોષોની સપાટી પર ઉત્પન્ન થાય છે.
ચોક્કસ જનીનોની હાજરીના કિસ્સામાં (તેમાંના લગભગ પચાસ છે), સ્વાદુપિંડના કોષોનું મોટા પ્રમાણમાં મૃત્યુ થાય છે. આ જીનોટાઇપ માતાપિતા પાસેથી તેમના બાળકોને વારસામાં પ્રાપ્ત થાય છે.
ડાયાબિટીસના પ્રકારો:
- પ્રકાર 1 ડાયાબિટીસ મેલિટસ (ઇન્સ્યુલિન આધારિત). સ્વાદુપિંડ થોડું ઇન્સ્યુલિન ઉત્પન્ન કરે છે.
- પ્રકાર 2 ડાયાબિટીસ મેલીટસ (ઇન્સ્યુલિન પ્રતિરોધક). શરીર લોહીમાંથી ગ્લુકોઝનો ઉપયોગ કરી શકતું નથી.

પ્રકાર 1 ડાયાબિટીસ વારસામાં છે
આ પ્રકારની ડાયાબિટીઝની એક વિશિષ્ટ લાક્ષણિકતા એ છે કે તે પોતાને પ્રથમ પે generationીમાં નહીં, પણ પછીની રાશિઓમાં પ્રગટ કરી શકે છે. તે તારણ આપે છે કે જો માતાપિતાને આ રોગ નથી, તો તેનો અર્થ એ નથી કે તેમના બાળકો તેને પીડાશે નહીં.
વૈજ્ scientistsાનિકો દ્વારા સાબિત થયેલી બીજી અપ્રિય હકીકત એ છે કે જોખમનાં પરિબળો ન હોય તો પણ પ્રકાર 1 ડાયાબિટીઝનું સંક્રમણ થઈ શકે છે. નિવારક પગલાં (આહાર, મધ્યમ શારીરિક પ્રવૃત્તિ) નો અમલ હંમેશાં વ્યક્તિને આ રોગથી દૂર રહેવાની મંજૂરી આપતો નથી.
તેથી, એક સક્ષમ નિષ્ણાત પણ, હાથ પરના તમામ જરૂરી પરીક્ષણ પરિણામો મેળવે છે, "શું ટાઇપ 1 ડાયાબિટીસ મેલિટસ વારસામાં આવવા માટે સક્ષમ છે?" આ પ્રશ્નના જવાબ આપી શકશે નહીં, તે સમયના ચોક્કસ સમયે દર્દીની સ્થિતિ વિશે માત્ર ચુકાદો રજૂ કરી શકે છે. આ ક્યાં તો રોગના સંકેતોની સંપૂર્ણ ગેરહાજરી, અથવા ડાયાબિટીસ અથવા પૂર્વસૂચન રોગની હાજરી હોઈ શકે છે.

પ્રેડિબાઇટિસમાં બ્લડ સુગરમાં વધારો અને તેના પરિણામે ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન જેવા સૂચકની સંખ્યા વધુ છે. જો તમે વધેલા ખાંડને વિશેષ આહાર અને કસરત દ્વારા સમયસર સરભર નહીં કરો તો આ વિનાશક પરિણામો તરફ દોરી શકે છે. અમે ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોના વિશાળ વિનાશ વિશે વાત કરી રહ્યા છીએ.
પ્રકાર 1 ડાયાબિટીઝ વારસામાં છે કે કેમ તે પ્રશ્નના જવાબ મેળવવા માટે, તમે આંકડા સંદર્ભિત કરી શકો છો. જો તમે સંખ્યાઓ પર વિશ્વાસ કરો છો, તો પછી વારસાગત પરિબળો સાથે સંકળાયેલ રોગિષ્ઠતાની ટકાવારી ખૂબ ઓછી છે (2-10%).
જો પિતા બીમાર છે, તો પછી આ રોગ વારસાગત થવાની સંભાવના છે - 9%. જો માતા માંદગીમાં હોય, તો ફક્ત 3%.
જો આપણે સરખા જોડિયાના કેસને ધ્યાનમાં લઈએ, તો પછી માતાપિતા બંને બિમારીથી પીડાય છે, તો તેમના ડાયાબિટીસ થવાની સંભાવના લગભગ 20% હશે. પરંતુ જો આ રોગ એક દંપતીમાંથી એક બાળકમાં જ પ્રગટ થાય છે, તો પછી બીજામાં, મોટા ભાગે, પણ આ રોગ છે. તે થોડા સમય માટે ગુપ્ત રીતે આગળ વધી શકે છે અને નૈદાનિક લક્ષણો ન હોઈ શકે. ઘટનાઓના આવા વિકાસની સંભાવના લગભગ 50% છે.
જો તમે વર્ષોના ઓછામાં ઓછા એક વખત સુગર પરીક્ષણો લો છો, તો પછી આ સમયસર રોગને ઓળખવા અને તેની સારવાર કરવા માટે આ પૂરતું છે. આ સ્થિતિમાં, અવયવો અને પેશીઓમાં ઉલટાવી શકાય તેવું પરિવર્તન લાવવાનો સમય નહીં હોય.
એ નોંધવું જોઇએ કે તાજેતરના ડેટાના આધારે ટાઇપ 1 ડાયાબિટીઝની ઘટનાઓ ઓછી થવા લાગી છે. તદુપરાંત, લગભગ 30 વર્ષની ઉંમરે, માંદા થવાની સંભાવના લગભગ નાશ પામે છે.
રોગ વિકસાવવાની રીતો
રોગની શરૂઆતની ચોક્કસ પદ્ધતિ અજાણ છે. પરંતુ ડોકટરો પરિબળોના જૂથને ઓળખે છે, જેની હાજરીમાં આ અંતocસ્ત્રાવી રોગનું જોખમ વધે છે:
- સ્વાદુપિંડની ચોક્કસ રચનાઓને નુકસાન,
- સ્થૂળતા
- મેટાબોલિક ડિસઓર્ડર
- તણાવ
- ચેપી રોગો
- ઓછી પ્રવૃત્તિ
- આનુવંશિક વલણ
જે બાળકોના માતાપિતાને ડાયાબિટીઝનો ભોગ બનવું પડ્યું હોય છે, તે તેના માટે વધુ વલણ ધરાવે છે. પરંતુ આ વારસાગત રોગ દરેકમાં પ્રગટ થતો નથી. ઘણા જોખમ પરિબળોના સંયોજન સાથે તેની ઘટનાની સંભાવના વધે છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ
પ્રકાર I રોગ યુવાન લોકોમાં વિકસે છે: બાળકો અને કિશોરો. ડાયાબિટીઝની સંભાવના ધરાવતા બાળકોનો જન્મ તંદુરસ્ત માતા-પિતા માટે થઈ શકે છે. આ તે હકીકતને કારણે છે કે ઘણીવાર પે geી દ્વારા આનુવંશિક વલણ ફેલાય છે. તે જ સમયે, પિતા પાસેથી રોગ થવાનું જોખમ માતા કરતા વધારે છે.
ઇન્સ્યુલિન આધારિત આ પ્રકારના રોગથી જેટલા વધુ સંબંધીઓ પીડાય છે, બાળકમાં તેનો વિકાસ થવાની સંભાવના વધુ છે. જો કોઈ માતાપિતાને ડાયાબિટીઝ હોય, તો પછી બાળકમાં તે હોવાની સંભાવના સરેરાશ 4-5% હોય છે: માંદા પિતા સાથે - 9%, માતા - 3%. જો આ રોગનું નિદાન બંને માતાપિતામાં થાય છે, તો પછી પ્રથમ પ્રકાર અનુસાર બાળકમાં તેના વિકાસની સંભાવના 21% છે. આનો અર્થ એ છે કે 5 માંથી 1 બાળકોમાં જ ઇન્સ્યુલિન આધારિત ડાયાબિટીસ થાય છે.
આ પ્રકારનો રોગ એવા સંજોગોમાં પણ ફેલાય છે જ્યાં જોખમકારક પરિબળો નથી. જો આનુવંશિક રૂપે નિર્ધારિત કરવામાં આવે છે કે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર બીટા કોષોની સંખ્યા નજીવી છે, અથવા તેઓ ગેરહાજર છે, તો પણ જો તમે આહારનું પાલન કરો અને સક્રિય જીવનશૈલી જાળવી શકો તો પણ આનુવંશિકતાને છેતરવી શકાય નહીં.
એક સમાન જોડિયામાં રોગની સંભાવના, પૂરી પાડવામાં આવેલ કે બીજાને ઇન્સ્યુલિન આધારિત ડાયાબિટીસ હોવાનું નિદાન કરવામાં આવે છે, તે 50% છે. આ રોગનું નિદાન યુવાન લોકોમાં થાય છે. જો 30 વર્ષ પહેલાં તે નહીં હોય, તો પછી તમે શાંત થઈ શકો છો. પછીની ઉંમરે, પ્રકાર 1 ડાયાબિટીઝ થતી નથી.
તાણ, ચેપી રોગો, સ્વાદુપિંડના ભાગોને નુકસાન એ રોગની શરૂઆતને ઉત્તેજિત કરી શકે છે. ડાયાબિટીસ 1 નું કારણ બાળકો માટે ચેપી રોગો પણ બની શકે છે: રૂબેલા, ગાલપચોળિયા, ચિકનપોક્સ, ઓરી.
આ પ્રકારના રોગોની પ્રગતિ સાથે, વાયરસ પ્રોટીન ઉત્પન્ન કરે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરનારા બીટા કોષો જેવા માળખાકીય રીતે સમાન હોય છે. શરીર એન્ટિબોડીઝ ઉત્પન્ન કરે છે જે વાયરસ પ્રોટીનથી છુટકારો મેળવી શકે છે. પરંતુ તેઓ ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોને નષ્ટ કરે છે.
તે સમજવું અગત્યનું છે કે બીમારી પછી દરેક બાળકને ડાયાબિટીઝ હોતો નથી. પરંતુ જો માતા અથવા પિતાના માતાપિતા ઇન્સ્યુલિન આધારિત ડાયાબિટીસના દર્દીઓ હોય, તો બાળકમાં ડાયાબિટીઝની સંભાવના વધી જાય છે.
નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ
મોટેભાગે, એન્ડોક્રિનોલોજિસ્ટ પ્રકાર II રોગનું નિદાન કરે છે. ઉત્પાદિત ઇન્સ્યુલિન પ્રત્યેની કોષોની સંવેદનશીલતા વારસામાં પ્રાપ્ત થાય છે. પરંતુ તે જ સમયે, કોઈએ ઉશ્કેરણીજનક પરિબળોની નકારાત્મક અસરને યાદ રાખવી જોઈએ.
જો માતાપિતામાંથી કોઈ બીમાર હોય તો ડાયાબિટીઝની સંભાવના 40% સુધી પહોંચે છે. જો બંને માતાપિતા ડાયાબિટીસથી જાતે જ પરિચિત હોય, તો પછી બાળકને 70% ની સંભાવના સાથે એક રોગ હશે. સમાન જોડિયામાં, રોગ એક સાથે 60% કિસ્સાઓમાં દેખાય છે, સમાન જોડિયામાં - 30% માં.
એક વ્યક્તિથી વ્યક્તિમાં બીમારીના સંક્રમણની સંભાવના શોધવા, કોઈએ સમજવું આવશ્યક છે કે આનુવંશિક વલણ હોવા છતાં પણ, રોગ થવાની સંભાવનાને અટકાવવી શક્ય છે. પરિસ્થિતિ એ હકીકત દ્વારા વકરી છે કે આ પૂર્વ નિવૃત્તિ અને નિવૃત્તિ વયના લોકોનો રોગ છે. તે છે, તે ધીરે ધીરે વિકાસ થવાનું શરૂ કરે છે, પ્રથમ અભિવ્યક્તિઓ કોઈનું ધ્યાન નહીં જાય. જ્યારે સ્થિતિ નોંધપાત્ર વિકટ થઈ છે ત્યારે પણ લોકો લક્ષણો તરફ વળે છે.
તે જ સમયે, લોકો 45 વર્ષની વય પછી એન્ડોક્રિનોલોજિસ્ટના દર્દીઓ બની જાય છે. તેથી, આ રોગના વિકાસના પ્રાથમિક કારણોમાં લોહી દ્વારા તેનું પ્રસારણ કહેવામાં આવતું નથી, પરંતુ નકારાત્મક ઉશ્કેરણીજનક પરિબળોની અસર. જો તમે નિયમોનું પાલન કરો છો, તો પછી ડાયાબિટીઝની સંભાવનામાં નોંધપાત્ર ઘટાડો થઈ શકે છે.
રોગ નિવારણ
ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે તે સમજ્યા પછી, દર્દીઓ સમજે છે કે તેને તેની ઘટના ટાળવાની તક છે. સાચું, આ ફક્ત ટાઇપ 2 ડાયાબિટીસ માટે લાગુ પડે છે. પ્રતિકૂળ આનુવંશિકતા સાથે, લોકોએ તેમના આરોગ્ય અને વજનનું નિરીક્ષણ કરવું જોઈએ. શારીરિક પ્રવૃત્તિનું મોડ ખૂબ મહત્વનું છે. છેવટે, યોગ્ય રીતે પસંદ કરેલા લોડ કોષો દ્વારા ઇન્સ્યુલિન પ્રતિરક્ષા માટે આંશિક વળતર આપી શકે છે.
રોગના વિકાસ માટે નિવારક પગલાઓમાં શામેલ છે:
- ઝડપી સુપાચ્ય કાર્બોહાઈડ્રેટનો અસ્વીકાર,
- શરીરમાં પ્રવેશતા ચરબીની માત્રામાં ઘટાડો,
- પ્રવૃત્તિ વધારો
- મીઠાના વપરાશના સ્તરને નિયંત્રિત કરો,
- બ્લડ પ્રેશરની તપાસ, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનનું વિશ્લેષણ સહિતની નિયમિત નિવારક પરીક્ષાઓ.
ફક્ત ઝડપી કાર્બોહાઇડ્રેટ્સમાંથી જ ઇનકાર કરવો જરૂરી છે: મીઠાઈઓ, રોલ્સ, શુદ્ધ ખાંડ. જટિલ કાર્બોહાઇડ્રેટ્સનો વપરાશ કરો, વિરામ દરમિયાન શરીર આથો પ્રક્રિયામાંથી પસાર થાય છે, તે સવારે જરૂરી છે. તેમના સેવનથી ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે. તે જ સમયે, શરીર કોઈપણ અતિશય ભારનો અનુભવ કરતું નથી, સ્વાદુપિંડનું સામાન્ય કાર્ય ખાલી ઉત્તેજીત થાય છે.
ડાયાબિટીસને વારસાગત રોગ માનવામાં આવે છે તે છતાં, તે તેના વિકાસને અટકાવવા અથવા સમયની શરૂઆતમાં વિલંબ કરવા માટે એકદમ વાસ્તવિક છે.
વર્ગીકરણ
વિશ્વમાં ડાયાબિટીઝના 2 પ્રકારો છે, તે શરીરને ઇન્સ્યુલિનની જરૂરિયાત કરતાં અલગ છે:
- ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ. આ કિસ્સામાં, હોર્મોન વ્યવહારીક રીતે ઉત્પન્ન થતું નથી, પરંતુ જો તે ઉત્પન્ન થાય છે તો તે સંપૂર્ણ કાર્બોહાઇડ્રેટ ચયાપચય માટે પૂરતું નથી. આવા દર્દીઓને ઇન્સ્યુલિન સાથે રિપ્લેસમેન્ટ થેરેપીની જરૂર હોય છે, જે નિશ્ચિત ડોઝમાં જીવનભર સંચાલિત થાય છે.
- બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ. આ કિસ્સામાં, ઇન્સ્યુલિનનું ઉત્પાદન સામાન્ય મર્યાદામાં થાય છે, પરંતુ સેલ્યુલર રીસેપ્ટર્સ તેને સમજી શકતા નથી. આવા દર્દીઓ માટે, ઉપચારમાં આહાર ઉપચાર અને ગોળીઓનો સમાવેશ થાય છે જે ઇન્સ્યુલિન રીસેપ્ટર્સને ઉત્તેજિત કરે છે.
જોખમ જૂથો અને આનુવંશિકતા
આંકડા મુજબ, દરેક વ્યક્તિમાં આવી રોગવિજ્ haveાન હોઈ શકે છે, પરંતુ તે કિસ્સામાં જ્યારે તેના વિકાસ માટે કેટલીક અનુકૂળ પરિસ્થિતિઓ બનાવવામાં આવે છે, જેના હેઠળ ડાયાબિટીઝ સંક્રમિત થાય છે.
ડાયાબિટીસ મેલીટસ વિકસિત થવાનું જોખમ ધરાવતા જોખમોના જૂથોમાં શામેલ છે:
- આનુવંશિક વલણ
- અનિયંત્રિત જાડાપણું,
- ગર્ભાવસ્થા
- લાંબી અને તીવ્ર સ્વાદુપિંડના રોગો,
- શરીરમાં મેટાબોલિક ડિસઓર્ડર,
- બેઠાડુ જીવનશૈલી
- તણાવપૂર્ણ પરિસ્થિતિઓ લોહીમાં એડ્રેનાલિનના વિશાળ પ્રકાશનને ઉત્તેજીત કરે છે,
- દારૂનો દુરૂપયોગ
- તીવ્ર અને તીવ્ર રોગો, જે પછી રીસેપ્ટર્સ કે જે ઇન્સ્યુલિનને માને છે તે તેના પ્રત્યે સંવેદનશીલ બની જાય છે,
- ચેપી પ્રક્રિયાઓ જે પ્રતિરક્ષા ઘટાડે છે,
- ડાયાબિટીક અસરવાળા પદાર્થોનું સેવન અથવા વહીવટ.
ડાયાબિટીઝ વારસાગત છે?
2017 માં આંતરરાષ્ટ્રીય એન્ડોક્રિનોલોજી જર્નલમાં પ્રકાશિત ડેટા અનુસાર, ડાયાબિટીઝના ઘણા કારણો છે:
- સ્થૂળતા
- 45 વર્ષ પછી વય,
- વંશીયતા
- સગર્ભાવસ્થા ડાયાબિટીસ
- ટ્રાઇગ્લાઇસેરાઇડ્સમાં વધારો,
- ઓછી પ્રવૃત્તિ
- ક્રોનિક તાણ
- .ંઘનો અભાવ
- પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ,
- સર્કાડિયન લય વિક્ષેપ,
- આનુવંશિક વારસો
વૈજ્ .ાનિકોના જણાવ્યા અનુસાર, અગ્રણી એન્ડોક્રિનોલોજિસ્ટ્સ, ડાયાબિટીઝના દર્દીઓના નજીકના સંબંધીઓને ડાયાબિટીઝ થવાનું જોખમ એ બીજા બધા કરતા 3 ગણા વધારે છે. આ વિસ્તારમાં આંતરરાષ્ટ્રીય સંશોધન કરવામાં આવ્યું છે.
સંશોધન પરિણામ વૈજ્ scientistsાનિકોની નીચેની ધારણાઓની પુષ્ટિ કરી:
- મોનોઝિગોટિક જોડિયાને 5.1% કેસોમાં વારસામાં ડાયાબિટીઝ,
- તે એક જનીન નથી જે માતાપિતા પાસેથી આત્મસમર્પણ કરે છે, પરંતુ ઘણાં
- ડાયાબિટીસ થવાનું જોખમ ચોક્કસ જીવનશૈલી (બેઠાડુ, સ્વાસ્થ્યપ્રદ આરોગ્ય, ખરાબ ટેવો) થી વધે છે,
- ડીએમ હંમેશાં એક જનીન પરિવર્તન દ્વારા ઉત્તેજિત થાય છે જે આનુવંશિકતા સાથે સંકળાયેલ હોઈ શકતું નથી,
- વિષયોના વર્તણૂકીય પરિબળ, તેમના તાણ પ્રતિકારથી ડાયાબિટીઝના વારસામાં મોટી ભૂમિકા ભજવી હતી. વ્યક્તિ જેટલું ઓછું ભય, ગભરાટ અને બીમારીનું જોખમ ઓછું કરે છે.
આમ, તે કહેવું અશક્ય છે કે ડાયાબિટીસ મેલીટસ વારસામાં 100% સંભાવના સાથે પ્રાપ્ત થાય છે. કોઈ પણ વ્યક્તિ પૂર્વજિન્દાના વારસોનો દાવો કરી શકે છે. એટલે કે, જનીનો સંબંધીઓ પાસેથી સંક્રમિત થાય છે જે પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝના જોખમની ટકાવારીમાં વધારોને અસર કરે છે.
પ્રકાર 1 ડાયાબિટીસ
ટાઇપ 1 ડાયાબિટીઝનું નિદાન બાળપણમાં થાય છે. આ રોગ સ્વાદુપિંડના થાક, ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો દ્વારા લાક્ષણિકતા છે. દરરોજ ઇન્સ્યુલિન ઉપચાર કરવો જરૂરી છે.
નીચેના પરિબળો અને જોખમો પ્રકાર 1 ડાયાબિટીસના ઉદભવમાં ફાળો આપે છે:

- આનુવંશિકતા. જો નજીકના સંબંધીઓને ડાયાબિટીસ હોવાનું નિદાન કરવામાં આવે તો, આ રોગનું જોખમ 30% સુધી વધે છે,
- સ્થૂળતા. મેદસ્વીપણાની પ્રારંભિક ડિગ્રી ડાયાબિટીસને ઓછી ઉત્તેજીત કરે છે, ગ્રેડ 4, ટાઇપ 1 ડાયાબિટીસનું જોખમ 30-40% સુધી વધે છે
- સ્વાદુપિંડ. અદ્યતન સ્થિતિમાં ક્રોનિક પેનક્રેટાઇટિસ સ્વાદુપિંડની પેશીઓને અસર કરે છે. પ્રક્રિયાઓ ઉલટાવી શકાય તેવું છે. 80-90% કેસોમાં 1 ડાયાબિટીસ ટાઇપ કરો,
- અંતocસ્ત્રાવી રોગો. થાઇરોઇડ રોગો સાથે સંકળાયેલ ઇન્સ્યુલિનનું ધીમું અને અપૂરતું ઉત્પાદન 90% કેસોમાં ડાયાબિટીસને ઉત્તેજિત કરે છે,
- હૃદય રોગ. કોરોમાં પ્રકાર 1 ડાયાબિટીસનું જોખમ વધારે છે. આ નિષ્ક્રીય જીવનશૈલી, આહારના અભાવને કારણે છે.
- ઇકોલોજી. સ્વચ્છ હવા અને પાણીનો અભાવ શરીરને નબળી પાડે છે. નબળી પ્રતિરક્ષા રોગ, વાયરસ,
- નિવાસ સ્થાન. સ્વીડન, ફિનલેન્ડના રહેવાસીઓ વધુ વખત ટાઇપ 1 ડાયાબિટીઝથી પીડાય છે, વિશ્વની બાકીની વસ્તી.
- અન્ય કારણો: અંતમાં જન્મ, એનિમિયા, મલ્ટીપલ સ્ક્લેરોસિસ, તાણ, બાળપણની રસી.
પ્રકાર 1 ડાયાબિટીઝના વારસાના પરિબળોમાં જૂની પે generationીથી નાના એન્ટિબોડીઝ (anટોન્ટીબોડીઝ) માં સંક્રમણ શામેલ છે જે યજમાન જીવતંત્રના કોષો સામે લડે છે. આમાં શામેલ છે:
- આઇલેટ બીટા કોષો માટે એન્ટિબોડીઝ,
- આઇએએ - એન્ટી ઇન્સ્યુલિન એન્ટિબોડીઝ,
- જીએડી - ગ્લુટામેટ ડેકારબોક્સીલેઝની એન્ટિબોડીઝ.
પછીના જનીન બાળકોમાં પ્રકાર 1 ડાયાબિટીસના વિકાસમાં સૌથી મહત્વપૂર્ણ ભૂમિકા ભજવે છે. નવજાતનાં શરીરમાં એન્ટિબોડીઝના એક જૂથની હાજરીનો અર્થ એ નથી કે રોગ જરૂરી વિકાસ કરશે. તે જીવનના વધારાના બાહ્ય પરિબળો, બાળકના વિકાસને ધ્યાનમાં લેવા યોગ્ય છે.
તે સમજવું મહત્વપૂર્ણ છે કે આનુવંશિકતા અન્ય જોખમ પરિબળો સાથે મળીને રોગની સંભાવનાને ઘણી વખત વધારી દે છે.
ડાયાબિટીસના 2 પ્રકારો
ટાઇપ 2 ડાયાબિટીસના દર્દીઓને વધારાના ઇન્સ્યુલિનની જરૂર હોતી નથી. હોર્મોન ઉત્પન્ન થાય છે, તેની માત્રા સામાન્ય છે, પરંતુ શરીરના કોષો તેને સંપૂર્ણ રીતે સમજી શકતા નથી, તેમની સંવેદનશીલતા ગુમાવે છે.
સારવાર માટે, દવાઓનો ઉપયોગ કરવામાં આવે છે જે ઇન્સ્યુલિન માટે પેશીઓની પ્રતિરક્ષા ઘટાડે છે. પ્રકાર 2 ડાયાબિટીઝની ઘટના માટેના જોખમનાં પરિબળોને 2 પ્રકારોમાં વહેંચી શકાય છે: ફેરફાર કરી શકાય તેવા અને બિન-સંશોધનીય.
ફેરફાર કરી શકાય તેવા (માનવ નિયંત્રણ માટે યોગ્ય)

- વધારે વજન
- અપૂરતું પીવાનું
- શારીરિક પ્રવૃત્તિનો અભાવ,
- કુપોષણ
- સગર્ભાવસ્થા ડાયાબિટીસ
- હાયપરટેન્શન
- ધૂમ્રપાન
- હૃદય રોગ
- ચેપ
- સગર્ભા સ્ત્રીઓ દ્વારા વધારે વજન
- સ્વયંપ્રતિરક્ષા પેથોલોજીઝ,
- થાઇરોઇડ ગ્રંથિની ખામી.
બદલી ન શકાય તેવું (તેઓ બદલી શકાતા નથી):

- આનુવંશિકતા. બાળક માતાપિતા પાસેથી રોગના વિકાસ માટે એક વલણ અપનાવે છે,
- રેસ
- લિંગ
- ઉંમર
આંકડા મુજબ, જે માતા-પિતાને ડાયાબિટીઝ નથી, તેઓ પ્રકાર 1 ડાયાબિટીસથી બીમાર બાળક હોઈ શકે છે. એક નવજાતને એક અથવા 2 પે .ીમાં સંબંધીઓ પાસેથી આ રોગ વારસામાં મળે છે.
પુરૂષ લાઇન પર, ડાયાબિટીસ વધુ વખત ફેલાય છે, સ્ત્રી પર - 25% ઓછું. પતિ અને પત્ની, બંને ડાયાબિટીઝથી, 21% ની સંભાવનાવાળા બીમાર બાળકને જન્મ આપશે. 1% ની સંભાવના સાથે - 1 પિતૃ બીમાર છે તેવી સ્થિતિમાં.
ટાઇપ 2 ડાયાબિટીસ મેલીટસ એ એક વિજાતીય રોગ છે. તે પેથોજેનેસિસ (MODY અને અન્ય) માં કેટલાક જનીનોની ભાગીદારી દ્વારા વર્ગીકૃત થયેલ છે. Cell-સેલ પ્રવૃત્તિમાં ઘટાડો, ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચય તરફ દોરી જાય છે, પ્રકાર 2 ડાયાબિટીસના વિકાસ.
ડાયાબિટીઝનો ઇલાજ કરવો અશક્ય છે, પરંતુ તેના અભિવ્યક્તિની ડિગ્રી રોકી શકાય છે.
વૃદ્ધ લોકોમાં ડાયાબિટીસનું સામાન્ય કારણ ઇન્સ્યુલિન રીસેપ્ટર જનીનનું પરિવર્તન છે. રીસેપ્ટરમાં પરિવર્તન ઇન્સ્યુલિન બાયોસિન્થેસિસ, ઇન્ટ્રા સેલ્યુલર ટ્રાન્સપોર્ટના દરમાં ઘટાડાને અસર કરે છે, ઇન્સ્યુલિનના બંધનકર્તામાં ખામીઓ તરફ દોરી જાય છે, રીસેપ્ટરનું અધોગતિ જે આ હોર્મોન ઉત્પન્ન કરે છે.
બાળકોમાં ઘટના
બાળકોમાં, પ્રકાર 1 ડાયાબિટીસનું નિદાન મોટેભાગે થાય છે. તેને ઇન્સ્યુલિન આધારિત છે. બાળકને દરરોજ ઇન્સ્યુલિનના ઇન્જેક્શનની જરૂર હોય છે. ગ્લુકોઝ પર પ્રક્રિયા કરવા માટે તેનું શરીર હોર્મોનની આવશ્યક માત્રા ઉત્પન્ન કરવામાં અસમર્થ છે, જે શરીરને energyર્જા પ્રદાન કરે છે.
બાળકોમાં રોગના વિકાસને નીચેના પરિબળો દ્વારા ઉશ્કેરવામાં આવે છે:

- વલણ. તે ઘણી પે generationsીઓ પછી પણ નજીકના સંબંધીઓ પાસેથી વારસામાં આવે છે. બાળકોમાં ડાયાબિટીઝનું નિદાન કરતી વખતે, બધા માંદા સંબંધીઓની સંખ્યા, ખૂબ નજીકના લોકો પણ ધ્યાનમાં લેવામાં આવતી નથી
- ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં ગ્લુકોઝમાં વધારો. આ કિસ્સામાં, ગ્લુકોઝ મુક્તપણે પ્લેસેન્ટામાંથી પસાર થાય છે. બાળક તેની અતિશય પીડાય છે. રોગ સાથે જન્મેલા અથવા આવતા મહિનામાં તેના વિકાસના મોટા જોખમે,
- બેઠાડુ જીવનશૈલી. શરીરની હિલચાલ વિના બ્લડ સુગરનું પ્રમાણ ઘટતું નથી,
- વધુ પડતી મીઠાઈઓ. મોટી માત્રામાં કેન્ડી, ચોકલેટ સ્વાદુપિંડની ખામીને ઉશ્કેરે છે. હોર્મોન ઇન્સ્યુલિનનું ઉત્પાદન ઘટે છે
- અન્ય કારણો: વારંવાર વાયરલ ચેપ, ઇમ્યુનોસ્ટીમ્યુલેટિંગ દવાઓનો વધુ પડતો ઉપયોગ, એલર્જી.
નિવારક પગલાં
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસની રોકથામમાં માનવ જીવનની ગુણવત્તામાં સુધારણાને ધ્યાનમાં રાખીને ઘણાં પગલાં શામેલ છે.
જે બાળકોના પ્રકાર 1 ડાયાબિટીસનો હોય છે તેવા માતા-પિતાને ડાયાબિટીઝથી જન્મથી બચાવવાની જરૂર છે. અહીં કેટલીક ભલામણો છે:

- 1 વર્ષ અને તેથી વધુ સમય સુધી સ્તનપાન
- રસીકરણ કેલેન્ડરનું પાલન,
- તંદુરસ્ત જીવનશૈલી
- યોગ્ય પોષણ,
- તણાવ દૂર
- શરીરનું વજન નિયંત્રણ
- નિયમિત તબીબી પરીક્ષાઓ, ગ્લુકોઝ મોનિટરિંગ.
પ્રકાર 1 ડાયાબિટીસવાળા બાળકના જન્મની રોકથામ સગર્ભા સ્ત્રી દ્વારા થવી જોઈએ. વધુ પડતા તણાવ, તણાવ ટાળવો જોઈએ. વધુ વજનવાળા બાળકના જન્મને પ્રકાર 1 ડાયાબિટીઝ થવાની સંભાવના તરીકે સંકેત તરીકે માનવો જોઈએ.
નવજાત બાળકના માતાપિતા દ્વારા નિવારક પગલાંનું પાલન, 90% કેસોમાં રોગની સમયસર તપાસ, ગૂંચવણો, કોમાને ટાળવામાં મદદ કરે છે.
પ્રકાર 2 ડાયાબિટીઝના નિવારણ માટેના મુખ્ય પગલાઓમાં શામેલ છે:

- પોષણ નોર્મલાઇઝેશન,
- ખોરાક, ચરબી, ખાંડની માત્રામાં ઘટાડો.
- પ્રવાહી પુષ્કળ પીવા
- શારીરિક પ્રવૃત્તિ
- વજન ઘટાડો
- sleepંઘ નોર્મલાઇઝેશન
- તણાવ અભાવ
- હાયપરટેન્શન સારવાર
- સિગારેટ આપી,
- સમયસર તપાસ, સુગર લેવલ માટે રક્ત પરીક્ષણ.
સંબંધિત વિડિઓઝ
વિડિઓમાં ડાયાબિટીઝના વારસો વિશે:
ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જે 100% સંભાવના સાથે વારસામાં મળતો નથી. જીન કેટલાક પરિબળોના જોડાણ સાથે રોગના વિકાસમાં ફાળો આપે છે. જનીનોની એક ક્રિયા, પરિવર્તન મહત્વપૂર્ણ નથી. તેમની હાજરી ફક્ત જોખમ પરિબળ સૂચવે છે.