ડાયાબિટીસ મેલીટસ 1 અને 2 સાથેના પેશાબમાં એસીટોન, કીટોન બોડી સાથે શું કરવું

એલિવેટેડ એસિટોન એ એક ચિંતાજનક લક્ષણ છે જે દર્દીના શ્વાસમાંથી એસિટોનની લાક્ષણિક ગંધ દ્વારા શંકાસ્પદ થઈ શકે છે. સ્થિતિ નીચેના લક્ષણો સાથે છે:
- વધતી તરસ
- તાપમાનમાં વધારો
- પેટમાં દુખાવો
- શ્વાસની તકલીફ
- નશોના લક્ષણો,
- નબળાઇ.
ડાયાબિટીસમાં પેશાબના એસિટોનને કેટોએસિડોસિસ થવાનું જોખમ છે, જે કોમામાં શામેલ છે.
પેશાબમાં એસીટોન ઇન્સ્યુલિનના અભાવ સાથે દેખાય છે. આવું થાય છે જ્યારે દર્દી ઈન્જેક્શન આપવાનું ભૂલી ગયો હોય અથવા ઇરાદાપૂર્વક આપવામાં આવતી ઇન્સ્યુલિનની માત્રા ઘટાડે. ઈન્જેક્શન માટે નિવૃત્ત થતી દવાનો ઉપયોગ કરતી વખતે આ સ્થિતિ વિકસી શકે છે.
કેટલાક કિસ્સાઓમાં, ઇન્સ્યુલિનની ક્રિયા માટે શરીરની વધતી જરૂરિયાતને કારણે એસિટોન છૂટી થાય છે. આ હાર્ટ એટેક, તાણ અને સ્ટ્રોકથી થાય છે.
ડાયાબિટીસમાં એસિટોન ફક્ત એક જ રીતે દૂર કરી શકાય છે - આ ખાંડના સ્તરને સામાન્ય બનાવવું છે. શ્વાસ દરમિયાન એસિટોનની તીવ્ર ગંધનો દેખાવ એ ક્લિનિકનો સંપર્ક કરવા માટેનું એક કારણ છે. આ સ્થિતિની સુધારણા તબીબી કર્મચારીઓની દેખરેખ હેઠળ હાથ ધરવામાં આવે છે.
ટૂંકા અભિનયવાળા ઇન્સ્યુલિન નિયમિત અંતરાલમાં દર્દીને આપવામાં આવે છે. દવાની માત્રામાં વધારો થયો છે. ઇન્જેક્શન દર કલાકે હાથ ધરવામાં આવે છે.
શરીરના એસિડ અને પાણીના સંતુલનને પુન: સ્થાપિત કરવા માટે પગલાં લેવાની ખાતરી કરો. આ માટે, ખારા અને ખારા ઉકેલોનો ઉપયોગ થાય છે. વધુમાં, કોગુલન્ટ જૂથ તૈયારીઓ સૂચવવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં, આ સ્થિતિ ભાગ્યે જ વિકસે છે અને તે રોગની જટિલતાઓને સાથે સંકળાયેલી છે. જો દર્દી આહારની અવગણના કરે છે, તો ગૂંચવણોનું જોખમ ઘણી વખત વધે છે. દર્દીની સ્થિતિને સામાન્ય બનાવવા માટે, ઘણી દવાઓ સૂચવવામાં આવે છે જે સ્વાદુપિંડને ઉત્તેજીત કરે છે. સમય જતાં, આ સ્વાદુપિંડના કોષો દ્વારા ઇન્સ્યુલિનના સંશ્લેષણમાં ઘટાડો તરફ દોરી જાય છે, જે પેશાબમાં એસિટોનના દેખાવનું કારણ બને છે. આ કિસ્સામાં, ટાઇપ 2 ડાયાબિટીઝમાં એસીટોનની ગંધ ઇન્સ્યુલિન ઇન્જેક્શન ઉપચારની જરૂરિયાત સૂચવે છે, કારણ કે ખાંડ ઘટાડતી દવાઓ ગ્લુકોઝની સાંદ્રતા ઓછી કરવા માટે પૂરતી નથી.
વૃદ્ધ દર્દીઓમાં, આવા લક્ષણો હૃદય, રક્ત વાહિનીઓ અથવા મગજના પેથોલોજીઓને સૂચવી શકે છે, જે ઇન્સ્યુલિનની જરૂરિયાતમાં વધારો કરે છે.
પ્રકાર 2 ડાયાબિટીસના દર્દીને, એસીટોનની ગંધને ધ્યાનમાં લેતા, એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જોઈએ.
ઘરની સારવાર
પેશાબમાં વધેલા એસિટોનને શોધવા માટે, ઘરેલુ ઉપયોગની સહાય માટેની પરીક્ષણો. વિશ્લેષણના પરિણામને આધારે, દર્દીની આગળની ક્રિયાઓ પર નિર્ણય લેવામાં આવે છે.
જો બાર એક વત્તા બતાવે છે, તો એસીટોનના સ્તરમાં થોડો વધારો થાય છે અને ઘરે ઘરે સારવાર કરવામાં આવે છે. આ માટે, ઈન્જેક્શન દ્વારા લોહીમાં ગ્લુકોઝનું સ્તર સામાન્ય કરવું, આહારની સમીક્ષા કરવી અને શરીરના પાણીના નુકસાનને પુનર્સ્થાપિત કરવું જરૂરી છે.

વિશ્લેષણ દરમિયાન સ્ટ્રીપ પરના બે પ્લેસ ખતરનાક રોગવિજ્ .ાનવિષયક પ્રક્રિયાના વિકાસને સૂચવે છે. તે જ સમયે, દર્દીનો શ્વાસ એસિટોનની એક અલગ ગંધ પ્રાપ્ત કરે છે. તબીબી સહાય લેવી. જો આ શક્ય ન હોય તો, તમારે ફરજ પરના ડ doctorક્ટરને બોલાવવાની જરૂર છે અને આગળની ક્રિયાઓ વિશે સલાહ લો. ઉપચાર સંચાલિત હોર્મોનની માત્રામાં વધારો પર આધારિત છે.
પરીક્ષણની પટ્ટી પર ત્રણ માર્કર્સ એક ખતરનાક અસ્પષ્ટ સ્થિતિ સૂચવે છે જેમાં તમે સ્વ-દવા કરી શકતા નથી, દર્દીને તાત્કાલિક હોસ્પિટલમાં દાખલ કરવાની જરૂર છે.
ઘરે ડાયાબિટીઝથી શરીરમાંથી એસિટોન દૂર કરવાનો એકમાત્ર રસ્તો છે ઇન્સ્યુલિનનું સંચાલન. ઈન્જેક્શન ખાંડનું સ્તર ઘટાડે છે. દર્દીને શરીરમાં પ્રવાહીના અભાવને લીધે અપ બનાવવાની જરૂર છે, આ માટે તમારે પુષ્કળ પાણી પીવું જોઈએ.દર કલાકે ગેસ વિના ગ્લાસ ખનિજ જળ પીવા, અથવા સોડાની ચપટીથી શુધ્ધ પાણી પીવાની ભલામણ કરવામાં આવે છે.
એસીટોનથી છુટકારો મેળવવા માટે, તમારે ઇન્સ્યુલિનની માત્રામાં વધારો કરવાની જરૂર છે, પરંતુ ડ aક્ટરની સલાહ લીધા વિના આ કરી શકાતી નથી. ક્લિનિક પર ક callલ કરવાની અથવા ઘરે કટોકટીની તબીબી સંભાળને ક callલ કરવાની ભલામણ કરવામાં આવે છે.

વૃદ્ધ દર્દીઓએ તેમના પેશાબમાં એસિટોનના પ્રથમ સંકેત પર કટોકટીની સંભાળ માટે ફોન કરવો જોઈએ. ઘટાડો ઇન્સ્યુલિન વેસ્ક્યુલર પેથોલોજીને કારણે થઈ શકે છે, તેથી સ્વ-દવા જરૂરી નથી.
નીચે આપેલા નિયમો કેટોએસિડોસિસના વિકાસ અને તેના પહેલાના પેશાબમાં એસીટોનના દેખાવને ટાળવા માટે મદદ કરશે:
- ઇન્જેક્શન વચ્ચેના સમય અંતરાલનું ચોક્કસ પાલન,
- ખાંડ નિયંત્રણ
- સંતુલિત પોષણ
- તણાવ અભાવ.
દરરોજ તમારે રક્ત પ્લાઝ્મામાં ખાંડની સાંદ્રતાને માપવાની જરૂર છે. આ મૂલ્યના કોઈપણ વિચલનો માટે, તમારા ડ doctorક્ટરની સલાહ લો. જો ખાંડને એલિવેટેડ સ્તરે રાખવામાં આવે છે, તો શરીરના મીઠાના સંતુલનનું ઉલ્લંઘન શરૂ થાય છે અને એસિટોન પેશાબમાં દેખાય છે. આ કાર્બોહાઇડ્રેટ દુરૂપયોગ સાથે થાય છે. આલ્કોહોલના ઉપયોગથી એસિટોનમાં વધારો થઈ શકે છે, જે ડાયાબિટીઝમાં પ્રતિબંધિત છે.
ઓછા કાર્બ આહાર સાથે, પેશાબમાં એસિટોનની સાંદ્રતામાં સમયાંતરે વધારો એ સામાન્ય વિકલ્પ હોઈ શકે છે, પરંતુ માત્ર ત્યારે જ જો મૂલ્ય 1.5-2 એમએમઓએલ / એલ કરતા વધારે ન હોય. પરીક્ષણ સ્ટ્રીપ્સ પર આવા મૂલ્યોની નોંધ લેતા અને તેમની સાથે નીચા-કાર્બ આહારની તુલના કરવામાં આવે છે, દર્દીએ એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જરૂરી છે.
દર્દીએ સ્વતંત્ર રીતે સંચાલિત ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરવી જોઈએ નહીં અથવા ઇન્જેક્શનનું સમયપત્રક બદલવું જોઈએ નહીં. ઇન્જેક્શન અને ડોઝમાં ઘટાડો વચ્ચેનો લાંબો અંતરાલ લોહીના પ્લાઝ્મામાં ગ્લુકોઝમાં ઝડપી વૃદ્ધિ ઉત્તેજીત કરી શકે છે અને કોમા સુધી ખતરનાક પરિસ્થિતિઓના વિકાસ તરફ દોરી શકે છે. પ્રથમ અને બીજા પ્રકારનાં રોગ બંનેમાં, સારવારની પદ્ધતિમાં કોઈપણ ફેરફારો એન્ડોક્રિનોલોજિસ્ટ સાથે સંમત થવો આવશ્યક છે.
ઘરે ડાયાબિટીઝથી શરીરમાંથી એસિટોન કેવી રીતે દૂર કરવું?
| વિડિઓ (રમવા માટે ક્લિક કરો). |
ડાયાબિટીઝ મેલીટસ એક અસાધ્ય રોગ છે જેમાં ઘણા દર્દીઓએ જીવન માટે તેમના શરીરમાં ઇન્સ્યુલિન લગાડવું પડે છે. તમે સંખ્યાબંધ લાક્ષણિકતા લક્ષણોનો ઉપયોગ કરીને રોગ શોધી શકો છો. તદુપરાંત, ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચયના સૌથી આકર્ષક સંકેતોમાં એક એ કીટોન બોડીઝ છે.
જો સારવાર ન કરવામાં આવે તો ડાયાબિટીઝમાં યુરિન એસિટોન મળી આવે છે. આ કિસ્સામાં, એક અપ્રિય ગંધ મોંમાંથી અને દર્દીની ત્વચામાંથી પણ આવી શકે છે. આવા સંકેત અગ્રણી રોગની ગૂંચવણોના વિકાસને સૂચવી શકે છે, તેથી, શક્ય તેટલી વહેલી તકે યોગ્ય સારવાર કરાવવી જોઈએ.
ગ્લુકોઝ એ મનુષ્ય માટે શક્તિનો મુખ્ય સ્રોત છે. તે શરીરના કોષો દ્વારા ધ્યાનમાં લેવા માટે, ઇન્સ્યુલિન જરૂરી છે, જે સ્વાદુપિંડ દ્વારા ઉત્પન્ન થાય છે. પરંતુ પ્રકાર 1 ડાયાબિટીસ સાથે, આ અંગ તેના કાર્યોને પૂર્ણ કરવાનું બંધ કરે છે, તેથી જ દર્દીને ક્રોનિક હાયપરગ્લાયકેમિઆ થાય છે.
| વિડિઓ (રમવા માટે ક્લિક કરો). |
પરિણામે, કોષો ભૂખનો અનુભવ કરે છે અને પોષક તત્ત્વોની આવશ્યક માત્રા મગજમાં પ્રવેશી શકતા નથી, અને દર્દીને બ્લડ સુગરની સાંદ્રતામાં વધારો થાય છે. પરંતુ ડાયાબિટીઝમાં પેશાબમાં એસિટોન કેમ જોવા મળે છે?
ડાયાબિટીસમાં પેશાબમાં એસિટોનના દેખાવની પદ્ધતિને સમજવા માટે, તમારે જાણવું જોઈએ કે કેટોન બ bodiesડીઝ એક સામાન્ય ખ્યાલ છે જેમાં ત્રણ પદાર્થોનો સમાવેશ થાય છે:
- પ્રોપેનોન (એસિટોન),
- એસેટોએસેટેટ (એસેટોએસેટીક એસિડ),
- બી-હાઇડ્રોક્સિબ્યુટેરેટ (બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ).
ઉપરાંત, આ ઘટકો પ્રોટીન અને અંતoસ્ત્રાવી ચરબીના ભંગાણના ઉત્પાદનો છે. લોહી અને પેશાબમાં તેમની ઘટનાના કારણો વિવિધ છે. આ પોષક સમસ્યાઓ હોઈ શકે છે, જેમ કે ઓછી કાર્બ આહાર અથવા ભૂખમરો. આ ઉપરાંત, રોગના વિઘટનના કિસ્સામાં ડાયાબિટીસમાં એસિટોન શોધી શકાય છે.
કેટોન્યુરિયાના અન્ય કારણો:
- વધુ ગરમ
- ઝાડા અને omલટી, લાંબા સમય સુધી સતત,
- નિર્જલીકરણ
- રાસાયણિક ઝેર
- ડિહાઇડ્રેશન સાથે ગંભીર ચેપી રોગોનો કોર્સ.
જો આપણે કાર્બોહાઇડ્રેટ ચયાપચયની નિષ્ફળતા વિશે વાત કરીશું, તો ડાયાબિટીસના પેશાબમાં એસીટોન બે અલગ અલગ સ્થિતિની હાજરીમાં દેખાય છે. પ્રથમ હાઈપરગ્લાયકેમિઆ છે, જે ઇન્સ્યુલિનની ઉણપ સાથે થાય છે, જ્યારે ખાંડનો વધુ પડતો મગજ કોષો દ્વારા શોષણ થતો નથી. આ કિસ્સામાં, પ્રોટીન અને ચરબીનું ભંગાણ થાય છે, જે કેટોન સંસ્થાઓની રચનામાં પરિણમે છે, જે યકૃત સામનો કરી શકતું નથી, અને તે મૂત્રમાં પ્રવેશ કરે છે, કિડનીને વટાવીને.
બીજા કિસ્સામાં, કેટોન્યુરિયા હાઈપોગ્લાયસીમિયાની પૃષ્ઠભૂમિ સામે થાય છે, જે કુપોષણ અથવા ઇન્સ્યુલિનના ઓવરડોઝના કિસ્સામાં ગ્લુકોઝનો અભાવ હોય ત્યારે દેખાય છે.
કારણો પણ હોર્મોનની ઉણપમાં રહે છે જે ખાંડને energyર્જામાં ફેરવે છે, તેથી શરીર અન્ય પદાર્થોનો ઉપયોગ કરવાનું શરૂ કરે છે.
એક નિયમ તરીકે, કેટટોસિડોસિસના અભિવ્યક્તિ થોડા દિવસોનો વિકાસ કરે છે. આ કિસ્સામાં, દર્દીની સ્થિતિ ધીરે ધીરે કથળી જાય છે, અને ક્લિનિકલ ચિત્ર વધુ સ્પષ્ટ થાય છે:
- થાક
- માથાનો દુખાવો
- એસિટોન શ્વાસ
- ત્વચા સૂકવણી,
- તરસ
- હૃદયની ખામી (એરિથમિયા, ધબકારા),
- વજન ગુમાવવું
- ચેતના ગુમાવવી
- મેમરી ક્ષતિ
- ક્ષતિગ્રસ્ત એકાગ્રતા
આ ઉપરાંત, ડિસપેપ્ટીક ડિસઓર્ડર નોંધવામાં આવે છે. ઉપરાંત, કેટોસિડોસિસના વિકાસના પ્રારંભિક તબક્કે, પેશાબની વિપુલ માત્રામાં વિસર્જન થાય છે, અને અંતમાં તબક્કે, પેશાબ, તેનાથી વિપરીત, ગેરહાજર હોય છે.
નોંધનીય છે કે કેટોન્યુરિયા ઘણીવાર ગર્ભાવસ્થા દરમિયાન જોવા મળે છે. ઉદાહરણ તરીકે, આ સગર્ભાવસ્થા ડાયાબિટીસ સાથે થાય છે, જ્યારે સ્ત્રીનું કાર્બોહાઇડ્રેટ ચયાપચય નબળું હોય છે. ઘણીવાર આ સ્થિતિ બાળજન્મ પછી ડાયાબિટીઝના વિકાસની અગ્રદૂત છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝમાં શરીરના પ્રવાહીમાં એસિટોનની હાજરીના લક્ષણો મેટાબોલિક એસિડિસિસની તીવ્રતા પર આધારિત છે. હળવા સ્વરૂપ સાથે, દર્દીની ભૂખ અદૃશ્ય થઈ જાય છે, માથામાં અને પેટમાં દુખાવો દેખાય છે. તેને તરસ, ઉબકા અને ચક્કર દ્વારા પણ સતાવવામાં આવે છે. આ સ્થિતિમાં, મો fromામાંથી એસિટોનની ગમગીની ગંધ અનુભવાય છે, અને દર્દી ઘણીવાર શૌચાલયમાં પેશાબ કરવા જાય છે.
કેટોએસિડોસિસની સરેરાશ ડિગ્રી હાયપોટેન્શન, પેટમાં દુખાવો, ઝાડા અને મજબૂત ધબકારા દ્વારા પ્રગટ થાય છે. એનએસની કામગીરીમાં ખલેલને લીધે, મોટરની પ્રતિક્રિયાઓ ધીમું થાય છે, વિદ્યાર્થીઓ વ્યવહારીક પ્રકાશનો પ્રતિસાદ આપતા નથી, અને પેશાબની રચનામાં ઘટાડો થાય છે.
તીવ્ર તબક્કામાં મજબૂત એસિટોન શ્વાસ, ચક્કર અને deepંડા, પરંતુ દુર્લભ શ્વાસ સાથે છે. આ કિસ્સામાં, વિદ્યાર્થીઓ પ્રકાશનો પ્રતિસાદ આપવાનું બંધ કરે છે, અને સ્નાયુઓનો પ્રતિક્રિયા ધીમો પડે છે. પેશાબ ઘટાડો અથવા સંપૂર્ણપણે ગેરહાજર છે.
કેટોએસિડોસિસની ત્રીજી ડિગ્રી એ હકીકત તરફ દોરી જાય છે કે ગ્લુકોઝ સૂચકાંકો 20 એમએમઓએલ / એલ કરતા વધારે થાય છે, અને દર્દીનું યકૃત કદમાં વધે છે. જો કે, તેની મ્યુકોસ મેમ્બ્રેન અને ત્વચા સુકાઈ જાય છે અને છાલ કા .ે છે.
જો તમે ટાઇપ 2 ડાયાબિટીઝ મેલીટસ અને રોગના ઇન્સ્યુલિન આધારિત આરામદાયક સ્વરૂપ માટે ઝડપી સારવાર હાથ ધરતા નથી, તો કેટોસિડોટિક કોમા દેખાઈ શકે છે જેમાં વિવિધ વિકાસ વિકલ્પો છે:
- રક્તવાહિની - હૃદય અને લો બ્લડ પ્રેશરમાં દુખાવો દ્વારા પ્રગટ થાય છે.
- પેટમાં - પાચનતંત્ર સાથે સંકળાયેલા ગંભીર લક્ષણો સાથે થાય છે.
- એન્સેફાલોપathથિક - મગજનો પરિભ્રમણને અસર કરે છે, જે ચક્કર, auseબકા, માથાનો દુખાવો અને દ્રશ્ય ક્ષતિ સાથે છે.
- રેનલ - શરૂઆતમાં પેશાબનું વિપુલ પ્રમાણમાં વિસર્જન થાય છે, પરંતુ પછીથી તેની માત્રામાં ઘટાડો થાય છે.
તેથી, ડાયાબિટીસમાં એસિટોન દર્દીના શરીર માટે ખૂબ જોખમી નથી, પરંતુ તે ઇન્સ્યુલિનની ઉણપ અથવા હાયપરગ્લાયકેમિઆ સૂચવે છે. તેથી, આ સ્થિતિને ધોરણ માનવામાં આવતી નથી, પરંતુ તે કોઈ નોંધપાત્ર વિચલન નથી. કેટોએસિડોસિસના વિકાસને રોકવા માટે, ગ્લાયસેમિઆનું સતત નિરીક્ષણ કરવું અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા તેની તપાસ કરવી જરૂરી છે.
નહિંતર, energyર્જાના અભાવથી મગજમાં ન્યુરોસાયટ્સના મૃત્યુ અને ઉલટાવી શકાય તેવા પરિણામો તરફ દોરી જશે.
અને આ સ્થિતિને ઝડપી હોસ્પિટલમાં દાખલ કરવાની જરૂર પડશે, જ્યાં ડોકટરો પીએચ સ્તરને સમાયોજિત કરશે.
ઘણા પ્રકારના અભ્યાસ છે જે કેટોન્સને શોધી કા detectે છે જે ઘરે અથવા લેબમાં કરી શકાય છે. ક્લિનિક લોહી અને પેશાબનું સામાન્ય અને બાયોકેમિકલ વિશ્લેષણ કરે છે. અને ઘરે, પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે, જે પેશાબમાં નીચે આવે છે, જેના પછી તેઓ એસીટોનના પ્રભાવ હેઠળ રંગ બદલી નાખે છે.
કીટોન પદાર્થોની સાંદ્રતા, પ્લેસની સંખ્યા દ્વારા નક્કી થાય છે. જો ત્યાં ફક્ત એક જ નિશાની છે, તો પ્રોપેનોનની સામગ્રી 1.5 મીમીઓલ / એલ કરતા વધુ નથી, જે કેટોન્યુરિયાનું હળવા સ્વરૂપ માનવામાં આવે છે. જ્યારે બીજો વત્તા ઉમેરવામાં આવે છે, ત્યારે એસીટોનની સાંદ્રતા 4 એમએમઓએલ / એલ સુધી પહોંચે છે, જે ખરાબ શ્વાસ સાથે છે. આ કિસ્સામાં, એન્ડોક્રિનોલોજિસ્ટની સલાહ પહેલાથી જ જરૂરી છે.
જો પરીક્ષણ પછી ત્રણ પ્લેસ દેખાયા, તો એસિટોનનું સ્તર 10 એમએમઓએલ / એલ છે. આ સ્થિતિમાં દર્દીને તાત્કાલિક હોસ્પિટલમાં દાખલ કરવાની જરૂર છે.
પરીક્ષણ સ્ટ્રીપ્સનો ફાયદો એ તેમની ઓછી કિંમત અને પરવડે તેવા છે.
જો કે, ડાયાબિટીઝના દર્દીઓએ ધ્યાન રાખવું જોઈએ કે પેશાબના કીટોન સ્તરના સ્વ-નિર્ધારણને પ્રયોગશાળા પરીક્ષણોનો વિકલ્પ માનવામાં આવતો નથી.
એસિટોન કેવી રીતે બને છે અને તે કેમ હાનિકારક છે?
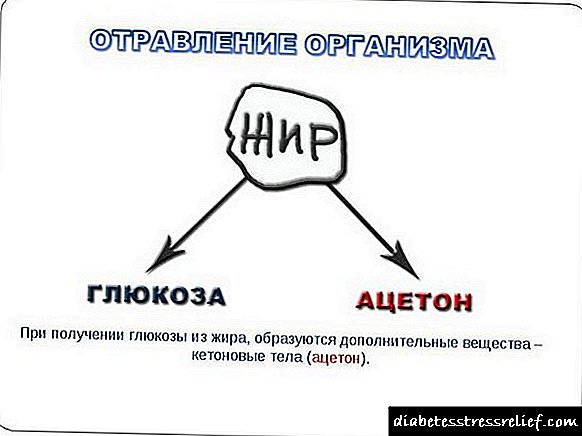
પેશીઓને પોષવા માટે આપણા લોહીમાં ગ્લુકોઝની જરૂર હોય છે. લોહીના પ્રવાહની સહાયથી, તે આપણા શરીરના દરેક કોષ સુધી પહોંચે છે, તેમાં પ્રવેશ કરે છે, અને ત્યાં તે વિભાજન થાય છે, .ર્જા મુક્ત કરે છે. ઇન્સ્યુલિન નામનો એક ખાસ હોર્મોન, જે સ્વાદુપિંડની પૂંછડીમાં સંશ્લેષણ કરવામાં આવે છે, તે સેલ પટલને દૂર કરવા માટે ગ્લુકોઝને મદદ કરવા માટે કહેવામાં આવે છે. ડાયાબિટીઝ મેલિટસમાં, આ પ્રક્રિયા ક્ષતિગ્રસ્ત છે, ઇન્સ્યુલિન કાં તો લોહીના પ્રવાહમાં છોડવાનું બંધ કરે છે (રોગનો પ્રકાર 1), અથવા તેની માત્રા નોંધપાત્ર ઘટાડો થાય છે (પ્રકાર 2). ઇન્સ્યુલિનના પ્રતિકારને કારણે - હોર્મોનની અછત ઉપરાંત, કોષોને અન્ય કારણોસર પોષણ ન મળી શકે. આ એક સ્થિતિ છે જેમાં લોહીમાં ઇન્સ્યુલિન હોય છે, પરંતુ સેલ રીસેપ્ટર્સ તેને "ઓળખવા" કરવાનો ઇનકાર કરે છે, અને તેથી ગ્લુકોઝને અંદર આવવા દેતા નથી.
આ બધા કેસોમાં, પેશીઓ ભૂખે મરતા હોય છે, મગજ એક ખતરનાક પરિસ્થિતિ વિશે માહિતી મેળવે છે અને તાત્કાલિક પગલાં લે છે: તે હોર્મોન્સનું સંશ્લેષણ શરૂ કરે છે જે લિપેઝને સક્રિય કરે છે. આ એક એન્ઝાઇમ છે જેમાં લિપોલીસીસ - બર્નિંગ ચરબીની પ્રક્રિયા શામેલ છે. તેમના ક્ષીણ થવાની પ્રક્રિયામાં, આ સમયે જરૂરી energyર્જા પ્રકાશિત થાય છે.
એસેટોન એ કીટોન સંસ્થાઓમાંથી એક છે જે ચરબી તૂટી જાય ત્યારે રચાય છે. માણસો માટે, આ પદાર્થમાં ઓછી ઝેરી હોય છે, તેના લોહીમાં સંચય થવાથી, inબકા, થાક અને ભૂખ ઓછી થવી અનુભવાય છે. શરીર એસિટોનને બધી સંભવિત રીતથી દૂર કરવા માગે છે: મુખ્ય ભાગ - પેશાબ સાથે, થોડો - શ્વાસ બહાર કા airેલી હવા અને પરસેવો સાથે.
જો ખૂબ જ એસિટોન રચાય છે, અથવા કિડનીની નિષ્ફળતા છે, તો લોહીમાં તેની સાંદ્રતા જોખમી બની શકે છે. કેટો એસિડ્સ, જે એસિટોન સાથે એક સાથે રચાય છે, પણ તેની નકારાત્મક અસર પડે છે. તેઓ લોહીના મહત્વપૂર્ણ પરિમાણને અસર કરે છે - એસિડિટી.
લોહીમાં એસીટોન અને કેટો એસિડ્સના વધુ પ્રમાણને કેટોએસિડોસિસ કહેવામાં આવે છે. ડાયાબિટીઝની આ ગૂંચવણ કોમા અને મૃત્યુનું કારણ બની શકે છે.
લોહીમાં એસિટોનના સ્તરનું સંખ્યાત્મક આકારણી:
| શરત | એસિટોન સાંદ્રતા, મિલિગ્રામ / એલ |
| સામાન્ય પૃષ્ઠભૂમિ સાંદ્રતા | 10-30 |
| ડાયાબિટીઝ વગરની વ્યક્તિમાં ભૂખમરો | 50 |
| ક્રોનિક દારૂબંધી | 40-150 |
| ઝેરી સાંદ્રતા | 200-400 |
| ડાયાબિટીસમાં કેટોએસિડોસિસ | 325-450 |
| ઘાતક એકાગ્રતા | > 500 |
શરીરમાં એસિટોનના કારણો
વિકૃત કાર્બોહાઇડ્રેટ ચયાપચયવાળા લોકોમાં, લોહીમાં એસિટોનની રચના અને સંચયની સંભાવના તંદુરસ્ત લોકો કરતા વધારે છે. તેની સાંદ્રતામાં એક ખતરનાક વધારો ટેસ્ટ સ્ટ્રીપ્સની મદદથી શોધી શકાય છે, જે દર્દીના પેશાબમાં નીચે આવે છે.

ડાયાબિટીઝવાળા પેશાબમાં એસિટોનના કારણો આ હોઈ શકે છે:
- લાંબા સમય સુધી ઉપવાસ, તેના કારણને ધ્યાનમાં લીધા વિના,
- ઝેર, આંતરડાના ચેપ અથવા સગર્ભા સ્ત્રીઓનું ઝેર, જે whichલટી, ડિહાઇડ્રેશન, પેશાબની માત્રામાં ઘટાડો સાથે છે,
- ડાયાબિટીઝ અને ઇન્સ્યુલિનની તૈયારી માટે ખાંડ ઘટાડતી દવાઓના વધુપડતા કારણે હાઈપોગ્લાયકેમિઆ,
- શરીરની જરૂરિયાત નીચે કાર્બોહાઈડ્રેટની માત્રામાં ઘટાડો સાથે લો-કાર્બ આહાર - તેના વિશે અહીં,
- લોહીમાં ખાંડ અને ઇન્સ્યુલિનનું સતત ઉચ્ચ સ્તર, જે મજબૂત ઇન્સ્યુલિન પ્રતિકારના વિકાસ તરફ દોરી જાય છે,
- પ્રકાર 1 ડાયાબિટીઝમાં અપૂરતું, અયોગ્ય વહીવટ અથવા ઇન્સ્યુલિનનો અવગણો,
- પ્રકાર 2 ડાયાબિટીઝમાં ઇન્સ્યુલિન સંશ્લેષણમાં નોંધપાત્ર ઘટાડો.
છેલ્લા ત્રણ કેસોમાં, એસિટોનની રચના હાયપરગ્લાયકેમિઆ સાથે છે. આ સ્થિતિ ડાયાબિટીઝ માટે ખૂબ જ જોખમી છે. ગ્લુકોઝની સાંદ્રતામાં 13 એમએમઓએલ / એલ કરતા વધુ, દર્દીઓમાં ડિહાઇડ્રેશન ઝડપથી થાય છે, એસીટોનની સાંદ્રતા વધે છે, અને લોહીની રચના નોંધપાત્ર રીતે બદલાય છે.
એસીટોન દૂર કરવાની પદ્ધતિઓ
ડાયાબિટીઝ મેલ્લીટસમાં હાઈપરગ્લાયકેમિઆના તમામ કેસો સમયસર રીતે શોધી કા stoppedવાની જરૂર છે. જો દર્દીને તીવ્ર થાક, નશોના સંકેતો, એસિટોનની ગંધ દેખાય છે, પાણીનો ઉપયોગ અને પેશાબના વિસર્જનમાં વધારો થાય છે, તો તાકીદે રક્ત ખાંડને સામાન્ય બનાવવાની અને એસીટોનને દૂર કરવાની જરૂર છે. જો ઉલ્લંઘન હળવા હોય, તો તેઓ ઘરે તેનો સામનો કરી શકશે.
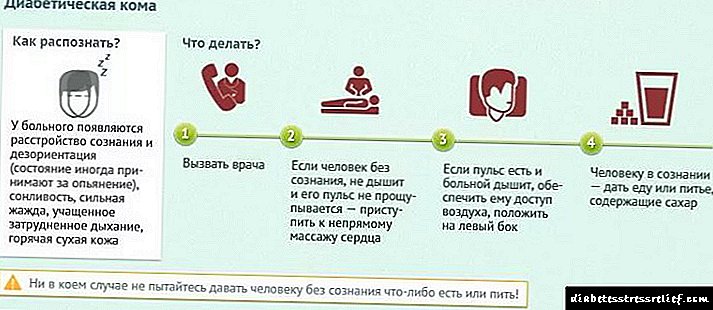
જો ડાયાબિટીસને સુસ્તી હોય, ચેતનાના ટૂંકા ગાળાના નુકસાન, અસામાન્ય deepંડા શ્વાસ હોય, તો તમારે એમ્બ્યુલન્સ બોલાવવાની જરૂર છે. આ સ્થિતિ જીવન માટે જોખમી છે, અને તેને તબીબી સુવિધામાં બંધ કરવી જોઈએ.
શરીરમાંથી એસિટોનને દૂર કરવા માટે, હોસ્પિટલના વાતાવરણમાં, નીચેની પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- પ્રવાહીની ખોટને ફરીથી ભરવા અને પેશાબમાં એસિટોન દૂર કરવાની ગતિ માટે ખારા સાથેના ડ્રોપર્સ. જ્યારે દર્દીને વધુ સારું લાગે છે, ત્યારે તેને પેશાબની હાજરીને નિયંત્રિત કરીને પીવા માટેની ઉન્નત પદ્ધતિ સૂચવવામાં આવે છે.
- લોહીમાં ગ્લુકોઝ સામાન્ય ન થાય ત્યાં સુધી ઇન્સ્યુલિનનો નસોનું વહીવટ. ઇન્સ્યુલિન માત્ર કોષોમાં ગ્લુકોઝના પ્રવાહમાં મદદ કરે છે, પણ લિપોલિસીસ પ્રક્રિયામાં અવરોધે છે. તેણીએ તમામ ડાયાબિટીઝના દર્દીઓ માટે સૂચવવામાં આવે છે, પછી ભલે તેની પહેલા તેની દ્વારા સારવાર કરવામાં આવી હોય. જ્યારે સ્થિતિ સુધરે છે, નસમાં ઇન્જેક્શન ઇન્ટ્રામસ્ક્યુલર ઇંજેક્શન્સ દ્વારા બદલવામાં આવે છે, અને પછી કાં તો રદ કરવામાં આવે છે અથવા ઇન્સ્યુલિન ઉપચારની અગાઉ સૂચવેલ પદ્ધતિમાં પાછા આવે છે.
- ગ્લિસીમિયાના સામાન્યકરણ પછી ગ્લુકોઝવાળા ડ્રropપર્સ મૂકવામાં આવે છે, જો દર્દી પોતે જ ખાઈ શકતો નથી. જલદી શક્ય, ડાયાબિટીસને સામાન્ય આહારમાં સ્થાનાંતરિત કરવામાં આવે છે. પ્રથમ, તેમાં થોડો વધુ કાર્બોહાઇડ્રેટ હોવો જોઈએ, પછી તેમની માત્રા અગાઉના આહાર અનુસાર ઓછી થાય છે.
- જો દર્દીની સ્થિતિ કોમામાં વધી ગઈ હોય, તો ડ્રગ લોહીની એસિડિટીએ સુધારવા માટે સૂચવી શકાય છે, બેક્ટેરિયલ ગૂંચવણો અટકાવવા એન્ટિબાયોટિક્સ, થ્રોમ્બોસિસને રોકવા માટે એન્ટીકોએગ્યુલેન્ટ્સ.
ઘરે શું કરી શકાય છે
ઘરની અંદર એસીટોનથી છૂટકારો મેળવવાના સિદ્ધાંતો એક હોસ્પિટલ જેવા જ છે. પેશાબની મોટી માત્રા પૂરી પાડવી, ખાંડ ઘટાડવી, જટિલતાના કારણ વિશે તારણો કા ,વા, મળી રહેલી ભૂલો ધ્યાનમાં લેતા ડાયાબિટીસ માટેની જીવનશૈલી અને ઉપચારને વ્યવસ્થિત કરવો જરૂરી છે.
ઘરની સારવારમાં ગ્લાયસીમિયાનું ભારે પીવું અને સામાન્યકરણ શામેલ છે. પીણું ખાંડ વિના હોવું જોઈએ, ઓરડાના તાપમાને. જો પેશાબમાં એસિટોન highંચી ગ્લુકોઝ, પેશાબમાં વધારો અથવા વારંવાર ઉલટી સાથે હોય, તો ફાર્મસીમાં રિહાઇડ્રેશન સોલ્યુશન માટે પાવડર ખરીદવું વધુ સારું છે, પેકેજ પરની સૂચનાઓ અનુસાર તેને બનાવો અને પ્રવાહીના નુકસાન માટે તૈયાર કરો.

બ્લડ શુગર ઘટાડવા માટે, ઇન્સ્યુલિનનું વધારાનું ઈન્જેક્શન બનાવો. ગ્લિસેમિયાને 2 એમએમઓએલ / એલ ઘટાડવા માટે, દવાના 1 યુનિટની જરૂર છે. તેની રજૂઆત પછી, તેઓ 2 કલાક રાહ જુઓ, અને તેમની સમાપ્તિ પછી જ બીજું ઈન્જેક્શન કરવામાં આવે છે, જો પ્રથમ પૂરતું નથી. બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ સાથે, વધારાની મેટફોર્મિન ટેબ્લેટ અને અસ્થાયી બિન-કાર્બોહાઇડ્રેટ આહાર સાથે ખાંડ ઘટાડી શકાય છે.
જેમ જેમ યુરિન એસિટોન ઓછું થાય છે અને બ્લડ સુગર ઓછી થાય છે, ત્યારે ડાયાબિટીસની સુખાકારીમાં સુધારો થશે. આ સમયે, તમારે તેને વધુપડતું ન કરવા અને હાયપોગ્લાયકેમિઆને ઉશ્કેરવાની જરૂર નથી. હાઈપોગ્લાયસીમિયાના ચિન્હો જેવા લક્ષણો પણ સામાન્ય મૂલ્યોમાં ખૂબ bloodંચા રક્ત ગ્લુકોઝમાં ઘટાડો સાથે થઈ શકે છે.
પ્રકાર 2 ડાયાબિટીસમાં, પાણીને vitaminંચા વિટામિન સી પીણું દ્વારા બદલી શકાય છે: રોઝશીપ પ્રેરણા અથવા ખૂબ પાતળા લીંબુનો રસ. આ ઇન્સ્યુલિન પ્રતિકાર ઘટાડવામાં મદદ કરશે, તેથી ગ્લુકોઝ પેશીઓમાં પહોંચી શકે છે અને એસીટોન બનાવવાનું બંધ કરશે.
 મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
હું ઘણાં વર્ષોથી ડાયાબિટીસનો અભ્યાસ કરું છું. જ્યારે ઘણા લોકો મૃત્યુ પામે છે ત્યારે તે ડરામણી છે, અને ડાયાબિટીઝના કારણે પણ વધુ અક્ષમ થઈ જાય છે.
હું ખુશખબર જણાવવામાં ઉતાવળ કરું છું - રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજીકલ રિસર્ચ સેંટરએ એક એવી દવા વિકસિત કરી છે જે ડાયાબિટીસ મેલિટસને સંપૂર્ણપણે મટાડે છે. અત્યારે, આ દવાની અસરકારકતા 98% ની નજીક આવી રહી છે.
બીજો એક સારા સમાચાર: આરોગ્ય મંત્રાલયે એક વિશેષ પ્રોગ્રામ સ્વીકારવાનું સુરક્ષિત રાખ્યું છે જે દવાની highંચી કિંમતને વળતર આપે છે. રશિયામાં, ડાયાબિટીસના દર્દીઓ 18 મે સુધી (સમાવિષ્ટ) તે મેળવી શકે છે - ફક્ત 147 રુબેલ્સ માટે!
ઉપરોક્ત પદ્ધતિઓ ઉપરાંત, પેશાબમાં એસિટોનના વિસર્જનને વેગ આપવા માટે, તમે હાયપોગ્લાયકેમિક અસર (મિર્ફેઝિન, આર્ફાઝેટિન), કેમોલી ચા, બેરીનો કાણો અને બ્લૂબriesરીના પાંદડાઓ, એસ્પેન છાલ, ઘોડાની ચામડી સાથે ફાર્મસીઓ સંગ્રહ કરી શકો છો.
હાઈપોગ્લાયકેમિઆ માટે એસીટોન
પેશાબમાં એસિટોન મુક્ત થવાનું કારણ માત્ર હાયપર-, પણ હાઈપોગ્લાયકેમિઆ હોઈ શકે છે. આવા એસિટોનને "ભૂખ્યા" કહેવામાં આવે છે, તે લોહીમાં ગ્લુકોઝની અછતને કારણે રચાય છે.
હાઈપોગ્લાયકેમિઆ પરિણમી શકે છે:
- ખોરાકમાં કાર્બોહાઇડ્રેટ્સનો અભાવ. મોટેભાગે, જ્યારે ડાયાબિટીઝ અતિશય ખાય છે તે બધી ખાંડની ગણતરી કરે છે અને તેને આહારમાંથી સંપૂર્ણ રીતે દૂર કરવાનો પ્રયત્ન કરે છે ત્યારે તે થાય છે.
- શારીરિક પ્રવૃત્તિનું ઉચ્ચ સ્તર, સામાન્ય રીતે કાર્બોહાઈડ્રેટનું ભોજન કર્યા પછી.
- નબળા ભૂખ અને ઉલટી સાથે કોઈ રોગ.
- ગંભીર નર્વસ તણાવ અથવા શરીર માટે શારીરિક તાણ, જેમ કે આઘાત અથવા ગંભીર ચેપ.
- પાચન સમસ્યાઓ: મlaલેબ્સોર્પ્શન અથવા ઉત્સેચકોનો અભાવ.
- ઇન્સ્યુલિન ઉત્પન્ન કરી શકે તેવા ગાંઠ - ઇન્સ્યુલિન વિશે વાંચો.
- દારૂબંધી
હંગ્રી એસિટોન જોખમી નથી; તે કેટોસીડોસિસ તરફ દોરી શકે નહીં. જો કિડની યોગ્ય રીતે કાર્ય કરી રહી છે, તો આવા એસિટોન નજીકના ભવિષ્યમાં વિસર્જન કરવામાં આવશે. તેની રચના બંધ કરવા માટે, તમારે ગ્લાયસીમિયાને સામાન્ય બનાવવાની જરૂર છે. આનો સૌથી સહેલો રસ્તો એ છે કે ખાંડના સમઘનનું થોડુંક ખાવું, કારામેલ ચૂસવું અથવા મીઠું ચાની અડધી મગમાં નાના પીણામાં પીવું.
તીવ્ર ઉલટી સાથે, તમારે તમારા ખાંડનું સ્તર વધુ વખત માપવાની જરૂર છે. હાઈપોગ્લાયસીમિયા અને એસીટોનથી બચવા માટે, ઓછી માત્રામાં ઝડપી કાર્બોહાઈડ્રેટનો વારંવાર વપરાશ, ઉદાહરણ તરીકે, દર 10 મિનિટમાં મીઠી ચાના થોડાક ચુસકાની જરૂર પડી શકે છે.
પેશાબમાં ડાયાબિટીઝ અને ભૂખ્યા એસિટોનવાળા બાળકોને નશામાં હોવું જ જોઇએ, કારણ કે તેઓ ઝડપથી ડિહાઇડ્રેટેડ થાય છે. તેમને પુષ્કળ મીઠાશ પીણું આપવામાં આવે છે. ગ્લુકોઝને સમયસર વાસણો છોડી દેવા માટે, ટૂંકા ઇન્સ્યુલિનની ગણતરીની માત્રા દિવસમાં ઘણી વખત પંકચર કરવામાં આવે છે.
પેશાબમાં એસિટોનના દેખાવની રોકથામ
પેશાબમાં એસીટોન એક અપ્રિય સ્થિતિ છે, અને વધુ ખાંડ સાથે તે ખતરનાક પણ છે. તેની ઘટનાને રોકવા માટે, નિયમોનું પાલન કરવું પૂરતું છે:
- ડ doctorક્ટરની ભલામણોને અનુસરો, આહારનું પાલન કરો, કસરત કરો,
- જો આહાર કાર્બોહાઈડ્રેટનો મજબૂત પ્રતિબંધ આપે છે, દર 2 કલાકે વારંવાર ખાવું, ઉપવાસના દિવસોની ગોઠવણ ન કરો, સાંજે ભૂખે મરતા નહીં,
- વર્ષમાં ઘણી વખત ગ્લાયકેટેડ હિમોગ્લોબિન માટે પરીક્ષણ લે છે, જે ખાતાના તમામ હિસાબોને છતી કરે છે,
- જો તમે લોક ઉપચાર સાથે ડાયાબિટીસ મેલીટસની સારવાર સાથે પ્રયોગની યોજના કરી રહ્યા છો, તો અગાઉ સૂચવેલ દવાઓ પીવાનું બંધ ન કરો, ઘણીવાર ગ્લુકોઝ અને સાચી ગ્લાયસીમિયાને માપવા,
- તાપમાનમાં કોઈપણ વધારા સાથે, લોહીમાં શર્કરા સામાન્ય રીતે ખોરાકને ધ્યાનમાં લીધા વગર વધે છે, આ સમયે વધતા નિયંત્રણને પણ જરૂરી છે,
- જો ઘરે 2 કલાક સુધી પેશાબ અને હાઈ ખાંડમાં એસિટોનનો સામનો કરવો શક્ય ન હતો અથવા દર્દીની સ્થિતિ કથળવાનું શરૂ થયું હોય તો તાત્કાલિક ડ aક્ટરની સલાહ લો.
વધુ વાંચો:
શીખવાની ખાતરી કરો! શું તમને લાગે છે કે ગોળીઓ અને ઇન્સ્યુલિનનો આજીવન વહીવટ એ ખાંડને નિયંત્રણમાં રાખવાનો એકમાત્ર રસ્તો છે? સાચું નથી! તમે તેનો ઉપયોગ શરૂ કરીને આને જાતે ચકાસી શકો છો. વધુ વાંચો >>
એસીટોન એટલે શું?
એસીટોન એ એક કાર્બનિક પદાર્થ છે જે કીટોન બોડીઝને અનુસરે છે. તે શરીરમાં ચરબીના ભંગાણનું અંતિમ ઉત્પાદન છે, તેથી, તે હંમેશાં તંદુરસ્ત વ્યક્તિના શરીરમાં ખૂબ ઓછી માત્રામાં હોય છે. પરંતુ જ્યારે ચોક્કસ મેટાબોલિક ડિસઓર્ડર થાય છે, ત્યારે લોહીમાં કેટોન બોડીનું સ્તર વધે છે, જે ગંભીર પરિણામો આપે છે. તે યાદ રાખવું આવશ્યક છે કે શરીર માટે, એસિટોન એક ઝેર છે.
ડાયાબિટીઝમાં એસિટોન કેમ વધે છે?
કીટોનના શરીરમાં વધારો એ પ્રકાર 1 ડાયાબિટીસની વધુ લાક્ષણિકતા છે. આ ઇન્સ્યુલિનની ઉણપને કારણે છે.
ઇન્સ્યુલિન એ સ્વાદુપિંડ દ્વારા ઉત્પાદિત એક હોર્મોન છે, તેનું મુખ્ય કાર્ય એ છે કે ગ્લુકોઝ કોષમાં પ્રવેશવામાં મદદ કરો અને તેને જરૂરી withર્જા આપો. પરંતુ કેટલીકવાર સ્વાદુપિંડમાં કોઈ કારણોસર પૂરતું ઇન્સ્યુલિન ઉત્પન્ન થતું નથી, પછી ટાઇપ 1 ડાયાબિટીઝ થાય છે.
ઇન્સ્યુલિનની ઉણપને લીધે, કોષોને ખોરાક તરીકે ગ્લુકોઝ પ્રાપ્ત થતો નથી અને કહેવાતી energyર્જાની ભૂખનો અનુભવ થાય છે. મગજને આ પરિસ્થિતિ વિશે સિગ્નલ મળે છે અને energyર્જા ઉત્પન્ન કરવાની વધારાની પદ્ધતિ ચાલુ કરવામાં આવે છે - ચરબીનું વિરામ. અને, ઉપર જણાવ્યા મુજબ, એસીટોન સહિતની કીટોન સંસ્થાઓ, ચરબીના ભંગાણનું અંતિમ ઉત્પાદન છે.

ચરબીના મોટા પ્રમાણમાં ભંગાણ સાથે, કીટોનના શરીરનું સ્તર એટલું વધી જાય છે કે ત્વચા, ફેફસાં અને કિડની તેમના નિવારણનો સામનો કરી શકતા નથી, અને આ ઝેરી પદાર્થો લોહીમાં એકઠા થાય છે.
શરીરમાં કીટોન શરીરમાં વધારો થાય છે તેને કેટોએસિડોસિસ કહેવામાં આવે છે, જે કેટોસિડોટિક કોમા અને મૃત્યુ તરફ દોરી શકે છે.
કેટોએસિડોટિક કોમા એ ગંભીર સ્થિતિ છે કે જેને સઘન સંભાળ એકમમાં હોસ્પિટલમાં દાખલ કરવાની જરૂર છે. આ સ્થિતિ ધીમે ધીમે વિકાસ કરી શકે છે, કેટલાક કલાકો અને દિવસો સુધી. કોમા પહેલા પ્રિકોમા દ્વારા કરવામાં આવે છે, જે દર્દીની સુસ્તી અને સુસ્તી દ્વારા વર્ગીકૃત થયેલ છે.
સમયસર સારવાર વિના, સુખાકારી બગડે છે, ત્વચા લાલ રંગ મેળવે છે અને શુષ્ક થઈ જાય છે, શ્વાસ દુર્લભ અને deepંડા બને છે, ચેતનાનું તાણ અંદર આવે છે. આ સ્થિતિમાં, ગણતરી કલાકો અને મિનિટ સુધી પણ જાય છે. આવા દર્દીને ઘરે મદદ કરવા માટે હવે શક્ય નથી, એમ્બ્યુલન્સને ક callલ કરવો જરૂરી છે.

ડાયાબિટીસમાં પેશાબના એસિટોન વધવાના કારણો
લોહીમાં તેનું સ્તર વધ્યા પછી એસિટોન પેશાબમાં વધે છે. આ ઘણાં કારણોસર થાય છે:
- દર્દીને ઇન્સ્યુલિન પ્રાપ્ત થતો નથી. મોટેભાગે, આનું કારણ અસંગત નિદાન છે, પરંતુ એવું બને છે કે દર્દી ખાલી સારવારનો ઇનકાર કરે છે, તેના સ્વાસ્થ્યની અવગણના કરે છે અને ડ doctorક્ટરની ભલામણોનું પાલન કરતું નથી.
- દર્દીને ઇન્સ્યુલિનની અપૂરતી માત્રા મળે છે. આ રોગની પ્રગતિ સાથે અથવા ડ્રગની અયોગ્ય રીતે પસંદ કરેલ ડોઝ સાથે થાય છે. એવું પણ થાય છે કે ડાયાબિટીસ ઇન્જેક્શન આપવાનું ભૂલી જાય છે અથવા આહારને અનુસરતો નથી. ઉચ્ચ ગ્લાયકેમિક ઇન્ડેક્સવાળા ખોરાકનો સતત ઉપયોગ લોહીમાં ગ્લુકોઝના વિકાસમાં ફાળો આપે છે.
કેટલીકવાર કેટોન શરીરમાં વધારો એ કેટલીક અસ્થાયી પરિસ્થિતિઓને કારણે થાય છે જે હાયપરગ્લાયકેમિઆને ઉશ્કેરે છે અને ઇન્સ્યુલિનની માત્રાની સમીક્ષાની જરૂર છે. ઉદાહરણ તરીકે:
- ચેપ
- સર્જિકલ હસ્તક્ષેપ
- ઇજાઓ
- દારૂ પીવો
- તણાવ
- ડાયાબિટીસ સિવાયની અંતocસ્ત્રાવી રોગો,
- ગર્ભાવસ્થા
- હાર્ટ એટેક અને સ્ટ્રોક.
કેટલીક દવાઓમાં ખાંડનું સ્તર વધારવાની અને એસીટોનની વૃદ્ધિને પ્રોત્સાહન આપવાની ક્ષમતા હોય છે.. તેથી, કોઈપણ દવાઓના સેવનમાં હાજરી આપતા ચિકિત્સક સાથે સખત સંમતિ હોવી જોઈએ. આ દવાઓ છે જેમ કે:
- બીટા-બ્લocકર (બિસોપ્રોલોલ, મેટ્રોપ્રોલ અને અન્ય),
- ગ્લુકોકોર્ટિકોસ્ટેરોઇડ હોર્મોન્સ (પ્રેડિસોન, હાઇડ્રોકોર્ટિસોન, ડેક્સામેથાસોન),
- થિઆઝાઇડ મૂત્રવર્ધક પદાર્થ (હાઇડ્રોક્લોરોથિયાઝાઇડ).
એસીટોનના વધેલા લક્ષણો
 મોટેભાગે, તે શ્વાસ બહાર કા airતી હવા અને પરસેવોમાંથી એસિટોનની ગંધ છે જે દર્દીને ડ doctorક્ટરને બતાવે છે. પરંતુ એવા અન્ય ચિહ્નો પણ છે જે ડાયાબિટીસને ચેતવવા જોઈએ.
મોટેભાગે, તે શ્વાસ બહાર કા airતી હવા અને પરસેવોમાંથી એસિટોનની ગંધ છે જે દર્દીને ડ doctorક્ટરને બતાવે છે. પરંતુ એવા અન્ય ચિહ્નો પણ છે જે ડાયાબિટીસને ચેતવવા જોઈએ.
જઠરાંત્રિય માર્ગમાં વિકારો છે: ઉબકા, vલટી, ઝાડા અને પેટમાં દુખાવો.
દર્દી વધુ પ્રવાહી પીવાનું શરૂ કરે છે, તે સતત તરસ દ્વારા પીછો કરે છે, રાત્રે પણ.
નશોના લક્ષણો પણ દેખાય છે, કારણ કે એસીટોન એક ઝેરી પદાર્થ છે. ડાયાબિટીસને નબળાઇ, સુસ્તી, ચક્કર, ચીડિયાપણું, ટાકીકાર્ડિયા અને માથાનો દુખાવો લાગે છે.
જો આ લક્ષણો દેખાય છે, તો તમારે તાત્કાલિક ડ doctorક્ટરની સલાહ લેવી જોઈએ, નહીં તો કેટોસિડોટિક કોમાની ગંભીર ગૂંચવણ .ભી થાય છે, જે 10% કેસમાં મૃત્યુમાં સમાપ્ત થાય છે.
નિદાન કરવા માટે, કીટોન બ bodiesડીઝ અને ગ્લુકોઝના સ્તરે લોહી અને પેશાબની તપાસ કરવી તે પૂરતું છે.
એસિટોન કેવી રીતે ઘટાડવું?
ડાયાબિટીઝની આવી ગૂંચવણની શરૂઆત સાથે, દરેક દર્દી પેશાબમાં એસિટોન કેવી રીતે દૂર કરવું તે વિશે વિચારે છે. આ પ્રશ્નનો જવાબ સ્પષ્ટ છે, તેથી કેટોન સંસ્થાઓ પેશાબમાંથી અદૃશ્ય થઈ જાય છે, તમારે તેમને લોહીમાં ઘટાડવાની જરૂર છે. આ કરવા માટે, ઇન્સ્યુલિન સાથે ગ્લુકોઝનું સ્તર સામાન્ય બનાવવું જરૂરી છે, જેથી કોષો તેમાંથી energyર્જા મેળવે, અને વૈકલ્પિક વિકલ્પો (ચરબી અને પ્રોટીન) ની શોધમાં ન આવે.
- પ્રથમ અને મુખ્ય મુદ્દો એ ઇન્સ્યુલિન ઉપચારની નિમણૂક અથવા સુધારણા છે.
- તમે પીતા પ્રવાહીની માત્રામાં વધારો. આ શરીરમાંથી એસિટોનને ઝડપથી દૂર કરવામાં મદદ કરશે.
- કોમા સુધીના ઉચ્ચ સ્તરના કીટોન સંસ્થાઓ સાથે, તાત્કાલિક હોસ્પિટલમાં દાખલ થવું અને ઉકેલોના નસમાં વહીવટ જે શરીરમાંથી ઝેરને બહાર કા .શે તે જરૂરી છે.
ડાયાબિટીઝ માટે પેશાબ એસિટોન

Doctor ડ doctorક્ટર દ્વારા આર્ટિકલ તપાસવામાં આવે છે
ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીની કામગીરીના વિવિધ પેથોલોજીઓનું સંયોજન છે, જેનાથી દર્દીના શરીરમાં મેટાબોલિક ડિસઓર્ડર થાય છે. નિષ્ણાતો રોગના બે મુખ્ય પ્રકારોને અલગ પાડે છે. પ્રથમ કિસ્સામાં, દર્દીના સ્વાદુપિંડના ગુપ્ત કોષો નાશ પામે છે, જેના કારણે હોર્મોન ઇન્સ્યુલિનનું ઉત્પાદન ઝડપથી ઘટે છે. પ્રકાર 2 ડાયાબિટીસમાં, માનવ શરીરના વિવિધ પેશીઓ ઇન્સ્યુલિન પ્રતિરોધક બને છે, જે ગ્લુકોઝ સંશ્લેષણ તરફ દોરી જાય છે. દર્દીના શરીરમાં અંતocસ્ત્રાવી ગ્રંથીઓના વિક્ષેપને લીધે, વિવિધ પેથોલોજીકલ રાસાયણિક પ્રતિક્રિયાઓ થાય છે, વિવિધ પદાર્થોના મેટાબોલિક ડિસઓર્ડરને કારણે. સૌથી સામાન્ય વિકૃતિઓમાંથી એક એ દર્દીના પેશાબમાં એસીટોનની હાજરી છે.

ડાયાબિટીઝ માટે પેશાબ એસિટોન
શરીરમાં એસિટોનનું સંશ્લેષણ
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં યુરિનાલિસિસ કરતી વખતે, નીચેના એસિટોન સંસ્થાઓ અને તેના ઘટકો પેશાબમાં શોધી શકાય છે:
એસીટોનની ફાળવણી એ દર્દીના શરીરમાં ચયાપચયની પ્રક્રિયામાં વળતર આપતી પ્રતિક્રિયા છે. માનવ શરીરના તમામ કોષો માટે energyર્જાનો મુખ્ય સ્રોત એ એક મોનોસેકરાઇડ છે - ગ્લુકોઝ. તે ગ્લાયકોજેનના સ્વરૂપમાં છે જે સ્નાયુઓના પેશીઓ અને લોકોના યકૃતમાં જોવા મળે છે. સામાન્ય રીતે, આ ખાંડની માત્રા લગભગ 500-600 ગ્રામ છે.
ડાયાબિટીસમાં, ગ્લુકોઝ દર્દીના લોહીમાં પ્રવેશ કરે છે, પરંતુ પેશીઓ દ્વારા શોષાય નથી. શરીર મોનોસેકરાઇડના ભંડારને તોડી નાખવાનું શરૂ કરે છે, અને પછી, energyર્જાની ખોટને ભરવા માટે, ચરબીનું ચયાપચય શરૂ થાય છે. તે લિપિડ્સની પ્રક્રિયાના પરિણામે રાસાયણિક પ્રતિક્રિયા છે જે એસિટોનને મુક્ત કરે છે અને શરીરમાંથી પેશાબ સાથે તેના ઉત્સર્જન તરફ દોરી જાય છે. આ સિન્ડ્રોમને એસેટોન્યુરિયા કહેવામાં આવે છે.

એસેટોન્યુરિયા એ પ્રકાર 1 ડાયાબિટીસના દર્દીઓમાં જોવા મળે છે. તે ગ્લુકોઝના ભંગાણ માટે હોર્મોનની અછતને કારણે થાય છે. આ સ્થિતિની ભરપાઇ કરવા માટે, દર્દીએ નિયમિતપણે ઇન્સ્યુલિન લેવું આવશ્યક છે. તેથી જ આ પ્રકારના રોગને ઇન્સ્યુલિન આધારિત છે.
ધ્યાન! બીજા પ્રકારનાં ડાયાબિટીસમાં, જ્યારે પેશીઓ દ્વારા ગ્લુકોઝનું શોષણ ખલેલ પહોંચે છે, ત્યારે એસેટોન્યુરિયા દર્દીમાં જોવા મળતું નથી. નિદાન માટે આ પરિબળ એક મહત્વપૂર્ણ માપદંડ છે.

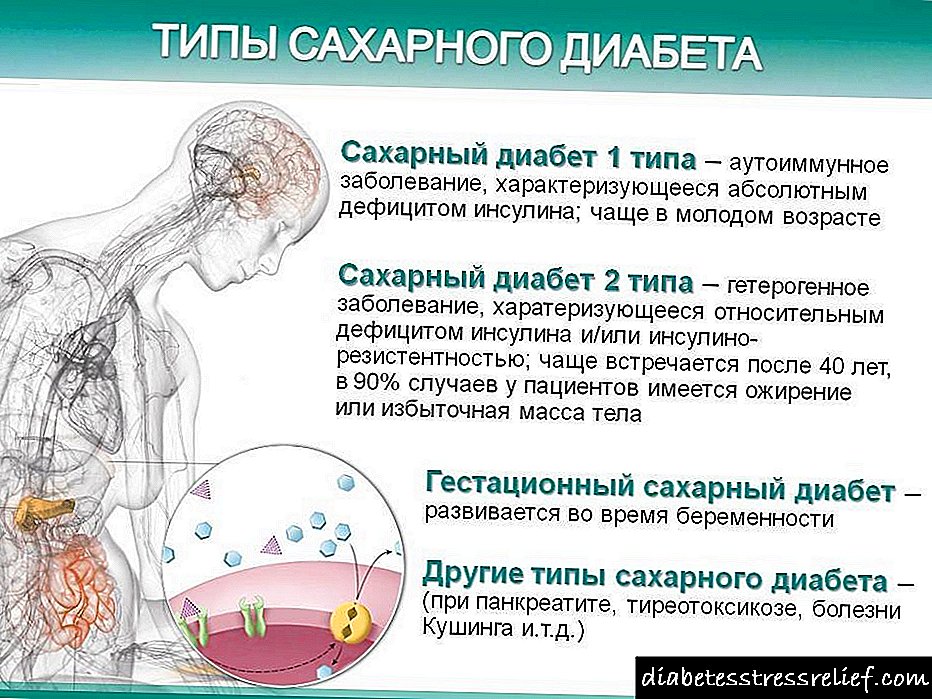
પ્રકાર 1 ડાયાબિટીસ
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝ માટે સરખામણી ચાર્ટ
| સહી | પ્રકાર 1 ડાયાબિટીસ | પ્રકાર 2 ડાયાબિટીસ |
|---|---|---|
| રોગની શરૂઆતના સમયે દર્દીની ઉંમર | મોટાભાગના કિસ્સાઓમાં, 35 વર્ષ સુધી | સામાન્ય રીતે 40 થી વધુ |
| રોગની શરૂઆત | મસાલેદાર | ક્રમિક, ઘણા વર્ષોથી ધીરે ધીરે પ્રગતિ કરી શકે છે |
| ક્લિનિકલ લક્ષણો | ઉચ્ચારણ | બહાર પહેર્યો |
| સ્વાદુપિંડની સ્થિતિ | ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોના ઉત્પાદનમાં અવરોધ | ઇન્સ્યુલિન ઉત્પાદિત કોષોનું સામાન્ય ઉત્પાદન |
| પેશાબ વિશ્લેષણ | ગ્લુકોસુરિયા અને એસેટોન્યુરિયા | પેશાબમાં ગ્લુકોઝ હોઈ શકે છે |
| ઉપચાર | સખત આહાર, ઇન્સ્યુલિન ઉપચાર | આહાર, એવી દવાઓ લેવી કે જે શરીરમાં ખાંડની માત્રા ઓછી કરે |
ડાયાબિટીસમાં એસીટોન્યુરિયા
ડાયાબિટીઝ મેલીટસ એ એક લાંબી બિમારી છે જે આજે સંપૂર્ણ રીતે મટાડી શકાતી નથી. આ રોગવિજ્ .ાનની સૌથી ગંભીર ગૂંચવણોમાં એક એ કેટોસિડોસિસ છે. આ એક મેટાબોલિક ડિસઓર્ડર છે, જ્યારે દર્દીના શરીરમાં એસિડ-બેઝ સંતુલન એસિડ બાજુ તરફ વળે છે. પરિણામે, દર્દીના લોહી અને પેશાબમાં કીટોન શરીર દેખાય છે. તેમનો દેખાવ અંતocસ્ત્રાવી પ્રણાલીની તીવ્ર નિષ્ક્રિયતા સૂચવે છે.

સામાન્ય રીતે, માનવ પેશાબમાં. Bodies મીમી / લિટરથી વધુ કીટોન બોડી હોવી જોઈએ નહીં. આ સ્તરને ઓળંગી જવાથી વિવિધ અવયવો અને સિસ્ટમોના કામમાં વિક્ષેપ થાય છે. સમયસર સારવારની ગેરહાજરીમાં, કેટોએસિડોસિસ કોમા અને મૃત્યુના વિકાસ તરફ દોરી જાય છે.
ધ્યાન! કેટોએસિડોટિક કોમા એ તીવ્ર ડાયાબિટીસની ગૂંચવણ છે જે ઇન્સ્યુલિન ઉપચારના અભાવને કારણે વિકસે છે. નબળાઇ, ynડિનેમિયા, અશક્ત ચેતના દ્વારા પ્રગટ થાય છે. સરેરાશ, સમાન અવ્યવસ્થા 40% દર્દીઓમાં જોવા મળે છે.
એસેટોન્યુરિયાના કારણો
ડાયાબિટીઝના દર્દીઓમાં, એસેટોન્યુરિયાના વિકાસનું મુખ્ય કારણ અયોગ્ય રીતે પસંદ કરેલ ઇન્સ્યુલિન ઉપચાર અથવા તેની સંપૂર્ણ ગેરહાજરી છે. જો કે, ત્યાં અન્ય પરિબળો પણ છે જે દર્દીના શરીરમાં પદાર્થોના ચયાપચયને વિપરીત અસર કરે છે:
- ચરબીયુક્ત, પીવામાં અને મસાલેદાર ખોરાકનો દુરૂપયોગ, જે પેશીઓમાં અતિશય લિપિડ્સના સંચય તરફ દોરી જાય છે,
- તાણ, ભાવનાત્મક ભાર અને ચિંતાઓ,
- પાચક તંત્રની પેથોલોજીઓ, જેમાં લિપિડ્સ અને પ્રોટીનનું સામાન્ય પાચન અશક્ય છે,
- અતિશય શારીરિક પ્રવૃત્તિ,
- પેશાબની સિસ્ટમની વિકૃતિઓ, ખાસ કરીને કિડની,
- સખત પીણા, માદક દ્રવ્યોનો વારંવાર ઉપયોગ,
- ઝેરી પદાર્થો, ભારે ધાતુઓ, વગેરેના ધૂઓ સાથે શરીરમાં ઝેર.
- ન્યૂનતમ કેલરી સામગ્રી સાથે સખત આહાર,
- સામાન્ય એનેસ્થેસિયાના પરિણામો,
- નિર્જલીકરણ.

પેશાબમાં એસીટોનનું નિર્ધારણ
ધ્યાન! આ પરિબળો માત્ર એસેટોન્યુરિયા જ નહીં, પણ અન્ય ગંભીર ગૂંચવણોમાં પણ પરિણમી શકે છે: ટ્રોફિક ડિસઓર્ડર, ત્વચા અને મ્યુકોસ મેમ્બ્રેનનું અલ્સેરેશન, કિડનીના પેથોલોજી અને રક્તવાહિની તંત્ર, વગેરે.
એસેટોન્યુરિયાના લક્ષણો
એસેટોન્યુરિયા દર્દીના શરીરમાં પેથોલોજીકલ પ્રક્રિયાઓના વિવિધ અવયવો અને સિસ્ટમોની કામગીરીમાં વિકાસ સૂચવે છે. વિકારોનાં લક્ષણો ધીમે ધીમે વધુ સ્પષ્ટ થતા જાય છે, દર્દીનાં જીવનની ગુણવત્તામાં નોંધપાત્ર ઘટાડો થાય છે. આ કિસ્સામાં, એસેટોન્યુરિયાના સંકેતો સીધા દર્દીમાં સિન્ડ્રોમની તીવ્રતા પર આધારિત છે. પેથોલોજીના ચાર મુખ્ય તબક્કાઓ અલગ પડે છે:
- હળવા: ઉલ્લંઘન ફક્ત વિશ્લેષણ દ્વારા શોધી શકાય છે,
- માધ્યમ: દર્દી ચોક્કસ ખરાબ શ્વાસ, નબળાઇ,
- ગંભીર: દર્દી ડિસઓર્ડરની સ્પષ્ટ ક્લિનિકલ સિમ્પ્ટોમેટોલોજી ધરાવે છે,
- કોમા - મહત્વપૂર્ણ પ્રણાલીઓના કાર્યમાં તીવ્ર ભંગાણ, ચેતનાની ખોટ.

એસેટોન્યુરિયાનું મુખ્ય કારણ
પેથોલોજીના વિકાસની શરૂઆતમાં, દર્દી નબળાઇ, સુસ્તી અને જ્ognાનાત્મક કાર્યમાં ઘટાડોની ફરિયાદ કરે છે.આ લક્ષણો પેશીઓમાં ગ્લુકોઝની ઉણપ અને તેમની energyર્જા ભૂખમરાને કારણે થાય છે. ધીરે ધીરે, શરીરમાં એસિટોનના સંશ્લેષણને લીધે, દર્દીને તરસની સતત લાગણી હોય છે, જેની પૃષ્ઠભૂમિ સામે પોલીયુરિયા વિકસે છે - દિવસમાં 2-2.5 લિટરથી વધુ પેશાબની ફાળવણી. ખાસ કરીને આ લક્ષણો સાંજે અને રાત્રે વ્યક્ત કરવામાં આવે છે.
ધ્યાન! દર્દીના મોંમાંથી લાક્ષણિકતા ગંધ દ્વારા પેથોલોજીના પ્રારંભિક તબક્કે એસેટોન્યુરિયા નિદાન કરી શકાય છે.

ડાયાબિટીક કીટોએસિડોસિસના લક્ષણો
ધીરે ધીરે, મેટાબોલિક ડિસઓર્ડરને કારણે, દર્દીને પાચક તંત્રમાં સમસ્યાઓ થાય છે, તે ઉબકા અને સમયાંતરે omલટી થવાની ચિંતા કરે છે. જેમકે એસેટોન્યુરિયા વિકસે છે, અન્ય ચોક્કસ લક્ષણો દેખાય છે:
- બ્લડ પ્રેશર માં ઘટાડો
- પ્રકાશ ઉત્તેજના માટે વિદ્યાર્થીઓના રોગવિજ્icallyાનની નબળા પ્રતિક્રિયા,
- કેન્દ્રિય અને પેરિફેરલ નર્વસ સિસ્ટમ બંનેની નબળાઇ, ન્યુરોપથી,
- ડિસપેપ્ટીક લક્ષણો: પેટનું ફૂલવું, અતિસાર, અજીર્ણ ખોરાકની ઉલટી,
- અસ્થિર માનસિક સ્થિતિ, મનોરોગ, સતત મૂડ બદલાય છે,
- તાવ ઓછો
- પેશાબ કરતી વખતે પેશાબની તીવ્ર ગંધ,
- રોગવિજ્icallyાનવિષયક રીતે ઉચ્ચ રક્ત ગ્લુકોઝ,
- ડિહાઇડ્રેશનના સંકેતો: શુષ્ક નિસ્તેજ ત્વચા અને મ્યુકોસ મેમ્બ્રેન, હોઠ અને આંખોના ખૂણામાં તિરાડો, બરડ નખ અને વાળ,
- ચહેરા પર કર્કશ ફોલ્લીઓનો દેખાવ,
- તીવ્ર સેફાલ્ગિયા.
ઉપચારની ગેરહાજરીમાં, દર્દીને વારંવાર ચક્કર આવે છે, શરીરમાં મેટાબોલિક વિક્ષેપને કારણે વિવિધ રીફ્લેક્સ ધીરે ધીરે ધીમું થાય છે. પેથોલોજીની લાક્ષણિકતાની નિશાની એ હિપેટોમેગલી છે - યકૃતનું અસામાન્ય વિસ્તરણ. એસેટોન્યુરિયા પણ રક્તવાહિની અને શ્વસન પ્રણાલીના નિષ્ક્રિયતા તરફ દોરી જાય છે, તેથી જ દર્દીને ભારે શ્વાસ લેવામાં આવે છે.

એસિટોનેમિક સિન્ડ્રોમમાં હાનિકારક સ્થિતિથી રાહત
ધ્યાન! કીટોસિડોટિક કોમાના વિકાસ સાથે, દર્દી તીવ્ર કુસામાલ શ્વાસનો વિકાસ કરે છે - દુર્લભ, ઘોંઘાટીયા, તીવ્ર મેટાબોલિક એસિડિસિસને કારણે.
એસેટોન્યુરિયા નિદાન
એસેટોન્યુરિયાના નિદાનમાં પેશાબના વિવિધ અભ્યાસ શામેલ છે. સૌથી સરળ અને ઝડપી આચરણ એ ક્લિનિકલ વિશ્લેષણ છે, જો કે, પેશાબની દૈનિક માત્રાની તપાસ ઘણી વાર કરવામાં આવે છે. આ અભ્યાસ તમને દિવસ દરમિયાન દર્દીના સૂચકાંકોમાં ગતિશીલ ફેરફારો વિશે સંપૂર્ણ માહિતી પ્રાપ્ત કરવાની મંજૂરી આપે છે. ઉપરાંત, નિષ્ણાત નીચેના પરીક્ષણો લખી શકે છે:
- નેચિપોરેન્કો અનુસાર પેશાબ વિશ્લેષણ,
- ત્રણ ગ્લાસ નમૂના
- એક્સપ્રેસ ટેસ્ટ.
ડાયાબિટીક કોમાની સ્થિતિમાં દર્દીને ઇમરજન્સી હોસ્પિટલમાં દાખલ કરવા માટે ઘરે અથવા મેડિકલ ક્લિનિકમાં તાજેતરનો અભ્યાસ કરવામાં આવે છે.

પેશાબ એસીટોન ટેસ્ટ સ્ટ્રિપ્સ
યુરીનાલિસિસ
મોટે ભાગે, એસેટોન્યુરિયાના પ્રારંભિક નિદાન માટે, નિષ્ણાત દર્દીને સામાન્ય પેશાબની તપાસ સૂચવે છે. સંશોધન માટે પેશાબ નીચે મુજબ એકત્રિત કરવો આવશ્યક છે:
- Sleepંઘ પછી સવારે, જનનાંગોની સંપૂર્ણ સ્વચ્છતા કરો.
- ચુસ્ત-ફીટીંગ idાંકણ સાથે સ્વચ્છ અને સુકા ગ્લાસ અથવા પ્લાસ્ટિકની વાનગી તૈયાર કરો.
- એક કન્ટેનરમાં લગભગ 150 મિલી જેટલા પેશાબનો સરેરાશ ભાગ એકત્રિત કરો.
- વિશ્લેષણને 2-3 કલાકની અંદર પ્રયોગશાળામાં પહોંચાડો.

પેશાબની કીટોન સંસ્થાઓ
સામાન્ય રીતે, પેશાબમાં કોઈ એસિટોન હોવું જોઈએ નહીં, અથવા તેની માત્રા એટલી ઓછી હોઇ શકે છે કે પ્રમાણભૂત ડાયગ્નોસ્ટિક પગલાં તેને શોધવાની મંજૂરી આપતા નથી. જો કોઈ વ્યક્તિ એસિટન્યુરિયાથી પીડાય છે, તો પછી પેશાબમાં કેટટોન બોડીના સૂચકાંકો ઘણી વખત ઓળંગી ગયા છે. પેથોલોજીની હળવા ડિગ્રી સાથે, પ્રયોગશાળા સહાયક વત્તા ચિહ્ન સાથે એસીટોનની હાજરી સૂચવે છે. બે કે ત્રણ "પ્લેસ" ઉચ્ચારણ હકારાત્મક પ્રતિક્રિયા દર્શાવે છે. ચાર "પ્લેસ" એ ગંભીર કેટોસિડોસિસના પુરાવા છે, જેને તાત્કાલિક તબીબી સહાયની જરૂર છે.
એસેટોન્યુરિયા ટેસ્ટ સ્ટ્રિપ્સ
ઘરે એસિટ્યુન્યુરિયાના સ્વ-નિર્ધારણ માટે, ત્યાં વિશેષ પરીક્ષણ પટ્ટાઓ છે.આવા વિશ્લેષણમાં પ્રારંભિક તૈયારીની જરૂર હોતી નથી અને તે ઘણા મિનિટ લે છે. વિવિધ ઉત્પાદક કંપનીઓ માટેની સંશોધન પદ્ધતિ થોડી અલગ હોઈ શકે છે.

પેશાબ એસીટોન ટેસ્ટ સ્ટ્રિપ્સ
લાક્ષણિક રીતે, નિદાન નીચે મુજબ છે:
- બાહ્ય જનનેન્દ્રિયોને સ્વચ્છ કરો.
- પૂર્વ-તૈયાર જંતુરહિત અથવા સ્વચ્છ અને સુકા વાનગીઓમાં પેશાબ એકત્રિત કરો.
- પેશાબમાં પરીક્ષણની પટ્ટીને ચોક્કસ બિંદુ સુધી ડૂબી દો
- 2-5 સેકંડ પછી, પેશાબના કન્ટેનરમાંથી પરીક્ષણની પટ્ટી કાળજીપૂર્વક દૂર કરો, હાથમો .ું લૂછવાનો નાનો ટુવાલ સાથે વધારે પેશાબ દૂર કરો.
- 60-90 સેકંડ માટે રાહ જુઓ. આ સમય દરમિયાન, પરીક્ષણની પટ્ટી પર રીએજન્ટ સાથે કોટેડ લાઇન સૂચનોમાં આપેલા સ્કેલ અનુસાર રંગ બદલવી જોઈએ.
સૌથી સામાન્ય પરીક્ષણ સ્ટ્રીપ્સ છે કેતુર-પરીક્ષણ, એસેટોંટેસ્ટ અને કેટોસ્ટિક્સ.

ધ્યાન! પેશાબમાં એસિટોનનું સ્તર 3.5 એમએમઓએલ / લિટરથી વધુ ન હોવું જોઈએ. આ સ્તરને આગળ વધવું એ શરીરમાં ગંભીર અવ્યવસ્થાની નિશાની છે. જો એસીટોનના અતિશય સ્તરનું નિદાન થાય છે, તો તે તબીબી ક્લિનિકની પ્રયોગશાળામાં વિશ્લેષણને ફરીથી લેવાની અને તાકીદે કોઈ નિષ્ણાતની સલાહ લેવાની ભલામણ કરવામાં આવે છે.
એસેટોન્યુરિયા થેરપી
આ સિન્ડ્રોમની થેરપી અંતર્ગત રોગની સારવાર માટે લક્ષ્ય હોવી જોઈએ, એટલે કે ડાયાબિટીસ મેલીટસ. તેથી, એસેટોન્યુરિયા સામે લડવાની મુખ્ય પદ્ધતિ નિયમિત, યોગ્ય રીતે પસંદ કરેલી ઇન્સ્યુલિન ઉપચાર છે. મોટાભાગના કિસ્સાઓમાં, નાસ્તા પહેલાં દિવસમાં એકવાર ઇન્સ્યુલિનની જરૂર હોય છે. ખાસ કરીને ગંભીર કિસ્સાઓમાં, સવાર અને સાંજે દવાની ઇંજેક્શન સૂચવવામાં આવે છે.
ઇન્સ્યુલિન શર્કરાથી પ્રતિક્રિયા આપે છે, તેના સામાન્ય ચયાપચય અને ગ્લુકોઝવાળા કોશિકાઓના સંતૃપ્તિ તરફ દોરી જાય છે. લિપિડ્સનું ભંગાણ ધીમે ધીમે ઘટાડવામાં આવે છે, જેના કારણે શરીરમાં એસિટોનનું સંશ્લેષણ બંધ થાય છે.
ઇન્સ્યુલિન ઉપચાર ઉપરાંત, નીચેના રોગનિવારક ઉપાયો કરવા ભલામણ કરવામાં આવે છે:
- શરીરમાં એસિડ-બેઝ બેલેન્સ,
- નિર્જલીકરણ અટકાવો, દિવસના ઓછામાં ઓછા 2-3 લિટર પ્રવાહીનો ઉપયોગ કરો,
- આહારનું પાલન કરો, હાયપોગ્લાયકેમિઆના વિકાસને અટકાવો,
- બેક્ટેરિયલ અને વાયરલ ચેપ અટકાવવા માટે.
જો દર્દીના શરીરમાં એસિટોનની વધુ માત્રા હોય જે ઇન્સ્યુલિન ઉપચારની શરૂઆત પછી દૂર કરી શકાતી નથી, તો એન્ટોસોર્બેન્ટ્સ દર્દીને સૂચવવામાં આવે છે - શરીરમાંથી ઝેર દૂર કરવા અને ઝેર દૂર કરવા માટેનો અર્થ:

એસેટોન્યુરિયાની સારવાર માટેની તૈયારીઓ
એસેટોન્યુરિયા નિવારણ
એસેટોન્યુરિયાની રોકથામ માટેની મુખ્ય પદ્ધતિ એ ડ doctorક્ટરની સૂચનો અને ફાર્માકોલોજીકલ દવાઓના વહીવટનો અમલ છે. ડાયાબિટીઝના દર્દીએ તંદુરસ્ત જીવનશૈલી જીવી લેવી જોઈએ, એટલે કે શારીરિક કસરત કરવી, આહારનું પાલન કરવું, તાજી હવામાં પૂરતો સમય વિતાવવો.
ડાયાબિટીઝ સાથે, વિવિધ ક્રોનિક રોગો ઘણીવાર તીવ્ર બને છે, ખાસ કરીને રક્તવાહિની, વિસર્જન અને પાચક પ્રણાલીના પેથોલોજીઓ. સ્થિતિની બગાડ અને વિવિધ મેટાબોલિક ડિસઓર્ડરના વિકાસને ટાળવા માટે, સમયસર વિવિધ રોગવિજ્ .ાનવિષયકોના ઉત્તેજનાને રોકવા જરૂરી છે.
કીટોસિડોટિક કોમાના વિકાસને રોકવા માટે, એસીટોનની હાજરી માટે નિયમિતપણે પેશાબની પરીક્ષા લેવી જરૂરી છે અને ઘરે ઝડપી પરીક્ષણો કરાવવી જરૂરી છે. ઉપરાંત, ડાયાબિટીઝના દર્દીને વાર્ષિક સંપૂર્ણ તબીબી તપાસ કરાવવાની ભલામણ કરવામાં આવે છે.
એસેટોન્યુરિયા માટે આહાર

ડાયાબિટીઝ પોષણ
પરેજી પાળવી એ એસેટોન્યુરિયા નિવારણનો એક અભિન્ન ભાગ છે. પોષણનો હેતુ શરીરમાં ગ્લુકોઝની ઉણપને રોકવા અને વધારે લિપિડ્સ રોકવા માટે હોવું જોઈએ. પેશાબમાં એસિટોનના દેખાવને રોકવા માટે, દર્દીએ પોષણના નીચેના સિદ્ધાંતોનું પાલન કરવું જોઈએ:
- સ્પષ્ટ આહારનું પાલન. ઇચ્છિત ભોજનની અવધિમાંથી મહત્તમ વિચલન 10-15 મિનિટથી વધુ ન હોવું જોઈએ.
- ઇન્સ્યુલિનની માત્રા દરરોજ પીવામાં કાર્બોહાઈડ્રેટની માત્રાને અનુરૂપ હોવી જોઈએ.આહારના આધારે, ડ્રગના વહીવટની માત્રા અને આવર્તનને બદલવું જોઈએ. તદુપરાંત, કાર્બોહાઇડ્રેટ્સનું દૈનિક પ્રમાણ ખોરાકના કુલ જથ્થાના લગભગ 2/3 છે.
- પોષણનો આધાર એ ઉત્પાદનો છે જે ધીમે ધીમે જઠરાંત્રિય માર્ગમાં શોષાય છે. જટિલ કાર્બોહાઇડ્રેટ, ઉચ્ચ ફાઇબરવાળા ખોરાકનો સમાવેશ મેનૂમાં થવો જોઈએ.
- ખોરાક વારંવાર અને અપૂર્ણાંક હોવો જોઈએ. તે જ સમયે, પ્રકાશ અને ઓછી કેલરીવાળા ખોરાકમાંથી પ્રથમ નાસ્તો અને રાત્રિભોજનને જોડવાની ભલામણ કરવામાં આવે છે.
- એસેટોન્યુરિયાવાળા દર્દીના મેનૂમાં, ટ્રાન્સ ચરબીવાળા ઉત્પાદનો, ઝડપી શોષક કાર્બોહાઇડ્રેટ્સ અથવા વધુ પ્રમાણમાં સીઝનિંગ્સવાળા ખોરાક શામેલ ન હોવા જોઈએ. કોઈ પણ સંજોગોમાં તમારે આલ્કોહોલિક અને શર્કરાવાળા સોડા ન પીવા જોઈએ. તેઓ પાચનતંત્રના વિક્ષેપનું કારણ બને છે અને દર્દીની સ્થિતિ વધુ કથળી શકે છે.

ડાયાબિટીસ માટે આહાર
એસેટોન્યુરિયાવાળા દર્દીના પોષણની સુવિધાઓ
| માન્ય ઉત્પાદનો | પ્રતિબંધિત ઉત્પાદનો | ||||||
|---|---|---|---|---|---|---|---|
| Bran બ્રાન અથવા અનાજ સાથે બ્રેડ, આહારમાં માંસ: ચિકન, ટર્કી, માંસ, સસલું, ઓછી ચરબીવાળી માછલી, જેલી, ખાંડ વિના ફળ પીવે છે, ખાટા ફળો અને તેનાં રસ ઝરતાં ફળોની, ઓછી ચરબીયુક્ત દૂધ અને ડેરી ઉત્પાદનો, Cream ક્રીમ ભર્યા વિના સ્વીટનર સાથે મીઠાઈઓ | Ting મીઠું ચડાવેલું અને પીવામાં માંસ, Ets મીઠાઈઓ: મીઠાઈઓ, ચોકલેટ, કેક અને સ્વીટ પેસ્ટ્રીઝ, Past પેસ્ટ્રીથી બ્રેડ, ચરબીયુક્ત સમૃદ્ધ સૂપ, મેયોનેઝ અને કેચઅપ, ચરબીવાળા કુટીર પનીર અને આથો શેકાયેલ દૂધ, Sugar સુગર ફળો વધુ ખાંડની સામગ્રી સાથે, Ast પાસ્તા અને પાસ્તા, ડાયાબિટીક એસેટોન્યુરિયા એ પેથોલોજી છે જે ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં નબળાઇ ગ્લુકોઝ ચયાપચયને કારણે થાય છે. આ સિન્ડ્રોમ સાથે, એસિટોન શરીરમાંથી પેશાબમાં વિસર્જન કરે છે. રોગવિજ્ stopાનને રોકવા માટે, સમયસર ઇન્સ્યુલિન ઉપચાર હાથ ધરવા, આહારનું પાલન કરવું અને નિષ્ણાતની નિમણૂકનું પાલન કરવું જરૂરી છે. ડાયાબિટીઝના પેશાબમાં એસિટોનનો દેખાવઘણી વાર, ડાયાબિટીઝથી પીડિત લોકોને કેટોન્યુરિયા જેવા ઉલ્લંઘનનો સામનો કરવો પડે છે. તદુપરાંત, કોઈપણ વ્યક્તિ આ પ્રકારની પેથોલોજીથી પીડિત હોઈ શકે છે, વય અને લિંગને ધ્યાનમાં લીધા વગર. અલબત્ત, વૃદ્ધ દર્દી ઘણી વાર બદલાવ માટે સંવેદનશીલ હોય છે. સગર્ભાવસ્થા દરમિયાન સગર્ભા સ્ત્રીઓ માટે ઉલ્લંઘન જોખમી માનવામાં આવે છે. પેશાબમાં એસિટોનનો દેખાવ વિવિધ પરિબળો દ્વારા ઉશ્કેરવામાં આવી શકે છે, જેનું જ્ aાન ખતરનાક સ્થિતિમાંથી ઝડપથી છુટકારો મેળવવામાં અને સામાન્ય જીવનમાં પાછા આવવામાં મદદ કરશે. ડાયાબિટીસનો ખ્યાલડાયાબિટીઝ મેલીટસ એક અશક્ત imટોઇમ્યુન રોગવિજ્ .ાન છે જે ઘણી મુશ્કેલીઓનું કારણ બને છે અને વિવિધ અવયવો અને જીવન સપોર્ટ સિસ્ટમ્સના ખામી તરફ દોરી જાય છે. મેટાબોલિક ડિસઓર્ડર્સમાં, તે મેદસ્વીપણા પછી બીજા સ્થાને છે.
આધુનિક દવાઓમાં, ડાયાબિટીઝના બે પ્રકારો અલગ પડે છે. પ્રથમ કિસ્સામાં, આ હોર્મોન ઉત્પન્ન કરતા કોષોના વિનાશના કારણે ઇન્સ્યુલિનની સાંદ્રતામાં તીવ્ર ઘટાડો છે. બીજા કિસ્સામાં, પેશીઓ ઇન્સ્યુલિન રોગપ્રતિકારક બને છે, જે અંતocસ્ત્રાવી પ્રણાલીમાં ખામી અને ગ્લુકોઝના ઉત્પાદનમાં ક્ષતિ તરફ દોરી જાય છે. સ્વાદુપિંડ દ્વારા ઉત્પાદિત હોર્મોન મેટાબોલિક પ્રક્રિયાઓમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે.
ડાયાબિટીઝ સાથે, લોહીમાં કોલેસ્ટરોલનું સ્તર વધે છે, જે એથરોસ્ક્લેરોસિસના પ્રારંભિક વિકાસમાં ફાળો આપે છે, ઘણીવાર હાયપરટેન્શન સાથે જોડાય છે. રક્તવાહિની તંત્રના રોગવિજ્ ,ાન, દ્રષ્ટિના અવયવો અને કિડનીને વધુ ગંભીર ગૂંચવણો માનવામાં આવે છે. શરીરમાં એસિટોનની રચનાની પદ્ધતિપેશાબમાં એસિટોન મેટાબોલિક વિક્ષેપને કારણે શોધી શકાય છે.જેમ તમે જાણો છો, ગ્લુકોઝ એ ofર્જાનો મુખ્ય સ્રોત છે. તેના સામાન્ય અને સંપૂર્ણ જોડાણ માટે, સ્વાદુપિંડ પણ ઇન્સ્યુલિન ઉત્પન્ન કરે છે. તે લોહીમાં તેની સાંદ્રતા ઘટાડે છે અને પેશી કોષોમાં સંક્રમણને પ્રોત્સાહન આપે છે. હોર્મોનની ઉણપથી વ્યક્તિ ભૂખની લાગણી અનુભવે છે, જેને ઘણીવાર “વરુ” કહેવામાં આવે છે. મગજ પોષણની અછત વિશે સંકેત મોકલે છે, અને આ ક્ષણે ભૂખ વધે છે. એક વ્યક્તિ પોષક તત્ત્વોના સપ્લાયને ફરીથી ભરવાનો પ્રયત્ન કરે છે અને ખાવાનું શરૂ કરે છે. પરંતુ લોહીમાં પહેલાથી જ ગ્લુકોઝની ચોક્કસ માત્રા હોય છે, જે નવા પ્રવાહને કારણે વધે છે. ઇન્સ્યુલિનની ઉણપ હોવાથી, તે શોષાય નહીં, અને કોષો તેમના પોતાના ચરબી અને પ્રોટીનની પ્રક્રિયા અને ભંગાણ દ્વારા energyર્જા ફરી ભરવાનું વલણ ધરાવે છે. આ પદાર્થોનું બર્નિંગ મેટાબોલિક ઉત્પાદનો, કેટોન સંસ્થાઓ - એસેટોએસિટીક, બીટા-બ્યુટ્રિક એસિડ અને એસીટોનનું નિર્માણ તરફ દોરી જાય છે. બાદમાં પ્રથમ રુધિરાભિસરણ તંત્રમાં અને પછી પેશાબમાં જોવા મળે છે. જેમ જેમ એકાગ્રતા વધે છે, કિડની તેમના કાર્યનો સામનો કરવાનું બંધ કરે છે, અને શરીર નશો કરે છે. પ્રકાર I ડાયાબિટીઝને એક ખતરનાક પેથોલોજી માનવામાં આવે છે. ઇન્સ્યુલિનની ઉણપને લીધે, રક્ત ખાંડ એકઠા થાય છે, જે ઘણા મહત્વપૂર્ણ અવયવો અને સિસ્ટમોના નિષ્ક્રિયતાનું કારણ બને છે. આ એસિટોન કોમા અને મૃત્યુ તરફ દોરી જાય છે. તેથી જ ડાયાબિટીઝના દર્દીઓએ ચાલુ તબીબી દેખરેખની જરૂર પડે છે. ડાયાબિટીસમાં ઉચ્ચ પેશાબની એસિટોનના કારણોડાયાબિટીસમાં, એસિટોનની સાંદ્રતામાં વધારો ધીમે ધીમે દેખાય છે. જેમ જેમ રોગ વિકસે છે, દર્દી મો sweામાંથી એક અપ્રિય ગંધ વિકસે છે, પાછળથી પરસેવોમાંથી સ્રાવ થવાને કારણે ત્વચાની સપાટીથી અને છેવટે પેશાબમાંથી. કીટોન્યુરિયાના વિકાસ અને ડાયાબિટીસ મેલિટસમાં એસિટોન દેખાવાના કારણો છે:
ઘણી વાર, નબળી ગુણવત્તાવાળી inalષધીય સામગ્રીનો ઉપયોગ પેશાબમાં એસિટોનનું કારણ બને છે. પેથોલોજીના લક્ષણોઇન્સ્યુલિનની ઉણપ energyર્જાના મુખ્ય સ્ત્રોતને કોષોમાં પ્રવેશવાની મંજૂરી આપતી નથી, પરિણામે ભૂખે મરતા પેશીઓ તેમની energyર્જાની જરૂરિયાતોને પ્રોટીન અથવા ચરબી તોડીને વળતર આપે છે. પરિણામ એસેટોન્યુરિયા છે, જે એસિડ-બેઝ સંતુલન અને તરસમાં અસંતુલન તરફ દોરી જાય છે. પરંતુ આ રોગનું નિદાન અન્ય ઘણા શારીરિક સંકેતો દ્વારા કરી શકાય છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
અભ્યાસક્રમની તીવ્રતા ત્રણ પ્રકારના કેટોન્યુરિયાથી અલગ પડે છે. જેમ જેમ પેથોલોજી વિકસે છે, હાલના લોકોમાં નવા લક્ષણો ઉમેરવામાં આવે છે, અને દર્દીની સુખાકારી નોંધપાત્ર રીતે બગડે છે. ડાયાબિટીસમાં એસેટોન્યુરિયાના પરિણામોએસીટોન શરીર પર નકારાત્મક અસર કરે છે અને સ્વાદુપિંડમાં ગંભીર ફેરફારોનો અર્થ કરી શકે છે. સૌથી ગંભીર ગૂંચવણ એ કેટોનેમિયા છે. પ્રગતિશીલ પ્રક્રિયા સાથે, એક મોટું યકૃત ધબકતું થાય છે, રિફ્લેક્સ સ્નાયુઓનું સંકોચન નબળું પડે છે, વિદ્યાર્થીઓની હિલચાલ ધીમી પડે છે, મૂંઝવણ અને મૂર્છા દેખાય છે. જો આ સમયે ઉશ્કેરણીજનક પરિબળને દૂર કરવામાં આવતું નથી, તો પછી ડાયાબિટીસ કોમા થવાની સંભાવના વધારે છે.
પેશાબ એસીટોન પર્યામનું લક્ષણડાયાબિટીઝવાળા તમારા પેશાબમાં એસિટોન દૂર કરવાની કોઈ રીત પસંદ કરતા પહેલા, તમારે જૈવિક પ્રવાહીમાં તેની હાજરીની પુષ્ટિ કરવાની જરૂર છે. બધી નિદાન પદ્ધતિઓ પેશાબની રચનાના એક વિશ્લેષણમાં ઘટાડો થાય છે. પરિણામો મેળવવા માટે ઘણા વિકલ્પો છે, પરંતુ તે સૌથી વધુ સુલભ અને ખૂબ માહિતીપ્રદ માનવામાં આવે છે:
પરિણામોની વિશ્વસનીયતા અભ્યાસ માટે સામગ્રીની યોગ્ય સંગ્રહ અને તૈયારી પર આધારિત છે. પેશાબની તૈયારી અને સંગ્રહપ્રારંભિક નિદાન કરવા માટે, ડ doctorક્ટર દર્દીને સામાન્ય પેશાબની તપાસ સૂચવે છે. ઉદ્દેશ ડેટા મેળવવા અને પરિણામને વિકૃત ન કરવા માટે, તમારે પેશાબ એકત્રિત કરવાના નિયમોનું પાલન કરવું આવશ્યક છે. Sleepંઘ પછી, જનનાંગોની સંપૂર્ણ સ્વચ્છતા હાથ ધરવી જરૂરી છે. તે જાણવું મહત્વપૂર્ણ છે કે પેશાબ પ્લાસ્ટિકના કન્ટેનરમાં એકત્રિત થવો જોઈએ, જે કોઈપણ ફાર્મસીમાં ખરીદી શકાય છે. સંશોધન માટે બનાવાયેલ પેશાબનો એક ભાગ ઓછામાં ઓછો 100-150 મિલી હોવો જોઈએ. પ્રક્રિયા પછી, સામગ્રી સંગ્રહની તારીખથી બે કલાક પછી લેબોરેટરીમાં મોકલવી જોઈએ. આ સમયગાળા પછી, પેથોજેનિક સુક્ષ્મસજીવો પેશાબમાં વિકાસ કરવાનું શરૂ કરે છે, જે તેની રચનામાં ફેરફાર કરે છે અને અભ્યાસના પરિણામોને વિકૃત કરવામાં સક્ષમ છે, જે નિશ્ચિતરૂપે બીજા વિશ્લેષણની નિમણૂક તરફ દોરી જશે. પેશાબમાં કેટટોન પદાર્થોની સાંદ્રતા કેવી રીતે સામાન્ય કરવી?શરીરના પ્રવાહીમાં કેટોન સંસ્થાઓની હાજરી એ પ્રથમ પ્રકારનાં ડાયાબિટીસ સૂચવી શકે છે. આ કિસ્સામાં, સક્ષમ ઇન્સ્યુલિન ઉપચાર એસીટોનને દૂર કરવામાં મદદ કરશે. છેવટે, યોગ્ય ડોઝમાં હોર્મોનનાં નિયમિત ઇન્જેક્શન કાર્બોહાઇડ્રેટ્સવાળા કોષોને સંતૃપ્ત કરે છે, જે તમને ધીમે ધીમે એસિટોન દૂર કરવાની મંજૂરી આપે છે. દુર્ભાગ્યે, ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસમાં ઇન્સ્યુલિનનો આજીવન વહીવટ જરૂરી છે. પરંતુ જો કોઈ વ્યક્તિમાં વારસાગત વલણ ન હોય તો તેના વિકાસને અટકાવી શકાય છે. તેથી, કેટોનોન્યુરિયાની સારવાર તેના નિવારણમાં શામેલ છે, જેનો અર્થ ઘણા નિયમોનું પાલન છે:
પરંતુ દવાઓ અને અન્ય ઉપચારાત્મક પગલાઓની સહાયથી એસીટોનથી કેવી રીતે છુટકારો મેળવવો? આ હેતુ માટે, મેથિઓનાઇન, કોકરબોક્સીલેઝ, સ્પ્લેનિન, એસેન્ટિઆઇલ જેવી દવાઓ સૂચવવામાં આવી શકે છે. ઇન્સ્યુલિન આધારિત ડાયાબિટીસના કિસ્સામાં, રિહાઇડ્રેશન, એસિડ સંતુલનનું નવીકરણ, ગ્લાયસિમિક નિયંત્રણ અને એન્ટીબેક્ટેરિયલ સારવાર એસીટોનને દૂર કરવામાં મદદ કરે છે. આ પગલાં કાર્બોહાઇડ્રેટ ચયાપચયની પુન .સ્થાપનામાં ફાળો આપે છે, અને તે સાંદ્રતા પણ ઘટાડે છે, અને પછી લોહીમાંથી કેટોન્સને દૂર કરે છે. જો ડાયાબિટીક કેટોએસિડોસિસ વિકસિત થાય છે, તો ઉપચાર બે સમસ્યાઓ હલ કરવાનો છે. પ્રથમ પ્લાઝ્મા ઓસ્મોલેલિટી, ઇલેક્ટ્રોલાઇટ અને ઇન્ટ્રાવાસ્ક્યુલર ચયાપચયની પુન theસ્થાપન છે. ઉપચારનો બીજો સિદ્ધાંત એ છે કે નિયમિત હોર્મોન્સના સ્ત્રાવના અવરોધ સાથે ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરવી, ગ્લુકોઝ અને કેટોજેનેસિસના ઉપયોગ અને ઉત્પાદનમાં વધારો કરવો. એક્સ્ટ્રા સેલ્યુલર અને ઇન્ટ્રાસેલ્યુલર પ્રવાહીની તીવ્ર ઉણપને કારણે, ત્યાં રેડવાની ક્રિયાની ઉપચારની જરૂર છે. પ્રથમ, દર્દીને એક કલાકમાં 1-2 એલ આઇસોટોનિક મીઠાના સોલ્યુશનથી ઇન્જેક્શન આપવામાં આવે છે. ગંભીર હાયપોવોલેમિયાના કિસ્સામાં બીજા લિટર ભંડોળ જરૂરી છે. જો આ પદ્ધતિઓ બિનઅસરકારક હતી, તો પછી દર્દીને અર્ધ-સામાન્ય ક્ષારયુક્ત સોલ્યુશન દ્વારા ઇન્જેક્ટ કરવામાં આવે છે. આ તમને હાયપોવોલેમિયાને સુધારવા અને હાયપરerસ્મોલિટીને સામાન્ય બનાવવાની મંજૂરી આપે છે. ઇન્ટ્રાવાસ્ક્યુલર વોલ્યુમ સંપૂર્ણપણે પુનcસ્થાપિત ન થાય ત્યાં સુધી અથવા ગ્લુકોઝ રીડિંગ્સ 250 મિલિગ્રામ સુધી ઘટી જાય ત્યાં સુધી આ પ્રક્રિયા ચાલુ રહે છે. પછી ગ્લુકોઝ સોલ્યુશન (5%) રજૂ કરવામાં આવે છે, જે સેરેબ્રલ એડીમા અને ઇન્સ્યુલિન હાયપોગ્લાયકેમિઆના વિકાસનું જોખમ ઘટાડે છે. આ સાથે, ટૂંકા અભિનયવાળા ઇન્સ્યુલિન ઇન્જેક્શન શરૂ કરવામાં આવે છે, અને પછી તે તેના સતત પ્રેરણામાં સ્થાનાંતરિત થાય છે. જો હોર્મોનના નસમાં વહીવટની કોઈ સંભાવના નથી, તો પછી દવા ઇન્ટ્રામસ્ક્યુલરલી રીતે આપવામાં આવે છે. ડાયાબિટીઝના દર્દીઓએ યાદ રાખવું જોઈએ કે આ પ્રવૃત્તિઓ આવશ્યક છે. છેવટે, દૂર ન થયેલ એસિટોન ડાયાબિટીક કોમાના વિકાસ તરફ દોરી શકે છે, જે ઘણી વાર મગજનો સોજો અને ત્યારબાદ મૃત્યુ સાથે સમાપ્ત થાય છે. આહાર દ્વારા શરીરમાંથી એસિટોન કેવી રીતે દૂર કરવું? સૌ પ્રથમ, દર્દીએ ઘણા ઉત્પાદનોનો ત્યાગ કરવો જોઈએ જે કેટોન્સની સામગ્રીમાં વધારો કરે છે:
તમારે સીફૂડ, લીંબુ, તૈયાર માંસ, પાસ્તા, ખાટા ક્રીમ અને કેળાના વપરાશને પણ મર્યાદિત કરવો જોઈએ. પ્રાધાન્યતા માંસ અને માછલીની ઓછી ચરબીવાળી જાતો છે, જે બાફવામાં અથવા પકાવવાની નાની ભઠ્ઠીમાં હોઈ શકે છે. સૂપ વિશે, વનસ્પતિ સૂપને પ્રાધાન્ય આપવું જોઈએ. અનાજ, શાકભાજી, ફળોના ફળનો રસ અને રસનો ઉપયોગ કરવાની મંજૂરી પણ આપી. પેશાબમાં એસિટોન શોધતી વખતે શું કરવું તે આ લેખમાંની વિડિઓના નિષ્ણાતને કહેશે. પેશાબમાં એસિટોન: ડાયાબિટીઝનું જોખમ અને ઘરે શું કરવુંઆપણા શરીરમાં તમામ પ્રકારના ચયાપચય એકબીજા સાથે જોડાયેલા છે. કાર્બોહાઇડ્રેટ્સના ચયાપચયમાં ઉલ્લંઘન, જે ડાયાબિટીસ મેલિટસ દ્વારા વર્ગીકૃત થયેલ છે, અનિવાર્યપણે લિપિડ મેટાબોલિઝમમાં ફેરફાર કરે છે. ઇન્સ્યુલિનના અભાવને લીધે, ખાંડ ઘટાડતી દવાઓનો દુરૂપયોગ, કુપોષણ, એસિટોન લોહીમાં દેખાય છે, દર્દીનું પેશાબ અને શ્વાસ એક લાક્ષણિકતા ગંધ મેળવે છે. એસીટોન ચરબીના ભંગાણનું એક પેટા પ્રોડકટ છે, થોડી માત્રામાં તે શરીરને અસર કરતું નથી અને તેમાંથી ઝડપથી દૂર થઈ જાય છે. જો તે ખૂબ ઉત્પન્ન થાય છે, તો ડાયાબિટીસના દર્દીઓ માટેનાં પરિણામો ઉદાસી હોઈ શકે છે: કેટોએસિડોસિસ શરૂ થાય છે, ત્યારબાદ કેટોએસિડોટિક કોમા આવે છે. જ્યારે પેશાબમાં એસીટોન આરોગ્યને જોખમમાં મૂકે છે અને લોહીમાં તેના સંચયને કેવી રીતે અટકાવવું તે અમે શોધી કા .શું. પેશીઓને પોષવા માટે આપણા લોહીમાં ગ્લુકોઝની જરૂર હોય છે. લોહીના પ્રવાહની સહાયથી, તે આપણા શરીરના દરેક કોષ સુધી પહોંચે છે, તેમાં પ્રવેશ કરે છે, અને ત્યાં તે વિભાજન થાય છે, .ર્જા મુક્ત કરે છે. ઇન્સ્યુલિન નામનો એક ખાસ હોર્મોન, જે સ્વાદુપિંડની પૂંછડીમાં સંશ્લેષણ કરવામાં આવે છે, તે સેલ પટલને દૂર કરવા માટે ગ્લુકોઝને મદદ કરવા માટે કહેવામાં આવે છે. ડાયાબિટીઝ મેલિટસમાં, આ પ્રક્રિયા ક્ષતિગ્રસ્ત છે, ઇન્સ્યુલિન કાં તો લોહીના પ્રવાહમાં છોડવાનું બંધ કરે છે (રોગનો પ્રકાર 1), અથવા તેની માત્રા નોંધપાત્ર ઘટાડો થાય છે (પ્રકાર 2). ઇન્સ્યુલિનના પ્રતિકારને કારણે - હોર્મોનની અછત ઉપરાંત, કોષોને અન્ય કારણોસર પોષણ ન મળી શકે. આ એક સ્થિતિ છે જેમાં લોહીમાં ઇન્સ્યુલિન હોય છે, પરંતુ સેલ રીસેપ્ટર્સ તેને "ઓળખવા" કરવાનો ઇનકાર કરે છે, અને તેથી ગ્લુકોઝને અંદર આવવા દેતા નથી. આ બધા કેસોમાં, પેશીઓ ભૂખે મરતા હોય છે, મગજ એક ખતરનાક પરિસ્થિતિ વિશે માહિતી મેળવે છે અને તાત્કાલિક પગલાં લે છે: તે હોર્મોન્સનું સંશ્લેષણ શરૂ કરે છે જે લિપેઝને સક્રિય કરે છે. આ એક એન્ઝાઇમ છે જેમાં લિપોલીસીસ - બર્નિંગ ચરબીની પ્રક્રિયા શામેલ છે. તેમના ક્ષીણ થવાની પ્રક્રિયામાં, આ સમયે જરૂરી energyર્જા પ્રકાશિત થાય છે. એસેટોન એ કીટોન સંસ્થાઓમાંથી એક છે જે ચરબી તૂટી જાય ત્યારે રચાય છે. માણસો માટે, આ પદાર્થમાં ઓછી ઝેરી હોય છે, તેના લોહીમાં સંચય થવાથી, inબકા, થાક અને ભૂખ ઓછી થવી અનુભવાય છે.શરીર એસિટોનને બધી સંભવિત રીતથી દૂર કરવા માગે છે: મુખ્ય ભાગ - પેશાબ સાથે, થોડો - શ્વાસ બહાર કા airેલી હવા અને પરસેવો સાથે. જો ખૂબ જ એસિટોન રચાય છે, અથવા કિડનીની નિષ્ફળતા છે, તો લોહીમાં તેની સાંદ્રતા જોખમી બની શકે છે. કેટો એસિડ્સ, જે એસિટોન સાથે એક સાથે રચાય છે, પણ તેની નકારાત્મક અસર પડે છે. તેઓ લોહીના મહત્વપૂર્ણ પરિમાણને અસર કરે છે - એસિડિટી. લોહીમાં એસીટોન અને કેટો એસિડ્સના વધુ પ્રમાણને કેટોએસિડોસિસ કહેવામાં આવે છે. ડાયાબિટીઝની આ ગૂંચવણ કોમા અને મૃત્યુનું કારણ બની શકે છે. લોહીમાં એસિટોનના સ્તરનું સંખ્યાત્મક આકારણી: વિકૃત કાર્બોહાઇડ્રેટ ચયાપચયવાળા લોકોમાં, લોહીમાં એસિટોનની રચના અને સંચયની સંભાવના તંદુરસ્ત લોકો કરતા વધારે છે. તેની સાંદ્રતામાં એક ખતરનાક વધારો ટેસ્ટ સ્ટ્રીપ્સની મદદથી શોધી શકાય છે, જે દર્દીના પેશાબમાં નીચે આવે છે. ડાયાબિટીઝવાળા પેશાબમાં એસિટોનના કારણો આ હોઈ શકે છે:
છેલ્લા ત્રણ કેસોમાં, એસિટોનની રચના હાયપરગ્લાયકેમિઆ સાથે છે. આ સ્થિતિ ડાયાબિટીઝ માટે ખૂબ જ જોખમી છે. ગ્લુકોઝની સાંદ્રતામાં 13 એમએમઓએલ / એલ કરતા વધુ, દર્દીઓમાં ડિહાઇડ્રેશન ઝડપથી થાય છે, એસીટોનની સાંદ્રતા વધે છે, અને લોહીની રચના નોંધપાત્ર રીતે બદલાય છે. ડાયાબિટીઝ મેલ્લીટસમાં હાઈપરગ્લાયકેમિઆના તમામ કેસો સમયસર રીતે શોધી કા stoppedવાની જરૂર છે. જો દર્દીને તીવ્ર થાક, નશોના સંકેતો, એસિટોનની ગંધ દેખાય છે, પાણીનો ઉપયોગ અને પેશાબના વિસર્જનમાં વધારો થાય છે, તો તાકીદે રક્ત ખાંડને સામાન્ય બનાવવાની અને એસીટોનને દૂર કરવાની જરૂર છે. જો ઉલ્લંઘન હળવા હોય, તો તેઓ ઘરે તેનો સામનો કરી શકશે. જો ડાયાબિટીસને સુસ્તી હોય, ચેતનાના ટૂંકા ગાળાના નુકસાન, અસામાન્ય deepંડા શ્વાસ હોય, તો તમારે એમ્બ્યુલન્સ બોલાવવાની જરૂર છે. આ સ્થિતિ જીવન માટે જોખમી છે, અને તેને તબીબી સુવિધામાં બંધ કરવી જોઈએ. શરીરમાંથી એસિટોનને દૂર કરવા માટે, હોસ્પિટલના વાતાવરણમાં, નીચેની પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
ઘરની અંદર એસીટોનથી છૂટકારો મેળવવાના સિદ્ધાંતો એક હોસ્પિટલ જેવા જ છે. પેશાબની મોટી માત્રા પૂરી પાડવી, ખાંડ ઘટાડવી, જટિલતાના કારણ વિશે તારણો કા ,વા, મળી રહેલી ભૂલો ધ્યાનમાં લેતા ડાયાબિટીસ માટેની જીવનશૈલી અને ઉપચારને વ્યવસ્થિત કરવો જરૂરી છે. ઘરની સારવારમાં ગ્લાયસીમિયાનું ભારે પીવું અને સામાન્યકરણ શામેલ છે. પીણું ખાંડ વિના હોવું જોઈએ, ઓરડાના તાપમાને. જો પેશાબમાં એસિટોન highંચી ગ્લુકોઝ, પેશાબમાં વધારો અથવા વારંવાર ઉલટી સાથે હોય, તો ફાર્મસીમાં રિહાઇડ્રેશન સોલ્યુશન માટે પાવડર ખરીદવું વધુ સારું છે, પેકેજ પરની સૂચનાઓ અનુસાર તેને બનાવો અને પ્રવાહીના નુકસાન માટે તૈયાર કરો. બ્લડ શુગર ઘટાડવા માટે, ઇન્સ્યુલિનનું વધારાનું ઈન્જેક્શન બનાવો. ગ્લિસેમિયાને 2 એમએમઓએલ / એલ ઘટાડવા માટે, દવાના 1 યુનિટની જરૂર છે. તેની રજૂઆત પછી, તેઓ 2 કલાક રાહ જુઓ, અને તેમની સમાપ્તિ પછી જ બીજું ઈન્જેક્શન કરવામાં આવે છે, જો પ્રથમ પૂરતું નથી. બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ સાથે, વધારાની મેટફોર્મિન ટેબ્લેટ અને અસ્થાયી બિન-કાર્બોહાઇડ્રેટ આહાર સાથે ખાંડ ઘટાડી શકાય છે. જેમ જેમ યુરિન એસિટોન ઓછું થાય છે અને બ્લડ સુગર ઓછી થાય છે, ત્યારે ડાયાબિટીસની સુખાકારીમાં સુધારો થશે. આ સમયે, તમારે તેને વધુપડતું ન કરવા અને હાયપોગ્લાયકેમિઆને ઉશ્કેરવાની જરૂર નથી. હાઈપોગ્લાયસીમિયાના ચિન્હો જેવા લક્ષણો પણ સામાન્ય મૂલ્યોમાં ખૂબ bloodંચા રક્ત ગ્લુકોઝમાં ઘટાડો સાથે થઈ શકે છે. પ્રકાર 2 ડાયાબિટીસમાં, પાણીને vitaminંચા વિટામિન સી પીણું દ્વારા બદલી શકાય છે: રોઝશીપ પ્રેરણા અથવા ખૂબ પાતળા લીંબુનો રસ. આ ઇન્સ્યુલિન પ્રતિકાર ઘટાડવામાં મદદ કરશે, તેથી ગ્લુકોઝ પેશીઓમાં પહોંચી શકે છે અને એસીટોન બનાવવાનું બંધ કરશે. ઉપરોક્ત પદ્ધતિઓ ઉપરાંત, પેશાબમાં એસિટોનના વિસર્જનને વેગ આપવા માટે, તમે હાયપોગ્લાયકેમિક અસર (મિર્ફેઝિન, આર્ફાઝેટિન), કેમોલી ચા, બેરીનો કાણો અને બ્લૂબriesરીના પાંદડાઓ, એસ્પેન છાલ, ઘોડાની ચામડી સાથે ફાર્મસીઓ સંગ્રહ કરી શકો છો. શું તમે હાઈ બ્લડ પ્રેશરથી પીડિત છો? શું તમે જાણો છો કે હાયપરટેન્શન હાર્ટ એટેક અને સ્ટ્રોક તરફ દોરી જાય છે. સાથે તમારા દબાણને સામાન્ય બનાવશો. અહીં વાંચેલી પદ્ધતિ વિશે અભિપ્રાય અને પ્રતિસાદ >> પેશાબમાં એસિટોન મુક્ત થવાનું કારણ માત્ર હાયપર-, પણ હાઈપોગ્લાયકેમિઆ હોઈ શકે છે. આવા એસિટોનને "ભૂખ્યા" કહેવામાં આવે છે, તે લોહીમાં ગ્લુકોઝની અછતને કારણે રચાય છે. હાઈપોગ્લાયકેમિઆ પરિણમી શકે છે:
હંગ્રી એસિટોન જોખમી નથી; તે કેટોસીડોસિસ તરફ દોરી શકે નહીં. જો કિડની યોગ્ય રીતે કાર્ય કરી રહી છે, તો આવા એસિટોન નજીકના ભવિષ્યમાં વિસર્જન કરવામાં આવશે. તેની રચના બંધ કરવા માટે, તમારે ગ્લાયસીમિયાને સામાન્ય બનાવવાની જરૂર છે. આનો સૌથી સહેલો રસ્તો એ છે કે ખાંડના સમઘનનું થોડુંક ખાવું, કારામેલ ચૂસવું અથવા મીઠું ચાની અડધી મગમાં નાના પીણામાં પીવું. તીવ્ર ઉલટી સાથે, તમારે તમારા ખાંડનું સ્તર વધુ વખત માપવાની જરૂર છે. હાઈપોગ્લાયસીમિયા અને એસીટોનથી બચવા માટે, ઓછી માત્રામાં ઝડપી કાર્બોહાઈડ્રેટનો વારંવાર વપરાશ, ઉદાહરણ તરીકે, દર 10 મિનિટમાં મીઠી ચાના થોડાક ચુસકાની જરૂર પડી શકે છે. પેશાબમાં ડાયાબિટીઝ અને ભૂખ્યા એસિટોનવાળા બાળકોને નશામાં હોવું જ જોઇએ, કારણ કે તેઓ ઝડપથી ડિહાઇડ્રેટેડ થાય છે. તેમને પુષ્કળ મીઠાશ પીણું આપવામાં આવે છે. ગ્લુકોઝને સમયસર વાસણો છોડી દેવા માટે, ટૂંકા ઇન્સ્યુલિનની ગણતરીની માત્રા દિવસમાં ઘણી વખત પંકચર કરવામાં આવે છે. પેશાબમાં એસીટોન એક અપ્રિય સ્થિતિ છે, અને વધુ ખાંડ સાથે તે ખતરનાક પણ છે. તેની ઘટનાને રોકવા માટે, નિયમોનું પાલન કરવું પૂરતું છે:
વધુ વાંચો: >> એસિટોનેમિક સિન્ડ્રોમ - તે શું છે અને તેની સાથે કેવી રીતે વ્યવહાર કરવો શીખવાની ખાતરી કરો! શું તમને લાગે છે કે ગોળીઓ અને ઇન્સ્યુલિન એ ખાંડને નિયંત્રણમાં રાખવાનો એકમાત્ર રસ્તો છે? સાચું નથી! તમે તેનો ઉપયોગ શરૂ કરીને આને જાતે ચકાસી શકો છો. વધુ વાંચો >> ઘણાં વર્ષોથી હું ડાયાબિટીઝની સમસ્યાનો અભ્યાસ કરી રહ્યો છું. જ્યારે ઘણા લોકો મૃત્યુ પામે છે ત્યારે તે ડરામણી છે, અને ડાયાબિટીઝના કારણે પણ વધુ અક્ષમ થઈ જાય છે.
બીજો એક સારા સમાચાર: આરોગ્ય મંત્રાલયે એક વિશેષ પ્રોગ્રામ સ્વીકારવાનું સુરક્ષિત રાખ્યું છે જે દવાની આખી કિંમતને વળતર આપે છે. રશિયા અને સીઆઈએસ દેશોમાં ડાયાબિટીસ પહેલાં ઉપાય મેળવી શકો છો મફત . એવા કિસ્સામાં જ્યારે સ્વાદુપિંડનું કાર્ય ઇચ્છિત થવા માટે ઘણું છોડે છે, ઇન્સ્યુલિન ઓછી માત્રામાં સ્ત્રાવ થાય છે અથવા તેનું ઉત્પાદન થતું નથી. આ દૃશ્યમાં, સહાય વિના કોષોમાં પ્રવેશવું ગ્લુકોઝ અત્યંત મુશ્કેલ છે, પરિણામે સેલ્યુલર સ્તરે કહેવાતા દુકાળની શરૂઆત થાય છે. મગજ પોષક તત્ત્વોની અછતને સતત સંકેત આપવાનું શરૂ કરે છે, જે માનવ ભૂખમાં વધારો કરે છે - આવા અસંતુલન રક્ત ખાંડમાં વધારો તરફ દોરી જાય છે. વધુ પડતા ગ્લુકોઝનો સામનો કરવા માટે, મગજ સહાયક energyર્જા પદાર્થોનું કારણ બને છે - કીટોન બોડીઝ, જેનો એક પ્રકાર ડાયાબિટીસ મેલિટસમાં એસિટોન છે. આ પદાર્થોના પ્રભાવ હેઠળ, કોશિકાઓ ચરબી અને પ્રોટીન શોષી લેવાનું શરૂ કરે છે, કારણ કે તે ગ્લુકોઝનો સામનો કરવા માટે સંપૂર્ણપણે અસમર્થ છે. એવા પણ કારણો છે જે લોહી અને પેશાબમાં એસિટોનના દેખાવ તરફ દોરી જાય છે.
કેટટોસિડોસિસના લક્ષણો ઘણા દિવસો સુધી વિકસે છે. દરરોજ વ્યક્તિની સ્થિતિ વધુ ખરાબ થાય છે, અને લક્ષણો વધુ સ્પષ્ટ થાય છે. ડબ્લ્યુએચઓ અનુસાર, વિશ્વમાં દર વર્ષે 2 મિલિયન લોકો ડાયાબિટીઝ અને તેની ગૂંચવણોથી મૃત્યુ પામે છે. શરીર માટે યોગ્ય સમર્થનની ગેરહાજરીમાં, ડાયાબિટીઝ વિવિધ પ્રકારની ગૂંચવણો તરફ દોરી જાય છે, ધીમે ધીમે માનવ શરીરનો નાશ કરે છે. સૌથી સામાન્ય ગૂંચવણો છે: ડાયાબિટીક ગેંગ્રેન, નેફ્રોપથી, રેટિનોપેથી, ટ્રોફિક અલ્સર, હાયપોગ્લાયકેમિઆ, કેટોએસિડોસિસ. ડાયાબિટીઝ પણ કેન્સરયુક્ત ગાંઠોના વિકાસ તરફ દોરી શકે છે. લગભગ તમામ કેસોમાં, ડાયાબિટીસ કાં તો મૃત્યુ પામે છે, પીડાદાયક રોગ સાથે સંઘર્ષ કરે છે, અથવા અસમર્થતાવાળા વાસ્તવિક વ્યક્તિમાં ફેરવાય છે. ડાયાબિટીઝવાળા લોકો શું કરે છે? રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજિકલ રિસર્ચ સેન્ટરએ ડાયાબિટીઝ મેલીટસને સંપૂર્ણપણે મટાડતા ઉપાય કરવામાં સફળતા મેળવી છે. ફેડરલ પ્રોગ્રામ "હેલ્ધી નેશન" હાલમાં ચાલી રહ્યું છે, જેની માળખામાં રશિયન ફેડરેશનના દરેક નિવાસી અને સીઆઈએસને આ દવા આપવામાં આવે છે. મફત . વધુ માહિતી માટે, મીંઝડ્રાવાની સત્તાવાર વેબસાઇટ જુઓ.
અત્યારે, હાયપરગ્લાયકેમિઆને રોકવા અને એસિડિસિસને રોકવા માટે આધુનિક દવા પાસે ઘણી દવાઓ છે. ગ્લુકોઝના સામાન્ય સ્તરને જાળવવાના મુખ્ય પાસાંઓમાં એક આહાર છે. કયા ખોરાક વધુ સારા છે તે વિશે સક્રિય ચર્ચા હવે ભડકે છે: પેટા-કેલરીક (તમામ પ્રકારના કાર્બોહાઇડ્રેટ્સના પ્રતિબંધ સાથે) અથવા નિયમિત (ફક્ત સરળતાથી સુપાચ્ય ખાંડને ઘટાડીને). પ્રથમ વિકલ્પમાં, ગ્લાયસીમિયાના સતત નીચલા સ્તરને લીધે, શરીર એસિટોનની રચના સાથે અંતર્જાત ચરબીનો સક્રિયપણે નાશ કરે છે. આ કિસ્સામાં, આ એક સામાન્ય સ્થિતિ છે. કેટલાક એન્ડોક્રિનોલોજિસ્ટ્સ આ પ્રકારની ખાવાની રીતના વિચારને નકારે છે, પરંતુ કોઈ નકારાત્મક પરિણામ અને સારા ઉપચારાત્મક પરિણામોની ગેરહાજરીથી સમુદાય આહારની રચના માટેના શાસ્ત્રીય અભિગમોને બદલવા વિશે વિચારે છે. ડાયાબિટીઝ મેલીટસમાં યુરિન એસિટોન એ કેટોએસિડોસિસ વિકસાવવા વિશે શરીરની પ્રથમ અલાર્મ બેલ છે - એક ખતરનાક સ્થિતિ, જેને તાત્કાલિક તબીબી સહાયની જરૂર હોય છે. આવા ભયંકર પરિણામો ટાળવા માટે, દરેક ડાયાબિટીસ અને તેના સંબંધીઓએ જાણવું જોઈએ કે શરીરમાં એસિટોન કેવી રીતે બને છે, તે કેટલું જોખમી છે, અને સમસ્યાને હલ કરવા માટે કઈ પદ્ધતિઓ અસ્તિત્વમાં છે. ડીએમ એક અસાધ્ય સ્વયંપ્રતિરક્ષા રોગવિજ્ .ાન છે, અને તેની ગૂંચવણોથી મૃત્યુ દર આજે ઝડપથી વધી રહ્યો છે. આવા ગંભીર પરિણામોમાંથી એક એ કેટોસિડોસિસ છે, જે કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનમાં વિકસે છે. ડાયાબિટીસના રક્ત અને પેશાબના પરીક્ષણોમાં કીટોન બોડીઝ (અનઇનિટિએટેડ, એસિટોન માટે) ની ઘટના એ ખતરનાક સ્થિતિનું લાક્ષણિક લક્ષણ છે. એસિટોનના ઉત્પાદનની પૃષ્ઠભૂમિ અને પદ્ધતિને સમજવા માટે, તમારે શરીરમાં થતી બાયોકેમિકલ પ્રક્રિયાઓને સમજવાની જરૂર છે. Energyર્જાનો મુખ્ય સ્રોત બહારથી અવયવોમાં પ્રવેશ કરે છે અને શરીરમાં જ ઉત્પન્ન થાય છે તે ગ્લુકોઝ છે. ઇન્સ્યુલિનની ભાગીદારીથી તેનું સંપૂર્ણ જોડાણ શક્ય છે, જે સ્વાદુપિંડનું સંશ્લેષણ કરે છે. તેની ઉણપ અથવા ઓછી કાર્યક્ષમતા સાથે, ખાંડ સંપૂર્ણ રીતે શોષાય નહીં, અને કોષો ભૂખ્યા રહે છે. ગ્લુકોઝ મુક્ત energyર્જાની ખોટ વિશે મગજ એલાર્મ કરે છે. અને કોષો કીટોન શરીરને છુપાવીને ચરબી અને પ્રોટીન પર પ્રક્રિયા કરવાનો પ્રયાસ કરે છે. તેઓ ફોર્મમાં રજૂ થાય છે: તંદુરસ્ત લોકો માટે કેટોન્સની સામાન્ય સાંદ્રતા 0.5 એમએમઓએલ / એલ સુધી છે. જ્યારે તેની એસિડિક અને આલ્કલાઇન વાતાવરણનું સંતુલન એસિડિક બાજુ તરફ વળે છે ત્યારે તેની contentંચી સામગ્રી, કીટોસિડોસિસથી ડાયાબિટીસના દર્દીઓને ધમકી આપે છે. તાત્કાલિક હોસ્પિટલમાં દાખલ કર્યા વિના, હુમલો ડાયાબિટીસ કોમા અને મૃત્યુનું પરિણામ આપી શકે છે. અન્ય જગ્યાઓ વચ્ચે:
કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનના કિસ્સામાં, વિશ્લેષણવાળી આવી પરિસ્થિતિઓ બે કિસ્સાઓમાં ઉદ્ભવે છે:
ડાયાબિટીક પરીક્ષણોમાં એલિવેટેડ ખાંડ અને એસિટોન સામગ્રી અંગોની સામાન્ય કામગીરીને અવરોધે છે. આ રોગ એક દિવસ કરતા વધુ વિકસે છે, દર્દીની તંદુરસ્તી ધીમે ધીમે ખરાબ થાય છે, અને પેથોલોજીની તીવ્રતાના આધારે કેટોએસિડોસિસના લક્ષણોનું મૂલ્યાંકન કરવું જોઈએ: હળવા, મધ્યમ, ગંભીર, કોમા. પ્રથમ તબક્કે, નોંધ:
પાછળથી, ડિસપેપ્ટીક લક્ષણો દેખાય છે, ડાયાબિટીઝમાં એસિટોનની એક લાક્ષણિક ગંધ મોંમાંથી પડે છે. મધ્યમ સ્વરૂપ દ્વારા વર્ગીકૃત થયેલ છે:
ગંભીર કિસ્સાઓમાં, ફરિયાદો છે:
જો આ તબક્કે એસીટોન તાકીદે પાછો ખેંચવામાં ન આવે તો, ભોગ બનેલાને ડાયાબિટીક કોમા અને સંભવત મૃત્યુની ખાતરી આપવામાં આવે છે. કેટોન્યુરિયાનો ભય શું છે? પોતે જ, વિશ્લેષણમાં એસીટોન હજી સુધી ગભરામણનું કારણ નથી. પરંતુ જો શરીરના એસિડિફિકેશનને અટકાવવામાં ન આવે, તો જ્યારે એસિડ સંતુલન .3..3 સુધી હોય ત્યારે વિકાસ થાય છે, જ્યારે મગજને યોગ્ય પોષણ મળતું નથી અને ન્યુરોસાયટ્સને "બંધ કરે છે". સઘન સંભાળ અને પીએચ સુધારણા વિના, પરિણામો ભયંકર હોઈ શકે છે. ઉપચારની પદ્ધતિ વિકસાવતા પહેલા, પેશાબ અને લોહીમાં કીટોન શરીરની ચોક્કસ સામગ્રી સ્થાપિત કરવી જરૂરી છે. સમાન વિશ્લેષણ ઘરે પણ કરી શકાય છે, જો તમે પરીક્ષણ સ્ટ્રીપ્સ "એસિટનટેસ્ટ", "કેટોનસ્ટિક્સ", "યુરિકેટ" ખરીદો છો. સમાન પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ ડાયગ્નોસ્ટિક પ્રયોગશાળાઓ દ્વારા કરવામાં આવે છે. પ્રક્રિયાની સરળતા અને accessક્સેસિબિલિટી તબીબી પરીક્ષાની આવશ્યકતા નક્કી કરવામાં મદદ કરશે. જો સ્વાદુપિંડનો સંપૂર્ણ હોર્મોન ઇન્સ્યુલિન ઉત્પન્ન કરવાના તેના કાર્યોનો સામનો ન કરે તો કેટોસીડોસિસના લક્ષણોને કેવી રીતે દૂર કરવી? ભૂખમરોથી નબળી પડી ગયેલા વ્યક્તિઓ માટેનો મુખ્ય ડોપ ઇન્સ્યુલિનના ઇન્જેક્શન હશે. વિશ્લેષણોના ડેટા અને રોગના તબક્કાને ધ્યાનમાં રાખીને ડ doctorક્ટર ડોઝ અને નિયમિતતા પસંદ કરશે. હોર્મોનની દરેક માત્રા (તે સામાન્ય દરમાં વધારો કરવો જરૂરી હોઈ શકે છે) કાર્બનથી ભૂખે મરતા કોષોને સંતોષશે, અને એસીટોન સમય જતાં જૈવિક પ્રવાહી છોડી દેશે. વધારામાં, દર્દી માટે નીચેની કાર્યવાહી સૂચવવામાં આવે છે:
કેટલીકવાર એંટોરોસોર્બેન્ટ્સ વધુમાં સૂચવવામાં આવે છે: સ્મેક્ટા, પોલિસોર્બ, પોલિફેપન, તેમજ ઇલેક્ટ્રોલાઇટ સંતુલનને પુનર્સ્થાપિત કરવા માટે 0.9% એનએસીએલ સોલ્યુશનના નસમાં ઇન્જેક્શન. રોગનું કારણ ઘણીવાર ભેજની ખામી હોય છે, તે પાણીનો વપરાશ કરતા પ્રમાણમાં વધારો કરવાની સલાહ આપવામાં આવે છે. જો દર્દી કોમામાંથી બહાર નીકળવામાં સમર્થ હતો, તો ફરીથી થવું અટકાવવા માટે, તેને તેની આદતો પર સંપૂર્ણ રીતે પુનર્વિચાર કરવાની જરૂર છે. હાયપરગ્લાયકેમિઆને તટસ્થ કરવા અને એસિડિસિસને રોકવા માટે, આજે ડોકટરો પાસે દવાઓની વિશાળ પસંદગી છે. સ્થિર ખાંડના વળતર માટેની મુખ્ય શરત એ સંતુલિત આહાર છે. આજે, એન્ડોક્રિનોલોજિસ્ટ્સમાં કોઈ સહમતિ નથી કે ડાયાબિટીસ માટે કયા આહાર વધુ સારા છે: મહત્તમ કેલરી અને કાર્બોહાઈડ્રેટવાળા તમામ પ્રકારના ખોરાકનો બાકાત અથવા પરંપરાગત આહાર જે ફક્ત ઝડપી શોષી લેતી શર્કરાને પ્રતિબંધિત કરે છે. પ્રથમ કિસ્સામાં, ગ્લિસેમિયા સતત ઓછું હોય છે અને શરીરમાં એન્ડોજેનસ ચરબીમાંથી energyર્જા ઉત્પન્ન કરવી પડે છે, જ્યારે એસિટોનનું સંશ્લેષણ થાય છે. આ અભિગમ સાથે, કેટોન્યુરિયા એ આદર્શ છે, અને લક્ષણને સક્રિય તબીબી સહાયની જરૂર નથી. કીટોન્સ હંમેશા જોખમી હોય છે? તેમના દેખાવને રોજિંદા જીવનમાં રેકોર્ડ કરી શકાય છે, અને આ ફક્ત ક્ષણિક મેટાબોલિક ફેરફારોનું પરિણામ છે. એન્ડોક્રિનોલોજિસ્ટની સામાન્ય ભલામણો:
જો બધી શરતો પૂરી થાય અને શર્કરા માટે સ્થિર વળતર પ્રાપ્ત થાય, તો ડાયાબિટીસ તે લોકો કરતાં વધુ લાંબા સમય સુધી જીવી શકે છે, જેમને આ ક્ષણે આવી ગંભીર સમસ્યાઓ નથી, પરંતુ તેમના સ્વાસ્થ્યને થોડું લે છે.
મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે. સુવિધાઓપેશાબમાં એસીટોનના સ્તરનું સતત નિરીક્ષણ કરવા માટે, તમે નિયમિતપણે ઘરે જાતે એક્સપ્રેસ વિશ્લેષણ કરી શકો છો. તે એકદમ આદિમ છે અને તેને ખાસ તૈયારીની જરૂર નથી. હંમેશની જેમ, તમારે બાહ્ય જનનેન્દ્રિયને ગરમ પાણી અને સાબુથી ધોવા અને ટુવાલથી સૂકવવાની જરૂર છે. જંતુરહિત કન્ટેનરમાં થોડી માત્રામાં પેશાબ એકત્રિત કરો. પરીક્ષણની પટ્ટી ચોક્કસ બિંદુ પર નિમજ્જન હોવી જોઈએ અને 5 સેકંડ પછી દૂર કરવી જોઈએ. વધારે ટીપાં કા removeવા માટે રાહ જુઓ અને રાહ જુઓ. રીએજન્ટ સાથે પેશાબની ક્રિયાપ્રતિક્રિયા માટે, તે ફક્ત એક મિનિટ લે છે, તે પછી સ્ટ્રીપ કોઈપણ રંગમાં રંગીન બને છે. ધોરણની સરખામણી પછી જ પરિણામ નક્કી કરી શકાય છે. ડેટા ડિક્રિપ્શનપેશાબમાં એસિટોનનું સ્તર mm. mm એમએમઓએલ / એલ કરતા વધારે ન હોવું જોઈએ. આ સૂચકથી વધુ થવું એ ડાયાબિટીસના શરીરમાં ગંભીર અને ઉલટાવી શકાય તેવું ફેરફારો સૂચવી શકે છે. જો ઝડપી પરીક્ષણ દરમિયાન ઉચ્ચ એસિટોન મળી આવે છે, તો તમારે ડ doctorક્ટરની સલાહ લેવી જોઈએ. જો અભ્યાસ પ્રયોગશાળામાં હાથ ધરવામાં આવ્યો હતો, તો પેશાબમાં સામાન્ય રીતે એસિટોનની ગેરહાજરી અથવા તેની નોંધપાત્ર સામગ્રી માનવામાં આવતી નથી. ગંભીર વિચલનો એ પરિણામ દ્વારા સૂચવવામાં આવે છે જે અનુમતિપૂર્ણ મૂલ્યોને 2-3 ગણોથી વધુ વટાવે છે. ડાયાબિટીક કેટોન્યુરિયા સારવારકેટોન્યુરિયાની સારવાર પરીક્ષણોનાં પરિણામો અનુસાર પ્રક્રિયા કેવી રીતે ચલાવશે તેના પર નિર્ભર રહેશે. જો કોઈ દર્દીને સ્વસ્થ થવા માટે ફક્ત તેના આહારને સમાયોજિત કરવાની જરૂર હોય, તો પછી ફક્ત ઇમર્જન્સી હોસ્પિટલમાં દાખલ થવું જ અન્ય લોકોને મદદ કરી શકે છે. કેટોએસિડોસિસના લક્ષણોથી રાહત મેળવવા માટે, જો સ્વાદુપિંડ પૂરતા પ્રમાણમાં હોર્મોન ઉત્પન્ન કરવામાં સક્ષમ ન હોય, તો ઇન્સ્યુલિનના ઇન્જેક્શન મદદ કરશે. વિશ્લેષણના ડેટા અને રોગના તબક્કાને ધ્યાનમાં લેતા હાજરી આપતા ચિકિત્સક દ્વારા આવર્તન અને ડોઝની પસંદગી કરવી જોઈએ. ડ્રગનો દરેક ભાગ નબળા પેશી કોષોને સંતોષશે અને વધારે એસિટોનને દૂર કરશે. વધારાની કાર્યવાહી તરીકે, દર્દીને નીચેની બાબતો લાગુ કરી શકાય છે.
આ ઉપરાંત મૂળભૂત દવા પણ આપવી જોઈએ. ડાયાબિટીઝ મેલ્લીટસમાં, આ ઇન્સ્યુલિનના ઇન્જેક્શન છે, અને આંતરડાના ચેપમાં, તે એન્ટીબેક્ટેરિયલ એજન્ટો છે.દર્દીને પીવાના જીવનપદ્ધતિને 2-3 લિટર સુધી વધારવાની ભલામણ કરવામાં આવે છે, અને તમારે ગેસ વિના શુધ્ધ પાણી પીવાની જરૂર છે. લોક ઉપાયોમાંથી, કેમોલી, લસણ અથવા અખરોટના પાંદડા પર આધારિત ડેકોક્શન્સ ઉપયોગી થઈ શકે છે. જો પુષ્કળ omલટીને લીધે પ્રવાહીનું સેવન શક્ય નથી, તો તેના વહીવટને ટીપાંની પદ્ધતિ દ્વારા સલાહ આપવામાં આવે છે. નિવારક પગલાંડાયાબિટીઝનો રોગ ધરાવતો કોઈપણ દર્દી ઝડપથી લક્ષણોમાંથી છુટકારો મેળવવામાં અને એસેટોન્યુરિયાના વિકાસને રોકવા માટે સક્ષમ હશે. આ કરવા માટે, તેણે કાળજીપૂર્વક ડ doctorક્ટરની બધી સૂચનાઓનું પાલન કરવું જોઈએ. આ આરોગ્ય પરના ભાર સાથે ફાર્માકોલોજીકલ તૈયારીઓ અને જીવનશૈલીમાં પરિવર્તનના વહીવટને લાગુ પડે છે: પરેજી પાળવી, શારીરિક વ્યાયામોના સૌમ્ય સંકુલનું અમલીકરણ, યોગ્ય આરામ અને sleepંઘની ખાતરી કરવી, અને તાજી હવામાં પર્યાપ્ત રોકાણ. ડાયાબિટીસ મેલીટસવાળા મોટાભાગના દર્દીઓમાં, રક્તવાહિની, પાચક અને પેશાબની સિસ્ટમોના ક્રોનિક પેથોલોજીઝના ઉત્તેજના થાય છે. મહત્વપૂર્ણ અવયવો, ચયાપચયની વિક્ષેપના કાર્યની દ્રષ્ટિએ નકારાત્મક ફેરફારોને રોકવા માટે, આગ્રહણીય છે કે તીવ્રતા અટકાવવા માટે નિયમિત સુનિશ્ચિત પરીક્ષાઓ અને વાર્ષિક પૂર્ણ-નિદાન તપાસ હાથ ધરવામાં આવે. નિવારણનો એક અભિન્ન ભાગ એ આહાર માનવામાં આવે છે. ગ્લુકોઝની ઉણપ અને વધુ ચરબીની રચનાને અટકાવવા માટે દૈનિક આહારની રચના એવી રીતે કરવી જોઈએ. આ પોષણ નિષ્ણાત દ્વારા થવું જોઈએ. દર્દીને પોષણવિજ્istાનીની સલાહ પર ધ્યાન આપવાનું બાકી છે અને પોષણના કેટલાક સિદ્ધાંતોનું પાલન કરવું જોઈએ.
તે જ સમયે, ટ્રાન્સ ચરબી અને ઝડપી પાચક કાર્બોહાઈડ્રેટનો ઉપયોગ સંપૂર્ણપણે દૂર કરવા અથવા મર્યાદિત કરવાની ભલામણ કરવામાં આવે છે. પ્રતિબંધિત ઉત્પાદનોની સૂચિમાં શામેલ છે: ધૂમ્રપાન કરેલા માંસ અને સોસેઝ, મરીનેડ્સ અને અથાણાં, ચરબીયુક્ત માંસ અને તેના આધારે બ્રોથ, આલ્કોહોલ, કોફી, પાસ્તા, સૂકા ફળો, સફેદ બ્રેડ અને માખણ શેકવામાં માલ. એસેટોન્યુરિયા એ ક્લિનિકલ સિન્ડ્રોમ છે, જે ક્ષતિગ્રસ્ત ગ્લુકોઝ ચયાપચયને લીધે એસીટોનના પ્રકાશન દ્વારા વર્ગીકૃત થયેલ છે. રોગવિજ્ .ાનને રોકવા માટે, ઇન્સ્યુલિન ઉપચાર હાથ ધરવા, નિવારક પગલાંનું નિરીક્ષણ કરવાની અને નિયમિતપણે એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લેવાની ભલામણ કરવામાં આવે છે. |


 સેન્ટ્રલ નર્વસ સિસ્ટમને ભારે નુકસાન,
સેન્ટ્રલ નર્વસ સિસ્ટમને ભારે નુકસાન, યોગ્ય ઉપચાર વિના, ડાયાબિટીઝવાળા એસેટોન્યુરિયા ખતરનાક ગૂંચવણો તરફ દોરી શકે છે:
યોગ્ય ઉપચાર વિના, ડાયાબિટીઝવાળા એસેટોન્યુરિયા ખતરનાક ગૂંચવણો તરફ દોરી શકે છે:

 પોષણનો આધાર ધીમો શોષણવાળા ઉત્પાદનો હોવા જોઈએ. મેનૂમાં ફાઇબર અને જટિલ કાર્બોહાઈડ્રેટથી સમૃદ્ધ ખોરાક શામેલ હોવા જોઈએ. મંજૂરી છે: ફળો, શાકભાજી, bsષધિઓ, માંસ અને માછલીની ઓછી ચરબીવાળી જાતો, તમામ પ્રકારના ડેરી ઉત્પાદનો, અનાજ, જેલી અને ફળ પીણાં, તેમજ હર્બલ અથવા લીલી ચા.
પોષણનો આધાર ધીમો શોષણવાળા ઉત્પાદનો હોવા જોઈએ. મેનૂમાં ફાઇબર અને જટિલ કાર્બોહાઈડ્રેટથી સમૃદ્ધ ખોરાક શામેલ હોવા જોઈએ. મંજૂરી છે: ફળો, શાકભાજી, bsષધિઓ, માંસ અને માછલીની ઓછી ચરબીવાળી જાતો, તમામ પ્રકારના ડેરી ઉત્પાદનો, અનાજ, જેલી અને ફળ પીણાં, તેમજ હર્બલ અથવા લીલી ચા.