ડાયાબિટીક માઇક્રોઆંગિઓપેથી
સુગરની બિમારી ઘણીવાર મુશ્કેલીઓનું કારણ બને છે, ડાયાબિટીસ મેક્રોએંગોપથી એ નીચલા હાથપગમાં સૌથી સામાન્ય છે. આ રોગ ડાયાબિટીસ થેરેપીના ઘણા વર્ષો પછી થાય છે, અને તે સમગ્ર વેસ્ક્યુલર સિસ્ટમને અસર કરે છે. જો નાના રુધિરકેશિકાઓ અને જહાજોને નુકસાન થાય છે, તો પછી તેને માઇક્રોએંજીયોપથી તરીકે વર્ગીકૃત કરવામાં આવે છે, બદલામાં, મોટા લોકો સાથે, મેક્રોઆંગિઓપેથી વિકસે છે. મોટેભાગે, આ રોગ અને અન્ય ઘણા લોકો ડાયાબિટીઝની ગૂંચવણ તરીકે ariseભી થાય છે. મેક્રોંગિઓયોપેથી શરીરના કોઈપણ ભાગમાં સ્થાનીકૃત થઈ શકે છે અને ગંભીર ગૂંચવણો, મૃત્યુ પણ કરી શકે છે.
જાણવું મહત્વપૂર્ણ! ઘરેલું, શસ્ત્રક્રિયા અથવા હોસ્પિટલો વિના પણ અદ્યતન ડાયાબિટીસ મટાડી શકાય છે. ફક્ત મરિના વ્લાદિમીરોવના શું કહે છે તે વાંચો. ભલામણ વાંચો.

આ રોગ શું છે?
માઇક્રોએંજીયોપેથી એ નાના રક્ત વાહિનીઓની દિવાલોનો નાશ છે, મેક્રોઆંગિઓપેથી મોટા જહાજોની કાર્યક્ષમતાને વિક્ષેપિત કરે છે, અને માનવ શરીરના કોઈપણ ભાગોને અસર થાય છે. રોગના વિકાસ અને પ્રગતિથી ચેપી અને બેક્ટેરિયલ રોગો થાય છે, તેમજ ડાયાબિટીઝમાં યકૃતની તકલીફ થાય છે. ઘણીવાર માઇક્રોએંજીયોપેથી કોઈ વ્યક્તિના નબળા મુદ્દાઓ પર પ્રહાર કરે છે. ડાયાબિટીઝના દર્દીઓમાં, આંખો નબળા હોય છે, આંખની કીકીની રુધિરવાહિનીઓ પાતળા અને ભંગાણ થવા લાગે છે અને દ્રષ્ટિ ઝડપથી ઘટી રહી છે. રક્તવાહિનીઓની દિવાલોના વિનાશ તરફ દોરી જતા રોગોમાં શામેલ છે:
ખાંડ તરત જ ઘટાડો થાય છે! સમય જતાં ડાયાબિટીઝથી રોગોનો સંપૂર્ણ સમૂહ થઈ શકે છે, જેમ કે દ્રષ્ટિની સમસ્યાઓ, ત્વચા અને વાળની સ્થિતિ, અલ્સર, ગેંગ્રેન અને કેન્સરગ્રસ્ત ગાંઠો પણ! લોકોએ તેમના ખાંડના સ્તરને સામાન્ય બનાવવા માટે કડવો અનુભવ શીખવ્યો. પર વાંચો.
- નેક્રોટિક ફોકસી,
- ફાઇબરિનોઇડ્સ,
- થ્રોમ્બોસિસ
- હાયલિનોસિસ.
ઇટીઓલોજી અને પેથોજેનેસિસ
ડાયાબિટીઝ મેલીટસમાં મેક્રોઆંગોપથી એ એક સામાન્ય ઘટના છે; ગ્લુકોઝની વધેલી સામગ્રી, જે વિનાશક છે, તે રક્ત વાહિનીઓમાંથી વહે છે. તે અવક્ષય તરફ દોરી જાય છે, એક જગ્યાએ દિવાલ પાતળા અને બરડ થઈ જાય છે, બીજી જગ્યાએ તે જાડું થાય છે. નબળી રક્ત કોગ્યુલેબિલિટીને કારણે, ક્લોગિંગ, થ્રોમ્બોસિસ થાય છે. પેશીઓ અને અવયવો oxygenક્સિજન (હાયપોક્સિયા) ના અભાવથી પીડાય છે, જે શરીરની ઘણી સિસ્ટમોના નિષ્ક્રિયતા તરફ દોરી જાય છે.
રોગના વિકાસ સાથે શરીરમાં આવા ફેરફારો થાય છે:
- વાસણોની દિવાલો વિજાતીય બને છે, નુકસાન દેખાય છે,
- લોહીમાં સ્નિગ્ધતા વધે છે
- વાહિનીઓ દ્વારા લોહીના પરિવહનની ગતિ ધીમી પડી જાય છે.
આખું શરીર પરિણામથી પીડાય છે, ખાસ કરીને નીચલા અંગો, જે મોટાભાગના ભાર માટેનો હિસ્સો છે.
રોગના વિકાસના મુખ્ય કારણો:
- આનુવંશિકતા
- વિવિધ ડિગ્રીની ઇજાઓ (ડાયાબિટીસ સાથે, ઉપચાર ધીમું અને સમસ્યારૂપ છે),
- લોહી અને પ્લાઝ્મા રોગો,
- દવાઓ સાથે શરીરનો નશો,
- હાયપરટેન્શન
- શરીરની સક્રિયતામાં ઘટાડો.
ડાયાબિટીક માઇક્રો- અને મેક્રોઆંગિઓપેથીનું અભિવ્યક્તિ
લક્ષણોનું અભિવ્યક્તિ વેસ્ક્યુલર નુકસાનની ડિગ્રી અને ડાયાબિટીસના કોર્સ પર આધારિત છે. મગજને નુકસાન, પરિવહન અસ્થિબંધનનું ઉલ્લંઘન એ ઇસ્કેમિયા, હાર્ટ એટેક, એન્સેફાલોપથીનું કારણ બને છે તે સૌથી સારવાર માટે સૌથી મુશ્કેલ છે. ઉલ્લંઘનની પૃષ્ઠભૂમિ સામે, લક્ષણો ધીમે ધીમે દેખાય છે:
- સતત માથાનો દુખાવો, પેઇનકિલર્સની અસર બિનઅસરકારક છે,
- માનસિક પ્રવૃત્તિની પ્રવૃત્તિમાં ઘટાડો,
- થાક
- દ્રષ્ટિ ઘટી છે
- અસંગઠિત હલનચલન
- મેમરી ક્ષતિ.
શરીરના અન્ય ભાગોમાં નીચલા હાથપગની ડાયાબિટીસ માઇક્રોએંજીયોપથી પ્રવર્તે છે, કારણ કે ભારનો મોટો ભાગ તેને સોંપવામાં આવે છે. લોહીના પરિભ્રમણનું ઉલ્લંઘન છે, પ્રથમ સમયે નીચલા પગ, ઘૂંટણની સંયુક્ત પીડાય છે. થોડા સમય પછી, સ્થિતિ વધુ તીવ્ર બને છે, લક્ષણો વધુ સ્પષ્ટ થાય છે. પ્રારંભિક અભિવ્યક્તિ બર્નિંગ અને પીડા કરતી વખતે પીડા છે, પછી પીડા અસહ્ય બને છે, હલનચલન અશક્ય છે. અંગો ફૂલે છે; અદ્યતન કેસોમાં, અલ્સેરેટિવ ઘાવ રચાય છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
પરીક્ષા દરમિયાન, ડ doctorક્ટર દર્દીઓની ફરિયાદો તરફ ધ્યાન દોરે છે, પરંતુ આ રોગ અને તેના કારણો ઓળખવા માટે તે પર્યાપ્ત નથી. નીચેની નિદાન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
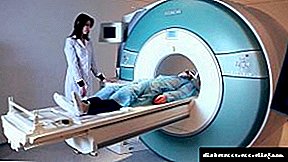 મગજની પેશીઓને નુકસાનની પુષ્ટિ કરવા અથવા રદિયો આપવા માટે, એમઆરઆઈનો આશરો લો.
મગજની પેશીઓને નુકસાનની પુષ્ટિ કરવા અથવા રદિયો આપવા માટે, એમઆરઆઈનો આશરો લો.
- લોહી અને પેશાબનું ક્લિનિકલ વિશ્લેષણ. ડાયાબિટીસમાં ગ્લુકોઝનું સ્તર નિયંત્રિત કરવા માટે આ જરૂરી છે.
- ડોપ્લર પદ્ધતિનો ઉપયોગ કરીને અલ્ટ્રાસાઉન્ડ. તેની સહાયથી, “ચાલ” અને તેમનું નુકસાન જાહેર કરવામાં આવશે. ઘૂંટણની નીચે બ્લડ પ્રેશર પણ માપવામાં આવે છે.
- મગજના શંકાસ્પદ નુકસાન સાથે એમઆરઆઈ.
- એક્સ-રે
સારવારની પદ્ધતિઓ
ડાયાબિટીઝ મેલીટસમાં માઇક્રોએંગિઓપથીમાં સારવાર માટે વપરાયેલી વધારાની દવાઓનો સમાવેશ થાય છે. બીમારીને દૂર કરવા માટે, તમારે સૌથી સરળ વસ્તુથી પ્રારંભ કરવો જોઈએ - ખરાબ ટેવો છોડી દો અને દૈનિક આહારની સમીક્ષા કરો. નિમણૂકો ફક્ત ડ doctorક્ટર દ્વારા કરવામાં આવે છે, સ્વ-દવા ફક્ત પરિસ્થિતિને વધારે તીવ્ર બનાવશે. મેટાબોલિક એજન્ટોનો ફરજીયાત ઉપયોગ જે ફેટી એસિડ્સનું idક્સિડાઇઝ કરે છે અને મ્યોકાર્ડિયમ પર ફાયદાકારક અસર કરે છે. તે પછી, રક્ત વાહિનીઓ પરનો ભાર રક્તને નમ્ર બનાવીને નબળી પાડવો જોઈએ; આ માટે, હેપરિન અથવા એસિટિલસાલિસિલિક એસિડ સૂચવવામાં આવશે.
જો રોગ નીચલા અંગોને અસર કરે છે, તો જખમો જલ્દીથી વિકસી શકે છે, જે, ખાંડની માત્રામાં, પીડાદાયક રીતે ખેંચી શકે છે. આ સંદર્ભમાં, શરીરનો પ્રતિકાર ઓછો હોવાથી ચેપનું જોખમ વધે છે. આ પ્યુુઅલન્ટ રચનાઓ તરફ દોરી શકે છે, આ કિસ્સામાં, જો દર્દીના જીવન માટે કોઈ ખતરો હોય, તો ડ doctorક્ટર સેપ્સિસને ટાળીને ચેપગ્રસ્ત અંગને કાપી નાખવાનો નિર્ણય કરશે. હાર્ટ એટેકને બાયપાસ કરવા માટે, રક્ત ખાંડના સ્તર પર જ નહીં, પરંતુ બ્લડ પ્રેશર પર પણ સતત દેખરેખ રાખવી જોઈએ. તીવ્ર વધારો સાથે, દબાણ ઘટાડતી દવાઓ લેવાનું સૂચવવામાં આવે છે. તે યાદ રાખવું યોગ્ય છે કે ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે વિકસિત રોગો એ એક પરિણામ છે.
નિવારણ
ઝડપથી પુન recoveryપ્રાપ્તિ માટે, તમારે ડાયાબિટીઝની ગૂંચવણના કારણને દૂર કરવાની જરૂર છે, અને નિવારણની પદ્ધતિઓ વિશે ભૂલશો નહીં. રોગને રોકવા કરતા તેને અટકાવવાનું વધુ સરળ છે, આ મેક્રોઆંગિઓપેથી પર લાગુ પડે છે. સ્થૂળતા એકંદર આરોગ્ય માટે ખરાબ છે અને ઉચ્ચ કોલેસ્ટ્રોલ સૂચવે છે. ડ doctorક્ટરની ભલામણોને અનુસરો અને પ્રકાશ કાર્ડિયો લોડ ઉમેરો: દોડવું, જમ્પિંગ દોરડું, લયબદ્ધ વ્યાયામ. પરિણામને ઠીક કરવાથી સખ્તાઇ કરવામાં મદદ મળશે, જે શરીરને સ્વર કરશે અને એકંદર રોગપ્રતિકારક શક્તિને મજબૂત બનાવશે.
ડાયગ્નોસ્ટિક્સ
સચોટ નિદાન કરવા અને યોગ્ય સારવાર સૂચવવા માટે, એકલા દર્દીની ફરિયાદો પૂરતી નથી. સંપૂર્ણ ઇતિહાસ એકત્રિત કરવા માટે, ઉપસ્થિત ચિકિત્સક નીચેના પ્રકારનાં પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ અભ્યાસ સૂચવે છે:
- લેબોરેટરી ડાયગ્નોસ્ટિક્સ. લોહી અને પેશાબનું સામાન્ય વિશ્લેષણ ગ્લુકોઝનું સ્તર બતાવશે કારણ કે તે ખૂબ વધારે છે.
- ચોકસાઇવાળા ઉપકરણોનો ઉપયોગ કરીને સંશોધન કરો. ડોપ્લર રંગ સ્કેનીંગનો ઉપયોગ કરીને દર્દીને અલ્ટ્રાસાઉન્ડ મશીન પર તપાસવામાં આવે છે, જે તમને વાહિનીઓ અને રુધિરકેશિકાઓ દ્વારા રક્ત પુરવઠો જોવાની મંજૂરી આપશે. પગ અને પોપલાઇટલ ધમની પરનું દબાણ પણ માપવામાં આવે છે. તાજેતરમાં, નિદાનનો એક નવી પ્રકારનો ઉપયોગ શરૂ થયો છે - કમ્પ્યુટર વિડિઓ કેપીલરોસ્કોપી.
માઇક્રોએંજીયોપેથીની સફળ સારવાર માટે, સૌ પ્રથમ, ડ doctorક્ટરના બધાં સૂચનોનું પાલન કરવું જરૂરી છે. સ્વ-દવા અથવા સુધારણાના પ્રથમ સંકેત પર લેવામાં આવતી દવાઓનું બંધ થવું, ન ભરવાપાત્ર પરિણામો તરફ દોરી શકે છે.
- સૌ પ્રથમ, દર્દીને ખરાબ ટેવો છોડી દેવાની, સતત નાના ભાર સાથે રમતમાં વ્યસ્ત રહેવાની, આહારની સંપૂર્ણ સમીક્ષા કરવાની જરૂર છે. શરીરના વજનમાં વધારો સાથે, તમારી જીવનશૈલીને એવી રીતે ગોઠવો કે ધીમે ધીમે વજન ઓછું થાય.
- ડાયાબિટીઝની કોઈપણ ગૂંચવણોની સારવારમાં, સૌથી મહત્વપૂર્ણ પ્રારંભિક પગલું એ લોહીમાં ગ્લુકોઝનું સામાન્યકરણ છે. જો સ્તર ધોરણથી નોંધપાત્ર રીતે વિચલિત થાય છે, તો સારવારની અસરકારકતા શૂન્ય સુધી ઘટી છે. વિશેષ આહાર વિશે ભૂલશો નહીં - સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટવાળા ખોરાકને સંપૂર્ણપણે દૂર કરો.

નીચેની દવાઓનો ઉપયોગ રોગની સારવાર માટે કરવામાં આવે છે.
- ચિકિત્સાત્મક અસર ધરાવતી દવાઓ. આમાં માઇલ્ડ્રોનેટ, થાઇટ્રિયાઝોલિન અને અન્ય શામેલ છે. આ દવાઓ લેતી વખતે, ફેટી એસિડ્સને ઓક્સિડાઇઝ કરવામાં આવે છે, પરિણામે મ્યોકાર્ડિયમમાં ગ્લુકોઝ oxક્સિડેશન પ્રક્રિયામાં સુધારો થાય છે.
- હેપરિન, એસિટિલસિલિસિલિક એસિડ, વાઝપ્રોસ્ટન આ બધી દવાઓ લોહીને પાતળું કરે છે. ખૂબ જાડા લોહી એ રક્ત વાહિનીઓનું ખતરનાક ભરાવું અને માઇક્રોથ્રોમ્બીની રચના છે.
- હાર્ટ એટેક અથવા સ્ટ્રોકથી બચવા માટે, તમારે સતત બ્લડ પ્રેશરનું નિરીક્ષણ કરવું જોઈએ. આદર્શ સૂચકાંકો 130 મી.મી. એચ.જી. પર 130 છે. કલા. તેથી, દબાણમાં વધારો સાથે, તમારે દવાઓ લેવાની જરૂર છે જે આ સૂચકને સામાન્ય બનાવે છે.
- જો સારવાર દરમિયાન, દર્દીને અલ્સર, બળતરા, પગ પર ત્વચાના અમુક વિસ્તારોના પ્યુર્યુલન્ટ જખમ ન હોય તો, અંગનું વિચ્છેદન કરવું જરૂરી છે. શસ્ત્રક્રિયા સાથે વિલંબ થવાથી દર્દીનું જીવન ખર્ચ થઈ શકે છે.
- ડાયાબિટીક માઇક્રોએંજીયોપથી, ડાયાબિટીસ મેલીટસની ગૂંચવણ હોવાને કારણે, સતત દેખરેખ અને નિવારક પગલાં લેવાની જરૂર રહે છે. ડ્રગ ટ્રીટમેન્ટ સફળતાપૂર્વક ફિઝીયોથેરાપી, મેગ્નેટotheથેરાપી, લેસર અને એક્યુપંકચર સાથે જોડવામાં આવે છે. આ અભિગમ સાથે, વાહિનીઓની દિવાલો વધુ સ્થિતિસ્થાપક બને છે, લોહીના ગંઠાવાનું જોખમ ઓછું થાય છે.
સમયસર અને સક્ષમ સારવાર સાથે, પગમાં ગેંગ્રેન થવાનું જોખમ ઘણી વખત ઘટાડવામાં આવે છે.
ડાયાબિટીસ મેક્રોએંજીયોપથીની આગાહી અને નિવારણ
ડાયાબિટીઝવાળા દર્દીઓમાં કાર્ડિયોવાસ્ક્યુલર ગૂંચવણોથી મૃત્યુદર 35-75% સુધી પહોંચે છે. આમાંથી, લગભગ અડધા કિસ્સાઓમાં, મૃત્યુ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી થાય છે, 15% માં - તીવ્ર મગજનો ઇસ્કેમિયાથી.
ડાયાબિટીક મેક્રોએંજીયોપથીના નિવારણની ચાવી એ લોહીમાં ગ્લુકોઝ અને બ્લડ પ્રેશર, ડાયેટિંગ, વજન નિયંત્રણ, ખરાબ ટેવો છોડી દેવા, બધી તબીબી ભલામણોને પૂર્ણ કરવા માટેનું શ્રેષ્ઠ સ્તર જાળવવું છે.
ડાયાબિટીસમાં માઇક્રો અને મેક્રોઆંગિઓપેથીઝ: તે શું છે?
ડાયાબિટીક મેક્રોએંગોપથી એ એક સામાન્યકૃત અને એથરોસ્ક્લેરોટિક ડિસઓર્ડર છે જેનો પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસના લાંબા સમય સુધી અભ્યાસક્રમ સાથે મધ્યમ અથવા મોટી ધમનીઓમાં વિકસે છે.
સમાન ઘટના પેથોજેનેસિસ સિવાય કશું જ નથી, તે કોરોનરી હ્રદય રોગના દેખાવનું કારણ બને છે, અને વ્યક્તિ ઘણીવાર ધમનીની હાયપરટેન્શન, પેરિફેરલ ધમનીઓના વાંધાજનક જખમ અને મગજનો પરિભ્રમણ ખલેલ પહોંચાડે છે.
ઇલેક્ટ્રોકાર્ડિયોગ્રામ્સ, ઇકોકાર્ડિયોગ્રામ્સ, અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી, કિડની, મગજની નસો, અંગોની ધમનીઓની તપાસ દ્વારા રોગનું નિદાન કરો.
ઉપચારમાં બ્લડ પ્રેશરને નિયંત્રિત કરવા, લોહીની રચનામાં સુધારો કરવા, હાયપરગ્લાયકેમિઆને સુધારવાનો સમાવેશ થાય છે.
જ્યારે કોઈ વ્યક્તિ લાંબા સમય સુધી ડાયાબિટીઝથી બીમાર હોય છે, ત્યારે ગ્લુકોઝની વધેલી માત્રાના પ્રભાવ હેઠળ નાના રુધિરકેશિકાઓ, ધમનીની દિવાલો અને નસો તૂટી જાય છે.
તેથી ત્યાં એક મજબૂત પાતળાપણું, વિકૃતિ અથવા વિપરીત, આ રક્ત વાહિનીઓનું જાડું થવું છે.
આ કારણોસર, આંતરિક અવયવોના પેશીઓ વચ્ચે લોહીનો પ્રવાહ અને ચયાપચય વિક્ષેપિત થાય છે, જે આસપાસના પેશીઓના હાયપોક્સિયા અથવા ઓક્સિજન ભૂખમરો તરફ દોરી જાય છે, ડાયાબિટીસના ઘણા અવયવોને નુકસાન પહોંચાડે છે.
- મોટેભાગે, નીચલા હાથપગ અને હૃદયના મોટા જહાજોને અસર થાય છે, આ 70 ટકા કેસોમાં થાય છે. શરીરના આ ભાગો સૌથી વધુ ભાર મેળવે છે, તેથી વાહિનીઓ પરિવર્તન દ્વારા સૌથી વધુ પ્રભાવિત થાય છે. ડાયાબિટીક માઇક્રોએંજીયોપથીમાં, ફંડસ સામાન્ય રીતે અસરગ્રસ્ત થાય છે, જેને રેટિનોપેથી તરીકે નિદાન કરવામાં આવે છે, જે સામાન્ય કિસ્સાઓ પણ છે.
- લાક્ષણિક રીતે, ડાયાબિટીક મેક્રોએંગોપથી મગજનો, કોરોનરી, રેનલ, પેરિફેરલ ધમનીઓને અસર કરે છે. આ સાથે એન્જેના પેક્ટોરિસ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, ઇસ્કેમિક સ્ટ્રોક, ડાયાબિટીક ગેંગ્રેન અને રેનોવેસ્ક્યુલર હાયપરટેન્શન છે. રુધિરવાહિનીઓને ફેલાયેલા નુકસાન સાથે, કોરોનરી હૃદય રોગ અને સ્ટ્રોક થવાનું જોખમ ત્રણ ગણો વધે છે.
- ઘણી ડાયાબિટીસ ડિસઓર્ડર રક્ત વાહિનીઓના આર્ટિરોસ્ક્લેરોસિસ તરફ દોરી જાય છે. આવા રોગનું નિદાન તંદુરસ્ત દર્દીઓ કરતા 15 વર્ષ પહેલાં ટાઇપ 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસવાળા લોકોમાં થાય છે. ઉપરાંત, ડાયાબિટીઝના રોગમાં ખૂબ ઝડપથી પ્રગતિ થઈ શકે છે.
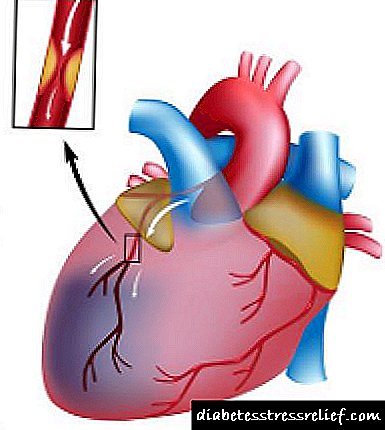
- આ રોગ મધ્યમ અને મોટી ધમનીઓના ભોંયરું પટલને જાડું કરે છે, જેમાં પાછળથી એથરોસ્ક્લેરોટિક તકતીઓ રચાય છે. કેલ્કિફિકેશન, અભિવ્યક્તિ અને તકતીઓના નેક્રોસિસને લીધે, લોહીના ગંઠાવાનું સ્થાનિક રીતે રચાય છે, વાહિનીઓનું લ્યુમેન બંધ થાય છે, પરિણામે, અસરગ્રસ્ત વિસ્તારમાં લોહીનો પ્રવાહ ડાયાબિટીઝમાં ખલેલ પહોંચે છે.
એક નિયમ તરીકે, ડાયાબિટીક મેક્રોએંજીયોપથી કોરોનરી, સેરેબ્રલ, વિસેરલ, પેરિફેરલ ધમનીઓને અસર કરે છે, તેથી, નિવારક પગલાઓના ઉપયોગ દ્વારા આવા ફેરફારોને રોકવા માટે ડોકટરો બધું કરી રહ્યા છે.
હાઈપરગ્લાયકેમિઆ, ડિસલિપિડેમિયા, ઇન્સ્યુલિન પ્રતિકાર, મેદસ્વીપણું, ધમનીનું હાયપરટેન્શન, લોહીનું થર, એન્ડોથેલિયલ ડિસફંક્શન, ઓક્સિડેટીવ તણાવ, પ્રણાલીગત બળતરા સાથેના પેથોજેનેસિસનું જોખમ ખાસ કરીને વધારે છે.
ઉપરાંત, એથરોસ્ક્લેરોસિસ ઘણીવાર ધૂમ્રપાન કરનારાઓમાં, શારીરિક નિષ્ક્રિયતા અને વ્યાવસાયિક નશોની હાજરીમાં વિકસે છે. જોખમમાં 45 વર્ષથી વધુ વયના પુરુષો અને 55 વર્ષથી વધુ વયની સ્ત્રીઓ છે.
મોટેભાગે રોગનું કારણ વારસાગત વલણ બની જાય છે.
ડાયાબિટીક એન્જીયોપથી એક સામૂહિક ખ્યાલ છે જે પેથોજેનેસિસનું પ્રતિનિધિત્વ કરે છે અને તેમાં નાના, મોટા અને મધ્યમ - રક્ત વાહિનીઓનું ઉલ્લંઘન શામેલ છે.
આ ઘટનાને ડાયાબિટીસ મેલિટસની અંતમાં ગૂંચવણનું પરિણામ માનવામાં આવે છે, જે રોગ દેખાય તે પછી લગભગ 15 વર્ષ પછી વિકસે છે.
ડાયાબિટીક મેક્રોઆંગોપેથી એરોટાના એથરોસ્ક્લેરોસિસ અને કોરોનરી ધમનીઓ, પેરિફેરલ અથવા મગજનો ધમની જેવા સિન્ડ્રોમ સાથે હોય છે.
- ડાયાબિટીસ મેલિટસ, રેટિનોપેથી, નેફ્રોપથી અને ડાયાબિટીક માઇક્રોએંજીયોપથીમાં નીચલા હાથપગમાં માઇક્રોએંજીયોપથી દરમિયાન અવલોકન કરવામાં આવે છે.
- કેટલીકવાર, જ્યારે રુધિરવાહિનીઓને નુકસાન થાય છે, સાર્વત્રિક એન્જીયોપેથીનું નિદાન થાય છે, ત્યારે તેના ખ્યાલમાં ડાયાબિટીક માઇક્રો-મેક્રોંગિઓપેથી શામેલ છે.
એન્ડોન્યુરલ ડાયાબિટીક માઇક્રોએંજીયોપથી પેરિફેરલ ચેતાનું ઉલ્લંઘન કરે છે, આનાથી ડાયાબિટીક ન્યુરોપથી થાય છે.
એરોટા અને કોરોનરી ધમનીઓના એથરોસ્ક્લેરોસિસ સાથે, જે નીચલા હાથપગ અને શરીરના અન્ય ભાગોમાં ડાયાબિટીસ મેક્રોઆંગોપેથીનું કારણ બને છે, ડાયાબિટીસ કોરોનરી હૃદય રોગ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, કંઠમાળ પેક્ટોરિસ, કાર્ડિયોસ્ક્લેરોસિસનું નિદાન કરી શકે છે.
આ કિસ્સામાં કોરોનરી હૃદય રોગ પીડા વિના અને એરિથિમિયા સાથે, એટીપિકલ સ્વરૂપમાં આગળ વધે છે. આ સ્થિતિ ખૂબ જોખમી છે, કારણ કે તે અચાનક કોરોનરી મૃત્યુનું કારણ બની શકે છે.
ડાયાબિટીઝના પેથોજેનેસિસમાં ઘણીવાર એન્યુરિઝમ, એરિથમિયા, થ્રોમ્બોએમ્બોલિઝમ, કાર્ડિયોજેનિક આંચકો, હૃદયની નિષ્ફળતા જેવી પોસ્ટ ઇન્ફાર્ક્શન જટિલતાઓ શામેલ છે. જો ડોકટરોએ જાહેર કર્યું છે કે મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનું કારણ ડાયાબિટીક મેક્રોએંજીયોપથી છે, તો બધું જ કરવું જોઈએ જેથી હાર્ટ એટેક ફરીથી ન આવે, કારણ કે જોખમ ખૂબ વધારે છે.
જ્યારે લોહીના પ્રવાહના વિકારોમાં ઓછું ઉચ્ચારણ થાય છે, ત્યારે ડાયાબિટીક મેક્રોએંગોપથી પગ પર ડાયાબિટીસ સાથે ક્રોનિક ટ્રોફિક અલ્સરના દેખાવનું કારણ બને છે.
નિદાન એ નક્કી કરવાનું છે કે કોરોનરી, સેરેબ્રલ અને પેરિફેરલ જહાજોને કેટલી અસર થાય છે.
જરૂરી પરીક્ષાની પદ્ધતિ નક્કી કરવા માટે, દર્દીએ ડ doctorક્ટરની સલાહ લેવી જોઈએ.
પરીક્ષા એન્ડોક્રિનોલોજિસ્ટ, ડાયાબિટીસ, એક કાર્ડિયોલોજિસ્ટ, વેસ્ક્યુલર સર્જન, કાર્ડિયાક સર્જન, ન્યુરોલોજીસ્ટ દ્વારા હાથ ધરવામાં આવે છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં, પેથોજેનેસિસ શોધવા માટે નિદાનના નીચેના પ્રકાર સૂચવવામાં આવે છે:
- ગ્લુકોઝ, ટ્રાઇગ્લાઇસેરાઇડ્સ, કોલેસ્ટરોલ, પ્લેટલેટ્સ, લિપોપ્રોટીન શોધવા માટે બાયોકેમિકલ રક્ત પરીક્ષણ કરવામાં આવે છે. બ્લડ કોગ્યુલેશન ટેસ્ટ પણ કરવામાં આવે છે.
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ, રક્ત દબાણ, તાણ પરીક્ષણો, એકોકાર્ડિયોગ્રામ, એરોર્ટાના અલ્ટ્રાસાઉન્ડ ડોપ્લેગ્રગ્રાફી, મ્યોકાર્ડિયલ પરફ્યુઝન સિંટીગ્રાફી, કોરોનાગ્રાફી, કમ્પ્યુટેડ ટોમોગ્રાફિક એન્જીયોગ્રાફીનો ઉપયોગ કરીને રક્તવાહિની તંત્રની તપાસ કરવાની ખાતરી કરો.
- સેરેબ્રલ વાહિનીઓના અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફીનો ઉપયોગ કરીને દર્દીની ન્યુરોલોજીકલ સ્થિતિ નિર્દિષ્ટ કરવામાં આવે છે, ડ્યુપ્લેક્સ સ્કેનીંગ અને મગજનો વાહિનીઓની એન્જીયોગ્રાફી પણ કરવામાં આવે છે.
- પેરિફેરલ રુધિરવાહિનીઓની સ્થિતિનું મૂલ્યાંકન કરવા માટે, ડ્યુપ્લેક્સ સ્કેનીંગ, અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી, પેરિફેરલ આર્ટિટોગ્રાફી, રિયોવાગ્રાફી, કેપિલરોસ્કોપી, ધમની ઓસિલોગ્રાફીનો ઉપયોગ કરીને અંગોની તપાસ કરવામાં આવે છે.
ડાયાબિટીઝના રોગની સારવારમાં મુખ્યત્વે એક ખતરનાક વેસ્ક્યુલર ગૂંચવણની પ્રગતિ ધીમું કરવાનાં પગલાં પૂરા પાડવામાં આવે છે, જે દર્દીને અપંગતા અથવા મૃત્યુને પણ ધમકી આપી શકે છે.
ઉપલા અને નીચલા હાથપગના ટ્રropફિક અલ્સરની સારવાર એક સર્જનની દેખરેખ હેઠળ કરવામાં આવે છે. તીવ્ર વેસ્ક્યુલર વિનાશના કિસ્સામાં, યોગ્ય સઘન ઉપચાર હાથ ધરવામાં આવે છે. ઉપરાંત, ડ surgicalક્ટર શસ્ત્રક્રિયાની સારવાર માટે માર્ગદર્શન આપી શકે છે, જેમાં એન્ડાર્ટરેક્ટોમી, સેરેબ્રોવેસ્ક્યુલર અપૂર્ણતાને દૂર કરવા, અસરગ્રસ્ત અંગનું વિચ્છેદન, જો તે ડાયાબિટીસ મેલિટસમાં પહેલેથી ગેંગ્રેન છે.
ઉપચારના મૂળ સિદ્ધાંતો ખતરનાક સિન્ડ્રોમ્સની સુધારણા સાથે સંકળાયેલા છે, જેમાં હાઇપરગ્લાયકેમિઆ, ડિસલિપિડેમિયા, હાયપરકોએગ્યુલેશન, ધમનીના હાયપરટેન્શનનો સમાવેશ થાય છે.
- ડાયાબિટીસના દર્દીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયની ભરપાઈ કરવા માટે, ડ doctorક્ટર ઇન્સ્યુલિન ઉપચાર અને બ્લડ સુગરનું નિયમિત નિરીક્ષણ સૂચવે છે. આ માટે, દર્દી લિપિડ-લોઅરિંગ દવાઓ લે છે - સ્ટેટિન્સ, એન્ટીoxકિસડન્ટો, ફાઇબ્રેટ્સ. આ ઉપરાંત, પ્રાણીની ચરબીની ઉચ્ચ સામગ્રીવાળા વિશેષ રોગનિવારક આહાર અને ખોરાકના ઉપયોગ પર પ્રતિબંધનું પાલન કરવું જરૂરી છે.
- જ્યારે થ્રોમ્બોએમ્બોલિક જટિલતાઓને વિકસાવવાનું જોખમ હોય છે, ત્યારે એન્ટિપ્લેટલેટ દવાઓ સૂચવવામાં આવે છે - એસિટિલસાલિસિલિક એસિડ, ડિપિરિડામોલ, પેન્ટોક્સિફેલિન, હેપરિન.
- ડાયાબિટીક મેક્રોએંજીયોપથીની તપાસના કિસ્સામાં એન્ટિહિપેરિટિવ ઉપચાર એ 130/85 મીમી આરટીના બ્લડ પ્રેશર સ્તરને પ્રાપ્ત કરવા અને જાળવવાનું છે. કલા. આ હેતુ માટે, દર્દી એસીઇ અવરોધકો, મૂત્રવર્ધક પદાર્થો લે છે. જો કોઈ વ્યક્તિ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનો ભોગ બને છે, તો બીટા-બ્લocકર સૂચવવામાં આવે છે.
આંકડા અનુસાર, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસ સાથે, દર્દીઓમાં રક્તવાહિનીની ગૂંચવણોને કારણે, મૃત્યુ દર 35 થી 75 ટકા સુધીની હોય છે. આમાંના અડધા દર્દીઓમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન સાથે મૃત્યુ થાય છે, 15 ટકા કેસોમાં આ કારણ તીવ્ર મગજનો ઇસ્કેમિયા છે.
ડાયાબિટીક મેક્રોએંગોપેથીના વિકાસને ટાળવા માટે, તમામ નિવારક પગલાં લેવાનું જરૂરી છે. દર્દીએ બ્લડ શુગરના સ્તરોનું નિયમિત નિરીક્ષણ કરવું જોઈએ, બ્લડ પ્રેશરનું માપન કરવું જોઈએ, આહારનું પાલન કરવું જોઈએ, પોતાના વજનનું નિરીક્ષણ કરવું જોઈએ, બધી તબીબી ભલામણોનું પાલન કરવું જોઈએ અને શક્ય તેટલું ખરાબ ટેવો છોડી દેવી જોઈએ.
આ લેખમાંની વિડિઓમાં, હાથપગના ડાયાબિટીઝ મેક્રોએંગોપથીના ઉપચાર માટેની પદ્ધતિઓની ચર્ચા કરવામાં આવી છે.
ડાયાબિટીસ મેલિટસમાં મેક્રોઆંગિઓપથી - કારણો અને સારવારની પદ્ધતિઓ
ડાયાબિટીઝ મેલીટસમાં મેક્રોઆંગિઓપથી એ એક સામૂહિક શબ્દ છે જેના દ્વારા મોટી ધમનીઓના એથરોસ્ક્લેરોસિસને સમજવામાં આવે છે. ડાયાબિટીઝ રોગના વિકાસ તરફ દોરી જાય છે, જે રક્તમાં શર્કરામાં વધારો સાથે છે. આ કિસ્સામાં, ચરબી ચયાપચય સહિત મેટાબોલિક પ્રક્રિયાઓ અસરગ્રસ્ત છે. આ વેસ્ક્યુલર દિવાલો પર એથરોસ્ક્લેરોટિક તકતીઓની રચના તરફ દોરી જાય છે. સૌ પ્રથમ, હૃદય, મગજ અને પગ પીડાય છે.
સંખ્યાબંધ પરિબળો આ રોગવિજ્ologyાનના વિકાસ તરફ દોરી જાય છે:
- વધારે વજન
- ખરાબ ટેવો - પીવા અને ધૂમ્રપાન,
- હાયપરટેન્શન
- ધમની ફાઇબરિલેશનનો વિકાસ,
- હાઈ બ્લડ કોલેસ્ટરોલ,
- 50 થી વધુ ઉંમર
- આનુવંશિક વલણ
આ ઉપરાંત, ત્યાં કેટલાક પરિબળો છે જે ડાયાબિટીસના વિકાસ સાથે સીધા સંબંધિત છે. આ કારણોમાં નીચેનાનો સમાવેશ થાય છે:
- હાઈપરગ્લાયકેમિઆ,
- ઇન્સ્યુલિનનું પ્રમાણ વધ્યું - આ સ્થિતિને હાઈપરિન્સ્યુલિનમિયા કહેવામાં આવે છે,
- હોર્મોનની અસરોથી પ્રતિરક્ષા - આ સ્થિતિને ઇન્સ્યુલિન પ્રતિકાર કહેવામાં આવે છે,
- કિડની રોગ ડાયાબિટીસ સાથે
- રોગનો લાંબો અનુભવ.
ઇન્સ્યુલિન કોલેસ્ટરોલ તકતીઓ અને વ્યક્તિગત લિપોપ્રોટીન ટુકડાઓનો દેખાવ ઉશ્કેરે છે. આ ધમનીની દિવાલો પર સીધી અસર અથવા લિપિડ ચયાપચયની અસરના પરિણામ હોઈ શકે છે.
ડાયાબિટીક મેક્રોએંજીયોપથીમાં વિવિધ વિકાસલક્ષી વિકલ્પો હોઈ શકે છે. પેથોલોજીના દરેક સ્વરૂપમાં કેટલીક વિશેષતાઓની લાક્ષણિકતા છે.
હૃદયની નળીઓને નુકસાન સાથે, એન્જેના પેક્ટોરિસની ઘટના જોવા મળે છે. આ ઉલ્લંઘન રક્ત પુરવઠા પ્રક્રિયાઓના ઉલ્લંઘન સાથે સંકળાયેલું છે. તે જંતુનાશમાં દુખાવોના રૂપમાં પોતાને પ્રગટ કરે છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અને ક્રોનિક હાર્ટ નિષ્ફળતાના વિકાસનું જોખમ પણ છે.
પેથોલોજીનું આ સ્વરૂપ આવા અભિવ્યક્તિઓ દ્વારા વર્ગીકૃત થયેલ છે:
- હૃદયના ક્ષેત્રમાં અને સ્ટર્નમમાં દુingખાવો, બર્નિંગ, કમ્પ્રેસિંગ. રોગના વિકાસના પ્રારંભિક તબક્કે, તેઓ ફક્ત શારીરિક પરિશ્રમ સાથે ઉદ્ભવે છે. જેમ જેમ તેનો વિકાસ થાય છે, નાઇટ્રેટની કેટેગરીમાંથી દવાઓનો ઉપયોગ કર્યા પછી પણ અગવડતા શાંત સ્થિતિમાં છે.
- શ્વાસની તકલીફ. પ્રથમ, તે ફક્ત ભાર હેઠળ જ જોવા મળે છે, અને તે પછી શાંત સ્થિતિમાં.
- પગમાં સોજો.
- હૃદયની ક્ષતિગ્રસ્ત કાર્ય.
- બ્લડ પ્રેશરમાં વધારો
- પીડારહિત હાર્ટ એટેક. આ રોગવિજ્ .ાન ઘણીવાર ડાયાબિટીઝમાં જોવા મળે છે. આ ચેતા તંતુઓની ખામીને કારણે છે.
સેરેબ્રલ વાહિનીઓના નુકસાનને સેરેબ્રોવેસ્ક્યુલર પેથોલોજી કહેવામાં આવે છે. તેના વિકાસ સાથે, આવા અભિવ્યક્તિઓ અવલોકન કરવામાં આવે છે:
- માથાનો દુખાવો.
- એકાગ્રતાનું વિક્ષેપ.
- ચક્કર
- મેમરી નબળી પડી.
- સ્ટ્રોક આ શબ્દ અંતર્ગત મગજનો પરિભ્રમણનું તીવ્ર ઉલ્લંઘન સમજી શકાય છે, જે ચોક્કસ ક્ષેત્રના મૃત્યુ માટેના છે.
નીચલા હાથપગના ડાયાબિટીસ મેક્રોએંગોપથી આવા અભિવ્યક્તિઓ શામેલ કરે છે:
- પગમાં દુખાવો.
- અલ્સેરેટિવ જખમ જ્યારે તેઓ દેખાય છે, ત્યારે ત્વચાની અખંડિતતા નબળી પડે છે.
- લંગડાપણું.
- નરમ પેશીઓનું મૃત્યુ. જ્યારે ગેંગ્રેઇન થાય છે, ત્યારે પગ કાળો થઈ જાય છે અને તેના કાર્યોને સંપૂર્ણપણે ગુમાવે છે.
આ રોગવિજ્ .ાનની સારવારનું લક્ષ્ય એ જહાજોમાંથી ખતરનાક ગૂંચવણોના વિકાસને ધીમું કરવાનું છે, જે દર્દીને અપંગતા અથવા મૃત્યુનું કારણ બની શકે છે. આ રોગની સારવારમાં મુખ્ય સિદ્ધાંત આવી પરિસ્થિતિઓની સુધારણા છે:
- હાયપરકોગ્યુલેશન
- હાઈપરગ્લાયકેમિઆ,
- ધમનીય હાયપરટેન્શન,
- ડિસલિપિડેમિયા.
કોઈ વ્યક્તિની સ્થિતિ સુધારવા માટે, લિપિડ-લોઅરિંગ દવાઓ સૂચવવામાં આવે છે. આમાં ફાઈબ્રેટ્સ, સ્ટેટિન્સ, એન્ટીoxકિસડન્ટો શામેલ છે. કોઈ આહારનું પાલન કરવું એ થોડું મહત્વ નથી, જેમાં પશુ ચરબીનું સેવન મર્યાદિત કરવું છે.
થ્રોમ્બોએમ્બોલિક ઇફેક્ટ્સના threatંચા ધમકી સાથે, એન્ટિપ્લેટલેટ એજન્ટોનો ઉપયોગ કરવો તે યોગ્ય છે. આમાં હેપરિન અને પેન્ટોક્સિફેલિન શામેલ છે. ડોકટરો ઘણીવાર એસીટીલ્સાલિસિલિક એસિડ સૂચવે છે.
સ્થિર દબાણ પ્રાપ્ત કરવા અને જાળવવા માટે આ નિદાન સાથે એન્ટિહિપ્રેસિવ ઉપચાર કરવામાં આવે છે. તે સતત 130/85 મીમી આરટીના સ્તરે રહેવું જોઈએ. કલા. આ સમસ્યાને હલ કરવા માટે, ACE અવરોધકો, કેપ્પોપ્રિલનો ઉપયોગ થાય છે.
તમારે મૂત્રવર્ધક પદાર્થ - ફ્યુરોસેમાઇડ, હાઇડ્રોક્લોરોથિયાઝાઇડનો ઉપયોગ કરવાની પણ જરૂર છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન ધરાવતા દર્દીઓને બીટા-બ્લocકર સૂચવવામાં આવે છે. આમાં એટેનોલોલ શામેલ છે.
હાથપગના ટ્રોફિક અલ્સરની ઉપચાર એક સર્જનની દેખરેખ હેઠળ થવો જોઈએ. ગંભીર વેસ્ક્યુલર અકસ્માતોમાં, સઘન સંભાળ આપવામાં આવે છે. જો પુરાવા છે, તો શસ્ત્રક્રિયા કરવામાં આવી શકે છે.
ટાઇપ 2 ડાયાબિટીઝવાળા લોકોમાં મેક્રોએંગિઓપેથીનો ખતરો વધુ જોવા મળે છે. આ રોગવિજ્ .ાનની ગૂંચવણોથી મૃત્યુનું જોખમ 35-75% છે. અડધા કેસોમાં, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના પરિણામે મૃત્યુ થાય છે.
એક પ્રતિકૂળ પૂર્વસૂચન ત્યારે થાય છે જ્યારે 3 વેસ્ક્યુલર ઝોન - મગજ, પગ અને હૃદય - એક સાથે અસર પામે છે. બધા નીચલા અવયવોના અંગવિચ્છેદન ક્રિયાના અડધાથી વધુ કામગીરી મેક્રોએંગિઓપેથી સાથે સંકળાયેલા છે.
પગને નુકસાન સાથે, અલ્સેરેટિવ ખામી જોવા મળે છે. આ ડાયાબિટીસના પગની રચના માટેની પૂર્વજરૂરીયાતો બનાવે છે. ચેતા તંતુઓ, રુધિરવાહિનીઓ અને અસ્થિ પેશીઓને નુકસાન સાથે, નેક્રોસિસ અવલોકન કરવામાં આવે છે અને પ્યુર્યુલન્ટ પ્રક્રિયાઓ દેખાય છે.
પગના અસરગ્રસ્ત જહાજોમાં રુધિરાભિસરણ વિકારને કારણે નીચલા પગમાં ટ્રોફિક અલ્સરનો દેખાવ છે. સૌથી સામાન્ય ગેંગ્રેન સ્થાન એ મોટી ટો છે.
ડાયાબિટીસ ગેંગ્રેનના દેખાવ સાથે પીડા પોતે ખૂબ પ્રગટ થતી નથી. પરંતુ જ્યારે જુબાની દેખાય છે, ત્યારે કામગીરીમાં વિલંબ કરવો તે યોગ્ય નથી. સહેજ વિલંબ પણ ઘાવના લાંબા સમય સુધી ઉપચારથી ભરપૂર છે. કેટલીકવાર બીજી સર્જિકલ હસ્તક્ષેપ કરવો જરૂરી છે.
આ રોગવિજ્ologyાનના દેખાવને રોકવા માટે, ઘણી ભલામણો અવલોકન કરવી જોઈએ:
- ડાયાબિટીઝ માટે સમયસર બનો
- આહારનું પાલન કરો જેમાં પ્રોટીન ખોરાક, કાર્બોહાઈડ્રેટ, મીઠું અને ચરબીયુક્ત ખોરાક,
- શરીરના વજનને સામાન્ય બનાવવું
- ધૂમ્રપાન અને પીવાને બાકાત રાખો,
- મધ્યમ શારીરિક પ્રવૃત્તિ પ્રદાન કરો, જે કંઠમાળ પેક્ટોરિસના લક્ષણોને ઉત્તેજિત કરતી નથી,
- દરરોજ તાજી હવામાં ચાલવા માટે
- લિપિડ સામગ્રીનું ગતિશીલ આકારણી પ્રદાન કરો - દર 6 મહિનામાં એકવાર,
- લોહીમાં ગ્લુકોઝની માત્રાની ગતિશીલ દેખરેખ કરો - આ સૂચક દિવસમાં એકવાર માપવામાં આવે છે.
ડાયાબિટીઝમાં મેક્રોઆંગિઓપેથીનો વિકાસ એ એકદમ સામાન્ય ઘટના છે. આ રોગવિજ્ .ાન ખતરનાક પરિણામોના દેખાવથી ભરપૂર છે અને તે મૃત્યુનું કારણ પણ બનાવી શકે છે. તેથી, તેના નિવારણમાં શામેલ થવું ખૂબ મહત્વનું છે, અને જો લક્ષણો દેખાય, તો તરત જ ડ doctorક્ટરની સલાહ લો.
ડાયાબિટીક મેક્રોએંગોપથી શું છે: ડાયાબિટીઝના અભિવ્યક્તિઓનું વર્ણન
ડાયાબિટીઝના મોટા ભાગના દર્દીઓમાં તમામ પ્રકારના સહવર્તી રોગો હોય છે જે વ્યક્તિની સ્થિતિ વધુ ખરાબ કરે છે અને તમામ જહાજો અને અવયવોને અસર કરે છે. આમાંની એક બિમારી ડાયાબિટીક એન્જીયોપથી છે.
આ રોગનો સાર એ છે કે સમગ્ર વેસ્ક્યુલર સિસ્ટમ અસરગ્રસ્ત છે. જો ફક્ત નાના જહાજોને નુકસાન થાય છે, તો પછી આ રોગ ડાયાબિટીક માઇક્રોએંજીયોપેથી તરીકે વર્ગીકૃત કરવામાં આવે છે.
જો સિસ્ટમના ફક્ત મોટા જહાજો પર હુમલો કરવામાં આવે છે, તો આ રોગ ડાયાબિટીક મેક્રોએંગોપથી કહેવામાં આવે છે. પરંતુ ડાયાબિટીઝના દર્દીની આ એક માત્ર સમસ્યા નથી. એન્જીયોપેથીથી, હોમિઓસ્ટેસિસ પણ અસરગ્રસ્ત છે.
ડાયાબિટીક માઇક્રોઆંગિયોપેથીના લાક્ષણિક ચિહ્નો
જ્યારે માઇક્રોએંજીયોપેથીના મુખ્ય સંકેતોની વિચારણા કરીએ ત્યારે, ત્રણ મુખ્ય પરિબળો ,ભા થાય છે, જેને વર્ચો-સિનાકો ટ્રાઇડ કહેવામાં આવે છે. આ સંકેતો શું છે?
- વાહિનીઓની દિવાલો બદલાઈ જાય છે.
- બ્લડ કોગ્યુલેશન નબળું છે.
- લોહીની ગતિ ઓછી થાય છે.
પ્લેટલેટ પ્રવૃત્તિમાં વધારો અને લોહીની ઘનતામાં વધારો થવાને પરિણામે, તે વધુ ચીકણું બને છે. સ્વસ્થ વાહિનીઓમાં એક ખાસ લુબ્રિકન્ટ હોય છે જે લોહીને દિવાલોનું પાલન કરવાની મંજૂરી આપતું નથી. આ લોહીના યોગ્ય પ્રવાહને સુનિશ્ચિત કરે છે.
ખલેલવાહિનીઓ આ lંજણનું નિર્માણ કરી શકતી નથી, અને રક્ત ચળવળમાં મંદી છે. આ તમામ ઉલ્લંઘન માત્ર રક્ત વાહિનીઓના વિનાશ તરફ દોરી જાય છે, પણ માઇક્રોટબ્યુસની રચના પણ કરે છે.
ડાયાબિટીસ મેલિટસ વિકસાવવાની પ્રક્રિયામાં, આ પ્રકારના પરિવર્તનમાં ઘણી મોટી સંખ્યામાં વાહનો શામેલ છે. મોટાભાગે નુકસાનનું મુખ્ય ક્ષેત્ર છે:
- દ્રષ્ટિ અંગો
- મ્યોકાર્ડિયમ
- કિડની
- પેરિફેરલ નર્વસ સિસ્ટમ
- ત્વચા એકીકરણ.
આ ઉલ્લંઘનનું પરિણામ, નિયમ પ્રમાણે, આ છે:
- ન્યુરોપથી
- ડાયાબિટીસ નેફ્રોપથી,
- રક્તવાહિની
- ત્વચાકોપ
પરંતુ પ્રથમ લક્ષણો નીચલા હાથપગમાં દેખાય છે, જે આ વિસ્તારમાં રક્ત વાહિનીઓના ઉલ્લંઘનને કારણે થાય છે. આવા કિસ્સાઓની નોંધણી લગભગ 65% છે.
કેટલાક ડોકટરો દલીલ કરે છે કે માઇક્રોએંજીયોપેથી એ કોઈ અલગ રોગ નથી, એટલે કે તે ડાયાબિટીસનું લક્ષણ છે. આ ઉપરાંત, તેઓ માને છે કે માઇક્રોએંજિઓપેથી એ ન્યુરોપથીનું પરિણામ છે, જે પહેલાં થાય છે.
અન્ય વૈજ્ scientistsાનિકો દાવો કરે છે કે ચેતા ઇસ્કેમિયા ન્યુરોપથીનું કારણ બને છે, અને આ હકીકત વેસ્ક્યુલર નુકસાન સાથે સંકળાયેલ નથી. આ સિદ્ધાંત મુજબ, ડાયાબિટીસ મેલીટસ ન્યુરોપથીનું કારણ બને છે, અને માઇક્રોએંગિયોપેથી સાથે કોઈ લેવા દેવા નથી.
પરંતુ ત્યાં એક ત્રીજો સિદ્ધાંત પણ છે, જેના અનુયાયીઓ દલીલ કરે છે કે નર્વસ ફંક્શનનું ઉલ્લંઘન રક્ત વાહિનીઓને ખામીયુક્ત કરશે.
ડાયાબિટીક માઇક્રોએંજીયોપથીને ઘણા પ્રકારોમાં વહેંચવામાં આવે છે, જે નીચલા હાથપગને નુકસાનની ડિગ્રીને કારણે થાય છે.
- માનવ શરીર પર ત્વચાને શૂન્ય ડિગ્રી નુકસાન ગેરહાજર છે.
- પ્રથમ સ્તર - ત્વચા પર નાની ભૂલો હોય છે, પરંતુ તેમાં બળતરા પ્રક્રિયાઓ હોતી નથી અને તે સ્થાનીકૃત હોય છે.
- બીજા સ્તરે, વધુ નોંધપાત્ર ત્વચાના જખમ દેખાય છે જે વધુ તીવ્ર બને છે જેથી તેઓ રજ્જૂ અને હાડકાંને નુકસાન પહોંચાડે.
- ત્રીજા સ્તરની ત્વચાની અલ્સર અને પગ પર પેશીઓના મૃત્યુના પ્રથમ સંકેતો દ્વારા વર્ગીકૃત થયેલ છે. આવી જટિલતાઓને બળતરા પ્રક્રિયાઓ, ચેપ, એડીમા, હાયપ્રેમિયા, ફોલ્લાઓ અને teસ્ટિઓમેલિટિસ સાથે મળીને થઇ શકે છે.
- ચોથા સ્તરે, એક અથવા ઘણી આંગળીઓનો ગેંગ્રેન વિકસિત થવાનું શરૂ થાય છે.
- પાંચમો સ્તર એ આખું પગ છે, અથવા તેમાંથી મોટાભાગની અસર ગેંગ્રેનથી થાય છે.
ડાયાબિટીઝવાળા દર્દીઓની mortંચી મૃત્યુદરમાં મુખ્ય પરિબળ એ ડાયાબિટીઝ મેક્રોએંગોપથી છે. તે મેક્રોએંગિઓપથી છે જે મોટાભાગે ડાયાબિટીસના દર્દીઓમાં જોવા મળે છે.
સૌ પ્રથમ, નીચલા હાથપગના મોટા જહાજોને અસર થાય છે, પરિણામે કોરોનરી અને મગજનો ધમનીઓ પીડાય છે.
એથરોસ્ક્લેરોટિક રોગના વિકાસ દરમાં વધારો કરવાની પ્રક્રિયામાં મેક્રોંગિઓયોપેથી વિકાસ કરી શકે છે. આ રોગ વિકાસના ઘણા તબક્કામાં વહેંચાયેલો છે.
- પ્રથમ તબક્કે, સવારે દર્દીમાં થાક, અતિશય પરસેવો, નબળાઇ, સુસ્તી, અંગોમાં ઠંડકની લાગણી અને તેમનો સહેજ સુન્નતામાં વધારો થયો છે. આ પેરિફેરલ પરિભ્રમણમાં વળતરનો સંકેત આપે છે.
- બીજા તબક્કામાં, કોઈ વ્યક્તિના પગ સુન્ન થવા લાગે છે, તે ખૂબ જ સ્થિર થાય છે, નખની સપાટી તૂટી જાય છે. કેટલીકવાર આ તબક્કે લંગડાપણું દેખાય છે. પછી જ્યારે પગ પર ચાલવું અને આરામ કરવું, બંને અવયવોમાં દુખાવો થાય છે. ત્વચા નિસ્તેજ અને પાતળી બને છે. સાંધામાં વિક્ષેપ જોવા મળે છે.
- પગ, આંગળીઓ અને નીચલા પગના ડાયાબિટીસ મેલીટસમાં છેલ્લા તબક્કામાં ગેંગ્રેન છે.
ડાયાબિટીઝમાં મેક્રો અને માઇક્રોએંજીયોપથી લગભગ સમાન જ ગણવામાં આવે છે. દર્દીએ સૌથી પહેલાં, શરીરની મેટાબોલિક પ્રક્રિયાઓને સામાન્ય સ્થિતિમાં લાવવી જોઈએ. કાર્બોહાઇડ્રેટ મેટાબોલિઝમ પુન beસ્થાપિત થવો જોઈએ, કારણ કે રક્ત વાહિનીઓના એથરોસ્ક્લેરોસિસના વિકાસનું મુખ્ય કારણ હાયપરગ્લાયકેમિઆ છે.
લિપિડ ચયાપચયની સ્થિતિની દેખરેખ રાખવી તે જ રીતે સારવાર પ્રક્રિયામાં મહત્વપૂર્ણ છે. જો ઓછી ઘનતા સૂચકાંકોવાળા લિપોપ્રોટીનનું સ્તર અચાનક વધ્યું, અને ટ્રાઇગ્લાઇસેરાઇડ્સનું સ્તર, તેનાથી વિપરિત, ઘટાડો થયો, તો સૂચવે છે કે ઉપચારમાં હાયપોલિપિડિક દવાઓનો સમાવેશ કરવાનો સમય છે.
અમે સ્ટેટિન્સ, ફાઇબ્રેટ્સ અને એન્ટીoxકિસડન્ટો વિશે વાત કરી રહ્યા છીએ.ડાયાબિટીસ મેલિટસમાં મેક્રો- અને માઇક્રોએંજીયોપથીનો ઉપચાર મેટાબોલિક ક્રિયાના ઉપચારાત્મક દવાઓનો ફરજિયાત સમાવેશ સાથે કરવામાં આવે છે, ઉદાહરણ તરીકે, ટ્રાઇમેટાઝિડિન.
આવી દવાઓ મ્યોકાર્ડિયમમાં ગ્લુકોઝના ઓક્સિડેશનની પ્રક્રિયામાં ફાળો આપે છે, જે ફેટી એસિડ્સના oxક્સિડેશનને કારણે થાય છે. રોગના બંને સ્વરૂપોની સારવાર દરમિયાન, દર્દીઓને એન્ટિકોએગ્યુલેન્ટ સૂચવવામાં આવે છે.
આ એવી દવાઓ છે જે લોહીના પ્રવાહમાં લોહીના ગંઠાવાનું નિવારણ કરવામાં મદદ કરે છે અને જ્યારે મેક્રોએંગિઓપેથીનું નિદાન થાય છે ત્યારે પ્લેટલેટ કાર્યને નબળું પાડે છે.
આ પદાર્થોનો આભાર, લોહી જાડા સુસંગતતા પ્રાપ્ત કરતું નથી અને રક્ત વાહિનીઓના ભરાવાની શરતો બનાવવામાં આવતી નથી. એન્ટિકોઆગ્યુલેન્ટ્સમાં શામેલ છે:
- એસીટીલ્સાલિસિલિક એસિડ.
- ટિકલિડ.
- વાઝાપ્રોસ્ટન.
- હેપરિન.
- દિપિરિડામોલ.
મહત્વપૂર્ણ! ડાયાબિટીસ મેલિટસમાં હાયપરટેન્શન હંમેશાં હાજર રહેતું હોવાથી, બ્લડ પ્રેશરને સામાન્ય બનાવતી દવાઓ લખવી જરૂરી છે. જો આ સૂચક સામાન્ય છે, તો પણ સતત નિરીક્ષણ કરવાની ભલામણ કરવામાં આવે છે.
ડાયાબિટીઝ મેલિટસમાં, શ્રેષ્ઠ મૂલ્યો 130/85 મીમી એચ.જી. છે. આવા નિયંત્રણ પગલાં સમયસર નેફ્રોપથી અને રેટિનોપેથીના વિકાસને રોકવામાં મદદ કરશે, સ્ટ્રોક અને હાર્ટ એટેકના જોખમને નોંધપાત્ર રીતે ઘટાડે છે.
આ દવાઓમાંથી, કેલ્શિયમ ચેનલના વિરોધી, અવરોધકો અને અન્ય દવાઓ અલગ પડે છે.
સારવાર દરમિયાન, onટોનોમિક હોમિયોસ્ટેસિસના સૂચકાંકોને સામાન્ય બનાવવું જરૂરી છે. આ માટે, ડોકટરો એવી દવાઓ સૂચવે છે કે જે સોર્બીટોલ ડિહાઇડ્રોજનની પ્રવૃત્તિમાં વધારો કરે છે. એન્ટીoxકિસડન્ટ સંરક્ષણને પ્રોત્સાહન આપતી પ્રવૃત્તિઓ કરવી એટલી જ મહત્વપૂર્ણ છે.
અલબત્ત, શરૂઆતમાં રોગને રોકવા માટે શ્રેષ્ઠ છે. આ કરવા માટે, તમારે યોગ્ય જીવનશૈલી જીવી લેવાની જરૂર છે અને સતત તમારા સ્વાસ્થ્યનું નિરીક્ષણ કરવું જોઈએ. પરંતુ જો તેમ છતાં ડાયાબિટીઝના સંકેતો દેખાયા, તો તમારે તાત્કાલિક તબીબી સંસ્થા સાથે સંપર્ક કરવો જોઈએ.
ડાયાબિટીઝની સારવારની આધુનિક પદ્ધતિઓ અને નિવારક સહાય વ્યક્તિને મેક્રો- અને માઇક્રોજેયોપેથી જેવા ભયંકર પરિણામોને ટાળવામાં મદદ કરશે.
વિડિઓ જુઓ: ડાયાબિટીઝમાં સિસ્ટીટીસ શા માટે દેખાઈ શકે છે?
પ્રજનન વયની સ્ત્રીઓમાં થાઇરોઇડ રોગ. ડોકટરો માટે માર્ગદર્શિકા, જિઓટાર-મીડિયા - એમ., 2013. - 80 પી.
ડ્રેવલ એ.વી., મિસ્નીકોવા આઈ.વી., કોવાલેવા યુ.એ. ડાયાબિટીસ મેલીટસની અંતમાં મેક્રોવેસ્ક્યુલર ગૂંચવણોનું નિવારણ, જિઓટાર-મીડિયા - એમ., 2014. - 80 પી.
ખાંડ વિના મીઠાઈ અખ્મોનોવ એમ. એસપીબી., ટેસ્સા પબ્લિશિંગ હાઉસ, 2002, 32 પૃષ્ઠો, પરિભ્રમણ 10,000 નકલો.

મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે.