13 વર્ષના બાળકમાં બ્લડ સુગર: સ્તરનું ટેબલ
શરૂ કરવા માટે, તેઓ આંગળીથી "ભૂખ્યા" રુધિરકેશિકા લોહી લે છે.
જો વધેલા ખાંડના પરિમાણો શોધી કા ,વામાં આવે તો, વધારાના પરીક્ષણો સૂચવવામાં આવી શકે છે:
- શિરાયુક્ત લોહીમાં ખાંડની સાંદ્રતાનો નિર્ણય,
- શુદ્ધ ગ્લુકોઝ (સહનશીલતા) સાથે આંચકો લોડ કર્યા પછી રક્ત પરીક્ષણ,
- પ્રોક્ટીનમાં હાજર એમિનો એસિડના જૂથોમાં ગ્લુકોઝના બિન-એન્ઝાઇમેટિક સંચયનું ઉત્પાદન ફ્રુક્ટosસામિનના સ્તરનું પરીક્ષણ કરવું,
- ગ્લાયકેટેડ ફોર્મ (ગ્લુકોઝ સાથે સંકળાયેલ) લોહીમાં હિમોગ્લોબિનની ટકાવારીની તપાસ,
- લેક્ટીક એસિડ (લેક્ટેટ) નું સ્તર નક્કી.
શિશ્ન રક્તને વધુ જંતુરહિત માનવામાં આવે છે, વધુમાં, પ્રયોગશાળામાં તે પ્લાઝ્મા રાજ્યમાં શુદ્ધ થાય છે. પરીક્ષણને વધુ ખુલાસાત્મક તરીકે રેટ કરવામાં આવ્યું છે.
આ કિસ્સામાં બાળકોમાં બ્લડ સુગરનો ધોરણ બદલાય છે:
- રુધિરકેશિકાઓ માટે તે 3.3-5.5 એમએમઓએલ / એલ છે,
- પ્લાઝ્મા માટે તે 4.0-6.1 એમએમઓએલ / એલ છે.
ગ્લુકોઝ સહિષ્ણુતા
તેથી વધેલા દરોની ફરીથી તપાસ કરવામાં આવે છે. બાળકમાં ખાલી પેટ પર આંગળીમાંથી લોહી લેવામાં આવે છે, પછી ગ્લુકોઝનો મજબૂત જલીય દ્રાવણ પીવા માટે આપવામાં આવે છે, અને 2 કલાક પછી લોહીના નમૂનાનું પુનરાવર્તન થાય છે. એક અગત્યની સ્થિતિ એ છે કે તમારે બધા સમય બેસવાની જરૂર છે જેથી સ્નાયુઓ ચળવળ દરમિયાન ગ્લુકોઝ બર્ન ન કરે.

તે જ સમયે, સ્વાદુપિંડના બીટા કોશિકાઓની રહસ્યમય પ્રવૃત્તિનું મૂલ્યાંકન કરવા અને ડાયાબિટીસના પ્રકારને સૂચવવા માટે, સી-પેપ્ટાઇડની માત્રાની ગણતરી કરવામાં આવે છે.
શરીર લોહીમાં શર્કરા કેવી રીતે જાળવી શકે છે?
 તંદુરસ્ત શરીર ઇન્જેશન પછી ગ્લુકોઝના સ્તરોમાં વધઘટ અનુભવે છે, ખાસ કરીને સરળ કાર્બોહાઈડ્રેટથી સમૃદ્ધ - ખાંડ, ફળો, રસ, મધ, કન્ફેક્શનરી અને બ્રેડ ઉત્પાદનો. આ કિસ્સામાં, ગ્લાયસીમિયા ઝડપથી વધે છે, જો ઉત્પાદનોમાં સ્ટાર્ચ (અનાજ, બટાટા) અથવા પ્લાન્ટ ફાઇબર (શાકભાજી, બ્ર branન) હોય, તો બ્લડ સુગર વધુ ધીમેથી વધે છે.
તંદુરસ્ત શરીર ઇન્જેશન પછી ગ્લુકોઝના સ્તરોમાં વધઘટ અનુભવે છે, ખાસ કરીને સરળ કાર્બોહાઈડ્રેટથી સમૃદ્ધ - ખાંડ, ફળો, રસ, મધ, કન્ફેક્શનરી અને બ્રેડ ઉત્પાદનો. આ કિસ્સામાં, ગ્લાયસીમિયા ઝડપથી વધે છે, જો ઉત્પાદનોમાં સ્ટાર્ચ (અનાજ, બટાટા) અથવા પ્લાન્ટ ફાઇબર (શાકભાજી, બ્ર branન) હોય, તો બ્લડ સુગર વધુ ધીમેથી વધે છે.
કોઈ પણ સંજોગોમાં, પાચક ઉત્સેચકોની ક્રિયા પછી, બધા કાર્બોહાઇડ્રેટ્સ ગ્લુકોઝમાં રૂપાંતરિત થાય છે, તે તેમના આંતરડાના લોહીના પ્રવાહમાં પ્રવેશ કરે છે. તે પછી, સ્વાદુપિંડના હોર્મોન ઇન્સ્યુલિનના પ્રભાવ હેઠળ, કોષો લોહીમાંથી ગ્લુકોઝનું ચયાપચય કરે છે અને તેનો ઉપયોગ .ર્જા માટે કરે છે.
આ સમયગાળામાં પ્રવૃત્તિ જાળવવા માટે જરૂરી નથી તે રકમ યકૃત અને સ્નાયુઓના કોષોમાં ગ્લાયકોજેનના રૂપમાં સંગ્રહિત થાય છે. શરીર આ અનામત ભોજનની વચ્ચે લે છે. લોહીમાં ગ્લુકોઝની અછત સાથે, યકૃત તેને એમિનો એસિડ્સ અને ચરબીમાંથી બનાવવામાં સક્ષમ છે.
સમગ્ર મેટાબોલિક પ્રક્રિયા હોર્મોનલ સિસ્ટમથી પ્રભાવિત છે. મુખ્ય હાયપોગ્લાયકેમિક અસર ઇન્સ્યુલિન છે, અને એડ્રેનલ ગ્રંથીઓ, થાઇરોઇડ ગ્રંથિ, કફોત્પાદક હોર્મોન્સના હોર્મોન્સ તેને વધારે છે.
તેમને કોન્ટિન્સ્યુલર કહેવામાં આવે છે. આ હોર્મોન્સમાં શામેલ છે:
- વૃદ્ધિ હોર્મોન - વૃદ્ધિ હોર્મોન.
- એડ્રેનાલિન, એડ્રેનલ કોર્ટીસોલ.
- થાઇરોઇડ હોર્મોન્સ - થાઇરોક્સિન, ટ્રાયોડિઓથronરોઇન.
- સ્વાદુપિંડનો આલ્ફા ગ્લુકોગન
સ્ટ્રેસ હોર્મોન્સ અને ગ્રોથ હોર્મોનના વધતા ઉત્પાદને કારણે કિશોરવયના ડાયાબિટીસ મેલીટસ એ રોગના ઉપચાર માટેના સૌથી મુશ્કેલ પ્રકારોમાંનું એક છે.
આ અંત tissueસ્ત્રાવી ગ્રંથિની અતિશય અસર અને 13-16 વર્ષના દર્દીની માનસિક લાક્ષણિકતાઓના પ્રભાવ હેઠળ પેશી ઇન્સ્યુલિન પ્રતિકારના વિકાસને કારણે છે.
કોને બ્લડ સુગર ટેસ્ટની જરૂર છે?
 જો રંગસૂત્ર ઉપકરણમાં જડિત અને આ રોગવિજ્ .ાનથી પીડાતા નજીકના સંબંધીઓથી સંક્રમિત ડાયાબિટીસ મેલીટસની સંભાવના હોય તો ખાંડ (ગ્લુકોઝ) સ્તર માટેની રક્ત પરીક્ષણ સૂચવવામાં આવે છે.
જો રંગસૂત્ર ઉપકરણમાં જડિત અને આ રોગવિજ્ .ાનથી પીડાતા નજીકના સંબંધીઓથી સંક્રમિત ડાયાબિટીસ મેલીટસની સંભાવના હોય તો ખાંડ (ગ્લુકોઝ) સ્તર માટેની રક્ત પરીક્ષણ સૂચવવામાં આવે છે.
મોટેભાગે, કિશોરવયના સમયગાળામાં, પ્રકાર 1 ડાયાબિટીસનું નિદાન કરવામાં આવે છે. રોગના સમયસર નિદાનની જટિલતા એ હકીકતમાં રહેલી છે કે પ્રથમ તબક્કે તેનો વિકાસ ક્લિનિકલ સંકેતો અને વિશ્લેષણ દ્વારા નક્કી કરવું મુશ્કેલ છે.
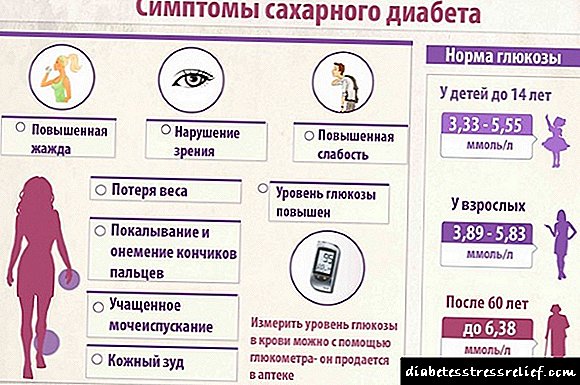
સ્વાદુપિંડમાં બીટા કોષો કાર્યરત હોય ત્યાં સુધી બાળકમાં બ્લડ સુગરનું સ્તર જાળવવામાં આવે છે. માત્ર તેમાંના 90-95% સ્વયંપ્રતિરક્ષા બળતરા પ્રક્રિયા દ્વારા નાશ થયા પછી, શું લાક્ષણિક લક્ષણો દેખાય છે. આમાં શામેલ છે:
- મહાન તરસ અને ભૂખમાં વધારો.
- અસ્પષ્ટ વજન ઘટાડો.
- માથાનો દુખાવો અને ચક્કર.
- મોટા પ્રમાણમાં પેશાબ.
- પેરીનિયમ સહિત ત્વચાની ખંજવાળ.
- વારંવાર ચેપી રોગો.
- ત્વચા પર સતત ફુરનક્યુલોસિસ અને પસ્ટ્યુલર ફોલ્લીઓ.
- દ્રષ્ટિ ઓછી.
- થાક
જો આમાંના કોઈ એક લક્ષણ હોય તો પણ કિશોરને ડાયાબિટીસ માટે તપાસવું જોઈએ. જો આ લક્ષણોને અવગણવામાં આવે છે, તો રોગ ઝડપથી પ્રગતિ કરે છે અને કેટોએસિડોસિસની ઘટના જોડાય છે: auseબકા, પેટમાં દુખાવો, વારંવાર અને ઘોંઘાટીયા શ્વાસ, મો fromામાંથી એસિટોનની ગંધ.
રચાયેલ કીટોન સંસ્થાઓ મગજના કોષો માટે ખૂબ ઝેરી હોય છે, તેથી, દિવસ દરમિયાન, ચેતના નબળી પડી શકે છે.
પરિણામે, કેટોસિડોટિક કોમા વિકસે છે, જેને તાત્કાલિક પુનર્જીવનની જરૂર પડે છે.
ખાંડ માટે રક્ત પરીક્ષણ કેવી રીતે પાસ કરવું?
 યોગ્ય પરિણામો મેળવવા માટે, તમારે અભ્યાસની તૈયારી કરવાની જરૂર છે. આ કરવા માટે, 2-3 દિવસમાં તમારે મીઠા અને ચરબીયુક્ત ખોરાકની માત્રા ઘટાડવાની જરૂર છે, આલ્કોહોલિક પીણાઓનું સેવન દૂર કરવું જોઈએ. પરીક્ષણના દિવસે, તમે ધૂમ્રપાન કરી શકતા નથી, કોફી અથવા મજબૂત ચા પીતા નથી, નાસ્તો કરી શકો છો. સવારે પ્રયોગશાળામાં આવવું વધુ સારું છે, તે પહેલાં તમે થોડું શુદ્ધ પાણી પી શકો છો.
યોગ્ય પરિણામો મેળવવા માટે, તમારે અભ્યાસની તૈયારી કરવાની જરૂર છે. આ કરવા માટે, 2-3 દિવસમાં તમારે મીઠા અને ચરબીયુક્ત ખોરાકની માત્રા ઘટાડવાની જરૂર છે, આલ્કોહોલિક પીણાઓનું સેવન દૂર કરવું જોઈએ. પરીક્ષણના દિવસે, તમે ધૂમ્રપાન કરી શકતા નથી, કોફી અથવા મજબૂત ચા પીતા નથી, નાસ્તો કરી શકો છો. સવારે પ્રયોગશાળામાં આવવું વધુ સારું છે, તે પહેલાં તમે થોડું શુદ્ધ પાણી પી શકો છો.
જો દવાઓ સૂચવવામાં આવી હતી, ખાસ કરીને હોર્મોનલ દવાઓ, પેઇનકિલર્સ અથવા નર્વસ સિસ્ટમને અસર કરે છે, તો પછી અભ્યાસ કરતા પહેલા, તમારે તમારા ડ takingક્ટરની સલાહ લેવી જોઈએ કે તેમને લેવાની સલાહ વિશે, કારણ કે ત્યાં વિકૃત ડેટા હોઈ શકે છે. ઇજાઓ અથવા બળે પછી નિદાનમાં શરીરના highંચા તાપમાને વિલંબ થઈ શકે છે.
ડેટાનું મૂલ્યાંકન કોઈ નિષ્ણાત દ્વારા કરવામાં આવે છે. બાળકોમાં બ્લડ સુગરનો ધોરણ વય પર આધારીત છે: એક વર્ષના બાળક માટે તે કિશોર વયે ઓછી છે. બાળકોમાં એમએમઓએલ / એલમાં ગ્લાયસીમિયામાં શારીરિક વધઘટ આવા સૂચકાંકોને અનુરૂપ છે: એક વર્ષથી લઈને 14 વર્ષ જુના સુધીમાં 2.8-4.4 વર્ષ સુધી - 3.3-5.5. ધોરણમાંથી વિચલનને આ રીતે ગણી શકાય:
- 3.3 સુધી - લો બ્લડ સુગર (હાઈપોગ્લાયકેમિઆ).
- 5.5 થી 6.1 સુધી - ડાયાબિટીસ, સુપ્ત ડાયાબિટીઝની અવસ્થા.
- 6.1 થી - ડાયાબિટીસ.
સામાન્ય રીતે, ખાંડના એક માપનના પરિણામનું નિદાન થતું નથી, વિશ્લેષણ ઓછામાં ઓછું ફરી એક વાર પુનરાવર્તિત થાય છે. જો ત્યાં સુપ્ત ડાયાબિટીસ મેલીટસની કલ્પના હોય તો - ત્યાં રોગના લક્ષણો છે, પરંતુ ગ્લાયસીમિયા સામાન્ય છે, હાયપરગ્લાયકેમિઆ 6.1 એમએમઓએલ / એલની નીચે જોવા મળે છે, તો આવા બાળકોને ગ્લુકોઝ લોડ સાથે પરીક્ષણ સૂચવવામાં આવે છે.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ માટે વિશેષ તૈયારીની જરૂર હોતી નથી, સલાહ આપવામાં આવે છે કે આહાર અને જીવનશૈલી ચલાવવામાં આવે તે પહેલાં તેને મૂળભૂત રીતે બદલવું નહીં. તે પણ ખાલી પેટ પર શરણે જાય છે. ગ્લાયસીમિયાને બે વાર માપવામાં આવે છે - ખાદ્યપદાર્થોમાં 10 કલાકના વિરામ પછી પ્રારંભિક ખાંડનું સ્તર, અને બીજી વખત દર્દીના 2 કલાક પછી 75 ગ્રામ ગ્લુકોઝ સાથે સોલ્યુશન પીવે છે.
ડાયાબિટીઝના નિદાનની પુષ્ટિ કરવામાં આવે છે જો, કસરત કર્યા પછી 11.1 એમએમઓએલ / એલ કરતા વધારે ઉપવાસ ખાંડ ઉપરાંત (7 એમએમઓએલ / એલ ઉપર), હાઈપરગ્લાયકેમિઆ. જો જરૂરી હોય તો, કિશોરોને એક વધારાનો અભ્યાસ સોંપવામાં આવે છે: ખાંડ માટે પેશાબનું વિશ્લેષણ, લોહી અને પેશાબ માટે કેટોન સંસ્થાઓનું નિર્ધારણ, ગ્લાયકેટેડ હિમોગ્લોબિનના ધોરણનો અભ્યાસ, બાયોકેમિકલ વિશ્લેષણ.
રક્ત ખાંડના અસામાન્ય કારણો
 એક કિશોરવયના પેટ અને આંતરડાના રોગો, પોષક તત્વોના માલાબ્સર્પ્શન, લાંબા ગાળાના ગંભીર ક્રોનિક રોગો, યકૃત અથવા કિડનીના પેથોલોજી, ઝેર, મગજની આઘાતજનક ઇજાઓ અને ગાંઠની પ્રક્રિયાઓ માટે સુગરના મૂલ્યો ઓછા હોઈ શકે છે.
એક કિશોરવયના પેટ અને આંતરડાના રોગો, પોષક તત્વોના માલાબ્સર્પ્શન, લાંબા ગાળાના ગંભીર ક્રોનિક રોગો, યકૃત અથવા કિડનીના પેથોલોજી, ઝેર, મગજની આઘાતજનક ઇજાઓ અને ગાંઠની પ્રક્રિયાઓ માટે સુગરના મૂલ્યો ઓછા હોઈ શકે છે.
ખાંડ ઘટાડવાના લક્ષણો હોઈ શકે છે: ચક્કર આવે છે, ભૂખમરો આવે છે, ચીડિયાપણું આવે છે, આંસુ આવે છે, ધ્રૂજતા અંગો, ચક્કર આવે છે. ગંભીર હુમલાઓ સાથે, આંચકી અને કોમાના વિકાસ શક્ય છે. હાયપોગ્લાયકેમિઆના સૌથી સામાન્ય કારણ હાયપોગ્લાયકેમિક દવાઓનો ઓવરડોઝ છે.
હાઈ બ્લડ શુગર સામાન્ય રીતે ડાયાબિટીઝનું નિશાની છે. આ ઉપરાંત, તે થાઇરોઇડ ગ્રંથિ અથવા એડ્રેનલ ગ્રંથીઓના અતિશય કાર્યનું લક્ષણ હોઈ શકે છે, કફોત્પાદક રોગો, તીવ્ર અને ક્રોનિક સ્વાદુપિંડ, હોર્મોન્સ, ન sન-સ્ટીરોઇડ બળતરા વિરોધી દવાઓ, મૂત્રવર્ધક પદાર્થ અને એન્ટિહાઇપરટેન્સિવ ધરાવતી દવાઓ લેવી.
લાંબા સમય સુધી અને ગંભીર હાયપરગ્લાયકેમિઆ આવી ગૂંચવણો તરફ દોરી જાય છે:
- હાયપરosસ્મોલર કોમા.
- ડાયાબિટીસમાં કેટોએસિડોસિસ.
- પોલિનોરોપથી.
- વેસ્ક્યુલર દિવાલના વિનાશને કારણે રક્ત પુરવઠામાં વિક્ષેપ.
- ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ સાથે કિડની પેશીઓનો વિનાશ.
- રેટિનાના પેથોલોજીને કારણે દ્રષ્ટિ ઘટાડો.
કિશોરવયના શરીરમાં લોહીમાં શર્કરાના વધઘટ પ્રત્યે ખાસ કરીને સંવેદનશીલ હોવાથી રક્તમાં શર્કરાના સ્તરના ઉલ્લંઘનના કારણ માટે અપૂરતી સારવાર હોય છે, આ દર્દીઓ શારીરિક અને માનસિક વિકાસમાં પાછળ રહે છે, તેથી માસિક ચક્રમાં છોકરીઓનું વિચલન થઈ શકે છે. બાળકો વારંવાર વાયરલ અને ફંગલ રોગોથી પીડાય છે.
તેથી, ખાંડ, આહાર અને શારીરિક પ્રવૃત્તિ ઘટાડવા, ગ્લાયસીમિયા અને કાર્બોહાઇડ્રેટ ચયાપચયની નિયમિત દેખરેખ રાખવા માટે સમયસર ઇન્સ્યુલિન અથવા ગોળીઓથી સારવાર શરૂ કરવી મહત્વપૂર્ણ છે.
લોહીમાં શર્કરાના કયા સૂચકાંકો સામાન્ય છે તે આ લેખમાંની વિડિઓને જણાવશે.
ફ્રેક્ટોસામિનનું સ્તર
પરીક્ષણ માટે નસોમાંથી લોહી લો. પ્રારંભિક તૈયારી જરૂરી નથી, પરંતુ તમારે તમારા ડ doctorક્ટરને વિટામિન સીના લાંબા ગાળાના ઇન્ટેક વિશે જાણ કરવી જોઈએ, જે પરિણામને અસર કરે છે. 14 વર્ષ સુધીની ફ્રુક્ટosસામિનનું સામાન્ય સ્તર 195-271 μmol / L છે.
અતિશય ડાયાબિટીઝની સંભાવના, થાઇરોઇડ કાર્ય નબળાઇ, ગાંઠ અથવા મગજની ઈજાના માથા પરની અસરો સૂચવે છે. કિડનીની સમસ્યાઓથી ઓછો અંદાજિત પરિમાણો પરિણમી શકે છે.
- 6 અઠવાડિયા સુધીના નવજાતમાં - 0.5-3 એમએમઓએલ / એલ,
- 15 વર્ષથી ઓછી ઉંમરના - 0.56-2.25,
- પછી ધોરણ બંને જાતિના પુખ્ત વયના લોકો માટે લાગુ પડે છે - 0.5-2.
લેક્ટેટ એકાગ્રતાની ડિગ્રી ડાયાબિટીઝના કથિત નિદાનની પુષ્ટિ કરે છે અથવા નકારે છે. વધારો પરિમાણો લેક્ટિક એસિડosisસિસ સૂચવે છે - એસિડથી શરીરની વધુ દેખરેખ. ડાયાબિટીઝના દર્દીઓ માટે આ જીવંત જોખમી છે. મેટફોર્મિન લેવાનું જોખમ વધારે છે.
ગ્લાયકેટેડ હિમોગ્લોબિન સાંદ્રતા
વેનિસ લોહીના ખર્ચે પરીક્ષણ હાથ ધરવામાં આવે છે અને ખાંડના અસંતુલનનું સંપૂર્ણ ચિત્ર પ્રતિબિંબિત કરે છે. તેની સહાયથી, પાછલા 3 મહિના માટે સરેરાશ પ્લાઝ્મા ગ્લુકોઝ મળી આવે છે. ખાંડનું સ્તર જેટલું .ંચું છે, હિમોગ્લોબિન પ્રોટીન સાથેના તેના સંયોજનોની ટકાવારી .ંચી છે.

વિશ્લેષણ વિકાસના પ્રારંભિક તબક્કે ડાયાબિટીસ નક્કી કરે છે, જ્યારે અન્ય પદ્ધતિઓ બતાવતા નથી. ગ્લાયકેટેડ હિમોગ્લોબિનની સમયાંતરે નિરીક્ષણ સુગર કંટ્રોલ એજન્ટોની અસરકારકતા, રોગના વિકાસ દરને મોનિટર કરવામાં મદદ કરે છે. છ મહિનાની ઉંમરથી આ વિશ્લેષણ લો.
ખાંડ નિયંત્રણ કઈ ઉંમરે જરૂરી છે?
ગ્લુકોઝ એ કાર્બોહાઇડ્રેટ છે, energyર્જાનો મુખ્ય સ્રોત, ચયાપચયનું અનિવાર્ય ઘટક છે. તે energyર્જામાં રૂપાંતર કરવા અને ઇન્સ્યુલિન દ્વારા ખાંડના શોષણ માટે જવાબદાર છે - સ્વાદુપિંડનું ઉત્પાદન. ટાઇપ I ડાયાબિટીઝ શરૂ થાય છે જ્યારે ઇન્સ્યુલિન પીવામાં આવતી મીઠાઇની માત્રા માટે પૂરતું નથી.
પ્રકાર II ડાયાબિટીસ ત્યારે થાય છે જ્યારે ત્યાં પૂરતા પ્રમાણમાં ઇન્સ્યુલિન હોય છે, પરંતુ તેના પરમાણુઓ કોષો સાથેનું તેમનો સિગ્નલ જોડાણ ગુમાવે છે, તેથી તેઓ અંદર પ્રવેશ કરી શકતા નથી. સ્વાદુપિંડ ઇન્સ્યુલિન સ્ત્રાવના નિર્માણ દ્વારા સેલની cessક્સેસિબિલીટીનો પ્રતિસાદ આપે છે અને ટૂંક સમયમાં ખસી જાય છે. બંને કિસ્સાઓમાં, કાર્બોહાઇડ્રેટ ચયાપચય નબળી છે. લોહી કાં તો ખાંડથી ભરેલું હોય છે, અથવા ઉણપ થાય છે.
માતાપિતા માટે! આંકડા મુજબ, ડાયાબિટીઝની ઘટનાઓ બાળકોની કુલ વસ્તીના 40% જેટલી છે. ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચય કોઈપણ ઉંમરે થઈ શકે છે. વૃદ્ધિ હોર્મોનના સક્રિય પ્રભાવ હેઠળ શરીરનો પ્રથમ ખેંચાણ એ 6-7 વર્ષમાં ગ્લુકોઝ સંતુલનની સ્થિતિને તપાસવાનો પ્રસંગ છે.
સેક્સ હોર્મોનલ પૃષ્ઠભૂમિમાં ફેરફાર અને બીજા વિસ્તરણ દ્વારા 10-12 વર્ષનો સમયગાળો ચિહ્નિત થયેલ છે, જે ખાંડના અસંતુલનની સંભાવનાને પણ વધારે છે. નિદાન મુખ્યત્વે કિશોર (અપૂર્ણ તરુણાવસ્થા સાથે) અથવા પ્રકાર 1 ડાયાબિટીસ.
જોખમમાં રહેલા બાળકોની પરીક્ષા જરૂરી છે:
- નવજાત શિશુનું વજન kg. kg કિગ્રાથી વધુ છે,
- ચેપી, વાયરલ રોગો પછી,
- ઇમ્યુનોકોમપ્રોમિઝ્ડ
- ડાયાબિટીસના આનુવંશિક (વંશપરંપરાગત) વલણ સાથે.

જો કોઈ વયના બાળકોમાં બ્લડ સુગરની તપાસ કરવામાં આવે તો તે તપાસવામાં આવે છે:
- ભૂખમાં ફેરફાર, મીઠાઇનો લોભ,
- તરસ વધી
- વધારો, શરીરના વજનનો અભાવ,
- મૂડ, સુસ્તી, મનોભાવ,
- દ્રષ્ટિની ક્ષતિ
- વારંવાર, નકામું પેશાબ,
- તકલીફ
- ત્વચાની ખંજવાળ, મ્યુકોસ મેમ્બ્રેન,
- અંગ ઠંડક.
અભ્યાસની તૈયારી
જે દિવસે પરીક્ષણ લેવામાં આવે છે તેની પૂર્વસંધ્યાએ, બાળકએ રાબેતા મુજબ ખાવું જોઈએ. તમે ભૂખમરો, અતિશય આહારને મંજૂરી આપી શકતા નથી, જેથી પરિણામને વિકૃત ન થાય. રાત્રિભોજન પછી, તમારે વધુ ન ખાવું જોઈએ. તે ભૂખમરો લોહી લેશે તે સમજવા માટે કે શરીરએ ઇનકમિંગ સુગરના ઉપયોગને કેવી રીતે નિયંત્રિત કર્યું. તે જ કારણોસર, પ્રયોગશાળાના દિવસે તમારા દાંતને સાફ ન કરો - પેસ્ટમાંથી મીઠી ઉમેરણો મૌખિક પોલાણમાંથી લોહીમાં સમાઈ જાય છે.
જો તરસ્યું હોય, તો તેને સાદા પાણી પીવાની મંજૂરી છે. બાળકને અગાઉથી તે સમજાવવા માટે સલાહ આપવામાં આવે છે કે કઈ પ્રક્રિયા તેની રાહમાં છે - આંગળી અથવા નસમાં ઇન્જેક્શન. લોહી ખેંચવાના સમયે તમારી નજીકનું કોઈ બાળકને પ્રોત્સાહિત કરી શકે છે.
જો આપણે 1 વર્ષ સુધીના શિશુ વિશે વાત કરી રહ્યા છીએ, તો તૈયારીના નિયમો નીચે મુજબ છે:
- છેલ્લા ખોરાક અને વિશ્લેષણ વચ્ચે ઓછામાં ઓછો 3-કલાકનો અંતરાલ, પછી ભલે સ્તનપાન અથવા કૃત્રિમ ખોરાક,
- વિનંતી પર પાણી આપો,
- બાળકની પ્રવૃત્તિને મર્યાદિત કરો જેથી તે શાંત રહે.
સામાન્ય રીતે બાળકોને પ્રથમ વિશ્લેષણ માટે લેવામાં આવે છે, કારણ કે તેઓ લાંબા સમય સુધી ભૂખમરો માટે સક્ષમ નથી.
લોહીના નમૂના લેવાના તબક્કા અને નિયમો
તબીબી સંસ્થામાં વ્યાવસાયિક પ્રયોગશાળા સહાયકો દ્વારા સુગર વિશ્લેષણ હાથ ધરવામાં આવે છે. નાના બાળકો સાથે, માતા-પિતા આવી શકે છે, કિશોરોને એસ્કોર્ટ કરીને - તેમની વિનંતી પર. Officeફિસમાં સમય લગભગ 5-10 મિનિટનો છે. પદ્ધતિના આધારે. આંગળીમાંથી લોહીનો નમુનો મેળવવો. એક નવજાત, એક વર્ષ સુધીનો શિશુ, હીલ અથવા અંગૂઠામાં થોડો પંચર બનાવે છે.
મોટા બાળકોને આંગળીથી ટિકિટવામાં આવે છે.
જો વન-ટાઇમ સ્કારિફાયરનો ઉપયોગ કરવામાં આવે તો:
- જંતુરહિત નિકાલજોગ ગ્લોવ્સમાં પ્રયોગશાળા સહાયક ત્વચાને એન્ટિસેપ્ટિકથી વર્તે છે, પ્રથમ ફ pલેન્ક્સના ઉપલા ભાગને ઝડપથી પંચર કરે છે.
- આંગળી પર દબાવતી વખતે, અંતે એક પેર સાથે પારદર્શક પાતળા નળી, લોહીની યોગ્ય માત્રાને ચૂસી લે છે અને એક પરીક્ષણ ટ્યુબમાં ડ્રેઇન કરે છે.
- એન્ટિસેપ્ટિકવાળા કપાસનો બોલ ઘાને coversાંકી દે છે.
- લોહી વહેતું ન થાય ત્યાં સુધી બાળક જાતે અથવા એટેન્ડન્ટની મદદથી 5 મિનિટ સુધી સુતરાઉ withન વડે ઘા લગાવે છે.
ત્યાં નવું એક-સમયનાં ઉપકરણો છે - લેન્સટ્સ, જે પીડા વિના, ઝડપથી મેનીપ્યુલેશન કરે છે. તે વિસ્તૃત નાક સાથે એક નાનું તેજસ્વી કેપ્સ્યુલ છે, જ્યાં એક જંતુરહિત તબીબી સ્ટીલ પેન છુપાયેલ છે. જીવાણુનાશિત ત્વચાના પંચર પછી, લnceન્સેટના તીક્ષ્ણ ભાગ છુપાયેલ અને અવરોધિત છે. આમ, ઉપકરણનો ફરીથી ઉપયોગ શક્ય નથી.
લાન્સેટ્સ સ્વચાલિત અને બટન સાથે છે. સ્વચાલિત મોડેલોમાં, પીંછા બદલાઈ શકે છે, પરંતુ એક વધારાનું રક્ષણાત્મક પદ્ધતિ છે જે સંપૂર્ણ વંધ્યત્વ પ્રદાન કરે છે. બાળકો, સોય જોતા નથી, શાંતિથી વર્તે છે. ત્વરિત ઇન્જેક્શન લાગ્યું નથી, અને લોહીની યોગ્ય માત્રા તરત જ કેપ્સ્યુલમાં ખેંચાય છે.
માતાપિતાને સલાહ: આંગળી અથવા નસમાંથી લોહી લેવું બાળક અને પુખ્ત વયના બંનેને ડરાવે છે. તમે તમારા બાળકને તમારી અસ્વસ્થતા બતાવી શકતા નથી, ગભરાટ allભો કરવો તે વધુ અસ્વીકાર્ય છે. યુવા પે generationી સહજતાથી સંબંધીઓની ચિંતા અનુભવે છે. તેઓ શાંત થાય છે, બાળક વધુ આત્મવિશ્વાસ અનુભવે છે. પસાર થતી પીડા ખૂબ જ ઝડપથી ભૂલી જશે, જો તમે સ્નેહ બતાવો છો, તો એક નવું રમકડું, રસિક મનોરંજન સાથે લાડ લડાવો.
નસમાંથી લોહીનો નમુનો મેળવવો
શિશુઓમાં ગ્લુકોઝ સ્તર અથવા ગ્લાયકોલાઇઝ્ડ હિમોગ્લોબિન માટે સુધારણા વિશ્લેષણ માટે, સૌથી વધુ સ્પષ્ટ નસોનો ઉપયોગ થાય છે:
- સશસ્ત્ર
- હાથ પાછળ
- વાછરડા,
- વડા, આગળનો ઝોન.
અન્ય બાળકો માટે, કોઈ પણ હાથના ગડીની મધ્ય નસમાં ઇન્જેક્શન બનાવવામાં આવે છે. આરોગ્ય સંભાળ પ્રદાતાઓ માતાપિતાની હાજરી વિના પ્રક્રિયા કરી શકે છે. વ્યવસાયિક કુશળતા એકઠા કરવામાં આવી છે, જે તમને સૌથી વધુ બેચેન અને તરંગી બાળકો (ઉદાહરણ તરીકે, ખાસ વadકિંગ કપડા, રમકડાં, ચિત્રો, કાર્ટુન) માંથી બાયોડayસ લેવાની મંજૂરી આપે છે.
પરંપરાગત નિકાલજોગ સિરીંજ સાથે લોહી લેવું આના જેવું લાગે છે:
- પેરામેડિક એન્ટિસેપ્ટિકથી તેના હાથ ધોઈ નાખે છે, કાગળના ટુવાલથી તેને સાફ કરે છે, નિકાલજોગ ગ્લોવ્સ પર મૂકે છે.
- દર્દીનો હાથ રબરના પેડ પર કોણી સાથે ટકી રહે છે.
- ટોરોનીક્ટીટ કપડાં અથવા ખાસ નેપકિન ઉપરના હાથની મધ્યમાં ખેંચે છે.
- નસને અને તેની આસપાસ ત્વચાની એન્ટિસેપ્ટિકથી જીવાણુનાશક કરો.
- મુઠ્ઠીને ચપટી અને કોરીંચ કર્યા પછી, સોય તીવ્ર ખૂણા પર સોજોની નસમાં પ્રવેશ કરે છે.
- સિરીંજમાં લોહીના દેખાવ સાથે, ટournરનિકેટને દૂર કરે છે.
- લેવામાં આવેલા નમૂનાને એક પરીક્ષણ નળીમાં રેડવામાં આવે છે.
- એન્ટિસેપ્ટિકવાળા કપાસનો બોલ ઘાને બંધ કરે છે. દર્દીએ તેની કોણીને વાળવી અને 5-7 મિનિટ સુધી બેસવું જોઈએ. જ્યારે સોય દાખલ કરવાની સાઇટને ગંઠાયેલ લોહીથી સીલ કરવામાં આવે છે.
નવી વેક્યુમ સિસ્ટમ્સ, આરોગ્ય સંભાળ પ્રદાતાના હાથ અને હવા સાથે બંને પસંદ કરેલા રક્તના કોઈપણ સંપર્કને બાકાત રાખે છે.

સિંગલ યુઝ સિસ્ટમમાં સમાવે છે:
- લઘુચિત્ર પ્લાસ્ટિક કપના રૂપમાં એક એડેપ્ટર જે નીચે એક નાનું છિદ્ર હોય છે,
- સોયના અંતમાં નળીઓનો અવરોધ,
- વેક્યૂમ સીલબંધ નળીઓ.
સોય બ્લોક એડેપ્ટરની નીચેના છિદ્રમાં સ્ક્રૂ કરવામાં આવે છે. આ કિસ્સામાં, રક્ષણાત્મક કેપમાં આઇ સોય બહાર રહે છે, II અંદર છે. મને સોય પરંપરાગત રીતે શિરામાં નાખવામાં આવે છે. આને પગલે, એડેપ્ટરમાં વેક્યુમ ટ્યુબ દાખલ કરવામાં આવે છે, બીજી સોય તેની નળીને પંચર કરે છે, અને બંને સોયના પલંગ દ્વારા લોહી કન્ટેનરની એરલેસ જગ્યામાં ખેંચાય છે.
જો 2-3- samples નમૂના લેવાની જરૂર હોય, તો ભરેલી ટ્યુબ એડેપ્ટરમાંથી કા isી નાખવામાં આવે છે, અને તેની જગ્યાએ ખાલી નળી ઝડપથી દાખલ કરવામાં આવે છે.
શરદી અથવા અન્ય કારણોસર, તીવ્ર માંદગી બાળક, પરીક્ષણો બતાવવામાં આવતા નથી. આપણે પુન recoveryપ્રાપ્તિ માટે રાહ જોવી પડશે. અભ્યાસના પરિણામો ચોક્કસ સમય પછી ફરીથી તપાસવામાં આવે છે.
ડીકોડિંગ વિશ્લેષણ સૂચકાંકો
બાળકોમાં, પ્રાપ્ત મૂલ્યોની તુલના લોહીના પ્રવાહમાં ખાંડ માટે વય ધોરણોના દવાના ટેબલ સાથે કરવામાં આવે છે. પરીક્ષણના પરિણામોનું મૂલ્યાંકન કરતી વખતે, તે ધ્યાનમાં રાખવું જોઈએ કે અમુક દવાઓ લોહીમાં ગ્લુકોઝના સ્તરને અસર કરે છે. આ કારણોસર, નિદાન વધારાના પરીક્ષણોના પરિણામોના આધારે કરવામાં આવે છે.
કયા મૂલ્યોને સામાન્ય માનવામાં આવે છે: વય ધોરણ ટેબલ
બાળકોમાં બ્લડ સુગરનો ધોરણ, જે ટેબલમાં દર્શાવેલ છે, તે ઘરે ગ્લુકોમીટર સૂચકાંકોને ડીકોડ કરવા માટે પણ યોગ્ય છે.
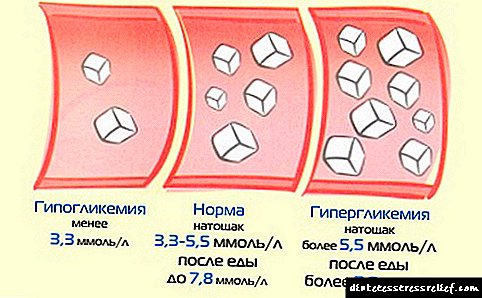 આકૃતિ બાળકોમાં બ્લડ સુગરનો ધોરણ દર્શાવે છે.
આકૃતિ બાળકોમાં બ્લડ સુગરનો ધોરણ દર્શાવે છે.
| વય વર્ષ | મૂલ્ય, એમએમઓએલ / એલ |
| છ મહિના સુધી | 2,78-4 |
| અડધા વર્ષથી એક વર્ષ | 2,78-4,4 |
| 2-3 | 3,3-3,5 |
| 4 | 3,5-4 |
| 5 | 4-4,5 |
| 6 | 4,5-5 |
| 14 સુધી | 3,5-5,5 |
14 વર્ષથી કિશોરોમાં, ધોરણો એક પુખ્ત વયના લોકો સાથે સુસંગત છે.
ખાંડના સ્તરના કારણો
કેમ સતત બાળપણના હાયપરગ્લાયકેમિઆ નિશ્ચિતતા સાથે જાણીતા નથી, ફક્ત વારસાગત વલણ સ્પષ્ટ રીતે શોધી શકાય છે. જો બંને માતાપિતા બીમાર હોય, તો સંતાનમાં ડાયાબિટીસ 25% ની સંભાવના સાથે થઈ શકે છે, જો 1 - લગભગ 10-12%.
અન્ય કારણો:
- ચેપી રોગો
- સ્વાદુપિંડનું કેન્સર
- સિક્રેટરી ડિસફંક્શન (થાઇરોઇડ ગ્રંથિ, હાયપોથાલમસ, કફોત્પાદક, એડ્રેનલ ગ્રંથીઓ),
- ચરબી, મીઠાઈઓ, પેસ્ટ્રીઝ, કોઈપણ સ્વાસ્થ્યપ્રદ ખોરાકનો દુરૂપયોગ જે પ્રતિરક્ષા ઘટાડે છે),
- વધારે વજન
- વારંવાર, લાંબા સમય સુધી નર્વસ તણાવ.
કેટલીક દવાઓ ખાંડના વળાંકમાં ઉશ્કેરણી કરી શકે છે:
- બીટા એડ્રેનોમિમેટિક્સ
- કોર્ટીકોસ્ટેરોઇડ્સ
- એડ્રેનોકોર્ટિકોટ્રોપિક હોર્મોન,
- કેફીન
- એડ્રેનાલિન
- મૂત્રવર્ધક પદાર્થ
- ફેનોથિયાઝાઇન્સ,
- ગ્લુકોગન,
- ફ્રુટોઝ
- એસ્ટ્રોજેન્સ
- અલગ એન્ટિબેક્ટેરિયલ, બળતરા વિરોધી દવાઓ.
ખાંડ ઓછી કરવાનાં કારણો
લોહીમાં ગ્લુકોઝમાં ઘટાડો થવાનું કારણ હોઈ શકે છે:
- અસ્વીકાર્ય ભૂખમરો, પાણીનો અભાવ,
- બાળકની અતિસંવેદનશીલતા,
- ચેતા surges
- લાંબી પ્રકૃતિના ગંભીર રોગો,
- સ્વાદુપિંડનું આઇલેટ ગાંઠ જે ઇન્સ્યુલિન ઉત્પાદન (ઇન્સ્યુલિનોમા) ને ઘટાડે છે,
- પાચક વિકાર (જઠરનો સોજો, ડ્યુઓડેનિટીસ, સ્વાદુપિંડ, આંતરડાની પ્રકાર),
- ન્યુરોપેથોલોજીઓ, મગજની ગંભીર ઇજાઓ,
- સારકોઇડોસિસ - એક સૌમ્ય પ્રણાલીગત રોગ જે અવયવોને અસર કરે છે, ઘણીવાર શ્વસન,
- ક્લોરોફોર્મથી નશો, આર્સેનિક.

ઘટાડેલી દવાઓને અસર કરો:
- એન્ટિહિસ્ટેમાઈન્સ
- એન્જીયોટેન્સિન રૂપાંતરિત એન્ઝાઇમ અવરોધકો,
- બીટા-બ્લોકર
ડાયાબિટીઝવાળા બાળકોમાં, હાયપોગ્લાયકેમિઆ એ ઇન્સ્યુલિનની વધારે માત્રામાં લેવામાં આવતા ડોઝનું કારણ બની શકે છે.
ઉચ્ચ ખાંડના પરિણામો
બાળકોમાં બ્લડ સુગરનો ધોરણ, ઓળંગી જાય છે અને સતત જાળવવામાં આવે છે, કહે છે, સૌ પ્રથમ, ડાયાબિટીઝ વિશે.
બાળકોમાં હાઈ બ્લડ સુગરનું પ્રમાણ ફરી વળે છે:
- નબળાઇ, શક્તિ ગુમાવવી,
- માથાનો દુખાવો
- હાથ, પગનું તાપમાન ઘટાડવું,
- સતત ખંજવાળ
- સુકા મોં અને અનિવાર્ય તરસ,
- અપચો, અપચો.
જીવલેણ સંકટ એ હાઈપરગ્લાયકેમિક કોમા છે.
ઓછી ખાંડના પરિણામો
લોહીના પ્રવાહમાં ખાંડની તીવ્ર અભાવ ઓછી જોખમી માનવામાં આવે છે, પરંતુ તે બાળકને ઓછું વેદના લાવશે નહીં:
- અનિયંત્રિત ઉત્તેજના, અસ્વસ્થતા, મનોભાવ,
- પરસેવો
- ચક્કર
- પૂર્વાધિકાર
- ચેતનાની ખોટ, ક્યારેક હળવા ખેંચાણ સાથે.
હાઈપોગ્લાયકેમિક કોમા દુર્લભ છે, પરંતુ, હાયપરગ્લાયકેમિક કોમાની જેમ, તે ખૂબ જોખમી છે.
શું પરિણામો અવિશ્વસનીય હોઈ શકે?
કોઈપણ ભૂલો, અચોક્કસતાઓથી પ્રતિરક્ષા નથી. તેથી, જો કોઈ બોર્ડરલાઇન ગ્લુકોઝ એકાગ્રતા અથવા એક દિશામાં અથવા બીજી દિશામાં વિચલનો મળી આવે, તો ડ .ક્ટર હંમેશાં સ્પષ્ટતા પરીક્ષણો સૂચવે છે.
ખાંડના ઘરેલુ નિયંત્રણ માટે ઝડપી પરીક્ષણો 20% સુધીની ભૂલ આપી શકે છે. તમારે મીટરનું એક સંપૂર્ણ ગોઠવણ કરેલ મોડેલ પસંદ કરવાની જરૂર છે. પ્રયોગશાળા પદ્ધતિ સૌથી વિશ્વસનીય રહે છે. જ્યારે સારવાર, આહાર સૂચવે છે, ત્યારે ડ doctorક્ટર વ્યાવસાયિક પરિણામો પર આધાર રાખે છે.

બ્લડ સુગર લેવલ સીધા શારીરિક આરોગ્ય, પ્રવૃત્તિ, ભાવનાત્મક સ્થિતિ સાથે સંબંધિત છે. બાળકોને ડાયાબિટીઝ સામે સંપૂર્ણ રીતે વીમો આપવાનું અશક્ય છે, પરંતુ ધોરણથી વિચલનોનું જોખમ તીવ્ર ઘટાડવાનું શક્ય છે.
યોગ્ય પોષણ, માનસિક આરામ, સમયસર પરીક્ષણો.