ડાયાબિટીઝ મેલીટસ મોડ: પેથોલોજીના લક્ષણો અને સારવાર
ડાયાબિટીસ મેલિટસના પ્રકારને નિર્ધારિત કરવું હંમેશાં સરળ નથી, કારણ કે ત્યાં રોગની વિવિધતા છે, જેના લક્ષણો પ્રથમ અને બીજા બંને પ્રકારનાં હોઈ શકે છે. નાની વયે ગ્લુકોઝમાં સતત વધારો, જેમ કે પ્રકાર 1, પ્રકાર 2 ની હળવી લાક્ષણિકતા ધરાવતો હતો, તેને મોદી ડાયાબિટીઝ કહેવામાં આવતું હતું.

"યુવા પરિપક્વતાની શરૂઆત ડાયાબિટીસ" માટેનો સંક્ષેપ છે, જેને "યુવાન લોકોમાં પુખ્ત ડાયાબિટીસ" તરીકે ભાષાંતર કરી શકાય છે. જે ઉંમરે રોગની શરૂઆત થાય છે તે ઉંમર 25 વર્ષથી વધુ નથી. મોડી ડાયાબિટીઝ વિવિધ સ્વરૂપોને જોડે છે. તેમાંના કેટલાકમાં સુગર - તરસ અને પેશાબની માત્રામાં વધારો થવાના સ્પષ્ટ સંકેતો છે, પરંતુ તેમાંથી મોટાભાગના એસિમ્પટમેટિક છે અને તે ફક્ત તબીબી પરીક્ષા દરમિયાન જ શોધી કા areવામાં આવે છે.
અન્ય પ્રકારના મોદી ડાયાબિટીસના તફાવત
મodyડિઓ ડાયાબિટીસ એ એકદમ દુર્લભ રોગ છે. વિવિધ અંદાજ મુજબ, દર્દીઓનું પ્રમાણ બધા ડાયાબિટીઝના 2 થી 5% જેટલું છે. રોગનું કારણ એક જનીન પરિવર્તન છે, પરિણામે લ Lanન્ગરેન્સના ટાપુઓની કામગીરી ખોરવાય છે. આ સ્વાદુપિંડના વિશિષ્ટ કોષોના ક્લસ્ટરો છે, જેમાં ઇન્સ્યુલિન ઉત્પન્ન થાય છે.
મodyડિઓ ડાયાબિટીસ એ સ્વયંસંચાલિત પ્રભાવશાળી રીતે ફેલાય છે. જો કોઈ બાળક તેના માતાપિતા પાસેથી ઓછામાં ઓછું એક ખામીયુક્ત જનીન પ્રાપ્ત કરે છે, તો તેની માંદગી 95% કેસોમાં શરૂ થશે. જનીન સ્થાનાંતરણની સંભાવના 50% છે. પાછલી પે generationsીના દર્દીને મોદી ડાયાબિટીઝ સાથેના સીધા સંબંધીઓ હોવા આવશ્યક છે, તેમનું નિદાન 1 અથવા 2 ડાયાબિટીસ જેવા લાગે છે, જો આનુવંશિક નિદાન કરવામાં આવ્યું ન હોય.
જો લોહીમાં ગ્લુકોઝ છૂટાછવાયા પ્રમાણમાં વધે છે, તો મૌડિક ડાયાબિટીસની શંકા થઈ શકે છે, આ વધારો લાંબા સમય સુધી સમાન સ્તરે રહે છે, ગંભીર હાયપરગ્લાયકેમિઆ અને કેટોસિડોસિસનું કારણ નથી. એક લાક્ષણિકતા લક્ષણ ઇન્સ્યુલિન થેરેપીની પ્રતિક્રિયા છે: હનીમૂન પછી શરૂ થાય છે તે 1-3 મહિના સુધી ચાલતું નથી, જેમ કે 1 ડાયાબિટીસની જેમ, પરંતુ ખૂબ લાંબું. યોગ્ય ડોઝની ગણતરી સાથે પણ ઇન્સ્યુલિનની તૈયારી નિયમિતપણે અપેક્ષિત હાઇપોગ્લાયકેમિઆનું કારણ બને છે.
મોડી ડાયાબિટીઝને રોગના સામાન્ય પ્રકારોથી અલગ પાડવા માટેના ડાયગ્નોસ્ટિક માપદંડ:
| 1 પ્રકાર | મોતીડાયાબિટીસ |
| વારસાની સંભાવના ઓછી છે, 5% કરતા વધી નથી. | વારસાગત પ્રકૃતિ, ટ્રાન્સમિશનની ઉચ્ચ સંભાવના. |
| કેટોએસિડોસિસ એ પદાર્પણની લાક્ષણિકતા છે. | રોગની શરૂઆતમાં, કીટોન બોડીઝનું પ્રકાશન થતું નથી. |
| પ્રયોગશાળા અધ્યયન સી-પેપ્ટાઇડનું નિમ્ન સ્તર દર્શાવે છે. | સી-પેપ્ટાઇડની સામાન્ય માત્રા, જે ઇન્સ્યુલિનના ચાલુ સ્ત્રાવને સૂચવે છે. |
| શરૂઆતમાં, એન્ટિબોડીઝ નક્કી કરવામાં આવે છે. | એન્ટિબોડીઝ ગેરહાજર છે. |
| ઇન્સ્યુલિન ઉપચાર શરૂ કર્યા પછી હનીમૂન 3 મહિનાથી ઓછું છે. | સામાન્ય ગ્લુકોઝ કેટલાક વર્ષો સુધી ટકી શકે છે. |
| બીટા કોશિકાઓની કામગીરીના સંપૂર્ણ સમાપ્તિ પછી ઇન્સ્યુલિનની માત્રામાં વધારો થાય છે. | ઇન્સ્યુલિનની જરૂરિયાત ઓછી છે, ગ્લાયકેટેડ હિમોગ્લોબિન 8% કરતા વધારે નથી. |
| 2 પ્રકાર | મodyડિઓ ડાયાબિટીસ |
| તે સામાન્ય રીતે 50 વર્ષ પછી, પુખ્તાવસ્થામાં મળી આવે છે. | તે બાળપણમાં અથવા કિશોરાવસ્થામાં શરૂ થાય છે, મોટેભાગે 9-13 વર્ષોમાં. |
| મોટાભાગનાં કિસ્સાઓમાં, મેદસ્વીપણું અને મીઠાઇઓની વધતી તૃષ્ણા જોવા મળે છે. | દર્દીઓ સામાન્ય જીવનશૈલી તરફ દોરી જાય છે, ત્યાં કોઈ વધારે વજન નથી. |
મodyડિ ડાયાબિટીસના પ્રકાર
આ રોગનું પરિવર્તિત જીન અનુસાર વર્ગીકૃત કરવામાં આવે છે. કુલ, ત્યાં 13 સંભવિત પરિવર્તનો છે જે રક્ત ગ્લુકોઝમાં વધારો કરે છે, હજી સુધી સમાન પ્રકારનાં મોડી ડાયાબિટીઝ. બિન-માનક અભ્યાસક્રમવાળા ડાયાબિટીઝના તમામ કેસો તેમના હેઠળ આવતા નથી, તેથી નવા ખામીયુક્ત જનીનોની શોધ માટે સતત અભ્યાસ કરવામાં આવે છે. ધીરે ધીરે, રોગના જાણીતા સ્વરૂપોની સંખ્યામાં વધારો થશે.
કોકેશિયન રેસ માટે આંકડા લખો:
એશિયનમાં આશરે આવર્તન:

મોંગોલoidઇડ જાતિના માત્ર 10% દર્દીઓ હવે આ પ્રકારના ડાયાબિટીસનું વર્ગીકરણ કરવામાં સક્ષમ છે, તેથી, આ ખાસ વસ્તી જૂથમાં નવા જનીનોની શોધ માટેના અભ્યાસ હાથ ધરવામાં આવે છે.
સૌથી સામાન્ય પ્રકારોની લાક્ષણિકતાઓ:
| પ્રકાર | ખામીયુક્ત જનીન | લિકેજ સુવિધાઓ |
| મોદી 1 | એચ.એન.એફ. 4 એ કાર્બોહાઇડ્રેટ ચયાપચય અને લોહીમાંથી પેશીઓમાં ગ્લુકોઝના સ્થાનાંતરણ માટે જવાબદાર ઘણા જનીનોના કાર્યોને નિયંત્રિત કરે છે. | ઇન્સ્યુલિનની રચનામાં વધારો થાય છે, પેશાબમાં ખાંડ હોતી નથી, બ્લડ કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ ઘણી વાર સામાન્ય હોય છે. ઉપવાસ ખાંડ સામાન્ય અથવા થોડો એલિવેટેડ હોઈ શકે છે, પરંતુ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ નોંધપાત્ર (લગભગ 5 એકમો) વધારો દર્શાવે છે. રોગની શરૂઆત હળવા હોય છે, કારણ કે ડાયાબિટીસની લાક્ષણિક વાહિની મુશ્કેલીઓ પ્રગતિ કરવાનું શરૂ કરે છે. |
| મોદી 2 | જીસીકે એ ગ્લુકોકિનેઝ જીન છે જે ગ્લુકોજનમાં વધારે રક્ત ગ્લુકોઝના રૂપાંતરને પ્રોત્સાહન આપે છે, ગ્લુકોઝમાં વધારો થવાના જવાબમાં ઇન્સ્યુલિન પ્રકાશનને નિયંત્રિત કરે છે. | તે અન્ય સ્વરૂપો કરતા હળવા હોય છે, ઘણીવાર તેને સારવારની જરૂર હોતી નથી. વ્રતની ખાંડમાં થોડો વધારો જન્મથી જ જોઇ શકાય છે, વય સાથે, ગ્લાયકેમિક સંખ્યામાં થોડો વધારો થાય છે. લક્ષણો ગેરહાજર છે; ગંભીર ગૂંચવણો દુર્લભ છે. ગ્લુકેટેડ હિમોગ્લોબિન સામાન્યની ઉપલા મર્યાદામાં, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ દરમિયાન ખાંડમાં વધારો, 3.5 યુનિટથી ઓછા. |
| મોદી 3 | એચએનએફ 1 એ પરિવર્તન બીટા કોષોના પ્રગતિશીલ વિક્ષેપ તરફ દોરી જાય છે. | ડાયાબિટીસ ઘણીવાર 25 વર્ષ પછી શરૂ થાય છે (63% કિસ્સાઓ), કદાચ પછીથી, 55 વર્ષ સુધી. શરૂઆતમાં, ગંભીર હાઈપરગ્લાયકેમિઆ શક્ય છે, તેથી મોદી -3 ઘણીવાર ટાઇપ 1 ડાયાબિટીઝથી મૂંઝવણમાં રહે છે. કેટોએસિડોસિસ ગેરહાજર છે, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણમાં 5 કરતાં વધુ એકમોમાં ગ્લુકોઝ વધારો દર્શાવે છે. રેનલ અવરોધ તૂટી ગયો છે, તેથી પેશાબમાં ખાંડ લોહીના સામાન્ય સ્તરે પણ શોધી શકાય છે. સમય જતાં, આ રોગ પ્રગતિ કરે છે, ડાયાબિટીસના દર્દીઓને કડક ગ્લાયકેમિક નિયંત્રણની જરૂર હોય છે. તેની ગેરહાજરીમાં, ગૂંચવણો ઝડપથી પ્રગતિ કરે છે. |
| મોદી 5 | ટીસીએફ 2 અથવા એચએનએફ 1 બી, ગર્ભના સમયગાળામાં બીટા કોષોના વિકાસને અસર કરે છે. | બિન-ડાયાબિટીક ઉત્પત્તિની પ્રગતિશીલ નેફ્રોપથી છે, સ્વાદુપિંડનું એટ્રોફી, જનનાંગો અવિકસિત હોઈ શકે છે. સ્વયંભૂ, વંશપરંપરાગત પરિવર્તન શક્ય છે. આ અવ્યવસ્થાવાળા 50% લોકોમાં ડાયાબિટીઝની શરૂઆત થાય છે. |
શંકાના કેટલાક સંકેતો શું છે?
રોગની શરૂઆતમાં, મોડિ-ડાયાબિટીઝને ઓળખવું એકદમ મુશ્કેલ છે, કારણ કે મોટાભાગે વિકાર ધીમે ધીમે શરૂ થાય છે, અને આબેહૂબ લક્ષણો સંપૂર્ણપણે ગેરહાજર હોય છે. નોંધપાત્ર સંકેતોમાંથી, દ્રષ્ટિની સમસ્યાઓ અવલોકન કરી શકાય છે (આંખો પહેલાં કામચલાઉ પડદો, વિષય પર ધ્યાન કેન્દ્રિત કરવામાં મુશ્કેલી). ફંગલ ઇન્ફેક્શનનું જોખમ વધે છે, સ્ત્રીઓને થ્રશના વારંવાર રિલેપ્સ દ્વારા વર્ગીકૃત કરવામાં આવે છે.
જેમ જેમ બ્લડ સુગર વધે છે, ડાયાબિટીસના સામાન્ય લક્ષણો શરૂ થાય છે:
- તરસ
- વારંવાર પેશાબ
- ભૂખ વધારો
- નબળા પ્રતિરક્ષા
- ત્વચાના જખમને નબળી રીતે મટાડતા,
- વજનમાં ફેરફાર, મોડી-ડાયાબિટીઝના સ્વરૂપને આધારે, દર્દી વજન ઘટાડી શકે છે અને સારું થઈ શકે છે.
મોદી-ડાયાબિટીઝ માટે તપાસ કરવી યોગ્ય છે જો કોઈ બાળક અથવા યુવાન વ્યક્તિ ગ્લાયસેમીઆને 5.6 એમએમઓએલ / એલ કરતા અનેક ગણી વધારે જોવા મળે છે, પરંતુ ડાયાબિટીઝના કોઈ લક્ષણો નથી. ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણના અંતે 7.8 એમએમઓએલ / એલ કરતા વધુની એક ખાંડ ચિંતાજનક નિશાની છે. બાળકોમાં, રોગની શરૂઆત વખતે વજન ઘટાડવાની ગેરહાજરી અને 10 યુનિટથી વધુ ન ખાધા પછી ગ્લુકોઝ પણ મોડી ડાયાબિટીઝ સૂચવે છે.
 મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
હું ઘણાં વર્ષોથી ડાયાબિટીસનો અભ્યાસ કરું છું. જ્યારે ઘણા લોકો મૃત્યુ પામે છે ત્યારે તે ડરામણી છે, અને ડાયાબિટીઝના કારણે પણ વધુ અક્ષમ થઈ જાય છે.
હું ખુશખબર જણાવવામાં ઉતાવળ કરું છું - રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજીકલ રિસર્ચ સેંટરએ એક એવી દવા વિકસિત કરી છે જે ડાયાબિટીસ મેલિટસને સંપૂર્ણપણે મટાડે છે. અત્યારે, આ દવાની અસરકારકતા 98% ની નજીક આવી રહી છે.
બીજો એક સારા સમાચાર: આરોગ્ય મંત્રાલયે એક વિશેષ પ્રોગ્રામ સ્વીકારવાનું સુરક્ષિત રાખ્યું છે જે દવાની highંચી કિંમતને વળતર આપે છે. રશિયામાં, ડાયાબિટીસના દર્દીઓ 18 મે સુધી (સમાવિષ્ટ) તે મેળવી શકે છે - ફક્ત 147 રુબેલ્સ માટે!

મodyડિઓ ડાયાબિટીસની પ્રયોગશાળાની પુષ્ટિ
મodyડિઓ-ડાયાબિટીઝની પ્રયોગશાળાની પુષ્ટિની જટિલતા હોવા છતાં, આનુવંશિક અભ્યાસ ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે તે તમને માત્ર દર્દીમાં જ નહીં, પણ તેના વૃદ્ધ સંબંધીઓમાં પણ સારવારની યોગ્ય યુક્તિઓ નક્કી કરવાની મંજૂરી આપે છે.
સંપૂર્ણ પરીક્ષામાં શામેલ છે:
- બ્લડ સુગર
- ખાંડ અને પેશાબમાં પ્રોટીન,
- સી પેપટાઇડ
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
- ઇન્સ્યુલિન માટે સ્વયંપ્રતિરક્ષા એન્ટિબોડીઝ,
- ગ્લાયકેટેડ હિમોગ્લોબિન,
- લોહીના લિપિડ્સ
- સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ,
- લોહી અને પેશાબનું એમિલેઝ,
- ફેકલ ટ્રિપ્સિન,
- પરમાણુ આનુવંશિક સંશોધન.
પ્રથમ 10 પરીક્ષણો નિવાસ સ્થાને લઈ શકાય છે. નવીનતમ અભ્યાસ તમને મ youડિ ડાયાબિટીઝના પ્રકારને નિર્ધારિત કરવાની મંજૂરી આપે છે, તે થઈ ગયું છે. ફક્ત મોસ્કો અને નોવોસિબિર્સ્કમાં. નિદાન એન્ડોક્રિનોલોજિકલ સંશોધન કેન્દ્રો પર આધારિત છે. સંશોધન માટે, લોહી લેવામાં આવે છે, કોષમાંથી ડીએનએ કા isવામાં આવે છે, તે વિભાગોમાં વહેંચાયેલું છે અને ટુકડાઓની તપાસ કરવામાં આવે છે, જેમાં ખામી છે જેમાં સંભવિત છે.
પ્રિસ્ક્રિપ્શન દવાઓ પ્રકાર પર આધારિત છેમોતીડાયાબિટીસ:
| પ્રકાર | સારવાર |
| મોદી 1 | સલ્ફેનીલ્યુરિયાના વ્યુત્પન્ન - ગ્લુકોબિન, ગ્લિડિનીલ, ગ્લિડિઆબ તૈયારીઓ સારી અસર આપે છે. તેઓ ઇન્સ્યુલિન સંશ્લેષણમાં વધારો કરે છે અને લાંબા સમય સુધી ગ્લુકોઝને સામાન્ય રાખવા દે છે. ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ અપવાદરૂપ કિસ્સાઓમાં થાય છે. |
| મોદી 2 | પ્રમાણભૂત ઉપચાર બિનઅસરકારક છે, તેથી, ખાંડને સામાન્ય બનાવવા માટે, તમારે કાર્બોહાઇડ્રેટ્સની ઓછી માત્રાવાળા આહારનું પાલન કરવું અને નિયમિતપણે શારીરિક પ્રવૃત્તિ પ્રાપ્ત કરવી જરૂરી છે. ગર્ભાવસ્થા દરમિયાન ગર્ભના મેક્રોસોમિયા (મોટા કદ) ને રોકવા માટે, સ્ત્રીને ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે. |
| મોદી 3 | જ્યારે ટાઇપ 3 ડાયાબિટીઝ મેલીટસ ડેબ્યૂ કરે છે, ત્યારે સુલ્ફા યુરિયા ડેરિવેટિવ્ઝ પસંદગીની દવાઓ છે અને ઓછી કાર્બ આહાર અસરકારક છે. જેમ જેમ પ્રગતિ થાય છે, આવી સારવારને ઇન્સ્યુલિન ઉપચાર દ્વારા બદલવામાં આવે છે. |
| મોદી 5 | ઇન્સ્યુલિન રોગની તપાસ પછી તરત જ સૂચવવામાં આવે છે. |
વધુ વજનની ગેરહાજરીમાં સારવાર વધુ અસરકારક છે. તેથી, સ્થૂળતાવાળા દર્દીઓને મર્યાદિત કેલરી સામગ્રી સાથે વધારાનો આહાર સૂચવવામાં આવે છે.
વધુ ઉપયોગી લેખો:
શીખવાની ખાતરી કરો! શું તમને લાગે છે કે ગોળીઓ અને ઇન્સ્યુલિનનો આજીવન વહીવટ એ ખાંડને નિયંત્રણમાં રાખવાનો એકમાત્ર રસ્તો છે? સાચું નથી! તમે તેનો ઉપયોગ શરૂ કરીને આને જાતે ચકાસી શકો છો. વધુ વાંચો >>
MODY ડાયાબિટીઝ એટલે શું
શારીરિક ડાયાબિટીઝ એ વારસાગત autoટોસોમલ પ્રભાવશાળી સિંગલ જનીન પરિવર્તનનું એક જૂથ છે જે સ્વાદુપિંડના ખામીને કારણ બને છે અને શરીરના સ્નાયુઓના પેશીઓ દ્વારા લોહીમાંથી ગ્લુકોઝના સામાન્ય વપરાશમાં દખલ કરે છે. મોટાભાગના કિસ્સાઓમાં, આ રોગ તરુણાવસ્થામાં જ મેનીફેસ્ટ થાય છે. એક સંસ્કરણ છે કે st૦% સગર્ભાવસ્થા ડાયાબિટીસ એ MODI ની જાતોમાંની એક છે.
આ પ્રકારના પેથોલોજીની પ્રથમ વિવિધતાનું નિદાન 1974 માં પ્રથમ વખત કરવામાં આવ્યું હતું, અને માત્ર 90 ના દાયકાના મધ્ય ભાગમાં, પરમાણુ આનુવંશિકતામાં આગળ વધવા અને માસ મેનેટિક આનુવંશિક પરીક્ષણો પસાર થવાની સંભાવનાને કારણે, આ રોગની સ્પષ્ટ ઓળખ શક્ય બની હતી.
આજે MODY ની 13 જાતો જાણીતી છે. જીન ખામીનું દરેકનું પોતાનું સ્થાનિકીકરણ છે.
| શીર્ષક | જીન ખામી | શીર્ષક | જીન ખામી | શીર્ષક | જીન ખામી |
| મોડ 1 | એચએનએફ 4 એ | 5 | ટીસીએફ 2, એચએનએફ 1 બી | 9 | PAX4 |
| મોડ 2 | જી.કે. | 6 | NEUROD1 | મોડ 10 | ઇન્સ |
| 3 | એચએનએફ 1 એ | 7 | કેએલએફ 11 | મોડ 11 | બી.એલ.કે. |
| 4 | પીડીએક્સ 1 | 8 | સેલ | MODY 12 | કેસીએનજે 11 |
ખામીયુક્ત ટુકડાને સૂચવતા સંક્ષેપોમાં હિપેટોસાઇટ્સ, ઇન્સ્યુલિન પરમાણુઓ અને સેલ સેગમેન્ટ્સના ભાગો ન્યૂરોજેનિક તફાવત માટે જવાબદાર છે, તેમજ કોષોનું પોતાનું ટ્રાન્સક્રિપ્શન અને તેમના પદાર્થોના ઉત્પાદનને છુપાવે છે.
આ યાદીમાં છેલ્લે, એચીપી-બંધનકર્તા કેસેટમાં વંશપરંપરાગત પરિવર્તનનું પરિણામ છે, મૌડિ 13 ડાયાબિટીસ: સી પરિવાર (સીએફટીઆર / એમઆરપી) ના ક્ષેત્રમાં અથવા તેના સભ્ય 8 (એબીસીસી 8) માં.
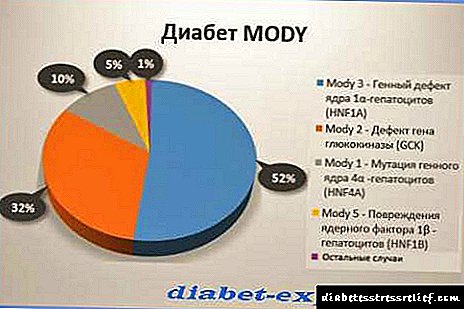 ડાયાબિટીક પ્રકારની વિવિધતાના વ્યાપ પરના આંકડા
ડાયાબિટીક પ્રકારની વિવિધતાના વ્યાપ પરના આંકડા
માહિતી માટે. વૈજ્entistsાનિકોને ખાતરી છે કે આ ખામીની સંપૂર્ણ સૂચિ નથી, કારણ કે કિશોરોમાં ડાયાબિટીઝ રોગના કિસ્સાઓ શોધવાનું ચાલુ રાખે છે, જે પુખ્ત પ્રકારમાં "હળવાશથી" પ્રગટ થાય છે, આનુવંશિક પરીક્ષણો પસાર કરતી વખતે ઉપરના ખામી બતાવતા નથી, અને ન તો પ્રથમ અને તેના માટે આભારી હોઈ શકે છે. ન તો બીજા પ્રકારનાં રોગવિજ્ .ાન, ન લાડાના મધ્યવર્તી સ્વરૂપમાં.
ક્લિનિકલ લાક્ષણિકતાઓ
જો આપણે ડાયાબિટીસ એમઓડીઆઈની તુલના ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ સાથે કરીએ, તો તેનો અભ્યાસક્રમ સરળ અને નમ્ર છે, અને અહીં શા માટે:
- ડીએમ 1 થી વિપરીત, જ્યારે ગ્લુકોઝના વપરાશ માટે જરૂરી ઇન્સ્યુલિન ઉત્પન્ન કરનારા બીટા કોષોની સંખ્યા સતત ઓછી થઈ રહી છે, જેનો અર્થ એ કે પોતે ઇન્સ્યુલિન હોર્મોનનું સંશ્લેષણ પણ ઘટી ગયું છે, જ્યારે મોડિયો ડાયાબિટીસ સાથે "તૂટેલા" જનીનોવાળા કોષોની સંખ્યા સતત રહે છે.
- ડીએમ 2 નો ઉપચાર કરવો અનિવાર્યપણે હાયપરગ્લાયકેમિઆના હુમલા તરફ દોરી જાય છે અને ઇન્સ્યુલિન હોર્મોનની સ્નાયુ પેશીઓની પ્રતિરક્ષામાં વધારો થાય છે, જે શરૂઆતમાં સામાન્ય માત્રામાં ઉત્પન્ન થાય છે, અને ફક્ત આ રોગના લાંબા કોર્સથી તેના સંશ્લેષણમાં ઘટાડો થાય છે, "વૃદ્ધાવસ્થા" દર્દીઓ સહિત ગ્લુકોઝ સહિષ્ણુતાનું ખૂબ જ સહેજ ઉલ્લંઘન કરે છે અને મોટાભાગના કિસ્સાઓમાં શરીરના વજનમાં, તીવ્ર તરસને, વારંવાર અને નબળા પેશાબમાં ફેરફાર થવાનું કારણ નથી.
 તે શા માટે છે તે સ્પષ્ટ નથી, પરંતુ પુરુષોમાં મહિલાઓમાં મોડીઆઈડી ડાયાબિટીસનું નિદાન ઘણી વાર કરવામાં આવે છે
તે શા માટે છે તે સ્પષ્ટ નથી, પરંતુ પુરુષોમાં મહિલાઓમાં મોડીઆઈડી ડાયાબિટીસનું નિદાન ઘણી વાર કરવામાં આવે છે
ખાતરી માટે, અને 100% પણ નહીં, બાળકમાં MODI ડાયાબિટીસ કે પ્રકારનો પ્રકાર 1 ડાયાબિટીસ છે, ડ doctorક્ટર ફક્ત આનુવંશિક પરીક્ષણ કર્યા પછી જ કરી શકે છે.
આવા અભ્યાસ માટેનો સંકેત, તેની કિંમત હજી પણ એકદમ મૂર્ત છે (30 000 રુબેલ્સ), આ છે MODI ડાયાબિટીસ લક્ષણો:
- રોગના અભિવ્યક્તિ દરમિયાન, અને ભવિષ્યમાં, લોહીમાં શર્કરામાં કોઈ તીવ્ર કૂદકા જોવા મળતા નથી, અને સૌથી અગત્યનું, લોહીમાં કીટોન બોડીઝ (ચરબી અને ચોક્કસ એમિનો એસિડ્સના ભંગાણના ઉત્પાદનો) ની સાંદ્રતા નોંધપાત્ર રીતે વધતી નથી, અને તે પેશાબની તપાસમાં જોવા મળતી નથી,
- સી-પેપ્ટાઇડ્સની સાંદ્રતા માટે લોહીના પ્લાઝ્માની તપાસ સામાન્ય પરિણામોની મર્યાદામાં પરિણામો બતાવે છે,
- બ્લડ સીરમમાં ગ્લાયકેટેડ હિમોગ્લોબિન .5..5-8% ની રેન્જમાં હોય છે, અને ઉપવાસ રક્ત ગ્લુકોઝ .5. mm એમએમઓએલ / એલ કરતા વધારે નથી,
- સ્વયંપ્રતિરક્ષાના નુકસાનના સંકેતો સંપૂર્ણપણે ગેરહાજર છે, સ્વાદુપિંડના બીટા કોષો માટે એન્ટિબોડીઝની ગેરહાજરી દ્વારા પુષ્ટિ,
- ડાયાબિટીઝનું “હનીમૂન” રોગની શરૂઆત પછીના પ્રથમ 6 મહિનામાં જ નહીં, પણ પછીથી અને વારંવાર થાય છે, જ્યારે સડો કરવાનું તબક્કો ગેરહાજર હોય છે,
- ઇન્સ્યુલિનની થોડી માત્રા પણ સ્થિર માફીનું કારણ બને છે, જે 10-14 મહિના સુધી ટકી શકે છે.
ઉપચારની યુક્તિ
બાળક અથવા યુવાન વ્યક્તિમાં MODI ડાયાબિટીસ ખૂબ જ ધીરે ધીરે પ્રગતિ કરે છે તે છતાં, આંતરિક અવયવોની કામગીરી અને શરીર સિસ્ટમોની સ્થિતિ હજી પણ નબળી પડી છે, અને સારવારની ગેરહાજરી પેથોલોજી વધુ ખરાબ તરફ દોરી જશે અને ટી 1 ડીએમ અથવા ટી 2 ડીએમના ગંભીર તબક્કે જશે.
 ડાયેટ અને કસરત ઉપચાર એ ચોક્કસપણે કોઈપણ પ્રકારની ડાયાબિટીસની સારવારના ફરજિયાત ઘટકો છે
ડાયેટ અને કસરત ઉપચાર એ ચોક્કસપણે કોઈપણ પ્રકારની ડાયાબિટીસની સારવારના ફરજિયાત ઘટકો છે
MODI ડાયાબિટીસ માટેની સારવારની રીત ટાઇપ 2 ડાયાબિટીઝ માટેની સૂચના સમાન છે, પરંતુ વૈવિધ્યતાના ઉલટા ક્રમ સાથે:
- શરૂઆતમાં - ઇન્સ્યુલિનના ઇન્જેક્શન રદ કરવામાં આવે છે અને ખાંડ ઘટાડવાની દવાઓની શ્રેષ્ઠ માત્રા, દૈનિક શારિરીક પરિશ્રમની પસંદગી કરવામાં આવે છે, કાર્બોહાઇડ્રેટનું સેવન મર્યાદિત કરવાની જરૂરિયાતને સ્પષ્ટ કરવા પગલાં લેવામાં આવી રહ્યા છે,
- પછી ખાંડ ઘટાડતી દવાઓનું ધીમે ધીમે રદ કરવું અને શારીરિક પ્રવૃત્તિમાં વધારાના સુધારણા,
- શક્ય છે કે લોહીના સીરમમાં ગ્લુકોઝને અંકુશમાં લેવા માટે તે ફક્ત યોગ્ય વ્યવહાર અને શારીરિક પ્રવૃત્તિના પ્રકારને પસંદ કરવા માટે પૂરતું હશે, પરંતુ મીઠાઈઓના "રજાના દુરૂપયોગ" પછી ડ્રગ દ્વારા ખાંડને ફરજિયાત ઘટાડવાની સાથે.
એક નોંધ માટે. અપવાદ એ 4 અને is નો છે. તેમની સારવારની રીત પ્રકાર 1 ડાયાબિટીઝવાળા દર્દીઓના સંચાલનમાં સમાન છે. MODI ડીએમની અન્ય તમામ જાતો માટે, ઇન્સ્યુલિન જબ ફરી શરૂ થાય છે જો ખાંડ ઘટાડતી દવાઓ + આહાર + કસરત ઉપચારના સંયોજન સાથે રક્ત ખાંડને નિયંત્રિત કરવાના પ્રયત્નો ઇચ્છિત પરિણામ લાવ્યા નહીં.
એસ.ડી. એમ.ઓ.ડી. ની વિવિધતાઓ દર્શાવે છે
લોહીમાં ગ્લુકોઝને નિયંત્રિત કરવાની વિશિષ્ટ રીતના સંકેત સાથે, સ્વ-સ્પષ્ટ લો-કાર્બ આહાર અને ચોક્કસ કસરત ઉપચાર લોડ ઉપરાંત, એમ.ડી.વાય.વાય.ની જાતોની સંક્ષિપ્તમાં અહીં એક ટૂંકું નિરીક્ષણ આપવામાં આવ્યું છે.
કોષ્ટક સંક્ષેપ એસએસપીનો ઉપયોગ કરે છે - ખાંડ ઘટાડતી દવાઓ.
| MODI નંબર | સુવિધાઓ | શું સારવાર કરવી |
| 1 | તે જન્મ પછી તરત જ, અથવા પછીથી, 4 કિગ્રાથી વધુ વજનવાળા શરીરમાં જન્મેલા લોકોમાં થઈ શકે છે. | બી.એસ.સી. |
| 2 | તે એસિમ્પટમેટિક છે, કોઈ ગૂંચવણો નથી. અકસ્માત દ્વારા અથવા સગર્ભાવસ્થાના ડાયાબિટીસનું નિદાન, જે દરમિયાન તેને ઇન્સ્યુલિન પિન કરવાની ભલામણ કરવામાં આવે છે. | વ્યાયામ ઉપચાર. |
| 3 | તે 20-30 વર્ષમાં દેખાય છે. દૈનિક ગ્લાયકેમિક નિયંત્રણ સૂચવવામાં આવે છે. કોર્સ વધુ ખરાબ થઈ શકે છે, જે વેસ્ક્યુલર ગૂંચવણો અને ડાયાબિટીક નેફ્રોપથીના વિકાસ તરફ દોરી જાય છે. | એમટીપી, ઇન્સ્યુલિન. |
| 4 | સ્વાદુપિંડનો અવિકસિત તરત જ દેખાય છે, જેમ કે નવજાતમાં કાયમી ડાયાબિટીસ. | ઇન્સ્યુલિન |
| 5 | જન્મ સમયે, શરીરનું વજન 2.7 કિલો કરતા ઓછું હોય છે. સંભવિત ગૂંચવણો એ નેફ્રોપથી, સ્વાદુપિંડનું અવિકસિત, અંડાશય અને વૃષ્ણુ વિકાસની વિકૃતિઓ છે. | ઇન્સ્યુલિન |
| 6 | તે બાળપણમાં જ પ્રગટ થઈ શકે છે, પરંતુ 25 વર્ષ પછી મુખ્યત્વે ડેબ્યૂ કરે છે. નવજાત શિશુના અભિવ્યક્તિ સાથે, ભવિષ્યમાં દ્રષ્ટિ અને સુનાવણીની મુશ્કેલીઓ થઈ શકે છે. | એમટીપી, ઇન્સ્યુલિન. |
| 7 | તે ખૂબ જ દુર્લભ છે. પ્રકાર 2 ડાયાબિટીસ જેવા જ છે. | બી.એસ.સી. |
| 8 | તે 25-30 વર્ષમાં પ્રગતિશીલ એટ્રોફી અને સ્વાદુપિંડનું ફાઇબ્રોસિસને કારણે મેનીફેસ્ટ કરે છે. | એમટીપી, ઇન્સ્યુલિન. |
| 9 | અન્ય જાતિઓથી વિપરીત, તે કેટોએસિડોસિસ સાથે છે. કડક, કાર્બોહાઇડ્રેટ મુક્ત આહારની જરૂર છે. | એમટીપી, ઇન્સ્યુલિન. |
| 10 | તે જન્મ પછી તરત જ પોતાને મેનીફેસ્ટ કરે છે. લગભગ બાળપણ અથવા કિશોરાવસ્થામાં, તેમજ પુખ્ત વયના લોકોમાં જોવા મળતું નથી. | એમટીપી, ઇન્સ્યુલિન. |
| 11 | મેદસ્વીપણાની સાથે હોઇ શકે છે. | આહાર, એમટીપી. |
| 12 | તે જન્મ પછી તરત જ દેખાય છે. | બી.એસ.સી. |
| 13 | 13 થી 60 વર્ષ જૂની ડેબ્યૂ. તેને સાવચેતીભર્યા અને પર્યાપ્ત સારવારની જરૂર છે, કારણ કે તે ડાયાબિટીસ રોગના તમામ સંભવિત લાંબા ગાળાના પરિણામો તરફ દોરી શકે છે. | એમટીપી, ઇન્સ્યુલિન. |
અને લેખના નિષ્કર્ષમાં, અમે એવા માતાપિતાને સલાહ આપવા માંગીએ છીએ કે જેમના બાળકો ડાયાબિટીક રોગથી પીડાય છે. જ્યારે ખોરાકના નિયંત્રણોનું પાલન ન કરવાના કેસો જાણીતા બને છે ત્યારે તેમને સખત સજા ન આપો અને બળ દ્વારા શારીરિક શિક્ષણમાં જોડાવા માટે દબાણ ન કરો.
તમારા ડ doctorક્ટર સાથે મળીને, ટેકો અને માન્યતાઓના તે શબ્દો શોધો જે તમને આહારનું પાલન કરવા માટે વધુ પ્રેરિત કરશે. ઠીક છે, કસરત ઉપચાર પદ્ધતિવિજ્ologistાનીએ બાળકની પસંદગીઓને ધ્યાનમાં લેવાનો પ્રયત્ન કરવો જોઈએ, અને રોજિંદા પ્રવૃત્તિઓના પ્રકારોને વિવિધતા આપવી જોઈએ, જેનાથી વર્ગો ફક્ત ઉપયોગી જ નહીં, પણ રસપ્રદ પણ બનશે.