બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસ

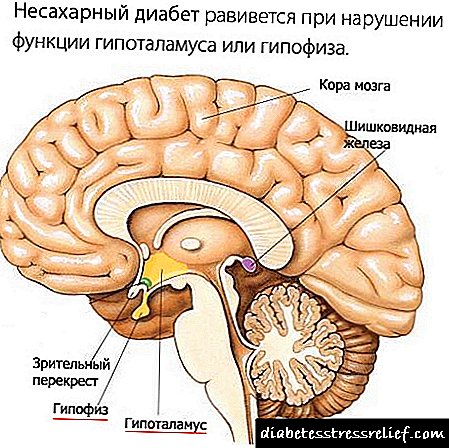
બાળકોમાં સેન્ટ્રલ ડાયાબિટીસ ઇન્સિપિડસ મગજના બંધારણમાંના એકને નુકસાનને કારણે:
- હાયપોથાલેમસનું સુપ્રોપticટિક ન્યુક્લી,
- તેમની વચ્ચેની ફનલ દ્વારા હાયપોથાલેમસથી કફોત્પાદક ગ્રંથિમાં હોર્મોન વાસોપ્ર્રેસિનનું ઉલ્લંઘન,
- પશ્ચાદવર્તી કફોત્પાદક ગ્રંથિ.
મુખ્ય કારણ કફોત્પાદક-હાયપોથેલેમિક ક્ષેત્રમાં ચેપી પ્રક્રિયા છે.
બળતરા થાય છે ગર્ભ વિકાસ દરમિયાન અથવા તરત જ જન્મ આપ્યા પછી. પછીની ઉંમરે ઉત્તેજક પરિબળ એ આઘાતજનક મગજની ઇજા, કિશોરવયના સમયગાળામાં તીવ્ર તાણ અથવા હોર્મોનલ અસંતુલન છે. કોઈપણ વય અવધિમાં નોંધપાત્ર કારણો – સોજો. તેના કોષો હાયપોથાલેમસ અને કફોત્પાદક ગ્રંથિ, તેમજ મગજની રચનાઓ, રેડિયેશન થેરેપીની સર્જિકલ સારવાર સાથે સંકળાયેલ સમાન ઉલ્લંઘનને નષ્ટ કરી શકે છે.
પ્રાથમિક વિકાસની અસામાન્યતાઓ વારસાગત રોગ સાથે થાય છે - ટંગસ્ટન સિન્ડ્રોમ. છોકરાઓ ઘણીવાર તેનાથી પીડાય છે.
ઇડિયોપેથિક સ્વરૂપ - એક રોગ જ્યારે કારણ શોધવા માટે શક્ય નથી. લાંબા ગાળાના અવલોકન દ્વારા દર્શાવવામાં આવ્યું છે કે સમય જતાં, દર્દીઓ કફોત્પાદક અથવા હાયપોથેલેમિક ઝોનમાં ગાંઠના જખમ વિકસાવે છે. પ્રારંભિક તબક્કે, તેમના નાના કદને કારણે, તેઓ મળ્યાં નથી. તેથી, દર્દીઓની સમયાંતરે તપાસ કરવાની ભલામણ કરવામાં આવે છે.
નેફ્રોજેનિક સ્વરૂપ સાથે બાળકોમાં, વાસોપ્ર્રેસિનની પૂરતી માત્રા રચાય છે, પરંતુ રેનલ ટ્યુબ્યુલ્સ તેનો પ્રતિક્રિયા આપતા નથી, શરીરમાં પ્રવાહી લંબાતું નથી. તે જન્મજાત અથવા હસ્તગત છે. બાદમાં વધુ સામાન્ય છે, જે પાયલોનેફ્રીટીસ, પોલિસિસ્ટોસિસ, યુરોલિથિઆસિસ, હાઇડ્રોનેફ્રોસિસમાં જોવા મળે છે.
મોટે ભાગે, ડાયાબિટીઝ ઇન્સિપિડસ ચેપ, આઘાત અથવા શસ્ત્રક્રિયાના ઘણા વર્ષો પછી દેખાય છે. ઓછા સામાન્ય રીતે, રોગ 2-3 અઠવાડિયામાં વિકસે છે. બાળક સતત પીવા માટે પૂછવાનું શરૂ કરે છે. આ સરળ પાણીમાં, ખાસ કરીને હૂંફાળું, તરસને બિલકુલ કાenતી નથી. તરસને પગલે પેશાબ વધુ વારંવાર થાય છે, તેનું પ્રમાણ વધે છે. દિવસના કોઈપણ સમયે અસંયમ દેખાય છે. પેશાબ રંગહીન થઈ જાય છે, તેણીદિવસ દીઠ રકમ 15 લિટરનો સંપર્ક કરી શકે છે.
બાળક તોફાની છે, ચીડિયાપણું દેખાય છે, ખોરાકનો ઇનકાર કરે છે. અનિદ્રા વારંવાર પેશાબ કરવાને કારણે થાય છે. જો પાણીનું સેવન નોંધપાત્ર છે, તો પણ ડિહાઇડ્રેશનના ચિહ્નો નોંધવામાં આવે છે. જો બાળક પેશાબમાં વિસર્જન કરતા ઓછું પાણી પીવે છે, તો સ્થિતિ ઝડપથી વિકટ બને છે. નીચેના લક્ષણો દેખાય છે:
- હૃદય દર વધઘટ, ટાકીકાર્ડિયા, એરિથમિયા,
- sleepંઘની ક્ષતિ, અસ્વસ્થતા,
- સાંધાનો દુખાવો, માથાનો દુખાવો,
- ચક્કર
- ઉબકા, omલટી,
- ક્ષતિગ્રસ્ત ચેતના
- શરીરના તાપમાનના તફાવતો.
બાળકોમાં સેન્ટ્રલ ડાયાબિટીસ ઇન્સિપિડસ ઘણીવાર અન્ય વિકારો સાથે જોડાય છે:
- વૃદ્ધિ મંદી (દ્વાર્ફિઝમ),
- થાક અથવા સ્થૂળતા,
- વિકાસલક્ષી વિલંબ,
- ગૌણ જાતીય લાક્ષણિકતાઓનો અંતમાં દેખાવ,
- છોકરીઓમાં માસિક ચક્રની નિષ્ફળતા.
આ રોગનું સૌથી ગંભીર સ્વરૂપ જન્મજાત રેનલ ડાયાબિટીસ છે.. શિશુમાં પેશાબ બે લિટર સુધી પહોંચે છે. જળ-મીઠું ચયાપચયનું અભિવ્યક્તિ થાય છે: vલટી, તાવ, સતત કબજિયાત, ખેંચાણ, પ્રેશર ડ્રોપ, વેસ્ક્યુલર પતન, વજનમાં ઘટાડો.
જન્મજાત રેનલ ડાયાબિટીસ
રોગનું નિદાન તબક્કામાંથી પસાર થાય છે:
- વિપુલ પ્રમાણમાં પાણી લેવાની ઓળખ (બાળક અથવા તેના સંબંધીઓના સર્વે અનુસાર).
- નીચા ઘનતા સાથે દૈનિક પેશાબના આઉટપુટની શોધ (1001 થી 1005 સુધીની ચોક્કસ ગુરુત્વાકર્ષણ) ની તપાસ, ઝિમ્નિત્સ્કીની કસોટી બધા ભાગોમાં લગભગ સમાન મૂલ્યો દર્શાવે છે (ધોરણ 1010-1025).
- જૈવિક પ્રવાહીના ઓસ્મોટિક દબાણનું નિર્ધારણ (લોહીમાં વધારો, પેશાબમાં ઘટાડો).
- બાયોકેમિકલ રક્ત પરીક્ષણ - સોડિયમ એલિવેટેડ છે, અને ખાંડ, યુરિયા અને ક્રિએટિનાઇન સામાન્ય છે.
- સુકા-પરીક્ષણ (સ્થિર સ્થિતિમાં ફક્ત 7 વર્ષ પછી બતાવવામાં આવે છે): બાળકને રાત્રે (6 કલાકથી વધુ નહીં) પીવું જોઈએ નહીં. પેશાબનું વિશ્લેષણ કરવામાં આવે તે પછી, ડાયાબિટીસ ઇન્સિપિડસ સાથે, તેની ઘનતા પરીક્ષણ પહેલાં લેવાયેલી તુલનામાં વધતી નથી.
- વાસોપ્ર્રેસિન એનાલોગ (ડેસ્મોપ્રેસિન) નો પ્રતિસાદ. જો કારણ હોર્મોનની રચનામાં ઘટાડો છે, તો પછી તેનું વહીવટ બહારથી પેશાબનું વિસર્જન બંધ કરે છે. રેનલ ડાયાબિટીસ સાથે, આવા કોઈ ફેરફારો નથી.
- ગાંઠને શોધવા માટે સઘન પરીક્ષા.
મગજ સંશોધન માટે ખોપરી, ટોમોગ્રાફી (એમઆરઆઈ અથવા સીટી) નું એક્સ-રે, નેત્રરોગવિજ્ .ાની, ન્યુરોલોજીસ્ટ, ઇલેક્ટ્રોએન્સફાલોગ્રાફી દ્વારા પરીક્ષણ સૂચવવામાં આવે છે.
કેન્દ્રીય સ્વરૂપમાં કફોત્પાદક હોર્મોન્સનો અભ્યાસ હાથ ધરવામાં આવે છે: સોમાટોસ્ટેટિન, થાઇરોટ્રોપિન, કોર્ટીકોટ્રોપિન, પ્રોલેક્ટીન. ડેસમોપ્રેસિનના નકારાત્મક પરીક્ષણ પરિણામ સાથે રેનલમાં, કિડનીની તપાસ જરૂરી છે.
બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસની સારવાર:
- આહાર ખોરાકમાં મીઠું પ્રતિબંધ શામેલ છે. સ્કૂલ યુગના બાળકો માટે, કોઈપણ તૈયાર ખોરાક, મરીનેડ્સ, નાસ્તા, રંગ અને પ્રિઝર્વેટિવ્સવાળા ઉત્પાદનોનો ઉપયોગ કરવાનો ઇનકાર પણ મહત્વપૂર્ણ છે.
- સારવાર માટે, એન્ટિડ્યુરેટિક હોર્મોનનું એનાલોગ વપરાય છે. ડેસ્મોપ્રેસિન (પ્રેસિનેક્સ, યુરોપ્રેસ, મિનિરિન) રોગના કેન્દ્રિય અથવા ઇડિયોપેથિક ચલ સાથે પેશાબનું વિસર્જન ઘટાડે છે. તેની પાસે એકદમ લાંબી ક્રિયા છે, જે તેને દિવસમાં બે વખત વાપરવાની મંજૂરી આપે છે, ભાગ્યે જ એલર્જીક પ્રતિક્રિયા આપે છે. તે અનુનાસિક સ્પ્રેના રૂપમાં ઉપલબ્ધ છે અથવા નાકમાં ટીપાં છે, ઠંડા સાથે, તે ગોળીઓમાં સૂચવવામાં આવે છે. પ્રારંભિક માત્રા 0.1 મિલિગ્રામ છે જેમાં ધીમે ધીમે એક માત્રામાં વધારો થાય છે જે પેશાબના સામાન્ય આઉટપુટને જાળવવામાં મદદ કરે છે. ડ્રગનું સેવન અને ખોરાક લેવાનું સંયોજન ન કરવું તે મહત્વનું છે. તેમની વચ્ચેનો અંતરાલ ઓછામાં ઓછો 2 કલાક છે, ભોજન પહેલાં 40 મિનિટમાં ડેસ્મોપ્રેસિન લેવાનું શક્ય છે.
- જો ગાંઠ મળી આવે છે, તો તેને દૂર કરવાની ભલામણ કરવામાં આવે છે, રેડિયેશન થેરેપી. જો ચેપને કારણે ડાયાબિટીસ ઇંસિપિડસ .ભો થયો હોય, તો એન્ટિબાયોટિક્સ અને બળતરા વિરોધી દવાઓ સૂચવવામાં આવે છે. જો આ રોગ પહેલાં સ્વયંપ્રતિરક્ષા રોગવિજ્ .ાન દ્વારા કરવામાં આવ્યો હતો, અને તેમનો પ્રિસ્ક્રિપ્શન એક વર્ષ કરતા વધુ ન હોય, તો પછી પ્રિડનીસોલોન સારું પરિણામ આપે છે.
- રેનલ સ્વરૂપમાં, રોગનિવારક ઉપચાર સૂચવવામાં આવે છે: થિયાઝાઇડ્સ (હાયપોથાઇઝાઇડ) ના જૂથમાંથી મૂત્રવર્ધક પદાર્થ, ન -ન-સ્ટીરોઇડ બળતરા વિરોધી દવાઓ (મેટિંડોલ), સંયુક્ત પદ્ધતિ - એક જ સમયે હાઇડ્રોક્લોરોથિયાઝાઇડ અને ઇન્ડોમેથેસિનનો ઉપયોગ.
આ લેખ વાંચો
સેન્ટ્રલ
મગજની રચનાઓમાંથી કોઈ એકની હારથી થાય છે:
- હાયપોથાલેમસનું સુપ્રોપticટિક ન્યુક્લી,
- તેમની વચ્ચેની ફનલ દ્વારા હાયપોથાલેમસથી કફોત્પાદક ગ્રંથિમાં હોર્મોન વાસોપ્ર્રેસિનનું ઉલ્લંઘન,
- પશ્ચાદવર્તી કફોત્પાદક ગ્રંથિ.
બાળપણમાં અગ્રણી કારણ કફોત્પાદક-હાયપોથાલામિક ક્ષેત્રમાં ચેપી પ્રક્રિયા છે. મોટેભાગે, રોગ પીડાતા પછી શરૂ થાય છે:
- ફ્લૂ
- ગળું
- ચિકન પોક્સ
- સાયટોમેગાલોવાયરસ,
- હર્પીઝ
- હૂફિંગ ઉધરસ
- ગાલપચોળિયાં
- મેનિન્ગોકોકલ ચેપ.
માઇક્રોબાયલ જખમની આવી પ્રગતિ હાયપોથાલેમિક-કફોત્પાદક ક્ષેત્રમાં પુષ્કળ રક્ત પુરવઠા, રક્ત-મગજની અવરોધ અને બાળકોમાં વેસ્ક્યુલર નેટવર્કની perંચી અભેદ્યતા દ્વારા થાય છે. ગર્ભના વિકાસ દરમિયાન અથવા બાળકના જન્મ પછી તરત જ બળતરા થાય છે.
પછીની ઉંમરે, ઉત્તેજક પરિબળ એ માથામાં ઈજા, તીવ્ર તાણ અથવા કિશોરવયના સમયગાળામાં હોર્મોનલ અસંતુલન છે. કોઈ પણ વય અવધિમાં ડાયાબિટીસ ઇંસિપિડસના નોંધપાત્ર કારણોમાં એક ગાંઠ છે. તેના કોષો હાયપોથાલેમસ અને કફોત્પાદક ગ્રંથિ, તેમજ મગજની રચનાઓ, રેડિયેશન થેરેપીની સર્જિકલ સારવાર સાથે સંકળાયેલ સમાન ઉલ્લંઘનને નષ્ટ કરી શકે છે.
પ્રાથમિક વિકાસની અસામાન્યતાઓ વારસાગત રોગ સાથે થાય છે - ટંગસ્ટન સિન્ડ્રોમ. છોકરાઓ ઘણીવાર તેનાથી પીડાય છે. રોગવિજ્ .ાનના વિસ્તૃત સ્વરૂપમાં ડાયાબિટીઝ, ડાયાબિટીઝ ઇન્સિપિડસ, બહેરાશ અને દ્રષ્ટિમાં તીવ્ર ઘટાડો.
અને અહીં હાયપરપેરthyથાઇરોઇડિઝમની સારવાર વિશે વધુ છે.
ઇડિઓપેથિક
કહેવાતા રોગો જ્યારે તેમનું કારણ શોધવાનું શક્ય નથી. ડાયાબિટીઝના આ સ્વરૂપ વિશે વધુ શંકા છે. લાંબા ગાળાના અવલોકન દ્વારા દર્શાવવામાં આવ્યું છે કે સમય જતાં, દર્દીઓ કફોત્પાદક અથવા હાયપોથેલેમિક ઝોનમાં ગાંઠના જખમ વિકસાવે છે. પ્રારંભિક તબક્કે, તેમના નાના કદને કારણે, તેઓ મળ્યાં નથી. તેથી, દર્દીઓની સમયાંતરે તપાસ કરવાની ભલામણ કરવામાં આવે છે જેથી નિયોપ્લાઝમના સર્જિકલ દૂર કરવા માટેનો સમય ચૂક ન આવે.
નેફ્રોજેનિક
આ ફોર્મ સાથે, બાળકોમાં વાસોપ્ર્રેસિનની પૂરતી માત્રા રચાય છે, પરંતુ રેનલ ટ્યુબ્યુલ્સ તેનો જવાબ આપતા નથી, શરીરમાં પ્રવાહી લંબાય નહીં. તે જન્મજાત અથવા હસ્તગત છે. પ્રથમ કિડનીમાં શરીરરચના વિકાર, ખામીયુક્ત રીસેપ્ટર્સનો દેખાવ અથવા નળીઓમાં પેથોલોજીકલ ફેરફારો સાથે સંકળાયેલ છે. હસ્તગત કરેલ ફોર્મ વધુ સામાન્ય છે. તે પાયલોનેફ્રીટીસ, પોલિસિસ્ટોસિસ, યુરોલિથિઆસિસ, હાઇડ્રોનેફ્રોસિસમાં જોવા મળે છે.
રોગના ચિહ્નો અને લક્ષણો
મોટે ભાગે, ડાયાબિટીઝ ઇન્સિપિડસ ચેપ, આઘાત અથવા શસ્ત્રક્રિયાના ઘણા વર્ષો પછી દેખાય છે. ઓછા સામાન્ય રીતે, રોગ 2-3 અઠવાડિયામાં વિકસે છે. બાળક સતત પીવા માટે પૂછવાનું શરૂ કરે છે. તે જ સમયે, સાદા પાણી, ખાસ કરીને ગરમ પાણી, તરસને બિલકુલ કાenતા નથી. તરસને પગલે પેશાબ વધુ વારંવાર થાય છે અને તેનું પ્રમાણ વધે છે. બાળકો રાત્રે અથવા દિવસ દરમિયાન પેશાબ ન રાખી શકે. પેશાબ રંગહીન બને છે, તેની દિવસ દીઠ રકમ 15 લિટર સુધી પહોંચી શકે છે.
બાળક તોફાની છે, ચીડિયાપણું દેખાય છે, ખોરાકનો ઇનકાર કરે છે, કારણ કે તે ફક્ત બધા સમય પીવા માંગે છે. અનિદ્રા વારંવાર પેશાબ કરવાને કારણે થાય છે. જો પાણીનું સેવન નોંધપાત્ર હોય, તો પણ ડિહાઇડ્રેશનના ચિન્હો નોંધવામાં આવે છે:
- શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન,
- શરીરનું વજન ઘટાડવું
- થાક
- ભૂખનો અભાવ
- જઠરનો સોજો
- આંતરડા
- કબજિયાત.
જો બાળક પેશાબમાં વિસર્જન કરતા ઓછું પાણી પીવે છે, તો સ્થિતિ ઝડપથી વિકટ બને છે. નીચેના લક્ષણો દેખાય છે:
- કાર્ડિયાક પ્રવૃત્તિની અસ્થિરતા - હૃદયના ધબકારા, ટાકીકાર્ડિયા, એરિથમિયા,
- sleepંઘની ક્ષતિ, અસ્વસ્થતા,
- સાંધાનો દુખાવો, માથાનો દુખાવો,
- ચક્કર
- ઉબકા, omલટી,
- ક્ષતિગ્રસ્ત ચેતના
- શરીરના તાપમાનના તફાવતો.
બાળકોમાં સેન્ટ્રલ ડાયાબિટીસ ઇન્સિપિડસ ભાગ્યે જ મગજની પેશીઓને ચેપી નુકસાન માટે સ્વતંત્ર પેથોલોજી છે. તે સામાન્ય રીતે અન્ય આંતરસ્ત્રાવીય વિકારો સાથે જોડાય છે:
- વૃદ્ધિ મંદી (દ્વાર્ફિઝમ),
- થાક અથવા સ્થૂળતા,
- વિકાસલક્ષી વિલંબ,
- ગૌણ જાતીય લાક્ષણિકતાઓનો અંતમાં દેખાવ,
- છોકરીઓમાં માસિક ચક્રની નિષ્ફળતા.
આ રોગનું સૌથી ગંભીર સ્વરૂપ જન્મજાત રેનલ ડાયાબિટીસ છે. શિશુમાં પેશાબ બે લિટર સુધી પહોંચે છે. પાણી-મીઠાના ચયાપચયના ઉલ્લંઘનનાં અભિવ્યક્તિઓ છે:
- gagging
- તાવ
- સતત કબજિયાત,
- ખેંચાણ
- દબાણ ડ્રોપ
- વેસ્ક્યુલર પતન,
- વજન ઘટાડો.
ડાયાબિટીઝ ઇન્સિપિડસ પર વિડિઓ જુઓ:
રોગનું નિદાન
ડાયાબિટીસ ઇન્સિપિડસની ધારણાની પુષ્ટિ કરવા માટે, નિદાન શોધ તબક્કામાં કરવામાં આવે છે:
- વિપુલ પ્રમાણમાં પાણી લેવાની ઓળખ (બાળક અથવા તેના સંબંધીઓના સર્વે અનુસાર).
- નીચા ઘનતા સાથે દૈનિક પેશાબના આઉટપુટની શોધ (1001 થી 1005 સુધીની ચોક્કસ ગુરુત્વાકર્ષણ) ની તપાસ, ઝિમ્નિત્સ્કીની કસોટી બધા ભાગોમાં લગભગ સમાન મૂલ્યો દર્શાવે છે (ધોરણ 1010-1025).
- જૈવિક પ્રવાહીના ઓસ્મોટિક દબાણનું નિર્ધારણ (લોહીમાં વધારો, પેશાબમાં ઘટાડો).
- બાયોકેમિકલ રક્ત પરીક્ષણ - સોડિયમ એલિવેટેડ છે, અને ખાંડ, યુરિયા અને ક્રિએટિનાઇન સામાન્ય છે.
- સુકા-પરીક્ષણ - સ્થિર સ્થિતિમાં ફક્ત 7 વર્ષ પછી બતાવવામાં આવે છે. બાળકને રાત્રે (6 કલાકથી વધુ નહીં) પીવું જોઈએ નહીં. આ સમયગાળાના અંતે, પેશાબનું વિશ્લેષણ હાથ ધરવામાં આવે છે, ડાયાબિટીસ ઇન્સિપિડસ સાથે, તેની ઘનતા પરીક્ષણ પહેલાં લેવામાં આવતી તુલનામાં વધતી નથી.
- વાસોપ્ર્રેસિન (ડેસ્મોપ્રેસિન) ના એનાલોગની પ્રતિક્રિયા, રેનલથી કેન્દ્રિય સ્વરૂપને અલગ પાડવાની મંજૂરી આપે છે. જો કારણ હોર્મોનની રચનામાં ઘટાડો છે, તો પછી તેનું વહીવટ બહારથી પેશાબનું વિસર્જન બંધ કરે છે. રેનલ ડાયાબિટીસ સાથે, આવા કોઈ ફેરફારો નથી.
- ગાંઠને શોધવા માટે સઘન પરીક્ષા.
મગજનો અભ્યાસ કરવા માટે, ખોપરીના એક્સ-રે, ટોમોગ્રાફી (એમઆરઆઈ અથવા સીટી), નેત્રરોગવિજ્ .ાની, ન્યુરોલોજીસ્ટ, ઇલેક્ટ્રોએન્સફ્લોગ્રાફી દ્વારા પરીક્ષણ સૂચવવામાં આવે છે. વોલ્યુમેટ્રિક પ્રક્રિયાની હાજરી દ્વારા સૂચવવામાં આવે છે:
- ઇઇજી પર મગજના મધ્યમ માળખાંનું વિસ્થાપન,
- રેડિયોગ્રાફી અનુસાર ઇન્ટ્રાકાર્નિયલ દબાણ વધ્યું,
- ફોકલ ન્યુરોલોજીકલ ડિસઓર્ડર,
- ફંડસમાં કન્જેસ્ટિવ ફેરફાર,
- થર્મોગ્રામ પર નિયોપ્લાઝમની તપાસ, પશ્ચાદવર્તી કફોત્પાદક ગ્રંથિની ગ્લોની ગેરહાજરી.
રોગના કેન્દ્રિય સ્વરૂપવાળા બાળકો માટે, કફોત્પાદક હોર્મોન્સનો અભ્યાસ કરવામાં આવે છે: સોમાટોસ્ટેટિન, થાઇરોટ્રોપિન, કોર્ટીકોટ્રોપિન, પ્રોલેક્ટીન. ડેસમોપ્રેસિનના નકારાત્મક પરીક્ષણ પરિણામવાળા રેનલ સ્વરૂપમાં, કિડની તપાસ જરૂરી છે:
- અલ્ટ્રાસાઉન્ડ સ્કેન
- લોહી અને પેશાબમાં ક્રિએટિનાઇનનું વિશ્લેષણ,
- ઉત્સાહિત યુરોગ્રાફી,
- પેશાબના કાંપમાં લ્યુકોસાઇટ્સ, લાલ રક્તકણોની હાજરીનો નિર્ણય,
- આનુવંશિક વિશ્લેષણ.
બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસની સારવાર
આહાર ખોરાકમાં મીઠું પ્રતિબંધ શામેલ છે. કોઈપણ તૈયાર ખોરાક, મરીનેડ્સ, નાસ્તા, રંગ અને પ્રિઝર્વેટિવ્સવાળા ખોરાકનો ઉપયોગ કરવાનો ઇનકાર કરવો એ શાળા-વયના બાળકો માટે પણ મહત્વપૂર્ણ છે, કારણ કે તે કિડની પર એક વધારાનો બોજો બનાવે છે.
સારવાર માટે, એન્ટિડ્યુરેટિક હોર્મોનનું એનાલોગ વપરાય છે. ડેસ્મોપ્રેસિન (પ્રેસિનેક્સ, યુરોપ્રેસ, મિનિરિન) રોગના કેન્દ્રિય અથવા ઇડિયોપેથિક ચલ સાથે પેશાબનું વિસર્જન ઘટાડે છે. તેની પાસે એકદમ લાંબી ક્રિયા છે, જે તેને દિવસમાં બે વખત વાપરવાની મંજૂરી આપે છે, ભાગ્યે જ એલર્જીક પ્રતિક્રિયા આપે છે.
તે અનુનાસિક સ્પ્રેના રૂપમાં ઉપલબ્ધ છે અથવા નાકમાં ટીપાં છે, ઠંડા સાથે, તે ગોળીઓમાં સૂચવવામાં આવે છે. પ્રારંભિક માત્રા 0.1 મિલિગ્રામ છે જેમાં ધીમે ધીમે એક માત્રામાં વધારો થાય છે જે પેશાબના સામાન્ય આઉટપુટને જાળવવામાં મદદ કરે છે. ડ્રગ લેવાનું અને ખોરાક ખાવાનું જોડવાનું ન રાખવું મહત્વપૂર્ણ છે. તેમની વચ્ચેનો અંતરાલ ઓછામાં ઓછો 2 કલાક છે, ભોજન પહેલાં 40 મિનિટમાં ડેસ્મોપ્રેસિન લેવાનું શક્ય છે. વધુ પડતો ચહેરો સોજો દ્વારા પ્રગટ થાય છે, આ કિસ્સામાં ડોઝ ઘટાડવો જોઈએ.
જો ગાંઠ મળી આવે છે, તો તેને દૂર કરવાની ભલામણ કરવામાં આવે છે, રેડિયેશન થેરેપી. જો ચેપને કારણે ડાયાબિટીસ ઇંસિપિડસ .ભો થયો હોય, તો એન્ટિબાયોટિક્સ અને બળતરા વિરોધી દવાઓ સૂચવવામાં આવે છે. જો આ રોગ પહેલાં સ્વયંપ્રતિરક્ષા રોગવિજ્ .ાન દ્વારા કરવામાં આવ્યો હતો અને તેમનો પ્રિસ્ક્રિપ્શન એક વર્ષ કરતા વધુ ન હોય, તો પછી પ્રિડનીસોલોન સારું પરિણામ આપે છે.
રેનલ ફોર્મ કેન્દ્રિય કરતાં ખૂબ ખરાબ માનવામાં આવે છે. એવી કોઈ દવાઓ નથી કે જે ઉત્પાદિત વાસોપ્ર્રેસિન પ્રત્યે સંવેદનશીલતાને પુનર્સ્થાપિત કરી શકે, રોગનિવારક ઉપચાર સૂચવવામાં આવે છે:
- સોડિયમ પુનabસંગ્રહને અટકાવવા અને એક્સ્ટ્રા સેલ્યુલર પ્રવાહી (હાયપોથાઇઝાઇડ) ઘટાડવા માટે થિયાઝાઇડ જૂથના મૂત્રવર્ધક પદાર્થ,
- વિસર્જન પેશાબનું પ્રમાણ ઘટાડવા માટે બિન-સ્ટીરોઇડ બળતરા વિરોધી દવાઓ (મેટિંડોલ),
- સંયુક્ત યોજના - એક જ સમયે હાઇડ્રોક્લોરોથિયાઝાઇડ અને ઇન્ડોમેથાસિનનો ઉપયોગ ખૂબ અસરકારક છે.
ઉપચાર માટે લોક ઉપચાર
આ રોગ હંમેશાં દવાઓ સાથે પણ ઉપચાર કરતો નથી, અને લોક ઉપાયો પણ ઓછા અસરકારક છે. તેનો ઉપયોગ છોડ સુધી મર્યાદિત છે, જે ડ્રગ ઉપચારની પૃષ્ઠભૂમિ પર તરસની વ્યક્તિલક્ષી લાગણી ઘટાડી શકે છે. આ માટે, તે આગ્રહણીય છે:
- બ્લેકકુરન્ટ બેરી (રસ),
- રોઝશિપ, હોથોર્ન (ઉકળતા પાણીના ગ્લાસ દીઠ એક ચમચીના દરે રેડવું),
- લિંગનબેરી, બ્લેકબેરી, વિબુર્નમ (ફ્રૂટ ડ્રિંક્સ),
- લીંબુ, નારંગીનો રસ.
તે બધા પીવાના પાણીમાં ઉમેરી શકાય છે અથવા સ્વતંત્ર રીતે પીવામાં આવે છે.
અને અહીં એડિસન રોગ વિશે વધુ છે.
બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસ કફોત્પાદક અથવા હાયપોથાલમસમાં મગજના ચેપી અથવા ગાંઠના જખમની પૃષ્ઠભૂમિ સામે થાય છે. કેન્દ્રીય સ્વરૂપ ઉપરાંત, રેનલ અને આઇડિયોપેથિક જોવા મળે છે. રોગના મુખ્ય લક્ષણોમાં વધારો તરસ, અતિશય પેશાબ અને પેશાબની ઓછી ઘનતા છે.
નિદાન માટે, મુખ્ય લક્ષણોની પુષ્ટિ અને મગજના ગાંઠની પ્રક્રિયાને બાકાત રાખવી જરૂરી છે. કેન્દ્રીય સ્વરૂપમાં, રિપ્લેસમેન્ટ થેરેપીની દવા સૂચવવામાં આવે છે - ડેસ્મોપ્રેસિન, અને કિડનીમાં, થિઆઝાઇડ મૂત્રવર્ધક પદાર્થ અને બળતરા વિરોધી દવાઓનો રોગનિવારક ઉપયોગ સૂચવવામાં આવે છે.
શરીરમાં પ્રવાહીની માત્રા માટે જવાબદાર વાસોપ્રેસિન છે - કફોત્પાદક હોર્મોન, જેને એન્ટિડ્યુરેટિક (એડીએચ) પણ કહેવામાં આવે છે. ક્ષતિગ્રસ્ત કાર્યના કિસ્સામાં, વ્યક્તિને સતત તરસ લાગે છે. સમગ્ર શરીર પર તેની અસર વ્યાપક છે. પરીક્ષણો ડાયાબિટીઝથી અલગ પાડવામાં મદદ કરી શકે છે.
જો હાયપરપેરાથાઇરોઇડિઝમ સ્થાપિત થાય છે, તો દર્દીને કોઈ રોગ છે કે સિન્ડ્રોમ છે તેના આધારે સારવાર અલગ પડે છે. તે પ્રાથમિક અને માધ્યમિક બને છે, બાળકોમાં જાહેર કરો. નિદાન વ્યાપક છે.
ડાયાબિટીઝની ગૂંચવણો તેના પ્રકારને ધ્યાનમાં લીધા વિના અટકાવે છે. ગર્ભાવસ્થા દરમિયાન બાળકોમાં તે મહત્વપૂર્ણ છે. પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં પ્રાથમિક અને ગૌણ, તીવ્ર અને અંતમાં મુશ્કેલીઓ છે.
જટિલ એડિસન રોગ (કાંસ્ય) માં આવા વ્યાપક લક્ષણો છે કે માત્ર એક અનુભવી ડ doctorક્ટર સાથેની વિગતવાર નિદાન તમને નિદાન શોધવામાં મદદ કરશે. સ્ત્રીઓ અને બાળકોના કારણો અલગ છે, વિશ્લેષણ કોઈ ચિત્ર આપી શકશે નહીં. સારવારમાં દવાઓના આજીવન વહીવટ શામેલ છે. એડિસન બર્મર રોગ એ બી 12 ની ઉણપને કારણે સંપૂર્ણપણે અલગ રોગ છે.
સબક્લિનિકલ ટોક્સિકોસિસ મુખ્યત્વે આયોડિન સામગ્રીની દ્રષ્ટિએ બિનતરફેણકારી વિસ્તારોમાં જોવા મળે છે. સ્ત્રીઓમાં લક્ષણો, સગર્ભાવસ્થા દરમિયાન, ubંજણ છે. ફક્ત અનિયમિત સમયગાળો નોડ્યુલર ગોઇટરની સમસ્યા સૂચવી શકે છે.
રોગનું ક્લિનિકલ ચિત્ર
મોટાભાગના કેસોમાં ડાયાબિટીસ ઇન્સિપિડસના લક્ષણો અચાનક દેખાય છે, પરંતુ ધીમે ધીમે અને ધીમે ધીમે વિકાસ કરી શકે છે. આઘાત, ચેપના પરિણામે ડાયાબિટીઝ ઇન્સિપિડસ સામાન્ય રીતે રોગકારક પરિબળના સંપર્કમાં આવ્યા પછી અથવા 2-4 અઠવાડિયા પછી તરત જ પોતાને મેનીફેસ્ટ કરે છે. લાંબી ચેપી રોગો ડાયાબિટીસ ઇન્સિપિડસનું કારણ બને છે, સામાન્ય રીતે 1-2 વર્ષ પછી.
મોટાભાગના બાળકોમાં, રોગના પ્રથમ અને મુખ્ય લક્ષણો સતત તરસ (પોલિડિપ્સિયા), વારંવાર અને નબળા પેશાબ (પોલ્કી અને પોલ્યુરિયા) છે. બાળકો દરરોજ 8-15 લિટર પ્રવાહી પી શકે છે. ઓછી માત્રામાં પ્રવાહી, ખાસ કરીને ગરમ, તમારી તરસને છીપાવશો નહીં. પેશાબ મોટાભાગે મોટા ભાગોમાં (500-800 મિલી દરેક) ફેંકવામાં આવે છે, પારદર્શક, રંગહીન, તેમાં પ્રોટીન અને ખાંડ હોતું નથી, નબળું વરસાદ હોય છે અને ખૂબ જ ઓછી ગુરુત્વાકર્ષણ (1000-1005) હોય છે. ઘણીવાર દિવસ અને રાત્રિના પેશાબની અસંયમ હોય છે.
બાળકો ચીડિયા, મૂડિતા બને છે, ખોરાકનો ઇનકાર કરે છે અને માત્ર પાણીની જરૂર પડે છે. પોલીયુરીયાનું પરિણામ માત્ર તરસ નથી, પણ નિર્જલીકરણ (વજન ઘટાડવું, શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન) ના લક્ષણો પણ છે. પોલિડિપ્સિયા અને ઇન્સ્યુરિસિસના જોડાણમાં, અનિદ્રા દેખાય છે. એવા કિસ્સાઓમાં પણ કે જ્યાં પોલીયુરિયાને સંપૂર્ણ રીતે ભારે પીવા દ્વારા વળતર આપવામાં આવે છે, લાળ અને પાચક રસનું વિસર્જન ઓછું થાય છે, જે ભૂખમાં ઘટાડો થાય છે, ગેસ્ટ્રાઇટિસ, કોલિટિસ અને કબજિયાતનું વલણ તરફ દોરી જાય છે. પેટનો ખેંચાતો અને લંબાઇ આવી શકે છે. રક્તવાહિની તંત્રમાં પરિવર્તન સામાન્ય રીતે ગેરહાજર હોય છે, કેટલીકવાર ત્યાં પલ્સ, ટાકીકાર્ડિયાની સુવિધાયુક્તતા હોય છે. કેટલાક બાળકોમાં મરચું, સાંધાનો દુખાવો, હાયપોક્રોમિક એનિમિયા હોય છે. અખંડ તરસ કેન્દ્રો સાથે, ડિહાઇડ્રેશન લક્ષણો જોવા મળતા નથી. પ્રવાહી પ્રતિબંધ સાથે સંકળાયેલ બિનસંવેદનશીલ પોલીયુરિયા સાથે, જે હંમેશાં નાના બાળકોમાં થાય છે, તીવ્ર ડિહાઇડ્રેશન શક્ય છે, માથાનો દુખાવો, nબકા, ઉલટી, અસ્વસ્થતા અને દ્રશ્ય વિક્ષેપ દ્વારા પ્રગટ થાય છે, શરીરના તાપમાનની સુગમતા, અને ટાકીકાર્ડિયા થઈ શકે છે. તે જ સમયે, નકામું પેશાબ જાળવવામાં આવે છે, બાળક અવ્યવસ્થિત ચેતનાથી નિર્જલીકરણ કરે છે, પોતાને હેઠળ પેશાબ કરે છે.
કાર્બનિક મૂળના ડાયાબિટીસ ઇનિસિડસ સાથે, અન્ય અંતocસ્ત્રાવી કાર્યોના ઉલ્લંઘનના લક્ષણો અવલોકન કરી શકાય છે: મેદસ્વીતા, કેચેક્સિયા, દ્વાર્ફિઝમ, મહાકાયત્વ, વિલંબિત શારીરિક અને જાતીય વિકાસ, માસિક સ્રાવ.
જન્મજાત પ્રકૃતિના રેનલ ડાયાબિટીસ ઇન્સિપિડસ ઘણી વાર જીવનના પહેલા મહિનામાં પ્રૂફ ડાયુરેસિસ સાથે પોતાને મેનીફેસ્ટ કરે છે, જે કબજિયાત, omલટી અને તાવની વલણ એડીએચથી સારવાર કરી શકતું નથી. શિશુમાં દૈનિક પેશાબનું પ્રમાણ 2 લિટર સુધી પહોંચી શકે છે, કેટલીકવાર ત્યાં "મીઠું તાવ" હોય છે, આંચકા, નોંધપાત્ર ડિહાઇડ્રેશન સાથે, પતન વિકસી શકે છે. સામાન્ય રીતે, રેનલ ડાયાબિટીસ ઇન્સિપિડસ સાથે, પેશાબમાં પાણીનું નુકસાન કેન્દ્રીય સ્વરૂપ કરતાં ઓછું છે. પાણી-મીઠાના સંતુલનનું સતત ઉલ્લંઘન ધીમે ધીમે કુપોષણના વિકાસ તરફ દોરી જાય છે, શારીરિક અને માનસિક વિકાસમાં વિલંબ કરે છે.
ડાયાબિટીઝ ઇન્સીપિડસને વિવિધ વારસાગત રોગો સાથે જોડવામાં આવે છે: લોરેન્સ - મૂન - બીડલ સિન્ડ્રોમ, ફેમિલી DIDMOAD સિન્ડ્રોમ.
ડાયાબિટીસ ઇન્સીપિડસનું નિદાન ગંભીર પોલિરીઆ, પોલિડિપ્સિયા અને સતત ઓછી નિશ્ચિત ગુરુત્વાકર્ષણ (1000-1005) ની હાજરીના આધારે સ્થાપિત થયેલ છે. ઇતિહાસને ધ્યાનમાં લેવું જોઈએ: લક્ષણોની શરૂઆતનો સમય, ઇટીઓલોજિકલ પરિબળ (ચેપ, આઘાત) સાથેનો તેમનો સંબંધ, તરસ અને પોલ્યુરિયાની તીવ્રતા, લક્ષણોમાં વધારો, આનુવંશિકતા.
જો તમને ડાયાબિટીસ ઇન્સીપિડસની શંકા છે, તો નીચેના અભ્યાસ જરૂરી છે: દૈનિક પેશાબનું આઉટપુટ, યુરિનલysisસિસ, ઝિમ્નીટસ્કી પરીક્ષણ, ગ્લુકોઝ અને ઇલેક્ટ્રોલાઇટ્સનો નિર્ધારણ દૈનિક પેશાબમાં, રક્ત રસાયણશાસ્ત્ર (ઇલેક્ટ્રોલાઇટ્સ, યુરિયા, ક્રિએટિનિન, કોલેસ્ટ્રોલ, ગ્લુકોઝ), એસિડ-બેઝ બેલેન્સ (ટેબ.).
ડાયાબિટીઝ ઇન્સિપિડસના નિદાનની પુષ્ટિ કરવા માટે, તેમજ તેનું સ્વરૂપ નક્કી કરવા માટે વિશિષ્ટ પરીક્ષણોનો ઉપયોગ થાય છે.
- સુકા-પરીક્ષણ (સાંદ્રતા પરીક્ષણ) - ખોરાકમાંથી પ્રવાહીને બાકાત રાખવું અને પ્લાઝ્મા ઓસ્મોલેલિટીમાં વધારો થવાથી, ડાયાબિટીસ ઇનિસિડસમાં પેશાબનું પ્રમાણ ઓછું રહે છે. આ પરીક્ષણ હોસ્પિટલમાં થવું જોઈએ અને તેની અવધિ 6 કલાકથી વધુ ન હોવી જોઈએ.
નાના બાળકોમાં, નબળી સહિષ્ણુતાને કારણે, પરીક્ષણ કરી શકાતું નથી. - મિનિરિન (વાસોપ્ર્રેસિન) સાથે પરીક્ષણ કરો. તેની રજૂઆત પછી, હાયપોથાલેમિક ડાયાબિટીસ ઇન્સિપિડસવાળા દર્દીઓમાં, પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણ વધે છે અને તેનું પ્રમાણ ઘટે છે, અને નેફ્રોજેનિક સ્વરૂપ સાથે, પેશાબના પરિમાણો વ્યવહારીક બદલાતા નથી.
ડાયાબિટીસ ઇનિસિડસના કેન્દ્રીય અથવા ઇડિઓપેથિક સ્વરૂપની ઓળખ કરતી વખતે, મુખ્યત્વે ગાંઠની પ્રક્રિયાને બાકાત રાખવા માટે, ઘણા વધારાના અભ્યાસ હાથ ધરવા જરૂરી છે:
- ખોપરીનો એક્સ-રે અને ટર્કીશ કાઠી,
- ગણતરી અને ચુંબકીય રેઝોનન્સ ઇમેજિંગ - સેન્ટ્રલ નર્વસ સિસ્ટમની વોલ્યુમેટ્રિક રચનાઓને બાકાત રાખવા માટે,
- આંખના નિષ્ણાત, ન્યુરોલોજીસ્ટ, ન્યુરોસર્જન,
- ઇકોએન્સફાગ્રાગ્રાફી.
ફંડસમાં ભીડ, દ્રષ્ટિના ક્ષેત્રોને સંકુચિત કરવું, ન્યુરોલોજીકલ પરિવર્તન, ઇન્ટenceક્રેનિયલ દબાણના એક્સ-રે સંકેતો, ઇકોએન્સફાગ્લોગ્રામ પર મધ્યમ માળખાંનું વિસ્થાપન એ મગજની ગાંઠની લાક્ષણિકતા છે. સપાટ હાડકાંનો એક લાક્ષણિક જખમ, એક્ઝોફ્થાલ્મોસ સામાન્યકૃત ઝેન્થોમેટોસિસ સૂચવે છે.
આ ઉપરાંત, એક સાથે પેથોલોજીકલ પ્રક્રિયાના ક્ષેત્રોમાં એક સાથે શામેલ થવું શક્ય છે કે જે હાયપોથાલેમિક રિલીઝિંગ પરિબળોને છુપાવે છે, તેથી કોઈએ હાયપોથેલેમિક-કફોત્પાદક સિસ્ટમના નુકસાનના અન્ય ચિહ્નોની ગેરહાજરીમાં પણ, પૂર્વવર્તી કફોત્પાદક ગ્રંથિના કાર્યનું મૂલ્યાંકન કરવું જોઈએ.
રોગના રેનલ સ્વરૂપમાં, મિનિરિન સાથેનું પરીક્ષણ નકારાત્મક છે. આ કિસ્સામાં, inંડાણપૂર્વકની યુરોલોજિકલ પરીક્ષા જરૂરી છે: કિડનીની અલ્ટ્રાસાઉન્ડ પરીક્ષા, વિસર્જન યુરોગ્રાફી, અંતoજેનિક ક્રિએટીનિન દ્વારા મંજૂરીના નિર્ધારણ, એડીસ - કાકોવ્સ્કી પરીક્ષણ. હાલમાં, રેનલ કલેક્શન ટ્યુબ્યુલ્સના નળીઓના apપિકલ મેમ્બ્રેનની વાસોપ્ર્રેસિન પ્રત્યેની જનીન એન્કોડિંગ સંવેદનશીલતા પર અભ્યાસ કરવામાં આવી રહ્યો છે, જ્યાં પાણીમાં પુનabસંગ્રહ થાય છે.
તેથી, અમે ડાયાબિટીસ ઇન્સિપિડસ માટે ડાયગ્નોસ્ટિક શોધના નીચેના તબક્કાઓને અલગ પાડી શકીએ છીએ.
- ચાઇલ્ડ પોલિડિપ્સિયા, પોલિરીઆ અને પેશાબની ઓછી ગુરુત્વાકર્ષણની તપાસ.
- પ્રવાહીના સેવન અને વિસર્જનનું મૂલ્યાંકન, પેશાબ અને પ્લાઝ્માના mસ્મોટિક પ્રેશરનું નિર્ધારણ, તેમાં ઇલેક્ટ્રોલાઇટ્સની સાંદ્રતા, નિદાનની પુષ્ટિ કરવા માટે મીનીરીન અને અન્ય અભ્યાસ સાથે પરીક્ષણ અને ડાયાબિટીસ ઇનિસિડસનું સ્વરૂપ નક્કી કરવા માટે.
- ગાંઠની પ્રક્રિયાને બાકાત રાખવા માટે ગહન અભ્યાસ.
વિશિષ્ટ નિદાન
ડાયાબિટીસ ઇન્સિપિડસ અને પોલિડિપ્સિયા અને પોલીયુરિયા (સાયકોજેનિક પોલિડિપ્સિયા, ડાયાબિટીસ મેલીટસ, રેનલ ફેલ્યોર, ફanન્કોની નેફ્રોનોફિસિસ, રેનલ ટ્યુબ્યુલર એસિડિસિસ, હાયપરપેરેરોઇડિઝમ, હાયપરલેડોસ્ટેરોનિઝમ) સાથેના રોગોને અલગ પાડવું જરૂરી છે.
સાયકોજેનિક (પ્રાથમિક) પોલિડિપ્સિઆ સાથે, ક્લિનિક અને લેબોરેટરી ડેટા ડાયાબિટીસ ઇન્સિપિડસ જેવા હોય છે. આ દર્દીઓમાં કિડનીના મગજ સ્તરમાં પોલિડિપ્સીયા સંબંધિત ફેરફારો ("હાઈપરosસ્મોટિક ઝોનનું લીચિંગ") એક બાજુ, ડિસ્ટ્રલ ટ્યુબલ્સના લ્યુમેન વચ્ચે એડીએચના વિકાસ માટે જરૂરી ઓસ્મોટિક gradાળના અભાવનું કારણ છે, અને બીજી બાજુ મગજના સ્તર. એડીએચના લાંબા સમય સુધી વહીવટ દ્વારા પાણીના ઉત્સર્જનમાં નાકાબંધી મગજના પદાર્થના હાયપરટોનિક ઝોનની પુનorationસ્થાપના તરફ દોરી જાય છે. શુષ્ક આહાર સાથેની પરીક્ષણ અમને આ રોગોને અલગ પાડવાની મંજૂરી આપે છે: સાયકોજેનિક પોલિડિપ્સિયા સાથે, ડાયુરેસિસ ઘટે છે, પેશાબનું પ્રમાણ વધે છે, દર્દીઓની સામાન્ય સ્થિતિ પીડાય નથી. ડાયાબિટીઝ ઇન્સિપિડસ સાથે, પેશાબનું આઉટપુટ અને પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણમાં નોંધપાત્ર ફેરફાર થતો નથી; ડિહાઇડ્રેશનના લક્ષણોમાં વધારો થાય છે.
ડાયાબિટીઝ મેલીટસ ઓછા ઉચ્ચારણ પોલિરીઆ અને પોલિડિપ્સિયા દ્વારા વર્ગીકૃત થયેલ છે, ઘણીવાર દરરોજ 3-4 લિટરથી વધુ ન હોવું, પેશાબ, ગ્લુકોસુરિયા, લોહીમાં શર્કરાની specificંચી ગુરુત્વાકર્ષણ. ક્લિનિકલ પ્રેક્ટિસમાં, ડાયાબિટીસ અને ડાયાબિટીઝ ઇન્સિપિડસનું સંયોજન દુર્લભ છે. આ શક્યતાને હાયપરગ્લાયસીમિયા, ગ્લુકોસુરિયાની હાજરીમાં અને તે જ સમયે પેશાબ અને પોલ્યુરિયાની નિશ્ચિત ગુરુત્વાકર્ષણ યાદ રાખવી જોઈએ, જે ઇન્સ્યુલિન ઉપચારથી ઓછી થતી નથી.
પોલ્યુરીયા રેનલ નિષ્ફળતા સાથે વ્યક્ત કરી શકાય છે, પરંતુ ડાયાબિટીસ ઇન્સિપિડસ કરતાં ઘણી ઓછી હદ સુધી, અને ચોક્કસ ગુરુત્વાકર્ષણ 1008-1010 ની રેન્જમાં રહે છે, પેશાબમાં પ્રોટીન અને સિલિન્ડર હોય છે. બ્લડ પ્રેશર અને બ્લડ યુરિયા એલિવેટેડ છે.
ક્લિનિકલ ચિત્ર, ડાયાબિટીસ ઇંસિપિડસ જેવું જ, ફેંકોની નેફ્રોનોફિસિસ સાથે જોવા મળે છે. આ રોગ વારસાગત પ્રકારથી વારસામાં આવે છે અને નીચેના લક્ષણોના પ્રથમ 1-6 વર્ષમાં તે પોતાને મેનીફેસ્ટ કરે છે: પોલિડિપ્સિયા, પોલ્યુરિયા, હાયપોઇસોસ્ટેન્યુરિયા, શારીરિક અને ક્યારેક માનસિક વિકાસમાં પછાડવું. રોગ વિકસે છે, યુરેમિયા ધીમે ધીમે વિકસે છે. ધમનીની હાયપરટેન્શનની ગેરહાજરી એ લાક્ષણિકતા છે, એન્ડોજેનસ ક્રિએટિનાઇનની મંજૂરી ઓછી થાય છે, એસિડિઓસિસ અને હાયપોકલેમિયા વ્યક્ત થાય છે.
રેનલ ટ્યુબ્યુલર એસિડિસિસ (આલ્બ્રાઇટ સિન્ડ્રોમ) સાથે, પોલીયુરિયા, ભૂખમાં ઘટાડો નોંધવામાં આવે છે. પેશાબમાં કેલ્શિયમ અને ફોસ્ફરસની નોંધપાત્ર માત્રા ગુમાવી દેવામાં આવે છે, રક્તમાં ફેક્પોલેસિમિયા અને હાયપોફોસ્ફેમિયા વિકસે છે. કેલ્શિયમની ખોટથી હાડપિંજરમાં રિકેટ્સ જેવા ફેરફારો થાય છે.
હાયપરપેરાથાઇરોઇડિઝમ સામાન્ય રીતે મધ્યમ પોલીયુરિયા સાથે હોય છે, પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણ સહેજ ઓછી થાય છે, અને કેલ્શિયમના સ્તરમાં વધારો રક્ત અને પેશાબમાં નોંધવામાં આવે છે.
પ્રાથમિક એલ્ડોસ્ટેરોનિઝમ (કોનનું સિન્ડ્રોમ) માટે, રેનલ લાક્ષણિકતાઓ ઉપરાંત (પોલિરીઆ, પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણમાં ઘટાડો, પ્રોટીન્યુરિયા), ન્યુરોમસ્ક્યુલર લક્ષણો (સ્નાયુઓની નબળાઇ, ખેંચાણ, પેરેસ્થેસિસ) અને ધમનીનું હાયપરટેન્શન પણ લાક્ષણિકતા છે. રક્તમાં હાયપોકલેમિયા, હાયપરનેટ્રેમિયા, હાયપોક્લોરેમીઆ, આલ્કલોસિસ વ્યક્ત કરવામાં આવે છે. પેશાબમાં પોટેશિયમની મોટી માત્રા વિસર્જન થાય છે, સોડિયમનું વિસર્જન ઓછું થાય છે.
તબીબી નિષ્ણાતના લેખો
ડાયાબિટીઝ ઇન્સીપિડસ એ રોગ છે જે એન્ટિડ્યુરેટિક હોર્મોનની સંપૂર્ણ અથવા સંબંધિત અપૂર્ણતાને કારણે થાય છે, જે પોલીયુરિયા અને પોલિડિપ્સિયા દ્વારા વર્ગીકૃત થયેલ છે.
એન્ટીડીયુરેટિક હોર્મોન કિડનીના સંગ્રહિત નલિકાઓમાં પાણીના પુનabસર્જનને ઉત્તેજિત કરે છે અને શરીરમાં જળ ચયાપચયને નિયંત્રિત કરે છે.
, , , , , , , , , , , ,
બાળકમાં ડાયાબિટીસ ઇન્સિપિડસનાં કારણો
બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસ તેના કહેવાતા ઇડિઓપેથિક સ્વરૂપનો સંદર્ભ આપે છે, જે પુરુષો અને સ્ત્રીઓ બંનેમાં કોઈપણ ઉંમરે શરૂ થઈ શકે છે. હાયપોથેલેમિક ડિસફંક્શન અને કફોત્પાદક નબળાઇના અન્ય ક્લિનિકલ અભિવ્યક્તિઓ અથવા હાયપોથેલેમિક-કફોત્પાદક ડિસફંક્શન્સ પછીની પ્રવેશ સૂચવે છે કે આઇડિયોપેથિક સ્વરૂપમાં, એન્ટિડ્યુરેટિક હોર્મોનની અપૂર્ણતા હાયપોથેલેમિક-કફોત્પાદક અક્ષની નિષ્ક્રિયતા પર આધારિત છે. મોટે ભાગે, આ વિસ્તારમાં જન્મજાત બાયોકેમિકલ ખામી છે, જે વિવિધ પ્રતિકૂળ પર્યાવરણીય પરિબળોના પ્રભાવ હેઠળ તબીબી રીતે પોતાને મેનીફેસ્ટ કરે છે.
બાળકોમાં પોસ્ટ-ટ્રોમેટિક ડાયાબિટીસ ઇન્સિપિડસ ખોપરીના ઇજા દરમિયાન કફોત્પાદક દાંડીની ઉપરના સ્થાનીક ઇજાઓ અને કફોત્પાદક દાંડીના ભંગાણ સાથે અથવા ન્યુરોસર્જિકલ હસ્તક્ષેપ પછી વિકાસ કરી શકે છે.
કેટલીકવાર ઇજાના 1-2 વર્ષ પછી પણ કાયમી પોલ્યુરિયા થઈ શકે છે. આવા કિસ્સાઓમાં, ક્લિનિકલ અભિવ્યક્તિના ટૂંકા ગાળાને સ્પષ્ટ કરવાના પ્રયાસ સાથે પાછલા સમયગાળા દરમિયાન દર્દીઓની સ્થિતિનું પુનas મૂલ્યાંકન કરવું જરૂરી છે. બાદમાં પોસ્ટ ટ્રોમેટિક મૂળના નિદાનને વિશ્વસનીય બનાવશે.
તે પર ભાર મૂકવો જોઈએ કે ખોપરીને આકસ્મિક ઇજાઓ થવાને કારણે ડાયાબિટીસ ઇંસિપિડસ એ એક અત્યંત દુર્લભ રોગ છે.
એન્ટિડ્યુરેટિક હોર્મોનની સંપૂર્ણ અપૂર્ણતા (હોર્મોન સ્ત્રાવમાં ઘટાડો) નું કારણ કોઈ પણ ઉત્પત્તિના ન્યુરોહાઇફોફિસિસની હાર હોઈ શકે છે:
- ગાંઠો તુર્કીના કાઠી ઉપર અને ઓપ્ટિક ચેતા આંતરછેદના ક્ષેત્રમાં,
- હિસ્ટિઓસાયટોસિસ (હાયપોથાલેમસ અને કફોત્પાદક ગ્રંથિની હિસ્ટિઓસાયટ ઘૂસણખોરીને કારણે),
- ચેપ (એન્સેફાલીટીસ, ક્ષય રોગ),
- ઇજાઓ (ખોપરીના આધારની અસ્થિભંગ, શસ્ત્રક્રિયા),
- વારસાગત સ્વરૂપો (ઓટોસોમલ પ્રબળ અને મંદી, એક્સ રંગસૂત્ર સાથે જોડાયેલા),
- ટંગસ્ટન સિન્ડ્રોમ (ડાયાબિટીસ મેલીટસ, optપ્ટિક એટ્રોફી અને સેન્સરિન્યુરલ બહેરાશ સાથે સંયોજન).
ઘણા કેસોમાં, એન્ટિડ્યુરેટિક હોર્મોનની સંપૂર્ણ અપૂર્ણતાના ચોક્કસ કારણની સ્થાપના કરી શકાતી નથી, અને બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસને ઇડિઓપેથિક તરીકે ઓળખવામાં આવે છે. જો કે, તેને ઇડિઓપેથિક સ્વરૂપને આભારી તે પહેલાં, બાળકની વારંવાર તપાસ કરવી જરૂરી છે, કારણ કે અડધા દર્દીઓમાં હાઈપોથાલેમસ અથવા કફોત્પાદક ગ્રંથિમાં મોર્ફોલોજિકલી દૃશ્યમાન ફેરફારો, રોગના અભિવ્યક્તિના એક વર્ષ પછી જ દેખાય છે, અને 25% દર્દીઓમાં, આવા ફેરફારો 4 પછી શોધી શકાય છે. વર્ષો.
બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસ એ એક વિશેષ સ્વરૂપ છે, જેમાં એન્ટિડ્યુરેટિક હોર્મોન (સંબંધિત હોર્મોનની ઉણપ) નો પ્રતિકાર જોવા મળે છે. આ રોગ વાસોપ્ર્રેસિનના અપૂરતા સ્ત્રાવ અથવા તેના વધેલા વિનાશ સાથે સંકળાયેલ નથી, પરંતુ વાસોપ્રેસિનમાં રેનલ રીસેપ્ટર્સની જન્મજાત સંવેદનશીલતાને કારણે થાય છે.
, , , , , , , , , , ,
બાળકોમાં ડાયાબિટીઝ મેલીટસ વાસોપ્ર્રેસિન (એડીએચ) ના અપૂરતા સ્ત્રાવ સાથે સંકળાયેલ છે. મોટા ભાગના કિસ્સાઓમાં, આ સુપ્રોપticટિકમાં ન્યુરોસેક્રેટરી કોષોની ofણપનું પરિણામ છે અને હાયપોથાલેમસના થોડા અંશે પેરાવેન્ટ્રિક્યુલર ન્યુક્લી. એન્ટિડ્યુરેટિક હોર્મોનની અપૂરતી માત્રાના પરિણામે પાણીની અવક્ષયતા પ્લાઝ્માની અસ્થિરતામાં વધારોનું કારણ બને છે, જે બદલામાં તરસના વિકાસને ઉત્તેજિત કરે છે અને પોલિડિપ્સિયાનું કારણ બને છે. આ રીતે, પાણીના વિસર્જન અને વપરાશ વચ્ચેનું સંતુલન પુન isસ્થાપિત થાય છે, અને શરીરના પ્રવાહી માધ્યમોનું ઓસ્મોલર પ્રેશર નવા, કંઈક અંશે એલિવેટેડ સ્તરે સ્થિર થાય છે. જો કે, પોલિડિપ્સિયા એ વધારે પડતા પોલ્યુરીઆનું ગૌણ વળતર આપતું અભિવ્યક્તિ જ નથી. આ સાથે, તરસની કેન્દ્રિય પદ્ધતિઓનો નિષ્ક્રિયતા આવે છે.તેથી, કેટલાક લેખકો અનુસાર, રોગની શરૂઆત તરસમાં ફરજિયાત વધારો દ્વારા વર્ગીકૃત કરવામાં આવે છે, જે પછી પેશાબની નીચી સાપેક્ષ ઘનતા સાથે પોલ્યુરિયા સાથે જોડાય છે.
ન્યુરોજેનિક મૂળના બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસ એ એક રોગ છે જે હાયપોથેલેમિક-ન્યુરોહાઇફોફિઝિયલ અક્ષના પેથોલોજી સાથે છે.
એન્ટિડ્યુરેટિક હોર્મોનની અપૂર્ણતાને કારણે પેશાબની ઓછી સંબંધિત ઘનતા, પ્લાઝ્મા ઓસ્મોલેલિટીમાં વધારો અને પોલિડિપ્સિયા પોલિરીઆ તરફ દોરી જાય છે. અન્ય ફરિયાદો અને લક્ષણો પ્રાથમિક રોગવિજ્ .ાનવિષયક પ્રક્રિયાની પ્રકૃતિ દ્વારા નક્કી કરવામાં આવે છે.
, , , , , , ,
બાળકમાં ડાયાબિટીસ ઇન્સિપિડસના લક્ષણો
આ રોગના મુખ્ય લક્ષણોમાંનું એક એ છે કે પાતળા પેશાબના વિસર્જનમાં નોંધપાત્ર વધારો. દિવસ અને રાત્રિ બંને સમયે વારંવાર અને નકામું પેશાબ કરવામાં આવે છે. કેટલાક કિસ્સાઓમાં ડાય્યુરિસિસ 40 એલ / દિવસ સુધી પહોંચે છે., મોટેભાગે દૈનિક પેશાબની માત્રા 3 થી 10 લિટર સુધીની હોય છે. પેશાબની સંબંધિત ઘનતા નોંધપાત્ર રીતે ઓછી થઈ છે - સરેરાશ 1005 સુધી, તેમાં પેથોલોજીકલ તત્વો અને ખાંડ ગેરહાજર છે. નિયમિત રૂપે, કેન્દ્રિત પેશાબ અને પોલ્યુરિયા બનાવવા માટે અસમર્થતા, દિવસના સમયે અને રાત્રે બંનેમાં તીવ્ર તરસ સાથે હોય છે. પ્રવાહીના દર્દીઓને દૂર કરવાથી હાઈપોવોલેમિયા અને પ્લાઝ્મા હાયપરસ્મોલિટીમાં વધારો થાય છે, પરિણામે ગંભીર તબીબી અભિવ્યક્તિઓ વિકસે છે - આંદોલન, તાવ, હાયપરપ્નોઇઆ, સ્ટૂપ્પર, કોમા અને મૃત્યુ પણ (ડિહાઇડ્રેશન લક્ષણો) શક્ય છે.
ભાગ્યે જ પૂરતું, તીવ્ર તરસ વગર બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસ જોઇ શકાય છે. તદુપરાંત, જો પોલિરીઆ ભારપૂર્વક વ્યક્ત કરવામાં આવે છે, અને પ્રવાહીના પેશીઓના નુકસાનની ભરપાઈ કરવાની તરસ નથી, તો ઉપર વર્ણવેલ ડિહાઇડ્રેશન લક્ષણોના સ્વયંભૂ વિકાસની અપેક્ષા રાખી શકાય છે.
મોટેભાગે ડાયાબિટીઝ ઇંસિપિડસ ક્લિનિકલ લાક્ષણિકતાઓ વિના થાય છે અને તે લેબોરેટરી પરીક્ષણો દરમિયાન જોવા મળે છે (વધુ પડતી મૂત્રવર્ધક પદાર્થ, પેશાબની ઓછી સંબંધિત ઘનતા). ક્લિનિકલ ચિત્ર સામાન્ય રીતે સ્ત્રીઓમાં માસિક અનિયમિતતા, નપુંસકતા અને પુરુષોમાં જાતીય શિશુત્વ જેવા ન્યુરો-એન્ડોક્રાઇન ડિસઓર્ડર્સ સાથે જોડાય છે. ઘણી વાર, ભૂખ અને શરીરના વજનમાં ઘટાડો થાય છે, ખાસ કરીને હળવા તરસ સાથે. ડાયાબિટીસ ઇન્સીપિડસનાં લક્ષણો, પેન્હિપોપિટ્યુટાઇરિઝમ, મેદસ્વીપણાના મગજનો સ્વરૂપો, એક્રોમેગલીની માળખામાં શોધી શકાય છે. આ સંયોજન સાથે, અભિવ્યક્તિઓ ઘણી વાર ખતમ થઈ જાય છે.
મનોરોગવિજ્ manifestાનવિષયક અભિવ્યક્તિઓ તદ્દન વારંવાર હોય છે અને એસ્થેનિક અને અસ્વસ્થતા-ડિપ્રેસિવ સિન્ડ્રોમ્સના સ્વરૂપમાં અવલોકન કરવામાં આવે છે.
બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસ હળવા ઓટોનોમિક ડિસઓર્ડર ધરાવે છે. તેઓ ઘણીવાર કાયમી પ્રકૃતિના હોય છે, જોકે મુખ્યત્વે સિમ્પેથોએડ્રેનલ ઓરિએન્ટેશનના વનસ્પતિ પેરોક્સિસમ્સ પણ થઈ શકે છે. કાયમી ઓટોનોમિક ડિસઓર્ડર મુખ્યત્વે પરસેવો, શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેનની ગેરહાજરી દ્વારા પ્રગટ થાય છે અને સામાન્ય રીતે ડાયાબિટીસ ઇનિસિડસના લક્ષણો સાથે. તેમને ઉપરાંત, ઘણી વખત તેને વધારવાની થોડી વૃત્તિ અને ટાકીકાર્ડિયામાં વલણ સાથે બ્લડ પ્રેશરની લંબાઈ શોધી કા .ો. ન્યુરોલોજીકલ પરીક્ષામાં ડાયાબિટીસ ઇનિસિડસના ફેલાયેલા લક્ષણો જ પ્રગટ થાય છે. ક્રેનિઓગ્રામ્સ પર, ઘણી વાર તમે તુર્કીની કાઠીના નાના કદના ખોપરીના પાયાના ચપટી આકારને જોઈ શકો છો, જે મોટે ભાગે ડિસ્રાફિક સ્થિતિની નિશાનીઓનો ઉલ્લેખ કરે છે. ઇઇજી ડિસઓર્ડર અન્ય ન્યુરો-એક્સચેન્જ-એન્ડોક્રાઇન રોગો માટે સમાન છે.
, , , , , ,
બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસ એટલે શું -
ડાયાબિટીઝ ઇન્સિપિડસબાળકોમાં - એક રોગ જે શરીરમાં એન્ટિડ્યુરેટિક હોર્મોનની અછતને કારણે થાય છે, અને જે પોલીયુરિયા અને પોલિડિપ્સિયા દ્વારા નિયંત્રિત થાય છે.
એન્ટિડ્યુરેટિક હોર્મોન કિડનીના સંગ્રહિત નલિકાઓમાં લોહીમાં પ્રાથમિક પેશાબમાંથી પાણીના શોષણને ઉત્તેજિત કરે છે અને બાળકો, કિશોરો અને પુખ્ત વયના શરીરમાં જળ ચયાપચયને નિયંત્રિત કરે છે.
બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસના કારણો / કારણો:
બાળકમાં ડાયાબિટીઝ મેલીટસને ઇડિઓપેથીક તરીકે વર્ગીકૃત કરવામાં આવે છે. તે કોઈપણ ઉંમરે શરૂ થઈ શકે છે. ઇડિઓપેથિક સ્વરૂપ સાથે, એન્ટિડ્યુરેટિક હોર્મોનની અપૂર્ણતા હાયપોથાલicમિક-કફોત્પાદક અક્ષના નિષ્ક્રિયતા પર આધારિત છે. એવું માનવામાં આવે છે કે આ ક્ષેત્રમાં જન્મજાત બાયોકેમિકલ ખામી છે, જે પ્રતિકૂળ પર્યાવરણીય પરિબળો શરીરને અસર કરે તો તે લક્ષણો દ્વારા પ્રગટ થાય છે.
બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસ પોસ્ટ ટ્રોમેટિક ઇટીઓલોજી હોઈ શકે છે. તે ઇજાઓના પરિણામે થઇ શકે છે જે કફોત્પાદક દાંડીની ખોપરીના ભાગના અસ્થિભંગ સાથે અથવા કફોત્પાદક દાંડીના ભંગાણ સાથે અથવા ન્યુરોસર્જિકલ ઓપરેશન અને મેનિપ્યુલેશન્સ પછી કફોત્પાદક દાંડીની ઉપર આવે છે.
કાયમી પોલ્યુરિયા એ ઇજા પછી લાંબા સમય સુધી દેખાઈ શકે છે - 1-2 વર્ષ. આવા કિસ્સાઓમાં, ડોકટરો આ સમય દરમિયાન બાળકની સ્થિતિ શોધી કા .ે છે, ટૂંકા ગાળા શોધવાનો પ્રયાસ કરો જ્યારે લાક્ષણિક લક્ષણો દેખાઈ શકે. ડાયાબિટીસ ઇનિસિડસનું આકસ્મિક ખોપરીની ઇજાઓ દુર્લભ કારણ છે.
એન્ટિડ્યુરેટિક હોર્મોનની સંપૂર્ણ અપૂર્ણતાનું કારણ નીચેના કોઈપણ કારણોની ન્યુરોહાઇફોફિસિસના જખમ હોઈ શકે છે:
- હિસ્ટિઓસાયટોસિસ
- તુર્કીની કાઠી ઉપર અને ઓપ્ટિક ચેતા ક્રોસના ક્ષેત્રમાં ગાંઠો
- ખોપરીના અસ્થિભંગ, શસ્ત્રક્રિયા
- ચેપ (ક્ષય રોગ, એન્સેફાલીટીસ)
- ટંગસ્ટન સિન્ડ્રોમ
- વારસાગત સ્વરૂપો
તબીબી પ્રેક્ટિસમાં, એવા ઘણા કિસ્સાઓ છે કે જ્યાં એન્ટિડ્યુરેટિક હોર્મોનની સંપૂર્ણ અપૂર્ણતાનું ચોક્કસ કારણ અનિશ્ચિત રહે છે, અને તેથી બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસને ઇડિઓપેથિક સ્વરૂપ તરીકે ઓળખવામાં આવે છે. પરંતુ તે પહેલાં, તમારે બાળકની ફરીથી તપાસ કરવાની જરૂર છે, ઘણી વખત. કારણ કે ½ દર્દીઓમાં વોલ્યુમેટ્રિક પ્રક્રિયાના વિકાસને કારણે હાયપોથાલેમસ અથવા કફોત્પાદક ગ્રંથિમાં મોર્ફોલોજિકલ દૃશ્યમાન ફેરફારો રોગના પ્રથમ અભિવ્યક્તિ પછી એક વર્ષ પછી જ દેખાય છે, અને માંદા બાળકોના એક ક્વાર્ટરમાં, આવા ફેરફારો ફક્ત 4 વર્ષ પછી જ થઈ શકે છે.
કિશોરો અને બાળકોમાં ડાયાબિટીઝ ઇંસિપિડસનું એક વિશેષ સ્વરૂપ છે જેમાં એન્ટિડ્યુરેટિક હોર્મોનનો પ્રતિકાર છે, જે હોર્મોનની સંબંધિત અભાવ માનવામાં આવે છે. આ રોગ વાસોપ્ર્રેસિનના અપૂરતા ઉત્પાદન અથવા તેના વધતા વિનાશ સાથે સંકળાયેલ નથી, પરંતુ તે રેનલ રીસેપ્ટર્સની જન્મજાત સંવેદનશીલતાને કારણે થાય છે.
બાળકોમાં ડાયાબિટીસ ઇનિસિડસ દરમિયાન પેથોજેનેસિસ (શું થઈ રહ્યું છે?)
પેથોજેનેસિસ એ શરીરમાં વાસોપ્ર્રેસિન (એડીએચ) નું અપૂરતું ઉત્પાદન છે. મોટાભાગના કિસ્સાઓમાં, આ અછત સુપ્રાઓપ્ટિકમાં ન્યુરોસેક્રેટરી કોષોની iencyણપ અને હાયપોથાલેમસના થોડા અંશે પેરાવેન્ટ્રિક્યુલર ન્યુક્લીને કારણે થાય છે. એન્ટિડ્યુરેટિક હોર્મોનની અછતને કારણે શરીરને થોડું પાણી મળે છે, જે પ્લાઝ્મા ઓસ્મોલિટીમાં વધારોનું કારણ બને છે. અને આ બદલામાં તરસની મિકેનિઝમ્સને ઉત્તેજિત કરે છે અને પોલિડિપ્સિયાનું કારણ બને છે.
તેથી શરીર પાણીની ફાળવણી અને વપરાશ વચ્ચેની સંતુલનને પુન: સ્થાપિત કરવાનો પ્રયાસ કરી રહ્યું છે, અને શારીરિક પ્રવાહીનું ઓસ્મોલર પ્રેશર નવા, કંઈક અંશે એલિવેટેડ સ્તર પર સ્થિર થાય છે. પરંતુ પોલિડિપ્સિયા એ વધારે પડતા પોલ્યુરીઆનું ગૌણ વળતર આપતું અભિવ્યક્તિ જ નથી. આ સાથે, તરસની કેન્દ્રિય પદ્ધતિઓના નિષ્ક્રિયતાના પેથોજેનેસિસમાં.
કેટલાક સંશોધનકારો માને છે કે રોગની શરૂઆત તરસમાં ફરજિયાત વધારો દ્વારા ચિહ્નિત થયેલ છે, અને પછી બાળક પેશાબની ઓછી સાપેક્ષ ઘનતા સાથે પોલ્યુરિયા વિકસે છે. ન્યુરોજેનિક મૂળના બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસ એ એક રોગ છે જે હાયપોથેલેમિક-ન્યુરોહાઇફોફિઝિયલ અક્ષના પેથોલોજી સાથે છે.
બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસના લક્ષણો:
બાળકોમાં ડાયાબિટીસ ઇનિસિડસનું લાક્ષણિક લક્ષણ એ પાતળા પેશાબના વિસર્જનમાં નોંધપાત્ર વધારો છે. બાળકનો પેશાબ પુષ્કળ હોય છે, ઘણીવાર થાય છે, દિવસ દરમિયાન અને રાત્રે બંને સમયે. ડાય્યુરિસિસ (પેશાબનું આઉટપુટ) 24 કલાકમાં 40 લિટર સુધી પહોંચી શકે છે. સરેરાશ દૈનિક પેશાબનું આઉટપુટ 3-10 લિટર છે. પેશાબની સંબંધિત ઘનતા તેના કરતા ઓછી છે. સરેરાશ, સૂચક 1005 છે. તેમાં ખાંડ અને રોગવિજ્ .ાનવિષયક ફેરફારો નથી.
પોલીયુરિયા અને કેન્દ્રિત પેશાબની રચના કરવામાં અસમર્થતા સાથે, તરસ જેવી લક્ષણ વિકસે છે. બાળક દિવસ અને રાત પીવા માંગે છે. જો તેને પીવા માટે મંજૂરી નથી, તો હાઈપોવોલેમિયા અને પ્લાઝ્મા હાયપરerસ્મોલેરિટી વધશે. પરિણામ એ પણ વધુ ગંભીર લક્ષણો છે:
- તાવ
- ઉત્તેજના
- મૂર્ખ
- હાઈપરપ્નીઆ
- કોમા
- મૃત્યુ
ડાયાબિટીઝ ઇન્સિપિડસ તીવ્ર તરસ વિના બાળકોમાં થઈ શકે છે, પરંતુ આવા કિસ્સાઓ તબીબી વ્યવહારમાં ભાગ્યે જ જોવા મળે છે. આવા કિસ્સાઓમાં, પોલીયુરિયા ખૂબ જ ઉચ્ચારવામાં આવે છે, ત્યાં કોઈ તરસ નથી, તમે ડિહાઇડ્રેશનના ઉપરોક્ત લક્ષણોના સ્વયંભૂ વિકાસની અપેક્ષા કરી શકો છો. એવા કિસ્સાઓ છે કે જ્યારે પ્રશ્નમાં રોગ કોઈ લક્ષણો વિના પસાર થાય છે, અને તે ફક્ત પ્રયોગશાળા પરિક્ષણો દ્વારા જ શોધી શકાય છે. ડોકટરોને પેશાબની ઓછી સંબંધિત ઘનતા, અતિશય ડાય્યુરિસિસ દેખાય છે. લક્ષણો સામાન્ય રીતે ન્યુરો-એન્ડોક્રાઇન ડિસઓર્ડર જેવા કે છોકરીઓમાં માસિક અનિયમિતતા, નપુંસકતા અને કિશોરવયના છોકરાઓમાં જાતીય શિશુઓ દ્વારા પૂરક છે.
ઘણીવાર બાળકની ભૂખ અને શરીરનું વજન ઓછું થાય છે, ખાસ કરીને જ્યારે તરસ જેવા લક્ષણ દર્શાવતા નથી. ડાયાબિટીસ ઇંસિડિડસના લક્ષણો મેદસ્વીપણા, પાંહેપોપિટ્યુટાઇરિઝમ, એક્રોમેગલીના મગજનો સ્વરૂપોની રચનામાં મળી શકે છે. જો ત્યાં આ પ્રકારનું સંયોજન હોય, તો પ્રકૃતિમાં અભિવ્યક્તિઓ ભૂંસી શકાય (અસ્પષ્ટ રીતે વ્યક્ત કરી શકાય છે).
તદ્દન સામાન્ય છે ડાયાબિટીસ ઇનિસિડસના મનોરોગવિજ્ .ાનના અભિવ્યક્તિઓ: એસ્થેનિક અને અસ્વસ્થતા-ડિપ્રેસિવ સિન્ડ્રોમ્સ. વનસ્પતિ વિકાર ખૂબ ઉચ્ચારણ ન હોઈ શકે. તે સમયાંતરે થઈ શકે છે, જોકે મુખ્યત્વે સિમ્પેથોએડ્રેનલ ઓરિએન્ટેશનના વનસ્પતિ પેરોક્સિસ્મ્સ પણ શક્યતા છે. કાયમી onટોનોમિક ડિસઓર્ડર શુષ્ક ત્વચા, પરસેવોની અભાવ, મ્યુકોસ મેમ્બ્રેનની અસામાન્ય શુષ્કતા દ્વારા પ્રગટ થાય છે, સામાન્ય રીતે તે બાળકોમાં ડાયાબિટીસ ઇનિસિડસના અન્ય લક્ષણો સાથે જોવા મળે છે.
ઉપરાંત, વારંવાર કિસ્સાઓમાં, બ્લડ પ્રેશરની સુક્ષમતા શોધી કા .વામાં આવે છે, ત્યાં તેને વધારવાનું વલણ છે, બાળકની ટાકીકાર્ડિયા પ્રત્યેની વૃત્તિ. ન્યુરોલોજીકલ તપાસ ફક્ત હળવા લક્ષણો પ્રગટ કરી શકે છે. ક્રેનિઓગ્રામ્સ પર, ઘણી વાર તમે ટર્કીની કાઠીના નાના કદના ખોપરીના પાયાના ફ્લેટન્ડ આકારને જોઈ શકો છો, જે સંભવત,, ડિસ્રાફિક સ્થિતિની નિશાનીઓનો ઉલ્લેખ કરે છે. ઇઇજી ડિસઓર્ડર એ અન્ય ન્યુરો-એક્સચેંજ-અંતocસ્ત્રાવી રોગોની જેમ જ છે.
ડાયાબિટીસ ઇન્સિપિડસ એટલે શું?
હોર્મોન વાસોપ્ર્રેસિનની ઉણપ સાથે સંકળાયેલ આઇડિયોપેથિક સિન્ડ્રોમ ખૂબ વિરલ વિતરણ અને ઉચ્ચારણ લક્ષણો ધરાવે છે. એ.ડી.એચ. હાયપોથાલેમસ દ્વારા ઉત્પન્ન થાય છે, અને પાણી-મીઠાના સંતુલનને નિયંત્રિત કરવા માટે જરૂરી માત્રામાં કફોત્પાદક ગ્રંથિ દ્વારા લોહીમાં સ્ત્રાવ થાય છે. ડાયાબિટીઝ ઇંસિપિડસ એ શરીરના પાણીના સંતુલનમાં એક વિકાર છે, જેનાથી કિડની કોશિકાઓ દ્વારા એએડીએચની ક્ષતિગ્રસ્ત સંશ્લેષણ અથવા કલ્પના છે. ડાયાબિટીઝ ન્યુરોજેનિક અથવા નેફ્રોજેનિક હોઈ શકે છે.
રેનલ ડાયાબિટીસ ઇન્સિપિડસ
ડાયાબિટીઝ, જેમાં રેનલ પ્રવૃત્તિની અવરોધ થાય છે, તેને આ રોગના કિડની સ્વરૂપ તરીકે વર્ગીકૃત કરવામાં આવે છે. એડીએચમાં રેનલ કોશિકાઓની ક્ષતિગ્રસ્ત સંવેદનશીલતાને કારણે ડાયાબિટીસ ઇનિસિડસનું રેનલ સ્વરૂપ છે. નેફ્રોજેનિક ડાયાબિટીસના કિસ્સામાં, પ્રાથમિક ટ્યુબ્યુલોપથી નિદાન થાય છે - રેનલ ટ્યુબ્યુલ ડિસફંક્શન જેની સાથે પોલીયુરિયા હોય છે. રોગ વારસાગત હોઇ શકે છે, ડ્રગની સારવારને કારણે પેથોલોજીનો દેખાવ પણ શક્ય છે, જે પરિવહન ટ્યુબલ્સને નુકસાન પહોંચાડે છે.
સેન્ટ્રલ ડાયાબિટીસ ઇન્સિપિડસ
એક ડિસઓર્ડર કે જે ડાયાબિટીસ ઇન્સિપિડસના કેન્દ્રીય સ્વરૂપ તરીકે વર્ગીકૃત થયેલ છે તે બે કિસ્સાઓમાં જોવા મળે છે: ક્ષતિગ્રસ્ત એડીએચ સંશ્લેષણના કિસ્સામાં અથવા કફોત્પાદક ગ્રંથિ દ્વારા આ હોર્મોનના સ્ત્રાવના ઉલ્લંઘનમાં. કોઈ રોગ ન્યુરોજેનિક (કેન્દ્રીય) પ્રકારનો રોગ પારખી શકે છે જો સુકા ખાવાથી (6-6 કલાક પ્રવાહીથી દૂર રહેવું) કોઈ પરીક્ષણ હાથ ધરવામાં આવે તો - આ શરીરના ઝડપથી ડિહાઇડ્રેશન તરફ દોરી જાય છે.

સ્ત્રીઓમાં ડાયાબિટીસ ઇનિસિડસના લક્ષણો
સ્ત્રી શરીરના નિર્જલીકરણથી આરોગ્યના વધુ ગંભીર પરિણામો આવે છે. સ્ત્રીઓમાં ડાયાબિટીઝ ઇન્સિપિડસના સંકેતો એ સામાન્ય લક્ષણો જેવા જ છે, જો કે, શરીરના ડિહાઇડ્રેશનની પૃષ્ઠભૂમિની વિરુદ્ધ, માસિક સ્રાવ, વારંવાર પેશાબ અને અચાનક વજનમાં ઘટાડો થવાથી સ્ત્રી ભાવનાત્મક અસંતુલન વિકસાવે છે. ગર્ભાવસ્થા દરમિયાન, આ રોગ કસુવાવડ તરફ દોરી શકે છે.
પુરુષોમાં ડાયાબિટીસ ઇનિસિડસના લક્ષણો
પુરુષોમાં ડાયાબિટીસ ઇન્સિપિડસ જેવા રોગમાં અગાઉ વર્ણવેલ સામાન્ય લક્ષણો પણ નથી. વારંવાર પેશાબ, પોલ્યુરિયા, ઇન્સ્યુરિસ, અનિદ્રા અને સતત તરસ સાથે કામવાસનામાં ઘટાડો અને શક્તિમાં ઘટાડો થાય છે. ડાયાબિટીઝ સાથે, ડિહાઇડ્રેશન શરીરને થાકે છે, માણસ સામાન્ય કામગીરી ગુમાવે છે, તેણે વિરોધી લિંગમાં રસ ગુમાવ્યો છે, અને તેની સામાન્ય સ્થિતિ વધુ ખરાબ થાય છે.
બાળકોમાં ડાયાબિટીસ ઇનિસિડસના લક્ષણો
જુદી જુદી ઉંમરે, બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસ વિવિધ શક્તિઓ દ્વારા પોતાને મેનીફેસ્ટ કરે છે. એક વર્ષ સુધીના શિશુઓ વધેલી તરસને વ્યક્ત કરી શકતા નથી, તેથી તેમની સ્થિતિ તીવ્ર બગડે છે. રોગની હાજરીમાં એક વર્ષ સુધીનો બાળક વધેલી અસ્વસ્થતા બતાવશે, omલટી દેખાય છે, તે ઝડપથી વજન ગુમાવે છે, થોડું પેશાબ કરે છે. કિશોરોની સારવારમાં ડાયાબિટીસ વધુ ખરાબ છે, કારણ કે લક્ષણો હળવા હોઈ શકે છે. કિશોરાવસ્થાના બાળકમાં, પાણીની સતત અભાવને લીધે, વૃદ્ધિ મંદી થાય છે. બાળક વજનમાં વધારો કરી શકે છે, વિકાસમાં પાછળ રહે છે.

ડાયાબિટીસ ઇનિસિડસનું નિદાન
ડ doctorક્ટર પોલિડિપ્સિઆથી કેટલાક તબક્કામાં નિદાન કરીને ચોક્કસ પ્રકારનાં ડાયાબિટીસને યોગ્ય રીતે નિદાન અને ઓળખી શકે છે. ડાયાબિટીસ ઇન્સિપિડસનું બહારના દર્દીઓના વિશિષ્ટ નિદાનની શરૂઆત દર્દીના સર્વેક્ષણ અને નીચેના સ્પષ્ટતા સાથે થાય છે:
- પ્રવાહીની માત્રા, તમે દરરોજ પેશાબનું આઉટપુટ,
- રાતની તરસ અને નિશાચર એન્યુરિસિસની હાજરી,
- તરસના માનસિક કારણની હાજરી, પેશાબ કરવાની ખાનગી અરજ (જ્યારે વ્યક્તિ વિચલિત થાય છે, ત્યારે લક્ષણો અદૃશ્ય થઈ જાય છે),
- શું ત્યાં ઉશ્કેરણીજનક રોગો છે (ગાંઠો, ઇજાઓ, અંતocસ્ત્રાવી વિકૃતિઓ).
જો સર્વેક્ષણ પછી બધા લક્ષણો રોગની હાજરી સૂચવે છે, તો પછી તબીબી પરીક્ષણ હાથ ધરવામાં આવે છે, તેના પરિણામોના આધારે નિદાન કરવામાં આવે છે અને સારવાર સૂચવવામાં આવે છે. સર્વેક્ષણમાં શામેલ છે:
- કિડનીનું અલ્ટ્રાસાઉન્ડ
- લોહીનું વિશ્લેષણ, પેશાબ (અસ્પષ્ટતા, ઘનતા),
- મગજના ગણતરી કરેલ ટોમોગ્રાફી,
- ઝિમ્નીટસ્કીની કસોટી હાથ ધરવામાં આવે છે,
- સીરમ સોડિયમ, પોટેશિયમ, નાઇટ્રોજન, ગ્લુકોઝ, યુરિયા નક્કી થાય છે.
ડાયાબિટીસ ઇન્સિપિડસ લોક ઉપચારની સારવાર
આ રોગના સમયસર નિદાન સાથે, ડાયાબિટીઝ ઇન્સિપિડસના લોક ઉપાયો પુન recoverપ્રાપ્ત કરવામાં મદદ કરશે. લોક ઉપચારને વિશેષ આહાર સાથે જોડો, જેમાં તેઓ મીઠું, મીઠું જથ્થો મર્યાદિત કરો. લોક ચિકિત્સામાં, ખાસ herષધિઓનો ઉપયોગ થાય છે જે તરસ ઘટાડે છે, નર્વસ સિસ્ટમ પર શાંત અસર કરે છે, અને મગજની કોષના પોષણમાં સુધારો કરે છે. Medicષધીય રેડવાની ક્રિયાઓ માટે: અખરોટનાં પાંદડાઓ, વડીલબેરી ફૂલો, બોર્ડોક રુટ, હોપ શંકુ, વેલેરીયન રુટ. મધમાખી ઉછેરના ઉત્પાદનોનો વ્યાપકપણે ઉપયોગ થાય છે:
- પ્રોપોલિસ (શુદ્ધ સ્વરૂપ અથવા અર્કમાં),
- શાહી જેલી
- મધ
- મીણ
- પુર્ગ
- ઝબ્રસ
- પરાગ.
સમાંતર માં, મધમાખી ઉછેરનો ઉપયોગ કેટલાક સત્રો માટે 2 સત્રો માટે કરી શકાય છે. જો કે, આવી સારવાર ઉપસ્થિત ચિકિત્સકની દેખરેખ સાથે હોવી જોઈએ, કારણ કે કોઈ પણ દવા સંગ્રહ અથવા મધમાખી ઉછેરના ઉત્પાદને એલર્જીક પ્રતિક્રિયાઓ મળી શકે છે. પરંપરાગત દવાઓની પદ્ધતિથી નાના બાળકોની સારવાર જોખમી હોઈ શકે છે, કારણ કે શક્તિશાળી કુદરતી ઘટકો અણધારી પ્રતિક્રિયા પેદા કરી શકે છે. 3 વર્ષથી ઓછી વયના બાળકો માટે મધમાખી ઉછેરના ઉત્પાદનોને બિનસલાહભર્યું છે.
ખ્યાલ અને લાક્ષણિકતા

ડાયાબિટીઝ ઇન્સિપિડસ એક રોગવિજ્ologyાન છે, જેનો વિકાસ તેની સાથે છે વોટર-ઇલેક્ટ્રોલાઇટ સંતુલનની નોંધપાત્ર વિક્ષેપ બાળકના શરીરમાં.
રોગનો વિકાસ કોઈપણ ઉંમરે થઈ શકે છે.
પેથોલોજી વચ્ચે છે અંતocસ્ત્રાવી રોગો અને કેટલાક કિસ્સાઓમાં વારસામાં મળ્યું છે.
- ડાયાબિટીસ ઇન્સિપિડસ સાથે સંયોજનમાં વિકાસ કરી શકે છે પોલિરીઆ (દરરોજ પેશાબનું ઉત્પાદન વધ્યું),
- રોગ સાથે જોડાઈ શકે છે પોલિડિપ્સિયા (સતત તરસ).
કારણો અને જોખમ જૂથ
કેટલાક કિસ્સાઓમાં, ડાયાબિટીસ ઇન્સિપિડસનું કારણ લાંબા સમય સુધી નક્કી કરી શકાતું નથી. રોગની આ સુવિધાની હાજરીને કારણે વારસાગત અને જન્મજાત પરિબળો.
વિશેષ જોખમ જૂથમાં મગજની અશક્ત કામગીરી ધરાવતા બાળકોનો સમાવેશ થાય છે, જે ફક્ત રોગો દ્વારા જ નહીં, પણ બાહ્ય પરિબળો (આઘાત, શસ્ત્રક્રિયા, વગેરે) ના સંપર્ક દ્વારા ઉત્તેજિત થઈ શકે છે.
રોગના કારણો નીચેના પરિબળો બની શકે છે:
- મગજની ગાંઠોની પ્રગતિ,
- જહાજોની સ્થિતિ સાથે સંકળાયેલ ગંભીર રોગવિજ્ologiesાન,
 હિસ્ટિઓસાઇટોસિસની પ્રગતિ,
હિસ્ટિઓસાઇટોસિસની પ્રગતિ,- જન્મજાત સ્વયંપ્રતિરક્ષાની વિકૃતિઓ,
- ખોપરી અને મગજની ઇજાઓના પરિણામો,
- મગજમાં સર્જરી પછીની ગૂંચવણો,
- ડાયાબિટીસની ગૂંચવણો
- કફોત્પાદક ગ્રંથિ અને હાયપોથેલેમસના જન્મજાત વિકારો,
- ચેપી રોગો પછી મુશ્કેલીઓ.
અહીં બાળકોમાં ડિપ્થેરિયાના લક્ષણો અને સારવાર વિશે વાંચો.
વર્ગીકરણ
બાળકોમાં ડાયાબિટીસના વિવિધ પ્રકારનાં ઇંસિપિડસ સમાન લક્ષણો ધરાવે છે, પરંતુ આ પરિસ્થિતિઓની ઇટીઓલોજી અલગ છે. રોગ હોઈ શકે છે જન્મજાત અથવા હસ્તગત. વિકાસની ડિગ્રી અનુસાર, આ રોગને ત્રણ વર્ગોમાં વહેંચવામાં આવ્યો છે.
ચાલુ પ્રાથમિક સ્ટેજ, પેશાબમાં વિસર્જનની માત્રા દરરોજ 6-8 લિટર સુધી વધે છે. મુ બીજી ડિગ્રી પ્રગતિ, પેશાબની માત્રા દરરોજ 8-14 લિટર સુધી પહોંચે છે.
રોગના વિકાસના ત્રીજા તબક્કામાં 14 લિટરથી વધુની દૈનિક પેશાબની માત્રામાં વધારાની લાક્ષણિકતા છે.
ડાયાબિટીસ ઇનિસિડસના પ્રકાર:
- ન્યુરોજેનિક (અથવા કેન્દ્રીય) ફોર્મ - કફોત્પાદક અથવા હાયપોથાલેમસના પેથોલોજીના પ્રભાવ હેઠળ એન્ટિડ્યુરેટિક હોર્મોનના સ્તરનું ઉલ્લંઘન,
- રેનલ (અથવા નેફ્રોજેનિક) ફોર્મ - વાસોપ્ર્રેસિનનો પ્રતિકાર રચાય છે,
 ઇટ્રોજેનિક ફોર્મ - મૂત્રવર્ધક પદાર્થ જૂથની ડ્રગના વધુ પડતા ઉપયોગની પૃષ્ઠભૂમિ સામે વિકસિત થાય છે,
ઇટ્રોજેનિક ફોર્મ - મૂત્રવર્ધક પદાર્થ જૂથની ડ્રગના વધુ પડતા ઉપયોગની પૃષ્ઠભૂમિ સામે વિકસિત થાય છે,- વિરોધી ફોર્મ - નર્વસ ડિસઓર્ડરની પૃષ્ઠભૂમિ સામે બાળક દ્વારા પીવામાં પ્રવાહીની માત્રામાં વધારો લાક્ષણિકતા,
- કાર્યાત્મક ફોર્મ - આ રોગ મોટાભાગે એક વર્ષ સુધીના બાળકોમાં થાય છે.
ડાયાબિટીસ ઇંસિપિડસની ડ્રગ સારવાર કરતી વખતે, રોગોનું વર્ગીકરણ કરવામાં આવે છે ત્રણ તબક્કામાં. પ્રથમ (વળતર આપનાર) પેશાબના વિસર્જનની માત્રામાં વધારો અને તરસની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
બીજો તબક્કો (પેટા કમ્પમ્પેન્શન) પેશાબની વધેલી માત્રા અને તરસના નાના ત્રાસના સ્વરૂપમાં પોતાને મેનીફેસ્ટ કરે છે. ત્રીજો તબક્કો (વિઘટન) એ સતત તરસ અને પેશાબના આઉટપુટનું સંયોજન છે.
લક્ષણો અને ચિહ્નો
બાળકની વર્તણૂક અને શરીરની સામાન્ય સ્થિતિમાં વિચલનોના લક્ષણોમાં ફેરફાર કરીને ડાયાબિટીસ ઇન્સિપિડસને ઓળખવું શક્ય છે. જો બાળક તમારી ભૂખ ગુમાવીતેમણે ચીડિયા થઈ ગયા અને ઘણી વાર તરસની ફરિયાદ થઈતો તમારે શક્ય તેટલી વહેલી તકે તબીબી પરીક્ષા લેવાની જરૂર છે.
આ સ્વરૂપના ડાયાબિટીસના લક્ષણો પ્રગતિ કરશે અને ટાકીકાર્ડિયા, એનિમિયા અને શરીરના તીવ્ર થાક સાથે થવાનું શરૂ થશે.
લક્ષણો રોગો નીચેની શરતો છે:
- બાળકની વધતી ચીડિયાપણું,
- અન્ય મનો-ભાવનાત્મક વિકાર,
- લો બ્લડ પ્રેશર
- ભૂખ મરી જવી
- સતત સુકા મોં
- માથાનો દુખાવો
 શરીરના તાપમાનમાં અચાનક વધારો
શરીરના તાપમાનમાં અચાનક વધારો- સાંધામાં દુખાવો,
- આંતરડાની ગતિને અવરોધવાની વૃત્તિ,
- પેશાબ દરમિયાન પ્રવાહીનો અતિશય માત્રા,
- ચેતનાના નિયમિત નુકસાનની વૃત્તિ,
- પેશાબનો પ્રકાશ અથવા લગભગ પારદર્શક રંગ,
- પાચક વિકારના લક્ષણો.
જટિલતાઓને અને પરિણામો
સમયસર સારવારની ગેરહાજરીમાં, ડાયાબિટીસ ઇન્સિપિડસ ઝડપી ગતિએ વિકસે છે. બાળકનું શરીરનું વજન હોઈ શકે છે નિર્ણાયક સ્તરે ઘટાડો. ગૂંચવણોનું કારણ માત્ર અંતમાં ઉપચાર જ નહીં, પણ માતાપિતાની કેટલીક ભૂલો પણ છે.
ઉદાહરણ તરીકે, જો તમે બાળકને ઓછું પ્રવાહી આપો છો અને આ રીતે બહાર નીકળેલા પેશાબની માત્રામાં ઘટાડો થાય છે, તો પછી સારવાર દરમિયાન અસરકારકતા ઓછી થશે, અને બાળકની સ્થિતિ વધુ ખરાબ થશે.
પરિણામ ડાયાબિટીઝ ઇન્સિપિડસ નીચેની શરતો બની શકે છે:
- શારીરિક વિકાસમાં પાછળ રહેવું,
- ગંભીર ન્યુરોલોજીકલ પેથોલોજીઓ,
- વિલંબિત જાતીય વિકાસ,
- શરીર નિર્જલીકરણ
- હતાશા શરતો
- વામનવાદ
- enuresis
- અતિશય પાતળાપણું.

સર્જિકલ હસ્તક્ષેપ બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસ ફક્ત કટોકટીના કિસ્સામાં કરવામાં આવે છે.
સર્જિકલ પદ્ધતિઓ રોગ અથવા તેના પરિણામોના કારણોને દૂર કરે છે.
અન્ય કિસ્સાઓમાં, ઉપચાર હાથ ધરવામાં આવે છે માત્ર અવેજી સારવાર.
ખાસ આહારનું પાલન કરીને ડ્રગનું સેવન જરૂરી પૂરક છે. બાળકના મેનૂમાં, પ્રોટીનની માત્રામાં ઘટાડો કરવો જરૂરી છે, કાર્બોહાઇડ્રેટ્સમાં વધારો થાય છે, અને પોષણ અપૂર્ણાંક હોવું જોઈએ.
બાળકોમાં ડિસ્ટ્રોફીની સારવાર અંગે બાળ ચિકિત્સકોની ભલામણો અમારી વેબસાઇટ પર મળી શકે છે.
ડાયગ્નોસ્ટિક્સ અને વિશ્લેષણ
બાળકોમાં ડાયાબિટીસ ઇનિસિડસનું નિદાન હાથ ધરવામાં આવે છે વ્યાપકપણે. પ્રથમ પરીક્ષા દરમિયાન, ડ doctorક્ટર બાળકને દરરોજ કેટલું પ્રવાહી વાપરે છે, તેના દૂર કરવાની પ્રક્રિયા વપરાશ સાથે કેટલું અનુરૂપ છે તે વિશેની માહિતી શોધી કા stateે છે, અને આરોગ્યની સામાન્ય સ્થિતિનું મૂલ્યાંકન પણ કરે છે.
એકત્રિત ડેટાના આધારે, ખાસ પ્રયોગશાળા પરીક્ષણો અને વિશિષ્ટ નિષ્ણાતો સાથે પરામર્શ સૂચવવામાં આવે છે.
થી ડાયગ્નોસ્ટિક પદ્ધતિઓ નીચેની કાર્યવાહી લાગુ:
- ઝિમ્નીટસ્કી પરીક્ષણ (પેશાબની ઘનતા અને રચનાનો અભ્યાસ કરવામાં આવે છે),
- વાસોપ્રેસિન સાથે પરીક્ષણ,
- પ્રવાહી નમૂના
- લોહીમાં એન્ટિડ્યુરેટિક હોર્મોનની સામગ્રીનું વિશ્લેષણ,
- સાયકોજેનિક પોલિડિપ્સિઆ સાથેનો તફાવત (તરસના હુમલા બાળકમાં નર્વસ તણાવની પૃષ્ઠભૂમિ સામે થાય છે),
- ખોપરીની એક્સ-રે પરીક્ષા,
- મગજના એમઆરઆઈ અને સીટી.
રૂ Conિચુસ્ત સારવાર

ડાયાબિટીસ ઇન્સિપિડસના ઉપચારનો કોર્સ બાળકો માટે પસંદ કરવામાં આવે છે વ્યક્તિગત રીતે.
જન્મજાત રોગ સાથે, ગ્લુકોઝ નસમાં નિયમિત વહીવટ જરૂરી છે. આવી કાર્યવાહી ત્રણ વર્ષથી ઓછી વયના બાળકો માટે સૂચવવામાં આવે છે.
રિપ્લેસમેન્ટ થેરેપી આ હાથ ધરવામાં આવતું નથી. અન્ય દવાઓનો ઉપયોગ ત્રણ વર્ષથી વધુના બાળકોની સારવાર માટે કરવામાં આવે છે. ગૂંચવણોની હાજરીમાં, શસ્ત્રક્રિયાની જરૂર છે.
તૈયારીઓબાળકોમાં ડાયાબિટીસ ઇનિસિડસની સારવારમાં વપરાય છે:
- કૃત્રિમ વાસોપ્ર્રેસિન અવેજી (ડેસ્મોપ્રેસિન) નું નસમાં વહીવટ.
- દવાઓ સાથે થેરપી જે પોતાના હોર્મોન વાસોપ્ર્રેસિન (ક્લોરપ્રોપેમાઇડ) ના ઉત્પાદનને ઉત્તેજીત કરે છે.
- દવાઓથી સારવાર કે જે લોહીમાં સોડિયમની માત્રાને ઘટાડે છે (ક્લોપેમાઇડ, ઇંડાપામાઇડ).
- એન્ટિડ્યુરેટિક હોર્મોન (વાસોમિરીન, મિનિરિન, એડિઅરેટિન એસડી) ના એનાલોગનું સ્વાગત.
બાળકોમાં ગ્લોમેર્યુલોનફાઇટિસનું જોખમ શું છે? હમણાં જ જવાબ શોધો.
આગાહી શું છે?
ડાયાબિટીસ ઇન્સિપિડસનો સકારાત્મક પૂર્વસૂચન ત્યારે જ શક્ય છે જો ત્યાં હોય સંપૂર્ણ ઉપચાર રોગો.
મોટાભાગના કિસ્સાઓમાં, આ રોગ સંપૂર્ણપણે મટાડવામાં આવે છે, અને તેના લક્ષણો પુખ્તાવસ્થામાં પણ બાળકને ત્રાસ આપવાનું બંધ કરે છે.
સારવારનો અભાવ, નિષ્ણાતની ભલામણોનું પાલન ન કરવું અથવા નિદાનથી મોડું થવું ખરાબ આગાહી. ડાયાબિટીઝ ઇન્સિપિડસ ફક્ત બાળકોના જીવનની ગુણવત્તામાં ફેરફાર કરી શકશે નહીં, પણ મૃત્યુનું કારણ પણ બની શકે છે.
નિવારણ

ડાયાબિટીઝ ઇન્સિપિડસ, મોટાભાગના કિસ્સાઓમાં, કેટલાક પરિબળોના પ્રભાવ હેઠળ વિકાસ પામે છે.
રોગ નિવારણ વિકાસના કારણોને દૂર કરે છે રોગવિજ્ .ાન.
બાળકના મગજની સ્થિતિ પર વિશેષ ધ્યાન આપવું જોઈએ. ખોપરીના કોઈપણ ઇજાઓ અને ઉઝરડાના પરિણામોની તબીબી સુવિધામાં તપાસ કરવી આવશ્યક છે.
જો રોગ જન્મજાત છે, તો તેને રોકવું અશક્ય છે. ઉપચાર અને પૂર્વસૂચનની મુખ્ય ભૂમિકા નિદાનની સમયસરતા દ્વારા ભજવવામાં આવશે.
નિવારણ પગલાઓમાં નીચેનાનો સમાવેશ થાય છે ભલામણો:
- બાળકમાં વાયરલ અને ચેપી રોગોની સમયસર સારવાર.
- ખોપરીની ઇજાઓનું નિવારણ (આવી ઇજાઓની હાજરીમાં, સારવાર પૂર્ણ હોવી જોઈએ).
- બાળકનું પોષણ સંતુલિત હોવું જોઈએ (ખાટા-દૂધના ઉત્પાદનો, તાજી શાકભાજી અને ફળો, માંસ, સૂકા ફળો અને બદામ બાળકના મેનૂ પર હોવા આવશ્યક છે).
- વિટામિન સંકુલની સહાયથી બાળકના શરીરમાં વિટામિનની નિયમિત પુન rep ભરણી.
- બાળકના મીઠાના સેવનનું નિયંત્રણ (ડાયાબિટીસ ઇન્સિપિડસ સાથે, આ ઉત્પાદનને આહારમાંથી બાકાત રાખવામાં આવે છે અથવા તે ઓછી માત્રામાં હાજર છે).
- બાળકની જીવનશૈલી સક્રિય હોવી જોઈએ (રમતો રમવી, નિયમિતપણે તાજી હવામાં રહેવું, આઉટડોર અને રમતો રમતો વગેરે).
- પીવાનું શાસન પ્રદાન કરવું (બાળકના શરીરના નિર્જલીકરણને કોઈ પણ સંજોગોમાં મંજૂરી હોવી જોઈએ નહીં).
એન્ડોક્રિનોલોજિસ્ટવાળા બાળકની નિયમિત તપાસ કરીને તમે સમયસર ડાયાબિટીસ ઇન્સીપિડસ શોધી શકો છો.
રોગના વિકાસની શંકા ડ theક્ટર પેથોજેનિક પ્રક્રિયાના પ્રારંભિક તબક્કામાં થઈ શકે છે, જ્યારે માતાપિતા માટે તેના લક્ષણો અદ્રશ્ય હશે.
તબીબી પ્રેક્ટિસમાં, ડાયાબિટીઝ ઇંસિપિડસના સંપૂર્ણ ઉપાયના ઘણા ઉદાહરણો છે, તેથી એવું માનશો નહીં કે બીમારીથી સ્વસ્થ થવું અશક્ય છે.
ઓહ બાળરોગની ભૂમિકા આ વિડિઓમાં બાળકમાં ડાયાબિટીસ ઇન્સિપિડસના નિદાન અને સારવારમાં:
અમે માયાળુ છીએ કે તમે સ્વ-દવા ન કરો. ડ doctorક્ટર માટે સાઇન અપ કરો!
પ્રયોગશાળા સંશોધન
પ્રયોગશાળાની પદ્ધતિઓ પોલિપ્સી અને પોલીયુરિયા શોધી કા .ે છે, અને પેશાબની સંબંધિત ઘનતા 1001 થી 1005 સુધીની હોય છે. ત્રણ કલાક પ્રવાહીને બાદ કરતાં, એક પરીક્ષણ કરવામાં આવે છે. આ કિસ્સામાં, પેશાબની સંબંધિત ઘનતા ઓછી રહે છે, અને પ્લાઝ્માની ofસિમોલેટી વધારે છે. જો પેશાબની સંબંધિત ઘનતા વધે છે, અને પ્લાઝ્માની mસ્મોલેટીટી સામાન્ય છે, તો આ સાયકોજેનિક પોલિડિપ્સિયા સૂચવે છે, જે નાના બાળકોમાં હોઈ શકે છે.
વાસોપ્ર્રેસિન સાથે એક પરીક્ષણ કરવામાં આવે છે - ત્વચા હેઠળ 5 ઇડી સંચાલિત થાય છે. એન્ટિડ્યુરેટિક હોર્મોન (જે ડાયાબિટીસ ઇંસિપિડસ સૂચવે છે) ની સંપૂર્ણ અપૂર્ણતા સાથે, પેશાબની સંબંધિત ઘનતા વધારે થાય છે. જો બાળકને એન્ટીડ્યુરેટિક હોર્મોન સામે પ્રતિકાર હોય છે, જે નેફ્રોજેનિક ડાયાબિટીસ ઇન્સિપિડસ સાથે થાય છે, તો પેશાબની સંબંધિત ઘનતા પણ ઓછી છે.
બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસનું વિશિષ્ટ નિદાન
ડાયાબિટીઝ ઇન્સીપિડસ વધુ પડતા પાણીના વપરાશ અથવા પ્રાથમિક પોલિડિપ્સિઆ સાથેના અભિવ્યક્તિઓમાં સમાન છે, જે તેના સાયકોજેનિક મૂળ દ્વારા સમજાવવામાં આવ્યું છે. સ્કિઝોફ્રેનિઆવાળા દર્દીઓમાં, પોલિડિપ્સિયા થઈ શકે છે, જે નિદાન કરતી વખતે પણ ધ્યાનમાં લેવું જોઈએ.
જો બાળકને સાયકોજેનિક પોલિપ્સિઆ છે, તો સુકા આહાર સાથેની પરીક્ષણથી એ હકીકત તરફ દોરી જાય છે કે મૂત્રવર્ધક પદાર્થનું પ્રમાણ ઘટે છે, પેશાબની સંબંધિત ઘનતા સામાન્ય (તંદુરસ્ત બાળકોની જેમ - 1020) પર પાછા ફરે છે, બાળકની સ્થિતિ સામાન્ય રહે છે, અને ડિહાઇડ્રેશનનાં કોઈ લક્ષણો નથી.
વિભેદક નિદાનનો આગલો તબક્કો એ રોગના નેફ્રોજેનિક સ્વરૂપનું બાકાત છે, જેમાં રેનલ ટ્યુબ્યુલ્સ વાસોપ્ર્રેસિન પ્રત્યે સંવેદનશીલ નથી. નેફ્રોજેનિક ડાયાબિટીસ ઇન્સિપિડસના ફોર્મ્સ:
- રેનલ ટ્યુબ્યુલ્સના વિકાસમાં વારસાગત ખામી સાથેના કુટુંબનું સ્વરૂપ
- સોમેટિક, ચેપી રોગો અને માદક દ્રવ્યોના પરિણામ રૂપે હસ્તગત ફોર્મ
અન્ય રોગવિજ્ meાનવિષયક સ્થિતિઓ સાથે ડાયાબિટીસ મેલિટસનું વિશિષ્ટ નિદાન કરવા માટે, કિડની, યુરોજેનિટલ સિસ્ટમ, બ્લડ સિસ્ટમ, અને ઉપર જણાવેલા પરીક્ષણોના કાર્યનો અભ્યાસ કરવો જરૂરી છે.
બાળકોમાં ડાયાબિટીસ ઇન્સિપિડસની સારવાર:
બાળકોમાં ડાયાબિટીસ ઇનિસિડસના અભિવ્યક્તિઓની સારવાર માટેનું પ્રથમ પગલું એ કારણને દૂર કરવું છે. ગાંઠને દૂર કરવા માટે રેડિયેશન થેરેપી અથવા શસ્ત્રક્રિયાનો ઉપયોગ કરો. વેસોપ્રેસિન તૈયારીઓનો ઉપયોગ કરીને સબસ્ટિટ્યુશન થેરેપી હાથ ધરવામાં આવે છે. ડtorsક્ટરો દિવસમાં 3 વખત ડેસ્મોપ્રેસિનના વહીવટને સૂચવે છે. ડોઝ વ્યક્તિગત છે, તે ઓછામાં ઓછું 100 છે, દિવસ દીઠ મહત્તમ 600 એમસીજી, પેશાબની સંબંધિત ઘનતાનું ફરજિયાત નિયંત્રણ.
માંદા બાળકોએ એવી પરિસ્થિતિઓ ટાળવી જોઈએ કે જેમાં પાણી પહોંચાડવામાં તકલીફ હોય, કારણ કે પ્રવાહીના વપરાશને મર્યાદિત રાખવાથી શરીરમાં હાઇપરસ્મોલેટીટી અને ડિહાઇડ્રેશન થઈ શકે છે.
બાળકોમાં ડાયાબિટીસ ઇનિસિડસની આગાહી
જો પીવાનું શાસન મુક્ત હોય તો જીવનને કોઈ જોખમ નથી. જીવન અને કાર્ય કરવાની ક્ષમતા માટે અનુકૂળ પૂર્વસૂચન જો એન્ટિડ્યુરેટિક હોર્મોન દવાઓ સાથે હોર્મોન રિપ્લેસમેન્ટ થેરેપી કરવામાં આવે છે. જો હાયપોથાલicમિક-કફોત્પાદક ક્ષેત્રમાં વોલ્યુમેટ્રિક રચના હોય, તો પછી પૂર્વસૂચન તેના સ્થાન અને ઉપચારની સંભાવના પર આધારિત છે.
જો તમને બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસ હોય તો કયા ડોકટરોની સલાહ લેવી જોઈએ:
કંઈક તમને પરેશાન કરી રહ્યું છે? શું તમે બાળકોમાં ડાયાબિટીઝ ઇન્સિપિડસ, તેના કારણો, લક્ષણો, ઉપચાર અને નિવારણ પદ્ધતિઓ, રોગનો કોર્સ અને તેના પછીના આહાર વિશે વધુ વિગતવાર માહિતી જાણવા માગો છો? અથવા તમારે નિરીક્ષણની જરૂર છે? તમે કરી શકો છો ડ doctorક્ટર સાથે એપોઇન્ટમેન્ટ કરો - ક્લિનિક યુરો લેબ હંમેશા તમારી સેવામાં! શ્રેષ્ઠ ડોકટરો તમને તપાસ કરશે, બાહ્ય સંકેતોની તપાસ કરશે અને લક્ષણો દ્વારા રોગ નક્કી કરવામાં મદદ કરશે, સલાહ આપી શકશે અને જરૂરી મદદ પ્રદાન કરશે અને નિદાન કરશે. તમે પણ કરી શકો છો ઘરે ડ doctorક્ટરને બોલાવો. ક્લિનિક યુરો લેબ ચોવીસ કલાક તમારા માટે ખુલ્લું.
ક્લિનિકનો સંપર્ક કેવી રીતે કરવો:
કિવમાં અમારા ક્લિનિકનો ફોન: (+38 044) 206-20-00 (મલ્ટિ-ચેનલ). ક્લિનિકનો સચિવ તમને ડ aક્ટરની મુલાકાત લેવાનો અનુકૂળ દિવસ અને કલાક પસંદ કરશે. અમારા સંકલન અને દિશાઓ અહીં સૂચવવામાં આવી છે. તેના વ્યક્તિગત પૃષ્ઠ પર ક્લિનિકની બધી સેવાઓ વિશે વધુ વિગતવાર જુઓ.
જો તમે અગાઉ કોઈ સંશોધન કર્યું છે, ડ resultsક્ટરની સલાહ માટે તેમના પરિણામો લેવાની ખાતરી કરો. જો અભ્યાસ પૂર્ણ ન થયો હોય, તો અમે અમારા ક્લિનિકમાં અથવા અન્ય ક્લિનિક્સમાં અમારા સાથીદારો સાથે જરૂરી બધું કરીશું.
તમારી સાથે? તમારે તમારા એકંદર આરોગ્ય વિશે ખૂબ કાળજી લેવાની જરૂર છે. લોકો પૂરતું ધ્યાન આપતા નથી રોગ લક્ષણો અને તેઓને ખ્યાલ નથી હોતો કે આ રોગો જીવલેણ હોઈ શકે છે. ઘણા રોગો છે જે શરૂઆતમાં આપણા શરીરમાં પોતાને પ્રગટ કરતા નથી, પરંતુ અંતે તે બહાર આવ્યું છે કે, કમનસીબે, તેમની સારવાર કરવામાં ખૂબ મોડું થયું છે. દરેક રોગના પોતાના વિશિષ્ટ સંકેતો હોય છે, લાક્ષણિકતા બાહ્ય અભિવ્યક્તિઓ - કહેવાતા રોગના લક્ષણો. લક્ષણોની ઓળખ એ સામાન્ય રીતે રોગોનું નિદાન કરવાનું પ્રથમ પગલું છે. આ કરવા માટે, તે વર્ષમાં ઘણી વખત આવશ્યક છે ડ doctorક્ટર દ્વારા તપાસ કરી, એક ભયંકર રોગને રોકવા માટે જ નહીં, પરંતુ સમગ્ર શરીરમાં અને શરીરમાં સ્વસ્થ મન જાળવવા માટે.
જો તમે ડ doctorક્ટરને કોઈ પ્રશ્ન પૂછવા માંગતા હોવ તો - consultationનલાઇન પરામર્શ વિભાગનો ઉપયોગ કરો, કદાચ તમને ત્યાં તમારા પ્રશ્નોના જવાબો મળશે અને વાંચશો વ્યક્તિગત કાળજી ટીપ્સ. જો તમને ક્લિનિક્સ અને ડોકટરોની સમીક્ષામાં રુચિ છે, તો બધા દવા વિભાગમાં તમને જરૂરી માહિતી શોધવાનો પ્રયાસ કરો. યુરો મેડિકલ પોર્ટલ પર નોંધણી પણ કરો લેબસાઇટ પર નવીનતમ સમાચારો અને માહિતી અપડેટ્સને દૂર રાખવા માટે, જે આપમેળે તમારા ઇમેઇલ પર મોકલવામાં આવશે.

 હિસ્ટિઓસાઇટોસિસની પ્રગતિ,
હિસ્ટિઓસાઇટોસિસની પ્રગતિ, ઇટ્રોજેનિક ફોર્મ - મૂત્રવર્ધક પદાર્થ જૂથની ડ્રગના વધુ પડતા ઉપયોગની પૃષ્ઠભૂમિ સામે વિકસિત થાય છે,
ઇટ્રોજેનિક ફોર્મ - મૂત્રવર્ધક પદાર્થ જૂથની ડ્રગના વધુ પડતા ઉપયોગની પૃષ્ઠભૂમિ સામે વિકસિત થાય છે, શરીરના તાપમાનમાં અચાનક વધારો
શરીરના તાપમાનમાં અચાનક વધારો