ડાયાબિટીસમાં હાઈપોગ્લાયકેમિક સિંકોપ
કોમા ચેતનાના lossંડા નુકસાન, સંવેદનશીલતામાં ઘટાડો અને બાહ્ય ઉત્તેજના પ્રત્યે પ્રતિક્રિયાના અભાવ દ્વારા પ્રગટ થાય છે.
ડાયાબિટીક કોમાની શરૂઆત એસિટોસેટીક અને બી-હાઇડ્રોક્સિબ્યુટ્રિક એસિડના લોહીમાં સંચય સાથે સંકળાયેલ છે, એસિડિસિસનું કારણ બને છે. હાઈપરગ્લાયકેમિઆ અને ગ્લુકોસ્યુરિયા હાઈપરકેટોનેમિયાની પૃષ્ઠભૂમિ પર (સામાન્ય રીતે 4-8 મિલિગ્રામ%) શરીરના નિર્જલીકરણ સાથે હોય છે. તમામ પ્રકારના ચયાપચયનું ઉલ્લંઘન એ હાઇપરગ્લાયકેમિક કોમાની લાક્ષણિકતા છે. ડાયાબિટીક કેટોએસિડોસિસમાં, એક્સ્ટ્રા સેલ્યુલર પ્રવાહીમાં ઘટાડો થાય છે, રેનલ લોહીનો પ્રવાહ અને રેનલ ગ્લોમેર્યુલર ફિલ્ટરેશન ઘટાડો થાય છે, અને પ્રોટીન બ્રેકડાઉન પ્રોડક્ટ્સનું વિસર્જન નબળું પડે છે.
પૃષ્ઠભૂમિ પર ગંભીર ઇન્સ્યુલિન ઉણપ ચેતા કોષોનું પોષણ ઓછું થાય છે, ગ્લુકોઝનો તેમનો ઉપયોગ વિક્ષેપિત થાય છે, અને ઓક્સિજન સપ્લાયની ખાતરી આપવામાં આવતી નથી. પ્રોટીન, ચરબીના વિરામ ઉત્પાદનો, આખા જીવતંત્રના નશોનું કારણ બને છે, મગજના ચેતા કોષોને તીવ્ર ઝેરમાં ફાળો આપે છે.
અસંસ્કારી .ભી થાય છે ઉલ્લંઘન સેરેબ્રલ કોર્ટેક્સ, મિડબ્રેઇન અને હાયપોથાલેમસની નર્વસ પેશીઓની રચનામાં. ઇલેક્ટ્રોલાઇટ અસંતુલનને કારણે રુધિરકેશિકાની અભેદ્યતા અવ્યવસ્થિત થાય છે, હેમરેજિસ, થ્રોમ્બોઝિસ શક્ય છે, એલએનક્વોર પરિભ્રમણ વિક્ષેપિત થાય છે. સેરેબ્રલ એડીમા શક્ય છે.
માનસિક વિકાર ડાયાબિટીઝના દર્દી, ડાયાબિટીસ કોમાની સ્થિતિમાં, જાતે ચેતનાના ઘેરા નુકસાન તરીકે પ્રગટ થાય છે.

ક્ષેત્રમાં રોગવિજ્ .ાનવિષયક ફેરફારો હાયપોથેલેમસ દર્દીના હૃદયની લય અને શ્વસનને સંકલન કરનાર onટોનોમિક કેન્દ્રોની નિષ્ક્રિયતા તરફ દોરી જાય છે.
સંપૂર્ણ ડાયાબિટીક કોમાનો વિકાસ પ્રીકોમેટોસિસ એ deepંડા ઉદાસીનતા, માનસિક સુસ્તી, વધતી નબળાઇ, ભૂખ મરી જવી, auseબકા, ઉલટી થવી, તરસ અને ડાયાબિટીઝ દ્વારા વર્ગીકૃત થયેલ રાજ્ય દ્વારા આગળ આવે છે. તેનાથી પર્યાવરણ પ્રત્યેનો પ્રતિસાદ ઓછો થાય છે. દર્દીઓ માથાનો દુખાવો, ટિનીટસથી પરેશાન છે. મૂંઝવણ .ભી થાય છે.
ધીરે ધીરે અથવા ઝડપથી બીમાર કોમામાં જાય છે. ચેતના ગેરહાજર છે. નિર્જલીકરણ, શુષ્ક ત્વચા, મ્યુકોસ મેમ્બ્રેનને કારણે. જીભ શુષ્ક છે. સ્નાયુઓની ગાંઠ ઓછી થઈ. થોડા કલાકોમાં દર્દી મોટી માત્રામાં પ્રવાહી ગુમાવે છે અને પરિણામે, ખનિજ ક્ષાર. હાયપોનેટ્રેમિયા અને હાયપોકokલેમિયા થાય છે. ક્લોરાઇડ્સ, કેલ્શિયમ, ફોસ્ફરસનું પ્રમાણ ઘટી ગયું છે. કદાચ પોપચાના પેટોસિસ. સ્નાયુઓ અને કંડરાના રિફ્લેક્સિસ ઓછા થાય છે.
જ્યાં સુધી કોમા વૃદ્ધિ અને હૃદયની સ્નાયુઓની ડિસ્ટ્રોફિક પ્રક્રિયાઓમાં હાઇપોકalemલેમિયા થાય છે. ગ્લાયકોજેનની ઉણપ, ઓક્સિજન ભૂખમરો, પ્રોટીનનું ભંગાણ હૃદયના સ્નાયુઓના સ્વરને ઘટાડે છે. પલ્સ નબળી છે, ઇલેક્ટ્રોકાર્ડિયોગ્રામ પર ટી તરંગોમાં ઘટાડો થાય છે અને ક્યૂઆરએસટી સંકુલનું વિસ્તરણ થાય છે. રક્તવાહિનીની અપૂર્ણતા વધી રહી છે. ડાયાબિટીસ કોમાના વિકાસ સાથે, જઠરાંત્રિય રક્તસ્રાવ થઈ શકે છે. યકૃતના પ્રમાણ અને ક્ષતિગ્રસ્ત કાર્યમાં ઝડપી અને નોંધપાત્ર વધારો થાય છે. તીવ્ર હિપેટોકોલેસિસ્ટાઇટિસ અને પ્રતિક્રિયાશીલ સ્વાદુપિંડનું ક્લિનિકલ ચિત્ર શોધી શકાય છે.
લોહીની ક્ષમતામાં ઘટાડો બાંધો કાર્બન ડાયોક્સાઇડ. ટીશ્યુ ડિહાઇડ્રેશનની પૃષ્ઠભૂમિની સામે, લોહીનું જાડું થવું, સ્નિગ્ધતામાં વધારો જોવા મળે છે. ક્લિનિકલ રક્ત પરીક્ષણો શ્વેત રક્તકણોની સંખ્યામાં વધારો સૂચવે છે. એક એક્સિલરેટેડ આરઓઇ અવલોકન કરવામાં આવે છે. હિમોગ્લોબિન અને લાલ રક્તકણોનું પ્રમાણ વધે છે. કોલેસ્ટરોલ, બિલીરૂબિન અને શેષ નાઇટ્રોજનનું લોહીનું સ્તર વધે છે. સંપૂર્ણ ડાયાબિટીક કોમા સાથે, રક્ત ખાંડ 600-800 મિલિગ્રામ% અને તેથી વધુ - 2000 મિલિગ્રામ% સુધી પહોંચે છે. કેટોનેમિયા અને કેટોન્યુરિયા વધી રહ્યા છે - 1000 મિલિગ્રામ%. એસિટોનમાં પેશાબની પ્રતિક્રિયા તીવ્ર હકારાત્મક છે.
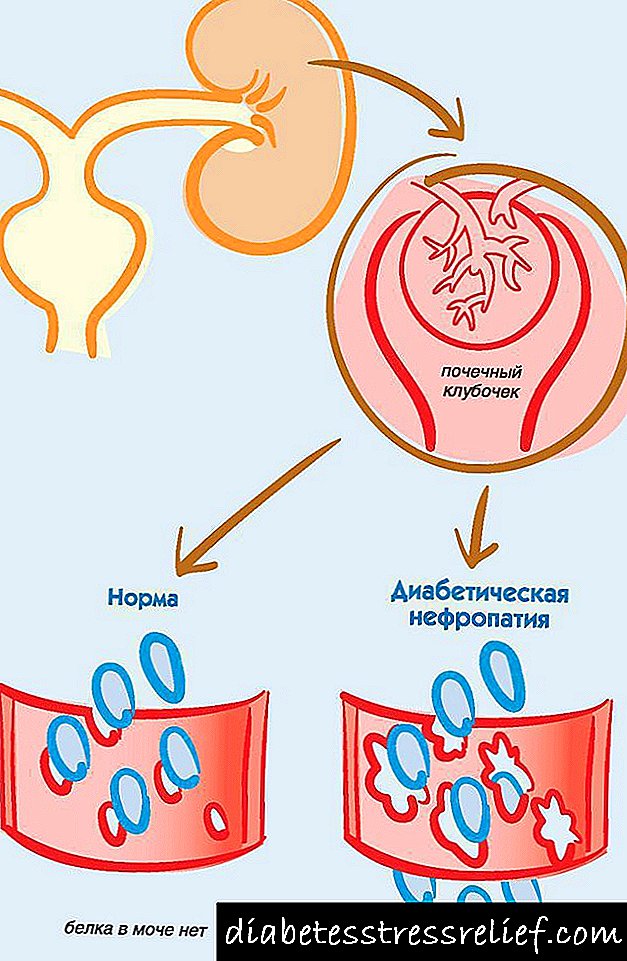
યુરીનાલિસિસ શરીરની ઉભરતી નશો અને કિડનીમાં પેથોલોજીકલ ફેરફારોમાં વધારોની પુષ્ટિ કરો. ઇરોટીન્યુરિયા, હિમેટુરિયા, સિલિન્ડર્રિયા, લ્યુકોસાઇટોસિસની હાજરી હિમેટોરેનલ સિન્ડ્રોમ સૂચવે છે. પ્રોકોમા અને કોમાની સ્થિતિમાં પેશાબની ખાંડ, જેની શરૂઆત દૈનિક ures-10-10 લિટરિસથી 8-10-12% સુધી થઈ શકે છે.
- "માનવ શરીરવિજ્ologyાન" વિભાગના વિષયવસ્તુના ટેબલ પર પાછા ફરો
બ્લડ સુગર ઘટાડવાનાં કારણો
 કુપોષણવાળા તંદુરસ્ત લોકોમાં લોહીમાં શર્કરાના સ્તરમાં ઘટાડો થાય છે. આ ભૂખમરો તરફ દોરી શકે છે - જ્યારે ધાર્મિક ઉપવાસ, કડક પ્રતિબંધોવાળા આહાર અથવા વિટામિન, ફાઇબરથી મુક્ત ખોરાકનો ઉપયોગ કરતા હોય ત્યારે મજબૂર અથવા સભાન.
કુપોષણવાળા તંદુરસ્ત લોકોમાં લોહીમાં શર્કરાના સ્તરમાં ઘટાડો થાય છે. આ ભૂખમરો તરફ દોરી શકે છે - જ્યારે ધાર્મિક ઉપવાસ, કડક પ્રતિબંધોવાળા આહાર અથવા વિટામિન, ફાઇબરથી મુક્ત ખોરાકનો ઉપયોગ કરતા હોય ત્યારે મજબૂર અથવા સભાન.
જો, ભૂખમરો પછી, તમે સરળ કાર્બોહાઇડ્રેટ્સની મોટી માત્રા સાથે ખોરાક લો છો, તો પછી પ્રતિભાવ ઇન્સ્યુલિન પ્રકાશનમાં વધારો થશે, અને ગ્લાયકોજેન સ્ટોર્સ ઘટાડવામાં આવશે, તો પછી સામાન્ય મૂલ્યોથી નીચે ગ્લુકોઝના સ્તરમાં ઘટાડો જોવા મળે છે.
પાણીના અપૂરતા સેવન સાથે, ગ્લુકોઝ, મહત્વપૂર્ણ પ્રક્રિયાઓ જાળવવા માટે વળતરરૂપે પીવામાં આવે છે અને લોહીમાં તેનું સ્તર ઘટે છે. તાણ અને મજબૂત શારીરિક શ્રમ સાથે, એડ્રેનલ હોર્મોન્સની ક્રિયાને કારણે ગ્લુકોઝનો ઉપયોગ વધે છે.
જો આહારમાં મીઠાઈઓ અને લોટના ઉત્પાદનોનો સમાવેશ થાય છે, તો પછી સ્વાદુપિંડ એક ઓવરવોલ્ટેજ મોડમાં કાર્ય કરે છે, અને ઇન્સ્યુલિનના વધુ પ્રમાણમાં ગ્લુકોઝનું સ્તર ઘટાડે છે. માસિક સ્રાવ પહેલાં, એસ્ટ્રોજન અને પ્રોજેસ્ટેરોનનું ઉત્પાદન ઘટે છે, જે ગ્લુકોઝનું સ્તર વધારે છે.
ડાયાબિટીઝના દર્દીઓમાં, આ પરિબળો ખાંડના સ્તરમાં ઘટાડો લાવી શકે છે. ડાયાબિટીઝમાં ચક્કર આવવાનું કારણો પણ છે.
- ખાંડ ઘટાડતી દવાઓ અથવા ઇન્સ્યુલિન લેતી વખતે ભોજનમાં અવગણો.
- ઇન્સ્યુલિન ત્વચા હેઠળ ઇન્જેક્ટ કરવામાં આવતી નથી, પરંતુ ઇન્ટ્રામસ્ક્યુલરલી (લાંબી સોય અથવા ઇરાદાપૂર્વક). આ મૂર્ત સ્વરૂપમાં, તેની ક્રિયા પોતાને ઝડપી અને મજબૂત પ્રગટ કરશે.
- ખાંડ ઓછી કરવા માટે ઇન્સ્યુલિન અથવા ગોળીઓનો વધુપડતો.
- ખાલી પેટ પર દારૂ પીવો.
- મોટી માત્રામાં ખારા સાથે ડ્ર dropપરમાં ડ્રગની રજૂઆત.
- માનસિક અથવા માનસિક અતિશય ભૂમિ.
ઉપરાંત, ડાયાબિટીઝ, સહવર્તી યકૃતના રોગો, થાઇરોઇડ ગ્રંથિના કાર્યમાં ઘટાડો, એડ્રેનલ ગ્રંથીઓ, આંતરડામાં માલાબorર્શptionક્શન, ચેપ અને ગાંઠો જોખમી છે.
એનાબોલિક સ્ટીરોઇડ્સ, તેમજ બિન-પસંદગીયુક્ત બીટા-બ્લocકરો લેવાથી હાઈપોગ્લાયકેમિઆ થઈ શકે છે અને ડાયાબિટીઝથી ચક્કર આવે છે.
લોહીમાં ખાંડ ઓછી થવાનાં લક્ષણો
 ડાયાબિટીઝના દર્દીઓ માટે હાયપોગ્લાયસીમિયા જોખમી છે, કારણ કે તે હંમેશાં તેની શરૂઆતને ઓળખી શકતા નથી. રોગ દરમિયાન અને હાયપોગ્લાયકેમિક દવાઓના ઉપયોગથી, લક્ષણો બદલાઇ શકે છે અને તેમના દર્દીઓ તેની અવગણના કરે છે. જો સમયસર પગલાં લેવામાં ન આવ્યા હોય, તો પછી કોમા વિકસે છે.
ડાયાબિટીઝના દર્દીઓ માટે હાયપોગ્લાયસીમિયા જોખમી છે, કારણ કે તે હંમેશાં તેની શરૂઆતને ઓળખી શકતા નથી. રોગ દરમિયાન અને હાયપોગ્લાયકેમિક દવાઓના ઉપયોગથી, લક્ષણો બદલાઇ શકે છે અને તેમના દર્દીઓ તેની અવગણના કરે છે. જો સમયસર પગલાં લેવામાં ન આવ્યા હોય, તો પછી કોમા વિકસે છે.
તેનાથી વિપરિત, જ્યારે રક્ત ખાંડને સામાન્યથી સામાન્ય મૂલ્યોથી ઓછી કરવામાં આવે છે, ત્યારે ડાયાબિટીઝના દર્દીઓ હાયપોગ્લાયકેમિઆ અનુભવી શકે છે, જે સારવાર વિના ઝડપથી પસાર થાય છે. તેથી, સૌથી વધુ ઉદ્દેશ્યિત પદ્ધતિ એ છે કે આગળની ક્રિયાઓ સમજવા માટે બ્લડ સુગર નક્કી કરવું.
૨.7 થી mm.3 એમએમઓએલ / એલ સૂચકાંકો સાથે, દર્દી મીઠાઇ લઈને સ્વતંત્ર રીતે ખાંડનું સ્તર પુન restoreસ્થાપિત કરી શકે છે. જો ગ્લિસેમિયા 2 એમએમઓએલ / એલ કરતા ઓછું હોય, તો પછી હાયપોગાઇસિમિક કોમા વિકસે છે, જેને તબીબી હસ્તક્ષેપની જરૂર પડે છે.
બ્લડ સુગરમાં ડ્રોપનો દર બાબતોમાં છે. પ્રકાર 1 ડાયાબિટીસ મેલીટસ વિઘટનયુક્ત કોર્સમાં, કોમા સામાન્ય અથવા તો વધેલા ગ્લાયસીમિયા સાથે પણ વિકાસ કરી શકે છે. આવા કિસ્સાઓ બ્લડ સુગરમાં ઝડપથી ઘટાડો સાથે થાય છે.
હાઈપોગ્લાયસીમિયાના વિકાસ દરમિયાન લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવા ઉપરાંત અન્ય પ્રયોગશાળા પદ્ધતિઓ માહિતીપ્રદ નથી. હાયપોગ્લાયસીમિયાના લક્ષણોમાં ક્રમ હોય છે:
- અચાનક નબળાઇ આવે છે.
- ભૂખ દેખાય છે.
- ઉબકા
- ધબકારા.
- પરસેવો વધે છે.
- હાથ ધ્રુજતા હોય છે.
- ચીડિયાપણું, ગભરાટ, આક્રમકતા વધી રહી છે.
- ચક્કર
આ દરેક તબક્કે, લોહીમાં ગ્લુકોઝનું સ્તર પ્રારંભિક મૂલ્યોમાં પાછા આપવું સરળ છે, પરંતુ જો આ કરવામાં આવ્યું ન હતું, તો દ્રષ્ટિ નબળુ થવાનું શરૂ થાય છે, આંખોમાં ડબલ્સ આવે છે, રંગીન વર્તુળો દેખાય છે, સુસ્તી વિકસે છે. હાઈપોગ્લાયકેમિઆની વધુ પ્રગતિ સાથે, વિકાર, વાણીની મૂંઝવણ દેખાય છે, દર્દી ચક્કર આવે છે.
આવા અભિવ્યક્તિઓ પછી, જો સહાય પૂરી પાડવામાં આવતી નથી, તો પછી ગ્લાયસિમિક કોમા વિકસે છે, જેનું પરિણામ ગંભીર કિસ્સાઓમાં મૃત્યુ છે.
Hypંઘ દરમિયાન પણ ડાયાબિટીઝના દર્દીમાં હાઈપોગ્લાયસીમિયા વિકસી શકે છે. તે જ સમયે, તેને દુmaસ્વપ્નો છે, તેને પરસેવામાં ફેંકી દે છે. સવારે તમે થાક અનુભવો છો.
ડાયાબિટીઝથી ચક્કર આવવા કેવી રીતે અટકાવવી?
 પ્રારંભિક તબક્કે હાયપોગ્લાયકેમિઆના હુમલાથી રાહત મેળવવા માટે, તમે કોઈપણ સરળ કાર્બોહાઇડ્રેટનો ઉપયોગ કરી શકો છો જે ડાયાબિટીસ હંમેશા તેની સાથે હોવો જોઈએ, અને તેના સંબંધીઓ અને નજીકના વર્તુળને જાણવું જોઈએ કે આવા કિસ્સાઓમાં કેવી રીતે મદદ કરવી.
પ્રારંભિક તબક્કે હાયપોગ્લાયકેમિઆના હુમલાથી રાહત મેળવવા માટે, તમે કોઈપણ સરળ કાર્બોહાઇડ્રેટનો ઉપયોગ કરી શકો છો જે ડાયાબિટીસ હંમેશા તેની સાથે હોવો જોઈએ, અને તેના સંબંધીઓ અને નજીકના વર્તુળને જાણવું જોઈએ કે આવા કિસ્સાઓમાં કેવી રીતે મદદ કરવી.
ખાંડ વધારતા પહેલા, તેને ગ્લુકોમીટરથી માપવા માટે શ્રેષ્ઠ છે, કારણ કે ડાયાબિટીઝવાળા દર્દીઓમાં વ્યક્તિલક્ષી સંવેદનાઓ ખોટી હોઈ શકે છે. ગોળીઓમાં ગ્લુકોઝ લેવાનું શ્રેષ્ઠ છે, તે જાણીને કે 1 ગ્રામ ગ્લુકોઝ ખાંડમાં 0.2 એમએમઓએલ / એલનો વધારો કરશે.
તમે 12-15 ગ્રામની માત્રામાં કોઈપણ સરળ કાર્બોહાઇડ્રેટ પણ લઈ શકો છો તે ખાંડના 2 ટુકડાઓ, મધનો એક ચમચી, પલ્પ વગર કોઈપણ મીઠા રસનો 150 ગ્રામ, દ્રાક્ષ અથવા સફરજન કરતાં વધુ સારી રીતે, ખાંડવાળી પીણું, એક કેળા, સૂકા જરદાળુના 6 ટુકડાઓ, કેન્ડી હોઈ શકે છે. આવા કિસ્સાઓમાં ખાંડના અવેજીવાળા કોઈપણ ઉત્પાદનો નકામું છે.
15 મિનિટ પછી, તમારે ફરીથી બ્લડ સુગરને માપવાની જરૂર છે, જો તે વધતું નથી, અને લક્ષણો રહે છે, તો કાર્બોહાઇડ્રેટ્સની સમાન ડોઝ ફરીથી લેવી જ જોઇએ.
જો દર્દીની ગંભીર ડિગ્રી હોય, પરંતુ તે સભાન છે, તો તમારે આની જેમ કાર્ય કરવાની જરૂર છે:
- પ્રાધાન્ય ગ્લુકોઝ ગોળીઓના સ્વરૂપમાં, 15-25 ગ્રામ સરળ કાર્બોહાઇડ્રેટ આપો.
- 20 મિનિટ પછી, તમારે 15-20 જટિલ કાર્બોહાઇડ્રેટ (બ્રેડ, પોર્રીજ, ક્રેકર, કૂકીઝ) ખાવું જરૂરી છે.
- 15 મિનિટ પછી, બ્લડ સુગરને માપો.
ચેતનાની ગેરહાજરીમાં તીવ્ર હુમલાઓની સારવાર 40% ગ્લુકોઝ અને ગ્લુકોગન ઇન્જેક્શનના નસમાં વહીવટ દ્વારા હોસ્પિટલમાં કરવામાં આવે છે.
ઇનપેશન્ટ ટ્રીટમેન્ટના સંકેતો હાયપોગ્લાયકેમિઆ છે, જેને વારંવાર નસમાં ગ્લુકોઝના ઇન્જેક્શનથી રાહત આપી શકાતી નથી, તેમજ જો દર્દી મગજનો રક્તસ્રાવ વિકાર, ન્યુરોલોજીકલ ડિસઓર્ડર અથવા રક્તવાહિની તંત્રના વિકારના લક્ષણોમાં જોડાયા હોય તો.
હાયપોગ્લાયકેમિક કોમાના વિકાસને રોકવા માટે, દરેક દર્દીને આની જરૂર છે:
- હુમલોના પ્રથમ લક્ષણો અને તેને કેવી રીતે દૂર કરવું તે જાણો.
- ઇન્સ્યુલિનનો ઉપયોગ અને સિરીંજની તંદુરસ્તી અથવા ઇન્સ્યુલિન સંચાલિત કરવાના અન્ય માધ્યમોની ખાતરી કરો.
- દરરોજ સવારે, સૂવાના સમયે, દરેક ભોજન પહેલાં, રક્ત ખાંડનું માપન કરો.
- શારીરિક અને માનસિક, ભાવનાત્મક તાણ દરમિયાન ગ્લાયસીમિયાને નિયંત્રણમાં રાખવા.
- ખાસ કરીને ઇન્સ્યુલિન થેરેપી દ્વારા ખોરાકના સેવનની ચોક્કસ પદ્ધતિનું નિરીક્ષણ કરો.
- ખોરાકમાંથી સરળ કાર્બોહાઇડ્રેટ્સને બાકાત રાખો અને તેનો ઉપયોગ ફક્ત હાયપોગ્લાયકેમિઆના હુમલાથી રાહત માટે કરો.
- અન્ય રોગોની સારવાર માટે દવાઓ લેતી વખતે, બ્લડ સુગર (એસ્પિરિન, વોરફરીન, એલોપુરિનોલ) પરની તેમની અસર ધ્યાનમાં લો.
- આલ્કોહોલિક પીણાના સંપૂર્ણ અસ્વીકારનું નિરીક્ષણ કરો.
નિશાચર હાયપોગ્લાયકેમિઆના નિવારણ માટે, સૂવાના સમયે એક કલાક પહેલાં બ્લડ શુગરનું માપવું ખૂબ જ મહત્વપૂર્ણ છે. જો રાત્રિભોજન પહેલાં ઇન્સ્યુલિન આપવામાં આવે છે, તો જમ્યાના ત્રણ કલાક પછી ગ્લુકોઝનું સ્તર નક્કી કરવું હિતાવહ છે. સૂચિત ધોરણ નીચે સૂચકાંકો પર, તમારે એક ભોજન લેવાની જરૂર છે જે ખાંડનું સ્તર લાંબા સમય સુધી જાળવી શકે છે: બદામ, મગફળીના માખણ સાથે ટોસ્ટ.
ડાયાબિટીઝની સંભવિત ગૂંચવણો આ લેખમાંની એક વિડિઓમાં આવરી લેવામાં આવશે.
ડાયાબિટીઝના ચેતનાના નુકસાનના કારણો
બિનઆરોગ્યપ્રદ આહાર ડાયાબિટીઝના ચક્કરને પ્રભાવિત કરવા માટે સક્ષમ છે, જેમાં વ્યક્તિ લાંબા સમય સુધી ભૂખમરો કરે છે, અને પછી ઝડપી કાર્બોહાઈડ્રેટનો ઉપયોગ કરે છે. સમાન પરિસ્થિતિમાં, ગ્લાયકોજેન સ્ટોર્સમાં ઘટાડો થતાં આંતરસ્ત્રાવીય ઘટકનું તીવ્ર પ્રકાશન અને લોહીમાં ગ્લુકોઝમાં ઘટાડો નોંધવામાં આવે છે.
સ્ત્રીઓમાં, કોઈ બિમારીનો સામનો કરવો પડ્યો હતો, માસિક ચક્રની શરૂઆત પહેલાં ઘણીવાર ટેવની ચેતનાના નુકસાનની ઓળખ કરવામાં આવે છે. આ એસ્ટ્રોજન અને પ્રોજેસ્ટેરોનના ઘટાડેલા ઉત્પાદન સાથે સંકળાયેલું છે, જે ગ્લુકોઝમાં વધારો ઉશ્કેરે છે. અન્ય ચોક્કસ કારણો નોંધપાત્ર હોઈ શકે છે:
- ખાંડ અથવા ઇન્સ્યુલિન ઘટાડતી દવાઓનો ક્ષતિગ્રસ્ત ઇન્ટેક,
- હોર્મોનલ અથવા અન્ય ઘટકની ખોટી રજૂઆત, જેમાં દવા સ્નાયુમાં દાખલ કરવામાં આવે છે, અને ત્વચાની નીચે નહીં (પ્રથમ કિસ્સામાં, પદાર્થ ઝડપથી અને ચોક્કસ બળથી કાર્ય કરવાનું શરૂ કરે છે),
- જરૂરી કરતાં ઇન્સ્યુલિન અથવા હાયપોગ્લાયકેમિક એજન્ટોના મોટા ડોઝનો ઉપયોગ,
- ખાસ કરીને ખાલી પેટ પર દારૂ પીવો.
શારીરિક રચનાના વધતા પ્રમાણ સાથે ડ્રોપર દ્વારા વિવિધ દવાઓની રજૂઆત હાયપોગ્લાયસીમિયા સામે ઉશ્કેરણીજનક પરિબળો ગણી શકાય. બીજો પરિબળ ઓવરસ્ટ્રેન હોઈ શકે છે, જે સ્વભાવમાં માનસિક અથવા માનસિક છે.
કસાઈઓએ ડાયાબિટીઝ વિશેનું સંપૂર્ણ સત્ય કહ્યું! જો તમે તેને સવારે પીશો તો 10 દિવસમાં ડાયાબિટીઝ દૂર થઈ જશે. More વધુ વાંચો >>>
અંતocસ્ત્રાવી અસામાન્યતાવાળા દર્દીમાં, યકૃત રોગ, બગડતી ગ્રંથિ અથવા એડ્રેનલ ગ્રંથિના કાર્યને કારણે ચેતનાના નુકસાનની ઓળખ થઈ શકે છે. ચેપી જખમ અથવા નિયોપ્લાઝમને લીધે ઘણીવાર સિંકopeપનું નિદાન થાય છે. એનાબોલિક સ્ટીરોઇડ્સ અથવા બિન-પસંદગીયુક્ત બીટા-બ્લocકર્સ સાથેની ઉપચાર ગ્લુકોઝના સ્તરોમાં તીવ્ર ઘટાડો અને સામાન્ય સ્થિતિની તીવ્રતાને ઉત્તેજિત કરે છે.
હાઈપોગ્લાયકેમિઆના લક્ષણો
પ્રસ્તુત વિસંગતતા ઉપરાંત, દર્દી અચાનક નબળાઇની લાગણી, ભૂખની કાયમી લાગણી, auseબકા જેવા ચિહ્નો ઓળખી શકે છે. કોઈ ઓછી સામાન્ય અભિવ્યક્તિઓને હૃદયના ધબકારા, પરસેવો વધારવું, ઉપલા અંગોનો કંપન ન કહેવાય.
નોંધપાત્ર એ છે કે ચીડિયાપણું અને ગભરાટની વૃદ્ધિ, આક્રમકતા, પીડા અને ચક્કરની degreeંચી ડિગ્રી. જો તમે ઉપરોક્ત લક્ષણોને સમયસર અસર કરતા નથી, તો ટૂંક સમયમાં, નુકસાન ઉપરાંત, કોમા willભી થાય છે, જે ઘણીવાર દર્દીના મૃત્યુ તરફ દોરી જાય છે.
હાયપોગ્લાયકેમિક સિંકોપ માટે પ્રથમ સહાય
હુમલાને દૂર કરવા અને વ્યક્તિને ચેતનામાં પરત લાવવા માટે, ખાંડનું સ્તર વધારવા માટે ભારપૂર્વક ભલામણ કરવામાં આવે છે. જો દર્દીએ આગાહી કરી છે કે તે જલ્દીથી ચક્કર જશે, તો પછી ટેબ્લેટના સ્વરૂપમાં ગ્લુકોઝ લેવાનું જરૂરી છે. એ હકીકત પર ધ્યાન આપો કે:
- દવા લેતા પહેલા, યોગ્ય ઉપકરણની મદદથી સુગર લેવલ માપવા,
- પછી તેઓ ગોળીઓ લે છે, જો કે એક ગ્રામ ગ્લુકોઝ ખાંડ ખાંડમાં 0.2 લિટર પ્રતિ લીટર વધારો કરે છે,
- અસ્પષ્ટ સ્થિતિ સાથે, ડાયાબિટીઝે સરળ કાર્બોહાઇડ્રેટ ખાવું જોઈએ - 15 ગ્રામથી વધુ નહીં.
નિયુક્ત હેતુ માટે, તેને નીચેના ઉત્પાદનો, બે ખાંડ સમઘન, 1 tbsp નો ઉપયોગ કરવાની મંજૂરી છે. એલ મધ, મીઠી રસ 150 મિલી. એક કેળા, સૂકા જરદાળુ અથવા ચોકલેટના છ એકમો ઉપયોગી થઈ શકે છે.
તે ધ્યાનમાં લેવું અગત્યનું છે કે કોઈ પણ સ્વીટનર્સ સાથેના નામ - કુદરતી, કૃત્રિમ - શરીર પર કોઈ અસર કરશે નહીં અને વ્યક્તિ ચેતના ગુમાવવાથી બચશે નહીં. ગ્લુકોઝના સેવન પછી 15 મિનિટ પછી, ખાંડનું સ્તર ઓળખવામાં આવે છે. જો તેમાં વધારો થયો ન હોય, તો પછી સરળ કાર્બોહાઇડ્રેટ્સનો વારંવાર ડોઝ લો.
ગંભીર અવલંબન સાથે, સમસ્યાની સ્થિતિને ટાળવા માટે દર્દીને કટોકટી સહાય પ્રદાન કરવી જોઈએ. 20 ગ્રામ સુધી નિયમિત કાર્બોહાઇડ્રેટનો ઉપયોગ કરો, તે ટેબ્લેટના સ્વરૂપમાં ગ્લુકોઝનું સેવન કરવું શ્રેષ્ઠ છે. 20 મિનિટ પછી, દર્દી જટિલ કાર્બોહાઇડ્રેટ લઈ શકે છે, જેમ કે પોર્રીજ, ફટાકડા, બ્રેડ અથવા કૂકીઝ. આગળ, દર્દીની હાલની સ્થિતિ શું છે તે જાણવા માટે ખાંડના સ્તરનું નિદાન કરવાની સલાહ આપવામાં આવે છે.
શક્ય પરિણામો
બેહોશ થવું ગંભીર ફેરફારોની ધમકી આપી શકે છે. જો તમે દર્દીને સમયસર સહાય પૂરી પાડતા નથી અને તેને ચેતનામાં પાછા ફરો છો, તો ખાંડનું સ્તર ઝડપથી ઘટશે, જે હાઈપોગ્લાયકેમિક કોમા તરફ દોરી જશે.
જો આવી સમસ્યાઓ વારંવાર પુનરાવર્તન કરવામાં આવે છે, તો પછી આ અનિવાર્યપણે વેસ્ક્યુલર અને નર્વસ સિસ્ટમને અસર કરે છે.મગજ આવી સ્થિતિથી પીડાશે, તેની કામગીરી બગડતી જાય છે. પરિણામે, અપંગતા ઓળખી શકાય છે. આ ઉપરાંત, આ સ્થિતિ સાથે, આંચકો આવે છે અને દર્દીનું મૃત્યુ પણ તદ્દન વારંવાર થાય છે.
નિવારક પગલાં
નીચેનાઓને યાદ રાખવું ખૂબ જ મહત્વપૂર્ણ છે:
- ઘટકની સખત સૂચિત માત્રા દાખલ કરો,
- રક્ત ખાંડ શોધવા માટે દરરોજ ઘણી વખત.
- શારીરિક અથવા માનસિક તાણથી ગ્લાયસીમિયા નિયંત્રિત કરો,
- આંચકાથી દૂર રહેવું જે ભાવનાત્મક સ્થિતિને પ્રતિકૂળ અસર કરે છે.
આહારના પોષણનું સખત રીતે પાલન કરવું, તેમજ રોજિંદા આહારમાંથી માનક કાર્બોહાઈડ્રેટને દૂર કરવું તે એટલું જ મહત્વપૂર્ણ રહેશે. જો હાઈપોગ્લાયકેમિઆના હુમલાને દબાવવા માટે જરૂરી હોય તો તે ફક્ત તેનો ઉપયોગ કરવામાં આવે છે. કોઈપણ ડિગ્રીના આલ્કોહોલ પર પણ પ્રતિબંધ છે.
ડાયાબિટીસમાં ચેતનાના નુકસાનના કારણો
મોટેભાગે, ડાયાબિટીઝની નબળી સ્થિતિ લોહીના પ્રવાહીમાં ગ્લુકોઝની માત્રામાં ઘટાડો સાથે સંકળાયેલી છે. આ કારણોસર, ડાયાબિટીઝના દર્દીઓ જ નહીં, પણ તંદુરસ્ત લોકો પણ પસાર થાય છે.
ખાંડ તરત જ ઘટાડો થાય છે! સમય જતાં ડાયાબિટીઝથી રોગોનો સંપૂર્ણ સમૂહ થઈ શકે છે, જેમ કે દ્રષ્ટિની સમસ્યાઓ, ત્વચા અને વાળની સ્થિતિ, અલ્સર, ગેંગ્રેન અને કેન્સરગ્રસ્ત ગાંઠો પણ! લોકોએ તેમના ખાંડના સ્તરને સામાન્ય બનાવવા માટે કડવો અનુભવ શીખવ્યો. પર વાંચો.
ક્ષતિગ્રસ્ત આહાર ડાયાબિટીઝના ચક્કરના દેખાવને પ્રભાવિત કરવા માટે સક્ષમ છે, જેમાં વ્યક્તિ લાંબા સમય સુધી ભૂખે મરતા હોય છે, અને પછી ઝડપી કાર્બોહાઈડ્રેટ લે છે. આ કિસ્સામાં, ગ્લાયકોજેન સ્ટોર્સમાં ઘટાડો થવાને કારણે ઇન્સ્યુલિનનું તીવ્ર પ્રકાશન અને લોહીમાં ગ્લુકોઝની માત્રામાં ઘટાડો નોંધાય છે. ડાયાબિટીઝની સ્ત્રીઓમાં, માસિક ચક્રની શરૂઆત પહેલાં ઘણીવાર ચક્કર જોવા મળે છે, જે એસ્ટ્રોજન અને પ્રોજેસ્ટેરોનના ઘટાડેલા ઉત્પાદન સાથે સંકળાયેલું છે, જે ગ્લુકોઝમાં વધારો ઉત્તેજિત કરે છે. નબળાઇ ડાયાબિટીસ આ ચોક્કસ કારણો સાથે સંકળાયેલ છે:
- ખાંડ અથવા ઇન્સ્યુલિનનું સ્તર ઓછું કરતી દવાઓનો વ્યગ્ર ઇન્ટેક.
- ઇન્સ્યુલિનનો ખોટો વહીવટ, જેમાં પદાર્થ સ્નાયુમાં ઇન્જેક્ટ કરવામાં આવે છે, અને ત્વચાની નીચે નહીં. ઇન્ટ્રામસ્ક્યુલર એડમિનિસ્ટ્રેશન સાથે, ઇન્સ્યુલિન ઝડપી અને ચોક્કસ બળથી કાર્ય કરવાનું શરૂ કરે છે.
- અપેક્ષા કરતા ઇન્સ્યુલિન અથવા ખાંડ ઘટાડતી દવાઓનો મોટો ડોઝનો ઉપયોગ.
- આલ્કોહોલ પીવો, ખાસ કરીને જો ડાયાબિટીસ પહેલા કંઈપણ ન ખાતો હોય.
- ખારાની વધેલી સામગ્રી સાથે ડ્રોપર દ્વારા દવાઓની રજૂઆત.
- માનસિક અથવા માનસિક પ્રકૃતિની અતિશય ઉલ્લંઘન.
ડાયાબિટીઝના દર્દીમાં, યકૃત રોગ, થાઇરોઇડ ગ્રંથિ અથવા એડ્રેનલ ગ્રંથીઓની કામગીરીમાં ઘટાડો થવાથી સિંક syપ થઈ શકે છે. ઘણીવાર સિંકopeપ શરીરમાં ચેપી જખમ અથવા નિયોપ્લાઝમ સાથે સંકળાયેલ હોય છે. Abનાબોલિક સ્ટીરોઇડ્સ અથવા બિન-પસંદગીયુક્ત બીટા-બ્લocકર્સ સાથેની સારવાર હાયપોગ્લાયસીમિયા અને ડાયાબિટીઝમાં ચક્કર થવાના વિકાસને ઉત્તેજિત કરે છે.
અન્ય લક્ષણો
જો ડાયાબિટીસને હાઈપોગ્લાયકેમિઆ હોય, તો તમારે જલદીથી ડ doctorક્ટરને મળવું જોઈએ, કારણ કે આ સ્થિતિ દર્દીના સ્વાસ્થ્ય અને જીવનને જોખમમાં મૂકે છે. દર્દી જલ્દીથી કોમા વિકસાવે છે જેમાં વારંવાર ચક્કર આવે છે. મૂર્ખતા ઉપરાંત, દર્દીમાં હાયપોગ્લાયકેમિઆના નીચેના લક્ષણો છે:
- અચાનક નબળાઇની લાગણી
- સતત ભૂખ
- ઉબકા લાગણી
- ધબકારા
- વધારો પરસેવો
- ઉપલા હાથપગના કંપન,
- ચીડિયાપણું અને ગભરાટ
- આક્રમકતા
- માથાનો દુખાવો અને ચક્કર.
જો તમે ઉપરોક્ત લક્ષણોને સમયસર અસર કરતા નથી, તો પછી ટૂંક સમયમાં, મૂર્છા ઉપરાંત, ગ્લાયસિમિક કોમા આવશે, જે ઘણીવાર દર્દીના મૃત્યુ તરફ દોરી જાય છે.
કોમાની ઓળખ
ડાયાબિટીઝમાં કોમા અને ચેતનાની ખોટ થોડી અલગ છે. કોષ્ટક ડાયાબિટીઝના દર્દીઓમાં કોમા અને મૂર્છિત થવાના મુખ્ય તફાવત બતાવે છે:
 સ્વન પછી, ડાયાબિટીસ કોમા જેવી જટિલતા શક્ય છે.
સ્વન પછી, ડાયાબિટીસ કોમા જેવી જટિલતા શક્ય છે.જો વ્યક્તિ ચક્કર પછી સમયસર પુન notસ્થાપિત ન થાય, તો પછી ડાયાબિટીસ કોમા વિકસી શકે છે, જેમાં માનસિક સુસ્તી, વધતી નબળાઇ, ઉલટી અને અન્ય રોગવિજ્ologicalાનવિષયક અભિવ્યક્તિઓ છે. કોમાથી, ડાયાબિટીઝના દર્દીમાં ચેતનાનો અભાવ હોય છે, ત્વચા અને મ્યુકોસ મેમ્બ્રેન સૂકાઈ જાય છે. થોડા કલાકોમાં, લોહીમાં સોડિયમ અને પોટેશિયમનું દર્દીનું સ્તર ઘટે છે, પ્રવાહીનું નોંધપાત્ર નુકસાન થાય છે, જેને તાત્કાલિક ફરીથી ભરવું આવશ્યક છે જેથી કોઈ વ્યક્તિ મરી ન જાય.
શું કરવું
જો ડાયાબિટીસને વારંવાર ચક્કર આવે છે, તો પછી તેને અને તેના પરિવારને જાણ હોવી જોઇએ કે પ્રથમ સહાય કેવી રીતે આપવી. આ માટે, દર્દી હંમેશા તેની સાથે સરળ કાર્બોહાઈડ્રેટ ધરાવતા ઉત્પાદનો હોવો જોઈએ. હાયપોગ્લાયકેમિક હુમલાઓ દૂર કરવા અને વ્યક્તિને ચેતનામાં પરત લાવવા માટે, લોહીના પ્રવાહીમાં ખાંડનું સ્તર વધારવું જરૂરી છે. જો કોઈ વ્યક્તિ આગાહી કરે છે કે તે જલ્દીથી મૂર્ખ થઈ જશે, તો તમારે ટેબ્લેટના સ્વરૂપમાં ગ્લુકોઝ લેવાની જરૂર છે. દવા લેતા પહેલા, તમારે ગ્લુકોમીટરથી ખાંડનું સ્તર માપવું જોઈએ, માત્ર તે પછી ગોળીઓ લો, 1 ગ્રામ ગ્લુકોઝ લીટર દીઠ 0.2 એમએમએલ ખાંડ વધારે છે.
અસ્પષ્ટ સ્થિતિમાં, ડાયાબિટીસને સરળ કાર્બોહાઇડ્રેટ ખાવું જોઈએ - 15 ગ્રામથી વધુ નહીં. આ હેતુ માટે, તમે નીચેના ઉત્પાદનોનો ઉપયોગ કરી શકો છો:
- ખાંડ 2 સમઘનનું
- 1 ચમચી. એલ મધ
- 150 ગ્રામ મીઠાઈનો રસ
- 1 કેળા
- 6 પીસી સૂકા જરદાળુ
- 1 ચોકલેટ કેન્ડી.
તે ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે સ્વીટનર્સવાળા ઉત્પાદનોનો શરીર પર કોઈ પ્રભાવ નહીં પડે અને મૂર્છા ટાળવા માટે મદદ કરશે નહીં. ગ્લુકોઝ લીધા પછી 15 મિનિટ પછી, તમારે લોહીના પ્રવાહીમાં ખાંડનું સ્તર માપવું જોઈએ, અને જો તે વધતો નથી, તો પછી સરળ કાર્બોહાઇડ્રેટ્સનો વારંવાર ડોઝ લેવો જોઈએ. મૂંઝવણ ન થાય તે માટે ગંભીર ડિગ્રીથી, દર્દીને પ્રથમ સહાય આપવી જોઈએ:
- 20 ગ્રામ જેટલું સરળ કાર્બોહાઇડ્રેટ આપો, તે ટેબ્લેટના સ્વરૂપમાં ગ્લુકોઝનું સેવન કરવું વધુ સારું છે.
- 20 મિનિટ પછી, ડાયાબિટીઝવાળા દર્દી જટિલ કાર્બોહાઇડ્રેટ લે છે: પોરીજ, ક્રેકર, બ્રેડ, કૂકીઝ.
- 10-15 મિનિટ પછી, બ્લડ સુગરને માપો.
ઇનપેશન્ટ સારવાર
જો હાઈપોગ્લાયસીમિયાનો ગંભીર ડિગ્રી નોંધવામાં આવે છે અને ડાયાબિટીઝનો દર્દી બેભાન છે, તો એમ્બ્યુલન્સ બોલાવવાની તાકીદ છે અને હોસ્પિટલમાં દર્દીને કટોકટી સહાય આપવામાં આવે છે. તેને નસોમાં 40% ગ્લુકોઝ લગાડવામાં આવે છે અને ગ્લુકોગનથી ઇન્જેક્ટ કરવામાં આવે છે. આ ઉપરાંત, હાઈપોગ્લાયકેમિઆવાળા ડાયાબિટીઝના દર્દીઓ, જેને ગ્લુકોઝના વારંવાર વહીવટ દ્વારા દૂર કરી શકાતા નથી, તેમને દર્દીની સારવારની જરૂર હોય છે. જો હાઈપોગ્લાયકેમિઆ સામે મૂર્છિત થયા પછી દર્દીએ લોહીના નબળા મગજનો પરિભ્રમણ, ન્યુરોલોજીકલ પ્રકૃતિના પેથોલોજી અથવા રક્તવાહિની તંત્રની કામગીરીમાં કોઈ વિચલનો દર્શાવ્યા હતા, તો પછી હોસ્પિટલની સારવાર પણ જરૂરી છે.
પરિણામ
ડાયાબિટીઝથી ચક્કર જોખમી હોઈ શકે છે. જો તમે દર્દીને સમયસર સહાય પૂરી પાડતા નથી અને તેને ચેતનામાં પાછા ફરો છો, તો ખાંડનું સ્તર ઝડપથી ઘટશે, જે હાઈપોગ્લાયકેમિક કોમા તરફ દોરી જશે. જો મૂર્છાને વારંવાર પુનરાવર્તન કરવામાં આવે છે, તો પછી આ વેસ્ક્યુલર અને નર્વસ સિસ્ટમ પર અસર કરે છે, મગજ આવી સ્થિતિથી પીડાય છે, તેનું પ્રદર્શન ખરાબ થાય છે. પરિણામે, અપંગતા આવી શકે છે. આ સ્થિતિમાં, દર્દીની આકૃતિ અને મૃત્યુ અસામાન્ય નથી.
નિવારક પગલાં
ડાયાબિટીઝમાં ચક્કર આવવાની સંભાવના ઘટાડવા માટે, નીચેના નિવારક પગલાં લેવા જોઈએ:
- ઇન્સ્યુલિનની યોગ્ય રીતે સૂચિત માત્રા સંચાલિત કરો,
- રક્ત પ્રવાહીમાં ખાંડનું સ્તર માપવા માટે દિવસ દરમિયાન દરરોજ ઘણી વખત,
- શારીરિક અને માનસિક તાણ દરમિયાન ગ્લિસેમિયાનું નિરીક્ષણ કરો,
- ભાવનાત્મક સ્થિતિને નકારાત્મક અસર કરનારા આંચકાથી બચવું,
- સખત રીતે આહારનું પાલન કરવું,
- દૈનિક આહારમાંથી સરળ કાર્બોહાઇડ્રેટ્સને દૂર કરો અને હાયપોગ્લાયકેમિઆના હુમલોને દમનના કિસ્સામાં જ તેનું સેવન કરો,
- કોઈપણ પ્રકારની દારૂબંધીનો દારૂ પીવાનો ઇનકાર કરો.
રાત્રે હાઈપોગ્લાયસીમિયા અને ચક્કર થવાના હુમલાને રોકવા માટે, તમારે સૂતા પહેલા બ્લડ સુગરનું માપવું જોઈએ. જો, ઇન્સ્યુલિન અને સપર લીધા પછી, ખાંડ સામાન્ય કરતાં ઓછી થઈ ગઈ છે, તો પછી સૂવાનો સમય પહેલાં તમારે થોડી માત્રામાં ખોરાક લેવાની જરૂર છે, જે તમને સવાર સુધી ખાંડનું સામાન્ય સ્તર જાળવવાની મંજૂરી આપશે. તે બદામ, મગફળીના માખણ અથવા અન્ય ખાદ્ય પદાર્થો સાથે ટોસ્ટ હોઈ શકે છે જે ખાંડને સહેજ વધારે છે.
ડાયાબિટીસ મેલીટસ અથવા ડાયાબિટીક કોમામાં ચેતનાનું નુકસાન: પ્રકાર, કારણો અને પ્રથમ સહાયના નિયમો

ડાયાબિટીક કોમા એ એક ગંભીર સ્થિતિ છે જેમાં માનવ શરીરમાં સંપૂર્ણપણે બધી ચયાપચય પ્રક્રિયાઓ ખોરવાઈ જાય છે.
તે બે મુખ્ય કારણોસર થઈ શકે છે: હાયપરગ્લાયકેમિઆ (બ્લડ સુગરમાં ખૂબ જ મજબૂત વધારો), અથવા હાઈપોગ્લાયકેમિઆ (પ્લાઝ્મા ગ્લુકોઝમાં તીવ્ર ઘટાડો).
આ સ્થિતિ ઇન્સ્યુલિન આધારિત ડાયાબિટીસ અને બિન-ઇન્સ્યુલિન આધારિત બંને સાથે થઈ શકે છે.
હાયપરગ્લાયકેમિઆ
આ લક્ષણ એક ઉચ્ચ પ્લાઝ્મા ગ્લુકોઝ મૂલ્ય છે. તે માત્ર ડાયાબિટીઝ મેલિટસમાં જ જોવા મળે છે; અંત endસ્ત્રાવી નિદાન પણ હાયપરગ્લાયકેમિઆનું કારણ બની શકે છે.
હાયપરગ્લાયકેમિઆ વિવિધ સ્વરૂપોમાં થઈ શકે છે:
- પ્રકાશ (ખાંડનું સ્તર 6 થી 10 એમએમઓએલ / એલ સુધી પહોંચે છે),
- સરેરાશ (10 થી 16 મીમી / લિટર સુધી),
- ભારે (16 એમએમઓએલ / એલ અથવા વધુથી).
જો કોઈ વ્યક્તિ ડાયાબિટીઝનું નિદાન કરતી નથી, તો, ભારે ભોજન પછી લોહીમાં શર્કરાના મૂલ્યો 10 એમએમઓએલ / એલ સુધી પહોંચે છે, આ આ પ્રકાર 2 રોગના વિકાસને સૂચવે છે.
ડાયાબિટીસના દર્દીઓએ સતત ખાંડના સ્તર પર દેખરેખ રાખવી જરૂરી છે, કારણ કે લાંબા સમય સુધી હાઈપરગ્લાયકેમિઆના કિસ્સામાં, વાહિનીઓ અને ચેતાને નુકસાન થવાની સંભાવના છે, અને આ સ્વાસ્થ્ય માટે મોટો ખતરો છે.
હાઈપોગ્લાયકેમિઆ
આ સ્થિતિ બ્લડ સુગરમાં મજબૂત ઘટાડો છે. આ લક્ષણ હળવા અને ગંભીર સ્વરૂપમાં પોતાને પ્રગટ કરી શકે છે.
હળવા હાઈપોગ્લાયકેમિઆ વિવિધ અપ્રિય લક્ષણોના વિકાસને ઉત્તેજિત કરી શકે છે, જેમ કે:
- ધબકારા
- ત્વચા નિસ્તેજ
- ધ્રુજારી
- ભૂખ,
- સતત ઉબકા
- ચિંતા
- આક્રમકતા
- વિક્ષેપ
- વધારો પરસેવો.
ગંભીર કિસ્સાઓમાં, નીચેના લક્ષણો આવી શકે છે:
- અવકાશમાં સંપૂર્ણ અવ્યવસ્થા,
- સતત નબળાઇ
- ખેંચાણ
- દ્રષ્ટિની ક્ષતિ,
- ગંભીર માથાનો દુખાવો
- ભય અને અસ્વસ્થતાની અકલ્પનીય લાગણી,
- વાણી ક્ષતિ
- ચક્કર
- મૂંઝવણ,
- ધ્રુજતા અંગો
- ચેતના ગુમાવવી.
ગંભીર હાઈપોગ્લાયકેમિઆ એ અત્યંત જોખમી છે, ચેતનાના નુકસાન સાથે વધુ જીવલેણ પરિણામની સંભાવના છે. મગજને ઉલટાવી શકાય તેવા નુકસાનને લીધે અપંગ થવાનું જોખમ પણ છે.
હાઈપોગ્લાયકેમિઆ ફક્ત ડાયાબિટીઝના નિદાનવાળા લોકોમાં જ થઈ શકે છે.
જોખમ જૂથમાં તંદુરસ્ત લોકો શામેલ છે, પરંતુ કેટલીક શરતો હેઠળ:
- ખૂબ તીવ્ર શારીરિક પ્રવૃત્તિ,
- લાંબા સમય સુધી ઉપવાસ.
કેટોએસિડોટિક
આ સ્થિતિ ડાયાબિટીઝની ગૂંચવણ છે.
ડાયાબિટીક કેટોએસિડોસિસના વિકાસ માટેની પૂર્વશરત નીચે મુજબ છે:
- ડાયાબિટીઝની સારવારમાં ઉલ્લંઘન (ઇન્સ્યુલિનનું અયોગ્ય વહીવટ, તેની અકાળ નિમણૂક, અવગણવું, તેમજ જરૂરી ડોઝનું પાલન કરવામાં નિષ્ફળતા),
- સૂચવેલ આહારનું ઉલ્લંઘન (સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટની મોટી સંખ્યાને કારણે થાય છે),
- લોહીમાં શર્કરાની સાંદ્રતાનું અપૂરતું નિયંત્રણ,
- ડાયાબિટીસ અભિવ્યક્તિ
- વિરોધી આંતરસ્ત્રાવીય હોર્મોન્સના અતિશય માત્રાના ઉત્પાદન સાથે વિવિધ અંતocસ્ત્રાવી પેથોલોજીઓ.
કોમા થાય તે પહેલાં, લક્ષણો થોડા દિવસોમાં વિકસાવવાનું શરૂ થાય છે, કેટલીકવાર આ એક દિવસમાં થઈ શકે છે. તેઓ નીચે મુજબ છે:
- તીવ્ર તરસ
- nબકા ની સતત લાગણી
- સામાન્ય નબળાઇ
- પેટનો દુખાવો
- vલટી બાઉટ્સ
- ઝાડા
- માથાનો દુખાવો
- મોંમાંથી એસિટોનની ગંધ,
- ચીડિયાપણું
- શુષ્ક ત્વચા
- ચેતનાનું નુકસાન, મોટેભાગે કોમા દ્વારા અનુસરવામાં આવે છે,
- દુર્લભ પેશાબ.
આ પ્રકારનો કોમા, એક નિયમ તરીકે, જે દર્દીઓની વય કેટેગરી 50 વર્ષથી વધુ વયની હોય અથવા બાળપણમાં ન nonન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસથી સંપૂર્ણપણે .ભી થાય છે.
હાયપરosસ્મોલર કોમાના વિકાસ માટેના જોખમનાં પરિબળો:
- મૂત્રવર્ધક પદાર્થ અને ગ્લુકોકોર્ટિકોઇડ્સના લાંબા સમય સુધી ઉપયોગને કારણે,
- હેમોડાયલિસીસ
- ડાયાબિટીઝના અપૂરતા વળતરને કારણે,
- ડિહાઇડ્રેશન સાથે થતાં આંતરવર્તી રોગો.
હાયપરલેક્ટાસિડેમિક કોમા અને તેના પરિણામો
આ પ્રકારના કોમા પોતાને ખૂબ તીવ્ર રીતે મેનીફેસ્ટ કરે છે અને શરીરમાં લેક્ટિક એસિડના વધુ પડતા સંચય દ્વારા ઉત્તેજિત થઈ શકે છે. તે ડાયાબિટીસનું ગંભીર સંકેત છે, મુખ્યત્વે વૃદ્ધોમાં ગંભીર પેથોલોજીઓ સાથે થાય છે જે પેશી હાયપોક્સિયા સાથે થાય છે. રક્તવાહિનીના નિદાન, ફેફસાં, યકૃત અને કિડનીના રોગો સાથે પણ થાય છે.
પ્રેકોમા દરમિયાન, વિવિધ ડિસપેપ્ટીક ડિસઓર્ડર અવલોકન કરી શકાય છે, એટલે કે:
- વારંવાર ઉબકા આવવા
- omલટી
- મંદાગ્નિ
- છાતીમાં દુખાવો
- સેન્ટ્રલ નર્વસ સિસ્ટમની વિવિધ વિકારો (ઉદાસીનતા, વિવિધ શારીરિક શ્રમ, અનિદ્રા, ઉત્તેજિત રાજ્ય, સુસ્તી સાથે સ્નાયુઓમાં દુખાવો).
બધા લક્ષણો ઉપરાંત, નિસ્કાવા સિન્ડ્રોમ વિકસે છે, જે આ પ્રકારની ગૂંચવણો સાથે છે:
- ઓલિગુરિયા
- નિર્જલીકરણ
- anuria
- ઉલટી થવાની અરજ
- કુસમૌલનો શ્વાસ,
- હાયપોથર્મિયા
- નોર્મોગ્લાયકેમિઆ,
- હાયપોટેન્શન
- કીટોનેમિયા
- કેટોન્યુરિયા.
મોટેભાગે, કોમા થોડા કલાકો પછી વિકસે છે અને તેને તીવ્ર સ્થિતિ તરીકે નિયુક્ત કરવામાં આવે છે.
ડાયાબિટીક કોમા શું ટ્રિગર કરે છે?
ટાઇપ -2 ડાયાબિટીસ મેલીટસની ગૂંચવણને કારણે હાયપરosસ્મોલેર arભી થાય છે, જે ડિહાઇડ્રેશનના ગંભીર સ્વરૂપની પૃષ્ઠભૂમિ સામે વ્યક્તિના લોહીમાં ખાંડના ઉચ્ચ સ્તરને કારણે થાય છે.
કેટોએસિડોટિક મોટેભાગે પ્રકાર 1 ડાયાબિટીસમાં જોવા મળે છે જે કેટોન્સના સંચયને કારણે છે, જે હાનિકારક એસિડ્સ છે. તેઓ ઇન્સ્યુલિનની તીવ્ર અભાવના પરિણામે રચાય છે.
લેક્ટિક એસિડિમિઆ એ ડાયાબિટીઝની ગંભીર ગૂંચવણ છે, જે યકૃત, ફેફસાં, કિડની, હૃદયના સહવર્તી રોગોની પૃષ્ઠભૂમિ સામે વિકસે છે.
હાઈપોગ્લાયકેમિક એ એવી સ્થિતિ છે જે રક્ત ખાંડમાં તીવ્ર ઘટાડાને કારણે વિકસિત થવા લાગે છે. તેના વિકાસ માટેનું સૌથી સામાન્ય કારણ અકાળે ભોજન અથવા ઇન્સ્યુલિનની ખૂબ જ doseંચી માત્રા છે.
હાયપરosસ્મોલર
નીચેના લક્ષણો હાયપરosસ્મોલર કોમાની લાક્ષણિકતા છે:
- સતત તરસ
- સામાન્ય નબળાઇ
- પોલિરીઆ
- મંદબુદ્ધિ
- સુસ્તી
- ઉચ્ચારણ ડિહાઇડ્રેશન,
- ક્ષતિગ્રસ્ત ભાષણ કાર્ય,
- આભાસ
- એરેફ્લેક્સિયા,
- ખેંચાણ
- સ્નાયુ ટોન વધારો.
જો હાઈપરસ્મોલર કોમા થવાનું જોખમ હોય તો, નીચેની ક્રિયાઓ અવલોકન કરવી આવશ્યક છે:
- ખાંડનું સ્તર સમાયોજિત કરો,
- દર્દીને યોગ્ય રીતે મુકો.
ગંભીર કિસ્સાઓમાં:
- ગ્લુકોઝ 10 થી 20 મિલિગ્રામ (40% સોલ્યુશન) નસમાં દાખલ કરો
- તીવ્ર નશોના કિસ્સામાં, તાત્કાલિક એમ્બ્યુલન્સને ક callલ કરવો જરૂરી છે.
હાયપોગ્લાયકેમિક
હાયપોગ્લાયકેમિક કોમા માટે, નીચેના લક્ષણો લાક્ષણિકતા છે:
- વધારો પરસેવો
- ભય અને અસ્પષ્ટ ચિંતાની લાગણી,
- ભૂખની તીવ્ર લાગણી
- કંપન
- સામાન્ય નબળાઇ અને થાક.
હાયપોગ્લાયકેમિક કોમાના હળવા સંકેતોની સારવાર નીચેના ક્રમમાં થાય છે: દર્દીને ખાંડના કેટલાક ટુકડાઓ, 100 ગ્રામ કૂકીઝ અથવા 3 ચમચી જામ આપવાની જરૂર છે, તે પણ યોગ્ય છે.
જો ગંભીર સંકેતો દેખાય, તો નીચેની ક્રિયાઓ અવલોકન કરવી આવશ્યક છે:
- જો ગળી જવું અશક્ય છે, તો દર્દીને table- table ચમચી ખાંડ સાથે એક ગ્લાસ ગરમ ચા રેડવું જરૂરી છે,
- દર્દીને ખોરાક આપો, જેમાં કાર્બોહાઈડ્રેટનો મોટો જથ્થો હોય (આ કિસ્સામાં, ફળો, લોટની વિવિધ વાનગીઓ યોગ્ય છે),
- બીજો હુમલો ટાળવા માટે, બીજા દિવસે સવારે ઇન્સ્યુલિનની માત્રા 4 એકમો દ્વારા ઘટાડવી જરૂરી છે.
જો કોમા ચેતનાના સંપૂર્ણ નુકસાન સાથે વિકસે છે, તો પછી નીચેની ક્રિયાઓની ભલામણ કરવામાં આવે છે:
- ગ્લુકોઝના 40 થી 80 મિલિલીટર
- એમ્બ્યુલન્સને તાત્કાલિક બોલાવો.
ડાયાબિટીઝવાળા બાળકોમાં ડાયાબિટીસ કોમા આહારનું પાલન ન કરવા અથવા તેના ઉલ્લંઘન, ઇન્સ્યુલિન, આઘાત અને ભાવનાત્મક તણાવની અપૂરતી માત્રાને કારણે થઈ શકે છે.
સારવાર સ્થિર સ્થિતિમાં ડોકટરોની સતત દેખરેખ હેઠળ વ્યાપક અને રોગકારક રીતે થાય છે, અને તે બધા જરૂરી પરીક્ષણો (સુગરના સ્તર માટે રક્ત અને પેશાબ) ની વારંવાર વિતરણ સાથે પણ છે.
ડાયાબિટીઝ માટે હાઈપરસ્મોલર કોમા શું છે તે વિશે, વિડિઓમાં:
ડાયાબિટીક કોમા એ ડાયાબિટીઝનું એક સૌથી જોખમી અભિવ્યક્તિ છે, જે સૌથી ખરાબ કિસ્સામાં મૃત્યુ તરફ દોરી જાય છે. તેથી, આ નિદાનવાળા દર્દીઓ માટે તેમની સ્થિતિ, ખાસ કરીને રક્ત ગ્લુકોઝનું નિરીક્ષણ કરવું અને ડ andક્ટરની બધી સૂચનાનું પાલન કરવું તે ખૂબ જ મહત્વપૂર્ણ છે જેથી આ અને અન્ય મુશ્કેલીઓ ન થાય.
બેભાન વિશે બધા
ચેતનાનો અભાવ એ એક સમસ્યા છે જે કોઈ પણ વ્યક્તિને થઈ શકે છે. તેની ઘટનાના વિવિધ કારણો છે, ઉદાહરણ તરીકે, મગજમાં તીવ્ર ઓક્સિજન ભૂખમરો. તે વિવિધ રોગોના લક્ષણોમાંનું એક હોઈ શકે છે, કેટલીકવાર ગંભીર પણ હોય છે. ઘટનાના કારણને ધ્યાનમાં લીધા વિના, મૂર્છા તમારા આસપાસના લોકોને અને આ પરિસ્થિતિમાં રહેલ વ્યક્તિને ડરાવે છે.
લેખમાં આપણે એ જાણવાનો પ્રયત્ન કરીશું કે ચેતનાનું નુકસાન શું છે, તેની ઘટનાનું કારણ શું છે અને આ ઘટના સાથે કેવી રીતે વ્યવહાર કરવો.
ચેતનાનું નુકસાન એ એવી સ્થિતિ છે જે મગજના ગોળાર્ધમાં નબળા ઓક્સિજન સપ્લાયને કારણે થાય છે, જે નર્વસ પ્રવૃત્તિના કાર્યને નબળી પાડે છે. આ સ્થિતિમાં, વ્યક્તિ પર્યાવરણને પ્રતિક્રિયા આપવાનું બંધ કરે છે અને બંધ કરે છે. લાગણીઓની પુનorationસ્થાપના સ્વયંભૂ થાય છે. ચેતનાના નુકસાનના ઘણા પ્રકારો છે:
- મૂંઝવણમાં - કારણનું વાદળછાયું, ચિત્તભ્રમણા અને આજુબાજુના વિશ્વ પ્રત્યે ઉદાસીનતા,
- બહેરાશ સુસ્તી, જાગરૂકતાના સ્તરમાં તીવ્ર ઘટાડો,
- સોપોર્નોઇ - પ્રતિક્રિયાઓને જાળવણી સાથે deeplyંડે દમનશીલ ચેતના,
- મૂર્ખ - નિષ્ક્રિયતા, સ્થિરતા,
- બેભાન - ફક્ત થોડીક સેકંડ અથવા મિનિટ (અડધા કલાક સુધી) માટે ટૂંકા ગાળાની ચેતનાની ખોટ,
- કોમેટોઝ - મગજની ક્ષતિગ્રસ્ત કાર્યને લીધે deepંડી બેભાન.
લાગણીઓને ગુમાવવાના લક્ષણોમાં ચક્કર આવવાના તબક્કાના ચિહ્નો શામેલ છે. તેઓ નીચે મુજબ છે:
- nબકા ની લાગણી
- ચક્કર
- ધબકારા
- આંખો સમક્ષ "ફ્લાય્સ" ની ચમક,
- અસ્પષ્ટ દ્રષ્ટિ
- મંદિરોમાં ધબકવું,
- નબળાઇ
- ઠંડા પરસેવો.
તે આ સમયે છે કે ઇમરજન્સી સહાય જરૂરી છે જેથી પીડિતા મૂર્છિત ન થાય. જો કે, સ્વેન ઘણીવાર અચાનક આવે છે, અને તેનો અભિગમ અન્ય લોકો માટે અગોચર છે. જ્યારે આવું થાય છે:
- પ્રકાશમાં વિદ્યાર્થીઓની પ્રતિક્રિયાના વિસ્તરણ અને મંદી,
- સંતુલન ગુમાવવું અને તીવ્ર ડ્રોપ,
- સ્નાયુ છૂટછાટ
- રોલિંગ આંખો
- માનસિક આંચકી
- ત્વચાની નિસ્તેજ છાંયો અથવા તેમની બ્લુનેસ,
- પીડા નીરસતા
- ઉત્તેજના માટે પ્રતિભાવ અભાવ,
- ખેંચાણ અને અંગો મચાવવી.
એવા પણ કિસ્સાઓ છે કે જ્યાં ભોગ બનનારને અનૈચ્છિક પેશાબનું આઉટપુટ હોય છે. જ્યારે કોઈ વ્યક્તિ આવે છે, ત્યારે તે નબળાઇ, તૂટેલી અને yંઘની સ્થિતિ અનુભવે છે.
સામાન્ય કારણો
ઘણા પરિબળો છે જે ચેતનાના નુકસાનને ઉત્તેજિત કરે છે. તેમના મોટા પ્રમાણમાં મગજના ગોળાર્ધમાં રક્ત પરિભ્રમણમાં અચાનક ઘટાડો થાય છે:
- તાણ માટે સેન્ટ્રલ નર્વસ સિસ્ટમની પેથોલોજીકલ પ્રતિક્રિયા (ભય, થાક). આ કિસ્સામાં, વેસ્ક્યુલર પ્લેક્સસ વિસ્તૃત થાય છે, દબાણ અચાનક ઘટે છે અને રક્ત પરિભ્રમણ ધીમું થાય છે. પરિણામ એ મગજની રચનાઓના પોષણમાં બગાડ છે.
- હૃદય રોગ. આ એરિથમિયા, નાકાબંધી અને અન્ય સમાન રોગોના અભિવ્યક્તિ દરમિયાન કાર્ડિયાક ઉત્સર્જનની ઓછી પ્રવૃત્તિ સાથે સંકળાયેલું છે.
- ઓર્થોસ્ટેટિક હાયપોટેન્શન. આ કિસ્સામાં, તમે અસત્ય સ્થાને સ્થાયી સ્થિતિમાં (ઉદાહરણ તરીકે, જ્યારે standingભા હોય ત્યારે) તીક્ષ્ણ સંક્રમણ દરમિયાન ચેતના ગુમાવી શકો છો. લોહીમાં નીચલા હાથપગથી મગજ સહિત અન્ય વિસ્તારોમાં જવાનો સમય ન હોઈ શકે.
- આંચકો અને તીક્ષ્ણ પીડા. તણાવપૂર્ણ પરિસ્થિતિ અને તીક્ષ્ણ પીડાની લાગણી એ અંગોમાં લોહીના પ્રવાહમાં અચાનક વિક્ષેપમાં ફાળો આપે છે.
ચેતનાના નુકસાનના અન્ય કારણો વિશે બોલતા, પરિસ્થિતિમાં મૂર્છાઈ લેવી જોઈએ. તે વાસોવાગલ પ્રતિક્રિયાના પરિણામે ઉદ્ભવે છે - સેન્ટ્રલ નર્વસ સિસ્ટમ રિફ્લેક્સ, જે પલ્સની નળીઓમાં મંદી અને પગના વાસણોના વિસ્તરણ તરફ દોરી જાય છે. આવા સ્વનને ઘણીવાર વાસોડેપ્રેસર કહેવામાં આવે છે.
ઓછા દબાણને કારણે મગજમાં અપૂરતો ઓક્સિજન પહોંચાડવામાં આવે છે. મૂર્છિત થવાના સમયે, ઉબકા, ખૂબ પરસેવો થવો અને નબળાઇ નોંધવામાં આવે છે. આ લક્ષણ ચેતનાના નુકસાનની હાર્બરિંગર છે.
આ ઉપરાંત, લોકો મગજની હેમરેજિસ - સ્ટ્રોક અને આધાશીશીથી મૂર્છિત કરવામાં સક્ષમ છે.
ચેતનાના સતત નુકસાનના કારણો
એક અલગ જૂથમાં, વારંવાર અસ્પષ્ટ થવામાં ફાળો આપતા પરિબળોને અલગ પાડવામાં આવે છે. આ માનસિક વિકૃતિઓ હોઈ શકે છે, જે સમય-સમય પર બીમાર વ્યક્તિમાં પોતાને પ્રગટ કરે છે.
ઉદાહરણ તરીકે, એક હિસ્ટરીકલ ન્યુરોસિસ અથવા નર્વસ બ્રેકડાઉન. વાઈના જપ્તી સાથે રુધિરાભિસરણ નિષ્ફળતા થઈ શકે છે.
લોકો હાયપોટેન્શન (લો બ્લડ પ્રેશર) અને ડાયાબિટીસથી પીડાય છે.
અમે લાગણીઓના નુકસાનના કારણો, સ્ત્રીઓ અને પુરુષોની લાક્ષણિકતા અલગ કરી શકીએ છીએ.
ભૂતકાળની સદીઓમાં, ખૂબ ચુસ્ત કોર્સેટ્સ ઘણી વાર અશક્ત થઈ જાય છે, જે પાંસળીને સ્ક્વિઝ્ડ કરે છે અને શ્વાસ લેવાનું મુશ્કેલ બનાવે છે, ચુસ્ત આહાર જે એનેમિયાને ઉત્તેજિત કરે છે, વગેરે.
ચેતનાના ખોવાનાં કારણો, મૂર્છા, તેમનો તફાવત શું છે, પ્રથમ સહાય

ચક્કર એ મગજની તીવ્ર oxygenક્સિજન ભૂખમરાના પરિણામે બેભાન અવસ્થા છે અને તેની સાથે પ્રતિબિંબ અને વનસ્પતિ સંબંધી વિકારોના નિષેધ છે. ચેતનાની આ ટૂંકા ગાળાની ખોટ છે.
પ્રાચીન ચિકિત્સક એરેટિયસ દ્વારા પ્રથમ વખત સિનકોપનું વર્ણન કરવામાં આવ્યું હતું. કેપ્પાડોસિયા (આધુનિક તુર્કી) ના કાંઠેથી અસ્પષ્ટ રાજ્ય (સિંકોપ, એટલે કે ફોલિંગ) માટેનું ગ્રીક નામ ધીમે ધીમે ન્યૂ leર્લિયન્સ પહોંચ્યું, જ્યાં તે નેગ્રો ઓર્કેસ્ટ્રાના જાઝ લયમાં ભળી ગયું.
મૂર્છાનું વર્ગીકરણ
ઘટનાની મુખ્ય પરિસ્થિતિઓને આધારે, બધા સિંકopeપને ત્રણ મોટા જૂથોમાં વહેંચવામાં આવે છે.
- શારીરિક શ્રમ દરમિયાન પીડા, તીવ્ર ડર, ભાવનાત્મક તણાવ, ખાંસી પછી, છીંક આવવી, પેશાબ કરવો, જ્યારે ગળી જવું, આંતરડાની ચળવળ, આંતરિક અવયવોમાં પીડાની પૃષ્ઠભૂમિ સામે પ્રતિબિંબ વિકસે છે.
- ઓર્થોસ્ટેટિક લોડ્સ સાથે સંકળાયેલ સિનકોપ્સ ડાયાબિટીસ મેલીટસ, એમાયલોઇડosisસિસ, એન્ટિહિપરટેન્સિવ દવાઓ લેવી, પાર્કિન્સન રોગ, રક્ત પરિભ્રમણ ઘટી, અને નસોમાં લોહીની રીટેન્શનમાં હોઈ શકે છે.
- કાર્ડિયોજેનિક હૃદય અને રુધિરવાહિનીઓના રોગો સાથે સંકળાયેલ છે.
મૂર્છિત લક્ષણો
પૂર્વજોની અવધિ દ્વારા તરત જ ચેતનાનું નુકસાન થાય છે:
પછી અચાનક ચેતનાનો ખોટો વિકાસ થાય છે, જે દરમિયાન વ્યક્તિ પડી શકે છે અને ફટકો શકે છે.
- મૂર્છાના સમયગાળા દરમિયાન, સ્નાયુઓ હળવા થાય છે, શરીર ગતિશીલ હોય છે.
- વિદ્યાર્થીઓને જર્જરિત કરવામાં આવે છે અને તે પ્રકાશનો જવાબ આપતા નથી, પલ્સ દુર્લભ અને સુપરફિસિયલ છે, શ્વાસ ઓછો થાય છે, બ્લડ પ્રેશર ઓછું થાય છે.
- Deepંડા ચક્કર દરમિયાન, અનૈચ્છિક પેશાબ અને સ્નાયુ ખેંચાણ વિકસી શકે છે.
તંદુરસ્ત માં બેભાન
ચોક્કસ સંજોગોમાં સંપૂર્ણ સ્વસ્થ વ્યક્તિ પોતાને બદનામ કરી શકે છે.
સખત આહાર, ઉપવાસ સાથે મગજ ગ્લુકોઝ ગુમાવે છે અને આચ્છાદન ઉપવાસનો મેટાબોલિક માર્ગ શરૂ કરે છે. જો તમે ખાલી પેટ પર શારીરિક સઘન રીતે કામ કરવાનું શરૂ કરો છો, તો ભૂખ્યા ચક્કર આવવાનું શક્ય છે.
મીઠી અને સરળ કાર્બોહાઇડ્રેટ્સનો દુરૂપયોગ
જો તમે મધ સાથે માત્ર મીઠાઈઓ અથવા ચા ખાઓ છો, તો પછી સ્વાદુપિંડ કાર્બોહાઇડ્રેટ લેવા માટે ઇન્સ્યુલિનનો એક ભાગ લોહીમાં ફેંકી દે છે. કાર્બોહાઇડ્રેટ સરળ હોવાથી, તે ઝડપથી શોષાય છે અને લોહીમાં તેની સાંદ્રતા ભોજન પછી તરત જ એકદમ મોટી હોય છે.
આ બ્લડ સુગર લેવલ માટે ઇન્સ્યુલિનનો એક ભાગ પૂરતો હશે. પરંતુ તે પછી, જ્યારે બધી સરળ ખાંડનો ઉપયોગ કરવામાં આવે છે, ત્યારે લોહીમાં ઇન્સ્યુલિન હજી પણ કામ કરશે અને ખાંડની ગેરહાજરીમાં, તે લોહીના પ્રોટીનને વિઘટિત કરશે.
પરિણામે, કીટોન સંસ્થાઓ લોહીના પ્રવાહમાં પ્રવેશ કરશે, જે એસિટોનની જેમ કામ કરશે, આચ્છાદનમાં મેટાબોલિક વિક્ષેપ પેદા કરે છે અને મૂર્છિત થવાનું કારણ બને છે.
ઇજાઓ સાથે, તમે તીવ્ર પીડા અને રક્તસ્રાવની પૃષ્ઠભૂમિ સામે બંને ચેતના ગુમાવી શકો છો. બંને સ્થિતિઓ પેટના પોલાણના જહાજોમાં લોહીનો જથ્થો સંચય અને મગજનો રક્ત પ્રવાહના અવક્ષય સાથે રક્ત પરિભ્રમણનું કેન્દ્રિયકરણ કરે છે.
સ્ટફી રૂમ, ટાઇટ બેલ્ટ અથવા કોલર
જો તમે સ્ટફી રૂમમાં અથવા પરિવહનમાં લાંબા સમય સુધી ચુસ્ત કોલર અને પટ્ટાવાળા કપડાં પહેરો છો, તો તમે ચક્કર થઈ શકો છો.
ગંભીર ડર સાથે, મોબાઇલ onટોનોમિક નર્વસ સિસ્ટમવાળી વ્યક્તિ મૂર્ખ થઈ શકે છે. આ જ ઉન્માદમાં જોવા મળે છે, જે શાબ્દિક રીતે વિચાર અને કલ્પનાની શક્તિ દ્વારા આચ્છાદનને કાપી નાખે છે.
- જો તમે ગરમીમાં ઠંડા પાણીમાં ડૂબકી લગાવી શકો છો, તો તમે ગળાના વાહિનીઓનું ખેંચાણ લાવી શકો છો અને સભાનતા ગુમાવી શકો છો.
- જ્યારે કોઈ વ્યક્તિ પર્વતોમાં અથવા સમુદ્ર સપાટીથી heightંચાઇ પર ઉગે છે, ત્યારે લોહીમાં ઓક્સિજનનું આંશિક દબાણ વધે છે. કોષો દ્વારા ઓક્સિજનનો વધુ ખરાબ ઉપયોગ થાય છે. ઓક્સિજન ભૂખમરો આવી શકે છે.
- જો તમે લાંબા સમય સુધી અને સ્નાનમાં એકાગ્રતામાં વધારો કરો છો, તો તમે સભાનતા ગુમાવી શકો છો. સમાન સ્થિતિ અન્ય કોઈપણ થર્મલ આંચકોથી મેળવી શકાય છે, ઉદાહરણ તરીકે, સૌર.
- જો તમે ધૂમ્રપાન કરવાથી ધૂમ્રપાન કરો છો અથવા ઘણું સિગારેટ પીતા હો, તો તમે સેરેબ્રલ કોર્ટેક્સના કોશિકાઓમાં મેટાબોલિક અને હાયપોક્સિક ડિસઓર્ડર મેળવી શકો છો.
- ગતિ માંદગી સાથે, તમે હોશ પણ ગુમાવી શકો છો.
- આલ્કોહોલિક નશોના બીજા તબક્કામાં માત્ર sleepંઘ જ નહીં, પણ બેહોશ થઈ શકે છે. દારૂના ઝેર પછી ચેતનાનું નુકસાન વધુ લાક્ષણિક છે.
- વધુ દુર્લભ કારણો પવનનાં સાધનો અથવા વેઇટ લિફ્ટિંગ છે.
સગર્ભા સ્ત્રીને સામાન્ય રીતે ચક્કર ન આવવી જોઈએ. જોકે એક રસપ્રદ સ્થિતિમાં, મગજનો લોહીના પ્રવાહના બગાડ માટે ઘણી પૂર્વજરૂરીયાતો બનાવવામાં આવે છે.
ગર્ભાશય, જે ગર્ભ દ્વારા ખેંચાયેલું છે, તે ફક્ત આંતરિક અવયવો પર જ દબાણ કરે છે, શિરોગૃહ ભીડને ઉત્તેજીત કરે છે, પણ હલકી ગુણવત્તાવાળા વેના કાવા પર, હૃદયમાં શિરામાં રહેલા પરિવર્તનને વધુ ખરાબ કરે છે અને હૃદય દ્વારા મગજમાં ધકેલી રહેલા લોહીના ભાગોને કંઈક અંશે ઘટાડે છે. તેથી, ઉગાડવામાં આવેલા પેટ સાથે તેની ભલામણ કરવામાં આવતી નથી:
- સ્વતંત્ર રીતે આગળ અને નીચે ઝૂકવું
- ચુસ્ત કપડાં અથવા અન્ડરવેર પહેરો
- કોલર અથવા સ્કાર્ફ સાથે ગરદન સ્વીઝ કરો
- તમારી પીઠ પર સૂઈ જાઓ.
જન્મ પછી તરત જ, સિનકોપના કમ્પ્રેશન કારણો અદૃશ્ય થઈ જાય છે.
સગર્ભા સ્ત્રીઓમાં ચક્કર આવતા કારણોની આવર્તનના બીજા સ્થાને એનિમિયા છે (ગર્ભાવસ્થા અને લો હિમોગ્લોબિન જુઓ). સગર્ભાવસ્થા દરમિયાન, લોખંડ અજાત બાળકના વિકાસ પર વધુ પડતા ખર્ચ કરવામાં આવે છે અને માતાના લોહીને મુખ્ય ઓક્સિજન કેરિયર, હિમોગ્લોબિનથી ઘટાડે છે.
જન્મના રક્તસ્રાવ પછી, એનિમિયા માત્ર ચાલુ જ નહીં, પણ વધારી શકે છે. તેથી, સગર્ભાવસ્થા દરમિયાન નીચા હિમોગ્લોબિન અને લાલ રક્તકણો સુધારવા, બાળજન્મમાં લોહીની ખોટ ઘટાડવા અને પોસ્ટપાર્ટમ એનિમિયાની સારવાર કરવી (એનિમિયા માટેની આયર્ન તૈયારીઓ જુઓ) એટલું મહત્વનું છે.
સ્ત્રી બેહોશ
સદીઓની નમ્ર મહિલાઓ અને યુવક યુવતીઓ, મામૂલી સ્વરની મદદથી રોજિંદા મુશ્કેલીઓ અને નાજુક પરિસ્થિતિઓથી દૂર થવું સારું સ્વરૂપ માનતી હતી.
આ માર્ગને સજ્જડ કાંચળી દ્વારા, પાંસળીને નિચોવીને અને શ્વાસ લેવામાં મુશ્કેલી, એનિમિયા તરફ દોરી જતા આહારની મર્યાદાઓ અને ફ્રેન્ચ નવલકથાઓ વાંચીને મોબાઈલ માનસિકતા દ્વારા સુવિધા આપવામાં આવી હતી.
નેક્રાસોવ અને લેસ્કોવ ખેડૂત અને ફિલીસ્ટાઇન મૂળના પાત્રો ઘણી વાર ઘણી વાર અશુદ્ધ થઈ ગયા, અને ચેતનાના ઉન્માદથી થતા નુકસાનને પણ જાણતા ન હતા.
આજે, સ્ત્રીઓ ઘણીવાર માસિક રક્તસ્રાવ વચ્ચે સંપૂર્ણ સ્વાસ્થ્યમાં ચક્કર આવે છે. આ નીચેના કારણોસર થાય છે:
- ભારે સમયગાળા દરમિયાન તીવ્ર પોસ્ટહેમોરેજજિક એનિમિયાના વિકાસમાં અવરોધ ધરાવતા નિર્ણાયક દિવસોમાં આયર્ન-ધરાવતી દવાઓની ઉપેક્ષા,
- સારવાર ન કરાયેલ સ્ત્રીરોગવિજ્ .ાન અથવા આંતરસ્ત્રાવીય સમસ્યાઓની હાજરી, ગર્ભાશયના સંકોચનનું ઉલ્લંઘન તરફ દોરી જાય છે અને માસિક સ્રાવમાં ઉશ્કેરણી કરે છે, ઇન્ડોમેથાસિન દ્વારા સરળતાથી બંધ થઈ જાય છે.
એથરોસ્ક્લેરોસિસ, ગરદન અને મગજના વાહિનીઓના સ્ટેનોસિસ મગજનો પરિભ્રમણના તીવ્ર વિકાર તરફ દોરી જાય છે, જેમાં, ક્ષતિગ્રસ્ત મેમરી, નિંદ્રા અને સુનાવણીની સાથે, વિવિધ અવધિના સમયાંતરે સિનકોપ્સ જોઇ શકાય છે.
માથામાં ઇજાઓ
માથાના ઇજાઓ (ઉશ્કેરાટ, મગજના ઉઝરડા) સાથે વિવિધ depંડાણોની ચેતનાના નુકસાન સાથે છે. ખરેખર મૂર્છા એ એક માપદંડ છે જેના દ્વારા ઉશ્કેરાટનું નિદાન-નિદાન કરવામાં આવે છે.
આંચકો (પીડા, ચેપી ઝેરી) ઘણીવાર ક્ષતિગ્રસ્ત ચેતના સાથે હોય છે. ઇજાઓ અથવા આંતરિક અવયવોના રોગોમાં, પીડા અથવા ઝેર મગજની આચ્છાદનને અવરોધ તરફ દોરી જાય છે વેસ્ક્યુલર પ્રતિક્રિયાઓની રીફ્લેક્સ સાંકળને ઉશ્કેરે છે.
કાર્ડિયાક પેથોલોજી
હૃદય અને મોટા વાહિનીઓના દૂષિતતા પલ્મોનરી પરિભ્રમણ અને અપૂરતા મગજના પોષણમાં લોહીના અપૂરતા પ્રવાહને ઉત્તેજિત કરે છે. તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન હંમેશાં હૃદયના સંકોચનમાં તીવ્ર ઘટાડાને કારણે ચેતનાના નુકસાનથી જટિલ હોય છે.
ગંભીર લયની વિક્ષેપ સિનકોપ્સ પર પણ જાય છે: સાઇનસ નોડ નબળાઇ સિન્ડ્રોમ, એટ્રિલ ફાઇબ્રીલેશન, વેન્ટ્રિક્યુલર ફાઇબિલેશન, ટ્રાંસ્વર્સ હાર્ટ બ્લ blockક અને વારંવાર એક્સ્ટ્રાસિસ્ટોલ.
એક લાક્ષણિક લયની ખલેલ, જેમાં ચેતનાના નુકસાનની સંભાવના છે તે છે મોર્ગાગ્ની-એડમ્સ-સ્ટોક્સ સિન્ડ્રોમ.
અન્ય કારણો
- રક્તસ્રાવ, omલટી અથવા ઝાડાને લીધે ફરતા લોહીના જથ્થામાં તીવ્ર ઘટાડો મગજમાં ઓક્સિજનનો પૂરતો પુરવઠો મંજૂરી આપતો નથી.
- વનસ્પતિ-વેસ્ક્યુલર ડાયસ્ટોનિયા વાહકોને બદલાતા બાહ્ય વાતાવરણની જરૂરિયાતો સાથે લ્યુમેનને સમયસર અને પર્યાપ્ત રીતે વ્યવસ્થિત કરવાની મંજૂરી આપતું નથી. તીવ્ર દબાણ સર્જનોની પૃષ્ઠભૂમિ સામે પરિણામ અત્યંત વારંવાર ચક્કર આવે છે.
- ન્યુરોટોક્સિક સાપના ઝેર, આલ્કોહોલ અને તેના સરોગેટ્સ, ઓર્ગેનોફોસ્ફરસ સંયોજનો સાથે ઝેર પણ મૂર્તિ તરફ દોરી જાય છે
- ચેતનાનો અભાવ એ એન્ટિસાયકોટિક્સ, સ્લીપિંગ ગોળીઓ, હાયપોટેન્ટીવ, ગેંગલિઅન બ્લocકર, ટ્રાંક્વિલાઈઝર્સ, આઇસોનિયાઝિડ ડેરિવેટિવ્ઝની આડઅસર હોઈ શકે છે.
- મૂત્રપિંડ નિષ્ફળતામાં યુરેમિયાથી ચક્કર આવે છે.
- કેરોટિડ સાઇનસ બેરોસેપ્ટર્સની અતિસંવેદનશીલતા સિનકોપ તરફ દોરી શકે છે.
બાળકોમાં બેહોશ થવું
પુખ્ત વયે સમાન કારણોસર બાળકો મૂર્છાથી પીડાય છે. બાળકના શરીરની અનુકૂલનશીલ ક્ષમતાઓ નબળા હોવાથી, બાળકમાં દરેક ચક્કર એ બાળરોગ ચિકિત્સક અને ન્યુરોલોજીસ્ટ દ્વારા તપાસવાની પ્રસંગ છે. બાળકમાં ચેતનાની સંપૂર્ણ હાનિકારક ટૂંકા ગાળાની ખોટ પાછળ નર્વસ સિસ્ટમ અથવા લોહીના ભયંકર રોગો છુપાવી શકાય છે.
ટીન બેભાન
આ ઘણીવાર ઝડપી વૃદ્ધિનું પરિણામ છે. છોકરીઓ વધુ વખત સુષુપ્ત એનિમિયા અને વનસ્પતિવાહિની ડાયસ્ટોનિયાથી પીડાય છે, હ્રદયના જોડાણશીલ પેશીઓના ડિસપ્લેસિયાના યુવાન લોકો. ઉદાહરણ તરીકે, મિટ્રલ વાલ્વ પ્રોલેપ્સ જેવા નાના ખામી, જે ઘણી વાર પાતળા tallંચા યુવાન પુરુષોની જેમ થાય છે, તે તીવ્ર વધારો સાથે આંખોમાં અંધકાર અથવા ચેતના ગુમાવવાનો લગભગ એકમાત્ર આશ્ચર્યજનક અભિવ્યક્તિ છે.
બેભાન કેવી રીતે હોશ ગુમાવવાથી અલગ છે
તીવ્ર થ્રોમ્બોસિસ, એમ્બોલિઝમ અથવા રક્ત વાહિનીઓના ભંગાણને કારણે ઇસ્કેમિક અથવા હેમોરહેજિક સ્ટ્રોક થાય છે, જે ચેતનાના નુકસાનથી શરૂ થઈ શકે છે. આ કિસ્સામાં, સભાનતા ગુમાવવી તે ચક્કર કરતા લાંબી અને deepંડા છે. તે સરળતાથી કોમામાં જઈ શકે છે.
એપીલેપ્સી, ક્ષતિગ્રસ્ત ચેતનાની સાથે (ઉદાહરણ તરીકે, એટોનિક જપ્તી) પણ ખૂબ ચક્કર નથી. એપિપ્રિપલના હૃદયમાં કોર્ટેક્સમાં ચેતા કોશિકાઓના ઉત્તેજનાનું ઉલ્લંઘન છે.જે ઉત્તેજના અને અવરોધના અસંતુલનને ઉત્તેજિત કરે છે, ન્યુરોસાયટ્સમાં મેટાબોલિક વિક્ષેપનું કારણ બને છે.
| કારણો |
| |
| અવધિ | થોડીવારથી વધુ નહીં, સામાન્ય રીતે 20-30 સેકંડ | 5 મિનિટથી વધુ |
| બહાર નીકળો રાજ્ય | ઝડપી | ધીમું |
| પાછલી ઘટનાઓ પર મેમરી ખોટની હાજરી | ના | છે |
| સામાન્ય વર્તન અને અભિગમ પુન .સ્થાપિત કરો | પૂર્ણ અને ત્વરિત | થઈ રહ્યું નથી અથવા ધીમું નથી |
| મૂર્છિત થયા પછી - ઇઇજીમાં ફેરફાર | ના | ત્યાં છે |
કોઈ પણ સંજોગોમાં, મૂર્છા અને ચેતનાની ખોટ - આ કટોકટીની સંભાળ અને ત્યારબાદના તબીબી સહાય માટેનો પ્રસંગ છે.
મૂર્છામાં મદદ કરો
- ચપળતાથી ચપટી સપાટી પર પગ મૂકવો જોઈએ, શરીરના સ્તરથી ઉપરના પગ સાથે, જો શક્ય હોય તો, ચેતનાના નુકસાનનું કારણ દૂર કરો (ગરમીના સીધા સ્ત્રોતથી દૂર કરો, એક ચુસ્ત પટ્ટો અને કોલર છૂટા કરો, ગરદનને બિનજરૂરી ચીજોથી મુક્ત કરો).
- તાજી હવા પ્રદાન કરો.
- એમોનિયા વરાળને શ્વાસ લેવા દો.
- તમારા કપાળ અને મંદિરો પર ઠંડા પાણીથી ભરેલા ટુવાલ મૂકો.
પીડાથી ચેતનાનું નુકસાન

ચક્કર એ મગજની તીવ્ર oxygenક્સિજન ભૂખમરાના પરિણામે બેભાન અવસ્થા છે અને તેની સાથે પ્રતિબિંબ અને વનસ્પતિ સંબંધી વિકારોના નિષેધ છે.
ચેતનાની આ ટૂંકા ગાળાની ખોટ છે.
પ્રાચીન ચિકિત્સક એરેટિયસ દ્વારા પ્રથમ વખત સિનકોપનું વર્ણન કરવામાં આવ્યું હતું. કેપ્પાડોસિયા (આધુનિક તુર્કી) ના કાંઠેથી અસ્પષ્ટ રાજ્ય (સિંકોપ, એટલે કે ફોલિંગ) માટેનું ગ્રીક નામ ધીમે ધીમે ન્યૂ leર્લિયન્સ પહોંચ્યું, જ્યાં તે નેગ્રો ઓર્કેસ્ટ્રાના જાઝ લયમાં ભળી ગયું.
સગર્ભા સ્ત્રીઓમાં બેહોશ
સગર્ભા સ્ત્રીને સામાન્ય રીતે ચક્કર ન આવવી જોઈએ. જોકે એક રસપ્રદ સ્થિતિમાં, મગજનો લોહીના પ્રવાહના બગાડ માટે ઘણી પૂર્વજરૂરીયાતો બનાવવામાં આવે છે.
ગર્ભાશય, જે ગર્ભ દ્વારા ખેંચાયેલું છે, તે ફક્ત આંતરિક અવયવો પર જ દબાણ કરે છે, શિરોગૃહ ભીડને ઉત્તેજીત કરે છે, પણ હલકી ગુણવત્તાવાળા વેના કાવા પર, હૃદયમાં શિરામાં રહેલા પરિવર્તનને વધુ ખરાબ કરે છે અને હૃદય દ્વારા મગજમાં ધકેલી રહેલા લોહીના ભાગોને કંઈક અંશે ઘટાડે છે. તેથી, ઉગાડવામાં આવેલા પેટ સાથે તેની ભલામણ કરવામાં આવતી નથી:
- સ્વતંત્ર રીતે આગળ અને નીચે ઝૂકવું
- ચુસ્ત કપડાં અથવા અન્ડરવેર પહેરો
- કોલર અથવા સ્કાર્ફ સાથે ગરદન સ્વીઝ કરો
- તમારી પીઠ પર સૂઈ જાઓ.
જન્મ પછી તરત જ, સિનકોપના કમ્પ્રેશન કારણો અદૃશ્ય થઈ જાય છે.
સગર્ભા સ્ત્રીઓમાં ચક્કર આવતા કારણોની આવર્તનના બીજા સ્થાને એનિમિયા છે (ગર્ભાવસ્થા અને લો હિમોગ્લોબિન જુઓ). સગર્ભાવસ્થા દરમિયાન, લોખંડ અજાત બાળકના વિકાસ પર વધુ પડતા ખર્ચ કરવામાં આવે છે અને માતાના લોહીને મુખ્ય ઓક્સિજન કેરિયર, હિમોગ્લોબિનથી ઘટાડે છે.
જન્મના રક્તસ્રાવ પછી, એનિમિયા માત્ર ચાલુ જ નહીં, પણ વધારી શકે છે. તેથી, સગર્ભાવસ્થા દરમિયાન નીચા હિમોગ્લોબિન અને લાલ રક્તકણો સુધારવા, બાળજન્મમાં લોહીની ખોટ ઘટાડવા અને પોસ્ટપાર્ટમ એનિમિયાની સારવાર કરવી (એનિમિયા માટેની આયર્ન તૈયારીઓ જુઓ) એટલું મહત્વનું છે.