પ્રિડિબાઇટિસ: લક્ષણો, સારવાર, આહાર (પોષણ મેનુ)
પૂર્વગ્રહ એટલે શું? આ તંદુરસ્ત શરીર અને ડાયાબિટીઝ વચ્ચેની સરહદ છે. પૂર્વસંવેદનશીલ સ્થિતિ એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે સ્વાદુપિંડ ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પરંતુ ઘણી ઓછી માત્રામાં.
સમાન રોગવાળા લોકોને ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ રહેલું છે. જોકે આ પૂર્વવર્તી આકસ્મિક સ્થિતિ જોખમી છે, તે સંપૂર્ણ રીતે સારવાર કરી શકાય તેવું છે.
તમારા પાછલા સ્વાસ્થ્યને પુનર્સ્થાપિત કરવા માટે, વ્યક્તિએ તેની જીવનશૈલી પર સંપૂર્ણ રીતે પુનર્વિચાર કરવાની જરૂર છે. ખાંડને સામાન્ય સ્તરે પુન restoreસ્થાપિત કરવાનો અને ડાયાબિટીઝને રોકવાનો આ એકમાત્ર રસ્તો છે.
પ્રેડિબાઇટિસ એવા સમયે થઈ શકે છે જ્યારે શરીરના પેશીઓ ઇન્સ્યુલિન પ્રત્યે સહનશીલ (અસંવેદનશીલ) બને છે. આમાંથી લોહીમાં ગ્લુકોઝનું સ્તર વધે છે.
ડાયાબિટીક એંજીયોપથી એ છે કે પૂર્વસૂચકતાઓમાં એક મુશ્કેલીઓ છે. આ રોગ ખાંડના સ્તર પર નિયંત્રણના અભાવને કારણે થાય છે.
જો સમયસર સારવાર શરૂ ન કરવામાં આવે તો, અન્ય ગૂંચવણો typeભી થાય છે જેનાથી ટાઇપ 2 ડાયાબિટીસ થાય છે. પ્રિડિબાઇટિસ એ હકીકત તરફ દોરી જાય છે કે દર્દી વધુ ખરાબ થાય છે:
- ચેતા અંત
- રક્ત વાહિનીઓ
- દ્રષ્ટિ વગેરે
મહત્વપૂર્ણ! બાળકોમાં, ડાયાબિટીસનું નિદાન પુખ્ત વયે ઓછામાં ઓછું થાય છે. તે ગંભીર ચેપ અથવા ગંભીર સર્જિકલ હસ્તક્ષેપ દ્વારા પરિણમી શકે છે.
પૂર્વગ્રહ, રોગના સંકેતોનું કારણ શું છે
 સૌ પ્રથમ, જોખમ ધરાવતા લોકો તે છે જે બેઠાડુ જીવન જીવે છે અને વધુ વજન ધરાવતા હોય છે. બીજા વર્ગના લોકો તે છે જેમને આ રોગનો વારસાગત વલણ હોય છે.
સૌ પ્રથમ, જોખમ ધરાવતા લોકો તે છે જે બેઠાડુ જીવન જીવે છે અને વધુ વજન ધરાવતા હોય છે. બીજા વર્ગના લોકો તે છે જેમને આ રોગનો વારસાગત વલણ હોય છે.
ગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ ધરાવતી સ્ત્રીઓમાં પૂર્વસૂચન રોગની સંભાવના નોંધપાત્ર રીતે વધે છે.
મોટાભાગના દર્દીઓ પ્રારંભિક અભિવ્યક્તિઓ પર ધ્યાન આપતા નથી જે પૂર્વવર્ધક દવાઓને લાક્ષણિકતા આપે છે, અને કેટલાક સંકેતો ફક્ત લેબોરેટરી પરીક્ષણો દ્વારા જ શોધી શકાય છે, તે પરીક્ષણો કરવા માટે જરૂરી રહેશે.
જો કોઈ વ્યક્તિમાં નીચેના લક્ષણો હોય છે જે પૂર્વસૂચન જેવા જ છે, તો તમારે તરત જ નિષ્ણાત દ્વારા તપાસ કરવી જોઈએ:
- વધારે વજન.
- સુગર ટેસ્ટ સામાન્ય નથી.
- વય કેટેગરી - 45 વર્ષથી વધુ.
- સગર્ભાવસ્થાના સમયગાળા દરમિયાન એક મહિલાને સગર્ભાવસ્થા ડાયાબિટીસનો સામનો કરવો પડ્યો હતો.
- મહિલાને પોલિસિસ્ટિક અંડાશય હોવાનું નિદાન થયું હતું.
- દર્દીના લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સ અને કોલેસ્ટરોલનું ઉચ્ચ સ્તર જોવા મળ્યું.
અન્ય લક્ષણો
જ્યારે કોઈ વ્યક્તિ ગ્લુકોઝ ચયાપચય તોડે છે, ત્યારે શરીરમાં હોર્મોનલ કાર્યો નિષ્ફળ જાય છે અને હોર્મોન ઇન્સ્યુલિનનું ઉત્પાદન ઘટે છે. આ અનિદ્રા તરફ દોરી શકે છે.
ત્વચા અને દ્રષ્ટિની ખંજવાળ ખંજવાળ.
સુગરના ઉચ્ચ સ્તરના પરિણામે લોહી ગાer બને છે, અને જહાજો અને નાના રુધિરકેશિકાઓ દ્વારા તેનું પસાર કરવું મુશ્કેલ છે. પરિણામે ત્વચા અને ખંજવાળ ખંજવાળ આવે છે.
તરસવું, વારંવાર પેશાબ કરવો.
 જાડા લોહીને પાતળું કરવા માટે, શરીરને પ્રવાહીનું વિશાળ શોષણ કરવાની જરૂર છે. તેથી, દર્દીને તરસ દ્વારા સતત ત્રાસ આપવામાં આવે છે. સ્વાભાવિક રીતે, વધારે પાણીનું સેવન કરવાથી વારંવાર પેશાબ થાય છે. જો લોહીમાં શર્કરાનું સ્તર 5.6 - 6 એમએમઓએલ / એલ સુધી જાય છે, તો આ સમસ્યા જાતે અદૃશ્ય થઈ જાય છે.
જાડા લોહીને પાતળું કરવા માટે, શરીરને પ્રવાહીનું વિશાળ શોષણ કરવાની જરૂર છે. તેથી, દર્દીને તરસ દ્વારા સતત ત્રાસ આપવામાં આવે છે. સ્વાભાવિક રીતે, વધારે પાણીનું સેવન કરવાથી વારંવાર પેશાબ થાય છે. જો લોહીમાં શર્કરાનું સ્તર 5.6 - 6 એમએમઓએલ / એલ સુધી જાય છે, તો આ સમસ્યા જાતે અદૃશ્ય થઈ જાય છે.
અચાનક વજન ઘટાડો.
ઉત્પાદિત ઇન્સ્યુલિનનું પ્રમાણ ઘટી ગયું હોવાથી, રક્તમાંથી ગ્લુકોઝ પેશીઓ દ્વારા સંપૂર્ણપણે શોષાય નહીં. પરિણામે, કોષોમાં પોષણ અને શક્તિનો અભાવ હોય છે. તેથી, દર્દીનું શરીર ઝડપથી ખાલી થઈ જાય છે અને વજન ઓછું થાય છે.
ગરમી અને રાતના ખેંચાણ.
નબળા પોષણ સ્નાયુઓની સ્થિતિને અસર કરે છે, આને કારણે, ખેંચાણ થાય છે. ખાંડનું ઉચ્ચ સ્તર તાવને ઉત્તેજિત કરે છે.
મગજના વાહિનીઓને પણ નાનું નુકસાન કરવાથી માથા અને અંગોમાં દુખાવો થશે.
મહત્વપૂર્ણ! પૂર્વ-ડાયાબિટીઝના સહેજ લક્ષણોની શોધ કર્યા પછી, તાત્કાલિક સારવાર શરૂ કરવી જરૂરી છે, અને ડ doctorક્ટરના નિર્દેશન મુજબ કરો, જે રોગની ગૂંચવણોનું જોખમ નોંધપાત્ર રીતે ઘટાડવામાં મદદ કરશે!
નિદાન અને ઉપચાર
વિશ્લેષણ માટે લોહી લઈ પૂર્વગ્રહ ડાયાબિટીઝની હાજરી શોધી શકાય છે. ગ્લુકોઝ માટે રક્ત પરીક્ષણ સવારે ખાલી પેટ પર કરવામાં આવે છે, જેના પછી સારવાર સૂચવવામાં આવે છે.
જો પરીક્ષણો 6.1 એમએમઓએલ / એલ કરતા ઓછા અથવા 110 મિલિગ્રામ / ડીએલ કરતા ઓછા દર્શાવે છે - તો આપણે પૂર્વનિર્ધારણની હાજરી વિશે વાત કરી રહ્યા છીએ.
સારવાર નીચે મુજબ હોઈ શકે છે.
- પરેજી પાળવી
- વધારે વજન સામે લડવું,
- શારીરિક પ્રવૃત્તિ
- ખરાબ ટેવોથી છૂટકારો મેળવવો,
 દર્દીએ દરરોજ ખાંડ અને કોલેસ્ટરોલના સ્તરનું નિરીક્ષણ કરવું જોઈએ, અહીં તમે કોલેસ્ટરોલને માપવા માટે ગ્લુકોમીટર અને ડિવાઇસ બંનેનો ઉપયોગ કરી શકો છો, બ્લડ પ્રેશરને માપી શકો છો, શારીરિક શિક્ષણ વર્ગોનું સમયપત્રક રાખી શકો છો.
દર્દીએ દરરોજ ખાંડ અને કોલેસ્ટરોલના સ્તરનું નિરીક્ષણ કરવું જોઈએ, અહીં તમે કોલેસ્ટરોલને માપવા માટે ગ્લુકોમીટર અને ડિવાઇસ બંનેનો ઉપયોગ કરી શકો છો, બ્લડ પ્રેશરને માપી શકો છો, શારીરિક શિક્ષણ વર્ગોનું સમયપત્રક રાખી શકો છો.
એન્ડોક્રિનોલોજિસ્ટ, ઉપરોક્ત પગલા ઉપરાંત, ખાસ દવાઓની મદદથી સારવાર સૂચવી શકે છે, ઉદાહરણ તરીકે, મેટફોર્મિન.
અમેરિકન વૈજ્ .ાનિકો દ્વારા કરવામાં આવેલા અધ્યયનમાં બતાવવામાં આવ્યું છે કે સાચો આહાર લેવો, સારી રીતે ખાવું અને તમારી જીવનશૈલીમાં ફેરફાર કરવાથી ડાયાબિટીઝનું જોખમ પણ ઓછું થાય છે. જેમ પૂર્વસૂચન થવાની સંભાવના ઓછી થશે.
રોગ માટે પોષણ
પિરસવાના ઘટાડાથી યોગ્ય પોષણ શરૂ થવું જોઈએ. આહારમાં ફાઇબર મોટી માત્રામાં હોવું જોઈએ: શાકભાજી, ફળો, કઠોળ, વનસ્પતિ સલાડ. આ ઉત્પાદનો પર આધારિત પોષણ હંમેશાં પૂર્વસૂચન જેવી સ્થિતિની સારવાર માટે કેવી રીતે હકારાત્મક અસર કરે છે.
એ હકીકત ઉપરાંત કે આ ઉત્પાદનો ઝડપથી ભૂખ સંતોષે છે, પેટ ભરે છે, તે પણ ડાયાબિટીઝની રોકથામ પૂરી પાડે છે.
સ્વસ્થ આહાર
- એક વ્યક્તિ વજન ઝડપથી ગુમાવી રહ્યું છે.
- બ્લડ સુગર લેવલ સામાન્ય થાય છે.
- શરીર મેક્રો- અને માઇક્રોએલિમેન્ટ્સ, વિટામિન્સ અને અન્ય ફાયદાકારક પદાર્થોથી સંતૃપ્ત થાય છે.
પૂર્વસૂચકતા સાથે સંતુલિત આહાર રોગના વિકાસમાં વિલંબ કરવામાં અથવા અટકાવવામાં ચોક્કસપણે મદદ કરશે. જો પૂર્વસૂચકતા હજુ પણ થાય છે, તો દર્દીએ આ કરવું જ જોઇએ:
- ચરબીયુક્ત ખોરાકનું સેવન ઓછું કરો.
- મીઠાઈઓ અને અન્ય મીઠા ખોરાકનો વપરાશ મર્યાદિત કરો.
- કેલરીનું સેવન ઓછું કરો.
પેથોલોજી વર્ણન
પૂર્વગ્રહ રોગ શું છે, તેના લક્ષણો શું છે અને આવા નિદાનને કેવી રીતે ટાળવું? જ્યારે માનવ શરીર લોહીમાં સામાન્ય ગ્લુકોઝનું સ્તર જાળવી શકતું નથી, ત્યારે ડોકટરો પૂર્વસૂચન વિશે વાત કરવાનું શરૂ કરે છે. તે જ સમયે, માનવ સ્વાદુપિંડ ઓછું ઇન્સ્યુલિન ઉત્પન્ન કરે છે, જે લોહીમાં ગ્લુકોઝ (ખાંડ) ની વધેલી સામગ્રીનો સમાવેશ કરે છે. ડાયાબિટીઝ પહેલાની સ્થિતિ ખાંડના અતિશય દર દ્વારા વર્ગીકૃત થયેલ છે, પરંતુ તે ડાયાબિટીઝ મેલિટસના નિદાનની વાત કરવા જેટલી .ંચી નથી.
જે લોકોને પૂર્વસૂચકતા હોય છે તેમને ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ રહેલું છે. આ સ્થિતિ સારવાર માટે યોગ્ય છે, તેથી ગભરાશો નહીં. જો કે, જો તમે આ તરફ ધ્યાન આપશો નહીં અને સમયસર સારવાર શરૂ ન કરો તો, સમય જતાં, તમારી સ્વાસ્થ્યની સ્થિતિ નોંધપાત્ર રીતે બગડી શકે છે, અને રોગ એક ઉલટાવી શકાય તેવું માર્ગ લેશે.
ડાયાબિટીઝનું જોખમ જૂથ:
- જે મહિલાઓને "ગર્ભવતી ડાયાબિટીસ" હોય છે અથવા 4 કિલોથી વધુ વજનવાળા બાળક હોય છે. આ કિસ્સામાં, રોગનો વિકાસ જીવનના પછીના તબક્કામાં થાય છે.
- જે સ્ત્રીઓને પોલિસિસ્ટિક અંડાશયનો રોગ છે.
- 45 વર્ષથી વધુ વજન.
- બીએમઆઈ (બોડી માસ ઇન્ડેક્સ) 25 અથવા તેથી વધુ છે, તેની સાથે 45 વર્ષની વય પણ છે.
- હાઈ બ્લડ પ્રેશર, 140 થી 90 એમએમએચજી સુધીનું, પૂર્વનિર્ધારણતાના દેખાવ માટે સંકેત હોઈ શકે છે.
- આનુવંશિકતા. જો સંબંધીઓને અગાઉ ડાયાબિટીઝ હોવાનું નિદાન થયું હોત, તો પછી ઉચ્ચ સંભાવના સાથે આ રોગ વારસાગત બનશે.
- કેટલીક જાતિના પ્રતિનિધિઓ, ઉદાહરણ તરીકે, લેટિનોઝ અને આફ્રિકન અમેરિકનો, એશિયન, યુરોપિયનો કરતા ઘણી વાર ડાયાબિટીઝથી પીડાય છે.
પૂર્વસૂચન લક્ષણો
ટાઇપ 2 ડાયાબિટીસના લક્ષણો લાંબા સમય સુધી દેખાતા નથી.અને જે વ્યક્તિ કોઈક રીતે ખોટું લાગે છે તે સાચા કારણો ઓળખવા માટે તરત જ નિષ્ણાતનો સંપર્ક કરશે નહીં. મોટેભાગે આપણે આપણી દુર્દશાને વિવિધ પરિબળોને આભારી છે, જોકે હકીકતમાં તે કોઈ ગંભીર બીમારીના વિકાસ માટે સંકેત હોઈ શકે છે. આ રોગના બધા સંકેતો શરીરમાં અતિશય ગ્લુકોઝ સૂચકની પૃષ્ઠભૂમિ સામે વિકસે છે.
પૂર્વગ્રહ ડાયાબિટીઝ રાજ્યના મુખ્ય સંકેતો વિશે દરેકને જાણવું જોઈએ:
- Sleepંઘની રીતનું ઉલ્લંઘન. પૂર્વસૂચકતા સાથે, ગ્લુકોઝ ચયાપચય વિક્ષેપિત થાય છે, જે શરીરની આંતરસ્ત્રાવીય પ્રણાલીમાં ખામી લાવે છે. તે જ સમયે, ઇન્સ્યુલિનનું ઉત્પાદન ઓછું થાય છે. આ ફેરફારો અનિદ્રા તરફ દોરી શકે છે.
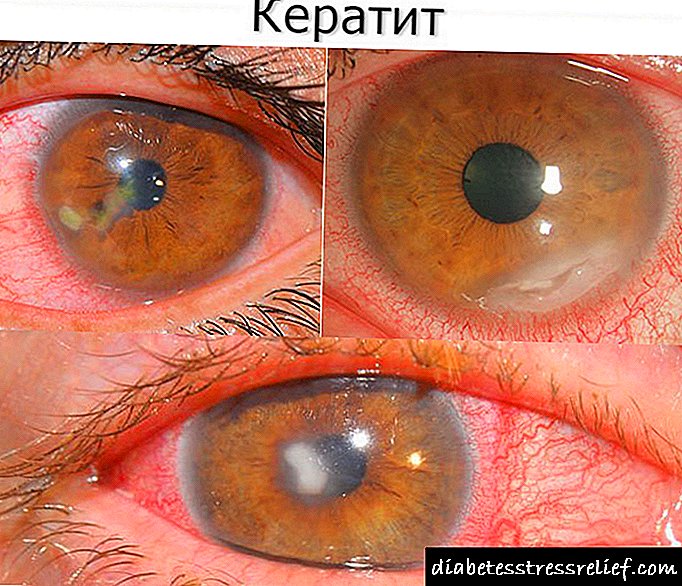
- ત્વચાનું ખામી, ખંજવાળ, દ્રશ્ય ઉગ્રતામાં ઘટાડો. આ રોગ સાથે દર્દીના બ્લડ સુગરનું પ્રમાણ ઘણું isંચું હોવાથી, લોહી વધુ ગા. બને છે. તે વહાણો અને રુધિરકેશિકાઓના નેટવર્કથી વધુ ખરાબ રીતે પસાર થાય છે. આ ફક્ત ત્વચા પર ખંજવાળ જ નહીં, પણ દ્રષ્ટિની સમસ્યાઓનો દેખાવ પણ ઉશ્કેરે છે.
- સતત તરસ, પરિણામે - શૌચાલયની અરજ. જાડા લોહીને પાતળું કરવા માટે, શરીરને મોટા પ્રમાણમાં પ્રવાહીની જરૂર પડે છે, જે પીવાની નિરંતર ઇચ્છા સાથે સંકળાયેલ છે. ઘણું પાણી પીવાથી વ્યક્તિ વારંવાર પેશાબ કરવા લાગે છે. ખાંડનું સ્તર 5.6-6 એમએમઓએલ / એલ સુધી પહોંચતાની સાથે જ આ લક્ષણ અદૃશ્ય થઈ જશે.
- અચાનક વજન ઘટાડવું એ થાક સાથે સંકળાયેલું છે. ઇન્સ્યુલિન કોષ નાના બને છે, ગ્લુકોઝ લોહીમાંથી શરીર દ્વારા સંપૂર્ણપણે શોષાય નથી, તેથી કોષોને સંપૂર્ણ વિકાસ માટે પૂરતી energyર્જા પ્રાપ્ત થતી નથી.
- ખેંચાણ, તાવ. આ લક્ષણો રાત્રે દેખાય છે. શરીરમાં પોષક તત્ત્વોનો અભાવ હોવાથી સ્નાયુઓ પીડાવા લાગે છે, જેનાથી ખેંચાણ થાય છે. ખાંડમાં વધારો વ્યક્તિના તાવને ઉશ્કેરે છે.
- આધાશીશી, મંદિરોમાં તીવ્ર પીડા. પૂર્વવ્યાવસાયિક સ્થિતિમાં, રક્ત વાહિનીઓ અને રુધિરકેશિકાઓને નુકસાન થાય છે. મોટા ભાગના નાના ફેરફારો પણ ગંભીર માથાનો દુખાવો, ભારેપણું અને અંગોમાં કળતરનું કારણ બને છે.
- જમ્યા પછી બે કલાક પછી ગ્લુકોઝમાં વધારો ડાયાબિટીઝની શરૂઆત સૂચવે છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
પ્રેડિબાઇટિસ ખાધા પછી સહેજ એલિવેટેડ ખાંડના સ્તર દ્વારા વર્ગીકૃત થયેલ છે. ગ્લુકોઝ લોડને ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો કરવાની જરૂર છે, અને સ્વાદુપિંડનું ઉલ્લંઘન તમને હોર્મોનની આવશ્યક સ્તરનું સંશ્લેષણ કરવાની મંજૂરી આપતું નથી. પ્રયોગશાળા પરીક્ષણોનો ઉપયોગ કરીને પૂર્વસૂચકતાના વિકાસને સૂચવવા માટેના 2 રસ્તાઓ છે.
પ્રથમ દર્દીને વિશેષ સોલ્યુશન લેતા પર આધારિત છે જેમાં 75 ગ્રામ શુદ્ધ ગ્લુકોઝ હોય છે. થોડા કલાકો પછી, રક્ત ખાંડ 7.8 એમએમઓએલ / એલ કરતા વધુ હોવી જોઈએ નહીં. જો સ્તર 7.8-11 એમએમઓએલ / એલની મર્યાદામાં નક્કી કરવામાં આવે છે, તો ત્યાં એક પૂર્વસૂચન રોગ હશે. રોગને શોધી કા Theવાની બીજી રીત એ છે કે થોડા મહિનામાં ગ્લાયકેટેડ હિમોગ્લોબિનને માપવું. ટકાવારી સ્તર 5.5-6.1% ની હશે, જે ડાયાબિટીસના દર્દીઓની વચ્ચેનું પરિણામ છે.
જોખમ પરિબળો
ડાયાબિટીઝ વિવિધ કારણોસર થાય છે, સમયસર ચેતવણીનાં ચિહ્નો પર ધ્યાન આપવું મહત્વપૂર્ણ છે. લોકોમાં પૂર્વવર્તી રોગનું ઉચ્ચ જોખમ:
- 45 વર્ષથી વધુ જૂની
- વધારે વજન
- આનુવંશિક વલણ સાથે
- ઓછી શારીરિક પ્રવૃત્તિ સાથે,
- સગર્ભા સ્ત્રીઓમાં સગર્ભાવસ્થા ડાયાબિટીસ સાથે,
- અમેરિકનો, ભારતીયો અને પેસિફિક ટાપુઓના લોકો સાથે સગા સંબંધ છે.
જેઓ ઉપરોક્ત માપદંડને પૂર્ણ કરે છે તેમના માટે શું કરવું? અન્ય ફરિયાદો પર ધ્યાન આપવું અને ડ doctorક્ટરની સલાહ લેવી જરૂરી છે. આ રોગની સારવાર દવાઓ, આરોગ્યપ્રદ આહાર અને સક્રિય જીવનશૈલી દ્વારા સરળતાથી કરવામાં આવે છે.
પ્રિડિબાઇટિસ: લક્ષણો
ડાયાબિટીઝના ઘણા સંકેતો છે જે સમુદાયમાં જાણીતા છે. તેમાંથી, સતત તરસ, ત્વચા પર ખંજવાળ અને વારંવાર પેશાબની ફરિયાદો મોટા ભાગે ઓળખાય છે. ઓછા વિશિષ્ટ લક્ષણો જેવા કે:
- અનિદ્રા
- દ્રષ્ટિની ક્ષતિ,
- હૃદય અને રુધિરવાહિનીઓના વિકાર,
- વજન ઘટાડો
- ખેંચાણ, તાવ,
- માથા અને અંગો માં દુખાવો.

હાઈ બ્લડ સુગર એ સૌથી મહત્વનું અને સીધું લક્ષણ છે. પ્રકાર II ડાયાબિટીસ પહેલાની સ્થિતિમાં, પ્રયોગશાળા પરીક્ષણનાં પરિણામો 5.5 થી 6.9 એમએમઓએલ / એલ સુધીની હોય છે.
જ્યારે અનિવાર્યપણે સંપર્ક કરવો એ સૌથી સુખદ નિદાન ન હોય ત્યારે શું કરવું જોઈએ - પૂર્વસૂચન? લક્ષણો પહેલેથી જ પોતાને અનુભવી રહ્યા છે, પરીક્ષાએ ડરની પુષ્ટિ કરી. પ્રથમ તમારે શાંત થવાની જરૂર છે, તમે પૂર્વસૂચન રોગનો સામનો કરી શકો છો. જટિલ સારવાર સૂચવવામાં આવે છે. એન્ડોક્રિનોલોજિસ્ટ ભલામણ કરે છે તે ઉપરાંત, તંદુરસ્ત જીવનશૈલીનું પાલન કરવાનું ભૂલશો નહીં. તે જરૂરી છે:
- લાકડી અથવા # 9)
- શારીરિક પ્રવૃત્તિમાં વધારો
- ખરાબ ટેવોથી છૂટકારો મેળવો,
- વજન ઘટાડવા માટે તમામ દળોને નિર્દેશિત કરવા.

સારવારના મુખ્ય ઘટકોમાંનું એક યોગ્ય પોષણ છે. તંદુરસ્ત ખોરાક સ્વાદુપિંડને પુનર્સ્થાપિત કરી શકે છે અને પૂર્વસૂચન રોગની ગૂંચવણોનું જોખમ ઘટાડે છે. તે ફક્ત અપ્રિય લક્ષણોથી છૂટકારો મેળવવા અને આરોગ્યને પુન restoreસ્થાપિત કરવામાં મદદ કરશે.
પ્રિડીબીટીસ નંબર 8 માટે આહાર
વધુ વજન સાથે સંઘર્ષ કરતા લોકોની શ્રેણી માટે બનાવાયેલ, જેના કારણે પૂર્વસૂચન વિકાસ થયો. રોગના લક્ષણો યોગ્ય પોષક ગોઠવણ સાથે અભિવ્યક્તિની તીવ્રતા ઘટાડશે. સારવાર કોષ્ટકમાં કાર્બોહાઈડ્રેટ અને ચરબીના વપરાશને મર્યાદિત કરવાનો સમાવેશ થાય છે. આહાર વિટામિન્સ અને ઉત્સેચકોથી ભરપૂર ઓછી કેલરીવાળા ખોરાક પર આધારિત છે જે ચયાપચયને વેગ આપવા માટે મદદ કરે છે.
આહાર માન્ય ખોરાક 8 નંબર
દૈનિક આહારમાં શામેલ હોઈ શકે છે:
- રાઈ અથવા આખા રોટલી
- કેટલાક દૂધ અને ડેરી ઉત્પાદનો,
- ઓછી ચરબી કુટીર ચીઝ
- બાફેલી માંસ અને માછલીની આહાર જાતો,
- વનસ્પતિ સૂપ પર ઓછી ચરબીયુક્ત સૂપ,
- બિયાં સાથેનો દાણો, મોતી જવ,
- શાકભાજી, કુદરતી ખાંડની ઓછી સામગ્રીવાળા ફળો,
- મીઠું ચડાવેલું ઉત્પાદનો.

પૂર્વસૂચન 8 નંબર માટેનું ઉદાહરણ મેનૂ
સમાન ખોરાક પર ધ્યાન કેન્દ્રિત કરો:
- સવારનો નાસ્તો - ઇંડા, વનસ્પતિ તેલમાં વનસ્પતિ કચુંબર, માખણ સાથે બ્રેડ.
- લંચ - બાફેલી (ચિકન, સસલું, બીફ), બિયાં સાથેનો દાણો, તાજી શાકભાજી અથવા ફળો.
- નાસ્તા - વનસ્પતિ સૂપ, સાર્વક્રાઉટ, થોડું તળેલું માંસ, ફળ, બ્રેડ પર સૂપ.
- ડિનર - બાફેલી ઓછી ચરબીવાળી માછલી, વનસ્પતિ ખીર, બ્રેડ.
- સુતા પહેલા - કીફિરનો ગ્લાસ.

ભોજનની ગણતરી 3-4 કલાકના અંતરાલ સાથે કરવામાં આવે છે, છેલ્લા (પૃષ્ઠ 5) - સૂવાના સમયે.
આવશ્યક ડાયગ્નોસ્ટિક્સ
આ સ્થિતિનું નિદાન કરવાનો સૌથી સહેલો રસ્તો એ છે કે ખાંડની કસોટી લેવી. આ માટે, લોહી આંગળીથી લેવામાં આવે છે, વિશ્લેષણ સવારે ખાલી પેટ પર કરવામાં આવે છે. છેલ્લા ભોજન અને પરીક્ષાના સમયગાળા વચ્ચેનો અંતરાલ 8 કલાકનો હોવો જોઈએ.
જો નિયમિત પરીક્ષણ પૂરતું નથી, તો મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સૂચવવામાં આવી શકે છે. આ કરવા માટે, પ્રથમ રક્ત ખાલી પેટ પર દાન કરવામાં આવે છે, પછી દર્દીને પીવા માટે ગ્લુકોઝ સોલ્યુશન આપવામાં આવે છે, તે પછી, 2 કલાક પછી, લોહીનો બીજો ભાગ લેવામાં આવે છે. આ પરીક્ષણોના પરિણામોના આધારે, રોગની હાજરી વિશે નિષ્કર્ષ કા .ી શકાય છે.
જો નિયમિત ઉપવાસ રક્ત પરીક્ષણમાં ગ્લુકોઝના મૂલ્યો 6.1 એમએમઓએલ / એલ કરતા વધી જાય, તો આ પૂર્વસૂચન રોગનો સંકેત છે. જો મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષા દરમિયાન સ્તર 7.8 એમએમઓએલ / એલ કરતા ઓછું અથવા બરાબર છે અને 11.1 મીમીલોલ / એલ કરતા વધારે છે, તો આ ઉલ્લંઘન પણ સૂચવે છે.
આહાર કોષ્ટક નંબર 9
પેવઝનરનો આહાર ખાસ કરીને ડાયાબિટીઝ અને એલર્જી પીડિતો માટે બનાવવામાં આવ્યો છે. તે મેનુ નંબર 8 કરતા ઓછું કડક છે, કારણ કે તે દર્દીનું વજન ઘટાડવાનું લક્ષ્યમાં નથી. કાર્બોહાઇડ્રેટ અને ચરબી ચયાપચયની સ્થાપના, 9 મી આહાર કોષ્ટક પૂર્વસૂચન અને પ્રકાર II ડાયાબિટીઝવાળા દર્દીઓની સ્થિતિમાં સુધારો કરે છે. ગ્લુકોઝનો ભાર ઘટાડવો એ સારવારનું એક મહત્વપૂર્ણ તત્વ છે. મેનૂમાં પૂરતા પ્રમાણમાં માન્ય ઉત્પાદનો છે. જો ઇચ્છિત હોય, તો તમે સ્વાદિષ્ટ અને સ્વસ્થ આહાર બનાવી શકો છો.
દરરોજ લગભગ 2 લિટર ખનિજ અથવા શુદ્ધ પાણી પીવા માટે ભલામણ કરવામાં આવે છે, અન્ય પ્રવાહીના ઉપયોગને સમાવીને નહીં. ભોજન વારંવાર થવું જોઈએ, પરંતુ ખૂબ સંતોષકારક હોવું જોઈએ નહીં: અતિશય આહાર જોખમી છે.ભૂખ હડતાલને સંતોષવાનો શ્રેષ્ઠ રસ્તો કાચો ફળ અથવા શાકભાજી ખાવું છે.
કોણ જોખમમાં છે?

પૂર્વસૂચન રોગની વિભાવના માનવ શરીરની એક સ્થિતિને સૂચિત કરે છે જેમાં ચયાપચયની વિક્ષેપ પ્રગટ થાય છે, ખાંડ એ ધોરણથી ઘણા એકમો છે, જો કે, સૂચકાંકોમાં નોંધપાત્ર ઉછાળો જોવા મળતો નથી - એટલે કે, પ્રકાર 2 ડાયાબિટીસનું નિદાન થતું નથી.
ધ્યાન! થોડા સમય પહેલા, આવા ફેરફારને ડાયાબિટીસના શૂન્ય તબક્કા તરીકે વ્યાખ્યાયિત કરવામાં આવતા હતા, પરંતુ વર્ષો પછી તેઓએ તેનું પોતાનું નામ આપ્યું.
પ્રારંભિક તબક્કે પેથોલોજીના અભિવ્યક્તિને ઓળખવું અત્યંત મુશ્કેલ છે, તે ક્યારેક અશક્ય છે, તેમછતાં, એવી પદ્ધતિઓ છે જે ઉલ્લંઘનના વિકાસને પુષ્ટિ કરવામાં અથવા ખંડન કરવામાં મદદ કરશે.
પ્રયોગશાળા ડાયગ્નોસ્ટિક્સની સૌથી સરળ અને સૌથી સામાન્ય પદ્ધતિઓ ચર્ચામાં છે:
| કયા પરીક્ષણો નિદાન નક્કી કરવામાં મદદ કરશે | |
| અભ્યાસનો પ્રકાર | વર્ણન |
| ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ | ડાયાબિટીઝના નિદાન માટે વપરાયેલી સૌથી સરળ અને સૌથી સચોટ પદ્ધતિ. તકનીકોમાં ગ્લુકોઝના પ્રવેશના દરને નક્કી કરવા પર આ તકનીક આધારિત છે. તંદુરસ્ત વ્યક્તિના લોહીમાં, ખાંડ પછી ખાંડની માત્રા 2 કલાક સામાન્ય હોવી જોઈએ. પૂર્વ-ડાયાબિટીસવાળા દર્દીમાં, આ સૂચક 7.8 એમએમઓએલ / એલ જેટલું હોઈ શકે છે. |
| ઉપવાસ ગ્લાયસીમિયા | ડાયાબિટીઝનું નિદાન નક્કી કરવામાં આવે છે જો ઉપવાસ રક્ત ખાંડ 7 એમએમઓએલ / એલ કરતા વધારે હોય, તો ધોરણ 6 એમએમઓએલ / એલ છે. પ્રિડિબાઇટિસનું નિદાન થાય છે જો સૂચક 6-7 એમએમઓએલ / એલની વચ્ચે વધઘટ કરે છે. તે નોંધવું જોઇએ કે આવી વ્યાખ્યાઓ શિરાયુક્ત લોહીના અભ્યાસ માટે યોગ્ય છે. |
| ઉપવાસ ઇન્સ્યુલિન | રક્તમાં ઇન્સ્યુલિનની તપાસ સાથે 13 μMU / મિલી કરતા વધુની સાંદ્રતામાં પૂર્વગમ ડાયાબિટીઝનું જોખમ વધારે છે. |
| ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન | પૂર્વસૂચકતા સાથે, સૂચક 5.7-6.4% છે. |

તમારે એ હકીકત પર પણ ધ્યાન આપવું જોઈએ કે diabetes 45 વર્ષથી વધુ ઉંમરના દર્દીઓ જેમની પાસે ડાયાબિટીઝના વિકાસની કેટલીક સંભાવના છે, દર વર્ષે ઓછામાં ઓછી 1 વખત આવી પરીક્ષાઓ લેવી જોઈએ.
સામાન્ય શરીરનું વજન ધરાવતા, 45 વર્ષથી વધુ વય ધરાવતા લોકોની તપાસ 3 વર્ષમાં 1 વખત થવી જોઈએ. 45 વર્ષથી ઓછી વયની ડાયાબિટીસ થવાનું જોખમ ધરાવતા લોકો - વાર્ષિક.

ધ્યાન! ત્રાસજનક તરસના રૂપમાં એક લક્ષણનું અભિવ્યક્તિ એ નિષ્ણાતની કટોકટી મુલાકાત અને અનિયંત્રિત રીતે પ્રયોગશાળામાં વિશ્લેષણ લેવાનું એક કારણ છે.
ઉલ્લંઘનનું જોખમ વધારનારા પરિબળોની સૂચિમાં શામેલ છે:
- હાઈ બ્લડ પ્રેશર, જેના પર સૂચકો 140/90 થી ઉપરના ગુણ ધરાવે છે, એટલે કે, બીજા તબક્કાના હાયપરટેન્શન,
- શરીરમાં કોલેસ્ટરોલની highંચી સાંદ્રતા,
- સગપણની પ્રથમ પંક્તિના નજીકના સગા, ડાયાબિટીઝથી પીડિત,
- કોઈ પણ ગર્ભાવસ્થા દરમિયાન સ્ત્રીમાં સગર્ભાવસ્થા ડાયાબિટીસની હાજરી,
- ઉચ્ચ જન્મ વજન
- શારીરિક પ્રવૃત્તિનો અભાવ,
- ભૂખ સાથે હાઈપોગ્લાયકેમિઆ,
- લાંબા સમય સુધી અમુક દવાઓ લેવી,
- દરરોજ 600 મિલીથી વધુની માત્રામાં ક coffeeફી અને મજબૂત ચાનો વપરાશ,
- ત્વચા ચકામા અભિવ્યક્તિ.

એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ
એથરોસ્ક્લેરોસિસ એ ધમનીઓની દિવાલોનું એક ક્રોનિક જખમ છે જેમાં કોલેસ્ટેરોલ “તકતીઓ” દ્વારા વાહિનીઓના લ્યુમેનને ભરાય છે. પ્રથમ, વ્યક્તિગત તકતીઓની રચના થાય છે, તે પછી તેમાં કનેક્ટિવ પેશી વધે છે અને જહાજનો સંપૂર્ણ લ્યુમેન ધીમે ધીમે ભરાય છે.
એથેરોસ્ક્લેરોસિસ વધતા કોલેસ્ટરોલને કારણે વિકસે છે, જેનું સ્તર લિપિડ મેટાબોલિઝમ ડિસઓર્ડરને કારણે વધે છે.
ડાયગ્નોસ્ટિક સુવિધાઓ
પૂર્વનિર્ધારણ્યની સ્થિતિ લાક્ષણિકતા દર્શાવતી લાક્ષણિકતાઓ નક્કી કરતી વખતે અથવા જોખમ જૂથના સંબંધમાં, દર્દીએ ડ doctorક્ટરની સલાહ લેવી જોઈએ. ડ doctorક્ટર દર્દીને શંકાઓની પુષ્ટિ કરવા અથવા ખંડન માટે પરીક્ષણો માટે રેફરલ આપશે.
ધ્યાન! દર્દીને પહેલા ગ્લુકોઝ સહિષ્ણુતા માટે પરીક્ષણ કરવું જોઈએ. તકનીકમાં ઉપવાસ રક્તની જરૂર હોય છે.

તે હકીકત પર ધ્યાન આપવું યોગ્ય છે કે છેલ્લા ભોજન પછી દર્દીને 10 કલાક પહેલાં નમુના બનાવવી જોઈએ.દર્દી ગ્લુકોઝ સોલ્યુશનનું સેવન કરે તે પછી, બીજા 2 પગલાં લેવામાં આવે છે - વહીવટ પછી 1 કલાક અને 2 કલાક પછી.
સંભાવનાની ઉચ્ચ ડિગ્રી સાથે, નીચેના પરિબળો પરીક્ષણનાં પરિણામો વિકૃત કરી શકે છે:
- સૂચના ભલામણ કરે છે કે દર્દી પરીક્ષણના એક દિવસ પહેલા કોઈપણ શારીરિક પ્રવૃત્તિને છોડી દે.
- મનો-ભાવનાત્મક પરિબળોના પ્રભાવને મર્યાદિત કરવું તે એટલું જ મહત્વપૂર્ણ છે.
- પરીક્ષણ સમયે, દર્દી સ્વસ્થ હોવું જોઈએ: બ્લડ પ્રેશર અને શરીરનું તાપમાન સામાન્ય મર્યાદામાં હોવું જોઈએ.
- પરીક્ષણના દિવસે ધૂમ્રપાન ન કરો.
આ લેખમાંની વિડિઓ વાચકોને નિદાનની સુવિધાઓ વિશે રજૂ કરશે. દર્દીના પસંદ કરેલા તબીબી કેન્દ્રના આધારે સંપૂર્ણ પરીક્ષાનો ભાવ થોડો બદલાઈ શકે છે.
ઉશ્કેરણી કરનારા કારણો
સામાન્ય રીતે તે સ્વીકારવામાં આવે છે કે વધુ વજનવાળા લોકો કે જેઓ પ્રેમ ન કરવાનું જીવનશૈલી જીવે છે તેમને ડાયાબિટીઝનું જોખમ રહેલું છે. જો કે, આવા ચુકાદા કંઈક અંશે ખોટા છે, તેનું મુખ્ય કારણ શરીરની ઇન્સ્યુલિન પ્રત્યેની પ્રતિક્રિયા છે.
આ કિસ્સામાં, શરીરમાં ગ્લુકોઝનું શ્રેષ્ઠ સંતુલન પ્રાપ્ત કરવું અશક્ય છે. ખોરાક સાથે પીવામાં કાર્બોહાઇડ્રેટ્સ ખાંડમાં રૂપાંતરિત થાય છે, અને ગ્લુકોઝ cellsર્જા સ્ત્રોત તરીકે કોષોમાં પ્રવેશ કરે છે. જો શરીરના કોષો ઇન્સ્યુલિનના પ્રભાવ પર પ્રતિક્રિયા આપતા નથી, તો તેઓ ગ્લુકોઝ પ્રાપ્ત કરવા માટે સક્ષમ નથી.
જોખમ જૂથમાં શામેલ છે:
- જે દર્દીઓમાં બ્લડ સુગર વધઘટ થાય છે,
- મેદસ્વી લોકો
- 45-50 વર્ષથી વધુ ઉંમરના દર્દીઓ,
- પોલિસીસ્ટિક અંડાશય સાથેની સ્ત્રીઓ,
- લોહીમાં કોલેસ્ટરોલની અતિશય સાંદ્રતાવાળા દર્દીઓ.
પૂર્વગ્રહ રોગ મટાડી શકાય છે?

પૂર્વસૂચન રોગની સારવારમાં મુખ્યત્વે દર્દીના આત્મ-નિયંત્રણ અને યોગ્ય પસંદગી કરવાની તેની ક્ષમતા શામેલ હોય છે.
રોગના વિકાસના પ્રારંભિક તબક્કે, તમારે તમારા સામાન્ય જીવનની લયને સંપૂર્ણપણે સુધારવી પડશે:
- નિકોટિન વ્યસનને સંપૂર્ણપણે છોડી દો,
- આલ્કોહોલિક પીણાંના વપરાશને બાકાત રાખવો,
- સામાન્ય દૈનિક મેનૂની સમીક્ષા કરો
ધ્યાન! દર્દીએ એક પસંદગી કરવી જોઈએ જે તેના ભાગ્યનું નિર્ધારિત કરે છે - તંદુરસ્ત જીવનશૈલી અને દીર્ધાયુષ્યના નિયમોનું પાલન કરવું, અથવા ડાયાબિટીઝ સાથેના અસ્તિત્વના નિયમોનું પાલન ત્યારબાદનું સામાન્ય જીવન.

તે હકીકત પર ધ્યાન આપવું યોગ્ય છે કે સ્થૂળતામાં શરીરના કુલ વજનના 6-7% વજન ઘટાડવું, ડાયાબિટીઝ થવાની સંભાવનાને 50% ઘટાડે છે.
ડાયાબિટીઝના વિકાસને કેવી રીતે અટકાવવી
જો પરીક્ષા દરમિયાન, દર્દીએ ગ્લુકોઝમાં સહનશીલતાનું ઉલ્લંઘન જાહેર કર્યું, તો તમારે એન્ડોક્રિનોલોજિસ્ટની મદદ લેવી જોઈએ. નિષ્ણાત પરીક્ષાની શ્રેષ્ઠ પદ્ધતિઓ ઓળખવામાં મદદ કરશે, નજીકના ભવિષ્યમાં ડાયાબિટીઝના અભિવ્યક્તિની સંભાવના સ્થાપિત કરવાની મંજૂરી આપશે.

પ્રાપ્ત ડેટાના આધારે, ઉપચારની પદ્ધતિ નક્કી કરવામાં આવશે, જેમાં ઘણી પદ્ધતિઓ શામેલ છે:
- શારીરિક પ્રવૃત્તિ
- પરેજી પાળવી
- પૂર્વગ્રહ માટે દવાઓ.
રમત અને આહાર એ ઉપચારનો આધાર છે, પરંતુ જો સૂચકાંકો ગંભીર ન હોય તો દવાઓનો ઉપયોગ કર્યા વિના કરવાનું શક્ય છે.
દર્દી મેનુ

પૂર્વગ્રહ રોગ માટેનો આહાર નીચેના નિયમોનું પાલન સૂચિત કરે છે:
- ખોરાકનો ઇનકાર, જેમાં સુપાચ્ય કાર્બોહાઈડ્રેટ હોય છે. આ ઉત્પાદનોમાં બેકરી ઉત્પાદનો, વિવિધ મીઠાઈઓ અને મીઠાઈઓ શામેલ છે.
- બધા અનાજ, બટાટા, ગાજરનો વપરાશ મર્યાદિત કરવો જરૂરી છે.
- પ્રાણી મૂળના ચરબી ખોરાકમાંથી બાકાત રાખવી જોઈએ.
- કઠોળ, મસૂર અને અન્ય લીગુનો આહારમાં શામેલ થવો જોઈએ.
- પુન recoveryપ્રાપ્તિ અવધિ દરમિયાન દારૂનો સંપૂર્ણ અસ્વીકાર અને પછીના જીવનમાં સખત પ્રતિબંધોનું પાલન બતાવવામાં આવે છે.
- દરરોજ વપરાશમાં આવતી કેલરીની મહત્તમ માત્રા 1500 કરતા વધારે હોવી જોઈએ નહીં.
- અપૂર્ણાંક આહાર બતાવે છે. કુલ વોલ્યુમ 5-6 અભિગમોમાં વહેંચવું જોઈએ.
દર્દી મેનુમાં આ શામેલ હોવું જોઈએ:
- તાજા શાકભાજી અને ફળો
- ઓછી ચરબીવાળી દરિયાઈ માછલી અને સીફૂડ,
- અનાજ
- લસણ, તજ, જાયફળ,
- માંસ અને મરઘાં (બતક સિવાય),
- ઉચ્ચ ચરબીયુક્ત ડેરી ઉત્પાદનો,
- ઇંડા સફેદ.
દર્દીઓએ એ હકીકત તરફ ધ્યાન આપવું જોઈએ કે આવા આહાર માત્ર ખાંડને સ્થિર કરવામાં મદદ કરશે નહીં, પણ હાનિકારક કોલેસ્ટરોલથી રક્ત વાહિનીઓની સફાઈની ખાતરી કરશે.

આ હકીકત પર પણ ધ્યાન આપવું જોઈએ કે પૂર્વસૂચન સાથેનો આહાર નિષ્ણાત દ્વારા વિકસિત થવો જોઈએ - ફક્ત મૂળભૂત ભલામણો સૂચિબદ્ધ છે. આપણે એ હકીકતની દૃષ્ટિ ગુમાવવી જોઈએ નહીં કે હાયપરટેન્શનથી પીડાતા લોકો, પેટ, યકૃત અને કિડનીના રોગોના પેપ્ટીક અલ્સરને આહાર પર વિશેષ ધ્યાન આપવું જ જોઇએ. ન્યુટ્રિશનિસ્ટ તરફ વળવું મુશ્કેલીઓના જોખમને રોકવામાં મદદ કરશે.

સતત શારીરિક પ્રવૃત્તિ વધારે વજન ઘટાડવામાં અને શરીરની મહત્વપૂર્ણ પ્રવૃત્તિને સમાયોજિત કરવામાં મદદ કરશે.
ધ્યાન! એ નોંધવું જોઇએ કે શારીરિક શ્રમ દરમિયાન ગ્લુકોઝમાં ઝડપથી ઘટાડો થાય છે - તે પીવામાં આવે છે. જો કે, રમતગમતની ટેવ બનવી જોઈએ.
નીચેની રમતો પર ધ્યાન આપવું મહત્વપૂર્ણ છે:
- જોગિંગ
- સાયકલ ચલાવવું
- નૃત્ય
- ટેનિસ
- સ્વિમિંગ
- નોર્ડિક વ walkingકિંગ
- ચાલે છે.
ભલામણ! કોઈપણ શારીરિક પ્રવૃત્તિ ઉપયોગી છે, એટલે કે, ટીવીની સામે વિતાવેલી સાંજે પ્રતિબંધિત છે. લાભ સાથે સમય પસાર કરવો, ઘરથી દૂર સ્થિત સુપરમાર્કેટ પર જવું અને તંદુરસ્ત ઉત્પાદનો ખરીદવાનું વધુ સારું છે.

એ નોંધવું રસપ્રદ છે કે પ્રિડીબાયોટીસવાળા ઘણા દર્દીઓ અનિદ્રાની ફરિયાદ કરે છે - કસરત પછી આ સમસ્યા સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે. પરિણામ આવવામાં લાંબું સમય નથી.
સાવચેતીના નિયમોનું પાલન કરવું એ દર્દીનું મુખ્ય કાર્ય છે. લોડ ધીમે ધીમે વધારવા જોઈએ. શરીરને વધારે થાકનો અનુભવ ન કરવો જોઇએ. જો શક્ય હોય તો, પાઠ યોજનાની ડ theક્ટર સાથે ચર્ચા થવી જોઈએ, અને એન્ડોક્રિનોલોજિસ્ટ કે જે રોગની વિશિષ્ટ સુવિધાઓથી વાકેફ છે, આ મુદ્દા પર સંપર્ક કરી શકશે.
મોટાભાગના કિસ્સાઓમાં, તમારી જીવનશૈલીમાં પરિવર્તન એ પૂર્વનિર્ધારણ્યમાંથી સંપૂર્ણ રીતે સ્વસ્થ થવા માટે પૂરતું છે. ઘણીવાર, વિરોધાભાસીઓની વિશાળ શ્રેણીની હાજરીને કારણે નિષ્ણાતો ડ્રગના ઉપયોગનો આશરો લેવાનો પ્રયાસ કરે છે.
ડ doctorક્ટરને પ્રશ્ન
શુભ બપોર હું આવા સવાલ પૂછવા માંગુ છું, શું બ્લડ શુગર 6.8 એમએમઓએલ / એલ ઉપવાસ છે? મારી પરિસ્થિતિ કેટલી ખતરનાક છે? મારું વજન (174 ની heightંચાઇ, વજન -83 કિગ્રા સાથે) છે, પરંતુ હું હંમેશા ભરેલો હતો. વર્ણવેલ લક્ષણોમાંથી મને કોઈ લાગતું નથી, મને સારું લાગે છે.
શુભ બપોર, તાત્યાણા. જો તમને કોઈ લક્ષણો ન લાગે, તો હું ભલામણ કરું છું કે તમે વિશ્લેષણનું પુનરાવર્તન કરો, કદાચ ભૂલ થઈ ગઈ હોય? અલબત્ત, પ્રયોગશાળાઓમાં આ ભાગ્યે જ થાય છે. પરિણામ પર વિશ્વાસ રાખવા માટે હું તમને ખાનગી રીતે અરજી કરવાની સલાહ આપીશ. હું તમારામાં વધારે વજનની હાજરીની નોંધ લેતો નથી. કૃપા કરીને પોષક નિષ્ણાતની સલાહ લો અને શારીરિક પ્રવૃત્તિના મુદ્દા પર વિચાર કરો. સૌ પ્રથમ, તે આરોગ્ય માટે જરૂરી છે.
નમસ્તે. મારી દાદી ડાયાબિટીસ છે, મારી માતા ડાયાબિટીસ છે, અને હવે મને પ્રિડીબીટીસ છે. ઉપવાસ રક્ત ખાંડ - 6.5. શું તેને ઠીક કરવા માટે કોઈ તકો છે?
હેલો, લ્યુડમિલા. વારસાગત પરિબળ છોડો - તે તે છે જે તમને વધુ સારું થવામાં રોકે છે. આ સૂચક કયા સમયગાળા દરમિયાન ધરાવે છે? તંદુરસ્ત જીવનશૈલીના નિયમોનું પાલન કરો, શારીરિક પ્રવૃત્તિની યોજના પસંદ કરો, કોઈપણ કિસ્સામાં સખત મહેનત કરવાથી સકારાત્મક પરિણામો મળશે.
નમસ્તે. શું આહાર વિના પૂર્વગ્રહ રોગથી છુટકારો મેળવવો શક્ય છે?
શુભ બપોર દવાઓના ઉપયોગથી કેટલાક સકારાત્મક પરિણામો મળે છે, પરંતુ આહાર વિના દવાઓની અસરકારકતામાં નોંધપાત્ર ઘટાડો થશે. આ ઉપરાંત, એવા કિસ્સાઓમાં કે જ્યાં ડ્રગ્સનો વિસર્જન થઈ શકે છે, આ ચોક્કસ પદ્ધતિને પ્રાધાન્ય આપવું જોઈએ. દવાઓનો વિરોધાભાસ ઘણા વિરોધાભાસી હોય છે; ડ્રગ ઉપાડની પૃષ્ઠભૂમિ સામે, ખાંડ ફરીથી કૂદી શકે છે.
પ્રેડિબાઇટિસ એ એક શરત છે જેની સાથે ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા છે. પરિણામે, સુગર-લોઅરિંગ હોર્મોન (ઇન્સ્યુલિન) સ્વાદુપિંડ દ્વારા યોગ્ય માત્રામાં ઉત્પન્ન થતો નથી.આ નિદાન સાથે, હંમેશાં જોખમ રહેલું છે કે પૂર્વવ્યાવસાયિક સ્થિતિ પ્રકાર 2 ડાયાબિટીઝમાં જઈ શકે છે. જો કે, ગભરાટ કરવો તે યોગ્ય નથી, તે સારવાર માટે યોગ્ય છે. આ માટે કયા પ્રયત્નો કરવા જોઈએ?
પૂર્વસૂચન રોગના જોખમ જૂથમાં એવા લોકો શામેલ છે જે ઘણા પરિમાણોને પૂર્ણ કરે છે.
- સ્ત્રીઓ જેણે 3.5 કિલોગ્રામથી વધુ વજનવાળા બાળકને જન્મ આપ્યો છે. ઉપરાંત, જેમને સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ હોવાનું નિદાન થયું છે તેઓ આ રોગ માટે સંવેદનશીલ છે.
- જે લોકોના પરિવારના સભ્યોને ટાઇપ 2 ડાયાબિટીઝનો ભોગ બનવું પડ્યું.
- પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમવાળી સ્ત્રીઓ.
- નિષ્ક્રિય જીવનશૈલી દોરી.
- વૃદ્ધ લોકો. આ તે હકીકતને કારણે છે કે વર્ષોથી, ખાંડ પર પ્રક્રિયા કરવાની શરીરની ક્ષમતા ઓછી થાય છે.
- આફ્રિકન અમેરિકનો, હિસ્પેનિક્સ, ભારતીય અને પેસિફિક આઇલેન્ડર્સ. આ લોકોના પ્રતિનિધિઓ ડાયાબિટીઝ માટે વધુ સંવેદનશીલ હોય છે.
- સારા અને ઉચ્ચ કોલેસ્ટરોલનું સ્તર ઓછું હોય તેવા લોકો.
પૂર્વસૂચકતાનું એક સમાન સામાન્ય કારણ વજન અથવા મેદસ્વીપણા છે, ખાસ કરીને પેટમાં. પ્રેક્ટિસ બતાવે છે તેમ, આરોગ્યની સ્થિતિ સુધારવા માટે, તમારે 10-15% સમૂહ ગુમાવવાની જરૂર છે.
ખાસ કરીને સાવધ એવા લોકો હોવા જોઈએ જે હાઈ બ્લડ પ્રેશરથી પીડાય છે. જો બ્લડ પ્રેશર 140/90 કરતા વધારે હોય, તો ખાંડ માટે નિયમિત રક્ત પરીક્ષણ લેવાની ભલામણ કરવામાં આવે છે.
બાળક પૂર્વવર્તી રોગ પણ બતાવી શકે છે. આ ગંભીર શસ્ત્રક્રિયા અથવા ગંભીર ચેપનું પરિણામ છે.
સ્ત્રીઓમાં અને પુરૂષોમાં પૂર્વવર્તી રોગના લક્ષણો અલગ નથી. બાળકોમાં, આ રોગ પુખ્ત વયના લોકોની જેમ જ પ્રગટ થાય છે. સ્થિતિની સામાન્ય લાક્ષણિકતાઓમાંની એક અનિદ્રા છે. જ્યારે સ્વાદુપિંડનું કાર્ય બગડે છે, ખાંડના ચયાપચયની પ્રક્રિયામાં ખામી અને ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો ત્યારે સમસ્યા થાય છે.
ગ્લુકોઝના સ્તરમાં વધારો થવાથી, લોહી ગાer બને છે. તેને પાતળું કરવા માટે, શરીરને વધુ પ્રવાહીની જરૂર હોય છે. અગમ્ય તરસની લાગણી છે, વારંવાર પેશાબ કરવાની તાકીદ છે.
પૂર્વગ્રહ રોગના લક્ષણોમાં તરસ, વારંવાર પેશાબ, અનિદ્રા, વજન ઘટાડવું, ત્વચા ખંજવાળ, માથાનો દુખાવો શામેલ છે.
પૂર્વનિર્ધારણાનો આગળનો સંકેત એ તીવ્ર કારણ વગરનું વજન ઘટાડવું છે. ઇન્સ્યુલિનના ઉત્પાદન વિકાર સાથે, લોહીમાં ખાંડ એકઠા થાય છે. જો કે, તે પેશી કોષોમાં પ્રવેશતું નથી. આ વજન ઘટાડવાનું અને ofર્જાના અભાવ તરફ દોરી જાય છે.
લોહીના જાડા થવાને કારણે, તે રુધિરકેશિકાઓ અને નાના વાહિનીઓ દ્વારા વધુ ખરાબ રીતે પસાર થાય છે. આ અવયવોને નબળા રક્ત પુરવઠા તરફ દોરી જાય છે. પરિણામે, ત્વચામાં ખંજવાળ, માથાનો દુખાવો, આધાશીશી થાય છે અને દ્રષ્ટિ બગડે છે. તે જ સમયે, પેશીઓમાં પોષક પ્રવેશની પ્રક્રિયા ખોરવાય છે. આ સ્નાયુઓમાં ખેંચાણ ઉશ્કેરે છે.
પૂર્વસૂચકતાના ઓછા ઉચ્ચારણ લક્ષણોમાં તીવ્ર થાક અને ચીડિયાપણું છે. સંતુલિત આહાર હોવા છતાં, દર્દીને ભૂખની લાગણી દ્વારા સતત યાતના આપવામાં આવે છે.
બાળકોમાં, લક્ષણો પુખ્ત વયે સમાન હોય છે.
ડાયગ્નોસ્ટિક્સ
પૂર્વસૂચકતા નક્કી કરવા માટે, બે પ્રકારના અભ્યાસ કરવામાં આવે છે: ઉપવાસ રક્ત ખાંડ પરીક્ષણ અને મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ.
બીજા પરીક્ષણ દરમિયાન, બ્લડ સુગરને ખાલી પેટ પર પ્રથમ માપવામાં આવે છે. પછી દર્દીને એક ડ્રિંક આપવામાં આવે છે જેમાં મોટા પ્રમાણમાં ગ્લુકોઝ હોય છે. 2 કલાક પછી, સુગરનું સ્તર ફરીથી નક્કી કરવામાં આવે છે.
ખાલી પેટ પર ખાંડનું સ્તર નક્કી કરવા માટે તમારે ઉપવાસ પછી 8 કલાકની જરૂર છે. સંશોધન માટેનો સૌથી યોગ્ય સમય એ જાગવા પછી તરત જ સવાર છે. તેથી દર્દીને ખોરાકના દબાણપૂર્વક ઇનકાર સહન કરવું સરળ છે.
પૂર્વસૂચકતા દવાઓની સારવાર
પ્રિડિબાઇટિસની સારવારમાં ઉપયોગમાં લેવામાં આવતી દવાઓમાં મેટફોર્મિને 850 અથવા 1000 ની માત્રામાં પોતાને સાબિત કરી દીધો છે. તે એક હાઇપોગ્લાયકેમિક દવા છે જે શરીર દ્વારા ઉત્પાદિત ગ્લુકોઝની માત્રાને ઘટાડી શકે છે અને ગ્લુકોઝ સહિષ્ણુતાને દૂર કરી શકે છે. તેના કેટલાક એનાલોગ અસરકારક છે: ગ્લુકોફેજ, મેટફોર્મિન-બીએમએસ, ગ્લાયકોમટ, મેટફોગમ્મા.
સારવારની શરૂઆતમાં, દર્દીને દૈનિક 1000 મિલિગ્રામ દવા સૂચવવામાં આવે છે. કોર્સનો સમયગાળો 1-2 અઠવાડિયા છે.પછી દવાની માત્રા વધી શકે છે. તેના મહત્તમ મૂલ્યો દિવસ દીઠ 3000 મિલિગ્રામ છે. શરીર દવાઓની ક્રિયામાં ઝડપથી અપનાવી લે છે તેની ખાતરી કરવા માટે, ડોકટરો દરરોજની માત્રાને 2-3 ડોઝમાં વહેંચવાની ભલામણ કરે છે.
ડોઝ અને યોગ્ય ઉપયોગને આધિન, દવાઓ ભાગ્યે જ પ્રતિકૂળ પ્રતિક્રિયાઓનું કારણ બને છે. જો કે, તેનો ઉપયોગ અમુક વિરોધાભાસ સુધી મર્યાદિત છે:
- યકૃત, એડ્રેનલ અને રેનલ નિષ્ફળતા,
- ઘટક ઘટકોની વ્યક્તિગત અસહિષ્ણુતા,
- ગર્ભાવસ્થા અને સ્તનપાનનો સમયગાળો,
- સર્જિકલ હસ્તક્ષેપ
- ચેપી રોગો
- ક્રોનિક દારૂબંધી,
- પ્રિકોમેટોઝ રાજ્ય અને લેક્ટિક એસિડિસિસ.
જ્યારે શરીર મેટફોર્મિનની આદત પામે છે, દર્દી અપચોની ફરિયાદ કરી શકે છે. 1-2 અઠવાડિયા પછી, આ પ્રતિક્રિયા તેના પોતાના પર અદૃશ્ય થઈ જશે. ભાગ્યે જ કિસ્સાઓમાં, ડિહાઇડ્રેશન, ડાયાબિટીક પગ અને હાયપોક્સિયાના સંકેતો છે.
પૂર્વસૂચન રોગ માટેનો આહાર સફળ પુન recoveryપ્રાપ્તિના મુખ્ય ઘટકોમાંનો એક છે. એન્ડોક્રિનોલોજિસ્ટ્સ અને ન્યુટ્રિસ્ટિસ્ટ્સની પ્રથમ ભલામણ પિરસવાનું ઘટાડવાનું છે. દિવસમાં 6 વખત, ઘણીવાર ખાવાનું વધુ સારું છે. ઓછી ચરબીવાળા ખોરાક અને ઝડપી કાર્બોહાઇડ્રેટ્સને પણ કા discardો. આહારમાંથી પકવવા, કૂકીઝ, કેક અને પેસ્ટ્રીઝને દૂર કરો. તે તેમના ઉપયોગથી છે કે શરીરમાં ગ્લુકોઝના સ્તરમાં એક કૂદકો આવે છે. કાર્બોહાઇડ્રેટ્સના વિક્ષેપિત ચયાપચય સાથે, ખાંડ લોહીમાં એકઠું થાય છે અને પેશીઓમાં પ્રવેશતું નથી.
માન્ય ઉત્પાદનોની સૂચિ તદ્દન મોટી છે. જ્યારે પૂર્વગ્રહ ડાયાબિટીસને પોષણના નીચેના સિદ્ધાંતોનું પાલન કરવાની ભલામણ કરવામાં આવે છે.
- ઓછી ગ્લાયકેમિક ઇન્ડેક્સ અને ઘણાં ફાઇબરવાળા ઓછા ચરબીવાળા ખોરાકને પસંદ કરો.
- કેલરીની માત્રા જુઓ. ખોરાકની ગુણવત્તા પર ધ્યાન કેન્દ્રિત કરો: શરીરને પ્રોટીન, ચરબી અને જટિલ કાર્બોહાઇડ્રેટ્સ પ્રાપ્ત કરવું આવશ્યક છે.
- શુધ્ધ પાણીનો વપરાશ વધારવો. યાદ રાખો: કાર્બોરેટેડ પીણાં લાભ લાવશે નહીં.
- ખાદ્યપદાર્થો, મશરૂમ્સ અને શાકભાજી ખાઓ.
- ઉચ્ચ સ્ટાર્ચવાળા ખોરાક (સફેદ ચોખા, બટાકા) સાથે તમારા આહારમાં ઘટાડો.
- વરાળ વાનગીઓ, રસોઇ અને ગરમીથી પકવવું.
શારીરિક પ્રવૃત્તિ
પૂર્વસૂચન રોગની સારવારનો એક મહત્વપૂર્ણ ઘટક સારી શારીરિક પ્રવૃત્તિ છે. આહાર સાથે જોડાયેલ રમતો ઇચ્છિત પરિણામ પ્રદાન કરશે. શરીર પરનો ભાર, ચાલો ધીરે ધીરે. હૃદય દરમાં મધ્યમ વૃદ્ધિ હાંસલ કરવી મહત્વપૂર્ણ છે.
વ્યક્તિગત પસંદગીઓને અનુસરીને, જાતે લોડનો પ્રકાર પસંદ કરો. તે ફિટનેસ સેન્ટર, એક્ટિવ વોક, ટેનિસ, વleyલીબballલ, જોગિંગ અથવા નોર્ડિક વ inકિંગના વર્ગો હોઈ શકે છે. આરોગ્ય સુધારવા માટે, તમારે દરરોજ 30 મિનિટની કસરત, એક અઠવાડિયાની જરૂર હોય છે - ઓછામાં ઓછા 5 પાઠ.
કસરત દરમિયાન અને પછી, ખાંડ energyર્જામાં રૂપાંતરિત થાય છે. ટીશ્યુ ઇન્સ્યુલિનને વધુ સારી રીતે શોષી લે છે, તેથી ડાયાબિટીઝ થવાની સંભાવના ઓછી થાય છે.
લોક ઉપાયો
પરંપરાગત દવાઓની વાનગીઓ અનુસાર તૈયાર કરેલી દવાઓ પૂર્વસૂચનને મટાડશે નહીં. જો કે, તેઓ ગ્લુકોઝનું સ્તર ઘટાડવામાં અને શરીરના બચાવને મજબૂત બનાવવામાં ફાળો આપશે. દવાઓથી વિપરીત, કુદરતી ઉપાયોથી વ્યવહારિક રીતે પ્રતિકૂળ પ્રતિક્રિયા થતી નથી. પરંતુ કેટલીકવાર છોડમાં રહેલા પદાર્થો પ્રત્યે વ્યક્તિગત સંવેદનશીલતા વધી શકે છે.
બિયાં સાથેનો દાણો નિયમિતપણે ખાઓ. વાનગી તૈયાર કરવા માટે કોફી ગ્રાઇન્ડરનો દ્વારા ગ્રિટ્સને ગ્રાઇન્ડ કરો. કેફિર સાથે અનાજનો લોટ રેડવો (2 ચમચીના દરે. પીણુંના ગ્લાસ દીઠ બિયાં સાથેનો દાણો) અને રાતોરાત છોડી દો. સવારે તૈયાર મિશ્રણનો ઉપયોગ ખાલી પેટ પર કરો.
પ્રિડિબાઇટિસ સાથે, ઇલેકampમ્પેન રાઇઝોમ્સ, કિસમિસ પાંદડા અને બ્લુબેરીનો પ્રેરણા લાભ કરશે. ઉકળતા પાણી (1 ચમચી. પાણી દીઠ ગ્લાસ) સાથે કાચા માલ રેડવાની છે. પ્રેરણાને ઠંડુ કરો અને દરરોજ 50 મિલિલીટર પીવો. તમે સારું લાગે પછી તરત જ સારવાર બંધ કરી શકો છો.
ફ્લેક્સસીડનો ઉકાળો સમાન મૂલ્યવાન છે. કોફી ગ્રાઇન્ડરનો માં કાચો માલ ગ્રાઇન્ડ. પાણી સાથે પાઉડર રેડવું (1 ચમચી. પાણીના ગ્લાસ દીઠ) અને 5 મિનિટ માટે ઉકાળો. નાસ્તા પહેલાં ખાલી પેટ પર પીવો.
ઘણા છોડ ખાંડ ઘટાડવાની ગુણધર્મો ધરાવે છે, જેમાં બીન શીંગો, inalષધીય બકરીબેરી, ફળો અને સામાન્ય બ્લુબેરીના પાંદડાઓ, કિસમિસ અને અખરોટનાં પાંદડા, સેન્ટ જ્હોન્સ વર્ટ, યારો, રોવાન બેરી, જંગલી ગુલાબ અને વિબુર્નમ, લિંગનબેરી, ડેંડિલિઅન મૂળ, લસણ અને કફનો સમાવેશ થાય છે. તેમને ડેકોક્શન્સ, ચા અથવા રેડવાની ક્રિયાના સ્વરૂપમાં લાગુ કરો. તેમાં નબળા શરીર માટે જરૂરી ઘણા બધા પદાર્થો હોય છે.
પ્રેડિબાઇટિસ એ એક સ્થિતિ છે જેમાં બ્લડ સુગરનું પ્રમાણ સામાન્ય કરતા નોંધપાત્ર રીતે વધારે હોય છે, પરંતુ તે ટાઇપ -2 ડાયાબિટીઝ જેટલું વધારે નથી. આ રોગ પુખ્ત વયના અને બાળક બંનેમાં થઈ શકે છે. મુખ્ય ભય એ છે કે લાયક ડોકટરોની દખલ વિના, પૂર્વસૂચન ડાયાબિટીઝમાં સરળતાથી બદલાઈ શકે છે, અને ઘણાં ગંભીર પરિણામો અને ગૂંચવણો પણ લગાવે છે. પૂર્વાહિત રોગ મટાડવામાં આવે છે કે કેમ તે પ્રશ્નના જવાબ આપતા પહેલા, એ નોંધવું જોઇએ કે આ ફક્ત જીવતંત્રની અને વ્યક્તિગત વ્યક્તિની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે. પ્રથમ લક્ષણો દેખાય કે તરત જ તમારે પ્રિડીએબીટીસની સારવાર શરૂ કરવાની જરૂર છે.
પૂર્વસૂચકતાના ચોક્કસ કારણો અજ્ areાત છે. જોખમ જૂથમાં એવા લોકો શામેલ છે:
- અતિશય વજન છે, જે વારંવાર અતિશય આહાર અને બેઠાડુ જીવનશૈલીના પરિણામે દેખાય છે,
- આનુવંશિક વલણ છે. શ્રેણીબદ્ધ અભ્યાસ પછી, એવું જાણવા મળ્યું કે જે લોકોના પરિવારમાં કોઈ વ્યક્તિ ડાયાબિટીઝની બિમારી ધરાવે છે, તેઓને પૂર્વનિર્ધારણ રોગ થવાની સંભાવના વધુ હોય છે,
- ગર્ભાવસ્થા દરમિયાન મુશ્કેલીઓ હતી. ઘણીવાર તે ગર્ભાવસ્થાના અંતમાં અથવા મોટા ગર્ભમાં થાય છે,
- હાઈ બ્લડ પ્રેશર
- ઓછી કોલેસ્ટરોલ
- એક સમયે સગર્ભાવસ્થા ડાયાબિટીસ હતો
- અંતocસ્ત્રાવી પ્રણાલીના વિવિધ રોગો છે જે આંતરસ્ત્રાવીય પૃષ્ઠભૂમિ, મેટાબોલિક સમસ્યાઓ અને આખા જઠરાંત્રિય માર્ગના અથવા રક્તવાહિની તંત્રના અન્ય રોગોમાં પરિણમે છે. સ્ત્રીઓમાં, પૂર્વગ્રહ ડાયાબિટીસ રોગનું કારણ બની શકે છે.

ઉપરાંત, વ્યક્તિની ઉંમર અને લિંગનો ખૂબ પ્રભાવ પડે છે. તે સાબિત થયું છે કે પ્રિડીબાઇટિસ અને ડાયાબિટીઝ એ સ્ત્રીઓ માટે સૌથી વધુ સંવેદનશીલ હોય છે જેમની ઉંમર 45 વર્ષથી વધુ છે.

બાળકોમાં, રોગ પાછલા ચેપી રોગ અથવા સર્જિકલ હસ્તક્ષેપ પછી એક ગૂંચવણ તરીકે થાય છે. તેથી જ તમારે પોસ્ટopeપરેટિવ સમયગાળા દરમિયાન બાળકની સ્થિતિ વિશે ખાસ કરીને સાવચેત રહેવાની જરૂર છે અને ઘણીવાર તે નક્કી કરે છે કે બ્લડ શુગર શું છે.
એથરોસ્ક્લેરોસિસના કારણો:
એથરોસ્ક્લેરોસિસની ઘટનાનો કોઈ સચોટ સિદ્ધાંત નથી, તેમની વચ્ચે ઘણા સંભવિત કારણો ઓળખાઈ રહ્યા છે:
- - સેક્સ હોર્મોન્સ (ગોનાડોટ્રોપિક) અને એડ્રેનોકોર્ટિકોટ્રોપિક હોર્મોન્સના સ્તરમાં વધારાના પરિણામે કોલેસ્ટરોલમાં વધારો થાય છે,
- - કેટલાક વાયરસ (હર્પીઝ વાયરસ) દ્વારા શરીરને થયેલા નુકસાનને કારણે, રક્ત વાહિનીઓના આંતરિક પેશીઓના કોષોને નુકસાન - એન્ડોથેલિયમ,
કોરોનરી હૃદય રોગ
કોરોનરી હાર્ટ ડિસીઝ અથવા કોરોનરી હાર્ટ ડિસીઝ - હૃદયના જખમ કે જે કોરોનરી ધમનીઓમાં રુધિરાભિસરણ વિકૃતિના પરિણામે વિકસે છે.
કોરોનરી હાર્ટ ડિસીઝ (સીએચડી) ઘણીવાર ડાયાબિટીઝના દર્દીઓને અસર કરે છે. ડાયાબિટીઝવાળા દર્દીઓમાં આઈએચડી એ ડાયાબિટીઝ વગરના લોકો કરતા ત્રણ ગણી વધારે જોવા મળે છે. આ કારણ છે કે ડાયાબિટીઝવાળા લોકોમાં કોરોનરી હાર્ટ ડિસીઝના વિકાસના પરંપરાગત કારણો ઉપરાંત, ત્યાં પણ ચોક્કસ મુદ્દાઓ છે જે શરીર પર ડાયાબિટીઝની અસર દ્વારા વર્ગીકૃત થયેલ છે.
ડાયાબિટીઝવાળા 75% દર્દીઓમાં મૃત્યુનું કારણ સીએચડી છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, આઈએચડીના વિકાસમાં કેટલીક વિશિષ્ટ સુવિધાઓ હોય છે:
(વધુ ...)
જાતીય તકલીફ
ડાયાબિટીઝ મેલિટસમાં, વિઘટનયુક્ત ડાયાબિટીસમાં, જાતીય કાર્ય સહિત વિવિધ સિસ્ટમો અને અવયવોની ખામી જોવા મળે છે. આ પુરુષો અને સ્ત્રીઓ બંનેમાં થાય છે.
ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં જાતીય કાર્યની ગેરવ્યવસ્થાને કારણે થાય છે:
અવયવોના રુધિરાભિસરણ વિકારો, આ કિસ્સામાં, જનનાંગો, મેક્રો- અને માઇક્રોએંજીયોપથીના વિકાસને કારણે,
- ન્યુરોપથીના વિકાસને કારણે ચેતા અંતની સંવેદનશીલતા વિકાર,
- જીનીટોરીનરી સિસ્ટમની બળતરા, માઇક્રોફ્લોરાની વિક્ષેપ, ફંગલ રોગોનો વિકાસ.
હાઈ કોલેસ્ટરોલ અને ડાયાબિટીસ
મોટેભાગે, મોટાભાગના લોકો પૂર્વનિર્ધારણ્યનાં લક્ષણોની નોંધ લેતા નથી, અથવા તેમના પર ધ્યાન આપતા નથી. રોગના કેટલાક સંકેતો ફક્ત પ્રયોગશાળા પરીક્ષણો દ્વારા નક્કી કરી શકાય છે.
અમે તમારા સ્વાસ્થ્યને તપાસવાની ભલામણ કરીએ છીએ જો:
- તમારી બ્લડ સુગર પરીક્ષણો સામાન્ય નથી.
- તમારું વજન વધારે છે.
- તમારી ઉંમર 45 વર્ષથી વધુ છે.
- તમને પોલિસિસ્ટિક અંડાશય રોગ છે.
- ગર્ભાવસ્થા દરમિયાન તમને સગર્ભાવસ્થા ડાયાબિટીસ થયો છે.
- તમારા લોહીમાં હાઇ કોલેસ્ટ્રોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ છે.
પૂર્વવર્તી રોગના મુખ્ય ચિહ્નો:
- Sleepingંઘમાં તકલીફ. વિક્ષેપિત ગ્લુકોઝ ચયાપચય સાથે, શરીરના આંતરસ્ત્રાવીય કાર્યો નિષ્ફળ જાય છે, ઇન્સ્યુલિનનું ઉત્પાદન ઘટે છે. તેનાથી અનિદ્રા થઈ શકે છે.
- દ્રષ્ટિની ક્ષતિ, ત્વચા ખંજવાળ. ખાંડની માત્રા વધારે હોવાને કારણે, રક્ત વાહિનીઓ, રુધિરકેશિકાઓના નાના નેટવર્કથી જાડું થાય છે અને વધુ ખરાબ થાય છે. તેનાથી ખંજવાળ આવે છે; દ્રષ્ટિની સમસ્યાઓ શરૂ થાય છે.
- તરસવું, વારંવાર પેશાબ કરવો. જાડા લોહીને પાતળું કરવા માટે, શરીરને વધુ પ્રવાહીની જરૂર હોય છે, તેથી સતત પીવાની જરૂર રહે છે. ઘણું પાણી પીવાથી વ્યક્તિ વારંવાર પેશાબથી પીડાય છે. લોહીમાં ગ્લુકોઝનું સ્તર 5.6-6 મોલ સુધી ન આવે પછી લક્ષણ દૂર થાય છે.
- નાટકીય વજન ઘટાડો. ઇન્સ્યુલિન કોષો ઓછું ઉત્પન્ન થાય છે, લોહીમાંથી ખાંડ શરીર દ્વારા સંપૂર્ણપણે શોષાય નહીં, તેથી જ કોષો સામાન્ય જીવન માટે અપૂરતું પોષણ અને શક્તિ મેળવે છે. આના પરિણામે, શરીરમાં ઘટાડો થાય છે, વજન ઘટાડવું.
- રાત્રે ખેંચાણ, તાવ. નબળા પોષણ અને શક્તિનો અભાવ સ્નાયુઓની સ્થિતિને અસર કરે છે, ખેંચાણ શરૂ થાય છે. ખાંડમાં વધારો તાવને ઉશ્કેરે છે.
- આધાશીશી, માથાનો દુખાવો અને મંદિરો. વાહિનીઓને નજીવા નુકસાન પણ માથામાં અને અંગોમાં દુખાવો અને ભારેપણું ઉશ્કેરે છે.
- હાઈ બ્લડ ગ્લુકોઝ, જે ભોજન પછીના 2 કલાક પછી જોવા મળે છે, તે ડાયાબિટીસની શરૂઆત સૂચવે છે.
જો પૂર્વસૂચકતાના લક્ષણો મળી આવે, તો સમયસર સારવાર શરૂ કરવી જોઈએ, જે રોગ સાથે સંકળાયેલ ગૂંચવણોનું જોખમ ઘટાડશે.
સારવાર અને પૂર્વસૂચન
પૂર્વસૂચકતાની હાજરી નક્કી કરવાથી સુગર લેવલ માટે રક્ત પરીક્ષણ કરવામાં મદદ મળશે, જે સવારે ખાલી પેટ પર કરવામાં આવે છે. કેટલાક કિસ્સાઓમાં, મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સૂચવવામાં આવે છે.
જો, વિશ્લેષણના પરિણામો અનુસાર, ગ્લુકોઝ મૂલ્યો 110 મિલિગ્રામ / ડીએલથી વધુ અથવા લિટર દીઠ 6.1 એમએમઓલથી વધુ છે, તો આ રોગની હાજરી સૂચવે છે.
નિદાન કરતી વખતે, તાત્કાલિક સારવાર શરૂ કરવી જરૂરી છે, જેના પરિણામ પર દર્દીનું વધુ આરોગ્ય નિર્ભર છે.
વજન ગુમાવવું, આહારનું પાલન કરવું અને શારીરિક વ્યાયામ કરવાથી રોગ સામે લડવામાં મદદ મળે છે.
તમારે તમારા આહારની સમીક્ષા કરવી જોઈએ, ખરાબ ટેવોથી છૂટકારો મેળવવો જોઈએ અને તમારા શેડ્યૂલમાં દૈનિક રમતો દાખલ કરવી જોઈએ (દિવસના 10-15 મિનિટથી પ્રારંભ). બ્લડ પ્રેશર અને કોલેસ્ટરોલને નિયંત્રિત કરવાની ભલામણ કરવામાં આવે છે.
કેટલીકવાર, આ પગલાં ઉપરાંત, નિષ્ણાત મેટફોર્મિન જેવી ખાસ દવાઓનો ઉપયોગ સૂચવી શકે છે.
અમેરિકન વૈજ્ scientistsાનિકો દ્વારા કરવામાં આવેલા અધ્યયનમાં બતાવવામાં આવ્યું છે કે જીવનશૈલીમાં પરિવર્તન અને તંદુરસ્ત આહારથી ડાયાબિટીઝનું જોખમ ઓછું થાય છે.
સ્ત્રીઓ અને પુરુષોમાં ટાઇપ 2 ડાયાબિટીસની ગૂંચવણો
આ રોગ દ્વારા થતી બધી જટિલતાઓને તીવ્ર અને ક્રોનિકમાં વહેંચવામાં આવે છે.
પ્રથમ પ્રકારની ગૂંચવણો, જેને પ્રારંભિક ગૂંચવણો પણ કહેવામાં આવે છે, તેમાં શામેલ છે:
- કેટોએસિડોસિસ
- લેક્ટિક એસિડિસિસ,
- હાઈપરગ્લાયકેમિઆ
- હાઈપોગ્લાયકેમિઆ.
આ બધી ગૂંચવણો ખૂબ ઝડપથી વિકસી શકે છે અને સામાન્ય રીતે દર્દીને હોસ્પિટલમાં દાખલ કરવાની જરૂર હોય છે. ઘણા કિસ્સાઓમાં, તે આ ગૂંચવણોનું અભિવ્યક્તિ છે જે અજાણ્યા નિદાનવાળા દર્દીઓ પ્રથમ વખત ડ doctorક્ટર પાસે જાય છે.
કેટોએસિડોસિસ મેટાબોલિક મેટાબોલિક વિક્ષેપ અને મગજમાં ઇન્સ્યુલિન સંબંધિત ગ્લુકોઝના અભાવને કારણે થાય છે. Energyર્જાના અભાવને વળતર આપવા માટે, શરીર લિપિડ અને ગ્લાયકોજેન તોડી નાખે છે.
ત્યારબાદના પદાર્થના ભંડાર નાના હોવાને કારણે, લોહીમાં કેટોન્સની સંખ્યામાં વધારો થાય છે - આ રીતે શરીર વિભાજીત ચરબીમાંથી energyર્જા મેળવવા માટે શરીરના કોષોને ફેરવવાનો પ્રયાસ કરે છે, અને ગ્લુકોઝેજેનેસિસના પરિણામે પ્રાપ્ત ગ્લુકોઝ મગજમાં મોકલે છે.
જો કે, લોહીમાં કેટોન્સની concentંચી સાંદ્રતા શરીરની સ્થિતિને નોંધપાત્ર રીતે ખરાબ કરે છે. લોહી ચીકણું બને છે, અને કીટોન્સ કોષોને અસર કરે છે, ખાસ કરીને નર્વસ પેશીઓ, પ્રોટીનનો નાશ કરે છે. દર્દી ચેતના ગુમાવે છે અને કોમામાં આવી શકે છે.
જેને લેક્ટિક કોમા પણ કહેવામાં આવે છે, લેક્ટિક એસિડિસિસ ઓછું જોવા મળે છે, સામાન્ય રીતે ડાયાબિટીસના દર્દીઓમાં પ years વર્ષથી વધુ ઉંમરના બીજા રોગ હોય છે.
શરીરમાં ઇન્સ્યુલિનનો અભાવ અને કીટોન શરીરની વિપુલતાને જોતાં, જટિલ ઉત્સેચકોનું સક્રિય પ્રકાશન કેટો એસિડ્સને તોડી નાખવાનું પ્રારંભ કરે છે. પરિણામે, તેઓ લેક્ટિક એસિડની મોટી માત્રાની રચના સાથે ઝડપથી સડો. જો સ્નાયુઓ અને યકૃત પૂરતા પ્રમાણમાં એસિડની પ્રક્રિયા કરી શકતા નથી, તો લેક્ટિક એસિડ acidસિસ શરૂ થાય છે - લેક્ટિક એસિડથી ઝેર.
લેક્ટિક એસિડિસિસની સમયસર તબીબી સંભાળ વિના, સિનકોપ થાય છે, અને પછી શ્વસન નિષ્ફળતા અથવા હૃદયની સ્નાયુઓની નિષ્ફળતા.
દર્દી નબળાઇ, સુસ્તી અનુભવે છે. હૃદયના ક્ષેત્રમાં દુખાવો થાય છે, પેશાબની માત્રામાં ઘટાડો થાય છે, સ્નાયુઓમાં દુખાવો અને ખેંચાણ દેખાય છે. લક્ષણો ખૂબ ઝડપથી વધે છે, પેટમાં દુખાવો, omલટી થવી, તીવ્ર ઉબકા છે.
હાઈપરગ્લાયકેમિઆના કારણે ઇન્સ્યુલિન પ્રત્યે દર્દીનો પ્રતિકાર વધે છે.
આ શરતો હેઠળ, ગ્લુકોઝ સેલ મેમ્બ્રેનમાંથી પસાર થઈ શકતો નથી અને કોષની કામગીરી માટે જરૂરી energyર્જામાં પ્રક્રિયા કરી શકાતો નથી. તેથી, આ પદાર્થ લોહીમાં એકઠું થવાનું શરૂ કરે છે. લિટર દીઠ લિટર 5.5 એમએમઓલથી વધુની ખાંડની સાંદ્રતા, હાયપરગ્લાયકેમિઆના વિકાસને સૂચવે છે.
હાયપરગ્લાયકેમિઆ એ ટૂંકા ગાળાની ગૂંચવણ છે, પરંતુ તે ઘણી મુશ્કેલીઓનું કારણ બને છે. દ્રષ્ટિની ક્ષતિ, થાક, યકૃત અને કિડનીને નુકસાન અને છેવટે, કેટોસીડોસિસનો વિકાસ - આ બધા ખાંડમાં અનિયંત્રિત વધારો તરફ દોરી જાય છે.
જ્યારે ગ્લુકોઝનું પ્રમાણ 4 એમએમઓએલ / લિટરથી નીચે આવે ત્યારે હાઇપોગ્લાયસીમ વિરોધી સ્થિતિ છે. પરિણામે, કોષો જરૂરી energyર્જા, નબળાઇ, હાથપગના કંપન, મૂડમાં પરિવર્તન અને દ્રષ્ટિની ક્ષતિ વિકસિત કરવામાં સક્ષમ નથી. સમય જતાં, તે ચક્કર સુધી ખરાબ થઈ શકે છે.
આ સ્થિતિનો વિકાસ અયોગ્ય ડાયાબિટીસ ઉપચાર, ખૂબ તીવ્ર શારીરિક પ્રવૃત્તિ અને અનિયમિત પોષણમાં ફાળો આપે છે.
આલ્કોહોલ અથવા અમુક દવાઓ પણ હાયપોગ્લાયકેમિઆ તરફ દોરી શકે છે.
લાંબી ગૂંચવણો ધીમે ધીમે અને ધીમે ધીમે દેખાય છે. સામાન્ય રીતે તેઓ રોગના લાંબા ઇતિહાસવાળા 2 ડાયાબિટીઝના દર્દીઓમાં જોવા મળે છે, ખાસ કરીને જરૂરી સારવાર લીધા વિના.
આંખોની રક્ત વાહિનીઓ પર કેટોન્સના વિનાશક અસરને લીધે એક સામાન્ય ગૂંચવણ એ રેટિનોપેથી છે - ક્ષતિ અથવા દ્રષ્ટિનું નુકસાન. પરિણામે, લોહીની લિક, તેમજ રેટિનામાં પ્રોટીન છે, જે તેની ટુકડી અને ડાઘ તરફ દોરી જાય છે.
દસ વર્ષ કે તેથી વધુનો અનુભવ ધરાવતા લગભગ અડધા દર્દીઓમાં વિવિધ ડિગ્રીના વિકાસની રેટિનોપેથી હોય છે. ન્યુરોપથી એ ડાયાબિટીઝની ખૂબ જ સામાન્ય ક્રોનિક ગૂંચવણ પણ છે. ઉચ્ચ સ્નિગ્ધતાના પરિણામે અને લોહીના પ્રવાહમાં ઘટાડો થવાને કારણે અને ગ્લુકોઝના પ્રભાવ હેઠળ, ચેતા પેશી તંતુઓ નુકસાન થાય છે.
અંગો મોટાભાગે ન્યુરોપથીને નિશાન બનાવે છે
વધુ વખત પેરિફેરલ ચેતા પીડાય છે, જે દર્દીના અંગોની સંવેદનશીલતામાં ઘટાડો દર્શાવે છે. આ ડાયાબિટીસ ન્યુરોસિસના વિકાસ તરફ દોરી જાય છે, અંગોની સંવેદનશીલતા ગુમાવે છે, વાણી ધીમું કરે છે, અનિયંત્રિત પેશાબ કરે છે.
ગ્લુકોઝની concentંચી સાંદ્રતાના સંપર્કમાં હોવાને કારણે માઇક્રોએંગિઓપેથી, એટલે કે, રક્ત વાહિનીઓના પટલની અસામાન્ય જાડાઈ, પણ દેખાય છે. પરિણામે, શરીરના અમુક ભાગોમાં લોહીનો પુરવઠો બગડે છે, નેક્રોસિસ અને રક્તસ્રાવ વિકાર જેવી મુશ્કેલીઓ વિકસે છે.
જટિલતાઓને કારણે ડાયાબિટીઝના દર્દીઓના વહેલા મૃત્યુનું કારણ છે.
વૃદ્ધોમાં ડાયાબિટીસની ગૂંચવણો
વૃદ્ધ વય જૂથના ડાયાબિટીસના દર્દીઓમાં પણ લાક્ષણિકતાઓની ગૂંચવણો હોય છે. તેથી, પચાસથી વધુ દર્દીઓ માટે એથરોસ્ક્લેરોસિસની ઘટના ખૂબ લાક્ષણિકતા છે.
મોટેભાગે, વેસ્ક્યુલર નુકસાન નીચલા હાથપગમાં શરૂ થાય છે, કારણ કે તે ત્યાં છે કે રક્ત પરિભ્રમણ સૌથી વધુ બગડે છે.
એથરોસ્ક્લેરોસિસના વિકાસથી કોરોનરી રોગ થઈ શકે છે, તેમજ સ્ટ્રોક અથવા હાર્ટ એટેક પણ થઈ શકે છે. આ ઉપરાંત, પચાસ વર્ષથી વધુની ડાયાબિટીસના દર્દીઓ નીચલા હાથપગના ગેંગ્રેનના વિકાસ માટે ખૂબ જ સંવેદનશીલ હોય છે - તેમાં તે સામાન્ય ઇન્સ્યુલિન પ્રતિકાર ધરાવતા લોકો કરતા ઘણી વાર બને છે.
હૃદયરોગની વારસાગત વલણવાળા દર્દીઓ માટે કાર્ડિયોપેથી ખાસ કરીને સંવેદનશીલ હોય છે.
કાર્ડિયોપેથી અને સ્ટ્રોક એ પણ એક ગૂંચવણ છે જે -5૦--55 વર્ષના ડાયાબિટીસવાળા દર્દીઓમાં વિકસે છે. પ્રેક્ટિસ બતાવે છે તેમ, આ વય જૂથના ડાયાબિટીઝના હાર્ટ પેથોલોજીઓ એવા લોકો કરતા 4 ગણા વધારે વિકાસ પામે છે જેમને આ રોગ નથી.
ડાયાબિટીઝ શા માટે થાય છે, અને તે શું છે?
ડાયાબિટીઝ મેલીટસ એક મેટાબોલિક ડિસઓર્ડર છે જે દર્દીની પોતાની ઇન્સ્યુલિન (પ્રકાર 1 રોગ) ની અપૂરતી રચનાને કારણે અથવા પેશીઓ પરના આ ઇન્સ્યુલિનના પ્રભાવના ઉલ્લંઘનને કારણે થાય છે (પ્રકાર 2). ઇન્સ્યુલિન પેન્ક્રીઆસમાં ઉત્પન્ન થાય છે, અને તેથી ડાયાબિટીસ મેલીટસવાળા દર્દીઓ ઘણીવાર એવા લોકોમાં હોય છે જેમને આ શરીરના કામકાજમાં વિવિધ વિકારો હોય છે.
પ્રકાર 1 ડાયાબિટીસના દર્દીઓને "ઇન્સ્યુલિન આધારિત" કહેવામાં આવે છે - તેમને ઇન્સ્યુલિનના નિયમિત ઇન્જેક્શનની જરૂર હોય છે, અને ઘણી વાર આ રોગ જન્મજાત હોય છે. લાક્ષણિક રીતે, પ્રકાર 1 રોગ બાળપણ અથવા કિશોરાવસ્થામાં પહેલેથી જ મેનીફેસ્ટ કરે છે, અને આ પ્રકારનો રોગ 10-15% કિસ્સાઓમાં થાય છે.
પ્રકાર 2 ડાયાબિટીસ ધીમે ધીમે વિકસે છે અને તેને "વૃદ્ધ ડાયાબિટીસ" માનવામાં આવે છે. આ પ્રકાર બાળકોમાં લગભગ ક્યારેય જોવા મળતો નથી, અને સામાન્ય રીતે over૦ વર્ષથી વધુ વયના લોકોની લાક્ષણિકતા હોય છે. આ પ્રકારની ડાયાબિટીસ 80-90% કેસોમાં જોવા મળે છે, અને લગભગ 90-95% કેસોમાં વારસામાં આવે છે.
વર્ગીકરણ
આ શું છે ડાયાબિટીઝ મેલીટસ બે પ્રકારનાં હોઈ શકે છે - ઇન્સ્યુલિન આધારિત અને બિન-ઇન્સ્યુલિન આધારિત.
- પ્રકાર 1 ડાયાબિટીસ મેલિટસ ઇન્સ્યુલિનની ઉણપની પૃષ્ઠભૂમિ સામે થાય છે, તેથી તેને ઇન્સ્યુલિન આધારિત છે. આ પ્રકારના રોગ સાથે, સ્વાદુપિંડનો સંપૂર્ણ રીતે કાર્ય થતો નથી: તે કાં તો ઇન્સ્યુલિન પેદા કરતું નથી, અથવા આવનારા ગ્લુકોઝની ખૂબ ઓછી માત્રામાં પણ પ્રક્રિયા કરવા માટે પૂરતું ઉત્પાદન કરતું નથી. પરિણામે, લોહીમાં શર્કરામાં વધારો થાય છે. એક નિયમ મુજબ, 30 વર્ષથી ઓછી ઉંમરના પાતળા લોકો ટાઇપ 1 ડાયાબિટીઝથી બીમાર પડે છે. આવા કિસ્સાઓમાં, કેટોએસિડોસિસને રોકવા અને જીવનધોરણની સામાન્ય ગુણવત્તા જાળવવા દર્દીઓને ઇન્સ્યુલિનની વધારાની માત્રા આપવામાં આવે છે.
- પ્રકાર 2 ડાયાબિટીઝ, ડાયાબિટીઝના તમામ દર્દીઓમાં 85%, મુખ્યત્વે 50 વર્ષથી વધુ ઉંમરના લોકો (ખાસ કરીને સ્ત્રીઓ) ને અસર કરે છે. વધુ વજનવાળા દર્દીઓ આ પ્રકારની ડાયાબિટીસની લાક્ષણિકતા છે: આમાંથી 70% દર્દીઓ મેદસ્વી છે. તેની સાથે પૂરતા પ્રમાણમાં ઇન્સ્યુલિનનું ઉત્પાદન થાય છે, જેના માટે પેશીઓ ધીમે ધીમે તેમની સંવેદનશીલતા ગુમાવે છે.
પ્રકાર I અને પ્રકાર II ડાયાબિટીસના વિકાસના કારણો મૂળભૂત રીતે અલગ છે. પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં, બીટા-કોષો જે વાયરલ ચેપ અથવા સ્વયંપ્રતિરક્ષાના આક્રમણને કારણે ઇન્સ્યુલિનનું વિઘટન કરે છે, જેના કારણે તેની ઉણપ તમામ નાટકીય પરિણામો સાથે વિકસે છે.પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં, બીટા કોષો ઇન્સ્યુલિનની માત્રામાં પૂરતા પ્રમાણમાં વધારો કરે છે, પરંતુ પેશીઓ તેના વિશિષ્ટ સંકેતને સમજવાની ક્ષમતા ગુમાવે છે.
કારણો
ડાયાબિટીઝ એ સૌથી સામાન્ય અંતocસ્ત્રાવી વિકાર છે જેમાં વ્યાપક પ્રમાણમાં વૃદ્ધિ થાય છે (ખાસ કરીને વિકસિત દેશોમાં). આ એક આધુનિક જીવનશૈલી અને બાહ્ય ઇટીઓલોજિકલ પરિબળોની સંખ્યામાં વધારોનું પરિણામ છે, જેમાંથી મેદસ્વીપણું બહાર આવે છે.
ડાયાબિટીઝના મુખ્ય કારણોમાં શામેલ છે:
- વધુ પડતો આહાર (ભૂખમાં વધારો) મેદસ્વીપણા તરફ દોરી જાય છે તે ટાઇપ 2 ડાયાબિટીઝના વિકાસમાં એક મુખ્ય પરિબળ છે. જો શરીરના સામાન્ય વજનવાળા લોકોમાં ડાયાબિટીઝની ઘટના 8.8% હોય છે, તો શરીરના વજનના 20% જેટલા વધારા સાથે, ડાયાબિટીઝની આવર્તન 25% છે, અને શરીરના વજનમાં 50% જેટલું વધારે છે, આવર્તન 60% છે.
- Imટોઇમ્યુન રોગો (શરીરના પોતાના પેશીઓ પર શરીરની રોગપ્રતિકારક શક્તિનો હુમલો) - ગ્લોમેર્યુલોનફાઇટિસ, autoટોઇમ્યુન થાઇરોઇડિસ, હેપેટાઇટિસ, લ્યુપસ, વગેરે પણ ડાયાબિટીઝ દ્વારા જટિલ હોઈ શકે છે.
- વારસાગત પરિબળ. નિયમ પ્રમાણે, ડાયાબિટીઝવાળા દર્દીઓના સંબંધીઓમાં ડાયાબિટીસ ઘણી વખત વધુ જોવા મળે છે. જો બંને માતાપિતા ડાયાબિટીઝથી બીમાર હોય, તો તેમના જીવન દરમિયાન તેમના બાળકો માટે ડાયાબિટીઝ થવાનું જોખમ 100% છે, જો માતાપિતામાંથી કોઈ બીમાર છે - 50%, ભાઈ અથવા બહેનમાં ડાયાબિટીઝના કિસ્સામાં - 25%.
- વાયરલ ચેપ જે સ્વાદુપિંડના કોષોને નષ્ટ કરે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. ડાયાબિટીસના વિકાસનું કારણ બની શકે તેવા વાયરલ ચેપમાં આ છે: રૂબેલા, ગાલપચોળિયાં (ગાલપચોળ), ચિકન પોક્સ, વાયરલ હેપેટાઇટિસ, વગેરે.
ડાયાબિટીઝનો વારસાગત વલણ ધરાવતો વ્યક્તિ આજીવન ડાયાબિટીસ ન બની શકે જો તે પોતાને નિયંત્રિત કરે અને તંદુરસ્ત જીવનશૈલી તરફ દોરી જાય: યોગ્ય પોષણ, શારીરિક પ્રવૃત્તિ, તબીબી દેખરેખ, વગેરે. લાક્ષણિક રીતે, બાળકો અને કિશોરોમાં પ્રકાર 1 ડાયાબિટીસ થાય છે.
સંશોધનનાં પરિણામે, ડોકટરો આ નિષ્કર્ષ પર આવ્યા છે કે 5% માં ડાયાબિટીઝ મેલિટસના આનુવંશિકતાનાં કારણો માતા પર આધારિત છે, 10% પિતા પર, અને જો બંને માતાપિતાને ડાયાબિટીઝ હોય, તો ડાયાબિટીઝમાં કોઈ સંજોગોનું સંરક્ષણ થવાની સંભાવના લગભગ 70% વધી જાય છે. .
સ્ત્રીઓ અને પુરુષોમાં ડાયાબિટીસના ચિન્હો
ડાયાબિટીઝના ઘણા સંકેતો છે જે બંને પ્રકાર 1 અને ટાઇપ 2 રોગોની લાક્ષણિકતા છે. આમાં શામેલ છે:
- અયોગ્ય તરસ અને ઝડપી પેશાબની લાગણી, જે નિર્જલીકરણ તરફ દોરી જાય છે,
- એક નિશાની એ શુષ્ક મોં છે,
- થાક,
- યાવન, સુસ્તી,
- નબળાઇ
- ઘાવ અને કાપ ખૂબ ધીમેથી મટાડતા,
- ઉબકા, સંભવત v omલટી,
- વારંવાર શ્વાસ લેવો (સંભવત a એસિટોનની ગંધથી)
- હાર્ટ ધબકારા
- જીની ખંજવાળ અને ત્વચાની ખંજવાળ,
- વજન ઘટાડવું
- વધારો પેશાબ
- દ્રષ્ટિની ક્ષતિ.
જો તમને ડાયાબિટીઝના ઉપરના લક્ષણો છે, તો તમારે ચોક્કસપણે તમારી બ્લડ સુગરને માપવી જોઈએ.
ડાયાબિટીઝના લક્ષણો
ડાયાબિટીઝ મેલિટસમાં, લક્ષણોની તીવ્રતા ઇન્સ્યુલિન સ્ત્રાવના ઘટાડાની ડિગ્રી, રોગની અવધિ અને દર્દીની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે.
એક નિયમ મુજબ, પ્રકાર 1 ડાયાબિટીસના લક્ષણો તીવ્ર છે, રોગ અચાનક શરૂ થાય છે. પ્રકાર 2 ડાયાબિટીઝ સાથે, આરોગ્યની સ્થિતિ ધીમે ધીમે વધુ ખરાબ થાય છે, પ્રારંભિક તબક્કે લક્ષણો ઓછા હોય છે.
- અતિશય તરસ અને વારંવાર પેશાબ એ ડાયાબિટીસના ક્લાસિક ચિહ્નો અને લક્ષણો છે. રોગ સાથે, લોહીમાં વધુ પડતી ખાંડ (ગ્લુકોઝ) એકઠા થાય છે. વધુ પડતી ખાંડને ફિલ્ટર કરવા અને શોષી લેવા માટે તમારી કિડનીને સઘન રીતે કામ કરવાની ફરજ પાડવામાં આવે છે. જો તમારી કિડની સામનો કરી શકતી નથી, તો પેશીઓમાંથી પ્રવાહી સાથે પેશાબમાં વધારે ખાંડ નીકળી જાય છે. આના કારણે વારંવાર પેશાબ થાય છે, જે ડિહાઇડ્રેશન તરફ દોરી શકે છે.તમે તમારી તરસને છીપવા માટે વધુ પ્રવાહી પીવા માંગતા હશો, જે ફરીથી વારંવાર પેશાબ તરફ દોરી જાય છે.
- થાક ઘણા પરિબળોને કારણે થઈ શકે છે. તે નિર્જલીકરણ, વારંવાર પેશાબ કરવા અને શરીરની યોગ્ય રીતે કાર્ય કરવામાં અસમર્થતાને કારણે પણ થઈ શકે છે, કારણ કે ઓછી ખાંડનો ઉપયોગ forર્જા માટે થઈ શકે છે.
- ડાયાબિટીસનું ત્રીજું લક્ષણ પોલિફીગી છે. આ પણ તરસ છે, જો કે હવે પાણીની નહીં, પણ ખોરાકની. કોઈ વ્યક્તિ ખાય છે અને તે જ સમયે ભરેલું નથી લાગતું, પણ પેટમાં ખોરાક ભરવાથી તે ઝડપથી નવી ભૂખમાં ફેરવાય છે.
- સઘન વજન ઘટાડવું. આ લક્ષણ મુખ્યત્વે પ્રકાર 1 ડાયાબિટીઝ (ઇન્સ્યુલિન આધારિત) માં જન્મજાત છે અને ઘણીવાર છોકરીઓ તેનાથી પ્રથમ ખુશ હોય છે. જો કે, જ્યારે તેઓ વજન ઘટાડવાનું સાચું કારણ શોધી કા .ે છે ત્યારે તેમનો આનંદ પસાર થાય છે. તે નોંધવું યોગ્ય છે કે વધતી ભૂખ અને વિપુલ પ્રમાણમાં પોષણની પૃષ્ઠભૂમિ સામે વજન ઘટાડવાનું કારણ બને છે, જે એલાર્મ સિવાય નહીં કરી શકે. ઘણી વાર, વજન ઘટાડવાથી થાક થાય છે.
- ડાયાબિટીઝના લક્ષણોમાં કેટલીકવાર દ્રષ્ટિની સમસ્યાઓનો સમાવેશ થઈ શકે છે.
- ઘાવ અથવા વારંવાર ચેપનો ધીમો ઉપચાર.
- હાથ અને પગમાં કળતર.
- લાલ, સોજો, ટેન્ડર ગમ્સ.
જો ડાયાબિટીઝના પ્રથમ લક્ષણો ન લેવામાં આવે, તો સમય જતાં, પેશીઓના કુપોષણ સાથે સંકળાયેલ ગૂંચવણો દેખાય છે - ટ્રોફિક અલ્સર, વેસ્ક્યુલર રોગો, સંવેદનશીલતામાં ફેરફાર, દ્રષ્ટિમાં ઘટાડો. ડાયાબિટીઝની ગંભીર ગૂંચવણ એ ડાયાબિટીસ કોમા છે, જે ઇન્સ્યુલિન સાથે પૂરતી સારવારની ગેરહાજરીમાં ઇન્સ્યુલિન આધારિત ડાયાબિટીસ સાથે વધુ વખત થાય છે.
તીવ્રતા
ડાયાબિટીસ મેલિટસના વર્ગીકરણમાં એક ખૂબ જ મહત્વપૂર્ણ વિભાગ એ તેની તીવ્રતાની ડિગ્રી દ્વારા અલગ થવું છે.
- તે રોગના સૌથી અનુકૂળ કોર્સની લાક્ષણિકતા છે કે જેમાં કોઈપણ સારવાર માટે પ્રયત્ન કરવો જોઈએ. પ્રક્રિયાની આવી ડિગ્રી પર, તેને સંપૂર્ણ વળતર આપવામાં આવે છે, ગ્લુકોઝનું સ્તર 6-7 એમએમઓએલ / એલ કરતાં વધી શકતું નથી, ત્યાં કોઈ ગ્લુકોસુરિયા નથી (પેશાબમાં ગ્લુકોઝનું વિસર્જન), અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન અને પ્રોટીન્યુરિયા સામાન્ય શ્રેણીથી આગળ વધતા નથી.
- પ્રક્રિયાનો આ તબક્કો આંશિક વળતર સૂચવે છે. ડાયાબિટીઝની ગૂંચવણો અને લાક્ષણિક લક્ષ્ય અંગોના જખમના ચિન્હો દેખાય છે: આંખો, કિડની, હૃદય, રુધિરવાહિનીઓ, ચેતા, નીચલા હાથપગ. ગ્લુકોઝનું સ્તર થોડું વધ્યું છે અને 7-10 એમએમઓએલ / એલ જેટલું છે.
- પ્રક્રિયાનો સમાન અભ્યાસક્રમ તેની સતત પ્રગતિ અને ડ્રગ નિયંત્રણની અશક્યતાને સૂચવે છે. તે જ સમયે, ગ્લુકોઝનું સ્તર 13-14 એમએમઓએલ / એલથી બદલાય છે, સતત ગ્લુકોસુરિયા (પેશાબમાં ગ્લુકોઝનું વિસર્જન), ઉચ્ચ પ્રોટીન્યુરિયા (પેશાબમાં પ્રોટીનની હાજરી) અવલોકન કરવામાં આવે છે, અને ડાયાબિટીસ મેલિટસમાં લક્ષ્ય અંગના નુકસાનના સ્પષ્ટ અને ઉજાગર અભિવ્યક્તિઓ છે. વિઝ્યુઅલ તીવ્રતા ધીરે ધીરે ઘટાડો થાય છે, તીવ્ર ધમનીનું હાયપરટેન્શન ચાલુ રહે છે, ગંભીર પીડા અને નીચલા હાથપગના નિષ્ક્રિયતાના દેખાવ સાથે સંવેદનશીલતા ઓછી થાય છે.
- આ ડિગ્રી પ્રક્રિયાના સંપૂર્ણ વિઘટન અને ગંભીર ગૂંચવણોના વિકાસની લાક્ષણિકતા દર્શાવે છે. તે જ સમયે, ગ્લિસેમિયાનું સ્તર ગંભીર સંખ્યામાં વધે છે (15-25 અથવા વધુ એમએમઓએલ / એલ), કોઈપણ રીતે સુધારવું મુશ્કેલ છે. રેનલ નિષ્ફળતા, ડાયાબિટીસ અલ્સર અને હાથપગના ગેંગ્રેનનો વિકાસ લાક્ષણિકતા છે. ગ્રેડ 4 ડાયાબિટીઝ માટેનો બીજો માપદંડ એ છે કે વારંવાર ડાયાબિટીસ કોમ્સ વિકસાવવાનું વલણ છે.
કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર માટે વળતરની ત્રણ સ્થિતિઓ પણ અલગ પડે છે: વળતર, સબકમ્પેન્સિટ અને વિઘટન.
ડાયાબિટીઝના પરિણામો અને મુશ્કેલીઓ
તીવ્ર ગૂંચવણો એ શરતો છે જે ડાયાબિટીસ મેલીટસની હાજરીમાં દિવસોમાં અથવા કલાકોની અંદર વિકસે છે.
- ડાયાબિટીક કેટોએસિડોસિસ એ એક ગંભીર સ્થિતિ છે જે મધ્યવર્તી ચરબી ચયાપચય (કીટોન સંસ્થાઓ) ના ઉત્પાદનોના લોહીમાં સંચયને લીધે વિકસે છે.
- હાઈપોગ્લાયસીમિયા - સામાન્ય મૂલ્યની નીચે લોહીમાં ગ્લુકોઝમાં ઘટાડો (સામાન્ય રીતે 3.3 એમએમઓએલ / એલની નીચે), ખાંડ-ઘટાડતી દવાઓ, સહવર્તી રોગો, અસામાન્ય શારીરિક પ્રવૃત્તિ અથવા અપૂરતા પોષણ અને વધુ આલ્કોહોલના સેવનને કારણે થાય છે.
- હાયપરosસ્મોલર કોમા. તે મુખ્યત્વે વૃદ્ધ દર્દીઓમાં ટાઇપ 2 ડાયાબિટીસવાળા અથવા તેના ઇતિહાસ વિના જોવા મળે છે અને તે હંમેશાં ગંભીર ડિહાઇડ્રેશન સાથે સંકળાયેલું છે.
- ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં લેક્ટાસિડિક કોમા રક્તમાં લેક્ટિક એસિડના સંચયને કારણે થાય છે અને રક્તવાહિની, યકૃત અને મૂત્રપિંડની નિષ્ફળતા, પેશીઓને ઓક્સિજન પુરવઠામાં ઘટાડો અને પરિણામે પેશીઓમાં લેક્ટિક એસિડનો સંચય થવાની સામે 50 વર્ષથી વધુ ઉંમરના દર્દીઓમાં થાય છે.
અંતમાં પરિણામ એ મુશ્કેલીઓનું જૂથ છે, જેનો વિકાસ મહિનાઓનો સમય લે છે, અને રોગના કોર્સના મોટાભાગનાં વર્ષોમાં.
- ડાયાબિટીક રેટિનોપેથી - માઇક્રોએન્યુરિઝમ્સ, પિનપોઇન્ટ અને સ્પોટ હેમરેજિસ, સોલિડ એક્સ્યુડેટ્સ, એડીમા, નવા વાહિનીઓની રચનાના રૂપમાં રેટિનાને નુકસાન. તે ફંડસ પર હેમરેજિસ સાથે સમાપ્ત થાય છે, રેટિના ટુકડી તરફ દોરી શકે છે.
- ડાયાબિટીક માઇક્રો અને મેક્રોઆંગોપેથી એ વેસ્ક્યુલર અભેદ્યતાનું ઉલ્લંઘન છે, તેમની નાજુકતામાં વધારો, થ્રોમ્બોસિસ તરફ વલણ અને એથરોસ્ક્લેરોસિસનો વિકાસ (પ્રારંભિક થાય છે, મુખ્યત્વે નાના જહાજોને અસર થાય છે).
- ડાયાબિટીક પોલિનોરોપેથી - મોટેભાગે ગ્લોવ્સ અને સ્ટોકિંગ્સના પ્રકારનાં દ્વિપક્ષીય પેરિફેરલ ન્યુરોપથીના સ્વરૂપમાં, અંગોના નીચલા ભાગોમાં શરૂ થાય છે.
- ડાયાબિટીક નેફ્રોપથી - કિડનીને નુકસાન, પ્રથમ માઇક્રોઆલ્બ્યુમિન્યુરિયા (પેશાબમાં આલ્બ્યુમિન પ્રોટીનનું વિસર્જન), પછી પ્રોટીન્યુરિયા. તે ક્રોનિક રેનલ નિષ્ફળતાના વિકાસ તરફ દોરી જાય છે.
- ડાયાબિટીક આર્થ્રોપથી - સાંધાનો દુખાવો, "ક્રંચિંગ", મર્યાદિત ગતિશીલતા, સિનોવિયલ પ્રવાહીની માત્રામાં ઘટાડો અને સ્નિગ્ધતામાં વધારો.
- ડાયાબિટીક નેત્રરોગ ચિકિત્સા, રેટિનોપેથી ઉપરાંત, મોતિયાના પ્રારંભિક વિકાસ (લેન્સના ક્લાઉડિંગ) નો સમાવેશ કરે છે.
- ડાયાબિટીક એન્સેફાલોપથી - માનસિકતા અને મૂડમાં ફેરફાર, ભાવનાત્મક લેબલિટી અથવા ડિપ્રેસન.
- ડાયાબિટીક પગ - પ્યુર્યુલન્ટ-નેક્રોટિક પ્રક્રિયાઓ, અલ્સર અને ઓસ્ટિઓર્ટિક્યુલર જખમના સ્વરૂપમાં ડાયાબિટીસ મેલીટસવાળા દર્દીના પગને નુકસાન, જે પેરિફેરલ ચેતા, રક્ત વાહિનીઓ, ત્વચા અને નરમ પેશીઓ, હાડકા અને સાંધામાં ફેરફારની પૃષ્ઠભૂમિ સામે થાય છે. તે ડાયાબિટીઝ મેલિટસવાળા દર્દીઓમાં અંગવિચ્છેદનનું મુખ્ય કારણ છે.
ઉપરાંત, ડાયાબિટીઝમાં માનસિક વિકાર થવાનું જોખમ વધારે છે - ડિપ્રેસન, અસ્વસ્થતા ડિસઓર્ડર અને ખાવાની વિકાર.
ડાયાબિટીઝની સારવાર કેવી રીતે કરવી
હાલમાં, મોટાભાગના કિસ્સાઓમાં ડાયાબિટીઝની સારવાર એ રોગસંવેદનશીલ છે અને રોગના કારણોને દૂર કર્યા વિના હાલના લક્ષણોને દૂર કરવાના હેતુથી છે, કારણ કે ડાયાબિટીઝની અસરકારક સારવાર હજી વિકસિત થઈ નથી.
ડાયાબિટીઝની સારવારમાં ડ doctorક્ટરની મુખ્ય ક્રિયાઓ છે:
- કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર.
- ગૂંચવણોની રોકથામ અને ઉપચાર.
- શરીરના વજનનું સામાન્યકરણ.
- દર્દીની તાલીમ.
ડાયાબિટીસ મેલિટસના પ્રકારને આધારે, દર્દીઓને દવાઓના ઇન્સ્યુલિન અથવા મૌખિક વહીવટ સૂચવવામાં આવે છે જેની સુગર-ઓછી અસર હોય છે. દર્દીઓએ આહારનું પાલન કરવું જોઈએ, ગુણાત્મક અને માત્રાત્મક રચના જેમાંથી ડાયાબિટીઝના પ્રકાર પર પણ આધાર રાખે છે.
- પ્રકાર 2 ડાયાબિટીસ મેલીટસ સાથે, આહાર અને લોહીમાં ગ્લુકોઝનું સ્તર ઘટાડતી દવાઓ સૂચવવામાં આવે છે: ગ્લિબેનક્લામાઇડ, ગ્લુઅરનormર્મ, ગ્લાયક્લાઝાઇડ, ગ્લિબ્યુટાઇડ, મેટફોર્મિન. તેઓ ચોક્કસ દવાઓની વ્યક્તિગત પસંદગી અને ડ dosક્ટર દ્વારા તેના ડોઝ પછી મૌખિક રીતે લેવામાં આવે છે.
- પ્રકાર 1 ડાયાબિટીસ સાથે, ઇન્સ્યુલિન ઉપચાર અને આહાર સૂચવવામાં આવે છે. બ્લડ સુગર અને પેશાબના નિયંત્રણ હેઠળ હોસ્પિટલમાં ડોઝ અને ઇન્સ્યુલિનનો પ્રકાર (ટૂંકા, મધ્યમ અથવા લાંબા-અભિનય) ની પસંદગી વ્યક્તિગત રીતે કરવામાં આવે છે.
ડાયાબિટીઝ મેલિટસનો નિષ્ફળ વિના ઉપચાર કરવો જ જોઇએ, નહીં તો તે ખૂબ ગંભીર પરિણામોથી ભરપૂર છે, જે ઉપર સૂચિબદ્ધ હતા.ડાયાબિટીઝનું વહેલા નિદાન થાય છે, શક્યતા એ છે કે નકારાત્મક પરિણામો સંપૂર્ણપણે ટાળી શકાય છે અને એક સામાન્ય અને પરિપૂર્ણ જીવન જીવે છે.
ડાયાબિટીસ માટેનો આહાર એ સારવારનો આવશ્યક ભાગ છે, તેમજ ખાંડ-ઘટાડતી દવાઓ અથવા ઇન્સ્યુલિનનો ઉપયોગ. આહાર વિના, કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર શક્ય નથી. એ નોંધવું જોઇએ કે પ્રકાર 2 ડાયાબિટીઝવાળા કેટલાક કિસ્સાઓમાં, કાર્બોહાઇડ્રેટ ચયાપચયની ભરપાઈ કરવા માટે ફક્ત આહાર પૂરતા છે, ખાસ કરીને રોગના પ્રારંભિક તબક્કામાં. પ્રકાર 1 ડાયાબિટીસ સાથે, આહાર દર્દી માટે મહત્વપૂર્ણ છે, આહારનું ઉલ્લંઘન હાયપો- અથવા હાયપરગ્લાયકેમિક કોમા તરફ દોરી શકે છે, અને કેટલાક કિસ્સાઓમાં દર્દીની મૃત્યુ થઈ શકે છે.
ડાયાબિટીઝ માટેની ડાયેટ થેરેપીનું ધ્યેય એ છે કે દર્દીના શરીરમાં કાર્બોહાઇડ્રેટ્સના સેવનની એકસરખી અને પર્યાપ્ત શારીરિક પ્રવૃત્તિની ખાતરી કરવી. પ્રોટીન, ચરબી અને કેલરીમાં આહાર સંતુલિત હોવો જોઈએ. હાઈપોગ્લાયકેમિઆના કિસ્સાઓને બાદ કરતાં સરળતાથી સુપાચ્ય કાર્બોહાઇડ્રેટ્સને આહારમાંથી સંપૂર્ણપણે બાકાત રાખવો જોઈએ. પ્રકાર 2 ડાયાબિટીસ સાથે, શરીરના વજનને સુધારવું હંમેશાં જરૂરી છે.
ડાયાબિટીઝની આહાર ઉપચારમાં મુખ્ય ખ્યાલ એ બ્રેડ એકમ છે. બ્રેડ એકમ એ એક શરતી માપદંડ છે, જે કાર્બોહાઈડ્રેટની 10-12 ગ્રામ અથવા બ્રેડના 20-25 ગ્રામ જેટલું છે. એવા કોષ્ટકો છે જે વિવિધ ખોરાકમાં બ્રેડ એકમોની સંખ્યા સૂચવે છે. દિવસ દરમિયાન, દર્દી દ્વારા વપરાશમાં લેવામાં આવતી બ્રેડ એકમોની સંખ્યા સતત રહેવી જોઈએ, શરીરના વજન અને શારીરિક પ્રવૃત્તિ પર આધાર રાખીને, દરરોજ સરેરાશ 12-25 બ્રેડ યુનિટ્સનો વપરાશ થાય છે. એક ભોજન માટે 7 કરતા વધારે બ્રેડ એકમો લેવાની ભલામણ કરવામાં આવતી નથી, તે માટે ભોજનનું આયોજન કરવું સલાહભર્યું છે કે જેથી વિવિધ ભોજનમાં બ્રેડ એકમોની સંખ્યા લગભગ સમાન હોય. તે પણ ધ્યાનમાં લેવું જોઈએ કે આલ્કોહોલ પીવાથી હાઇપોગ્લાયકેમિક કોમા સહિત દૂરના હાઈપોગ્લાયકેમિઆ થઈ શકે છે.
આહાર ઉપચારની સફળતા માટેની અગત્યની સ્થિતિ એ દર્દી માટે પોષણ ડાયરી રાખવી એ છે, દિવસ દરમિયાન ખાવામાં આવતા તમામ ખોરાક તેમાં ઉમેરવામાં આવે છે, અને દરેક ભોજનમાં અને સામાન્ય રીતે દરરોજ વપરાશમાં લેવાયેલા બ્રેડ એકમોની ગણતરી કરવામાં આવે છે. આવી ફૂડ ડાયરી રાખવી એ મોટાભાગના કિસ્સાઓમાં હાયપો- અને હાયપરગ્લાયકેમિઆના એપિસોડનું કારણ ઓળખવાની મંજૂરી આપે છે, દર્દીને શિક્ષિત કરવામાં મદદ કરે છે, ડ sugarક્ટરને ખાંડ-ઘટાડતી દવાઓ અથવા ઇન્સ્યુલિનની યોગ્ય માત્રા પસંદ કરવામાં મદદ કરે છે.
વધુ વિગતવાર જુઓ: દરરોજ ડાયાબિટીઝ માટે યોગ્ય પોષણ. મેનૂઝ અને વાનગીઓ.
સ્વ નિયંત્રણ
ગ્લાયસીમિયાનું સ્વ-નિરીક્ષણ એ મુખ્ય ઉપાય છે જે કાર્બોહાઇડ્રેટ ચયાપચયની અસરકારક લાંબા ગાળાના વળતરને પ્રાપ્ત કરી શકે છે. સ્વાદુપિંડની રહસ્યમય પ્રવૃત્તિનું સંપૂર્ણ અનુકરણ કરવું હાલના તકનીકી સ્તરે અશક્ય છે તે હકીકતને કારણે, દિવસ દરમિયાન લોહીમાં શર્કરાના સ્તરમાં વધઘટ થાય છે. આ ઘણા પરિબળોથી પ્રભાવિત છે, મુખ્ય લોકોમાં શારીરિક અને ભાવનાત્મક તાણ, કાર્બોહાઇડ્રેટનું સેવનનું સ્તર, સહવર્તી રોગો અને સ્થિતિઓ શામેલ છે.
દર્દીને હંમેશાં હોસ્પિટલમાં રાખવું અશક્ય હોવાથી, સ્થિતિનું નિરીક્ષણ કરવું અને દર્દીને ટૂંકા અભિનયવાળા ઇન્સ્યુલિનના ડોઝનું નજીવી ગોઠવણ સોંપવામાં આવે છે. ગ્લિસીમિયાના સ્વયં-નિયંત્રણ બે રીતે કરી શકાય છે. પ્રથમ પરીક્ષણ પટ્ટાઓની સહાયથી અંદાજિત છે, જે ગુણાત્મક પ્રતિક્રિયાનો ઉપયોગ કરીને પેશાબમાં ગ્લુકોઝનું સ્તર નક્કી કરે છે, પેશાબમાં ગ્લુકોઝની હાજરીમાં, પેશાબને એસિટોનની સામગ્રી માટે તપાસવી જોઈએ. એસેટોન્યુરિયા - હોસ્પિટલમાં હોસ્પિટલમાં દાખલ થવાનો સંકેત અને કેટોસિડોસિસના પુરાવા. ગ્લાયસીમિયાની આકારણી કરવાની આ પદ્ધતિ તદ્દન અંદાજિત છે અને કાર્બોહાઇડ્રેટ ચયાપચયની સ્થિતિને સંપૂર્ણ રીતે મોનિટર કરવાની મંજૂરી આપતી નથી.
સ્થિતિની આકારણી માટે વધુ આધુનિક અને પર્યાપ્ત પદ્ધતિ એ ગ્લુકોમીટરનો ઉપયોગ છે. ગ્લુકોમીટર એ કાર્બનિક પ્રવાહી (લોહી, સેરેબ્રોસ્પાઇનલ પ્રવાહી, વગેરે) માં ગ્લુકોઝનું સ્તર માપવા માટેનું એક ઉપકરણ છે.માપનની ઘણી તકનીકીઓ છે. તાજેતરમાં, ઘરના માપન માટે પોર્ટેબલ રક્ત ગ્લુકોઝ મીટર વ્યાપક બન્યું છે. ગ્લુકોઝ oxક્સિડેઝ બાયોસેન્સર ઉપકરણ સાથે જોડાયેલ નિકાલયોગ્ય સૂચક પ્લેટ પર લોહીની એક ટીપું મૂકવા માટે તે પૂરતું છે, અને થોડીવાર પછી લોહીમાં ગ્લુકોઝનું સ્તર (ગ્લાયસીમિયા) જાણી શકાય છે.
એ નોંધવું જોઇએ કે વિવિધ કંપનીઓના બે ગ્લુકોમીટરના વાંચન અલગ હોઈ શકે છે, અને ગ્લુકોમીટર દ્વારા પ્રદર્શિત ગ્લાયસીમિયાનું સ્તર સામાન્ય કરતાં વાસ્તવિક એક કરતા 1-2 એકમ વધારે હોય છે. તેથી, ક્લિનિક અથવા હોસ્પિટલમાં પરીક્ષા દરમિયાન પ્રાપ્ત ડેટા સાથે મીટરના વાંચનની તુલના કરવાની સલાહ આપવામાં આવે છે.
મંજૂરી અને પ્રતિબંધિત ઉત્પાદનો
અસરકારક રીતે પૂર્વવર્તી રોગનો ઇલાજ કેવી રીતે કરવો? ઉત્પાદનો સાથે શું કરવું, જે બાકાત રાખવું, કેવી રીતે રાંધવું? ઉદ્ભવતા કોઈપણ પ્રશ્નોને સમજો. સૌથી પ્રેમવિહીન અને મુશ્કેલ, અલબત્ત, તમારી જાતને સામાન્ય ખોરાકનો ઇનકાર કરો. સૌ પ્રથમ, બાકાત રાખવું જરૂરી છે:
- બન્સ, ઘઉંના લોટના ઉત્પાદનો,
- ખાંડ અને તેમાં highંચા ખોરાક,
- સોસેજ, અર્ધ-તૈયાર માંસ ઉત્પાદનો,
- માર્જરિન, માખણ, પશુ ચરબી,
- હાનિકારક ઉમેરણોવાળા ઉત્પાદનો,
- ફાસ્ટ ફૂડ
- ચરબીયુક્ત, મસાલેદાર, ખારી ખોરાક.

મોટી સંખ્યામાં ઉપલબ્ધ અને ઉપયોગી ઉત્પાદનો ખાવાની મંજૂરી:
- તાજી અને બાફેલી શાકભાજી (બટાટા મર્યાદિત કરો),
- ગ્રીન્સ
- ફળો અને તેનાં રસ ઝરતાં ફળોની (પ્રાધાન્ય ખાટા),
- ઓછી કેલરીવાળા ડેરી ઉત્પાદનો,
- બ્રાન અને ડાર્ક બ્રેડ,
- આહાર માંસ અને માછલી.
તમારે જાણવું જોઈએ કે સૂપ રાંધતા પહેલા, તમારે તેને પાણીના સમયાંતરે પરિવર્તન સાથે ઓછામાં ઓછા 2 કલાક માટે પલાળવાની જરૂર છે અને નાના ટુકડા કરી શકો છો.
ઉદાહરણ ડાયેટ મેનુ નંબર 9
દિવસને સમાન ભાગના 3 ભોજન અને 3 નાસ્તામાં વહેંચવામાં આવે છે. ભોજન વચ્ચેનો એક નિશ્ચિત સમય અંતરાલ તમને ઝડપથી નવા શેડ્યૂલમાં સ્વીકારવામાં મદદ કરશે. યાદ રાખો કે તે આગાહીનો આહાર છે જે શ્રેષ્ઠ પરિણામો આપે છે. વિગતવાર મેનૂ તમને સમજવા માટે પરવાનગી આપશે કે કેવી રીતે યોગ્ય ગોઠવવું જોઈએ

- નાસ્તો - સ્ક્વોશ પcનકakesક્સ, ખાટી ક્રીમ 10-15%, ચા,
- લંચ - વનસ્પતિ સૂપ સૂપ, બ્રેડ, છૂંદેલા શાકભાજી,
- રાત્રિભોજન - પકાવવાની નાની ભઠ્ઠી, કુટીર ચીઝ કેસેરોલ, ટમેટામાંથી ચિકન કટલેટ.
- સવારનો નાસ્તો - બાજરી, ચિકોરી,
- બપોરનું ભોજન - માંસબsલ્સ, જવનો પોર્રીજ, કોબી કચુંબર,
- રાત્રિભોજન - સ્ટ્યૂડ કોબી, બાફેલી માછલી, બ્રેડ.
- નાસ્તો - બિયાં સાથેનો દાણો પોર્રીજ, કોકો,
- લંચ - કોળું સૂપ, 2 બાફેલા ઇંડા, બ્રેડ, તાજા કાકડી,
- નાજુકાઈના માંસ અને શાકભાજી સાથે શેકવામાં ઝુચિિની.
નાસ્તા તરીકે તમે આનો ઉપયોગ કરી શકો છો:
- દૂધ અથવા ડેરી ઉત્પાદનોનો ગ્લાસ,
- કુદરતી દહીં સાથે ફળ કચુંબર,
- વનસ્પતિ સલાડ (કાચા અને બાફેલા) અને છૂંદેલા બટાકાની,
- કુટીર ચીઝ
- ડાયાબિટીસના દર્દીઓ માટેના ખાસ ઉત્પાદનો (કૂકીઝ, કેન્ડી બાર)
મેનૂ સ્વસ્થ આહારના સામાન્ય સિદ્ધાંતો પર આધારિત છે અને મહત્વપૂર્ણ ખોરાકને બાકાત રાખતા નથી. પરવાનગી આપેલા ઘટકોમાંથી વિશાળ સંખ્યામાં વાનગીઓ ઉપલબ્ધ છે. ઉત્પાદનોની ઉપયોગી ગુણધર્મોને વધારવા અને પાચન પરનો ભાર ઘટાડવા માટે ડબલ બોઈલર, ધીમા કૂકર, પકાવવાની નાની ભઠ્ઠીનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે. રાંધવાની વિવિધ રીતો આહાર ટેબલને તેની મર્યાદાઓમાં સંપૂર્ણપણે અદ્રશ્ય બનાવશે.
પ્રિય વાચકો, હેલો! પ્રિડિબાઇટિસ એ શરીરની એક સ્થિતિ છે જ્યારે કોઈ વ્યક્તિને ડાયાબિટીઝ થવાનું જોખમ વધી જાય છે. ઉદાહરણ તરીકે, ખાંડનું પ્રમાણ થોડું એલિવેટેડ છે, પરંતુ ડાયાબિટીસના નિદાન માટે પૂરતું નથી. જો સમયસર શરીરની પૂર્વવ્યાવસાયિક સ્થિતિનું નિદાન થાય છે, તો સમયસર સારવાર આ રોગ સાથે સંકળાયેલી ગંભીર ગૂંચવણોને અટકાવશે. તે સમજવું અગત્યનું છે કે કેટલીકવાર ડાયાબિટીઝની ગૂંચવણો, નિદાન કરવામાં આવશે તેના કરતા ખૂબ પહેલા પોતાને પ્રગટ કરે છે. ત્યાં એક નિશ્ચિત લક્ષણ અને જોખમ જૂથ છે જેના વિશે દરેકને જાણવું જોઈએ. અમે આ લેખમાં ક્રમમાં આ બધાને આવરી લઈશું.
તો પ્રિબીબેટ એટલે શું? તબીબી દ્રષ્ટિએ, આ નબળાઇ ગ્લુકોઝ સહિષ્ણુતા છે.સરળ શબ્દોમાં કહીએ તો, આ ખોરાક અને પ્રવાહી સાથે શરીરમાં પ્રવેશતી ખાંડના શોષણ અને પ્રક્રિયાનું ઉલ્લંઘન છે. આ રોગમાં સ્વાદુપિંડ ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પરંતુ અપૂરતી માત્રામાં. પૂર્વનિર્ધારણ રાજ્ય ધરાવતા લોકોને ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ રહેલું છે. પરંતુ, જ્યારે તમે સમાન નિદાન સાંભળો છો ત્યારે તરત ડરશો નહીં. આ સ્થિતિ મટાડી શકાય છે. આ કરવા માટે, તમારા આહાર, જીવનશૈલીમાં અને બ્લડ સુગરના સામાન્ય સ્તરને પુન restoreસ્થાપિત કરવા માટે દવાઓની સહાયથી પરિવર્તન કરવું પૂરતું છે. આ સરળ પગલાં ડાયાબિટીઝને રોકવામાં મદદ કરશે.
ખાંડનું વિશ્લેષણ ડીકોડિંગ:
- ધોરણ - 5.5 એમએમઓએલ / એલ સુધી,
- પ્રિડિબાઇટિસ - 5.5 થી 6.9 એમએમઓએલ / એલ સુધી,
- ડાયાબિટીઝ - 7 એમએમઓએલ / એલથી વધુ.
તે જ સમયે, ડાયાબિટીસનું નિદાન અનેક પરીક્ષણોના પરિણામો અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા આવશ્યક પરીક્ષા અનુસાર કરવામાં આવે છે.
પ્રિડિબાઇટિસ - બ્લડ સુગરનું સ્તર, સામાન્ય કરતા થોડું વધારે, માત્ર ડ doctorક્ટર જ નહીં, પણ તમને પણ ચેતવવું જોઈએ. ફરજિયાત (તમે પાણીનો ઘૂંટડો પણ લઈ શકતા નથી). ફક્ત આ રીતે વિશ્લેષણ વિશ્વસનીય રહેશે. જો બ્લડ સુગર માટેના ઘણા પરીક્ષણો તેના વધતા સૂચકાંકો બતાવે છે, તો પછી ડોકટરે ગ્લાયકેટેડ હિમોગ્લોબિન (છેલ્લા months મહિનામાં ખાંડની સાંદ્રતા બતાવે છે) માટે નસોમાંથી રક્તદાન કરવું જોઈએ. આ વિશ્લેષણ એક દિવસ પહેલા ખોરાક અથવા પ્રવાહીના સેવન પર આધારિત નથી. ગ્લાયકેટેડ હિમોગ્લોબિનનો દર સામાન્ય રીતે 6% કરતા વધુ ન હોવો જોઈએ.
વિડિઓ: પૂર્વસૂચકતા શું છે અને તેની સારવાર કેવી રીતે કરવી?
પ્રિડિબાઇટિસ હજી સુધી સંપૂર્ણ રોગ નથી, તેથી જ પ્રારંભિક તબક્કે પ્રિડીબાયોટીસનાં લક્ષણો વારંવાર દેખાતા નથી. જો કોઈ લક્ષણો દેખાય છે, તો પછી આ સુપ્ત ડાયાબિટીસ મેલીટસ સૂચવી શકે છે.
પૂર્વનિર્ધારણાનો સંકેત આપી શકે તેવા મુખ્ય સંકેતો આ છે:
- સતત તરસ, તેમજ સૂકા મોં. મોટે ભાગે ભાવનાત્મક અથવા માનસિક તાણથી પ્રગટ થાય છે. આ કારણ છે કે જાડા લોહીને પાતળું કરવા માટે શરીરને વધુ પ્રવાહીની જરૂર હોય છે,
- પાણીનો મોટા પ્રમાણમાં ઉપયોગ કરવાથી વારંવાર પેશાબ થાય છે.
- રાત્રે પણ ભૂખ વધી. મોટે ભાગે, આવી ભૂખ વધારે ખાવાથી અને વજન વધે છે. જ્યારે વજન વધતું જાય છે, ત્યારે ઇન્સ્યુલિનનું ઉત્પાદન વધે છે, અને તે રક્ત ખાંડનું સ્તર ઘટાડવામાં મદદ કરે છે,
- થાક, સતત થાક અને સુસ્તી,
- ખાવું પછી ગરમી અને ચક્કર આવે છે. આ તે હકીકતને કારણે છે કે ખાંડની માત્રામાં ધરખમ ફેરફાર થાય છે,
- વારંવાર માથાનો દુખાવો. તેમનું કારણ મગજની વાહિનીઓ છે, જે તેમાં તકતીઓની રચનાને કારણે સંકુચિત છે,
- અનિદ્રા સહિત Sંઘની સમસ્યાઓ. હોર્મોનલ વિક્ષેપને કારણે થાય છે, કારણ કે ઇન્સ્યુલિનનું સ્તર ઘટે છે,
- ત્વચા ખંજવાળ અને દ્રષ્ટિની સમસ્યાઓની ઘટના. તેઓ દેખાય છે કારણ કે લોહી, તેની ઘનતાને કારણે, બધા રુધિરકેશિકાઓમાંથી મુક્તપણે પસાર થઈ શકતું નથી,
- શરીરના વજનમાં તીવ્ર ઘટાડો. સામાન્ય રીતે એ હકીકતને કારણે કે શરીરમાં energyર્જા ભરવા માટે પૂરતો ખોરાક નથી,
- ખેંચાણ. સ્નાયુઓની સામાન્ય સ્થિતિ અને સમગ્ર જીવતંત્રની બગાડને લીધે દેખાય છે.
જો નિદાન પછી નિદાનની પુષ્ટિ થાય, તો તરત જ સારવાર શરૂ કરવી જોઈએ. તે ધ્યાનમાં લેવું જોઈએ કે તે વ્યાપક હોવું જોઈએ. તે મુખ્યત્વે ખાંડના સ્તરને સામાન્ય બનાવવાનો છે. મોટે ભાગે, આ માટે સંખ્યાબંધ નિયમોનું પાલન કરવું પૂરતું છે જે જીવનશૈલીમાં ફેરફાર કરવામાં મદદ કરશે. આ ઉપરાંત, સારવારના સમગ્ર કોર્સ દરમિયાન આહારનું પાલન કરવું જરૂરી છે. ડોકટરો વારંવાર તેમના દર્દીઓને ભલામણ કરે છે:
- કાર્બોહાઈડ્રેટનો ઉપયોગ સંપૂર્ણપણે ઇનકાર અથવા ઘટાડવો, જે સરળતાથી પચાય છે, ઉદાહરણ તરીકે, વિવિધ બેકરી ઉત્પાદનો, મીઠાઈઓ અથવા બટાટા,
- નબળી રીતે શોષી રહેલા કાર્બોહાઈડ્રેટ્સનું પ્રમાણ ઘટાડવું. તેઓ વિવિધ અનાજ, રાખોડી અને રાઈ બ્રેડમાં જોવા મળે છે. આવા ખોરાકનો વપરાશ દિવસ દરમિયાન થવો જોઈએ, જ્યારે ભાગ નાના હોવા જોઈએ,
- પશુ ચરબીનું સેવન ઓછું કરો.તે ચરબીવાળા માંસ, ચરબી, તેમજ સોસેઝ, મેયોનેઝ, તેલ અને માંસ આધારિત બ્રોથમાં જોવા મળે છે,
- દરરોજ, શાકભાજી અને ફળો ખાઓ જેમાં ઓછી માત્રામાં ખાંડ હોય છે. તે સહિત તે ફળોને વધુ પ્રાધાન્ય આપવું યોગ્ય છે જેમાં મોટા પ્રમાણમાં ફાઇબર હોય છે, અને તમારે ખાટા અથવા મીઠા અને ખાટાને પણ પસંદ કરવું આવશ્યક છે. ઝડપી સંતૃપ્તિ માટે, કઠોળ અને કઠોળને ખોરાકમાં શામેલ કરવો જોઈએ.
- આલ્કોહોલ અને તમાકુના વપરાશને સંપૂર્ણપણે છોડી દેવા માટે, જો આ અશક્ય છે, તો તેમની સારવાર માત્ર સારવાર દરમિયાન જ નહીં, પણ તે પછી પણ ઘટાડવી જોઈએ,
- દિવસમાં 5-6 વખત ખાય છે. ભાગો નાના હોવા જોઈએ. આ શરીરને વધુ ભાર કરવામાં મદદ કરશે નહીં, પણ energyર્જા ઉત્પન્ન કરવા માટે જરૂરી ખોરાકની માત્રા પ્રાપ્ત કરવાની મંજૂરી આપશે,
- નિયમિત વ્યાયામ કરો. આ કિસ્સામાં, પ્રથમ તાલીમ 15 મિનિટથી વધુ ન હોવી જોઈએ અને તે તીવ્ર ન હોવી જોઈએ. ધીરે ધીરે, તમે તેમની જટિલતામાં વધારો કરી શકો છો. તે ધ્યાનમાં લેવું જોઈએ કે તેઓ કોઈ નિષ્ણાતની દેખરેખ હેઠળ હાથ ધરવા જોઈએ, ખાસ કરીને પહેલા અઠવાડિયામાં,
- જો કામ બેઠાડુ છે, તો પછી થોડો વિરામ લેવો જરૂરી છે, જે દરમિયાન ટૂંકા વોર્મ-અપ કરવું જોઈએ,
- સારવાર શરૂ થયાના એક મહિના પછી સુગર ટેસ્ટ માટે રક્તદાન કરો. તેઓ સારવારના ફાયદાઓને ઓળખવામાં મદદ કરી શકે છે. જો તમે છ મહિના પછી પરીક્ષણો પસાર કરો છો, તો તે સ્થાપિત કરવામાં મદદ કરશે કે રોગ સંપૂર્ણપણે મટાડ્યો છે કે નહીં અને પાછો આવ્યો કે નહીં.
પ્રિડિબાઇટિસ એ ચેતવણી આપનારી નિશાની છે કે તમને પ્રકાર 2 ડાયાબિટીઝ થવાનું જોખમ છે. આનો અર્થ એ કે તમારી બ્લડ સુગર હોવી જોઈએ તેના કરતા વધારે છે. ટાઇપ 2 ડાયાબિટીસવાળા મોટાભાગના લોકોને શરૂઆતમાં પ્રિડીબીટીસ હોય છે. સારા સમાચાર એ છે કે જીવનશૈલીમાં પરિવર્તન તમને તમારી બ્લડ સુગરને સામાન્યમાં પાછા લાવવામાં અને ડાયાબિટીઝની શરૂઆતને અટકાવવામાં અથવા વિલંબ કરવામાં મદદ કરી શકે છે.
પ્રિડિબાઇટિસ ત્યારે થાય છે જ્યારે શરીર હોર્મોન ઇન્સ્યુલિન પ્રત્યે યોગ્ય રીતે પ્રતિક્રિયા આપતો નથી અને તેથી લોહીમાં ગ્લુકોઝ (સુગર) ને સામાન્ય સ્તરે જાળવી શકતો નથી. તે જ સમયે, બ્લડ સુગરનું સ્તર સામાન્ય કરતા વધારે હોય છે, પરંતુ ડાયાબિટીસનું નિદાન સ્થાપિત કરવા માટે તે પર્યાપ્ત નથી. જો તેની સારવાર ન કરવામાં આવે તો, સમય જતાં સ્થિતિ વધુ વણસી શકે છે અને ટાઇપ 2 ડાયાબિટીઝ મેલીટસ અને અન્ય ગંભીર ગૂંચવણો, જેમ કે હૃદય અને મોટા રક્ત વાહિનીના રોગો, સ્ટ્રોક, ક્ષતિગ્રસ્ત દ્રષ્ટિ, નર્વસ સિસ્ટમના રોગો અને કિડનીના વિકાસ તરફ દોરી શકે છે.
પૂર્વગ્રહ રોગનું કારણ શું છે?
એવું માનવામાં આવે છે કે શરીરના વધુ વજનવાળા, બેઠાડુ જીવનશૈલી તરફ દોરી જતા અથવા આ રોગનો પારિવારિક ઇતિહાસ ધરાવતા લોકોમાં પૂર્વગ્રહ થવાની સંભાવના વધારે હોય છે. એવું પણ માનવામાં આવે છે કે જે સ્ત્રીઓને સગર્ભાવસ્થા ડાયાબિટીસ હોય છે, તેઓમાં પૂર્વગમ ડાયાબિટીસ થવાની સંભાવના વધારે છે.
પૂર્વગ્રહયુક્ત રોગવાળા મોટાભાગના લોકોમાં કોઈ લક્ષણો હોતા નથી. પરંતુ જો તમને પૂર્વગ્રહ છે, તો તમારે ડાયાબિટીઝના ચિહ્નો માટે દેખરેખ રાખવાની જરૂર છે, જેમ કે:
જોખમ જૂથ
અમેરિકન ડાયાબિટીઝ એસોસિએશન પ્રિ-ડાયાબિટીઝની તપાસ કરવાની ભલામણ કરે છે, જો તમારી પાસે નીચેની હોય તો ટાઇપ 2 ડાયાબિટીસ થઈ શકે છે પૂર્વગ્રહ રોગના લક્ષણો:
તમારું વજન વધારે છે અને તમારી ઉંમર 45 45 વર્ષથી વધુ છે - ડ nextક્ટરની તમારી આગલી મુલાકાત દરમિયાન પૂર્વસૂચન માટે એક પરીક્ષણ લો.
તમારું વજન સામાન્ય છે અને તમારી ઉંમર 45 વર્ષ કે તેથી વધુ છે - ડ theક્ટરની મુલાકાત દરમિયાન તમારા ડ doctorક્ટરને પૂછો કે જો પરીક્ષાની જરૂર હોય તો.
45 વર્ષથી ઓછી ઉંમરના અને વધુ વજનવાળા - તમારું બોડી માસ ઇન્ડેક્સ (BMI) 25 અથવા વધુ છે - અને તમારી પાસે ટાઇપ 2 ડાયાબિટીઝના વિકાસ માટેના એક અથવા વધુ જોખમનાં પરિબળો છે, ઉદાહરણ તરીકે:
હાઇ બ્લડ પ્રેશર, પારોના 140/90 મિલીમીટરથી ઉપર. લો કોલેસ્ટ્રોલ હાઇ ડેન્સિટી લિપોપ્રોટીન (એચડીએલ) અને હાઇ - ટ્રાઇગ્લાઇસેરાઇડ્સ ટાઇપ 2 ડાયાબિટીસનો કૌટુંબિક ઇતિહાસ.
જે લોકોનાં માતાપિતા, ભાઈઓ અથવા બહેનો પ્રકાર 2 ડાયાબિટીઝ અથવા ડાયાબિટીઝ મેલીટસથી પીડાય છે, તેમના પરિવારોમાં ડાયાબિટીઝનો ઇતિહાસ નથી તેવા પુખ્ત લોકો કરતા આ રોગ થવાનું જોખમ વધારે છે.
સગર્ભાવસ્થા ડાયાબિટીઝ અથવા 4 કિલોથી વધુ વજનવાળા બાળકનો જન્મ. જે સ્ત્રીઓને સગર્ભાવસ્થા ડાયાબિટીસ હોય છે, અથવા જેમણે સામાન્ય કરતાં મોટા બાળકને જન્મ આપ્યો છે, તેઓને જીવનના પછીના તબક્કે ટાઇપ 2 ડાયાબિટીસ થવાનું જોખમ રહેલું છે.
વંશીય અને વંશીયતા. આફ્રિકન, હિસ્પેનિક, એશિયન અને પેસિફિક આઇલેન્ડર લોકોમાં કોકેશિયન જાતિની તુલનામાં પ્રકાર 2 ડાયાબિટીઝ થવાની સંભાવના છે.
તમારું વજન વધારે છે, તમે શારીરિક વ્યાયામ કરતા નથી (અથવા ઓછી માત્રામાં કરો) અને ટાઇપ -2 ડાયાબિટીઝ થવાનું જોખમ ઘટાડવા માગો છો.
પ્રિવેન્શન વર્કિંગ ગ્રૂપ (યુએસપીએસટીએફ) એ લોકો માટે પરીક્ષણની ભલામણ કરે છે જેમના બ્લડ પ્રેશર 135/80 કરતા વધારે છે.
પ્રિડિબાઇટિસ સારવાર
જો તમને પ્રિડિબાઇટિસ હોવાનું નિદાન થયું છે, તો પછી તમે પોતે જ તેની સારવારમાં મુખ્ય ભૂમિકા ભજવશો, અને તમને આ સ્થિતિને વિરુદ્ધ કરવાની અથવા ટાઇપ 2 ડાયાબિટીઝની પ્રગતિમાં વિલંબ કરવાની તક મળશે. વજન ઓછું કરવું, તંદુરસ્ત આહાર જાળવવો, અને નિયમિત કસરત કરવો એ ડાયાબિટીઝની શરૂઆતને રોકવામાં અથવા વિલંબ કરવામાં ખૂબ અસરકારક છે, અને કોરોનરી હ્રદય રોગ અથવા સ્ટ્રોક જેવી અન્ય મુશ્કેલીઓ થવાનું જોખમ પણ ઘટાડે છે. તે સરળ લાગે છે, પરંતુ તે તમારા એકંદર આરોગ્ય માટે અને ડાયાબિટીસના વિકાસને રોકવા માટે ખૂબ જ મહત્વપૂર્ણ છે.
કેટલાક કિસ્સાઓમાં, આહાર અને કસરત ઉપરાંત, તમારા ડ doctorક્ટર તમને સૂચિત કરી શકે છે દવાઓ . પરંતુ તાજેતરના અધ્યયનોએ માત્ર આહારનું પાલન કરીને અને કસરત કરીને ડાયાબિટીઝને રોકવામાં આશાસ્પદ પરિણામો દર્શાવ્યા છે. યુનાઇટેડ સ્ટેટ્સના એક મોટા અધ્યયન (ડાયાબિટીઝ પ્રિવેન્શન પ્રોગ્રામ) એ બતાવ્યું કે જીવનશૈલીમાં આ ફેરફારો, દવા પીવા કરતાં ડાયાબિટીસ થવાનું જોખમ ઓછું કરવા માટે વધુ અસરકારક હતા.
જેમણે ઓછું વજન ગુમાવ્યું (તેમના કુલ શરીરના વજનના 5-10%) અને શારીરિક કસરતમાં રોકાયેલા હતા તેઓએ તેમના જોખમનું સ્તર 58% સુધી ઘટાડ્યું. જેમણે દવાઓ લીધી હતી તેઓએ તેમના જોખમને 31% ઘટાડ્યા હતા.
ઇન્સ્યુલિન ઉપચાર
ઇન્સ્યુલિન ઉપચાર એ કાર્બોહાઇડ્રેટ ચયાપચયની મહત્તમ શક્ય વળતર, હાયપો- અને હાયપરગ્લાયકેમિઆની રોકથામ અને આ રીતે ડાયાબિટીઝની ગૂંચવણોને રોકવાનો લક્ષ્યાંક છે. પ્રકાર 1 ડાયાબિટીસવાળા લોકો માટે ઇન્સ્યુલિન સારવાર મહત્વપૂર્ણ છે અને ટાઇપ 2 ડાયાબિટીઝવાળા લોકો માટે કેટલીક પરિસ્થિતિઓમાં તેનો ઉપયોગ કરી શકાય છે.
ઇન્સ્યુલિન ઉપચારની નિમણૂક માટેના સંકેતો:
- પ્રકાર 1 ડાયાબિટીસ
- કેટોએસિડોસિસ, ડાયાબિટીક હાયપરosસ્મોલર, હાયપરલેક્ટીસિમિક કોમા.
- ડાયાબિટીસ સાથે ગર્ભાવસ્થા અને બાળજન્મ.
- પ્રકાર 2 ડાયાબિટીઝનું મહત્વપૂર્ણ વિઘટન.
- પ્રકાર 2 ડાયાબિટીઝની અન્ય પદ્ધતિઓ સાથે સારવારની અસરનો અભાવ.
- ડાયાબિટીઝમાં નોંધપાત્ર વજન ઘટાડવું.
- ડાયાબિટીક નેફ્રોપથી.
હાલમાં, મોટી સંખ્યામાં ઇન્સ્યુલિન તૈયારીઓ છે જે ક્રિયાના સમયગાળા (અલ્ટ્રાશોર્ટ, ટૂંકા, મધ્યમ, લાંબા સમય સુધી) થી અલગ પડે છે, શુદ્ધિકરણ (મોનોપિક, મોનોકોમ્પોન્ટ), પ્રજાતિની વિશિષ્ટતા (માનવ, ડુક્કરનું માંસ, બોવાઇન, આનુવંશિક રીતે ઇજનેરી, વગેરે).
મેદસ્વીપણા અને મજબૂત ભાવનાત્મક તાણની ગેરહાજરીમાં, ઇન્સ્યુલિન દરરોજ શરીરના વજનના 1 કિલોગ્રામ દીઠ 0.5-1 યુનિટની માત્રામાં સૂચવવામાં આવે છે. ઇન્સ્યુલિનની રજૂઆત આના સંદર્ભમાં શારીરિક સ્ત્રાવને નકલ કરવા માટે બનાવવામાં આવી છે, નીચેની આવશ્યકતાઓ આગળ મૂકવામાં આવે છે:
- ઇન્સ્યુલિનની માત્રા શરીરમાં પ્રવેશતા ગ્લુકોઝના ઉપયોગ માટે પૂરતી હોવી જોઈએ.
- ઇન્જેક્ટેડ ઇન્સ્યુલિન સ્વાદુપિંડના મૂળભૂત સ્ત્રાવની નકલ કરવી જોઈએ.
- ઇન્જેક્ટેડ ઇન્સ્યુલિન ઇન્સ્યુલિન સ્ત્રાવના અનુગામી શિખરોની નકલ કરવી જોઈએ.
આ સંદર્ભમાં, કહેવાતી તીવ્ર ઇન્સ્યુલિન ઉપચાર છે. ઇન્સ્યુલિનની દૈનિક માત્રા લાંબા અને ટૂંકા અભિનય ઇન્સ્યુલિન વચ્ચે વહેંચાયેલી છે. વિસ્તૃત ઇન્સ્યુલિન સામાન્ય રીતે સવારે અને સાંજે આપવામાં આવે છે અને સ્વાદુપિંડના મૂળભૂત સ્ત્રાવની નકલ કરે છે. કાર્બોહાઇડ્રેટ ધરાવતા દરેક ભોજન પછી ટૂંકા અભિનયવાળા ઇન્સ્યુલિન આપવામાં આવે છે, આપેલા ભોજનમાં ખાવામાં આવેલા બ્રેડ એકમોના આધારે ડોઝ બદલાઈ શકે છે.
ઇન્સ્યુલિન ઇન્સ્યુલિન સિરીંજ, પેન સિરીંજ અથવા વિશેષ મીટરિંગ પંપનો ઉપયોગ કરીને સબક્યુટ્યુન ઇંજેક્શન આપવામાં આવે છે. હાલમાં, રશિયામાં, સિરીંજ પેનનો ઉપયોગ કરીને ઇન્સ્યુલિન સંચાલિત કરવાની સૌથી સામાન્ય પદ્ધતિ. આ પરંપરાગત ઇન્સ્યુલિન સિરીંજની તુલનામાં વધુ સુવિધા, ઓછી સ્પષ્ટ અગવડતા અને વહીવટની સરળતાને કારણે છે. સિરીંજ પેન તમને ઇન્સ્યુલિનની આવશ્યક માત્રા ઝડપથી અને લગભગ પીડારહિત રીતે દાખલ કરવાની મંજૂરી આપે છે.
સુગર ઘટાડતી દવાઓ
સુગર-લોઅરિંગ ગોળીઓ આહાર ઉપરાંત ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ માટે સૂચવવામાં આવે છે. રક્ત ખાંડ ઘટાડવાની પદ્ધતિ દ્વારા ખાંડ-ઘટાડતી દવાઓના નીચેના જૂથો અલગ પડે છે:
- બિગુનાઇડ્સ (મેટફોર્મિન, બુફોર્મિન, વગેરે) - આંતરડામાં ગ્લુકોઝનું શોષણ ઘટાડે છે અને પેરિફેરલ પેશીઓના સંતૃપ્તિમાં ફાળો આપે છે. બિગુઆનાઇડ્સ લોહીમાં યુરિક એસિડનું સ્તર વધારીને ગંભીર સ્થિતિના વિકાસનું કારણ બની શકે છે - 60 વર્ષથી વધુ ઉંમરના દર્દીઓમાં લેક્ટિક એસિડિસિસ, તેમજ યકૃત અને કિડની નિષ્ફળતા, ક્રોનિક ચેપથી પીડાતા લોકો. મોટા મેદસ્વી દર્દીઓમાં બીગ્યુનાઇડ્સ સામાન્ય રીતે ન nonન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ માટે સૂચવવામાં આવે છે.
- સલ્ફonyનીલ્યુરિયા તૈયારીઓ (ગ્લાયસિડોન, ગ્લિબેનક્લેમાઇડ, ક્લોરપ્રોપેમાઇડ, કાર્બામાઇડ) - સ્વાદુપિંડના cells-કોષો દ્વારા ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરે છે અને પેશીઓમાં ગ્લુકોઝના પ્રવેશને પ્રોત્સાહન આપે છે. આ જૂથની દવાઓની શ્રેષ્ઠ રીતે પસંદ કરેલી માત્રા> 8 એમએમઓએલ / એલ ના ગ્લુકોઝ સ્તરને સમર્થન આપે છે. ઓવરડોઝથી, હાયપોગ્લાયસીમિયા અને કોમાનો વિકાસ શક્ય છે.
- આલ્ફા-ગ્લુકોસિડેઝ ઇન્હિબિટર (મ migગ્લિટોલ, એકેરોઝ) - લોહીમાં શર્કરાની વૃદ્ધિ ધીમું કરે છે, સ્ટાર્ચના શોષણમાં સામેલ એન્ઝાઇમ્સને અવરોધિત કરે છે. આડઅસરો - પેટનું ફૂલવું અને ઝાડા.
- મેગ્લિટિનાઇડ્સ (નાટેગ્લાઇનાઇડ, રિપagગ્લિનાઇડ) - ખાંડના સ્તરમાં ઘટાડો થવાનું કારણ બને છે, સ્વાદુપિંડને ઇન્સ્યુલિન સ્ત્રાવિત કરવા માટે ઉત્તેજીત કરે છે. આ દવાઓની અસર રક્ત ખાંડ પર આધારિત છે અને હાયપોગ્લાયકેમિઆનું કારણ નથી.
- થિયાઝોલિડિનેડીઅન્સ - યકૃતમાંથી મુક્ત થતી ખાંડની માત્રા ઘટાડે છે, ઇન્સ્યુલિનમાં ચરબીની કોશિકાઓની સંવેદનશીલતા વધે છે. હૃદયની નિષ્ફળતામાં બિનસલાહભર્યું.
ઉપરાંત, ડાયાબિટીઝના ફાયદાકારક ઉપચારાત્મક પ્રભાવમાં વધુ વજન અને વ્યક્તિગત મધ્યમ શારીરિક પ્રવૃત્તિમાં ઘટાડો થાય છે. સ્નાયુબદ્ધ પ્રયત્નોને લીધે, ગ્લુકોઝના ઓક્સિડેશનમાં વધારો થાય છે અને લોહીમાં તેની સામગ્રીમાં ઘટાડો થાય છે.
પ્રિડિબાઇટિસ પોષણના નિયમો
જો તમને પૂર્વવર્તી રોગનું નિદાન થાય છે, તો તમારે નીચેના નિયમોનું પાલન કરવું આવશ્યક છે:
- ખોરાક અપૂર્ણાંક હોવો જોઈએ - દિવસમાં 5-6 વખત. તમારે ભૂખની થોડી લાગણી સાથે ટેબલમાંથી ઉભા થવાની જરૂર છે. ભોજન દર 4 કલાકમાં પુનરાવર્તિત થાય છે.
- મેનૂ બનાવવાની સલાહ આપવામાં આવે છે જેથી કાર્બોહાઇડ્રેટ ઉત્પાદનો (અનાજ, ફળ) દિવસના પહેલા ભાગમાં પીવામાં આવે, અને પ્રોટીન - બીજામાં.
- આહારમાંથી કહેવાતા ઝડપી કાર્બોહાઇડ્રેટ્સને બાકાત કરો - સરળ શર્કરાવાળા ખોરાક કે જે પાચક તંત્રમાં કોઈપણ પરિવર્તન વિના શોષાય છે અને તરત જ રક્તમાં શર્કરાના સ્તરમાં વધારો કરે છે. આ એવા કોઈપણ ઉત્પાદનો અને વાનગીઓ છે જેમાં શુદ્ધ ખાંડ, પ્રીમિયમ લોટ, મીઠી ફળો, મધ, શાકભાજી 50 થી વધુ ગ્લાયકેમિક ઇન્ડેક્સ છે.
- જંક ફૂડ, પ્રોસેસ્ડ ખોરાક અને પ્રોસેસ્ડ ખોરાકનો ઇનકાર કરો, ભલે તેમની રચનામાં સરળ શર્કરા અથવા વધારે ચરબી ન બતાવવામાં આવે - ખોરાક સરળ, વધુ સારું.
- ચરબીવાળા માંસ, ફેટી ડેરી ઉત્પાદનો, શુદ્ધ તેલનો ઉપયોગ મર્યાદિત કરો.
- ઉચ્ચ કેલરીવાળા સ્વીટનર્સ (ફ્રુટોઝ, ઝાયલીટોલ, સોર્બીટોલ) નો ઉપયોગ કરશો નહીં. સ્ટીવિયા આધારિત સ્વીટનર્સ શ્રેષ્ઠ છે - તે કુદરતી, કેલરી મુક્ત અને કાર્બોહાઈડ્રેટ ચયાપચયને સામાન્ય બનાવવાની દ્રષ્ટિએ પણ ઉપયોગી છે. લેખમાં ખાંડના અવેજી વિશે વધુ વાંચો: ડાયાબિટીઝ માટે ખાંડના અવેજી.
- દરરોજ 1.5-2 લિટર પાણી પીવો. આ ઉપરાંત, હર્બલ ટી અને સુગર ફ્રી કોફી, વનસ્પતિના રસની મંજૂરી છે.
મંજૂરી અને પ્રતિબંધિત ઉત્પાદનોને ઓળખવાનું વધુ સરળ બનાવવા માટે, તમે નીચેના કોષ્ટકમાં પણ નેવિગેટ કરી શકો છો:

સરળ વજન ઘટાડવા માટેની ખાધ ધ્યાનમાં લેતા વ્યક્તિગત દૈનિક કેલરીક મૂલ્યની ગણતરી કરવી જરૂરી છે. આ કિસ્સામાં, તમે તબીબી આહાર નંબર 9 અને નંબર 8 પર આધાર રાખી શકો છો:

3-દિવસીય પૂર્વગ્રહ ડાયેટ મેનૂ
અહીં ત્રણ દિવસ માટે ડાયેટ મેનૂનું ઉદાહરણ છે:
- સવારનો નાસ્તો: બાફેલી ઇંડા, વનસ્પતિ કચુંબર, રાઈ બ્રેડનો ટુકડો.
- હાઈ ચા: ઓછી કેલરી દહીં.
- લંચ: બાફેલી ગોમાંસ, બિયાં સાથેનો દાણો, તાજી શાકભાજી અને bsષધિઓનો ભાગ.
- હાઈ ચા: વનસ્પતિ સૂપ, સાર્વક્રાઉટ, રાઈ બ્રેડની કટકા, 1 સફરજન.
- ડિનર: બાફેલી માછલી, ફળ જેલી.
- સુતા પહેલા: કેફિરનો ગ્લાસ.
- સવારનો નાસ્તો: તાજી બેરી સાથે ઓટમીલ, ઘઉંના લોટની બ્રેડનો ટુકડો.
- હાઈ ચા: 1 નારંગી.
- લંચ: ચિકન સૂપ સૂપ, બ્રેડ, છૂંદેલા શાકભાજી.
- હાઈ ચા: દહીં.
- ડિનર: બાફેલી બીફ, તાજી શાકભાજી, શેકેલી ઝુચીની.
- સુતા પહેલા: જેલી.

- સવારનો નાસ્તો: દૂધ પોર્રીજ, 1 ગ્રેપફ્રૂટ.
- હાઈ ચા: ફળ અને દહીં સાથેનો ગ્લાસ.
- લંચ: કાકડીઓ સાથે માંસબોલ્સ, બિયાં સાથેનો દાણો, કોબી કચુંબર સાથે સૂપ.
- હાઈ ચા: બદામ સાથે ઓછી કેલરી કુટીર ચીઝ.
- ડિનર: કોળું સૂપ, 2 બાફેલી ઇંડા, બ્રેડનો ટુકડો.
- સુતા પહેલા: કેફિરનો ગ્લાસ.

દવાઓની ક્યારે જરૂર પડે છે?
એવા સમયે હોય છે જ્યારે, આહાર અને શારીરિક શિક્ષણ ઉપરાંત, ડ doctorક્ટર દવાઓ સૂચવે છે. આ સુગર-ઘટાડતી દવાઓ છે - મનીનીલ, એમેરીલ, ગ્લાયસિડન, ગ્લિનાઇડ્સ, આલ્ફા-ગ્લુકોસિડેઝ ઇન્હિબિટર, વગેરે. જો ડ doctorક્ટર તેમને સૂચવે છે, તો તેનો અર્થ એ છે કે દર્દીને બ્લડ સુગરને ઝડપથી સામાન્ય બનાવવા અને શરીરનું વજન ઘટાડવામાં મદદ કરવામાં અર્થપૂર્ણ છે (ડાયાબિટીઝથી વજન કેવી રીતે ઓછું કરવું તે પણ જુઓ). મુખ્ય બાબત એ છે કે આ દવાઓ પર "આંચકો આવે" નહીં, તેમના નબળા આહારની ભરપાઇ કરવી, અને તે સમજવું કે દવાઓ સંપૂર્ણપણે હાનિકારક હોઈ શકતી નથી - જેટલી ઓછી તમે તેમને લો, તે વધુ સારું છે.
વ્યક્તિગત રીતે, ઉપસ્થિત ચિકિત્સક ઇન્સ્યુલિન ઉપચાર સૂચવી શકે છે. એક નિયમ તરીકે, આ નિદાન માટે ઇન્સ્યુલિન "થાકેલા" સ્વાદુપિંડને ટેકો આપવા માટે જરૂરી હંગામી પગલા તરીકે સૂચવવામાં આવે છે. જેમ જેમ સારવાર પ્રગતિ કરે છે, જ્યારે તમે શારીરિક શિક્ષણ અને આહારની સહાયથી ઇન્સ્યુલિન પ્રત્યેના પેશીઓના પ્રતિકારને ઘટાડી શકો છો, ત્યારે "આરામ કરેલો" સ્વાદુપિંડ તેના કાર્યોનો સામનો કરવાનું શરૂ કરશે, કારણ કે "વસ્ત્રો માટે" કામ કરવાની જરૂરિયાત અદૃશ્ય થઈ જશે.
પૂર્વસૂચકતાના કિસ્સામાં, ઇન્સ્યુલિન ઉત્પન્ન કરનારા ઉત્તેજકો સૂચવવામાં આવતા નથી કારણ કે તે હાનિકારક હોઈ શકે છે. એક નિયમ તરીકે, ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચયના આ તબક્કે, સ્વાદુપિંડ માત્ર ઇન્સ્યુલિનના સ્ત્રાવને જ ઘટાડતો નથી, પરંતુ તે સામાન્ય કરતાં વધુ ઉત્પાદન કરે છે. સમસ્યા સ્વાદુપિંડમાં નથી, પરંતુ ટીશ્યુ ઇન્સ્યુલિન પ્રતિકારમાં છે. જો તમે વધુમાં ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરો છો, તો સ્વાદુપિંડ તબીબી હસ્તક્ષેપ વિના બન્યું હોય તેના કરતાં સ્વાદિષ્ટ માત્રામાં ઝડપથી ખાલી થાય છે.
જો તમને પૂર્વગ્રહ છે, તો તમે આજીવિકાસ માટેના વિશેષ આહાર જેવી સરળ ભલામણોને અનુસરીને રોગના વિકાસને અટકાવી અથવા વિલંબ કરી શકો છો:
તમે જેટલી ચરબી વાપરો તે મર્યાદિત કરો. ચરબી ઓછી અને દ્રાવ્ય રેસામાં વધારે એવા ખોરાક લો.
ઓછી કેલરી ખાય છે.
બ્લડ સુગરમાં અચાનક વધારો ન થાય તે માટે મીઠાઈઓને મર્યાદિત કરો. ત્રણ મુખ્ય પોષક તત્ત્વો (કાર્બોહાઈડ્રેટ, પ્રોટીન અને ચરબી) માંથી, કાર્બોહાઇડ્રેટ્સ રક્ત ખાંડના સ્તરને સૌથી વધુ અસર કરે છે.
સ્વસ્થ આહાર માટેની વ્યક્તિગત યોજના વિશે તમારા ડ doctorક્ટર સાથે વાત કરો.
એક મોટા અધ્યયનમાં દર્શાવવામાં આવ્યું છે કે જે લોકો આહારનું પાલન કરે છે - શાકભાજી, માછલી, મરઘાં અને આખા અનાજવાળા ખોરાક ખાય છે - લાલ માંસ, પ્રોસેસ્ડ માંસનું વધુ પ્રમાણ ધરાવતા આહારનું પાલન કરતા લોકોની તુલનામાં પ્રકાર 2 ડાયાબિટીઝ થવાનું જોખમ ઓછું છે. , ફેટી ડેરી ઉત્પાદનો, શુદ્ધ અનાજ અને મીઠાઈઓ. પૂર્વગ્રહ માટે તમારા આહારની યોજના કરવાથી તમે ખોરાક પર નવેસરથી દેખાવ લેશો. તમારા આહારને અનુકૂળ કરવાની ઘણી સરળ રીતો છે. પ્રમાણિત ન્યુટ્રિશનિસ્ટ તમને પોષણ યોજના બનાવવામાં સહાય કરી શકે છે જે તમારી જીવનશૈલીને બંધબેસશે.
શારીરિક વ્યાયામ
અઠવાડિયામાં ઓછામાં ઓછા 5 દિવસ માટે દિવસમાં ઓછામાં ઓછા 30 મિનિટ માટે મધ્યમ-તીવ્રતાની કસરત કરો. મધ્યમ પ્રવૃત્તિ તાજી હવામાં ચાલવા, કલાક દીઠ 10-12 માઇલની ઝડપે સાયકલિંગ, સ saવાળી અથવા બોલને ટોપલીમાં ફેંકી દેવા સમાન છે. આ પ્રકારની પ્રવૃત્તિ સાથે, તમે નોંધ કરી શકો છો કે તમારું હૃદય ઝડપથી ધબકતું છે.

દિવસમાં ઓછામાં ઓછા 20 મિનિટ જોરશોરથી કસરત કરો. તેઓ જોગિંગ, 12 માઇલ પ્રતિ કલાકની સાયકલિંગ, સ્કીઇંગ અથવા બાસ્કેટબ .લ રમવા સમાન છે. આવી કસરતો કરવાથી, તમે જોશો કે તમારા શ્વાસ ઝડપી થાય છે અને તમારું હૃદય ખૂબ જ ઝડપથી ધબકતું હોય છે.
દિવસ દરમિયાન 10 મિનિટ અથવા તેથી વધુ સમય માટે વિવિધ પ્રકારની પ્રવૃત્તિમાં રોકાયેલા, તમે ઉપરોક્ત ભલામણોને અનુસરો છો. એક અથવા બંને પ્રકારની કસરતો તમે તમારા માટે પસંદ કરી શકો છો. કસરત દરમ્યાન અને પછી anર્જાના સ્ત્રોત તરીકે ગ્લુકોઝનો ઉપયોગ કરીને તમારા બ્લડ સુગરને નિયંત્રિત કરવામાં વ્યાયામ કરવામાં મદદ કરે છે. તે તમને ઇન્સ્યુલિનનો પ્રતિસાદ આપવા અને ડાયાબિટીઝનું જોખમ ઓછું કરવામાં પણ મદદ કરે છે. આ ઉપરાંત, શારીરિક પ્રવૃત્તિ તમને તંદુરસ્ત વજન જાળવવામાં, ઉચ્ચ કોલેસ્ટ્રોલને ઓછું કરવામાં, ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન (એચડીએલ) અથવા "સારા કોલેસ્ટ્રોલ" કોલેસ્ટરોલ અને નીચા હાઈ બ્લડ પ્રેશરને જાળવવામાં મદદ કરે છે. આ લાભો હૃદય અને રક્ત વાહિની રોગો (રક્તવાહિની રોગો) ના વિકાસને રોકવામાં પણ મદદ કરે છે. તમે દરેક સત્ર દરમિયાન લાંબા સમય સુધી વ્યાયામ કરીને ડાયાબિટીઝ થવાનું જોખમ ઘટાડી શકો છો.
વર્ગોમાં મધ્યમ વ walkingકિંગ અથવા વધુ getર્જાસભર કસરતો હોઇ શકે છે, જેમ કે જોગિંગ, રનિંગ, સાયકલિંગ અથવા ટેનિસ રમવું. અધ્યયનમાં એ પણ દર્શાવ્યું છે કે બાગકામ અથવા બરફના ઉછાળા જેવી અન્ય પ્રવૃત્તિઓ પણ ફાયદાકારક અસર કરી શકે છે. સલામત કસરત પ્રોગ્રામ માટેની યોજના વિશે તમારા ડ doctorક્ટર સાથે વાત કરો.
પૂર્વગ્રહ માટેના દવાઓ
સૂચવવામાં આવે તો દવા લો
કેટલાક કિસ્સાઓમાં, ડોકટરો ટેબ્લેટની તૈયારી સૂચવે છે, મોટેભાગે મેટફોર્મિન. તે ઇન્સ્યુલિન પ્રતિકાર ધરાવતા વ્યક્તિમાં યકૃત દ્વારા ઉત્પાદિત ખાંડની માત્રા ઘટાડે છે. તે પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ માટે પણ યોગ્ય હોઈ શકે છે. જો તમારા ડ doctorક્ટરએ તમને પૂર્વસૂચકતા વિરુદ્ધ કોઈ દવા સૂચવી છે, તો તે લેવાનું ભૂલશો નહીં, કારણ કે તે તમને સૂચવવામાં આવ્યું છે.
પ્રિય વાચકો, હેલો! પ્રિડિબાઇટિસ એ શરીરની એક સ્થિતિ છે જ્યારે કોઈ વ્યક્તિને ડાયાબિટીઝ થવાનું જોખમ વધી જાય છે. ઉદાહરણ તરીકે, ખાંડનું પ્રમાણ થોડું એલિવેટેડ છે, પરંતુ ડાયાબિટીસના નિદાન માટે પૂરતું નથી. જો સમયસર શરીરની પૂર્વવ્યાવસાયિક સ્થિતિનું નિદાન થાય છે, તો સમયસર સારવાર આ રોગ સાથે સંકળાયેલી ગંભીર ગૂંચવણોને અટકાવશે. તે સમજવું અગત્યનું છે કે કેટલીકવાર ડાયાબિટીઝની ગૂંચવણો, નિદાન કરવામાં આવશે તેના કરતા ખૂબ પહેલા પોતાને પ્રગટ કરે છે. ત્યાં એક નિશ્ચિત લક્ષણ અને જોખમ જૂથ છે જેના વિશે દરેકને જાણવું જોઈએ. અમે આ લેખમાં ક્રમમાં આ બધાને આવરી લઈશું.
તો પ્રિબીબેટ એટલે શું? તબીબી દ્રષ્ટિએ, આ નબળાઇ ગ્લુકોઝ સહિષ્ણુતા છે. સરળ શબ્દોમાં કહીએ તો, આ ખોરાક અને પ્રવાહી સાથે શરીરમાં પ્રવેશતી ખાંડના શોષણ અને પ્રક્રિયાનું ઉલ્લંઘન છે. આ રોગમાં સ્વાદુપિંડ ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પરંતુ અપૂરતી માત્રામાં. પૂર્વનિર્ધારણ રાજ્ય ધરાવતા લોકોને ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ રહેલું છે. પરંતુ, જ્યારે તમે સમાન નિદાન સાંભળો છો ત્યારે તરત ડરશો નહીં. આ સ્થિતિ મટાડી શકાય છે. આ કરવા માટે, તમારા આહાર, જીવનશૈલીમાં અને બ્લડ સુગરના સામાન્ય સ્તરને પુન restoreસ્થાપિત કરવા માટે દવાઓની સહાયથી પરિવર્તન કરવું પૂરતું છે. આ સરળ પગલાં ડાયાબિટીઝને રોકવામાં મદદ કરશે.
ખાંડનું વિશ્લેષણ ડીકોડિંગ:
- ધોરણ - 5.5 એમએમઓએલ / એલ સુધી,
- પ્રિડિબાઇટિસ - 5.5 થી 6.9 એમએમઓએલ / એલ સુધી,
- ડાયાબિટીઝ - 7 એમએમઓએલ / એલથી વધુ.
તે જ સમયે, ડાયાબિટીસનું નિદાન અનેક પરીક્ષણોના પરિણામો અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા આવશ્યક પરીક્ષા અનુસાર કરવામાં આવે છે.
પ્રિડિબાઇટિસ - બ્લડ સુગરનું સ્તર, સામાન્ય કરતા થોડું વધારે, માત્ર ડ doctorક્ટર જ નહીં, પણ તમને પણ ચેતવવું જોઈએ. ફરજિયાત (તમે પાણીનો ઘૂંટડો પણ લઈ શકતા નથી). ફક્ત આ રીતે વિશ્લેષણ વિશ્વસનીય રહેશે. જો બ્લડ સુગર માટેના ઘણા પરીક્ષણો તેના વધતા સૂચકાંકો બતાવે છે, તો પછી ડોકટરે ગ્લાયકેટેડ હિમોગ્લોબિન (છેલ્લા months મહિનામાં ખાંડની સાંદ્રતા બતાવે છે) માટે નસોમાંથી રક્તદાન કરવું જોઈએ. આ વિશ્લેષણ એક દિવસ પહેલા ખોરાક અથવા પ્રવાહીના સેવન પર આધારિત નથી. ગ્લાયકેટેડ હિમોગ્લોબિનનો દર સામાન્ય રીતે 6% કરતા વધુ ન હોવો જોઈએ.
પૂર્વસૂચન લક્ષણો અને ચિહ્નો
પૂર્વગ્રહ રોગની સ્થિતિ સામાન્ય રીતે ઉચ્ચારણ લક્ષણો વિના આગળ વધે છે, જે સમયસર નિદાનને ખૂબ જટિલ બનાવે છે. પરંતુ, કેટલાક લક્ષણો હજી પણ છે. તમારે પહેલા શું ધ્યાન આપવું જોઈએ:
- તરસ વધી
- થોડા સમય માટે શૌચાલયની વારંવાર સફર
- અસ્પષ્ટ દ્રષ્ટિ
- શરીરની સતત સુસ્તી અને થાક.
કેટલીકવાર, કેટલાક ક્લિનિકલ પરીક્ષણો દરમિયાન પૂર્વસૂચકતાના કેટલાક ચિહ્નો શોધી શકાય છે.
- ડાયાબિટીસ માટે આનુવંશિક વલણ ધરાવતા લોકો,
- જે સ્ત્રીઓને ગર્ભવતી ડાયાબિટીસ હોય અને મોટા બાળક (4 કિલોથી વધુ) ને જન્મ આપ્યો હોય,
- જે લોકો મેદસ્વી અથવા વધુ વજનવાળા છે,
- જે વ્યક્તિઓ ખોટી અને બેઠાડુ જીવનશૈલી દોરે છે,
- વૃદ્ધો
- પોલિસિસ્ટિક અંડાશયના નિદાનવાળી સ્ત્રીઓ.
પ્રિડિબાઇટિસનું નિદાન ઘણી રીતે કરી શકાય છે: બ્લડ સુગર માટે આંગળીમાંથી લોહીનું પરીક્ષણ, ગ્લાયકેટેડ હિમોગ્લોબિન અને મૌખિક માટે નસોમાંથી લોહીનું પરીક્ષણ.
પ્રિડિબાઇટિસ - સારવાર અને પૂર્વસૂચન
"પૂર્વવ્યાવસાયિક રાજ્ય" નું નિદાન - અને પછી શું? ડાયાબિટીસ જેવા રોગ વધુ ગંભીર ન બને તે માટે તમારે તમારી જીવનશૈલી અને આહાર પર સંપૂર્ણ રીતે પુનર્વિચાર કરવો પડશે. સારવાર અસ્તિત્વમાં છે, અને પૂર્વસૂચન ખૂબ હકારાત્મક હોઈ શકે છે. અલબત્ત, બધી સારવાર વ્યક્તિગત હશે, અને શરીરના રોગવિજ્ .ાન પર સીધો આધાર રાખે છે જે રોગ તરફ દોરી જાય છે. તમારા પર થોડો પ્રયત્ન કરવા માટે તે પૂરતું છે, કારણ કે ગ્લુકોઝના વપરાશના નાના ઉલ્લંઘન સરળતાથી સુધારી શકાય છે. શરૂ કરવા માટે, અલબત્ત, તમારે તમારા વજનનું સામાન્યકરણ કરવું પડશે, જેનો અર્થ એ કે તમારે શારીરિક કસરત કરવાની જરૂર છે.
વધુમાં, ડ doctorક્ટર મેટફોર્મિન જેવી દવા આપી શકે છે. આ દવા રક્ત ખાંડને ઘટાડવાનો છે, હોર્મોન નથી. તે ગોળીઓના રૂપમાં ઉપલબ્ધ છે, અને ફક્ત એન્ડોક્રિનોલોજિસ્ટ લખે છે. આ દવા જાતે લેવાનું શરૂ કરશો નહીં. આ ડ્રગ એવા દર્દીઓ માટે સૂચવવામાં આવે છે જે વજન વધારે છે, જ્યારે પરંપરાગત આહાર ઉપચાર ગ્લુકોઝનું સ્તર ઘટાડવામાં મદદ કરતું નથી.
મેટફોર્મિન લેવાનો અર્થ એ નથી કે હવે તમે બધું ખાઈ શકો છો અને કંઈ થશે નહીં! ડાયેટ, ખરાબ ટેવો છોડી દેવી, એક સક્રિય જીવનશૈલી અને યોગ્ય પોષણ હંમેશાં પૂર્વગ્રહ અને ટાઈપ 2 ડાયાબિટીઝ જેવી બિમારીઓથી પીડિત લોકો માટે અગ્રતા હોવી જોઈએ. રોગની રોકથામ વિશે ભૂલશો નહીં, ખાસ કરીને જો તમને જોખમ હોય. તમારું વજન સારી સ્થિતિમાં રાખો, ઓછા મીઠા અને સ્ટાર્ચયુક્ત ખોરાક લો, ધૂમ્રપાન ન કરો, દારૂ ન પીશો અને રમતગમત ન લો - અને પછી તમારે તમારા સ્વાસ્થ્ય માટે ડરવાની જરૂર નહીં પડે.

લોક ઉપચાર સાથે ડાયાબિટીસની સારવાર
લાંબા સમય સુધી, વૈજ્ .ાનિકોએ કેટલાક છોડ તરફ ધ્યાન દોર્યું હતું જે રક્ત ખાંડને ઘટાડવામાં ખરેખર મદદ કરી શકે છે. ત્યાં પણ કેટલાક પ્લાન્ટ આધારિત રાશિઓ છે જે પૂર્વનિર્ધારણના કોર્સને નોંધપાત્ર રીતે દૂર કરી શકે છે. તેમને અન્ય અર્થો પર મોટો ફાયદો છે - તેઓ વ્યવહારિક રીતે આડઅસરો પેદા કરતા નથી અને સમગ્ર જીવતંત્ર પર ખૂબ નરમાશથી કાર્ય કરે છે. આ હર્બલ તૈયારીઓ વિવિધ સ્વરૂપો (સીરપ, ટિંકચર અને ડેકોક્શન્સ અને અન્ય) માં ઉપલબ્ધ છે.
પૂર્વવર્તી રોગમાં વનસ્પતિ અને છોડ શું મદદ કરી શકે છે:
- ખાટા સફરજન - દિવસમાં માત્ર 3 સફરજન ખાય છે,
- ઓટ્સનો ઉકાળો - ડાયાબિટીઝ માટે યકૃતને સંપૂર્ણ રીતે સ્થાપિત કરે છે,
- સ્ટિંગિંગ ખીજવવું રેડવાની ક્રિયા - તમે આ છોડને સૂપ અને સલાડમાં ઉમેરી શકો છો,
- અખરોટ, અથવા આ છોડના તાજા પાંદડા - તેઓ પ્રેરણા બનાવે છે અને તેને ડાયાબિટીઝથી પીવે છે,
- રોઝશિપ - આવા ઉકાળો રોગપ્રતિકારક શક્તિ વધારે છે અને શરીરમાં કાર્બોહાઇડ્રેટ ચયાપચયને સામાન્ય બનાવે છે.
સમજવાની મુખ્ય વસ્તુ એ છે કે પૂર્વસૂચન રોગની સારવાર ફક્ત હર્બલ ઉપચારના ઉપયોગથી હોવી જોઈએ નહીં - તે વ્યાપક હોવી જોઈએ. ઉપયોગી herષધિઓના તમામ ઉકાળો અને રેડવાની ક્રિયાને ડ theક્ટરની ભલામણો અને સૂચનોને પૂરક બનાવવી જોઈએ.
પ્રિય વાચકો, સમય દરમિયાન પ્રેબીબેટ શોધવા માટે તમારી બ્લડ સુગરને મોનિટર કરો. જેમ તમે લેખમાંથી સમજી ગયા છો, આવી સમસ્યાની વહેલી તપાસ તમને સમયસર આ સમસ્યા હલ કરવા પર ધ્યાન આપવાની મંજૂરી આપશે. અને હવે તમે જાણો છો કે આ કેવી રીતે કરવું.
મારા પ્રિય વાચકો! મને ખૂબ આનંદ થાય છે કે તમે મારા બ્લોગ તરફ જોયો, તમારો આભાર! શું આ લેખ તમારા માટે રસપ્રદ અને ઉપયોગી હતો? કૃપા કરીને ટિપ્પણીઓમાં તમારા અભિપ્રાય લખો. હું ઇચ્છું છું કે તમે સોશિયલ નેટવર્કમાં તમારા મિત્રો સાથે પણ આ માહિતી શેર કરો. નેટવર્ક.
હું ખરેખર આશા રાખું છું કે આપણે લાંબા સમય સુધી વાતચીત કરીશું, બ્લોગ પર ઘણા વધુ રસપ્રદ લેખ હશે. તેમને ચૂકી જવા માટે, બ્લોગ સમાચાર પર સબ્સ્ક્રાઇબ કરો.
સ્વસ્થ બનો! તૈસીયા ફિલીપોવા તમારી સાથે હતી.
પૂર્વનિર્ધારણ માટે કોણ સંવેદનશીલ છે?
તે સ્થાપિત કરવામાં આવ્યું છે કે લગભગ આઠ મિલિયન રશિયનો આ રોગવિજ્ .ાનથી પીડાય છે, અને સત્તાવાર રીતે 25 મિલિયનથી વધુ લોકો ડાયાબિટીસના દર્દીઓ છે. બાકીના (લગભગ 2/3) તબીબી સહાય લેતા નથી, અને તેમાંથી મોટાભાગના લોકો આ રોગ વિશે પણ જાણતા નથી.
જોખમ જૂથમાં શામેલ છે:

- વજનવાળા દર્દીઓ. આ કિસ્સામાં, ડાયાબિટીઝ થવાની સંભાવના ત્રીજા દ્વારા વધે છે,
- નબળા આનુવંશિકતાવાળા લોકો (સંબંધીઓમાં ડાયાબિટીઝના દર્દીઓ છે),
- ઉચ્ચ કોલેસ્ટરોલ દર્દીઓ
- સાથે સ્ત્રીઓ
- વૃદ્ધ લોકો
- જે દર્દીઓ પિરિઓડોન્ટલ રોગ અથવા ફુરનક્યુલોસિસ માટે સારવાર નથી લેતા.
ડ PDક્ટરો ખાસ કરીને પીડીના પ્રારંભિક નિદાનના મહત્વ પર ભાર મૂકે છે, કારણ કે તે વધુ ગંભીર પેથોલોજીના દેખાવને અટકાવી શકે છે.
બાળકોમાં પ્રિડિબાઇટિસ પણ શોધી શકાય છે. આ પાછલા ચેપના પરિણામે અથવા પોસ્ટઓપરેટિવ સમયગાળામાં થાય છે. તેથી, પુનર્વસન દરમિયાન બાળકની સ્થિતિનું નિરીક્ષણ કરવું તે ખૂબ મહત્વનું છે.
પરિબળો જે રોગની સંભાવના વધારે છે
પૂર્વ-ડાયાબિટીઝની સંભાવના વધારનારા પરિબળોમાં શામેલ છે:

- બ્લડ પ્રેશર મૂલ્યોમાં વધારો (140/90) વત્તા ઉચ્ચ કોલેસ્ટરોલ,
- તાત્કાલિક પરિવારના સભ્યો બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસથી પીડાય છે,
- સગર્ભાવસ્થા ડાયાબિટીસ તમારી માતા અથવા તમારામાં મળી આવ્યા છે,
- નવજાતનું વજન 4 કિલો કરતા વધારે છે,
- નિદાન (ભોજન વચ્ચે)
- ક્રિયાના વિવિધ સ્પેક્ટ્રમની દવાઓનો લાંબા ગાળાના ઉપયોગ,
- કોફીનો વારંવાર ઉપયોગ (દરરોજ 3 કપથી વધુ),
- ખીલ અને ત્વચાની અન્ય ફોલ્લીઓ,
- પિરિઓડોન્ટલ રોગ.
 આ ઉપચારનો સાર ખાંડને સામાન્ય રાખવાનો છે. મુખ્ય વસ્તુ એ છે કે જીવનની સામાન્ય રીતને બદલવાનો પ્રયાસ કરવો.
આ ઉપચારનો સાર ખાંડને સામાન્ય રાખવાનો છે. મુખ્ય વસ્તુ એ છે કે જીવનની સામાન્ય રીતને બદલવાનો પ્રયાસ કરવો.
સૌ પ્રથમ, તમારે તમારા આહારની સમીક્ષા કરવાની જરૂર છે.
આહારમાં ફાઇબરથી ભરપુર ખોરાક ભરવા જોઈએ.
ચરબીયુક્ત ખોરાક ઓછો કરવો જોઈએ. કાર્બોહાઈડ્રેટ ખાવામાં ((મીઠાઈઓ) ની માત્રાને નિયંત્રિત કરવી મહત્વપૂર્ણ છે.
ડ dietક્ટર સાથે આહારનું સંકલન કરવું સારું છે. હંમેશા તમારું વજન જુઓ.
વધારો (સુખાકારી દ્વારા). તમારા શરીરને તાલીમ આપો, ધીમે ધીમે તાલીમનો સમય લંબાવો.ચાલવા સાથે પ્રારંભ કરો. પૂલની મુલાકાત લઈને ખૂબ સરસ. નજીકના લોકોને તમારા વર્ગો સાથે જોડો. જો સારવારમાં કેટલીક દવાઓ લેવાનો સમાવેશ થાય છે, તો ડ strictlyક્ટરની સૂચનાનું સખતપણે પાલન કરો.
પરંતુ તે મુદ્દો નથી. આ તથ્ય એ છે કે કોઈ પણ: યકૃત ગ્લુકોઝનું પ્રકાશન બંધ કરે છે, અને ખાંડ સામાન્ય (3.3 એકમો) ની નીચે આવે છે. વારંવાર "bંચાઇઓ" સાથે આ ક્રિયા ઘણા દિવસોથી યોજાય છે. તે છે, તમારે સખત ડોઝ પીવાની જરૂર છે.

મીઠી કોકટેલપણ અને પ્રવાહી સખત પ્રતિબંધિત છે.
એવું વિચારવું ભૂલ છે કે પીડીમાં આલ્કોહોલ ખાંડને ઓછું કરી શકે છે. તેનાથી વિપરીત, ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ ઘણું વધારે છે. સામાન્ય રીતે નબળી આલ્કોહોલ જીવલેણ હોઈ શકે છે, કારણ કે બીમાર શરીર મોટા પ્રમાણમાં ઝેરનો સામનો કરવામાં અસમર્થ છે.
તે યાદ રાખવું અગત્યનું છે કે સૂવાના સમયે ખાલી પેટ પર દારૂ પીવાની સખત પ્રતિબંધ છે!
પૂર્વસૂચકતા અથવા રોગના સરળ તબક્કા સાથે, તમે હજી પણ પી શકો છો, પરંતુ તમારે આ પ્રસંગોપાત કરવાની જરૂર છે અને સૂકા વાઇનના 150 ગ્રામથી વધુ અથવા 250 મિલીલીટર બિઅર નહીં.
જો પીડી અન્ય રોગવિજ્ withાન સાથે સંકળાયેલ હોય તો આલ્કોહોલની કોઈપણ માત્રા પર સખત પ્રતિબંધ છે:
- લોહીમાં વધારે શુદ્ધતા,
- સ્વાદુપિંડ અને યકૃતના રોગો,
- એથરોસ્ક્લેરોસિસ.
જુસ્સો ઝડપી વજન વધારવા તરફ દોરી જાય છે. સ્ત્રીઓ ઘણીવાર ફીણવાળા પીણામાં વ્યસન પેદા કરે છે.
સંબંધિત વિડિઓઝ
પૂર્વગ્રહ રોગ શું છે અને તેની સારવાર કેવી રીતે કરવી? વિડિઓમાં જવાબો:
ગ્લુકોઝ શોષણમાં નાના ખામી એ સારવાર માટે સારો પ્રતિસાદ આપે છે. પૂર્વસૂચન રોગની સારવારમાં, દર્દી પોતે જ ઘણું નિર્ભર કરે છે. જો તમને તમારામાં તાકાત મળે અને તમારા જીવનમાં પરિવર્તન આવે, તો તમે તબીબી સારવાર વિના સ્થિતિના સામાન્યકરણ પર વિશ્વાસ કરી શકો છો.
ડાયાબિટીઝનું જોખમી સંકેત એ છે કે લોહીમાં ખાંડ પછી ખાધા પછી સ્થાપિત ધોરણો ઉપર વધારો. આ કિસ્સામાં, ડ doctorક્ટર પૂર્વસૂચનનું નિદાન કરી શકે છે. આ સ્થિતિમાં, દર્દીઓ દવા વગર તેમની સ્થિતિને નિયંત્રિત કરી શકે છે. પરંતુ તેઓએ જાણવું જોઈએ કે પૂર્વસૂચન રોગના કયા લક્ષણો જાણીતા છે અને કઈ યોજના અનુસાર કઇ સારવાર સૂચવવામાં આવે છે.
રાજ્યની લાક્ષણિકતા
પૂર્વગમ ડાયાબિટીસનું નિદાન એવા કિસ્સાઓમાં સ્થાપિત થાય છે જ્યાં શરીર લોહીમાં ગ્લુકોઝના પ્રવાહને યોગ્ય રીતે જવાબ આપતું નથી. આ એક સરહદરેખાની સ્થિતિ છે: એન્ડોક્રિનોલોજિસ્ટ પાસે હજી પણ ડાયાબિટીસનું નિદાન સ્થાપિત કરવા માટે કોઈ કારણ નથી, પરંતુ દર્દીની તબિયત ચિંતાજનક છે.
આ રોગના નિદાન માટે, સંખ્યાબંધ પ્રયોગશાળા પરીક્ષણો જરૂરી છે. શરૂઆતમાં, દર્દી ખાલી પેટ પર લોહી લે છે અને ગ્લુકોઝની સાંદ્રતાને તપાસે છે. આગળનું પગલું એ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ (જીટીટી) યોજવાનું છે. આ અભ્યાસ દરમિયાન, રક્ત 2-3 વખત લઈ શકાય છે. પ્રથમ વાડ ખાલી પેટ પર કરવામાં આવે છે, બીજા એક કલાક પછી વ્યક્તિ ગ્લુકોઝ સોલ્યુશન પીવે છે: 75 ગ્રામ, 300 મિલી પ્રવાહીમાં ભળી જાય છે. બાળકોને કિલોગ્રામના વજનમાં 1.75 ગ્રામ આપવામાં આવે છે.
ઉપવાસ કરતી વખતે, ઉપવાસ રક્ત ખાંડ 5.5 એમએમઓએલ / એલ કરતા વધારે હોવી જોઈએ નહીં. રક્તમાં ખાંડનું સ્તર પૂર્વગમ ડાયાબિટીસ સાથે 6 એમએમઓએલ / એલ સુધી વધે છે. આ રુધિરકેશિકા રક્ત પરીક્ષણ માટેનો ધોરણ છે. જો વેનિસ બ્લડ સેમ્પલિંગ હાથ ધરવામાં આવ્યું હતું, તો પછી સાંદ્રતા 6.1 સુધીના ધોરણ તરીકે માનવામાં આવે છે, સરહદરેખા રાજ્ય સાથે, સૂચકાંકો 6.1-7.0 ની રેન્જમાં હોય છે.
જીટીટી દરમિયાન, સૂચકાંકોનું મૂલ્યાંકન નીચે મુજબ છે:
- 7.8 સુધીની ખાંડની સાંદ્રતા સામાન્ય માનવામાં આવે છે,
- 7.8 અને 11.0 ની વચ્ચેનું ગ્લુકોઝનું સ્તર, પૂર્વગમ ડાયાબિટીસ માટે લાક્ષણિક છે,
- 11.0 ઉપર સુગર સામગ્રી - ડાયાબિટીઝ.
ડોકટરો ખોટા હકારાત્મક અથવા ખોટા નકારાત્મક પરિણામોના દેખાવને બાકાત રાખતા નથી, તેથી, નિદાનને સ્પષ્ટ કરવા માટે, બે વાર આ પરીક્ષા લેવાની સલાહ આપવામાં આવે છે.
રોગના લક્ષણો
જો તમારું વજન વધારે છે, તો તમે બેઠાડુ જીવનશૈલી ચલાવો છો, તો પછી પૂર્વસૂચન થવાનું જોખમ એકદમ વધારે છે. ઘણા લોકો દેખાય છે તે લક્ષણો પર ધ્યાન આપતા નથી, તેમને શું કરવું તે પણ ખબર હોતી નથી. તેથી, ડોકટરો વાર્ષિક તબીબી તપાસની ભલામણ કરે છે. જ્યારે તે પ્રયોગશાળા પરીક્ષણોનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે, ત્યારે theભી થયેલી સમસ્યાઓ ઓળખવાનું શક્ય બનશે.
પૂર્વસૂચન રોગના લક્ષણોમાં આ રોગના નીચેના અભિવ્યક્તિઓ શામેલ છે.
- Leepંઘમાં ખલેલ. જ્યારે ગ્લુકોઝ મેટાબોલિઝમ, સ્વાદુપિંડનું બગાડ અને ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો થવાની પ્રક્રિયામાં ખામી હોય ત્યારે સમસ્યાઓ ariseભી થાય છે.
- તીવ્ર તરસ અને વારંવાર પેશાબનો દેખાવ. વધતી જતી ખાંડ સાથે, લોહી ગાer બને છે, શરીરને પાતળું કરવા માટે વધુ પ્રવાહીની જરૂર પડે છે. તેથી, ત્યાં તરસ હોય છે, વ્યક્તિ વધુ પાણી પીવે છે અને પરિણામે, વારંવાર શૌચાલયમાં જાય છે.
- નાટકીય કારણ વગરનું વજન ઘટાડવું. ક્ષતિગ્રસ્ત ઇન્સ્યુલિનના ઉત્પાદનમાં, રક્તમાં ગ્લુકોઝ એકઠું થાય છે, તે પેશીઓના કોષોમાં પ્રવેશતું નથી. આ energyર્જાના અભાવ તરફ દોરી જાય છે અને વજન ઘટાડે છે.
- ખંજવાળ ત્વચા, દ્રષ્ટિની ક્ષતિ. લોહીના જાડા થવાને કારણે, તે નાના જહાજો અને રુધિરકેશિકાઓ દ્વારા વધુ ખરાબ રીતે પસાર થવાનું શરૂ કરે છે. આના પરિણામે અવયવોને નબળુ રક્ત પુરવઠો મળે છે: પરિણામે, દ્રશ્ય તીવ્રતા ઓછી થાય છે, ખંજવાળ દેખાય છે.
- સ્નાયુ ખેંચાણ. રક્ત પુરવઠાના બગાડને કારણે, પેશીઓમાં જરૂરી પોષક તત્વો દાખલ કરવાની પ્રક્રિયા ખલેલ પહોંચાડે છે. આ સ્નાયુઓની ખેંચાણ તરફ દોરી જાય છે.
- માથાનો દુખાવો, માઇગ્રેઇન્સ. પૂર્વનિર્ધારણ્ય સાથે, નાના જહાજોને નુકસાન થઈ શકે છે - આ રુધિરાભિસરણ વિકૃતિઓ તરફ દોરી જાય છે. પરિણામે, માથાનો દુખાવો દેખાય છે, આધાશીશી વિકાસ પામે છે.
સ્ત્રીઓમાં પ્રિડીયાબીટીસના સંકેતો અલગ નથી. પરંતુ તપાસો કે સુગરનું સ્તર, જેમને પોલિસિસ્ટિક અંડાશય હોવાનું નિદાન થયું છે તે માટે પણ ભલામણ કરવામાં આવે છે.
ક્રિયા યુક્તિઓ
જો પરીક્ષામાં ગ્લુકોઝ સહિષ્ણુતાનું ઉલ્લંઘન બહાર આવ્યું છે, તો પછી એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી ફરજિયાત છે. તે પૂર્વસૂચન ચિકિત્સાના પૂર્વસૂચન વિશે વાત કરશે અને જરૂરી ભલામણો આપશે. ડ doctorક્ટરની સલાહ સાંભળીને, તમે આ રોગ થવાનું જોખમ ઘટાડી શકો છો.
પૂર્વસૂચન રોગ માટેના દવા, એક નિયમ તરીકે, સૂચવવામાં આવતી નથી. ડ pathક્ટર તમને પેથોલોજીના વિકાસને રોકવા માટે કયા પગલા લેવા જોઈએ તે વિશે જણાવશે. મોટાભાગનાએ ફક્ત કસરત શરૂ કરવાની અને તેમના પોષણને સામાન્ય બનાવવાની જરૂર છે. આ માત્ર ડાયાબિટીઝ થવાની સંભાવનાને ઘટાડવા માટે જ નહીં, પણ રક્તવાહિની તંત્રના કાર્યને સામાન્ય બનાવવા માટે પણ પરવાનગી આપે છે.
યુનાઇટેડ સ્ટેટ્સના સંશોધન બતાવે છે કે દવા સૂચવવાની તુલનામાં ડાયાબિટીઝને રોકવાનો જીવનશૈલી પરિવર્તન એ વધુ અસરકારક માર્ગ છે. ડ doctorક્ટર, અલબત્ત, મેટફોર્મિન દ્વારા સારવાર સૂચવી શકે છે, પરંતુ પૂર્વસૂચન સાથે જીવનશૈલીમાં પરિવર્તન દ્વારા શ્રેષ્ઠ પરિણામો પ્રાપ્ત થાય છે. પ્રયોગો અનુસાર:
- પોષણમાં સુધારણા અને વધતા ભાર સાથે, જેમાં વજનમાં 5-10% ઘટાડો થયો હતો, ડાયાબિટીઝ થવાની સંભાવના 58% ઓછી થઈ,
- દવાઓ લેતી વખતે, રોગની સંભાવના 31% દ્વારા ઘટાડે છે.
જો તમે થોડું વજન ઓછું કરો તો રોગના વિકાસના જોખમને નોંધપાત્ર રીતે ઘટાડવાનું શક્ય બનશે. જે લોકો પહેલાથી જ પૂર્વસૂચન છે તે શીખ્યા છે કે જો તેમનું વજન ઓછું થાય છે તો તેઓ ટીશ્યુ ઇન્સ્યુલિન પ્રતિકાર ઘટાડી શકે છે. જેટલું વજન ઓછું થાય છે, તેટલી વધુ નોંધનીય સ્થિતિ સુધરશે.
પ્રિડિબાઇટિસ હોવાનું નિદાન કરાયેલ તમામ લોકોએ યોગ્ય પોષણ વિશે શીખવું જોઈએ. ન્યુટ્રિશનિસ્ટ્સ અને એન્ડોક્રિનોલોજિસ્ટ્સની પ્રથમ ભલામણ પિરસવાનું ઘટાડવાનું છે. ઝડપી કાર્બોહાઇડ્રેટ્સનો ત્યાગ કરવો પણ મહત્વપૂર્ણ છે: કેક, કેક, કૂકીઝ, બન પર પ્રતિબંધ છે. તે જ્યારે શરીરમાં પ્રવેશ કરે છે ત્યારે બ્લડ સુગરમાં એક કૂદકો આવે છે. પરંતુ કાર્બોહાઇડ્રેટ્સનું ચયાપચય પહેલાથી ક્ષતિગ્રસ્ત છે, તેથી ગ્લુકોઝ પેશીઓમાં પ્રવેશતું નથી, પરંતુ લોહીમાં એકઠા થાય છે.
પ્રિડિબાઇટિસની સારવાર કેવી રીતે કરવી તે સમજીને, તમારે મંજૂરી આપેલ ઉત્પાદનોની સૂચિ શોધવાની જરૂર છે. તમે ઘણું ખાય શકો છો, પરંતુ તમારે ઓછા ગ્લાયકેમિક ઇન્ડેક્સ અને ચરબીની ઓછી માત્રાવાળા ખોરાક પસંદ કરવા જોઈએ. કેલરીના સેવનનું નિરીક્ષણ કરવું જરૂરી છે.
ડ doctorsક્ટરોનું પાલન નીચેના સિદ્ધાંતોની સલાહ આપે છે:
- ઘણાં ફાઇબરવાળા ઓછી ચરબીવાળા ખોરાકને પ્રાધાન્ય આપવું વધુ સારું છે,
- કેલરી ગણતરી, ખોરાકની ગુણવત્તા પર ભાર મૂકવા સાથે: પ્રોટીન, ચરબી અને જટિલ કાર્બોહાઇડ્રેટ્સનું ઇન્જેસ્ટ કરવું આવશ્યક છે,
- શાકભાજી, મશરૂમ્સ, bsષધિઓ,
- બટાટા, સફેદ પોલિશ્ડ ચોખાના આહારમાં ઘટાડો - ઉચ્ચ સ્ટાર્ચની સામગ્રીવાળા ઉત્પાદનો,
- જો ઉત્પાદનો બાફેલા, બાફેલા, શેકવામાં આવે તો, તંદુરસ્ત ખોરાક મેળવવામાં આવે છે.
- શુદ્ધ પાણીનો વપરાશ વધારવો, મીઠા કાર્બોનેટેડ પીણાંનો બાકાત,
- નોનફેટ ખોરાકનો અસ્વીકાર.
પરંતુ એન્ડોક્રિનોલોજિસ્ટ અને ન્યુટ્રિશનિસ્ટનો સંપર્ક કરવો વધુ સારું છે, જે આ રોગની સારવાર કરવામાં આવે છે કે નહીં તે વિશે વાત કરશે. ન્યુટ્રિશનિસ્ટ તમને તમારી આહાર પસંદગીઓ અને જીવનશૈલી સહિત વ્યક્તિગત આહાર બનાવવામાં મદદ કરશે.
શારીરિક પ્રવૃત્તિ
નિદાન કરેલા પૂર્વસૂચન માટે ઉપચારનો એક મહત્વપૂર્ણ ઘટક એ પ્રવૃત્તિમાં વધારો છે. આહાર સાથે સંયોજનમાં શારીરિક પ્રવૃત્તિ ઇચ્છિત પરિણામ આપશે. પ્રવૃત્તિને ધીમે ધીમે વધારવી જોઈએ જેથી શરીરને વધુ પડતું કરવું ન આવે. હૃદયના ધબકારામાં સાધારણ વધારો હાંસલ કરવો મહત્વપૂર્ણ છે: પછી કસરત સારી છે.
દરેક વ્યક્તિ વ્યક્તિગત પસંદગીના આધારે લોડના પ્રકારને સ્વતંત્ર રીતે પસંદ કરી શકે છે. તે ફિટનેસ સેન્ટરમાં સક્રિય વોક, નોર્ડિક વ walkingકિંગ, જોગિંગ, ટેનિસ, વleyલીબballલ અથવા વર્ગો હોઈ શકે છે. ઘણા લોકો ઘરે અભ્યાસ કરવાનું પસંદ કરે છે. ડોકટરો કહે છે કે 30 મિનિટનું દૈનિક ભાર આરોગ્યને સુધારશે. અઠવાડિયામાં ઓછામાં ઓછા 5 વર્કઆઉટ્સ હોવા જોઈએ.
કસરત દરમિયાન અને તાલીમ પછી, ગ્લુકોઝ ofર્જાના સ્ત્રોત બની જાય છે. પેશીઓ ઇન્સ્યુલિનને વધુ સારી રીતે શોષી લેવાનું શરૂ કરે છે, તેથી ડાયાબિટીઝ થવાનું જોખમ ઓછું થાય છે.
વૈકલ્પિક દવા પદ્ધતિઓ
ડ doctorક્ટર સાથે કરાર દ્વારા, પૂર્વનિર્ધારણ રોગવાળા દર્દી લોક ઉપચારની મદદથી તેની સ્થિતિને સામાન્ય બનાવવાનો પ્રયાસ કરી શકે છે. પરંતુ તેનો ઉપયોગ કરતી વખતે, યોગ્ય પોષણની મૂળભૂત બાબતો અને પ્રવૃત્તિમાં વધારો કરવાની જરૂર વિશે ભૂલશો નહીં.
ઘણા બિયાં સાથેનો દાણો ખાવાની ભલામણ કરે છે. તંદુરસ્ત વાનગી તૈયાર કરવા માટે, કોફી ગ્રાઇન્ડરનોમાં કપચીને ગ્રાઇન્ડ કરો અને કીફિરના કપ દીઠ 2 ચમચીના દરે રાતોરાત કીફિર રેડવું. સવારે તૈયાર કરેલું પીણું ખાલી પેટ પર લો.
તમે શણના બીજનો ઉકાળો પણ પી શકો છો: લોખંડની જાળીવાળું કાચી સામગ્રી પાણીથી રેડવામાં આવે છે અને 5 મિનિટ સુધી બાફેલી હોય છે (એક ગ્લાસમાં પીસેલા બીજનો ચમચી લેવામાં આવે છે). સવારના નાસ્તા પહેલાં તેને ખાવું પેટ પીવાથી સલાહ આપવામાં આવે છે.
તમે બ્લુબેરી પાંદડા, કરન્ટસ અને ઇલેકેમ્પેનના રાઇઝોમ્સનું પ્રેરણા બનાવી શકો છો. આ મિશ્રણ ઉકળતા પાણીથી રેડવામાં આવે છે (એક ગ્લાસ માટે એક ચમચી પૂરતું છે), તે ઠંડુ થાય છે અને દરરોજ 50 મિલીલીટરમાં પીવામાં આવે છે.
પ્રિડિબાઇટિસની સારવાર એન્ડોક્રિનોલોજિસ્ટની દેખરેખ હેઠળ થવી જોઈએ. જો સ્થિતિ વધુ વણસી જાય છે, તો ડ્રગ થેરેપી દ્વારા વિતરિત કરી શકાતી નથી. જો ડ doctorક્ટર ગોળીઓ સૂચવે છે, તો પછી આ માટેનું કારણ છે.
પરંતુ ડ્રગ થેરેપી એ આહાર અને વ્યાયામમાં અવરોધ નથી. ગોળીઓ ગ્લુકોઝમાં પેશીઓની સંવેદનશીલતામાં વધારો કરશે. જો સ્થિતિ સામાન્ય કરી શકાય છે, તો પછી દવાઓ સમય જતાં છોડી શકાય છે.
કોને જોખમ છે?
- ડાયાબિટીઝથી પીડાતા નજીકના સંબંધીઓ સાથેના લોકો.
- સગર્ભાવસ્થાના ડાયાબિટીસ ધરાવનાર અને ગર્ભાવસ્થા દરમિયાન સારવાર લેનાર અને kg કિલો અથવા તેથી વધુ વજનવાળા બાળકને જન્મ આપ્યો હોય તેવા મહિલાઓમાં પૂર્વનિર્ધારણ્યનાં ચિન્હો અને લક્ષણો નિદાન કરી શકાય છે.
- વજનવાળા લોકો.
- પોલિસિસ્ટિક અંડાશયથી પીડિત મહિલાઓમાં વિકાસશીલ રોગના સંકેતો જોવા મળે છે.
- 45 વર્ષથી વધુ ઉંમરના દર્દીઓ.
- મૌખિક પોલાણ, પિત્તરસ વિષય તંત્ર, યકૃત અને કિડનીના મ્યુકોસ મેમ્બરના ક્રોનિક રોગોથી પીડાતા લોકો.
- લોહીમાં હાનિકારક કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સના ઉચ્ચ સ્તરવાળા દર્દીઓ, જ્યારે ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન ઘટાડવામાં આવે છે.
- વેસ્ક્યુલર રોગનો ઇતિહાસ ધરાવતા લોકો, થ્રોમ્બોસિસની વૃત્તિ.
જ્યારે ઘણાં પરિબળો થાય છે, ત્યારે માનવ શરીરમાં ઘણી સિસ્ટમ્સનું કાર્ય તૂટી જાય છે, મેટાબોલિક સિન્ડ્રોમ વિકસે છે, અને ડાયાબિટીઝની ધાર પર એક સ્થિતિ થાય છે. ભવિષ્યમાં, સમયસર પગલા લીધા વિના, પેથોલોજી પ્રકાર 2 ડાયાબિટીસમાં વિકસી શકે છે, જે નર્વસ, રક્તવાહિની તંત્રથી ગંભીર ગૂંચવણોના વિકાસ તરફ દોરી જાય છે.
ક્લિનિકલ લક્ષણો

જો ડાયાબિટીઝ પહેલાની સ્થિતિનો વિકાસ થાય છે, તો આના લક્ષણો શું હોઈ શકે છે, જ્યારે રોગના સંકેતો દેખાય છે ત્યારે શું કરવું જોઈએ, કઈ સારવાર મદદ કરે છે? આ રોગમાં સ્પષ્ટ અભિવ્યક્તિ ન હોઈ શકે, પરંતુ મોટાભાગના કિસ્સાઓમાં, દર્દીઓ ડાયાબિટીસ મેલિટસ જેવા લક્ષણોની જાણ કરે છે:
- ત્વચાની ખંજવાળ, બાહ્ય જનનાંગો.
- તરસની તીવ્ર લાગણી.
- વારંવાર પેશાબ કરવો.
- ફુરન્ક્યુલોસિસ.
- લાંબી નોન-હીલિંગ કટ, ઘર્ષણ.
- સ્ત્રીઓમાં, માસિક ચક્રનું ઉલ્લંઘન છે, પુરુષોમાં - જાતીય નપુંસકતા.
- મૌખિક પોલાણના મ્યુકોસ મેમ્બ્રેનનાં રોગો: જીંગિવાઇટિસ, પિરિઓરોન્ટાઇટિસ, સ્ટ stoમેટાઇટિસ.
- દ્રષ્ટિની ક્ષતિ.
- આધાશીશી, ચક્કર, sleepંઘની ખલેલ.
- વધેલી ગભરાટ, ચીડિયાપણું.
- સ્નાયુ પેશીઓમાં રાત્રે ખેંચાણ.
જો તમારી સામાન્ય સ્થિતિ વધુ વણસી આવે છે, જો તમારી પાસે આ લક્ષણો ઘણા છે, તો તમારે ડ doctorક્ટરની સલાહ લેવી જોઈએ અને લોહીમાં શર્કરાના સ્તર માટે પરીક્ષણો લેવી જોઈએ. મોટેભાગે આવા રોગ એસિમ્પ્ટોમેટિક હોય છે અને તે નિયમિત પરીક્ષા દરમિયાન તક દ્વારા થઈ શકે છે. તેથી, જોખમ ધરાવતા દર્દીઓને પેથોલોજી અને ઉપચારની સમયસર ઓળખ માટે ચિકિત્સક દ્વારા ગ્લાયસીમિયા અને નિરીક્ષણની નિયમિત દેખરેખ કરવાની ભલામણ કરવામાં આવે છે.
ડ્રગ ઉપચાર

જ્યારે સ્ત્રીઓમાં ડાયાબિટીઝ થવાનું જોખમ રહેલું હોય ત્યારે સ્ત્રીઓ અને પુરૂષોમાં પ્રિડીબિટીઝની સારવાર કયા દવાઓ કરે છે, મેટફોર્મિન રોગથી કેવી રીતે મટાડી શકાય છે? મોટેભાગે, દર્દીઓને મેટફોર્મિન ટ્રીટમેન્ટ સૂચવવામાં આવે છે, આ બિગુઆનાઇડ વર્ગનો એન્ટિબાયબeticટિક એજન્ટ છે, જે ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતા વધારવામાં મદદ કરે છે. આ ઉપરાંત, મેટફોર્મિન વધુ પડતા ગ્લુકોઝના ઉપયોગમાં સુધારો કરે છે અને યકૃત દ્વારા તેની રચના ધીમું કરે છે. દવા હાયપરગ્લાયકેમિઆના વિકાસનું કારણ નથી. મેટફોર્મિન પાચનતંત્રમાંથી ખાંડનું શોષણ ઘટાડે છે.
ડ્રગ લેવા માટેના ડોઝ અને નિયમો, ઉપસ્થિત ચિકિત્સક દ્વારા દર્દીની વ્યક્તિગત લાક્ષણિકતાઓ અને રોગની ગંભીરતાને ધ્યાનમાં લેતા સૂચવવામાં આવે છે. યોગ્ય પોષણ અને શારીરિક પ્રવૃત્તિવાળા સંકુલમાં ડ્રગની સારવાર કરવી જોઈએ. જ્યારે યોગ્ય રીતે ઉપયોગ થાય છે, ત્યારે મેટફોર્મિન ઓછી સંખ્યામાં આડઅસરોનું કારણ બને છે, ઓછી ઘનતાવાળા કોલેસ્ટ્રોલ સંયોજનો ઘટાડવામાં મદદ કરે છે. મેટફોર્મિન રક્તવાહિની તંત્રના રોગોના વિકાસના જોખમને નોંધપાત્ર રીતે ઘટાડે છે. ડ doctorsક્ટરો અને દર્દીઓ વચ્ચે દવાએ સકારાત્મક સમીક્ષાઓ મેળવી છે.
ટાઇપ 2 ડાયાબિટીઝના વિકાસ પહેલાં સ્ત્રીઓ અને પુરુષોમાંનો રોગ એ ગંભીર ઈંટ છે. પેથોલોજીના લક્ષણોની ઓળખ કર્યા પછી, તમારે ઓછા કાર્બ આહારનું પાલન કરવું જોઈએ જેમાં પ્રાણી ચરબી હોતી નથી. નિયમિત કસરત શરીરના કોષો દ્વારા ઇન્સ્યુલિન શોષણને સુધારવામાં મદદ કરે છે. જો તમે પોષણ, સ્વસ્થ જીવનશૈલીના નિયમોનું પાલન કરો છો, તો પેથોલોજી ઘણા વર્ષોથી બંધ થઈ શકે છે, પરંતુ જોખમ ધરાવતા લોકોએ લોહીમાં ગ્લુકોઝ, કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સના સ્તરની નિયમિત દેખરેખ રાખવી જોઈએ.
બ્લડ સુગર કરેક્શન
ડોકટરો ઘણીવાર પૂર્વસૂચક દવાના ઉપચારનો આશરો લેતા નથી. આ ઉપચાર પદ્ધતિના ઉપયોગ માટે સંકેત એ આહાર અને શારીરિક કસરતોની ખાસ વિકસિત પ્રણાલીની સહાયથી ઉપચારના હકારાત્મક પરિણામોનો અભાવ છે.
મોટેભાગે, અદ્યતન ડાયાબિટીસના દર્દીઓ માટે, ડોકટરો એન્ટિડાયાબિટીક દવા મેટફોર્મિન સૂચવે છે, જે ઇન્સ્યુલિનમાં શરીરના પેશીઓની સંવેદનશીલતામાં સુધારો કરે છે, આંતરડામાં ગ્લુકોઝનું શોષણ અટકાવે છે, યકૃત દ્વારા ગ્લુકોઝનું સ્ત્રાવ ઘટાડે છે અને તેના વધારે ઉપયોગને ઉત્તેજિત કરે છે, કોલેસ્ટ્રોલ ઘટાડે છે.
મેટફોર્મિન પૂર્વસૂચકતા સાથે, તે પેથોલોજીકલ પ્રક્રિયાની તીવ્રતાના આધારે ડોઝમાં વ્યક્તિગત રીતે ઉપસ્થિત ચિકિત્સક દ્વારા સૂચવવામાં આવે છે.
દવાનો ઉપયોગ કરવા માટે વિરોધાભાસી છે:
- અપૂર્ણતા અથવા ક્ષતિગ્રસ્ત રેનલ ફંક્શન (ક્રિએટાઇનિનનું સ્તર વધ્યું),
- શરતો જે કિડનીના કામને નકારાત્મક અસર કરે છે (ડિહાઇડ્રેશન, ગંભીર ચેપ, આંચકો, આયોડિન ધરાવતા કોન્ટ્રાસ્ટ સોલ્યુશન્સનું ઇન્ટ્રાવાસ્ક્યુલર એડમિનિસ્ટ્રેશન),
- પેશીઓના ઓક્સિજન ભૂખમરો તરફ દોરી રહેલા પેથોલોજીઓ (હૃદયની નિષ્ફળતા, શ્વસનતંત્રના ગંભીર રોગો, તાજેતરના મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન),
- યકૃત નિષ્ફળતા
- દારૂનો દુરૂપયોગ
- સ્તનપાન
- ગર્ભાવસ્થા અને વિભાવનાની પૂર્વસંધ્યાએ,
- મેટફોર્મિન અને ડ્રગના અન્ય ઘટકો પ્રત્યે અતિસંવેદનશીલતા.
બાળરોગમાં ડ્રગનો ઉપયોગ થતો નથી.
આડઅસર. મોટેભાગે, મેટફોર્મિન આધારિત દવાઓ લેતા દર્દીઓ ઉબકા, omલટી, ભૂખ ઓછી થવી, ઝાડા, એપિજastસ્ટિક પીડા અને મો theામાં ધાતુના સ્વાદની ફરિયાદ કરે છે. એરિથેમા, લેક્ટિક એસિડિસિસ (લોહીમાં લેક્ટિક એસિડનો સંચય) જેવા લક્ષણો ઘણી વાર ઓછા દેખાય છે, અને વિટામિન બી 12 નું શોષણ નબળું છે.
સાવચેતી આ દવા મોનોથેરાપીના ભાગ રૂપે બંનેનો ઉપયોગ કરી શકાય છે, અને અન્ય ખાંડ ઘટાડતી દવાઓ સાથે સંયોજનમાં, જે લોહીની રચના પર નિયંત્રણની ગેરહાજરીમાં હાયપોગ્લાયસીમિયાના વિકાસ તરફ દોરી શકે છે, જેના પરિણામે ક્ષતિગ્રસ્ત ધ્યાન તરફ દોરી જાય છે અને એકાગ્રતા જરૂરી કામ કરવા માટે અસમર્થતા તરફ દોરી જાય છે.
ડ્રગ સાથેની સારવાર દરમિયાન, કિડનીના કામની દેખરેખ રાખવી જરૂરી છે, ખાસ કરીને જો દર્દી, કોઈપણ કારણોસર, બ્લડ પ્રેશર, મૂત્રવર્ધક પદાર્થ (મૂત્રવર્ધક પદાર્થ) અથવા એનએસએઇડ્સ ઘટાડવા માટે દવાઓ લે છે.
ડ્રગ થેરેપી દરમિયાન, તમારે આલ્કોહોલ ધરાવતા પીણાં અને આલ્કોહોલ-આધારિત દવાઓનો ઉપયોગ છોડી દેવો જોઈએ જે ડ્રગની આડઅસરોમાં વધારો કરે છે.
એનેસ્થેસિયાની જરૂર હોય તેવા શસ્ત્રક્રિયાની તૈયારીમાં, theપરેશનના બે દિવસ પહેલાં ડ્રગ રદ કરવામાં આવે છે.
"મેટફોર્મિન" દવાના એનાલોગ એ બિગુઆનાઇડ્સના સમાન વર્ગના એન્ટિડિઆબeticટિક એજન્ટ છે સિઓફોર છે, જે સમાન સંકેતો માટે પૂર્વસૂચન માટે સૂચવવામાં આવે છે. સિઓફોર 500 ની ઓછી માત્રા પસંદ કરવામાં આવે છે.
ડોઝ અને વહીવટ. દવાની પ્રારંભિક દૈનિક માત્રા 2-3 ગોળીઓ છે. તમારે તેમને એક સમયે અથવા જમ્યા પછી લેવાની જરૂર છે. 1.5-2 અઠવાડિયા પછી, ખાંડ માટે રક્ત પરીક્ષણના પરિણામોના આધારે ડોઝને સમાયોજિત કરવામાં આવે છે. દિવસની મહત્તમ માત્રા 6 ગોળીઓ છે.
ઉપયોગ માટે બિનસલાહભર્યું. દવા "મેટફોર્મિન" જેવી જ.
આડઅસર. તેઓ મેટફોર્મિનના વહીવટ દરમિયાન અવલોકન કરતા સમાન છે.
પ્રિડીઆબીટીસ સાથેની ઉપરોક્ત દવાઓનો ઉપયોગ ખાંડ-ઘટાડતી દવાઓ, જેમ કે મનીનીલ 5, અમરિલ, વગેરે સાથે સંયોજનમાં થઈ શકે છે.
ઓરલ હાયપોગ્લાયકેમિક દવા મનીનીલ 5 સલ્ફોનામાઇડ્સનો સંદર્ભ આપે છે, જે યુરિયાનું વ્યુત્પન્ન છે. ડ્રગનો સક્રિય પદાર્થ ગ્લિબેન્ક્લેમાઇડ છે, જે સ્વાદુપિંડના બીટા કોષોને ઉત્તેજિત કરે છે અને ત્યાંથી ઇન્સ્યુલિનના સ્ત્રાવને વધારે છે.
ડાયાબિટીસ મેલિટસવાળા દર્દીઓની સારવાર માટે અને પ્રિડિબિટીઝમાં ખાંડના સ્તરની સુધારણા માટે આ ડ્રગનો ઉપયોગ બંનેમાં થાય છે.
અસરકારક ડોઝની પસંદગી દર્દીના શરીર અને શરીરના વજનની વ્યક્તિગત લાક્ષણિકતાઓના આધારે ડ doctorક્ટર દ્વારા હાથ ધરવામાં આવે છે. દવાની ઓછામાં ઓછી માત્રા સાથે સારવાર શરૂ કરો: દરરોજ 0.5-1 ગોળીઓ. આગળ, ડોઝ દર્દી અને લોહીની ગણતરીના સુખાકારીના આધારે ગોઠવવામાં આવે છે.
ભોજન પહેલાં ડ્રગ લો. ગોળીઓ સંપૂર્ણ ગળી જાય છે અને પાણીથી ધોવાઇ જાય છે. તમારે દરરોજ તે જ સમયે દવા લેવાની જરૂર છે. સારવારનો કોર્સ દર્દીની સ્થિતિને આધારે ગોઠવવામાં આવે છે.
ઉપયોગ માટે બિનસલાહભર્યું. પ્રકાર 1 ડાયાબિટીઝની સારવાર માટે નથી. તે કિડની અને યકૃતના ગંભીર રોગવિજ્ .ાન સાથે સ્વાદુપિંડનું નિદાન કર્યા પછી, એસિડિસિસના વિકાસની developingંચી સંભાવના સાથે ઉપયોગમાં નથી. તમે સગર્ભાવસ્થા અને સ્તનપાન દરમ્યાન દવા સાથે સારવાર લઈ શકતા નથી. બાળરોગમાં ઉપયોગ થતો નથી.
સલ્ફonનામાઇડ્સ અને સલ્ફેનીલ્યુરિયા તૈયારીઓમાં સંવેદનશીલતા વધારીને તેના ઘટકો પ્રત્યે અતિસંવેદનશીલતા માટે કોઈ દવા લખો નહીં.
આડઅસર. ડ્રગ લેવાના પરિણામે, હાયપોગ્લાયસીમિયા વિકસી શકે છે, વજનમાં વધારો થાય છે, પાચનમાં વિકારોને ખલેલ પહોંચાડે છે. ઉપચારની શરૂઆતમાં, વ્યક્તિગત દર્દીઓમાં, ટૂંકા ગાળાની દ્રષ્ટિની ક્ષતિ અને રહેવાની વ્યવસ્થા, ખંજવાળ, ત્વચા પર ફોલ્લીઓ અને ફોટોસેન્સિટિવિટીમાં વધારો જોવા મળ્યો હતો. તીવ્ર પ્રતિક્રિયાઓ અત્યંત દુર્લભ છે.
અમરીલ એ મનીનીલ 5 ની જેમ જ વર્ગની ખાંડ-ઘટાડવાની દવા છે. ડ્રગનો સક્રિય પદાર્થ ગ્લાયમાપીરાઇડ છે.
ડોઝ અને વહીવટ. ડ્રગની પ્રારંભિક માત્રા 1 મિલિગ્રામ છે. જો તે અપૂરતું હોવાનું બહાર આવે છે, તો ડ doctorક્ટર ડોઝ વધારવા અથવા ડ્રગને બદલવાની દિશામાં એપોઇન્ટમેન્ટની સમીક્ષા કરે છે.
પૂર્વસૂચકતા સાથે, સામાન્ય રીતે મેટફોર્મિન ઉપચારની અપૂર્ણતાના કિસ્સામાં ડ્રગ સૂચવવામાં આવે છે.
ઉપયોગ માટે બિનસલાહભર્યું. બાળકો, સગર્ભા સ્ત્રીઓ, નર્સિંગ માતાની સારવાર માટે દવાની ભલામણ કરવામાં આવતી નથી.
તમે નબળી પડી ગયેલા યકૃત અને કિડનીના કાર્યવાળા દર્દીઓ, તેમજ ડ્રગ અને સલ્ફોનામાઇડ્સના ઘટકો પ્રત્યે અતિસંવેદનશીલ હોય તેવા લોકોને દવા લખી શકો છો.
આડઅસરો "મનીનીલ 5" દવા જેવી છે.
ઉપરોક્ત અને સમાન દવાઓ લેતા, તે ધ્યાનમાં લેવું આવશ્યક છે કે ઓછા કાર્બ આહારની આવશ્યકતાઓને અનુસર્યા વિના, પરિસ્થિતિમાં સુધારો કરવો સરળ છે. ડ્રગ થેરેપી માત્ર યોગ્ય પોષણ અને શારીરિક પ્રવૃત્તિ સાથે સંયોજનમાં અર્થપૂર્ણ બને છે.
વિટામિન અને વિટામિન-ખનિજ સંકુલનું સેવન સક્રિય રહેવામાં અને શરીર માટે જરૂરી તમામ પદાર્થો મેળવવામાં મદદ કરશે.
પ્રિડિબાઇટિસ એક એવી સ્થિતિ છે કે જેમાં કોઈના સ્વાસ્થ્ય પર વિશેષ ધ્યાન આપવાની અને ખરાબ ટેવ છોડી દેવા જરૂરી છે, એટલે કે દારૂ અને સિગારેટ ઓછામાં ઓછા અસ્થાયી રૂપે ભૂલી જવી જોઈએ. તદુપરાંત, ઘણા કિસ્સાઓમાં એન્ટિડાઇબeticટિક દવાઓ અને આલ્કોહોલ લેવાનું અપ્રિય પરિણામોમાં ફેરવી શકે છે.
વૈકલ્પિક સારવાર
ડ્રગની સારવાર એ પૂર્વનિર્ધારણ ઉપચારનો આધાર નથી, અને આહાર અને શારીરિક પ્રવૃત્તિને પ્રાધાન્ય આપવામાં આવે છે, તેથી ગ્લુકોઝ સહિષ્ણુતા વિકારની સારવાર માટે વૈકલ્પિક પદ્ધતિઓનો ઉપયોગ તમારા ડ doctorક્ટર સાથે ચર્ચા કરવો જોઈએ. જો તે આવી સારવારને યોગ્ય માને છે, તો તમે સ્વાદુપિંડને સુધારવા, આંતરડામાં ગ્લુકોઝનું શોષણ ઘટાડવા, ચયાપચયને optimપ્ટિમાઇઝ કરવાના હેતુથી પરંપરાગત દવાઓની વાનગીઓનો ઉપયોગ કરી શકો છો.
- દરેક ભોજન પહેલાં weeks અઠવાડિયા માટે, તાજી સલાદનો રસ અને કોબીના દરિયાઈ મિશ્રણનો ક્વાર્ટર કપ પીવો (સમાન માત્રામાં લો). એક અઠવાડિયા પછી, કોર્સ પુનરાવર્તિત થઈ શકે છે. જો કોઈ દર્દીને સ્વાદુપિંડનું નિદાન થાય છે, તો આવી "દવા" નો ઉપયોગ કરવાની સંભાવના ગેસ્ટ્રોએન્ટોલોજિસ્ટ સાથે ચર્ચાવી જોઈએ.
- સવારે, 2 ચમચી ગ્રાઇન્ડ કરો. બિયાં સાથેનો દાણો અને તેમને ઓછી ચરબીવાળા કેફિરના ગ્લાસ સાથે રેડવું, રાત્રિભોજનના 30 મિનિટ પહેલાં ખાય છે. રાત માટે પણ આવું કરો, અને સવારના નાસ્તા પહેલાં તેનો ઉપયોગ કરો.
- હીલિંગ કચુંબર: ઓલિવ તેલ સાથે એક મોટી ડુંગળી અને સુવાદાણા અને સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ મિશ્રણ અને મોસમની સારી ચપટી. ઉકળતા પાણી ઉપર ડુંગળી રેડવું. દરરોજ કચુંબર ખાઓ.
- શણના બીજનો ઉકાળો પાચન અને ચયાપચય (પાણીના ગ્લાસ દીઠ 1 ચમચી) પર હકારાત્મક અસર કરે છે. તમારે તેને સવારે ખાલી પેટ પર લેવાની જરૂર છે.
Herષધિઓ સાથેની પૂર્વસૂચકતાની સારવાર એ એલેકampમ્પેન મૂળ, બ્લુબેરી અને સ્ટ્રોબેરી પાંદડા, ગુલાબ હિપ્સ, યારો ઘાસ અને કિસમિસના અંકુર પર આધારિત ઉપયોગી અને સ્વાદિષ્ટ ઉકાળોનો ઉપયોગ છે.
હોમિયોપેથી
પૂર્વનિર્ધારણતાના ઘણા લક્ષણો ટાઇપ 2 ડાયાબિટીસ મેલીટસના અભિવ્યક્તિઓ સાથે મળતા આવે છે, તેથી આ સ્થિતિની હોમિયોપેથીક સારવાર તે જ દવાઓ સાથે થઈ શકે છે જેનો ઉપયોગ ડાયાબિટીસ ડાયાબિટીસ માટે થાય છે. પરંતુ કોઈ પણ સંજોગોમાં, હોમિયોપેથીથી સારવાર શરૂ કરતા પહેલા, તમારે આ વિશે તમારા ડ doctorક્ટરની સલાહ લેવી જરૂરી છે.
હાઈ બ્લડ સુગર ધરાવતા વ્યક્તિએ ખૂબ જ પ્રથમ દવા પર ધ્યાન આપવું જોઈએ તે છે સોડિયમ ફોસ્ફોરિકમ. જ્યારે ટાઇપ 2 ડાયાબિટીઝના વિકાસના પ્રારંભિક લક્ષણો દેખાય છે ત્યારે તે સૂચવવામાં આવે છે. લોહીમાં ગ્લુકોઝના સ્તર અનુસાર ફોસ્ફરસ ક્ષારની સાંદ્રતા વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે.
ડાયાબિટીસના નિવારણ તરીકે, પૂર્વસૂચકતાના લક્ષણોની શરૂઆત સાથે, તમે આવા હોમિયોપેથીક દવાઓનો ઉપયોગ આર્સેનિકા, ગ્રાફાઇટિસ, સેકેલે કોર્નટમ તરીકે કરી શકો છો. આવી દવાઓના વિરોધાભાસ ઘટકો અથવા આલ્કોહોલના દુરૂપયોગ માટે વ્યક્તિગત અસહિષ્ણુતા હોઈ શકે છે (દારૂના ટિંકચરની નિમણૂકના કિસ્સામાં).
હોમિયોપેથિક ઉપાયો "ફાચર સાથે ફાચર પછાડવું" ના સિદ્ધાંત પર કાર્ય કરે છે તે હકીકત પર ધ્યાન આપવું મહત્વપૂર્ણ છે, જેનો અર્થ એ કે ઉપચારના પ્રારંભિક તબક્કે, દર્દીની સ્થિતિ વધુ ખરાબ થઈ શકે છે, જે ઉપચારની બિનઅસરકારકતા અથવા ભયને સૂચવતા નથી. બીજી વસ્તુ એ છે કે જો લાંબા સમય સુધી દવા (2 મહિનાથી વધુ) કોઈ પરિણામ બતાવતું નથી. પછી તે ડોઝને બદલવા અથવા તેના પર પુનર્વિચારણા કરવા યોગ્ય છે.
બોર્ડરલાઇન કેમ થાય છે?
પ્રારંભિક તબક્કામાં ડાયાબિટીઝ એ જ કારણોસર થાય છે જે રોગને સીધી ઉશ્કેરે છે જેનો ઉપચાર થઈ શકતો નથી. તે છે, પૂર્વસૂચકતા શારીરિક નિષ્ક્રિયતાને કારણે થાય છે, જે અયોગ્ય અથવા અસંતુલિત પોષણ દ્વારા સપોર્ટેડ છે.
આ લક્ષણો ઉપરાંત, સતત તાણ અને નર્વસ તણાવ બની શકે છે, અને કેટલાક લોકોમાં, વારસાગત વલણ છે.
રોગને કેવી રીતે ઓળખવું
પ્રિડિબાઇટિસ અને તેના લક્ષણો હંમેશા પ્રારંભિક તબક્કે ધ્યાનમાં લઈ શકાતા નથી. ઘણી વાર લોકો ફક્ત તેમની નોંધ લેતા નથી, અને તેના કેટલાક સંકેતો ફક્ત લેબોરેટરી પરીક્ષણોનો આશરો લેતા જ શોધી શકાય છે. આ સરહદ રાજ્યનું જોખમ છે. તેથી, ડાયાબિટીઝને કેવી રીતે ઓળખવું અને પૂર્વસૂચન રાજ્યની ઓળખ કેવી રીતે કરવી? પૂર્વસૂચક સ્થિતિ સાથે, તમારી પાસે પ્રારંભિક લક્ષણોનાં 10 લક્ષણો હોઈ શકે છે.
- નિયમિત અનિદ્રા
- દ્રષ્ટિ ખોટ
- ખંજવાળ અને સતત ત્વચા ખંજવાળ,
- ખૂબ તરસ લાગે છે
- શૌચાલય પર જવાની સતત ઇચ્છા,
- ગંભીર વજન ઘટાડવું,
- સ્નાયુ ખેંચાણ, ખાસ કરીને રાત્રે,
- તાવ અથવા તો તાવ
- સતત માથાનો દુખાવો
- લોહીમાં શર્કરાનું માપન કરતી વખતે, ઉપકરણ એલિવેટેડ મૂલ્યો બતાવે છે.

યાદ રાખો કે આ સ્થિતિને કેવી રીતે ઓળખવી અને કેવી રીતે સારવાર કરવી, જેથી આ રોગના વિકાસને ઉશ્કેરવામાં ન આવે. પૂર્વ-ડાયાબિટીઝના સંકેતો વાસ્તવિક રોગથી ખૂબ અલગ નથી, તેથી જો તમે આમાંના એક અથવા વધુ લક્ષણો સાથે જાતે શોધી કા youો તો તમારે તાત્કાલિક ગભરાશો નહીં. કોઈ પણ નિષ્કર્ષ કા drawવા માટે હોસ્પિટલમાં તમારા સ્વાસ્થ્યને તપાસો, પરંતુ મુશ્કેલીઓ અટકાવવા માટે જીવનની યોગ્ય રીતની અવગણના ન કરો.
યાદ રાખો કે જો સ્ત્રીઓ પોલિસિસ્ટિક અંડાશયના સિંડ્રોમથી પીડાય છે અથવા તેમને સગર્ભાવસ્થા ડાયાબિટીસ (ગર્ભાવસ્થા દરમિયાન રોગ) હોય તો આ સ્થિતિમાં આવવાનું વિશેષ જોખમ છે.
નિદાન અને ઉપચાર નજીકથી સંબંધિત છે, પરંતુ ઘણાને ખબર નથી હોતી કે જો તમને આનું નિદાન થયું હોય તો શું કરવું. જવાબ એ પૂર્વનિર્ધારણ આહાર છે. આહાર શું છે? આ ફક્ત યોગ્ય પોષણ છે, જે હકીકતમાં, તંદુરસ્ત લોકો દ્વારા પણ ઉપયોગમાં લેવાય છે.
કેવી રીતે ખાય છે
શું આ સ્થિતિનો ઇલાજ શક્ય છે અને તેની સારવાર કેવી રીતે કરવી? પ્રિડીઆબીટીસ માટેના પોષણમાં આહાર નંબર 8 ને અનુસરે છે, જે અઠવાડિયાના મેનૂમાં ઉમેરવામાં આવે છે, જે ડ doctorક્ટર હોવો જોઈએ.
- રાઈ બેકરી ઉત્પાદનો,
- મીઠું ચડાવેલું ઉત્પાદનો,
- ઓછી ચરબીવાળા કુટીર ચીઝ અને અન્ય ડેરી ઉત્પાદનો,
- શાકભાજી અને ફળો કે જેને સ્વિઝ્ટેન માનવામાં આવે છે,
- બિયાં સાથેનો દાણો પોરીજ
- જવ પોર્રીજ
- સૂપ, પરંતુ માંસ સૂપ વિના,
- દુર્બળ માંસ
- ઓછી ચરબીવાળી માછલી ભરણ.
- ચરબીયુક્ત માંસ અને માછલી,
- ચરબીવાળા માંસ બ્રોથ,
- મસાલેદાર ખોરાક
- તળેલા ખોરાક
- પીવામાં ઉત્પાદનો
- મફિનમાંથી ઉત્પાદનો.
આ આહાર સ્પષ્ટ આહાર આપતો નથી, પરંતુ ડ doctorક્ટરની સલાહ લેવી હિતાવહ છે જેથી તે પોષણના પાલનને લગતી ભલામણો આપે.
આમ, પૂર્વગ્રહ ડાયાબિટીઝ એ એક સરહદરેખાની સ્થિતિ છે અને જો આ તબક્કે રોગની ઓળખ કરવામાં આવી હોય તો તે સારું છે, ત્યારથી સારવાર શરૂ થવામાં મોડું થશે. મુશ્કેલીઓ ટાળવા અને સંપૂર્ણ જીવન જીવવા માટે યોગ્ય આહારનું પાલન કરો, ડ doctorક્ટરની ભલામણોને અનુસરો.
રક્તદાનના નિયમો
પ્રિડિબાઇટિસ અથવા પૂર્વનિર્ધારિત સ્થિતિ એ સામાન્ય આરોગ્ય અને ડાયાબિટીઝ વચ્ચેની સરહદની સ્થિતિ છે. આ કિસ્સામાં, સ્વાદુપિંડ જીવન માટે જરૂરી ઇન્સ્યુલિન ઉત્પન્ન કરશે, પરંતુ ઘણી ઓછી માત્રામાં. નિષ્ણાતોના જણાવ્યા મુજબ, પ્રિપાઇટિસ ડાયાબિટીસવાળા દર્દીઓમાં મોટાભાગે પ્રિડીબાયોટીસ રાજ્ય આવે છે. પૂર્વસૂચકતા શું છે તે વધુ વિગતવાર સમજવા માટે, તમારે તેના કારણો, તેના વિકાસના લક્ષણો અને ઉપચાર સુવિધાઓ વિશે બધું શીખવાની જરૂર છે.
રોગના સંકેતો, અને શા માટે સરહદની સ્થિતિ થાય છે
અતિશય વજન અને બેઠાડુ જીવનશૈલી એ ફક્ત આવા પરિબળો છે જે અંતocસ્ત્રાવી, કાર્ડિયાક અને અન્ય સિસ્ટમોના રોગોના વિકાસ તરફ દોરી શકે છે. પૂર્વનિર્ધારણ્ય વિશે સીધા બોલતા, લક્ષણો નીચેના પરિબળો પર ધ્યાન આપે છે:
- સ્લીપ ડિસઓર્ડર, ગ્લુકોઝની પ્રક્રિયામાં વિક્ષેપ, સ્વાદુપિંડના કાર્યોમાં ઉત્તેજના, પરિણામે પ્રગટ,
- તીવ્ર તરસ અને વારંવાર પેશાબ - ખાંડમાં વધારો લોહીની જાડાઇ તરફ દોરી જાય છે, પરિણામે આવી રોગવિજ્ologyાનનો સામનો કરવા માટે પાણી પીવાની સતત જરૂર રહે છે,
- કોઈ સ્પષ્ટ કારણોસર અચાનક વજન ઘટાડવું,
- ખૂજલીવાળું ત્વચા
- દ્રશ્ય કાર્યોમાં વધારો.
આ ઉપરાંત, પૂર્વસૂચકતાના લક્ષણો, માનસિક સ્નાયુઓના સંકોચન દ્વારા પ્રગટ થઈ શકે છે, જે પેશીઓમાં પોષક તત્ત્વોના ક્ષતિગ્રસ્ત પ્રવેશને કારણે રચાય છે. પેથોલોજી સાથે માથાનો દુખાવો, માઇગ્રેઇન્સ પણ છે. પૂર્વ-ડાયાબિટીઝના આવા સંકેતો નાના જહાજોને નુકસાન દ્વારા ઉશ્કેરવામાં આવે છે, જે અપ્રિય સંવેદના તરફ દોરી જાય છે.
સરહદ રાજ્યના વિકાસને પ્રભાવિત કરનાર મુખ્ય પરિબળને ઇન્સ્યુલિન પ્રતિકાર માનવો જોઈએ. પરિણામે, બ્લડ સુગરનું પ્રમાણ વધે છે. આ બધું જોતાં, મહિલાઓને ક્યારેય અવગણવું જોઈએ નહીં.
જોખમવાળા વિસ્તારો
અગાઉ નોંધ્યું છે તેમ, વજનવાળા લોકોનું જોખમ રહેલું છે. નિષ્ણાતોના જણાવ્યા મુજબ, શરીરની સામાન્ય સ્થિતિમાં નોંધપાત્ર સુધારો કરવા માટે 10-15% ગુમાવવું પૂરતું હશે. ઘટનાના જોખમો વિશે વાત કરતા, આ હકીકત પર ધ્યાન આપો:
- જો દર્દીનું નોંધપાત્ર વધારે વજન હોય, તો બોડી માસ ઇન્ડેક્સ 30 થી વધુ હોય, તો પછી ડાયાબિટીઝની સંભાવના વધી જાય છે,
- હાઈ બ્લડ પ્રેશરવાળા લોકોએ આ સ્થિતિ પર ધ્યાન આપવું જોઈએ. જો ગુણોત્તર 140/90 થી ઉપર હોય, તો તે સમયાંતરે જરૂરી રહેશે,
- આવા દર્દીઓ જેમના સંબંધીઓ હોય જેમણે પ્રસ્તુત રોગવિજ્ologyાનનો સામનો કર્યો છે, તેઓએ તેમની પોતાની સ્થિતિને નિયંત્રિત કરવી જોઈએ,
- જે મહિલાઓ સાથે સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસની ઓળખ કરવામાં આવી હતી તેમને પણ બ્લડ સુગરમાં થતા ફેરફારોનું નિરીક્ષણ કરવું જોઈએ. પ્રિડીબીટીસ થવાની સંભાવના વધુ નોંધપાત્ર છે.
પ્રેડિબાઇટિસ બ્લડ સુગર પરિણામો
 પૂર્વસૂચકતા સાથે, રક્ત ખાંડનું સ્તર એ ઉચ્ચ સચોટતા સાથે પેથોલોજીની હાજરી નક્કી કરવાનો સૌથી વિશ્વસનીય માર્ગ છે. જેમ તમે જાણો છો, સામાન્ય ખાંડનાં મૂલ્યો મોટાભાગે વય પર આધારિત હોય છે, પરંતુ સામાન્ય રીતે તે લિટર દીઠ 5.5 થી 6 એમએમઓલ સુધી હોવું જોઈએ.
પૂર્વસૂચકતા સાથે, રક્ત ખાંડનું સ્તર એ ઉચ્ચ સચોટતા સાથે પેથોલોજીની હાજરી નક્કી કરવાનો સૌથી વિશ્વસનીય માર્ગ છે. જેમ તમે જાણો છો, સામાન્ય ખાંડનાં મૂલ્યો મોટાભાગે વય પર આધારિત હોય છે, પરંતુ સામાન્ય રીતે તે લિટર દીઠ 5.5 થી 6 એમએમઓલ સુધી હોવું જોઈએ.
તેથી, પૂર્વનિર્ધારણની હાજરી અથવા ગેરહાજરી માટે તપાસ કરવા માટે, નીચેની નિદાન નિરીક્ષણ કરવામાં આવે છે. દર્દીને પાણી પીવા દેવામાં આવે છે જેમાં ગ્લુકોઝની થોડી માત્રા ઓછી થાય છે, અને ચોક્કસ સમયગાળા પછી (60 અથવા 120 મિનિટ) પરીક્ષા પુનરાવર્તિત થાય છે.નિદાનને ચોક્કસપણે નક્કી કરવા માટે, દર 30 મિનિટમાં એક વિશ્લેષણ ઘણી વખત કરવામાં આવે છે.
જો સ્વીટનો ઉપયોગ કર્યાના બે કલાક પછી પણ સૂચકાંકો સામાન્ય ગ્લુકોઝ સ્તર (5.5 એમએમઓલ) કરતા વધારે હોય છે, પરંતુ તે સૂચકાંકો સુધી પહોંચતા નથી, જેના માટે ડાયાબિટીસ ઓળખાય છે (7 એમએમઓએલ), તો પછી આપણે ખાંડના શોષણમાં ઉલ્લંઘન વિશે વાત કરી શકીએ છીએ. વિશ્લેષણના પરિણામની પુષ્ટિ કરવા માટે, નિદાન બીજા દિવસે કરી શકાય છે. ખાંડના દરો તમારા ડ withક્ટર સાથે સહમત હોવા જોઈએ.
મૂળભૂત ડાયાબિટીઝ પોષણ
ડાયાબિટીઝ માટે યોગ્ય પોષણ એ કુલ પિરસવાનું ઓછું કરવું જોઈએ. મેનૂમાં એવા ખોરાક શામેલ હોવા જોઈએ જે ફાઇબરથી સમૃદ્ધ છે: વનસ્પતિ સલાડ, ફળો, કઠોળ અને શાકભાજી. પ્રસ્તુત ઉત્પાદનોના ફાયદાઓ પેટ ભરવા, ભૂખને સંતોષવા અને પ્રદાન કરવા તરીકે ધ્યાનમાં લેવા જોઈએ.
એ નોંધવું જોઇએ કે જ્યારે આહારને સમાયોજિત કરવામાં આવે છે, ત્યારે શારીરિક પ્રવૃત્તિની હાજરી (જે વજનમાં 5-10% ઘટાડો કરે છે), ડાયાબિટીઝની સંભાવના 58% સુધી ઘટાડવામાં આવશે.
પૂર્વગ્રહ માટેનો આહાર શું છે?
 પૂર્વનિર્ધારણ માટે કોઈ એકીકૃત આહાર નથી. ધ્યાનમાં રાખો, જો કે, તમે ઘણું બધુ ખાઈ શકો છો, પરંતુ ઓછી જીઆઈ અને ઓછી માત્રામાં ચરબીવાળા ખોરાકની પસંદગી કરવાની ભલામણ કરવામાં આવે છે. ટ્રેકિંગ એ ખૂબ મહત્વનું છે અને કુલ કેલરીની માત્રા, દિવસ દરમિયાન બધા સૂચકાંકોની વિગતવાર. તે આ આહાર છે જે પૂર્વસૂચનને રોકવામાં મદદ કરશે.
પૂર્વનિર્ધારણ માટે કોઈ એકીકૃત આહાર નથી. ધ્યાનમાં રાખો, જો કે, તમે ઘણું બધુ ખાઈ શકો છો, પરંતુ ઓછી જીઆઈ અને ઓછી માત્રામાં ચરબીવાળા ખોરાકની પસંદગી કરવાની ભલામણ કરવામાં આવે છે. ટ્રેકિંગ એ ખૂબ મહત્વનું છે અને કુલ કેલરીની માત્રા, દિવસ દરમિયાન બધા સૂચકાંકોની વિગતવાર. તે આ આહાર છે જે પૂર્વસૂચનને રોકવામાં મદદ કરશે.
આહાર દરમિયાન કયા ખોરાકને મંજૂરી અને પ્રતિબંધિત છે?
આ સ્થિતિમાં પોષણમાં ચરબી (સોસેજ, પનીર) નો સંપૂર્ણ અસ્વીકાર શામેલ છે. આ ઉપરાંત, યોગ્ય એક અપવાદ સૂચવે છે:
- તળેલું ખોરાક
- ખોરાક કે જેમાં સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટ હોય છે, જેમ કે બેકડ માલ અથવા મીઠાઈઓ,
- ચોકલેટ અને કેક
- મધ, જામ, ખાંડ.
સ્વીકાર્ય ખોરાક ઉત્પાદનો વિશે બોલતા, બ્રેડ (બરછટ અથવા રાઈ) ના ઉપયોગની પરવાનગી પર ધ્યાન આપો. ડેરી ઘટકોવાળા ઉત્પાદનોનો ઉપયોગ કરવાની મંજૂરી છે - કુટીર ચીઝ, ખાટી ક્રીમ, આથો શેકવામાં આવતું દૂધ અને અન્ય. આપણે આહાર માંસ અને માછલી (સસલા, ચિકન, ટર્કી) ના ફાયદાઓ વિશે ભૂલવું જોઈએ નહીં.
બધા ઉત્પાદનોમાંથી, અનવેઇન્ટેડ ફળ પણ ઉપયોગી થશે (લીંબુ, નારંગી, પોમેલો અને કેટલાક અન્ય). શાકભાજી જેવા કે કોબી, ગાજર, ટામેટાં, કોળું અને અન્ય પણ સ્વીકાર્ય છે. ઓટ, મોતી જવ અને બિયાં સાથેનો દાણોના ફાયદાઓ વિશે ભૂલશો નહીં. મીઠું ચડાવેલા નામો પણ આહારમાં શામેલ કરી શકાય છે.
પૂર્વસૂચન રોગની સારવાર શું છે?
 આ કિસ્સામાં સફળ સારવાર માટે, એકીકૃત અભિગમ પ્રદાન કરવો જરૂરી છે. આહાર, મધ્યમ શારીરિક પ્રવૃત્તિ, ખાંડ ઘટાડવા માટે માત્ર દવાઓનો જ ઉપયોગ કરવો નહીં, પણ અન્ય દવાઓનું પાલન કરવું મહત્વપૂર્ણ છે. પૂર્વસૂચન રોગની સારવાર કેવી રીતે કરવી તે પ્રશ્નના જવાબ ફક્ત એન્ડોક્રિનોલોજિસ્ટ આપી શકે છે. તે નક્કી કરે છે કે સારવાર કેટલી લાંબી રહેશે.
આ કિસ્સામાં સફળ સારવાર માટે, એકીકૃત અભિગમ પ્રદાન કરવો જરૂરી છે. આહાર, મધ્યમ શારીરિક પ્રવૃત્તિ, ખાંડ ઘટાડવા માટે માત્ર દવાઓનો જ ઉપયોગ કરવો નહીં, પણ અન્ય દવાઓનું પાલન કરવું મહત્વપૂર્ણ છે. પૂર્વસૂચન રોગની સારવાર કેવી રીતે કરવી તે પ્રશ્નના જવાબ ફક્ત એન્ડોક્રિનોલોજિસ્ટ આપી શકે છે. તે નક્કી કરે છે કે સારવાર કેટલી લાંબી રહેશે.
મોટેભાગે, આવી પુન recoveryપ્રાપ્તિનો સમયગાળો છ મહિનાથી ઘણા વર્ષો સુધી ચાલે છે. આ સમગ્ર કોર્સ દરમિયાન, હાજરી આપતા ચિકિત્સક સાથે સામયિક પરામર્શ કરવાની જરૂર પડશે, તેમજ ખાંડનું સ્તર તપાસવું. આ તમને સતત તમારા એકંદર સ્વાસ્થ્યનું નિરીક્ષણ કરવાની મંજૂરી આપશે.