પ્રકાર 2 ડાયાબિટીસ માટે ESR: સામાન્ય અને ઉચ્ચ
પહેલા તેને આરઓઇ કહેવામાં આવતું હતું, જોકે કેટલાક હજી પણ આ સંક્ષેપનો ઉપયોગ આદતની બહાર કરે છે, હવે તેઓ ઇએસઆર કહે છે, પરંતુ મોટાભાગના કિસ્સાઓમાં તે મધ્યમ જીનસ (તેમાં વધારો અથવા એક્સિલરેટેડ ઇએસઆર) લાગુ કરે છે. વાચકોની પરવાનગી સાથે લેખક, આધુનિક સંક્ષેપ (ઇએસઆર) અને સ્ત્રીની (ગતિ) નો ઉપયોગ કરશે.
ESR (એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ), અન્ય નિયમિત પ્રયોગશાળા પરીક્ષણો સાથે જોડીને, શોધના પ્રથમ તબક્કામાં મુખ્ય નિદાન સૂચકાંકોનો સંદર્ભ આપવામાં આવે છે. ઇએસઆર એ એક વિશિષ્ટ સૂચક છે જે ઘણી જુદી જુદી મૂળની પેથોલોજીકલ પરિસ્થિતિઓમાં ઉગે છે. એવા લોકો કે જેમણે કોઈ પ્રકારના બળતરા રોગની શંકા સાથે કટોકટીના ઓરડામાં સમાપ્ત થવું પડ્યું હતું (એપેન્ડિસાઈટિસ, સ્વાદુપિંડનો રોગ, adડનેક્સાઇટિસ) કદાચ તેઓને યાદ હશે કે તેઓ કરેલી પહેલી વસ્તુ “ડીયુસ” (ઇએસઆર અને શ્વેત રક્તકણો) લે છે, જે થોડા કલાકોમાં સ્પષ્ટ કરી શકે છે. એક ચિત્ર. સાચું, નવા પ્રયોગશાળા ઉપકરણો ઓછા સમયમાં વિશ્લેષણ કરી શકે છે.
ઇએસઆર રેટ લિંગ અને વય પર આધારિત છે

લોહીમાં ઇએસઆરનો દર (અને તેણી ક્યાં હોઈ શકે?) મુખ્યત્વે લિંગ અને વય પર આધારિત છે, જો કે, તે વિશિષ્ટ વિવિધતામાં ભિન્ન નથી:
એક્સિલરેટેડ ઇએસઆર હંમેશા પેથોલોજીકલ ફેરફારોનું પરિણામ હોતું નથી, એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટમાં વધારો કરવાના કારણોમાં, અન્ય પરિબળો કે જે પેથોલોજીથી સંબંધિત નથી, તે નોંધી શકાય છે:
- ભૂખયુક્ત આહાર, પ્રવાહીનું સેવન મર્યાદિત કરવાથી, પેશીઓના પ્રોટીન તૂટવાની સંભાવના છે, અને પરિણામે, લોહીમાં ફાઈબિનોજેન, ગ્લોબ્યુલિન અપૂર્ણાંક અને તે મુજબ, ESR માં વધારો થાય છે. જો કે, એ નોંધવું જોઇએ કે ખાવું પણ ESR ને શારીરિક રીતે (25 મીમી / કલાક સુધી) વેગ આપશે, તેથી ખાલી પેટ પર વિશ્લેષણ કરવા વધુ સારું છે, જેથી તમારે ફરીથી ચિંતા કરવાની અને રક્તદાન કરવાની જરૂર ન પડે.
- કેટલીક દવાઓ (ઉચ્ચ મોલેક્યુલર વેઇટ ડેક્સ્ટ્રન્સ, ગર્ભનિરોધક) એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટને વેગ આપી શકે છે.
- તીવ્ર શારીરિક પ્રવૃત્તિ, જે શરીરમાં બધી મેટાબોલિક પ્રક્રિયાઓને વધારે છે, ઇએસઆરમાં વધારો થવાની સંભાવના છે.
ઉંમર અને લિંગના આધારે આ લગભગ ESR માં પરિવર્તન છે:
| ઉંમર (મહિના, વર્ષ) | લાલ રક્તકણોના અવક્ષેપ દર (મીમી / ક) |
|---|---|
| નવજાત (જીવનના એક મહિના સુધી) | 0-2 |
| 6 મહિના સુધીનાં ટોડલર્સ | 12-17 |
| બાળકો અને કિશોરો | 2-8 |
| 60 વર્ષથી ઓછી વયની મહિલાઓ | 2-12 |
| ગર્ભાવસ્થા દરમિયાન (2 અડધા) | 40-50 |
| 60 થી વધુ મહિલાઓ | 20 સુધી |
| 60 સુધી પુરુષો | 1-8 |
| 60 પછી પુરુષો | 15 સુધી |
એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ ઝડપી થાય છે, મુખ્યત્વે ફાઈબિનોજેન અને ગ્લોબ્યુલિનના સ્તરમાં વધારો થવાને કારણે, એટલે કે, વૃદ્ધિનું મુખ્ય કારણ શરીરમાં પ્રોટીન શિફ્ટ માનવામાં આવે છે, જે, જોકે, બળતરા પ્રક્રિયાઓ, કનેક્ટિવ પેશીઓમાં વિનાશક ફેરફારો, નેક્રોસિસની રચના, જીવલેણ નિયોપ્લાઝમની શરૂઆત અને રોગપ્રતિકારક શક્તિ સંબંધિત વિકારોને સૂચવી શકે છે. 40 મીમી / કલાક અથવા વધુ ઇ.એસ.આર. માં લાંબી ગેરવાજબી વધારો માત્ર ડાયગ્નોસ્ટિક જ નહીં, પણ વિભેદક ડાયગ્નોસ્ટિક મૂલ્ય પણ મેળવે છે, કારણ કે અન્ય હિમેટોલોજિકલ પરિમાણો સાથે જોડાણમાં તે ઉચ્ચ ઇએસઆરનું સાચું કારણ શોધવામાં મદદ કરે છે.
ESR નો અર્થ શું છે?
 1918 માં, સ્વીડિશ વૈજ્ .ાનિક રોબિન ફારુસે જાહેર કર્યું કે જુદી જુદી ઉંમરે અને અમુક રોગો માટે, લાલ રક્તકણો અલગ રીતે વર્તે છે. થોડા સમય પછી, અન્ય વૈજ્ .ાનિકોએ આ સૂચકને નિર્ધારિત કરવાની પદ્ધતિઓ પર સક્રિયપણે કાર્ય કરવાનું શરૂ કર્યું.
1918 માં, સ્વીડિશ વૈજ્ .ાનિક રોબિન ફારુસે જાહેર કર્યું કે જુદી જુદી ઉંમરે અને અમુક રોગો માટે, લાલ રક્તકણો અલગ રીતે વર્તે છે. થોડા સમય પછી, અન્ય વૈજ્ .ાનિકોએ આ સૂચકને નિર્ધારિત કરવાની પદ્ધતિઓ પર સક્રિયપણે કાર્ય કરવાનું શરૂ કર્યું.
એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ એ અમુક શરતોમાં લાલ રક્ત કોશિકાઓની હિલચાલનું સ્તર છે. સૂચક 1 કલાક દીઠ મિલીમીટરમાં વ્યક્ત થાય છે. વિશ્લેષણમાં માનવ રક્તની થોડી માત્રાની જરૂર હોય છે.
આ ગણતરી સામાન્ય રક્ત ગણતરીમાં શામેલ છે. ઇએસઆર પ્લાઝ્મા સ્તર (લોહીના મુખ્ય ઘટક) ના કદ દ્વારા અંદાજવામાં આવે છે, જે માપવા માટેના વાસણની ટોચ પર રહે છે.
એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટમાં ફેરફાર પેથોલોજીને તેના વિકાસની શરૂઆતમાં સ્થાપિત કરવાની મંજૂરી આપે છે. આમ, રોગ જોખમી તબક્કે પસાર થાય તે પહેલાં, સ્થિતિ સુધારવા માટે તાત્કાલિક પગલાં લેવાનું શક્ય બને છે.
પરિણામો શક્ય તેટલું વિશ્વસનીય બને તે માટે, એવી પરિસ્થિતિઓ બનાવવી જોઈએ કે જેના હેઠળ ફક્ત ગુરુત્વાકર્ષણ લાલ રક્તકણોને પ્રભાવિત કરશે. આ ઉપરાંત, લોહીના થરને અટકાવવાનું પણ મહત્વપૂર્ણ છે. પ્રયોગશાળાની સ્થિતિમાં, એન્ટીકોએગ્યુલન્ટ્સની સહાયથી આ પ્રાપ્ત થાય છે.
એરિથ્રોસાઇટ કાંપને કેટલાક તબક્કામાં વહેંચવામાં આવે છે:
- ધીમી પતાવટ
- લાલ રક્તકણોની રચનાને લીધે કાંપની ગતિ, જે લાલ રક્તકણોના વ્યક્તિગત કોષોને ગ્લુઇંગ દ્વારા બનાવવામાં આવી હતી,
- મંદી ધીમી કરવી અને પ્રક્રિયા બંધ કરવી.
પ્રથમ તબક્કો મહત્વપૂર્ણ છે, પરંતુ કેટલીક પરિસ્થિતિઓમાં, પરિણામનું મૂલ્યાંકન કરવું જરૂરી છે અને લોહીના નમૂના લેવાના એક દિવસ પછી.
ઇ.એસ.આર. માં વૃદ્ધિનો સમયગાળો લાલ રક્તકણોનું કેટલું જીવંત છે તે દ્વારા નક્કી કરવામાં આવે છે, કારણ કે રોગ સંપૂર્ણપણે મટાડ્યા પછી સૂચક 100-120 દિવસ સુધી ઉચ્ચ સ્તર પર રહી શકે છે.
ESR દરો નીચેના પરિબળોને આધારે બદલાય છે:
 પુરુષો માટે સામાન્ય ઇએસઆર 2-12 મીમી / કલાકની રેન્જમાં હોય છે, સ્ત્રીઓ માટે, આંકડા 3-20 મીમી / કલાક છે. સમય જતાં, મનુષ્યમાં ઇએસઆર વધે છે, તેથી વૃદ્ધ લોકોમાં આ સૂચક 40 થી 50 મીમી / કલાક સુધીના મૂલ્યો ધરાવે છે.
પુરુષો માટે સામાન્ય ઇએસઆર 2-12 મીમી / કલાકની રેન્જમાં હોય છે, સ્ત્રીઓ માટે, આંકડા 3-20 મીમી / કલાક છે. સમય જતાં, મનુષ્યમાં ઇએસઆર વધે છે, તેથી વૃદ્ધ લોકોમાં આ સૂચક 40 થી 50 મીમી / કલાક સુધીના મૂલ્યો ધરાવે છે.
નવજાત શિશુમાં ઇએસઆરનું વધતું સ્તર 0-2 મીમી / કલાક છે, 2-12 મહિનાની ઉંમરે -10 મીમી / એચ. 1-5 વર્ષની ઉંમરે સૂચક 5-11 મીમી / કલાકની અનુલક્ષે છે. વૃદ્ધ બાળકોમાં, આકૃતિ 4-12 મીમી / કલાકની રેન્જમાં છે.
મોટેભાગે, ધોરણમાંથી વિચલન ઘટાડો થવાને બદલે વૃદ્ધિની દિશામાં રેકોર્ડ કરવામાં આવે છે. પરંતુ આ સાથે સૂચક ઓછો થઈ શકે છે:
- ન્યુરોસિસ
- વધારો બિલીરૂબિન,
- વાઈ
- એનાફિલેક્ટિક આંચકો,
- એસિડિસિસ.
કેટલાક કેસોમાં, અભ્યાસ અવિશ્વસનીય પરિણામ આપે છે, કારણ કે સંચાલન માટેના સ્થાપિત નિયમોનું ઉલ્લંઘન કરવામાં આવ્યું હતું. સવારથી નાસ્તામાં રક્તદાન કરવું જોઈએ. તમે માંસ અથવા conલટું, ભૂખ્યા ન ખાઈ શકો. જો નિયમોનું પાલન ન કરી શકાય, તો તમારે થોડા સમય માટે અધ્યયન મુલતવી રાખવાની જરૂર છે.
સ્ત્રીઓમાં, ગર્ભાવસ્થા દરમિયાન ઘણીવાર ESR વધે છે. સ્ત્રીઓ માટે, નીચેના ધોરણો વય પર આધારિત છે:
- 14 - 18 વર્ષ: 3 - 17 મીમી / ક,
- 18 - 30 વર્ષ: 3 - 20 મીમી / કલાક,
- 30 - 60 વર્ષ જૂનો: 9 - 26 મીમી / કલાક,
- 60 અને વધુ 11 - 55 મીમી / કલાક,
- ગર્ભાવસ્થા દરમિયાન: 19 - 56 મીમી / કલાક.
પુરુષોમાં, લાલ રક્તકણો થોડી ઓછી સ્થિર થાય છે. પુરુષ રક્ત પરીક્ષણમાં, ઇએસઆર 8-10 મીમી / કલાકની રેન્જમાં હોય છે. પરંતુ 60 વર્ષ પછી પુરુષોમાં, ધોરણ પણ વધે છે. આ ઉંમરે, સરેરાશ ઇએસઆર 20 મીમી / કલાક છે.
60 વર્ષ પછી, 30 મીમી / કલાકની આકૃતિ પુરુષોમાં વિચલન માનવામાં આવે છે. સ્ત્રીઓના સંબંધમાં, આ સૂચક, તેમછતાં પણ વધી રહ્યો છે, ખાસ ધ્યાન આપવાની જરૂર નથી અને તે પેથોલોજીનું નિશાની નથી.
ESR માં વધારો પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસને લીધે હોઈ શકે છે, તેમજ:
- ચેપી રોગવિજ્ .ાન, ઘણીવાર બેક્ટેરિયલ મૂળના. ESR નો વધારો એ તીવ્ર પ્રક્રિયા અથવા રોગનો ક્રોનિક અભ્યાસક્રમ સૂચવે છે,
- સેપ્ટિક અને પ્યુર્યુલન્ટ જખમ સહિત બળતરા પ્રક્રિયાઓ. પેથોલોજીના કોઈપણ સ્થાનિકીકરણ સાથે, રક્ત પરીક્ષણ ESR માં વધારો દર્શાવે છે,
- કનેક્ટિવ પેશી રોગો. ઇ.એસ.આર. વેસ્ક્યુલાટીસ, લ્યુપસ એરિથેટોસસ, સંધિવા, પ્રણાલીગત સ્ક્લેરોર્ડેમા અને અન્ય કેટલીક બિમારીઓ સાથે વધે છે,
- આંતરડામાં ક્રોહન રોગ અને અલ્સેરેટિવ કોલાઇટિસ સાથે બળતરા,
- જીવલેણ ગાંઠો. અંતિમ તબક્કે લ્યુકેમિયા, માઇલોમા, લિમ્ફોમા અને કેન્સર સાથે ઇએસઆર નોંધપાત્ર રીતે વધે છે,
- રોગો કે જે પેશી નેક્રોટાઇઝેશન સાથે છે, અમે સ્ટ્રોક, ક્ષય રોગ અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન વિશે વાત કરી રહ્યા છીએ. પેશીના નુકસાન સાથે સૂચક શક્ય તેટલું વધે છે,
- રક્ત રોગો: એનિમિયા, એનિસોસાયટોસિસ, હિમોગ્લોબિનોપેથી,
- લોહીના સ્નિગ્ધતામાં વધારો સાથેના રોગવિજ્ ,ાન, ઉદાહરણ તરીકે, આંતરડાની અવરોધ, ઝાડા, લાંબા સમય સુધી ઉલટી, પોસ્ટopeપરેટિવ પુન recoveryપ્રાપ્તિ,
- ઇજાઓ, બર્ન્સ, ત્વચાને ગંભીર નુકસાન,
- ખોરાક, રસાયણો દ્વારા ઝેર.
વિશ્લેષણ હેતુ
દવામાં રક્ત પરીક્ષણોનું ખૂબ મહત્વ છે. તેઓ યોગ્ય નિદાન સ્થાપિત કરવામાં અને સારવારની અસરકારકતાને ટ્ર trackક કરવામાં મદદ કરે છે. જ્યારે લોહીમાં ઇ.એસ.આર. એલિવેટેડ હોય ત્યારે પરિસ્થિતિઓ તબીબી પ્રેક્ટિસમાં એકદમ સામાન્ય છે. આ ગભરામણનું કારણ નથી, કારણ કે એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ બદલવાના ઘણા કારણો છે. આ પરીક્ષણ આરોગ્યની શક્ય સમસ્યાઓ સૂચવે છે અને વધારાના સંશોધન માટેનો પ્રસંગ માનવામાં આવે છે.

ઇએસઆર અધ્યયનનું પરિણામ ડ theક્ટરને ઘણી ઉપયોગી માહિતી આપે છે:
- તે તબીબી સંશોધન (રક્ત બાયોકેમિસ્ટ્રી, અલ્ટ્રાસાઉન્ડ, બાયોપ્સી, વગેરે) ના સમયસર આચાર માટેના આધાર તરીકે સેવા આપે છે.
- ડાયગ્નોસ્ટિક સંકુલના ભાગ રૂપે, દર્દીના સ્વાસ્થ્યને ઉદ્દેશ્ય રીતે નિર્ણય કરવો અને નિદાન સ્થાપિત કરવું શક્ય બનાવે છે
- ગતિશીલતામાં ESR વાંચન સારવારની અસરકારકતાને મોનિટર કરવામાં અને નિદાનની ચોકસાઈની પુષ્ટિ કરવામાં મદદ કરે છે.
ઇએસઆર કેવી રીતે નક્કી થાય છે?

જો તમે એન્ટીકોએગ્યુલન્ટથી લોહી લો અને તેને standભા રહેવા દો, તો પછી કેટલાક સમય પછી તમે નોંધ લો કે લાલ રક્તકણો નીચે આવી ગયા છે અને ટોચ પર પીળો રંગનો સ્પષ્ટ પ્રવાહી (પ્લાઝ્મા) રહે છે. લાલ રક્ત કોશિકાઓ શું છે તે એક કલાકમાં પ્રવાસ કરશે - અને ત્યાં એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ (ઇએસઆર) છે. આ સૂચકનો પ્રયોગશાળા ડાયગ્નોસ્ટિક્સમાં વ્યાપકપણે ઉપયોગ થાય છે, જે લાલ રક્તકણોની ત્રિજ્યા, તેની ઘનતા અને પ્લાઝ્મા સ્નિગ્ધતા પર આધારિત છે. ગણતરીનું સૂત્ર એક પ્રખ્યાત ટ્વિસ્ટેડ કાવતરું છે જે વાચકોને રસ લેવાની સંભાવના નથી, તેથી વધુ વાસ્તવિક કારણ કે બધું જ સરળ છે અને સંભવત the, દર્દી પોતે પ્રક્રિયાને ફરીથી ઉત્પન્ન કરી શકે છે.
પ્રયોગશાળા સહાયક રુધિરકેશિકા કહેવાતી એક ખાસ કાચની નળીમાં આંગળીમાંથી લોહી લે છે, તેને ગ્લાસ સ્લાઇડ પર મૂકે છે, અને પછી તેને રુધિરકેશિકામાં પાછું ખેંચે છે અને એક કલાકમાં પરિણામને ઠીક કરવા માટે તેને પંચેનકોવ ત્રપાઈ પર મૂકી દે છે. સ્થિર લાલ રક્તકણોને પગલે પ્લાઝ્માની ક columnલમ અને કાંપ દર હશે, તે કલાક દીઠ મિલીમીટર (મીમી / કલાક) માં માપવામાં આવે છે. આ જૂની પદ્ધતિને ES Panchenkov ESR કહેવામાં આવે છે અને હજી પણ સોવિયત પછીની જગ્યામાં મોટાભાગની પ્રયોગશાળાઓ દ્વારા તેનો ઉપયોગ કરવામાં આવે છે.

વેસ્ટરગ્રેન અનુસાર આ સૂચકની વ્યાખ્યા ગ્રહ પર વધુ વ્યાપક છે, જેનું પ્રારંભિક સંસ્કરણ આપણા પરંપરાગત વિશ્લેષણથી બહુ ઓછું ભિન્ન છે. વેસ્ટરગ્રેન અનુસાર ઇએસઆરના નિર્ધારમાં આધુનિક સ્વચાલિત ફેરફારો વધુ સચોટ માનવામાં આવે છે અને તમને અડધા કલાકમાં પરિણામ પ્રાપ્ત કરવાની મંજૂરી આપે છે.
હાઈ બ્લડ સુગરના ચિન્હો અને લક્ષણો અને તેની તપાસ માટેની પદ્ધતિઓ

ઘણા વર્ષોથી ડાયાબિટીઝ સાથે અસફળ સંઘર્ષ કરી રહ્યા છો?
સંસ્થાના વડા: “તમે આશ્ચર્યચકિત થઈ જશો કે દરરોજ સેવન કરીને ડાયાબિટીઝનો ઇલાજ કરવો કેટલું સરળ છે.
 લોહીમાં ગ્લુકોઝની concentંચી સાંદ્રતા માનવોમાં હાયપરગ્લાયકેમિઆના વિકાસને સૂચવે છે. સામાન્ય ખાંડ 5.5 એમએમઓએલ / એલ કરતા વધુ હોવી જોઈએ નહીં.
લોહીમાં ગ્લુકોઝની concentંચી સાંદ્રતા માનવોમાં હાયપરગ્લાયકેમિઆના વિકાસને સૂચવે છે. સામાન્ય ખાંડ 5.5 એમએમઓએલ / એલ કરતા વધુ હોવી જોઈએ નહીં.
આ સ્તરની વ્યવસ્થિત અતિશયતા સાથે, અમે રોગવિજ્ .ાનવિષયક સ્થિતિ વિશે વાત કરી શકીએ છીએ કે જેના ચિહ્નો અને લક્ષણો છે.
એલિવેટેડ ઇએસઆર પરીક્ષાની જરૂર છે
ઇ.એસ.આર.ને વેગ આપતા મુખ્ય પરિબળને યોગ્યરૂપે શારીરિક-રાસાયણિક ગુણધર્મો અને લોહીની રચનામાં પરિવર્તન માનવામાં આવે છે: પ્રોટીન એ / જી (આલ્બ્યુમિન-ગ્લોબ્યુલિન) ગુણાંક નીચામાં, હાઇડ્રોજન સૂચકાંકમાં વધારો અને હિમોગ્લોબિન સાથે લાલ રક્તકણો (એરિથ્રોસાઇટ્સ) ની સક્રિય સંતૃપ્તિ. પ્લાઝ્મા પ્રોટીન કે જે એરિથ્રોસાઇટ કાંપની પ્રક્રિયા હાથ ધરે છે કહેવામાં આવે છે એગ્લોમેરેટ્સ.

ગ્લોબ્યુલિન અપૂર્ણાંક, ફાઈબિરિજન, કોલેસ્ટરોલના સ્તરમાં વધારો, લાલ રક્તકણોની એકત્રીકરણ ક્ષમતામાં વધારો એ ઘણી પેથોલોજીકલ પરિસ્થિતિઓમાં થાય છે, જેને તેઓ ધ્યાનમાં લે છે. લોહીના સામાન્ય વિશ્લેષણમાં ઉચ્ચ ESR ના કારણો:
- ચેપી મૂળની તીવ્ર અને ક્રોનિક બળતરા પ્રક્રિયાઓ (ન્યુમોનિયા, સંધિવા, સિફિલિસ, ક્ષય રોગ, સેપ્સિસ). આ પ્રયોગશાળાના પરીક્ષણ મુજબ, તમે રોગના તબક્કા, પ્રક્રિયાની શાંતિ, ઉપચારની અસરકારકતાનો નિર્ણય કરી શકો છો. તીવ્ર સમયગાળામાં "તીવ્ર તબક્કા" ના પ્રોટીનનું સંશ્લેષણ અને "લશ્કરી કામગીરી" ની વચ્ચે ઇમ્યુનોગ્લોબ્યુલિનનું ઉન્નત ઉત્પાદન, લાલ રક્ત કોશિકાઓની એકત્રીકરણ ક્ષમતા અને તેમની સિક્કોની કumnsલમની રચનામાં નોંધપાત્ર વધારો કરે છે. એ નોંધવું જોઇએ કે બેક્ટેરિયલ ચેપ વાયરલ જખમની તુલનામાં વધારે સંખ્યા આપે છે.
જો કે, સમાન પ્રક્રિયાના વિવિધ સમયગાળા પર અથવા વિવિધ રોગવિજ્ologicalાનવિષયક સ્થિતિઓ સાથે, ESR એ બદલાતું નથી:

દરમિયાન, કોઈપણ પ્રકારના ચેપી અને બળતરા રોગોના કિસ્સામાં ઉચ્ચ ઇએસઆર મૂલ્યો (20-40, અથવા તો 75 મીમી / કલાક અને તેથી વધુ) ની લાંબા ગાળાની જાળવણી, ગૂંચવણોના વિચાર તરફ દોરી જાય છે, અને સ્પષ્ટ ચેપની ગેરહાજરીમાં - કોઈપણની હાજરી છુપાયેલા અને સંભવત very ખૂબ જ ગંભીર રોગો. અને તેમ છતાં, બધા કેન્સરના દર્દીઓને એક રોગ નથી જે ઇ.એસ.આર. ની વૃદ્ધિથી શરૂ થાય છે, તેની levelંચી સપાટી (70 મીમી / કલાક અને તેનાથી ઉપર) એક બળતરા પ્રક્રિયાની ગેરહાજરીમાં મોટે ભાગે ઓન્કોલોજી સાથે થાય છે, કારણ કે ગાંઠ વહેલા અથવા પછીના સમયમાં પેશીઓને નોંધપાત્ર નુકસાન પહોંચાડે છે, જેનું નુકસાન આખરે થશે પરિણામે, તે એરિથ્રોસાઇટ કાંપ દરમાં વધારો કરવાનું શરૂ કરે છે.
ESR માં ઘટાડો અર્થ શું છે?
સંભવત,, વાચક સંમત થશે કે જો આંકડા સામાન્ય શ્રેણીની અંદર હોય તો અમે ESR ને ઓછું મહત્વ આપીએ છીએ, જો કે, સૂચકની ઘટ, વય અને લિંગને ધ્યાનમાં લેતા, 1-2 મીમી / કલાક ધ્યાનમાં લેતા હોવા છતાં, ખાસ કરીને વિચિત્ર દર્દીઓમાં ઘણા પ્રશ્નો ઉભા કરશે. ઉદાહરણ તરીકે, પ્રજનન વયની સ્ત્રીની સામાન્ય રક્ત પરીક્ષણ વારંવાર સંશોધન સાથે એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટનું સ્તર "બગાડે છે", જે શારીરિક પરિમાણોમાં બંધ બેસતું નથી. આવું કેમ થઈ રહ્યું છે? વધારાના કિસ્સામાં, લાલ રક્ત કોશિકાઓની એકત્રીત થવાની અને સિક્કોની ક formલમની રચના કરવાની ક્ષમતામાં ઘટાડો અથવા ગેરહાજરીને કારણે, ઇએસઆરમાં ઘટાડો તેના કારણો પણ છે.
આવા વિચલનો તરફ દોરી રહેલા પરિબળોમાં શામેલ હોવું જોઈએ:
- લોહીના સ્નિગ્ધતામાં વધારો, જે લાલ રક્તકણો (એરિથ્રેમિયા) ની સંખ્યામાં વધારો થવાથી સામાન્ય રીતે કાંપ પ્રક્રિયાને રોકી શકે છે,
- લાલ રક્તકણોના આકારમાં પરિવર્તન, જે, સિદ્ધાંતમાં, અનિયમિત આકારને કારણે, સિક્કોના સ્તંભોમાં (સિકલ આકાર, સ્ફરોસિટોસિસ, વગેરે) માં બંધ બેસતું નથી,
- ઘટાડો ની દિશામાં પીએચ શિફ્ટ સાથે લોહીના ફિઝિકો-કેમિકલ પરિમાણોમાં ફેરફાર.
સમાન રક્ત પરિવર્તન એ શરીરની નીચેની પરિસ્થિતિઓની લાક્ષણિકતા છે:
જો કે, ક્લિનિશિયન એરીથ્રોસાઇટ સેડિમેન્ટેશન રેટમાં ઘટાડોને મહત્વપૂર્ણ નિદાન સૂચક માનતા નથી, તેથી, ખાસ કરીને વિચિત્ર લોકો માટે ડેટા રજૂ કરવામાં આવે છે. તે સ્પષ્ટ છે કે પુરુષોમાં સામાન્ય રીતે આ ઘટાડો નોંધનીય નથી.
આંગળીમાં ઈંજેક્શન લીધા વિના ESR નો વધારો નક્કી કરવું અશક્ય છે, પરંતુ પ્રવેગક પરિણામ ધારે તે શક્ય છે. હ્રદયના ધબકારા (ટાકીકાર્ડિયા), તાવ (તાવ) અને અન્ય લક્ષણો કે જે સંક્રમિત અને બળતરા રોગ નજીક આવે છે તે સૂચવે છે, એરિટ્રોસાઇટ અવશેષ દર સહિત ઘણા હિમેટોલોજિકલ પરિમાણોમાં પરિવર્તનના સંકેત હોઈ શકે છે.
ડાયાબિટીઝને કેવી રીતે ઓળખવું?
- 1 ડાયાબિટીઝના નિદાન માટે સંકેતો
- 2 કયા પ્રયોગશાળા પરીક્ષણો છે?
- ૨.૧ બ્લડ સુગર ટેસ્ટ
- ૨.૨ ડાયાબિટીસને ઓળખવા માટે યુરીનાલિસિસ
શંકાઓને પુષ્ટિ આપવા અથવા નામંજૂર કરવા માટે, ડાયાબિટીઝનું પ્રયોગશાળા નિદાન કરવામાં આવે છે. પ્રથમ શંકા પર, એન્ડોક્રિનોલોજિસ્ટ પરીક્ષણોની સૂચિ લખશે જે કોઈપણ તબક્કે ડાયાબિટીસને ઓળખવામાં મદદ કરશે. જો નિદાન અગાઉ કરવામાં આવ્યું હતું, તો સમયસર દેખરેખ અનિચ્છનીય પરિણામો ટાળવામાં મદદ કરશે. આ કિસ્સામાં નિર્ધારિત કરવાની વૈકલ્પિક પદ્ધતિઓ જોખમી છે, પ્રારંભિક તબક્કે લક્ષણો હળવા હોય છે, રોગ પ્રગતિ કરે છે, અને દર્દી મૂલ્યવાન સમય ગુમાવે છે.
ડાયાબિટીસના નિદાન માટેના સંકેતો
નિદાન માટેના સંકેતો વિવિધ કારણોસર થઈ શકે છે. જો સામાન્ય લક્ષણો જોવા મળે છે, તો તમારે તાત્કાલિક તપાસ માટે ડ doctorક્ટરની સલાહ લેવી જોઈએ. ડાયાબિટીસના નિદાનમાં એવી પદ્ધતિઓ શામેલ છે જેમ કે: જરૂરી પરીક્ષણો પસાર કરવા, વિશેષજ્istsો દ્વારા પરીક્ષા લેવી, દર્દીના ઇતિહાસનો અભ્યાસ કરવો. જોખમ જૂથમાં એવા લોકો શામેલ છે જેઓ મીઠી રોગના દેખાવ તરફ વલણ ધરાવે છે, રોગથી અસરગ્રસ્ત લોહીના સંબંધીઓની હાજરી. તેમજ તે લોકો કે જેમની લાક્ષણિકતા લક્ષણો છે: તરસ, શુષ્ક મ્યુકોસ મેમ્બ્રેન, અસ્પષ્ટ ભૂખ, શરીરના વજનમાં તીવ્ર વધારો / ઘટાડો. જોખમ એ પણ વય જૂથ 45+ અને મેદસ્વીપણું ધરાવતા લોકો છે.
પાછા સમાવિષ્ટોના કોષ્ટક પર
ત્યાં કયા પ્રયોગશાળા પરીક્ષણો છે?
ડાયાબિટીઝની વહેલી તપાસ એ લાંબા અને પરિપૂર્ણ જીવનની ચાવી છે. પ્રથમ લક્ષણો થયા પછી, ડ bloodક્ટર રક્ત ખાંડ નક્કી કરવા માટે ડાયાબિટીઝ માટે જરૂરી પરીક્ષણો સૂચવે છે:
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
- ગ્લાયકેટેડ હિમોગ્લોબિન અને લોહી અને પેશાબના ક્લિનિકલ વિશ્લેષણ માટે રક્તદાન કરવું જરૂરી છે,
- ફ્રુક્ટosસામિન પરીક્ષણ સૂચવવામાં આવે છે.
પાછા સમાવિષ્ટોના કોષ્ટક પર
બ્લડ સુગર ટેસ્ટ
 સંપૂર્ણ રક્ત ગણતરી એ પ્રયોગશાળા પરીક્ષણોના જરૂરી પ્રકારોમાંથી એક છે.
સંપૂર્ણ રક્ત ગણતરી એ પ્રયોગશાળા પરીક્ષણોના જરૂરી પ્રકારોમાંથી એક છે.- સંપૂર્ણ રક્ત ગણતરી એ એક પ્રમાણભૂત પરીક્ષણ પદ્ધતિ છે જે રક્તના વિવિધ ઘટકોમાંના તમામ પરિમાણોના ફેરફારો બતાવે છે. ખાંડ માટે લોહીની તપાસ હળવા નાસ્તાના એક કલાક પછી લેવી જોઈએ. ડાયાબિટીઝના દર્દીઓમાં, બાયોમેટ્રિયલ ખાલી પેટ પર લેવામાં આવે છે. આ રોગને શોધવા માટે મુખ્ય સૂચકાંકો જરૂરી છે: હિમોગ્લોબિન, પ્લેટલેટ્સ (લોહીનું કોગ્યુલેશન), શ્વેત રક્તકણો, હિમેટ્રોકિટ. ડાયાબિટીસ મેલ્લીટસમાં ઇએસઆર સ્પષ્ટ સંકેત એ સહેજ ફેરફાર સૂચવે છે.
- બ્લડ બાયોકેમિસ્ટ્રી એ સૌથી માહિતીપ્રદ અધ્યયન છે. ભોજન પછી 10 કલાકના અંતરાલમાં વેનસ લોહીના નમૂના લેવામાં આવે છે. ડાયાબિટીઝવાળા લોકોમાં, બાયોકેમિકલ રક્ત પરીક્ષણ વિવિધ આંતરિક રોગોને જાહેર કરે છે.
- ગ્લુકોઝ સહિષ્ણુતા માટેનું પરીક્ષણ - એક પરીક્ષા જેમાં પૂર્વસ્રાવની અવસ્થા મળી આવે છે, ખાલી પેટ પર લોહીના નમૂના લેવામાં આવે છે, પછી એક મીઠો સોલ્યુશન (ભાર) આપવામાં આવે છે. બે કલાક પછી, ફરીથી રક્તદાન કરવામાં આવે છે.
- ગ્લાયકેટેડ હિમોગ્લોબિન - રોગના વિકાસને નિયંત્રિત કરવા માટે વપરાય છે, પ્રકાર 1 ડાયાબિટીસ માટેના પરીક્ષણો વર્ષ દરમિયાન ચાર વખત હાથ ધરવામાં આવે છે. તે ત્રણ મહિનામાં ગ્લુકોઝ વધઘટ દર્શાવે છે.
- ફ્રેક્ટોસામિન - સૂચવેલ ઉપચાર કેટલું અસરકારક છે તે ટ્ર trackક કરવા માટે દર 3 અઠવાડિયામાં ડાયાબિટીસના પરીક્ષણો આપવામાં આવે છે. ધોરણમાંથી કોઈપણ વિચલનો પેથોલોજીકલ પ્રક્રિયાઓના વિકાસને સૂચવે છે.
- ગ્લુકોમીટરનો ઉપયોગ કરીને - ભોજન પહેલાં અને પછી દિવસમાં 2-3 વખત ઘરે હાથ ધરવામાં આવે છે. ચકાસણી માટે, પ્રયોગશાળામાં વિશ્લેષણ એક સાથે સબમિટ કરવામાં આવે છે.
પાછા સમાવિષ્ટોના કોષ્ટક પર
ડાયાબિટીસને ઓળખવા માટે યુરિનલિસિસ
 યુરીનાલિસિસ નિયમિતપણે લેવી જોઈએ, વર્ષમાં બે વાર.
યુરીનાલિસિસ નિયમિતપણે લેવી જોઈએ, વર્ષમાં બે વાર.- પેશાબનું ક્લિનિકલ વિશ્લેષણ - સામાન્ય વિશ્લેષણમાં, શરીરમાં થતા તમામ ફેરફારોનું નિરીક્ષણ કરવામાં આવે છે, નિષ્ણાતોની નિયમિત તપાસ દરમિયાન તે વર્ષમાં 2 વખત સૂચવવામાં આવે છે, જો વિચલનો શોધી કા .વામાં આવે, તો વિશ્લેષણ પુનરાવર્તિત થાય છે.
- પેશાબમાં માઇક્રોઆલ્બ્યુમિન - યોગ્ય પરિણામ મેળવવા માટે, તમારે સામગ્રી એકત્રિત કરવાના નિયમોનું પાલન કરવું આવશ્યક છે. પેશાબનો પ્રારંભિક ભાગ લેવામાં આવતો નથી, દિવસ દીઠ તમામ સ્રાવ સ્વચ્છ કન્ટેનરમાં એકત્રિત કરવામાં આવે છે. પ્રયોગશાળા માટે તમારે 200-300 મિલીની જરૂર પડશે. તપાસ કરતી વખતે, આલ્બ્યુમિનના ઉત્પાદન પર ભાર મૂકવામાં આવે છે, સામાન્ય રીતે કિડની પદાર્થને વિસર્જન કરતી નથી, ડાયાબિટીસ મેલિટસના વિકાસ સાથે, સ્તર ઝડપથી વધે છે અને નેફ્રોપથી અને હૃદયની નિષ્ફળતાના રૂપમાં ઘણા રોગવિજ્ .ાનનું કારણ બને છે.
પાછા સમાવિષ્ટોના કોષ્ટક પર
જે સૌથી સચોટ માનવામાં આવે છે?
આ બધી સંશોધન પદ્ધતિઓ એકદમ સચોટ પરિણામ બતાવે છે, ઘણા કારણોસર ભૂલભરેલા વાંચનો ઉદ્ભવે છે, ઉદાહરણ તરીકે, બાયોમેટ્રિલેટ્સ એકત્રિત કરવા અને સંગ્રહિત કરવાના નિયમોનું પાલન ન કરવું. ડોકટરો ગ્લુકોમીટર વિશે હકારાત્મક બોલે છે.આ ઉપકરણ રોજિંદા ઉપયોગ માટે બનાવવામાં આવ્યું છે અને 90% ની સંભાવના સાથે બ્લડ સુગર શોધી શકે છે. પરિણામોની વિશ્વસનીયતાને ચકાસવા માટે, એક સાથે પ્રયોગશાળામાં ડાયાબિટીસ માટે રક્ત પરીક્ષણ પાસ કરો, ભૂલ 15% કરતા વધુ ન હોવી જોઈએ. અને સચોટ પરિણામ સ્થાપિત કરવા માટે, સગર્ભા સ્ત્રીની તપાસ દરમિયાન ગ્લુકોઝ પરીક્ષણ ચોક્કસપણે દર્શાવવામાં આવશે, કારણ કે ત્યાં સગર્ભાવસ્થા ડાયાબિટીસ થવાનું જોખમ રહેલું છે.
ખાંડને નિર્ધારિત કરવા માટે સૌથી મોંઘા ગ્લુકોમીટર ખરીદવું જરૂરી નથી, પરિણામની પ્રયોગશાળાઓ સાથે તુલના કરવા અને ઉપકરણની વિશ્વસનીયતાની ખાતરી કરવા માટે તે પૂરતું છે.
પાછા સમાવિષ્ટોના કોષ્ટક પર
વાદ્ય સંશોધન
ડાયાબિટીઝના વિકાસના તબક્કે, લક્ષણોને યોગ્ય ધ્યાન આપવામાં આવતું નથી, બિમારીને નિર્ધારિત કરવા માટે, આખા શરીરની સંપૂર્ણ તપાસ કરવી અને રક્ત પરીક્ષણ વર્ષમાં 2 વખત લેવાની સલાહ આપવામાં આવે છે. ડાયાબિટીસના નિદાન માટેના માપદંડ:
 રોગની ગૂંચવણો ટાળવા માટે, સમયસર રીતે નેત્ર ચિકિત્સકની મુલાકાત લેવી મહત્વપૂર્ણ છે.
રોગની ગૂંચવણો ટાળવા માટે, સમયસર રીતે નેત્ર ચિકિત્સકની મુલાકાત લેવી મહત્વપૂર્ણ છે.- આંખની તપાસ - ખાંડનો રોગ પ્રથમ સ્થાને વેસ્ક્યુલર સિસ્ટમની દિવાલોની રચનામાં ફેરફાર સાથે છે, આ દ્રશ્ય ઉપકરણમાં પ્રતિબિંબિત થાય છે. મોતિયા, ગ્લુકોમા અને ડાયાબિટીક રેટિનોપેથી વિકસે છે. મોટી ધમનીઓ અને નાના રુધિરકેશિકાઓ અસમાન રીતે પાતળા થઈ જાય છે, ઘાયલ થાય છે અને હેમરેજ તરફ દોરી જાય છે.
- કિડનીનું અલ્ટ્રાસાઉન્ડ - જો ડાયાબિટીઝ માટેની કસોટી સકારાત્મક છે, તો તમારે વિસર્જન પ્રણાલીના અંગોના ફેરફારોનું નિરીક્ષણ કરવું જોઈએ. રોગના 4 તબક્કે, કિડનીમાં પેથોલોજીકલ ફેરફારો થાય છે, જે રેનલ નિષ્ફળતા તરફ દોરી જાય છે અને અંગ પ્રત્યારોપણની જરૂરિયાત તરફ દોરી જાય છે.
- ઇસીજી - એ નોંધ્યું છે કે 45 વર્ષથી વધુ ઉંમરના લોકોમાં, રક્તવાહિની તંત્રની બિમારીઓ વધે છે, શંકાસ્પદ ડાયાબિટીસ સાથે, આ અભ્યાસ વર્ષમાં ઘણી વખત કરવામાં આવે છે.
- નીચલા હાથપગની નસોનું ડોપ્લેગ્રાફી - પ્રકાર 2 ડાયાબિટીસ મેલીટસ માટે, નીચલા હાથપગનો રોગ એ એક સામાન્ય ઘટના છે, તે વધુ વજન સાથે સંકળાયેલ છે. કાયમની અતિશય ફૂલેલી નસો થાય છે, ગુરુત્વાકર્ષણના પ્રભાવ હેઠળ, સ્થિતિ વધુ તીવ્ર બને છે જેના પરિણામે ત્યાં ડાયાબિટીસ પગ, અલ્સેરેટિવ ફોર્મેશન્સ હોય છે.
પાછા સમાવિષ્ટોના કોષ્ટક પર
માન્ય દર
એરિથ્રોસાઇટ અવશેષ દર પ્રયોગશાળામાં નક્કી કરવામાં આવે છે અને મીમી / કલાકમાં માપવામાં આવે છે. આખી પ્રક્રિયામાં એક કલાકનો સમય લાગે છે.
ઘણી સંશોધન પદ્ધતિઓ છે, પરંતુ તે બધા એક સિદ્ધાંત પર આધારિત છે.
દર્દીના લોહીના નમૂના સાથે ટેસ્ટ ટ્યુબ અથવા રુધિરકેશિકામાં એક રીએજન્ટ ઉમેરવામાં આવે છે, જે લોહીના પ્લાઝ્માને લાલ રક્તકણોથી અલગ કરવામાં મદદ કરે છે. દરેક લાલ રક્તકણો નળીના તળિયે સ્થાયી થવાનું વલણ ધરાવે છે. એક કલાકની અંદર લાલ રક્તકણો કેટલા મિલીમીટર ઉતરી આવ્યા છે તેનું માપ છે.
સામાન્ય ESR સ્તર વય અને લિંગ પર આધારિત છે. પુખ્ત વયના પુરુષો માટે, ધોરણ 1-10 મીમી / કલાક છે, સ્ત્રીઓમાં, સામાન્ય સ્તર 2-15 મીમી / કલાકથી ઉપર છે. વય સાથે, એરિથ્રોસાઇટ અવશેષ પ્રતિક્રિયા 50 મીમી / કલાક સુધી વધી શકે છે. સગર્ભા સ્ત્રીઓ માટે, ધોરણ 45 મીમી / એચ સુધી વધે છે, ઇએસઆર જન્મ પછીના થોડા અઠવાડિયા અથવા મહિનામાં સામાન્ય થાય છે.
સૂચક વિકાસ દર
નિદાન માટે, તે માત્ર એ જ હકીકત નથી કે ઇએસઆરમાં વધારો થયો છે, પણ તે આદર્શથી કેટલું વધી ગયું છે અને કયા સંજોગોમાં. જો માંદગીના થોડા દિવસો પછી રક્ત પરીક્ષણ લેવામાં આવે તો, શ્વેત રક્તકણોની ગણતરી અને ઇએસઆર ઓળંગી જાય છે, પરંતુ ચેપ સામેની પ્રતિરક્ષાના વિકાસને લીધે આ થોડો વધારો થશે. મૂળભૂત રીતે, eંચી એરિથ્રોસાઇટ અવશેષ પ્રતિક્રિયાના ચાર ડિગ્રીથી અલગ પડે છે.
- થોડો વધારો (15 મીમી / કલાક સુધી), જેમાં લોહીના બાકીના ઘટકો સામાન્ય રહે છે. કદાચ બાહ્ય પરિબળોની હાજરી જે ઇએસઆરને અસર કરે છે.
- 16-29 મીમી / કલાકનો વધારો શરીરમાં ચેપના વિકાસને સૂચવે છે. પ્રક્રિયા એસિમ્પટમેટિક હોઈ શકે છે અને દર્દીની સુખાકારી પર નોંધપાત્ર અસર કરતી નથી. તેથી શરદી અને ફ્લૂ ESR માં વધારો કરી શકે છે. યોગ્ય ઉપચાર સાથે, ચેપ મરી જાય છે, અને એરિથ્રોસાઇટ સેડિમેન્ટેશન સ્તર 2-3 અઠવાડિયા પછી સામાન્ય થઈ જાય છે.
- ધોરણ (mm૦ મીમી / કલાક અથવા તેથી વધુ દ્વારા) નો નોંધપાત્ર અતિરેક શરીર માટે જોખમી માનવામાં આવે છે, પરિણામે નેક્રોટિક પેશીઓના નુકસાન સાથે ખતરનાક બળતરા શોધી શકાય છે. આ કિસ્સામાં રોગોની સારવારમાં ઘણા મહિના લાગે છે.
- એક અત્યંત ઉચ્ચ સ્તર (60 મીમી / કલાકથી વધુ) ગંભીર રોગોમાં જોવા મળે છે, જેમાં દર્દીના જીવન માટે સ્પષ્ટ ખતરો છે. તાત્કાલિક તબીબી તપાસ અને સારવાર જરૂરી છે. જો સ્તર 100 મીમી / કલાક સુધી વધે છે, તો ઇએસઆર ધોરણના ઉલ્લંઘનનું મોટે ભાગે કારણ કેન્સર છે.
ESR કેમ વધી રહ્યું છે
ઇએસઆરનું ઉચ્ચ સ્તર, શરીરમાં વિવિધ રોગો અને રોગવિજ્ Eાનવિષયક ફેરફારોમાં થાય છે. ત્યાં એક ચોક્કસ આંકડાકીય સંભાવના છે જે ડ findingક્ટરને રોગ શોધવા માટેની દિશા નિર્ધારિત કરવામાં મદદ કરે છે. 40% કેસોમાં, ESR કેમ વધે છે, તેનું કારણ ચેપના વિકાસમાં છે. 23% કેસોમાં, દર્દી સૌમ્ય અથવા જીવલેણ ગાંઠોના વિકાસને શોધી શકે છે. શરીરના નશો અથવા સંધિવાનાં રોગો 20% કિસ્સાઓમાં જોવા મળે છે. ઇ.એસ.આર.ને અસર કરતી કોઈ બીમારી અથવા સિન્ડ્રોમની ઓળખ માટે, બધા સંભવિત કારણો ધ્યાનમાં લેવા જોઈએ.
- ચેપી પ્રક્રિયાઓ (સાર્સ, ઈન્ફલ્યુએન્ઝા, પાયલોનેફ્રીટીસ, સિસ્ટાઇટિસ, ન્યુમોનિયા, હીપેટાઇટિસ, શ્વાસનળીનો સોજો, વગેરે) સેલ મેમ્બ્રેન અને લોહીની ગુણવત્તાને અસર કરતી લોહીના પ્રવાહમાં અમુક પદાર્થોના પ્રકાશન તરફ દોરી જાય છે.
- પ્યુુઅલન્ટ બળતરા ઇએસઆરમાં વધારોનું કારણ બને છે, પરંતુ સામાન્ય રીતે તેનું નિદાન રક્ત પરીક્ષણ વિના કરવામાં આવે છે. સમર્થન (ફોલ્લો, ફ્યુરંક્યુલોસિસ, વગેરે) નગ્ન આંખ માટે દૃશ્યમાન છે.
- Cન્કોલોજીકલ રોગો, ઘણી વખત પેરિફેરલ, પણ અન્ય નિયોપ્લાઝમ્સ એરિથ્રોસાઇટ કાંપની ofંચી પ્રતિક્રિયા પેદા કરી શકે છે.
- સ્વયંપ્રતિરક્ષા રોગો (સંધિવા, વગેરે) લોહીના પ્લાઝ્મામાં ફેરફાર તરફ દોરી જાય છે, પરિણામે, લોહી કેટલીક ગુણધર્મો ગુમાવે છે અને હલકી ગુણવત્તાવાળા બને છે.
- કિડની અને મૂત્રાશયના રોગો
- Foodલટી અને ઝાડા સાથે, ફૂડ પોઇઝનિંગ અને આંતરડાના ચેપને લીધે નશો
- રક્ત રોગો (એનિમિયા, વગેરે)
- રોગો કે જેમાં પેશી નેક્રોસિસ જોવા મળે છે (હાર્ટ એટેક, ટ્યુબરક્યુલોસિસ, વગેરે) સેલના વિનાશના કેટલાક સમય પછી ઉચ્ચ ESR તરફ દોરી જાય છે.
શારીરિક કારણો
એવી ઘણી પરિસ્થિતિઓ છે જેમાં ESR વધે છે, પરંતુ આ કોઈ રોગ અથવા રોગવિજ્ologicalાનવિષયક સ્થિતિનું પરિણામ નથી. આ કિસ્સામાં, સામાન્ય કરતાં એરિથ્રોસાઇટ કાંપને વિચલનમાં માનવામાં આવતું નથી અને તેને તબીબી સારવારની જરૂર નથી. ઉપસ્થિત ચિકિત્સક દર્દી, તેની જીવનશૈલી અને લેવામાં આવેલી દવાઓ વિશેની વિસ્તૃત માહિતીની હાજરીમાં ઉચ્ચ ઇએસઆરના શારીરિક કારણોનું નિદાન કરી શકે છે.
- એનિમિયા
- સખત આહારના પરિણામે વજન ઘટાડવું
- ધાર્મિક ઉપવાસ
- જાડાપણું, જે લોહીનું કોલેસ્ટરોલ વધારે છે
- હેંગઓવરની સ્થિતિ
- હોર્મોનલ ગર્ભનિરોધક અથવા અન્ય દવાઓ કે જે હોર્મોનનાં સ્તરને અસર કરે છે
- ગર્ભાવસ્થા દરમિયાન ટોક્સિકોસિસ
- સ્તનપાન
- વિશ્લેષણ માટેનું રક્ત સંપૂર્ણ પેટમાં દાન કરે છે
ખોટું હકારાત્મક પરિણામ
તબીબી સંશોધનનાં પરિણામોમાં શરીરની રચના અને જીવનશૈલીની સુવિધાઓ પ્રતિબિંબિત થાય છે. ઇએસઆરમાં વધારો થવાનાં કારણો દારૂ અને ધૂમ્રપાનના વ્યસન, તેમજ સ્વાદિષ્ટ પરંતુ સ્વાસ્થ્યપ્રદ ખોરાક દ્વારા થઈ શકે છે. પ્રયોગશાળા દ્વારા આપવામાં આવેલી જુબાનીની અર્થઘટન કરવાની પ્રક્રિયામાં દરેક પુખ્ત વયની વ્યક્તિગત લાક્ષણિકતાઓ ધ્યાનમાં લેવી જોઈએ.
- એલર્જીક પ્રતિક્રિયાઓ અને એલર્જી માટે દવાઓ લેવી.
- વધતા કોલેસ્ટ્રોલ ઇએસઆરને અસર કરી શકે છે.
- શરીરની વ્યક્તિગત પ્રતિક્રિયાઓ. તબીબી આંકડા મુજબ, 5% દર્દીઓમાં ઇ.એસ.આર. માં વધારો થાય છે, જ્યારે ત્યાં કોઈ સહવર્તી પેથોલોજી નથી.
- વિટામિન એ અથવા વિટામિનના સંકુલના અનિયંત્રિત ઇન્ટેક.
- રસીકરણ પછી પ્રતિરક્ષાની રચના. આ કિસ્સામાં, શ્વેત રક્તકણોના ચોક્કસ પ્રકારોની સંખ્યામાં વધારો પણ જોવા મળી શકે છે.
- આયર્નનો અભાવ અથવા લોહને શોષી લેવાની શરીરની અસમર્થતા, લાલ રક્તકણોની ક્ષતિ તરફ દોરી જાય છે.
- વિશ્લેષણ પહેલાં ટૂંક સમયમાં અસંતુલિત આહાર, ચરબીયુક્ત અથવા તળેલા ખોરાકનો વપરાશ.
- સ્ત્રીઓમાં, માસિક સ્રાવની શરૂઆતમાં ESR માં વધારો થઈ શકે છે.
ખોટા-સકારાત્મક પરિણામ પ્રમાણમાં સલામત કારણો દ્વારા વધેલા ઇએસઆરના કારણે થાય છે. તેમાંના મોટાભાગના ખતરનાક રોગો નથી કે જેને તાત્કાલિક તબીબી સહાયની જરૂર હોય. જો કે, ડ doctorક્ટર કેટલીક ખરાબ ટેવો છોડી દેવાની ભલામણ કરી શકે છે અથવા સંતુલિત ઉપચારાત્મક આહાર સૂચવે છે.
ઉચ્ચ ESR લેબોરેટરી ભૂલથી પરિણમી શકે છે.
આ કિસ્સામાં, વિશ્લેષણ માટે લોહીને ફરીથી સબમિટ કરવાની સલાહ આપવામાં આવે છે. ભૂલો રાજ્ય અને ખાનગી (ચૂકવેલ) બંને સંસ્થાઓમાં શક્ય છે. દર્દીના લોહીના નમૂનાનું અયોગ્ય સંગ્રહ, પ્રયોગશાળા હવાના તાપમાનમાં ફેરફાર, રીજેન્ટની ખોટી માત્રા અને અન્ય પરિબળો વાસ્તવિક એરિથ્રોસાઇટ અવશેષ દરને વિકૃત કરી શકે છે.
ઇએસઆર કેવી રીતે ઘટાડવું
એરિથ્રોસાઇટ અવશેષ પ્રતિક્રિયા એ રોગ નથી, તેથી, તેનો ઉપચાર કરવો અશક્ય છે. રક્ત પરીક્ષણમાં વિચલનનું કારણ બનેલા રોગની સારવાર હાથ ધરવામાં આવી રહી છે. જ્યાં સુધી ડ્રગની સારવારનું ચક્ર સમાપ્ત થતું નથી અથવા અસ્થિભંગ મટે છે ત્યાં સુધી ઇએસઆરના સંકેતો સામાન્ય પર પાછા આવશે નહીં. જો વિશ્લેષણમાંના વિચલનો નજીવા છે અને રોગનું પરિણામ નથી, તો ઉપસ્થિત ચિકિત્સક સાથે કરાર કરીને, તમે પરંપરાગત દવાઓની વાનગીઓનો આશરો લઈ શકો છો.
બીટરૂટ સૂપ અથવા તાજી સ્ક્વિઝ્ડ બીટરૂટનો રસ ઇએસઆરને સામાન્ય સ્તરે ઘટાડી શકે છે. સાઇટ્રસના રસનો ઉપયોગ કુદરતી ફૂલના મધના ઉમેરા સાથે પણ થાય છે. ડ normalક્ટર શરીરને સામાન્ય બનાવવા માટે વિટામિન અને ખનિજોના સંકુલ લેવાની ભલામણ કરી શકે છે.
લોહીમાં Eંચા ઇએસઆરના કારણો અલગ હોઈ શકે છે, જેમાં સૂચક સ્વસ્થ લોકોમાં પણ વધી શકે છે. વિશ્લેષણના પરિણામોને ડીકોડ કરતી વખતે ધ્યાનમાં લેવાનું મહત્વપૂર્ણ છે કે સંભવિત તમામ પરિબળો કે જે ESR માં વધારોને અસર કરી શકે. એરિથ્રોસાઇટ કાંપની reactionંચી પ્રતિક્રિયાના કારણોને ઓળખવા અને નિદાનની સ્થાપના પહેલાં, સારવાર સૂચવવામાં આવતી નથી.
લોહીમાં ગ્લુકોઝ વધવાના કારણો
મનુષ્યમાં હાઈ બ્લડ સુગરના સામાન્ય કારણોમાં શામેલ છે:
- ડાયાબિટીસ વિકાસ
- ગંભીર ચેપ
- વિટામિન બી નો અભાવ,
- ચોક્કસ અંગમાં સ્થાનિક બળતરા,
- વારંવાર તણાવ
- પ્રતિરક્ષા ઘટાડો,
- અનિયંત્રિત દવા (કોર્ટીકોસ્ટેરોઈડ્સ, ફેન્ટિમિડિન, રિટુક્સિમેબ, થિયાઝાઇડ મૂત્રવર્ધક પદાર્થ અને અન્ય),
- આહારનું ઉલ્લંઘન (જંક ફૂડ ખાવું),
- નિષ્ક્રિય જીવનશૈલી.
 કેટલાક કિસ્સાઓમાં, સ્વયંપ્રતિરક્ષા રોગોની પૃષ્ઠભૂમિ સામે ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે. તેમની સાથે, મનુષ્ય શરીર તેના પોતાના કોષો પર હુમલો કરવાનું શરૂ કરે છે, તેમને પરાયું માનીને. આ બધા હાયપરગ્લાયકેમિઆને ઉશ્કેરે છે.
કેટલાક કિસ્સાઓમાં, સ્વયંપ્રતિરક્ષા રોગોની પૃષ્ઠભૂમિ સામે ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે. તેમની સાથે, મનુષ્ય શરીર તેના પોતાના કોષો પર હુમલો કરવાનું શરૂ કરે છે, તેમને પરાયું માનીને. આ બધા હાયપરગ્લાયકેમિઆને ઉશ્કેરે છે.ઘણીવાર કોઈ વ્યક્તિ ખાવું પછી ટૂંકા ગાળાના હાઇપરગ્લાયકેમિઆનો અનુભવ કરે છે. આ ઘટના કોઈ ખતરો નથી અને ડાયાબિટીસના વિકાસ સાથે સંકળાયેલ નથી.
ખાંડમાં વધારાના સંભવિત કારણો આ છે:
- સ્વાદુપિંડની તકલીફ,
- વારસાગત રોગો
- અતિશય આહાર
- ખરાબ ટેવો (દારૂ, ધૂમ્રપાન).
હાઈપરગ્લાયકેમિઆ ખાસ કરીને મેદસ્વી લોકો માટે જોખમી છે - તેમને ડાયાબિટીઝ થવાનું જોખમ રહેલું છે.
પુખ્ત વયના લોકોમાં
પુખ્ત વયના લોકોમાં, ઉપરના કારણોસર હાયપરગ્લાયકેમિઆ થાય છે. પરંતુ લોહીમાં શર્કરાના વધારાને અસર કરતા પરિબળો ઘણીવાર વિશિષ્ટ હોય છે અને તે વ્યક્તિના લિંગ પર આધારિત છે.
સ્ત્રીઓમાં હાઈપરગ્લાયકેમિઆ, સામાન્ય કારણો ઉપરાંત, આની પૃષ્ઠભૂમિ સામે થઈ શકે છે:
- પ્રિમેસ્ટ્રુઅલ સિન્ડ્રોમ
- અંતocસ્ત્રાવી સિસ્ટમ સાથે સમસ્યાઓ.
 પુરુષોમાં, સ્ત્રીઓની જેમ, એલિવેટેડ સુગર ફેયોક્રોમોસાયટોમા નામની સૌમ્ય ગાંઠના વિકાસ સાથે સંકળાયેલ હોઈ શકે છે. તે ઘણીવાર 20-40 વર્ષના લોકોમાં વિકાસ પામે છે અને એડ્રેનલ કોષોને અસર કરે છે.
પુરુષોમાં, સ્ત્રીઓની જેમ, એલિવેટેડ સુગર ફેયોક્રોમોસાયટોમા નામની સૌમ્ય ગાંઠના વિકાસ સાથે સંકળાયેલ હોઈ શકે છે. તે ઘણીવાર 20-40 વર્ષના લોકોમાં વિકાસ પામે છે અને એડ્રેનલ કોષોને અસર કરે છે.આ રોગ એડ્રેનાલિન અને નોરેપીનેફ્રાઇનના વધુ પડતા સ્ત્રાવ દ્વારા વર્ગીકૃત થયેલ છે.10% કેસોમાં, ગાંઠ જીવલેણ છે. ફેયોક્રોમાસાયટોમા સાથે, ઘણા લક્ષણો નોંધવામાં આવે છે, તેમાંથી એક પ્લાઝ્મા ગ્લુકોઝમાં વધારો છે.
અન્ય કારણો પૈકી, હાયપરગ્લાયકેમિઆ એ પુખ્ત વયના લોકોમાં લાક્ષણિકતા છે:
- થાઇરોઇડ ગ્રંથિ અને કફોત્પાદક ગ્રંથિના રોગો,
- કેન્સરયુક્ત ગાંઠો
- હીપેટાઇટિસ
- સિરહોસિસ
- કિડની રોગ.
ખાંડમાં વૃદ્ધિ ઘણીવાર પુખ્ત વયના લોકોમાં થાય છે જેમણે સ્ટ્રોક અથવા મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન સહન કર્યું છે.
એથ્લેટ્સમાં વારંવાર લોહીમાં શર્કરામાં વધારો નોંધવામાં આવે છે. આ શારીરિક પ્રવૃત્તિને કારણે છે, ઉત્તેજક, મૂત્રવર્ધક પદાર્થ, હોર્મોન્સ લે છે.
ગર્ભાવસ્થા દરમિયાન
સ્થિતિમાં રહેતી સ્ત્રીઓને ઘણીવાર રક્ત ખાંડમાં વધારો થવાનો અનુભવ થાય છે.
આ ઘટનાના કારણો હોઈ શકે છે:
- શરીરમાં આંતરસ્ત્રાવીય બદલાવો,
- સગર્ભાવસ્થા ડાયાબિટીસ વિકાસ.
પ્રથમ કિસ્સામાં, માતા અને તેના બાળક બંને માટે કોઈ ગંભીર જોખમ નથી. ગર્ભાવસ્થા દરમિયાન શરીરનું હોર્મોનલ પુનર્ગઠન એ સામાન્ય શારીરિક ઘટના છે. પેથોલોજીઓની ગેરહાજરીમાં, હાયપરગ્લાયકેમિઆ અસ્થાયી છે, અને ગ્લુકોઝનું સ્તર પછીથી સામાન્ય થાય છે.
હાઈપરગ્લાયકેમિઆ, જે ખાસ પ્રકારનાં ડાયાબિટીઝ, ગેસ્ટાજેનિકની પૃષ્ઠભૂમિ સામે વિકસિત થયો છે, તે સગર્ભા સ્ત્રી અને ગર્ભના સ્વાસ્થ્ય માટે મોટો ખતરો છે. આ રોગનું એક વિશિષ્ટ સ્વરૂપ છે જે ગર્ભવતી સ્ત્રીઓમાં પોતાને પ્રગટ કરે છે અને ઘણીવાર બાળજન્મ પછી અદૃશ્ય થઈ જાય છે.
લગભગ 5% સગર્ભા સ્ત્રીઓ આ રોગથી પ્રભાવિત છે. જ્યારે તેના સંકેતો દેખાય છે, ત્યારે ગર્ભવતી માતાને સતત દેખરેખ અને જટિલ સારવારની જરૂર હોય છે. ઉપચારની ગેરહાજરીમાં, બાળક ગુમાવવાનું એક ઉચ્ચ જોખમ છે.
સગર્ભાવસ્થા ડાયાબિટીઝ પર વિડિઓ:
નવજાત શિશુઓ અને બાળકોમાં
નવજાત શિશુમાં, હાયપરગ્લાયકેમિઆના કારણો પુખ્ત વયના લોકો અને વૃદ્ધ બાળકોમાં આ ઘટનાને ઉત્તેજિત કરનારા પરિબળોથી અલગ છે.
નવજાત શિશુમાં ઉચ્ચ ખાંડના કારણો નીચે મુજબ છે.
- નાના જન્મેલા નવજાત શિશુના શરીરમાં ગ્લુકોઝના નસમાં વહીવટને કારણે,
- નવજાત શિશુના શરીરમાં હોર્મોનની થોડી માત્રા (ખાસ કરીને જો તે અકાળ હોય તો), વિભાજન પ્રોન્સ્યુલિન,
- ઇન્સ્યુલિન પોતે શરીરના નીચા પ્રતિકાર.
ઘણા નવજાત શિશુઓ હાયપરગ્લાયકેમિઆના ક્ષણિક (ક્ષણિક) સ્વરૂપ માટે ખૂબ જ સંવેદનશીલ હોય છે. મોટેભાગે તે તેમના શરીરમાં ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સના પ્રવેશને કારણે થાય છે.
ક્ષણિક હાયપરગ્લાયકેમિઆ અન્ય કારણોસર થઈ શકે છે:
- ફૂગ દ્વારા લોહીના ઝેરને લીધે,
- શરીરમાં ઓક્સિજનના અભાવને કારણે,
- તકલીફ સિન્ડ્રોમને કારણે.
બાળકો અને કિશોરોમાં હાયપરગ્લાયકેમિઆ મુખ્યત્વે પુખ્ત વયના લોકો જેવા જ કારણોસર થાય છે.
જોખમ જૂથમાં બાળકો શામેલ છે:
- અયોગ્ય અને ખામીયુક્ત ખાવાથી,
- ગંભીર તાણનો અનુભવ કરવો,
- શરીરના વિકાસ દરમિયાન કોન્ટિન્સ્યુલિન હોર્મોન્સના વધુ પડતા ઉત્પાદનની પૃષ્ઠભૂમિ સામે ચેપ અને બળતરાનો વિષય.
કિશોરોમાં, ઉપરોક્ત કારણોસર, રોગનું "યુવાન" સ્વરૂપ - પ્રકાર 1 ડાયાબિટીસ - ઘણીવાર વિકસે છે.
મુખ્ય સંકેતો
માનવ શરીરમાં એલિવેટેડ ખાંડ પોતાને અસંખ્ય લક્ષણો સાથે અનુભવે છે:
- સતત તરસ
- એરિથમિયા,
- ધીમી ઘા હીલિંગ
- અચાનક ઘટાડો અથવા વજનમાં વધારો,
- સતત થાક
- દ્રષ્ટિની ક્ષતિ
- સ્નાયુ ખેંચાણનો સમયાંતરે દેખાવ,
- શ્વસન નિષ્ફળતા (અવાજ થાય છે, તે deepંડો બને છે),
- શુષ્ક ત્વચા
- વારંવાર પેશાબ કરવો,
- પ્રતિરક્ષા ઘટાડો,
- શુષ્ક મ્યુકોસ મેમ્બ્રેન,
- સુસ્તી
- હાઈ બ્લડ પ્રેશર
- માથાનો દુખાવો, ચક્કર,
- ખંજવાળ
- અનિયમિત ભૂખ
- ફૂગનો દેખાવ,
- પરસેવો.
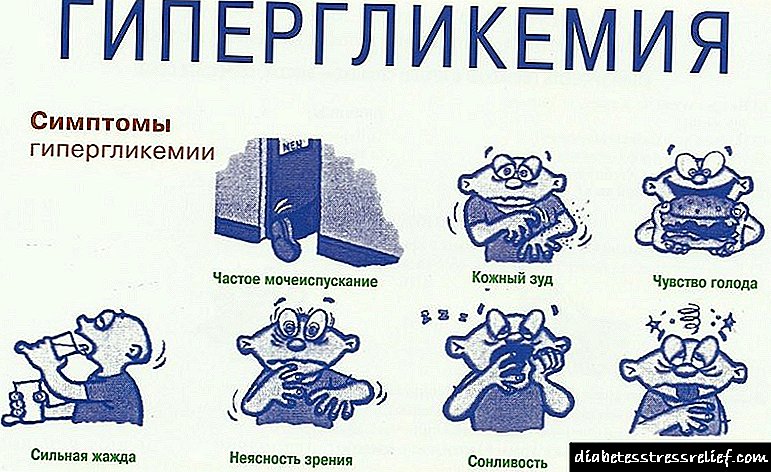
પુરુષોમાં નબળુ ઉત્થાન અને કામવાસનામાં ઘટાડો એ હાઈપરગ્લાયકેમિઆ સૂચવી શકે છે. આ લક્ષણો હંમેશાં મનુષ્યમાં હાયપરગ્લાયકેમિઆના વિકાસને સૂચવતા નથી. લક્ષણો વ્યાપક છે અને મનુષ્યમાં વિવિધ રોગોના વિકાસને સૂચવી શકે છે. કારણ નક્કી કરવા માટે, દર્દીને નિદાન કરવાની જરૂર છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
જો કોઈ દર્દીને પેથોલોજીની શંકા હોય, તો ડાયગ્નોસ્ટિક પ્રક્રિયાઓનો એક માનક સમૂહ કરવામાં આવે છે.
આમાં શામેલ છે:
- વિશ્લેષણ માટે રક્તદાન,
- તાણની પદ્ધતિથી રક્ત પરીક્ષણ હાથ ધરવું,
- શુદ્ધિકરણ પદ્ધતિ દ્વારા પ્લાઝ્માનો અભ્યાસ.
 જો નબળુ સ્વરૂપમાં ખાંડ વધારે હોય તો દર્દી પેથોલોજીને સ્વતંત્ર રીતે ઓળખવા માટે સમર્થ હશે નહીં. આ કિસ્સામાં મીટરનો ઉપયોગ કરવાથી વિશ્વસનીય માહિતી પ્રાપ્ત થશે નહીં.
જો નબળુ સ્વરૂપમાં ખાંડ વધારે હોય તો દર્દી પેથોલોજીને સ્વતંત્ર રીતે ઓળખવા માટે સમર્થ હશે નહીં. આ કિસ્સામાં મીટરનો ઉપયોગ કરવાથી વિશ્વસનીય માહિતી પ્રાપ્ત થશે નહીં.સૌથી સચોટ ડેટા તમને ઉપવાસ રક્ત પરીક્ષણ કરવાની મંજૂરી આપે છે. વ્યાવસાયિક ચિકિત્સામાં, તેને ઓર્થોટોલ્યુઇડિન પદ્ધતિ કહેવામાં આવે છે. વિશ્લેષણ તમને સુગરનું સ્તર નક્કી કરવા અને સૂચકના સ્થાપિત ધોરણ સાથે તેની તુલના કરવાની મંજૂરી આપે છે.
વિશ્લેષણ નિયમો અનુસાર સબમિટ કરવામાં આવે છે:
- માત્ર સવારે
- માત્ર ખાલી પેટ પર
- લોડ અને દવાઓ ફરજિયાત ઇનકાર સાથે.
જો અભ્યાસ દર્દીના સામાન્ય ગ્લુકોઝ મૂલ્યથી થતા વિચલનને છતી કરે છે, તો નિષ્ણાત તેને લોડ અને સ્પષ્ટતા પદ્ધતિઓના રૂપમાં વધારાના અભ્યાસની નિમણૂક કરે છે.
આમાંની દરેક પદ્ધતિની પોતાની લાક્ષણિકતાઓ છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓની લાક્ષણિકતાઓનું કોષ્ટક:
સ્પષ્ટતા (ઘટાડવાની) પદ્ધતિ
તે એક દિવસની હોસ્પિટલમાં કરવામાં આવે છે એટલે રક્તદાન સવારે અને ખાલી પેટ પર થાય છે
રક્તદાન કર્યા પછી, ગ્લુકોઝ સોલ્યુશન શરીરમાં ઇન્જેક્ટ કરવામાં આવે છે
થોડા કલાકો પછી, બીજું પ્લાઝ્મા લેવામાં આવે છે
બીજો વાડ તમને "હાયપરગ્લાયકેમિઆ" નિદાન કરવાની મંજૂરી આપે છે જો દર્દીનું 11 એમએમઓએલ / એલનું ગ્લુકોઝ મૂલ્ય વધુ હોય.
તે એક દિવસની હોસ્પિટલમાં કરવામાં આવે છે એર્ગોનીન, યુરિક એસિડ, ક્રિએટિનાઇનની હાજરી માટે લોહીની તપાસ કરે છે
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
જો આ પદાર્થોની ઓળખ કરવામાં આવે છે, તો લોહીમાં શર્કરાનું સ્તર નક્કી કરવા ઉપરાંત, નિષ્ણાત દર્દીમાં સહવર્તી આરોગ્ય સમસ્યાઓ વિશે માહિતી મેળવે છે.
જ્યારે કિડનીની બીમારી થનાર વ્યક્તિની શંકા હોય ત્યારે પદ્ધતિનો ઉપયોગ થાય છે.
આ ડાયગ્નોસ્ટિક પદ્ધતિઓ તમને દર્દીમાં હાયપરગ્લાયકેમિઆને ઓળખવાની મંજૂરી આપે છે, જે ઘણી વાર વધુ ગંભીર રોગના લક્ષણોમાં માત્ર એક જ હોય છે. ખાંડમાં વધારો ઘણીવાર કેટોસીડોસિસના સ્વરૂપમાં મુશ્કેલીઓ તરફ દોરી જાય છે. જો સારવાર ન કરવામાં આવે તો, હાઈપરગ્લાયકેમિઆ કોમા અને મૃત્યુવાળા દર્દી માટે ભરપૂર છે.
હાઈ બ્લડ સુગર સામે લડવાની રીતો
બ્લડ સુગરમાં વધારો - આ કેમ થઈ રહ્યું છે, તે કેમ વધે છે અને મહત્તમ મર્યાદા કેટલી છે? ઘણા લોકો આ અને અન્ય પ્રશ્નો પૂછે છે, ખાસ કરીને, શું આહાર આ કિસ્સામાં મદદ કરશે, જપ્તીથી કેવી રીતે ટાળવું અને તેની સામગ્રી શું હોવી જોઈએ. માનવ સ્વાસ્થ્યમાં ગ્લુકોઝની ભૂમિકા વિશાળ છે, પરંતુ સ્તરને કેવી રીતે નિયંત્રિત કરવું તે મુખ્ય પ્રશ્ન છે, જેનો જવાબ ફક્ત નિષ્ણાત દ્વારા જ આપી શકાય છે. રક્ત, ઇન્સ્યુલિન, લક્ષણો અને વધુ પાછળથી લખાણમાં જોવાયેલી એલિવેટેડ ખાંડ વિશે.
તેથી, તે ગ્લુકોઝ, તેમજ ક્રીમ છે, જે માનવ જીવનને સંપૂર્ણ અથવા makeલટું બનાવી શકે છે. આ પદાર્થ લોહીમાંના તમામ શરીરની શ્રેષ્ઠ સામગ્રી પ્રદાન કરે છે, અને આરોગ્યની બાબતમાં પણ એક ચોક્કસ મર્યાદાની બાંયધરી આપે છે. તેના સમાન કાર્યો, શરીરના તમામ સિસ્ટમો, ચયાપચયની સંકલિત કામગીરીમાં પ્રતિબિંબિત થાય છે, જે અન્ય કોઈ સિસ્ટમ અથવા ઘટક કરી શકતા નથી. સામાન્ય ખાંડ સાથે, શરીર માટેના કોઈપણ નકારાત્મક પરિણામો ફક્ત અશક્ય છે, ઉદાહરણ તરીકે, ગર્ભાવસ્થા દરમિયાન અથવા જ્યારે આહારનું પાલન કરવામાં આવે છે, અને ઇન્સ્યુલિન પણ લેવામાં આવે છે.
તે જ સમયે, પગ અને અન્ય અવયવોમાં ફેરફારો અને દુખાવો, જે લોહીમાં ઉચ્ચ ખાંડને ઉત્તેજિત કરે છે, તે ખૂબ ધીરે ધીરે થાય છે. આના પરિણામે, સંભવિત ડાયાબિટીસના દર્દીઓ દ્વારા બધા લક્ષણોની અવગણના કરી શકાતી નથી, જેઓ માત્ર સવારે અથવા ગર્ભાવસ્થા દરમિયાન સુગરના સામાન્ય પ્રમાણને સારી રીતે જાણે છે. લોહીમાં ખાંડ અને અન્ય હોર્મોન્સમાં વધારો, જેનો અર્થ ગંભીર પરિણામો આવશે - અંગવિચ્છેદન સુધી.
તે યાદ રાખવું મહત્વપૂર્ણ છે કે ઉચ્ચ ખાંડને કંઈક સામાન્ય માનવામાં આવતું નથી: કોઈપણ ઉંમરે, કોઈપણ સ્થિતિમાં (ઉદાહરણ તરીકે, ગર્ભાવસ્થા), આ સામગ્રીનું એક સ્તર હોવું જોઈએ.
નિષ્ણાતોએ અસરકારક પદ્ધતિઓ કરતાં વધુ વિકસાવી છે જે રક્તમાં શર્કરાના સ્તરને ઘટાડવા અને મર્યાદા નક્કી કરવા માટે, જો જરૂરી હોય તો શક્ય બનાવે છે.
આમાં ઇન્સ્યુલિન અથવા આહાર કેવી રીતે મદદ કરશે અને ખાસ કરીને અલ્સરમાં મદદનાં પ્રથમ “લક્ષણો” શું છે?
માર્ગો વિશે
આજે ઉપલબ્ધ બધી પદ્ધતિઓ ધ્યાનમાં લેતા, એ નોંધવું જોઇએ કે તેઓ વિવિધ પરિસ્થિતિઓમાં અને આરોગ્યની વિવિધ પરિસ્થિતિઓમાં અસરકારક હોઈ શકે છે. માત્ર સવારમાં જ નહીં અને માત્ર ગર્ભાવસ્થા દરમિયાન જ નહીં, લોહીમાં વધેલી ખાંડને સામાન્ય રાખવામાં શું મદદ કરી શકે છે? આ જેમ કે પદ્ધતિઓ છે:
- ઇન્સ્યુલિન (તમે માત્ર ઇન્જેક્શન જ નહીં લઈ શકો),
- આહાર
- દવાઓ
- સેનેટોરિયમ પ્રક્રિયાઓ.
ઇન્સ્યુલિન ટાઇપ 1 ડાયાબિટીઝમાં એલિવેટેડ ખાંડને ઓછી કરવામાં મદદ કરવા માટે જાણીતું છે. આ કારણ છે કે તે સ્વાદુપિંડ પર નોંધપાત્ર અસર કરી શકે છે, ત્યાં મર્યાદા અને સ્તરને ઘટાડે છે. તે જ સમયે, આવી અસર સંપૂર્ણપણે હકારાત્મક છે જો ઇન્સ્યુલિનનો ઉપયોગ ભાગ્યે જ કરવામાં આવે તો, શ્રેષ્ઠ સ્તર જાળવી શકાય, જે ઉચ્ચ સાંદ્રતા વિશે કહી શકાતું નથી.
આહાર શું હોવું જોઈએ તે વિશે બોલતા, એ નોંધવું જોઇએ કે તે ઓછી કાર્બ છે જે શ્રેષ્ઠ રીતે અનુકૂળ છે. તે મર્યાદા અને સ્તરની ભરપાઇ કરે છે (ફક્ત ગર્ભાવસ્થા દરમિયાન જ નહીં), જેનાથી તમામ લક્ષણો અદૃશ્ય થઈ જાય છે અને સામગ્રીને શરીરમાં ખૂબ સ્વીકાર્ય બનાવે છે. આ કિસ્સામાં, તે મહત્વનું છે કે આહાર પછીના જીવન દરમ્યાન અવલોકન કરવામાં આવે છે, અને રોગનો માત્ર સક્રિય તબક્કો જ નહીં.
દવાઓ નિષ્ણાત દ્વારા વ્યક્તિગત રૂપે સૂચવવામાં આવે છે. આ ત્યારે કરવામાં આવે છે જ્યારે માત્ર રક્ત ખાંડમાં વધારો થતો નથી, પરંતુ ઘણા અન્ય હોર્મોન્સ પણ.
નિયમ પ્રમાણે, આ પદ્ધતિ ઇન્સ્યુલિનને પણ જોડે છે અને તે આહારનું પાલન કરવાની સલાહ આપવામાં આવે છે જે તમને લક્ષણો અને સામગ્રીને નિયંત્રિત કરવાની મંજૂરી આપે છે.
તે દવાઓ અને તે દરેક છે જે શરીરમાં તે બધા કારણોને રદ કરી શકે છે જે રક્ત ખાંડમાં વધારો કરવા માટે નિર્ણાયક હતા.
સંકુલમાં રજૂ કરેલા તમામ પગલાઓના વિશિષ્ટ ઉપયોગથી મર્યાદા અને સ્તરને જાળવવાનું શક્ય બને છે, તેમજ સવારમાં જ નહીં, પરંતુ સગર્ભાવસ્થા દરમિયાન પણ, બધા લક્ષણો અને લોહીમાં ગ્લુકોઝનું સ્તર ઘટાડવું શક્ય બને છે. જો કે, તે ફરી એકવાર ધ્યાનમાં લેવું જોઈએ કે ઇન્સ્યુલિન, આહાર અને તમામ પદ્ધતિઓ ત્યારે જ મદદ કરે છે જ્યારે લોહીમાં ખાંડ અને અન્ય હોર્મોન્સ વિશેષ તબીબી સલાહથી વિશેષ રૂપે ઉન્નત થાય છે. જો કે, ગર્ભાવસ્થા દરમિયાન અથવા સવારે કોઈ પરિણામ હોઈ શકે છે?
પરિણામો વિશે
કોઈપણ સારવારની જેમ, જ્યારે લોહીમાં ખાંડ અને અન્ય હોર્મોન્સ એલિવેટેડ હોય છે, ત્યારે શરીર માટે કેટલાક અપ્રિય પરિણામો શક્ય છે. કોઈ પણ સંજોગોમાં, તે કોઈપણ પ્રકારનાં અને કોઈપણ સ્વરૂપમાં ડાયાબિટીસ મેલિટસના વિકાસ કરતાં વધુ અનુકૂળ રહેશે. છેવટે, જ્યારે લોહીમાં ખાંડ અને અન્ય હોર્મોન્સ એલિવેટેડ થાય છે ત્યારે બરાબર આવું થાય છે. આવી શકે છે:
- માથાનો દુખાવો
- પાચનતંત્ર, યકૃત અને કિડનીમાં સમસ્યાઓ,
- ડાયાબિટીસની તીવ્રતા.
ઉપરાંત, કેટલાક ડાયાબિટીઝના દર્દીઓ, જ્યારે ખાંડ વધારે હોય છે, ત્યારે ગર્ભાવસ્થા દરમિયાન ત્વચામાં પરિવર્તન અનુભવી શકે છે. જો કે, તેઓ ઝડપથી પસાર થાય છે, કારણ કે તેમની મર્યાદા અને સ્તરને શ્રેષ્ઠ ગ્લુકોઝ મૂલ્યો દ્વારા વળતર આપવામાં આવે છે, જે ગર્ભાવસ્થા દરમિયાન અને અન્ય શરતોમાં અત્યંત મહત્વપૂર્ણ છે. આ ઉપરાંત, સારવારની શરૂઆત પહેલાં ઉચ્ચ સુગર અવલોકન કરવામાં આવ્યું હતું તે રક્તવાહિની પ્રકૃતિના રોગો માટે શક્તિશાળી ઉત્પ્રેરક હોઈ શકે છે.
ઘટનામાં કે નકારાત્મક અભિવ્યક્તિઓ ખરેખર ગંભીર છે, અને તેમની મર્યાદા અને સ્તર મહત્તમ સુધી પહોંચે છે, ત્યાં માત્ર વધતા ગ્લુકોઝ જ નહીં, પણ theભી થયેલી સમસ્યાઓની પણ સારવારની જરૂર છે. આ માત્ર ગર્ભાવસ્થા દરમિયાન જ નહીં, પણ અન્ય ઘણા કેસોમાં પણ ભલામણ કરવામાં આવે છે. દવાઓ અને પદ્ધતિઓ આગળ જોડવાની સંભાવના પર.
સંયોજન વિશે
આ હકીકત એ છે કે ડાયાબિટીઝ માનવ શરીરને એક મોટો ફટકો આપે છે, દરેક મર્યાદા અને સ્તરને ઓછો અંદાજ આપે છે. આ તે કોઈપણ બિમારીની લાક્ષણિકતા છે જે અંતocસ્ત્રાવી પ્રણાલીના રોગો સાથે સંકળાયેલ છે. તદુપરાંત, આ અસર એ હકીકત દ્વારા સંયુક્ત છે કે ત્યાં ઇન્સ્યુલિન લેવાની જરૂર છે, આહાર અને અન્ય પદ્ધતિઓનો ઉપયોગ કરવો જોઈએ.
આના પરિણામે, બધી સિસ્ટમો અનુભવે છે, હકીકતમાં, ઓવરલોડ, જે બીજી સારવાર પદ્ધતિ દ્વારા દબાણ કરવામાં આવશે - પરિણામથી. ડાયાબિટીસ તેને પરવડી શકે છે? આને સમજવા માટે, તેમજ બ્લડ શુગર કેમ વધે છે, તમારે નિષ્ણાતનો સંપર્ક કરવો જોઈએ.
તે જ તે વિશે વાત કરશે:
- ગર્ભાવસ્થા દરમિયાન, તમામ પરિસ્થિતિઓમાં સ્તર શું છે,
- શું શક્ય છે અને શું અશક્ય છે
- કેવી રીતે ઇન્સ્યુલિન ઇન્જેક્ટ કરવા માટે
- આહાર શું હોવો જોઈએ.
આવી બધી માહિતી માત્ર સારવાર પ્રક્રિયામાં જ નહીં, પણ વિવિધ દવાઓના સંયોજનમાં પણ ખૂબ જ મહત્વપૂર્ણ છે. આ કિસ્સામાં, બધી માત્રા અવલોકન કરવી જોઈએ, તેમજ જો જરૂરી હોય તો સમાયોજિત થવી જોઈએ. ઉદાહરણ તરીકે, જો કોઈ નકારાત્મક અભિવ્યક્તિ થાય છે.
તે યાદ રાખવું અગત્યનું છે કે કોઈ પણ સંયોજનમાં સંયોજન સ્વતંત્ર રીતે થઈ શકતું નથી, કારણ કે તે શરીરને, ખાસ કરીને ડાયાબિટીસના શરીરને ખૂબ નુકસાન પહોંચાડે છે.
આમ, વ્યક્તિની હાઈ બ્લડ શુગર, અલબત્ત, નકારાત્મક ઘટના છે. તેને તાત્કાલિક સારવારની જરૂર છે, અને આથી પણ વધુ નોંધપાત્ર સમસ્યાઓ ટાળવા માટે આ જરૂરી છે. આવી પરિસ્થિતિમાં નિષ્ણાતને અપીલ કરવી ચોક્કસપણે જરૂરી છે. તે ઉપચારની બધી પદ્ધતિઓ ઓળખવામાં અને મહત્તમ પરિણામો પ્રાપ્ત કરવામાં મદદ કરશે.
બ્લડ સુગર 5.0 થી 20 અને તેથી વધુ સુધી: શું કરવું
બ્લડ સુગર દર હંમેશા સ્થિર નથી અને વય, દિવસનો સમય, આહાર, શારીરિક પ્રવૃત્તિ, તણાવપૂર્ણ પરિસ્થિતિઓની હાજરીના આધારે બદલાઇ શકે છે.
લોહીમાં શર્કરાના પરિમાણો શરીરની કોઈ ખાસ જરૂરિયાતને આધારે વધારી અથવા ઘટાડી શકે છે. આ જટિલ સિસ્ટમ સ્વાદુપિંડનું ઇન્સ્યુલિન અને અમુક અંશે એડ્રેનાલિન દ્વારા નિયંત્રિત છે.
શરીરમાં ઇન્સ્યુલિનની અછત સાથે, નિયમન નિષ્ફળ જાય છે, જે મેટાબોલિક ડિસઓર્ડરનું કારણ બને છે. ચોક્કસ સમય પછી, આંતરિક અવયવોનું એક ઉલટાવી શકાય તેવું પેથોલોજી રચાય છે.
દર્દીની આરોગ્યની સ્થિતિનું મૂલ્યાંકન કરવા અને ગૂંચવણોના વિકાસને રોકવા માટે, લોહીમાં ગ્લુકોઝની સામગ્રીની સતત તપાસ કરવી જરૂરી છે.
સુગર 5.0 - 6.0
5.0-6.0 એકમોની શ્રેણીમાં બ્લડ સુગરનું સ્તર સ્વીકાર્ય માનવામાં આવે છે. દરમિયાન, જો પરીક્ષણો .6..6 થી .0.૦ એમએમઓએલ / લિટર સુધીની હોય તો ડ doctorક્ટર સાવચેત રહે છે, કારણ કે આ કહેવાતા પૂર્વસૂચન રોગના વિકાસનું પ્રતીક છે
- તંદુરસ્ત પુખ્ત વયના સ્વીકાર્ય દર 3.89 થી 5.83 એમએમઓએલ / લિટર સુધીની હોઈ શકે છે.
- બાળકો માટે, 3.33 થી 5.55 એમએમઓએલ / લિટર સુધીની શ્રેણી માનવામાં આવે છે.
- બાળકોની ઉંમરને ધ્યાનમાં લેવી પણ મહત્વપૂર્ણ છે: નવજાત શિશુમાં એક મહિના સુધી, સૂચકાંકો 2.8 થી 4.4 એમએમઓએલ / લિટરની રેન્જમાં હોઈ શકે છે, 14 વર્ષની ઉંમરે, ડેટા 3.3 થી 5.6 એમએમઓએલ / લિટર સુધીની હોય છે.
- એ ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે વય સાથે આ ડેટા becomeંચા થાય છે, તેથી, 60 વર્ષથી વધુ ઉંમરના વૃદ્ધ લોકો માટે, લોહીમાં શર્કરાનું સ્તર 5.0-6.0 એમએમઓએલ / લિટર કરતા વધારે હોઈ શકે છે, જેને ધોરણ માનવામાં આવે છે.
- ગર્ભાવસ્થા દરમિયાન, સ્ત્રીઓ આંતરસ્ત્રાવીય બદલાવને કારણે ડેટામાં વધારો કરી શકે છે. સગર્ભા સ્ત્રીઓ માટે, 33. of33 થી .6. mm એમએમઓએલ / લિટર વિશ્લેષણના પરિણામો સામાન્ય માનવામાં આવે છે.
 જ્યારે વેનિસ બ્લડ ગ્લુકોઝની તપાસ કરવામાં આવે છે, ત્યારે દર આપમેળે 12 ટકાનો વધારો કરે છે. આમ, જો વિશ્લેષણ નસમાંથી કરવામાં આવે છે, તો ડેટા 3.5 થી 6.1 એમએમઓએલ / લિટર સુધી બદલાઈ શકે છે.
જ્યારે વેનિસ બ્લડ ગ્લુકોઝની તપાસ કરવામાં આવે છે, ત્યારે દર આપમેળે 12 ટકાનો વધારો કરે છે. આમ, જો વિશ્લેષણ નસમાંથી કરવામાં આવે છે, તો ડેટા 3.5 થી 6.1 એમએમઓએલ / લિટર સુધી બદલાઈ શકે છે.ઉપરાંત, જો તમે આંગળી, નસ અથવા લોહીના પ્લાઝ્મામાંથી આખું લોહી લો છો તો સૂચકાંકો બદલાઇ શકે છે. તંદુરસ્ત લોકોમાં, પ્લાઝ્મા ગ્લુકોઝ સરેરાશ 6.1 એમએમઓએલ / લિટર છે.
જો સગર્ભા સ્ત્રી ખાલી પેટ પર આંગળીથી લોહી લે છે, તો સરેરાશ ડેટા 3.3 થી 5.8 એમએમઓએલ / લિટર સુધી બદલાઈ શકે છે. શિરાયુક્ત લોહીના અધ્યયનમાં, સૂચક 4.0 થી 6.1 એમએમઓએલ / લિટર સુધીની હોઈ શકે છે.
તે ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે કેટલાક કિસ્સાઓમાં, અમુક પરિબળોના પ્રભાવ હેઠળ, ખાંડ અસ્થાયી રૂપે વધી શકે છે.
આમ, વધતા ગ્લુકોઝ ડેટા આ કરી શકે છે:
- શારીરિક કાર્ય અથવા તાલીમ,
- લાંબી માનસિક કાર્ય
- ભય, ભય અથવા તીવ્ર તણાવપૂર્ણ પરિસ્થિતિ.
ડાયાબિટીઝ ઉપરાંત, રોગો જેવા કે:
- પીડા અને પીડા આંચકોની હાજરી,
- તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન,
- મગજનો સ્ટ્રોક
- બર્ન રોગોની હાજરી
- મગજની ઇજા
- શસ્ત્રક્રિયા
- એપીલેપ્સીનો હુમલો
- યકૃત પેથોલોજીની હાજરી,
- અસ્થિભંગ અને ઇજાઓ.
ઉશ્કેરણીજનક પરિબળની અસર બંધ થયા પછીના કેટલાક સમય પછી, દર્દીની સ્થિતિ સામાન્ય થઈ જાય છે.
શરીરમાં ગ્લુકોઝમાં વધારો હંમેશાં તે હકીકતથી જ જોડાયેલો છે કે દર્દીએ ખૂબ જ ઝડપી કાર્બોહાઈડ્રેટનો વપરાશ કર્યો હતો, પરંતુ તીવ્ર શારીરિક ભાર સાથે પણ. જ્યારે સ્નાયુઓ ભરાય છે, ત્યારે તેમને needર્જાની જરૂર હોય છે.
સ્નાયુઓમાં ગ્લાયકોજેન ગ્લુકોઝમાં રૂપાંતરિત થાય છે અને લોહીમાં સ્ત્રાવ થાય છે, જે રક્ત ખાંડમાં વૃદ્ધિનું કારણ બને છે. પછી ગ્લુકોઝનો ઉપયોગ તેના હેતુવાળા હેતુ માટે કરવામાં આવે છે, અને ખાંડ થોડા સમય પછી સામાન્ય થઈ જાય છે.
સુગર 6.1 - 7.0
તે સમજવું અગત્યનું છે કે તંદુરસ્ત લોકોમાં કેશિકા રક્તમાં ગ્લુકોઝ મૂલ્યો ક્યારેય 6.6 એમએમઓએલ / લિટરથી વધતા નથી. આંગળીમાંથી લોહીમાં ગ્લુકોઝની સાંદ્રતા એક નસ કરતા વધારે હોવાથી, શિરોક્ત રક્તમાં વિવિધ સૂચકાંકો હોય છે - કોઈપણ પ્રકારના અભ્યાસ માટે to.૦ થી .1.૧ એમએમઓએલ / લિટર.
 જો ખાલી પેટ પર બ્લડ સુગર 6.6 એમએમઓએલ / લિટર કરતા વધારે હોય, તો ડ usuallyક્ટર સામાન્ય રીતે પ્રિડીબીટીસનું નિદાન કરશે, જે એક ગંભીર મેટાબોલિક નિષ્ફળતા છે. જો તમે તમારા સ્વાસ્થ્યને સામાન્ય બનાવવા માટે તમામ પ્રયત્નો ન કરો તો, દર્દીને ટાઇપ 2 ડાયાબિટીસ થઈ શકે છે.
જો ખાલી પેટ પર બ્લડ સુગર 6.6 એમએમઓએલ / લિટર કરતા વધારે હોય, તો ડ usuallyક્ટર સામાન્ય રીતે પ્રિડીબીટીસનું નિદાન કરશે, જે એક ગંભીર મેટાબોલિક નિષ્ફળતા છે. જો તમે તમારા સ્વાસ્થ્યને સામાન્ય બનાવવા માટે તમામ પ્રયત્નો ન કરો તો, દર્દીને ટાઇપ 2 ડાયાબિટીસ થઈ શકે છે.પૂર્વસૂચકતા સાથે, ખાલી પેટ પર લોહીમાં ગ્લુકોઝનું સ્તર 5.5 થી 7.0 એમએમઓએલ / લિટર છે, ગ્લાયકેટેડ હિમોગ્લોબિન 5..7 થી 6. percent ટકા છે. ઇન્જેશન પછીના એક કે બે કલાક પછી, બ્લડ સુગર પરીક્ષણ ડેટા 7.8 થી 11.1 એમએમઓએલ / લિટર સુધીની હોય છે. રોગના નિદાન માટે ઓછામાં ઓછા ચિહ્નોમાંથી એક પૂરતું છે.
નિદાનની પુષ્ટિ કરવા માટે, દર્દી નીચે આપશે:
- ખાંડ માટે બીજી રક્ત પરીક્ષણ લો,
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ લો,
- ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન માટે લોહીની તપાસ કરો, કારણ કે ડાયાબિટીઝને શોધવા માટે આ પદ્ધતિ સૌથી સચોટ માનવામાં આવે છે.
ઉપરાંત, દર્દીની ઉંમર આવશ્યકપણે ધ્યાનમાં લેવામાં આવે છે, કારણ કે વૃદ્ધાવસ્થાના ડેટામાં 6.6 થી .4. mm એમએમઓએલ / લિટર ધોરણ માનવામાં આવે છે.
સામાન્ય રીતે, સગર્ભા સ્ત્રીઓમાં બ્લડ સુગરમાં વધારો સ્પષ્ટ ઉલ્લંઘન સૂચવતા નથી, પરંતુ તે તેમના પોતાના સ્વાસ્થ્ય અને અજાત બાળકના સ્વાસ્થ્યની ચિંતા કરવાનો પ્રસંગ પણ હશે.
જો ગર્ભાવસ્થા દરમિયાન ખાંડની સાંદ્રતા ઝડપથી વધે છે, તો તે સુપ્ત સુપ્ત ડાયાબિટીસના વિકાસને સૂચવી શકે છે. જ્યારે જોખમ હોય ત્યારે, સગર્ભા સ્ત્રીની નોંધણી કરવામાં આવે છે, તે પછી તેને ગ્લુકોઝ માટે રક્ત પરીક્ષણ અને ગ્લુકોઝ સહિષ્ણુતાના ભાર સાથે એક પરીક્ષણ સોંપવામાં આવે છે.
જો સગર્ભા સ્ત્રીઓના લોહીમાં ગ્લુકોઝની સાંદ્રતા 6.7 એમએમઓએલ / લિટર કરતા વધારે હોય, તો સંભવત the સ્ત્રીને ડાયાબિટીઝ છે. આ કારણોસર, જો કોઈ સ્ત્રીને આવા લક્ષણો હોય તો તમારે તરત જ ડ aક્ટરની સલાહ લેવી જોઈએ:
- સુકા મોં ની લાગણી
- સતત તરસ
- વારંવાર પેશાબ કરવો
- ભૂખની સતત લાગણી
- ખરાબ શ્વાસનો દેખાવ
- મૌખિક પોલાણમાં એસિડિક મેટાલિક સ્વાદની રચના,
- સામાન્ય નબળાઇ અને વારંવાર થાકનો દેખાવ,
- બ્લડ પ્રેશર વધી જાય છે.
સગર્ભાવસ્થા ડાયાબિટીઝની ઘટનાને રોકવા માટે, તમારે નિયમિતપણે ડ doctorક્ટર દ્વારા અવલોકન કરવાની જરૂર છે, બધી જરૂરી પરીક્ષણો લો.તંદુરસ્ત જીવનશૈલી વિશે ભૂલવું નહીં તે પણ મહત્વનું છે, જો શક્ય હોય તો, સરળ કાર્બોહાઇડ્રેટ્સ, સ્ટાર્ચ્સની contentંચી સામગ્રીવાળા ઉચ્ચ ગ્લાયકેમિક ઇન્ડેક્સવાળા ખોરાકનો વારંવાર વપરાશ કરવાનો ઇનકાર કરો.
જો સમયસર તમામ જરૂરી પગલાં લેવામાં આવે તો, ગર્ભાવસ્થા સમસ્યાઓ વિના પસાર થશે, એક સ્વસ્થ અને મજબૂત બાળકનો જન્મ થશે.
સુગર 7.1 - 8.0
 જો પુખ્ત વયના ખાલી પેટ પર સવારે સૂચકાંકો 7.0 એમએમઓએલ / લિટર અને તેથી વધુ હોય, તો ડ doctorક્ટર ડાયાબિટીઝના વિકાસનો દાવો કરી શકે છે.
જો પુખ્ત વયના ખાલી પેટ પર સવારે સૂચકાંકો 7.0 એમએમઓએલ / લિટર અને તેથી વધુ હોય, તો ડ doctorક્ટર ડાયાબિટીઝના વિકાસનો દાવો કરી શકે છે.આ કિસ્સામાં, બ્લડ સુગર પરનો ડેટા, ખોરાકના સેવન અને સમયને ધ્યાનમાં લીધા વિના, 11.0 એમએમઓએલ / લિટર અને તેથી વધુ સુધી પહોંચી શકે છે.
ઘટનામાં કે ડેટા 7.0 થી 8.0 એમએમઓએલ / લિટરની રેન્જમાં છે, જ્યારે રોગના કોઈ સ્પષ્ટ સંકેતો નથી, અને ડ doctorક્ટર નિદાન પર શંકા કરે છે, દર્દીને ગ્લુકોઝ સહિષ્ણુતાના ભાર સાથે પરીક્ષણ કરાવવાનું સૂચવવામાં આવે છે.
- આ કરવા માટે, દર્દી ખાલી પેટ માટે રક્ત પરીક્ષણ લે છે.
- શુદ્ધ ગ્લુકોઝનું 75 ગ્રામ એક ગ્લાસમાં પાણીથી ભળી જાય છે, અને દર્દીએ પરિણામી સોલ્યુશન પીવું જ જોઇએ.
- બે કલાક સુધી, દર્દીને આરામ કરવો જોઈએ, તમારે ખાવું, પીવું નહીં, ધૂમ્રપાન કરવું જોઈએ અને સક્રિયપણે ખસેડવું જોઈએ નહીં. પછી તે ખાંડ માટે બીજા રક્ત પરીક્ષણ લે છે.
શબ્દની મધ્યમાં સગર્ભા સ્ત્રીઓ માટે ગ્લુકોઝ સહિષ્ણુતા માટે સમાન પરીક્ષણ ફરજિયાત છે. જો, વિશ્લેષણના પરિણામો અનુસાર, સૂચક 7.8 થી 11.1 એમએમઓએલ / લિટર છે, તો એવું માનવામાં આવે છે કે સહનશીલતા નબળી છે, એટલે કે, ખાંડની સંવેદનશીલતા વધી છે.
જ્યારે વિશ્લેષણ 11.1 એમએમઓએલ / લિટરથી ઉપરનું પરિણામ બતાવે છે, ત્યારે ડાયાબિટીઝનું પૂર્વ નિદાન થાય છે.
પ્રકાર 2 ડાયાબિટીઝના વિકાસ માટેના જોખમ જૂથમાં શામેલ છે:
- વજનવાળા લોકો
- 140/90 મીમી એચ.જી. અથવા તેથી વધુનું સતત બ્લડ પ્રેશર ધરાવતા દર્દીઓ
- જે લોકો સામાન્ય કરતાં કોલેસ્ટરોલનું પ્રમાણ વધારે છે
- જે સ્ત્રીઓ સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ હોવાનું નિદાન કરે છે, તેમજ જેમના બાળકનું જન્મ વજન kg. kg કિગ્રા અથવા તેથી વધુ હોય છે,
- પોલિસિસ્ટિક અંડાશયના દર્દીઓ
- ડાયાબિટીઝના વિકાસ માટે વારસાગત વલણ ધરાવતા લોકો.
કોઈપણ જોખમ પરિબળ માટે, 45 વર્ષની ઉંમરેથી શરૂ કરીને, દર ત્રણ વર્ષે ઓછામાં ઓછા એકવાર ખાંડ માટે રક્ત પરીક્ષણ લેવું જરૂરી છે.
10 વર્ષથી વધુ ઉંમરના વજનવાળા બાળકોને પણ ખાંડ માટે નિયમિત તપાસ કરવી જોઈએ.
ખાંડ 8.1 - 9.0
જો સળંગ ત્રણ વખત સુગર ટેસ્ટ અતિશય પરિણામો બતાવે છે, તો ડ doctorક્ટર પ્રથમ અથવા બીજા પ્રકારનાં ડાયાબિટીસ મેલીટસનું નિદાન કરે છે. જો રોગ શરૂ થાય છે, તો પેશાબ સહિત, ઉચ્ચ ગ્લુકોઝનું સ્તર શોધી કા .વામાં આવશે.
 ખાંડ ઘટાડવાની દવાઓ ઉપરાંત, દર્દીને સખત ઉપચારાત્મક આહાર સૂચવવામાં આવે છે. જો એવું બને કે રાત્રિભોજન પછી ખાંડ ઝડપથી વધે છે અને સૂવાના સમયે આ પરિણામો ચાલુ રહે છે, તો તમારે તમારા આહારમાં ફેરફાર કરવાની જરૂર છે. મોટે ભાગે, હાઈ-કાર્બ ડીશનો ઉપયોગ જે ડાયાબિટીસ મેલિટસમાં બિનસલાહભર્યું છે.
ખાંડ ઘટાડવાની દવાઓ ઉપરાંત, દર્દીને સખત ઉપચારાત્મક આહાર સૂચવવામાં આવે છે. જો એવું બને કે રાત્રિભોજન પછી ખાંડ ઝડપથી વધે છે અને સૂવાના સમયે આ પરિણામો ચાલુ રહે છે, તો તમારે તમારા આહારમાં ફેરફાર કરવાની જરૂર છે. મોટે ભાગે, હાઈ-કાર્બ ડીશનો ઉપયોગ જે ડાયાબિટીસ મેલિટસમાં બિનસલાહભર્યું છે.આ જ પરિસ્થિતિ જોવા મળી શકે છે જો આખા દિવસ દરમિયાન કોઈ વ્યક્તિ સંપૂર્ણ રીતે ન ખાતો હોય, અને જ્યારે તે સાંજે ઘરે આવ્યો ત્યારે, તે ખોરાક પર પછાડતો હતો અને વધારે ભાગ ખાતો હતો.
આ કિસ્સામાં, ખાંડમાં ઉછાળો અટકાવવા માટે, ડોકટરો નાના ભાગોમાં દિવસ દરમિયાન સમાનરૂપે ખાવાની ભલામણ કરે છે. ભૂખમરાને મંજૂરી આપવી જોઈએ નહીં, અને કાર્બોહાઇડ્રેટયુક્ત ખોરાકને સાંજના મેનુમાંથી બાકાત રાખવો જોઈએ.
ખાંડ 9.1 - 10
9.0 થી 10.0 એકમ સુધીના બ્લડ ગ્લુકોઝ મૂલ્યોને થ્રેશોલ્ડ મૂલ્ય માનવામાં આવે છે. 10 એમએમઓએલ / લિટરથી ઉપરના ડેટામાં વધારા સાથે, ડાયાબિટીસની કિડની ગ્લુકોઝની આટલી મોટી સાંદ્રતાને સમજી શકતી નથી. પરિણામે, ખાંડ પેશાબમાં એકઠું થવાનું શરૂ કરે છે, જે ગ્લુકોસુરિયાના વિકાસનું કારણ બને છે.
કાર્બોહાઈડ્રેટ અથવા ઇન્સ્યુલિનના અભાવને કારણે, ડાયાબિટીસ સજીવ ગ્લુકોઝથી જરૂરી રકમની receiveર્જા મેળવતો નથી, અને તેથી ચરબીનો સંગ્રહ જરૂરી "બળતણ" ની જગ્યાએ ઉપયોગમાં લેવાય છે. જેમ તમે જાણો છો, કેટોન સંસ્થાઓ એવા પદાર્થો છે જે ચરબીના કોષોના ભંગાણના પરિણામે રચાય છે.જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર 10 એકમો સુધી પહોંચે છે, ત્યારે કિડની પેશાબ સાથે સ્લેગ કચરો તરીકે શરીરમાંથી વધુની ખાંડ દૂર કરવાનો પ્રયાસ કરે છે.
આમ, ડાયાબિટીઝના દર્દીઓ માટે, જેમના ઘણા લોહીના માપન માટેના સુગર સૂચકાંકો 10 એમએમઓએલ / લિટર કરતા વધારે હોય છે, તેમાં કીટોન પદાર્થોની હાજરી માટે યુરિનાલિસિસ કરાવવી જરૂરી છે. આ હેતુ માટે, વિશેષ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે, જેની સાથે પેશાબમાં એસીટોનની હાજરી નક્કી કરવામાં આવે છે.
ઉપરાંત, આવા અભ્યાસ હાથ ધરવામાં આવે છે જો કોઈ વ્યક્તિ, 10 એમએમઓએલ / લિટરથી વધુની dataંચી માહિતી ઉપરાંત, ખરાબ રીતે અનુભવે છે, તેના શરીરનું તાપમાન વધે છે, જ્યારે દર્દીને ઉબકા લાગે છે, અને vલટી જોવા મળે છે. આવા લક્ષણો સમયસર ડાયાબિટીઝના વિઘટનને શોધી શકાય છે અને ડાયાબિટીક કોમાને અટકાવે છે.
જ્યારે ખાંડ ઘટાડતી દવાઓ, કસરત અથવા ઇન્સ્યુલિનથી બ્લડ સુગર ઘટાડે છે, પેશાબમાં એસીટોનની માત્રા ઓછી થાય છે, અને દર્દીની કાર્યક્ષમતા અને એકંદરે સુખાકારીમાં સુધારો થાય છે.
ખાંડ 10.1 - 20
 જો હાયપરગ્લાયકેમિઆની હળવા ડિગ્રીનું નિદાન 8 થી 10 એમએમઓએલ / લિટર બ્લડ સુગર સાથે થાય છે, તો પછી 10.1 થી 16 એમએમઓએલ / લિટર સુધીના ડેટામાં વધારા સાથે, સરેરાશ ડિગ્રી નક્કી કરવામાં આવે છે, જે આ રોગની તીવ્ર ડિગ્રી, 16-20 એમએમઓએલ / લિટરથી ઉપર છે.
જો હાયપરગ્લાયકેમિઆની હળવા ડિગ્રીનું નિદાન 8 થી 10 એમએમઓએલ / લિટર બ્લડ સુગર સાથે થાય છે, તો પછી 10.1 થી 16 એમએમઓએલ / લિટર સુધીના ડેટામાં વધારા સાથે, સરેરાશ ડિગ્રી નક્કી કરવામાં આવે છે, જે આ રોગની તીવ્ર ડિગ્રી, 16-20 એમએમઓએલ / લિટરથી ઉપર છે.આ સંબંધિત વર્ગીકરણ હાયપરગ્લાયકેમિઆની શંકાસ્પદ હાજરીવાળા ઓરિએન્ટ ડોકટરોને અસ્તિત્વમાં છે. ડાયાબિટીસ મેલિટસના વિઘટનની મધ્યમ અને તીવ્ર ડિગ્રી, પરિણામે તમામ પ્રકારની ક્રોનિક ગૂંચવણો.
મુખ્ય લક્ષણો કે જે 10 થી 20 એમએમઓએલ / લિટરની અતિશય રક્ત ખાંડ દર્શાવે છે તે ફાળવો:
- દર્દીને વારંવાર પેશાબ થાય છે; પેશાબમાં ખાંડ મળી આવે છે. પેશાબમાં ગ્લુકોઝની વધેલી સાંદ્રતાને લીધે, જનન વિસ્તારમાં અન્ડરવેર સ્ટાર્ચ થઈ જાય છે.
- તદુપરાંત, પેશાબ દ્વારા પ્રવાહીના મોટા પ્રમાણમાં નુકસાનને કારણે, ડાયાબિટીસને એક મજબૂત અને સતત તરસ લાગે છે.
- મો mouthામાં સતત શુષ્કતા રહે છે, ખાસ કરીને રાત્રે.
- દર્દી હંમેશાં સુસ્ત, નબળા અને ઝડપથી થાકેલા હોય છે.
- ડાયાબિટીસ નાટકીય રીતે શરીરનું વજન ગુમાવે છે.
- કેટલીકવાર વ્યક્તિને ઉબકા, omલટી, માથાનો દુખાવો, તાવ લાગે છે.
આ સ્થિતિનું કારણ એ છે કે ખાંડનો ઉપયોગ કરવા માટે શરીરમાં ઇન્સ્યુલિનની તીવ્ર તંગી અથવા ઇન્સ્યુલિન પર કામ કરવામાં કોશિકાઓની અસમર્થતા છે.
આ બિંદુએ, રેનલ થ્રેશોલ્ડ 10 એમએમઓએલ / લિટર કરતા વધી જાય છે, 20 એમએમઓએલ / લિટર સુધી પહોંચી શકે છે, ગ્લુકોઝ પેશાબમાં વિસર્જન કરે છે, જેના કારણે વારંવાર પેશાબ થાય છે.
આ સ્થિતિ ભેજનું નુકસાન અને નિર્જલીકરણ તરફ દોરી જાય છે, અને આ તે છે જે ડાયાબિટીસની તૃષ્ણા તરસનું કારણ બને છે. પ્રવાહી સાથે, માત્ર ખાંડ શરીરમાંથી જ નીકળતું નથી, પરંતુ તમામ પ્રકારના મહત્વપૂર્ણ તત્વો, જેમ કે પોટેશિયમ, સોડિયમ, ક્લોરાઇડ્સ, પરિણામે, વ્યક્તિ તીવ્ર નબળાઇ અનુભવે છે અને વજન ગુમાવે છે.
રક્ત ખાંડનું સ્તર જેટલું .ંચું છે, ઉપરોક્ત પ્રક્રિયાઓ ઝડપી થાય છે.
રક્ત ખાંડ 20 થી ઉપર
આવા સૂચકાંકો સાથે, દર્દીને હાયપોગ્લાયસીમિયાના મજબૂત સંકેતો લાગે છે, જે ઘણી વખત ચેતનાના નુકસાન તરફ દોરી જાય છે. આપેલ 20 એમએમઓએલ / લિટર અને તેથી વધુની સાથે એસીટોનની હાજરી ગંધ દ્વારા સરળતાથી શોધી શકાય છે. આ સ્પષ્ટ સંકેત છે કે ડાયાબિટીસની ભરપાઇ કરવામાં આવતી નથી અને તે વ્યક્તિ ડાયાબિટીક કોમાની આરે છે.
નીચેના લક્ષણોનો ઉપયોગ કરીને શરીરમાં ખતરનાક વિકારો ઓળખો:
- રક્ત પરીક્ષણ પરિણામ 20 એમએમઓએલ / લિટરથી ઉપર,
- દર્દીના મો fromામાંથી એસિટોનની એક અપ્રિય તીખી ગંધ અનુભવાય છે,
- વ્યક્તિ ઝડપથી થાકી જાય છે અને સતત નબળાઇ અનુભવે છે,
- વારંવાર માથાનો દુખાવો થાય છે,
- દર્દી અચાનક તેની ભૂખ ગુમાવે છે અને તેને આપવામાં આવતા ખોરાક પ્રત્યેની અવગણના થાય છે,
- પેટમાં દુખાવો થાય છે
- ડાયાબિટીસને ઉબકા લાગે છે, vલટી થવી અને છૂટક સ્ટૂલ શક્ય છે,
- દર્દી ઘોંઘાટભર્યા ઠંડા વારંવાર શ્વાસ લે છે.
જો ઓછામાં ઓછા છેલ્લા ત્રણ સંકેતો મળી આવે, તો તમારે તાત્કાલિક ડ fromક્ટરની તબીબી સહાય લેવી જોઈએ.
જો રક્ત પરીક્ષણનાં પરિણામો 20 એમએમઓએલ / લિટર કરતા વધારે હોય, તો બધી શારીરિક પ્રવૃત્તિને બાકાત રાખવી આવશ્યક છે. આવી સ્થિતિમાં, રક્તવાહિની તંત્ર પરનો ભાર વધી શકે છે, જે હાઈપોગ્લાયકેમિઆ સાથે સંયોજનમાં સ્વાસ્થ્ય માટે બમણા જોખમી છે. તે જ સમયે, કસરત બ્લડ સુગરમાં તીવ્ર વધારો તરફ દોરી શકે છે.
ગ્લુકોઝની સાંદ્રતામાં 20 એમએમઓએલ / લિટરથી વધુની વૃદ્ધિ સાથે, જે પ્રથમ વસ્તુને દૂર કરવામાં આવે છે તે સૂચકાંકોમાં તીવ્ર વૃદ્ધિનું કારણ છે અને ઇન્સ્યુલિનની આવશ્યક માત્રા રજૂ કરવામાં આવે છે. તમે લો-કાર્બ આહારનો ઉપયોગ કરીને રક્ત ખાંડને 20 એમએમઓએલ / લિટરથી ઘટાડીને સામાન્ય કરી શકો છો, જે 5.3-6.0 એમએમઓએલ / લિટરના સ્તર સુધી પહોંચશે.
ઇએસઆર કેવી રીતે નક્કી થાય છે
 જો તમે લોહી અને એન્ટીકોએગ્યુલન્ટ લો અને તેમને standભા રહેવા દો, તો પછી ચોક્કસ સમય પછી તમે નોંધ કરી શકો છો કે લાલ કોષ નીચે ઉતરી ગયા છે, અને પીળો પારદર્શક પ્રવાહી, એટલે કે પ્લાઝ્મા ટોચ પર રહે છે. લાલ રક્તકણો એક કલાકમાં જે અંતરની મુસાફરી કરશે તે એરીથ્રોસાઇટ અવશેષ દર - ઇએસઆર છે.
જો તમે લોહી અને એન્ટીકોએગ્યુલન્ટ લો અને તેમને standભા રહેવા દો, તો પછી ચોક્કસ સમય પછી તમે નોંધ કરી શકો છો કે લાલ કોષ નીચે ઉતરી ગયા છે, અને પીળો પારદર્શક પ્રવાહી, એટલે કે પ્લાઝ્મા ટોચ પર રહે છે. લાલ રક્તકણો એક કલાકમાં જે અંતરની મુસાફરી કરશે તે એરીથ્રોસાઇટ અવશેષ દર - ઇએસઆર છે.પ્રયોગશાળા સહાયક વ્યક્તિમાંથી લોહીને આંગળીમાંથી કાચની નળીમાં લઈ જાય છે - એક રુધિરકેશિકા. આગળ, લોહી કાચની સ્લાઇડ પર મૂકવામાં આવે છે, અને પછી ફરીથી રુધિરકેશિકામાં એકઠા કરવામાં આવે છે અને એક કલાકમાં પરિણામને ઠીક કરવા માટે પેંચેનકોવ ત્રપાઈમાં દાખલ કરવામાં આવે છે.
આ પરંપરાગત પદ્ધતિને પંચેન્કોવ અનુસાર ઇએસઆર કહેવામાં આવે છે. આજની તારીખમાં, પદ્ધતિનો ઉપયોગ સોવિયત પછીની જગ્યામાં મોટાભાગની પ્રયોગશાળાઓમાં થાય છે.
અન્ય દેશોમાં, વેસ્ટરગ્રેન અનુસાર ઇએસઆરની વ્યાખ્યાનો વ્યાપકપણે ઉપયોગ થાય છે. આ પદ્ધતિ પંચેન્કોવ પદ્ધતિથી ઘણી અલગ નથી. જો કે, વિશ્લેષણના આધુનિક ફેરફારો વધુ સચોટ છે અને 30 મિનિટની અંદર સંપૂર્ણ પરિણામ પ્રાપ્ત કરવાનું શક્ય બનાવે છે.
ઇએસઆર નક્કી કરવા માટે બીજી એક પદ્ધતિ છે - વિન્ટ્રોબ દ્વારા. આ કિસ્સામાં, લોહી અને એન્ટીકોએગ્યુલન્ટ મિશ્રિત થાય છે અને વિભાગો સાથેની નળીમાં મૂકવામાં આવે છે.
લાલ રક્ત કોશિકાઓના 60ંચા કાંપ દર (60 મીમી / કલાકથી વધુ) પર, ટ્યુબ પોલાણ ઝડપથી ભરાય છે, જે પરિણામોના વિકૃતિથી ભરેલું છે.
ESR અને ડાયાબિટીસ
 અંતocસ્ત્રાવી રોગોમાં, ડાયાબિટીસ ઘણીવાર જોવા મળે છે, જે રક્ત ખાંડમાં સતત તીવ્ર વધારો થતો હોવાના આધારે છે. જો આ સૂચક 7-10 એમએમઓએલ / એલ કરતા વધારે છે, તો પછી ખાંડ માનવ પેશાબમાં પણ નક્કી થવાનું શરૂ થાય છે.
અંતocસ્ત્રાવી રોગોમાં, ડાયાબિટીસ ઘણીવાર જોવા મળે છે, જે રક્ત ખાંડમાં સતત તીવ્ર વધારો થતો હોવાના આધારે છે. જો આ સૂચક 7-10 એમએમઓએલ / એલ કરતા વધારે છે, તો પછી ખાંડ માનવ પેશાબમાં પણ નક્કી થવાનું શરૂ થાય છે.તે યાદ રાખવું જોઈએ કે ડાયાબિટીઝમાં ઇએસઆરમાં વધારો માત્ર મેટાબોલિક ડિસઓર્ડર્સના પરિણામે થઈ શકે છે, પણ વિવિધ પ્રકારની બળતરા પ્રક્રિયાઓ જે ડાયાબિટીસવાળા લોકોમાં ઘણીવાર જોવા મળે છે, જે રોગપ્રતિકારક શક્તિના બગાડ દ્વારા સમજાવાયેલ છે.
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસમાં ESR હંમેશા વધે છે. આ કારણ છે કે ખાંડના વધારા સાથે, લોહીનું સ્નિગ્ધતા વધે છે, જે એરિથ્રોસાઇટ અવશેષ પ્રક્રિયાના પ્રવેગને ઉશ્કેરે છે. જેમ તમે જાણો છો, પ્રકાર 2 ડાયાબિટીસ સાથે, સ્થૂળતા ઘણીવાર જોવા મળે છે, જે પોતે એરિથ્રોસાઇટ અવશેષના .ંચા દરને ઉત્તેજિત કરે છે.
આ વિશ્લેષણ ખૂબ સંવેદનશીલ હોવા છતાં, મોટી સંખ્યામાં આડઅસરના પરિબળો ઇએસઆરના પરિવર્તનને પ્રભાવિત કરે છે, તેથી પ્રાપ્ત સંકેતોને બરાબર શું કારણભૂત હતું તે નિશ્ચિતતા સાથે હંમેશા કહેવું શક્ય નથી.
ડાયાબિટીઝમાં કિડનીના નુકસાનને પણ એક જટિલતાઓ માનવામાં આવે છે. બળતરા પ્રક્રિયા રેનલ પેરેંચાઇમાને અસર કરી શકે છે, તેથી ઇએસઆર વધશે. પરંતુ ઘણા કિસ્સાઓમાં, જ્યારે લોહીમાં પ્રોટીનનું સ્તર ઘટે છે ત્યારે આવું થાય છે. તેની concentંચી સાંદ્રતાને કારણે, તે પેશાબમાં જાય છે, કારણ કે રેનલ વાહિનીઓ અસરગ્રસ્ત છે.
અદ્યતન ડાયાબિટીસ સાથે, શરીરના પેશીઓનું નેક્રોસિસ (નેક્રોસિસ) અને લોહીના પ્રવાહમાં ઝેરી પ્રોટીન ઉત્પાદનોના શોષણ સાથેના કેટલાક તત્વો પણ લાક્ષણિકતા છે. ડાયાબિટીસના દર્દીઓ વારંવાર પીડાય છે:
- પ્યુર્યુલન્ટ પેથોલોજીઓ,
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અને આંતરડા,
- સ્ટ્રોક
- જીવલેણ ગાંઠો.
આ તમામ રોગો એરિથ્રોસાઇટ અવશેષ દરમાં વધારો કરી શકે છે. કેટલાક કિસ્સાઓમાં, વંશપરંપરાગત પરિબળને કારણે વધેલી ઇ.એસ.આર.
જો રક્ત પરીક્ષણ એરીથ્રોસાઇટ સેડિમેન્ટેશન રેટમાં વધારો બતાવે છે, તો એલાર્મ વગાડો નહીં. તમારે જાણવાની જરૂર છે કે પરિણામની ગતિશીલતામાં હંમેશા મૂલ્યાંકન કરવામાં આવે છે, એટલે કે, અગાઉની રક્ત પરીક્ષણો સાથે તેની તુલના કરવી આવશ્યક છે. ઇએસઆર શું કહે છે - આ લેખમાંની વિડિઓમાં.
વિભેદક વિશ્લેષણ
 ઓછી ખાંડ અને ઉચ્ચ ઇન્સ્યુલિનનું સંયોજન પૂર્વસૂચન સૂચવે છે.
ઓછી ખાંડ અને ઉચ્ચ ઇન્સ્યુલિનનું સંયોજન પૂર્વસૂચન સૂચવે છે.પ્રારંભિક નિદાન માટે વિભેદક વિશ્લેષણ જરૂરી છે, ડાયાબિટીસ મેલીટસમાં અભ્યાસ રોગના પ્રકારને સ્થાપિત કરવામાં મદદ કરશે. પ્રથમ, ડાયાબિટીઝનું સ્વરૂપ નક્કી કરવામાં આવે છે: ન્યુરોટિક, એન્જીયોપેથીક અથવા સંયુક્ત. નિદાન કરતી વખતે, ઇન્સ્યુલિનના સ્તરનું સૂચક, અને ગ્લુકોઝ નહીં, તે ધ્યાનમાં લેવામાં આવે છે. જો ઇન્સ્યુલિનની મર્યાદા ઓળંગાઈ ગઈ હોય અને ખાંડ ઓછી હોય, તો તેને પ્રિડીએબેટિક રાજ્ય કહેવામાં આવે છે. આ રીતે, નિષ્ણાતો સૂચકને ધ્યાનમાં લે છે અને રેનલ ડાયાબિટીસ, ડાયાબિટીસ ઇન્સિપિડસ, એલિમેન્ટરી અથવા રેનલ ગ્લુકોસ્યુરિયાને અલગ પાડે છે. તે નોંધવું યોગ્ય છે કે પ્રથમ પ્રકારની ડાયાબિટીસ વિભેદક પદ્ધતિ દ્વારા નક્કી કરવામાં આવતી નથી.
પાછા સમાવિષ્ટોના કોષ્ટક પર
સુગર ટ્રીટમેન્ટ
નિદાન થયા પછી, એન્ડોક્રિનોલોજિસ્ટ ડાયાબિટીઝ સારવારની યોજના બનાવે છે. પ્રકાર 1 ડાયાબિટીસના દર્દીઓ માટે, ઇન્સ્યુલિનની જરૂરી માત્રા બધા જ મહત્વપૂર્ણ કાર્યોને ટેકો આપવા માટે ગણવામાં આવે છે, જ્યારે ટાઇપ 2 એન્ટિડિઆબેટીક દવાઓ સૂચવવામાં આવે છે કે બ્લડ શુગરનું સ્તર ઓછું થાય છે. આહારનું ખૂબ મહત્વ છે: દર્દીએ ચરબી અને પ્રોટીનનાં કાર્બોહાઇડ્રેટ્સનું પ્રમાણ નિયંત્રિત કરવું આવશ્યક છે જેથી ગ્લુકોઝ માન્ય માન્ય ધોરણથી વધુ ન હોય. ખાવું પછી, તમારે રક્ત ખાંડને માપવાની જરૂર છે, જે ઉપલા મર્યાદાથી વધુ ન હોવી જોઈએ. ખાસ કરીને ગંભીર ગૂંચવણો ટાળવા માટે બાળકોમાંના તમામ નિયમોનું પાલનનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે.
પ્રકાર 2 ડાયાબિટીસ માટે ESR: સામાન્ય અને ઉચ્ચ
- લાંબા સમય સુધી ખાંડનું સ્તર સ્થિર કરે છે
- સ્વાદુપિંડનું ઇન્સ્યુલિન ઉત્પાદન પુનoresસ્થાપિત કરે છે
ESR એ એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ છે. પહેલાં, આ સૂચકને આરઓઇ કહેવામાં આવતું હતું. સૂચક 1918 થી દવામાં વપરાય છે. ઇ.એસ.આર. માપવા માટેની પદ્ધતિઓ 1926 માં બનાવવાની શરૂઆત થઈ અને હજી પણ વપરાય છે.
પ્રથમ સલાહ પછી ડ oftenક્ટર દ્વારા અભ્યાસ સૂચવવામાં આવે છે. આ અમલીકરણની સરળતા અને ઓછા નાણાકીય ખર્ચને કારણે છે.
ઇએસઆર એ સંવેદનશીલ બિન-વિશિષ્ટ સૂચક છે જે લક્ષણોની ગેરહાજરીમાં શરીરમાં થતી વિકારોને શોધી શકે છે. ઇ.એસ.આર. માં વધારો ડાયાબિટીસ મેલિટસ, તેમજ ઓન્કોલોજીકલ, ચેપી અને સંધિવા રોગોમાં હોઈ શકે છે.
લોહીમાં ગ્લુકોઝનું શ્રેષ્ઠ સ્તર શું હોવું જોઈએ?
ડાયાબિટીઝના નિવારણ, નિયંત્રણ અને સારવાર માટે, લોહીમાં શર્કરાનું સ્તર નિયમિતપણે માપવું ખૂબ જ મહત્વપૂર્ણ છે.
બધા માટે સામાન્ય (શ્રેષ્ઠ) સૂચક લગભગ સમાન છે, તે કોઈ પણ જાતિ, વય અને અન્ય લાક્ષણિકતાઓ પર આધારીત નથી. સરેરાશ ધોરણ -5.-5--5..5 એમ / મોલ પ્રતિ લિટર રક્ત છે.
વિશ્લેષણ સક્ષમ હોવું જોઈએ, તે સવારે, ખાલી પેટ પર થવું જોઈએ. જો કેશિકા રક્તમાં ખાંડનું સ્તર લિટર દીઠ 5.5 એમએમઓલ કરતાં વધી જાય છે, પરંતુ 6 એમએમઓલથી નીચે છે, તો આ સ્થિતિને ડાયાબિટીસના વિકાસની નજીક, સરહદ તરીકે ગણવામાં આવે છે. વેનિસ રક્ત માટે, 6.1 એમએમઓએલ / લિટર સુધીનો ધોરણ માનવામાં આવે છે.
 ડાયાબિટીસમાં હાઈપોગ્લાયસીમિયાનાં લક્ષણો લોહીમાં શર્કરા, નબળાઇ અને ચેતનાના ઘટાડામાં તીવ્ર ઘટાડો દર્શાવે છે.
ડાયાબિટીસમાં હાઈપોગ્લાયસીમિયાનાં લક્ષણો લોહીમાં શર્કરા, નબળાઇ અને ચેતનાના ઘટાડામાં તીવ્ર ઘટાડો દર્શાવે છે.આ પૃષ્ઠ પર આલ્કોહોલ માટે અખરોટનું ટિંકચર કેવી રીતે તૈયાર કરવું અને તેનો ઉપયોગ કરવો તે તમે શીખી શકો છો.
જો તમે લોહીના નમૂના લેવા દરમિયાન કોઈ ઉલ્લંઘન કર્યું હોય તો પરિણામ યોગ્ય નહીં હોય. ઉપરાંત, તાણ, માંદગી, ગંભીર ઈજા જેવા પરિબળોને કારણે વિકૃતિ થઈ શકે છે. આવા કિસ્સાઓમાં, તમારે તમારા ડ doctorક્ટરની સલાહ લેવી જોઈએ.
લોહીમાં ગ્લુકોઝનું સ્તર શું નિયંત્રિત કરે છે?
બ્લડ સુગર ઘટાડવા માટે જવાબદાર મુખ્ય હોર્મોન એ ઇન્સ્યુલિન છે. તે સ્વાદુપિંડ અથવા તેના કરતાં બીટા કોષો દ્વારા ઉત્પન્ન થાય છે.
હોર્મોન્સ ગ્લુકોઝનું સ્તર વધે છે:
- એડ્રેનાલિન અને નોરેપીનેફ્રાઇન એડ્રેનલ ગ્રંથીઓ દ્વારા ઉત્પાદિત.
- ગ્લુકોગન, અન્ય સ્વાદુપિંડના કોષો દ્વારા સંશ્લેષણ.
- થાઇરોઇડ હોર્મોન્સ.
- મગજમાં ઉત્પન્ન થતા "આદેશ" હોર્મોન્સ.
- કોર્ટિસોલ, કોર્ટિકોસ્ટેરોન.
- હોર્મોન જેવા પદાર્થો.
શરીરમાં હોર્મોનલ પ્રક્રિયાઓનું કાર્ય onટોનોમિક નર્વસ સિસ્ટમ દ્વારા પણ નિયંત્રિત થાય છે.
સામાન્ય રીતે, પ્રમાણભૂત વિશ્લેષણમાં મહિલાઓ અને પુરુષો બંનેમાં લોહીમાં ગ્લુકોઝ 5.5 એમએમઓએલ / એલ કરતા વધુ ન હોવો જોઈએ, પરંતુ વયમાં થોડો તફાવત છે, જે નીચેના કોષ્ટકમાં દર્શાવેલ છે.
ગ્લુકોઝનું સ્તર, એમએમઓએલ / એલ
2 દિવસ - 4.3 અઠવાડિયા 2,8 — 4,4 4.3 અઠવાડિયા - 14 વર્ષ 3,3 — 5,6 14 - 60 વર્ષ 4,1 — 5,9 60 - 90 વર્ષ 4,6 — 6,4 90 વર્ષ 4,2 — 6,7 મોટાભાગની પ્રયોગશાળાઓમાં, માપનું એકમ એમએમઓએલ / એલ છે. બીજો એકમ પણ વાપરી શકાય છે - મિલિગ્રામ / 100 મિલી.
એકમોને કન્વર્ટ કરવા માટે, સૂત્રનો ઉપયોગ કરો: જો મિલિગ્રામ / 100 મિલી 0.0555 દ્વારા ગુણાકાર કરવામાં આવે છે, તો તમને એમએમઓએલ / એલ પરિણામ મળશે.
બ્લડ ગ્લુકોઝ પરીક્ષણ
 ઘણી ખાનગી હોસ્પિટલો અને સરકારી દવાખાનાઓમાં, તમે ખાંડ માટે લોહીનું પરીક્ષણ લઈ શકો છો. તેને પકડી રાખતા પહેલા, તે છેલ્લા ભોજન પછી લગભગ 8-10 કલાક લેવી જોઈએ. પ્લાઝ્મા લીધા પછી, દર્દીને 75 ગ્રામ ઓગળેલા ગ્લુકોઝ લેવાની જરૂર હોય છે અને 2 કલાક પછી ફરીથી રક્તદાન કરે છે.
ઘણી ખાનગી હોસ્પિટલો અને સરકારી દવાખાનાઓમાં, તમે ખાંડ માટે લોહીનું પરીક્ષણ લઈ શકો છો. તેને પકડી રાખતા પહેલા, તે છેલ્લા ભોજન પછી લગભગ 8-10 કલાક લેવી જોઈએ. પ્લાઝ્મા લીધા પછી, દર્દીને 75 ગ્રામ ઓગળેલા ગ્લુકોઝ લેવાની જરૂર હોય છે અને 2 કલાક પછી ફરીથી રક્તદાન કરે છે.પરિણામને અશક્ત ગ્લુકોઝ સહિષ્ણુતાનું સંકેત માનવામાં આવે છે જો 2 કલાક પછી પરિણામ 7.8-11.1 એમએમઓએલ / લિટર હોય, તો તે ડાયાબિટીઝની હાજરી શોધી કા ifે છે, જો તે 11.1 એમએમઓએલ / એલથી ઉપર છે.
પણ એલાર્મ 4 એમએમઓએલ / લિટરથી ઓછા પરિણામનું પરિણામ હશે. આવા કિસ્સાઓમાં, વધારાની પરીક્ષા જરૂરી છે.
 પૂર્વસૂચકતાવાળા આહારને અનુસરીને મુશ્કેલીઓ અટકાવવામાં મદદ કરશે.
પૂર્વસૂચકતાવાળા આહારને અનુસરીને મુશ્કેલીઓ અટકાવવામાં મદદ કરશે.ડાયાબિટીક એન્જીયોપથીની સારવારમાં અહીં વર્ણવેલ વિવિધ પદ્ધતિઓ શામેલ હોઈ શકે છે.
ડાયાબિટીઝમાં પગમાં સોજો કેમ આવે છે તે આ લેખમાં વર્ણવવામાં આવ્યું છે.
ગ્લુકોઝ સહિષ્ણુતાનું ઉલ્લંઘન એ ડાયાબિટીસ નથી, તે ઇન્સ્યુલિન પ્રત્યેની કોશિકાઓની સંવેદનશીલતાના ઉલ્લંઘનની વાત કરે છે. જો આ સ્થિતિ સમયસર મળી આવે, તો રોગના વિકાસને રોકી શકાય છે.
ઇ.એસ.આર.નો નિર્ણય આજે દરેક દર્દીમાં કરવામાં આવે છે જેમણે સામાન્ય રક્ત પરીક્ષણ કરાવ્યું હતું. સંપૂર્ણ રીતે આ શબ્દનો અર્થ "એરિથ્રોસાઇટ કાંપ દર."
વર્ણવેલ મૂલ્ય નક્કી કરવા માટેની ક્લિનિકલ પ્રેક્ટિસ પદ્ધતિમાં સૌથી વધુ માન્ય અને દાખલ થયેલી એ ટી.પી.પંચેનકોવ અનુસાર માઇક્રોમોડોડ છે, જે ગુરુત્વાકર્ષણના પ્રભાવ હેઠળ જહાજના તળિયે સ્થાયી થવા માટે લાલ રક્તકણોની શારીરિક સંપત્તિ પર આધારિત છે.
ઇએસઆર મૂલ્ય 1 કલાકમાં નક્કી કરવામાં આવે છે અને સામાન્ય રીતે પુરુષોમાં 2-10 મીમી અને સ્ત્રીઓમાં 4-15 મીમી પ્રતિ કલાક હોય છે.
લાલ રક્ત કોશિકાઓ અને તેમના નળીના તળિયા પર પ્રવાહીને ઘટાડવા માટેની પદ્ધતિ ખૂબ જટિલ છે અને ઘણી પદ્ધતિઓ દ્વારા પ્રભાવિત છે. જો કે, અગ્રણી એ લોહીની ગુણાત્મક અને માત્રાત્મક રચના છે, તેમજ રક્ત કોશિકાઓનું આકારવિષયક અને રાસાયણિક ગુણધર્મો છે.
તેથી, મોટા ભાગે ઇએસઆરનું મૂલ્ય નીચેના સૂચકાંકોના મૂલ્ય દ્વારા નક્કી કરવામાં આવે છે:
 લાલ રક્ત કોશિકાઓની સંખ્યા: તેના વધારા સાથે (એરિથ્રોસાયટોસિસ) ESR ઘટે છે, ઘટાડો સાથે - વધે છે.
લાલ રક્ત કોશિકાઓની સંખ્યા: તેના વધારા સાથે (એરિથ્રોસાયટોસિસ) ESR ઘટે છે, ઘટાડો સાથે - વધે છે.- ફાઇબરિનોજેનમાં વધારો એ ESR ના પ્રવેગ માટે જરૂરી છે.
- આલ્બુમિનની સાંદ્રતામાં ઘટાડો ESR ને વધારે છે.
- લોહીના પીએચમાં ફેરફાર અને વર્ણવેલ સૂચક વચ્ચે સીધો સંબંધ જોવા મળે છે: જ્યારે પી.એચ. એસિડ બાજુ તરફ સ્થાનાંતરિત થાય છે (એટલે કે જ્યારે તે ઘટાડો થાય છે), ત્યારે ESR ઘટે છે, અને જ્યારે તે મોટા (આલ્કલોસિસ) માં ફેરવાઈ જાય છે ત્યારે ESR વધે છે.
- યકૃતમાં બાયોકેમિકલ પ્રક્રિયાઓની સ્થિતિ, ઇએસઆર સૂચકને અસરકારક રીતે અસર કરે છે. એવું જાણવા મળ્યું હતું કે વર્ણવેલ સૂચક અને પિત્ત રંગદ્રવ્યો અને પિત્ત એસિડની સામગ્રી વચ્ચે એક વિપરિત સંબંધ છે.
- બળતરાયુક્ત લોહીના અપૂર્ણાંક ઇએસઆરના મૂલ્યને પ્રભાવિત કરવા માટે પણ સક્ષમ છે, સીધા આ પરિમાણ પર આધારિત છે. આ પેટર્ન most- ગ્લોબ્યુલિન, પેરાપ્રોટીન અને γ-ગ્લોબ્યુલિન માટે સૌથી વધુ ઉચ્ચારવામાં આવે છે.
ઉપરોક્ત કારણોમાં, ક્લિનિકલ પ્રેક્ટિસમાં સૌથી સામાન્ય પરિબળ જે ઇએસઆર મૂલ્યને અસર કરે છે તે કહેવાતા સ્તર છે.બરછટ પ્રોટીન (ફાઇબરિનોજેન, γ-ગ્લોબ્યુલિન, α-ગ્લોબ્યુલિન), તેમજ આલ્બ્યુમિનની ઘટિત સાંદ્રતા.
રોજિંદા તબીબી કાર્યમાં સૌથી મહાન ડાયગ્નોસ્ટિક મૂલ્ય એ નીચેના કારણોને લીધે, ESR માં વધારો છે:
- પેરાપ્રોટેનેમિક હિમોબ્લાસ્ટosesઝ એ માયલોમા અને વ Walલ્ડનસ્ટ્રોમ રોગ છે. પ્રથમ આજે વ્યાપક છે, પરંતુ પ્રાથમિક સંભાળના ડોકટરો આવા નિદાન તદ્દન ભાગ્યે જ કરે છે. આ કિસ્સામાં, દરરોજ એકત્રિત કરવામાં આવેલા પેશાબમાં ઇએસઆરમાં વધારો સાથે, એક વિશિષ્ટ પ્રોટીન દેખાય છે - બેન્સ-જોન્સ પ્રોટીન. પેશાબનું સામાન્ય વિશ્લેષણ ઉચ્ચ પ્રોટીન્યુરિયા (3.5 થી 4 ગ્રામથી વધુ પ્રોટીન સામગ્રી) ની હાજરી દ્વારા વર્ગીકૃત થયેલ છે.
- અસ્થિ મજ્જા (હિમોબ્લાસ્ટિસ) ના ગાંઠના જખમ, જેમાંથી લ્યુકેમિયા અને લિમ્ફોગ્રાન્યુલોમેટોસિસ સૌથી વધુ મહત્વ ધરાવે છે. લ્યુકેમિયાની જેમ, તેમના તીવ્ર અભ્યાસક્રમમાં, સામાન્ય રક્ત પરીક્ષણમાં, માત્ર Eંચી ESR જ નોંધવામાં આવતી નથી, પરંતુ અપરિપક્વ કોષો પણ દેખાય છે - વિસ્ફોટ. તે જ સમયે, લ્યુકોસાઇટ્સના મધ્યવર્તી (પાકતા) સ્વરૂપો નિર્ધારિત નથી. આ પરિસ્થિતિને બ્લાસ્ટ કટોકટી કહેવામાં આવે છે. લિમ્ફોગ્રાન્યુલોમેટોસિસ સાથે, લોહીમાં બેરેઝોવ્સ્કી-સ્ટર્નબર્ગ કોશિકાઓની શોધ લાક્ષણિકતા છે.
- મેટાબોલિક રોગો. આમાં સૌથી સામાન્ય ડાયાબિટીસ મેલીટસ છે, જે લોહીમાં શર્કરા વધારે છે. જો આ સૂચક 7-10 એમએમઓએલ / એલ કરતા વધી જાય, તો પછી પેશાબમાં ગ્લુકોઝ નક્કી થવાનું શરૂ થાય છે. એ યાદ રાખવું ખૂબ જ મહત્વપૂર્ણ છે કે ડાયાબિટીઝમાં ESR નો વધારો ફક્ત મેટાબોલિક ડિસઓર્ડર્સના પરિણામે જ નહીં, પણ વિવિધ રોગપ્રતિકારક પ્રક્રિયાઓના પરિણામે પણ થઈ શકે છે જે ડાયાબિટીઝમાં ઘણીવાર ઓછી પ્રતિરક્ષાને કારણે થાય છે.
- યકૃત પેશીના રોગો. જેમ તમે જાણો છો, યકૃત સક્રિય રીતે પ્રોટીન, ખાસ કરીને આલ્બ્યુમિનના સંશ્લેષણમાં સામેલ છે. આનાથી તે સ્પષ્ટ થાય છે કે હીપેટાઇટિસ, સિરોસિસ અને યકૃતના કેન્સર સાથે, ESR એકદમ highંચો કેમ થાય છે. અલબત્ત, આ પરિસ્થિતિ અંશત the દર્દીના લોહીના પિત્ત રંગદ્રવ્યો (બિલીરૂબિન અને તેના અપૂર્ણાંક) માં વધારો થવાને કારણે છે.
- એનિમિયા રોગોના આ જૂથ સાથે, ઇએસઆરનું પ્રવેગક લાલ રક્તકણોના સ્તરમાં ઘટાડો સાથે સંકળાયેલું છે.
- કિડની રોગ. અલબત્ત, બળતરા પ્રક્રિયામાં જે રેનલ પેરેન્કાયમાને અસર કરે છે, ESR વધશે. જો કે, ઘણી વાર, વર્ણવેલ સૂચકમાં વધારો રક્તમાં પ્રોટીનના સ્તરમાં ઘટાડો થવાને કારણે થાય છે, જે રેનલ વાહિનીઓને નુકસાનને કારણે highંચી સાંદ્રતામાં પેશાબમાં જાય છે.
- કનેક્ટિવ પેશી રોગો (કોલેજેનોસિસ), તેમજ વેસ્ક્યુલાટીસ. પેથોલોજીઓનું આજે પ્રથમ જૂથ રુમેટોઇડ સંધિવા, પ્રણાલીગત લ્યુપસ એરિથેટોસસ (જોવા મળે છે, એક નિયમ તરીકે, સ્ત્રીઓમાં), સંધિવા, સ્ક્લેરોર્મા દ્વારા રજૂ થાય છે. આ તમામ રોગો કનેક્ટિવ પેશીઓમાં બળતરા પ્રક્રિયાનું કારણ બને છે, જે લગભગ તમામ અવયવોના હાડપિંજરની રચના કરે છે. આ પ્રો-ઇન્ફ્લેમેટરી પ્રોટીન (ફાઈબ્રીનોજેન, α અને glo-ગ્લોબ્યુલિન) ના સ્તરમાં વધારોનું કારણ બને છે, જે ઇએસઆરમાં વધારો તરફ દોરી જાય છે. આ કિસ્સામાં, સાંધામાં ઇએસઆરનું મૂલ્ય અને બળતરા પ્રક્રિયાની તીવ્રતા, સીધા સંબંધમાં છે. વેસ્ક્યુલાટીસની વાત કરીએ તો, આ રોગો વેસ્ક્યુલર દિવાલમાં સક્રિય બળતરા પ્રક્રિયાની પ્રગતિ સાથે સંકળાયેલા છે. મોટેભાગે, પેથોલોજીના સૂચિત જૂથમાં, નોડ્યુલર પેરીઆર્ટિરાઇટિસ થાય છે.
- રોગો કે જે ફક્ત શરીરના બળતરા પ્રતિભાવ દ્વારા જ નહીં, પણ શરીરના પેશીઓ અને કોઈપણ સમાન તત્વોના નેક્રોસિસ (નેક્રોસિસ) દ્વારા થાય છે, ત્યારબાદ લોહીમાં ઝેરી પ્રોટીન ઉત્પાદનોનું શોષણ થાય છે. આવી પરિસ્થિતિઓનું ઉદાહરણ વિવિધ પ્યુર્યુલન્ટ અને સેપ્ટિક પેથોલોજીઝ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, આંતરડા, ફેફસાં, સ્ટ્રોક, કોઈપણ સ્થાનિકીકરણના જીવલેણ ગાંઠો હોઈ શકે છે.
 બળતરા રોગો અને ચેપનું જૂથ, જે વિવિધ પ્રોટીન અપૂર્ણાંક (મુખ્યત્વે ગ્લોબ્યુલિન, ફાઇબિરોજન અને અન્ય તીવ્ર તબક્કાના પદાર્થો) ના લોહીમાં સંચય તરફ દોરી જાય છે.આ નિયમના અપવાદને ફક્ત ઈન્ફલ્યુએન્ઝા અને વાયરલ હીપેટાઇટિસના પ્રારંભિક તબક્કાઓ કહી શકાય. તીવ્ર ચેપમાં, ઇએસઆર રોગની તબીબી સુધારણા (!) ના તબક્કામાં મહત્તમ સુધી પહોંચતા, માંદગીના 2-3 દિવસથી શરૂ થવાનું શરૂ કરે છે. જો કે, ઇએસઆરના ઉચ્ચ સ્તરનું લાંબા સમય સુધી અસ્તિત્વ અથવા પાછલા સામાન્યકરણ પછી તેના નવા વધારા એ એક મહત્વપૂર્ણ નિદાન સંકેત છે, જે ગૂંચવણોની ઘટના સૂચવે છે. લાંબી રોગોમાં (ઉદાહરણ તરીકે, ક્ષય રોગ), ESR નો વધારો બળતરા પ્રક્રિયાની પ્રવૃત્તિ સાથે સંકળાય છે.
બળતરા રોગો અને ચેપનું જૂથ, જે વિવિધ પ્રોટીન અપૂર્ણાંક (મુખ્યત્વે ગ્લોબ્યુલિન, ફાઇબિરોજન અને અન્ય તીવ્ર તબક્કાના પદાર્થો) ના લોહીમાં સંચય તરફ દોરી જાય છે.આ નિયમના અપવાદને ફક્ત ઈન્ફલ્યુએન્ઝા અને વાયરલ હીપેટાઇટિસના પ્રારંભિક તબક્કાઓ કહી શકાય. તીવ્ર ચેપમાં, ઇએસઆર રોગની તબીબી સુધારણા (!) ના તબક્કામાં મહત્તમ સુધી પહોંચતા, માંદગીના 2-3 દિવસથી શરૂ થવાનું શરૂ કરે છે. જો કે, ઇએસઆરના ઉચ્ચ સ્તરનું લાંબા સમય સુધી અસ્તિત્વ અથવા પાછલા સામાન્યકરણ પછી તેના નવા વધારા એ એક મહત્વપૂર્ણ નિદાન સંકેત છે, જે ગૂંચવણોની ઘટના સૂચવે છે. લાંબી રોગોમાં (ઉદાહરણ તરીકે, ક્ષય રોગ), ESR નો વધારો બળતરા પ્રક્રિયાની પ્રવૃત્તિ સાથે સંકળાય છે.
ક્લિનિકલ પ્રેક્ટિસમાં, મુખ્યત્વે ESR માં વધારો પર ધ્યાન આપો તે હકીકત હોવા છતાં, તેનો ઘટાડો પણ ખૂબ મહત્વનો છે. તે સાથે અવલોકન કરી શકાય છે:
- લોહી ગંઠાઈ જવાનું ચિહ્નિત કર્યું.
- બિલીરૂબિનનું ઉચ્ચ સ્તર.
- એસિડosisસિસ.
- ન્યુરોસિસ.
- વાઈ
- એનાફિલેક્ટિક આંચકો.
તે નોંધવું યોગ્ય છે કે ઇએસઆરમાં વધારો થવાનો સમયગાળો લાલ રક્તકણોના જીવન દ્વારા નક્કી કરવામાં આવે છે, અને તેથી રોગ સંપૂર્ણપણે મટાડ્યા પછી 100-120 દિવસ સુધી તે એલિવેટેડ રહી શકે છે.
ઇએસઆર માટે રક્ત પરીક્ષણ: સામાન્ય અને વિચલનો
એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ (ઇએસઆર) એ એક વિશિષ્ટ પ્રયોગશાળા રક્ત સૂચક છે જે પ્લાઝ્મા પ્રોટીન અપૂર્ણાંકના ગુણોત્તરને પ્રતિબિંબિત કરે છે.
આ પરીક્ષણના પરિણામોને ધોરણથી ઉપર અથવા નીચે બદલવું એ માનવ શરીરમાં રોગવિજ્ .ાનવિષયક અથવા બળતરા પ્રક્રિયાના પરોક્ષ સંકેત છે.
સૂચકનું બીજું નામ છે "એરિથ્રોસાઇટ સેડિમેન્ટેશન રીએક્શન" અથવા આરઓઇ. ગુરુત્વાકર્ષણના પ્રભાવ હેઠળ, લોહીમાં કોમ્યુલેશન કરવાની ક્ષમતાથી વંચિત, સબસિડન્સ પ્રતિક્રિયા થાય છે.
રક્ત પરીક્ષણમાં ઇ.એસ.આર.
ઇએસઆર માટે રક્ત પરીક્ષણનો સાર એ છે કે લાલ રક્ત કોશિકાઓ લોહીના પ્લાઝ્માના સૌથી ભારે તત્વો છે. જો તમે થોડા સમય માટે bloodભી રીતે લોહી સાથે પરીક્ષણ ટ્યુબ સ્થાપિત કરો છો, તો તેને અપૂર્ણાંકમાં વહેંચવામાં આવશે - તળિયે બ્રાઉન એરિથ્રોસાઇટ્સની જાડા કાંપ અને ટોચ પર અન્ય રક્ત તત્વો સાથે અર્ધપારદર્શક રક્ત પ્લાઝ્મા. આ વિભાજન ગુરુત્વાકર્ષણના પ્રભાવ હેઠળ થાય છે.
લાલ રક્ત કોશિકાઓની વિચિત્રતા હોય છે - અમુક પરિસ્થિતિઓમાં તેઓ એક સાથે "એકસાથે વળગી રહે છે", સેલ સંકુલ બનાવે છે. તેમનો સમૂહ વ્યક્તિગત લાલ રક્તકણોના સમૂહ કરતા ઘણો વધારે છે, તેથી તેઓ ઝડપથી નળીના તળિયે સ્થાયી થાય છે. શરીરમાં બળતરા પ્રક્રિયા થવાની સાથે, લાલ રક્તકણોના જોડાણનો દર વધે છે, અથવા, તેનાથી વિપરીત, ઘટે છે. તદનુસાર, ESR વધી રહ્યું છે અથવા ઓછું થઈ રહ્યું છે.
રક્ત પરીક્ષણની ચોકસાઈ નીચેના પરિબળો પર આધારિત છે:
વિશ્લેષણ માટે યોગ્ય તૈયારી,
અભ્યાસ ચલાવતા પ્રયોગશાળા તકનીકીની લાયકાતો,
વપરાયેલી રીએજન્ટ્સની ગુણવત્તા.
જો બધી આવશ્યકતાઓ પૂરી થાય છે, તો તમે સંશોધન પરિણામની ઉદ્દેશ્યતા વિશે ખાતરી કરી શકો છો.
પ્રક્રિયા અને લોહીના નમૂના લેવા માટેની તૈયારી

ઇએસઆરના નિર્ધારણ માટેના સંકેતો - વિવિધ રોગોમાં બળતરા પ્રક્રિયાના દેખાવ અને તેની તીવ્રતા અને તેના નિવારણ પર નિયંત્રણ. ધોરણમાંથી વિચલનો અમુક પ્રોટીનનું સ્તર સ્પષ્ટ કરવા માટે બાયોકેમિકલ રક્ત પરીક્ષણની જરૂરિયાત દર્શાવે છે. એક જ ઇએસઆર પરીક્ષણના આધારે, ચોક્કસ નિદાન કરવું શક્ય નથી.
વિશ્લેષણ 5 થી 10 મિનિટ સુધી લે છે. તમે ESR ના નિર્ધાર માટે રક્તદાન કરો તે પહેલાં, તમે 4 કલાક સુધી ખોરાક ન ખાઈ શકો. આ રક્તદાન માટેની તૈયારી પૂર્ણ કરે છે.
રુધિરકેશિર રક્ત નમૂનાનો ક્રમ:
ડાબા હાથની ત્રીજી કે ચોથા આંગળી દારૂથી લૂછી છે.
એક છીછરા કાપ (2-3 મીમી) એક ખાસ સાધન સાથે આંગળીના કાંઠે બનાવવામાં આવે છે.
જંતુરહિત કપડાથી નીકળતું લોહીનું ટીપું દૂર કરો.
બાયોમેટિરિયલના નમૂનાઓ ઉત્પન્ન કરો.
પંચર સાઇટને જંતુમુક્ત કરો.
તેઓએ આઠથી આંગળીના વે moે કોટન oolન લગાવી અને હાથની હથેળીમાં આંગળી દબાવવા કહ્યું કે વહેલી તકે રક્તસ્ત્રાવ બંધ થાય.
વેનિસ લોહીના નમૂનાનો ક્રમ:
દર્દીના હાથને રબરના બેન્ડથી ખેંચવામાં આવે છે.
પંચર સાઇટને આલ્કોહોલથી જીવાણુનાશિત કરવામાં આવે છે, કોણીની નસમાં સોય દાખલ કરવામાં આવે છે.
પરીક્ષણ ટ્યુબમાં લોહીની આવશ્યક માત્રા એકત્રિત કરો.
નસોમાંથી સોય કાો.
પંચર સાઇટ કોટન oolન અને આલ્કોહોલથી જીવાણુનાશિત છે.
હાથ રક્તસ્ત્રાવ બંધ ન થાય ત્યાં સુધી હાથ કોણી પર વળેલું છે.
વિશ્લેષણ માટે લેવામાં આવેલા લોહીની ESR માટે તપાસ કરવામાં આવે છે.
ઇએસઆર વિશ્લેષણ પદ્ધતિઓ

ઇએસઆર માટે લોહીની પ્રયોગશાળા પરીક્ષણ માટે બે પદ્ધતિઓ છે. તેમની પાસે એક સામાન્ય લાક્ષણિકતા છે - અભ્યાસ કરતા પહેલા, લોહી એન્ટીકોએગ્યુલન્ટ સાથે ભળી જાય છે જેથી લોહી ગંઠાઈ ન જાય. અભ્યાસ કરવામાં આવતા બાયોમેટિરિયલના પ્રકારમાં અને પ્રાપ્ત પરિણામોની ચોકસાઈમાં પદ્ધતિઓ અલગ છે.
પંચેનકોવ પદ્ધતિ
આ પદ્ધતિના સંશોધન માટે, દર્દીની આંગળીમાંથી લેવામાં આવેલા કેશિક રક્તનો ઉપયોગ થાય છે. ઇ.એસ.આર.નું વિશ્લેષણ પેંચેનકોવ કેશિકાના ઉપયોગથી કરવામાં આવે છે, જે પાતળા કાચની નળી છે જેના પર 100 વિભાગો જમા થાય છે.
લોહીને એન્ટીકોએગ્યુલન્ટ સાથે એક વિશિષ્ટ ગ્લાસ પર 1: 4 ના પ્રમાણમાં મિશ્રિત કરવામાં આવે છે. આ પછી, બાયોમેટ્રિઅલ કોગ્યુલેશન થતું નથી, તે કેશિકામાં મૂકવામાં આવે છે. એક કલાક પછી, લોહીના પ્લાઝ્માની ક columnલમની heightંચાઇ માપવામાં આવે છે, લાલ રક્ત કોશિકાઓથી અલગ પડે છે. એકમ કલાક દીઠ મિલીમીટર (મીમી / કલાક) છે.
ઉંમર અને લિંગના આધારે ESR માં ફેરફાર
ઇએસઆર રેટ (મીમી / કલાક)
શિશુઓ 6 મહિના સુધી
બાળકો અને કિશોરો
60 વર્ષથી ઓછી વયની મહિલાઓ
ગર્ભાવસ્થાના બીજા ભાગમાં મહિલાઓ
60 થી વધુ મહિલાઓ
60 વર્ષ સુધીના પુરુષો
60 થી વધુ પુરુષો
ગ્લોબ્યુલિન અને ફાઇબરિનોજેનના સ્તરમાં વધારાને કારણે ઇએસઆરનું પ્રવેગક થાય છે. પ્રોટીન સામગ્રીમાં સમાન પાળી નેક્રોસિસ, જીવલેણ પેશી પરિવર્તન, બળતરા અને જોડાણકારક પેશીઓનો વિનાશ, અને રોગપ્રતિકારક વિકાર સૂચવે છે. 40 મીમી / કલાકથી વધુની ઇએસઆરમાં સતત વૃદ્ધિ માટે પેથોલોજીના કારણને નિર્ધારિત કરવા માટે અન્ય હિમેટોલોજિકલ અભ્યાસની જરૂર છે.
વય દ્વારા સ્ત્રીઓ માટે ESR ટેબલ
95% તંદુરસ્ત લોકોમાં મળેલા સૂચકાંકોને દવામાં સામાન્ય માનવામાં આવે છે. ESR માટે રક્ત પરીક્ષણ એ એક વિશિષ્ટ અભ્યાસ છે, તેથી તેના સૂચકાંકો અન્ય વિશ્લેષણ સાથે મળીને ડાયગ્નોસ્ટિક્સમાં ઉપયોગમાં લેવાય છે.
13 વર્ષથી ઓછી વયની છોકરીઓ
પ્રજનન વયની સ્ત્રીઓ
50 થી વધુ મહિલાઓ
રશિયન દવાના ધોરણો અનુસાર, સ્ત્રીઓ માટે સામાન્ય મર્યાદા 2-15 મીમી / કલાક, વિદેશમાં - 0-20 મીમી / કલાક છે.
સ્ત્રીઓ માટેના મૂલ્યો તેના શરીરમાં બદલાવના આધારે વધઘટ થાય છે.
સ્ત્રીઓમાં ESR માટે રક્ત પરીક્ષણ માટે સંકેતો:
ગળામાં દુખાવો, ખભા, માથાનો દુખાવો,
પેલ્વિક પીડા
ગેરવાજબી વજન ઘટાડો.
સામાન્ય કરતાં ESR - તેનો અર્થ શું છે?
એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટને વેગ આપવાનાં મુખ્ય કારણો લોહીની રચના અને તેના ફિઝિકો-કેમિકલ પરિમાણોમાં ફેરફાર છે. લાલ રક્ત કોશિકાઓના કાંપના અમલ માટે, પ્લાઝ્મા પ્રોટીન એગ્લોમેરેટ્સ માટે જવાબદાર છે.
ઇએસઆરમાં વધારાના કારણો:
ચેપી રોગો જે બળતરા પ્રક્રિયાઓને ઉશ્કેરે છે - સિફિલિસ, ન્યુમોનિયા, ક્ષય, સંધિવા, લોહીની ઝેર. ઇએસઆરના પરિણામો અનુસાર, તેઓ તારણ આપે છે કે બળતરા પ્રક્રિયાના તબક્કા, સારવારની અસરકારકતાને નિયંત્રિત કરે છે. બેક્ટેરિયલ ઇન્ફેક્શનમાં, વાઇરસથી થતાં રોગો કરતાં ઇએસઆર વધારે છે.
અંતocસ્ત્રાવી રોગો - થાઇરોટોક્સિકોસિસ, ડાયાબિટીસ મેલીટસ.
યકૃત, આંતરડા, સ્વાદુપિંડ, કિડનીની પેથોલોજી.
લીડ, આર્સેનિક સાથેનો નશો.
હિમેટોલોજિકલ પેથોલોજીઝ - એનિમિયા, મ્યોલોમા, લિમ્ફોગ્રાન્યુલોમેટોસિસ.
ઇજાઓ, અસ્થિભંગ, કામગીરી પછીની સ્થિતિ.
ઉચ્ચ કોલેસ્ટરોલ.
દવાઓની આડઅસરો (મોર્ફિન, ડેક્સ્ટ્રન, મેથીલ્ડldર્ફ, વિટામિન બી).
ઇ.એસ.આર. માં પરિવર્તનની ગતિશીલતા એ રોગના તબક્કાના આધારે બદલાઈ શકે છે.
ક્ષય રોગના પ્રારંભિક તબક્કે, ઇએસઆરનું સ્તર ધોરણથી વિચલિત થતું નથી, પરંતુ રોગના વિકાસ અને ગૂંચવણો સાથે વધે છે.
માયલોમા, સારકોમા અને અન્ય ગાંઠોનો વિકાસ ઇએસઆરને 60-80 મીમી / કલાક સુધી વધે છે.
તીવ્ર એપેન્ડિસાઈટિસના વિકાસના પ્રથમ દિવસમાં, ઇએસઆર સામાન્ય મર્યાદામાં હોય છે.
રોગના વિકાસના પ્રથમ 2-3 દિવસમાં તીવ્ર ચેપ ઇએસઆરમાં વધારો કરે છે, પરંતુ કેટલીકવાર સૂચકાંકો લાંબા સમય સુધી ધોરણ (વિરોધી ન્યુમોનિયાથી) કરતાં અલગ હોઈ શકે છે.
સક્રિય તબક્કામાં સંધિવાની ઇએસઆરમાં વધારો થતો નથી, પરંતુ તેમનો ઘટાડો હૃદયની નિષ્ફળતા (એસિડિઓસિસ, એરિથ્રેમિયા) સૂચવી શકે છે.
ચેપ બંધ કરતી વખતે, લોહીમાં લ્યુકોસાઇટનું પ્રમાણ પ્રથમ ઘટે છે, ત્યારબાદ આરઓઇ સામાન્ય સ્થિતિમાં પાછું આવે છે.
ઇ.એસ.આર. માં લાંબા સમય સુધી વધારો 20-40 અથવા ચેપ માટે 75 મીમી / કલાક પણ સંભવત જટિલતાઓને સૂચવે છે. જો ત્યાં કોઈ ચેપ લાગતો નથી, પરંતુ સંખ્યા વધુ રહે છે, ત્યાં એક સુપ્ત પેથોલોજી છે, anંકોલોજીકલ પ્રક્રિયા.
ઇએસઆરને સામાન્યમાં કેવી રીતે પાછું આપવું

પ્રયોગશાળા ESR પરીક્ષણના પ્રભાવને સામાન્ય બનાવવા માટે, તમારે આવા ફેરફારોનું કારણ શોધી કા .વું જોઈએ. મોટે ભાગે, તમારે ડ doctorક્ટર દ્વારા સૂચિત સારવારનો કોર્સ કરવો પડશે, વધારાની પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ સ્ટડીઝ. આ રોગની સચોટ નિદાન અને શ્રેષ્ઠ ઉપચાર ઇએસઆરને સામાન્ય બનાવવામાં મદદ કરશે. પુખ્ત વયનાને 2-4 અઠવાડિયાની જરૂર પડશે, બાળકો - દો need મહિના સુધી.
આયર્નની ઉણપનો એનિમિયા સાથે, આયર્ન અને પ્રોટીન ધરાવતા પર્યાપ્ત સંખ્યાના ઉત્પાદનોના ઉપયોગથી ઇએસઆર પ્રતિક્રિયા સામાન્ય થઈ જશે. જો ધોરણમાંથી વિચલનનું કારણ આહાર, ઉપવાસ અથવા શારીરિક પરિસ્થિતિઓ જેવી કે ગર્ભાવસ્થા, સ્તનપાન, માસિક સ્રાવ, ઇ.એસ.આર. ની તંદુરસ્તીની સ્થિતિ સામાન્ય થયા પછી સામાન્ય થઈ જશે.
જો ESR વધારવામાં આવે છે
એલિવેટેડ ઇએસઆર સ્તર સાથે, કુદરતી શારીરિક કારણોને પ્રથમ બાકાત રાખવું જોઈએ: સ્ત્રીઓ અને પુરુષોમાં વૃદ્ધાવસ્થા, માસિક સ્રાવ, ગર્ભાવસ્થા અને સ્ત્રીઓમાં પોસ્ટપાર્ટમ અવધિ.
ધ્યાન! પૃથ્વીના 5% રહેવાસીઓમાં જન્મજાત લક્ષણ છે - તેમના આરઓઇ સૂચકાંકો કોઈ કારણ અથવા રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓ વિના ધોરણથી જુદા છે.
જો શારીરિક કારણો ગેરહાજર હોય, તો ESR માં વધારા માટે નીચેના કારણો છે:
વિડિઓ જુઓ: કચછમ ગજરત મધયમક અન ઉચચ મધયમક શકષણ બરડ દવર ધરણ 12ન સમનય (નવેમ્બર 2024).


 સંપૂર્ણ રક્ત ગણતરી એ પ્રયોગશાળા પરીક્ષણોના જરૂરી પ્રકારોમાંથી એક છે.
સંપૂર્ણ રક્ત ગણતરી એ પ્રયોગશાળા પરીક્ષણોના જરૂરી પ્રકારોમાંથી એક છે. યુરીનાલિસિસ નિયમિતપણે લેવી જોઈએ, વર્ષમાં બે વાર.
યુરીનાલિસિસ નિયમિતપણે લેવી જોઈએ, વર્ષમાં બે વાર. રોગની ગૂંચવણો ટાળવા માટે, સમયસર રીતે નેત્ર ચિકિત્સકની મુલાકાત લેવી મહત્વપૂર્ણ છે.
રોગની ગૂંચવણો ટાળવા માટે, સમયસર રીતે નેત્ર ચિકિત્સકની મુલાકાત લેવી મહત્વપૂર્ણ છે. કેટલાક કિસ્સાઓમાં, સ્વયંપ્રતિરક્ષા રોગોની પૃષ્ઠભૂમિ સામે ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે. તેમની સાથે, મનુષ્ય શરીર તેના પોતાના કોષો પર હુમલો કરવાનું શરૂ કરે છે, તેમને પરાયું માનીને. આ બધા હાયપરગ્લાયકેમિઆને ઉશ્કેરે છે.
કેટલાક કિસ્સાઓમાં, સ્વયંપ્રતિરક્ષા રોગોની પૃષ્ઠભૂમિ સામે ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે. તેમની સાથે, મનુષ્ય શરીર તેના પોતાના કોષો પર હુમલો કરવાનું શરૂ કરે છે, તેમને પરાયું માનીને. આ બધા હાયપરગ્લાયકેમિઆને ઉશ્કેરે છે. પુરુષોમાં, સ્ત્રીઓની જેમ, એલિવેટેડ સુગર ફેયોક્રોમોસાયટોમા નામની સૌમ્ય ગાંઠના વિકાસ સાથે સંકળાયેલ હોઈ શકે છે. તે ઘણીવાર 20-40 વર્ષના લોકોમાં વિકાસ પામે છે અને એડ્રેનલ કોષોને અસર કરે છે.
પુરુષોમાં, સ્ત્રીઓની જેમ, એલિવેટેડ સુગર ફેયોક્રોમોસાયટોમા નામની સૌમ્ય ગાંઠના વિકાસ સાથે સંકળાયેલ હોઈ શકે છે. તે ઘણીવાર 20-40 વર્ષના લોકોમાં વિકાસ પામે છે અને એડ્રેનલ કોષોને અસર કરે છે.
 જો નબળુ સ્વરૂપમાં ખાંડ વધારે હોય તો દર્દી પેથોલોજીને સ્વતંત્ર રીતે ઓળખવા માટે સમર્થ હશે નહીં. આ કિસ્સામાં મીટરનો ઉપયોગ કરવાથી વિશ્વસનીય માહિતી પ્રાપ્ત થશે નહીં.
જો નબળુ સ્વરૂપમાં ખાંડ વધારે હોય તો દર્દી પેથોલોજીને સ્વતંત્ર રીતે ઓળખવા માટે સમર્થ હશે નહીં. આ કિસ્સામાં મીટરનો ઉપયોગ કરવાથી વિશ્વસનીય માહિતી પ્રાપ્ત થશે નહીં. જ્યારે વેનિસ બ્લડ ગ્લુકોઝની તપાસ કરવામાં આવે છે, ત્યારે દર આપમેળે 12 ટકાનો વધારો કરે છે. આમ, જો વિશ્લેષણ નસમાંથી કરવામાં આવે છે, તો ડેટા 3.5 થી 6.1 એમએમઓએલ / લિટર સુધી બદલાઈ શકે છે.
જ્યારે વેનિસ બ્લડ ગ્લુકોઝની તપાસ કરવામાં આવે છે, ત્યારે દર આપમેળે 12 ટકાનો વધારો કરે છે. આમ, જો વિશ્લેષણ નસમાંથી કરવામાં આવે છે, તો ડેટા 3.5 થી 6.1 એમએમઓએલ / લિટર સુધી બદલાઈ શકે છે. જો ખાલી પેટ પર બ્લડ સુગર 6.6 એમએમઓએલ / લિટર કરતા વધારે હોય, તો ડ usuallyક્ટર સામાન્ય રીતે પ્રિડીબીટીસનું નિદાન કરશે, જે એક ગંભીર મેટાબોલિક નિષ્ફળતા છે. જો તમે તમારા સ્વાસ્થ્યને સામાન્ય બનાવવા માટે તમામ પ્રયત્નો ન કરો તો, દર્દીને ટાઇપ 2 ડાયાબિટીસ થઈ શકે છે.
જો ખાલી પેટ પર બ્લડ સુગર 6.6 એમએમઓએલ / લિટર કરતા વધારે હોય, તો ડ usuallyક્ટર સામાન્ય રીતે પ્રિડીબીટીસનું નિદાન કરશે, જે એક ગંભીર મેટાબોલિક નિષ્ફળતા છે. જો તમે તમારા સ્વાસ્થ્યને સામાન્ય બનાવવા માટે તમામ પ્રયત્નો ન કરો તો, દર્દીને ટાઇપ 2 ડાયાબિટીસ થઈ શકે છે. જો પુખ્ત વયના ખાલી પેટ પર સવારે સૂચકાંકો 7.0 એમએમઓએલ / લિટર અને તેથી વધુ હોય, તો ડ doctorક્ટર ડાયાબિટીઝના વિકાસનો દાવો કરી શકે છે.
જો પુખ્ત વયના ખાલી પેટ પર સવારે સૂચકાંકો 7.0 એમએમઓએલ / લિટર અને તેથી વધુ હોય, તો ડ doctorક્ટર ડાયાબિટીઝના વિકાસનો દાવો કરી શકે છે. ખાંડ ઘટાડવાની દવાઓ ઉપરાંત, દર્દીને સખત ઉપચારાત્મક આહાર સૂચવવામાં આવે છે. જો એવું બને કે રાત્રિભોજન પછી ખાંડ ઝડપથી વધે છે અને સૂવાના સમયે આ પરિણામો ચાલુ રહે છે, તો તમારે તમારા આહારમાં ફેરફાર કરવાની જરૂર છે. મોટે ભાગે, હાઈ-કાર્બ ડીશનો ઉપયોગ જે ડાયાબિટીસ મેલિટસમાં બિનસલાહભર્યું છે.
ખાંડ ઘટાડવાની દવાઓ ઉપરાંત, દર્દીને સખત ઉપચારાત્મક આહાર સૂચવવામાં આવે છે. જો એવું બને કે રાત્રિભોજન પછી ખાંડ ઝડપથી વધે છે અને સૂવાના સમયે આ પરિણામો ચાલુ રહે છે, તો તમારે તમારા આહારમાં ફેરફાર કરવાની જરૂર છે. મોટે ભાગે, હાઈ-કાર્બ ડીશનો ઉપયોગ જે ડાયાબિટીસ મેલિટસમાં બિનસલાહભર્યું છે. જો હાયપરગ્લાયકેમિઆની હળવા ડિગ્રીનું નિદાન 8 થી 10 એમએમઓએલ / લિટર બ્લડ સુગર સાથે થાય છે, તો પછી 10.1 થી 16 એમએમઓએલ / લિટર સુધીના ડેટામાં વધારા સાથે, સરેરાશ ડિગ્રી નક્કી કરવામાં આવે છે, જે આ રોગની તીવ્ર ડિગ્રી, 16-20 એમએમઓએલ / લિટરથી ઉપર છે.
જો હાયપરગ્લાયકેમિઆની હળવા ડિગ્રીનું નિદાન 8 થી 10 એમએમઓએલ / લિટર બ્લડ સુગર સાથે થાય છે, તો પછી 10.1 થી 16 એમએમઓએલ / લિટર સુધીના ડેટામાં વધારા સાથે, સરેરાશ ડિગ્રી નક્કી કરવામાં આવે છે, જે આ રોગની તીવ્ર ડિગ્રી, 16-20 એમએમઓએલ / લિટરથી ઉપર છે. જો તમે લોહી અને એન્ટીકોએગ્યુલન્ટ લો અને તેમને standભા રહેવા દો, તો પછી ચોક્કસ સમય પછી તમે નોંધ કરી શકો છો કે લાલ કોષ નીચે ઉતરી ગયા છે, અને પીળો પારદર્શક પ્રવાહી, એટલે કે પ્લાઝ્મા ટોચ પર રહે છે. લાલ રક્તકણો એક કલાકમાં જે અંતરની મુસાફરી કરશે તે એરીથ્રોસાઇટ અવશેષ દર - ઇએસઆર છે.
જો તમે લોહી અને એન્ટીકોએગ્યુલન્ટ લો અને તેમને standભા રહેવા દો, તો પછી ચોક્કસ સમય પછી તમે નોંધ કરી શકો છો કે લાલ કોષ નીચે ઉતરી ગયા છે, અને પીળો પારદર્શક પ્રવાહી, એટલે કે પ્લાઝ્મા ટોચ પર રહે છે. લાલ રક્તકણો એક કલાકમાં જે અંતરની મુસાફરી કરશે તે એરીથ્રોસાઇટ અવશેષ દર - ઇએસઆર છે. અંતocસ્ત્રાવી રોગોમાં, ડાયાબિટીસ ઘણીવાર જોવા મળે છે, જે રક્ત ખાંડમાં સતત તીવ્ર વધારો થતો હોવાના આધારે છે. જો આ સૂચક 7-10 એમએમઓએલ / એલ કરતા વધારે છે, તો પછી ખાંડ માનવ પેશાબમાં પણ નક્કી થવાનું શરૂ થાય છે.
અંતocસ્ત્રાવી રોગોમાં, ડાયાબિટીસ ઘણીવાર જોવા મળે છે, જે રક્ત ખાંડમાં સતત તીવ્ર વધારો થતો હોવાના આધારે છે. જો આ સૂચક 7-10 એમએમઓએલ / એલ કરતા વધારે છે, તો પછી ખાંડ માનવ પેશાબમાં પણ નક્કી થવાનું શરૂ થાય છે. ઓછી ખાંડ અને ઉચ્ચ ઇન્સ્યુલિનનું સંયોજન પૂર્વસૂચન સૂચવે છે.
ઓછી ખાંડ અને ઉચ્ચ ઇન્સ્યુલિનનું સંયોજન પૂર્વસૂચન સૂચવે છે. ડાયાબિટીસમાં હાઈપોગ્લાયસીમિયાનાં લક્ષણો લોહીમાં શર્કરા, નબળાઇ અને ચેતનાના ઘટાડામાં તીવ્ર ઘટાડો દર્શાવે છે.
ડાયાબિટીસમાં હાઈપોગ્લાયસીમિયાનાં લક્ષણો લોહીમાં શર્કરા, નબળાઇ અને ચેતનાના ઘટાડામાં તીવ્ર ઘટાડો દર્શાવે છે.
 ઘણી ખાનગી હોસ્પિટલો અને સરકારી દવાખાનાઓમાં, તમે ખાંડ માટે લોહીનું પરીક્ષણ લઈ શકો છો. તેને પકડી રાખતા પહેલા, તે છેલ્લા ભોજન પછી લગભગ 8-10 કલાક લેવી જોઈએ. પ્લાઝ્મા લીધા પછી, દર્દીને 75 ગ્રામ ઓગળેલા ગ્લુકોઝ લેવાની જરૂર હોય છે અને 2 કલાક પછી ફરીથી રક્તદાન કરે છે.
ઘણી ખાનગી હોસ્પિટલો અને સરકારી દવાખાનાઓમાં, તમે ખાંડ માટે લોહીનું પરીક્ષણ લઈ શકો છો. તેને પકડી રાખતા પહેલા, તે છેલ્લા ભોજન પછી લગભગ 8-10 કલાક લેવી જોઈએ. પ્લાઝ્મા લીધા પછી, દર્દીને 75 ગ્રામ ઓગળેલા ગ્લુકોઝ લેવાની જરૂર હોય છે અને 2 કલાક પછી ફરીથી રક્તદાન કરે છે. પૂર્વસૂચકતાવાળા આહારને અનુસરીને મુશ્કેલીઓ અટકાવવામાં મદદ કરશે.
પૂર્વસૂચકતાવાળા આહારને અનુસરીને મુશ્કેલીઓ અટકાવવામાં મદદ કરશે. લાલ રક્ત કોશિકાઓની સંખ્યા: તેના વધારા સાથે (એરિથ્રોસાયટોસિસ) ESR ઘટે છે, ઘટાડો સાથે - વધે છે.
લાલ રક્ત કોશિકાઓની સંખ્યા: તેના વધારા સાથે (એરિથ્રોસાયટોસિસ) ESR ઘટે છે, ઘટાડો સાથે - વધે છે. બળતરા રોગો અને ચેપનું જૂથ, જે વિવિધ પ્રોટીન અપૂર્ણાંક (મુખ્યત્વે ગ્લોબ્યુલિન, ફાઇબિરોજન અને અન્ય તીવ્ર તબક્કાના પદાર્થો) ના લોહીમાં સંચય તરફ દોરી જાય છે.આ નિયમના અપવાદને ફક્ત ઈન્ફલ્યુએન્ઝા અને વાયરલ હીપેટાઇટિસના પ્રારંભિક તબક્કાઓ કહી શકાય. તીવ્ર ચેપમાં, ઇએસઆર રોગની તબીબી સુધારણા (!) ના તબક્કામાં મહત્તમ સુધી પહોંચતા, માંદગીના 2-3 દિવસથી શરૂ થવાનું શરૂ કરે છે. જો કે, ઇએસઆરના ઉચ્ચ સ્તરનું લાંબા સમય સુધી અસ્તિત્વ અથવા પાછલા સામાન્યકરણ પછી તેના નવા વધારા એ એક મહત્વપૂર્ણ નિદાન સંકેત છે, જે ગૂંચવણોની ઘટના સૂચવે છે. લાંબી રોગોમાં (ઉદાહરણ તરીકે, ક્ષય રોગ), ESR નો વધારો બળતરા પ્રક્રિયાની પ્રવૃત્તિ સાથે સંકળાય છે.
બળતરા રોગો અને ચેપનું જૂથ, જે વિવિધ પ્રોટીન અપૂર્ણાંક (મુખ્યત્વે ગ્લોબ્યુલિન, ફાઇબિરોજન અને અન્ય તીવ્ર તબક્કાના પદાર્થો) ના લોહીમાં સંચય તરફ દોરી જાય છે.આ નિયમના અપવાદને ફક્ત ઈન્ફલ્યુએન્ઝા અને વાયરલ હીપેટાઇટિસના પ્રારંભિક તબક્કાઓ કહી શકાય. તીવ્ર ચેપમાં, ઇએસઆર રોગની તબીબી સુધારણા (!) ના તબક્કામાં મહત્તમ સુધી પહોંચતા, માંદગીના 2-3 દિવસથી શરૂ થવાનું શરૂ કરે છે. જો કે, ઇએસઆરના ઉચ્ચ સ્તરનું લાંબા સમય સુધી અસ્તિત્વ અથવા પાછલા સામાન્યકરણ પછી તેના નવા વધારા એ એક મહત્વપૂર્ણ નિદાન સંકેત છે, જે ગૂંચવણોની ઘટના સૂચવે છે. લાંબી રોગોમાં (ઉદાહરણ તરીકે, ક્ષય રોગ), ESR નો વધારો બળતરા પ્રક્રિયાની પ્રવૃત્તિ સાથે સંકળાય છે.