ડાયાબિટીક માઇક્રોએંજીયોપેથી: કારણો, લક્ષણો, નિદાન અને સારવાર સુવિધાઓ
- હૃદયની રક્ત વાહિનીઓને નુકસાન (હૃદયની બિમારી) કંઠમાળ પેક્ટોરિસના વિકાસમાં (હૃદયને લોહીના પુરવઠાના ઉલ્લંઘનને કારણે સ્ટર્નમની પાછળ દુખાવો અથવા અસ્વસ્થતા દ્વારા દર્શાવવામાં આવેલો રોગ), મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન (હૃદયની સ્નાયુના એક ભાગનું મૃત્યુ), ક્રોનિક હાર્ટ નિષ્ફળતા (હૃદયની ક્રિયા નબળી).
ક્લિનિકલી પ્રગટ:- હૃદયના ક્ષેત્રમાં પ્રેસિંગ, કમ્પ્રેસિવ, બર્નિંગ પ્રકૃતિના દુખાવો, સ્ટર્નમની પાછળ, શારીરિક શ્રમથી ઉત્પન્ન થતાં (રોગ જેમ જેમ આગળ વધે છે અને આરામ કરે છે), આરામથી અથવા નાઇટ્રેટ જૂથની દવાઓ લીધા પછી (હૃદયમાં રક્ત પરિભ્રમણ સુધારે છે),
- શ્વાસની તકલીફ - શરૂઆતમાં શારીરિક શ્રમ સાથે, જેમ જેમ રોગ વધે છે અને આરામ કરે છે,
- પગ સોજો
- હૃદયના કામમાં વિક્ષેપો,
- ધમની (લોહી) ના દબાણમાં વધારો,
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના પીડારહિત સ્વરૂપો (હૃદયની માંસપેશીઓના એક ભાગનું મૃત્યુ), જે ઘણી વાર ચેતા અંતની ક્ષતિગ્રસ્ત પ્રવૃત્તિને કારણે ડાયાબિટીઝ મેલીટસમાં જોવા મળે છે.
- મગજના વાહિનીઓને નુકસાન (સેરેબ્રોવેસ્ક્યુલર રોગ):
- માથાનો દુખાવો
- ચક્કર
- ક્ષતિગ્રસ્ત મેમરી, ધ્યાન,
- સ્ટ્રોક મગજના કોઈ ભાગના મૃત્યુ સાથે મગજનો પરિભ્રમણનું તીવ્ર ઉલ્લંઘન છે.
- નીચલા હાથપગના વાહિનીઓને નુકસાન:
- અંગ પીડા
- લંગડાપણું
- અલ્સેરેટિવ ખામી (ત્વચાની અખંડિતતાનું ઉલ્લંઘન),
- નરમ પેશીઓ (ગેંગ્રેન) નું મૃત્યુ - અંગ કાળો થઈ જાય છે, તેનું કાર્ય સંપૂર્ણપણે ખોવાઈ જાય છે.
ડાયાબિટીસ મેલીટસ (હાઈ બ્લડ ગ્લુકોઝ દ્વારા વર્ગીકૃત થયેલ રોગ) ની હાજરીથી શરીરમાં ઘણા પ્રકારના મેટાબોલિઝમનું વિક્ષેપ થાય છે, જે વેસ્ક્યુલર નુકસાન માટે દર્દીના જોખમી પરિબળોને વધારે છે. એકંદરે, એથરોસ્ક્લેરોસિસના વિકાસમાં (રક્ત વાહિનીઓની દિવાલો પર કોલેસ્ટરોલ તકતીઓનો જુબાની) વિકાસ થાય છે જેમાં મુખ્યત્વે હૃદય, મગજ અને નીચલા હાથપગના વાહિનીઓને નુકસાન થાય છે.
એથરોસ્ક્લેરોટિક વેસ્ક્યુલર રોગ માટેના સામાન્ય જોખમ પરિબળો:
- ધૂમ્રપાન
- દારૂનો દુરૂપયોગ
- ધમની (લોહી) ના દબાણમાં વધારો,
- સ્થૂળતા
- લોહીમાં લિપિડ (કોલેસ્ટરોલ અને અન્ય ચરબી) ની ઉચ્ચ સામગ્રી,
- વારસાગત અવસ્થા (લોહીના સંબંધીઓમાં એથરોસ્ક્લેરોસિસની હાજરી),
- વય (50 વર્ષથી વધુ)
- ધમની ફાઇબરિલેશન (હૃદયની લય વિક્ષેપ).
- હાઈ બ્લડ ગ્લુકોઝ
- લોહીમાં ઇન્સ્યુલિનનું ઉચ્ચ સ્તર (લોહીમાં શર્કરા ઘટાડવા માટે જવાબદાર હોર્મોન),
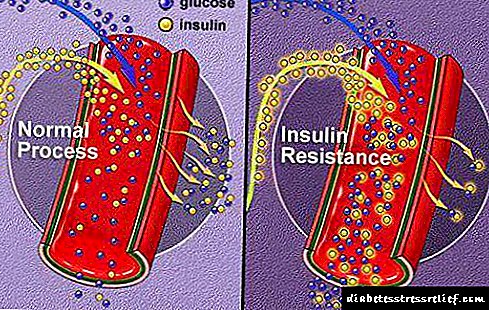
- ઇન્સ્યુલિન પ્રતિકાર - ઇન્સ્યુલિનની ક્રિયા પ્રત્યે "સંવેદનશીલતા",
- ડાયાબિટીક નેફ્રોપથી - ડાયાબિટીસ મેલિટસમાં કિડનીને નુકસાન,
- ડાયાબિટીસના લાંબા ગાળાના અસ્તિત્વ.
ડ doctorક્ટર એન્ડોક્રિનોલોજિસ્ટ રોગની સારવારમાં મદદ કરશે
ડાયગ્નોસ્ટિક્સ
- રોગની ફરિયાદોનું વિશ્લેષણ:
- હૃદયના ક્ષેત્રમાં પ્રેસિંગ, કમ્પ્રેસિવ, બર્નિંગ પ્રકૃતિના દુખાવો, સ્ટર્નમની પાછળ, શારીરિક શ્રમથી ઉત્પન્ન થતાં (રોગ જેમ જેમ આગળ વધે છે અને આરામ કરે છે), આરામથી અથવા નાઇટ્રેટ જૂથની દવાઓ લીધા પછી (હૃદયમાં રક્ત પરિભ્રમણ સુધારે છે),
- શ્વાસની તકલીફ - શરૂઆતમાં શારીરિક શ્રમ સાથે, જેમ જેમ રોગ વધે છે અને આરામ કરે છે,
- પગ સોજો
- હૃદયના કામમાં વિક્ષેપો,
- ધમની (લોહી) ના દબાણમાં વધારો,
- માથાનો દુખાવો
- ચક્કર
- ક્ષતિગ્રસ્ત મેમરી, ધ્યાન,
- અંગ પીડા
- લંગડાપણું.
- રોગના તબીબી ઇતિહાસ (વિકાસ ઇતિહાસ) નું વિશ્લેષણ: રોગ કેવી રીતે શરૂ થયો અને વિકાસ થયો તે અંગેનો પ્રશ્ન, ડાયાબિટીઝની શરૂઆત કેટલી સમયથી થઈ.
- સામાન્ય પરીક્ષા (બ્લડ પ્રેશરનું માપન, ત્વચાની તપાસ, ફોનનેસ્કોપથી હૃદયને સાંભળવું, નીચલા હાથપગના વાહિનીઓનું ધબકવું).
- લોહીમાં કોલેસ્ટરોલ અને અન્ય લિપિડ (ચરબી) ના સ્તરનું નિર્ધારણ.
- રક્તવાહિની તંત્રને નુકસાનના નિદાન માટે:
- ઇસીજી (ઇલેક્ટ્રોકાર્ડિયોગ્રાફી),
- હોલ્ટર ઇસીજી મોનિટરિંગ (દિવસ દરમિયાન),
- તાણ પરીક્ષણો - ઇસીજી, પલ્સ, બ્લડ પ્રેશરનું નિરીક્ષણ, ખાસ સિમ્યુલેટર (સાયકલ, ટ્રેડમિલ) પર વધતા ભાર હેઠળ દર્દીની સામાન્ય સુખાકારી,
- કોરોનરી એન્જીયોગ્રાફી એ એક સંશોધન પદ્ધતિ છે જે તમને ધમની દ્વારા દાખલ કરવામાં આવેલા વિશેષ ઉપકરણનો ઉપયોગ કરીને અંદરથી હૃદયની રુધિરવાહિનીઓની તપાસ કરવાની મંજૂરી આપે છે.
- સેરેબ્રોવાસ્ક્યુલર રોગના નિદાન માટે:
- માથા અને ગળાના વાહિનીઓનો અલ્ટ્રાસાઉન્ડ,
- સીટી (ગણતરી કરેલ ટોમોગ્રાફી) અથવા મગજના એમઆરઆઈ (ચુંબકીય રેઝોનન્સ ઇમેજિંગ).
- નીચલા હાથપગના વેસ્ક્યુલર જખમના નિદાન માટે:
- નીચલા હાથપગના વાહિનીઓની અલ્ટ્રાસાઉન્ડ પરીક્ષા,
- એક્સ-રે કોન્ટ્રાસ્ટ એન્જીયોગ્રાફી - વાસણમાં રજૂ કરાયેલ કોન્ટ્રાસ્ટ એજન્ટનો ઉપયોગ કરીને રક્ત વાહિનીઓનો અભ્યાસ, ત્યારબાદ શ્રેણીની એક્સ-રે.
- લોહીમાં ગ્લુકોઝ સ્તરનું ગતિશીલ નિયંત્રણ (દિવસ દરમિયાન ગ્લુકોઝ સ્તરનું માપન).
- ન્યુરોલોજીસ્ટ, કાર્ડિયોલોજિસ્ટ, ફિલેબોલોજિસ્ટની સલાહ પણ શક્ય છે.
ડાયાબિટીક મેક્રોએંજીયોપથીની સારવાર
- ડાયાબિટીઝ મેલીટસ (હાઈ બ્લડ ગ્લુકોઝ દ્વારા વર્ગીકૃત થયેલ રોગ) ની સારવાર.
- મીઠું, પ્રોટીન, કાર્બોહાઇડ્રેટ્સ, ચરબીયુક્ત ખોરાકના પ્રતિબંધ સાથેનો આહાર.
- ધૂમ્રપાન અને દારૂ પીવાનું છોડવું.
- ધારી શારીરિક પ્રવૃત્તિ (કંઠમાળના હુમલાનું કારણ બનતું નથી (હૃદયમાં લોહીની સપ્લાયના ઉલ્લંઘનને કારણે સ્ટternર્નમની પાછળ પીડા અથવા અસ્વસ્થતા દ્વારા થતો રોગ)).
- રોજિંદા તાજી હવામાં ચાલે છે.
- વધારે વજનમાં ઘટાડો.
- એન્ટિ-ઇસ્કેમિક દવાઓ જે ઓક્સિજનમાં મ્યોકાર્ડિયમ (હૃદયના સ્નાયુ) ની જરૂરિયાત ઘટાડે છે.
- ધમની (લોહી) નું દબાણ ઓછું કરવા માટેની દવાઓ.
- ડ્રગ જે લોહીની લિપિડ રચનાને સામાન્ય બનાવે છે (કોલેસ્ટરોલ અને અન્ય ચરબી ઘટાડે છે).
- દવાઓ કે જે વધારે રક્ત ગંઠાઈ જવાથી બચાવે છે.
- ન્યુરોટ્રોપિક દવાઓ (નર્વસ સિસ્ટમના પોષણમાં સુધારો).
- વાસોોડિલેટર દવાઓ.
- સર્જિકલ સારવાર: જો એથરોસ્ક્લેરોટિક તકતીઓ સાથે હૃદયની નીચલા ભાગો અને નીચલા હાથપગને નોંધપાત્ર નુકસાન થાય છે, તો બલૂન એન્જીયોપ્લાસ્ટી અને વેસ્ક્યુલર સ્ટેન્ટિંગ કરવામાં આવે છે - એથરોસ્ક્લેરોટિક તકતી અને સ્ટેન્ટ પ્લેસમેન્ટ દૂર કરવી (ખાસ ડિઝાઇન જે સામાન્ય સ્થિતિમાં વાસણના લ્યુમેનને ટેકો આપે છે).
- ગેંગ્રેન (પેશી મૃત્યુ) ના વિકાસ સાથે - એક અંગનું વિચ્છેદન.
માઇક્રોએંજીયોપેથી એટલે શું?
માનવ શરીરમાં હજારો નાના જહાજો હોય છે, જેમાં રુધિરકેશિકાઓ, વેન્યુલ્સ અને ધમનીઓનો સમાવેશ થાય છે. તેઓ અંગોના દરેક કોષને વેણી દે છે, તેમને ઉપયોગી પદાર્થો લાવે છે અને બધા બિનજરૂરી લઈ જાય છે. આ કોષોમાં અને સમગ્ર શરીરમાં સામાન્ય કાર્યની ખાતરી આપે છે. જ્યારે લાંબા ગાળાના ડાયાબિટીસ મેલીટસના આધારે નાના જહાજોમાં રોગવિજ્ .ાનવિષયક પરિવર્તન થાય છે, ત્યારે ડાયાબિટીસ માઇક્રોએંગિઓપેથીનું નિદાન થાય છે. આ ગૂંચવણ સાથે, સૌથી વધુ અસરગ્રસ્ત છે:
ગ્લુકોઝ, ડાયાબિટીઝના દર્દીઓના લોહીમાં જે સામગ્રીમાં વધારો થાય છે, તે રક્ત વાહિનીઓની દિવાલોના એન્ડોથેલિયમને નુકસાન પહોંચાડે છે તેના પરિણામે માઇક્રોઆંગિઓપેથી વિકસે છે. ગ્લુકોઝ મેટાબોલિઝમના અંતિમ ઉત્પાદનો સોર્બીટોલ અને ફ્રુટોઝ છે. આ બંને પદાર્થો કોષ પટલ દ્વારા નબળી રીતે પ્રવેશ કરે છે, અને તેથી એન્ડોથેલિયલ કોષોમાં એકઠા થવાનું શરૂ કરે છે. આ આવા પેથોલોજી તરફ દોરી જાય છે:
- વાસણની દિવાલની સોજો,
- દિવાલની અભેદ્યતામાં વધારો,
- એન્ડોથેલિયમના relaxીલું મૂકી દેવાથી પરિબળના ઉત્પાદનમાં ઘટાડો, જહાજોમાં સરળ સ્નાયુઓના આરામ માટે જરૂરી છે.
આમ, એન્ડોથેલિયમ ક્ષતિગ્રસ્ત થાય છે અને લોહીનો પ્રવાહ ધીમો પડી જાય છે, જેના કારણે coંચા કોગ્યુલેશન થાય છે. તેને વિર્ચો ટ્રાઇડ કહેવામાં આવે છે.
વર્ગીકરણ અને ક્લિનિકલ પ્રસ્તુતિ
ડાયાબિટીક મેક્રોએંજીયોપથીમાં વિવિધ વિકાસલક્ષી વિકલ્પો હોઈ શકે છે. પેથોલોજીના દરેક સ્વરૂપમાં કેટલીક વિશેષતાઓની લાક્ષણિકતા છે.
હૃદયની નળીઓને નુકસાન સાથે, એન્જેના પેક્ટોરિસની ઘટના જોવા મળે છે. આ ઉલ્લંઘન રક્ત પુરવઠા પ્રક્રિયાઓના ઉલ્લંઘન સાથે સંકળાયેલું છે. તે જંતુનાશમાં દુખાવોના રૂપમાં પોતાને પ્રગટ કરે છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અને ક્રોનિક હાર્ટ નિષ્ફળતાના વિકાસનું જોખમ પણ છે.
પેથોલોજીનું આ સ્વરૂપ આવા અભિવ્યક્તિઓ દ્વારા વર્ગીકૃત થયેલ છે:
- હૃદયના ક્ષેત્રમાં અને સ્ટર્નમમાં દુingખાવો, બર્નિંગ, કમ્પ્રેસિંગ. રોગના વિકાસના પ્રારંભિક તબક્કે, તેઓ ફક્ત શારીરિક પરિશ્રમ સાથે ઉદ્ભવે છે. જેમ જેમ તેનો વિકાસ થાય છે, નાઇટ્રેટની કેટેગરીમાંથી દવાઓનો ઉપયોગ કર્યા પછી પણ અગવડતા શાંત સ્થિતિમાં છે.
- શ્વાસની તકલીફ. પ્રથમ, તે ફક્ત ભાર હેઠળ જ જોવા મળે છે, અને તે પછી શાંત સ્થિતિમાં.
- પગમાં સોજો.
- હૃદયની ક્ષતિગ્રસ્ત કાર્ય.
- બ્લડ પ્રેશરમાં વધારો
- પીડારહિત હાર્ટ એટેક. આ રોગવિજ્ .ાન ઘણીવાર ડાયાબિટીઝમાં જોવા મળે છે. આ ચેતા તંતુઓની ખામીને કારણે છે.
સેરેબ્રલ વાહિનીઓના નુકસાનને સેરેબ્રોવેસ્ક્યુલર પેથોલોજી કહેવામાં આવે છે. તેના વિકાસ સાથે, આવા અભિવ્યક્તિઓ અવલોકન કરવામાં આવે છે:
- માથાનો દુખાવો.
- એકાગ્રતાનું વિક્ષેપ.
- ચક્કર
- મેમરી નબળી પડી.
- સ્ટ્રોક આ શબ્દ અંતર્ગત મગજનો પરિભ્રમણનું તીવ્ર ઉલ્લંઘન સમજી શકાય છે, જે ચોક્કસ ક્ષેત્રના મૃત્યુ માટેના છે.
નીચલા હાથપગના ડાયાબિટીસ મેક્રોએંગોપથી આવા અભિવ્યક્તિઓ શામેલ છે
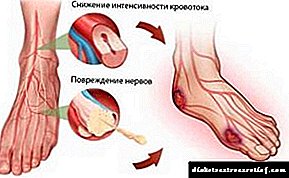
- પગમાં દુખાવો.
- અલ્સેરેટિવ જખમ જ્યારે તેઓ દેખાય છે, ત્યારે ત્વચાની અખંડિતતા નબળી પડે છે.
- લંગડાપણું.
- નરમ પેશીઓનું મૃત્યુ. જ્યારે ગેંગ્રેઇન થાય છે, ત્યારે પગ કાળો થઈ જાય છે અને તેના કાર્યોને સંપૂર્ણપણે ગુમાવે છે.
સારવારની પદ્ધતિઓ
આ રોગવિજ્ .ાનની સારવારનું લક્ષ્ય એ જહાજોમાંથી ખતરનાક ગૂંચવણોના વિકાસને ધીમું કરવાનું છે, જે દર્દીને અપંગતા અથવા મૃત્યુનું કારણ બની શકે છે. આ રોગની સારવારમાં મુખ્ય સિદ્ધાંત આવી પરિસ્થિતિઓની સુધારણા છે:
- હાયપરકોગ્યુલેશન
- હાઈપરગ્લાયકેમિઆ,
- ધમનીય હાયપરટેન્શન,
- ડિસલિપિડેમિયા.
કોઈ વ્યક્તિની સ્થિતિ સુધારવા માટે, લિપિડ-લોઅરિંગ દવાઓ સૂચવવામાં આવે છે. આમાં ફાઈબ્રેટ્સ, સ્ટેટિન્સ, એન્ટીoxકિસડન્ટો શામેલ છે. કોઈ આહારનું પાલન કરવું એ થોડું મહત્વ નથી, જેમાં પશુ ચરબીનું સેવન મર્યાદિત કરવું છે.



થ્રોમ્બોએમ્બોલિક ઇફેક્ટ્સના threatંચા ધમકી સાથે, એન્ટિપ્લેટલેટ એજન્ટોનો ઉપયોગ કરવો તે યોગ્ય છે. આમાં હેપરિન અને પેન્ટોક્સિફેલિન શામેલ છે. ડોકટરો ઘણીવાર એસીટીલ્સાલિસિલિક એસિડ સૂચવે છે.
સ્થિર દબાણ પ્રાપ્ત કરવા અને જાળવવા માટે આ નિદાન સાથે એન્ટિહિપ્રેસિવ ઉપચાર કરવામાં આવે છે. તે સતત 130/85 મીમી આરટીના સ્તરે રહેવું જોઈએ. કલા. આ સમસ્યાને હલ કરવા માટે, ACE અવરોધકો, કેપ્પોપ્રિલનો ઉપયોગ થાય છે.
તમારે મૂત્રવર્ધક પદાર્થ - ફ્યુરોસેમાઇડ, હાઇડ્રોક્લોરોથિયાઝાઇડનો ઉપયોગ કરવાની પણ જરૂર છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન ધરાવતા દર્દીઓને બીટા-બ્લocકર સૂચવવામાં આવે છે. આમાં એટેનોલોલ શામેલ છે.



હાથપગના ટ્રોફિક અલ્સરની ઉપચાર એક સર્જનની દેખરેખ હેઠળ થવો જોઈએ. ગંભીર વેસ્ક્યુલર અકસ્માતોમાં, સઘન સંભાળ આપવામાં આવે છે. જો ત્યાં પુરાવા છે, તો શસ્ત્રક્રિયા કરવામાં આવી શકે છે.
જટિલતાઓને
ટાઇપ 2 ડાયાબિટીઝવાળા લોકોમાં મેક્રોએંગિઓપેથીનો ખતરો વધુ જોવા મળે છે. આ રોગવિજ્ .ાનની ગૂંચવણોથી મૃત્યુનું જોખમ 35-75% છે. અડધા કેસોમાં, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના પરિણામે મૃત્યુ થાય છે.
એક પ્રતિકૂળ પૂર્વસૂચન ત્યારે થાય છે જ્યારે 3 વેસ્ક્યુલર ઝોન - મગજ, પગ અને હૃદય - એક સાથે અસર પામે છે. બધા નીચલા અવયવોના અંગવિચ્છેદન ક્રિયાના અડધાથી વધુ કામગીરી મેક્રોએંગિઓપેથી સાથે સંકળાયેલા છે.
પગને નુકસાન સાથે, અલ્સેરેટિવ ખામી જોવા મળે છે. આ ડાયાબિટીસના પગની રચના માટેની પૂર્વજરૂરીયાતો બનાવે છે. ચેતા તંતુઓ, રુધિરવાહિનીઓ અને અસ્થિ પેશીઓને નુકસાન સાથે, નેક્રોસિસ અવલોકન કરવામાં આવે છે અને પ્યુર્યુલન્ટ પ્રક્રિયાઓ દેખાય છે.
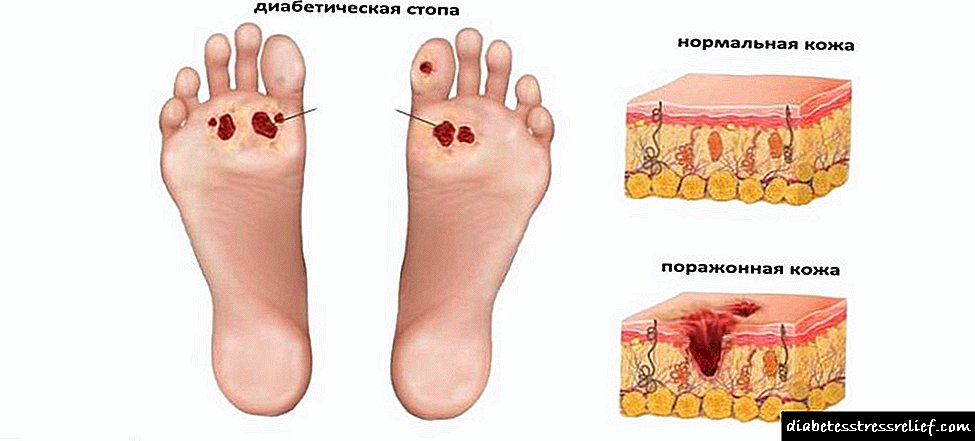
પગના અસરગ્રસ્ત જહાજોમાં રુધિરાભિસરણ વિકારને કારણે નીચલા પગમાં ટ્રોફિક અલ્સરનો દેખાવ છે. સૌથી સામાન્ય ગેંગ્રેન સ્થાન એ મોટી ટો છે.
ડાયાબિટીસ ગેંગ્રેનના દેખાવ સાથે પીડા પોતે ખૂબ પ્રગટ થતી નથી. પરંતુ જ્યારે જુબાની દેખાય છે, ત્યારે કામગીરીમાં વિલંબ કરવો તે યોગ્ય નથી. સહેજ વિલંબ પણ ઘાવના લાંબા સમય સુધી ઉપચારથી ભરપૂર છે. કેટલીકવાર વારંવાર સર્જિકલ હસ્તક્ષેપ હાથ ધરવા જરૂરી છે.
નિવારક પગલાં
આ રોગવિજ્ologyાનના દેખાવને રોકવા માટે, ઘણી ભલામણો અવલોકન કરવી જોઈએ:
- ડાયાબિટીઝ માટે સમયસર બનો
- આહારનું પાલન કરો જેમાં પ્રોટીન ખોરાક, કાર્બોહાઈડ્રેટ, મીઠું અને ચરબીયુક્ત ખોરાક,
- શરીરના વજનને સામાન્ય બનાવવું
- ધૂમ્રપાન અને પીવાને બાકાત રાખો,
- મધ્યમ શારીરિક પ્રવૃત્તિ પ્રદાન કરો, જે કંઠમાળ પેક્ટોરિસના લક્ષણોને ઉત્તેજિત કરતી નથી,
- દરરોજ તાજી હવામાં ચાલવા માટે
- લિપિડ સામગ્રીનું ગતિશીલ આકારણી પ્રદાન કરો - દર 6 મહિનામાં એકવાર,
- લોહીમાં ગ્લુકોઝની માત્રાની ગતિશીલ દેખરેખ કરો - આ સૂચક દિવસમાં એકવાર માપવામાં આવે છે.
ડાયાબિટીઝમાં મેક્રોઆંગિઓપેથીનો વિકાસ એ એકદમ સામાન્ય ઘટના છે. આ રોગવિજ્ .ાન ખતરનાક પરિણામોના દેખાવથી ભરપૂર છે અને તે મૃત્યુનું કારણ પણ બનાવી શકે છે. તેથી, તેના નિવારણમાં શામેલ થવું ખૂબ મહત્વનું છે, અને જો લક્ષણો દેખાય, તો તરત જ ડ doctorક્ટરની સલાહ લો.
ડાયાબિટીક મેક્રોએંગોપથી
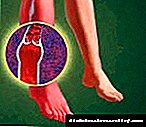
ડાયાબિટીક મેક્રોએંગોપથી - ડાયાબિટીસ મેલીટસના લાંબા કોર્સની પૃષ્ઠભૂમિ સામે મધ્યમ અને મોટા કેલિબરની ધમનીઓમાં વિકાસ થતો સામાન્ય એથરોસ્ક્લેરોટિક ફેરફારો. ડાયાબિટીક મેક્રોએંજીયોપથી કોરોનરી ધમની રોગ, ધમનીનું હાયપરટેન્શન, સેરેબ્રોવાસ્ક્યુલર અકસ્માત, પેરિફેરલ ધમનીઓના ઓક્યુલિવ જખમ તરફ દોરી જાય છે. ડાયાબિટીક મેક્રોએંજીયોપથીના નિદાનમાં લિપિડ મેટાબોલિઝમ, હાથપગની ધમનીઓની અલ્ટ્રાસોનોગ્રાફી, મગજનો જહાજો, કિડની, ઇસીજી, ઇકોકાર્ડિયોગ્રાફી વગેરેનો સમાવેશ થાય છે ડાયાબિટીક મેક્રોઆંગોપેથીના ઉપચારના મુખ્ય સિધ્ધાંતો હાયપરગ્લાયસીઆ, ડિસિલિપાઇડિઆ સુધારણા, બ્લડ પ્રેશર કંટ્રોલિસિયાઇઝેશન સુધારણા, બ્લડ પ્રેશર નિયંત્રણ, સુધારણા છે.

સામાન્ય માહિતી
ડાયાબિટીક મેક્રોએંગોપથી એ ડાયાબિટીસ મેલીટસની ગૂંચવણ છે, જે મગજનો, કોરોનરી, રેનલ અને પેરિફેરલ ધમનીઓના મુખ્ય જખમ તરફ દોરી જાય છે. ક્લિનિકલી, ડાયાબિટીક મેક્રોઆંગોપેથી એન્જિના પેક્ટોરિસ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, ઇસ્કેમિક સ્ટ્રોક્સ, રેનોવેસ્ક્યુલર હાયપરટેન્શન અને ડાયાબિટીક ગેંગ્રેનના વિકાસમાં વ્યક્ત થાય છે. ડાયાબિટીસ મેલીટસના પૂર્વસૂચનમાં ડિફ્યુઝ વેસ્ક્યુલર નુકસાન નિર્ણાયક છે, સ્ટ્રોક અને કોરોનરી હ્રદય રોગનું જોખમ 2-3 ગણો, અંગ ગેંગ્રેન - 20 વખત વધે છે.
એથરોસ્ક્લેરોસિસ, જે ડાયાબિટીસ મેલિટસમાં વિકાસ પામે છે, તેમાં ઘણી વિશેષ સુવિધાઓ છે. ડાયાબિટીઝના દર્દીઓમાં, તે તે વ્યક્તિઓની તુલનામાં 10-15 વર્ષ પહેલાં થાય છે જેઓ ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચયથી પીડાતા નથી, અને ઝડપથી પ્રગતિ કરે છે. ડાયાબિટીક મેક્રોએંજીયોપથી માટે, મોટાભાગની ધમનીઓ (કોરોનરી, સેરેબ્રલ, વિસેરલ, પેરિફેરલ) નો સામાન્ય સામાન્ય જખમ લાક્ષણિક છે. આ સંદર્ભે, એન્ડોક્રિનોલોજીમાં ડાયાબિટીસ મેક્રોઆંગોયોપેથીની રોકથામ અને સુધારણાને સર્વોચ્ચ મહત્વ છે.

ડાયાબિટીક મેક્રોએંજીયોપથીમાં, મધ્યમ અને મોટા કેલિબરની ધમનીઓની બેસમેન્ટ પટલ તેના પર એથરોસ્ક્લેરોટિક તકતીઓની રચના સાથે ગા thick બને છે. તેમની અનુગામી ગણતરી, અલ્સેરેશન અને નેક્રોસિસ લોહીના ગંઠાઇ જવાના સ્થાનિક નિર્માણમાં અને રક્ત વાહિનીઓના લ્યુમેનને ફાળો આપવા માટે ફાળો આપે છે, જે અમુક વિસ્તારોમાં રુધિરાભિસરણ વિકારો તરફ દોરી જાય છે.
ડાયાબિટીસ મેલ્લીટસમાં ડાયાબિટીસ મેક્રોઆંગોપેથીના વિકાસ માટેના જોખમી પરિબળોમાં હાયપરગ્લાયસીમિયા, ડિસલિપિડેમિયા, ઇન્સ્યુલિન પ્રતિકાર, મેદસ્વીપણું (ખાસ કરીને પેટના પ્રકારમાં), ધમનીનું હાયપરટેન્શન, લોહીના થરમાં વધારો, એન્ડોથેલિયલ ડિસફંક્શન, ઓક્સિડેટીવ તાણ અને પ્રણાલીગત બળતરા શામેલ છે.એથરોસ્ક્લેરોસિસના પરંપરાગત જોખમ પરિબળો ધૂમ્રપાન, વ્યવસાયિક નશો, શારીરિક નિષ્ક્રિયતા, વય (45 વર્ષથી વધુ વયના પુરુષોમાં, 55 વર્ષથી વધુ વયની સ્ત્રીઓમાં), આનુવંશિકતા છે.
વર્ગીકરણ
ડાયાબિટીક એન્જીયોપથી એ એક સામૂહિક ખ્યાલ છે, જેમાં નાના વાહિનીઓ - રુધિરકેશિકાઓ અને પ્રીસ્ટિપિલરી ધમની (માઇક્રોએંજીયોપથી), મધ્યમ અને વિશાળ કેલિબર ધમનીઓ (મેક્રોઆંગિઓપેથી) નો હાર શામેલ છે. ડાયાબિટીક એંજિયોપેથી એ ડાયાબિટીઝની અંતમાં જટિલતાઓને છે, રોગની શરૂઆત પછી સરેરાશ 10-15 વર્ષ પછી વિકાસ કરે છે.
ડાયાબિટીક મેક્રોઆંગિઓપેથી પોતાને સંખ્યાબંધ સિન્ડ્રોમ્સમાં પ્રગટ કરી શકે છે: કોરોનરી ધમનીઓ અને એરોટાના એથરોસ્ક્લેરોસિસ, મગજનો ધમનીનો એથરોસ્ક્લેરોસિસ અને પેરિફેરલ ધમનીઓના એથરોસ્ક્લેરોસિસ. ડાયાબિટીક માઇક્રોએંજીયોપેથીમાં નીચલા હાથપગના રેટિનોપેથી, નેફ્રોપથી, માઇક્રોએંજીયોપથી શામેલ હોઈ શકે છે. ઉપરાંત, વેસ્ક્યુલર નુકસાન સાર્વત્રિક એન્જીયોપેથીના સ્વરૂપમાં થઈ શકે છે, મેક્રો- અને માઇક્રોએંગોપેથીને જોડે છે. બદલામાં, એન્ડોન્યુરલ માઇક્રોઆંગિઓપેથી ક્ષતિગ્રસ્ત પેરિફેરલ નર્વ ફંક્શનમાં ફાળો આપે છે, એટલે કે, ડાયાબિટીક ન્યુરોપથીના વિકાસમાં.
ડાયાબિટીસ મેક્રોએંગોપથીના લક્ષણો
ડાયાબિટીક મેક્રોએંજીયોપેથીમાં કોરોનરી ધમનીઓ અને એરોટાના એથરોસ્ક્લેરોસિસ તેના તીવ્ર (મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન) અને ક્રોનિક (કાર્ડિયોસ્ક્લેરોસિસ, કંઠમાળ પેક્ટોરિસ) સ્વરૂપો સાથે કોરોનરી હૃદય રોગના વિકાસ દ્વારા પ્રગટ થાય છે. ડાયાબિટીઝમાં આઇએચડી એટોપિક રીતે થાય છે (એરિથેમિક અથવા પેઇનલેસ વિકલ્પ અનુસાર), ત્યાં અચાનક કોરોનરી મૃત્યુનું જોખમ વધે છે. ડાયાબિટીક મેક્રોએંજીયોપથી હંમેશાં વિવિધ પોસ્ટ ઇન્ફાર્ક્શન ગૂંચવણો સાથે આવે છે: એન્યુરિઝમ્સ, એરિથમિયાસ, થ્રોમ્બોએમ્બોલિઝમ, કાર્ડિયોજેનિક આંચકો, હૃદયની નિષ્ફળતા. ડાયાબિટીક મેક્રોએંગોપથી સાથે, વારંવાર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન વિકસાવવાની સંભાવના ખૂબ વધારે છે. ડાયાબિટીઝવાળા દર્દીઓમાં હાર્ટ એટેકથી મૃત્યુનું જોખમ ડાયાબિટીઝ વગરના લોકો કરતા 2 ગણો વધારે છે.
ડાયાબિટીક મેક્રોએંજીયોપથીને લીધે મગજનો ધમનીનો એથરોસ્ક્લેરોસિસ 8% દર્દીઓમાં જોવા મળે છે. તે ક્રોનિક સેરેબ્રલ ઇસ્કેમિયા અથવા ઇસ્કેમિક સ્ટ્રોક દ્વારા પ્રગટ થઈ શકે છે. ડાયાબિટીઝની સેરેબ્રોવાસ્ક્યુલર ગૂંચવણોની સંભાવના ધમનીના હાયપરટેન્શનની હાજરીમાં 2-3 ગણો વધી જાય છે.
પેરિફેરલ વાહિનીઓ (એથેરોસ્ક્લેરોસિસને કાiteી નાખવું) ના herથરીઝ એથરોસ્ક્લેરોટિક જખમ, ડાયાબિટીસ મેલિટસવાળા 10% દર્દીઓને અસર કરે છે. આ કિસ્સામાં ડાયાબિટીઝ મેક્રોઆંગોપેથીના ક્લિનિકલ લાક્ષણિકતાઓમાં પગની નિષ્ક્રિયતા આવે છે અને ઠંડક આવે છે, તૂટક તૂટક રુધિરાબુર્દ, હાથપગની હાયપોસ્ટેટિક સોજો, પગ, હિપ્સ અને કેટલીકવાર નિતંબના સ્નાયુઓમાં તીવ્ર પીડા થાય છે, જે કોઈપણ શારીરિક શ્રમથી વધે છે. દૂરના હાથપગમાં લોહીના પ્રવાહના તીવ્ર ઉલ્લંઘન સાથે, જટિલ ઇસ્કેમિયા વિકસે છે, જેના પરિણામે નીચલા પગ અને પગના પેશીઓ (ગેંગ્રેન) નેક્રોસિસ થઈ શકે છે. ત્વચા અને ચામડીની પેશીનું નેક્રોસિસ વધારાના યાંત્રિક નુકસાનકારક પ્રભાવો વિના થઈ શકે છે, પરંતુ વધુ વખત તે ત્વચાની અખંડિતતાના અગાઉના ઉલ્લંઘનની પૃષ્ઠભૂમિ સામે થાય છે (પેડિક્યુર, તિરાડ પગ, ત્વચા અને નખના ફંગલ ઇન્ફેક્શન વગેરે). લોહીના પ્રવાહના ઓછા વિકારો સાથે, ડાયાબિટીક મેક્રોએંજીયોપથીમાં ક્રોનિક ટ્રોફિક અલ્સર વિકસે છે.
ડાયાબિટીક મેક્રોએંજીયોપથીની સારવાર
ઉપચાર એ ખતરનાક વેસ્ક્યુલર ગૂંચવણોની પ્રગતિ ધીમું કરવાનું છે જે વિકલાંગતા અથવા મૃત્યુના દર્દીને ધમકી આપે છે. ડાયાબિટીક મેક્રોએંજીયોપથીના ઉપચારના મુખ્ય સિદ્ધાંતો એ હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ્સ, ડિસલિપિડેમિયા, હાયપરકોએગ્યુલેશન, ધમનીય હાયપરટેન્શનની સુધારણા છે.
કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર પ્રાપ્ત કરવા માટે, ડાયાબિટીક મેક્રોએંગોપથીના દર્દીઓને લોહીમાં શર્કરાના સ્તરના નિયંત્રણ હેઠળ ઇન્સ્યુલિન ઉપચાર બતાવવામાં આવે છે. કાર્બોહાઇડ્રેટ મેટાબોલિઝમના વિકારની સુધારણા લિપિડ-લોઅરિંગ દવાઓ (સ્ટેટિન્સ, એન્ટીoxકિસડન્ટો, ફાઇબ્રેટસ) ની નિમણૂક દ્વારા પ્રાપ્ત થાય છે, તેમજ આહાર જે પ્રાણીની ચરબીના સેવનને પ્રતિબંધિત કરે છે.
થ્રોમ્બોએમ્બોલિક ગૂંચવણોના વધતા જોખમ સાથે, એન્ટિપ્લેટલેટ દવાઓ (એસિટિલસાલિસિલિક એસિડ, ડિપિરિડામોલ, પેન્ટોક્સિફેલીન, હેપરિન, વગેરે) સૂચવવા સલાહ આપવામાં આવે છે. ડાયાબિટીક મેક્રોએંજીયોપથીમાં એન્ટિહાઇપરટેન્સિવ ઉપચારનું લક્ષ્ય એ 130/85 મીમી એચ.જી.ના લક્ષ્ય બ્લડ પ્રેશરનું સ્તર પ્રાપ્ત કરવું અને જાળવવું છે. કલા. આ માટે, એસીઇ અવરોધકો (કેપ્પોપ્રિલ), મૂત્રવર્ધક પદાર્થ (ફ્યુરોસેમાઇડ, સ્પિરોનોલેક્ટોન, હાઇડ્રોક્લોરોથિયાઝાઇડ), દર્દીઓ કે જેને હાર્ટ એટેક આવ્યો છે - બીટા-બ્લocકર (એટેનોલોલ, વગેરે) સૂચવવાનું વધુ સારું છે.
હાથપગના ટ્રોફિક અલ્સરની સારવાર એક સર્જનની દેખરેખ હેઠળ કરવામાં આવે છે. તીવ્ર વેસ્ક્યુલર અકસ્માતોમાં, યોગ્ય સઘન સંભાળ કરવામાં આવે છે. સંકેતો અનુસાર, સર્જિકલ સારવાર કરવામાં આવે છે (સીએબીજી, સેરેબ્રોવેસ્ક્યુલર અપૂર્ણતાની સર્જિકલ સારવાર, એન્ડાર્ટરેક્ટોમી, અંગનું વિચ્છેદન, વગેરે).
આગાહી અને નિવારણ
ડાયાબિટીઝવાળા દર્દીઓમાં કાર્ડિયોવાસ્ક્યુલર ગૂંચવણોથી મૃત્યુદર 35-75% સુધી પહોંચે છે. આમાંથી, લગભગ અડધા કિસ્સાઓમાં, મૃત્યુ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી થાય છે, 15% માં - તીવ્ર મગજનો ઇસ્કેમિયાથી.
ડાયાબિટીક મેક્રોએંજીયોપથીના નિવારણની ચાવી એ લોહીમાં ગ્લુકોઝ અને બ્લડ પ્રેશર, ડાયેટિંગ, વજન નિયંત્રણ, ખરાબ ટેવો છોડી દેવા, બધી તબીબી ભલામણોને પૂર્ણ કરવા માટેનું શ્રેષ્ઠ સ્તર જાળવવું છે.
ડાયાબિટીક મેક્રોએંગોપથી નિવારણ
- ડાયાબિટીઝ મેલિટસ (હાઈ બ્લડ ગ્લુકોઝ દ્વારા વર્ગીકૃત થયેલ રોગ) માટે પર્યાપ્ત અને સમયસર સારવાર.
- મીઠું, પ્રોટીન, કાર્બોહાઇડ્રેટ્સ, ચરબીયુક્ત ખોરાકના પ્રતિબંધ સાથેનો આહાર.
- ધૂમ્રપાન અને દારૂ પીવાનું છોડવું.
- ધારી શારીરિક પ્રવૃત્તિ (કંઠમાળના હુમલાનું કારણ બનતું નથી (હૃદયમાં લોહીની સપ્લાયના ઉલ્લંઘનને કારણે સ્ટternર્નમની પાછળ પીડા અથવા અસ્વસ્થતા દ્વારા થતો રોગ)).
- રોજિંદા તાજી હવામાં ચાલે છે.
- વધારે વજનમાં ઘટાડો.
- લોહીમાં શર્કરા (દૈનિક માપન) ની ગતિશીલ દેખરેખ.
- લોહીમાં લિપિડ (ચરબી) ના સ્તરનું ગતિશીલ નિયંત્રણ (દર છ મહિનામાં એકવાર).
સંદર્ભ માહિતી
ડ doctorક્ટર સાથે સલાહ લેવી જરૂરી છે
એન્ડોક્રિનોલોજી - ડેડોવ આઈ.આઈ., મેલ્નિચેન્કો જી.એ., ફદેવ વી.એફ., - જિઓટાર - મીડિયા, 2007
ડાયાબિટીસ મેલિટસ, 2012 ના દર્દીઓ માટે વિશેષ તબીબી સંભાળ માટે એલ્ગોરિધમ્સ
"હૃદય" વાહિનીઓની એન્જીયોપેથી
ડાયાબિટીઝની આ ગૂંચવણ ઘણીવાર હાયપરટેન્શનથી પીડિત લોકોમાં વિકસે છે, પરંતુ દબાણમાં સમસ્યા ન હોય તેવા લોકોમાં પણ શોધી શકાય છે. હૃદયની ડાયાબિટીસ માઇક્રોએંજીયોપથી નીચેના લક્ષણો દ્વારા પ્રગટ થાય છે.
- છાતીમાં દુખાવો, ગળા, પીઠ, નીચલા જડબા, ડાબા હાથમાં અસ્વસ્થતા લાવવા,
- પીડા અને સ્ક્વિઝિંગની લાગણી, સ્ટર્નમની પાછળનું કમ્પ્રેશન, શારીરિક કાર્ય દ્વારા તીવ્ર, તેમજ તણાવપૂર્ણ પરિસ્થિતિમાં,
- જમણા હાયપોકોન્ડ્રીયમમાં સોજો અને પીડા,
હૃદયના અન્ય રોગોમાં પણ આવા જ લક્ષણો જોવા મળે છે. યોગ્ય નિદાન કરવા માટે, હૃદયના વાહિનીઓની કોરોનરી એન્જીયોગ્રાફી અને એમઆરઆઈ, તેમજ અંગ પોતે જ કરવામાં આવે છે.
રોગનિવારક એજન્ટો તરીકે, દર્દીઓ એવી દવાઓ સૂચવવામાં આવે છે કે જે રક્ત વાહિનીઓને સંકુચિત થવાથી અટકાવે છે, લોહીના પ્રવાહમાં સુધારો કરે છે, લોહીના ગંઠાવાનું અટકાવે છે, લોહીનું દબાણ ઓછું કરે છે, અને "ખરાબ" કોલેસ્ટરોલ ઘટાડે છે. આ છે "નાઇટ્રોગ્લિસરિન", "એસ્પિરિન", "બિસોપ્રોલોલ", "વેરાપામિલ", "રામિપ્રિલ", "લોઝાર્ટન" અને તેમના એનાલોગ.

નેફ્રોપથી
કિડનીની ડાયાબિટીસ માઇક્રોએંજીયોપથી ડાયાબિટીસના દર્દીઓમાં અનુભવ સાથે અથવા જેઓ આહાર અને દવાઓ લેવાની બાબતમાં ડ doctorક્ટરની તમામ ભલામણોનું પાલન કરતા નથી તે જોવા મળે છે. લક્ષણો
- વર્ણવી ન શકાય તેવું ઉચ્ચ થાક,
- ઉબકા, ઘણીવાર ઉલટી કરતા પહેલા,
- સવારે ચહેરા પર સોજો આવે છે,
- પ્રોટીન્યુરિયા (પેશાબમાં પ્રોટીન નક્કી થાય છે).
- રક્ત પરીક્ષણ (બાયોકેમિકલ, જે ક્રિએટિનાઇન અને યુરિયાનું સ્તર નક્કી કરે છે),
ગૂંચવણોના વિકાસના પ્રારંભિક તબક્કામાં કિડનીની ડાયાબિટીસ માઇક્રોએંજીયોપથીની સારવારમાં લોહીમાં ખાંડની માત્રાની દેખરેખ રાખવા અને સામાન્ય બ્લડ પ્રેશર જાળવવાનો સમાવેશ થાય છે. આ પગલાં લાંબા સમય સુધી કિડનીના નુકસાનને ટાળવા માટે મદદ કરે છે. ભવિષ્યમાં, હેમોડાયલિસિસ સૂચવવામાં આવે છે, અને ખાસ કરીને ગંભીર કિસ્સાઓમાં - કિડની પ્રત્યારોપણ.

રેટિનોપેથી
માનવ રેટિનામાં નાના રક્ત વાહિનીઓ પણ હોય છે. તેમની નિષ્ફળતા, જે ડાયાબિટીસના આધારે થાય છે, તેને રેટિનોપેથી કહેવામાં આવે છે. આ ગૂંચવણ લાંબા સમય સુધી, 20 વર્ષ કે તેથી વધુ સમય સુધી વિકસી શકે છે, જો દર્દી નિષ્ઠુર રીતે ડ doctorક્ટરની પ્રિસ્ક્રિપ્શનને પૂર્ણ કરે છે, અને ડાયાબિટીસ મેલીટસ તપાસની શરૂઆતથી 2 વર્ષ પછી પોતાને જાહેર કરી શકે છે. દુર્ભાગ્યે, વહેલા અથવા પછીના રેટિનોપેથી દરેક દર્દીને અસર કરે છે.
ડાયાબિટીક રેટિના માઇક્રોઆંગિઓપથી નીચેના લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે:
- તેના સંપૂર્ણ નુકસાન સુધીની દ્રષ્ટિની ક્ષતિ,
- મારી આંખોમાં એક પડદો standingભો છે,
- દૃશ્યના ક્ષેત્રમાં "તરતી" ,બ્જેક્ટ્સ,
- નાના પદાર્થો જોવામાં મુશ્કેલી,
- ફોલ્લીઓ, તણખાઓ, પટ્ટાઓ, આંખો પહેલાં સ્ટ્રોક,
- કાલ્પનિક હેમરેજ,
- આંખની કીકીમાં દુખાવો.
એક નેત્રરોગવિજ્ ,ાની, પરીક્ષણ પછી, દર્દીને પોતાને લાગે છે કે તેની દ્રષ્ટિમાં કંઇક ખોટું છે તે પહેલાં જ રેટિનોપેથીના લક્ષણો શોધી શકે છે. આ ગૂંચવણના પ્રારંભિક સંકેતો છે:
વિકૃત ધમનીઓ (ઘણીવાર માઇક્રોએન્યુરિઝમ્સ સાથે),
રેટિનોપેથીની નિવારણ એ નેત્રરોગવિજ્ .ાની દ્વારા નિયમિત પરીક્ષા, રક્ત ખાંડના સ્તરોનું નિરીક્ષણ અને આહાર છે.
રેટિનોપેથી સારવારમાં આંખની કીકીમાં દવાઓના ઇન્જેક્શન, ફાઇબરની રક્ત વાહિનીઓનું લેઝર કાઉર્ટેઇઝેશન અને સર્જિકલ હસ્તક્ષેપ હોય છે, જે આંખોમાંથી લોહી અને ડાઘ પેશીઓને દૂર કરે છે.

એન્સેફાલોપથી
ડાયાબિટીસમાં માઇક્રોઆંગિઓપેથી મગજના વાસણોને અસર કરી શકે છે. નોંધપાત્ર અનુભવવાળા દર્દીઓમાં અને ડોકટરોની પ્રિસ્ક્રિપ્શનનું પાલન ન કરતા દર્દીઓમાં આવી જટિલતા જોવા મળે છે. એન્સેફાલોપથીના પ્રારંભિક લક્ષણો:
- "વાસી" વડા વિશે ફરિયાદો,
- રાત્રે અનિદ્રા, દિવસ દરમિયાન સુસ્તી,
- મેમરી સમસ્યાઓ,
વધુ લક્ષણો ઉમેરવામાં આવે છે:
- પેથોલોજીકલ રીફ્લેક્સિસની ઘટના,
નિદાન મગજના એમઆરઆઈ દ્વારા થાય છે.
ડીજનરેટિવ જહાજોને પુનoreસ્થાપિત કરવું હવે શક્ય નથી. સારવારનો ધ્યેય એ છે કે ગૂંચવણોના વધુ વિકાસની પ્રક્રિયા ધીમી કરવી. સારવારનો આધાર રક્તમાં ખાંડની માત્રાને મોનિટર કરવા અને તેને શ્રેષ્ઠ મૂલ્યોમાં ઘટાડવાનો છે.
પગના જહાજોની Angંજિયોપેથી
ડાયાબિટીક માઇક્રોઆંગિઓપેથીમાં ડાયાબિટીસ મેલીટસની ગંભીર ગૂંચવણો શામેલ છે, પગની નાના જહાજો અને ચેતા (પોલિનોરોપેથી) નાશમાં વ્યક્ત થાય છે, પરિણામે રક્ત પુરવઠો ખલેલ પહોંચે છે, લંગડાપણું વિકસે છે અને ખાસ કરીને અદ્યતન કેસોમાં ગેંગ્રેન શરૂ થાય છે. બેઠાડુ કામ, જાડાપણું, ધૂમ્રપાન, હાયપરટેન્શન, આનુવંશિક વલણ મુશ્કેલીઓના વિકાસમાં ફાળો આપે છે.
- પગની નિષ્ક્રિયતાની લાગણી,
- સવારે જડતા,
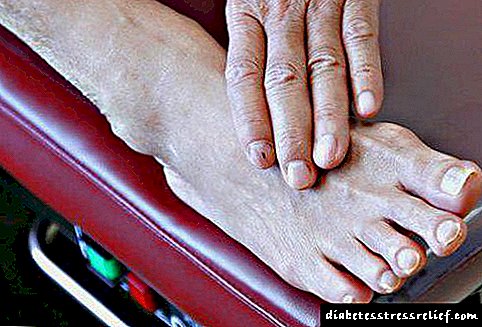
ગૂંચવણોની પ્રગતિ સાથે, એક ડાયાબિટીક પગ રચાય છે (નખને ગા thick કરવા, તેમના રંગમાં ફેરફાર, મકાઈ, તિરાડો અને અલ્સરનો દેખાવ) અને આ બદલામાં ગેંગ્રેન, સેપ્સિસના દેખાવમાં ફાળો આપે છે.
નિદાન ક્લિનિકલ પરીક્ષા અને સંખ્યાબંધ વિશિષ્ટ પરીક્ષણોના આધારે કરવામાં આવે છે.
સારવાર ત્રણ દિશામાં હાથ ધરવામાં આવે છે:
1. ડાયાબિટીઝ માટે શાસ્ત્રીય (બ્લડ શુગરનું નિયંત્રણ, એક ખોરાક જે સ્થૂળતાને મંજૂરી આપતું નથી, બ્લડ પ્રેશરનું નિયંત્રણ કરે છે).
2. લોહીની પ્રવાહીતા અને બાયોકેમિકલ પરિમાણોને સુધારવું (દર્દીઓ સ્ટેટિન્સ, એન્જીયોપ્રોટેક્ટર્સ, એન્ટીoxકિસડન્ટો, બાયોજેનિક ઉત્તેજક, ચયાપચય, રક્ત પાતળા, બાયોજેનિક ઉત્તેજક લે છે).
3. સર્જિકલ હસ્તક્ષેપ, જેનો હેતુ રક્ત પરિભ્રમણને પુનર્સ્થાપિત કરવાનો અને મૃત સાઇટ્સને દૂર કરવાનો છે.
મેક્રોએંગિઓપથી એટલે શું?
જ્યારે ડાયાબિટીઝથી થતા રોગવિજ્ .ાનવિષયક ફેરફારો મધ્યમ અને મોટા વાહિનીઓને અસર કરે છે, ત્યારે ડાયાબિટીસ મેક્રોઆંગિઓપેથીનું નિદાન કરવામાં આવે છે. આ ગૂંચવણના મુખ્ય કારણો:
- હાઈ બ્લડ શુગરને કારણે નસો અને ધમનીઓના બેસમેન્ટ પટલને જાડું કરવું,
- એથરોસ્ક્લેરોટિક તકતીઓના વાસણોમાં રચના,
- રક્ત વાહિનીઓનું કેલિસિફિકેશન, તેમના અનુગામી નેક્રોસિસ.
આ બધા થ્રોમ્બોસિસ, અવ્યવસ્થા અને રુધિરાભિસરણ વિકારો તરફ દોરી જાય છે.
જાડાપણું, હાયપરગ્લાયકેમિઆ, ડિસલિપિડેમિયા, ઇન્સ્યુલિન પ્રતિકાર, બળતરા પ્રક્રિયાઓ, તાણ, હાઈ બ્લડ કોગ્યુલેશન મેક્રોઆંગિઓપેથીના ઉદભવમાં ફાળો આપે છે. પરિણામે, આવા જહાજોની એથરોસ્ક્લેરોસિસ વિકસે છે:
1. એરોટા અને કોરોનરી ધમની. તે કાર્ડિયાક ઇસ્કેમિયા, હાર્ટ એટેક, કંઠમાળ પેક્ટોરિસ, કાર્ડિયોસ્ક્લેરોસિસ તરફ દોરી જાય છે.
2. મગજનો ધમનીઓ. ઇસ્કેમિક સ્ટ્રોક અથવા (ક્રોનિક) મગજના ઇસ્કેમિયામાં પરિણમી શકે છે.
3. પેરિફેરલ ધમનીઓ. તે ગેંગ્રેન અને તેના પછીના અંગના બાદબાકીના ખામીના ભય દ્વારા વર્ગીકૃત થયેલ છે. પેરિફેરલ ધમનીઓના એથરોસ્ક્લેરોસિસ સાથે, પેશી નેક્રોસિસ ઘણીવાર થાય છે. આ માટે પ્રોત્સાહન નાના ઘા હોઈ શકે છે, ઉદાહરણ તરીકે, પેડિક્યુર દરમિયાન મેળવી શકાય છે, તેમજ તિરાડો, માયકોઝ.

એન્જીયોપેથીના મૂળનો સાર
નકારાત્મક, લાંબા સમય સુધી, શરીર પર ડાયાબિટીસની અસર પ્રમાણમાં અંતમાં ક્રોનિક ગૂંચવણ - એન્જીયોપેથી (રક્ત વાહિનીઓને નુકસાન) ના સ્વરૂપમાં પ્રગટ કરે છે. એન્ડોક્રિનોલોજીકલ બિમારીના તીવ્ર અભિવ્યક્તિઓમાં રક્ત ખાંડ (હાયપોગ્લાયકેમિઆ) અથવા તેની સતત વૃદ્ધિ (કેટોસિડોસિસ), કોમામાં તીવ્ર ઘટાડો સાથે કટોકટીની પરિસ્થિતિઓ શામેલ છે.
રક્ત વાહિનીઓ આખા શરીરમાં પ્રવેશ કરે છે. તેમના કેલિબર (મોટા અને નાના) માં અસ્તિત્વમાં રહેલા તફાવતને કારણે, મેક્રો- અને માઇક્રોઆંગિઓપેથીનું વર્ગીકરણ કરવામાં આવ્યું છે. નસો અને રુધિરકેશિકાઓની દિવાલો નરમ અને પાતળા હોય છે, તેઓ વધુ પડતા ગ્લુકોઝથી સમાન અસર કરે છે.
વાસણોમાં પ્રવેશ કરવો, કાર્બનિક પદાર્થો રાસાયણિક ઝેર બનાવે છે જે કોષો અને પેશીઓ માટે હાનિકારક છે. પરિવર્તન થાય છે જે અંગોની સામાન્ય કામગીરીમાં ખલેલ પહોંચાડે છે. સૌ પ્રથમ, ડાયાબિટીઝમાં મેક્રોએંજીયોપથી હૃદય, મગજ, પગ, માઇક્રોએંજીયોપથી - કિડની, આંખો, પગને અસર કરે છે.
હાઈ સુગર ઉપરાંત, રક્ત વાહિનીઓ દર્દીની જાતે અથવા તેના નજીકના વાતાવરણના વ્યક્તિઓના ધૂમ્રપાનના પરિણામે રચાયેલી કોલેસ્ટ્રોલ અને પદાર્થોનો નાશ કરે છે. લોહીના માર્ગો કોલેસ્ટરોલ તકતીઓથી ભરાયેલા બને છે. ડાયાબિટીઝમાં વાહિનીઓ ડબલ ફટકો (ગ્લુકોઝ અને કોલેસ્ટરોલ) હેઠળ હોય છે. ધૂમ્રપાન કરનાર પોતાને ત્રિવિધ વિનાશક અસર તરફ લાવે છે. તે એથરોસ્ક્લેરોસિસ રોગ થવાનું જોખમ ચલાવે છે, જે ડાયાબિટીઝના નિદાનવાળી વ્યક્તિ કરતા ઓછું નથી.
હાઈ બ્લડ પ્રેશર (બીપી) વાહિની (એરોટા, નસો) ની અંદરના પેશીઓને નુકસાન પહોંચાડે છે. કોષો વચ્ચે ગેપ્સ રચાય છે, દિવાલો અભેદ્ય બને છે અને બળતરાના સ્વરૂપોનું ધ્યાન કેન્દ્રિત કરે છે. કોલેસ્ટરોલ તકતીઓ ઉપરાંત, અસરગ્રસ્ત દિવાલો પર ડાઘો રચાય છે. નિયોપ્લાઝમ્સ વાહિનીઓમાં લ્યુમેનને આંશિક અને સંપૂર્ણ રીતે અવરોધિત કરી શકે છે. ત્યાં એક ખાસ પ્રકારનો સ્ટ્રોક છે - હેમોરહેજિક અથવા મગજનો હેમરેજ.
ડાયાબિટીક મેક્રોએંગોપથી અથવા મોટા જહાજોને સંકુચિત કરવું એ પ્રકાર 2 રોગની લાક્ષણિકતા છે. એક નિયમ મુજબ, દર્દી 40 વર્ષથી વધુ ઉંમરનો છે અને વેસ્ક્યુલર સિસ્ટમમાં કુદરતી ફેરફારો ડાયાબિટીસની ગૂંચવણો પર સુપરવાઇઝ્ડ છે. વિરુદ્ધ દિશામાં ચાલી રહેલ પ્રક્રિયાઓને ફેરવવી અશક્ય છે, પરંતુ ડાઘ પેશીની રચના અટકાવી શકાય છે.
બંને પ્રકારના એન્જીયોપેથીના વિકાસ તરફ દોરી રહેલા અન્ય પરિબળની ભૂમિકા પૂરતી સ્પષ્ટ નથી - રક્તવાહિનીના રોગોની આનુવંશિક વલણ.
મેક્રોએંજીયોપથીના લક્ષણો
એથરોસ્ક્લેરોસિસવાળા દર્દીઓ તેમના વર્ષો કરતાં વૃદ્ધ લાગે છે, વધુ વજનથી પીડાય છે. તેમની પાસે કોણી અને પોપચામાં લાક્ષણિક પીળી તકતીઓ છે - કોલેસ્ટરોલની થાપણો. દર્દીઓમાં, ફેમોરલ અને પોપલાઇટલ ધમનીઓની ધબકારા નબળી પડી જાય છે, સંપૂર્ણ ગેરહાજરી સુધી, પગની સ્નાયુઓમાં દુખાવો જ્યારે ચાલતા જતા હોય છે અને અમુક સમય બંધ થયા પછી દેખાય છે. આ રોગ સાથે સાથે તૂટક તકરાર થાય છે. સચોટ નિદાન કરવા માટે, નિષ્ણાતો એન્જીયોગ્રાફીની પદ્ધતિનો ઉપયોગ કરે છે.
નીચેના તબક્કા મ maક્રો- અને નીચલા હાથપગના માઇક્રોએંજીયોપેથીના વિકાસમાં અલગ પડે છે:
- અવ્યવસ્થિત
- કાર્યાત્મક
- કાર્બનિક
- નેક્રોટિક અલ્સર
- ગેંગરેનસ.
પ્રથમ તબક્કાને એસિમ્પ્ટોમેટિક અથવા મેટાબોલિક પણ કહેવામાં આવે છે, કારણ કે કાર્યાત્મક પરીક્ષણોના ડેટા અનુસાર પણ, ઉલ્લંઘન મળ્યું નથી. બીજા તબક્કામાં ગંભીર તબીબી લક્ષણો છે. સારવારના પ્રભાવ હેઠળ, તેની સાથેના વિકારો હજી પણ ઉલટાવી શકાય તેવું હોઈ શકે છે.
રક્ત વાહિનીનું સંકુચિતતા જે કોઈ ચોક્કસ અંગને પોષણ આપે છે તે ઇસ્કેમિયા (સ્થાનિક એનિમિયા) તરફ દોરી જાય છે. આવી ઘટના ઘણીવાર હૃદયના ક્ષેત્રમાં જોવા મળે છે. ધમનીની ખેંચાણ જે થાય છે તે કંઠમાળ હુમલો કરે છે. દર્દીઓ સ્ટર્નમ, હ્રદય લયમાં ખલેલની પાછળ પીડા નોંધે છે.
હૃદયની નળીનો અચાનક અવરોધ સ્નાયુઓના પોષણમાં વિક્ષેપ પાડે છે. ટીશ્યુ નેક્રોસિસ થાય છે (એક અંગ સાઇટનું નેક્રોસિસ) અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન. જે લોકોએ તેનો ભોગ લીધો છે તે હૃદયની બિમારીથી પીડાય છે. બાયપાસ સર્જરી, કોરોનરી ધમની બિમારીવાળા દર્દીઓના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો કરી શકે છે.
મગજની ધમનીઓના એથરોસ્ક્લેરોસિસ સાથે ચક્કર, દુખાવો, મેમરીની ક્ષતિ આવે છે. જ્યારે મગજમાં લોહીના સપ્લાયનું ઉલ્લંઘન થાય છે ત્યારે સ્ટ્રોક થાય છે. જો કોઈ "ફટકો" પછી વ્યક્તિ જીવંત રહે છે, તો પછી ગંભીર પરિણામો (વાણીનું નુકસાન, મોટર કાર્યો) થાય છે. એથેરોસ્ક્લેરોસિસ ઇસ્કેમિક સ્ટ્રોકનું કારણ હોઈ શકે છે, જ્યારે મગજમાં લોહીનો પ્રવાહ chંચા કોલેસ્ટ્રોલને કારણે ખલેલ પહોંચાડે છે.
એન્જીયોપથી માટેની મુખ્ય સારવાર
જટિલતાઓને લીધે શરીરમાં ક્ષતિગ્રસ્ત ચયાપચયનું પરિણામ છે. આ ઉપચાર એ ડાયાબિટીસના ઉપયોગને ધ્યાનમાં રાખીને કરવામાં આવે છે જે વિવિધ પ્રકારના ચયાપચયને સામાન્ય બનાવે છે ડાયાબિટીઝ મેક્રોંગિઓપેથીની લાક્ષણિકતા.
- કાર્બોહાઇડ્રેટ (ઇન્સ્યુલિન, એકાર્બોઝ, બિગુઆનાઇડ્સ, સંખ્યાબંધ સલ્ફોનીલ્યુરિયા),
- ફેટી (લિપિડ-લોઅરિંગ ડ્રગ્સ),
- પ્રોટીન (સ્ટીરોઈડ એનાબોલિક હોર્મોન્સ),
- વોટર-ઇલેક્ટ્રોલાઇટ (હિમોડિસિસ, રિઓપોલીગ્લાયુકિન, પોટેશિયમ, કેલ્શિયમ, મેગ્નેશિયમની તૈયારી).
ઘણીવાર, કોલેસ્ટરોલનો વધતો સૂચક પ્રકાર 2 ડાયાબિટીઝ મેલીટસમાં જોવા મળે છે, શરીરનું વજન વધે છે. તે વર્ષમાં બે વાર તપાસવામાં આવે છે. જો રક્ત પરીક્ષણો સામાન્ય કરતા વધારે હોય, તો તે જરૂરી છે:
- પ્રથમ, દર્દીના આહારને જટિલ બનાવવા માટે (પ્રાણીની ચરબીને બાકાત રાખવો, સરળતાથી સુપાચ્ય કાર્બોહાઇડ્રેટને 50 ગ્રામ જેટલું ઘટાડવું, વનસ્પતિ તેલને 30 મિલી, માછલી, શાકભાજી અને ફળોની મંજૂરી આપો),
- બીજું, દવાઓ લો (ઝોકોર, મેવાકોર, લેસ્કોલ, લિપેન્ટિલ 200 એમ).
પેરિફેરલ વાહિનીઓમાં રક્ત પરિભ્રમણ એન્જિયોપ્રોટેક્ટર્સ દ્વારા સુધારેલ છે. મુખ્ય ઉપચારની સમાંતર, એન્ડોક્રિનોલોજિસ્ટ્સ બી વિટામિન્સ (થાઇમિન, પાયરિડોક્સિન, સાયનોકોબાલામિન) નો ઉપયોગ કરવાની ભલામણ કરે છે.
- દવાઓ સાથે બ્લડ પ્રેશરનું સામાન્યકરણ (એનવાસ, એનોલોપ્રીલ, એરિફોન, રેનીટેક, કોરીનફર),
- ધીમે ધીમે વજન ઘટાડો,
- ધૂમ્રપાન અને આલ્કોહોલના વ્યસનથી છુટકારો મેળવવો,
- મીઠાના સેવનમાં ઘટાડો,
- લાંબા સમય સુધી તણાવપૂર્ણ પરિસ્થિતિઓનું નિવારણ.
વેસ્ક્યુલર પેથોલોજીના ઉપચાર માટે સહાય તરીકે, એન્ડોક્રિનોલોજિસ્ટ્સે વૈકલ્પિક દવા પદ્ધતિઓનો ઉપયોગ કરવાની ભલામણ કરી. આ હેતુ માટે, inalષધીય તૈયારીઓનો ઉપયોગ કરવામાં આવે છે (બકથ્રોન છાલ, કલંકવાળા મકાઈના કોષ્ટકો, મોટા બોર્ડોકના મૂળ, વાવણીનાં ગાજર, બોગ ઘાસ).
લાંબી ડાયાબિટીસની ગૂંચવણો મહિનાઓ, વર્ષો અને દાયકાઓમાં વિકાસ પામે છે. યુનાઇટેડ સ્ટેટ્સમાં, જોસલીન ફાઉન્ડેશન દ્વારા વિશેષ ચંદ્રકની સ્થાપના ડ Dr.. વિજેતા ડાયાબિટીઝ, જેમણે 30ંજીયોપેથી સહિતની મુશ્કેલીઓ વિના 30 વર્ષ જીવ્યા, તે જ નામનો એવોર્ડ આપવામાં આવે છે. ચંદ્રક એ સદીના રોગના શક્ય ગુણવત્તા નિયંત્રણને સૂચવે છે.
ડાયાબિટીસમાં મેક્રોંગિઓયોપેથીના કારણો
 જ્યારે કોઈ વ્યક્તિ લાંબા સમય સુધી ડાયાબિટીઝથી બીમાર હોય છે, ત્યારે ગ્લુકોઝની વધેલી માત્રાના પ્રભાવ હેઠળ નાના રુધિરકેશિકાઓ, ધમનીની દિવાલો અને નસો તૂટી જાય છે.
જ્યારે કોઈ વ્યક્તિ લાંબા સમય સુધી ડાયાબિટીઝથી બીમાર હોય છે, ત્યારે ગ્લુકોઝની વધેલી માત્રાના પ્રભાવ હેઠળ નાના રુધિરકેશિકાઓ, ધમનીની દિવાલો અને નસો તૂટી જાય છે.
તેથી ત્યાં એક મજબૂત પાતળાપણું, વિકૃતિ અથવા વિપરીત, આ રક્ત વાહિનીઓનું જાડું થવું છે.
આ કારણોસર, આંતરિક અવયવોના પેશીઓ વચ્ચે લોહીનો પ્રવાહ અને ચયાપચય વિક્ષેપિત થાય છે, જે આસપાસના પેશીઓના હાયપોક્સિયા અથવા ઓક્સિજન ભૂખમરો તરફ દોરી જાય છે, ડાયાબિટીસના ઘણા અવયવોને નુકસાન પહોંચાડે છે.
- મોટેભાગે, નીચલા હાથપગ અને હૃદયના મોટા જહાજોને અસર થાય છે, આ 70 ટકા કેસોમાં થાય છે. શરીરના આ ભાગો સૌથી વધુ ભાર મેળવે છે, તેથી વાહિનીઓ પરિવર્તન દ્વારા સૌથી વધુ પ્રભાવિત થાય છે. ડાયાબિટીક માઇક્રોએંજીયોપથીમાં, ફંડસ સામાન્ય રીતે અસરગ્રસ્ત થાય છે, જેને રેટિનોપેથી તરીકે નિદાન કરવામાં આવે છે, જે સામાન્ય કિસ્સાઓ પણ છે.
- લાક્ષણિક રીતે, ડાયાબિટીક મેક્રોએંગોપથી મગજનો, કોરોનરી, રેનલ, પેરિફેરલ ધમનીઓને અસર કરે છે. આ સાથે એન્જેના પેક્ટોરિસ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, ઇસ્કેમિક સ્ટ્રોક, ડાયાબિટીક ગેંગ્રેન અને રેનોવેસ્ક્યુલર હાયપરટેન્શન છે. રુધિરવાહિનીઓને ફેલાયેલા નુકસાન સાથે, કોરોનરી હૃદય રોગ અને સ્ટ્રોક થવાનું જોખમ ત્રણ ગણો વધે છે.
- ઘણી ડાયાબિટીસ ડિસઓર્ડર રક્ત વાહિનીઓના આર્ટિરોસ્ક્લેરોસિસ તરફ દોરી જાય છે. આવા રોગનું નિદાન તંદુરસ્ત દર્દીઓ કરતા 15 વર્ષ પહેલાં ટાઇપ 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસવાળા લોકોમાં થાય છે. ઉપરાંત, ડાયાબિટીઝના રોગમાં ખૂબ ઝડપથી પ્રગતિ થઈ શકે છે.
- આ રોગ મધ્યમ અને મોટી ધમનીઓના ભોંયરું પટલને જાડું કરે છે, જેમાં પાછળથી એથરોસ્ક્લેરોટિક તકતીઓ રચાય છે. કેલ્કિફિકેશન, અભિવ્યક્તિ અને તકતીઓના નેક્રોસિસને લીધે, લોહીના ગંઠાવાનું સ્થાનિક રીતે રચાય છે, વાહિનીઓનું લ્યુમેન બંધ થાય છે, પરિણામે, અસરગ્રસ્ત વિસ્તારમાં લોહીનો પ્રવાહ ડાયાબિટીઝમાં ખલેલ પહોંચે છે.
એક નિયમ તરીકે, ડાયાબિટીક મેક્રોઆંગોપેથી એ કોરોનરી, સેરેબ્રલ, વિસેરલ, પેરિફેરલ ધમનીઓને અસર કરે છે, તેથી ડોકટરો નિવારક પગલાંના ઉપયોગ દ્વારા આવા ફેરફારોને રોકવા માટે બધું જ કરે છે.
હાઈપરગ્લાયકેમિઆ, ડિસલિપિડેમિયા, ઇન્સ્યુલિન પ્રતિકાર, મેદસ્વીપણું, ધમનીનું હાયપરટેન્શન, લોહીનું થર, એન્ડોથેલિયલ ડિસફંક્શન, ઓક્સિડેટીવ તણાવ, પ્રણાલીગત બળતરા સાથેના પેથોજેનેસિસનું જોખમ ખાસ કરીને વધારે છે.
ઉપરાંત, એથરોસ્ક્લેરોસિસ ઘણીવાર ધૂમ્રપાન કરનારાઓમાં, શારીરિક નિષ્ક્રિયતા અને વ્યાવસાયિક નશોની હાજરીમાં વિકસે છે. જોખમમાં 45 વર્ષથી વધુ વયના પુરુષો અને 55 વર્ષથી વધુ વયની સ્ત્રીઓ છે.
મોટેભાગે રોગનું કારણ વારસાગત વલણ બની જાય છે.
ડાયાબિટીક એન્જીયોપથી અને તેના પ્રકારો
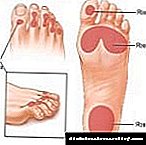 ડાયાબિટીક એન્જીયોપથી એક સામૂહિક ખ્યાલ છે જે પેથોજેનેસિસનું પ્રતિનિધિત્વ કરે છે અને તેમાં નાના, મોટા અને મધ્યમ - રક્ત વાહિનીઓનું ઉલ્લંઘન શામેલ છે.
ડાયાબિટીક એન્જીયોપથી એક સામૂહિક ખ્યાલ છે જે પેથોજેનેસિસનું પ્રતિનિધિત્વ કરે છે અને તેમાં નાના, મોટા અને મધ્યમ - રક્ત વાહિનીઓનું ઉલ્લંઘન શામેલ છે.
આ ઘટનાને ડાયાબિટીસ મેલિટસની અંતમાં ગૂંચવણનું પરિણામ માનવામાં આવે છે, જે રોગ દેખાય તે પછી લગભગ 15 વર્ષ પછી વિકસે છે.
ડાયાબિટીક મેક્રોએંગોપથી એરોટાના એથરોસ્ક્લેરોસિસ અને કોરોનરી ધમનીઓ, પેરિફેરલ અથવા મગજનો ધમની જેવા સિન્ડ્રોમ સાથે હોય છે.
- ડાયાબિટીસ મેલિટસ, રેટિનોપેથી, નેફ્રોપથી અને ડાયાબિટીક માઇક્રોએંજીયોપથીમાં નીચલા હાથપગમાં માઇક્રોએંજીયોપથી દરમિયાન અવલોકન કરવામાં આવે છે.
- કેટલીકવાર, જ્યારે રુધિરવાહિનીઓને નુકસાન થાય છે, સાર્વત્રિક એન્જીયોપેથીનું નિદાન થાય છે, ત્યારે તેના ખ્યાલમાં ડાયાબિટીક માઇક્રો-મેક્રોંગિઓપેથી શામેલ છે.
એન્ડોન્યુરલ ડાયાબિટીક માઇક્રોએંજીયોપથી પેરિફેરલ ચેતાના ઉલ્લંઘનનું કારણ બને છે, આનાથી ડાયાબિટીક ન્યુરોપથી થાય છે.
ડાયાબિટીક મેક્રોંગિઓપથીનું નિદાન કેવી રીતે થાય છે?
 નિદાન એ નક્કી કરવાનું છે કે કોરોનરી, સેરેબ્રલ અને પેરિફેરલ જહાજોને કેટલી ખરાબ અસર થાય છે.
નિદાન એ નક્કી કરવાનું છે કે કોરોનરી, સેરેબ્રલ અને પેરિફેરલ જહાજોને કેટલી ખરાબ અસર થાય છે.
જરૂરી પરીક્ષાની પદ્ધતિ નક્કી કરવા માટે, દર્દીએ ડ doctorક્ટરની સલાહ લેવી જોઈએ.
પરીક્ષા એન્ડોક્રિનોલોજિસ્ટ, ડાયાબિટીસ, એક કાર્ડિયોલોજિસ્ટ, વેસ્ક્યુલર સર્જન, કાર્ડિયાક સર્જન, ન્યુરોલોજીસ્ટ દ્વારા હાથ ધરવામાં આવે છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં, પેથોજેનેસિસ શોધવા માટે નિદાનના નીચેના પ્રકાર સૂચવવામાં આવે છે:
- ગ્લુકોઝ, ટ્રાઇગ્લાઇસેરાઇડ્સ, કોલેસ્ટરોલ, પ્લેટલેટ્સ, લિપોપ્રોટીન શોધવા માટે બાયોકેમિકલ રક્ત પરીક્ષણ કરવામાં આવે છે. બ્લડ કોગ્યુલેશન ટેસ્ટ પણ કરવામાં આવે છે.
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ, રક્ત દબાણ, તાણ પરીક્ષણો, એકોકાર્ડિયોગ્રામ, એરોર્ટાના અલ્ટ્રાસાઉન્ડ ડોપ્લેગ્રગ્રાફી, મ્યોકાર્ડિયલ પરફ્યુઝન સિંટીગ્રાફી, કોરોનાગ્રાફી, ગણતરી કરેલ ટોમોગ્રાફિક એન્જીયોગ્રાફીનો ઉપયોગ કરીને રક્તવાહિની તંત્રની તપાસ કરવાની ખાતરી કરો.
- સેરેબ્રલ વાહિનીઓના અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફીનો ઉપયોગ કરીને દર્દીની ન્યુરોલોજીકલ સ્થિતિ નિર્દિષ્ટ કરવામાં આવે છે, ડ્યુપ્લેક્સ સ્કેનીંગ અને મગજનો વાહિનીઓની એન્જીયોગ્રાફી પણ કરવામાં આવે છે.
- પેરિફેરલ રુધિરવાહિનીઓની સ્થિતિનું મૂલ્યાંકન કરવા માટે, ડ્યુપ્લેક્સ સ્કેનીંગ, અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી, પેરિફેરલ આર્ટિટોગ્રાફી, રિયોવાગ્રાફી, કેપિલરોસ્કોપી, ધમની ઓસિલોગ્રાફીનો ઉપયોગ કરીને અંગોની તપાસ કરવામાં આવે છે.
ડાયાબિટીક માઇક્રોએંજીયોપથીની સારવાર
 ડાયાબિટીઝના રોગની સારવારમાં મુખ્યત્વે એક ખતરનાક વેસ્ક્યુલર ગૂંચવણની પ્રગતિ ધીમું કરવાનાં પગલાં પૂરા પાડવામાં આવે છે, જે દર્દીને અપંગતા અથવા મૃત્યુને પણ ધમકી આપી શકે છે.
ડાયાબિટીઝના રોગની સારવારમાં મુખ્યત્વે એક ખતરનાક વેસ્ક્યુલર ગૂંચવણની પ્રગતિ ધીમું કરવાનાં પગલાં પૂરા પાડવામાં આવે છે, જે દર્દીને અપંગતા અથવા મૃત્યુને પણ ધમકી આપી શકે છે.
ઉપલા અને નીચલા હાથપગના ટ્રropફિક અલ્સરની સારવાર એક સર્જનની દેખરેખ હેઠળ કરવામાં આવે છે. તીવ્ર વેસ્ક્યુલર વિનાશના કિસ્સામાં, યોગ્ય સઘન ઉપચાર હાથ ધરવામાં આવે છે. ઉપરાંત, ડ surgicalક્ટર શસ્ત્રક્રિયાની સારવાર માટે માર્ગદર્શન આપી શકે છે, જેમાં એન્ડાર્ટરેક્ટોમી, સેરેબ્રોવેસ્ક્યુલર અપૂર્ણતાને દૂર કરવા, અસરગ્રસ્ત અંગનું વિચ્છેદન, જો તે ડાયાબિટીસ મેલિટસમાં પહેલેથી ગેંગ્રેન છે.
ઉપચારના મૂળ સિદ્ધાંતો ખતરનાક સિન્ડ્રોમ્સની સુધારણા સાથે સંકળાયેલા છે, જેમાં હાઇપરગ્લાયકેમિઆ, ડિસલિપિડેમિયા, હાયપરકોએગ્યુલેશન, ધમનીય હાયપરટેન્શન શામેલ છે.
- ડાયાબિટીસના દર્દીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયની ભરપાઈ કરવા માટે, ડ doctorક્ટર ઇન્સ્યુલિન ઉપચાર અને બ્લડ સુગરના સ્તરની નિયમિત દેખરેખ સૂચવે છે. આ માટે, દર્દી લિપિડ-લોઅરિંગ દવાઓ લે છે - સ્ટેટિન્સ, એન્ટીoxકિસડન્ટો, ફાઇબ્રેટ્સ. આ ઉપરાંત, પ્રાણીની ચરબીની contentંચી સામગ્રીવાળા વિશેષ રોગનિવારક આહાર અને ખોરાકના ઉપયોગ પર પ્રતિબંધનું પાલન કરવું જરૂરી છે.
- જ્યારે થ્રોમ્બોએમ્બોલિક જટિલતાઓને વિકસાવવાનું જોખમ હોય છે, ત્યારે એન્ટિપ્લેટલેટ દવાઓ સૂચવવામાં આવે છે - એસિટિલસાલિસિલિક એસિડ, ડિપિરિડામોલ, પેન્ટોક્સિફેલિન, હેપરિન.
- ડાયાબિટીક મેક્રોએંજીયોપથીની તપાસના કિસ્સામાં એન્ટિહિપેરિટિવ ઉપચાર એ 130/85 મીમી આરટીના બ્લડ પ્રેશર સ્તરને પ્રાપ્ત કરવા અને જાળવવાનું છે. કલા. આ હેતુ માટે, દર્દી એસીઇ અવરોધકો, મૂત્રવર્ધક પદાર્થો લે છે. જો કોઈ વ્યક્તિ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનો ભોગ બને છે, તો બીટા-બ્લocકર સૂચવવામાં આવે છે.
નિવારક પગલાં
આંકડા અનુસાર, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસ સાથે, દર્દીઓમાં રક્તવાહિનીની ગૂંચવણોને કારણે, મૃત્યુ દર 35 થી 75 ટકા સુધીની હોય છે. આમાંના અડધા દર્દીઓમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન સાથે મૃત્યુ થાય છે, 15 ટકા કેસોમાં આ કારણ તીવ્ર મગજનો ઇસ્કેમિયા છે.
ડાયાબિટીક મેક્રોએંગોપેથીના વિકાસને ટાળવા માટે, તમામ નિવારક પગલાં લેવાનું જરૂરી છે. દર્દીએ બ્લડ શુગરનું નિયમિત નિરીક્ષણ કરવું જોઈએ, બ્લડ પ્રેશરનું માપન કરવું જોઈએ, ઉપચારાત્મક આહારનું પાલન કરવું જોઈએ, પોતાના વજનનું નિરીક્ષણ કરવું જોઈએ, બધી તબીબી ભલામણોનું પાલન કરવું જોઈએ અને શક્ય તેટલું ખરાબ ટેવો છોડી દેવી જોઈએ.
આ લેખમાંની વિડિઓમાં, હાથપગના ડાયાબિટીઝ મેક્રોએંગોપથીના ઉપચાર માટેની પદ્ધતિઓની ચર્ચા કરવામાં આવી છે.