ડાયાબિટીક રેટિનોપેથી
ડાયાબિટીક રેટિનોપેથી એ એક રોગ છે જેમાં રેટિના વાહિનીઓ ડાયાબિટીઝથી પીડાય છે. રોગનું મુખ્ય લક્ષણ દ્રષ્ટિમાં તીવ્ર ઘટાડો છે. ડાયાબિટીઝવાળા 90% લોકોને દ્રષ્ટિની ગંભીર સમસ્યાઓ હોય છે.
રેટિનોપેથી એસિમ્પ્ટોમેટિક દેખાય છે, તેથી લોકોને ફક્ત એન્ડોક્રિનોલોજિસ્ટ જ નહીં, પણ નેત્રરોગવિજ્ .ાનીનો સંપર્ક કરવો જરૂરી છે. આ તેમને તેમની દ્રષ્ટિ જાળવવામાં મદદ કરશે.
પ્રારંભિક તબક્કે રોગની સારવાર આંખના ટીપાં અથવા દવાઓનો ઉપયોગ કરીને રૂ conિચુસ્ત હોઈ શકે છે. ગંભીર કિસ્સાઓમાં, લેસર અથવા શસ્ત્રક્રિયાનો ઉપયોગ થાય છે. આ લેખમાં આપણે ડાયાબિટીક રેટિનોપેથી, તેના કારણો, ઇટીઓલોજી અને અસરકારક સારવાર પદ્ધતિઓ વિશે વાત કરીશું.
ડાયાબિટીક રેટિનોપેથી
જખમના મુખ્ય કારણો વેસ્ક્યુલર ફેરફારો છે (રેટિનાના નવા રચાયેલા જહાજોની અભેદ્યતા અને વધારો).
ડાયાબિટીક રેટિનોપેથીની રોકથામ અને સારવાર હાથ ધરવામાં આવે છે, નિયમ પ્રમાણે, બે નિષ્ણાતો દ્વારા - એક નેત્રરોગવિજ્ .ાની અને એન્ડોક્રિનોલોજિસ્ટ. તેમાં પ્રણાલીગત દવાઓનો ઉપયોગ (ઇન્સ્યુલિન ઉપચાર, એન્ટીoxકિસડન્ટો, એન્જીયોપ્રોટેક્ટર્સ) અને સ્થાનિક ઉપચાર - આંખના ટીપાં અને લેસરની હસ્તક્ષેપનો સમાવેશ થાય છે.
ડાયાબિટીસના પ્રભાવ હેઠળ શરીરમાં થતી પેથોલોજીકલ પ્રક્રિયાઓ વેસ્ક્યુલર સિસ્ટમ પર વિનાશક અસર ધરાવે છે. જ્યારે તે આંખોની વાત આવે છે, ત્યારે લગભગ 90% દર્દીઓમાં દ્રષ્ટિની ગંભીર સમસ્યાઓ હોય છે અને કહેવાતા ડાયાબિટીક રેટિનોપેથી.
આ રોગની મુખ્ય લાક્ષણિકતા એસિમ્પટોમેટિક શરૂઆત અને ઓક્યુલર ઉપકરણને ન ઉલટાવી શકાય તેવું નુકસાન છે, જે કાર્યકારી વયના લોકોમાં દ્રષ્ટિ ગુમાવવાનું એક મુખ્ય કારણ છે.
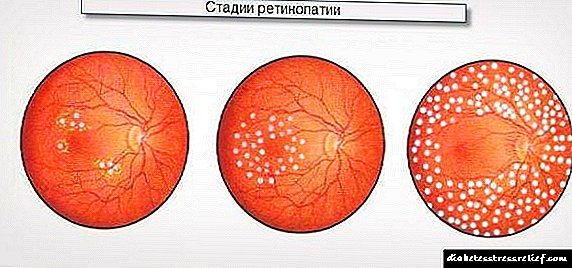
- બિન-વ્યાપક
- પૂર્વનિર્ધારણ.
- પ્રોલીફરેટિવ.
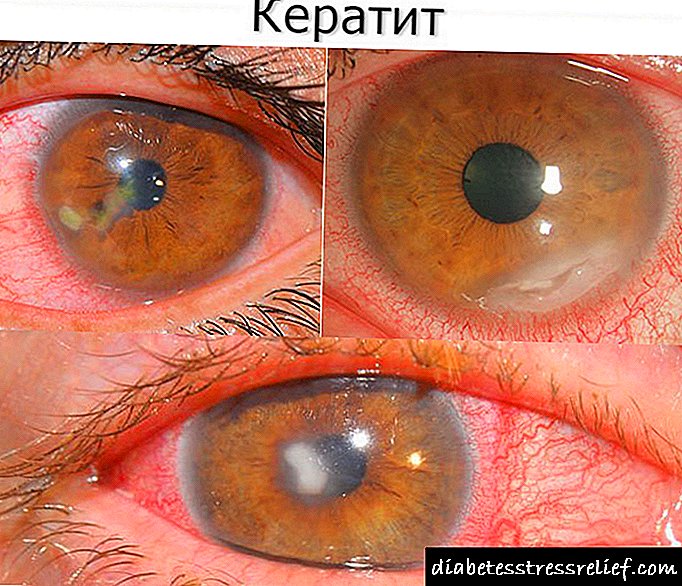
રેટિના અને કોર્નિઆનું બિન-લંબાણપૂર્વક ઉલ્લંઘન એ પેથોલોજીકલ પ્રક્રિયાના વિકાસનો પ્રારંભિક તબક્કો છે. ડાયાબિટીસના લોહીમાં ખાંડની સાંદ્રતા વધે છે, જે આંખના રેટિના વાહિનીઓને નુકસાન પહોંચાડે છે, આને કારણે, રેટિના વાહિનીઓની દિવાલોની અભેદ્યતાનું સ્તર વધે છે, જેનાથી તેઓ સંવેદનશીલ અને નાજુક બને છે.
કોર્નિયા અને રેટિનાનું નબળાઇ, ઇન્ટ્રાઓક્યુલર હેમરેજિસને પોઇન્ટ કરે છે, જેની પૃષ્ઠભૂમિની સામે માઇક્રોએન્યુરિઝમ્સ વધે છે. રક્ત વાહિનીઓની પાતળી દિવાલો આંખના રેટિનામાં લોહીના પ્રવાહી અપૂર્ણાંકને પસાર કરે છે, અને કોર્નિયાની નજીક લાલાશ દેખાય છે, જે રેટિના એડીમાને ઉશ્કેરે છે.
એવા કિસ્સામાં જ્યારે લીક્ડ અપૂર્ણાંક રેટિનાના મધ્ય ભાગમાં પ્રવેશ કરે છે, મેક્યુલર એડીમા દેખાય છે. આ તબક્કા માટે, દ્રષ્ટિમાં કોઈ ફેરફારની ગેરહાજરીમાં, લાંબા ગાળાના, એસિમ્પ્ટોમેટિક કોર્સ લાક્ષણિકતા છે.
પ્રિપ્રિલિએરેટિવ ડાયાબિટીક રેટિનોપેથી એ રોગનો બીજો તબક્કો છે જે લંબાણપૂર્વકના રેટિનોપેથીના વિકાસ પહેલાં છે. ડાયાબિટીઝના તમામ ક્લિનિકલ કેસોમાં લગભગ 5-7% ભાગમાં પ્રમાણમાં ભાગ્યે જ નિદાન થાય છે.
રોગના આ તબક્કે વિકાસ થવાનું જોખમ એવા દર્દીઓમાં સૌથી વધુ ખુલ્લું પડે છે જેમની નજીકની દ્રષ્ટિ હોય છે, કેરોટિડ ધમનીઓનું નિવારણ, ઓપ્ટિક ચેતા એટ્રોફી. ફંડસ જખમના લક્ષણો વધુ સ્પષ્ટ થાય છે, દ્રશ્ય તીવ્રતા ઘટાડવાનું સ્તર મધ્યમ છે.
આ તબક્કે, દર્દી રેટિનાની oxygenક્સિજન ભૂખમરોમાંથી પસાર થાય છે, ધમનીઓના ઉલ્લંઘન દ્વારા ઉશ્કેરવામાં આવે છે, રેટિનાના હેમોરhaજિક હાર્ટ એટેક આવી શકે છે, ત્યાં નસોનો જખમ છે.
"ભૂખે મરતા" કોષો નવા રચાયેલા જહાજો (નિયોવાસ્ક્યુલાઇઝેશન) ના વિકાસને વેગ આપતા ખાસ વાસોપ્રોલિએટિવ પદાર્થોનું સ્ત્રાવ કરે છે. એક નિયમ તરીકે, નિયોવાસ્ક્યુલાઇઝેશન શરીરમાં રક્ષણાત્મક કાર્યો કરે છે. ઉદાહરણ તરીકે, ઇજાઓ સાથે, આ ઘાની સપાટીના ઉપચારને વેગ આપે છે, પ્રત્યારોપણ પછી - તેના સારા કોતરણીમાં.
ડાયાબિટીસમાં મ Macક્યુલર એડીમા એ રેટિનાના મધ્ય ભાગોમાં રોગવિજ્ .ાનવિષયક પરિવર્તન છે. આ ગૂંચવણ સંપૂર્ણ અંધત્વ તરફ દોરી નથી, પરંતુ તે દ્રષ્ટિનું આંશિક નુકસાનનું કારણ બની શકે છે (દર્દીને વાંચવાની પ્રક્રિયામાં કેટલીક મુશ્કેલીઓ હોય છે, નાની વસ્તુઓ જોવાનું મુશ્કેલ બને છે).
મ Macક્યુલર એડીમા એ પ્રસૂતિશીલ ડાયાબિટીક રેટિનોપેથીના અભિવ્યક્તિઓમાંથી એક છે, પરંતુ કેટલીકવાર તે બિન-ફેલાવનાર ડાયાબિટીક રેટિનોપેથીના ન્યૂનતમ સંકેતો સાથે પણ થઈ શકે છે. મcક્યુલર એડીમાની શરૂઆત દ્રશ્ય ક્ષતિ વિના થઈ શકે છે.
રોગ આંખ માટે કેમ ખતરનાક છે?
કોઈ પણ સંજોગોમાં, હાઈપરગ્લાયકેમિઆ, એટલે કે, રક્ત ખાંડમાં વધારો, વેસ્ક્યુલર દિવાલ સહિતના કોષોને પ્રતિકૂળ અસર કરે છે.
તે ઓછું ટકાઉ બને છે - લોહી અને પ્લાઝ્મા મુક્તપણે ઇન્ટરસેલ્યુલર જગ્યામાં પ્રવેશ કરે છે, લોહીના ગંઠાવાનું સરળતાથી ક્ષતિગ્રસ્ત એન્ડોથેલિયમ પર રચાય છે. શરૂઆતમાં, ડાયાબિટીસ નાના વાહિનીઓને અસર કરે છે, તેથી રેટિના નસો અને ધમનીઓ તેનો અપવાદ નથી.
આ દ્રષ્ટિને કેવી અસર કરે છે?
પ્રારંભિક તબક્કે, વિઝ્યુઅલ કાર્યોમાં ઘટાડો ન થઈ શકે. અલબત્ત, રેટિના - પાતળા નર્વસ પેશીઓ - લોહીની સપ્લાયમાં વિક્ષેપો માટે ખૂબ જ સંવેદનશીલ છે, પરંતુ વળતર આપવાની પદ્ધતિઓ, તેમજ કેન્દ્રિય, મcક્યુલર પ્રદેશમાં અસ્થાયી અનુકૂળ સ્થિતિ, સ્વીકાર્ય દ્રષ્ટિ આપે છે.
જ્યારે બદલાયેલા વાહણોમાંથી લોહી નીકળતું હોય છે, ત્યારે રેટિનાના ભાગો હેમરેજિસ હેઠળ સમાપ્ત થાય છે અથવા પોષણ ગુમાવે છે (આંશિક થ્રોમ્બોસિસ).
તે પછી, રોગના પ્રથમ લક્ષણો દેખાશે:
- આંખો સમક્ષ "ફ્લાય્સ",
- છબી અસ્પષ્ટ
- રેખાઓની વક્રતા.
વધુ ખતરનાક સંકેતો એ દ્રષ્ટિમાં તીવ્ર ઘટાડો, ચમક (વીજળી) નો દેખાવ, દ્રષ્ટિના ક્ષેત્રમાં ચોક્કસ ભાગનું એક સાથે અદ્રશ્ય થવું ("કફન" લાદવું) છે. કેટલીકવાર આવી ઘટના રેટિના ટુકડીના વિકાસને સૂચવે છે
જોખમ પરિબળો
કોઈપણ ઓળખાતી ઉલ્લંઘન સાથે, ચિંતાજનક લક્ષણોની રોકથામ અને સારવારની કાળજી લેવી વધુ સારી છે. જો વધારાના નકારાત્મક પરિબળો હાજર હોય તો દ્રષ્ટિનું જોખમ વધે છે.
આ રોગના અભિવ્યક્તિની શક્યતા શું વધારે છે:
- બ્લડ સુગરમાં અનિયંત્રિત સ્પાઇક્સ
- હાઈ બ્લડ પ્રેશર
- ધૂમ્રપાન અને અન્ય ખરાબ ટેવો,
- કિડની અને યકૃતની પેથોલોજી
- ગર્ભાવસ્થા અને બાળકને ખોરાક આપવાનો સમયગાળો,
- શરીરમાં વય-સંબંધિત ફેરફારો,
- આનુવંશિક વલણ
ડાયાબિટીઝનો સમયગાળો પણ રોગના અભિવ્યક્તિને અસર કરે છે. એવું માનવામાં આવે છે કે નિદાન પછી લગભગ 15 થી 20 વર્ષ પછી દ્રષ્ટિની સમસ્યાઓ દેખાય છે, પરંતુ તેમાં અપવાદો હોઈ શકે છે.
કિશોરાવસ્થામાં, જ્યારે હોર્મોનલ અસંતુલન પણ ડાયાબિટીઝના લક્ષણોને જોડે છે, ત્યારે ડાયાબિટીક રેટિનોપેથીનો વિકાસ થોડા મહિનામાં થઈ શકે છે. આ એક ખૂબ જ ચિંતાજનક નિશાની છે, કારણ કે આવી સ્થિતિમાં, સતત દેખરેખ અને જાળવણી ઉપચાર સાથે પણ, પુખ્તાવસ્થામાં અંધત્વનું જોખમ વધારે છે.
ડાયાબિટીઝ મેલીટસ
ડાયાબિટીઝ મેલીટસ તાજેતરમાં એક સામાન્ય રોગ બની ગયો છે. ડાયાબિટીઝ પુખ્ત વયના અને બાળકો બંનેને અસર કરે છે.
ડાયાબિટીઝના દર્દીઓની સંખ્યામાં ડ Docક્ટરો એ હકીકત સાથે સંકળાયેલા છે કે આધુનિક સમાજમાં, ખાસ કરીને મોટા શહેરોમાં, આ રોગ માટેનું જોખમકારક પરિબળો ખૂબ સામાન્ય છે.
- પ્રતિકૂળ વાતાવરણ
- વધારે વજન
- કુપોષણ
- મર્યાદિત શારીરિક પ્રવૃત્તિ
- "બેઠાડુ" જીવનશૈલી
- તણાવ
- ક્રોનિક થાક.
નિષ્ણાતોના જણાવ્યા મુજબ, ડાયાબિટીઝવાળા લોકોની સંખ્યા 2025 - 300 મિલિયન લોકો સુધીમાં એક ગંભીર સ્તરે પહોંચી શકે છે, જે વિશ્વની લગભગ 5% વસ્તી છે.
ડાયાબિટીઝ મેલીટસ હાઈ બ્લડ સુગર દ્વારા પ્રગટ થાય છે. સામાન્ય રીતે, સ્વાદુપિંડના કોષો (બીટા કોષો) ઇન્સ્યુલિન ઉત્પન્ન કરે છે - એક હોર્મોન જે ચયાપચયને નિયમન કરે છે, ખાસ કરીને લોહીમાં ખાંડ (ગ્લુકોઝ), તેમજ ચરબી અને પ્રોટીન.
ડાયાબિટીઝ મેલિટસમાં, ઇન્સ્યુલિનના અપૂરતા ઉત્પાદનને કારણે, મેટાબોલિક ડિસઓર્ડર્સ થાય છે, અને બ્લડ સુગર વધે છે. અને, જેમ તમે જાણો છો, તે ખાંડ છે જે શરીરના કોષોની સામાન્ય કામગીરી માટે જરૂરી છે.
ડાયાબિટીઝ મેલિટસમાં ઇન્સ્યુલિનની .ણપ માત્ર શરીરના કોષોને ભૂખે મરતા નથી, પરંતુ દાવા વગરની બ્લડ સુગરમાં વધારો પણ કરે છે. બદલામાં, વધુ પડતી ખાંડ ચરબીના અશક્ત ચયાપચય અને લોહીમાં કોલેસ્ટરોલનું સંચય તરફ દોરી જાય છે, જહાજો પર તકતીઓની રચના થાય છે.
આ સ્થિતિ એ હકીકત તરફ દોરી જાય છે કે જહાજોના લ્યુમેન ધીમે ધીમે સાંકડી થાય છે, અને પેશીઓમાં લોહીનો પ્રવાહ જ્યાં સુધી તે સંપૂર્ણપણે બંધ ન થાય ત્યાં સુધી ધીમો પડી જાય છે. ડાયાબિટીઝ મેલિટસમાં, હૃદય, આંખો, દ્રશ્ય ઉપકરણ, પગના વાસણો અને કિડની સૌથી નબળા હોય છે.
ડાયાબિટીક રેટિનોપેથી સામાન્ય રીતે મનુષ્યમાં ડાયાબિટીઝની શરૂઆતથી 5-10 વર્ષ પછી વિકસે છે. પ્રકાર I ડાયાબિટીસ મેલિટસ (ઇન્સ્યુલિન આધારિત) માં, ડાયાબિટીક રેટિનોપેથી ઝડપી છે અને ફેલાયેલી ડાયાબિટીક રેટિનોપેથી ખૂબ ઝડપથી થાય છે.
ડાયાબિટીસનાં કારણો:
- વારસાગત વલણ
- વધારે વજન.
- કેટલાક રોગો જે ઇન્સ્યુલિન ઉત્પન્ન કરનારા બીટા કોષોને નુકસાન પહોંચાડે છે. આ સ્વાદુપિંડના રોગો છે - સ્વાદુપિંડનું, સ્વાદુપિંડનું કેન્સર, અન્ય અંતocસ્ત્રાવી ગ્રંથીઓના રોગો.
- વાયરલ ચેપ (રૂબેલા, ચિકનપોક્સ, રોગચાળાના હિપેટાઇટિસ અને ફ્લૂ સહિતના કેટલાક રોગો). આ ચેપ જોખમમાં રહેલા લોકો માટે ટ્રિગર તરીકે કાર્ય કરે છે.
- નર્વસ તણાવ. જોખમ ધરાવતા લોકોએ નર્વસ અને ભાવનાત્મક તાણને ટાળવું જોઈએ.
- ઉંમર. દર દસ વર્ષ માટે વયમાં વધારો થતાં, ડાયાબિટીઝ થવાની સંભાવના બમણી થાય છે.
નબળાઇ અને થાક, ઝડપી થાક, ચક્કર અને અન્ય લક્ષણોની સતત લાગણી ઉપરાંત ડાયાબિટીઝમાં મોતિયા અને ગ્લુકોમા થવાનું જોખમ નોંધપાત્ર રીતે વધે છે, તેમજ રેટિનાને નુકસાન થાય છે. ડાયાબિટીઝનું આવું જ એક સ્વરૂપ છે ડાયાબિટીક રેટિનોપેથી.
ડાયાબિટીક રેટિનોપેથીના કારણો
સંક્ષિપ્તમાં રોગની રચના તરફ દોરી જતી પ્રક્રિયાના સારને સમજાવવું ખૂબ સરળ છે. ડાયાબિટીસ તરફ દોરી જતી મેટાબોલિક પ્રક્રિયાઓમાં પરિવર્તન, ઓક્યુલર ઉપકરણને રક્ત પુરવઠા પર નકારાત્મક અસર કરે છે. આંખના માઇક્રોવેસેલ્સ ભરાયેલા છે, જે દબાણમાં વધારો અને દિવાલોના પ્રગતિ તરફ દોરી જાય છે.
આ ઉપરાંત, રુધિરવાહિનીઓમાંથી વિદેશી પદાર્થો રેટિનામાં પ્રવેશી શકે છે, કારણ કે ડાયાબિટીસમાં કુદરતી રક્ષણાત્મક અવરોધ તેના કાર્યને વધુ ખરાબ કરવા માટે શરૂ કરે છે. રુધિરવાહિનીઓની દિવાલો ધીમે ધીમે પાતળા થઈ જાય છે અને તેમની સ્થિતિસ્થાપકતા ગુમાવે છે, જે રક્તસ્રાવ અને રોગવિજ્ .ાનવિષયક દ્રષ્ટિની ક્ષતિનું જોખમ વધારે છે.
આંખના રેટિના અને કોર્નિયાને ડાયાબિટીઝ નુકસાન, ડાયાબિટીસ મેલીટસની વિશિષ્ટ, અંતમાં દેખાતી ગૂંચવણ તરીકે કામ કરે છે, આ કિસ્સામાં લગભગ 90% દર્દીઓ દ્રષ્ટિની ક્ષતિ ધરાવે છે.
રોગવિજ્ .ાનની પ્રકૃતિને સતત પ્રગતિ તરીકે વર્ગીકૃત કરવામાં આવે છે, જ્યારે પ્રથમ તબક્કામાં કોર્નિયા અને રેટિનાની હાર દૃશ્યમાન લક્ષણો વિના આગળ વધે છે. ધીરે ધીરે, દર્દી છબીની થોડી અસ્પષ્ટતા જોવાનું શરૂ કરે છે, ફોલ્લીઓ અને પડદો આંખોની સામે દેખાય છે, જે આંખની સપાટીના સ્તર - કોર્નિયાના ઉલ્લંઘનને કારણે થાય છે.
સમય જતાં, મુખ્ય લક્ષણ તીવ્ર બને છે, દ્રષ્ટિ ઝડપથી ઓછી થાય છે અને સંપૂર્ણ અંધત્વ ધીમે ધીમે અંદર પ્રવેશ કરે છે.
રેટિનાના નવા રચાયેલા વાસણો ખૂબ નાજુક છે. તેમની પાસે પાતળા દિવાલો છે, જેમાં કોષોના એક સ્તરનો સમાવેશ થાય છે, ઝડપથી વૃદ્ધિ પામે છે, લોહીના પ્લાઝ્માના ઝડપી ટ્રાન્સોડેશન દ્વારા વર્ગીકૃત કરવામાં આવે છે, નબળાઇ વધે છે. તે આ નાજુકતા છે જે વિવિધ તીવ્રતાની આંખમાં હેમરેજિસના દેખાવ તરફ દોરી જાય છે.
દુર્ભાગ્યે, હિમોફ્થાલમસના ગંભીર કિસ્સાઓ દ્રષ્ટિના ખોટ માટેનું એકમાત્ર કારણ નથી. ઉપરાંત, અંધત્વના વિકાસને નવી રચાયેલી વાહિનીઓમાંથી લોહીના પ્લાઝ્માના પ્રોટીન અપૂર્ણાંકો દ્વારા ઉશ્કેરવામાં આવે છે, જેમાં રેટિનાના ડાઘની પ્રક્રિયાઓ, કર્કશ શરીર અને કોર્નિઆને નુકસાન થાય છે.
ઓપ્ટિક ચેતા ડિસ્કમાં અને ટેમ્પોરલ વેસ્ક્યુલર આર્કેડ્સમાં સ્થાનાંતરિત ફાઇબ્રોવાસ્ક્યુલર રચનાઓનું સતત સંકોચન રેટિનાના ટ્રેક્શન અલગ થવાની શરૂઆતનું કારણ બને છે, જે મેક્ર્યુલર પ્રદેશમાં ફેલાય છે અને કેન્દ્રિય દ્રષ્ટિને અસર કરે છે.
આ, આખરે, રેગમેટજેનસ રેટિના ટુકડીના ઉદભવમાં નિર્ણાયક પરિબળ બની જાય છે, જે આઇરિસ ર્યુબોસિસના વિકાસને ઉશ્કેરે છે. નવા રચાયેલા જહાજોમાંથી સહેલાઇથી ઝૂંટવું, લોહીના પ્લાઝ્મા ઇન્ટ્રાઓક્યુલર પ્રવાહીના પ્રવાહને અવરોધે છે, જે ગૌણ નિયોવાસ્ક્યુલર ગ્લુકોમાના વિકાસને જન્મ આપે છે.
આવી પેથોજેનેટિક સાંકળ ખૂબ મનસ્વી છે અને ફક્ત ખૂબ જ બિનતરફેણકારી દૃશ્ય વર્ણવે છે. અલબત્ત, ફેલાયેલા ડાયાબિટીક રેટિનોપેથીનો કોર્સ હંમેશાં અંધત્વમાં સમાપ્ત થતો નથી.
કોઈપણ તબક્કે, તેની પ્રગતિ અચાનક સ્વયંભૂ બંધ થઈ શકે છે. અને જો કે આ કિસ્સામાં, એક નિયમ તરીકે, દ્રષ્ટિનું નુકસાન વિકસે છે, બાકીના દ્રશ્ય કાર્યોને નુકસાનની પ્રક્રિયા નોંધપાત્ર રીતે ધીમું થાય છે.
ડાયાબિટીસના દર્દીઓ શું અંધત્વને અટકાવી શકે છે?
લાંબા સમયથી ડાયાબિટીઝથી પીડાતા મોટાભાગના દર્દીઓમાં આંખના કોર્નિયા અને તેના રેટિનાના જખમ હોય છે, જેમાં તીવ્રતાના વિવિધ ડિગ્રી હોઈ શકે છે.
આમ, નિષ્ણાતોએ નિર્ધારિત કર્યું છે કે ડાયાબિટીસ મેલીટસના નિદાનના આશરે 15% દર્દીઓમાં ડાયાબિટીક રેટિનોપેથીના હળવા લક્ષણો હોય છે, રોગની અવધિ પાંચ વર્ષથી વધુ હોય છે, લગભગ 29% દર્દીઓમાં લક્ષણો હોય છે, દર્દીઓમાં 50% 10 થી 15 વર્ષ સુધીની અવધિ હોય છે.
તે અનુસરે છે કે લાંબા સમય સુધી કોઈ વ્યક્તિ ડાયાબિટીઝથી બીમાર હોય છે, દ્રષ્ટિ ગુમાવવાનું જોખમ વધારે છે.
ઉપરાંત, સંબંધિત પરિબળો, જેમ કે:
- બ્લડ પ્રેશર અને બ્લડ સુગરની સાંદ્રતામાં સતત વધારો,
- ક્ષતિગ્રસ્ત રેનલ ફંક્શન,
- લોહીના લિપિડ્સના ગુણોત્તરનું ઉલ્લંઘન,
- આંતરડાની ચરબીના સમૂહમાં વધારો,
- ક્ષતિગ્રસ્ત ચયાપચય,
- વિવિધ ડિગ્રી સ્થૂળતા,
- આનુવંશિક વલણ
- ગર્ભાવસ્થા સમયગાળો
- ખરાબ ટેવો
- આંખના કોર્નિયાના જખમ.
જો કે, બ્લડ શુગરનું નિયમિત નિરીક્ષણ, ચોક્કસ આહાર અને તંદુરસ્ત જીવનશૈલીને અનુસરીને, આંખોની દ્રષ્ટિ માટે વિટામિન અને ખનિજ સંકુલ લેવું, ડાયાબિટીઝ (એન્ટોટિશિયન ફ Forteર્ટિ અને અન્ય) ના દર્દીઓ માટે ખાસ વિકસિત ડાયાબિટીઝની ગૂંચવણોથી અંધત્વનું જોખમ ઘટાડી શકે છે.
દ્રષ્ટિની ખોટનું સૌથી અસરકારક નિવારણ એ તેમની ભલામણોને અનુસરીને, નેત્રરોગવિજ્ .ાની અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા ડાયાબિટીઝના દર્દીની પરીક્ષાની આવર્તનનું ચોક્કસ પાલન છે.
આ રોગનો સૌથી મોટો ભય એ છે કે તે લાંબી લાંબી લાયકાત વગરનો કોર્સ છે. ખૂબ જ પ્રથમ તબક્કે, દ્રષ્ટિના સ્તરમાં ઘટાડો વ્યવહારીક રીતે અનુભવાતો નથી, એકમાત્ર વસ્તુ દર્દી ધ્યાન આપી શકે છે તે મેક્યુલર રેટિના એડીમા છે, જે છબીની સ્પષ્ટતાના અભાવના રૂપમાં પોતાને પ્રગટ કરે છે, જે ઘણીવાર કોર્નેઅલ જખમ સાથે થાય છે.
દર્દી માટે નાની વિગતો સાથે વાંચવું અને કામ કરવું મુશ્કેલ બને છે, જે ઘણીવાર તેમના દ્વારા સામાન્ય થાક અથવા અસ્વસ્થતાને આભારી છે.
રેટિનાના નુકસાનનું મુખ્ય લક્ષણ ફક્ત વિટ્રેયસ શરીરમાં વ્યાપક હેમરેજથી પ્રગટ થાય છે, જે ડાયાબિટીસ રેટિનોપેથીના દર્દી માટે દ્રશ્ય ઉગ્રતામાં ધીમે ધીમે અથવા તીવ્ર ઘટાડોના સ્વરૂપમાં અનુભવાય છે.
ઇન્ટ્રાઓક્યુલર હેમરેજિસ સામાન્ય રીતે તરતા શ્યામ ફોલ્લીઓ અને આંખની સામે એક પડદો સાથે આવે છે, જે થોડા સમય પછી કોઈ નિશાન વિના અદૃશ્ય થઈ શકે છે. મોટા પ્રમાણમાં હેમરેજિસથી દ્રષ્ટિની સંપૂર્ણ ખોટ થાય છે.
મcક્યુલર એડીમાની નિશાની એ આંખોની સામે પડદાની લાગણી પણ છે. આ ઉપરાંત, નજીકના અંતરે કામ વાંચવું અથવા કરવું મુશ્કેલ છે.
રોગનો પ્રારંભિક તબક્કો એસિમ્પ્ટોમેટિક અભિવ્યક્તિ દ્વારા વર્ગીકૃત થયેલ છે, જે નિદાન અને સમયસર ઉપચારને જટિલ બનાવે છે.સામાન્ય રીતે વિઝ્યુઅલ ફંક્શનના બગાડની ફરિયાદો બીજા અથવા ત્રીજા તબક્કામાં આવે છે, જ્યારે વિનાશ નોંધપાત્ર સ્તરે પહોંચે છે.
રેટિનોપેથીના મુખ્ય ચિહ્નો:
- અસ્પષ્ટ દ્રષ્ટિ, ખાસ કરીને અગ્રવર્તી ક્ષેત્રમાં,
- આંખો સામે "ફ્લાય્સ" નો દેખાવ,
- ઉત્તેજક સ્પોટિંગ
- વાંચન મુશ્કેલીઓ
- આંખોમાં ભારે થાક અને દુoreખાવો,
- એક પડદો અથવા છાયા જે સામાન્ય દ્રષ્ટિમાં દખલ કરે છે.
- એક અથવા વધુ લક્ષણોની હાજરી ગંભીર દ્રષ્ટિની સમસ્યાઓ સૂચવી શકે છે.
આ કિસ્સામાં, તમારે નિશ્ચિતરૂપે ડ doctorક્ટરની મુલાકાત લેવી જોઈએ - એક નેત્રરોગવિજ્ .ાની. જો ડાયાબિટીક રેટિનોપેથીના વિકાસની શંકા હોય તો, એક સાંકડી નિષ્ણાત - નેત્રરોગવિજ્ .ાની - રેટિનોલોજિસ્ટ પસંદ કરવાનું વધુ સારું છે. આવા ડ doctorક્ટર ડાયાબિટીસ મેલિટસ નિદાન દર્દીઓમાં નિષ્ણાત છે અને ફેરફારોની પ્રકૃતિને ચોક્કસપણે નક્કી કરવામાં મદદ કરશે.
ડાયગ્નોસ્ટિક્સ
મોટેભાગે, ડાયાબિટીઝ મેલીટસ આંખોના પેથોલોજી, રક્તવાહિની તંત્ર, કિડની અને નીચલા હાથપગના રક્ત પુરવઠાના વિકારના વિકાસમાં ફાળો આપે છે. સમસ્યાઓની સમયસર ઓળખ દર્દીની સ્થિતિનું નિરીક્ષણ કરવામાં અને ભયંકર ગૂંચવણોના વિકાસ સામે રક્ષણ કરવામાં મદદ કરશે.
અભ્યાસ કેવો છે:
- નિષ્ણાત પરિમિતિ - જોવાનાં ક્ષેત્રોનું એક સર્વેક્ષણ કરે છે. પેરિફેરલ વિસ્તારોમાં રેટિનાની સ્થિતિ નક્કી કરવા માટે આ જરૂરી છે.
- જો જરૂરી હોય તો, ઇલેક્ટ્રોફિઝિયોલોજીકલ પદ્ધતિઓ દ્વારા તપાસો. તે રેટિનાના ચેતા કોષો અને વિઝ્યુઅલ ઉપકરણની સધ્ધરતા નક્કી કરશે.
- ટોનોમેટ્રી એ ઇન્ટ્રાઓક્યુલર પ્રેશરનું માપ છે. વધતા દરો સાથે, ગૂંચવણોનું જોખમ વધે છે.
- ઓપ્થાલ્મોસ્કોપી એ ફંડસની પરીક્ષા છે. તે એક વિશિષ્ટ ઉપકરણ પર કરવામાં આવે છે, પીડારહિત અને ઝડપી પ્રક્રિયા.
- આંખની કીકી અને છુપાયેલા રક્તસ્રાવના પેથોલોજીના વિકાસને નિર્ધારિત કરવા માટે, આંખની આંતરિક સપાટીઓની અલ્ટ્રાસાઉન્ડ પરીક્ષા હાથ ધરવામાં આવે છે. ઘણીવાર ઓક્યુલર ઉપકરણને ખવડાવતા વાસણોની પણ તપાસ કરવામાં આવે છે.
- દ્રશ્ય ઉપકરણની રચના નક્કી કરવા માટે Optપ્ટિકલ સુસંગત ટોમોગ્રાફી એ સૌથી અસરકારક રીત છે. તમને મેક્યુલર એડીમા જોવાની મંજૂરી આપે છે, લેન્સ સાથેની વ્યક્તિગત પરીક્ષા દરમિયાન નોંધપાત્ર નહીં.
ઘણા વર્ષોથી દ્રશ્ય કાર્ય જાળવવા માટે, ડાયાબિટીઝના દર્દીઓએ ઓછામાં ઓછા દર છ મહિનામાં નિવારક તબીબી તપાસ કરવી જોઈએ. આ પ્રારંભિક તબક્કામાં શરૂ થયેલી પ્રક્રિયાને નિર્ધારિત કરવામાં અને ગંભીર રોગવિજ્ .ાનને રોકવામાં મદદ કરશે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓ કોર્નિયા અને રેટિનાના વિવિધ જખમ માટે ખૂબ જ સંવેદનશીલ હોય છે, તેમની નિપ્ટર ચિકિત્સક દ્વારા સતત દેખરેખ રાખવાની અને નિયમિત તબીબી પરીક્ષાઓમાં હાજરી લેવાની જરૂર છે.
તેઓ આવી નિદાન પ્રક્રિયાઓ પણ કરે છે:
- વિઝોમેટ્રી - વિશિષ્ટ કોષ્ટક અનુસાર દ્રશ્ય તીવ્રતાનો નિર્ધાર,
- પરિમિતિ - તમને કાંટા જેવા કોર્નિયાને નુકસાનની હાજરીમાં, દરેક આંખના દૃષ્ટિકોણને નિર્ધારિત કરવાની મંજૂરી આપે છે, દૃશ્યના ક્ષેત્રમાં તંદુરસ્ત આંખ કરતા નાના કોણ હશે,
- આંખની કીકીની અગ્રવર્તી દિવાલની બાયોમિક્રોસ્કોપી - સ્લિટ લેમ્પનો ઉપયોગ કરીને રેટિના અને કોર્નિયાના જખમના સંપર્ક વિનાના નિદાન,
- ડાયાફoscનoscસ્કોપી - તમને કોર્નિયાની બાહ્ય રચનાઓ અને આંખની કીકીની અંદર ગાંઠોની હાજરી નક્કી કરવાની મંજૂરી આપે છે,
ઘટનામાં કે આંખના કોર્નિયા, લેન્સ અથવા વિટ્રિયસ બોડીનું નિદાન થાય છે, તે અભ્યાસ અલ્ટ્રાસાઉન્ડ દ્વારા કરવામાં આવે છે.
ગૂંચવણો અને અંધત્વની રોકથામ નિવારણ કોર્નીઆ, રેટિના અને ફંડસના જખમના વહેલા નિદાન પર આધારિત છે, જે ડાયાબિટીક રેટિનોપેથીની પ્રગતિ સૂચવે છે.
દવાની સારવાર
ડાયાબિટીક રેટિનોપેથી (ડીઆર) વાળા દર્દીઓનું પુનર્વસન એ સૌથી સુસંગત અને ઇન્ટ્રેક્ટેબલ નેત્રરોગની સમસ્યા છે. પુખ્ત વસ્તીમાં અંધત્વનું મુખ્ય કારણ ડી.આર.
ડીઆરની રૂ conિચુસ્ત ઉપચારની દિશાઓ:
- ડાયાબિટીસ અને સંકળાયેલ પ્રણાલીગત મેટાબોલિક ડિસઓર્ડરનું વળતર:
- કાર્બોહાઇડ્રેટ ચયાપચય
- બ્લડ પ્રેશર (બીપી) (રેનિન - એન્જીયોટેન્સિન - એલ્ડોસ્ટેરોન સિસ્ટમ બ્લocકર્સ),
- લિપિડ અને પ્રોટીન ચયાપચય (વિટામિન એ, બી 1, બી 6, બી 12, બી 15, ફેનોફાઇબ્રેટ્સ, એનાબોલિક સ્ટીરોઇડ્સ),
- રેટિના મેટાબોલિક કરેક્શન:
- એન્ટીoxકિસડન્ટ ઉપચાર
- ચેતા પેશી ચયાપચય કાર્યકર્તાઓ,
- અલ્ડોઝ રીડક્ટેઝ અવરોધકો,
- એન્જીયોજેનેસિસ બ્લocકર્સ,
- વેસ્ક્યુલર સિસ્ટમ અને લોહીના સંજ્ologyાના વિકારમાં સુધારણા:
- લોહી રેલોલોજી વૃદ્ધિ
- વાસોડિલેટર,
- એન્જીયોપ્રોટેક્ટર્સ
- એજન્ટો કે જે એન્ડોથેલિયમ અને વેસ્ક્યુલર દિવાલની ભોંયરું પટલની સ્થિતિ સુધારે છે.
આ સૂચિ સતત અપડેટ અને અપડેટ કરવામાં આવે છે. તેમાં દવાઓની એકદમ વ્યાપક શ્રેણી, તેમજ નવા, આશાસ્પદ ક્ષેત્રો દ્વારા રજૂ બંને જાણીતા જૂથો શામેલ છે.
ડીઆર (કોઈપણ રૂ conિચુસ્ત અને સર્જિકલ બંને) ની સારવાર માટેનો બિનશરતી આધાર એ ડાયાબિટીસ અને સંબંધિત મેટાબોલિક ડિસઓર્ડર - પ્રોટીન અને લિપિડ ચયાપચયનું વળતર છે.
ડીઆરની રોકથામ અને ઉપચાર માટેનો આધાર એ કાર્બોહાઇડ્રેટ ચયાપચયનું શ્રેષ્ઠ વળતર છે. પ્રકાર 1 ડાયાબિટીસમાં, ઉપવાસ માટે ગ્લુકોઝનું પ્રમાણ 7.8 એમએમઓએલ / એલ સુધી સ્વીકાર્ય માનવામાં આવે છે, અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન એચબીએ 1 ની સામગ્રી 8.5-9.5% સુધી છે. ટાઇપ 2 ડાયાબિટીસમાં, ગ્લાયસીમિયાનું સ્તર થોડું વધારે હોઈ શકે છે, જે દર્દીની સુખાકારીને ધ્યાનમાં લે છે.
ઇયુસીએલઆઇડી અભ્યાસના પરિણામો અનુસાર, એસીઈ અવરોધક લિસિનોપ્રિલના ઉપયોગથી નિરીક્ષણના 2 વર્ષમાં રેટિનોપેથી પ્રગતિનું જોખમ 2 ગણો અને નવા કેસની સંખ્યામાં 1/3 ઘટાડો થયો છે.
લિસિનોપ્રિલની અસરકારકતા ઉપરાંત, અન્ય એસીઇ અવરોધકો (કેપ્ટોપ્રિલ, ફોસિનોપ્રિલ, પેરીન્ડોપ્રિલ, વગેરે) ના ઉપયોગની અસરકારકતાનો અભ્યાસ કરવામાં આવી રહ્યો છે.
ઉપરાંત, લિપિડ અને પ્રોટીન ચયાપચયની સુધારણા માટે, સંખ્યાબંધ લેખકો વિટામિન એ, બી 1, બી 6, બી 12, બી 15, ફેનોફાઇબ્રેટ્સ અને એનાબોલિક સ્ટીરોઇડ્સના ઉપયોગની ભલામણ કરે છે.
તે જાણીતું છે કે ફેનોફાઇબ્રેટ્સ, હાયપરટ્રિગ્લાઇસેરિડેમિયા અને મિશ્રિત ડિસલિપિડેમિયાના સુધારણા ઉપરાંત, વીઇજીએફ રીસેપ્ટર્સ અને ન્યુવાસ્ક્યુલાઇઝેશનની અભિવ્યક્તિને અટકાવી શકે છે, અને એન્ટીoxકિસડન્ટ, બળતરા વિરોધી અને ન્યુરોપ્રોટેક્ટીવ પ્રવૃત્તિ પણ ધરાવે છે.
ડી.આર.ના પ્રારંભિક તબક્કામાં, લિપિડ પેરોક્સિડેશનનું ઉચ્ચારણ સક્રિયકરણ નોંધ્યું હતું, જેના પરિણામે લેખકે ટોકોફેરોલ (દિવસમાં 1200 મિલિગ્રામ) ના ઉપયોગથી સકારાત્મક અસર પ્રાપ્ત કરી હતી.
જટિલ એન્ટીoxકિસડન્ટ ઉપચાર - પ્રણાલીગત (આલ્ફા-ટોકોફેરોલ) અને સ્થાનિક (ઇમોક્સિપિન સાથેની આંખની દવા ફિલ્મો), અને મેક્સીડોલ ઉપચારના ઉપયોગથી સકારાત્મક અસર દર્શાવવામાં આવી હતી.
ડીઆરમાં ઘણા ડબલ-બ્લાઇંડ, પ્લેસબો-નિયંત્રિત અધ્યયનના ક્લિનિકલ પરિણામોએ રેટિનાની સ્થિતિમાં સુધારણા અને દ્રશ્ય ઉગ્રતામાં વધારોના રૂપમાં તનાકનની જટિલ ક્રિયાના ફાર્માકોલોજીકલ અસરની પુષ્ટિ કરી.
- ચેતા પેશી ચયાપચય એક્ટિવેટર્સ.
1983 થી, ડીઆરમાં પેપ્ટાઇડ બાયરોગ્યુલેટરના ઉપયોગ પર મોટી સંખ્યામાં પ્રાયોગિક અને ક્લિનિકલ અભ્યાસ હાથ ધરવામાં આવ્યા છે. પેપ્ટાઇડ બાયરોગ્યુલેટર રેટિનામાં મેટાબોલિક પ્રક્રિયાઓનું નિયમન કરે છે, એન્ટિ-એગ્રિગ્રેશન અને hypocપોઝોગ્યુલેશન ઇફેક્ટ્સ અને એન્ટીoxકિસડન્ટ પ્રવૃત્તિ ધરાવે છે.
એલ્ડોઝ રીડક્ટેઝ અવરોધકો. એલ્ડોઝ રીડ્યુક્ટેઝ ઇન્હિબિટરનો ઉપયોગ, એક એન્ઝાઇમ જે ઇન્સ્યુલિન-સ્વતંત્ર કોષોમાં સોર્બીટોલના સંચય સાથે પોલિઓલ માર્ગ દ્વારા ગ્લુકોઝ ચયાપચયમાં ભાગ લે છે, તે આશાસ્પદ લાગે છે.
પ્રાયોગિક પ્રાણીઓના અધ્યયનમાં, તે બતાવવામાં આવ્યું હતું કે એલ્ડોઝ રીડ્યુક્ટેઝ અવરોધકો રેટિનોપેથી દરમિયાન પેરીસીટીસના અધોગતિને અટકાવે છે.
- વેસ્ક્યુલર એન્ડોથેલિયલ ગ્રોથ ફેક્ટર (વીઇજીએફ) ના સીધા અવરોધકો.
વેસ્ક્યુલર એન્ડોથેલિયલ ગ્રોથ ફેક્ટર (વીઇજીએફ) ના સીધા અવરોધકોનો ઉપયોગ ડીઆરની સારવારમાં બીજો આશાસ્પદ વિસ્તાર છે. જેમ જાણીતું છે, વીઇજીએફ પરિબળ નવા બનાવેલા વાહિનીઓ, હેમરેજ અને રેટિનાના જહાજોમાંથી એક્ઝ્યુડેશનના રોગવિજ્ologicalાનવિષયક વિકાસને ઉત્તેજિત કરે છે.
એન્ટિ-વીઇજીએફ પરિબળનું ઇન્ટ્રાઓક્યુલર એડમિનિસ્ટ્રેશન ડીઆરના પ્રારંભિક તબક્કામાં અસરકારક થઈ શકે છે અને મેક્યુલર એડીમા અથવા રેટિના નિયોવાસ્ક્યુલાઇઝેશનને ઘટાડે છે. હાલમાં anti એન્ટિ-વીઇજીએફ એજન્ટો ઉપલબ્ધ છે: પેગપ્ટામિબ સોડિયમ, રાનીબીઝુમબ, બેવાસિઝુમબ, ,ફલિબરસેપ્ટ.
વાસોોડિલેટરને હાલમાં અલગ અને સાવધાની સાથે ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે. ડી.આર.માં હેમોરologicalલોજિકલ ડિસઓર્ડર અને ન norર્મોવોનિક અને હાયપરટોનિક પ્રકારના ન્યુરોવાસ્ક્યુલર રિએક્શનમાં કરેક્શન માટે ઝેન્થિનોલ નિકોટિનેટના ઉપયોગનો સકારાત્મક અનુભવ છે.
ઉપાય જે વેસ્ક્યુલર દિવાલને મજબૂત કરે છે, તેની વધેલી અભેદ્યતાને અટકાવે છે, તે ડીઆરની સારવાર માટે ઉપયોગમાં લેવામાં આવતી દવાઓમાં એકદમ મોટો જૂથ છે.
આ જૂથમાંથી, રુટીન અને તેના ડેરિવેટિવ્ઝ, વિટામિન ઇ, એસ્કોર્બિક એસિડ, અને ડોક્સિયમ (કેલ્શિયમ ડોબસિલેટ) નો ઉપયોગ કરવામાં આવ્યો હતો. આ જૂથની દવાઓનો લાંબા સમય સુધી ઉપયોગ (4-8 મહિના અથવા તેથી વધુ) સાથે, લેખકોએ રેટિના હેમરેજિસના આંશિક રિસોર્પ્શનની નોંધ લીધી.
એન્ડોથેલિયમની સ્થિતિ અને વેસ્ક્યુલર દિવાલની બેસમેન્ટ પટલની સુધારણા એ ડી.આર.ના પ્રારંભિક તબક્કાની સારવાર અને આ રોગની પ્રગતિ અટકાવવાના સંદર્ભમાં એક ખૂબ જ આશાસ્પદ દિશાઓ લાગે છે.
ડીઆરની સારવારમાં હેપરિન જેવા અપૂર્ણાંક (80%) અને ડર્મેટિન-સલ્ફેટ (20%) નો સમાવેશ થતાં ગ્લાયકોસિમિનોગ્લાયકેન્સ (જીએજી) ના જૂથમાંથી સુલોડેક્સાઇડ (વેસ્સેલ ડ્યુએટ એફ, આલ્ફા વાશેરમન) દવાના ઉપયોગ અંગેના તાજેતરના વર્ષોમાં, ઘણા અહેવાલો આવ્યા છે.
ડીઆર સાથે સુલોડેક્સાઇડની એક જટિલ અસર છે:
- ઉચ્ચારણ એન્જીયોપ્રોટેક્ટીવ - ભોંયરું પટલના ઇલેક્ટ્રિક ચાર્જની પુનorationસ્થાપના અને વેસ્ક્યુલર દિવાલની અખંડિતતા,
- એન્ટિથ્રોમ્બoticટિક,
- ફાઈબિનોલિટીક
- એન્ટિહાઇપરટેન્સિવ.
સર્જિકલ પદ્ધતિઓ
લેસર કોગ્યુલેશન એ ઓછી આઘાતજનક અને અત્યંત અસરકારક પ્રક્રિયા છે. ચિકિત્સાના વિકાસના આ તબક્કે, ડાયાબિટીક રેટિનોપેથીમાં દ્રષ્ટિ સુધારણા માટે આ શ્રેષ્ઠ વિકલ્પ છે.
પ્રક્રિયા એ સ્થાનિક એનેસ્થેટિક ડ્રગનો ઉપયોગ ટીપાંના સ્વરૂપમાં કરવામાં આવે છે, તેને સાવચેતીપૂર્વક તૈયારી અને લાંબા સમય સુધી પુનર્વસન સમયગાળાની જરૂર નથી.
માનક ભલામણો માટે પ્રારંભિક પરીક્ષાની આવશ્યકતા હોય છે, જો જરૂરી હોય તો, પ્રક્રિયા પછી તબીબી સારવાર અને હસ્તક્ષેપ પછી આરામનો સમયગાળો.
પ્રક્રિયા લગભગ અડધો કલાક લે છે, દર્દીને પીડા અને નોંધપાત્ર અગવડતા નથી. આ કિસ્સામાં, દર્દીની હોસ્પિટલમાં દાખલ થવાની પણ જરૂર નથી, કારણ કે પ્રક્રિયા બહારના દર્દીઓને આધારે કરવામાં આવે છે.
સારા નિષ્ણાત અને તબીબી સંસ્થાઓના અપૂરતા સાધનોની શોધ લેસર કોગ્યુલેશનના માત્ર ગેરફાયદા છે. દરેક હોસ્પિટલમાં આવા ઉપકરણો હોતા નથી, તેથી દૂરસ્થ સ્થાનોના રહેવાસીઓએ ટ્રિપની કિંમતને ધ્યાનમાં લેવી પડશે.
કેટલાક કિસ્સાઓમાં, લેસર કોગ્યુલેશનની અસરકારકતા અપૂરતી હોઈ શકે છે, તેથી વૈકલ્પિક પદ્ધતિનો ઉપયોગ કરવામાં આવે છે - એક સર્જિકલ ઓપરેશન. તેને વિટ્રેક્ટોમી કહેવામાં આવે છે અને સામાન્ય એનેસ્થેસિયા હેઠળ કરવામાં આવે છે.
તેનો સાર એ છે કે ક્ષતિગ્રસ્ત રેટિના પટલને દૂર કરવું, વાદળછાયું કાપવામાં આવતું શરીર અને વેસ્ક્યુલર કરેક્શન. આંખની કીકીની અંદર રેટિનાનું સામાન્ય સ્થાન અને વેસ્ક્યુલર સંદેશાવ્યવહારનું સામાન્યકરણ પણ પુન areસ્થાપિત થાય છે.
પુનર્વસન સમયગાળો કેટલાક અઠવાડિયા લે છે અને પોસ્ટopeપરેટિવ દવાઓની જરૂર છે. તેઓ શક્ય બળતરા દૂર કરવામાં, પોસ્ટopeપરેટિવ ચેપ અને ગૂંચવણોના વિકાસને રોકવામાં મદદ કરે છે.
ડાયાબિટીક રેટિનોપેથી માટે યોગ્ય દ્રષ્ટિ સુધારણાની પ્રક્રિયાની પસંદગી દર્દીની વ્યક્તિગત લાક્ષણિકતાઓ અનુસાર કરવામાં આવે છે. એ નોંધવું જોઇએ કે સંપૂર્ણ ઉપાય હાંસલ કરવો અશક્ય છે, તેથી, આવી હસ્તક્ષેપો આંખમાં પેથોલોજીકલ પ્રક્રિયાઓને ધીમું કરે છે.
કદાચ થોડા વર્ષોમાં દર્દીને ફરીથી આવી હસ્તક્ષેપની જરૂર પડશે, તેથી સફળ ઓપરેશન પછી નેત્ર ચિકિત્સકની ટ્રીપ્સ રદ કરવામાં આવતી નથી.
નિવારણ
લાંબા સમયથી અસ્તિત્વમાં રહેલ હાયપરગ્લાયકેમિઆ. રેટિનોપેથીના મૂળમાં રોગપ્રતિકારક પરિબળના મહત્વ પર અભિપ્રાય છે.
પેથોજેનેસિસ
ડાયાબિટીક રેટિનોપેથીનું પેથોજેનેસિસ જટિલ છે. અગ્રણી કડી એ રેટિના વાહિનીઓના વારસાગત માળખાકીય સુવિધાઓ અને ડાયાબિટીસ મેલિટસની સાથે મેટાબોલિક ફેરફારો સાથે સંકળાયેલ માઇક્રોસિરિક્યુલેશન ડિસઓર્ડર છે.
ડાયાબિટીઝ મેલિટસમાં, લોહી-રેટિનાલ અવરોધ, જે રક્ત નળીઓમાંથી મોટા અણુઓને રેટિના પેશીઓમાં પ્રવેશવાનું અટકાવે છે, તે વધુ અભેદ્ય બને છે, જે રેટિનામાં અનિચ્છનીય પદાર્થોમાં પ્રવેશ કરે છે.
લક્ષણોના વિકાસમાં, એક ચોક્કસ ક્રમ નોંધવામાં આવે છે: વાસોડિલેશન blood લોહીનો પ્રવાહ વધ્યો છે → એન્ડોથેલિયલ નુકસાન → ભરાયેલા રુધિરકેશિકાઓ per વધારો અભેદ્યતા ar ધમનીવાળું શન્ટ્સ અને માઇક્રોએન્યુરિસમ્સની રચના → નિયોવેસ્ક્યુલાઇઝેશન → હેમરેજ → અધોગતિ અને અવ્યવસ્થા.
વર્ગીકરણ
1992 માં, કોહનર ઇ. અને પોર્ટા એમ .એ ડાયાબિટીસ રેટિનોપેથીના વર્ગીકરણની દરખાસ્ત કરી હતી, જે હવે સામાન્ય રીતે સ્વીકૃત છે:
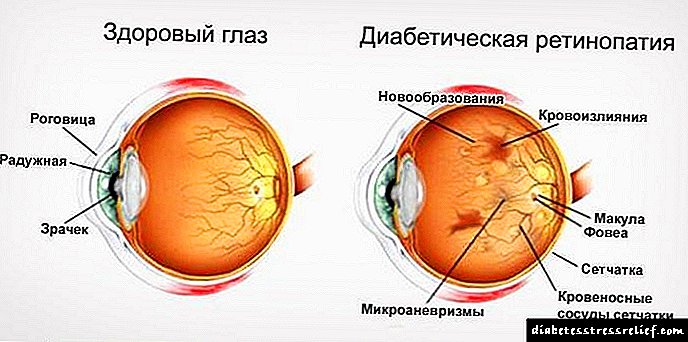
- નોનપ્રોલિએરેટિવ રેટિનોપેથી (ડાયાબિટીક રેટિનોપેથી I) - માઇક્રોએન્યુરિઝમ્સ, હેમરેજિસના સ્વરૂપમાં પેથોલોજીકલ ફેરફારોની આંખની રેટિનામાં હાજરી દ્વારા વર્ગીકૃત થયેલ છે (ગોળાકાર આકારના નાના બિંદુઓ અથવા ફોલ્લીઓના સ્વરૂપમાં (ત્યાં પણ છૂંદેલાં હોય છે)), શ્યામ રંગનો, ભંડોળના મધ્ય ઝોનમાં અથવા veંડા મોટા નસો સાથે સ્થાનિક રેટિના સ્તરો), એક્ઝ્યુડેટિવ ફોસી (ફંડસના મધ્ય ભાગમાં સ્થાનિક, પીળો અથવા સફેદ સ્પષ્ટ અથવા અસ્પષ્ટ સીમાઓ સાથે) અને રેટિના એડીમા. કેન્દ્રિય (મcક્યુલર) પ્રદેશમાં અથવા મોટા જહાજોની સાથે સ્થાનિક રેટિના એડીમા એ બિન-ફેલાવનાર ડાયાબિટીક રેટિનોપેથીનું એક મહત્વપૂર્ણ તત્વ છે.
- પ્રીપ્રોલિએટિવ રેટિનોપેથી (ડાયાબિટીક રેટિનોપેથી II) - શિરાયુક્ત વિકૃતિઓની હાજરી (તીક્ષ્ણતા, કાચબો, આંટીઓની હાજરી, બમણો અને / અથવા રક્ત વાહિનીઓના કેલિબરમાં ઉચ્ચારણ વધઘટ), ઘન અને "કપાસ" એક્ઝ્યુડેટ્સ, ઇન્ટ્રાએટિનલ માઇક્રોવાસ્ક્યુલર અસંગતિઓ (આઇઆરએમએ), ઘણા મોટા રેટિના હેમરની લાક્ષણિકતા.
- પ્રોલીફરેટિવ રેટિનોપેથી (ડાયાબિટીક રેટિનોપેથી III) - icપ્ટિક ડિસ્કના નિયોવાસ્ક્યુલાઇઝેશન અને / અથવા રેટિનાના અન્ય ભાગો, વિટ્રેસ હેમરેજિસ, પ્રિરેટિનલ હેમરેજિસના ક્ષેત્રમાં તંતુમય પેશીઓની રચના દ્વારા વર્ગીકૃત થયેલ છે. નવા રચાયેલા વાસણો ખૂબ પાતળા અને નાજુક હોય છે - વારંવાર હેમરેજિસ વારંવાર થાય છે, રેટિના ટુકડીમાં ફાળો આપે છે. આંખના આઇરિસ (ર્યુબosisસિસ) ની નવી રચિત વાહિનીઓ ઘણીવાર ગૌણ (રુબિયસ) ગ્લુકોમાના વિકાસ તરફ દોરી જાય છે.
ક્લિનિકલ ચિત્ર
જખમના પ્રારંભિક તબક્કા આંખના લક્ષણોની ગેરહાજરી (દ્રશ્ય તીવ્રતા, પીડા અને અન્યમાં ઘટાડો) દ્વારા વર્ગીકૃત થયેલ છે. દ્રશ્ય ઉગ્રતામાં ઘટાડો અથવા ઘટાડો એ એક અંતમાંનું લક્ષણ છે જે દૂરસ્થ, બદલી ન શકાય તેવી પ્રક્રિયાના સંકેત આપે છે (આધુનિક આયોજિત નેત્રરોગવિજ્ .ાનની પરીક્ષાની અવગણના ન કરો).
દ્રષ્ટિ ગુમાવવાનું મુખ્ય કારણ ડાયાબિટીક રેટિનોપેથી છે, જેમાંના વિવિધ અભિવ્યક્તિઓ 80-90% દર્દીઓમાં મળી આવે છે. એકેડેમિશિયન એ. એફિમોવના જણાવ્યા અનુસાર, ડાયાબિટીસ મેલિટસવાળા 5,334 લોકોના નેત્રસ્તરના અભ્યાસમાં, દર્દીઓના 55.2% (સ્ટેજ I - 17.6%, સ્ટેજ II - 28.1%, સ્ટેજ III) માં વિવિધ તીવ્રતાના રેટિનોપેથી મળી આવ્યા હતા. 9.5%). તમામ તપાસ કરાયેલ લોકોમાં દ્રષ્ટિનું કુલ નુકસાન લગભગ 2% હતું.
રેટિનોપેથી - રેટિનાના જહાજોને નુકસાન. રેટિનામાં માળખાકીય ફેરફારો માટેના મુખ્ય "લક્ષ્યો":
- ધમની - લિપોગાલિન આર્ટિરોસ્ક્લેરોસિસ ("પ્લાઝ્મા વેસ્ક્યુલોસિસ"), ફંડસના પશ્ચાદવર્તી ક્ષેત્રમાં પૂર્વગ્રહ ધમની અને રુધિરકેશિકાઓ સૌથી વધુ અસરગ્રસ્ત છે,
- નસો - વિસ્તરણ અને વિકૃતિ,
- રુધિરકેશિકાઓ - વિચ્છેદન, વધારો અભેદ્યતા, રુધિરકેશિકાઓના સ્થાનિક અવરોધ, પેરીકેપિલરી એડીમાનું કારણ બને છે, એન્ડોથેલિયલ ફેલાવો સાથે ઇન્ટ્રા-વોલ પેરીસીટ્સનું અધોગતિ, ભોંયરાના પટલમાં જાડું થવું, માઇક્રોએન્યુરિઝમ્સની રચના, હેમરેજિસ, ધમની નળી, નવોવાસ્ક્યુલાઇઝેશન,
- સ્ટ્રાઇટumમ icપ્ટિકમ રેસાઓનો સોજો, ભૂખરા વિસ્તારો અને ક્લાઉડ જેવા ફોલ્લીઓ જેવા દેખાય છે, ઉચ્ચારિત એક્ઝ્યુડેટ્સ, icપ્ટિક ડિસ્કનો શોથ, એટ્રોફી અને રેટિનાની ટુકડી.





 પ્રારંભિક તબક્કે, ડાયાબિટીક રેટિનોપેથી કોઈ પણ રીતે પોતાને પ્રગટ કરતી નથી. દર્દી ચિંતિત નથી. તેથી જ, ડાયાબિટીઝના દર્દીઓ માટે, ફરિયાદોને ધ્યાનમાં લીધા વિના, આંખના ચિકિત્સકની નિયમિત મુલાકાત લેવી તે ખૂબ જ મહત્વપૂર્ણ છે.
પ્રારંભિક તબક્કે, ડાયાબિટીક રેટિનોપેથી કોઈ પણ રીતે પોતાને પ્રગટ કરતી નથી. દર્દી ચિંતિત નથી. તેથી જ, ડાયાબિટીઝના દર્દીઓ માટે, ફરિયાદોને ધ્યાનમાં લીધા વિના, આંખના ચિકિત્સકની નિયમિત મુલાકાત લેવી તે ખૂબ જ મહત્વપૂર્ણ છે. ડાયાબિટીક રેટિનોપેથીની મુખ્ય સારવાર એ રેટિનાની લેસર કોગ્યુલેશન છે. લેઝર બીમ સાથે રેટિના પર આ અસર, પરિણામે તે જાણે આંખના કોરોઇડને સોલ્ડર કરવામાં આવે છે. લેઝર કોગ્યુલેશન તમને નવા રચાયેલા જહાજોને કામથી "બંધ" કરવાની મંજૂરી આપે છે, એડીમા અને રેટિના ટુકડી અટકાવે છે, અને તેના ઇસ્કેમિયા ઘટાડે છે. તે ફેલાયેલું અને પ્રિપ્રિલિએટિવ રેટિનોપેથીના કેટલાક કેસો સાથે કરવામાં આવે છે.
ડાયાબિટીક રેટિનોપેથીની મુખ્ય સારવાર એ રેટિનાની લેસર કોગ્યુલેશન છે. લેઝર બીમ સાથે રેટિના પર આ અસર, પરિણામે તે જાણે આંખના કોરોઇડને સોલ્ડર કરવામાં આવે છે. લેઝર કોગ્યુલેશન તમને નવા રચાયેલા જહાજોને કામથી "બંધ" કરવાની મંજૂરી આપે છે, એડીમા અને રેટિના ટુકડી અટકાવે છે, અને તેના ઇસ્કેમિયા ઘટાડે છે. તે ફેલાયેલું અને પ્રિપ્રિલિએટિવ રેટિનોપેથીના કેટલાક કેસો સાથે કરવામાં આવે છે.